Documente Academic
Documente Profesional
Documente Cultură
Bronkitis Asma
Încărcat de
Fransiska SariDescriere originală:
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Bronkitis Asma
Încărcat de
Fransiska SariDrepturi de autor:
Formate disponibile
KONSEP BRONKHITIS PADA ANAK
1.1 PENGERTIAN Bronkhitis berasal dari bronchus (saluran napas) dan itis artinya menunjukkan adanya suatu peradangan. Bisa disimpulkan bronkitis merupakan suatu gejala penyakit pernapasan. Sebetulnya ada dua pengertian bronkitis. Pertama, berdasarkan radiologi/ahli rontgen, bronkhitis merupakan gambaran foto paru-paru dengan kelainan pada saluran napas. Pada gambaran tersebut cirinya akan tampak sangat ramai dan jelas. Berbeda bila dalam keadaan normal, gambaran saluran napas tak begitu jelas terlihat karena berisi udara. Tapi pada kasus bronkhitis akan muncul gambaran sebagian saluran napasnya tersumbat lendir atau ada peradangan. Kedua, menurut medis/dokter, bronkhitis merupakan kelainan pada saluran napas yang ditandai dengan adanya bunyi napas penuh lendir, seperti bunyi grokgrok, bisa terdengar di bagian dada maupun punggung. Bronkhitis pada anak berbeda dengan bronchitis yang terdapat pada orang dewasa. Pada anak, bronchitis merupakan bagian dari berbagai penyakit saluran nafas lain, namun ia dapat juga merupakan penyakit tersendiri. Secara harfiah bronkhitis adalah suatu penyakit yang ditanda oleh adanya inflamasi bronkus. Secara klinis pada ahli mengartikan bronkitis sebagai suatu penyakit atau gangguan respiratorik dengan batuk merupakan gejala yang utama dan dominan. Ini berarti bahwa bronkitis bukan penyakit yang berdiri sendiri melainkan bagian dari penyakit lain tetapi bronkitis ikut memegang peran.( Ngastiyah, 1997 ) Bronkhitis berarti infeksi bronkus. Bronkitis dapat dikatakan penyakit tersendiri, tetapi biasanya merupakan lanjutan dari infeksi saluran peranpasan atas atau bersamaan dengan penyakit saluran pernapasan atas lain seperti Sinobronkitis, Laringotrakeobronkitis, Bronkitis pada asma dan sebagainya (Gunadi Santoso, 1994) Sebagai penyakit tersendiri, bronkhitis merupakan topik yang masih diliputi kontroversi dan ketidakjelasan di antara ahli klinik dan peneliti. Bronkitis
merupakan diagnosa yang sering ditegakkan pada anak baik di Indonesia maupun di luar negeri, walaupun dengan patokan diagnosis yang tidak selalu sama.(Taussig, 1982; Rahayu, 1984) Kesimpangsiuran definisi bronkitis pada anak bertambah karena kurangnya konsesus mengenai hal ini. Tetapi keadaan ini sukar dielakkan karena data hasil penyelidikan tentang hal ini masih sangat kurang.
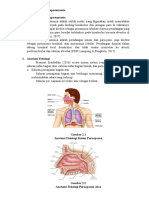
1.2 ANATOMI DAN FISIOLOGI SISTEM PERNAPASAN Pernapasan adalah peristiwa menghirup udara dari luar yang mengandung oksigen ke dalam tubuh serta menghembuskan udara yang banyak mengandung CO2 sebagai sisa dari oksidasi keluar dari tubuh. Fungsi dari sistem pernapasan adalah untuk mengambil O2 yang kemudian dibawa oleh darah ke seluruh tubuh untuk mengadakan pembakaran, mengeluarkan CO2 hasil dari metabolisme .
a.
Hidung Merupakan saluran udara yang pertama yang mempunyai dua lubang dipisahkan oleh sekat septum nasi. Di dalamnya terdapat bulu-bulu untuk menyaring udara, debu dan kotoran. Selain itu terdapat juga konka nasalis inferior, konka nasalis posterior dan konka nasalis media yang berfungsi untuk mengahangatkan udara.
b. Faring Merupakan tempat persimpangan antara jalan pernapasan dan jalan makanan. Terdapat di bawah dasar pernapasan, di belakang rongga hidung, dan mulut sebelah depan ruas tulang leher. Di bawah selaput lendir terdapat jaringan ikat, juga di beberapa tempat terdapat folikel getah bening. c. Laring Merupakan saluran udara dan bertindak sebelum sebagai pembentuk suara. Terletak di depan bagian faring sampai ketinggian vertebra servikalis dan masuk ke dalam trakea di bawahnya. Laring dilapisi oleh selaput lendir, kecuali pita suara dan bagian epiglottis yang dilapisi oleh sel epitelium berlapis. d. Trakea
Merupakan lanjutan dari laring yang dibentuk oleh 16 20 cincin yang terdiri dari tulang rawan yang berbentuk seperti tapal kuda yang berfungsi untuk mempertahankan jalan napas agar tetap terbuka. Sebelah dalam diliputi oleh selaput lendir yang berbulu getar yang disebut sel bersilia, yang berfungsi untuk mengeluarkan benda asing yang masuk bersama-sama dengan udara pernapasan. e. Bronkus Merupakan lanjutan dari trakea, ada 2 buah yang terdapat pada ketinggian vertebra thorakalis IV dan V. mempunyai struktur serupa dengan trakea dan dilapisi oleh jenis sel yang sama. Bronkus kanan lebih besar dan lebih pendek daripada bronkus kiri, terdiri dari 6 8 cincin dan mempunyai 3 cabang. Bronkus kiri terdiri dari 9 12 cincin dan mempunyai 2 cabang. Cabang bronkus yang lebih kecil dinamakan bronkiolus, disini terdapat cincin dan terdapat gelembung paru yang disebut alveolli. f. Bronkiolus Bronkiolus membentuk percabangan menjadi bronkiolus terminalis yang tidak mempunyai kelenjar lendir dan silia. Bronkiolus terminalis kemudian menjadi bronkiolus respiratori yang menjadi saluran transisional antara jalan udara konduksi dan jalan udara pertukaran gas. g. Alveoli Paru terbentuk oleh sekitar 300 juta alveoli. Terdapat tiga jenis sel sel alveolar, sel alveolar tipe I adalah sel epitel yang membentuk dinding alveolar. Sel alveolar tipe II sel sel yang aktif secara metabolik, mensekresi surfactan, suatu fosfolipid yang melapisi permukaan dalam dan mencegah alveolar agar tidak kolaps. Sel alveolar tipe III adalah makrofag yang merupakan sel sel fagositosis yang besar yang memakan benda asing dan bekerja sebagai mekanisme pertahanan penting. h. Paru-paru Merupakan alat tubuh yang sebagian besar dari terdiri dari gelembunggelembung. Di sinilah tempat terjadinya pertukaran gas, O2 masuk ke dalam darah dan CO2 dikeluarkan dari darah. 1.2.1 Fisiologi sistem pernafasan
Pernafasan mencakup 2 proses, yaitu : 1) Pernafasan luar yaitu proses penyerapan oksigen (O2) dan pengeluaran carbondioksida (CO2) secara keseluruhan. 2) Pernafasan dalam yaitu proses pertukaran gas antara sel jaringan dengan cairan sekitarnya (penggunaan oksigen dalam sel). Proses fisiologi pernafasan dalam menjalankan fungsinya mencakup 3 proses yaitu: a. Ventilasi yaitu proses keluar masuknya udara dari atmosfir ke alveoli paru. b. Difusi yaitu proses perpindahan/pertukaran gas dari alveoli ke dalam kapiler paru. c. Transpor yaitu proses perpindahan oksigen dari paru-paru ke seluruh jaringan tubuh.
1.3 KLASIFIKASI Bronkhitis dapat diklasifikasikan sebagai : 1. Bronkhitis Akut Bronkhitis akut pada bayi dan anak biasanya bersama juga dengan trakheitis, merupakan penyakit infeksi saluran nafas akut (ISNA) bawah yang sering dijumpai. Penyebab utama penyakit ini adalah virus. Batuk merupakan gejala yang menonjol dank arena batuk berhubungan dengan ISNA atas. Berarti bahwa peradangan tersebut meliputi laring, trachea dan bronkus. Gangguan ini sering juga disebut laringotrakeobronkhitis akut atau croup dan sering mengenai anak sampai umur 3 tahun dengan gejala suara serak, stridor, dan nafas berbunyi. 2. Bronkhitis Kronis atau Batuk Berulang Belum ada persesuaian pendapat mengenai bronchitis kronik, yang ada ialah mengenai batuk kronik dan atau berulang yang di singkat (BKB). BKB ialah keadaan klinis yang disebabkan oleh berbagai penyebab dengan gejala batuk yang berlangsung sekurang-kurangnya 2 minggu berturut-turut dan atau berulang paling sedikit 3 kali dalam 3 bulan, dengan atau tanpa disertai gejala respiratorik dan non respiratorik lainnya. Dengan memakai batasan ini secara klinis jelas bahwa bronchitis kronik pada anak adalah batuk kronik dan atau berulang (BKB)
yang telah disingkirkan penyebab-penyebab BKB itu misalnya asma atau infeksi kronik saluran napas dan sebagainya. Walaupun belum ada keseragaman mengenai patologi dan patofisiologi bronchitis kronik, tetapi kesimpulan akibat jangka panjang umumnya sama. Berbagai penelitian menunjukkan bahwa bayi sampai anak umur 5 tahun yang menderita bronchitis kronik akan mempunyai resiko lebih besar untuk menderita gangguan pada saluran napas kronik setelah umur 20 tahun, terutama jika pasien tersebut merokok akan mempercepat menurunnya fungsi paru.
1.4 ETIOLOGI Penyebab bronchitis sampai sekarang masih belum diketahui dengan jelas. Pada kenyataannya kasus-kasus bronchitis dapat timbul secara congenital maupun didapat. 1. Kelainan kongenital Dalam hal ini bronchitis terjadi sejak dalam kandungan. Factor genetic atau factor pertumbuhan dan factor perkembangan fetus memegang peran penting. Bronchitis yang timbul congenital ini mempunyai ciri sebagai berikut : a. b. Bronchitis mengenai hampir seluruh cabang bronkus pada satu atau kedua paru. Bronchitis konginetal sering menyertai penyakit-penyakit konginetal lainya, misalnya : mucoviscidosis ( cystic pulmonary fibrosis ), sindrom kartagener ( bronkiektasis konginetal, sinusitis paranasal dan situs inversus ), hipo atau agamaglobalinemia, bronkiektasis pada anak kembar satu telur ( anak yg satu dengan bronkiektasis, ternyata saudara kembarnya juga menderita bronkiektasis), bronkiektasis sering bersamaan dengan kelainan congenital berikut : tidak adanya tulang rawan bronkus, penyakit jantung bawaan, kifoskoliasis konginetal. 2. Kelainan didapat Kelaianan didapat merupakan akibat proses berikut : a. Infeksi Bronchitis sering terjadi sesudah seseorang menderita pneumonia yang sering kambuh dan berlangsung lama, pneumonia ini merupakan komplikasi pertusis maupun influenza yang diderita semasa anak, tuberculosis paru dan sebagainya.
b.
Obstruksi bronkus Obstruksi bronkus yang dimaksud disini dapat disebabkan oleh berbagai macam sebab : korpus alineum, karsinoma bronkus atau tekanan dari luar terhadap bronkus Penyebab utama penyakit Bronkhitis Akut adalah adalah virus. Sebagai contoh Rhinovirus, Respiratory Sincytial Virus (RSV), Infulenza Virus, Parainfluenza Virus, Adenovirus dan Coxsakie Virus. Bronkitis Akut sering terjadi pada anak yang menderita Morbilli, Pertusis dan infeksi Mycoplasma Pneumonia. Belum ada bukti yang meyakinkan bahwa bakteri lain merupakan penyebab primer Bronkitis Akut pada anak. Infeksi sekunder oleh bakteri dapat terjadi, namun ini jarang di lingkungan sosio-ekonomi yang baik. Faktor predisposisi terjadinya bronchitis akut adalah alergi, perubahan cuaca, polusi udara, dan infeksi saluran napas atas kronik, memudahkan terjadinya bronchitis. Sedangkan pada Bronkitis Kronik dan Batuk Berulang adalah sebagai berikut :
a. 1. 2. 3.
Spesifik Asma Infeksi kronik saluran napas bagian atas (misalnya sinobronkitis). Infeksi, misalnya bertambahnya kontak dengan virus, infeksi mycoplasma, hlamydia, pertusis, tuberkulosis, fungi/jamur. 4. 5. 6. 7. 8. 9. Penyakit paru yang telah ada misalnya bronkietaksis. Sindrom aspirasi. Penekanan pada saluran napas Benda asing Kelainan jantung bawaan Kelainan sillia primer
10. Defisiensi imunologis 11. Kekurangan anfa-1-antitripsin 12. Fibrosis kistik 13. Psikis b. Non-spesifik
1. 2.
Asap rokok Polusi udara
1.5 PATOFISIOLOGI Virus (penyebab tersering infeksi) - Masuk saluran pernapasan - Sel mukosa dan sel silia - Berlanjut - Masuk saluran pernapasan(lanjutan) - Menginfeksi saluran pernapasan - Bronkitis - Mukosa membengkak dan menghasilkan lendir Pilek 3 4 hari - Batuk (mula-mula kering kemudian berdahak) - Riak jernih Purulent - Encer - Hilang - Batuk - Keluar - Suara ronchi basah atau suara napas kasar - Nyeri subsernal - Sesak napas - Jika tidak hilang setelah tiga minggu Kolaps paru segmental atau infeksi paru sekunder (pertahanan utama) (Sumber : dr.Rusepno Hasan, Buku Kuliah 3 Ilmu Kesehatan Anak, 1981) Apabila bronchitis kongenital patogenesisnya tidak diketahui diduga erat hubungannya dengan genetic serta factor pertumbuhan dan perkembangan fetus dalam kandungan. Pada bronchitis yang didapat patogenesisnya diduga melelui beberapa mekanisme : factor obstruksi bronkus, factor infeksi pada bronkus atau paru-paru, fibrosis paru, dan factor intrinsik dalam bronkus atau paru. Patogenesis pada kebanyakan bronchitis yang didapat melalui dua mekanisme dasar: 1. Infeksi bacterial pada bronkus atau paru, kemudian timbul bronchitis. Infeksi pada bronkus atau paru akan diikuti proses destruksi dinding bronkus daerah infeksi dan kemudian timbul bronchitis. 2. Obstruksi bronkus akan diikuti terbentuknya bronchitis, pada bagian distal obstruksi dan terjadi infeksi juga destruksi bronkus. Bronchitis merupakan penyakit paru yang mengenai paru dan sifatnya kronik. Keluhan-keluhan yang timbul juga berlangsung kronik dan menetap . keluhan-keluhan yang timbul erat dengan : luas atau banyaknya bronkus yang terkena, tingkatan beratnya penyakit, lokasi bronkus yang terkena, ada atau tidaknya komplikasi lanjut.. keluhan-keluhan yang timbul umumnya sebagai akibat adanya beberapa hal : adanya kerusakan dinding bronkus, akibat komplikasi, adanya kerusakan fungsi bronkus.
Mengenai infeksi dan hubungannya dengan patogenesis bronchitis, data dijelaskan sebagai berikut ; 1. Infeksi pertama ( primer ) Kecuali pada bentuk bronchitis kongenital. Masih menjadi pertanyaan apakah infeksi yang mendahului terjadinya bronchitis tersebut disebabkan oleh bakteri atau virus. Infeksi yang mendahului bronchitis adalah infeksi bacterial yaitu mikroorgansme penyebab pneumonia. Dikatakan bahwa hanya infeksi bakteri saja yang dapat menyebabkan kerusakan pada dinding bronkus sehingga terjadi bronchitis, sedangkan infeksi virus tidak dapat ( misalnya adenovirus tipe 21, virus influenza, campak, dan sebagainnya ). 2.Infeksi sekunder Tiap pasien bronchitis tidak selalu disertai infeksi sekunder pada lesi, apabila sputum pasien yang semula berwarna putih jernih kemudian berubah warnanya menjadi kuning atau kehijauan atau berbau busuk berarti telah terjadi infeksi sekunder oleh kuman anaerob misalnya : fusifomis fusiformis, treponema vincenti, anaerobic streptococci. Kuman yang erring ditemukan dan menginfeksi bronkus misalnya : streptococcus pneumonie, haemophilus influenza, klebsiella ozaena.
1.6 TANDA DAN GEJALA Biasanya penyakit dimulai dengan tanda-tanda infeksi saluran napas akut (ISNA) atas yang disebabkan oleh virus. Batuk mula-mula kering, setelah 2 atau 3 hari batuk mulai berdahak dan menimbulkan suara lender. Pada anak dahak yang mukoid (kental) susah ditemukan karena sering ditelan. Mungkin dahak berwarna kuning dan kental tetapi tidak selalu berarti telah terjadi infeksi bakteri sekunder. Anak besar sering mengeluh rasa sakit retrosternal dan pada anak kecil dapat terjadi sesak napas. Pada beberapa hari pertama tidak terdapat kelainan pada pemeriksaan dada tetapi kemudian dapat timbul ronchi basah kasar dan suara napas kasar. Batuk biasanya akan menghilang setelah 2-3 minggu. Bila setelah 2 minggu batuk masih
tetap ada, mungkin telah terjadi kolaps paru segmental atau terjadi infeksi paru sekunder. Mengi (wheezing) mungkin saja terdapat pada pasien bronchitis. Mengi dapat murni merupakan tanda bronchitis akut, tetapi juga kemungkinan merupakan manifestasi asma pada anak tersebut, lebih-lebih bila keadaan ini sudah terjadi berulang kali. Menurut Gunadi Santoso dan Makmuri (1994), tanda dan gejala yang ada yaitu: a. b. c. d. Biasanya tidak demam, walaupun ada tetapi rendah Keadaan umum baik, tidak tampak sakit, tidak sesak Mungkin disertai nasofaringitis atau konjungtivitis Pada paru didapatkan suara napas yang kasar Menurut Ngastiyah (1997), yang perlu diperhatikan adalah akibat batuk yang lama, yaitu: a. Batuk siang dan malam terutama pada dini hari yang menyebabkan klien kurang istirahat b. Daya tahan tubuh klien yang menurun c. Anoreksia sehingga berat badan klien sukar naik
d. Kesenangan anak untuk bermain terganggu e. Konsentrasi belajar anak menurun Gejala awal Bronkhitis, antara lain : 1) Batuk membandel Batuk kambuhan, berdahak-tidak, berat-tidak. Kendati ringan harus tetap diwaspadai karena bila keadaan batuk terus menerus bisa menghebat dan berlendir sampai sesak napas. 2) Sulit disembuhkan Bisa sering atau tidak tapi sulit disembuhkan. Dalam sebulan batuk pileknya lebih dari seminggu dan baru sembuh dua minggu, lalu berulang lagi. 3) Terjadi kapan saja Batuknya bisa muncul malam hari, baru tidur sebentar batuknya grok-grok bahkan sampai muntah. Bisa juga batuk baru timbul menjelang pagi. Atau habis lari-lari, ia kemudian batuk-batuk sampai muntah.
1.7 KOMPLIKASI a) Bronkitis Akut yang tidak ditangani cenderung menjadi Bronkitis Kronik b) Pada anak yang sehat jarang terjadi komplikasi, tetapi pada anak dengan gizi kurang dapat terjadi Othithis Media, Sinusitis dan Pneumonia c) Bronkitis Kronik menyebabkan mudah terserang infeksi d) Bila sekret tetap tinggal, dapat menyebabkan atelektasisi atau Bronkietaksis e) Gagal jantung kongestif f) Pneumonia
1.8 PEMERIKSAAN PENUNJANG a. Foto Thorax : Tidak tampak adanya kelainan atau hanya hyperemia b. Laboratorium : Leukosit > 17.500. 1.9 PENATALAKSANAAN a. Tindakan Perawatan 1. Pada tindakan perawatan yang penting ialah mengontrol batuk dan mengeluarakan lender/secret. 2. Sering mengubah posisi. 3. Banyak minum. 4. Inhalasi. 5. Nebulizer 6. Untuk mempertahankan daya tahan tubuh, setelah anak muntah dan tenang perlu diberikan minum susu atau makanan lain. Pasien dengan bronchitis tidak dirawat di Rumahsakit kecuali ada komplikasi yang menurut dokter perlu perawatan di Rumahsakit, oleh karenanya perawatan lebih ditujukan sebagai petunjuk kepada orang tua. Masalah yang perlu diperhatikan adalah akibat batuk yang lama dan resiko terjadi komplikasi. a) Akibat batuk yang lama Pada bronchitis gejala batuk sangat menonjol, dan sering terjadi siang dan malam terutama pagi-pagi sekali yang menyebabkan pasien kurang istirahat atau tidur; pasien akan terganggu rasa aman dan nyamannya. Akibat lain adalah
terjadinya daya tahan tubuh pasien yang menurun, anoreksia, sehingga berat badannya sukar naik. Pada anak yang lebih besar batuk-batuk yang terus menerus akan mengganggu kesenangannya bermain, dan bagi anak yang sudah sekolah batuk mengganggu konsentrasi belajar bagi dirinya sendiri, saudara, maupun teman-temannya. Untuk mengurangi gangguan tersebut perlu diusahakan agar batuk tidak bertambah banyak dengan memberikan obat secara benar dan membatasi aktivitas anak untuk mencegah keluar banyak keringat, karena jika baju basah akan menyebabkan batuk-batuk (karena dingin). Untuk mengurangi batuk pada malam hari berikan obat batuk yang terakhir sebelum tidur. Anak yang batuk apalagi bronchitis lebih baik tidak tidur di kamar yang ber AC atau memakai kipas angin. Jika suhu udara dingin pakaikan baju yang hangat, bila ada yang tertutup leherya. Obat gosok membuat anak merasa hangat dan dapat tidur tenang.Bila batuk tidak segera berhenti berikan minum hangat tidak manis. Pada anak yang sudh agak besar jika ada dahak di dalm tenggorokannya beritahu supaya dibuang karena adanya dahak tersebut juga merangsang batuk.Usahakan mengurangi batuk dengan menghindari makanan yang
merangsang seperti gorng-gorengan,permen,atau minum es.Jangan memandikan anak terlalu pagi atau sore,dan memandikan dengan air hangat. b) Terjadi komplikasi Bronkhitis akut yang tidak diobati secara benar cenderung menjadi bronchitis kronik, sedangkan bronchitis kronik memungkinkan anak mudah mendapat infeksi. Gangguan pernafasan secara langsung sebagai akibat bronchitis kronik ialah bila lendir tetap tinggal di dalam paru akan menyebabkan terjadinya atelektasis atau bronkiektasis, kelainan ini akan menambah penderitaan pasien lebih lama. Untuk menghindarkan terjadinya komplikasi ini pasien bronchitis harus mendapatkan pengobatan dan perawatan yang benar sehingga lender tidak selalu tertinggal dalam paru. Berikan banyak minum untuk membantu mengencerkan lendir; berikan buah dan makanan bergizi untuk mempertinggi daya tahan tubuh
Pada anak yang sudah mengerti beritahukan bagaimana sikapnya jika ia sedang batuk dan apa yang perlu dilakukan. Pada bayi batuk-batuk yang keras sering diakhiri dengan muntah; biasanya bercampur lendir. Setelah muntah bayi menjadi agak tenang. Tetapi bila muntah berkelanjutan, maka dengan keluarnya makanan dapat menyebabkan bayi menjadi kurus serta menurunkan daya tahan tubuh. Untuk mengurangi kemungkinan tersebut setelah bayi muntah dan tenang perlu diberikan minum susu atau makanan lain. b. Tindakan Medis 1. Jangan beri obat antihistamin berlebih 2. Beri antibiotik bila ada kecurigaan infeksi bakterial 3. Dapat diberi efedrin 0,5 1 mg/KgBB tiga kali sehari 4. Chloral hidrat 30 mg/Kg BB sebagai sedative Karena penyebab bronchitis pada umumnya virus maka belum ada obat kausal. Antibiotik tidak berguna. Obat yang diberikan biasanya untuk penurun demam, banyak minum terutama sari buah-buahan. Obat penekan batuk tidak diberikan pada batuk yang banyak lendir, lebih baik diberi banyak minum. Bila batuk tetap ada dan tidak ada perbaikan setelah 2 minggu maka perlu dicurigai adanya infeksi bakteri sekunder dan antibiotic boleh diberikan, asal sudah disingkirkan adanya asma atau pertusis. Pemberian antibiotic yang serasi untuk M. Pneumoniae dan H. Influenzae sebagai bakteri penyerang sekunder misalnya amoksisilin, kotrimoksazol dan golongan makrolid. Antibiotik diberikan 7-10 hari dan jika tidak berhasil maka perlu dilakukan foto thorak untuk menyingkirkan kemungkinan kolaps paru segmental dan lobaris, benda sing dalam saluran napas, dan tuberkolusis.
1.10
PENCEGAHAN Menurut Ngastiyah (1997), untuk mengurangi gangguan tersebut perlu diusahakan agar batuk tidak bertambah parah.
a. b.
Membatasi aktivitas anak Tidak tidur di kamar yang ber AC atau gunakan baju dingin, bila ada yang tertutup lehernya
c. d.
Hindari makanan yang merangsang Jangan memandikan anak terlalu pagi atau terlalu sore, dan mandikan anak dengan air hangat
e. f. g.
Jaga kebersihan makanan dan biasakan cuci tangan sebelum makan Menciptakan lingkungan udara yang bebas polusi Jangan mengkonsumsi makanan seperti telur ayam, karena bisa menambah produksi lendirnya. Begitu juga minuman bersoda bisa jadi pencetus karena saat diminum maka sodanya akan naik ke hidung dan merangsang daerah saluran pernapasan.
BAB 3 KONSEP ASUHAN KEPERAWATAN BRONKHITIS
A. Dasar data pengkajian pasien 1. Identitas Klien : Nama, umur, alamat, pendidikan, agama, no. register, diagnose medis 2. Riwayat kesehatan :
Riwayat alergi dalam keluarga, gangguan genetic, riwayat tentang disfungsi pernapasan sebelumnya, bukti terbaru penularan terhadap infeksi, allergen, atau iritan lain, trauma. 3. Pemeriksaan Fisik : a) B1 (Breathing) Adanya retraksi dan pernapasan cuping hidung, warna kulit dan membrane mukosa pucat dan cyanosis, adanya suara serak, stridor dan batuk. Pada anak yang menderita bronchitis biasanya disertai dengan demam ringan, secara bertahap mengalami peningkatan distress pernapasan, dispnea, batuk non produktif paroksimal, takipnea dengan pernapasan cuping hidung dan retraksi, emfisema, Gejala 1) Takipnea (barat saat aktivitas) 2) Batuk menetap dengan sputum terutama pagi hari 3) Warna sputum dapat hijau, putih, atau kuning dan dapat banyak sekali 4) Riwayat infeksi saluran nafas berulang 5) Riwayat terpajan polusi(rokok dll) Tanda 1) Lebih memilih posisi fowler/semi fowler untuk bernafas 2) Penggunaan otot bantu nafas 3) Cuping hidung 4) Bunyi nafas krekel(kasar) 5) Perkusi redup(pekak) 6) Kesulitan bicara kalimat(umumnya hanya kata-kata yang terputus-putus) 7) Warna kulit pucat,normal atau sianosis
8) Clubing finger(jari tabuh)
b) B2 (Blood) Gejala : Pembengkakan pada ekstremitas bawah Tanda : Peningkatan TD, Takikardi, Distensi vena jugularis, Bunyi jantung
redup(karena cairan di paru-paru), Warna kulit normal atau sianosis c) B3 (Brain) Klien tampak gelisah, peka terhadap rangsang, ketakutan, nyeri dada, d) B4 (Bladder) Tidak ditemukan masalah, tidak ditemukan adanya kelainan. e) B5 (Bowel) Gejala 1) Mual/muntah 2) Nafsu makan menurun 3) Ketidakmampuan makan karena distres pernafasan 4) Penurunan berat badan. 5) Nyeri abdomen Tanda 1) Turgor kulit buruk 2) Edema 3) Berkeringat 4) Palpitasi abdomial dapat menunjukkan hepatomegali f) B6 (Bone) Gejala 1) 2) 3) 4) Keletihan,kelelahan Ketidakmampuan untuk melakukan aktivitas karena sulit bernafas Ketidakmampuan untuk tidur, perlu dalam posisi duduk tinggi Dispnea pada saat istirahat atau respon terhadap aktivitas atau latihan Tanda 1) Keletihan 2) Gelisah
3) Insomnia
B. Pemeriksaaan diagnostik 1. Rongent Peningkatan tanda bronkovaskuler 2. Tes fungsi paru Memperkirakan derajad disfungsi paru 3. Volume residu Meningkat 4. GDA Memperkirakan progresi penyakit(Pa02 menurun dan PaCO2 meningkat atau normal) 5. Bronkogram Pembesaran duktus mukosa 6. Sputum Kultur untuk menentukan adanya infeksi,identifikasi pathogen 7. EKG Disritmia arterial 8. EKG latihan Membantu dalam mengkaji derajad disfungsi paru untuk program latihan C. Prioritas perawatan 1. Mempertahankan patensi jalan nafas 2. Membantu tindakan untuk mempermudah pertukaran gas 3. Mempertahankan pola nafas yang efektif 4. Meningkatkan masukan nutrisi 5. Mencegah komplikasi, memperlambat memburuknya kondisi serta mencegah infeksi 6. Mengurangi kecemasan yang dialami klien 7. Memberikan informasi tentang proses penyakit/prognosis dan program pengobatan D. Diagnosa perawatan
1.
Bersihan jalan nafas tidak efektif berhubungan dengan peningkatan produksi sekret. 2. Kerusakan pertukaran gas berhubungan dengan obstruksi jalan nafas oleh sekresi, spasme bronchus. 3. Pola nafas tidak efektif berhubungan dengan broncokontriksi, mukus. 4. Perubahan nutrisi kurang dari kebutuhan berhubungan dengan dispnoe, anoreksia, mual muntah. 5. Resiko tinggi terhadap infeksi berhubungan dengan menetapnya sekret, proses penyakit kronis. 6. Ansietas berhubungan dengan perubahan status kesehatan 7. Kurang pengetahuan yang berhubungan dengan kurangnya informasi tentang proses penyakit dan perawatan di rumah
E. Intervensi 1. Bersihan jalan nafas tidak efektif berhubungan dengan peningkatan produksi sekret. Tujuan : Mempertahankan jalan nafas paten. Rencana Tindakan: a. Auskultasi bunyi nafas Rasional : Beberapa derajat spasme bronkus terjadi dengan obstruksi jalan nafas dan dapat dimanifestasikan dengan adanya bunyi nafas. b. Kaji/pantau frekuensi pernafasan. Rasional : Tachipnoe biasanya ada pada beberapa derajat dan dapat ditemukan selama / adanya proses infeksi akut. c. Dorong/bantu latihan nafas abdomen atau bibir Rasional : Memberikan cara untuk mengatasi dan mengontrol dispoe dan menurunkan jebakan udara. d. Observasi karakteristik batuk Rasional : Batuk dapat menetap tetapi tidak efektif, khususnya pada lansia, penyakit akut atau kelemahan e. Tingkatkan masukan cairan sampai 1500-2000 ml/hari
Rasional : Hidrasi membantu menurunkan kekentalan sekret mempermudah pengeluaran. 2. Kerusakan pertukaran gas berhubungan dengan obstruksi jalan nafas oleh sekresi, spasme bronchus. Tujuan : Menunjukkan perbaikan ventilasi dan oksigenasi jaringan yang adekuat dengan GDA dalam rentang normal dan bebas gejala distress pernafasan. Rencana Tindakan: a. Kaji frekuensi, kedalaman pernafasan. Rasional : Berguna dalam evaluasi derajat distress pernafasan dan kronisnya proses penyakit. b. Tinggikan kepala tempat tidur, dorong nafas dalam. Rasional : Pengiriman oksigen dapat diperbaiki dengan posisi duduk tinggi dan c. Latihan nafas untuk menurunkan kolaps jalan nafas, dispenea dan kerja nafas. Auskultasi bunyi nafas. Rasional : Bunyi nafas makin redup karena penurunan aliran udara atau area konsolidasi d. Awasi tanda vital dan irama jantung Rasional : Takikardia, disritmia dan perubahan tekanan darah dapat menunjukkan efek hipoksemia sistemik pada fungsi jantung. e. Awasi GDA Rasional : PaCO2 biasanya meningkat, dan PaO2 menurun sehingga hipoksia terjadi derajat lebih besar/kecil. f. Berikan O2 tambahan sesuai dengan indikasi hasil GDA Rasional : Dapat memperbaiki/mencegah buruknya hipoksia. 3. Pola nafas tidak efektif berhubungan dengan broncokontriksi, mukus. Tujuan : perbaikan dalam pola nafas. Rencana Tindakan: a. Ajarkan pasien pernafasan diafragmatik dan pernafasan bibir
Rasional : Membantu pasien memperpanjang waktu ekspirasi. Dengan teknik ini pasien akan bernafas lebih efisien dan efektif.
b.
Berikan
dorongan
untuk
menyelingi
aktivitas
dan
periode
istirahat
Rasional : memungkinkan pasien untuk melakukan aktivitas tanpa distres berlebihan. c. Berikan dorongan penggunaan pelatihan otot-otot pernafasan jika diharuskan Rasional : menguatkan dan mengkondisikan otot-otot pernafasan. 4. Perubahan nutrisi kurang dari kebutuhan berhubungan dengan dispnoe, anoreksia, mual Tujuan : Menunjukkan peningkatan berat badan. Rencana Tindakan: a. Kaji kebiasaan diet. Rasional : Pasien distress pernafasan akut, anoreksia karena dispnea, produksi sputum. b. Auskultasi bunyi usus Rasional : Penurunan bising usus menunjukkan penurunan motilitas gaster. c. Berikan perawatan oral Rasional : Rasa tidak enak, bau adalah pencegahan utama yang dapat membuat mual dan muntah. d. Timbang berat badan sesuai indikasi. Rasional : Berguna menentukan kebutuhan kalori dan evaluasi keadekuatan rencana nutrisi. e. Konsul ahli gizi Rasional : Kebutuhan kalori yang didasarkan pada kebutuhan individu memberikan nutrisi maksimal. 5. Resiko tinggi terhadap infeksi berhubungan dengan menetapnya sekret, proses penyakit Tujuan : mengidentifikasi intervensi untuk mencegah resiko tinggi Rencana Tindakan: a. Awasi suhu. Rasional : Demam dapat terjadi karena infeksi atau dehidrasi. b. Observasi warna, bau sputum. Rasional : Sekret berbau, kuning dan kehijauan menunjukkan adanya infeksi. kronis. muntah.
c.
Tunjukkan dan bantu pasien tentang pembuangan sputum. Rasional : mencegah penyebaran patogen.
d. Diskusikan kebutuhan masukan nutrisi adekuat. Rasional : Malnutrisi dapat mempengaruhi kesehatan umum dan menurunkan tekanan darah terhadap infeksi. e. Berikan anti mikroba sesuai indikasi Rasional : Dapat diberikan untuk organisme khusus yang teridentifikasi dengan kultur. 6. Ansietas berhubungan dengan perubahan status kesehatan Tujuan : pasien akan mengalami penurunan rasa ketakutan dan ansietas. Rencana tindakan: a. Kaji tingkat kecemasan (ringan, sedang, berat). Rasional : Dengan mengetahui tingkat kecemasan klien, sehingga memudahkan tindakan selanjutnya. b. Berikan dorongan emosional. Rasional : Dukungan yang baik memberikan semangat tinggi untuk menerima keadaan penyakit yang dialami. c. Beri dorongan mengungkapkan ketakutan/masalah Rasional : Mengungkapkan masalah yang dirasakan akan mengurangi beban pikiran yang dirasakan d. Jelaskan jenis prosedur dari pengobatan Rasional : Penjelasan yang tepat dan memahami penyakitnya sehingga mau bekerjasama dalam tindakan perawatan dan pengobatan. e. Beri dorongan spiritual Rasional : Diharapkan kesabaran yang tinggi untuk menjalani perawatan dan menyerahkan pada TYME atas kesembuhannya. 7. Kurang pengetahuan yang berhubungan dengan kurangnya informasi tentang proses penyakit dan perawatan di rumah Tujuan : Mengatakan pemahaman kondisi/proses penyakit dan tindakan. Intervensi : a. Jelaskan proses penyakit individu
Rasional : Menurunkan ansietas dan dapat menimbulkan partisipasi pada rencana pengobatan. b. Instruksikan untuk latihan afas, batuk efektif dan latihan kondisi umum. Rasional : Nafas bibir dan nafas abdominal membantu meminimalkan kolaps jalan nafas dan meningkatkan toleransi aktivitas c. Diskusikan faktor individu yang meningkatkan kondisi misalnya udara, serbuk, asap tembakau. Rasional : Faktor lingkungan dapat menimbulkan iritasi bronchial dan peningkatan produksi sekret jalan nafas.
F. Impelementasi Pada tahap ini untuk melaksanakan intervensi dan aktivitas yang telah dicatat dalam rencana perawatan pasien. Agar implementasi/pelaksanaan perencanaan ini dapat tepat waktu dan efektif maka perlu mengidentifikasi prioritas perawatan, memantau dan mencatat respon pasien terhadap setiap intervensi yang dilaksanakan serta mendokumentasikan pelaksanaan perawatan. Pada pelaksanaan keperawatan diprioritaskan pada upaya untuk mempertahankan jalan nafas, mempermudah pertukaran gas, meningkatkan masukan nutrisi, mencegah komplikasi, memperlambat memperburuknya kondisi, memberikan informasi tentang proses penyakit (Doenges Marilynn E, 2000, Rencana Asuhan Keperawatan)
G. Evaluasi Pada tahap akhir proses keperawatan adalah mengevaluasi respon pasien terhadap perawatan yang diberikan untuk memastikan bahwa hasil yang diharapkan telah dicapai,
Evaluasi merupakan proses yang interaktif dan kontinyu, karena setiap tindakan keperawatan, respon pasien dicatat dan dievaluasi dalam hubungannya dengan hasil yang diharapkan kemudian berdasarkan respon pasien, revisi, intervensi keperawatan/hasil pasien yang mungkin diperlukan. Pada tahap evaluasi mengacu pada tujuan yang telah ditetapkan yaitu : jalan nafas efektif, pola nafas efektif,
pertukaran gas adekuat, masukan nutrisi adekuat, infeksi tidak terjadi, intolerans aktivitas meningkat, kecemasan berkurang/hilang, klien memahami kondisi penyakitnya. (Keliat Budi Anna, 1994, Proses Keperawatan)
DAFTAR PUSTAKA
Doenges, Marilynn E, 1999, Rencana Asuhan Keperawatan : Pedoman Untuk Perencanaan dan Pendokumentasian Perawatan Pasien, ; alih bahasa, I Made Kariasa ; editor, Monica Ester, Edisi 3, Jakarta : EGC
- Dona L. Wong, 2004, Pedoman Klinis Keperawatan Pediatrik Edisi 4, Jakrta : Buku Kedokteran EGC - Keliat, Budi Anna, Proses Keperawatan - Ngastiyah, 1997. Perawatan Anak Sakit, Jakarta : Buku Kedokteran EGC - dr.Rusepno Hasan, Buku Kuliah 3 Ilmu Kesehatan Anak, 1981)
Asuhan Keperawatan Anak dengan Asma Bronchial A. Pengertian Asma bronchial adalah penyakit jalan nafas obstruktif intermitten, reversibel dimana trakheobronkhial berespon secara hiperaktif terhadap stimuli tertentu. Asma bronchial adalah suatu penyakit dengan ciri meningkatnya respon trachea dan bronkhus terhadap berbagai rangsangandengan manifestasi adanya penyempitan jalan nafas yang luas dan derajatnya dapat berubah-ubah baik secara spontan maupun hasil dari pengobatan.
B. Etiologi Ada beberapa hal yang merupakan faktor predisposisi dan presipitasi timbulnya serangan asma bronkhial. 1. Faktor Predisposisi Genetik Yang diturunkan adalah bakat alergi meskipun belum diketahui bagaimana cara penurunannya. Penderita dengan penyakit alergi biasanya mempunyai keluarga dekat yang juga menderita penyakit alergi. Karena adanya bakat alergi ini, penderita sangat mudah terkena penyakit asma bronkhial jika terpapar dengan faktor pencetus. 2. Faktor Presipitasi Alergen Alergen dapat dibagi menjadi 3 jenis, yaitu: a) Inhalan, yang masuk melalui saluran pernapasan. Contoh: debu, bulu binatang, serbuk bunga, spora jamur, bakteri, dan polusi. b) Ingestan, yang masuk melalui mulut. Contoh: makanan dan obat-obatan
c)
Kontaktan, yang masuk melalui kontak dengan kulit. Contoh: perhiasan, logam, dan jam tangan.
Perubahan cuaca Cuaca lembab dan hawa pegunungan yang dingin sering mempengaruhi asma. Kadang-kadang serangan berhubungan dengan musim, seperti musim hujan, musim kemarau, musim bunga. Hal ini berhubungan dengan arah angin, serbuk bunga, dan debu.
Stress Stress/gangguan emosi dapat menjadi pencetus asma dan memperberat serangan asma yang sudah ada. Penderita diberikan motivasi untuk menyelesaikan masalah pribadinya karena jika stressnya belum diatasi maka gejala asmanya belum bisa diobati.
Olah raga/aktivitas jasmani yang berat Sebagian besar penderita akan mendapat serangan juka melakukan aktivitas jasmani atau olahraga yang berat.lari cepat paling mudah menimbulkan serangan asma.
C. Klasifikasi Berdasarkan penyebabnya, asma bronkhial dapat diklasifikasikan menjadi 3 tipe, yaitu: 1. Ekstrinsik (alergik) Ditandai dengan reaksi alergi yang disebabkan oleh faktor-faktor pencetus yang spesifik, seperti debu, serbuk bunga, bulu binatang, obat-obatan (antibiotik dan aspirin), dan spora jamur. Asma ekstrinsik sering dihubungkan dengan adanya suatu predisposisi genetik terhadap alergi. 2. Intrinsik (non alergik) Ditandai dengan adanya reaksi non alergi yang bereaksi terhadap penctus yang tidak spesifik atau tidak diketahui, seperti udara dingin atau bisa juga disebabkan oleh adanya infeksi saluran pernafasan dan
emosi. Serangan asma ini menjadi lebih berat dan sering sejalan dengan berlalunya waktu dan dapat berkembang menjadi bronkhitis kronis dan emfisema. Beberapa pasien akan mengalami asma gabungan. 3. Asma gabungan Bentuk asma yang paling umum. Asma ini mempunyai karakteristik dari bentuk alergik dan non-alergik.
D. Patofisiologi Asma ditandai dengan kontraksi spastik dari otot polos bronkhiolus yang menyebabkan sukar bernafas. Penyebab yang umum adalah
hipersensitivitas bronkhiolus terhadap benda-benda asing di udara. Reaksi yang timbul pada asma tipe alergi diduga terjadi dengan cara: seseorang alergi membentuk sejumlah antibodi IgE abnormal reaksi alergi. Pada asma, antibodi ini terutama melekat pada sel mast yang terdapat pada interstisial paru yang berhubungan erat dengan bronkhiolus dan bronkhus kecil. Bila seseorang menghirup alergen maka antibodi IgE orang tersebut meningkat, alergen bereaksi dengan antibodi yang telah terlekat pada sel mast dan menyebabkan sel ini akan mengeluarkan berbagai macam zat, diantaranya histamin, zat anafilaksis yang bereaksi lambat (yang merupakan leukotrien), faktor kemotaktik eosinofilik, dan bradikinin. Efek gabungan dari semua faktor ini akan menghasilkan edema lokal pada dinding bronkhiolus kecil maupun sekresi mukus yang kental dalam lumen bronkhiolus dan spasme otot polos bronkhiolus sehingga menyebabkan tahanan saluran napas menjadi sangat meningkat. Pada asma, diameter bronkhiolus berkurang selama ekspirasi daripada selama inspirasi karena peningkatan tekanan dalam paru selama ekspirasi paksa menekan bagian luar bronkhiolus. Bronkhiolus sudah tersumbat sebagian maka sumbatan selanjutnya adalah akibat dari tekanan eksternal yang menimbulkan obstruksi berat terutama selama
ekspirasi.pada penderita asma biasanya dapat melakukan inspirasi dengan
baik dan adekuat tetapi hanya sekali-kali melakukan ekspirasi. Hal ini menyebabkan dispnea. Kapasitas residu fungsional dan volume residu paru menjadi sangat meningkat selama serangan asma akibat kesulitan mengeluarkan udara ekspirasi dari paru. Hal in dapat menyebabkan barrel chest.
E.
Manifestasi Klinis Biasanya pada penderita yang sedang bebas serangan tidak ditemukan gejala klinis, tapi pada saat serangan penderita tampak bernafas cepat dan dalam, gelisah, duduk dengan menyangga ke depan, serta tanpa otot-otot bantu pernafasan bekerja dengan keras. Gejala klasik: sesak nafas, mengi (wheezing), batuk, dan pada sebagian penderita ada yang merasa nyeri di dada. Pada serangan asma yang lebih berat, gejala yang timbul makin banyak, antara lain: silent chest, sianosis, gangguan kesadaran, hiperinflasi dada, takikardi, dan pernafasan cepat-dangkal. Serangan asma sering terjadi pada malam hari.
F.
Komplikasi Berbagai komplikasi yang mungkin timbul adalah: 1. Status asmatikus adalah setiap serangan asma berat atau yang kemudian menjadi berat dan tidak memberikan respon (refrakter) adrenalin dan atau aminofilin suntikan dapat digolongkan pada status asmatikus. Penderita harus dirawat dengan terapi yang intensif. 2. Atelektasis adalah pengerutan sebagian atau seluruh paru-paru akibat penyumbatan saluran udara (bronkus maupun bronkiolus) atau akibat pernafasan yang sangat dangkal. 3. 4. Hipoksemia adalah tubuh kekurangan oksigen Pneumotoraks adalah terdapatnya udara pada rongga pleura yang menyebabkan kolapsnya paru. 5. Emfisema adalah penyakit yang gejala utamanya adalah penyempitan (obstruksi) saluran nafas karena kantung udara di paru
menggelembung secara berlebihan dan mengalami kerusakan yang luas.
G. Penatalaksanaan Prinsip umum pengobatan asma bronkhial adalah: 1. 2. Menghilangkan obstruksi jalan nafas dengan segera Mengenal dan menghindari faktor-faktor yang dapat mencetuskan serangan asma 3. Memberikan penerangan kepada penderita atau keluarganya mengenai penyakit asma. Meliputi pengobatan dan perjalanan penyakitnya sehingga penderita mengerti tujuan pengobatan yang diberikan dan bekerjasama dengan dokter atau perawat yang merawat. Pengobatan Pengobatan pada asma bronkhial terbagi 2, yaitu: 1) Pengobatan non farmakologik a. Memberikan penyuluhan
b. Menghindari faktor pencetus c. Pemberian cairan
d. Fisioterapi e. Beri O bila perlu 2) Pengobatan farmakologik - Bronkodilator: obat yang melebarkan saluran nafas. Terbagi dalam 2 golongan: a. Simpatomimetik/andrenergik (adrenalin dan efedrin) Nama obat: Orsiprenalin (Alupent), fenoterol (berotec), terbutalin (bricasma). b. Santin (teofilin) Nama obat: Aminofilin (Amicam supp), Aminofilin (Euphilin Retard), Teofilin (Amilex) Penderita dengan penyakit lambung sebaiknya berhati-hati bila minum obat ini.
Kromalin Kromalin bukan bronkodilator tetapi merupakan tetapi merupakan obat pencegah serangan asma. Kromalin biasanya diberikan bersama-sama obat anti asma yang lain dan efeknya baru terlihat setelah pemakaian 1 bulan.
Ketolifen Mempunya efek pencegahan terhadap asma seperti kromalin. Biasanya diberikan dosis 2 kali 1 mg/hari. Keuntungan obat ini adalah dapat diberikan secara oral.
H. Pencegahan Serangan Asma pada Anak 1. Menghindari pencetus Cara menghindari berbagai pencetus serangan pada asma perlu diketahui dan diajarkan pada keluarganya yang sering menjadi faktor pencetus adalah debu rumah. Untuk menghindari pencetus karena debu rumah dianjurkan dengan mengusahakan kamar tidur anak: Sprei, tirai, selimut minimal dicuci 2 minggu sekali. Sprei dan sarung bantal lebih sering. Lebih baik tidak menggunakan karpet di kamar tidur atau tempat bermain anak. Jangan memelihara binatang. Untuk menghindari penyebab dari makanan bila belum tau pasti, lebih baik jangan makan coklat, kacang tanah atau makanan yang mengandung es, dan makanan yang mengandung zat pewarna. Hindarkan kontak dengan penderita influenza, hindarkan anak berada di tempat yang sedang terjadi perubahan cuaca, misalnya sedang mendung. 2. Kegiatan fisik Anak yang menderita asma jangan dilarang bermain atau berolah raga. namun olahraga perlu diatur karena merupakan kebutuhan untuk tumbuh kembang anak. Pengaturan dilakukan dengan cara:
Menambahkan
toleransi
secara
bertahap,
menghindarkan
percepatan gerak yang mendadak Bila mulai batuk-batuk, istirahatlah sebentar, minum air dan setelah tidak batuk-batuk, kegiatan diteruskan. Adakalanya beberapa anak sebelum melakukan kegiatan perlu minum obat atau menghirup aerosol terlebih dahulu.
I.
Asuhan Keperawatan 1. Pengkajian a. Riwayat kesehatan masa lalu - Kaji riwayat pribadi atau keluarga tentang penyakit paru sebelumnya - Kaji riwayat reksi alergi atau sensitivitas terhadap zat/faktor lingkungan b. Aktivitas - Ketidakmampuan melakukan aktivitas karena sulit bernafas - Adanya penurunan kemampuan/peningkatan kebutuhan bentuan melakukan aktivitas sehari-hari - Tidur dalam posisi duduk tinggi c. Pernapasan - Dispnea pada saat istirahat atau respon terhadap aktivitas atau latihan - Napas memburuk ketika klien berbaring telentang di tempat tidur - Menggunakan alat bantu pernapasan, misal meninggikan bahu, melebarkan hidung. - Adanya bunyi napas mengi - Adanya batuk berulang d. Sirkulasi - Adanya peningkatan tekanan darah - Adanya peningkatan frekuensi jantung - Warna kulit atau membran mukosa normal/abu-abu/sianosis
e. Integritas ego - Ansietas - Ketakutan - Peka rangsangan - Gelisah f. Asupan nutrisi - Ketidakmampuan untuk makan karena distress pernapasan - Penurunan berat badan karena anoreksia g. Hubungan sosial - Keterbatasan mobilitas fisik - Susah bicara atau bicara terbata-bata - Adanya ketergantungan pada orang lain Pemeriksaan Penunjang a. Pemeriksaan radiologi Gambaran radiologi pada asma pada umumnya normal. Pada waktu serangan menunjukkan gambaran hiperinflasi pada paru-paru yakni radiolusen yang bertambah dan peleburan rongga intercostalis, serta diafragma yang menurun. Akan tetapi bila terdapat komplikasi, maka kelainan yang didapat adalah sebagai berikut: - Bila disertai dengan bronkhitis, maka bercak-bercak di hilus akan bertambah - Bila terdapat komplikasi empisema (COPD), maka gambaran radiolusen akan semakin bertambah. - Bila terdapat komplikasi, maka terdapat gambaran infiltrat pada paru - Dapat pula menimbulkan gambaran atelektasis lokal Bila terjadi pneumonia mediastinum, pneutoraks, dan
pneumoperikardium, maka dapat dilihat bentuk gambaran radiolusen pada paru-paru. b. Pemeriksaan tes kulit
Dilakukan untuk mencari faktor alergi dengan berbagai alergen yang dapat menimbulkan reaksi yang positif pada asma. c. Elektrokardiografi Gambaran elektrokardiografi yang terjadi selama serangan dapat dibagi menjadi 3 bagian dan disesuaikan dengan gambaran yang terjadi pada empisema paru, yaitu: - Perubahan aksis jantung, pada umumnya terjadi right axis deviasi dan clock wise rotation - Terdapat tanda-tanda hipertropi otot jantung, yakni terdapatnya RBB (Right Bundle branch Block) - Tanda-tanda hipoksemia, yaitu terdapatnya sinus takikardia, SVES, dan VES atau terjadinya depresi segmen ST negatif. d. Scanning Paru Dapat diketahui bahwa redistribusi udara selama serangan asma tidak menyeluruh pada paru-paru. e. Spirometri Untuk menunjukkan adanya obstruksi jalan napas reversibel. Pemeriksaan spirometri tdak saja penting untuk menegakkan diagnosis tetapi juga penting untuk menilai berat obstruksi dan efek pengobatan. 2. Diagnosa Keperawatan 1) Bersihan jalan napas tidak efektif b.d bronkospasme Tujuan: mempertahankan jalan napas paten dengan bunyi bersih dan jelas Intervensi: - Auskultasi bunyi nafas, catat adanya bunyi nafas, ex: mengi - Kaji/pantau frekuensi pernafasan, catat rasio inspirasi/ekspirasi - Catat adanya derajat dispnea, ansietas, distress pernafasan, penggunaan obat - Tempatkan klie pada posisi yang nyaman. Contoh: meninggikan kepala TT, duduk pada sandaran TT
- Pertahankan polusi lingkungan minimum. Contoh: debu, asap,dll - Tingkatkan masukan cairan sampai dengan 3000 ml/hari sesuai toleransi jantung, memberikan air hangat. - Kolaborasi dengan dokter untuk pemberian obat sesuai indikasi. 2) Gangguan pertukaran gas b.d gangguan suplai oksigen Tujuan: perbaikan ventilasi dan oksigen jaringan adekuat Intervensi: - Kaji/awasi secara rutin keadaan kulit klien dan membran mukosa - Awasi tanda vital dan irama jantung - Kolaborasi: .berikan oksigen tambahan sesuai dengan indikasi hasil AGDA dan toleransi klien - Sianosis mungkin perifer atau sentral mengindikasikan beratnya hipoksemia - Penurunan getaran vibrasi diduga adanya penggumpalan cairan/udara - Takikardi, disritmia, dan perubahan tekanan darah dapat menunjukkan efek hipoksemia sistemik. 3) Cemas pada orang tua dan anak b.d penyakit yang dialami anak Tujuan: menurunkan kecemasan pada orang tua dan anak Intervensi untuk orang tua: - Berikan ketanangan pada orang tua - Memberikan rasa nyaman - Mendorong keluarga dengan memberikan pengertian dan informasi (Waley & Wong, 1989) - Mendorong keluarga untuk terlibat dalam perawatan anaknya - Konsultasi dengan tim medis untuk mengetahui kondisi anaknya. Intervensi untuk anak: - Bina hubungan saling percaya - Mengurangi perpisahan dengan orang tuanya
- Mendorong untuk mengekspresikan perasaannya - Melibatkan anak dalam bermain - Siapkan anak untuk menghadapi pengalaman baru, misal: pprosedur tindakan - Memberikan rasa nyaman - Mendorong keluarga dengan memberikan pengertian informasi (Waley & Wong, 1989). 4) Risiko tinggi kopong keluarga tidak efektif b.d tidak terpenuhinya kebutuhan psikososial orang tua Tujuan: koping keluarga kembali efektif Intervensi: - Buat hubungan dengan orang tua yang mendorong mereka mengungkapkan kesulitan - Berikan informasi pada orang tua tentang perkembangan anak - Berikan bimbingan antisipasi terhadap pertumbuhan dan perkembangan - Tekankan pentingnya sistem pendukung - Anjurkan orang tua untuk menyediakan waktu sesuai kebutuhan - Bantu orang tua untuk merujuk pada ahli penyakit - Informasikan kepada orang tua tentang pelayanan yang tersedia di masyarakat.
J.
Bibliografi - Betz Cecily, Linda A Sowden. 2002. Buku Saku Keperawatan Pediatrik. EGC: Jakarta. - Capernito, Lynda J. 2000. Diagnosa Keperawatan Aplikasi pada Praktik Klinis. EGC: Jakarta. - Ngastiyah. 1997. Perawatan Anak Sakit. EGC: Jakarta. - Kamus Kedokteran Dorland. Edisi 29.EGC: Jakarta. - http://library.usu.ac.id/download/fk/keperawatan-dudut2.pdf
S-ar putea să vă placă și
- Askep Bronkitis Pada AnakDocument24 paginiAskep Bronkitis Pada AnakChatrine CarolineÎncă nu există evaluări
- Askep Bronkitis Pada AnakDocument24 paginiAskep Bronkitis Pada AnakChatrine CarolineÎncă nu există evaluări
- Asuhan Keperawatan Bronkitis Pada AnakDocument20 paginiAsuhan Keperawatan Bronkitis Pada AnakTegar Galie Prehatini83% (6)
- Laporan Pendahuluan BronkhitisDocument35 paginiLaporan Pendahuluan BronkhitisFurqan JulfiartoÎncă nu există evaluări
- Bronkitis LengkapDocument20 paginiBronkitis LengkapprimadhaniÎncă nu există evaluări
- Makalah Alkes BronkitisDocument22 paginiMakalah Alkes BronkitisMartaÎncă nu există evaluări
- Makalah Bronkitis Dan BronkiolitisDocument46 paginiMakalah Bronkitis Dan BronkiolitisDena Paramita RustandiÎncă nu există evaluări
- Makalah BronkitisDocument28 paginiMakalah BronkitisMuhammad Noeril PattymoaÎncă nu există evaluări
- Askep Bronkitis Pada AnakDocument24 paginiAskep Bronkitis Pada AnakKhalimah GaniesÎncă nu există evaluări
- BAB 1 BronkitisDocument23 paginiBAB 1 BronkitisIntanÎncă nu există evaluări
- LP BronchitisDocument19 paginiLP BronchitisGito IsfaniÎncă nu există evaluări
- LP BronkiolitisDocument16 paginiLP BronkiolitisSandros WandurÎncă nu există evaluări
- PRINSIP Etika Keperawatan Dan Nursing AdvocacyDocument25 paginiPRINSIP Etika Keperawatan Dan Nursing AdvocacyWendy Goxil0% (1)
- Tugas Askep Sistem PernapasanDocument26 paginiTugas Askep Sistem PernapasanCristianaÎncă nu există evaluări
- YudinDocument15 paginiYudinLa Ilham AliÎncă nu există evaluări
- LP Bronkitis Pada AnakDocument4 paginiLP Bronkitis Pada AnakFajar FajarÎncă nu există evaluări
- LP Bronkitis Pada AnakDocument4 paginiLP Bronkitis Pada AnakFajar FajarÎncă nu există evaluări
- Makalah BronkitisDocument12 paginiMakalah BronkitisastiÎncă nu există evaluări
- Askep Bronkitis Pada AnakDocument7 paginiAskep Bronkitis Pada AnakTeguhFirmantoÎncă nu există evaluări
- Askep Bronkhitis Pada AnakDocument5 paginiAskep Bronkhitis Pada AnakaoliasahnazÎncă nu există evaluări
- Lutfi PRINSIP Etika Keperawatan Dan Nursing AdvocacyDocument21 paginiLutfi PRINSIP Etika Keperawatan Dan Nursing AdvocacyupiÎncă nu există evaluări
- LP BronkhitisDocument15 paginiLP Bronkhitis201701039 Siti NahdaliaÎncă nu există evaluări
- Makalah BronchitisDocument31 paginiMakalah BronchitisveronicaÎncă nu există evaluări
- Prinsip-Prinsip Etika Keperawatan Dan Nursing Advocacy Dalam Asuhan Keperawatan (Bronkitis)Document25 paginiPrinsip-Prinsip Etika Keperawatan Dan Nursing Advocacy Dalam Asuhan Keperawatan (Bronkitis)widia safitri100% (1)
- BronkitisDocument18 paginiBronkitisJeanita SebenanÎncă nu există evaluări
- Asuhan Keperawatan BronkhiolitisDocument13 paginiAsuhan Keperawatan BronkhiolitisIntan Fatimah100% (1)
- Laporan Pendahuluan Keperawatan Medikal Bedah BronkitisDocument24 paginiLaporan Pendahuluan Keperawatan Medikal Bedah BronkitisYuliatinÎncă nu există evaluări
- LP Yuliatin BronkitisDocument24 paginiLP Yuliatin BronkitisYuliatinÎncă nu există evaluări
- LP BRPN Anak KurniaDocument33 paginiLP BRPN Anak KurniaAnisa NadhirohÎncă nu există evaluări
- Laporan Pendahuluan BronkiolitisDocument34 paginiLaporan Pendahuluan Bronkiolitisanak agung istri tirtawatiÎncă nu există evaluări
- Bronchitis Makalah AdisDocument22 paginiBronchitis Makalah AdisFandy Faidhul Attamimi100% (4)
- Askep BRPN - Aster - Eni SulistiyowatiDocument64 paginiAskep BRPN - Aster - Eni SulistiyowatiEni DanangÎncă nu există evaluări
- Laporan Pendahuluan BP (Stase Anak)Document23 paginiLaporan Pendahuluan BP (Stase Anak)Pepi AlifianiÎncă nu există evaluări
- Makalah Copd Kel 2Document24 paginiMakalah Copd Kel 2Siti Yunaydah AyniÎncă nu există evaluări
- LP Bronkopneumonia AnakDocument23 paginiLP Bronkopneumonia AnakNawira R SuneÎncă nu există evaluări
- Askep BronkitisDocument33 paginiAskep BronkitisIndah Aini SenieÎncă nu există evaluări
- Bronchiolitis An.mDocument27 paginiBronchiolitis An.maden adenÎncă nu există evaluări
- Askep JADI AN.MDocument26 paginiAskep JADI AN.Maden adenÎncă nu există evaluări
- KTI INTAN WIDYASARI PARAMITHA-dikonversiDocument38 paginiKTI INTAN WIDYASARI PARAMITHA-dikonversiIkbal ArdaÎncă nu există evaluări
- Askep BronkitisDocument66 paginiAskep BronkitisLeo Galuh Kusuma100% (3)
- Patofisiologi BronkitisDocument13 paginiPatofisiologi BronkitisSepatu Lukis Shopp100% (1)
- Makalah ''Bronkitis Kronis''Document19 paginiMakalah ''Bronkitis Kronis''Indah DewiÎncă nu există evaluări
- Bab IiDocument19 paginiBab Iihidayatul azkiyaÎncă nu există evaluări
- Makalah Kasus Kelompok PrinttDocument47 paginiMakalah Kasus Kelompok PrinttSyifaa Martina HelmaliaÎncă nu există evaluări
- Makalah Bronkitis Kel 2Document14 paginiMakalah Bronkitis Kel 2Ayi PuspitasariÎncă nu există evaluări
- LP BronkopheneumoniaDocument16 paginiLP Bronkopheneumoniawelqiviranti putriÎncă nu există evaluări
- Lp-Bronkopneumonia NANDADocument18 paginiLp-Bronkopneumonia NANDADanasri DanaÎncă nu există evaluări
- BronkitisDocument27 paginiBronkitisFitria WildaÎncă nu există evaluări
- Askep Bronchopneumonia AnggrekDocument42 paginiAskep Bronchopneumonia AnggrekChecyl JisarahÎncă nu există evaluări
- LP Bronkopneumonia (Picu Siti)Document27 paginiLP Bronkopneumonia (Picu Siti)Siti HosimahÎncă nu există evaluări
- Bab Lengkap Kabin Bronkitis KronikDocument69 paginiBab Lengkap Kabin Bronkitis KronikpikaÎncă nu există evaluări
- 000013Document20 pagini000013Ria Nasywa StileÎncă nu există evaluări
- LP BRPN KardinahDocument13 paginiLP BRPN KardinahAlisa KhilyatunnisaÎncă nu există evaluări
- Askep Pada Pasien PnemoniaDocument32 paginiAskep Pada Pasien PnemoniaMaridina SitepuÎncă nu există evaluări
- ASKEP BronkitisDocument22 paginiASKEP BronkitiswulanÎncă nu există evaluări
- Askep Klien Bronkitis Pada An.rDocument46 paginiAskep Klien Bronkitis Pada An.rDina TrisnawatiÎncă nu există evaluări
- Coronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.De la EverandCoronavirus Covid-19. Membela diri. Cara menghindari penularan. Bagaimana melindungi keluarga dan pekerjaan Anda. Diperbarui edisi keempat.Evaluare: 5 din 5 stele5/5 (2)
- Mikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaDe la EverandMikrobiologi Perubatan I: Patogen dan Mikrobiologi ManusiaEvaluare: 2.5 din 5 stele2.5/5 (2)
- Mikrobiologi Medis I: Patogen dan Mikrobioma ManusiaDe la EverandMikrobiologi Medis I: Patogen dan Mikrobioma ManusiaEvaluare: 4 din 5 stele4/5 (11)
- Apa Itu Dehiscence LukaDocument3 paginiApa Itu Dehiscence LukaFransiska SariÎncă nu există evaluări
- RA FransiskaDocument19 paginiRA FransiskaFransiska SariÎncă nu există evaluări
- Pancasila Sebagai Ideologi Yang ReformatikDocument5 paginiPancasila Sebagai Ideologi Yang ReformatikFransiska SariÎncă nu există evaluări
- Terapi KeluargaDocument13 paginiTerapi KeluargaFransiska SariÎncă nu există evaluări
- Terapi KeluargaDocument13 paginiTerapi KeluargaFransiska SariÎncă nu există evaluări
- Kondas Fraktur Collum FemurDocument14 paginiKondas Fraktur Collum FemurMariaPriscillaÎncă nu există evaluări
- Ca EsofagusDocument16 paginiCa EsofagusFransiska SariÎncă nu există evaluări