Documente Academic
Documente Profesional
Documente Cultură
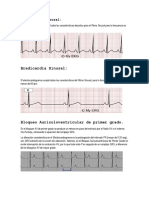
Taquicardias Supraventriculares
Încărcat de
andrgabcdTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Taquicardias Supraventriculares
Încărcat de
andrgabcdDrepturi de autor:
Formate disponibile
Captulo 37
Tratamiento mdico de las taquicardias
supraventriculares
Jos Manuel Gua Torrent, Fuensanta Escudero Crceles,
Juana Mara Espn Lpez
Seccin de Cardiologa Peditrica.
Hospital Universitario Virgen de la Arrixaca. Murcia
DEFINICIN
Bajo la denominacin de taquicardia supraventricular (TSV) se incluyen todas las
taquicardias, frecuencias cardiacas superiores a la normalidad para una determinada
edad, que son el resultado de un mecanismo anormal, y se originan por encima de la
bifurcacin del haz de His. La definicin de la TSV como la taquicardia debida a un
mecanismo anormal excluye la taquicardia sinusal.
MECANISMO DE PRODUCCIN
Las TSV se pueden producir por:
1. Un mecanismo de reentrada (90% de los casos), que consiste en la propagacin
de un impulso a travs del tejido ya activado por el mismo impulso. Suelen empezar
y terminar de forma sbita, alcanzando desde el principio la mxima frecuencia de la
taquicardia. Se inician habitualmente por un latido ectpico y suelen terminar con una
onda P, debido a bloqueo en el nodo atrioventricular. El circuito de reentrada implica una doble va con bloqueo unidireccional en una de ellas, de modo que el impulso elctrico atraviesa la va no bloqueada para luego tener lugar una reentrada por la
va bloqueada, en direccin contraria. La taquicardia termina en presencia de bloqueo
aurculo-ventricular, por lo que las maniobras y frmacos que enlentecen la conduccin del nodo atrioventricular (verapamilo y adenosina) pueden finalizar la taquicardia, y suelen responder a la cardioversin elctrica.
2. Por automatismo anormal (alrededor del 10%), impulsos espontneos que
se originan en tejidos que no poseen normalmente esta capacidad. Muestran variabilidad en la frecuencia cardiaca, con calentamiento al principio y enfriamiento
521
37_J_M_Gua_Torrent.indd 521
8/10/10 12:45:50
Tratamiento mdico de las TSP
antes de la finalizacin, es decir, aumento y disminucin paulatinos de la frecuencia cardiaca en lugar de empezar de forma sbita. La frecuencia cardiaca suele ser
menor que en las TSV por reentrada. Las maniobras y los frmacos para enlentecer la conduccin del nodo atrioventricular y la cardioversin no son eficaces en
su tratamiento.
La TSV, en la mayora de los casos en el lactante y en el nio, resulta de un mecanismo de reentrada por una va accesoria. Este mecanismo tambin es el ms comn
en la taquicardia fetal, aunque en esta etapa parecen ms frecuentes que en otras edades las TSV debidas a aumento del automatismo. En el adolescente y el adulto es ms
habitual la reentrada a nivel del nodo aurculo-ventricular.
INCIDENCIA Y CLNICA
La TSV es la taquiarritmia ms comn, aunque su incidencia es desconocida, debido a que muchas crisis pasan desapercibidas. Se cree que se presenta entre 1/250 y
1/1.000 nios, y alrededor de la cuarta parte de los casos es secundaria al sndrome de
Wolff-Parkinson-White (WPW). Se han descrito tambin algunas TSV de presentacin familiar. En cuanto a la edad de comienzo, es ms frecuente en lactantes < 1 ao
y, sobre todo, antes de los 4 meses. Tambin puede presentarse en el feto, en cuyo caso
lo hace entre la 28. y la 30. semana de gestacin, aunque puede ser ms precoz (se
calcula una prevalencia de 1/200 fetos). Puede presentarse aislada o asociada a miocardiopatas o a cardiopata congnita (CC). Aunque puede coexistir con cualquier
CC, los defectos septales, la tetraloga de Fallot, la anomala de Ebstein y la transposicin congnitamente corregida han sido las ms frecuentes. Tambin puede ser secundaria a ciruga cardiaca.
Por otra parte, el flutter auricular, un ritmo de reentrada que se origina en la aurcula derecha, tiene una distribucin bimodal. Aparece en el feto y el neonato sin CC asociada, y en el nio mayor habitualmente con CC asociada, como, por ejemplo, miocardiopata dilatada, o tras actuacin quirrgica sobre la aurcula (Mustard, Senning
o intervencin de Fontn).
Durante la TSV, la frecuencia puede oscilar de 250-350 lpm en recin nacidos y
lactantes, a 160-200 en nios y adolescentes. En la etapa fetal, si persiste ms de 12
horas a frecuencia > 230 puede provocar un hidrops fetal, ms frecuente cuanto menor
sea la edad gestacional. En el feto, el 65% de las taquicardias son persistentes, y la
incidencia de hidrops fetal est alrededor del 40%; tambin puede producir muerte
sbita en un 6-12 fetos/ao. La taquicardia puede ser notada por la madre o ser un
hallazgo de la monitorizacin prenatal de rutina.
El flutter auricular en el feto representa el 25% de las taquiarritmias, suele presentarse ms tarde y puede tener lugar durante el parto. Tambin puede conducir a
hidrops y es persistente una vez que se desencadena. Est asociado a defectos estructurales cardiacos, anomalas cromosmicas y otros estados patolgicos en 1/3 de los
casos.
En cuanto a la clnica de las taquiarritmias, en el recin nacido y el lactante pueden presentarse con sntomas inespecficos: palidez, cianosis, irritabilidad, dificultad
522
37_J_M_Gua_Torrent.indd 522
8/10/10 12:45:51
J.M. Gua, F. Escudero, J.M. Espn
de alimentacin, taquipnea, sudoracin, etc., pudiendo producir insuficiencia cardiaca (IC). La IC es ms frecuente en los siguientes casos: a) cuanto mayor es la frecuencia ventricular; b) cuanto menor es la edad del paciente (35% en < 4 meses); c) cuanto mayor sea la duracin de la crisis (50% si > 48 horas); y d) si hay CC asociada. Se
describe que en cerca de un 20% de los lactantes la TSV es detectada durante un examen rutinario sin sntomas previos.
Los nios y adolescentes ya son capaces de referir frecuencia cardiaca rpida y pueden experimentar palpitaciones, disnea, dolor torcico, mareos y sncope. Suelen diagnosticarse ms precozmente. A estas edades la IC es extremadamente rara.
Las formas incesantes o permanentes de TSV como las taquicardias ectpica
y multifocal auriculares, la taquicardia reciprocante permanente y la ectpica de la
unin pueden provocar una miocardiopata dilatada secundaria. La taquicardia incesante debe estar presente, al menos, durante el 10-15% del da, en el registro Holter.
La funcin ventricular se recupera al cesar la crisis.
DIAGNSTICO
En la mayora de los casos, el electrocardiograma (ECG) de 12 derivaciones nos permitir hacer el diagnstico de la alteracin del ritmo, aunque no siempre nos permite
hacer una correcta diferenciacin entre las diversas formas de TSV.
Tambin est indicado el registro ECG-Holter de 24 horas, en pacientes con crisis frecuentes, transitorias, en busca de episodios que no han podido registrarse y/o
para conocer el origen de las TSV, as como para contabilizar la cantidad de crisis y su
duracin a lo largo del da. En ocasiones hay que recurrir al estudio electrofisiolgico
para un correcto diagnstico, pero esa posibilidad suele reservarse para aquellos casos
en que se requiere tratamiento mediante ablacin por radiofrecuencia (ARF) o crioablacin. En el feto, el diagnstico se efecta mediante ecocardiografa en modo M y
bidimensional y Doppler pulsado.
Ante una primera crisis, consideramos indicada la realizacin de una ecocardiografa bidimensional Doppler-color en busca de una CC asociada, y tambin en las taquicardias mantenidas o de larga duracin, sobre todo para valorar el tamao y la funcin
ventricular y descartar una miocardiopata dilatada secundaria.
La identificacin de la onda P y su relacin con el QRS es crucial para definir el
mecanismo de la TSV. En el diagnstico diferencial de la TSV y la taquicardia sinusal, los criterios a favor de esta ltima son: la frecuencia cardiaca suele ser inferior,
en la inmensa mayora de los pacientes hay ondas P visibles y con eje normal y suele haber una causa extracardiaca subyacente (fiebre, frmacos, infecciones, deshidratacin, etc.).
La morfologa y el eje de la onda P ayudan a diferenciar las taquicardias auriculares primarias de las taquicardias de la unin aurculo-ventricular. Una morfologa
anormal indica un foco distinto al nodo sinusal. Tres o ms morfologas definen el ritmo auricular multifocal o catico. Las ondas P positivas en las derivaciones inferiores
indican una activacin de arriba abajo y, por tanto, una taquicardia auricular. Inversa523
37_J_M_Gua_Torrent.indd 523
8/10/10 12:45:52
Tratamiento mdico de las TSP
Tabla 1. Diagnstico inicial con ECG de las TSV
Identificacin de onda P
Presente:
P(+) en II, III y aVF. Reentrada en el nodo sinusal o sinoatrial, foco ectpico alto
P() en II, III y aVF. Reentrada en nodo atrioventricular, foco ectpico bajo
Ausente:
Taquicardia por reentrada nodal y ectpica de la unin (tambin TV)
Morfologa de onda P
Normal:
Taquicardia sinusal, reentrada sinusal o sinoatrial
Anormal:
Taquicardia ectpica auricular, utter y fibrilacin auricular
Relacin de P y QRS
La onda P precede al QRS. Taquicardia atrial, sinusal y reentradas con intervalo
RP largo
El QRS precede a la P. Taquicardia por reentrada nodal, taquicardia por reentrada
AV (tambin TV)
Presencia de bloqueo AV o VA
Frecuencia auricular > ventricular. Taquicardia sinusal o atrial
Frecuencia ventricular > auricular. Taquicardia ectpica de la unin (tambin TV)
AV: aurculo-ventricular; ECG: electrocardiograma; TSV: taquicardias supraventriculares;
TV: taquicardia ventricular; VA: ventrculo-auricular
mente, Las ondas P negativas indican una activacin de abajo arriba, lo que significa
una reentrada desde un foco ms bajo.
Las taquicardias de la unin pueden no tener ondas P visibles como ocurre con
la taquicardia por reentrada nodal o con la taquicardia ectpica de la unin, o las
ondas P pueden seguir a cada QRS (reentrada por una conexin accesoria). La duracin del intervalo RP depende de la velocidad de conduccin retrgrada (Tabla 1).
Las TSV suelen ser de complejo QRS estrecho, ya que la transmisin del estmulo ventricular se realiza por las vas anatmicas normales, de manera ortodrmica (la
activacin antergrada se produce como normalmente, a travs del nodo atrioventricular). La taquicardia con complejos QRS anchos suele identificarse con la taquicardia ventricular (TV). Existen, no obstante, TSV con complejos QRS anchos. Esto
puede ser debido a bloqueo de rama preexistente o a conduccin antidrmica (cuando la activacin antergrada se produce por la va accesoria, y la activacin auricular retrgrada por el nodo atrioventricular). En la Tabla 2 se resumen los principales criterios para diferenciar la TSV de la TV, aunque la distincin muchas veces es
muy difcil, y ante la duda es preferible tratar una taquicardia de QRS ancho como
ventricular, dado que esto no es perjudicial para el paciente y lo contrario s puede serlo.
524
37_J_M_Gua_Torrent.indd 524
8/10/10 12:45:53
J.M. Gua, F. Escudero, J.M. Espn
Tabla 2. Taquicardia con QRS ancho: criterios a favor de la TV
Criterios clsicos
Duracin del QRS > 15 ms (> percentil 98 para la edad)
Eje desviado a la izquierda
Disociacin VA
Latidos de fusin
Criterios de Antunes-Brugada
Ausencia de complejos RS en precordiales
Intervalo de R a S > 100 ms en una derivacin precordial
Ms complejos QRS que ondas P
Criterios morfolgicos de TV en V1 y V6
Morfologa de bloqueo de rama derecha
- Patrn trifsico de QRS
- Desviacin izquierda del eje
- R/S < 1 en V6
Morfologa de bloqueo de rama izquierda
- qR o QS en V6
- R en V1 o V2 > 30 ms
- Cualquier onda Q en V6
- Duracin de la R al punto ms profundo de S > 60 ms en V1, V2
- Muesca en la parte descendente de la onda S en V1, V2
TV: taquicardia ventricular; VA: ventrculo-auricular
TIPOS ESPECFICOS DE TSV
Podemos clasificar las TSV segn su lugar de origen en:
Taquicardias auriculares
Son las que utilizan slo el tejido auricular para su iniciacin y mantenimiento. Entre
ellas tenemos:
Taquicardia auricular ectpica
Aumento del automatismo de un foco nico no sinoauricular. Se identifica slo una
morfologa de onda P antes del QRS, morfolgicamente variable segn su lugar de
origen, y diferente de la onda P sinusal. Frecuentemente incesante, presenta fenmenos de calentamiento y enfriamiento, es decir, de aumento y descenso progresivos de
la frecuencia cardiaca.
525
37_J_M_Gua_Torrent.indd 525
8/10/10 12:45:54
Tratamiento mdico de las TSP
Taquicardia auricular multifocal o catica
Existen mltiples focos auriculares con automatismo aumentado, con ondas P de al
menos tres morfologas distintas. Los intervalos P-P suelen ser irregulares, la respuesta ventricular variable y los intervalos PP, PR y RR tambin lo son. Habitualmente es
una TSV incesante.
Taquicardia por reentrada sinusal
Es un mecanismo de reentrada confinado al nodo sinusal, poco frecuente y paroxstico (de
comienzo y terminacin bruscos). La onda P es sinusal, y la frecuencia cardiaca, fija.
Flutter auricular
Est producido por un mecanismo de reentrada a travs de un circuito localizado habitualmente en la aurcula derecha. Puede asociarse con una TSV por reentrada y desarrollarse
por la degeneracin de la misma, por distensin de la aurcula durante la taquicardia prolongada. En el ECG vemos la lnea base en dientes de sierra (ondas F), a una frecuencia variable y con conduccin aurculo-ventricular tambin variable, aunque es bastante frecuente la
conduccin 2:1. La frecuencia auricular suele ser de 330-500, y la ventricular, de 190-240.
Taquicardia por reentrada intraauricular
Se produce tambin por reentrada a nivel del msculo auricular. Puede ser paroxstica
o permanente. La onda P suele tener eje anormal, y la frecuencia ventricular depender de la respuesta del sistema de conduccin
Fibrilacin auricular
Mltiples circuitos de reentrada, pequeos y continuamente cambiantes, en una o
ambas aurculas. En el ECG hay ausencia de ondas P, sustituidas por pequeas ondulaciones (ondas F) irregulares que se aprecian mejor en V1 y V2, con ritmo rpido y
respuesta ventricular irregularmente irregular, debido a una conduccin aurculoventricular variable. Es muy poco frecuente en nios.
Taquicardias de la unin atrioventricular
Son las que requieren del nodo atrioventricular como componente necesario de la
taquicardia. Entre ellas tenemos:
Taquicardia por reentrada nodal
Est producida por la existencia de 2 vas de conduccin diferentes en el nodo. Es una
taquicardia paroxstica de complejo estrecho, en la que la despolarizacin auricular y
526
37_J_M_Gua_Torrent.indd 526
8/10/10 12:45:55
J.M. Gua, F. Escudero, J.M. Espn
ventricular se producen
al mismo tiempo, por lo
que no se ven ondas P
en el ECG, aunque puede haber una muesca al
final del QRS. Es ms
frecuente en jvenes y
adolescentes, y no se
da en nios menores de
2 aos.
Taquicardia
ortodrmica por
reentrada por va
accesoria
La denominacin ortodrmica, como hemos
mencionado anteriormente, se refiere a que
la activacin antergrada se produce normalmente a travs del
Figura 1. Taquicardia ortodrmica.
nodo atrioventricular, y
la activacin retrgrada
por la va accesoria. Es paroxstica. Es una taquicardia regular de QRS estrecho.
Suele haber ondas P retrgradas siguiendo al QRS, y el intervalo RP es > 70 ms
(Figura 1). El sndrome de WPW es diagnosticado cuando la va accesoria es aparente durante el ritmo sinusal, identificndose el ensanchamiento inicial del QRS
(onda ) y el intervalo PR corto debido a la preexcitacin del ventrculo por la va
anmala.
Existe otra taquicardia ortodrmica por conexin atrioventricular oculta, en la que
participa una va accesoria oculta como brazo retrgrado del circuito. En ritmo sinusal
no existe la onda del sndrome de WPW. Al menos en el 50% de los nios con TSV
por reentrada por una va accesoria existe una va accesoria oculta, es decir, no tienen
preexcitacin visible durante el ritmo sinusal.
La taquicardia ortodrmica constituye el 100% de las taquicardias del sndrome de
WPW en nios < 1 ao, y el 90% en todas las edades. En este sndrome se puede producir tambin la taquicardia antidrmica, el flutter y la fibrilacin auricular.
Taquicardia antidrmica por reentrada por va accesoria
En este tipo de reentrada, a diferencia de la ortodrmica, la activacin antergrada se
produce por la va accesoria y la activacin auricular retrgrada por el nodo aurculo527
37_J_M_Gua_Torrent.indd 527
8/10/10 12:45:56
Tratamiento mdico de las TSP
Figura 2. TSV aberrante por taquicardia antidrmica.
ventricular. Es menos frecuente que la anterior (< 10%). Por este tipo de activacin el
QRS es ancho y regular; las ondas P no siempre son visibles, pero pueden serlo antes
del QRS (Figura 2).
Taquicardia reciprocante permanente de la unin atrioventricular
Constituye una variante de taquicardia ortodrmica en la que la va accesoria
est localizada en la regin posteroseptal del corazn. Es una taquicardia de QRS
estrecho con una conduccin ms lenta que resulta en una TSV de frecuencia
ms baja y variable, ya que es sensible al estado autonmico. Las ondas P son
retrgradas tpicamente invertidas en las derivaciones II, III y aVF. El intervalo RP es largo (usualmente > 150 ms; PR < RP). La taquicardia es habitualmente incesante.
Taquicardia por reentrada por bras de Mahaim
Las fibras de Mahaim conectan el nodo o haz de His al ventrculo derecho. Suelen producir una taquicardia antidrmica. En ritmo sinusal puede presentar patrn de preexcitacin alternando con patrn normal; en la taquicardia, QRS ancho con morfologa
de bloqueo de rama izquierda. Puede existir disociacin aurculo-ventricular, ya que
la aurcula no forma parte del circuito (indistinguible de la TV).
528
37_J_M_Gua_Torrent.indd 528
8/10/10 12:45:57
J.M. Gua, F. Escudero, J.M. Espn
Taquicardia ectpica de la unin
Hay un aumento del automatismo en un foco situado en el nodo. Puede ser congnita
e incesante, y en nios mayores puede ser paroxstica. Lo ms habitual es que se produzca tras ciruga cardiaca. Puede haber disociacin aurculo-ventricular con frecuencia ventricular > auricular, o con conduccin auricular retrgrada con onda P superpuesta al QRS (Tabla 3).
EVOLUCIN Y PRONSTICO
Una proporcin elevada de lactantes cuya TSV se ha manifestado en el periodo neonatal estarn asintomticos y no requerirn tratamiento alrededor del ao de edad.
De todas las formas de TSV con inicio en la lactancia, segn estudios basados en
series amplias, slo el 40% experimentarn an crisis despus de los 5 aos, mientras
que la mayora de las que comienzan en la niez persisten a largo plazo. En el feto el
65% de las taquicardias son persistentes mientras que el flutter auricular de inicio neonatal es infrecuente que reincida; sin embargo, los pacientes con CC tienen muy pocas
posibilidades de resolucin espontnea.
De entre los lactantes con WPW que presentaron TSV antes de los 2 meses de edad,
el 93% experimentaron desaparicin de la TSV a lo largo de la niez, pero en 1/3 parte sta reapareci alrededor de los 8 aos.
Aquellas formas incesantes o permanentes, como hemos mencionado anteriormente, pueden desarrollar una miocardiopata dilatada secundaria, pudiendo en
estos casos interpretarse errneamente la taquicardia como expresin de IC de otro
origen.
Respecto al riesgo de muerte sbita en la taquicardia fetal, ya hemos comentado
que es del 6-12 fetos/ao. En nios con WPW el riesgo de muerte sbita, aunque
ste se crea inferior al del adulto, en algn estudio llega al 2,3%, y si se refiere slo
a pacientes sintomticos el riesgo llega al 4% e incluso podra estar infraestimado, ya
que casi la mitad de los nios que sufren parada cardiaca no han tenido eventos clnicos previos. En otros estudios en supervivientes peditricos de muerte sbita, se ha
comprobado que un 20% de los pacientes tenan un sndrome de WPW. Por todo ello,
se ha despertado el inters en buscar marcadores de riesgo en pacientes asintomticos
con WPW basados en estudios electrofisiolgicos.
TRATAMIENTO FARMACOLGICO DE LAS TSV
En el manejo agudo de la TSV (dado que en la mayora de las ocasiones es debida a
un mecanismo de reentrada en el que est involucrado el nodo atrioventricular) el tratamiento inicial suele ser el empleo de maniobras vagales o la administracin de adenosina i.v. a dosis de 200 g/kg hasta 500 g, administrados de forma rpida. La falta de respuesta a la adenosina puede ser debida a dosis inadecuada o a administracin
lenta, porque se trate de una taquicardia auricular o flutter o porque sea una TV. Si
no responde a la adenosina, otras opciones seran: betabloqueantes, procainamida o
529
37_J_M_Gua_Torrent.indd 529
8/10/10 12:45:59
Presentacin
Frecuentemente
incesante.
Calentamiento
y enfriamiento
Habitualmente
incesante
Postoperatoria
Congnita,
incesante
En nios mayores,
paroxstica
Paroxstica
Paroxstica
o permanente
Taquicardia
Auricular
ectpica
Multifocal
o catica
37_J_M_Gua_Torrent.indd 530
Ectpica
de la unin
Reentrada
sinusal
Reentrada
auricular
Variable.
Suele ser
distinta
de la sinusal
PR < RP
PR < RP.
El intervalo PR
puede estar
prolongado
Estrecho
Vara.
El intervalo
PR suele ser
prolongado
Estrecho
Estrecho
Disociacin AV.
Con P
superpuesta
al QRS
Sinusal
Estrecho
Habitualmente
PR < RP
Estrecho
Antes del QRS.
Morfologa
variable
Al menos
3 morfologas
PR/RP
QRS
Onda P
Tabla 3. Diagnstico diferencial de las principales TSV
Persiste
Responde
Transitoria
No responde
No
Bloqueo de
conduccin
retrgrada.
Disociacin AV
diagnstica
No responde
No responde
Cardioversin
Bloqueo AV
transitorio
sin modificar
la taquicardia
Respuesta al
bloqueo AV
Tratamiento mdico de las TSP
530
8/10/10 12:46:0
37_J_M_Gua_Torrent.indd 531
AV: aurculo-ventricular; TSV: taquicardias supraventriculares
Paroxstica
Reentrada
por fibras
de Mahaim
Ancho.
Morfologa
de bloqueo
de rama
izquierda
Reincide
PR < RP
RP > 150 ms
Estrecho
Se retrasa
y cae delante
del QRS
Incesante
Reciprocante
permanente de
la unin
Ancho
Pueden
ser visibles
antes del QRS
Paroxstica
Reentrada por
va accesoria
(antidrmica)
Reincide
Responde
Responde
PR > RP
(si onda P visible)
RP > 70 ms
Estrecho.
En alguna
ocasin
puede
ser ancho
Lactantes
dentro del QRS.
Nios mayores
despus
Paroxstica
Reentrada por
va accesoria
(ortodrmica)
Responde
Vara.
Suele ser
PR > RP
RP < 70 ms
Estrecho
Retrgrada
dentro
del QRS
o al final
del mismo
Paroxstica.
No se da
en < 2 aos
Reentrada
nodal
Cardioversin
Respuesta al
bloqueo AV
PR/RP
QRS
Onda P
Presentacin
Taquicardia
Tabla 3. Diagnstico diferencial de las principales TSV (cont.)
J.M. Gua, F. Escudero, J.M. Espn
531
8/10/10 12:46:1
Tratamiento mdico de las TSP
amiodarona, y tambin, en pacientes > 1 ao se pueden emplear los bloqueantes de los
canales del calcio, como el verapamil. En las TSV refractarias, la flecainida y el sotalol se han mostrado efectivas, bien aislados o asociados a otros frmacos tales como
betabloqueantes o la digoxina. En caso de inestabilidad hemodinmica hay que recurrir a la cardioversin sincronizada a 1-2 julios/kg. La ARF se reserva para el tratamiento de arritmias resistentes a drogas o que amenacen la vida, a menudo en presencia de cardiopatas asociadas.
En la taquicardia fetal sin hidrops el tratamiento inicial suele ser la administracin
de digoxina a la madre, ya que es efectiva por va transplacentaria, a pesar de que la
absorcin es errtica. Si hay hidrops fetal, puede administrarse digoxina directamente al feto bien por va i.m., umbilical o intraamnitica. Otros frmacos utilizados son
la flecainida, el sotalol y la amiodarona. Respecto al control prenatal de la taquicardia,
las cifras oscilan entre el 63% si hay hidrops fetal y el 92% en ausencia de hidrops.
Dependiendo de la edad gestacional y de la reversibilidad o no de la taquicardia, se
puede optar por provocar el parto.
En el flutter auricular prenatal se puede optar por el control de la frecuencia cardiaca mediante digoxina, o el tratamiento con flecainida o propafenona siempre asociadas a betabloqueantes o digoxina. Otras opciones son la amiodarona o el sotalol.
En cuanto al tratamiento crnico, antes de optar por el mismo para prevenir nuevas crisis, hay que valorar muy bien la relacin riesgo/beneficio y tener en cuenta los
efectos proarrtmicos de cada una de las drogas utilizadas. Debido a que el reconocimiento de las recurrencias de TSV en recin nacidos y lactantes puede ser difcil, la
profilaxis en stos est generalmente indicada ya despus del primer episodio. En los
mayores de 1 ao de edad el tratamiento preventivo est indicado ante episodios repetidos, de larga duracin o mal tolerados. Existen tambin controversias respecto al
tipo de tratamiento profilctico, bien farmacolgico o mediante ARF.
En las TSV diagnosticadas en fetos y recin nacidos se utiliza digital, betabloqueantes o ambos, debiendo mantener el tratamiento hasta el ao de edad. En general,
en pacientes menores de 5 aos se prefiere iniciar profilaxis farmacolgica. Las principales opciones seran: betabloqueantes, flecainida y propafenona, sotalol, digoxina
(salvo en el sndrome de WPW, por el peligro de provocar fibrilacin ventricular por
acortamiento del periodo refractario de la va accesoria) o quinidina y procainamida.
Por ltimo, queda la amiodarona, la droga ms potente, pero cuyo tratamiento, dada
la gran cantidad de efectos secundarios no cardiolgicos derivados de la misma, no
debe mantenerse ms de 6 meses o, de lo contrario, habrn de realizarse determinaciones analticas peridicas, sobre todo de funcin heptica y tiroidea, as como exmenes oftalmolgicos y habr de evitarse la exposicin al sol. Una opcin es el tratamiento durante 6 meses; luego se suspende y, si las crisis de TSV se repiten, se optar
por la ARF.
En pacientes mayores de 5 aos, aunque se puede seguir la misma pauta, la mayora de los autores prefieren recurrir a la ARF como tratamiento. De todas formas, esta
divisin en relacin con la edad es cada vez ms ficticia, a medida que van aumentando los procedimientos invasivos peditricos y con ello la experiencia, y se realizan
cada vez en pacientes ms pequeos.
532
37_J_M_Gua_Torrent.indd 532
8/10/10 12:46:1
J.M. Gua, F. Escudero, J.M. Espn
Respecto al tratamiento preventivo de algunos tipos especficos de TSV, pasamos a
enumerar algunas de ellas:
1. En la taquicardia por reentrada nodal, la digoxina combinada con un betabloqueante o los bloqueantes de los canales del calcio como el verapamil (en pacientes
> 1 ao) constituyen el tratamiento de eleccin. La amiodarona tambin es efectiva.
2. En la TSV incesante tal como la producida por taquicardia ectpica auricular, por taquicardia reciprocante paroxstica de la unin y, menos frecuentemente, por
taquicardia auricular catica, la propafenona, la flecainida y el sotalol pueden ser
efectivas. La amiodarona tambin puede utilizarse en casos refractarios, a menudo
asociada a betabloqueantes.
3. En la taquicardia ectpica de la unin postoperatoria, suele recurrirse al enfriamiento y/o a amiodarona. En las raras formas congnitas, puede usarse propafenona,
flecainida o amiodarona, aunque son usualmente resistentes.
4. La recurrencia del flutter auricular en recin nacidos es muy baja, y el tratamiento crnico no suele ser necesario. Sin embargo, el flutter o la taquicardia por reentrada auricular secundarios a ciruga recurren fcilmente y suelen precisar tratamiento
crnico. El sotalol y la amiodarona son efectivas en el 70-80% de los casos, as como
la propafenona o flecainida, asociadas a digoxina o betabloqueantes, como ya hemos
comentado anteriormente.
5. En la fibrilacin auricular, entidad muy rara en el paciente peditrico, la digoxina
se utiliza frecuentemente para disminuir la frecuencia ventricular, excepto en pacientes con WPW. Los betabloqueantes y la quinidina pueden asociarse en los casos no
controlados con digoxina. Otras opciones seran la propafenona y el sotalol.
6. En los sndromes de preexcitacin los betabloqueantes constituyen la primera
eleccin, y si fallan se puede recurrir a flecainida y amiodarona.
Aunque la ARF es motivo de una amplia revisin en otro captulo, un aspecto
importante que queremos reflejar aqu lo constituye la ablacin profilctica preconizada por algunos autores en pacientes con WPW.
Dada la posibilidad de muerte sbita como primera manifestacin en pacientes con
WPW, en muchas ocasiones con el ejercicio, Pappone et al. propugnan la realizacin
de estudios electrofisiolgicos en pacientes asintomticos en busca de marcadores de
mal pronstico y que se realicen en dichos pacientes ARF ya a partir de los 5-7 aos
de edad.
Seran marcadores de mal pronstico los siguientes: periodo refractario corto de la
va accesoria (< 250 ms), si existen vas mltiples o si se induce taquicardia reciprocante de la unin o fibrilacin auricular. En otros estudios tambin se considera de alto
riesgo la localizacin septal de la va accesoria.
Tambin Vignati recomienda la ARF pero en pacientes con edad > 12 aos. La ARF
est claramente indicada en el adulto con WPW sintomtico y tambin en los asintomticos con profesiones de riesgo, tales como pilotos de lneas areas, conductores
y deportistas profesionales. Asimismo, para muchos autores estara indicado ahora
valorar el riesgo y realizar ablacin profilctica en jvenes y adolescentes asintomticos. La decisin debe ser individualizada y determinada teniendo en cuenta riesgos y
beneficios y tras una adecuada informacin al paciente y/o a su familia.
533
37_J_M_Gua_Torrent.indd 533
8/10/10 12:46:3
Tratamiento mdico de las TSP
BIBLIOGRAFA
Almendral J, Marin E, Medina O, Peinado R, Prez L, Ruiz R, Violas X. Guas de prctica clnica de la Sociedad Espaola de Cardiologa en Arritmias Cardacas. Rev Esp Cardiol 2001; 54:
307-67.
Antunes E, Brugada J, Steurer G, Andries E, Brugada P. The differential diagnosis of a regular tachycardia with a wide QRS complex on the 12 lead ECG. PACE 1994; 17: 1515-22.
Bauersfeld U, Pfammatter JP, Jaeggi E. Treatment of supraventricular tachycardias in the new millennium drugs or radiofrequency catheter ablation? Eur J Pediatr 2001; 160: 1-9.
Bink-Boelkens M. Pharmacological management of arrhythmias. Pediatr Cardiol 2000; 21: 508-15.
Bodegas A, Cabrera A, Sarrionandia MJ, Idgoras G, Rumoroso JR, Prez Garca P, Pastor E, Galdeano JM, Sota J, Barrenetxea JI. Eficacia de la propafenona en la prevencin de la taquicardia
supraventricular en la infancia. Rev Esp Cardiol 1994; 47: 86-91.
Brembilla-Perrot B, Chometon F, Groben L, Ammar S, Bertrand J, et al. Interest of non-invasive and
semi-invasive testings in asymptomatic children with pre-excitation syndrome. Europace 2007;
9: 837-43.
Calabr MP, Cerrito M, Luzza F, Oreto G. Supraventricular tachycardia in infants: epidemiology
and clinical management. Curr Pharm Des 2008; 14: 723-8.
Case C. Diagnosis and treatment of pediatric arrhythmias. Pediatr Clin North Am 1999; 46: 351-3.
Christopher LC. Diagnstico y tratamiento de las arritmias. Clnicas Peditricas de Norteamrica
1999; 2: 377-85.
Crosson JE, Etheridge SP, Milstein S, Hesslein PS, Dunnigan A. Therapeutic and diagnostic utility
of adenosine during tachycardia evaluation in children. Am J Cardiol 1994; 74: 155-60.
Deal B. Electrophysiology for the pediatric cardiologist. Pediatr Cardiol Editorial 2000; 21: 507.
Dubin AM, Collins KC, Chiesa N, Hanisch D, Van Hare GF. Use of electrophysiologic testing to
asses risk in children with Wolff-Parkinson-White syndrome. Cardiol Young 2002; 12: 248-52.
Dubin AM, van Hare GF. Radiofrequency catheter ablation: indications and complications. Pediatr
Cardiol 2000; 21: 551-6.
Karpawich PP, Pettersen MD, Gupta P, Shah N. Infants and children with tachycardia: natural history and drug administration. Curr Pharm Des 2008; 14: 743-52.
Kothari DS, Skinner JR. Neonatal tachycardias: an update. Arch Dis Child Fetal Neonatal 2006; 91:
136-44.
Krapp M, Kohl T, Simpson JM, Sharland GK, Katalinic A, Gembruch U. Review of diagnosis,
treatment, and outcome of fetal atrial flutter compared with supraventricular tachycardia. Heart
2003; 89: 913-7.
Kugler JD, Danford DA, Deal BJ, Gillette PC, Perry JC, Silka MJ, et al. Radiofrequency catheter ablation for tachyarrhythmias in children and adolescents. The Pediatric Electrophysiology
Society. N Engl J Med 1994; 330: 1481-7.
Lvy S. Pharmacologic management of atrial fibrilation: current therapeutic strategies. Am Heart J
2001; 141: S 15-21.
Manole MD, Saladino RA. Emergency department management of the pediatric patient with supraventricular tachycardia. Pediatric Emergency Care 2007; 23: 176-88.
Markides V, Schilling RJ. Atrial fibrillation: classification, pathophysiology, mechanisms and drug
treatment. Heart 2003; 89: 939-43.
534
37_J_M_Gua_Torrent.indd 534
8/10/10 12:46:4
J.M. Gua, F. Escudero, J.M. Espn
Moak J. Supraventricular tachycardia in the neonate and infant. Progress in Pediatric Cardiology
2000; 11: 25-38.
Moro C, Almendral J, Azpitarte J, Brugada J, Farre J. Informe sobre el tratamiento de arritmias cardiacas mediante ablacin con catter. Rev Esp Cardiol 1994; 47: 67-72.
Niksch AL, Dubin AM. Risk stratification in the asymptomatic child with Wolff-Parkinson-White
syndrome. Curr Opin Cardiol 2006; 21: 205-7.
Pappone C, Manguso F, Santinelli R, Vicedomini G, Sala S, et al. Radiofrequency ablation in children with asymptomatic Wolff-Parkinson-White syndrome. N Engl J Med 2004; 351: 1197205.
Pappone C, Radinovic A, Santinelli V. Sudden death and ventricular preexcitation: is it necessary to
treat the asymptomatic patients? Curr Pharm Des 2008; 14: 762-5.
Paul T, Guccione P. New antiarrhytmic drugs in pediatric use: amiodarone. Pediatr Cardiol 1994;
15: 132-8.
Pfammatter JP, Paul T. New antiarrhythmic drug in pediatric use: sotalol. Pediatr Cardiol 1997; 18:
28-34.
Pfammater JP, Paul T, Lehmann C, Kallfelz HC. Efficacy and proarrhytmia of oral sotalol in pediatric patients. J Am Coll Cardiol 1995; 26: 1002-7.
Ratnasamy C, Rossique-Gonzalez M, Young ML. Pharmacological therapy in children with atrioventricular reentry: which drug? Curr Pharm Des 2008; 14: 753-61.
Skinner JR, Sharland G. Detection and management of life threatening arrhytmias in the perinatal
period. Early Human Development 2008; 84: 161-72.
Steven N, Weindling J, Saul P, Walsh EP. Efficacy and risks of medical therapy for supraventricular
tachycardia in neonates and infants. Am Heart J 1996; 131: 66-72.
Strasburger JF, Cheulkar B, Wichman HJ. Perinatal arrhythmias: diagnosis and management. Clin
Perinatol 2007; 34: 627-52.
Tipple MA. Usefulness of the electrocardiogram in diagnosing mechanisms of tachycardia. Pediatr
Cardiol 2000; 21: 516-21.
Tischenko A, Fox DJ, Yee R, Kran AD, Skanes AC, et al. When should we recommend catheter ablation for patients with the Wolff-Parkinson-White syndrome? Curr Opin Cardiol 2008; 23: 32-7.
Vaksmann G, DHoinne C, Lucet V, Guillaumont S, Lupoglazoff JM, et al. Permanent junctional
reciprocating tachycardia in children: a multicentre study on clinical profile and outcome. Heart
2006; 92: 101-4.
Van Hare GF. Electrical/Ablational therapeutic cardiac catheterization. Pediatr Cardiol 1998; 19:
95-105.
Villain E, Bonnet D, Acar P, Aggoun Y, Sidi D, Kachaner J. Recommandations pour le traitement des
tachycardies supraventriculaires rciproques du nourrisson. Arch Pdiatr 1998; 5: 133-8.
Zunzunegui Jl, Maroto C, Maroto E, Prez A, Perez J, Garca EJ, Arenal A, Zabala JI, Almendral J.
Tratamiento con radiofrecuencia de taquiarritmias en 28 nios y adolescentes. Rev Esp Cardiol
1995; 48: 820-8.
535
37_J_M_Gua_Torrent.indd 535
8/10/10 12:46:6
37_J_M_Gua_Torrent.indd 536
8/10/10 12:46:7
S-ar putea să vă placă și
- Interpretación Del ElectrocardiogramaDocument12 paginiInterpretación Del ElectrocardiogramaViviana RodríguezÎncă nu există evaluări
- 22 Taquiarrítmias DegrabaDocument107 pagini22 Taquiarrítmias DegrabaJenn OZ100% (1)
- Curso ECG - 5 Bloqueos y Arritmias VentricularesDocument92 paginiCurso ECG - 5 Bloqueos y Arritmias VentricularesMarco Antonio Garcia GonzalezÎncă nu există evaluări
- ELECTROCARDIOGRAMADocument12 paginiELECTROCARDIOGRAMAAlessandra Maria Suarez DubonÎncă nu există evaluări
- Arritmias CardiacasDocument56 paginiArritmias CardiacasJose Adrian Sanchez CalderonÎncă nu există evaluări
- Apuntes Insuficiencia Cardiaca 2019 PDFDocument16 paginiApuntes Insuficiencia Cardiaca 2019 PDFGuillermo Castro ContardoÎncă nu există evaluări
- Taquicardias Supraventriculares 2017 PDFDocument19 paginiTaquicardias Supraventriculares 2017 PDFMartínz A. DiegoÎncă nu există evaluări
- Taquicardia SupraventricularDocument4 paginiTaquicardia SupraventricularFer IzaÎncă nu există evaluări
- BradiarritmiasDocument4 paginiBradiarritmiasJEANNIE GUERREROÎncă nu există evaluări
- Exposicion 1 Arritmias Diapositivas PDFDocument28 paginiExposicion 1 Arritmias Diapositivas PDFAdriana Beatriz Sanchez NoboaÎncă nu există evaluări
- Cuestionario de Habilidades Sociales.Document6 paginiCuestionario de Habilidades Sociales.Jhan Franco Tejada FloresÎncă nu există evaluări
- Informe EKG FinalDocument27 paginiInforme EKG FinalDaniel Sevilla NakazakiÎncă nu există evaluări
- Atlas de EKGDocument17 paginiAtlas de EKGgema zambranoÎncă nu există evaluări
- Sintesis de FarmacosDocument114 paginiSintesis de FarmacosRichard BarrenecheaÎncă nu există evaluări
- Arritmias PreguntasDocument34 paginiArritmias PreguntasElmer Narvaez50% (2)
- Manifestaciones Dermatologicas de Anemia FerropenicaDocument34 paginiManifestaciones Dermatologicas de Anemia FerropenicalecmcastilloÎncă nu există evaluări
- Neumonía Adquirida en La Comunidad (NAC)Document7 paginiNeumonía Adquirida en La Comunidad (NAC)TreXx GaMeRÎncă nu există evaluări
- Sindrome Coronario AgudoDocument2 paginiSindrome Coronario AgudoHeidi MichelÎncă nu există evaluări
- EKG BásicoDocument30 paginiEKG BásicoWilliam MoraÎncă nu există evaluări
- Sindrome Aortico Agudo - Congreso - 2018Document64 paginiSindrome Aortico Agudo - Congreso - 2018Ronie Alvarez MaldonadoÎncă nu există evaluări
- Arritmias CardiacasDocument18 paginiArritmias CardiacasAguilar Reategui AnaÎncă nu există evaluări
- Perlas de La Fiebre ReumáticaDocument8 paginiPerlas de La Fiebre ReumáticaMishelle CHÎncă nu există evaluări
- Arritmias CardíacasDocument133 paginiArritmias CardíacasKaterine Cortes100% (1)
- Cor Pulmonale, Hipertensión Pulmonar y Tumores CardiacosDocument56 paginiCor Pulmonale, Hipertensión Pulmonar y Tumores CardiacosMarvin M. Vargas AlayoÎncă nu există evaluări
- Sindromes Coronarios Agudos 2011 2012Document59 paginiSindromes Coronarios Agudos 2011 2012Miosotis CoralÎncă nu există evaluări
- Síndrome AorticoDocument40 paginiSíndrome AorticoJuan Felipe CruzÎncă nu există evaluări
- Disfuncion Del Nodo SinusalDocument41 paginiDisfuncion Del Nodo SinusalMaicolCortezSandovalÎncă nu există evaluări
- Sindrome Coranario AgudoDocument42 paginiSindrome Coranario Agudopedro escorzaÎncă nu există evaluări
- Resumen Epoc Con Gold 2019 OkDocument11 paginiResumen Epoc Con Gold 2019 OkTania Moreno100% (1)
- Infarto Del Miocardio Con Elevación Del Segmento STDocument36 paginiInfarto Del Miocardio Con Elevación Del Segmento STNoemigue Reyna Del AngelÎncă nu există evaluări
- Bloqueo de RamaDocument6 paginiBloqueo de Ramamigue5000Încă nu există evaluări
- Taquicardia SupraventricularDocument24 paginiTaquicardia SupraventricularJuan Alejandro Hernández VelásquezÎncă nu există evaluări
- Casos ClinicosDocument11 paginiCasos ClinicosEstefania Cruz HdzÎncă nu există evaluări
- Angina Inestable ROLDocument42 paginiAngina Inestable ROLCamilo Andres Celemin PaezÎncă nu există evaluări
- Arritmia CardiacaDocument74 paginiArritmia Cardiacaluiscastilloku0% (1)
- Arritmias CardiacasDocument74 paginiArritmias CardiacasZOfii SnhzÎncă nu există evaluări
- Vectors y Eje CardiacoDocument42 paginiVectors y Eje Cardiacojulio100% (1)
- Fisiopatologia de La NeumoníaDocument6 paginiFisiopatologia de La NeumoníaYesenia Zapana Gomez100% (1)
- ArritmiasDocument11 paginiArritmiasPaz Fernanda Vega BenzÎncă nu există evaluări
- ArritmiasDocument50 paginiArritmiasMaría José Rojas AcostaÎncă nu există evaluări
- Resumen CardiologíaDocument28 paginiResumen CardiologíaPaola AlarcónÎncă nu există evaluări
- Tronco Arterioso ComúnDocument35 paginiTronco Arterioso ComúnIván CarrascoÎncă nu există evaluări
- ArterosclorosisDocument8 paginiArterosclorosisSandy Burgos CabanillasÎncă nu există evaluări
- Taponamiento CardiacoDocument12 paginiTaponamiento CardiacoRichard Sossa VillarrealÎncă nu există evaluări
- Enfermedad Cardiaca Congenita CianogenasDocument47 paginiEnfermedad Cardiaca Congenita Cianogenasgenesis0101Încă nu există evaluări
- Capitulo 8 Taquicardias Con QRS AngostoDocument46 paginiCapitulo 8 Taquicardias Con QRS AngostoLuli Burgos100% (1)
- Cor Pulmonale "Cardiopatía Hipertensiva Pulmonar Crónica"Document25 paginiCor Pulmonale "Cardiopatía Hipertensiva Pulmonar Crónica"ElibelllÎncă nu există evaluări
- Arritmias - UpsjbDocument57 paginiArritmias - UpsjbCarlosYovadSaldamandoCruzÎncă nu există evaluări
- Arritmias CardiacasDocument72 paginiArritmias CardiacasJorge CotrinaÎncă nu există evaluări
- Tema 5. Insuficiencia Cardiaca PDFDocument24 paginiTema 5. Insuficiencia Cardiaca PDFStephany Ortiz OrozcoÎncă nu există evaluări
- Manejo de ArritmiasDocument94 paginiManejo de ArritmiasClara Lavin FloresÎncă nu există evaluări
- Hipertrofia Ventricular IzquierdaDocument8 paginiHipertrofia Ventricular IzquierdaMildred M. MonteroÎncă nu există evaluări
- Electrocardiograma PatologicoDocument7 paginiElectrocardiograma PatologicoGraziella TartaglioneÎncă nu există evaluări
- ValvulopatiasDocument70 paginiValvulopatiasSheskaVivancoGomezÎncă nu există evaluări
- Ecg ...Document10 paginiEcg ...Jesus OviedoÎncă nu există evaluări
- Hipertensión PulmonarDocument22 paginiHipertensión PulmonarJuly Monserrate100% (1)
- Parcial Medicina InternaDocument14 paginiParcial Medicina InternaJosè BermúdezÎncă nu există evaluări
- Bloqueo de Rama DerechaDocument31 paginiBloqueo de Rama Derechakfh127Încă nu există evaluări
- Waterhouse FriderichsenDocument16 paginiWaterhouse Friderichsenjessica_chepeÎncă nu există evaluări
- Embolia PulmonarDocument7 paginiEmbolia PulmonarPedro GadictoÎncă nu există evaluări
- Prédica N° 21 - Como Tener La Mente de CristoDocument6 paginiPrédica N° 21 - Como Tener La Mente de CristoMunizaga HurtadoÎncă nu există evaluări
- Criterios Diagnósticos para La AgorafobiaDocument2 paginiCriterios Diagnósticos para La AgorafobiaKarin Pixtún RaxónÎncă nu există evaluări
- Clase 1 EncuadreDocument19 paginiClase 1 EncuadreMaríaPazOlaveÎncă nu există evaluări
- Separata 2 Idep La Salle Motricidad GruesaDocument18 paginiSeparata 2 Idep La Salle Motricidad GruesaJorgeLuisZanabriaAroniÎncă nu există evaluări
- Teoría ArqueológicaDocument10 paginiTeoría ArqueológicaRicardo Hernández SanchezÎncă nu există evaluări
- Ficha de AutoevaluacióDocument27 paginiFicha de AutoevaluacióClaudia Ñique RuminoÎncă nu există evaluări
- Referente2 PDFDocument26 paginiReferente2 PDFCarlos zapataÎncă nu există evaluări
- Práctica #3 - Pérdida de Carga en Tubería Recta y AccesoriosDocument28 paginiPráctica #3 - Pérdida de Carga en Tubería Recta y AccesoriosJhefry Othmad Manrique VasquezÎncă nu există evaluări
- Expectativas Correctas Sobre El MatrimonioDocument4 paginiExpectativas Correctas Sobre El MatrimoniolagshalomÎncă nu există evaluări
- 9Document41 pagini9ARLENE LILIBETH MONCAYO CARPIOÎncă nu există evaluări
- Niños Indigo y CristalDocument7 paginiNiños Indigo y CristalKarina PaezÎncă nu există evaluări
- Act2.1 AparicioMendoza 108 CoCoDocument3 paginiAct2.1 AparicioMendoza 108 CoCoAntonio MendozaÎncă nu există evaluări
- Guia de Estudio Tema 1 V5copiairmaDocument21 paginiGuia de Estudio Tema 1 V5copiairmaJean Pablo - MusicÎncă nu există evaluări
- Preguntas GuíaDocument3 paginiPreguntas GuíaBlanca ArreolaÎncă nu există evaluări
- 02 Torno y DesgasteDocument12 pagini02 Torno y DesgasteKeyshlanKarinnéAybarÎncă nu există evaluări
- SESIÓN DE APRENDIZAJE #4 - IVUNIDAD VESCRIBIMOS Un ArtículoDocument9 paginiSESIÓN DE APRENDIZAJE #4 - IVUNIDAD VESCRIBIMOS Un ArtículoROSA YOLVI FERNANDEZ PIMENTELÎncă nu există evaluări
- Planificacion I 2022Document6 paginiPlanificacion I 2022danna marinÎncă nu există evaluări
- DPTDocument7 paginiDPTAlexiis CamposÎncă nu există evaluări
- Semana 1 - El Comportamiento Del Consumidor y El MarketingDocument22 paginiSemana 1 - El Comportamiento Del Consumidor y El MarketingelpikachuÎncă nu există evaluări
- Viviendo en El EspírituDocument2 paginiViviendo en El EspírituCielo PerezÎncă nu există evaluări
- Tema ElegidoDocument3 paginiTema ElegidoMilagros OlivasarrietaÎncă nu există evaluări
- Esquema Sistema Educativo Lomce (1) - 0Document1 paginăEsquema Sistema Educativo Lomce (1) - 0Sophie FametvÎncă nu există evaluări
- Proposiciones Válidas y No VálidasDocument4 paginiProposiciones Válidas y No Válidasjosmar jair Marcial Hernandez0% (1)
- Sd. Burnout TESISDocument102 paginiSd. Burnout TESISKarla MoyaÎncă nu există evaluări
- Coros de AdoracionDocument4 paginiCoros de AdoracionKongaÎncă nu există evaluări
- Sesión 5 - Concreto 1Document19 paginiSesión 5 - Concreto 1Cinthya MegoÎncă nu există evaluări
- Guía # 1 - 10° - 3er. PeríodoDocument30 paginiGuía # 1 - 10° - 3er. PeríodoMelissa Vanegas MartínezÎncă nu există evaluări
- CLASE N 6 2do AñoDocument5 paginiCLASE N 6 2do Añosilvina rodriguezÎncă nu există evaluări