Documente Academic
Documente Profesional
Documente Cultură
Antiaritmice
Încărcat de
Cristina GrigorasDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Antiaritmice
Încărcat de
Cristina GrigorasDrepturi de autor:
Formate disponibile
Antiaritmice Sunt medicamente capabile sa previna sau sa trateze o aritmie ( tulburare a frecventei cardiace sau regularitatii ritmului fiziologic
cardiac-tahiaritmii, bradiaritmii, extrasistole etc.) reducand dereglarile automatismului cardiac si conducerii impulsului in miocard, precum si focarele ectopice de formare a impulsurilor: -aritmie prin automatism -aritmie prin reintrare Medicatia antiaritmica cuprinde: - medicamente antiaritmice p-zise; - medicamente utilizate in tratamentul aritmiilor. Trecerea de la sistola(depolarizare) la diastola(polarizare) se face prin intermediul perioadei refractare. Antiaritmicele infl propr electro-fiziologice ale fibrei miocardice (curentii ionici din mediul int si ext se activeaza si se inactiveaza astfel: curentul de Na si Ca realizeaza depolarizarea, curentii de K sunt repolarizanti). Depolarizarea sistolica (faza 0), indusa de o excitatie spontana sau provocata, urmata de un potential de actiune(PA) care det o contractie sistolica. Depolarizarea sistolica are mecanisme ionice si caracteristici diferite, in fct de tipul de tesut miocardic (cu raspuns rapid sau lent). Depolarizarea in fibrele rapide este foarte rapida si se datoreaza influxului rapid de ioni Na, in sensul gradientului de conc, in fibrele rapide prin canalele membranare rapide de Na, ca urmare a deschiderii unei porti. Depolarizarea in fibrele lente (miocardul excitoconductor nodal: nodul sinusal si nodul atrioventricular) este mai lenta si se datoreaza influxului lent de ioni de Ca, in sensul gradientului de conc, in celulele nodale, prin canalele membranare de calciu. Repolarizarea urmeaza depolarizarii si are 3 faze, in fibrele rapide: Faza 1 consta in repolarizare rapida, datorata: opririi influxului rapid de Na (ca urmare a inactivarii canalelor rapide de Na prin inchiderea unei porti); efluxului de K, din cel. miocardice, in sensul gradientului de conc, prin canalele membranare de K. Faza 2 consta in repolarizarea de platou, dat. diminuarii efluxului de K, apare influxul de Ca. Faza 3 consta in repol rapida dat cresterii efluxului de K si se opreste influxul de Ca. Fazele 1 si 2 perioada refractara absoluta. Faza 3- perioada refractara relativa. Polarizarea diastolica (starea de repaus) Faza 4 este reprezentata de diastola si corespunde starii de polarizare celulara si potentialului de repaus, asigurate prin activitatea pompelor membranare de Na, K si Ca. Pompele membranare sunt mecanisme active (ATP-dependente) ce expulzeaza Na si Ca din celula si introduce K, mentinand mediul intracelular sarac in ioni de Na si Ca si bogat in ioni de K. Proprietatile canalelor ionice: -au selectivitate -sunt voltaj dependente, au un senzor de voltaj care comanda deschiderea canalului respectiv la anumite valori ale diferentei de potential -ele pot ramane deschise o anumita perioada de timp, exista o constanta a canalului; Astfel canalul de Na constanta de timp-0,5 milisec, Ca-50, K-500. Exista 3 stari posibile ale canalelor ionice: -deschis- starea activa -inactivabila -activabila-nu permite trecerea ionilor, dar poate fi deschis.
Depolarizarea incepe prin stimularea senzitiva a canalului de Na. Acesta se deschide, apare influxul de Na si depolarizeaza rapid fibra miocardica(faza 0). In acelasi timp are loc stimularea senzitiva a canalelor de Ca si K, dar canalul de Ca se deschide de 10 ori mai greu. Dupa 0,5 milisec can de Na se va inchide si trece in stare inactivabila. In acest moment devine activ can de K, iar can de Ca inca nu s a deschis-faza 1. In faza 2 se deschid canalele de Ca, curentul de Ca si Na sunt relative egale, dar de sens contrar. Dupa 50 milisec se inchide can de Ca si curentul de Ca este inactivat. In faza 3 ramane numai can de K deschis realizand depolarizarea. Voltajul transmembranar in repaus (potentialul d erepaus) este de 80-95 mV pt fibreke miocardice rapide si 60 mV pt cele lente. Depolarizarea diastolica lenta, at cand atinge val critica, declanseaza depool rapida(faza 0) si PA, astfel se realiz automatismul specific nodului sinusak si sistemul Pukinje. Aceste cel ale nodului sinusal au rol de pacemaker, daca suprimam acest pacemaker apar focare de aritmie actopica care preiau aceasta functie: ischemia, acidoza, intoxicatiile. Medicamentele antiaritmice deprima automatismul, ele inhiba depolarizarea spontana diastolica.(faza 4) Conducerea impulsului in miocard depinde de viteza maxima a depolarizarii sistolice si de amplitudinea potentialului de actiune. Cu cat viteza depol sistolice este mai mare si PA este mai amplu conducerea este mai rapida. In timpul depol fibrele miocardice sunt inexcitabile( per refractara efectiva PRE) Durata acesteia este legata de durata PA. Prin repolarizarre la un moment dat capacitatea de raspuns la stimuli revine. Medicam care vor ingreuna trecerea canalelor din stare active in stare inactivabila vor alungi perioada refractara. Resposivitatea- capacitatea membranei celulare miocardice de a raspunde la impulsul propagat, este cu atat mai mare cu cat val PR in momentul excitatiei este mai mai mare. Cand PR >, viteza maxima a depolarizarii creste, conducerea este mai rapida. Excitabilitatea o fribra este mai excitabila cu cat e excitata de un stimul de intensitate mica. Medicamentele care vor ingreuna deschiderea canalelor ionice vor scadea excitabilitatea. Cand avem un echilibru intre conductibilitate su perioada refractara vorbim de o stare normala, iar dezechilibru=aritmii. Clasificarea Antiaritmicelor: In functie de mecanisme si efecte electrofiziologice: Clasa 1: blocantele canalelor de Na (stabilizatoare de membrane si inhibitoare ale depolarizarii dependente de Na). Canalele de Na au 2 porti: poarta m care se gaseste intracanalicular, se deschide repede; poarta h- la polul intracelular si se-nchide greu. In functie de pozitia celor 2 porti se defineste starea canalului: -st activabila= minchis, hdeschis; -st activata= ambele porti deschise; -st inactivabila= mdeschis, hinchis. Pt trecerea canalului din stare activate in inactivabila este nevoie de repolarizarea membranei. Fixarea blocantului are 2 consecinte: - scade viteza de circulatie a ionilor de Na, ca urmare scade intensity cur de Na-> scade viteza depolarize-> scade conductibilitatea. Toate blocantele scad conductiiblitatea. - ingreuneaza trecerea canalului dintr-o stare in alta; ingreuneaza deschiderea canalelor sis cad excitabilitatea.
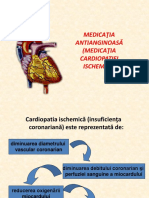
Latenta de actiune si intensitatea efectului blocantelor canalelor de Na vor fi cu atat mai amri cu cat frecv cardiaca este mai mare, blocantele can de Na au afinitate pt tahiaritmii. Clasa 1 A: tip chinidina (chinidina, procainamida, disopiramida, aprindina, sparteina, ajmalina, lorajmina, prajmalina, detajmium) Clasa 1 B- subst care scad putin viteza depol sistolice si scurteaza repol, per refractara, durata PA. sunt de tip lidocaina ( lidocaina, tocainida, mexiletina, fenitoina) Clasa 1 C : tip flecainida (flecainida, encainida, lorcainida, indecainida, propafenona, moricizina). Clasa 2: blocante beta-adrenergice ( antagoniste ale stimularii simpaticecatecolaminergice, a automatismului):propanolol, metoprolol, atenolol, asmolol. Actioneaza prin blocarea receptorilor adrenergici beta 1 miocardici, scad excitabilitatea, conducerea si frecv sinusala, scad conductibilitatea; sunt indicate in trat tahicardiilor sinusale,bpt ca scad excitab sunt utile in trat aritmiilor prin focare ectopice, pt ca scad conducerea sunt indicate la bolnavi cu tahiaritmii ventriculare; C.I.: IC, ast bronsic. RA: bradicardie-deprimarea contractiei miocardului. Clasa 3: blocantele canalelor de K (prelungesc repolarizarea si perioada refractara): amiodarona, bretilium, sotalol, ibutilida, dofetilida. Nu modifica vit de depol sistoliza, creste durata PA, creste PRE; eficare in aritmii prin reintrare. Ele insele pot produce aritmii ventriculare severe. Clasa 4: blocantele canalelor de Ca (deprimante ale automatismului si contractilitatii, dependente de calciu): verapamil, galopamil, diltiazem. Antianginoase Sunt medicamente capabile sa calmeze durerea sau sa evite aparitia crizelor de angina pectorala. Ele actioneaza prin cresterea aportului de O2 si limitarea consumului de O2 a cordului. Cardiopatia ischemic este consecina dezechilibrului dintre necesarul de oxigen pentru travaliul cardiac i aportul de snge oxigenat adus de coronare. Necesarul de oxigen al miocardului este funcie de munca inimii (travaliul cardiac), depinde de: frecvena cardiac, fora de contracie i tensiunea ventriculului. Cardiopatia ischemic poate fi din punct de vedere clinic: dureroas i nedureroas. Durerea apare prin afectarea terminaiilor senzitive de ctre metaboliii acizi, atunci concentraia acestor metabolii este crescut, datorit faptului c fluxul sanguin nu este suficient pentru a-i ndeprta pe msura formrii lor. Formele clinice ale cardiopatiei ischemice dureroase sunt: angina pectoral (angor pecti i infarctul miocardic (IM). Forma clinic major a cardiopatiei ischemice nedureroase este: moartea subit date aritmiilor. Infarctul acut de miocard este o form grav de cardiopatie ischemic, datorata obstruciei totale prin tromboz (tromb rupt din placa de aterom), a unei coronare aterosclerotice, tromboz urmat de ischemie acut i necroz miocardic cu consecine cardiovasculare grave: aritmii severe, deficit acut al funciei ventriculare, insuficien cardiac, anevrism, etc.
Mecanisme Mecanismele farmacologice de restabilire a echilibrului aport - consum i medicamentele corespunztore sunt: I Reducerea consumului de oxigen al miocardului, prin micorarea travaliului cardiac - Deprimarea inimii - scderea tonusului simpatic cardiostimulator: beta -adrenolitice; - scderea conc. ionilor Ca +, disponibili pentru contracia cardiac: blocante ale canalelor de calciu; . - Scderea postsarcinii i presarcinii cardiace: blocante ale canalelor de calciu, nitraii organici i molsidomin; Creterea aportului de oxigen, prin coronarodilataie - aport de NO, cu creterea GMPc: nitraii organici i molsidomin; - scderea ionilor Ca"+ disponibili pentru contracia coronarelor: blocantele calcice; - inhibarea recaptrii adenozinei coronarodilatatoare, n celulele cardiace: dipiridamol, Udoflazina; - creterea AMPc (ce n fibrele musculare netede stimuleaz mecanismele de reducere a calciului citoplasmatic disponibil pentru contracie, inducnd relaxare), prin inhibarea fosfodiesterazei: papaverina, dipiridamol. Clasificare Clasificare, funcie de structura chimic i mecanismul molecular de aciune: 1)Nitrai organici (nitroglicerina, isosorbid dinitrat. isosorbid mononitrat, pentaeritril tetra-"itrat, nitrit de amil), precum i compui similari farmacologic (molsidomin), donatori de NO; esteri organici ai ac azotic, scade consumul de oxigen al miocardului, inhiba functiile plachetare, scade formarea de trombi. 2)Beta -adrenolitice (propranolol, oxprenolol, metoprolol, atenolol, bisoprolol, celiprolol); se folosesc in tratarea profilactica a anginei pectorale, stabila de efort. 3)Bloc antele canalelor de calciu (nifedipina, amlodipina, felodipina, fendilina, nicardipina, i soldipina, verapamil, gallopamil, diltiazem, bepridil, perhexilina, prenilamina, trime-sidina, lidoflazina); 4)Alte structuri i mecanisme (amiodarona, carbocromena, dipiridamol, trifosfadenina, fos-.reatina). Corelarea cu mecanismele reglatoare implicate: Nitraii organici i molsidomina (donatori de NO) acioneaz antianginos predominant prin venodilataie (sistemic i coronarian), cu scderea presarcinii inimii i corona-rodilatatie. Beta -adrenoliticele diminua fora de contracie i frecvena cardiac, micornd travaliul cardiac i consumul de oxigen al miocardului , n special n condiii de efort; Bocantele canalelor de calciu acioneaz predominant: fie prin arteriolodilataie (sistemica i coronarian), cu scderea postsarcinii inimii (nifedipina) i coronarodilataie; prin deprimarea cardiac intens, cu micorarea travaliului cardiac i consumului de n (verapamil); fie prin ambele mecanisme (diltiazem).
S-ar putea să vă placă și
- AntiaritmiceleDocument11 paginiAntiaritmiceleinusikgÎncă nu există evaluări
- Medicamente Antiaritmice CursDocument89 paginiMedicamente Antiaritmice CursAndreea DobreÎncă nu există evaluări
- Medicamente AntiaritmiceDocument9 paginiMedicamente AntiaritmiceAlex NitaÎncă nu există evaluări
- Curs AntiaritmiceDocument4 paginiCurs AntiaritmiceIonela-Valentina UrsacÎncă nu există evaluări
- AmiodaronaDocument4 paginiAmiodaronaMonica MonikaÎncă nu există evaluări
- Farmacoterapie CardioDocument24 paginiFarmacoterapie CardioMariaÎncă nu există evaluări
- Antihipertensive. AntianginoaseDocument31 paginiAntihipertensive. Antianginoasegeorgi.annaÎncă nu există evaluări
- Suport de Curs - Anticoagulantele PDFDocument57 paginiSuport de Curs - Anticoagulantele PDFAndrei Catalin MarcelÎncă nu există evaluări
- Vasodilatatoare PerifericeDocument20 paginiVasodilatatoare PerifericeTaina AvramescuÎncă nu există evaluări
- Blocante Beta AdrenergiceDocument23 paginiBlocante Beta AdrenergiceMuntea Paula100% (1)
- Simpatomimetice Alfa StimulatoareDocument6 paginiSimpatomimetice Alfa StimulatoareMariana LllÎncă nu există evaluări
- ANTICOAGULANTEDocument50 paginiANTICOAGULANTEprisacaru viorelÎncă nu există evaluări
- Antibiotice Si ChimioterapiceDocument29 paginiAntibiotice Si ChimioterapiceDaiana GortoescuÎncă nu există evaluări
- AntianginoaseDocument7 paginiAntianginoaseDaniGFÎncă nu există evaluări
- Curs ToxicologieDocument82 paginiCurs ToxicologieDIa DayanaÎncă nu există evaluări
- Tabel AntiaritmiceDocument8 paginiTabel AntiaritmiceIrina AndreeaÎncă nu există evaluări
- Clasificarea CardiotonicelorhvhDocument3 paginiClasificarea CardiotonicelorhvhRaia CebanÎncă nu există evaluări
- ANXIOLITICEDocument7 paginiANXIOLITICEDuda LaviniaÎncă nu există evaluări
- LP Nr. 2 - Sem 2 - AntiaritmiceleDocument36 paginiLP Nr. 2 - Sem 2 - AntiaritmiceleMarta DumitracheÎncă nu există evaluări
- 8 TuseaDocument38 pagini8 Tuseasynoida100% (1)
- DiureticeDocument61 paginiDiureticeNatalia MelnicÎncă nu există evaluări
- Beta BlocanteDocument6 paginiBeta BlocanteLavinia GeorgianaÎncă nu există evaluări
- BronhodilatatoareDocument14 paginiBronhodilatatoareIstratii MarianaÎncă nu există evaluări
- MEDICATIA-CARDIOVASCULARA MemoMedDocument21 paginiMEDICATIA-CARDIOVASCULARA MemoMedMaria GhentÎncă nu există evaluări
- Medicaţia Aparatului Cardio-VascularDocument6 paginiMedicaţia Aparatului Cardio-VascularVilcu Elisabeta100% (2)
- Medicatia AntitromboticaDocument7 paginiMedicatia AntitromboticamiravoineaÎncă nu există evaluări
- LP 6 - CoagulareDocument25 paginiLP 6 - CoagulareDianaRăuțăÎncă nu există evaluări
- Antihipertensive. Antianginoase 2020Document69 paginiAntihipertensive. Antianginoase 2020Alexandra Ioana100% (1)
- Tulburări Mentale Şi Comportamentale Datorate Stimulantelor, Sedativelor, Hipnoticelor, CocaineiDocument5 paginiTulburări Mentale Şi Comportamentale Datorate Stimulantelor, Sedativelor, Hipnoticelor, CocaineiAlexandra PlahotniucÎncă nu există evaluări
- AciclovirDocument21 paginiAciclovirSuiu Elena Daniela100% (1)
- Centrul de Cercetare Pentru Radiofarmaceutice de La Ifin HHDocument4 paginiCentrul de Cercetare Pentru Radiofarmaceutice de La Ifin HHMihaela ToaderÎncă nu există evaluări
- ANTIANGINOASEDocument10 paginiANTIANGINOASEAna Maria DumitracheÎncă nu există evaluări
- Terapia AntitromboticaDocument81 paginiTerapia AntitromboticasaminakiianiÎncă nu există evaluări
- ManitolDocument3 paginiManitolGabriela BulgaruÎncă nu există evaluări
- ToxicologieDocument58 paginiToxicologieCrina TudoracheÎncă nu există evaluări
- Farmacotoxicologie - BunDocument15 paginiFarmacotoxicologie - BunIuliaNaTuFaru100% (1)
- Sistemul Nervos Vegetativ Curs 3 BDocument49 paginiSistemul Nervos Vegetativ Curs 3 BLivRiyÎncă nu există evaluări
- Tratamentul Bronhodilatator in Boala Pulmonara Obstructiva CronicaDocument4 paginiTratamentul Bronhodilatator in Boala Pulmonara Obstructiva CronicaIrina AdrianaÎncă nu există evaluări
- Curs 10 - Insuficienta CardiacaDocument17 paginiCurs 10 - Insuficienta CardiacaIoanaÎncă nu există evaluări
- Biotransformarea 2018Document33 paginiBiotransformarea 2018Ioana Mănăilă100% (1)
- Sulfamide AntimicrobieneDocument5 paginiSulfamide AntimicrobieneDosa DanielÎncă nu există evaluări
- Nitratii OrganiciDocument3 paginiNitratii Organicitenzi2Încă nu există evaluări
- Medicatia AntianginoasaDocument30 paginiMedicatia AntianginoasaDiana Raluca100% (1)
- LP 9 AntispasticeDocument21 paginiLP 9 AntispasticeDenis ParocescuÎncă nu există evaluări
- Curs Intoxicatii Dana AntonDocument79 paginiCurs Intoxicatii Dana AntonRaulCenaÎncă nu există evaluări
- Farmacologie F.III.1 - Curs 7+8 FarmacotoxicologieDocument43 paginiFarmacologie F.III.1 - Curs 7+8 FarmacotoxicologieNegura George100% (2)
- Toate Cursurile FarmacoDocument468 paginiToate Cursurile Farmacoaaaaa777Încă nu există evaluări
- FarmacoterapieDocument300 paginiFarmacoterapieSimona StefanescuÎncă nu există evaluări
- Blocante Ale Canalelor de CalciuDocument5 paginiBlocante Ale Canalelor de CalciuIoana Andreea Bobea100% (2)
- AugmentinDocument15 paginiAugmentinvalentinanlÎncă nu există evaluări
- DiureticeDocument54 paginiDiureticeȘerban LaviniaÎncă nu există evaluări
- Farmacologia Aparatul CardiovascularDocument24 paginiFarmacologia Aparatul CardiovascularDiaconu Cristian IulianÎncă nu există evaluări
- AntiaritmiceDocument4 paginiAntiaritmiceRaluca BadeaÎncă nu există evaluări
- Antiaritmice Farmacologie GeneralaDocument3 paginiAntiaritmice Farmacologie GeneralaFlorin AlexoaieiÎncă nu există evaluări
- Medicatia Aparatului CardiovascularDocument30 paginiMedicatia Aparatului CardiovascularIosefina Dudeanu100% (1)
- Antiaritmicele lp4Document13 paginiAntiaritmicele lp4Loredana AntochiÎncă nu există evaluări
- Fiziopatologie. Lucrari Practice. Partea A II-aDocument7 paginiFiziopatologie. Lucrari Practice. Partea A II-aCarmen IacobutÎncă nu există evaluări
- Curs 3 - AntiaritmiceDocument25 paginiCurs 3 - AntiaritmiceTrifu AnamariaÎncă nu există evaluări
- Fiziologia Sistemului Cardiovascular (Pseudosuport de Curs)Document6 paginiFiziologia Sistemului Cardiovascular (Pseudosuport de Curs)Alexandra DobricăÎncă nu există evaluări
- Aritmii 1 - Dr. Calin SilisteDocument10 paginiAritmii 1 - Dr. Calin SilisteRoxAnaÎncă nu există evaluări
- Igiena Alimentatiei CursDocument25 paginiIgiena Alimentatiei CursIrina Ispasoiu100% (1)
- Igiena Alimentatiei CursDocument25 paginiIgiena Alimentatiei CursIrina Ispasoiu100% (1)
- Solid AgoDocument3 paginiSolid AgoCristina GrigorasÎncă nu există evaluări
- 1Document2 pagini1Cristina GrigorasÎncă nu există evaluări
- SOTILENDocument1 paginăSOTILENCristina GrigorasÎncă nu există evaluări
- 1Document2 pagini1Cristina GrigorasÎncă nu există evaluări
- Curs 5 ToxicologieDocument7 paginiCurs 5 ToxicologieCristina GrigorasÎncă nu există evaluări