Documente Academic
Documente Profesional
Documente Cultură
RP
Încărcat de
Antonio VazquezDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
RP
Încărcat de
Antonio VazquezDrepturi de autor:
Formate disponibile
Manual Prctico de Reumatologa Peditrica
Manual Prctico
de Reumatologa Peditrica
Autores - Compiladores
Dra. Graciela Espada | Dra. Clara Malagn Gutirrez | Dr. Carlos Daniel Ros
Liga Panamericana de Asociaciones de Reumatologa
Comit Permanente de Reumatologa Peditrica
nobuko
http://bookmedico.blogspot.com
Manual prctico de reumatologa peditrica / Graciela Espada...[et.al.]. - 1a ed. -
Buenos Aires: Nobuko, 2006.
972 p. + CD-ROM: il.; 25x17 cm.
ISBN 987-584-061-0
1. Reumatologa Peditrica.
CDD 618.92
Imagen de tapa: dibujo de una paciente de seis aos con artritis
Diseo de tapa: Pablo De Ferrari - pablodefe@gmail.com
Adaptacin de diseo de interior: Vanesa Farias
Revisin de textos: Dra. Graciela Espada, Dra. Clara Malagn Guitirrez y Dr. Carlos Daniel Ros
y Ed. Rosanna Cabrera
Edicin a cargo de: Ed. Rosanna Cabrera y Dra. Graciela Espada
Hecho el depsito que marca la ley 11.723
Impreso en Argentina / Printed in Argentina
La reproduccin total o parcial de este libro, en cualquier forma que sea, idntica o modificada, no
autorizada por los autores, viola derechos reservados; cualquier utilizacin debe ser previamente
solicitada.
2006 nobuko
ISBN-10: 987-584-061-0
ISBN-13: 978-987-584-061-4
Agosto de 2006
Este libro fue impreso bajo demanda, mediante tecnologa digital Xerox en
bibliogrfika de Voros S.A. Av. El Cano 4048. Capital.
info@bibliografika.com / www.bibliografika.com
Venta en:
LIBRERA TCNICA CP67
Florida 683 - Local 18 - C1005AAM Buenos Aires - Argentina
Tel: 54 11 4314-6303 - Fax: 4314-7135
E-mail: cp67@cp67.com - www.cp67.com
FADU - Ciudad Universitaria
Pabelln 3 - Planta Baja - C1428EHA Buenos Aires - Argentina
Tel: 54 11 4786-7244
Agradecemos a todas aquellas personas que genero-
samente contribuyeron en la realizacin de esta obra,
a quienes nos han brindado la serie de imgenes que
aqu se presentan, que son parte de los archivos
mdicos personales e institucionales.
Y, especialmente a cada uno de nuestros mentores.
Referencia de Autores y Coautores
DRA. GRACIELA ESPADA
Reumatloga infantil
Jefa de la Seccin de Reumatologa del Hospital Nios Ricardo Gutirrez
Chairman del Comit Peditrico Permanente PANLAR
Universidad Nacional de Buenos Aires (Argentina)
DRA. CLARA MALAGN GUTIRREZ
Reumatloga pediatra
Pediatra de la Universidad Militar Nueva Granada (Bogot, Colombia)
Presidente del Comit de Reumatologa Peditrica (PANLAR, 1998-2002)
Fellow Pediatric Rheumatology (Universidad de Cincinnati, Estados Unidos)
Especialista en periodismo escrito (Universidad de los Andes, Bogot-Colombia)
DR. CARLOS DANIEL ROS
Reumatlogo pediatra
Director de la Divisin de Reumatologa Peditrica de Pont Childrens
Hospital (Wilmington-Delaware, Estados Unidos)
Profesor de Pediatra
Co-Chair del Comit Peditrico Permanente PANLAR
Chair Comit Peditrico Permanente ILAR (Estados Unidos)
Thomas Jefferson University, School of Medicine
Coautores de Argentina
DRA. ALEJANDRA BEATRIZ PRINGE
Reumatloga pediatra
Mdica de Planta de la Seccin de Reumatologa del Hospital de Pediatra
Pedro de Elizalde
Universidad Nacional de Buenos Aires
DRA. ALEJANDRA SUSANA TRTARA
Mdica oftalmloga
Mdica de Planta del Servicio de Oftalmologa del Hospital de Nios Ricardo
Gutirrez
Universidad de Buenos Aires
DR. ALEJANDRO FAINBOIM
Mdico pediatra
Coordinador del Grupo de Trabajo del Hospital de Da Polivalente del
Hospital de Nios Ricardo Gutirrez
Clnico pediatra del Grupo de Enfermedades Lisosomales (HNRG)
Universidad Nacional de Buenos Aires
DRA. CARMEN LAURA DE CUNTO
Reumatloga infantil
Jefa de la Seccin de Reumatologa del Departamento de Pediatra del
Hospital Italiano (Buenos Aires)
DR. DELFOR ALBERTO GIACOMONE
Reumatlogo pediatra
Mdico de Planta del Hospital IA, especializado en Pediatra Sup. Sor Mara
Ludovica
Ex Secretario del Grupo de Trabajo de Reumatologa Infantil de la Sociedad
Argentina de Pediatra (SAP)
Universidad Nacional de La Plata
DRA. DIANA INS LIBERATORE
Mdica pediatra
Jefa de la Seccin de Inmunologa del Departamento de Pediatra del Hospital
Italiano (Buenos Aires)
DR. GUILLERMO ISAAS DRELICHMAN
Hematlogo pediatra
Mdico de Planta de la Unidad de Hematologa del Hospital Nios Ricardo
Gutirrez
Coordinador del Grupo de Enfermedades Lisosomales (HNRG)
Universidad Nacional de Buenos Aires
DR. LUIS ALBERTO AVERSA
Hematlogo pediatra
Jefe de la Unidad de Hematologa del Hospital de Nios Ricardo Gutirrez
Subdirector de la Carrera de Mdico Especialista en Hemato-Oncologa
Peditrica
Miembro del Comit Cientfico Grupo Cooperativo Argentino de Hemostasia y
Trombosis (CATH)
Facultad de Medicina - Universidad Nacional de Buenos Aires
DRA. MARA MARTA KATSICAS
Reumatloga pediatra
Mdica asistente en Reumatologa del Hospital de Pediatra Prof. Dr. Juan P.
Garrahan
DRA. MARA TERESA APAZ
Reumatloga pediatra
Jefa de la Divisin del Hospital de Nios de la Santsima Trinidad
Profesora asociada a la Ctedra de Pediatra II de la Universidad Catlica de Crdoba
Presidenta de la Sociedad Argentina de Pediatra (Crdoba)
DRA. PAULA WEISSBROD
Mdica reumatloga-pediatra
Mdica asistente de la Seccin Reumatologa del Hospital de Nios Ricardo
Gutirrez
Universidad Nacional de Buenos Aires
DR. RICARDO ALBERTO GUILLERMO RUSSO
Reumatlogo pediatra
Mdico principal del Servicio Inmunologa del Hospital de Pediatra Prof. Dr.
Juan P. Garrahan
Universidad Nacional de Buenos Aires
DR. RUBN JOS CUTTICA
Reumatlogo pediatra
Jefe de la Seccin de Reumatologa del Hospital de Pediatra Pedro de
Elizalde
Docente autorizado de Pediatra
Presidente del Grupo de Estudio de Reumatologa Peditrica Latinoamericana
Universidad Nacional de Buenos Aires
DRA. SILVIA MNICA MEIORN
Reumatloga pediatra
Mdica de Planta de la Seccin de Reumatologa del Hospital de Nios
Ricardo Gutirrez
Universidad Nacional de Buenos Aires
DRA. STELLA MARIS GARAY
Reumatloga infantil
Jefa de la Unidad de Internacin del Hospital IA, especializado en Pediatra
Sup. Sor Ludovica
Coordinadora Nacional de PRINTO (para Argentina)
Universidad Nacional de La Plata
DRA. SUSANA ALICIA GAGLIARDI
Mdica fisiatra y reumatloga de la Seccin de Reumatologa del Instituto de
Rehabilitacin Psicofsica
Jefa del Servicio de Medicina Fsica y Rehabilitacin del Hospital Alemn
(Buenos Aires)
Coautores de Brasil
DRA. ALESSANDRA BRUNS
Reumatloga pediatra
Mdica de staff de Reumatologa del Hospital Israelita Albert Einstein
DRA. BEATRIZ TAVARES COSTA CARVALHO
Mdica clnica especialista en Alergia e Inmunologa
Profesora adjunta
Universidad Federal de So Paulo
DRA. BLANCA ELENA ROS GOMES BICA
Reumatloga pediatra
Responsable del Sector Ambulatorio de Reumatologa del Adolescente del
Hospital Universitario Clementino Fraga Filho
Profesora asistente de Pediatra
Presidenta de la Sociedad de Reumatologa de Ro de Janeiro
DR. BRENO LVAREZ DE FARIA PEREIRA
Reumatlogo pediatra
Jefe de la Seccin de Reumatologa Peditrica del Hospital das Clnicas da
Universidade Federal de Gois
Profesor asistente en Pediatra
DRA. CLAUDIA GOLDENSTIEN SHAINBERG
Mdica reumatloga y reumatloga pediatra
Jefa del Laboratorio de Inmunologa celular y de artritis del Hospital de
Clnicas - Facultad de Medicina
Profesora de Reumatologa - Facultad de Medicina
Universidad de So Paulo
DRA. CLAUDIA SAAD MAGLHAES
Reumatloga pediatra
Chair del Comit de Reumatologa Peditrico de la Sociedad de Pediatra de
So Paulo
Profesora asistente de Pediatra
Facultad de Medicina de Botucatu (UNESP)
DR. CLAUDIO ARNALDO LEN
Reumatlogo pediatra del Departamento de Pediatra
Profesor afiliado
Escola Paulista de Medicina - Universidad Federal de So Paulo
DR. CLOVIS ARTHUR ALMEIDA DA SILVA
Reumatlogo pediatra
Jefe de la Unidad de Reumatologa Infantil del Departamento de Pediatra
Profesor asociado, PhD
Universidad de So Paulo
DRA. EMILIA INOUE SATO
Mdica reumatloga
Profesora titular de Reumatologa
Universidad Federal de So Paulo
DR. FLAVIO ROBERTO SZTAJNBOK
Reumatlogo pediatra
Responsable de la Unidad de Reumatologa Peditrica de Do ncleo de estu-
dios de Saude da adolescente
Profesor asistente de Pediatra
Universidad de Ro de Janeiro
DR. JAIME OLBRICH NETO
Mdico pediatra especializado en Enfermedades Infecciosas del Hospital das
Clnicas
Profesor asistente de la Universidad Estadual Paulista (UNESP)
Facultad de Medicina de Botucatu
DR. JOS GOLDENBERG
Mdico reumatlogo y reumatlogo infantil
Vicepresidente del Instituto Israelita de Ensino y Pesquisa del Hospital
Israelita Albert Einstein
DRA. MARA ODETE ESTEVES HILRIO
Reumatloga pediatra
Responsable del Servicio de Reumatologa Peditrica
Profesora asociada
Presidenta Comisin de Reumatologa Peditrica de la Sociedad Brasilera de
Reumatologa
Universidad Federal de So Paulo
DRA. MARA TERESA RAMOS ASCENSAO TERRERI
Mdica pediatra
Profesora asistente en Alergia, Inmunologa y Reumatologa del Departamento
de Pediatra
Universidad Federal de So Paulo
DRA. SHEILA KNUPP FEITOSA DE OLIVEIRA
Reumatloga pediatra
Jefa de Reumatologa del Servicio de Reumatologa Peditrica del Instituto de
Puericultura y Pediatra Martagao Gesteira
Profesora adjunta de Pediatra
Universidad Federal de Ro de Janeiro
DRA. SONIA MARA SAWAYA HIRSCHHEIMER
Reumatloga pediatra
Responsable del Sector de Reumatologa del Hospital do Servidor Pblico
Estadual Francisco Rosato de Oliveira
Coautor de Canad
DR. EARL SILVERMAN
Profesor de Pediatra e Inmunologa del Hospital for Sick Children, Divisin de
Reumatologa
Universidad de Toronto
Coautores de Chile
DR. LUIS LIRA WELDT
Reumatlogo pediatra del Hospital Carabineros de Chile
Docente de Pediatra
Universidad Mayor
DRA. MARA SOLEDAD TOSO LOYOLA
Reumatloga pediatra del Hospital Militar de Santiago
Profesora adjunta de la Facultad de Medicina Universidad de los Andes
DRA. MARTA MIRANDA
Reumatloga pediatra
Jefa de la Unidad de Reumatologa Infantil del Hospital San Juan de Dios
(Santiago de Chile)
Profesora adjunta del Universidad de Chile
Facultad de Medicina - Campus Occidente
DRA. XIMENA NORAMBUENA RODRGUEZ
Mdica pediatra
Jefa de la Unidad Inmunoreumatologa del Hospital Ezequiel Gonzlez
Cortz (Santiago de Chile)
Universidad de Chile
Coautores de Colombia
DRA. ADRIANA SORAYA DAZ MALDONADO
Pediatra reumatloga
Instituto de Ortopedia Infantil Roosevelt (Bogot, Colombia)
DR. CARLOS OLMOS OLMOS
Pediatra inmunlogo y reumatlogo
Pediatra de la Universidad del Rosario (Bogot, Colombia)
DRA. CARMEN RESTREPO GONZLEZ
Residente de Radiologa del Hospital Pablo Tobn Uribe
Universidad de Antioquia
DRA. MARA DEL PILAR GMEZ MORA
Pediatra del Hospital Infantil de Mxico
Posgrado en Reumatologa Peditrica - Hospital Infantil de Mxico
Profesora de Pedriatra de la Universidad Libre de Cali
Clnica Rafael Uribe Uribe (Cali, Colombia)
DRA. RUTH MARA ERAZO GARNICA
Reumatloga pediatra del Hospital Pablo Tobn Uribe
Profesora auxiliar en Reumatologa Peditrica de la Seccin de Reumatologa -
Facultad de Medicina
Universidad de Antioquia
Coautores de Cuba
DRA. CECILIA COTO HERMOSILLA
Reumatloga pediatra del Hospital Universitario-Docente Pedro Borras
Astorga
Instituto Superior de Ciencias Mdicas de La Habana
Profesora auxiliar de la Facultad de Ciencias Mdicas Manuel Fajardo
DRA. DOLORES TERESA CANTERA OCEGUERA
Mdica reumatloga
Responsable del Departamento de Artroscopa Peditrica del Servicio
Nacional de Reumatologa
Profesora auxiliar del Hospital Universitario-Docente Pedro Borras Astorga
DRA. GLORIA VARELA PUENTE
Reumatloga pediatra del Hospital Universitario-Docente Pedro Borras
Astorga - Instituto Superior de Ciencias Mdicas de La Habana
Profesora titular de la Facultad de Ciencias Mdicas Manuel Fajardo
DRA. MELBA MNDEZ
Pediatra del Hospital Universitario-Docente Pedro Borras Astorga
Profesora de la Facultad de Ciencias Mdicas Manuel Fajardo y Servicio
Nacional de Reumatologa Peditrica
DR. VCTOR MANUEL HERNNDEZ GONZLEZ
Reumatlogo pediatra del Hospital Universitario-Docente Pedro Borras
Astorga
Jefe del Servicio Nacional de Reumatologa
Coautor de El Salvador
DR. MAURICIO ALEGRA MENDOZA
Reumatlogo pediatra
Jefe del Hospital Nacional de Nios Benjamn Bloom
Universidad del Salvador
Coautores de Ecuador
DRA. BEATRIZ HELENA LEN NOGUS
Reumatloga inmunloga infantil del Hospital Metropolitano de Quito
Universidad San Francisco de Quito
DR. MARIO JAVIER MORENO LVAREZ
Mdico reumatlogo del Hospital Luis Vernaza
Consultor del Hospital de Nios Icaza Bustamante (Guayaquil)
Coautores de Estados Unidos
DR. BALU ATHREYA
Reumatlogo infantil
Mdico de Planta del Servicio de Reumatologa de Pont Childrens Hospital
Profesor de Pediatra
Thomas Jefferson University - School of Medicine
DR. DANIEL JOE LOVELL
Reumatlogo pediatra
Director asociado de la Divisin de Reumatologa del Hospital de Nios de
Cincinnati
Chairman, Pediatric Rheumatology Collaborative Study Group
Universidad de Cincinnati
DR. DAVID NEVILLE GLASS
Reumatlogo infantil
Director de la Divisin de Reumatologa del Hospital de Nios de Cincinnati
Profesor de Pediatra
Universidad de Cincinnati - College of Medicine
DR. EDWARD H. GIANNINI
Doctor en Epidemiologa y Bioestadstica de la Divisin de Reumatologa del
Hospital de Nios de Cincinnati
Profesor de Pediatra
Universidad de Cincinnati - College of Medicine
DR. JOSEPH E. LEVINSON
Reumatlogo pediatra
Ex Director de la Divisin de Reumatologa del Childrens Hospital Mdical Center
Profesor emrito de Medicina y Pediatra
Universidad de Cincinnati
DRA. JUDITH ANNE SMITH
Fellow en Reumatologa Peditrica de la Divisin de Reumatologa del
Hospital de Nios de Cincinnati
Universidad de Cincinnati
DRA. MARTA BEATRIZ MOROLDO
Reumatloga pediatra
Registry Manager de la Divisin de Reumatologa del Hospital de Nios de
Cincinnati
Universidad de Cincinnati
DR. RUY CARRASCO
Reumatlogo pediatra
Childrens Hospital of Austin Specially for Children
Coautores de Italia
DR. ALBERTO MARTINI
Reumatlogo infantil
Profesor de Pediatra
Jefe del Departamento de Pediatra del Scientific Institute G. Gaslini
Universidad de Gnova
DR. MARCO GATTORNO
Reumatlogo infantil
Mdico asistente de la Divisin de Pediatra del Scientific Institute G. Gaslini
Universidad de Gnova
DR. ROLANDO CIMAZ Reumatlogo
pediatra, MCU-Ph Universit
Claude Bernard Lyon 1
Coautor de Mxico
DR. RUBN BURGOS VARGAS
Mdico reumatlogo y reumatlogo pediatra del Hospital General de Mxico
Profesor de la Universidad Autnoma de Mxico
Coautores de Panam
DR. ALEX TAPIA ESPINOZA
Reumatlogo pediatra del Hospital de Nios de Panam
Universidad de Panam
DRA. DOROTHEE STICHWEH HEIMRICH
Reumatloga pediatra del Baylor Institute for Immunology Research (Dallas, Texas)
Coautor de Paraguay
DRA. MARA MARGARITA DUARTE
Mdica reumatloga del Hospital de Clnicas (Asuncin)
Profesora asistente de Medicina Interna
Presidenta de la Sociedad Paraguaya de Reumatologa
Universidad Nacional de Asuncin
Coautor de Per
DR. MANUEL FERRANDIZ ZAVALER
Mdico reumatlogo
Jefe del Servicio de Reumatologa del Instituto Especializado de Salud del
Nio (IESN - Lima)
Coautor de Puerto Rico
DRA. IVONNE ARROYO
Reumatloga pediatra
Catedrtica asociada de la Escuela de Medicina
Directora del Servicio de Reumatologa Peditrica del Hospital Municipal de
San Juan
Universidad de Puerto Rico
Coautores de Uruguay
DR. ALEJANDRO MARIO CUNEO ETCHEVERRY
Mdico especialista en Traumatologa y Ortopedia Peditrica
Profesor adjunto de Traumatologa y Ortopedia Infantil de la Facultad de
Medicina
Universidad Repblica de Montevideo
DR. MIGUEL KARSACLIAN
Mdico especialista en Traumatologa y Ortopedia Peditrica
Traumatlogo del Centro Hospitalario Pereira Rossell
Universidad Repblica de Montevideo
DRA. RAQUEL GUARAGLIA PINTOS
Mdica pediatra de la Policlnica de Seguimiento Reumatolgico del Centro
Hospitalario Pereira Rossell
DRA. RENE SOUTO GASTELUMENDI
Mdica reumatloga del Instituto Nacional de Reumatologa
Profesora adjunta de Clnica Reumatolgica
DRA. ROSARIO JURADO MEIZOSO
Mdica pediatra de la Policlnica de Reumatologa del Centro Hospitalario
Pereira Rossell
Universidad de la Repblica de Montevideo
Coautores de Venezuela
DRA. ANA MARA BRUN
Jefa del Servicio de Dermatologa del Hospital Universitario Ruiz y Pez
(Ciudad Bolivar)
Profesor asociado de Medicina
Ncleo Bolivar - Universidad de Oriente
DRA. CARLOTA ACOSTA
Reumatloga
Especialista I, adjunta a la Unidad de Reumatologa del Hospital Universitario
Ruiz y Pez (Ciudad Bolivar)
DRA. DANIA GUERRA
Mdica especialista en Gentica Mdica
Profesora agregada a la Unidad de Gentica Mdica de la Escuela de
Medicina
Ncleo Bolivar (Ciudad Bolivar)
DR. GARY STERBA
Mdico reumatlogo
Consultor del Hospital J. M. de los Ros (San Bernardino, Caracas)
DRA. IRAMA MALDONADO BASTIDAS
Mdica reumatloga
Profesora asociada de Medicina
Especialista II, adjunta a la Unidad Regional de Reumatologa del Hospital
Universitario Ruiz y Pez (Ciudad Bolivar)
Ncleo Bolivar - Universidad de Oriente
DRA. ISMERY CABELLO Mdica
dermatopatloga Profesora
titular de Medicina
Mdica adjunta al Servicio de Dermatologa del Hospital Universitario Ruiz y
Pez (Ciudad Bolivar)
Ncleo Bolivar - Universidad de Oriente (Ciudad Bolivar)
DR. JESS RONDN
Mdico reumatlogo
Adjunto al Servicio de Reumatologa del Centro de Rehabilitacin Dr. Carlos
Fragachan (Puerto Ordaz, Estado Bolivar)
DR. LUIS NAVAS
Residente del Posgrado de Medicina del Hospital Universitario Ruiz y Pez
(Ciudad Bolivar)
DRA. MAYRA RAUSEO
Mdica residente asistencial de Reumatologa del Hospital Universitario Ruiz
y Pez (Ciudad Bolivar)
LIC. YOLANDA SERRANO
Especialista en Bioanlisis del rea Inmunologa
Profesora asociada al rea de Bioanlisis de la Escuela de Medicina
Ncleo Bolivar (Ciudad Bolivar)
ndice general
Prefacio
Prlogo
En memoria al Dr. Antonio Reginato
Introduccin
CAPTULO I
Ciencias bsicas
Conceptos bsicos de Inmunologa Clnica | DRA. DIANA I. LIBERATORE
Mediadores de inflamacin | DR. MARCO GATTORNO Y DR. ALBERTO MARTINI
Genmica en Reumatologa Infantil | DRA. MARTA B. MOROLDO Y DR. DAVID
NEVILLE GLASS
Metodologa de la Investigacin en Reumatologa | DRA. MARTA B.
MOROLDO Y DR. EDWARD H. GIANNINI
CAPTULO II
Abordaje diagnstico de las Enfermedades Reumticas en la infancia
Introduccin | DRA. GRACIELA ESPADA
Semiologa | DRA. CLARA MALAGN GUTIRREZ
Interpretando datos: cundo sospechar una Enfermedad Reumtica? |
DRA. GRACIELA ESPADA
Dorso lumbalgia en la edad peditrica | DRA. CLARA MALAGN GUTIRREZ
CAPTULO III
Seccin I
Artritides Crnicas en la infancia | DRA. CLARA MALAGN GUTIRREZ
Artritis Psorisica Juvenil | DRA. CLARA MALAGN GUTIRREZ
Artropata asociada a la Enfermedad Inflamatoria Intestinal (EII) | DRA.
CLARA MALAGN GUTIRREZ
Seccin II
Las Espondiloartritides Juveniles | DR. RUBN BURGOS VARGAS
CAPTULO IV
Artropatas Sindrmicas
Sndromes genticos con manifestaciones reumticas | DR. CARLOS D.
ROS Y DR. BALU ATHREYA
CAPTULO V
Enfermedades autoinmunes
Mecanismos patognicos y epidemiologa de las enfermedades
autoinmunes en la edad peditrica | DRA. CLARA MALAGN GUTIRREZ
Lupus Eritematoso Sistmico (LES) | DRA. CLARA MALAGN GUTIRREZ
Dermatomiositis Juvenil (DMJ) | DRA. SHEILA KNUPP FEITOSA DE OLIVEIRA
Esclerodermia | DRA. BLANCA H. GOMES BICA
Enfermedad Mixta del Tejido Conectivo (EMTC) - Sndromes de super-
posicin | DR. FLAVIO R. SZTAJNBOK
Sndrome Antifosfolpido (SAF) en pediatra | DRA. EMILIA I. SATO Y DR.
LUIS A. AVERSA
Sndrome de Sjogren en edad peditrica (SS) | DRA. MA. DEL PILAR GMEZ
MORA
25
27
29
31
33
35
51
57
71
85
87
89
113
125
131
133
151
157
163
181
183
191
193
197
213
229
241
251
261
http://bookmedico.blogspot.com
CAPTULO VI
Vasculitis en la infancia
Introduccin | DRA. GRACIELA ESPADA
Prpura de Schnlein-Henoch (PSH) | DRA. GRACIELA ESPADA
Enfermedad de Kawasaki (EK) | DR. RUBN J. CUTTICA
Poliarteritis Nodosa-Poliangeitis Microscpica | DR. DELFOR A. GIACOMONE Y
DRA. STELLA MARIS GARAY
Enfermedad de Takayasu | DRA. CLARA MALAGN GUTIRREZ
Granulomatosis de Wegener (GW) | DRA. MA. TERESA APAZ
Sndrome de Churg-Strauss (SCS) | DRA. MA. TERESA APAZ
Enfermedad de Behet (EB) | DRA. CLARA MALAGN GUTIRREZ
Sndromes que simulan vasculitis primarias | DRA. CLARA MALAGN
GUTIRREZ
CAPTULO VII
Reumatismo no articular
Introduccin | DRA. CLARA MALAGN GUTIRREZ
Dolores de crecimiento (DC) | DR. BRENO LVAREZ DE FARIA PEREIRA
Sndrome de Hipermovilidad Articular (SHA) | DR. CLAUDIO A. LEN
Fibromialgia Juvenil (FMJ) | DR. CLOVIS A. ALMEIDA DA SILVA
Distrofia Simptica Refleja (DSR) | DRA. CLARA MALAGN GUTIRREZ
CAPTULO VIII
Enfermedades seas en pediatra
Introduccin | DR. CARLOS D. ROS
Osteomalacia y raquitismo | DR. ROLANDO CIMAZ
Osteoporosis en la infancia | DR. ROLANDO CIMAZ
CAPTULO IX
Manifestaciones reumticas de enfermedades no reumticas
Manifestaciones reumticas de enfermedades no reumticas | DRA.
CLARA MALAGN GUTIRREZ
Manifestaciones reumticas de las Endocrinopatas Juveniles | DRA.
CLARA MALAGN GUTIRREZ
Artropatas por cristales | DRA. CLARA MALAGN GUTIRREZ
Manifestaciones reumticas asociadas a las dislipoproteinemias | DRA.
CLARA MALAGN GUTIRREZ
Manifestaciones reumticas asociadas a las enfermedades hematol-
gicas | DRA. CLARA MALAGN GUTIRREZ
Captulo X
Desrdenes ortopdicos que simulan Enfermedades Reumticas
Introduccin | DR. CARLOS D. ROS
Sndromes dolorosos crnicos no inflamatorios del nio | DR. CARLOS D. ROS
CAPTULO XI
Sndromes febriles
Introduccin | DRA. GRACIELA ESPADA
Sndrome Febril Prolongado (SFP) | DRA. IVONNE ARROYO
Enfermedades sistmicas autoinflamatorias | DRA. SILVIA M. MEIORN Y
DR. CARLOS D. ROS
CAPTULO XII
Artritis asociadas a infeccin
Introduccin | DRA. CLARA MALAGN GUTIRREZ
269
271
277
289
307
317
323
333
341
347
351
353
357
363
369
377
383
385
387
393
401
403
405
411
415
417
429
431
433
443
445
447
457
477
479
Seccin I
Artritis Sptica | DR. JOS GOLDENBERG Y DRA. ALESSANDRA BRUNS
Osteomielitis |DR. JOS GOLDENBERG Y DRA. ALESSANDRA BRUNS
Seccin II
Artritis Reactivas | DRA. CLARA MALAGN GUTIRREZ
Fiebre Reumtica (FR) | DRA. MA. TERESA RAMOS ASCENSAO TERRERI
Artritis Reactiva Postestreptocccica (ARPE) | DRA. CLARA MALAGN
GUTIRREZ
Artritis Reactiva Postentrica | DRA. CLARA MALAGN GUTIRREZ
Artritis Posvenrea | DRA. CLARA MALAGN GUTIRREZ
Sndrome de Reiter Juvenil | DRA. CLARA MALAGN GUTIRREZ
Causas miscelneas de Artritis Reactiva en edad peditrica | DRA.
CLARA MALAGN GUTIRREZ
Seccin III
Enfermedad de Lyme | DR. CARLOS D. ROS
Brucelosis | DRA. CLARA MALAGN GUTIRREZ
Sfilis | DRA. CLARA MALAGN GUTIRREZ
Seccin IV
Infecciones por Mycobacterias
Tuberculosis | DR. CLAUDIO A. LEN
Mycobacterias Atpicas | DR. CLAUDIO A. LEN
Seccin V
Lepra | DRA. CLARA MALAGN GUTIRREZ
Seccin VI
Artritis virales | DR. JOS GOLDENBERG
Seccin VII
Artritis desencadenadas por infecciones parasitarias | DRA. SONIA MA.
SAWAYA HIRSCHHEIMER
Infecciones causadas por otros agentes infecciosos | DRA. CLARA
MALAGN GUTIRREZ
Seccin VIII
Espondilodiscitis en el nio | DR. ALEJANDRO CUNEO, DR. MIGUEL KARSACLIAN,
DRA. ROSARIO JURADO MEIZOSO Y DRA. RAQUEL GUARIGLIA PINTOS
Seccin IX
Miositis virales | DRA. PAULA WEISSBROD Y DRA. GRACIELA ESPADA
Seccin X
Artritis asociadas a inmunodeficiencias | DRA. BEATRIZ TAVARES COSTA
CARVALHO
CAPTULO XIII Reumatologa
Neonatal Introduccin | DRA.
GRACIELA ESPADA
Sndrome Crnico, Infantil, Neurolgico, Cutneo y Articular (CINCA) |
DRA. MARA M. KATSICAS, DR. RICARDO A. G. RUSSO Y DRA. CARMEN L. DE CUNTO
Lupus Neonatal (LN) | DRA. EMILIA I. SATO
CAPTULO XIV
Compromiso ocular en las Enfermedades Reumticas
Introduccin | DRA. GRACIELA ESPADA Y DR. CARLOS D. ROS
Seccin I
Uvetis en el paciente peditrico | DRA. GRACIELA ESPADA
481
487
493
501
515
517
519
521
523
527
537
539
541
541
543
545
549
555
559
561
573
579
585
587
589
597
603
605
607
Seccin II
Presentacin clnica de la inflamacin ocular | DRA. ALEJANDRA S. TRTARA
Conjuntivitis | DRA. ALEJANDRA S. TRTARA Y DRA. GRACIELA ESPADA
Queratitis | DRA. ALEJANDRA S. TRTARA
Epiescleritis | DRA. ALEJANDRA S. TRTARA
Escleritis | DRA. ALEJANDRA S. TRTARA
Seccin III
Neuritis ptica | DRA. ALEJANDRA S. TRTARA
Papiledema | DRA. ALEJANDRA S. TRTARA
CAPTULO XV
Emergencias en Reumatologa Infantil
Introduccin | DRA. GRACIELA ESPADA
Situaciones de emergencias en Reumatologa Peditrica | DR. EARL
SILVERMAN
CAPTULO XVI
Abordaje teraputico del nio con Enfermedades Reumticas (ER)
Introduccin | DRA. GRACIELA ESPADA
Antiinflamatorios no esteroideos (AINES) | DRA. ADRIANA S. DAZ
MALDONADO
Terapia sistmica con glucocorticoides | DRA. MA. ODETE ESTEVES HILRIO
Corticoesteroides intraarticulares | DRA. GRACIELA ESPADA
Drogas antirreumticas modificadoras de la enfermedad (DMARDs) e
inmunomoduladoras | DR. CARLOS D. ROS Y DRA. CLARA MALAGN GUTIRREZ
Terapia biolgica en las Enfermedades Reumticas en Pediatra | DRA.
JUDITH A. SMITH, DR. RUY CARRASCO Y DR. DANIEL J. LOVELL
Rehabilitacin en Artritis Idioptica Juvenil (AIJ) | DRA. SUSANA A.
GAGLIARDI
Opciones quirrgicas en Artritis Idioptica Juvenil (AIJ) | DRA. SUSANA A.
GAGLIARDI Y DRA. GRACIELA ESPADA
Aspectos psicosociales de las Enfermedades Reumticas de la infan-
cia | DR. JOSEPH E. LEVINSON
CAPTULO XVII
Enfermedades inflamatorias no clasificadas
Introduccin | DR. CARLOS D. ROS
Sarcoidosis | DR. CARLOS OLMOS OLMOS
Policondritis Recidivante | DRA. ALEJANDRA B. PRINGUE
Sndrome de Sinovitis, Acn, Pustulosis, Hiperostosis, Ostetis (SAPHO)
| DRA. RUTH MA. ERASO GARNICA
Eritema Nodoso (EN) - Paniculitis | DRA. BEATRIZ H. LEN NOGUS
Eritema Multiforme (EM) | DR. CARLOS D. ROS Dermatosis
Neutroflicas (DN) | DR. CARLOS D. ROS Osteoartropata
Hipertrfica (OAH) | DRA. SILVIA M. MEIORN
CAPTULO XVIII Enfermedades
lisosomales Introduccin | DRA.
GRACIELA ESPADA
Compromiso esqueltico de la Enfermedad de Gaucher (EG) | DR.
ROLANDO CIMAZ
Manifestaciones reumticas de las mucopolisacaridosis (MPS) | DR.
ROLANDO CIMAZ
619
621
623
625
627
631
633
639
641
643
653
655
657
663
669
673
689
703
723
733
741
743
745
757
763
775
801
805
811
819
821
823
829
Enfermedad de Fabry | DR. ALEJANDRO FAINBOIM Y DRA. SILVIA M. MEIORN
Enfermedad de Pompe | DR. GUILLERMO I. DRELICHMAN
CAPTULO XIX
Apndice
Parte I | DR. LUIS LIRA WELDT Y DRA. MA. SOLEDAD TOSO LOYOLA
Seccin I | Criterios de diagnstico para Artritis Crnicas del nio
Seccin II | Vasculitis
Seccin III | Criterios diagnsticos de Fiebre Reumtica (FR)
Seccin IV | Enfermedades de Tejido Conectivo (ETC)
Seccin V | Criterios de clasificacin de Hipermovilidad Articular
Parte II | DRA. MARTA MIRANDA Y DRA. XIMENA NORAMBUENA RODRGUEZ
Seccin VI | Valoraciones funcionales y calidad de vida...
CAPTULO XX
Casos clnicos de inters
Introduccin | DRA. GRACIELA ESPADA
Seccin I | Enfermedad inusual
Artropata neuroptica de la insensibilidad congnita al dolor | DRA.
RENE SOUTO GASTELUMENDI
Chronic, Infantile, Neurologic, Cutaneous and Articular Syndrome
(CINCA) - Neonatal Onset Multysistem Inflammatory Disease
(NOMID) | DRA. CLAUDIA GOLDENSTEIN SCHAINBERG
Enfermedad de Behet (EB) | DRA. MELBA MNDEZ, DR. VCTOR M.
HERNNDEZ GONZLEZ, DRA. CECILIA COTO HERMOSILLA, DRA. GLORIA VARELA
PUENTE Y DRA. DOLORES T. CANTERA OCEGUERA
Enfermedad de Churg-Strauss (ECS) | DR. MANUEL FERRANDIZ ZAVALER
Enfermedad inusual en Occidente: Fiebre Mediterrnea Familiar
(FMF) | DR. GARY STERBA
Lupus Neonatal (LN) | DRA. MAYRA RAUSEO, DRA. ANA MA. BRUN, DR. LUIS
NAVAS, DRA. CARLOTA ACOSTA Y DRA. IRAMA MALDONADO BASTIDAS
Osteomielitis Crnica Multifocal Recurrente | DRA. RUTH MA. ERASO
GARNICA Y DRA. CARMEN RESTREPO GONZLEZ
Quiste Dermoide | DRA. DOLORES T. CANTERA OCEGUERA, DRA. MELBA MNDEZ,
DR. VCTOR M. HERNNDEZ GONZLEZ, DRA. CECILIA COTO HERMOSILLA Y DRA.
GLORIA VARELA PUENTE
Sndrome Antifosfolipdico Catastrfico | DR. MAURICIO ALEGRA MENDOZA
Sarcoidosis | DRA. DOROTHEE STICHWEH HEIMRICH
Sarcoidosis | DRA. MA. MARGARITA DUARTE
Sinovitis Histioctica Familiar (SHF) | DRA. CLAUDIA GOLDENSTEIN
SCHAINBERG
Sndrome de Winchester | DRA. IRAMA MALDONADO BASTIDAS, DR. JESS
RONDN, DR. ISMERY CABELLO Y DRA. DANIA GUERRA
Seccin II | Presentacin inusual de una enfermedad comn
Calcinosis: leche de calcio | DRA. MAYRA RAUSEO, DRA. ANA MA. BRUN,
DRA. CARLOTA ACOSTA, LIC. YOLANDA SERRANO Y DRA. IRAMA MALDONADO BASTIDAS
Dermatomiositis Juvenil (DMJ) con cardiomiopata dilatada y trombo
intracavitario | DR. MARIO J. MORENO LVAREZ
Linfadenitis Necrotizante Histioctica (LNH) | DR. ALEX TAPIA ESPINOZA
Lumbalgia en un adolescente | DRA. CLAUDIA SAAD MAGLHAES Y DR. JAIME
OLBRICH NETO
Prpura de Schnlein-Henoch (PSH) | DR. LUIS LIRA WELDT
835
843
853
855
855
861
867
869
877
879
879
891
893
895
905
907
911
913
915
919
923
925
927
929
931
935
939
945
949
951
957
Seccin III | Vieta radiolgica
Calcinosis severa | DRA. MA. MARGARITA DUARTE
Espondilodiscitis | DR. ALEJANDRO M. CUNEO ETCHEVERRY, DR. MIGUEL
KARSACLIAN, DRA. ROSARIO JURADO MEIZOSO Y DRA. RAQUEL GUARAGLIA PINTOS
Abreviaturas
959
961
967
http://bookmedico.blogspot.com
Prefacio
Estimados colegas:
Esta obra est dedicada al doctor Antonio Reginato un extraordinario reumat-
logo e internista que, adems de haber contribuido al campo de la reumatologa,
haber sido un lder indiscutido en las Amricas siempre mostr un inters espe-
cial por las enfermedades reumticas de los nios. Su apoyo al desarrollo de la
Reumatologa Infantil en nuestro continente fue incesante. Fue su idea la de
impulsar la continuacin y finalizacin de este trabajo ya iniciado aos antes por
la doctora Clara Malagn Gutirrez, uno de los tres autores de este Manual.
A aqullos que lean y hagan uso de esta obra les pedimos disculpas por las
fallas que encuentren, las insuficiencias e inconsistencias.
Queremos que vean este Manual como una especie de legado de esta genera-
cin intermedia que debi practicar la especialidad durante un periodo de extre-
ma inestabilidad en el mundo acadmico. Una generacin que debi aprender
a manejar la informtica, la gentica molecular, la medicina basada en eviden-
cia y que fue testigo del desarrollo de terapias con eficacias (y toxicidades)
jams vistas en la historia de las enfermedades reumticas.
Pero, adems, esta generacin se ve en el deber de transferir las enseanzas
bsicas, aunque indiscutibles como semiologa, clnica y bases de rehabilitacin
fsico-psquica de la generacin anterior, cuya valiosa contribucin podra per-
derse si nos descuidramos.
Si hay una esencia en este Manual es la de intentar amalgamar las dos vertien-
tes, la de la generacin que nos precedi y la que nos sigue, dejando en estos
captulos testimonio de lo ms valioso de los dos periodos.
Entre los autores de este trabajo se cuentan algunos que contribuyeron a la crea-
cin de instrumentos para medir el efecto de nuevas drogas que de esa mane-
ra hicieron posibles los ensayos clnicos y, a su vez, llevaron a la aprobacin de
dichas drogas y productos biolgicos, adems de haber organizado las redes de
colaboracin necesarias para que esos ensayos clnicos puedan completarse.
Tambin se encuentran algunos que estn llevando adelante los esfuerzos ms
importantes en la dilucidacin de la gentica de las enfermedades reumticas
en nios y de los mecanismos patognicos de la inflamacin.
Finalmente, la mayora de los que escribimos en este libro somos clnicos y
pediatras que traemos nuestra experiencia, que en algunos casos es nica, por
el lugar en que practicamos la medicina, enriqueciendo mediante esta variedad
geogrfica el alcance de este material.
Quisiramos, asimismo que los lectores vean esta obra como un comienzo, un
intento que deber ser continuado si ustedes lo juzgan merecedor de dichos
esfuerzos futuros.
El Comit Peditrico de PANLAR percibi aquel mandato no como una inspira-
cin para trabajar, sino como una oportunidad para amalgamar el poder intelec-
tual y la experiencia clnica de colegas de casi todo el Continente Americano as
como de Europa, en un esfuerzo masivo y sin precedente.
sta, por su puesto, no es la primera ni la nica obra de su naturaleza, pero,
sin duda, contiene el mayor nmero de contribuciones logradas hasta ahora.
Con 85 autores (y varios colaboradores) la riqueza en experiencia y la canti-
dad de datos y prctica clnica, que pensamos es cuantiosa, as como tambin
lo fue el organizar, compaginar, editar, traducir y homogeneizar los artculos,
captulos y secciones.
Ante todo los autores quisiramos agradecer a PANLAR que, sin dudarlo por un
momento y en parte como reconocimiento a nuestro maestro Antonio Reginato y
a la magnitud y representatividad de la obra, confiaron en nosotros como autores-
compliladores, proveyeron los fondos para el financiamiento de dos reuniones edi-
toriales y esta publicacin.
Deseamos remarcar la contribucin de los todos los coautores que enviaron su
trabajo y lo actualizaron a nuestro pedido, sin esperar a cambio retribucin finan-
ciera alguna, solo el saber que una vida de experiencia y dedicacin a los nios
con enfermedades reumticas debera quedar plasmada de alguna manera. Su
trabajo y compromiso fue extraordinario e invaluable.
Nosotros los autores aprendimos que colaborar es posible, que el Continente
est poblado de talento y que las emociones, las frustraciones y las decepcio-
nes que a diario encontramos, slo se justifican por los que merecen ms que
nadie nuestro esfuerzo. Esa hilera interminable de sonrisas y lgrimas, pero,
ms que todo, la inagotable fuerza y energa de nuestros adorados pacientes.
Es de ellos que recibimos el ms perdurable de los mandatos.
Gracias!
Los autores
Prlogo
La obra que ahora se pone a disposicin de los lectores representa un encomia-
ble ejemplo de visin, perseverancia y continuidad en una de las actividades
que motivan la existencia de la Liga Panamericana de Asociaciones de
Reumatolo-ga (PANLAR).
Visin que defini la necesidad de una fuente de consulta para los pediatras y
reumatlogos de adultos que asumen el cuidado de la poblacin infantil y juve-
nil, afectada por alguna de las numerosas dolencias que comprometen al siste-
ma musculoesqueltico y, muchas veces, a otros rganos y sistemas.
Sobre la base de los datos de poblacin de la Oficina Panamericana de la Salud,
aproximadamente 245 millones de ciudadanos americanos tienen menos de 15
aos y, de ellos, casi medio milln puede presentar alguna dolencia reumtica.
La mayora de ciudades de nuestro Continente carece de pediatras reumatlo-
gos; por lo tanto, la necesidad de la obra es evidente.
En noviembre de 1998, la doctora Clara Malagn Gutirrez, al asumir la presi-
dencia del Comit Permanente de Reumatologa Peditrica de PANLAR en San
Diego (periodo presidido por el doctor Abraham Garca-Kutzbach), plante la
idea de desarrollar un primer y lo inici con entusiasmo, logrando un avance
importante para el trmino de su gestin. Posteriormente, la doctora Graciela
Espada y el doctor Carlos Daniel Ros asumieron en Aruba (junio del 2002) la
conduccin del Comit y con nuevos bros emprendieron la ardua tarea de
actualizar captulos, completar otros e introducir nuevas secciones.
Luego de incontables horas de trabajo, la idea inicial de un primer adquiri
caractersticas de lo que ahora, siete aos despus y, coincidentemente, en San
Diego, nos entregan: un tratado de Reumatologa Peditrica.
El Comit Ejecutivo de PANLAR se enorgullece de haber alentado a los autores
y, asimismo, apoyado decididamente las reuniones de trabajo del Comit
Editorial, integrado por Graciela Espada, Clara Malagn Gutirrez y Carlos
Daniel Ros, efectuadas en Nueva Orleans, Buenos Aires y Wilmington.
A ellos y a todos los coautores les expreso mi agradecimiento, en nombre de
PANLAR y de los nios y jvenes dolientes de las tres Amricas. Agradezco
tambin a Wyeth Argentina por auspiciar la edicin en disco compacto. Queda
pendiente su traduccin al ingls.
Dr. Juan M. Angulo Solimano
Presidente de PANLAR
En memoria al Dr. Antonio Reginato
La culminacin de este tratado de reumatologa peditrica se debe al esfuerzo
de muchos, especialmente el de Antonio Reginato.
Antonio Reginato fue un visionario, una persona realista y prctica. Su visin era
impulsar y participar en el desarrollo de una reumatologa latinoamericana auto-
suficiente e independiente, y con el poder de formar y educar sus propios reu-
matlogos a travs de sus distintas regiones. Esta visin se forj y desarroll a
travs de muchos aos y, comenz a tomar forma en el ao 2002 cuando asu-
mi la presidencia de PANLAR.
Yo segu de cerca sus labores, por la posicin privilegiada que tuve al haberme
nombrado su secretario y, es as que, tuve la oportunidad de intercambiar opi-
niones e ideas acerca de la mejor manera de conducir y llevar a cabo los pro-
gramas educacionales de nuestra organizacin.
Una de sus prioridades (de mayor importancia) fue la culminacin del libro de
Pediatra Infantil bajo la direccin de los doctores: Graciela Espada y Carlos
Daniel Ros, ambos conocidos en el mbito de la reumatologa latinoamericana
e internacional, y quizs ms importante, ambos dotados de un dinamismo y
capacidad de trabajo extraordinario. Ellos ponen punto final al trabajo comenza-
do por la doctora Clara Malagn Gutirrez.
Esta obra, primera en su gnero, rene a connotados reumatlogos peditricos
latinoamericanos, que vierten su experiencia en desrdenes reumticos que
afectan a la poblacin infantil.
Antonio Reginato ser recordado como uno de los exponentes mximos de la
reumatologa latinoamericana, y esta obra que perdurar a travs de los tiem-
pos, ser un eslabn ms de esa gran labor acadmica y asistencial que l cum-
pli a travs de su vida profesional.
Luis R. Espinoza, MD
Secretario, PANLAR
Introduccin
Hace ms de cinco aos, el Comit Peditrico de PANLAR se aboc a la tarea
de editar un libro de Reumatologa Peditrica en castellano que cumpliera las
funciones de ser una gua rpida y concisa para el estudiante, el residente de
pediatra y el reumatlogo en formacin.
A quin esta destinada esta obra?
Por un lado, para el mdico joven... que necesita una gua prctica para familia-
rizarse con las enfermedades reumticas de la infancia.
Y por el otro, y justamente por ello, escrito en forma simple y directa para que
est al alcance no slo de los colegas interesados en enfermedades reumti-
cas, sino tambin para aquellos generalistas que requieran revisar material
sobre una determinada entidad o adquirir una base para consultar cuando se
hallase frente a un caso clnico concreto.
Qu objetivos cumple?
1. Servir de referencia como fuente de diagnstico diferencial de aquellas enfer-
medades que un grupo experimentado de reumatlogos peditricos conside-
ra pueden observarse en el consultorio.
2. Proveer las bases de cmo extraer y utilizar los recursos clnicos y paraclni -
cos, adems de saber cmo interpretar sus resultados.
3. Proveer los principios para la seleccin de drogas antireumticas y su monitoreo.
Caractersticas especiales de la obra
- Adems de cubrir las patologas clsicas: artritis crnicas, sndromes no infla-
matorios, enfermedades del tejido conectivo y vasculitis sistmicas, los autores
y coautores recurrieron al conocimiento experto en fiebre reumtica y artritis
infecciosas que quizs se conocen mejor en nuestros pases y, por ello, han
recibido especial atencin en el Manual:
- Los captulos, en su mayora, ofrecen claves diagnsticas para una mirada
rpida en el consultorio, cuando el reumatlogo est viendo al paciente.
- La multiplicidad de autores de casi todos los pases del Continente Americano
nos proporcion una oportunidad nica para coleccionar y ofrecerle al lector
una serie de casos inusuales con ilustraciones fotogrficas, que anticipamos
ser de gran utilidad.
- La rareza de una enfermedad no fue considerada motivo para excluirla, el reu-
matlogo se ve enfrentado a enfermedades de baja prevalencia en forma cons-
tante, de all la incorporacin de captulos que desarrollan enfermedades
autoinflamatorias y lisosomales.
- Todos los autores son doctores experimentados que han volcado en este tra-
bajo la experiencia personal, evitando incorporar datos anecdticos, un aporte
(esperamos) de gran valor para el mdico joven.
- Los temas se abordan en forma focalizada, intentando lograr una puesta al da,
donde probablemente y, cmo es lgico, los conceptos sobre patogenia y abor-
dajes teraputicos slo son discutidos en forma general a travs de la obra y,
se vern afectados en el transcurso del tiempo y debern ser actualizados en
prximas ediciones.
- Las citas bibliogrficas enfocadas como Lecturas recomendadas son contri-
buciones clsicas en el rea.
- Varias de las drogas mencionadas en esta publicacin estn en estudio actual-
mente y otras estn en Fase I y II de investigacin.
Contenido
La obra esta separada en veinte captulos con sus diversas secciones.
Nos aseguramos que los captulos dedicados a las ciencias bsicas y bioesta-
dstica estn presentes y en manos de autoridades en el tema.
Adems de los captulos clsicos, nos aseguramos de incluir patologas no reu-
mticas de inters (ortopedia, hematologa, oncologa, infeccin, endocrinolo-
ga, oftalmologa).
Los avances en gentica mdica nos obligaron a dedicarle una seccin a los
sndromes peridicos que, aunque inusuales, representan una mirada amplia de
lo que nos espera en el futuro.
Como se ve en la lista de coautores, si bien la mayora son latinoamericanos,
queremos destacar que tuvimos la generosa colaboracin de coautores nortea-
mricanos y europeos. Por lo que existe aqu una amplia variedad de estilos y
algunas marcadas prioridades; hecho inevitable si el editor trata de conservar el
mensaje y las ideas originales de los escritores, como aqu se ha intentado.
Estamos seguros que esta primera edicin es mejorable. Esperamos recibir las
crticas y aseguramos que en las futuras ediciones se tomarn en cuenta las
mismas.
Los autores
Captulo I
Ciencias bsicas
CAPTULO 1 | Ciencias Bsicas
35
Conceptos bsicos de Inmunologa Clnica
Dra. Diana Ins Liberatore
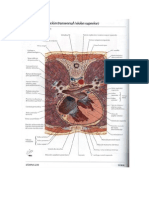
El sistema inmune es una compleja organizacin de clulas y molculas que
cumplen un rol en la defensa del husped contra las infecciones.
Clsicamente se lo divide en dos tipos de respuestas: la innata o natural y la
adquirida o adaptativa.
Sistema inmune
Tabla N 1. Sistema inmune innato y adquirido
Respuesta innata o natural Respuesta adquirida o adaptativa
Principales
clulas
Componentes
moleculares
Sucesivas
exposiciones
Fagocitos (neutrfilos, monocitos y
macrfagos).
Basfilos, mastocitos y eosinfilos (que
liberan mediadores de la inflamacin).
Clulas Natural Killer.
Complemento.
Protenas de fase aguda.
Citoquinas (interferones).
Igual respuesta.
Linfocitos B y T.
Clulas presentadoras de antgeno.
Anticuerpos: responsables de elimi-
nar microorganismos extracelulares.
Citoquinas.
Mejora.
Respuesta innata o natural
Es necesaria la expansin clonal de los linfocitos para generar una respuesta
inmune eficiente, esto demora unos das, por este motivo es muy importante la
respuesta natural que se activa rpidamente conteniendo y controlando la replica-
cin de los microorganismos hasta que entra en juego la inmunidad adquirida.
El reconocimiento que realiza la inmunidad innata est determinado en la lnea
germinal, esto significa que est genticamente predeterminado. Otra diferencia
muy importante entre ambos sistemas, reside en el tipo de receptor utilizado en
el reconocimiento antignico. En el sistema inmune innato no hay clonalidad, es
decir, todas las clulas dendrticas tienen los mismos receptores.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
36
Los receptores de la inmunidad natural no son capaces de reconocer cada ant-
geno aisladamente sino que reconocen estructuras altamente conservadas pre-
sentes en diferentes microorganismos, como por ejemplo: los residuos manosa,
los lipopolisacridos de la superficie de bacterias Gram negativas y los cidos tei-
coicos presentes en las bacterias Gram positivas. Estas estructuras se denominan
patrones moleculares asociados a patgenos (pathogen-associated molecular
patterns) y a sus receptores, reconocedores de patrones (pattern-recognition
receptors). Existen descriptos receptores de manosa, receptores de polisacrido
y receptores Toll. Estos receptores estn presentes en distintas clulas efectoras
del sistema innato: macrfagos, clulas dendrticas, y en linfocitos B (clula pre-
sentadora de antgeno profesional). Algunos de estos receptores reconocedores
de patrones funcionalmente reconocen receptores de seal (signaling receptors)
y activan las vas de traduccin de seales que inducen la expresin de una varie-
dad de genes de la respuesta inmune incluyendo las citoquinas inflamatorias.
Los receptores de la familia Toll tienen un rol importante en la respuesta
inflamatoria e inmune. El primer receptor de la familia Toll fue identificado en
la drosophila, sus homlogos identificados en mamferos se denominan
receptores Toll-like (TLRs). El TLR4 y el TLR2 funcionan como receptores de
la inmunidad innata. El TLR4, el primer receptor humano caracterizado, indu-
ce una variedad de citoquinas y molculas coestimuladoras muy importantes
en la respuesta adaptativa.
Hasta el momento se han descripto 10 TLRs en mamferos, la mayora proba-
blemente est relacionada con el reconocimiento de patrones mayores micro-
bianos, que desencadenan una respuesta inmune innata. Las alteraciones en
los genes de TLR podran afectar profundamente la respuesta inmune. Un ejem-
plo es la mutacin en el gen que codifica para el TLR4 del ratn, el receptor del
lipopolisacrido, que lo hace resistente al shock endotxico. La informacin de
las variantes allicas en humanos es escasa hasta el momento.
La estrategia del sistema inmune innato es reconocer nicamente estructuras
altamente conservadas presentes en un grupo grande de microorganismos
que, en general, son esenciales para la sobrevivencia y la patogenicidad de
los mismos, y, que el husped no posee, alertando de este modo sobre la
presencia de una infeccin, con lo que se activa el sistema adaptativo. Se
evidencia de este modo el rol esencial del sistema inmune innato en la regu-
lacin de todo el sistema inmune.
Componentes celulares de la respuesta inmune innata
El sistema inmune innato tiene como caracterstica la ausencia de memoria
inmunolgica. Evolutivamente este tipo de respuesta se desarroll con anterio-
ridad a la inmunidad adquirida. La respuesta inmunolgica innata no vara con
repetidas exposiciones al agente causante de la infeccin.
Las clulas dendrticas, como por ejemplo: las clulas de Langerhans, cumplen
un rol fundamental en la inmunidad natural. Dentro de los componentes celula-
CAPTULO 1 | Ciencias Bsicas
37
res, tambin debemos mencionar a las clulas fagocticas (neutrfilos, mono-
citos y macrfagos), a los basfilos, los mastocitos, los eosinfilos y las clu-
las natural Killer.
Los granulocitos y monocitos tienen la capacidad de migrar hacia el sitio de la
inflamacin. Los neutrfilos tienen receptores de superficie que detectan facto-
res quimiotcticos que son liberados cuando se produce una injuria tisular. Los
neutrfilos se marginan, en general, en las vnulas poscapilares, donde el flujo
sanguneo es ms lento. Este proceso de marginacin est mediado por las
selectinas. La P-selectina y la E-selectina aparecen en la superficie de las clu-
las endoteliales, cuando son activadas por componentes de la pared bacteria-
na, TNF- (factor de necrosis tumoral), IL-1 y factores del complemento. La
P-selectina y la E-selectina del endotelio establecen una unin dbil con la L-
selectina, expresada en los neutrfilos, generando que el leucocito role por la
fuerza del flujo sanguneo. La segunda etapa de esta marginacin est media-
da por las integrinas. Por ejemplo: el LFA-1 (leukocyte function-associated anti-
gen Type 1) se une a una protena de adhesin endotelial, ICAM-1 (molcula
de adhesin intercelular Tipo 1) formando una unin fuerte que facilita la migra-
cin del neutrfilo por movimientos ameboides activos fuera de la vnula hasta
el sitio de injuria tisular. La migracin y quimiotaxis son facilitados por las inte-
grinas del neutrfilo que se unen a la fibronectina y a otros componentes de la
matriz extracelular.
Los macrfagos y neutrfilos poseen receptores para anticuerpos y complemen-
to, por lo tanto, cuando los microorganismos son recubiertos por anticuerpos,
complemento o ambos, proceso denominado opsonizacin, se favorece la fago-
citosis a cargo de estas clulas. Estos microorganismos, luego de ser fagocita-
dos son sometidos a la accin de metabolitos intracelulares como el anin supe-
rxido, radicales hidroxilos, xido ntrico y otros.
Factores solubles de la inmunidad innata
Los reactantes de fase aguda, las citoquinas y el complemento participan en la
respuesta inmune natural.
La va clsica es activada por complejos inmunes, antgeno-anticuerpo y suele
activarse ms tardamente porque requiere de anticuerpos especficos en una
determinada concentracin. El sistema complemento tambin puede activarse
cuando un agente patgeno penetra en un tejido sin necesidad de anticuerpos
especficos usando la va alternativa.
Los componentes C3a y C5a inducen la quimiotaxis de los neutrfilos y mono-
citos hacia el sitio de la injuria. El C3b a travs de la opsonizacin favorece la
fagocitosis de los microorganismos. El receptor especfico del C3b, CR1, se
encuentra expresado en macrfagos, monocitos y neutrfilos. Ambas vas de
activacin finalizan con la produccin del complejo de ataque ltico, componen-
tes C5b, C6, C7, C8 y C9, cuya funcin es perforar la membrana produciendo
poros en la clula blanco.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
38
Respuesta adquirida o adaptativa
Ambas respuestas, la innata y la adquirida, funcionan en conjunto para eliminar
a todos los patgenos.
La respuesta inmune adquirida o adaptativa se puede dividir en humoral y celu-
lar. La inmunidad humoral depende de las inmunoglobulinas y los linfocitos B.
La inmunidad celular reside en los linfocitos T. El sistema inmune humano es
capaz de producir miles de molculas diferentes de anticuerpos y receptores de
clulas T con especificidades antignicas nicas. Esto permite luchar contra un
nmero prcticamente ilimitado de antgenos.
El sistema inmune adaptativo es especfico y tiene memoria. La especificidad
es la habilidad de reconocer y distinguir entre un nmero variado de molcu-
las blanco y de responder o no. La memoria es la habilidad de generar res-
puestas ms rpidas y ms potentes ante el mismo agente patgeno luego
del primer encuentro.
Los antgenos que desencadenan una respuesta inmune son llamados inmun-
genicos. Los haptenos, en cambio no son inmungenicos, debindose unir con
una molcula de mayor tamao, llamada carrier o de transporte para desenca-
denar una respuesta inmune.
Inmunidad humoral
La linfopoyesis empieza en el hgado fetal y luego contina en la mdula sea.
Los precursores de los linfocitos B de la mdula sea sufren un proceso de
maduracin que produce como resultado linfocitos B maduros en la sangre peri-
frica y en los rganos linfticos secundarios.
Las molculas de inmunoglobulinas (Ig), expresadas en la membrana de los lin-
focitos B, son las responsables del reconocimiento antignico. Las clulas plas-
mticas, linfocitos B diferenciados, secretan inmunoglobulinas, y son responsa-
bles del clearence de patgenos. Las inmunoglobulinas estn constituidas por
dos tipos de polipptidos: cadenas livianas y cadenas pesadas. Las cadenas
livianas tienen dos isotipos: y . Los genes de y estn en los cromosomas
2 y 22 respectivamente. Los isotipos de las cadenas pesadas son: g, a, m, d, e
para las IgG, IgA, IgM, IgD e IgE respectivamente. A su vez la IgG tiene subcla-
ses, IgG1, IgG2, IgG3 e IgG4 y sus cadenas son: 1, 2, 3, 4 y de la IgA: 1
y 2. Los genes de las cadenas pesadas estn en el cromosoma 14.
La especificidad antignica de un anticuerpo est determinada por las secuen-
cias aminoacdicas de los dominios variables de las cadenas pesadas y livianas,
que juntas forman el sitio de unin antignico.
La diversidad de anticuerpos se logra por la capacidad de los linfocitos B de
reordenar su material gentico. El reordenamiento requiere la unin de un
segmento VH (variable), un segmento DH (diversity, diverso) y un segmen-
to JH (joining, de unin).
Los anticuerpos de tipo IgM con una especificidad antignica determinada, pueden
CAPTULO 1 | Ciencias Bsicas
39
ser convertidos en IgG o IgE. Los linfocitos B que producen IgM son capaces de
cambiar la regin constante de la cadena pesada, mientras que el segmento
VDJ permanece igual. Este mecanismo se conoce con el nombre de switch
isotpico. Estos eventos dependen de seales coestimuladoras dadas por
CD40 y CD40L y citoquinas: IL-2, IL-4, IL-6 e IL-10. La IL-4 estimula el switch
a IgE e IgG4; la IL-10 a IgG1, IgG3 e IgA y el factor transformador de creci-
miento (TGF-) a IgA.
La respuesta inmune humoral frente a antgenos proteicos requiere de la colabo-
racin T-B, por eso se denominan a los antgenos proteicos, antgenos T depen-
dientes. Ambas clulas, el linfocito T y el B, reconocen al mismo antgeno. El
encuentro entre el linfocito T y la clula dendrtica precede al encuentro del
mismo linfocito T con el linfocito B. Los linfocitos B maduros con BCRs (receptor
antignico de la clula B) no autorreactivos ingresan en los rganos linfoides
secundarios (bazo y ganglios linfticos) donde pueden encontrarse con antge-
nos extraos. El BCR interacta con el eptope antignico y se produce la trans-
duccin de seales de activacin al interior del linfocito B. A travs de los proce-
sos de endocitosis y procesamiento, los linfocitos B expresarn pptidos asocia-
+
dos a las molculas HLA de clase II que se presentarn al linfocito CD4 . El lin-
+
focito CD4 activado expresa CD40L (ligando de CD40 CD154) que interacta
con el CD40 expresado en el linfocito B. Esta seal coestimuladora es esencial
para que se produzca la colaboracin T-B.
Reconocimiento inmune
Las clulas dendrticas, como por ejemplo: las clulas de Langerhans de la piel,
se activan cuando sus receptores de superficie reconocen algn patrn molecu-
lar asociado a patgenos en la superficie de los microorganismos, aumentando
la expresin de las molculas coestimuladoras B7 en su superficie. Las glicopro-
tenas B7.1 (CD80) y B7.2 (CD86) se denominan en su conjunto molculas B7.
El antgeno es procesado por protelisis dentro de la clula y luego es presen-
tado en su superficie en el contexto de los antgenos de histocompatibilidad
(HLA). As activada, la clula dendrtica, migra al ganglio linftico local donde
presenta el antgeno a la clula T. Para activarse los linfocitos requieren sea-
les coestimuladoras que provienen de molculas coestimuladoras de la superfi-
cie de clulas vecinas y de mediadores solubles como las citoquinas.
Esencialmente, estas molculas son pares de receptores y ligandos. Los linfoci-
tos T requieren dos seales como mnimo para poder ser activados: el complejo
formado por el pptido asociado a las molculas HLA y una seal coestimulado-
ra mediada por ejemplo por las molculas CD80 y CD86 en la superficie de la
clula presentadora de antgeno. El reconocimiento de un antgeno en ausencia
de las molculas CD80 CD86 lleva a la apoptosis de la clula T. La expresin
de estas molculas en la clula presentadora de antgeno est controlada por el
sistema inmune innato. Los receptores TLRs cuando reconocen un patrn mole-
cular asociado a patgenos, inducen la aparicin de CD80 y CD86, es decir, que
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
40
se activa todo este mecanismo slo en presencia de infeccin. Este es un ejem-
plo del control que tiene el sistema innato sobre el sistema adaptativo.
El ligando de las protenas de la familia B7 de las clulas presentadoras de ant-
geno (APC), macrfagos, clulas dendrticas, linfocitos B, es la molcula CD28
de superficie de la clula T. Con la activacin de los linfocitos T se induce la
expresin transitoria de la molcula CTLA-4 que inhibe la activacin celular. La
seal mediada por CD28 induce la produccin de IL-2 y proliferacin celular. En
la clula T hay otros coreceptores como el CD2, cuyo ligando es el CD58.
Las clulas dendrticas activadas son potentes estimuladoras de las clulas T
naive porque expresan grandes cantidades de molculas B7 y CD40 en su
superficie. Los TLRs inducen la aparicin de estas molculas coestimuladoras
en las APC cuando reconocen un patrn de molcula asociado a patgenos,
por ejemplo: un lipopolisacrido. Este es un ejemplo de la interrelacin entre los
sistemas innato y adapativo.
Receptores del sistema adaptativo
El receptor de la clula T y el receptor de la clula B se generan somticamente
durante el desarrollo de estas clulas, de manera que cada linfocito tiene su
receptor especfico. Como estos receptores no estn codificados en la lnea ger-
minal, el linfocito no est programado para reconocer un antgeno en particular.
Una diversidad de receptores es generada al azar y los linfocitos con receptores
tiles se seleccionarn al encontrarse con su antgeno especfico. Este amplio
repertorio de receptores podra reaccionar con antgenos inocuos del medio ambien-
te y con antgenos propios, generando alergias y enfermedades autoinmunes.
Se denomina clon a toda la progenie que deriva de una misma clula. Una propie-
dad fundamental de un clon es que todos los linfocitos que lo constituyen expre-
san un receptor de clula T o receptor de inmunoglobulina en la clula B idntico.
Receptor del linfocito B (BCR)
Los anticuerpos estn constituidos por dos cadenas livianas y dos pesadas. El
N terminal receptor posee un dominio variable que se unir al antgeno a travs
de tres regiones determinantes complementarias hipervariables. Al unirse con el
antgeno, las inmunoglobulinas de superficie inician una cascada de eventos
moleculares que culmina con la activacin de la clula B, la proliferacin clonal
y la generacin de clulas plasmticas.
Receptor de clula T (TCR)
Es un heterodmero / o /, cada cadena tiene un dominio constante y un
dominio variable. Tambin poseen tres regiones determinantes complementarias,
CAPTULO 1 | Ciencias Bsicas
41
que en el caso de los receptores / reconocen el complejo formado por el pp-
tido asociado a la molcula HLA. La mayora de las clulas T / no reconocen
el complejo formado por el pptido asociado al HLA. Molculas como la CD1 pue-
den presentar ciertos antgenos, especialmente lpidos y glucolpidos, otras clu-
las T / reconocen antgenos directamente como lo hacen los anticuerpos. Los
linfocitos T / abandonan el timo y migran, por ejemplo: al tubo digestivo donde
cumplen funciones de defensa en las mucosas.
Se estima que los linfocitos son capaces de producir alrededor de 1.015 regio-
nes variables de anticuerpos y, otro tanto de regiones variables para el receptor
de la clula T. Esto se logra por un proceso de recombinacin que corta y modi-
fica los genes de la regin variable.
Esto genera la diversidad necesaria con que cuenta el TCR para reconocer
miles de nuevos antgenos.
Receptor CD3
El complejo CD3 est constituido por cinco protenas de transmembrana que
estn asociadas con el TCR. El TCR reconoce con sus regiones variables de
ambas cadenas y al antgeno activando slo el 0,01% del repertorio de las
clulas T. En cambio los superantgenos activan el 5% al 30% del repertorio de
las clulas T interactuando slo con la cadena b.
Subpoblaciones de linfocitos T
Linfocitos naive y linfocitos de memoria
Las clulas T naive son aquellas que nunca se encontraron con un antgeno.
Estas clulas migran desde los rganos linfoides primarios a los rganos linfoi-
des secundarios, donde las clulas dendrticas les presentaran a los pptidos
antignicos. Este proceso de migracin se denomina homing. Este encuentro
inducir la proliferacin clonal de linfocitos efectores Tipo Th2 en reacciones
alrgicas y de linfocitos Tipo Th1 en reacciones inflamatorias. Otras clulas
efectoras estimulan una respuesta humoral activando linfocitos B.
Los linfocitos naive y de memoria pueden ser distinguidos porque expresan en
su superficie diferentes isoformas de la molcula CD45 (RA y RO), una tirosin
fosfatasa que regula la activacin celular. Los linfocitos naive expresan
CD45RA y los linfocitos de memoria CD45RO. La proliferacin de los linfocitos
naive en el primer encuentro con el antgeno constituye la respuesta inmune
primaria, genera clulas efectoras T y B (citotxicas, helper y clulas plasmti-
cas) y clulas de memoria B y T. Las clulas de memoria son capaces de mon-
tar una respuesta inmune secundaria cuando son enfrentadas al mismo antge-
no. La respuesta secundaria es ms rpida, con mayor nmero de linfocitos y
mayor cantidad de anticuerpos con mayor afinidad por el antgeno con respec-
to a la respuesta primaria.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
42
+
Linfocitos CD4
+
y CD8
Las dos subpoblaciones ms importantes de clulas T se distinguen por dos
+
protenas de superficie, CD4 y CD8. La mayor parte de los linfocitos CD8 tie-
nen actividad citotxica y cumplen una funcin fundamental en la defensa con-
+
tra infecciones virales. Los linfocitos CD4 tienen una funcin de ayuda (hel-
per) promoviendo la proliferacin, maduracin y las funciones inmunolgicas
de otras clulas.
Complejo mayor de histocompatibilidad (HLA)
El complejo mayor de histocompatibilidad codifica protenas que tienen como
funcin presentar pptidos antignicos a los linfocitos T.
Hay dos clases de molculas HLA, Clase I y Clase II. Las molculas de Clase I
son HLA-A, B y C, y las molculas de Clase II son HLA-DP, DQ y DR.
Las molculas CD4 se unen a una regin invariable de la molcula HLA de clase
II, mientras que las molculas CD8 se unen a una regin invariable de la mol-
cula HLA de clase I. Las clulas T inmaduras expresan CD4 y CD8 conjunta-
mente, estas clulas dobles positivas pueden reconocer un pptido antignico
presentado tanto en el contexto de molculas Clase I Clase II.
Las molculas de Clase I estn expresadas en todas las clulas nucleadas del
organismo permitiendo que cualquier clula infectada presente un pptido anti-
+
gnico en su superficie y as interacte con una clula citotxica CD8 . Las clu-
las que expresan molculas de Clase II son las clulas dendrticas, las clulas
B y los macrfagos activados.
Desarrollo de las clulas T. Seleccin tmica
Las clulas precursoras del linaje T, expresan CD34 pero no CD4 ni CD8,
migran de la mdula sea a la zona cortical del timo donde se desarrollarn
como clulas T. El receptor de la clula T slo reconoce un pptido antignico
corto y no al antgeno entero. Este pptido es el resultado de un proceso intra-
celular que se produce en la APC, la que as procesado lo presentar asociado
a la molcula HLA expresada en su membrana. El receptor de la clula T reco-
nocer slo al complejo formado por el pptido antignico, que deriva de prote-
nas endgenas, asociado a sus propias molculas HLA.
Si los receptores tienen alta o baja afinidad por este complejo, los linfocitos mue-
ren por apoptosis. Esta situacin, llamada seleccin negativa, ocurre en el 95%
de las clulas T y constituye una forma de tolerancia inmunolgica ya que elimi -
na las clulas T capaces de reconocer los antgenos propios en el timo. Slo las
clulas con receptores de mediana afinidad maduran en el timo y migran a la
periferia, proceso denominado, seleccin positiva.
Tolerancia perifrica
La mayora de los antgenos especficos de tejidos no estn presentes en el
timo ni en la mdula sea, la tolerancia perifrica complementa a la tolerancia
central o tmica y es muy importante para evitar la autoinmunidad. Se piensa
que cuando el linfocito se encuentra con antgenos propios se producen seales
CAPTULO 1 | Ciencias Bsicas
43
de activacin incompleta (un estado de anergia), o se activa la apoptosis. A con-
tinuacin, se describen algunos mecanismos de tolerancia perifrica.
Ignorancia inmunolgica: cuando hay una separacin fsica entre la clula T y
su antgeno especfico, el linfocito no se puede activar, por ejemplo: la barrera
hematoenceflica.
Delecin: la sobrevida de los linfocitos est regulada por un proceso llamado
apoptosis o muerte celular programada. Es un proceso activo de suicidio celu-
lar que se produce cuando se activan molculas intracelulares. La protena Fas
es miembro de la superfamilia del receptor del factor de necrosis tumoral y tam-
bin es conocida como APO-1 y CD95. Cuando se une al Fas ligando, CD95L
se activa la seal apopttica y la clula muere. Las clulas T que expresan
CD95, la molcula Fas, pueden recibir seales de un ligando del Fas y activar-
se la apoptosis producindose as la delecin de esos linfocitos. La ausencia de
este mecanismo se observa en los pacientes con un defecto en el mecanismo
de apoptosis mediado por Fas que genera un sndrome linfoproliferativo con
fenmenos de autoinmunidad, ALPS.
Inhibicin: la molcula CD152 del linfocito, tambin llamada CTLA-4 (protena 4
asociada al linfocito citotxico), se une al CD80 (B7-1) y CD86 (B7-2) de la clu-
la B con mayor afinidad que la molcula coestimuladora CD28 inhibiendo la acti-
vacin del linfocito.
Los linfocitos T reguladores pueden inhibir o suprimir a otras clulas T a travs
de la produccin de citoquinas inhibitorias como la interleuquina 10 y el factor de
transformacin de crecimiento (TGF-).
Muchas clulas B autorreactivas sufren delecin clonal o se transforman en
anrgicas cuando maduran. La seleccin negativa ocurre en la mdula sea
cuando la clula B se encuentra con altas concentraciones de antgeno pro-
pio, en forma soluble o integrado a la membrana celular. La delecin de las
clulas B autorreactivas tambin se produce en los centros germinales de los
rganos linfticos secundarios como el bazo. Los linfocitos B reconocen ant-
genos nativos, por lo tanto, no hay participacin de las molculas HLA. Para
los antgenos propios presentes en pequeos niveles, la tolerancia inmunol-
gica es mantenida por los linfocitos T. Esto es suficiente, porque estas clulas
no brindarn la ayuda necesaria a los clones B autorreactivos para la sntesis
de anticuerpos.
Ruptura de la tolerancia
Los agentes infecciosos son un mecanismo importante en la activacin de linfo-
citos T potencialmente autorreactivos. Hay evidencia importante de este meca-
nismo en esclerosis mltiple y en diabetes Tipo 1 al respecto. La liberacin de
autoantgenos por el dao tisular, la activacin de importantes poblaciones T por
superantgenos y la induccin de citoquinas inflamatorias y molculas coestimu-
ladoras por productos microbianos son algunas de las explicaciones posibles.
Tambin el mimetismo molecular, es decir, la similitud estructural entre los ant-
genos propios y algunos microbios, podra ser un factor clave en la activacin
de clones autorreactivos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
44
Susceptibilidad gentica para la autoinmunidad
Se sabe que personas con determinados alelos HLA tienen un riesgo aumenta-
do de presentar enfermedades autoinmunes.
Una de las asociaciones conocidas es entre el HLA-B27 y la espondilitis anquilosante.
Aparentemente slo las clulas T muy autorreactivas son eliminadas en el timo,
las que escapan a la seleccin negativa permanecen bajo el control de meca-
nismos reguladores no identificados. Cuando estos mecanismos fallan, estos
clones autorreactivos se pueden activar por algunos complejos de molculas de
HLA con pptidos propios particulares. Algunos de estos pptidos han sido iden-
tificados: colgeno tipo II en artritis reumatoidea, protena bsica de la mielina
en esclerosis mltiple, receptores de acetilcolina en la miastenia gravis. Quizs
la asociacin de algunos alelos HLA a determinadas enfermedades autoinmu-
nes se deba a que los pptidos propios como los otros pptidos se pueden unir
y ser presentados por algunos alelos HLA y no por todos.
Inmunoregulacin y citoquinas
Subpoblaciones Th1 y Th2
+ +
Los linfocitos CD8 son principalmente citotxicos y los linfocitos CD4
+
y son
principalmente productores de citoquinas. Los linfocitos CD4 se pueden subdi-
vidir en Th1 Th2 de acuerdo con su funcin y a las citoquinas que producen.
Los linfocitos Th1 producen IL-2, IFN- y TNF-, estimulan la inmunidad celular
y la actividad macrofgica.
Los linfocitos Th2 producen IL-4, IL-5, IL-6 e IL-10, estimulan la diferenciacin
de las clulas B a clulas productoras de anticuerpos.
Ambos producen TNF-, IL-3, IL-13 y GM-CSF (factor estimulante de colonias
de granulocitos y macrfagos).
Los precursores, denominados Th0, secretan IL-4 e IFN. La IL-4 estimula la dife-
renciacin a clulas Th2 y el IFN estimula la diferenciacin a clulas Th1. Las
clulas presentadoras de antgeno, como por ejemplo: las clulas dendrticas
producen IL-12, que promueve la diferenciacin de las clulas Th0 al Fenotipo
Th1, que tiene un perfil de citoquinas IFN-. Se observ predominancia del Tipo
Th1 se vio en AR, Artritis Idioptica Juvenil (AIJ) oligoarticular y diabetes insuli-
nodependiente.
Al mismo tiempo, el Fenotipo Th1, predomina cuando hay infecciones persisten-
tes a micobacterias. Los individuos con desrdenes hereditarios en la inmunidad
mediada por el IFN- son vulnerables a estas infecciones. Se han descripto
varios subgrupos de mutaciones en diferentes genes de la IL-12 y del IFN- que
ocasionan una falta de respuesta en la inmunidad celular mediada por el IFN-.
El IFN- media la activacin celular necesaria para determinar la progresin de
las infecciones por micobacterias.
Hay publicaciones controvertidas en diferentes poblaciones de pacientes con
AR y la asociacin con diferentes alelos del gen que codifica el factor de necro-
sis tumoral TNF-.
CAPTULO 1 | Ciencias Bsicas
45
La expansin selectiva de Tipo Th2 juega un rol importante en las enfermeda-
des alrgicas, estas clulas son esenciales para la sntesis de la IgE porque la
IL-4 induce el switch del locus psilon. Al mismo tiempo la IL-3 y la IL-4 son fac-
tores estimulantes de los mastocitos y la IL-5 induce la proliferacin y diferencia-
+
cin de los eosinfilos. Los clones CD4
perfil de citoquinas Th2.
de los pacientes alrgicos tienen un
En las enfermedades autoinmunes se observa un disbalance hacia las citoqui-
nas proinflamatorias. Esto podra deberse a la persistencia de un determina-
do antgeno o a un disbalance determinado genticamente hacia ese estado
proinflamatorio.
La relacin molar sTNFR:TNF- en el lquido sinovial de pacientes con AIJ
poliarticular se encontr significativamente reducida con respecto al grupo de
nios con espondiloartropatas (enfermedad oligoarticular HLA-B27 positiva),
sugiriendo que niveles altos de factor de necrosis tumoral contribuiran a una
enfermedad ms erosiva. Los nios con enfermedad ms grave, JIA extendida,
tenan un aumento significativo de un haplotipo de IL-10 (haplotipo ATA). Hay
una predisposicin hereditaria a producir bajas cantidades de IL-10 en nios con
formas ms graves de la enfermedad.
Citoquinas
Las citoquinas son polipptidos producidos por diferentes clulas que controlan
el crecimiento, la diferenciacin y la activacin celular a travs de receptores en
las clulas blanco. Clsicamente las interleuquinas se dividen en dos grupos: las
que estn relacionadas con la inmunoregulacin: IL-2, 3, 4, 5, 9, 10, 12, 18, IFN-,
TNF- y las que son responsables de la respuesta inflamatoria: IL-1, 6, 8, 10,
TNF-. Sin embargo, estas funciones se superponen, su actividad biolgica
depende de su concentracin y de sus molculas inhibitorias.
Quimoquinas
Las quimoquinas son citoquinas quimioatractantes importantes en la migracin
de linfocitos, monocitos y neutrfilos a los sitios de inflamacin.
Las -quimoquinas tienen un aminocido entre los dos primeros residuos de cis-
tena (CXC) y utilizan los receptores CXCR1 al CXCR4. Las -quimoquinas tie-
nen los dos primeros residuos de cistena adyacentes (CC) y utilizan los recep-
tores CCR1 al CCR8. Hay otras dos familias de quimoquinas: C y CXXXC.
La migracin de las clulas T naive y de memoria a travs de los ganglios
linfticos est regulada por los receptores a las quimoquinas. Los linfocitos T
del tipo Th1 expresan preferencialmente CCR5 y los Th2, CCR3 y CCR4. Los
ligandos para el CCR5 son RANTES y las protenas de inflamacin macrof-
gica (MIP- y MIP-1). El factor derivado de clula estromal (SDF-1) es el
ligando del CXCR4.
Se describi una delecin homocigota en el gen CCR5, llamada D32CCR5, que
genera un receptor no funcional, que provee resistencia a la infeccin por HIV-
1. Sin embargo, se han publicado algunos pacientes homocigotas para la dele-
cin, que haban contrado la infeccin por HIV-1.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
46
A
Tabla N 2. Algunas quimoquinas y sus receptores
Quimoquinas
RANTES (regulated on activation
normal T cell expressed and secre-
ted) y protenas de inflamacin
macrofgica (MIP-1 y MIP-1).
SDF-1
(factor derivado de clula estromal).
IP-10 (protena inducible por IFN).
Receptor
CCR5
CXCR4
CXCR3
Respuesta
Migracin de clulas efectoras Th1.
Migracin de linfocitos T de memoria a
los sitios de inflamacin.
Reclutamiento de monocitos.
Migracin de clulas efectoras Th2.
Migracin de clulas T naive.
Migracin de clulas B.
Migracin de clulas efectoras Th1.
Quimoquinas y enfermedades autoinmunes
Enfermedades relacionadas al fenotipo funcional Th1
a. Artritis reumatoidea.
Las clulas sinoviales liberan quimoquinas e inducen la redistribucin de las
molculas de adhesin, lo que favorece la adhesin al endotelio y la penetracin
al sitio de inflamacin.
En la articulacin de los pacientes con AR se observan:
1. Una acumulacin selectiva de linfocitos T de memoria con fenotipo fun-
cional Th1, que expresan receptores CCR5.
2. Altas concentraciones de algunas quimoquinas como RANTES y MIP-1.
Ante estos hallazgos, el receptor CCR5 surge como una molcula con un rol
importante en esta enfermedad. Recientemente, se estudiaron 673 pacientes
con AR, no encontrndose en ninguno de ellos el genotipo homocigota
32CCR5 (receptor no funcional), sugiriendo la presencia del receptor CCR5
funcional para el desarrollo de AR.
b. Esclerosis Mltiple (EM) y Encefalomielitis Alrgica Experimental (EAE).
+
En la EM el mediador del ataque autoinmune es la clula T CD4 contra uno o ms
autoantgenos del sistema nervioso central (SNC) con la consecuente inflamacin
con destruccin de tejido. En las placas desmielinizadas de los cerebros de estos
+ +
pacientes se observan infiltrados de clulas T CD4 . Se presume que clulas CD4
autorreactivas contra un antgeno especfico migran al SNC en respuesta a algu-
nas quimoquinas y segregan citoquinas proinflamatorias (IFN-, TNF- e IL-1) las
que a la vez, inducen la produccin de algunas quimoquinas. Las quimoquinas
regulan el trfico de distintas poblaciones celulares dando como resultado la des-
mielinizacin. En el modelo animal de la esclerosis mltiple ms comnmente
usado (la EAE), fueron detectadas de uno a dos das antes de la aparicin de sig-
nos clnicos tres quimoquinas: protena-10 inducible por IFN (IP-10), RANTES y
protena-1 quimioatractante de monocitos. Estas quimoquinas son producidas por
CAPTULO 1 | Ciencias Bsicas
47
astrocitos en el SNC en la fase temprana de la EAE en presencia de infiltrado infla-
matorio. Las clulas Th1 expresan altas concentraciones de CCR5 y de CXCR3,
ste ltimo, el receptor para la IP-10 (Tabla N 2), que es especialmente quimioa-
tractante para reclutar linfocitos T. La IP-10 es producida por los astrocitos en la
EAE. Por lo tanto, se podra especular que un evento no identificado estimula la
liberacin de quimoquina IP-10 que atrae a los linfocitos Th1 que expresan el
receptor CXCR3 para este ligando producindose el dao tisular.
RANTES mimetiza la estimulacin del receptor T induciendo la produccin de
++
IL-2, flujo de Ca , proliferacin y quimiotaxis. La IP-10 es quimioatractante para
reclutar linfocitos Th1. La presencia de RANTES y de IP-10 podra proveer las
seales para activar a estas clulas en la ausencia de antgeno.
Es decir, que hay produccin local de algunas quimoquinas (RANTES, IP-10 y
otras) en rganos en los que se desarrollan fenmenos de autoinmunidad, que
podran estar asociadas con el reclutamiento de clones autorreactivos en estas
enfermedades. Por lo tanto, antagonistas del CXCR3 podran ser tiles en el
mbito teraputico en algunas enfermedades autoinmunes.
Galectinas
Las galectinas son lectinas que tienen afinidad por oligosacridos que contienen
-galactosa. Cada galectina reconoce a diferentes glicoprotenas y algunas gli-
coprotenas pueden ser reconocidas por ms de una galectina. En los mamfe-
ros se han identificado 10 hasta el momento.
Muchas galectinas se encuentran distribuidas en diferentes tejidos y otras exclu-
sivamente en algunos. Son protenas solubles, de localizacin intracelular. Las
galectinas juegan un rol en la respuesta inflamatoria, promueven la adhesin
celular, atraen clulas al sitio de inflamacin e inducen apoptosis. Las altas con-
centraciones citoplasmticas de estas lectinas son liberadas cuando las clulas
son activadas generando efectos moduladores en la respuesta inflamatoria.
La galectina-1 tiene un efecto negativo en la regulacin del crecimiento porque
induce apoptosis. La galectina-1 se expresa en clulas del estroma tmico,
donde ocurre frecuentemente muerte celular durante la maduracin del timocito
humano, por lo tanto, esta lectina podra tener un rol en ese proceso.
Las clulas sinoviales y las clulas T artritognicas son refractarias a diversos est-
mulos de muerte celular y proliferan exacerbadamente. Rabinovich y sus colabora-
dores demostraron que la galectina-1 suprime la inflamacin en la artritis inducida
por colgeno-II, al inducir la apoptosis de las clulas T activadas. La galectina-1,
experimentalmente, logr desviar la respuesta inmune hacia un Fenotipo Th2.
Inmunopatologa
El diagnstico de las enfermedades reumticas se realiza fundamentalmente
basndose en caractersticas clnicas, ya que hay pocos tests especficos de
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
48
laboratorio. En general, se detecta la presencia de autoanticuerpos, elevacin de
inmunoglobulinas sricas, reactantes de fase aguda y consumo de complemento.
La respuesta de fase aguda
Es un trmino que designa una serie de eventos coordinados que ocurren en
respuesta a una infeccin, inflamacin o trauma. Los signos clnicos son: fiebre
y anorexia, y los hallazgos de laboratorio incluyen: neutrofilia, hipoalbuminemia
y elevacin de las protenas plasmticas llamadas protenas de fase aguda: pro-
tena C reactiva, protena srica amiloide A, fibringeno, 1-globulina, haptoglo-
bina, ceruloplasmina, y el C3. Estos eventos estn controlados especialmente
por la interleuquina-1. Las citoquinas actan en una compleja cascada. La IL-6
y la IL-11 actan sinrgicamente con la IL-1 para regular la sntesis heptica de
las protenas de fase aguda. En algunas enfermedades reumticas se puede
observar una regulacin aberrante de las citoquinas. Por ejemplo: luego de una
infeccin o injuria en la articulacin se induce la sntesis de la IL-1 en el espacio
articular. Si luego la IL-1 activada no es inhibida se produce la proliferacin de
las clulas sinoviales y fibroblastos, excesiva formacin de PGE2, sntesis
aumentada de colgeno, aumento de la produccin de colagenasa y activacin
de osteoclastos con la consecuente erosin sea.
Implicancias teraputicas
Hay modelos animales donde se pudo bloquear la aparicin de enfermedades
autoinmunes (diabetes Tipo 1, artritis inducida experimentalmente y otras).
El uso de interferon para la esclerosis mltiple y los antagonistas del factor de
necrosis tumoral para la artritis reumatoidea y la Enfermedad de Crohn son los
nuevos tratamientos para enfermedades autoinmunes aceptados por la FDA
(Food and Drug Administration).
El transplante de mdula sea, con la consecuente eliminacin de clones auto-
rreactivos, es una alternativa en casos graves de autoinmunidad. Se intent el
transplante de mdula sea autlogo en casos graves de AR, LES con resulta-
dos variables. Todava no es posible evaluar la eficacia y seguridad a largo plazo
de estos tratamientos.
Lo ideal sera poder contar con terapias que restauren la tolerancia una vez que
se produjo el fenmeno autoinmune.
CAPTULO 1 | Ciencias Bsicas
49
Lecturas recomendadas
ARIMILLI S, FERLIN W, SOLVANSON N et al. Chemokines in autoimmune diseases.
Immunological Reviews. 2000; 177: 43-51.
DELVES P y ROITT I. Advances in Immunology. The Immune System. N Engl
Med. 2000; 343:37-49.
DUPUIS S, DFFINGER R, PICARD C et al. Human IFN-g-mediated immunity is a
genetically controlled continuous trait that determines the outcome of mycobac-
terial invasion. Immunological Reviews. 2000; 178: 129-137.
FU-TONG LIU. Short analytical review. Galectins: a new family of regulators of
inflammation. Clin Immunol. 2000; 97: 79-88.
GMEZ-REINO J, PABLOS J, CARREIRA P et al. Association of rheumatoid Arthritis with
a functional chemokine receptor, CCR5. Arthritis & Rheumatism. 1999; 42: 989-992.
KAMRADT T y MITCHISON NA. Tolerance and Autoimmunity. N Engl Med. 2000;
343:338-44.
KLEIN J y SATO A. The HLA system. N Engl Med. 2000; 343: 782-786.
MEDZHITOV R y JANEWAY C. Advances in Immunology. Innate Immunity. N Engl
Med. 2000; 343:338-344.
OBRIEN T, WINKLER C, DEAN M et al. HIV-1 infection in a man homozygous for
D32CCR5. Lancet: 1997; 349. 1219.
RABINOVICH G, DALY G, DREJA H et al. Recombinant galectin-1 and its genetic
delivery suppress collagen induced arthritis via T cell apoptosis. J Exp Med.
1999; 190: 385-397.
RIEUX-LAUCAT F, LE DEIST F, HIVROZ C et al. Mutations in Fas associated with
human lymphoproliferative syndrome and autoimmunity. Science. 1995; 268:
1347-9.
SAMSON M, LIBERT F, DORANZ B J et al. Resistance to HIV-1 infection in caucasian
individuals bearing mutant alleles of the CCR-5 chemokine receptor gene.
Nature. 1996; 382: 722-5.
STIEHM. Immunologic Disorders in Infants and Children. 4 ed. Saunders: 1996.
WOO P. Cytokine polymorphisms and inflammation. Clin Exp Rheumatol. 2000;
18: 767-771.
CAPTULO 1 | Ciencias Bsicas
51
Mediadores de inflamacin
Dr. Marco Gattorno y Dr. Alberto Martini
La inflamacin es un proceso de fenmenos encadenados en forma de cascada
no especficos, resultado de interacciones entre clulas y factores solubles que
puede emerger en cualquier tejido en respuesta a estmulos infecciosos, traumti-
cos, posisqumicos, txicos o autoimmunes. Independiente de la causa, el objeti-
vo final de la respuesta inflamatoria es el reaccionar lo ms rpido posible para
frenar la potencial diseminacin de una infeccin letal incluso al costo de producir
dao tisular. La persistencia de los factores inductores de la respuesta inflamato-
ria lleva a la perpetuacin de la misma, una propiedad comn a muchas enfer-
medades autoinmunes crnicas.
Inflamacin aguda
El dao tisular provoca la liberacin local de un nmero de factores solubles
capaces de activar a las clulas de respuesta inmediata, especficamente
mastocitos y macrfagos. Estos mediadores incluyen protenas intracelulares
(ejemplo: Heat Shock Protein, factor de transcripcin HMGB1 y pptidos formi-
lados mitocondriales) liberadas por tejidos perifricos, substancia P produci-
dos por fibras nerviosas nociceptivas y en algunas circunstancias noradrena-
lina y adrenalina liberadas por fibras del sistema simptico (Fig. N 1). Estos
mediadores ejercen su efecto sobre los mastocitos perivasculares que respon-
den inmediatamente con secrecin de histamina, leucotrienos y triptasas que
ocasionan vasodilatacin local dando lugar a calor, rubor y extravasacin de
fluidos que ocasionan hinchazn. Mastocitos y macrfagos adems segregan
un nivel moderado de citoquinas preformadas (en especial TNF- e IL-1), que-
moquinas y leucotrienos que son responsables del reclutamiento y activacin
de neutrfilos en el sitio de la injuria tisular. De existir microorganismos en el
sitio de injuria tisular, se agrega un estmulo adicional a las clulas proinflam-
atorias a travs de la activacin de receptors no especficos por protenas
bacterianas altamente conservadas. Entre estos receptors se encuentran los
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
52
Toll-like, los receptors de manosa y receptors scavenger. Al activarse estos
receptores, no solo se desencadena una reaccin inflamatoria inmediata sino
que adems se da el paso inicial de la activacin de la respuesta antgeno
especfica, de la llamada inmunidad adaptativa.
Paralelamente al fenmeno descripto arriba ocurre la activacin del comple-
mento que incrementa el reclutamiento de neutrfilos. La activacin del com-
plemento es un elemento crucial en el proceso de dao tisular observado en las
enfermedades por inmuno complejos y por autoanticuerpos dirigidos contra
antgenos tisulares.
Reclutamiento y activacin de neutrfilos
Los neutrfilos son parcialmente activados por TNF y leucotrienos secretados
por mastocitos y macrfagos. El primer paso de la activacin conduce a la
expresin de elastasa en poca cantidad que cliva la capa antiadhesiva de la
superficie del neutrfilo.
Prostaglandinas y leucotrienos
Las prostaglandinas y los leucotrienos son lpidos, cidos derivados del cido
Araquidnico que pueden producirse enzimticamente en la mayora de las clu-
las de mamferos en respuesta a estmulos mecnicos, qumicos e inmunolgicos.
Se cree que las ciclo-oxigenasas inducibles (COX-2) son las principales respon-
sables de la generacin de prostaglandinas en sitios de inflamacin crnica.
Junto con las prostaglandinas derivadas de mastocitos PGD2 (ver arriba) el pro-
ducto ms abundante de la enzima COX-2 es la prostaglandina PGE2. Esta lti-
ma es capaz de sensitizar terminaciones nerviosas sensitivas a estmulos nosi-
ceptivos qumicos y mecnicos adems de ser un potente vasodilatador. Ms
an la PGE2 desempea un papel crucial en la induccin de fiebre a travs de
la estimulacin de clulas epiteliales especializadas en tejido hipotalmico por
pirgenos endgenos (incluyendo IL-6 y TNF).
Los leucotrienos derivan de las acciones combinadas de la 5-lipoxigenasa y de
la protena activadora de los Leucotrienos 5-LOX. La molcula ms estable de
los leucotrienos es LTB4 y se ha establecido que tiene accin leucocitotrfica.
LTB4 es una de las molculas quemotcticas ms potentes; induce agregacin
y degranulacin neutrfila e induce a los macrfagos a producir citoquinas proin-
flamatorias, O2
-
y PGE2.
xido nitroso y radicales oxigenados
El xido ntrico (ON) es una molcula gaseosa producida por las clulas de
mamferos a travs de la va del xido ntrico sintetasa (ONS). La produccin de
CAPTULO 1 | Ciencias Bsicas
53
ON juega un papel integral en la regulacin de una serie de procesos biolgicos
en relacin con el aparato cardiovascular, respiratorio y del sistema nervioso.
Durante el proceso inflamatorio, la ONS inducible se activa por el efecto de las
citoquinas proinflamatorias de los dos tipos, inmunidad adaptativa (IFN y
IL17) e inmunidad innata (TNF, IL1). La ONS cataliza la produccin de ON y
de L-Citrulina a partir de L-Arginina y oxgeno molecular. La induccin de ON en
situaciones de activacin del sistema inmune tiene efectos beneficiosos en la
erradicacin de microorganismos y perjudiciales ya que produce dao tisular.
De la misma manera, la produccin de radicales oxigenados libres, es esencial
para la actividad microbicida de los macrfagos y al mismo tiempo media el
proceso de dao tisular tanto agudo como crnico. La generacin de radi-
cales oxigenados libres es el resultado de la accin cataltica de la NADPH oxi-
dasa, una enzima ubicada en la membrana de los fagocitos. La activacin de
la NADPH oxidasa lleva a la formacin de radical supoerxido (O2
-
) que es un
radical oxigenado univalente reducido. El radical O2
-
se dismuta espontnea-
mente transformndose en agua oxigenada (H2O2) que al reaccionar con ion
Cl
forma un cido txico, el cido hipocloroso (ClOH) una reaccin catalizada
por la mieloperoxidasa (MPO). Interesantemente la MPO se encuentra prefor-
mada en grnulos en los fagocitos y es segregada rpidamente cuando ocurre
la activacin celular.
Enzimas proteolticas
Adems de la MPO existe un grupo de enzimas proteolticas en los grnulos de
los llamados fagocitos profesionales. Entre ellas se pueden citar las proteasas
sernicas (elastasa, catepsina G), las hidrolasas cidas (-glucuronidasa, -manosi-
dasa) adems de pptidos con actividad bactericida (lisozima, defensina, lacto-
ferrina, azurodicina).
Las metaloproteinasas matriciales (MMP) son una gran familia de enzimas pro-
teolticas producidas por fibroblastos, macrfagos, neutrfilos y condrocitos
como resultado de estimulacin con citoquinas proinflamatorias y factores de
crecimiento. La funcin principal atribuida a las MMPs es el remodelamiento de
la matriz extracelular durante la resorcin tisular. Es as como las MMPs tienen
una funcin fisiolgica preponderante en el desarrollo embrionario, organogne-
sis y angiognesis, pero tambin poseen un rol patolgico en la inflamacin
crnica y expansin tumoral.
Mediadores solubles con funciones reguladoras
Las clulas inflamatorias son adems capaces de producir un nmero de medi -
adores que actan como reguladores de la inflamacin. En algunos casos el
mismo estmulo proinflamatorio es capaz en ciertas condiciones de revertir su
propia accin actuando como seales de alto para el proceso inflamatorio. Un
buen ejemplo lo constituye la IL-2, producida por clulas T activadas que en
forma autcrina, es capaz de regular la proliferacin excesiva de linfocitos a
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
54
travs de la induccin de FasL en su superficie. Las clulas T son adems
capaces de secretar citoquinas reguladoras (IL-4, IL-10 y TGF-) que compiten
con la actividad proinflamatoria del IFN-.
Los macrfagos activados tambin producen inhibidores de sus potentes medi-
adores proinflamatorios. Los antagonistas del receptor de IL-1 (IL-1ra) son
capaces de competir con IL-1 por el sitio de unin del receptor especfico de IL-1
sin producir ninguna seal intracelular. Similarmente, el receptor de TNF es
liberado al espacio extracelular con el fin de bloquear TNF y evitar su combi-
nacin con el receptor unido a membrana, previniendo as la seal intracelular.
Otro ejemplo: lo constituye la secrecin de inhibidores de metaloproteinasa
(TIMP) por los macrfagos y los fibroblastos autctonos.
Otro mecanismo regulatorio resulta de interaccin clula-clula que favorece
la transicin de la metabolizacin de cido araquidnico de leucotrienos
proinflamatorios a lipxinas antiinflamatorias. La prostaglandina E2, por su
parte, es inhibidora de la COX-2 y de la 5-lipo-oxigenasa. Ms an, los mis-
mos productos de clulas daadas activan fibras aferentes sensoriales cuya
seal es transmitida al ncleo del tracto y al hipotlamo. La activacin vagal
consecutiva, a travs de fibras eferentes ejerce inhibicin macrofgica medi-
ada por receptores colinrgicos. El ncleo dorsal del vago estimula la secre-
cin de ACTH, activando a su vez una respuesta antiinflamatoria humoral a
travs de la accin de los glucocorticoides.
Fig. N 1. Mecanismo de inflamacin aguda en respuesta a injuria tisular (infeccin, trauma,
isquemia, txina o agresin autoimmune). HSP: Heat Shock Protein; APC: Antigen
Presenting Cell; TNF: Tumor Necrosis Factor; IF.
N: Interferon; MMP: Matrix Metaloproteinases; PG: Prtostaglandin; LT: Leukotrien.
CAPTULO 1 | Ciencias Bsicas
55
Fig. N 2. Interaccin de clulas y mediadores en el contexto de la reaccin de hipersensibilidad
retardada. IL: Interleukin; NO: Nitric Oxide; EM: Extracellular Matrix.
Fig. N 3. Vas principales de activacin macrofgica y mediadores solubles producidos por dicha
activacin. A: reconocimiento de constituyentes moleculares conservados de micro-
organismos (LPS: Lipopolyssacaride) a travs de receptores especficos (Toll-like recep-
tors, mannose-receptor, scavenger-receptor.). B: Activacin mediada por clulas T va
IFN- y CD40-CD40 ligand (L). C: reconocimiento de anticuerpos, inmunocomplejos y
complemento por el receptor del fragmento Fc de de las inmunoglobulinas y receptores
del complemento.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
56
Lecturas recomendadas
ANDRESSON U. et al. HMGB1 as a DNA-binding cytokine. J Leukoc Biol. 2002;
72: 1084-91.
BABIOR BB. Phagocytes and oxidative stress. A M J Med. 2000; 10933-44.
LAWRENCE T et al. Anti-inflammatory lipid mediators and insights into the resolu-
tion of inflammation. Nature Review. 2002; 2: 787-95.
NATHAN C. Points of control of inflammation. Science. 2002; 420: 846-52.
TRACEY KJ. The inflammatory reflex. Science. 2002; 420: 853-59.
CAPTULO 1 | Ciencias Bsicas
57
Genmica en Reumatologa Infantil
Dra. Marta Beatriz Moroldo y Dr. David Glass
Con los preliminares del Proyecto del Genoma Humano concluido, comienza
una nueva y promisoria etapa en la ciencia biomdica. La posibilidad de adjudi-
car el origen o asociacin de distintas enfermedades a distintos polimorfismos
abre la puerta a un nuevo enfoque tanto en el diagnstico como en el tratamien-
to de las enfermedades, con un probable marcado impacto en el pronstico de
las mismas. El camino por recorrer sin embargo, es an largo y se avizora una
enorme cantidad de trabajo en el rea de la investigacin. Muchos son los pro-
blemas que se deben sortear, pero el avance de las ciencias biolgicas de la
mano de la tecnologa informtica hacen posible que los adelantos se presen-
ten a pasos agigantados. Informacin completa sobre este proyecto puede obte-
nerse en http://www.nhgri.nhi.gov/HGP.
A pesar de que estos adelantos en biologa molecular y en tecnologa inform-
tica son herramientas nuevas al servicio de la gentica humana, los principios
que se utilizan en el anlisis de la misma siguen siendo los viejos principios de
Mendel. Es sabido que las enfermedades reumticas en general no presentan
una forma de transmisin mendeliana. Esto hace mas complicado el anlisis de
los datos y representa a la vez un desafi.
Genoma. La ciencia que se ocupa de mapear, secuenciar y analizar el genoma
de un organismo es conocida como genmica. En otras palabras mientras la
gentica se ocupa de estudiar un nico gene y sus efectos, la genmica, en un
sentido ms amplio se ocupa del estudio de todos los genes del genoma, de su
funcin y sus interacciones.
El genoma humano puede definirse como la completa informacin gentica de
un individuo o clula. Esta informacin se encuentra en el ADN de los cromoso-
mas (en el ncleo celular), pero, tambin incluye el ADN mitocondrial. A nivel
molecular la informacin gentica se encuentra contenida en aproximadamente
3.1 gigabases. Se tiene informacin de que solamente el 2% del genoma codi -
fica protenas, mientras que ms del 50% representa repeticin de secuencias
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
58
de distintos tipos de las que an se desconoce con certeza su funcin.
Parecera ser que el genoma humano contiene alrededor de 35.000 genes
(nmero sustancialmente menor del que se supona). En solo la mitad de estos
genes se han identificado motifs o patrones de ADN que sugieren una posible
funcin. El dogma de que cada gen codifica una protena especifica, parece ya
no ser cierto. Sin embargo, a travs del mecanismo de escisin alternativa, ms
de 100.000 protenas podran ser codificadas por estos 30.00 a 35.000 genes.
Fenmenos epigenticos como metilacin o modificacin con histonas pueden
alterar los efectos de un gen en particular. No todos los genes se encuentran
expresados en todos los rganos ni al mismo tiempo. Complejos mecanismos
de seales moleculales haran que distintos genes se encuentren expresados
mientras que otros no (turned on and off). rganos como el hgado, con un alto
nivel de actividad metablica podran presentar alrededor de 30.000 genes acti-
vos. Probablemente en el tejido sinovial el nmero de genes funcionalmente
activos sea menor, aunque esto tambin estara influenciado por el estado del
desarrollo en el que se encuentra el individuo.
Enfermedades Monognicas y Enfermedades Genticas Complejas
Las Enfermedades Monognicas son aquellas que reconocen a un nico y espec-
fico gen como su causa. El modo de herencia de estas enfermedades puede ser:
1. Autosmico dominante, en este caso todos los individuos portadores del
gen expresaran la enfermedad independientemente de su sexo. En las familias
portadoras del gen, la enfermedad se presenta en todos los miembros portado-
res del mismo sin saltear ninguna generacin.
2. Autosmico recesivo, en este caso solo los individuos con dos copias del
gen expresarn la enfermedad, mientras que los individuos con una sola copia
sern portadores sanos; tambin independientemente del sexo del individuo en
cuestin. Estas familias presentan la enfermedad en general salteado algunas
generaciones, tambin se observa la enfermedad con ms frecuencia en situa-
ciones de consanguinidad.
3. Enfermedades ligadas al sexo, tpicamente en esta situacin si el gen en
cuestin es recesivo, las madres sern portadoras y los hijos varones expresa-
rn la enfermedad mientras que las hijas mujeres sern portadoras sanas ya
que no hay manera de que reciban la segunda copia de sus padres no afecta-
dos. Existen tambin situaciones de penetrancia incompleta en las cuales la
situacin se complica un poco mas haciendo la expresin de la enfermedad
menos evidente o con distintos grados de severidad. Adems de estas formas
bien reconocidas de transmisin mendeliana de enfermedades genticas, hoy
se sabe que existen otros modos de herencia de enfermedades monognicas
que incluyen herencia mitocondrial, impresin (imprinting), disoma uniparental
y expansin de repeticiones de trinucletidos. Durante el siglo XX se han esta-
blecido modos de herencia en miles de enfermedades causadas por una nica
mutacin en un gen especfico. Esta informacin se puede obtener en libros de
CAPTULO 1 | Ciencias Bsicas
59
texto y tambin en lnea, en un compendio conocido como OMIM (Compendio
de Herencia Mendeliana en Humanos http://www.ncbi.nlm.nih.gov/omim/).
Lamentablemente en el caso de las enfermedades reumticas en la infancia, as
como tambin en adultos y en las enfermedades autoinmunes en general, nos
enfrentamos al desafi de estar tratando con enfermedades que no son mono-
gnicas. Existen evidencias que sustentan la idea de que las enfermedades
reumticas en la infancia representan fenotipos (o grupos de manifestaciones
clnicas) con una base gentica compleja (o su equivalente en ingls: complex
genetic traits). Ejemplos de este tipo de enfermedades son: cncer de mama,
cncer colorectal y Alzheimer, entre otras. Esto significa, por un lado, que no se
trata de enfermedades monognicas sino de entidades que requieren de la pre-
sencia de varios genes, los cuales, interactuando en forma conjunta en un deter-
minado individuo, obtienen como resultado el fenotipo de la enfermedad y que,
por otra parte, no se heredan siguiendo las Leyes de Mendel. Tambin se
sabe que mientras algunos genes incrementan el riesgo de padecer la enfer-
medad, otros tienen efecto protector. Asimismo, y complicando an ms el
escenario, existen ciertas combinaciones de genes que codificaran distintas
submanifestaciones de cada enfermedad. Por ejemplo: no todos los pacientes
con artritis presentan vasculitis, as como tampoco anemia. Existen evidencias
de que estas manifestaciones clnicas particulares, pero comunes a muchas
de las enfermedades reumticas presentan agregacin familiar lo que sustenta
la idea de que estas manifestaciones clnicas tienen base gentica. Tambin se
ha postulado que la presencia de distintos genes o combinaciones de genes es
comn a las distintas enfermedades tanto reumticas como autoinmunes.
En la Tabla N 1 se presenta una lista de alelos, dentro y fuera del Complejo
Mayor de Histocompatibilidad (CMH), que han sido asociados a distintas enfer-
medades reumticas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
60
protein RA
TNF- RA ---
---
Fc- II, Fc- III --- --- RA ---
IL 6 promoter RA RA RA ---
MIF RA RA --- ---
IRF 1 RA RA --- ---
MICA RA RA --- ---
TCR- 6.1 RA RA --- ---
IL 4 --- RA --- ---
IgA deficiency RA --- --- ---
1-antitrypsin --- RA --- ---
CTLA4 RA RA --- ---
PTPRC RA RA RA ---
IL 1 RA --- RA ---
IL 10 RA RA --- ---
Tabla N 1. Lista de los diferentes alelos que han mostrado asociacin con las
enfermedades reumatolgicas de la infancia
Artritis reumatoidea
pauciarticular
Artritis reumatoidea
poliarticular
Lupus eritematoso
sistmico
Dermatomio-
sitis juvenil
HLA
Clase I
A2 RA* -- --
---
Clase II ---
DRl --- RA RA
DR8 RA ---- --- ---
DR2 --- --- --- ---
DR3 --- RA RA ---
DR5 RA --- RA ---
DR6 RA --- --- ---
DR 7 Protector RA --- ---
DR4 Protector --- --- ---
DPBl *0201 RA RA --- ---
DQ RA
--- RA
RA Anticuerpos
Clase III especficos
C2 --- --- ---
C3
C4 null
C4B
Clq
Clr
CIs
Non HLA
---
---
---
---
---
--- RA
--- RA
--- RA
--- RA
--- RA
--- RA
RA
---
---
---
---
---
---
genes ---
Manosa binding --- ---
* RA: riesgo aumantado.
CAPTULO 1 | Ciencias Bsicas
61
Gentica aplicada a la farmacologa
Este concepto, relativamente nuevo, har posible la identificacin de distintos
subgrupos de pacientes con respecto a su respuesta farmacolgica (tanto tera-
putica en relacin con la eficacia como su toxicidad) a distintas drogas. Se esti-
ma que entre un 20% y un 95% de la variabilidad en la respuesta a drogas se
debe a la variacin gentica. Hace ya mucho tiempo se sabe sobre los acetila-
dores rpidos y lentos con respecto a muchas drogas de metabolizacin hep-
tica. Pero ahora la tecnologa a llegado a un punto en el cual a travs de un per-
fil gentico, el mdico podr determinar a qu drogas su paciente responder y
frente a cuales es posible que desarrolle efectos adversos. Uno de los aspectos
ms interesantes es que el perfil gentico de un individuo no cambia a travs del
tiempo, excepto por la ocurrencia de raras mutaciones espordicas. Esto es ya
bien conocido en la prctica de algunas ramas de la medicina, por ejemplo: es
sabido que pacientes homocigotas para una mutacin en el gen que codifica la
enzima tiopurina S-metiltransferasa (enzima que inactiva mercaptopuria) deben
recibir dosis menores durante el tratamiento de mantenimiento en leucemias,
con el propsito de evitar graves efectos txicos. Por lo tanto, los hemato-onc-
logos necesitan conocer el perfil gentico de sus pacientes para adecuar el tra-
tamiento. Con la adquisicin de estos conocimientos la clsica pirmide de tra-
tamiento en reumatologa se convertir en algo personalizado para cada pacien-
te. Por ejemplo: si tenemos un paciente con Artritis Reumantoidea Juvenil (ARJ)
poliarticular que no responde a los antinflamatorios comunes, y su perfil genti-
co nos informa que la respuesta teraputica al MTX (metotrexato) es pobre y/o
su perfil toxicolgico es alto, probablemente no perdamos tiempo intentando con
MTX y ofrezcamos a ese paciente alguna otra droga de segunda lnea o un
agente biolgico ejemplo: un anti TNF. Es decir, que en un futuro, probablemen-
te no muy lejano, la gentica funcional de la mano de la ingeniera en chips
(sofisticados elementos tecnolgicos que permiten la evaluacin de la expresin
de cerca de 25.000 ms genes con una sola muestra de sangre) harn posi -
ble que cada enfermo reciba el tratamiento adecuado a su perfil gentico, evi-
tando de este modo retrasos en la implementacin de la medicacin adecuada
as como tambin se evitaran efectos txicos indeseables.
Diferentes diseos y estrategias en estudios genticos
Estudios de asociacin gentica, con el tpico diseo de caso-control, son muy
difciles de llevar acabo en reumatologa infantil. La razn es que para obtener
resultados confiables que no presenten sesgos debido a estratificacin de la
poblacin, es necesario acumular una poblacin sumamente grande, lo cual es
prcticamente imposible en esta rea. Con el fin de evitar los efectos de estra-
tificacin de la poblacin, como as tambin los originados por las diferencias
tnicas y raciales, los investigadores en esta rama se han volcado a los estudios
basados en familias. El enfoque tradicional de anlisis de ligadura (linkage) en
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
62
extensas familias con mltiples miembros afectados es prcticamente imposible
en estas enfermedades. Lo que ha surgido como evidente es que tanto en
Lupus como en ARJ existen casos de familias con ms de un miembro afecta-
do, que en general son pares de hermanos. Este mtodo se llama anlisis de
pares de hermanos afectados (o su equivalente en ingls: affected sib-pairs
analysis). Bsicamente lo que se testea es la cantidad de alelos que estos pares
de hermanos comparten. Tpicamente uno esperara encontrar que estos her-
manos compartan en un 25% de los casos ambos alelos y en un 50% uno de
los alelos paternos (relacin 1:2:1), cualquier desviacin de esta distribucin es
indicacin de ligadura. Otro de los mtodos utilizados es el Test de Desequilibrio
en la Transmisin (o Transmision Disequilibruim, TDT). Este test es especial-
mente adecuado en pediatra porque para llevarlo acabo se necesita informa-
cin gentica de los padres, la cual se encuentra disponible en la gran mayora
de los pacientes (esto no es as en el caso de pacientes adultos). Bsicamente
uno esperara que los alelos paternos se transmitan a la progenie en un 50% de
los casos, cualquier desviacin de esta distribucin es indicacin de asociacin
o de ligadura, cuando la asociacin ya ha sido establecida con anterioridad.
Actualmente, se cuenta con ms de 10.000 marcadores microsatlites, y en los
ltimos tiempos se han identificado ms de 3.000.000 de SNPs. Utilizando estos
distintos marcadores del genoma, las estrategias que se pueden implementar
son fundamentalmente dos: bsqueda del gen candidato o la bsqueda en todo
el genoma. En la bsqueda del gen candidato, el investigador basado en la lite-
ratura preexistente identifica ciertos polimorfismos o mutaciones que segn su
juicio podran estar implicados en la etiologa de la enfermedad y testea su aso-
ciacin o linkage.
Otro modo de emprender la bsqueda de nuevos polimorfismos implicados en
la etiologa de la enfermedad es la bsqueda generaliza en todo el genoma
(genome wide screen). El testeo (screening) de todo el genoma humano se con-
sidera un estudio que genera hiptesis, es decir, exploratorio. La bsqueda del
gen candidato se considera un estudio confirmatorio de una hiptesis preesta-
blecida. De todos modos ambos tipos de estudios deben ser reconfirmados a
travs de estudios de replicacin de los resultados en otras poblaciones.
Estudios de este tipo ya han sido publicados en aproximadamente 1.000 pares
de hermanos afectados con artritis reumatoidea, similares esfuerzos han sido
llevados a cabo tambin en Lupus Eritematoso Sistmico (LGS) y en
Espondilitis Anquilosante. En 1994 Los Institutos Nacionales de la Salud (NIH)
en Estados Unidos ha destinado fondos para que los autores inicien un registro
de pares de hermanos afectados con artritis reumatoidea juvenil. Las caracters-
ticas clnicas y demogrficas de los primeros 71 pares ya han sido publicadas.
Actualmente, el registro a recolectado informacin sobre 199 pares, un nuevo
anlisis de esta poblacin (incluyendo 183 pares de hermanos) ha confirmado
los resultados anteriores y ha encontrado agregacin familiar de distintas mani-
festaciones clnicas. Ciento veintiocho (128) de los 199 pares de hermanos han
sido incluidos en un genome wide screen. Varias regiones en distintos cromoso-
mas han sido identificadas y muestran ligadura con la enfermedad. En la Tabla N 2
CAPTULO 1 | Ciencias Bsicas
63
se describen los resultados de este trabajo. Varias regiones se encuentran aso-
ciadas a la enfermedad en general, mientras otras regiones muestran asocia-
cin especfica con los distintos subtipos de comienzo as como tambin estra-
tificacin de acuerdo con los distintos alelos HLA-DR. Estos resultados debern
ser confirmados en estudios posteriores en nuevas poblaciones de ARJ. Sin
embargo, a pesar de no haber identificado el/los genes responsables de produ-
cir ARJ, el descubrimiento de estas regiones permitir refinar la bsqueda para
finalmente descubrir cul/cules son los genes implicados en la etiopatogenia
de la ARJ.
Tabla N 2. Distintos locus asociados a ARJ. En la poblacin general de ARJ, y
tambin estratificados segn tipo y edad de comienzo as como tambin curso*
Locus
ARJ Pauci Poli
Pauci temprana Pauci tarda Poli temprana Poli tarda Curso
Pauci
Curso
Poli
1p36 x
1q31 x x
x x
1p13
x
x
2p25
x
4q24
x
x
5p12
x
5p13
x
x
6p12
x
6p16-22
x
6p21-12
(HLA-DR) x
6p22-21
(HLA-DR)
x
x
x
x
x
7q11
x
x
x
10q21
x
12q24
x
x
15q21 x
x
17q25
x
19p13 x x
x
x
20q13 x x x
x
x
Xp11
x
x
* El nivel de significancia estadstica no es igual para todos los locus. En algunos casos es bajo, con-
siderado solo como sugestivo. La naturaleza exploratoria de este estudio hace que sea importante
reportar todos los locus encontrados, de modo tal que todos sean investigados en estudios subse-
cuentes para definir cules tienen real relavancia biolgica. Edad de comienzo: hasta seis aos =
comienzo temprano, despus del sexto cumpleaos = comienzo tardo.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
64
Conclusiones
Resulta evidente que con el avance del mapeo y secuencia del genoma huma-
no, el concepto de variabilidad gentica y sus implicancias tanto en la patoge-
nia como en el tratamiento de las enfermedades, deber ser incorporado rpi-
damente a la prctica clnica. A pesar de que todava se encuentra en su etapa
de investigacin bsica, los conocimientos y aplicaciones de los descubri-
mientos se obtienen a pasos agigantados. Es de esperar que en un futuro no
muy lejano el genoma de nuestros pacientes nos indique cuales son las posi-
bilidades diagnsticas y cual es el manejo teraputico adecuado para cada
condicin en particular.
CAPTULO 1 | Ciencias Bsicas
65
Lecturas recomendadas
ARMSTRONG K, EISEN A y WEBER B. Assessing the risk of breast cancer. N Engl
J Med. 2000; 342(8): 564-71.
BECKER KG, SIMON RM, BAILEY-WILSON JE et al. Clustering of non-major histo-
compatibility complex susceptibility candidate loci in human autoimmune disea-
ses. Proc Natl Acad Sci USA. 1998; 95(17): 9979-84.
EVANS WE y JOHNSON JA. Pharmacogenomics: the inherited basis for interindividual
differences in drug response. Annu Rev Genomics Hum Genet. 2001; 2: 9-39.
GAFFNEY PM, KEARNS GM, SHARK KB et al. A genome-wide search for suscepti-
bility genes in human systemic lupus erythematosus sib-pair families. Proc Natl
Acad Sci USA. 1998; 95(25): 14875-9.
GAFFNEY PM, ORTMANN WA, SELBY SA et al. Genome screening in human syste-
mic lupus erythematosus: results from a second Minnesota cohort and combined
analyses of 187 sib-pair families. Am J Hum Genet. 2000; 66(2): 547-56.
GLASS DN y GIANNINI EH. Juvenile rheumatoid arthritis as a complex genetic
trait. Arthritis Rheum. 1999; 42(11): 2261-8.
GRAY-MCGUIRE C, MOSER KL, GAFFNEY PM et al. Genome scan of human syste-
mic lupus erythematosus by regression modeling: evidence of linkage and epis-
tasis at 4p16-15.2. Am J Hum Genet. 2000; 67(6): 1460-9.
GUTTMACHER AE y COLLINs FS. Genomic medicine-a primer. N Engl J Med.
2002; 347(19): 1512-20.
JAWAHEER D y GREGERSEN PK. Rheumatoid arthritis. The genetic components.
Rheum Dis Clin North Am. 2002; 28(1): 1-15, v.
JAWAHEER D, SELDIN MF, AMOS CI et al. Screening the genome for rheumatoid
arthritis susceptibility genes: a replication study and combined analysis of 512
multicase families. Arthritis Rheum. 2003; 48(4): 906-16.
KALOW W, TANG BK y ENDRENYI L. Hypothesis: comparisons of inter-and intra-
individual variations can substitute for twin studies in drug research.
Pharmacogenetics. 1998; 8(4): 283-9.
LAVAL SH, TIMMS A, EDWARDS S et al. Whole-genome screening in ankylosing
spondylitis: evidence of non-MHC genetic-susceptibility loci. Am J Hum Genet.
2001; 68(4): 918-26.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
66
LANDER ES, LINTON LM, BIRREN B et al. Initial sequencing and analysis of the
human genome. Nature. 2001; 409(6822): 860-921.
LINDQVIST AK, STEINSSON K, JOHANNESON B et al. A susceptibility locus for human
systemic lupus erythematosus (hSLE1) on chromosome 2q. J Autoimmun.
2000; 14(2): 169-78.
LYNCH HT. Hereditary nonpolyposis colorectal cancer (HNPCC). Cytogenet Cell
Genet. 1999; 86(2): 130-5.
MACKAY K, EYRE S, MYERSCOUGH A et al. Whole-genome linkage analysis of
rheumatoid arthritis susceptibility loci in 252 affected sibling pairs in the United
Kingdom. Arthritis Rheum. 2002; 46(3): 632-9.
MCKUSICK V. Mendelian inheritance in man: catalogs of human genes and gene-
tic disorders. 12 ed. Baltimore: Johns Hopkins University Press, 1998.
MCLEOD HL y EVANS WE. Pharmacogenomics: unlocking the human genome for
better drug therapy. Annu Rev Pharmacol Toxicol. 2001; 41: 101-21.
MITERSKI B, DRYNDA S, BOSCHOW G et al. Complex genetic predisposition in adult
and juvenile rheumatoid arthritis. BMC Genet. 2004; 5(1): 2.
MOROLDO MB, TAGUE BL, SHEAR ES et al. Juvenile rheumatoid arthritis in affec-
ted sibpairs. Arthritis Rheum. 1997; 40(11): 1962-6.
MOROLDO MB, CHAUDHARI M, SHEAR E et al. Juvenile rheumatoid arthritis affec-
ted sibpairs: Extent of clinical phenotype concordance. Arthritis Rheum. 2004;
50(6): 1928-34.
MOSER KL, NEAS BR, SALMON JE et al. Genome scan of human systemic lupus
erythematosus: evidence for linkage on chromosome 1q in African-American
pedigrees. Proc Natl Acad Sci USA. 1998; 95(25): 14869-74.
PRAHALAD S. Genetics of juvenile idiopathic arthritis: an update. Curr Opin
Rheumatol. 2004; 16(5): 588-94.
REIK W y WALTER J. Genomic imprinting: parental influence on the genome. Nat
Rev Genet. 2001; 2(1): 21-32.
RISCH N. Genetic linkage and complex diseases, with special reference to
psychiatric disorders. Genet Epidemiol. 1990; 7(1): 3-16; discussion 17-45.
RISCH N. Linkage strategies for genetically complex traits. II. The power of affec-
ted relative pairs. Am J Hum Genet. 1990; 46(2): 229-41.
CAPTULO 1 | Ciencias Bsicas
67
ROBINSON WP. Mechanisms leading to uniparental disomy and their clinical con-
sequences. Bioessays. 2000; 22(5): 452-9.
SHAI R, QUISMORIO FP, JR., LI L et al. Genome-wide screen for systemic lupus ery-
thematosus susceptibility genes in multiplex families. Hum Mol Genet. 1999; 8(4):
639-44.
SINDEN RR. Biological implications of the DNA structures associated with disea-
se-causing triplet repeats. Am J Hum Genet. 1999; 64(2): 346-53.
SPIELMAN RS, MCGINNIS RE y EWENS WJ. Transmission test for linkage disequi-
librium: the insulin gene region and insulin-dependent diabetes mellitus (IDDM).
Am J Hum Genet. 1993; 52(3): 506-16.
SPIELMAN RS, MCGINNIS RE y EWENS WJ. The transmission/disequilibrium test
detects cosegregation and linkage. Am J Hum Genet. 1994; 54(3): 559-60; con-
testacin del autor 560-3.
SPIELMAN RS y EWENS WJ. A sibship test for linkage in the presence of association:
the sib transmission/disequilibrium test. Am J Hum Genet. 1998; 62(2): 450-8.
ST GEORGE-HYSLOP PH. Molecular genetics of Alzheimer disease. Semin
Neurol. 1999; 19(4): 371-83.
THOMPSON SD, MOROLDO MB, GUYER L et al. A genome-wide scan for juvenile
rheumatoid arthritis in affected sibpair families provides evidence of linkage.
Arthritis Rheum. 2004; 50(9): 2920-30.
TSAO BP, CANTOR RM, GROSSMAN JM et al. Linkage and interaction of loci on
1q23 and 16q12 may contribute to susceptibility to systemic lupus erythemato-
sus. Arthritis Rheum. 2002; 46(11): 2928-36.
TSAO BP, GROSSMAN JM, RIEMEKASTEN G et al. Familiality and co-occurrence of
clinical features of systemic lupus erythematosus. Arthritis Rheum. 2002;
46(10): 2678-85.
VENTER JC, ADAMS MD, MYERS EW et al. The sequence of the human genome.
Science. 2001; 291(5507):1304-51.
WALLACE DC. Mitochondrial diseases in man and mouse. Science. 1999;
283(5407): 1482-8.
YATES CR, KRYNETSKI EY, LOENNECHEN T et al. Molecular diagnosis of thiopurine
S-methyltransferase deficiency: genetic basis for azathioprine and mercaptopu-
rine intolerance. Ann Intern Med. 1997; 126(8): 608-14.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
68
Glosario
Disomia uniparenteral: condicin en la cual ambas copias del gen provienen del
mismo progenitor. Ejemplo de esta enfermedad es el Sndrome de Beckwith-
Wiedemann en el cual dos copias provenientes del padre y ninguna de la madre
provocan la enfermedad.
Escisin alternativa: a travs del mecanismo de escisin, los intrones (regiones
de un gen que no codifican aminocidos) son removidos del ARN mensajero
antes de dejar el ncleo celular. De este modo el ARNm que llegara al citoplas-
ma y posteriormente codificar una protena, est solo compuesto por exones,
que son las partes de un gen que s codifican aminocidos. Sucede que existe
un mecanismo de escisin alternativa que por medio de otro tipo de escisiones
genera la posibilidad de que un mismo gen codifique por diferentes protenas.
Expansin de repeticiones de trinucletidos (marcadores microsatlites): peque-
os locus que consisten en unidades repetidas de pares de bases, generalmen-
te no ms de cinco, que forman grupos (tandem microsatellite repeat).
Herencia mitocondrial: el ADN mitocondrial es transmitido unicamente por la
madre. De este modo cualquier enfermedad mitocondrial se transmitir de
madres a hijos (tanto varones como mujeres), pero slo las hijas mujeres podrn
transmitir la enfermedad, los varones afectados no representan riesgo para la
progenie. Ejemplos de estas enfermedades son: Enfermedad de Kearns-Sayre,
encefalopata mitocondrial con acidosis lctica y episodios de sncope (MELAS),
epilepsia mioclnica y enfermedad de fibras estriadas rojas (MERRF), etc.
Impresin gentica: en esta situacin uno de los genes provenientes de la
madre o del padre se encuentra inactivado. Por consiguiente, si el gen hereda-
do por parte del otro progenitor contiene un error, este se expresar como enfer-
medad. Este tipo de proceso puede producirse tanto en los genes maternos
como en los paternos. Ejemplo de este tipo de transmisin son el Sndrome de
Prader-Willis y el Sndrome de Angelman. Una deleccin en el cromosoma 15
heredada del padre provocar la expresin fenotpica de Prader-Willis, mientras
que si la deleccin proviene de la madre se expresar como Sndrome de
Angelman.
Single Nucleotide Polimorphisms (SNPs): se trata de la substitucin de una sola
base. En general no son polimrficos, existen solamente dos variantes. A pesar
de que esto es una contra, el hecho de que se hayan identificado millones de
estos SNPs distribuidos en todo el genoma humano los convierte en herramien-
tas de trabajo importantsismas.
CAPTULO 1 | Ciencias Bsicas
69
Abreviaturas
TNF-: tumor necrosis factor .
MIF: macrophage migration inhibitory factor.
MICA: MHC class I polypeptide-related sequence A.
TCRB6.1: T cell receptor beta locus.
CTLA4: cytotoxic T lymphocyte-associated protein 4.
PTPRC: protein-tyrosine phosphatase receptor-type C.
CAPTULO 1 | Ciencias Bsicas
71
Metodologa de la Investigacin en Reumatologa
Dra. Marta Beatriz Moroldo y Dr. Edward H. Giannini
Lejos de pretender ser un compendio de estadstica, los objetivos principales de
este captulo son:
1. Esquematizar los pasos a seguir en la elaboracin de protocolos de inves-
tigacin y de su puesta en funcionamiento.
2. Proveer al lector de cierta gua en la lectura crtica de la bibliografa mdica.
Cuando un investigador se propone realizar un estudio de investigacin, varios
son los pasos a seguir desde la identificacin de la pregunta cientfica hasta el
diseo del estudio, pasando por la decisin de cul ser el anlisis estadstico
a implementar.
Durante el desarrollo de este captulo iremos tratando los siguientes puntos:
1. Identificacin de la pregunta (hiptesis de trabajo).
2. Descripcin de los objetivos del estudio.
3. Poblacin de estudio.
4. Diseo de la investigacin clnica.
5. Plan de anlisis de los datos.
Formulacin clara de la hiptesis de trabajo
Existen dos tipos distintos de trabajos de investigacin basados en el tipo de
hiptesis que utilizan. Los llamados estudios generadores de hiptesis o explo-
ratorios, son aquellos en los que el anlisis de los datos va guiando, de acuer-
do con los resultados, las hiptesis a investigar (confirmar) en estudios posterio-
res. Los estudios confirmatorios son aquellos en los que se establece una hip-
tesis de trabajo bien definida, basados en cierta evidencia previa, que puede
surgir de la experiencia clnica o de estudios pilotos previos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
72
Objetivo principal, objetivos secundarios y objetivos de planeamiento
El objetivo principal de un estudio es aquel que especifica aquello que el estu-
dio quiere confirmar. Un estudio puede tener un objetivo principal, sobre la base
del cual se calcular el tamao de la muestra, y dos o ms objetivos secunda-
rios para los que el estudio puede o no tener suficiente potencia estadstica.
Supongamos que existe cierta evidencia de que los pacientes tratados con la
droga A presentan anemia como consecuencia del tratamiento. El investigador
identifica cul es la pregunta cientfica que formular en su protocolo:
El tratamiento con droga A provoca ms anemia cuando lo comparamos con
el grado de anemia que provoca el tratamiento con droga B?
La hiptesis nula sera:
No existen diferencias entre el tratamiento A cuando se lo compara con el tra-
tamiento B.
La hiptesis alternativa es:
El grado de anemia que provoca el tratamiento con droga A es diferente al
grado de anemia que provoca el tratamiento con droga B.
En general, en la literatura mdica se trabaja con test de dos colas, esto quiere
decir que no se asume a priori el sentido de la diferencia (ms o menos anemia),
la idea es que nuestra sospecha podra ser errnea y en realidad la droga B
provoque ms anemia que la droga A. Si este fuera el caso y nosotros hubise-
mos diseado el trabajo con un test de una cola, nuestro diseo no nos permi-
tira detectar la segunda opcin, es decir, que no detectaramos que la droga A
provoca menos anemia que la droga B.
El objetivo principal de nuestro hipottico estudio sera:
Determinar la incidencia de efectos adversos hematolgicos en un grupo de
pacientes tratados con droga A comparado con un grupo de pacientes tratado
con droga B.
Los objetivos secundarios podran ser:
Evaluar el nmero de pacientes que requirieron tratamiento farmacolgico para
controlar los efectos adversos y Evaluar el nmero de pacientes que requirie-
ron suspender la droga a causa de los efectos adversos.
Los objetivos de planeamiento en este estudio seran:
Enrolar en forma aleatorizada 50 pacientes en la rama de tratamiento con droga
A y 50 pacientes en la rama de tratamiento con droga B y Obtener hemogra-
ma completo antes de iniciar tratamiento y a las X y Z semanas despus de ini-
ciado el mismo.
Es muy importante establecer los objetivos a largo plazo. Es obvio que el obje-
tivo subyacente no es saber si provoca ms anemia o no en s mismo, el obje-
tivo a largo plazo es contar con un tratamiento ms seguro (en este caso con
menos efectos adversos) para los pacientes que padecen la patologa que se
trata con las drogas estudiadas.
CAPTULO 1 | Ciencias Bsicas
73
Determinacin de la poblacin de estudio
Una vez establecidos la hiptesis de trabajo y los objetivos, el paso siguiente es
crucial y consiste en la delimitacin clara de la poblacin sobre la cual se testea-
r la hiptesis. Es en este momento en el que se establecern los criterios de
inclusin/exclusin de pacientes en nuestro estudio. El desafo aqu es generar
un balance entre la obtencin de una muestra lo suficientemente homognea de
pacientes, sin hacer que nuestros criterios de inclusin/exclusin sean tan estric-
tos que limiten la representatividad de la misma con la consiguiente imposibilidad
de generalizar los resultados sobre la poblacin general de pacientes. La homo-
geneidad de la muestra estar influenciada, como veremos mas adelante, por la
fase del estudio.
Estudios de Fase I y II (ver ms adelante) utilizan criterios de inclusin ms
estrictos, mientras que estudios confirmatorios de Fase III y IV utilizan criterios
ms amplios.
a. Diseo de las investigaciones clnicas.
Los trabajos de investigacin se pueden clasificar sobre la base de cuantiosos
parmetros. Pueden ser, por ejemplo: epidemiolgicos o de intervencin clnica.
- Estudios epidemiolgicos. Pueden estar dirigidos a determinar frecuencia, inci-
dencia o prevalencia de distintas enfermedades en una poblacin determinada.
En general, los estudios de incidencia son prospectivos mientras que los estudios
que determinan prevalencia pueden llevarse a cabo con diseos retrospectivos.
Los estudios orientados a determinar las causas de una enfermedad son aque-
llos que establecen asociaciones y causa-efecto de distintos factores de ries-
gos y la patologa en estudio. Estos estudios se pueden llevar a cabo con dos
diseos bsicos.
- Estudios retrospectivos de caso-control. En este tipo de estudio, individuos
portadores de una patologa determinada son comparados con un grupo de
individuos libres de patologa. En forma retrospectiva se recaban datos sobre
exposicin a un determinado agente, sospechoso de ser la causa de la enfer-
medad, y se establece si este factor de riesgo o agente al que los individuos
han sido expuestos con anterioridad, se encuentra asociado o no con la enfer-
medad. El test adecuado en este tipo de estudios es el odds ratio (Tabla N 1).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
74
Tabla N 1. Distintos tipos de tests estadsticos obtenidos con una tabla de 2 x 2
Test
Enfermedad
Descripcin
Exposicin/Test Si No
Si/Positivo a/VP b/FP
No/Negativo c/FN d/VN
Incidencia
(a+b)/(a+b+c+d)
Riesgo atribuible
[a/(a+b)]-[c/(c+d)]
Riesgo relativo
[a/(a+b)]/[c/(c+d)]
Odds Ratio
(a x d)/(b xc)
Porcentaje de casos expuestos
a/(a+c)
Porcentaje de controles expuestos
b/(b+d)
Sensibilidad
VP/(VP+FN)
Especificidad
VN/(VN+FP)
Valor predictivo positivo
VP/(VP+FP)
Porcentaje de falsos positivos
FP/(VP+FP)
Valor predictivo negativo
VN/(VN+FN)
Porcentaje de falsos negativos
FN/(VN+FN)
Nmero de casos nuevos, divido sobre el total de
la poblacin de riesgo.
Nmero de casos entre los expuestos, menos nme-
ro de casos entre los no expuestos.
Nmero de casos entre los expuestos, dividido el
nmero de casos entre los no expuestos.
Es una aproximacin del riesgo relativo, utilizada
en estudios retrospectivos.
Nmero de casos que estuvieron expuestos al fac-
tor de riesgo.
Nmero de controles que estuvieron expuestos al
factor de riesgo.
Porcentaje de casos que presentaron un test posi-
tivo (verdaderos positivos).
Porcentaje de individuos sanos que presentaron
un test negativo (verdaderos negativos).
Porcentaje de individuos que presentaron un test
positivo y padecen la enfermedad.
Porcentaje de individuos sanos que presentaron
un test positivo.
Porcentaje de individuos sanos que presentaron
un test negativo.
Porcentaje de personas portadoras de la enferme-
dad que presentaron un test negativo.
Las ventajas de este tipo de diseo es su bajo costo, la obtencin rpida de
datos y la consecuente rpida obtencin de resultados, as como tambin, el
bajo riesgo que representa para los participantes. Una de las desventajas es la
imposibilidad, en ciertos casos, de establecer la relacin temporal entre la expo-
sicin y el desarrollo de la enfermedad, as tambin, la imposibilidad de recolec-
tar datos faltantes. La seleccin de la poblacin control, asimismo, representa
un problema, no hay guas claras para la seleccin de la misma y esto puede
llevar al sesgo de los resultados obtenidos.
- Estudios prospectivos de cohorte. En este caso se define la poblacin de la
cual se obtendr la muestra. Una vez identificada la muestra se clasifica a los indi-
viduos de acuerdo a si han estado expuestos al supuesto factor de riesgo o no.
CAPTULO 1 | Ciencias Bsicas
75
Despus de definir claramente a que grupo (expuestos, no expuestos) pertene-
cen los integrantes de la muestra se los observa por un perodo de tiempo y se
los estudia para determinar si han desarrollado o no la enfermedad en estudio.
El test utilizado en esta situacin es el riesgo relativo (Tabla N 1). Algunos pro-
blemas que enfrenta este tipo de estudios es justamente el grado de exactitud
con que se determina el factor exposicin, as como tambin, la habilidad para
establecer el grado de exposicin. Otros problemas son: el alto costo y la pr-
dida de participantes durante el perodo de seguimiento. Las ventajas de este
diseo son: la posibilidad de determinar en forma exacta la relacin temporal
entre la exposicin al factor de riesgo y el desarrollo de la enfermedad, lo que
orientar sobre, por ejemplo: el periodo de incubacin o latencia. Este tipo de
diseo ofrece tambin la posibilidad de estimar la frecuencia con la que se pre-
senta la enfermedad.
Otro tipo de estudios epidemiolgicos son aquellos que evalan tests diagnsti-
cos. Estos son los estudios de validacin de tests diagnsticos o de screening.
Los parmetros que se testean en este tipo de investigacin son: sensibilidad,
especificidad, valor predictivo positivo, valor predictivo negativo, falsos positivos,
falsos negativos y reproducibilidad del test (Tabla N 1).
- Pronstico y predictores de pronstico. Otra rama importante de los estudios
epidemilogicos es aquella que incluye estudios orientados a establecer factores
asociados con los distintos tipos de evolucin que presentan los pacientes duran-
te el curso de la enfermedad. Estos factores no necesariamente deben ser la
causa del pronstico, solo pueden estar asociados con una evolucin particular.
Algunos de los factores pronsticos bien conocidos por los reumatlogos infanti-
les son, por ejemplo, sexo femenino, edad temprana de comienzo de la enferme-
dad, AAN+, entre otros. Por supuesto, estos factores pronsticos estn relacio-
nados y son distintos dependiendo de que enfermedad reumatolgica se trate.
En estos estudios, una cohorte de pacientes (con un nmero importante) es
seguida en forma prospectiva. Se recolectan datos sobre la evolucin de la
enfermedad a lo largo del tiempo. En lneas generales las cinco medidas de pro-
nstico ms estudiadas en el largo plazo son: muerte, incapacidad, disconfort,
insatisfaccin y costo.
Estas no son las nicas medidas que se evalan, este campo es investigado
constantemente, nuevos tratamientos sumados a nuevos predictores genticos
tanto causales de enfermedad como determinantes de pronstico son evalua-
dos peridicamente. Otros aspectos del diseo de estudios clnicos se resumen
en la Tabla N 2.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
76
Tabla N 2. Otros aspectos del diseo de estudios clnicos
Diseo
Comparativos
Abiertos
Ciegos
Descripcin
Son aquellos diseos en los que existen dos o ms ramas de tratamiento.
Placebo/droga activa, droga activa/estndar de tratamiento, diferentes dosis
de la misma droga. Se llaman tambin controlados.
Estudios de Fase I y IV son en general abiertos (tanto paciente como investi-
gador y mdico tratante conocen cual es el tratamiento que recibe el paciente).
En Fase II se utiliza este diseo, en el cual todos o algunos de los integran-
tes del estudio desconocen (son ciegos) el tratamiento que se est proporcio-
nando. En los casos en que tanto el paciente como el investigador descono-
cen si este ltimo ha sido randomizado a placebo o droga activa, se llaman
doble ciego. En ciertos casos la persona que analiza los datos tambin puede
permanecer ciega hasta obtener los resultados. Existen situaciones en las
que el tratamiento es imposible de ser desconocido (i.e. intervenciones qui-
rrgicas), en este caso lo que se puede utilizar es un tercer asesor que eva-
le la respuesta al tratamiento sin conocer cual fue el tratamiento instituido.
b. Estudios de intervencin clnica.
Los estudios de intervencin clnica pueden ser iniciados por investigadores pri-
vados o por la industria farmacutica, y si bien existen diferencias en cuanto a
ciertas regulaciones, las bases son las mismas para ambos tipo de estudios.
Estos estudios se clasifican de acuerdo con cuatro fases sucesivas.
Estudios de Fase I son aquellos que tienen como objetivo principal investigar la
seguridad y tolerancia de una droga nueva. Se llaman tambin de farmaco-
loga humana, ya que es la primera vez que la droga se administrar en huma-
nos despus de haber pasado satisfactoriamente la fase de prueba en anima-
les de laboratorio. Comprenden un nmero limitado de individuos y se pueden
utilizar diferentes dosis. En estos estudios tambin se investiga la farmacocin-
tica y la farmacodinamia de la droga en cuestin.
En Fase II lo que se intenta es establecer la eficacia de la droga. Una vez pro-
bado que la droga es segura en humanos, lo siguiente es establecer si es til.
Varios son los diseos que se pueden utilizar en este tipo de estudios, como
comparacin de los efectos con los datos de inicio, utilizar grupos control, etc.
En general incluyen un nmero reducido de pacientes con criterios de inclusin
muy estrictos para lograr una muestra homognea. Los pacientes son seguidos
muy de cerca para monitorear seguridad.
Los estudios de Fase III son los que confirmaran el efecto teraputico observa-
do en Fase II, es decir efectividad de la droga. Tambin continan estudiado
seguridad, es decir se registran cuidadosamente todo tipo de efectos adversos.
En esta fase es donde se trata de establecer con bastante precisin el tamao
del efecto, en otras palabras miden el grado de respuesta en trminos de la
medicin del cambio producido en las variables utilizadas para medir mejora
CAPTULO 1 | Ciencias Bsicas
77
(variables primarias). Involucran un nmero mayor de pacientes, haciendo que
los resultados sean generalizables a la poblacin real (diaria) de pacientes que
el mdico enfrenta en su actividad clnica.
Fase IV, se refiere a aquellos estudios que monitorean seguridad y efectividad
de la droga una vez que sta ya se encuentra disponible en el mercado. Es
decir, estos estudios evalan la droga en el mbito real de pacientes, aquellos
que el mdico enfrenta diariamente en su consultorio, con patologas asociadas
y que reciben otros frmacos en forma concomitante.
Planificacin del anlisis estadstico
Es imperativo reconocer que, por una parte, la ciencia estadstica ha avanzado
mucho en los ltimos aos, haciendo que la batera de tests con la que conta-
mos sea realmente numerosa, variada y muy especfica. Esto significa que la
inclusin del estadstico debe ser temprana en la elaboracin del protocolo de
tal modo de no omitir la recoleccin de datos que sern relevantes para el pos-
terior anlisis y consecuente respuesta estadisticamente vlida a nuestra hip-
tesis de trabajo. Un error que se comete habitualmente es incluir al estadstico
despus de la recoleccin de los datos. Si en ese momento nos enteramos de
que los datos recolectados son insuficientes o no son los adecuados para obte-
ner una respuesta estadsticamente vlida, y el estudio ha sido un estudio pros-
pectivo, dems esta decir que ese sera el final de nuestro trabajo. Esta seccin
slo intenta introducir al lector a una mecnica de pensamiento durante la ela-
boracin de un protocolo de investigacin, pero de ninguna manera explora el
aspecto estadstico con profundidad. Para aquellos lectores que deseen profun-
dizar en este aspecto, al final de este captulo se proporciona una lista de lectu-
ras recomendadas. Para finalizar la idea, el estudio debe ser diseado entre
otros parmetros, sobre la base del anlisis estadstico adecuado para obtener
un resultado vlido. Si bien el estadstico ser quien diagrame el plan de anli-
sis, necesita que nosotros, como cientficos conocedores de la patologa a estu-
diar, le proporcionemos cierta informacin.
El estadstico tendr en cuenta bsicamente la siguiente gua para elaborar el
plan de anlisis:
a. Determinar que tipos de estadsticas sern necesarios: descriptivas, de
inferencia o ambas.
b. Identificacin de las variables que evalan respuesta, tanto primarias como
secundarias. Las variables que evalan respuesta son aquellas que miden res-
puesta al tratamiento o intervencin que se investiga en el estudio clnico.
Respuesta al tratamiento o efecto del tratamiento, se define como el cambio
(mejora o no) que se observa como resultado de la intervencin clnica realiza-
da en el estudio. No se debe confundir efecto del tratamiento con tamao del
efecto. Este ltimo mide sensibilidad al cambio de la variable que utilizamos
para medir la respuesta al tratamiento. Las variables a utilizar como primarias o
secundarias se vern influenciadas por el tipo de estudio a llevar a cabo.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
78
Bsicamente si el estudio mide eficacia las variables sern distintas a las que
utilizaremos si el estudio mide seguridad y tolerancia. La falta de una medida
nica que correlacione con respuesta clnica en reumatologa es un inconve-
niente que ha llevado a la elaboracin de ndices compuestos. Estos ndices
estn conformados por mltiples variables clnicamente relevantes. Ejemplos
de estos ndices compuestos son: ACR 20, para artritis reumatoidea del adulto
y ACR 30 peditrica para ARJ. Ambos ndices han sido ampliamente utilizados
y han demostrado ser tambin sensibles al cambio. Este es un aspecto en el cual el esta-
dstico necesita la ayuda del reumatlogo para definir cul ser la variable primaria a utilizar
de acuerdo con la patologa y el tipo de estudio clnico.
Otro aspecto importante es la definicin de remisin clnica. Este es un punto
controvertido, porque mientras para organismos como la FDA y la industria
farmacutica, la definicin es una, no necesariamente la misma satisface la
idea de remisin que el paciente tiene. Existen pocos estudios en los cuales
se ha evaluado una definicin de remisin para artritis reumatoidea tanto del
adulto como juvenil.
a. Clculo del tamao de la muestra. Este es un aspecto que requiere de un
conocimiento profundo de la ciencia estadstica, as como tambin, cierta esti -
macin emprica que el investigador debe definir. Si nuestra estimacin empri-
ca a priori resulta ser correcta, el clculo de la muestra ser el adecuado y sus
resultados vlidos. El tamao de la muestra siempre debe ser calculado duran-
te la etapa de elaboracin del protocolo, no en forma posterior. Para realizar el
clculo necesitamos identificar: cual es la variable de respuesta primaria, el tipo
de test estadstico (paramtrico o no paramtrico). Si la variable que mide res-
puesta primaria es una variable dictoma (categrica), el test adecuado ser el
test de Chi Cuadrado. Si este es el caso deberemos estimar empricamente cul
es la mnima diferencia clnicamente significativa que deseamos detectar, o en
otras palabras estimar la magnitud del efecto. Tambin debemos establecer con
que error deseamos trabajar. En general los estudios clnicos trabajan con un
error alfa de 0.05 y una potencia del 80%.
Si la variable primaria de respuesta es una variable continua y con una distribu-
cin normal utilizaremos un test paramtrico como el test de Student. En este
caso necesitamos estimar la variabilidad de los datos. La misma se puede obte-
ner de la literatura o de datos propios que provengan de estudios pilotos reali-
zados con anterioridad. Llegado a este punto, y en ambos casos, el clculo del
tamao de la muestra se realiza en general a travs de un programa de compu-
tadora. Puede suceder que el nmero de pacientes requerido sea demasiado
grande. Para reducir el nmero de pacientes necesario podemos:
- Incrementar el nivel de error .
- Disminuir el nivel de potencia.
- Aumentar la magnitud del efecto a detectar.
- Elegir una variable que posea una variabilidad menor.
Es aqu donde en forma conjunta el estadstico y el investigador clnico debern
tomar decisiones tratando de mantener, por una parte la validez estadstica sin
resignar la relevancia clnica.
CAPTULO 1 | Ciencias Bsicas
79
b. Identificar que tipos de tests se utilizarn durante el anlisis. El estadstico
tendr que elaborar un plan para tener en cuenta las diferentes covariables (los
confundidores), as como implementar una estrategia para manejar los datos de
los pacientes perdidos durante el seguimiento. Tambin decidir si se ajustarn
los valores de p de acuerdo al nmero de comparaciones a realizar.
c. Se decidir de qu forma se recolectarn los datos y se elaborarn los
Formularios de Recoleccin de Datos. Se disear la base de datos. Todo esto
se realiza a la luz del posterior anlisis estadstico y se tendr en cuenta el soft-
ware a utilizar.
Aqu termina la elaboracin del protocolo, se pondr en marcha el reclutamien-
to de pacientes y la recoleccin de datos. Durante este proceso es importante
implementar medidas de control de calidad de los datos. Esto ser realiza a tra-
vs de monitoreos, doble entrada de datos y revisin de documentos originales.
Conclusiones
La reumatologa infantil es una rama de la medicina relativamente joven. La dis-
ponibilidad de nuevos tratamientos hace que la epidemiologa de las enferme-
dades reumticas cambie permanentemente. El espectro de investigacin en
este campo es muy vasto, desde la investigacin bsica hasta la epidemiolgi-
ca. Sumado a esto nos encontramos con la adicin de factores causales/de ries-
go genticos que se descubren a una considerable velocidad. Es importante
conocer la patologa con la que contamos. Especialmente porque las enferme-
dades reumticas de la infancia son raras, esto hace que los estudios colabora-
tivos sean una necesidad. Pero, para poder incluir pacientes en un estudio cola-
borativo es fundamental saber que lo que se incluye es similar, o si no lo es, es
importante conocer cules son las diferencias para poder hacer una interpreta-
cin correcta de los resultados. Amrica Latina no escapa a esta realidad y
necesita conocerse a s misma.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
80
Lecturas recomendadas
ANSELL BM. Prognosis in juvenile arthritis. Advances in Experimental Medicine
& Biology. 1999; 455: 27-33.
BOWYER S y ROETTCHER P. Pediatric rheumatology clinic populations in the
United States: results of a 3 year survey. Pediatric Rheumatology Database
Research Group J Rheumatol. 1996; 23(11): 1968-74.
BOWYER S, ROETTCHER P, HIGGINS GC et al. Health status of patients with juveni-
le rheumatoid arthritis at 1 and 5 years after diagnosis. J Rheumatol. 2003;
30(2): 394-400.
BROWN GW. P values. Am J Dis Child. 1990; 144(4): 493-5.
CASSIDY JP, RE. Textbook of Pediatric Rheumatology. 4 ed. Phyladelphia: W.B.
Saunders Company; 2001.
DANS AL, DANS LF, GUYATT GH y RICHARDSON S. Usersguides to the medical lite-
rature: XIV. How to decide on the applicability of clinical trial results to your
patient. Evidence-Based Medicine Working Group. Jama. 1998; 279(7): 545-9.
DENARDO BA, TUCKER LB, MILLER LC et al. Demography of a regional pediatric
rheumatology patient population. Affiliated Childrens Arthritis Centers of New
England. J Rheumatol. 1994; 21(8): 1553-61.
DRUMMOND MF, RICHARDSON WS, OBRIEN BJ et al. Usersguides to the medical
literature. XIII. How to use an article on economic analysis of clinical practice. A.
Are the results of the study valid?. Evidence-Based Medicine Working Group.
Jama. 1997; 277(19): 1552-7.
FELSON DT, ANDERSON JJ, BOERS M et al. American College of Rheumatology.
Preliminary definition of improvement in rheumatoid arthritis. Arthritis Rheum.
1995; 38(6): 727-35.
FORTIN PR, STUCKI G y KATZ JN. Measuring relevant change: an emerging cha-
llenge in rheumatologic clinical trials. Arthritis Rheum. 1995; 38(8): 1027-30.
GARE BA y FASTH A. The natural history of juvenile chronic arthritis: a population
based cohort study. II. Outcome. J Rheumatol. 1995; 22(2): 308-19.
GIANNINI EH, RUPERTO N, RAVELLI A et al. Preliminary definition of improvement
in juvenile arthritis. Arthritis Rheum. 1997; 40(7): 1202-9.
CAPTULO 1 | Ciencias Bsicas
81
GUYATT GH y COOK DJ. Health status, quality of life, and the individual. Jama.
1994; 272(8): 630-1.
GUYATT GH y RENNIE D. Usersguides to the medical literature. Jama. 1993;
270(17): 2096-7.
GUYATT GH, SACKETT DL y COOK DJ. Usersguides to the medical literature. II. How
to use an article about therapy or prevention. A. Are the results of the study valid?.
Evidence-Based Medicine Working Group. Jama. 1993; 270(21): 2598-601.
GUYATT GH, SACKETT DL y COOK DJ. Usersguides to the medical literature. II.
How to use an article about therapy or prevention. B. What were the results and
will they help me in caring for my patients?. Evidence-Based Medicine Working
Group. Jama. 1994; 271(1): 59-63.
GUYATT GH, SACKETT DL, SINCLAIR JC et al. Usersguides to the medical literatu-
re. IX. A method for grading health care recommendations. Evidence-Based
Medicine Working Group. Jama. 1995; 274(22): 1800-4.
GUYATT GH, NAYLOR CD, JUNIPER E et al. Usersguides to the medical literature.
XII. How to use articles about health-related quality of life. Evidence-Based
Medicine Working Group. Jama. 1997; 277(15): 1232-7.
HAYWARD RS, WILSON MC, TUNIS SR et al. Usersguides to the medical literature.
VIII. How to use clinical practice guidelines. A. Are the recommendations valid?.
The Evidence-Based Medicine Working Group. Jama. 1995; 274(7): 570-4.
HUCK SW y CORMIER WH. Reading Statistics and Reseacr. 2 ed. Baltimore:
Harper Collins College Publishers, 1996.
JAESCHKE R y SACKETT DL. For the Evidence-Based Medicine Working Goup.
Userss Guide to the Medical Literature. III How to use an article about a diag-
nostic test. B: What are the results and will they help me in caring for my
patients?. Jama. 1994; 271: 703-707.
JAESCHKE R, GUYATT GH y SACKETT DL. Usersguides to the medical literature. III.
How to use an article about a diagnostic test. A. Are the results of the study
valid?. Evidence-Based Medicine Working Group. Jama. 1994; 271(5): 389-91.
JAESCHKE R, GUYATT GH y SACKETT DL. Usersguides to the medical literature. III.
How to use an article about a diagnostic test. B. What are the results and will
they help me in caring for my patients?. The Evidence-Based Medicine Working
Group. Jama. 1994; 271(9): 703-7.
JEKEL JF, ELMORE JG y KATZ DL. Epidemiology, Biostatistics and Preventive
Medicine. 1 ed. Philadelphia: WB Saunders, 1996.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
82
KNAPP RG y MILLER MC III. Clinical Epidemiology and Biostatistics. Malvern, PA,
Harwall, 1992.
LAUPACIS A, WELLS G, RICHARDSON WS y TUGWELL P. Usersguides to the medi-
cal literature. V. How to use an article about prognosis. Evidence-Based
Medicine Working Group. Jama. 1994; 272(3): 234-7.
LEVINE M, WALTER S, LEE H et al. Usersguides to the medical literature. IV. How
to use an article about harm. Evidence-Based Medicine Working Group. Jama.
1994; 271(20): 1615-9.
LOVELL DJ. Etanercept in children with polyarticular juvenile rheumatoid arthri-
tis. Pediatric Rheumatology Collaborative Study Group [ver comentarios].
MANTEL N y HAENSZEL W. Statistical aspects of the analysis of data from retros-
pective studies of disease. J Natl Cancer Inst. 1959; 22(4): 719-48.
NAYLOR CD y GUYATT GH. Usersguides to the medical literature. XI. How to use
an article about a clinical utilization review. Evidence-Based Medicine Working
Group. Jama. 1996; 275(18): 1435-9.
NAYLOR CD y GUYATT GH. Usersguides to the medical literature. X. How to use
an article reporting variations in the outcomes of health services. The Evidence-
Based Medicine Working Group. Jama. 1996; 275(7): 554-8.
OBRIEN BJ, HEYLAND D, RICHARDSON WS et al. Usersguides to the medical lite-
rature. XIII. How to use an article on economic analysis of clinical practice. B.
What are the results and will they help me in caring for my patients?. Evidence-
Based Medicine Working Group. Jama. 1997; 277(22): 1802-6.
OXMAN AD, COOK DJ y GUYATT GH. Usersguides to the medical literature. VI.
How to use an overview. Evidence-Based Medicine Working Group. Jama.
1994; 272(17): 1367-71.
PINALS RS, MASI AT y LARSEN RA. Preliminary criteria for clinical remission in
rheumatoid arthritis. Arthritis Rheum. 1981; 24(10): 1308-15.
RICHARDSON WS y DETSKY AS. Usersguides to the medical literature. VII. How
to use a clinical decision analysis. B. What are the results and will they help me
in caring for my patients?. Evidence Based Medicine Working Group. Jama.
1995; 273(20): 1610-3.
RICHARDSON WS y DETSKY AS. Usersguides to the medical literature. VII. How
to use a clinical decision analysis. A. Are the results of the study valid?.
Evidence-Based Medicine Working Group. Jama. 1995; 273(16): 1292-5.
CAPTULO 1 | Ciencias Bsicas
83
RUPERTO N, LEVINSON JE, RAVELLI A et al. Long-term health outcomes and quality
of life in American and Italian inception cohorts of patients with juvenile rheuma-
toid arthritis. II. Early predictors of outcome. J Rheumatol. 1997; 24(5): 952-8.
RUPERTO N, LEVINSON JE, RAVELLI A et al. Long-term health outcomes and qua-
lity of life in American and Italian inception cohorts of patients with juvenile rheu-
matoid arthritis. I. Outcome status. J Rheumatol. 1997; 24(5): 945-51.
RUPERTO N, RAVELLI A, FALCINI F et al. Performance of the preliminary definition of
improvement in juvenile chronic arthritis patients treated with methotrexate.
Italian Pediatric Rheumatology Study Group. Ann Rheum Dis. 1998; 57(1): 38-41.
RUPERTO N, RAVELLI A, FALCINI F et al. Responsiveness of outcome measures in
juvenile chronic arthritis. Italian Pediatric Rheumatology Study Group.
Rheumatology (Oxford). 1999; 38(2): 176-80.
WALKER AM. Reporting the results of epidemiologic studies. Am J Public Health.
1986; 76(5): 556-8.
WALLACE CA, RUPERTO N y GIANNINI EH. Childhood Arthritis and Rheumatology
Allliance; Pediatric Rheumatology International Trials Organizatio; Pediatric
Rheumatology Collaborative Study Group: Preliminary criteria fro clinical remis-
sion for selected categories of juvenile idiopatic arthritis. J Rheumatol. 11:
2290-2294, 2004.
WILSON MC, HAYWARD RS, TUNIS SR et al. Usersguides to the Medical
Literature. VIII. How to use clinical practice guidelines. B. what are the recom-
mendations and will they help you in caring for your patients?. The Evidence-
Based Medicine Working Group. Jama. 1995; 274(20): 630-2.
Captulo II
Abordaje diagnstico de las
Enfermedades Reumticas en la infancia
CAPTULO 2 | Abordaje diagnstico...
87
Introduccin
Dra. Graciela Espada
La Reumatologa Peditrica es una disciplina clnica que abarca el estudio de
enfermedades o desrdenes inflamatorios y no inflamatorios del tejido conecti-
vo en nios. A pesar que las enfermedades del tejido conectivo constituyen el
centro cardinal de la especialidad, el diagnstico diferencial de las mismas
requiere de un amplio conocimiento de entidades peditricas que podran actuar
como posibles confundidores.
Las enfermedades reumticas constituyen desrdenes crnicos multisistmicos
que representan las manifestaciones clnicas de la inflamacin aguda y crnica
de los tejidos musculoesqueltico, vasos sanguneos y piel.
La consideracin en particular de estas enfermedades en los nios surge de
diversos factores:
1. Manifestaciones articulares pueden ocurrir en numerosas enfermedades
peditricas de naturaleza no reumtica, planteando difciles problemas de inter-
pretacin mdica.
2. Hay factores vinculados al crecimiento y desarrollo, que influyen en la
expresin de la enfermedad.
3. El manejo teraputico, esencialmente de nios con cuadros crnicos,
requiere de un entrenamiento especial.
Sntomas clnicos de estas enfermedades en la infancia tales como artritis, sn-
drome febril, exantemas, hallazgos de laboratorio y an histopatolgicos pueden
superponerse (Fig. N 1) y, adems, las mismas evolucionan desde el punto
de vista clnico y serolgico en el tiempo, necesitando una constante reevalua-
cin de su diagnstico.
PA
AR
LES
DM
ESP
Fig. N 1. Cuadros de superposicin frecuentes
en enfermedades del tejido conectivo (ETC):
AR: Artritis Reumatoidea.
LES: Lupus Eritematoso Sistmico.
DM: Dermatomiositis.
ESP: Esclerosis Sistmica Progresiva.
PA: Poliarteritis (vasculitis sistmicas).
Sin duda, el abordaje diagnstico de estas enfermedades requiere del adecua-
do relevamiento de datos a travs de la historia clnica y el examen fsico, ade-
ms del conocimiento del desarrollo fsico y madurativo del nio sano, y de otras
entidades clnicas en la edad peditrica, sobre todo infecciosas y oncolgicas
que pueden simularlas y, por cierto, requieren un tratamiento diferente.
CAPTULO 2 | Abordaje diagnstico...
89
Semiologa
Dra. Clara Malagn Gutirrez
En el enfoque diagnstico de un paciente peditrico con sntomas reumticos
deben de tenerse en cuenta los siguientes parmetros:
- Anamnesis y examen fsico.
- Uso racional de exmenes complementarios.
- Diferencias epidemiolgicas en los diferentes grupos etreos.
- Seguimiento peridico del paciente.
La historia clnica es la herramienta ms valiosa (con que se cuenta) para el
adecuado enfoque diagnstico del paciente peditrico con problemas musculo-
esquelticos, ya que es la mejor fuente de informacin y es la base que deter-
mina el tipo de exmenes complementarios a solicitar y cmo interpretarlos.
El valor diagnstico de los mismos flucta segn su especificidad, sensibilidad y
valor predictivo. Estos parmetros varan no solo segn la patologa que presen-
te el paciente, sino tambin, segn la fase evolutiva de la enfermedad. El hallaz-
go de anticuerpos antinucleares (AAN) no indica necesariamente la presencia de
una enfermedad autoinmune y su ausencia tampoco la descarta, pero parme-
tros tales como el ttulo y el patrn de inmunofluorescencia orientan acerca de
que patologas deben descartarse y que exmenes complementarios estn indi-
cados. Frente a la sospecha diagnstica de una paciente con AAN positivo y cl-
nica sugestiva de lupus sistmico, los exmenes complementarios a solicitar
seran: una cuantificacin de complemento, bsqueda de otros autoanticuerpos
tales como anti DNA, Atc contra antgenos extractables del ncleo, pero adems,
es importante evaluar el potencial compromiso de rganos blanco (con frecuen-
cia subclnico) que se pueden comprometer en el curso de una enfermedad mul-
tisistmica: pruebas funcionales de rin e hgado, imgenes diagnsticas para
rastrear signos de serositis o de compromiso musculoesqueltico, etc.
Existen importantes diferencias epidemiolgicas en la frecuencia y expresin cl-
nica de las enfermedades reumticas en los adultos y en la poblacin peditri-
ca. Por ejemplo: la artropata gotosa es una condicin muy comn en adultos y
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
90
de muy rara ocurrencia en nios. La Enfermedad de Kawasaki es comn en lac-
tantes y preescolares, pero, es menos frecuente en escolares y adolescentes, y
de muy rara ocurrencia en adultos. En los diferentes grupos etreos existentes
en la poblacin peditrica existen tambin diferencias importantes. Mientras que
la fiebre reumtica es de rara ocurrencia en menores de cinco anos, es frecuen-
te en el escolar, adolescentes y adultos jvenes. La trada de prpura palpable,
artritis y hematuria debe indicar un posible diagnstico de prpura anafilactoide
en un preescolar, pero, debe motivar diagnstico diferencial con un LES si es un
adolescente el que la presenta, ya que esta ltima entidad puede debutar con
dichos sntomas y esta enfermedad es mucho ms frecuente en adolescentes
que en preescolares. En un paciente peditrico con una oligoartritis crnica
debe sospecharse ARJ, pero si vive en una zona endmica para Enfermedad de
Lyme, la realizacin de una prueba serolgica para rastreo de anticuerpos con-
tra B. Burgdorfi est indicada.
Historia clnica
Anamnesis
El interrogatorio debe de ser espontneo, pero, es til orientarlo para precisar
las caractersticas de los sntomas que motivaron la consulta y la presencia de
sntomas asociados. Es importante determinar las caractersticas del inicio de la
enfermedad, si sta fue de inicio agudo o insidioso y si estuvo o no precedida
de algn trauma o infeccin. Ayuda a establecer si el paciente padece un pro-
blema monosistmico o si por el contrario, compromete otros rganos diferen-
tes al sistema musculoesqueltico.
La sintomatologa y/o signologa relacionada con el sistema musculoesquelti-
co puede corresponder a una fase normal del crecimiento y desarrollo, o ser la
expresin clnica de:
- Problemas ortopdicos.
- Enfermedades reumticas.
- Infecciones.
- Enfermedad metablica o de depsito a nivel seo.
- Tumores.
- Displasias seas.
- Sndromes genticos.
Los mismos pueden tambin ser secundarios a una enfermedad neuromuscular
o corresponder a sntomas reumticos de una enfermedad sistmica tipo endo-
crinopata, enfermedad hematolgica, etc.
En la edad peditrica, la sintomatologa musculoesqueltica que con mayor fre-
cuencia motiva consulta se relaciona con:
- Dolor.
- Limitacin del movimiento.
CAPTULO 2 | Abordaje diagnstico...
91
- Aspecto inusual de un segmento anatmico.
- Inflamacin articular.
- Debilidad.
- Alteraciones en la marcha.
El dolor es el ms frecuente motivo de consulta. Sus caractersticas pueden ser
difciles de precisar en los nios de muy corta edad. Debe tenerse en cuenta que
existen tambin expresiones no verbales de dolor, entre ellos: irritabilidad, posi-
ciones antlgicas, llanto desencadenado por determinados movimientos, cojera
o rechazo a caminar. Es importante definir si el dolor es de inicio agudo o crni-
co, si han existido otros episodios de dolor as estos se hayan autolimitado. La
localizacin anatmica del dolor orienta sobre el posible origen del mismo. El
dolor bien localizado sobre una articulacin casi siempre es de origen articular.
Cuando es difuso, puede originarse en el hueso, msculo o en las estructuras
periarticulares. Su origen puede ser tambin de tipo funcional o que se trate de
un dolor irradiado originado en una estructura interna. La intensidad del dolor
puede ser difcil de establecer. Sin embargo, existen diversas maneras de gra-
duar la misma, utilizando entre ellas: escala anloga visual, ouchmetro (facies
de dolor), graduacin colorimtrica, etc. Un parmetro indirecto de la intensidad
del dolor es el grado de discapacidad que ste provoca. Las caractersticas del
dolor pueden ser un til indicador de su origen. El dolor tipo quemante sugiere
una neuropata. Dolor seo bien localizado y de gran intensidad puede indicar
una fractura patolgica o de osteomielitis, especialmente si se asocia a fiebre.
Tambin es til establecer los factores moduladores del dolor. Dolor en reposo
sugiere un proceso inflamatorio articular de base, puede tambin resultar de
patologa infiltrativa sea o destruccin sea. Dolor desencadenado por la acti-
vidad fsica, puede ser de origen muscular o mecnico. El dolor asociado a rigi-
dez matinal sugiere un origen inflamatorio articular. Tambin debe determinarse
si el dolor cede en forma espontnea, flucta en el curso del da o si requiere la
administracin de analgsicos.
La limitacin para realizar determinados movimientos es otro motivo frecuente
de consulta. Se debe interrogar sobre cambios en las habilidades de desplaza-
miento, caractersticas de la marcha, actividades de autocuidado y si interfiere o
no en las actividades de la vida diaria del paciente.
La inflamacin articular puede resultar de patologa intra o extraarticular.
Patologa intraarticular que curse con derrame o hipertrofia sinovial frecuente-
mente determina la presencia de hinchazn o tumefaccin. Es fundamental
mantener la atencin, ya que, comnmente cuando interrogamos hinchazon
los padres escuchan dolor. El derrame tambin puede resultar de hemartro-
sis secundarias a trauma o a discrasias sangunea. Con menor frecuencia, se
asocia a tumores del tipo sinovitis villonodular. Lesiones tipo condromalacia de
patela, osteonecrosis o lesiones articulares postraumticas pueden cursar con
derrame articular no inflamatorio. Reacciones inflamatorias tales como bursitis
o tendinitis tambin pueden asociarse a cambios de volumen y/o tumefaccin
dolorosa periarticular.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
92
La debilidad muscular es un sntoma frecuente, debe diferenciarse de la fatiga-
bilidad o cansancio subjetivo. La prdida de la fuerza motriz usualmente se
asocia a patologa muscular o neurolgica. En las miopatas inflamatorias,
suele asociarse a dolor y afecta de predominio a grupos musculares proxima-
les. La debilidad puede manifestarse como baja tolerancia al ejercicio, cadas
fciles o dificultades para desplazamientos y para actividades cotidianas. Las
neuropatas perifricas tienden a causar debilidad especialmente de grupos
musculares distales. Puede ser puramente motora o asociarse a alteraciones
sensitivas como disestesias, parestesias e incluso dolor. Es importante deter-
minar el tipo de inicio, ya que, si son de inicio agudo pueden progresar en forma
ascendente y comprometer los msculos de la caja torcica, como en la poli-
neuropata del Sndrome de Guillain-Barr. Debilidad muscular por desuso, se
observa en pacientes que han permanecido inmovilizados por largo tiempo y
en las artropatas inflamatorias crnicas. Se asocia a sndromes de desacondi-
cionamiento fsico que determinan una significativa reduccin de la actividad
fsica, debilidad y atrofia muscular por desuso asociados a fatiga, taquicardia e
hipotensin arterial. Por otra parte, los sndromes que cursan con espasticidad
tambin presentan alteraciones en el aspecto y cambios en la posicin y acti-
tud de los segmentos que forman la extremidad. Son frecuentes las posturas y
deformidades en flexin y la limitacin de los arcos de movimiento por contrac-
turas musculares determinadas por el exagerado tono muscular.
Revisin de sistemas
Un interrogatorio ordenado que revise en forma sistemtica sntomas relacio-
nados con el compromiso de otros rganos o sistemas, orientar al clnico, y le
permitir definir si el paciente presenta un problema musculoesqueltico aisla-
do o si se enfrenta a un paciente con patologa multisistmica que cursa con
sntomas reumticos. La asociacin de dolor musculoesqueltico con fotosen-
sibilidad, cada del cabello, lesiones drmicas, aspecto anormal de la orina,
Fenmeno de Raynaud, deben alertar al mdico sobre la posibilidad de un
Fenmeno autoinmune de base. La asociacin de sntomas reumticos con fie-
bre debe ampliar el espectro de posibilidades diagnsticas. Los sntomas reu-
mticos asociados a un cuadro febril agudo impone diferenciar infecciones sp-
ticas de localizacin articular u sea de manifestaciones reumticas de artritis
reactivas o vrales. El Sndrome Febril Prolongado (SFP) constituye uno de los
mayores retos diagnsticos en pediatra. Cuando se asocia a sntomas reum-
ticos puede resultar de infecciones, neoplasias ocultas, enfermedades reum-
ticas y en un bajo porcentaje de casos no se logra establecer su etiologa.
Esta es una lista de los sntomas por sistemas que no debe faltar:
- Alopecia.
- Fotofobia.
- lceras orales.
- Hinchazn parotidea/boca seca.
CAPTULO 2 | Abordaje diagnstico...
93
- Zumbidos/vrtigo.
- Disminucin de la visin/diplopia.
- Sequedad ocular.
- Disfagia.
- Acidez.
- Disnea.
- Taquipnea.
- Dolor pleurtico.
- Ortopnea.
- Palpitaciones.
- Dolor abdominal/diarrea.
- Hemorragia rectal.
- Melena.
- Nocturna.
- Disuria/polaquiruria.
- Secrecin vaginal/uretral.
- Regularidad menstrual.
- Fotosensibilidad.
- Exantema.
- Raynaud.
- Acrocianosis.
Antecedentes
La adecuada investigacin y registro de los antecedentes personales y familiares
puede brindar importante informacin para orientar el diagnstico. Los antece-
dentes perinatales pueden constituir una clave diagnstica en la identificacin de
pacientes con complicaciones reumticas derivadas de infecciones intrauterinas,
displasia del desarrollo de la cadera o secuelas de encefalopata perinatal.
Las caractersticas del desarrollo psicomotor del paciente son una clave importan-
te para la identificacin de problemas neurolgicos y patologa neuromuscular.
Los antecedentes patolgicos, alrgicos y quirrgicos deben ser tambin inves-
tigaciones de rutina porque puede existir relacin entre estos y la enfermedad
actual. La historia de fracturas relacionadas con traumas menores o espont-
neas, debe alertar sobre la posibilidad de una enfermedad metablica sea u
otras patologas que provoquen alteraciones en la mineralizacin sea. La his-
toria de esguinces a repeticin es frecuente en pacientes con sndromes de
hiperlaxitud ligamentaria.
La historia de fiebre o el antecedente de infeccin a distancia puede indicar la
presencia de una infeccin osteoarticular o muscular: artritis sptica, osteomie-
litis, miositis virales o piomiositis. Puede originarse en una reaccin inflamatoria
articular de tipo artritis reactiva como la fiebre reumtica o artritis posentrica.
Los antecedentes familiares se deben investigar de rutina. Muchas entidades
genticas tienen expresin clnica al nivel musculoesqueltico. Tambin puede
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
94
corresponder a enfermedades reumticas con predisposicin gentica. Tal es el
caso del LES, psoriasis y espondiloartropatas. Es extremadamente importante
validar los datos de la historia familiar. Por ejemplo: los padres, familiares o el
nio confunden psoriasis con eczema, abuelos con osteoartritis se relatan como
reumatoideos.
La siguiente es un listado de enfermedades que a los reumatlogos peditras
nos interesan en la historia familiar del paciente en estudio: Hashimoto, Raynaud,
colitis ulcerosa, Enfermedad de Crohn, psoriasis, AR, ARJ, uvetis, LES, DM,
enfermedad intersticial pulmonar, manifestaciones obsttricas relacionadas a
APL, muertes prematuras por enfermedad cardiovascular o vsculocerebral, tras-
tornos hematolgicos y poliendocrinopatas, inmunodeficiencias y enfermedad
celiaca, as como tambin, la existencia de familiares con dolor lumbar a edad
temprana, o ciruga artroplstica de cadera o rodilla a edad temprana.
Examen fsico
El examen fsico general es indispensable para identificar si existe patologa
musculoesqueltica, si sta es aislada, si se trata de una manifestacin de una
enfermedad sistmica o de una fase normal del desarrollo musculoesqueltico
y no de una entidad patolgica. Tal es el caso de la ausencia de arcos plantares
bien definidos en un lactante o de una genu valgum simtrico en un escolar.
Una talla anormalmente baja debe despertar sospecha sobre la presencia de dis-
plasia sea, Sndrome de Turner, enfermedad metablica sea, una endocrino-
pata o enfermedad inflamatoria intestinal. Por el contrario, talla alta se asocia a
Sndrome de Marfan y a otras entidades genticas que determinan un importan-
te nmero de problemas musculoesquelticos (homocistinuria). La presencia de
rasgos dismrficos puede orientar el diagnstico del paciente y constituir rasgos
fenotpicos especficos. Las mucopolisacaridosis presentan talla baja y facies
ruda. En el Sndrome de Down son frecuentes la displasia de cadera, hiperlaxi-
tud ligamentaria, la subluxacin atlanto-axial. En el Sndrome de Turner y en las
delecciones 22 y 18 q se pueden ver signos dismrficos y poli u oligoartritis.
Otros tipos de lesiones o anormalidades del examen pueden constituir claves
diagnsticas importantes. Escleras azules asociadas o no a discromas dentales
debe alertar al clnico sobre la posibilidad de una osteognesis imperfecta. Ciertas
lesiones drmicas pueden ayudar a identificar la patologa base: manchas cafe-
au-lait (caf con leche) pueden indicar una neurofibromatosis. Lesiones mucocu-
tneas o cambios distrficos en uas observadas en psoriasis pueden ser la clave
diagnstica para identificar pacientes con artropata psoritica.
El hallazgo de un soplo cardiaco puede orientar el diagnstico. Un ejemplo
clsico es el de fiebre reumtica en que se asocia un soplo cardiaco de recien-
te aparicin a una artritis aguda migratoria. En un paciente que consulta por
dolor osteoarticular, la presencia de hepato esplenomegalia, linfadenopatas
puede indicar una enfermedad linfoproliferativa, un tumor oculto o una
Enfermedad de Still. El adecuado examen neurolgico permite la identificacin
CAPTULO 2 | Abordaje diagnstico...
95
de dficits focales, alteraciones del tono o trofismo muscular, reflejos anorma-
les o la presencia de movimientos anormales que indiquen que la existencia
de una patologa de sistema nervioso central o neuromuscular. El dolor y debi-
lidad en piernas puede ser el sntoma de presentacin de un Sndrome de
Guillain-Barr. La aparicin de movimientos coreicos puede ser la nica mani-
festacin de una Fiebre Reumtica (FR) o de LES.
El examen musculoesqueltico comprende el anlisis de la postura, marcha y,
el examen de fuerza muscular, columna y articular debe ser detallado y deben
tenerse en cuenta las normales variaciones segn los diferentes grupos de
edad. Se inicia en el momento en que el paciente ingresa al consultorio. El tipo
de marcha y el grado de dificultad que presenta para los desplazamientos as
como la postura que adopta deben ser registrados.
El examen de postura implica la observacin del paciente desnudo para deter-
minar la posicin de la cabeza, la altura de los hombros, el contorno y la sime-
tra de las escpulas, pliegues glteos y de las crestas ilacas, la presencia de
desviaciones de la columna vertebral as como la alineacin de los miembros
inferiores. La utilizacin de una plomada brinda mayor informacin sobre las
caractersticas de la postura que mencionamos anteriormente y permite detec-
tar cambios en la posicin de la pelvis, caderas, rodillas y pies, asimismo, la
presencia de asimetra del tronco e imbalances musculares al nivel de los
msculos del tronco.
La observacin de la marcha puede brindar importante informacin diagnstica.
Especialmente en nios de 15 a 36 meses que localizan el dolor imprecisamen-
te. El ejemplo tpico es la postura de una rodilla en flexin con apoyo del pie en
equino (ante una patologa de rodilla), observacin de un movimiento de circun-
duccin con el pie en rotacin externa y rodilla en extensin (frente a patologa
de cadera), la marcha antlgica con apoyo breve del lado afectado (en patolo-
ga de cadera o pelvis), la abeduccin del pie y valgo con abanicamiento de los
dedos de los pies (ante patologa de tobillo).
La presencia de cojera puede indicar dolor originado en las estructuras del
miembro inferior o indicar dolor originado en las estructuras del miembro inferior
o columna. Tambin puede indicar la presencia de discrepancias de la extremi -
dad inferior o de deformidades estructuradas en alguna articulacin que deba
compensarse durante la fase de voleo y/o apoyo. Los pacientes con miopatas
inflamatorias presentan la caracterstica de marcha de pato o marcha mioptica.
Cambios en la fuerza y/o tono muscular determinan sintomatologas como ca-
das fciles, fatiga o dolor. Alteraciones del balance muscular son la causa ms
frecuente de alteraciones posturales. Tambin alteraciones en las relaciones
articulares se originan en cambios en el balance muscular y pueden llegar a
determinar la estructuracin de deformidades. Patologa del sistema nervioso
central bien sea congnita o adquirida provoca cambios en la fuerza muscular
secundarios a dao anatmico o funcional de las vas motoras. La calificacin
de la fuerza muscular identifica el tipo de grupos musculares comprometidos y
la severidad del dficit. Apoya el diagnstico, ayuda a trazar el plan de rehabili-
tacin e incluso podra ser un ndice pronstico. La fuerza muscular esttica se
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
96
determina solicitndole al paciente que contraiga el msculo a explorar hasta
una determinada posicin y que la mantenga pese a la resistencia que oponga
en sentido contrario el examinador. La fuerza muscular quintica se explora soli-
citndole al paciente que ejecute el movimiento producido por el msculo que se
est calificando.
Existen muchas maneras de graduar la fuerza muscular en forma individualiza-
da. Se valora la capacidad del msculo para efectuar su accin en contra de la
gravedad y en contra de una resistencia de intensidad variable. La clasificacin
de Lovett modificada, grada la potencia muscular as:
Normal: 100% Arco de movimiento contra gravedad y mxima resistencia.
Bueno: 75% Arco de movimiento completo contra gravedad y moderada resistencia.
Regular: 50% Arco completo contra accin de la gravedad pero no soporta nin-
guna resistencia.
Malo: 25% Arco completo de movimiento al suprimir la accin de la gravedad.
Vestigio: 10% Manifestacin de contraccin muscular pero sin movimiento articular.
Cero: 0% Ninguna evidencia de contraccin muscular.
Adicionalmente se utilizan los signos (-) (+) para describir la calidad de respues-
ta al realizar el msculo contra la gravedad. Dado que el sistema muscular se
encuentra en desarrollo durante toda la edad peditrica se presentan variacio-
nes que deben de tenerse en cuenta durante el examen muscular.
El examen de columna se inicia al valorar la postura y marcha del paciente. La
observacin del aspecto de la columna y los movimientos de la misma es indis-
pensable para determinar la presencia de curvas anormales y cambios en la fle-
xibilidad de la columna. La presencia de curvas anormales se detecta valorando
al paciente desnudo en proyeccin lateral y estando de espaldas al examinador.
La flexin del tronco hacia adelante acenta la presencia de curvas escoliticas
incipientes (Signo de Adams) La observacin del paciente descalzo se realiza
desde atrs. Se le solicita que se incline hacia adelante con los brazos colgantes
con las palmas mirando una a otra y las caderas flexionadas en un ngulo de 90
y las rodillas en extensin completa. Esta maniobra puede poner de manifiesto
los cambios rotacionales en la angulacin costal que se observa clnicamente
como una giba costal sobre el lado convexo. La lordosis cervical normal puede
estar disminuida en entidades que provocan rigidez de la columna cervical o en
caso de espasmo muscular severo. La cifosis dorsal puede exagerarse en casos
de mala postura por imbalance muscular. Es frecuente en adolescentes y se
corrige al mejorar la postura. Si es una cifosis que no se corrige debe sospechar-
se un problema estructural de la columna (displasias seas que comprometen la
columna) o entidades que favorecen las deformidades de los cuerpos vertebra-
les, tales como las observadas en osteoporosis, espondilitis infecciosas o en
Enfermedad de Scheuermann. La presencia de masa palpable paravertebral
debe alertar sobre la posibilidad de una espondilitis tuberculosa o una neoplasia.
La exageracin de lordosis lumbar puede asociarse a imbalances musculares
entre los espinales y rectos anteriores del abdomen. Tambin puede correspon-
der a un evento compensatorio de la retraccin de los msculos flexores de
CAPTULO 2 | Abordaje diagnstico...
97
caderas. La prueba de Thomas detecta este mecanismo cuando estando el
paciente en decbito ventral se le solicita que flexione la cadera sobre el abdo-
men mientras la otra extremidad permanece en extensin. Si se observa pro-
gresiva disminucin de la lordosis y la otra extremidad se flexiona de manera
involuntaria, la prueba se considera positiva e indica que existe deformidad en
la flexin de la cadera. Una disminucin de la lordosis lumbar se observa en
casos de espasmo paravertebral secundario a: dolor, imbalance muscular o rigi-
dez de las articulaciones de la columna lumbar, en ste ltimo se observar ade-
ms disminucin de la flexibilidad de la misma.
La movilidad de los diferentes segmentos de la columna vertebral debe explo-
rarse de forma rutinaria. Los movimientos de flexin, extensin, inclinacin y
rotaciones a cada lado de la columna cervical deben ser simtricos. Dolor al
movimiento o limitacin funcional indican la presencia de patologa muscular o
osteoarticular. La columna torcica y lumbar presentan movimientos de flexo-
extensin y rotacin a los lados. Estos son generalmente ms amplios en la
edad peditrica y pueden estar an ms exagerados en los sndromes de
hiperlaxitud ligamentosa.
La disminucin progresiva de estos movimientos indica la presencia de patologa
inflamatoria crnica que compromete las articulaciones axiales (espondiloartro-
patas). Si bien no estn estandarizados los arcos de movimiento de la columna
en los diferentes grupos etreos durante la edad peditrica, el test de Schober
puede reflejar el grado de flexibilidad de la misma. Estando el paciente en posi-
cin bpeda se toma la medida de 10cm hacia arriba a partir de la unin lumbo-
sacra. Se le solicita se incline hacia adelante al mximo sin flexionar las rodillas
y se toma la diferencia, la cual debe ser de mnimo 5cm. En una reduccin pro-
gresiva estos valores indican rigidez del esqueleto axial. La medida de expansi-
bilidad torcica indica el grado de flexibilidad de la caja torcica. Se pide al
paciente que realice una espiracin y luego una inspiracin profunda, seguido de
espiracin. Se coloca un metro al nivel de la tetilla, se mide la expansin torci-
ca durante la espiracin e inspiracin mximas. Deben existir al menos 5cm de
diferencia. La medida comprendida entre el occipucio y la pared, es una forma
indirecta de medir la progresin de la cifosis dorsal como resultado de artropat-
as que provocan progresiva prdida de la flexibilidad de la columna.
La articulacin sacroilaca se examina estando el paciente en posicin bpeda,
si la palpacin al nivel de la misma es dolorosa indica usualmente un proceso
inflamatorio a este nivel. Maniobras de stress sobre la misma buscan identificar
si el dolor se origina en la articulacin o en las estructuras vecinas. Estando el
paciente en posicin de pies, se le solicita que se incline sobre la mesa de exa-
men (de tal manera que la articulacin quede ms superficial) y se palpa para
identificar si se desencadena dolor. Otra maniobra de stress se realiza colocan-
do al paciente en decbito lateral y se realiza presin con la mano sobre la cres-
ta ilaca para comprobar si se desencadena dolor. Lo mismo puede efectuarse
estado el paciente en decbito ventral.
La longitud simtrica de las extremidades inferiores debe verificarse de rutina.
En posicin bpeda se puede explorar palpando las crestas ilacas para evaluar
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
98
la altura de la pelvis y la posicin recta de la columna vertebral, en caso de des-
nivel se puede compensar usando bloques de diferentes alturas bajo el pie del
lado corto. La medida real de los miembros inferiores se toma con el paciente
en posicin decbito dorsal con los miembros inferiores en posicin neutra. Se
determina midiendo la distancia existente entre el ombligo y el malolo interno.
La medida aparente establece la distancia existente entre la espina ilaca ante-
ro superior y el malolo interno. Si existe diferencia entre las medidas real y apa-
rente, usualmente existe discrepancia en la longitud de los miembros inferiores
y la cadera del lado corto (est en abduccin), mientras que la cadera del lado
largo adopta una deformidad en adduccin.
La determinacin clnica del nivel plvico se realiza colocando las manos del
examinador que se encuentra atrs del paciente sobre el borde las crestas il-
acas del paciente, stas deben de encontrarse a un mismo nivel, en caso
contrario, indica la presencia de oblicuidad plvica que favorece la aparicin
de escoliosis.
El examen articular debe ser minucioso y ordenado. De manera individualizada
y comparativa se debe realizar la inspeccin, palpacin, percusin, y por ltimo,
la exploracin de los arcos de movimiento articular. El arco de movimiento arti-
cular est predeterminado para cada articulacin y se mide en grados segn el
segmento de circunferencia recorrido a partir de una posicin neutral. El movi-
miento activo implica la accin de los msculos periarticulares y refleja la activi-
dad de las estructuras neuromusculares. El movimiento pasivo es provocado
por la fuerza muscular del examinador. La limitacin del mismo indica usualmen-
te patologa de las estructuras articulares y periarticulares o espasmo de los
msculos que dan movimiento a la articulacin. Es importante palpar las met-
fisis frente al dolor localizado como articular o periarticular, ya que su compromi-
so obliga a descartar bsicamente infecciones (osteomielitis) y la posibilidad de
enfermedades hematolgicas infiltrativas (como leucemias).
Los trastornos de crecimiento pueden ser secundarios a lesiones metafisiarias
de origen estructural o traumtico que pueden determinar la aparicin de defor-
midades angulares o acortamientos. La inflamacin crnica vecina al cartlago
de crecimiento, observada en las enfermedades articulares inflamatorias puede
provocar sobrecrecimiento. Condiciones que provocan fracturas a repeticin, tal
como la osteognesis imperfecta tambin, pueden provocar deformidades
angulares, sobrecrecimiento o acortamientos. Las displasias seas, asimismo,
determinan estos tipos de deformidades, talla corta o con menor frecuencia
determinan talla alta asociadas a alteraciones tronculares, deformidades en la
columna y a un aspecto inusual de las extremidades.
La inspeccin permite la deteccin de cambios de aumento de volumen, defor-
midades, lesiones en la piel suprayacente o cambios en la coloracin de la
misma. La palpacin articular, que debe realizarse en forma comparativa favo-
rece la deteccin de lquido intraarticular, hiperplasia sinovial (pannus), tumefac-
ciones y la presencia de zonas dolorosas. La percusin dolorosa de las articu-
laciones profundas puede indicar patologa a este nivel.
La exploracin de cada uno de los movimientos articulares debe hacerse en
CAPTULO 2 | Abordaje diagnstico...
99
Tabla N 1. Arcos de movimiento articular
Articulacin Flexin Extensin Otros movimientos
Cuello 45 45 Rotaciones 60, inclinacin lateral 45.
Hombro
Codo
Mueca
MTCF
IFP/IFD
Cadera
Rodilla
Tobillo
MTTF/IF
180
130
Dorsiflexin 70
Flexin palmar 90
90
120/80
135
130
20 dorsiflexin
1
a
mttf 35 IF 50
50
0
30
0
20
0
45 plantiflexin
0
Abduccin 180, aduccin 50.
Rotacin interna 90, externa 90.
Supinacin 90.
Pronacin 90.
Desviacin radial 25.
Desviacin cubital 60.
Abduccin 45, aduccin 15,
rotacin interna 45, rotacin externa 45.
Eversin 25, inversin 35.
forma ordenada, y en forma activa y pasiva. Se le solicita al paciente que rea-
lice estos movimientos en forma espontnea y luego se complementa con el
examen de la movilizacin pasiva de dicha articulacin lo que permitir estable-
cer si existe limitacin funcional, aumento de los arcos de movimiento, inesta-
bilidad articular, dolor al movimiento, crpitus o clicks y si las deformidades
estn estructuradas o no.
La inspeccin de la articulacin temporomandibular puede identificar la presen-
cia de micrognata, progntismo u oclusin dental asimtrica. Signos inflamato-
rios marcados pueden determinar la aparicin de tumefaccin visible. La palpa-
cin se realiza deslizando el dedo del examinador hacia adelante a partir del
conducto auditivo externo mientras se le solicita al paciente abra y cierre la
boca. Los movimientos de la articulacin temporomandibular (ATM) se exploran
solicitndole al paciente que abra al mximo su boca y se mide la distancia exis-
tente entre los incisivos centrales, la cual mide en promedio 3-6cm. Los movi-
mientos en sentido antero posterior tienen una excursin normal de 1-2cm y se
exploran invitando al paciente a realizar protrusin y retroprotrusin de la man-
dbula. Finalmente, se le solicita al paciente que abra parcialmente la boca y que
desplace la mandbula hacia los lados para explorar el movimiento lateral. La
ATM puede comprometerse en el curso de artropatas inflamatorias crnicas
(debido a la presencia de dolor o por trastornos de crecimiento).
El hombro es la ms compleja y mvil de las articulaciones, ya que, est com-
puesta por las articulaciones: esterno clavicular, acromio clavicular, escpulo
torcica y gleno humeral. La inspeccin se realiza en bsqueda de asimetra,
cambios de coloracin, aumento de volumen (visible solamente si el derrame arti-
cular es de gran volumen) o atrofia. Se realiza una palpacin ordenada de las arti-
culaciones acromio clavicular y esterno clavicular, la bursa subdeltoidea, la corre-
dera bicipital, el manguito rotador y la cpsula articular. Se detecta la presencia de
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
100
masas o quistes sinoviales y se ubican los puntos dolorosos para diferenciar si
se originan en las estructuras periarticulares o en las articulaciones que confor-
man el hombro. Al explorar los arcos de movimiento, se puede identificar: limi-
tacin funcional, dolor inestabilidad articular. El hombro es una articulacin que
pierde rpidamente movimiento. El tipo de movimiento comprometido puede
orientar sobre el origen de la patologa que lo est determinando. Si ste est
preservado debe considerarse que el origen del dolor puede ser de tipo referido
(especialmente a partir de columna cervical) o de origen visceral (pleurtis, pato-
loga intraabdominal, etc.).
El codo debe inspeccionarse para la identificacin de deformidades (preferente-
mente observando al paciente de pies por detrs) en flexin o en valgo, as tam-
bin la presencia de lesiones cutneas, ndulos o tumefacciones en regiones
periarticulares. La palpacin puede identificar la presencia de derrame articular
y puntos dolorosos. La posicin ideal para hacerlo es que el paciente coloque el
codo en flexin de 80. Se debe buscar puntos dolorosos o tumefacciones sobre
las estructuras periarticulares. La exploracin de arcos de movimiento es impor-
tante. Los movimientos que ms tempranamente se pierden por lesiones del
codo son la extensin y flexin. El dolor a los movimientos de prono-supinacin
puede indicar patologa de las estructuras periarticulares.
La mueca (o carpo) est compuesta por las articulaciones radiocubital inferior,
radiocarpal, radiocubital y las intercarpales. La articulacin radiocarpal permite
los movimientos de flexoextensin facilitados por las articulaciones intercarpales
mientras que la radiocubital permite los movimientos de prono-supinacin. La ins-
peccin permite detectar cambios inflamatorios, que son ms visibles en la regin
dorsal, quistes sinoviales (gangliones) o lesiones drmicas. Se debe valorar la pre-
sencia de atrofia de las eminencias tenar y/o hipotenar que indicaran lesin neuro-
lgica o atrofia por desuso. La palpacin articular puede detectar signos de sinovi-
tis, presencia de ndulos o quistes sinoviales, tumefaccin o dolor en los tendones
flexoextensores indicando una reaccin inflamatoria a este nivel. Los movimientos
ms importantes para la funcionalidad de la mueca son los de flexin dorsal y pal-
mar, ambas se pierden en forma temprana en las artropatas inflamatorias.
Tambin existe limitacin de estos movimientos en casos de lesin neurolgica.
Con excepcin de la primera carpo metacarpiana, las articulaciones carpo meta-
carpianas son articulaciones relativamente inmviles y en general, es difcil de
individualizar su exploracin. En cambio, las articulaciones metacarpo falngicas
(MTCF) merecen detallado examen. La inspeccin puede identificar tumefaccin
periarticular indicando la presencia de reaccin inflamatoria. Se observar hin-
chazn ms difusa si sta se origina en tejidos periarticulares y se confirmar con
los hallazgos a la palpacin. Los movimientos de flexin y de extensin pueden
disminuirse en sinovitis crnica. Patologa que involucre las estructuras tendino-
sas y peritendinosas del lado palmar de la mano, pueden provocar deformidades
en flexin de estas articulaciones. La tenosinovitis de flexores de mano, es una
complicacin frecuente de poliartritis crnicas, tales como ARJ. Tambin se
puede observar asociada a patologas musculares tales como dermatomiositis
o en lesiones de escleroderma profundas.
CAPTULO 2 | Abordaje diagnstico...
10
1
Las articulaciones interfalngicas tanto proximales (IFP) como distales (IFD)
tambin deben inspeccionarse y palparse en forma individualizada y cuidadosa.
Se comprometen con frecuencia en sinovitis crnica tipo ARJ y en artritis pso-
ritica que en forma caracterstica tiene predileccin por las IFD. Cuando se
observan deformidades, debe determinarse si stas son fijas o no. En casos de
hiperlaxitud articular, puede observarse un aspecto de deformidad en cuello de
cisne a la extensin mxima de las IFP e IFD, pero son reversibles. En poliar-
tritis crnica, el compromiso inflamatorio de las vandeletas tendinosas flexoras
puede provocar su ruptura y condicionar deformidades estructuradas que adop-
tan tambin ese aspecto en cuello de cisne. Por el contrario, cuando la defor-
midad se estructura en flexin, se denomina botonera (en boutonniere) y se
acompaa de ruptura de la vandeleta del tendn extensor.
La cadera es una articulacin profunda y puede ser asiento de diversos tipos de
dolor irradiado. Su examen se inicia con el anlisis de la marcha y la observa-
cin de la postura que adopta el paciente en las posiciones bpedas y en el
decbito. Debe observarse asimetra en los pliegues inguinal y vulvar, ya que
son frecuentes acompaantes de la displasia del desarrollo de cadera. El dolor
originado en esta articulacin tiende a provocar una actitud en flexin de la
cadera, que en caso de persistir puede asociarse a una deformidad en fl exin
dada por una contractura de los msculos flexores de la misma. Dado que es
una articulacin profunda, la palpacin, por lo general, no brinda informacin
valiosa. Los movimientos de la cadera se deben explorar en decbito ventral y dec-
bito dorsal en forma cuidadosa y comparativa. La asimetra de los arcos de movi-
miento de una cadera puede permitir la deteccin de limitaciones funcionales dadas
por dolor o secundarias a patologa articular o periarticular. La exageracin de los
movimientos de rotacin de la cadera se asocia a la anteversin femoral aumenta-
da. Por el contrario, la limitacin de los movimientos de rotacin puede indicar la pre-
sencia de lesiones inflamatorias sinoviales, alteraciones en la relacin de las estruc-
turas que componen la articulacin derivadas de destruccin articular o la presencia
de un protrusio acetabuli generado por una protrusin de la cabeza femoral hacia el
interior de la pelvis, el cual se asocia a adelgazamiento del techo acetabular.
El examen de la rodilla se inicia con la inspeccin. La observacin de la marcha
y del paciente en posicin bpeda brinda informacin importante sobre la aline-
acin de las estructuras del miembro inferior, la presencia de alteraciones angu-
lares y rotacionales que en la primera dcada de la vida pueden ser normales,
pero, su asimetra o exageracin pueden indicar patologas de tipo hiperlaxitud
articular, imbalances musculares o enfermedad metablica sea. Tambin es
importante observar la alineacin entre la patela y el eje longitudinal del fmur.
El estrs mecnico que origina una rtula mal centrada provoca dolor patelo
femoral y condromalacia del cartlago posterior de la rtula. La mala alineacin
puede acompaar a alteraciones angulares (genu varum o valgum), a hiperlaxi-
tud articular o al denominado sndrome compartimental en que la rtula est des-
plazada hacia adentro porque existe debilidad del vasto externo. Tambin puede
ser secundaria a adherencias peripatelares que, con frecuencia, acompaan a
artropatas inflamatorias crnicas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
102
La palpacin cuidadosa de la rodilla permitir identificar la presencia de derra-
me articular, masas o puntos dolorosos que se originan en las estructuras
periarticulares. La exploracin de los arcos de movimientos de la rodilla deter-
minar si existen dolor o limitacin funcional. El dolor al nivel de la rodilla ori-
gina una actitud antlgica en flexin, que se asocia a retraccin de los isquio
tibiales y, que de persistir, puede estructurarse. La limitacin para los movi-
mientos de flexin es de aparicin ms tarda y puede asociarse a sinovitis
crnica o a patologa de las estructuras ligamentosas articulares. La movilidad
de la rtula debe explorarse. Exageracin, disminucin o asimetra de los des-
plazamientos laterales de la rtula provocan estrs mecnico y pueden origi-
nar dolor patelo femoral. La exploracin de los movimientos laterales de la
rodilla permite analizar la integridad de los ligamentos laterales. Dolor asocia-
do a asimetra (signo del bostezo) indica lesin a este nivel, el cual es de ori-
gen traumtico en la mayora de los casos. Un exagerado desplazamiento en
sentido antero posterior (signo del cajn) indica alteraciones en la integridad
de los ligamentos cruzados. La presencia de dolor cuando se intentan movi-
mientos rotacionales estando la rodilla en flexin puede indicar alteraciones
de meniscos, por lo general, de origen traumtico.
El tobillo es una articulacin muy mvil. La inspeccin permite identificar la pre-
sencia de tumefaccin o derrame articular. Traumas en eversin pueden provo-
car lesiones de los ligamentos laterales y la tumefaccin se localiza en el
aspecto articular externo. El derrame articular se identifica por la presencia de
tumefaccin al nivel de ambos malolos y en la zona dorsal del tobillo. Debe
inspeccionarse la alineacin del taln con el eje longitudinal de la extremidad.
El calcneo valgo puede resultar de hiperlaxitud articular o de alteraciones
estructurales de los componentes del retropie. Los movimientos del tobillo se
exploran con el paciente sentado, pero, la visualizacin de las fases de apoyo
y voleo durante la marcha tambin brinda informacin sobre la funcionalidad
del tobillo. La limitacin funcional puede resultar de patologa inflamatoria o de
alteraciones del balance muscular entre los msculos dorsi y planti flexores o
de los peroneros y tibiales. Estos pueden ser o no de origen neurolgico y aso-
ciarse a deformidades estructuradas del pie.
El pie est conformado por mltiples estructuras que se modifican durante
todo el crecimiento y tienen estrecha relacin con la adquisicin de la posicin
bpeda y la marcha. Mltiples alteraciones funcionales y patologas articulares
congnitas y adquiridas pueden afectar su desarrollo y funcionalidad. Una cui-
dadosa inspeccin de la marcha y en posicin bpeda arroja informacin sobre
la funcionalidad e integridad de las estructuras osteoarticulares y neurolgicas
del pie. La inspeccin puede revelar tambin la presencia de malformaciones
tipo pie equino varo o de alteraciones de los arcos plantares: pie cavo o pie
plano. La ausencia de arcos plantares es normal en los tres primeros aos de
vida. Los arcos plantares deben explorarse estando el paciente sentado y en
posicin bpeda. En el pie plano laxo se observa disminucin o desaparicin
del arco plantar longitudinal cuando el paciente apoya peso y se diferencia
del pie plano rgido en el que hay disminucin no slo de los arcos plantares
CAPTULO 2 | Abordaje diagnstico...
10
3
sino tambin de los arcos de movimiento de la articulacin subtalar. Cuando
sta maniobra es dolorosa, debe considerarse la posibilidad de la presencia
de puentes que se osifican durante el crecimiento, provoca manifestaciones
clnicas tardas (adolescencia) y se denomina coalicin tarsal. Tambin debe
identificarse la presencia de zonas de presin, callosidades o ndulos, que
con frecuencia se asocian a artropatas.
La presencia de signos inflamatorios a nivel del tarso o de las articulaciones de
los dedos indica, por lo general, sinovitis activa. Si los signos de sinovitis se aso-
cian a entesitis al nivel de la fascia plantar o de la insercin del Aquiles, debe
considerarse la posibilidad de una artritis reactiva o de una espondiloartropata.
La presencia de dactilitis o dedo en salchicha indica la asociacin de sinovitis
y entesitis, y debe alertar al clnico sobre la posibilidad de una artritis reactiva
tipo Enfermedad de Reiter o de arropara psorisica, en especial si sta se aso-
cia a cambios distrficos de uas o a lesiones drmicas. Alteraciones en la ali-
neacin son comunes al nivel de las estructuras del retropie y antepie y de los
dedos. Hallux valgus puede ser de origen familiar o se relaciona con artropatas
inflamatorias crnicas tipo ARJ y afecta no slo el primer artejo sino tambin
cualquiera de las articulaciones metatarso falngicas o interfalngicas originan-
do deformidades que se asocian a apiamiento de los dedos.
La palpacin de las estructuras articulares del retropie y del antepie puede reve-
lar la presencia de dolor a la palpacin e inclusive la presencia de derrame arti-
cular. Las artropatas inflamatorias tienden a afectar las articulaciones de los
pies y pueden asociarse o no a compromiso inflamatorio de las fascias y tendo-
nes que se manifiesta por dolor y tumefaccin. La presencia de talalgia o de
dolor al nivel de las cabezas de los metatarsianos a la palpacin debe alertar
sobre la posibilidad de una fascitis plantar. La exploracin de los movimientos
del pie es importante para identificar patologas congnitas tipo dedo en martillo
y diferenciar las deformidades estructuradas de aquellas que no lo son. Los
dedos en garra pueden resultar de retracciones de los tendones flexores ubica-
dos a nivel del dorso del pie o ser secundarios al dao de las articulaciones
metatarso e interfalngicas, tal como se observa en la ARJ.
Antes de finalizar el examen articular es de buena prctica examinar al pacien-
te en decbito prono. En esta posicin se observa en forma comparativa, la
altura de los glteos para detectar atrofia (patologa de cadera). Las rotaciones
de cadera en esta posicin permiten una comparacin directa de la rotacin
interna al hacerse simultanea en las dos. Se pueden palpar las sacroilacas y
el isquin y observar la regin poplitea a fin de detectar quistes de Baker, tam-
bin puede observarse la presencia o no de atrofia de los msculos de la pan-
torrilla (asociado a artritis de tobillo o tarso) y se confirma si existe tumefaccin
de la articulacin subtalar, tendinitis de insercin del Aquiles (entesitis), palpa-
cin del calcneo (osteocodritis de Sever), movilidad del tobillo y de la articula-
cin subtalar, adems de ser esa una posicin excelente para valorar el reflejo
aquilieano, y realizar la bsqueda de callosidades metatarsianas y vascu-
litis plantar.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
104
Estudios complementarios
Sobre la base de la historia clnica y el examen fsico inicial, se establece una
impresin diagnstica y diagnsticos diferenciales. Para confirmar esa sospe-
cha diagnstica y descartar otras patologas, se dispone de una amplia gama de
exmenes complementarios. Sin embargo, el valor diagnstico de los mismos,
depende de la sensibilidad y especificidad que estos tengan en las diversas enti-
dades. De hecho, la negatividad de los mismos, no necesariamente descarta
patologa reumtica y tampoco su positividad hace un diagnstico por s sola.
Tal es el caso de los reactantes de fase aguda que se pueden elevar en presen-
cia de reaccin inflamatoria, pero, no permite diferenciar si sta es de origen
infeccioso o no. La deteccin de autoanticuerpos no indica necesariamente que
el paciente presente un LES, ya que otras enfermedades autoinmunes, algunas
infecciones y ciertas medicaciones tambin pueden inducir la produccin de
autoanticuerpos.
Una adecuada integracin de los datos clnicos y correcta interpretacin de los
exmenes complementarios permitirn establecer el diagnstico en un alto por-
centaje de pacientes. En quienes no se logra identificar la patologa de base,
est indicado hacer el seguimiento de la evolucin clnica del paciente y, en
muchos casos, repetir los exmenes.
Los reactantes de fase aguda corresponden a un grupo de protenas que se pro-
ducen al nivel heptico como respuesta a la presencia de inflamacin o necro-
sis tisular. En la mayora de los casos, reflejan la severidad de esta respuesta y
son tomados como ndice de actividad inflamatoria. Los de mayor utilidad clni-
ca son la sedimentacin globular y la protena C reactiva. La velocidad de sedi-
mentacin globular (VSG) es fcil de establecer y se modifica en forma rpida
ante un fenmeno inflamatorio. Depende de la agregabilidad de los hemates.
Aumentos en las protenas asimtricas inducen aumento en la VSG. Alteracin
de la morfologa de los eritrocitos y policitemia disminuyen su agregabilidad y la
VSG. Es ms alta en mujeres que en hombres, y se eleva en presencia de ane-
mia. Sin embargo, otras condiciones pueden elevarla y en un nmero de pacien-
tes no refleja en forma adecuada la severidad de la respuesta inflamatoria.
Tabla N 2. Protenas fase aguda
Grupo
Protenas coagulacin
Protenas de transporte
Protenas cascada complemento
Miscelnea
Tipos
Protrombina, fibringeno.
Haptoglobina, ceruloplasmina, transferrina.
C3, C4.
Protena C reactiva, amiloide A, albmina, fibronectina.
CAPTULO 2 | Abordaje diagnstico...
10
5
La protena C reactiva (PC-R), se eleva en forma ms rpida que la velocidad de
sedimentacin globular ante una respuesta inflamatoria, por lo que puede ser ms
sensible para deteccin temprana de inflamacin. Sin embargo, no permite escla-
recer el origen de la misma. Junto con la VSG son los ndices de actividad infla-
matoria ms comnmente usados en el seguimiento de actividad de enfermeda-
des reumticas (ejemplo: ARJ, vasculitis o LES). No vara con la edad, morfologa
de los hemates ni variaciones de otras protenas que afectan sus niveles sricos.
El complemento est constituido por 20 protenas que se activan en cascada y
participa en las reacciones antgeno anticuerpo. Su concentracin srica
aumenta ante reacciones inflamatorias y disminuye cuando existe formacin
masiva de complejos inmunes. Tambin puede encontrarse disminuido en casos
de dficits congnitos de fracciones del complemento, condicin que, a su vez
es factor predisponente para el desarrollo de enfermedades autoinmunes, ste
se consume. El CH 50 es la prueba ms sensible para analizar la integridad de
la va intrinseca y extrnseca de este conjunto de protenas. Otras condiciones
que se asocian a hipocomplementemia son: sndrome urmico hemoltico,
shock sptico, desnutricin severa, pancreatitis, quemaduras, porfiria y paludis-
mo. Los niveles sricos de C3 y C4, son un buen parmetro de actividad lpica,
ya que, se encuentran en rango normal en lupus inactivo y descienden rpida y
precozmente en casos de reactivacin de la enfermedad. Los mtodos ms fre-
cuentemente utilizados para medir la concentracin srica de las protenas del
complemento son la inmunodifusin radial y la turbidimetra con anticuerpos
especficos para medir las diferentes fracciones.
Los autoanticuerpos son inmunoglobulinas dirigidas contra antgenos autlogos
ubicados al nivel intranuclear, superficie celular, componentes de citoplasma,
DNA o de la membrana celular. Para su deteccin se utilizan diversas tcnicas
entre ellas la inmunofluorescencia indirecta, hemaglutinacin pasiva, enzimoin-
munoanlisis (ELISA), inmunoelectroforesis y radioinmunoensayo. La sensibili-
dad de las tcnicas vara en forma significativa. En las edades extremas de la
vida, pueden detectarse autoanticuerpos a bajo ttulo.
El factor reumatoide es un anticuerpo dirigido contra la fraccin Fc de las inmuno-
globulinas. El tipo ms comn es el Ig M dirigida contra Ig G. Entre las tcnicas
ms usadas para su deteccin estn: ltex, radioinmunoensayo, enzimoinmuno-
anlisis (ELISA) y nefelometra. Es deseable usar tcnicas cuantitiativas, ya que
son ms especficas. Mientras que el 70-90% de los pacientes con artritis reuma-
toide del adulto son seropositivos, slo se detecta en el 15-20% de todos los
casos de ARJ y puede encontrarse positivo en otras enfermedades tales como
Sndrome de Sjogren, hepatitis autoinmune e inclusive en lupus sistmico, tam-
bin en diversas enfermedades infecciosas como: endocarditis subaguda, tuber-
culosis, lepra, etc.
Los AAN se detectan por tcnica de inmunofluorescencia indirecta (IFI) y se
observan cinco tipos de patrones: homogneo, perifrico, moteado, nucleolar y
mixto. La IFI tiene alta sensibilidad pero baja especificidad para su deteccin.
Otras tcnicas, tales como: radio inmunoanlisis (RIA), inmunodifusin (ID), con-
tra inmunoelectroforesis (CIE), tcnicas de precipitacin inmune, inmunoblotting
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
106
y ADN recombinante y de ELISA, tienen mayor especificidad y permiten identi-
ficar gran nmero de autoantgenos. Los AAN se detectan en una amplia gama
de enfermedades autoinmunes pero tambin se pueden detectar en ciertas
infecciones, neoplasias y su produccin puede ser inducida por medicamentos.
Familiares de primer grado de pacientes con lupus pueden presentar autoanti -
cuerpos a bajo ttulo, sin que esto signifique que tienen enfermedad. En las eda-
des extremas de la vida, pueden detectarse AAN a bajo ttulo. Si el paciente
tiene ttulos altos de AAN y presenta sintomatologa o signologa de problema
multisistmico debe investigarse la presencia de otros anticuerpos, tales como
los anticuerpos anti DNA que estn dirigidos contra el DNA de doble cadena,
anticuerpos contra antgenos extractables del ncleo y anticuerpos contra los
lpidos de la membrana celular (anticuerpos antifosfolpidos).
Los anticuerpos anti DNA pueden ser a su vez: de doble cadena (bicatenarios
o nativos), cadena sencilla (monocatenario) o los de cadena simple. Para su
deteccin las tcnicas ms especficas son el RIA y el IFI sobre Crithidia
Luciliae. Las tcnicas de mayor sensibilidad son ELISA y el RIA. Pueden detec-
tarse anticuerpos anti DNA de cadena simple a bajos ttulos en el LES y en
otras enfermedades como artritis reumatoidea, lupus inducido por drogas,
Sndrome de Sjogren, hepatopata crnica o en personas de edad avanzada.
Los anti DNA nativos de doble cadena son patognomnicos de LES y habitual-
mente relacionados con actividad de la enfermedad, por ejemplo: con nefritis
activa, en especial cuando se asocian a hipocomplementemia.
Los anticuerpos antihistonas, se detectan a altos ttulos en pacientes con lupus
inducido por drogas y una vez es suspendida la medicacin desencadenante y la
sintomatologa cede, los niveles de estos autoanticuerpos disminuyen y desapare-
cen. Es sensible pero no especfico para LES inducido por drogas, porque tam-
bin se detecta en pacientes con LES idioptico y, ocasionalmente, en pacien-
tes con artritis reumatoide y en Sndrome de Felty.
CAPTULO 2 | Abordaje diagnstico...
10
7
Tabla N 3. Autoanticuerpos. Asociaciones clnicas
Autoanticuerpo
Anti RO
Anti LA
Anti RNP
Anti SM
Anti Histona
Anti Centrmero
Anti Scl 70
Anti Jo
Anti Sintetasa, Anti
Mi2, Anti SRP
Anti RA 33
Anti Mitocondria
Anti Msculo liso
ANCAS
(Anticitoplasma neutr-
filos) patrones C y P
Antigeno
Ag Ro/SS-A complejo riboncleo proteco.
Ag L/ SS-B complejo riboncleo proteco.
Ag RNP ribonucleoproteca, sensible a
ribonucleasa.
Ag SM ribonucleoprotena resistente a
ribonucleasa.
H1, H2a, H2B, H3, H4.
Protena centromrica quinetcoro.
ADN-topoisomerasa (Scl70).
Reaccionan con sintetasa de t-ARN.
Protena del epliceosoma ligada a RNP
heteronucleolar.
Protena del citoplasma M2.
Protenas citoplasmticas.
Grnulos citoplasmticos de neutrfilos
que contienen enzimas: mieloperoxida-
sa, hidrolasa, proteinasas, etc.
Detectable en
LES, LES neonatal, LES AAN(-),
lupus cutneo subagudo, LES
asociado a compromiso drmico y
hematolgico, Sndrome de
Sjogren primario con manifesta-
ciones extraglandulares.
LES, LES neonatal, baja tasa de
nefritis lpica. Sndrome de
Sjogren y otras.
Caractersticos de EMTC a altos
ttulos. En LES y sndrome de
sobreposicin a bajos ttulos.
Especifcos de LES. Mayor preva-
lencia de compromiso renal,
hematolgico, SNC, trombosis.
LES inducido por drogas.
Esclerosis sistmica progresiva.
Polimiositis. Asociacin con neu-
mopata, artritis y Raynaud.
Miopatas inflamatorias.
LES, reumatoide, EMTC.
LES, hepatitis autoinmune, cirro-
sis biliar primaria.
LES, hepatitis autoinmune.
G. de Wegener, panarteritis nodo-
sa, Sndrome de Kawasaki, glo-
merulonefritis necrosante.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
108
Los anticuerpos dirigidos contra los fosfolpidos de membrana tienen significado
clnico cuando se detectan en pacientes con: fenmenos trombticos sin otro
factor predisponente de base, anemia hemoltica autoinmune y/o trombocitope-
nia. Sin embargo, pueden detectarse tambin en el curso de infecciones tales
como: SIDA, paludismo, tuberculosis, o en bajos ttulos en nios sanos en infec-
ciones de vas areas superiores. Los anticuerpos antifosfolpidos provocan fal-
sos positivos en las serologas para sfilis (VDRL falsa +). La deteccin de anti-
cardiolpinas es la prueba que se usa con mayor frecuencia para la deteccin de
antifosfolpidos. Dichos anticuerpos se unen a la cardiolipina que es un factor de
carga negativa en presencia de un cofactor denominado 2 glicoprotena 1 que
es un inhibidor natural de la coagulacin. Se asocian a fenmenos trombticos
y se identifican tres tipos: anti Ig G, anti IgM y anti Ig A y se pueden cuantificar
en unidades Gpl y Mpl usando la tcnica de ELISA.
El anticoagulante lpico es una inmunoglobulina (IgG o IgM) que tiene la capa-
cidad de inhibir los complejos fosfolpidos procoagulantes y que puede identifi-
carse asociado o no a las anticardiolipinas. Su presencia se ha asociado a
fenmenos trombticos, prdida fetal recurrente y a fenmenos adquiridos de
ditesis hemorrgica. Las tcnicas de ms frecuente uso para detectar el anti-
coagulante lpico son: tiempo activado de Caolina, activacin del tiempo par-
cial de tromboplastina, veneno de vbora de Russell, procedimiento de neutra-
lizacin de plaquetas. Los dos ltimos son las pruebas de mayor sensibilidad
para la deteccin del anticoagulante lpico. En pacientes peditricos con even-
tos trombticos, trombocitopenia persistente y en quienes presentan enferme-
dades autoinmunes, deben investigarse estos autoanticuerpos, ya que, existe
una marcada tendencia a recurrencia de los eventos trombticos y una adecua-
da anticoagulacin, est indicada para su profilaxis.
Los anticuerpos contra el citoplasma de los neutrfilos (ANCAs) estn dirigidos
contra componentes de los grnulos primarios y secundarios de los neutrfilos,
monocitos y clulas endoteliales. Se detectan mediante tcnicas de ELISA, y de
IFI. Se observan dos patrones de inmunofluorescencia: patrn perinuclear (p-
ANCA) y citoplasmtico (c-ANCA). El Patrn c-ANCA tiene alta especificidad
para Granulomatosis de Wegener, pero, puede observarse en otras vasculitis
como Sndrome de Churg-Strauss, poliarteriti s nodosa, Sndrome de
Kawasaki y en la glomerulonefritis rpidamente progresiva. El patrn p-ANCA
se puede observar en pacientes con LES, Sndrome de Sjogren, sndromes de
sobreposicin, enfermedad inflamatoria intestinal y en diversas artropatas
inflamatorias crnicas. Se ha determinado que los ttulos de c-ANCA guardan
una buena correlacin con actividad de la enfermedad y son usados como ndi-
ce de actividad.
Se han identificado varios autoanticuerpos especficos para miositis, entre los
que se encuentran los anticuerpos anti sintetasa que incluye anti Jo1, anti part-
cula de reconocimiento de seal (anti SRP), anti Mi-2, Anti Mas, Anti Fer, anti KJ.
Estos autoanticuerpos se han asociado a diferentes tipos de miositis, pero tienen
baja sensibilidad y, por lo tanto, su aplicacin clnica es todava limitada en la
prctica clnica. Existen otros autoanticuerpos que se asocian a miositis tales
CAPTULO 2 | Abordaje diagnstico...
10
9
como el anti Pm-Scl, anti Ku, anti U1 RNP y anti U2RNP que se asocian al compro-
miso muscular observado en los sndromes de sobreposicin y esclerodermia.
El HLA-B27 se asocia a diversas artropatas inflamatorias que pueden iniciar en
la edad peditrica. Tcnicas de linfocitotoxicidad o de amplificacin del ADN per-
miten su identificacin. La positividad del HLA en individuos con sintomatologa
reumtica apoya el diagnstico de una artritis reactiva o de una espondiloartro-
pata, pero, su ausencia no lo descarta.
El anlisis de lquido sinovial (LS) permite diferenciar patologas inflamatorias de
las no inflamatorias e identificar hemartrosis. Debe obtenerse en condiciones de
asepsia y analizarse en forma rpida. Es de aspecto amarillo claro y su viscosi-
dad disminuye en condiciones inflamatorias. El cogulo de mucina aumenta en
el lquido sinovial inflamatorio y coagula en forma espontnea. Cuando se obtie-
ne un lquido sinovial hemorrgico, debe considerarse la posibilidad de una aspi-
racin traumtica y diferenciarse de una hemartrosis secundaria a trauma o a
una discrasia sangunea o una sinovitis vello nodular. Para diferenciar hematro-
sis de una puncin traumtica debe observarse si coagula o no y si despus de
centrifugarlo cambia su aspecto. En la primera, persiste el aspecto xantocrmi -
co y no coagula mientras que en la puncin traumtica s coagula y aparece un
sobrenadante claro despus de centrifugarlo.
Si bien las artropatas por cristales son de rara ocurrencia en la edad peditrica,
en pacientes con factores predisponentes para gota y otras artropatas por cris-
tales debe incluirse el examen del lquido sinovial con luz polarizada que permi -
te identificar los diversos tipos de cristales.
En las artropatas de origen autoinmune, el lquido sinovial es de tipo inflamato-
rio no sptico. La investigacin de factor reumatoide, clulas LE y complemen-
to, tiene una baja especificidad y probablemente no se justifica. Debe realizarse
siempre la investigacin de Gram y para su cultivo se puede utilizar los emple-
ados para hemocultivo. El antibiograma del microorganismo detectado debe
realizarse mediante difusin en agar gel. Medios de cultivo enriquecidos como
el Thayer Martin o el Ruiz Castaeda estn indicados cuando se sospechen
infecciones articulares por Neisseria Gonorreae o Brucella respectivamente.
Cuando se sospechen infecciones por Mycobacterias se debe realizar tincin de
Ziehl Nilsen y cultivar en el medio de Lowestrein Jansen durante mnimo seis
semanas. Si se sospechan infecciones por hongos, se deben efectuar tinciones
de PAS y Gomori y cultivar en agar Saboraud.
Biopsias
La biopsia sinovial puede obtenerse mediante artroscopa, biopsia percutnea o
por artrotomia abierta. Est indicada en monoartritis cuya etiologa no ha logra-
do establecerse mediante la investigacin clnica y los estudios complementa-
rios antes mencionados. Es de utilidad para identificar neoplasias y para el ais-
lamiento bacteriolgico de microorganismos tales como Mycobacterias, hongos,
ya que el rescate de grmenes en tejido sinovial es ms alto que en el cultivo
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
110
de lquido. Tambin permite la identificacin de granulomas no caseificantes
observados en sarcoidosis o de tipo caseificante tpico de infecciones por
Mycobacterias. En artropatas inflamatorias de origen autoinmune, los hallazgos
histolgicos ms comunes son: hiperplasia sinovial, infiltrados de clulas infla-
matorias crnicas, depsitos de fibrina y necrosis focal. No hay cambios histo-
lgicos que permitan diferenciar una ARJ de otras artropatas de origen autoin-
mune. Tambin esta indicada cuando se sospecha una sinovitis vellonodular
que provoca lquido sinovial hemorrgico.
El estudio histopatolgico de tejidos de rganos blanco afectados en las enfer-
medades reumticas es una fuente importante de informacin. El valor diagns-
tico de una biopsias depende en parte de la adecuada correlacin clnico pato-
lgica, de la oportunidad con que se realice el estudio y de la calidad de la mues-
tra a analizar. Existen numerosas coloraciones y tcnicas complementarias que
aumentan el valor diagnstico de un anlisis histopatolgico de un tejido, pero
el mdico que ordena la biopsia debe conocer que probable patologa pretende
confirmar e informar al patlogo su sospecha diagnstica para que ste, a su
vez, defina qu estudios complementarios debe realizar. Las biopsias no slo
pueden brindar informacin diagnstica sino tambin datos pronsticos. Pueden
tambin confirmar la presencia de vasculitis y permitir su clasificacin.
La biopsia muscular percutnea tiene la ventaja de ser menos invasiva pero se
requiere de una adecuada tcnica para que el tejido obtenido sea representati-
vo y adecuado para anlisis, ya que, son procedimientos costo-efectivos que
adems se pueden realizar con gua por ecografa o RNM. La biopsia muscular
es crucial para diferenciar los diferentes tipos de miopata inflamatoria.
La biopsia de piel puede obtenerse por tcnica de punch o por reseccin de un
rea de piel comprometida. Los estudios de inmunoflurescencia son de utilidad
para la identificacin de depsitos inmunes tisulares en el diagnstico de enfer-
medades tales como el LES. En biopsias de piel sana puede identificarse la
banda lpica al nivel de la unin dermo epidrmica. Inicialmente, esta fue con-
siderada como patognomnica de lupus pero puede ocasionalmente detectarse
en rosacea y algunas toxidermias. Para lesiones subcutneas se puede realizar
un punch doble. En realidad para el diagnstico de PAN, otras paniculitis y la
fasceitis eosinofilica se requiere el doble punch (segunda toma una vez extrado
el primer cilindro practicada en el lecho de la toma inicial).
Imgenes
En la actualidad, se dispone de una amplia gama de imgenes diagnsticas. La
sensibilidad y especificidad de las mismas se relaciona con el tipo de patologa
a estudiar, el tiempo de evolucin del proceso y la habilidad del radilogo para
interpretar los hallazgos. La adecuada correlacin clnico radiolgica aumenta la
sensibilidad del examen. Para determinar cul es la imagen de eleccin para
confirmar una patologa especfica se tiene en cuenta la sensibilidad y especifi-
cidad que tiene sta para identificarla.
CAPTULO 2 | Abordaje diagnstico...
11
1
Los estudios radiogrficos evidencian cambios tardos en las artropatas inflama-
torias, asimismo, pueden permitir la identificacin de lesiones traumticas o neo-
plsicas que pueden ser el mecanismo responsable del dolor por el que consul-
t el paciente. Sin embargo, la normalidad de un estudio radiolgico no descarta
la presencia de patologa osteoarticular, en especial en fases tempranas. Los
cambios son ms numerosos y especficos a medida que el proceso avanza.
Las imgenes diagnsticas constituyen un importante apoyo diagnstico para la
identificacin de las infecciones articulares. En la identificacin temprana de la
artritis sptica y la osteomielitis, la gammagrafa sea y ms recientemente, la
ecografa articular y la resonancia nuclear son excelentes herramientas para el
diagnstico temprano mientras que los cambios radiolgicos son de aparicin
tarda (10-14 das) e inespecficos.
La ecografa tambin es de utilidad para detectar la presencia de derrame arti -
cular en articulaciones superficiales y profundas. La deteccin lquido articular,
aumento de la amplitud sonogrfica del espacio articular y la presencia de detri-
tus tisulares indican derrame articular. Bajo orientacin ecogrfica se puede
realizar puncin articular percutnea. Tambin es posible detectar bursitis,
tenosinovitis, la presencia de quistes sinoviales, deslizamientos epifisiarios y
desgarros musculares an pequeos. La gammagrafa sea con Tc 99 es de
utilidad para detectar cambios inflamatorios sinoviales pero no permite identifi-
car su origen, puede identificar sinovitis activa en articulaciones no palpables y
diferenciar de procesos infiltrativos seos y detectar signos de osteonecrosis
que pueden simular un proceso reumtico.
En resumen, el enfoque diagnstico de las enfermedades reumticas en la edad
peditrica se basa en cuatro pilares diagnsticos:
1. Realizacin de una adecuada historia clnica.
2. Exhaustivo examen fsico.
3. Formulacin de una impresin diagnstica y diagnsticos diferenciales.
4. La realizacin de exmenes complementarios que estarn orientados a apo-
yar el diagnstico planteado y a descartar otras entidades que puedan simularlo.
En ocasiones, el seguimiento peridico del paciente es el que permitir aclarar
el diagnstico, obligando al clnico a replantearse el diagnstico inicial. Sin
embargo, reafirmamos que la historia clnica, es la herramienta diagnstica ms
valiosa con que contamos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
112
Lecturas recomendadas
CRAIG WY, LEDUE TB, JOHNSON M y RITCHIE RF. The distribution of antinuclear
antibody titers in normal children and adults. J of Rheumatol. 1999; 26: 914-9.
GATTER RA, ANDREWS RP, COOLEY DA et al. American College Rheumatology
Guidelines for performing Office Synovial Fluid Examinations. J of Clin
Rheumatol. 1995; 1: 194-99.
GENTH E y MIERAU R. Autoantibodies in systemic rheumatic disorders, clinical
and diagnostic relevance. Rev Rheum. 197; 10S: 149S-152S. Edicin inglesa.
HALL TR y KANGARLOO H. MRI of the musculoskeletal system in children. Clin
Orthop and related research. 1989; 244: 119-129.
HARCKE HT y KUMAR SJ. The role of ultrasound in the diagnosis and manage-
ment of Congenital dislocation and dysplasia of the hip. J Bone and Joint Surg.
1991; 73-A: 622-28.
JONES LM, MOORE WH, BREWER EJ et al. Radionucleotide bone/joint imaging in
children with rheumatic complaints. Skeletal Radiology. 1988; 15: 144-147.
KUSIER S y ROSENBORG M. Early detection of subperiosteal abscesses by ultra-
sonography. A means for further successful treatment in pediatric osteomyelitis.
Pediatric Radiology. 1994; 24: 336-39.
MANDELL GA. Imaging in the diagnosis of Musculoskeletal infections in children.
Curr Probl Pediatr. 1996; 26: 218-37.
MARZER B y KALADEN JR. Joint and Connective tissue ultrasonography-a rheu-
matologic bedside procedure. Arthritis Rheum. 1995; 38: 736-42.
MILLER ML. Use of imaging in differential diagnosis of rheumatic diseases in chil-
dren. Rheum Dis Clin of North Am. 2002; 28: 483-92.
MODER KG. Concise review for primary care physicians. Use and interpretation
of rheumatologic tests. A guide for clinicians. Clin Proc: 1996 May.; 71: 391-96.
PETRI M. Diagnosis of antiphospholipid antibodies. Rheum Dis Clin of North
Am. 1994; 20: 443-69.
RAVELLI A y MARTINI A. Antiphospholipid antibody syndrome in pediatric
patients. Rheum Dis Clin of North Am. 1997; 23: 657-76.
VON MUHLEM CA y TAN EM. Autoantibodies in the diagnosis of systemic rheuma-
tic diseases. Semin Arthritis Rheum. 1995; 24: 323-31.
CAPTULO 2 | Abordaje diagnstico...
11
3
Interpretando datos:
cundo sospechar una Enfermedad Reumtica?
Dra. Graciela Espada
El diagnstico de las enfermedades reumticas, en su mayora de etiologa des-
conocida, es fundamentalmente clnico y la manifestacin sin duda ms frecuen-
te es la presencia de artritis, como hemos visto en la seccin de semiologa, la
misma se define como la presencia de inflamacin o tumefaccin articular,
acompaado de limitacin de la movilidad y dolor a la palpacin o la moviliza-
cin de la articulacin.
La presencia de artritis puede ser expresin de diferentes procesos: inflamato-
rios, de causa infecciosa o inmunolgico, metablicos o invasivos del tejido
conectivo. Puede ser a su vez la nica manifestacin de enfermedad, ser la
manifestacin predominante, o en otras oportunidades pasar desapercibida por
su escasa repercusin clnica.
El cuadro clnico del nio que consulta por sntomas articulares, puede ser ini-
cialmente clasificado de acuerdo al nmero de articulaciones comprometidas,
por lo general, las enfermedades que afectan una o ms de tres o cuatro articu-
laciones obedecen a distintos factores de aquellos que ocasionan compromiso
poliarticular (inflamacin de cinco o ms articulaciones). Por este motivo abor-
daremos los diferentes diagnsticos diferenciales y metodologa de estudio
sobre la base de ambos sndromes:
1. Monoartritis.
2. Poliartritis.
Monoartritis
La presencia de dolor y tumefaccin en una sola articulacin enfrenta al mdico
con un problema diagnstico y teraputico de considerable responsabilidad, ya
que la posibilidad de enfrentarse a una infeccin requiere un diagnstico precoz
e inicio temprano del tratamiento apropiado. Debe tenerse en cuenta que el
compromiso monoarticular puede ser secundario a un proceso local, pero otras
veces es expresin de una enfermedad sistmica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
114
En toda monoartritis interesa conocer su forma de comienzo, si es aguda o insi-
diosa, antecedentes de traumatismos, de infecciones agudas o crnicas (ejem-
plo: TBC), discrasias sanguneas, enfermedades cutneas coexistentes (ejem-
plo: psoriasis), episodios previos de similares caractersticas y compromiso de
otras articulaciones. Dada la frecuencia con que los nios presentan inflamacin
articular indolora o con escaso dolor es importante corroborar el diagnstico de
monoartritis mediante un exhaustivo examen del aparato locomotor, con fre-
cuencia grados menores de inflamacin sinovial en otras articulaciones son
pasados por alto debido a la mayor intensidad del proceso inflamatorio en una
sola localizacin ejemplo: bsqueda sistemtica de compromiso de articulacio-
nes pequeas de los dedos del pie, esterno costoclaviculares y el tobillo en el
lactante. De esta manera una enfermedad poliarticular puede ser errneamente
catalogado como monoarticular.
An con los datos as recogidos e independientemente de la presuncin diag-
nstica, frente a una monoartritis hay estudios de imprescindible realizacin
(Tabla N 1).
Tabla N 1. Estudio de monoartritis
Estudio de una monoartritis:
1. Artrocentesis. Estudio del lquido sinovial.
2. Estudio radiolgico.
3. Biopsia sinovial.
Artrocentesis
Es fundamental en la evaluacin de una monoartritis. Tiene un rol diagnstico
y teraputico, este ltimo sobre todo en el manejo de los pacientes artrticos
(Tabla N 2).
Tabla N 2. Artrocentesis
Indicaciones:
Contraindicaciones:
1. Diagnsticas:
- Evaluacin inicial, monoartritis.
- Descartar infeccin.
- Infeccin en piel
o tejido subyacente.
2. Teraputicas:
- Aliviar dolor por drenaje de lquido.
- Inyectar medicacin.
- Trastorno de coagulacin severo.
Drenaje artritis spticas y hemartrosis (corregir previamente alteracin de la
hemostasia).
CAPTULO 2 | Abordaje diagnstico...
11
5
Los pediatras deberan estar familiarizados con la realizacin de un artrocente-
sis, ya que la presencia de monoartritis aguda puede convertirse en una emer-
gencia (cuando se intenta descartar una artritis sptica) y, adems, el anlisis
bsico (citoqumico y cultivos) del lquido sinovial puede ser realizado en cual-
quier laboratorio sin necesidad de equipos sofisticados.
Este procedimiento debe realizarse con extremas medidas de asepsia, en nios
mayores bajo anestesia local, pero en los ms pequeos a veces es necesario
realizarlo bajo sedacin o anestesia general.
De las determinaciones que habitualmente se realizan en el lquido sinovial, tres
de ellas son de indudable utilidad prctica:
1. Recuento de leucocitos y su frmula diferencial.
2. Estudio bacteriolgico.
3. Bsqueda de cristales (de rara observacin en la edad peditrica, los mis-
mos se chequean mediante la utilizacin del microscopio de polarizacin).
El recuento leucocitario permite segn las caractersticas halladas, clasificar a
este material biolgico como normal, no inflamatorio, inflamatorio y sptico
(Tabla N 3).
Tabla N 3. Examen del lquido sinovial
Caractersticas Normal No inflamatorio Inflamatorio Sptico
Aspecto Transparente Transparente Turbio Purulento
Color Claro Amarillento Amarillo opalescente Amarillo verdoso
Viscosidad Aumentada Aumentada Disminuida Variable
Leucocitos <200 200-2000 2000-100.000 >100.000
Neutrfilos <25% <25% >55% >75%
Cultivos Negativo Negativo Negativo Positivo
Glucosa Normal Normal Disminuido Muy baja
Estudio radiolgico
Debe ser realizado an en estadios tempranos de la enfermedad, ya que, estos
estudios seriados permitirn seguir la evolucin del compromiso articular.
Debe radiografiarse la articulacin afectada y la contralateral, esta comparacin
permite apreciar la existencia de alteraciones radiolgicas mnimas, ejemplo:
diferencias de sombras correspondientes a aumento de partes blandas, osteo-
porosis subcondral o crecimiento epifisario acelerado (Fig. N 2).
Biopsia
Es necesaria para obtener tejido sinovial para su estudio histolgico y bacterio-
lgico, su realizacin es imprescindible especialmente ante una monoartritis cr-
nica, cuando con los procedimientos anteriores (an la utilizacin de
Resonancia nuclear magntica) no se arrib a un diagnstico. Los mismos pue-
den realizarse dirigidos mediante artroscopa.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
116
Clsicamente, las monoartritis se clasifican en agudas y crnicas segn la
forma de inicio, grado de manifestaciones inflamatorias y su duracin. En forma
arbitraria cuando la duracin del cuadro inflamatorio es menor a seis semanas,
se considera aguda, y si es mayor a seis semanas se considera crnica.
Monoartritis aguda
El primer diagnstico a tener en cuenta es la artritis infecciosa. Es muy impor-
tante sospechar este diagnstico aunque la severidad de los sntomas articula-
res sean mnimos, teniendo en cuenta que en pacientes inmunosuprimidos, los
sntomas de infeccin pueden estar ausentes.
Otras causas de monoartritis se enumeran en la Tabla N 4.
Tabla N 4. Enfermedades que pueden causar monoartritis aguda en pediatra
Inicio agudo:
- Infeccin articular.
- Traumatismos articulares.
- Sinovitis por cuerpo extrao.
- Discrasias sanguneas, hemofilias, ditesis hemorrgicas.
- AIJ de inicio monoarticular.
- Espondiloartropatas seronegativas.
- Trastornos mecnicos (menisco discoide, osteocondritis disecante).
Monoartritis crnica
Tabla N 5. Causas de monoartritis crnica
Inicio crnico:
- Infecciones crnicas (TBC, micosis).
- Tumores de la sinovial:
- Hemangiomas.
- Sinovitis vellonodular.
- Sarcoma sinovial.
- Metstasis.
- Cuerpo extrao: espina, sangre.
- Enfermedades no inflamatorias: traumatismo, osteocondritis, necrosis sea avascular.
- Enfermedades del tejido conectivo: AIJ, EASN.
Un comentario especial merece la ARJ de inicio monoarticular, dado la alta fre-
cuencia de compromiso ocular que la acompaa.
CAPTULO 2 | Abordaje diagnstico...
11
7
La iridociclitis crnica que se observa en esta enfermedad, es a menudo asinto-
mtica, pudiendo determinar ceguera cuando no se lo detecta a tiempo. En
general, es bilateral y a veces precede a la aparicin del compromiso articular.
Las anormalidades pupilares detectadas por el mdico son un signo tardo. Es
imprescindible su bsqueda mediante el examen oftalmoscpico con lmpara
de hendidura, por lo tanto, el mismo debe incluirse dentro del plan de estudio de
toda monoartrtitis u oligoartrtitis crnica en nios. En algunas ocasiones puede
observarse una forma de iridociclitis aguda, de comienzo brusco y francamente
sintomtico, especialmente en varones con mono u oligoartritis crnica que
comienza su enfermedad despus de los 8-10 aos y con el tiempo evolucionan
hacia una espondiloartropata.
Adems, aun en etapa diagnstica, frente a una monoartritis debe tenerse
en cuenta:
- Mantener a la articulacin en posicin correcta, en ocasiones mediante una
frula de reposo, evitando las contracturas en flexin que desarrolla el paciente
al buscar una posicin antlgica.
- Considerar un plan de ejercicios en el momento indicado para conservar
rango articular y fuerza muscular.
Poliartritis
La inflamacin poliarticular es una manifestacin comn a una serie de enferme-
dades diversas.
De igual forma que las monoartrtitis se clasifican en agudas y crnicas. Las cau-
sas ms frecuentes se hallan enumeradas en la Tabla N 6.
Tabla N 6. Enfermedades que pueden producir poliartritis en la edad juvenil
- Infecciones virales (hepatitis, rubola), spticas, endocarditis bacteriana subaguda, sepsis.
- Tumorales: leucosis, linfosarcoma, neuroblastoma.
- Enfermedades del Tejido Conectivo.
- Fiebre Reumtica, Artritis Reumatoidea Juvenil, Lupus Eritematoso Sistmico.
- Dermatomiositis Juvenil, Vasculitis.
- Otras: enfermedad del suero, hipersensibilidad a drogas, fiebre mediterrnea familiar, mucopolisacaridosis.
El diagnstico de las poliartritis fundamentalmente clnico sobre la base de la
bsqueda e interpretacin de ciertos elementos:
1. Sexo y edad.
2. Caractersticas de la afectacin articular: tipo de articulacin (ejemplo:
pequeas en ARJ, grandes en FR), localizacin predominante (ejemplo: com-
promiso de articulaciones interfalngicas distales en psoriasis), simetra (ARJ),
asimetra (EASN), (Fig. N 3).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
118
3. Presencia de manifestaciones extraarticulares asociadas. La bsqueda sis-
temtica de las mismas mediante el interrogatorio y el examen clnico es impres-
cindible debido a que la manifestacin articular no es habitualmente vinculada
por el nio o su madre con otras manifestaciones clnicas no articulares que coe-
xisten con la enfermedad articular y su sola presencia permite inferir hiptesis
diagnsticas, por ejemplo: el hallazgo de lceras en mucosa palatina y alopeca
difusa en una nia adolescente que consulta por poliartritis, nos orientar al
diagnstico de LES.
Fig. N 3. Nia portadora de ARJ poliarticular: compromiso de grandes y pequeas articulaciones.
CAPTULO 2 | Abordaje diagnstico...
11
9
Una historia clnica bien realizada, analizando correctamente el cuadro articular
unido a la bsqueda sistemtica de manifestaciones extraarticulares permitirn
obtener una hiptesis diagnstica que se confirmar a travs de un correcto y
minucioso examen fsico, y una adecuada solicitud de laboratorio e imgenes
sobre la base de ello.
Como se ha mencionado, no existen datos de laboratorio ni radiolgicos patog-
nomnicos de ninguna enfermedad y estos deben ser siempre interpretados en
relacin con el cuadro clnico que presente el paciente.
Independientemente de la causa especfica de la enfermedad en toda poliartri-
tis, podemos mejorar el dolor y la inflamacin a travs del uso de drogas antiin-
flamatorias no esteroideas (ver Captulo XVI, Aspectos teraputicos).
Otros dos sndromes que el pediatra debe conocer frente al diagnstico diferen-
cial de enfermedades reumticas son:
- Dolor musculoesqueltico de origen no inflamatorio.
- Sndrome febril prolongado o de origen desconocido.
Dolor musculoesqueltico de origen no inflamatorio
Los pediatras nos vemos enfrentados diariamente ante diferentes situaciones
clnicas en las que hay que decidir qu nio tiene una enfermedad significati-
va, que requiere ms tiempo para su evaluacin, de aquella enfermedad auto-
limitada y benigna. Incluido en este dilema se hallan los nios con dolores en
los msculos, huesos y articulaciones.
La mayora de los pediatras jvenes durante su entrenamiento general tienen
poco contacto con ortopedistas y reumatlogos infantiles, razn por la cul a
veces el reconocimiento temprano de enfermedades reumticas o relacionadas
al sistema musculoesqueltico le sea dificultoso.
A pesar de que estas entidades no son comunes, el dolor en las extremidades
con o sin fiebre son motivo de consulta frecuente y el pediatra debe ser hbil en
el reconocimiento de estas entidades.
El dolor musculoesqueltico (DME) de origen no inflamatorio es una causa
comn de morbilidad en la infancia y las entidades que lo ocasionan se
observan con una frecuencia mayor que aquel de origen reumtico propia-
mente dicho. El identificarlas, diferenciarlas de otras condiciones que tam-
bin provocan dolor como enfermedades reumticas, infecciosas, malignas o
degenerativas, es esencial a fin de instaurar un tratamiento adecuado y evi-
tar estudios innecesarios.
Alrededor del 15-20% de nios en edad escolar padecen este tipo de dolor y un
porcentaje similar de pacientes que concurren a los servicios de reumatologa
infantil consultan por DME idioptico.
Cierta confusin en la terminologa empleada y la falta de conocimiento de estas
entidades han contribuido a su no reconocimiento por el pediatra clnico (ver
Captulo VII, Reumatismo no articular).
Si quisiramos clasificar estas entidades de una manera prctica podramos
hacerlo segn la Tabla N 7, donde citamos adems algunos ejemplos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
120
Tabla N 7. DME de origen no inflamatorio: etiologas
Asociado a hiperlaxitud articular
Sndromes asociados a sobreuso
Osteocondritis
Asociados a traumatismos
Sndromes de amplificacin del dolor
- Sndrome de hiperlaxitud ligamentaria.
- Luxacin recurrente de rtula.
- Genu recurvatum.
- Fracturas de stress.
- Sndromes patelofemorales.
- Tenosinovitis.
- Enfermedad de Perthes
- Enfermedad de Osgood-Schlatter.
- Osteocondritis disecante.
- Artritis traumtica.
- Dolores de crecimiento.
- Distrofia Simptico refleja.
- Fibromialgia.
Los dolores de crecimiento y el sndrome de hipermobilidad constituyen las cau-
sas de DME de observacin ms frecuente en edad escolar.
Algunos de estos sndromes tienen similares caractersticas en la expresin de
su cuadro clnico, incluso en el manejo teraputico, lo cual sugiere cierta super-
posicin entre ellos (Fig. N 4).
Fig. N 4. Dolor musculoesqueltico.
FMA
DSR
Hipermvil
Dolor de
crecimiento
Enfoque diagnstico
Igual que lo planteado para el estudio de las artritis, en este sndrome es funda-
mental realizar una minuciosa historia clnica, seguido de un examen fsico com-
pleto (con hincapi en el aparato locomotor) y finalmente orientados hacia una
patologa, solicitar exmenes complementarios necesarios que permitan corrobo-
rar el diagnstico y/o establecer diagnstico diferencial con otras entidades.
Al realizar anamnesis, es importante analizar algunos puntos especficos tales como:
1. Caractersticas del dolor.
2. Presencia de sntomas sistmicos asociados.
3. Antecedentes familiares de enfermedad musculoesqueltica o de dolor cr-
nico recurrente.
4. Factores sociales y emocionales que rodean al nio (nivel socioeconmico,
nivel de instruccin de los padres, relacin padre-hijo).
CAPTULO 2 | Abordaje diagnstico...
12
1
5. Escolaridad.
6. Antecedentes personales: enfermedades o cirugas previas, uso de drogas y
desarrollo madurativo.
Con respecto a las caractersticas del dolor, es importante hacer nfasis en su:
- Cronologa y cualidades: interrogando forma de comienzo, calidad del
mismo, intensidad, distribucin, duracin, curso y factores que lo modifican.
- Variaciones diarias del dolor y factores que lo exacerban o precipitan: dolor
y rigidez matinal que mejoran con el transcurso del da, son tpicos de patologa
inflamatoria, dolores nocturnos referidos a miembros inferiores que despiertan al
nio, sugieren dolores funcionales o de crecimiento.
- Naturaleza y cualidad del dolor: los jvenes refieren el dolor seo como pun-
zante o profundo, dolor muscular como calambres y al neuroptico como que-
mante o urente.
- Localizacin del dolor: el paciente refiere a la articulacin (artralgia) o mscu-
lo (mialgia) como sitios de dolor. Reconocer los modelos de dolor referido ayudan
a puntualizar su origen, ejemplo tpico es el dolor de cadera que el paciente refie-
re a la ingle o cara anterior del muslo.
Otro punto importante es estimar la severidad del dolor: su medicin es til tanto
para el diagnstico como para evaluar la respuesta al tratamiento.
Utilizamos escalas faciales en los nios pequeos, que ubican cul de las caras
dibujadas representa la intensidad de su dolor. En nios mayores utilizamos una
escala numrica (escala visual analgica) con puntuacin de cero a diez (0 a 10).
Desde el punto de vista de estudios de laboratorio: la presencia de anemia,
alteraciones en el recuento de leucocitos y su frmula diferencial, recuento de
plaquetas, velocidad de eritrosedimentacin y/o dosaje de PCR nos permite
sospechar la presencia de una enfermedad inflamatoria, infecciosa o hemato-
lgica subyacente.
La radiografa del rea afectada y su contralateral permiten evaluar cambios mni-
mos en tejidos blandos y trauma seo en enfermedades inflamatorias o malignas,
an en estadios tempranos de la enfermedad. El centellograma seo es una til
herramienta diagnstica para localizar el proceso patolgico y su extensin sobre
todo en nios con DME persistente, portadores de estudios radiogrficos normales.
Enfermedades oncohematolgicas que pueden debutar con dolor
musculoesqueltico
Estas enfermedades deben ser siempre consideradas entre los diagnsticos
diferenciales frente a un nio con DME inexplicable.
Es de rutina en nios de la primera y la segunda infancia con artritis y/o DME
inexplicable, acompaado o no de anemia y/o sndrome febril tratar de descar-
tar la posibilidad de neuroblastoma o leucemia linfoblstica aguda.
Habitualmente la magnitud del dolor no guarda relacin con el grado de tume-
faccin articular. El 15% de los nios con Leucemia linfoblstica pueden presen-
tar sinovitis poliarticular de curso aditivo o migratorio.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
122
La radiologa de huesos largos puede mostrar osteoporosis, rarefaccin sea,
bandas metafisarias radiolcidas, ostelisis y periostitis.
Un concepto a tener en cuenta en pediatra es que el dolor esqueltico en pacien-
tes con leucemias que no siempre guarda relacin con la presencia de anorma-
lidades radiolgicas, por lo tanto, aunque el nio no tenga alteraciones hemato-
lgicas en sangre perifrica ni radiolgicas, si por las caractersticas del dolor
sospechramos la posibilidad de una leucemia aguda debemos derivar rpida-
mente al paciente para realizar una puncin aspiracin de mdula sea (ver
Captulo IX, Manifestaciones reumticas de enfermedades onco-hematolgicas).
Fiebre de origen desconocido (Sndrome Febril Prolongado)
Se emplea la denominacin Fiebre de origen desconocido (FOD) a fiebre pre-
sente durante tres semanas (con una temperatura mnima de 38.3C), despus
de una semana de investigacin intensiva sin encontrar un diagnstico evidente.
En la mayora de los nios, el desarrollo de manifestaciones clnicas adiciona-
les ,en un tiempo relativamente corto, pone de manifiesto la naturaleza infeccio-
sa de la enfermedad.
Las causas principales de FOD en los nios, utilizando criterios ms restrictivos,
son las infecciones y las enfermedades autoinmunes. Tambin deben tenerse
en cuenta los trastornos neoplsicos, aunque la mayora de los nios con enfer-
medades malignas, no presentan fiebre como nica manifestacin. Si el pacien-
te est recibiendo frmacos, debe considerarse tambin la posibilidad de una
fiebre medicamentosa.
Algunos sndromes febriles de origen desconocido son el resultado de enferme-
dades frecuentes con una presentacin atpica de la misma. En otros casos, la
forma de comienzo de una FOD es tpica de enfermedades como la AIJ sistmi-
ca. Sin embargo, el diagnstico definitivo slo puede establecerse despus de
un perodo de observacin, ya que al inicio pueden faltar signos asociados al
examen fsico (ejemplo: ausencia de artritis) y el laboratorio ser inespecfico.
En la mayora de las series, las enfermedades infecciosas son las causas ms
frecuentes de FOD en todos las edades, aunque difieren las etiologas entre los
grupos etreos.
Entre las enfermedades inflamatorias sistmicas, la artritis sistmica juvenil y el
LES son las ms frecuentemente asociadas a fiebre prolongada. Estas deben
sospecharse luego de descartar causas infecciosas y tumorales.
Para ayudar al diagnstico se debe realizar una anamnesis rigurosa y dirigida,
teniendo en cuenta que ningn detalle es irrelevante. Se investigarn antece-
dentes de contacto con animales salvajes o domsticos, viajes a zonas endmi-
cas o no (donde tambin se incluirn datos de ingesta de agua y alimentarios,
adems de inmunizaciones), medicaciones, origen tnico del paciente y por
supuesto manifestaciones sistmicas.
El examen fsico debe ser completo, dedicado a la bsqueda de compromiso oste-
oarticular axial y perifrico, presencia de rash, lesiones vasculticas o lceras,
rganomegalias y linfadenopatas generalizadas o localizadas, soplos cardacos.
CAPTULO 2 | Abordaje diagnstico...
12
3
El laboratorio a solicitar en nios con FOD depende del tiempo de evaluacin de
la fiebre. Durante la primera semana se deben excluir las causas ms comunes
de fiebre, por lo tanto, se efectuarn cultivos y laboratorio de rutina. Luego de
este tiempo se considerarn sndromes reactivos o postinfecciosos (bacterianos
o virales). Radiografas, ecografas, TAC, centellogramas y RMN deben ser rea-
lizados en relacin con los hallazgos clnicos y para descartar infecciones ocul-
tas o neoplasias.
Si se sospecha una inmunodeficiencia primaria se realizarn estudios de inmu-
nidad celular y humoral, y deteccin de autoanticuerpos correspondientes, si es
una enfermedad del colgeno el diagnstico sospechado como ms probable
(ver Captulo XI, Sndrome febril prolongado).
Tabla N 8. Diagnsticos diferenciales en fiebre de origen desconocido
- Infeccin (bacterianas, virales, clamidias, rickettsias, fngicas, parasitarias).
- Enfermedades del tejido conectivo (ACJ, LES, PAN, FR, vasculitis.
- Enfermedad inflamatoria intestinal (Colitis ulcerosa, Crohn).
- Neoplasias (Leucemias, linfomas, neuroblastoma, mixoma auricular).
- Enfermedades granulomatosas (Sarcoidosis).
- Enfermedades Peridicas (FMF, TRAPS, Sme. Hiper IgD).
- Medicamentos.
- Inmunodeficiencias primarias.
- PFAPA.
El patrn de fiebre (persitente versus episdico), los antecedentes personales y
familias, carga gentica, los sntomas y exmenes complementarios asociados
(sobre todo comportamiento de los recetantes de fase aguda), orientarn a dife-
renciar o sospechar la fiebre asociada a ETC de enfermedades peridicas o
autoinflamatorias (Captulo XI. Enfermedades sistmicas autoinflamatorias).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
124
Lecturas recomendadas
BERNSTEIN BH, SINGSEN BH y KENT JT. Reflex Neurovascular Dystrophy in
Childhood. J Pediatr: 1978; 93: 211-215.
CITERA G, ESPADA G y MALDONADO-COCCO JA. Sequential Development of two
Connective Tissue Disorders in Juvenile Patients. J Rheumatol. 1993; 20: 149-
152.
ESPADA G, HERRERA G, LEGGIRE L et al. Fibromyalgia in Childhood. Clin Exp
Rheumatol. 1996; 12: S-134.
GEDALIA A y PRESS J. Articular Symptoms in Hypermobile schoolchildren. A pros-
pective study. J Pediatr: 1991; 119: 944-946.
GOODMAN JE y MC GRATH PJ. The Epidemiology of Pain in Children and
Adolescents: A Review. Pain: 1991; 46: 247-264.
HANSON V. Pediatric Rheumatology, a Personal Perspective. Rheum Dis Clin
North Am. 1987; 13: 155.
NAISH JM y APPLEY. Growing Pains in Childhood: A Clinical Study of Nonarthritic
Limbs Pain in Children. Arch. Dis. Child. 1951; 126: 134-140.
PETTY RE y CASSIDY JT. Introduction to the Study of Rheumatic Diseases in
Children. Textbook of Pediatric Rheumatology. 4 ed. Chapter: 2001; 1: 2-8.
YUNNUS MB y MASI AT. Juvenile Primary Fibromyalgia Syndrome. A clinical
Study of thirty-three patients and matched normal controls. Arthritis Rheum.
1985; 28: 138-145.
CAPTULO 2 | Abordaje diagnstico...
Dorso lumbalgia en la edad peditrica
Dra. Clara Malagn Gutirrez
La lumbalgia es un sntoma de consulta en la edad peditrica que es menos
comn que en adultos. Sin embargo, su importancia radica en que sus causas
son diferentes a las observadas en ese otro grupo etreo y, por lo tanto, el enfo-
que diagnstico es tambin diferente. La etiologa del problema puede variar
asimismo si se trata de un preescolar, un escolar o un adolescente y tambin
existen diferencias de gnero en la frecuencia de enfermedades que cursan con
lumbalgia. En el diagnstico diferencial deben incluirse patologas ortopdicas,
reumticas e incluso neoplsicas.
La prevalencia de las causas no reumticas de la dorso lumbalgia aumenta con
la edad y es ligeramente mayor en el sexo femenino, mientras que el dolor de
origen reumtico es ms comn en el sexo masculino y es ms frecuente en
nios mayores. Se ha establecido que el dolor lumbar en la edad peditrica es
un indicador de lumbalgia en el adulto. Tambin se observa variacin etrea en
las causas del dolor. Mientras que espondilolisis, hernia discal y lumbalgia de
origen inflamatorio son ms frecuentes en adolescentes, en escolares son raras
y el dolor dorsolumbar puede ser el sntoma de presentacin de una neoplasia
primaria o lesiones metastsicas o una espondilodiscitis.
Diagnstico
La historia clnica tiene un gran valor semiolgico para orientar el diagnstico
etiolgico de la dorso lumbalgia. Las caractersticas del dolor: localizacin, hora-
rio, factores moduladores y sntomas asociados orientan el diagnstico etiolgi-
co y sirven para seleccionar los exmenes complementarios de eleccin.
Tambin deben recordarse las causas de dolor lumbar irradiado que simulan
una dorsolumbalgia, pero cuyo origen est en la cavidad plvica o abdominal.
125
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
126
Tabla N 1. Causas dorsolumbalgia y estudios complementarios
Causas
Espondilolisis/
espondilolistesis
Enfermedad
Scheuermann
Espondilodiscitis
Descriptores dolor
Inicio insidioso.
Aumenta con movimientos flexin tronco.
Alivia con reposo.
Inicio insidioso.
Dorsolumbalgia.
Cifosis estructurada.
Aumenta con actividad fsica.
Alivia con reposo y AINES.
Inicio agudo.
Tronco rgido-evita movimiento.
Dolor bien localizado.
Prdida lordosis lumbar.
Absceso peridural/paraespinal:
Paraclnicos eleccin
RX columna pa. lat.
Proyeccin oblicua.
Tac columna: graduacin del
deslizamiento (I-IV).
RX de columna en chasis largo ap.
lat. y proyeccin lateral decbito
supino.
Elevacin PCR/ VSG.
R: Gamagrafia sea.
RNM: eleccin, ms sensible y
descriptiva.
RX: Disminucin espacio.
complicacin rara. Articular en forma tarda.
Hernia discal
Lumbalgia inflamatoria
Fibromialgia
Tumores benignos
Factor(es) predisponentes(+).
Inicio agudo o insidioso.
Dolor aumenta con actividad fsica y
disminuye con reposo.
Cojera antlgica.
Signos de compresin radicular.
Inicio insidioso.
Asociado a rigidez matinal.
Mal localizado.
Mejora con ejercicio.
Aumenta con reposo.
Mejora con AINES.
Usualmente precedida por entesitis
u oligoartritis perifrica.
Inicio insidioso.
Dolor difuso asociado a dolores
en otras regiones anatmicas.
Presencia de puntos sensibles
simtricos y mltiples.
Espasmos musculares.
Osteoma osteoide, osteoblastoma,
granuloma eosinfilo y quiste seo
aneurismtico.
Dolor persistente.
Predominio nocturno.
Alivia con AINES.
Signos neurolgicos si alcanzan gran
tamao.
RX son normales.
RNM: mtodo eleccin, detalle
anatmico y exclusin otras
causas.
Ausencia factor reumatoide.
RX son normales, los cambios
pueden tardar aos en aparecer.
Exmenes paraclnicos son
normales.
O. osteoide: lesin esclertica.
Osteoblastoma: ms grande.
G. eosinfilo: platispondilia por
colapso de la vertebra.
Q. aneurismtico: lesin quistica
tabicada.
Gammagrafa: hipercaptacin
localizada.
RNM: detalle anatmico.
Sarcomas
Leucemias
Metstasis
Sarcoma de Ewing y osteosarcoma.
Localizacin rara (<5%).
Afecta escolares/adolescentes.
Dolor es el sntoma presentacin.
Predominio nocturno.
Puede ser el sntoma de presentacin
Asociado o no a osteoartralgias.
Cambios hematolgicos pueden ser
tardos.
Frecuentes en neuroblastoma y en
sarcomas.
RX: lesin expansiva temprana.
Platispondilia tarda.
Gammagrafa: lesin osteoltica,
osteoblstica o mixtas
TAC/RNM detallan extensin y
complicaciones.
RX; osteopenia, lesiones lticas,
esclerticas, reaccin peristica.
Gamagrafa: lesiones mltiples.
RX/gamagrafa: lesiones osteolti-
cas/osteoblsticas.
CAPTULO 2 | Abordaje diagnstico...
127
El dolor de inicio agudo puede relacionarse con un evento traumtico y puede
ser secundario a una hernia discal. Cuando se relaciona con un movimiento de
hiperextensin de la columna puede relacionarse con una espondilolisis y
espndilolistesis. El dolor de inicio insidioso puede relacionarse con una infec-
cin crnica, una neoplasia o una osteocondrosis.
Las causas reumticas son tambin de inicio insidioso, pero, en ocasiones la
sacroilitis puede ser de inicio muy agudo y el dolor es ms intenso e incapaci-
tante, hecho que es comn en las artritis reactivas. El dolor dorsolumbar es fre-
cuente en fibromialgia pero sta se asocia a dolor crnico en extremidades, cue-
llo y a trastornos de sueo y a otros tipos de dolor crnico tales como dolor
abdominal recurrente o cefaleas. Es ms frecuente en pre y adolescentes, y en
el sexo femenino. La presencia de puntos sensibles mltiples y exmenes para-
clnicos orientan el diagnstico.
La variacin horaria del dolor tambin puede orientar el diagnstico. El dolor de
predominio matinal y que alivia con el ejercicio usualmente tiene un origen infla-
matorio mientras que el dolor de predominio nocturno se asocia ms frecuente-
mente con neoplasias. La localizacin del mismo tambin tiene valor semiolgi-
co ya que el dolor es ms localizado en infecciones, hernia discal y en tumores
primarios mientras que en las espondiloartropatas y en las lesiones metastsi-
cas ste es difuso y mal localizado.
La presencia de cifoescoliosis no indica que esta es la causa del dolor sino por
el contrario, debe motivar mayor investigacin clnica ya que es una complica-
cin frecuente en la osteocondrosis vertebral, neoplasias o infecciones.
Por otra parte, la aparicencia rgida del tronco y el rechazo del paciente a mover-
se puede sugerir una espondilodiscitis o una hernia discal complicada con com-
presin de la raz nerviosa vecina.
La asociacin con sntomas y signos de compresin neurolgica se observan en
hernia discal o en lesiones neoplsicas de gran tamao o muy infiltrativas.
Exmenes complementarios
Su valor diagnstico depende de la patologa causal de la dorsolumbalgia y el
momento evolutivo de la lesin.
Los reactantes de fase aguda pueden encontrarse elevados en procesos infec-
ciosos. Cambios hematalgicos, tales como reacciones leucemoides, citopenias
o presencia de blastos en sangre perifrica son frecuentes en leucemias pero
pueden estar ausentes en fases tempranas.
Las radiografas simples de columna pueden aclarar el diagnstico de inmedia-
to o ser completamente normales. Una radiografa normal de columna no ayuda
a descartar ningn diagnstico y no debe tranquilizar al clnico.
La gammagrafa sea es de ayuda en la deteccin de procesos inflamatorios de
origen infeccioso y en neoplasias. Las lesiones seas pueden detallarse mejor
mediante una tomografa axial computarizada mientras que la RNM brinda
mayor informacin anatmica y permite detectar complicaciones o definir la exten-
sin de las lesiones pero no est indicada en todos los casos de dorsolumbalgia.
En conclusin, en el diagnstico diferencial de la dorsolumbalgia se deben tener
en cuenta que son mltiples sus causas y que a diferencia del adulto, en quienes
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
128
el origen de la misma es frecuentemente mecnico, ste es excepcional en la
edad peditrica y se justifica la realizacin juiciosa de estudios paraclnicos
orientados por las caractersticas del dolor y los hallazgos al examen fsico.
Es importante mencionar que una causa frecuente de dorsalgia en escolares y
adolescentes es la carga de peso por morrales. Cuando la carga de un morral
excede ms del 15% del peso del individuo promueve una inclinacin del tron-
co hacia delante, hiperextensin del cuello y cuando se lleva la carga sobre un
hombro provoca elevacin y rotacin del mismo. Es frecuente encontrar altera-
ciones de la postura y espasmos musculares en trapecios y escalenos y el dolor
alivia o desaparece cuando se reduce o suspende la carga de peso del morral
y se adoptan medidas de higiene postural.
La lumbalgia de localizacin baja puede originarse al nivel de las articulaciones
sacroiliacas. El compromiso inflamatorio de sta articulacin es una expresin fre-
cuente del compromiso de las articulaciones axiales en el curso de una espondi-
loartropata tipo espondilitis anquilosante y en la espondilitis psoritica, Sndrome
de Reiter o en las espondilitis secundarias tipo enfermedad inflamatoria intestinal.
Tabla N 2. Causas de dolor sacro iliaco en edad peditrica
Causa
Sacroiliitis sptica
Sndrome de
tuberculosis
Descriptores dolor
Inicio agudo.
Cojera antlgica, postra al paciente.
Estado txico es frecuente.
Unilateral.
Osteomielitis ilaco es frecuente.
Antibioticoterapia.
Aspiracin/drenaje quirrgico.
Inicio insidioso.
Dolor crnico unilateral.
Apoyo paraclnico
Elevacin de reactantes fase aguda.
Cambios RX tardos.
Gammagrafa positiva.
RNM detecta extensin a estructuras
vecinas.
Cambios RX de aparicin tarda:
destruccin articular.
Primoinfeccin TBC. Cultivo tisular positivo.
Brucellosis
Sndrome de Reiter
Epondilitis
anquilosante juvenil
Espondilitis psoritica
Otras causas reumticas
Tumores
Crnico.
Unilateral.
Curso trpido
Infeccin desencadenante.
Agudo.
Uni/bilateral.
Oligoartritis asimtrica perifrica.
Manifestaciones extra articulares.
No es manifestacin temprana.
Oligoartritis/entesitis preceden.
Curso crnico.
Simtrica.
Ms frecuente en mujeres.
Subclnica.
Crnica.
Lesiones piel y faneras.
Enfermedad inflamatoria intestinal.
Enfermedad de Behcet.
Enfermedad de Whipple.
Osteosarcoma y sarcoma de Ewing
son raros.
Infiltracin leucmica multifocal.
Metstasis de otros sarcomas no
seos y neuroblastoma.
Dolor nocturno asimtrico.
Cambios RX de aparicin tarda:
destruccin articular.
Serologa y cultivos (+)
Elevacin de reactantes fase aguda.
Cambios RX tardos.
Gamagrafia positiva.
Cambios RX evolutivos hasta
anquilosis sea.
RNM cambios ms tempranos.
HLAB27 (+) alto porcentaje.
Cambios radiolgicos tardos e
inespecficos.
Raras.
Compromiso extra articular orienta dx.
RX: cambios tardos por extensin a
hueso vecino. Metstasis.
RNM: detalle anatmico y extensin.
CAPTULO 2 | Abordaje diagnstico...
129
Lectura recomendadas
BEER S y MENESES A. Primary tumors of the spine in children. Spine: 1997; 22:
649-59.
BROWN R. Discitis in young children. J Bone Joint Surg. 2001; 83B: 106-11.
BURGOS VARGAS R. The juvenile onset spooondyloarthritides. Rheum Dis Clin N
Am. 2002; 28: 531-60.
CONRAD EU y OLAZEWSKY AD. Pediatric spine tumors with spinal cord compro-
mise. J Pediatr Orthop. 1992; 12: 454-60.
CRAWFORD AH. Diskitis in children. Clin Orthop. 1991; 266: 70-79.
FREIBERG AA, GRAZIANO GP, LODER RT y HESINGER RN. Metastasic vertebral
disease in children. J of Pediatr Orthop. 1993; 13: 148-53.
GINSBURG GM y BASSETT GS. Back pain in children and adolescents: Evauation
and differential diagnosis. J Am Acad Orthop Surg. 1997; 5: 67-78.
HASHIMOTO K, FUJITA K, KOJIMOTO H y SHIMOMURA Y. Lumbar disc herniation in
children. J Pediatr Orthop. 1990; 10: 394-6.
HESINGER RN. Spondylolysis and spondylolistesis in children and adolescents.
J of Bone & Joint Surg. 71; 1098-1107.
MACKENZIE WG y SAMPATH JG. Back packs in children. Clin Orthop. 2003; 1:
78-84.
MICHELI LJ y WOOD R. Back pain in young athletes. Arch Pediatr Adolesc Med.
1995; 149; 15-18.
OLSEN TD y ANDREWS RL. The epidemiology of low back pain in an adolescent
population. Am J Public Health. 1992; 82: 606-8.
REILLY JB y GROSS RH. Disorders of sacroiliac joint in children. J Bone & Joint
Surg. 1988; 70-a: 31-40.
ROGALSKY RL. Orthopedic manifestations of leukemia in children. Spine: 1997;
22: 649-59.
RUBIN G, MICHOWIZ SD, ASHKENASI A y TADMOR R. Spinal epidural abscess in the
pediatric agea group: case report and review of the literature. Pediatr Infect Dis
J. 1993; 12: 1007-11.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
130
TAIMELA SM. The prevalence of low back pain among children and adolescents.
Pain: 2002; 97: 87-92.
THOMPSON GH. Back pain in children. J Bone Joint Surg. 1993; 75A: 928-38.
WATSON KD. Low back pain in school children: occurrence and characteristics.
Pain: 2002; 97: 87-92.
WATSON KD, PAPAGEORGIOU C, JONE JT et al. Low back pain in schoolchildren: the
role of mechanical and psychosocial factors. Arch Dis Child. 2003; 88: 12-17.
WENGER DR y FRICK SL. Scheuermann kyphosis. Spine: 1999; 24: 2630-39.
Captulo III
CAPTULO 3 | Seccin I
Seccin I
Artritides Crnicas en la infancia
Dra. Clara Malagn Gutirrez
Introduccin
El trmino de Artritides Crnicas se aplica a procesos inflamatorios articulares de
duracin superior a ocho semanas para la escuela americana y superior a doce
semanas para la escuela europea. Existen diversas clasificaciones orientadas a
unificar las denominaciones americana y europea. Entre ellas: Artritis Crnica
Juvenil (ACJ) o Artritis Idioptica Juvenil (AIJ), pero no hay an consenso total
sobre esta nomenclatura, entonces se usar el trmino tradicional de Artritis
Reumatoidea Juvenil (ARJ), (ver en el Captulo XIX, Criterios de clasificacin).
La ARJ es un desorden hetereogneo de inicio y curso ampliamente varia-
bles. Es la causa ms frecuente de artritis crnica de inicio en la infancia
(edad igual o menor a los 16 aos) y segn su forma de inicio se distinguen
tres subtipos: oligoarticular, poliarticular y sistmico. Tiene un curso crnico y
la actividad de la enfermedad es fluctuante y en algunos pacientes alcanza
periodos de remisin prolongados.
Epidemiologa
La ARJ es la primera causa de artritis crnica en la edad peditrica. Tiene una dis-
tribucin universal y afecta a todas las razas. En Estados Unidos y Europa la inci-
dencia anual flucta entre cuatro a once x 100.000 y la prevalencia es de seis a ocho
casos x 100.000. En otras poblaciones, la prevalencia e incidencia no estn deter-
minadas an, pero es la primera causa de artritis crnica en la edad peditrica.
Segn su forma de inicio, la forma ms frecuente es la oligoarticular que corres-
ponde a cerca de la mitad de los casos, la forma poliarticular es la segunda en
frecuencia y la menos frecuente es la forma sistmica. Existe predominio del
sexo femenino sobre el masculino en los subtipos oligo (5:1) y poliarticular (3:1)
mientras que en la forma sistmica la distribucin es similar.
133
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
134
Se observa variacin etrea segn la forma de inicio. Cerca de la mitad de los
casos de oligoartritis, son de inicio temprano (antes de los seis aos). La poliar-
tritis se inicia con ms frecuencia en la edad escolar y preadolescencia. El tipo
de inicio sistmico presenta una distribucin similar en todos los grupos etreos.
El predominio del sexo femenino sobre el masculino es de 5-6:1 en casos de
ARJ complicada con uvetis.
Etiopatogenia
Es an desconocida pero se considera que la influencia gentica es importante.
En gemelos homocigotos tiene alta concordancia y tambin se han reportado
casos familiares.
Se han identificado antgenos de histocompatibilidad asociados a ciertos subtipos
clnicos: HLA DR5 y DR8 en oligoartritis, HLA DR4 en poliartritis seropositiva, HLA
DR4, DR5, DR8 en la forma sistmica. Otros marcadores HLA se asocian a com-
plicaciones, tales como compromiso ocular (HLA DR5, DR8) o a formas severas
de enfermedad (HLA DR4 en enfermedad persistente y erosiva). Tambin se han
identificado genes que actuaran como protectores para el desarrollo de compli-
caciones, tal es el caso del HLA DQ* 0101 cuya presencia se asocia a una menor
frecuencia de uvetis en pacientes con ARJ oligoarticular.
Diversas alteraciones indican la existencia de disfuncin inmune en estos
pacientes. En un porcentaje variable de pacientes se documenta la presencia de
autoanticuerpos. Los anticuerpos antinucleares se detectan con una frecuencia
que flucta entre el 0-80%.
El factor reumatoide se detecta en aproximadamente 15-20% de los pacientes.
Los anticuerpos antinucleares positivos no se asocian a formas severas de
enfermedad, pero, se consideran como factor de riesgo para la ocurrencia de
uvetis. El factor reumatoide tiene un valor diagnstico limitado, pero es marca-
dor de severidad de enfermedad ya que los pacientes seropositivos desarrollan
formas ms persistentes y severas de enfermedad (patrn adulto de ARJ).
Los anticuerpos anticitrulina se han detectado tambin en pacientes con ARJ. En
la mayora de los casos, en pacientes que son seropositivos para factor reumatoide.
La ARJ se observa con frecuencia en pacientes que presentan inmunodeficien-
cias primarias, entre ellas: dficit congnito de IgA y dficit selectivos de fraccio-
nes de complemento.
Otras alteraciones observadas en estos pacientes se relacionan con la funcin
supresora de las clulas T, autoanticuerpos contra CD4 ayudadores y CD8
supresores. Las subpoblaciones de linfocitos en sangre perifrica y en lquido
sinovial varan segn la actividad de la enfermedad, pero, su significado no est
plenamente establecido an.
Un disbalance entre las citoquinas proinflamatorias y antiinflamatorias se obser-
va en fases de enfermedad activa. Este disbalance explicara la perpetuacin de
la respuesta inflamatoria, la proliferacin sinovial, neovascularizacin y lesin
sea observada en estos pacientes. Se ha identificado una anormal expresin
CAPTULO 3 | Seccin I
135
de las citoquinas proinflamatorias primarias (IL-6, IL-1 y factor de necrosis tumo-
ral-) en pacientes con ARJ sistmica.
En poliartritis y oligoartritis, varios estudios han determinado incremento de los
niveles de IL-2R en sangre y lquido sinovial en asociacin con la actividad de
la enfermedad.
La activacin del complemento probablemente participa en la perpetuacin de
la respuesta inflamatoria. Se ha observado existe asociacin entre los niveles de
complejos inmunes circulantes y la actividad de la enfermedad.
Factores ambientales actuaran como mecanismo activador del proceso infla-
matorio. Infecciones virales y bacterias intestinales podran desencadenar una
reaccin de autoinmunidad favorecida por mecanismos de mimetismo molecu-
lar. Se han reportado casos de ARJ despus de aplicacin de vacunas tipo
MMR. Tambin se han descrito remisiones de la enfermedad despus de infec-
ciones virales. El estrs emocional y el trauma fsico pueden participar como
desencadenantes. Sin embargo, en la mayora de los casos no se logra identi-
ficar el evento desencadenante de la enfermedad.
Fisiopatologa
La sinovitis crnica da origen a posturas antlgicas que cuando persisten ocasio-
nan deformidades en flexin. Se acompaa de proliferacin sinovial y de forma-
cin de pannus invasivo que provoca grados variables de destruccin articular,
adherencias peri capsulares, alteraciones locales de crecimiento y compromiso
del hueso vecino, lo que conduce a dficit funcional y deformidades articulares.
Tambin puede cursar con tenosinovitis especialmente al nivel de las manos y
pies. La formacin de quistes sinoviales es frecuente, se localizan en preferen-
cia al nivel de la mueca, dorso de los pies y regin popltea. Su ruptura y pos-
terior diseccin de los planos musculares de la pierna provoca un cuadro simi-
lar a una tromboflebitis (pseudotromboflebitis).
El proceso inflamatorio crnico conduce a la formacin de pannus invasivo, des-
truccin articular, adherencias pericapsulares e imbalances musculares que
alteran la biomecnica articular y favorecen la prdida funcional progresiva,
subluxacin y puede llegar hasta la anquilosis sea.
Las alteraciones locales de crecimiento son tambin comunes, el proceso inflama-
torio puede sobreestimular la metfisis vecina y provocar sobrecrecimiento localiza-
do y conducir a discrepancias en longitud y alteraciones angulares. En otras ocasio-
nes, el proceso inflamatorio provoca destruccin del ncleo de crecimiento vecino.
La desnutricin es una complicacin muy comn. La etiologa es multifacto-
rial y en ocasiones, es severa. Hiporexia crnica favorecida por el imbalance
de citoquinas, dolor al masticar, dificultad para la manipulacin de cubiertos
y los mitos de la dieta relacionados con la exclusin de carnes y lcteos aso-
ciados a un estado de hipercatabolia crnica. Estos factores son condicio-
nantes de desnutricin, retardo pondoestatural y puberal, que en algunos
pacientes puede ser muy severo. Cuando la enfermedad se encuentra bajo
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
136
control, se puede observar recuperacin del dficit nutricional y el paciente
puede experimentar ganancia en de peso y talla.
La osteoporosis se considera una de las complicaciones ms graves de las for-
mas severas de ARJ. Inicialmente es peri articular, pero la cronicidad del proce-
so inflamatorio crnico promueve una mayor actividad resortiva e interfiere con
la mineralizacin sea. Otros factores tales como el reposo prolongado, la falta
del estmulo del ejercicio y medicaciones, tales como: esteroides, metotrexate y
los AINES, interfieren en la formacin de masa sea y condicionan osteoporo-
sis. Diversos estudios han detectado que los pacientes con ARJ activa y los
adultos que han padecido ARJ tienen una densidad mineral sea disminuida y
grados variables de osteoporosis.
La anemia es una complicacin frecuente en pacientes con formas severas de
ARJ. Su etiologa es multifactorial: la inflamacin crnica, un insuficiente aporte
de nutrientes, gastritis medicamentosa y hematotoxicidad por drogas hacen
parte de los mecanismos patognicos de sta complicacin. La anemia y la
trombocitosis son marcadores de actividad.
Los pacientes con ARJ, ocasionalmente presentan complicaciones hematolgicas
graves. En pacientes con ARJ sistmica se han reportado casos de Coagulacin
Intravascular Diseminada y Sndrome de Activacin Macrofgica. Este ltimo
resulta de una incontrolada activacin de macrfagos y clulas T asociados a una
disminucin de la actividad de las clulas asesinas, estos fenmenos desencade-
nan una respuesta inflamatoria que con frecuencia tiene un curso fatal.
Manifestaciones clnicas
ARJ oligoarticular
Es el subtipo ms comn. Se limita a menos de cinco articulaciones de cualquier
tamao y es usualmente asimtrica. En la mitad de los casos, el inicio es mono-
articular y la articulacin ms frecuentemente afectada es la rodilla.
Una tercera parte de los pacientes con oligoartritis evolucionan a poliartritis
(ARJ extendida). Las oligoartritis que presentan curso poliarticular evolucionan
en forma muy similar a la ARJ de inicio poliarticular en relacin con la frecuen-
cia y severidad de sus complicaciones y secuelas, aunque, el nmero de articu-
laciones afectadas tiende a ser menor que el de las poliarticulares del comien-
zo. Por esta razn, estos pacientes deben considerarse como de alto riesgo.
La ARJ oligoarticular, por lo general, no provoca sntomas sistmicos, pero tien-
de a afectar el ojo. La uvetis es la complicacin extraarticular ms frecuente
ocurriendo hasta en un 20% de los casos. Afecta de preferencia el tracto uveal
anterior, pero puede cursar con panuvetis. En forma caracterstica no provoca
sntomas y tiende a ser recurrente o evolucionar en forma crnica. La uvetis
crnica es ms frecuente en pacientes con oligoartritis y en la mayora de los
casos, se presenta en los cinco primeros aos de la enfermedad, pero en una
minora de pacientes, la uvetis puede preceder a la artritis o presentarse en
pacientes con ARJ de largo tiempo de evolucin.
CAPTULO 3 | Seccin I
137
El inicio temprano de la enfermedad (antes de los siete aos), la presencia de
AAN (+) y el sexo femenino son factores de riesgo para esta complicacin. Se
han identificado genes de riesgo y protectores para el desarrollo de uvetis. El
riesgo disminuye despus de los cinco aos de evolucin de la enfermedad si
durante ese periodo no se desarrollo uvetis.
Existe relacin entre la cronicidad del proceso inflamatorio intraocular y el tipo y
severidad de las complicaciones. Las sinequias, banda de queratopata y cata-
ratas son las ms frecuentes. Otras complicaciones pueden derivarse del trata-
miento. El uso prolongado de corticoide tpico puede inducir un incremento de
la presin intraocular y glaucoma. Tambin puede observarse aumento de la
inflamacin intraocular en el postoperatorio de procedimientos quirrgicos oftal-
molgicos. En algunos pacientes, la uvetis determina disminucin significativa
de la agudeza visual e incluso, ceguera y ptisis bulbi.
Dado que la mayora de pacientes con ARJ no presentan sntomas oculares, se
debe efectuar una valoracin oftalmolgica de rutina en todo paciente con artri -
tis crnica. En oligoartritis, est indicada una valoracin oftalmolgica cada tres
meses, cada seis meses en poliartritis y anual en ARJ sistmica. La aparicin
de sntomas tales como ardor ocular u ojo rojo, en un paciente con ARJ, debe
motivar una valoracin oftalmolgica prioritaria.
ARJ poliarticular
Su inicio tiende a ser insidioso aunque en algunos casos puede iniciarse de
forma muy aguda. Compromete cualquier tipo de articulacin y es simtrica.
Los sntomas sistmicos tales como febrcula, hiporexia, prdida de peso y
anemia son frecuentes.
La presencia de factor reumatoide permite diferenciar dos subtipos de poliartritis.
La forma seropositiva, es ms severa y persistente, y tiende a provocar artritis ero-
siva. Estos pacientes tienen alto riesgo de desarrollar complicaciones y secuelas.
Los ndulos reumatoides se observan preferentemente en las formas seropositivas
para factor reumatoideo. Tienden a ubicarse en las prominencias seas, pero, tam-
bin pueden encontrarse al nivel del cuero cabelludo y en trayectos tendinosos.
Otras complicaciones frecuentes, son la tenosinovitis y los quistes sinoviales.
El compromiso de rganos internos es raro. Sin embargo, se ha reportado val-
vulitis artica y/o mitral, pericarditis, pleuritis, neumonitis reumatoide y ms
raramente ndulos reumatoides al nivel pulmonar. En formas severas de poliar-
tritis, la desnutricin, el retraso pondoestatural y puberal y osteoporosis, son
complicaciones comunes.
ARJ sistmica
Corresponde a la descripcin de Sir Frederick Still, quien fue el primero en des-
cribir la enfermedad, es el subtipo menos frecuente de ARJ, pero debe incluirse
en el diagnstico diferencial de todo paciente peditrico con Sndrome Febril
Prolongado como diagnstico de exclusin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Es ms frecuente en menores de seis aos pero hay un segundo pico de fre-
cuencia en la preadolescencia y afecta por igual a ambos sexos.
La caracterstica principal es la fiebre prolongada. En el curso del mismo da,
pueden observarse picos febriles hasta 40-41
o
C que alternan con temperatu-
ras normales, por lo cual se registra un patrn de fiebre en agujas. Se aso-
cia a un brote cutneo que es de color asalmonado papular y no pruriginoso.
Es de tipo evanescente dado que es ms evidente durante la fiebre o puede
desaparecer en el curso del mismo da. Se localiza al nivel del tronco y extre-
midades, tiende a respetar la cara.
En algunos pacientes, se detecta hepato y/o esplenomegalia. Las linfadenopa-
tas generalizadas son frecuentes y pueden simular un fenmeno linfoprolifera-
tivo. La serositis es otra caracterstica comn y tanto la pericarditis como la pleu-
ritis pueden ser recurrentes.
Las alteraciones hematolgicas son comunes. Leucocitosis y neutrofilia que
alcanzan el rango leucemoide, se asocian a trombocitosis y a grados variables
de anemia que son marcadores de actividad de enfermedad. Complicaciones
hematolgicas tipo Coagulacin Intravascular Diseminada, Sndrome de
Activacin Macrofgica y Hepatopata asociada a desarrollo de inhibidores ines-
pecficos de factores de coagulacin, se presentan con baja frecuencia pero
determinan significativa morbimortalidad.
El compromiso inflamatorio articular puede coincidir con el inicio de los sntomas
sistmicos o ser de aparicin tarda. El compromiso articular tiende a ser de tipo
poliarticular, causar una artritis erosiva y provocar gran discapacidad. Los quis-
tes sinoviales y la tenosinovitis as como la osteoporosis son otras complicacio-
nes bastante comunes. El curso oligoarticular es ms benigno.
Curso de la enfermedad
El curso de la ARJ es bastante variable. El tipo de curso clnico generalmente
se establece en los seis primeros meses de enfermedad. La ARJ de comien-
zo poliarticular, en general, tienen tambin un curso poliarticular, una tercera
parte de los casos de inicio oligoarticular cursan como poliartritis y ms de la
mitad de las de inicio sistmico cursan con poliartritis persistente sin signos de
actividad sistmica.
Periodos de actividad alternan con remisiones parciales y un porcentaje varia-
ble de pacientes entran en remisin antes de llegar a la edad adulta. Se calcu-
la que ms de la mitad de los pacientes con ARJ poliarticular o sistmica estn
todava activos despus de cinco aos del inicio de la enfermedad mientras que
las oligoartritis tienden a ser ms benignas.
La mayora de las complicaciones se correlacionan con una actividad inflama-
toria crnica no controlada. El grado de destruccin articular, los trastornos
locales de crecimiento y el dficit funcional son ms frecuentes en pacientes
portadores de una enfermedad mal controlada o tratada en forma irregular.
Complicaciones tales como desnutricin, anemia, retardo pondoestatural y
138
CAPTULO 3 | Seccin I
139
osteoporosis son tambin ms frecuentes. Las secuelas de uvetis son ms
comunes y ms graves en las formas crnicas de inflamacin intraocular.
Diagnstico
El diagnstico de ARJ es bsicamente clnico y se requiere un alto ndice de
sospecha diagnstica para la identificacin de estos pacientes, ya que no hay
ningn examen paraclnico que descarte o confirme la enfermedad.
Debe considerarse ARJ en el diagnstico diferencial de toda artritis crnica de
inicio antes de los l6 aos de edad.
El Colegio Americano de Reumatologa defini los criterios diagnsticos que
an se encuentran vigentes.
Los reactantes de fase aguda tales como VSG y PCR se encuentran elevados
durante las fases de actividad. La anemia es comn y se debe bsicamente a la
actividad inflamatoria. Es ms severa en las formas poliarticular y sistmica.
Tanto la trombocitosis como la leucocitosis, se observan durante las fases de
actividad, son especialmente pronunciadas en el subtipo sistmico.
Tabla N 1. Criterios diagnsticos ACR para Artritis Reumatoidea Juvenil (ARJ)
- Inicio de la enfermedad antes de los 16 aos.
- Artritis persistente al menos durante seis semanas. Se define como artritis a la presencia de
derrame articular asociada a dos o ms signos indirectos de sinovitis (dolor a la palpacin y/o movi-
lizacin articular y limitacin funcional por disminucin del arco de movimiento articular).
- Deben excluirse otras causas de artritis.
De acuerdo con la forma de inicio de la enfermedad, se clasifica en:
- Oligoartritis: menos de cinco articulaciones comprometidas.
- Poliartritis: cinco o ms articulaciones afectadas.
- Sistmica: sntomas sistmicos que dominan el cuadro clnico.
La positividad de los AAN flucta entre el 0 al 80%. Habitualmente son negati-
vos en ARJ sistmica, se observan en ms del 70% de ARJ oligoarticular y en
la mitad de las ARJ poliarticular.
El factor reumatoide no es un marcador diagnstico importante en ARJ. Su valor
diagnstico limitado ya que solo se encuentra positivo en el 10-15% de todos los
casos, s debe ser considerado un factor pronstico ya que se asocia a formas
severas y persistentes de enfermedad.
Los anticuerpos anticitrulina tambin tienen alta especificidad pero baja sensibilidad,
ya que se detectan en un bajo porcentaje de pacientes. Se ha reportado una positi-
va asociacin entre anticuerpos anticitrulina y la presencia de factor reumatoide.
El anlisis del lquido sinovial indica un proceso inflamatorio estril, con prote-
nas elevadas, glucosa normal y pobre formacin de cogulo de mucina.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
140
El valor diagnstico de la biopsia sinovial es limitado ya que los hallazgos histo-
patolgicos no son especficos. Solamente est indicada en formas monoarticu-
lares que son AAN (-) para excluir otros tipos de artritis crnica tales como artri-
tis TBC, sinovitis villonodular o sarcoidosis.
Las imgenes diagnsticas tienen un valor diagnstico relativo. En fases tem-
pranas, los cambios radiolgicos estn ausentes o son inespecficos mientras
que en fases ms avanzadas de la enfermedad y como resultado de la inflama-
cin crnica, los hallazgos son ms frecuentes y especficos. En las formas
poliarticular y sistmica, se detectan con mayor frecuencia: grados variables de
osteopenia y signos de dao articular mientras que las alteraciones locales del
crecimiento son ms comunes en ARJ oligoarticular.
Los signos radiolgicos de destruccin articular corresponden a: disminucin
en grado variable del espacio articular, alteraciones en la alineacin sea,
subluxaciones y anquilosis sea. Estos hallazgos se detectan en forma ms
temprana en los estudios de resonancia nuclear magntica y son ms fre-
cuentes en pacientes con ARJ sistmica y poliarticular. Por lo general, apa-
recen despus del segundo ao de evolucin, aunque su aparicin puede ser
ms temprana y sta se asocia a mal pronstico. Tambin se ha establecido
una positiva asociacin entre la presencia de erosiones seas y el ndice de
discapacidad CHAQ.
La gammagrafa sea puede ser de utilidad para detectar actividad inflamatoria
articular y diferenciarla de procesos neoplsicos, osteonecrosis o infecciones
osteoarticulares, entidades que hacen parte del diagnstico diferencial de la ARJ.
La utilidad de los estudios de resonancia nuclear magntica radica en que brin-
da mayor detalle anatmico de las lesiones y permite la deteccin ms tempra-
na de signos de dao estructural al nivel de las articulaciones comprometidas.
Estudios de densitometra en pacientes con ARJ indican que la mayora de ellos
tienen grados variables de disminucin de la densidad mineral sea (DMO). La
osteoporosis es ms importante en pacientes con enfermedad severa y en quie-
nes han recibido corticoterapia prolongada. En el seguimiento del paciente con
ARJ, es importante evaluar peridicamente la densidad mineral sea, ya que, la
osteoporosis se considera en la actualidad una situacin de comorbilidad impor-
tante en estos pacientes.
Los Criterios Diagnsticos del Colegio Americano de Reumatologa an estn
vigentes y son los parmetros ms usados para clasificar una artritis crnica
juvenil como ARJ.
Diagnstico diferencial
ARJ oligoarticular: debe excluirse artritis TBC, artritis por grmenes de baja viru-
lencia, Enfermedad de Lyme, artritis reactivas, espondiloartropatas y artritis
psorisica. Procesos no inflamatorios como osteonecrosis, deslizamiento epifi-
siario o infiltracin tumoral tambin deben excluirse.
CAPTULO 3 | Seccin I
141
ARJ poliarticular: las poliartitis de inicio agudo deben diferenciarse de artritis
virales y de las artritis de fondo alrgico, stas por lo general, son de carcter
transitorio pero al debut, pueden simular una ARJ.
Otras enfermedades autoinmunes pueden cursar con compromiso articular. Entre
ellas: LES, dermatomiositis, escleroderma, sndromes de superposicin. La dife-
renciacin con ARJ es importante ya que tienen un curso y pronstico diferentes.
Diversas displasias seas, entidades genticas y sndromes de ostelisis pueden
confundirse con ARJ poliarticular. La presencia de rasgos dismrficos y la evolu-
cin de los signos radiolgicos pueden permitir la diferenciacin semiolgica.
ARJ sistmica: es un diagnstico de exclusin. Deben descartarse infecciones,
neoplasias ocultas, enfermedades linfoproliferativas, vasculitis y otras enferme-
dades reumticas que cursen con fiebre prolongada y artritis.
El diagnstico diferencial puede ser muy difcil en pacientes que no desarrollan
artritis desde el inicio de la enfermedad y en quienes presentan alteraciones
hematolgicas importantes.
Tabla N 2. Claves diagnsticas importantes
- Incluirla en el diagnstico diferencial de toda artritis de curso crnico (mayor a ocho semanas).
- La edad temprana de inicio es sugestiva.
- Los cambios radiolgicos no son tempranos.
- Tanto el factor reumatoideo como los AAN pueden estar ausentes.
- Otras enfermedades pueden cursar con artritis y AAN (+), investigarlas si los ttulos de AAN son
altos (LES, DMJ).
- ARJ sistmica es un diagnstico de exclusin.
Tratamiento
Los objetivos del tratamiento deben definirse desde el inicio. Se requiere de un
equipo interdisciplinario que trabaje en forma activa con el paciente y su familia.
Las prioridades en el tratamiento deben estar orientadas a: suprimir el proceso
inflamatorio articular, modular el dolor y prevenir el dao articular.
Los pacientes con ARJ requieren un cuidado integral que no se limita al trata-
miento farmacolgico. Se les debe brindar en forma individualizada: monitoreo
de la funcionalidad de las articulaciones afectadas, seguimiento de su estado
nutricional y de su desempeo psico-social a fin de reducir al mximo las com-
plicaciones y secuelas de la enfermedad.
La rehabilitacin est orientada a prevenir el deterioro funcional de las articula-
ciones afectadas, mantener y recuperar su funcionalidad. El programa de reha-
bilitacin, al igual que el tratamiento farmacolgico debe ser individualizado,
oportuno, enrgico y dinmico.
Diversas tcnicas de fisioterapia, hidroterapia as como terapia ocupacional y
ferulaje pueden beneficiar al paciente en la prevencin de deformidades y en
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
142
la recuperacin de la funcionalidad articular y el nivel de independencia.
Es crucial mantener una adecuada nutricin para promover un adecuado esta-
do nutricional y un crecimiento y desarrollo normales. En pacientes con impor-
tante desnutricin est indicada la prescripcin de soporte nutricional y de suple-
mentos de ciertos micronutrientes.
Para minimizar el impacto psicosocial de la enfermedad en el paciente y su
familia, se les debe brindar apoyo y orientacin, y promover que el nio conti-
ne integrado a las actividades escolares, de recreacin y sociales. Estas
metas se obtienen si se logra una buena adherencia al tratamiento. El pacien-
te y su familia deben ser orientados y educados y el tratamiento debe ser inte-
gral, dinmico y oportuno.
Los AINES siguen siendo los medicamentos de primera lnea, pero infortunada-
mente en menos del 30% de los pacientes con ARJ se logra remisin de la acti-
vidad inflamatoria y est indicado asociar drogas inmunomoduladoras o inmu-
nosupresoras para intentar modificar el curso de la enfermedad, inducir remisin
y as minimizar las secuelas.
Los AINES de uso ms frecuente en ARJ son: Naproxeno, Diclofenac, Ibuprofen,
Nimesulida e Indometacina. Deben suministrarse en forma regular y prolongada
para lograr un efecto antiinflamatorio sostenido y sus efectos colaterales han de
ser monitoreados en forma peridica. En un bajo porcentaje de pacientes los
AINES pueden ser suficientes para controlar el proceso inflamatorio.
Agentes como los antimalricos y la sulfasalazina dada su actividad inmunomo-
duladora y antiinflamatoria pueden inducir remisin. Otras medicaciones como
la D-Penicilamina y las Sales de Oro pueden inducir remisin pero tienen un
periodo de latencia ms prolongado y un perfil de seguridad menos aceptable
adems de no haber sido ms efectivas que el placebo en los estudios clnicos
sistemticos controlados. Por esta razn, han entrado en desuso.
Los antimalricos pueden ser de utilidad para inducir y mantener en remisin
ARJ de curso benigno. Su principal efecto colateral es la retinopata por depsi-
to. Est indicada la realizacin de seguimiento oftalmolgico cada cuatro meses
para monitorear la aparicin de esta complicacin.
La sulfazalasina puede ser muy efectiva en algunos pacientes con oligoartritis.
Sin embargo, los efectos colaterales son frecuentes y de tipo reaccin de idio-
sincrasia. Reacciones de hematotoxicidad, con frecuencia asociadas a hepato-
pata, pueden ser muy severas, en especial en pacientes acetiladores lentos.
Los corticoides brindan alivio sintomtico y no modifican el curso de la enferme-
dad. La reduccin de dosis o su suspensin con frecuencia se asocia a reacti-
vacin de la enfermedad y por esto se deben utilizar slo en pacientes seleccio-
nados y siempre asociados a drogas modificadoras de enfermedad.
Su uso est limitado a utilizar ciclos cortos y a dosis bajas a manera de tera-
pia puente cuando se requiere usar medicaciones inmunomoduladoras y/o
inmunosupresoras, para brindar alivio temporal al paciente mientras se obtiene
el beneficio teraputico ptimo de estas medicaciones dado su prolongado
tiempo de latencia. Una vez que el paciente mejora, se procede a reducir la
dosis progresivamente y suspender el esteroide. Los corticoides son de utilidad
CAPTULO 3 | Seccin I
143
en el tratamiento de serositis, vasculitis reumatoide y en el tratamiento de las
complicaciones hematolgicas graves.
La aplicacin intraarticular de esteroides de depsito puede ser de gran utilidad
para obtener control de la actividad inflamatoria en monoartritis persistentes o
oligoartritis, en ocasiones, en forma sostenida. Su utilizacin en pacientes con
enfermedad oligoarticular o en articulaciones fuera de fase en los poliarticula-
res ha sido uno de los grandes avances en el tratamiento. La existencia de
mtodos seguros de sedacin ha permitido el uso generalizado de este proce-
dimiento. Las articulaciones ms apropiadas para tratamiento intraarticular son
la rodilla, subastragalina, codo, cadera y radiocarpiana. La hexacetnida de
triamcinolona ha demostrado una mayor eficacia que la acetnida. La dosis
puede calcularse en relacin con el peso del paciente y la articulacin inyecta-
da. Sin embargo, debe evitarse su uso con intervalos menores a tres meses ya
que algunos pacientes desarrollan complicaciones de tipo osteonecrosis.
El seguimiento a largo plazo de grupos grandes de pacientes ha permitido el
desarrollo de parmetros de seguimiento para evaluar la actividad de la enfer-
medad y tambin el beneficio teraputico de las medicaciones utilizadas. La
integracin de informacin proveniente de parmetros clnicos, paraclnicos y
pruebas funcionales es de gran utilidad en el seguimiento de los pacientes y en
la determinacin de modificaciones del esquema teraputico que deben efec-
tuarse en forma oportuna y dinmica para evitar progresin de la enfermedad e
inducir y sostener remisin de la misma en forma sostenida.
Clnicos: duracin de rigidez matinal, intensidad del dolor articular, nmero de
articulaciones activas, nmero de articulaciones dolorosas, articulaciones con
dficit funcional.
Paraclnicos: VSG, PCR, recuento plaquetario, Hb/Hto y progresin del dao
radiolgico.
Funcionales: existen varios tipos de cuestionarios para valorar el grado de inter-
ferencia que motiva la enfermedad en las actividades cotidianas del paciente.
Estos cuestionarios se aplican al paciente y su familia y se correlacionan con los
parmetros que tiene el mdico para valorar el grado de actividad de la enfer-
medad, y permiten tambin medir el impacto de la misma.
Los pacientes con artritis refractaria al tratamiento con inmunomoduladores y
quienes presentan factores de alto riesgo deben de ser considerados candida-
tos para tratamiento con inmunosupresores.
El metotrexate es el inmunosupresor de eleccin y, es considerado en el pre-
sente el estndar de oro en el tratamiento de la ARJ. Se administra a razn
2
de 10-15mg/m /semanal vigilando en forma peridica el hemograma y prue-
bas de funcin heptica. Debe administrarse suplencia de cido flico ya que
el MTX interfiere el metabolismo de esta vitamina y puede inducir anemia
megaloblstica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
144
2
Algunos pacientes requieren dosis ms altas (20mg/m /semanal) o utilizar rutas
de administracin diferentes a la oral (subcutnea o intramuscular) para obtener
un mayor beneficio teraputico. Cuando se compara el beneficio teraputico del
metotrexate en pacientes con ARJ, este tiende a ser menor en los pacientes con
ARJ sistmica pero su uso temprano puede modificar la progresin de los cam-
bios radiogrficos de dao articular.
Inmunosupresores tales como: azatriopina, ciclofosfamida, clorambucil o ciclospo-
rina pueden ser tiles para inducir remisin pero tienen ms efectos secundarios.
Varios estudios clnicos han reportado utilidad de la ciclosporina en el tratamiento
de pacientes con ARJ refractarios a agentes inmunomoduladores y en casos
refractarios al tratamiento con metotrexate. Tambin es de utilidad en el tratamien-
to de pacientes ARJ complicados con Sndrome de Activacin Macrofgica.
La experiencia con leflunomida en pacientes con ARJ es limitada. Un estudio
evidenci que la mayora de pacientes presenta una buena respuesta y tiene un
aceptable perfil de seguridad. Al compararlo con metotrexate, la respuesta tera-
putica y la frecuencia y severidad de efectos colaterales fueron similares.
La talidomida se ha utilizado en pacientes ARJ sistmica y poliarticular que son
refractarios a otros tratamientos. Tiene un potente efecto neutralizador de cito-
quinas pro inflamatorias tipo factor de necrosis tumoral. Sin embargo, su uso es
limitado dado que las reacciones de toxicidad son frecuentes y pueden ser irre-
versibles, entre ellos: induccin de neuropata perifrica y teratogenicidad.
Medicamentos biolgicos pueden modificar el curso de la enfermedad. La dosis
altas de gammaglobulina intravenosa administradas en ciclos mensuales son
efectivas para inducir remisin en pacientes con ARJ sistmica de inicio recien-
te y en poliartritis. Desafortunadamente, su efecto no es sostenido y su alto
costo es una limitante importante para su utilizacin a largo plazo.
Los medicamentos bloqueadores del factor de necrosis tumoral, principal cito-
quina pro inflamatoria involucrada en la perpetuacin de la respuesta inflama-
toria, se han empezado a utilizar en pacientes con ARJ. El etanercept, adali-
mumab e infliximab, se reservan para casos refractarios a los tratamientos
antes mencionados. A corto y mediano plazo presentan buenos resultados. La
respuesta es satisfactoria en ms del 75% de los casos. El desarrollo de estu-
dios multicntricos con seguimientos prolongados en series grandes de
pacientes y la utilizacin de parmetros uniformes para evaluar la respuesta
teraputica y para monitorear la aparicin de efectos colaterales brinda infor-
macin ms slida acerca del beneficio teraputico y seguridad a corto y largo
plazo de estos agentes.
La aplicacin de otros tipos de terapia anticitoquinas (IL1-IL6) en pacientes
refractarios a los tratamientos ya descritos, puede ser de utilidad pero la expe-
riencia se limita a reportes de series pequeas de pacientes.
El transplante autlogo de mdula sea se ha utilizado en casos seleccionados
de pacientes ARJ severa, refractarios a otros tratamientos. Los resultados son
prometedores ya que puede inducir remisin permanente o parcial de la enfer-
medad. Sin embargo, la mortalidad relacionada con infecciones es alta y algu-
nos pacientes persisten con enfermedad activa pese al trasplante. El desarrollo
CAPTULO 3 | Seccin I
145
de protocolos seguimiento de pacientes a largo plazo permitir determinar la uti-
lidad y seguridad de este procedimiento a plazos ms largos.
El manejo farmacolgico de la ARJ se desarrolla con ms detalle en otro captu-
lo (ver Captulo XVI).
Pronstico
En series grandes de pacientes y seguimientos a largo plazo, se han identifi-
cado varios factores que se asocian a un curso clnico ms persistente y al
desarrollo de secuelas ms severas. Los pacientes que presentan uno o ms
de estos factores se consideran de alto riesgo para el desarrollo de compli-
caciones y un peor pronstico. Por lo tanto, requieren de un seguimiento y tra-
tamiento ms estrictos.
Las formas poliarticulares tienden a presentar mayor tiempo de actividad y pro-
vocar mayores secuelas. Las formas ms severas se observan en las poli artri-
tis seropositiva y en pacientes HLA DR4 (+). Cuando desde el inicio se presen-
ta un prominente compromiso de manos o caderas, o si en el curso de los seis
primeros meses de evolucin desarrolla deformidades articulares o erosiones
seas, el pronstico tiende a ser ms pobre.
La presencia de poliartritis, asociada a leucocitosis persistente mayor a
3 3 3
20.000/ml , hemoglobina menor a 10grs/ml , trombocitosis mayor a 600.000/ml
en ARJ sistmica son marcadores de mal pronstico en ARJ sistmica. Los
pacientes que son HLA DR4 (+) tambin desarrollan poliartritis ms severas.
Los pacientes con oligoartritis indoloras o los oligoarticulares que desarrollan
poliartritis en el curso de la enfermedad (oligoartritis extendidas) tienden a pade-
cer secuelas importantes. El HLA DQ A1*0101 se ha identificado como factor de
riesgo para el desarrollo de oligoartritis extendida, pero actuara como gen pro-
tector para la ocurrencia de uvetis.
Los factores de riesgo para el compromiso ocular son: sexo femenino, inicio
temprano de la enfermedad, oligoartritis, AAN (+) y los HLA DR5 y DR8.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
146
Fig. N 1. Rash maculoppular,
rosado, caracterstico de ARJ
sistmico.
Cortesa: Dra. Graciela Espada.
Fig. N 2. ARJ poliarticular.
Compromiso de articulaciones
metacarpofalngicas e interfa-
lngicas de ambas manos.
Cortesa: Dra. Graciela Espada.
CAPTULO 3 | Seccin I
147
Fig. N 3. ARJ Oligoarticular: tumefaccin de arti-
culacin tibiastragalina y mediotarsiana. Valgo
del retropie y prdida del arco longitudinal.
Cortesa: Dra. Silvia Meiorn.
Fig. N 4. ARJ oligoarticular. Compromiso de
rodilla izquierda. Se observa tumefaccin de la
misma y actitud en flexin secundaria a trastorno
de crecimiento (aumento de longitud miembro
afectado).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
148
Lecturas recomendadas
BREWER EJ, BASS J, BAUM J et al. Current proposed revision of JRA Diagnostic
Criteria. Arthritis Rheum. 1997; supl. 20: 195-199.
CLEARY AG, MURPHY HD y DAVIDSON JE. Intra-articular corticosteriod injections in
Juvenile Idipathic Athritis. Arch Dis Child. 2003; 88: 192-96.
FINK CW, FERNNDEZ VIA M y STATSNY P. Clinical and genetic evidence that JRA
is not a single disease. Pediatr Clin of North Am. 1995; 42: 1155-1169.
FURST DE. Toxicity of antirheumatic drugs in children with JRA. J Rheum. 1992;
19 supl. 33: 11-15.
GROM AA, VILLANEUVA J, LEE S et al. Natural killer cell dysfunction in patients with
Systemic-onset Juvenile Rheumatoid Arthritis and Macrophage Activation
Syndrome. J Pediatr. 2003; 142: 292-96.
HAFNER R, TRUCKENBRODT H y SPAMER M. Rehabilitation in children with juvenile
chronic arthritis. Baillieres Clin Rheumatol. 1998; 12: 329-61.
JARVIS JN, POUSAK T y KRENZ M. Detection of IgM Rheumatoid factor by Elisa
assay in children with JRA. Correlation with articular disease and Laboratory
abnormalities. Pediatrics. 1992: 90, 945-949.
LEVINSON JE y SHEAR ES. Patient management: A comprehensive, concerned
continium of care in Gershiwin ME, Robbins DL.Eds. Musculoskeletal Diseases
in children. Grune & Stratton: 1983; 43-54.
LOW JM, CHAUHAN AK, KIETZ DA et al. Determination fo anti-cyclic citrullinated
peptide antibodies in the sera of patients with Juvenile idiopathic Artritis. J
Rheum. 2004; 31: 1829-33.
MALAGN CN, VAN KERKHOVE C, GIANINNI EH et al. The iridociclytis of early onset
oligoarticular JRA. Outcome in immunogenetically characterized patients. J of
Rheumatol. 1992; 19: 160-163.
MOROLDO MB y GIANINNI EH. Estimates of the discriminant hability definitions of
improvement of JRA. J of Rheumatol. 2000; 25: 986-89.
OEN K, REED M, MALLESON PM, CABRAL DA et al. Radiologic outcome and its
relationship to Functional Disability in Juvenile rheumatoid Arthritis. J of
Rheumatol. 2003; 30: 832-40.
RAMANAN AV, WHITWORTH P y BAILDAM EM. Use of methotrexate in Juvenile idio-
pathic arthritis. Arch Dis Child. 2003; 88: 197-200.
CAPTULO 3 | Seccin I
149
RAVELLI A, VIOLA S, RUPERTO N et al. Correlation between conventional disease
activity measures in JCA. Ann of the Rheumatic Dis. 1997; 56: 197-200.
SHALOM EC, GOLDSMITH DP, KOEHLER MA et al. Prevalence and outcome of Uvetis
in a regional cohort of patients with JRA. J of Rheumatol. 1997; 24: 2031-34.
SCHNEIDER R, LANG B, REILLY BJ et al. Prognostic indicators of joint destruction
in Systemic onset JRA. J Pediatr. 1992; 120: 200-05.
VERBRUGGEN LA, SHAHABOUR M, VAN ROY P y OOSTEAUX M. MRI of articular des-
truction in JRA. Arthritis and Rheum. 1990; 33: 1426- 30.
WEDDERBURN LR, ABINUN M, PALMER P y FOSTER HE. Autologus haematopoietic
stem cell trasplantation in juvenile idiopathic arthritis. Arch Dis Child. 2003; 88:
201-205.
WILKINSON N, JACKSON G y GARDNER-MEDWIN J. Biologic therapies for juvenile
arthritis. Arch Dis Child. 2003; 88: 186-91.
WOO P. Cytokines in Juvenile Chronic Arthritis. Bailleres Clin Rheumatol.
1998; 12: 219-228.
PETTY RE, SOUTHWOOD TR, BAUM J et al. Revision of the proposed classification
for juvenile idiopathic arthritis: Durban 1997. J Rheumatol. 1998; 25: 1991-4.
CAPTULO 3 | Seccin I
151
Artritis Psorisica Juvenil
Dra. Clara Malagn Gutirrez
Se define como la artritis asociada a las tpicas lesiones de psoriasis de inicio antes
de la edad de 16 aos. La artritis psorisica tiene caractersticas clnicas y radiol-
gicas que permiten definirla como una entidad especfica y debe diferenciarse de
otras formas de artritis crnicas, tales como la ARJ y espondiloartropatas.
Epidemiologa
La artritis psorisica es ms frecuente en el sexo femenino y la edad de presen-
tacin ms frecuente se encuentra entre los siete y once aos de edad. Cerca
de la mitad de los pacientes tienen antecedentes familiares de psoriasis. Se
observan muchas similitudes entre Artritis Psoritica Juvenil y del adulto, pero el
patrn de inicio oligoarticular es ms frecuente en las formas de inicio temprano
y en el sexo femenino.
Etiopatogenia
La artritis psorisica en nios se ha asociado dbilmente al HLA-A2, al HLA-
B17, al HLA-DR1 y al HLA-DR6. En la artritis oligoarticular se reporta incremen-
to en la frecuencia de HLA-DR5 y DR8. La afeccin del esqueleto axial se aso-
cia al HLA-B27.
Artritis grave se observa con mayor frecuencia en el sexo masculino y a artritis
de inicio tardo (menor de seis aos). Algunos autores han reportado frecuencia
aumentada de HLA-A11 y B7 en estos pacientes.
Varios factores endgenos y exgenos pueden afectar el comienzo y curso de
la enfermedad. El estrs emocional y las infecciones estreptoccicas actan
como agentes reactivadores en muchos pacientes. En cambio, el clima clido y
la exposicin solar pueden aliviar las lesiones drmicas. Drogas como los anti-
malricos, el litio y ciertos betabloqueadores pueden exacerbar las lesiones dr-
micas de psoriasis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
152
Manifestaciones clnicas
La mitad de los casos tiene la artritis como primera manifestacin, en el 40% las
lesiones drmicas de psoriasis preceden al compromiso articular y las manifes-
taciones son simultneas en el 10%. La psoriasis es generalmente leve o mode-
rada. La mayora de los casos desarrolla psoriasis vulgaris (70%) y con menor
frecuencia, psoriasis gutata 30% o psoriasis pustular (menor al 2%).
Cambios distrficos al nivel de las uas se detectan en ms del 50% de los
pacientes con psoriasis presentan cambios distrficos en las uas. La onicoli-
sis, los cambios de coloracin, la aparicin de surcos longitudinales y la hiper-
queratosis subungueal son hallazgos caractersticos y pueden ayudar a orien-
tar el diagnstico.
Cerca del 70% de los pacientes debuta como una oligoartritis y en la mitad de
los casos, el inicio es monoarticular. La mayora desarrollan poliartritis durante
el curso de la enfermedad y cerca de la mitad desarrollan dactilitis. Con frecuen-
cia, el compromiso de manos o pies resulta tambin de entesitis. El compromi -
so de las articulaciones sacroilacas es con frecuencia, subclnico y se asocia a
la presencia de HLA-B27.
Las articulaciones que con mayor frecuencia se afectan al inicio son las rodillas
y tobillos. El curso poliarticular asimtrico es frecuente y compromete las articu-
laciones interfalngicas proximales y distales de las manos y los pies y en una
tercera parte de los casos se asocia a dactilitis.
Los pacientes con artropata psoritica pueden presentar uvetis crnica (8%-
17%). En la mayora de los casos, se asocia a oligoartritis psorisica de inicio
temprano y es ms frecuente en el sexo femenino.
Manifestaciones sistmicas tales como fiebre, pericarditis, enfermedad inflama-
toria intestinal y amiloidosis ocurren en un muy bajo porcentaje de pacientes con
artritis psorisica juvenil.
No existe una relacin entre la severidad de las lesiones drmicas y el compro-
miso articular. Tambin puede existir dicotoma en la actividad de las lesiones
drmicas y la de la artritis psoritica.
Diagnstico
Cuando el compromiso articular coincide o fue precedido de las lesiones drmi -
cas caractersticas de psoriasis, el diagnstico es fcil. Sin embargo, cuando
precede a la aparicin de las lesiones drmicas o ungueales puede simular una
ARJ o una espondiloartropata juvenil.
El compromiso temprano de articulaciones metacarpo falngicas o interfalngi-
cas proximales y/o distales o de la mueca o la presencia de compromiso mue-
ca asociado a dactilitis es de utilidad para diferenciar artritis psoritica y ARJ
dado que ste es mucho ms frecuente en artritis psoritica juvenil que en ARJ.
El compromiso de articulaciones interfalngicas distales suele ser temprano en
la artritis psoritica juvenil. La tenosinovitis de flexores al nivel de las manos se
presenta en cerca de la mitad de los pacientes.
CAPTULO 3 | Seccin I
153
Los anticuerpos antinucleares se detectan en cerca de la mitad de los casos y
el factor reumatoide est ausente.
Los criterios diagnsticos de Vancouver permiten identificar la mayoria de los
pacientes con artritis psoritica juvenil.
Tabla N 1. Criterios diagnsticos de Vancouver
Definitivo: artritis de inicio antes de los 16 aos asociada a:
- Lesiones drmicas tpicas de psoriasis.
- Coro a tres de cuatro criterios menores: dactilitis, distrofia de uas, brotes psoriasiformes o la his-
toria familiar de psoriasis.
Probable: artritis de inicio en menores de 16 aos asociada a dos criterios menores.
El seguimiento del curso de la enfermedad favorece la identificacin de casos deno-
minados como probable artritis psoritica. El diagnstico diferencial de la artropa-
ta psoritica incluye la artritis reumatoide y las espondiloartropatas juveniles.
La historia familiar de psoriasis tiene un valor diagnstico altamente discrimina-
tivo segn los criterios diagnsticos de ILAR. Algunos autores plantean que se
debe excluir la historia familiar de psoriasis en familiares en segundo grado por
ser un criterio diagnstico poco especfico.
Tabla N 2. Claves diagnsticas de Artritis Psorisica Juvenil
- Historia familiar positiva.
- Oligoartritis asimtrica de grandes y pequeas articulaciones.
- Lesiones drmicas y ungueales tpicas.
- Dactilitis.
- Uvetis crnica asimtrica.
- AAN presentes, factor reumatoide ausente.
Desde el punto de vista radiogrfico se observa osteopenia, disminucin del
espacio articular, erosiones, destruccin articular o anquilosis en las manos, en
la columna cervical y las coxofemorales. Al nivel de las falanges, se pueden
observar signos de periostitis y cambios locales de crecimiento. En la variedad
mutilante se observa significativa osteolisis. En las articulaciones sacroiliacas se
pueden encontrar cambios de esclerosis y fusin de las superficies articulares.
Tratamiento
La mayora de los pacientes responden al tratamiento con antiinflamatorios no
esteroideos. Sin embargo, en casos refractarios puede considerarse la utiliza-
cin del metotrexate que es de utilidad en el tratamiento tanto de la artritis como
de las lesiones drmicas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
154
Tambin se han usado con base en los resultados obtenidos en adultos con artri-
tis psoritica: sulfasalazina, Sales de Oro y ciclosporina A, pero probablemente,
el mejor perfil de seguridad observado con el metotrexate en pacientes peditri-
cos en el manejo de otras artropatas crnicas determine que sea el inmunosu-
presor de primera eleccin.
En la poblacin adulta con artritis psoritica refractaria a otros tratamientos,
se ha reportado el beneficio teraputico de los bloqueadores del factor de
necrosis tumoral.
Pronstico
El curso ms frecuente de la artritis psoritica juvenil es el de una artritis asim-
trica limitada entre tres y cinco articulaciones que se caracteriza por episodios
de reactivaciones y remisiones.
Desde el punto de vista funcional, la mayora de los pacientes evolucionan sin
deterioro funcional significativo. El inicio de tipo poliarticular puede asociarse a
un curso ms severo de la enfermedad y a mayor riesgo de secuelas. Artritis
monocclicas son de rara ocurrencia.
La uvetis tiene similitudes a la observada en ARJ ya que tambin es subclnica
y cuando adopta un curso crnico puede determinar secuelas importantes.
CAPTULO 3 | Seccin I
155
Lecturas recomendadas
ANSELL BM, BEESON M y HALL P. HLA and juvenile psoriatic artritis. Br J
Rheumatol. 1993; 32: 836-37.
BERNTSON L, FASTH A, ANDERSON-GARE B et al. The influence of heredity for
Psoriasis on the ILAR Classification of Juvenile Idiopathic Arthritis. J
Rheumatol. 2002; 29: 2454-8.
CABRAL DA, PETTY RE, MALLESON PN et al. Visual prognosis in children with
chronic anterior uvetis and arthritis. J Rheumatol. 1994; 21: 2370-75.
FARBER EM, HENZ MULLEN R, JACOBS AH y NALL L. Infantile psoriasis.
Dermatology. 1986; 3: 237-43.
FARR M, KITAS GD, WATERHOUSE L et al. Treament of psoriatic artritis with sulpha-
salazine: a one year open sutdy. Clin Rheumatol. 1988; 7: 372-77.
GUPTA AK, MATTESON EL, ELLIS CN, HO VC et al. Cyclosporine in the treatment
of psoriatic arthritis. Acta Dermatol. 1989; 125: 507-10.
HAMILTON ML, GLADMAN DD, SHORE A et al. Juvenile psoriatic . Ann Rheum Dis.
1990; 49: 694-97.
HUEMER C, MALLESON PA, CABRAL DA et al. Patterns of Joint involvement at onset
differentiate oligoarticular Juvenile Psoriatic Artritis from pauciarticular Juvenile
Rheumatoid Arthritis. J Rheumatol. 2002; 29: 1531-5.
PETTY RE. Juvenile Psoriatic Arthritis, or Juvenile Arthritis with psoriasis?. Clin
Exp Rheumatol J. 1994; 12, supl. 10: 55-58.
ROBERTON DM, CABRAL DA, MALLESON PN, PETTY RE. Juvenile psoriatic artritis:
Followup and evaluation of diagnostic criteria. J Rheumatol. 1996; 23: 166-70.
SILLS EM. Psoriatic Artritis in Childhood. John Hopkins Medical J. 1980; 146: 49-53.
SOUTHWOOD TR, PETTY RE, MALLESON PN et al. Psoriatic arthritis in children.
Arthritis Rheum 1989; 21: 1007-13.
SHORE G, ANSELL BM. Juvenile psoriatic arthritis-An analysis of 60 cases. J of
Pediatrics. 1982; 100: 529-33.
WILKENS RF, WILLIAMS J, WARD JR et al. Randomized, placebo-controlled trial
of low dose pulse methotrexate in psoriatic arthritis. Arthritis Rheum. 1984;
27: 376-81.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
156
ZACHARIAE H y ZACHARIAE E. Methotrexate treatment in psoriatic artritis. Acta
Derm Venereol (Stockh). 1987; 67:270-73.
CAPTULO 3 | Seccin I
157
Artropata asociada a la Enfermedad Inflamatoria Intestinal
(EII)
Dra. Clara Malagn Gutirrez
Definicin
La enfermedad inflamatoria intestinal agrupa dos entidades bien definidas que
son la colitis ulcerativa y la iletis regional. La colitis ulcerativa se caracteriza por
una inflamacin difusa que se restringe a mucosa y submucosa del recto que se
extiende al colon en una longitud variable de ste. La Enfermedad de Crohn se
caracteriza por una inflamacin transmural de uno o varios segmentos del trac-
to digestivo, es especial al nivel del ilen terminal, colon y regin perianal. Se
manifiestan por diarrea y dolor abdominal y provocan desnutricin, retraso pon-
doestatural y puberal. El curso clnico es impredecible, pero en la mayora de
pacientes se caracteriza por recadas y remisiones. En algunos pacientes, la
enfermedad es refractaria al tratamiento y determina importante morbilidad.
Varios tipos de manifestaciones reumticas han sido reportadas en asociacin
con EII. El compromiso articular es el ms frecuente de ellos y puede afectar
tanto el esqueleto perifrico como el axial y, por lo general, adopta un curso
intermitente. Otras manifestaciones reumticas asociadas a EII son el eritema
nodoso, pypoderma gangrenoso y lceras orales.
Epidemiologa
La incidencia de la enfermedad flucta entre el 2.2 al 6.8 por 100.000, pero exis-
ten importantes diferencias tnicas y la prevalencia flucta tambin significativa-
mente segn la poblacin estudiada.
En poblacin adulta con EII, se han identificado varios factores que se conside-
ran importantes eventos en el desarrollo de la enfermedad, entre ellos: dieta,
tabaquismo, infecciones por Mycobacterium Paratuberculosis, virus Epstein
Barr, virus Sarampin, tonsilectoma, apendicectoma, etc., pero el papel de los
mismos no est plenamente establecido en la edad peditrica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
158
Los estudios familiares indican que existe una importante predisposicin gen-
tica. La concordancia entre gemelos monozigotos para Enfermedad de Crohn es
del 58% y del 6% para dizigotos. Entre hermanos, la prevalencia se incrementa
10-15 veces, en especial, en la poblacin juda.
Etiopatogenia
La etiologa de la colitis ulcerativa no est del todo clara. Existe evidencia de
alteracin inmune pero otros factores, tales como: defectos en la permeabilidad
de la mucosa intestinal bien sean primarios o secundarios a la actividad de sul-
fatasas de origen bacteriano pueden jugar un papel importante. Defectos en la
actividad de los linfocitos T han sido evidenciados en diversos estudios. Un
imbalance entre Th1 y Th2 condiciona un imbalance entre las citoquinas pro y
antiinflamatorias, indicando que la colitis ulcerativa es ms un proceso tipo Th2.
De otro lado, existe evidencia que indica que factores genticos y ambientales
pueden jugar un importante papel en el desarrollo de la EII. En pacientes y
miembros de una misma familia existe fuerte sobreposicin de diversas enfer-
medades gastrointestinales, dermatolgicas y reumticas y esto parece relacio-
narse con factores genticos marcadores de susceptibilidad para el desarrollo
de estas enfermedades.
Se ha observado que en individuos con espondilitis HLA-B27 (-), existe una
mayor prevalencia de espondiloartropatas secundarias asociadas a EII o pso-
riasis. Asimismo, la prevalencia de psoriasis es ms alta en individuos con
Enfermedad de Crohn. Los pacientes con espndilo artropatas secundarias
pueden a su vez, presentar uno o ms desrdenes inflamatorios crnicos y
estos pueden preceder o aparecer en forma concomitante al compromiso arti-
cular. Los miembros de familia de un individuo con espondiloartropata, tienen
un riesgo mayor a desarrollar estas entidades inflamatorias crnicas. La
Enfermedad de Crohn y la colitis ulcerosa son enfermedades bien definidas
que deben diferenciarse de los cambios inflamatorios inespecficosagudos y
crnicos de la mucosa y submucosa del colon y el ileon, que se observan en la
mayora de los pacientes con SpA juveniles.
Aunque se han reportado diversas asociaciones HLA, tanto en Enfermedad de
Crohn como en colitis ulcerativa, se considera que son enfermedades poligni-
cas dadas las importantes fluctuaciones en prevalencia segn la poblacin estu-
diada. Se han identificado mutaciones al nivel de los cromosomas 1, 3, 4, 12 y
16 en pacientes con Enfermedad de Crohn y a nivel del cromosoma 12 en
pacientes con colitis ulcerativa. A su vez, estas asociaciones difieren si son
poblaciones de judos asquenazis o no. La frecuencia allica de DRB1*1502 es
del 57% y 58% de DR2 para poblaciones judas y japonesas mientras que en
caussicos la frecuencia es de menos 5% y 96% respectivamente.
La lesin histopatolgica ms caracterstica es un granuloma no caseoso. La
colitis ulcerosa es un proceso inflamatorio difuso en el que confluyen neutrfilos
y abscesos en las criptas de la mucosa del colon.
CAPTULO 3 | Seccin I
159
Manifestaciones clnicas
La Enfermedad de Crohn afecta la mucosa y ganglios linfticos del colon, ileon
distal y otros segmentos del tracto digestivo. Los sntomas iniciales ms frecuen-
tes son dolor abdominal, diarrea y fiebre. La anorexia, hipersensibilidad abdomi-
nal, masas palpables en el abdomen, sangre en las evacuaciones, disminucin
de peso y retardo del crecimiento son complicaciones comunes en los pacientes.
En la colitis ulcerosa la triada diarrea, hematoquezia y dolor abdominal corres-
ponde a la formas ms frecuente de debut de la enfermedad. Son caractersticos
la hipersensibilidad abdominal y abundantes leucocitos en las evacuaciones.
Ambas condiciones pueden ser altamente incapacitantes. Las manifestaciones
extraintestinales de la enfermedad inflamatoria intestinal incluyen: lesiones dr-
micas, enfermedad hepatobiliar y manifestaciones reumticas.
La frecuencia de artritis perifrica en la Enfermedad de Crohn es de 9% y en la
colitis ulcerativa de 10% a 20%. Las articulaciones afectadas con mayor fre-
cuencia son las de las extremidades inferiores (rodillas, tobillos). Se presenta
como monoartritis u oligoartritis de cuatro o menos semanas de duracin que,
en general, no deja ninguna secuela y no se asocia al HLA-B27 o como una
entesopata. Tambin puede afectar las articulaciones axiales y es ms frecuen-
te en individuos HLA-B27 (+) y tienden a afectar con mayor frecuencia a indivi-
duos de una edad mayor.
La artritis perifrica es episdica y de corta duracin mientras que la espondili-
tis tiende a ser ms persistente y progresiva.
Otras manifestaciones extraintestinales son las lceras orales, eritema nodoso
y pypoderma grangrenoso y se asocian a artritis perifrica.
Diagnstico
El diagnstico diferencial se basa en los hallazgos histolgicos. La obtencin de
biopsias intestinales por ileiocolonoscopa permite la confirmacin diagnstica y
la diferenciacin de las dos entidades ya que muchas de las manifestaciones cl-
nicas y radiolgicas pueden superponerse y no permiten diferenciacin entre las
dos entidades y con otras causas de colitis crnica. En pacientes con manifes-
taciones reumticas, estos hallazgos son claves para diferenciarlos de los cam-
bios inflamatorios del tracto intestinal frecuentes en pacientes con espondiloar-
tropatas de otra etiologa.
Tratamiento
Los objetivos del tratamiento en EII son: controlar la respuesta inflamatoria al nivel
sistmica y gastrointestinal y, prevenir las recadas. Adicionalmente, se debe pro-
mover un adecuado crecimiento fsico y un normal desempeo psicosocial en el
paciente peditrico afectado. El soporte nutricional es imprescindible para mante-
ner un adecuado estado nutricional. La nutricin enteral puede ser de gran utilidad
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
160
para promover recuperacin nutricional, en especial en pacientes con Enfermedad
de Crohn. Bastante se ha investigado sobre dietas inmunomoduladoras y terapia
antioxidante diettica pero los resultados no son concluyentes.
Los corticoides son tiles para inducir remisin, pero, su uso prolongado se aso-
cia a importantes efectos secundarios y pueden tener poca utilidad en la terapia
de mantenimiento. Diversos protocolos usando dosis altas de prednisolona o
budesonida en cpsulas de liberacin lenta respaldan la utilidad de estas medi-
caciones para inducir remisin en Enfermedad de Crohn, pero tambin, existe
evidencia de su pobre utilidad para prevenir reactivaciones de la enfermedad.
Los efectos secundarios a corto y largo plazo son comunes. La osteoporosis
inducida por esteroides y las alteraciones del crecimiento pueden ser efecto
colaterales muy importantes dado que estos pacientes presentan otros factores
de riesgo para el desarrollo de estas complicaciones.
Los aminosalicilatos son tiles como terapia de mantenimiento de formas leves
de EII pero no parecen ser de utilidad para la prevencin de recadas.
Informacin obtenida en adultos con Enfermedad de Crohn indica que la sulfa-
salazina es ms efectiva que placebo para mantener remisin de sntomas,
pero, no lo es en la prevencin de recadas. Los resultados en relacin con la
utilidad de la mesalamina son un poco ms conflictivos, pero, indican que puede
ser de utilidad en la terapia de mantenimiento en individuos con formas benig-
nas de enfermedad. Los efectos colaterales son frecuentes, especialmente en
los pacientes tratados con sulfasalazina y parecen estar ms relacionados con
las dosis utilizadas que con reacciones alrgicas.
Los inmunosupresores ms frecuentemente usados son la azatriopina, metotre-
xate y 6-mercapto purina. En la mayora de pacientes con EII, son de utilidad
como terapia de mantenimiento. La azatriopina y la 6-mercapto purina son los
que con mayor frecuencia se usan para mantener la remisin de la enfermedad
y han demostrado ser ms tiles que el placebo para lograr este objetivo, en
especial cuando se usan a dosis altas. El metotrexate se indica en los pacientes
que no toleraron la azatriopina o la 6-mercaptopurina. En casos refractarios, se
ha usado la cyclosporina A intravenosa o talidomida. El beneficio teraputico de
estos inmunosupresores, por lo general, no es inmediato y pueden tomar ms de
doce semanas para inducir remisin. La toxicidad a corto y largo plazo debe ser
monitoreada en forma regular y puede limitar el uso de estas medicaciones.
Los antibiticos tienen un limitado beneficio en el tratamiento de las recadas de
la Enfermedad de Crohn. El metronidazol a altas dosis (20mg/kg/da) ha demos-
trado utilidad para promover cicatrizacin de las lesiones de la Enfermedad de
Crohn, pero la tasa de recadas es altsima cuando se reduce la dosis o se sus-
pende. Los efectos secundarios con dispepsia, sabor metlico, anorexia son
comunes y su uso prolongado se asocia a neuropatas perifricas y remiten
cuando se suspende la medicacin.
Los AINES pueden ser de utilidad para el manejo sintomtico de las manifesta-
ciones reumticas. Los esteroides y la sulfazalazina tambin lo son.
El uso de bloqueadores anti TNF, como el infliximab, parecen ser efectivo y
seguro, en pacientes peditricos con Enfermedad de Crohn, diversos estudios
CAPTULO 3 | Seccin I
161
han demostrado significativa reduccin de los ndices de actividad de la enfer-
medad e induccin de remisin.
Pronstico
El pronstico puede ser muy variable pero diversos estudios indican que ambas
enfermedades condicionan importante morbilidad y que estos pacientes presen-
tan un riesgo aumentado para desarrollar cncer de colon. Otras complicacio-
nes, tales como: enfermedad perineal y enfermedad hepatobiliar tambin deter-
minan importante morbilidad.
Las manifestaciones reumticas no se correlacionan con la severidad ni tiempo
de actividad de la enfermedad del tracto gastrointestinal pero, en general, se
controlan con el tratamiento de la enfermedad de base.
Lecturas recomendadas
BALDASSANO RN y PICCOLI DA. Inflammatory bowel disease in pediatric and
adolscent patients. Gastroenterol Clin North Am. 1999; 28: 445-58.
BROPHY S, PAVY S, LEWIN P et al. Inflammatory eye, skin, and bowel disease in
Spondyloarthritis: Genetic, Phenotypic and environmental factors. J Rheumatol.
2001; 28: 2667-73.
BULLER H, CHIN S, KIRSHNER B et al. Inflammatory bowel disease in children and
adolescents: Working Group Report of the First World Congress of Pediatric
Gastroenterology, Hepatology, and Nutrition. J of Pediatr Gastroenterol and
Nutrition. 2002; 15: 151-158.
BULLER HA. Objetives and outcomes in the convenional treament of pediatric
Chrons disease. J Pediatr Gastroenterol. 2001; 33: 11-18.
FACCHINI S, MANDUSO M, MARTELOSSI S et al. Efficacy of Long-term Treatment
with Thalidomide in children and young adults with Crohns Disease: Preliminary
results. J of Pediatr Gastroenterol and Nutrition. 2001; 32: 178-81.
HYAMS JS. Altering the natural course of Crohns Disease. J Pediatr
Gastroenterol and Nutr. 2001; 33: 3-10.
CAPTULO 3 | Seccin II
163
Seccin II
Las Espondiloartritides Juveniles
Dr. Rubn Burgos Vargas
Las Espondiloartropatas (SpA) juveniles constituyen un grupo de enfermeda-
des asociadas al antgeno de histocompatibilidad HLA-B27 caracterizadas por
entesitis y artritis en sitios perifricos, principalmente en las extremidades infe-
riores y en algunos casos en el esqueleto axial. Adems, se encuentran ciertas
manifestaciones extraarticulares y ocasionalmente infecciones enterales o geni-
tales como precipitantes del cuadro articular. A excepcin de la prevalencia de
algunas manifestaciones al inicio y la gravedad de las mismas a lo largo de la
evolucin, las SpA juveniles se manifiestan de la misma forma que las SpA que
inician en la edad adulta y el mismo grado de asociacin al HLA-B27.
Las SpA constituyen un grupo de enfermedades reumticas de gran importan-
cia en nios y adolescentes. Adems de un aumento de su reconocimiento en
la poblacin general como en clnicas especializadas, los seguimientos a media-
no y largo plazo han mostrado las repercusiones que producen en la capacidad
funcional y en la calidad de vida, incluyendo aspectos familiares, escolares,
deportivos, sociales y laborales. El paso de la infancia a la adolescencia y, final-
mente a la vida adulta puede ser muy doloroso en nios con SpA y las conse-
cuencias psicolgicas y socioeconmicas de gran trascendencia.
El grupo de las SpA juveniles est constituido por condiciones clnicas indiferen-
ciadas y sndromes cuyas manifestaciones son insuficientes para llenar criterios
de clasificacin o diagnsticos especficos (Tabla N 1). En este primer subgru-
po se encuentran los casos que se manifiestan por episodios aislados de artri-
tis, entesitis, tendinitis o dactilitis y formas clnicas combinadas como la forma
idioptica del sndrome de artropata y entesopata seronegativo. Asimismo,
existe un subgrupo de SpA diferenciadas que incluye sndromes y enfermeda-
des cuyo reconocimiento se apoya en la presencia de alteraciones estructurales
(por ejemplo: sacroiliitis radiogrfica, espondilitis o anquilosis del tarso), mani -
festaciones extrarticulares (por ejemplo: diarrea infecciosa, uretritis, cervicitis,
psoriasis y enfermedad inflamatoria intestinal), o alteraciones de laboratorio (por
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
164
ejemplo: demostracin bacteriolgica o serolgica de infeccin). En este segun-
do subgrupo se encuentran la espondilitis anquilosante, la artritis reactiva (inclui-
do el Sndrome de Reiter), un subgrupo de pacientes con artritis psorisica, las
artropatas asociadas a enfermedades inflamatorias intestinales (especfica-
mente Enfermedad de Crohn y colitis ulcerosa), y formas clnicas raras como la
tarsitis anquilosante.
Tabla N 1. Entidades, sndromes y enfermedades consideradas en el grupo de
las Espondiloartropatas Juveniles
Formas indiferenciadas
1. Cuadros con manifestaciones aisladas: artritis, entesitis, bursitis, uvetis.
2. Cuadros con manifestaciones combinadas: sndrome de artropata y entesopata seronegativo.
Formas diferenciadas
- Espondilitis anquilosante.
- Artritis reactiva (y Sndrome de Reiter).
- Espondiloartropata psorisica.
- Espondiloartropatas asociada a la Enfermedad de Crohn o la colitis ulcerosa crnica.
Epidemiologa
La prevalencia de las SpA en la poblacin general y en familias con mltiples
casos depende directamente de la prevalencia del HLA-B27: 2% de la poblacin
y 20% a 40% en familias. La incidencia de SpA juveniles en Canad se encuen-
tra entre 1.44 y 2.1 por 100.000 nios y 2.0 por 100.000 en Estados Unidos. La
incidencia y prevalencia de amerindios de Canad y Alaska, especialmente
Inuit, Inupiat y Yupik es mayor, principalmente en los dos ltimos grupos donde
la incidencia llega a 24.0 por 100.000.
Existen variaciones tnicas o geogrficas: menos de 21% de los caucsicos
blancos con espondilitis anquilosante y hasta dos terceras partes de los mexica-
nos, hindes, norafricanos y algunos asiticos tiene sus primeros sntomas
antes de los 16 aos de edad.
El reconocimiento de las SpA en clnicas especializadas ha ido en aumento. En
la dcada del 70 la espondilitis anquilosante juvenil ocupaba del 0% al 16% de
todos los casos con artritis y, en los 80 alrededor del 31%. Sorprendentemente,
la relacin ARJ/SpA juveniles ha cambiado de 1.4:1 y 2.6:1 a 0.8:1. La mayo-
ra de los casos corresponden a casos indiferenciados y con menor frecuencia
a enfermedades definidas. Por otra parte, la proporcin de nios HLA-B27 con
artritis reumatoide/crnica juvenil que evoluciona a SpA al cabo de los aos
llega al 86%.
CAPTULO 3 | Seccin II
165
Criterios para clasificacin y diagnstico
Los criterios de clasificacin actual de las SpA juveniles sigue el modelo des-
arrollado en la poblacin adulta (Tabla N 2). En estrecha relacin con esta se
encuentra la clasificacin de artritis juvenil que incluye al subgrupo denominado
entesitis relacionado con artritis. El concepto que se refiere a la existencia de
las SpA como grupo no es equivalente al concepto implcito en el trmino ente-
sitis relacionado con artritis. Los criterios de clasificacin de las SpA en el adul-
to son aplicables a la poblacin infantil.
Tabla N 2. Criterios para la clasificacin de las espondiloartropatas del grupo
europeo para el estudio de las espondiloartropatas (ESSG)
Dolor espinal inflamatorio o sinovitis, asimtrica o predominante en las extremidades inferiores y uno
o ms de los siguientes parmetros:
1. Historia familiar positiva.
2. Psoriasis.
3. Enfermedad inflamatoria intestinal.
4. Uretritis, cervicitis o diarrea aguda en el mes previo al inicio de la artritis.
5. Dolor glteo que se alterna entre el lado derecho y el lado izquierdo.
6. Entesopata.
7. Sacroiletis.
Exclusiones: Ninguna.
Manifestaciones clnicas generales: artritis y entesitis
La artritis y la entesitis, como manifestaciones aisladas o en combinacin, en
sitios perifricos o en el esqueleto axial, son los datos clnicos ms caractersti-
cos de las SpA juveniles. En la etapa activa produce dolor e inflamacin de
intensidad variables; en la etapa crnica, alteraciones estructurales importantes
entre las que se encuentran la entesofitosis y la anquilosis sea. Adems de
estos eventos, frecuentemente se encuentran tenosinovitis y bursitis.
En la mayora de los pacientes, la artropata consiste en episodios recurren-
tes de monoartritis u oligoartritis; con el tiempo, una proporcin considerable
desarrolla poliartritis bilateral persistente en la que el nmero de articulacio-
nes afectadas se encuentra en general entre cinco y diez. Las articulaciones
ms frecuentemente afectadas al inicio de la enfermedad son las rodillas, los
tobillos y los tarsos. A lo largo de la evolucin se afectan las articulaciones
pequeas de los pies y las caderas. El patrn caracterstico muestra un claro
predominio de las extremidades inferiores (Fig. N 1). Cinco a diez aos des-
pus del inicio en sitios perifricos, una proporcin considerable, especial-
mente los portadores del HLA-B27, desarrolla sacroiletis o espondilitis.
La entesitis, uno de los datos de especificidad en las SpA juveniles, se
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
166
caracteriza por inflamacin y proliferacin osteocartilaginosa en el sitio
donde se unen ligamentos y tendones al hueso. Al igual que la artritis, la
entesitis predomina en las extremidades inferiores, especialmente en los
pies, pero adems puede afectar el esqueleto axial. Los sntomas ms fre-
cuentes son hipersensibilidad al presionar la insercin de ligamentos y ten-
dones, por ejemplo: en las uniones del tendn de Aquiles y la fascia plantar
al calcneo, o en las entesis del tarso (Fig. N 2).
El curso natural de la artritis y la entesitis es variable: episodios de actividad
inflamatoria de tres a 12 meses de duracin, remisin parcial o completa de
meses a aos de duracin y en ocasiones inflamacin persistente durante
muchos aos. La duracin y las consecuencias de los periodos de actividad en
pacientes con HLA-B27 es mayor que en pacientes sin dicho marcador. Por
ejemplo: la mayora de los pacientes con artritis reactiva, SpA indiferenciada,
Enfermedad de Crohn o colitis ulcerosa cuyo curso clnico es de gravedad
menor suelen ser HLA-B27 negativos. El patrn clnico de la artritis y entesitis
especialmente en sitios perifricos es similar en todas las SpA juveniles; las
diferencias estriban en la gravedad y duracin de la actividad inflamatoria.
Las alteraciones estructurales consisten en reduccin permanente de la mobili-
dad y contracturas en flexin de articulaciones tales como las coxofemorales,
las rodillas, y los tarsos. Radiogrficamente se observa osteopenia, yuxta-arti-
cular, disminucin del espacio articular y, ocasionalmente, lesiones erosivas y
destructivas. Las alteraciones ms frecuentes consisten en entesofitosis y
anquilosis. La mayora de las alteraciones mencionadas se pueden detectar con
estudios radiogrficos o de resonancia magntica. Las zonas de actividad infla-
matoria se aprecian adecuadamente con ultrasonido.
A pesar de que no se encuentra alteraciones especficas en la membrana sino-
vial de las articulaciones perifricas, se ha observado una expresin marcada
del factor de necrosis tumoral alfa (TNF-) que correlaciona adecuadamente
con infiltrados de clulas T y macrfagos. En la membrana sinovial tambin se
encuentra expresin acentuada de clulas CD8 activadas, TNF-, interfern
gamma e interleuquinas 2, 4 y 6. El infiltrado inflamatorio encontrado en ciertas
entesis es de grado menor, pero, la proliferacin es mucho mayor.
Las SpA juveniles afectan la capacidad funcional de nios, adolescentes y adul-
tos. Las consecuencias de la actividad inflamatoria y el dao estructural produ-
ce diversos grados de dolor, rigidez, disminucin del movimiento e interferencia
con la calidad de vida. La mayora de los pacientes tiene reduccin de la capa-
cidad para llevar a cabo actividades tales como caminar, estar de pie, subir
escaleras y correr. Aproximadamente 60% de los nios con SpA tiene discapa-
cidad moderada a grave en los primeros diez aos de enfermedad; por otro
lado, la probabilidad de remisin llega a 17% despus de cinco aos de enfer-
medad y en comparacin con los adultos, los pacientes con espondilitis anqui-
losante juvenil requiere ms reemplazos de caderas y una proporcin mayor se
encuentra en clases funcionales III y IV.
CAPTULO 3 | Seccin II
167
Formas clnicas
Formas aisladas
Este subgrupo est constituido por casos cuyos sntomas y signos iniciales
resultan de la afeccin de una sola estructura, por ejemplo: las articulaciones,
las entesis, los tendones o algn sitio extrarticular. La forma de presentacin
ms frecuente es monoartritis u oligoartritis perifrica, especialmente en las rodi-
llas, los tobillos y de rara observacin en las coxofemorales. Excepcionalmente
se afectan ms de cinco articulaciones en esta etapa. Con frecuencia, este tipo
de episodios es atribuido a traumatismos o ejercicio fsico extremo. El diagns-
tico diferencial con cualquier otro tipo de artritis es difcil, ya que la mayora de
estos pacientes rene parmetros suficientes para artritis reumatoide o artritis
crnica juvenil. Tanto datos demogrficos (edad y sexo), historia familiar (SpA y
otras enfermedades asociadas al HLA-B27), patrn clnico (afeccin asimtrica
de las articulaciones de los miembros inferiores y ausencia de enfermedad en
las manos) como tipo de HLA (HLA-B27) permiten diferenciar las SpA de la artri-
tis reumatoide o artritis crnica juvenil.
Ocasionalmente se encuentra entesitis, tenosinovitis, dactilitis o contracturas
articulares en uno o varios sitios, por ejemplo: en entesis de la fascia plantar y
el tendn de Aquiles. La tenosinovitis se localiza con mayor frecuencia en los
pies y la cadera, y la dctilitis en los pies o las manos en nios con HLA-B27 sin
otro tipo de sntomas.
Como primera manifestacin, es muy raro encontrar casos con uvetis, enferme-
dad cardiaca o intestinal.
Sndrome de artropata y entesopata seronegativo
Este sndrome definido por la combinacin de artritis o artralgias y entesitis,
se presenta como una forma idioptica o como parte de una SpA bien definida.
La forma idioptica es una forma indiferenciada que permite reconocer las SpA
en la infancia con gran certeza. El seguimiento de este tipo de pacientes indica
que la mayora de ellos desarrolla datos suficientes para completar los criterios
para el diagnstico de espondilitis anquilosante cinco a diez aos despus del
inicio de la enfermedad, especficamente 70% de 39 nios canadienses y ame-
rindios, incluyendo 20 de 21 con HLA-B27 y 90% de 21 mexicanos.
Entre las manifestaciones extraarticulares del sndrome de artropata y enteso-
pata seronegativo se encuentran enfermedad inflamatoria intestinal no espec-
fica, uvetis aguda, sntomas sistmicos, subluxacin atlantoaxial, trastornos de
la conduccin cardiaca y anormalidades en las pruebas de funcin respiratoria.
Artritis reactiva y Sndrome de Reiter
A pesar de que el trmino artritis reactiva incluye un espectro amplio de posi-
bilidades, especficamente cuadros de artritis desencadenados por infecciones
virales, bacterianas, parasitarias y micticas, la acepcin general se refiere a los
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
168
cuadros de artritis asociados al HLA-B27 e infecciones por bacterias artritogni-
cas, especialmente Salmonella, Yersinia, Campylobacter, Shigella y Chlamydia
que aparecen alrededor de cuatro semanas despus de la infeccin y en los que
no es posible aislar el agente desencadenante de la articulacin o sitios afecta-
do en forma viable. En nios, la forma de artritis reactiva descripta con mayor
frecuencia es el Sndrome de Reiter y que corresponde a la coincidencia de artri-
tis, conjuntivitis y uretritis o cervicitis. La presencia de HLA-B27 determina un
mal pronstico. Por el contrario, los nios HLA-B27-negativos con infecciones
por Yersinia o Campylobacter tienen un curso corto y benigno.
La incidencia de artritis reactiva despus de infecciones epidmicas es menor en nios
que en adultos, por ejemplo: la artritis reactiva a Yersinia ocurre en 5% a 10% y a
Salmonella en 0.5% a 8.0% en comparacin con 33% y 3.3% a 13.2% en adultos.
Aunque el patrn de la artritis y la entesitis perifrica es similar al de otras SpA,
algunos pacientes con artritis reactiva a Salmonella y Yersinia tienen poliartritis
con afeccin de las pequeas articulaciones de las manos. Mientras que algu-
nos casos la infeccin desencadenante no produce sntomas, en otros se pre-
sentan sntomas leves o moderados dentro del mes previo a la aparicin de la
artritis. El diagnstico retrospectivo de infeccin es un gran reto, ya que el
hallazgo de anticuerpos sricos, respuestas celulares en la sangre perifrica o
en el lquido sinovial o DNA bacteriano no confirman el origen de la artritis.
Las manifestaciones extrarticulares de la artritis reactiva pueden ser notorias:
estomatitis aftosa, conjuntivitis, eritema nudoso, balanitis circinada, queratoder-
mia blenorrgica, uvetis anterior, uretritis y cervicitis, insuficiencia artica, mio-
carditis y pericarditis.
Espondilitis Anquilosante
El diagnstico de espondilitis anquilosante se establece de acuerdo con criterios
clnicos y radiogrficos de la enfermedad en adultos (Tabla N 3). La mayora de
los pacientes tuvieron alguna condicin clnica aislada o el sndrome de artropa-
ta y entesopata seronegativo en los primeros aos de la enfermedad y slo
cinco a diez aos despus dolor lumbar inflamatorio y persistente, reduccin de
la mobilidad del esqueleto axial y sacroiliitis radiogrfica (Fig. N 3).
Excepcionalmente, algunos casos tienen datos claros de afeccin del esquele-
to axial en los primeros aos de la enfermedad. A diferencia de la forma de ini-
cio en la edad adula, la espondilitis anquilosante juvenil se caracteriza por una
alta prevalencia de artritis y entesitis perifrica y muy baja prevalencia de afec-
cin del esqueleto axial en los primeros aos de enfermedad.
Cinco a 10% de los casos tiene fiebre, prdida de peso, debilidad muscular, fati-
ga, linfadenomegalias, leucocitosis o anemia en los episodios de actividad de la
enfermedad. Hasta 27% de los casos tiene uvetis anterior. Adicionalmente, se
pueden encontrar insuficiencia valvular artica o trastornos de la conduccin
cardiaca. La amiloidosis se encuentra hasta en 3.8%, subluxacin atlantoaxial,
ocasionalmente y enfermedad inflamatoria intestinal inespecfica en 80%.
CAPTULO 3 | Seccin II
169
Tabla N 3. Versin modificada de los criterios de Nueva York para el diagnsti-
co de espondilitis anquilosante
1. Criterios clnicos:
a. Dolor en la parte baja de la espalda y rigidez por ms de tres meses que mejora con el ejercicio
y no se alivia con el reposo.
b. Reduccin de los movimientos de la columna lumbar en los planos sagital y frontal.
c. Reduccin de la expansin torcica respecto de valores normales por edad y sexo.
2. Criterio radiogrfico:
a. Espondilitis anquilosante definida si el criterio radiogrfico se asocia a por lo menos un criterio clnico.
b. Espondilitis anquilosante probable s:
- Hay tres criterios clnicos.
- Existe el criterio radiogrfico pero no se encuentra ningn criterio clnico.
Artritis psorisica: SpA psorisica
La asociacin de artritis y psoriasis en nios se presenta en la mayora de los
casos con un patrn de oligoartritis o poliartritis diferente a la ARJ y a las SpA
juveniles, de tal forma que en la actualidad se considera una entidad separada
de las anteriores.
En general, la artritis psorisica es ms frecuente en el sexo femenino; la edad de
presentacin habitual se encuentra entre los siete y 11 aos. La mitad de los casos
tiene artritis como primera manifestacin, psoriasis en 40% y ambas en 10%. Al ini-
cio, 70% de los casos tiene oligoartritis. Las articulaciones ms frecuentemente
afectadas al inicio son las rodillas, los tobillos, las interfalngicas proximales y dis-
tales de las manos y los pies. A lo largo de la evolucin se afectan el resto de las
articulaciones y el patrn se torna poliarticular. Desde el punto de vista radiogrfico
se encuentra osteopenia, disminucin del espacio articular, erosiones, destruccin
articular o anquilosis en las manos, en la columna cervical y las coxofemorales.
La psoriasis es generalmente leve o moderada; 80% tiene psoriasis vulgaris,
30% gutata, y menor a 2% pustular. Entre las manifestaciones sistmicas se
encuentran la iridociclitis crnica en 15%, fiebre, pericarditis, enfermedad infla-
matoria intestinal y en casos muy raros amiloidosis.
Un porcentaje variable de nios con artritis psoritica tiene estigmas claros de
SpA, especficamente HLA-B27, sacroiliitis clnica y radiogrfica, dolor y dismi-
nucin de la movilidad del segmento lumbar de la columna vertebral, entesopa-
ta e historia familiar de SpA. En general, en estos casos es ms frecuente
encontrar antecedentes familiares de SpA.
Artropata asociada a enfermedad inflamatoria intestinal: Enfermedad de
Crohn y colitis ulcerosa
La Enfermedad de Crohn afecta la mucosa y ganglios linfticos del colon, ileon
distal y otros segmentos del tracto digestivo; la lesin histopatolgica ms
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
170
caracterstica es un granuloma no caseoso. La colitis ulcerosa es un proceso
inflamatorio difuso en el que confluyen neutrfilos y abscesos en las criptas de
la mucosa del colon. Los sntomas iniciales ms frecuentes en la Enfermedad
de Crohn son dolor abdominal, diarrea y fiebre; mientras que en la colitis ulce-
rosa son diarrea, hematoquezia y dolor abdominal. Posteriormente, en la
Enfermedad de Crohn se presentan anorexia, hipersensibilidad abdominal,
masas palpables en el abdomen, sangre en las evacuaciones, disminucin de
peso y retardo del crecimiento y en la colitis ulcerosa hipersensibilidad abdo-
minal y leucocitos en las evacuaciones. Ambas condiciones pueden ser alta-
mente incapacitantes.
La frecuencia de artritis perifrica en la Enfermedad de Crohn es de 9% y en la
colitis ulcerosa de 10% a 20%. Aunque las articulaciones afectadas con mayor
frecuencia son las de las extremidades inferiores (rodillas, tobillos), el patrn es
diferente al del resto de las SpA ya que se presenta como monoartritis u oligo-
artritis de cuatro o menos semanas de duracin que, en general, no deja ningu-
na secuela y no se asocia al HLA-B27 o entesopata. Por el contrario, la espon-
dilitis y sacroiliitis se asocian al HLA-B27, pero ocurren a una edad mayor.
La Enfermedad de Crohn y la colitis ulcerosa son enfermedades bien definidas
que deben diferenciarse de los cambios inflamatorios agudo y crnicos de la
mucosa y submucosa del colon y el ileon inespecficos que se observan en la
mayora de los pacientes con SpA juveniles.
Tarsitis anquilosante
Bajo este trmino se engloba una serie de alteraciones clnicas y radiogrficas que
se encuentran en pacientes con SpA indiferenciadas o diferenciadas. Los datos
clnicos ms importantes son dolor y aumento de volumen del tarso que se extien-
de a las vainas tendinosas de los perneos, tibiales y extensores de los dedos de
los pies (Fig. N 4). Desde el punto de vista radiogrfico se encuentra osteopenia
generalizada, disminucin de los espacios articulares, anquilosis y entesofitosis
con formacin de puentes seos (Fig. N 5). La tarsitis anquilosante puede ser la
manifestacin ms importante en nios con SpA o acompaarse de sacroiliitis y
espondilitis aos despus de haberse fusionado los huesos del tarso.
Los estudios de resonancia magntica revelan edema seo, proliferacin en los
sitios de entesis e inflamacin en las vainas tendinosas. La tarsitis anquilosante
frecuentemente se acompaa de otras alteraciones en los pies, por ejemplo:
entesofitosis en la insercin de la fascia plantar o el tendn de Aquiles.
Aspectos patognicos
Aunque la etiologa de las SpA juveniles es desconocida, se han implicado
factores inmunogenticos e infecciosos en su patogenia. La mayora de las
SpA, especialmente espondilitis anquilosante se encuentran asociadas al
CAPTULO 3 | Seccin II
171
HLA-B27 y especficamente al subtipo B27*05, y por lo tanto, se agregan en
familias. Por un lado, la artritis reactiva y otras SpA se han asociado a infec-
ciones bacterianas ya que en algunos casos la enfermedad se ha desencade-
nado despus de infecciones enterales o genitales, y adems porque el suero
de pacientes con espondilitis anquilosante y artritis reactiva tiene anticuerpos
contra peptidoglucano, las clulas T responden en forma intensa a estmulos
bacterianos y protenas de choque trmico (HSP60). Por otro lado, las clulas
del lquido sinovial de pacientes con SpA juveniles contiene DNA de
Salmonella, Shigella, Chlamydia, Campylobacter y M. tuberculosis. Aparte del
papel patognico de agentes bacterianos, se han descrito respuestas humo-
rales y celulares contra el dominio G1 de la molcula de agrecano y otras pro-
tenas de la entesis y el cartlago articular as como expresin de TNF- y
otras citoquinas en la membrana sinovial.
La susceptibilidad conferida por el HLA-B27 parece estar relacionada con la pre-
sentacin de antgenos bacterianos a linfocitos CD8, al mimetismo de molcu-
las antignicas de origen bacteriano, a la modulacin de la presentacin, proce-
samiento y eliminacin de bacterias Gram negativas e interferencia con la pre-
sentacin de antgenos. Todas estas interacciones implican al HLA-B27 y a las
clulas T aunque tambin se ha implicado a otros marcadores, especficamen-
te HLA-DRB1*08, HLA-DPB1*0301 y LMP2.
Tratamiento
El tratamiento de las SpA juveniles sigue la misma meta que el tratamiento de
la mayora de las enfermedades reumticas (Tabla N 4). El uso de antinflama-
torios no esteroides disminuye la intensidad de los principales sntomas y signos
de la enfermedad, especficamente el dolor, la inflamacin y la discapacidad.
Los antinflamatorios no esteroides utilizados con mayor frecuencia son el diclo-
fenaco, el naproxeno, el ibuprofeno, la indometacina y el meloxicam. En casos
refractarios a este tipo de tratamiento se puede indicar el uso de glucocorticoi-
des, especialmente prednisona o deflazacort por va oral o sus equivalentes por
va intrarticular o intralesional
La mayora de los pacientes recibe sulfasalazina (30-50mg/kg o menos de
2g/da) como tratamiento por los resultados observados en estudios abiertos
an y cuando la comparacin doble ciego con placebo slo ofrece ventajas en
algunos parmetros; este medicamento puede ser til como tratamiento de la
IBD, la psoriasis y la uvetis anterior. El uso de sulfasalazina debe acompaar-
se de cido flico. Excepto ciertas manifestaciones extrarticulares, por ejemplo:
psoriasis y uvetis anterior, la administracin de metotrexato o ciclosporina-A
ofrece pocas ventajas como tratamiento de las SpA juveniles.
Los bloqueadores del tumor de necrosis tumoral parecen ofrecer una de las alter-
nativas de tratamiento ms recomendables en casos refractarios a los tratamientos
mencionados anteriormente. La administracin de infliximab (5mg/kg) o etanercept
(0.5mg/kg) reduce dramticamente la intensidad de la inflamacin en sitios perif-
ricos y mejora los sntomas que resultan de la actividad inflamatoria en el esquele-
to axial. El efecto de dichos compuestos a largo plazo es an desconocido.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
172
La medicina fsica y la rehabilitacin deben ser parte fundamental del tratamiento
que, por una parte, adems de mejorar el dolor y la inflamacin, se puede reducir el
riesgo de contracturas y, por otra, se puede preservar la capacidad funcional. El uso
de ortesis y la instauracin de programas de ejercicios debe ser individualizado.
El tratamiento quirrgico es una excelente opcin como tratamiento de los pro-
blemas en la cadera. Con menor frecuencia se intervienen articulaciones tales
como las rodillas y los pies, especialmente las articulaciones metatarsofalngi-
cas. Las intervenciones quirrgicas incluyen la liberacin de partes blandas, la
sinovectoma, la reparacin de tendones, la artroplasta y el reemplazo articular.
Ya que las SpA pueden daar la transicin de la niez y adolescencia a la edad
adulta, es importante incluir el abordaje de aspecto socioeconmicos y psicol-
gicos en el plan de educacin y tratamiento del paciente.
CAPTULO 3 | Seccin II
Tabla N 4. Medicamentos utilizados en el tratamiento de las Espondiloartropatas
Juveniles
1
Medicamento
Antinflamatorios no esteroideos (diclofena-
co, naproxeno, ibuprofeno, indometacina,
otros).
Sulfasalazina
3
Glucocorticoides (administracin oral, local
o intravenosa)
4
Metotrexato
(administracin semanal oral o parenteral)
3
Ciclosporina-A
5
Etanercept
5
Infliximab
Antibiticos
Pamidronato y Talidomida
Efecto
2
Mejora de los sntomas y signos relacionados con la
artritis y la entesitis.
Mejora de los sntomas y signos y probablemente
remisin de relacionados con la artritis, la entesitis,
la psoriasis, la uvetis anterior y la enfermedad infla-
matoria intestinal.
Mejora de los sntomas y signos relacionados con la
artritis, la entesitis, y la uvetis anterior.
Mejora de los sntomas y signos y probablemente
remisin de relacionados con la psoriasis y la uve-
tis anterior. Beneficio incierto en artritis y entesitis.
Mejora de los sntomas y signos y probablemente
remisin de relacionados con la uvetis anterior y la
psoriasis. Beneficio incierto en artritis y entesitis.
Mejora de los sntomas y signos y probablemente
remisin de relacionados con la artritis, la entesitis,
la psoriasis, la uveitis anterior y la enfermedad infla-
matoria intestinal.
Mejora de los sntomas y signos y probablemente
remisin de relacionados con la artritis, la entesitis,
la psoriasis, la uveitis anterior y la enfermedad infla-
matoria intestinal.
Curacin de la infeccin desencadenante; ningn efec-
to sobre las manifestaciones musculoesquelticas.
Datos prometedores en adultos. Sin informacin en
nios.
1. El uso de estos medicamento en pacientes con espondiloartropatas juveniles es en la mayora
de los casos una adaptacin de su uso en otras formas de artritis y juvenil y espondiloartropatas
en el adulto.
2. No existe un sistema de evaluacin apropiado para este tipo de enfermedades. El curso natural
de la enfermedad puede sesgar los resultados de cualquier tratamiento.
3. Contrario a lo que sucede en la artritis reumatoide, no existe ninguna prueba de que modifiquen
el curso de la enfermedad en pacientes con espondiloartropatas.
4. Aunque las dosis eficaces son mayores que las utilizadas en la artritis reumatoide juvenil, su sus-
pensin parece ms sencilla.
5. Escasa experiencia. Se requieren precauciones antes y durante el tratamiento con estas sustancias.
173
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
174
IF
MCF
Mueca
Codo
Hombro
Coxofemoral
Rodilla
Tobillo
Tarso
MTF e IF
0 20 40 60 80 100 120
Fig. N 1. Frecuencia (%) acumulada a lo largo de diez aos de evolucin de la afeccin articular
que ocurre en pacientes con espondilitis anquilosante juvenil. Ntese el claro predominio
de afeccin de las articulaciones de los miembros inferiores. Abreviaturas: IF = interfaln-
gicas proximales; MCF = metacarpofalngicas; MTF = metatarsofalgicas.
Fig. N 2. Frecuencia (%) en los primeros seis meses de enfermedad y frecuencia (%) acumulado a
lo largo de diez aos de evolucin de la entesopata articular que ocurre en pacientes con
espondiloartropatas indiferenciadas.
Cresta ilaca
Tuberosidad isquitica
Trocnter mayor
Tuberosidad tibial
Tendn de Aquiles / calcneo
Fascia plantar / calcneo
Tarso
10 aos
6 meses
0 10 20 30 50 50 60 70 80 90 100
CAPTULO 3 | Seccin II
175
Fig. N 3. Aspecto radiogrfico de las articulaciones sacroilacas: esclerosis subcondral, irregulari-
dades de la superficie articular y erosiones de la superficie de la articulacin sacroilaca
izquierda (sacroiletis Grado 2 en el lado derecho y 3 en el lado izquierdo).
Fig. N 4. Vista lateral del pie de un paciente con tarsitis anquilosante que muestra un claro de volu-
men del tarso.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
177
Fig. N 5. Aspecto radiogrfico de la tarsitis anquilosante: osteopenia generalizada, anquilosis de
todos los huesos del tarso y entesofitosis con formacin de puentes seos entre el astr-
galo y el escafoides y espoln en el calcneo.
CAPTULO 3 | Seccin II
176
Lecturas recomendadas
BOYER GS, LANIER AT y TEMPLIN DW. Prevalence rates of spondyloarthropathies,
rheumatoid arthritis, and other rheumatic disorders in an Alaskan Inupiat Eskimo
population. J Rheumatol. 1988; 15: 678-83.
BURGOS VARGAS R y CLARK P. Axial involvement in the seronegative entheso-
pathy and arthropathy syndrome and its progression to ankylosing spondylitis.
J Rheumatol. 1989; 16: 192-7.
BURGOS VARGAS R, PACHECO-TENA C y VZQUEZ-MELLADO J. Juvenile-Onset
Spondyloarthropathies. Rheum Dis Clin North Am. 1997; 23: 569-598.
BURGOS VARGAS R y VZQUEZ-MELLADO J. Reactive arthritides en: CASSIDY JT y
ta
PETTY RE (eds). Textbook of pediatric rheumatology Philadelphia. 5
Philadelphia. Elsevier Saunders, 2005, pgs. 604-612.
ed.
BURGOS VARGAS R y VZQUEZ-MELLADO J. The early clinical recognition of juveni-
le-onset ankylosing spondylitis and its differentiation from juvenile rheumatoid
arthritis. Arthritis Rheum. 1995; 38: 835-44.
BURGOS VARGAS R. Juvenile-onset spondyloarthropathies: therapeutic aspects.
Ann Rheum Dis. 2002; 61 supl. 3: III33-III39.
CABRAL DA, OEN KG y PETTY RE. SEA syndrome revisited: a longterm followup
of children with a syndrome of seronegative enthesopathy and arthropathy. J
Rheumatol. 1992; 19: 1282-5.
CALIN A y ELSWOOD S. The natural history of juvenile onset ankylosing spondyli-
tis: 24 year retrospective case control study. Br J Rheumatol. 1988; 27:91-3.
CUTTICA RJ, SCHEINES EJ, GARAY SM et al. Juvenile onset Reiters syndrome- a
retrospective study of 26 patients. Clin Exp Rheumatol. 1992; 10(3): 285-8.
DENARDO BA, TUCKER LB, MILLER LC et al. Demography of a regional pediatric
rheumatology patient population. J Rheumatol. 1994; 21: 1553-61.
DOUGADOS M, VAN DER LINDEN S, JUHLIN R et al. The European
Spondyloarthropathy Study Group preliminary criteria for the classification of
spondyloarthropathy. Arthritis Rheum. 1991; 34: 1218-27.
FLATO B, AASLAND A, VINJE O, FORRE O. Outcome and predictive factors in juve-
nile rheumatoid arthritis and juvenile spondyloarthropathy. J Rheumatol. 1998;
25:366-75.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
179
FLATO B, SMERDEL A, JOHNSTON V et al. The influence of patient characteristics,
disease variables, and HLA alleles on the development of radiographically evi-
dent sacroiliitis in juvenile idiopathic arthritis. Arthritis Rheum. 2002; 46: 986-94.
GROM AA, MURRAY KJ, LUYRINK L et al. Patterns of expression of tumor necrosis
factor , tumor necrosis factor , and their receptors in synovia of patients with juve-
nile rheumatoid arthritis and juvenile spondylarthropathy. Arthritis Rheum. 1996;
39: 1703-10.
HALL MA, BURGOS VARGAS R y ANSELL BM. Sacroiliitis in juvenile chronic arthri-
tis: a 10-year follow-up. Clin Exp Rheumatol. 1987; 5 (supl.): 65-7.
HAMILTON JR, BRUCE MD, ABDOURHAMAN M et al. Inflammatory bowel disease in
children and adolescents. Adv Pediatr: 1979; 26: 311.
KANAKOUDI-TSAKALIDOU F, PARDALOS G, PRASTIDOU.GERTSI P et al. Persistent or
severe course of reactive arthritis following Salmonella enteritidis infection.
Scand J Rheumatol. 1998; 27: 431-6.
LAU CS, BURGOS VARGAS R, LOUTHRENOO W et al. Features of spondyloarthropa-
thies around the world. Rheum Dis Clin North Am. 1998; 24: 753-70.
MALLESON PN, FUNG MY. ROSENBERG AM. For the Canadian Pediatric
Rheumatology Association. The incidence of pediatric rheumatic diseases:
results from the Canadian Pediatric Rheumatology Association Disease
Registry. J Rheumatol. 1996; 23: 1981-7.
MINDEN K, KIESSLING U, LISTING J et al. Prognosis of patients with juvenile chro-
nic arthritis and juvenile spondyloarthropathy. J Rheumatol. 2000; 27: 2256-63.
MURRAY KJ, GROM AA, THOMPSON SD, LIEUWEN D et al. Contrasting cytokine pro-
files in the synovium of different forms of juvenile rheumatoid arthritis and juve-
nile spondyloarthropathy: prominence of interleukin 4 in restricted disease. J
Rheumatol. 1998; 25: 1388-98.
PACHECO-TENA C, ALVARADO DE LA BARRERA C, LPEZ-VIDAL Y et al. Bacterial DNA
in synovial fluid cells of patients with juvenile onset spondyloarthropathies.
Rheumatology. 2001; 40: 920-7.
PETTY RE, SOUTHWOOD TR, BAUM J et al. Revision of the proposed classification
for juvenile idiopathic arthritis: Durban 1997. J Rheumatol. 1998; 25: 1991-4.
ROSENBERG AM y PETTY RE. Reiters disease in children. Am J Dis Child. 1979;
133: 22.
CAPTULO 3 | Seccin II
178
ROSENBERG AM y PETTY RE. A syndrome of seronegative enthesopathy and
arthropathy in children. Arthritis Rheum. 1982; 25:1041-7.
SHEERIN KA, GIANNINI EH, BREWER EJ et al. HLA-B27-associated arthropathy in
childhood: long-term clinical and diagnostic outcome. Arthritis Rheum. 1988; 31:
1165-70
SHORE A y ANSELL BM. Juvenile psoriatic arthritis-an analysis of 60 cases. J
Pediatr. 1982; 100:529-535.
SOUTHWOOD TR, PETTY RE, MALLESON PN et al. Psoriatic arthritis in children.
Arthritis Rheum. 1989; 32: 1014-21.
TACCETI G, TRAPPANI S, ERMINI M et al. Reactive arthritis triggered by Yersinia
enterocolitica: a review of 18 pediatric cases. Clin Exp Rheumatol. 1994; 12:
681-5.
TSE SM, BURGOS VARGAS R y LAXER RM. Anti-tumor necrosis factor alpha bloc-
kade in the treatment of juvenile spondylarthropathy. Arthritis Rheum. 2005;
52:2103-8.
VAN DER LINDEN S, VALKENBURG HA, CATS A. Evaluation of diagnostic criteria for
ankylosing spondylitis. A proposal for modification of the New York Criteria.
Arthritis Rheum. 1984; 27: 361-8.
VAN DER LINDEN SM, VALKENBURG HA, DE JONGH BM y CATS A. The risk of deve-
loping ankylosing spondylitis in HLA-B27 positive individuals: A comparison of
relatives of spondylitis patients with the general population. Arthritis Rheum.
1984; 27: 241-9.
Captulo IV
Artropatas Sindrmicas
CAPTULO 4 | Artropatas Sindrmicas
183
Sndromes genticos con manifestaciones reumticas
Dr. Carlos Daniel Ros y Dr. Balu Athreya
La clasificacin de las artropatas inflamatorias no especficas conocidas como
Artritis Reumatoidea Juvenil (ARJ) en la mayora de los pases del continente
americano y como Artritis Crnica Juvenil (ACJ) en Europa, est siendo modifi-
cada sobre la base de mejores definiciones en los criterios clnicos, marcadores
genticos y de laboratorio. Un comit auspiciado por ILAR propuso el trmino
artritis idioptica juvenil (AIJ) con la inclusin de diversos subgrupos o catego-
ras de la enfermedad. Cualquiera sea la clasificacin utilizada, aproximada-
mente de un 10% a 20% de los nios con artritis, permanecen inclasificados.
El diagnstico de ARJ (ACJ o AIJ) requiere la exclusin de otras enfermedades
reumticas con artritis (ejemplo: LES).
Sugiriendo de la misma manera, que se agreguen a la lista de exclusiones, todas
aquellas enfermedades congnitas o familiares, que incluyan como manifestacin
clnica, la presencia de artropata. En otras palabras, el nombre ARJ (ACJ o AIJ) no
debera usarse para referirse a las artropatas asociadas a sndromes definidos. De
esta manera, por ejemplo: si el paciente posee Sndrome de Down y artritis, la lti-
ma debera llamarse artritis asociada a Sndrome de Down y no ARJ asociada a
Sndrome de Down.
En este captulo el trmino artropata incluye:
- Artritis propiamente dicha y condiciones asociadas con la presencia de edema
intraarticular sin inflamacin.
- Enfermedad articular degenerativa.
- Contractura articular sin inflamacin.
- Limitacin del rango de movimiento articular no debido a contractura o laxitud
articular excesiva.
Realizar o plasmar un sistema de clasificacin siempre tiene un propsito. Las
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
184
categoras de ese sistema varan de acuerdo con los objetivos de la misma. En
medicina clasificamos enfermedades con dos propsitos principales:
1. Clnico: para diagnosticar, tratar o trazar un pronstico.
2. Cientfico: para entender la patognesis y la etiologa de la enfermedad en
cuestin.
Existen varios sistemas de clasificacin de artropatas sindrmicas. Ya que las
mismas incluyen un grupo muy diverso de entidades nosolgicas de etiologa
incierta, una clasificacin cientfica sera difcil y poco prctica. Desde el punto
de vista de sus mecanismos patogenticos, la clasificacin sera muy vulnera-
ble debido a los rpidos avances en el campo de la inmunologa, biologa mole-
cular, gentica celular y biologa del desarrollo. Considerando el estado actual
de las artropatas sindrmicas, un intento de clasificacin podra ser el que mos-
tramos en la Tabla N 1.
Tabla N 1. Clasificacin de las artropatas sindrmicas basadas en el mecanis-
mo de la enfermedad
- Osteocondrodisplasias.
- Desordenes del colgeno.
- Mucopolisacaridosis.
- Mucolipidosis.
- Esfingolipidosis.
- Defectos cromosmicos.
- Sndromes autoinflamatorios.
El clnico debe considerar la posibilidad diagnstica de una artropata sindrmi -
ca, cuando sumado a la presencia de artritis-artropata se hallan una o ms de
los elementos listados en la Tabla N 2.
Tabla N 2. Caractersticas que sugieren artropata sindrmica
- Presencia de supuesta ARJ en ms de un miembro de la familia.
- Hallazgo de dos o ms rasgos dismrficos.
- Anticuerpos antinucleares y factor reumatoideo negativos.
- Ausencia de inflamacin articular o sistmica (eritrosedimentacin y recuento celular sinovial normales).
El diagnstico diferencial de las mismas, debe entonces ser establecido basn-
dose en datos de la historia clnica, el examen fsico y los datos complementa-
rios. Los que siguen son ejemplos de como aplicar esos datos al diagnstico.
a. Edad de comienzo: algunas de las artropatas sindrmicas son reconocidas al
CAPTULO 4 | Artropatas Sindrmicas
185
nacimiento (defectos cromosmicos), otras en el perodo neonatal (CINCA-NOMID,
Larsen), otras en infancia tarda (Stickler, artritis pseudoreumatoidea) y finalmente
otras presentan el componente artroptico en la adultez (acondroplasia).
b. Dolor: la presencia de dolor sugiere Sndrome de Engleman (displasia dia-
fisiaria) o Sndrome de Fabry. La total ausencia de dolor combinada con artro-
pata se observa en el Sndrome de Riley-Day o ausencia congnita de dolor.
c. Baja estatura: la presencia de este hallazgo fsico sugiere displasia esque-
ltica o endocrinopata. Observada la combinacin de artropata y estatura
corta, se debe tratar de establecer si la misma es proporcionada o no. Entre las
formas proporcionadas se hallan el Sndrome de Turner y la Enfermedad
Celaca. En las displasias esquelticas, la talla suele ser no proporcionada y a
su vez puede afectar primariamente la columna vertebral o los miembros. Entre
las entidades que afectan el esqueleto axial, se encuentran las displasias
espondiloepifisiarias o espondilometafisiarias. Las displasias que afectan los
miembros pueden ser predominantemente distales (acromelia), mediales
(mesomelia) o proximales (rizomelia). Una vez establecido el tipo, se pueden
consultar las referencias adecuadas en las situaciones en que el clnico no est
totalmente familiarizado con las displasias seas.
d. Presencia de inmunodeficiencia: el hallazgo de una deficiencia inmune aso-
ciada, puede orientarnos hacia displasias metafisiarias o al Sndrome
Velocardiofacial (22q 11.2).
e. Examen articular: el examen fsico articular y en ciertos casos el conteo
celular en el lquido y la biopsia sinovial pueden ayudar a establecer la presen-
cia de artritis propiamente dicha y distinguirla de otras formas de artropata.
f. Presencia de sntomas inflamatorios sistmicos: el hallazgo de fiebre y exan-
tema nos orientan a diagnsticos que se agrupan bajo el rubro de autoinflamato-
rios como CINCA-NOMID, FMF y Sndrome de Hipergamaglobulinemia D.
g. Radiologa sea: las alteraciones de las displasias seas y los sndromes
acroosteolticos son caractersticas (ver Captulo XX, Casos clnicos).
e. Estudios cromosmicos: imprescindibles para el diagnstico de Sndromes
de Turner y Down. Otros estudios de la morfologa cromosmica utilizando tc-
nicas de fluorescencia/hibridizacin (FISH), en especial subtelomrica para
detectar deleciones especficas de sndromes asociados a artritis, como 22q
18q, pueden ser necesarias.
Las condiciones clnicas asociadas a artritis, contractura y laxitud articular estn
listadas en las Tablas N 3, 4 y 5.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
186
Tabla N 3. Sndromes congnitos y familiares con artritis*
Agamaglobulinemia
Artritis familiar dominante con
escoliosis
Blau (Sndrome de)
Camptodactilia-artropata-pericar-
ditis (CAP), (Figs. N 1 y 2)
Cromosoma filadelfia
Dermatoartritis histioctica familiar
Di George (Anom. VCF; 22q11.2-)
Down (Sndrome de). Trisoma del
cromosoma 21
Enfermedad familiar E
Farber (Enfermedad de)
Lipogranulomatosis diseminada
Fibrosis qustica
Fiebre mediterrnea familiar muta-
cin de la protena Pyrina,
Cromosoma 16 (16p13.3)
Hipertrigliceridemia familiar
Hiperimunoglobulinemia D
Deficiencia de Mevalonato Kinasa
KID (Keratitis-Ichtyosis-Deafness
Sndrome)
Lesch-Nyhan (Sndrome de)
Lowe (Sndrome de)
Muckle-Wells (Sndrome de)
Mutacin de la protena Criopirina
Artritis asimtrica, predomina en articulaciones grandes.
Artritis de MCF, PIF, DIF y codo con contractura en flexin.
Toraco-escoliosis.
Artritis poliarticular moderadamente dolorosa que termina
en camptodactilia.
Artritis poliarticular (PIF) con contracturas y camptodacti-
lia al nacimiento.
Poliartritis, enfermedad mieloproliferativa.
Poliartritis simetrica, ndulos y placas subcutneas, uve-
tis, glaucoma y cataratas.
Poliartritis de articulaciones grandes y pequeas.
Inmunodeficiencia, hipoparatiroidismo, anomalas faciales.
Poli u oligoartrits, hipermobilidad, hipoplasia de la falange
media del meique, braquidactilia, hipotona, retraso
mental, facies caracterstica, psoriasis.
Artropata simtrica no inflamatoria congnita de grandes
y pequeas articulaciones.
Poliartritis simtrica. Edema doloroso periarticular pig-
mentado. Ndulos eritematosos intratendinosos y
periarticulares.
Poliartritis episdica. Comnmente asociada a Eritema
Nodoso. Osteo-artropata hipertrfica. Enfermedad pul-
monar crnica y Sndrome de Malabsorcin.
Artritis episdica de grandes articulaciones. Fiebre peri-
dica, serositis.
Oligoartritis, fiebre, xantomas cutneos y tendinosos,
hipertrigliceridemia.
Artritis recurrente, fiebre peridica, dolor abdominal, linfa-
denopata.
Elevacin de IgD, aumento de la mevalonuria.
Artropata de Jaccoud. Ictiosis, queratitis y hipoacusia
neuroptica.
Monoartritis aguda. Automutilacin, retraso mental, coreo-
atetosis, fiebre, tofos, hiperuricemia severa.
Artritis de articulaciones grandes y pequeas.
Hipermovilidad articular.
Retraso mental, cataratas y disfuncin renal tubular.
Artritis recurrente de rodilla y tobillo, fiebre peridica, urti-
caria, hipoacusia neuroptica.
CAPTULO 4 | Artropatas Sindrmicas
187
CINCA-NOMID (Neonatal Onset
Multisystem inflammatory disease)
NPS (Nail-Patella syndrome)
Ostelisis hereditaria idioptica
multicntrica
Sndrome 18-p
Sndrome 18-q
Stickler (Sndrome de)
TRAPS (TNF receptor associated
periodic syndrome). Mutacin del
Receptor 1A de TNF
Trico-rino-falngico (Sndrome)
Poliartritis deformante severa, exantema, hepatoespleno-
megalia, meningitis con hidrocefalia, desnutricin severa.
Artritis poliarticular, uas y rtula hipoplstica, cuernos
iliacos, pie Bot.
Artritis (ostelisis) del carpo, tarso, codos, MCF, IF,
codo. Hbito marfanoide, exantema, ndulos articulares,
desnutricin.
Artritis y contractura de rodilla, tobillo y mueca. Retraso
mental, malformaciones mltiples.
Artritis poliarticular. Retraso mental, estatura corta, defi-
ciencia de IgA.
Artritis simtrica con compromiso espinal, cifosis, hiper-
mobilidad. Facies caracterstica, miopa, cataratas.
Artritis es rara pero la mialgia/miositis es comn. Fiebre
peridica, peritonitis asptica, conjuntivitis, linfadenopa-
ta, lesiones simil- erisipela.
Agrandamiento de las PIF, metacarpos 4 y 5 cortos, artri-
tis de cadera. Nariz piriforme, cabello delgado y escaso,
dismorfias faciales.
* Reproducida con modificaciones con la debida autorizacin DE YANCEY CL, ZMIJEWSKYL C y ATHREYA
BH (Arthropathy of Downs syndrome. Arthritis Rheum. 984; 27: 929-34).
Tabla N 4. Sndromes asociados con contracturas y rigidez articular
- Aarskog (Sndrome de).
- Acondroplasia.
- Antley-Bixler.
- Apert (acrocefalosindactilia).
- Artrogrifosis.
- Beal (aracnodactilia contractural).
- Blefarofimosis familiar.
- Caffey (Sndrome Pseudo-Hurler de).
- Cromosoma 2p (delecin terminal).
- Cockayne (Sndrome de).
- Condrodisplasia metafisiaria-Jensen.
- Condrodistrofia puntata rizomielica.
- Conradi-Hnermann (condrodisplasia puntata).
- Cornelia de Lange (Sndrome de).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
188
- Displasia espondiloepifisiaria congnita/tarda.
- Ectrodactilia con displasia ectodrmica.
- Enanismo diastrfico.
- Enanismo metatrfico.
- Fabry (Sndrome de).
- Criourticaria Familiar (mutacin de la Criopirina).
- GEMSS (Sndrome).
- Homocistinuria.
- Hunter (Sndrome de), (Mucopolisacaridosis II).
- Hurler (Sndrome de), (Mucopolisacaridosis I-H).
- Hipocondroplasia.
- Kozlowski (Sndrome de).
- Leri (Sndrome pleonosttico de).
- Leri-Well (Sndrome discondrostsico de).
- Leroy (Sndrome de Clula I), (Mucolipidosis II).
- Marden-Walker (Sndrome de).
- Maroteaux-Lamy (Sndrome de), (Mucopolisacaridosis VI).
- Polidistrofia Pseudo-Hurler (Mucopolisacaridosis III).
- Riley-Day (Sndrome de disautonoma familiar de).
- Sanfilipo (Sndrome de), (Mucopolisacaridosis III).
- Scheie (Sndrome de), (Mucopolisacaridosis I-S).
- Schmid (Condrodisplasia metafisiaria / displasia espondilo-epifisio-metafisiaria).
- Schwartz (Sndrome de).
- Seckel (Sndrome de).
- Trisoma 5q.
- Trisoma 8.
- Weaver (Sndrome de).
- Well-Marchesani (Sndrome de).
- Winchester (Sndrome de osteolisis carpo-tarsal).
- Zellweger (Sndrome de), (Sndrome cerebro-hepato-renal).
Tabla N 5. Sndromes asociados con hipermobilidad
- Aarskog (Sndrome de).
- Coffin-Lowry (Sndrome de).
- Coffin-Siris (Sndrome de).
- Cohen (Sndrome de).
- Costello (Sndrome de).
- Cutis-laxa con deficiencia de crecimiento.
- Displasia metafisiaria (displasia de cartlago-cabello).
- Dubowitz (Sndrome de).
- Ehlers-Danlos II.
- Hadju-Cheney (Sndrome de), (acrosteolisis).
- Kabuki (Sndrome de maquillaje de).
- Larsen (Sndrome de).
- Marfan (Sndrome de).
- Morqio (Sndrome de), (Mucopolisacaridosis IV).
- Velofacioesqueletico (Sndrome).
CAPTULO 4 | Artropatas Sindrmicas
Fig. 1
Fig. 3
Fig. 2
Fig. N 1. Osteocondrodisplasia de cadera.
Fig. N 2. Biopsia sinovial demostrando clulas multinucleadas en un paciente con CAP.
Fig. N 3. Artroscopia y lquido sinovial en un paciente con CAP. La apariencia sinovial artroscpi-
ca es de inflamacin leve.
189
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
190
Lecturas recomendadas
ATHREYA BH y SCUMACHER HR. Pathological features of a familial arthropathy
associated with congenital flexion contractures of fingers. Arthritis Rheum.
1978; 21: 429-37.
ATHREYA BH, YANCEY CL y ZMIJEWSKYI C. Arthropathy of Downs syndrome.
Arthritis Rheum. 1984; 27: 929-34.
ATHREYA BH y SHALOM EC. Syndromes and Arthritis. Rheum Dis Clin N Amer.
1997; 23: 709-727.
SULLIVAN KE, MCDONALD-MCGINN DM, DRISCOLL DA et al. JRA-like polyarthri-
tis in chromosome 22q11.2 deletion syndrome (DiGeorge anomalad/velocar-
diofacial syndrome/conotruncal anomaly face syndrome). Artrhritis Rheum.
1997; 40: 430-36.
Captulo V
Enfermedades autoinmunes
CAPTULO 5 | Enfermedades autoinmunes
193
Mecanismos patognicos y epidemiologa de las enfermedades
autoinmunes en la edad peditrica
Dr. Clara Malagn Gutirrez
Introduccin
El trmino autoinmunidad indica una alteracin de la respuesta inmune que
implica una serie de reacciones cuyo blanco son las estructuras del propio orga-
nismo. Estas respuestas que pueden ser parte de la homeostasis normal son
controladas por el propio sistema inmune y normalmente no desencadenan
enfermedad gracias a los mecanismos de tolerancia inmunolgica. Las respues-
tas de autoreactividad son controladas por los linfocitos T y B que reconocen los
antgenos propios, los inactivan y eliminan. La persistencia de algunos clones
de linfocitos que no se logran inactivar puede constituir un factor de riesgo para
el desarrollo de enfermedad.
Cuando la respuesta inmune se dirige contra un antgeno propio ocasiona un
estado patolgico que condiciona la enfermedad autoinmune. Estas son loca-
lizadas cuando las respuestas se dirigen contra antgenos tejido-especficos.
Cuando las respuestas se dirigen contra antgenos presentes en una amplia
gama de tejidos, la enfermedad es sistmica y el prototipo de estas enferme-
dades es el LES. Adicionalmente, los autoanticuerpos pueden provocar dao
tisular a distancia. Es frecuente detectar a nivel de las lesiones, la presencia
de autoanticuerpos o linfocitos T oligoclonales y la asociacin con hipergam-
maglobulinemia.
La asociacin entre la presencia de diversos alelos del sistema mayor de his-
tocompabilidad y el desarrollo de determinadas enfermedades autoinmunes
est bien demostrada. Esto apoya la existencia de susceptibilidad gentica
como factor predisponente. El HLA acta como presentador de antgenos y
pueden desencadenar estas respuestas por presentacin de antgenos autoin-
munognicos, por induccin de alteraciones en la tolerancia inmunolgica. Otro
mecanismo podra relacionarse con alteraciones en la presentacin de ppti-
dos de un alelo de susceptibilidad por otra molcula del complejo mayor de his-
tocompatibilidad que actuara como pptidos autoinmunognicos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
194
Existen otros factores predisponentes para el desarrollo de enfermedades
autoinmunes. Factores intrnsecos, tales como: sexo femenino, hormonas gona-
dales, edad y algunos genes relacionados con la apoptosis y alteraciones de la
expresin de molculas reguladoras de la respuesta inmune (TGF-, CLTA-4,
IL-2R-). Tambin se han identificado factores extrnsecos que pueden actuar
como activadores en huspedes susceptibles: exposicin a luz UV, agentes fsi-
cos, algunos medicamentos y ciertos agentes infecciosos.
La presencia de clones autoreactivos es indispensable para el desarrollo de
enfermedades autoinmunes y puede deberse a la persistencia de clones auto-
reactivos, sin inactivar de linfocitos T o B, o resultar tambin de ruptura de la
tolerancia en linfocitos T o B previamente anergizados, por alteraciones del
fenotipo de los linfocitos T. Estas alteraciones incluyen una desviacin del feno-
tipo TH2 a TH1 por una disfuncin selectiva CD4 autoreactivos de TH2 a TH1,
por una disfuncin selectiva de clulas supresoras o por la activacin policlonal
de linfocitos B, bien sea espontnea o inducida.
La disponibilidad y/o inmunogenecidad del antgeno puede alterarse tambin
por diversos mecanismos que afecten el reconocimiento de antgenos propios
por los linfocitos T o B, mutaciones somticas que confieran neo especificidad a
determinados clones o por el desarrollo de antiidiotipos. La inmunogenecidad de
un antgeno propio puede ser alterada por agentes fsicos o qumicos, por pre-
sentacin de determinantes habitualmente no expuestos o por reactividad cru-
zada con antgenos extraos (eptopes compartidas), pero tambin puede modi-
ficarse por la presencia de superantgenos, por la produccin de citoquinas
proinflamatorias en el tejido afectado o por expresin de molculas coestimula-
doras y/o de adhesin en el sitio afectado.
Existen mltiples mecanismos de dao tisular en las enfermedades autoinmu-
nes, pero los ms importantes son:
- La citotoxicidad mediada por anticuerpos que resulta en lisis tisular mediada
por sistema del complemento.
- La formacin de complejos inmunes y el depsito tisular de los mismos, el
cual conduce a la liberacin de factores quimiotcticos sobre todo para polimor-
fonucleares que inducen lesin tisular.
- La citotoxicidad mediada por clulas. Alteraciones en el proceso normal de
apoptosis (muerte celular programada) pueden contribuir al desarrollo de reac-
ciones de autoinmunidad si se liberan autoantgenos que sirvan de estmulo
para la produccin de autoanticuerpos.
La epidemiologa de las enfermedades autoinmunes es diferente en las edades
peditrica, adulta y senil. Tienden a ser ms frecuentes en las edades extremas
de la vida. La frecuencia y expresin clnica y pronstico de las enfermedades
autoinmunes en la edad peditrica difiere a la observada en el adulto.
CAPTULO 5 | Enfermedades autoinmunes
195
Lecturas recomendadas
BEHAR SM y PORCELLI SA. Mechanisms of autoimmune disease induction.
Arthritis Rheum. 1995; 38: 458-61.
MASON D y POWRIE F. Control of immune pathology by regulatory T cells. Curr
Opin Immunol. 1998; 10: 649-53.
PARRY SL, HALL FC, OLSON J et al. Autoreactiviy versus autoaggresion: a diffe-
rent perspective on human autoantigens. Curr Opin Immunol. 1998; 10: 663-68.
SAKAGUCHI S. Regulatory T cells: key controllers of immunologic self-tolerance.
Cell: 2000; 101: 455-58.
CAPTULO 5 | Enfermedades autoinmunes
197
Lupus Eritematoso Sistmico (LES)
Dra. Clara Malagn Gutirrez
Introduccin
El Lupus Eritematoso Sistmico (LES) es la enfermedad autoinmune multisistmi-
ca por excelencia. Afecta todos los grupos etreos y en la edad peditrica tiene
una presentacin clnica y curso diferentes a los observados en la edad adulta.
Puede debutar de formas muy diversas y se requiere un alto ndice de sospecha
diagnstica para identificar los pacientes en forma oportuna. El curso clnico se
caracteriza por recadas y remisiones, y el pronstico es ampliamente variable.
Epidemiologa
Es de rara ocurrencia. Se calcula que un 15-17% de todos los casos de LES se
inician en la edad peditrica. La mayor parte, en la adolescencia con un franco
predominio en el sexo femenino (10:1).
En la primera dcada de la vida, los casos son menos frecuentes y el predomi -
nio del sexo femenino sobre el masculino no es tan marcado (3-4:1). Afecta indi-
viduos de todas las razas, pero, es ms frecuente en la raza negra y oriental. Se
han reportado casos familiares de LES y la concordancia entre gemelos idnti-
cos es muy alta.
Patogenia
En la patogenia del LES intervienen numerosos factores. La prdida de la tole-
rancia inmune es el marcador comn en los modelos animales de LES.
La predisposicin gentica es importante. Existe una alta concordancia entre
gemelos univitelinos. Los casos familiares de LES tienen una incidencia que se
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
198
calcula en el orden de 5-10% en familiares de primer y segundo grado.
Individuos con LES presentan una mayor frecuencia de genes HLA DR2, DR3 y
HLAB8, tambin se ha encontrado asociacin entre ciertos genes y la presencia
de autoanticuerpos especficos tales como HLA DR3, DQB1*0201 y anticuerpos
anti DNA de doble cadena.
Inmunodeficiencias congnitas tipo dficit de C1q, C2 y C4 sricos, dficit selec-
tivo de Ig A srica y dficit del receptor de las clulas T (TCR) se asocian a una
mayor frecuencia de enfermedades autoinmunes, entre ellas el LES.
La deficiencia de C4A homocigoto es la alteracin gentica ms frecuentemen-
te hallada en pacientes con LES de raza blanca. La deficiencia parcial de C4A
ocurre entre un 50-80% de los pacientes.
El papel de las infecciones, especialmente las virales es an objeto de contro-
versia. Existe evidencia indirecta de que algunos retrovirus pueden actuar como
agentes desencadenantes del LES.
Factores hormonales podran explicar la mayor frecuencia del LES en mujeres
en edad reproductiva y en el Sndrome de Klinefelter por estimulacin estrog-
nica. Se ha documentado en mujeres lpicas una excesiva excrecin estrogni-
ca y rpido metabolismo de la testosterona.
La luz ultravioleta estimula la apoptosis de keratinocitos y origina liberacin de
autoantgenos como el Ro, factores procoagulantes y promueve la formacin de
autoanticuerpos.
Ciertas drogas, asimismo, pueden desencadenar LES. La mayora de los casos
de LES inducido por drogas en la edad peditrica, se han reportado en asocia-
cin con drogas anticonvulsivantes tipo hidantonas, barbitricos y etosuximida.
Tambin casos en asociacin con isoniazida, procainamida y alfametildopa.
Otras drogas posiblemente asociadas con LES inducido son: minociclina, sulfo-
namidas, penicilina y metoprolol.
La interaccin de uno o ms factores desencadenantes en un individuo suscep-
tible conduce a una respuesta inmune anormal. Las principales alteraciones de
la funcin inmune son:
- Disrregulacin en la actividad de linfocitos T.
- Activacin policlonal de clulas B que son hiperactivas y responden excesi-
vamente a seales de las clulas T, con exagerada respuesta a antgenos pro-
pios y extraos e inducen la produccin de diversos tipos de autoanticuerpos.
Existe tambin una disregulacin en la produccin de citoquinas. Aumento en la
produccin de IL4, IL5, IL6 e IL10 se relaciona con activacin de clulas B y
enfermedad activa.
El antgeno Apo-I/Fas se expresa exageradamente en las clulas mononuclea-
res en sangre perifrica, promueve la apoptosis y los detritus celulares libera-
dos, estimulan a su vez, la produccin de autoanticuerpos. Las citopenias obser-
vadas en pacientes lpicos pueden resultar de una exagerada apoptosis.
La formacin de complejos inmunes en forma masiva y tendencia al depsito
tisular de los mismos, son eventos importantes en la fisiopatologa del LES, ya
que este fenmeno es responsable de gran parte de las manifestaciones clnicas
CAPTULO 5 | Enfermedades autoinmunes
199
porque causa lesin tisular y citopenias. La activacin del sistema del comple-
mento condiciona la produccin de factores quimiotcticos que atraen clulas
fagocticas y la fagocitosis de esos complejos, provoca liberacin de enzimas
lisosmicas que inducen lesin celular y tisular. Est documentado que los
pacientes lpicos presentan una menor degradacin de los complejos inmunes
al nivel del sistema retculo-endotelial.
Al nivel tisular, se observan infiltrados inflamatorios tisulares, vasculitis que afec-
ta de modo preferencial los pequeos vasos, necrosis fibrinoide, depsito de
complemento y complejos inmunes en los rganos afectados.
Manifestaciones clnicas
El debut del LES, en la mayora de los casos, es agudo y con compromiso mul -
tisistmico. Sin embargo, el inicio puede ser insidioso o monosistmico. Las pre-
sentaciones mono oligosistmicas ms comnmente observadas en la edad
peditrica son la nefritis aislada, el compromiso hematolgico de tipo anemia y/o
trombocitopenia autoinmune, cuadros neurolgicos o eventos trombo-embli-
cos. En estos casos, los pacientes no cumplen los criterios diagnsticos pero
debe excluirse un LES ante eventos como los anteriormente mencionados.
Al inicio de la enfermedad son comunes sntomas constitucionales como la aste-
nia, adinamia, hiporexia y fiebre prolongada. Linfadenopatas y hepatoespleno-
megalia se observan con mayor frecuencia que en adultos.
El compromiso mucocutneo es frecuente y de severidad bastante variable. Las
lesiones presentan dos mecanismos patognicos bsicos: fotosensibilidad y vas-
culitis. El tpico eritema en mariposa se presenta en un poco ms de la mitad de
los casos y aunque no es patognomnico, su presencia s es muy sospechosa.
La fotosensibilidad, la presencia de lesiones vasculticas palmoplantares y lce-
ras indoloras en cavidad oral y en el tabique nasal son muy comunes. El lupus
discoide es de rara ocurrencia en nios. Lesiones ulcerativas en piernas o gan-
grena digital se asocian a la presencia de anticuerpos antifosfolpidos. Con
menor frecuencia se observan lesiones bullosas, eritema nodoso, livedo reticu-
laris o lesiones de urticaria vascultica.
La alopecia es comn y puede ser generalizada o de tipo alopecia areata. Se
asocia a enfermedad activa, pero, tambin puede ser secundaria a las drogas
inmuosupresoras.
Las manifestaciones musculoesquelticas: son comunes y en ocasiones domi-
nan el cuadro clnico simulando una ARJ. Es muy dolorosa y, ocasionalmente,
migratoria. Existen varios tipos de artritis en el lupus. La forma ms comn es la
poliarticular que presenta un prominente compromiso de manos y puede aso-
ciarse a tenosinovitis. Los pacientes pueden desarrollar oligoartritis benigna o
solamente artralgias.
En raros casos se asocia a la presencia de ndulos y simula una artritis crnica
juvenil. Por lo general, presenta una excelente respuesta a esteroides y muy
ocasionalmente son deformantes (Artritis de Jaccoud).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
200
Mialgias son bastante comunes, pero, la tpica miopata lpica es de rara ocurren-
cia. Debe diferenciarse de una miopata por esteroides o una miastenia gravis.
La osteonecrosis, que se manifiesta con dolor local persistente, es una compli-
cacin grave pero de rara frecuencia. Puede ser mltiple y recurrente.
Determina secuelas graves cuando afecta articulaciones que soportan peso.
Compromiso cardiovascular: es frecuente y puede ser subclnico. La pericardi-
tis es la complicacin ms frecuente. Puede asociarse o no a otros tipos de
serositis: pleuritis y/o peritonitis. La pericarditis tiende a ser recurrente, puede
ser severa y provocar taponamiento cardiaco. La Endocarditis de Libman-Sacks
es ms frecuente de lo inicialmente reportado, tiene predileccin por la vlvula
mitral y se asocia a la presencia de anticuerpos antifosfolpidos.
Los pacientes pueden presentar miocardiopata hipertensiva y cor pulmonar
secundario. La enfermedad isqumica del miocardio se asocia a ateroesclerosis
acelerada por los esteroides y a la presencia de anticuerpos antifosfolpidos y
puede determinar complicaciones fatales.
El Fenmeno de Raynaud: es raro en el LES peditrico (7-10%). Si es muy pro-
minente deben excluirse otras enfermedades autoinmunes, tales como: esclero-
derma o enfermedad mixta del tejido conectivo.
Los eventos tromboemblicos: habitualmente se asocian a la presencia de anti-
cuerpos antifosfolpidos. Tromboflebitis, accidentes cerebro vasculares, lceras
cutneas, gangrena isqumica o trombo-embolismo pulmonar pueden presen-
tarse en el curso de la enfermedad, pero, tambin se han reportando al debut o
en forma temprana y tienden a ser recurrentes.
La hipertensin arterial: es muy comn y es factor de riesgo para varios tipos de
complicaciones. El compromiso renal es la causa de base y tiende a ser agra-
vada por los corticoides. Pacientes de sexo masculino, raza negra e historia
familiar de hipertensin son los que presentan mayor riesgo. El adecuado con-
trol de la hipertensin arterial es muy importante porque sta tiene un negativo
efecto sinrgico sobre la progresin del dao renal.
La pleuritis: es la complicacin pleuropulmonar ms frecuente. Las efusiones
pleurales pueden ser secundarias a serositis o ser una manifestacin de un sn-
drome nefrtico. La identificacin de anticuerpos antinucleares en el lquido
pleural o pericardico es altamente sugestiva de LES.
El compromiso pulmonar: puede atribuirse a la actividad lpica o a infecciones.
Los infiltrados parenquimatosos pueden indicar infeccin, pero debe tenerse en
cuenta que estos pueden ser secundarios a compromiso pulmonar por actividad
lpica y con menor frecuencia, el compromiso pulmonar es secundario a com-
plicaciones vasculares o a neumonitis por drogas.
Todo infiltrado pulmonar debe considerarse como secundario a una infeccin
CAPTULO 5 | Enfermedades autoinmunes
201
hasta que se demuestre lo contrario, ya que las infecciones pulmonares por gr-
menes comunes y oportunistas son muy frecuentes en pacientes con LES.
La enfermedad puede debutar con neumopata intersticial que se manifiesta por
tos o disnea y provocar grados variables de enfermedad restrictiva pulmonar. La
neumonitis lpica y el trombo-embolismo pulmonar son de rara ocurrencia, pero
determinan una alta morbimortalidad. Son de inicio muy agudo y rpida progre-
sin. Por lo general, se presentan durante las reactivaciones de la enfermedad.
La hemorragia pulmonar provoca hemoptisis e insuficiencia respiratoria de pro-
gresin rpida, tiene una alta morbimortalidad, pero, es de rara ocurrencia.
Otras complicaciones como disfuncin diafragmtica, sndrome del pulmn
encogido e hipertensin pulmonar primaria son tambin raros. La hipertensin
pulmonar primaria puede representar una forma de Raynaud pulmonar y pre-
senta un mal pronstico.
Las complicaciones hematolgicas: son muy frecuentes y de severidad variable.
Anemia hemoltica autoinmune, prpura trombocitopnica o pancitopenia aisla-
das o en asociacin, pueden corresponder al debut de un LES. Tambin pueden
presentarse en el curso de la enfermedad y determinar morbilidad variable.
Los mecanismos patognicos de la anemia son: hemlisis mediada por autoan-
ticuerpos, disminucin de la produccin eritroctica y prdidas sanguneas
aumentadas, aunque ms frecuentemente es multifactorial.
Leucopenia, especialmente si se asocia a linfopenia, es habitualmente secun-
daria a la actividad lpica. Pero, tambin puede ser secundaria a las drogas
inmunosupresoras.
La leucocitosis puede ser secundaria a actividad lpica. Siempre debe descar-
tarse infeccin, especialmente si se asocia a fiebre y Protena C Reactiva posi-
tiva. Las dosis altas de esteroides tambin provocan leucocitosis y linfopenia.
La trombocitopenia es una manifestacin hematolgica frecuente en pacien-
tes peditricos con LES, puede observarse en forma aislada y simular una
prpura trombocitopnica idioptica. Tambin puede asociarse a anemia
hemoltica (Sndrome de Evans) y a anticuerpos antifosfolpidos. Con menos
frecuencia, la trombocitopenia es secundaria a drogas inmunosupresoras.
Debe considerarse una complicacin grave porque puede provocar sangra-
dos importantes. Algunos autores consideran la trombocitopenia como un
marcador de mal pronstico.
Los anticuerpos antifosfolpidos se detectan en ms del 50% de los pacientes
peditricos con LES y deben investigarse de rutina. Su presencia es factor de
riesgo para numerosas complicaciones, entre ellas: eventos tromboemblicos,
complicaciones hematolgicas, Endocarditis de Libman Sacks, corea, gangrena
digital, lceras cutneas extensas y necrosis sea avascular. Aunque las mani-
festaciones trombticas son ms comunes, pueden presentarse sangrados
espontneos, tales como: menorragia asociado a estos autoanticuerpos (sobre
todo cuando estn asociados a otros anticuerpos antifactor VIII o antiprotrombi-
na). Se han reportado casos de pacientes peditricos con LES que debutan con
trombosis perifricas o del sistema nervioso central.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
202
El compromiso renal: es la complicacin ms temible del LES peditrico.
Generalmente, se presenta al debut de la enfermedad, pero, tambin puede pre-
sentarse durante reactivaciones de la enfermedad. La nefritis lpica puede ser
subclnica o presentar mltiples manifestaciones que van desde sndrome nefr-
tico, nefrtico, nefrtico-nefrtico, falla renal aguda o hematuria y/o proteinuria
aisladas. Ocasionalmente, se documenta nefritis lpica en pacientes que pre-
sentan sedimento urinario normal o hipertensin arterial aislada.
En el diagnstico diferencial de pacientes con glomerulopata, an en ausencia de
otros signos de compromiso multisistmico, debe incluirse el LES. A su vez, en todo
paciente con LES debe investigarse en forma inicial el compromiso renal. Durante
el seguimiento del paciente, debe valorarse peridicamente la funcin renal, ya
que, puede afectar este rgano blanco en cualquier momento del curso clnico.
La indicacin de biopsia renal es menos controvertida que en adultos lpicos.
Existe consenso en relacin a practicarla en todo paciente que presente eviden-
cia de compromiso renal, puesto que no hay buena correlacin entre la severi-
dad de las manifestaciones clnicas y el tipo histolgico de nefritis.
Las formas severas de nefritis (III-IV) provocan con frecuencia, sndrome nefr-
tico, nefrtico o nefrtico-nefrtico, pero tambin se han reportado en pacientes
sin manifestaciones clnicas que slo presentan hematuria o proteinuria aisladas
y an en pacientes con uroanlisis normales.
La clasificacin de la OMS para nefritis lpica determina cinco tipos histolgicos
que se complementan con los ndices de actividad y de cronicidad, y con la infor-
macin que brindan los estudios de inmunofluroescencia y microscopia electr-
nica (ver Apndice). Con base en estos hallazgos, es posible determinar pro-
nstico y riesgo de falla renal crnica. En la mayora de las series peditricas,
la glomerulonefritis proliferativa difusa (OMS Tipo IV) es la forma ms frecuen-
te y tiende a provocar insuficiencia renal crnica en un alto porcentaje de casos.
La nefritis lpica determina significativa morbimortalidad, pero mediante los
inmunosupresores, su pronstico ha mejorado significativamente. Sin embargo,
la insuficiencia renal crnica es todava la segunda causa de muerte en LES.
Dado que el tipo de nefritis determina el tipo de inmunosupresor a utilizar, es
conveniente contar con la biopsia renal para seleccionar el tratamiento adecua-
do en pacientes con evidencia bioqumica de enfermedad renal.
Las manifestaciones neurolgicas: determinan una morbimortalidad variable.
Sntomas como cefalea, alteraciones menores de la memoria o de las funciones
intelectuales superiores, pueden indicar compromiso neurolgico (cerebritis lpica).
Las manifestaciones neurolgicas pueden ser de etiologa multifactorial y
deben excluirse otras causas diferentes a la enfermedad de base. Un ejem-
plo es el caso del sndrome convulsivo que puede ser secundario a: cerebri-
tis lpica, infeccin de SNC, desequilibrio hidroelectroltico, ACV o encefalo-
pata hipertensiva. Un sndrome mental orgnico puede ser manifestacin de
cerebritis lpica o corresponder a un efecto secundario de los esteroides.
Paresias de pares craneanos y polineuropata perifrica son de rara ocurrencia.
Las manifestaciones neurolgicas ms comunes del sndrome antifosfolpido en
CAPTULO 5 | Enfermedades autoinmunes
203
LES son: corea, accidentes cerebrovasculares (ACV) y mielitis transversal
(estos dos ltimos no siempre se asocian a la presencia de este sndrome). La
meningitis asptica y el pseudotumor tambin ocurren en estos pacientes. La
cerebritis lpica es de baja ocurrencia, pero, presenta una alta morbimortali-
dad. Se observa durante fases de gran actividad lpica, es de inicio muy agudo
y puede manifestarse por convulsiones, alteraciones del estado de conciencia o
cuadros psicticos.
Las infecciones del SNC son ms frecuentes en pacientes severamente inmu-
nosuprimidos. Grmenes capsulados o infecciones virales comunes son las
causas ms frecuentes, pero organismos oportunistas como hongos
(Criptococo Neoformans), Mycobacterias o Toxoplasma tambin deben investi-
garse como agentes causales.
El tracto gastrointestinal: tambin puede comprometerse. Durante reactivaciones
de la enfermedad, pueden observarse alteraciones en los niveles sricos de las
transaminasas acompaado o no de ictericia y, corresponden a la presencia de
una hepatitis linfoctica benigna. Si bien la hepatitis crnica autoinmune puede pre-
sentar anticuerpos antinucleares y an consumo del complemento, se la conside-
ra una entidad separada del LES. El compromiso heptico, tambin puede ser
secundario a una infeccin viral o a hepatotoxicidad por inmunosupresores.
La ocurrencia de pancreatitis puede deberse a la enfermedad de base o los tra-
tamientos utilizados para el control de la misma: corticoides o azatioprina. Si
bien es una complicacin de rara ocurrencia puede asociarse con mortalidad.
Otras complicaciones de mal pronstico son la vasculitis mesentrica o entero-
colitis necrosante, pero, son de rara ocurrencia.
Prcticamente cualquier rgano puede ser asiento de actividad lpica, pero es
muy importante definir si este compromiso es secundario a sta o a problemas
intercurrentes, tales como infecciones o efectos secundarios de las medicacio-
nes usadas en el tratamiento del LES.
Curso clnico y seguimiento
El curso de la enfermedad es ampliamente variable, observndose formas
benignas y algunas muy severas desde el inicio de la enfermedad. En las reac-
tivaciones de un LES se pueden comprometer rganos que inicialmente no se
encontraban afectados y provocar severo compromiso multisistmico e importan-
te morbimortalidad. Aunque el patrn observado durante los primeros dos aos
de la enfermedad, es el que tiende a repetirse en cada reactivacin de la misma.
La actividad lpica puede controlarse adecuadamente con un buen tratamien-
to. El correcto y constante monitoreo de la misma puede hacerse mediante la
utilizacin de diversos ndices que tienen en cuenta parmetros clnicos que
bsicamente valoran el grado de compromiso de los rganos blancos y de
parmetros paraclnicos que evalan la respuesta inflamatoria sistmica, la
funcionalidad de los rganos afectados y la severidad de la disfuncin inmune
(anti DNA y complemento), (ver Apndice).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
204
La reactivaciones deben detectarse en forma oportuna y pueden incluso prede-
cirse. La aparicin de fatiga, prdida de peso involuntaria, lesiones mucocut-
neas nuevas, artralgias o artritis, dolor torcico, tos persistente o aumento de
edemas son signos clnicos que deben alertar en relacin con la posibilidad de
una reactivacin. Incremento en los ttulos de anti DNA, reaparicin de hipocom-
plementemia o deterioro funcional de los rganos blanco, tambin pueden indi-
car aumento de actividad lpica.
Se conoce que el dao tisular es acumulativo en los rganos afectados por la
enfermedad (cerebro, rin, corazn, etc.) y que adicionalmente, los efectos
secundarios de las drogas determinan tambin morbilidad acumulativa (osteporo-
sis, ateroesclerosis, etc.). El adecuado control de la actividad lpica es crucial para
minimizar este dao acumulativo, prevenir complicaciones y mejorar el pronstico.
Diagnstico
El diagnstico es clnico y se confirma con la deteccin de diversos autoanti-
cuerpos asociada a hipocomplementemia secundaria a la formacin masiva de
complejos inmunes. Se requiere un alto ndice de sospecha diagnstica y en
algunos pacientes puede ser difcil de establecer en forma inicial.
El Colegio Americano de Reumatologa desarroll en 1971 unos criterios de
Clasificacin para LES que fueron revisados en 1982 y validados en nios
(ver Apndice).
Los rganos blanco afectados pueden ser diferentes al debut a los que se pre-
sentan durante el curso de la enfermedad. La frecuencia de compromiso puede
ser acumulativa, tal es el caso del compromiso renal. Los pacientes tienden a
presentar reactivacin de los signos de compromiso de los rganos inicialmen-
te afectados durante las fases de actividad de la enfermedad, pero pueden com-
prometerse rganos que inicialmente no lo estaban. Este compromiso en oca-
siones es subclnico y el monitoreo peridico de las pruebas funcionales de
rganos como rin, pulmn o corazn es importante para detectar oportuna-
mente actividad lpica en estos rganos.
Diversos tipos de autoanticuerpos son detectados, pero, el ms caracterstico es
el anti DNA de doble cadena y, adems es un marcador de actividad lpica.
En cerca del 5% de los pacientes con LES de inicio en la edad peditrica no se
detectan AAN (lupus AAN negativo), est indicado rastrear otros autoanticuer-
pos y realizar biopsias para confirmar el diagnstico.
Las biopsias deben incluir estudios de inmunofluorescencia para detectar la pre-
sencia de inmunoglobulinas, complemento y complejos inmunes al nivel tisular.
La biopsia renal es til para clasificar el tipo de nefritis, valorar el grado de activi-
dad o cronicidad de la lesin, lo cual brinda una informacin pronstica valiosa.
Imgenes diagnsticas ayudan a identificar y clasificar el compromiso pulmonar
y neurolgico. Para definir la causa y pronstico de los problemas neurolgicos,
puede ser necesaria la realizacin de estudios adicionales como la RNM cere-
bral, anlisis LCR, potenciales evocados, estudios de neuroconduccin, etc.
CAPTULO 5 | Enfermedades autoinmunes
205
En la identificacin de las complicaciones cardiopulmonares, el ecocardiograma,
el TAC de trax de alta resolucin y las pruebas funcionales pulmonares e inclu-
sive, las biopsias son de ayuda.
Diagnstico diferencial
Debe considerarse LES en el diagnstico diferencial del sndrome febril prolon-
gado, glomerulopatas, artritis crnica, miopata adquirida, serositis, trastornos
hematolgicos tipo anemia hemoltica autoinmune, trombocitopenia, sndrome
de hipercoagulabilidad, lesiones drmicas de tipo vascultico o fotosensibilidad
y sndromes neurolgicos adquiridos de etiologa no clara.
Tratamiento
Debe hacerse especial nfasis en la importancia del manejo integral del nio
con LES. Este comprende la adecuada atencin a los aspectos nutricionales y
psico-sociales del nio con LES y su familia.
Los corticoides siguen siendo los medicamentos de eleccin en el LES y su uso
deber ser racional. El tipo de esteroide a utilizar y su posologa varan segn el
grado de actividad de la enfermedad y los rganos blanco comprometidos.
La administracin parenteral de dosis altas de esteroides est indicada en pacien-
tes que presentan complicaciones que pongan en riesgo su vida (cerebritis lpica,
nefritis muy severa que deteriora rpidamente la funcin renal, anemia hemoltica
severa, trombocitopenia importante, neumonitis lpica). Se usan a razn de 10-
30mg/kg/da de metilprednisolona por tres o cinco das.
2
Dosis iniciales de 40-60mg/m /da de prednisolona, se administran en forma ini-
cial y en forma individualizada se disminuye progresivamente la dosis acorde a
la respuesta y parmetros de actividad lpica.
El suplemento de calcio y Vitamina D ayuda a disminuir el riesgo de osteoporo-
sis por esteroides. La dieta hiposdica, hipograsa, fraccionada debe establecer-
se desde el mismo inicio de los esteroides, ya que ayuda a aminorar la obesi -
dad cushingoide observada en los pacientes. En algunos jvenes se encuentra
severa dislipidemia, en estos casos, adems de la dieta pueden estar indicadas
drogas hipolipemiantes.
Se encuentra bien establecido que asociar drogas inmunomoduladoras y/o
inmunosupresoras a los esteroides es de utilidad para lograr un rpido y efecti-
vo control de la actividad lpica y para ahorrar dosis de esteroides, es decir,
permiten la utilizacin de dosis ms bajas, por tiempo ms breve y reducen as
sus efectos secundarios.
El concepto de dao orgnico acumulativo se refiere al deterioro funcional y
estructural de los rganos blancos comprometidos en el curso de la enferme-
dad y tiene en cuenta los daos relacionados con efectos txicos del tratamien-
to. En pacientes adultos con LES, se ha establecido que la dosis acumulativa
de prednisona se asocia al desarrollo de osteoporosis, cataratas, necrosis sea
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
206
avascular y accidentes cerebrovasculares. Si se tiene en cuenta que la sobre-
vida de los pacientes peditricos con LES ha mejorado, este dao acumulativo
relacionado con los esteroides debe crear gran preocupacin y motivar modifi-
caciones en el enfoque terapetico, especialmente en lo relacionado la utiliza-
cin de medicaciones que permitan ahorro de esteroides.
Los antimalricos que tienen actividad inmunomoduladora y actun como ahorra-
dores de esteroides, son de utilidad en el manejo de las lesiones que son fotosen-
sibles, artritis y serositis, tambin para retrasar la arteroesclerosis acelerada por
esteroides. La dosis de hidroxicloroquina es de 5mg/kg/da. Debe realizarse valora-
cin oftalmolgica peridica para vigilar la aparicin de retinopata por antimalricos.
Los bloqueadores solares (por encima de 35-40 SFP) son importantes en el
manejo de las lesiones fotosensibles del LES y en la disminucin del riesgo de
reactivaciones inducidas por exposicin solar intensa.
Los inmunosupresores en LES han mostrado utilidad en el rescate y preser-
vacin de la funcin de rganos, tales como: el rin, en el tratamiento de
complicaciones agudas por compromiso del SNC y otros rganos vitales,
complicaciones hematolgicas y en el tratamiento de las complicaciones del
Sndrome Antifosfolpido.
Los inmunosupresores pueden presentar efectos secundarios importantes. Esta
potencial toxicidad debe de tenerse en cuenta en su indicacin y seleccin. A
corto plazo, la citopenia es un efecto secundario importante, es el aumento del
riesgo de infecciones. A largo plazo, el riesgo de carcinognesis e infertilidad
son efectos secundarios a considerar. La verdadera frecuencia de estas compli-
caciones en pacientes con enfermedades autoinmunes an no est totalmente
establecida. Al parecer, las gnadas son menos sensibles a los inmunosupreso-
res antes de la pubertad y el riesgo de falla gonadal se relaciona tambin con el
tipo y dosis acumulativa de la droga. Se han reportado tumores secundarios en
pacientes peditricos sobrevivientes de cncer y en pacientes reumticos adul-
tos que han recibido inmunosupresores.
En la seleccin del inmunosupresor es preciso tener en cuenta la indicacin, ya
que su beneficio teraputico puede variar. Se ha demostrado que la ciclofosfa-
mida tiene un beneficio teraputico mayor que otros inmunosupresores para el
tratamiento de cerebritis lpica, emergencias hematolgicas y nefritis graves
(preservacin de la funcin renal).
La azatriopina posee un importante efecto sobre los linfocitos T y B, y tambin pre-
senta potentes efectos antiinflamatorios. La administracin oral es una ventaja. Se
us ampliamente en LES peditrico grave, pero, actualmente ha sido reemplaza-
da por el metotrexate (MTX) y la ciclofosfamida (CFM). Sus principales efectos
secundarios se relacionan con mielosupresin y hepato-toxicidad. Tambin se han
reportado neoplasias linfo-proliferativas asociadas al uso de azatioprina (AZA).
La ciclofosfamida es un potente inmunosupresor que se reserva para casos
graves de LES. Inicialmente se utiliz por va oral, pero posteriormente se
evidenci que la aplicacin de pulsos IV mensuales se asociaba a un efecto
teraputico superior y a menor toxicidad. Est indicada en el tratamiento de
formas graves de nefritis lpica (nefritis III y IV o casos refractarios a otros
CAPTULO 5 | Enfermedades autoinmunes
207
tratamientos), complicaciones neurolgicas, problemas hematolgicos crti-
co resistentes, crtico dependientes o de pobre respuesta a otros inmunosu-
presores y en el tratamiento de las complicaciones del sndrome antifosfolpido.
A corto plazo, los efectos secundarios ms comunes son: severa emesis, mie-
losupresin, alopeca y cistitis hemorrgica. La administracin de antiemticos
de accin central, hiperhidratar al paciente y utilizar MESNA pueden reducir la
frecuencia y severidad de estos efectos secundarios. A largo plazo, riesgo de
carcinognesis e infertilidad deben ser consideradas.
Estudios prospectivos que compararon diversos protocolos de tratamiento para
nefritis lpica en adultos determinaron que la CFM IV es superior a los esteroi-
des, a otros inmuno supresores y a la misma CFM va oral para inducir remisin
de nefritis lpica y mantener la supervivencia del rin afectado.
Lehman ha reportado el beneficio de la CFM en LES peditrico. Pacientes con
glomerulonefritis proliferativa difusa tratados con CFM IV mensual por siete
2
meses a razn de 0.5-1gr/m /dosis seguido de diez dosis trimestrales presenta-
ban menor tendencia a desarrollar falla renal crnica. Las biopsias de control rea-
lizadas en algunos de los pacientes permitieron determinar que aquellos someti-
dos a tratamiento con CFM IV presentaban ndices de cronicidad ms bajos.
La ciclosporina A (CyA) es un metabolito fngico que inhibe directamente la pro-
duccin de IL-2 por los linfocitos T, parece tener un efecto preferencial sobre los
CD4 ayudadores que sobre los CD8 citotxicos. Su frecuente nefrotoxicidad y el
riesgo de carcinognesis, limitan su utilizacin en LES. Otros efectos secunda-
rios son el desarrollo de hirsutismo e hiperplasia gingival. Est indicado el moni-
toreo peridico de sus niveles sricos. Se ha usado espordicamente en LES
peditrico. En un estudio con 13 pacientes peditricos con ciclosporina 5mg/kg/d,
permiti la reduccin de esteroides en 8/13 pacientes y fue bien tolerado.
2
Metotrexate se usa en dosis de 10-20mg/m /semana y la suplencia de cido
flico parece ser til para reducir sus efectos secundarios. Existen reportes de
casos que apoyan el beneficio del MTX en el LES peditrico especialmente
para ahorrar esteroides, pero su utilidad en nefritis severa no est suficiente-
mente respaldada y la medicacin de primera eleccin en estos casos sera la
CFM. Otros estudios muestran datos controversiales en relacin al beneficio
del MTX en estos pacientes.
Otros inmunosupresores tales como: clorambucil, mostaza nitrogenada y 5-fluo-
racilo entraron en desuso debido a su alta toxicidad.
El micofenolato se ha usado en pacientes peditricos con trasplante renal y se
han iniciado protocolos para nefritis lpica refractarios a otros inmunosupreso-
res con resultados preliminares alentadores. En adultos con nefritis lpica Tipo
IV se demostr tan efectivo como la ciclofosfamida y la azatriopina.
Se est investigando la utilidad de los agentes biolgicos en el tratamiento del
LES dado que estos productos interfieren especficamente en la activacin de
clulas T, mecanismos de respuesta de las clulas B, produccin de autoanti-
cuerpos, activacin del complemento, depsito de complejos inmunes y en los
mecanismos de activacin y modulacin de citoquinas. Tambin debe an
definirse el papel del transplante de mdula sea en estos pacientes.
Sin embargo, del uso racional de estas medicaciones y del cuidado integral de
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
208
los pacientes depende en gran parte la calidad de vida y supervivencia de
estos pacientes.
Pronstico
El LES peditrico es una entidad que presenta una significativa morbimortalidad.
Sin embargo, su pronstico ha mejorado en la ltima dcada. En la dcada de
los 60, la sobrevida a 5-10 aos era del 20-30% mientras que varios estudios
originados despus de la dcada de los ochenta, stos superan el 80%.
En la morbilidad y mortalidad del LES peditrico, se combinan factores deriva-
dos de la enfermedad como tal y otros se relacionan con toxicidad de las medi-
caciones utilizadas en su tratamiento a corto y largo plazo.
Se ha determinado tambin que la adherencia al tratamiento y la oportunidad del
cuidado mdico influyen en la sobrevida de los pacientes y en la prctica clnica
se observa que una gran parte de las reactivaciones de la actividad lpica se rela-
cionan con la interrupcin del tratamiento por decisin del paciente y su familia.
La infeccin es la primera causa de muerte en lupus peditrico. Factores pre-
disponentes multifactoriales se relacionan con la enfermedad de base, el tra-
tamiento y deficiencias genticas. Las infecciones son probablemente una de
las primeras causas de reactivacin del LES y, adems, pueden originar sn-
tomas que simulan el compromiso dado por actividad de la enfermedad (ejem-
plo: pulmn, SNC, etc.). Las infecciones ms comunes son la neumona, las
de tracto urinario y piel. Los agentes etiolgicos causales son grmenes
comunes, capsulados, virus (CMV, PCP) y aquellos denominados oportunis-
tas, estos ltimos son especialmente comunes en pacientes que reciben dosis
altas de esteroides o inmunosupresores y tienen una mayor morbimortalidad.
La segunda causa de muerte en pacientes peditricos con LES es la insuficiencia
renal. La sobrevida de los riones afectados por formas severas de nefritis lpica ha
mejorado notablemente desde el inicio de la terapia inmunosupresora. En especial,
cuando se usa ciclofosfamida IV. La terapia dialtica e incluso, el trasplante renal han
mejorado las tasas de supervivencia de pacientes en insuficiencia renal terminal.
Otras causas de muerte estn relacionadas con complicaciones neurolgicas,
hematolgicas o cardiopulmonares.
La arteroesclerosis acelerada por esteroides es otra rea de inters y su impor-
tancia radica en conocer que a medida que mejore la sobrevida de los pacien-
tes peditricos con LES, aumentar su incidencia e importancia como factor
causal de morbimortalidad. En su patogenia, intervienen en forma significativa
los corticoides y la hipertensin arterial.
El ahorro de esteroides por medio de los inmunosupresores y la utilizacin
concomitante de antimalricos en un claro efecto benfico sobre la dislipidemia
inducida por los esteroides, son dos estrategias vlidas para la prevencin y el
manejo de esta complicacin.
CAPTULO 5 | Enfermedades autoinmunes
Fig. N 1 y 2. Rash en las de mariposa. Cortesa: Dra. Graciela Espada.
Fig. N 3. Alopecia en una paciente con LES. Cortesa: Dra. Graciela Espada.
209
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Fig. N 4. lceras en cavidad oral (regin palatina). Cortesa: Dra. Graciela Espada.
Fig. N 5. Perforacin tabique nasal. Cortesa: Dra. Silvia Meiorin.
210
CAPTULO 5 | Enfermedades autoinmunes
211
Lecturas recomendadas
ABUD-MENDOZA C, STURBAUM AK, VASQUEZ-COMPEAN et al. MTX therapy in child-
hood SLE. J Rheumatol. 1993; 20: 731-733.
ARKACHAISRI T y LEHMAN TJA. Systemic lupus and related disorders of childho-
od. Curr Opin in Rheumatol. 1999; 11: 384-392.
BARRON KS, SILVERMAN ED, GONZLES J y REVEILLE JD. Clinical, serologic and
immunogenetic studies in childhood-onset Systemic Lupus Erythematosus.
Arthritis Rheum. 1993; 36: 348-54.
BRUNNER HI, FELDMAN BM, BOMBARDIER C y SILVERMAN ED. Sensitivity of the SLE
disease activity index, British Assessment Group Index and SLEDAI in the eva-
luation of clinical change in Childhood-Onset SLE. Arthritis Rheum. 1999; 42;
1354-1360.
CHAN TM, LI FK, TANG CSO et al. Efficay of Mycophhenolate Mofetil in patients with
diffuse proliferative Lupus nephritis. New England J of Medicine. 2000; 343: 1156-62.
DELGADO EA, MALLESON PN, PIRIE GE y PETTY RE. Pulmonary manifestations of
childhood onset Systemic Lupus Erythematosus. Semin Arthritis Rheum. 1990;
29: 285-93.
ENGLUND JA y LUCAS JV JR. Cardic complications in children with Systemic
Lupus Erythematosus. Pediatrics. 1983; 72: 724-28.
FEUTREN G, QUERIN G y NOEL LH. Effects of cyclosporin-A in severe SLE. J
Pediatrics. 1987; 111: 1063-1068.
FILER G, HANSEN M, LE BLANC C, LEPAGE N et al. Phamacokinetics of myco-
fenolate mofetil for autoimmune disease in children. Pediatr Nephrol. 2003;
18: 445-49.
ILLOWITE NT, SAMUEL P, GLINZER E et al. Dyslipoproteinemia in Pediatric Lupus
Erythematosus. Arthritis Rheum. 1988; 31: 859-63.
LACKS S y WHITE P. Morbidity associated with childhood Systemic Lupus
Erythematosu. J Rheumatol. 1990; 17: 941-945.
LEHMAN TJ, SHERRY D, WAGNER L et al. Lintermittent IV CPP Therapy for Lupus
Nephritis. J Pediatr. 1989; 114: 1055-1060.
LEHMAN TJA, MCCURDY DK et al. SLE in the first decade of life. Pediatrics. 1989;
83: 235-238.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
212
LEHMAN TJ y ONEL K. Intermittent IV CPP arrrests progression of the renal chro-
nicity index in childhood SLE. J Pediatr. 2000; 136: 243-247.
MCCUNE WJ, GOLBUS J, SEDLES W, BOHLKE P et al. Clinical and immunology
effects of monthly administration of IV CPP in severe SLE. New Engl J of
Medicine. 1988: 318: 1423-1431.
PARIK H SWAIMAN KF y KIM Y. Neurologic characteristics of Childhood Lupus
Erythematosus. Pediatr Neurol. 1995; 13: 98-101.
PETRI M. Systemic lupus erythematosus: An update for clinicians. Intern J of
Adv in Rheumatol. 2003; 1: 53-56.
PLATT JL, BURKE BA et al. SLE in the first two decades of life. Am J Kidney Dis.
1982; 212, supl. 11.
RAVELLI Ay BALLARDINI G, VIOLA S et al. MTX therapy in refractory pediatric onset
SLE. J Rheumatol. 1998; 25: 572-575.
RAVELLI A, CAPORALI R, DI FG, ZONTA L et al. Anticardiolipin Antibodies in pedia-
tric Systemic Lupus Erythematosus. Am J Dis Child. 1994; 148: 398-402.
REZNIK VM, GRISWOLD WR, LEMIRE JM y MENDOZA SA. Pulmonary Haemorrage
in children with Glomerulonephritis. Pediatr Nephrol. 1995; 9: 83-86.
SILVERMAN ED y LANG B. An overview of the treatment of Childhood SLE. Scand
J Rheumatol. 1997; 26: 241-246.
TAN EM, COHEN AS, FRIES JF et al. The 1982 Revised Criteria for the classifica-
tion of Systemic Lupus Erythematosus. Arthritis Rheum. 1982; 25: 1271-77.
TRAPANI S, CAMICIOTTOLI G, ERMINI M et al. Pulmonary involvement in Juvenile
SLE: A study of lung function in patients asymptomatic for respiratory disease.
Lupus. 1998; 7: 545-548.
TUCKER B, MENON S, SCHALLER JG y ISENBERG DA. Adult and chidhood onset
Systemic Lupus Erythematosus: A comparision of onset, clinical features, sero-
logy and outcome. Br J Rheum. 1995; 34: 866-72.
WALLACE DJ, METZGER AL, STECHER VJ et al. Cholestherol lowering effect of
hydroxychloroquine in patients with rheumatic disease. Reversal of deletereus
effects of steroids on lipids. Am J Med. 1990; 89: 322-326.
YANG LY, CHEN WP y LIN CY. Lupus Nephritis in Children. A review of 167
patients. Pediatrics 1994; 94: 335-339.
ZONANA A, BARR SG, MAGDER LS y PETRI M. Damage in Systemic Lupus
Erythematosus and its association with Corticoids. 2000; 43: 1801-1808.
CAPTULO 5 | Enfermedades autoinmunes
213
Dermatomiositis Juvenil (DMJ)
Dra. Sheila Knupp Feitosa de Oliveira
La Dermatomiositis Juvenil (DMJ) es una enfermedad inflamatoria de origen
autoinmune que afecta predominantemente la piel, musculoesqueltico y tubo
digestivo. Por definicin su comienzo es por debajo de los 16 aos. La DMJ es
diez veces ms frecuente que la Polimiositis Juvenil (PMJ), entidad relacionada
en la que no ocurre compromiso drmico. Comparada con las formas del adulto,
la DMJ tiene rara asociacin con cncer, mayor prevalencia de calcinosis y vas-
culopata sistmica, afectando la piel y el aparato gastrointestinal.
Epidemiologa
Es de rara ocurrencia. La incidencia es de dos a cuatro casos por 1.000.000 de
nios. Se observa en todas las razas, tiene predominio por el sexo femenino
(3:1), afecta todas las edades. Es ms comn que ocurra entre los cuatro y diez
aos siendo infrecuente su presentacin antes de los dos aos de vida. Se
observa variacin estacional, con un mayor nmero de casos durante la prima-
vera y el verano.
Etiopatogenia
La etiologa de la enfermedad es desconocida. Se ha vinculado el comienzo de
la enfermedad con enfermedades virales, aunque los resultados de estos estu-
dios no han sido concluyentes. La ocurrencia de la enfermedad en ms de un
miembro de la familia o gemelos monozigotos, semanas, posterior a una infec-
cin respiratoria alta, respalda la hiptesis de que puede existir predisposicin
gentica para desarrollar la enfermedad.
Hasta el momento se ha encontrado evidencia de asociacin con alelo
DQA1*0501 y con el 308 A del TNF-. Este ltimo se asocia a una hiperproduc-
cin de TNF- en experimentos in vitro.
En la mayora de pacientes se detectan AAN, aunque no existe una relacin
directa entre estos y la patognesis de la enfermedad. Otros tipos de autoanti-
cuerpos especficos de miositis tales como: anticuerpos antisintetasa (ejemplo:
Jo-1, Pl-12) y no antisintetasa (ejemplo: SRP, Mi-2) se detectan con una muy
baja frecuencia en pacientes con DMJ.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
214
Manifestaciones clnicas
En el 30% de los casos, el inicio de la enfermedad es agudo. En el restante por-
centaje, la enfermedad presenta un debut ms insidioso y puede favorecer un
diagnstico tardo. Con menos frecuencia, el diagnstico se hace en la fase de
calcinosis, que suele ser una manifestacin tarda de la enfermedad.
Al debut son frecuentes la fatiga, anorexia, prdida de peso, febrcula y artro-
mialgias. Algunos pacientes desarrollan artritis y si sta se acompaa de fiebre,
puede simular otras enfermedades reumticas.
La aparicin de las lesiones drmicas puede preceder por semanas o meses la
aparicin de los signos de debilidad muscular. En estos casos, es frecuente que
estas sean errneamente consideradas como otros sndromes dermatolgicos,
motivando retrasos en el diagnstico. Las lesiones son fotosensibles y algunas
tienen un componente vascultico dominante.
Las manifestaciones drmicas son muy variables. Algunos pacientes presentan
lesiones eritematosas, fotosensibles, muy discretas, algunas veces transitorias,
mientras otros desarrollan un exantema que compromete zonas extensas de piel.
La mayora de los pacientes presentan un edema eritemato-violceo peripalpe-
bral (heliotropo), (Figs. N 1a y b). Este se extiende al dorso nasal y regin
malar. Al nivel del dorso de las articulaciones metacarpofalngicas e interfaln-
gicas se localizan unas placas o ppulas eritematosas, lisas o escamosas (Figs.
N 2a y b) que en fases avanzadas se asocian a atrofia y depigmentacin local
conocido como Signo de Gottron (Figs. N 3a y b). Adems de stas, conside-
radas como las ms tpicas lesiones de DMJ, pueden ocurrir otras en superficies
extensoras codos y rodilla (Fig. N 4), malolo medial, V del cuello, nuca
(Fig. N 5). En fases avanzadas, se observa atrofia drmica y los cambios dis-
crmicos son comunes.
Al nivel periungueal se localizan lesiones capilares bastante caractersticas que
se pueden visualizar con ms detalle usando la lente de un oftalmoscopio o de
un microscopio. Los hallazgos ms comunes de la capilaroscopa son: hiperemia,
telangiectasias e irregularidades (arborizacin) en la distribucin de los capilares.
Otras lesiones vasculares menos comunes son: livedo reticularis que puede
asociarse o no al Fenmeno de Raynaud, lesiones purpricas y telangiectasias
(Fig. N 6). A veces, existe un componente cutneo vascultico extenso y pue-
den ocurrir lesiones ulcerativas. Estas se localizan de preferencia al nivel de:
prpados, canto interno ocular, axilas y codos, pueden afectar cualquier rea del
cuerpo, extenderse y sobreinfectarse.
Otras lesiones cutneas y subcutneas son: acantosis nigricans, alopeca o hir-
sutismo y lipodistrofa localizada o generalizada. Algunos pacientes desarrollan
ndulos subcutneos que se palpan a lo largo de los tendones.
Sntomas que denotan debilidad muscular incluyen baja tolerancia al ejercicio,
marcha anormal, cadas fciles, desinters por el juego, dificultades para subir o
bajar escaleras. El dolor muscular en las cinturas plvica y escapular puede estar
presente, pero no es tan especfico como la debilidad. El examen fsico debe
focalizarse en detectar la presencia de disminucin simtrica de fuerza muscular.
CAPTULO 5 | Enfermedades autoinmunes
215
En fases ms avanzadas, se observa atrofia de intensidad variable y retraccio-
nes musculares que afectan de preferencia los msculos flexores de codos,
dedos de las manos, caderas, rodillas y tobillo. Dichas contracturas, condicionan
una limitacin funcional y en ocasiones, provocan deformidades.
En casos ms graves, tambin se comprometen los msculos espinales y el
paciente puede tener dificultades para cambiar de posicin. En
1
/3 de los casos,
tambin se afectan los msculos del paladar, faringe y porcin proximal del es-
fago. Los pacientes desarrollan voz nasal, disfagia e inclusive pueden presentar
regurgitacin de alimentos y sndromes de bronco-aspiracin.
La calcinosis es una complicacin tarda en DMJ. Afecta cerca del 40-60% de los
pacientes y se detecta despus de los seis primeros meses o despus de varios
aos del cuadro inicial de la enfermedad. Los depsitos clcicos se localizan prin-
cipalmente al nivel de las zonas expuestas a traumas, como codos, rodillas y
malolos, pero pueden afectar cualquier zona del tronco o extremidades.
Por lo general, la primera manifestacin es dolor local y una tumefaccin que en
ocasiones es palpable y aumenta de tamao en forma progresiva (Figs. N 7a y b).
Radiologicamente la calcinosis puede adoptar diversos patrones desde peque-
as placas o ndulos localizados en extremidades hasta extenderse a un patrn
exoesqueltico ocasionado severa limitacin articular (Fig. N 8).
En algunas ocasiones los focos calcinticos drenan un material blanquecino
similar a pasta dental.
El compromiso de rganos internos no es constante y la severidad de las mani-
festaciones clnicas es muy variable.
Puede presentarse compromiso pulmonar en un bajo porcentaje de pacientes.
Los mismos pueden desarrollar neumopata restrictiva secundaria a la debilidad
muscular que se manifiesta por disminucin de la capacidad de difusin, neu-
mopata aspirativa e infecciones pulmonares intercurrentes. Se han reportado
pocos casos de enfermedad intersticial pulmonar. Esta puede ser subclnica o
manifestarse por disnea de grandes esfuerzos en fases tempranas.
Al nivel del aparato digestivo se observan gingivitis, lceras orales y debido al
compromiso muscular faringeo puede producirse disfagia. Ms raramente, algu-
nos pacientes desarrollan una vasculitis que afecta la mucosa gastrointestinal,
que puede motivar sangrado o cuadros de perforacin o infarto mesentrico.
Estas complicaciones se observan en fases tempranas de la enfermedad y son
la principal causa de muerte en estos pacientes.
El compromiso del msculo cardiaco es raro. Se han reportado trastornos de
conduccin, pericarditis o miocarditis en algunos pocos pacientes. Ceden al
lograrse control del proceso inflamatorio de la enfermedad de base.
La insuficiencia renal aguda es rara, pero, cuando ocurre se observa en casos
de rabdomiolisis masiva con mioglobinuria severa.
Al nivel ocular, se puede observar vasculitis conjuntival o retiniana.
Aunque las artromialgias son muy comunes, la verdadera artritis se observa en
30% a 50% de los casos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
216
Diagnstico
Debe sospecharse DMJ cuando el paciente presenta debilidad muscular simtri-
ca en ambas extremidades asociada a lesiones drmicas tpicas que pueden pre-
ceder, coincidir o ser posteriores al inicio de la enfermedad muscular. Con fre-
cuencia, se requiere un alto ndice de sospecha diagnstica y la realizacin de
exmenes complementarios para confirmar la enfermedad (ver Captulo XIX).
Tabla N 1. Claves diagnsticas en DMJ
- Cada fcil. Cojera. Reusarse al uso de escaleras.
- Exantema persistente en superficies de extensin.
- Fotosensibilidad.
- Edema palpebral.
- Ndulos calcinticos palpables.
- Transaminasas elevadas.
Enzimas musculares: las enzimas musculares, tales como: la creatin fosfoquina-
sa (CPK), lctico deshidrogenasa, aldolasa y transaminasas, se encuentran ele-
vadas. Es conveniente investigar los niveles de todas ellas porque algunos
pacientes las elevan en forma selectiva. En fases iniciales, pueden ser buenos
parmetros de actividad de la enfermedad y de respuesta al tratamiento. Pueden
tambin ser predictores de recadas cuando se observan incrementos de las
cifras durante el tratamiento. En fases tardas, cuando existe significativa atrofia
muscular, los niveles enzimticos pueden evidenciar poco o ningn cambio.
Electromiografa: su uso en pediatra es discutido y su indicacin no es univer-
sal. Los dos hallazgos ms caractersticos son los trazados que indican miopa-
ta (no diferentes de otras enfermedades musculares y la irritabilidad insercional,
ms caracterstica de esta enfermedad).
Biopsia muscular: en presencia del tpico exantema y evidencia clnica de enfer-
medad muscular, algunos autores no recomiendan realizar la biopsia muscular
de rutina. Si sta se solicita, se debe tener en cuenta que el compromiso mus-
cular es segmentario y que la aguja electromiogrfica puede inducir cambios
inflamatorios. Para su realizacin se debe elegir un msculo proximal (deltoides
o cudriceps). La resonancia nuclear magntica puede utilizarse como gua
para localizar el sitio muscular afectado.
Los cambios histolgicos muestran aquellos caractersticos de una miopata
inmuneinflamatoria con importante compromiso vascular: infiltrado inflamatorio
perivascular, y asociacin con lesiones vasculares. Los elementos ms impor-
tantes en la biopsia de msculos son:
CAPTULO 5 | Enfermedades autoinmunes
217
1. Mionecrosis y regeneracin, predominantemente de la regin perifascicular.
2. Intenso compromiso vascular (endarterioapata).
3. Infiltrado inflamatorio intersticial mononuclear. En fases ms avanzadas, la
atrofia (de fibras Tipo 1 y 2) predomina especialmente en la regin perifascicu-
lar. La lesin vascular, que se inicia en el endotelio, puede provocar fenmenos
de obliteracin con la consecuente disminucin del ndice capilar/fibra muscular.
En ocasiones, estas lesiones se observan en ausencia de un prominente com-
ponente inflamatorio muscular.
Otros exmenes: en fases de enfermedad activa, los reactantes de fase aguda
se encuentran positivos, pero, no en todos los casos.
- El factor de von Willebrand se encuentra aumentado en presencia de vascu-
lopata activa y algunos autores consideran que puede ser adoptado como par-
metro de actividad de la enfermedad y predictor de recadas.
- Los AAN se detectan en cerca del 60-80% de los casos, pero no tienen un
significado clnico establecido. Los anticuerpos especficos para miositis como
anti Mi 2, antisintetase y anti SRP, raramente se detectan en pacientes con DMJ.
- Las inmunoglobulinas sricas se pueden encontrar en rango normal o elevadas.
- La resonancia muscular magntica es de utilidad para detectar compromiso
inflamatorio en msculos con poca evidencia clnica de debilidad. Permite reali-
zar la seleccin del msculo a biopsiar y evaluar la respuesta teraputica.
- Mtodos de imgenes contrastadas pueden utilizarse para estudiar la fun-
cin esofgica superior y la radiografa esqueltica simple sirve para ubicar y
definir la extensin de los depsitos clcicos.
Polimiositis Juvenil (PMJ)
Si bien la PMJ es ms infrecuente que la DMJ, la primera constituye un verda-
dero desafo, no slo para diferenciarla de la DMJ, sino de otras enfermedades
musculares. En la PMJ tambin se pueden observar sntomas cutneos, aun-
que no aquellos considerados patognomnicos de la DMJ (heliotropo, V torci-
ca y Signo de Gottron).
La vasculopata es de rara observacin y la calcinosis excepcional.
Histolgicamente, la PMJ muestra menor distribucin de necrosis e infiltrado
perifascicular y ausencia de endarteropata.
A diferencia de la DMJ, en la PMJ la biopsia muscular en comnmente necesa-
ria para distinguir la PMJ de enfermedades musculares tales como las: distro-
fias, miastenia, enfermedades metablicas y miopatas mitocondriales.
Existen infecciones crnicas que pueden simular cuadros de PMJ, tales como:
la toxoplasmosis, triquinosis; en las cuales el curso puede ser devastador si se
usan en forma inadvertida agentes inmunosupresores.
Finalmente, la sarcoidosis y algunas vasculitis necrotizantes pueden debutar
con compromiso muscular simulando una PMJ.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
218
Diagnstico diferencial
El diagnstico diferencial debe incluir otras causas de miositis. Las miositis pos-
tinfecciosas son comunes en nios, en especial las de tipo viral, siendo la pre-
sencia de dolor, una de las manifestaciones clnicas salientes.
En la enfermedad mixta del tejido conectivo, pueden ocurrir lesiones drmicas
similares a las observadas en la DMJ, as como una miopata inflamatoria que
afecta los msculos proximales. La presencia de ttulos altos de autoanticuerpos
anti RNP ayuda a diferenciar las dos entidades.
La miopata en esclerodermia suele no ser muy severa, cuando ella se hace pre-
sente, es importante considerar sndromes de superposicin, tales como: escle-
rodermatomiositis o escleropolimiositis.
El LES tambin puede cursar con miopata, habitualmente de fcil manejo, las
lesiones drmicas tambin son fotosensibles y de origen vascultico. El com-
promiso multisistmico, la gran variedad de autoanticuerpos y la hipocomple-
mentemia son caractersticas que permiten diferenciar las dos entidades.
Diversas endocrinopatas cursan con miopata. Varias de las drogas antirreum-
ticas pueden cursar con miopata. Entre ellas: corticoides, antimalricos, D-peni-
cilamina y las estatinas.
Tratamiento
Esteroides
Los esteroides son la droga de primera eleccin, usados para el control del pro-
ceso inflamatorio de base. La dosis y va de administracin dependen de la
severidad del compromiso muscular.
En casos no complicados, la prednisona/prednisolona oral se usa inicialmente a
razn de 2mg/kg da en tres o cuatro dosis fraccionadas (al menos durante el
primer mes), luego se consolida en una nica dosis matinal y se va retirando len-
tamente segn la respuesta clnica observada y los niveles de enzimas muscu-
lares. La reduccin rpida de los esteroides puede desencadenar reactivaciones
de la actividad inflamatoria sistmica. La reduccin progresiva, monitorizando en
forma peridica la fuerza muscular y enzimas musculares es lo ms apropiado.
En casos de severa debilidad muscular o ante complicaciones vasculticas graves
que afecten rganos internos o lesiones drmicas extensas, se utilizan pulsos
endovenosos de la metilprednisolona a razn de 10-30mg/kg/da por tres das que
pueden ser repetidos semanalmente. Otros autores recomiendan el uso de pulsos
de metilprednisolona en forma intermitente acompaados de dosis bajas de pred-
nisona 0.5mg/kg/da en casos no severos de la enfermedad, buscando un control
ms rpido de la actividad de la misma, permitiendo a su vez reducir la dosis total
de esteroides y los efectos secundarios relacionados con sta.
Imunosupresores
En pacientes que no responden a dosis adecuadas de esteroides o que han
desarrollado efectos secundarios indeseables o en pacientes que no toleran la
CAPTULO 5 | Enfermedades autoinmunes
219
reduccin de dosis, est indicado el uso de inmunosupresores. El ms utilizado
2
es el metotrexate a razn de 10-20mg/m /semana por va oral o subcutnea. La
ciclosporina a razn de 3-5mg/kg/da, es considerada por algunos autores como
el inmunosupresor de primera eleccin. Tanto el metotrexate como la ciclospori-
na son incorporados por algunos mdicos en fases tempranas de la enfermedad.
La ciclofosfamida en pulsos, es incorporada bsicamente para el tratamiento de
las complicaciones vasculticas de rganos internos y puede asociarse a pulsos
de metilprednisolona para obtener un control rpido de las mismas que ponen
en riesgo la vida del paciente.
Imunoglobulina endovenosa
La gammaglobulina intravenosa administrada mensualmente a razn de
2gr/kg/dosis, es de utilidad en pacientes que no han respondido al tratamiento con-
vencional pero su costo es muy elevado.
Anti TNF-
Existen reportes anecdticos acerca del beneficio de los bloqueadores anti TNF
en pacientes refractarios a otros tratamientos, en ellos se observ disminucin
de la actividad inflamatoria muscular y sistmica.
Hidroxicloroquina
La hidroxicloroquina se utiliza para el manejo de las lesiones drmicas, en espe-
cial las relacionadas con fotosensibilidad. La hidroxicloroquina a 5-7mg/kg/d
puede ser de gran utilidad aunque algunos pacientes no evidencian una res-
puesta adecuada. Para el manejo de las lesiones drmicas es indispensable la
adecuada fotoproteccin, ya que la mayora de ellas son fotosensibles.
Respecto de los esteroides tpicos, aunque muestran algn beneficio, debe evi-
tarse su uso prolongado dado el riesgo de atrofia cutnea.
Terapia fsica
La rehabilitacin es muy importante en estos pacientes. En fases iniciales, el repo-
so est indicado, pero, se deben realizar movilizaciones pasivas suaves varias
veces al da y usar ortsis para evitar el desarrollo de contracturas musculares.
Una vez controlada la actividad inflamatoria se inicia un programa escalonado de
fisioterapia orientado a prevenir contracturas y mejorar la funcin muscular.
Dieta
Las medidas nutricionales estn indicadas para prevenir la obesidad relacionada con
la corticoterapia prolongada. En casos de disfagia grave, puede ser necesario el uso
de sonda nasogstrica y medidas de prevencin para evitar la posibilidad de bronco-
aspiracin. La nutricin parenteral est indicada en casos de vasculitis intestinal.
Calcinosis
La calcinosis es una complicacin de curso impredecible y difcil tratamiento.
Algunos pacientes presentan regresin espontnea de las lesiones. Est
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
220
reportado que el tratamiento precoz, enrgico y adecuado la DMJ disminuye
la frecuencia de esta complicacin. Desafortunadamente, ninguna de las dro-
gas que se han utilizado presenta una respuesta satisfactoria en todos los
pacientes. La warfarina, probenecid, hidrxido de aluminio y otras drogas, han
sido usadas con escaso beneficio en estudios no controlados.
Osteoporosis
La osteoporosis es una complicacin frecuente en estos pacientes y es clara-
mente multifactorial. La corticoterapia prolongada y la limitacin para efectuar
ejercicio fsico son los principales condicionantes. El aporte de calcio y Vitamina
D estn indicados en estos pacientes.
Asistencia ventilatoria
La asistencia ventilatoria puede estar indicada en los casos de insuficiencia res-
piratoria por debilidad muscular severa.
Pronstico
La enfermedad puede adoptar un curso monocclico, policclico o continuo. El
curso monociclico se caracteriza por remisin persistente que ocurre en los pri-
meros aos de enfermedad y no presenta recadas pese a la suspensin del tra-
tamiento. Es el subtipo de mejor pronstico, ya que el paciente se recupera con
mnimas secuelas.
El curso policclico evidencia mejora, pero presenta reactivaciones y requiere
un tratamiento ms prolongado. Por lo tanto, el riesgo de secuelas y complica-
ciones relacionada con el tratamiento es mayor.
El curso crnico se caracteriza porque persiste la sintomatologa pese al tra-
tamiento despus de dos aos, slo se logran remisiones parciales. Las
secuelas funcionales son mayores y la calcinosis tiende a ser ms frecuente
y ms severa.
La mortalidad se calcula del orden del 7% y est relacionada con complicacio-
nes vasculticas del tubo digestivo o insuficiencia respiratoria. El diagnstico tar-
do y el inadecuado tratamiento son dos factores que definitivamente empobre-
cen el pronstico final de estos pacientes.
CAPTULO 5 | Enfermedades autoinmunes
Fig. N 1. Presencia de heliotropo caracterstico de DMJ.
a. Localizacin bipapebral.
b. Rash que compromete regin dorso nasal y malar.
221
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
222
Fig. N 2a y b. Ppulas de Gottron sobre pequeas articulaciones de mano.
CAPTULO 5 | Enfermedades autoinmunes
Fig. N 3a. Lesiones tardas: Signo de Gottron.
Fig. N 3b. Leciones tardas: Signo de Gottron, contracturas, atrofias y calcinosis superficial.
223
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
224
Fig. N 4. Lesin eritematosa sobre superficie extensora de rodillas.
Fig. N 5. Exantema generalizado: compromiso malar y V del cuello.
CAPTULO 5 | Enfermedades autoinmunes
Fig. N 6. DMJ: se observan telangiectasias palpebrales.
Fig. N 7a. Calcinosis tercio superior del muslo y hueco polpliteo.
Fig. N 7b. Calcinosis tumoral en miembro inferior.
225
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
226
Fig. N 8. Radiografa mostrando distribucin de calcio en planos intramusculares e interfasciales.
CAPTULO 5 | Enfermedades autoinmunes
227
Lecturas recomendadas
AL-MAYOUF SM, LAXER RM, SCHNEIDER R et al. IVIG Therapy for Juvenile
Dermatomyositis. Efficacy and safety. J Rheum. 2000; 27: 2598-503.
COMPEYROT-LACASSAGNE S y FELDMAN BM. Inflammatory myopathies in children.
Pediatr Clin North Am. 2005 Abr.; 52(2): 493-520.
HUBER AM, LANG B, LEBLANC CM et al. Medium- and long-term functional outco-
mes in a multicenter cohort of children with juvenile dermatomyositis. Arthritis
Rheum. 2000 Mar.; 43(3): 541-9.
ISENBERG DA, ALLEN E, FAREWELL V et al. International Myositis and Clinical
Studies Group (IMACS International consensus outcome measures for patients
with idiopathic inflammatory myopathies. Development and initial validation of
myositis activity and damage indices in patients with adult onset disease.
Rheumatology. Oxford: 2004 Ene.; 43(1): 49-54.
KLEIN-GITELMAN MS, WATERS T y PACHMAN LM. The economic impact of intermit-
tent high-dose intravenous versus oral corticosteroid treatment of juvenile der-
matomyositis. Arthritis Care Res. 2000 Dic.; 13(6): 360-8.
PACHMAN LM, FEDCZYNA TO, LECHMAN TS y LUTZ J. Juvenile dermatomyositis: the
association of TNF -308A allele and disease chronicity.
PACHMAN LM, HAYFORD JR, CHUNG A et al. Juvenile Dermatomyositis at diagno-
sis: Clinical characteristics of 79 children. J Rheumatol. 1998; 25: 1998-1204.
PACHMAN LM, LIPTON R, RAMSEY-GOLDMAN R et al. History of infection before the
onset of juvenile dermatomyositis: results from the National Institute of Arthritis
and Musculoskeletal and Skin Diseases Research Registry. Arthritis Rheum.
2005 Abr. 15; 53(2): 166-72.
RAMANAN AV y FELDMAN BM. Clinical outcomes in juvenile dermatomyositis.
Curr Opin Rheumatol. 2002 Nov.; 14(6): 658-62.
RIDER LG y MILLER FW. Idiopathic inflammatory muscle disease: clinical aspects.
Baillieres Best Pract Res Clin Rheumatol. 2000 Mar.; 14(1): 37-54.
RUPERTO N, RAVELLI A, MURRAY KJ et al. Paediatric Rheumatology International
Trials Organization (PRINTO); Pediatric Rheumatology Collaborative Study
Group (PRCSG). Preliminary core sets of measures for disease activity and
damage assessment in juvenile systemic lupus erythematosus and juvenile der-
matomyositis. Rheumatology. Oxford: 2003 Dic.; 42(12): 1452-9.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
228
SMITH RL, SUNDBERG J, SHAMIYAH E et al. Skin involvement in juvenile dermatom-
yositis is associated with loss of end row nailfold capillary loops. J Rheumatol.
2004 Agost.; 31(8): 1644-9.
TSE S, LUBERLSKY S, GORDON M et al. The arthritis of inflammatory childhood
myositis syndromes. J Rheum. 2001; 28:192-197.
UZEL G y PACHMAN LM. Cytokines in juvenile dermatomyositis pathophysiology:
potential and challenge. Curr Opin Rheumatol. 2003; 15 (6): 691-7.
CAPTULO 5 | Enfermedades autoinmunes
229
Esclerodermia
Dra. Blanca Helena Gomes Bica
Introduccin
La esclerodermia (piel dura) es un trastorno inflamatorio crnico del tejido conec-
tivo que afecta clsicamente la piel, pero que puede daar tambin otros rganos
como el tubo digestivo, corazn, pulmones, riones y articulaciones. La lesin
cutnea es el sello de la enfermedad, y puede producirse en la forma de placas
focales, delimitadas que llamamos morfea o bien con una distribucin simtrica
generalizada. sta ltima est generalmente asociada con una alteracin sistmi-
ca (esclerosis sistmica) y es la forma habitual observada en los adultos.
Epidemiologa
En nios, la esclerodermia presenta generalmente una distribucin focal, en pla-
cas (morfea) o linear, especialmente en los miembros, pero puede afectar varios
segmentos corporales. Las formas sistmicas son raras y la esclerosis sistmi-
ca progresiva es mucho ms frecuente que el CREST, que slo se ha reporta-
do en forma ocasional en los pacientes peditricos. Tiende a afectar con mayor
frecuencia al sexo femenino e inicia su curso en cualquier momento de la infan-
cia. Se ha reportado en todos los grupos raciales.
Patogenia
La histologa de los tejidos afectados muestra mayor grosor y densidad aumenta-
da del colgeno drmico, con infiltrados perivasculares de clulas mononucleares.
La fibrosis progresiva de la piel de varios rganos internos, especialmente, pul-
mones, corazn, riones y tracto gastrointestinal son la marca de la esclerosis
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
230
sistmica. El proceso fibrtico ocasiona la destruccin de la arquitectura normal de
los rganos afectados, su disfuncin y prdida de funcin. La fibrosis de la pared
de las arterolas de pequeo y mediano calibre ocurren como importante hallazgo
en la esclerosis sistmica y parece tener un especial papel en la patognesis de
la hipertensin pulmonar, crisis renal, disfuncin miocrdica y gangrena digital.
El depsito excesivo de colgeno en los tejidos afectados es responsable de la
mayora de las manifestaciones clnicas de esta enfermedad. La extensin y
velocidad de la progresin del proceso fibrtico son los factores que determina-
rn el curso y pronstico de esclerosis sistmica.
Aunque no se conoce el evento responsable que provoca la activacin del fibro-
blasto, se sabe que las alteraciones fenotpicas biosintticas del mismo son cru-
ciales en la patognesis de la esclerosis sistmica.
La persistente activacin de genes que codifican mltiples protenas de la matriz
extracelular en los fibroblastos de la esclerodermia, distingue la reparacin nor-
mal de heridas del acmulo descontrolado de tejido conectivo que resulta en la
fibrosis patolgica caracterstica de la esclerosis sistmica.
La persistente superproduccin de colgeno y otras macromolculas del tejido
conectivo ocasionan un depsito excesivo de tejido y es responsable de la natu-
raleza progresiva de la fibrosis en la esclerosis sistmica. La sobrerregulacin
(up regulation) de la expresin del gen del colgeno en los fibroblastos esclero-
drmicos parece ser el factor ms importante en el desarrollo de la fibrosis del
tejido. La activacin de la transcripcin de un nmero de genes de la matriz
extracelular sugiere una alteracin fundamental en el control de regulacin de la
expresin del gen en los fibroblastos esclerodrmicos.
Citoquinas y otros mediadores celulares pueden influir positiva o negativamente la
sntesis de colgeno por el fibroblasto. El TGF- (transforming growth factor-) es
reconocido como el ms potente inductor de la expresin del gen del colgeno y
consecuente acmulo de tejido ya descubierto. La expresin de TGF- en clulas
mononucleares activadas sugiere un papel de esa citoquina como mediadora de
la activacin de fibroblasto en la esclerodermia. Estudios demuestran que la inyec-
cin subcutnea de TGF- en animales ocasiona la formacin de tejido de granu-
lacin y aumento de la produccin de colgeno en el sitio de la inyeccin. Muchas
otras citoquiinas, as como interacciones entre clulas y matriz modifican la expre-
sin del gen y pueden influenciar los efectos de TGF-.
Manifestaciones clnicas
Las manifestaciones clnicas de la esclerodermia son ampliamente variables en
cuanto a extensin y tamao de las lesiones drmicas y la presencia o no de
compromiso visceral. Adems, existe una serie de entidades que provocan
lesiones drmicas que recuerdan una esclerodermia (pseudoescleroderma). La
clasificacin usada por Cassidy es muy apropiada porque incluye los aspectos
relacionados con la extensin y variaciones clnicas, as como, las entidades
que deben tenerse en cuenta en el diagnstico diferencial.
CAPTULO 5 | Enfermedades autoinmunes
231
Tabla N 1. Clasificacin de escleroderma en edad peditrica*
Formas localizadas:
- Morfea.
- Esclerodema linear.
- Golpe de sable (Coup du sabre).
- Fascitis eosinoflica.
Enfermedad injerto versus husped.
Escleroderma inducida qumicamente:
- Bleomicina.
- Pentazocina.
- Polivinil cloruro.
- Sndome de aceite txico.
Fuente: CASSIDY. Textbook of Pediatric Rheumatology.
Formas generalizadas:
- Esclerosis sistmica progresiva.
- Sndrome de Crest.
- Sndromes de superposicin.
- Enfermedad mixta del tejido conectivo.
Pseudoescleroderma:
- Fenilcetonuria.
- Sndrome de envejecimiento prematuro.
- Escleredema.
- Porfiria cutnea tarda.
- Queiroroartropatia diabtica.
En la actualidad, la clasificacin de esta enfermedad est siendo revisada por
un grupo de expertos internacionales en dermatologa y reumatologa.
En la edad peditrica, la esclerodermia localizada es la ms frecuente, con una
relacin de 10:1 en comparacin con las formas sistmicas. La morfea es la
variedad ms comn y con frecuencia se subdiagnostica si las lesiones son ais-
ladas o estacionarias. Las lesiones lineares son frecuentes en esclerodermia de
inicio temprano. Algunos pacientes presentan lesiones de varios tipos: placas de
morfea, lesiones lineares, lesiones en cara, etc. Las esclerodermias generaliza-
das, son de rara ocurrencia en la edad peditrica, pero su pronstico es reser-
vado dada la alta morbimortalidad que presentan.
Formas localizadas de escleroderma
Morfea
Las formas localizadas de la esclerodermia son las ms frecuentes en la infan-
cia. Los primeros signos son las lesiones en placas aisladas o mltiples, adya-
centes o dispersas en la piel y los tejidos subcutneos distribuidas en el tronco
y superficies cercanas a las articulaciones que son llamadas morfeas. Las lesio-
nes se inician con un color eritemato-violceo que se agrandan en tamao y la
piel puede elevarse o tornarse deprimida en esa rea.
La piel afectada se encuentra sin pliegues, sin vello o sudor, se adhiere a los pla-
nos profundos y sufre alteraciones pigmentarias.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
232
Esclerodermia linear
Presentan a menudo un patrn linear similar a la distribucin drmica de los ner-
vios perifricos y pueden aparecer primariamente en un lado del cuerpo, es la
ms comn en la edad peditrica.
Puede asociarse a lesiones de morfea. En las fases iniciales, las zonas afecta-
das pueden estar ligeramente eritematosas y edematosas o bien tener un
aspecto brillante atrfico. Al progresar la enfermedad, las lesiones cutneas se
induran, formndose bordes violceos a veces elevados y centros de aspecto
blanquecino o amarillo creo y, ms tardamente, presentar cambios de hipo o
hiperpigmentacin.
Las lesiones crecen en forma centrpeta y pueden confluir y extenderse por toda
una extremidad o por gran parte del cuerpo. Provocan una extensa cicatrizacin
y fibrosis de la zona afectada y pueden desarrollar contracturas invalidantes.
La enfermedad activa puede detenerse durante algn tiempo. El pronstico en
cuanto a la vida es bueno en ausencia de lesiones generalizadas.
La esclerodermia en golpe de sabre se caracteriza por lesiones localizadas en
la regin frontal y cuero cabelludo que se extienden a la cara y pueden asociar-
se a lesiones de morfea en otros sitios. En algunos casos, se asocia a uvetis o
a alteraciones del sistema nervioso central, tales como: convulsiones, cefalea o
isquemia cerebral transitoria.
En la esclerodermia localizada, un bajo porcentaje de pacientes desarrolla alte-
raciones de la movilidad esofgica, contracturas y rigidez muscular, artritis simi-
lar a la ARJ, artralgias sin sinovitis o alteraciones de la conduccin cardiaca.
Una variedad de esclerodermia localizada, denominada morfea panesclertica
se caracteriza por extensas lesiones de morfea asociadas a compromiso de
estructuras, tales como: tendones, fascias y msculos. Es rpidamente progre-
siva y provoca severas contracturas articulares, ulceraciones de piel extensas y
ocasional compromiso sistmico.
Esclerodermia generalizada
Esclerosis Sistmica Progresiva (ESP)
La esclerosis sistmica progresiva es semejante a la forma del adulto. As como
la forma localizada es ms comn en nios, la forma sistmica es de rara obser-
vacin en la edad peditrica. Solamente el 1,5% de todos los casos de ESP ini-
cian en la primera dcada de vida.
Las lesiones cutneas son simtricas y afectan de preferencia las manos, pies y
extremidades dstales. Pueden afectar tambin el tronco y la cara. En fases tem-
pranas, ocurren alteraciones edematosas y endurecimiento de la piel de los dedos
de las manos, antebrazos, piernas y cara. Con la progresin de la enfermedad, se
observan la induracin, alteraciones pigmentarias, telangectasias y tumefaccin
de los tejidos cutneos afectados con grados variables de calcificacin.
CAPTULO 5 | Enfermedades autoinmunes
233
El Fenmeno de Raynaud est presente en 90-95% de los pacientes y puede
asociarse a las lesiones drmicas descriptas y a ulceraciones cutneas. Este
fenmeno consiste en un vaso espasmo digital en respuesta al fro o estrs
emocional. Los dedos de las manos son principalmente afectados y sntomas
como parestesias y dolor pueden preceder por muchos meses o aos a la apa-
ricin de las lesiones cutneas de esclerodermia. Complicaciones tales como:
estrechamiento de las falanges dstales (esclerodactilia), necrosis isqumica y
ulceraciones de punta de dedos con reabsorcin de falanges y calcificaciones,
se asocian al Fenmeno de Raynaud.
La esclerodermia puede comprometer cualquier segmento del tracto gastroin-
testinal, corazn, riones y articulaciones. El compromiso de rganos vitales,
particularmente el rin, corazn o pulmn pueden ser fatales.
La disfuncin esofgica puede ser subclnica o se manifiesta por disfagia. El
reflujo gastroesofgico es la causa del dolor por incontinencia del esfnter eso-
fgico inferior con dilatacin y reduccin de la peristaltis en el tercio di stal de
rgano. Tambin puede causar neumonas por aspiracin crnica. El estmago
es raramente afectado y el compromiso del intestino delgado y grueso puede
causar clicos abdominales, estreimiento alternado con diarrea y sndromes de
mala absorcin intestinal.
Entre las manifestaciones articulares se encuentran una poliartritis simtrica con
rigidez matinal, similar a la artritis juvenil y alteraciones tendinosas secundarias
a calcificaciones en los tendones.
Un 20-40% de los pacientes pueden presentar debilidad de los msculos proxi-
males, con o sin miopata inflamatoria y elevacin de enzimas musculares.
Las manifestaciones pulmonares, cardiacas y renales no estn presentes en el
inicio de la enfermedad y tienen evolucin silenciosa hasta un dao irreversible
y determinan morbimortalidad importantes.
El dao renal ocurre, en general, en los tres primeros aos de enfermedad y
puede ocasionar una hipertensin maligna con hematuria, proteinuria y azote-
mia. La utilizacin de medicamentos como los inhibidores de la enzima con-
vertidora de angiotensina (ECA) han mejorado el curso de la enfermedad renal
en estos pacientes.
Disnea, tos asociada a crepitaciones pulmonares secas y frote pleural pueden
ser sntomas de la esclerodermia pulmonar, pero con frecuencia, este tipo de
compromiso es subclnico. La tomografa de trax (pulmonar) de alta resolu-
cin es ms sensible que las radiografias de trax para detectar las lesiones
pulmonares en forma temprana. Los cambios radiogrficos incluyen: infiltra-
dos intersticiales, opacidades lineares, microndulos subpleurales y en fases
tardas, signos de fibrosis pulmonar y el tpico pulmn en panal de abejas.
El compromiso cardiovascular se caracteriza por: pericarditis, arritmias, insufi-
ciencia cardiaca izquierda, hipertensin arterial sistmica y pulmonar, y se
deben considerar como complicaciones graves.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
234
Sndrome de CREST
Resulta de la asociacin de calcinosis (C), Fenmeno de Raynaud (R), disfun-
cin esofgica (E), esclerodactilia (S) y telangectasia (T). Es una forma limitada
de la esclerodermia sistmica muy rara en la infancia. Tiene un curso ms benig-
no que la forma clsica y el compromiso de otros rganos sucede tardamente.
Diagnstico
El aspecto de las lesiones debe despertar la sospecha diagnstica y la confir-
macin histolgica es deseable en todos los pacientes.
Los anticuerpos antinucleares se detectan con una frecuencia ampliamente
variable (20-100%) mientras que anticuerpos como el Scl-70 se detectan casi
exclusivamente en pacientes con ESP y se asocian a enfermedad difusa y
pobre pronstico. Los anticuerpos anticentrmero se asocian a enfermedades
ms limitadas y de curso clnico ms benigno. Ttulos altos de anticuerpos anti
RNP se asocian con mayor frecuencia a EMTC que a esclerodermia.
La capilaroscopa brinda informacin til en pacientes con esclerodermia gene-
ralizada. Las dilataciones y zonas denudadas de vasos (dropouts) son los
hallazgos ms frecuentes. Las formas localizadas de esclerodermia, tienen
capilaroscopas normales.
Estudios de Rx de vas digestivas altas, estudio de deglucin con bario, mano-
metra y endoscopa son de utilidad para detectar el compromiso esofgico, el
cual en ocasiones, es subclnico.
Los cambios radiogrficos del compromiso pulmonar son tardos. La TAC de
trax y la resonancia magntica detectan lesiones ms tempranamente y brin-
dan mayor detalle anatmico en relacin con la extensin y severidad de las
lesiones. Los estudios de ecocardiograma y las pruebas funcionales renales
detectan el compromiso cardiaco y renal.
Diagnstico diferencial
El diagnstico diferencial debe establecerse con otras lesiones induradas de
piel y con otras enfermedades autoinmunes que infiltran la piel y tejidos subcu-
tneos, tales como: la EMTC y los sndromes de sobreposicin.
Los casos de esclerodermia inducida por agentes qumicos se han reportado
con baja frecuencia en pacientes peditricos, pero, la exposicin a estos agen-
tes sugiere sta posibilidad diagnstica.
Las lesiones de liquen escleroso y las lesiones drmicas de la Enfermedad de
Lyme pueden recordar esclerodema en placas. La esclerodermia en golpe de
sable (Coup du sabre) se debe diferenciar del Sndrome de Parry Romberg.
La fenilcetonuria, los sndromes de envejecimiento prematuro, la queiroartropata
diabtica y el escleromixedema provocan lesiones drmicas similares a las
observadas en esclerodermia y deben incluirse en el diagnstico diferencial.
CAPTULO 5 | Enfermedades autoinmunes
235
La enfermedad de injerto contra husped, observada en pacientes con trans-
plante de mdula sea, presenta manifestaciones cutneas y gastrointestinales
similares a las observadas en la ESP.
Tratamiento
En el tratamiento de la esclerodermia se usan diversos medicamentos, pero,
existen muy escasos estudios clnicos y sobre todo comparativos que respalden
el beneficio teraputico de estos agentes.
La adecuada humectacin y fotoproteccin de las lesiones drmicas son
importantes.
Los corticoides tpicos y sistmicos, la D-penicilamina y metotrexate, no han
sido bien evaluadas en pediatra, pero son de uso corriente. Asimismo, se han
usado la exposicin a la luz ultra violeta, la terapia PUVA y la Vitamina E (tpi-
ca y sistmica) con resultados variables.
Reportes ancdoticos del uso de inmunosupresores, tales como: metotrexate,
ciclosporina y ciclofosfamida, sugieren un beneficio teraputico en el manejo de
las lesiones viscerales. Es importante que se desarrollen estudios clnicos com-
parativos que determinen su beneficio teraputico y perfil de seguridad a largo
plazo en pacientes peditricos.
Est demostrado el beneficio teraputico de los pulsos de ciclofosfamida en el
tratamiento de las complicaciones pulmonares.
La nifepidina es la droga de eleccin para el manejo del Fenmeno de Raynaud.
Otros agentes bloqueadores del calcio pueden ser de utilidad en casos refractarios.
La nitroglicerina tpica, puede ser til para brindar alivio durante algunas horas.
La hipertensin pulmonar es de difcil manejo. La nifedipina asociada a diur-
ticos y oxigenoterapia, pueden ser medidas tiles. En casos severos, las infu-
siones de prostaglandina E pueden ser eficaces. Existe, en la actualidad, una
forma inhalable.
Pronstico
El pronstico es ampliamente variable. Formas muy benignas de esclerodermia
localizada alternan con lesiones muy deformantes e incapacitantes.
La ESP tiene un pronstico ms reservado. Se cree que es similar o peor que
en adultos. Las causas de muerte ms comunes son las complicaciones cardia-
cas y renales.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
236
Fig. N 1. Lesin de morfea caracterstico en la cara lateral del tobillo.
Fig. N 2. Escleroderma linear.
CAPTULO 5 | Enfermedades autoinmunes
237
Fig. N 3. Esclerodermia en golpe de sabre.
Fig. N 4. Reabsorcin de falanges. Paciente con ESP, en el que se observa esclerodactilia y reab-
sorcin de falanges distales.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
238
Fig. N 5. Facies caractersticas en esclerosis sistmica progresiva.
CAPTULO 5 | Enfermedades autoinmunes
239
Lecturas recomendadas
BERSTEIN RM, PEREIRA RS, HOLDEN AJ et al. Autoantibodies in childhood sclero-
derma. Ann Rheum Dis. 1985; 44: 503-6.
BIRDI N, LAXER RM, THORNER P et al. Localized scleroderma progressing to
systemic disease: case report and review of the literature. Arthritis Rheum.
1993; 36: 410-15.
CASSIDY, JT y PETTY RE. Textbook f Pediatric Rheumatology. 4 ed. Nueva York:
Churchill Livingstone Inc.; 2001.
DAVID J, WILSON J y WOO P. Scleroderma en coup du sabre. Ann Rheum Dis.
1991; 50: 260-2.
FALANGA V y MEDSGER JR. Ta. D-penicilamine in the treatment of localized mor-
phea. Arch Dermatol. 1990; 126: 609-12.
FLORES-ALVARADO DE, ESQUIVEL-VALERIO JA, ARZA-ELIZONDO M y ESPINOSA L.
Linear scleroderma en coup du sabre and brain calficiation: Is there a pathoge-
nic relationship?. J Rheumatol. 2003; 30: 193-5.
GARTY BZ, ATHREYA BH, WILMOTT R et al. Pulmonary function in children with pro-
gressive systemic sclerosis. Pediatrics. 1991; 88: 1161-67.
JIMNEZ, SA, HITRAYA E y VARGA J. Rheumatic Dis Clin North Am. 1996 Nov.; 22(4).
MARTNEZ-CORDERO E, FONSECA MC et al. Juvenile systemic sclerosis. J
Rheumatol. 1993; 20: 405-7.
MARTINI A. Juvenile systemic scleroderma. Curr Opin Rep. 2001; 3: 387-90.
MURRAY KJ y LAXER RM. Scleroderma in children and adolescents. Rheum Dis
Clin North Am. 2002; 28: 603-24.
ROSEMBERG AM, UZIEL Y, KRAFCHIK BR et al. Antinuclear antibodies in children
with localized scleroderma. J Rheumatol. 1995; 22: 2337-43.
SEYGER MM, VAN DEN HOOGEN FH, DE BOO T et al. Low-dose methotrexate in the
treatment of widespread morphea. J Am Acad Dermatol. 1998; 39: 1290-93.
SINGSEN BH. Scleroderma in childhood. Pediatr Clin North Am. 1986; 33: 119-39.
UZIEL Y, KRAFCHIK BR, SILVERMAN ED et al. Localized scleroderma in childhood:
a report of 30 cases. Semin Arthritis Rheum. 1994; 23: 328-40.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
240
UZIEL Y, FELDMAN BM, KRAFCHIK BR et al. Methotrexate and corticoisteroid the-
rapy for pediatric localized scleroderma. J Pediatr. 2000; 136: 91-95.
VANCHEESWARAN R, BLACK CM, DAVID J et al. Childhood-onset scleroderma: is it
differnte from adult-onset disease. Arthritis Rheum. 1996; 39: 1041-49.
WALSH JE, MARTN G,WOO P et al. Evaluation and treatment of scleroderma in
childhood. Arch Dis Child. 2000; 82: A44.
WOLLINA U, LOOKS A, UHLEMANN C et al. Pansclerotic morphea of childhood-foo-
low up over 6 years. Pediatr Dermatol. 1999; 16: 245-7.
CAPTULO 5 | Enfermedades autoinmunes
241
Enfermedad Mixta del Tejido Conectivo (EMTC)
Sndromes de superposicin
Dr. Flavio Roberto Sztajnbok
Los sndromes de superposicin se caracterizan por presentar caractersticas
clnicas y serolgicas que renen criterios de clasificacin o manifestaciones cl-
nicas de ms de una enfermedad. La Enfermedad Mixta del Tejido Conectivo
(EMTC) fue descripta por Sharp en 1972, a raz de la observacin de un grupo
de pacientes que presentaban caractersticas clnicas de diferentes enfermeda-
des reumticas como el LES, ESP, dermatopolimiositis (DPM), y la presencia de
altos ttulos de anticuerpos contra antgenos nucleares extrables (ENA). Estos
pacientes se caracterizaron por tener una buena respuesta al tratamiento con
corticoides y un buen pronstico. Desde entonces, varias revisiones de la litera-
tura discuten la posibilidad de considerar la EMTC como una entidad clnica
especfica o, simplemente, una etapa en la evolucin de una entidad clnica defi-
nida, ms frecuentemente el LES o la ESP. Estudios posteriores mostraron que
la respuesta al uso de corticoides, as como el pronstico de la enfermedad, no
eran tan buenos como inicialmente fuera reportado, principalmente debido al
severo compromiso pulmonar que presentan alguno de estos pacientes.
Tambin fue descripta la asociacin con la artritis reumatoide, con cuadros clni-
cos que varan desde artralgias hasta deformidades incapacitantes. En el
Japn, adems de ser reconocida como una entidad clnica crnica, especfica
e intratable, representa la cuarta enfermedad reumtica ms frecuente en nios.
Existen varios criterios diagnsticos propuestos para la clasificaci n de la
EMTC, todos con una buena sensibilidad y especificidad, pero los criterios de
Alarcn-Segovia parecen ser los ms simples y tiles para diferenciar la EMTC
de las otras enfermedades del tejido conectivo, requiriendo, como criterio diag-
nstico, la presencia del anticuerpo anti RNP con ttulos por encima de 1:1600
por hemoaglutinacin, y tres de los siguientes criterios clnicos: Fenmeno de
Raynaud, edema de las manos, acrosclerosis, miositis y sinovitis, siendo obliga-
toria la presencia de uno de estos dos ltimos (ver Captulo XIX).
Entre 7% y 17% de los casos de la EMTC tienen inicio en la infancia y en la
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
242
adolescencia, pero no hay estudios que muestren la validez de estos criterios
en este grupo etrio.
Actualmente, cuando se considera los diferentes aspectos de la EMTC como un
todo, se debe considerar la presencia de altos ttulos de anticuerpo antinuclear
de patrn moteado y del anticuerpo anti U1snRNP, aumento de la frecuencia del
HLA DR-4/HLA DR-2 (incluso en la EMTC de inicio juvenil), presencia de compro-
miso renal, que parece ser ms frecuente que el descripto inicialmente y la pre-
sencia de hipertensin pulmonar como importante causa de morbimortalidad. Es
interesante remarcar que a pesar de que como en AR, esta enfermedad se halla
asociada al DR4; el eptope compartido asociado con suceptibilidad a la AR y la
EMTC son distintos. Epidemiolgicamente, la EMTC afecta sobre todo al sexo
femenino a partir de la segunda dcada de la vida y se han descripto casos de
asociacin familiar con esta enfermedad o con otras del tejido conjuntivo.
Patogenia y anatoma patolgica
El anticuerpo anti U1-RNP est presente en diversas conectivopatas, pero en
la EMTC lo encontramos con ttulos significativamente elevados, incluso en las
fases de remisin o de inactividad de la enfermedad, todava hay una pequea
frecuencia de otros autoanticuerpos. De cualquier manera, el papel real del anti-
cuerpo anti U1-RNP en la gnesis de esta enfermedad es desconocido. Parece
ser que estos anticuerpos podran penetrar en clulas inmunocompetentes, alte-
rando entonces la funcin celular y la regulacin inmune, tal vez actuando direc-
tamente en determinados antgenos de los espliceosomas (estructuras donde el
RNA premensajero se torna maduro), induciendo al inicio de la enfermedad.
Existe, adems de la respuesta inmune humoral que se caracteriza por la pre-
sencia de autoanticuerpos, una respuesta inmune T dependiente, con clones de
clulas T direccionadas a polipptidos de las ribonucleoprotenas, y el papel ya
conocido que las clulas T tienen en la induccin de la respuesta humoral. En
relacin con los hallazgos histopatolgicos, se verifica la proliferacin de la capa
ntima y la hipertrofia de la media de los grandes, medios y pequeos vasos,
infiltrado linfoplasmocitario y, menos frecuentemente, las alteraciones vascula-
res fibrinoides y la fibrosis. Estas alteraciones pueden encontrarse durante
varios aos, an antes de su presentacin clnica, como en la hipertensin arte-
rial y pulmonar, infartos y hemorragias. La presencia de alteraciones inflamato-
rias en el miocardio y en los vasos coronarios en los nios es ms frecuente que
en los adultos, con esto se justifica la mayor prevalencia del compromiso cardio-
vascular en la EMTC infanto-juvenil. Las manifestaciones clnicas renales son
bastantes variables entre las diferentes series, pero estudios en nios encontra-
ron la presencia de glomerulonefritis membranosa y proliferativa, adems de
esclerosis vascular.
Referente a la esclerodermia, la EMTC presenta menos fibrosis y mayor com-
promiso de las grandes y pequeas arterias, con pocas alteraciones en la micro-
vasculatura. De esta manera, la hipertensin pulmonar de la EMTC, en cuya
CAPTULO 5 | Enfermedades autoinmunes
243
etiologa ya se mencion la hiptesis de vasculitis o tromboembolismo, es mejor
explicada por la disminucin de la luz vascular, secundaria a la proliferacin de
la ntima e hipertrofia de la media de las arterias y arteriolas pulmonares con
componentes de fibrosis intersticial mnimo o ausente, alteraciones que pueden
tambin ocurrir en cualquier rgano de la economa. Algunas de las modificacio-
nes encontradas en la EMTC comnmente son poco encontradas en otras
conectivopatas, como constan en la sustitucin de la capa muscular interna del
esfago, ploro y colon por material hialino y la falta de involucin cortical del
timo.
Estos hallazgos descriptos son tiles para la comprensin de las manifestacio-
nes clnicas de la enfermedad que, por el encuentro de importantes diferencias
en relacin con los cuadros histopatolgicos de LES y de la ESP, refuerzan la
singularidad de la EMTC como posible entidad especfica.
Manifestaciones clnicas y de laboratorio
Las manifestaciones clnicas de la EMTC pueden ser divididas entre aquellas
comunes a las diferentes enfermedades superpuestas, sin ser necesariamente
concomitantes durante el curso de la enfermedad. De esta manera, hay mani-
festaciones asociadas al LES, a la ESP, a la DM y a la AIJ, que generalmente
presentan un inicio insidioso. Frecuentemente, los pacientes con EMTC tienen
otros diagnsticos iniciales. Por ejemplo: en la casustica de 14 pacientes de
Singsen y sus coloboradores, la EMTC tuvo un diagnstico inicial de ARJ en 11
pacientes, de LES en dos y de esclerodermia en uno. El cuadro clnico inicial de
la EMTC de presentacin juvenil se caracteriza de modo general, por la apari-
cin de sntomas generales, Fenmeno de Raynaud, artritis, edema de las
manos, miositis y alteraciones cutneas de LES y de la DM. Las principales
manifestaciones clnicas de la EMTC, divididas por sistemas son:
- Manifestaciones generales: fiebre, fatiga, malestar, prdida de peso, linfade-
nomegalia.
- Manifestaciones musculoesquelticas: artralgia, artritis (a veces erosivas que
pueden llevar a deformidades persistentes), mialgia, debilidad muscular proximal y
simtrica con alteraciones de enzimas musculares, tenosinovitis, necrosis avascular
y osteoporosis (secundaria a la corticoterapia). La limitacin funcional de las manos
parece estar asociada ms a la esclerodactilia que a las alteraciones erosivas.
- Manifestaciones cutneo-mucosas: Fenmeno de Raynaud (Fig. N 1) exan-
tema malar, fotosensibilidad, alopecia, lceras orales, lesiones de lupus discoi-
de, heliotropo, manchas de Gottron, telangiectasias, ndulos subcutneos, hipe-
remia palmoplantar, calcificacin subcutnea, edema de las manos y pies
(manos suculentas), (Figs. N 2 y 3), piel esclerodrmica, lesiones morfea (no
es frecuente el endurecimiento difuso), vasculitis de la pulpa digital con ulcera-
ciones (Fig. N 3), esclerodactilia.
- Tracto digestivo: disfagia, hipomotilidad del esfago (principalmente en
los
2
/3 inferiores), pirosis, regurgitacin, reflujo gastro-esofgico, parotiditis,
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
244
hepatoesplenomegalia, dolor abdominal, vmitos, diarrea, leo adinmico,
pseudobstruccin intestinal, pancreatitis, dilatacin del yeyuno y del duode-
no, divertculos intestinales, ulceracin esofgica y atrofia de la mucosa del
tracto digestivo de un modo general, lo que contribuye a la ocurrencia de sn-
drome malabasortivo, desnutricin, hemorragias y perforaciones.
- Aparato cardiovascular: miocarditis, pericarditis, endocarditis, disturbios de la
conduccin.
- Aparato respiratorio: derrame pleural, disnea, hipertensin pulmonar, altera-
ciones restrictivas y de difusin, hemorragia pulmonar. La mayora de los
pacientes con la funcin pulmonar alterada son asintomticos en los estados
iniciales de la enfermedad.
- Aparato genito-urinario: proteinuria, cilindruria, hematuria, glomerulonefritis;
la crisis hipertensiva renovascular, semejante a la que ocurre en esclerodermia
es de rara observacin. El compromiso renal es, usualmente poco frecuente,
aunque algunos autores relatan una frecuencia de hasta 50% en sus series
peditricas.
- Sistema nervioso central: convulsin, cefalea, depresin, meningitis aspti-
ca, accidente cerebro vascular.
En relacin al laboratorio, podemos encontrar la anemia de las enfermedades
crnicas (normocrmica y normoctica; eventualmente anemia hemoltica con
Test de Coombs directo positivo), leucopenia, linfopenia, trompocitopenia, hiper-
gammaglobulinemia, aumento de los reactantes de fase aguda y presencia del
factor reumatoideo. Las alteraciones urinarias estn presentes, si es que existe
compromiso renal. El anticuerpo antinuclear, se encuentra siempre presente con
ttulos altos y con patrn moteado. Los anticuerpos anti ENA (antgenos nuclea-
reares extrables - extractable nuclear antigens) y anti RNP tambin se encuen-
tran positivos con ttulos altos, lo que segn algunos autores, puede propiciar una
IS proteccin a la enfermedad renal. La presencia de otros anticuerpos (anti Sm;
anti DNA) es infrecuente. El anticuerpo anti U1-70 kd RNP es ms especfico
para el diagnstico de la EMTC que el anti RNP. Los anticuerpos anti ENA y anti
RNP tambin pueden ser encontrados en otras conectivopatas, pero en ttulos
mucho ms bajos que en la EMTC y asociados a varios otros anticuerpos.
El paciente con EMTC deber ser estudiado con exmenes que evalen rga-
nos aparentemente asintomticos, pues, como se ha visto, varias veces la
expresin clnica de estos rganos es ms tarda, y la precocidad de una inter-
vencin teraputica puede ser importante en la evolucin del paciente. En los
nios habitualmente se evalan aquellos rganos que estn afectados clnica-
mente, por ejemplo: el estudio de deglucin con bario frente a disfagia. Es reco-
mendable: monitoreo peridico de la funcin pulmonar a travs de la realiza-
cin de una Rx de trax, estudio funcional respiratorio y prueba de difusin de
monxido de carbono (test ms sensible para detectar compromiso pulmonar
intersticial). Algunos mdicos sugieren la realizacin de tomografa de trax de
alta resolucin. Respecto de la evaluacin del compromiso cardiaco debe rea-
lizarse ECG, ecocardiograma doppler. Estudios sugieren que algunas manifes-
taciones de la EMTC son ms frecuentes en los nios que en los adultos, como
CAPTULO 5 | Enfermedades autoinmunes
245
la trombocitopena, el compromiso renal y cardiaco, la artritis severa, enferme-
dad cutanea y miopata. En general, en la edad peditrica, parecen predominar
las manifestaciones simil LES, mientras que en los adultos predominan las
manifestaciones asociadas a la esclerodermia, aunque stas, muchas veces
sean progresivas a pesar del tratamiento realizado.
Tratamiento
El tratamiento de la EMTC est asociado a aquellas manifestaciones expresa-
das en la enfermedad, siendo individualizado para cada paciente. Es as que,
bsicamente sern utilizados antiinflamatorios no esteroides frente a manifesta-
ciones tales como: sntomas constitucionales, artritis, pleuritis y corticoides (an
en pulsoterapia) y, eventualmente, introduccin de una droga inmunosupresora
como azatioprina o ciclofosfamida e incluso ms raramente el clorambucil, en
los casos que exista compromiso renal, pulmonar o del sistema nervioso cen-
tral, hasta en los casos con mala respuesta a los corticosteroides. Otras opcio-
nes pueden ser tiles, como es el uso de los antimalricos frente a manifesta-
ciones cutneo-articulares, metotrexate, ante la persistencia de artritis o como
ahorrador de esteroides o gammaglobulina endovenosa ante tromboci topenias
refractarias. Frente a la hipertensin pulmonar asintomtica se puede utilizar
corticoides, ciclofosfamida, dosis bajas de cido acetil saliclico e inhibidores de
la enzima convertidora de angiotensina, en los casos sintomticos puede utili-
zarse adems la prostaciclina. Recientes datos anecdticos en adultos, sugie-
ren un rol de los inhibidores de TNF en estos pacientes.
En pacientes con disfagia, pueden ser tiles medidas antirreflujo, antagonistas
H2, bloqueadores de la bomba de protones, metoclopramida. La utilizacin de
bloqueantes clcicos y medidas de proteccin al fro son frecuentemente nece-
sarios ante la presencia de Fenmeno de Raynaud, como tambin la fisiotera-
pia precoz en los casos con compromiso articular, fotoprotectores para las mani-
festaciones cutneas y ms raramente dilisis para algunos casos en que el
compromiso renal es desfavorable. El abordaje de tratamiento de la enfermedad
deber ser multi e interdisciplinario.
Pronstico
Algunos autores sealan que la EMTC presenta un pronstico menos favorables
en los nios que en los adultos. A pesar de esto, la revisin de las series publi-
cadas muestra que, en la edad peditrica, el compromiso renal es poco frecuen-
te y raramente progresa a insuficiencia renal crnica. Debe tenerse en cuenta
que las series son muy pequeas para extraer conclusiones sobre la historia
natural de esta enfermedad. La mortalidad en la EMTC infanto-juvenil vara del
2,8 al 28% segn diferentes series y tal vez, sea un poco ms elevada que la
mortalidad del LES y de la ESP infanto-juvenil cuando se presentan aisladamen-
te. Las principales causas de muerte son: infeccin, insuficiencia respiratoria e
insuficiencia cardiaca que, generalmente, se encuentran asociadas con la hiper-
tensin pulmonar, insuficiencia renal y hemorragia intracraneana.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Fig. N 1. Fenmeno de Raynaud.
Fig. N 2. Tumefaccin de dedos los pies con necrosis digital distal.
246
CAPTULO 5 | Enfermedades autoinmunes
Fig. N 3. Mano edematosa, esclerodactilia en fase temprana.
247
CAPTULO 5 | Enfermedades autoinmunes
249
Lectura recomendada
BALDASSARE A, WEISS T, AUCLAIR R y ZUCKNER J. Mixed connective tissue disea-
se (MCTD) in children. Arthritis Rheum. 1976; 19: 788.
BENNETT RM. Scleroderma overlap syndromes. Clin Rheum Dis. 1990; 16(1):
185-198.
CASSIDY JT, WORTMANN DW, NELSON AM et al. Clinical outcome of children with
mixed connective tissue disease (MCTD). J Rheumatol. 1993; 19 (supl. 33): 121.
DE ROOIJ DJ, FISELIER TH, VAN DE PUTTE LB y VENROOIJ WJ. Juvenile-onset mixed
connective tissue disease: clinical, serological and follow-up data. Scand J
Rheumatology. 1989; 18: 157-160.
EBERHARDT K, SVANTESSON H y SVENSSON B. Follow-up study of 6 children pre-
senting with a MCTD-like syndrome. Scand J Rheumatology. 1981; 10: 62-64.
FRAGA A, GUDIO J, RAMOS-NIEMBRO F y ALARCN-SEGOVIA D. Mixed connective
tissue disease in childhood. Relationship with Sjgrens Syndrome. Am J Dis
Child. 1978; 132: 263-265.
FUJIKAWA S y OKUNI M. A nationwide surveillance study of rheumatic diseases
among japanese children. Acta Paedr Jpn. 1997; 39(2): 242-244.
KOTAJIMA L, AOTSUKA S, SUMIYA M et al. Clinical features of patients with juveni-
le onset mixed connective tissue disease: analysis of data collected in a nation-
wide collaborative study in Japan. J Rheumatol. 1996; 23(6): 1088-1094.
MICHELS H. Course of mixed connective tissue disease in children. Ann Med.
1997; 29(5): 359-364.
MIER R, ANSELL B, HALL MA et al. Long term follow-up of children with mixed con-
nective tissue disease. Lupus. 1996; 5: 221-226.
NIMELSTEIN SH, BRODY S, MCSHANE D y HOLMAN HR. Mixed connective tissue
disease: a subsequent evaluation of the original 25 patients. Medicine. 1980;
59(4): 239-248.
ROSENBERG AM, PETTY RE, CUMMING GR y KOEHLER BE. Pulmonary hypertension
in a child with mixed connective tissue disease. J Rheumatol. 1979; 6(6): 700-704.
SAVOURET J-F, CHUDWIN DS, WARA DW et al. Clinical and laboratory findings in child-
hood mixed connective tissue disease: presence of antibody to ribonucleoprotein
containing the small nuclear ribonucleic acid U1. J Pediatr. 1983; 102: 841-846.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
248
SHARP GC, IRVIN WS, TAN EM et al. Mixed Connective Tissue Disease-an appa-
rently distinct rheumatic disease syndrome associated with a specific antibody to
an extractable nuclear antigen (ENA). Am J Med. 1972; 52: 148-159.
SINGSEN BH, KORNREICH HK, KING KK et al. Mixed connective tissue disease in
children. Arthritis Rheum. 1976; 19: 822.
SINGSEN BH, BERNSTEIN BH, KORNREICH HK et al. Mixed connective tissue dise-
ase in childhood. J Pediatr. 1977; 90(6): 893-900.
SINGSEN BH, SWANSON VL, BERNSTEIN BH et al. A histologic evaluation of mixed
connective tissue disease in childhood. Am J Med. 1980; 68: 710-717.
TIDDENS HAWM, VAN DER NET JJ, DE GRAEFF-MEEDER ER et al. Juvenile-onset
mixed connective tissue disease: longitudinal follow-up. J Pediatr. 1993; 122:
191-197.
VAN DER NET JJ, VAN DER HOEVEN H, ESSEVELD F et al. Musculoskeletal disorders
in juvenile onset mixed connective tissue disease. J Rheumatol. 1995; 22(4):
751-757.
YOKOTA S, IMAGAWA T, KATAKURA S et al. Mixed connective tissue disease in child-
hood: a nationwide retrospective study in Japan. Acta Paedr Jpn. 1997; 39(2):
273-276.
Agradecimiento especial a Dra. Egny Mendoza por la traduccin del original en portuguz.
CAPTULO 5 | Enfermedades autoinmunes
251
Sndrome Antifosfolpido (SAF) en pediatra
Dra. Emilia Inoue Sato y Dr. Luis Alberto Aversa
Introduccin
El Sndrome Antifosfolpido (SAF) es un desorden autoinmume sistmico, ini-
cialmente descripto por Harris y sus colaboradores en 1983, que se caracte-
riza por la presencia de anticuerpos antifosfolpidos (aFL) circulantes (auto-
anticuerpos), asociados a eventos trombticos (ET) venosos, arteriales y/o
prdidas fetales recurrentes.
Los aFL estn dirigidos contra protenas que unen fosfolpidos aninicos (cofac-
tores) fundamentalmente B2 glicoprotena I y protrombina.
Es un grupo heterogneo de anticuerpos que incluyen bsicamente al anticoa-
gulante lpico (AL) y a los anticuerpos anticardiolipina (aCL). El AL se compor-
ta como un inhibidor in vitro de la coagulacin, sin especificidad por ningn fac-
tor del sistema de la hemostasia y se detecta por la prolongacin de los tests de
coagulacin dependientes de fosfolpidos. Por su parte, los aCL se determinan
por su reactividad a la cardiolipina en inmunoensayos de fase slida (ELISA).
En general, el AL tiene mayor especificidad para el SAF y los aCL mayor sensibilidad.
El SAF se asocia con manifestaciones clnicas mayores (trombosis arterial-
venosa o prdidas fetales recurrentes) y menores (trombocitopenia, livedo reti-
cularis, corea, mielitis transversa, migraa, anemia hemoltica, etc.). Similar
heterogeneidad en los aFL se observa con respecto a la especificidad por dife-
rentes fosfolpidos, isotipos (IgG-M-A) y cofactores requeridos. Olive (1979) y St.
Clair (1981), fueron los primeros autores que reportaron esta entidad en pacien-
tes peditricos con LES que presentaron trombosis venosa asociada a la detec-
cin de anticoagulante lpico.
Se reconocen diferentes formas clnicas del SAF: primaria (sin enfermedad sub-
yacente) y secundaria, generalmente a enfermedades autoinmunes (LES y otras
enfermedades del colgeno), ingestin de drogas, neoplasias e infecciones.
Un tipo poco frecuente, pero de extrema gravedad por la rpida evolucin e
intensidad de los sntomas es el denominado SAF catastrfico. Esta forma
clnica se caracteriza por episodios trombticos mltiples y simultneos en
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
252
diferentes rganos (ms de tres), con evolucin aguda (das) y con evidencia
histolgica de oclusiones mltiples de vasos de diferente calibre (en especial de
pequeo tamao con microangiopata trombtica).
El rin es el rgano afectado con mayor frecuencia, pero tambin se observa
compromiso de SNC, cardiaco y piel.
En los ltimos aos se han publicado series de casos peditricos con informa-
cin en cuanto a la prevalencia y significado clnico de los aFL en nios (pobla-
cin normal, neonatos, primera infancia y adolescentes). Estos datos confirman
la heterogeneidad clnica y de laboratorio reportada en pacientes adultos y fun-
damentalmente la necesidad de reunir criterios para lograr un consenso en la
clasificacin del SAF en pediatra.
La presencia de trombosis arterial (especialmente en SNC) y venosa, son datos
cardinales en nios con SAF y deben investigarse con mtodos objetivos para
su confirmacin diagnstica.
Varios autores han determinado el significado clnico de los anticuerpos antifos-
folpidos en los pacientes peditricos con enfermedades reumticas y no reum-
ticas, identificando una amplia variedad de manifestaciones clnicas. Dado que
los factores de riesgo asociados a hipercoagulabilidad son menos frecuentes en
la infancia, se debe realizar la bsqueda sistemtica de aFL en nios con even-
tos trombticos. Los tests de laboratorio deben tener alta sensibilidad y especi-
ficidad para la deteccin de AL, aCL y eventualmente anti 2 glicoprotena.
En pediatra, la presencia de AL en pacientes con LES, se asocia con una
mayor frecuencia de enfermedad tromboemblica, similar a lo que sucede en
pacientes adultos.
Epidemiologa
La prevalencia de aCL y AL en nios con LES vara entre 19% y 87% y 10%-
62% respectivamente y, eventos trombticos ocurren entre el 37% y el 44%
de los pacientes con AL o aCL. Estas discrepancias reflejan la diferente sen-
sibilidad y especificidad de las pruebas de laboratorio utilizadas para el diag-
nstico; la diversidad de los sntomas y signos clnicos a la presentacin y
durante el seguimiento de estos pacientes y el grado de actividad de la enfer-
medad en este grupo.
La deteccin de AL en nios asintomticos (sanos) es variable e incluye al deno-
minado tipo infeccioso, caracterizado por su independencia de la 2GPI (se
une directamente a fosfolpidos aninicos sin la presencia de este cofactor). Se
detecta, generalmente, en estudios de rutina prequirrgicos, en nios menores
de diez aos, siendo transitorio en su evolucin y no se relaciona con eventos
trombticos. Se detect la presencia de aFL asociados a enfermedades infec-
ciosas (virales, bacterianas), enfermedades alrgicas (dermatitis atpica), FR,
DMJ y AIJ. En la mayora de estas entidades es infrecuente la ocurrencia de SAF.
El riesgo trombtico en pacientes con LES y otros trastornos autoinmunes, porta-
dores de AL, est vinculado a su dependencia a la 2GPI (tipo autoinmune).
CAPTULO 5 | Enfermedades autoinmunes
253
Este hallazgo indica que debe efectuarse la determinacin de estos AC en
pacientes con eventos trombticos arteriales y/o venosos. Series de casos de
pacientes peditricos con accidente cerebro vascular agudo (stroke isqumico o
accidente isqumico transitorio) han demostrado una alta prevalencia de anti-
cuerpos AFL, sugiriendo un eventual rol patognico de los mismos.
Patogenia
La relacin entre anticuerpos antifosfolpidos y trombosis est claramente esta-
blecida, pero los mecanismos por los cuales se produce el evento trombtico
an no han sido totalmente definidos. Han sido mencionadas reacciones de
estos anticuerpos con una amplia gama de protenas involucradas en el proce-
so de la hemostasia, presentes en las plaquetas y en la superficie vascular
endotelial (sistema de la Protena C, Protena S, trombomodulina, antitrombina,
Anexina V, factor tisular, protenas de la fase de contacto, etc.).
Los mecanismos patognicos propuestos incluyen:
1. Activacin de clula endotelial. El aFL reconoce a la 2GPI en la clula
endotelial en reposo. Dicha activacin estimula el desarrollo del fenotipo pro-
coagulante de esta clula.
2. Efecto sobre plaquetas (activacin plaquetara), aumento de la produccin
de Tromboxano y mayor adhesin plaquetara.
3. Interferencia con protenas que unen fosfolpidos que intervienen en la cas-
cada de coagulacin, produciendo un estado procoagulante (inhibicin de pro-
tena C activada, AT y de la va fibrinoltica, aumento en la expresin de FT).
Similar mecanismo para otras protenas: PC, PS, Anexina V.
4. Injuria oxidativa de clula endotelial vascular (dao endotelial secundario a
la activacin de macrfagos).
Manifestaciones clnicas
La mayora de los reportes de Sndrome Antifosfolpido en nios indican que
existe un predominio del sexo femenino, la edad de presentacin del primer
evento clnico ha sido reportada entre los ocho meses y los 16 aos. Cerca de
1
/3 parte los pacientes presentan ms de un evento clnico.
Los eventos trombticos afectan predominantemente el territorio venoso, pero,
tambin se presentan eventos arteriales (fundamentalmente localizados en
SNC) y con menor frecuencia que afectan a ambos territorios. La trombosis
venosa profunda de miembros inferiores es la modalidad ms frecuente, tanto
en la poblacin peditrica como adulta. Estos eventos pueden localizarse al
nivel de cualquier rgano y originan mltiples sndromes clnicos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
254
La mayor proporcin de pacientes presentaron SAF secundario, fundamental-
mente asociado a LES, pero se han descripto casos de SAF primario en nios.
Las manifestaciones clnicas no difieren en cuanto a incidencia, localizacin,
etc. entre estas formas clnicas (SAF primario y secundario).
Existen aislados reportes de pacientes peditricos con historia familiar de even-
tos clnicos asociados a aFL.
Tabla N 1. Principales manifestaciones clnicas asociadas a aFL en pacientes
peditricos (adaptado de RAVELLI y MARTINI, 2005)
Localizacin
Venosa
Extremidades
Vena Cava
Pulmonar
Piel
Cerebro
Adrenal
Hgado
Ojo
Arterial
Cerebro
Rin
Extremidades
Corazn
Hgado
Intestino
Mdula espinal
Manifestacin clnica
Trombosis venosa profunda.
Trombosis de vena cava superior o inferior.
Tromboembolismo pulmonar, hipertensin pulmonar.
Livedo reticularis.
Trombosis de senos venosos cerebrales.
Enfermedad de Addison.
Sndrome de Budd-Chiari, hepatomegalia, aumento de enzimas hepticas.
Trombosis de vena retiniana.
Stroke, accidente isqumico transitorio. Corea.
Trombosis de arteria renal, microangiopata trombtica renal.
Isquemia, gangrena.
Infarto agudo del miocardio.
Infarto heptico.
Trombosis de arteria mesentrica.
Mielitis transversa.
Diagnstico
El diagnstico de SAF debe ser considerado en nios o adolescentes que pre-
sentan manifestaciones clnicas, tales como: trombosis venosa y arterial sin
causa aparente y deteccin positiva para aFL.
En 1998 se realiz un workshop internacional y se formularon los criterios diag-
nsticos preliminares para Sndrome Antifosfolpido (Criterios de Sapporo).
Estos criterios se utilizan preferencialmente en estudios de investigacin clnica
e involucran parmetros clnicos y de laboratorio. Debe existir al menos un cri-
terio clnico y uno de laboratorio para establecer el diagnstico de Sndrome
Antifosfolpido. Estos criterios han sido revisados y actualizados recientemente.
CAPTULO 5 | Enfermedades autoinmunes
255
Criterios clnicos
Trombosis vascular: uno o ms episodios de trombosis arterial, venosa o de
pequeos vasos en cualquier tejido u rgano. Este evento debe confirmarse por
estudios objetivos de imgenes, doppler o por histopatologa. Para la confirma-
cin histolgica debe demostrarse trombo en ausencia de inflamacin de la
pared vascular.
Morbilidad durante el embarazo:
a. Una o ms prdidas fetales ms all de la dcima semana de gestacin. La
morfologa fetal normal debe ser demostrada por ecografa o por examen directo.
b. Uno o ms partos prematuros de neonatos morfolgicamente normales
antes de las 34 semanas de gestacin, debido a preeclampsia grave o eclamp-
sia grave con insuficiencia placentaria.
c. Tres o ms abortos espontneos consecutivos antes de la dcima semana
de gestacin, excluyendo normalidades anatmicas u hormonales en la madre.
Se debe descartar patologa cromosmica en ambos padres.
Criterios de laboratorio
Anticuerpos anticardiolipina (aCL): Isotipos IgG o IgM presentes en suero, a ttu-
los moderados o altos en dos o ms ocasiones (> 40 GPL o MPL o > percentilo
99), con un intervalo de mnimo 12 semanas, utilizando el mtodo de ELISA
estandarizado para anticuerpos anticardiolipinas dependientes de 2GPI.
AC anti 2 GP1: isotipo Ig G y/o Ig M en suero o plasma (ttulo > percentilo 99)
presente en dos o ms ocasiones, con un intervalo mnimo de 12 semanas, uti-
lizando el mtodo ELISA estandarizado.
Anticoagulante Lpico (AL): presente en el plasma en dos o ms ocasiones con
un intervalo de mnimo 12 semanas, de acuerdo con las Normas de la Sociedad
Internacional de Hemostasia y Trombosis.
Debe considerarse (en especial en pediatra) que un nmero de pacientes no
cumplen con los Criterios de Sapporo, pero tienen manifestaciones clnicas o
criterios menores: livedo reticularis, corea, migraa, etc., en quienes eventual-
mente debera investigarse la presencia de aFL.
Tratamiento
La incidencia de trombosis en nios con aFL no est claramente establecida, ade-
ms, no es infrecuente el hallazgo de estos AC en bajo ttulo y de evolucin tran-
sitoria. La frecuencia de otros factores de riesgo trombtico, tales como: ateroes-
clerosis, tabaquismo, hipertensin, etc., son infrecuentes en este grupo etrio. Por
estas razones, se considera que el riesgo de trombosis es menor en individuos
asintomticos con presencia de aFL. Se sugiere no realizar tratamiento en aque-
llos nios sin sntomas y con deteccin de aFL. La conducta sugerida es evaluar
su persistencia en estudios de laboratorio realizados cada 12 semanas.
El uso profilctico de bajas dosis de AAS (100mg/da) en nios asintomticos con
ttulos de aFL persistentemente positivos, es an controversial.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
256
En nios con ttulos elevados de aFL en forma persistente, puede considerarse el
uso profiltico de heparina cuando se encuentran expuestos a situaciones clnicas
de riesgo para trombosis ejemplo: cirugas (de cadera, rodilla), inmovilizacin prolon-
gada, uso de anticonceptivos en adolescentes, o si se detectara una trombofilia con-
gnita asociada (dficit de protena C, etc.).
No est an definida la conducta teraputica en pacientes con presencia de aFL
positivos y manifestaciones clnicas menores (livedo reticularis, migraa, etc.).
El tratamiento de la trombosis venosa profunda (miembros), trombosis de senos
venosos, es similar al tratamiento de trombosis de otras etiologas. Se utiliza
heparina en la fase aguda (cinco a siete das) asociada a anticoagulantes ora-
les. La intensidad del tratamiento y la duracin del mismo an no estn clara-
mente definidas. Se debe monitorear el tratamiento anticoagulante con una
Razn Internacional Normalizada (RIN) de 2.0-3.0, durante seis meses.
Se sugiere la suspensin del tratamiento anticoagulante del primer evento trom-
btico ante el hallazgo de al menos dos tests de laboratorio negativos para aFL,
con diferencia de 12 semanas entre cada determinacin. Ante la recurrencia del
evento trombtico durante la terapia anticoagulante, se sugiere tratamiento anti-
coagulante con RIN elevado (2.5-3.0 a 3.5-4.0) asociado a AAS. En la recurren-
cia fuera de tratamiento se indica terapia anticoagulante prolongada.
Para las trombosis arteriales, el tratamiento es similar (heparina y anticoagulan-
tes orales en la fase aguda) y AAS de por vida cuando el primer evento tromb-
tico ocurri en vasos de pequeo o mediano calibre o ante la ocurrencia de fac-
tores desencadenantes pro-coagulantes tales como: ciruga o parto. Para trom-
bosis de arterias de mediano o gran calibre en ausencia de otros factores des-
encadenantes, se recomienda tratamiento anticoagulante, probablemente por
tiempo prolongado.
El uso concomitante de corticoides, imunosupresores (ciclofosfamida) y/o plasma-
fresis, est indicado para casos graves, con riesgo de vida (SAF catastrfico).
Dada la baja incidencia de trombosis relacionada a SAF en pediatra, debe defi-
nirse una adecuada estrategia teraputica mediante estudios multicntricos,
prospectivos, con un adecuado nmero de pacientes.
CAPTULO 5 | Enfermedades autoinmunes
Fig. N 1. ACV isqumico (stroke) TAC sin contraste (localizacin hemisferio derecho).
Fig. N 2. ACV isqumico (stroke) TAC con contraste (localizacin hemisferio derecho).
Cortesa: Dr. Luis Aversa.
257
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
258
Lecturas recomendadas
ALARCON-SEGOVIA D y SANCHEZ-GUERRERO J. Primary antiphospholipid syndro-
me. J Rheumatol. 1989; 16: 482-488.
ANGELINI L, RUMI V, NARDOCCI N et al. Hemidystonia symptomatic of primary anti-
phospholipid syndrome in childhood. Mov Disord. 1993; 8: 383-386.
ASHERSON RA, KHAMASHTA MA, ORDI-ROS J et al. The primary antiphospholipid
syndrome: Major clinical and serological features. Medicine. 1989; 68: 366-374.
AVCIN T, CIMAZ R y MERONI PL. Do we need an International consensus state-
ment on clasification criteria for the antiphospholipid syndrome in the paediatric
population?. Lupus. 2001; 10: 897-898.
AVCIN T, CIMAZ R y MERONI PL. Recent advances in antiphospholipid antibodies
and antiphospholipid syndromes in pediatric populations. Lupus. 2002; 11: 4-10.
BACA V, GARCA-RAMIREZ R, RAMIREZ-LACAYO M et al. Cerebral infarction and anti-
phospholipid syndrome in children. J Rheumatol. 1996; 23(8): 1428-1431.
BERUBE C, MITCHELL L, DAVID M et al. The relationship of antiphospholipid anti-
bodies to thromboembolic disease in systemic lupus erythematosus in children:
a cross-sectional study. Pediatr Res. 1998; 44: 351-356.
CAPORALI R, RAVELLI A, DE GENNARO F et al. Prevalence of anticardiolipin antibo-
dies in juvenile chronic arthritis. Ann Rheum Dis. 1991; 50-9, 599-601.
HUGHES GRV, HARRIS EN y GHARAVI AE. The anticardiolipin syndrome. J
Rheumatol. 1986; 13: 586-489.
KHAMASHTA MA, QUADRADO MJ, MUJIC F et al. The management of thrombosis in
antiphospholipide antibodies syndrome. N Engl J Med. 1995; 332: 993-998.
LORINI R, DANNUNZIO G, CAPORALI R et al. Anticardiolipin antibodies in children
and adolescents with insulin-dependent diabetes mellitus. Eur J Pediatr. 1995;
154(2): 105-108.
MALE C, LECHNER K, EICHINGER S et al. Clinical significance of lupus anticoagu-
lants in children. J Pediatr. 1999; 134:199-205.
MIYAKIS S, LOCKSHIN MD, ATSUMI T et al. International Consensus Statement on
an update of the classification criteria for definite Antiphospholipid Syndrome
(APS). J Thromb Haemost. 2006; 4: 295-306.
CAPTULO 5 | Enfermedades autoinmunes
259
NUSS R, HAYS T y MANCO-JOHNSON M. Childhood thrombosis. Pediatrics. 1995;
96: 291-294.
RAVELLI A, CAPORALI R., DI FUCCIA G et al. Anticardiolipin antibodies in pediatric
systemic lupus erythematosus. Arch Pediatr Adolesc Md. 1994; 148: 398-402.
RAVELLI Ay MARTINI A Antiphopholipid antibodies syndrome in pediatric patients.
Rheum Dis Clin N Am. 1997; 23: 657-676.
RAVELLI A y MARTINI A. Antiphopholipid Syndrome. Pediatr Clin N Am. 2005, 52:
469- 491.
SACA LF, SZER IS, HENAR E et al. Budd-Chiari syndrome associated with anti-
phospholipid antibodies in a child: report of a case and review of the literature.
J Rheumatol. 1994; 21: 545-548.
SALLAM S, WAFA E, EL GAYAR A et al. Anticardiolipin antibodies in children on
chronic haemodialysis. Nephrol Dial Transplant. 1994; 9(9): 1292-1294.
SERRA CR, RODRGUES SH, SILVA NP et al. Clinical significance of anticardiolipin anti-
bodies in juvenile idiopathic arthritis. Clin Exp Rheumaol. 1999; 17(3): 375-380.
SILVERMAN E. Whats new in the treatment of pediatric SLE?. J Rheumatol.
1996; 23: 1657-1659.
TAKANASHI J, SUGITA K, MIYAZATO S et al. Antiphospholipid antibody syndrome in
childhood strokes. Pediatr Neurol. 1995; 13: 323-326.
WILSON WA, GHARAVI AE y, KOIKE T. International consensus statement on pre-
liminary classification criteria for definite antiphospholipid syndrome report of an
international workshop. Arthritis Rheum. 1999; 42: 1309-1311.
CAPTULO 5 | Enfermedades autoinmunes
261
Sndrome de Sjogren en edad peditrica (SS)
Dra. Mara del Pilar Gmez Mora
Definicin
Es una enfermedad autoinmune que compromete las glndulas excrinas provo-
cando una respuesta inflamatoria que conduce a una hiposecrecin de las mismas.
Clnicamente se manifiesta como ojo y boca secos, asociados a una gran variedad
de sntomas y signos que pueden simular otras enfermedades autoinmunes.
Puede ser primario o secundario a otras enfermedades autoinmunes.
Epidemiologa
Mientras que en poblacin adulta se considera una enfermedad prevalente, es
de rara ocurrencia en la edad peditrica. Por lo general, en este grupo etreo,
el SS es primario pero puede asociarse a otras enfermedades autoinmunes,
tales como: ARJ, LES, EMTC y dermatomiositis juvenil. Esta asociacin puede
ocurrir en forma temprana o tarda.
Se observa un franco predominio del sexo femenino sobre el masculino y la mayo-
ra de pacientes inician sus sntomas en la preadolescencia/adolescencia, pero su
real incidencia y prevalencia en la poblacin peditrica es an desconocida.
Etiopatogenia
Se considera como una desorden complejo, en cuya etiopatogenia intervienen
factores: inmunogenticos, hormonales y ambientales.
En su etiopatogenia se han identificado factores de predisposicin gentica. Se
ha reportado una frecuencia aumentada de HLA B8, DR3, pero no parece que
exista asociacin entre su presencia y la edad de inicio o severidad de las
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
262
manifestaciones clnicas. Es una enfermedad polignica. En la mayora de los
estudios, en el SS primario existe una frecuencia aumentada de HLADRB1*0301,
DRB3*00101 y DQB1*0201. El haplotipo HLA-DRB1*0301-DQB1*0201 se
encuentra aumentado en la enfermedad y existe evidencia en relacin a su pre-
sencia y alteraciones en la respuesta inmune humoral y celular, progresin de la
enfermedad y sntesis de auto anticuerpos. Tambin se han realizado estudios del
polimorfismo de los genes TAP que juegan un papel importante en el transporte
de pptidos antignicos unidos a las molculas HLA clase I y en el transporte
endgeno de algunos pptidos presentados por el HLA clase II para ser presenta-
dos a los linfocitos T, pero los resultados no son concluyentes.
En los infiltrados linfocticos provenientes de glndulas salivares de pacientes
con SS primario se observa predominio de los linfocitos T y CD4, CD8, linfoci-
tos B y macrfagos. Los linfocitos CD4 estn activados en la lesin dada su
capacidad para activar las clulas B y promover la produccin de auto anticuer-
pos. Las clulas CD4 producen cantidades exageradas de interfern gamma
que promueve un aumento en la expresin de antgenos del complejo mayor de
histocompatibilidad clase II en las clulas epiteliales. Se observa tambin un
incremento significativo en la produccin de IL-10, IL-1, IL-2, IL-6 y factor de
necrosis tumoral , citoquinas que participan activamente en la respuesta infla-
matoria, en el dao endotelial y tisular observados en el SS.
Tambin existe un exagerado reclutamiento linfoctico que es mediado por las
molculas de adhesin tipos VCAM-1, ICAM-1 y la ELAM-1.
La respuesta inflamatoria que afecta las glndulas excrinas es probablemente
desencadenada por alteraciones de la respuesta humoral que conduce a la for-
macin de auto anticuerpos, liberacin de mediadores de inflamacin y de la
respuesta celular. La misma, se acompaa de un infiltrado linfoplasmocitario
que es periductal y focal, el cual provoca aumento del volumen de las glndulas
e hiposecrecin. Estos infiltrados presentan un franco predominio de clulas T y
escaso nmero de clulas B y macrfagos.
La deteccin de varios tipos de autoanticuerpos es caracterstico del SS. Los
AAN se detectan en la gran mayora de pacientes, por lo general, a ttulos altos
y los patrones ms frecuentes son el homogneo y moteado, en cerca de la
mitad de los pacientes se detecta factor reumatoide. Los AC anti Ro y anti LA
tienen una positividad que flucta entre el 40-80% en los pacientes con SS pri-
mario y parecen tener una asociacin positiva con ciertas manifestaciones de la
enfermedad tales como agrandamiento parotdeo, sialoadenitis linfoctica, com-
promiso articular, cutneo y algunas complicaciones neurolgicas.
Existe evidencia de alteraciones en los mecanismos de apoptosis a nivel del epi-
telio de las glndulas excrinas, en especial las salivares y lagrimales. Esta alte-
racin permitira el reclutamiento y activacin de linfocitos en la lesin. Estos a
su vez, promueven la destruccin glandular y disminucin de la produccin ex-
crina. Ciertos virus, entre ellos, el EBV pueden favorecer la apoptosis y la expre-
sin de antgenos crpticos.
CAPTULO 5 | Enfermedades autoinmunes
263
Manifestaciones clnicas
Las manifestaciones clnicas se pueden clasificar como:
El agrandamiento parotdeo: es la manifestacin clnica ms frecuente del SS
juvenil. En ms de la mitad de los casos reportados, el primer sntoma ha sido
parotiditis.
Boca seca: se caracteriza por sensacin de sequedad, sed y dificultad para
masticar. Puede asociarse a hipogusia, cambios en la voz y dificultad para
deglutir. Problemas asociados, tales como: caries dentales, gingivitis y enferme-
dad periodontal, son ms frecuentes.
Ojo seco: provoca sntomas como irritacin y sensacin de quemazn o cuerpo
extrao en el ojo. Pruebas para detectar la produccin de lgrimas indican que
hay hiposecrecin de las mismas.
Otros sntomas secos son la xerodermia, vaginitis sicca, xeromicteria (sequedad
de mucosa nasal), laringotraqueitis sicca, y esofagitis sicca.
Manifestaciones sistmicas: las artralgias son frecuentes, Fenmeno de
Raynaud y fotosensiblidad tambin se presenta en estos pacientes. Las artral-
gias son ms frecuentes que la artritis y tienden a comprometer manos y rodi-
llas. Cuando se asocian a artritis persistente debe considerarse un SS secunda-
rio, aunque la presencia de poliartritis aislada puede considerarse parte integral
del SS primario. Los pacientes con SS juvenil pueden desarrollar fenmenos
vasculticos al nivel de la piel. A nivel cutneo, la xerodermia es rara, pero, la
vasculitis lecocitoclstica crnica manifestndose como prpura palpable no
slo es relativamente comn, sino adems, bastante caracterstica de la enfer-
medad (prpura hiperglobulinmica).
Otra manifestacin cutnea tpica del SS primario (observada tambin en lupus
neonatal) es la ocurrencia de una lesin eritematosa gigante con centro violceo
conocida como Eritema anular.
Las manifestaciones hematolgicas ms frecuentes son anemia y leucopenia.
Pueden detectarse linfadenopatas y esplenomegalia. En pacientes adultos se ha
descripto una mayor frecuencia de linfomas, pero esto no se ha reportado en nios.
Otras manifestaciones, tales como: gastritis atrfica, hepatitis autoinmune y pan-
creatitis se han reportado en poblacin adulta, pero no en SS juvenil.
Los exmenes paraclnicos de mayor valor diagnstico son: anticuerpos antinu-
cleares, anti Ro, anti La y factor reumatoide. Es interesante observar que el fac-
tor reumatoideo en SS peditrico es ms prevalente que en la ARJ, hallndose
presente entre el 80 y 90% de los casos. Son tambin frecuentes la hipergam-
maglobulinemia policlonal y el incremento de reactantes de fase aguda. Los aFL
se han detectado en algunos pacientes con SS juvenil.
Diagnstico
En poblacin adulta se dispone de criterios internacionales para la clasificacin
del SS que incluyen:
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
264
1. Sntomas oculares: se refieren la presencia de sntomas de ojo seco por
ms de tres meses, manifestado por la sensacin de arena en los ojos o por la
necesidad de usar lgrimas artificiales.
2. Sntomas orales: sntomas de boca seca por ms de tres meses, la necesi-
dad de ingesta de lquidos para facilitar la deglucin de alimentos slidos o la
presencia de aumento de tamao de las glndulas salivares, bien sea en forma
recurrente o persistente.
3. Signos oculares: hiposecrecin lagrimal documentada por Prueba de
Schirmer (menor a 5mm en 5 minutos) y/o Prueba de Rosa de Bengala (mayor
a cuatro).
4. Caractersticas histopatolgicas: en la biopsia de glndulas salivares acceso-
rias se demuestran focos linfocticos adyacentes a acinos mucosos que contienen
2
ms de 50 linfocitos por 4mm de tejido glandular calculados por un puntaje que
va de uno a 12, en este ltimo caso, el infiltrado ocupa la totalidad del campo.
5. Evidencia objetiva de compromiso salivar dada por resultado positivo de al
menos una de tres de las siguientes pruebas: hipocaptacin en gammagrafa
salivar, sialografa de partida que evidencia la presencia de sialectasias difusas
en ausencia de obstruccin de los ductos mayores y disminucin del flujo sali-
var (menor a 1.5cc en 15 minutos).
6. Deteccin de autoanticuerpos: anti Ro y/o anti La.
Se realiza diagnstico:
Con cuatro a seis criterios que incluyan histopatologa y/o serologa positivas.
Con cuatro a seis criterios que incluyan signos oculares, signos de compromiso
de glndulas salivares, histopatologa o serologa.
Los criterios diagnsticos de Vitali y sus colaboradores no han sido validados en
nios y, Bartunkova y sus colaboradores reportaron que existen diferencias en
la expresin clnica del SS en la poblacin peditrica, por lo que propusieron cri-
terios diagnsticos. Los sntomas sicca fueron observados en forma tarda en el
SS de inicio temprano, la parotidomegalia es muy frecuente como sntoma de
presentacin, as como sntomas sistmicos (fiebre, fatigabilidad y artralgias).
La presencia de ttulos altos de autoanticuerpos (AAN, anti Ro, anti La y factor
reumatoide) e hipergammaglobulinemia son hallazgos constantes en SS juvenil.
La ausencia de otros marcadores serolgicos, tales como: anti DNA, ANCAs e
hipocomplementemia, permiten el diagnstico diferencial con otras enfermeda-
des autoinmune. Los autores proponen modificar los criterios diagnsticos y
aplicar los siguientes parmetros:
Clnicos:
- Oral: parotiditis recurrente, parotidomegalia.
- Ocular: conjuntivitis recurrente no alrgica o infecciosa, keratoconjuntivitis sicca.
- Otras mucosas: vaginitis recurrente.
- Sntomas sistmicos: fiebre de origen desconocido, artralgias no inflamatorias,
parlisis hipokalmica, dolor abdominal.
CAPTULO 5 | Enfermedades autoinmunes
265
Serolgicos:
- Deteccin de uno o ms autoanticuerpos: anti Ro, Anti La, AAN a ttulos altos
y factor reumatoide.
Otras anormalidades:
- Bioqumicos: incremento de amilasas.
- Hematolgicos: leucopenia, elevacin de eritrosedimentacin globular.
- Inmunolgicos: hipergammaglobulinemia policlonal.
- Renales: acidosis tubular renal.
- Histopatolgicos: infiltracin linfoctica de glndulas salivares u otros rganos.
- Pruebas objetivas para ojo seco (Rojo de Bengala, Prueba de Schrimer).
- Pruebas objetivas para compromiso de glndulas salivares: sialografa.
- Exclusin de otras enfermedades autoinmunes.
Estos criterios diagnsticos no han sido tampoco validados en poblacin pedi-
trica, pero, es importante mencionarlos para enfatizar que la presentacin clni-
ca del SS vara en la poblacin peditrica y se requiere un alto ndice de sospe-
cha diagnstica para la identificacin de casos.
Diagnstico diferencial
En el diagnstico diferencial del SS primario se deben incluir las enfermedades
que provoquen compromiso parotdeo, tales como: la parotiditis recurrente del
nio, parotiditis viral (fiebre hurleana, CMV, virus Epstein Barr, HIV), parotiditis
bacteriana por Staphylococcus o Streptococcus, parotiditis tuberculosas o mic-
tica. Tambin otras enfermedades que provoquen parotidomegalia como ser: la
sarcoidosis o amiloidosis.
En varones preadolescentes se observa parotiditis recurrente juvenil, una enfer-
medad idioptica autolimitada, pero sin lugar a duda mucho ms comn que el
SS como causa de agrandamiento parotdeo en este grupo etreo.
La xerostoma puede ser secundaria a sialoadenitis crnica, a medicamentos
(antihistamnicos, bloqueadores, atropina, antidepresivos, etc.)
Debe diferenciarse de otras causas de ojo seco: conjuntivitis o blefaritis alrgi-
ca, dermatitis bulosa, fibrosis qustica, hipovitaminosis A.
Tratamiento
La terapia de reemplazo para suplir el dficit de produccin de lgrimas y saliva
constituyen lo central del tratamiento. Los caramelos de meticelulosa deben ser
considerados. Es importante asegurar un adecuado control odontolgico peridico.
La ciclosporina A tpica acta como un potente antiinflamatorio local y mejora la
sintomatologa ocular.
La pilocarpina oral es de utilidad para el manejo de los sntomas secos porque
estimula la produccin lagrimal y salivar.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
266
La utilidad de los corticoides sistmicos y de los antimalricos es controversial,
estara justificada para el manejo de los problemas hematolgicos y el compro-
miso sintomtico de rganos blanco. Los inmunosupresores tipo ciclosporina,
ciclofosfamida se reservan para el manejo de las complicaciones extraglandula-
res de la enfermedad.
En realidad es poco lo que se puede ofrecer para evitar la insuficiencia glandu-
lar y sus consecuencias que resulta de los ataques recurrentes de sialoadenitis.
El reumatlogo debe focalizarse en:
- Asegurar dos visitas odontopeditricas anuales para el tratamiento tempra-
no de las caries, educacin sobre higiene dental y sellado.
- Permitirle al nio consumir goma de mascar o caramelos (sin contenido de
azcar) durante sus clases y tener a mano una botella de agua para mantener
la cavidad oral hmeda en forma permanente.
- Asegurar seguimiento oftalmolgico y la adherencia al uso de lgrimas artifi-
ciales para evitar el dao en la crnea.
Curso y pronstico
Un estudio multicntrico reuni 40 casos de SS juvenil primario de inicio antes
de los 16 aos. Se observ un franco predominio del sexo femenino (35:40) y la
edad promedio de inicio fue 10.7 aos (9.3-12.4 aos). Los sntomas de presen-
tacin ms comunes fueron: parotiditis recurrente, artralgias y artritis, fiebre, fati-
ga e inflamacin submandibular.
Los sntomas de ojo/boca secos se evidenciaron durante el curso de la enfer-
medad. Complicaciones tales como: eritema anular, candidiasis oral recurrente,
compromiso neurolgico perifrico y central, acidosis tubular renal y Tiroiditis de
Hashimoto se detectaron en este grupo de pacientes. En el 85% se detectaron
AAN, factor reumatoide, anti Ro y anti La en 75% de los casos. Las pruebas
para detectar ojo seco (Test de Schirmer) y boca seca (gammagrafa parotidea)
fueron positivas en el 69% y 75% de los pacientes respectivamente.
El SS juvenil se caracteriza por un curso crnico con reactivaciones episdi-
cas de los sntomas. Las complicaciones glandulares y extraglandulares
observadas en adultos con SS, tambin han sido reportadas en pacientes
peditricos con SS. Entre ellas, las complicaciones renales, como ser: acido-
sis tubular renal distal y nefritis intersticial. Tambin se ha reportado la asocia-
cin con Tiroiditis de Hashimoto y con complicaciones neurolgicas como:
meningitis asptica y angetis de SNC.
No existen guas universales para el seguimiento del SS peditrico. Adems del
cuidado ocular y oral, el reumatlogo tiene que estar alerta a las complicaciones
excrinas. Debe recordarse, sin embargo, que stas son raras, por lo que no se
justifica el uso de estudios invasivos o costosos para monitorear la funcin renal,
pancretica o respiratoria. Empero, un examen de orina peridico y un alto ndice
de sospecha frente a la aparicin de abdomen agudo, sntomas de insuficiencia
pancretica o enfermedad de la va area de pequeo calibre son imprescindibles.
CAPTULO 5 | Enfermedades autoinmunes
267
Lecturas recomendadas
ANAYA JM, OGOWA N y TALAL N. Sjogren syndrome in childhood. J Rheum. 1995;
22: 1152-8.
ATHREYA BH, NORMAN ME, MYERS AR y SOUTH MA. Sjogrens syndrome in chil-
dren. Pediatric. 1977; 59: 931-38.
BARTUNKOVA J, SEDIVA A, VENCONSKY J y TESAR V. Primary Sjogren syndrome in
children and adolescents: Proposal for diagnostic criteria. Clin Exp Rheumatol.
1999; 17: 381-86.
BEESON PB. Age and sex associations of forty autoimmune diseases. Am J
Med. 1994; 96: 457-62.
CIMAZ R, CASADEI A, ROSE C et al. Primary Sjogren syndrome in the pediatric
age: a multicentre survey. Eur J Pediatr. 2003; 162: 661-65.
CORREA P y ANAYA JM. Inmunogentica del S. Sjogren en Sndrome de Sjogren,
en ANAYA JM, RAMOS M, GARCA M (eds.). Corporacin para investigaciones bio-
lgicas. 1 ed. Medelln (Colombia): 2001; 104-12.
CHUDWIN DS, DANIELS TE, WARA DW et al. Spectrum of Sjogren syndrome in chil-
dren. J Pediatr: 1981; 98: 213-7.
DEPRETTERE AJ, VAN ACKER KJ, DE CLERCK LS et al. Diagnosis of Sjogren
Syndrome in children. Am J Dis Child. 1988; 142: 1185-87.
DROSOS AA, TSIAKOU EK, TSIFETAKI N et al. Subgroups of primary Sjogrens
syndrome. Sjogrens syndrome in males and pediatric Greek patients. Ann
Rheum Dis. 1997; 56: 333-335.
KRAUS A y ALARCN-SEGOVIA D. Primary Juvenile Sjogren S. J Rheumatol.
1988; 15: 803-06.
HARA T, NAGFATA M. MIZUNO Y et al. Recurrent parotid swelling in children: clini-
cal features useful for differential diagnosis of Sjogrens syndrome. Acta
Paediatr. 1992; 81: 547-9.
HEARTH-HOLMES M, BATHGE BA, ABREO F y WOLF RE. Autoimmune endocrino-
pathy presenting as recurrent parotiditis of childhood. Arch Otolaringol Head
Neck Surg. 1993; 119: 347-9.
JIMNEZ FM, CORREA PA y JM ANAYA. Fisiopatologa del S Sjogren, en ANAYA JM,
RAMOS M, GARCA M (eds.). Corporacin para investigaciones biolgicas. 1 ed.
Medelln (Colombia): 2001. 92-103.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
268
KOBAYASHI I, FURUTA H,TAME A et al. Complications of childhood Sjogren syndro-
me. Eur J Pediatr. 1996; 155: 890-94.
MIYAGAWA S, TANAKA M, OKAMOTO S et al. Autoimmune thyroid disease in
antiRo/SS-A positive children with annular erythema: report of two cases. Br J
Dermatol. 2004; 150: 1005-08.
MIZUNO Y, HARA T, HATAE K et al. Recurrent parotid gland enlargement as an initial
manifestation of Sjogren syndrome in children. Eur J Pediatr. 1989; 148: 414-6.
OHTSUKA T, SAITOY, HASEGAWA M et al. Central nervous system disease in a chil-
dren with Primary Sjogrens syndome. J Pediatr. 1995; 127: 961-63.
VITALI FB, BOMBARDIERI S, MOUTSOPOULOS HM et al. Classification criteria for
Sjogrens syndrome: A revised version of European criteria proposed by the
American-European Consensus Group. Ann Rheum Dis. 2002; 61: 554-58.
Captulo VI
Vasculitis en la infancia
CAPTULO 6 | Vasculitis en la infancia
271
Introduccin
Dra. Graciela Espada
El trmino vasculitis es un concepto anatomopatolgico que indica presencia de
inflamacin de los vasos sanguneos y se emplea para denominar un grupo
heterogneo de procesos anatomoclnicos cuyo componente patolgico esen-
cial es la inflamacin de la pared vascular (presencia de infiltrado inflamatorio y
necrosis con o sin formacin de granulomas).
Se conocen como vasculitis idiopticas aquellas en que su evento desencade-
nante no ha sido identificado, vasculitis secundarias aquellas que ocurren en
relacin con las infecciones, reacciones alrgicas, drogas, una enfermedad reu-
mtica de base o a una neoplasia (enfermedades mielo y/o linfo proliferativas).
En ocasiones, la manifestacin de vasculitis corresponde a la forma de presen-
tacin de la enfermedad.
Segn su evolucin puede ser un fenmeno transitorio que autolimita sin dejar
secuelas o adoptar un curso crnico que ocasiona lesiones en las paredes de
los vasos (aneurismas, granulomas o estenosis) y puede asociarse o no a fen-
menos trombticos.
La epidemiologa de las vasculitis vara ampliamente segn los diferentes gru-
pos etreos. Los lactantes y preescolares presentan con mayor frecuencia vas-
culitis asociadas a infecciones virales y pueden presentar vasculitis spticas en
el curso de infecciones graves. El Sndrome de Kawasaki es la primera causa
de cardiopata adquirida en lactantes y preescolares. Las reacciones de hiper-
sensibilidad a drogas son frecuentes en este grupo etreo.
En escolares las vasculitis primarias y secundarias son de comn observacin.
La prpura anafilactoide es la ms frecuente. La panarteritis nodosa es de
menor prevalencia pero es de afeccin multisistmica y tiene un pronstico
reservado. Ante una complicacin provocada por fenmeno vascultico, se debe
descartar una enfermedad autoinmunes de base (ejemplo: LES).
Se debe intentar establecer qu evento desencaden el fenmeno vascultico
y/o determinar si es una vasculitis primaria o secundaria. En ocasiones, la rela-
cin causa-efecto es muy obvia y el retirar el agente desencadenante es parte
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
272
del tratamiento (ejemplo: drogas). En otras oportunidades, las infecciones
desencadenantes son subclnicas, como la panarteritis nodosa desencadena-
da por Estreptococo hemoltico Grupo A.
En el diagnstico diferencial de vasculitis secundarias, se incluyen infecciones,
reacciones a drogas, neoplasias tipo mielo o linfo proliferativo y enfermedades
autoinmunes.
Las entidades denominadas como pseudovasculitis, deben ser siempre tenidas
en cuenta al momento del planteo de diagnsticos diferenciales, ya que pueden
ocasionar manifestaciones clnicas que las simulan. La sarcoidosis, policondritis
recurrente, Enfermedad de Weber-Christian, Sndrome de Sweet, Sndrome de
Stevens-Johnson, mixoma atrial, sndrome antifosfolpido y Sndrome de
Goodpasture pueden simular un cuadro vascultico.
La clasificacin y nomenclatura de las vasculitis contina siendo tema de con-
troversia. Si bien se han realizado intentos (consensos) para la misma, ninguno
de ellos se ha ocupado del estudio especfico de las vasculitis en la infancia.
Los mismos en su mayora han agrupado las diferentes entidades segn el
tamao del vaso afectado (Tabla N 1).
Tabla N1. Vasculitis Sistmicas - Clasificacin segn tamao del vaso afectado*
Vasculitis de grandes vasos:
- Arteritis de clulas gigantes.
- Arteritis de Takayasu.
Vasculitis de vasos de mediano calibre:
- Poliarteritis nodosa.
- Enfermedad de Kawasaki.
Vasculitis de pequeos vasos:
- Granulomatosis de Wegener.
- Sndrome de Churg-Strauss.
- Poliangiitis microscpica.
- Prpura de Schnlein-Henoch.
- Crioglobulinemia esencial.
- Angiitis cutnea leucocitoclstica.
*Consenso Internacional, Nomenclatura Vasculitis Sistmica, 1994.
CAPTULO 6 | Vasculitis en la infancia
273
El tipo de lesin histolgica, localizacin, tamao del vaso afectado y exten-
sin del dao vascular, determinan la expresin clnica de estas enfermeda-
des y su severidad.
La importancia de las mismas radica en que alguna de ellas son patologas fre-
cuentes en la infancia, y deben ser incluidas en el diagnstico diferencial de
pacientes con los ms variados cuadros clnicos; por lo tanto, para ser recono-
cidas precozmente es esencial un alto ndice de sospecha y una metodologa
diagnstica adecuada.
Las situacin o problemas clnicos frecuentes en vasculitis sistmicas se obser-
van en (Tabla N 2).
Tabla N 2. Problemas clnicos frecuentes en vasculitis
- Sndrome febril prolongado.
- Mononeuritis mltiple - Polineuropata.
- Necrosis digital - lceras cutneas.
- Prpura palpable - Infartos peringueales.
- Glomerulonefritis pauci inmunmes.
- Orquiepididimitis.
- Infiltrados pulmonares-cavitacin pulmonar.
- Inflamacin crnica de va area superior.
- Infarto mesentrico.
Dada su naturaleza multisistmica, esta rea de la medicina es compartida en
cuanto a su diagnstico y tratamiento con otros especialistas dermatlogos, car-
dilogos y nefrlogos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
274
Tabla N 3. Diagnstico diferencial
Evento clnico
Sndrome febril prolongado
Compromiso mucocutneo
Compromiso musculoesqueltico
Compromiso renal
Compromiso testicular
Compromiso SNC
Neuropata perifrica
Compromiso pulmonar
Compromiso tracto digestivo
Compromiso ocular
Compromiso ORL
Entidades a considerar
Sndrome de Kawasaki.
Sndrome de Takayasu.
Vasculitis 2 a enfermedad autoinmune.
Vasculitis por drogas.
Vasculitis sptica.
Prpura anafilactoide.
Poliarteritis nodosa.
Sndrome de Kawasaki.
Vasculitis por drogas.
Vasculitis 2 a enfermedad autonimune.
Prpura anafilactoide.
Vasculitis 2 a enfermedad autoinmune.
Sndrome de Kawasaki.
Poliarteritis nodosa.
Sndrome de Takayasu.
Prpura anafilactoide.
Poliarteritis nodosa.
Sndrome de Takayasu.
Granulomatosis de Wegener.
Vasculitis 2 a drogas.
Prpura anafilactoide.
Poliarteritis nodosa.
Poliarteritis nodosa.
Sndrome de Kawasaki.
Sndrome de Takayasu.
Vasculitis 2 enfermedad autoinmune.
Vasculitis aislada SNC.
Poliarteritis nodosa. Granulomatosis
de Wegener. Vasculitis 2 enfermedad
autoinmune. Sndrome de Churg-
Strauss. Granulomatosis de Wegener.
Vasculitis 2 enfermedad autoinmune.
Vasculitis 2 drogas.
Prpura anafilactoide.
Poliarteritis nodosa.
Vasculitis 2 a drogas (transaminitis).
Sndrome de Churg-Strauss (hepatopata).
Vasculitis 2 a enfermedad autoinmune.
Poliarteritis nodosa.
Sndrome de Cogan.
Granulomatosis de Wegener.
CAPTULO 6 | Vasculitis en la infancia
275
Lecturas recomendadas
CUTTICA RJ. Vasculitis, Kawasaki Disease and pesudovasculitis. Curr Opin in
Rheumatol. 1997; 9: 448-57.
ILAN Y, NAPARSTEK. Schonlein-Henoch Syndrome in adults and Children. Semin
in Arthritis and Rheum.1991; 21: 103-09.
LIE. JT and members and consultants of the ACR Sub Committee on
Classification of Vasculitis. Arthritis Rheum. 1990; 33: 1074-1087.
MERKEL PA. Drugs associated with Vasculitis. Curr Opin in Rheumatol. 1998;10:
45-50.
RAIMER SS, SNCHEZ RL. Vasculitis in Children. Semin in Dermatol. 1992; 11: 48-56.
ROTTEM M, FAUCI FA, HALLAGAN CW et al. Wegener Granulomatosis in Children and
adolescents: Clinical presentation and outcome. J Pediatrics. 1993; 122: 26-31.
SOMER T, FINEGOL D. Vascutilides associated with Infections, Immnizations and
antimicrobial drugs. Clin Infect Diseases. 1995; 20: 1010-36.
SORENSEN SF, SLOT O, TVEDE N y PETERSEN J. A prospective study of vasculitis
patients collected in a five year period: evaluation of the Chapel Hill
nomenclature. Ann Rheum Dis. 2000; 59: 478-82.
CAPTULO 6 | Vasculitis en la infancia
277
Prpura de Schnlein-Henoch (PSH)
Dra. Graciela Espada
La Prpura de Schnlei-Henoch (PSH) es la vasculitis sistmica ms comn en
la infancia. Se caracteriza por la presencia de prpura no trombocitopnica, artri-
tis, artralgias, dolor abdominal, hemorragia gastrointestinal y glomerulonefritis.
La PSH es a menudo considerada como una forma especial de vasculitis alr-
gica, tambin llamada prpura anafilactoide.
Epidemiologa
Su incidencia ha sido reportada entre el 13.5-22.1 x 1.000.000 nios. Es una
enfermedad de presentacin caracterstica de la infancia. Si bien ha sido repor-
tada en pacientes desde seis meses hasta los 86 aos, en su mayora son nios
con edad media al inicio de seis aos (75% de los pacientes menores a ocho
aos y 90% menores a diez aos). Es ms frecuente en varones (1.5-2:1). Las
manifestaciones clnicas suelen ser atpicas en los extremos etreos. En nios
menores de dos aos la enfermedad tiende a ser leve; en adultos es una enfer-
medad ms seria con mayor prevalencia y severidad de nefritis. Su debut es
ms frecuente en los meses de otoo e invierno y a menudo posterior a una
infeccin de vas areas superiores. Una amplia variedad de patgenos han
sido implicados en la etiologa de HSP que incluyen al Estreptococo B, hemol-
tico Grupo A, virus de hepatitis B, herpes virus, Parvovirus B19, Coxsachie, heli-
cobacter piloris y otros. Adems, su inicio ha sido tambin asociado a la inges-
tin de drogas, exposicin a agentes ambientales y dietas alergnicas.
A pesar de los reportes y pocos estudios controlados, ningn agente patgeno
ha surgido como el emergente etiolgico dominante de la PSH.
Etiologa
Su etiologa es an poco clara, existen en la literatura algunos reportes de aso-
ciacin de PSH con otras enfermedades en la infancia; ejemplo: con fiebre reu-
mtica, se han identificado antgenos del Streptococo Grupo A en el glomrulo de
algunos pacientes con nefritis. Se han descripto hermanos con PSH posterior a
una infeccin por mononucleosis infecciosa planteando los autores una posible
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
278
predisposicin gentica a padecer la enfermedad. Asociacin con tuberculosis,
colitis y lesiones gastrointestinales han sido descriptas asociadas con PSH.
Se han descripto tambin mutaciones del gen de la pirina en pacientes con PSH
de extraccin mediterrnea y su asociacin con fiebre mediterrnea familiar.
La produccin de xido nitroso ha sido estudiada en nios con PSH, hallndo-
se niveles elevados, pero, su significado clnico permanece an incierto. Los
anticuerpos anticlula endotelial tambin han sido evaluados en los nios con
PHS, aquellos de clase IgA (AEAS) indetectables en grupo control, han sido
hallados en ttulos elevados en pacientes con PSH.
Polimorfismos en el gen del receptor antagonista de la IL1 y su rol en PSH, tam-
bin ha sido investigado. Suero de pacientes con PSH y vasculitis leucocito-
clstica cutnea han sido examinados, y observndose asociacin entre este
polimorfismo con enfermedad renal. De igual manera, alelos HLA de Clase II
podran jugar un rol en enfermedad renal y PSH. En aquellos con compromiso
renal, ha sido observada una significativa frecuencia de HLA B35.
Patogenia
La Inmunoglobulina A tiene un papel central en la patognesis de la PSH. Existen
dos clases de IgA: IgA1 e IgA2. La IgA1 corresponde al 80-90% de la IgA srica.
La PSH est claramente asociada con anormalidades que comprometen sola-
mente a la IgA1. La razn de ello permanece an incierta. Especial atencin se
ha prestado a la glicosilacin de IgA1 en HSP y en la nefropata asociada a IgA.
Ambas entidades comparten en nmero de hallazgos clnicos e inmunolgicos.
A pesar de ellos, los mecanismos aberrantes en la glicosilacin de la IgA1 en
HSP y nefropata por IgA permanecen an poco claros. Un incremento en la
remocin de clulas inflamatorias debido a apoptosis y subsequente fagocitosis,
provocando de esta manera una down-regulation de la respuesta inflamatoria,
previniendo la destruccin tisular, lo que explicara la naturaleza autolimitada de
la enfermedad.
En los ltimos aos, se ha demostrado en estudios in vitro que citoquinas como
factor de crecimiento circulante, molecular de adhesin y otros marcadores de
dao de la clula endotelial se hallan elevados en la fase aguda de la PSH.
Manifestaciones clnicas
El comienzo de PSH es con frecuencia agudo, los sntomas aparecen en un
periodo de das a semanas. Fiebre, sntomas constitucionales y malestar en
general pueden ocurrir al inicio de la enfermedad.
Los sntomas clnicos ms frecuentes se enumeran en Tabla N 1 y las compli-
caciones infrecuentes en la Tabla N 2.
CAPTULO 6 | Vasculitis en la infancia
279
Tabla N 1. Manifestaciones clnicas mayores en PSH en la infancia
% de pacientes
- Prpura 98
- Artritis 75
- Dolor abdominal 65
- Sangrado GI 35
- Nefritis 40
- Recurrencias 33
Tabla N 2. Complicaciones infrecuentes PSH en la infancia
- Cutneas Lesiones bullosas
- Musculosquelticas Miositis
- Genitourinarias Orquitis
Epididimitis
Cistitis hemorrgica
- Gastointestinal Invaginacin
Enteropata perdedora de protenas
Colecistis
Infarto intestinal
- Neurolgicos Convulsiones
Sndrome de Guilln Barr
- Hemorragia pulmonar
Compromiso cutneo
Su presencia es indispensable para el diagnstico de PSH. Las lesiones purp-
ricas pueden ser precedidas por lesiones urticarianas o maculopapulares. El
rash caracterstico consiste en brotes cutneos de prpura palpable de 2-10mm
de dimetro. Entre dichas lesiones pueden observarse petequias y lesiones
equimticas. La localizacin de las mismas se concentra en nalgas (regin gl-
tea) y extremidades inferiores (Figs. N 1 y 2). Pueden observase tambin en
brazos, ocasionalmente en cara y lbulo de las orejas (particularmente en
menores de dos aos). Las lesiones desaparecen con los das, siendo reempla-
zadas por una lesin de pigmentacin amarronada. La prpura tiende a resol-
verse ms rpido con el reposo y reaparece con nuevos brotes frente a la
deambulacin. Las lesiones bullosas o necrticas son de rara observacin en
la infancia (Fig. N 3). Frente a la presencia de rash con esta caracterstica el
diagnstico de PSH es preciso, a pesar de ello en un porcentaje de pacientes,
la prpura puede ser precedida por sntomas articulares o abdominales an
dos semanas previas a su aparicin. En nios pequeos, menores de cinco
aos, el cuadro clnico dominante suele ser el edema subcutneo del cuero
cabelludo, regin periorbitaria, dorso de manos, pies y escroto.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
280
Compromiso articular
La artritis es la segunda manifestacin en orden de frecuencia, se observa en el
50 al 80% de los nios con PSH, compromete rodillas, tobillos, pies, carpos y
pequeas articulaciones de las manos. Parece no tratarse de una verdadera
sinovitis, sino lo ms frecuente de observar es la presencia de edema periarti -
cular (tejidos blandos). A pesar de que este compromiso puede ser incapacitan-
te es autolimitado y cura sin secuelas. Igual que la prpura, la artritis disminuye
con reposo en cama y se exacerba con la deambulacin.
Compromiso gastrointestinal
Ocurre en el 50-75% de los pacientes, dentro del mes de inicio del rash. El dolor
abdominal, clico, vmitos y sangrado son los hallazgos caratersticos.
Hemorragia masiva ha sido reportada en el 2% de los nios. La invaginacin
intestinal es la complicacin ms seria aunque su prevalencia es baja (4-5%).
En contraste con la tpica localizacin de la invaginacin intestinal idioptica
que es ileoclica; en la PSH la invaginacin suele ser ileoilial en un 70% de los
casos e ileoclica en el 30% de los pacientes. Isquemia, infarto con perforacin
intestinal, fistulizacin y posterior estenosis han sido descriptos asociados a
dicha complicacin. La severidad del dolor abdominal y de sta complicacin
han influenciado a muchos clnicos a tratar las manifestaciones gastrointestina-
les, an cuando las mismas pueden mejorar sin tratamiento especfico. Los sn-
tomas gastrointestinales son producidos por edema de la pared intestinal y
hemorragia. El estudio de eleccin para diagnosticar o excluir la invaginacin es
la ecografa abdominal. Enemas con bao estn contraindicados frente a esta
sospecha diagnstica. Cualquier manipulacin en un intestino inflamado y fria-
ble puede determinar su perforacin. Cuando estos sntomas gastrointestinales
aparecen antes que el rash caracterstico, pueden simular otras enfermedades
inflamatorias o quirrgicas del intestino y all ser necesarios entonces otros
mtodos diagnsticos invasivos o an ciruga exploradora. La sospecha tempra-
na de las complicaciones enumeradas y su tratamiento han mejorado sensible-
mente el pronstico de la PSH.
Compromiso renal
La nefritis ha sido reportada en el 20-50% de los pacientes. En contraste con
la artritis y el dolor abdominal, es extremadamente raro que la misma preceda
la aparicin de rash. El 80% de los pacientes manifiestan nefritis dentro de los
primeros cuatro meses y el 95% dentro de los tres meses posterior al inicio de
la enfermedad. El marcador clnico de la misma es la presencia de hematuria.
La forma microscpica es el hallazgo constante, aunque ms de un 40% puede
desarrollar hematuria macroscpica. Proteinuria en conjuncin con hematuria
se observa en
2
/3 de los pacientes, y ms raramente protenuria aislada. Esta es
la nica manifestacin que evoluciona a la insuficiencia renal crnica.
Aproximadamente un 30-50% de los pacientes tienen anormalidad urinarias
CAPTULO 6 | Vasculitis en la infancia
281
persistentes en el tiempo, pero afortunadamente slo el 1% de los pacientes
progresan a la insuficiencia renal crnica (IRC). Varios estudios han intentado
correlacionar pronstico de nefritis con la severidad clnica y la histopatologa
renal. En general, los pacientes con hematuria aislada con o sin proteinuria
leve tienen buen pronstico. Pero, aquellos nios con nefritis y sndrome nefr-
tico asociado (50%) pueden evolucionar a IRC. Si bien la presentacin clnica
ayuda a orientarse en el diagnstico, no es per se, un determinante preciso de
pronstico. La severidad de la enfermedad renal y su pronstico final correlacio-
na con cambios histopatolgicos en la biopsia renal. Pobre pronstico (proteinu-
ria significativa, hipertensin, IR o IRC) se asocian con el desarrollo de semilu-
nas que compromente ms del 50% del glomrulo. Independientemente de la
presentacin clnica y cambios histolgicos, los nios con nefritis deben ser ree-
valuados (controlados) largo tiempo. Si bien numerosos estudios han intentado
evaluar factores de riesgo asociados al desarrollo de IR terminal, slo dos de
ellos intentan describir modelos asociados a su desarrollo; el primero que inclu-
ye la presencia de dolor abdominal severo, prpura persistente, disminucin en
la actividad del factor XIII y el segundo rescata como modelo de riesgo asocia-
do al desarrollo de enfermedad renal a la presencia de dolor abdominal severo,
prpura persistente y edad mayor a cuatro aos. La mayora de los autores
plantean un algoritmo de seguimiento de las nefritis: al inicio anlisis de orina,
creatinina srica y control tensin arterial. Repetir anlisis de orina cada siete
das durante enfermedad actual, luego un anlisis cada tres meses hasta que
todos las otras manifestaciones se hallan resuelto. Tambin el mismo laborato-
rio debe ser solicitado con cada recurrencia de la enfermedad. An posterior a
su resolucin, tantos nios como mujeres deben tener monitoreo de proteinuria
y tensin arterial, estas ltimas aun durante el embarazo. Pacientes con nefritis:
sndrome nefrtico, hipertensin arterial o insuficiencia renal son candidatos a la
biopsia renal para predecir pronstico con mayor precisin.
Otras manifestaciones menos frecuentes han sido mencionadas en Tabla N 2.
A pesar de que la PSH es considerada una vasculitis benigna, han sido docu-
mentadas complicaciones que amenazan la vida del paciente; ejemplo las
hemorrgicas: hemorragia central, hemorragia pulmonar, hematomas subpe-
risticos bilateral. El edema es una complicacin bien conocida en PSH, el des-
arrollo de priapismo ha sido reportado asociado con lesiones prpuricas en el
pene; tambin el edema hemorrgico infantil en nios pequeos.
Patologa
La biopsia de piel confirma la presencia de vasculitis leucocitoclstica que afec-
ta pequeos vasos (arteriolas y vasculas), la lesin histolgica caracterstica es
la infiltracin neutrfila dentro y alrededor de vasos drmicos, a menudo acom-
paado de polvillo nuclear (fragmentacin nuclear) por la degeneracin de
neutrfilos. Los estudios de inmunofluorescencia revelan la presencia de dep-
sitos granulares de IgA, C3 y fibrina en las paredes de los vasos. Los cambios
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
282
histolgicos en el rin varan desde cambios mnimos a la presencia de proli-
feracin focal o difusa que puede o no acompaarse de la formacin de semilu-
nas. En la inmunofluorescencia se observan depsitos difusos de IgA en el
mesangio y paredes de capilares.
Exmenes complementarios
No hay estudios de laboratorios per se diagnstico de esta enfermedad, la
mayora de los estudios solicitados son tiles para excluir otras enfermedades
que simulen PSH. Recuento de glbulos blancos es normal o levemente eleva-
dos. Por definicin el diagnstico de esta entidad requiere de un recuento nor-
mal de plaquetas. Puede observarse anemia de tipo normocrmica relacionada
con prdidas sanguneas por tubo digestivo. Complejos inmunes conteniendo
IgA suelen estar presentes. Concentraciones sricas de IgA e IgM se observan
aumentadas en casi el 50% de los pacientes en la fase aguda de la enferme-
dad. Ttulos elevados de ANCAs IgA han sido observados en algunos pacientes
aunque el patrn de ANCA hallado con ms frecuencia es el atpico.
La ecografa abdominal es til para confirmar afectacin intestinal y diagnstico
de invaginacin. Este estudio ha demostrado tener alta sensibilidad y espicifidad
en el diagnstico y seguimiento clnico de esta complicacin. El diagnstico de
orquitis tambin puede ser confirmado a travs de una ecografa escrotal, obser-
vndose la presencia de edema cutneo y subcutneo, agrandamiento del epi-
ddimo e hidrcele con flujo sanguneo testicular intacto.
Diagnstico
En 1990, el Colegio Americano de Reumatologa public criterios de diagnsti-
co de PSH. Los mismos incluyen:
1. Prpura palpable (lesiones hemorrgicas palpables, no relacionadas con
trombocitopenia).
2. Edad menor a 20 aos al inicio.
3. Angina intestinal (dolor abdominal difuso, que empeora posterior a las comi-
das, o el diagnstico de isquemia intestinal que incluye diarrea sanguinolenta.
4. Infiltracin granuloctica de la pared vascular (arteriolas y vnulas). Para su
clasificacin; un paciente ser portador de PSH si al menos dos de cuatro crite-
rios estn presentes al diagnstico (con una sensibilidad del 87.1% y especi-
ficidad del 87.7%). La biopsia de piel no es necesaria, a excepcin que las
lesiones cutneas sean atpicas. La mayora de los nios no requieren de una
biopsia renal, salvo ante la presencia de niveles altos de proteinuria sndrome
nefrtico, nefrtico o insuficiencia renal.
CAPTULO 6 | Vasculitis en la infancia
283
Diagnstico diferencial
Las dos enfermedades asociadas con vasculitis leucocitoclstica en la infancia
son la PSH y la vasculitis por hipersensibilidad. Tambin este tipo de vasculitis
puede ocurrir ocasionalmente en nios con enfermedad del tejido conectivo,
Granulomatosis de Wegener y Sndrome de Churg-Strauss. A su vez la vasculi-
tis leucocitoclstica puede ser manifestacin de una infeccin o enfermedad
maligna en curso. Otras entidades como las vasculitis urticarianas y crioglobuli-
nemia son ms raras en nios.
Tratamiento
El mismo consiste en medidas de soporte con especial atencin a mantener
adecuada hidratacin, nutricin y balance electroltico. El control del dolor se
realiza con analgsicos como acetaminofeno y de ser necesario control de la
hipertensin arterial. El rol de los glucocorticoides es controvertido. Ellos mejo-
ran significativamente los sntomas articulares, cutneos (y el dolor de la orquitis)
an cuando no se necesitan usualmente para el manejo de estas manifestacio-
nes clnicas. Los corticoides sistmicos estn indicados frente a hemorragia gas-
trointestinal severa, ya sea por va oral en dosis 1-2mg/kg/da durante una
semana y luego reduccin gradual en dos a tres semanas o por va EV en forma
2
de pulsos de metilprednisolona 300-600mg por m /dosis durante tres das con-
secutivos, seguidos de dosis baja por va oral. A pesar de esto, estudios retros-
pectivos han demostrado que el dolor abdominal resuelve eventualmente con o
sin esteroides, aunque este ltimo acelera su mejora. El rol de los glucocorticoi-
des es prevenir el desarrollo de nefritis, permanece an poco claro y controver-
sial. En la dcada del 90, dos estudios (uno retrospectivo y otro prospectivo)
concluyen que el tratamiento esteroide inmediato previene la enfermedad renal
y un tercero retrospectivo concluye que no. Al presente es imposible dar reco-
mendaciones precisas al respecto frente al anlisis de esta data es, sin embar-
go, mandatorio la realizacin de estudios clnicos randomizados y controlados
para extraer conclusiones certeras. Nios con PSH y nefritis moderada a seve-
ra son tratados con corticoides con o sin drogas citotxicas. Han sido reporta-
dos como eficaces la administracin conjunta de prednisona y azatioprina; la
administracin temprana de pulsos de metilprednisolona endovenosa en glome-
rulonefritis rpidamente evolutiva, y tambin hay cierta evidencia (en casos
severos) que la administracin de prednisolona, ciclofosfamida, heparina y dipri-
damol ha demostrado beneficio clnico-histolgico en nefritis severas.
Curso y pronstico
Dos tercios de los pacientes con PSH presentan un curso de la enfermedad de
aproximadamente un mes. Los nios ms pequeos experimentan cursos ms
cortos y padecen menos recurrencias que los pacientes mayores. Entre el 16%
y el 40% presenta al menos una recurrencia (a menudo rash y dolor abdominal).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
284
Si bien estos son ms frecuentes dentro de las primeras seis semanas de enfer-
medad, pueden ocurrir hasta dos aos posterior a su inicio. Las mismas pueden
ocurrir espontneamente o estn asociadas con infecciones intercurrentes. El
pronstico de PSH es muy bueno. Las causas de morbilidad son debidas al
compromiso del tracto gastrointestinal en el corto tiempo y a la nefritis en el largo
plazo de evolucin de la misma. Nios con compromiso renal en la fase aguda
requieren de un seguimiento prolongado. Esto es especialmente importante si
hay semilunas en la biopsia inicial. Estudios a largo plazo confirman que el fallo
renal e hipertensin pueden desarrollarse hasta diez aos posterior al inicio de
la prpura. Del 1% al 5% de los nios con PSH progresan a IRC. El trasplante
renal suele ser exitoso. Hallazgos histolgicos pueden recurrir en un tercio de
todos los pacientes, pero la recurrencia clnica o prdida del implante son la rea-
lidad poco comunes.
CAPTULO 6 | Vasculitis en la infancia
285
Fig. N 1. Lesiones purpricas caractersticas de PSH en miembros inferiores.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
286
Fig. N 2. Lesiones bullosas en PSH (localizacin miembros inferiores).
Fig. N 3. Lesiones purpricas, equimticas y rea de necrosis en PSH.
CAPTULO 6 | Vasculitis en la infancia
287
Lecturas recomendadas
AGRAHARKAR M, GOKHALE S, LE Li et al. Cardiopulmonary manifestations of
Henoch-Schnlein Purpura. Am J Kidney Dis. 2000; 35: 319-322.
AL-SHEYYAB M, EL-SHANTI H, AJLOUNI S et al. The clinical spectrum of Henoch-
Schnlein Purpura in infants and young children. Eur J Pediatr. 1995; 154: 969-972.
BALLINGER S. Henoch-Schnlein Purpura. Curr Opin Rheumatol. 2003; 15: 591-594.
BLANCO R, MARTNEZ-TABOADA UM, RODRGUEZ-VALVERDE V et al. Henoch-
Schnlein Purpura in adulthood and childhood. Two different expressions of the
same syndrome. Arthritis Rheum. 1997; 40: 859-864.
FARLEY TH A, GILLESPIE S, RASOULPOUR M et al. Epidemiology of a cluster of HPS.
AJDC: 1989; 143: 798-803.
GARCA-PORRIRA C, GONZLEZ-LOUZAO C, LORCA J y GONZLEZ-GAY M. Predictive
factors for renal sequelae in adults with Henoch-Schnlein Purpura. J
Rheumatol. 2001; 28: 1019-1024.
GATTORNO M, VIGNOLA S, BARBANO G et al. Tumor necrosis factor induced adhe-
sion molecule serum concentrations in Henoch-Schnlein Purpura and pediatric
Systemic Lupus Erythematosis. J Rheumatol. 2000; 27: 2251-2255.
GERSHINI-BARUSH R, BROZA Y, BRIK R. Prevalence and significance of mutations
in the familial Mediterranean fever gene in Henoch-Schnlein Purpura. J
Pediatr. 2003; 143: 658-661.
GOLDSTEIN A, WHITE RICHARD HR, AKUSE R y CHANTTER C. Long-term follow-up of
childhood. Henoch-Schnlein Nephritis. Lancet: 1992; 339: 280-282.
HUBER AM, KING J, MCLAINE P et al. A randomized-placebo controlled trial of
prednisone in early PSH (ISRCTN85109383). BMC Medicine. 2004; 2: 1-7.
ILAN Y y NAPARSTEK Y. Henoch-Schnlein Purpura in children and adults: is it
one entity?. Sem Arthritis Rheumatol. 2002; 32: 139-140.
KAIKU Y, NOHARA K y HONDA S. Renal involvement in Henoch-Schnlein Purpura:
a multivariate analysis of prognostic factors. Kidney Intern: 1998; 53: 1755-1759.
KAWASAKI Y, SUZUKI J, NOZAWA R et al. Efficacy of methylprednisolone and uroki-
nase pulse therapy for severe Henoch-Schnlein nephritis. Pediatrics. 2003;
111: 785-789.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
288
KUROTOBI S, KAWAKAMI N, HONDA A et al. Impaired vascular endothelium-depend-
ent relaxation in HSP. Pediatr Nephrol. 2004; 19: 138-143.
MASUDA M, NAKAMISHI K, YOSHIZAWA N et al. Group A streptococcal antigen in the
glomeruli of children with Henoch-Schnlein nephritis. Am J Kidney Dis. 2003;
41: 366-370.
MICHET BA, HUNDER GG, BLOCH DA y CALABRESE LH. Hypersensivity vasculitis
and Henoch-Schnlein Purpura: a comparison between the 2 disorders. J
Rheumatol. 1992; 19: 721-728.
MILLS JA, MICHEL BA, BLOCH DA et al. The American College of Rheumatology
1990. Criteria for the classification of Henoch-Schnlein Purpura. Arthritis
Rheum. 1990; 33: 1114-1121.
OLSON JC, KELLY KJ, PAU CE y WORTMANN DM. Pulmonary disease with hemor-
rhage in Henoch-Schnlein Purpura. Pediatrics. 1992; 89: 1177-1181.
OZALTIN E, BESBAS N, UCKAN D et al. The role of apoptosis in childhood Henoch-
Schnlein Purpura. Clin Rheumatol. 2003; 22: 265-267.
SANO H, IZUMIDA M, SHIMIZU H y OGAWA Y. Risk factors of renal involvement and
significant proteinuria in Henoch-Schnlein Purpura. Eur J Pediatr. 2002; 161:
196-201.
SAULSBERY FT. Henoch-Schlein Purpura in children. Report of 100 patients and
review of the literature. Medicine. 1999; 78: 395-409.
SAULSBURY FT. Henoch-Schnlein Purpura. Curr Opin Rheumatol. 2001; 13: 35-40.
SINGH S, LATA KUMAR D, JOSHI K et al. Severe Henoch-Schnlein nephritis: res-
olution with azathioprime and steroids. Rheumatol Int. 2002; 22: 133-137.
SZER IS. Henoch-Schnlein Purpura. Curr Opin Rheumatol. 1994; 6: 25-31.
SZER IS. Henoch-Schnlein Purpura: When and how to treat. J Rheumatol.
1996; 23: 1661-1665.
YOSHIKAWA N, WHITE RHR y CAMERON AH. Prognostic significance of the glomeru-
lar changes in Henoch-Schnlein nephritis. Clin Nephrol. 1981; 16: 223-229.
CAPTULO 6 | Vasculitis en la infancia
289
Enfermedad de Kawasaki (EK)
Dr. Rubn Jos Cuttica
Introduccin
Entre las vasculitis que pueden observarse en la infancia, la Enfermedad de
Kawasaki (EK) es la que reviste mayor importancia dado que si es diagnostica-
da precozmente, un tratamiento adecuado permite evitar el dao vascular.
Descripta por primera vez por Tomisaku Kawasaki en 1967 en Japn, mltiples
comunicaciones en todo el mundo, demostraron que esta enfermedad no es
patrimonio de la raza japonesa.
Esta vasculitis compromete a vasos de mediano calibre con particular predileccin
por las arterias coronarias. Afecta principalmente a nios menores de cinco aos
de edad, siendo particularmente grave en los lactantes y menores de un ao.
Epidemiologa
De acuerdo con la edad, el pico de presentacin est entre los nueve y 11 meses,
predomina en los varones y hay una fuerte predileccin por la raza japonesa.
La incidencia promedio en Japn es ms de diez veces que la de cualquier otro
pas estimndose en 80 a 100/100.000 nios menores de cinco aos de edad,
mientras que en Estados Unidos es de 8/100.000 y en Europa tres a seis.
En Japn, existe un Comit de EK que lleva a cabo cada dos aos estudios epi-
demiolgicos nacionales; el ltimo de ellos se realiz en 1995. Fueron reporta-
dos en dicho pas hasta diciembre de 1992, un total de 116.848 pacientes (varo-
nes 67.815 y mujeres 49.003) con una relacin varn/mujer de 1.38.
Dicho Comit, ha comunicado por lo menos tres epidemias de la enfermedad en
los aos 1979, 1982 y 1986, llevando a pensar que la EK tendra un origen infec-
cioso. Desde entonces, se reportan aproximadamente 5.000 casos por ao en
forma endmica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
290
En relacin con la incidencia estacional, la enfermedad se presenta con mayor
frecuencia hacia fines del invierno y comienzos de primavera al igual que la
mayora de las enfermedades exantemticas infecciosas de los nios y en gene-
ral hay una historia de infeccin de vas areas superiores, rinitis o cuadro com-
patible con infeccin viral.
Hasta el ao 1974, el promedio de mortalidad estaba en el 1% luego, sobre la base
del tratamiento con altas dosis de -globulina EV, el mismo descendi al 0.04%.
En los estudios nacionales de Japn, se observ que las recurrencias de la
enfermedad eran ms frecuentes en nios menores de dos aos que recibieron
-globulina como tratamiento del episodio inicial y dentro del primer ao de
haber cursado la enfermedad.
En Argentina, sobre 238 pacientes, tambin hemos hallado una franca predomi-
nancia en varones (63%), con una edad promedio al comienzo de la enferme-
dad de 2.5 aos (menores de un mes, mximo 15 aos). En relacin con la raza,
cabe destacar que el 1% de los pacientes eran de origen japons; sta cifra es
mucho mayor que la poblacin japonesa que vive en Argentina mostrando la
predisposicin racial para esta enfermedad. Se observaron tambin tres picos
epidmicos en los aos 1983, 1988 y 1991 (Hospital Pedro de Elizalde,
Garrahan, Ricardo Gutirrez y Sor Mara Ludovica), [datos no publicados].
Tal como se fue mencionando, los factores predisponentes ms significativos,
son la raza japonesa, edad menor de un ao y sexo masculino.
El riesgo ms serio de la enfermedad es el compromiso cardaco siendo la pro-
porcin de pacientes con aneurismas gigantes dos veces mayor en varones
(1.5% varones, 0.6% nias). Considerando otros hallazgos tales como agranda-
miento cardiaco, estrechamiento de la luz de las arterias coronarias, infarto de
miocardio o lesin valvular la diferencia no fue tan marcada.
Etiopatogenia
La etiologa de la enfermedad an no ha sido definida. Diversas infecciones fun-
damentalmente virales tales como Epstein Barr, sarampin y otras fueron con-
sideradas pero ninguna tuvo una asociacin marcada. De cualquier forma, su
aparicin en brotes epidmicos sugiere un origen infeccioso.
La EK tiene muy baja frecuencia de recidivas; esto avalara an ms la teora de
la etiologa infecciosa dado que puede pensarse en el desarrollo de una inmu-
nidad tipo especfica.
Aldahami y sus colaboradores comunicaron que un paciente con SIDA que
desarroll EK, pudiendo estar relacionado con infeccin retroviral, reforzando
as el concepto que tal vez no un slo agente infeccioso est involucrado
como agente etiolgico.
Ms recientemente, se la ha vinculado con superantgenos asociados a infec-
ciones bacterianas como las estreptococcicas y estafilococcicas, productoras de
toxinas; esto fue considerado por lo brusco del comienzo de la enfermedad y el
tipo de manifestaciones sistmicas.
CAPTULO 6 | Vasculitis en la infancia
291
La patogenia de la enfermedad, tampoco aclarada an, estara relacionada
con la induccin de antgenos del complejo mayor de histocompatibilidad
Clase II en las clulas endoteliales de las lesiones vasculares, teniendo las
citoquinas un rol fundamental.
Hay un incremento en el nmero de clulas T activadas circulantes y monocitos,
as como tambin activacin policlonal de clulas B durante la fase aguda.
Leung y sus colaboradores demostraron que los pacientes en dicha fase de la
enfermedad, tienen marcada expansin de V2 y en menor grado de V8.1
regresando las clulas T a valores normales en la convalecencia. Dichos hallaz-
gos no fueron observados en los sujetos normales ni en pacientes con otras
enfermedades febriles.
Los anticuerpos citotxicos dirigidos contra los antgenos celulares endoteliales
vasculares, son inducidos por interleuquina 1, factor de necrosis tumoral , o
interfern . La gammaglobulina intravenosa a altas dosis y aspirina, reducen la
activacin de clulas endoteliales y la produccin elevada de citoquinas, avalan-
do la demostracin que en la etapa aguda de la enfermedad hay elevacin sri-
ca del factor de necrosis tumoral , e interleuquina 6.
Caractersticas clnicas
Los criterios de diagnstico elaborados por el Comit de EK de Japn, resumen
los signos y sntomas ms destacados de la enfermedad denominados como sn-
tomas principales, que se van sucediendo a lo largo de su evolucin (Tabla N 1).
1. Fiebre: el comienzo se caracteriza por fiebre alta, mayor de 38
o
C a 39
o
C de
tipo continuo o en varios picos diarios. A esto se suma una gran irritabilidad y
dolores generalizados; en algunos casos la rigidez de nuca hace pensar en la
posibilidad de un cuadro menngeo.
2. Adenopata: la fiebre puede asociarse a la presencia de una adenopata
submaxilar de gran tamao (menos de 1.5cm) que en general es interpretada
como un adenoflemn.
3. Inyeccin conjuntival: entre los dos y los cuatro primeros das del comienzo
puede observarse una marcada inyeccin conjuntival sin secrecin que la dife-
rencia claramente de otras conjuntivis infecciosas o alrgicas y la que acompa-
a a otras enfermedades tales como el sarampin.
4. Compromiso de labios, mucosa oral y piel: el compromiso de los labios se
caracteriza por la sequedad y fisuracin, a veces con sangrado, mientras que la
mucosa oral se observa de un color rojo vinoso y la lengua depapilada con
caractersticas escarlatiniformes. En el tronco puede aparecer un exantema de
tipo polimorfo pero que puede adoptar caracterstica urticariana o escarlatinifor-
me (Fig. N 1). En las extremidades se presenta un edema de manos y pies que
en los extremos de los dedos adopta la forma de escleredema y luego sobrevie-
ne una descamacin cutnea en dedo de guante.
5. Otros hallazgos clnicos: dado que esta es una enfermedad multisitmica,
pueden encontrarse alteraciones en el sedimento urinario caracterizados por
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
292
leucocituria abacteriana, enterocolitis, compromiso de la vescula biliar que
puede desarrollar un hidrops vesicular, etc. Puede observarse artritis que, en
general, es de grandes articulaciones, autolimitada y cura sin secuelas.
6. Compromiso cardiovascular: como ya fue mencionado, el compromiso cardio-
vascular es el que marca el pronstico de la enfermedad y puede presentarse
en forma de compromiso coronario con el desarrollo de aneurismas, pericardi -
tis, miocarditis y valvulitis, ya sea aislados o asociados entre s; este proceso
inflamatorio es autolimitado pudiendo dejar secuelas.
Ciertas caractersticas clnicas permiten predecir el riesgo de padecer aneuris-
mas coronarios, habindose desarrollado para ello el Score de Asahi (Tabla N
2), siendo la fiebre persistente, edad menor de un ao, sexo masculino e hiper-
plaquetosis los factores condicionantes ms significativos.
La inflamacin arterial atraviesa cuatro estados:
Estado 1 (una a dos primeras semanas de la enfermedad): se observa una
inflamacin perivascular de pequeas arterias y venas e inflamacin de las
capas ntima y externa con edema e infiltracin leucocitaria.
Estado 2 (segunda a cuarta semana de la enfermedad): hay menor inflama-
cin en la microvasculatura que en la etapa anterior, pero, aparece inflamacin
de arterias de mediano calibre y, muy raramente de grandes arterias, con
edema, infiltracin monocitaria, necrosis y granulacin con panvasculitis focal,
pudiendo aparecer aneurismas con trombos y estenosis de arterias de mediano
calibre.
Estado 3 (cuarta a sexta semana de enfermedad): remisin de la inflamacin
en la microvasculatura y granulacin en medianos vasos.
Estado 4 (ms de siete semanas): cicatrizacin y engrosamiento de la nti-
ma con aneurismas trombos y estenosis en medianos vasos que persisten en
la vida adulta.
Los aneurismas pueden ser de tamao variable pero si son mayores de 8mm,
se los denomina aneurismas gigantes y son los que ms riesgo tienen de desarro-
llar trombosis e infarto de miocardio.
Dado que la vasculitis no se limita a las arterias coronarias, en todo paciente
con EK debern palparse cuidadosamente todas las arterias perifricas acce-
sibles, en particular las axilares e inguinales para detectar la presencia de
aneurismas perifricos.
As como la arteritis coronaria puede producir aneurismas e infarto de miocar-
dio, el compromiso de las arterias perifricas puede llevar a necrosis distal con
amputacin de dedos o partes ms extensas de los miembros.
La mayor causa de muerte en esta enfermedad es el infarto de miocardio que
puede llevar a una muerte sbita; esta manifestacin ha disminuido en su inci-
dencia debido al uso de la -globulina EV.
En nuestra experiencia, en los cuatro hospitales peditricos de Buenos Aires,
ms del 90% de los nios presentaron fiebre, exantema, compromiso de la
mucosa oral y edema de manos y pies, inyeccin conjuntival en el 87% y linfa-
denopata en el 67% de los casos. En el 24% se observaron aneurismas y/o
CAPTULO 6 | Vasculitis en la infancia
293
dilatacin de las arterias coronarias, 3% aneurismas de otras arterias perifri-
cas, en el 2% necrosis distal y 2 pacientes (1%) presentaron infarto de miocar-
dio, uno falleci (0.4%) luego de tres aos del brote de la enfermedad y el res-
tante requiri ciruga de by-pass en coronarias y arteria renal [datos no publicados].
Estudios complementarios
No existen desde el punto de vista del laboratorio estudios patognomnicos para
el diagnstico de la enfermedad siendo importante realizar todas las pruebas
destinadas a extremar el diagnstico diferencial, en particular con enfermeda-
des infecciosas y evaluar el estado cardiolgico del paciente. Para ello es fun-
damental realizar policultivos y los estudios serolgicos para la deteccin de
anticuerpos antivirales tales como Parvovirus B19, echovirus, coxackie, adeno-
virus y virus de Epstein Barr.
La eritrosedimentacin se encuentra francamente acelerada, con valores supe-
riores a 90 100mm en la primer hora, y en el hemograma puede observarse
una hiperplaquetosis que puede marcar mayor riesgo a desarrollar aneurismas
e infarto de miocardio.
Puede haber una elevacin de transaminasas y bilirrubina demostrando un com-
promiso heptico y/o de vescula biliar dado que cuando esta ltima est com-
prometida, puede desarrollarse hidrops vesicular. En el examen de orina puede
encontrarse leucocituria abacteriana. Dado que muchos de estos nios presen-
tan llanto continuo y rigidez de columna, obligan con frecuencia a descartar
meningitis en cuyo caso se impone el examen de lquido cefaloraqudeo cuyo
cultivo es negativo y puede presentar ligera pleocitosis.
Los anticuerpos anticitoplasma de neutrfilos (ANCA) han sido descriptos inicial-
mente en glomerulonefritis necrotizante, luego se hall que eran un marcador
para la Granulomatosis de Wegener y finalmente se encontr que estaban aso-
ciados a muchas vasculitis y diversas enfermedades. Nash y sus colaboradores,
estudiaron esos anticuerpos en 58 nios con EK, 35 con fiebre e infeccin y 48
nios sanos. No se observaron diferencias en la incidencia, intensidad o patrn
de la inmunofluorescencia indirecta entre el grupo con EK y el grupo de nios
con fiebre. En EK estos autoanticuerpos son inespecficos y constituyen un epi-
fenmeno asociado con activacin inmune generalizada ms que como agentes
patognicos importantes en la EK.
Furukawa y sus colaboradores comunicaron en pacientes con EK aguda, altos
niveles de molculas de adhesin (ICAM1) con una correlacin positiva con el
factor de necrosis tumoral (TNF-). Ellos tambin comunicaron que pacientes
con lesiones coronarias, tenan niveles ms altos de ICAM1 sugiriendo que
dichas molculas de adhesin podran correlacionarse con el grado de vasculi-
tis. La L-selectina es una molcula de adhesin responsable de la adhesin leu-
cocitaria al endotelio vascular daado, previo a la expresin de ICAM1; la L-
selectina soluble puede inhibir esa reaccin. Kanekura y sus colaboradores
comunicaron que en pacientes con EK aguda y lesiones coronarias, los niveles
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
294
de sL-selectina fueron significativamente ms bajos que en aquellos sin compro-
miso coronario y los autores sugieren que los niveles de sL-selectina pueden
predecir significativamente el compromiso coronario y que usado como trata-
miento podran prevenir el desarrollo de aneurismas. Estos ltimos estudios no
pertenecen a la rutina de estos pacientes.
En todo paciente sospechoso de padecer EK se debe solicitar un ecocardiogra-
ma bidimensional a los efectos de visualizar las arterias coronarias, se deber
observar la mayor o menor ecogenicidad que puede estar relacionada con la
inflamacin de la pared arterial, se medir el dimetro de las mismas que no
debe ser mayor de 3mm un 15% del dimetro de la aorta para determinar la
presencia de aneurismas (Fig. N 2). Adems, se evaluar tambin la funcin
ventricular y el estado del aparato valvular.
La angiografa, si bien permite visualizar tanto las arterias coronarias como el
resto de los grandes vasos y arterias perifricas (Figs. N 3 y 4a-b), no tiene
mayores indicaciones en la etapa aguda, dado que el ecocardiograma puede
demostrar las lesiones coronarias en forma incruenta. An as, en el caso de
presentar hipertensin arterial o algn otro signo de compromiso de otras arte-
rias, podra tener indicacin. La angiografa est indicada en etapas ms tard-
as de la enfermedad a los efectos de evaluar la evolucin a estenosis coronaria
en los pacientes que padecieron aneurismas. Otro estudio que puede tener indi-
cacin en dichos casos, es el de perfusin miocrdica con talio y el Single
Photon Emision Computed Tomography (SPECT). La resonancia nuclear mag-
ntica muestra claramente los aneurismas, tanto coronarios como de otras arte-
rias y cambios que demuestran la presencia de miocarditis, pero, no integra los
estudios de rutina dado su alto costo.
Diagnstico
El diagnstico de la enfermedad es clnico, basado en la exclusin de otras
patologas que pueden tener un cuadro similar en esta etapa de la niez, bsi-
camente enfermedades exantemticas, no existiendo estudios complementarios
que puedan definirlo. En Japn, el Kawasaki Disease Research Committee,
estableci los criterios de diagnstico para la enfermedad y en 1990 la American
Heart Association estableci la normativa actual para el diagnstico, requirin-
dose la presencia de fiebre por cinco o ms das sin otra explicacin razonable
y, por lo menos, cuatro de otros cinco criterios (Tabla N 1). En el caso de no
cumplir con dichos criterios, pero, en presencia de alteraciones coronarias se
denomina Kawasaki incompleto o atpico.
Lo ms significativo en el aspecto diagnstico de la enfermedad es que debe ser
definido lo ms pronto posible dado que el periodo til para actuar con la -globuli-
na EV es de diez das a partir del momento de iniciado el cuadro febril. Es por lo tanto
fundamental que frente a un nio, en particular si es menor de tres aos de edad,
febril y con exantema se piense en la EK desde el comienzo y si no se encuentra
otra causa que justifique el cuadro clnico, sea tratado con -globulina EV.
CAPTULO 6 | Vasculitis en la infancia
295
Manejo y pronstico de la enfermedad
El pronstico es incierto sobre todo en la etapa aguda de la enfermedad y
depende del compromiso coronario. En el caso de no presentarse el mismo, la
enfermedad es autolimitada y cura sin secuelas. Caso contrario, puede produ-
cirse muerte sbita por infarto de miocardio o evolucionar a una cardiopata
coronaria en edad juvenil.
Al no conocerse la etiologa de la enfermedad tambin se carece de un trata-
miento especfico. En las primeras descripciones, el uso de corticoesteroides
era el tratamiento habitual, pero luego se consider que podan facilitar el des-
arrollo de aneurismas coronarios y fueron abandonados, fundamentalmente a
partir de las comunicaciones de excelentes resultados con el uso de -globulina
EV, siendo este el tratamiento actual asociado a la aspirina.
1. Aspirina: si bien en la etapa febril de la enfermedad puede utilizarse aspiri-
na a dosis de 100mg/kg de peso. Esta dosis debe utilizarse slo durante el
periodo febril, dado que la aspirina tiene riesgos potenciales, pasando luego a
dosis pequeas como antiagregante plaquetario (5 a 10mg/kg/da) y agregando
drogas como paracetamol o ibuprofeno para el tratamiento de la fiebre y/o artri -
tis. Matsubara comunic dos nios con EK que mostraron hemorragia gastroin-
testinal como efecto adverso del tratamiento con aspirina. Este efecto adverso
puede obedecer a un binding srico reducido del salicilato por hipoalbuminemia,
inhibicin de la sntesis de prostaglandinas, posible rol de una infeccin por heli-
cobacter pilori o efecto local sobre la superficie de la mucosa; este ltimo podra
ser la causa del sangrado en estos dos pacientes. El autor sugiere que dado que
los pacientes son dados de alta del hospital despus de recibir la -globulina EV,
los padres deben ser advertidos acerca de los sntomas de toxicidad por aspiri-
na para contactarse inmediatamente con el mdico.
2. Globulina endovenosa: por lo antes mencionado en relacin con el uso de
esteroides, el porcentaje de pacientes tratados con los mismos, disminuy de
52% en 1975 a 1.7% en 1990, mientras que los pacientes tratados con -globu-
lina fue slo 0.6% en 1982 incrementndose a 82% en 1992. El hecho ms signi-
ficativo surge con el uso de la -globulina EV a altas dosis, que aplicada dentro de
los diez primeros das de comenzada la fiebre permite prevenir los aneurismas
coronarios. Jane Newburger en un reciente comentario sobre tratamiento de la EK
menciona un metaanlisis que sugiere que los nios en la fase aguda de la
enfermedad deben ser tratados con -globulina EV en una dosis nica de 2gr/kg
de peso; este agente teraputico result ser muy importante para reducir el
desarrollo de alteraciones coronarias del 23% al 8% a las dos semanas y del
15% a 4% a las siete semanas, an as, hay mltiples preguntas que quedan sin
responder con este tratamiento. Suzuki y sus colaboradores estudiaron in vitro
los efectos de la inmunoglobulina intacta y el interfern en pacientes con EK
antes y despus del tratamiento con g globulina EV, la produccin de factor de
necrosis tumoral 1 e interleukina 1 fue medida en monocitos de sangre peri-
frica. Los autores comunicaron que la produccin espontnea de TNF- e IL 1
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
296
antes y despus de la -globulina EV fue significativamente mayor que en los
controles sanos.
An cuando el mecanismo de la efectividad de la -globulina EV no es claro, la
porcin Fc y el receptor Fc de la IgG puede jugar un rol importante induciendo en
forma cruzada la rpida secrecin de TNF- por los monocitos humanos. Un estu-
dio de Harada y sus colaboradores demostr que el tipo intacto de -globulina fue
ms efectivo que una forma tratada con pepsina; otro estudio comunic que la -
globulina tratada con plasmina (que es rica en fragmentos Fc) fue efectiva.
Rosenfeld y sus colaboradores realizaron un estudio apareado retrospectivo de
45 pares de pacientes hospitalizados con EK para comparar la seguridad y efica-
cia de varios tipos de g globulina EV. Uno de cada par recibi una preparacin de
inmunoglobulina no modificada (producto A), el otro recibi un producto tratado
con tripsina (producto B). En relacin con la seguridad, se encontr una diferen-
cia significativa en la incidencia de escalofros entre ambos grupos (A 18% - B
2%) an cuando no fue un efecto adverso serio y en ningn caso se debi sus-
pender la medicacin por experiencias adversas. Los autores concluyeron que
ambos productos eran similares en efectividad pero diferan en frecuencia de
reacciones adversas ninguna de las cuales fue amenazante para la vida.
3. Resistencia al tratamiento: hay algunos pacientes que an tratados con -glo-
bulina EV tienen fiebre persistente o recidivante, alguno de ellos responden a una
segunda dosis mientras que otros no. Wright y sus colaboradores realizaron un
estudio en los no respondedores a dosis repetidas de -globulina EV que progre-
saron a dilatacin de las arterias coronarias y los trataron con metilprednisolona
EV 30mg/kg con un periodo de perfusin de dos a tres horas, basados en que los
cambios patolgicos de la EK son virtualmente indistinguibles de los de la poliar-
teritis nodosa para la cual los esteroides son la primera lnea de tratamiento.
Los autores trataron cuatro pacientes con dicho tratamiento, dos de ellos mejo-
raron despus de una sola dosis, otro despus de la segunda y el paciente res-
tante recibi tres dosis. Ninguno de los pacientes progres a lesiones corona-
rias, as como tampoco desarrollaron aneurismas gigantes. Los autores conclu-
yeron que las altas dosis de metilprednisona EV deben ser consideradas en los
pacientes con EK que no responden por lo menos a dos dosis de -globulina EV
y tienen factores de riesgo para el desarrollo de aneurismas, tales como ser de
sexo masculino y menores de un ao de edad.
En un metaanlisis realizado por Oates-Whitehead y sus colaboradores que
tuvo como objetivo evaluar la efectividad del tratamiento con -globulina EV en
la EK, seleccionaron 59 estudios aleatorizados, controlados de los cuales slo
16 reunan criterios para su seleccin. Sus resultados muestran reduccin sig-
nificativa en el desarrollo de nuevos aneurismas coronarios a favor de la -glo-
bulina a los 30 das, RR (95% CI) = 0.74 (0.61 -0.90). Un subgrupo de anlisis,
excluyendo a nios con aneurismas coronarios en el reclutamiento, tambin
encontr una reduccin significativa de nuevos aneurismas en nios que recib-
an -globulina EV, RR (95%) = 0.67 (0.46 -1.00). Al evaluar la comparacin de
dosis, se observ una disminucin en el nmero de los mismos con el aumento
CAPTULO 6 | Vasculitis en la infancia
297
de la dosis. El metaanlisis de 400mg/kg/da por cinco das versus 2g/kg en
dosis nica, mostr una reduccin estadsticamente significativa del nmero de
aneurismas y la duracin de la fiebre RR (95%) = 4.47 (1.55 - 12.86). Como con-
clusin, todo nio que rena los criterios para EK debe ser tratado con 2g/kg de
-globulina EV dosis nica dentro de los diez das del comienzo de la enfermedad.
Brogan y sus colaboradores en una reciente revisin sobre EK, elaboran una
normativa para su manejo que puede verse en la Tabla N 3.
Por lo tanto, la EK debe ser tenida en cuenta en el diagnstico diferencial de un
nio, en especial si es menor de tres aos de edad y presenta un sndrome febril
sin etiologa definida asociado a manifestaciones cutneo-mucosas dado que la
definicin diagnstica deber ser lo ms rpida posible a los efectos de indicar
el tratamiento adecuado para prevenir el desarrollo de aneurismas.
Mconochie concluye en una revisin, que hay evidencias de una alteracin a
largo plazo de la funcin endotelial an aos despus de la remisin de la enfer-
medad y considera que se debera monitorear a estos pacientes dado que el
riesgo cardaco a largo plazo es an desconocido.
Tabla N 1. Criterios de diagnstico de Enfermedad de Kawasaki
1. Fiebre no justificada por ms de cinco das.
2. Por lo menos cuatro de los signos siguientes:
a. Inyeccin conjuntival sin secrecin.
b. Uno de los cambios siguientes en la orofaringe:
- Enantema.
- Labios secos y fisurados.
- Lengua aframbuesada.
c. Cambios en las extremidades:
- Eritema de palmas y plantas.
- Induracin de manos y pies.
- Descamacin periungueal.
d. Eritema polimorfo.
e. Adenopata aguda cervical no supurativa (uno o ms ganglios de por lo menos 1,5cm de dimetro).
Los pacientes con menos de cuatro de los cinco signos pueden ser diagnostica-
dos como Enfermedad de Kawasaki incompleta si se observan anormalidades
de las arterias coronarias.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
298
Tabla N 2. Factores de riesgo de aneurismas coronarios en Enfermedad de
Kawasaki*
2 1 0
Sexo
Masculino Femenino
Edad < 1 ao > 1 ao
Fiebre (das) > 16 14 a 15 < 13
Fiebre bifsica S
No
Rash bifsico S
No
Hemoglobina < 10gr/dl S
No
Leucocitosis > 30.000 26 a 30.000 < 26.000
Eritrosedimentacin ES >101 60 a 100 < 60
Tiempo hasta normalizar ES > 30 das
< 29 das
Elevacin bifsica de ES S No
Cardiomegalia
S No
Arritmias
S No
Q/R 0.3 en II, III y VF S
No
Sntomas de infarto S
No
Recurrencia del sndrome
S No
5 puntos: 6% de incidencia de aneurismas coronarios.
6 a 8 puntos: 27% de incidencia de aneurismas coronarios.
9 puntos: 44% de incidencia de aneurismas coronarios.
*TAKAHSHI y colab. Circulation 68, 1983, N 5, 1021-102.
CAPTULO 6 | Vasculitis en la infancia
299
Tabla N3. Recomendaciones para el manejo de la Enfermedad de Kawasaki
Sospecha de diagnstico de EK tpico o incompleto
Laboratorio
Ecocardiograma bidimensional, Doppler color y ECG
Diagnstico definido
-globulina EV 2g/kg, dosis nica a infundir en 12 hs
Aspirina 80-100mg/kg/da dividida en cuatro dosis
Cuando cede la fiebre y reduce los valores de
eritrosedimentacin, bajar dosis de aspirina a
5-10mg/kg/da como antiagregante plaqueta-
rio por un mnimo de seis semanas.
No cede la fiebre dentro de 48 hs o recidiva den-
tro de las dos semanas, considerar segunda
dosis de -globulina EV 2g/kg. Si no hay res-
puesta considerar pulsos de metilprednisona EV
20 a 30mg/kg/dosis quedando luego con predni-
sona oral 1-2mg/kg con reduccin progresiva
suspendiendo en seis semanas.
Repetir ecocardiograma y ECG a las dos y seis semanas de evolucin
No aneurismas coronarios Aneurismas coronarios < 8mm Aneurismas > 8mm
no estenosis y/o estenosis
Suspender aspirina a la sexta semana Continuar aspirina Aspirina 2
-5mg/kg/da de
por vida
Repetir ecocardiograma y ECG cada seis meses hasta completar el primer ao
y luego de acuerdo con la presencia o no de aneurismas control a largo plazo.
Considerar la posibilidad de angiografa y estudio de perfusin miocrdica para
detectar estenosis coronaria.
Minimizar factores de riesgo para el desarrollo de ateromas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
300
Fig. N 1. Eritema polimorfo en Enfermedad de Kawasaki en un lactante.
Cortesa: Dra. Clara Malagn Gutirrez.
Fig. N 2. Ecocardiograma bidimensional en el que se observan aneurismas coronarios y aumento
de la ecogenicidad de la pared arterial (Hospital Elizalde, Seccin Reumatologa - Bs. As.).
CAPTULO 6 | Vasculitis en la infancia
301
Fig. N 3. Angiografa coronaria poniendo en evidencia aneurismas gigantes de todas las ramas de
las arterias coronarias.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
302
Fig. N 4a. Aneurismas en arteria axilar.
CAPTULO 6 | Vasculitis en la infancia
303
Fig. N 4b. Aneurismas en arterias ilacas (Hospital Elizalde, Seccin Reumatologa - Bs. As.).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
304
Lecturas recomendadas
ALDAHAMI SMS, ARROWSMITH WA, INGLIS J y MADIOM MM. A young child with
Kawasaki syndrome and AIDS. The Lancet: 1996; 347: 912-913.
ASSOCIATION AH. Committee on Rheumatic Fever. Diagnostic guidelines for
Kawasaki Disease. Jama 1990; 44, 1218-1219.
BROGAN PA, BOSE A, BURGNER D, SHINGADIA D et al. Archives Dis Child. 2002; 86:
286-290.
DANIAS PG, STUBER M, BOTNAR RM et al. Coronary MR angiography clinical
applications and potential for imaging coronary artery disease. Magn Reson
Imaging Clin N Am. 2003 Feb.; 11(1): 81-99.
FURUKAWA S, IMAI K, MATSUBARA T et al. Increased levels of circulating intercellular
adhesion molecule 1, en KAWASAKI. Disease. Arthritis Rheum. 1992; 35: 672-677.
HARADA K. Intravenous gammaglobulin treatment in Kawasaki disease. Acta
Paediatr Jpn. 1991; 33: 805-810.
KANEKURA S, KITAJINA I, NISHI J et al. Low shed L-selectin levels in Kawasaki
disease with coronary artery lesions: comment on the article, en FURUKAWA et
al. Arthritis Rheum. 1996; 39:534-535.
KAWASAKI T. Acute febrile mucocutaneous syndrome with lymph node involve-
ment with specific desquamation of the fingers and toes in children [in
Japanese]. Japanese Journal of Allergology. 1967; 16:1781.
KLASSEN LW, CALABRESE LH y LAXER RM. Intravenous immunoglobulin in rheu-
matic disease. Rheum Dis Clin of North America. 1996; 22: 155-173.
KOTZIN BL, LEUNG DYM, KAPPLER J y MARRACK P. Superantigens and human dise-
ase. Adv. Immunol: 1993; 54 99-166.
LEUNG DYM, CODY MEISSNER H, FULTON DR et al. Superantigens in Kawasaki
Syndrome. Clin Immunol and Immunopathology. 1995; 77, 119-126.
MACONOCHIE IK. Kawasaki Disease. Archives of Disease in Childhood
Education and Practice. 2004; 89:ep3.
http://ep.bmjjournals.com/cgi/content/full/89/1/ep
MASON WH, TAKAHASHI M y SCHNEIDER T. Recurrence of Kawasaki disease in a
large urban cohort in the United States. Takahashi M, Tauber K (eds.): 1993.
Proceedings of the Fourth International Symposium on Kawasaki Disease; 1-4
Dic. 1991, Wailae Am Heart Assoc, Dallas, 21-26.
MATSUBARA T, MASON W, KASHAMNI IJ et al. Gastrointestinal hemorrage complica-
ting aspirin therapy in acute Kawasaki disease. J Pediatr: 1996; 128: 701-703.
CAPTULO 6 | Vasculitis en la infancia
305
NAKAMURA Y, HIROSE K, YANAGAWA H et al. Incidence rate of recurrent Kawasaki
Disease in Japan. Acta Paediatr. 1994; 84: 1061-1064.
NAKAMURA Y, YANAGAWA H, KATO H et al. Mortality rates for patients with a history
of Kawasaki disease in Japan. The Journal of Pediatrics.1996; 128: 75-81.
NAKAMURA Y y YANAGAWA H. A case control study of recurrent Kawasaki disease
using the database of the nationwide surveys in Japan. Eur J Pediatr. 1996;
155: 303-307.
NASH MC, SHAH V, READER JA y DILLON MJ. Antineutrophil cytoplasmic antibo-
dies and anti-endothelial cell antibodies are not increased in Kawasaki Disease.
Brit J of Rheum. 1995; 34, 882-887.
NEWBERGER JW et al. The treatment of Kawasaki disease with intravenous
gamma globulin. New Engl J Med. 1986; 315: 341-347.
NEWBERGER JW. Kawasaki Disease. Curr Treat Options Cardiovasc Med. 2000
Jun.; 2(3):227-236.
OATES-WHITEHEAD RM, BAUMER JH, HAINES L et al. Intravenous immunoglobulin
for the treatment of Kawasaki Disease in children. Cochrane Database Syst Rev:
2003; (4): CD004000.
PARMAR RC, SOMALE A, BAVDEKAR SV et al. Icomplete Kawasaki Disease with
recurrent skin peeling: a case report with the review of literature. J Postgrad
Med. 2003; 49: 72-4.
ROSENFELD EA, SHULMAN ST, CORYDON KE et al. Comparative safety and effi-
cacy of two immunglobulin products in Kawasaki disease. J Pediatr. 1995;
126:1000-1003.
SUZUKI H, UEMURA S, TONE S et al. Effects of immunoglobulin and gamma-inter-
feron on the production of tumor necrosis factor-a and interleukin-1b by periphe-
ral blood monocytes in the acute phase of Kawasaki disease. Eur J Pediatr.
1996; 155:291-296.
TAKAHASHI M, SCHIEBER RA, WISHNER SH et al. Selective coronary arteriography
in infants and children Circulation 68. 1983; N 5, 1021-1028.
WRIGHT DA, NEWBURGER JW, BAKER A y SUNDEL RP. Treatment of immunglobu-
lin-resistant Kawasaki disease with pulsed doses of corticosteroids. J Pediatr.
1996; 128:146-149.
YANAGAWA H, NAKAMURA Y, YASHIRO M et al. Epidemiology of Kawasaki Disease in
Japan. Japan Kawasaki Disease Research Center. 1995 May.
YANAGAWA H. Comments on Global Epidemiology of Kawasaki Disease.
Proceedings of the 5 Kawasaki Disease Symposium, Fukuoka-Japan.
CAPTULO 6 | Vasculitis en la infancia
307
Poliarteritis Nodosa-Poliangeitis Microscpica
Dra. Stella Maris Garay y Dr. Delfor Alberto Giacomone
Definicin
Se denomina poliarteritis a dos entidades que forman parte de un mismo espec-
tro, la Poliarteritis Nodosa Clsica (PAN) y a la Poliangeitis Microscpica (PAM),
que difieren en el tamao de los vasos comprometidos aunque comparten algu-
nas caractersticas clnicas e histopatolgicas.
La PAN es una vasculitis necrotizante que afecta a las arterias musculares de
mediano y pequeo calibre, con exclusin de los vasos ms pequeos y no pro-
voca glomerulonefritis.
En la PAM se comprometen vasos pequeos (arteriolas, vnulas o capilares),
con menor frecuencia afecta tambin vasos de mediano calibre con escasa o
nula presencia de inmunocomplejos. Se caracteriza por presentar glomerulone-
fritis necrotizante, pudiendo asociarse, aunque raramente, a capilaritis pulmonar
(Tabla N 1).
La categorizacin de la PAM ha sido motivo de controversia debido a la dificul-
tad para distinguirla clnicamente de la Granulomatosis de Wegener (GW).
Epidemiologia
Son consideradas de rara presentacin en la poblacin infanto juvenil. Hasta
1976 se haban reportado en la literatura 150 casos; Ozen comunic 31 pacien-
tes observados en 13 aos. Se desconoce su etiologa, aunque han sido rela-
cionadas con el antgeno de la hepatitis B, infecciones estreptocccicas, otitis
media serosa y con medicamentos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
308
Fisiopatologa
Las lesiones vasculares en forma caracterstica son segmentarias y, adems, se
encuentran en diferentes estados evolutivos. Las lesiones tienden a ubicarse
en las reas de bifurcacin de los vasos.
La destruccin de la media y de la lmina elstica interna, con formacin de aneu-
rismas es caracterstica. Tempranamente se observan infiltrados polimorfonuclea-
res y luego se observa destruccin de la elstica interna, infiltrados mononuclea-
res y un patrn de inflamacin crnica. Los vasos afectados pueden cicatrizar,
sufrir oclusin y provocar infartos hsticos o sufrir dilatacin aneurismtica.
Manifestaciones clnicas
El comienzo es generalmente insidioso y con sntomas inespecficos como fie-
bre, decaimiento, prdida de peso, cefaleas, dolor abdominal, artralgias/artritis,
mialgias y signos de compromiso neurolgico.
La expresin clnica depende del tipo de rganos blanco comprometidos. Se
observa exacerbacin peridica de los sntomas que en ocasiones se acompa-
a del compromiso de otros rganos blanco. El compromiso multiorgnico com-
promete seriamente la vida de los pacientes y puede conducir a la muerte.
El cuadro clnico durante la evolucin es variado y depende de la localizacin de
los vasos afectados. Las manifestaciones cutneas se presentan hasta en el
40% de los casos, siendo una erupcin mculo-papular, purprica o urticariana
las ms comunes de observar; lvedo reticularis, ndulos subcutneos doloro-
sos, lceras y gangrenas son menos frecuentes y se presentan caracterstica-
mente en la poliarteritis nodosa cutnea (Fig. N 1), la cual es ms comn en los
nios y en la mayora de los casos relacionada con infeccin estreptocccica.
El ataque del aparato digestivo se manifiesta por nuseas, vmitos y dolor abdo-
minal de tipo clico, incluyendo un patrn de pancreatitis, pudiendo producirse
infarto intestinal, colangitis y pancreatitis.
En la mitad de los casos se describe afectacin de nervios perifricos en forma
de mononeuritis mltiple (Fig. N 2); el compromiso del SNC se traduce por cefa-
lea, signos de encefalitis, stroke, convulsiones, hemorragia cerebral.
La afectacin renal en la PAN se caracteriza por hipertensin, oliguria e insufi-
ciencia renal, mientras que en la PAM se presenta proteinuria y hematuria como
expresin de una glomerulonefritis necrotizante con rpida progresin al fallo
renal. La biopsia renal puede ayudar a aclarar la naturaleza del proceso patol-
gico. Una grave complicacin en la PAN es la ruptura de un aneurisma de la arte-
ria renal, que se manifiesta por dolor abdominal intenso y signos de hipovolemia.
Miocarditis y ocasionalmente inflamacin de los vasos coronarios puede progre-
sar a insuficiencia cardaca e infarto.
El compromiso pulmonar se traduce por tos, disnea, pleuritis, neumopata inters-
ticial, infiltrados pulmonares y hemorragia pulmonar.
Tambin se ha evidenciado vasculitis de la arteria central de la retina, arterias
coroideas y ciliares; orquitis y epididimitis constituyen otras manifestaciones.
CAPTULO 6 | Vasculitis en la infancia
309
Tabla N 1. Manifestaciones clnicas segn rgano comprometido
rgano blanco
Piel
Linftico
Articular
Muscular
SNC
Sndrome nervioso perifrico
Ojo
Renal
Gastrointestinal
Testculo
Pulmn
Corazn
Manifestacin
Prpura palpable.
Livedo reticularis.
Ppulo mculas.
Ndulos dolorosos.
Adenomegalias.
Artralgias.
Artritis.
Mialgias.
Ndulos musculares.
Cefalea.
Sndrome convulsivo.
Psicosis.
Polineuropata.
Mononeuritis multiple.
Vasculitis retiniana.
Sndrome nefrtico-nefrtico.
Hematuria.
Aneurisma arteria renal.
Sndrome dispptico.
Angina intestinal.
Ndulos.
Miocarditis.
Arritmias.
Complicaciones
lceras isqumicas.
Osteoartropata hipertrfica.
ACV.
Encefalopata hipertensiva.
Sndrome mental orgnico.
Pie cado.
Trombosis art. central retina.
HTA renovascular.
Infarto renal.
Glomerulopata.
Ruptura aneurisma.
Infarto intestinal.
Pancreatitis.
Hemorragia VDA.
Infarto testicular.
Esterilidad.
Hipertensin pulmonar.
Insuficiencia tricuspidea y/o
mitral.
Infarto miocrdico.
Diagnstico
Se requiere un alto ndice de sospecha para identificar al paciente con
Panarteritis nodosa. Debe incluirse esta patologa en el diagnstico diferencial
de sndrome febril prolongado, hipertensin reno vascular, neuropata perifrica,
en lesiones drmicas de prpura palpable o lesiones necrotizantes. Los reactan-
tes de fase aguda estn caractersticamente elevados y anemia asociada a leu-
cocitosis es otro hallazgo frecuente.
En 1990, la American College of Rheumatology (ACR) estableci criterios de cla-
sificacin para la PAN del adulto y estos son los corrientemente utilizados en pedia-
tra, sin embargo, ellos no permiten diferenciar la PAN de la PAM (Tabla N 2).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
310
Las investigaciones de laboratorio pueden demostrar alteraciones inespecficas
incluyendo anemia normoctica y normocrmica, leucocitosis, trombocitosis,
aumento en la velocidad de sedimentacin globular (VSG), de la Protena C
Reactiva (PCR) y de las inmunoglobulinas sricas. Alteraciones de la funcin
renal pueden presentarse en ambas enfermedades. Pueden detectarse rara-
mente AAN, factores reumatoideos y complejos inmunes circulantes (CIC).
Los anticuerpos anticitoplasma de neutrfilos (ANCA), dirigidos contra los cons-
tituyentes granulares de las clulas mieloides estn presentes sobre todo en la
PAM con una distribucin de tipo perifrico a la inmunofluorescencia indirecta
(ANCA-p), dirigidos contra el antgeno mieloperoxidasa (MPO). Su hallazgo est
frecuentemente relacionado a la glomerulonefritis necrotizante con semilunas
rpidamente progresiva de la PAM, asociada o no con vasculitis sistmica.
La distincin entre GW y PAM puede ser particularmente difcil debido a que
ambas comprometen vasculitis de pequeos vasos del pulmn, glomerulonefri-
tis necrotizante y presencia de ANCA; en la GW el patrn de este AC obserca-
do por IMF indirecta es citoplasmtico (ANCA-c) siendo este altamente sensible
y especfico para el diagnstico de la enfermedad, por lo que puede ser de
ayuda en el diagnstico diferencial de ambas entidades.
El antgeno de la hepatitis B (HbsAg) puede estar presente rara vez en pacien-
tes con reciente comienzo de PAN sistmica.
La biopsia de los rganos involucrados puede contribuir al diagnstico.
La electromiografa brinda informacin acerca del compromiso muscular o de la
presencia de mononeuritis mltiple y puede indicar el mejor sitio de eleccin
para efectuar la biopsia de msculos o nervios perifricos.
La centellografa renal con tecnecio-99 DMSA (cido dimercaptosuccnico)
puede demostrar una zona de hipocaptacin del radioistopo, expresando un
infarto renal secundario a la oclusin de arterias de mediano calibre. Los aneu-
rismas o estenosis de las arterias renales, mesentrica o coronarias pueden
ser diagnosticadas por demostracin angiogrfica. La angio-resonancia y el
eco Doppler pueden individualizar el compromiso de vasos de amplio calibre,
sin embargo, si el diagnstico no puede realizarse por procedimientos no inva-
sivos, la alternativa contina siendo la arteriografa de las arterias renal y
mesentrica (Fig. N 3).
A pesar de lo proteiforme del cuadro clnico, el diagnstico debe ser establecido
por el hallazgo de las lesiones patolgicas caractersticas o por los mtodos
diagnsticos enunciados.
Curso y pronstico
El pronstico de la PAN depende del grado y extensin del compromiso vas-
cular sistmico, del diagnstico temprano y de la indicacin precoz del trata-
miento inmunosupresor. La enfermedad librada a su evolucin natural tiene un
curso progresivo e intempestivo con alto porcentaje de mortalidad; la supervi-
vencia a cinco aos vara entre el 15% al 21%.
Fink ha reportado asociacin entre la PAN, infeccin por Estreptococco ,
CAPTULO 6 | Vasculitis en la infancia
311
hemoltico Grupo A y el valor de la profilaxis con penicilina benzatnica en
este grupo de nios.
En la PAM el pronstico est determinado por la ocurrencia de GMN rpidamen-
te progresiva y de hemorragia pulmonar. Para las situaciones ms dramticas,
el tratamiento se basa en la administracin de pulsos endovenosos de cortico-
esteroides CFM, continuando luego con tratamiento por vas oral (2mg/kg/da de
prednisona y CFM respectivamente). En algunos casos se ha utilizado plasma-
frisis y gammaglobulina IV con dudosa eficacia.
Los casos vinculados con el virus de hepatitis B, el tratamiento con agentes anti-
virales como vidarabina e interfern, han sido indicados.
Respecto al pronstico, los pacientes abordados con esquemas de tratamiento
agresivo han logrado alcanzar una sobrevida a cinco aos, del 80%.
Poliarteritis nodosa cutnea
Es de evolucin crnica y curso recurrente, y se diferencia de la PAN clsica por
la ausencia de compromiso visceral y su buen pronstico.
La presencia de ndulos, lvedo reticularis y ulceraciones son las manifestacio-
nes ms caractersticas, de localizacin predominante en miembros inferiores.
Pueden asociarse artralgias y artritis, compromiso miognico y polineurtico.
El diagnstico se establece con la biopsia de piel y msculo y la ausencia de
compromiso sistmico.
En el tratamiento se han utilizado AINES o dosis bajas de prednisona oral
(0,5mg/kg/da), con resultados variables.
Tabla N 1. Chapel Hill Consensus Conference: definicin de poliarteritis nodo-
sa, poliangeitis microscpica, Granulomatosis de Wegener y Sndrome de
Churg-Strauss
Poliarteritis nodosa (PAN clsica)
Poliangetis microscpica
(poliarteritis microscpica)
Granulomatosis de Wegener
Sndrome de Churg-Strauss
Inflamacin necrotizante de las arterias de mediano o
pequeo calibre sin GMN o vasculitis en arteriolas, capila-
res o vnulas.
Vasculitis necrotizante con ausencia o pocos depsitos
inmunes, que afecta a vasos pequeos (capilares, vnulas
o arteriolas). Arteritis necrotizante de vasos de pequeo y
mediano calibre pueden presentarse. GMN necrotizante es
muy comn. Puede asociarse capilaritis pulmonar.
Inflamacin granulomatosa que afecta el tracto respiratorio
y vasculitis necrotizante de vasos de mediano y pequeo
calibre (capilares, vnulas, arteriolas y arterias). Es comn
la GMN necrotizante.
Inflamacin granulomatosa rica en eosinfilos que afecta el
tracto respiratorio; vasculitis necrotizante de vasos de
pequeo y mediano calibre, asociado a asma y eosinofilia.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
312
Tabla N 2. Criterios para la clasificacin de poliarteritis nodosa (ACR, 1990)
Criterio
1. Prdida de peso igual o > 4kg
2.Livedo reticularis
3. Dolor o inflamacin testicular
4. Mialgias, debilidad, dolor de piernas
5. Mononeuropata o polineuropata
6. Presin arterial diastlica > 90mm Hg
7. Urea o creatinina elevadas
8. Hepatitis B
9. Angiografa anormal
10. Biopsia de arterias de pequeo o
mediano calibre
Definicin
Prdida de peso de 4kg o ms desde el comienzo
de la enfermedad, no causada por otros factores.
Reticulado moteado de la piel de las extremidades
o torso.
Dolor o inflamacin de los testculos, no causado
por infeccin, traumatismo u otras causas.
Mialgias difusas (con exclusin de hombros y
caderas) o debilidad o dolorimiento de msculos
de las piernas.
Desarrollo de mononeuropata, mononeuropata
mltiple o polineuropata.
Desarrollo de hipertensin con presin diastlica
mayor de 90mm Hg.
Elevacin de urea > 40mg/dl o de creatinina >
1,5mg/dl, no debida a deshidratacin u obstruccin.
Presencia de antgeno de superficie para hepatitis
B o anticuerpos sricos.
Angiografa que muestra aneurismas u oclusiones
de arterias viscerales, no debidos a arterioesclero-
sis, displasia fibromuscular u otras causas no infla-
matorias.
Cambios histolgicos que revelan la presencia de
granulocitos o granulocitos y mononucleares en la
pared arterial.
Para los propsitos de la clasificacin, se establecer el diagnstico de poliar-
tritis si al menos tres de los diez criterios estn presentes. La presencia de
cualquiera de tres o ms criterios arroja una sensibilidad del 82.2% y una
especificidad del 86.6%.
CAPTULO 6 | Vasculitis en la infancia
313
Fig. N 1. PAN sistmica. Necrosis digitales en vas de resolucin.
Fig. N 2. PAN sistmica. Obsrvese cada de la mano debido a mononeuritis mltiple.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
314
Fig. N 3. PANs. Arteriografa renal con rea de isquemia en polo superior.
CAPTULO 6 | Vasculitis en la infancia
315
Lecturas recomendadas
ATHREYA BH. Vasculitis in children. Ped Clin North Am. 1995; 42: 1239-52.
BROGAN PA, DAVIES R, GORDON I et al. Renal angiography in children with pol-
yarteritis nodosa. Pediatr Nephrol. 2002; 17(4): 277-83.
CASSIDY JT y PETTY RE. Textbook of pediatric rheumatology. Philadelphia: WB
Saunders, 1995.
CHALOPIN JM, RIFLE G, TURC JM et al. Inmunological findings during successful
treatment of HbsAg-associated polyarteritis nodosa by plasmapheresis alone.
Br Med J. 1980, I: 368.
DAVID J, ANSELL BM, WOO P. Polyarteritis nodosa associated with streptococ-
cus. Arch Dis Child. 1993; 69: 685-8.
DILLON MJ. Vasculitic syndromes, en WOO P, PH WHITE, BM ANSELL. Pediatric
rheumatology update. Oxford: Oxford University Press, 1990; 227-42.
DRAAISMA JM, FISELIER TJ y MULLAART RA. Mononeuritis multiplex in a child with
cutaneous polyarteritis. Neuropediatrics. 1992; 23: 28-9.
ETTLINGER RE, NELSON AM, BURKE EC et al. Polyarteritis nodosa in childhood. A
clinical pathologic study. Arthritis Rheum. 1979; 22: 820.
FINK CW. Polyarteritis and other diseases with necrotizing vasculitis in child-
hood. Arthritis Rheum. 1977, 20 (supl.): 378.
GUILLEVIN L, DURAND-GASSELIN B, CEVALLOS R et al. Microscopic polyangeiitis:
clinical and laboratory findings in eigthty-five patients. Arthritis Rheum. 1999;
42: 421-430.
GUILLEVIN L, LHOTE F, LEOON A et al. Treatment of polyarteritis nodosa related to
hepatitis B virus with short-term steroid therapy associated with antiviral agents
and plasma exchanges. A prospective trial in 33 patients. J Rheumatol. 1993;
20: 289-98.
HAGEN EC, BALLIEUX BEPB, VAN ES LA et al. Antineutrophil cytoplasmic autoan-
tibody: a review of the antigens involved, the assays, and the clinical and possi-
ble pathogenic consequences. Blood: 1993; 81: 1996-2002.
HOGAN SL, NACHMAN PH, WILKMAN As et al. Prognostic markers in patients with
antineutrophil cytoplasmic autoantibody-associated microscopic polyangiitis and
glomerulonephritis. J Am Soc Nephrol. 1996; 7: 23-32.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
316
JENNETTE JC, FALK RJ, ANDRASSY K et al. Nomenclature of systemic vasculitides:
proposal of an international consensus. Arthritis Rheum. 1994; 37: 187-92.
LANGFORD CA. Treatment of polyarteritis Nodosa, Microscopic Poliangiitis and
Churg-Strauss syndrome: Where do we stand?. Arthritis Rheum. 2001; 44(3):
508-12.
LHOTE F y GUILLEVIN L. Treatment of polyarteritis nodosa and microscopic
polyangiitis. Ann Med Interne. 1994; 145: 550-65.
LIGHTFOOT RW JR, MICHEL BA, BLOCH DA et al. The American College of
Rheumatology 1990 criteria for the classification of polyarteritis nodosa. Arthritis
Rheum. 1990; 33: 1088-93.
MATSUMOTO T, HOMMA S, OKADA M et al. The lung in polyarteritis nodosa: a patho-
logic study of 10 cases. Hum Pathol: 1993; 24:717-24.
MINKOWITZ G, SMOLLER BR y MCNUTT S. Benign cutaneous Polyarteritis nodosa.
Relationship to systemic polyarteritis nodosa and to hepatitis B infection. Arch
Dermatol. 1991; 127: 1520-3.
OZEN S, BESBAS N, SAATCI U y BAKKALOGLU A. Diagnostic criteria for Polyarteritis
nodosa in chidhood. J Pediatr. 1992, 120: 206-9.
PETTY RE, MAGILAVY DB, CASSIDY JT et al. Polyarteritis in childhood. A clinical
description of eigth cases. Arthritis Rheum. 1977, 20 (supl.): 392.
RAO JK, ALLEN NB y PINCUS T. Limitations of the 1990 American College of
Rheumatology criteria in the diagnosis of vasculitis. Ann Intern Med. 1998; 129:
345-52.
REIMOLD EW, WEINBERG AG, FINK CW et al. Polyarteritis in children. Am J Dis
Child. 1976; 130:534
ROBERTI I, REISMAN L y CHURG J. Vasculitis in chilhood. Pediatr Nephrol. 1993;
7: 479-89.
SAVAGE COS, WINEARLS CG, EVANS DJ et al. Microscopic polyarteritis: presenta-
tion, pathology and prognosis. Q J Med. 1985; 56: 467-83.
SIBERRY GK, COHEN BA y JHONSON B. Cutaneous Polyarteritis nodosa. Reports of
two cases in children and review of the literature. Arch dermatol. 1994; 130: 884-9.
TRAVIS W, COLBY T, LOMBARD y CARPENTIER H. A clinico-pathologic study of 34
cases of diffuse pulmonary hemorrhage with lung biopsy confirmation. Am J
Surg Pathol. 1990; 14: 1112-25.
CAPTULO 6 | Vasculitis en la infancia
317
Enfermedad de Takayasu
Dra. Clara Malagn Gutirrez
Introduccin
Es una vasculitis de grandes vasos que se denomina tambin enfermedad sin
pulso, afecta en forma predominante la aorta y sus ramas principales en forma
segmentara. El compromiso inflamatorio provoca tres tipos de fenmenos: este-
nosis, dilataciones aneurismticas y fenmenos trombticos. La expresin clni-
ca es muy variada al igual que su pronstico.
Epidemiologa
Es ms comn en nios y mujeres jvenes. La mayora de pacientes peditricos
son adolescentes y su inicio es ms frecuente durante la segunda y tercera dca-
da de vida. Se observa variacin tnica y se ha reportado con ms frecuencia en
orientales y en poblacin juda. Es ms frecuente en el sexo femenino.
Relacin mujer/hombre = 2:1, en la edad peditrica y 8:1 en adultos.
La Arteritis de Takasayu (AT) se ha reportado asociada a otras enfermedades
tales como Sndrome de Wiscott Aldrich, inmunodeficiencia comn variable,
Sndrome de Klinefelter, Sndrome de Sweet y ARJ.
Etiopatogenia
Su etiologa no est plenamente esclarecida. La asociacin con tuberculosis se ha
reportado en algunas poblaciones, pero el papel del Mycobacterium tuberculosis
en la patogenia de la enfermedad, an no est probado. Sin embargo, podra
indicar que el desarrollo de reacciones cruzadas mediadas por autoantgenos o
por protenas de choque trmico podran explicar esta reaccin vascultica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
318
Puede existir cierta predisposicin gentica, ya que se han reportado casos
familiares y alta concordancia en gemelos monocigticos. Tambin se han
reportado asociaciones HLA en diferentes poblaciones. Un aumento en la fre-
cuencia de A11, B40, B51, B52, DR6, DR8 se ha reportado en hindes y en
poblacin mexicana respectivamente.
Fenmenos tales como la deteccin de hipergamaglobulinemia, complejos
inmunes circulantes y algunos autoanticuerpos pueden reflejar una respuesta
inmune humoral. Los anticuerpos antiendotelio podran considerarse como
marcadores de actividad de la enfermedad. En algunos pacientes se ha detec-
tado anticuerpos anticardiolipina pero se desconoce si juegan un papel en la
etiopatogenia de la enfermedad.
Tambin se ha postulado la participacin de factores hormonales en la patoge-
nia de la enfermedad, lo que explicara el franco predominio del sexo femenino
si los estrgenos juegan un papel modulador de la respuesta inmune.
El compromiso segmentario de la aorta a diferentes niveles se caracteriza por la
formacin de granulomas que en fase inicial evidencia componentes inflamatorios
con presencia de clulas gigantes multinucleadas y se sigue de una fase escler-
tica que la que se observan con frecuencia fenmenos trombticos al nivel de las
reas estenticas. Las lesiones suelen ser focales, hallazgo que tiene significancia
ya que permite diferenciar la AT de aortitis sifiltica y de la panarteritis diseminada.
El compromiso de los vasa vasorum y cambios degenerativos al nivel de la lmina
elstica de la media, fibrosis y neovascularizacin se observan en fases tardas.
Manifestaciones clnicas
En estados tempranos de la enfermedad, las manifestaciones clnicas dominan
el cuadro clnico y son comunes la fiebre, fatiga y prdida de peso. Las artral-
gias y las lesiones nodulares tambin son comunes.
En la fase inflamatoria, las manifestaciones clnicas variarn segn el segmen-
to anatmico comprometido. La aortografa permite diferenciar cuatro tipos de
compromiso:
- Aorta ascendente, arcos artico y sus ramas.
- Compromiso difuso de la aorta y sus ramas principales.
- Aorta abdominal y ramas principales.
- Aorta y arteria pulmonar.
En la poblacin peditrica, el compromiso de arco artico, aorta torcica des-
cendente, aorta torcica y abdominal y del arco artico y aorta abdominal son
los tipos ms frecuente. El compromiso segmentario ms localizado se ha repor-
tado con una menor frecuencia en poblacin peditrica. El compromiso de car-
tida y vasos cerebrales ocurre con baja frecuencia en nios.
Con frecuencia, los sntomas de presentacin de la enfermedad corresponden
a falla cardiaca congestiva, hipertensin arterial o simulan un cuadro de coarta-
cin artica. Son frecuentes la insuficiencia valvular artica, aneurismas artico
CAPTULO 6 | Vasculitis en la infancia
319
e hipertensin pulmonar. Con frecuencia, los sntomas de presentacin de la
enfermedad en nios son: falla cardiaca congestiva, hipertensin arterial o sn-
drome que simula un cuadro de coartacin artica.
Tabla N 1. Manifestaciones clnicas segn rgano afectado
rgano blanco
Musculoesqueltica
Drmica
Cardiaca
Vascular perifrico
Renal
Gastrointestinal
Neurolgico
Ocular
Manifestaciones clnicas
Artralgias.
Artitis.
Eritema nodoso.
Soplos cardiacos.
Hipertensin arterial.
Miocarditis.
Fenmeno de Raynaud.
Claudicacin intermitente.
Ausencia de pulsos.
Hematuria.
Diarrea.
Dispepsia.
Cefaleas.
Sndrome convulsivo.
Sncope.
Vrtigo.
Episodios de amaurosis.
Anastomosis arteriovenosas retinianas.
Microaneurismas de vasos retinianos.
Complicaciones
lceras isqumicas.
Pioderma gangrenoso.
Insuficiencia valvular artica.
Hipertensin pulmonar.
Cardiomiopata dilatada.
Angina.
Infarto cardiaco.
Insuficiencia vascular.
Trombosis.
Hipertensin renovascular.
Angina intestinal.
Isquemia cerebral transitoria.
ACV.
Vasculitis retiniana.
Neuritis ptica.
Hemorragia vitrea.
Uvetis.
El fenmeno de claudicacin es frecuente tanto en las extremidades superiores
como inferiores y puede preceder por largo tiempo a la desaparicin de los pul -
sos. La presencia de soplos al nivel de las arterias braquial, subclavia, aorta
abdominal o cartidas es otro hallazgo frecuente.
Dado que el compromiso de arterias renales es bastante frecuente (cerca del
75%), con frecuencia se presenta hipertensin reno vascular.
Los fenmenos de estenosis al nivel de vasos carotdeos y vertebrales y la este-
nosis de la arteria subclavia son frecuentes en adultos, pero han sido reporta-
dos con baja frecuencia en poblacin peditrica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
320
Diagnstico
El diagnstico parte de la sospecha clnica y se confirma con la aortografa.
La ausencia de pulsos es altamente sugestiva pero puede ser tarda. En el diag-
nstico diferencial de hipertensin reno vascular debe incluirse la AT dada la alta
frecuencia de compromiso de los vasos renales en la misma. Tambin debe
considerarse esta posibilidad en presencia de cuadros neurolgicos recurrentes
bizarros y ante vasculitis retiniana.
Los hallazgos paraclnicos ms frecuentes son: anemia por inflamacin cr-
nica. Los reactantes de fase aguda se encuentran elevados. En muy bajo
porcentaje de pacientes se detectan autoanticuerpos tipo AAN, factor reuma-
toideo o ANCAS, pero anticuerpos antiendotelio se pueden detectar con
mayor frecuencia.
En la radiografa de trax puede observarse cardiomegalia, irregularidades o
dilatacin del contorno de arco artico o de aorta descendente. Pueden detec-
tarse calcificaciones o dilataciones en zonas preestenticas. La ecocardiografa
puede detectar las lesiones valvulares, demostrar turbulencia del flujo y altera-
ciones de la funcin ventricular.
La ecografa ha surgido como una tcnica de utilidad en el diagnstico dado
que pueden detectarse engrosamiento circunferencial de la pared vascular,
caractersticamente segmentaria y homognea, hallazgo que se conoce como
el signo del macarrn. Tambin puede detectar dilataciones aneurismticas
y zonas de estenosis.
Los estudios vasculares de ecodoppler color permiten identificar los fenmenos
oclusivos vasculares y la aortografa, es un procedimiento invasivo que permite
confirmar el diagnstico, clasificar la topografa del compromiso y definir su
extensin aunque en fases tempranas puede no evidenciar cambios. Las dilata-
ciones aneurismticas y estenosis segmentarias son frecuentes.
La angioresonancia por RNM permite un diagnstico ms temprano ya que
puede detectar engrosamiento y edema del vaso afectado as como las anorma-
lidades perivasculares. Tambin se ha reportado como herramienta til para
monitorizar actividad de la enfermedad y gua de la respuesta teraputica.
Los criterios diagnsticos para Enfermedad de Takayasu son:
- Edad de inicio menos de 40 aos.
- Claudicacin de extremidades.
- Disminucin del pulso de la arteria braquial.
- Diferencia en la tensin arterial mayor a 10mm Hg entre los dos brazos.
- Presencia de soplo sobre arteria subclavia o aorta abdominal.
- Arteriografa anormal.
La presencia de los seis criterios diagnsticos tiene una sensibilidad del 90% y
una especificidad del 98%.
Debe establecerse un diagnstico diferencial con lupus eritematoso diseminado,
ARJ, otras causas de vasculitis retiniana y de insuficiencia vascular perifrica o
de cardiopatas adquiridas.
CAPTULO 6 | Vasculitis en la infancia
321
Curso y pronstico
El curso de la enfermedad es progresivo y con intermitentes exacerbaciones que
resultan en deterioro circulatorio e insuficiencia vascular debido a la reaccin
inflamatoria, estenosis de los vasos comprometidos y fenmenos isqumicos. La
morbilidad depende del territorio vascular afectado, de la severidad del compro-
miso vascultico, de las complicaciones relacionadas con el debilitamiento de la
pared de los vasos que es segmentaria y origina estenosis, aneurismas, esclero-
sis y fenmenos obstructivos, de la ruptura o diseccin de los mismos. Los casos
fatales se asocian a insuficiencia cardiaca y a accidentes cerebro vascular.
En estados tempranos de la enfermedad, el cuadro clnico es dominado por los
sntomas constitucionales. A medida que progresan los fenmenos de insufi-
ciencia vascular, la sintomatologa es ms definida dependiendo del territorio
afectado y el desarrollo de eventos trombticos u otras complicaciones modifica
la expresin clnica.
El pronstico vara tambin dado que el compromiso vascultico tiende de a ser
segmentario, pero, la hipertensin arterial, el compromiso valvular artico, la
hipertensin arterial de difcil manejo y las complicaciones neurolgicas son fac-
tores que oscurecen el pronstico.
Tratamiento
Los glucocorticoides siguen siendo drogas de primera lnea. Ayudan a controlar
los sntomas sistmicos y contribuyen a controlar el fenmeno vascultico tem-
prano. La dosis inicial es alta y la posologa se grada de acuerdo con la res-
puesta clnica. Los inmunosupresores tipo metotrexate o ciclofosfamida son ti-
les para el manejo de complicaciones y para ahorrar esteroides.
El tratamiento con metotrexate ha sido de utilidad para inducir remisin en un
alto porcentaje de casos pero las recadas son tambin frecuentes.
Los vasodilatadores estn indicados para el manejo de la hipertensin arterial y
de la insuficiencia vascular perifrica.
Las complicaciones trombticas indican el uso de anticoagulantes.
Antiagregantes plaquetarios (AAS, dipiridamol) pueden tener alguna utilidad en
la prevencin de trombosis.
Diversos procedimientos de revascularizacin se utilizan para mejorar la defi-
ciencia vascular, entre ellos las tcnicas de by-pass, colocacin de stem y
angioplasta. Su indicacin depender del momento oportuno basado en grado
de actividad de la enfermedad, localizacin o segmento anatmico comprometi-
do y edad del paciente.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
322
Lecturas recomendadas
AGGAEWAL A, CHAG M, SINHA N y NAIK SP. Takayass arteritis: role of Mycobacterium
tuberculosis and its heat shock protein. Int J Cardiol. 1995; 55: 49-54.
ALUQUIN VPR, ALBANO SA, CHAN F et al. Magnetic resonance imaging in the
diagnosis and follow up of Takayasus arteritis in children. Ann Rheum Dis.
2002; 61; 526-9.
CHAKRAVARTY K. Vasculitis by organ systems. Baillieres Clin Rheumatol. 1997;
11: 357-93.
FOURNIER AM, DICKINSON ZC y KELLY R. Doppler ultrasonography as a guide to
management of Takayasus arteritis. J Rheumatol. 1988; 15; 527-31.
GOLDING R, PERRI G y CREMIN B. The arteriographic manifestations of
Takasasus arteritis in children. Pediatr Radiol. 1977; 5: 224-29.
HALL S y NELSON AM. Takayaus arteritis and juvenile rheumatoid arthritis. J
Rheumatol. 1986; 13: 431-34.
KEER GS. Takayasus arteritis. Rheum Dis Clin North Am. 1995; 21: 1041-58.
MANUNTA P, LANZANI C, CHIESA R et al. The young girl with renovascular hyper-
tension of unknown origin. Nephrol Dialysis Transpl. 1997; 12: 843-46.
MILNER LS, JACOBS DW, THOMSON PD et al. Management of severe hipertensin
in childhood Takayasus arteritis. Pediatr Nephrol. 1991; 5: 38-41.
MORALES E, PINEDA C y MARTNEZ-LAVIN M. Takayasus arteritis in children J
Rheumatol. 1991; 18; 1081-84.
NUMANO F. Hereditary factors in Takayasu arteritis. Heart Vessel: 1992; supl. 7: 68-72.
SCHMIDT WA, NERENHEIM A, SEIPELT E et al. Diagnosis of early Takayasu arteritis
wiyh sonography. Rheumatology. 2002; 41: 496-502.
SHARMA S, RAJANI M, SHRIVASTAVA S et al. Non-specific aorto-arteritis (Takayasus
arteritis) in children. British J Radiol. 1991; 64: 215-19.
SHETTY AK, STOPA AR y GEDALIA A. Low-dose methotrexate as a steroid sparing
agent in a child with Takayasus arteritis. Clin Exp Rheumatol. 1998; 16: 335-37.
STONE JH, CALABRESE LH, HOFFMAN GS et al. Vasculitis: A collection of pearls
and myths. Rheum Dis Clin. 2001; 27: 677-728.
THORNE JE y JABS DA. Ocular manifestations of vasculitis. Rheum Dis Clin of
North Am. 2001; 27: 761-79.
WIGGELINKHUIZEN J, CREMIN BJ. Takasayus arteritis and renovascular hyperten-
sion in childhood. Pediatrics. 1978: 62: 609-13.
CAPTULO 6 | Vasculitis en la infancia
323
Granulomatosis de Wegener (GW)
Dra. Mara Teresa Apaz
Definicin
La Granulomatosis de Wegener (GW) es una enfermedad sistmica cuya carac-
terstica principal es la presencia de vasculitis granulomatosa necrotizante que
afecta principalmente el tracto respiratorio superior e inferior asociado con glo-
mrulonefritis.
Clasificacin
En 1990 el American College of Rheumatology (ACR), establece los criterios
para la clasificacin de GW (Tabla N 1).
Tabla N 1. Criterios para la clasificacin de Granulomatosis de Wegener
(American College of Rheumatology, 1990)
Criterios
Inflamacin nasal u oral
RX de trax anormal
Sedimento urinario
Inflamacin
Granulomatosa en la biopsia
Definicin
Desarrollo de lceras orales dolorosas o no, o secrecin nasal
sanguinolenta.
RX de trax mostrando la presencia de ndulos, infiltrados fijos o
cavidades.
Microhematuria (mayor de 5 hemates/campo o cilindros hemti-
cos en el sedimento urinario).
Cambios histolgicos mostrando inflamacin.
Granulomatosa dentro de la pared de una arteria o en el rea
perivascular o extravascular (arteria o arteriola).
Para los propsitos de clasificacin, un paciente tendr Granulomatosis de Wegener si por los dos
de los cuatro criterios estn presentes. La presencia de cualquiera de dos o ms criterios dan una
sensibilidad de 88,2% y especificidad de 92%.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
324
En 1994 en el Consenso de Chapell Hill sobre la nomenclatura de vasculitis sis-
tmicas, se defini WG como una vasculitis de pequeos vasos donde el com-
ponente esencial es la inflamacin granulomatosa comprometiendo el tracto res-
piratorio y vasculitis necrotizante de vasos de mediano y de pequeo calibre
(ejemplo: capilares, venas, arterias y arteriolas), con glomrulonefritis necroti-
zante como un componente comn pero no esencial.
La trada clsica de WG con afectacin de las vas areas superiores, inferiores,
compromiso renal y vasculitis de pequeos vasos, no siempre est presente en
nios. Si las lesiones son limitadas al tracto respiratorio superior con mnimas
manifestaciones de vasculitis se la denomina GW localizada o granuloma de la
lnea media. Est forma limitada, no incluye el compromiso renal.
Epidemiologa
La enfermedad no es comn en nios, habitualmente se presenta entre los 25 y 50
aos, pero distintas comunicaciones demuestran que tambin puede presentarse
en edad peditrica. En nios la edad media fue de seis aos con un comienzo de
la enfermedad ms temprano a las dos semanas, otros datos en pediatra sugieren
una edad media de 15 a 18 aos con un comienzo ms temprano a los nueve aos.
Se presenta con igual frecuencia en hombres que en mujeres, aunque en nios
no hay datos claros, algunas comunicaciones en pediatra informan una fre-
cuencia de 1:3.25 en la relacin hombre-mujer.
La prevalencia en Estados Unidos es de 3 x 100.000 habitantes. En diferentes
series, la incidencia flucta entre los 0.1-3.2 x 100.000 habitantes. Se ha obser-
vado variacin estacional con aumento del nmero de casos nuevos en las esta-
ciones de invierno y primavera, dato que para algunos puede sugerir una etiolo-
ga viral desencadenante.
Etiopatogenia
La etiologa de la GW es desconocida. Han sido infructuosas las investigaciones
dirigidas a demostrar un agente infeccioso, sin embargo, para algunos investi-
gadores el proceso inicial puede estar relacionado con la presencia de un virus,
que como el Parvovirus B19, podra inducir un cambio genmico y cambios
fenotpicos en los neutrfilos y fagocitos mononucleares en el tracto respiratorio
superior. Posteriormente, el proceso se prolonga y ampla a otras estructuras.
Una observacin importante en GW es que el 60-70% de los pacientes son por-
tadores crnicos de Staphylococcus Aureus en la mucosa nasal. Esto estara
relacionado con la mayor frecuencia de recadas. Un posible papel de organis-
mos microbianos en esta enfermedad es tambin sugerido por las comunica-
ciones a cerca de los efectos benficos de sulfametoxasol/trimetropina.
Tambin se ha relacionado a los superantgenos con recadas de la enferme-
dad, hechos que an quedan por confirmar.
CAPTULO 6 | Vasculitis en la infancia
325
Manifestaciones clnicas
Por lo general, el paciente inicia su enfermedad con sntomas generales tales
como fiebre, anorexia, prdida de peso, la mayora de los pacientes presentan
afectacin del tracto respiratorio superior e inferior. El compromiso del tracto res-
piratorio superior se observ en el 87% de los nios como sntoma inicial y en
el 91% durante el curso de la enfermedad.
Sntomas iniciales como sinusitis fue observada en el 83% de nios.
Enfermedad nasal como presentacin inicial de la enfermedad, incluye: descar-
ga mucosa con obstruccin nasal, lceras nasales y perforaciones septales,
descarga serosanguinolenta o epistaxis y deformidad nasal. Dao del cartlago
nasal, caracterstico de la enfermedad de larga evolucin puede resultar en
deformidad en silla de montar, se presenta dos veces ms en la poblacin
peditrica, especulndose que sea debido al crecimiento del cartlago, el cual
puede ser ms susceptible al dao inflamatorio.
La enfermedad laringotraqueal puede ser asintomtica, pero la presentacin cl-
nica va desde la ocurrencia de ronquera no significativa a estridor y obstruccin
importante de la va area. La lesin ms caracterstica es la estenosis subgl-
tica la cual ocurre en el 16% de los pacientes, en pacientes peditricos y ado-
lescentes esta manifestacin afecta hasta el 48% de ellos. La laringoscopia
directa revela la mucosa eritematosa y friable. nicamente el 20% de las lesio-
nes disminuyen con la terapia inmunosupresora, el 80% restante son irreversi-
bles debido a fibrosis crnica.
El compromiso pulmonar es muy frecuente. Los sntomas ms comunes inclu-
yen tos, hemoptisis y pleuritis. Los hallazgos radiolgicos tales como infiltrados
pulmonares y ndulos son habituales, los cuales son usualmente mltiples, bila-
terales y pueden cavitarse. Otras complicaciones incluyen: efusin pleural san-
guinolenta y hemoptisis relacionada con granulomas al nivel del rbol bronquial.
La enfermedad renal ocurre en ms de mitad de los pacientes peditricos. La
presencia o ausencia de enfermedad renal define los subgrupos de GW gene-
ralizada o limitada, respectivamente. Una vez presente, la enfermedad renal
puede progresar de glomrulonefritis leve asintomtica a glomrulonefritis grave
conduciendo a fallo renal.
El compromiso ocular ocurre en los distintos compartimientos del ojo manifes-
tndose como queratitis, conjuntivitis, escleritis, uvetis, dolor ocular, lceras cor-
neales y proptosis, esta ltima es un hallazgo de ayuda diagnstica y un signo
de pobre pronstico visual.
Las manifestaciones cutneas han sido reportadas en el 9% de los pacientes al
comienzo de la enfermedad, estas incluyen lceras, prpura palpable, ndulos
subcutneos. Las lesiones cutneas activas son un marcador de enfermedad
sistmica activa.
Artralgias y/o artritis pueden presentarse en el 70% de los pacientes como mani-
festacin inicial de su enfermedad.
La afectacin neurolgica es infrecuente al comienzo de la enfermedad, pero
puede desarrollarse durante el curso de la misma, su frecuencia es elevada en
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
326
Edad media de
6 aos 15.4 aos ?? 17.8 aos 25-50 aos
comienzo
Comienzo ms 2 semanas 9.3 aos 11 aos 11 aos
temprano
Respiratorio 87% 74% 82% 80% 94%
Renal 53% 61% 79% 100% 85%
Nasal y senos 58% 83% 64% 90% 94%
Articular 53% 78% 42% 50% 67%
Ocular 53% 48% 39% ?? 58%
Sistema Nervioso 12% 17% 16% 20% 22%
Piel 53% 55% 52% 40% 45%
adultos en hasta el 50%, en nios ha sido descripta en un 17%, como convul-
siones, neuropata perifrica, siendo la mononeuritis mltiple el patrn clnico
ms frecuente.
El compromiso gastrointestinal es menos frecuente y variable, al igual que las
manifestaciones cardiovasculares (Tabla N 2).
Tabla N 2. Compromiso sistmico en pacientes peditricos y adultos con WG*
Sistema Pacientes peditricos Pacientes Adultos
BELOSTOTSKY
et al
ROTTEM et al ROBERTI
et al
STEGMAYR
et al
FAUCI et al
n = 17 n = 23 n = 33 n = 10 n = 85
M/F 1:3.25 1:2.1 2.3:1 1:1 1:1
*Modificado de BELOSTOTSKY VM, SHAH V y DILLON MJ. Clinical features in 17 paediatric patients with
Wegener granulomatosis. Pediatr Nephrol. 2002; 17: 754-761.
Diagnstico
El diagnstico definitivo est determinado por la presencia de vasculitis y granu-
lomas en el mismo ejemplar de biopsia. Una biopsia de pulmn a cielo abierto
puede ser concluyente. Las biopsias de piel y rin tambin pueden suministrar
datos, pero los mismos son inespecficos. El diagnstico diferencial debe reali-
zarse con enfermedades infecciosas y enfermedades autoinmunes, que pueden
determinar la presencia de granulomas y vasculitis.
Laboratorio
Entre un 65% y 75% los pacientes con WG presentan grados variables de ane-
mia normoctica normocrmica, un 40% tiene leucocitosis y/o trombocitosis. La
VSG se encuentra elevada al igual que la PCR, siendo estos indicadores de
actividad. Niveles sricos de inmunoglobulina A (IgA) pueden estar aumentados.
El 60% de los casos tienen factor reumatoideo positivo, an en ttulos importan-
tes. Los AAN de especificidad desconocida son poco comunes.
Los niveles de citoquinas, IL-2, IL-2R y -interfern se han notado elevadas en
pacientes con GW, y se postula su posible papel como marcador de actividad.
CAPTULO 6 | Vasculitis en la infancia
327
El aumento de urea y creatinina en sangre, indican la presencia de enferme-
dad renal significativa. El examen de orina muestra grados variables de hema-
turia, proteinuria, cilindruria principalmente de tipo hemtico en ms del 50%
de los pacientes.
Los anticuerpos ms importantes en WG son aquellos dirigidos contra protenas
contenidas en los grnulos azurfilos citoplasmticos del neutrfilo (ANCAs).
Los C-ANCAs, patrn clsico o citoplasmtico, reconocen a la PR3, una serin-
proteinasa neutra de 29 KD y los P-ANCAs, con patrn perinuclear, tienen como
antgeno los grnulos con mieloperoxidasa fundamentalmente.
Los C-ANCAs tienen una asociacin marcada con la GW, aunque tambin se ha
descripto en forma ocasional en Enfermedad de Kawasaki, poliarteritis nodosa,
poliangiitis microscpica y Sndrome de Churg-Strauss.
Estos anticuerpos constituyen en la actualidad una prueba til para apoyar el
diagnstico de WG, con una sensibilidad del 66% y especificidad del 98%.
Aunque la positividad de C-ANCA est asociado habitualmente con recada,
puede haber una discordancia entre C-ANCAs y actividad de la enfermedad, los
ttulos de ANCAs no disminuyen necesariamente con el tratamiento. En ausen-
cia de manifestaciones clnicas, ttulos de C-ANCAs solo pueden servir como una
seal de alerta, pero no estara indicando que debe modificarse el tratamiento.
Los P-ANCAs se presentan con frecuencia en poliangiitis microscpica, glom-
rulonefritis pauciinmune, rpidamente progresiva y uvetis idioptica, condicio-
nes donde puede tener importancia clasificatoria. Con menor frecuencia y ttu-
los bajos los P-ANCAs se han encontrado en diferentes condiciones clnicas
como son Panarteritis Nodosa, LES, artritis reumatoidea con vasculitis, hepatitis
autoinmune, Enfermedad de Crohn, etc.
Patologa
La histologa se constituye en el pilar diagnstico de la enfermedad, principal-
mente lo observado en arterias de mediano calibre y venas, donde es evidente
un compromiso granulomatoso necrotizante y la presencia de vasculitis. Las
lesiones granulomatosas cursan por lo regular con necrosis central y la presen-
cia de las clulas gigantes de Langhans.
Al nivel de los capilares, vnulas y arterias se encuentra necrosis fibrinoide con
infiltrado mixto polimorfonuclear y linfocitario.
El parnquima pulmonar, adems de lo anterior, presenta reas de necrosis con
bordes irregulares, donde se puede apreciar microabscesos y una reaccin
inflamatoria extravascular inespecfica.
En rin se observa una glomerulonefritis necrotizante segmentaria y focal en el
80% de los pacientes. En el 8% se pueden encontrar cambios vasculticos y en el
3% granulomas. Los estudios de inmunofluorescencia revelan pocos depsitos de
inmunoglobulinas y de complemento (patrn pauciinmune). La biopsia renal es
imprescindible para determinar la extensin de la enfermedad y su pronstico.
Las lesiones de la piel consisten en vasculitis leucocitoclstica. Las tomas de
sitios activos de la nasofaringe pueden demostrar la histopatologa caracterstica,
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
328
menos frecuentemente las lesiones se pueden encontrar en el conducto auditivo,
el tejido gingival o la regin retroorbitaria.
Radiologa
El hallazgo ms importante es la presencia de ndulos entre 1cm y 5cm de di-
metro que se encuentran en los lbulos medio e inferior de ambos pulmones,
pueden ser solitarios, bilaterales, los cuales pueden cavitarse. En un 20% de los
casos puede observarse derrame pleural. Se aprecian infiltrados alveolares difu-
so en el contexto de una hemorragia pulmonar. Es importante tener en cuenta
que aproximadamente un tercio de pacientes pueden tener anormalidades en la
radiografa de trax, sin signos clnicos evidentes de compromiso pulmonar.
La tomografa axial computada de trax define muy bien los hallazgos radiolgi-
cos que con la radiologa convencional no son vistos, como la presencia de cavi-
tacin en los ndulos u opacidades alveolares.
Tratamiento
El curso de la GW ha mejorado dramticamente con los esquemas de tratamien-
to basados en el uso de corticoesteroides y ciclofosfamida oral. El protocolo de
tratamiento siguiente ha inducido la remisin en el 90% de los pacientes. En el
paciente crticamente enfermo se puede iniciar el tratamiento con metilpredniso-
lona endovenosa seguido por dosis altas de corticoides y ciclofosfamida.
Ciclofosfamida a una dosis de 2mg/kg/da va oral, con prednisona inicialmente
a una dosis de 1mg/kg/da por cuatro semanas pasando a das alternos, indujo
la remisin en el 97% de los pacientes. El uso de pulso de ciclofosfamida no ha
demostrado ser superior a la ciclofosfamida oral, y se le adjudica un mayor
nmero de recadas.
Con la mejora clnica la dosis de esteroides se disminuye gradualmente y se
administra en das alternos, hasta la suspensin de la droga, lo que se logra
habitualmente en pocos meses.
La dosis inicial de ciclofosfamida se mantiene por lo menos hasta un ao des-
pus de la remisin completa de la enfermedad, en que se comienza a descen-
der alrededor de 25mg cada dos meses si no hay recada.
Un tratamiento alternativo puede ser el uso de Metrotexate conjuntamente con
esteroides. Tambin se ha propuesto el uso de Azatioprina y varios trabajos han
reportado la utilidad del uso de Trimetoprina/Sulfametoxazol (TS), principalmen-
te para las formas limitada y el mantenimiento de la remisin, aunque el valor de
esa ltima resulta controvertido.
En adultos con GW se ha utilizado Mofetil Micofenolato (MMF), inmunosupresor
de la inmunidad celular de baja toxicidad, con respuesta adecuada en el mante-
nimiento de 11 pacientes con GW en un periodo de 15 meses. Luego de inducir
la remisin con ciclofosfamida y esteroides (prednisona a 5mg por da). El 91%
10 pacientes, permaneci en remisin. El MMF en combinacin con dosis bajas
de esteroides es bien tolerado, efectivo y con baja toxicidad.
CAPTULO 6 | Vasculitis en la infancia
329
Siendo el Factor de Necrosis Tumoral (TNF) un agente importante en la patog-
nesis de las vasculitis, se ha estudiado el efecto de anticuerpos monoclonales
quimricos Anti TNF- (Infliximab) en casos refractarios al tratamiento estandar,
sugiriendo que Infliximab puede brindar un tratamiento efectivo y ms especfico.
Adems, se ha propuesto tratamiento con leflunomide, gammaglobulina intrave-
nosa y plasmafresis. Posibilidades adicionales como el clorambucil, ciclospori-
na y tacrolimus (FK506), fueron empleados en pequeos grupos de pacientes
adultos; en pacientes con efectos txicos a la ciclofosfamida o bien en aquellos
casos refractarios a la terapia convencional.
Curso y pronstico
La enfermedad y el tratamiento determinan la permanente morbilidad, incluyen-
do compromiso sinusal crnico, dolor e infeccin recurrente (48%), prdida de
la audicin, anormalidades pulmonares en 13% de los pacientes.
Las infecciones oportunistas aumentan la morbimortalidad. Los grmenes que
comnmente se presentan son: virus Varicela zoster, Pseudomonas,
Staphylococcus, Aspergilius, Candidas, Haemophilus influenzae, P. carinni,
Streptococcus, bacilo tuberculoso y las micobacterias atpicas. En la serie de
Rottem y sus colaboradores el 50% de los pacientes tendrn alguna infeccin
seria durante el curso de la enfermedad, la tasa de infecciones se duplic cuan-
do los pacientes estaban con esteroides solamente, aumentando con el uso
combinado de esteroides y ciclofosfamida.
Otras comorbilidades relacionadas con el tratamiento incluyen cistitis y esterili-
dad, no se observ enfermedades malignas en pacientes que fueron controla-
dos durante un periodo medio de 8.7.
Otro factor condicionante de morbimortalidad es que
1
/3 de los pacientes desarro-
llan insuficiencia renal.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
330
Fig. N 1. RX de Trax. Nia de 11 aos con Granulomatosis de Wegener. Se observa infiltrados
pulmonares difusos e infiltrados en parches en ambos campos pulmonares.
Fig. N 2. Biopsia de rin. Granulomatosis de Wegener. Glomeruloesclerosis total y focal con
semilunas.
CAPTULO 6 | Vasculitis en la infancia
331
Lecturas recomendadas
ABDOU NI, KULLMAN GJ, HOFFMAN GS et al. Wegeners Grnulomatosi: Survey of
701 patients in North America. Changes in outcome en the 1990s. J Rheumatol.
2002; 29: 309-16.
BELOSTOTSKY VM, SHAH V y DILLON MJ. Clinical features in 17 paediatric patients
with Wegener granulomatosis. Pediatr Nephrol. 2002; 17: 754-761.
CARRINGTON CB y LIEBOW AA. Limited form of angiitis and granulomatosis of
Wegeners type. Am J Med. 1968; 41: 497.
COHEN TJW, POPA ER y BOS NA. The role superantigens in vasculitis. Curr Opin
Rheumatol. 999; 11:24-33.
COTCH MF, HOFFMAN GS y YERG DE. The epidemiology of Wegeners granulo-
matosis. Estimates of five-year prevalence, annual mortality, and geogrphic dis-
tribution from population-based data sourse. Arthritis Rheum. 1996; 39: 87-92.
DUNA G, GALPERI C y HOOFFMAN G. Wegeners Granulomatosis. Rheumatic
Disease of North America. 1955; 21: 949-985.
DUNA GF, COTH MF, GALPERIN C et al. Wegeners granulomatosis: Role of envi-
ronmental exposures. Clin Exp Rheumatol. 1998; 16: 669-74.
FINKEL TH, TOROK TJ, FERGUSON PJ et al. Chronic parvovirus B19 infection and
systemic necrotising vasculitis: opportunistc infection or aetiological agent?
Lancet: 1994; 343:1255-1258.
GIRAREL T, MAHR A, NOEL H et al. Are neutrophil cytoplasmic antibodies a mark-
er predictive of relapse in Wegeners Granulomatosis. A prospective study.
Rheumatology. 2001; 40:147-151.
GOTTLIEB BS, MILLER LC y ILOWITE NT. Methotrexate treatment of Wegener gran-
ulomatosis en nios. J Pediatr. 1996; 129:604-7.
JENNETTE JC, FALK RJ, ANDRASSYK et al. Nomenclature of systemic vasculitides.
Proposal of an international consesus conference. Arthritis Rheum. 1994; 37:
187-192.
LAHITA RG. Tratado de Enfermedades Autoinmunes. McGraw-Hill, Interamericana:
2000.
LAMPRECHT P, VOSWINKEL J y LILIENTHAL T. Effectiveness of TNF- blockade with inflix-
imab in refractory Wegeners granulomatosis. Rheumatology. 2002; 41:1303-1307.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
332
NOWACK R, GOBEL U, KLOOKER P et al. Mycophenolate Mofetil for Maintenance
Therapy of Wegeners Granulomatosis and Microscopic Polyangiitis: A Pilot
Study in 11 Patients with Renal Involvement. J of the America Society of
Nephrology. 1999; 10: 9, 1961-1971.
ORLOWSKI JP, CLOGH JD y DYMENT PG. Wegeners Granulomatosis in the
Pediatric Age group. Pediatrics. 1978; 61:83-90.
ROBERTI I, REISMAN L, CHURG J. Vasculitis in childhood. Pediatric Nephrol. 1993;
7: 479-489.
ROTTEM M, FAUCI AS, HALLAHAN CW et al. Wegeners granulomatosis in children
and adolescents: clinical presentation and outcome. J Pediatr. 1993; 122: 26.
SCHMITTWH, HEESEN C, CSERNOK E et al. Eleved serum levels of soluble inter-
leukin-receptor in patients with Wegeners granulomatosis. Arthritis Rheum.
1992; 35: 1088-1096.
STAGEMAN CA, COHEN TERVAERT JW, MANSON WL et al. Chronic nasal carriage of
Staphylococcus aureus in Wegeners granulomatosis identifies a subgroup of
patients more prone to relapses. Ann Intern Med. 1994, 120: 12-17.
STAGEMAN CA, COHEN TJW, DE JONG PE y KALLENBERG CGM. For the Deuch
Cotrimoxazole Study Group: Trimethoprim-sulfamethoxazole for the prevention
of relapses of Wegeners granulomatosis. N Engl J Med. 1996, 335:16-20.
STEGMAYR BG, GOTHEFORS L, MALMER B et al. Wegeners Granulomatosis in chil-
dren and young adults: a case study of ten patients. Pediatr Nephrol. 2000; 14:
208-213.
CAPTULO 6 | Vasculitis en la infancia
333
Sndrome de Churg-Strauss (SCS)
Dra. Mara Teresa Apaz
Introduccin
El Sndrome de Churg-Strauss (SCS) es una vasculitis necrotizante sistmica
que compromete vasos pequeos y con menor frecuencia vasos de tamao
mediano; caracterizada por la presencia de asma, hipereosinofilia y granulomas
eosinfilos extravasculares.
Los tres principales hallazgos histolgicos encontrados en los exmenes pato-
lgicos de pacientes con SCS son la presencia de granulomas extravasculares,
eosinofilia tisular y vasculitis necrotizante.
Diagnstico
Los criterios de diagnstico no han sido validados en gran nmero de pacientes, nin-
guno de los hallazgos clnicos y patolgicos son patognomnicos del sndrome.
Sin embargo, para el propsito de estudios clnicos, en 1990 el Colegio Americano
de Reumatologa ha desarrollado criterios de clasificacin (Tabla N 1). En 1992 el
Consenso de Chapel Hill determin su propia definicin.
Tabla N 1. Criterios para la Clasificacin del Sndrome de Churg-Strauss
(American College of Rheumatology, 1990)
- Asma.
- Eosinofilia mayor al 10%.
- Neuropata, mono o polineuritis.
- Infiltrados pulmonares no fijos.
- Anormalidades en senos paranasales.
- Eosinfilos extravasculares.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
334
Para los propsitos de la clasificacin, un paciente tendr SCS, si por lo menos
cuatro de seis criterios son positivos.
La presencia de cuatro o ms de los seis criterios tiene una sensibilidad de 85%
y especificidad de 99,7%.
Epidemiologa
La incidencia anual de SCS en Inglaterra es de 2.4 (0.9-5.3) por milln de habitantes.
Un reciente estudio epidemiolgico, realizado por autores alemanes, revela una
incidencia de un caso por ao por un milln, comparado con ocho casos para la
Granulomatosis de Wegener. Caractersticamente afecta a varones alrededor
de los 40 aos y es rara en nios. Slo algunos casos han sido publicados en
nios menores de 16 aos (Tabla N 2).
Tabla N 2. Series reportadas de SCS en nios
Referencia
CHURG y STRAUSS
FAROOKI et al
PETTY et al
FRAYHA et al
TREITMAN et al
HEINE et al
RABUSIN et al
JESSURAN et al
MPOFU et al
LIN et al
Sexo
F
M
M
M
F
M
F
M
M
M
F
Edad (aos)
7
9
12
16
13
14
4
2
14
7
15
Manifestaciones clnicas
Asma, eosinofilia, neumonitis, hipertensin, ndu-
los y prpura, fallo cardiaco, nefritis, muerte.
Asma, eosinofilia, neumonitis, hipertensin, ndu-
los, prpura, fallo cardiaco, nefritis, neuropata
perifrica.
Pericarditis, miocarditis, eosinofilia, muerte.
Fiebre, asma, ndulos, neuropata perifrica,
hipertensin, eosinofilia.
Fiebre, asma, neuropata perifrica, parestesias,
eosinofilia, muerte.
Asma, sinusitis, infiltrados pulmonares basales,
cardiomegalia, eosinofilia, muerte.
Fiebre, neumona, pseudotumor, eosinofilia.
Asma, eosinofilia, alergia alimentaria, miocarditis
eosinofilica, infiltrados eosinoflicos en piel, pul-
mn, muerte.
Tos, prdida de peso, lesiones en piel, eosinofilia,
granulomas mediastnicos eosinoflicos con
necrosis central.
Fiebre, asma, eosinofilia, lesiones en piel, protei-
nuria, infiltrados pulmonares.
Fiebre, disnea, prpura dolorosas, parestesias,
asma, vasculitis gastrointestinal, muerte.
*Modificado de CASSIDY JT y PETTY R. Pediatric Rheumatology. 2001.
CAPTULO 6 | Vasculitis en la infancia
335
Etiologa
Las causas que originan el SCS son desconocidas, probablemente sea multifac-
torial. Factores genticos pueden jugar un papel en el desarrollo de la enferme-
dad, pero no es habitual encontrar dos miembros de una familia afectados.
Se han observado casos de SCS en enfermedades parasitarias (ascariasis, tri-
quinosis), lo que podra sugerir una hiperreactividad a un estmulo antignico, tal
como parsitos o alergenos.
El SCS fue diagnosticado en pacientes con asma severo dependientes de esteroi-
des en quienes se realiz una reduccin en la dosis de los esteroides sistmicos,
sugiriendo que el descenso de los mismos acto como el factor que precipit el pro-
ceso vascultico. Recientemente se han publicado diversos trabajos en adultos en
los que describen el desarrollo de SCS en pacientes tratados con Montelukast y
Zafirlukast, nuevos miembros de la familia de bloqueadores del receptor de leuco-
trienos prescriptos para pacientes con asma. El principal mecanismo propuesto
para explicarlo es el hecho que el uso de los mismos permiti reducir los esteroi-
des poniendo en evidencia las manifestaciones clnicas de la enfermedad.
Patofisiologa
Originariamente se estableci que el depsito de inmuncomplejos era el meca-
nismo por el cual se desarrollaba la injuria vascular en SCS, pero estudios
recientes no ponen en evidencia el depsito de protenas inmunes en la pared
vascular. Actualmente, se discute el rol de las protenas de los grnulos de eosi-
nfilos, tales como: la protena catinica eosinoflica (EPC) y neurotoxina deri-
vada de los eosinfilos (EDN), en el proceso patolgico subyacente.
Manifestaciones clnicas
Se identifican tres fases de la enfermedad, un perodo prodrmico el cual puede
permanecer por aos (ms de 30 aos), que consiste en manifestaciones alr-
gicas, rinitis alrgica y poliposis nasal, frecuentemente seguido por asma. La
segunda fase de la enfermedad, caracterizada por la presencia de eosinofilia
perifrica y tisular (con Sndrome de Loffler), neumona eosinoflica crnica o
gastroenteritis eosinoflica. La enfermedad eosinoflica infiltrativa puede remitir y
recurre luego de algunos aos antes que aparezca la vasculitis sistmica defi-
niendo as, la tercera fase de la enfermedad. Estas tres fases no necesariamen-
te se presentan en forma consecutiva.
La vasculitis sistmica se desarrolla con un tiempo promedio de tres aos
posterior al inicio del asma. Un corto periodo entre el comienzo del asma y la
aparicin de la vasculitis, est asociado con pobre pronstico. La severidad
y frecuencia de los ataques de asma habitualmente se incrementan hasta el
comienzo de la vasculitis y la remisin dramtica del asma puede ocurrir
cuando la vasculitis emerge.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
336
Sntomas generales, tales como fiebre o prdida de peso, estn presentes en
muchos pacientes y su desarrollo en pacientes asmticos es sugestivo del
diagnstico.
Las manifestaciones en piel incluyen, prpura (vasculitis luecocitoclstica), rash
mculopapular, ndulos cutneos (granulomas extravasculares), lvedo reticula-
ris y lceras.
El compromiso cardiaco es importante en los pacientes descriptos por Churg-Strauss,
que incluy enfermedad granulomatosa pericrdica y miocarditis eosinoflica.
Las manifestaciones cardiacas se describieron hasta en 37.5% de los pacien-
tes e incluyeron pericarditis aguda, miocarditis o ambas y miocardiopata isqu-
mica. Arritmias fueron transitorias y aparecieron durante la fase vascultica de
la enfermedad.
Tradicionalmente, el compromiso renal en SCS ha sido comunicado como poco
frecuente y de mediana intensidad, se ha reportado en un 26% la ocurrencia de
proteinuria masiva, y en menor frecuencia insuficiencia renal y glomerulonefritis.
Dolor abdominal, lceras gastrointestinales aparecen en la fase vascultica de la
enfermedad, en algunas series ha sido una de las principales causas de morbi-
lidad y mortalidad en pacientes con SCS.
En algunos pacientes se observa compromiso ocular y la ocurrencia de pseudo-
tumor cerebral.
Neuropata perifrica, se presenta en forma de mononeuritis mltiple y es
encontrada en un 64 a 75%.
Poliartralgias y artritis ocurren frecuentemente durante la fase vascultica de la
enfermedad, cualquier articulacin puede estar comprometida; las artralgias son
a menudo migratorias. Tambin pueden ocurrir mialgias.
Tabla N 3. Sndrome de Churg-Strauss. Manifestaciones clnicas
rgano blanco
Tracto respiratorio superior
Tracto respiratorio
inferior
Hematolgico
Rin
Cardiaco
Mucocutneo
Articular
Neurolgico
Manifestacin clnica
Rinitis alrgica crnica.
Sinusitis.
Asma.
Eosinofilia.
Hematuria y/o proteinuria.
Cardiomegalia.
Hipertensin arterial.
Prpura palpable.
Ndulos.
Lvedo reticularis.
Artralgias.
Dolor neuroptico.
Complicacin
Infiltrados parenquimatosos migra-
torios transitorios.
Granulomas mediastinales.
Pericarditis.
Miocarditis eosinoflica.
lceras.
Artritis.
Mononeuritis mltiple.
Pseudotumor cerebri.
Tracto digestivo Dolor abdominal.
Dispepsia.
CAPTULO 6 | Vasculitis en la infancia
337
Laboratorio
9
La eosinofilia es constante y mayor de 10 /L. Su asociacin con asma es alta-
mente sugestivo del diagnstico de SCS. Un aumento en el recuento de eosin-
filos usualmente precede la recada de la vasculitis. La ausencia de eosinofilia
puede ser explicada por el tratamiento previo con esteroides para el asma. Un
75% de los pacientes presenta niveles elevados de IgE srica.
Elevacin de los reactantes de fase aguda durante los periodos de actividad de
la enfermedad.
Los tests de funcin pulmonar demuestran pobre capacidad de difusin con baja PO2.
Las radiografas de trax pueden revelar infiltrados pulmonares, en parches, sin
distribucin lobar o segmentaria que son los ms tpicos, aunque el patrn infil-
trativo intersticial difuso o infiltrados nodulares bilaterales masivos sin cavitacin
pueden ocurrir.
Patologa
Las lesiones esenciales en el diagnstico son angeitis y granulomas necrotizan-
tes extravasculares con infiltrado eosinoflico. La vasculitis puede ser granulo-
matosa o no granulomatosa, y caractersticamente involucran ambas arterias y
venas, tambin como vasos sistmicos y pulmonares. Los granulomas son tpi-
camente de 1mm o ms de dimetro y estn localizados cerca de arterias y
venas pequeas. Se caracterizan por histiocitos epiteloides en empalizada,
rodeando una zona central necrtica en la cual los eosinfilos son prominentes.
En el pulmn, los hallazgos histolgicos resultan de la combinacin de vasculi-
tis necrotizante y reas semejando neumona eosinoflica. Lesiones extrapulmo-
nares son ms comnmente encontradas en el tracto gastrointestinal, bazo y
corazn que en rin.
Diagnstico diferencial
El diagnstico diferencial debe hacerse con otras formas de vasculitis tales
como Granulomatosis de Wegener, PAN, Prpura de Shnlein-Henoch.
Desrdenes que determinan la presencia de infiltrados pulmonares con eosino-
filia en nios, tales como neumona eosinoflica aguda, inducidos por drogas,
parasitosis e infiltrados pulmonares con eosinofilia atpicos crnicos, tambin
deben ser incluidos en los diagnsticos diferenciales de la enfermedad.
Tratamiento
En general, se observa una buena respuesta a altas dosis de esteroides, pero
habitualmente es necesario el uso de inmunosupresores, tales como ciclofosfa-
mida y Metrotexate.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
338
Curso de la enfermedad y pronstico
La serie de Guillevin y sus colaboradores, sobre 96 pacientes tiene una mor-
talidad del 24%, los factores de pobre pronstico fueron el compromiso gas-
trointestinal severo y el compromiso cardiaco. Sin embargo, el curso de la
enfermedad es a menudo prolongado.
Conclusiones
Sin bien el SCS en una patologa de presentacin poco frecuente en nios, es
importante tener a esta entidad presente dentro de los diagnsticos diferencia-
les en pacientes con vasculitis, hipereosinofa, la presencia de infiltrados pulmo-
nares, y el antecedente de asma.
Nuestra intervencin temprana asegurar una mejor evolucin de los pacientes.
CAPTULO 6 | Vasculitis en la infancia
339
Lecturas recomendadas
CASSY JT, PETTY RE. Texbook of Pediatric Rheumatology. WB Saunder
Company: 2001.
CHUR J y STRAUSS L. Case 46-1980: intrestitisl eosinophilic pneumonitis, pleuri-
tis and angiitis. N Engl J Med. 1981; 304: 611.
CLUTTERBUCK EJ, EVANS DJ y PUSEY CD. Renal involvement in Churg-Staues
syndrome. Nephrol Dial Transplant. 5: 161-167.
CURY D, BRAEKLEY AS y PAYNE BF. Allergic granulomatous angiitis associated
with posterior uveitis and papilloedema, Arch phthamol. 1956, 55: 261.
DELLA ROSSA A, BALDINI C et al. Churg-Strauss sndrome: clinical and serologi-
cal features of 19 patients from a single Italian centre. Rheumatology. 2002; 41:
1286-1294.
GROSS WL. Churg-Strauss syndrome: update on recent developments. Curr
Opin Rheumatol. 2002, 14: 11-14.
GUILLEVIN L, COHEN P, GAYRAUD M et al. Churg-Strauss syndrome. Clinical study
and long-term folow-up of 96 patients. Baltimore: Medicine, 1999; 78: 26-37.
GUILPAIN P, VIALLARD F, LAGARDE P et al. Churg-Strauss syndrome in two patients
receiving montelukast. Rheumatology. 2002; 41: 535-539.
HATTORI N et al. Clinicopathologic features of Churg-Straus Syndrome. Brain:
1999; 122: 427-439.
JENNETTE JC, FALK RJ, ANDRASSY K et al. Nomenclature of systemic vasculitis:
proposal of an International Consensus Conference. Arthrtitis Rheum. 1994, 37:
187-192.
KATZ RS y PAPERNICK M. Zafilukast and Churg-Straus Syndrome. J Am Med
Assoc 1998; 279: 1949.
MASI AT, HUNDER GG, LIEJ T et al. The American College of Rheumatology 1990
criteria for the clasification of Churg-Strauss Sndrome (allerggic Granulomatosis
and angitis). Artritis and Rheum. 1990, 33: 1094.
OERMANN CM, PANESAR KS, LANGSTON C et al. Pulmonary infiltrates with
eosinophilia syndrome in children. Journal of Pediatric. 2000; 136: 351-8.
OLANS R et al. Churg-Strauss syndrome: outcome and long-term follow-up of 32
patients. Rheumatology. 2001; 40: 763-771.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
340
PEEN E, HAHN P, LAUWERS G et al. Churg-Strauss syndrome localization of
eosinophil major basic protein in damaged tissues. Arthritis Rheum. 2000, 43:
1897-1900.
POTTER MB, FINCHER RK y FINGER DR. Eosinophilia in Wegeners
Granulomatosis. Chest: 1999; 116: 1480-1483.
REINHOLD-KELLER E, HERLYN K y GUTFLEISC J. Firs results of the vasculitis register
in Germany. Clin Exp Immunol. 2000, 120 (supl. 1): 18.
WATTS RA, CARRUHERS DM, SCOTT DG. Epidemiology of systemic vasculitis:
changing incidence or definition?. Semim Arthrtis Rheum. 1995, 25: 28-34.
CAPTULO 6 | Vasculitis en la infancia
341
Enfermedad de Behet (EB)
Dra. Clara Malagn Gutirrez
La Enfermedad de Behet (EB) es una vasculitis de difcil definicin clnica
caracterizada por la trada de estomatitis aftosa, lceras genitales y uvetis.
Otros rganos tales como articulaciones y sistema nervioso central pueden
afectarse en el curso de la enfermedad. Es una entidad de rara ocurrencia, pero
debe incluirse en el diagnstisco diferencial de varios sndromes clnicos: uve-
tis, espondiloartropatas y enfermedad mucocutnea.
Epidemiologa
Es una entidad de rara ocurrencia y el inicio de las manifestaciones clnicas en
la edad peditrica corresponde a menos del 10% de todos los casos. Es ms
frecuente en pases mediterrneos, Japn, Turqua y pases del medio oriente.
A diferencia de los adultos, en la edad peditrica presenta una distribucin simi -
lar en ambos sexos. La mayora de los casos inician en la edad escolar pero se
han reportado casos en recin nacidos de madres con EB. Se han reportado
varios casos en una misma familia y en hermanos.
Etiopatogenia
La etiologa es an desconocida. Se ha reportado aumento en la frecuencia
de varios antgenos HLA en poblaciones con EB. Los HLAB5 y HLA B51 se
encuentran aumentados y se calcula que el riesgo relativo para HLA B51 con-
fiere un riesgo relativo de 6.3 a 6.44 en especial en pacientes con historia
familiar positiva.
Varios agentes infecciosos han sido implicados como factores desencadenantes
de la Enfermedad de Behet. Entre ellos: herpes simple Tipo 1, Parvovirus B19
y estreptococo. Sin embargo, los estudios microbiolgicos han sido negativos.
Otros estudios implican a protenas de choque trmico microbianas que presen-
tan cierta homologa con la protena de choque trmico humana 65 kD mitocon-
drial y este factor podra jugar un papel en la patognesis de la enfermedad.
Estudios de perfil de citoquinas han revelado incremento de los niveles sricos
de IL2, factor de necrosis tumoral, IL12. y de IL10.
Parece existir un defecto en los mecanismos inmunoreguladores, probable-
mente desencadenado por un agente infeccioso en individuos genticamente
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
342
susceptibles. Adicionalmente, se ha documentado la existencia de una hiperre-
actividad de los neutro filos relacionados con la presencia de HLA B51 y expli-
cara el incremento de monocitos y de citoquinas derivados de clulas T que se
detectan en EB activa.
Se detecta una exagerada respuesta celular y humoral a protenas de choque
trmico y incluso, se ha desarrollado un modelo animal de la enfermedad en
ratones transgnicos HLA B51 (+).
Manifestaciones clnicas
Con frecuencia, los pacientes con EB desarrollan las manifestaciones clnicas
en el curso de varios aos, lo cual puede dificultar la confirmacin diagnstica.
El compromiso muco cutneo est presente en todos los pacientes y puede
estar presente desde el debut de la enfermedad.
Episodios recurrentes de lesiones vesiculares exquisitamente dolorosas locali-
zadas al nivel de labios, lengua, paladar y tracto digestivo son el signo de pre-
sentacin ms frecuente. Resuelven en forma espontnea sin dejar cicatriz.
Algunos pacientes desarrollan lesiones a nivel del colon que puede ser indistin-
guibles de Enfermedad de Crohn.
Al nivel de los genitales (vulva, vagina, glande y pene), tambin aparecen en
forma episdica lceras dolorosas que dejan cicatriz. Episodios recurrentes de
epididimitis tambin han sido reportados.
El fenmeno de patergia es otro hallazgo frecuente y muy caracterstico de EB,
aunque no patognomnico. La puncin de piel con una aguja, se sigue de la
aparicin de lesiones pustulares despus de 24-48 horas. Otros tipos de lesio-
nes drmicas observadas en pacientes con Enfermedad de Behet son: eritema
nodoso, eritema multiforme y psoriasis.
El compromiso ocular es tambin frecuente, en especial en nios. Consiste en
una panuvetis, por lo general, bilateral que provoca significativas complicacio-
nes derivadas de inflamacin intraocular persistente: hipopin, vasculitis retinia-
na, glaucoma, lceras corneales y ceguera.
Las complicaciones neurolgicas se clasifican en cuatro tipos: meningitis asp-
tica, encefalomielitis, pseudotumor cerebri y sndrome mental orgnico. Otras
complicaciones neurolgicas reportadas incluyen: sndromes episdicos que
recuerdan una esclerosis mltiple, mielitis transversa, trombosis de senos veno-
sos. El compromiso neurolgico ocurre con baja frecuencia en los pacientes
peditricos pero puede determinar significativa morbilidad.
En cerca de la mitad de los pacientes se observa artropata inflamatoria que
afecta predominantemente articulaciones de mediano y gran tamao y adopta
un patrn oligoarticular. Otros tipos de compromiso musculoesqueltico tales
como poliartritis, sacroiletis o miositis son menos frecuentes.
El compromiso vascultico, puede afectar cualquier tipo de vaso y caractersti-
camente no se detectan inmunocomplejos y la serologa para ANCAs es nega-
tiva. Se observa un incremento en la tendencia a tromboflebitis superficial y
CAPTULO 6 | Vasculitis en la infancia
343
profunda y puede afectar vasos de las extremidades y tambin rganos inter-
nos (hgado, cerebro, etc.).
Las complicaciones derivadas del compromiso de los vasos arteriales, usual-
mente ocurren en fases ms avanzadas de la enfermedad y consisten en arte-
ritis y aneurismas arteriales. Pueden afectar los vasos pulmonares, coronarios y
cerebrales. La hemoptisis puede indicar bien un trombo embolismo pulmonar o
una ruptura de un aneurisma de vasos pulmonares y sta complicacin presen-
ta una alta mortalidad.
Otras complicaciones inusuales incluyen: glomrulo nefritis, hemorragia pulmo-
nar, pericarditis, miocarditis y endocarditis.
Tabla N 1. Enfermedad de Behet. Manifestaciones clnicas
rgano blanco
Ocular
Mucocutneo
Articular
Cardiaco
Pulmonar
Neurolgico
Tracto digestivo
Rin
Otros
Manifestacin clnica
Ojo rojo doloroso.
Uvetis.
lceras orales dolorosas.
lceras genitales.
lceras perianales.
Eritema nodoso.
Eritema multiforme.
Patergia.
Artralgia.
Dolor torcico.
Arritmias.
Tos. Disnea.
Hemoptisis.
Cefalea.
Convulsiones.
Sndrome menngeo.
Psicosis.
Dolor abdominal.
Diarrea.
Hematuria/Proteinuria.
Complicacin
Hipopin.
Ulceras corneales.
Degeneracin macular.
Neuritis retrobulbar.
Ceguera.
Oligoartritis.
Poliartritis.
Pericarditis.
Miocarditis.
Endocarditis.
Hemorragia pulmonar.
Meningitis asptica.
Pseudotumor cerebri.
Encefalomielitis.
Sndrome mental orgnico.
Ulceraciones coln.
Trombosis venosa profunda.
Tromboembolismo pulmonar.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
344
Diagnstico
Se requiere un alto ndice de sospecha diagnstica para la identificacin de
los casos, en especial porque la afeccin de los rganos blanco tpicos puede
tomar varios aos.
Los reactantes de fase aguda estn elevados en fases activas de enfermedad.
La deteccin de autoanticuerpos es inusual.
En varias oportunidades se han propuesto criterios diagnsticos para Enfermedad
de Behet. Sin embargo, su sensibilidad y especificidad no ha sido satisfactorias.
Los criterios de Mason y Barnes y los del Grupo de Estudio Internacional para
Enfermedad de Behet son los que ms se usan en la actualidad.
Tabla N 2. Criterios diagnsticos EB. Grupo Internacional de diagnstico
lceras orales recurrentes
Aftas menores o mayores o ulceracin herpetiforme, al menos tres veces en un lapso de un ao,
observada por mdico o paciente.
Y al menos dos otros criterios:
- lceras genitales recurrentes.
Lesiones aftosas o cicatrices observadas por mdico o paciente.
- Lesiones oculares.
Uvetis anterior o posterior al examen de lmpara de hendidura o vasculitis retiniana.
- Lesiones drmicas.
Lesiones seudo foliculitis, ppulo pustulares o eritema nodoso observadas por mdico o paciente sin
tratamiento corticoide.
- Patergia
Reaccin cutnea, lectura 24-48 horas.
Tabla N 3. Criterios de Mason y Barnes para EB
Criterios mayores:
- lceras orales.
- lceras genitales.
- Lesiones oculares.
- Lesiones drmicas.
Criterios menores:
- Lesiones tracto gastrointestinal.
- Tromboflebitis.
- Lesiones cardiovasculares.
- Artritis.
- Lesiones sistema nervioso central.
- Historia familiar de Enfermedad de Behet.
Diagnstico:
- Tres criterios mayores o dos criterios mayores y dos criterios menores.
CAPTULO 6 | Vasculitis en la infancia
345
El anlisis del lquido sinovial en pacientes con compromiso articular es compa-
tible con lquido sinovial inflamatorio estril. Los hallazgos histopatolgicos de las
lesiones drmicas y oculares tampoco son especficos. Vasculitis leucocitoclsti-
ca o vasculitis neutroflica pueden observarse al nivel de la lesin de patergia.
Las lesiones oculares tambin reflejan un prominente infiltrado de neutrfilos.
Tratamiento
Los corticoides siguen siendo la droga de primera lnea. Las lesiones drmicas
y mucosas responden a corticoide oral o tpico. La colchicina tambin puede ser
de utilidad. En pacientes con enfermedad limitada a piel y mucosas, se puede
considerar el uso de talidomida a dosis bajas.
Aunque la mayora de pacientes responden a los corticoides, en pacientes con
uvetis severa o con complicaciones neurolgicas, la respuesta a los corticoides
puede ser parcial y se justifica la asociacin con un inmunosupresor ciclospori-
na, metotrexate, azatioprina o clorambucil. Este ltimo se reserva para casos
refractarios al tratamiento dada su alta toxicidad. Estudios clnicos controlados
corroboran la eficacia del tratamiento con ciclosporina y con azatriopina en el
tratamiento de la uvetis y complicaciones extraoculares, lo que podra indicar su
uso antes de la aparicin de complicaciones serias.
La aplicacin de ciclofosfamida asociada a dosis altas de corticoides puede ser
de utilidad en el manejo de complicaciones neurolgicas serias.
Pronstico
El curso de la enfermedad consiste en episodios recurrentes de actividad que
alternan con remisiones de duracin variable. Las manifestaciones clnicas pue-
den ser limitadas en la edad escolar y hacerse ms extensas despus de la ado-
lescencia. La uvetis tiende a ser muy crnica y refractaria al tratamiento y pro-
vocar significativas secuelas e incluso, ceguera.
El pronstico parece ser peor en pacientes del sexo masculino porque presen-
tan ms uvetis y tienden a presentar ms complicaciones neurolgicas. Las
lesiones vasculticas que dan lugar a formacin de aneurismas al nivel de
vasos de sistema nervioso central, cardiacos o pulmonares pueden ser poten-
cialmente fatales.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
346
Lecturas recomendadas
AMMANN AJ, JOHNSON A, FYLE G et al. Behcets syndrome. J Pediatr. 1985; 107: 41-45.
BAHABRI SA et al. Behcets disease in Arab children. Clin Exp rheum. 1996; 14: 331-35.
CHAMBERLAIN MA y ROBERTSON RJ. A controlled study of sacroiliitis in Behcets
disease. Br J Rheumatol. 1993; 32; 693-96.
ELDEM B, ONUR C y OZEN S. Clinical features of pediatric Behcets disease. J
Pediatr Opthalmol Strabismus. 1998; 35: 159-62.
HAMURYUDAN V, OZDOGAN H y YAZICI H. Other forms of vasculitis and pseudo vas-
culitis. Bailliere Clin Rheumatol. 1997; 11: 2: 335-355.
International Study Group for Behcets disease. Criteria for the diagnosis of
Behcets disease. Lancet: 1990; 335: 1070-74.
KAKLAMANI VG y KAKLAMANIS PG. Treatment of behcets disease: an update.
Semin Arthritis Rheum. 2001; 30: 299-12.
KIM DK, CHANG SN, BANG D et al. Clinical analysis of 40 cases of childhood
onset Behcets disease. Pediatr Dermatol. 1994; 11: 95-98.
KON-PAUT I, YURDAKUL S, BAHARI SA et al. Clinical features of Behcets disease in chil-
dren: an international collaborative study of 86 cases. J Pediatr. 1998; 132: 721-25.
KON-PAUL I. Neurologic onset of Behcets disease: a diagnostic enigma in child-
hood. J Child Neurol. 1997; 12: 237-41.
KON I, PALIX C, BERBIS P y BERNARD JL. Familial Behcets disease in children. A
report of 3 cases. Clin Exp Rheumatol. 1992; 10: 627-31.
LEWIS MA y PRIESTLY BL. Transient neonatal Behcets disease. Arch Dis Child.
1986; 61: 605-9.
RAKOVER Y, ADAR H, TAL I et al. Behcets disease: long-term follow-up of three
children and review of the literature. Pediatrics. 1989; 83: 986-90.
RAZ I, OKON E y CHAJEK-SHAUL T. Pulmonary manifestations in behcets disea-
se. Br J Rheumatol. 1993; 32: 693-96.
SAYINALP N, OZCEBE OI, TOZDEMIR O et al. Cytokines in Behcets disease. J
Rheumatol. 1996; 23: 321-25.
UZIEL Y, BIRK R, PADEH S et al. Juvenile Behcets disease in Israel. Clin Exp
Rheumatol. 1998; 16: 502-506.
YAZICI H, YURDAKUL S y HAMURYDAN V. Behcets syndrome. Curr Opin
Rheumatol. 1999; 11: 53-59.
CAPTULO 6 | Vasculitis en la infancia
347
Sndromes que simulan vasculitis primarias
Dra. Clara Malagn Gutirrez
Agrupan una serie de entidades que pueden provocar manifestaciones clnicas
que remedan caractersticas clnicas observadas en algunos sndromes vascu-
lticos, pudiendo provocar isquemia o trombosis como fenmeno final de las mis-
mas y simular por esta razn una enfermedad vascultica de base.
Las condiciones que pueden provocar pseudo vasculitis, son poco frecuentes
en la edad peditrica pero deben considerarse antes sndromes bizarros, por
lo general multisistmicos que bien por su carcter recurrente, por el tipo de
rganos blanco comprometidos o por la aparicin de complicaciones tromb-
ticas o emblicas que con frecuencia las acompaan pueden simular un sn-
drome vascultico.
Existen tres mecanismos por los cuales los sndromes seudo vasculitos pueden
originar complicaciones que simulan o provocan manifestaciones clnicas que
evocan vasculitis:
1. Fenmenos emblicos: mixoma atrial, embolismo graso de colesterol,
endocarditis infecciosa.
2. Trombosis: fenmeno que tambin se observa en condiciones, tales como
sndrome antifosfolipido, anemia falciforme, prpura trombtica tromobocitop-
nica.
3. Patologa no inflamatoria de la pared de los vasos: calcifilaxis, amiloidosis.
Tambin deben considerarse en el diagnstico diferencial de las vasculitis pri-
marias, las vasculitis secundarias a infecciones, a drogas y aquellas asociadas
a tumores ocultos. Las complicaciones vasculticas inducidas por infecciones se
asocian a infecciones por grmenes capsulados y a ciertos virus y, por lo gene-
ral, se presentan en la fase de estado de la enfermedad y ensombrecen el pro-
nstico de la infeccin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
348
Tabla N 1. Causas de pseudo vasculitis y sus manifestaciones clnicas
Entidad
Mixoma cardiaco
Sndrome
Goodpasture
Policondritis
Recidivante
Sndrome de Sweet
Sndrome de Weber
Christian
Sndrome de
Stevens-Johnson
Endocarditis
subaguda
Amiloidosis
primaria
Calcifilaxis
Etiologa
Tumor benigno.
Desconocida.
Desconocida.
Desconocida.
Desconocida.
Posinfecciosa.
Alergia a drogas.
Bacteriana.
Hongos.
Idiomtica.
Reaccin de hipersensi-
bilidad en presencia de
paratohormona,
Vitamina D e hipercalce-
mia en pacientes insu-
fiencia renal crnica.
Clnica
Fenmenos emblicos.
Sndrome
pulmn-rin.
Condritis multifocal
recurrente.
Uvetis.
Compromiso tico.
Artritis.
Sndrome febril.
Lesiones vesculo-erite-
matosas muy dolorosas.
Paniculitis de tipo
recurrente: ndulos
dolorosos.
Sndrome febril.
Sndrome febril.
Vesiculoppulas en piel
y mucosas.
Flictenas.
Sndrome febril.
Compromiso multisist-
mico: mucocutneo,
SNC, bazo, rin.
Multisistmico: drmi-
co, pulmonar, renal,
muscular, neurolgico.
IRC.
Complicaciones
Trombosis recurrente.
Hemorragia pulmonar.
Glomerulonefritis
crescntica.
Insuficiencia renal.
Insuficiencia respiratoria.
Obstruccin del tracto
respiratorio.
Secuelas oculares.
Sordera.
Artritis.
Miositis.
Osteomielitis multifocal.
Compromiso multisist-
mico: pulmn, corazn,
rin, bazo, etc.
Afeccin del tracto
respiratorio.
Compromiso del tracto
digestivo.
Lesin ocular severa.
Periartritis.
mbolos spticos.
Aneurismas micticos.
Glomerulonefritis por
complejos inmunes.
Claudicacin
intermitente.
Debilidad muscular.
Glomeulopata.
Necrosis piel.
Gangrena
extremidades.
Infarto cardiaco.
CAPTULO 6 | Vasculitis en la infancia
349
Las vasculitis inducidas por drogas se asocian a mltiples medicamentos y pue-
den ser benignas y transitorias o severas por la afeccin de rganos blanco. En
la edad peditrica, los antibiticos, sulfas y anticonvulsivantes son los medica-
mentos ms frecuentemente implicados.
Tambin se han descripto reacciones vasculticas secundarias a la aplicacin de
vacunas, pero su frecuencia es rara.
Otra causa de vasculitis secundarias son los tumores ocultos pueden ser la
forma de presentacin de la enfermedad. En la edad peditrica, por lo general,
se asocian a sndromes mielo proliferativos o linfoproliferativos.
Las complicaciones asociadas a vasculitis en enfermedades autoinmunes son
bien conocidas. Las ms frecuentes en la edad peditrica son las relacionadas
con LES y dermatomiositis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
350
Lecturas recomendadas
EDELL DS, DAVIDSON JJ, MUELENAER AA et al. Unusual manifestations of
Stevens-Johnson syndrome involving the respiratory and gastrointestinal tract.
Pediatrics. 1992; 89: 429-31.
GILVARRY J, DOYLE GF y GILLD G. Good outcome in anti-glomerular basement
membrane nephritis. Pediatr Nephrol. 1992; 6: 244-48.
HAMURYUDAN V, OZDOGAN H y YAZICI H. Other forms of vasculitis and pseudovas-
culitis. Bailliere Clin Rheumatol. 1997; 11: 2: 335-355.
HARRITY P, GILBERT-BARNESS E, CABAKA A et al. Isolated pulmonary Goodpasture
syndrome. Pediatr Pathol. 1991; 11: 635-39.
PARK JM, GARCA RR, PATRICK JK et al. Right atrial mixoma with a non embolic
intestinal manifestation. Pediatr Cardiol. 1990; 11: 164-68.
PRENDVILLE JS, HERBERT AA, GREEWALD MJ et al. Management of Stevens-
Johnson syndrome and toxic epidermal necrolysis in children. J Pediatr. 1989;
115: 881-85.
Captulo VII
Reumatismo no articular
CAPTULO 7 | Reumatismo no articular
353
Introduccin
Dra. Clara Malagn Gutirrez
La Asociacin Internacional para el Estudio del Dolor define el dolor como una
experiencia sensorial y emocional desagradable asociada a un dao tisular
potencial o real.
El dolor musculoesqueltico tiene mltiples causas en la edad peditrica y en el
diagnstico diferencial del mismo deben incluirse patologas reumticas de
diversos orgenes. Entre ellas: infecciones osteoarticulares, artropatas inflama-
torias, miopatas o lesiones tumorales.
El dolor es comn en entidades ortopdicas tales como osteonecrosis, displa-
sias seas, sndromes de osteolisis y en las lesiones tumorales. Sin embargo,
enfermedades endocrinas, metablicas, enfermedades hematolgicas y neopl-
sicas tambin pueden provocar dolor musculoesqueltico.
El dolor agudo es un signo de alarma y debe alertar al clnico a investigar su ori-
gen y determinar un diagnstico oportuno.
El dolor crnico que acompaa patologas inflamatorias al nivel articular o de teji-
dos blandos es usado como un ndice de actividad y/o de respuesta al tratamiento.
Sin embargo, existen dolores musculoesquelticos crnicos que no tienen
una causa aparente o la intensidad el dolor no est en proporcin con la pato-
loga de base y que constituyen un grupo no homogneo de entidades de dif-
cil clasificacin.
Nomenclatura
Los desrdenes dolorosos musculoesquelticos han recibido numerosos nom-
bres en diversos intentos de unificar la nomenclatura para asignarlos.
La presencia o ausencia de signos de disautonoma del simptico, la presencia
o ausencia de puntos sensibles o la asociacin con estados emocionales de
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
354
hipervigilancia son algunos de los parmetros ms frecuentemente usados para
clasificarlos.
Otros autores utilizan la denominacin de sndromes de amplificacin dolorosa,
ya que existe una desproporcin entre la intensidad del dolor reportada por el
paciente y los hallazgos clnicos y paraclnicos observados en estos pacientes.
Ninguna de las clasificaciones es del todo satisfactoria ya que con frecuencia
existe una superposicin de caractersticas clnicas. Por ejemplo: un paciente
con distrofia simptica refleja puede tener o no signos de disautonoma segn
el estado evolutivo del problema, pero tambin, puede presentar un estado de
bajo umbral al dolor y problemas psicosomticos.
De otro lado, las definiciones usadas para clasificar el dolor crnico en adultos
no son del todo satisfactorias en la poblacin peditrica ya que con frecuencia,
presentan diferentes factores desencadenantes, existen variaciones en el tipo
de factores moduladores del dolor y el pronstico tambin puede ser diferente.
Los pacientes que presentan dolor de causa desconocida pueden presentar lo
que se denomina un desorden doloroso. La Asociacin Americana de
Psiquiatra formul los siguientes parmetros diagnsticos:
1. Dolor en uno o ms sitios anatmicos que constituye el sntoma cardinal y
tiene una intensidad suficiente para motivar atencin clnica.
2. La intensidad del dolor afecta la funcionalidad del paciente y provoca dis-
tress emocional y social as como interfiere en sus ocupaciones.
3. Se identifican factores emocionales importantes que desencadenan, exa-
cerban o perpetan el dolor.
4. El dolor no es provocado o facticio.
5. El dolor no resulta de desrdenes psicticos, ansiedad, dispareunia u otros
disturbios emocionales.
Si este tiene una duracin de seis meses, se denomina desorden doloroso
agudo y, crnico si su duracin sobrepasa ese lapso de tiempo.
Diagnstico diferencial
El dolor musculoesqueltico es un motivo frecuente de consulta en las clnicas
de reumatologa peditrica. La prevalencia de dolor musculoesqueltico de
intensidad no proporcional se calcula que flucta entre el 5-15% segn las dife-
rentes series.
La fibromialgia juvenil es causa frecuente de dolores generalizados mientras
que los mal denominados dolores de crecimiento son la primera causa de dolo-
res en las extremidades y la distrofia simptica refleja, causa de dolor regional
asociado a disautonoma simptica.
Los sndromes miofasciales provocan dolor localizado que se ubica en el territo-
rio del msculo comprometido. La ubicacin de un punto gatillo en ste, reprodu-
ce el dolor que se irradia al rea del msculo. Con frecuencia, existe el antece-
dente de un trauma local o un antecedente de sobreuso. Los msculos que con
mayor frecuencia se afectan son los cervicales, trapecios y los espinales altos.
CAPTULO 7 | Reumatismo no articular
355
Los sndromes de hiperlaxitud articular, con frecuencia cursan con dolores recu-
rrentes posejercicio, el mismo suele ser de predominio nocturno.
El sndrome de las piernas cansadas se presenta sobre todo en adolescentes y
consiste en dolor y cansancio vesperal al nivel de las piernas (en especial al
nivel de pantorrillas). Puede asociarse a insomnio, parestesias y a movimientos
peridicos fugaces de las piernas durante el sueo.
Otras patologas que afectan el sistema musculoesqueltico pueden causar
tambin dolor crnico, entre ellas: osteomielitis multifocal recurrente, displasias
seas, osteoporosis transitoria migratoria, sndromes de osteolsis o sndromes
compartimntales crnicos que presentan algunos atletas de alto rendimiento.
El dolor crnico de extremidades tambin puede resultar de neuropatas perif-
ricas secundarias a sndromes de atrapamiento de nervios perifricos o en lesio-
nes irritativas y pueden asociarse a alodinia y signos de disautonoma.
En el diagnstico diferencial de estos sndromes de dolor crnico tambin se
deben incluir desrdenes de somatizacin, conversivos, hipocondra y los des-
rdenes de somatizacin mal diferenciados segn la clasificacin de la IASP y
de la Asociacin Americana de Psiquiatra.
Adicionalmente, pacientes con enfermedades sistmicas pueden desarrollar
sndromes dolorosos al nivel musculoesqueltico caracterizados por amplifica-
cin de la respuesta dolorosa. Entre otros: artritis crnicas, sndromes de ente-
sitis, parlisis cerebral, fibrosis qustica, distrofia muscular o depresin.
Es muy importante excluir otras enfermedades o condiciones que tambin pueden
motivar dolor musculoesqueltico, entre ellas: neoplasias. Las leucemias por su
efecto infiltrativo y los tumores primarios de hueso o msculo tambin provocan
dolor por el efecto expansivo hacia tejidos vecinos o por infiltracin peristica.
Las lesiones infiltrativas o metastsicas que se observan en tumores tales como
neuroblastoma, lnfomas, etc. pueden manifestarse como sndromes dolorosos
que preceden a otras manifestaciones hematolgicas o signos tpicos de la
lesin neoplsica como tal.
Mecanismos vasomotores pueden causar dolor en extremidades, tal es el caso
del Fenmeno de Raynaud, eritema pernio y la eritromelalgia que provoca epi-
sodios de dolor quemante asociado a edema de manos o pies.
En resumen, los dolores musculoesquelticos son una importante causa de con-
sulta en la poblacin peditrica. En algunos casos, el dolor es el sntoma cardi-
nal y se establece la patologa de base. En otros casos, el dolor se asocia a
otros sntomas, muchos de los cuales son de origen psicosomtico y existe una
desproporcin entre los hallazgos al examen fsico y la intensidad del dolor refe-
rida por el paciente. La presencia o ausencia de signos de disautonoma pue-
den ayudar a clasificar los sndromes dolorosos.
Es muy importante efectuar una adecuada investigacin diagnstica para estable-
cer la causa del dolor crnico, ya que, este puede ser causado tambin por pato-
logas orgnicas de diversos orgenes, entre ellos neoplasias, problemas ortop-
dicos y otras. Dado que con frecuencia, estos pacientes presentan antecedentes
o sintomatologa de tipo psicosomtico es difcil diferenciarlos de quienes padecen
desrdenes psiquitricos puros y este debe ser tambin un diagnstico etiolgico.
Muchas veces, el seguimiento del paciente permite aclarar el diagnstico.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
356
Lecturas recomendadas
AMERICAN PSYCHIATRIC ASSOCIATION. Diagnostic and Statistical Manual of Mental
Disorders. 4 ed. APA: Washington DC, 1994.
CABRAL DA y TUCKER LB. Malignancies in children who initially present with rheu-
matic complains. J Pediatr. 1999; 134: 53-7.
FINE PG. Myofascial trigger point in children. J Pediatr. 1987; 111: 241-45.
GEDALIA A y PRESS J. Articular sypmtoms in hypermobile schoolchildren: a
prospective study. J Pediatr. 1991; 119: 944-46.
GOODMAN JE.; MCGRAFT PJ. The epidemiology of pain in children and adoles-
cents: A review. Pain: 1991; 46: 247-64.
MALLESON PN, AL-MATAR M y PETTY RE. Idiopathic musculoskelatal pain syn-
dromes in children. J Rheumatol. 1992;19:1786-89.
MIKKELSON M, SOURANDER A, PIHA J y SALMINEN JJ. Psychiatric symptoms in adoles-
cents with musculoskeletal pain and fybromyalgia. Pediatrics. 1997; 100: 200-07.
ROSEMBERG AM. Analysis of a pediatric rheumatologic clinic population. J
Rheumatol. 1990: 17: 827-30.
SHERRY DD, MCGUIRE T, MELLINS E et al. Psychosomatic musculo skeletal pain
in childhood: clinical and psychological analysis in 100 children. Pediatrics.
1991; 88: 1093-9.
SHERRY DD. An overview of Amplified Musculoskeletal Pain Syndromes. J
Rheumatol. 2000; 27, supl. 58: 44-48.
WALTERS AS, PICCHIETTI DL, EHRENBERG BL y WAGNER ML. Restless legs syndro-
me in childhood and adolescence. Pediatr Neurol. 1994; 11: 241-5.
WILDER R, BERDE C, WOLOHAN M et al. Reflex sympathetic dystrophy in children.
Clinical characteristics and follow-up of seventy patients. J Bone Joint Surg:
1992; 74-A: 910-13.
CAPTULO 7 | Reumatismo no articular
357
Dolores de crecimiento (DC)
Dr. Breno lvarez de Faria Pereira
Introduccin
Es un trmino que agrupa a nios que refieren dolores en las extremidades con
caractersticas clnicas especficas. El trmino de dolores de crecimiento (DC)
es motivo de controversia, pues el crecimiento fisiolgico no provoca el dolor, ni
parece participar de su patogenia. Sin embargo, es importante conocer las
caractersticas clnicas del mismo y las bases para el diagnstico diferencial con
patologas que tambin provocan dolor en las extremidades. Es una entidad de
carcter benigno y no se acompaa de seales constitucionales ni de hallazgos
caractersticos al examen fsico y en los periodos intercrticos el paciente se
encuentra asintomtico.
Epidemiologa
Se estima que el DC tiene alta prevalencia. Afecta entre el 5% al 20% de los nios
entre las edades de tres y doce aos, grupo de edad en el que es ms frecuente.
Etiopatogenia
Los mecanismos etiopatognicos no estn esclarecidos.
Con frecuencia, estos pacientes presentan antecedentes de otros dolores recurren-
tes, tales como: dolor abdominal recurrente o cefalea de etiologa indeterminada.
Se observan con ms frecuencia en nios que estn viviendo situaciones parti-
culares de estrs psicosocial (separacin de los padres, dificultades escolares,
nacimiento de un hermano menor, familiares con enfermedades crnicas o seve-
ras, etc.). Adicionalmente, est reportada una fuerte asociacin con disfunciones
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
358
psicosociales de severidad variables, as como ocurre con otros sndromes de
amplificacin del dolor, como la fibromialgia y la distrofia simptica refleja.
En la literatura se encuentran muchas descripciones anecdticas e impresiones
clnicas personales pero pocos estudios con informacin slida. Oberklaid y sus
colaboradores reportaron un elegante estudio transversal realizado con los
padres de 183 nios con diagnstico de DC que respondieron a un cuestionario
cuyo anlisis determin que sus hijos presentaban perfil de comportamiento y
temperamento diferentes de los controles.
Cuadro clnico
El dolor es el principal sntoma y est en desproporcin con los hallazgos clni-
cos. Las caractersticas del dolor constituyen la herramienta diagnstica ms
valiosa. Los sntomas que el nio presenta son tan (o hasta menos) importantes
como los que no debe presentar.
El dolor es episdico, con una periodicidad variable: todos los das, tres veces
por semana, semanal o quincenal. La intensidad flucta de leve a moderada,
con frecuencia, estas caractersticas motivan que los padres no consulten o lo
hagan en forma tarda.
El dolor se presenta con mayor constancia al final de la tarde o la noche y con
frecuencia, provocan que el nio se despierte. Se localizan en los miembros
inferiores en la mayora de las veces y ocasionalmente, los miembros superio-
res tambin son afectados.
No tiene localizacin precisa pero es simtrico y puede variar de un episodio a
otro. Tampoco tiene una duracin precisa, pero es raro que sobrepasen perio-
dos mayores de una hora. Desaparecen en forma espontnea y factores como
masajes, calor local o analgsicos an en posologas subclnicas alivian el dolor.
La asociacin con ciertos sntomas negativos hace que el diagnstico de DC
sea improbable y deben alertar al mdico sobre la posibilidad de otras patolog-
as. Un dolor episdico pero unilateral o de localizacin fija (articular o periarticu-
lar, por ejemplo) debe ser interpretado con precaucin. De igual forma deben
despertar sospecha los dolores lancinantes o que causen limitaciones funciona-
les (claudicacin, disminucin de amplitud de movimientos, etc.).
Diagnstico
Aunque debe considerarse que DC ante los pacientes de tres a doce aos de
edad que consultan por dolores en miembros inferiores que son episdicos cr-
nicos, difusos y de corta duracin. Sin embargo, el diagnstico de DC debe ser
un diagnstico temporal y de exclusin.
Temporal puesto que un dolor difuso puede ser la causa inicial de un sin nmero
de enfermedades reumticas o no que muchas veces llevan aos para manifes-
tarse de forma completa y permitir su identificacin. Tambin es un diagnstico de
exclusin, pues hay otras enfermedades que causan cuadro clnico semejante.
CAPTULO 7 | Reumatismo no articular
359
Tabla N 1. Parmetros clnicos importantes en DC
Positivas:
- Edad 3/12 aos.
- Corta duracin.
- Episdico.
- Bilateral.
- Predominio nocturno.
- Masaje y/o calor alivian dolor.
Negativas:
- Provoca discapacidad.
- Sntomas constitucionales.
- Evidencia de sinovitis.
- Laboratorio anormal.
Por lo tanto, es necesario una investigacin minuciosa y una revisin peridica
del paciente para evitar diagnsticos etiolgicos tardos que en algunas ocasio-
nes, obscurecen el pronstico final del paciente.
Diagnstico diferencial
El diagnstico diferencial debe comprender entidades como sndrome de hiper-
movilidad: aqu el dolor tambin es de presentacin nocturna, pero, habitual-
mente localizado en articulaciones y raramente despierta al nio; sndromes
dolorosos patelo-femorales: aqu el dolor es referido en la regin media de la
patela y se exacerba al subir escaleras; osteoma osteoide: la presencia de dolor
en esta entidad es usualmente unilateral y exquisitamente sensible al uso de
salicilatos, otro diagnstico diferencial es con la Fibromialgia Juvenil (FMJ).
Tabla N 2. Diagnstico diferencial entre FMJ y dolores de crecimiento
Caracterstica
Dolor
Fibromialgia
Difuso: cuatro cuadrantes del
Dolor de crecimiento
Miembros.
cuerpo; tender points. Predominan en MMII.
Periodicidad Todo el da. Nocturna.
Sueo Frecuentemente alterado. Normal.
Trastornos psicolgicos Trastornos afectivos. Disfunciones psicosociales.
Limitacin funcional
Periodo intercrtico
Presente.
Intensidad variable.
Raro.
Patrn sueo alterado.
Tender points.
Ausente.
Nio asintomtico.
Examen fsico normal.
Manejo del dolor Tratamiento crnico. Alivio rpido con masajes y calor local.
Evolucin
Enfermedad de base
Usualmente benigna.
Adecuado tratamiento.
Primaria - Secundaria.
Benigna.
No requiere medicacin.
Necesariamente ausente.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
360
Las dos entidades comparten determinadas caractersticas tales como dolor
musculoesqueltico, difuso y factores psicosociales que con frecuencia, se
reportan en ambas entidades.
Otras enfermedades que pueden simular DC son: hemoglobinopatas, leucemias,
hipotiroidismo, miositis y condiciones que alteran la mecnica musculoesqueltica.
Tratamiento
La confirmacin diagnstica una vez, se haya excluido otras patologas es el pri-
mer y ms importante paso en el tratamiento del DC. Puede estar indicado el
apoyo psicolgico cuando existen factores psicosociales desencadenantes o
ante situaciones de estrs.
Para el manejo de los episodios lgidos se recomienda el uso racional de anal-
gsicos. Debe orientarse a los padres para que mantengan una actitud vigilan-
te, pero que no se manifieste al nio excesiva preocupacin. Se les indica que
ante cualquier manifestacin clnica de una enfermedad incipi ente deben solici-
tar una nueva evaluacin mdica.
Ejercicios de elongacin estn indicados en este grupo de nios, sobre todo en
aquellos que padecen estas crisis dolorosas postejercicio o actividad fsica.
Pronstico
Los DC tienen invariablemente una evolucin benigna y desaparecen en la
mayora de los pacientes despus de un ao de visita mdica inicial.
CAPTULO 7 | Reumatismo no articular
361
Lecturas recomendadas
APLEY J. A common denomination in the recurrent pains of childhood. Proc Roy
Soc Med. 1958; 51: 1023.
APLEY J. Limb pains with no organic disease. Rheum Dis Clin. 1976; 2: 487- 491.
BAXTER MP y DULBERG C. Growing pains in childhood-a proposal for treatment.
J Pediatr Orth. 1988; 8: 402.
BOWYER SL y HOLLISTER JR. Limb pain in childhood. Pediatr Clin North Am.
1984; 31:103-106.
MANNERS P. Are growing pains a myth. Aust Fam Physician. 1999; 28: 124-127.
OBERKLAID F, AMOS D, LIU C et al. Growing pains: clinical and behavioral corre-
lates in a community sample. J Dev Behav Pediatr. 1997; 18: 102-105.
OSTER J y NIELSEN A. Growing pains-a clinical investigation of a school popula-
tion. Acta Pediatr Scand. 1972; 61: 329.
PEREIRA BAF. Seria a fibromialgia juvenil a soluo definitiva para o complexo diag-
nstico das sndromes dolorosas em crianas?. Rev Bras Reumatol. 1998; 38: 1.
CAPTULO 7 | Reumatismo no articular
363
Sndrome de Hipermovilidad Articular (SHA)
Dr. Claudio Arnaldo Len
Introduccin
La Hipermovilidad Articular, tambin conocida como elasticidad o hiperlaxitud
articular, se caracteriza por el aumento de la amplitud del movimiento articular
en individuos normales.
Se distinguen dos grandes grupos de pacientes con sndrome de hipermovilidad
articular (SHA). Pacientes en los que la hipermovilidad es una condicin aisla-
da, que en algunos pacientes provoca dolores musculoesquelticos y se deno-
mina Sndrome de Hipermovilidad Articular Benigna.
En un segundo grupo, la hipermovilidad articular forma parte del espectro de
manifestaciones clnicas de enfermedades congnitas y hereditarias, en las que
la hipermovilidad articular se acompaa de excesiva laxitud al nivel de otros teji-
dos tales como: piel (cutis laxa), ojo (subluxacin del cristalino), corazn (prolap-
so de vlvula mitral), etc.
Es muy importante distinguir las dos entidades ya que el pronstico es diferen-
te y el enfoque diagnstico y teraputico varan.
Epidemiologa
La prevalencia del SHA es variable segn determinados factores tales como:
sexo, edad, grupo racial y, tambin segn los criterios utilizados para su diag-
nstico. Arroyo y sus colaboradores valoraron 192 nios y adolescentes ameri-
canos sanos y observaron hipermovilidad en 34%, un 50% de ellos reportaban
artralgias. En un estudio con 997 escolares egpcios, El Graf y sus colaborado-
res observaron hipermovilidad en el 16,1%, con discreto predominio del sexo
femenino. Otros autores tambin han reportado mayor frecuencia en el sexo
femenino. Decoster y sus colaboradores documentaron hipermovilidad articular
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
364
en 34/264 adolescentes atletas (12,9%) 73.5% de ellos eran del sexo femenino.
La frecuencia de la hipermovilidad articular disminuye con el paso de los aos
siendo menos frecuente en adultos y ancianos. En un estudio con 1.005 esco-
lares de cinco a diecisiete aos de la ciudad de San Pablo (Brasil), Forleo e
Hilario reportaron que la frecuencia de SHA disminua con la edad y no se obser-
v diferencias en los diversos grupos raciales ni predomonio del sexo femenino.
Patogenia
La etiopatogenia del SHA no est del todo esclarecida. Puede existir predisposicin
familiar ya que es comn observar varios individuos con SHA en una misma familia.
Tambin se pueden documentar diversos tipos de mutaciones genticas en el
SHA observados en osteognesis imperfecta. Estos individuos tienen alteracio-
nes en la sntesis de colgeno, pero las mismas no se encuentran en individuos
con SHA benigno. Las alteraciones genticas encontradas en pacientes con
Sndrome de Ehlers-Danlos tipo 6, caracterizada por una marcada elasticidad
ligamentaria, son secundarias a una deficiencia de la enzima lisil -hidroxilasa,
que resulta en una sntesis anormal del colgeno. Estas evidencias sugieren
que podran existir alteraciones de la sntesis del colgeno o en alguna otra pro-
tena del tejido conectivo en los individuos normales con hipermovilidad articular.
Manifestaciones clnicas
Pese al carcter benigno de la hipermovilidad articular, ste puede asociarse a
algunas manifestaciones clnicas indeseables tales como: artralgias, artritis,
esguinces recurrentes, ruptura de ligamentos, luxacin congnita de cadera,
escoliosis idioptica, subluxacin de rtula o de hombro, pronacin dolorosa de
tobillos.
El dolor osteoarticular es el sntoma ms comn en individuos sanos con SHA.
En 1967, Kirk y sus colaboradores definieron el sndrome de hipermotilidad,
caracterizado por dolor musculoesqueltico asociado a hipermovilidad articular en
individuos sanos. En 1992 Bird y sus colaboradores restringieron el uso del trmi-
no a los casos de hipermovilidad articular que se asocia a dolor intermitente por un
periodo mnimo de tres meses. En el estudio de Forleo e Hilario 5,6% de los nios
con SHA presentaban historia de dolor musculoesqueltico. Terreri y sus colabora-
dores evaluaron la densidad mineral sea en 85 escolares (de cinco a diez aos)
y hallaron una disminucin significativa de la misma en pacientes con SHA.
Diagnstico
El diagnstico de hipermovilidad articular es clnico y se basa en los criterios
descriptos por Carter y Wilkinson en 1964. Sin embargo, se observaron diver-
gencias y dificultades para la aplicacin de estos parmetros y en 1969, fueron
modificados por Beighton y Horan (ver en el Captulo XIX Apndice, Seccin V).
CAPTULO 7 | Reumatismo no articular
365
Tabla N 1. Criterios Diagnsticos de Carter y Wikilson
1. Aproximacin pasiva de los pulgares sobre la regin ventral del antebrazo.
2. Hiperextensin de los dedos de las manos, hasta que los mismos queden paralelos al regin dor-
sal del antebrazo.
0
3. Extensin de los codos en un ngulo mayor de 10 .
0
4. Extensin de las rodillas en un ngulo mayor de 10 .
5. Dorsiflexin excesiva de los tobillos y eversin de los pies.
Diagnstico: presencia de 3 de 5 criterios.
Tabla N 2. Criterios Diagnsticos de Beighton (Score de Beighton)
1. Aproximacin pasiva de los pulgares sobre la regin ventral del antebrazo.
2. Hiperextensin del quinto dedo de las manos hasta que los mismos queden paralelos a la regin
dorsal del antebrazo
0
3. Hiperextensin de los codos formando un ngulo mayor de 10 .
0
4. Hiperextensin de las rodillas formando un ngulo mayor de 10 .
5. Flexin del tronco manteniendo la extensin de las rodillas hasta colocar las palmas de las manos
sobre el piso.
Claves diagnsticas importantes en SHA
- Asintomtico.
- Artralgias episdicas.
- Episodios autolimitados de sinovitis.
- Historia de esguinces recurrentes.
- Presencia o ausencia de rasgos dismrficos o de compromiso extraarticular diferencia SHA benig-
no de otros sndromes.
Tratamiento
El tratamiento del sndrome de hipermovilidad articular es conservador. Se
debe informar a padres y pacientes acerca del carcter benigno de la entidad.
En caso de dolor, se pueden administrar analgsicos y se debe instaurar un
programa de fisioterapia orientado a fortalecer los grupos extensores de ante-
brazos, quadrceps y abdominales. Es recomendable la prctica de deportes
de bajo impacto, como la natacin y la gimnasia. Deportes como el voleibol,
bsquet o ballet en pacientes con SHA severo no son aconsejables.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
366
Fig. N 1. HLL. Dorsiflexin del pulgar.
Fig. N 2. HLL. Genu recurvatum.
CAPTULO 7 | Reumatismo no articular
367
Lecturas recomendadas
ARROYO IL, BREWER EJ y GIANNINI EH. Arthritis, arthralgia and hypermobility of
the joints in school children. J Rheumatol. 1988; 15: 978-980.
BEIGHTON P, DE PAEPE A y HALL JG. Molecular nosology of heritable disorders of
connective tissue. Am J Med Genet. 1992; 42: 431-448.
BEIGHTON P y HORAN F. Orthopaedic aspects of the Ehlers-Danlos syndrome. J
Bone Joint Surg Br. 1969; 51: 444-453.
BIRD HA. Joint hypermobility. Reports from Special Interest Groups of the
Annual General Meeting of the British Society for Rheumatology. Br J
Rheumatol. 1992; 31: 205-208.
BYERS PH, WALLIS GA, WILLING MC. Osteogenesis imperfecta: translation of
mutation to phenotype. J Med Genet. 1991; 28: 433-442.
CARTER CO y WILKINSON JA. Peristent joint laxity and congenital dislocation of
the hip. J Bone Joint Surg. 1964; 40B: 40-51.
DECOSTER LC, VAILAS JC, LINDSAY RH y WILLIAMS GR. Prevalence and features
of joint hypermobility among adolescent athlete. Arch Pediatr Adolesc Med.
1997; 151: 989-992.
EL GRAF AK, MAHMOUD GA y MAHGOUB EH. Hypermobility among egyptian chil-
dren: prevalence and features. J Rheumatol. 1998; 25: 1003-1005.
FORLO LHA, HILRIO MOE, PEIXOTO AL et al. Articular hypermobility in school
children in So Paulo, Brazil. J Rheumatol. 1993; 20 (5): 916-917.
GEDALIA A, PERSON DA, BREWER EJ y GIANNINI EH. Hypermobility of the joints in
juvenile episodic arthritis/arthralgia. J Pediatr. 1985; 107: 873-876.
HENNEY AN, BROTHERTON DH, CHILD AH et al. Segregation analysis of collagen genes
in two families with joint hypermobility syndrome. Br J Rheumatol. 1992; 31: 169-174.
KIRK JA, ANSELL BM y BYWATERS EG. The hypermobility syndrome.
Musculoskeletal complaints associated with generalized joint hypermobility. Ann
Rheum Dis. 1967; 26: 419-425.
LARSSON LG, BAUM J, MUDHOUKAR GS y SRIVASTAVA DK. Hypermobility: preva-
lence and features in a swedish population. British J Rheumatology. 1993; 32:
116-119.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
368
MIKKELSSON M, SALMINEM JJ y KAUTIAINEN H. Joint hypermobility is not a contri-
buting factor to musculoskeletal pain in pre-adolescents. J Rheumatol. 1996;
23: 1963-1967.
TERRERI MT, HILRIO MO, ROBERTO AM et al. Bone mineral density (BMD) in chil-
dren with hypermobility and musculoskeletal pain. J Rheumatol. 2000; 27 (supl.):
S94.
CAPTULO 7 | Reumatismo no articular
369
Fibromialgia Juvenil (FMJ)
Dr. Clovis Arthur Almeida da Silva
Introduccin
La Fibromialgia Juvenil (FMJ) forma parte de los sndromes de amplificacin
dolorosa. Provoca dolores musculoesquelticos crnicos y puede asociarse a
otros tipos de dolor crnico tales como cefalea y dolor abdominal recurrente. La
fatiga y el trastorno de sueo son manifestaciones clnicas comunes en esta
entidad. Puede simular enfermedades infecciosas crnicas, endocrinopatas y
debe ser considerada un diagnstico de exclusin. Se clasifica en FMJ primaria
cuando no se asocia a ninguna patologa de base y FMJ secundaria cuando
existe una enfermedad de base: artropata inflamatoria, hipotiroidismo y reacti-
va, cuando la misma se presenta asociada a infecciones tales como el HIV o
mononucleosis infecciosa.
Epidemiologa
Los dolores crnicos idiopticos en la infancia y adolescencia ocurren en 4,2 a
15,5% de los pacientes. En los servicios de reumatologa 26% de los pacientes
atendidos refieren dolores musculares localizados o difusos y en un alto por-
centaje (70-88%), estos pacientes cumplen criterios para FMJ. Es ms frecuen-
te en el sexo femenino 2-3:1 y, por lo general, se inicia en la preadolescencia
y adolescencia.
Etiopatogenia
La etiologa es desconocida pero se considera que en su patogenia participan un
conjunto de factores biopsicosociales que interactan y condicionan el dolor
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
370
crnico y lo perpetan. Existe evidencia de que participan en la etiopatogenia fac-
tores: genticos, psicolgicos, disturbios del sueo y factores ambientales.
La ocurrencia familiar de FMJ ha sido estudiada por varios autores. Buskila y
sus colaboradores. 1996 estudiaron 58 hijos de madres con fibromialgia y
encontraron que 28% de ellos, desarrollaron FMJ. Al contrario, Roizenblatt y sus
colaboradores estudiaron 34 nios con fibromialgia y evidenciaron una preva-
lencia de 71% de fibromialgia en sus madres.
En pacientes con FMJ, con frecuencia se detectan conflictos psicosociales. Los
ms frecuentes son: disfuncin familiar, separacin familiar, dificultad de apren-
dizaje o antecedentes de abuso sexual.
Diversas alteraciones neuroendcrinas se documentan en estos pacientes. Una
disminucin de la serotonina, triptofano, somatomedina C y elevacin de la
substancia P en el lquido cefalorraqudeo se ha documentado en pacientes con
fibromialgia. Tambin se han demostrado alteraciones de los nociceptores, lo
que sugiere que participa un mecanismo neuropatognico.
Estos pacientes presentan alteraciones del sueo. Entre ellas, sueo interrum-
pido, reduccin del sueo REM (rapid eyes movement) y aumento del sueo de
ondas lentas. La presencia de sueo superficial y no reparador ocurre en 40%
de estos jvenes.
Manifestaciones clnicas
El sntoma cardinal de la FMJ es el dolor. Este afecta varias regiones anatmi-
cas, es bilateral y caractersticamente es fluctuante. En muchos pacientes se
pueden identificar factores que modulan el dolor. Tiende a empeorar con el fro,
cambios baromtricos, condiciones de estrs emocional y/o despus de ejerci-
cio. Factores como reposo, masajes y calor local tienden a aliviar el dolor. Otra
caracterstica importante del dolor es que el paciente lo califica como intenso y
a pesar de ello, est en desproporcin con los hallazgos al examen fsico, lo que
condiciona que con frecuencia, estos pacientes sean diagnosticados como un
sndrome conversivo.
Los sntomas que con mayor frecuencia se asocian al dolor son: alteraciones del
sueo (67-96%), cefalea (54-71%), fatiga generalizada (62-91%), rigidez mati-
nal (53-79%), depresin (43-55%), edema articular subjetivo (40-61%), sndro-
me del colon irritable (27-38%), parestesias (24-36%), ansiedad (22%) y
Fenmeno de Raynaud (13%).
Al examen fsico los hallazgos objetivos son escasos. En pacientes con FMJ se
encuentran puntos dolorosos a la digitopresin (realizando una fuerza digital de
4kg) en reas anatmicas fijas. Los mismos son de localizacin simtrica y se
denominan puntos sensibles. Se ubican al nivel de: occipitales (en la insercin
de los msculos suboccipitales), cervicales inferiores (al nivel de los espacios
entre las apfisis transversas de C5-C7), trapezios (en los puntos medios de los
bordes superiores), supraescapulares (encima de las espinas escapulares,
CAPTULO 7 | Reumatismo no articular
371
cerca de los bordes mediales), segundos arcos costales (articulaciones costo-
condrales), epicndilos laterales de los codos (2cm distal), glteos (cuadrante
superior-exterior), trocnteres mayores (posteriores a las prominencias trocan-
tricas), rodillas (parapatelar en relacin con las interlineas articulares). Los pun-
tos dolorosos ms frecuentes son los puntos occipitales, trapezios, cervicales y
rodillas (Fig. N 1).
En ocasiones, los pacientes con FMJ, presentan hiperlaxitud articular. Gedalia y
sus colaboradores encontraron en esta poblacin la presencia de hipermovilidad
articular en 13% de los pacientes. Aunque con frecuencia estos reportan infla-
macin articular subjetiva, al examen no se encuentran signos de sinovitis ni de
debilidad muscular.
Diagnstico
El diagnstico de fibromialgia es clnico y el Colegio Americano de
Reumatologa describi Criterios Diagnsticos en 1990 que son de utilidad para
la identificacin de pacientes con dolores musculoesquelticos crnicos. Sin
embargo, cabe destacar que se requiere un alto ndice de sospecha diagnsti-
ca para identificar estos pacientes y efectuar un cuidadoso interrogatorio y exa-
men fsico orientado.
Los exmenes paraclnicos son de utilidad para descartar otras patologas. En
la FMJ, el hemograma y los reactantes de fase aguda se encuentran en el rango
normal, las enzimas musculares tambin lo estn. Pruebas como el factor reu-
matoideo y los anticuerpos antinucleares son negativos. Las pruebas funciona-
les tiroideas se encuentran en rango normal. Estudios radiogrficos y gamma-
grficos son tambin normales.
Tabla N 1. Criterios diagnsticos para fibromialgia (ACR 1990), (ver Captulo XIX)
- Dolor musculoesqueltico difuso en los cuatro segmentos corporales (hemicuerpo derecho e
izquierdo, regin supraumbilical e infraumbilical) y en el esqueleto axial.
- Duracin superior a tres meses.
- Presencia de 11 de los 18 puntos dolorosos.
Diagnstico diferencial
En el diagnstico diferencial de FMJ deben incluirse otras causas de dolor mus-
culoesqueltico crnico, tales como: artropatas inflamatorias, miopatas o lesio-
nes tumorales. Otras causas de fatiga deben tambin descartarse: hipotiroidis-
mo, sndrome de fatiga crnica, infecciones virales crnicas, tales como: mono-
nucleosis infecciosa, Citomegalovirus e infeccin por VIH.
La presencia de ansiedad o depresin, no descartan la enfermedad y, por el
contrario, forman parte del espectro de manifestaciones clnicas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
372
Claves diagnsticas importantes en FMJ
- Incluirla en diagnstico diferencial de dolor musculoesqueltico generalizado.
- Factores moduladores del dolor.
- Desproporcin entre intensidad de sntomas y hallazgos, examen fsico.
- Buscar puntos sensibles.
- Ausencia de signos objetivos de sinovitis o de debilidad muscular.
- Hiperlaxitud articular es un hallazgo frecuente.
- Los exmenes paraclnicos son normales en FMJ primaria.
- FMJ secundaria puede asociarse a otras enfermedades reumticas.
Tratamiento
El tratamiento incluye un enfoque interdisciplinario que est orientado a: alivio
del dolor, mantener la funcionalidad, manejar los factores que condicionan
estrs emocional y mejorar el patrn de sueo. El uso de analgsicos tipo para-
cetamol as como antidepresivos tricclicos han sido reportados desde l para el
alivio del dolor y normalizacin del patrn de sueo. La ingestin de ciclobenza-
prina asociada a un programa de ejercicios, report mejora sintomtica en el
73% de pacientes con FMJ. Sin embargo, son necesarios estudios teraputicos
prospectivos controlados en la edad peditrica. No se ha demostrado utilidad de
los corticoides en estos pacientes.
El abordaje psicolgico y la teraputica cognitiva presentan resultados benfi-
cos en muchos paciente.
El mantener una adecuada condicin fsica es importante en estos pacientes,
adems se ha demostrado que el ejercicio moderado provoca la liberacin de
endorfinas que alivian en dolor. Programas de ejercicio aerbicos, de intensidad
progresiva de acuerdo con la tolerancia son de utilidad en estos pacientes.
Pronstico
El pronstico de la FMJ es habitualmente bueno, con mejora de la sintomatolo-
ga alrededor de dos a tres aos de seguimiento. Sin embargo, en algunos
pacientes los dolores pueden ocurrir de forma fluctuante y persistente crnica-
mente. El pronstico a largo plazo es desconocido. La FMJ puede provocar alte-
raciones de las actividades de vida diaria, reduccin de la sociabilidad y ausen-
tismo escolar. Los pediatras y reumatlogos deben estar atentos al diagnstico
precoz, disminuyendo as su morbilidad a medio y largo plazo.
CAPTULO 7 | Reumatismo no articular
373
Fig. N 1. Mapa del cuerpo (BODY MAP) con puntos sensibles marcados.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
374
Lecturas recomendadas
BUSKILA D, PRESS J, GEDALIA A et al. Assessment of nonarticular tenderness and
prevalence of fibromyalgia in children. J Rheumatol. 1993; 20: 368-70.
BUSKILA D, NEUMAN L, HERSHMAN E et al. Fibromyalgia syndrome in children-an
outcome study. J Rheumatol. 1995; 22: 525-28.
BUSKILA D, NEUMANN L, HAZANOV I y CARMI R. Familial aggregation in the fibrom-
yalgia syndrome. Arthritis Rheum. 1996; 37: 605-11.
CONTE PM, WALCO GA y KIMURA Y. Temperament and stress response in children
with juvenile primary fibromyalgia syndrome. Arthritis Rheum. 2003; 48: 2923-
2930.
GEDALIA A, PRESS J, KLEIN M y BUSKILA D. Joint hipermobility and fibromyalgia in
schoolchildren. Ann Rheum Dis. 1993; 52: 494-96.
GEDALIA A, GARCIA CO, MOLINA JF et al. Fibromyalgia syndrome: experience in a
pediatric rheumatology clinic. Clin Exp Rheumatol. 2000; 18: 415-419.
GOODMAN JE y MCGRAFT PJ. The epidemiology of pain in children and adoles-
cents: a review. Pain: 1991; 46: 247-64.
LIPHAUS BL, CAMPOS LM, SILVA CA y KISS MH. Sindrome da fibromialgia juvenil em
crianas e adolescentes. Estudo de 34 casos. Rev Bras Reumatol. 2001, 41: 71-74.
MALLESON PN, AL-MATAR M y PETTY RE. Idiopathic musculoskelatal pain syndro-
mes in children. J Rheumatol. 1992; 19: 1786-89.
MIKKELSON M. One year outcome of preadolescents with fibromyalgia. J
Rheumatol. 1999; 26: 674-682.
ROIZENBLATT S, TUFIK S, GOLDEMBERG J et al. Juvenile fibromyalgia: clinical and
polysomnographic aspects. J Rheumatol. 1997; 24: 579-85.
ROMANO TJ. Fibromyalgia in children: diagnosis and treatment. W V Med J.
1991; 87: 112-114.
ROSEMBERG AM. Analysis of a pediatric rheumatologic clinic population. J
Rheumatol. 1990: 17: 827-30.
SIEGEL DM, JANEWAY D y BAUM J. Fibromyalgia syndrome in children and adoles-
cents: clinical features at presentation and status at follow-up. Pediatrics. 1998;
101: 377-82.
CAPTULO 7 | Reumatismo no articular
375
VAAVIK IH y FORSETH KO. A bio-psychosocial evaluation of tem adolescents with
fibromyalgia. Acta Paediatr. 1994; 83: 766-71.
WALCO GA y ILOWITE NT. Cognitive-behavior intervention for juvenile primary
fibromyalgia syndrome. J Rheumatol. 1992; 19: 1617-1619.
WOLFE F, SMYTHE HA, YUNUS MB et al. The American College of Rheumatology
1990 criteria for the classification of fibromyalgia-report of the Multicenter Criteria
Committee. Arthritis Rheum. 1990; 33: 160-72.
YUNUS MB. Fibromyalgia syndrome: clinical features and spectrum. J
Musculoskeletal Pain. 1994: 2: 5-18.
YUNUS MB y MASI AT. Juvenile primary fibromyalgia syndrome. A clinical study
of thirty-three patients and matched normal controls. Arthritis Rheum. 1985; 28:
138-45.
YUNUS MB. Toward a model of pathophysiology of fibromyalgia: aberrant central
pain mechanism with peripheral modulation. J Rheumatol. 1992.
CAPTULO 7 | Reumatismo no articular
377
Distrofia Simptico Refleja (DSR)
Dra. Clara Malagn Gutirrez
Introduccin
Entidad que forma parte de los Sndromes Dolorosos Regionales Complejos
(SDRC) segn definicin de la Asociacin Internacional para el Estudio del Dolor
(IASP/AIED) corresponde a los SDRC tipo 1. El dolor es de tipo crnico, pero,
no se detecta ninguna lesin neural progresiva.
Epidemiologa
La Distrofia Simptico Refleja (DSR) es una causa poco comn de dolor regio-
nal crnico en la edad peditrica. Se ha reportado con mayor frecuencia en la
edad escolar y en adolescentes. Predomina en el sexo femenino y los miembros
inferiores son la localizacin ms frecuente. A diferencia del adulto, no se aso-
cia a neoplasias ocultas y el antecedente de trauma previo es raro.
Etiopatogenia
La etiologa de la entidad no se ha dilucidado del todo an. A diferencia de lo
observado en la DSR del adulto, el antecedente de trauma previo se encuentra
en un bajo porcentaje de casos. Con mayor frecuencia, se documentan diferen-
tes tipos de disfuncin psicosocial y probablemente se desarrolla un crculo
vicioso de eventos que desencadenan y perpetan el dolor crnico.
La asociacin de dolor con la presencia de alteraciones vasomotoras y el efec-
to de los bloqueos simpticos sobre los sntomas se consideran evidencia de
compromiso del sistema simptico en estos pacientes. Los bloqueos ganglio-
nares simpticos pueden provocar o no mejora sintomtica, lo que permite
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
378
clasificar la DSR como dolor mantenido por el simptico (DMS) y dolor inde-
pendiente del simptico (DIS). De cualquier modo, un evento doloroso o psico-
lgico inicial llevara a una alteracin funcional circulatoria y a un estado de hipe-
rexcitacin de los receptores aferentes
Manifestaciones clnicas
La DSR es un sndrome clnico poco comn en la infancia y se caracteriza por
la presencia del dolor en extremidades que se asocia a hiperestesia, alteracio-
nes vasomotoras y a cambios trficos de aparicin tarda. No se detecta lesin
neural mediante electromiografa.
La localizacin distal del dolor es una caracterstica tpica aunque se han repor-
tado casos de DSR en regiones no dstales, tales como caderas o rodillas. El
dolor es intenso y mal localizado. Con frecuencia el paciente reporta dolor a lo
largo de toda la parte distal de la extremidad afectada. La alodinia (dolor al ms
leve estmulo) y la hiperalgesia (dolor retardado y desproporcional al estmulo en
intensidad) son frecuentes. Los sntomas de disautonoma incluyen edema y
alteraciones de flujo sanguneo cutneo, cambios en la temperatura local y de
la sudoracin, la temperatura y el sudor siendo mayor o menor intensidad segn
el estado evolutivo. En forma tarda se observan cambios trficos que incluyen
atrofias, trastornos de crecimiento en las faneras, fibrosis palmar y/o plantar e
hiperqueratosis (Fig. N 1).
En fases tardas tambin se observan posturas antlgicas que se asocian a
hipotrofia de la musculatura local y retracciones tendinosas que provocan limi -
tacin funcional importante.
Diagnstico
El diagnstico es bsicamente clnico ya que no hay ningn examen paraclnico
especfico para DSR. Los reactantes de fase aguda son normales. Los cambios
radiogrficos: osteopenia moteada son tardos. Puede observarse osteopenia
por desuso al nivel del miembro afectado. Su aparicin precoz indica una oste-
oporosis aguda transitoria, considerada por algunos como una variante de la
DSR clsica. La realizacin de una gammagrafa sea con pool vascular puede
evidenciar cambios tempranos de hipo o hipercaptacin, frente a la sospecha
diagnstica de esta patologa (Fig. N 2).
Los exmenes sensoriales cuantitativos proporcionan datos sobre el estado fun-
cional de fibras aferentes a travs de exmenes psicofsicos de sensibilidad tr-
mica y termodolorosa.
Tratamiento
El tratamiento est orientado a obtener control del dolor y a mantener la movilidad
CAPTULO 7 | Reumatismo no articular
379
de la extremidad afectada. Los resultados de analgsicos tipo AINES, antidepre-
sivos, opioides son ampliamente variables en cuanto a efectividad y duracin del
beneficio teraputico. Los corticoides sistmicos tampoco tienen un efecto sig-
nificativo.
La mobilizacin precoz de la extremidad es til para prevenir retracciones y
mantener la funcionalidad del paciente. La psicoterapia orientada al paciente y
su familia est indicada y puede ser de utilidad para el manejo de los proble-
mas psicosociales que contribuyeron a desencadenar la DSR y para el mane-
jo del dolor crnico.
En casos refractarios, se puede considerar realizar un bloqueo simptico.
Mltiples drogas han evidenciado beneficio, entre ellas la guanetidina, reserpi-
na, ismelina y hasta un barredor de radicales hidroxilo o dimetil sulfoxideo.
Cuando el dolor est siendo mantenido por persistencia de estmulo simptico
hay buen efecto analgsico y mejora de las manifestaciones vasomotoras.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
380
Fig. N 1 a y b. DSR. Manos cara palmar y dorsal. Cambios de coloracin, aumento de sudoracin
y trastornos de pigmentacin en mano izquierda.
Cortesa: Dra. Graciela Espada.
CAPTULO 7 | Reumatismo no articular
381
Fig. N 2 a y b. DSR. Centellografa sea fase tarda y pool vascular: hipocaptacin mano izquierda.
Cortesa: Dra. Graciela Espada.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
382
Lecturas recomendadas
EGLE UT y HOFMAN SO. Psychosomatic correlations of sympathetic reflex
dystrophy (Sudecks disease). Review of the literature and initial clinical results.
Psychoter Psychosom Med Psychol. 1990; 40: 123.
FIALKA V, SCHIMERI S, SCHURAWITZKI H, SCHNEIDER B y UHER E. Comparative clini-
cal, roentgenologic, scintigraphic and nuclear magnetic resonance tomography
studies in sympathetic reflex dystrophy. Wien Med Wochenschr. 1991; 141: 383.
GEERTZEN JH, DE BRUIJN H, DE BRUIJN-KOFMAN AT y ARENDZEN JH. Reflex sympa-
thetic dystrophy: early treatment and psychological aspects. Arch Phys Med
Rehabil. 1994; 75: 442.
KOZIN F, SOIN JS, RYAN LM et al. Bone scintigraphy in the reflex sympathetic
dystrophy syndrome. Radiology. 1981; 138: 437.
MERSKEY H y BOGDUK N. Classification of chronic pain. Seattle, WA: IASP Press,
1995.
SHERRY DD y WEISMAN R. Psychological aspects of childhood reflex neurovas-
cular dystrophy. Pediatrics. 1988; 81: 572.
VENUTA A, FERRARI P, LAUDIZI L y VENUTA M. Sympathetic reflex dystrophy.
Description of a pediatric case. Pediatr Med Chir. 1990; 12: 201.
WASNER G, BACKONJA M y BARON R. Traumatic neuralgias. Complex regional
pain syndromes (reflex sympathetic dystrophy and causalgia): clinical characte-
ristics, pathophysiologic mechanisms and therapy. Neurol Clin. 1998; 16: 851.
WILDER R, BERDE C, WOLOHAN M et al. Reflex sympathetic dystrophy in children.
Clinical characteristics and follow-up of seventy patients. J Bone Joint Surg.
1992; 74-A: 910.
Captulo VIII
Enfermedades seas en pediatra
CAPTULO 8 | Enfermedades seas en pediatra
385
Introduccin
Dr. Carlos Daniel Ros
El inters por las osteopatas metablicas para el reumatlogo pediatra se origi-
na en tres vertientes:
1. Clnicamente las manifestaciones de presentacin de las osteopatas meta-
blicas (dolor seo, trastorno de la marcha, deformidades) pueden por su simi -
litud con la patologa reumtica, llegar al reumatlogo como motivo de consulta.
2. Debido al tratamiento como a la enfermedad en s, nuestros pacientes por-
tadores de enfermedades inflamatorias crnicas como la Enfermedad de Crohn,
dermatomiositis, lupus y artritis juvenil padecen de osteoporosis y la misma es
una de las complicaciones ms frecuentes. El reumatlogo debe estar familiari-
zado con sus manifestaciones, conocer protocolos de tratamiento, detectarla en
su prctica diaria y promover su prevencin de la mano con todos los esfuerzos
por contener la sobreregulacin inflamatoria de la enfermedad de base.
Numerosas veces el control exitoso de la artritis es opacado por la morbilidad
que ocasiona una fractura patolgica perifrica o vertebral, an ms severa que
la ocasionada por la propia enfermedad de base. Aunque esta evolucin es a
veces inevitable, sera paradjico que las complicaciones ocurran por descuido
de nuestra responsabilidad como mdicos tratantes.
3. La biologa, el tratamiento y el diagnstico de las osteopatas metablicas
han despertado la fascinacin de cuantiosos reumatlogos que hoy en da junto
con nefrlogos y endocrinlogos constituyen el cuerpo de expertos que llevarn
adelante la investigacin y el progreso en la conquista de estas enfermedades
en los prximos aos.
En esta seccin se discuten brevemente las presentaciones clnicas, mtodos
diagnsticos, fisiopatologas y principios teraputicos de las principales enfer-
medades seas peditricas que incluyen:
a. En sus formas nutricionales, renales, por defectos metablicos y endcrinos.
b. Osteoporosis y osteomalacia.
CAPTULO 8 | Enfermedades seas en pediatra
387
Osteomalacia y raquitismo
Dr. Rolando Cimaz
El raquitismo es una afeccin que se origina en una deficiencia en Vitamina D.
Esta deficiencia puede ser el resultado de la falta de exposicin a luz ultraviole-
ta, insuficiente ingesta o trastornos hepticos o renales. El mecanismo bsico en
el raquitismo es la insuficiente disponibilidad de calcio y fosfato para mineralizar
la matriz sea orgnica (tejido osteoide) adecuadamente. El raquitismo es una
enfermedad del hueso en crecimiento, que compromete las epfisis del hueso
recin formado. La osteomalacia tiene lugar en el hueso que ya ha dejado de
crecer y, por lo tanto, no compromete el cartlago de crecimiento.
La Vitamina D desempea un papel importante en el proceso de mineralizacin
a lo largo de la vida. Este nutriente puede introducirse a travs de la dieta o
puede ser sintetizado a partir del 7-hidroxicolesterol al nivel de la piel y conver-
tido subsecuentemente en 25-hidroxivitamina D[(25(OH)D] en el hgado. El
tbulo contorneado proximal es el sitio donde tiene lugar el paso final de activa-
cin con la hidroxilacin en posicin 1- del 25(OH)D. Es as como las enferme-
dades renales pueden afectar severamente el metabolismo de la Vitamina D
reduciendo la disponibilidad del metabolito biolgicamente ms activo de la
Vitamina D, el 1-25 dihidroxi Vitamina D [1,25(OH)2D].
Lo siguiente es un resumen de las caractersticas clnicas ms comunes de los
trastornos de mineralizacin sea en la edad peditrica.
Formas clnicas
Raquitismo nutricional
Esta entidad clnica se produce por el dficit nutricional de Vitamina D. Debe ser
sospechado frente a la presencia de:
- Nios que viven en ambientes cerrados por perodos extendidos (pacientes
con discapacidad fsica).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
388
- Nios que deben limitar la exposicin a la luz debido a ciertas enfermedades
dermatolgicas.
- Nios que por motivos religiosos usan vestimenta que cubren el cuerpo
permanentemente.
- Hbitos alimentarios que se basan puramente en leche materna o dietas que
excluyen sistemticamente la leche de vaca.
La historia clnica y los estudios de laboratorio (calcio y fosfato reducidos y ele-
vacin de la paratohormona y de la fosfatasa alcalina) son tiles en el diag-
nstico. La fosfatasa alcalina est elevada como resultado del aumento del
recambio seo mientras que la hipocalcemia provoca el incremento de la para-
tohormona. Los niveles sricos de 1,25(OH)2D pueden parecer normales (20-
60pg/ml) pero en realidad representan un valor bajo en el contexto de dismi-
nucin del calcio y fosfato y paratohormona elevada. Ms an, a pesar de la
normalidad del valor de 1,25(OH)2D, el calcio de la dieta no es suficiente para
mantener valores normales de calcio y un proceso de mineralizacin normal.
El tratamiento consiste en el suministro de Vitamina D (ejemplo: 800 UI/da).
Osteomalacia por dficit de calcio
Esta rara entidad es el resultado de una dieta disbalanceada, y debe sospechar-
se en nios que padecieron abuso; puede presentarse con sntomas de osteo-
malacia o mineralizacin reducida ms que como raquitismo. Se observa hipo-
calcemia, hipofosfatemia, hiperparatiroidismo secundario, 25(OH)D normal y
elevacin de 1,25(OH)2D resultantes de hipocalcemia e hipersecrecin de
paratohormona.
Osteodistrofia renal
El papel fundamental de rin en la formacin de los metabolitos ms activos de
la Vitamina D explica porque en la presencia de insuficiencia renal se ve una
alteracin sea tan importante. Cuando la filtracin glomerular disminuye un
50%, las concentraciones de 1,25(OH)2D empiezan a disminuir, llegando a nive-
les tan bajos como 5pg/ml cuando el clearance de creatinina llega a
2
15/ml/min/1.73m de superficie corporal. La reduccin en la produccin absolu-
ta y relativa de 1,25(OH)2D es el paso fundamental en el mecanismo, ya que
este a su vez induce una reduccin de la absorcin intestinal de calcio e hipo-
calcemia. Se sabe que las clulas paratiroideas tienen receptores de membra-
na sensibles a los cambios del nivel de calcio inico extracelular; su reduccin
conlleva un aumento en la produccin de paratohormona (PAH). Ms an a
medida que la funcin renal empeora, los niveles plasmticos de fosfato se
incrementan contribuyendo a estimular an ms, la produccin de PAH. Si esta
estimulacin paratiroidea es prolongada se produce la formacin de ndulos
paratiroideos, que al perder ciertos receptores de membrana, se transforman
en resistentes al tratamiento farmacolgico. Los datos de laboratorio incluyen
CAPTULO 8 | Enfermedades seas en pediatra
389
hipocalcemia, hiperfosfatemia (por reduccin en la excrecin), elevacin de la
fosfatasa alcalina y elevacin severa del nivel de PAH. La nica excepcin para
la elevacin exagerada de la PAH se observa en ciertos pacientes renales de
larga data, con la llamada osteopata adinmica. En este caso el diagnstico se
hace midiendo otros marcadores de recambio seo (fosfatasa alcalina sea,
piridinolina plasmtica, etc.). Clnicamente la osteodistrofia renal incluye ostetis
fibrosa, osteomalacia secundaria a una disminucin de depsito mineral seo, y
osteoesclerosis debido a los altos niveles de PAH. Al comienzo de la deambu-
lacin se observa el clsico arqueado de las piernas.
Si consideramos los principales procesos patognicos, es deci r, la reduccin en
la produccin de 1,25(OH)2D y los altos niveles de fosfato podemos predecir que
las bases del tratamiento son:
- Administracin de carbonato de calcio, un quelante del fosfato que en la edad
peditrica ha reemplazado al uso de quelantes basado en aluminio, considera-
do responsable de defectos de mineralizacin y neurolgicos. El Carbonato de
Calcio se da a 100-300 mg/kg/da, en tres dosis divididas.
- Administracin de Vitamina D, inicialmente en forma activada (para contrarres-
tar el balance negativo de calcio), subsecuentemente en la forma 1-hidroxilada
en dosis variables de acuerdo al protocolo elegido.
A pesar de los avances recientes en el diagnstico y tratamiento del hiperpara-
tiroidismo secundario, esta complicacin continua siendo uno de los problemas
ms importantes en nios con insuficiencia renal.
Raquitismo Neonatal
La mayor parte del fsforo y calcio adquirido por el esqueleto fetal ocurre duran-
te el tercer trimestre del embarazo; la prematurez se asocia con una prdida del
transporte activo de calcio y fsforo transplacentario. As los recin nacidos
entre 26 y 30 semanas de gestacin se hallan a riesgo de sufrir defectos de
mineralizacin. El laboratorio muestra hipocalcemia e hipofosfatemia leves, ele-
vacin de la fosfatasa alcalina, y aunque los niveles de Vitamina D y de 25(OH)D
son normales los valores de 1,25(OH)2D estn ms elevados que en los recin
nacidos de mayor edad gestacional.
El tratamiento consiste en la suplementacin de calcio y fosfato en la leche; y si
el neonato esta recibiendo alimentacin parenteral, la misma puede hacerse por
va intravenosa.
Osteomalacia iatrognica
Tanto el fenobarbital como la difenilhidantona pueden convertir 25(OH)D en un
metabolito inactivo disminuyendo la cantidad de substrato para producir
1,25(OH)2D.
Los nios que se encuentran bajo tratamiento con esas drogas por tiempo pro-
longado estn en riesgo de sufrir osteomalacia, con niveles bajos de 25(OH)D,
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
390
hipocalcemia, hipofosfatemia y niveles elevados de fosfatasa alcalina. El trata-
miento consiste en suplementar la dieta con 800-1000 UI de Vitamina D.
Raquitismo dependiente de Vitamina D
Tipo 1: transmitido en forma autosmica recesiva, se manifiesta en los prime-
ros meses de vida con el cuadro raqutico clsico (hipocalcemia, hipofosfatemia,
elevacin de la fosfatasa alcalina, hiperparatiroidismo y aminoaciduria). Es cau-
sada por un defecto en la conversin de 25(OH)D a 1,25(OH)2D. Esta forma no
responde a dosis convencionales de vitamina D ni a dosis masivas de la misma
pero responde a la administracin de 1,25(OH)2D a una dosis de 0.5-1.5ng/da.
Tipo 2: es causada por un defecto en el receptor para 1,25 (OH)2D en los rga-
nos blanco, provocando un incremento de esta ultima en el suero de los indivi-
duos afectados. Es frecuente la consanguineidad y adems de raquitismo se
puede observar alopecia. A veces estos pacientes responden a altas dosis de
1,25 (OH)2D (6-25ng/da).
Hipoparatiroidismo y Pseudohipoparatiroidismo
El diagnstico de hipoparatiroidismo puede establecerse sobre la base del
nivel plasmtico de PAH, que esta prcticamente ausente a pesar de la pre-
sencia de hipocalcemia, y que determina una reduccin en la conversin de
25(OH)D a 1,25(OH)2D. La disminucin de la secrecin de PAH puede ser
secundaria a mecanismos congnitos o familiares, enfermedad autoinmune,
complicacin de ciruga tiroidea o parte de la secuencia de Di George (que
incluye aplasia paratiroidea).
La presentacin clnica depende del grado de hipocalcemia y puede variar
desde calambres musculares simples hasta convulsiones con prdida de la con-
ciencia. Es por esto, que la epilepsia debe considerarse entre los diagnsticos
diferenciales de la hipocalcemia. En pacientes hipocalcmicos se debe adems
medir el nivel de magnesemia ya que a veces la hipocalcemia puede ser el
resultado de hipomagnesemia. El tratamiento de la hipocalcemia se basa en la
correccin de la misma durante la fase aguda y la administracin de 1,25(OH)2D
(1-2ng/da) adems de una dieta reducida en fosfato.
El pseudohipoparatiroidismo (osteodistrofa hereditaria o Sndrome de Albright)
puede presentarse en forma similar que el hipoparatiroidismo excepto que los
niveles de PAH estn elevados. Estos pacientes tienen un fenotipo caractersti-
co que incluye estatura corta, cara redondeada, retraso del desarrollo, acorta-
miento del cuarto o quinto metacarpiano y/o metatarsiano y calcificaciones sub-
cutneas. Algunos de estos pacientes presentan cuadro raqutico y los defectos
genticos subyacentes son variados.
CAPTULO 8 | Enfermedades seas en pediatra
391
Hiperparatiroidismo primario
Este sndrome es raro en la edad peditrica y se caracteriza por la presencia de
hipercalcemia, hipercalciuria e hipofosfatemia asociados con niveles altos de
PAH y 1,25(OH)2D. El cuadro clnico incluye elementos de la hipercalcemia
(nusea, vmitos, poliuria) y osteitis fibrosa. La ciruga esta indicada.
Fosfaturia
El raquitismo no solo se relaciona con deficiencia clcica sino que tambin
puede deberse a hipofosfatemia. Ciertas situaciones clnicas asociadas con fos-
faturia pueden presentar un cuadro raqutico u osteomalacia.
Raquitismo hipofosfatmico asociado al cromosoma X
(Resistente a Vitamina D)
En este cuadro clnico la prdida renal de fosfato se traduce en hipofosfatemia,
es el resultado de un defecto gentico dominante ligado al X y representa una
causa comn de raquitismo en la edad peditrica. Los elementos caractersticos
son normocalcemia, hipofosfatemia, elevacin de la fosfatasa alcalina y arquea-
miento de las piernas.
Los niveles sricos de 1,25(OH)2D son generalmente bajos a pesar de una
secrecin normal de PAH debido a un defecto del metabolismo de la Vitamina
D. La fosfaturia es masiva y la reabsorcin tubular de fosfato es baja a pesar de
la hipofosfatemia. Aqu tambin se puede ver estatura corta y arqueamiento de
las piernas. El tratamiento se basa en la administracin de fsforo asociado a
1,25(OH)2D ya que el fosfato por boca puede interferir con la absorcin intesti-
nal de calcio.
Tabla N 1. Caractersticas de laboratorio en diferentes trastornos de la minera-
lizacin en la edad peditrica
Parmetro Osteoporosis Osteomalacia Hiper-PAH Hipo-PAH
Calcemia Normal Disminucin Incremento Disminucin
Fosfatemia Normal Disminucin Disminucin Incremento
Fosfatasa Alc. Normal Incremento Incremento Normal
Calciuria Normal Disminucin Norm./Increm. Norm./Dismin.
Fosfaturia Normal Incremento Incremento Disminucin
CAPTULO 8 | Enfermedades seas en pediatra
393
Osteoporosis en la infancia
Dr. Rolando Cimaz
Introduccin
Se conoce como osteoporosis al proceso por el cual ocurre una perdida parale-
la de mineral y matriz sea. Normalmente, la masa sea es acumulada durante
la primera y la segunda infancia y probablemente llega a su pico alrededor de
los 20 aos de edad. Normalmente se observa rpida adquisicin de masa sea
durante el periodo intrauterino e infancia temprana, seguidos de una progresin
lineal durante el resto de la infancia. El periodo puberal se distingue por una rpi-
da maduracin sea y este crecimiento representa una proporcin significativa
de la masa sea total alcanzada en la edad adulta.
El llamado pico de masa sea (el mximo nivel de masa sea adquirido a tra-
vs del desarrollo normal) es el resultado de la interaccin de factores endge-
nos y exgenos. Se considera al pico de masa sea como un banco seo para
el futuro, ya que despus de logrado ese pico, lo que se observa es una lenta,
pero continua perdida de masa sea. Pequeos incrementos o prdidas de
masa sea durante el periodo de adquisicin de la masa sea pico pueden tener
un efecto profundo en el riesgo de fracturas osteoporticas durante la madurez.
Muchas enfermedades de la infancia y adolescencia se asocian con prdida de
masa sea. Si la masa sea predeterminada no llega a establecerse durante el
periodo de maduracin esqueltico, el individuo puede entrar en la adultez con
una masa sea subptima; y si no estn ya osteoporticos al menos tendrn un
mayor riesgo de desarrollar osteoporosis en la madurez en comparacin con la
poblacin normal.
Definicin
El grado de osteoporosis se mide en trminos de la densidad mineral sea.
Osteoporosis y osteopenia del adulto se definen por comparacin con la poblacin
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
394
normal de adultos jvenes. La Organizacin Mundial de la Salud (OMS) des-
arroll criterios para el diagnstico de osteoporosis en 1994. Estos criterios usan
la masa sea pico y evalan el riesgo de osteoporosis por el nmero de desvia-
ciones estndar entre la densidad sea medida y la masa sea pico (score T),
medida utilizando DXA en cualquier sitio del esqueleto. Se considera densidad
sea normal a un valor de T entre 0 y 1, osteopenia entre 1 y 2,5 y osteopo-
rosis cuando es inferior a 2,5.
Por el momento no existen definiciones aceptadas para osteopenia y osteopo-
rosis en la infancia ya que la OMS estableci la definicin con el score T (basa-
do en adultos jvenes) y no el Score Z (obtenido a travs de correccin para
edad y sexo). En nios y adolescentes que an no han llegado a la masa sea
pico, la densidad sea se informa como es lgico, a travs del score Z. El mismo
se obtiene con la frmula: densidad sea mineral del paciente-densidad sea
control/desviacin estndar del grupo control. Desafortunadamente todava no
existen estudios que identifiquen el llamado umbral de fractura para un determi -
nado valor de Z en la infancia.
Gentica
Ciertos factores genticos son determinantes en la patogenia de la osteoporo-
sis. Estudios realizados en familias han establecido que por lo menos el 75%
de la varianza en densidad mineral sea se halla bajo control gentico. Los
efectos de la herencia en el riesgo de fracturas parecen ir ms all de las
observaciones en densidad sea mineral, ya que la historia familiar de fractura
de cadera determina un riesgo independiente de los valores de densidad
mineral sea. Por el momento no se conocen los genes ni los mecanismos de
interaccin entre ellos para determinar riesgo de osteoporosis. Entre los genes
candidatos el gen que codifica el receptor de Vitamina D es uno de los ms
estudiados, sin embargo polimorfismos en otros genes (ejemplo: receptores de
IL-6, calcitonina y osteopontina, y colgeno Tipo 1), pueden estar asociados
con densidad mineral sea baja y/o fracturas osteoporoticas. La osteoprotege-
rina y su ligando son mediadores importantes del metabolismo seo y estn
siendo estudiados en relacin con su efecto en la disminucin de la densidad
sea mineral en enfermedades reumticas de la infancia. Pacientes con cier-
tos genotipos de receptor de Vitamina D y de calcitonina podran estar en ries-
go de desarrollar prdida de masa sea.
Adems de los factores genticos, el sexo, la raza, la ingesta en la dieta de
Vitamina D, calcio y protena o la presencia de enfermedades crnicas o drogas
prescriptas tambin son determinantes de prdida de masa sea.
Vamos ahora a dirigir nuestra atencin a las principales formas de osteoporosis
secundaria especialmente las que resultan del padecimiento de enfermedades
del tejido conectivo.
CAPTULO 8 | Enfermedades seas en pediatra
395
Osteoporosis secundaria a Enfermedades Reumticas
Las enfermedades inflamatorias crnicas pueden tener un efecto detrimental en
la densidad sea mineral. En la AIJ existen mltiples factores de riesgo para el
desarrollo de osteoporosis (Tabla N 1) y se han realizado muchos estudios
sobre este tema. La artritis activa tiene un efecto osteopnico no solo adyacen-
te a la articulacin afectada sino tambin sistmico. Esto ltimo como resultado
final de la interaccin, an no dilucidada completamente, de citoquinas proinfla-
matorias. Es as como existe una relacin muy directa entre el control de la acti-
vidad de la enfermedad y el desarrollo de osteoporosis, dando lugar a la espe-
ranza de que con las nuevas opciones teraputicas existentes la frecuencia de
esta complicacin disminuya.
Uno de los ms serios efectos colaterales de la corticoterapia es el dao de la
masa sea que conduce a osteoporosis. Los corticoesteroides no slo disminuyen
la produccin sea sino tambin favorecen su reabsorcin. La reduccin en la for-
macin de hueso, se cree que se debe a un efecto inhibitorio directo sobre los
osteoblastos, la reabsorcin por otra parte podra deberse a mltiples factores.
Los nios y los adolescentes con LES, DMJ y vasculitis sistmicas se hallan en
riesgo de padecer osteopenia y/o osteoporosis tanto por la enfermedad en s
misma como por el tratamiento. La corticoterapia, frecuentemente en altas dosis
y por periodos prolongados es an la base del tratamiento para estas enferme-
dades, una situacin distinta de la que ocurre en AIJ donde su uso se limita a
situaciones especiales. En el lupus, la necesidad de evitar exposicin al sol y en
la dermatomiositis la falta de movilidad, contribuyen a un detrimento de la mine-
ralizacin sea. As la incidencia de osteopenia podra ser incluso mayor en LES
y en DMJ que en AIJ, y es obvio que se requieren estudios al respecto.
Otras formas de osteoporosis
El proceso normal de adquisicin de hueso puede hallarse comprometido en
una variedad de situaciones clnicas. La osteopenia puede verse en variadas cir-
cunstancias comenzando por el periodo neonatal. Los recin nacidos prematu-
ros nacen osteopnicos porque se vieron privados del efecto osteognico del
tercer trimestre del embarazo. En estos pacientes la mineralizacin se compro-
mete an ms por la necesidad de uso de corticoesteroides, diurticos, falta de
ingesta de Vitamina D, calcio y los efectos debilitantes de la enfermedad pulmo-
nar crnica. De no existir estos ltimos factores agravantes, la densidad mineral
sea se alcanza en estos nios alrededor del primer y segundo ao de vida.
Otras enfermedades crnicas asociadas con una disminucin de la mineraliza-
cin sea en la edad peditrica incluyen: parlisis cerebral, transplante de rga-
nos, enfermedad heptica, insuficiencia renal, leucemia, anorexia nerviosa,
Sndrome de Turner, retraso puberal, Enfermedad de Cushing, deficiencia de hor-
mona de crecimiento, diabetes, hipertiroidismo, enfermedad inflamatoria intestinal,
fibrosis qustica, y la administracin de corticoesteroides (asma), anticonvulsivantes
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
396
y heparina. Es, por lo tanto, crucial el reconocimiento de la deficiencia en la
adquisicin de mineral seo antes de la edad de masa sea pico. El seguimien-
to del estado seo de nios y adolescentes con las enfermedades listadas arri-
ba debe ser cuidadoso.
Instrumentos diagnsticos
Para prevenir y tratar la osteoporosis se necesita una correcta medicin de la
masa sea o de la densidad mineral sea (DMO). Actualmente, se considera la
absorsiometra dual de rayos x (DXA) como el estndar. Se la prefiere sobre la
absorsiometra simple o dual de fotones debido a su mayor precisin, confiabili-
dad, baja radiacin y mayor rapidez. Sin embargo, su costo mayor limita el acce-
so a estos estudios a los centros de referencia. La medicin de la DMO, involu-
cra ciertos problemas en la edad peditrica, problemas de tipo general asociados
a la edad y particular de la medicin misma. Es importante entender que DXA
produce informacin bidimensional (monoplanar del hueso), esto es que la super-
ficie medida no es en realidad una medicin de masa, que debera ser tridimen-
sional. Como consecuencia la comparacin de dos huesos de diferente tamao
pero igual densidad sea produce una diferencia en la medicin que es esprea.
Adems la DMO monoplanar debe corregirse no slo para edad sino tambin
altura y peso del paciente. Desafortunadamente existen pocas publicaciones con
estndares peditricos de DMO, siendo difcil la interpretacin de datos en el
paciente individual. Finalmente, el crecimiento y el estado de desarrollo puberal,
frecuentemente atrasados en pacientes con enfermedades reumticas son fun-
damentales en el proceso de mineralizacin sea y deben ser tenidos en cuenta
al comparar la informacin obtenida en los enfermos con la de los controles.
Muy pocos sistemas de medicin son capaces de medir la verdadera densidad
sea, es decir, contenido mineral en la unidad de volumen en lugar de por uni-
dad de superficie. La tomografa computada cuantitativa es uno de esos siste-
mas, sin embargo, la medicin no es demasiado precisa, la dosis de radiacin
es mayor que con DXA y existen pocos aparatos disponibles. La tcnica de
ultrasonido es un sistema libre de radiacin que mide la transmisin de ondas
sonoras a travs del hueso, por ejemplo del taln. Con esta tcnica se pueden
medir tanto la velocidad de la onda de ultasonido como la atenuacin de banda
ancha (AUBA o BUA). Actualmente, se estn realizando estudios peditricos de
normalizacin de valores.
Prevencin
La prevencin de la osteopenia y la osteoporosis durante los periodos crticos de
desarrollo seo son fundamentales para disminuir el riesgo de fractura en la edad
adulta. Una adecuada ingesta de calcio es muy importante ya que, esta variable
puede explicar entre un 5% y un 10% de la variacin del contenido seo mineral
CAPTULO 8 | Enfermedades seas en pediatra
397
pico. De acuerdo con recomendaciones publicadas todos los nios deben ingerir
una cantidad establecida de calcio de acuerdo con la edad (800mg/da entre uno
y cinco aos; 1.200mg/da entre seis y diez aos y 1500mg/da entre 11 y 24
aos). Aquellos pacientes peditricos que reciben corticosesteroides podran
necesitar una mayor dosis. De la misma manera, la ingesta de Vitamina D debe
ser maximizada al menos a 400 U por da y en los casos en que no existe con-
traindicacin especfica, se recomienda suficiente exposicin solar para facilitar la
sntesis de Vitamina D. Otros determinantes de adquisicin de hueso son el con-
trol efectivo de la enfermedad de base, una nutricin adecuada y tiempo suficien-
te en posicin vertical (bipedestacin) o de marcha.
Recientemente el Colegio Americano de Reumatologa (ACR) public recomen-
daciones para la prevencin de la osteoporosis en adultos que reciben cortico-
terapia. Estas recomendaciones son tambin vlidas para la edad peditrica.
Entre ellas se encuentran: modificacin de estilo de vida fomentando, marcha,
ejercicio, ingesta de calcio, suplementacin de Vitamina D, evitar o reducir el
consumo de tabaco, alcohol y mediciones peridicas de densidad mineral sea.
Se recomienda una densitometra basal de la columna lumbar en aqullos que
han de recibir tratamiento corticoesteroide prolongado (mayor de seis meses)
seguido de mediciones peridicas de hasta una vez cada 12 meses durante el
curso del tratamiento.
Tratamiento
Los estudios relacionados con farmacoterapia para osteoporosis en nios son
relativamente nuevos. En los casos leves, suplementacin de calcio y Vitamina
D podra ser suficiente, pero para casos ms severos se requieren tratamientos
ms potentes. De hecho hay escasez de estudios controlados con suplemento
de calcio/Vitamina D en enfermedades reumticas peditricas y los datos sobre
intervencin farmacolgica con Vitamina D arrojaron resultados dispares. Entre
los intentos ms nuevos y promisorios de intervencin farmacolgica para la
osteoporosis juvenil se encuentran el uso de hormona de crecimiento, calcitoni-
na y especialmente bifosfonatos (BFs).
Los primeros estudios con BFs en humanos fueron para la Enfermedad de
Paget, desde entonces los BFs se han usado con xito en adultos para el trata-
miento de otras condiciones clnicas como la osteoporosis y la hipercalcemia.
Hasta hace poco tiempo exista bastante resistencia para el uso de BFs en nios
debido a sus posibles efectos adversos en el esqueleto en maduracin, su
potencial teratognico en jvenes adolescentes en edad de procrear y su lenta
eliminacin. Mas recientemente se ha podido probar que los BFs son seguros
en la edad peditrica al menos en el corto plazo y su uso en nios se ha expan-
dido. Las indicaciones peditricas de BFs se dividen en cuatro categoras:
1. Defectos primarios de mineralizacin sea (osteopeorosis idioptica juvenil).
2. Anormalidades de la matriz sea (osteognesis imperfecta).
3. Anormalidades seas secundarias a enfermedades sistmicas y su tratamiento.
4. Calcificacin anormal de tejidos blandos (calcinosis).
No se han visto reacciones adversas con mayor frecuencia que en los adultos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
398
En suma los BFs son efectivos y aparentemente seguros en el corto y mediano
plazo en nios.
Tabla N 1. Factores de riesgo de osteoporosis en nios con artritis idioptica
juvenil
- Enfermedad inflamatoria activa.
- Disminucin de la movilidad.
- Corticoterapia.
- Tratamiento inmunosupresor.
- Desnutricin calrico-proteica.
- Insuficiente ingesta de Vitamina D y calcio.
- Insuficiente exposicin solar.
- Bajo peso y estatura.
- Retraso puberal.
Tabla N 2. Efectos adversos de bifosfonatos en la edad peditrica
Observados:
- Aumento de la temperatura corporal siguiendo a la infusin intravenosa acompaado de malestar
general.
- Nusea, dispepsia, esofagitis, dolor abdominal, diarrea y constipacin.
- Linfopenia transitoria.
- Iritis, uvetis, conjuntivitis y escleritis.
- Defectos de mineralizacin (con etidronato, dolor seo transitorio, esclerosis metafisiaria y epifisi-
saria transitorias).
Temidos pero no documentados:
- Efectos permanentes e irreversibles de remodelamiento seo.
- Defectos de cierre de heridas y pseudoartrosis.
- Dao en el cartlago de crecimiento y retraso del crecimiento.
CAPTULO 8 | Enfermedades seas en pediatra
399
Lecturas recomendadas
AMERICAN COLLEGE OF RHEUMATOLOGY AD HOC COMMITTEE ON GLUCOCORTICOID-INDUCED
OSTEOPOROSIS. Recommendations for the prevention and treatment of glucocorti-
coid-induced osteoporosis. 2001 Update. Arthritis Rheum. 2001; 44: 1496-1503.
BIANCHI ML, CIMAZ R, BARDARE M et al. Efficacy and safety of alendronate for the
treatment of osteoporosis in diffuse connective tissue diseases in children.
Arthritis Rheum. 2000; 43: 1960-1966.
CASSIDY JT. Osteopenia and osteoporosis in children. Clin Exp Rheumatol.
1999; 17: 245-250.
CIMAZ R y BIGGIOGGERO M. Osteoporosis. Curr Rheum Reports. 2001; 3: 365-
370.
CIMAZ R. Osteoporosis in childhood rheumatic diseases: prevention and the-
rapy. Best Pract Res Clin Rheumatol. 2002; 16(3): 397-409.
ELLIS KJ, SHYPAILO RJ, HARDIN DS et al. Z-score prediction model for assess-
ment of bone mineral content in pediatric diseases. J Bone Miner Res. 2001; 16:
1658-1664.
FALCINI F, BINDI G, ERMINI M et al. Comparison of quantitative calcaneal ultra-
sound and dual energy x-ray absorptiometry in the evaluation of osteoporotic
risk in children with chronic rheumatic diseases. Calcified Tissue Int. 2000;
67: 19-23.
GLORIEUX FH, BISHOP NJ, PLOTKIN H et al. Cyclic administration of pamidrona-
te in children with severe osteogenesis imperfecta. N Engl J Med. 1998; 339:
947-952.
KANIS JA, MELTON LJ, CHRISTIANSEN C et al. The diagnosis of osteoporosis. J
Bone Miner Res. 1994; 9: 1137-1140.
LEONARD MB, PROPERT KJ, ZEMEL BS et al. Discrepancies in pediatric bone mine-
ral density reference data: potential for misdiagnosis of osteopenia. J Pediatr.
1999; 135: 182-188.
PEPMUELLER PH, CASSIDY JT, ALLEN SH y HILLMAN LS. Bone mineralization and
bone mineral metabolism in children with juvenile rheumatoid arthritis. Arthritis
Rheum. 1996; 39: 746-757.
RABINOVICH EC. Bone mineral status in juvenile rheumatoid arthritis. J
Rheumatol. 2000; 27 (supl. 58): 34-37.
RALSTON SH. The genetics of osteoporosis. Bone: 1999 ; 25: 85-86.
SAWYER A, MOORE S, FIELDING KT et al. Calcaneus ultrasound measurements in
a convenience sample of healthy youth. J Clin Densitom. 2001; 4: 111-120.
Captulo IX
Manifestaciones reumticas de enfermedades no reumticas
CAPTULO 9 | Manifestaciones reumticas...
403
Manifestaciones reumticas de enfermedades no reumticas
Dra. Clara Malagn Gutirrez
Introduccin
Diversas enfermedades sistmicas pueden originar una variedad de sntomas
reumticos. Estos a su vez, pueden simular artropatas o miopatas inflamato-
rias y, por lo tanto, deben formar parte del diagnstico diferencial de diversas
enfermedades reumticas. En algunos casos, los sntomas reumticos prece-
den al debut de la enfermedad sistmica propiamente dicha. Por ejemplo: la
ocurrencia de artromialgias y/o poliartralgias puede corresponder al debut de un
hipotiroidismo o una monoartritis que sigue a un trauma menor puede ser la pre-
sentacin clnica de una hemofilia.
Algunos pacientes con enfermedades sistmicas pueden desarrollar diversos
tipos de complicaciones al nivel musculoesqueltico. Tal es el caso de un cua-
dro agudo de dolor seo en un paciente con anemia drepanoctica que puede
corresponder a la presentacin clnica de un infarto seo o al debut de una
osteomielitis.
Las manifestaciones reumticas de las enfermedades sistmicas provocan una
amplia gama de complicaciones al nivel musculoesqueltico y simulan enferme-
dades reumticas, conocerlas ampla el espectro del ejercicio diagnstico y per-
mite ofrecerle al paciente un adecuado enfoque teraputico.
CAPTULO 9 | Manifestaciones reumticas...
405
Manifestaciones reumticas de las Endocrinopatas Juveniles
Dra. Clara Malagn Gutirrez
Diabetes mellitus Tipo 1
En la edad peditrica, la mayora de casos corresponden a diabetes juvenil insu-
lino dependiente que resulta de una produccin insuficiente de insulina por dao
tisular al nivel de los islotes de Langerhans. Con frecuencia se reportan casos
de diabetes resultante de agotamiento de la produccin de insulina en adoles-
centes con obesidad mrbida. Aunque no son insulino dependientes, la hiper-
glucemia condiciona diversos desrdenes metablicos y manifestaciones reu-
mticas, usualmente de inicio ms tardo.
Las manifestaciones reumticas en pacientes con diabetes juvenil son ms
comunes en diabetes de largo tiempo de evolucin. Cerca de una cuarta parte
de los pacientes desarrolla queiroartropata diabtica y su frecuencia aumenta
al 50% en pacientes con enfermedad sostenida ms all de una dcada.
Esta es la ms caracterstica de las complicaciones reumticas observadas en
pacientes con diabetes mellitus insulinodependiente (DMID). Existe asociacin
entre el desarrollo de sta complicacin y el inadecuado control de la hiperglu-
cemia. Est documentada la existencia de una positiva asociacin entre queiro-
artropata y complicaciones resultantes del dao de la microvasculatura al nivel
de retina y renal. Por esta razn, algunos autores la consideran como un mar-
cador de mal pronstico.
Se manifiesta por limitacin funcional de las articulaciones de los dedos de las
manos, se asocia a un acartonamiento progresivo de la piel y provoca una defor-
midad caracterstica en la que existe limitacin para la extensin de articulacio-
nes MTCF, IFP e IFD que es ms evidente cuando se oponen ambas manos
(signo del predicador). En un bajo porcentaje de casos, estos cambios se pue-
den observar al nivel de otras articulaciones: muecas, codos, dedos de los
pies, cuello y rodillas.
El diagnstico de la queroartropata es bsicamente clnico. En algunos pacientes
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
406
el grado de acartonamiento de la piel es tan marcado que recuerda una esclero-
derma, pero, la enfermedad de base y la ausencia de los cambios histolgicos
tpicos permiten diferenciar las dos entidades. El Sndrome de Rosembloom con-
siste en la asociacin de diabetes, talla corta y queiroartropata.
Tambin se ha reportado el desarrollo de tenosinovitis de flexores de manos que
condiciona el fenmeno del dedo en gatillo y que a diferencia de la queiroartro-
pata no se asocia a diabetes Tipo 1 de difcil control. Se observa con mayor fre-
cuencia en el sexo femenino y afecta principalmente los dedos primero, tercero
y cuarto.
Al nivel de las manos, algunos pacientes desarrollan contracturas de todos los
dedos de las manos, pero, sin atrofia muscular asociados al desarrollo de calci-
ficaciones al nivel de la vasculatura arterial y a esclerodactilia denominado sn-
drome de la mano rgida. Se clasifica como leve, moderado y severo, segn su
extensin y grado de deformidad que determine. Tambin se han reportado en
pacientes con DMID otras complicaciones, tales como: el Sndrome del Tnel
del Carpo por compresin del nervio mediano y distrofia simptica refleja, que
en cerca de la mitad de los casos puede ser bilateral.
Otras manifestaciones reumticas que son comunes en adultos diabticos tales
como la contractura de Dupuytren y la hemocromatosis ocurren con baja fre-
cuencia en diabetes juvenil.
Tabla N 1. Manifestaciones reumticas al nivel de las manos en pacientes
peditricos con DMID
- Queiroartropata diabtica.
- Tenosinovitis flexores dedos.
- Esclerodactilia.
- Sndrome Tnel del Carpo.
- Distrofia simptica refleja.
- Contractura de Dupuytren.
En los pacientes con DMID se documentan grados variables de disminucin de
la mineralizacin sea, en especial, en pacientes con DMID de largo tiempo de
evolucin, pero la mayora de los estudios no han documentado asociacin entre
esta complicacin y un adecuado o inadecuado control de la diabetes. El meca-
nismo patognico de la osteopenia en la DMID no se halla an esclarecido.
Los pacientes con DMID tienen una mayor incidencia de asociacin con ARJ y
de hipotiroidismo autoinmune. La DMID puede hacer parte del espectro clnico
de una endocrinopata mltiple autoinmune. Tambin se ha reportado asociada
a anemia perniciosa, tiroiditis, hipoparatiroidismo y a compromiso de glndulas
suprarrenales.
CAPTULO 9 | Manifestaciones reumticas...
407
Hipertiroidismo
El hipertiroidismo en la edad peditrica es de rara ocurrencia y, por lo general,
se asocia a Enfermedad de Graves. Presenta un franco predominio del sexo
femenino (F:5/M:1) y, se inicia en la adolescencia en forma insidiosa.
En ms del 90% de los pacientes se detecta bocio. La prdida de peso, nervio-
sismo, trastornos del sueo, taquicardia e hipertensin arterial, temblor y exof-
talmos son los hallazgos ms comunes.
En estos pacientes se detectan ttulos altos de anticuerpos antimicrosomales y
antitiroglobulina.
Un tipo de artropata que compromete las articulaciones distales de manos y
pies y que se asocia a mixedema pretibial, exoftalmos e hipocratismo digital, se
conoce con el nombre de acropata tiroidea.
Una complicacin subclnica, pero que es importante de rastrear en pacientes
con hipertiroidismo es la osteoporosis y, descartarlo es imperativo cuando se
est estudiando la etiologa de la osteoporosis en un paciente peditrico.
Los pacientes con hipertiroidismo presentan aceleracin del crecimiento linear y
aceleracin de la maduracin sea con cierre epifisiario ms temprano.
Hipotiroidismo
La causa ms frecuente de hipotiroidismo en escolares y adolescentes es la
tiroiditis de Hashimoto. Entidad de etiologa autoinmune que puede presentarse
aislada o ser parte del espectro de rganos blancos comprometidos en enferme-
dades autoinmunes multisistmicas, tales como: LES o diabetes mellitus. Es
ms frecuente en el sexo femenino (F2: M1) y una tercera parte de los pacien-
tes tiene historia familiar positiva para desrdenes del tiroides.
Otras causas menos comunes de hipotiroidismo adquirido en la edad peditrica
son la Tiroiditis subaguda de De Quervain, bocio endmico, hipotiroidismo secun-
dario a drogas y los sndromes poliglandulares autoinmunes (I, II, III, en los que
se observa tiroiditis con una frecuencia del 10, 70 y 100% respectivamente).
La manifestacin ms frecuente es la ocurrencia de un bocio no doloroso que prece-
de a la sintomatologa resultante de una funcin tiroidea deficiente. Los pacientes pre-
sentan sobrepeso, retraso en el crecimiento linear, puberal y retraso en la edad sea.
Las manifestaciones reumticas del hipotiroidismo incluyen: mialgias y fatiga
que pueden simular una fibromialgia y algunos pacientes desarrollan verdade-
ra miopata.
La miopata del hipotiroidismo se caracteriza por debilidad muscular, elevacin
de las enzimas musculares y cambios electromiogrficos compatibles con una
miopata inflamatoria.
Las artralgias son tambin un sntoma frecuente en pacientes con hipotiroidis-
mo y pueden simular una artritis crnica. En adultos se ha reportado verdadera
oligoartritis.
El deslizamiento epifisiario de la cabeza femoral es una complicacin grave
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
408
reportada en pacientes obesos con hipotiroidismo. Cerca del 40% de los pacien-
tes con deslizamiento epifisiario presentan hipotiroidismo, por lo tanto, en estos
pacientes est indicado realizar pruebas de funcin tiroidea.
Sndrome del Tnel del Carpo se observa con frecuencia en pacientes jvenes
con hipotiroidismo.
Tabla N 2. Manifestaciones reumticas en hipotiroidismo
Fatiga fcil.
Mialgias.
Artralgias.
Miopata.
Oligoartralgias.
Sndrome del Tnel del Carpo.
Deslizamiento epifisiario.
Retardo maduracin sea.
Debe investigarse la presencia de hipotiroidismo en pacientes con miopata,
fibromialgia, deslizamientos epifisiarios, Sndrome del Tnel carpiano y en aque-
llos con artromialgias en quienes no se ha logrado documentar una artropata
inflamatoria. La deteccin de anticuerpos antitiroideos y alteraciones de la fun-
cin tiroidea apoyan el diagnstico de hipotiroidismo. La adecuada suplencia de
hormona tiroidea alivia los sntomas reumticos.
Hiperparatiroidismo
El hiperparatiroidismo es de rara ocurrencia en la edad peditrica. Cualquiera
que sea su etiologa, condiciona alteraciones del metabolismo calcio fsforo y
altera el proceso de mineralizacin sea. Las manifestaciones ms frecuentes
son dolor musculoesqueltico y osteoporosis. Los cambios radiolgicos ms
comunes son: osteopenia, estras verticales en los cuerpos vertebrales, signos
de resorcin subperistica localizadas en el aspecto medial de falanges, radio,
hmero, tibia y al nivel del cuello femoral. Complicaciones tales como fracturas
patolgicas al nivel de los cuerpos vertebrales y huesos largos, deslizamiento
epifisiario y osteonecrosis pueden hallarse en pacientes peditricos con hiper-
paratiroidismo. Los estudios de densitometra sea confirman grados variables
de disminucin de la densidad mineral sea.
CAPTULO 9 | Manifestaciones reumticas...
409
Tabla N 3. Hiperparatiroidismo en la edad peditrica: etiologas
Hiperparatiroidismo primario
Hiperplasia.
Tumor.
Neoplasia endocrina mltiple Tipo I y II.
Hiperparatiroidismo familiar aislado.
Hiperparatiroidismo neonatal primario.
Hiperparatiroidismo secundario
Inmovilizacin crnica.
Hipercalcemia hipocalciurica familiar.
Hipertiroidismo.
Insuficiencia renal.
Raquitismo hipofosfatmico resistente a Vitamina D.
Estados crnicos de deficiencia Vitamina D.
Cirrosis biliar primaria.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
410
Lecturas recomendadas
EBERHARD BA, LAXER RM, EDDY AA et al. Presence of thyroid abnormalities in
children with Systemic lupus erythematosus. J Pediatr. 1991; 119: 277-79.
GARG STK, CHASE P, MARSHALL G et al. Limited joint mobility in subjets with insu-
lin dependent diabetes mellitus: relationship with eye and kidney complications.
Arch Dis Child. 1992; 67: 96-99.
GOLDSMITH RE, SIZEMORE GW, CHEN IW et al. Familial hyperparathyroidism.
Decription of a large kindred with physiologic observations and a review of the
literature. Ann Intern Med. 1976; 84: 36-43.
GORDON T e ISEMBERG D. The endocrinologic associations of the auto immune
diseases. Semin Arthritis Rheum. 1987; 17: 58-70.
KEENAN GF, OSTROV BE, GOLDSMITH DP y ATREYA BH. Rheumatic symptoms
associated with hypothyroidism in children. J Pediatr. 1993; 123: 586-8.
LA FRANCHI S. Adolescent thyroid disorders. Adolescent Medicine. State of the
Art Reviews. 1994; 5: 65-85.
POZNANSKI AK. Radiologic evaluation of bone mineral in children in Primer on the
Metabolic Bone Disease and Disorder of the Mineral Metabolism. 2 ed. Nueva
York: Raven Press, 1993; 115-29.
ROSEMBLOOM AL. Skeletal and joint manifestations of childhood diabetes.
Pediatr Clin of North Am. 1984; 31: 569- 89.
SHERRY DD, ROSTHSTEIN RR y PETTY RE. Joint contractures preceding insulin-
dependent diabetes mellitus. Arthritis Rheum. 1982; 25: 1362-64.
VERROTTI A, CHIARELLI F y MORGESE G. Limited joint mobility in children with type
1 diabetes mellitus. J of Pediatr Endocrinol Metab. 1996; 9: 3-8.
CAPTULO 9 | Manifestaciones reumticas...
411
Artropatas por cristales
Dra. Clara Malagn Gutirrez
Gota
Resulta de la asociacin de hiperuricemia y depsito tisular de cristales de urato
monosdico. Al nivel sinovial provoca episodios de artritis monoarticular muy
dolorosa que tiene predileccin por la primera articulacin metatarso falngica
(podagra) o cursa como una artritis erosiva relacionada con el depsito periarti-
cular de cristales. Al nivel renal, puede provocar nefrocalcinosis y en piel, se
asocia a la aparicin de tofos.
La artropata gotosa es muy rara en nios. Puede asociarse a diversos sndro-
mes congnitos que condicionan alteraciones del metabolismo del cido rico o
como complicacin de enfermedades caracterizadas por una insuficiente excre-
cin de uratos, tal como sucede en la insuficiencia renal de diversa etiologa,
pacientes con tumores malignos, sndromes hemolticos, etc.
La Enfermedad de Lesh Nyhan es un desorden recesivo ligado a X que se carac-
teriza por grados variables de dficit de la enzima hipoxantina-guanina-bifosforil
transferasa que condiciona hipeuricemia, cristaluria, coreoatetosis, retardo men-
tal y automutilaciones. La artropata gotosa se presenta en forma tarda.
El Sndrome de Becker se caracteriza por mutaciones que condicionan actividad
excesiva de la enzima fosforibosil pirofosfato sintetasa y provocan hiperuricemia
por exagerada produccin de purinas. Sus manifestaciones clnicas son: sorde-
ra neurosensorial, dficit neurolgicos y gota. Las manifestaciones articulares
de gota pueden observarse desde la infancia o iniciarse en el adulto joven.
El Sndrome de von Gierke, se caracteriza por deficiencia de la enzima glucosa
6 fosfato deshidrogenasa y condiciona el incremento del catabolismo adenosina
trifosfato y la disminucin de la excrecin de uratos asociados a hipoglucemia.
Las manifestaciones clnicas son hepatoesplenomegalia, gota y deterioro neu-
rolgico progresivo.
La nefropata juvenil familiar gotosa es un desorden autosmico dominante que
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
412
se caracteriza por hiperuricemia secundaria a disminucin de la excrecin renal
de uratos, artritis gotosa y enfermedad renal progresiva que evoluciona en forma
temprana a insuficiencia renal. Puede asociarse a diabetes inspida nefrognica.
La podagra es la manifestacin clnica prominente. La identificacin de cristales
de urato monosdico en el lquido sinovial al microscopio de luz polarizada es la
prueba diagnstica confirmatoria de artropata gotosa.
Los cambios radiolgicos de la artritis gotosa son tardos. Inicialmente, slo se
evidencia aumento de los tejidos blandos. Tardamente, aparecen las lesiones
seas secundarias a los ataques recurrentes de gota: erosiones seas yuxtaar-
ticulares pequeas con un borde esclertico. En fases ms avanzadas, las ero-
siones se localizan en la regin subarticular y se asocia a signos de fractura sub-
condral, signos de destruccin del cartlago y disminucin del espacio articular.
El manejo del ataque agudo de gota incluye el uso de drogas tipo AINE y colchi-
cina que inhibe la migracin leucocitaria al foco de inflamacin. El allopurinol es
de utilidad para el control de la hiperuricemia.
Pseudogota
El depsito de cristales de pirofosfato a nivel del cartlago hialino y del fibrocar-
tlago provoca tres condiciones clnicas: pseudogota aguda, condrocalcinosis y
la artropata por pirofosfatos.
La pseudogota es muy rara en la edad peditrica. Se ha identificado que existe
una forma familiar autosmica dominante. Varios estudios de las familias afec-
tadas con prolongados seguimientos han permitido definir que existen dos sub-
tipos segn su edad de inicio. Un inicio temprano que se caracteriza por una flo-
rida poliartropata de curso ampliamente variable y una forma de inicio tardo
caracterizada por oligoartritis que afecta rodillas y que simula las formas no
familiares de pseudogota.
Puede asociarse a displasia espndilo-epifisiaria, camptodactilia o braquidactilia.
Otras condiciones pueden favorecer el desarrollo de pseudogota en pacientes
jvenes. Se ha reportado en asociacin con sarcoidosis, hiperparatiroidismo,
hipotiroidismo, hipofosfatasia, Enfermedad de Wilson, hemocromatosis e insufi-
ciencia renal.
Puede provocar podragra y dolor crnico al nivel del hombro que se acompaan
de aparicin tarda de calcificacin periarticular. En la forma crnica, cursa como
una poliartritis aguda episdica que compromete hombros, rodillas, muecas y
tobillos. La presencia de calcificaciones lineares al nivel de los meniscos de rodi-
llas, cartlago triangular de mueca, discos intervertebrales y anquilosis de arti-
culaciones grandes y de las sacroiliacas, sugieren el diagnstico. Pacientes con
artropata de inicio tardo desarrollan oligoartritis ms benigna. Se pueden
detectar cristales no birrefringentes en el lquido sinovial.
CAPTULO 9 | Manifestaciones reumticas...
413
Lecturas recomendadas
CALABRESE G, SIMMONDS HA, CAMERON JS et al. Precocious familial gout in a
reduced fractional urate clearance and normal purine enzymes. Q J Med. 1990;
75: 441-50.
FOREMAN JW y YUDKOFF M. Familial hyperuricemia and renal insufficiency. Child
Nephrol Urol. 1990; 10: 115-18.
KOZLOWSKI K y ROY IBP. Juvenile gouty eith typical radiographic findings.
Pediatric Radiol. 1992; 22: 391-92.
MC BRIDE MB, RIGDEN S, HAYCOCK GB y VANT HOFF W. Presymptomatic detec-
tion of familial juvenile hyperuricemic nephropathy in children. Pediatr Nephrol.
1998; 12: 357-64.
PASCUAL E. Gout update: from lab to the clinic and back. Curr Opin Rheumatol.
2000; 12: 213-18.
REGINATO AJ, REGINATO AM, FERNANDEZ-DAPICA MP y RAMACHANDRULA A. Familial
calcium pyrophosphate crystal deposicion or calcium pyrophosphate gout. Rev
Rhum. 1995; 62: 376-91. Edicin en ingls.
RICHARDSON BC, CHAFETZ NI y FERRELL LD. Hereditary chondrocalcinosis in a
Mexican-American family. Arthritis Rheum. 1983; 26: 1387-96.
SCHUMACHER HR. Gout and other crystal-associated arthritis. Curr Opin
Rheumatol. 2000; 12: 211-12.
STEINBACH LS y RESNICK D. Calcium pyrophosphate dihydrate crystal deposition
disease revisited. Radiology. 1996; 200: 1-9.
Symposium of Crystal deposition diseases. XVIIIth ILAR Congress of
Rheumatology. Rev Esp Reumatol. 1993, 20: supl. 1: 245-48.
YAROM A, RENNEBOHM RM y STRIFE F. Juvenile gouty arthritis. Two cases asso-
ciated with mild renal insufficiency. Am J Dis Child. 1984; 138: 955-57.
CAPTULO 9 | Manifestaciones reumticas...
415
Manifestaciones reumticas asociadas a las dislipoproteinemias
Dra. Clara Malagn Gutirrez
Varios tipos de dislipoproteinemias primarias inician manifestaciones clnicas en
la edad peditrica. La Tipo II A es la ms frecuente en nios y adolescentes. Los
pacientes con disliproteinemias desarrollan varios tipos de manifestaciones reu-
mticas y adicionalmente, algunos hipolipemiantes pueden provocar miopatas
y lupus inducido por drogas.
Los pacientes con hiperlipidemias primarias tienen riesgo elevado para el desarro-
llo de arterioesclerosis temprana, formacin de xantomas en tendones y/o tejido
subcutneo y pancreatitis. La hiperlipidemia Tipo II es la ms frecuente. Los
pacientes homocigotos presentan una poliartritis transitoria, con frecuencia de
curso febril que simula una fiebre reumtica y puede presentarse hasta en un
tercio de los casos.
Tabla N 1. Manifestaciones reumticas de las dislipoproteinemias
Tipo Lipoprotena
elevada
Lpido
elevado
Prevalencia
edad peditrica
Manifestacin
reumtica
I Quilomicrones. Triglicridos. Rara.
II A LDL. Colesterol Comn Poliartritis transitoria.
Xantomas tendinosos.
Dolor Tendinitis de Aquiles.
Osteoartritis.
II B LDL, VLDL. Colesterol. Infrecuente. Poliartritis transitoria.
Oligo/monoartritis recurrente.
Tenosinovitis
Tendinitis de Aquiles.
Sndrome de Sicca-Like.
III Quilomicrones,
LDL.
Triglicridos. Muy rara. Xantomas tuberosos periarti-
culares. Xantomas palmares.
IV LDL. Triglicridos y
colesterol.
Rara. Poliartritis. Gota
Pancreatitis + Artritis.
Sndrome de Sicca-Like.
V VLDL, quilomicrones. Triglicridos. Muy rara. Sndrome de Sicca-Like.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
416
Con menor frecuencia, estos pacientes desarrollan oligoartritis transitoria.
La Tendinitis de Aquiles es episdica y muy dolorosa, con frecuencia se asocia
a xantomas. Estos no siempre estn presentes en el ataque inicial, pero apare-
cen durante el curso de la enfermedad. Segn su localizacin se clasifican como
xantomas palmares, tendinosos, xantelasmas y tuberosos.
Algunos pacientes con enfermedades reumticas desarrollan dislipoproteine-
mias secundarias. Pacientes peditricos con LES, diabetes insulinodependien-
te y en pacientes bajo corticoterapia prolongada se documenta con frecuencia
hiperlipidemia secundaria. Dado que estos pacientes tambin desarrollan atero-
esclerosis temprana, sta complicacin es seria y deben adoptarse las medidas
profilcticas y de control pertinentes.
Lecturas recomendadas
BRAUNSTEIN EM y BURSTEIN ML. The arthritis of the metabolic disease. Curr
Probl Diagn Radiol. 1987; 209-23.
CARELLS DJ y COHEN MG. Rheumatic manifestations of hyperlipidemia and
antihyperlipidemia drug therapy. Semin Arthritis Rheum. 1983; 23: 90-98.
DAVIGNON J y GENEST J JR. Genetics of lipoprotein disorders. Endocrinol Metab
Clin North Am. 1998; 27: 521-50.
FRANKLIN FA JR, DASHI N y FRANKLIN CC. Evaluation and management of dysli-
poprotinemia in children. Endocrinol Metab Clin North Am. 1998; 27: 641-44.
REINERTSEN JL, SCHAFFE EJ, BREWER HB y HARALAMPOS M. Sicca-Like syndrome
in type V Hiperlipoproteinemia. Arthritis Rheum. 1990; 23: 114-18.
SHAPIRO JR, FALLAT RW, TSANG RC et al. Achilles tendinitis and tenosynovitis. A
diagnostic manifestation of familial type II hyperlipoproteinemia in children. Am
J Dis Child. 1974; 128: 486-90.
WYSENBEEK AJ, SHANI E y BEIGEL Y. Musculoskeletal manifestations in patients
with hipercolesterolemia. J Rheumatol. 1989; 16: 643-45.
CAPTULO 9 | Manifestaciones reumticas...
417
Manifestaciones reumticas asociadas a las
enfermedades hematolgicas
Dra. Clara Malagn Gutirrez
Hemofilia
La hemofilia es una coagulopata congnita determinada por un gen recesivo
ligado a X caracterizada por dficit variable del factor VIII de la coagulacin
(hemofilia A) o del factor IX (hemofilia B). La expresin clnica ms frecuente es
el sangrado y, dado que este puede ocurrir al nivel de cualquiera de las estruc-
turas del sistema musculoesqueltico, provoca diversas complicaciones que
simulan problemas reumticos.
La hemartrosis es la complicacin musculoesqueltica ms caracterstica y fre-
cuente. Puede ser recurrente y afecta de preferencia las articulaciones de
rodilla, tobillo, codo. Con menor frecuencia compromete cadera, hombro y
pequeas articulaciones. El sangrado intraarticular conduce a una reaccin
inflamatoria. La degradacin de los productos de la hemoglobina provoca la
liberacin de enzimas proteolticas que lesionan el cartlago y promueven la for-
macin de erosiones focales, pseudoquistes y erosiones seas. Existe osteope-
nia periarticular que empeora con la inmovilizacin y el desuso. La sobreestimula-
cin de la metfisis vecina puede promover alteraciones locales de crecimiento.
Los cambios radiolgicos de la artropata reflejan el proceso evolutivo de des-
truccin articular. En la fase aguda slo se evidencia edema de tejidos blandos
o aumento del espacio articular.
En la etapa subaguda de la hemartrosis, se evidencian cambios de osteopenia,
esclerosis sea y sobrecrecimiento epifisiario. En fases avanzadas, aparecen
los quistes subcondrales y cambios indicativos de destruccin articular con dis-
minucin del espacio articular, prdida de las relaciones articulares y anquilosis
sea. El aumento del espacio intercondilar es muy caracterstico de la artropa-
ta hemoflica de rodilla.
La artropata hemoflica provoca prdida funcional progresiva y condiciona el
desarrollo de contracturas articulares que son deformantes y determinan impor-
tante discapacidad en el paciente, en especial, cuando sucede al nivel de varias
articulaciones.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
418
La prevencin de traumas, el oportuno control del sangrado intraarticular admi-
nistrando factor VIII son las medidas ms eficaces para la prevencin de la artro-
pata hemoflica. La intervencin oportuna del equipo de rehabilitacin puede
disminuir la prdida funcional de la articulacin afectada.
Procedimientos tales como la sinoviortesis qumica con cido smico o con
radioistopos pueden ser de utilidad para controlar la progresin de la artropa-
ta hemoflica. La sinovectoma quirrgica, artrodesis y artroplastas se reservan
para pacientes con secuelas graves pero pueden determinar una importante
recuperacin funcional en pacientes con graves secuelas.
Otras complicaciones osteoarticulares observadas en pacientes hemoflicos
incluyen: pseudotumores seos secundarios a sangrados que provocan gran
destruccin tisular y pueden condicionar fracturas patolgicas. Se localizan de
preferencia al nivel de la pelvis, fmur y en huesos de la mano o del pie.
Complicaciones derivadas de sangrado muscular que, por lo general, sigue a un
trauma que puede ser menor, pueden asociarse al desarrollo de osificaciones
ectpicas. Cuando suceden al nivel de la pelvis, la subsecuente osificacin
puede provocar importante anquilosis de cadera. Estos sangrados intramuscu-
lares tambin pueden conducir al desarrollo de sndromes compartimentales
que son una grave emergencia en pacientes hemoflicos dado que pueden pro-
vocar graves secuelas si no reciben en forma oportuna el adecuado tratamien-
to. Complicaciones como la contractura isqumica de Volkman al nivel del ante-
brazo o contractura isqumica al nivel de las piernas pueden seguir a sangra-
dos o fracturas a estos niveles y determinan importante discapacidad.
Tabla N 1. Complicaciones musculoesquelticas en pacientes hemoflicos
Complicaciones seas:
- Pseudotumores seos.
- Fracturas patolgicas.
- Osteonecrosis.
- Deslizamientos epifisiarios.
Complicaciones articulares:
- Hemartrosis.
- Artropata hemoflica.
- Artritis sptica.
Complicaciones musculares:
- Hematomas musculares.
- Sndromes compartimentales.
- Contractura isqumica de Volkman.
Manifestaciones reumticas de infecciones:
- Artritis sptica.
- Postransfusionales (infecciones por HIV, VHB, VHC).
CAPTULO 9 | Manifestaciones reumticas...
419
Otras complicaciones ortopdicas observadas en pacientes hemoflicos inclu-
yen: osteonecrosis, deslizamiento epifisiario y fracturas patolgicas.
Las infecciones originan tambin complicaciones en pacientes hemoflicos.
Infecciones por HIV, virus de hepatitis B y C adquiridas por trasfusiones fueron
muy frecuentes en pasadas dcadas cuando no se realizaban las serologas
correspondientes a los donantes. Los pacientes hemoflicos pueden presentar
tambin artritis sptica y debe hacer parte del diagnstico diferencial de mono-
artritis aguda febril.
El diagnstico de hemofilia se basa en los antecedentes familiares y las prue-
bas hematolgicas para cuantificar los factores de coagulacin.
La adecuada terapia de sustitucin, la prevencin de traumas y el adecuado
manejo de las complicaciones hemorrgicas son importantes en la prevencin y
tratamiento de las complicaciones musculoesquelticas. Los avances en los
procedimientos quirrgicos y no quirrgicos (sinoviortesis qumicas y con radioi-
stopos) as como un mejor programa de rehabilitacin han permitido que el pro-
nstico de estos pacientes sea mejor en la actualidad.
Hemoglobinopatas congnitas
Las hemoglobinopatas pueden provocar diversas complicaciones al nivel del
msculo, articulaciones y hueso. Tienen una incidencia aumentada de infeccio-
nes osteoarticulares y adems pueden presentar complicaciones ortopdicas,
tales como infartos seos y deslizamientos epifisiarios.
Anemia drepanoctica
La anemia drepanoctica es un desorden autosmico recesivo que presenta
importantes variaciones tnicas y raciales en cuanto a su prevalencia y expre-
sin clnica. Se caracteriza la presencia de una protena S anmala que provoca
alteraciones en la morfologa y vida media de los eritrocitos. Como consecuencia
de la deformacin eritroctica se producen hemlisis y crisis vaso-oclusivas que
son recurrentes y pueden provocar dao tisular y falla multisistmica.
La hiperplasia de la medula sea hematopoytica y las crisis oclusivas son los
mecanismos responsables del compromiso musculoesqueltico.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
420
Tabla N 2. Complicaciones musculoesquelticas en pacientes con anemia
drepanoctica
Complicaciones seas:
- Infartos seos.
- Osteonecrosis.
- Crneo en cepillo.
- Trastornos de crecimiento.
- Osteomielitis por Salmonella.
Complicaciones articulares:
- Sndrome mano-pie.
- Artritis spticas.
- Poliartritis crnica no erosiva.
Complicaciones musculares:
- Infartos musculares.
El Sndrome mano-pie se presenta a edades tempranas. Se caracteriza por una
dactilitis simtrica dolorosa asociada a fiebre y leucocitosis que autolimita en
dos o tres semanas. Se considera que resulta de infartos al nivel de los huesos
de las manos y del pie.
Algunos pacientes desarrollan una poliartritis no erosiva que afecta articulacio-
nes pequeas y medianas.
Las infecciones osteoarticulares son otras complicaciones frecuentes en pacien-
tes por anemia drepanoctica. Tanto la osteomielitis como la artritis sptica son
frecuentes y los grmenes causales que con mayor frecuencia se aslan son:
Salmonella, pseudomona y otros Gram negativos.
Los infartos seos son una complicacin grave y frecuente en la anemia drepa-
noctica. Necrosis sea avascular puede ser mltiple y cuando afecta la cabeza
femoral determina serias secuelas.
La incidencia de necrosis sea avascular de la cabeza femoral flucta entre el
0-30% segn las diferentes series. El sntoma cardinal es el dolor. Los cambios
radiolgicos pueden ser tardos y la gammagrafa sea y la resonancia nuclear
magntica tienen una mayor sensibilidad para detectar en forma temprana la
osteonecrosis. Esta complicacin tiende a presentarse en pacientes de corta
edad y puede determinar severas secuelas en cerca de
2
/3 partes de los casos
(cojera, rigidez articular, discrepancia longitud miembros inferiores). Cambios
degenerativos y alteraciones del crecimiento de la cabeza y cuello femorales
son frecuentes: aplanamiento de la cabeza femoral coxa plana, coxa magna,
cierre fisiario temprano y osteoartrosis secundaria.
Avances en el diagnstico temprano y en el tratamiento han mejorado el prons-
tico de los pacientes con anemia drepanoctica. La profilaxis antibitica disminu-
ye la tasa de infecciones, la hidroxiurea y la terapia transfusional adecuada son
tiles para prevenir las crisis hemolticas y fenmenos vaso-oclusivos.
CAPTULO 9 | Manifestaciones reumticas...
421
Talasemias
Son desrdenes congnitos caracterizados por la produccin anormal de hemo-
globina A. Se clasifican como talasemia mayor o Anemia de Cooley y talasemia
menor. Las alteraciones esquelticas resultan de la hiperplasia medular eritro-
poytica, hipoxia y de la sobrecarga de hierro liberado en las crisis hemolticas.
En pacientes peditricos los cambios ms notorios se localizan en los huesos.
Al nivel del crneo hay expansin del diploe y adelgazamiento de la tabla exter-
na (crneo en cepillo) que es muy caracterstica. Al nivel de los huesos largos
se observa osteopenia y deformidades epifisiarias.
El protrusin acetabular es una complicacin resultante del adelgazamiento del
techo acetabular.
La incidencia de infecciones osteoarticulares se encuentra aumentada y tam-
bin son provocadas por grmenes no habituales.
Los pacientes talasmicos que desarrollan hemocromatosis tambin desarrollan
una artropata crnica. Dado que las crisis hemolticas recurrentes provocan
hiperuricemia, estos pacientes pueden desarrollar gota.
Tabla N 3. Complicaciones musculoesquelticas en pacientes talasmicos
Complicaciones seas:
- Infartos seos.
- Crneo en cepillo.
- Facies de Cooley.
- Trastornos de crecimiento y deformidades angulares.
- Diafisis seas ensanchadas.
- Adelgazamiento cortical.
- Fracturas de stress.
- Fracturas patolgicas.
- Rarefaccin sea y osteoporosis.
- Protrusio acetabuli.
- Osteomielitis.
- Cierre fisiario prematuro.
Complicaciones articulares:
- Artropata de tobillos con microfracturas.
- Artritis sptica.
- Artropata por hemocromatosis (2-3 MCF).
- Artritis gotosa.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
422
Leucemias
Las leucemias son los tumores malignos ms frecuentes en la edad peditrica
y son tambin la primera causa de dolor musculoesqueltico de origen tumoral.
Diversos estudios han determinado que cerca de la mitad de los pacientes leu-
cmicos presentan dolores reumticos y que, en muchos casos, estos preceden
por semanas o meses a los cambios hematolgicos caractersticos.
Dolores osteoarticulares difusos, que se localizan de manera preferente al nivel
de metfisis y de intensidad no proporcional a los hallazgos al examen fsico,
son la manifestacin reumtica ms comn. Al examen articular, los pacientes
reportan dolor, pero, con frecuencia, no existen inflamacin articular o se detec-
tan slo signos de periartritis leve. Otros pacientes debutan con cojera que simu-
la una sinovitis transitoria de cadera.
Algunos pacientes desarrollan verdadera sinovitis, generalmente poliarticular y,
con frecuencia, asociada a sndrome febril prolongado, lo que la hace indiferen-
ciable de la forma sistmica de la ARJ.
Por lo tanto, el diagnstico de Enfermedad de Still es un diagnstico de exclu-
sin y en fases iniciales puede ser muy difcil de establecer el diagnstico
diferencial, ya que en ambas entidades se detectan visceromegalias, anemia,
leucocitosis y los reactantes de fase aguda son positivos. La presencia de
trombocitosis y una deshidrogenasa lctica muy elevada son parmetros que
deben alertar al clnico acerca de la posibilidad de una leucemia. En ocasiones,
la nica manera de identificar las clulas leucmicas es mediante la realizacin
de un aspirado o biopsia de mdula sea.
Los cambios radiolgicos ms frecuentes son: presencia de bandas de rarefac-
cin sea al nivel de metfisis, periostitis o lesiones osteolticas. La gammagra-
fa sea puede detectar lesiones infiltrativas que preceden a la aparicin de los
cambios radiogrficos. Otros hallazgos son: osteopenia y fracturas patolgicas.
La RNM permite diferenciar el edema de mdula sea de la infiltracin leucmi -
ca con hematopoyesis exagerada. Esta infiltracin tiende a ser generalizada,
mientras que la que ocurre en los linfomas y en el neuroblastoma tiende a ser
ms localizada.
Algunos pacientes con leucemia debutan con sntomas reumticos que simulan
una enfermedad autoinmune tipo lupus eritematoso, dermatomiositis, EMTC
an asociados a la presencia de autoanticuerpos tipo AAN. Vasculitis limitada a
piel o simil Enfermedad de Kawasaki tambin han sido reportados como la
forma de presentacin de diversos tipos de leucemia.
CAPTULO 9 | Manifestaciones reumticas...
423
Tabla N 4. Manifestaciones musculoesquelticas en leucemias en la infancia
Compromiso seo:
- Ostealgias.
- Bandas metafafisiarias radiolcidas.
- Lesiones osteolticas.
- Periostitis.
- Osteopenia.
- Osteoesclerosis.
- Lesiones infiltrativas (gammagrafa sea).
- Fracturas patolgicas.
Compromiso articular:
- Artralgias.
- Sinovitis leucmica.
- Sndrome febril prolongado con artritis.
Vasculitis:
- Simulan Sndrome de Kawasaki u otras vasculitis.
Simulacin de enfermedad autoinmune AAN (+):
- LES, dermatomiostis, otras.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
424
Fig. N 1. Nia con LLA: metfisis tibial tumefacta.
Corstesia: Dra. Graciela Espada.
CAPTULO 9 | Manifestaciones reumticas...
425
Fig. N 2. LLA: RX de rodillas tumefaccin partes blandas. Periostitis a lo largo del fmur. Banda
radiolcida regin metafisaria de tibias.
Cortesa: Dra. Graciela Espada
Fig. N 3. LLA: RX de carpo. Osteopenia generalizada. Banda amplia radiolcida en radio.
Cortesa: Dra. Graciela Espada.
Fig. N 4. LLA: RX de codo. Osteopenia y rarefaccin sea.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
426
Lecturas recomendadas
ARNOLD WD Y HILGARTNER MW. Hemophilic arthropathy. Current concepts of
pathogenesis and management. J Bone Joint Surg. 1977; 59-A: 287-305.
BASTIAN HM. Hematologic disorders including Sickle-cell syndromes,
Hemophilia, and beta Thalassemia. Curr Opin Rheumatol. 1995; 7: 70-72.
BENNETT OM. Salmonella osteomielitis and the Hand-Foot sndrome in Sickle
Cell Dis. J Pediatr Orthop 1992; 12: 534-38.
BRADLOW A y BARRON C. Arthritic presentation of childhood leukemia. Postgrad
Med J. 1991; 67: 562-4.
CABRAL DA y TUCKER LB. Malignancies in children who initially present with rheu-
matic complains. J Pediatr. 1999; 134: 53-57.
COSTELLO PB, BRECHER ML, STAR JI et al. A prospective analysis of the fre-
quency, course, and possible prognostic significance of the joint manifestation
on childhood leukemia. J Rheumatol. 1983; 10: 635-44.
EPPS CH, BRYANT DD, C MJM y CASTRO O. Osteomyelitis in patients who have
Sickle Cell Disease. J Bone Joint Surg. 1991; 73-A: 1281-94.
ERKEN EH. Radiocolloids in the management of hemophilic arthropathy in chil-
dren and adolescents. Clin Orthop Related Res. 1991; 254: 129-35.
GALLAGHER DJ, PHILLIPS DJ y HEINRICH SD. Orthopedic manifestacions of acute
pediatric leukemia. Orthop Clin North Am. 1996; 27: 635-44.
GERSTER J, DANIEL R y GUGGI S. Reccurrrent episodes of arthritis in thalasemia
minor. J Rheumatol. 1984; 11: 332-35.
GILBERT MS y RADOMINSLI TE. Therapeutic options in the management of hemo-
philic synovitis. Clin Orthop. 1997; 343: 88-92.
GREGOSIEWICZ A, WOSKO I y KANDZIERSKI G. Intraarticular bleeding in children with
Hemophilia: The prevention of arthropathy. J Pediat Orthop. 1989; 9: 182-85.
HAMRE MR y HALLER JS. Intrapinal hematomas in hemophilia. Am J Pediatr
Hemol/Oncol. 1992; 14: 166-69.
HERNANDEZ RJ y TEO E-LJ. Diffuse marrow disorders in children. MRI Clin of
Northg Am. 1998; 6: 605-26.
CAPTULO 9 | Manifestaciones reumticas...
427
JOHANSON NA. Musculoskeletal problems in Hemoglobi-nopathies. Orthop Clin
North Am. 1990; 21: 191-98.
KATZ SG, NELSON IW, ATKINS R y DUTHIE R. Peripheral nerve lesions in hemophi-
lia. J Bone and Joint Surg. 1991; 73-A; 1016-19.
KHATIB ZA. New developments in the management of Sickle cell diseae. Intern
Pediatr. 1997; 12: 205-210.
PATON RW y EVANS DIK. Silent avascular lesions necrosis of the femoral head in
Hemophilia. J Bone and Joint Surg. 1988; 70-B: 737-39.
RODRGUEZ-MERCHAN EC. Effects of hemophilia on articulations of children and
adults. Clin Orthop Rleated Res. 1996; 328:7-13.
TSAI MJ, YAN DC, CHIANG BL et al. Childhood leukemia mimicking juvenile rheu-
matoid arthritis. Acta Paediatr Clin. 1995; 1995; 36: 274-78.
VICHINSKY EP y LUBIN BH. Sickle cell anemia and related hemoglobinopathies.
Pediatr Clin of North Am. 1980; 27: 429-47.
WARE HE, BROOKS AP y BERNEY SI. Sickle cell disease and silent avascular
necrosis of the hip. J Bone Jopint Surg. 1991; 73-B: 947-49.
WILLIAMS BA, MORRIS LL, TOOGOOD IRG et al. Limb deformity and metaphyseal abnor-
malities in Thalasemia Major. Am J Pediatrr Hematol/Oncol. 1992; 14: 197-201.
Captulo X
Desrdenes ortopdicos que simulan Enfermedades Reumticas
CAPTULO 10 | Desrdenes ortopdicos...
431
Introduccin
Dr. Carlos Daniel Ros
Dependiendo del marco en que el reumatlogo desarrolle su prctica clnica, se
ver ms o menos involucrado en el manejo de patologa ortopdica. Cuando
existe dolor articular, seo o muscular o trastornos de la marcha es comn que
el pediatra utilice a su reumatlogo de confianza como primera lnea de consul-
ta. Es por eso que es importante que nos encontremos familiarizados con los
diagnsticos diferenciales ms importantes del sistema musculoesqueltico
relacionados con problemas no inflamatorios.
En este captulo describimos las caractersticas clnicas y los mtodos iniciales
de diagnstico para un grupo de entidades nosolgicas que presentan, ya sea
dolor generalizado (dolores de crecimiento y sndrome de hipermovilidad) y un
conjunto de patologas regionales que pueden aparecen en nuestro consultorio.
Este captulo no pretende ser un tratado de ortopedia, sino abarcar el ms
amplio abanico posible de diagnsticos, evitando los detalles en especial para
que el reumatlogo no caiga en el error de atribuir sntomas esquelticos a pato-
loga reumtica, lo que puede llevar a retraso en el diagnstico y abordaje de
tratamiento correcto de entidades ortopdicas, con la correspondiente morbili-
dad del error diagnstico.
CAPTULO 10 | Desrdenes ortopdicos...
433
Sndromes dolorosos crnicos no inflamatorios del nio
Dr. Carlos Daniel Ros
Sndrome de hipermovilidad
La prevalencia de hipermovilidad, excesivo rango de movimiento de las articula-
ciones, vara segn los estudios y la constitucin racial. Normalmente el rango
de movimiento es mximo en el neonato y disminuye con la edad. Los criterios
de Carter y Wilkinson son los ms usados y estn listados en la Tabla N 1.
Tabla N 1. Criterios de Carter y Wilkinson de hipermovilidad
- Contacto del pulgar con la superficie de flexin del antebrazo con flexin pasiva al nivel metacar-
pofalngico y la mueca en flexin mxima.
- La extensin pasiva al nivel metacarpofalngica con la mueca a su vez en extensin mxima colo-
ca los dedos paralelos al antebrazo.
0
- Hiperextensin pasiva de la rodilla por encima de 10 .
0
- Hiperextensin pasiva del codo por encima de 10 .
- Contacto completo de las palmas con el piso al flexionar la columna lumbar con rodillas extendidas.
Muy ocasionalmente los nios con hipermovilidad pueden presentarse con
derrame articular transitorio en la rodilla, pero este no dura ms de 24 horas. El
dolor articular es la manifestacin ms comn, pero a diferencia de los dolores
de crecimiento (vide infra) el dolor de hipermovilidad puede afectar las extremi-
dades superiores as como, en general, las articulaciones pequeas de manos
y pies. Algunos clnicos utilizan el nombre de Sndrome de Ehlers Danlos Tipo
III (benigno) para referirse a este diagnstico. Es preferible referirse a hipermo-
vilidad con el fin de evitar la preocupacin de los padres y la excesiva medica-
lizacin del problema. Es posible que los nios con hipermovilidad tengan
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
434
incremento de frecuencia de lesiones de tejidos blandos (como esguince de
tobillo) o deformidades (como el pie plano valgo), pero en honor a la verdad
debe reconocerse que este fenotipo puede tambin darles destreza en expre-
sin corporal y talento musical o gimnstico. Algunos han notado desarrollo de
osteoartritis prematura y tambin asociacin con fibromialgia en la edad adulta.
No hay tratamiento especfico ms que el manejo sintomtico del dolor y liber-
tad para las actividades fsicas con el objeto de promover destreza y desarrollo
muscular. En el captulo de artropatas genticas listamos un grupo de enferme-
dades asociadas con hipermobilidad. En ese mismo captulo tambin hacemos
referencias a los sndromes de contracturas congnitas. Ambos grupos son qui-
zs la causa ms comn por la que el reumatlogo infantil es consultado en las
unidades neonatales.
Dolores de crecimiento
Un concepto a veces difcil de aceptar para los padres de nios en edad esco-
lar que noche tras noche ven interrumpir su sueo debido a episodios agudos
de dolor de piernas. El dolor es intenso, de aparicin aguda y ocurre preferen-
temente antes de acostarse. Si ocurre durante el sueo tiende a aparecer en
general en la primera mitad de la noche. La localizacin ms comn es el muslo
distal anterior, regin pretibial y porcin anterior de la articulacin tibiotarsiana y
dorso del pie. A veces la regin poplitea y la pantorrilla pueden ser el epicentro.
La descripcin es de dolor profundo o calambre. Aqu es importante destacar la
importancia de establecer la presencia de contractura muscular objetiva o bulto
muscular, que nos debe hacer pensar en miopatas metablicas o miotona.
El dolor mejora con analgsicos y masaje o baos calidos de inmersin. Los epi-
sodios tienden a concentrarse por periodos de semanas o meses, con frecuen-
cias que van desde diarias a una vez por semana o por mes. El dolor puede ser
bilateral o alternante, ms intenso en el lado dominante pero no consistentemen-
te unilateral. El episodio tiende a mostrar un patrn estable a lo largo del tiempo.
Suele no haber rengueo pero a veces los nios pueden negarse a caminar.
El examen fsico es negativo aunque hasta
2
/3 de los afectados cumplen crite-
rios de hipermovilidad.
El manejo es sintomtico, pero dependiendo de la intensidad pueden utilizarse
analgsicos comunes como paracetamol al comienzo del episodio o durante
periodos de dolor diario, como medida preventiva antes de acostarse. Se acon-
seja a los padres una respuesta sobria frente al episodio y evitar en lo posible el
masaje y el bao caliente ya que esto puede alimentar un trastorno del sueo y
transformarse en una rutina y disrupcin permanente del descanso nocturno
para la familia. Los das de intensa actividad fsica en que los padres pueden
anticipar una noche sin descanso son ideales para el uso preventivo de analg-
sicos como el paracetamol o ibuprofeno al acostarse. El pronstico es excelen-
te aunque algunos continan con dolor hasta la edad adulta.
CAPTULO 10 | Desrdenes ortopdicos...
435
Sndromes dolorosos de la rodilla
La rodilla es la articulacin que con ms frecuencia ocupa al reumatlogo y orto-
pedista infantiles. La intencin aqu es la de recordarle al clnico las causas de
dolor no traumtico/no reumtico ms frecuentes. Al tomar la historia es impor-
tante recordar que la parte superior de la rodilla (en realidad el muslo distal)
puede ser el sitio de dolor irradiado proveniente de la cadera en especial cuan-
do la lesin es la epifisiolisis de cadera.
Es importante establecer la presencia de chasquidos (clicks) y episodios de blo-
queo. Estos ltimos son comunes en los nios en edad escolar en quienes se
produce un estado de flexin con total ausencia de rango de movimiento. El dolor
es intenso al intentar el rango de movimiento pero no tanto al apoyar. Estas situa-
ciones en especial si son recurrentes y sin derrame nos debe hacer pensar en
plica, engrosamiento localizado de la membrana sinovial y en lesiones menisca-
les en especial el menisco discoide congnito (Fig. N 1) que es fcil de recono-
cer en la resonancia magntica. La joven atleta con dolor medial o lateral, episo-
dios de bloqueo y mnimo derrame puede padecer de osteocondritis disecante,
una lesin con separacin del una porcin circular de cartlago articular y el
hueso subcondral subyacente en forma de cono truncado, ya sea en el cndilo
femoral o en el platillo tibial (Fig. N 2). Tambin puede ocurrir en el domo del
astrgalo. La radiografa la muestra como una muesca con reborde esclertico al
menos que sea alta en la superficie del cartlago femoral en cuyo caso puede docu-
mentarse con resonancia magntica. Tambin debe tenerse presente la osteone-
crosis del cndilo femoral, que es extremadamente rara. El manejo es ortopdico.
En el Sndrome Patelofemoral a veces conocido tambin como condromalacia
patelar (denominacin anatomopatolgica) es la causa ms comn de dolor de
rodilla en mujeres preadolescentes y adolescentes. Se suele referir a la regin
peripatelar, agravado al caminar y al bajar o subir escaleras, puede presentar
ligero derrame y ligera atrofia del vasto lateral en la inspeccin. Las maniobras
retropatelares como el test de aprensin, lateralizacin forzada de la rtula y
compresin patelar son positivas y la confirmacin en casos severos puede
mostrar irregularidad y asimetra del espacio retropatelar en la radiografa axial.
A veces se requiere resonancia y el manejo es casi siempre fisioteraputico. La
subluxacin recurrente de rtula debe buscarse especficamente as como sus
factores predisponentes como la rtula alta. Los episodios pueden ser seguidos
de derrame y se asocian a colapso y bloqueo. A veces se requiere ciruga artros-
cpica con retinaculoplasta. Ya mencionaremos las osteocondrosis de la rodilla
slo nos queda recordar que la metfisis femoral es uno de los sitios predilec-
tos del sarcoma osteognico y la tibia suele ser asiento de tumores y periostitis
de diversas causas como la osteoartropata hipertrfica. Mltiples lesiones del
joven atleta pueden buscarse en textos ortopdicos, recordemos aqu las frac-
turas de sobreuso y la entesitis del insercin proximal del tibial posterior en
corredores de distancia. El fmur distal y la tibia proximal pueden ser origen de
osteomielitis sptica o crnica multifocal recurrente y de tumores seos benignos
dolorosos como el osteoblastoma y el osteoma osteoide (Fig. N 3).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
436
Entre las causas de derrame no artrtico de rodilla citamos el hemangioma, lin-
fangioma y la sinovitis villonodular que se sospechan por la presencia de derra-
me prcticamente indoloro, recurrente y que muestra sangre roja no coagulable
o derrame quiloso. La resonancia suele ser diagnstica.
Sndromes dolorosos de tobillo y piernas
Aunque menos frecuente que la rodilla, el tobillo tambin es fuente comn de
dolor crnico. Puede ser sitio de osteocondrosis (vide infra) y tambin de
muchas de las lesiones seas tumorales o infecciosas ya citadas. La tibia distal,
por ejemplo es un sitio comn de osteomielitis. Ya citamos la osteocondritis dise-
cante del domo del astrgalo. Aqu recordaremos al clnico del sndrome cong-
nito de colisin del tarso con pie plano doloroso y rgido, que muestra en la
tomografa axial computada puentes fibrosos o cartilaginosos entre los huesos
del tarso. La resonancia puede ser dificultosa de interpretar y la radiografa sim-
ple puede o no mostrar esclerosis localizada. El tobillo puede ser la clave del
diagnstico del Sndrome de Charcot-Marie-Tooth en donde el dolor del retropie
se combina con metatarsalgia, pie cavo y debilidad de msculos peroneales y
tibiales. Ocasionalmente, un caso de parlisis cerebral espstica mono o dipl-
gica podr presentarse al reumatlogo aunque ms por el rengueo que por el
dolor. El tobillo, el pie y la pierna pueden presentarse con dolor en las fases tem-
pranas (preparalticas) del Sndrome de Guillain-Barr o en otras neuropatas
como las de insuficiencia vitamnicas o toxicidad por vincristina. Recordemos las
enfermedades malignas incluyendo las hematolgicas y las miositis especial-
mente por virus influenza (cruralgia epidmica) extremadamente comunes
durante el invierno y el otoo.
Cadera dolorosa
La cadera es una articulacin sumamente complicada, por la dificultad que los
nios pequeos tienen para localizar el dolor y por su localizacin anatmica
profunda, lo que impide la visualizacin de los signos cardinales de inflamacin-
edema, calor y rubor. Debe recordarse que la cadera es la articulacin que ms
frecuentemente est involucrada en episodios agudos de renguera en salas de
emergencia con atencin peditrica.
Antes de establecer que un sndrome coxtico es realmente artritis de cadera debe-
mos recordar tres estructuras anatmicas que pueden simular cadera dolorosa:
- El msculo psoas y rara vez el cuadriceps crural.
- Los huesos de la pelvis especialmente el rea supra-acetabular del ilaco, as
como tambin la tuberosidad isquitica y la regin sacroilaca y la metfisis
proximal del fmur. El trocnter mayor al ser palpable lateralmente es un pro-
blema diagnstico menor.
- Los rganos pelvianos, en especias de la regin presacra y el piso pelviano.
CAPTULO 10 | Desrdenes ortopdicos...
437
De todos estos el sndrome del psoas (asociado o no a osteomielitis vertebral o
patologa retroperitoneal) y la osteomielitis supra-acetabular son los que ms
confusin generan con la cadera. En todos ellos la clave es la presencia de dolor
referido a la cadera, con severa impotencia funcional, pero, relativa preserva-
cin del rango de movimiento. Uno de los usos del ultrasonido es precisamente
la documentacin de derrame articular lo que nos dirige al diagnstico de coxi-
tis y en parte elimina el laberinto pelviano.
Entre las coxitis donde existe clara limitacin de las rotaciones de la cadera
tenemos en cuenta primero las artritis spticas de cadera en especial neonata-
les y de la infancia temprana, las infecciones articulares por agentes bacterio-
nes no piognicos como Brucella, Borrelia burdorferi y Micobacteria y las coxitis
virales (sinovitis txica). Ms detalles en los captulos de enfermedades reum-
ticas de origen infeccioso y osteomielitis (Captulo XII).
En los nios de edad escolar la necrosis asptica del centro de osificacin de la
cadera es uno de los cuadros ortopdicos clsicos, la Enfermedad de Legg-
Calve-Perhes. Deber sospecharse en toda situacin en donde una sinovitis
toxica tarde en resolverse. La atrofia gltea y la limitacin de las rotaciones son
clsicas. En las fases tempranas donde la cabeza femoral an no colapso, se
documentan con un centellograma seo interpretado por un radilogo con expe-
riencia peditrica (el rea fotopnica es a veces pequea y se necesita buena
colimacin). La resonancia es un mtodo excelente de diagnstico y evaluacin
de extensin de esta enfermedad, que en un 15% es bilateral. La epifisiolisis
subaguda (no traumtica) ocurre a los 14-16 aos cuando el cartlago de creci-
miento femoral est an abierto y el momento de fuerza para la separacin es
mximo. Hay correlacin con obesidad, retraso de maduracin sea e hipofun-
cin tiroidea subclinica. Tambin puede verse en nios pequeos de cuatro a
ocho aos (preepifisiolisis) en donde no existe separacin obvia radiolgica-
mente. La epifisiolisis subaguda puede ser bilateral hasta en un 20% de los
casos. La clave es la combinacin de marcha de Trendelemburg, atrofia gltea,
dolor de rodilla y limitacin de la rotacin externa. Radiolgicamente se debe
solicitar la radiografa posteroanterior y el perfil relativo (cadera en abeduccin
y rotacin externa) para poner de manifiesto el desplazamiento (luxacin) del
centro de osificacin. Finalmente, en especial en adolescentes delgados se
puede observar un cuadro de limitacin de cadera severo, con pinzamiento
radiogrfico temprano del espacio articular debido a una alteracin primaria del
cartlago articular. Este sndrome se conoce como condrlisis idioptica de
cadera (Fig. N 4). Su tratamiento requiere terapia fsica intensa y sostenida.
Sndromes dolorosos asociados a lumbalgia
Sin duda la causa ms comn de dolor lumbar en el paciente peditrico es el
sobreuso y la mala postura prolongada. Las mochilas con pesos superiores al
10% del peso corporal producen sndromes miofaciales interescapulares y dolor
de miembro superior por atrapamiento del plexo braquial. Las infecciones discales
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
438
y vertebrales se discuten en el captulo correspondiente a osteomielitis (Captulo
XII). La espondilolisis con o sin listesis se debe a hipoplasia de la pars interarti-
cular de lumbar 5, se sospechan por la limitacin de flexin y si hay listesis por
un escaln en la palpacin lumbosacra. La radiografa oblicua, el centellograma
con reconstruccin computarizada y la tomografa axial computada pueden uti-
lizarse para definir su presencia. Una de las osteocondrosis, la Enfermedad de
Sheuerman se debe al colapso del cartlago de crecimiento vertebral con impac-
tamiento del disco. La localizacin torcica es ms frecuente y en su mayora
asociada a deformacin ciftica mientras que la lumbar es dolorosa. La colum-
na es asiento de osteoma osteoide, granulama eosinofilo, osteoblastoma y neu-
roblastoma metastsico.
Sndromes dolorosos de la caja torcica
En las muchachas adolescentes es muy comn la osteocondritis del segundo al
cuarto cartlago costal en la unin condrocostal. El dolor puede ser exquisito en
la palpacin y se suele confundir con sersitis pericrdica o pleural. El serrato
mayor y el romboides producen sntomas de dolor en la caja torcica y resultan
de esfuerzo repetido especialmente en el trabajo. Las costillas pueden ser
asiento de fracturas y lesiones seas de tipo variado.
Sndromes dolorosos del miembro superior
En especial jvenes que realizan esfuerzos atlticos como levantamiento de
pesas o prctica de voleibol puede conducir a hipertrofia del escaleno con sn-
tomas compresivos del plexo braquial y sndromes vasomotores variados. Esta
situacin clnica se conoce como sndrome del vrtice torcico. La maniobra de
Adson y su equivalente radiolgico y el doppler en abeduccin son confirmato-
rios. Ocasionalmente una costilla vertebral puede ser la causa del problema. El
manejo es en general fisioteraputico.
Abuso fsico
Debe sospecharse en situaciones de fracturas no explicables y perisotitis del
tarso o de los metacarpianos. Muchas veces los cuadros ortopdicos son de
automutilacin como traumatismo repetido con objeto romo que produce miosi -
tis hemorrgica o torniquetes que simulan trombosis axilar.
Osteocondrosis
La inmadurez del esqueleto del paciente peditrico determina una serie de condiciones
CAPTULO 10 | Desrdenes ortopdicos...
439
clnicas relacionadas con traumatismo repetido o sobreuso que no se ven en el
adulto y que por ser crnicas se presentan a menudo en el consultorio del reu-
matlogo infantil. Las osteocondrosis tienen como caractersticas comunes:
- Curso crnico con sintomatologa vespertina y nocturna en lugar de matinal,
sugiriendo mecanismos no inflamatorios o con inflamacin leve.
- En general tienen poca evidencia de sinovitis (hay excepciones) y son silentes
en relacin con reactantes de fase aguda.
- La radiologa simple suele ser diagnstica.
Es conveniente conceptualizarlas en dos tipos: apofisiarias (en relacin con
inserciones tendinosas) y epifisiarias (muchas veces con un componente de
devascularizacin). La Tabla N 2 lista las osteocondrosis apofisarias ms comu-
nes y la Tabla N 3, las osteocondrosis epifsiarias (centros secundarios de osifi-
cacin). Las osteocondrosis apofisiarias en general se diagnostican a travs del
examen clnico, principalmente con maniobras de distraccin tendinosa y com-
presin digital dolorosa del rea de insercin. En general los hallazgos radiol-
gicos son de poco valor. Las osteocondrosis epifisiarias son de mayor identidad
radiolgica, pueden ser severas como la Enfermedad de Perthes y requieren a
veces intervenciones ortopdicas de mayor magnitud.
Tabla N 2. Osteocondrosis apofisiarias
Nombre
Sinding-Larsen
Osgood-Schlatter
Mandl
Buchman
Pierson
Severs
Panner
Sitio
Centro rotuliano secundario/tendn del cuadriceps.
Tubrculo tibial/tendn del cuadriceps.
Trocanter mayor/pelvitrocantricos.
Cresta iliaca.
Snfisis pubiana.
Insercin de la facia plantar en el osculo calcneo.
Insercin del trceps braquial en el cndilo humeral.
Tabla N 3. Osteocondrosis epifisiarias
Nombre
Escafoides carpiano
Escafoides tarsiano
Epfisis proximal de la tibia
Epfisis proximal femoral
Cuerpo vertebral
Epfisis metacarpiana
Sitio
Kienbock.
Kohler.
Blount.
Perthes.
Sheuermann.
Thieman.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
440
Fig. N 1. Menisco discoide.
Fig. N 2. Osteoma osteoide.
CAPTULO 10 | Desrdenes ortopdicos...
441
Fig. N 3. Osteocondritis del cndilo femoral.
Fig. N 4. Condrolisis de cadera.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
442
Lecturas recomendadas
GEDALIA A, PERSON DA, BREWER EJ y GIANNINI EH. Hypermobility of the joints in
juvenile episodic arthritis/arthralgia. J Pediatr. 1985; 107: 873-6.
SHERRY DD y MALLESON PN. Nonrheumatic Musculoskeletal pain, en CASSIDY J
y PETTY R (eds.). Textbook of Pediatric Rheumatology. 4 ed. Phioladelphia: WB
Saunders C, Publishers, 2001.
SULLIVAN A y GRANA W (eds.). The pediatric Athlete, American Academy of
Orthopedic Surgeons. American Academy of Orthopedic Surgeons, publishers,
Park Ridge, IL 1988.
Captulo XI
Sndromes febriles
CAPTULO 11 | Sndromes febriles
445
Introduccin
Dra. Graciela Espada
Como pediatras nos enfrentamos da a da, con nios que presentan sntomas,
tales como: dolor musculoesqueltico, artralgias y fiebre, donde permanente-
mente debemos evaluar y decidir quien requiere un mayor tiempo de observa-
cin para obtener el diagnstico correcto, de aqul que padece una enfermedad
limitada.
El reconocimiento temprano de las Enfermedades Reumticas (ER) y sus diag-
nsticos diferenciales constituyen uno de esos desafos. Por lo tanto, el pedia-
tra debe ser hbil en el reconocimiento de estas enfermedades.
La mayora de las ER se asocian a fiebre, ya sea en el debut de la enferme-
dad (fiebre como forma de presentacin de una ER) o en el curso de las mis-
mas debido a intercurrencias infeccionas, reactivacin de la enfermedad de
base, secundaria al uso de drogas o ms raramente debida al desarrollo de
neoplasias secundarias.
En este captulo se discute el abordaje del nio con sndrome febril prolonga-
do haciendo hincapi en el estudio de las ER, sus diagnsticos diferenciales
y otras enfermedades de ms rara observacin por el pediatra, denominadas
autoinflamatorias, que se caracterizan por presentar entre otros sntomas y
signos, sndrome febril con un patrn caracterstico conocido como peridico
o recurrente.
CAPTULO 11 | Sndromes febriles
447
Sndrome Febril Prolongado (SFP)
Dra. Ivonne Arroyo
Introduccin
El Sndrome Febril Prolongado (SFP) agrupa una gran cantidad de enfermeda-
des que debutan como fiebre de ms de dos semanas de evolucin y el diag-
nstico de la patologa de base constituye uno de los mayores retos a los que
se pueda enfrentar un clnico. En la identificacin de la enfermedad de base
deben descartarse mltiples enfermedades: infecciosas, reumticas, neoplsi-
cas y adems una serie de enfermedades de diferentes etiologas que se agru-
pan bajo la denominacin de causas miscelneas de SFP. Las enfermedades
reumticas constituyen la segunda causa ms frecuente de SFP en la edad
peditrica y su exclusin requiere un juicioso estudio clnico y una razonable uti-
lizacin de exmenes paraclnicos que ayuden a sustentar la sospecha clnica
de enfermedad reumtica de base. Con frecuencia, tanto las enfermedades
infecciosas como las enfermedades neoplsicas, se manifiestan con sntomas
musculoesquelticos, evento que dificulta el diagnstico diferencial.
El SFP es uno de los desafos diagnsticos en pediatra. En hasta un 40% de
los casos puede ser la manifestacin de una enfermedad seria, con una morta-
lidad descripta entre un 9-17%. El diagnstico diferencial es extenso, incluyen-
do desde infecciones comunes hasta enfermedades raras tales como Sndrome
de Behet. Sin embargo, en la mayora de los casos se trata de manifestacio-
nes atpicas de enfermedades comunes con slo un 3% de prevalencia de
enfermedades raras.
Generalidades
Con base en el anlisis retrospectivo de muchas series de casos de pacientes
con SFP, Feigin ha desarrollado varios postulados en relacin con este sndrome
en la poblacin peditrica:
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
448
- La mayora de los nios con SFP presentan una enfermedad frecuente, pero
con caractersticas atpicas en su presentacin.
- Otros pacientes presentan SFP como parte de los sntomas caractersticos
del inicio de la enfermedad, pero a este diagnstico se arriba despus de haber
efectuado un ejercicio diagnstico muy juicioso en el cual se han excluido ml-
tiples enfermedades, es el caso tpico de la Enfermedad de Still, ya que, no exis-
te ningn paraclnico que permita determinar que sta es la enfermedad causal
del sndrome.
- Las enfermedades infecciosas y reumticas son las causas ms frecuentes
de SFP. Con menor frecuencia, una neoplasia es la patologa de base.
- Cuando se compara con series de adultos con SFP, los pacientes peditri-
cos tienen un mejor pronstico. An en casos en los que no se logra establecer
el diagnstico etiolgico de base, en la mayora de los nios, este se resuelve
en forma espontnea.
- La observacin intrahospitalaria del paciente es mandatoria para constata
observar la curva febril, y su asociacin con sntomas y signos que orienten el
diagnstico etiolgico. Se puedan efectuar en forma rpida y racional los estu-
dios paraclnicos pertinentes.
- La hospitalizacin adems de acelerar la evaluacin permite repasar la his-
toria clnica y facilita la observacin constante a travs de exmenes fsicos
seriados. Cabe sealar que la observacin seriada aporta ms datos en la bs-
queda de la etiologa de la fiebre, que un sinnmero de pruebas de laboratorios
o de estudios radiolgicos.
- Debe descartarse fiebre facticia, entonces es indispensable documentar
objetivamente la presencia de fiebre persistente. Puede ser extremadamente
difcil de documentar. La ausencia de la fiebre en el hospital y/o la evidencia de
una relacin paterno-filial aberrante sugiere esta posibilidad. Frente a la posibi-
lidad de un ciclo circadiano exagerado, el nio no est enfermo; se trata de una
elevacin fisiolgica de la temperatura a 37.5 38C la cual ocurre di ariamente
al comenzar la noche.
- La fiebre relacionada a drogas presenta un patrn de elevacin constante de
la temperatura, el cual desaparece en las primeras 72 horas despus de des-
continuar el uso del medicamento en cuestin.
La ms exhautiva investigacin puede fracasar en establecer un diagnstico
especfico en hasta en un 20% de los casos. A pesar de esto, la mayora de los
nios en los cuales la etiologa de su fiebre prolongada no fue identificada sigue
un curso benigno con resolucin espontnea.
La causa ms comn de SFP en todas las edades es infeccin (50%). Las
condiciones reumticas suceden a las enfermedades infecciosas y menos
comn en las neoplasias. Estos tres grupos de enfermedades, tambin son
las causas ms comunes del SFP en adultos. Las entidades reumticas
ocurren con aproximadamente la misma frecuenci a en nios y adultos. En
cambio, las enfermedades infecciosas son ms comunes en nios que en
adultos y las neoplasias son menos frecuentes en las series peditricas.
CAPTULO 11 | Sndromes febriles
449
As pues, el pronstico del SFP en nios habitual mente es mejor que en
adultos.
En adicin a las categoras etiolgicas mencionadas se encuentra el grupo de
miscelneas. Entre estas se destacan la enfermedad inflamatoria del intestino,
sarcoidosis, fiebre por drogas, fiebre ficticia y un ciclo circadiano exagerado.
Enfoque diagnstico
Las claves diagnsticas ms valiosas surgen a travs de la realizacin de una
historia clnica detallada y un examen fsico minucioso. Con ambos elementos
se alcanza el diagnstico final en 62% de los casos. La informacin demogrfi-
ca sobre edad y sexo es esencial. La edad ayuda a reconocer la prevalencia de
ciertas infecciones. Los neonatos e infantes son ms susceptibles a ciertos
organismos tales como Listeria Monocytogenes y Estreptococo Grupo B, mien-
tras que en adolescentes la Neisseria Gonorrea debe ser considerada en el
diagnstico diferencial. En este ltimo grupo, los procesos autoinmunes, enfer-
medad inflamatoria del intestino y linfoma son ms prevalentes. Las enfermeda-
des reumticas como etiologa para el SFP son aproximadamente cuatro veces
ms comunes en nios mayores de seis aos que en los menores de esa edad,
con excepcin de Kawasaki. En general, las enfermedades reumticas son ms
comunes en nias que en varones.
Otros antecedentes que deben investigarse en los pacientes con SFP se rela-
cionan con: exposicin a animales domsticos o salvajes, ingesta de alimentos
no pasteurizados y/o carne cruda o medio cocida, hbito de pica, historia de via-
jes o visitas de familiares procedentes de otros pases, ingesta o exposicin a
medicamentos y antecedentes genticos. Los perros pueden transmitir
Leptospira y los gatos son vectores para Toxoplasma y Bartonella Henselae. La
exposicin a tortugas puede sugerir Salmonellosis.
La ingesta de carne de conejos o ardillas puede alertar a la posibilidad de
Tularemia. La ingesta de leche sin pasteurizar se asocia a Brucelosis.
Toxocara y Toxoplasma se deben sospechar en casos de pica. El historial de
una picadura de garrapata debe ser identificado, y esto debe evaluarse en el
contexto geogrfico.
Los viajes a reas endmicas para Malaria, Histoplasma o Coccidiomicosis debe
alertar sobre la posibilidad de alguna de estas infecciones. Familiares procedentes
de reas endmicas, tambin, pueden transportar estos organismos en regalos
poco usuales. El historial de viajes, exposiciones a animales y el historial de pica
deben remontarse hasta seis meses a un ao antes del comienzo de la fiebre.
La clave para diagnosticar fiebre inducida por atropina es obtener la historia de
la ingesta sistmica o la exposicin tpica en gotas oftlmicas.
Los antecedentes genticos familiares pueden sugerir la posibilidad de ciertas
etiologas del SFP, por ejemplo: la diabetes inspida nefrognica es comn en
los Ulster Scots y las vasculopatas son ms prevalentes en personas de extrac-
cin oriental.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
450
Un historial familiar positivo para LES en una adolescente con SFP convierte
esa posibilidad en una consideracin diagnstica prioritaria.
El examen fsico debe ser completo, minucioso y seriado. Ninguna observacin
debe ser subestimada. Cuando la consideracin principal es una enfermedad
reumtica o autoinmune se debe hacer mayor nfasis en el examen de los ojos,
la piel y el sistema musculoesqueltico.
Las manifestaciones cutneas son muy comunes en las enfermedades reum-
ticas. La erupcin reumatoide clsica consiste en unas mculas discretas,
pequeas las cuales alcanzan un tamao promedio entre 2 a 5mm, exhiben un
color salmn o eritematosas, son caractersticamente evanescentes y ms evi-
dentes durante los periodos febriles y se observa fenmeno de Koebner. Las
lesiones drmicas del LES y de la dermatomiositis juvenil son polimorfas y tie-
nen dos mecanismos patognicos bsicos. Son fotosensibles y/o asociadas a
vascultis. Afectan zonas expuestas a la luz solar, no respetan regin palmo
plantar pero no afectan el pliegue nasolabial. La presencia de prpura palpable
debe sugerir la posibilidad de una vasculitis como etiologa para un SFP. El
exantema en la Enfermedad de Kawasaki es pleomrfico, no es ni vesicular ni
bulloso. La localizacin tpica es en el tronco y se puede extender a la cara, las
extremidades y el perineo.
El examen musculoesqueltico detallado permitir distinguir la presencia de
mialgia, miositis, tendinitis y artralgia de artritis. La artritis por definicin requie-
re el observar hinchazn o limitacin lo cual puede o no estar acompaado de
dolor a la palpacin, rubor, calor localizado o dolor al movimiento. La mayora de
los nios con enfermedades reumticas presentan artritis ms que artralgias.
Sin embargo, no todo nio con SFP y artritis tiene una enfermedad reumtica.
En presencia de una artritis monoarticular y fiebre prolongada la primera consi-
deracin es una infeccin localizada, como ser artritis sptica y/o osteomielitis.
En los casos de fiebre prolongada y poliartritis, ciertas infecciones sistmicas,
tales como lo son: Endocarditis Bacteriana, Gonorrea, Estafilococo Diseminado
o Hemophylus Influenzae en nios no vacunados deben ser consideradas con
prioridad a las enfermedades reumticas.
Dolor a la palpacin sea debe alertar a la posibilidad de osteomielitis o invasin
a mdula sea por neoplasia. Dolor difuso en la palpacin muscular sugiere tri-
quinosis, infecciones por arbovirus, por ejemplo: dengue; dermatomiositis, poli-
mositis, poliarteritis y Kawasaki. Dolor a la palpacin del msculo trapecio puede
ser el nico hallazgo fsico de un absceso subfrnico.
Apoyo paraclnico
En la mayora de los casos, la evaluacin clnica inicial ha sealado claves que
orientan a una categora etiolgica del SFP y las pruebas de laboratorio senci-
llamente validan esa impresin diagnstica.
Las pruebas que se consideran bsicas en todo nio con SFP son: hemograma
completo, reactantes fase aguda, examen general de orina, pruebas de funcin
CAPTULO 11 | Sndromes febriles
451
renal y hepticas, cultivo aerbico de sangre, cultivo de orina, prueba de tuber-
culina, prueba para el virus de inmunodeficiencia humana (HIV / VIH) y la radio-
grafa de trax. Hemocultivos seriados son necesarios para diagnosticar osteo-
mielitis o endocarditis.
Los estudios adicionales indicados dependern de los hallazgos en la historia
clnica y el examen fsico. Ciertas pruebas serolgicas pueden ayudar a confir-
mar el diagnstico de varias infecciones incluyendo Toxoplasmosis,
Salmonellosis, Tularemia, Brucelosis, Leptospirosis, Mononucleosis Infecciosa,
infeccin por Citomegalovirus, Enfermedad de Lyme, entre otras.
El rastreo de autoanticuerpos est indicado cuando se sospecha una enferme-
dad autoinmune, pero su valor diagnstico vara segn la patologa de base.
Mientras que el 95% de los LES son AAN (+), son detectables en menos del
10% de los pacientes con Enfermedad de Still. El factor reumatoideo se puede
detectar en otras enfermedades reumticas incluyendo lupus y escleroderma
as como en ciertas infecciones particularmente Endocarditis Bacteriana,
Hepatitis B, Hepatitis C, Parvovirus B19 y tambin en leucemia. En 5-15% de los
nios sanos se pueden detectar AAN.
La deteccin de hipocomplementemia y otros autoanticuerpos, entre ellos: anti-
cuerpos contra el cido deoxiribonuclico de cadena doble y contra el Antgeno
Smith son hallazgos indicativos de lupus activo. El anticuerpo contra el cido
deoxiribonuclico de cadena doble se considera altamente sugestivo de lupus.
Cuando se contempla la posibilidad de una vasculitis sistmica como la etiolo-
ga del SFP est indicado la prueba para la deteccin de anticuerpos anticito-
plasmticos de neutrfilos (ANCA). El patrn citoplsmico conocido como c-
ANCA es especfico para la Granulomatosis de Wegener. El patrn perinuclear
(p-ANCA) es positivo frecuentemente en la poliangiitis microscpica, pero tam-
bin puede ser positivo en enfermedad inflamatoria del intestino, poliarteritis
nodosa y Kawasaki.
Estudios de imgenes no invasivos como lo son el sonograma abdominoplvi-
co, la tomografa computarizada y la gammagrafa con galio son de gran ayuda
en la deteccin de abcesos o tumores.
El examen de la mdula sea debe ser considerado en pacientes con anorma-
lidades significativas en el hemograma. Este procedimiento puede establecer el
diagnstico de leucemia, metstasis, histiocitosis o hemofagocitosis. Rara vez
tambin puede revelar infecciones por bacterias, micobacterias, hongos y par-
sitos, razn por la cual si se aspira la mdula sea se deben obtener cultivos
para estos organismos.
Biopsia de un ndulo linftico o de hgado deben reservarse para casos espec-
ficos altamente seleccionados. La agresividad en la evaluacin diagnstica la
determina la condicin general del paciente. La norma ha de ser elegir las prue-
bas ms sencillas y menos invasivas. Si el paciente luce bien y no est deterio-
rado, la observacin por varias semanas puede hacer el diagnstico evidente.
El sndrome hemofagoctico o sndrome de activacin de macrfagos, adems,
de ser una consideracin etiolgica en el SFP, tambin, puede ser una compli-
cacin observada en la forma sistmica de la ACJ. Este sndrome aunque
raro, est asociado a una alta morbimortalidad. El paciente permanece febril
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
452
(habitualmente cambia el patrn de su fiebre) y presenta adems linfadenopat-
as, visceromegalia, leucopenia, anemia, trombocitopenia, una coagulopata de
consumo, fallo heptico y renal. La mdula sea demuestra fagocitosis activa
por macrfagos e histiocitos.
En resumen, en todo nio con SFP, una vez descartada una infeccin, se deben
considerar las enfermedades reumticas, particularmente en nios mayores de
seis aos con erupciones cutneas o sntomas articulares.
Tabla N 1. FUO. Diferentes etiologas
- Infeccin (bacterianas, virales, clamidias, rickettsias, fngicas, parasitarias).
- Enfermedades del tejido conectivo (ACJ, LES, PAN, FR, vasculitis).
- Enfermedad inflamatoria intestinal (Colitis ulcerosa, Crohn).
- Neoplasias (leucemias, linfomas, neuroblastoma, mixoma auricular).
- Enfermedades granulomatosas (Sarcoidosis).
- Enfermedades Peridicas (FMF, TRAPS, Sndrome de Hiper IgD).
- Medicamentos.
- Inmunodeficiencias primarias.
Tabla N 2. Infecciones que provocan SFP
Generalizada
Tuberculosis
Brucelosis
Tularemia
Salmonellosis
Fiebre tifoidea
Endocarditis bacteriana
Mononucleosis infecciosa
Citomegalovirus
Hepatitis viral
HIV/VIH
Leptospirosis
Sfilis
Enfermedad de Lyme
Coccidiomicosis
Histoplasmosis
Malaria
Toxoplasmosis
Psitacosis
Toxocara
Localizada
Sinusitis crnica.
Mastoiditis.
Infecciones tracto urinario.
Osteomielitis.
Abceso heptico.
Absceso esplnico.
Absceso subfrnico, Absceso plvico.
Absceso cerebral.
Absceso rectal.
Colangitis.
CAPTULO 11 | Sndromes febriles
453
Tabla N 3. Enfermedades reumticas que causan SFP
Autoinmunes
LES
Enfermedad de Still
Dermatomiositis juvenil
Enfermedad inflamatoria intestinal
Sndrome de sobreposicin
Vasculitis
Sndrome de Kawasaki
Panarteritis nodosa
Sndrome de Takayasu
Enfermedad de Behcet
No clasificadas
Sarcoidosis
Enfermedad de Whipple
Tabla N 4. Neoplasias que pueden provocar SFP
Tipo
Enfermedad mieloproliferativas
Enfermedad linfoproliferativas
Otras neoplasias
Enfermedad
Leucemia linfoide aguda.
Leucemia mieloide.
Linfomas Hodgkin.
Linfomas no Hodgkin.
Neuroblastoma.
Otros.
Tabla N 5. Causas miscelneas de SFP
- Sndrome Hemofagoctico.
- Fiebre por drogas.
- Fiebre fcticia.
- Ciclo circadiano exagerado.
- Diabetes inspida nefrognica.
- Ictiosis lamelar.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
454
Tabla N 6. Pilares diagnsticos en SFP
Pilar diagnstico
Antecedentes
Examen fsico
Paraclnicos
Tipo
- Contactos enfermedad infecciosa en ncleo familiar/escolar.
- Visita a zonas endmicas.
- Ingesta leche cruda.
- Transfusiones.
- Historia familiar en enfermedades autoinmunes.
- Revisin por sistemas detallada.
- Estado nutricional.
- Aspecto txico.
- Ojo rojo.
- Focos spticos dentales.
- Parotidomegalia.
- Dolor a digitopresin senos paranasales o mastoides.
- Soplo cardiaco.
- Frote pericrdico.
- Ruidos pulmonares agregados.
- Visceromegalias.
- Masas abdominales.
- Orquitis.
- Sinovitis.
- Signos debilidad muscular.
- Dficit neurolgico focalizado.
- Signos menngeos.
- Lesiones drmicas y de faneras.
- Alopecia.
- Hemograma.
- Reactantes fase aguda.
- Perfil heptico.
- Perfil renal.
- Cultivos.
- Pruebas serolgicas.
- Pruebas intradrmicas.
- Autoanticuerpos.
- Complemento srico.
- Dosificacin Igs sricas.
- Mielograma-mielocultivo.
- Biopsias.
- Gammagrafa sea.
- TAC cerebal.
- TAC de trax.
- TAC abdominal.
- Otras imgenes diagnsticas.
CAPTULO 11 | Sndromes febriles
455
Lecturas recomendadas
LISTERNICK R. A child with a fever of unknown origin. Pediatr Ann. 2002 Jun.;
31(6): 342-7.
MARTIN K, DAVIES EG y AXFORD JS. Fever of unknown origin in childhood: diffi-
culties in diagnosis. Ann Rheum Dis. 1994 Jul.; 53(7): 429-33.
MILLER LC, SISSON BA, TUCKER LB y SCHALLER JG. Prolonged fevers of unknown
origin in children: Patterns of presentation and outcome. J Pediatr. 1996 Sept.;
129(3): 419-23.
MILLER ML, SZER I, YOGER R y BERNSTEIN B. Fever of unknown origin. Pediatr
Clin North Am. 1995 Oct.; 42(5): 999-1015.
PIZZO PA, LOVEJOY FH y SMITH DH. Prolonged fever in children: Review of 100
cases. Pediatrics. 1975; 55: 468-73.
POWELL KR. Fever without a focus, en BEHRMAN, KLIEGMAN y JENSON (eds.).
Nelson Textbook of Pediatrics. WB Saunders: 2002; 843-46.
CAPTULO 11 | Sndromes febriles
457
Enfermedades sistmicas autoinflamatorias
Dra. Silvia Mnica Meiorn y Dr. Carlos Daniel Ros
Los sndromes peridicos a menudo confunden,pero recordar su existencia
puede evitar una extensa investigacin.
Enfermedades Peridicas en Nios
Los sndromes peridicos son un grupo de desrdenes caracterizados por perio-
dos limitados de enfermedad que recurren regularmente por aos en individuos,
por otra parte sanos. Reimann, el primero en describir varias formas de enfer-
medad peridica, encontr varias caractersticas que los desrdenes peridicos
tenan en comn: ciclos de duracin similar, un curso generalmente benigno y
un debut en la infancia con persistencia por aos. Sumndose a los sndromes
reportados por Reimann, otros sndromes peridicos han emergido como enti-
dades distintivas con caractersticas clnicas y de laboratorio bien definidas.
Fiebres recurrentes hereditarias
Las fiebres hereditarias peridicas comprenden un grupo de desrdenes raros
heredados (formas autonmicas o recesivas), caracterizados por episodios
inflamatorios recurrentes y autolimitados con fiebre, inflamacin de serosas y
sinovial, rashes, conjuntivitis y el desarrollo de amiloidosis en un porcentaje de
casos. Si bien hay similitudes clnicas entre todas las enfermedades de esta
categora, tambin hay una clara distincin en el modo de herencia de ellas.
- Fiebre Mediterrnea Familiar (FMF).
- Sndrome de Hiperimmunoglobulinemia D (HIDS).
- Sndrome peridico asociado al Receptor de Factor de Necrosis Tumoral
(TRAPS).
- Sndrome de Muckle-Wells.
- Urticaria fra familiar.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
458
Se los define como sndromes autoinflamatorios, caracterizados por ataques
espontneos de inflamacin sistmica, sin una base autoinmune aparente. El tr-
mino autoinflamatorio es preferido, puesto que los autoanticuerpos o las clulas
T antgeno especficas no son una caracterstica general de estos desrdenes,
aunque investigaciones futuras sern necesarias para confirmar esta posibilidad.
FIEBRE RECURRENTE NO HEREDITARIA
Hay ciertos desrdenes inflamatorios en los cules no hay seales de infeccin,
o causas autoinmunes o hereditarias hasta el momento. Pueden ser definidos
como enfermedades autoinflamatorias no hereditarias.
- Fiebre peridica, Estomatitis Aftosa, Faringitis, Adenitis (PFAPA).
FIEBRE MEDITERRNEA FAMILIAR (FMF)
La Fiebre Mediterrnea Familiar (FMF), tambin conocida como poliserositis
recurrente hereditaria, es un desorden de herencia autonmico recesivo.
A pesar del notorio patrn de sntomas, la FMF fue descripta como una entidad
recin en 1945. La primera generacin de investigadores de FMF trat con la
definicin y caracterizacin de las manifestaciones clnicas. La segunda gene-
racin, desde 1972, estudi el efecto de la colchicina en el tratamiento de la
FMF y una nueva era se abri en 1997 con la clonacin del gen mutado respon-
sable de esta enfermedad.
Existen tres razones para el inters creciente en FMF:
1. Es la primera enfermedad reumatolgica en la que el gen causal ha sido
identificado.
2. La protena codificada por este gen permiti entender la patognesis de la
inflamacin.
3. El haplotipo y el anlisis mutacional permiti trazar los ancestros y relacio-
nes entre varios grupos tnicos.
Los criterios diagnsticos ms frecuentemente usados son:
Criterios mayores:
- Episodios febriles recurrentes acompaados por peritonitis, sinovitis o pleuritis.
- Amiloidosis del Tipo AA sin enfermedad predisponente.
- Respuesta favorable al tratamiento continuo con colchicina.
Criterios menores:
- Episodios febriles recurrentes.
- Eritema erisipela-like.
- FMF en un pariente en primer grado.
CAPTULO 11 | Sndromes febriles
459
Definida FMF: dos criterios mayores o un criterio mayor y dos menores.
Probable FMF: un criterio mayor y uno menor.
Epidemiologa
El origen de la enfermedad se remonta a los tiempos bblicos y se ha originado
en pueblos del Este Mediterrneo. La mutacin M694V migr a Irak, Turqua,
Armenia y Espaa, y desde all en 1942 hacia el Norte de frica, con la expul-
sin de los judos sefarades.
La mutacin V726A migr a Turqua, Armenia y Europa.
La FMF es comn en pases que bordean el Este Mediterrneo y es particularmen-
te frecuente en judos sefarades e iraques, armenios y rabes levantinos. Es raro
en la mayora de las reas de Norteamrica y europeos del Norte. La enfermedad
es levemente ms comn en varones que en mujeres. Los sntomas comienzan en
la primera dcada de vida en cerca del 50% de los pacientes, y antes de la edad de
20 en el 90% de los casos. La edad media al debut de la enfermedad es cuatro aos.
Gentica y etiologa
La FMF es fuertemente familiar, y la herencia es autosmica recesiva.
Estimaciones de la frecuencia de los portadores en la poblacin mediterrnea
vara de uno en cinco, a uno en 16.
Frecuencia de portadores (prevalencia):
- Judos no askhenazi 1/5 (1/256-1/500)
- Judos askhenazi 1/5
- Turcos 1/6 (1/1075)
- Armenios 1/3
El gen responsable (MEFV) de esta enfermedad est localizado en el cromoso-
ma 16 (16p13.3). El gen tiene un largo de 10 kb y consiste de 10 exones.
El gen codifica una protena llamada marenostrina por el grupo francs, referida
a mare nostrum, el nombre latino del Mar Mediterrneo y pyrina por el grupo
americano, referente a pyros, la palabra griega para fiebre.
Manifestaciones clnicas
Los episodios tpicos de FMF son caracterizados por fiebre, dolor abdominal o
pericrdico, artritis o eritema cutneo en los tobillos. Durante el episodio, los
pacientes lucen muy enfermos, plidos y decados. Un ataque comienza abrup-
tamente y dura de 12 a 72 horas, antes que desaparezca lentamente. Estos epi-
sodios ocurren a intervalos de das o meses. En la mayora de los casos la fre-
cuencia vara entre dos episodios cada dos semanas y uno cada dos meses.
Entre los ataques, los pacientes estn asintomticos.
Fiebre
Debe estar presente para el diagnstico, aunque puede no ocurrir durante cada
ataque agudo. En Kuwait y Armenia la fiebre es habitualmente de bajo grado,
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
460
mientras que en Israel, se report fiebre alta precedida por escalofros. La fiebre
usualmente dura de dos a tres das y desaparece entre los ataques.
DOLOR ABDOMINAL
El dolor abdominal causado por inflamacin del peritoneo, es la segunda mani-
festacin ms comn luego de la fiebre. Ocurre en el 85% a 90% de los pacien-
tes durante los episodios agudos. Patolgicamente, el peritoneo muestra signos
de inflamacin aguda consistentes con exudado estril, conteniendo fibrina y
clulas PMN en la cavidad peritoneal. La organizacin de este exudado podra
resultar en adhesiones primarias peritoneales, las cuales pueden causar obs-
truccin adhesiva del intestino delgado.
Vara en intensidad desde un dolor generalizado o localizado, a una severa peri-
tonitis e leo paraltico. Nauseas, vmitos y constipacin son sntomas adiciona-
les. El dolor abdominal usualmente desaparece en 24 a 72 horas, pudiendo
mimetizar un abdomen agudo. En el pasado, los pacientes eran advertidos de
realizar una apendicectoma electiva, para que la apendicitis aguda no enmas-
carara los sntomas agudos de la enfermedad. La laparotoma durante un ata-
que de FMF (para descartar apendicitis y peritonitis purulenta) es desaconseja-
ble y podra provocar un brote de la enfermedad.
Tambin es importante diferenciar entre ataques abdominales agudos y obstruccin
adhesiva del intestino delgado. Esta emergencia quirrgica fue reportada en 3% de
los nios. Mientras la mejora gradual ocurre durante un ataque no complicado, hay
un deterioro continuo cuando ocurre una obstruccin del intestino, a medida que la
condicin progresa a una estrangulacin. Aunque la colchicina disminuye la frecuen-
cia y severidad de los ataques, no reduce la incidencia de obstruccin intestinal.
Ocasionalmente, la inflamacin de la tnica vaginalis resulta en dolor e inflama-
cin del escroto, que puede ser errneamente diagnosticada como torsin tes-
ticular. Hay dolor a la palpacin unilateral del escroto, inflamacin y edema. El
dolor es de debut gradual y se asocia con fiebre alta. El ataque es autolimitado,
durando de 24 a 72 horas, y usualmente seguido de una recuperacin comple-
ta. El principal objetivo es distinguir esta situacin de la torsin testicular, que es
una emergencia quirrgica. El centellograma puede ayudar en las dudas diag-
nsticas. El escroto agudo puede manifestarse slo o en conjunto con peritoni-
tis, pero dado que el compromiso peritoneal durante el ataque de dolor escrotal
es raro, se supone que la condicin es local y no una reaccin peritoneal gene-
ralizada. El tratamiento del compromiso escrotal es conservador.
DOLOR PLEUROPERICRDICO
La pleuritis se encuentra en el 23 al 33% de los pacientes. Inicialmente, causa
fiebre y dolor torcico. La misma puede preceder o seguir a la peritonitis. El dolor
torcico es usualmente menos severo y de relativa menor duracin que el dolor
abdominal. Hay usualmente dolor a la palpacin torcica, y con la respiracin.
La disminucin del murmullo vesicular es comn, pero un frote pleural esta
CAPTULO 11 | Sndromes febriles
461
raramente presente. Las radiografas pueden proveer evidencia de efusin pleu-
ral. La aspiracin del fluido revela que es amarillo y turbio, estril y rico en leu-
cocitos, principalmente PMN. En pocas instancias, atelectasias recurrentes pul-
monares pueden ser el nico signo de FMF. Una disminuida incidencia de asma
ha sido reportada en estos pacientes.
La pericarditis clnicamente evidente es rara, aunque cuando ocurre puede com-
plicarse por taponamiento. La evidencia ecocardiogrfica de pericarditis ha sido
notada en 25% de los pacientes aproximadamente.
ARTRITIS
La artritis est presente en 50% al 70% de los pacientes y usualmente envuelve las
articulaciones grandes. Es ms comn en rabes y judos sefarades, que en
ashkenazi y armenios. Los nios se comprometen ms frecuentemente que los
adultos. La artritis es usualmente monoarticular, y menos comnmente poliarticular,
no migratoria. En la forma monoarticular, el dolor, calor local y dolor a la palpacin,
con limitacin de los movimientos es ms comn en las primeras 24 horas, pero,
todo ello disminuye y desaparece rpidamente en una semana. Esta forma de artri-
tis debe distinguirse de la artritis sptica. La forma poliarticular tiene caractersticas
clnicas variables y puede mimetizar una fiebre reumtica aguda o ARJ. Es rara en
nios y ha sido reportada principalmente en adultos. Las articulaciones sacroilacas
(usualmente HLA-B27 negativa), esternoclavicular, metatarsofalngicas y temporo-
mandibular son espordicamente comprometidas, pero las pequeas articulacio-
nes pueden ser la nica articulacin comprometida en pacientes con FMF. La recu-
peracin completa es usual, pero la artritis prolongada se observa en 5% de los
pacientes. El dao residual es ms serio en las caderas, donde puede desarrollar-
se una artritis degenerativa secundaria. Como regla general, las radiografas mues-
tran osteoporosis yuxtaarticular sin evidencia de enfermedad erosiva.
Los ataques agudos de fiebre y mialgia pueden ocurrir en FMF. La mialgia es
usualmente generalizada, leve o severa y autolimitada. La mialgia febril prolon-
gada, con enzimas musculares normales, biopsia muscular y electromiograma es
poco comn y requiere tratamiento con esteroides, que reducen la morbilidad.
Tabla N 1. Patrones clnicos de mialgia
Espontneo
Inducido por ejercicio
Sndrome de mialgia
febril prolongada
Frecuencia (%)
8
81
11
Fiebre
Ausente
Moderada
Alta
Dolor
Leve-moderado
Moderado-severo
Muy severo
Duracin
Pocas horas
8 horas-3 das
4-6 semanas
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
462
LESIONES CUTNEAS
Una lesin muy caracterstica de tipo erisipela-like se desarrolla en 20% de los
nios con FMF. Estas son lesiones eritematosas, tumefactas, dolorosas y bien
demarcadas, que varan en dimetro de 5 a 15cm y ocurren ms frecuentemen-
te en el tobillo o en el dorso del pie. La prpura y otros tipos de lesiones tambin
han sido reportadas.
Otras condiciones no especficas incluyen rash maculopapular, edema angio-
neurtico, Fenmeno de Raynaud y ndulos subcutneos.
VASCULITIS
En las series iniciales se sostena que la frecuencia incrementada de vasculitis
en FMF era una asociacin, sin embargo, actualmente es aceptado que la vas-
culitis es una caracterstica de la FMF per se.
La prevalencia de PSH asociada es mayor en los pacientes con FMF (7.2%). Por
ello, especialmente en poblaciones de riesgo, los nios que presenten PSH
deben ser interrogados acerca de caractersticas clnicas y familiares de FMF. En
general, no hay diferencias significativas en los hallazgos clnicos de pacientes
con FMF con o sin PSH. Pero, es de remarcar que el primer grupo es considera-
blemente ms joven al inicio de la enfermedad.
La prevalencia de PAN en el grupo de pacientes con FMF alcanza al 1%. En
general, PAN es ms prevalente en el sexo masculino y es ms frecuente entre
la 4 y 5 dcadas de vida, mientras que la edad media del inicio de PAN en coe-
xistencia con FMF ha sido reportado en los 20.8 aos. Por esta razn, cuando
PAN es diagnosticada en un varn joven, FMF debe ser considerada en el diag-
nstico diferencial. Los hematomas perirrenales han sido reportados en casi la
mitad de los pacientes con FMF que desarrollan PAN.
La hematuria durante un ataque de FMF es una caracterstica bien reconocida.
Recientemente se ha reportado tambin la presencia de sangre oculta en mate-
ria fecal hasta en el 47% de los pacientes durante la semana inicial del ataque
sugiriendo el hallazgo de vasculitis intestinal. La prevalencia de EB fue mayor en
pacientes con FMF, que en poblaciones con alta incidencia de EB. La frecuencia
de HLA-B5 vara entre 10-20%, pudiendo llegar en algunas series al 53%.
COMPROMISO NEUROLGICO
En nios es relativamente poco comn y raramente descripta en la literatura
peditrica (13% en una de las series). La mayora de ellos tienen cefaleas
durante los episodios agudos de fiebre. Los desrdenes convulsivos resistentes
a las drogas antiepilpticas y tratadas con colchicina tambin son raras.
ANOMALAS TIROIDEAS
Fueron descriptas en 19% de nios con FMF aunque son ms frecuentes entre
las nias. Un test positivo para anticuerpos antitiroglobulina fue observado en
varios pacientes.
CAPTULO 11 | Sndromes febriles
463
AMILOIDOSIS
Una caracterstica asociada y fatal complicacin de FMF es la amiloidosis sist-
mica del Tipo AA que causa la muerte por falla renal.
Existen dos fenotipos:
1. Se presenta con los tpicos ataques de fiebre y entonces progresa a amiloi-
dosis (Fenotipo I).
2. El desarrollo de amiloidosis del Tipo AA precede al ataque (Fenotipo II)
La incidencia de amiloidosis se relaciona al origen tnico, siendo ms prevalen-
te y severa entre los judos sefarades. El debut de la nefropata amiloide en jud-
os del Norte de frica puede ocurrir tan precozmente como a los seis aos de
edad, con 24% de mortalidad, a una media de 22.8 aos. En Turqua la frecuen-
cia de amiloidosis peditrica fue del 34%, mientras que en rabes fue reportada
una frecuencia del 2%.
La amiloidosis no se asocia con la frecuencia o severidad de los ataques peri-
dicos de FMF, no hay asociacin directa con la respuesta prolongada de fase
aguda. Los estudios genticos muestran que el locus para FMF se halla en el cro-
mosoma 16, mientras el gen para el amiloide srico A est en el cromosoma 11p.
La amiloidosis asociada con FMF es predominantemente nefroptica. La esple-
nomegalia tambin es comn, mientras que el compromiso sintomtico gastroin-
testinal, cardiaco o adrenal es raro. Los pacientes afectados van de un estado
preclnico, que puede ser diagnosticado por biopsia tisular, a un estado de pro-
teinuria, sndrome nefrtico y falla renal terminal. En el pasado la progresin de
proteinuria a uremia tomaba siete aos en promedio, pero los nios mueren de
falla renal dentro de los cinco aos de inicio del sndrome nefrtico. El proceso
ha sido cambiado desde el advenimiento de la colchicina. Una biopsia rectal es
el procedimiento de eleccin para detectar protena AA y, es usualmente positi-
va en la mayora de los casos de nios con FMF y amiloidosis.
La mutacin M694V fue altamente asociada con amiloidosis.
Un nuevo e importante resultado es la identificacin de factores genticos modi-
ficados independientes de MEFV. La protena srica amiloide asociada (SAA) a
un genotipo 1/, ha mostrado que se asocia con un incremento de siete veces
en el riesgo de amiloidosis renal comparado con otros alelos SAA 1. Esto es
independiente del gen MEFV, aunque es especialmente marcador en pacientes
homozigotas para la mutacin M694V. No hay asociacin de amiloidosis con
SAA 2 u otros alelos.
El sexo del paciente est tambin sealado como un factor, desde que el ries-
go de amiloidosis renal es cuatro veces mayor en hombres que en mujeres,
independientemente de SAA 1 variaciones allicas.
Factores de alto riesgo para AA:
- Historia familiar de AA (OR 3.15).
- Sexo masculino.
- Polimorfismo SAA.
- M694V (en varios estudios).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
464
Patologa y exmenes de laboratorio
Los ndices de inflamacin estn elevados. Los autoanticuerpos estn ausentes.
El laboratorio es normal entre los ataques.
Las clulas inflamatorias en el tejido sinovial, lesiones cutneas y viscerales son
caractersticamente PMN. Similarmente, el recuento de clulas del fluido sino-
3
vial puede variar desde unos pocos cientos al milln de clulas/mm , dependien-
do de la severidad del ataque. Este recuento consiste de neutrfilos.
Se observ aumento srico de IL1 y TNF-.
Tratamiento
La colchicina fue introducida por primera vez para el manejo de FMF por
Goldfinger en 1972. Es efectiva en tratar o abortar las exacerbaciones agudas y
recurrentes de la enfermedad y en prevenir la amiloidosis. Es administrada
durante toda la vida, en una dosis de 1 a 2mg/da, independientemente del peso
o la edad (generalmente una vez por da).
Zemer y sus colaboradores reportaron a 350 nios, los cuales recibieron trata-
miento profilctico durante seis a 13 aos. La remisin completa de los ataques
febriles fue alcanzada en 64% de los pacientes y en forma parcial en 31% (pero
disminuyeron el nmero y severidad de los ataques). Hay un 5-10% de los pacien-
tes, que no responden, pero generalmente, esto se debe a baja adherencia al
tratamiento.
Aunque la diarrea, naseas, supresin de mdula sea, malaabsorcin, miopa-
ta, neuropata, alopeca, azoopermia y otras complicaciones a corto plazo rela-
cionadas con la dosis pueden ocurrir; las secuelas significativas a largo plazo,
con la terapia crnica con colchicina parecen ser raras. El mecanismo de accin
de la colchicina en FMF no es del todo claro. Su efecto ms potente es sobre la
quimiotaxis de leucocitos. Al nivel celular, parece inhibir la accin de los micro-
tbulos e influenciar el movimiento de las organelas intracelulares. Adems,
causara una sobrerregulacin (up-regulation) de la expresin del gen MEFV.
Debido a su llamativo efecto en suprimir la mitosis en la metafase, se ha sospe-
chado un posible rol en anomalas cromosmicas del desarrollo en nios.
En el pasado, las mujeres con FMF fueron aconsejadas de evitar el uso de esta
droga durante tres meses previa a la concepcin y durante el embarazo. Esta
recomendacin no fue duradera, puesto que los datos mostraron que la terapia
con colchicina no agrega riesgo obsttrico subyacente a las mujeres con FMF.
Ehrenfeld y sus colaboradores reportaron que los 16 nios que nacieron de
madres tomando colchicina durante el embarazo, se encontraban sanos. El pro-
tocolo corriente es no discontinuar la colchicina antes y durante el embarazo,
aunque la amniocentesis para la deteccin de anomalas cromosmicas es rea-
lizada rutinariamente. Tambin es posible el amamantamiento durante el trata-
miento. El seguimiento a largo plazo no revela efectos adversos en el crecimien-
to y desarrollo de los nios. Es ms, parece que el crecimiento es acelerado en
nios, porque los ataques son prevenidos por la terapia con colchicina.
CAPTULO 11 | Sndromes febriles
465
Curso de la enfermedad y pronstico
El pronstico de la FMF es determinado ampliamente por la ocurrencia de ami -
loidosis, la cul en parte est relacionada al origen tnico (judos sefarades son
ms susceptibles), gentico y al tratamiento inadecuado con colchicina.
En los pacientes tratados con colchicina, sin embargo, la incidencia de amiloi-
dosis es baja (2-3%). En una serie turca, la amiloidosis ocurri en 32 nios y fue
ms comn en varones que en nias. La amiloidosis acompaando FMF en
nios es rara en Estados Unidos.
En pacientes que no desarrollan amiloidosis, la expectativa de vida es igual al
de la poblacin general.
SNDROME DE HIPER-IGD
(FIEBRE RECURRENTE CON IGD ELEVADA O FIEBRE PERIDICA DE TIPO HOLANDS)
Los primeros reportes de nios con ataques de fiebre recurrente en la presencia
de concentraciones anormalmente elevadas de IgD fueron publicadas en 1984.
La primera descripcin detallada de este desorden fue publicada por van der Meer
y sus colaboradores, quienes introdujeron el trmino Hiperinmunoglobulinemia D
y Sndrome de Fiebre Peridica (HIDS). La mayora de los pacientes han sido de
origen holands, aunque se han reportado casos en todo el mundo. A raz de ello,
la enfermedad tambin es conocida como fiebre peridica de tipo holands.
Epidemiologa
Al menos 144 pacientes han sido diagnosticados con HIDS en todo el mundo.
La mayora de ellos son de Europa, en mayor parte holandeses (55%) y france-
ses (25%), con un pequeo nmero de casos en Suecia, Alemania, Repblica
Checa, Reino Unido, Blgica, Italia y Espaa. Tambin se han reportado casos
en Turqua, Japn y Estados Unidos. Aunque la incidencia exacta de HIDS es
desconocida, su prevalencia en pases nrdicos se estima en cinco a seis casos
por milln de la poblacin total.
El estudio colaborativo de HIDS document una fuerte asociacin entre inmuni-
zaciones y desarrollo de episodios febriles subsecuentes, que ellos definieron
como un fenmeno caracterstico. Ms de la mitad de los pacientes con HIDS
recaen con un episodio febril despus de un evento de inmunizacin. Las vacu-
nas relacionadas incluyen: difteria-toxoide tetnico, toxoide-pertussis y triple
viral. Ellos tambin implicaron infecciones agudas virales no especficas como
un evento precipitante para la fiebre alta. Sin embargo, en la mayora de los epi-
sodios febriles, no se pudo identificar un factor precipitante.
Patrn de herencia
En algunas familias, varios hermanos estn afectados, indicando un modo de
herencia autosmico recesivo. Varones y mujeres son afectados con igual
frecuencia.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
466
Biologa Molecular
La causa de la HIDS fue independientemente identificada en 1999 por un grupo
de investigadores holandeses y un consorcio holando-francs. Ambos grupos
finalizaron hallando el mismo gen, MVK, codificando para la enzima mevalona-
to kinasa (MK). La mutacin responsable del defecto enzimtico ocurre en el
cromosoma 12q24.
Bioqumica
La MK es la primera enzima que sigue a 3-hidroxi-3-metil-glutaril-CoA reducta-
sa (HMG-Coa reductasa) en la va del mevalonato y convierte a ste en 5-fos-
fomevalonato. La va del mevalonato provee isoprenoides a las clulas que son
esenciales para diversos procesos celulares. Los principales productos finales
incluyen ubiquinona-10 y haem A, ambos necesarios para el transporte de elec-
trones, RNAt isopentenilo, dolicol y los grupos farnesil y geranilgeranil, usados
para la isoprenilacin de las protenas comprometidas en la proliferacin y dife-
renciacin celular.
Los niveles de MK son del 1 al 7% de los niveles normales en fibroblastos y leu-
cocitos, de pacientes con HIDS. Como resultado de la deficiencia enzimtica,
los niveles de cido mevalnico estn incrementados en la orina, especialmen-
te durante los episodios febriles. En DPF la excrecin de cido mevalnico es
moderada (4-28 mmol/mol creatinina) y puede ser normal entre las crisis febri-
les. La identificacin de la deficiencia de MK como la causa de HIDS une a este
sndrome a la aciduria mevalnica (MA). En MA la actividad enzimtica de MK
es usualmente ausente cuando se miden en cultivos de piel de fibroblastos o de
linfoblastos de pacientes (0 a 4% de los controles medios).
An no se ha descubierto la relacin entre la va del cido mevalnico y el desarro-
llo de un sndrome febril recurrente.
IGD
Es una inmunoglobulina pesada glicosilada. Su rol fisiolgico es ampliamente
desconocido, tanto como su papel en la patognesis de HIDS. Normalmente las
concentraciones sricas de IgD estn por debajo de los 100 IU/ml, pero pueden
elevarse durante las infecciones y las enfermedades inflamatorias no infeccio-
sas. La hiper IgD puede tambin ocurrir en otras condiciones como las deficien-
cias inmunes, durante la quimioterapia para el cncer, en la Enfermedad de
Hodgkin, Sarcoidosis y Tuberculosis, y an en sujetos sanos.
Los niveles de IgD no se correlacionan con la intensidad de la enfermedad cl-
nica. En nios pequeos los sntomas pueden existir tan prolongadamente
como tres aos antes de que se eleven las IgD en suero. Con la identificacin
de la deficiencia de la MK, ha sido posible reconocer HIDS en pacientes con
niveles de IgD persistentemente normales.
El mecanismo que conduce a este incremento de la sntesis de IgD en HIDS es
desconocido.
CAPTULO 11 | Sndromes febriles
467
Manifestaciones Clnicas
La mayora de los pacientes son de ancestros europeos. Los primeros sntomas
son reconocidos en nios antes de los diez aos de edad, en
2
/3 de los pacientes,
los sntomas ocurren durante el primer ao de vida, y la mayora de ellos tienen ata-
ques cada 4-8 semanas, durando cada uno en promedio de tres a siete das.
Los sntomas premonitorios de faringitis, cefaleas, fatiga, vrtigo, congestin
nasal e irritabilidad son frecuentes. La fiebre comienza abruptamente, a menudo
acompaado de escalofros, alcanzando los 40C en pocas horas, y permanece
elevada de tres a siete das. La fiebre es continua, con defervescencia gradual.
En la mitad de los casos, un ataque febril es disparado por una estimulacin anti-
gnica como vacunacin, infeccin viral o administracin de inmunoglobulinas.
2
Durante el periodo febril, las artralgias son comunes (70-80%), en /3 de los
pacientes, puede observarse artritis transitoria no destructiva con inflamacin.
Linfadenopatas, que son inusuales en FMF, son un signo fsico mayor durante los
ataques y pueden ser extensas, con compromiso de otros linfonodos adems de
los cervicales. La hepatoesplenomegalia es ms pronunciada en el grupo menor.
El dolor abdominal con diarrea y vmitos es frecuente. La severidad de las mani-
festaciones abdominales, junto a la presencia de fiebre, que ha conducido a la
laparotoma en algunos pacientes, documenta la presencia de linfadenopatas y
adhesiones, que pueden ser el resultado de inflamacin peritoneal. Se asume
que los sntomas peritoneales en HIDS provienen de inflamacin del tejido lin-
foideo intestinal y no de inflamacin de las serosas.
Las manifestaciones cutneas son frecuentes durante los ataques (79% a 82%).
Pueden hallarse mculas eritematosas y ppulas, lesiones urticarianas, petequias,
prpura y lesiones nodulares. Histolgicamente, las lesiones de piel varan de infil-
tracin neutroflica de la piel a vasculitis leucocitoclstica. La presencia de depsitos
de IgD no ha sido consistentemente identificado en los especimenes de biopsia.
Exmenes de laboratorio
Durante un ataque, la evidencia de inflamacin es documentada por un incre-
mento de la ERS, leucocitosis, trombocitosis, y reactantes de fase aguda eleva-
dos. Entre los ataques, estas anomalas desaparecen. No hay autoanticuerpos
conocidos, los niveles de complemento son normales, y no se han identificado
inmunodeficiencias.
Cerca del 16% de los pacientes tienen hematuria microscpica durante los ata-
ques, pero la peora de la funcin renal es muy rara.
Pronstico y tratamiento
Los ataques generalmente disminuyen en intensidad con el tiempo; sin embar-
go, el intervalo entre los ataques vara de paciente a paciente. Los nios con fie-
bre recurrente e IgD srica elevada, pero con actividad enzimtica normal, son
ms probables a llegar a una remisin a largo plazo. La frecuencia de ataques
disminuye durante el embarazo y el progreso de las mujeres afectadas es normal.
Los intentos teraputicos son decepcionantes. En algunos casos, dosis bajas de
esteroides pueden reducir los sntomas clnicos, particularmente artritis. Las
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
468
inmunoglobulinas no tienen efecto. La modulacin farmacolgica de citoquinas
parece ser satisfactoria.
Tres pacientes desarrollaron adhesiones peritoneales, posiblemente como una
consecuencia de serositis.
La amiloidosis fue descripta en un paciente y un nio desarroll falla renal ter-
minal debido a una glomerulonefritis con semilunas.
Entre los pacientes del registro HIDS se reportaron dos muertes, uno por suici -
dio y otro por stroke. Es dudoso que estas complicaciones estn relacionadas a
HIDS.
SNDROME PERIDICO ASOCIADO AL RECEPTOR DE NECROSIS TUMORAL (TRAPS)
El Sindrome peridico asociado al Receptor de Necrosis Tumoral (TRAPS) es
un desorden caracterizado por episodios prolongados de fiebre y de inflamacin
local, causado por mutaciones heredadas con un patrn dominante en
TNFRSF1A, el gen que codifica el receptor de 55-kDa para el Factor de
Necrosis Tumoral (TNF). Esta nomenclatura rene varios viejos diagnsticos,
incluyendo Fiebre Hiberniana Familiar (FHF), fiebre peridica familiar benigna
autosmica dominante y fiebre peridica autonmica dominante con amiloido-
sis, todos los cules comparten una base molecular en comn.
La FHF fue descripta primero en 1982 en una gran familia irlandesa, adoptando
el nombre de Hiberniana. En esta familia, 16 miembros de tres generaciones
exhibieron fiebre peridica, mialgias, y eritema doloroso heredado con un patrn
dominante. En 1997, McDermott y sus colaboradores reexaminaron la familia
original descripta por Willianson y sus colaboradores, y encontraron que ade-
ms de los episodios febriles, el dolor abdominal y la mialgia localizada estaban
presentes frecuentemente. Los parches eritematosos, conjuntivitis, y el edema
periorbitario tambin son caractersticas distintivas en estos pacientes. Varias
familias de diferentes orgenes raciales y tnicos han sido descriptos que ten-
an hallazgos clnicos similares.
En 1998, Mulley y sus colaboradores caracterizaron una familia grande austra-
liana de ancestros escoceses con caractersticas similares de FHF. Pequeas
familias de descendencia finlandesa, holandesa, portorriquea y mezclas de
ingleses, irlandeses y Alemanes tambin fueron descriptos. Aunque todas estas
familias tenan ataques prolongados (menor a una semana) y pobre respuesta
al tratamiento con colchicina, haba diferencias clnicas entre las familias, ms
notablemente la presencia o ausencia de amiloidosis y de la erupcin cutnea.
En 1999, se observ que varias de estas familias tenan mutaciones en
TNFRSF1A. McDermott y sus colaboradores encontraron siete familias afecta-
das con seis mutaciones missense diferentes en TNFRSF1A. TRAPS es here-
dada con un patrn autosmico dominante. Cada desorden es causado por una
mutacin en un gen diferente. La susceptibilidad gentica para TRAPS fue ini-
cialmente mapeada en el cromosoma 12p13, y subsecuentemente fue hallado
ser TNFRSF1A, el gen que codifica el receptor de 55 kDa para TNF.
CAPTULO 11 | Sndromes febriles
469
Este receptor consta de una protena de membrana de Tipo I, con 4 subdomi-
nios extracelulares ricos en cistina, un dominio transmembrana y un dominio de
muerte intracelular, envuelto en las seales de transduccin.
Gentica y bioqumica
El TNFRSF1A tiene un cdigo de secuencia de 2 kb y est compuesto de 10
exones. La perturbacin de la homeostasis entre TNFRSF1A soluble y de mem-
brana, y el empeoramiento del clivaje de citoquinas asociadas al receptor, esta-
blecen un nuevo mecanismo patognico en respuesta al TNF, que conducen a
un sndrome autoinflamatorio.
Los homotrmeros de TNF inducen sealizacin por agregacin en los recepto-
res de membrana. El clivaje de los dominios extracelulares de TNFR1 por una
metaloproteinasa, puede contribuir al clearance de TNFRSF1A desde la mem-
brana, y ello produce un pool de receptores solubles que compiten con la forma
de membrana.
Se observ que los niveles en plasma de TNFRSF1A soluble eran aproximada-
mente la mitad de lo normal. Los leucocitos que poseen una mutacin C52F,
muestran disminucin del aclaramiento del receptor TNF de 55kd desde la super-
ficie celular sobre la activacin, y reducen marcadamente la liberacin de p55 en
los sobrenadantes con relacin a los controles. El fenotipo autoinflamatorio
puede entonces resultar por una down regulation deteriorada de TNFRSF1A de
la membrana y disminucin del desprendimiento del receptor soluble.
Epidemiologa
Los individuos con TRAPS tienen diversos antecedentes genticos; sin embar-
go, los pacientes de Irlanda y Escocia estn sobrepresentados.
Los pacientes con TRAPS pueden tener intervalos libres de enfermedad de
meses a aos, sugiriendo que la protena mutada, funciona adecuadamente bas-
tante tiempo y requiere de un disparador ambiental importante para expresar la
enfermedad. En algunos casos los factores asociados con ataques se entienden
bien dentro de las vas comprensibles del TNF, tales como las infecciones leves
o el trauma localizado, que provocan un episodio inflamatorio sistmico prolon-
gado. Para otros factores incitantes (stress psicolgico y el esfuerzo fsico), u
otros protectores (embarazo), la conexin con TNF est menos establecida.
Las caractersticas clnicas son hetrogneas entre los miembros de la misma
familia. La duracin de los ataques tambin vara considerablemente, entre los
miembros de la familia y dentro del mismo individuo. La edad al debut es varia-
ble, pero la mayora de los casos comienza en la lactancia o infancia.
Ocasionalmente, los sntomas pueden desarrollarse en la vida tarda en relacin
con un evento estresante (por ejemplo: trauma).
Los pacientes con TRAPS tienden a tener ataques ms prolongados, con nume-
rosos episodios que duran ms de una semana. No es poco comn que los
pacientes tengan episodios de ms de un mes de duracin y que exhiban infla-
macin continua.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
470
Caractersticas clnicas
Fiebre
Es ms prominente en los ataques de nios con FHF y puede ser variable en
duracin. Comienza temprano durante el ataque en solamente el 46.7%, y con-
tinua por un periodo variable. Puede no estar presente en cada episodio. Los
pacientes mayores podran tener sntomas sin fiebre asociada.
Manifestaciones abdominales
El dolor abdominal como manifestacin de FHF ocurre en el 94% de los pacien-
tes. Adherencias intraabdominales han ocurrido en varios miembros de familia
antes de realizar procedimientos quirrgicos. El dolor testicular, ocurre en 50%
de los varones con FHF, a menudo es asociado con inflamacin localizada y lin-
fadenopatas inguinales.
En una familia estudiada, hernias inguinales ocurrieron en ocho de diez miem-
bros varones de la familia afectada, en comparacin con uno de 21 varones de
la familia, no afectados por la enfermedad. La mayora de las hernias ocurren
durante la niez y la adultez temprana.
Manifestaciones oculares
La inyeccin conjuntival es una caracterstica frecuente (81%) y a menudo es
asociada con picazn u ojos dolorosos. Una intriga es el desarrollo de edema
periorbitario unilateral durante un ataque, que puede ser asociado con inyeccin
conjuntival leve.
Manifestaciones musculoesquelticas
La mialgia pronunciada localizada y rigidez que afecta a un grupo de msculos
ocurre en casi todos los pacientes con FHF (94%). Los pacientes se quejan de
tirantez o tensin de los grupos musculares. La migracin distal durante el curso
de un ataque ha sido ya enfatizado. La artritis verdadera es rara y ocurre predo-
minantemente en nios, pero la oligoartralgia afectando a las articulaciones
grandes es un sntoma frecuente. No se ha detectado dao articular residual.
Dolor Torcico
El dolor torcico pleurtico y no pleurtico puede ocurrir, pero usualmente es atri-
buible a la musculatura afectada del trax ms que a enfermedad primaria pul-
monar. La tirantez torcica es una queja comn durante un ataque de FHF, pero
es probable que sea de origen muscular porque se asocia con un pico-flujo nor-
mal y sonidos normales en la auscultacin.
Linfadenopatas
Linfadenopatas cervicales, axilares e inguinales son comunes.
CAPTULO 11 | Sndromes febriles
471
Amiloidosis
La amiloidosis sistmica ha sido descripta en cuatro de las primeras siete fami-
lias con TRAPS. La prevalencia de amiloidosis entre los pacientes con TRAPS
es significativamente ms alta que lo previamente reconocido (14%).
Es debido al depsito de amiloide srico A y puede conducir a falla renal o
heptica.
Manifestaciones cutneas
Las lesiones de la piel ocurren durante los episodios febriles, indicando que son
parte de este sndrome. Las manifestaciones cutneas usualmente duran de
cuatro a 21 das, con una duracin media de 13 das. El sitio ms comn es una
extremidad, donde las lesiones comienzan proximalmente y se mueven distal-
mente durante el ataque.
En 1997, McDermott y sus colaboradores reportaron erupciones de piel en 69% de
los pacientes. Las lesiones cutneas fueron comnmente asociadas con mialgia
subyacente. La mialgia desciende la extremidad en conjunto con las lesiones de
piel, afectando diferentes grupos musculares y movimientos articulares limitados
durante el progreso del ataque. Las lesiones tempranas consisten en mculas y
placas solitarias o en grupos. A medida que estas lesiones progresan, se expan-
den a la periferia coalesciendo en grandes parches o placas. Este hallazgo de gran-
des placas y parches migrando asociadas con mialgia subyacente difiere del HIDS.
Tambin ha sido observado equimosis y lesiones purpricas. En un paciente las
lesiones fueron descriptas como prpura anafilactoide y rash purprico.
Los hallazgos cutneos histolgicos de TRAPS no son especficos. Los espec-
menes de biopsias muestran un infiltrado perivascular superficial y profundo de
linfocitos y monocitos.
La inmunofluorescencia muestran un depsito difuso de IgA, IgG y C3; fibrin-
geno a todo lo largo de la dermis superior y depsitos granuares finos de IgM y
C3en toda la extensin de la unin dermoepidrmica. Fueron positivos para
CD3, un marcador celular pan-T, y CD4 y CD8.
Problemas del desarrollo
Todos los nios afectados parecen tener un desarrollo normal, a excepcin de
uno de ellos en una familia.
Laboratorio
Durante un ataque tpico, las investigaciones revelaron una respuesta de fase
aguda incrementada y activacin del complemento. Hay niveles incrementados
de inmunoglobulinas policlonales, particularmente IgA.
Todos los miembros afectados tienen resultados normales de anlisis de orina
durante el ataque y fuera de ste. Los resultados de la funcin heptica fueron
normales en todos los pacientes, salvo en dos con depsitos de amiloide heptico.
Aproximadamente del 10% al 13% de los pacientes con TRAPS tienen niveles
elevados de IgD.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
472
Tratamiento
Los sntomas en la mayora de los pacientes con TRAPS responden rpidamen-
te al uso de esteroides. Los AINES son efectivos en los ataques leves.
Etanercept, es un novel tratamiento prometedor para TRAPS. Un paciente con
sustitucin P46L ha mostrado una respuesta favorable a la terapia anti TNF.
SNDROME DE MUCKLE-WELLS
El Sndrome de Muckle-Wells fue descripto por primera vez en 1962, como un
desorden hereditario raro con un modo de herencia autosmico dominante.
Desde ese momento la mayora de los estudios publicados han focalizado en
familias originadas en el Norte de Europa.
Comnmente se manifiestan en la infancia y se caracteriza por episodios agu-
dos febriles inflamatorios. Incluye dolor abdominal, artritis en articulaciones
grandes (frecuentemente de tipo oligoarticular), mialgia, urticaria y conjuntivitis.
Estos episodios duran de 24-48 horas. Tardamente en el curso de la enferme-
dad ocurre sordera de tipo sensorial. Despus de varios aos, la condicin infla-
matoria se complica por el desarrollo de amiloidosis de Tipo AA, que puede
envolver la mayora de los rganos y tejidos, especialmente el rin. El 26% de
los pacientes tienen amiloidosis renal que se revela por proteinuria, conducien-
do a sndrome nefrtico y desarrolla falla renal terminal, la cual antes de la era
de la hemodilisis era fatal. Amiloidosis no ocurre en todas las familias.
Durante los episodios clnicos, el laboratorio muestra una respuesta de fase
aguda con eritrosedimentacin elevada, altos recuentos de leucocitos e hiper-
gammaglobulinemia.
La colchicina present un efecto favorable en la intensidad y recurrencia de los
episodios febriles. En otros pacientes se han utilizado altas dosis de esteroides.
La rareza de la enfermedad y la falta de observacin a largo plazo an mantie-
ne sin resolver el tema de la prevencin del desarrollo de amiloidosis con el tra-
tamiento prolongado con colchicina.
URTICARIA FRA FAMILIAR
El sndrome autoinflamatorio de urticaria familiar, comnmente conocido como
Urticaria Fra Familiar, es una enfermedad sistmica inflamatoria de herencia
autonmica dominante caracterizada por episodios intermitentes de rash, artral-
gias, fiebre y conjuntivitis despus de una exposicin generalizada al fro.
Fue previamente mapeada en el cromosoma 1q44, en la regin 10-cM.
El gen denominado CIAS1 se expresa en leucocitos de sangre perifrica y codifi-
ca una protena llamada criopirina con un dominio pirina, un sitio central de unin
a nucletidos (NBS, subfamilia NACHT) y una regin (c-terminal) de repeticiones
ricas en leucina (LRR), sugiriendo un rol en la regulacin de la inflamacin y la
apoptosis. Est formada por 920 aminocidos con un tamao de 105.7kD.
CAPTULO 11 | Sndromes febriles
473
Las mutaciones en CIAS1 resultan en desrdenes de fiebre peridica fenotpi-
camente similares, pero distintos: MW y UFF. La variacin fenotpica entre las
dos condiciones con la misma aparente base gentica refleja sutiles divergen-
cias en los efectos de distintos mutaciones o podra ser el resultado de diferen-
tes patrones de herencia o factores ambientales. Mayores anlisis son necesa-
rios para determinar los mecanismos que llevan a sensibilidad al fro en UFF y
a la sordera en MW.
FIEBRE PERIDICA, ESTOMATITIS AFTOSA, FARINGITIS Y ADENITIS
(SNDROME PFAPA)
En 1987, Marshall y sus colaboradores describieron un grupo de 12 nios con fie-
bre peridica inexplicada, faringitis, adenitis cervical y estomatitis aftosa. Despus
de este artculo inicial, otros reportaron pacientes con este sndrome y, en 1989
Edwards y sus colaboradores, acuaron el acrnimo PFAPA para describir esta
entidad.
La etiologa es desconocida y la patognesis oscura. Este sndrome no parece
ser de origen infeccioso.
Los pacientes fueron identificados de varios pases, sugiriendo que la enferme-
dad no es tan rara. La mayora de los nios son caucsicos, con una diversa
representacin de antecedentes genticos que incluyen: alemanes, ingleses,
irlandeses, italianos, franceses, judos e indoamericanos.
Los sntomas usualmente comienzan antes de la edad de cinco aos con episo-
dios, tornndose menos frecuentes con el tiempo. Los ataques ocurren a inter-
valos de cuatro a seis semanas, durante un ao a 15 aos. Todos los signos y
sntomas desaparecen entre los ataques. Cada uno de ellos se resuelve espon-
tneamente de cuatro a cinco das.
La fiebre peridica es el rasgo ms caracterstico, mientras que los sntomas
asociados son ligeramente ms variables. En una serie de 94 nios, prdromos
como estomatitis aftosa, malestar, fatiga, irritabilidad o cefaleas, ocurriendo 24
horas o antes del debut de la fiebre se describieron en el 78% de los pacientes.
Durante los episodios la fiebre permanece en los 38.9C a 41.1C, durante un
lapso medio de 3.8 das. En la mitad de los pacientes la fiebre finaliza abrupta-
mente, mientras que en el resto, se resuelven en un periodo de 24 a 48 horas.
El dolor abdominal con vmitos, y asociado a fiebre fue usualmente leve y nunca
requiri consultas quirrgicas. Ningn paciente document infecciones pigenas
recurrentes. Artralgias son reportadas en una minora de pacientes en algunas
series, pero no han sido notadas en otras.
Los pacientes no tienen signos de infeccin del tracto respiratorio, conjuntivi-
tis, lesiones genitales o sntomas neurolgicos. El crecimiento y desarrollo no
fueron afectados, no ocurrieron secuelas a largo plazo y no hubo grupos
familiares con el sndrome.
Todos los nios fueron descriptos como sanos y subsecuentemente en ninguno
se diagnostic malignidad, desrdenes autoinmunes o enfermedades infecciosas
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
474
crnicas. Trastornos del carcter se presentaron en cuatro de 94 pacientes, una
prevalencia probablemente no diferente de la poblacin general de nios.
Durante los ataques, los estudios de laboratorio muestran ERS elevada y leuco-
citosis. Los estudios inmunolgicos son normales y los cultivos bacterianos y
virales son negativos.
Los padres de estos nios no tienen dificultades en distinguir los ataques de
PFAPA de otras infecciones comunes que causan fiebre en nios pequeos, y
anticipan correctamente cuando ocurrir el episodio. Varias madres han comen-
tado que los episodios recurren tan regularmente como los ciclos menstruales,
y las familias a menudo hacen planes basndose en las fechas anticipadas de
los episodios febriles.
La remisin parece estar precedida por un periodo durante el cul los ataques
ocurren con menor frecuencia.
Estos criterios diagnsticos han sido propuestos:
1. Debut de la enfermedad en la infancia temprana, generalmente antes de los
cinco aos.
2. Episodios abruptos de fiebre de recurrencia regular, durando cinco das
aproximadamente y asociada con sntomas constitucionales; y dos de los
siguientes: estomatitis aftosa y/o faringitis (con o sin adenitis cervical) en la
ausencia de otros signos de infeccin respiratoria y marcadores de inflamacin
aguda, como leucocitosis o ESR elevada.
3. Periodos completamente asintomticos (generalmente, dura menos de diez
semanas), curso benigno a largo plazo, parmetros de crecimiento normal, y la
ausencia distintiva de secuelas.
4. Exclusin de neutropenia cclica por recuentos seriados de neutrfilos
antes, durante y despus de los episodios sintomticos.
5. Exclusin de otros sndromes episdicos (FMF, TRAPS, HIDS, EB) por his-
toria familiar y la ausencia de caractersticas clnicas tpicas y de laboratorio.
6. Ausencia de evidencia clnica y de laboratorio de inmunodeficiencias, enfer-
medades autoinmunes e infecciones crnicas.
Tratamiento
Una variedad de tratamientos ha sido usada. Acetaminofeno, antibiticos y
AINES fueron reportados con un modesto efecto teraputico. El acyclovir y la
colchicina no son efectivos. Los corticoides abortan los sntomas remarcable-
mente bien en la mayora de los pacientes. Aunque una dosis nica de pred-
nisona de 1 a 2mg/kg o su equivalente fue a menudo suficiente para detener
el episodio, en algunos pacientes la defervescencia se logr luego de un curso
prolongado. La cimetidina fue sugerida como un tratamiento profilctico para
PFAPA en 1992. Aunque toda la eficacia reportada de esta droga en el segui-
miento de una serie de pacientes fue solamente del 29%, parece ser altamen-
te efectiva en prevenir los ataques en algunos pacientes. Algunas veces el tra-
tamiento con cimetidina, resulta en remisin sin recurrencias luego que es dis-
continuada. Esta droga acta no solamente como antagonista H2, sino tam-
bin como un agente inmunomodulador. Al presente es la droga de eleccin
CAPTULO 11 | Sndromes febriles
475
para PFAPA. De especial inters fue la observacin de la interrupcin de los
episodios de PFAPA luego de la tonsilectoma (con o sin adenoidectoma) en
siete de 11 pacientes que sufrieron este procedimiento.
En su presentacin clnica y en la respuesta a esteroides, este sndrome seme-
ja a la neutropenia cclica.
Tabla N 2. Diferencias clnicas entre PFAPA y neutropenia cclica
Caractersticas
Periodicidad
Sntomas
Susceptibilidad a infecciones
Laboratorio
Tratamiento
Secuelas
Neutropenia cclica
Fijo (20-22 das).
Fiebre, estomatitis, faringitis,
infecciones cutneas
y subcutneas.
+
Neutropenia cclica.
G-CSF.
Sepsis, perforacin intestinal.
PFAPA
No fijo.
Fiebre alta, faringitis, linfade-
nopatas, esplenomegalia.
-
Funcin inmune indemne.
Cimetidina.
No reportadas.
Tabla N 3. Caractersticas de los sndromes de fiebre intermitente
(ms frecuentes en pediatra)
Debut menor a
cinco aos
de edad Duracin
del episodio febril
Intervalo entre los
episodios febriles
Sntomas
asociados
Etnicidad/Geografa
Tests especiales de
laboratorio
Secuelas
FMF
Inusual.
Dos das.
No peridicos.
Pleuritis,
peritonitis
Dolorosas.
Mediterrneo.
Anlisis gentico.
Amiloidosis.
Hiper IgD
Comn.
Cuatro das. No
peridicos.
Artralgias, dolor
abdominal, diarrea,
esplenomegalia, rash.
Holands.
Concentracin ele-
vada de IgD srica
Anlisis gentico.
Ninguna.
TRAPS
No comn.
Das a semanas.
No peridicos.
Rash, mialgias,
artritis.
Irlands.
Anlisis gentico.
Amiloidosis 14%.
PFAPA
Comn.
Cuatro das.
De dos a ocho
semanas.
Estomatitis aftosa,
faringitis, adenitis.
Ninguno.
Ninguno.
Ninguna.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
476
Lecturas recomendadas
AKSENTIJEVICH I, GALON J, SOARES M et al. The tumor necrosis factor receptor
associated periodic syndrome: new mutations in TNFRSF1A, ancestral origins,
genotype-phenotype studies and evidence for further genetic heterogeneity of
periodics fevers. Am J Hum Genet. 2001, 69: 301-314.
CASSIDY J y PETTY R. Textbook of Pediatric Rheumatology, en PRIEUR AM y
PETTY R. Uncommon chronic systemic inflammatory diseases. 4 ed. 553-563.
DRENTH J, CUISSET L, GRATEAU G et al. Mutations in the gene encoding mevalo-
nate kinase cause hyper-IgD and periodic fever syndrome. Nature Gen: 1999;
22: 178-181.
FEDER H y BIALECKI C. Periodic fever associated with aphthous stomatitis,
pharyngitis and cervical adenitis. Correspondence. Pediatr Infect Dis. 1989, 8:
186-187.
FEDER H. Cimetidine treatment for periodic fever associated with aphthous sto-
matitis, pharyngitis and cervical adenitis. Pediatr Infect Dis J. 1992; 11: 318-321.
FRENKEL J, HOUTEN SM, WATERHAM HR et al. Mevalonate kinase deficiency and
Dutch type periodic fever. Clin Exp Rheumatol. 2000; 18: 525-532.
GRATEAU G, DRENTH J, DELPECH M. Hereditary fevers. Curr Opin Rheumatol.
1999; 11: 75-78.
HOUTEN S, KUIS W, DURAN M et al. Mutations in MVK, encoding mevalonate kina-
se, cause hyperimmunoglobulinaemia D and periodic fever syndrome. Nature
Gen: 1999; 22: 175-177.
LONG S. Syndroem of periodic fever, aphthous stomatitis, pharyngitis and adeni-
tis (PFAPA)- What it isnt. What is it? J Pediatr: 1999; 135: 1-5.
MARSHALL G, EDWARDS K, BUTLER J et al. Syndroem of periodic fever, pharyngi-
tis and aphthous stomatitis. J Pediatr. 1987; 110: 43-46.
MCDERMOTT E, SMILLIE D y POWELL R. Clinical spectrum of Familial Hibernian
Fever: a 14 year follow-up study of the index case and extended family. Mayo
Clin Proc: 1997; 72: 806-817.
MCDERMOTT M, AKSENTIJEVICH I, GALON J et al. Germline mutations in the extra-
cellular domains of the 55 kDa TNF receptor, TNFR1, define a family of domi-
nantly inherited autoinflammatory syndromes. Cell: 1999; 97: 133-144.
PADEH S, BREZNIAK N, ZEMER D et al. Periodic fever, aphthous stomatitis, pharyn-
gitis and adenopathy syndrome: Clinical characteristics and outcome. J Pediatr.
1999; 135:98-101.
RUBIN L, KAMANI N. Sndrome of periodic fever and pharyngitis: Editorial corres-
pondence. J Pediatr. 1987; 111:307.
Captulo XII
Artritis asociadas a infeccin
CAPTULO 12 | Artritis asociadas a infeccin
479
Introduccin
Dra. Clara Malagn Gutirrez
Las infecciones son muy comunes en la edad peditrica y con frecuencia provo-
can manifestaciones reumticas. Existen tres principales tipos de artritis relacio-
nadas con infeccin: sptica, reactiva y viral. Las articulaciones, los msculos,
los tejidos periarticulares y an el hueso pueden ser asiento de infecciones. Las
infecciones son tambin frecuentes desencadenantes de reacciones vasculti-
cas y se consideran como potenciales desencadenantes de enfermedades
autoinmunes. Por lo tanto, la asociacin artritis e infeccin es comn y presen-
ta un amplsimo espectro de manifestaciones clnicas.
Las infecciones spticas articulares son comunes en la primera dcada de la
vida y son consideradas una urgencia diagnstica por la rpida destruccin
articular y complicaciones derivadas de la infeccin diseminada que provocan.
Se observa variacin en la frecuencia y tipo de agentes infecciosos segn los
diferentes grupos etreos. En pacientes con hemoglobinopatias o inmunode-
ficiencias se debe adems, considerar la posibilidad de infecciones por grme-
nes no habituales.
Las artritis reactivas son tambin frecuentes en la edad peditrica. Diversas
enterobacterias y Clamydias ocasionan infecciones comnmente asociadas con
manifestaciones articulares. Provocan oligoartritis transitorias aunque en algu-
nos casos son eventos desencadenantes de espondiloartropatas o provocan
cuadros floridos de Sndrome de Reiter. Este es tambin el mecanismo patog-
nico de la fiebre reumtica, an frecuente en muchos pases y considerada la
primera causa de cardiopata adquirida en escolares y adolescentes.
Infecciones bacterianas crnicas que presentan una tendencia menor a provo-
car compromiso articular deben tambin considerarse en el diagnstico diferen-
cial de artritis en pacientes peditricos. El tipo de manifestacin clnica vara si
se presenta en la fase aguda o durante la fase de infeccin crnica. En este
grupo se encuentran infecciones desencadenadas por T. Pallidum, B.
Burgdorferi y las Micobacterias.
Diversos virus pueden desencadenar artritis. Afectan todos los grupos etreos y
aunque tiene una presentacin clnica dramtica tienden a ser transitorios.
Tambin se han reportado artritis posvacunales.
Prcticamente cualquier microorganismo puede desencadenar artritis. Las
infecciones por micoplasma, parsitos y hongos tambin pueden cursar con
manifestaciones reumticas.
CAPTULO 12 | Seccin I
481
Seccin I
Artritis sptica
Dr. Jos Goldenberg y Dra. Alessandra Bruns
Corresponde a una reaccin inflamatoria articular provocada por invasin direc-
ta de microorganismos en la cavidad articular. Dada su alta morbimortalidad,
debe considerarse como una emergencia ya que su oportuno diagnstico y
apropiado tratamiento mejora el pronstico.
Epidemiologa
Las artritis spticas son ms comunes en edades extremas de la vida. En la
infancia, las mismas ocurren con una prevalencia del 55 al 60%, observndose
un leve predominio en el sexo masculino.
Etiopatogenia
La siembra hematgena a partir de un foco distante: pulmn, piel, tracto gas-
trointestinal o genitourinario es el mecanismo patognico ms comn. En otras
ocasiones, es el resultado de inoculacin directa o de extensin a partir de un
foco adyacente de osteomielitis.
La presencia de microorganismos dentro de una articulacin desencadena una
prominente respuesta inflamatoria caracterizada por la presencia de polimorfo-
nucleares y fagocitos, liberacin de gran cantidad de citoquinas proinflamatorias
y enzimas proteolticas provocan destruccin del cartlago articular, necrosis
sinovial e inclusive, compromiso sptico del hueso vecino y osteonecrosis.
El tipo de microorganismos que provocan artritis sptica es diferente segn el
grupo etreo. En los recin nacidos, los agentes causales ms comunes son el
Staphylococcus Aureus (40-50%), Streptococcus Grupo B (20-25%).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
482
Deben tambin mencionarse las infecciones por Enterobacterias, Gonococos y
Candida sp. En menores de dos aos de edad, el Hemophylus Influenzae Tipo
B es una frecuente causa de artritis sptica.
A partir de esta edad y hasta la adolescencia, el Staphylococcus Aureus y el
Streptococcus Pneumonie son los grmenes ms comunes. En los adolescen-
tes, la Neisseria Gonorreae debe investigarse de rutina, an en ausencia de sn-
tomas sugestivos de enfermedad inflamatoria plvica o uretritis.
En pacientes con hemoglobinopatas o pacientes inmunosuprimidos otras
bacterias causan artritis sptica: Salmonella sp, Pseudomonas sp u otras
enterobacterias. Las infecciones por anaerobios son de muy rara ocurrencia
en la edad peditrica.
Debe de tenerse en cuenta la variacin etrea observada en la etiologa de la
artritis sptica ya que, estas diferencias son el parmetro para la eleccin inicial
del antibitico y segn el reporte del cultivo y antibiograma se definir el antibi-
tico de eleccin.
Tabla N 1. Etiologa artritis sptica - Variacin etrea
Recin nacidos Menores de 2 aos De 2 a 10 aos Mayores de 10 aos
Staphylococcus Aureus Staphylococcus Aureus Staphylococcus Aureus Staphytococcus Aureus
STP Grupo B
Enterobacterias
Candida SP
Hemophyus Influenzae
Tipo B
STP Neumoniae
Enterobacterias
STP Grupo A
Enterobacterias
Neisseria Gonorreae
STP Grupo A
Enterobacterias
Manifestaciones clnicas
El estado general del paciente se encuentra comprometido. Generalmente, el
paciente se encuentra febril y evidencia signos de estado txico. Los pacientes
inmunosuprimidos o neonatos pueden evolucionar rpidamente a una sepsis y
no presentar signos locales claros.
Toda monoartritis aguda febril debe considerarse como sptica hasta que se
demuestre lo contrario. La rodilla, cadera, tobillo y codo son las articulaciones
que con mayor frecuencia se afectan, representando el 90% de todas las articu-
laciones afectadas. Puede tambin ocurrir compromiso infeccioso de la articula-
cin sacroilaca. En forma ocasional, la artritis sptica puede adoptar un patrn
oligoarticular o poliarticular.
Adems de la fiebre, el dolor es el sntoma que domina el cuadro clnico. El dolor
es de inicio agudo y de gran intensidad. Provoca gran discapacidad y observa
importante reduccin del arco de movimiento articular. La movilizacin pasiva de
la articulacin es dolorosa. El dolor a la palpacin de la metfisis del hueso veci-
no puede indicar osteomielitis asociada y sta es una complicacin de frecuente
observacin. De igual manera debe recordarse que un foco de osteomielitis
puede complicarse con infeccin pigena de la articulacin vecina.
CAPTULO 12 | Seccin I
483
Cuando la artritis sptica es oligo o poliarticular generalmente es provocada
por grmenes altamente patgenos y pueden llevar rpidamente al paciente
a una sepsis con compromiso cardiopulmonar, renal, coagulacin intravascu-
lar diseminada y falla multisistmica y se observa una alta mortalidad. Ciertas
inmunodeficiencias como la enfermedad granulomatosa crnica o el
Sndrome de Inmunodeficiencia Adquirida (SIDA) pueden predisponer a artri-
tis sptica poliarticulares.
El acmulo de pus intraarticular puede provocar destruccin rpida de las
superficies articulares, extensin de la infeccin al hueso vecino, deslizamien-
to epifisiario, subluxacin y sepsis. Estas complicaciones pueden suceder en el
lapso de horas y determinar una importante morbimortalidad. Se ha determina-
do que el diagnstico tardo, la osteomielitis concomitante del hueso vecino y
el aislamiento de Staphylococcus Aureus, son factores de mal pronstico en
artritis sptica de cadera en nios.
La infeccin por Neisseria Gonorreae debe descartarse de rutina en adolescen-
tes y en nios vctimas de abuso sexual. Existen tres tipos clnicos de infeccin
gonoccica. La infeccin gonoccica diseminada se caracteriza por tenosinovi-
tis, poliartralgias migratorias y poliartritis que afecta articulaciones de las
manos, rodillas o tobillos y ocurre en cerca del 50% de los pacientes. Se aso-
cia a bacteremia que provoca manifestaciones sistmicas tales como: fiebre,
dermatitis (rash vesiculopustular) y transaminitis. Con alta frecuencia los hemo-
cultivos son positivos, pero el cultivo de lquido sinovial es negativo en ms del
70% de los casos. En el segundo tipo, las manifestaciones sistmicas son
menos importantes pero se caracterizan por un cuadro mono o oligoarticular
muy agudo. La rodilla es la articulacin que se compromete con mayor frecuen-
cia. El aislamiento del germen se obtiene a partir del lquido sinovial pero los
hemocultivos son negativos. En el tercer tipo de presentacin clnica, coexisten
caractersticas de los dos cuadros clnicos mencionados anteriormente, y
puede corresponder a una fase transicional.
Diagnstico
La presentacin clnica ms comn es la de una artritis de inicio agudo y curso
febril. El dolor es un sntoma casi constante y el paciente evita mover su extre-
midad y adopta una posicin antlgica. La movilizacin pasiva de la articulacin
es exquisitamente dolorosa y hay significativa disminucin del arco de movi-
miento por dolor. La fiebre se presenta en pacientes lactantes y escolares pero
puede estar ausente en los recin nacidos y en pacientes inmunosuprimidos.
El hemograma generalmente evidencia leucocitosis con neutrofilia y los reac-
tantes de fase aguda son positivos pero no son especficos. Sin embargo,
algunos estudios han demostrado que la asociacin de fiebre y velocidad de
sedimentacin globular (VSG) mayor a 20mm/hora puede identificar un 97%
de los pacientes con artritis sptica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
484
Deben realizarse hemocultivos y otros cultivos si existen focos distantes de
infeccin. Adems de los hemocultivos, estn indicados: cultivo de lquido
sinovial, de secrecin vaginal o uretral, hisopado farngeo y rectal, y cultivo
de lquido vesicular.
La prueba diagnstica de mayor utilidad es el anlisis y cultivo del lquido sino-
via y debe realizarse en todo paciente en quien se sospeche artritis sptica. La
artrocentesis, se debe realizar antes del inicio de antibiticos, ya que la positivi-
dad de las pruebas microbiolgicas puede falsearse si el paciente ha recibido
antibitico previamente. La obtencin de pus o el reporte de un lquido sinovial
de tipo sptico debern considerarse confirmatorios del diagnstico. El drenaje
articular temprano puede prevenir la mayora de las secuelas. La artritis sptica
es una urgencia quirrgica ya que puede provocar rpida destruccin articular.
El lquido sinovial es turbio y denso o francamente purulento y el cogulo de
3
mucina es pobre. Evidencia un recuento leucocitario mayor a 50.000 x mm con
predominio de polimorfonucleares (mayor al 75%) y reduccin de los niveles de
glucosa. La coloracin de gram orienta el diagnstico etiolgico y el cultivo lo
confirma. Sin embargo, la tasa de aislamiento no es del 100% y pueden presen-
tarse falsos negativos en los cultivos de lquido sinovial, en especial en pacien-
tes que estn recibiendo antibiticos. La tasa de aislamiento aumenta cuando
se realizan siembras de lquido sinovial en botellas para hemocultivo, hemocul-
tivos seriados y cultivo tisular de los detritus obtenidos en la artrotoma.
Cuando se sospeche Neisseria Gonorreae o Salmonella, debe advertirse al
laboratorio que se utilicen medios de cultivo enriquecidos que permitan mejorar
la tasa de aislamiento. El antibiograma determinar el antibitico definitivo.
La informacin brindada por los Rx en fases iniciales es muy pobre e inespecfi-
ca. En fases tardas, revela los signos de destruccin articular y osteonecrosis.
La ecografa articular muestra la presencia de lquido intraarticular, hallazgo que
apoya la necesidad de efectuar una artrocentesis. La ecogenicidad del lquido
puede permitir diferenciar la presencia de pus intraarticular de una hemartrosis.
Algunos autores utilizan la aspiracin articular guiada por ecografa.
La gammagrafa sea con Tc 99 puede detectar focos de infeccin activa que
afectan ambas superficies articulares. En las fases tardas se pueden detectar
focos de hipercaptacin no visualizados en fases tempranas. Tambin puede
detectar siembras a distancia y compromiso del hueso vecino, pero no siempre
permite diferenciar una artritis sptica de una osteomielitis. Usando Galio 67 o
Indium 111 con leucocitos marcados la sensibilidad de esta prueba es mayor
para detectar focos de infeccin al nivel articular.
La resonancia nuclear magntica brinda mayor detalle anatmico de las articu-
laciones afectadas y de los tejidos periarticulares. La presencia de derrame arti-
cular con detritus puede detectarse en forma ms temprana y complicaciones
tales como la subluxacin o focos de osteomielitis pueden identificarse.
CAPTULO 12 | Seccin I
485
Tabla N 2. Claves diagnsticas importantes en artritis sptica
- Urgencia diagnstica.
- Paciente de corta edad.
- Inicio agudo.
- Curso febril.
- Estado txico.
- Compromiso monoarticular, raro oligoarticular.
- Pseudoparlisis por dolor.
- Artrocentsis diagnstica.
- Reactantes de fase aguda positivos.
- Policultivar.
- Radiografas no brindan informacin temprana.
- Signos radiolgicos son tardos.
- Diferencias etreas: diferentes agentes etiolgicos.
- Oportunidad diagnstica, afecta el pronstico.
Diagnstico diferencial
Otros tipos de artritis relacionadas con infeccin deben incluirse en el diagns-
tico diferencial de la artritis sptica. Puede ser difcil diferenciar en forma tem-
prana una sinovitis transitoria de cadera y una artritis sptica a este nivel, ya que
tienen una presentacin clnica similar. El estado general del paciente es mejor,
el lquido sinovial es inflamatorio pero los cultivos son negativos. Las artritis
reactivas tipo Sndrome de Reiter o fiebre reumtica son tambin de inicio agudo
y curso febril. Tambin se asocian con leucocitosis y los reactantes de fase
aguda son positivos. El lquido sinovial es de tipo inflamatorio, pero estril. El
adecuado enfoque diagnstico y el uso racional de antibiticos contribuirn a
evitar que pacientes con estas patologas sean sometidos a artrotomas innece-
sarias y a antibioticoterapia prolongada.
Otras infecciones spticas del sistema musculesqueltico tales como piomiositis,
absceso del psoas y la osteomielitis pueden simular tambin una artritis sptica.
La osteomielitis es tambin una complicacin frecuente en infecciones articulares
spticas diagnosticadas en fases tardas o tratadas en forma inadecuada.
La Enfermedad de Lyme puede tener un inicio agudo pero el patrn oligoarticular
es ms frecuente. La asociacin con eritema migrans y otros sntomas sistmicos
y el dato epidemiolgico de visita a zonas endmicas son de ayuda. Las pruebas
serolgicas identifican la presencia de anticuerpos especficos en estos pacientes.
Tratamiento
El drenaje articular y la terapia antibitica son las bases del tratamiento. Si en la
artrocentesis se encuentra pus o el anlisis del lquido sugieren artritis sptica, se
proceder al drenaje quirrgico inmediato asociado a profuso lavado articular.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
486
Esto permite una rpida descompresin de la articulacin, drenaje de pus y la
remocin de detritus intraarticulares y en algunos casos, hasta sinovectoma.
Otros autores, utilizan la artroscopia en articulaciones grandes para descom-
primir, lavar y remover detritus de la articulacin con ciertas ventajas sobre la
tradicional artrotomia, ya que, la cicatriz quirrgica es de menor tamao y el
tratamiento de rehabilitacin se puede iniciar en forma ms rpida. No se reco-
miendan las artrocentesis repetidas para el tratamiento de artritis sptica por
el riesgo de inadecuado control del proceso infeccioso intraarticular y la difi-
cultad para remover detritus tisulares contaminados.
Las diferencias etreas en cuanto a agentes causales ms comunes marcar la
pauta para el antibitico inicial. La antibiticoterapia emprica se inicia en recin
nacidos con oxacilina o nafcilina-cefotaxime o gentamicina. En lactantes se usa
oxacilina o nafcilina asociada a cefotaxime o ceftriaxona. En escolares se inicia naf-
cilina u oxacilina. Si se sospecha Neisseria Gonorreae se debe iniciar ceftriaxona o
Penicilina G. Los cultivos y antibiograma determinarn el antibitico de eleccin. La
vancomicina se reserva para cepas meticilino-resistentes de Staphytococcus
Aureus o Streptococcus Pneumonie. Para enterobacterias, los antibiticos de elec-
cin son el ceftriaxona o gentamicina. La antibiticoterapia debe instaurarse por
tres o cuatro semanas en promedio. Los reactantes de fase aguda deben ser moni-
toreados cada semana. Para cambiar a antibitico oral, es recomendable estable-
cer dosis altas (2-3 veces lo recomendado para infecciones leves).
En el posoperatorio, es importante brindar adecuada analgesia porque el dolor
puede favorecer inmovilizacin prolongada y discapacidad residual, especial-
mente contracturas en flexin.
Pronstico
El marcador pronstico ms importante en la artritis spticas es el oportuno tra-
tamiento, ya que el diagnstico tardo favorece una mayor destruccin articular,
mayor riesgo de osteomielitis y sepsis. Como factores de mal pronstico para
artritis sptica de cadera se han identificado los siguientes factores: edad menor
a seis meses, infeccin por Staphylococcus Aureus, inicio del tratamiento des-
pus de cuatro das de evolucin de la infeccin y osteomielitis asociada. El pro-
nstico es tambin peor en las articulaciones que descargan peso.
Las secuelas ms comunes de artritis pigena son: cierre prematuro de la fisis
proximal a la articulacin afectada, subluxacin y dislocacin. Al nivel de cade-
ra puede ocurrir adems osteonecrosis de la cabeza femoral, cierre prematuro
del cartlago trirradiado, pseudoartrosis del cuello femoral hasta destruccin
completa de la cabeza femoral, displasia acetabular y discrepancia de longitud
de miembros inferiores.
CAPTULO 12 | Seccin I
487
Osteomielitis
Dr. Jos Glodenberg y Dra. Alessandra Bruns
Infeccin sea pigena que segn su tiempo de evolucin se clasifica en aguda,
subaguda o crnica. La osteomielitis aguda resulta, por lo general, de siembras
durante una bacteriemia. Con menor frecuencia, puede ser secundaria a inocu-
lacin directa de fracturas abiertas o heridas punzantes. La osteomielitis subagu-
da es causada por grmenes de baja patogenicidad y tiene un curso ms pro-
longado. El tipo crnico es secuela de una infeccin sea aguda tratada en
forma inadecuada y se caracteriza por fenmenos de necrosis y secuestro seo.
En todas las edades, el germen causal ms frecuente es el Staphylococcus
Aureus. En la mayora de los casos, la infeccin es monosttica pero puede ser
poliosttica. En este ltimo caso, debe diferenciarse de la osteomielitis multifo-
cal recurrente.
Afecta con mayor frecuencia al sexo masculino (2:1). Aunque compromete todos
los grupos etreos, es ms frecuente en escolares. Es una complicacin comn
de la artritis sptica, especialmente en lactantes y neonatos. Tambin puede
resultar de contaminacin de una fractura abierta. Otros factores predisponentes
son: inmunodeficiencias congnitas, SIDA, asplenia y hemoglobinopatas.
En cerca del 80% de los casos, el germen aislado es el Staphylococcus Aureus
seguido por el Streptococcus Pneumonie (5% a 10%). Las enterobacterias
tipo Salmonella o Pseudomona se aislan con mayor frecuencia en osteomieli-
tis subaguda. En el recin nacido, el Staphylococcus Aureus, Streptococcus
del Grupo B, grmenes gram negativos y Candida sp son los grmenes cau-
sales de infeccin sea.
En la osteomielitis aguda los sntomas ms frecuentes son la fiebre y el dolor
seo localizado. Con frecuencia, existe el antecedente de un trauma local o un
foco distante de infeccin y la infeccin sea result de una siembra bacterimi-
ca. Con frecuencia, se encuentra dolor sobre la superficie sea y puede palpar-
se una zona dolorosa de tumefaccin local en huesos superficiales. Algunos
pacientes presentan una reaccin inflamatoria estril en la articulacin vecina.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
488
En neonatos y lactantes el signo clnico ms constante es la pseudoparlisis de
la extremidad comprometida.
La localizacin del foco de infeccin es de preferencia metafisiario y comprome-
te con mayor frecuencia los huesos largos, en especial los de la extremidad infe-
rior (60%-70% de los casos). En orden descendente, los huesos que con mayor
frecuencia se afectan son: fmur, tibia, hmero, huesos del antebrazo, los de la
mano y el pie. La osteomielitis de los huesos de la pelvis, crneo, cara y vrte-
bras, son menos frecuentes (menor al 10%). Las artritis spticas de cadera, rodi-
lla y tobillo son las que con mayor frecuencia cursan con osteomielitis de los
huesos vecinos, ya que las metfisis son intracapsulares.
Diagnstico
Los sntomas clnicos no son especficos y se requiere un alto ndice de sospe-
cha diagnstica para identificar al paciente con osteomielitis.
El hemograma evidencia grados variables de leucocitosis y neutrofilia. Los reac-
tantes de fase aguda se encuentran positivos. Los hemocultivos son, por lo
general, positivos en fases tempranas.
En la primera semana de evolucin, las radiografas pueden ser normales o evi-
denciar solamente edema de tejidos blandos. A partir de la segunda semana, apa-
rece reaccin peristica y puede evidenciarse una lesin sea metafisiaria deno-
minada Absceso de Brodie. Consiste en una lesin ltica sea que se observa en
la osteomielitis subaguda, en especial ocasionada por Staphylococcus Aureus. El
rea de lisis sea (secuestro), se rodea de una zona de esclerosis y la reaccin
peristica es ms evidente. El secuestro puede contener detritus seos rodeados
de tejido de granulacin (involucrum).
La gammagrafa sea detecta en forma ms temprana el foco de infeccin sea,
pero puede ser difcil de diferenciar de una artritis sptica si la localizacin de la
infeccin es metafisiaria o si afecta huesos planos de la mano o del pie. Se con-
sidera tiene una sensibilidad del 90-95%, pero su especificidad es del orden del
60-70%. La gammagrafa con leucocitos marcados tiene una mayor sensibili-
dad. La ecografa puede evidenciar absceso subperistico y edema difuso de
tejidos blandos vecinos al foco de infeccin seo.
La tomografa axial no es de gran utilidad en la osteomielitis aguda, pero,
puede detectar secuestros y la presencia de gas intraseo en fases avanzadas
de la enfermedad. La resonancia nuclear magntica tiene una sensibilidad del
88-100% con una especificidad del 75-100% para el diagnstico de osteomie-
litis. Puede detectar edema de mdula sea, exudado, zonas de isquemia, tam-
bin identificar el grado de extensin de la infeccin al hueso cortical, la pre-
sencia de fracturas y absceso subperistico evidenciadas por seales de baja
intensidad en T1 y de alta intensidad en T2. Cuando el foco de osteomielitis
tiene ubicacin diafisiaria, la RNM es de utilidad para diferenciar estos focos
infecciosos de lesiones tumorales. En osteomielitis crnica permite determinar
la extensin del foco infeccioso y la presencia de complicaciones tales como
piomiositis, formacin de tractos fistulosos, flemones y celulitis. La administracin
CAPTULO 12 | Seccin I
489
de gadolinium es de utilidad para identificar la presencia de abscesos intra y
extraseos.
Tabla N 3. Claves diagnsticas importantes en osteomielitis
- Inicio agudo.
- Dolor seo localizado.
- Curso febril.
- Tumefaccin local.
- Policultivos.
- Reactantes fase aguda positivos.
- Signos radiolgicos tardos.
- Gammagrafa sea para diagnstico temprano.
- RNM indicada para deteccin complicaciones.
La seleccin del antibitico est determinada por el resultado de cultivos. Al ini-
cio, la oxacilina es el antibitico de eleccin. Sin embargo, para cepas resisten-
tes de Staphylococcus Aureus, la vancomicina es una buena alternativa. El tra-
tamiento mnimo es de cuatro a seis semanas va parenteral. La evolucin del
paciente y el monitoreo de los reactantes de fase aguda determinarn la dura-
cin de la antibitico terapia oral. En osteomielitis aguda est indicado el drena-
je del absceso subperistico.
El pronstico de la osteomielitis depende en gran parte de la oportunidad del
diagnstico, siendo ms reservado cuando se establece en fase subaguda o en
la crnica. Las cepas resistentes del Staphylococcus Aureus pueden ser difci-
les de erradicar y el paciente requiere una antibiticoterapia ms prolongada.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
490
Lecturas recomendadas
ALLUE X, RUBIO T y RILEY HD. Gonoccocal infections on infants and children:
Lessons from fifteen cases. Clin Pediatr. 1973: 12: 584-88.
BETZ RR, COOPERMAN DR, WOPPERER JM et al. Late sequelae of septic arthritis
of the hip in infants and childhood. J Pediatr Orthop. 1990; 10: 365-372.
DONATTO KC. Orthopedic management of septic arthritis. Rheum Dis Clin of
North Am. 1998; 24: 275-386.
FADEN H y GROSSI M. Acute osteomyelitis in children. Reassessment of etiologi-
cal agents and their clinical characteristics. Am J Dis Child. 1991; 145:65-69.
FINK CW y NELSON JD. Septic arthritis and osteomyelitis in children. Clin Rheum
Dis. 1986; 12: 423-435.
GYLIS-MORIN VM. MR imaging of pediatric musculoskeletal inflammatory and
infectious disorders. MRI Clin of North Am. 1998; 6: 537-559.
GOLDEMBERG L. Bacterial arthritis. Curr Opin in Rheumatol. 1995; 7: 310-314.
JARAMILLO D, TREVES ST, KASSER JR et al. Osteomielitis and septic arthritis in
children: Appropiate use of imaging to guide treatment. Am J Roentgenol. 1995;
165: 399-403.
KARKOWSKA A, DAVIES HD y JADAVJI T. Epidemiology and outcome of the osteom-
yelitis in the era of sequential intravenus-oral therapy. Pediatr Infect Dis J. 1998;
17: 1021-1026.
KNUDSEN CJ y HOFFMAN EB. Neonatal osteomielitis. J Bone and Joint Surg Br.
1990; 72: 846-851.
LEE SK, SUH KJ, KIM YW et al. Septic artritis versus transient synovitis at MR
imaging: preliminary assessment with signal intensity alterations in the bone
marrow. Radiology. 1999; 211: 459-465.
LUHMANN JD y LUHMANN SJ: Etiology of septic artritis in children: an update for
the 1990s. Pediatr Emerg Care.1999; 15: 40-42.
LYON RM y EVANICH JD. Culture-negative septic artritis in children. J Pediatr
Orthop. 1999; 19: 655-659.
MILLARES M, GONZLES G, PULPEIRO JR et al. Sonography of painful hips in chil-
dren: 500 consecutive cases. AJR. 1989; 152: 579-583.
CAPTULO 12 | Seccin I
491
MORRISSY RT. Bone and joint infections in the neonate. Pediatr Ann. 1989;
18: 33-40.
NELSON JD y KOONTG WC. Septic arthritis in infants and children: a review of 117
cases. Pediatrics. 38: 966-971, 1966.
NELSON JD. Toward simple but safe management of osteomielitis. Pediatrics.
1997; 99: 883-884.
PENNGTON WT, MOTT MP, THOMETZ JG et al. Photopenic bone scan osteomyeli-
tis: a clinical perspective. J Pediatr Orthop. 1999; 19: 695-698.
PETERS W, IRVING J y LETTS M. Long-term effects of neonatal bone and joint
infections on adjacent growth plates. J Ped Orthop. 1992; 12: 806-810.
POZNANSKI AK, CONWAY JJ, SHKOLNIK A et al. Radiological approaches in the eva-
luation of joint disease in children. Rheum Dis Clin Norh Am. 1987; 13: 57-73.
ROSE CD y EPPES SC. Infection-related artritis. Rheum Dis Clin North Am.1997;
23: 677-695.
SCOTT JR, CHRISTOFERSEN MR, ROBERTSON WW Jr. et al. Acute osteomyelitis in
children: A review of 116 cases. J Pediatr Orthop. 1990; 10: 649-652.
SHETTY AK y GEDALIA A. Septic arthritis in children. Rheum Dis of North Am.
1998; 24: 287-304.
SONNEN GM y HENRY NK. Pediatric bone and joint infections. Diagnosis and anti-
microbial management. Ped Clin North Am. 1996; 43: 933-947.
SPEISER JC, MOORE TL, OSBORN TG et al. Changing trends in pediatric septic
arthritis, semin. Arthritis Rheum. 15: 132-138, 1985.
SUNDBERG SB, SAVAGE JP y FOSTER BK. Technetium phosphate bone scan in the
diagnosis of septic arthritis in childhood. J Pediatr Orthop. 1989; 9: 579-585.
WELKON CJ, LONG SS, FISHER MC et al. Pyogenic arthrtis in infants and children.
Ped Infec Dis J. 1986; 5: 669-676.
WILSON NI y DI PAOLA M. Acute septic arthritis in infancy and childhood. 10 years
experience. J Bone Joint Surg Br. 68: 584-587, 1986.
CAPTULO 12 | Seccin II
493
Seccin II
Artritis Reactivas
Dra. Clara Malagn Gutirrez
Corresponde a una artritis inflamatoria de inicio agudo y generalmente transito-
ria que se presenta despus de episodio de infeccin en un sitio distante.
Inicialmente se consideraba como sinovitis estriles, pero ms recientemente se
ha demostrado a nivel sinovial la presencia de algunos antgenos microbianos,
material gentico microbiano o formas viables no replicativas de los mismos.
Epidemiologa
La incidencia y prevalencia de la artritis reactiva en la infancia son desconocidas.
Son muchos los microorganismos incriminados y puede presentar o no asocia-
cin con el HLA-B27.
Etiopatogenia
Son numerosos los microorganismos que pueden desencadenar artritis reacti-
va. El 60-80% de los pacientes con artritis reactiva posentrica o posvenrea
son positivos para el HLA-B27 que juega un importante papel en la presenta-
cin antignica.
Los tipos ms comunes de artritis reactivas en nios son los relacionados con
infecciones del tracto respiratorio superior y del tracto gastrointestinal (posent-
rica). En adolescentes, deben excluirse las relacionadas con infecciones de
transmisin sexual (posvenreas). El Sndrome de Reiter, se caracteriza por la
triada de artritis, conjuntivitis y uretritis. En la edad peditrica se asocia con
mayor frecuencia a infecciones por enterobacterias tipo Shigella, Salmonella,
Yersinia y Campylobacter. Con menor frecuencia, se asocia a infecciones por
Chlamydia Tracomatis.
Despus de la infeccin, existira una diseminacin de material del microorga-
nismo si el sistema inmune del husped no logra eliminarlo. Algunos ensayos
asocian este fenmeno a la presencia del HLA-B27 y algunos de sus subtipos
(HLA-B27*02, *04, *05, *07), que varan segn la poblacin estudiada y que
determinaran en el husped susceptibilidad a desarrollar la artritis reactiva.
Modelos animales de artritis reactiva han contribuido al esclarecimiento de la
etiopatogenia de este tipo de artritis. Ratones transgnicos positivos para HLA-
B27 infectados con Chlamydia Tracomatis o Yersinia Enterocoltica desarrollan
artritis inflamatoria estril. Estudios recientes muestran una positiva asociacin
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
494
entre HLA-B27 y artritis reactiva que flucta entre el 50-80% para las artritis des-
encadenadas por Shigella y Yersinia y para las desencadenadas por
Salmonella, Campylobacter o Chlamydia sta asociacin es del 80%. La fre-
cuencia de los subtipos de HLA-B27 vara de acuerdo con la poblacin estudia-
da. Otros estudios demuestran una asociacin positiva entre la presencia de
este gen y la severidad y cronicidad de la artritis reactiva.
Otros genes pueden participar tambin en la etiopatognesis de la artritis reac-
tiva, entre ellos: genes transportadores de pptidos (TAP) generados a partir de
virus o bacterias intracelulares. Estos se ligan a la molcula clase I del comple-
jo mayor de histocompatibilidad (HLA-B27) formando un complejo inestable en
el retculo-endoesplsmico desencadenando una reaccin inflamatoria. Otra
hiptesis postula un mecanismo de mimetismo molecular para explicar la aso-
ciacin entre HLA-B27 y desarrollo de artritis reactiva desencadenada por cier-
tas bacterias o parsitos. Si las dos estructuras (bacteria y husped) poseen una
secuencia similar de aminocidos, se favorece una reaccin cruzada.
Una tercera hiptesis se relaciona con el disbalance de citoquinas. Estudios en
modelos animales evidencian que citoquinas,: tales como IL-12, IFN- y son
importantes en la eliminacin de esas bacterias. Por otro lado, la elevada pro-
duccin de citoquinas Th2/Th3, especialmente IL10, inhiben la eliminacin de
ciertos patgenos intracelulares que inducen artritis y favorecen la persistencia
de antgenos bacterianos a nivel intraarticular. Disminucin de la produccin de
TNF, determinada en parte por genes, podra reflejar un estado relativo de inmu-
nodeficiencia. La persistencia secundaria de antgenos bacterianos, favorecera
el desarrollo de artritis reactiva.
Por lo tanto, los mecanismos que participan en la etiopatogenia de la artritis
reactiva son diversos y el papel de cada uno de estos, no est an completa-
mente establecido.
Tabla N 1. Agentes etiolgicos en artritis reactiva
Tracto gastrointestinal:
- Salmonella sp.
- Shigella sp.
- Campylobacter Yeyuni.
- Yersinia sp.
- Clostridium Difficile.
- Helicobacter Pylori.
- Escherichia Collii.
- Giardia Lamblia.
Tracto genitourinario:
- Chlamidya Trachomatis.
- Neisseria Gonorreae.
- Ureoplasma sp.
CAPTULO 12 | Seccin II
495
Focos miscelneos:
- Streptococcus Hemolit Grupo A.
- Streptococcus Pneumonie.
- Staphylococcus Aureus.
- Hemophylus Influenzae b.
- Mycoplasma sp.
- Chlamydia Pneumonie.
- Borrelia Burgdorferi.
- Brucella Abortus.
- Lepktospira.
- Bartonella.
- Gardenella Vaginalis.
- Bacilo Calmette Guerin.
- Trophyema Whipeppeli.
- Propiobibacterium Acnes.
HLA B 27 relacionados:
- Salmonella.
- Shigella.
- Campilobacter.
- Yersinia.
- Clamydia.
- Neisseria.
- Ureoplasma.
Manifestaciones clnicas
El antecedente de infeccin dos a cuatro semanas antes del inicio agudo de
una artritis habitualmente oligoarticular asimtrica, de tipo aditivo y que puede
asociarse o no a entesitis sugieren el diagnstico de una artritis reactiva. En las
artritis posentricas es ms frecuente el compromiso de articulaciones axiales
y se presenta como una sacroiletis aguda asociada o no a una oligoartritis
seronegativa con entesitis.
Las artritis reactivas provocan dolor, pero, ste es de menor intensidad que el
observado en las artritis spticas. Se asocia a signos inflamatorios que compro-
meten la articulacin y las estructuras periarticulares (entesitis) y, generalmen-
te, se observa una buena respuesta a los antiinflamatorios no esteroideos
(AINES). La mayora de los pacientes desarrolla una artritis que se resuelve
generalmente antes de dos meses. Se calcula que un 20% de los pacientes evo-
lucionan a artritis crnica o espndilo artropata seronegativa.
Existen manifestaciones sistmicas y extraarticulares que varan segn el tipo
de bacteria desencadenante y se observan ms frecuentemente en las artritis
posentricas. El paciente puede estar febril pero no se observa el estado txico
que caracteriza la artritis sptica. El compromiso ocular (conjuntivitis y uvetis)
es ms frecuente y prominente en pacientes peditricos con artritis reactiva.
Mientras que las manifestaciones drmicas son ms benignas y transitorias que
las observadas en adultos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
496
Est demostrado que bacterias tales como: Hemophylus Influenzae Tipo B,
Streptococo Pneumonie, Neisseria Meningitidis e inclusive algunas cepas de
Staphylococcus Aureus provocan artritis reactivas en nios. No existe asocia-
cin con el HLA-B27, pero es causa de oligoartritis de inicio agudo, tipo aditivo
en las que no se logra el aislamiento bacteriano a partir del lquido sinovial y que
no requieren drenaje quirrgico ni antibiticoterapia sistmica.
Diagnstico
Es bsicamente clnico. En la mayora de los pacientes, existe el antecedente
de infeccin reciente seguido de un periodo de latencia (2-4 semanas). La pre-
sentacin clnica ms comn es la de una oligoartritis asimtrica de inicio agudo
asociada o no a entesitis y a manifestaciones extraarticulares. La ocurrencia de
sacroiletis indica compromiso axial y puede asociarse o no a artritis perifrica.
El hemograma revela grados variables de leucocitosis con neutrofilia y los
reactantes de fase aguda son positivos. Con frecuencia no se logra recupe-
rar el germen desencadenante a partir de heces, secreciones genitourinarias
o del tracto respiratorio y su negatividad no descarta una artritis reactiva. Las
pruebas serolgicas deben interpretarse en forma prudente dado que el inter-
valo de tiempo transcurrido entre la infeccin desencadenante y las manifes-
taciones clnicas de artritis reactiva es ampliamente variable y la curva de
anticuerpos flucta de semana a semana.
La artrocentesis est indicada para diferenciar artritis sptica y artritis reactiva.
El lquido sinovial es de tipo inflamatorio estril y los cultivos son negativos.
Los hallazgos radiolgicos son tardos e inespecficos. La gammagrafa sea
revela hipercaptacin al nivel de las articulaciones comprometidas y en los
sitios de entesitis.
Debe investigarse si el paciente es portador del HLA-B27 en todo paciente con
artritis reactiva posentrica o posvenrea. Aunque su negatividad no descarta el
diagnstico de artritis reactiva, s lo apoya cuando es positivo y adems tiene
valor pronstico dado su asociacin con evolucin a la cronicidad.
No se han logrado unificar los criterios diagnsticos para artritis reactiva. Varios
grupos de estudio utilizan diferentes criterios tales como los propuestos en el
Third International Workshop on Reactive Artritis o los propuestos por Pacheco-
Tena y colaboradores. El valor de cada criterio no est del todo establecido y no
han sido validados en pacientes peditricos.
Diagnstico diferencial
Las artritis reactivas forman parte del diagnstico diferencial de toda artritis de
inicio agudo o sacroiletis. Si el compromiso es monoarticular, puede confundir-
se con artritis sptica. Artritis alrgicas o artritis virales pueden simular una artri-
tis reactiva porque son tambin oligoartritis de inicio agudo.
La ARJ o artritis que acompaan a otras enfermedades autoinmunes cuando son
de inicio muy agudo pueden confundirse inicialmente con artritis reactivas, pero
el seguimiento del paciente permitir aclarar el diagnstico.
CAPTULO 12 | Seccin II
497
Tabla N 2. Claves diagnsticas importantes en artritis reactiva
- Antecedente de infeccin extraarticular.
- PerIodo de latencia (2-4 semanas).
- Inicio agudo.
- Oligoartritis aditiva.
- Asociacin con entesitis.
- Asociacin con compromiso axial.
- Reactantes fase aguda positivos.
- Lquido inflamatorio estril.
- Resultados variables cultivos foco primario.
- Hallazgos radiolgicos ausentes o inespecficos.
- Serologa HIV en casos refractarios.
Tratamiento
Se orienta bsicamente a controlar el proceso inflamatorio y la mayora de
pacientes responde adecuadamente a los AINES. Existe controversia sobre la
utilidad real de los antibiticos para acortar el curso clnico de las artritis reacti-
vas y el consenso actual es que no son de utilidad. Slo estn indicados para
tratar artritis reactivas posinfecciones por Chlamydia Tracomatis que cursen con
cervicitis/uretritis.
La sulfasalazina puede ser til en el control de formas persistentes de artritis
reactiva posentrica o posvenrea. Los corticoides sistmicos estn indicados
para el manejo de complicaciones del tipo serositis. La inyeccin intraarticular
de esteroides puede acelerar el control del proceso inflamatorio articular en
casos de pobre respuesta a AINES.
Pronstico
El pronstico es bueno en la mayora de los casos. Algunos pacientes desarro-
llan un curso ms prolongado o evolucionan a espndilo artropatas seronegati-
vas. El HLA-B27 es un gen de riesgo para presentar este tipo de evolucin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
498
Lecturas recomendadas
BARTH WF y SEGAL K. Reactive arthritis (Reiters Syndrome). Am Fam
Physician. 1999; 60:499-507.
BRAUN J, YIN Z, SPILLER I et al. Low secretion of tumor necrosis factor alfa, but
no other Th1 or Th2 cytokine, by peripheral blood mononuclear cells correlates
with chronicity in reactive arthritis. Arthritis Rheum. 1999; 42: 2039-2044.
BURGOS VARGAS R, PACHECO-TENA C, VSQUEZ-MELLADO J. Juvenile-onset
spondyloarthropathies. Rheum Dis Clin of North Am. 1997; 23: 569-598.
DULPHY N, PEYRAT MA, TIENG V et al. Common intra-articular T cell expansions
in patients rective arthritis: B-chain junctional sequences and cytotoxicity toward
HLA-B27. J Immunol. 1999; 162: 3830-3839.
FENDLER C, BRAUN J, EGGENS U et al. Bacteria-specific lymphocyte proliferation
in peripheral blood in reactive arthritis and related diseases. Br J Rheumatol.
1998; 37:520-524.
IKEDA M y YU DTY. The pathogenesis of HLA-B27 arthritis: role of HLA-B27 in
bacterial defense. Am J Med Sci. 1998; 316(4): 257-263.
INMAN RD. Classification criteria for reactive arthritis. J Rheumatol. 1999; 26:
1219-1220.
KANAKOUDI-TSAKALIDOU F, PARDALOS G, PRATSIDOU-GERRTSI P et al. Persistent or
severe course of reactive arthritis following Salmonella enteritidis infection.
Scand J Rheumatol. 1998; 27: 431-434.
KEAT A. Reactive arthritis. Adv Exp Med Biol. 1999; 455: 201-206.
KINGSLEY G y SIEPER J. Third International Workshop on Reactive Arthritis. Ann
Rheum Dis.1996; 55: 564-570.
LEIRISALO-REPO, M. Prognosis, course of disease, and treatment of the spondy-
loarthropathies. Rheum Dis Clin of North Am. 1998; 24: 737-757.
MORRISON RP. Persisntent Chlamydia trachomatis infection: in vitro phenome-
non or vivo trigger of reactive arthritis?. J Rheumatol. 1998; 25: 610-612.
PACHECO-TENA C, BURGOS-VARGAS R, VSQUEZ-MELLADO J, CAZARIN J y PREZ-
DAZ J. A proposal for the classification of patients for clinical and experimental
studies on reactive arthritis. J Rheumatol. 1999; 26: 1338-1346.
CAPTULO 12 | Seccin II
499
SCHUMACKER HR. Reactive arthritis. Rheum Dis of North Am. 1998; 24(2): 261-73.
SIEPER J y BRAUN J. Reactive arthritis. Curr Opin Rheumatol. 1999; 11: 238-243.
SIEPER J, BRAUN J y KINGSLEY GH. Report on the fourth international workshop
on reactive arthritis. Arthritis Rhem. 2000; 43: 720-734.
TACCETTI G, TRAPANI S, ERMINI M y FALCINI F. Reactive arthritis trigeered by
Yersinia enterocolitica: a review of 18 pediatric cases. Clin Exp Rheumatol.
1994; 12: 681-684.
WOLLENHAUPT J y ZEIDLER H. Undifferentiated arthritis and reactive arthritis. Curr
Opin Rheumatol. 1998; 10: 306-313.
WUORELA M y GRANFORS K. Infectious agents as triggers of reactive arthritis. Am
J Med Sci. 1998; 316: 264-270.
CAPTULO 12 | Seccin II
501
Fiebre Reumtica (FR)
Dra. Mara Teresa Ramos Ascensao Terreri
Se define como una secuela inflamatoria tarda, no supurativa de una infeccin
farngea por Estreptococo Hemoltico del Grupo A. Aparece de una a tres
semanas despus de la infeccin faringea que es sintomtica en el 60% de los
casos. En forma caracterstica provoca manifestaciones extraarticulares, las
cuales pueden dominar el cuadro clnico y no siempre se asocian a artritis. Las
reinfecciones por el germen causal se asocian a reactivaciones de la enferme-
dad. Es multisistmica ya que compromete las articulaciones, corazn, sistema
nervioso central, tejido celular subcutneo y piel. Con excepcin del corazn, los
dems rganos se afectan en forma transitoria. La carditis reumtica es la car-
diopata adquirida ms frecuente en escolares y adolescentes.
Epidemiologa
Es una enfermedad universal que es rara antes de los cinco aos y despus
de los 25 aos, su mayor incidencia es observada en nios entre cinco y
quince aos de edad. Afecta predominantemente a escolares, adolescentes
y adultos jvenes. Ocurre en forma excepcional en nios preescolares y lac-
tantes. Existe un ligero predominio en el sexo femenino y una mayor frecuen-
cia de corea entre las nias.
Se presenta en pequeas epidemias. Los individuos que viven en condiciones
de hacinamiento o en poblaciones cerradas son ms susceptibles de desarro-
llar fiebre reumtica. Se considera que aproximadamente un 0.3 a 3% de los
pacientes con infeccin farngea estreptoccica desarrollan fiebre reumtica.
Su incidencia y prevalencia muestran variaciones geogrficas importantes. Esto
podra explicarse por la presencia de condiciones socioeconmicas desfavora-
bles que promueven el hacinamiento, la desnutricin y la dificultad para tener
acceso a los servicios mdicos. Su prevalencia es todava alta en pases en vas
de desarrollo y representa un serio problema de salud pblica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
502
Etiopatogenia
Pese a que hace mucho tiempo se estableci la etiologa de la fiebre reumtica
(FR), su patogenia no est del todo esclarecida. Las estructuras antignicas del
Streptococo Hemoltico del Grupo A ms importantes se encuentran en la cp-
sula y pared celular y son las protenas M, R, y T. La Protena M tiene diferen-
tes serotipos y los M1, M3, M5, M6, M14, M18, M19 y M24 estn asociados con
el desarrollo de FR. Los pacientes con FR aguda presentan ttulos altos de anti-
cuerpos contra la Protena M, la cual tiene propiedades de superantgeno y
puede provocar respuestas inmunes exageradas.
Diferencias en el tropismo de algunas cepas del Estreptococo Hemoltico del
Grupo A por algunos rganos, podran explicar las diferencias en la presenta-
cin de la FR. Las cepas que expresan altas concentraciones de eptopes M1,
3, 5, 6 y 18 de protena M parecen ser ms reumatognicas.
Numerosos trabajos demuestran una mayor susceptibilidad gentica para el
desarrollo de FR. No se conoce un patrn de herencia. En la dcada de los
80 e inicio de los 90, algunos autores descubrieron la presencia de aloant-
genos (no del tipo HLA) en la superficie de las clulas B, denominados 833 y
D8/17, detectados en 72% a 100% en los individuos con FR; mientras que en
individuos normales, se identificaron estos genes en menos del 14%. El mar-
cador D8/17 tambin est presente con mayor frecuencia en individuos con
trastornos obsesivo-compulsivos y en Corea de Sydenham que en controles
normales. Ms recientemente, se ha investigado una posible asociacin entre
FR y genes HLA, pero los resultados son divergentes y no hay an ningn
marcador plenamente identificado.
La patognesis de la FR est relacionada con una respuesta inmune anormal
(tanto humoral como celular) en un husped genticamente susceptible a
antgenos estreptoccicos y la enfermedad resulta de la interaccin entre los
antgenos bacterianos y los anticuerpos producidos por el husped. Un
mecanismo de mimetismo molecular favorecido por la similitud entre las
secuencia de aminocidos de algunas estructuras antignicas del germen y
algunos tejidos del husped tales como vlvulas cardiacas (glicoprotena), la
membrana sinovial (cido hialurnico) y ganglios basales del cerebro. Segn
esta teora, estos eptopes comunes afectaran la habilidad del sistema inmu-
ne para distinguir lo propio de lo ajeno.
CAPTULO 12 | Seccin II
503
Tabla N 1. Reacciones antignicas cruzadas entre componentes del estrepto-
coco y tejidos humanos
Antgeno Streptocccico
cido hialurnico
Protena M
Carbohidrato Grupo A
Protenas/lpidos/glucosa
Protena 67 K-Da
Estructura del Streptoccoco
Cpsula.
Pared celular.
Pared celular.
Membrana protoplstica.
Estructuras tejidos humanos Tejido
sinovial y cartlago.
Tropomiosina/miosina y sarcolema
miocrdico.
Articulaciones y tejido neuronal.
Epitopes Cel T.
Glicoprotena valvular.
Sarcolema miocrdico.
Ncleos subtalmico y caudado.
Miosina y HLA clase II.
En pacientes con FR aguda se ha documentado la presencia de niveles altos de
inmunocomplejos en suero y lquido sinovial, niveles altos de CD4 e incremen-
to de IL 6-8 y factor de necrosis tumoral. Se observa tambin un incremento de
linfocitos (principalmente clulas CD4 positivas) y macrfagos al nivel de las
lesiones de carditis reumtica (ndulos de Aschoff).
Manifestaciones clnicas
El compromiso cardiaco es la complicacin ms temida y la nica que puede
dejar secuelas permanentes. Ocurre en cerca del 40-50% de pacientes en el pri-
mer episodio pero en las recadas de la FR se observa un patrn ascendente en
la frecuencia del compromiso cardiaco. La lesin puede limitarse a pericardio,
endocardio, localizarse en las vlvulas o comprometer todas las estructuras
(pancarditis) y puede ser subclnico. La carditis puede presentarse hasta la
sexta semana de inicio de la enfermedad. Estudios ecocardiogrficos han
demostrado compromiso valvular y miocrdico en pacientes que no presenta-
ban soplo cardiaco, arritmias ni signos de falla cardiaca congestiva.
La miocarditis que ocurre en el 10% de los pacientes, es la manifestacin ms
grave porque puede provocar insuficiencia cardiaca, arritmias e inclusive, muer-
te y con menor frecuencia se presenta como miocarditis aislada. La pericarditis
raramente ocurre como manifestacin aislada de FR, cuando esto sucede hay
que considerar otros diagnsticos tales como ARJ y enfermedades virales. La
pericarditis se manifiesta por dolor torcico, los ruidos cardiacos pueden estar
velados y detectarse frote pericrdico. Raramente ocurre taponamiento cardia-
co. Alteraciones electrocardiogrficas tales como complejos QRS de baja ampli-
tud y alteraciones del segmento ST y la presencia de cardiomegalia en la radio-
grafa de trax pueden indicar la presencia de pericarditis. El ecocardiograma
confirma el compromiso pericrdico.
La endocarditis es la manifestacin ms comn. Puede provocar o no soplos car-
diacos. La presencia de un soplo sistlico apical y/o soplo diastlico basal indican
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
504
la existencia de regurgitacin mitral y/o artica. En orden de frecuencia las vlvu-
las ms comprometidas son: mitral, artica, tricuspdea y pulmonar. En cerca de
la mitad de los casos, el compromiso valvular provoca disfuncin permanente. La
insuficiencia es la secuela ms frecuente. La vlvula mitral puede presentar insu-
ficiencia y/o estenosis, en este ltimo caso, se denomina doble lesin mitral.
La realizacin de un ecocardiograma doppler en pacientes con artritis migrato-
rias de inicio agudo es mandatoria.
La artritis es la manifestacin clnica ms frecuente aunque la menos especfi-
ca. Se observa en el 60-80% de los pacientes. Es de inicio agudo, migratoria y
muy dolorosa. La duracin promedio es de tres das, cede antes de tres a seis
semanas y no es deformante. Responde rpidamente a dosis antiinflamatorias
de AAS. Las articulaciones ms comprometidas son en frecuencia descenden-
te las rodillas, tobillos, codos y muecas.
En las recadas, tiende a observarse reactivacin de la artritis. Los sntomas arti-
culares estn ausentes en muchos pacientes que presentan corea y/o carditis
severas. Artralgias sin artritis son tambin comunes.
Pueden observarse manifestaciones atpicas del compromiso articular: compro-
miso monarticular, patrn aditivo, curso mayor de seis semanas o compromiso
de articulaciones de cadera o de columna cervical.
La corea reumtica (Corea de Sydenham) es ms frecuente en la edad pedi-
trica que en adultos. Presenta predominio por el sexo femenino. Puede presen-
tarse aislada o asociada a carditis y ser de aparicin tarda (1-6 meses despus
del episodio de faringitis). El inicio es insidioso, su severidad es variable y puede
afectar un solo hemisferio (hemicorea) y se resuelve sin secuelas. Se observa
tendencia a presentar corea durante las recadas si el paciente la present
durante el primer episodio.
La corea se caracteriza por: movimientos involuntarios en las extremidades y ges-
tos faciales, que se incrementan con la ansiedad y disminuyen durante el sueo.
Tambin se observa labilidad emocional y alteraciones del lenguaje (palabra
escndida). Es autolimitada y dura en promedio de dos a tres meses pero puede
durar hasta un ao. Una vez resuelta, no deja secuelas neurolgicas.
En otros pacientes, se presenta corea aislada y dado que es una complicacin
tarda de la fiebre reumtica, los reactantes de fase aguda y las pruebas serol-
gicas que indican infeccin estreptocccica reciente son negativos.
La corea reumtica puede asociarse a la ocurrencia de regurgitacin mitral sub-
clnica, detectada por ecocardiograma doppler y a desrdenes neuropsquitri-
cos obsesivo-compulsivos.
El eritema marginado y los ndulos son las manifestaciones menos comunes de
la FR en la edad peditrica. El eritema se caracteriza por ser rosado evanescen-
te no pruriginoso, afectando tronco y parte proximal de las extremidades con
respeto de la cara. Las lesiones tienen un margen bien definido que forma como
un anillo alrededor de la lesin central. Aparece en las fases tempranas de la
enfermedad y en el curso de un mismo da puede aparecer y desaparecer.
Usualmente se asocia a compromiso cardiaco.
Los ndulos subcutneos son lesiones redondeadas, firmes e indoloras que se
CAPTULO 12 | Seccin II
505
localizan sobre las prominencias seas y tienden a ser simtricos. Se presentan
en la fase aguda de la fiebre reumtica y al igual que el eritema marginado, se
asocian a carditis y desaparecen en forma espontnea despus de un prome-
dio de cuatro semanas. Ocurren con una frecuencia baja (0-8%).
La fiebre se presenta slo en la fase aguda, puede ser alta y ceder en forma
espontnea. Otras manifestaciones como dolor abdominal, epistaxis y neumo-
na reumtica son menos comunes.
La neumona reumtica se presenta durante la fase aguda de la carditis. El
aspecto radiolgico puede ser difcil de diferenciar del edema pulmonar u otras
causas de alveolitis.
El compromiso renal en la fase aguda de la fiebre reumtica es raro. Sin embar-
go, pueden detectarse hematuria proteinuria o cilindruria durante la fase aguda
de la enfermedad. La asociacin con el clsico Sndrome de Glomerulonefritis
postreptoccica es muy rara.
Diagnstico
Es bsicamente clnico. Los criterios descritos por Jones en 1944 fueron revisa-
dos por ltima vez en 1992 y se incluyen los siguientes parmetros:
Tabla N 2. Criterios de Jones. Diagnstico de FR
Criterios Mayores:
- Carditis.
- Artritis migratoria.
- Corea.
- Eritema marginado.
- Ndulos subcutneos.
Criterios Menores:
- Artralgia.
- Fiebre.
- Prolongacin del intervalo PR.
- Reactantes de fase aguda positivo.
Evidencia de infeccin Estreptocccica:
- Cultivo farngeo.
- Pruebas de deteccin rpida de antigenos.
- ASTOS o otros anticuerpos antiestreptocccicos.
- Antecedente reciente de escarlatina.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
506
La presencia de dos criterios mayores o uno mayor y dos menores ante eviden-
cia de infeccin estreptoccica reciente permiten establecer el diagnstico en la
mayora de los pacientes. No todos los pacientes llenan estos criterios diagns-
ticos y en ocasiones, no se logra documentar la infeccin estreptoccica recien-
te. Estos criterios son de mayor utilidad para identificar el primer episodio de fie-
bre reumtica pero tiene limitado valor para identificar el paciente en recada.
Aunque los hallazgos ecocardiogrficos no constituyen un criterio diagnstico
de FR, su valor es indiscutible porque permiten detectar carditis subclnica.
Tabla N 3. Frecuencia de manifestaciones clnicas segn sexo, edad de inicio,
manifestaciones aisladas y recadas de FR (O. HILARIO, 2000)
Artritis Carditis Corea Eritema Ndulos Ndulos
Compromiso
Sexo femenino (%)
Inicio (aos)
Aislada (%)
Recada (%)
(n = 128)
69 (53,9%)
9,5
60 (46,8%)
15 (11,7%)
(n = 87)
58 (66,7%)
9,8
8 (9,2%)
5 (5,7%)
(n = 69)
50 (72,5%)
9,9
35 (50,7%)
15 (21,7%)
(n = 5)
5 (100%)
11,6
0
1 (20%)
(n = 5)
4 (80%)
11,1
0
0
(n = 5)
4 (80%)
11,1
0
0
Ningn examen es patognomnico de FR. El hemograma reporta grados varia-
bles de leucocitosis con neutrofilia. Se observa anemia marcada asociada a car-
ditis severa. Los reactantes de fase aguda como la protena C reactiva y la VSG
se encuentran positivos y son buenos indicadores de la intensidad de la activi-
dad inflamatoria. El lquido sinovial es de tipo inflamatorio estril.
El cultivo faringeo para aislar el Estreptococo Hemoltico del Grupo A tiene una
sensibilidad que es baja (15-20%). Pruebas para identificacin rpida del micoor-
ganismo, tienen buena especificidad y sensibilidad durante la faringitis aguda.
Para el diagnstico serolgico de una infeccin estreptoccica reciente, se utili-
za la titulacin de antiestreptolisinas (ASTOS). La elevacin del ttulo se obser-
va despus de 7-10 das de la infeccin y contina en ascenso hasta obtener un
pico hacia la cuarta semana, pudiendo permanecer elevados por ms de seis
meses. Ttulos ascendentes de ASTOS (con intervalos de dos semanas) sugie-
ren infeccin estreptocccica reciente.
Los ASTOS no son especficos para Estreptococo- Hemoltico del Grupo A, ya
que otras infecciones estreptocccicas tambin pueden ocasionar incremento
de sus ttulos. Aproximadamente el 20% de los pacientes con FR aguda no pre-
sentan elevacin de ASTOS. En estos casos, la medicin de anticuerpos anti-
hialuronidasa y/o desoxiribonucleasa B o estreptoquinasa puede ser decisiva
para documentar infeccin reciente.
La radiografa de trax puede ser normal, evidenciar signos de pericarditis o
identificar complicaciones como falla cardiaca congestiva, edema pulmonar o
neumona reumtica.
CAPTULO 12 | Seccin II
507
En el pasado, se le asignaba gran valor diagnstico a los cambios en el electro-
cardiograma. En la actualidad, se sabe que slo cerca del 30% de los pacientes
con carditis aguda los presentan. El EKG es de utilidad para identificar y clasifi-
car las arritmias que pueden complicar la carditis reumtica.
Los hallazgos ecocardiogrficos ms frecuentes en la fase aguda de la carditis
reumtica son: inflamacin del borde libre de las valvas de la vlvula mitral, prin-
cipalmente, ndulos que se ubican en las valvas y que siguen el movimiento val-
vular, ingurgitacin valvular y prolapso de la vlvula mitral.
Los episodios de regurgitacin mitral son los hallazgos ms caractersticos en la
carditis aguda y en las recurrencias. Los jets de regurgitacin dependen del
grado de restriccin del movimiento del borde libre de la valva comprometida.
Dilatacin del anillo valvular y dilatacin ventricular pueden favorecer tambin
regurgitacin valvular. Otros hallazgos son el derrame pericrdico y la dilatacin
ventricular. Diversos estudios han demostrado que el ecocardiograma es un
mtodo sensible para la identificacin y seguimiento de pacientes con fiebre reu-
mtica. Se ha demostrado tambin que es de utilidad para identificar signos de
compromiso cardiaco en pacientes sin evidencia clnica de carditis. En 14/22
pacientes con fiebre reumtica aguda sin evidencia clnica de carditis, se
demostr evidencia ecocardiogrfica de compromiso cardiaco.
Tabla N 4. Claves diagnsticas importantes en FR
- No todos los pacientes cumplen Criterios de Jones.
- Manifestaciones aisladas son comunes.
- Artritis es aguda, muy dolorosa pero transitoria.
- Carditis puede ser subclnica.
- Debe rastrearse de rutina el compromiso cardiaco.
- Corea es tarda y con frecuencia aislada.
- Eritema marginado y ndulos son raros pero se asocian a carditis.
- Las manifestaciones clnica son asincrnicas.
- ASTOS elevados no son patognomnicos.
- Reactantes de fase aguda son positivos.
- Pruebas identificacin rpida son ms sensibles que cultivo farngeo.
- Ecocardiograma es el examen de eleccin para documentar compromiso cardiaco.
Diagnstico diferencial
El compromiso articular observado en FR puede ser similar al observado en
otras formas de artritis reactiva. De hecho, el mismo Estreptococo
Hemoltico del Grupo A puede causar compromiso articular aislado sin eviden-
cia de afeccin extraarticular. Infecciones por micoplasma y por algunos virus
tambin pueden provocar poliartritis migratoria de inicio agudo y en algunos
casos, asociarse con miocarditis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
508
El compromiso cardiaco de la FR debe diferenciarse de los soplos funcionales
y de otras cardiopatas congnitas. La Corea de Syndenham debe diferenciarse
de la corea observada en las infecciones de sistema nervioso central, LES,
Sndrome antifosfolpido, policitemia y corea familiar benigna.
Tratamiento
El tratamiento consiste en la erradicacin del foco estreptocccico, manejo de
las manifestaciones cardiacas y extracardiacas y la profilaxis secundaria.
Erradicacin del STP
Una dosis de penicilina benzatnica intramuscular es suficiente para erradicar la
infeccin estreptococcica. Presentaciones orales de penicilina, macrlidos u
otros antibiticos orales tambin son efectivos pero son de mayor costo y las
variaciones en su absorcin oral o una inadecuada adherencia al tratamiento
pueden disminuir su tasa de efectividad. En la fase aguda est indicada la erra-
dicacin del agente causal para frenar el estmulo antignico causante de la res-
puesta inflamatoria.
Tratamiento de la artritis
El cido acetilsaliclico (80-100mg/kg/d) es til para el control de la fiebre y artritis.
Tratamiento de la carditis severa (falla de bomba, pancarditis o compromiso val-
vular severo)
Los esteroides controlan mejor la respuesta inflamatoria al nivel cardiaco y
pueden reducir el riesgo de falla cardiaca. Si bien los esteroides son utiliza-
dos en todos los grados de carditis, el efecto de los mismos en la prevencin
de secuela valvular es an controvertido. Se administra prednisona o predni-
solona en dosis de 1mg a 2mg/kg/da, divididos en dos o tres dosis la prime-
ra semana y como nica dosis en adelante. La prednisona se mantiene por
dos a tres semanas hasta obtener mejora clnica y de laboratorio. Una reduc-
cin de la dosis debe ser completada en ocho a doce semanas para evitar
rebote de la actividad reumtica.
Para el tratamiento de la insuficiencia cardiaca o arritmias estn indicados los diu-
rticos, soporte inotrpico y vasodilatadores. En bloqueos AV de tercer grado
puede estar indicado el marcapasos. El reposo es obligatorio en casos de carditis.
Tratamiento de la corea
Se puede utilizar halopidol en dosis inicial de 1-2mg/kg/da, incrementndolo
segn la respuesta 4-5mg/kg/da o anticonvulsivantes del tipo cido valproico
(30-40mg/kg/da). Los barbitricos y la pimozida (1-6mg/da) son alternativas
teraputicas para controlar los movimientos coreicos. Un estudio comparativo
evidenci beneficio similar con halopidol y con cido valporico para el control de
la corea en 75 pacientes pero 8/47 pacientes en halopidol presentaron efectos
secundarios al nivel del sistema nervioso central.
CAPTULO 12 | Seccin II
509
La amigdalectoma no est indicada ya que no modifica la evolucin de la enfer-
medad ni altera las tasas de recurrencia.
Profilaxis
La profilaxis con penicilina benzatnica es indispensable para prevenir las reca-
das y el dao valvular acumulativo. Se debe aplicar con intervalos de 21 das
ya que durante este lapso es que los niveles sricos del antibitico brindan sufi-
ciente proteccin. Un estudio realizado en pacientes en profilaxis demostr que
despus del da 21, las concentraciones inhibitorias mnimas no logran un ade-
cuado nivel de proteccin al paciente. Las recadas suceden en la mayora de
los casos, entre el primer y tercer ao despus del primer episodio. La aparicin
tarda de recadas en pacientes que han presentado FR indica que la profilaxis
secundaria debe ser permanente para el paciente que present carditis y hasta
los 18 aos si no se ha presentado compromiso cardiaco. En paci entes que no
han presentado compromiso cardiaco o este ha sido transitorio, se recomienda
profilaxis por mnimo cinco aos despus del primer episodio. Los pacientes que
presentaron carditis sin secuelas, deben recibir profilaxis hasta los 25 aos y en
pacientes con secuelas de carditis la profilaxis debe ser permanente y adems
deben recibir profilaxis para endocarditis cuando se sometan a procedimientos
que provocan bacteremia.
Pronstico
En general, el pronstico es bueno, ya que la nica complicacin que puede
dejar secuelas permanentes es la valvulopata.
En la fase aguda, la carditis puede provocar complicaciones relacionadas con
falla cardiaca congestiva, taquiarritmias y bloqueos cardiacos. Las complica-
ciones tardas dependen del grado de disfuncin valvular y de la miocardio-
pata secundaria.
El adecuado manejo de las infecciones estreptocccicas es indispensable en la
profilaxis primaria de la FR y la profilaxis secundaria con penicilina benzatnica
est indicada para prevenir reactivaciones. Si la carditis provoc secuelas o el
paciente ha presentado recadas, sta debe prolongarse hasta la edad adulta.
Est demostrado que despus del da 21 de aplicacin de la penicilina benzat-
nica, las concentraciones inhibitorias mnimas del antibitico, se encuentran en
niveles que no brindan la suficiente proteccin, por lo cual se recomienda su
aplicacin cada 21 das.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
510
Fig. N 1. Ecocardiograma: insuficiencia valvular mitral en FR.
CAPTULO 12 | Seccin II
511
Lecturas recomendadas
ALBERT DA, HAREL L y KARRISON T. The treatment of rheumatic carditis: a review
and meta-analysis. Medicine. 1995; 74(1): 1-12.
AMIGO MC, MARTNEZ-LAVIN M y REYES PA. Acute Rheumatic Fever. Rheum Dis
Clin North Am. 1993; 19:333-350.
AYOUB EM y KAPLAN E. Host-parasite interaction in the pathogenesis of rheuma-
tic fever. J Rheumatol. 1991; 18 (supl. 30): 6-10.
DAJANI AS, AYOUB E y BIERMAN FZ. Special writing group of the committee on
rheumatic fever, endocarditis and Kawasaki disease of the council on cardiovas-
cular disease in the young of the American Heart Association. Guidelines for the
diagnosis of rheumatic fever - Jones Criteria. 1992; Update. Jama. 1992; 268:
2069-2073.
FERRIERI P. Proceedings of the Jones Criteria Workshop. Circulation: 2002; 106:
2521-2523.
FLIGHT R.J. The Northland rheumatic fever register. N Z Med J. 1991; 97: 263-271.
GIBOFSKY A, KERWAR S y ZABRISKIE JB. Rheumatic fever. The relationship betwe-
en host, microbe, and genetics. Rheum Dis North Am. 1998; 24(2): 237-259.
GROVER A, DHAWAN A, JYENGAR SD et al. Epidemiology of rheumatic fever and
rheumatic heart disease in a renal community in northern Judia. Bulletin of the
World Health Organization. 1993; 710: 59-66.
HAFEZ M, EL-SHENNAWY E, EL-ZINY M y KHASHABA M. Presumptive evidence for
an immuno suppressor susceptibility gene, linked to HLA. Rheumatic Fever.
Markers: 1987; 5:177-185.
HILRIO MOE, LEN C, GOLDENBERG J, FONSECA et al. Febre Reumtica: manifes-
taes articulares atpicas. Rev Assoc Med Bras. 1992; 38:214-216.
HILRIO MOE, GASPARIAN AB, ANDRADE JL et al. The value of the echocardio-
graphy in the diagnosis and follow-up of rheumatic carditis - A two-year prospec-
tive study. J Rheumatol. 2000; 27(4): 1082-1086.
HILRIO MO y TERRERI MT. Rheumatic fever and post-streptococcal arthritis.
Best Practice and Research Clinical Rheumatology. 2002; 16(3): 481-494.
KEMENY E, GRIEVE T y MARCUS R. Identification of mononuclear cells and T cell
subsets in rheumatic valvulitis. Clin Immunol Immunopathol. 1989: 52: 225-237.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
512
KHANA AK, BUSKIRK DR y WILLIAMS RC Jr. Presence of a non-HLA B cell antigen
in Rheumatic Fever patients and their families as defined by a monoclonal anti-
body. J Clin Invest. 1989; 83: 1710-1716.
KHANNA AK, NOMURA Y, FISCHETTI VA y ZABRISKIE JB. Antibodies in the sera of
acute rheumatic fever patients bind to human cardiac tropomyosin. J
Autoimmunity. 1997; 10: 99-106.
KUTUKULER N y NARIN N. Plasma interleukin-7 (IL7) and IL-8 concentrations in
acute rheumatic fever and chronic rheumatic heart disease. Scand J
Rheumatol. 1995; 24:383-385.
LAMAS MCP, HILRIO MOE, FRANCISCO W y GOLDENBERG J. Serum penicillin con-
centration after intramuscular administration of benzathine penicillin G in children
with rheumatic fever and controls. J Invest All Clin Immunol. 1992; 2: 268-273.
PATARROYO ME, WINCHESTER RJ y VEJARANO A. Association of a B cell alloanti-
gen with susceptibility to Rheumatic Fever. Nature. 1979; 278: 173-177.
RONCHEZEL MV, HILRIO MOE, FORLO LHA et al. The use of haloperidol and
valproate in children with Sydenham chorea. Indian Pediatrics. 1998; 35:
1215-1217.
SEPPALA H, KLAUKKA T, VUOPIO-VARKILA J et al. The effect of changes in the con-
sumption of macrolide antibiotics on erythromycin resistance in group A
Streptococci in Finland. N Engl J Med. 1997; 337: 441-446.
SMITH J, MILLER R, STAMLER J et al. The detection of heart disease in children.
Circulation: 1965; 32:956-961.
STOLLERMAN GH. The changing face of rheumatic fever in the 20
th
century. J Med
Microbiol: 1998; 47: 655-657.
SVARTMAN M, POTTER EV y POON-KING T. Immunoglobulin components in synovial
fluids of patients with acute rheumatic fever. J Clin Invest. 1975; 56: 111-117.
SWEDO SE, LEONARD HL, MITTLEMAN BB et al. Identification of children with pediatric
autoimmune neuropsychiatric disorders associated with Streptococcal infections by
a marker associated with rheumatic fever. Am J Psychiatry. 1997; 154: 110-112.
SWEDO SE. Sydenhams chorea - A model for childhood autoimmune neurops-
ychiatric disorders. JAMA. 1994; 1272:1788-1791.
TERRERI MT, ARAUJO LH, FONSECA AS e HILRIO MOE. Aspectos imunolgicos da
febre reumtica (FR). Rev Bras Alerg Imunol. 1990; 13(2): 68-72.
CAPTULO 12 | Seccin II
513
VEASY LG e HILL HR. Immunologic and clinical correlations in rheumatic fever
and rheumatic heart disease. Ped Infect Dis J. 1997; 16: 400-407.
YEGIN O, COSKUN M y ERTUG H. Cytokines in acute rheumatic fever. Eur J
Pediatr. 1997; 156: 25-29.
CAPTULO 12 | Seccin II
515
Artritis Reactiva Postestreptocccica (ARPE)
Dra. Clara Malagn Gutirrez
La Artritis Reactiva Postestreptocccica (ARPE) se considera una forma frus-
tra de FR y tiene caractersticas clnicas diferentes a sta. Presenta un periodo
de latencia ms corto que el observado en la fiebre reumtica. Se caracteriza
por compromiso articular aislado. La artritis tiende a ser ms extensa, aditiva,
afectar articulaciones de diverso tamao y puede tener una mayor duracin
que la observada en la fiebre reumtica. El clsico patrn migratorio no se
observa y la mayora de los pacientes desarrollan poliartritis, aunque tambin
se han reportado casos de artritis postestreptocccica monoarticular. Es de
buena prctica, excluir carditis subclnica.
El diagnstico se basa en la asociacin bien documentada de una infeccin
streptocccica reciente (aislamiento o pruebas de identificacin rpida) en
ausencia de otros signos de fiebre reumtica: carditis, corea, eritema margi-
nado y ndulos.
Los AINES son los medicamentos de eleccin. Estos pacientes requieren profi-
laxis con penicilina benzatnica, ya que al presentar reinfecciones tienden a
desarrollar cuadros floridos de fiebre reumtica con compromiso extraarticular,
habitualmente carditis, tal como lo han determinado estudios de seguimiento a
largo plazo de estos pacientes.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
516
Tabla N 1.
Comparacin entre Fiebre Reumtica aguda Artritis Reactiva post STP
Tiempo de latencia. Entre dos y cuatro semanas. Menos de tres semanas.
Tamao de las articulaciones
afectadas.
Grandes y medianas.
Cualquier tamao (cadera).
Patrn de la artritis. Migratorio.** Aditivo.
Curso de la artritis. Agudo. Subagudo.
Documentacin de infeccin
streptoccica.
Si.
Si.
Hallazgos ecocardiograma. Frecuencia variable. -
**Excepto en atpicos.
CAPTULO 12 | Seccin II
517
Artritis Reactiva Postentrica
Dra. Clara Malagn Gutirrez
Las Artritis Reactivas Postentricas se relacionan generalmente con infecciones por
Salmonella, Shigella o Yersinia. El tiempo de latencia puede ser muy variable. En
algunos casos, el coprocultivo puede seguir siendo positivo despus de dos sema-
nas de la infeccin entrica cuando sta se manifiesta como colitis autolimitada.
Salmonella Enteritidis y Tiphymurinun son desencadenantes frecuentes de artri-
tis reactiva postentrica pero tambin pueden provocar artritis sptica u osteo-
mielitis. Con frecuencia variable provocan otras manifestaciones extraintestina-
les. La artritis es habitualmente de tipo oligoarticular asimtrica. Las articulacio-
nes que con mayor frecuencia se comprometen son rodilla, tobillo y mueca. La
duracin promedio de la artritis es dos a seis meses pero en huespedes HLA-B27
(+) tiende a ser ms prolongada o desencadenar un Sndrome de Reiter florido.
La artritis postentrica desencadenada por Shigella o Campylobacter es similar
a la desencadenada por Salmonella. Las infecciones por Shigella tambin estn
reportadas entre los desencadenantes de Sndrome de Reiter Juvenil.
Las infecciones por Yersinia Enterocoltica se manifiestan como una colitis disen-
trica, ileiits o adenitis mesentrica y tienden a provocar manifestaciones del tipo
carditis, eritema nodoso, miocarditis, uvetis o epiescleritis y un brote maculopa-
pular transitorio, que son menos frecuentes en los pacientes de ms corta edad.
La Yersinia pseudotuberculosis tiene un alto potencial artritognico, en especial
en pacientes HLA-B27 (+). Provocan oligoartritis asimtrica que tiene predilec-
cin por articulaciones de los miembros inferiores y se asocia a entesitis. La arti-
culacin afectada con mayor frecuencia es la rodilla. Puede provocar tambin
sacroiliitis o formas floridas de Sndrome de Reiter Juvenil. La artritis es de tipo
agudo en la gran mayora de los pacientes, pero pueden presentar recurrencias
o un curso ms crnico, especialmente en sujetos HLA-B27 (+).
Otras enterobacterias pueden causar tambin artritis reactiva posenterica en
nios. Poliartritis transitorias desencadenadas por Clostridium Difficile o el Vibrio
Parahaemolyticus han sido reportado en pacientes peditricos. Son de inicio
muy agudo, con frecuencia poliarticulares pero presentan un curso benigno y
excelente respuesta a los AINES.
CAPTULO 12 | Seccin II
519
Artritis Reactivas Posvenreas
Dra. Clara Malagn Gutirrez
Las Artritis Reactivas Posvenreas deben considerarse en el diagnstico dife-
rencial de toda oligoartritis seronegativa de adolescentes o en nios que han
sido objeto de abuso sexual.
El agente causal ms frecuente es la Chlamydia Tracomatis. La Neisseria
Gonorreae tambin puede provocar artritis reactiva posvenrea. La infeccin
genital puede ser subclnica, pero en ocasiones el adolescente oculta este ante-
cedente en forma deliberada. En los adolescentes varones se manifiesta por
uretritis. Las mujeres pueden presentar leucorrea aislada o cuadros floridos de
enfermedad inflamatoria plvica.
Deben realizarse las pruebas serolgicas y cultivos correspondientes para
excluir infecciones por Neisseria Gonorreae o Chlamydia Tracomatis. Esta lti-
ma es un germen de crecimiento lento y difcil de cultivar. Estudios de amplifica-
cin del ADN pueden permitir la identificacin de la Chlamydia Tracomatis a par-
tir del lquido sinovial.
Los AINES suelen ser suficientes para el control de la artritis, pero algunos
pacientes desarrollan formas crnicas de enfermedad y pueden estar indicados
la sulfasalazina o el metotrexate.
CAPTULO 12 | Seccin II
521
Sndrome de Reiter Juvenil
Dra. Clara Malagn Gutirrez
Epidemiologa
El Sndrome de Reiter afecta en forma predominante a adolescentes y adultos
jvenes, es raro en escolares. Se observa predominio en el sexo masculino aun-
que no tan marcado como en el adulto (4-5:1 versus 10:1).
Etiopatogenia
En la edad peditrica, la mayora de los casos son de tipo postentrico mientras
que en adultos es de tipo posvenreo. La asociacin con HLA-B27 se observa
en la mayora de los pacientes. Tambin se han reportado casos de Sndrome
de Reiter desencadenados por infecciones secundarias a Neisseria Gonorreae
y como manifestacin reumtica en SIDA.
Manifestaciones clnicas
El inicio de la enfermedad tiende a ser insidioso y puede observarse fiebre y
compromiso del estado general, fatiga e hiporexia. Los sntomas genitourinarios
ms comunes son: la descarga uretral y la piuria. Otros signos de compromiso
extraarticular, tales como valvulitis o nefritis, son de rara observacin en
Sndrome de Reiter Juvenil.
La oligoartritis puede ser asimtrica simtrica y adoptar un patrn migratorio o
aditivo. Afecta de preferencia las articulaciones de miembros inferiores, pero,
tambin puede afectar muecas y en raras ocasiones, comprometer la articula-
cin temporomanbidular y columna cervical. La entesitis y el compromiso de la
articulacin sacroilaca son comunes.
Es frecuente la presencia de febrcula, hiporexia y fatiga.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
522
La conjuntivitis asociada o no a secrecin conjuntival se observa con mayor fre-
cuencia que en adultos. Las manifestaciones dermatolgicas, tales como: las
lceras orales, balanitis circinada o la queratoderma blenorrgica, son de rara
ocurrencia en el Sndrome de Reiter Juvenil.
Diagnstico
Es bsicamente clnico. La leucocitosis es comn, los reactantes de fase aguda
se encuentran positivos y son indicadores de actividad de enfermedad. La posi-
tividad del HLA-B27 flucta entre el 60-80%.
Tabla N1. Claves diagnsticas importantes en Sndrome de Reiter Juvenil
- Ms comn en escolares y adolescentes.
- Predominio sexo masculino.
- Casi siempre es postentrico.
- Inicio muy agudo.
- Curso puede ser febril.
- Oligoartritis asimtrica de predominio miembros inferiores.
- Sacroiletis y entesitis son tambin frecuentes.
- Uretritis puede ser subclnica.
- Sntomas oculares agudos.
- Leves lesiones mucocutneas.
- Reactantes fase aguda positivos.
- Lquido sinovial estril.
- Asociacin con HLA-B27 es frecuente.
Tratamiento
Los AINES son los medicamentos de eleccin. Los infiltraciones intraarticulares
de esteroides pueden ser de ayuda para el control de las artritis (mono/oligo)
refractarias a AINES. Cuando la respuesta es insuficiente, puede considerarse
la utilizacin de sulfasalazina para inducir remisin. En casos refractarios, el
metotrexate est indicado.
Si el Sndrome de Reiter es posvenreo, debe realizarse tratamiento a la pareja.
Pronstico
Es bueno, ya que la mayora de los pacientes remiten antes de los seis meses
de evolucin de la enfermedad. Otros presentan reactivaciones de la artritis y
una minora desarroll a espondiloartropata seronegativa crnica.
CAPTULO 12 | Seccin II
523
Causas miscelneas de Artritis Reactivas en edad peditrica
Dra. Clara Malagn Gutirrez
Existen numerosos reportes de episodios de artritis estriles que suceden des-
pus de bacteriemias, generalmente, por grmenes capsulados que tambin pue-
den provocar artritis spticas: Staphylococcus aureus, Streptococcus Pneumonie,
Hemophylus Influenzae Tipo B, Neisseria Meningitidis, Neisseria Gonorreae.
Corresponden a episodios de oligoartritis o poliartritis de tipo reactivo, con un
lquido sinovial de tipo inflamatorio, pero estril. En general responden bien a
los AINES.
Asimismo, puede observarse artritis reactiva en infecciones por Streptobacilus
Moniliformes, agente causal de la enfermedad por mordedura de rata.
La trada caracterstica es: febrcula, poliartritis severa transitoria y un brote ves-
culo pustular. Hemocultivos o cultivo del sitio de la mordedura permiten el aisla-
miento del germen que es muy sensible al tratamiento con penicilina.
Artritis reactivas desencadenadas por microorganismos, tales como: Leptospira,
Bartonella y Borrellias tambin han sido reportados con baja frecuencia en la
edad peditrica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
524
Lecturas recomendadas
BURGOS VARGAS R, PACHECO-TENA C y VSQUEZ-MELLADO J. Juvenile-onset
spondyloarthropathies. Rheum Dis Clin of North Am. 1997; 23:569-598.
CRON RQ y SHERRY DD. Reiters Syndrome associated with cryptosporidial
infection. J Rheumatol. 1995; 22: 1962-1963.
CUTTICA RJ, SCHEINES EJ, GARAY SM et al. Juvenile onset Reiters Syndrome. A
retrospective study of 26 patients. Clin Exp Rheumatol. 1992; 10:285-88.
DE CUNTO CL, GIANNINI EH y FINK CW. Prognosis of children with
Poststreptococcal reative arthritis. Ped Infect Dis J. 1988; 7: 683-689.
DIGAL LH. Update on reactive arthritis. Bull on the Rheum Dis. 2201; 50:1: 1-4.
Finger DR y NEUBAUER JV. Reactive arthritis following Clostridium difficile colitis
in a 3-year-old patient. J of Clin Rheumatol. 1997; 3: 102-104.
FINK CW. Reactive arthritis. Ped Infect Dis J. 1986; 7: 58-66.
GOLDSMITH DP y LONG SS. Poststreptococcal disease of childhood: A changing
syndrome. Arthritis Rheum. 1982 (supl.) 25: 18.
JEZEQUIEL CH, PRIGENT JY, LOISEAU-CORVEZ MN, MATIN A y LE GALL E. Arthrites
reactionnelles a Yersinia chez lnfant. Ann Pediatr. 1991; 38: 318-322.
MAIKI-IKOLA O y GRANFORS K. Salmonella-triggered artritis. Lancet: 1992; 339:
1096-1098.
MERCADO U. Poststreptococcal reactive arthritis in children (letter). J Rheumatol.
1996; 23: 1113.
MENDER R, ZUBI A y SCHONFIELD S. Reccurrent sterile arthritis following primary
septic meningococcal arthritis. Clin Exp Rheumatol. 1994; 12: 531-533.
MOON RY, GREENE MG, REHE GT y KATONA IM. Poststreptococcal reactive arth-
ritis in children. A potential predecessor of rheumatic heart disease. J
Rheumatol. 1995; 22: 529-32
ROS CD y EPPES SC. Infection-related arthritis. Rheum Dis Clin North Am.
1997; 23: 677-695.
ROSEMBERG AM y PETTY RE. Reiters Disease in children. Am J Dis Child. 1979;
133:394-97.
CAPTULO 12 | Seccin II
525
SIAM ARM y HAMMOUDEH M. Staphilococcus Aureus triggered reactive arthritis.
Ann Rheum Dis. 1995; 54: 131-133.
SIEPER J y BRAUN J. Reactive arthritis. Curr Opin Rheumatol. 1999; 11: 238-243.
SINGSEN BH, BERNSTEIN BH, KOSTER-KING KG et al. Reiters syndrome in child-
hood. Arthritis Rheum. 1977; 20:402-404.
SCOPELITIS E y MARTNEZ-OSUNA P. Gonococcal artritis. Rheum Dis Clin of North
Am. 1993; 19:363-377.
TACCETTI G, TRAPANI S, ERMINI M y FALCINI F. Reactive arthritis triggered by
Yersinia enterocolitica: a review of 18 pediatric cases. Clin Exp Rheumatol.
1994; 12: 681-684.
CAPTULO 12 | Seccin III
527
Seccin III
Enfermedad de Lyme
Dr. Carlos Daniel Ros
El cinturn boscoso del hemisferio norte incluyendo la Costa Este y Oeste de los
Estados Unidos, Norte de Espaa, Francia, Austria, Europa Oriental, Rusia y
Japn, constituye la regin donde la Enfermedad de Lyme es endmica. A su
vez una de las ms comunes de las enfermedades infecciosas transmitidas por
garrapatas. Para los reumatlogos, su inters radica en que el 60% de los infec-
tados no tratados, desarrolla una forma de artritis oligoarticular potencialmente
prolongada y en un 10% destructiva. Su etiologa fue descubierta en los aos 80
por un reumatlogo, Allen Steere, en ese entonces trabajando para el Centro de
Control de Enfermedades (CDC) en el Estado de Connecticut en colaboracin
con Barbour y otros especialistas en enfermedades transmitidas por garrapatas.
La Enfermedad de Lyme (por Old Lyme, Connecticut) cuyas manifestaciones no
reumticas se conocan desde principios de siglo adquiri gracias a un excelen-
te trabajo de laboratorio y epidemiolgico, un agente causal, Borrelia Burgdorferi,
un vector Ixodes Scapularis (garrapata parda), un test diagnstico (por inmuno-
fluorescencia) y un tratamiento efectivo. Todo en menos de cinco aos.
Etiologa
Borrelia burgdorferi senso lato es una espiroqueta taxonmicamente relacio-
nada con el Treponema palidum de la que se conocen tres genoespecies,
Garini, Burgdorferi Sensu Stricto y Aszfeli. La primera y la ltima se observan
slo en Europa y podran ser ms neurotrpicas que Burgdorferi Senso
Stricto. La enfermedad es un tipo de zoonosis, y el humano es un huesped
casual como lo son los animales domsticos. La enfermedad es transmitida
por la mordedura de la garrapata (ixodes), cuya prevalencia determina la fre-
cuencia de la enfermedad humana.
La garrapata Ixodes Scapulairs es el vector ms comn y el nico en la Costa
Este de los Estados Unidos. En la zona boscosa de California es el Ixodes
Pacificus, en Europa Ixodes Ricinus y Asia Ixodes Japonicum.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
528
El ciclo biolgico de la garrapata es complejo y determinante de la variacin
estacional de la enfermedad. En breve, la larva hematfaga se infecta con
Borrelia al picar al ratn de patas blancas (Leukopus) que presenta borreliemia
crnica, pero que al gozar de resistencia natural a la enfermedad constituye el
reservorio natural de la Enfermedad de Lyme. La larva permanece en latencia
por un ao durante el invierno y en la primavera como ninfa se alimenta de
mamferos pequeos, y de humanos a quienes transmiten la enfermedad (gene-
ralmente caninos). La bacteria se aloja en el intestino medio de la garrapata que
la regurgita en la dermis al finalizar su proceso hematofgico que dura 48 horas.
Ciertos componentes qumicos de la saliva de la garrapata hacen que la morde-
dura no se sienta. La ninfa es el vector en el 85% de los casos. La garrapata adul-
ta se reproduce en el ciervo, cuya existencia es indispensable para el ciclo biol-
gico, y transmite la enfermedad al humano en el 15% de los casos. La hembra
muere despus de desovar en la primavera temprana del segundo ao del ciclo.
Borrelia es un esprilo con ms de 100 protenas cuya expresin vara depen-
diendo del husped (garrapata o mamfero) lo que adems determina el perfil de
la respuesta inmune.
Los determinantes serolgicos principales son la protena flagelar (41kD), las de
superficie exterior (Osp A, B y C), las protena de Heat Shock (~60kD) y las pro-
tenas pesadas (96 kD). La bacteria es altamente sensible a la penicilina y a la
tetraciclina in vitro y es altamente mvil dentro de fibras colgenas debido a su
carcter flagelar.
Patogenia
Una de cada diez mordeduras de garrapata infectada transmite la enfermedad
con xito, de all que la incidencia de la Enfermedad de Lyme sea dependiente
del porcentaje de garrapatas infectadas en una determinada comunidad. Por
ejemplo: en los Estados Atlnticos existe un 10-20% de infestacin mientras que
en ciertas zonas de Nueva Inglaterra es del 60% al 100% (Nantucket Island).
Una vez en la dermis humana, la bacteria migra en la dermis profunda creando
una reaccin inflamatoria y el caracterstico exantema denominado Eritema
Migrans. De all penetra el endotelio y a travs de la circulacin (fase espiro-
quetmica) llega a los tejidos blancos. Durante la fase bacteriemica se producen
lesiones cutneas mltiples (fase diseminada tarda), meningitis, encephalitis,
neuritis cranial, radiculitis, arthritis transitoria (a veces migratoria) y carditis.
Finalmente, la bacteria se aloja en el tejido subsinovial (88% en la rodilla) pro-
duciendo la clsica oligo o monoartritis intermitente (fase diseminada tarda) o
en el sistema nervioso central produciendo una encefalitis crnica predominan-
temente de sustancia blanca (leucoencefalitis) emparentada clnicamente aun-
que diferente con la neurosfilis.
No todas las manifestaciones de la enfermedad son el resultado de lesiones habi-
tadas. Existen elementos posinfecciosos (inmunes) entre los que se encuentran:
1. Eritema Migrans Mltiple.
CAPTULO 12 | Seccin III
529
2. Parlisis Facial Perifrica.
3. Artritis crnica.
4. Algunas formas de Encefalopata Crnica.
Epidemiologa
En los Estados Unidos la enfermedad es de denuncia obligatoria aunque se
supone que los 15.000 a 17.000 casos anuales son una subestimacin. La
enfermedad afecta dos picos etarios, nios de cuatro a 18 aos y adultos jve-
nes. Afecta a ambos sexos por igual y es especialmente comn en localidades
suburbanas en las regiones boscosas donde la poblacin de ciervo virginiano se
octuplic en los ltimos 20 aos. Nuevos ecosistemas se infestan debido a la
diseminacin de garrapatas en las plumas de aves migratorias. La enfermedad
se ha buscado en Amrica del Sur, Centroamrica y Regin Mediterrnea, pero
se han encontrado muy pocos casos autctonos. Es por ello que la historia cl-
nica es fundamental, ya que, con el incremento de viajes transcontinentales los
casos importados son cada vez ms comunes y los reumatlogos deben estar
al tanto de la enfermedad donde sea que desarrollen su prctica clnica, puesto
que las zonas endmicas son destinos tursticos y de negocios muy visitados.
Manifestaciones tempranas
Eritema Migrans Localizado: es la lesin caracterstica de esta fase. Consiste en
un exantema circular que ocurre alrededor del rea de inoculacin y se expan-
de en forma centrfuga (hasta 17cm por da). El exantema tiende a la curacin
central (la biopsia de piel es slo positiva por PCR o cultivo directo) en el borde
de avance de la lesin. En los primeros cinco das cuando todava existe el eri-
tema central de la mordedura la lesin simula un blanco de tiro (target-lesin).
En unos siete o diez das el exantema desaparece espontneamente aunque
raramente persiste como una lesin purprica circular por meses. La lesin tiene
que tener al menos 5cm para considerarse presente, ya que se puede confun-
dir con la dermatitis inespecfica inducida por las protenas salivales de la garra-
pata. Durante esta fase localizada puede haber mnima febrcula y malestar,
pero, lo ms comn es el exantema aislado. Los sitios de picadura ms usuales
en los nios son: retroauricular, inguinal, umbilical, axilar, glutea y poplitea lo que
determina que estos sean los sitios ms comunes del exantema. El exantema
aparece entre las 48 horas y los siete das de la picadura.
Eritema Migrans Mltiple y forma diseminada temprana (hasta 20 semanas de la
inoculacin): es de forma anular sin lesin central, ya que resulta de una reaccin
inmunolgica y no de picaduras mltiples y representa obligadamente disemina-
cin hematgena (espiroquetemia). Pueden presentarse entre dos y 20 anillos de
tamao variable predominantemente en el tronco y a veces muy tenues requirien-
do cuidadoso examen para la deteccin. Aunque 1/3 de los pacientes se hallan
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
530
asintomticos o mnimamente febriles, es en esta fase (da diez a 30 de la inocu-
lacin) se ven las manifestaciones sistmicas severas. Adems del eritema
migrans mltiple se ve la parlisis facial perifrica (Parlisis de Bell) que es la ms
temprana de las manifestaciones neurolgicas, dura un promedio de ocho sema-
nas y desaparece sin secuela en la mayora de los casos, tratados o no. La menin-
gitis asptica es caractersticamente de severidad moderada, se asocia con fiebre,
rigidez de nuca, intensa cefalea, proteinorraquia e hipercelularidad a predominio
3
linfoctico con un promedio de recuento de 100-200 clulas nucleadas por mm .
Puede estar asociada con una encefalitis aguda similar a las virales.
Ms comnmente en adultos, pero bastante especfico de esta enfermedad, es
la radiculoneuritis de miembros inferiores (Sndrome de Backweth) caracteriza-
do por dolor radicular y a veces sndrome de cola de caballo. Su diagnstico es
sobre la base del anlisis de lquido cefalorraqudeo, resonancia magntica
(T2W) y estudios de velocidad de conduccin. Adems del VII par craneal se
pueden ver afectados los pares VIII, VI y raramente otros oculomotores. La
manifestacin cardiaca ms comn es el bloqueo A-V de primer grado (8% de
los nios) y rara vez de segundo grado. Menos comnmente se han descripto
miositis, ostetis y miocarditis. Una de las complicaciones temidas y comunes de
la Enfermedad de Lyme es el seudotumor cerebral, complicacin quizs de la
meningitis asptica y puede llevar a ceguera neuro-ptica debido a hipertensin
endocraniana. Debe tenerse presente esta complicacin en todos los casos
(con o sin historia de meningitis demostrada) en que se presenta cefalea diaria,
matinal y de decbito acompaada de vmitos. El examen fundoscpico es crucial.
Manifestaciones reumticas
Adems de la artralgia y mialgia a veces incluso artritis migratoria reminiscente
de FR, la manifestacin artrtica ms tpica es la artritis crnica monoarticular
intermitente que tiene lugar a los tres meses de la inoculacin y puede durar
aos en especial si no es tratada.
La artritis de Lyme ocurre predominantemente en la rodilla. Es comnmente
monoarticular y afecta la rodilla en el 90% de los casos. En realidad la sinovitis
masiva de una rodilla hace que se descuide el examen de la articulacin contra-
lateral que en general tiene una sinovitis leve.
La forma llamada clsica que se ve en 50% de los nios, consiste en episo-
dios de sinovitis de duracin tres a cinco das separados por una a cuatro sema-
nas. Muchas veces atribuidas a trauma, es el tercer o cuarto episodio el que
conduce al paciente a consultar al reumatlogo, ya sea porque es ms severa
o duradera o por su repeticin (no siempre en la misma rodilla). Adems de la
rodilla, la artritis de Lyme se ve en la articulacin temporomandibular (unilateral)
y la del codo. Otras articulaciones se afectan rara vez.
Lo ms caracterstico de la sinovitis es su masividad. Este autor en una oportu-
nidad dren 300cc en una rodilla afectada. Lo llamativo es que la artritis es pro-
porcionalmente poco dolorosa, no muy hipertrmica y con contractura en flexin
mnima dada la intensidad de la sinovitis. En promedio el recuento es de 20.000
CAPTULO 12 | Seccin III
531
clulas con 50-70% de polimorfonucleares. Los nios, especialmente los ms
pequeos, pueden presentar una forma de artritis hipergauda que representa
alrededor del 25% de los casos. A esta forma la llamamos pseudosptica, ya
que la contractura, el dolor, el eritema son severos y simulan una artritis piog-
nica. Recuentos de ms de 100.000 clulas fueron documentados por el autor.
Los pacientes suelen aparecer febriles.
Otras formas descriptas son sinovitis txica de cadera, oligoartritis crnica y
poliartritis.
El clnico en presencia de una artritis monoarticular no debe sobrestimar los ele-
mentos clnicos de la historia reciente. En zonas endmicas los pacientes que
se presentan con monoartirtis de Lyme clsica tendrn antecedentes orientado-
res en las siguientes frecuencias:
- Picadura de garrapata 10%.
- Eritema Migrans 10%.
- Enfermedad Febril Remota 40%.
- Neuroborreliosis raramente.
Enfermedad de Lyme crnica
La encefalopata crnica es compleja y ms adecuada para un texto de neurologa.
Aqu nos concentraremos en la artritis de Lyme persistente. Aproximadamente el
60% de los pacientes resuelven la artritis dentro de los tres meses de la inicia-
cin de la antibioticoterapia. Un 30 % tiene artritis persistente (seis meses o
ms) en la misma articulacin y un 10% tiene artritis persistente por ms de 12
meses. En la inmensa mayora, con un nico curso de tratamiento la artritis
desaparece a los 18 meses. Secuelas erosivas se ven en un 10% de los adul-
tos. Los nios muestran las mismas caractersticas que los pacientes con AIJ,
elongacin de miembro afectado, hipertrofia del cndilo femoral y contractura en
flexin con atrofia de cuadriceps. Se puede ver tambin pseudotromboflebitis
por ruptura capsular posterior con edema de pantorrilla. Una de las diferencias
con la artritis de Lyme pretratamiento es que en lugar de intermitente la forma
crnica es persistente.
El mecanismo es desconocido. Histolgicamente la membrana sinovial es indis-
tinguible de la sinovitis reumatoidea. No se halla evidencia de microorganismos
(el lquido sinovial es negativo por cultivo y PCR) y existen teoras de persisten-
cia de antgeno bacteriano y mimetismo autoimmune.
Mtodos diagnsticos para la artritis de Lyme
El diagnstico de Enfermedad de Lyme en la fase reumtica es muy simple de
confirmar. En el 100% de los casos la serologa es positiva. Un ttulo alto de
ELISA es suficiente y til, ya que puede ser utilizado para seguimiento de la res-
puesta seis a doce meses despus. El inmunoblot es el test diagnstico de
confirmacin en casos de ttulos bajos de ELISA, ya que este ensayo puede
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
532
tener falsos positivos (a bajo ttulo) en enfermedades reumticas y autoinmunes.
El inmunoblot comercial tiene poca utilidad para seguimiento, ya que las bandas
reactivas se siguen detectando hasta diez aos despus de la resolucin de la
infeccin. Su valor es solo diagnstico en casos de bajo ttulo de ELISA.
El inmunoblot para clase IgM (positivo a las cuatro semanas de la inoculacin)
es de utilidad para neuroborreliosis y otras manifestaciones tempranas. Es
comn que en los casos de artritis contine positivo indefinidamente, una abe-
rracin inmune observada por muchos expertos, pero que no tiene valor clnico
en cuanto al establecimiento de infeccin persistente.
Para el reumatlogo que debe enfrentarse con situaciones en donde la enferme-
dad tiene ya tres meses la serologa por IgG es suficiente. Los Criterios de
Dearborn para la interpretacin del inmunoblot han sido tiles para los laborato-
rios comerciales, ya que limita las bandas de importancia clnica a diez y requie-
re cinco de ellas positivas para considerar el inmunoblot positivo.
Un estudio serolgico de valor prctico es el dot-blot difundido en Europa, que
combina la riqueza de informacin del inmunoblot con la reproducibilidad en
laboratorios comerciales. Las tiras de inmunoblot requieren entrenamiento para
su interpretacin y el dot-blot simplemente provee una placa con discos embe-
bidos de antgeno identificado, en lugar de requerir la medicin de distancia al
sitio de siembra requerido por el inmunoblot para establecer el peso molecular
de una banda determinada. Finalmente, un nuevo test, anticuerpo antipptido
C6 que representa una regin antignica altamente conservada, podra tener
valor de seguimiento, aunque esto an no fue validado en nios.
El problema ms acuciante para el especialista en enfermedades reumticas es
la sinovitis persistente. Esta manifestacin posinfecciosa es siempre dificultosa
en parte por la presin social y familiar para prolongar el tratamiento antibitico.
La artritis ocurre en la misma articulacin donde la enfermedad comenz y es
usualmente muy sintomtica.
Una puncin articular para obtener un ensayo por PCR es una buena estrate-
gia. Se pueden utilizar oligonucleotidos con la secuencia del gen Flagelar u
OspC. La positividad en no tratados es del 80% y en tratados del 7% aunque el
verdadero significado de su hallazgo es discutido.
La PCR en sangre y en orina, as como los ensayos de captura de antgenos y
de deteccin de anticuepos en complejos inmunes son de muy poca utilidad y
con alto riesgo de falsa positividad en nios. Existen laboratorios que utilizan
tcnicas no validadas.
Tratamiento
Independientemente de la duracin de la artritis, la severidad, el tipo de presen-
tacin (clsico, seudosptico, coxtico) el tratamiento es el mismo:
1. Cuatro semanas de doxicilina oral 100mg dos veces al da a los mayores de
nueve aos.
2. Cuatro semanas de amoxicilina 50mg/kg por da a los menores de nueve aos.
Aquellos medicados con doxiciclina deben evitar el decbito por 45 minutos
despus de la toma, utilizar un vaso grande de lquido (las tetraciclinas son
corrosivos esofgicos) y tener mucho cuidado con la exposicin solar ya que la
CAPTULO 12 | Seccin III
533
doxiciclina es fotosensitizante. Se recomienda vestirse con mangas largas y uti-
lizar proteccion solar en zonas expuestas incluyendo el dorso de las manos. El
autor ha observado dos casos de foto-onicolisis.
Las indicaciones de cefriaxona intravenosa 100mg/kg por da en una dosis
nica por 2-4 semanas no esta establecida. El autor la indica en las siguientes
situaciones clnicas:
1. Reclutamiento de nuevas articulaciones durante el tratamiento oral.
2. Empeoramiento significativo de la articulacin afectada durante el tratamien-
to oral o inmediatamente despus.
3. Fiebre asociada a la artritis (rara).
4. PCR positiva a los tres meses del tratamiento oral con sinovitis persistente.
5. Ruptura capsular en un paciente no tratado.
Existen situaciones en donde el tratamiento oral se puede prolongar dos sema-
nas ms. La ms comn es una persistencia de la artritis a la cuarta semana sin
empeoramiento.
Debe recordarse que el uso prolongado de Ceftriaxona IV se asocia a la colelitia-
sis, colecistitis, pancreatitis y enfermedad por Clostridium Dificile, adems de las
complicaciones del acceso intravenoso. Fiebre, neutropenia, trombocitopenia y
reacciones anafilactoides no son raras pero pueden ocurrir en la primera semana.
Toda vez que se trata la Enfermedad de Lyme se debe tener presente la reac-
cin de J-Hexeimer que consiste en exantema, malestar, fiebre, ocurre entre el
segundo y el cuarto da, y se debe a espiroquetolisis masiva.
Tratamiento antiinflamatorio
Se pueden realizar inyecciones intraarticulares una vez completado el trata-
miento antibitico. Los resultados son excelentes en un 40% de los casos, con
reactivacin de la sinovitis en un 60% alrededor de un mes de la inyeccin.
Los antiinflamatorios no esteroideos se pueden utilizar como adyuvantes duran-
te el tratamiento antibitico si los sntomas son severos, y en los casos persis-
tentes en los que la inyeccin es de efecto fugaz. La respuesta no es muy satis-
factoria en general.
Algunos casos requieren el uso de metotrexate, agentes biolgicos o antipaldi-
cos, pero esas situaciones son excepcionales.
Pronstico
El pronstico es excelente. Si bien la duracin de la artritis puede ser extensa,
rara vez se necesita una sinovectomia, que est indicado cuando la sinovitis no
cede a los 18 meses del comienzo del tratamiento. Los resultados en manos de
ortopedistas expertos en artroscopa infantil son excelentes pero requieren cui-
dado posoperatorio y terapia fsica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
534
Claves diagnsticas:
- Artritis monoarticular de rodilla de curso intermitente.
- Visita a lugares endmicos durante estacin calurosa en los seis meses previos al comienzo.
- Historia de:
- Mordedura de garrapata.
- Exantema tpico.
- Parlisis de Bell.
- Meningitis asptica.
- Enfermedad febril remota con intensa cefalea y sin sntomas respiratorios o gastrointestinales.
- Sinovitis masiva relativamente bien tolerada.
- Serologa positiva.
CAPTULO 12 | Seccin III
535
Fig. N 1. Ertiema Migrans localizado en cuello (fase temprana de la enfermedad).
Fig. N 2. Eritema Migrans diseminado en cara y cuello.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
536
Fig. N 3. Enfermedad de Lyme: Artritis crnica monoarticular.
Fig. N 4. Enfermedad de Lyme: Sinovitis masiva de rodilla izquierda.
CAPTULO 12 | Seccin III
537
Brucelosis
Dra. Clara Malagn Gutirrez
La Brucelosis es una zoonosis que provoca tambin varios tipos de manifesta-
ciones reumticas. Por lo general, la infeccin se adquiere por la ingesta de
leche cruda de cabra contaminada con Brucella Melitensis. Con menor frecuen-
cia la Brucella Abortus afecta al ser humano.
En la fase prodrmica las artralgias son comunes. Durante la fase de estado se
presentan diversos tipos de artritis segn su mecanismo patognico: artritis sp-
tica y artritis reactiva.
La de tipo sptico es monoarticular, tiende a afectar articulaciones perifricas
que descargan peso y con menor frecuencia, compromete el esqueleto axial y
se manifiesta como una sacroiliitis. Este es el tipo de patrn ms frecuente en
adultos.
La artritis de tipo reactivo, es una oligoartritis y es el patrn que se reporta con
ms frecuencia en nios. En ocasiones, es de tipo poliarticular.
El diagnstico se basa en la deteccin de anticuerpos por serologa. A partir de
cultivo de lquido sinovial, hemocultivo o mielocultivo puede lograrse el aisla-
miento del microorganismo, pero este es de lento crecimiento y requiere medios
de cultivo enriquecido.
La artritis brucelsica de tipo sptico pude simular otras artritis infecciosas cr-
nicas, tales como artritis tuberculosa o infecciones mitticas. La oligoartritis
reactiva, puede confundirse con otras causas de artritis reactivas, artritis virales
o con ARJ.
Requiere antibitico y terapia combinada por varias semanas porque las reca-
das son frecuentes. Los antibiticos de eleccin son tetracilinas, aminoglucsi-
dos, rifampicina y trimetoprimasulfa. Los AINES son, por lo general, suficientes
para controlar el proceso inflamatorios articular.
CAPTULO 12 | Seccin III
539
Sfilis
Dra. Clara Maragn Gutirrez
La Sfilis es otra infeccin que cursa con manifestaciones musculoesquelticas
frecuentes. Estas varan segn se trate de una infeccin congnita o adquirida
durante la edad peditrica.
En sfilis congnita se presenta la denominada Pseudoparlisis de Parrot, que
se debe a la presencia de lesiones mltiples de osteocondritis que se localizan
generalmente en las zonas metafisiarias de huesos largos y son muy dolorosas
condicionando que el lactante se proteja de dolor evitando movilizar la extremi -
dad (psudoparlisis). Tambin se reporta ostetis diafisiaria y periostitis. Por lo
general, es un hallazgo radiolgico accidental que debe confirmarse con los res-
pectivos estudios serolgicos. La dactilitis es una manifestacin de sfilis cong-
nita que se presenta durante la lactancia.
En escolares y preadolescentes se observa una oligoartitis crnica indolora que
afecta rodillas y codos, que puede simular una ARJ y que se conoce como
Articulacin de Clutton. Deformidades como la tibia en sable, se reportan en
casos de sfilis congnita no tratada en nios vctimas de abuso sexual o en
adolescentes se pueden observar sfilis adquirida.
En sfilis secundaria, pueden observarse artralgias, oligoartritis subaguda o cr-
nica, sacroiletis, espondilitis y ostetis. La denominada Articulacin de Charcot
es una manifestacin muy tarda de sfilis y, por lo tanto, no se observa en la
edad peditrica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
540
Tabla N 1. Manifestaciones reumticas de sfilis
Sfilis congnita:
Tempranas:
- Osteocondritis: Pseudopralisis de Parrot.
- Periostitis/osteitis diafisiaria.
- Dactilitis.
Tardas:
- Oligoartritis: Articulacin de Clutton.
- Tibia en sable.
Sifilis adquirida:
Tempranas:
- Artromialgias.
- Oligoartritis.
- Osteitis.
Tardas:
- Articulacin de Charcot.
541
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin IV
Infecciones por Mycobacterias
Dr. Claudio Arnaldo Len
Tuberculosis
La Tuberculosis (TBC) es una infeccin cuya frecuencia ha aumentado en la lti-
ma dcada a escala mundial y que es an endmica en muchos pases en vas
de desarrollo. Las manifestaciones musculoesquelticas pueden resultar de
diseminacin hematgena, linftica o en casos menos frecuentes de extensin
de una infeccin vecina.
En la mitad de los casos no se identifica foco extraarticular de infeccin. Un 30%
de los pacientes presentan tuberculosis pulmonar y, en un 20% de ellos, el foco
se ubica en el tracto gnito urinario.
El compromiso articular puede clasificarse como axial y perifrico. El compromi-
so axial ms frecuente de la TBC es la espondilitis, denominada Mal de Pott.
La espondilitis tiene predileccin por vrtebras dorsales y lumbares, pero puede
comprometer cualquier segmento de la columna. Tiene un curso crnico y puede
causar gran destruccin sea e inclusive, condicionar lesiones medulares.
Otra forma de compromiso axial es la sacroiliitis TBC que es unilateral, crnica
y provoca gran destruccin de las estructuras articulares y osteomielitis del
hueso vecino.
La artritis perifrica es habitualmente monoarticular pero, ocasionalmente, se
reportan casos de oligoartritis TBC. Junto con el Mal de Pott son las formas de
compromiso musculoesqueltico ms frecuentes en la edad peditrica. En
pacientes inmunosuprimidos se han reportado casos de poliartritis TBC.
La artritis perifrica es crnica y afecta de manera preferencial rodilla, cadera o
mueca. Con frecuencia, existe el antecedente de un trauma previo. Es una
monoartritis que evoluciona en forma insidiosa y trpida y, en fases avanzadas
es deformante y se asocia a osteolisis. Inicialmente, los cambios radiolgicos
son inespecficos pero en forma tarda aparecen los signos de destruccin
articular, compromiso seo y reaccin peristica. El lquido sinovial es de tipo
542
CAPTULO 12 | Seccin IV
inflamatorio estril. En muy bajo porcentaje de casos se logra el aislamiento
bacteriolgico a partir del lquido sinovial. La biopsia sinovial y el cultivo tisular
tienen una mayor sensibilidad y especificidad, ya que, evidencian los tpicos gra-
nulomas caseificantes de la TBC y la tasa de aislamiento es superior al 70% a
partir de cultivos tisulares. La artritis TBC debe incluirse en el diagnstico dife-
rencial de toda monoartritis crnica, puesto que puede simular otras artropatas
crnicas no infecciosas como la ARJ.
Otras manifestaciones musculoesquelticas de la tuberculosis observadas en la
edad peditrica y adolescencia son: dactilitis TBC, la osteomielitis que provoca
lesiones qusticas y la tenosinovitis crnica de flexores de mano. La dactilitis es
una forma rara y afecta a los lactantes, y se caracteriza porque los dedos de las
manos estn muy edematizados y dolorosos y la piel suprayacente se observa
atrfica. La osteomielitis puede afectar cualquier hueso y en raras ocasiones,
puede ser poliosttica. Con frecuencia, existe el antecedente de aplicacin de la
vacuna BCG.
El denominado Sndrome de Poncet corresponde a una artritis reactiva y tiene
predileccin por articulaciones grandes: cadera, tobillo y codos. Se asocia a un
foco de infeccin tuberculosa extraarticular, pero no se identifican Mycobacterias
viables ni se asla M. Tuberculosis del lquido sinovial ni del cultivo tisular.
El diagnstico se basa en el aislamiento del microorganismo a partir del lquido
sinovial y/o tejidos. El antecedente epidemiolgico positivo o la evidencia de un
foco de infeccin tuberculosa orientan el diagnstico, pero esta posibilidad debe
sospecharse en toda monoartritis crnica o espondilitis. La biopsia sinovial y el
cultivo tisular confirman el diagnstico. La tcnica de PCR puede permitir la iden-
tificacin rpida del M. Tuberculosis a partir de muestras de lquido sinovial o
membrana sinovial. Siempre debe investigarse la presencia de un foco primario
de infeccin, localizado, por lo general, al nivel del pulmn o tracto gnito urinario.
En fases tempranas de la infeccin osteoarticular tuberculosa, los cambios
radiolgicos son inespecficos. En etapas ms avanzadas, se observan los
signos de destruccin articular y los cambios de osteolisis. En los casos de
osteomielitis, se pueden visualizar lesiones lticas precoces asociadas a mni-
ma reaccin peristica.
El tratamiento se basa en quimioterapia combinada: rifampicina, isoniazida y
pirazinamida durante los dos meses iniciales del tratamiento. En los cuatro
meses siguientes, se contina el tratamiento con rifampicina e isoniazida. No se
recomienda efectuar inmovilizacion articular porque puede promover mayor per-
dida funcional. Se brinda reposo relativo y el programa de rehabilitacin debe
iniciarse en forma temprana. Cuando la espondilitis ha provocado inestabilidad
de la columna, est indicada la fijacin quirrgica.
543
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Mycobacterias Atpicas
Dr. Claudio Arnaldo Len
Los tipos de Mycobacterias Atpicas identificadas as como los sndromes clni-
cos asociados a este tipo de infecciones se ha incrementado en forma notoria
en las ltimas dos dcadas. Este fenmeno se explica no slo por el incremen-
to de huspedes inmunocomprometidos sino tambin porque han mejorado las
tcnicas de laboratorio para cultivar e identificar estas bacterias.
Son microorganismos que se pueden aislar a partir de agua, alimentos y en ani-
males domsticos y salvajes. Las mycobacteiras del complejo avium contaminan
las aguas. El M. Marinun se asla en agua salada y puede contaminar los peces.
Los M. Fortitoum y M. Chelonae contaminan aguas y productos usados para di-
lisis y el M. Xenopi se ha identificado como contaminante en hospitales.
La M. Genavense afecta mascotas caninas y pjaros.
Las mycobacterias atpicas se caracterizan por ser de lento crecimiento (siete a
60 das), pueden identificarse usando la tincin PAS o el tincin Kinyou y requie-
ren un medio de cultivo enriquecido. Tcnicas de identificacin rpida como la
cromatografa lquida, pruebas DNA y reaccin cadena de polimerasa (PCR)
son tambin de utilidad.
Los sndromes clnicos ms frecuentemente observados en nios son: linfade-
nitis, otomastoiditis, infecciones cutneas y de tejidos blandos que provocan
lesiones ulcerativas que se fistulizan. La infeccin pulmonar afecta de preferen-
cia a pacientes con Fibrosis qustica, pero, tambin puede ser un contaminante
de las secreciones bronquiales sin que inicie siempre una verdadera infeccin
tisular. Las infecciones diseminadas se observan en pacientes con SIDA o con
inmunodeficiencias de la funcin linfocitaria.
Los M. Avium, M. Marinum y el M. Fortitum pueden ocasionalmente provocar
infecciones osteoarticulares que originan varios sndromes, entre ellos: monoar-
tritis crnica, tenosinovitis, osteomielitis y espondilitis. Son lesiones de curso
crnico que provocan destruccin progresiva de las estructuras osteoarticula-
res. Los cambios histolgicos tambin son variables: granulomas sin necrosis o
granulomas caseificantes.
544
CAPTULO 12 | Seccin IV
Las infecciones por Atpicas deben sospecharse en pacientes con infecciones
osteoarticulares de curso trpido, en especial cuando se trata de huspedes de
alto riesgo o cuando se encuentra en el lquido sinovial o biopsia tisular una tin-
cin de Ziel Nielsen (ZN) positiva. Los cultivos deben ser enriquecidos y seguir-
se por un periodo mnimo de ocho semanas.
El tratamiento exige la asociacin de varios antibiticos por tiempo prolongado
(flucta entre ocho a 24 semanas) segn el tipo de mycobacteria aislada y el
antibiograma.
545
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin V
Lepra
Dra. Clara Malagn Gutirrez
La Lepra es una infeccin comn en pases tropicales. Es mucho ms frecuen-
te en adultos, pero puede afectar a la poblacin peditrica. Las manifestaciones
reumticas son ms comunes en lepra lepromatosa. El patrn ms frecuente es
el poliarticular y puede acompaarse de lesiones de eritema nodoso. La asocia-
cin de poliartritis con eritema nodoso que afecta tanto miembros superiores
como miembros inferiores es altamente sugestiva de infeccin por M. Leprae. La
presencia de lesiones drmicas hipoestsicas tambin debe levantar sospecha
diagnstica.
Se requiere un alto ndice de sospecha diagnstica. La tincin de ZN y el culti-
vo deben efectuarse en las muestras de lquido sinovial y tejidos. Los granulo-
mas pueden identificarse en las biopsias de piel, ganglionar y en membrana
sinovial. Los hallazgos radiolgicos son inespecficos en fases tempranas. En
fases tardas se observan cambios de osteolisis y periostitis.
El tratamiento antibitico combinado debe ser muy prolongado. El pronstico es
peor en casos de diagnstico tardo, ya que, puede provocar gran destruccin
articular y prdida funcional importante.
546
CAPTULO 12 | Seccin V
Lecturas recomendadas
AL-EISSA YA, KAMBAL AM, AL-NASSE MN et al. Childhood brucellosis: A study of
102 cases. Pediatr Infect Dis J. 1990; 9:74-9.
ATHREYA BH y ROSE CD. Lyme disease. Curr Problems in pediatrics. 1996; 26:
185-193.
BaRNES PK, BLOCH AB, DAVIDSON PT y SNIDER DE Jr. Tuberculosis in patients
with human immunodeficiency virus infection. N Eng Med J. 1991; 324: 1644-
1650.
CHESNEY PJ. Non tuberculous mycobacteria. Pediatric in review. 2002; 23: 309.
COSSERMELLI-MESSINA W. Leprosy. Statistics in the Americas. J Rheumatol.
1993; 20: 893-896.
EICHENFIELD AH, GOLDSMITH DP, BENACH JL et al. Childhood Lyme arthritis:
Experience in an endemic area. J Pediatr. 1986; 109: 753-8.
FAM AG y RUBENSTEIN J. Another look at spinal tuberculosis. J Rheumatol.
1993; 20: 1731-1740.
FLIPO RM, DEPREZ X, DUQUESNOY B y DELCAMBRE B. Is spinal tuberculosis back
again in developed countries?. J Rheumatol. 1994; 21: 1583.
FRANCIS RE. Atypical Mycobacterial infections. Pediatrics in review. 2002, 23: 12-24.
HALSEY JP, REEBACK JS y BARNES CG. A decade of skeletal tuberculosis. Ann
Rheum Dis. 1982; 41: 7-10.
KIM NH, LEE HM, YOO JD y SUH JS Sacroiliac joint tuberculosis. Classification
and treatment. Clin Orthop. 1999; 358: 215-222.
OLIVEIRA MLW y MOTTA CP. A hansenase como problema de sade pblica.
Hansenase, Epidemiologa e Controle. Brasil: In Lombardi C, Imprenta Oficial
del Estado, 1990, 21-32.
REGINATTO AJ. Syphilitic arthritis and osteiitis. Rheum Dis Clin of North Am.
1993; 19: 379-98.
ROSE CD, FAWCETT PT, GIBNEY K et al. Pediatric Lyme arthritis: Clinical spectrum
and outcome. J Pediatr Orthop. 1994; 14: 238-241.
547
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
SOOD R, WALI JP y HANDA R. Poncets disease in a north Indian hospital. Trop
Doct. 1999; 29: 33-36.
STARKE JR y CORREA G. Management of mycobacterium infections and disease
in children. Ped Infect Dis J. 1995; 14: 455-470.
STEERE AC, MALAWISTA SE, SNYDMAN DR et al. Lyme arthritis. An epidemic of oli-
goarticular arthritis in children and adults in three Connecticut communities.
Arthritis Rheum. 1977, 20: 7.
TERRERI MT, LUTTI D, LEN C, GOLDENBERG J e HILRIO MOE. Leprosy. An unusual
cause of arthritis in children. A report of two cases. J Trop Pediatr. 1997; 43:
186-187.
VAN DER HEIJDEN IM, WILBRINK B, SCHOULS LM et al. Detection of mycobacteria in
joint samples from patients with arthritis using a genus-specific polymerase chain
reaction and sequence analysis. Rheumatology (Oxford). 1999; 38: 547-553.
WESSELS G, HESSELING PB y BEYERS N. Skeletal tuberculosis: dactilitis and invol-
vement of the skull. Pediatr Radiol. 1998; 28: 234-236.
ZAHRAA J, JOHNSON D, LIM-DUNHAM JE y HEROLD BC. Unusual features of osteo-
articular tuberculosis in children. J Pediatr. 1996; 129; 597-602.
ZAKS N, SULKENIK S, ALKAN M et al. Musculoskeletal manifestations of brucello-
sis: A study of 90 cases in Israel. Semin Arthritis and Rheum. 1995; 25: 97-109.
ZEMEL LS. Lyme disease - A pediatric perspective. J Rheumatol. 1992; 19: 1-13.
CAPTULO 12 | Seccin VI
549
Seccin VI
Artritis virales
Dr. Jos Goldenberg
Epidemiologa
Existen numerosos virus artritognicos. Durante la fase aguda de infecciones
por virus de rubola, Parvovirus, Ebstein Barr, Enterovirus, hepatitis A, B y C
pueden presentarse diversos tipos de manifestaciones musculoesquelticas.
Manifestaciones clnicas
Las manifestaciones musculoesquelticas ms comunes son mialgias, artral-
gias y con menor frecuencia, oligo o poliartritis. En ocasiones, la artritis puede
ser crnica o asociarse al desencadenamiento de fenmenos autoinmune o
reacciones vasculticas.
Habitualmente, la artritis es poli u oligoarticular, dolorosa e incapacitante pero
transitoria. Los sntomas reumticos pueden observarse desde la fase prodr-
mica y asociarse a mialgias y exantemas, y tienden a resolver en el lapso de una
a tres semanas. Infecciones por virus de Ebstein Barr y Parvovirus pueden cur-
sar con sndrome febril prolongado y artritis crnica.
Rubola
Los sntomas articulares son ms comunes en adolescentes y adultos. Tienden
a ser ms frecuentes y severos en el sexo femenino.
Durante la fase prodrmica son muy comunes las artralgias. En la fase de esta-
do puede presentarse una poliartritis que caractersticamente presenta promi-
nente compromiso de manos, tenosinovitis de flexores de las manos y a
Sndrome del Tnel del Carpo, pero son ms frecuentes en adultos que en
nios. A la altura de la rodilla puede observarse una sinovitis muy dolorosa que
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
550
condiciona una contractura flexin que cede hacia la segunda semana (Signo
del Catcher). Los sntomas reumticos ceden hacia las tres o cuatro semanas
,pero ocasionalmente, sta puede adoptar un curso crnico.
Tambin se ha reportado artritis posvacunal. La mayora de los pacientes desarro-
llan la artritis hacia la segunda o tercera semana despus de la vacunacin, es
ms frecuente y ms severa en mujeres. Se calcula que la frecuencia de esta
complicacin con la MMR es del 0-3% en nios y de 12-20% en mujeres.
Parotiditis
Los sntomas articulares son ms comunes en adolescentes que en escolares o
preescolares. Predominan en el sexo masculino.
La artritis usualmente aparece una o dos semanas despus de la resolucin de
la parotidomegalia y es frecuente su asociacin con orquitis. Es de curso febril,
poliarticular y frecuentemente migratoria. Se detectan falsos positivos para factor
reumatoide en cerca de la mitad de los casos. La respuesta a los AINES puede
ser pobre y est indicado un ciclo corto de esteroides. En la mayora de los
casos, la artritis se resuelve completamente hacia la dcima o doceava semana.
Parvovirus B19
Los sntomas musculoesquelticos se observan con ms frecuencia en adoles-
centes y adultos jvenes. Presentan predileccin por el sexo femenino.
Durante la fase prodrmica del eritema infeccioso se observan artralgias y en la
fase de estado puede observarse una poliartritis aguda que afecta pequeas
articulaciones de manos y rodillas o una oligoartritis que afecta medianas articu-
laciones. Con menor frecuencia, la artritis adopta un patrn oligoarticular y,
excepcionalmente, provoca monoartritis. La artritis resuelve en la mayora de los
casos antes del cuarto mes de evolucin, pero se han reportado casos de artri-
tis crnica.
Pueden detectarse AAN a bajos ttulos e hipocomplementemia transitoria,
hallazgos sugestivos de que la artritis es mediada por complejos inmunes. En
aproximadamente 40% de los casos, la artritis tiene un curso crnico y puede
confundirse con una ARJ.
Virus Epstein Barr
Se asocia a diversas manifestaciones musculoesquelticas y se ha postulado
como agente desencadenante de enfermedades autoinmunes como Sndrome
de Sjogren y artritis reumatoide.
En pacientes peditricos el sndrome mononuclesico no es tan tpico como en los
adultos. Las artralgias son muy comunes en la fase prodrmica. Algunos pacien-
tes presentan SFP que cursa con prominentes artralgias o poliartritis y que puede
simular una Enfermedad de Still. Puede causar tambin poliartritis y oligoartritis
que persisten por varias semanas. Tiende a afectar articulaciones de las manos y
CAPTULO 12 | Seccin VI
551
rodillas en forma simtrica y es muy dolorosa. Es comn observar ttulos falsos
positivos para autoanticuerpos durante la fase aguda de infecciones por virus
Epstein Barr y, adems, puede observarse anemia y leucopenia, casos en los cua-
les puede simular un LES.
Hepatitis B
Durante la fase prodrmica es comn observar artralgias aisladas o un cuadro
que simula una enfermedad del suero. Tambin se han reportado cuadros de
poliartritis aguda simtrica asociados a un rash pruriginoso que cede en dos
semanas o hasta la aparicin de la ictericia. El Sndrome de Giannotti Crosti
(acropustulosis palmar) se ha reportado en pocos pacientes peditricos.
La hepatitis B se asocia a diversos tipos de manifestaciones reumticas tardas.
En adultos es comn encontrar asociacin entre el virus de la hepatitis B y la
panarteritis nodosa. Esta asociacin se ha reportado con menor frecuencia en
la edad peditrica.
Otros virus
Tambin se ha reportado artritis en asociacin con diversos virus. Infecciones
por citomegalovirus (CMV), adenovirus 7, herpes simples, Varicela Zoster, echo-
virus, virus del Sarampin, Influenza y alfavirus pueden presentar artralgias y
artritis durante la fase prodrmica o de estado. Algunos pacientes desarrollan
miositis transitorias durante la fase aguda de estas infecciones.
En el curso de la varicela, pueden presentarse dos tipos de artritis. Durante los
prdromos de la infeccin pueden observarse artralgias y en la fase de estado,
una baja proporcin de pacientes presenta una monoartritis transitoria. La arti -
culacin ms afectada es la rodilla. El lquido sinovial es estril y el proceso infla-
matorio cede antes de la segunda semana de evolucin. Otros pacientes desarro-
llan artritis de tipo sptico que requiere confirmacin diagnstica y tratamiento
inmediato, generalmente debido a infeccin por Streptococcus B Hemoltico
Grupo A. En pacientes inmunosupromidos se han reportado casos de monoar-
tritis aguda en la fase de estado del herpes zoster.
El virus de inmunodeficiencia adquirida (SIDA / VIH) se asocia a diversos sn-
dromes reumticos. En cerca de la cuarta parte de los pacientes se observan
poliartralgias. Aproximadamente 10% de los pacientes presentan monoartritis u
oligoartitis que afecta grandes articulaciones y que presenta un curso agudo y
autolimitado. Tambin se han reportado casos de Sndrome de Reiter, artropa-
ta psorisica, Sndrome de Sjogren, entesitis, vasculitis, Sndrome de Raynaud
y un sndrome que simula lupus asociados a infeccin por SIDA.
La artritis sptica es comn en los pacientes con SIDA y puede ser causada por
grmenes comunes o por grmenes oportunistas incluyendo hongos y myco-
bacterias.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
552
Fig. N 1. Exantema caracterstico, infeccin por Parvovirus (regin de las mejillas).
Cortesa: Dr. Carlos Daniel Ros.
CAPTULO 12 | Seccin VI
553
Lecturas recomendadas
AARONS EJ, BEECHING NJ. Aseptic arthritis associated with herpes zoster. J
Infect. 1993; 26: 87-89.
BIASI A, CARLETTO A, CARAMASCHI P et al. A case of reactive artritis after influen-
zae vaccination. Clin Rheumatol. 1994; 13: 645-648.
FISHER RG y EDWARDS KM. Varicela-Zoster. Pediatr in Rev. 1998; 19: 94-99.
HAREL L, AMIR J, REISH O et al. Mumps artritis. Ped Infect Dis J. 1990; 9: 928-929.
HYER FH y GOTTIEB NL. Rheumatic disorders associated with viral infections.
Semin in Arthritis and Rheum. 1978; 8: 17-31.
MORELAND LW y KOOPMAN WJ. Viral arthritis in humans. Curr Opin Rheum Dis.
1989; 185-193.
NAIDES SY. Viral arthritis including HIV. Curr Opin in Rheumatol. 1995; 7: 337-342.
NORTON JJ, MILLER LC, TUCKER LB y SCALLER JG. Human parvovirus B19 asso-
ciated with artritis in children. J Pediatr. 1993; 122; 186-189.
QUINTERO DEL RO A y FINK CW. Varicella artritis in childhood. Ped Infect Dis J.
1997; 16: 241-243.
ROSE C y EPPES SC. Infection-related arthritis. Rheum Dis Clin of North Am.
1997; 23: 677-695.
SMITH CA, PETTY RE y TINGLE AJ. Rubella virus and arthritis. Rheum Dis of
North Am. 1987; 13: 265-274.
TINLGE AJ. Arthritis and viral infection. J of Pediatr. 1998; 113; 948-949.
WARE R. Human parvovirus infection. J Pediatr. 1989, 114: 343-347.
WEIBEL RE y BENOR DE. Chronic arthropathy and musculoskeletal manifesta-
tions associated with rubella vacines. Arthrtis and Rheum. 1996, 39: 1529-1534.
CAPTULO 12 | Seccin VII
555
Seccin VII
Artritis desencadenadas por infecciones parasitarias
Dra. Sonia Mara Sawaya HirschHeimer
Las infecciones parasitarias son una importante causa de enfermedad en la
poblacin. En especial en pacientes de pases subdesarrollados y en huspedes
inmunosuprimidos. Diversas manifestaciones reumticas han sido reportadas en
el curso de infecciones parasitarias: artromialgias, artritis, miositis y vasculitis.
Los parsitos protozoarios que con mayor frecuencia provocan manifestaciones
reumticas son: Giardia Lamblia, Cryptosporidium, Entamoeba Histoltica y
Toxoplasma Gondi.
La Giardia Lamblia es una de las infecciones ms comunes en el mundo, se
transmite a travs de la ruta fecal-oral, contamina aguas y es ms comn en los
pases en desarrollo, en las poblaciones hacinadas y en homosexuales.
Sndromes de mala absorcin intestinal y dolor abdominal recurrente son las
manifestaciones ms frecuentes. Los sntomas reumticos son ms comunes
en nios y adultos jvenes. Gozar y sus colaboradores reportaron 66 pacientes
peditricos con giardasis que desarrollaron un poliartritis aguda, aditiva que
afectaba en forma preferencial rodillas, tobillos, tarsos, caderas y codos. La
biopsia sinovial evidencia un proceso inflamatorio inespecfico. El mecanismo
etiopatognico es de tipo reactivo. Otros autores han reportado poliartritis o oli-
goartritis asociadas a un brote maculopapular que no presenta rpida respues-
ta a AINES. Es frecuente detectar eosinofilia, pero los reactantes de fase aguda
suelen estar en rango normal. Se puede aislar el parsito a partir de las heces
o del aspirado duodenal, pero, los falsos negativos son frecuentes dado que el
parsito se elimina en forma episdica.
El Crytosporidium provoca tambin gastroenteritis en nios y adultos. Se ha
reportado como desencadenante de una poliartritis transitoria que afecta articu-
laciones de manos y rodillas.
Existen reportes de poliartritis subaguda que puede simular una artritis reuma-
toidea en asociacin con infecciones por Toxoplasma Gondii. Tiende a afectar
articulaciones grandes y cede con del tratamiento antiparasitario.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
556
Otros parsitos, incluyendo el Endolimax Nana, han sido reportados como desen-
cadenante de poliartritis agudas que ceden con los tratamientos antiparasitarios.
Los helmintos son organismos multicelulares con mayor capacidad antignica.
Varios de ellos han sido reportados como desencadenantes de manifestaciones
reumticas. El Strongyloides Stercolaris se ha asociado a dos tipos de sndro-
mes: poliartritis simtrica que simula una artritis reumatoide y a oligoartritis tran-
sitoria que afecta en forma preferencial articulaciones de miembros inferiores.
Se ha documentado la presencia de complejos inmunes en el lquido articular y
depsitos de inmunoglobulinas al nivel sinovial. En otro estudio, se demostr la
presencia de la larva al nivel sinovial. Cuadros de vasculitis tambin han sido
reportados en relacin con este parsito.
Otros helmintos pueden desencadenar artritis de tipo reactivo y vasculitis tipo
Schnlein-Henoch, entre ellos: Toxocara Canis, Ascaris Lumbricoides,
Ankylostoma Duodenales y Trichuris Trchuria.
Otras infecciones parasitarias, de ms rara ocurrencia, tambin puede desenca-
denar sntomas reumticos. Se ha reportado que el Dracunculus Medinenses
puede provocar artritis mediada por invasin directa que desencadenan una
reaccin de tipo cuerpo extrao, una artritis sptica debido a bacterias como el
Staphylococcus Aureus y otra de tipo reactivo. El parsito provoca ulceraciones
y calcificaciones lineares cerca al rea afectada, hallazgos que deben sugerir el
diagnstico.
Las infecciones por Wucheria Bancrofti son comunes en pases tropicales. La
frecuencia de manifestaciones reumticas es baja, pero se ha reportado asocia-
cin con: artralgias en la fase de estado y artritis en la fase obstructiva de la fila-
riasisis. Es una monoartritis que tiene preferencia por articulaciones grandes
como cadera o rodilla. Con menor frecuencia, se reporta oligoartritis. El lquido
sinovial presenta un aspecto quiloso pero no es de tipo inflamatorio. La Filariasis
Loa Loa tambin desencadena sntomas similares.
El Onchocerca Volvulus es prevalente en Centroamrica, Brasil, Venezuela y
frica. Artritis de pequeas articulaciones de los pies y lumbalgia han sido repor-
tadas. Se confirma el diagnstico por el hallazgo de la microfiliaria en las biop-
sias de piel o en los ndulos subcutneos o por serologa especfica positiva
para Onchocerca Volvulus.
El Schistosoma Haematobium y el Schistosoma Mansoni pueden tambin aso-
ciarse a sntomas reumticos que son ms comunes durante la fase de estado
de la infeccin parasitaria. Estas manifestaciones son ms comunes en adultos
que en nios y se caracterizan por asumir uno de los siguientes patrones: ente-
sitis asociada o no a artritis, poliartritis que simula una artritis reumatoide, en
algunas ocasiones asociada a la presencia de factor reumatoide o una oligartri-
tis que afecta de preferencia a las articulaciones de miembros inferiores y que
se asocia a sacroilitis. El lquido sinovial es inflamatorio y en la biopsia sinovial
se pueden identificar los huevos del parsito. La infeccin responde al trata-
miento con praziquantel.
CAPTULO 12 | Seccin VII
557
Lecturas recomendadas
AKOGLU T, TUNCER I, ERKEN E et al. Parasitic arthritis induced by Strongiloides
stercoralis. Ann Rheum Dis. 43: 523-5, 1984.
ATKIN SL, KAMEL M, EL-HADY AS et al. Schistosomiasis and inflammatory pol-
yarthritis: a clinical, radiological and laboratory study of 96 patients infected by
S. Mansoni with particular reference to the diarthrodial joint. Q J Med. 59: 497-
87, 1986.
ANTENAZA, E. Polytendosynovitis caused by Toxoplasma gondii. S. African
Med. J. 56: 746, 1979.
BALLINA-GARCA FJ, RODRGUEZ-ARBOLEYA L, TORRE-ALONSO et al. Polyarthritis in
hepatic echinoccocosis. Rev Rhum. 54: 779, 1987.
BARTON JJ, BURKE JP y CASEY EB. Reactive arthritis - Giardia lamblia. Another
pathogen?. Ir Med J. 79: 223, 1986.
BASSIOUNI M y KAMEL, M. Bilharzial arthropathy. Ann Rheum Dis. 42: 466-8, 1984.
BOCANEGRA TS, ESPINOZA LR, BRIDGEFORD PH et al. Reactive arthritis induced by
parasitic infestation. Ann Int Med. 94: 207-9, 1981.
BURNSTEIN SL y LIAKOS S. Parasitic Rheumatism presenting as rheumatoid arth-
ritis. J Rheumatol. 10: 514-5, 1983.
BUSKILA D, SUKENIK S, KLEIN M y HOROWITZ J. Polyarthritis associated with hyda-
tid disease (echinoccocosis) of the liver. Clin Rheumatol. 11: 286-7, 1992.
COMMADRE F, LAPEYRE L, VIANI JL et al. Arthritis associated with filariasis.
Rheumatologie. 18: 27-33, 1976.
FARTHING MJG, CHONG SKF y WALKER-SMITH JA. Acute allergic phenomena in
giardiasis. Lancet, ii: 1428, 1983.
GEMOU V, MESSARITAKIS J, KARPATHIOS T y KINGO A. Chronic polyarthritis of toxo-
plasmic etiology. Helv Paediat. Acta, 38: 295-6, 1983.
GOOBAR JP. Joint symptoms in giardiasis. Lancet, i: 1010-1, 1977.
HAY EM, WINFIELD J y MCKENDRICK MW. Reactive arthritis associated with
cryptosporidium enteritis. Br Med J. 295: 248, 1987.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
558
HAMIDOU MA, GUEGLIO B, CASSAGNEAU E. y GROLLEAU JY. Henoch-Schlein pur-
pura associated with Toxocara canis infection. J Rheumatol. 26: 443-5, 1999.
LEBLANC CMA y BIRDI N. Giardia lamblia associated arthritis in a 19 month-old
child. J Rheumatol. 26: 2066-7, 1999.
MCLAUGHLIN GE, UTSINGER PD y TRAKAT WF. Rheumatic syndromes secondary
to Guinea-worm infestation. Arthritis Rheum. 27: 694-7, 1984.
MENKES CJ, PAPO T, CARTER H y RENOU M. Reactive arthritis caused by
Strongyloides and ankylosing spondylitis. Rev Rhum. 54: 505-6, 1987.
REDDY CD y SIVARAMAPPA M. Guinea-worm arthritis of knee joint. Br Med. J. 1:
155-6, 1968.
ROMERO-PIFFIGUER MD, FERRERO M, IRIBARREN P et al. Inflammatory arthritic pro-
cess, iridocyclitis and immune response to articular antigens in Wistar rats injec-
ted with T. gondii trophozoites. J Autoimmun. 12: 199-208, 1999.
SALFIED S. Filarial arthritis in the Sepik district of Papua New Guinea. Med J.
Agost. 1: 264-7, 1975.
SHAW RA y STEVENS MB. The reactive arthritis of giardiasis: a case report.
JAMA. 258: 2734-5, 1987.
SHEPHERD RC, SMAIL PJ y SINHA GP. Reactive arthritis complicating
Cryptosporidium infection. Arch Dis Child. 64: 743-4, 1989.
TUPCHONG M, SIMOR A y DEWAR C. Beaver feve-a rare cause of reactive arthri-
tis. J Rheumatol. 26: 2701-2, 1999.
WILLIAMS D y ROY S. Arthritis and arthralgia associated with toxocara infesta-
tion. Br Med J. 283: 192, 1981.
WOO P y PANAYI GS. Reactive arthritis due to infestation with Giardia lamblia. J
Rheumatol. 11: 719, 1984.
CAPTULO 12 | Seccin VII
559
Infecciones causadas por otros agentes infecciosos
Dra. Clara Malagn Gutirrez
Prcticamente todos los agentes infecciosos pueden provocar compromiso articular.
Las infecciones por micoplasma pueden provocar diversos tipos de manifesta-
ciones reumticas. Durante la fase aguda de las infecciones por M. Pneumonie
son frecuentes las artralgias, pero puede observarse tambin artritis migratoria
que puede simular a la observada en la fiebre reumtica. Algunas cepas de ureo-
plasmas se han asociado a artritis reactivas e inclusive a sepsis intraarticular.
La Chlamydia Tracomatis es una causa de artritis reactiva posvenrea. Puede
corresponder al agente causal de oligoartritis seronegativa o Sndrome de Reiter
observados en adolescentes.
Los hongos tambin pueden provocar artritis. La artritis por cndida, casi siem-
pre resulta de diseminacin endgena que conduce a una monoartritis por ino-
culacin intraarticular directa o a compromiso oligo o poliarticular en el curso de
una sepsis por cndida. Estas complicaciones se reportan en sujetos inmunosu-
primidos y en neonatos sometidos a procedimientos invasivos.
Otras micosis provocadas por Aspergillus, Cryptococcus, Blastomyces e
Histoplasma tambin pueden provocar artritis. Se observan en huspedes inmu-
nodeficientes y pueden asociarse a diversas manifestaciones reumticas.
Usualmente son mono o oligoarticulares y se complican con osteomielitis en
forma frecuente.
La infeccin por coccidiominas innmiti, es endmica en algunas reas y puede
provocar una poliartritis asociada a eritema nodoso, la misma es conocida como
Fiebre del desierto.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
560
Lecturas recomendadas
ADEBAJO AO. Rheumatic manifestations of tropical diseases. Curr Opin in
Rheumatol. 1996: 8: 85-89.
CIMOLAI N, MALLESON P, THOMAS E et al. Mycoplasma Pneumonie associated
with arthropathy: confirmation by determination of the polypeptide Ig M respon-
se. J Rheumatol. 1989; 16: 1150-1153.
GERMAIN BF. Mycobacterial, fungal and parasitic infections. Curr Opin in
Rheumatol. 1989, 1: 178-84.
ROSE CD, EPPES SC. Infection-related arthritis. Rheum Dis Clin of North
America. 1997, 23:677-95.
WINCHESTER E. Immunodeficiency and arthritis. Curr Opin in Rheumatol. 1989,
1: 199-204.
561
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin VIII
Espondilodiscitis en el nio
Dr. Alejandro Cuneo, Dr. Miguel Karsaclian, Dra. Rosario Jurado Meizoso
y Dra. Raquel Guariglia Pintos
Introduccin
Desde el punto de vista histrico, las infecciones vertebrales fueron considera-
das como enfermedades devastadoras, con tasas de morbimortalidad extrema-
damente elevadas. Con el advenimiento de la teraputica antimicrobiana y la
tecnologa aplicada a los nuevos procedimientos diagnsticos, el pronstico ha
mejorado sustancialmente.
Las primeras descripciones registradas sobre las infecciones de la columna
vertebral fueron las de los Textos Hipocrticos sobre la espondilitis tuberculosa.
En el siglo XVIII, Pott describi la parlisis en relacin con la tuberculosis ver-
tebral lo que dio origen al epnimo Parlisis de Pott.
La primera descripcin de una infeccin pigena de la columna vertebral fue de
Lanelongue, en 1897.
Se intentaron diversos tratamientos quirrgicos, todos ellos con importantes
secuelas hasta el advenimiento de la era antibitica que cambi radicalmente la
evolucin de estas afecciones.
Definicin
La Espondilodiscitis (ED) es un proceso inflamatorio que afecta el disco interver-
tebral y las placas vertebrales de las vrtebras adyacentes pudiendo extender-
se al espacio peridural, cuerpo vertebral y partes blandas paravertebrales.
Durante aos, sobretodo en la literatura sajona, se refiri a esta entidad como
discitis, disco-espondilitis o espondilodiscitis. Los aportes ms recientes
(imgenes de RNM) han permitido, entre otras cosas, aclarar la historia natural
de la enfermedad.
La presencia de microabscesos en el cuerpo vertebral adyacente al platillo de
562
CAPTULO 12 | Seccin VIII
crecimiento en las etapas ms precoces de la enfermedad permiten actualmen-
te hablar exclusivamente de espondilodiscitis.
Etiologa
La etiologa ms frecuente es la bacteriana y los grmenes ms frecuentes son
los Cocos Gram positivos y algunos grmenes Gram negativos.
El Staphylococcus Aureus (STP Dorado) es el germen ms frecuente con un
95% de presencia en los hemocultivos positivos. El Haemophylus Influenzae ha
prcticamente desaparecido como agente etiolgico en la poblacin peditrica
debido al alto porcentaje de nios que han recibido la vacuna antihemophylus.
Actualmente, debe ser considerada la posibilidad del Estafilococo Dorado
Meticilino Resistente, adquirido en la comunidad a la hora de la seleccin de
antibiticos.
Fisiopatologa
Desde el punto de vista anatmico el disco intervertebral (DIV) es una estructu-
ra fibrocartilaginosa constituida por tres componentes: el ncleo pulposo, el ani-
llo fibroso y las placas cartilaginosas.
Durante el periodo embrionario y las primeras etapas de la vida el DIV recibe
vascularizacin en el sector externo del anillo fibroso por vasos que llegan
desde el cuerpo vertebral. Estos vasos, no llegan ni a la zona interna del anillo
fibroso ni al ncleo pulposo. Esta zona central se nutre por difusin.
La va de diseminacin de la infeccin es la hematgena. La embolizacin hema-
tgena bacteriana comienza en el hueso subcondral o en el cartlago hialino de
las placas cartilaginosas. Luego se difunde rpidamente al resto del disco inter-
vertebral, en una tercera etapa compromete el cuerpo vertebral; y, finalmente,
puede evadir la vrtebra hacia el canal raqudeo o hacia el plano prevertebral.
4
3
1
2
3
Esquema sobre la fisiopatologa de la espondilodiscitis:
1. Placa cartilaginosa y hueso subcondral.
2. Disco intervertebral.
3 y 4. Cuerpo vertebral.
563
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
En virtud de esta distribucin vascular y de la va hematgena de diseminacin es
que se considera que las infecciones del DIV son en realidad espndilodiscitis.
Los estudios imagenolgicos, fundamentalmente la RMN, han demostrado un
compromiso temprano del DIV en las infecciones hematgenas pigenas en
todas las edades.
Epidemiologa
Las espondilodiscitis ocupan del 1% al 2% de todas las infecciones seas.
Se trata de una patologa poco frecuente, Crawford y sus colaboradores encon-
traron una incidencia de cuatro nuevos casos por ao, en un periodo de diez
aos. Otros autores como Digby y Kersley, estiman que la incidencia es de 1
cada 250.000 habitantes por ao.
En Francia, Thomachot y sus colaboradores sealan en los hospitales de reu-
matologa de cuatro a 13 nuevos casos por ao.
En nuestro medio, en una revisin realizada por el profesor Dr. Silveri y sus cola-
boradores encontraron 18 pacientes portadores de espondilodiscitis diagnostica-
das en el Centro Hospitalario Pereira Rossell (CHPR) entre los aos 1976 y 1995.
Cuadro clnico
Las manifestaciones clnicas son variadas dependiendo de la edad del nio y de
la duracin de los sntomas.
Habitualmente, se presentan manifestaciones generales como fiebre e irritabili-
dad o menos frecuentemente sndrome toxi-infeccioso severo. Los sntomas
dominantes son raquialgias, rechazo a la marcha y dolor abdominal.
La raquialgia predomina en nios mayores de ocho aos. Se manifiesta como
dolor espontneo, que no cede con el reposo y dolor a la palpacin de las ap-
fisis espinosas afectadas que provocan prdida de la lordosis lumbar y de la
movilidad que puede llevar a la columna en tabla.
En el nio menor de tres aos se presenta como rechazo a la marcha. El nio,
que caminaba normalmente, sbitamente deja de caminar evocando patologa
de cadera o de articulacin sacroilaca.
El dolor abdominal, menos frecuente se ve en los nios entre los tres y los ocho
aos llevando a plantear diagnsticos diferenciales con cuadros abdominales o
del aparato urinario.
Las localizaciones habituales de la enfermedad son la columna lumbar y la charne-
la toracolumbar, seguido con menor frecuencia por la columna cervical y torcica.
Diagnsticos diferenciales
Entre los diagnsticos diferenciales de la espondilodiscitis se incluyen patologas
vertebrales como: los trastornos mecnicos de la columna, la hernia de disco,
espondilolisis, espondilolistesis, calcificacin del espacio discal, ARJ, procesos
inflamatorios pelvianos o de sacroilaca y Enfermedad de Scheuermann (Cifosis
Idioptica Juvenil).
564
CAPTULO 12 | Seccin VIII
Por su jerarqua y diferente abordaje teraputico, ocupan un lugar especial las
neoplasias vertebrales o raqudeas que deben ser exhaustivamente investigadas.
De los procesos extravertebrales se mencionan la infeccin de vas urinarias o pie-
lonefritis, sndromes neurolgicos como el Guillain-Barr, apendicitis y pancreatitis.
Laboratorio
Dentro de los exmenes inespecficos destacamos la leucocitosis elevada, as
como la elevacin de la VSG y los niveles de PCR en sangre.
Los hemocultivos alcanzan un porcentaje de positividad del 40% al 50%. Como men-
cionaramos, el Staphylococcus Aureus es el germen ms frecuentemente hallado.
La realizacin de una puncin biopsia para el aislamiento del germen, es a
veces discutida, dado la alta prevalencia del Staphylococcus Aureus como agen-
te etiolgico y su buena respuesta al tratamiento antibitico.
La utilizacin de imgenes merecen una mencin especial. Las manifestaciones
radiolgicas de la espondilodiscitis aparecen luego de 20 das de comenzada la
enfermedad, por lo que no es til para realizar un diagnstico precoz.
La radiografa simple de columna muestra la afectacin del cuerpo vertebral y
del disco, a diferencia del tumor que afecta fundamentalmente el cuerpo verte-
bral dejando indemne en la mayora de los casos el disco intervertebral.
El centellograma con Tc99 es positivo a los pocos das del inicio de los cambios
inflamatorios, por lo tanto, antes de los cambios radiolgicos; pero es un estu-
dio con una alta sensibilidad, que segn Modic llega al 96% y una especificidad
que llega al 92%.
El centellograma con Citrato de Ga 67 es ms especfico para infecciones; pero
es menos til por ser ms tardo.
La RNM es el procedimiento diagnstico de eleccin por su elevada sensibilidad
y especificidad. Es til para diagnosticar, localizar, caracterizar, descartar diag-
nsticos diferenciales y valorar peridicamente la evolucin clnica.
Tratamiento
El tratamiento se basa en la eleccin del antibitico adecuado a los grmenes
ms frecuentemente involucrados en esta patologa y en el reposo.
En la eleccin del antibitico se debe tener en cuenta la posibilidad de un
Staphylococcus Aureus y dentro de estos de una cepa Meticilino Resistente.
La Cefalosporina de primera o segunda generacin y un aminoglucsido como
la Gentamicina suelen ser de eleccin, hasta la identificacin del germen. A par-
tir de all el tratamiento continuar de acuerdo con los resultados que arrojen los
cultivos. De aislarse un germen sensible puede sostenerse este esquema anti-
bitico o utilizar cefalosporina como nica droga.
De aislarse un Staphylococcus Aureus Meticilino Resistente puede utilizarse tam-
bin Clindamicina.
La duracin del tratamiento consiste en un periodo de administracin endoveno-
sa del antibitico continundose luego por va oral. Lo habitual es de tres a cuatro
565
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
semanas de tratamiento intravenoso, continuando con va oral segn la evolu-
cin clnica.
El reposo se indica por un tiempo variable que depender de la evolucin del
paciente. Puede ser necesario la utilizacin de corset o busto de yeso.
Evolucin y pronstico
Con un diagnstico y teraputica antibitica precoces y apropiados la evolucin
esperada es buena. El pronstico es, por ende, bueno tanto del punto de vista
vital como funcional.
566
CAPTULO 12 | Seccin VIII
Fig. N 1. Rx de columna de perfil. Compromiso discal al nivel de L4-L5, con disminucin de la altu-
ra del mismo y rarefaccin sea subcondral, mayor en el platillo inferior de L4.
567
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Fig. N 2. Centellograma seo con tecnecio 99. Se observa hipercaptacin al nivel L3-L4.
568
CAPTULO 12 | Seccin VIII
Fig. N 3. En un corte sagital en la RMN en las imgenes en T2 se aprecia la disminucin de la altu-
ra discal y la alteracin de la seal, modificacin del brillo del disco y la presencia de
edema en los cuerpos.
569
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Fig. N 4. La RMN de la misma paciente con imagen en T1.
570
CAPTULO 12 | Seccin VIII
Fig. N 5. En los cortes axiales de la RMN se aprecia la alteracin discal sin compromiso del canal
raqudeo y de los planos paravertebrales.
571
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Lecturas recomendadas
EISMONT F, BOLHMAN H, SONI PL et al. Vertebral Osteomyelitis in Infants. J Bone
Joint Surg Br. 1982, 64: 32-35.
GABRIEL K. R; CRAWFORD A. MRI in a Child who had Clinical Signs of Discitis. J
Bone and Joint Surg Am. 1988, 70: 938-941.
KARSACLIAN M. Espondilodiscitis, en Infecciones Oseas y Articulares en el Nio.
Clnica de Traumatologa y Ortopedia Peditrica. Facultad de Medicina.
Montevideo-Uruguay. Biblio Mdica: 2004, Cap.11, pg. 77-82.
LABRUNE M y CALIFA G. Diagnstico por Imagen de la Columna Vertebralen la
Infancia. Barcelona: Masson, 2000.
MENELAUS MB. Discitis, an Inflammation Affecting the Intervertebral Disc in
Children. J Bone Joint Surg Br. 1964, 46: 16-23.
MORRISY R y WEINSTEIN S. Pediatric Orthopaedics. 4 ed. Lippincott-Raven: 1996.
PUIG GURI J. Pyogenic Osteomyelitis of the Spine: Differential Diagnosis through
Clinical and Radiographic Observations. J Bone Joint Surg. 1946, 28: 29-35.
ROTHMAN-SIMEONE. Discitis, en Columna Vertebral. 4 ed. McGraw-Hill
Interamericana. Mxico: 1999, pg. 325-331, vol. 1.
WEINSTEIN S. The Pediatric Spine. Principles and Practice. Nueva York: Rav
Press, 1994, vol. 1.
WENGER D, BOBECHKO W y GILDAY D. The Spectrum of Intervertebral Disc Space
Infection in Children. J Bone Joint Surg Am. 1978, 60: 100-108.
WILEY AM yTRUETA J. The Vascular Anatomy of the Spine and its Relationship
to Pyogenic Vertebral Osteomyelitis. J Bone Joint Surg Br. 1959, 41: 706-809.
CAPTULO 12 | Seccin IX
573
Seccin IX
Miositis virales
Dra. Graciela Espada y Dra. Paula Weissbrod
Miosistis Aguda Benigna de la Infancia (MABI)
La Miositis Aguda Benigna de la Infancia (MABI) o Benigne Acute Childhood
Myositis (BACM) fue descripta en 1957 por Lundberg con el nombre de Mialgia
Cruris Epidmica. Es autolimitada, afecta tpicamente a nios en la segunda
infancia, usualmente varones .Se caracteriza por la ocurrencia de dolor o hiper-
sensibilidad en pantorrillas y sbita dificultad para caminar luego de un periodo
de sntomas prodrmicos de enfermedad viral, generalmente en vas areas
superiores, frecuentemente asociada a epidemias de influenza en periodo
invernal. La creatin-fosfoquinasa (CPK), enzima muscular, est elevada en la
mayora de los pacientes afectados durante la fase aguda de la enfermedad.
La recuperacin de este cuadro clnico es completa.
Epidemiologa - Etiologa
Se presenta en forma epidmica, principalmente en los meses de invierno y aso-
ciado a epidemias con el virus de Influenza B.
Otros microorganismos implicados son: Influenza A, parainfluenza, adenovirus,
coxaquie, mycoplasma neumoniae (Parvovirus B19).
Patogenia
Su patognesis no ha sido clarificada an, pero dos, son los mecanismos rela-
cionados con ella:
1. Invasin viral directa: se han identificado partculas virales en biopsias mus-
culares de pacientes con MABI.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
574
2. Mediada por mecanismos inmunes: la presencia del virus en el msculo
estimulara la reaccin inflamatoria local, con liberacin de citoquinas (IL 6).
La ocurrencia de MABI en nios podra reflejar una respuesta atpica del msculo
a la infeccin viral relacionada con la edad, una predisposicin gentica o un
defecto metablico desconocido hasta ahora.
Caractersticas clnicas
La poblacin ms afectada son varones (75-84%). Existen algunos reportes que
lo asocian al ejercicio extremo.
El cuadro clnico, de presentacin aguda, es precedido por sntomas prodrmi -
cos como fiebre, tos, cefalea, rinorrea, odinofagia, vmitos, y otros (dolor abdo-
minal, diarrea, rigidez de nuca, letargia, malesta, irritabilidad, rash). Estos snto-
mas preceden al cuadro clnico caracterstico de MABI en cinco o seis das (el
tiempo varan entre dos das y tres semanas).
En la mayora de los casos (68%) la miositis se presenta en forma simultnea a
los sntomas prodrmicos (ver Tabla N 1).
El patrn de marcha se halla afectado en el 100% de los pacientes.
Existen dos patrones caractersticos:
1. Marcha en puntas de pie con oposicin a la dorsiflexin.
2. Marcha con aumento de la base de sustentacin y piernas rgidas en rotacin
externa, con caderas en flexin y rodillas fijas en extensin.
Pueden observarse otros patrones de marcha aunque menos frecuentes: con
aumento de la base de sustentacin, marcha antlgica (bizarra), marcha
torpe o inestable hasta llegar a estar completamente imposibilitados de cami-
nar por el dolor.
La principal manifestacin clnica es la mialgia y/o hipersensibilidad muscular,
que est siempre presente. Su localizacin ms frecuente son las pantorrillas y su
afeccin es simtrica. Otras regiones afectadas suelen ser: la planta del pie, mus-
los, espalda, cintura escapular, nuca y en ocasiones mialgia difusa, generalizada.
Es fundamental diferenciar la limitacin por dolor de la debilidad muscular, la
que cuando esta presente (en el 13% de los casos) es simtrica.
La normalidad de los reflejos osteotendinosos (ROT) es la regla, aunque rara
vez pueden estar comprometidos y obliga a descartar otras patologas
Los sntomas, intensos al comienzo de la enfermedad, tienen una duracin entre
48 y 72 horas, resolviendo siempre dentro de una semana (ver Cuadro N 1).
Pueden observarse recidivas, aunque no son frecuentes y de aparecer, estn
asociada a infecciones virales.
CAPTULO 12 | Seccin IX
575
Tabla N 1. Frecuencia de los sntomas prodrmicos de MABI
Sntomas
Fiebre
Frecuencia
80 %
Tos 59 %
Cefalea 37 %
Rinorrea 20 %
Odinofagia 17 %
Vmitos 17 %
Otros 5 %
Estudios complementarios
El aumento de la CPK es lo caracterstico. Se pueden hallar valores entre cua-
tro a 70 veces el valor normal para la edad en el 94% de los casos.
En respuesta a la infeccin viral desencadenante podemos hallar una VSG lige-
ramente aumentada que no supera los 25mm/hs, aunque en la mitad de los
nios, la misma, mantiene valores normales. Se observa leucopenia en el 40%
al 70% de los casos habituales.
Las anormalidades de laboratorio mencionadas se normalizan en dos a cuatro
semanas.
Las serologas virales y la deteccin del virus de Influenza por IFI en secreciones
nasales permite identificar, en el 40 al 65% de los casos, el agente causante.
El electromiograma (EMG) y la biopsia muscular no son estudios de rutina en
estos pacientes, dadas las caractersticas benignas y autolimitadas de la enferme-
dad y su rpida recuperacin. Slo se los solicita frente a otras sospechas diag-
nsticas ante cuadros atpicos o recidivas. El EMG muestra un patrn miognico.
En la biopsia muscular de estos pacientes se identificaron cambios degenerati-
vos, no especficos, vacuolizacin focal de la fibra muscular y necrosis muscu-
lar extensiva. Ha sido descripto el hallazgo del virus de Influenza B en material
de biopsia muscular.
Diagnsticos diferenciales
La clnica y laboratorio de MABI son caractersticos, por lo tanto, si el cuadro
empeora o no resuelve en una semana, se deben realizar estudios complemen-
tarios para descartar otras patologas.
Los diagnsticos diferenciales a considerar son: Guillain-Barr (descartado ante
la presencia de reflejos normales y el aumento de CPK), mielitis transversa, polio-
mielitis, meningitis y cerebelitis postinfecciosa (descartadas ambas por la obten-
cin de cultivos negativos), ataxia cerebelar aguda, desordenes de conversin.
En todos los casos, el cuadro clnico: lo agudo de la presentacin postsntomas
prodrmicos, el aumento de CPK, la presencia una VSG no mayor a 25mm/hs
y la rpida resolucin del cuadro, confirman el diagnstico de MABI.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
576
Evolucin y tratamiento
El cuadro es benigno, autolimitado.
Con reposo, en 24-48 horas comienza a observarse una marcada mejora con
resolucin de la sintomatologa a proximadamente en 72 horas en casi la totali-
dad de los casos (ver Cuadro N 1).
El laboratorio tiende a normalizarse dentro de la primera semana de evolucin,
aunque puede tardar hasta siete semanas en normalizar la CPK.
La recurrencia no es lo habitual.
El tratamiento es reposo casi exclusivamente y analgsicos (paracetamol), para
manejo del dolor.
Cuadro N 1. Algoritmo diagnstico
MABI: Diagnstico y evolucin
Sntomas prodrmicos
de enfermedad viral
(dos a siete das previos)
Clnica Aguda Dolor
en pantorrillas
Mialgia
Dificultad en la marcha
CPK elevada
ERS no mayor a 25mm/hs
Reposo
Analgsicos
Resolucin de sntomas en 48-72 hs.
Resolucin de laboratorio en una a
cuatro semanas.
CAPTULO 12 | Seccin IX
577
Miositis y SIDA / HIV
Si bien las artralgias son las manifestaciones musculoesquelticas ms comu-
nes en pacientes Sndrome de Inmunodeficiencia adquirida (SIDA / HIV / AIDS),
las miositis se observa en menos del 15% de los casos. En adultos, las mialgias y
la polimiositis forman parte de HIV enfermedad (SIDA). En nios, son escasos los
reportes de miopatas asociadas a HIV, y en estados avanzados de enfermedad.
El mecanismo patognico de la miopata por HIV no est an clarificado. No se
ha documentado invasin directa del virus en el msculo. En este grupo de
pacientes las miositis puede ocurrir en forma secundaria al uso drogas para el
tratamiento de estos pacientes (como el AZT; zidobudine).
La miositis mejora con el tratamiento de la enfermedad de base.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
578
Lecturas recomendadas
AGYEMAN P, DUPPENTHALER A, HEININGER U, AEBI C. Influenza-Associated
Myositis in Children. Infection. 2004; 32: 199-203.
BUCHTA R. Myositis and Influenza. Pediatric. 1977; 60: 761-2.
CHEVREL G, BORSOTTI JP y MIOSSEC P. Lack of evidence for a dirext involvement
of muscle infection by parvovirus B19 en the pathogenesis of inflammatory myo-
pathies: a follow-up study. Rheumatology. 2003; 42: 349-352.
FARRELL MK, PARTIN JC y BOVE KE. Epidemic influenza myopathy in Cincinnati.
J Pediatr. 1980; 96: 545-551.
LUNDBERG A. Myalgia cruris epidemica. Acta Paediatr. 1957; 46: 18-31.
MACKAY MT, KORNBERG AJ y SHIELD LK. Dennett X. Benign acute childhood mio-
sitis. Laboratory and clinical features. Neurology. 1999; 53: 2127-31.
MARTNEZ-ROJANO H, JUREZ HERNNDEZ E, LADRON et al. Rheumatologic manifes-
tations of pediatric HIV infection. Aids Patients Care in STDs. 2001; 15: 519-526.
MCKINLAY IA, MITCHELL I. Archives of Disease in Childhood. 1976; 51: 135-7.
SCHUVAL SJ, VONAGURA VR y ILOWITE NT. Rheumatologic manifestations of
pediatric human immunodeficiency virus infection. J Rheumatol. 1993; 20(9):
1578-82.
ZAFEIRIOU DI, KATZOS G, GOMBAKIS N et al. Acta Paediatr. 2000; 89: 1493-4.
579
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin X
Artritis asociadas a inmunodeficiencias
Dra. Beatriz Tavares Costa Carvalho
Introduccin
Existen ms de cien tipos de inmunodeficiencias congnitas. Los pacientes con
inmunodeficiencias congnitas presentan una mayor frecuencia de infecciones,
enfermedades alrgicas y de enfermedades autoinmunes.
Los mecanismos que explican la asociacin entre deficiencia inmunes primarias
y una frecuencia aumentada de enfermedades autoinmunes no estn del todo
esclarecidas. Sin embargo, entre los mecanismos etiopatognicos podran estar:
- Falla en los mecanismos de control de las clulas T autoreactivas.
- Alteraciones del equilibrio de los mecanismos de tolerancia inmunolgica por
interferencias en la expresin de citoquinas tales como la IL-2, mediadora impor-
tante en los mecanismos de apoptosis de las clulas T autoreactivas.
La asociacin de infecciones y el desarrollo enfermedades autoinmunes es un
hecho relevante para explicar una mayor incidencia de stas ltimas en los indi-
viduos con inmunodeficiencias. Ellos padecen con mayor frecuencia infeccio-
nes. Tambin son afectados por un mayor nmero de agentes infecciosos y
estos hechos aumentaran potencialmente el riesgo de desarrollar fenmenos
autoinmunes desencadenados por agentes infecciosos.
Se ha documentado que en pacientes inmunodeficientes, la frecuencia de
Lupus eritematoso diseminado, ARJ y de otras enfermedades es mayor que en
la poblacin general.
Segn la Internacional Union Immunology Society (IUIS), las inmunodeficiencias
primarias pueden clasificarse en:
Tabla N 1. Clasificacin OMS inmunodeficiencias congnitas
- Deficiencias combinadas.
- Deficiencias predominantes de anticuerpos.
- Sndromes asociados a inmunodeficiencia.
- Defectos congnitos de los fagocitos.
- Deficiencias de complemento.
580
CAPTULO 12 | Seccin X
Tipos de inmunodeficiencias asociadas a enfermedades autoinmunes
Dficit de Inmunoglobulina A
El dficit congnito de Inmunoglobulina A (IgA) es la inmunodeficiencia primaria
ms comn. Su prevalencia es de cerca de 1:1000 en la poblacin general. sta
es mayor en los asmticos graves (1:200).
La mayora de los individuos con dficit de IgA son asintomticos.
Probablemente, mecanismos inmunolgicos compensatorios suplen el dficit de
esta imunoglobulina en las secreciones.
En los pacientes con dficit congnito de IgA, se detectan una gran variedad de
autoanticuerpos, entre ellos: anticuerpos antitiroglobulina, anticuerpos antimi-
crosomales, anticuerpos anticardiolipina, anticuerpos dirigidos contra clulas
adrenales o contra el colgeno. Tambin est reportado que desarrollan con
mayor frecuencia LES y ARJ. Teniendo en cuenta estas asociaciones es reco-
mendable cuantificar los niveles sricos de IgA en pacientes con enfermedades
autoinmunes.
Inmunodeficiencia comn variable
Se observa la asociacin entre hipogammaglobulinemia y una inadecuada pro-
duccin de anticuerpos. Puede afectar a nios de ambos sexos y provocar
manifestaciones clnicas a cualquier edad, desde los primeros aos de vida
hasta la edad adulta. Las manifestaciones clnicas ms comunes son las infec-
ciones bacterianas del tracto respiratorio. Ms del 95% de los pacientes presen-
tan infecciones sinusorespiratorias recurrentes debido principalmente a bacte-
rias extracelulares.
Manifestaciones gastrointestinales ocurren en el 20% de los pacientes, el 10%
presentan enteropata severa. La hiperplasia nodular linfoide es una caracters-
tica de esta enfermedad.
Alrededor del 10% de estos pacientes desarrollan enfermedades autoinmunes
tales como ARJ, anemia hemoltica autoinmune, neutropenia, trombocitopenia
autoimune, vitligo y parotiditis. El tratamiento inicial es con esteroides y altas
dosis de inmunoglobulina, en algunas situaciones puede ser necesario el uso de
inmunosupresores.
Se observa una mayor prevalencia de sntomas articulares y, se ha descripto que
cerca del 20% desarrolla artralgias de pequeas y grandes articulaciones sin sig-
nos de sinovitis o tenosinovitis. Tambin est reportado el desarrollo de una artritis
que simula una ARJ, probablemente mediada por linfcitos T. Las infecciones osteo-
articulares son frecuentes y los agentes etiolgicos implicados en ellas: Mycoplasma,
Staphylococcus Aureus, Hemophylus Influenzae y Streptococcus Pneumoniae.
Agamaglobulinemia ligada a X
Fue la primera inmunodeficiencia primaria descrita y tratada con gammaglobulina.
El defecto fundamental ocurre al nivel de los linfocitos B. Los cuales no se
581
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
desempean correctamente debido a un defecto en la encima Bruton Tirosino
Quinace (BTK). Aunque puede encontrarse un nmero normal de linfocitos al
nivel de la mdula sea, su nmero y funcin est muy reducido a nivel perif-
rico. Diferentes tipos de artritis ocurren en el 20% de estos pacientes. Las artri-
tis spticas son las comunes. Tambin se ha reportado en estos pacientes un
tipo de artritis estril que afecta grandes articulaciones y que aunque es poco
dolorosa cursa con limitacin funcional articular. Los reactantes de fase aguda
son normales y no se detectan autoanticuerpos. La administracin de gamma-
globulina provoca resolucin de la artritis. Se han identificado Enterovirus y
mycoplasma en el lquido sinovial de algunos pacientes.
Deficiencias de complemento
El sistema del complemento est constituido por nueve componentes (C1 al C9)
y cinco protenas regulatorias (C1 Inhibidor, protena ligando de C4, Properdina,
Factor H y Factor I) que se integran entre s e interactan con otras molculas
del sistema inmune y ejercen diferentes funciones en las respuestas de inmuni -
dad humoral y en la respuesta inflamatoria.
Son una causa rara de inmunodeficiencia congnita. Pueden ocurrir dficit
selectivos de fracciones del complemento tales como C1q, C1r y C1s, C4, C2,
C3, C5, C6, C7, C8, C9, Properdina, Factor D, Inhibidor de C1, Factor Inhibidor
de Factor H. Los pacientes con deficiencias del complemento presentan mayor
riesgo a desarrollar infecciones y enfermedades mediadas por complejos inmu-
nes. Las deficiencias congnitas de protenas C2 y C4 del sistema de comple-
mento estn asociadas con enfermedades autoinmunes simil lupus-like. El
mecanismo probable de esta asociacin es que la activacin del complemento
promueve el clearance de inmunocomplejos y, en ausencia de estas protenas,
los complejos se acumulan en sangre y se depositan en tejidos.
En sujetos homocigotos para deficiencias de complemento existe una alta inci-
dencia de enfermedades autoinmunes, especialmente en asociacin con dficit
congnito de C2 mientras que las deficiencias de los componentes terminales
de la va clsica (C5 a C9) y de los factores de la va alterna, se asocian con una
mayor frecuencia y severidad de eventos infecciosos. Probablemente son estas
infecciones las que desencadenan la reactividad autoinmune.
Inmunodeficiencia de fagocitos
Estos pacientes presentan una alta frecuencia de infecciones. Las osteoarticu-
lares son las prevalentes. Tambin se han reportado casos de Enfermedad gra-
nulomatosa crnica asociada a LES, lupus discoide y a ARJ. En pacientes con
neutropenia cclica se observa una mayor incidencia de artritis sptica y artritis
reactiva.
Sndrome de Ataxia Telangectsica
Estos pacientes presentan telangiectasias oculares, ataxia persistente, fotosen-
sibilidad y suceptibilidad aumentada a infecciones. Tambin presentan una ele-
vada frecuencia de enfermedades neoplsicas.
582
CAPTULO 12 | Seccin X
Lecturas recomendadas
ABBAS AK, LICHTMAN AH, POBER JS. Cellular and Molecular Immunology. W.
Saunders: 1997; 494 pg.
BUCKLEY RH. Primary immunodeficiency diseases, en MIDDLETON E, REED CE,
ELLIS EF et al (eds.). Allergy Principles and Practices. 5 ed. St. Louis: Mosby,
1998; pg. 713.
CARNEIRO-SAMPAIO MMS, CARBONARE SB, ROZENTRAUB RB, ARAUJO MN et al.
Frequency of selective IgA deficiency among brazilian blood donors and healthy
pregnant women. Allergol Immunopathol. 1989; 17: 213-6.
CUNNINGHAM-RUNDLESC. The identification of antigens in circulating immune
complexes by an enzyme-linked immunosorbent assay: detection of bovine k-
casein IgG complexes in human sera. Eur J Immunol. 1981; 11: 504-509.
CUNNINGHAM-RUNDLESC. Disorders of the IgA system, en STIEHM ER.
Immunologic disorders of infants and children. Philadelphia: WB Saunders,
1996; pg. 426.
GASPAR HB & KINNON C. X-linked agammaglobulinemia. Immunology and allergy
clinics north america. 2001; 21 (1): 23-43.
HERMASZEWKI R, RATNAVEL R, WEBSTER ADB y DENNAN AM. Rheumatoid arthritis
in a patient with primary hypogammaglobulinemia. British J Rheumatol. 1993;
32: 636-639.
HERMASZEWKI RA, WEBSTER ADB. Primary hypogammaglobulinemia: a survey of
clinical manifestations and complications. Quarterly J Med. 1993; 86: 31-42.
LEE BW y YAP HK. Polyarthritis resembling juvenile rheumatoid arthritis in a girl
with chronic granulomatous disease. Arthritis Rheum. 1994; 37: 773-776.
MANZI S, URBACH AH, MCCUNE AB et al. Systemic lupus erythematous in a boy
with chronic granulomatous disease: case report and review of the literature.
Arthitis Rheum. 1991; 34:101-105.
MCLAUGHLIN JF, SCHALLER J y WEDGWOOD RJ. Arthritis and immunodeficiency. J
Pediatr. 1972; 81: 801-803.
OCHS HD y WINKELSTEIN J. Disorders of the B-cell system, en STIEHM, ER.
Immunologic disorders of infants and children. 4 ed. Philadelphia: WB
Saunders, 1996; 296 pg.
583
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
PETROVSKY N. The paradoxical association between immunodeficiency and
autoimmunity. Arthritis Rheum. 1996; 39, Letter.
Primary immunodeficiency diseases: Report of a IUIS Scientific Committee.
Clinical and Experimental Immunology. 1999; 118 (supl. 1): 1-28.
SCHWARTZ RS. Mechanisms of autoimmunity, en RICH RR, FLEISHER TA,
SCHWARTZ BD et al. Clinical Immunology. Mosby: 1996; pg. 1053.
SOL D, CARNEIRO-SAPAIO M y NASPITZ CK. Nveis Sricos de Imunoglobulinas
(G, A, M e E) em Pacientes comAlergia Respiratria. Rev Ass Med Brasil. 1985;
31(11/12): 236-240.
TUCKER LB, MILLER LC y SCHALLER JG. Rheumatic Disorders, en STIEHM ER.
Immunologic disorders of infants and children. 4 ed. Philadelphia: WB
Saunders, 1996. 742 pg.
WEBSTER ADB. Common variable immunodeficiency. Immunology and allergy
clinics of north america. 2001, 21(1): 1-22.
ZELASKO M, CARNEIRO-SAMPAIO M, CORNEJO DE LUIGI M et al. Primary
Immunodeficiency Diseases in Latin America: First Report from Eight Countries
Participating in the LAGID. Journal of Clinical Immunology. 1998; 18: 161-166.
Captulo XIII
Reumatologa Neonatal
CAPTULO 13 | Reumatologa Neonatal
587
Introduccin
Dra. Graciela Espada
Las enfermedades reumticas o aquellas relacionadas no son inusuales de ser
observadas durante el primer ao de vida del nio, tambin all estn incluidas
aunque con menor prevalencia las observadas en el periodo neonatal.
Algunas de estas entidades observadas en este particular periodo son pasaje-
ras, relacionadas a infecciones, otras relacionadas al paso transplacentario de
autoanticuerpos maternos y existe, tambin, un grupo de enfermedades que
pueden ser el comienzo de entidades crnicas y discapacitantes.
Se discuten en este captulo dos sndromes, uno de ellos ocasionado por el
pasaje transplacentario de autoanticuerpos maternos de madres con ER (LES,
Sndrome de Sjogren) o de madres tan slo portadoras del anticuerpo (anti
Ro/anti La), sin padecer enfermedad reumtica alguna. Los mismos ocasionan
en el neonato una entidad conocida con el nombre de Lupus Neonatal, donde la
complicacin cardiaca es la ms severa y asociada a morbilidad.
Otra entidad que se discutir en este captulo es el Sndrome CINCA/NOMID,
pertenece al grupo de enfermedades autoinflamatorias que puede ser confundi-
da en el periodo neonatal con una infeccin ante la presencia de fiebre, la
misma puede observarse desde el nacimiento, donde anormalidades en el peso
del recin nacido y anomalias del cordn umbilical son halladas con frecuencia.
Quizs la presencia de rash cutneo es uno de los signos primarios que permi -
te la sospecha de esta enfermedad junto a fiebre como mencionramos, visce-
romegalias y manifestaciones musculoesquelticas, esta ltimas no siempre de
aparicin temprana.
CAPTULO 13 | Reumatologa Neonatal
589
Sndrome Crnico, Infantil, Neurolgico, Cutneo y Articular
(CINCA)
Dra. Mara Marta Katsicas, Dr. Ricardo Alberto Guillermo Russo y Dra. Carmen
Laura De Cunto
Introduccin
El Sndrome Chronic, Infantile, Neurologic, Cutaneous and Articular (CINCA),
tambin conocido como [Neonatal Onset Multisystem Inflammatory Disease
(NOMID)] es una grave enfermedad inflamatoria sistmica, que fue descripta por
primera vez como entidad definida en 1987 por Prieur y sus colaboradores, aun-
que ya se haban publicado varios casos desde 1981. Se lo incluye dentro del
grupo de enfermedades autoinflamatorias. Por su cuadro clnico, recuerda a la
ACJ de comienzo sistmico. Sin embargo, tiene sus propias caractersticas,
como ser: comienzo en el periodo neonatal, erupcin cutnea persistente, des-
orden neurolgico y peculiar compromiso seo y cartilaginoso.
Etiologa y patogenia
Recientemente se han encontrado mutaciones puntuales en el gen CIAS1 en
pacientes con CINCA. Este gen se encuentra en el brazo corto del cromosoma
1 y codifica la sntesis de criopirina. El gen tambin se encuentra mutado en
otros sndromes autoinflamatorios, como la urticaria familiar por fro y el
Sndrome de Muckle-Wells. Se han identificado siete nuevas mutaciones en
pacientes con CINCA no relacionados, y datos que evidencian cierta correlacin
genotipo/fenotipo. El CIAS1 se expresa especialmente en leucocitos polimorfo-
nucleares y condrocitos, dos clulas involucradas en la gnesis del dao tisular
en esta enfermedad. Adems, CIAS1 participa en la regulacin de la interleuki-
na 1 y de la apoptosis.
Si bien la mayora de los casos son espordicos, existen algunas familias identi-
ficadas con ms de un miembro afectado. Esto indicara una forma de herencia
autosmica dominante.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
590
Caractersticas clnicas
En la serie publicada por Prieur y sus colaboradores, el 50% de los nios con
Sndrome CINCA eran pacientes que haban nacido prematuros o con bajo peso
para su edad gestacional, y haban padecido infecciones virales menores en
unos pocos casos. En el cordn umbilical fueron observadas anomalas en un
25% (onfalocele-onfalitis). Estudios anatomopatolgicos en estos nios no reve-
l infecciones, pero s evidencia de infiltracin del cordn con polimorfonuclea-
res. Otros hallazgos descriptos en el periodo neonatal fueron: dificultad respira-
torio e ictericia de causa no determinada.
Los nios con Sndrome CINCA presentan un aspecto facial particular, debido a
una frente abombada y depresin del puente de la nariz, que los hace muy simi-
lares entre s. La enfermedad se caracteriza por una trada: manifestaciones
cutneas, articulares y neurolgicas. Existe una erupcin cutnea constante,
que est presente en el neonato en un 75% de los casos. Este rash recuerda al
de la ACJ de comienzo sistmico: es eritematoso intenso, en general prurigino-
so y migratorio durante el curso de un solo da (Fig. N 1). Est presente duran-
te toda la vida del paciente, hacindose ms notorio durante las recadas. La
biopsia de piel muestra una epidermis normal y alteraciones inflamatorias en la
dermis, con marcado acmulo de neutrfilos polimorfonucleares perivasculares
y algunos eosinfilos. No existe evidencia de verdadera vasculitis. La inmuno-
fluorescencia no muestra depsitos de inmunoglobulinas ni de complemento.
El compromiso articular se desarrolla durante el primer ao de vida en un 50%
de los pacientes. Las articulaciones perifricas son las ms afectadas, general-
mente, de manera simtrica. Las rodillas estn siempre comprometidas (Fig. N 2),
seguidas en orden de frecuencia decreciente por tobillos, pies, codos, muecas
y pequeas articulaciones. A la palpacin predomina el componente seo ms
que el engrosamiento sinovial. La histologa de la membrana sinovial muestra
un proceso inflamatorio crnico no especfico. Habitualmente, el lquido sinovial
es estril y muestra un recuento normal de glbulos blancos.
Las manifestaciones en el SNC estn presentes en la mayora de los pacientes.
El compromiso neurolgico incluye cefaleas, convulsiones, espasticidad de
miembros inferiores, hemipleja transitoria y retardo mental. Se supone que los
trastornos del SNC son secundarios a una inflamacin menngea crnica.
Muchos nios persisten con la fontanela anterior abierta por ms tiempo de lo
habitual (hasta los cuatro aos) con el consiguiente aumento del permetro cef-
lico. El lquido cefalorraqudeo no presenta caractersticas distintivas, existiendo
habitualmente un moderado aumento del nmero de clulas o protenas. En
casos en los que se obtuvo biopsia de cerebro o autopsia, stas no mostraron
alteraciones, ni en la microscopa ptica ni electrnica.
Las manifestaciones oculares descriptas son: papiledema, atrofia ptica, uvetis
crnica anterior, coriorretinitis, sinequias, queratitis, cataratas, conjuntivitis y
glaucoma. Tambin se ha descripto vasculitis retiniana, manifestacin que
puede ayudar a distinguir esta entidad de la ACJ. Estas lesiones causan dis-
tintos grados de prdida de la agudeza visual. La manifestacin auditiva ms
CAPTULO 13 | Reumatologa Neonatal
591
frecuente es la prdida de la audicin sensorial en grado variable (principalmen-
te en tonos altos), observable en un 75% de los casos, que lleva a la sordera a
un 22% de los pacientes.
Otros hallazgos clnicos son: hepatoesplenomegalia y linfoadenopatas. Los hallaz-
gos anatomopatolgicos en los ganglios linfticos tampoco son caractersticos de
este sndrome, ya que la hiperplasia folicular linfoide es el hallazgo ms comn.
Radiologa
Las caractersticas radiolgicas, que se tornan evidentes despus del primer
ao de vida, son patognomnicas del sndrome y permiten la fcil y temprana
formulacin de un diagnstico correcto. En el periodo neonatal, las radiografas
pueden ser interpretadas como normales, pero con el progreso de la enferme-
dad se desarrollan los cambios caractersticos. El primer hallazgo es inflamacin
periarticular de tejidos blandos, a menudo con visible aumento de la porcin osi-
ficada de las epfisis, seguido de irregularidad en las metfisis (en forma de
copa). En nios mayores, ya suelen aparecer epfisis agrandadas, irregulares y
fragmentadas, desarrollando progresivamente un sobrecrecimiento seo grotesco
y anrquico, que eventualmente puede incorporarse en las metfisis (Fig. N 3).
Este proceso causa fusin prematura de las epfisis, originando en consecuen-
cia el retardo de crecimiento longitudinal de estos nios. Otros hallazgos obser-
vados son: agrandamiento y osificacin patelar prematura, reaccin peristica,
osteoporosis, aumento del radio craneo-facial, abombamiento frontal.
Laboratorio
El laboratorio de estos pacientes muestra un patrn de inflamacin no especfi-
co caracterizado por leucocitosis a predominio de neutrfilos. En algunos casos
existe eosinofilia, anemia de enfermedad inflamatoria y aumento de los reactan-
tes de fase aguda.
Otros hallazgos menos frecuentes son aumento de bilirrubina, transaminasas,
un aumento de la concentracin srica de inmunoglobulinas y elevada respues-
ta de anticuerpos postestmulo vaccinal. No se observan autoanticuerpos.
Evolucin y tratamiento
El curso de la enfermedad es crnico y todos los pacientes presentan recadas
peridicas, con exacerbacin de la fiebre y el rash. Las anormalidades seas y
los trastornos neurolgicos y de los rganos de los sentidos son progresivos, lle-
vando a distintos grados de discapacidad fsica y mental. Ningn tratamiento
parece ser realmente efectivo. Si bien se han relatado en distintas publicaciones
el uso de antiinflamatorios no esteroideos, metotrexate, sales de oro, clorambu-
cilo, ciclofosfamida, administracin endovenosa de gammaglobulina, D-penici-
llamina, colchicina y azatioprina, solamente los corticosteroides han sido
beneficiosos en el control del proceso inflamatorio sistmico. La asociacin de
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
592
esteroides y azatioprina result ser efectiva en el control de la vasculitis retinia-
na. Hay controversias acerca de la efectividad de Etanercept. Es posible, en
vista del aparente defecto en la regulacin de la IL-1 de estos pacientes, que el
uso de agentes que bloqueen la accin de esa citoquina tenga alguna eficacia
en el tratamiento de la enfermedad. Por ahora, la terapia fsica contina siendo
el componente teraputico ms importante.
Las causas de muerte publicadas en estos pacientes han sido: infecciones,
complicaciones neurolgicas y, en casos aislados, tumores como condrosarco-
ma y leucemia (sta en un paciente tratado con clorambucilo). Es posible que
este sndrome pueda predisponer al desarrollo de enfermedades malignas.
El rpido reconocimiento de esta rara entidad, el desarrollo de criterios diagns-
ticos y las colaboraciones multicntricas podrn establecer nuevos conocimien-
tos en cuanto a la fisiopatologa del cuadro y la bsqueda de mejores alternati-
vas teraputicas para mejorar su curso y pronstico.
Fig. N 1. Rash eritematoso maculopapular.
CAPTULO 13 | Reumatologa Neonatal
593
Fig. N 2. Compromiso articular de ambas rodillas, con agrandamiento de los rebordes seos, espe
cialmente de la rtula.
Fig. N 3. Radiografa de frente de rodillas. Agrandamiento de metfisis, en forma de copa, epfisis
agrandadas y fragmentadas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
594
Lecturas recomendadas
DE CUNTO CL, LIBERATORE D, SAN ROMN JL et al. Infantile-onset multisystem
inflammatory disease: a differential diagnosis of systemic juvenile rheumatoid
arthritis. J Pediatr. 1997; 130: 551-556.
DOLLFUS H, HAFNER R, HOFMANN HM et al. Chronic Infantile Neurological
Cutaneous and Articular/Neonatal Onset Multisystem Inflammatory disease
Syndrome. Ocular manifestations in a recently recognized chronic Inflammatory
disease of Childhood. Arch Ophtalmol. 2000; 118: 1386-1392.
FELDMANN J, PRIEUR AM, QUARTIER P et al. Chronic infantile neurological cutaneous
and articular syndrome caused by mutations in CIAS1, a gene highly expressed in
polymorphonuclear cells and chondrocytes. Am J Hum Genet. 2002; 71: 198-203.
FUHLBRIGGE RC. A favorable response to colchicine therapy in Neonatal Onset
Multisystem Inflammatory Disorder (NOMID/CINCA). Arthritis Rheum. 2000; 9
(supl.): S117.
GOLDSMITH DP, LASKY AS y PRIEUR AM. CINCA/NOMID (CN): Further clinical
observations. Arthritis Rheum. 1996; 39 (supl.): S236.
KAUFMAN R y LOVELL D. Infantile-onset multisystem inflammatory disease: radio-
logic findings. Radiology. 1986; 160: 741-6.
LAMPERT F. Infantile multisystem inflammatory disease: another case of a new
syndrome. Eur J Pediatr. 1986; 144: 593-596.
MERGABAN A, SANDERS A, CHOUERY E et al. An Unknown Autoinflammatory
Syndrome Associated with Short Stature and Dysmorphic Features in a young
Boy. J Rheumatol. 2002; 29: 1084-7.
MIURA M, OKABE T, TSUBATA S et al. Chronic infantile neurological cutaneous arti-
cular syndrome in a patient from Japan. Eur J Pediatr. 1997; 156: 624-626.
Neven B, Callebaut I, Prieur AM et al. Molecular basis of the spectral expression
of CIAS1 mutations associated with phagocytic cell-mediated autoinflammatory
disorders CINCA/NOMID, MWS and FCU. Blood. 2004; 103: 2809-15.
PRIEUR AM, GRISCELLI C. Arthropathy with rash, chronic meningitis, eye lesions
and mental retardation. J Pediatr. 1981; 99: 79-83.
PRIEUR AM, GRISCELLI C, LAMPERT F et al. A Chronic, Infantile, Neurological,
Cutaneous, and Articular (CINCA) syndrome. A specific entity analyzed in 30
patients. Scand J Rheumatol. 1987; supl. 66: 57-68.
CAPTULO 13 | Reumatologa Neonatal
595
PRIEUR AM y LOVELL D. The chronic, infantile, neurological, cutaneous and articular
syndrome (CINCA Europe, IOMID USA), en WOO P, WHITE PH Y ANSELL BM.
Paediatric Rheumatology Update. Oxford: Oxford University Press, 1990; 147-160.
RUSSO RA y KATSICAS MM. Chronic infantile neurological cutaneous and articu-
lar sndrome: two new cases with rare manifestations. Acta Paediatr. 2001; 90:
1076-1079.
RUSSO R y KATSICAS M. Etanercept en el tratamiento del Sindrome CINCA. Rev
Arg de Reumatologa. 2002; 13 (supl. 1): 42.
TORBIAK RP, DENT PB y COCKSHOTT WP. NOMID-a neonatal syndrome of multis-
ystem inflammation. Skeletal Radiol. 1989; 18: 359-364.
YAROM A, RENNEBOHM R y LEVINSON J. Infantile multisystem inflammmatory dise-
ase: a specific syndrome?. J Pediatr. 1985; 106: 390-6.
CAPTULO 13 | Reumatologa Neonatal
597
Lupus Neonatal (LN)
Dra. Emilia Inoue Sato
El Lupus Neonatal (LN) es un sndrome caracterizado por la presencia de lesio-
nes cutneas, Bloqueo Cardiaco Congnito (BCC) y con menos frecuencia cito-
penias y hepatopata. Se observa en fetos y recin nacidos cuyas madres poseen
anticuerpos circulantes anti Ro (SSA), anti La (SSB) y excepcionalmente anti
U1RNP, y que clnicamente padecen lupus sistmico, Sndrome de Sjogren o se
hallan completamente asintomticas.
Epidemiologa
La incidencia estimada de BCC es de 1/20,000 nacimientos (0.005%) mientras que
la incidencia de LN en nacidos vivos se encuentra entre el 0.6% y el 2.7% de
madres con lupus, y entre 1.5% y 25% en embarazadas con LES y anticuerpos anti
Ro. La incidencia de embarazadas con anti Ro (SSA) es desconocida ya que alre-
dedor de
1
/3 son asintomticas. En un estudio realizado en de la Universidad de
San Pablo se observ un caso de BCC entre 74 embarazadas con lupus.
Considerando solo el segmento de madres con anticuerpos anti Ro, la frecuencia
se eleva a
1
/24. Adems tres neonatos nacidos de madres con Atc anti Ro (presen-
te en sangre de cordn) sufrieron trombocitopenia mientras que un neonato nacido
de madre con AC anti RNP en sangre de cordn, present leucopenia.
Etipopatogenia
El BCC esta ntimamente asociado a la presencia de anticuerpos maternos anti
Ro 52kD y anti La 48kD. Se presume que la lesin cardiaca fetal y neonatal es
causada por el paso transplacentario de autoanticuerpos IgG. La lesin mediada
por anticuerpos tiene lugar despus de la semana 16 de gestacin. Aunque el
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
598
mecanismo exacto de la lesin permanece an desconocido, experimentos in
vitro en conejos y corazn fetal humano han demostrado que suero conteniendo
anticuerpos anti Ro induce bloqueo aurculo-ventricular. Estos efectos parecen
deberse a inhibicin de los canales de calcio Tipo L. Existen diferencias en la
expresin de antgeno Ro y La en el corazn adulto lo que podra explicar la ausen-
cia de bloqueo A-V en las madres portadoras de anticuerpos anti Ro y anti La.
An existen preguntas sin respuesta, una de ellas es la discordancia para BCC en
gemelos monocigotas, lo que sugiere la existencia de otros factores maternos y/o
fetales necesarios para el desarrollo de LN.
Adems de los efectos directos en el sistema de conduccin, el BCC podra
deberse a una reaccin inflamatoria. Algunos suponen que la reaccin ATg-AC
produce inflamacin A-V con la consecuente fibrosis, calcificacin y degenara-
cin grasa del sistema de conduccin en especial del ndulo A-V.
Respecto del mecanismo de la lesin cutnea, la patologa es similar a la obser-
vada en el lupus cutneo subagudo, incluyendo un test de la banda positivo.
Caractersticas clnicas
Las manifestaciones clnicas ms frecuentes del LN son la dermatitis y el BCC,
aunque ocurren con mayor frecuencia en forma aislada, tambin pueden coexis-
tir. Otras manifestaciones: son hepatitis, citopenias y muy raramente enferme-
dad pulmonar, renal y del sistema nervioso. Combinando los registros ms
importantes, sobre un total de 827 casos de LN se observ BCC en 62%, lupus
cutneo en 24-31% y su combinacin en el 4-10%. Las otras manifestaciones
en ausencia de BCC se observaron slo en el 2.4%.
Bloqueo Cardiaco Congnito (BCC)
El Bloqueo Cardiaco Congnito (BCC) es la manifestacin ms severa. Se asocia
a mortalidad en LN. Alrededor del 50-64% son mujeres y el diagnstico se hace
usualmente en tero por medio de ultrasonido fetal, confirmado por ecocardiogra-
ma fetal. En la mayora de los casos confirmados, se detecta bradicardia entre las
20 y las 30 semanas de gestacin. El BCC es completo en el 90% de los casos al
nacimiento, sin embargo, se puede observar bradicardia sinusal, bloqueo A-V
incompleto y bloqueo A-V transitorio. Asimismo, se observa en material de autop-
sia, endocarditis, miocarditis pericarditis e incluso pancarditis. En la serie de Buyon
se observ hasta un 40% de lesiones anatmicas asociadas (CIA, Ductus, CIV
etc.) pero se piensa que estas lesiones no estaran relacionadas con el BCC.
La incidencia de recurrencia en un segundo embarazo se encuentra entre el 10
y el 16%, a pesar del alto riesgo de BCC en madres con anticuerpos anti Ro,
como se observa la recurrencia no es la regla. Existen diez pares de gemelos
reportados en la literatura nacidos de madres con anti Ro y la concordancia es del
30%, adems del par de gemelos idnticos arriba mencionado, que no concord
para BCC.
La literatura muestra una mortalidad global para el BCC que vara entre el 15%
y el 31% y Buyon demostr que la mortalidad es del 52% para los neonatos con
CAPTULO 13 | Reumatologa Neonatal
599
edad de gestacin menor de 34 semanas y del 9% entre los nacidos por enci-
ma de 34 semanas. En aquellos que sobreviven el periodo neonatal, la sobrevi-
da a tres aos es del 79%. Entre el 20% y el 93% de los nacidos con BCC
requieren marcapaso en el periodo neonatal.
Los estudios de autopsia muestran la presencia de tejido fibroso denso involucran-
do el sistema de conduccin y, ocasionalmente, infiltrado inflamatorio en la misma
regin y a veces en el miocardio vecino. Tambin se ha descripto fibroelastosis
endocrdica e inflamacin sinoatrial y nodal A-V, as como hipertrofia ventricular.
Lesiones cutneas
Casi
1
/3 de los recin nacidos con LN presentan compromiso cutneo y
3
/4 de
ellos son del sexo femenino. Debido a su carcter transitorio, estas lesiones
podran ser subdiagnosticadas y, por lo tanto, su frecuencia subestimada. Las
lesiones pueden ser en placa, maculares o papulares. Sus bordes elevados con
tendencia a la curacin central. Se localizan de preferencia en la cara, el cuero
cabelludo, tronco y extremidades proximales. Usualmente las lesiones son foto-
sensibles y se desarrollan rpidamente despus del nacimiento.
Histolgicamente los cambios son similares a los del lupus subagudo e incluyen
dao de la capa basal con cambios vacuolares, queratinolsis e infiltrado drmi-
co mononuclear.
Las lesiones cutneas son transitorias y desaparecen entre los dos y seis
meses de edad, sin secuela o con atrofodermia mnima.
La mayora de los sueros maternos de estos neonatos contiene anti Ro y/o anti
La, aunque ms de 11 casos se han publicado en los cuales los sueros mater-
nos contenan anti U1-RNP en ausencia de anti Ro o anti La. Adems como cita-
mos arriba, cuatro de estos nios presentaron trombocitopenia sugiriendo un
papel patognico para los anticuerpos anti U1-RNP. Debemos agregar, sin
embargo, que algunos de estos sueros mostraron bajo ttulo de anti Ro y anti La
medidos por la tcnica ms sensible de ELISA o Inmunoblot.
Otras manifestaciones
Anemia hemoltica, anemia y leucopenia (especficamente neutropenia) se
observan en el 5% de los pacientes con LN, en general, en asociacin con BCC.
En el 6% se observa hepatomegalia, aumento de las enzimas hepticas, coles-
tasis y hemorragia gastrointestinal (inusual). Neumonitis, mielopata, convulsio-
nes, meningitis asptica, nefritis membranosa con sndrome nefrtico, se
observan en menos del 1% cada una.
Tratamiento
El manejo depende de las manifestaciones presentes. Las lesiones cutneas
pueden tratarse con corticoesteroides tpicos si son severas o simplemente
observarlas peridicamente si son leves. Las trombocitopenias severas tambin
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
600
pueden requerir tratamiento, pero si son leves, tan slo controles peridicos con
recuentos de plaquetas.
No existen recomendaciones para el tratamiento de los recin nacidos con BCC
ni para aquellos con riesgo de desarrollarlo, la base terica del mismo es el de
suprimir inflamacin del tejido miocrdico y de conduccin y disminuir el ttulo de
anticuerpos patognicos maternos.
En un estudio retrospectivo de 50 casos de BCC, Saleeb y sus colaboradores
encontraron que el tratamiento con corticoides fluorados en las madres no ofre-
er
ca ventajas para los casos de bloqueo de 3 grado aunque podra ser efectivo
en los casos de hidrops fetal o bloqueo incompleto. Respecto de tratamientos
er
precoces del bloqueo de 3 grado inmediatamente ante la deteccin, an no
existe claridad. Se recomienda seguimiento ecocardiogrfico intrauterine estricto a
los embarazos en madres que han tenido un hijo con BCC. Sin embargo, la sola
presencia de anticuerpos no justifica tratamiento preventivo con glucocorticoides.
Pronstico
Basados en los datos del Registro Nacional de Lupus Neoatal se conoce que el
63% de nacidos vivos con BCC requieren implantacin de marcapaso, 50% de
ellos en los primeros nueve meses de vida. La mortalidad en los nenonatos con
BCC es del 19% con
1
/4 de las muertes in tero. La mortalidad es significativa-
mente mayor en los nacidos antes de las 34 semanas de gestacin y la sobre-
vida a tres aos, de los que sobreviven el periodo neonatal es del 79%.
En cuanto a establecer el riesgo de tener un nio con BCC, Buyon recomend
el siguiente algoritmo:
- Obtener anti Ro/anti La por ELISA.
- Si el resultado es negativo, no hay riesgo.
- Si en cambio, el resultado es positivo, obtener un Inmunoblot.
- Si se hallan las fracciones 52kD y 60kD, el riesgo es moderado (alrededor del
5%), pero si son negativos, es bajo (menor al 2%).
- En presencia de las fracciones mencionadas en el Inmunoblot y de un emba-
razo previo con LN, el riesgo es alto, alrededor del 15-20%.
Basados en esta clasificacin de riesgos se recomienda para el seguimiento:
1. Bajo riesgo: ecocardiograma en semana 24, seguido por auscultacin si es
normal.
2. Moderado riesgo: ecocardiograma fetal cada dos semanas entre semanas 16
y 30, seguido de auscultacin.
3. Alto riesgo: ecocardiograma fetal semanal entre semanas 16 y 30.
Respecto al tratamiento, una vez demostrado el PR anormal la intervencin
depender del grado de bloqueo:
er
- 3 grado de ms de dos semanas, evaluar por ecocardiograma. No medicacin.
er
- 3 grado de menos de dos semanas: dexametasona 4mg/da por seis sema-
nas. Si no hay respuesta disminuir la dosis y suspender. Si el bloqueo dismi-
do
nuye a 2 grado continuar hasta el fin del embarazo.
er
- Cualquier grado de bloqueo menor de 3 grado: tratar hasta el fin del embarazo
CAPTULO 13 | Reumatologa Neonatal
601
er
con dexametasona 4mg/da al menos que progrese a 3
la medicacin se suspende.
grado en cuyo caso
- Si junto al BCC se detecta miocarditis o hidrops, el tratamiento es similar,
incluyendo induccin del parto, en el caso de hidrops se intenta maduracin
pulmonar.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
602
Lecturas recomendadas
BUYON JP, HIEBERT R, COPEL J et al. Autoimmune-associated congenital heart
block: demographics, mortality, morbidity and recurrences rates obtained from a
National Neonatal Lupus Registry. J Am Coll Cardiol. 1998; 31: 1658-1666.
DORNER T, FEIST E, PRUSS A et al. Significance of autoantibodies in neonatal
lupus erythematosus. Int Arch Allergy Immunol. 2000; 123: 58-66.
GLADMAN G, SILVERMAN ED, YUK-LAW et al. Fetal echocardiographic screening of
pregnancies of mothers with anti-Ro and/or anti-La antibodies. Am J Perinatol.
2002; 19: 73-79.
GLICKSTEIN JS, BUYON J y FRIEDMAN D. Pulsed doppler echocardiographic
assessment of the fetal PR interval. Am J Cardiol. 2000; 86: 236-239.
MARTIN V, LEE LA, ASKANASE AD el al. Long-term follow-up of children with neo-
natal lupus and their unaffected siblings. Arthritis Rheum. 2002; 46(9): 2377-
2383.
NEIMAN AR, LEE LA, WESTON WL y BUYON JP. Cutaneous manifestations of neo-
natal lupus without heart block: characteristics of mothers and children enrolled
in a national registry. J Pediatr: 2000; 137: 674-680.
RODANTHI K. The Neonatal Lupus Syndrome, in Duboiss lupus erythematosus. 6
ed. Editors Wallace D & Hahn B: Lippincott Williams & Wilkins: 2001; 1041-1059.
SALEEB S, COPEL J, FRIEDMAN D y BUYON JP. Comparison of treatment with fluo-
rinated glucocorticoids to the natural history of autoantibody-associated conge-
nital heart block. Arthritis Rheum. 1999; 42(11): 2335-2345.
SHINOHARA K, MIYAGAWA S, FUJITA T et al. Neonatal lupus erythematosus: results
of maternal corticosteroid therapy. Am Coll Obst Gynecol. 1999; 93: 952-957.
TRAN HB, MACARDLE PJ, HISCOCK J et al. Anti-La/SSB antibodies transported
acrross the placenta bind apoptotic cells in fetal organs targeted in neonatal
lupus. Arthritis Rheum. 2002; 46(6): 1572-1579.
Captulo XIV
Compromiso ocular en las Enfermedades Reumticas
CAPTULO 14 | Compromiso ocular...
605
Introduccin
Dra. Graciela Espada y Dr. Carlos Daniel Ros
De todas las manifestaciones extraarticulares de las enfermedades reumticas
quizs uno de los territorios ms interesantes, sea el de las oculares. No slo
por la alta frecuencia de la asociacin entre enfermedad ocular y reumtica, sino
por la necesidad de que ambas disciplinas (oftalmologa y reumatologa) tienen
una de la otra para el manejo del enfermo. En la uvetis de la ARJ es donde se
ilustra esta colaboracin con ms claridad. Por un lado, el reumatlogo requie-
re de la constante vigilancia del estado ocular por parte del oftalmlogo, exper-
to en el examen con lmpara de hendidura.
El globo ocular puede comprometerse de diferentes maneras en el transcurso
de las Enfermedades del Tejido Conectivo (ETC). Usualmente una o ms de las
capas que componen el ojo pueden estar afectadas en estas enfermedades, por
el proceso inflamatorio en curso, aunque la evidencia clnica o la sintomatologa
en nios no sea florida.
Los signos y sntomas de compromiso ocular pueden pasar inadvertidos para el
nio y an para el mdico, de all que el reconocimiento precoz y el control peri-
dico del globo ocular son fundamentales. Los mismos pueden prevenir no slo
prdida de la visin sino severas complicaciones locales sistmicas.
El compromiso ocular est ligado a las enfermedades articulares sobre todo a
travs de enfermedades infecciosas o de enfermedades inflamatorias.
Las enfermedades oculares asociadas a ETC, se expresan a travs de ojo seco,
ojo rojo, aunque la manifestacin mayor de compromiso ocular en enfermeda-
des reumticas de la infancia son las uvetis.
Quienes seguimos y cuidamos de nios con estas patologas, tenemos la obli-
gacin de conocer como se afecta el ojo en estas entidades y realizar la bs-
queda sistemtica del mismo, a pesar de la ausencia de sntomas, las razones
para esa bsqueda peridica se basa en que:
1. El compromiso uveal en ARJ suele ser asintomtico y puede llevar a la cegue-
ra si pasa inadvertido.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
606
2. El hallazgo de signos y sntomas al nivel ocular, permiten en ocasiones orien-
tarnos al diagnstico de un sndrome articular indiferenciado, ejemplo: el
hallazgo de una uvetis granulomatosa no caseificante en una nia con oligar-
tritis orientar la posibilidad o sospecha diagnstica de una sarcoidosis.
3. Debemos considerar desde el inicio el trabajo en equipo con el oftalmlogo
infantil, a fin de consensuar diagnstico y enfocar en conjunto la terapetica
sistmica.
En este captulo desarrollamos los sndromes oculares que con ms frecuencia
se observan en asociacin con enfermedades reumticas y sistmicas incluyen-
do: uvetis, neuritis ptica, papiledema, queratitis, conjuntivitis, escleritis e hipo-
pin. La intencin de los autores es, adems, citar otras etiologas no reumti-
cas ya que debemos estar seguros, especialmente antes de indicar tratamiento
inmunosupresor, que aquellas de origen neoplsico o infeccioso han sido ade-
cuadamente eliminadas.
Cada sndrome ocular est precedido de una descripcin clnica que permite su
reconocimiento al momento de realizar la anamnesis y el diagnstico diferencial
reumatolgico.
607
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin I
Uvetis en el paciente peditrico
Dra. Graciela Espada
Se define como Uvetis a la presencia de inflamacin del tracto uveal, compro-
metiendo: iris, cuerpo ciliar y coroides. A pesar de que la uvetis en la edad
peditrica comprende el 5% al 10% de todos los casos de uvetis; su rpido
diagnstico y tratamiento adecuado son vitales para la preservacin de la visin.
Las manifestaciones clnicas que presenta un nio con uvetis dependen de la
localizacin anatmica de la inflamacin.
A pesar de que la mayora de los signos y sntomas son clsicos, ninguno de
ellos es patognomnico.
La Uvetis Aguda se presenta frecuentemente con un sbito inicio de fotofobia,
dolor, enrojecimiento ocular, lagrimeo y disminucin de la visin. Estos sntomas
son menos frecuentes en la Uvetis Crnica Anterior, donde por el contrario estos
son mnimos, a pesar de que se halle presente una severa inflamacin ocular.
En la Uvetis Intermedia, el nio refiere predominantemente la presencia de
cuerpos flotantes, visin borrosa y en algunos pacientes la disminucin de la
visin central puede ser el primer sntoma de la misma.
En la Uvetis Posterior, los sntomas primarios son la presencia de cuerpos flo-
tantes y la disminucin de la visin, basada en la localizacin de la lesin infla-
matoria, el nio puede referir uno o ambos sntomas en forma concurrente.
Uvetis Anterior: etiologas
1. Idioptica.
2. Traumtica.
3. Asociada al HLA-B27.
4. Asociada la sarcoidosis.
5. Asociada al herpes.
6. Asociada a la ARJ.
608
CAPTULO 14 | Seccin I
Uvetis Intermedia: etiologa
La inflamacin compromete primariamente vtreo y retina perifrica. Suele ser
bilateral aunque asintomtica en el 80% de los pacientes. No tiene predileccin
por sexo ni raza. Si bien su etiologa no es clara, se la ha asociado con enfer-
medades desmielinizantes y procesos inflamatorios como la sarcoidosis y
Enfermedad de Lyme.
Uvetis Posterior: etiologas
1. Toxoplasmosis (epidemiologa +).
2. Toxocariasis.
3. Rubola.
4. Sfilis.
5. Sndromes enmascarados (simuladores de uvetis):
- Retinoblastoma.
- Leucemias.
- Xanto-granuloma juvenil.
Pan-urvetis:
- Sndrome de Blau.
- Uvetis asociada a Nefritis Intersticial (TINU).
- Enfermedad de Behet.
- Enfermedad de Crohn.
- Psoriasis.
- Colitis ulcerosa.
- Sndrome de Vogt-Koyanaghi-Harada (VKH).
Uvetis asociadas con Enfermedades Reumticas (ER) en la infancia
Las ER son causa de uvetis en la infancia. La ARJ, las espondiloartropatias
seronegativas (EASN), tanto como la sarcoidosis y otras enfermedades sistmi -
cas con artritis pueden inducir manifestaciones oculares que amenazan la visin
(especialmente la ARJ). A su vez la presencia de uvetis es considerada una
manifestacin extraarticular de estas enfermedades.
Para su deteccin y tratamiento efectivo se requiere:
- De la comprensin del contexto clnico en que la misma se desarrolla.
- Tener en cuenta la edad del paciente afectado, ya que es en los ms peque-
os donde los sntomas oculares pueden estar ausentes.
Una estrecha colaboracin entre el reumatlogo pediatra y el oftalmlogo es
necesaria para:
609
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
1. Deteccin rpida de la uvetis.
2. Evaluacin de la enfermedad extraocular asociada.
3. Evaluacin del tratamiento, especialmente de aquel considerado inmuno-
modulador.
La ARJ y EASN en la infancia renen aproximadamente el 42% de todas las
uvetis observadas en este perodo etrio y a ellas nos dedicaremos en particular.
Artritis Reumatoidea Juvenil (ARJ) y Uvetis
Se designa con el nombre de ARJ a una enfermedad inflamatoria de curso cr-
nico y etiologa desconocida que afecta preponderantemente las articulaciones,
pero tambin presenta manifestaciones sistmicas o extraarticulares.
La ARJ as conocida en Estados Unidos o Artritis Crnica Juvenil (ACJ) en
Europa; ahora conocida como Artritis Idioptica Juvenil (AIJ), no constituye una
nica entidad clnica, sino un grupo heterogneo de enfermedades o desrde-
nes inflamatorios. Su incidencia es del 1.3 al 22.6 por 100.000 nios por deba-
jo los 16 aos.
Si bien la presencia de artritis es uno de los sntomas cardinales de la enferme-
dad, sta no es necesariamente la manifestacin inicial.
La ARJ se caracteriza por tener diferentes manifestaciones al comienzo de la
enfermedad, de acuerdo con la predominancia y localizacin de los sntomas
que el paciente presenta durante los primeros seis meses de evolucin, se con-
sideran tres formas de comienzo: Mono-oligoarticular (enfermedad con artritis
de cuatro o menos articulaciones comprometidas), poliartritis (artritis en cinco o
ms articulaciones) en ausencia de manifestaciones sistmicas y la forma sist-
mica de enfermedad, definida por la presencia inicial de fiebre persistente o
intermitente de tipo hctica acompaada de rash cutneo caracterstico y visce-
romegalias; en este subtipo de enfermedad, los sntomas articulares pueden
estar ausentes al inicio de la misma. El conocer estas formas de comienzo, no
slo tiene importancia diagnstica, sino tiene adems claras implicancias en el
pronstico de la enfermedad y su abordaje teraputico.
Se ha descripto la presencia de uvetis crnica en el 13-34% de los pacientes
con ARJ, la misma puede determinar importante morbilidad y ocasional cegue-
ra. Diferentes reportes sugieren que el 38% de los pacientes con ARJ desarro-
llan severa prdida de la agudeza visual. La uvetis no tratada o mal controlada
se asocia con complicaciones oculares tales como sinequias, queratopata en
banda, cataratas y glaucoma.
Dado que la uvetis temprana en estos pacientes puede ser solamente detecta-
da por el oftalmlogo, la Academia Americana de Pediatra aconseja realizar:
examen ocular con lmpara de hendidura, con la periodicidad mencionada en la
siguente tabla, teniendo en cuenta: tipo de artritis, presencia de AAN, edad de
inicio y duracin de la enfermedad.
610
CAPTULO 14 | Seccin I
Tabla N 1. Frecuencia de evaluacin oftalmolgica en pacientes con ARJ (2006)
Tipo de Artritis
Oligo/Poliartritis
AAN Edad de inicio
(aos)
Duracin de la
enfermedad
(aos)
Riesgo de
Uvetis
Frecuencia de
examen oftalmo-
lgico (meses)
+ < 6 < 4 Alto 3
+ < 6 > 4 Moderado 6
+ < 6 > 7 Bajo 12
+ > 6 < 4 Moderado 6
+ > 6 > 4 Bajo 12
- < 6 < 4 Moderado 6
- < 6 > 4 Bajo 12
- > 6 NA Bajo 12
Sistmica NA NA NA Bajo 12
La edad al diagnstico de sta complicacin, suele ser entre los seis y los 13
aos. La mayora, la desarrolla dentro de los primeros siete aos del diagnsti-
co de artritis; raramente, el intervalo supera los 20 aos; pero es muy importan-
te tener en cuenta que aproximadamente un 5% de los casos de uvetis pueden
preceder a la ocurrencia de artritis.
Factores asociados a uvetis
No hay relacin entre el grado de inflamacin articular y la presencia o exacerba-
cin de inflamacin intraocular. Los pacientes portadores de uvetis son usualmen-
te seronegativos para factor reumatoideo (test de ltex o Rose-Ragan). El hallaz-
go de laboratorio ms comnmente asociado es la presencia de AAN, estos se
detectan con mayor frecuencia en nias con oligoartritis y uvetis. Su asociacin
fue reportada inicialmente por Schaller y confirmada por otros autores, variando su
prevalencia de acuerdo con el sustrato utilizado para su deteccin (64% en hga-
do de rata y hasta un 100% en cel Hep 2). Estos anticuerpos son de clase IgG y
el patrn hallado suele ser homogneo o moteado. El nivel de AAN no est rela-
cionado con la severidad del compromiso ocular. Se ha descripto su asociacin
con antgenos de histocompatibilidad Clase II: HLADR5 y DRB1*13, sobre todo en
la forma oligoarticular de enfermedad con uvetis crnica anterior. Tambin se ha
reportado una fuerte asociacin de HLA-A2 con anticuerpos anti DEK y la forma
oligoarticular de ARJ, en particular en pacientes que desarrollan iridociclitis.
Hallazgos clnicos
La inflamacin que afecta el segmento anterior del ojo es clsicamente no granuloma-
tosa (este es un trmino biomicroscpico que se refiere a la morfologa de los precipi-
tados y no al hallazgo de histologa granulomatosa), afecta iris y cuerpo ciliar. El seg-
mento posterior y coroides se afectan muy raramente. El compromiso es bilateral
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
611
entre el 67-90% de los casos, en la mayora de los pacientes la uvetis es caracte-
rsticamente asintomtica, se presenta en forma insidiosa y su curso es habitual-
mente crnico. En las formas bilaterales, el compromiso puede ser simultneo.
Un pequeo porcentaje de pacientes puede referir dolor, enrojecimiento, fotofo-
bia y este cuadro ser interpretado errneamente como una conjuntivitis.
El carcter subclnico de la iridociclitis, su curso crnico y las graves secuelas
que puede ocasionar, hacen del oftalmlogo un miembro indispensable del equi-
po mdico que sigue a los pacientes con ARJ. Esta complicacin suele ser
detectada en un examen de rutina, lo cual implica que el seguimiento oftalmol -
gico es fundamental para detectar el inicio de la enfermedad ocular.
El examen indispensable es biomicroscpico con lmpara de hendidura. Los
signos iniciales de uvetis son la presencia de clulas inflamatorias y protenas
en el humor acuoso (cmara anterior) o adheridos al endotelio corneano, for-
mando precipitados. En este periodo, el examen directo del ojo, no descubre
anormalidades en la forma ni reactividad pupilar, lo que seala la importancia del
examen rutinario con lmpara de hendidura. Ms tardamente aparecen sine-
quias que unen el margen pupilar al cristalino impidiendo su dilatacin normal y
alterando su conformacin externa (Fig. N 1). Debido a la persistencia de infla-
macin en cmara anterior, el cristalino desarrolla cataratas, se alteran las
estructuras del segmento anterior del ojo, pudiendo existir bloqueo del drenaje
de la cmara anterior con aparicin de glaucoma secundario. Estas alteraciones
pueden conducir a la ceguera si no son tratadas adecuadamente.
La queratopata en banda (debida al depsito de hidroxiapatita de calcio) ocurre
tardamente en el 50% de los nios con uvetis crnica (Fig. N 2). Usualmente
aparece en la periferia de la crnea, progresando luego en disposicin ecuato-
rial. Aunque esta complicacin ha sido considerada por algunos autores como
patognomnica o caracterstica de la ARJ, ocurre tambin en otras enfermeda-
des como la sarcoidosis y toxoplasmosis.
El desarrollo de uvetis crnica anterior, queratopata en banda y cataratas se
conoce con el nombre de Triada de Still.
Examen fsico
La presencia de clulas inflamatorias es graduado de acuerdo con las clulas
observadas en el haz de luz de la lmpara de hendidura (0, +/-, +, ++, +++, ++++).
El nmero de clulas es fundamental para el seguimiento de los pacientes y ajus-
tar su tratamiento. Esta evaluacin reviste cierta subjetividad en el conteo celular,
de all la importancia de que el observador sea el mismo en las diferentes visitas.
El llamado Flare, es el resultado de la liberacin de protenas en el humor acuo-
so a travs de los vasos sanguneos daados y no necesariamente debido a
inflamacin activa (0/++++).
Complicaciones oculares
Estas se desarrollan en un nmero significativo de pacientes. En aquellos en
que se desarrollan secuelas las principales son: cataratas (70%), queratopata
en banda (65%), edema macular (30%), glaucoma (21%) e hipotona (17%).
CAPTULO 14 | Seccin I
612
Pronstico visual
Si bien algunos reportes indican que el 38% de los pacientes con ARJ que desarro-
llan uvetis tienen severo deterioro visual; con una importante prdida de la agu-
deza visual, recientes estudios sugieren que dicha prdida es mucho menor a lo
previamente reportado (alrededor de un 11%) debido a una vigilancia ocular ms
estricta, su reconocimiento temprano y el tratamiento ms efectivo.
La agudeza visual en la presentacin y la neuropata ptica glaucomatosa son fac-
tores independientes de pronstico, que afectan significativamente el nivel final de
agudeza visual. Los ttulos de AAN tanto como el subtipo de ARJ, no parecen
intervenir en el pronstico visual. En la serie de Dana y sus colaboradores:
- El sexo masculino.
- La edad avanzada al diagnstico.
- La derivacin rpida. Se asociaron con una mejor agudeza visual final.
Sin duda, el diagnstico y tratamiento temprano parecen prevenir la prdida de
la visin a largo plazo. Desafortunadamente, aproximadamente un 12% de los
pacientes progresan a la ceguera.
Uvetis asociada a espondiloartropatas seronegativas en la infancia
Luego de la ARJ, las EASN de comienzo juvenil representan el segundo grupo
de sndromes clnicos asociados a compromiso ocular inflamatorio, responsa-
bles de producir uvetis anterior en la infancia.
El diagnstico de estas entidades reumticas puede ser de difcil realizacin
al inicio de la enfermedad, dado que las manifestaciones oculares y la artritis
pueden preceder en aos a otras manifestaciones reumatolgicas especficas
como son la sacroiletis, espondilitis y manifestaciones cutneas (como la der-
matitis psoritica).
Dentro de las EASN asociadas a HLA-B27 figuran:
- La Espondilitis Anquilosante Juvenil (EAJ).
- El Sndrome de Reiter.
- La artritis psoritica.
- Las espondiloartropatas indiferenciadas.
La uvetis asociada a EAJ ha sido reportada hasta en un 25% de los pacientes,
habitualmente es aguda, autolimitada y responde bien al tratamiento local. La
recurrencia es una caracterstica comn en sta ER, pero la prdida de visin
como la descripta en ARJ, ha sido raramente descripta. La inflamacin es usual-
mente unilateral en su presentacin, aunque en la mayora de los pacientes,
ambos ojos pueden comprometerse. Los mismos usualmente estn sintomticos:
- Dolor.
- Ojo rojo (Fig. N 3).
- Fotofobia.
Por este motivo el testeo regular de los ojos en EASN, no es necesario ya que
sus ataques son bien sintomticos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
613
Al examen con lmpara de hendidura puede observarse:
- Conjuntivitis.
- Uvetis aguda con precipitados querticos no granulomatosos pequeos.
- Cogulos de fibrina
- Hipopin.
La uvetis asociada a la artritis psoritica ha sido reportado entre el 9-14%.
Segn algunos autores la presencia en estos pacientes de AAN circulantes
debera ser considerado un factor de riesgo para el desarrollo de uvetis aguda
en estos nios. La afectacin es usualmente bilateral y puede determinar la for-
macin de cataratas.
La uvetis asociada a Sndrome de Reiter tambin es descripta como aguda no
granulomatosa, en el 3-12% de los nios. El Sndrome de Reiter se caracteriza
por la presencia de poliartritis, uretritis y conjuntivitis observado posterior a infec-
cin gastrointestinal (disentera).
Abordaje teraputico
El objetivo del mismo en ER est dirigido al control del componente inflamatorio
de la enfermedad ocular a fin de evitar complicaciones secundarias, que induz-
can una amenaza para la agudeza visual. Un rpido y enrgico control de la
inflamacin puede beneficiar a pacientes con alto riesgo de perder visin
(especialmente en ARJ). El tratamiento debe guiarse por la severidad de la
enfermedad tanto como la respuesta a tratamientos previos, considerando siem-
pre la utilizacin de medicacin lo menos iatrognica posible.
Tratamiento mdico
1. Tratamiento tpico (constituyen el primer escaln): dexametasona, predniso-
lona o betametasona son los ms utilizados. La presin intraocular debe che-
quearse regularmente en pacientes bajo tratamiento esteroideo. La dosis y
frecuencia de administracin depende del:
- Grado de inflamacin.
- Magnitud de la respuesta clnica.
Tambin en forma tpica es importante mantener la pupila dilatada a fin de evi -
tar: formacin de sinequias; para ello se utiliza midriticos ciclopljicos (de corta
duracin), que previenen la fijacin de la pupila a la superficie anterior de la
lente. Midriticos de accin larga debern evitarse (atropina), ya que pueden
inducir ambliopa acomodatoria y/o formacin de sinequias en una pupila dilata-
da. Los antinflamatorios tpicos no parecen ser efectivos.
2. Tratamiento sistmico: aqu debemos sealar el uso de corticoides sistmi-
cos (en dosis y tiempo lo ms acotado posible), drogas antiinflamatorias no
CAPTULO 14 | Seccin I
614
esteroideas e inmunosupresores. A pesar de que no hay estudios controlados
sobre eficacia y seguridad de qu droga elegir, se han utilizado: clorambucilo, aza-
tioprina, ciclosporina y metotrexate semanal. Los inmunosupresores en pacientes
con ARJ y uvetis se utilizan frente a corticorresistencia, corticodependencia y pro-
gresin de la inflamacin a pesar del tratamiento enumerado con anterioridad. Los
mismos parecen ser efectivos y seguros en el control de la inflamacin, si son admi-
nistrados cuidadosa y juiciosamente, supervisados por el reumatlogo infantil.
3. Tratamiento quirrgico: este es siempre un verdadero desafo, y comienza
desde la preparacin del paciente para recibir anestesia observando si tiene res-
triccin en la motilidad de la columna cervical debido al compromiso inflamato-
rio por su artritis. Son pasibles de tratamiento quirrgico la:
- Remocin de la queratopata en banda.
- Remocin de las cataratas.
- Tratamiento del glaucoma secundario.
Los reumatlogos son consultados habitualmente en el manejo de pacientes
con uvetis debido a:
- La experiencia ganada en el diagnstico.
- El manejo de las enfermedades inflamatorias, en la bsqueda de una enfer-
medad sistmica asociada.
- Al conocimiento extenso sobre el uso de agentes inmunosupresores sistmicos.
De tal modo se hace indispensable su colaboracin para prescribir la medica-
cin y monitoreo de la misma.
Se presume que la uvetis es un proceso mediado a travs de mecanismos
inmunes, por lo tanto, tratamientos inmunomoduladores son a menudo conside-
rados en aquellos pacientes con una respuesta inadecuada al tratamiento corti -
coesteroideo o en quienes la duracin y dosis de esteroides les produce una
inaceptable toxicidad.
En aproximadamente un 30% de los casos de uvetis asociada a ARJ no son
controlados por tratamiento convencional (tpico y sistmico: AINES y esteroi-
des orales), es all donde el tratamiento con Metotrexate/semanal estara indica-
do en dosis desde 7.5mg/sem hasta 20mg/sem a fin de controlar la inflamacin
y ahorrar esteroides orales, la va de administracin del mismo es oral o paren-
teral (SC). Cuando el MTX falla o no es bien tolerado, otros agentes inmunomo-
duladores pueden utilizarse: Azatioprina (1-2mg/kg/da), ciclosporina (2-
5mg/kg/da) o clorambucilo (0.10-0.16 mg/kg/da).
El TNF, una citoquina inflamatoria que ha sido implicada de la patognesis de la
ARJ, tambin ha sido implicada en la patognesis de varios tipos de uvetis y ha
sido bien estudiada en modelos animales. Una sobrerregulacin (up regulation)
del gen del TNF en el iris/cuerpo ciliar y altos niveles de TNF en el humor acuo-
so contribuyen a la inflamacin intraocular y correlacionan con actividad de la enfer-
medad. Algunos estudios (abiertos y con pequeos nmeros de pacientes) evalan
el uso de Etanercept o Infliximab para inhibir el TNF en pacientes con uvetis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
615
Fig. N 1. Incipiente queratopata en banda e irregularidad del iris debido a sinequias iridocristalineanas.
Fig. N 2. Queratopata en banda (lnea ecuatorial).
Fig. N 3. Uvetis anterior asociada a HLA-B27 (ojo rojo).
CAPTULO 14 | Seccin I
616
Reiff y sus colaboradores reportaron los resultados del uso de Etanercept en
diez nios con varias formas de uvetis recalcitrante, siete asociados a ARJ, la
dosis utilizada fue de 0.4mg/kg, dos veces por semana. Dentro de los tres
meses de tratamiento, 10/16 ojos afectados mostraron disminucin significativa
de la inflamacin, incluyendo remisin en cuatro ojos.
Smith y sus colaboradores evaluaron la utilidad clnica de los anti TNF en enfer-
medad ocular inflamatoria resistente al tratamiento convencional, los autores
demuestran que si bien ambas drogas (Etanercept e Infliximab son bien tolera-
das), la respuesta en cuanto a eficacia clnica es mayor para la enfermedad arti-
cular que la ocular en s.
Infliximab ha sido tambin utilizado en el tratamiento de la uvetis posterior, en
cinco pacientes (tres con Enfermedad de Behet y dos con enfermedad idiop-
tica), si bien en la segunda infusin cuatro de cinco pacientes mostraban signi-
ficativa mejora, a los seis meses los mismos haban alcanzado la remisin. Un
solo paciente desarroll intratratamiento, tuberculosis activa que respondi ade-
cuadamente al tratamiento especfico.
Sin duda el gran desafo, en un futuro prximo, es lograr una mayor compren-
sin de la causa y patogenia de la uvetis asociada a ARJ; de esa manera tra-
tamientos ms racionales podrn ser desarrollados, y los nios particularmente
aquellos predispuestos a padecer severo compromiso de su pronstico visual se
beneficiarn sustancialmente.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
617
Lecturas recomendadas
BELFORT R, COUTO CA y MARTNEZ CASTRO F. Uvetis asociada a Artritis
Reumatoidea juvenil, en UVETIS: Sinopsis Diagnstica y teraputica. Ed. Ciba
Visin Opthalmics Latinoamrica: 1997; 121-23.
CASSIDY J, KIVLIN J, LINDSLEY C, NOCTON J. The Section on Rheumatology and
the Section on Ophtalmology. Pediatrics. 2006; 117: 1843-1845.
CASSIDY JT y PETTY RE. Juvenile Arthritis in textbook of Pediatric Rheumatology.
4 ed. Ed WB Saunders Col: 2001; 218-321.
CHALOM EC, GOLDSMITH DP, KOEHLER MA et al. Prevalence and outcome of
Uvetis in a regional Cohort of Patients with Juvenile. Rheumatoid Arthritis. J
Rheumatol. 1197; 24: 2031-34.
CHYLACK LT JR. The Ocular manifestations of Juvenile Rheumatoid Arthritis.
Arthritis Rheum. 1997; 20 (supl.): 217-23.
DANA MR, MERAYO-LLOVES J, SCHAUMBERG DA y FOSTER CS. Visual outcomes
prognosticators in juvenile rheumatoid arthritis-associated uvetis.
Ophthalmology. 1997; 104: 236-44.
FOELDVARI I y WIERK A. Methotrexate is an effective treatment for chronic uvetis
associated with juvenile idiopathic arthritis. J Rheumatol. 2005 Feb.; 32: 362-5.
GOLDSTEIN D y PATEL H. Pediatric Uvetis. Pediatric Clin N Am. 2003; 50: 125-136.
JOSEPH A, RAJ D, DUA HS et al. Infliximab in the treatment of refractory Posterior
Uvetis. Ophtalmology. 2003; 110: 1440-53.
KANSKI JJ. Juvenile Arthritis and Uvetis. Survey of Opthalmology. 1990; 34: 253-67.
MARTIN TM, SMITH J y ROSENBAUM JT. Anterior Uvetis: Current concepts of
pathogenesis and interactions with the spondyloarthropathies. Current Opinion
in Rheumatology. 2002; 14: 337-341.
MURRAY KJ, SZER W, GROM AA et al. Antibodies to the 45 K Da DEK Nuclear
Antigen in Pauciarticular Onset Juvenile Rheumatoid Arthritis and Iridocyclitis:
Selective association with MHC gene. J Rheumatol. 1997; 24; 560-7.
NGUYEN QD y FOSTER SC. Saving the vision of Children with Juvenile
Rheumatoid of severe course of Uvetis in oligoarticular Juvenile idiopathic
Artritis. J Rheumatol. 2002; 29: 2446-53.
CAPTULO 14 | Seccin I
618
REIFF A, TAKEI S, SADEGHI S et al. Etanercept Therapy in Children with treatment
Resistant Uvetis. Arthritis Rheum. 2001; 44: 1411-15.
ROSENBERG AM. Uvetis associated with juvenile idiopathic arthritis: envisioning
the future. J Rheumatol. 2002 Nov.; 29: 2253-5.
ROSENBERG AM. Uvetis associated with Childhood Rheumatic Diseases.
Current Opinion in Rheumatology. 2002, 14: 542-47.
SCHALLER JG, JOHSON GD, HOLBOROW EV et al. The association of Antinuclear
antibodies with Irydociclitis of Juvenile Rheumatoid Arthritis (Stills Disease).
Arthritis Rheum. 1974; 17: 409-16.
SCHALLER JG y WEDGWOOD RJ. Iridocyclitis in Juvenile Rheumatoid Arthritis.
Arthritis Rheum. 1968; 11: 116-20.
SMITH JR, LEVINSON RD, HOLLAND GN et al. Differential Efficacy of tumor
Necrosis Factor Inhibition in the management of inflammatory Eye disease and
associated rheumatic. Arthritis Care & research. 2001; 45: 252-257.
WEISS AH, WALLACE CA y SHERRY DD. Metotrexate for resistant and chronic uve-
tis in children with Juvenile Rheumatoid Arthritis. J Pediatr. 1998; 133: 266-8.
ZULIAN F, MARTINI G, FALCINI F et al. Early predictors Rheumatoid Arthritis. J
Rheumatol. 2002; 29: 2446-53.
619
CAPTULO 14 | Seccin II
Seccin II
Presentacin clnica de la inflamacin ocular
Dra. Alejandra Susana Trtara
La inflamacin ocular puede localizarse al nivel conjuntival (conjuntivitis),
corneal (queratitis), escleral (escleritis y epiescleritis), retinal (retinitis),
vtreo (vitreitis) o tracto uveal (uvetis). El diagnstico diferencial (signos y
sntomas) de ojo rojo se observan en la Tabla N 1.
Tabla N 1
Signos
y sntomas
Hiperemia
Secreciones
Pupila
Dolor ocular
Visin
Fotofobia
Cornea
Conjuntivitis
Difusa.
S.
No afectada.
No.
No afectada.
Posible.
Clara.
Epiescleritis
Focal.
No.
No afectada.
Moderado.
No afectada.
No.
Clara.
Escleritis
Focal o difusa.
No.
Contrada si
hay uvetis.
Moderado a
severo.
Puede estar
disminuida.
Posible.
Opacidad
perifrica.
Glaucoma de
ngulo estrecho*
Difusa, promi-
nente cerca del
limbo.
No.
Dilatacin mo-
derada, sin res-
puesta a la luz.
Moderado a
severo con dolor
de cabeza y
vmitos.
Severamente
disminuida.
No.
Opaca.
Queratitis
superficial
Difusa.
S.
Contrada
si hay uvetis.
Moderado a
severo.
Moderada a
severamente
disminuida.
Presente.
Opaca.
Uvetis anterior
Difusa, promi-
nente cerca
del limbo.
Mnima.
Contrada,
pobre respues-
ta a la luz.
Moderado.
Moderada a
severamente
disminuida.
Presente.
Opaca.
* Raro de observar en poblacin peditrica.
CAPTULO 14 | Seccin II
621
Conjuntivitis
Dra. Alejandra Susana Trtara y Dra. Graciela Espada
El sntoma clsico de la conjuntivitis lo constituyen las secreciones que dan
lugar al ojo pegado por las maanas y secrecin blanco amarillenta durante el
da. El ojo est rojo por la dilatacin de los vasos sanguneos y hemorragias que
pueden ocurrir por dao endotelial. La inflamacin de la conjuntiva se debe al
edema y los folculos (nidos de tejido linfoideo en la conjuntiva que rpidamen-
te se edematizan durante infecciones y en respuesta a estmulos antignicos).
La visin generalmente no se encuentra afectada. La historia de la conjuntivitis
cronolgica y sintomtica es vital para su diagnstico.
La conjuntivitis puede ser de causa infecciosa o no.
Dentro de las infecciosas: la conjuntivitis viral generalmente bilateral, es alta-
mente contagiosa y frecuentemente causada por un Adenovirus. Comnmente
existe historia de contacto previo con alguien con sntomas similares. El nio
se presenta con lagrimeo, ojo rojo y sensacin de cuerpo extrao. No se ha
demostrado un tratamiento antiviral efectivo y la enfermedad es en general
autolimitada. Superada la infeccin, existe la posibilidad de la presencia de
lagrimeo persistente provocado por obstruccin del conducto lacrimal que
requiera de sondaje para su tratamiento. Prescribir antibiticos indiscriminada-
mente no es apropiado, pero es muy comn en la prctica clnica. El desarro-
llo de fotofobia, aumento de la inflamacin o la presencia de exudado purulen-
to deben ser considerados para una evaluacin oftalmolgica inmediata.
La conjuntiviti s bacteriana en nios es frecuentemente causada por
Staphylococcus Aureus, Streptococcus Pneumoniae, Haemophilus Influenzae
y Moraxella catarrhalis, y responden bien a antibiticos tpicos. A diferencia de
las conjuntivitis virales, las bacterianas presentan una secrecin mucopurulen-
ta. Un amplio espectro de antibiticos tpicos (preferentemente despus del
cultivo) es apropiado. La conjuntivitis bacteriana hiperaguda es de rpido
comienzo y copioso exudado mucopurulento, generalmente secundaria a la
Neisseria sp, el compromiso de la cornea seguido de perforacin puede suceder
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
622
asombrosamente rpido. Conjuntivitis agudas pueden presentarse tambin,
acompaando exantemas causados por otros agentes infecciosos, tales como:
Varicela, Influenza, Mononucleosis y Enfermedad de Lyme. La conjuntivitis es
una de las manifestaciones oculares ms frecuentes de la Enfermedad de
Lyme y se presenta en el 11% de los pacientes. Es una inflamacin inespecfi-
ca de la conjuntiva que resuelve generalmente sin tratamiento. El agente infec-
cioso responsable es una espiroqueta llamada Borrelia burgdorferi y constituye
la ms comn de las enfermedades producidas por artrpodos en reas end-
micas de Estados Unidos y Europa. Puede acompaarse de fotofobia, edema
peripalpebral moderado y autolimitado, manifestaciones neurooftalmolgicas e
inflamacin intraocular con organizacin vtrea y coriorretinitis.
El sndrome culoglandular de Parinaud es un cuadro agudo o subagudo, de
afectacin unilateral caracterizado por la presencia de una adenopata preau-
ricular o submandibular ipsilateral. La enfermedad por araazo de gato es su
principal causa.
Las alergias estacionales constituyen la causa ms comn de conjuntivitis no
infecciosas.
Las manifestaciones oculares incluyen lagrimeo y picazn, generalmente se
asocian con sntomas nasales, farngeos y eczemas. El tratamiento con anti-
histamnicos tpicos es indicado, sin embargo, en algunos casos pueden uti-
lizarse corticoides tpicos.
Dentro de las causas inflamatorias, la Enfermedad de Kawasaki puede presen-
tarse con una conjuntivitis bilateral no purulenta y asintomtica. Es autolimitada,
generalmente transitoria, pudiendo aparecer en cualquier momento de la fase
aguda de la enfermedad. Recordemos que la ocurrencia de uvetis ha sido
reportada hasta en un 78% de los casos y puede ser asintomtica.
El Sndrome de Reiter se caracteriza por la trada de artritis, uretritis y conjunti-
vitis. La conjuntivitis es el sntoma ocular ms frecuente de esta entidad.
Generalmente, aparece semanas despus del comienzo de la artritis y uretri-
tis. Es moderada, bilateral y simtrica, y puede presentar secrecin mucopu-
rulenta. El cultivo es negativo y resuelve en aproximadamente en diez das sin
tratamiento antibacteriano especfico.
CAPTULO 14 | Seccin II
623
Queratitis
Dra. Alejandra Susana Trtara
Las formas ms comunes de Queratitis son las asociadas a infecciones virales
agudas, las cuales en su mayora son autolimitadas en nios sanos. La quera-
titis por herpes simple representa un pequeo, pero, importante grupo nosolgi-
co en nios con enfermedad crnica, porque pueden desarrollar prdida de
visin como resultado de la infeccin.
La queratitis se presenta con disconfort y sensacin de cuerpo extrao. La
visin no se ve afectada si la cornea permanece transparente principalmente en
la zona central. Su etiologa puede ser infecciosa o no infecciosa. Las primeras
incluyen virus, bacterias, acantoameba y hongos. Las no infecciosas constitu-
yen un nmero de enfermedades que pueden comprometer slo al ojo o ser la
manifestacin ocular de una enfermedad sistmica.
La queratitis bacteriana en nios sanos representa poco riesgo de ceguera.
Factores predisponentes son el uso de lentes de contacto, infecciones sistmi-
cas severas, inmunodeficiencia, anormalidades en los prpados y pestaas
acompaados de exposicin, tumores orbitarios y trauma.
Las Pseudomonas y el Streptococo Viridans son las bacterias ms comnmente
aisladas en etapa temprana de la vida. En nios mayores es ms comn el
Streptococo Neumoniae. La prevencin de la queratitis bacteriana es muy impor-
tante, los pediatras deben conocer lo relevante de la exposicin corneal, la triquia-
sis, el ojo seco, las neoplasias orbitarias que pueden requerir de una especial aten-
cin. Tambin es importante la prevencin, el cuidado y el correcto tratamiento de
las infecciones corneales en los nios que se encuentran en terapia intensiva.
La queratitis por herpes simple puede desarrollarse en nios como infeccin pri-
maria o secundaria. La infeccin ocular primaria es poco comn, pero puede ocu-
rrir despus de la inoculacin inicial con el virus del herpes simple. La infeccin
puede producir extensa queratitis que generalmente cura sin dejar secuelas. Son
las recurrencias secundarias, por la reactivacin, las que tpicamente provocan el
dao acumulativo en la cornea. Dichas recurrencias pueden provocar la clsica
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
624
lesin epitelial llamada dendrita. Dentro de aquellas causas asociadas a enfer-
medad sistmica, cabe mencionar la queratoconjuntivitis sicca. La misma se
caracteriza por una deficiencia en el componente acuoso de la lgrima y es la
complicacin ocular ms frecuente en adultos con artritis reumatoidea. Sin
embargo, tambin puede presentarse en nios con ARJ. Los sntomas pueden
incluir sensacin de cuerpo extrao, picazn, fotofobia y disconfort. Su diagns-
tico se realiza a travs de diferentes tests como el de Shrimer, tinciones con fluo-
rescena, Rosa de Bengala y evaluacin del break up time: tiempo de ruptura del
film lagrimal (normal ~10).
Su diagnstico y tratamiento precoz (bsicamente con lgrimas artificiales) son
importantes para prevenir secuelas a largo plazo.
Otra causa de queratitis inflamatoria es la asociada al Sndrome de Cogan, que
se caracteriza por la presencia de queratitis intersticial no sifiltica, disfuncin
vestibular y auditiva. Se trata de una rara enfermedad que afecta a jvenes de
ambos sexos y han sido identificados pacientes peditricos. Puede ocasionar
tambin conjuntivitis, epiescleritis, escleritis, y vasculitis retinal. Adems de foto-
fobia, prdida de la audicin y vrtigo, estos pacientes presentan compromiso
vascultico extendido. Tratamiento con corticoesteroides y metotrexate han sido
utilizados en su abordaje teraputico.
Tabla N 1. Diagnstico diferencial de inflamaciones oculares
- Conjuntivitis alrgica.
- Conjuntivitis infecciosa (incluye bacterias, virus y Chlamidia).
- Blefaroconjuntivitis.
- Ojo seco.
- Conjuntivitis en usuarios de lentes de contacto.
- Trauma.
- Cuerpo extrao.
- Reaccin qumica, drogas o txicos.
- Neoplasias.
- Obstruccin del conducto lacrimonasal.
- Fstula carotideo venosa.
- Uvetis anterior.
- Epiescleritis y/o escleritis.
- Causas ficticias.
- Causas idiopticas.
CAPTULO 14 | Seccin II
625
Epiescleritis
Dra. Alejandra Susana Trtara
La Epiescliritis es la inflamacin de la capa vascular que se encuentra anatmi-
camente ubicada entre la conjuntiva y la esclera. Es generalmente una inflama-
cin externa recurrente, moderada y autolimitada que puede ser causada por
una variedad de estmulos exgenos. En muchos casos su causa es idioptica,
pero se la ha asociado a alergias, roscea, ETC, y herpes virus (simple y zos-
ter). La clasificacin clnica de la epiescleritis incluye una forma difusa y otra
nodular. La primera se asocia a artropatas seronegativas (como Sndrome de
Reiter y artritis enteropticas) y vasculitis. Si bien la forma nodular es frecuente-
mente idioptica, puede asociarse a condiciones reumticas particularmente
artritis reumatoidea. Estos pacientes representan el 6% de los casos de epies-
cleritis. Debido a que una tercera parte de los pacientes con epiescleritis pue-
den presentar enfermedades sistmicas su evaluacin diagnstica debe incluir
una relevante historia clnica y examen fsico, con especial atencin a la bsque-
da y pesquisa de enfermedades reumticas.
El comienzo de los sntomas es ms frecuentemente unilateral aunque puede
ser bilateral. Se presenta con ojo rojo (generalmente en un sector), sin dolor,
secrecin, ni fotofobia (ver Tabla N 1 en Seccin II: Presentacin Clnica de la
inflamacin ocular). Debido a su curso autolimitado, en nios puede ser confun-
dida por el mdico general, con una conjuntivitis (proceso muy comn en la
infancia). El diagnstico diferencial requiere del uso de lmpara de hendidura.
Tratamiento
Como se mencion anteriormente es una condicin autolimitada (dos a tres
semanas), que generalmente no requiere tratamiento. En los pacientes que s
requieren tratamiento se aconseja comenzar con fluorometolona tpica al 1%
cuatro veces al da. Si la sintomatologa contina puede aumentarse su frecuen-
cia de instilacin y si no es efectiva, se proceder a utilizar acetato de predniso-
lona al 1%. Si el corticoide tpico falla, se utilizan antiinflamatorios orales no
esteroides, frecuentemente indometacina. Si bien el corticoide tpico es muy
efectivo algunos sugieren que su uso puede prolongar el tratamiento y aumen-
tar las recurrencias.
CAPTULO 14 | Seccin II
627
Escleritis
Dra. Alejandra Susana Trtara
La escleritis es un proceso ocular inflamatorio crnico que compromete a la
esclera, se asocia a complicaciones oculares y enfermedades sistmicas.
Generalmente, afecta la esclera anterior (85-90%), pero puede involucrarse la
posterior en forma aislada o en combinacin con la anterior. La forma anterior a
su vez se clasifica en difusa, nodular, necrotizante con inflamacin, y necrotizan-
te sin inflamacin, tambin conocida como escleromalacia perforans (Fig. N 1).
Generalmente suele ser la manifestacin ocular de una enfermedad sistmica.
El 50% al 80% de los casos de escleritis se relacionan con enfermedades del
tejido conectivo o vasculitis (Tabla N 1). La Granulomatosis de Wegener, artri-
tis reumatoidea, poliarteritis nodosa, policondritis recidivante y lupus eritemato-
sos sistmico son algunas de las patologas sistmicas que pueden ocasionar
escleritis. Los pacientes con artritis reumatoidea tienen una mayor incidencia de
escleritis necrotizante en relacin con los pacientes que presentan escleritis de
causa idioptica. Las causas infecciosas de la escleritis, incluyendo el herpes
simple y zoster, los mismos representan el 7% de los casos.
Tabla N 1. Enfermedades sistmicas asociadas a escleritis
Enfermedades del Tejido Conectivo Vasculitis sistmicas
Artritis Reumatoidea Granulomatosis de Wegener
Poliartritis seronegativas Poliarteritis Nodosa
Artritis Crnica Juvenil Arteritis de clulas gigantes
Sndrome de Reiter Sndrome de Behet
Sarcoidosis Enfermedad de Takayasu
LES
Policondritis recidivante Enfermedades Infecciosas
Polimiositis Sfilis
Gota Tuberculosis
Herpes simple y zoster
Enfermedades Neurocutneas Enfermedades Renales
Roscea Nefropata por IgA
Porfiria Otras glomerulonefritis
Enteropatas
Enfermedad de Crohn
Colitis ulcerosa
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
628
Es una patologa dolorosa, tpicamente el dolor es constante, severo, empeora
por la noche o en horas tempranas de la maana y se irradia hacia la cara y
regin periorbitaria. Es lo suficientemente intenso como para limitar la actividad e
interrumpir el sueo. Sntomas adicionales incluyen lagrimeo, ojo rojo y fotofobia.
El compromiso de la crnea o del segmento posterior pueden ocasionar cambios
en la agudeza visual. La misma, suele afectarse severamente, en pacientes con
escleritis necrotizante. Como secuelas podemos mencionar adelgazamiento
escleral, uvetis, glaucoma, catarata y desprendimiento de retina.
Su diagnstico diferencial es importante para predecir el curso de la enfermedad y
establecer medidas teraputicas, debido a que como mencionamos anteriormente
la epiescleritis generalmente se resuelve sin tratamiento o responde a medicacin
antiinflamatoria tpica, mientras que la escleritis requiere tratamiento sistmico.
Laboratorio para pacientes con escleritis o epiescleritis*
Hemograma completo Orina completa
Eritrosedimentacin Test cutaneos-PPD
ANA Test de alergias
Serologa para sfilis Test Radiolgicos
Factor Reumatoideo Rx Trax
ECA Rx articulacin sacroilaca
ANCA
* Estas recomendaciones deben ser modificadas en relacin con los hallazgos obtenidos a travs
de la historia clnica, revisin de sistemas y examen fsico.
Tratamiento
Generalmente se utiliza al comienzo antinflamatorios no esteroideos como la indo-
metacina y, si no responde, corticoesteroides. Los agentes inmunosupresores
como el metotrexate, pueden requerirse ante la presencia de una enfermedad sis-
tmica autoimmune asociada, la falta de respuesta a los corticoides sistmicos, la
presencia de corticodependencia o a fin de evitar los efectos adversos que los cor-
ticoides pudieran ocasionar en el globo ocular. El tratamiento de la escleritis aso-
ciada a herpes incluye terapia antiviral tpica y sistmica.
CAPTULO 14 | Seccin II
629
Fig. N 1. Escleritis tipo escleromalacia perforans en un nio.
CAPTULO 14 | Seccin III
631
Seccin III
Neuritis ptica
Dra. Alejandra Susana Trtara
Se define como tal a la inflamacin del nervio ptico. Generalmente, es aguda
con rpida y progresiva disminucin de la agudeza visual. Su ocurrencia en la
edad peditrica es poco frecuente. Cuando ocurre la edad promedio de presen-
tacin es alrededor de los siete aos y predomina en las nias.
El cuadro clnico en los nios difiere al del adulto, a saber:
- En edad peditrica, la afeccin es comnmente bilateral, mientras que en el
adulto es unilateral, sin embargo, existe la posibilidad de que la forma unilate-
ral no se presente a la consulta debido a que el nio la ignora o no denuncia
el problema.
- Se asocia generalmente con inflamacin del disco ptico.
- Se relaciona frecuentemente con procesos febriles posinfecciosos (que no
presagian necesariamente esclerosis mltiple).
- La agudeza visual mejora rpidamente y las recurrencias son poco frecuentes.
En los nios es difcil y, a veces imposible, obtener una historia precisa del
comienzo de los sntomas visuales. Los ms pequeos pueden no detectar una
disminucin de visin unilateral y, raramente manifiestan una bilateral hasta que
no es severa o incapacitante.
En los nios mayores el pnico puede liderar los sntomas. La variedad y sub-
jetividad de los sntomas hacen difcil la obtencin de una historia confiable. El
dolor de cabeza es un signo frecuente en los nios con neuritis ptica mien-
tras que el dolor con los movimientos del globo ocular o con su palpacin lo
es en adultos. El diagnstico se realiza frente a la presencia de disminucin
de agudeza visual bilateral, alteracin en la visin de los colores, el hallazgo
de defecto pupilar aferente (si la prdida de agudeza visual es asimtrica), la
visualizacin de nervios pticos inflamados o normales y la ausencia de lesio-
nes intracraneales que ocupen espacio, como gliomas del nervio ptico, cra-
neofaringiomas o hidrocefalia en una RMN.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
632
En el campo visual se observa comnmente un patrn de aumento de la man-
cha ciega. Una vez establecido el diagnstico se debe determinar su causa
(Tabla N 1). La RMN es exquisitamente sensible para deteccin de lesiones
ovales periventriculares que caracterizan la esclerosis mltiple.
La puncin lumbar se realiza a fin de detectar y descartar presin intracraneal
elevada, meningitis o la presencia de una encefalitis coexistente. Una historia
reciente de infeccin o enfermedad sistmica, inmunizaciones, picaduras de
insectos o sntomas neurolgicos sugestivos de esclerosis mltiple ayudan al
diagnstico. La coexistencia de encefalitis debe ser sospechada ante la presen-
cia de cefaleas, decaimiento, letargo, convulsiones o fiebre. La presencia de lin-
foadenopatias o hepato/esplenomegalia sugiere la posibilidad de mononucleosis
o enfermedad por araazo de gato. La solicitud de radiografa de trax y reaccin
de PPD, son de utilidad ante la sospecha de sarcoidosis o tuberculosis.
Signos de vasculitis pueden asociarse a LES y ocasionar neuritis ptica bilateral.
En nios en los que se visualiza una masa blanquecina sobre el nervio ptico o
inflamacin vtrea debe realizarse serologa para toxoplasmosis y toxocariasis.
Para su tratamiento son utilizados los corticoides orales o intravenosos, si
bien no existe un marcador de control que permita evaluar claramente su efi-
cacia. En los adultos, el uso de corticoides por va endovenosa evita en un
50% las recurrencias, comparados con aqullos que reciben placebo o corti-
coides va oral. Esto puede ser aplicado a nios con neuritis ptica y signos
anormales en la RMN sugestivos de esclerosis mltiple o en aquellos nios
portadores de esta enfermedad.
Tabla N 1. Causas de neuritis ptica en la infancia
Infecciosas o posinfecciosas
Rubola
Paperas
Varicela Zoster
Bordetella Pertussis
Enfermedad de Lyme
Epstein Barr Virus (mononucleosis infecciosa)
Enfermedad por araazo de gato
Sfilis
Toxocariasis
Toxoplasmosis
Tuberculosis
Vacunas
Ricketsia
Coxiella Burnetti
Brucelosis
No infecciosas
Esclerosis Mltiple
Enfermedad de Devic
Sarcoidosis
Vasculitis (ejemplo: LES)
Toxicidad por drogas (altas dosis de
cloranfenicol o vincristina)
CAPTULO 14 | Seccin III
633
Papiledema
Dra. Alejandra Susana Trtara
Se denomina papiledema a la inflamacin del nervio ptico secundaria a hiperten-
sin endocraneal. Este trmino tiene connotaciones neurolgicas y neuroquirrgi-
cas. Si la causa del edema no se relaciona con el aumento de la presin intracra-
neal debe utilizarse el trmino edema del nervio ptico (NO) en lugar de papilede-
ma. En los nios la afeccin es bilateral pero en adultos puede ser unilateral. La
inflamacin del nervio ptico es consecuencia de una interrupcin en el transpor-
te axonal en la porcin anterior del mismo, debido a un aumento en la presin del
lquido cefalorraquideo (LCR). Adems se observa ingurgitamiento venoso con
edema extracelular, hemorragias y exudados. El nivel de aumento y velocidad de
elevacin de la presin intracraneal determina la magnitud del papiledema.
Las lesiones ocupantes de espacio intracraneal son el primer diagnstico a consi-
derar. Los tumores cerebrales aumentan la presin intracraneal produciendo
edema focal o difuso y bloqueando el flujo del fluido cerebrospinal o comprimien-
do los senos venosos. Los mismos pueden ser benignos, malignos, primarios o
metastsicos (Tabla N 1). Los ms frecuentemente asociados a papiledema
infantil son los gliomas de cerebro medio y cerebelo, meduloblastomas y ependi-
momas. A veces los pacientes pueden presentar sntomas similares a los causa-
dos por un tumor intracraneal, pero, sin la presencia de masa ocupante. El pseu-
dotumor cerebri (PsC) es el ejemplo ms caracterstico. Su diagnstico requiere
de neuroimgenes, que constaten la ausencia de masa u obstrucciones del siste-
ma ventricular, seguidas de la realizacin de una puncin lumbar que constaten
una alta presin de LCR, pero de composicin citoqumica normal. En la RNM de
un paciente con hipertensin endocraneal idioptica los signos ms caractersti-
cos de observar son: aplastamiento de la porcin posterior de la esclera, silla turca
vaca, distensin del espacio periptico subaracnoideo, aumento y protusin
intraocular de la porcin prelaminar del nervio ptico y tortuosidad en la porcin
orbitaria del mismo. El papiledema causado por pseudotumor cerebri en los jve-
nes es ms frecuente que la presencia real de un tumor es, generalmente, idiop-
tico pero puede asociarse a otras causas (Tabla N 2).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
634
Tabla N 1. Causas de edema de papila
- Tumores de cerebro medio y cerebelo.
- Pseudotumor cerebri.
- Secundario a enfermedades neurolgicas:
- Hidrocefalia.
- Neurofibromatosis.
- Tumores de la mdula espinal.
- Encefalitis subaguda esclerosante.
- Secundario a enfermedades sistmicas:
- Papilopata diabtica.
- Hipertensin maligna.
- Sarcoidosis.
- Leucemia.
- Enfermedad cardiaca congnita ciantica.
- Sndromes de craneosinostosis.
- Maltrato infantil (shaken baby syndrome).
- Cisticercosis.
- Mucopolisacaridosis.
- Osteoporosis infantil maligna.
- Secundario a enfermedades primaria oculares:
- Inflamacin intraocular.
- Hipotona.
- Trauma.
- Tumores intrnsecos del nervio ptico:
- Hemangiomas.
- Esclerosis tuberosa.
- Gliomas.
- Hamartomas de retina y epitelio pigmentario.
- Tumores retrobulbares.
Tabla N 2. Causas de pseudotumor cerebri en nios
1. Pseudotumor cerebri primario:
- Idioptico.
2. Pseudotumor cerebri secundario:
a. Asociado a enfermedad neurolgica:
- Trombosis del seno cavernoso (otitis media, mastoiditis, trauma craneano, LES, colitis ulcerosa, APL).
- Alteracin en la composicin del LCR (meningitis).
- Malformacin arteriovenosa drenando al seno cavernoso.
- Gliomatosis cerebral.
b. Asociado a enfermedades sistmicas:
- Malnutricin.
- Lupus eritematoso sistmico (LES).
CAPTULO 14 | Seccin III
635
- Enfermedad de Addison.
- Anemias severas (aplsica o ferropnica).
c. Secundario a ingesta o suspensin de agentes exgenos:
- Suspensin de Corticoides.
- Malnutricin o renutricin.
- Tetraciclina o Minoxilina (usado en adolescentes para acn).
- Intoxicacin con Vitamina A.
- cido Nalidxico (utilizado como tratamiento para infecciones urinarias y disentera bacilar).
- Tiroxina en hipotiroidismo.
3. Atpico:
a. PsC oculto (no papiledema).
b. PsC con presin normal.
c. PsC infantil.
Los signos oftalmolgicos del papiledema incluyen cambios mecnicos y vasculares al nivel del
nervio ptico (Fig. N 1):
a. Los mecnicos son:
- Mrgenes borrosos.
- Sobreelevacin de la cabeza del nervio ptico.
- Edema de la capa de fibras.
- Pliegues retinales o coroideos (o ambos).
b. Los signos clnicos vasculares son:
- Congestin venosa de los vasos arcuatos y peripapilares, con ausencia de pulso venoso.
- Hemorragias en llama retinales y peripapilares.
- Infarto de la capa de fibras (exudados algodonosos).
- Hiperemia y exudados duros al nivel del nervio ptico.
Los sntomas relacionados con el aumento de presin intracraneal incluyen
dolores de cabeza y prdidas transitorias de la agudeza visual. Adems, pue-
den presentarse aunque menos frecuentemente, visin borrosa, alteracin del
campo visual (aumento de la mancha ciega), discromatopsia y diplopa. La cefa-
lea es ms intensa por la maana al despertar y mejora durante el transcurso
del da. La diplopa es horizontal y no comitante, reflejando la presencia de pare-
sia del VI par uni o bilateral. La agudeza visual, generalmente, permanece nor-
mal en un paciente con papiledema con excepcin de aquellos casos con
secuelas de inflamacin crnica o atrofia.
El papiledema se diagnostica a travs de la visualizacin del nervio ptico con
el oftalmoscopio directo. Su hallazgo constituye una emergencia neurolgica. La
sospecha es aportada por la historia clnica y un fondo de ojos es obligatorio.
Una vez realizado el diagnstico se debe indagar acerca de su causa, razn por
la cual neuroimgines y puncin lumbar son necesarias.
El diagnstico diferencial debe hacerse con edema sin aumento de presin
intracraneal y pseudopapiledema. Las causas de pseudopapiledema incluyen:
- Drussen del nervio ptico.
- Fibras nerviosas mielinizadas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
636
- Papila de Bergmeister.
- Hipermetropa.
- Neuritis ptica.
- Hamartomas y tumores epipapilares.
El tratamiento generalmente consiste en punciones lumbares repetidas y diur-
ticos, especialmente inhibidores de anhidrasa carbnica. Si los mismos no son
suficientes, la descompresin de la vaina del nervio ptico o una derivacin lum-
boperitoneal puede ser llevada a cabo. Es importante comprender que la deci-
sin de tratar o cambiar las opciones de tratamiento, deben basarse en los
hallazgos oftalmolgicos, la extensin del edema y de la prdida visual. El oftal-
mlogo es un miembro crucial del equipo que toma las decisiones.
Fig. N 1. Edema de papila en un nio.
CAPTULO 14 | Seccin III
637
Lecturas recomendadas
ANDERSON NG, GARCIA VALENZUELA E y MARTIN DF. Hypopyon Uveitis and
Relapsing Polychondritis. Ophthalmology. 2004 Jun., N 6, vol. 111.
BEHRMAN N. Textbook of Pediatrics. 17 ed., Elsevier: 2004.
BRODSKY M. Pediatric Neuro ophthalmology. 1996.
DOUGLAS A, ABDULBAKI MUDUN, DUNN et al. Episcleritis and scleritis: Clinical
Features and Treatment Results. Am J Ophthalmol. 2000; 130: 469-476.
FRIEDLAENDER MH. A Review of the Causes and Treatment of Bacterial and
Allergic Conjunctivitis. Clin Ther. 1995 Sep.-Oct.; 17(5): 800-10; discusin 779.
JAIN V, SING S y SHARMA A. Keratoconjunctivitis sicca is not uncommon in chil-
dren with juvenile rheumatoid arthritis. Rheumatol Int. 2001 May.; 20(4): 159-62.
KARAMURSEL AKPEK E, Thorne JE, QAZI A et al. Evaluation of patients with scle-
ritis for systemic Disease. Ophthalmology. 2004; 111: 501-506.
MANDELSTAM S y MOON A. Pediatric Radiol. 2004; 34: 362.
PASTERNAK A y IRISH B. Ophthalmologic Infections in Primary CareInfectious
Diseases. Clin Fam Pract. 2004; 6(1): 19-33.
PELLEGRINO F, BRUNZINI R. Endoftalmitis post quirrgicas. 2004.
RAMSAY Ay LIGHTMAN S. Hypopyon Uveitis. Survey of ophthalmology. 2001 Jul.-
Agos, N 1, vol. 46.
RANDA MR, GARRANA M, REZA D. Episcleritis and Scleritis. Up Todate. 2004.
SCHWARTZ GS y HOLLAND EJ. Oral Acyclovir for the Management of Herpes
Simplex Virus Keratitis in Children. Ophthalmology. 2000 Feb.; 107(2): 278-82.
SUNIL M, THADANI y STEPHEN FOSTER C. Treatment of Ocular Inflamation in
Children. Pediatr Drugs. 2004: 6(5); 289-301.
TABERY HM. Corneal surface changes in Thygesons superficial punctate kerati-
tis: a clinical and non-contact photomicrographic in vivo study in the human cor-
nea. Eur J Ophthalmol. 2004 Mar.-Abr.; 14(2): 85-93.
TEKAVCIC-POMPE M, STIRN-KRANIC B y BRECELI J. Documenta Ophthalmol. 2003;
107: 261-270, Textbook of Primary Care Medicine. 3 ed. Mosby, Inc: 2001.
YANOFF. Ophthalmology. 2 ed. Mosby, Inc: 2004.
Captulo XV
Emergencias en Reumatologa Infantil
CAPTULO 15 | Emergencias en Reumatologa...
641
Introduccin
Dra. Graciela Espada
Las emergencias en Enfermedades Reumticas (ER) en este grupo etareo son
relativamente frecuentes, por lo cual, es necesario tener un alto ndice de sos-
pecha de las mismas, realizar un rpido diagnstico y tratamiento, para minimi-
zar la morbimortalidad del nio ocasionando el mnimo de secuela. Las
Emergencias son situaciones clnicas que ponen en riesgo la vida del nio o su
capacidad funcional. La afectacin puede ser uni o multiorgnica y requieren de
un pronto accionar. Estn asociadas habitualmente a la enfermedad de base,
complicaciones de las mismas o al tratamiento que reciben.
Existen algunas caractersticas en la infancia que hacen ms difcil su diagnstico:
1. La edad del paciente, a veces no le permite comunicar adecuadamente el sn-
toma emergente, por ejemplo: la ocurrencia aguda de dolor y su caracteriza-
cin, la aparicin brusca de cefaleas, etc.
2. Dificultad en realizar una buena anamnesis, examen fsico y estudios comple-
mentarios en ese especial momento en que el nio, dada la emergencia, se
halla molesto, dolorido, ansioso y habitualmente la familia muy preocupada.
Estos puntos deben ser tenidos en cuenta por aquellos pediatras o mdicos de
adultos que ven nios con ER, para poder lidiar con estos aspectos y confron-
tar con la emergencia. Una vez diagnosticadas, en su mayora, dichas situacio-
nes necesitan un abordaje multidisciplinario.
En este captulo se abordarn aquellas emergencias consideradas de ms fre-
cuente observacin en nios con ER, adems de proveer al lector de la meto-
dologa de estudio para llegar al diagnstico y pautas de manejo.
Tambin sern listadas otras situaciones que, tanto el pediatra reumatlogo
como el mdico de terapia intensiva, deben tener en cuenta a la hora de plan-
tear diagnsticos diferenciales frente a cuadros clnicos considerados crticos en
nuestros pacientes con ER.
CAPTULO 15 | Emergencias en Reumatologa...
643
Situaciones de emergencias en Reumatologa Peditrica
Dr. Earl Silverman
Las emergencias mdicas en reumatologa peditrica suelen relacionarse con la
enfermedad de base o bien con los diferentes tratamientos empleados.
Articulacin roja
Una de las emergencias ms comunes e importantes a detectar, en reumatolo-
ga peditrica, es la del nio que se presenta a la consulta con una articulacin
roja y caliente. Aunque en las artritis inflamatorias, las articulaciones pueden
presentarse dolorosas y con aumento de temperatura, la ocurrencia de articula-
ciones rojas, calientes y dolorosas son de rara observacin en nios con AIJ. Si
la misma es acompaada por fiebre, entonces, es imperativo descartar infeccio-
nes, en particular artritis sptica y osteomielitis.
La artritis sptica es una emergencia mdica, pues la infeccin bacteriana, puede
destruir la superficie articular en el plazo de 24 horas. El Staphylococcus Aureus
es el organismo bacteriano que con ms frecuencia ocasiona esta patologa.
La cadera es una de las articulaciones ms comnmente afectada y difcil, a
veces, de valorar, puede presentarse dolorosa y en ocasiones con aumento de
temperatura local. En nios de tres a seis aos, la artritis sptica de la cadera
debe ser diferenciada de la sinovitis transitoria.
El diagnstico de sinovitis transitoria puede ser efectuado solamente si no
hay fiebre asociada y si el recuento de glbulos blancos y la velocidad de
sedimentacin globular son normales o casi normales (ESR 20-35mm). Si
cualquiera de estos hallazgos estn presentes o si los mismos generan duda
en el mdico que est examinando, entonces debe ser considerada la reali-
zacin de una aspiracin de lquido sinovial de la cadera. La misma puede
ser realizada bajo ultrasonido o fluoroscopa.
El ultrasonido es til, ya que, provee la evidencia de presencia de sinovitis,
sobre todo si hay alguna duda de que sea la articulacin de la cadera la que
este ocasionado dolor y no otras estructuras seas pelvianas. Clnicamente
es difcil estar seguros de la presencia de una efusin en sta articulacin.
Otros diagnsticos posibles frente a una cadera dolorosa incluyen la posibilidad
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
644
de una osteomielitis de fmur prximal, acetbulo o del isquin, sacroileitis sp-
tica o de un absceso del psoas.
Si el ultrasonido no puede confirmar la presencia de efusin en la cadera, enton-
ces, los otros diagnsticos deben ser considerados.
La rodilla es tambin una articulacin frecuentemente afectada por infecciones
bacterianas. El examen clnico confirmar la presencia de una efusin y, habi-
tualmente, el ultrasonido no es requerido para confirmar el diagnstico de la
misma, ni como gua para realizar la aspiracin de la articulacin.
Frente a la presencia de un punto doloroso exquisito, sobre el cndilo femoral
o tibia proximal, debe ser considerada la posibilidad diagnstica de una osteo-
mielitis. El centellograma seo es de buena ayuda para localizar el rea afecta-
da por este proceso y, tambin, lo es la resonancia magntica.
La rodilla puede manifestarse como una articulacin roja por razones no infec-
ciosas. Las causas ms importantes son: artritis postentricas, fiebre reumti-
ca, Enfermedad de Lyme (25% en menores de siete aos) y artritis cristlica
postinyeccin intrarticular de esteroides.
Por otra parte, ciertas artritis spticas de rodilla no tienen la caracterstica de
presentarse con manifestaciones inflamatorias (articulacin roja), como son: la
tuberculosa, brucelar, mictica y la producida por Kingella Kingei, entre otras.
Hemorragia Pulmonar (HP)
La Hemorragia Pulmonar (HP), aunque de infrecuente presentacin en nios y
adolescentes, plantea una emergencia que amenaza la vida. El paciente, gene-
ralmente, revela una historia de accesos de tos con esputos sanguinolentos o
an asociada a vmitos.
Si bien, el distress respiratorio puede ser al inicio de caractersticas leves, el mismo
puede progresar rpidamente. La radiografa de trax revela la evidencia de cam-
bios alveolares difusos. A veces, puede ser muy difcil de diferenciar una neumoni-
tis aguda de un cuadro de hemorragia pulmonar a travs de la radiografa de trax
solamente. Las pistas para el diagnstico son visualmente las estras de sangre en
esputo o vmito acompaado de una cada en el valor de hemoglobina.
La hemoptisis franca es de muy rara observacin. La hemorragia pulmonar es
una emergencia mdica, ya que, la misma puede aumentar muy rpidamente de
severidad y ocasionar un distress respiratorio severo y/o a la muerte del pacien-
te. En ocasiones, puede requerirse una fibroscopa que, en general, es diagns-
tica. En casos menos agudos la capacidad de difusin (DLCO) est paradjica-
mente incrementada debido a la capacidad de conduccin de O2 por la sangre
alveolar. El apoyo principal de la terapia se centra alrededor de la anticipacin
de la seriedad potencial de la hemorragia pulmonar y la capacidad para proce-
der con la intubacin y la ventilacin. Algunos pacientes requerirn de la oscila-
cin de alta frecuencia, la ventilacin o an la oxigenacin mecnica extracor-
poral. Otros tratamientos incluyen el uso de los antibiticos de amplio espectro,
pues es difcil de excluir la posibilidad de una infeccin primaria o secundaria y
CAPTULO 15 | Emergencias en Reumatologa...
645
transfusin de glbulos rojos. Pulsos con altas dosis de metilprednisolona intra-
venosa se requieren para intentar frenar hemorragia y/o para prevenir su progre-
sin. Esta terapia se requiere, generalmente, hasta que el paciente no necesite
ms asistencia ventilatoria prolongada. Se recomienda la asociacin de ciclofos-
famida al tratamiento antes mencionado.
Una de las causas ms comunes de hemorragia pulmonar aguda es la
Granulomatosis de Wegener, y varios de estos pacientes presentan adems
falla renal asociada, constituyendo el llamado sndrome pulmonar-renal.
Otro sndrome que puede causar hemorragia pulmonar es el Sndrome de
Goodpasture, el cual tiene adems una buena respuesta a la plasmafresis. A
travs de la bsqueda de anticuerpos (ANCAs y anti MBG), la biopsia renal o de
pulmn no siempre se requieren para hacer el diagnstico. En la prctica reu-
matolgica, la causa predominante de HP es el LES.
Sndrome de Activacin Macrfagica (SAM)
El Sndrome Activacin Macrfagica (SAM) es un sndrome bien reconocido,
caracterizado por un cuadro clnico smil shock, que cuando no es tratado puede
conducir a la muerte.
Los pacientes presentan sangrados secundarios a las coagulopatas. Los rasgos
caractersticos del laboratorio son: pancitopenia tiempo de trombina (PT) y tiempo
parcial de tromboplastina (PTT) anormales con evidencia de activacin del siste-
ma de coagulacin, incluyendo hipofibrinogenemia y la presencia de productos de
degradacin de la fibrina o dimeros-D, hiperferritinemia (los niveles pueden exce-
der 50.000ug/l), marcada elevacin de LDH, TGO y TGP, elevados niveles de tri-
glicridos y velocidad de eritrosedimentacin globular paradjicamente baja. Este
sndrome es ms comnmente observado en pacientes con ARJ sistmica, 10%
de estos pacientes pueden desarrollar esta complicacin. Tambin ha sido obser-
vado en pacientes con LES o puede ser idioptico. Fue descripto originalmente
posinyeccin de Sales del Oro. Debe ser sospechado en pacientes con ARJ sis-
tmica, tanto en su presentacin o debut, como durante el curso de la enferme-
dad. Los pacientes pueden no tener caractersticas activas de la enfermedad sis-
tmica o an articular al momento de presentacin de esta complicacin. Las
caractersticas clnicas y del laboratorio del SAM se asemejan a aquellos observa-
dos en la linfohistocitosis hemofagoctica (LHH). La misma, se trata de una enfer-
medad de etiologa desconocida, la cual se la ha asociado a enfermedades vira-
les, en particular al virus de Epstein-Barr. En algunos casos de LHH existe un gen
anormal de la perforina (forma familiar) el cual conduce al sndrome clnico. En
estos casos el transplante de mdula sea puede salvar la vida.
El SAM se asocia probablemente a la activacin incontrolada de
macrfagos/monocitos/histiocitos, con liberacin incontrolada de citoquinas y el
cuadro clnico es secundario a esa tormenta de citoquinas.
El conocimiento y el reconocimiento de este sndrome es importante, dado que
el SAM no tratado puede conducir a la muerte. Cuando un paciente con ARJ
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
646
sistmica, LES u otra enfermedad reumtica sistmica presenta agudamente
fiebre e hipotensin, esta complicacin debe ser considerada entre los diferen-
tes diagnsticos diferenciales adems de la sepsis. Como se mencion ante-
riormente, las caractersticas del laboratorio son la presencia de pancitopenia,
coagulopata y eritrosedimentacin baja o normal, este patrn sugiere fuerte-
mente el diagnstico de SAM, su uso quizs ayuda a distinguir SAM de sepsis.
El diagnstico de SAM es confirmado por la demostracin de la hemofagocito-
sis en la mdula. Aspiraciones reiteradas de la mdula o la evidencia de leuco-
hemofagocitosis en el hgado o el bazo deben ser buscadas.
El tratamiento de este sndrome requiere de un alto ndice de sospecha y de su
reconocimiento temprano. Es importante diferenciar sta identidad de sepsis, ya
que el tratamiento del SAM es basicamente inmunosupresin intensa, la cual
empeorara la evolucin de un cuadro sptico. La terapia inicial consiste en la
utilizacin de pulsos de altas dosis de metilprednisolona (30mg/kg, mximo 1gr)
y si no una respuesta rpida entonces se obtiene se requiere de terapia adicio-
nal. La que incluye el uso de inmunoglobulina intravenosa, ciclosporina y ms
recientemente del etoposido (VP-16) que se utiliza con frecuencia en LHH.
Enfermedad de Kawasaki: infarto y miocarditis
La Enfermedad de Kawasaki (EK) es una enfermedad caracterizada por la ocu-
rrencia de fiebre de cinco das de evolucin ms la presencia de cuatro de estas
cinco manifestaciones clnicas: linfadenopata cervical, erupcin en la piel, cam-
bios en la mucosa oral, conjuntivitis no purulenta, palmas de manos y plantas de
pies rojas e hinchadas.
La EK conduce con frecuencia a la ocurrencia de anormalidades de la arteria
coronaria y se puede asociar a diversas emergencias mdicas. Una emergencia
potencial es el desarrollo de los aneurismas gigantes (mayor de 8mm de dime-
tro). Esta complicacin requiere anticoagulacin aguda, sostenida en el tiempo.
Sin tratamiento, los pacientes pueden desarrollar infarto de miocardio agudo. La
segunda emergencia menos reconocida es la miocarditis. Esta es de rara obser-
vacin como forma de presentacin de EK, pero puede desarrollarse en horas
a das siguientes al debut, incluso cuando el paciente parece mejorar. Esta com-
plicacin debe ser sospechada ante la presencia de taquicardia y/o hipotensin.
El ecocardiograma puede demostrar una fraccin de eyeccin normal (falso
positivo) y el paciente estar clnicamente en falla cardiaca.
El tratamiento incluye el sostn con inotrpicos y el tratamiento la enfermedad
subyacente. Como sta complicacin puede ocurrir despus de la administra-
cin de inmunoglobulina intravenosa inicial y la terapia de altas dosis de AAS,
se sugiere repetir tratamiento con la inmunoglobulina intravenosa, a pesar del
alto volumen de infusin requerido, y corticoesteroides, en particular pulsos de
metilprednisolona en dosis altas.
En los ltimos aos se comenz a utilizar Infliximab para estos casos de EK
severa.
CAPTULO 15 | Emergencias en Reumatologa...
647
Sepsis en pacientes immunocomprometidos
Aunque la sepsis no siempre es considerada una emergencia, si debe serlo en
pacientes bajo tratamiento inmunosupresor o en un paciente con LES. Estos
pacientes presentan un riesgo aumentando de infecciones por patgenos inva-
sores bacterianos y, especialmente en LES, la infeccin por organismos encap-
sulados. El reconocimiento rpido de esta complicacin, la institucin de antibi-
ticos y las medidas de apoyo son requeridas, ya que, en ocasiones las mismas
pueden ser fatales determinando la muerte en el plazo de 24 horas.
Las medidas de apoyo pueden incluir el uso de dosis de stress de corticoeste-
roides (ver ms abajo). Los pacientes con LES estn en riesgo particular de
padecer infeccin por neumococo y meningococo probablemente como resulta-
do de una combinacin de factores: asplenia funcional, hipocomplementemia,
pobre funcin de Fc del macrfago y defectos del neutrfilo. La infeccin por
organismos oportunistas, incluyendo Pneumocystis Carinae, infeccin fngica y
herpes virus, deben ser siempre consideradas en este tipo de pacientes.
La introduccin de agentes bloqueadores deTNF, ha puesto a pacientes con
ARJ en riesgo de padecer sepsis aguda y casos de infeccin invasiva por
Estreptococo del Grupo B se han reportado.
En los pacientes en tratamiento con agentes bloqueadores de TNF es probable que
tengan riesgo aumentado de padecer infecciones, como varicelas complicadas y
sobreinfeccin bacteriana por Estreptococo del Grupo B. Es probable que la varice-
la acte como una puerta de entrada para este germen invasor, a menudo mortal.
Crisis hipotensiva
Aunque es infrecuente, los pacientes en tratamiento con corticoesteroides estn
en riesgo de desarrollar crisis suprarrenal frente a situaciones de stress. Esto
ocurre ms frecuentemente en los pacientes que se han disminuido rpidamen-
te las altas dosis de esteroides que venan recibiendo por largo tiempo y se
hallan recibiendo bajas dosis, o en aquellos que han dejado recientemente la
terapia. Es importante recordar a los pacientes sobre el riesgo de esta compli-
cacin, por meses despus de suspendida la terapia esteroide, y remarcarles la
importancia de suplir con dosis anti stress de corticoesteroides frente a situacio-
nes tales como: cirugas, infecciones o un traumatismo mayor.
Sndrome Antifosfolipidico Catastrfico (SAFC)
La presentacin clnica se ver reflejada por aquellos rganos afectados con
trombosis. Los pacientes pueden presentarse clnicamente con dificultad respi-
ratoria y/o dolor de pecho secundario a las embolias pulmonares o menos
comnmente infarto del miocardio, dolor abdominal secundario a la obstruccin
de la vena cava inferior o ramas incluyendo venas hepticas o renales (que
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
648
pueden ocasionar hematuria franca), las piernas se edematizan debido a la
obstruccin de las venas del miembro inferior y ocurre cefalea severa por trom-
bosis del seno venoso. La trombocitopenia severa acompaa con frecuencia a
las trombosis. Su reconocimiento precoz es de suma importancia, ya que la
anticoagulacin aguda puede salvar la vida. La presencia de trombocitopenia
significativa complica el manejo de la anticoagulacin, un equilibrio entre el tra-
tamiento de trombosis y la posibilidad de hemorragia debe ser encontrado.
Puede tomar meses o aos para que los pacientes desarrollen manifestaciones
de LES o de otra enfermedad autoinmune. El diagnstico de SAFC se hace
ante la presencia de mltiples trombosis confirmada con la demostracin de
anticuerpos antifosfolipdico incluyendo aCL o anticoagulante lpico. Este sn-
drome se debe distinguir de otras causas de trombofilia incluyendo las deficien-
cias de Protena C, Protena S o de antitrombina III. Los pacientes con SAFC
requieren de anticoagulacin prolongada e inmunosupresin para prevenir la
posterior produccin de aFL.
Los pacientes pueden no tener historia de LES u otro ER y en el SAFC la prime-
ra manifestacin de una enfermedad autoinmune
Coma (incluyendo encefalopata hipertensa)
La rpida progresin de un paciente con una enfermedad reumtica hacia el
estupor y coma puede ser causada por una variedad de razones, cada una de
las cuales requiere tratamiento especfico. Esto es particularmente vlido
cuando un paciente con LES se presenta en este estado. El primer diagnsti-
co a excluir es hipertensin endocraneana secundaria a infecciones, hemorra-
gia intracraneana o a encefalopata hipertensiva. El examen fundoscpico y la
medicin de la presin arterial excluyen el ltimo diagnstico. Si este no
demuestra papiledema entonces es correcto el proceder con una puncin lum-
bar (PL), no obstante previo tambin la realizacin de una TAC de cerebro. La
misma es muy sensible para la deteccin de hemorragia intracraneana.
Despus de la exploracin con TAC o antes de ella, una PL permite adems
excluir una infeccin. El diagnstico diferencial para la infeccin incluye no
solamente meningitis bacteriana, sino tambin, meningitis y encefalitis fngi-
cas, tuberculosas y virales.
La posibilidad de alteraciones metablicas (anormalidades electrolticas y/o en
la glucemia) deben ser consideradas, y de estar presentes, deben ser rpida-
mente corregidas. Los pacientes con vasculitis del SNC o LES tienen un umbral
ms bajo para la presentacin de sndrome convulsivo o encefalopata frente a
las anormalidades an menores de electrlitos o presin arterial. El tratamien-
to estar dirigido al reconocimiento y a la correccin de las anormalidades elec-
trolticas, alteracin en la glucemia, control de la hipertensin, y si hay aumen-
to en el nmero de leucocitos en LCR entonces deber adicionarse cobertura
CAPTULO 15 | Emergencias en Reumatologa...
649
con antibiticos de amplio espectro. El tratamiento para la meningitis fngica o
tuberculosa debe estar dirigido a travs del hallazgo de estos organismos en
cultivos o tinciones especiales que orienten el diagnstico etiolgico. El uso de
la reaccin en cadena de polimerasa para detectar virus o tuberculosis puede
ser muy provechoso. Aunque la mayora de los pacientes con una infeccin del
SNC tienen fiebre, si el paciente est en tratamiento con corticoesteroides la
misma puede no ser tan significativa. Un KPTT prolongado puede ser la pista
para la bsqueda del AL que conduzca a una trombosis de la vena del seno
cavernoso con hemorragia secundaria. La presencia de trombosis en otros
rganos puede ser una pista para el diagnstico, pero numerosos pacientes
presentan trombosis aislada del SNC.
Falla renal
Los pacientes sin una enfermedad autoinmune conocida, raramente presentan
falla renal, pero en los pacientes con diagnstico de LES o vasculitis sistmica,
el compromiso renal puede progresar rpidamente a falla renal. Esto se debe
considerar especialmente en pacientes con vasculitis pauci inmune, tal como
Granulomatosis de Wegener o poliarteritis nodosa microscpica. Tener en cuen-
ta que las anormalidades en electrlitos y en particular la hiperkalemia pueden
conducir a arritmias y ocurrencia de muerte. El tratamiento requiere supervisin
frecuente de los electrlitos, manejo de lquidos y la posibilidad de dilisis.
El tratamiento de la enfermedad subyacente puede requerir de la utilizacin
enrgica de pulsos iv de esteroides an sin una biopsia renal. Los pacientes,
ocasionalmente, pueden presentar no slo insuficiencia renal sino adems una
hemorragia pulmonar. Aunque el sndrome pulmonar-renal es raramente obser-
vado en pediatra, el mismo debe ser considerado como posibilidad diagnstica
en pacientes con vasculitis renal, en ellos, el compromiso pulmonar debe ser
monitoreado peridicamente.
Los pacientes con DMJ pueden presentar falla renal secundaria a rabdomiolisis.
Este diagnstico es sospechado cuando los pacientes con DMJ presentan falla
renal con hematuria macroscpica o an hematuria en la examen de tirillas
(Dipsticks). La orina roja o la reaccin positiva en las tirillas es causada por la
mioglobina en la orina. Clnicamente los pacientes estn oligricos o anricos y
el examen de laboratorio revela las enzimas musculares marcadamente eleva-
das (como puede esperarse en la dermatomiositis). Tambin frente a la presen-
cia de hematuria, debemos pensar en hipercalcemia asociada y ms raramente
coagulopatas. El diagnstico es confirmado por la demostracin de mioglobina
en la sangre y la orina. Adems, la rabdomiolisis debe sospecharse en los
pacientes con DM, que presentan enzimas musculares elevadas y debilidad
muscular aguda. Sin embargo, es inusual que los mismos desarrollen rabdomio-
lisis, especialmente, mientras estn bajo tratamiento.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
650
Otras emergencias reumatolgicas
Debido a la extensin y diversidad del manejo de estas situaciones clnicas, se
ofrece aqu slo un listado (parcial), simplemente para que el reumatlogo,
pediatra y terapista intensivo tengan presente estas complicaciones cuando los
pacientes se hallan en una situacin clnica comprometida (figuran en parnte-
sis sus posibles causas):
- Isquemia mesentrica (diferentes vasculitis intestinal incluyendo PSH).
- Intususcepcin (PSH).
- Neumatosis intestinal (LES).
- Pneumotrax hipertensivo (pulmn esclerodrmico).
- Accidente vascular cerebral (vasculitis, lupus).
- Crisis hipertensiva (lupus, rin esclerodrmico).
- PRES (encefalopata occipital, reversible, lupus con hipertensin lbil).
- Mielitis transversa (LES).
- Fractura vertebral con compresin medular (corticoesteroides).
- Osteomielitis vertebral con absceso subdural (inmunosuprimidos).
- Catstrofe intestinal en dermatomiositis.
- Edema pulmonar y meningitis asptica postinfusin de gammaglobulina.
- Trombocitopenia severa (LES-PTT-PTI-posmedicamentosa).
- Hipoprotrombinemia autoinmune (lupus con anticuerpo antiprotrombina asociado).
- Anticuerpos anti factor VIII con sangrado profuso.
- Glomerulonefritis crescntica con insuficiencia renal rpidamente progresiva.
(sndromes pulmo-renal y LES).
- Hepatitis fulminante post AINES o MTX.
- Edema pulmonar pos MTX (extremadamente raro).
- Neumonitis aguda pos Ciclofosfamida (raro, pero fcilmente confundible con
infeccin).
- Pancreatitis (lpica, PSH, por esteroides, por azatioprina).
CAPTULO 15 | Emergencias en Reumatologa...
651
Lecturas recomendadas
ASHERSON RA et al. Catastrophic antiphospholipid syndrome: clues to the patho-
genesis from a series of 80 patients. Medicine. Baltimore: 2001; 80(6): 355-77.
ATHREYA BH. Is macrophage activation syndrome a new entity?. Clin Exp
Rheumatol. 2002; 20(2): 121-3.
CHAN AT, CLEEVE V y DAYMOND TJ. Necrotising fasciitis in a patient receiving infli-
ximab for rheumatoid arthritis. Postgrad Med J. 2002; 78(915): 47-8.
ERKAN D et al. Long term outcome of catastrophic antiphospholipid syndrome
survivors. Ann Rheum Dis. 2003; 62(6): 530-3.
JARAMILLO D et al. Osteomyelitis and septic arthritis in children: appropriate use
of imaging to guide treatment. AJR Am J Roentgenol. 1995; 165(2): 399-403.
KOCHER MS, ZURAKOWSKI D y KASSER JR. Differentiating between septic arthritis
and transient synovitis of the hip in children: an evidence-based clinical predic-
tion algorithm. J Bone Joint Surg Am. 1999; 81(12): 1662-70.
KROESEN S et al. Serious bacterial infections in patients with rheumatoid arthri-
tis under anti-TNF- therapy. Rheumatology. Oxford: 2003; 42(5): 617-21.
MILLER LC. Infectious causes of arthritis in adolescents. Adolesc Med. 1998.
9(1): 115-26.
NIWA K et al. Thrombocytopenia: a risk factor for acute myocardial infarction during
the acute phase of Kawasaki disease. Coron Artery Dis. 1995. 6(11): 857-64.
RAVELLI, A. Macrophage activation syndrome. Curr Opin Rheumatol. 2002.
14(5): 548-52.
SCERPELLA EG. Functional asplenia and pneumococcal sepsis in patients with
systemic lupus erythematosus. Clin Infect Dis. 1995. 20(1): 194-5.
STEPHAN JL et al. Reactive haemophagocytic syndrome in children with inflam-
matory disorders. A retrospective study of 24 patients. Rheumatology. Oxford:
2001; 40(11): 1285-92.
von Vigier RO et al. Pulmonary renal syndrome in childhood: a report of twenty-
one cases and a review of the literature. Pediatr Pulmonol. 2000; 29(5): 382-8.
ZANDMAN-GODDARD G y SHOENFELD Y. SLE and infections. Clin Rev Allergy
Immunol. 2003; 25(1): 29-40.
Captulo XVI
Abordaje teraputico del nio con Enfermedades Reumticas (ER)
655
Introduccin
Dra. Graciela Espada
Como se ha visto a lo largo de este manual, dentro de las ER, la Artritis
Idioptica Juvenil (AIJ) es la prevalerte en la infancia.
Bajo la denominacin de AIJ se agrupan un amplio espectro de enfermedades,
que tienen un comn denominador: la presencia de artritis; pero varan amplia-
mente en sus caractersticas clnicas:
- Forma de inicio, curso.
- Manifestaciones extraarticulares asociadas.
- Pronstico.
La inmunogentica y la biologa molecular han permitido una mejor comprensin
de los mecanismos patognicos de la enfermedad ofreciendo nuevas perspecti-
vas teraputicas. La heterogeneidad de esta enfermedad y los factores que con-
tribuyen a su desarrollo requieren que el programa de tratamiento sea individua-
lizado para cada nio en particular. Este concepto tambin debe ser tenido en
cuenta frente a las otras enfermedades reumticas crnicas de la infancia.
Es conocido que desde comienzos del 90 en reumatologa infantil, el objetivo del
tratamiento consiste en la utilizacin temprana de drogas que permitan alcanzar
la remisin clnica de la enfermedad, preservando la capacidad funcional y cali-
dad de vida del nio. Esto que inicialmente se ha puesto en prctica en nios
con AIJ, se ha extendido luego al manejo de las otras enfermedades reumticas
de la infancia.
Los objetivos del mismo consisten en:
- Mantener al nio libre de sntomas.
- Lograr la inactividad de la enfermedad.
- Controlar y tratar las complicaciones.
- Conservar la capacidad funcional.
- Sostener un adecuado estado nutricional y crecimiento normal.
- Estimular la convivencia con otros nios y la escolaridad.
656
CAPTULO 16 | Abordaje teraputico del nio...
Tan importante como la eleccin de una droga es educar e informar adecuada-
mente al nio y su familia sobre la enfermedad especfica, su pronstico, even-
tuales complicaciones y posibilidades teraputicas, lo cual contribuye, sin duda,
a mejorar la adherencia al tratamiento.
Por otra parte, para el manejo de estos pacientes y la utilizacin de drogas espe-
cficas es importante tener conocimiento de ciertas consideraciones especiales:
- Su dosificacin, habitualmente en mg/kg o mg/m
2
.
- Conocimiento de la farmacocintica de las mismas.
- Sus efectos adversos inesperados y a largo plazo.
- Las diferencias clnico-biolgicas entre los diversos subgrupos o categoras de
artritis o subgrupos dentro de otras enfermedades (LES, DMS), tpicos con los
cuales el reumatlogo infantil est adecuadamente entrenado y familiarizado para
que la eleccin y utilizacin de una droga sea lo ms eficaz y segura posible.
Es importante sealar que el tratamiento de estas enfermedades tiene un abor-
daje integral y multidisciplinario, donde adems del reumatlogo infantil, ingre-
san al mismo otros especialistas como: el ortopedista, el oftalmlogo, el nefrlo-
go, el psiclogo, el nutricionista, el terapista fsico y ocupacional; quienes cola-
borarn ya sea desde el inicio o cuando esto sea requerido para mantener una
buena calidad de vida fsica y psquica del nio.
Cabe destacar que el pediatra clnico, no queda excluido de la atencin del nio
con artritis u otra enfermedad reumtica, sino por el contrario, constituye el nexo
de unin ideal entre el paciente, su familia y el resto del equipo teraputico, cola-
borando activamente con el tratamiento durante la infancia y adolescencia, y
luego con la transicin de nuestro paciente a la vida adulta.
En este captulo no slo se abordar el aspecto farmacolgico del tratamiento
de estas enfermedades, sino aquellos ligados a su rehabilitacin, opciones y
oportunidades quirrgicas de estos nios y aspectos psicosociales, fundamen-
tales al momento de diagramar el esquema teraputico de estos nios.
657
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Antiinflamatorios no esteroideos (AINES)
Dra. Adriana Soraya Daz Maldonado
Los antiinflamatorios no esteroideos (AINES) son medicamentos que disminuyen
los signos y sntomas de la inflamacin, que actan de forma rpida, sin modifi-
car la evolucin natural de la enfermedad ni proteger del dao articular.
Caractersticamente inhiben la accin de la ciclo-oxigenasa (COX) disminuyendo
la produccin de prostaglandinas y leucotrienos, y tienen un efecto inhibidor de
la activacin transmembrana de las clulas proinflamatorias. Parecen actuar inhi-
biendo la Protena G y el guanosn-trifosfato que junto con la fosfolipasa C, actua-
ran en los fosfolpidos de membrana que, en presencia de calcio y proteinquina-
sa C, seran los responsables de la liberacin de radicales libres de oxgeno y de
la degranulacin y adhesin celular. Se ha encontrado adems, que interfieren
en el metabolismo del cartlago inhibiendo la produccin de Proteasas.
Los AINES, al bloquear la produccin endgena de prostaglandina E, se cons-
tituyen en inmunomoduladores al restaurar la hipersensibilidad cutnea retarda-
da y disminuir la sntesis del factor reumatoide y en inmunoestimuladores al
aumentar la respuesta inmune celular. Bloquean la agregacin de granulocitos
inducida por el complemento, especialmente C5a.
Igualmente se ha encontrado que algunos de ellos producen un incremento del
AMPc intracelular e inhiben la actividad de los neutrfilos.
Con el descubrimiento de las dos isoenzimas de la ciclo-oxigenasa (COX-1 y
COX-2) y su naturaleza, se ha logrado entender an ms el mecanismo de
accin de los AINES.
La COX-1 se encuentra distribuida en los tejidos y expresada en condiciones
basales como: la citoproteccin, la agregacin plaquetaria, la homeostasis vascu-
lar y el mantenimiento del flujo renal.
La COX-2 es una enzima inducible que se expresa en los sitios de inflamacin
por la accin de mediadores inflamatorios como: IL1, TNF-, endotoxinas y fac-
tores de crecimiento.
658
CAPTULO 16 | Abordaje teraputico del nio...
Hoy se conoce, por medio de estudios en animales, que las funciones de las COX
comparten caractersticas fisiopatolgicas, que ambas cumplen papeles protecto-
res y tambin mediana inflamacin. Se dispone actualmente de AINES COX-2
selectivos, como: el nimesulide, celecoxib y meloxicam, este ltimo utilizado en
nios (a partir de estudios controlados) en dosis de 0.12 a 0.25mg/kd/da.
La gran mayora de los AINES se absorben bien en el tracto gastrointestinal.
Son cidos dbiles, lipoflicos que en ms de un 90% se encuentran unidos a
protenas plasmticas, propiedades que favorecen su concentracin en el tejido
inflamado. Segn su vida media se pueden dividir en dos grupos: los de vida
media corta (< 6 horas) y los de vida media larga (> 6 horas), ver Tabla N 1.
Tabla N 1. Clasificacin de los AINES
Grupo Nombre Vida
media hr
Intervalo
hr
Dosis
mg/kg/da
Dosis
mxima da
AAS cido acetil
saliclico*
0.5 4 60 a 80
100 a 120
4900mg
cidos aril propinicos Naproxen* 13 12 15-20 1000
Ibuprofen* 1.7 6-8 30-40 2400
Ketoprofen 1.7 6-8 3-5 300
Flurbiprofen 5 6-8 3-5 300
cidos aril acticos Diclofenac 1.2 6-8 2-3 150
cidos indol acticos Indometacina 4.5 6-8 1.5-3 200
Oxicams Piroxicam 38 24 0.2-0.6 20
Sulfoanilidas Nimesulida 12 12 5 200
COX-2 Rofecoxib 17 24
25
*Aprobado su uso por la FDA en nios.
El metabolismo de los AINES se realiza al nivel heptico, transformndose en
metabolitos inactivos que son excretados por orina. Algunos medicamentos
como el cido saliclico necesitan ser metabolizados para transformarse en
metabolitos activos con accin antiinflamatoria. La indometacina, adems de su
excrecin renal, es eliminada por va biliar.
Este grupo de medicamentos son, generalmente, buenos analgsicos y antipi-
rticos y a las dosis adecuadas (ms altas que las analgsicas), son muy bue-
nos antiinflamatorios. Existen algunas normas segn Cassidy y Petty al iniciar la
terapia con AINES:
- Tener un diagnstico bien establecido para escoger el mejor AINE.
- Tener claros los objetivos de la terapia.
- Evaluar riesgo/beneficio de su utilizacin.
- Utilizar la dosis adecuada.
- Esperar seis a ocho semanas para evaluar la eficacia.
- Evitar las combinaciones de AINES porque aumentan su toxicidad.
- Monitorizar posible toxicidad.
659
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
La eleccin y prescripcin del AINE son un ejemplo donde la eficacia del reumat-
logo se pone a prueba. Es fundamental tomarse un tiempo al momento de presen-
tar la recomendacin al padre o al adolescente cubriendo los siguientes puntos:
- El AINE es tratamiento de la enfermedad y no slo tiene el fin de controlar el
dolor. Esta es una buena oportunidad para hablar de inflamacin y de preven-
cin de la destruccin articular.
- Explicar que los efectos no van a aparecer inmediatamente, si no hasta las
cuatro o seis semanas del tratamiento. Lo primero ser su accin sobre la coje-
ra y rigidez matinal, y lo ltimo sobre la intensidad de la tumefaccin. En gene-
ral, el efecto mximo es al tercer mes de tratamiento.
- Asegurarse de que el paciente tiene suficiente prescripcin hasta la prxima visita.
- Elegir con atencin a la edad del mismo. Los adolescentes se benefician con
AINES que requieren una toma diaria, los ms pequeos toman bien los jara-
bes, aunque a veces rechazan el gusto. Es importante comunicarse a la sema-
na para ver como va la ingesta del AINE y hacer recomendaciones antes de la
siguiente visita (ejemplo: tabletas pulverizadas mezcladas con jugo de naranja
o postre de chocolate pueden ser mejor que la suspensin).
- Elaborar un plan de comunicacin y sugerir comunicacin telefnica si se
desarrollan efectos colaterales en lugar de esperar a la visita siguiente, ya que,
para entonces seguramente la medicacin va a estar suspendida.
- Reforzar la importancia de tomar el AINE con las comidas principales. Hablar
de proteccin solar. En general los efectos colaterales se manejan mejor si se
anticipan y educa al respecto. Van a verse equimosis en superficies expuestas
y puede haber epistaxis (motivo de llamado), zumbidos (otro motivo de llama-
do), mareos (suelen ceder a la semana) y quizs trastornos de sueo (adelan-
tar o bajar a dosis nocturna). Algunos padres relatan problemas de atencin y
memoria en la escuela (bajar la dosis o cambiar de AINE).
- Los sntomas de gastropata por AINE varan con la edad. Los nios meno-
res de siete aos tienden a dejar de comer, a despertarse a la noche, a perder
peso y a sentir molestias abdominales al levantarse. El dolor abdominal que se
calma con comidas puede estar ausente.
- Es importante detectar la presencia de sangre en heces, ya que la misma es
un indicador til de gastropata significativa.
- El plan especfico de cmo responder al efecto colateral vara segn el medio
donde el reumatlogo practique. Es importante tener un plan de accin que todo
el personal conozca.
- Discutir los pasos siguientes (inyeccin intraarticular, segundo AINE o
DMARD) en el momento de la prescripcin es clave.
Se deben realizar peridicamente controles de hemograma, examen general de
orina, pruebas de funcin heptica y renal, y estar atentos ante datos de toxici-
dad en SNC y piel. La frecuencia con que estos estudios es necesaria no esta
establecida, pero al menos una vez al ao.
660
CAPTULO 16 | Abordaje teraputico del nio...
Las reacciones adversas son frecuentes con la utilizacin del AINE. Los efectos
indeseables en nios son menores que en los adultos, presentando sntomas
gastrointestinales (10%) debido a un efecto txico local y secundario a la inhibi-
cin de la sntesis de prostaglandinas, seguidos por las manifestaciones al nivel
renal, reacciones cutneas y del SNC. Tabla N 2.
Tabla N 2. Reacciones adversas a los AINES
Sistema comprometido
Gastrointestinal
Hepticas
Hematolgicas
Renales
Cutneas
Neurolgicas
Respiratorias
Cardiovasculares
Manifestacin
Gastritis difusa, erosiones, lceras, esofagitis, diarrea,
pancreatitis, dolor abdominal, prdida del apetito.
Aumento de enzimas hepticas, Sndrome de Activacin
macrofgica, Sndrome de Reye.
Disminucin de la agregacin plaquetara.
Nefritis intersticial aguda, falla renal aguda, sndrome
nefrtico, necrosis papilar.
Fotosensibilidad, urticaria, eritema multiforme, Stevens-
Johnson, necrlisis txica epidrmica, pseudoporfira.
Cefalea, mareos, tinnitus, meningitis asptica.
Broncoespasmo.
Vasoconstriccin, aumento trombosis, infartos.
La utilidad de los anticidos y anti H2 como profilaxis, contra la gastropata por
AINES es controversial. Aunque estos medicamentos previenen los sntomas, no
est demostrado que prevengan de forma significativa la aparicin de lceras gs-
tricas u otras complicaciones. El uso de Sucralfate tampoco ha mostrado benefi-
cio. El omeprazol (inhibidor de la bomba de protones) ha demostrado ser superior
a la ranitidina y al misoprostol en cuanto a la prevencin y tratamiento de lceras
gastroduodenales en adultos, pero no hay estudios controlados en nios.
La toxicidad renal, aunque es ms frecuente en la poblacin adulta, se ha esti-
mado entre 1-2%. Un estudio prospectivo realizado por Szer y sus colaborado-
res al seguir a 226 nios con ARJ en tratamiento con AINES, determin una
prevalencia de alteraciones renales en el 0.4%. La necrosis papilar ha sido ms
frecuentemente relacionada al abuso de AINES, caracterizndose por leucoci-
turia y hematuria, sin alteracin de la funcin renal.
La toxicidad cardiovascular en adultos se ha documentado secundaria al uso de
AINES COX-2 selectivos. Estudios con Rofecoxib en 24.132 pacientes demos-
traron que estos pacientes tenan 1.9 veces ms riesgo de presentar infartos
coronarios que aquellos pacientes que recibieron otros AINES. Datos con
Celecoxib, utilizado en pacientes con AR a dosis de 800mg/d mostr un riesgo
3.4 veces mayor de presentar eventos cardiovasculares, que los que recibieron
placebo. No se ha demostrado este efecto al utilizar naproxen.
661
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
En pacientes peditricos no existen estudios aleatorizados, controlados que
demuestren alteraciones cardiovasculares relacionados al uso de AINES. En 1998
Flato y sus colaboradores realizaron un seguimiento a 8.6 aos de 117 pacientes
(72 con AIJ) que reciban AINES, sin poder demostrar toxicidad cardiovascular.
662
CAPTULO 16 | Abordaje teraputico del nio...
Lecturas recomendadas
BARRON KS, PERSON DA y BREWER EJ. The toxicity of nonsteroidal antiinflamma-
tory drugs in juvenile rheumatoid arthritis. J Rheumatol. 1982; 9: 149-55.
BERDE C, SETHNA y NAVIL F. Analgesic for the treatment of pain in children. N
Engl J Med. 2002; 347 (14): 1094 - 1113.
CASSIDY J y PETTY R. Textbook of Pediatric Rheumatology. Fourth edition: WB
Saunders Company, 2001.
FITZGERALD G. Coxibs and cardiovascular disease. N Eng J Med. 2004; 351
(17): 1709-10.
FLATO B, VINJE O y FORRE O. Toxicity of Antirheumatic and anti-inflammatory
drugs in children. Clin Rheumatol. 1998; 17: 505-510.
GEDALIA A, ESPADA G, JOHNSON P et al. Efficacy and safety of meloxicam oral
suspension in the treatment of juvenile rheumatoid arthritis (JRA); results from a
twelve week active controlled (naproxen oral suspension). Miltinational trial
(abstract). Arthritis Rheum. 2004; 50 (supl.): S 95.
LOVELL DJ, GIANNINI EH y BREWER EJ. Time course of response to nonsteroidal
anti-inflammatory drugs in juvenile rheumatoid arthritis. Arthritis Rheum. 1984;
27: 1433-1437.
THOMAS E, SYMMONS DP, BREWSTER DH et al. National study of cause-specific
mortality in rheumatoid arthritis, juvenile chronic arthritis, and other rheumatic
conditions: a 20 year followup study. J Rheumatol. 2003; 30: 958-965.
RUPERTO N, NIKISHINA I, PACHANOW ED et al. A randomized double blind trial of 2
doses of meloxicam compared with naproxen in children with JIA: Short and long
efficacy and safety results. Arthritis Rheum. 2005; 52: 563-572.
663
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Terapia sistmica con glucocorticoides
Dra. Mara Odete Esteves Hilrio
Introduccin
La historia de la terapia glucocorticoidea no puede ser separada de la historia
de varias otras especialidades mdicas debido a la gran importancia que el uso
de estos medicamentos han afectado la supervivencia y calidad de vida de
numerosos pacientes, en particular, de nios con ER.
Adems de ser usados en la prctica clnica como droga antiinflamatoria, su
accin inmunosupresora es tambin muy importante.
Las diferencias entre los glucocorticoides estn en relacin con la duracin de
su accin y a su potencia glucocorticoidea y mineralocorticoidea (Tabla N 1),
que dependen de su afinidad por el receptor plasmtico. Sin embargo, la mag-
nitud de sta potencia est basada no solamente en la potencia biolgica intrn-
seca, sino tambin en la duracin de la actividad.
Administracin
La disponibilidad de la droga, posologa y va de administracin dependen, no
slo del peso del nio, sino tambin del tipo, severidad y estado evolutivo de la
enfermedad en tratamiento (Tabla N 2).
Las dosis y duracin del tratamiento estn directamente relacionadas con los
posibles efectos adversos. La administracin de una dosis simple en la maana
es la recomendada con el objetivo de disminuir especialmente la posibilidad de
hipertensin y el desarrollo de Sndrome de Cushing.
La administracin intramuscular raramente es usada en nios. La administracin
endovenosa, especialmente la pulsoterapia con metilprednisolona en dosis de
30mg/kg/da (mximo 1gr) por tres das, seguida de la administracin de gluco-
corticoides orales en bajas dosis (menor o igual a 0,5mg/kg/da de prednisona o
664
CAPTULO 16 | Abordaje teraputico del nio...
prednisolona) es una opcin segura de tratamiento, no slo por su potencia
antiinflamatoria, sino para ahorrar o reducir la necesidad de dosis diarias eleva-
das de corticoides orales.
Cuando se utiliza de esta manera debemos tener especial cuidado y control con
el aumento de la presin arterial. De ser necesario, se usar furosemida para
disminuirla, siendo la misma suficiente para su control. Sin embargo, no se
puede olvidar la posible ocurrencia de hipersensibilidad a la misma.
En un estudio reciente, se evalu a 64 nios y adolescentes que reciban tera-
pia en pulso con metilprednisolona con un total de 1.284 infusiones. Se obser-
v efectos adversos, en un 70,3% de los pacientes, la mayora de mediana
intensidad y de fcil control: sabor amargo en la boca (48%), hiperemia facial
(40%), aumento transitoria de la presin (15%) y fiebre (8,5%) entre otros.
Tambin, corticoides intraarticulares (hexacetonida de triamcinolona) han sido
muy utilizados en los ltimos aos, especialmente en nios con artritis crnica y
compromiso o persistencia de actividad en pocas articulaciones.
Las glucocorticoides oculares son importantes para el tratamiento de afecciones
oculares en muchas enfermedades reumticas.
Indicaciones
En general, los corticoides son utilizados en la mayora de las enfermedades
reumticas de la niez y adolescentes. Sin embargo, cuando se usan estas dro-
gas debemos evaluar adecuadamente la relacin riesgo/beneficio en cada caso
particular. El sobreuso de glucocorticoides puede tener serias consecuencias, lo
cual hace que sus indicaciones sean muy precisas. Se debe slo prescribir
cuando se tiene una fuerte sospecha diagnstica de la enfermedad y una vez
que las enfermedades neoplsicas como las leucemias hayan sido descartadas.
La administracin oral es la ms usada, aunque a veces la intraarticular o la
endovenosa son ms aconsejables. La dosis y duracin del tratamiento depen-
dern del tipo y severidad de la enfermedad. Ya veremos, en relacin con las
principales enfermedades, dosis y duracin del tratamiento.
Fiebre Reumtica: los corticoides estn indicados cada vez que haya carditis,
independientemente del grado de severidad. La dosis recomendada es de 1-
2mg/kg/da de prednisona o prednisolona, fraccionada en dos a cuatro dosis
durante las primeras dos semanas. Con la mejora clnica y de laboratorio, se
cambia a una nica dosis en la maana y despus se comienza con una reduc-
cin lenta y progresiva (no excediendo de un 20% de la dosis previa) hasta ocho
a 12 semanas de completado el tratamiento. La eficacia y seguridad del pulso
con metilprednisolona en casos de severa carditis an no estn establecidas. Su
utilizacin (an controversial) no parece prevenir la ocurrencia de lesin valvular.
Artritis Idioptica Juvenil (AIJ): los corticoides son usados frente a manifestacio-
nes sistmicas severas (pericarditis y/o miocarditis) o fiebre que no responde a
665
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
drogas antinflamatorias no esteroideas (AINES). La dosis de 1-2mg/k/da (pred-
nisona o prednisolona) se da una vez al da (temprano en la maana) hasta que
el paciente se halle bajo control clnico. Los glucocorticoides oculares en com-
binacin con uso de midriticos estn indicados en pacientes con compromiso
ocular. En caso de afeccin articular severa y progresiva, bajas dosis de (5-
7,5mg/da) por un corto tiempo pueden ser tiles.
Los pulsos de metilprednisolona estn indicados en casos sistmicos severos
con riesgo de muerte y se utilizan en el abordaje teraputico del sndrome de
activacin macrofgica.
La infiltracin articular ha mostrado ser una opcin segura y precisa, y ha sido
usada con alta frecuencia en los ltimos aos, especialmente en oligoartritis,
haciendo posible la reduccin o incluso la suspensin de AINES o drogas de
segunda lnea. En algunos casos puede ser necesaria ms de una infiltracin.
Lupus Eritematoso Sistmico (LES): la prednisona o prednisolona es la primera
opcin en pacientes con lupus. La administracin oral es la ms usada y la dosis
de 1 a 2mg/kg/da en las primeras semanas hasta observar una mejora clnica
y laboratorio. Luego la dosis debe ser disminuida gradual y lentamente con el
propsito de evitar una recada de la enfermedad. Pulsos de metilprednisolona
pueden ser usados al inicio de tratamiento en casos ms severos (nefritis, cito-
penias, manifestaciones del SNC, anemia hemoltica y vasculitis severas) con el
objetivo de obtener una mayor potencia antinflamatoria, as como, para hacer
posible el uso de corticoides orales en dosis ms bajas.
Dermatomiositis Juvenil (DMJ): como sucede en el LES, el uso temprano de cor-
ticoides es fundamental para obtener un mejor pronstico de la enfermedad. La
administracin oral y la dosis de 1 a 2mg/kg/da de prednisona o prednisolona
estn recomendadas y no deben ser retiradas en forma brusca ni rpida. Ms
recientemente, pulsos de metilprednisolona en el comienzo de la enfermedad
son usados para tratar de disminuir el uso de altas dosis de esteroides orales.
Prpura Schnlein-Henoch (PSH): es an controversial el uso de corticoides en
estos pacientes, debido a los resultados divergentes en los diferentes estudios.
Hay consenso en usarlos frente a la presencia de dolor abdominal severo y san-
grado intestinal, ya sea, en pulsos endovenosos de metilprednisolona o la admi-
nistracin oral de prednisona o prednisolona en dosis de 1-2mg/kg/da. Sin
embargo, en caso de compromiso renal, esta indicacin no est an claramente
establecida.
Otras vasculitis: glucocorticoides son la primera opcin en el tratamiento de
poliarteritis nodosa (PAN), Arteritis de Takayasu, Granulomatosis de Wegener y
Arteritis de Churg-Strauss. En lo que concierne al Sndrome de Kawasaki, estu-
dios recientes han evaluado el riesgo y eficacia del uso de esta medicacin, no
como droga de primera lnea, sino cuando el tratamiento con gammaglobulina
haya fracasado y el paciente presente an signos de actividad clnica.
666
CAPTULO 16 | Abordaje teraputico del nio...
Efectos adversos
El nmero de efectos adversos es muy elevado, especialmente cuando son uti-
lizados en dosis diarias altas por largos periodos y en casos de suspensin
abrupta. En esta ltima situacin, la insuficiencia adrenal aguda (Enfermedad de
Adisson) puede ser observada, especialmente, frente a casos de estrs como
trauma, infecciones o cirugas mayores o menores.
Aunque el tratamiento con glucocorticoides es el ms efectivo para el manejo de
las diferentes enfermedades, su uso ha sido superado por el temor a los efec-
tos sistmicos producidos por ellos.
Durante largos periodos de tratamiento, se debe estar alerta frente a la posibili-
dad de prdida de masa sea, especialmente en los primeros seis meses que
puede dar lugar a fracturas (generalmente, microfracturas de la columna lum-
bar), por lo que es importante el monitoreo anual de la DMO y calciuria. La admi-
nistracin concomitante de calcio y Vitamina D minimiza este problema, excep-
to en casos de hipercalciuria, cuando los diurticos tiazdicos son una indicacin
probable. Pacientes bajo elevadas dosis diarias de corticoides tienen mayor
riesgo a desarrollar NOA de la cabeza femoral.
El crecimiento lineal tambin puede estar afectado y es necesario hacer todo lo
posible para minimizarlo, utilizando dosis nicas matinales y una duracin del
tratamiento lo ms corto posible, asociaciones con otros medicamentos (meto-
trexate y drogas citotxicas en AIJ y DMJ) o incluso pulsos de metilprednisolo-
na para controlar la enfermedad y as lograr disminuir o suspender los corticoi -
des orales durante la pubertad.
La baja ingesta de sodio y una dieta adecuada pueden ser tiles en el control
de la hipertensin arterial, desarrollo de estras e hipercolesterolemia. En
paciente con LES, el control de la presin arterial debe ser enrgico, an mayor
una vez que el rin ha sido afectado por la enfermedad.
La evaluacin ocular por el riesgo de cataratas subcapsulares y glaucoma, y
la indicacin de controles de glucemia y perfil lipdico deben ser supervisados
rutinariamente.
El uso crnico de corticoides est asociado con el riesgo de infecciones virales,
bacterianas y micticas, que en algunos casos pueden ser fatales, especialmen-
te, en aquellos pacientes que reciben en asociacin otros agentes inmunosupre-
sores como la ciclofosfamida, ciclosporina o azatioprina. En un estudio retros-
pectivo, observamos que de 51 pacientes con lupus (edad promedio de 8.4
aos), 34 (67%) mostraba uno o ms episodios infecciosos, siendo el 37% de
ellos moderados o severos. Seis pacientes murieron debido a bronconeumona,
tuberculosis y sepsis. En esta serie, el 87% estaba bajo uso de corticoides ais-
lados o asociados a drogas citotxicas.
Vacunas a virus vivos atenuados no deben ser administradas en pacientes que
se encuentran bajo tratamiento esteroide en dosis mayores a 10mg/da.
Es importante que al inicio de tratamiento de nios con ER, haya una clara
explicacin a la familia, como as tambin, al paciente, especialmente si es
adolescente, sobre los posibles efectos adversos no deseados, cmo evitarlos
667
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Antiinflammatoria
Retencin de sodio
Hidrocortisona 80 - 120 8 - 12 1.0 1.0
Prednisona 200 - 210 12 - 36 3.5 - 4.0 0.8
Prednisolona 120 - 300 12 - 36 4.0 0.8
Deflazacort 120 12 - 36 2.5 - 3.5 0.25
Metilprednisolona 200 12 - 36 5.0 0 - 0.5
Triamcinolona 200 12 - 36 5.0 0
Dexametasona 225 36 - 52 30.0 0
o reducirlos, magnificando sus beneficios y necesidad. En numerosos casos la
supervivencia y calidad de vida depende de ello.
Tabla N 1. Glucocorticoides: vida plasmtica, biolgica y potencia relativa a la
hidrocortisona
Droga Vida plasmtica
media (minutos).
Vida biolgica
media (horas).
Potencia relativa a la hidrocortisona
Tabla N 2. Glucocorticoides: administracin y dosis
Droga
1. Prednisona
2. Prednisolona
3. Deflazacort
5. Metilprednisolona
6. Triamcinolona
Administracin
Oral
Oral
Oral
IV
Intraarticular
Dosis
0.5 a 2mg/kg/da, una vez al da o cada 6 u 8 horas
0.5 a 2mg/kg/da, una vez al da o cada 6 u 8 horas
1.5 a 4mg/kg/da, una vez al da o cada 6 u 8 horas
30mg/kg/dosis (mx. 1g) - 3 das.
0.5mg/k en pequeas articulaciones y 1mg/kg en
grandes articulaciones (mx. 20-40mg/articulacin).
668
CAPTULO 16 | Abordaje teraputico del nio...
Lecturas recomendadas
ALSAEID K y MAJEED HA. Acute rheumatic fever: Diagnosis and treatment. Ped
Ann: 1998; 27: 295-300.
BUTTGEREIT F, WEHLING M y BURMESTER G. A new hypothesis of modular gluco-
corticoid actions. Steroid treatment of rheumatic diseases revisited. Arthritis
Rheum. 1998; 41: 761-767.
CASTRO TCM, TERRERI MT, LEN CA y HILRIO MOE. Treatment of refractory juve-
nile idiopathic arthritis via pulse therapy using methylprednisolone and cyclo-
phosphamide. So Paulo Med J. 2003; 121: 117-120.
CHROUSOS GP. The hypothalamic-pituitary-adrenal axis and immune-mediated
inflammation. N Engl J Med. 1995; 332: 1351-1362.
GONALVES M, TERRERI MT, LEN CA y HILRIO MOE. Adverse effects during the
infusion of methylprednisolone and cyclophosphamide in children with rheuma-
tic diseases. Rev Bras Reumatol. 2003; 43: 84-89.
KIMURA Y, FIELDSTON E, DEVRIES-VANDERVLUGT B et al. High dose, alternate day
corticosteroids for systemic onset juvenile rheumatoid arthritis. J Rheumatol.
2000; 27: 2018-2024.
LEN CA, TERRERI MT y HILRIO MO. Juvenile systemic lupus erythematosus and
infection. Rev Bras Reumatol. 2002; 42: 218-222.
PADEH S y PASSWELL. Intraarticular corticosteroid injection in the management of
children with chronic arthritis. 1998; 41: 1210-1214.
SCHEIBEL IL, TERRERI MT, LEN C et al. Corticosteride intra-articular em crianas
com artrite reumatide juvenil (ARJ). Rev Bras Reumatol. 1996; 36(3): 111-114.
SCHIMMER BP y PARKER KL. Adrenocoticotropic Hormone; Adrenocortical
Steroids and their analogs; inhibitors of the synthesis and actions of adrenocoti-
cal hormones, en GOODMAN & GILMANS. (eds.). The Pharmacological Basis of
Therapeutics. 9 ed. International Edition: 1996; 1459-1485.
SZER I. Henoch-Schnlein purpura: When and how to treat. J Rheumatol. 1996;
23: 1661-1665.
669
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Corticoesteroides intraarticulares
Dra. Graciela Espada
La administracin de corticoides de accin prolongada en las articulaciones
inflamadas se ha convertido en un mtodo de tratamiento efectivo y seguro, en
nios con ARJ, sobre todo en las formas pauciarticular y poliarticular limitada.
Este tratamiento es probablemente, el ms efectivo para la reduccin del dolor,
la tumefaccin y mejorar la movilidad articular en ARJ.
Indicaciones
Los corticoides intraarticulares (CIA) son utilizados para mejorar los sntomas
asociados a inflamacin y funcin en articulaciones, bursas, tendones y tejidos
blandos. Los mismos, tambin han sido propuestos como tratamiento de las
contracturas en flexin de rodillas, asociado al uso seriado de valvas para lograr
la extensin de la articulacin afectada.
Se ha demostrado reduccin de contracturas en flexin de 50
o
a 15
o
en el lapso
de dos a tres semanas de tratamiento. La mayora de los reumatlogos pediatras
utilizan los CIA como abordaje teraputico de primera lnea en pacientes con
ARJ pauciarticular.
Tcnica
Para la realizacin de este procedimiento es fundamental la cooperacin del
paciente, explicar al nio y su familia de que se trata el mismo. Este tratamien-
to consiste en la inyeccin de glucocorticoides de vida media larga dentro de la
articulacin inflamada. Se requerir del uso de anestesia local o sedacin cons-
ciente; esta ltima, universalmente aceptada en nios pequeos. En esta pobla-
cin etrea se utiliza midazolan oral o sedacin profunda sobre todo si se efec-
tan CIA en varias articulaciones, en la cadera o articulacin subastragalina
670
CAPTULO 16 | Abordaje teraputico del nio...
(ambas bajo control ecogrfico o fluoroscpico). Si bien el uso tpico de cre-
mas con lidocana/prilocana (EMLA), han sido utilizadas con xito para aliviar
el dolor en procedimientos, tales como: venopunturas, punciones lumbares y
otros procedimientos cutneos; en este tipo de tratamiento intraarticular no ha
demostrado tener un efecto analgsico significativo.
El procedimiento debe realizarse teniendo en cuenta medidas de asepsia a fin
de prevenir la posibilidad de infeccin postinjeccin.
Es de buena prctica clnica, la realizacin de cultivos del lquido sinovial aspi-
rado en el momento de la inyeccin intraarticular.
Tipo de esteroide
Si bien es cierto que la eleccin del preparado a injectar numerosas veces es
arbitrario y depende del entrenamiento del reumatlogo que realizar el proce-
dimiento y de la droga disponible en ese momento, es fundamental tener en
conocimiento que estudios de farmacocintica y clnicos han demostrado que la
utilizacin de hexacetonida de triamcinolona arroja resultados superiores que la
aplicacin de acetonida de triamcinolona.
Desde entonces, la Hexacetonida de Triamcinolona (HT), preparacin de baja
solubilidad, es el agente universalmente utilizado por los reumatlogos infanti-
les, la misma ha demostrado ser ms eficaz que la Acetonida de Triamcinolona
(AT), tanto en el corto como largo plazo.
Estos agentes son absorbidos desde el sitio de injeccin en el lapso de dos a
tres semanas.
Dada su baja solubilidad, la HT es absorbida ms lentamente que la AT, mantenien-
do sus niveles en la articulacin por ms tiempo con baja repercusin sistmica.
La dosis utilizada es variable, aunque dosis ms altas (1mg/kg) se asocian con
una mejor respuesta clnica. Habitualmente, la misma depende del tamao de la
articulacin: recientemente han sido evaluadas tres dosis diferentes en injeccio-
nes intraarticulares en rodillas y tobillos (dosis bajas: 1.5mg/kg, dosis medianas:
1.5- 2mg/kg y altas mayor a 2mg/kg), demostrndose que las dosis medianas
son significativamente las ms eficaces.
El drenaje articular previo al procedimiento es ideal, ya que, permite alcanzar
una concentracin mayor del corticoesteroide dentro de la articulacin afectada.
Para inyectar vainas tendinosas y pequeas articulaciones de manos y pies, se
recomienda utilizar metilprednisolona y lidocana en cantidad de 0.25-0.50ml. La
vida media ms corta de este esteroide, disminuira el riesgo de ruptura tendinosa.
La periodicidad de este tratamiento intraarticular es aproximadamente de tres
injecciones por ao.
Se recomienda evitar la realizacin de ejercicios de alto impacto, 24-48 horas poste-
rior a la injeccin intraarticular. Se ha postulado que el reposo posterior al procedi-
miento disminuye el flujo retrgrado del corticoide fuera de la articulacin, disminuye
la absorcin sistmica del mismo y estimula la reparacin de tejidos intraarticulares.
En adultos se ha demostrado que 24-48 horas de reposo se asocian con un mejor
resultado del procedimiento.
671
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Complicaciones
A pesar de que la ms temida es la infeccin, su verdadero riesgo y prevalencia
en nios, son desconocidos. La atrofia subcutnea es una complicacin benig-
na que se observa posterior al uso de agentes insolubles, su incidencia en
pediatra ha sido reportada desde el 2.2 al 14.7%. Suele observarse entre la
cuarta semana y la 22, posterior a la inyeccin, con mayor frecuencia en articu-
laciones pequeas o de difcil acceso como carpo y tobillos. Tambin ha sido
reportada la ocurrencia de calcificaciones periarticulares (1.5 al 34.7%)
No hay reportes claros sobre la incidencia de NOA asociado con este tratamien-
to. Niedel (2002) evalu la eficacia y seguridad de la inyeccin de AT en el tra-
tamiento de la coxitis en ARJ, observando esta complicacin en cinco de 50
nios sometidos a este abordaje teraputico, cabe destacar que esos nios ade-
ms reciban tratamiento con esteroides sistmicos, tratamiento que como se
conoce se asocia al desarrollo de NOA. Otras complicaciones an ms raras
han sido descriptas, tales como: reagudizacin local de la inflamacin en la arti-
culacin inyectada, anafilaxia y depresin, estos ltimos debidos a absorcin
sistmica del esteroide desde la articulacin. Han sido descriptas alteraciones en
los niveles de cortisol an cuatro semanas posteriores a la injeccin intraarticular
(insuficiencia adrenal transitoria). Otros fenmenos atribuidos a la absorcin sist-
mica de esteroides son: la supresin de la inflamacin en articulaciones no injec-
tadas, as como remisiones transitorias de dermatitis atpica y de iritis.
Curso y pronstico
Las medidas de eficacia varan segn diferentes estudios, aunque en su mayo-
ra requieren ausencia de inflamacin o mejora significativa del rango articular.
Otros estudios requieren remisin completa. En los estudios de eficacia a largo
plazo se han utilizado diferencia de longitud de miembros y circunferencia del
muslo. Debido a que los estudios no son comparables entre s, en cuanto a dise-
o del mismo y poblacin estudiada, las tasas de remisin varan. Han sido des-
criptas en el 22-70% de los pacientes inyectados a los seis meses, 22-77% a los
12 meses y 16.7-55% a los dos aos.
El tipo de enfermedad (oligo o pauciarticular), duracin de la misma previo a la
injeccin intraarticular (fase temprana) y edad del paciente (menor edad) han sido
descriptos como predictores positivos de buen pronstico para este tratamiento.
Pacientes con un alto recuento de polimorfonucleares en el lquido sinovial tie-
nen mayor posibilidad de recada. En la forma oligoarticular, el recuento suele
ser bajo, y el mismo es considerado otro factor asociado a buena respuesta a
los CIA en este grupo de pacientes.
Los escasos estudios sobre imgenes (MRI) en nios sometidos a este trata-
miento no evidencian efectos txicos sobre el cartlago.
672
CAPTULO 16 | Abordaje teraputico del nio...
Lecturas recomendadas
HUPPERTZ HL, TSCHAMMLER A, HORWITZ AE y SCHWAB KO. Intraarticular corticos-
teroids for chronic arthritis in children: efficacy and effects on cartilage and
growth. J Pediatr. 1995; 127: 317-321.
EARLY A, CUTTICA RJ, MC CULLOUGH C y ANSELL BM. Triamcinolone into the knee
joint in Juvenile Chronic Arthritis. Clin Exp Rheumatol. 1998; 6: 153-155.
PADEH S y PASSWELL JH. Intraarticular corticosteroid injection in the manage-
ment of children with chronic arthritis. Arthritis Rheum. 26: 2036-2038.
SHERRY DD, STEIN LD, REED AM et al. Prevention of leg lenght discrepancy in
young children with pauciarticular juvenile rheumatoid arthritis by treatment with
intraarticular steroids. Arthritis Rheum. 42: 2330-2334.
DENT PB y WALKER NW. Intra-articular corticosteroids in the treatment of juveni-
le rheumatoid arthritis. Curr opinion rheumatol. 1998; 10: 475-480.
NEIDEL J, BOEHNKE M y KUSTER RM. The efficacy and safety of intraarticular cor-
ticosteroid therapy for coxitis in juvenile rheumatoid arthritis. Arthritis Rheum.
2002; 46: 1620-1628.
ZULIAN F, MARTINI G, GOBBER D et al. Comparison of intra-articular triamcinolone
hexacetonide and triamcinolone acetonide in oligoarticular juvenile idiopathic
arthritis. Rheumatology. Oxford: 2003; 42: 1254-1259.
UZIEL Y, BERKOVITCH M, GAZARIAN M et al. Evaluation of eutectic lidocaine/prilo-
caine cream (EMLA) for steroid joint injection in children with JRA: a double
blind, randomized, placebo controlled trial. J Rheumatol. 2003; 30: 594-596.
ORTIZ-LVAREZ O, ALSUFYANI KA, CABRAL DA et al. Comparison of effectiveness
of intra-articular triamicinolone hexacetonide (TH) compared to triamicinolone
acetonide (TA) in of patients with JIA. Arthritis Rheum. 2003; 48 (S 90) 120.
CLEARLY AG, MURPHY MD y DAVIDSON JE. Intra-articular corticosteroid injection in
juvenile idiopathic arthritis. Arch Dis Child. 2003; 88: 192-196.
ZULIAN F, MARTINI G, GOBBER D et al. Triamcinolone acetonide and hexacetoni-
de Intra-articular treatment of symmetrical joints in juvenile idiopathic arthritis: a
double blind trial. Rheumatology. 2004; 43: 1288-1291.
673
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Drogas antirreumticas modificadoras de la enfermedad
(DMARDs) e inmunomoduladoras
Dr. Carlos Daniel Ros y Dra. Clara Malagn Gutirrez
Uno de los aspectos ms difciles del ejercicio de la reumatologa peditrica es
el de tomar la decisin de introducir una droga modificadora para el tratamiento
de un nio con enfermedad reumtica crnica. Con la prctica, el reumatlogo
desarrollar criterios, casi siempre subjetivos, que le indicarn que el paciente
esta en un punto que requiere tal intervencin. Comencemos por enumerar
algunos principios de importancia:
1. Es importante tener una discusin franca, realstica y extensa sobre toxici-
dad y sobre las posibilidades de respuesta. Darles tiempo a padres y pacientes
para revisar los materiales de lectura provistos por el reumatlogo, as como
fuentes independientes (incluyendo Internet). Es importante tambin darle a los
padres guas anticipatorias acerca de los riesgos de encontrar en la Internet
material sin verificacin cientfica.
2. La decisin de iniciar DMARDs no es una modalidad teraputica, la enfer-
medad puede entrar en remisin y los efectos colaterales pueden ocurrir tarde
en el curso de tratamiento. La droga puede detenerse en cualquier momento
con el nico riesgo de promover reactivacin de la enfermedad.
3. La eficacia de los DMARDs vara, pero respuestas mensurables rara vez se
obtienen en ms de un 60-70% de los casos.
4. Numerosas veces los padres de los pacientes estn inseguros de tomar
una decisin. Aunque para el mdico tratante, que ha observado todo tipo de
limitacin y destruccin articular debido a intervenciones tardas y rara vez ha
visto toxicidad seria, la decisin es sencilla. Para los padres es difcil sopesar
el riesgo de infeccin, esterilidad, tumores, etc. No todos los individuos utilizan
el modelo mdico de riesgo/beneficio para tomar decisiones. Muchas veces
una segunda opinin es til y la debemos promover. Por experiencia, una vez
que los padres ven a sus hijos volver a la normalidad, dejan de cojear y de que-
jarse de dolor y rigidez matinal, los temores disminuyen, ya que los beneficios
se han vuelto tangibles.
674
CAPTULO 16 | Abordaje teraputico del nio...
En los aos 70 y hasta bien entrados los 80 los servicios de reumatologa esta-
ban colmados de nios con prtesis de cadera, en silla de ruedas o con sopor-
tes para marcha. Los consultorios eran verdaderas experiencias multidisciplina-
rias con terapistas fsicos, ocupacionales, psiclogos y asistentes sociales y los
pacientes pasaban del consultorio reumatolgico al del ortopedista. Hoy, las
intervenciones farmacolgicas han reducido la morbilidad significativamente y
slo una parte de la poblacin reumtica necesita servicios de terapia fsica
intensivos o ciruga reconstructiva compleja. La reumatologa peditrica ha pro-
gresado, a tal punto que el manejo farmacolgico se ha transformado en tpico
central y ms an ha demostrado ser efectivo. Actualmente, se tienen datos pro-
venientes de estudios controlados, no slo en adultos sino tambin especfica-
mente peditricos, mediante la intensa y efectiva colaboracin de centros de
reumatologa peditrica alrededor del mundo. La visin de los pioneros en reu-
matologa infantil de desarrollar una especialidad cuyas intervenciones sean
basadas en evidencia est empezando a mostrar frutos. La mayora de las dro-
gas que se desarrollan para artritis reumatoidea resultan efectivas para ARJ de
curso poliarticular que a su vez es la que necesita mayor tratamiento con dro-
gas modificadoras. Los aspectos ms salientes del progreso citado son:
- Los estudios controlados multicntricos que demostraron la equivalencia con
placebo de las sales de oro, la hidroxicloroquina y la D-penicilamina en ARJ permi-
ten el abandono de estas drogas con la consiguiente eliminacin de sus mltiples
efectos colaterales y la postergacin de la instauracin de tratamiento efectivo.
- La aceptacin de un uso temprano de drogas modificadoras una vez que el
perfil de toxicidad de estas drogas se revel como aceptable.
- El avance del conocimiento bsico de los mecanismos perpetuadores de
inflamacin articular con la identificacin de molculas blanco para drogas acti-
vas y especficas.
- El desarrollo de instrumentos de medicin de la actividad de la enfermedad,
simples, reproducibles y confiables y ms importante aceptados universalmente.
- El desarrollo de mtodos estndar de ensayo clnico y, el uso racional y tico
del placebo. Uno de los diseos novedosos usado para los agentes biolgicos,
es el de randomizacin postinterrupcin de la droga activa.
- El excelente nivel de colaboracin a travs del mundo de los centros acadmi-
cos de reumatologa peditrica a un nivel nunca visto y el auspicio y financiacin de
esos esfuerzos por la industria farmacutica tambin a niveles sin precedentes.
- Las leyes que favorecen la financiacin de estudios peditricos como incen-
tivo para mantener exclusividad de patentes por periodos ms extendidos.
Los agentes biolgicos sern cubiertos en una seccin separada. Aqu nos con-
centraremos en metotrexate, azatioprina, ciclosporina, leflunomida y sulfasalazina.
ANTIMLARICOS
La cloroquina e hidroxicloroquina son cuatro amino quinolonas que tienen
accin antiinflamatorio e inmunomoduladora. Su efecto antiinflamatorio parece
675
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
estar relacionado con una accin sobre citoquinas proinflamatorias, tales como:
la IL-6, IL-1- y el factor de necrosis tumoral-. Interfieren con el procesamien-
to antignico en los macrfagos y clulas presentadoras de antgenos. Tambin
se ha demostrado que contrarresta la dislipidemia inducida por glucocorticoides.
Indicaciones
En ARJ esta indicada en formas leves de enfermedad con respuesta parcial
a AINES. Puede usarse asociada a metotrexate en esquemas de terapia
combinada.
En dermatomiositis juvenil y en LES es de utilidad en el manejo de reacciones
de fotosensibilidad, artritis y en serositis an cuando su uso no est respaldado
por estudios clnicos controlados en pacientes peditricos con estas enfermeda-
des. Tambin se considera de utilidad para retrasar la ateroesclerosis inducida
por esteroides.
Posologa y administracin
La dosis es de 5mg/kg/da y se administra en una toma nica diaria.
Toxicidad y monitoreo
Los ms comunes son: disgeusia (produce un sabor metlico en la boca), sn-
tomas disppticos, sensacin vertiginosa y cambios discrmicos en la piel.
La retinopata inducida por antimalricos es rara, pero, puede provocar lesiones
irreversibles. Por tal razn, es recomendable realizar en forma peridica valora-
cin oftalmolgica y campimetra visual.
Otros efectos colaterales raros se relacionan con hepatotoxicidad, miopata
medicamentosa, hematotoxicidad y cardiomiopata.
METOTREXATO (MTX)
Desarrollado inicialmente como un inhibidor competitivo del folato para el trata-
miento de enfermedades malignas, su uso se inici en el campo de la inflama-
cin, en los ensayos clnicos en psoriasis en la dcada del 70.
En los aos 80 aparecieron los primeros ensayos clnicos en artritis reuma-
toidea y, para la segunda mitad de esa dcada, su uso en artritis juvenil
comenz a expandirse.
Aunque el mecanismo de accin antiinflamatoria de la sinovitis se desconoce la
mayora de los autores coincide en que la toxicidad es mediada a travs de la
inhibicin de una enzima fundamental del metabolismo del cido flico, la tetra-
hidifolato reductasa (THFR).
676
CAPTULO 16 | Abordaje teraputico del nio...
Indicaciones
La principal indicacin del metotrexate como droga modificadora de la enfermedad
es el manejo de ARJ. Sin embargo, existen estudios no controlados y reportes
anecdticos de su uso en otras enfermedades autoinmunes tales como: dermato-
miositis juvenil, LES y escleroderma.
Los estudios controlados ms contundentes en ARJ son: el multicntrico al
comienzo de los 90 auspiciado por el Pediatric Rheumatology Collaborative
Study Group (PRCSG) y el Europeo, diez aos despus.
El primer estudio demostr que en la enfermedad poliarticular aproximadamente el
2
70% de los pacientes tratados con 10mg/m por semana alcanzan una respuesta
significativa y lo hacen relativamente despus de cuatro semanas de tratamiento.
El grupo con placebo era activo (tratado) con ciertas restricciones y la variable prin-
cipal, un incremento del 30% en los criterios de mejora (core criteria). Este estu-
dio fue el primero en demostrar la existencia de un tratamiento efectivo en ARJ.
El MTX est indicado en todo paciente con ARJ poliarticular, ARJ sistmica y
curso poliarticular, pero la expectativa de respuesta es menor. El MTX tambin
se puede utilizar en enfermedad pauciarticular persistente, en especial con 2-4
articulaciones que no responden o, con respuesta no duradera al tratamiento
intraarticular o con falta de respuesta o intolerancia a DMARDS. El MTX pare-
ciera comportarse como una droga modificadora, ya que, demostr en aquellos
pacientes respondedores, la ocurrencia de mejora radiolgica.
Dosificacin y administracin
2
La dosis aprobada es de 10mg/m a la semana, en la actualidad se aceptan
2
dosis mayores a razn de 15-20mg/m /semanal. La misma se puede calcular
tambin como 0.3mg/kg/semana, a un mximo de 1mg/kg/semana (dosis total
25mg/semana independientemente del peso del paciente).
Si se observa una respuesta pobre o prdida del beneficio teraputico, se puede
considerar su uso parenteral: MTX subcutneo o intramuscular con una dosis de
comienzo igual a la que se estaba recibiendo oralmente.
El uso de dosis mayores con rescate leucovornico es experimental.
La contraindicacin de folato 1mg por da con excepcin del da de la toma de
MTX o de 5mg/semana, parece reducir los sntomas adversos y en un estudio
al menos redujo en adultos hasta
1
/3 de los eventos de hipertransaminemia. Las
tabletas de 2.5mg pueden triturarse y mezclar con una o dos cucharadas de
jugo de fruta o yogurt. La forma injectable de MTX (1mg/cc) puede usarse por
va oral. No es extrao al noveno o dcimo mes de tratamiento el observar nu-
sea persistente (uno de los efectos colaterales ms irritantes de esta droga) o
una perdida de beneficios, el MTX puede pasarse a va subcutnea con una
dosis de comienzo igual a la que se estaba recibiendo oralmente. Una vez logra-
da una situacin-smil remisin, la droga en teora puede suspenderse.
La mayora de los estudios de discontinuacin de MTX muestran recidiva de los
sntomas en el 50% de los casos. Esta recidiva ocurre alrededor de tres meses
despus de la interrupcin del tratamiento. Es por eso que se sugiere disminuir
el MTX en forma paulatina cubriendo un periodo de tres meses.
677
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Toxicidad y monitoreo
Los efectos colaterales ms comunes son la nusea y malestar abdominal. Las
lceras orales de 1-4mm pueden observarse con frecuencia. Cuando las nu-
seas son incontrolables, la alternativa es administrar MTX subcutneo.
Tambin se puede duplicar la dosis de flico el da anterior y el siguiente, usar
prednisona 10mg cuatro horas antes o agregar antiemticos.
La alopecia es rara, pero puede observarse cada fcil del cabello. No se ha
reportado toxicidad pulmonar en pacientes peditricos y es inusual la aparicin
de ndulos subcutneos como efectos secundarios. La osteoporosis por meto-
trexato no se ha estudiado en pacientes peditricos.
Dado su efecto teratognico es imperativo que los pacientes con vida sexual activa
tengan y estn instruidos en la utilizacin de un mtodo seguro de anticoncepcin.
Una vez cada cuatro semanas (algunos autores cada dos semanas) por los pri-
meros tres meses) se deber obtener un hemograma, transaminasas y creatini-
na y luego cada dos meses. Si se detecta elevacin de transaminasas se debe
continuar con medicin semanal hasta que el episodio desaparezca. La droga
se debe continuar sin cambios si la elevacin fue mnima o reducir (~20%) si el
valor es de > 1.5 del normal. Si la elevacin es al doble del normal, la droga se
debe interrumpir hasta la resolucin. Si se observan en el curso de un ao, seis
o ms episodios la droga se deber suspender o realizar una puncin biopsia
heptica. En el hemograma se debe atender al recuento de glbulos blancos,
plaquetas y al volumen corpuscular para la deteccin de cambios megaloblsti-
cos que pueden ser el preludio de leucopenia. Cualquier alteracin hematolgi-
ca significativa puede requerir la suspensin del MTX o simple reduccin de
dosis, si dicha alteracin es mnima.
Recientemente, un estudio multicntrico compar altas dosis parenterales en
aquellos pacientes refractarios. Fue un estudio abierto y con liberalidad en cuan-
2
to a decisiones de dosis entre los centros participantes. La dosis de 30mg/m no
2
fue ms eficaz que la de 15 mg/m , aunque se observaron problemas de toxici-
dad en aquellos pacientes que reciban dosis altas. Algunos autores sostienen
que el uso de dosis altas de MTX (1mg/kg) en forma temprana induce en los
pacientes con ARJ, a un estado de remisin aparente sin demasiado efecto txi-
co. No todos estn de acuerdo con esa postura. Con el avance de los tratamien-
2
tos biolgicos los pacientes refractarios a dosis de 15-20mg/m pueden intentar
otras opciones antes que arriesgarse a una toxicidad heptica. No existen bue-
nos estudios con altas dosis por largo plazo en ARJ.
SULFASALAZINA (SFZ)
Es una alternativa a considerar en pacientes ARJ que responden pobremente a
los AINES o como alternativa al MTX. En la poca previa al desarrollo de los
agentes biolgicos, la sulfasalazina (SFZ) era la nica opcin alternativa al MTX.
Nunca se realiz un estudio controlado contra placebo de suficiente tamao
como para establecer la eficacia de SFL en ARJ. La droga es segura y la res-
puesta se observa en pocas semanas.
678
CAPTULO 16 | Abordaje teraputico del nio...
Indicaciones
ARJ poliarticular y pauciarticular que no responde a AINES. Su uso es ms
difundido en las espondiloartropatas seronegativas juveniles. Tambin se ha
utilizado en el manejo de la enfermedad inflamatoria intestinal.
Dosificacin y administracin
La dosis es de 50mg/kg/da. La misma se divide en dos y se administra de
maana y antes de acostarse. La dosis mxima es 3g (algunos prefieren no
superar 2.5g). Debido al riesgo de toxicidad cutnea la dosis se comienza a un
1
/3 de la misma por una semana, luego a
2
/3 por una semana, para incrementar-
se hasta la dosis deseada. La tableta se puede obtener en 250 500mg y el far-
macutico puede preparar el jarabe usando la tableta como base en concentra-
cin de 250 500mg/5ml.
Pacientes con alergia a sulfonamida deben evitar SFL. En ocasiones se admi -
nistra una tableta y si despus de una semana no se observ exantema se
comienza a incrementar la dosis.
Toxicidad y monitoreo
La sensacin de nusea es muy comn y en la experiencia de los autores la causa
ms importante de interrupcin del tratamiento o falta de adherencia por parte del
enfermo puede ser severo y requiere la interrupcin definitiva. Las reacciones de
toxicodermia incluyen urticaria con angioedema, exantema mculo-papular, erite-
ma multiforme, Sndrome de Stevens-Johnson y epidermolisis severa.
Leucopenia y trombocitopenia son raros y no existe un modo establecido de moni-
toreo. Se debera realizar un hemograma y hepatograma, con funcin renal en
forma peridica. Rara vez se observa la ocurrencia de nefritis intersticial aguda.
CICLOSPORINA
Es una de las drogas que se desarroll para la prevencin del rechazo de trans-
plante, poderosa inhibidora de la transcripcin de interleukina 2 a travs de la
interaccin con calmodulina. Esto produce inhibicin de la actividad de linfocitos
T, interfiriendo en la presentacin antignica de los macrfagos. Tambin, acta
sobre citoquinas que suprimen la respuesta inmune dependiente de clulas T.
El tacrolimus es una droga similar y el inters por la misma se increment
recientemente con su nueva formulacin como crema para uso local en enfer-
medades inflamatorias de la piel incluyendo lupus cutneo y dermatomiositis.
Indicaciones
Los resultados en relacin con su eficacia en ARJ son controversiales. Sin
embargo, en ARJ poliarticular o sistmica refractarias al MTX puede considerar-
se su uso. Este es mucho ms extenso en Europa, pero su beneficio no esta
respaldado por ensayos clnicos controlados comparados con placebo.
679
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Puede considerarse como alternativa teraputica en pacientes lpicos con
nefropata membranosa refractaria a otros tratamientos.
Sin embargo, una indicacin particular se hizo evidente en los ltimos aos, el
sndrome de activacin macrofgica, una severa y ampliamente reconocida com-
plicacin de la enfermedad sistmica. Dependiendo de la gravedad del paciente
se pude iniciar en forma intravenosa u oral. Una vez controlada la enfermedad se
puede iniciar MTX para mantener el control de los sntomas articulares.
Tambin est indicada en el manejo de uvetis de difcil control. Puede usarse en forma
tpica o sistmica. Es el inmunosupresor de eleccin en la Enfermedad de Behet.
Dosificacin y administracin
La dosis flucta entre 2.5 y 4mg/kg/da. Existe presentacin en tabletas y en
solucin bebible y la dosis se debe administrar en dos tomas. No existe un nivel
plasmtico teraputico establecido de manera que los niveles de ciclosporina
plasmtica slo se utilizan para monitorear toxicidad.
Las interacciones medicamentosas son comunes y aumentan el riesgo de nefro-
toxicidad. Est reportado que en uso concomitante con: antibiticos macrlidos,
sulfas, diltiazem, verapamilo y anticonvulsivantes aumentan la tasa y severidad
de efectos colaterales.
Toxicidad y monitoreo
La hipertricosis es un efecto colateral frecuente y puede ser severa. La nefroto-
xicidad es el efecto colateral ms temible, ya que, puede ser irreversible y, por
lo general, se asocia a hipertensin. Los sntomas de intolerancia gstrica son
de baja ocurrencia. Se recomienda medir la presin arterial semanalmente, fun-
cin renal, niveles de potasio (semanalmente al principio) y toxicidad medular
(hemograma semanal). Se ha reportado que 10% de los pacientes desarrollan
resistencia a la insulina. Los niveles de ciclosporina en el nadir (antes a la hora
de la dosis siguiente) deben medirse en las primeras semanas, semanalmente
y toda vez que se incremente la dosis.
AZATIOPRINA (AZA)
Algunos reumatlogos usan esta droga como antirreumtica, aunque sus
indicaciones ms comunes son: el tratamiento de la nefritis, vascultis lpica
y vasculitis sistmicas.
Es un anlogo de las purinas con efecto inmunosupresor. Al nivel heptico se
metaboliza a su producto activo que es la 6-mercaptopurina. Interfiere con ribo-
nucletidos tipo guanina y adenina, y en la sntesis de cidos nucleicos. Acta
sobre los linfocitos T y B, y tambin inhibe la produccin de monocitos. Inhibe la
sntesis de inmunoglobulinas y la proliferacin de linfocitos B.
No se dispone de estudios clnicos controlados que respalden su uso en
680
CAPTULO 16 | Abordaje teraputico del nio...
enfermedades como LES juvenil, pero, en el pasado tuvo amplio uso como
inmunosupresor de primera eleccin. En la actualidad, se usa de reserva
para el manejo de formas benignas de nefritis y vasculitis lpica. Tambin
puede considerarse su uso como terapia secuencial de nefritis lpica que
completa el tratamiento de ciclofosfamida en bolos parenterales.
En DMJ se ha utilizado como alternativa en caso de intolerancia o refracta-
riedad a otros inmunosupresores. Es todava el inmunosupresor de primera
lnea en hepatitis autoinmune dado su buena tolerancia y capacidad para
ahorrar esteroides.
Puede usarse tambin en el tratamiento de vasculitis leucocitoclsticas crtico
dependientes y en el tratamiento de nefritis en prpura anafilactoide.
Dosificacin y administracin
La droga se administra por va oral de 1-3mg/kg/da, en una dosis diaria. Se
requiere control del hemograma, hepatograma y funcin renal mensual.
Toxicidad y monitoreo
Puede observarse leucopenia, transminitis y favorecer la ocurrencia de infec-
ciones por grmenes comunes y oportunistas. Ocasionalmente, se ha repor-
tado pancreatitis txica.
Los pacientes deben controlarse peridicamente con hemograma y pruebas de
perfil heptico.
LEFLUNOMIDA (LF)
Es un derivado isoxazol que tiene un efecto inhibidor de las pirimidinas porque
acta sobre la dihidroorotato deshidrogenasa, que es un paso en la sntesis de
uridina monofosfato y afecta la replicacin de linfocitos activados. Su metaboli-
to activo (el A7711726), adems inhibe la sntesis de tirosina quinasa.
Se inhibe la proliferacin de clulas T y la formacin de autoanticuerpos. Afecta
la activacin del factor de necrosis tumoral-. Modula la respuesta inflamatoria
y modifica la expresin de las melanoproteinasas en el tejido sinovial.
Indicaciones
Existe un slo ensayo clnico controlado acerca del uso de leflunomida en ARJ.
Los resultados indican un beneficio teraputico similar al metotrexate y el perfil
de seguridad es aceptable. Puede considerarse como alternativa en pacientes
refractarios o intolerantes al metotrexate.
681
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Dosificacin y administracin
En el estudio piloto, en pacientes con peso menor a 20kg, se usaron dosis de
100mg da por dos das (dosis de carga) y un mantenimiento de 10mg interdia-
rios. En pacientes con peso entre 20-40kg, la dosis inicial fue igual, pero, se con-
tinu con 10mg al da y en aquellos con peso mayor a 40kg, la dosis inicial fue
de 100mg/da, por tres das y el mantenimiento fue de 20mg/da.
Toxicidad y monitoreo
Efectos colaterales como diarrea acuosa, cefalea y alopecia son los comunes.
Puede inducir citopenias de severidad variable y elevacin de las enzimas hep-
ticas. Tambin tiene un efecto uricosrico importante. Se recomienda el monito-
reo peridico de perfil heptico y hemograma.
OTRAS DROGAS
Los ensayos clnicos para el uso de gammaglobulina intravenosa no mostraron efi-
cacia en un estudio multicntrico. Su uso para controlar los sntomas de enferme-
dad sistmica fue popular por poco tiempo. Similarmente los bolos de metilpredni-
solona endovenosa se utilizan an hoy para controlar sntomas sistmicos severos.
INMUNOSUPRESIN INTENSA
Rara vez en estos das debemos utilizar drogas inmunosupresoras para contro-
lar sntomas reumticos. En casos excepcionales se puede recurrir a la ciclofos-
famida o el clorambucil para controlar uvetis con riesgo inminente de ceguera,
sndrome de activacin macrofgica o manifestaciones orgnicas severas de
enfermedad sistmica, incluyendo: amiloidosis, tamponamiento cardiaco, sn-
drome catastrfico por anticardiolipinas, coagulacin vascular diseminada. En
estos casos se requiere terapia combinada con bolos de metilprednisolona a
30mg/kg (mximo 1.200mg).
El uso de bloqueantes de TNF (tratados separadamente en este texto) podra
modificar este paradigma incluso en el caso de la amiloidosis, una complicacin
rarsima de la enfermedad sistmica en los Estados Unidos.
CICLOFOSFAMIDA (CF)
Agente alquilante que inhibe el ADN e interfiere en el ciclo celular. Suprime la
formacin de anticuerpos por accin sobre el linfocito B y, tambin, acta sobre
los linfocitos T supresores. Posee un potente efecto mielo supresor.
682
CAPTULO 16 | Abordaje teraputico del nio...
Indicaciones
Dada su alta toxicidad se reserva para el tratamiento de formas graves de nefri-
tis lpica (particularmente WHO Clase III, IV y V con proliferacin) y en el trata-
miento de complicaciones del LES que ponen en riesgo la vida del paciente,
entre ellas: cerebritis lpica, mielitis transversa, trombocitopenia intractable,
hemorragia pulmonar, neumonitis lpica y sndrome anti fosfolpido catastrfico.
Tambin se ha usado en casos refractarios de DMJ, esclerosis sistmica progre-
siva, en ARJ sistmica muy activa, en vasculitis necrosantes tipo Panarteritis
nodosa, Granulomatosis de Wegener y Sndrome Churg-Strauss.
Dosificacin y administracin
Tabletas 50mg a razn de 1-2mg/kg/da cuando se usa va oral. La administra-
cin oral se relaciona con una mayor toxicidad y el efecto teraputico se inicia
ms lentamente.
Frasco-ampolla 0.5-1gr, se usa en megadosis endovenosas a razn de 0.5-
2
1gr/m dosis en bolos inicialmente mensuales y posteriormente trimestrales.
Toxicidad y monitoreo
Los efectos colaterales a corto plazo son: citopenias (el efecto nadir es mximo
a partir de la segunda semana, da 10 a 14), riesgo de infecciones por grme-
nes comunes y oportunistas, cistitis hemorrgica.
A las dosis usadas en el manejo de enfermedades reumticas la alopecia total
es rara, pero s hay cada fcil de cabello. La nusea y vmito pueden ser impor-
tantes durante y postinfusin intravenosa y ameritan uso preventivo de antiem-
ticos. La mucositis puede ser frecuente.
La cistitis hemorrgica es un efecto colateral que debe ser rutinariamente
investigada, ya que se asocia a una mayor incidencia de cncer de vejiga.
Otros efectos colaterales reportados son: cardiotoxicicidad a dosis altas y fibro-
sis pulmonar intersticial.
A largo plazo, la toxicidad se relaciona con riesgo de infertilidad que parece ser
menor cuando se administra antes de la pubertad. En adultos se ha reportado
una mayor incidencia de tumores malignos: enfermedad linfoproliferativa y
tumores slidos y cncer de vejiga y piel. La incidencia en pacientes peditricos
con enfermedad reumtica, es desconocida.
TALIDOMIDA
Es un derivado del cido glutmico con una potente accin inhibidora de la
sntesis del factor de necrosis tumoral, que en la actualidad se reserva para
el tratamiento de condiciones inflamatorias de piel, tales como: eritema nodo-
so leproso, lceras oro genitales y enfermedad injerto versus husped, pero,
dados sus potentes efectos antiinflamatorios ha surgido como alternativa en
683
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
el tratamiento de varias entidades autoinmunes refractarias a otros medica-
mentos. Se ha usado en esclerodermia y, recientemente, ha resurgido como
alternativa en el manejo de ARJ sistmica refractaria a otros tratamientos. En
adultos se usa en casos refractarios de lupus cutneo refractario y en
Enfermedad de Behet.
Dosificacin y administracin
2-5mg/kg/da. Tabletas 100mg
Toxicidad y monitoreo
Los efectos colaterales ms frecuentes son: somnolencia, estreimiento y
ganancia de peso. El efecto colateral ms temible es la neurotoxicidad.
La neuropata sensitiva se manifiesta por disestesias en extremidades. No se
recomienda su uso en mujeres con vida sexual activa dada su efecto terato-
gnico. Y si se utilizare, los esfuerzos para garantizar anticoncepcin debe-
rn ser extremos.
MOFETIL MICOFENOLATO (MMF)
Es un producto de la esterificacin del cido micofenlico que interfiere en la
produccin de los precursores de la sntesis de los cidos nucleicos por su efec-
to sobre la sntesis de novo de las purinas y tiene un efecto inhibidor selectivo
sobre los linfocitos activados. Puede interferir en la glucosilacin de las gluco-
protenas de los linfocitos e interfiere con su capacidad para migrar.
Indicaciones
Se usa ampliamente en la prevencin de rechazo en pacientes con transplante
renal. En el manejo de enfermedades reumticas, la indicacin ms aceptada
es la nefritis lpica, en especial la forma membranosa refractaria al tratamiento.
Estudios recientes sugieren que posee algunas ventajas sobre ciclofosfamida,
pero, no se han desarrollado estudios clnicos controlados en pacientes lpicos
peditricos que respalden estos resultados. Tambin, se ha usado en psoriasis
y pnfigo ampolloso en pacientes adultos.
Dosificacin y administracin
20-40 mg/kg/da
Toxicidad y monitoreo
Los efectos colaterales ms frecuentes son: nuseas, diarrea y dolor abdomi-
nal. No hay reportes de hepatotoxicidad ni nefrotoxicidad. Sin embargo, puede
684
CAPTULO 16 | Abordaje teraputico del nio...
inducir citopenia importante. Se han reportado tumores de tipo linfoproliferativo
en pacientes adultos que han recibido tratamiento con MMF.
TRANSPLANTE AUTLOGO
En casos en donde la enfermedad sistmica es imposible de controlar, exis-
te la posibilidad del transplante de clulas embrionarias (stem cells) despus
de un periodo de inmunosupresin intensa. Esta modalidad est ms avan-
zada en la Comunidad Europea y los resultados son satisfactorios, aunque
no excepcionales y esto es quizs el principal obstculo para su difusin, ya
que el costo en toxicidad y el riesgo (infecciones y sndrome de activacin
macrofgica) son an muy grandes.
El protocolo incluye altas dosis de ciclofosfamida para mobilizar, irradiacin cor-
poral total, y gammaglobulina antitimocito. El injerto es ms comnmente de
sangre perifrica que de mdula sea y, es tratado en forma extracorprea para
lograr deplecin linfocitaria y enriquecimiento en clulas embrionarias. El perio-
do postransplante incluye ciclosporina (para disminuir el riesgo de activacin
macrofgica) y factor de crecimiento para granulocitos.
La mortalidad en los periodos tempranos fue mayor de lo esperado, pero ha
mejorado significativamente con modificaciones recientes del protocolo.
685
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Tabla N 1 Dosificacin y rasgos principales de las drogas inmunomoduladoras
Medicacion
Antimalricos
Sulfasalazina
MTX
AZA
Ciclosporina
Ciclofosfamida
Leflunomide
* vo: va oral.
iv: intravenoso.
Dosis
5 mg/kg/da
30-50mg/kg/da
2
10-20 mg/m /semanas
1-2mg/kg/da
2-5mg/kg/da
1-2mg/kg/da vo*
2
0.5-1gr/m /dosis iv*
Dosis de carga: 100mg
s/peso: 10mg d/alterno
10mg/20mg/da
Periodo latencia
6-8 semanas
4-6 semanas
4-6 semanas
4-8 semanas
4-8 semanas
3-7 semanas
bolos iv*
No establecido
Efectos colaterales
Retinopata depsito.
Dispepsia.
Toxidermia.
Toxidermia.
Hematotoxicidad.
Hepatotoxicidad.
Hepatotoxicidad.
Hematotoxicidad.
Infecciones.
Hematotoxicidad.
Infecciones.
Hipertricosis.
Nefrotoxicidad.
Hematotoxicidad.
Cistitis hemorrgica.
Infecciones.
Diarrea acuosa.
Prdida de peso.
Hepatotoxicidad.
686
CAPTULO 16 | Abordaje teraputico del nio...
Lecturas recomendadas
ALSUFYANI K, ORTIZ-ALVAREZ S, CABRAL DA et al. The role of subcutaneous
administration of Methotrexate in children with Juvenile Idiopathic Artritis who
have failed oral methotrexate. J Rheumatol. 2004; 31: 179-82.
BALOW JE y AUSTIN HA. Maintenance therapy for Lupus Nephritis- Something
old, something new. Editorial. New Engl J Med. 2004; 350: 1044-46.
BEIMLER JHM y ANDRASSY K. Cyclophosphamide treatment in systemic necrotiz-
ing vasculitis and lupus nephritis. How long? How much?. Pediatr Nephrol.
2004; 19: 949-955.
BURATTI S, SZER IS, SPENCER CH et al. Mycophenolate mofetil treatment of seve-
re renal disease in Pediatric Onset Systemic Lupus Erythematosus. J
Rheumatol. 2001; 28: 2103-8.
CONTRERAS G, PARDO V, LECLERQ B et al. Sequential therapies for proliferative
lupus nephritis. New Engl J Med. 2004; 350: 971-80.
DANNING CL y BOUMPAS DT. Commonly used Disease-Modifying Anti Rheumatic
Drugs in the treatment of Inflammatory Arthritis: An Update on mechanisms of
action. Clin Exp Rheumatol. 1998; 16: 595-604.
DUONG DJ, SPIGEL Ty MOXLEY RT. American experience with low-dose thalidomide ther-
apy for severe Cutaneous lupus erythematosus. Arch Dermatol. 1999; 135: 1079-87.
GIANNINI E, BREWER E, KUZMINA N et al. For the Pediatric Rheumatology
Collaborative Study Group and the Cooperative Childrens Study Group:
Methotrexate in resistent juvenile Rheumatoid Arthritis: Results of the USA-USSR
double blind placebp-controlled trial. N Eng J Med. 1992, 326: 1043-1049.
GIANINNI EH, CASSIDY JT, BREWER EJ et al. Comparative efficacy and safety of
Advanced drug therapy in children with Juvenile Rheumatoid Arthritis. Semin
Arthritis Rheum. 1993; 23: 34-46.
FILLER G, HANSEN M, LEBLANC C et al. Pharmacokinetics of mycophenolate
mofetil for autoimmune disease in children. Pediatr Nephrol. 2003; 18: 445-49.
FURST DE. Toxicity of anti rheumatic drugs in children with JRA. J Rheum.
1992; 19 supl. 33:11-15.
GINZLER EM y ARANOW C. Mycophenolate mofetil in lupus nephritis. LUPUS.
2005; 14: 59-64.
LEHMAN TJA, STRIEGEL KH y ONEL KB. Thalidomide therapy for recalcitrant sys-
temic onset juvenile rheumatoid arthritis. J Pediatr. 2002; 140: 125-7.
687
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
LEHMAN TJA. A practical guide to systemic lupus erythematosus. Pediatr Clin N
Am. 1995; 42: 1223-38.
LEHMAN TJA, SHERRY DD, WAGNER-WRINER L et al. Intermittent intravenous
cyclophosphamide therapy for lupus nephritis. J Pediatr. 1989; 114: 1055-60.
LEHMAN TJA y ONEL K. Intermitent intravenous cyclophosphamide arrest progres-
sion of the renal chronicity index in childhood systemic lupus erythematosus. J
Pediatr: 2000; 136: 243-47.
LUQMANI RA, PALMER RG y BACON PA. Azathioprine, cyclophosphamide and
chlorambucil. Bailleries Clin Rheumatol. 1990; 4: 595-619.
MOUY R, STHEPHAN JL, PILLET P et al. Efficacy of cyclosporine A in the treatment
of macrophage activation syndrome in juvenile arthritis: Report of five cases. J
Pediatr. 1996; 129: 750-54.
RAMANAN AV, WHITWORTH P y BAILDAM EM. Use of methotrexate in Juvenile idio-
pathic arthritis. Arch Dis Child. 2003; 88: 197-200.
REIFF A, RAWLINGS DJ, SHAHAM B et al. Preliminary evidence for cyclosporin A as
an alternative in the treatment of recalcitrant juvenile rheumatoid Arthritis and
juvenile Dermatomyositis. J Rheumatol. 1997; 24: 2436-43.
ROS CD, SINGSEN BH, EICHENFIELD AH et al. Safety and efficacy of methotrexate
therapy for juvenile rheumatoid arthritis. J Pediatr. 1990; 117: 653-9.
ROTHEMBERG RJ, GRAZIANO FM, GRANDONE JT et al. The use of methotrexate in
steroid-resistant systemic lupus erythematosus. Arthritis Rheum. 1988; 31: 612-15.
SILVERMAN E, MOUY R, SPEIGEL L et al. Leflunomide or Methotrexate for Juvenile
Rheumatoid Arthritis. N Engl J Med. 2005; 352: 1655-66.
TAHIR H y ISEMBERG DA. Novel therapies in lupus nephritis. Lupus. 2005; 14:
77-82
TETT S, CUTTLER D y DAY RO. Antimalarials in rheumatic diseases. Bailleries
Clin Rheumatol. 1990; 4: 467-89.
UZIEL Y, FELDMAN BM, KRAFCHIKK BR et al. Methotrexate and corticosteroid ther-
apy in pediatric localized scleroderma. J Pediatr. 2000; 136: 91-95.
WILLIAM ST CLAIR E, en KLIPPEL JH. Primer in the Rheumatic diseases. 12 ed.
Atlanta: Arthritis Foundation, 2001; 599-606.
WOO P, SOUTWOOD TR, PRIEUR AM et al. Randomized placebo-controlled cross
over trial of low-dose oral methotrexate in children with extended olygoarticular
or systemic arthritis. Arthritis Rheum. 2000; 43: 1849-18.
CAPTULO 16 | Abordaje teraputico del nio...
689
Terapia biolgica en las Enfermedades Reumticas en Pediatra
Dra. Judith Anne Smith, Dr. Ruy Carrasco y Dr. Daniel Joe Lovell
Investigaciones sobre la patognesis de la AR y la ARJ revelaron que citoqui-
nas inflamatorias, tales como: TNF- IL-1 e IL-6 juegan un rol en la enfermedad
articular. Estos descubrimientos cientficos han preparado el terreno para la
generacin de agentes biolgicos dirigidos a bloquear el sitio de accin de las
citoquinas consideradas Blanco en el mecanismo inflamatorio (Fig. N 1).
Etanercept
Diversos estudios han demostrado la presencia de TNF- y receptor del TNF-
en la sinovial inflamada, sugiriendo este hallazgo un mecanismo directo de des-
truccin articular. El TNF- tambin ha sido implicado como una citoquina princi-
pal (pivote) en la cascada de la inflamacin. Dos estrategias han sido desarrolla-
das para bloquear la actividad del TNF incluyendo anticuerpos anti TNF- y
receptor soluble TNF-. Los bloqueantes del TNF- han revolucionado el trata-
miento del paciente adulto con AR, resaltando la importancia de esta citoquina en
la patognesis de la artritis inflamatoria.
En relacin con los nios, el aumento de la produccin del TNF- ha sido docu-
mentada, tanto en lquido sinovial como en muestras de sangre perifrica en
pacientes con ARJ. Adems, niveles del receptor soluble del TNF se correlacio-
naron con la actividad de la ARJ.
La mayora de los datos publicados sobre los bloqueantes del TNF en ARJ, se
centran en etanercept, una estructura sinttica compuesta de dos receptores del
TNF p75 unidas por la porcin Fc de una inmunoglobulina. El etanercept es
administrado en dosis de 0.4mg/kg (mximo 25mg) subcutneo dos veces por
semana. Un estudio aleatorizado, doble ciego, placebo controlado demostr la
eficacia del etanercept en el tratamiento de la ARJ poliarticular: en la fase inicial
de tres meses ingresaron 69 pacientes, de 4-17 aos (edad media 10.5 aos)
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
690
con ARJ poliarticular activa que presentaban intolerancia a, o eran no respon-
dedores al metotrexate. La respuesta fue evaluada basada en un grupo de seis
variables (set core):
- Valoracin global del bienestar general por el paciente o el padre.
- Valoracin global de severidad de la enfermedad por el mdico.
- Nmero de articulaciones activas.
- Nmero de articulaciones con limitacin a la movilizacin.
- Capacidad funcional.
- Valor de la eritrosedimentacin.
Los pacientes cumplan el Criterio de Mejora ARJ 30, al tener un 30% de
mejora respecto del basal en al menos tres de las seis variables. Los mismos
podan tener un empeoramiento < 30%, en no ms de uno de las seis variables.
Cinco de los 69 pacientes iniciales (7%) discontinuaron el estudio por las
siguientes razones: dos no respondieron al tratamiento, dos rechazaron el trata-
miento, y uno abandon debido a un evento adverso. Al final de los tres meses,
51 pacientes (74%) mejoraron un 30%, 44 pacientes (64%) mejoraron 50% y 25
pacientes (36%) mostraron 70% de mejora.
En la fase II, los 51 respondedores ingresaron en un estudio aleatorizado, doble
ciego, placebo controlado. Siete de 25 (28%) pacientes en etanercept experi-
mentaron una reagudizacin de su enfermedad durante la fase ciega del estu-
dio versus 21 de 26 (81%) pacientes que recibieron placebo durante el periodo
ciego (p = 0.003). El tiempo medio a la reactivacin de la enfermedad fue mayor
a 116 das para pacientes con etanercept comparado con 28 das de los que
reciban placebo (p < 0.001).
En la fase abierta de extensin del estudio, pacientes que reciban placebo rei-
niciaron con etanercept, mejorando al nivel de aqullos que continuaban reci-
biendo etanercept (Fig. N 2). La mejora con etanercept ha sido sostenida por
ms de dos aos de seguimiento.
En este trabajo, el etanercept permiti en varios pacientes una disminucin sig-
nificativa de la dosis/da de prednisona.
El etanercept fue generalmente bien tolerado. La mayora de los efectos adver-
sos comprometan reacciones en el sitio de inyeccin, infecciones de vas are-
as superiores, cefaleas, rinitis, dolor abdominal, vmitos, faringitis, nuseas,
infeccin gastrointestinal y rash. Los eventos adversos serios, aunque raros,
han sido reportados en trabajos de investigacin y vigilancia pos-marketing
incluyendo: sndromes desmielinizantes, reacciones simil-lupus (lupus-like),
peritonitis/apendicitis, coagulopata, pancitopenia, infecciones de heridas, neuri-
tis ptica, uvetis activa (reagudizacin de uvetis), disestesias, convulsiones,
depresin y desrdenes de la personalidad, vasculitis cutnea, subluxacin cer-
vical, varicela severa, meningitis asptica relacionada a varicela, shock sptico
por Estreptococo Grupo A, abscesos dentales, diabetes mellitus Tipo I y artritis
tuberculosa. Cabe destacar que varios de los pacientes que experimentaron una
infeccin seria reciban, adems, otro inmunosupresor en forma conjunta. Datos
actuales no sostienen un aumento de mortalidad en pacientes con ARJ tratados
CAPTULO 16 | Abordaje teraputico del nio...
691
con etanercept comparados con la poblacin en general. Las recomendaciones
de los fabricantes incluyen evitar el etanercept en pacientes con infeccin crni-
ca o activa. Debera ser usado con cuidado en pacientes con infecciones recu-
rrentes o condiciones subyacentes que predispongan a infecciones (ejemplo:
diabetes mellitus), desrdenes desmielinizantes o hematolgicos preexistentes.
Actualmente, el etanercept es el nico agente biolgico aprobado por la FDA
para su uso en nios con ARJ poliarticular mayores de cuatro aos de edad. Sin
embargo, el inicio de la ARJ es elevado en nios de 1-3 aos de edad. En una
encuesta a reumatlogos pediatras, se obtuvieron resultados del tratamiento
con etanercept en 16 pacientes menores de cuatro aos, 12 portadores de ARJ
sistmica y cuatro de ARJ poliarticular. Ocho de los pacientes con ARJ sistmi-
ca y dos de los pacientes con ARJ poliarticular experimentaron mejora clnica
sin eventos adversos serios.
En el presente, existen dos estudios abiertos multicntricos. Uno de ellos es la
extensin del estudio aleatorizado inicial y el otro un registro con 600 pacientes
en un esfuerzo internacional con el objetivo principal de estudiar efectos a largo
plazo, adherencia al tratamiento, durabilidad de la eficacia y, en especial, efec-
tos adversos (Estudio de Fase IV).
Estudios controlados que analicen el uso del etanercept en pacientes con ARJ
sistmica todava deben ser realizados. Los estudios disponibles en esta
poblacin de nios demostraron una respuesta general pobre en el subtipo
sistmico de la enfermedad comparado con los otras formas de ARJ. Las
encuestas (realizadas en dos aos diferentes, con datos sobre 60 pacientes)
reportaron una tasa de respuesta entre el 38-67%. Si bien dos nios desarro-
llaron SAM bajo etanercept, no fueron reportados otros eventos adversos. Es
interesante remarcar que el etanercept ha sido usado para tratar el SAM. En
estas encuestas, algunos pacientes que no respondieron inicialmente al eta-
nercept, lo hicieron al recibir altas dosis de la droga (12 de 18 respondieron
con una dosis media de 0.8mg/kg) o al cambiar a otro bloqueante del TNF
(cuatro de 14 respondieron al infliximab). En otra evaluacin retrospectiva de
ocho nios con ARJ poliarticular (cinco con comienzo sistmico, dos poliarti-
cular, uno pauciarticular), solo dos experimentaron mejora con dosis mayor a
0.8mg/kg, a cinco y siete meses despus de fallar a la dosis estndar. Altas
dosis de etanercept han sido bien toleradas.
Infliximab
El infliximab en un anticuerpo monoclonal quimrico de ratn e IgG1 humana con
alta afinidad y especificidad por el TNF-. Une el TNF monomrico y trimrico a
ambas formas, soluble y ligado a la membrana. El infliximab es administrado en
dosis de 3-10mg/kg en semana 0, 2, 6 y luego cada 4-8 semanas. Hay alguna
evidencia de que su uso en pacientes con AR sera eficaz al fallar el etanercept.
A la fecha, hay slo un trabajo abierto prospectivo que compara la seguridad y
eficacia del infliximab versus etanercept en ARJ severa poliarticular. Catorce
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
692
pacientes iniciaron infliximab y diez etanercept en dosis estndar, nueve pacien-
tes de cada grupo finalizaron el estudio. A un ao, no hubo diferencias significa-
tivas en la tasa de respuesta alcanzando la misma una mejora del 50% (ACR
50), (8-9 etanercept versus 7-9 infliximab) o del 75% (ACR 75),(6-9 para
ambos). Un paciente con etanercept que cambi a infliximab por falta de com-
pliance o adherencia al mismo, y respondi bien. En este estudio, muchos
pacientes fueron capaces de disminuir o suspender los esteroides, ciclosporina,
sulfasalazina e hidroxicloroquina. A un ao, 23-24 pacientes continuaban an
con MTX. Sin embargo, existe evidencia en la literatura de adultos que pacien-
tes con infliximab se benefician del tratamiento adicional con MTX, ya que el
mismo les permitira disminuir el desarrollo y formacin de anticuerpos contra el
infliximab, eventos adversos y aumento potencial de la eficacia.
De los datos preliminares, parecera que el infliximab, al igual que el etanercept,
seran de menor utilidad en pacientes con ARJ sistmica que en la forma poliar-
ticular. En un estudio se utilizaron altas dosis de infliximab para ARJ sistmica
refractaria, usando dosis mayores de 10-20mg/kg. Con estas dosis altas, obser-
varon alguna mejora en el conteo articular, manifestaciones sistmicas, dosis
de prednisona y capacidad funcional, no observados con la utilizacin de dosis
estndar de infliximab.
Entre los estudios publicados y abstracts, estn disponibles para el anlisis de
seguridad de la droga, 66 pacientes peditricos. De estos pacientes, 15 (23%)
pacientes suspendieron la medicacin durante el estudio: cuatro suspendi eron
por falta de eficacia, uno por fiebre y pancitopenia, dos por francas reacciones
alrgicas. Otros seis desarrollaron nuevos autoanticuerpos (ANA, anti dsDNA),
y nueve reportaron efectos adversos, con un nmero inespecfico en cada grupo
que tambin discontinuaron la medicacin. Es interesante destacar que en el
mismo utilizaron altas dosis de infliximab en cuatro pacientes sistmicos, sin
reportar eventos adversos o autoanticuerpos despus de tres a cinco meses de
tratamiento. Un nuevo anticuerpo anti TNF humanizado, adalimumab, podra
mitigar las reacciones de tipo hipersensibilidad eliminando la antigenicidad pro-
veniente de la parte murina. Sin embargo, no hay an datos disponibles del uso
de esta droga en nios.
La mayora de los datos de seguridad a largo plazo provienen de estudios en adul-
tos, donde ms de 100.000 pacientes han sido tratados con infliximab. Reportes
de eventos adversos incluyen posible sndromes de desmielinizacion, linfoma,
neumonitis relacionada con metotrexate y toxicidad de medula sea. Algunas de
estas complicaciones podran involucrar factores confundidores, tales como: dis-
rregulacin inmune relacionada con AR de larga evolucin, predisposicin o di-
tesis autoinmune y uso prolongado de otros agentes inmunosupresores.
A fines del 2001, 130 casos de TBC asociada a infliximab han sido reportados
en altas proporciones, casos de TBC extrapulmonares y diseminados. De obser-
vaciones en humanos y ratn, el TNF- parecera ser crtico para la activacin
del macrfago, la contencin del bacilo y ms especficamente, la formacin del
granuloma. A diferencia del etanercept, el infliximab puede destruir los granulo-
mas por muerte de los macrfagos complemento-dependiente. As el infliximab
CAPTULO 16 | Abordaje teraputico del nio...
693
tericamente posee mayor riesgo para la activacin de TBC. Sin embargo, TBC
(pulmonar y extrapulmonar) han sido reportadas con las tres terapias anti TNF.
Anakinra
La IL-1 es una citoquina proinflamatoria que parece tener un rol principal (pivo-
tal) en la destruccin del cartlago. Estudios experimentales sugieren que la IL-
1 y el TNF podran contribuir a la inflamacin articular por dos mecanismos dife-
rentes y superpuestos, y que la IL-1 lo hara distalmente al TNF en la cascada
de la inflamacin. El receptor antagonista de la IL-1 (IL-1Ra) es una protena
natural que ocurre espontneamente en la fase aguda de la inflamacin la cual
bloquea competitivamente uniendo la IL-1 y IL-1 al receptor de IL-1.
Un estudio demostr que niveles sricos de IL-1Ra se hallan aumentados en
ARJ poliarticular FR+, comparado con la forma poliarticular FR-, pauciarticular y
ARJ sistmica. Niveles de IL-Ra aparecen correlacionados con nmero de arti-
culaciones activas y con la presencia de efusin. Anakinra, un IL-1Ra recombi-
nante humano, fue desarrollado para aumentar el bloqueo de IL-1.
Anakinra ha sido estudiada en AR en trabajos aleatorizados placebo controlado
como monoterapia y en combinacin con metotrexate. La droga debe ser admi-
nistrada mediante inyecciones subcutneas diarias, dado que la vida media es
de seis horas. Experiencias con anakinra en la poblacin peditrica son extre-
madamente limitadas. Hasta este momento, hay slo un reporte de un trabajo
abierto de 49 pacientes seguidos ms de 12 semanas. Como en los estudios de
adultos, el principal efecto adverso es la reaccin en el sitio de aplicacin, lo que
fue observada en el 65% de los pacientes con ARJ. Cinco pacientes en el estu-
dio abandonaron. De los 44 pacientes que continuaron ms de 12 semanas, 30
(68%) alcanzaron 30% de mejora basados en los criterios de mejora de ARJ
(ARJ core set criteria). Varios de los sujetos de este estudio haban fallado pre-
viamente al tratamiento con MTX y anti TNF. Estudios en adultos sugieren
mayor beneficio ante su uso prolongado.
Receptor Anti-IL6 Humanizado (MRA)
La IL-6 tiene funciones pleotrpicas, tales como: crecimiento y diferenciacin de
las clulas T, diferenciacin de las clulas B, macrfagos, osteoclastos y mega-
cariocitos. Tambin estimula a los hepatocitos para producir reactantes de fase
aguda (PCR, fibringeno, AAS, etc.), suprime la produccin de albmina y par-
ticipa en la respuesta febril. Dadas estas funciones, no sorprende que estudios
han mostrado correlacin entre niveles de IL-6 y actividad inflamatoria articular
de la enfermedad. Altos niveles de IL-6 han sido vistos en ARJ sistmica y
poliarticular durante la enfermedad activa ms que en la enfermedad inactiva, y
estos niveles son an mayores que en controles.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
694
La IL-6 jugara un papel particularmente prominente en ARJ sistmica, como es
sugerido por lo siguiente: IL-6 est elevada en lquido sinovial en pacientes con
ARJ sistmica, ms que en ARJ pauciarticular o adultos con AR, a diferencia de
niveles equivalentes de IL-1, IL-1Ra, TNF-.
Elevacin de niveles del complejo IL-6/sIL-6R en ARJ sistmica correlacionan
con niveles de PCR. El MRA es un anticuerpo monoclonal de ratn-antireceptor
IL-6 humanizado, el cual ha sido usado en AR de adultos con limitados datos
publicados disponibles. Del estudio en dosis escalada, el MRA parece ser
efectivo en AR y bien tolerado sin eventos adversos relacionados a la droga. El
uso de este agente en nios es extremadamente limitado. Datos preliminares de
dos pacientes con ARJ sistmica persistente prednisona dependiente arroj
resultados promisorios: los pacientes fueron tratados con IV MRA a 4mg/kg por
semana. Niveles de PCR se normalizaron en una semana, y la mayora resol-
vieron los sntomas en dos semanas. Estos dos pacientes continuaron en trata-
miento con MRA semanal por 1.5 aos, con mantenimiento del efecto terapu-
tico. La dosis de prednisona pudo disminuirse significativamente, y el crecimien-
to y la densidad sea mejoraron.
Otros agentes biolgicos
Un nmero importante de molculas se encuentran en diferentes fases de desarro-
llo y se espera que se constituyan en nuevas herramientas para los nios con AIJ
que no responden a los agentes existentes. El reumatlogo debe mantenerse aler-
ta y seguir los datos de la literatura ms que nunca, ya que el tratamiento de la AIJ
est en una fase de progreso nunca vista hasta ahora.
Biolgicos en otras Enfermedades Reumticas de la infancia
Los agentes biolgicos podran tener futuras indicaciones en reumatologa
infantil, adems, de su uso para el tratamiento de la ARJ. Por ejemplo: el eta-
nercept y el infliximab han tenido un impacto en el tratamiento de artritis relacio-
nadas con HLA-B27 en adultos, en la espondilitis anquilosante como en la artri-
tis psoritica. Hasta ahora,la informacin sobre el uso de agentes biolgicos en
enfermedades diferentes de la ARJ es limitada. El tratamiento con etanercept
(en dosis de 0.2-0.8mg/kg) de ocho nios con espondilits anquilosante condujo
a una significativa mejora clnica y de laboratorio de la enfermedad. En diez
nios con uvetis refractaria, el etanercept result en mejora de diez de 16 ojos
examinados (63%, p = 0.017). Sin embargo, otro estudio placebo controlado de
12 paciente con uvetis asociada a ARJ fall en demostrar beneficios significati-
vos del etanercept. En un reporte diez pacientes con dermatomiositis juvenil per-
sistente (promedio de duracin 7.6 aos) fueron tratados con etanercept. A las
12 semanas, 9/10 pacientes (uno abandon por empeoramiento del rash y
artralgias), mostraron mejora significativa en la media del score de actividad de
CAPTULO 16 | Abordaje teraputico del nio...
695
la enfermedad (p = 0.008). En otro estudio de tres pacientes (dos con dermato-
miositis juvenil, uno con polimiositis juvenil) que recibieron terapia anti TNF, la
misma permiti mejorar su estado clnico, especficamente los sntomas sistmi-
cos, lceras de piel, debilidad y calcinosis.
Perspectivas
En varios sentidos, la introduccin de los agentes biolgicos, tales como: el eta-
nercept; han revolucionado la atencin y el tratamiento de pacientes con ARJ.
Mientras que en las pasadas dcadas, la mejora fue medida en una escala del
20-30%, actualmente un porcentaje significativo de pacientes han alcanzado
una mejora ACR 70. Se ha obtenido un importante beneficio en el conteo de
articulaciones activas, dolorosas, rigidez, reactantes de fase aguda y valoracin
global del bienestar. Bloqueantes del TNF han permitido disminuir la medicacin
concomitante, la cual suele ser txica como la prednisona y ciclosporina.
El punto ms importante relacionado con la seguridad de los bloqueantes del
TNF en nios es la infeccin. Sin embargo, es importante valorar grado de acti-
vidad/cronicidad/infecciones recurrentes, incluyendo TBC, previo a iniciar estas
medicaciones. La varicela es especialmente importante en pacientes peditricos
que reciben bloqueantes del TNF. Datos de seguridad a largo plazo en relacin
con los bloqueantes del TNF en nios an no estn disponibles.
Aunque los agentes biolgicos han tenido un muy promisorio debut en el trata-
miento de la ARJ, an persisten varios desafos. El lograr remisiones completas
tempranas, previo a la destruccin articular permanece como una importante
meta. Los bloqueantes del TNF son considerados habitualmente como droga de
segunda lnea despus del MTX, debido a la falta de experiencia y datos a largo
plazo, pero quizs los agentes biolgicos deberan iniciarse ms tempranamen-
te. Otro desafo por resolver es qu hacer con aquellos pacientes no responde-
dores a los bloqueantes del TNF, y en particular, con los pacientes portadores
de enfermedad sistmica.
Nuevas drogas biolgicas como MRA (la cual bloquea IL-6) podra ser til en
estos casos refractarios. La mayora de los trabajos publicados sobre el uso de
agentes biolgicos en ARJ involucran el etanercept. Trabajos prospectivos, con-
trolados contra placebo utilizando infliximab, anakinra y adalimumab en ARJ
poliarticular estn realizndose.
Ms informacin es, sin duda, necesaria para establecer la indicacin y seguridad
de los nuevos agentes teraputicos en las diferentes formas de ARJ y otras enfer-
medades reumticas en la infancia.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
696
Fig. N1. Mecanismo general de accin: los agentes biolgicos bloquean el efecto inflamatorio y
destructivo de las citoquinas en ARJ.
Fig. N2. Porcentaje de pacientes que cumplan la definicin del 30% de mejora. En la Parte abier-
ta, todos los pacientes se haban iniciado con etanercept. Durante la Parte 2, los pacien-
tes fueron randomizados en dos grupos para recibir placebo y etanercept.
CAPTULO 16 | Abordaje teraputico del nio...
697
Lecturas recomendadas
ABRAMSON SB y AMIN A. Blocking the effects of IL-1 in rheumatoid arthritis pro-
tects bone and cartilage. Rheumatology. Oxford: 2002; 41: 972-80.
ANDRIAS R, PORRAS O, RUDGE S et al. Preliminary data from a study of kineret
(anakinra) in children with juvenile rheumatoid arthritis. Arthritis Rheum. 2002;
46 (supl.). Abstract 496.
BResnihan B. The safety and efficacy of interleukin-1 receptor antagonist in the
treatment of rheumatoid arthritis. Semin Arthritis Rheum. 2001; 30: 17-20.
BROWN SL, GREENE MH, GERSHON SK et al. Tumor necrosis factor antagonist
therapy and lymphoma development: twenty-six cases reported to the Food and
Drug Administration. Arthritis Rheum. 2002; 46: 3151-8.
CHOY EH, ISENBERG DA, GARROOD T et al. Therapeutic benefit of blocking inter-
leukin-6 activity with an anti-interleukin-6 receptor monoclonal antibody in rheu-
matoid arthritis: a randomized, double-blind, placebo-controlled, dose-escalation
trial. Arthritis Rheum. 2002; 46: 3143-50.
COHEN S, HURD E, CUSH J et al. Treatment of rheumatoid arthritis with anakinra,
a recombinant human interleukin-1 receptor antagonist, in combination with
methotrexate: results of a twenty-four-week, multicenter, randomized, double-
blind, placebo-controlled trial. Arthritis Rheum. 2002; 46:614-24.
DAVIS JC, JR. The role of etanercept in ankylosing spondylitis. Clin Exp
Rheumatol. 2002; 20: S111-5.
DE BENEDETTI F, MASSA M, PIGNATTI P et al. Serum soluble interleukin 6 (IL-6)
receptor and IL-6/soluble IL-6 receptor complex in systemic juvenile rheumatoid
arthritis. J Clin Invest. 1994; 93: 2114-9.
DE BENEDETTI F, PIGNATTI P, GERLONI V et al. Differences in synovial fluid cytoki-
ne levels between juvenile and adult rheumatoid arthritis. J Rheumatol. 1997;
24: 1403-9.
DELEURAN BW, CHU CQ, FIELD M et al. Localization of tumor necrosis factor
receptors in the synovial tissue and cartilage-pannus junction in patients with
rheumatoid arthritis. Implications for local actions of tumor necrosis factor .
Arthritis Rheum. 1992; 35: 1170-8.
DEN BROEDER A, VAN DE PUTTE L, RAU R et al. A single dose, placebo controlled
study of the fully human anti-tumor necrosis factor antibody adalimumab
(D2E7) in patients with rheumatoid arthritis. J Rheumatol. 2002; 29: 2288-98.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
698
GARDAM MA, KEYSTONE EC, MENZIES R et al. Anti-tumour necrosis factor agents
and tuberculosis risk: mechanisms of action and clinical management. Lancet
Infect Dis. 2003; 3: 148-55.
GIANNINI EH, LOVELL DJ, FELSON DT y GOLDSMITH C. Preliminary core set of out-
come variables for use in JRA clinical trials. Arthritis Rheum. 1994; 37 (supl.).
GIANNINI EH, RUPERTO N, RAVELLI A et al. Preliminary definition of improvement
in juvenile arthritis. Arthritis Rheum. 1997; 40: 1202-9.
GORMAN JD, SACK KE y DAVIS JC, JR. Treatment of ankylosing spondylitis by
inhibition of tumor necrosis factor . N Engl J Med. 2002; 346: 1349-56.
GROM AA, MURRAY KJ, LUYRINK L et al. Patterns of expression of tumor necrosis
factor alpha, tumor necrosis factor , and their receptors in synovia of patients
with juvenile rheumatoid arthritis and juvenile spondylarthropathy. Arthritis
Rheum. 1996; 39: 1703-10.
HONKANEN V, TYNJALA P, VAHASALO P y LAHDENNE P. Infliximab in juvenile arthritis:
1-year follow-up. Arthritis Rheum. 2002; 46 (supl.). Abstract 1272.
HORNEFF G, FOELDVARI I, KUSTER R et al. Etanercept for the Treatment of
Juvenile Idiopathic Arthritis: Results of the German Registry. Annals of the
Rheumatic Diseases. 2002; 61 (supl. 1). Abstract OP0062.
ILOWITE NT. Current treatment of juvenile rheumatoid arthritis. Pediatrics. 2002;
109:109-15.
IMMUNEX CORPORATION. Enbrel us package insert. Seattle, WA.
KANAKOUDI-TSAKALIDOU F, TRACHANA M, PRATSIDOU-GERTSI P et al. Safety and effi-
cacy of two anti-TNF preparations (etanercept and infliximab) in patients with JIA
resistant to conventional therapeutic regimens. Ann Rheum Dis. 2001; 60 (supl.
II). Abstract V4.1.
KEANE J, GERSHON S, WISE RP et al. Tuberculosis associated with infliximab,
a tumor necrosis factor alpha-neutralizing agent. N Engl J Med. 2001;
345:1098-104.
KIMURA Y, LI S y EBNER-LYON L. Treatment of Systemic JIA with Etanercept:
Results of a Survey. Arthritis Rheum. 2000; 43 (supl.). Abstract 1142.
KIMURA Y, IMUNDO L y LI S. High dose infliximab in the treatment of resistent
systemic juvenile rheumatoid arthritis. Arthritis Rheum. 2001; 44 (supl.).
Abstract 1316.
CAPTULO 16 | Abordaje teraputico del nio...
699
KIMURA Y, PINHO P, HIGGINS G et al. Treatment of Systemic Onset Juvenile
Rheumatoid Arthritis (SOJRA) with Etanercept - A Follow-up Study. Arthritis
Rheum. 2002; 46 (supl.). Abstract 1275.
KRAMER N, CHUZHIN Y, KAUFMAN LD et al. Methotrexate pneumonitis after initiation
of infliximab therapy for rheumatoid arthritis. Arthritis Rheum. 2002; 47: 670-1.
LAHDENNE P, VAHASALO P, HONKANEN V. Infliximab or etanercept in the treatment
of children with refractory juvenile idiopathic arthritis: an open label study. Ann
Rheum Dis. 2003; 62: 245-7.
LOVELL DJ, GIANNINI EH, REIFF A et al. Etanercept in children with polyarticular
juvenile rheumatoid arthritis. Pediatric Rheumatology Collaborative Study
Group. N Engl J Med. 2000; 342: 763-9.
LOVELL DJ, GIANNINI EH, REIFF A et al. Long-term efficacy and safety of etaner-
cept in children with polyarticular-course juvenile rheumatoid arthritis: interim
results from an ongoing multicenter, open-label, extended-treatment trial.
Arthritis Rheum. 2003; 48: 218-26.
MAILLARD S, WILKINSON N, RILEY P et al. The treatment of persistent severe idio-
pathic inflammatory myositis (IIM) with anti-TNF- therapy. Arthritis Rheum.
2002; 46(9), (supl.). Abstract 770.
MAINI RN, BREEDVELD FC, KALDEN JR et al. Therapeutic efficacy of multiple intra-
venous infusions of anti-tumor necrosis factor monoclonal antibody combined
with low-dose weekly methotrexate in rheumatoid arthritis. Arthritis Rheum.
1998; 41: 1552-63.
MANGGE H, KENZIAN H, GALLISTL S et al. Serum cytokines in juvenile rheumatoid
arthritis. Correlation with conventional inflammation parameters and clinical
subtypes. Arthritis Rheum. 1995; 38: 211-20.
MARCHESONI A, ARREGHINI M, PANNI B et al. Life-threatening reversible bone
marrow toxicity in a rheumatoid arthritis patient switched from leflunomide to infli-
ximab. Rheumatology. Oxford: 2003; 42: 193-4.
MASATLIOGLU S, GOGUS F, CEVRIGEN D et al. Infliximab in the treatment of refrac-
tory juvenile idiopathic arthritis. Arthritis Rheum. 2002; 46 (supl.). Abstract 1276.
MEASE P. Psoriatic arthritis: the role of TNF inhibition and the effect of its inhibi-
tion with etanercept. Clin Exp Rheumatol. 2002; 20: S116-21.
MILLER M, SMITH R, ABBOTT K et al. Use of etanercept in chronic juvenile derma-
tomyositis (JDM). Arthritis Rheum. 2002; 46(9), (supl.). Abstract 767.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
700
MOHAN N, EDWARDS ET, CUPPS TR et al. Demyelination occurring during anti-
tumor necrosis factor therapy for inflammatory arthritides. Arthritis Rheum.
2001; 44:2862-9.
MORELAND LW, BAUMGARTNER SW, SCHIFF MH et al. Treatment of rheumatoid
arthritis with a recombinant human tumor necrosis factor receptor (p75)-Fc
fusion protein. N Engl J Med. 1997; 337: 141-7.
MORELAND LW, SCHIFF MH, BAUMGARTNER SW et al. Etanercept therapy in
rheumatoid arthritis. A randomized, controlled trial. Ann Intern Med. 1999;
130:478-86.
MUZAFFER MA, DAYER JM, FELDMAN BM et al. Differences in the profiles of circu-
lating levels of soluble tumor necrosis factor receptors and interleukin 1 receptor
antagonist reflect the heterogeneity of the subgroups of juvenile rheumatoid arth-
ritis. J Rheumatol. 2002; 29: 1071-8.
NISHIMOTO N, KISHIMOTO T y YOSHIZAKI K. Anti-interleukin 6 receptor antibody tre-
atment in rheumatic disease. Ann Rheum Dis. 2000; 59 supl. 1: 121-7.
NUKI G, BRESNIHAN B, BEAR MB y MCCABE D. Long-term safety and maintenan-
ce of clinical improvement following treatment with anakinra (recombinant
human interleukin-1 receptor antagonist) in patients with rheumatoid arthritis:
extension phase of a randomized, double-blind, placebo-controlled trial. Arthritis
Rheum. 2002; 46: 2838-46.
PRAHALAD S, BOVE KE, DICKENS D et al. Etanercept in the treatment of macro-
phage activation syndrome. J Rheumatol. 2001; 28: 2120-4.
QUARTIER P, TAUPIN P, BOURDEAUT F et al. Efficacy of etanercept for the treatment
of juvenile idiopathic arthritis according to the onset type. Arthritis Rheum. 2003;
48: 1093-101.
REIFF Ay HENRICKSON M. Prolonged Efficacy of Etanercept in Refractory Juvenile
Ankylosing Spondylitis (JAS). Arthritis Rheum. 2001; 44. Abstract 1434.
REIFF A, TAKEI S, SADEGHI S et al. Etanercept therapy in children with treatment-
resistant uveitis. Arthritis Rheum. 2001; 44: 1411-5
ROTHMAN D, SMITH K y KIMURA Y. Safety and efficacy of etanercept (Enbrel) in
children with JRA less than 4 years of age. Arthritis Rheum. 2001; 44 (supl.).
Abstract 1435.
SALMON D. Recommendations about the prevention and management of tuber-
culosis in patients taking infliximab. Joint Bone Spine. 2002; 69: 170-2.
CAPTULO 16 | Abordaje teraputico del nio...
701
SHERGY W, PHILLIPS R, HUNT R y HERNANDEZ J. Safety and efficacy of infliximab
therapy after etanercept failure. Arthritis Rheum. 2001; 44 (supl.). Abstract 174.
SICOTTE NL y VOSKUHL RR. Onset of multiple sclerosis associated with anti-TNF
therapy. Neurology. 2001; 57: 1885-8.
SMITH S, SCOTT M, SUHLER E et al. The Treatment of JRA-associated Uveitis with
Etanercept. Arthritis Rheum. 2002; 46: S482.
TAKEI S, GROH D, BERNSTEIN B et al. Safety and efficacy of high dose etanercept
in treatment of juvenile rheumatoid arthritis. J Rheumatol. 2001; 28: 1677-80.
VAN DEN BERG WB. Uncoupling of inflammatory and destructive mechanisms in
arthritis. Semin Arthritis Rheum. 2001; 30: 7-16.
VOUGIOUKA O, RIZOU S, GRAFAKOU O y KARPATHIOS T. Infliximab and etanercept in
the treatment of juvenile idiopathic arthritis. The Athens experience. Ann Rheum
Dis. 2001; 60 (supl. II). Abstract. P176.
YILMAZ M, KENDIRLI SG, ALTINTAS D et al. Cytokine levels in serum of patients with
juvenile rheumatoid arthritis. Clin Rheumatol. 2001; 20: 30-5.
YOKOTA S, MIYAMAE T, IMAGAWA T et al. Long-term therapeutic efficacy of huma-
nized anti-IL-6-receptor antibody for systemic juvenile idiopathic arthritis.
Arthritis Rheum. 2002; 46 (supl.). Abstract 1270.
YOKOTA S, MIYAMAE T, IMAGAWA T et al. Therapeutic efficacy of humanized anti-
IL-6-receptor antibody in systemic juvenile idiopathic arthritis. Arthritis Rheum.
2001; 44 (supl.). Abstract. 1432.
CAPTULO 16 | Abordaje teraputico del nio...
703
Rehabilitacin en Artritis Idioptica Juvenil (AIJ)
Dra. Susana Alicia Gagliardi
La Artritis Idioptica Juvenil (AIJ) es una de las enfermedades crnicas ms fre-
cuentes en la infancia; dependiendo del subtipo de enfermedad y de la respues-
ta teraputica, su pronstico a largo plazo es variable.
Considerada, en la actualidad, como una enfermedad no siempre benigna, los
estudios sobre actividad de la enfermedad, capacidad funcional y calidad de vida
de los pacientes en la edad adulta han demostrado que alrededor del 30% de ellos
se mantienen activos y con limitacin funcional (clase funcional de Steinbrocker III
y IV) para las actividades de la vida diaria (AVD) y tareas laborales.
Por este motivo, los objetivos teraputicos debern orientarse a lograr el control
rpido y sostenido de la actividad inflamatoria y a la iniciacin lo ms precoz-
mente posible de un programa de rehabilitacin tendiente a minimizar y/o rever-
tir los efectos deletreos de la enfermedad sobre la capacidad funcional y a pre-
venir la discapacidad.
La tarea de rehabilitacin del nio artrtico es compleja, principalmente por tra-
tarse de un proceso crnico de curso progresivo en algunos casos o con perio-
dos de agudizacin y remisin en otros, lo que demandar de una constante
supervisin y revisin de los objetivos teraputicos.
De esta manera, el programa de rehabilitacin deber adecuarse a las caracte-
rsticas clnicas y evolutivas de cada paciente en particular. Para ello, una
exhaustiva evaluacin clnico-funcional ser necesaria antes de comenzar cual-
quier plan de rehabilitacin y en ella participarn cada uno de los miembros del
equipo multidisciplinario, quienes en forma simultnea o sucesiva tendrn un
papel fundamental en el tratamiento integral de estos nios. As, mdicos (reu-
matlogos pediatras, fisiatras, ortopedistas), terapistas fsicos y ocupacionales,
enfermeros, ortesistas-protesistas, tendrn a su cargo la difcil tarea de minimi-
zar el impacto que sobre el nio y su familia produce esta enfermedad.
De igual manera, psiclogos, asistentes sociales y maestros acompaarn en el
transcurso de la enfermedad, tanto al nio como a la familia, estimulando la par-
ticipacin activa en el programa de rehabilitacin y dando el apoyo necesario
para su adaptacin escolar y social.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
704
Factores a considerar al momento de iniciar el programa de rehabilitacin:
1. Edad del paciente y colaboracin del nio y la familia. Factores psicosociales.
Dado que la rehabilitacin es un proceso dinmico que requiere de una partici-
pacin activa, tanto del paciente como de la familia, es fundamental que todo el
grupo sea informado en detalle de los objetivos del tratamiento y de la necesi-
dad del cumplimiento, tanto de las pautas de cuidado articular como de la reali-
zacin de los ejercicios teraputicos.
Cada edad requiere un abordaje diferente para lograr el adecuado cumplimien-
to de las pautas teraputicas y, eso, es vlido tanto para los nios pequeos
como para los adolescentes, por lo que el programa debe ser lo ms riguroso
posible, pero, tambin lo ms entretenido y simple como para que pueda ser
realizado en forma prolongada.
2. Grado de actividad de la enfermedad y extensin del dao articular.
En muy pocas ocasiones los pacientes con AIJ debern realizar reposo prolon-
gado en cama, por lo que se deber evaluar exactamente el grado y extensin
del compromiso articular o la presencia de manifestaciones sistmicas para
adecuar el equilibrio entre reposo y actividad fsica evitando los efectos secun-
darios de ambas medidas cuando no son debidamente controladas.
An cuando el paciente tenga indicacin de reposo, se darn pautas de protec-
cin articular y ejercicios isomtricos y de movilizacin activa para mantener
rango de movilidad articular (ROM) y fuerza muscular, as como cuidados pos-
turales de los segmentos articulares ms comprometidos para evitar posiciones
antlgicas o viciosas que lleven secundariamente a limitacin de la movilidad y/o
prdida de la fuerza muscular.
El compromiso articular de la AIJ puede ser mono, oligo o poliarticular y, en este
ltimo caso, pueden estar afectadas tanto las grandes como las pequeas arti-
culaciones, la articulacin tmporo-mandibular y la columna cervical. El denomi-
nador comn de dicha participacin ser el dolor, la inflamacin, la debilidad y/o
disbalance muscular los que librados a su evolucin natural llevar a: limitacin
de la movilidad, compromiso funcional y discapacidad.
Dado que en los nios la falta de dolor suele ser ms frecuente que en la AR del
adulto, la identificacin precoz del compromiso articular a travs de un prolijo
examen clnico cobra especial importancia (Tabla N 1).
Tabla N 1. Evaluacin clnico-funcional
Actividad de la enfermedad.
Nivel de dolor.
ROM.
Fuerza muscular.
Postura.
Marcha.
AV D.
Capacidad funcional.
CAPTULO 16 | Abordaje teraputico del nio...
705
Los nios con artritis pueden, adems, presentar limitacin funcional por dismi-
nucin de la capacidad aerbica caracterstica de toda enfermedad inflamatoria
crnica o por la presencia de fatiga cuya etiologa multifactorial incluye la activi-
dad inflamatoria y/o el desentrenamiento fsico entre las causas ms frecuentes.
3. Entre las consideraciones especiales de los nios con AIJ se encuentran las
alteraciones de crecimiento, ya sean como inhibicin del desarrollo y crecimien-
to global por actividad inflamatoria crnica, por el uso prolongado de corticoes-
teroides, o localizadas a una sola articulacin por crecimiento del segmento
afectado en la etapa inflamatoria o por cierre precoz de los ncleos de desarro-
llo en forma tarda.
Cuando la alteracin de crecimiento compromete los cndilos femorales, la pre-
sencia de diferencia de longitud de los miembros es la limitacin funcional ms
frecuente, la cual se corrige generalmente con una compensacin en el calzado.
La combinacin del trastorno de crecimiento de la mandbula (micrognata), con
anquilosis e hipoplasia de la columna cervical, da como resultado disminucin
de la apertura bucal y de la extensin cervical lo que constituye una limitacin
de especial inters en los nios y adolescentes, especialmente, en aquellos que
debern ser sometidos a procedimientos quirrgicos con requerimiento de intu-
bacin anestsica.
4. Las manifestaciones musculoesquelticas crnicas tanto de los miembros
superiores como inferiores, as como, el frecuente compromiso de la columna
cervical condicionan alteraciones posturales y de la marcha que son caracters-
ticas. Las mismas debern detectarse y corregirse precozmente para evitar pos-
turas anormales irreversibles (Fig. N 1).
El punto de partida de las alteraciones posturales son la inflamacin, el dolor
(actitud antlgica con aproximacin de los puntos de insercin muscular), la
debilidad y el disbalance muscular (acortamiento de agonistas y elongacin de
antagonistas), limitacin del rango de movilidad articular la mayora de las veces
en actitud de flexin (carpos, codos, caderas y rodillas entre las ms frecuentes)
y, finalmente, deformidad articular con repercucin funcional.
5. La evaluacin funcional de estos nios debe incluir mediciones reproducibles
que permitan efectuar el seguimiento de la forma ms objetiva posible para
determinar el cumplimiento y evaluar resultados.
Mediciones goniomtricas de los segmentos afectados, evaluacin de la fuerza
muscular, principalmente, en aquellos casos en los que participacin muscular
puede estar causada no slo por el desuso (Tabla N 2), fuerza de puo y pinza
con dinamometra (JAMAR), medicin de longitud de miembros, sern necesa-
rios realizar al inicio y en forma peridica durante el tratamiento.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
706
Tabla N 2. Debilidad muscular en artritis reumatoidea
Inhibicin refleja.
Miosistis / Miopata esteroidea.
Neuropata:
- Vasculitis.
- Atrapamiento.
- Subluxacin A/A y subluxacin debuso.
Medicin de limitacin funcional y discapacidad son evaluadas con cuestionarios
de autoevaluacin como la versin infantil del Health Assessment Questionnaire
(CHAQ) y de Calidad de Vida con el Short Form (SF-36). El primero ha sido tam-
bin validado en Argentina mientras que el segundo slo ha sido utilizado de acuer-
do con el conocimiento en nios mayores y an no validado en esta poblacin.
Objetivos del tratamiento de rehabilitacin
El tratamiento de los nios con AIJ debe ser integral y, como tal, ser primordial
que se inicie en forma precoz, tanto en la eleccin de la medicacin adecuada
que logre el control de la actividad de la enfermedad, como del programa de
rehabilitacin para prevenir el deterioro funcional.
El tratamiento de rehabilitacin comprende tres estadios:
- Preventivo.
- Correccin de deformidades.
- Mantenimiento.
En el periodo de prevencin, los objetivos a cumplir sern:
- Controlar el dolor.
- Disminuir la inflamacin.
- Mantener o mejorar el ROM y la fuerza muscular.
- Proteger las articulaciones.
- Conservar la energa.
- Preservar o mejorar la funcin.
Para cumplir con esos objetivos se cuenta con distintos recursos terapeticos
(Tabla N 3) teniendo como pilares fundamentales del mismo a la educacin, los
ejercicios terapeticos y la proteccin articular.
CAPTULO 16 | Abordaje teraputico del nio...
707
RECURSOS TTERAPUTICOS
Tabla N 3. Recursos teraputicos
MEDICACIN
/ INFILTRACIONES
PROTECCIN
ARTICULAR
EDUCACIN
REPOSO
ACTIVIDAD
EJERCICIOS
TERAPUTICOS
FISIOTERAPIA
La educacin del paciente y el ncleo familiar consiste en la adecuada informa-
cin respecto a las caractersticas clnicas y evolutivas de la enfermedad, as
como las posibilidades terapeticas tanto medicamentosa como de rehabilitacin;
stas deben ser detalladamente informadas al nio (cuando la edad lo permita) y
al grupo familiar con el objetivo de aumentar la colaboracin y modificar compor-
tamientos que puedan entorpecer el cumplimiento del tratamiento indicado.
reas especficas de educacin estarn orientadas a fomentar el cuidado arti-
cular, al asesoramiento para conservar la energa diaria sin producir fatiga, a la
realizacin de los ejercicios terapeticos y al trabajo de integracin del nio en
la escuela y su ncleo social.
La proteccin articular es de importancia fundamental desde el comienzo del
proceso inflamatorio con el objetivo de:
- Reducir el dolor al colocar a la articulacin en reposo y en una posicin de
relajacin.
- Promover una buena postura articular para evitar posiciones viciosas y facili-
tando una adecuada alineacin articular.
- Disminuir el excesivo uso articular y/o la carga de peso en el segmento com-
prometido.
- Modificar actividades a partir de la utilizacin de la articulacin bajo condicio-
nes favorables para la funcin.
- Mejorar ROM y fuerza muscular, ya que siempre junto a la proteccin articular
se realizan ejercicios terapeticos de movilizacin para prevenir rigidez y limi -
tacin funcional.
Se indican, generalmente, durante el reposo nocturno, por ejemplo: las frulas
para mantener rodillas en extensin, para carpos y manos en reposo funcional
o la proteccin de tobillo y pie. Estas ltimas evitan la deformidad en equino tan
frecuente de observar en los nios sometidos a reposo prolongado por el peso
de las cobijas o en presencia de importante sinovitis de la articulacin tibio-
astragalina, del retropie y/o del mediopie.
Tambin pueden indicarse para iniciar la bipedestacin y la marcha cuando la
fuerza muscular es insuficiente para la estabilizacin articular.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
708
Las ms utilizadas para ello son las frulas de proteccin para rodillas y las orte-
sis de polipropileno para la correccin de la deformidad en valgo o varo de retro-
pie, que se colocan dentro del calzado; ambas deformidades de frecuente
observacin en estos nios.
La oportuna prescripcin de plantillas de distribucin de cargas para mejorar los
apoyos tanto del retropie como del antepie son otra forma de proteccin articu-
lar utilizada frecuentemente (Figs. N 2, 3 y 4).
Al mismo tiempo debe asesorarse respecto a las caractersticas de un calza-
do adecuado: blando, liviano y confortable para asegurar la buena adaptacin
de las plantillas.
La proteccin articular debe mantenerse tambin durante la realizacin de las
tareas cotidianas y en el caso de los nios, adems, durante la tarea escolar.
Compete a la terapia ocupacional la evaluacin funcional, en muchos casos la
confeccin de las frulas y la instruccin respecto a la mejor utilizacin de las
mismas. Es muy importante que adems se efecte el seguimiento posterior
para controlar el cumplimiento en su uso y si siguen cumpliendo los objetivos
para las que fueron indicadas (Figs. N 5, 6 y 7).
Si bien hay guas establecidas para la confeccin de las frulas, cada nio debe
ser evaluado en forma individual teniendo en cuenta el patrn de contractura, la
movilidad de los tejidos blandos y el dao radiolgico presente.
Ocasionalmente, se indican ortesis dinmicas para la correccin de acortamien-
tos y/o deformidad.
Deber tenerse un cuidado especial cuando se confecciona una frula evitando
la aplicacin de una fuerza demasiado intensa sobre la articulacin que pueda
llevar a una subluxacin y/o producir dao epifisario secundario.
Tabla N 4. Razones para el incumplimiento en el uso de frulas
- Frula no bien adaptada.
- Restriccin de la funcin.
- Aumento de la rigidez asociada a su uso.
- Actitud de desentendimiento de los padres frente al tema.
- Esquema de utilizacin inadecuado.
- Falta de reconocimiento frente al uso o de refuerzo del objetivo.
- Falta de mejora en la posicin articular o de la funcin a pesar del cumplimiento previo.
Otros elementos utilizados para proteccin articular incluyen:
- Collar cervical: de gomapluma para aliviar el dolor o mantener una postura
adecuada durante las AVD o escolaridad.
- Elementos de asistencia para la marcha, tales como: bastones comunes,
antebraquiales tipo canadienses o con descarga antebraquial dependiendo
del compromiso articular de los miembros superiores y de la descarga que se
quiera dar a las articulaciones de los miembros inferiores.
CAPTULO 16 | Abordaje teraputico del nio...
709
- Otros medios de movilizacin deben ofrecerse a los nios que no pueden
hacerlo adecuadamente por sus propios medios y/o en los que sus segmen-
tos articulares deben ser pretegidos del sobreuso o stress. Triciclos, bicicletas
o sillas de ruedas (manuales o elctricas) son una alternativa posible para el
traslado a distancia de estos nios cuando no puedan movilizarse caminando.
Ejercicios terapeticos
Los ejercicios terapeticos son sin duda los protagonistas principales en un pro-
grama de rehabilitacin. Guas detalladas del tipo de ejercicios apropiados en
relacin con la actividad de la enfermedad (aguda, subaguda o crnica) han sido
presentadas en la literatura, as como, los beneficios que se les adjudican.
Es esencial reconocer los diferentes momentos evolutivos de la enfermedad
para la graduacin del plan de ejercicios.
En presencia de inflamacin aguda la terapia recomendada consiste en movili-
zacin activa-asistida suave y ejercicios isomtricos, principalmente, de los
msculos antigravitatorios, tales como: cuadriceps y glteos.
El objetivo de estos ejercicios ser el de mantener ROM y fuerza muscular; en
general, se asocian a la aplicacin de algn agente fsico, tal como: packs de
hielo (crioterapia) para aliviar el dolor y la inflamacin.
En los casos de inflamacin subaguda o crnica, ejercicios activos y de resis-
tencia progresiva pueden indicarse en relacin con la evolucin clnica general
y a la respuesta de la fuerza y resistencia muscular en particular.
Estos ejercicios permitirn la adaptacin del msculo y del sistema cardiores-
piratorio al esfuerzo y para ello se indican junto a actividades fsicas y/o
recreativas, tales como: ejercicios en el agua, natacin, bicicleta, que se indi-
car segn la edad y posibilidades de los nios como puede ser un triciclo o
cuatriciclo (Figs. N 8 y 9).
Ha sido propuesto que la capacidad aerbica de los nios con AIJ es clnica y
estadsticamente ms baja comparada con grupos controles. Algunas dificulta-
des en la interpretacin de estos resultados se han encontrado al analizar los
factores fisiopatolgicos asociados, como: el dolor, la rigidez o la disminucin
del ROM presentes en estos nios. De cualquier manera, todo parecera indicar
que al igual que en la AR del adulto estos pacientes se benefician con progra-
mas de entrenamiento aerbico.
Hay evidencias que los ejercicios en el agua, que incluyen caminatas y carga
progresiva seran los ms recomendados. La propiedad de flotacin facilita el
movimiento, disminuyendo el impacto sobre las articulaciones daadas.
Dado que distintos grados de osteoporosis pueden observarse en los nios con
enfermedad articular crnica, especialmente, aquellos sometidos a largos perio-
dos de corticoesteroides o a reposos prolongados, deben ser recomendados
ejercicios de carga esqueltica (marcha con o sin asistencia) o actividades
recreativas que estimulen la densidad sea, el crecimiento epifisario y mejoren
la fuerza muscular y la flexibilidad disminuyendo el riesgo de fractura.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
710
No existen estudios relevantes de la relacin entre intensidad de la actividad fsi-
ca y el grado de inflamacin, por lo que la dosificacin de la intensidad y tipo de
ejercicios quedar a criterio del profesional tratante en coordinacin con el reu-
matlogo de cabecera sobre la base de la experiencia clnica y a un cuidadoso
monitoreo de la respuesta de cada paciente.
Lo fundamental es que el plan de actividad fsica se inicie tempranamente,
desde el momento mismo del diagnstico de la enfermedad y formando parte
de su tratamiento integral. As se cumplir con el objetivo primario de preven-
cin de discapacidad.
Cuando estos objetivos no han podido cumplirse y la limitacin funcional se
encuentra presente, otras medidas terapeticas como las de correccin de
deformidades tendrn que ser indicadas.
Es conocida la frecuente y rpida limitacin del ROM y la instalacin de deformi-
dad articular con punto de partida en el proceso inflamatorio articular y el dolor
crnico cuando estos no son controlados adecuadamente.
El reconocimiento precoz de las manifestaciones clnicas asociadas a los patro-
nes de contracturas tendinosas y restriccin de la movilidad progresiva ayudar
a dar una pronta solucin al problema.
A continuacin se describen los segmentos ms frecuentemente afectados, la
limitacin funcional resultante y las medidas fsicas recomendadas.
Segmento comprometido
Articulacin
tmporomandibular
- Micrognata y alteracin de la
oclusin dentaria.
- Retrognata.
Columna cervical
- Prdida de extensin,
rotaciones e inclinacin lateral.
- Fusin interapofisaria.
- Hipoplasia cuerpos vertebrales.
- Inestabilidad del proceso
odontoides.
Hombros
- Sobrecrecimiento de la
cabeza humeral, erosiones,
compromiso de partes
blandas.
- Prdida de la abduccin, fle-
xin, abduccin y rotaciones.
- Subluxacin superior.
Limitacin funcional
- Disminucin de la apertura
bucal.
- Falta de correspondencia
dental.
- Inclinacin lateral de la cabeza.
- Movimientos compensatorios
de los ojos.
- El dficit de extensin
dificulta la intubacin.
- Antepulsin de hombro y
retraccin de pectorales.
- Rpida limitacin en las
actividades overhead.
- Mayor disfuncin cuando se
asocia a limitacin de codo y
carpo.
Tratamiento
- Ejercicios de apertura bucal.
- Consulta precoz con el
odontlogo.
- Evaluacin de necesidad de
ortodoncia.
- Mantener ROM y relajacin
muscular.
- Evitar almohadas en el
reposo en cama.
- Collar de gomapluma si hay
dolor.
- Cuidado de postura en las
AVD.
- Rpida movilizacin para
mantener ROM y fuerza
muscular.
- Insistir en ejercicios
overhead y de propiocepcin.
- Integracin funcional de todo
el miembro superior.
CAPTULO 16 | Abordaje teraputico del nio...
711
Codos
- Alteracn de crecimiento del
radio.
- Atrapamiento cubital.
Carpos y manos
- Compromiso precoz.
- Dolor y limitacin de la
flexoextensin.
- Debilidad de extensores.
- Anquilosis CMC e
intracarpiana.
- Trastornos de maduracin y
crecimiento.
- Desviacin cubital y radial.
- Subluxacin dorsal.
- Tenosinovitis flexora.
- Mayor compromiso de DIF.
- Subluxacin de MCF e IF.
Caderas
- Erosiones, pinzamiento.
- Trastornos de crecimiento
en cabeza y cuello.
- Subluxacin superior,
protrusin acetabular.
Rodillas
- Compromiso frecuente y precoz.
- Contractura en flexin.
- Trastornos de crecimiento en
cndilo medial (valgo) o
ambos (discrepancia de
MMII).
- Subluxacin posterior.
- Rotacin externa de la tibia.
Tobillos y pies
- Compromiso de retro-medio
y antepie.
- Hallux Valgus y subluxacin
MTF.
- Anquilosis sea y trastornos
de crecimiento.
- Limitacin de la ensin y
supinacin.
- Asociacin de dficit de
extensin de codo con
deviacin cubital de carpo.
- Ruptura de tendones
extensores.
- Atrapamiento de nervio
mediano.
- Disminucin de fuerza de
puo.
- Deformidad en Boutonnier y
cuello de cisne.
- Actitud en flexoadduccin
con hiperlordosis secundaria.
- Limitacin de ROM:
extensin, abduccin y
rotaciones.
- Dolor y limitacin de la
marcha y AVD.
- Prdida de la flexoextensin
- Hipotrofia de cudriceps.
- Disbalance tendinoso-altera-
cin de la marcha.
- Frecuente asociacin con
cadera y pie (valgo o varo).
- Limitacin de ROM.
- Pie plano (blando o rgido).
- Valgo o varo de retropie.
- Metatarsalgia.
Hiperqueratosis.
- Dolor y mal apoyo en la marcha.
- Movilizacin precoz para
mantener flexoextensin.
- Frula de reposo cuidando
de no limitar ROM.
- Mantener pronosupinacin.
- Mantener posicin funcional
(frulas de reposo y Cock
up).
- Mantener ROM y fuerza de
puo y pinza.
- Mantener alineacin de dedos
(anillos para PIF y DIF).
- Asesoramiento para
AVD/Adaptaciones.
- Ejercicios de ROM
insistiendo en glteos.
- Descanso en decbito prono.
- Traccin continua de partes
blandas en presencia de
dolor y/o actitud en flexin
(Fig. N 10).
- Hidroterapia.
- Ayuda-marcha para proteccin.
- Ejercicios de ROM y
fortalecimiento de cudriceps.
- Valva de reposo en presencia
de dolor y/o actitud en flexin.
- Traccin de partes blandas
cuando se asocia con defor-
midad en flexin de caderas.
- Hidroterapia.
- Indicacin de realces y
ayuda-marcha.
- Ejercicios de ROM.
- Calzado adecuado (ancho,
blando y liviano).
- Plantillas con realces segn
evaluacin por ortesista.
- Frulas de correccin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
712
Tal vez una de las mayores dificultades cuando se establecen los objetivos de
mantenimiento de un programa de rehabilitacin en la poblacin juvenil sea su
cumplimiento en el tiempo. Es por eso que los mismos deben ser en primer lugar
comprendidos y compartidos por el paciente y su familia, y factibles de cumplir.
El programa de mantenimiento consta de la realizacin de una serie de ejerci-
cios de fcil realizacin y de la utilizacin de elementos de ortesis o adaptacio-
nes para mejorar la funcin articular.
En oportunidades se complementan con actividades en la piscina o sesiones de
gimnasia general con caractersticas recreativas para su adecuada aceptacin.
Ser importante adems tratar de adecuar el plan de ejercicios y las actividades
recreativas a las que realizan el resto de los nios, como tareas fsicas escola-
res para que no sean excluidos de estas actividades grupales. Para esto, se
deber informar adecuadamente a los profesores de gimnasia respecto a los
cuidados articulares y los alcances de la actividad fsica permitida.
Estos programas sern flexibles y deben acompasarse de acuerdo con la acti-
vidad de la enfermedad y a la tolerancia al ejercicio.
En todo momento se debe estimular al nio a realizar una vida lo ms normal
posible evitando su exclusin familiar y/o social.
El impacto de la enfermedad durante la infancia y adolescencia, la persistencia
de contracturas en flexin, el dao articular y la prdida de funcin tienen un dra-
mtico impacto sobre la calidad de vida de los pacientes y su familia. La estre-
cha relacin con el equipo interdisciplinario es imperativo para que los objetivos
teraputicos puedan cumplirse y los resultados se mantengan a lo largo de la
evolucin de la enfermedad.
CAPTULO 16 | Abordaje teraputico del nio...
713
Fig. N 1. Postura caracterstica de paciente con AIJ poliarticular de larga evolucin con alteracio-
nes de crecimiento en TM, actitud en flexin de CC, antepulsin de hombros, MMSS ubi-
cados en el plano frontal del cuerpo, con codos y carpos en flexin, hiperlordosis lumbar,
caderas y rodillas en flexin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
714
Fig. N 2. Nia que inicia su entrenamiento de marcha con el uso de valvas al nivel de MMII por debi-
lidad en cuadriceps que no permiten una adecuada estabilizacin de las rodillas. Usa ade-
ms collar de gomapluma para mantener adecuada postura de columna cervical.
CAPTULO 16 | Abordaje teraputico del nio...
715
Fig. N 3. Vista frente y espalda de tobillos y pies del paciente con poliartritis con deformidades de
MMII con caderas limitadas, rodillas en valgo, retropies en varo a predominio de MID con
antepie adducto y sobrecarga en el primer dedo.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
716
Fig. N 4. Plantillas de plastazote con realces en los distintos puntos de hiperapoyo que surgen de
los datos obtenidos de la toma pedigrfica.
CAPTULO 16 | Abordaje teraputico del nio...
717
Figs. N 5 y 6. Frulas estabilizadoras de carpo, a la izquierda con pulgar libre, a la derecha, con
pulgar incluido. Para ser usadas en las actividades cotidianas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
718
Fig. N 7. Anillos para mantener alineacin de PIF durante la funcin de puo.
CAPTULO 16 | Abordaje teraputico del nio...
719
Figs. N 8 y 9. Ejercicios de movilizacin en Tanque de Hubbard. Pacientes realizando gimnasia en
el agua como actividad recreativa.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
720
Fig. N 10. Traccin continua de partes blandas indicada en nios con deformidad en flexin de
caderas y rodillas con control adecuado de postura e interrumpida durante el da
para la movilizacin dentro y fuera del agua.
CAPTULO 16 | Abordaje teraputico del nio...
721
Lecturas recomendadas
ANSELL BM. Pediatric Rehabilitative Rheumatology. Handbook of Rehabilitative
Rheumatology. American Rheumatism Association: 1988; 167-182.
ANSELL BM. Rehabilitation, en ARDEN GP, ANSELL BM (eds.). Surgical
Management of Juvenile Chronic Polyarthritis. Londres: Academic Press, 1978;
202-215.
FREDRIKSEN B, MENGSHOEL AM. The Effect of Static Traction and Orthoses in the
Treatment of Knee Contractures in Preschool Children with Juvenile Chronic
Arthritis: a Sing Subject Design. Arthitis Care Res. 2000 Dic.; 13 (6): 352-9.
HELDERS PJM, VAN DER NET J, NIEUWENHUIS M. Splinting the Juvenile Arthritis
Wrist: A Clinic Observation. Arthritis Care Res. 2002; 47: 99-103.
KLEPPER S. Exercise and Fitness in Children with Arthritis: Evidence of Benefits
for Exercise and Physical Activity. Arthritis Care Resvol. 2003 Jun.; 15, 49, N
3, 435-443.
TAKKEN T, HEMEL A, VAN DER NET J, HELDERS PJM. Aerobic Fitness in Children
with Juvenile Idiopathic Arthritis: A Systematic Review. J Rheumatol. 2002; 29:
2643-2647.
TAKKEN T, VAN DER NET J, HELDERS PJM. Relationship Between Functional Ability
and Physical Fitness in Juvenile Idiopathic Arthritis Patients: Scand J
Rheumatol. 2003; 32:174-178.
TAKKEN T, VAN DER NET J, KUIS W, HELDERS PJM. Physical Activity and Health
Related Physical Fitness in Children with Juvenile Idiopathic Arthritis. Ann
Rheum Dis. 2003; 62: 885-889.
WALKER JM, HELEWA A. Physical Therapy Management of the Child and
Adolescent with Juvenile Rheumatoid Arthritis in: Physical Therapy in Arthritis.
WB Saunders Company: 1996; 211-244.
CAPTULO 16 | Abordaje teraputico del nio...
723
Opciones quirrgicas en Artritis Idioptica Juvenil (AIJ)
Dra. Susana Alicia Gagliardi y Dra. Graciela Espada
Distintas intervenciones quirrgicas pueden ser consideradas en los pacientes
con AIJ, ya sea, con fines diagnsticos o terapeticos.
La contribucin de la ciruga ortopdica en esta poblacin incluye el alivio del
dolor, la estabilizacin o preservacin articular, la restauracin de la alineacin
y el balance tendinoso u osteoarticular y en todos los casos el objetivo final ser
el de conservar o mejorar la funcin y la calidad de vida de los pacientes.
La indicacin en cuanto a tiempos, sitios y orden de los distintos procedimientos
quirrgicos es un proceso complejo y depender de la evaluacin conjunta del
mdico reumatlogo, el equipo de rehabilitacin y el cirujano ortopedista de
acuerdo al tipo y extensin del compromiso articular y a la repercusin que estos
ocasionan en la capacidad funcional del paciente.
La decisin final resultar del anlisis clnico-funcional y de los objetivos terape-
ticos que debern ser consensuados, tanto por el equipo tratante como por el
paciente (cuando la edad lo permita) como de su familia.
Tabla N 1. Factores a considerar al momento quirrgico
Tiempos
Edad del paciente.
Severidad de la enfermedad.
Estado evolutivo.
Segmentos comprometidos.
Secuencia preferida:
- MMII antes que MMSS - MMII:
pie, cadera, rodilla, tobillo.
Grado de discapacidad.
Objetivos
- Mantener alineacin.
- Reducir tejido sinovial.
- Controlar el dolor.
- Proveer estabilidad.
- Mejorar funcin.
Procedimientos
- Diagnstico: biopsia/artroscopa.
- Deflexin de partes blandas
(tenotomas).
- Reconstruccin articular
(artrodesis, artroplastas).
- Sinovectomas/tenosinovectomas.
- Osteotomas.
- Grampeado (stapling) epifisario.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
724
Tan importante como la decisin de una determinada ciruga es la evaluacin
prequirrgica que en muchos casos har que se deban modificar o replantear
en tiempos o secuencias los distintos procedimientos.
Evaluacin prequirrgica
1. Evaluacin clnica:
- Manifestaciones extraarticulares.
- Medicacin: suspensin o suplemento segn la droga recibida, la dosis y el
tiempo de administracin.
2. Evaluacin articular y funcional.
Segmentos articulares particularmente importantes para evaluar independiente-
mente del que sea de indicacin quirrgica:
- Columna cervical.
- Subluxacin atlanto-axoidea.
- Subluxacin subaxial.
- Anquilosis.
- Temporomandibular: limitacin de la apertura bucal.
Ambos segmentos comprometidos en forma independiente o asociados pueden
representar una importante limitacin en el momento de la intubacin anestsi-
ca. El mdico anestesista debe tener conocimiento de esta limitacin y contar
con un fibroscopio en caso de ser necesario.
En el caso de pacientes con subluxacin atlanto-axoidea asintomtica el uso de
un collar cervical blando servir como recordatorio al momento de la ciruga.
- Miembros superiores.
Dolor, inflamacin y limitacin funcional de hombros, codos y manos deben ser
evaluados y tratados ante la necesidad de indicar elementos de ayuda-marcha
en el postoperatorio inmediato. La indicacin de proteccin articular o la adap-
tacin de los elementos de descarga deben ser considerados para evitar el
sobre uso de estas articulaciones.
- Segmentos articulares que sern sometidos a ciruga.
Ms all de la articulacin a operar, todo el segmento funcional debe ser evalua-
do, ya que, en la mayora de los casos se encuentran comprometidos. El ejem-
plo ms claro de esto es la frecuente limitacin de la marcha por deformidad en
flexin de caderas y/o rodillas. En oportunidades, flexionando slo caderas y/o
rodillas es suficiente, dependiendo del grado de lesin de cada una de las arti -
culaciones, pero ambos debern ser evaluados previamente para determinar
repercusin funcional total.
Algunas mediciones articulares y funcionales deben implementarse como mto-
dos de seguimiento y evaluacin de resultados. Entre ellos mencionaremos:
- Goniometra.
- Fuerza muscular.
- Evaluacin funcional.
CAPTULO 16 | Abordaje teraputico del nio...
725
3. Evaluacin psicolgica.
La colaboracin del nio y la familia, en el tratamiento es fundamental, principal-
mente en el periodo posquirrgico, ya sea durante el tratamiento de rehabilita-
cin como en los cuidados a largo plazo.
La colaboracin del Departamento de Psicologa en estos pacientes cobra espe-
cial importancia en los nios ms pequeos sometidos a cirugas de liberacin de
partes blandas que deben iniciar la movilizacin precoz de los segmentos opera-
dos, la mayora de las veces en presencia de dolor y limitacin de la movilidad.
La evaluacin preoperatoria para determinar pronstico de colaboracin es de
gran valor para no exponer al paciente a una ciruga con la cual no se logren los
objetivos deseados.
Procedimientos quirrgicos en relacin
con los segmentos articulares ms comprometidos
El compromiso de los miembros inferiores es, sin dudas, el mayor motivo de con-
sulta en las distintas formas de la enfermedad, ya sea oligo, poliarticular o sist-
mica. La rpida repercusin que esta afectacin produce sobre la funcin de la
marcha es lo que lleva a los padres a la consulta en la mayora de los casos.
De ellos la participacin de la cadera y la rodilla es, particularmente, crucial no slo
por su frecuencia sino por el impacto deletreo sobre la capacidad funcional de
estos pacientes. Es ampliamente reconocido que la persistente contractura en fle-
xin de caderas y/o rodillas lleva a una progresiva alteracin de la marcha con defor-
midades secundarias al nivel de articulaciones vecinas como tobillos o columna.
Segn las distintas publicaciones, el compromiso de la cadera se encuentra pre-
sente en el 30% a 50% de los nios con AIJ en general, pero su participacin
aumenta cuando se lo analiza por forma clnica. As, el 80% de las formas sis-
tmicas lo presentan a los diez aos de evolucin de la enfermedad.
Cuando el tratamiento conservador de la contractura en flexin de caderas y/o
rodillas, basado en un riguroso plan de ejercicios terapeticos y/o traccin con-
tinua de partes blandas (ver captulo de Rehabilitacin) no provee los resultados
deseados para asegurar una marcha adecuada, la liberacin quirrgica de par-
tes blandas, parecera ser una alternativa vlida (Tablas N 2 y 3).
Tabla N 1. Rehabilitacin en ACJ. Tratamiento de la contractura en flexin de
cadera
Dolor intenso:
- Traccin continua de parte blandas.
- Periodos de ejercicios activos asistidos.
Dolor leve o asintomtico:
- Traccin nocturna.
- Ejercicios de movilidad de cadera hidroterapia.
- Reposo en posicin prona.
- Control de la marcha.
- Examen bajo anestesia general.
- Deflexin quirrgica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
726
Tabla N 2. Rehabilitacin en ACJ. Tratamiento de la deformidad en flexin de
rodillas
- Valva posterior de yeso o termoplstico.
- Traccin de partes blandas.
- Yesos progresivos: corto periodo.
- Ejercicios isomtricos > Rom, fortalecimiento.
- Hidroterapia.
- Deflexin quirrgica.
La tenotoma del psoas ilaco y adductores en caderas, de isquiotibiales y
biceps sural en rodillas acompaada o no de capsulotoma, han sido presen-
tadas por distintos autores como de eleccin en la correccin de estas defor-
midades tan incapacitantes.
En 1992 presentamos la experiencia de este tipo de ciruga en nuestro grupo de
AIJ seguido en el Instituto de Rehabilitacin Psicofsica. Los resultados publica-
dos 1992 fueron los siguientes:
- Se evaluaron a 27 pacientes con diagnstico de ARJ sometidos a 53 interven-
ciones de tenotomas, 22 caderas y 31 rodillas. El promedio de edad a la ciru-
ga fue 12.1 aos, con un promedio de evolucin de la enfermedad de 6.3 aos
y un seguimiento postoperatorio de cinco aos. Los resultados mostraron una
marcada mejora de la contractura en flexin y en el rango de movilidad en los
primeros tres aos de seguimiento, los que fueron perdindose paulatinamente
ms all de ese periodo, principalmente al nivel de caderas, pero siempre fue-
ron mejores que previo a la ciruga.
- Slo 37% de los pacientes caminaban al momento quirrgico; el 81% lo logr
en el postoperatorio y luego de un intenso programa de rehabilitacin.
La liberacin de partes blandas es una alternativa terapetica de valor para pre-
servar tanto la alineacin como la funcin en la deformidad en flexin de cade-
ras y/o rodillas.
Es conocido que la articulacin de la rodilla es la ms frecuentemente afectada
en la forma oligoarticular de la enfermedad produciendo dolor, inflamacin y
contractura en flexin con rpido deterioro funcional.
En presencia de sinovitis recurrente, cuando an la destruccin articular no se
haya instalado, y ante el fracaso de tratamientos conservadores. Incluyendo la
inyeccin intraarticular, la indicacin de Sinovectoma por va artroscpica debe
ser considerada.
Otras cirugas menos frecuentemente indicadas, tanto en caderas como rodillas,
son las osteotomas de alineacin.
Los nios con subluxacin lateral de cadera con mayor anteversin de cuello
femoral resultado de las alteraciones de crecimiento, pueden beneficiarse con
osteotomas intertrocantricas. La centralizacin de la cabeza femoral en el
CAPTULO 16 | Abordaje teraputico del nio...
727
acetbulo y la rotacin externa, mejoran la carga en los miembros inferiores. La
posibilidad de regeneracin del cartlago despus de la osteotoma debe ser
tenida en cuenta.
Al nivel de la rodilla, la persistencia de deformidad en valgo con o sin deformi -
dad en flexin fija y que no responde al uso de frulas requerir de alineacin
quirrgica. La indicacin de osteotoma supracondilea puede ser necesaria en
los nios pequeos mientras que el stapling (grampeado) epifisario puede ser
usado en los nios entrando en la pubertad.
En los estudios de resultados funcionales a largo plazo, ms de un tercio de los
pacientes, asociado a persistencia de la actividad de la enfermedad en la adul-
tez, presentan discapacidad y necesitan de cirugas, principalmente de caderas.
En los casos de artritis crnica, severa, con alteraciones destructivas irrever-
sibles los reemplazos articulares deben ser considerados irrespectivamente
de la edad de los pacientes, ante la presencia de dolor intenso y/o limitacin
de la movilidad articular.
Estos cambios llevan a serias limitaciones en la marcha, requiriendo en casos
extremos el uso de silla de ruedas, e interfiriendo con las tareas escolares o
laborales segn la edad.
En las mujeres jvenes la limitacin de la movilidad de las caderas interfiere
con la actividad sexual y ste ha sido otro punto a tener en cuenta al momen-
to de la decisin quirrgica.
Ms all de la edad sea madurativa de los pacientes, es esencial considerar la
reaccin de los tejidos a la presencia del material empleado para el implante, inclu-
yendo: metal, polietileno y cemento. Otro dato a valorar es el stock seo de estos
pacientes sometidos en muchos casos a tratamientos prolongados con corticoes-
teroides, reposo o falta de carga esqueltica necesaria para el estmulo del hueso.
En el ao 1997 la Revista Brasilea de Reumatologa public un trabajo rea-
lizado en el Instituto de Rehabilitacin Psicofsica en donde presentamos
nuestra experiencia del uso de prtesis de caderas y rodillas en pacientes
con ARJ y EAJ en los ltimos 20 aos.
Fueron revisados 40 pacientes (34 ARJ y 6 EAJ), los cuales recibieron 71 pr-
tesis (61 caderas y diez rodillas); cuatro de las ARJ recibieron tres o ms reem-
plazos articulares. En el grupo de 61 PTC (23 bilaterales), el promedio de edad
fue de 24 aos con un 85% de los pacientes por debajo de los 35 aos. El pro-
medio de seguimiento fue de 60 meses. Los resultados fueron de excelentes a
buenos en 46 pacientes (75%) y pobres en 15 (25%).
En dos de las 61 PTC se observ infeccin (3%) y falla mecnica con afloja-
miento en siete pacientes (11%). Osificacin heterotpica fue encontrada en
24 (41%). En ninguno de los casos esta complicacin produjo aumento de
limitacin funcional en el postoperatorio.
La revisin quirrgica se realiz en siete prtesis.
A los 47 meses de seguimiento de todos los pacientes con ARJ operados de
reemplazos de rodillas (diez prtesis en seis pacientes) se encontraban libres
de complicaciones clnicas con resultados de buenos a excelentes en el 80%
de los casos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
728
Los pacientes que recibieron tres o ms prtesis (multiprtesis) que presenta-
ban clase funcional IV en el preoperatorio, mejoraron significativamente.
Nuestra conclusin coincidente con la de otros autores, los reemplazos articula-
res de caderas y rodillas constituyen una alternativa terapetica de valor en
pacientes rigurosamente seleccionados.
Procedimientos quirrgicos alternativos han sido propuestos para demorar la
colocacin de prtesis totales en esta poblacin juvenil. Los reemplazos de
superficie y las artoplastas de interposicin no han demostrado hasta la fecha,
en nuestro conocimiento, resultados lo suficientemente satisfactorios que las
ubiquen entre las de eleccin en estos pacientes.
El tobillo y el pie se afectan frecuentemente en los nios con AIJ, ocasionando
dolor e impotencia funcional para la marcha. La sinovitis crnica de la articula-
cin tibioastragalina, en casos de falta de respuesta a tratamiento medicamen-
toso general y local, puede beneficiarse con sinovectoma, aunque existen
pocos reportes que muestran el resultado de esta ciruga en nios a largo plazo.
La deformidad en valgo o varo del retropie con destruccin articular de las arti-
culaciones subastragalina y mediotarsiana, cuando el deseje no se controla con
el uso de ortsis correctivas en el calzado, puede requerir de artrodesis de ali-
neacin la que brindar un soporte estable y una marcha funcional e indolora.
El antepie, menos frecuentemente comprometido en esta poblacin que en la
forma del adulto, puede beneficiarse con una ciruga de reseccin tipo Fowler
para la alineacin de las articulaciones metatarsofalngicas y de la deformi-
dad del hallux.
Las indicaciones quirrgicas en miembros superiores son menos frecuentes
aunque no menos importantes las limitaciones funcionales resultantes del com-
promiso a ese nivel.
Pocas cirugas han sido utilizadas tanto en hombros como codos, aunque posi-
blemente en un futuro prximo con la incorporacin de la artroscopa se puedan
beneficiar estos segmentos que tan rpidamente se limitan y lesionan una vez
instalada la enfermedad.
En el codo, an en presencia de dao articular, la sinovectoma con o sin resec-
cin de la cabeza del radio, ha demostrado ser una buena indicacin para mejo-
rar el dolor y el rango de movilidad.
La indicacin quirrgica en el carpo y la mano merece ms que ninguna otra una
minuciosa evaluacin funcional prequirrgica para determinar en forma feha-
ciente el grado de mejora a obtener con la ciruga.
En oportunidades, el carpo y la mano adoptan posiciones que parecen antifun-
cionales para poder por ejemplo llevarse la mano a la boca cuando el codo y el
hombro estn limitados.
Si se mira slo el segmento de la mano y el carpo (generalmente, en flexin de
carpo e hiperextensin de metacarpofalngicas) se decidir una alineacin qui-
rrgica a ese nivel en rangos funcionales, que al no poder ser compensadas
por la limitacin del hombro y/o codo, impedir que el paciente contine siendo
independiente para la alimentacin.
La participacin de terapia ocupacional en estos casos es de fundamental
importancia en la decisin quirrgica y en el seguimiento posterior.
CAPTULO 16 | Abordaje teraputico del nio...
729
La sinovectoma y/o tenosinovectoma del carpo es tal vez la ciruga ms fre-
cuente de indicar en estos pacientes cuando la sinovitis persistente pone en
riesgo la integridad de los tendones extensores del carpo, sin respuesta al tra-
tamiento conservador y a las medidas de proteccin articular.
En el periodo de destruccin articular y desalineacin, la artrodesis es la ciruga
de eleccin para mantener una adecuada funcin.
La indicacin quirrgica de la columna cervical se encuentra limitada a la pre-
sencia de alguna de las siguientes situaciones:
- Luxacin o subluxacin atlatoaxoidea o subaxial en presencia de dolor intra-
table a pesar del uso del collar cervical y/o medicacin.
- Presencia de manifestaciones sensitivas progresivas o potenciales evocados
alterados.
- Presencia de debilidad muscular relacionada al compromiso cervical o altera-
ciones neurolgicas relacionadas.
En estos casos, la artrodesis con o sin instrumentacin es la ciruga de eleccin
que ofrece una adecuada estabilizacin y previene futuras complicaciones.
El programa de rehabilitacin posquirrgico en todos los procedimientos men-
cionados es fundamental y es, generalmente, monitoreado por el cirujano inter-
viniente en un estrecho dilogo con los integrantes del equipo tratante, el
paciente y su familia.
La comprensin de los objetivos del tratamiento de rehabilitacin luego de la
ciruga asegurar el cumplimiento de los cuidados posquirrgicas y la realiza-
cin del plan de ejercicios necesarios para asegurar los resultados a largo plazo.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
730
Fig. N 1. Paciente con AIJ que se encontraba en clase funcional IV previo al reemplazo total de
caderas y rodillas. Actualmente, realiza una marcha asistida con bastn con descarga
antebraquial por limitacin en la movilidad del codo, es totalmente independiente para las
AVD y para su actividad profesional.
CAPTULO 16 | Abordaje teraputico del nio...
731
Lecturas recomendadas
ARDEN, GP y ANSELL, B M. Surgical Management of Juvenile Chronic
Polyarthritis. Londres: Academic Press, Nueva York: Grune & Stratton, 1978.
ANSELL BM. Pediatric Rehabilitative Rheumatology. Handbook of Rrehabilitative
Rheumatology. American Rheumatism Association. 1988, 68-181.
ESPADA G, RIOPEDRE MA, BABINI JC et al. Clinic and Functional Evaluation of
Total Hip and Knee Prostheses in Patients with Juvenile Chronic Arthritis: a 20-
years experience. Rev Bras Rheumatol. 1997, N 1, vol. 37, 7-11.
HARRIS C y BAUM J. Involvement of the Hip in Juvenile Rheumatoid Arthritis. J
Bone and Joint Surg. 1988, N 6, vol. 70-A, 821-832.
MORENO LVAREZ M, ESPADA G, MALDONADO-COCCO JA y GAGLIARDI S. Longterm
following of Hip and Knee Soft Tissue Release in Juvenile Chronic Arthritis. J
Rheumatol.1992; 19, 1608-1610.
RYDHOLM U. Nonprosthetic Surgery of the Juvenile Idiopathic Arthritis Hip.
Techniques in Orthopaedics. 2003; vol. 18 (3), 272-278.
SCOTT RD. Total Hip and Knee Arthroplasty in Juvenile Rheumatoid Arthritis. Clin
Orthop: 1990, 253, 83-91.
SPENCER CH, BRAM H y BERNSTEIN B. Hip Disease in Juvenile Rheumatoid
Arthritis. Curr. Opin. Rheumatol. 2002: 14, 536-541.
CAPTULO 16 | Abordaje teraputico del nio...
733
Aspectos psicosociales de las Enfermedades Reumticas
de la infancia
Dr. Joseph E. Levinson
Las enfermedades reumticas crnicas en la infancia y adolescencia plantean
problemas especiales de maestra para el desarrollo de tareas psicosociales y
alcance de logros de ese crecimiento psicosocial en cada uno de los estados
del desarrollo descriptos por Erikson.
El pronstico fsico, social, sexual, educacional, vocacional y econmico en la
vida adulta est relacionado, no slo con los mecanismos biolgicos de las
enfermedades reumticas sino tambin con el xito y/o fracaso experimentado
progresivamente en cada uno de los estados del desarrollo. Es importante
remarcar que el impacto de estas enfermedades no est slo limitado a los
pacientes sino que tambin se extiende a los padres y hermanos. Esto merece
investigar acerca de la tensin psicosocial, mecanismos de adaptacin de los
pacientes y sus familias, y los posibles efectos de estos en el inicio, curso y pro-
nstico de la enfermedad.
A pesar de medio siglo de investigacin de posibles factores etiolgicos o cau-
sales asociados a los factores psicosociales o de personalidad interactuando
con las variables biolgicas en la patognesis de ARJ, las evidencias y esfuer-
zos para explicar dichos roles permanecen ms como especulaciones que
como conclusiones.
Por otro lado, numerosos estudios han sugerido fuertemente una relacin tempo-
ral entre factores psicosociales estresantes y el inicio clnico de ARJ, y una
influencia significativa de problemas psicosociales, incluyendo estrs familiar pre-
existente, en el patrn individual del inicio, curso y evolucin de la enfermedad.
Varios reportes muestran el impacto del esfuerzo psicosocial en estas enferme-
dades, ms frecuente en ARJ y menos prevalente en espondilitis anquilosante,
LES, EMTC, PM-DM, esclerodermia, sarcoidosis y sndrome de fatiga crnica.
Se han comparado aspectos psicosociales de otras enfermedades crnicas de
la infancia incluyendo enfermedad celaca, diabetes, hemofilia y cncer.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
734
A pesar de lo sugestivo de las conclusiones, la inclusin de pacientes con enfer-
medades reumticas es modesta en estos estudios, tanto en nmero como en
la localizacin geogrfica, incrementando an ms las dudas acerca de la apli-
cabilidad de estos hallazgos.
En 1954 Blom y Nicholls publicaron en el
1
/3 de sus casos de ARJ, una aparen-
te correlacin entre el inicio de la enfermedad y un fuerte evento emocional en
la vida del nio. En 1974, McAnarney y sus colaboradores, observaron que los
nios con artritis vistos en la Clnica peditrica de Artritis en el Strong Memorial
Hospital en Rochester, New York, mostraban ms problemas psicosociales que
el grupo control de nios sanos. Estos autores hicieron una observacin para-
djica similar, que los nios con artritis pero sin discapacidad tenan ms pro-
blemas emocionales que los nios discapacitados con artritis. Los autores
especularon acerca de las posibles dinmicas psicosociales comprometidas,
incluyendo la respuesta del paciente a la ansiedad de los padres acerca de los
problemas actuales y futuros de la enfermedad; y una baja autoestima gene-
rada por la respuesta a las expectativas de sus pares, por su comportamiento
en ausencia de signos de discapacidad.
Cuatro aos ms tarde Henoch, Bastn y Baum reportaron en la misma insti-
tucin, una serie de mecanismos etiolgicos en ARJ en una poblacin ms
numerosa. Si bien no hallan un rol etiolgico particular para factores psicoso-
ciales en ARJ, los autores remarcaron la mayor ocurrencia de eventos, tales
como: adopcin, padres no casados, divorcios, separaciones o muerte, entre
sus pacientes, versus una poblacin peditrica control en la misma regin.
Ellos sealan como punto sugestivo que el 51% de estos eventos ocurre cerca
del inicio de la enfermedad.
Estudios de la Universidad de Stanford reportaron que la autoestima y adhe-
rencia al tratamiento de regmenes mdicos prescriptos fueron ms pobres en
pacientes con ms sntomas al inicio y en aquellos con enfermedad de ms
larga duracin.
En estudios en aos recientes Noll y sus colaboradores, en el Cincinnati
Childrens Hospital Medical Center encontraron grandes similitudes entre nios
con ARJ y nios controles en medidas de funcin social, bienestar emocional y
comportamiento, aunque los nios con ARJ ms severa o activa tenan ms
riesgo de padecer dificultades sociales a lo largo del tiempo. Debido a esto, ellos
sugirieron que estos nios constituan un blanco apropiado para intervenciones
que disminuyeran o previnieran estas dificultades.
Tambin en familias de nios con ARJ se ha reportado nivel de estrs en los
padres, funcionalidad familiar y soporte social similar a aquellos hallados en
familias controles. Familias de nios con ARJ muestran mayor resiliencia a lo
largo del tiempo.
Estudios de pronstico psicosocial siguiendo al paciente en la vida adulta han varia-
do ampliamente en sus conclusiones. Hill, Herstein y Walters reportaron que 14.5
aos despus del diagnstico de ARJ,
2
/3 de sus pacientes tenan un buen desem-
peo sexual, mayor logro educacional, mayor ingreso anual que la poblacin gene-
ral de British Columbia, con una franca ausencia de comportamiento antisocial.
CAPTULO 16 | Abordaje teraputico del nio...
735
A pesar de la severidad de la enfermedad el
1
/3 de ellos, haba alcanzado sor-
presivamente buenos logros y desempeos.
En forma similar en un grupo de adultos estudiados, con un promedio de 18.5
aos luego del diagnstico de DMJ, Chalmers y sus colaboradores, observaron
un mejor logro educacional y mejores empleos que en el grupo de adultos con
ARJ o la poblacin general de British Columbia. Es razonable preguntar: es
esta enfermedad diferente?, el medio ambiente cultural diferente? o es diferen-
te el manejo de otros grupos de enfermedades estudiadas con peor pronstico?
Miller y colaboradores, han remarcado por el alto nivel de desempeo y funcin
social en el seguimiento de adultos jvenes con ARJ, especialmente, por la falta
de diferencias estadsticas entre ellos y sus hermanos sanos.
David y sus colaboradores, observaron una visin menos esperanzada del pro-
nstico psicosocial como adultos, en 43 pacientes con ARJ de curso poliarticular,
especialmente aquellos con FR+: 21% padecan depresin moderada a severa.
Han sido citadas dificultades crnicas familiares al inicio y en el curso de la enfer-
medad por Aasland y sus colaboradores, como predictores del pronstico psico-
social en ARJ, pero no de pronstico fsico.
Estos autores notaron disminucin en la patologa psicolgica entre el inicio y
nueve aos de seguimiento, atribuyndose a una significativa reduccin en el
nivel de dificultades familiares.
Ningn paciente en ese estudio cumpli criterios relacionados con alteraciones
depresivas. Ruperto y sus colaboradores, estudiaron una cohorte de 227 pacien-
tes americanos e italianos, vistos desde el inicio de la enfermedad (primeros seis
meses), con una duracin media de la enfermedad de 15 aos al momento del
anlisis. Los sujetos de 18 aos o mayores en el momento de la evaluacin, se
clasificaron como que tenan una alta calidad de vida. Los pacientes ms jve-
nes, con menor duracin de la enfermedad, tenan menores scores de calidad de
vida, aunque no se observaron diferencias significativas entre los hallazgos de
ambos grupos. Ni el sexo ni el tipo de inicio de la enfermedad parecen influenciar
el score. Hubo una fuerte asociacin predictiva no esperada entre eritrosedi-
mentacin y calidad de vida. Los efectos del tipo, cantidad e intensidad de inter-
venciones psicosociales en la calidad de vida al momento de la evaluacin fue-
ron considerados cualitativa y cuantitativamente muy difciles de evaluar.
Peterson y sus colaboradores, reportaron un pronstico peor en pacientes con
ARJ evaluados 24 aos despus del inicio de la enfermedad, comparados con
controles apareados por edad y sexo, de la misma poblacin de Minnesota. Los
pacientes tenan significativamente mayores tasas de desempleo y sustancial-
mente menores ingresos. Sin embargo, entre aquellos con empleo no se encon-
traron diferencias significativas en la renta o en el estado de seguro de salud. Ni
la edad al diagnstico ni el sexo fueron predictores significativos de estos resul-
tados. Los pacientes con ARJ poliarticular tenan ms bajos ingresos mensua-
les que aquellos portadores de otros tipos de artritis.
En resumen, los pacientes y familias con ARJ y otras enfermedades reumti-
cas de la infancia, tienen demostrada resiliencia y capacidad para adaptarse
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
736
constructivamente al estrs psicosocial de estas enfermedades usualmente
crnicas y frecuentemente deformantes. Un soporte y continuo abordaje multi-
disciplinario en educacin sumado al cuidado del paciente con ms potentes
regmenes de tratamiento farmacolgicos y biolgicos intentan asegurar un
ptimo pronstico psicosocial. Esto se lleva a cabo ms fcilmente en centros
de cuidados terciarios, an con esfuerzo considerable, los componentes esen-
ciales de tal cuidado deben ser movilizados y coordinados por respresentantes
comunitarios. La realidad econmica debe dictar la necesidad para el manteni-
miento y finaciancin pblica para la obtencin de tales recursos.
CAPTULO 16 | Abordaje teraputico del nio...
737
Lectura recomendada
AKIKURA JD y ALLEN RC. Reducing the impact of rheumatic diseases in childho-
od. Best Practice & Research Clinical Rheumatology. 2002; 16, 333-345.
ASSLAND A, FLATO B y VANDVIK JH. Psychosocial outcome in juvenile chronic
arthritis: A nine-year follow up. Clinical and experimental rheumatology. 1997;
15: 561-568.
BLOM GE y NICHOLLS G. Emotional factor in children with rheumatoid arthritis.
American Journal of Orthopsychiatry. 1954; 24, 588-601
BRACE MJ, SMITH MS, MCCAULAY E y SHERRY D. Family reinforcement of illness
behavior: A comparison of adolescents with chronic fatigue syndrome, juvenile
arthritis, healthy controls. Journal of Developmental and Behavioral Pediatrics.
2000; vol. 15: 332-346.
CAMPION-FULLER C y HARTLEY B. Linear scleroderma: A Neuman Nursing
Perspective. Journal of Pediatric Nursing. 2000; 15, 168-174.
CHALMERS A, SAYSON R y WALTERS K. Juvenile dermatomyositis: Medical, social
and economic status in adulthood. Canadian Medical Association Journal.
1982; 126, 31-33.
DAVID J, COOPER C, HIEKEY, L et al. The functional and psychological outcomes
of juvenile chronic arthritis for young adulthood. British Journal of
Rheumatology. 1994; 33: 876-881.
ERIKSON EH. Childhood and Society. 2 ed. Norton: 1963.
GARSTEIN MA, SHORT AD, VANNATTA K y NOLL RB. Psychosocial adjustment of
children with chronic illness: An evolution of three models. Journal of
Developmental and Behavioral Pediatrics. 1999; 20: 157-163.
GERHARDT CH, VANNATTA K, MCKELLOP JM et al. Comparing parental distress, family
functioning, and the role of social support for caregivers with and without a child with
juvenile rheumatoid arthritis. Journal of Pediatric Psychology. 2003; 28, 5-15.
GERHARDT CH, VANNATTA K, MCKELLOP M et al. Brief report: Child-rearing practi-
ces of caregivers with and without a child with juvenile rheumatoid arthritis:
Perspectives of caregivers and professionals. Journal of Pediatric Psychology.
2003; 28, 275-279.
GRAY D, PARKER-COHEN NY, WHITE T et al. A comparison of individual and family
psychology of adolescents with chronic fatigue syndrome, rheumatoid arthritis,
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
738
and mood disorders. Journal of Developmental and Behavioral Pediatrics. 2001;
22, 234-249.
HARRIS JA, NEWCOMB AF y GEWANTER HL. Psychosocial effects of juvenile rheu-
matic disease. Arthritis Care and Research. 1991; 4, 123-130.
HARTLEY B y CAMPION-FULLER C. Juvenile dermatomyositis: A Roy Nursing
Perspective. Journal of Pediatric Nursing. 1994; 9, 175-182.
HENOCH MJ, BATSON JW y BAUM J. Psychosocial factors in juvenile rheumatoid
arthritis. Arthritis and Rheumatism. 1978; 21, 229-233.
HILL RH, HERSTEIN A y WALTERS K. Juvenile rheumatoid arthritis: Follow-up into
adulthood-medical, sexual and social status. Canadian Medical Association
Journal. 1976; 114, 790-796.
JAWORKSKI TM. Juvenile rheumatoid arthritis: Pain-related and psychosocial
affects and their relevance for assessment and treatment. Arthritis care and
research. 1993; 6: 187-196.
KING K y HANSON V. Psychosocial aspects of juvenile rheumatoid arthritis.
Pediatric Clinics of North America. 1986; 33, 1221-1237.
LEBOVIDGE JS, LAVIGNE JV, DONENBERG GR y MILLER ML. Psychological adjus-
tment of children and adolescents with chronic arthritis: A meta-analytic review.
Journal of Pediatric Psychology. 2003; 28: 29-39.
LITT IF, CUSKEY WR y ROSENBERG A. Role of Self-esteem and autonomy in deter-
mining medication compliance among adolescents with juvenile rheumatoid arth-
ritis. Pediatrics. 1982; 69, 15-17.
MCANARNEY ER, PLESS B, SATTERWHITE MA y FRIEDMAN SB. Psychological
Problems of children with chronic juvenile arthritis. Pediatrics. 1974; 53, 523-528.
MILLER JJ III, SPITZ PW, SIMPSON U y WILLIAMS GF. The social function of young
adults who had arthritis in childhood. The Journal of Pediatrics. 1982; 100, 378-382.
NOLL RB, KOZLOWSKI K, GERHARDT CH et al. Social, emotional and behavioral
functioning of children with juvenile rheumatoid arthritis. Arthritis and
Rheumatism. 2000; 43, 1387-1396.
PELKONEN PM. Impact of arthritis and its consequences on the psychosocial
development of adolescents. Revue Du Rhuematisme. 1997; 64, 10 (supl.),
191S-193S. Edicin en ingls.
CAPTULO 16 | Abordaje teraputico del nio...
739
PETERSON L, MASON T, NELSON AM et al. Psychosocial Outcomes and Health
Status of Adults Who Have Had Juvenile Rheumatoid Arthritis: A controlled
population - based study. Arthritis and rheumatism. 1997; 40: 2235-2240.
REITER-PURTILL J, GERHARDT CH, VANNATTA K et al. A controlled longitudinal study
of the social functioning of children with juvenile rheumatoid arthritis. Journal of
Pediatric Psychology. 2003; 28, 17-28.
RUPERTO N, LEVINSON JE, RAVELLI A et al. Longterm health outcomes and quality
of life in American and Italian inception cohorts of patients with juvenile rheumatoid
arthritis. I Outcome Status. The Journal of Rheumatology. 1997; 24, 945-951.
RUPERTO N, RAVELLI A, LEVINSON JE et al. Longterm health outcomes and qua-
lity of life in American and Italian inception cohorts of patients with juvenile rheu-
matoid arthritis. II Early Predictors of Outcome. The Journal of Rheumatology.
1997; 24, 952-958.
STEFL ME, SHEAR ES y LEVINSON JE. Summer camps for juveniles with rheumatic
disease: Do they make a difference?. Arthritis Care and Research. 1989; 2: 10-15.
TIMKO C, STOVEL KW y MOOS RH. Functioning among mothers and fathers of
children with juvenile rheumatic disease. A longitudinal study. Journal of
Pediatric Psychology. 1992; 17, 705-724.
TRITT SG y ESSES LM. Psychosocial adaptation of siblings of children with chro-
nic medical illnesses. American Journal of Orthopsychiatry. 58, 211-220.
UNGERER JA, HORGAN B, CHAITOW J y CHAMPION G. Psychosocial functioning in
children and young adults with juvenile arthritis. Pediatrics. 1988; 81, 195-202.
VANDVIK IH y ECKBLAD G. Relationship between pain, disease severity and
psychosocial function in patients with juvenile chronic arthritis (JCA).
Scandinavian Journal of Rheumatology. 1990; 19, 295-302.
VANDVIK IH y ECKBLAD GE. Mothers of children with recent onset of rheumatic dise-
ase; associations between maternal distress, psychosocial variables, and the dise-
ase of the children. Developmental and Behavioral Pediatrics. 1991; 12, 84-91.
VANVICK IH y HOYERAAL HM. Juvenile chronic arthritis: a biobehavioral disease.
Some unsolved questions. Clinical and Experimental Rheumatology. 1993; 11:
669-680.
VANVICK IH, HOYERAAL HM y FAGERSTUN H. Chronic family difficulties and stress-
ful life events in recent onset juvenile arthritis. The Journal of Rheumatology.
1989; 16: 1088-92.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
740
VON WEISS RT, RAPOFF MA, VARNI JW et al. Daily hassles and social support as
predictors of adjustment in children with pediatric rheumatic disease. Journal of
Pediatric Psychology. 2002; 27, 155-165.
WHITE PH y SHEAR SH. Transition and job readiness for adolescents with juve-
nile arthritis and other chronic illness. Journal of Rheumatology. 1992; 19,
S(33), 23-27.
Captulo XVII
Enfermedades inflamatorias no clasificadas
CAPTULO 17 | Enfermedades inflamatorias...
743
Introduccin
Dr. Carlos Daniel Ros
Ya el lector habr notado que el papel del reumatlogo en el hospital peditrico
vara dependiendo de condiciones locales y del grado de complejidad de la insti-
tucin en que se desempee. Sin embargo, cada vez es ms comn que se
comience a identificar al reumatlogo como el experto en inflamacin, tenga sta
o no, manifestaciones articulares. No es raro, por ejemplo, que se nos llame a ver
pacientes con exantemas difciles de clasificar, fiebres prolongadas o no explica-
das, o persistencia de reactantes de fase aguda. En algunos casos el reumat-
logo es el misterilogo (disculpen el neologismo) lo que intensifica la necesidad
de continuar estudiando y ampliando los lmites de nuestra rea de inters.
En este captulo incluimos una serie de condiciones no relacionadas entre s,
que suelen involucrarnos como consultores. En el caso de la artropata hipertr-
fica pueden consultarnos por el dolor osteoarticular de la periostitis, la sinovitis
y ser la observacin del empalillamiento (probablemente no detectada por los
mdicos tratantes) lo que nos da la pauta. El Sndrome SAPHO, para algunos
una espondiloartropata, comnmente termina en nuestro consultorio y estar
en nosotros demostrar la relacin entre el acn qustico o conglobata y las mani-
festaciones seas, un vnculo que pocos profesionales afuera de la especialidad
conocen. Aunque la sarcoidosis del adulto requiere del neumonlogo para tomar
decisiones teraputicas, esta enfermedad presenta un amplio espectro de mani-
festaciones clnicas reumticas que motivarn la consulta.
El Eritema Nodoso (EN), una lesin relativamente comn en pediatra motiva la
consulta, ya sea, por las manifestaciones articulares asociadas o por el color, a
veces purprico, de las lesiones que sugieren vasculitis (y que el EN no es).
Adems, este captulo aborda las enfermedades del panculo subcutneo y
cubre el espectro del diagnstico diferencial de la lesin nodular subcutnea
(paniculitis). El Sndrome de Sweet se incluye en el contexto de las dermopat-
as neutroflicas asociadas a patergia. El reumatlogo debe estar atento y reco-
nocer el pioderma gangrenoso para evitar que los cirujanos realicen procedi-
mientos de debridamiento que agravan la enfermedad (patergia). Finalmente, ya
que la inflamacin primaria del cartlago es exclusiva de la policondritis recidi-
vante y no se observa como fenmeno primario en otra enfermedad tambin ha
sido incluido en este captulo.
CAPTULO 17 | Enfermedades inflamatorias...
745
Sarcoidosis
Dr. Carlos Olmos Olmos
Introduccin
La Sarcoidosis es una enfermedad sistmica, granulomatosa y de etiologa des-
conocida. Rara de observar en nios, pero frecuente en adultos jvenes entre
20 y 40 aos. Cuando su inicio es en edad temprana, la expresin clnica es
diferente, con mayor compromiso multisistmico observado. En adolescentes, el
cuadro clnico es similar a observado en adultos.
Epidemiologa
Su verdadera incidencia y prevalencia son desconocidas. El reporte de casos ha
aumentado en los ltimos aos. Se han observado diferencias en la distribucin
tnica y en la prevalencia. sta es mayor en los Estados Unidos, Suecia y Japn.
En la poblacin afroamericana se ha reportado un mayor nmero de casos.
Etiopatogenia
La lesin caracterstica de la sarcoidosis es el granuloma no caseificante, que
contiene clulas gigantes epiteliodes rodeadas por macrfagos, linfocitos y
fibroblastos (Fig. N 1).
La lesin inicial en el pulmn es una alveolitis compuesta por linfocitos CD4+
que predominan sobre los linfocitos CD8+ con citoquinas que reclutan otras
clulas para formar el granuloma. Esto sugiere una respuesta celular a un est-
mulo especfico como un microorganismo o un autoantgeno. Los granulomas
se localizan principalmente en el pulmn, ganglios linfticos, ojos, piel, hgado,
bazo y otros rganos. Se observa adems alteracin del balance de citoquinas
y, la respuesta inflamatoria, con frecuencia, conduce a fibrosis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
746
Los macrfagos activados tambin convierten precursores de Vitamina D a 1,25
Vitamina D, incrementando la absorcin del calcio al nivel intestinal y producien-
do la hipercalcemia. Estas clulas granulomatosas producen asimismo la enzima
convertidora de la angiotensina (ECA) la cual se aumenta inespecficamente en
un 60% de los pacientes. Al nivel perifrico sanguneo se evidencia una hiper-
gammaglobulinemia policlonal, produccin de autoanticuerpos y linfopenia T.
Tanto en poblacin peditrica como adulta, la sarcoidosis ha sido reportada aso-
ciada a otras enfermedades. Entre ellas: LES, Sndrome de Sjogren,
Enfermedad de Takayasu e inmunodeficiencia comn variable.
Manifestaciones clnicas
Las caractersticas clnicas de la sarcoidosis son poco especficas y varan desde
pacientes asintomticos con radiografas de pulmn anormales hasta falla org-
nica multisistmica. Aunque es una enfermedad que puede comprometer mlti-
ples rganos, el compromiso pulmonar es la mayor fuente de morbimortalidad.
Los escolares y adolescentes desarrollan el patrn adulto de sarcoidosis que se
caracteriza por infiltrados pulmonares, adenopatas hiliares y manifestaciones
sistmicas como: fiebre, fatiga y prdida de peso.
La enfermedad puede evolucionar de varias formas: autolimitada o episdica y
recurrente. Debido a su rareza, la enfermedad es frecuentemente subdiagnos-
ticada y reconocida en forma tarda, especialmente, el subtipo infantil afectan-
do el pronstico.
Los sntomas constitucionales, tales como: fiebre, fatiga y prdida de peso, son
frecuentes. Las manifestaciones variarn dependiendo del tipo de rganos blan-
co afectados.
El pulmn es el rgano ms frecuentemente afectado. Las manifestaciones ms
comunes en el adolescente incluyen tos seca, disnea y adenopatas hiliares con
o sin compromiso parenquimatoso. Las caractersticas radiolgicas se clasifican
igual que en el adulto:
- 1. Radiografa de trax normal.
- 2. Adenomegalias hiliares.
- 3. Compromiso intersticial.
- 4. Compromiso pulmonar intersticial asociado a adenomegalias hiliares.
- 5. Fibrosis o enfisema.
Desde el comienzo de la enfermedad predomina el compromiso funcional res-
trictivo. En nios la tendencia es a mejorar con el tiempo con recuperacin de la
funcin pulmonar.
Las adenopatas perifricas son comunes y suelen ser firmes, mviles e indolo-
ras, no se ulceran ni se fistulizan. Cerca del 70% de los pacientes presentan
ganglios palpables, especialmente, en el tringulo cervical posterior. La biopsia
de ganglio linftico es un procedimiento poco invasivo que, con frecuencia, per-
mite la confirmacin diagnstica. La hepatoesplenomegalia ocurre hasta en un
50% de los casos en algn momento de la enfermedad. El compromiso heptico
CAPTULO 17 | Enfermedades inflamatorias...
747
puede observarse hasta en el 90% de los casos, pero con frecuencia es asinto-
mtico y se caracteriza por el aumento leve de las enzimas hepticas.
Las manifestaciones cutneas son frecuentes y heterogneas. Las lesiones
ms frecuentes son: ppulas, placas, eritema nodoso, ictiosis y lesiones discr-
micas (hipo o hiperpigmentadas). El lupus pernio es frecuente en los adultos,
pero, es raro en los nios.
El compromiso neurolgico es raro en nios, aunque cuando se presenta, las
manifestaciones son diferentes a las del adulto. Las convulsiones y presencia
de granulomas en el rea basal cerebral produciendo hidrocefalia obstructiva y
parlisis facial son las manifestaciones ms frecuentes en la edad peditrica. Se
han descripto casos de retardo del crecimiento y diabetes inspida por infiltracin
del hipotlamo.
La enfermedad renal se atribuye a la infiltracin granulomatosa intersticial y/o a
la alteracin en el metabolismo del calcio incluyendo la hipercalcemia e hiper-
calciuria asociada o no a nefrocalcinosis secundaria a su capacidad de sntesis
de 1,25 hidroxivitamina D. Se han reportado casos de crisis de hipercalcemia
como manifestacin inicial de sarcoidosis.
El compromiso cardiaco es muy raro en nios, pero, el componente vascultico
ha sido reportado con mayor frecuencia en la sarcoidosis temprana. Se han
descripto casos de vasculitis de grandes, medianos y pequeos vasos que
pueden ser confundidos con vasculitis por hipersensibilidad, poliarteritis nodo-
sa o arteritis de Takayasu.
La sarcoidosis puede afectar la mdula sea por infiltracin granulomatosa e
indirectamente por la produccin de citoquinas que inducen leucopenia y ane-
mia frecuentemente.
Tabla N 1
rgano blanco
Piel y mucosas
Manifestacin
Ppulas, ndulos,
Eritema Nodoso,
lesiones livedoides,
Complicacin
lesiones ictiosiformes.
Ojos
Tracto respiratorio
Tracto GI
Musculoesqueltico
Uvetis posterior.
Panuveitis.
Placas en prpados.
Compromiso intersticial.
Infiltracin granulomatosa del hgado.
Hepatomegalia.
Transaminitis.
Oligoartritis transitoria.
Poliartritis crnica.
Ketaropata en banda.
Cataratas.
Glaucoma.
Ceguera.
Patrn restrictivo crnico.
Destruccin sea.
Deformidades articulares.
Tenosinovitis.
Renal
Hematolgico
Reticuloendotelio
Infiltracin granulomatosa.
Hipercalciuria.
Anemia. Leucopenia.
Lindadenopatas.
Adenomegalias hiliares.
Nefrocalcinosis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
748
Artritis granulomatosa infantil (sarcoidosis de comienzo temprano)
Enfermedad de Blau
Desde los aos 70 se sabe de una forma de artritis poliarticular de comienzo
temprano (antes de los cinco aos) que presenta caractersticas similares a la
ARJ poliarticular, pero que, histolgicamente se diferencia por la presencia de
granulomas no caseificados. Se la identific como sarcoidosis infantil y aunque
la diferenciacin clnica con la forma adulta de sarcoidosis se va atenuando,
existen dos grupos de elementos distintivos entre sta enfermedad y la sarcoi-
dosis descripta arriba:
- 1. Clnicos.
- 2. Moleculares.
Clnicamente la sarcoidosis infantil se caracteriza por una trada de:
1. Poliartritis exuberante con tenosinovitis (no observada en sarcoidosis del adulto).
2. Panuveitis con secuela (observada en una minora de adultos y rara vez de
evolucin crnica).
3. Exantema sarcoideo con granulomas drmicos (no observada en adultos).
La forma infantil puede presentar eritema nodoso, pero, no vasculitis cutnea.
La arteritis es de grandes vasos (cayado artico, arteria renal, aorta abdominal),
la enfermedad pulmonar est presente en las formas terminales (pero no la ade-
nopata hiliar de comienzo). Se ha visto compromiso cardiaco terminal en las for-
mas infantiles, pero las alteraciones elctricas de la forma del adulto son raras.
Desde el punto de vista molecular, el 90% de los pacientes presenta una muta-
cin en el dominio NACHT de la protena CARD 15 (ms frecuentemente en
posicin 334), un intermediario intracelular de la activacin de citoquinas (en
especial IL-1) y de apoptosis cuyo gen codificador se halla en el Cromosoma 16.
Esta mutacin fue descripta en el 50% de los pacientes con Sndrome de Blau,
una forma clnicamente indistinguible de la sarcoidosis infantil, pero, de heren-
cia autosmica dominante. Hoy se acepta que las dos enfermedades represen-
tan una unidad nosolgica; la Enfermedad de Blau donde la mutacin es here-
dada y una forma espordica con mutacin de novo.
El compromiso ocular es muy frecuente en la sarcoidosis de inicio temprano y es
considerada como una de las complicaciones ms serias. Los granulomas pueden
afectar todas las estructuras oculares predominando la uvetis, la cual se caracte-
riza por presencia de precipitados en el limbo corneano, ndulos y sinequias.
Las complicaciones ms frecuentes son: queratopata en banda, cataratas, glauco-
ma y ceguera. Los sntomas oculares no son prominentes por lo que se requiere
valoracin oftalmolgica de rutina en todos los pacientes. El examen de lmpara de
hendidura, estudios de ecografa y RNM de rbita definen el tipo y severidad del
compromiso ocular. Cuando se detecta panuveits, se debe descartar sarcoidosis.
El compromiso del sistema musculoesqueltico es prominente, en la sarcoido-
sis de inicio temprano. La sarcoidosis forma parte del diagnstico diferencial de
la ARJ, con la cual se confunde frecuentemente.
CAPTULO 17 | Enfermedades inflamatorias...
749
La artritis es poliarticular de grandes y pequeas articulaciones y, por lo gene-
ral, no se acompaa de osteopenia ni de erosin articular. Una caracterstica
saliente es su marcada prominencia simulando quistes articulares (Fig. N 2). La
inflamacin es relativamente bien tolerada con poca contractura. Sin embargo,
las articulaciones interfalngicas escapan a esta regla y la contractura se hace
severa con el tiempo. Los autores originales de la forma familiar (Blau y colabo-
radores) utilizaron el trmino de camptodactilia remarcando la intensidad y el ini-
cio temprano de sta complicacin. Puede observarse prominente pannus. El
lquido sinovial revela cambios inflamatorios mnimos y, ocasionalmente, aparecen
lesiones lticas seas en manos y pies. Con frecuencia se asocia a tenosinovitis
con efusin indolora sin calor ni rubor y sin compromiso funcional. El compromiso
mioptico en nios es muy raro.
El exantema es usualmente confundido con eczema. Es persistente, asintom-
tico y caractersticamente descamativo (ictiosiforme) de color pardo/tostado.
Histolgicamente caracterizado por granulomas drmicos en una base de der-
mitis difusa. Su presencia es diagnstica (Fig. N 3).
El compromiso pulmonar aparece, por lo general, tarde en el curso de la enfer-
medad. El pronstico es ms reservado que en la sarcoidosis clsica del ado-
lescente y adulto.
Tabla N 2.
Caracterstica clnica
Edad de inicio
Mutacin en CARD 15
Sntomas sistmicos
Linfadenopatas
Compromiso drmico
Compromiso articular
Compromiso pulmonar
Compromiso ocular
Compromiso neurolgico
Compromiso renal
Infantil
Lactantes, preescolares.
50% (Blau), 90% (espordica).
Severos a veces.
Prominentes.
Ictiosiforme constante.
Poliartritis crnica.
Tenosinovitis.
Quistes seos, osteolisis.
Tardo, sin adenopata hiliar.
Prominente, crnico.
Pares craneales.
Vasculopata renal. Nefritis intersticial.
Adulta
Escolares, adolescentes.
0%
Menores.
Escasas.
E. nodoso, lupus pernio,
vasculitis de pequeos vasos
con granuloma drmico.
Oligoartritis subaguda o
crnica de tobillo. Puede ser
granulomatosa.
Temprano con adenopata hiliar.
Raro.
Meningitis asptica, parlisis
facial, leucoencfalopatia similar
a Esclerosis Mltiple.
Nefritis intersticial.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
750
Diagnstico, forma adulta
El parmetro diagnstico crucial en sarcoidosis es la demostracin de granulo-
mas no caseificantes en uno o ms rganos en asociacin con hallazgos clni-
cos y radiolgicos consistentes. Se deben descartar infecciones, malignidad y
reacciones de hipersensibilidad.
Pruebas de laboratorio como hipercalcemia, niveles sricos de 1,25 hidroxi-
vitamina D y de la enzima convertidora de la angiotensina (ECA) pueden con-
tribuir al diagnstico. Sin embargo, estos hallazgos son inespecficos y pue-
den estar aumentados en otros desrdenes. La anergia cutnea es tpica,
pero no diagnstica.
El lavado bronco alveolar se caracteriza por presentar aumento de linfocitos Th-
1. Su utilidad en nios no est bien definida. Debe complementarse con estu-
dios bacteriolgicos para descartar tuberculosis o infecciones micticas que
causen neumopata intersticial crnica.
En el diagnstico diferencial de sarcoidosis deben incluirse: otras causas de sn-
drome febril prolongado, enfermedades infecciosas, tales como: tuberculosis o
infecciones micticas. Otras artropatas inflamatorias, en especial la ARJ y
enfermedades de depsito lisosomal que cursen con compromiso musculoes-
queltico y visceromegalias.
El compromiso uveal impone la necesidad de descartar otras causas de uvetis,
entre ellas: ARJ, uvetis de origen infeccioso (tuberculosis, toxoplasma, toxoca-
ra), sndromes vasculticos y otras entidades autoinmunes que provoquen cua-
dros de panuvetis o uvetis posterior.
Diagnstico, forma infantil
Biopsia cutnea, sinovial o conjuntival.
Prueba de mutacin CARD 15.
Pronstico
Aunque no existen estudios a largo plazo, parece que el pronstico de la sarcoi-
dosis peditrica es similar a la del adulto. La mayora de los pacientes se recu-
peran totalmente requiriendo mnima intervencin o incluso sin terapia cuando
la enfermedad es reconocida a tiempo. Los niveles sricos de la ECA pueden
ser usados para monitorizar la actividad de la enfermedad, as como los efectos
de la terapia.
Los pacientes con sarcoidosis infantil multisistmico tienen el peor pronstico.
Tratamiento
El propsito del tratamiento de la sarcoidosis es el de prevenir o minimizar la
inflamacin y la formacin de granulomas. El tratamiento depende de las mani-
festaciones especficas.
Los pacientes asintomticos no requieren medicamentos, slo seguimiento. En
caso de compromiso respiratorio o sistmico, uvetis, inflamacin cardiaca o
CAPTULO 17 | Enfermedades inflamatorias...
751
renal, los corticoides sistmicos y tpicos estn indicados con dosis individuali-
zada comenzando a 1mg/kg/da por uno o dos meses, se continua hasta que las
manifestaciones clnicas se controlen, seguido de un periodo de descenso pro-
gresivo por unos seis meses.
Algunos pacientes se pueden volver corticoide-dependientes o parcialmente
respondedores y requieren metotrexate a dosis bajas como tratamiento adyu-
vante. La forma cutnea de la sarcoidosis responde a Cloroquina y la artritis res-
ponde a antiinflamatorios no esteroideos y corticoides.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
752
Fig. N 1. Biopsia sinovial mostrando granuloma no caseificado de clulas gigantes.
Cortesa: Dr. Carlos Daniel Ros.
CAPTULO 17 | Enfermedades inflamatorias...
753
Fig. N 2. Sacoidosis: tpica artritis exuberante de carpo.
Cortesa: Dr. Carlos Daniel Ros.
Fig. N 3. Sarcoidosis: tpico exantema pardo.
Cortesa: Dr. Carlos Daniel Ros.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
754
Lecturas recomendadas
BAUMMAN R J y ROBERTSON WC. Neurosarcoid presents differently in Children
than Adults. Pediatrics. 2003; 112: e480-86.
CIMAZ R y ANSELL B.M. Sarcoidosis in the pediatric age. Clin Exp Rheumatol.
2002; 20: 231-7.
CHADALAT K et al. Pulmonary sarcoidosis in children. Pediatric pulmonary. 16:
41-47 1993.
FETIL E et al. Sarcoidosis in preschooler with only Skin and Joint involvement.
Pediatric Dermatology. 2003; 20: 416-418.
FINK C y CIMAZ R. Early Onset Sarcoidosis: not a benign Disease. J Rheumatol.
1997; 24: 174-7.
GEDALIA A y CORREA H. Role of MRI in diagnosis of childhood sarcoidosis with
fever of unknown origin. J Pediatr Orthop. 1997; 17: 460-2.
GEDALIA A et al. Low-dose Metotrexate therapy for childhood sarcoidosis. J
Pediatr. 1997; 130: 25-9.
HAFNER R y VOGEL P. Sarcoidosis of early onset. A challenge for pediatric rheu-
matologist. Clin & Exp Rheumatology. 1993: 11:685-691.
HOOVER DL, KHAN JA y GIANGIACOMO J. Pediatric ocular sarcoidosis. Surv of
Ophthalmol. 1986; 30: 215-228.
JINDAL SK, GUPTA D y AGGARWAL AN. Sarcoidosis in developing countries. Curr
Opn in Pulmonary Medicine. 2000; 6: 448-54.
KATARIA YP y HOLTER JF. Immunology of Sarcoidosis. Clin chest Medicine.
1997;18: 695-706.
KENDIG JR E. Sarcoidosis in children. Pediatric Pulmonology. 1996: 22: 195-203.
LINDSLEY C y GODFREY WA. Childhood sarcoidosis manifesting as Juvenile rheu-
matoid arthritis. Pediatric. 1985; 76: 765-68.
MALLORY SB et al. Sarcoidosis in children: Differentiation from Juvenile
Rheumatoid Arthritis. Pediatric Dermatology. 1987; 4: 313-319.
NOCTON JJ, STORK JE. JACOBS G y NEWMAN AJ. Sarcoidosis associated nephro-
calcinosis in young children. J Pediatr: 1992; 121: 937-40.
CAPTULO 17 | Enfermedades inflamatorias...
755
PATTISHAL EN y KENDING EL. Sarcoidosis in children. Ped Pulmonol. 1996; 22:
195-203.
ROSE C, EICHENFIELD AH, GOLDSMITH DP, ATHREYA B. Early onset sarcoidosis with
aortitis - Juvenile systemic granulomatosis?. J of Rheumatology. 1990; 17:102-6.
SHETTY A y GEDALIA A. Sarcoidosis: A pediatric perspective. Clin Pediatr. 1998;
37:707-718.
SHETTY A y GEDALIA A. Sarcoidosis in children. Curr Probl Pediatr. 2000
May./Jun.; 153-177.
SURINDEL K et al. Sarcoidosis in developing countries. Current opinion in pulmo-
nary medicine. 2000; 6: 448-54.
CAPTULO 17 | Enfermedades inflamatorias...
757
Policondritis Recidivante
Dra. Alejandra Beatriz Pringue
La Policondritis Recidivante es una enfermedad inflamatoria multisistmica que
se caracteriza por la inflamacin y destruccin del cartlago y tejido conectivo.
Es una entidad poco frecuente que afecta adultos jvenes sin predominio de
sexo, raramente se inicia en la infancia.
La causa es desconocida. Siendo ms frecuente el compromiso del cartlago de
la oreja, nariz y trquea, se postula que habra un fenmeno autoinmune tejido
especfico demostrado por la presencia de anticuerpos dirigidos contra el col-
geno Tipo II y matrilina I. La activacin de los condrocitos y otras clulas infla-
matorias mediada por citoquinas provocara una liberacin de enzimas degrada-
tivas del cartlago.
Manifestaciones clnicas
La manifestacin inicial ms frecuente es la aparicin sbita de eritema, edema e
intenso dolor del cartlago de las orejas o nariz, los sntomas pueden durar sema-
nas y remitir sin tratamiento. La recurrencia de sta condritis progresa a la destruc-
cin del cartlago auricular y oclusin del conducto auditivo externo (Fig. N 1).
Alrededor del 80% de los pacientes cursa con compromiso articular, manifes-
tndose como una oligoartritis episdica, asimtrica, con presencia de derra-
me articular, siendo el lquido de caractersticas no inflamatorias. Las articu-
laciones que se afectan con mayor frecuencia son las metacarpofalngicas,
prximo-interfalngicas, carpos y rodillas. Es frecuente la afectacin del cart-
lago costo-esternal.
Un 20% de los pacientes manifiesta al inicio compromiso ocular, pudiendo com-
prometerse en la evolucin cualquier segmento del ojo. La conjuntivitis y uvetis
no granulomatosa son los cuadros ms frecuentes. Puede afectarse la crnea,
nervio ptico o retina con el riesgo de ceguera.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
758
El compromiso respiratorio (laringe, trquea y bronquios) se desarrolla con
mayor frecuencia en el curso de la enfermedad por aparicin de voz ronca, tos
no productiva y dolor a la palpacin del cartlago cricoaritenoideo.
Las manifestaciones cutneas son variadas y, no slo relacionadas al cartla-
go subyacente afectado. Se han descripto lesiones de vasculitis, rash, prpu-
ras y ndulos, debiendo realizarse el diagnstico diferencial con otros sndro-
mes vasculticos.
La vasculitis puede ocurrir en vasos de cualquier calibre; el dao vascular en
sistema nervioso se caracteriza por la aparicin de convulsiones o eventos
isqumicos.
El compromiso cardiaco y renal no es frecuente.
Evolucin
Inicialmente la policondritis puede ser episdica, siendo el curso progresivo en
la mayora de los casos, con prdida de tejido de las orejas, nariz en silla de
montar, prdida de visin y audicin.
La morbimortalidad en esta entidad est relacionada al compromiso obstructivo
de las vas areas.
Esta enfermedad se ha relacionado a vasculitis sistmicas, otras enfermedades
reumticas (lupus, artritis reumatoidea), enfermedades endcrinas y oncolgicas.
Diagnstico
No existen tests diagnsticos especficos. El cuadro clnico es sugerente de la
enfermedad y se han propuesto criterios clnicos de diagnstico ante su sospe-
cha (Tabla N 1).
El laboratorio demuestra en los brotes de la enfermedad: aumento de los reac-
tantes de fase aguda (leucocitosis, hiperplaquetosis, eritrosedimentacin ace-
lerada, Protena C reactiva elevada). El factor reumatoideo es negativo y hay
elevacin de anticuerpos contra el colgeno II. Usualmente no se encuentran
otros autoanticuerpos a menos que est asociada a otra enfermedad del tejido
conectivo.
La biopsia demuestra una discreta inflamacin del tejido cartilaginoso, infiltrados
leucocitarios perivasculares, con presencia de condrocitos vacuolados y necro-
sis, y reemplazo por tejido fibroso. En piel es ms frecuente la descripcin de
una vasculitis leucocitoclsica.
Tratamiento
El objetivo principal es aliviar el dolor. Se utilizan drogas antiinflamatorias en los
cuadros leves y moderados. Los esteroides pueden suprimir la enfermedad en
los casos ms severos.
CAPTULO 17 | Enfermedades inflamatorias...
759
El paciente debe realizar terapia fsica postural y de rehabilitacin. Puede ser til
la inyeccin local de esteroides y anestsicos.
En los casos refractarios se han utilizado drogas inmunosupresoras como
metotrexate y ciclofosfamida que controlan los sntomas, pero, no inciden en el
curso evolutivo de la enfermedad. Los agentes biolgicos se han administrado
en algunos pacientes con enfermedad respiratoria severa o dolor por enferme-
dad no controlada.
Criterios diagnsticos (MCADAM, 1976)
- Condritis recurrente de ambas orejas.
- Poliartritis no erosiva.
- Condritis del cartlago nasal.
- Inflamacin de estructuras oculares.
- Condritis del tracto respiratorio.
- Dao coclear y/o vestibular.
(La presencia de tres o ms hallazgos clnicos sugiere diagnstico. No requiere confirmacin por
biopsia.)
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
760
Figs. N 1 y 2. Policondritis relapsante: se observa edema, eritema e inflamacin del cartlago auricular.
Cortesa: Dr Carlos Daniel Ros.
CAPTULO 17 | Enfermedades inflamatorias...
761
Lecturas recomendadas
Hansson AS, Heinegard D, Piette JC et al. The Occurrence of Autoantibodies to
Matrilin 1 Reflects a Tissue-Specific Response to Cartilage of the Respiratory Tract
in Patients With Relapsing Polychondritis. Arthritis Rheum. 2001; 44(10): 2402.
LIPNICK RN y FINK CW. Acute airway obstruction in relapsing polychondritis: tre-
atment with pulse methylprednisolone. J Rheumatol. 1993; 20(9): 1628-9.
MCADAM, OHANLAN MA, BLUESTONE R y PEARSON CM. Relapsing polychondritis:
prospective study of 23 patients and a review of the literature. Medicine. 1976;
55: 193-215.
MICHET JM JR, MCKENNA CH, LUTHRA HS et al. Relapsing polychondritis.
Survival and predictive role of early disease manifestations. Ann Intern Med.
1986; 104: 74.
RICHEZ C, DUMOULIN C y COUTOULY X et al. Successful treatment of relapsing
polychondritis with infliximab. Clin Exp Rheumatol. 2004; 22(5): 629-31.
CAPTULO 17 | Enfermedades inflamatorias...
763
Sndrome de Sinovitis, Acn, Pustulosis, Hiperostosis, Ostetis
(SAPHO)
Dra. Ruth Mara Eraso Garnica
Introduccin
Las manifestaciones clnicas que caracterizan al Sndrome SAPHO pueden
simular enfermedades comunes, como infecciones y neoplasias. Por eso, a
pesar de la baja frecuencia con que se presenta, la importancia de su reco-
nocimiento radica en que se evitarn procedimientos invasivos innecesarios,
tratamientos prolongados con antibiticos y ser posible llevar alivio a la
familia informndole sobre la naturaleza relativamente benigna aunque pro-
longada de la enfermedad.
Definicin
En 1987, Marcel Francis Kahn acu el trmino SAPHO para describir una serie
de enfermedades que se manifestaban por lesiones seas inflamatorias estri-
les asociadas a erupciones cutneas.
El acrnimo SAPHO significa:
S = sinovitis.
A = acn.
P = pustulosis.
H = hiperostosis.
O = ostetis.
El sndrome agrupa, entre otras, las siguientes lesiones osteoarticulares que
han sido descriptas como condiciones clnicas individuales: osteomielitis multi-
focal crnica recurrente (OMCR), artro-ostetis pustultica y la osteomielitis
esclerosante difusa de la mandbula.
La OMCR corresponde a la manifestacin del sndrome en los nios y adultos
jvenes, quienes presentan lesiones seas mltiples en ocasiones simtricas,
afectando las metfisis de los huesos largos. Esta denominacin que fue utilizada
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
764
por primera vez por Giedin en 1972, ha sido la ms popular en la literatura
peditrica. Sin embargo, la mayora de autores en revisiones recientes conside-
ran que el uso del acrnimo SAPHO es pertinente tanto en adultos como en
nios, ya que permite incluir a las manifestaciones cutneas dentro de la defini-
cin del sndrome.
Sus caractersticas ms importantes son la hiperostosis y la ostetis.
La hiperostosis es una reaccin inflamatoria crnica que afecta la corteza y el
canal medular con engrosamiento peristico y endstico asociado; se manifies-
ta radiolgicamente como engrosamiento cortical difuso con alteracin de la
superficie externa, la cual se observa expandida e irregular y estrechamiento del
canal medular con o sin reas de ostelisis. La esclerosis sea puede ser homo-
gnea o incluir reas de ostelisis.
El trmino ostetis se refiere a inflamacin sea; cuya histologa corresponde a
un infiltrado inflamatorio estril y que en las radiografas se observa como una
reaccin osteoesclertica en la vecindad de una articulacin.
Fisiopatogenia
La etiologa es desconocida. El componente fundamental del sndrome es la
ostetis que, clnicamente, puede ser muy similar a la osteomielitis infecciosa,
pero que se diferencia porque en la mayora de los casos los cultivos son nega-
tivos y no se observa respuesta a los antibiticos. Existen, sin embargo, repor-
tes de aislamiento de Propionibacterium acnes, un germen anaerbico el cual
adems fue aislado por primera vez de lesiones de acn severo y que en mode-
los animales experimentales puede inducir inflamacin articular y a pesar de que
estas evidencias apoyan una etiologa infecciosa, la relacin causal con este
germen es muy dudosa, ya que, es un comensal comn de la piel, y por lo tanto,
puede ser un contaminante de los cultivos, adems, la ineficacia de los antibi-
ticos sugiere que la enfermedad no es un proceso francamente sptico. Se ha
sugerido, entonces que tanto Propionibacterium acnes como otros patgenos
(el microorganismo vivo o antgenos en partculas de patgenos muertos) de
baja virulencia puedan actuar como un antgeno provocador de una respuesta
inmunolgica o como cofactor necesario en esa reaccin.
No existe una dilucidacin satisfactoria de los mecanismos que explican la rela-
cin entre las lesiones cutneas y osteoarticulares. La hiptesis del mimetismo
molecular sugiere que una infeccin cutnea altera la barrera entre las clulas
inmunes y tejidos superficiales cutneos, consecuentemente, los antgenos de la
piel normal se exponen al sistema inmune y eptopes en huesos o articulaciones
que son similares a antgenos cutneos son blanco de una reaccin inmunolgi-
ca cruzada lo que se manifiesta en un proceso inflamatorio. Aunque parece una
buena alternativa para explicar la patognesis, esta hiptesis no se puede aplicar
cuando las lesiones osteoarticulares preceden a las manifestaciones cutneas.
Al menos una tercera parte de los pacientes cumplen criterios de diagnstico
para las espondiloartropatas. Algunas de las caractersticas que se relacionan
CAPTULO 17 | Enfermedades inflamatorias...
765
con esta asociacin son: afeccin de articulaciones sacroilacas, presencia de
sindesmofitos, espondilitis, osificacin interespinal y la positividad de HLA-B27
que se ha encontrado entre el 15% y el 30% en algunos, aunque no en todos
los estudios. Adicionalmente se ha descripto el sndrome en pacientes con
enfermedad inflamatoria intestinal. Todos estos datos en conjunto sugieren que
una gran proporcin de pacientes debera ser clasificada dentro del grupo de las
espondiloartropatas. An ms, algunos autores han demostrado en series
pequeas de pacientes evidencias que sugieren que la entesis y tejidos relacio-
nados pueden ser las primeras estructuras afectadas y, la hipersotosis y oste-
tis aparecer ms tardamente.
Manifestaciones clnicas
La enfermedad es ms frecuente en nias que en nios, con una relacin
mujer/hombre de 1.7-2:1. Predomina en nios mayores, con una mediana para
la edad de diez aos. Las series ms grandes de pacientes provienen de pa-
ses europeos, pero se han descripto casos en todas las latitudes.
Clnicamente, se caracteriza por el inicio insidioso de episodios recurrentes de
dolor local y edema en huesos y articulaciones (Fig. N 1). Puede haber uno o
ms sitios afectados; cuando la afeccin es mltiple, las lesiones pueden apa-
recer de forma simultnea o sucesiva. La distribucin de las lesiones depende
de la edad del paciente. En los nios se afectan con mayor frecuencia los hue-
sos largos, principalmente las metfisis proximales y distales de la tibia y el
fmur; seguidos de la clavcula y la columna vertebral (en la Tabla N 1 se des-
criben otros sitios afectados). En los adultos la afeccin predomina en la regin
esternoclavicular, seguida de la columna, la pelvis y los huesos largos. La afec-
cin del esqueleto axial (columna vertebral, costillas, pelvis, esternn y clavcu-
las) es comn en nios, mientras que a diferencia de los adultos es menos fre-
cuente la afeccin de la pared anterior del trax.
En una serie que incluye 120 pacientes (nios y adultos) con Sndrome SAPHO,
el nmero promedio de focos de ostetis fue de 1.92 (rango de 1 a 6). En el sub-
grupo de 22 pacientes con inicio del sndrome antes de los 16 aos, 20 (91%)
presentaron osteomielitis crnica que fue multifocal en 11 casos.
En esta misma serie, durante el seguimiento se encontr artritis en 111 pacien-
tes (92.5%), con distribucin axial en 102 (91.9%), perifrica en 40 (36%) y mixta
en 31 pacientes (28%). En el subgrupo de pacientes menores de 16 aos se
observ una menor frecuencia de artritis perifrica (32%).
Se afectan con mayor frecuencia articulaciones cercanas a focos de ostetis como
las sacroilacas y esternoclaviculares. En un grupo de 260 nios reportados en la
literatura con OMCR, la articulacin sacroilaca se encontr afectada en 24 de ellos.
Las anormalidades espinales incluyen sindesmofitos, hiperostosis y erosiones de
los cuerpos vertebrales; la espondilodiscitis se ha observado en menor frecuencia.
Durante el seguimiento se ha descripto en la artritis axial, estrechamiento del
espacio articular, afeccin segmentara en columna involucrando varias vrtebras
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
766
adyacentes y fusin vertebral con presencia de sindesmofitos. Existen datos
divergentes sobre la evolucin clnica de la artritis perifrica; en algunos reportes
se describe un patrn de afeccin oligoarticular, transitorio y no erosivo, mientras
que en otros se describen lesiones erosivas en el 12.5% de los pacientes.
Acompaando a los sntomas episdicos y recurrentes de dolor seo, se puede
presentar fiebre y malestar general de duracin e intensidad variables.
En una gran proporcin de pacientes, las manifestaciones esquelticas se aso-
cian con diferentes enfermedades cutneas crnicas; las ms comunes son: la
pustulosis palmoplantar, otras formas de pustulosis, la psoriasis vulgar y el acn
severo. En la Tabla N 2 se observa la frecuencia de las lesiones en 61 pacien-
tes con OMCR y manifestaciones cutneas.
La pustulosis palmoplantar consiste en brotes de pstulas intraepidrmicas con
reas de eritema y descamacin, de localizacin en palmas y plantas.
Las lesiones de psoriasis vulgar se observan como ppulas o placas eritematosas,
descamativas que predominan en codos, rodillas, cuero cabelludo y superficies
extensoras de las extremidades. La psoriasis puede afectar palmas y plantas, mani-
festndose con diversos tipos de lesiones incluyendo formas pustulosas; de acuer-
do con la literatura reciente y, segn el concepto de varios autores, la pustulosis pal-
moplantar y la psoriasis pustulosa corresponden a la misma condicin clnica.
Se han descripto diversas formas de acn severo asociadas al sndrome; el
acn conglobata se manifiesta como abscesos, ndulos y fstulas, con un con-
tenido de material mucoide purulento que al cicatrizar deja depresiones y ele-
vaciones de la piel. El acn fulminans consiste en lesiones necrticas y ulce-
rativas, en cara y tronco asociadas a manifestaciones sistmicas como fiebre,
prdida de peso, artralgia y artritis.
Otras manifestaciones cutneas menos comunes en nios son: la hidradenitis
supurativa que es una inflamacin supurativa crnica de las glndulas apcrinas
en las regiones axilar, perianal y genital. Las lesiones son semejantes a forncu-
los, dolorosas, fluctuantes e interconectadas entre s por fstulas cutneas.
El Sndrome de Sweet o dermatosis neutroflica febril aguda se caracteriza por
placas eritematosas de superficie irregular, en cara y extremidades, acompaa-
das de fiebre y leucocitosis. El pioderma gangrenoso son lesiones ulcerativas de
bordes redondeados excavados, bien definidos y de coloracin rojo intensa a
violcea y superficie de aspecto mucoide (Fig. N 2).
A pesar de las grandes diferencias clnicas de las manifestaciones cutneas,
todas comparten el denominador comn de ser lesiones aspticas infiltradas por
neutrfilos en alguna etapa durante el curso de su evolucin.
La relacin temporal entre las manifestaciones reumticas y cutneas es variable e
impredecible. En la serie mencionada de 120 pacientes, las manifestaciones cut-
neas antecedieron a las osteoarticulares en 47 casos (39%), aparecieron posterior-
mente en 38 casos (32%) y fueron simultneas en los 35 casos restantes (29%). Se
han descripto intervalos de hasta 20 aos entre las lesiones seas y cutneas.
Adems de las manifestaciones dermatolgicas es inusual encontrar otras
manifestaciones extraesquelticas. Se han descripto algunos casos de infiltra-
dos y ndulos pulmonares.
CAPTULO 17 | Enfermedades inflamatorias...
767
Laboratorio y exmenes complementarios
La mayora de pacientes presentan aumento de los reactantes de fase aguda
durante los periodos de exacerbacin de los sntomas. Puede observarse leu-
cocitosis moderada y anemia leve; el rango de elevacin de la velocidad de
sedimentacin globular se ha descripto entre 30 y 102mm/hora, siendo mayor
en pacientes con acn severo, comparativamente con pacientes que manifies-
tan otras lesiones cutneas.
Los autoanticuerpos son negativos y los niveles de complemento se encuentran
normales o elevados.
En las radiografas simples las lesiones de hiperostosis se ven como reas de
esclerosis sea con engrosamiento de las trabculas y cortezas, y formacin de
hueso peristico nuevo, generalmente con aumento en el tamao seo. El canal
medular puede estar estrecho. En las etapas iniciales la lesin sea puede tener
un comportamiento ms agresivo, observndose osteolsis. Se ha descripto
periostitis aislada de huesos largos, pero es una caracterstica inusual. Las
lesiones en la columna vertebral consisten en esclerosis vertebral, espondilitis
con y sin discitis y sindesmfitos.
La gammagrafa sea en tres fases es un mtodo muy til, ya que permite
detectar lesiones seas que pueden ser asintomticas o normales en las radio-
grafas. La presencia de mltiples reas de captacin del radiotrazador con una
adecuada correlacin clnica son altamente sugestivas del diagnstico.
Las imgenes por resonancia magntica utilizando tcnicas de supresin de grasa,
son adecuadas para demostrar el edema de mdula sea en las lesiones de
ostetis. Sin embargo, no es la tcnica ms apropiada para demostrar esclerosis y
erosiones seas. Se ha descripto su utilidad en determinar la actividad de las lesio-
nes seas; las ms activas tienen una seal de intensidad de mdula sea incre-
mentada en T2 y disminuida en T1. Esta propiedad puede ayudar a seleccionar el
sitio ms apropiado para la biopsia y ser til en el seguimiento de las lesiones.
La histologa de las biopsias seas demuestra ostetis en diversas etapas,
variando desde procesos inflamatorios activos hasta procesos quiescentes
en cicatrizacin con esclerosis sea intensa. Parece haber una correlacin
entre la histologa y la duracin de los sntomas. En un estudio de nueve
pacientes, se demostr en las lesiones tempranas (menores a nueve meses
de evolucin), inflamacin aguda, edema y formacin sea peristica promi-
nente; hallazgos indistinguibles de la osteomielitis infecciosa. Mientras que
en las lesiones tardas (de un ao y medio a siete aos de evolucin) se
observaron trabculas seas con esclerosis intensa, fibrosis medular promi-
nente e inflamacin crnica leve.
La biopsia sea es muy importante en el enfoque diagnstico, especialmente
en los pacientes con lesin sea nica y sin manifestaciones cutneas asocia-
das, ya que en estos casos es muy importante diferenciarla de procesos infec-
ciosos y neoplsicos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
768
Criterios de diagnstico y diagnsticos diferenciales
Los criterios de diagnstico vigentes fueron definidos por MF Kahn y MA Kahn
en 1994 y aunque no han sido validados en estudios prospectivos, son tiles en
el enfoque de los pacientes (Tabla N 3).
El diagnstico de Sndrome SAPHO no es difcil cuando se presenta el cuadro
clnico de episodios recurrentes de dolor e inflamacin sea, con lesiones tpi-
cas localizadas en sitios caractersticos y manifestaciones cutneas asociadas.
Puede haber dificultades cuando estn afectados sitios atpicos y no hay eviden-
cia de enfermedad cutnea; en estos casos el diagnstico definitivo se logra por
una combinacin de las caractersticas clnicas, estudios de radiologa, micro-
biologa e histopatologa.
El Sndrome SAPHO es un diagnstico de exclusin; los principales diagnsticos
diferenciales son: osteomielitis infecciosa, neoplasias y otras enfermedades reu-
mticas. Si existe una lesin sea nica se debe diferenciar de osteomielitis
infecciosa; sarcoma de Ewing y linfoma.
En osteomielitis infecciosa es inusual la afeccin de mltiples huesos, as como
la afeccin de la pared anterior del trax; usualmente se manifiesta con un slo
episodio y no se observan remisiones espontneas. Obviamente, el aislamiento
de grmenes diferentes al P. acnes y la respuesta favorable a los antibiticos
son elementos fundamentales en la diferenciacin.
Si existen lesiones multifocales se debe considerar la posibilidad de granuloma eosi-
noflico y metstasis sea de leucemia linfoblstica, nefroblastoma o neuroblastoma.
Tambin se debe incluir en el diagnstico diferencial las manifestaciones osteoar-
ticulares relacionados con el tratamiento con retinoides para el acn o psoriasis.
Tratamiento
Ya que no existe un conocimiento exacto sobre la patognesis del sndrome, no
se dispone de un tratamiento especfico y existen diversas alternativas terapu-
ticas, cuyo objetivo primario es el control sintomtico.
No se han llevado a cabo estudios aleatorizados, controlados para comparar las
diferentes opciones de tratamiento y la evidencia disponible proviene en su
mayora de reportes de series de pacientes; adicionalmente, la interpretacin de
la eficacia de los medicamentos se dificulta por la naturaleza episdica de la
enfermedad, con probabilidad de remisiones espontneas.
Los antiinflamatorios no esteroideos (AINES) han sido los ms utilizados, en
general, han demostrado ser eficaces y, por lo tanto, se consideran de primera
eleccin. Los esteroides se han indicado cuando no existe buena respuesta a
los AINES y la eficacia se ha descripto hasta en el 90% de los casos.
En el reporte de seguimiento de Hayem y sus colaboradores, que incluy 120
pacientes, el metotrexate mostr resultados promisorios en pacientes refracta-
rios a AINES y prednisona. No se observ buena respuesta a colchicina, sulfa-
salazina, ni doxiciclina. En algunos reportes descriptivos recientes incluyendo
estudios en nios, se encontr que la administracin de bisfosfonatos, tipo
CAPTULO 17 | Enfermedades inflamatorias...
769
pamidronato se asoci con reduccin del dolor y uso de otros medicamentos y
mejora notable de la limitacin funcional y el bienestar general del paciente. En vista
de que existe alguna preocupacin por la posibilidad de efectos txicos de estos medi-
camentos en nios, se requiere de estudios apropiados para definir su uso rutinario.
En algunas series pequeas de pacientes se ha justificado el uso de medica-
mentos antifactor de necrosis tumoral (TNF), con base en el hallazgo de produc-
cin aumentada de esta citoquina en especmenes de biopsias seas y por la
efectividad demostrada de los anti TNF en las espondiloartropatas. Estos repor-
tes indican muy buena respuesta al tratamiento y son una posibilidad de trata-
miento promisoria en pacientes refractarios a otros medicamentos.
Curso clnico y pronstico
El curso clnico es variable de paciente a paciente; en las formas caractersti-
cas de la enfermedad es prolongado, con periodos de exacerbaciones y remi-
siones. La mayora de los casos remiten en la infancia tarda, aunque pueden
observarse recadas posteriormente. El pronstico a largo plazo, en general, es
bueno, ya que las manifestaciones reumticas muestran poca progresin; sin
embargo, puede haber deformidades esquelticas en pacientes que tienen una
evolucin trpida.
Tabla N 1. Frecuencia y localizacin de las lesiones seas en 260 nios con
OMCR*
Localizacin Nmero de lesiones
Extremidades 664
Tibia 250
Fmur 136
Pie 88
Fbula 61
Radio 34
Hmero 32
Ulna 31
Columna vertebral 108
Cervical 5
Torcica 56
Lumbosacra 18
Localizacin espinal desconocida 29
Clavcula 89
Pelvis 49
Costillas 32
Mandbula 13
Esternn 12
Escpula 8
Crneo 5
Otras localizaciones desconocidas 10
*Tabla modificada de: BERETTA-PICCOLI BC, SAUVAIN MJ, GAL I et al. Synovitis, acne, pustulosis, hipe-
rostosis, osteitis (SAPHO) syndrome in childhood: a report of ten cases and review of the literature.
Eur J Pediatr. 2000; 159: 594-601.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
770
Tabla N 2. Manifestaciones cutneas en 61 nios con OMCR
Tipo de lesin Nmero de pacientes (%)
Pustulosis palmoplantar 37 (60.6)
*
Pustulosis generalizada 1 (1.6)
Otras formas de pustulosis 2 (3.2)
Psoriasis vulgar 14 (22.9)
Acn conglobata 4 (6.5)
Sndrome de Sweet 2 (3.2)
Pioderma gangrenoso 1 (1.6)
* Incluyendo tres pacientes con psoriasis pustulosa.
Tabla modificada de: BERETTA-PICCOLI BC, SAUVAIN MJ, GAL I et al. Synovitis, acne, pustulosis, hipe-
rostosis, osteitis (SAPHO) syndrome in childhood: a report of ten cases and review of the literature.
Eur J Pediatr. 2000; 159: 594-601.
Tabla N 3. Criterios de diagnstico del Sndrome SAPHO*
Osteomielitis crnica multifocal recurrente:
- Generalmente estril.
1
- Afeccin del trax, columna vertebral, pelvis o huesos largos.
- Presencia o ausencia de lesiones cutneas.
Artritis aguda,
2
subaguda o crnica
3
asociada a cualquiera de las siguientes manifestaciones:
- Pustulosis palmoplantar.
- Psoriasis pustular (psoriasis pustular generalizada).
- Acn severo.
Mono o poliosteitis asociada a cualquiera de las siguientes manifestaciones:
- Pustulosis palmoplantar.
- Psoriasis pustular.
- Acn severo.
* Cualquiera de las tres manifestaciones es suficiente para hacer el diagnstico.
Tabla modificada de: KAHN MF y KHAN MA. The SAPHO syndrome. Bailliers Clin Rheumato. 1994;
8: 333-62.
1. O con aislamiento de Propionibacterium acnes.
2. Seudosptica.
3. Con afeccin sea periarticular.
CAPTULO 17 | Enfermedades inflamatorias...
771
Fig N1. rea de dolor y tumefaccin sea en la regin izquierda de la mandbula en una paciente
de diez aos con osteomielitis multifocal crnica recurrente, sin manifestaciones cutneas.
Fig N2. Gammagrafa de la misma paciente: aumento en la captacin del radiotrazador en la rama
izquierda del maxilar inferior y en la primera costilla derecha (lesin asintomtica) por acti-
vidad osteoblstica anormal multifocal.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
772
Fig N3. Pustolosis palmar: micropstulas intraepidmicas, rodeadas de eritema, en palmas.
Fig N4. Lesiones del Sndrome Sweet: placas eritematosasde superficie irregular, en brazos.
Fig N5. Acn conglobata: lesiones noduloqusticas, en cara.
Fig N6. Acn ulcerosa: lesiones necrticas y ulcerativas, en espalda.
CAPTULO 17 | Enfermedades inflamatorias...
773
Lecturas recomendadas
BERETTA-PICCOLI BC, SAUVAIN MJ, GAL I et al. Synovitis, acne, pustulosis, hipe-
rostosis, osteitis (SAPHO) syndrome in childhood: a report of ten cases and
review of the literature. Eur J Pediatr. 2000; 159: 594-601.
GIRSCHICK HJ, HUPPERTZ HI, HARMSEN D et al. Chronic recurrent multifocal
osteomyelitis in children: diagnostic value of histopathological and microbial test-
ing. Hum Pathol. 1999; 30: 59-65.
HAYEM G, BOUCHAUD-CHABOT A, BENALI K et al. SAPHO syndrome: a longterm
follow-up study of 120 cases. Semin Arthritis Rheum. 1999; 29: 159-71.
JURICK AG y EGUND N. MRI in chronic recurrent multifocal osteomyelitis.
Skeletal Radiol 1997; 26: 230-8.
KAHN M-F y KAHN MS. The SAPHO syndrome. Bailliers Clin Rheum. 1994; 8:
333-62.
KERRISON C, DAVIDSON JE, CLEARY AG y BERESFORD MW. Pamidronate in the
treatment of childhood SAPHO syndrome. Rheumatology. 2004; 43: 1246-51.
MAUGARS Y, BERHELOT JM, DUCLOUX JM y PROST A. SAPHO syndrome: a fol-
lowup study of 19 cases with special emphasis on enthesis involvement. J
Rheumatol. 1995; 22: 2135-41.
ROBERTSON L P y HICKLING P. Chronic recurrent multifocal osteomyelitis is a differ-
ential diagnosis of juvenile idiopathic arthritis. Ann Rheum Dis. 2001; 60: 828-831.
SCHULTZ C, HOLTERHUS PM, PAUL M et al. Chronic recurrent multifocal
osteomyelitis in children. Pediatr Infect Dis J. 1999; 18: 1008-1013.
SUGIMOTO H, TAMURA y FUJII T. The SAPHO syndrome: defining the radiologic
spectrum of diseases comprising the syndrome. Eur Radiol. 1998; 8: 800.
WAGNER AD, ANDRESEN JAN, JENDRO MC et al. Sustained response to tumor
necrosis factor alpha blocking agents in two patients with SAPHO syndrome.
Arthritis Rheum. 2002; 46: 1965-1968.
Agradecimiento
A los docentes del Departamento de Dermatologa de la Facultad de Medicina de la
Universidad de Antioquia, por facilitar las imgenes de las manifestaciones cutneas.
CAPTULO 17 | Enfermedades inflamatorias...
775
Eritema Nodoso (EN) - Paniculitis
Dra. Beatriz Helena Len Nogus
Introduccin
El trmino paniculitis se aplica a una variedad de enfermedades que tienen como
caracterstica patolgica principal una reaccin inflamatoria en el tejido graso sub-
cutneo. En adultos su incidencia ha sido calculada en 2.4 casos por 1.000/ao
en el Reino Unido; en pediatra la incidencia no se encuentra determinada aunque
tambin se la considera baja en la literatura existente. Si bien, en general, la pani-
culitis es una enfermedad benigna de resolucin espontnea, en algunos casos
puede ser crnica, causar serias secuelas y hasta llegar a ser fatal.
La paniculitis puede aparecer como enfermedad primaria o idioptica, estar etio-
lgicamente relacionada a diferentes causas infecciosas, inmunes, malignas o
puede ser parte de varias enfermedades sistmicas.
Usualmente, la clnica es similar en casi todas las paniculitis con presencia de
ndulos subcutneos eritematosos en los miembros inferiores, que pueden o
no acompaarse de sntomas sistmicos. Se requiere para el diagnstico defi-
nitivo correlacin entre la clnica y el estudio histopatolgico.
Las paniculitis se clasifican de acuerdo con su patrn histolgico en septales
y lobulares, que pueden o no acompaarse de vasculitis. La variante ms fre-
cuente de paniculitis es el Eritema Nodoso (EN) que es una paniculitis septal
de curso, generalmente, autolimitado y benigno.
Algunas formas de paniculitis en pediatra son responsables de patrones clni-
cos especficos, como la necrosis grasa neonatal, escleroderma neonatorum,
paniculitis fsicas o infecciosas.
Describiremos brevemente la clnica que sugiere las distintas formas de panicu-
litis comnmente encontradas en pediatra. El diagnstico diferencial se descri-
be en el contexto de la clasificacin histopatolgica, clnica y la respuesta tera-
putica de cada entidad. Finalmente, se discute el tratamiento y pronstico e
incluye una tabla que resume el contenido del captulo.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
776
Diagnstico clnico
Ante la presencia de ndulos subcutneos con sospecha de paniculitis se reali-
zar una anamnesis dirigida considerando que en aproximadamente el 60% de
los casos se puede encontrar un agente etiolgico causal o la enfermedad de la
cual la paniculitis es su manifestacin. Si bien la clnica es similar, su etiologa y
hallazgos histopatolgicos son diversos, pueden asociarse a patologas sistmi-
cas severas o mostrarse como su primera manifestacin clnica y, por tanto, la
importancia en llegar a un diagnstico correcto y rpido se torna fundamental.
Se deben tener en cuenta la apariencia y distribucin de lesiones, sntomas y
signos asociados, laboratorio, los posibles agentes etiopatognicos implica-
dos, la evolucin, respuesta teraputica, subtipo histolgico, correlacin clni-
ca y la evaluacin de factores exgenos que participan en cada condicin. As
se analiza edad, sexo, antecedentes medicoquirrgicos, distribucin de lesio-
nes, presencia o no de sntomas sistmicos asociados como fiebre, artralgias,
mialgias, sntomas abdominales, hepato y/o esplenomegalia, infiltrados pul-
monares y linfadenopatas.
Los criterios para el diagnstico, evolucin y los agentes etiolgicos causales de
paniculitis pueden ser: infecciones, medicamentos, drogas, toxinas, enfermeda-
des autoinmunes o malignidades. Dentro de las infecciones la ms comn es el
Estreptococo A Hemoltico seguido por la Mycobacteria tuberculosa. Sin
embargo, microorganismos bacterianos, virales, micticos y hasta parasitarios
han sido tambin reportados.
Las paniculitis son un grupo heterogneo de enfermedades que tienen en comn
la presencia de ndulos inflamatorios subcutneos, generalmente dolorosos, que
en ocasiones son placas o edema de reas pequeas del cuerpo. Las lesiones
en el inicio son eritematosas, evolucionan como moretones cambiando a un color
violeta azulado, para finalmente tener el color de la piel del paciente. Los ndu-
los pueden o no ulcerarse y dejar cicatriz posterior. Se encuentran principalmen-
te en los miembros inferiores, aunque pueden afectar tambin el tronco, brazos
o cabeza. Cuanto menor es el paciente, ms probable ser encontrar afectacin
de reas fuera de la clsica pretibial. Los sntomas sistmicos tambin aparecen
con mayor frecuencia cuanto ms joven es el paciente, siendo comn fiebre entre
38 y 39
o
C, artralgia, astenia, poco apetito y malestar general. Esto probablemen-
te refleja mecanismos inmunolgicos detrs del proceso inflamatorio reactivos a
distintas etiologas. Sin embargo, en infantes un defecto bioqumico subyacente
del metabolismo de la grasa puede llevar a la enfermedad.
Los ndulos pueden ser aislados y bien localizados o pueden ser parte de los sig-
nos de una enfermedad sistmica con o sin factores asociados. Clnicamente, la
paniculitis tiene un espectro de aparicin que va desde episodios cortos, autolimita-
dos o intermitentes a una enfermedad severa que, como ya se me, puede ser fatal.
Los estudios de laboratorio revelan anemia y leucopenia en los casos severos,
con signos de inflamacin aguda en la mayora de los estudios iniciales, es
decir, leucocitosis, neutrofilia inicial, trombocitosis, velocidad de sedimentacin
eritrocitaria (VSG) elevada. Algunos pacientes presentan elevacin de enzimas
CAPTULO 17 | Enfermedades inflamatorias...
777
hepticas, crioglobulinemias y cambios en los parmetros de coagulacin.
Puede estar disminuido el complemento, o presentes el factor reumatoide y
autoanticuerpos.
Clasificacin histolgica
La descripcin histopatolgica puede corresponder al estado dentro del proce-
so de la enfermedad en el momento de extraccin de la biopsia, por lo tanto,
ante duda diagnstica se la debe buscar tempranamente. A excepcin del erite-
ma nodoso, la causa de la paniculitis se identifica con el examen histolgico que
diferencia los ndulos entre infecciosos, vasculticos e idiopticos.
El tejido subcutneo es una capa fibro-adiposa entre la dermis y los msculos
subyacentes. Est compuesta por adipocitos agrupados en anillos o lobulillos
separados entre s por septos. Estos son trabculas fibrosas que contienen
vasos linfticos y sanguneos, as como clulas retculo-endoteliales. Si bien la
gran mayora de paniculitis tiene una evolucin benigna, algunas formas pueden
simular otras entidades o requerir terapias agresivas dando ms justificacin a
la biopsia temprana.
Se requiere de una biopsia incisional de piel profunda con bistur que se extien-
da por todo el tejido graso subcutneo.
Reconociendo que todas las paniculitis en algn momento son mixtas, es decir,
involucran tanto septos como lbulos, con el paneo microscpico magnificado se
puede determinar si la inflamacin es preponderantemente septal o lobular. Los
procesos que afectan el flujo arterial llevan a paniculitis lobular, mientras que la
afectacin del flujo venoso lleva a paniculitis septal.
El segundo paso es describir el tipo de infiltrado inflamatorio. Varios autores con-
sideran a la paniculitis como un proceso dinmico de evolucin variable en el que
el infiltrado estar determinado por el momento del estudio. As en general, las
lesiones agudas se caracterizan por la inflamacin dependiente sobre todo de
neutrfilos, seguida por infiltracin de linfocitos que continan a histiocitos, clu-
las gigantes, eosinfilos para en ocasiones lograr formas granulomatosas y fina-
lizar con fibrosis y/o atrofia. Los adipocitos al necrotizarse aparecen enucleados
o con destruccin de su estructura celular. Los tipos de necrosis tambin deben
ser descriptos para ayudar al diagnstico, la forma ms comn es la necrosis
lipofgica, aunque la necrosis liqueficante puede caracterizar a algunas paniculi-
tis. Para completar la clasificacin histolgica se debe evaluar histolgicamente
la presencia de vasculitis.
A continuacin enunciamos la divisin de las paniculitis en cuatro patrones his-
tolgicos principales con sus correspondientes factores etiopatognicos ms
comunes en pediatra:
1. Paniculitis septal: eritema nodoso, necrobiosis lipodica, escleroderma, fas-
ceitis eosinoflica y granuloma anular subcutneo.
2. Paniculitis septal con vasculitis: vasculitis leucocitoclstica, tromboflebitis
migratoria superficial y poliarteritis nodosa.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
778
3. Paniculitis lobular:
- Enzimticas: como las asociadas a enfermedad pancretica o deficiencia de
1 antitripsina.
- Autoinmunes: como lupus eritematoso profundo o sarcoidosis subcutnea.
- Neoplsicas: como la paniculitis histioctica citofgica o asociada a linfomas y
leucemias.
- Agentes fsicos: como el fro, facticias o traumatismos.
- Txicas: qumicas, vacunas, medicamentosas y relacionadas a los esteroides
- Infecciosas.
- Asociadas a depsitos: escleroderma neonatorum, necrosis grasa subcut-
nea del neonato.
- Otras: como el Sndrome de Weber-Christian, paniculitis eosinoflicas y las
lipodistrofias.
4. Paniculitis lobular con vasculitis: eritema induratum o indurado de Bazin y,
ocasionalmente como una caracterstica de la Enfermedad de Crohn.
Tabla N 1. Clasificacin histopatolgica de paniculitis y etiologas asociadas
Patrn histolgico
Principal
Paniculitis septal
Paniculitis lobular
Sin vasculitis
Eritema nodoso.
Necrobiosis lipodica.
Escleroderma.
Fasceitis eosinoflica.
Granuloma anular subcutneo.
Enzimticas: enfermedad pancretica,
deficiencia de 1-antitripsina.
Autoinmunes: lupus, dermatomiositis
juvenil o sarcoidosis subcutneas,
neoplsicas, paniculitis histioctica,
citofgica, linfomas y leucemias.
Fsicos: fro, facticias o traumatismos.
Txicas: qumicas, vacunas,
medicamentosas (postesteroidal).
Infecciosas.
Depsitos: escleroderma neonatorum,
necrosis grasa subcutnea del
neonato.
*Otras: Weber-Christian, paniculitis
eosinoflicas y las lipodistrofias.
Con vasculitis
Vasculitis leucocitoclstica.
Tromboflebitis migratoria
superficial.
Poliarteritis nodosa.
Eritema indurado.
Enfermedad de Crohn.
CAPTULO 17 | Enfermedades inflamatorias...
779
Diagnstico diferencial de paniculitis ms frecuentes
Paniculitis septal sin vasculitis
Coincidimos con Ter Poorten y Thiers en que en la prctica clnica es importan-
te, ante la posibilidad diagnstica de paniculitis, descartar de inicio su forma ms
comn: el eritema nodoso. As a continuacin dedicamos buena parte del cap-
tulo a esta entidad.
El Eritema Nodoso (EN) es considerado como una reaccin inflamatoria del teji-
do subcutneo que puede ser inducido por una variedad de estmulos seala-
dos en la siguiente lista:
1.Infecciones:
Bacterias: Estreptococo, tuberculosis, Yersinia, Salmonella, brucelosis,
meningococo, micoplasma, Shigella, leptospirosis, tularemia, moraxella, pseu-
domona, sfilis, Enfermedad de Lyme y Fiebre de Q.
Virus: VIH, hepatitis B y C, mononucleosis, herpes, sarampin, citomegalovirus.
Hongos: blastomicosis, aspergillosis, dermatfitos.
Parasitarios: tricomonas, toxoplasmosis, amebiasis, giardiasis y scaris.
2. Enfermedades autoinmunes: enfermedad inflamatoria intestinal, LES, sar-
coidosis, Behet, Reiter y Sweet.
3. Medicamentos: penicilina, sulfas, aspartamo, bromidas, fenitona, minocicli-
na, talidomida, isotretioina, antileucotrienos, omeprazol, anticonceptivos y hor-
monas como propiltiourcilo y antidiabticos, vacunas contra Hep B, DPT y
tifoidea.
4. Malignidades: linfomas, leucemia, sarcoma, cncer de rin.
La prevalencia de EN en la poblacin tiende a aumentar en el invierno y otoo,
probablemente ligado al agente etiolgico ms comn: la infeccin respiratoria
alta (IRA) con bacterias Grupo A estreptoccicas. La erupcin aparece 15 a
20 das despus de la infeccin farngea incluso numerosas veces con cultivos
negativos, pero, con ttulos ASTO elevados.
En nios es ms probable encontrar agentes infecciosos, mientras que adoles-
centes y adultos pueden presentar enfermedades sistmicas o reacciones de
hipersensibilidad a medicamentos. Hasta los 12 aos, el radio hombres/mujeres
es igual, luego de la pubertad hay predominancia de hasta seis veces en mujeres.
Clnicamente se encuentran ndulos de 1cm a 5cm, localizados en la parte ante-
rior pretibial que en ocasiones son confluentes y forman placas. Son ndulos eri-
tematosos de aparicin brusca, exquisitamente dolorosos, levemente elevados.
Frecuentemente bilaterales, tambin se los ha descripto en tobillos, rodillas,
muslos y, raramente en antebrazos y cara. Es comn que se acompaen de fie-
bre, escalofros, malestar y leucocitosis. Durante la segunda semana, las erup-
ciones cambian a un color ms violceo-azuladas, se van aplanando, son irre-
gulares o pobremente definidos y se tornan ms fcilmente palpables que vis-
tos. Semejan golpes o moretones profundos. El color cambia, finalmente, a
amarillo verdoso para completar la evolucin caracterstica del EN, que ha sido
llamada eritema contusiformis.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
780
Las lesiones individuales, generalmente, se resuelven espontneamente sin
producir lceras o dejar cicatrices. La erupcin dura hasta seis semanas, aun-
que en nios el proceso completo suele ser de dos a cuatro semanas.
Cuanto ms joven es el paciente, mayor probabilidad de sntomas sistmicos
como fiebre de 38-39
o
C, escalofros, malestar, dolor abdominal, tos, vmito o
diarrea, artralgias y mialgias. Hasta el 90% de los pacientes pueden en algn
momento presentar artralgias y/o sinovitis que en ocasiones persisten hasta
luego de la resolucin de las lesiones cutneas, en nios la fiebre acompaa a
casi la mitad de los casos. Si los pacientes tienen procesos incitadores persis-
tentes las lesiones brotan en grupos y tienden a ser ms duraderas y recurren-
tes por varios meses.
Una variante rara de EN descripta en nios y adolescentes presenta lesiones
unilaterales slo en palmas y plantas de pies luego de fuerte actividad fsica. Las
lesiones, sin embargo, tienden a disminuir en pocas horas o das. Se debe dife-
renciar de la hidradenitis neutrfila secundaria al ejercicio fsico en nios y ado-
lescentes en donde el infiltrado inflamatorio es alrededor de los espirales de
clulas ecrinas en la dermis profunda, opuesta al infiltrado de EN donde es dis-
tribuido por el intersticio entre los haces de colgeno del septo subcutneo.
El Sndrome de Sweet o enfermedad de dermatosis neutroflica y febril aguda es
asociada con EN, segn Ginarte y Toribio, con una frecuencia de hasta 30%. Se
puede explicar esto en su comn etiologa con IRA por Estreptococo o por la
enfermedad inflamatoria del intestino.
Diagnstico diferencial
La evaluacin de laboratorio depende de los sntomas y signos asociados a las
lesiones cutneas, recordando que el EN puede ser una manifestacin de enfer-
medad sistmica, infecciosa o de hipersensibilidad a drogas. Cultivos de faringe
deben realizarse incluso en la ausencia de sntomas del tracto respiratorio alto.
El principal diagnstico diferencial es con el eritema indurado de Bazin que tiene
ndulos, principalmente, en la parte posterior de la pantorrilla y las lesiones se
ulceran a diferencia de las lesiones anteriores del EN y sin lceras o cicatrizacin.
Laboratorio
Como hemos visto la lista de agentes etiolgicas es extensa, el acercamiento
debe, por tanto, ser racional, costo efectivo y siempre considerando la natural e-
za benigna de la evolucin del EN. La evaluacin inicial debe incluir la biometra
hemtica completa, ASTO, anlisis de orina, cultivo de fauces, tuberculina intra-
drmica (reaccin de PPD), y Rx de trax para descartar enfermedad pulmonar
como causa del proceso reactivo cutneo. Estudios serolgicos dependen de la
clnica, sin embargo, en los pacientes con sntomas articulares severos la sedi-
mentacin ayudar en el seguimiento y evaluacin de la respuesta teraputica.
En los nios adems la VSG se correlaciona con el nmero de lesiones y tien-
de a reducirse rpidamente a medida que stas desaparecen. Otros reactantes
de fase aguda como la protena C reactiva y las plaquetas estn elevados y
parecen relacionarse ms al EN que a la enfermedad subyacente. Los ttulos de
CAPTULO 17 | Enfermedades inflamatorias...
781
ASTO determinados con un intervalo de dos a tres semanas debern indicar un
aumento del 30% o ms para indicar la infeccin reciente por Estreptococo. El
EN probablemente resulta de la formacin de inmunocomplejos y su deposicin
alrededor de las vnulas de los septos de tejido conectivo del tejido graso sub-
cutneo. Ocasionalmente, la presencia de inmunoglobulinas en los vasos de
estos septos sugiere el mecanismo de hipersensibilidad retardada a los factores
incitadores ya descriptos.
Es importante anotar que slo es necesaria la biopsia para el diagnstico defi-
nitivo si no se ha encontrado agente causal o si las lesiones son recurrentes a
pesar de tener controlada la enfermedad provocadora del EN. En la biopsia de
lesiones tempranas se aprecia ensanchamiento de los septos por edema,
hemorragias pequeas e infiltracin neutrfila.
Lesiones ms tardas estn infiltradas de linfocitos, histiocitos, clulas multinu-
cleadas gigantes y algunos eosinfilos asociados con fibrosis septal y tejido de
granulacin periseptal. Los septos son fibrosos, edematosos y dan idea de pro-
cesos granulomatosos que en ocasiones pueden presentar el rasgo distintivo de
EN: los granulomas radiados de Miescher. Estos consisten en pequeos agre-
gados nodulares de histiocitos distribuidos radialmente alrededor de una hendi-
dura central en forma de coma o banana, aparentando una estrella. En contras-
te con la paniculitis lobular no se aprecia mayor necrosis de adipocitos. Tampoco
hay vasculitis ni ulceracin y no existe cicatrizacin permanente.
Tratamiento y pronstico
Debe enfocarse en identificar el estmulo antignico inductor de EN, en caso de
ausencia de enfermedad causal y su tratamiento especfico, el tratamiento de
EN es sintomtico. La enfermedad puede persistir hasta seis semanas con
ndulos nuevos, apareciendo al tiempo que los anteriores se resuelven.
Usualmente, sin embargo, los ndulos involucionan en pocas semanas. Los
AINES ayudan especialmente con las artralgias y sntomas sistmicos, para
reducir el dolor y acelerar la resolucin. Si el ibuprofeno 10 a 15mg/kg/dosis
cada ocho horas no es suficiente se puede utilizar el naproxeno 15mg/kg por da
(mximo a 500mg/da) y en adolescentes la indometacina en dosis de 25 a
100mg/da. En casos recalcitrantes de pocas lesiones se ha utilizado el acetato
de triamcinolona inyectado en la lesin de 2 a 5mg/ml.
Cuanto mayor es el paciente ms importante es la disminucin de actividad y
vendaje de soporte. En adultos se ha reportado el uso de yoduro potsico inyec-
table y la solucin de yoduro potsico saturado oral, sin embargo, no hay estu-
dios ni reportes en pediatra y la posibilidad de inducir hipotiroidismo secundario
hace improbable su uso. Si los ndulos persisten, hay mucho dolor o recurren-
cia, una vez descartada enfermedad subyacente, en ocasiones, se prescriben
cursos cortos de esteroides orales a 1-2mg/kg por siete das. Para evitar el ciclo
persistente o intermitente de ndulos se ha usado en adultos adems del yodo,
colchicina, azatrioprin, ciclosporina y recientemente hidroxicloroquina.
La experiencia de la autora con preparados heparinoides en crema con oclusin y
reposo han sido efectivos en controlar la aparicin de nuevos ndulos y resolucin
de los existentes en siete a diez das en varios pacientes adolescentes.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
782
Si existe recurrencia de sntomas es importante volver a evaluar la presencia de
una enfermedad subyacente, puesto que la regla es la recuperacin completa
con un curso benigno y de poca recurrencias. El reposo por dos a tres das y la
restriccin de actividades por dos semanas disminuyen las exacerbaciones y,
deben ser recomendados para nios y adolescentes con EN. Las complicacio-
nes no son comunes y dependen ms de las enfermedades asociadas.
Otros tipos de paniculitis septales que forman parte de las enfermedades en pedia-
tra son: escleroderma, fasceitis eosinoflica, dermatomiositis, necrobiosis lipodica
y el granuloma anular subcutneo. Las describiremos brevemente a continuacin.
En adolescentes con escleroderma, la paniculitis se manifiesta como morfea sub-
cutnea que puede ser una extensin de la afeccin drmica. De inicio son pla-
cas discretas induradas en hombros y parte alta de los brazos que, a diferencia
del EN, dejan reas hiperpigmentadas con atrofia subcutnea al cicatrizar. La
biopsia revela engrosamiento septal fibroso, deposicin de colgeno y, en oca-
siones, necrosis grasa. El tratamiento requiere de esteroides intralesionales o D-
penicilamina, aunque la mayora de las lesiones tienden a progresar lentamente.
El Sndrome de Shulman o la fasceitis eosinoflica ha sido clasificado como una
variante de la escleroderma localizada, siendo ambas enfermedades raras en
pediatra. Clnicamente se presenta luego de efectuar ejercicio fsico extenuan-
te como un endurecimiento simtrico bilateral con edema que deja fvea (como
si fueran medias apretadas en las pantorrillas). El laboratorio revela la clsica tr-
ada de IgG, sedimentacin y eosinofilia perifrica altas. Los cambios de la biop-
sia son similares a los de la escleroderma con engrosamiento septal y depsito
de colgeno. La fascia est comprometida con edema, engrosamiento e infiltra-
cin de eosinfilos. La asociacin etiolgica ms importante es el linfoma en
hasta el 5% de los casos. Tambin se han visto casos de paniculitis en fasceitis
eosinoflica al inicio de dilisis, asma crnica, Sndrome del Tnel Carpal y
varias medicinas. Las lesiones se resuelven lentamente en forma espontnea,
sin embargo, los casos recalcitrantes se han tratado con agentes inmunosupre-
sores como la ciclosporina, metrotexate, esteroides sistmicos o inyectados en
las lesiones y baos de PUVA.
La necrobiosis lipodica es una rara enfermedad en la que ppulas amarillo-
amarronadas se tornan placas esclerticas con un centro atrfico y deprimido
que contrasta con los bordes eritematoso-violceos ms definidos. Son reas
de forma irregular, a veces, con telangiectasia central que se van lentamente
agrandando perifricamente. Frecuentemente, presentan descamacin y ulce-
racin, aunque son lesiones no dolorosas. Se las encuentra en la regin preti-
bial con ms frecuencia. Pueden extenderse lentamente en el curso de los aos,
pero tambin, pueden tener periodos sin actividad y hasta resolucin completa.
Histolgicamente, se encuentran reas mal definidas de colgeno necrobitico,
principalmente en dermis con depsito de mucina. Existe, adems, un infiltrado
granulomatoso de linfocitos e histiocitos. Debe diferenciarse de xantomas, mor-
fea, granuloma anular y mixedema pretibial. Hasta el 75% de los pacientes tienen
diabetes mellitus y la necrobiosis lipodica ocurre en el 0.3% de los diabticos, por
lo tanto, es importante estudiar el metabolismo de la insulina en pacientes
CAPTULO 17 | Enfermedades inflamatorias...
783
recientemente diagnosticados. Las lesiones ocurren independientes del control
adecuado de la enfermedad diabtica, pero pueden mejorar levemente con la
aplicacin de esteroides tpicos de alta potencia o inyecciones locales de corti-
coesteroides para disimularlas cosmticamente.
El granuloma anular subcutneo aparece con mayor frecuencia en nios y ado-
lescentes que en adultos. Son ndulos subcutneos pequeos, sin signos infla-
matorios, que aparecen en la cabeza, manos, nalgas y regin anterior de las pier-
nas. Histolgicamente, se nota necrobiosis con empalizado histioctico perifrico
formando granulomas con un centro mucnico plido, y eosinfilos o basfilos en
pequeas cantidades. La asociacin de granuloma anular y paniculitis ha sido
tambin descripta en la sarcoidosis de adultos. Un paciente an no reportado de
la autora present la trada de sarcoidosis de la infancia: artropata, uvetis y la
lesin cutnea fue histolgicamente granuloma anular con paniculitis. La res-
puesta teraputica est ligada a enfermedades subyacentes o asociadas.
Paniculitis septal con vasculitis
La tromboflebitis migratoria superficial (TMS) ha sido escasamente reportada en
pediatra, es usual relacionarla a: debilidad, traumatismo, inmovilizacin prolon-
gada, trastornos genticos o infecciones. Los pacientes con insuficiencia veno-
sa o estados hipercoagulables deben excluirse inmediatamente. sta paniculitis
clnicamente consiste de varios ndulos eritematosos y dolorosos distribuidos
en forma lineal en las piernas, sin ulceracin. El cambio de posicin de los ndu-
los da a da se explica por los distintos sitios de la vena afectados y de ah la
nominacin migratoria. Histolgicamente, se encuentra trombosis en los septos
con infiltrado inflamatorio en las paredes de venas superficiales sin inflamacin
o necrosis en los lbulos. El tratamiento es conservador, elevacin y compresin
de los miembros inferiores y la consideracin de medicinas para anticoagula-
cin. Sin embargo, puesto que en adultos se considera a la TMS como una
enfermedad preneoplsica es importante descartar las malignidades viscerales
asociadas, como: pncreas, estmago, pulmn, ovario y colon.
En el Sndrome de Behet tambin puede presentar la TMS, pero la afectacin vas-
cular suele ser ms profunda y extensa. En la Enfermedad de Behet se ven lesio-
nes que semejan clnicamente al EN, histopatolgicamente se encuentra la panicu-
litis lobular con vasculitis leucocitoclstica o linfoctica. Es de destacar que en ese
caso las lesiones de piel usualmente representan vasculitis de vasos medianos,
ms que paniculitis septal y, por tanto, el proceso terminar con cicatriz residual.
La vasculitis leucocitoclstica es un patrn histopatolgico encontrado en los
ndulos de pacientes con complejos inmunes circulantes. Generalmente, las
lesiones son ndulos eritematosos subcutneos simtricos y bilaterales. Se con-
sidera una respuesta a depsito de inmunocomplejos que daan el colgeno de
los vasos septales y dan la consiguiente respuesta granulomatosa con infiltra-
cin neutroflica. El diagnstico diferencial incluye la necrobiosis lipodica o el
granuloma anular, que algunos autores piensan son expresiones clnicas de la
misma patologa. El tratamiento depende de la eliminacin o tratamiento de los
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
784
factores causales de la vasculitis, adems, de la utilizacin de compresas
calientes, elevacin y AINES.
La PAN puede ser sistmica o cutnea, en la sistmica adems, existe hasta un
15% de manifestaciones cutneas. Se encuentran ppulas purpricas y ndu-
los con vasculitis leucocitoclstica generalmente en las piernas, puede haber
livedo. La forma sistmica es rara en pediatra, presenta inmunocomplejos y
crioglobulinas circulantes hasta en el 50% de los casos y ha sido asociada a
infeccin por hepatitis C o B. Los pacientes con PAN y hepatitis C tienen ms
sntomas sistmicos que los pacientes PAN no infectados. Tienden a presentar
neuropatas, hipertensin, angetis cerebral, enfermedad heptica o renal y pro-
cesos isqumicos abdominales.
Histolgicamente, si se evidencia arteritis necrotizante existe una alta mortalidad.
Ambas formas de PAN pueden tener paniculitis. Las lesiones cutneas presen-
tan una vasculitis leucocitoclstica de arterias de mediano tamao y arteriolas de
los septos con infiltrado neutrfilo de inicio y mononuclear en las lesiones tard-
as. Caractersticamente el vaso presenta en su tnica ntima necrosis fibrinoidea
con un anillo eosinoflico con apariencia de diana de los vasos sanguneos.
Clnicamente se manifiesta como prpura papular palpable en partes distales de
las piernas, con frecuencia asociada a urticaria. Las lesiones son inicialmente
eritematosas, dolorosas, bilaterales, duran varios das o semanas y pueden
ulcerarse. Hasta el 10% de pacientes con PAN cutnea pueden presentar pani-
culitis, aunque a diferencia de la sistmica no tienen evidencia en laboratorio de
anormalidad inmunolgica. Usualmente se trata con AINES, aunque algunos
pacientes slo respondern a prednisona. Considerando que las vasculitis sis-
tmicas pueden ser trastornos amenazantes para la vida sin tratamiento, la tera-
pia agresiva para controlar las manifestaciones renales o nerviosas debe consi-
derarse. La vasculitis urticarial puede ser benigna aunque de curso prolongado
y su tratamiento depender de la severidad de los sntomas.
El diagnstico diferencial de las paniculitis lobulares se hace principalmente con
EN. La livedo reticularis del rea afectada, as como la localizacin en pantorri-
llas y ulceracin las distinguen de la PAN. Al igual que en la tromboflebitis super-
ficial, en la PAN los procesos vasculticos tienen poco o ningn compromiso
inflamatorio de los septos y lbulos adyacentes. Aunque el curso puede ser cr-
nico, el pronstico es bueno.
Paniculitis lobular sin vasculitis
Las paniculitis inducidas por agentes fsicos pueden ser por exposicin al fro,
trauma fsico o qumico. Algunas veces los factores traumticos pueden ser fac-
ticios donde las lesiones son autoinducidas. Todas estas entidades se resuelven
espontneamente y, por tanto, slo requieren de tratamiento de soporte.
Los nios pequeos e infantes son quienes presentan ms comnmente la pani-
culitis inducida por fro. La exposicin al fro puede ser por agentes directos en la
piel, como helados, hielos, paquetes fros colocados luego de golpes, vacunas o
como hielo aplicado a la cara como tratamiento de taquicardias supraventriculares.
CAPTULO 17 | Enfermedades inflamatorias...
785
Tambin puede ocurrir por exposicin al clima fro, viento o nieve, as como la
paniculitis en asociacin a deportes con uso de ropa apretada en clima fro, como
la equitacin, esqu o jockey. Luego de pocas horas o hasta tres das de la expo-
sicin aparecen ndulos subcutneos, dolorosos, firmes, moderadamente violce-
os o azulados y duros especialmente en mejillas, frente o en la zona donde la piel
fue expuesta al fro. Persisten por pocas semanas y luego desaparecen sin dejar
cicatriz. Las lesiones son frecuentemente recurrentes en los nios susceptibles
por factores influyentes, como la anoxia, el fro y la humedad.
Histolgicamente, se encuentra necrosis adiposa lobular no especfica en la
unin dermo-epidrmica, existe un infiltrado de clulas linfoides e histiocticas,
algunas clulas grasas pueden romperse y unirse para formar quistes. Las pla-
cas con lentitud se ablandan y van resolviendo gradualmente hasta desapare-
cer sin dejar cicatrices. Se puede confundir las lesiones de la cara con celulitis
facial causada por agentes infecciosos (Haemofilus Tipo B, Estafilococo), pero
generalmente, la piel es fra y el paciente est afebril.
El traumatismo directo a la piel puede provocar paniculitis secundaria, al ser
autoinducida se la conoce como facticia. En adolescentes se pueden encontrar
en el tronco y en el rea del seno femenino. Son ndulos subcutneos, firmes,
dolorosos, mviles cubiertos de piel normal. Varias veces no se puede recordar
el evento de trauma, pero tambin se han descripto casos secundarios a inyec-
cin de substancias extraas, como: leche, heces, opiceos, aceite mineral o
parafina, etc. La lesin puede variar desde placas a ndulos que se licuefican y
drenan. La histopatologa depender de la sustancia involucrada, as como el
tratamiento que adems requiere de apoyo psiquitrico.
Las paniculitis por toxinas son de importancia en pediatra por su relacin con medi-
camentos o vacunas. La histologa incluye paniculitis granulomatosa lobular con
histiocitos espumosos, necrosis, microquistes causados por necrosis confluente.
Las lesiones se curan con fibrosis del septo y resulta frecuentemente en cicatriz.
Dentro de las paniculitis por medicamentos, merece atencin en pediatra la
causada por corticoesteroides orales y/o los inyectables. Nios que reciben
dosis altas de esteroides orales, especialmente, con suspensin abrupta pue-
den desarrollar paniculitis lobular postesteroidal. Entre dos das y dos semanas
luego de discontinuar el esteroide se pueden palpar mltiples ndulos subcut-
neos sobre todo en mejillas, brazos y tronco. Son ligeramente eritematosos o sin
coloracin, pequeos entre 0.5cm y 2cm y en ocasiones prurticos. Se han des-
cripto con mayor frecuencia durante el tratamiento de FR, leucemia, sndrome
nefrtico y edema cerebral. Las caractersticas histolgicas son una paniculitis
lobular con infiltracin inflamatoria de histiocitos espumosos y linfocitos, frecuen-
temente se ven hendiduras en forma de aguja en el citoplasma de histiocitos,
aunque no tantos como en la necrosis grasa del neonato. El tratamiento es
reinstitucin de esteroides si no han pasado muchos das y disminucin ms
gradual de los mismos. Aunque tambin desaparecen espontneamente en
pocos meses sin dejar cicatriz.
La inyeccin intradrmica de corticoesteroides luego de dos semanas puede pro-
ducir atrofia profunda del rea subcutnea inyectada, cambios de pigmentacin
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
786
y telangiectasia. Los cambios duran varios meses y la regin deltoidea es la ms
susceptible a esta complicacin, las lesiones pueden ocurrir en las vsceras y
hasta se ha reportado un caso fatal.
La necrosis grasa subcutnea del neonato se presenta en las primeras cuatro a
seis semanas de vida del neonato sano a trmino o posmaduro. Las lesiones
son ndulos irregulares asintomticos, de textura cauchosa hasta dura, algo
mviles, de coloracin rojiza o violcea y que se encuentra en mejillas, nalgas,
espalda, muslos o brazos. Los cambios histolgicos consisten en necrosis
grasa, un infiltrado granulomatoso con linfocitos, histiocitos, fibroblastos, clulas
gigantes multinucleadas y la caracterstica diagnstica de hendiduras radiales
de triglicridos cristalizados entre las clulas grasas. Adems, depsitos de cal-
cio se encuentran comnmente en la necrosis grasa y pueden, ocasionalmente,
drenar al exterior. Si bien la necrosis grasa en infantes puede ser por lesin
isqumica causada por varios factores pre o posnacimiento, la mayora de
casos no tiene un factor identificado. Las lesiones involucionan espontneamen-
te en meses se vuelven ms suaves sin secuelas o atrofia, aunque dejan cica-
triz en las lesiones que tuvieron ruptura. Raramente la hipercalcemia puede ser
una complicacin severa de placas amplias y aparece entre el primer y sexto
mes con sus sntomas clsicos: letargia, poca alimentacin, vmito, falla de cre-
cimiento, irritabilidad, convulsiones, disminucin del intervalo QT o falla renal.
Se ha hipotetizado que la hipercalcemia corresponde a la produccin de
Vitamina D (1,25 dihidroxivitamina) por los macrfagos del infiltrado granuloma-
toso. El diagnstico diferencial incluye escleroderma neonatorum, celulitis o
hematomas. No se requiere tratamiento en los casos no complicados, las lesio-
nes grandes pueden aspirarse con aguja pequea para evitar su ruptura y cica-
trizacin posterior. La hipercalcemia debe ser tratada con hidratacin, furosemi-
da mientras se restringe la ingesta de calcio y Vitamina D, reportes de etidrona-
to apuntan a su prximo uso comn en neonatologa. El mecanismo patolgico
de la paniculitis por fro y la necrosis grasa subcutnea en infantes puede estar
relacionado a la propensin de la grasa en los infantes a solidificarse por su alto
contenido en cidos grasos saturados.
La escleroderma del neonato es una enfermedad rara en prematuros gravemen-
te enfermos, que se presenta abruptamente con un endurecimiento de nalgas,
muslos o piernas y se extiende al resto del cuerpo. Las palmas, plantas y geni -
tales no se afectan. La piel aparece plida y moteada como una placa dura ama-
rillo-blanquecina difusa, fra, incapaz de formar fveas. Se considera a la enfer-
medad como un signo de falla circulatoria perifrica, donde el tejido adiposo
afectado disminuye dejando poca movilidad a la piel por la inflexibilidad el tejido
subcutneo. El examen histopatolgico muestra mnima inflamacin con
aumento en el tamao de las clulas grasas y engrosamiento de los septos, los
adipocitos contienen cristales en forma de agujas que estn distribuidas radial-
mente en los lbulos, con calcificacin en algunas lesiones tardas. El diagns-
tico diferencial es principalmente con la necrosis grasa subcutnea, pero en la
escleroderma neonatorum no se encuentra necrosis ni clulas gigantes, hay poca
inflamacin y ausencia de cristales de calcio. Invariablemente la escleroderma
CAPTULO 17 | Enfermedades inflamatorias...
787
neonatal est asociada a una enfermedad severa del infante, siendo prctica-
mente un signo ominoso de fatalidad, frecuentemente relacionado a sepsis,
anormalidades cardiacas o congnitas, o hipotermia, su pronstico, por tanto, es
generalmente malo y dependiente de la enfermedad subyacente. Los esteroides
sistmicos son ineficientes, pero parecera que exsanguneo, las transfusiones
mejoran levemente el pronstico. Los infantes que sobreviven tienen piel normal
sin calcificaciones, cicatrices ni otras complicaciones residuales.
La Lipodistrofia Generalizada Adquirida (LDA) es la prdida selectiva de grasa
corprea en regiones grandes del cuerpo de nios o adolescentes. Existen tres
variedades: la panicultica 25%, autoinmune 25% e idoptica en 50% de los
casos. Clnicamente, se encuentra ms en nias que nios, en proporcin 3:1.
La prdida de grasa subcutnea es extensa, se nota en: cara, tronco, abdomen
y extremidades. Puede haber prdida de grasa intraperitoneal o perirenal.
Algunos pacientes tiene prdida de grasa desigual particularmente en individuos
que inician el proceso con paniculitis.
Hasta el 25% de pacientes con LDA presentan repentinamente ndulos doloro-
sos, levemente inflamados que pueden adems estar acompaados de prdida
grasa que al cicatrizarse demuestran la atrofia subcutnea localizada que se
seguir de la generalizada. Las enfermedades que se presentan con la forma
autoinmune de LDA son: la DMJ, hepatitis activa crnica, tiroiditis de Hashimoto,
y ARJ. Los pacientes tienen un apetito voraz, aumento de crecimiento lineal sin
llegar a la acromegalia, fatiga y se aprecia acantosis nigricans hasta en un
1
/3
de los pacientes. La hepatomegalia es frecuente, as como diversos trastornos
del metabolismo de insulina, diabetes mellitas, hipertrigliceridemia y bajas lipo-
protenas del colesterol, leptina y diponectina. Su manejo requiere control meta-
blico, adaptacin de la dieta y ciruga plstica.
Durante el curso de la enfermedad, en DMJ puede notarse paniculitis como
reaccin o parte de la DMJ. Los ndulos o placas aparecen simultneamente o
hasta aos despus del diagnstico de DMJ en brazos, muslos y nalgas, pue-
den presentar hipopigmentacin y descamacin. Histolgicamente, es una pani-
culitis lobular con infiltrado de linfocitos y plasmocitos, degeneracin focal con
licueficacin en la unin dermoepidrmica y ocasionalmente cambios membra-
nocsticos. La respuesta a prednisona es usualmente rpida con resolucin
completa de las lesiones. Es importante entonces, considerar el diagnstico de
DMJ en pacientes que se presentan con paniculitis aislada. La sobreposicin de
lupus y dermatomiositis reportada en casos peditricos evidencia la complejidad
y asociacin de las enfermedades autoinmunes con paniculitis, as como, su
resolucin con aumento de prednisona y control de la enfermedad de base.
El lupus eritematoso confinado principalmente a la grasa, se conoce como lupus
profundus. Esta manifestacin del 2% de pacientes con LES y lupus discoide
difiere de otros tipos de paniculitis por estar en la parte alta del cuerpo. Se carac-
teriza por ndulos firmes, profundos, raramente dolorosos que se desarrollan
bajo piel normal o bajo lesiones lpicas discoides de cara, cuero cabelludo, bra-
zos, senos, muslos y nalgas. La piel sobre el ndulo puede ser eritematosa, atr-
fica, hiperqueratsica y, raramente, ulcerada. Miden entre 1cm a 5cm, pueden
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
788
durar aos y tienden a aparecer en reas de traumatismo o en cicatrices pree-
xistentes. Se resuelven como una depresin leve, aunque tambin puede ocu-
rrir atrofia considerable con cicatrizacin y deformidad.
Pacientes que debutan con lupus profundus llegan a desarrollar otras manifes-
taciones sistmicas de LES hasta en 50% de los casos. De hecho los cambios
histopatolgicos particulares pueden permitir hacer el diagnstico de lupus en
ausencia de otras lesiones cutneas. Los pacientes con sta paniculitis lobular
pueden tener anticuerpos antinucleares transitoriamente positivos, sobre todo si
no se desarrollan ms signos sistmicos.
Existe en la biopsia una infiltracin densa de linfocitos, plasmocitos, histiocitos
con cierta obliteracin esclertica de vasos pequeos, necrosis caseosa en los
lbulos grasos sin vasculitis. Si se nota polvo nuclear en algunos linfocitos se
excluyen otros tipos de paniculitis lobular. Con la cicatrizacin se ve hialinizacin
y esclerosis de los ndulos, la inmunofluorescencia puede demostrar depsitos
lineales de IgM y C3 que facilitan el diagnstico diferencial. La presencia de
depsitos de complejos inmune en la unin dermo-epidrmica la distingue de las
lesiones del Sndrome de Weber-Christian. El lupus discoide es raro en nios y
se distingue del de adultos, porque tiene una gran infiltracin alrededor de ane-
xos y vasos con linfocitos, histiocitos, granulocitos eosinoflicos y plasmocitos,
pero sin atrofia epidrmica.
Se debe adems diferenciar las lesiones nodulares del eritema nodoso, pero en
el lupus profundus las lesiones son ms crnicas y no dolorosas. El tratamiento
incluye agentes antimalricos, corticoesteroides orales o intralesionales y en
casos severos inmunosupresores como dapsona, azatrioprina o ciclofosfamida.
Es importante evitar exposicin a rayos solares y trauma. Generalmente, la
resolucin es completa aunque los casos severos pueden presentar lipoatrofa.
La deficiencia de
1
antitripsina es una enfermedad por error en el metabolismo
que afecta principalmente al hgado, existen ms de 75 distintos fenotipos que
varan desde enfermedad severa del neonato hasta la lenta progresin a cirro-
sis heptica. La paniculitis puede presentarse como un signo temprano de la
enfermedad con reas eritematosas similares a una celulitis o como ndulos
dolorosos en tronco y regiones proximales de las extremidades. Los ndulos
tienden a ulcerarse y eliminar un lquido amarillento aceitoso.
Puesto que la enfermedad afecta varias proteasas y vas bioqumicas, la pani-
culitis puede estar asociada a enfisema panacinar, hepatitis no infecciosa, vas-
culitis persistente, urticaria de contacto al fro o angioedema adquirido. El diag-
nstico requiere de evidencia de la disminucin de la
1
antitripsina srica. Sin
embargo, se debe considerar que en ocasiones hay una elevacin transitoria de
la protena por su actividad de reactante de fase aguda, especialmente durante
la pancreatitis. Algunos pacientes responden a la dapsona, pero los ms afec-
tados requieren de infusiones de concentrados de inhibidor de proteasa-
1
.
Paniculitis pancretica en nios se presenta como consecuencia de malignidad
o procesos inflamatorios del pncreas sea este por colelitiasis o trauma abdomi-
nal con ruptura de pseudoquiste. La paniculitis se presenta como ndulos doloro-
sos que pueden ser fluctuantes y en ocasiones eliminan una sustancia aceitosa
CAPTULO 17 | Enfermedades inflamatorias...
789
amarillenta. Se los encuentra principalmente en la regin pretibial, aunque tam-
bin en otras partes como muslos y nalgas. Los sntomas asociados incluyen:
artropata, sinovitis (sobre todo en tobillos), eosinofilia, poliserositis, y lesiones
osteolticas dolorosas de huesos con necrosis medular. Se reporta artritis hasta
en el 60% de casos. En la biopsia se aprecian cambios microscpicos que con-
sisten de mltiples focos de necrosis y coagulacin de grasa con clulas fantas-
ma de paredes finas sin ncleo y calcificaciones.
La patognesis de la paniculitis es probablemente multifactorial que envuelve la
liberacin de proteasas lipolticas a la circulacin para causar dao en la mem-
brana del adipocito y liplisis intracelular. Sin embargo, no hay correlacin entre
las enzimas pancreticas, como amilasa, tripsina o lipasa y la paniculitis pancre-
tica. El tratamiento depende de la enfermedad pancretica subyacente. La
observacin en un paciente de ocho aos con anemia aplstica severa y pani-
culitis asociada a pancreatitis que respondi a tratamiento con ciclosporina A en
dosis alta (8mg/kg), lleva a pensar en un mecanismo autoinmune en estas enfer-
medades y la consideracin teraputica con inmunosupresores.
Paniculitis Histiocticas Citofgicas (PHC)
Es una paniculitis lobular no vascultica de etiologa desconocida que afecta por
igual a nios o adultos. Existen dos tipos: la paniculitis primaria y la neoplsica
infiltrativa de clulas T. Existe una hiperactivacin de macrfagos elicitada por
clulas T. Algunos autores han sugerido que los dos estados de paniculitis son
diferentes momentos de la progresin de PHC al linfoma de clulas T de pani-
culitis subcutnea.
Clnicamente se notan placas y ndulos grandes inflamatorios subcutneos,
principalmente en las extremidades superiores e inferiores y en ocasiones en
tronco o cara. Las lesiones son dolorosas y pueden presentar ulceraciones y
equimosis. Con el tiempo se puede desarrollar sntomas sistmicos como fiebre,
prdida de peso, y por las caractersticas hemofagocticas: hepatoesplenome-
galia, coagulopata de consumo y citopenias perifricas. Esta condicin tiene
clulas tumorales con linaje de clulas T citotxico y representa malignidad lin-
foide o linfoma subcutneo de clulas T, dando aparicin a la denominacin de
sndrome similar-panicultico con citofagocitosis. El diagnstico se ve ayudado
por la evaluacin de citologa de la efusin pleural si se encuentran histiocitos
hemofagocticos en el exudado.
Aunque hay algunos casos de remisin espontnea, se recomienda uso tempra-
no con ciclosporina para disminuir la cascada de citoquinas que induce el sn-
drome hemofagoctico. La ciclosporina A, adems, tiende a lograr el control de
fiebre muy rpidamente y la disminucin notable del nmero y tamao de los
ndulos subcutneos, disminuyendo as las cicatrices posteriores. Si existe evi-
dencia de compromiso medular o heptico se debe instaurar tratamiento agre-
sivo con diferentes combinaciones de prednisona, ciclosporina, bleomicina, clo-
rambucil, vincristina, doxorubicina o incluso el transplante de mdula para evitar
el sndrome hemofagoctico y la hemorragia fatal.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
790
La paniculitis nodular febril relapsante, idioptica lobular o Enfermedad de
Weber-Christian es una rara enfermedad de nios y de mujeres adultas.
Histricamente tres factores o causas han sido descriptos: agentes fsicos o qu-
micos, infecciosos e inmunolgicos. La paniculitis se presenta como lesiones
recurrentes en forma de placas o ndulos rojos levemente dolorosos en la pro-
fundidad de la piel de las extremidades inferiores, que aparecen con intervalos
de semanas a meses. Surgen en grupos casi simtricamente, en muslos, pier-
nas y con menos frecuencia en brazos, tronco y cara. Se vuelven ms duras,
menos rojas e indoloras luego de cuatro a seis semanas, para desaparecer
dejando una cicatriz deprimida e hiperpigmentada en la piel. Los sntomas que
la acompaan son: artralgias, mialgias, malestar, fatiga, fiebre, nausea y vmi-
to, dolor abdominal y prdida de peso. Si se afecta la mdula sea es frecuen-
te el dolor seo y anemia, leucocitosis inicial seguida de leucocitopenia.
Histolgicamente son focos profundos inflamados con agregados de histiocitos de
apariencia espumosa con linfocitos, neutrfilos y clulas gigantes. Luego, apare-
cen macrfagos para ingerir grasa y as dar el caracterstico granuloma lipofgico.
Los ndulos individuales involucionan en el curso de semanas resultando en
hiperpigmentacin y atrofia del rea que al cicatrizarse dejan fibrosis lobular.
Una variante importante es la paniculitis licueficante donde la lesin cutnea se
necrotiza y drena un lquido aceitoso amarillento a marrn. La enfermedad es
crnica con exacerbaciones y remisiones. La terapia incluye AINES y corticoes-
teroides sistmicos, al disminuir la dosis la recurrencia de sntomas es comn lo
que ha impulsado tratamientos ms agresivos con talidomida y otros inmunosu-
presores. Cuando se identifica un agente etiolgico no se debe nombrar a la
enfermedad como Weber-Christian y en su lugar dar el diagnstico sobre la
base de la patogenia encontrada con la paniculitis.
Otra rara variante de la paniculitis lobular que afecta a nios es el Sndrome
Rothmann-Makai. Se encuentran numerosas lesiones grandes, que no se licue-
fican y su cicatrizacin usualmente ocurre dentro de 12 meses. Tambin es
importante anotar en el diagnstico diferencial de estas enfermedades a la pani-
culitis lipofgica de la niez, donde la lipoatrofia granulomatosa se encuentra
como lesiones eritematosas en brazos y piernas que desarrollan atrofia subcut-
nea. Se acompaan de fiebre y edema, y en la histologa se nota el reemplazo
del lbulo graso por histiocitos lipofgicos y clulas gigantes. No hay flebitis ni
vasculitis. Se ha utilizado corticoesteroides orales para el tratamiento con xito.
Existen otras enfermedades sistmicas asociadas a paniculitis lobular: falla
renal crnica con calcifilaxis, sarcoidosis, Enfermedad de Sweet, varias infeccio-
nes como micosis profundas o pigenas generalmente en pacientes inmunosu-
primidos. Linfomas y leucemias que requieren de biopsia de las lesiones para
identificar las clulas malignas en los lbulos grasos aunque la sospecha de
enfermedad linfoproliferativa generalmente existe previamente.
Paniculitis lobular sin vasculitis
Las paniculitis causadas por vasculitis nodular parecen representar una reac-
cin de hipersensibilidad a antgenos como Estreptococos, medicamentos y
CAPTULO 17 | Enfermedades inflamatorias...
791
ocasionalmente infeccin por Micobacteria. Esta ltima es conocida como la
enfermedad o eritema indurado de Bazin. El eritema induratum es raro, descrip-
to principalmente en nias, adolescentes y mujeres menopusicas. La paniculitis
consiste en recurrencia de ndulos rojos, vasculticos levemente dolorosos asi-
mtricos en las pantorrillas. Los ndulos son calientes, inflamados de lenta reso-
lucin, se ulceran frecuentemente y dejan cicatrices. La sedimentacin eritrocita-
ria elevada e hipertensin han sido tambin reportadas en pacientes mayores.
El examen histolgico muestra vasculitis principalmente en vasos profundos que
suplen lbulos subcutneos con la subsiguiente necrosis e inflamacin grasa.
La inflamacin granulomatosa y las zonas de necrosis caseosa afectan el lbu-
lo de grasa. Las lesiones tempranas muestran vasculitis necrotizante de arterias
medianas y pequeas, as como de venas en la dermis profunda y subcutnea.
La enfermedad es crnica y recurrente. No existe terapia especfica, aunque la
mayora de las lesiones desaparecen con elevacin de las pantorrillas, cambios fre-
cuentes de vendajes y descanso en cama. Los casos severos tienen un curso cr-
nico con remisiones y exacerbaciones. Han sido tratados exitosamente con AINES,
dapsona y prednisona. Yodo potsico saturado en aumento desde cinco gotas TID
hasta 90 gotas diarias se ha utilizado con cierto xito en adultos, as como la hidro-
xicloroquina hasta 200mg dos veces al da por periodos de cuatro a seis semanas.
Si las radiografas de trax o la prueba de tuberculina son positivas se deber
tratar la Micobacteria con triple terapia, aunque muy improbablemente se recu-
pere el microorganismo en la paniculitis. El resto de exmenes complementarios
incluyen series gastrointestinales, anticuerpos antinucleares, cultivos y serolo-
ga para infecciones virales, bacteriales o mitticas que se solicitan en funcin
de la sospecha clnica.
La Enfermedad de Crohn usualmente presenta signos cutneos de fstulas y
abscesos cercanos al rea perianal. Sin embargo, en ocasiones pueden apare-
cer lesiones que semejan EN en las extremidades inferiores, pero que demues-
tran granulomas no caseoso afectando los lbulos subcutneos y con vasculitis
linfocitoclstica de vasos medianos. Tambin se ha descripto EN y PAN en
pacientes con Crohn que resuelven las paniculitis a medida que los sntomas
intestinales mejoran.
Tratamiento y pronstico
El pronstico de las paniculitis parte de descartar una enfermad causal y su tra-
tamiento. En ausencia de una etiologa definida, su tratamiento es sintomtico.
La evidencia que existe para el tratamiento de paniculitis se basa en los resul-
tados de casos reportados, estudios retrospectivos pequeos, la experiencia cl-
nica de adultos extrapolada a pacientes peditricos y la lamentable ausencia de
criterios clnicos e histolgicos para desarrollar protocolos prospectivos.
Los medicamentos ms empleados son AINES y la adicin de medicamentos
inmunosupresores de acuerdo con la persistencia, recurrencia o discapacidad
que la paniculitis y las enfermedades asociadas puedan ocasionar.
El seguimiento de nios por varios aos demuestra el carcter benigno de la
mayora de casos con paniculitis. La recurrencia o cronicidad estn casi siempre
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
792
ligadas a enfermedades subyacentes que se evidencian en el transcurso del tiem-
po y que con la respuesta teraputica especfica tienden a resolver la paniculitis.
La atrofia del tejido graso subcutneo puede ser por dos mecanismos patogni -
cos distintos: la lipoatrofia y la lipodistrofia.
La lipoatrofia se debe a la prdida de grasa subcutnea por un proceso inflamatorio
local. En general, la paniculitis lobular es asociada a atrofia grasa severa de las reas
afectadas, as como una mejor respuesta a corticoesteroides. Las paniculitis septales
no se asocian con atrofia y tienden a responder parcialmente a corticoesteroides.
La lipodistrofia es una ausencia de tejido subcutneo sin evidencia de inflamacin,
puede ser un raro proceso gentico o adquirido, como fue previamente discutido
en la paniculitis lobular no vascultica. Tanto la lipoatrofia como la lipodistrofia pue-
den con el tiempo restaurar el tejido perdido, sin embargo, en general muestran
poca respuesta a tratamientos y pueden requerir ciruga cosmtica reconstructiva.
La bibliografa sugiere que la lipoatrofia es proporcionalmente ms comn en
pediatra que en adultos y que, adems, los casos fatales son distintos clnicamen-
te a lo visto en adultos, probablemente ligado a la severidad de enfermedades sis-
tmicas. La inclusin de rganos o sistemas tiende a llevar a peor pronstico, sien-
do signos abdominales hepticos los que ameritan ms atencin por su relacin
con las fatalidades reportadas. Asimismo, la afectacin medular es signo de seve-
ridad y amerita una rpida institucin de tratamiento agresivo.
La obtencin temprana de biopsias es enfatizada por varias razones. Las lesiones
son, generalmente, ndulos que no se distinguen clnicamente a pesar de la histo-
patologa septal o lobular. La presencia de infecciones no predice el patrn histol-
gico ni diferencia la apariencia clnica. La duda diagnstica puede retrasar trata-
mientos sistmicos con detrimento del pronstico final, como en malignidades o
enfermedades autoinmunes puede apreciarse. La naturaleza del infiltrado inflama-
torio vara de acuerdo con el estado de la enfermedad y en casos avanzados la
fibrosis puede distorsionar la arquitectura lobular. Este punto es importante porque
en ocasiones se puede pensar que la enfermedad es lipodistrofia por la ausencia
de signos inflamatorios cuando en realidad el proceso es tardo y por eso fibrtico.
Varios mecanismos inmunolgicos parecen participar en el desarrollo de pani-
culitis aunque no determinan la caracterstica septal o lobular de las mismas. La
coincidencia de enfermedades autoinmunes y reumatoideas, as como sugiere
la exposicin de lipocitos y su vulnerabilidad a autoanticuerpos. Esto se defien-
de o soporta al notar la alta incidencia en
1
antitripsina y la respuesta positiva
a inmunosupresores.
Concluimos este artculo enfatizando una vez ms que, la suspicacia del mdico
en el reconocimiento del patrn clnico e histopatolgico juegan un rol principal
en la identificacin y manejo de las paniculitis peditricas y su pronstico final.
CAPTULO 17 | Enfermedades inflamatorias...
793
Tabla N 1. Clnica y terapia de las paniculitis septales en pediatra
Proceso Lesiones cutneas Signos
sistmicos
Asociacin Signo en la Tratamiento
Biopsia
Eritema
Tipo
Ndolos
Coloracin
Rojo a azul y
Dolor
+++
Ulcera
No.
Artralgias,
Infecciones,
*Granuloma
Espontneo
Nodoso
o placas. final caf.
fiebres estreptococo. radial de
AINES.
abdominales Drogas,
Behet.
Miescher.
Reposo y <
actividad.
Esclero-
derma
Fasceitis
Eosino-
flica
Morfea,
placas
induradas
Placa,
edema
de panto-
rrillas.
Caf. +
Rojo a caf. +
+/-
No.
No.
Trada de
lab.: IgG,
SED alta y
eosinoflia.
Trauma.
Auto-
inmunidad.
Linfoma,
medicamen-
tos, esclero-
derma
Septos
gruesos.
Depsito,
colgeno.
Necrosis
grasa.
Septo y der-
mis gruesos
eosinfilo
depsito de
colgeno
Esteroide
intralesin D-
penicilamina.
Esteroides,
Metrotexate,
inmuno-
supresores.
Necro-
Ppulas y
Amarillo caf. No. S.
No. Diabetes Colgeno, Esteroides
biosis
Lipoidia
placas
esclarti-
cas.
Bordes rojos.
mellitus, pro-
blema men-
tal. Insulina
necrobitico
en dermis y
depsito de
mucina
tpicos o
inyectados.
Cranuloma
Ndulos.
anular
sub-
cutnea
Leve eritema, No.
color piel.
No.
No. Sarcoidosis Nocrobios
granuloma
de mucina,
eosinfilos.
Basfilos.
Depende de
la
enfermedad
subyacente.
Trombo-
Ndulos. Rojos. +++ No.
Trauma, Insuficiencia Vasculitis, Elevacin,
flebitis debilidad venosa, trombosis en comprensin,
superficial inmoviliza-
cin.
Behet,
malignidad,
septos sin
inflamacin
anti
coagulantes.
hipercoagula- ni necrosis
cin.
Vasculitis
leucocito-
Ndulos,
mculas.
Rojos. ++ +/-
Ppura
palpable,
Enfermedad
es linfo o lie-
Vasculitis.
Granulomas
AINES, calor,
elevacin.
clstica urticaria
artritis.
loproliferativa septales,
necutrfilos.
Poliarteri-
Ppulas,
Purpricas. ++ +
Artralgias, Hepatitis B y Vasculitis, AINES,
tes nodosa
ndulos.
Rojo livedo.
fiebre, C. necrosis fibri- presnisona,
sub- mialgias, Estreptococo noidea de
inmunosupre-
cutnea angetis. enteritis. tnica ntima. sores.
* En eritema nodoso slo se realiza biopsia en casos atpicos o persistentes.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
794
Tabla N 2. Clnica y terapia de las paniculitis lobulares en pediatra
Proceso
Lesiones cutneas Signos
sistmicos
Asociacin Signo en la Tratamiento
Biopsia
Fro.
Tipo
Ndulos
Coloracin
Violeta.
Dolor
++
Ulcera
No.
No.
Anoxia.
Necrosis
Mantener
o placas. Azul.
Fro y
humedad.
adiposa
quistes.
caliente.
Trauma y
fachitas.
Poses-
teroidal.
Necrosis
Ndulos
o placas.
Ndulos.
Ndulos
Piel.
Rojo o piel.
Rojo viol-
++
+
prurito
-
No.
No.
No.
No.
No.
No.
Enfermedad
psiquitrica
en facticias.
Hiper-
Histiocitos
espumosos.
Necrosis
Reinstitucin
de esteroides
y disminucin
gradual.
Control hiper-
grasa sub-
regulares ceo. ?
calcemia. grasa. calcemia.
cutnea del
duros.
neonato
Escleroder
Placas.
Amarilla ?
No.
Dependiente Enfermedad
Cristales de
triglicridos.
Poca infla-
Etidronato.
Tratar enfer-
ma del
blanquecina.
de enferme- grave del macin medad sub-
neonato.
dad concu- neonato. Cristales cal- yacente.
Lipodistro-
Ndulos.
Rojos.
+++
No.
rrente.
Apetito
Trastorno de
cificados. Exsanguneo
transfusin.
Control meta-
fia genera-
voraz. Fatiga. insulina dia- blico dieta
lizada
adquirida.
Lupus
profundus.
Ndulos.
Roja.
+
S.
Acantosis
nigricans.
Crecimiento
lineal.
ANA
transitorios.
betes hipertri-
glice
ridemia.
2% Lupus
discoide o
sistmico.
Necrosis
caseosa.
Obliteracin
esclertica
hialinizacin.
adecuada y
ciruga
plstica.
Antimalricos
Esteroides
inmuno-
supresor.
Deficiencia
Placas o
Roja. +++
S.
Enfisema. Inducida por Dapsona.
1
antitrip-
ndulos.
Secrecin
Hepatitis. trauma.
sina.
lquido
Cirrosis.
aceitoso.
Vasculitis.
Urticaria
Angioedema.
CAPTULO 17 | Enfermedades inflamatorias...
795
Paniculitis
histiocti-
cas.
Citofgicas
Eritema
induratum
Placas y
ndulos.
Ndulos.
Roja.
Rojo
lvedo.
+++
+++
S.
S.
Fiebre,
< peso.
Micobacteria, Vasculitis
estreptococo, Necrosis
Ciclosporina
A inmuno-
supresin.
Elevacin.
Vendaje.
y de
Bazin.*
medicamen-
tos.
grasa.
Granulomato
Reposo.
AINEs
sa y caseosa. prednisona.
Ndulos.
Rojo.
+ S.
Sntomas Enfermedad
Granuloma Prednisona.
Enferme-
abdominales de Crohn no caseoso
dad de
Crohn.
asociados a
la Enfermad
de Crohn.
Eritema
nodoso
Poliarteritis
nodosa.
Vasulitis
linfocito-
clstica.
*Si hay evidencia de infeccin por mycobacterium se llama Eritema iIdurado de Bazin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
796
Fig. N A. Paniculitis traumtica.
CAPTULO 17 | Enfermedades inflamatorias...
797
Fig. N B. Paniculitis inducida por fro.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
798
Fig. N C. Paniculitis secundaria a infeccin respiratoria por STP B hemoltico.
CAPTULO 17 | Enfermedades inflamatorias...
799
Lecturas recomendadas
ARONSON IK, ZEITZ HJ y VARIAKOJIS D. Panniculitis in childhood. Pedatr
Dermatol. 1988; 5:216-230.
AVILS IZQUIERDO JA, GARCA-ANDRADE R, SUREZ FERNNDEZ R et al. Paniculitis
subcutneas en un hospital de tercer nivel: estudio retrospectivo de 113 casos.
An Med Interna. Madrid: 2004; 21: 8-12.
BALEVICIENE G y SCHWARTZ RA. Cold Paniculitis E:
www.emedicine.com/derm/topic781.htm. Last update: 2005 Feb.
BEHRMAN. Nelson Textbook of Pediatrics Chapter 650 Diseases of the subcuta-
neuous tissue. 2004; 2210-2213.
CALLEN JP. Panniculitis, en MADISON PJ, ISENBERG DA, WOO P et al. Oxford
Textbook of Rheumatic Diseases. 2 ed. Oxford-England: Oxford University
Press, 1998; 1450-1457.
CRAIG AJ, CUALING H, THOMAS G et al. Cytophagic histiocytic panniculitis-a
syndrome associated with benign and malignant paniculitis; case comparison
and review of the literature. J Am Acad Dermatol. 1998; 39: 721-8.
GARG A. Lipodystrophies. Am J Med. 2000; 108: 143-52.
GHALI FE, REED AM, GROBEN PA et al. Panniculitis in juvenile dermatomyositis.
Pediatr Dermatol. 1999; 16: 270-2.
GIUFFRIDA TJ y KERDEL FA. Sarcoidosis Dermatol Clin. 2002; 20: 435-47.
HOLSTEIN T, HORNEFF G, WAWER A et al. Panniculitis, pancreatitis and very severe
aplastic anemia in childhood: a challenge to treat. Ann Hematol. 2000; 79: 631-4.
KAKOROU T. Erythema nodosum in children: a prospective study. J Am Acad
Dermatol. 2001; 44: 17-21.
KIM B y LEBOIT PE. Histopathologic Features of Erythema nodoso-like lesions in
Behet Disease: A comparison with erythema nodosum focusing on the role of
vasculitis. Am J Dermatopathol. 2000; 22: 379-90.
MISRA A. Clinical features and metabolic derangements in acquired generalized
lipodystrophy: case reports and review of the literature. Baltimore: Medicine,
2003; 83:129-46.
NASCHITZ JE, MISSELEVICH I, ROSNER I et al. Lymph-node-based malignant
lymphoma and reactive lymphadenopathy in eosinophilic fasciitis. Am J Med
Sci. 1999; 343: 318.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
800
NEIDENBACH PJ. Panniculitis in juvenile dermatomyiositis. J Acad Dermatol.
1995; 33: 305-7.
OZEN S, ANTN J, ARISOY N et al. Juvenile polyarteritis: Results of a multicenter
survey of 110 children. J Pediatr. 2004; 145:517-22.
PHELPS RG y SHOJI T. Update on paniculitis. Mt Sinai J Med. 2001; 68: 262-267.
RANDLE SM, RICHTER MB, PALMER RG et al. Panniculitis: a report of four cases
and literature review. Arch Dis Child. 1991; 66: 1057-61.
REQUENA L y SANCHEZ YUS E. Panniculitis. Part I. Mostly septal panniculitis. J
Am Acad Dermatol. 2001; 45: 163-83.
REQUENA L y SANCHEZ YUS E. Panniculitis. Part II. Mostly lobular panniculitis. J
Am Acad Dermatol. 2001; 45: 325-61.
SHANI-ADIR A. Subcutaneous panniculitic T-cell lymphoma in children: response
to combination therapy with cyclosporine and chemotherapy. J Am Acad
Dermatol. 2004; 50: S18-22.
SOLANS R, CORTS J y SELVA A. Panniculitis: A cutaneous manifestation of der-
matomyositis. J Am Acad Dermatol. 2002; 46: S148-50.
TER POORTEN MC y THIERS BH. Panniculitis. Dermatol Clin. 2002; 20: 421-433.
TOMASINI C. Interstitial granulomatous dermatitis with plaques. J Am Acad
Dermatol. 2002; 46: 892-9.
WHITE JW y WINKELMANN RK. Weber-Christian panniculitis: a review of 30 cases
with this diagnosis. J Am Acad Dermatol. 1998; 39: 56-62.
WIMMERSHOFF MB, HOHENLEUTNER U y LANDTHALER M. Discoid lupus erythemato-
sus and lupus profundus in childhood: a report of two cases. Pediatr Dermatol.
2003; 20: 140-5.
WINKELMANN RK, MCEVOY MT y PETERS MS. Lipophagic paniculitis of childhood.
J Am Acad Dermatol. 1989; 21: 971-8.
YOO JY. Lupus panniculitis with combined features of dermatomyositis resulting
in severe lipoatrophy. 2004; 31: 552-5.
YUSUF YAZICI y LAWRENCE JK. Clinical presentation of the idiopathic inflammatory
myopathies. Rheum Dis Clin North Am. 2002; 28: 823-32.
CAPTULO 17 | Enfermedades inflamatorias...
801
Eritema Multiforme (EM)
Dr. Carlos Daniel Ros
Aunque conceptualmente muy diferentes, la similitud en su comienzo hace que
el Eritema Multiforme Menor y el Eritema Multiforme Mayor (Sndromes de
Stevens-Johnson y Necrolisis Epidrmica Txica) se consideren en un mismo
grupo nosolgico.
Eritema multiforme menor
Etiologia
El Eritema Multiforme Menor es una enfermedad exantemtica transitoria de ori-
gen postinfeccioso. Aunque no existen muchos datos epidemiolgicos o estu-
dios experimentales, la mayora est de acuerdo en que se trata de una enfer-
medad transitoria, debido a la presencia de complejos inmunes circulantes en
forma persistente. De todos los agentes infecciosos estudiados, el nico que se
encontr con certeza y consistencia fue el Herpes Simple Tipo 1 en las formas
de eritema multiforme recurrente. En la mayora de los nios afectados, el agen-
te infeccioso no se asla, pero la existencia de un desencadenante infeccioso es
sugerida por la historia de una enfermedad febril diarreica o respiratoria que
comnmente precede en una o dos semanas al exantema.
Manifestaciones clnicas
No es raro que el reumatlogo pediatra sea consultado para ver a un nio o
nia, en general, de edad escolar con un cuadro caracterizado por:
- Lesiones cutneas diseminadas predominantemente eritematosas, de forma
oval o irregular en tamaos de 2-7cm y distribucin generalizada. Algunas lesio-
nes pueden parecer urticarianas y algunas o la mayora presentar un centro pur-
prico/violceo (a veces elevado o incluso vesicular) conocidas como lesiones
en blanco (target lesions). Las lesiones son mnimamente o no pruriginosas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
802
- Eritema palmar y plantar.
- Mnimo compromiso de la mucosa oral o total ausencia de compromiso mucoso.
- Estado general mnimamente afectado.
- Artritis, migratoria o artralgia de grandes articulaciones.
- Exmenes de laboratorio normal excepto por una sedimentacin globular mni-
ma o moderadamente anormal.
Diagnstico
El diagnstico es clnico. Si se realiza una biopsia de una lesin en blanco se
observar infiltrado inflamatorio drmico con acentuacin perivascular, pero, no
necrosis fibrinoide de la pared vascular ni infiltrado intraparietal o polvo nuclear.
Es decir, ausencia de vascultis. Tampoco existe clivaje o formacin de ampollas.
Curso
Resolucin en una o cuatro semanas, es lo habitual. Adolescente y adultos
pueden presentarse con formas crnicas o recurrentes a veces asociadas a
Herpes Simple.
Diagnstico y diagnstico diferencial
La clave para el diagnstico es la lesin en blanco que en presencia de un esta-
do general conservado, es suficiente para corroborar el diagnstico. Lo ms
importante es distinguir sta enfermedad del Eritema Multiforme Mayor. Este
ltimo se sospechara cuando en la evolucin (24-48 horas) aparecen:
- Compromiso mucoso (al menos dos reas).
- Signo de Nikolski (en especial en los prpados).
- Escleritis.
- Evidencia de tercer espacio (taquicardia, oliguria, hipotensin).
- Coalescencia de las lesiones cutneas.
El otro grupo de enfermedades que se pueden confundir con el EM es el de las
urticarias con angioedema, en especial una forma de farmacodermia conoci da
como enfermedad del suero.
La enfermedad del suero es secundaria a complejos inmunes (a diferencia de la
urticaria alrgica/atpica), pero, clnicamente es similar (ronchas pruriginosas).
Adems, en esta enfermedad se observa eritema periarticular, eritema en el
borde de manos y pies, edema distal y periorificial, artritis y edema periarticular.
La enfermedad respeta las mucosas y tiene poco compromiso sistmico. De los
antibiticos el ms comnmente implicado es el cefaclor.
Tratamiento
Es preferible la no intervencin y esperar la resolucin. En situaciones muy sinto-
mticas se pueden utilizar corticoesteroides, aunque la respuesta es impredecible.
CAPTULO 17 | Enfermedades inflamatorias...
803
A veces, se requieren antihistamnicos, si existe mucho prurito. En general, tran-
quilizar a los padres y pacientes es lo ms importante, tarea a veces difcil, ya
que, el exantema puede parecer muy severo a la vista del observador lego.
Eritema Multiforme Mayor
Aqu se trata de una sndrome clnico que puede requerir cuidados intensivos o
derivacin a una institucin con experiencia en quemados. La mortalidad es de
hasta un 40%. Esta condicin clnica toma dos formas: el Sndrome de Stevens-
Johnson (SSJ) y la Necrolisis Epidrmica Txica (NET). Algunos sostienen que
entre SSJ y NET la diferencia es el grado de severidad de compromiso cutneo.
En la NET el compromiso cutneo es devastante.
Etiologa
El Mycoplama pneumonia se ha identificado como agente causal, pero, en ver-
dad cualquier infeccin puede preceder ste cuadro. Quizs ms que las infec-
ciones aqu tenemos que pensar en la medicacin como antecedente. Los dos
grupos de drogas con mayor frecuencia implicados son los antibiticos (sulfa y
penicilinas) y antiepilpticos (incluso los de ltima generacin, en especial el
Lamotrgeno).
Manifestaciones clnicas
Dependiendo de la extensin del exantema y el compromiso mucoso, esta
enfermedad puede producir shock e insuficiencia renal por mecanismo prerre-
nal. Es comn que cuando aparecen las lesiones mucosas se observe fiebre
alta y severa astenia, agravada por la dificultad de ingerir lquidos y el intenso
dolor de las lesiones.
El Eritema Multiforme Mayor es una enfermedad bullosa con clivaje intraepidr-
mico. Las lesiones en blanco son numerosas y tienden a coalescer en el tronco
y, en su centro se forman ulceraciones que pueden ser costrosas y, a veces,
hemorrgicas. En la NET la exfoliacin es extensa y el cuadro dermatolgico se
asemeja al de un gran quemado. El Signo de Nikolski aparece temprano y su
presencia indica que estamos ante la presencia de un SSJ o NET. Los sitios de
positividad ms tempranos son los prpados y la piel del pabelln auricular.
El compromiso mucoso puede ser severo. El ms caracterstico es el del ber-
melln labial y las narinas. Las lesiones ulceradas se extienden a las fosas
nasales (en algunos casos la denudacin puede incluir todo el tracto respirato-
rio proximal). Los labios se cubren de una costra hemorrgica con un exudado
amarillento tpico. El compromiso naso-bucal y la exfoliacin nasal, junto con el
cuadro ocular (ver abajo) producen una fascies tpica en el SSJ. Las lceras
pueden apreciarse tambin en el tercio vaginal externo, los labios mayores y
menores, la regin perianal, la uretra y el meato urinario.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
804
La lesin ocular es una kerato-escleritis que puede producir dao severo con
opacidades corneanas y puede dejar como secuela kerato-conjuntivitis sicca.
Puede existir uvetis aguda.
Diagnstico y diagnstico diferencial
El diagnstico es clnico, basado en exantema y compromiso de dos o ms
superficies mucosas. Rara vez se requiere una biopsia, aunque si se realiza, se
vern las lesiones necrticas ampollares, perivasculitis, pero no vasculitis necro-
tizante. El oftalmlogo debe ser consultado tempranamente, no slo para iniciar
manejo tpico sino, adems, como colaborador en el proceso diagnstico, ya que
las lesiones oculares son bastante tpicas para el observador experimentado.
Adems de los sndromes arriba citados (Eritema Multiforme Menor, urticaria
y enfermedad del suero) los diagnsticos diferenciales ms difciles son: la
Enfermedad de Kawasaki, los sndromes del shock txico y otras formas de exan-
tema producidas por Estafilococo o Estreptococo productores de toxina (escarla-
tina estrepto y estafilococcica) y el sndrome del beb escaldado. Finalmente, las
infecciones por rikettsia y virus de fiebres hemorragicas, as como meningococce-
mia y sepsis por gram negativos, en su inicio, pueden semejarse.
Tratamiento
Cuando el compromiso cutneo es muy extenso los nios afectados deben ser
trasladados a unidades para quemados. A veces, se necesita cuidado intensivo,
que puede requerir asistencia respiratorio y soporte cardiovascular. La duracin
de las lesiones mucosas puede ser de semanas requiriendo, a veces, nutricin
parenteral. En las etapas iniciales mientras se resuelven los detalles del trasla-
do debemos asegurarnos que estamos manejando el dolor y los fluidos paren-
terales correctamente para evitar claudicacin renal aguda.
La mayora de los expertos recomienda el uso de corticosteroides intraveno-
sos al comienzo, metiprednisolona de 2mg/kg/da divididos en cuatro dosis
por va intravenosa.
Lecturas recomendadas
PRENDIVILLE J. Stevens-Johnson syndrome and toxic epidermal necrolysis.
Advances in Dermatology. 2002; 18: 151-73.
CAPTULO 17 | Enfermedades inflamatorias...
805
Dermatosis Neutroflicas (DN)
Dr. Carlos Daniel Ros
Las Dermatosis Neutroflicas (DN) son un grupo de condiciones inflamatorias
caracterizadas por lesiones predominantemente drmicas, en general de
comienzo agudo, de etiologa no infecciosa y patolgicamente distinguibles por
un intenso y homogneo infiltrado de leucocitos polimorfonucleares.
Como en otras situaciones clnicas en donde la definicin es exclusivamente
histolgica estas entidades constituyen un grupo clnicamente heterogneo.
Clasificacin
Las DN son consideradas secundarias cuando se las halla en el contexto de una
enfermedad definida, mientras que en las formas primarias no existe un trastor-
no de base.
Secundarias:
- Psoriasis pustulosa.
- Sndrome de Reiter.
- Acn fulminante.
- Sndrome de Behet (foliculitis, pstulas estriles).
- Dermatitis/artritis asociada a asa ciega.
- Dermatosis neutroflica asociada a AR.
- Pustulosis asociada a colitis ulcerosa.
- Pustulosis de la fiebre mediterrnea familiar.
Primarias:
- Sndrome de Sweet.
- Pioderma Gangrenoso.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
806
En esta seccin se describirn las dos DN primarias, ya que las otras estn
incluidas en los captulos respectivos.
DERMATOSIS NEUTROFLICA AGUDA FEBRIL (SNDROME DE SWEET)
Es una enfermedad caracterizada por episodios de erupcin cutnea recurren-
te asociados a fiebre, leucocitosis y artritis.
No existen datos epidemiolgicos confiables, ya que, se trata de una afeccin rara,
ms comn en mujeres de edad adulta y excepcionalmente en el grupo peditrico.
Etiologa
Aunque la mayora de los casos peditricos son postinfecciosos (incluyendo
infecciones por Estreptococo Hemoltico Grupo A) el clnico debe estar alerta
por la asociacin que existe con enfermedades hemo y linfoproliferativas espe-
cialmente la leucemia mieloide aguda.
Manifestaciones clnicas
Despus de un periodo prodrmico sugestivo de enfermedad viral aparece la
lesin caracterstica que consiste en una ppula o placa eritematosa con un
centro mamilado que puede sugerir una vescula, a menos que se observe cui-
dadosamente (puede necesitarse lente de aumento). A veces, micropstulas
aparecen sobre la placa, que es eritematosa pero no ulcerada. Pueden existir
lesiones ms profundas que dan la apariencia de ndulo (similar al eritema
nodoso). Caractersticamente puede observarse patergia con acumulacin de
ppulas en reas traumatizadas.
Existe fiebre y malestar general adems de artralgia (rara vez artritis).
Los estudios de laboratorio son inespecficos, excepto por una intensa leucoci-
tosis con neutrofilia y elevacin de la eritrosedimentacin.
Patologa
Los rasgos patolgicos son:
- Lesin limitada a la dermis con poco o ningn efecto en la epidermis.
- Mnima extensin al tejido subcutneo.
- Intenso y compacto infiltrado polimorfonuclear con refuerzo perivascular
(angiocntrico), pero sin necrosis de la pared (ausencia de vasculitis).
Curso y tratamiento
Se espera resolucin entre las tres y las seis semanas sin secuela. Los cortico-
esteroides son sumamente efectivos, pero, deben utilizarse slo luego de asegu-
rarse que no existe enfermedad maligna, ya que en estos casos el uso de este-
roides invalida los hallazgos en la mdula sea por un tiempo indeterminado.
CAPTULO 17 | Enfermedades inflamatorias...
807
PIODERMA GANGRENOSO (PG)
El PG es una lesin ulcerosa cutnea, a veces, de proporciones masivas, que
afecta predominantemente los miembros inferiores. Como las anteriores, es una
lesin neutroflica, pero su localizacin aunque tambin drmica, comnmente
avanza hacia el subcutneo produciendo una dermo-paniculitis. La epidermis
tambin se afecta debido a la profusa ulceracin, pero como en las otras lesio-
nes, no existe vasculitis aunque s angio-centricidad (Figs. N 1 y 2).
Etiologa
El clnico que diagnostica PG debe inmediatamente pensar en enfermedad infla-
matoria intestinal (colitis ulcerosa o Enfermedad de Crohn), especialmente,
cuando estn asociadas a oligoartritis con o sin espondilitis. Pacientes con artri-
tis reumatoidea, artritis psoritica, sarcoidosis, acn conglobata, hidrosadenitis
supurativa, Arteritis de Takayasu, hepatitis autoinmune (con o sin colitis ulcero-
sa), hemoglobinuria paroxstica nocturna, pueden presentar PG durante el curso
evolutivo. Un grupo importante a descartar es el de las enfermedades malignas,
especialmente la leucemia mieloide.
Existen formas primarias que consisten en episodios recurrentes de PG secun-
dario a trauma. En estos casos un hematoma simple resultante de trauma fsico
a los pocos das se enrojece, vesiculiza para luego formar una o dos lceras que
al final coalescen (si no es tratado). Finalmente, existe una forma familiar cuya
mutacin se desconoce, adems, del Sndrome de Artritis Estril Pigena,
Pioderma Gangrenoso y Acn (Pyogenic Arthritis, Pyoderma Gangrenosum and
Acne = PFAPA), debida a una mutacin en el gen que codifica la protena
CD2BP1, tambin llamada PSTPIP. Para ms detalles ver la seccin de enfer-
medades autoinflamatorias (Captulo XI).
Manifestaciones clnicas
Lo ms caracterstico de la lcera piodrmica es el borde claramente demarcado
y de color violceo en la fase activa. En el comienzo, una o dos lesiones papula-
res, aparecen primero para luego confluir en una placa cuyo centro se necrosa
dando lugar a una lcera en expansin. La actividad inflamatoria produce socava-
cin desde el borde extendindose, a veces, centmetros por debajo y centrfuga-
mente bajo la epidermis aparentemente sana, el borde parece flotar libremente
debido a la socavacin y la superficie ulcerada se cubre de una pelcula fibrinosa
interrumpida por lesiones mamelonadas de granulacin y exudativas purulentas.
En los bordes la epidermis se desvitaliza progresivamente debido a la necrosis
subyacente de la dermis agrandando la lcera excntricamente.
Los desbridamientos quirrgicos debidos a errores diagnsticos (con lcera vas-
cular o absceso) empeoran la lesin y favorecen su expansin. El dolor asocia-
do a esta lcera que se desarrolla en das, es extremo, requiriendo a veces el
uso de narcticos. Los lugares predilectos son la regin pretibial, dorso de los
pies y manos regiones genitales y el borde de las ileostomas y colostomas en
pacientes con enfermedad inflamatoria intestinal.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
808
Junto con las lesiones neutroflicas de Sndrome de Behet y de Sweet los
pacientes con PG tiene patergia, lo que hace que las lesiones comnmente apa-
rezcan en reas de trauma mnimo (hematomas). Es justamente, la patergia lo
que hace que el PG empeore con desbridamiento.
No es raro que los pacientes sufran un sndrome general de malestar, fiebre y
artralgias. Una forma particular de PG asociado a artritis pioestril y acn se cono-
ce como Sndrome PFAPA. Esta ltima es una enfermedad autoinflamatoria que
est desarrollada en el captulo correspondiente de este Manual (ver Captulo XI).
Histologa
Lo caracterstico es una dermo-paniculitis con reas de necrosis, pero sin com-
promiso de la pared vascular. El infiltrado de polimorfonucleares es compacto e
intenso, casi uniforme interrumpido por reas extensas de necrosis. Es caracte-
rstica la ausencia de vasculitis, aunque el infiltrado se acenta alrededor de los
vasos (angiocntrico).
Curso
El PG tiene tendencia a recurrir. La mayor parte de las lesiones grandes dejan
secuelas atrficas, especialmente, resultantes del efecto necrotizante del tejido celu-
lar subcutneo. Las reas afectadas son deprimidas y la piel flccida y adelgazada.
Manejo teraputico
Las formas secundarias requieren tratamiento de la enfermedad de base, cuya
terapia antiinflamatoria o inmunosupresora contribuir al control de las recidivas.
Existen dos conceptos fundamentales para el manejo:
1. Las lesiones son controlables con corticoesteroides (prednisona 1-
2mg/kg/da).
2. La ciruga de desbridamiento est contraindicada antes de que se estabilice
la lesin.
Los signos de estabilidad son la desaparicin del tono violceo del borde y la
adherencia de ste a la base de la lcera por intermedio de un firme labio de teji-
do de granulacin que selle el borde con la base. El socavamiento debe estar
controlado antes de recurrir a la ciruga. Una vez lograda la estabilizacin, cuan-
do existen reas denudadas extensas la ciruga plstica puede ayudar mientras
la dosis de corticoesteroides es disminuida.
El autor a tenido buenos resultados con tratamientos cortos de cinco o siete das
con corticosteroides 0.5-1mg/kg en los pacientes con PG postraumtico, cuan-
do el curso de un hematoma traumtico empieza a mostrar signos de enrojeci -
miento e hinchazn.
A veces, la recurrencia del PG (primario o secundario) es tan frecuente que se debe
considerar terapia ahorradora de corticoesteroides. En estos casos se han utiliza-
do dapsona, azatioprina, clorambucil y, muy recientemente, bloqueadores de TNF.
CAPTULO 17 | Enfermedades inflamatorias...
809
Fig. N 1. Dermatosis neutrofilica. Pioderma gangrenoso.
Cortesa: Dr. Carlos Daniel Ros.
Fig. N 2. Pioderma gangrenoso, lesion extendida.
Cortesa: Dr. Carlos Daniel Ros.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
810
Lecturas recomendadas
CALLEN JP. Pyoderma Gangrenosum and related disorders. Dermatologic
Clinics. 1990; 7: 1249.
MORELAND LW, BRICK JE, KOVACK RE et al. Acute febrile dermatosis (Sweet
syndrome): a review of the literature with emphasis on musculoskeletal manifes-
tations. Semi Arthitis Rheum. 1988; 17: 145.
CAPTULO 17 | Enfermedades inflamatorias...
811
Osteoartropata Hipertrfica (OAH)
Dra. Silvia Mnica Meiorn
La Osteoartropata Hipertrfica (OAH) es un sndrome caracterizado por la pre-
sencia de hipocratismo digital y periostitis de huesos largos.
Est caracterizada por un amplio espectro de sntomas seos y cutneos:
desde el signo dominante de dedos en palillo de tambor hasta la periostosis
sea, seborrea, paquidermia, artritis o artralgia y acroostelisis.
Esta enfermedad, cuya caracterstica dominante es la presencia de dedos en
palillo de tambor, ha sido clasificada en formas primarias (OAH Primaria o paqui-
dermoperiostosis) y secundarias (asociadas a enfermedades de origen cardia-
co, pulmonar, infeccioso), mostrando diferencias genticas, patolgicas y clni-
cas, entre ambas.
Existe en la literatura considerable confusin respecto de la nomenclatura,
caractersticas clnicas y criterios diagnsticos. Sin embargo, se considera que
OAH Primaria es el trmino ms correcto para su denominacin, ya que enfati-
za la falta de asociacin con una enfermedad, y tambin abarca a pacientes sin
cambios hipertrficos en la piel y sin historia familiar.
Historia
Los dedos en palillo de tambor han sido descriptos ya en los escritos de
Hipcrates, cerca del 400 a.C. Desafortunadamente, no hay investigaciones epi-
demiolgicas de la OAH en los ltimos 2.400 aos. Slo se encuentran referen-
cias a grupos de pacientes recolectados a travs de diferentes observaciones
clnicas, infiriendo de esta manera que no se presenta en alta frecuencia en la
poblacin general.
Desde la descripcin original del sndrome hace casi una centuria, la osteoartro-
pata hipertrfica ha sido considerada un signo ominoso, el marcador de una
severa enfermedad subyacente.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
812
Touraine, Solente y Gol en 1935, fueron los primeros en reconocer a la paqui-
dermoperiostosis como una entidad distintiva. Desde entonces varios casos
de este sndrome se han presentado, refirindose con una amplia variedad de
nombres: osteofitosis familiar generalizada Idioptica, acropaquiderma con
paquiperiostitis, hipertrofia crnica de la piel y de huesos largos, osteoartropa-
ta hipertrfica idioptica, osteodermopata hipertroficans y paquidermoperios-
tosis. Si bien, inicialmente se la consider una entidad sin relacin con una
enfermedad en particular (idioptica), ms tarde Bamberger y Marie asociaron
OAH con la presencia de infecciones pulmonares crnicas. En la actualidad,
al menos en la poblacin adulta, OAH es a menudo un sndrome paraneopl-
sico, ms comnmente de neoplasia pulmonar.
Clasificacin
En 1992, en el Primer Workshop Internacional de que se adopt la clasificacin
propuesta por Martnez-Lavin:
- Primaria (hereditaria, idioptica).
- Secundaria. Asociada a patologa:
- Generalizada:
- Pulmonar (fibrosis qustica, cncer infecciones crnicas).
- Primitivo o metstasis (fstulas arterio-venosas).
- Cardiaca (cardiopata cianticas, endocarditis congnitas, infecciosas).
- Heptica (cirrosis, carcinoma).
- Intestinal (Enfermedad de Crohn, colitis ulcerosa, infecciones crnicas,
poli posis, cncer intestinal).
- Mediastinal (cncer esfago, Timoma, acalasia).
- Localizada:
- Hemipleja, aneurisma, arteritis infecciosa, ductus arterioso persistente.
Epidemiologa
Los estudios genticos sugieren que OAH Primaria es transmitida de manera
autosmica dominante, con expresin variable. Claramente ligada al sexo, ya que
cerca de
1
/3 de los casos reportados tienen un familiar con enfermedad similar.
El debut de la enfermedad tiene una distribucin bimodal: un primer pico duran-
te el primer ao de vida y el segundo alrededor de los 15 aos, que coincide con
el periodo de rpido crecimiento puberal y la aparicin de caracteres sexuales
secundarios. Clnicamente, la enfermedad parece tener un curso de actividad
aproximado de diez aos, autolimitndose en la edad adulta.
La relacin varn/mujer para la OAH es 8.9:1.
CAPTULO 17 | Enfermedades inflamatorias...
813
Fisiopatogenia
Como se ha mencionado previamente, se ha propuesto una hiptesis nica para
argumentar la fisiopatologa de los dedos en palillo de tambor y de la OAH, puesto
que constituiran diferentes estados del mismo proceso patolgico. Los estudios
morfolgicos han demostrado un proceso de remodelacin en los dedos en palillo
de tambor (manifestacin temprana) y, a medida que el sndrome progresa, el
hueso remodelado toma lugar a un nivel ms proximal y se desarrolla la OAH.
Estas anomalas osteoarticulares se desarrollan frente a una seal nica que se
dispara desde diferentes rganos enfermos.
Los mecanismos responsables de OAH-dedos en palillo de tambor:
1. Neurognico: un impulso originado desde el rgano enfermo y viajando a tra-
vs del nervio vago, mediante un reflejo eferente inducira la formacin de dedos
en palillo de tambor-OAH, a travs de mecanismos que incluyen vasodilatacin.
Pero, se considera a esta hiptesis muy primitiva y anecdtica. Inclusive no se
observa regresin de palillos de tambor o periostitis luego de efectuar una vago-
toma, sino que solamente mejora el dolor seo. Tampoco explicara las condicio-
nes asociadas a OAH en las cules no hay alteracin del nervio vago.
2. Humoral: en condiciones fisiolgicas, una sustancia (factor hormonal) habi-
tualmente presente en la circulacin venosa, normalmente es inactivada o remo-
vida en el pulmn. En 1987, Martnez-Lavn propuso que en ciertas situaciones
de by pass pulmonar, sta sustancia no sera filtrada y, entonces, ganara acce-
so a la circulacin arterial. La enfermedad cardiaca congnita ciantica sera el
prototipo tpico de esta teora. Una sobreproduccin genticamente determinada
de una sustancia remodeladora sea actuara en la mayora de los casos idio-
pticos, mientras que en el caso de enfermedad inflamatoria intestinal o enferme-
dades hepticas, esta sobreproduccin de la sustancia por el rgano enfermo,
podra tericamente agotar la capacidad del pulmn para inactivar el mediador.
En cuanto a las caractersticas de sta sustancia, sera una hormona, en el sen-
tido que actuara a distancia en el rgano blanco desde su sitio de produccin.
Ella inducira la sobreproduccin de huesos y de tejido blandos. Este sndrome
mediado por hormonas explicara, adems, la escasez de fenmenos inflamato-
rios o autoinmunes en OAH.
Actualmente, se sugiere que sta sustancia sera un factor de crecimiento para
fibroblastos, siendo sta clula el rgano blanco que explicara la hipertrofia.
Ms tarde, Dickinson y Martin sugirieron que este factor de crecimiento podra
derivarse de las plaquetas. En circunstancias normales, las plaquetas grandes
son fragmentadas en la circulacin pulmonar. Por el contrario, en casos de
shunts derecha-izquierda, las grandes plaquetas que escapan a la fragmenta-
cin en el pulmn entraran a la circulacin sistmica, alcanzando las porciones
ms distales de la circulacin e impactando en ellas. En este punto liberaran
factores de crecimiento e induciran la acropaquia.
Tambin se ha sugerido que en los casos idiopticos, habra un defecto intrn-
seco plaquetario, que facilita su degranulacin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
814
En conclusin, la activacin del binomio plaquetas-clulas endoteliales localiza-
do en las partes ms distales de las extremidades, sumado a la liberacin de
factores de crecimiento por los fibroblastos tienen un papel clave en el desarro-
llo de la OAH.
Cuadro clnico
Las principales caractersticas clnicas de OAH se observan en el esqueleto y
en la piel.
Los dedos en palillo de tambor se observan en el 89% de los casos. En los esta-
dios terminales las manos y pies son bulbosos y a menudo grotescos. Ello se
produce por hiperplasia de tejidos blandos, la cual finaliza abruptamente en la
articulacin interfalngica distal.
Para definir la severidad de la deformacin digital se utiliza el ndice digital, que
representa la razn entre las mediciones obtenidas de la circunferencia de un
dedo en el nacimiento de la ua y el dimetro de la articulacin interfalngica
distal, considerndose patolgica cuando este es mayor a uno.
La proliferacin peristica de OAH muestra diversos patrones, con predileccin
por las extremidades inferiores (tibia y peron). Los pacientes sealan dolor a lo
largo de la superficie tibial, como tambin dolor en tobillos, carpos y antebrazos.
Una minora de pacientes presentan efusin sinovial (aunque en una serie
alcanza 41%), con predileccin por rodillas, tobillos y carpos.
En los nios pequeos se ha reportado tambin un agrandamiento y retraso en
el cierre de las suturas craneanas.
El compromiso cutneo de la OAH puede tener dos expresiones:
- Anomalas glandulares, tales como: acn, hiperhidrosis y seborrea.
- Hipertrofia de tejidos blandos como: dedos en palillo de tambor, caractersticas
faciales burdas (facies leoninas), pies de elefante, ptosis de prpados (a veces,
tan severa que obstruye la visin) y cutis verticis gyrata.
Laboratorio
No se observan alteraciones especficas en el laboratorio: ausencia de reactantes
de inflamacin y de autoanticuerpos (AAN y/o FR). El estudio de lquido sinovial
no demuestra infiltracin inflamatoria significativa (el mismo es habitualmente vis-
coso, espeso, con bajo recuento de glbulos blancos y escasos neutrfilos). En la
anatoma patolgica se observa hiperplasia leve basal de sinovial, engrosa-
miento de vasos de pequeo calibre con fibrosis o infiltrado leve inflamatorio
celular no especfico. Esto sugiere que no es una enfermedad primaria de la
sinovial, sino que ello es una reaccin simptica contigua a la periostitis vecina,
semejante a lo que sucede en una osteomielitis yuxtaarticular o bursitis.
CAPTULO 17 | Enfermedades inflamatorias...
815
Estudios por imgenes
Los cambios radiolgicos reflejan solamente el estado de la enfermedad. Tanto
en las formas primarias o secundarias, se han utilizado radiografas, centellogra-
fa sea, tomografa computada o RMN, para definir la extensin y severidad de
las anomalas.
Radiografas: a travs de esta tcnica es posible apreciar trastornos de partes
blandas como los dedos en palillo de tambor, pies de elefante y cutis verticis
gyrata. Los cambios radiolgicos de los tejidos blandos de grado severo son
habitualmente vistos en OAH Primaria, mientras que tienden a ser moderadas a
severas en OAH de origen cardiognico y, de grado leve, en los pacientes con
OAH asociada a enfermedad intersticial pulmonar y con cirrosis. Los dedos en
palillo de tambor de los pies son ms difciles de ver en las placas radiogrficas,
debido a la posicin normal en flexin de los dedos.
La proliferacin peristica es el hallazgo radiolgico mayor en los huesos lar-
gos en OAH. sta originalmente se localiza en las regiones diafisarias y a
medida que la enfermedad progresa se observa un desplazamiento del
periostio neoformado. Entonces, la metfisis y, finalmente, la epfisis se recu-
bren con periostosis. En los casos leves e iniciales de OAH, se comprometen
pocos huesos y la periostosis se limita a la regin diafisaria. La enfermedad
severa y de larga evolucin se caracteriza por el compromiso de numerosos
huesos largos, con periostosis diseminada, tomando una apariencia irregular.
La osificacin de la membrana intersea adyacente parece ser el estado
final en la evolucin de la OAH. Los cambios peristicos se observan en pri-
mera instancia a lo largo del tercio distal de tibia y peron, seguido en fre-
cuencia por fmur y cbito, siendo stas anomalas bilaterales y simtricas.
El proceso de remodelacin de las falanges distales adopta una forma de
sobrecrecimiento como el penacho de un hongo o ser de naturaleza osteol-
tica con dos patrones: apariencia en pirmide o apariencia truncada, donde
la porcin distal se reabsorbe y el hueso parece plano. El tipo de remodela-
cin se correlaciona con la edad del debut de los dedos en palillode tambor
(ostelisis se desarrolla ms frecuentemente en la infancia).
Centellografa sea: el centellograma con Tecnecio 99 demuestra hipercapta-
cin en forma lineal a lo largo de la difisis radial, femoral y tibial, con hipercap-
tacin periarticular como evidencia de sinovitis.
Tomografa computada y resonancia magntica: por medio de estos mtodos,
en casos de OAH primaria o secundaria severas y de largo tiempo de evolucin,
se observa un marcado engrosamiento del hueso cortical, adems de canales
vasculares prominentes, dilatados y tortuosos. Tambin se aprecia varios gra-
dos de irregularidad endostal al nivel de la unin con la cavidad medular, produ-
ciendo el estrechamiento de esta ltima. En los pacientes con OAH asociada a
cardiopata congnita ciantica, por el contrario se desarrolla un ensanchamien-
to del espacio medular, adioptando el hueso una forma cilndrica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
816
Curso y pronstico
El curso de la OAH Primaria es autolimitado hacia la edad adulta. En los secun-
darios es variable, segn el tratamiento de la enfermedad subyacente.
Tratamiento
Los antiinflamatorios no esteroides mejoran significativamente la sintomatologa
articular. Tambin se reportaron alivio del dolor y mejora de la paquidermo y la
foliculitis con el uso de colchicina. En casos de OAH asociada a patologa pul-
monar, los sntomas articulares pueden responder a la remocin de la lesin pul-
monar o a la vagotoma intratorcica y la radioterapia. El octretido, anlogo de
la somatostatina, por va subcutnea, ha sido utilizado como analgsico para tra-
tar el dolor de la OAH, ante la falla de otros tratamientos ms convencionales.
CAPTULO 17 | Enfermedades inflamatorias...
817
Lectura recomendada
ANSELL BM. Hypertrophic Osteoarthropathy in the Paediatric Age. Clin Exp
Rheum. 1992, 10 (supl. 7): 15-18.
JAJIC I. Epidemiology of Hypertrophic Osteoarthropathy. Clin Exp Rheum.
1992, 10 (supl. 7): 13.
JOHNSON SA, SPILLER PA y FAULL CM. Treatment of Resistant Pain in
Hypertrophic Pulmonary Osteoarthropathy with Subcutaneous Octreotide.
Thorax. 1997; 52: 298-299.
MARTNEZ-LAVIN M. Digital Clubbing and Hypertrophic Osteoarthropathy: A unify-
ing Hiptesis. J Rheumatol. 1987, 14:1.
MARTNEZ-LAVIN M, PINEDA C, VALDEZ T et al. Primary Hypertrophic
Osteoarthropathy. Semin artritis Rheum. 1988, 17: 156-168.
MARTINEZ-LAVIN M. Patognesis of Hypertrophic Osteoarthropathy. Clin Exp
Rheum. 1992,10 (supl. 7): 49-50.
MATUCCI-CERINIC M, CINTI S, MORRONI M et al. Pachydermoperiostosis (Primary
Hypertrophic Osteoarthropathy): Report of a case with evidence of Endotelial
and Connective Tissue Involvement. Ann Rheum Dis. 1989, 48: 240-246.
MATUCCI-CERINIC M, FATTORINI L, GERINI G et al. Colchicine Treatment in a Case
of Pachydermoperiostosis with acroosteolysis. Rheumatol Int. 1998; 8: 185-188.
PENSON RT y RUDD RM. Commentary: Octreotide and Hypertrophic Pulmonary
Osteoarthropathy. Thorax. 1997; 52: 297-298.
PINEDA C. Diagnostic Imaging in Hypertrophic Osteoarthropathy. Clin Exp
Rheum. 1992;10 (supl. 7): 27-33.
PITT P, MOWAT A, WILLIAMS R y HAMILTON E. Hepatic Hypertrophic
Osteoarthropathy and Liver Transplantation. Ann Rheum Dis. 1994; 53: 338-340.
RIMOIN D. N Eng J Med. 1965, 272: 923-931.
RIVERO E, CAYETTI L y VENAROTTI H. Osteoartropata Hipertrfica: Reumatologa
Schumacher H. Articular Manifestations of Hypertrophic Pulmonary
Osteoarthropathy in Bronchogenic Carcinoma. A clinical and Pathologic Study.
Arthritis Rheum. 1976; 19: 629-635.
VZQUEZ-ABAD D, PINEDA C y MARTINEZ-LAVIN M. Digital Clubbing: A Numerical
Assessment of the Deformity. J Rheumatol. 1989; 16: 518-520.
Captulo XVIII
Enfermedades lisosomales
CAPTULO 18 | Enfermedades lisosomales
821
Introduccin
Dra. Graciela Espada
Estas enfermedades tambin conocidas como enfermedades de depsito o
errores innatos del metabolismo, son entidades que se manifiestan en su mayo-
ra en la edad peditrica (desde recin nacido hasta la adolescencia).
Muchas de ellas simulan otras enfermedades (neurolgicas, hematolgicas reu-
mticas) y de no ser reconocidas a tiempo pueden ocasionar desde emergencias
mdicas (debido a trastornos metablicos) hasta secuelas severas: desnutricin,
sndromes convulsivos, alteraciones esquelticas, discapacidad funcional y, an,
retardo mental. Son habitualmente monognicas y en su mayora de herencia
autosmica recesiva.
Precisamente, la prevencin de las secuelas antes mencionadas mediante la
realizacin de un diagnstico y tratamiento oportuno es el enorme desafo al que
nos enfrentamos los pediatras. Algunas de estas entidades estn desarrolladas
en este captulo; ya sea porque desde su presentacin o en el curso evolutivo
de la misma, se observa la ocurrencia de patologa musculoesqueltica o seu-
doreumtica. Bsicamente sntomas tales como: dolor musculoesqueltico (en
crisis), dolor seo, y debilidad muscular entre otras.
Es importante tener un alto ndice de sospecha diagnstica de estas entidades,
ya que, el espectro clnico en las formas de presentacin y severidad de las mis-
mas es variado, alguna de ellas pueden simular enfermedades reumticas.
Es importante remarcar que adems su diagnstico precoz conll eva en alguna
de ellas a tratamiento especfico con reemplazo enzimtico, lo cual evita serias
secuelas en algunos casos y una mejor calidad de vida en otros.
Los autores no slo describen la enfermedad, sus formas de presentacin, sino
que adems remarcan los sntomas smil reumticos, explican su fisopatogenia,
remarcan alertas diagnsticas y pautas de tratamiento.
Lectura recomendada
COLOMBO MC, CORNEJO VE y ARRIMAN EB. Errores innatos en el Metabolismo del
Nio. 2 ed. Editorial Universitaria: 2003; Cap. II, 47.
CAPTULO 18 | Enfermedades lisosomales
823
Compromiso esqueltico en la Enfermedad de Gaucher (EG)
Dr. Rolando Cimaz
La Enfermedad de Gaucher (EG) es una enfermedad metablica hereditaria, en
la cual la actividad insuficiente de la -glucocerebrosidasa resulta en que el
material no degradado es acumulado en los macrfagos del sistema reticuloen-
dotelial. Estas clulas cargadas de glucocerebrsidos, llamadas clulas de
Gaucher, se acumulan en el hgado, bazo, mdula sea y otros rganos. La
ocurrencia de esplenomegalia y hepatomegalia son hallazgos primarios debido
a la infiltracin por clulas de Gaucher. Los efectos secundarios incluyen ane-
mia, trombocitopenia, hipertensin pulmonar, patologa del sistema nervioso
central y esqueltico.
La patologa esqueltica de la EG no est ampliamente reconocida, an cuan-
do es la responsable de un grado significativo de morbilidad. La misma, preva-
lente en pacientes con EG, a menudo se asocia con considerable dolor, deterio-
ro de la movilidad y un alto impacto en la calidad de vida.
Este compromiso incluye una variedad de complicaciones, tanto sintomticas
como no sintomticas. La patologa esqueltica en EG se origina por la infiltra-
cin de clulas de Gaucher en la mdula sea. En general, la infiltracin pare-
ce comenzar en la columna lumbar antes de su aparicin en la metfisis y di-
fisis de fmur y, solamente, en estados avanzados se observa compromiso de
las epfisis. La infiltracin de la mdula sea vertebral es un hallazgo comn en
pacientes con EG. Se postula que la infiltracin por clulas de Gaucher incre-
menta la presin intrasea, causando edema doloroso e isquemia, que resulta
en crisis seas e infartos.
La infiltracin de mdula sea tambin se ha asociado a una remodelacin anor-
mal del hueso. La deformidad en frasco de Erlenmeyer ocurre debido a una
falla en la remodelacin presente en ms del 60% de los pacientes con EG, y
aunque su presencia no es diagnstica, es una caracterstica de la enfermedad.
Esta deformidad se observa como un crecimiento exagerado de la porcin distal
de los huesos largos y, usualmente, compromete el fmur distal y tibia prximal.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
824
Las regiones metafisarias se expanden y muestran una falla de remodelacin
que parece estar relacionada a la ausencia relativa de actividad osteoclstica en
el anillo de Ranvier, y en el hueso medular metafisario adyacente a la epfisis.
Otra patologa esqueltica de la EG, que se observa en pacientes con enferme-
dad progresiva, es la osteonecrosis o necrosis avascular, que consiste en la
muerte del tejido esqueltico por isquemia. La osteonecrosis habitualmente pro-
gresa a una fractura y/o colapso articular, requiriendo del reemplazo articular
para aliviar el dolor y restaurar la movilidad. Por ello, es quizs el tipo de compli-
cacin esqueltica ms debilitante en pacientes con esta enfermedad. Las crisis
seas (tambin llamadas crisis de Gaucher) son manifestaciones de este proce-
so osteonecrtico y pueden desarrollarse sin progresin a una osteonecrosis cl-
nicamente aparente (Fig. N 1 y 2).
Aunque el dolor seo est comnmente asociado a la EG, no siempre est rela-
cionado con un hallazgo radiolgico especfico. A su vez los signos radiolgicos
seos pueden encontrarse en ausencia de dolor. Las caractersticas del dolor
seo van desde aquel no especfico, sordo o agudo hasta aquel intenso y loca-
lizado como el articular.
El hallazgo comn de fracturas en pacientes con EG, est relacionado a la pre-
valencia incrementada de osteopenia, osteonecrosis, infarto y crisis de dolor en
estos pacientes.
La poblacin de pacientes con esta enfermedad es muy heterognea, presen-
tando un amplio espectro de severidad en la expresin de la misma. Se han des-
cripto subtipos de EG basados en la extensin del compromiso neurolgico. La
mayora de los pacientes tienen enfermedad no neuroptica (Tipo 1). La patolo-
ga esqueltica se asocia a esta forma no neuroptica. Existe tambin una forma
neuroptica aguda (Tipo 2) y otra neuroptica crnica (Tipo 3).
Los pacientes con EG presentan un amplio rango de manifestaciones esquel-
ticas, desde asintomticos sin hallazgos radiolgicos patolgicos, hasta padecer
severo dolor y discapacidad, evidenciado por osteopenia severa, osteonecrosis,
y fracturas patolgicas mltiples.
Casi todos los pacientes con EG tienen al menos un signo radiolgico de com-
promiso esqueltico, ms de la mitad tienen dolor seo y, cerca de
1
/3 tiene pato-
loga esqueltica severa, tal como osteonecrosis o fracturas patolgicas.
CAPTULO 18 | Enfermedades lisosomales
825
Tabla N 1. Complicaciones esquelticas en Enfermedad de Gaucher
Complicacin
Infiltracin de mdula sea
Osteopenia
Deformidad en frasco o tubo
de Erlenmeyer
Osteonecrosis
Crisis sea
Fracturas patolgicas
Dolor seo
Retraso de crecimiento
Descripcin
- Infiltracin progresiva por clulas de Gaucher en mdula sea.
- Evento clave que conduce a otras manifestaciones esquelticas
en la EG.
- Puede causar edema e isquemia, ser asintomtico.
- Disminucin anormal de la densidad sea y de la masa sea.
- Compromete hueso cortical y trabecular.
- Localizado o difuso.
- Asintomtico, pero incrementa el riesgo de fracturas patolgicas.
- Falla de remodelacin del hueso (ejemplo: funcin anormal en la
regulacin de osificacin y resorcin).
- Muerte sea debido a eventos isqumicos crnicos en la mdula
sea o en la fase mineral.
- Complicacin sea ms severa y debilitante de la EG.
- Asociada a severo dolor, disminucin del rango de movilizacin,
fracturas patolgicas y colapso articular.
- A menudo requiere reemplazo articular para restaurar funcin.
- Manifestacin episdica discapacitante.
- Asociada a severo dolor, tumefaccin y sensibilidad localizada,
fiebre y alteraciones del laboratorio.
- Reposo obligado por das a semanas.
- Ruptura del hueso debilitado por la patologa ms que por trau-
matismos.
- Asociada a osteopenia, crisis seas, y osteonecrosis.
- Puede ser sordo, agudo e inespecfico o intenso y localizado.
- Asintomtico.
- A menudo asociado a falla para alcanzar el pico de densidad
mineral sea.
Mtodos diagnsticos
Debido a la heterogeneidad de las complicaciones seas en la EG, diversas tc-
nicas de imgenes radiolgicas son tiles para valorar la patologa esqueltica
en estos pacientes. La RMN es la modalidad ms til para evaluar compromiso
esqueltico en estos pacientes. El mayor beneficio de la RMN es que puede
visualizar la cavidad medular sin distorsin del hueso subyacente. Esta tcnica
tambin es til para detectar infartos seos, crisis seas y osteonecrosis.
Aunque las radiografas planas tienen el beneficio de su escaso costo y su fcil
disponibilidad, no son especialmente tiles en valorar patologa esqueltica en
estos pacientes. El centellograma seo puede distinguir entre una crisis sea y
osteomielitis; la ausencia de hipercaptacin en el sitio en estudio es sugestivo
de una crisis sea. Tambin es sensible para determinar infiltracin de mdula
sea en todo el cuerpo, aunque no posee la resolucin espacial de la RMN.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
826
La densitometra sea es el mtodo estandar para la medicin de la densidad
mineral sea (DMO) en pacientes con EG. Se basa en la cuantificacin de la
extensin en la atenuacin de Rx causada por la masa sea (despus de ser
corregido debido a la presencia de tejidos blandos). Los resultados son compa-
rados con controles apareados para edad y sexo. Esta tcnica es precisa para
la valoracin de osteopenia generalizada. El valor de DEXA para valorar DMO
en pacientes con EG es limitada debido a reas adyacentes de esclerosis que
pueden influir su lectura. Adems sta tcnica no es sensible a cambios locales,
comunes en esta poblacin de pacientes. La DMO tambin puede ser medida
utilizando tomografa computada cuantitativa (TCC).
Tratamiento
El tratamiento de las manifestaciones esquelticas de la EG incluye analgsi-
cos, procedimientos ortopdicos, terapia de reemplazo enzimtico (TRE) y
bifosfonatos.
Los analgsicos son una parte importante de la terapia de soporte para pacien-
tes con patologa esqueltica asociada a la EG. La ciruga ortopdica es a
menudo necesaria para mantener la funcionalidad en estos pacientes. Las frac-
turas patolgicas pueden requerir inmovilizacin quirrgica y necesitan rehabili-
tacin. La osteonecrosis puede requerir reemplazo articular (especialmente en
caderas) para restaurar movilidad. Los objetivos del tratamiento en pacientes
con EG incluyen estabilizacin y posibilidad de revertir la progresin de la enfer-
medad esqueltica.
Tabla N 2. Tratamientos para complicaciones esquelticas en Enfermedad de
Gaucher
Tratamiento
Analgsicos
Procedimientos ortopdicos
Terapia de reemplazo
enzimtico (TRE),
(imiglucerasa/alglucerasa)
Bifosfonatos
Usos y limitaciones
- Alivio del dolor.
- Mantenimiento.
- Restaurar rango de movilidad.
- El reemplazo articular tiene una alta tasa de falla en esta pobla-
cin de pacientes.
- Los reportes demuestran eficacia en mejorar las manifestaciones
esquelticas de la Enfermedad de Gaucher.
- Se requieren ms datos con respecto a la individualizacin de las
dosis y en medir su eficacia para la prevencin de la patologa.
- Resultados limitados sugieren cierta eficacia en mejorar osteopenia.
- En investigacin.
- Podra tener un rol al combinarse con TRE.
CAPTULO 18 | Enfermedades lisosomales
827
Fig. N 1. Paciente I: evolucin de las lesiones en cabeza de fmur sin TRE.
Cortesa: Dr. Guillermo Drelichman.
Fig. N 2. Paciente II: evolucin de las lesiones en cabeza de fmur sin TRE.
Cortesa: Dr. Guillermo Drelichman.
En ambas figuras (Figs. N 1 y 2) se observan lesiones asociadas a progresin
de la enfermedad en dos pacientes sin TRE. Lesiones sobresalientes: rarefac-
cin sea, osteoporosis y necrosis sea progresiva de cabezas femorales.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
828
Lecturas recomendadas
Bachrach LK. Dual energy X-ray absorptiometry (DEXA) measurements of
bone density and body composition: promise and pitfalls. J Pediatr Endocrinol
Metab. 2000; 13 (supl. 2): 983-988.
BEUTLER E y GRABOWSKI GA. Gaucher disease, en SCRIVER CR, BEAUDET AL,
SLY WS, VALLE D (eds.). The Metabolic & Molecular Bases of Inherited Disease.
8 ed. McGraw-Hill: 2001; 3635-3668.
DOLEN EG, BERDON WE y RUZAL-SHAPIRO C. Cold bone scansas a sign of
hemorrhagic infarcts of the spine in Gauchers disease. Pediatr Radiol. 1997;
27: 514-516.
GRABOWSKI GA, LESLIE N y WENSTRUP R. Enzyme therapy for Gaucher disease:
the first 5 years. Blood Rev. 1998; 12: 115-133.
HERMANN G, GOLDBLATT J, LEVY RN et al. Gauchers disease type 1: assessment
of bone involvement by CT and scintigraphy. AJR Am J Roentgenol. 1986; 147:
943-948.
HOLLAK CE, MAAS M y AERTS JM. Clinically relevant therapeutic endpoints in type
I Gaucher disease. J Inherit Metab Dis. 2001; 24 (supl. 2): 97-105.
MANKIN HJ, ROSENTHAL DI y XAVIER R. Gaucher disease. New approaches to an
ancient disease. J Bone Joint Surg Am. 2001; 83-A:748-762.
MARIANI G, MOLEA N, LA CIVITA L et al. Scintigraphic findings on 99mTc-MDP,
99mTc-sestamibi and 99mTc-HMPAO images in Gauchers disease. Eur J Nucl
Med. 1996; 23: 466-470.
PASTORES GM, WALLENSTEIN S, DESNICK RJ y LUCKEY MM. Bone density in Type
1 Gaucher disease. J Bone Miner Res. 1996; 11:1801-1807.
PASTORES GM, PATEL MJ y FIROOZNIA H. Bone and joint complications related to
Gaucher disease. Curr Rheumatol Rep. 2000; 2: 175-180.
Rosenthal DI, Scott JA, Barranger J et al. Evaluation of Gaucher disease using
magnetic resonance imaging. J Bone Joint Surg Am. 1986; 68: 802-808.
ROSENTHAL DI, BARTON NW, MCKUSICK KA et al. Quantitative imaging of Gaucher
disease. Radiology. 1992; 185: 841-845.
STOWENS DW, TEITELBAUM SL, KAHN AJ y BARRANGER JA. Skeletal complications
of Gaucher disease. Medicine. 1985; 64: 310-322.
WENSTRUP RJ, ROCA-ESPIAU M, WEINREB NJ y BEMBI B. Skeletal aspects of
Gaucher disease: a review. Br J Radiol. 2002; 75 (supl. 1): A2-A12.
CAPTULO 18 | Enfermedades lisosomales
829
Manifestaciones reumticas de las Mucopolisacaridosis (MPS)
Dr. Rolando Cimaz
Las Mucopolisacaridosis (MPS) son un grupo de desrdenes hereditarios carac-
terizados por el acmulo de glicosaminoglicanos (GAG) en los lisosomas de
todas las clulas del cuerpo, a excepcin de los glbulos rojos; y un incremen-
to de la excrecin urinaria de GAG. Como con la mayora de las enfermedades
de depsito lisosomal, las MPS comprometen varios rganos y se caracterizan
por presentar un espectro clnico de severidad y progresin de la enfermedad.
La forma menos severa es el Tipo I (tambin llamada Sndrome de Scheie), es
la ms interesante para los reumatlogos, dado que puede permanecer no reco-
nocida durante aos y a menudo se presenta con signos y sntomas reumticos.
En particular, en aquellos nios que llegan a la consulta presentando rigidez
articular y contracturas en flexin (particularmente de manos y hombros), sin
evidencia de tumefaccin e inflamacin, entre los diagnsticos diferenciales
deberamos incluir la posibilidad de una MPS Tipo I.
Caractersticas de la Enfermedad MPS I
La MPS I tiene un fenotipo variable. En un extremo del espectro de severidad
(Sndrome Hurler), los nios presentan la facie tosca y retardo mental con retra-
so del desarrollo manifiesto, la enfermedad es a menudo fatal dentro de la pri -
mera dcada de vida.
En el otro extremo, en las formas leves (Scheie o Sndrome Ullrich-Scheie, MPS I
S) los pacientes suelen tener una expectativa de vida normal y sin anomalas feno-
tpicas groseras. La MPS I es una enfermedad compleja, multisistmica, progresi-
va, heterognea y potencialmente fatal. Se estima que la incidencia mundial es
aproximadamente 1:100.000 recin nacidos. Sin embargo, an si hubiera una
posibilidad de un testeo (screening) masivo, los programas comunes de deteccin
de patologas en recin nacidos no incluyen MPS I. Por ello, los datos respecto de
la incidencia podran estar subestimando la frecuencia real de la enfermedad.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
830
El defecto gentico se transmite con un patrn autosmico recesivo e induce
una deficiencia o ausencia de la enzima lisosomal: -L-iduronidasa.
Aproximadamente se han descripto 100 mutaciones. La deficiencia de esta enzi-
ma causa disturbios en el metabolismo y excrecin de GAG.
Tradicionalmente, los pacientes con MPS I han sido clasificados en Sndromes
Hurler, Hurler-Scheie o Scheie (formas: severa, intermedia y leve), sin embargo,
no hay puntos de diferenciacin claros en cuanto a criterios clnicos o bioqumi-
cos para definir esta categorizacin. En la forma ms severa, el diagnstico
generalmente se establece en etapas tempranas, el retraso madurativo est
presente, y los pacientes fallecen dentro de la primera dcada de vida como
resultado de una enfermedad rpidamente progresiva.
Los pacientes con la forma Hurler-Scheie (intermedia) pueden tener cociente
intelectual normal, pero una expectativa de vida disminuida. Los signos y snto-
mas comunes a ambas formas son obstruccin de las vas areas, compromiso
cardiovascular (especialmente defectos valvulares), disminucin de la agudeza
visual debido a la presencia de opacidades corneales, contracturas en flexin y
anomalas esquelticas como la disotosis mltiple. Los pacientes con formas
menos severas suelen tener una apariencia normal (ejemplo: sin rasgos toscos
faciales), y una expectativa de vida normal, por lo cual, a veces, se dificulta el
diagnstico debido a un bajo ndice de sospecha en estos casos.
Diagnstico
El diagnstico es realizado, usualmente, mediante el dosaje de la excrecin uri-
naria de GAG (dermatn sulfato y heparn sulfato), sin embargo, este mtodo
no es 100% sensible, dado que los fenotipos ms atenuados, pueden tener una
excrecin ms baja de GAG. En MPS I, el diagnstico se confirma por la demos-
tracin de actividad insuficiente de -L-iduronidasa. Por esto, en casos dudosos,
donde la sospecha clnica es fuerte, pero las mediciones urinarias de GAG no
son concluyentes, la actividad enzimtica debe ser determinada en leucocitos o
cultivos de fibroblastos.
Las dos mutaciones ms frecuentes en pacientes europeos con MPS I son
W402X y Q70X, representando el 72% de las mutaciones. Existe, sin embargo,
una considerable variabilidad genotpica tnica y geogrfica.
Manifestaciones musculoesquelticas de MPS I
Las manifestaciones esquelticas son comunes al inicio de la enfermedad y
resultan de cambios secundarios disruptivos inducidos por la acumulacin de
GAG en la membrana sinovial, huesos y tejido blando periarticular. Usualmente,
otras caractersticas clnicas de MPS I tienden a aparecer previo al diagnstico.
El compromiso reumtico est representado principalmente por la ocurrencia
de rigidez y contracturas articulares, particularmente de manos y hombros.
CAPTULO 18 | Enfermedades lisosomales
831
La prdida de funcin puede ser progresiva y debilitante, pero, los hallazgos cl-
nicos y de laboratorio inflamatorios habitualmente estn ausentes. En MPS I, la
ocurrencia del Sndrome del Tnel Carpiano es a menudo asintomtico, por ello
en todos los pacientes con diagnstico de esta enfermedad debe ser evaluado
el nervio mediano a travs de velocidades de conduccin.
La miopata, manifestada como intolerancia al ejercicio, tambin ha sido des-
cripta en MPS I S. La falla de crecimiento no es una caracterstica prominente
del Sndrome Scheie, a diferencia de otras formas severas de MPS. Adems del
Sndrome del Tnel Carpiano, otros hallazgos musculoesquelticos incluyen
cifosis vertebral, genu valgo, dedos en gatillo y anomalas seas (disotosis ml-
tiple) que pueden incluir displasia de cadera, cranial, vertebral y deformidades
metacarpianas. Las manifestaciones extraesquelticas, tales como: enfermedad
cardiaca valvular (principalmente insuficiencia mitral y artica), diarrea y obs-
truccin de la va area, tambin son comunes.
Las alteraciones radiolgicas pueden involucrar casi todos los huesos, incluidos
huesos tubulares. En periodos tardos en el curso de la enfermedad, pueden
aparecer signos o sntomas neurolgicos debido a compresin de la mdula cer-
vical por engrosamiento de la duramadre, siendo sta una complicacin severa.
La existencia de fenotipos leves de MPS I se debe probablemente a actividad
enzimtica residual, que reduce la tasa de acumulacin de GAG en los tejidos.
El diagnstico de stas formas es ms dificultoso comparado con los fenotipos
severos, los cules son ms uniformes en su presentacin clnica.
Diagnstico diferencial
Nosotros creemos que hay algunos casos de Sndrome Scheie que son corrien-
temente diagnosticados en forma errnea como enfermedad reumtica; de
hecho varios casos de la literatura han recibido diagnsticos iniciales de esclero-
dermia, distrofia muscular, AIJ, Enfermedad de Legg-Perthes, osteognesis
imperfecta, dolores de crecimiento, artrogrifosis, y dermato/polimiositis.
Sugerimos incluir la posibilidad diagnstica de una MPS I frente a pacientes con-
siderados portadores de AIJ, quienes no cumplan con todas las caractersticas
clnicas de una artropata inflamatoria, en aquellos que tengan una respuesta
insuficiente al tratamiento o que presenten caractersticas clnicas inusuales de
ver en AIJ; ejemplo: presencia de Sndrome del Tnel Carpiano, dedos en gatillo
o disostosis sea.
Tratamiento
Hasta aos recientes el tratamiento de stas entidades fue principalmente sin-
tomtico. El tratamiento de los signos y sntomas musculoesquelticos consiste
de medidas de soporte, como ser: terapia fsica y ciruga ortopdica. Sin embar-
go, un diagnstico correcto y a tiempo es muy importante debido a la naturale-
za progresiva de la enfermedad y a las posibilidades actuales del tratamiento
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
832
curativo. La TRE para MPS I est disponible en Europa desde junio de 2003 y
ha demostrado ser segura y efectiva.
La opcin de transplante de mdula sea est bsicamente dirigida a pacientes
portadores de Hurler menores de dos aos de edad. En aquellos con formas
leves de MPS I, los resultados obtenidos no son favorables con esta modalidad
teraputica.
Otras mucopolisacaridosis
Otras mucopolisacaridosis (ejemplo: Tipo II, III, IV, VI y VII) tambin pueden
incluir manifestaciones esquelticas, principalmente disostosis mltiple.
Las anomalas esquelticas de la disostosis mltiple, usualmente, indican una
anomala de la degradacin del complejo de carbohidratos o en el transporte
lisosomal; sin embargo, este patrn radiolgico se encuentra en diferentes
enfermedades. Los mayores componentes de ese patrn se resumen en la
siguiente tabla:
Tabla N 1. Anomalas Esquelticas en MPS
1. Crneo: macrocefalia, discefalia, silla turca en forma de J, calota engrosada.
2. Trax: costillas ANCHAS (forma de remo), clavculas anchas, escpulas gordas.
3. Columna: cuerpos vertebrales con formas oval (inmaduro) o de gancho en vista lateral.
4. Pelvis: sobreconstriccin de los huesos ilacos bajos, ilacos anchos, displasia de la epfisis de
cabeza femoral, coxa valga.
5. Huesos tubulares largos: remodelacin irregular de las difisis; sobreconstriccin submetafisaria,
acortamiento.
6. Huesos tubulares cortos: acortamiento, ensanchamiento metafisario, displasia epifisaria, disminu-
cin prximal del segundo al quinto hueso metacarpiano.
7. Estructura sea: osteoporosis con trabeculado tosco.
Es notorio que la medicin cuantitativa de la GAG urinario, el mtodo de testeo
diagnstico ms comn, probablemente detecta cualquiera de las MPS; y que
las TRE para MPS II (Hunter) y MPS VI (Maroteaux-Lamy) se encuentran actual-
mente en fases de desarrollo clnico.
CAPTULO 18 | Enfermedades lisosomales
833
Lecturas recomendadas
BANNA M y HOLLENBERG R. Compressive meningeal hypertrophy in mucopoly-
saccharidosis. AJNR Am J Neuroradiol. 1987; 8: 385-386.
BONA I et al. Carpal tunnel syndrome in Mucopolysaccharidoses. A report of four
cases in child. Electromyogr Clin Neurophysiol. 1994; 34: 471-475.
BOOR R, MIEBACH E, BRUHL K y BECK M. Abnormal somatosensory evoked
potentials indicate compressive cervical myelopathy in mucopolysaccharidoses.
Neuropediatrics. 2000; 31: 122-127.
BROOKS DA. Alpha-L-iduronidase and enzyme replacement therapy for muco-
polysaccharidosis I. Expert Opin Biol Ther. 2002; 2: 967-976.
BUNGE S, KLEIJER W, STEGLICH C et al. Mucopolysaccharidosis type I: identifica-
tion of 8 novel mutations and determination of the frequency of the two common
alpha-L-iduronidase mutations (W402X and Q70X) among European patients.
Hum Mol Genet. 1994; 3: 861-6.
CHAMOLES NA, BLANCO M y GAGGIOLI D. Diagnosis of alpha-L-iduronidase defi-
ciency in dried blood spots on filter paper: the possibility of newborn diagnosis.
Clin Chem. 2001; 47: 780-781.
CHEN SJ, LI YW, WANG TR y HSU JCY. Bony changes in common mucopolysac-
charidoses. Acta Paed Sin. 1996; 37: 178-84.
FISHER RC, HORNER RL y WOOD VE. The hand in mucopolysaccharide disor-
ders. Clin Orthopaed rel Res. 1974; 104: 191-9.
GLAROS EN, TURNER CT, PARKINSON EJ et al. Immune response to enzyme repla-
cement therapy: single epitope control of antigen distribution from circulation.
Mol Genet Metab. 2002; 77:127-135.
HADDAD FS, JONES DH, VELLODI A et al. Carpal tunnel syndrome in the mucopoly-
saccharidoses and mucolipidoses. J Bone Joint Surg Br. 1997; 79: 576-579.
HAMILTON E y PITT P. Articular manifestations of Scheies syndrome. Ann
Rheum Dis. 1992; 51: 542-543.
KAKAVANOS R, TURNER CT, HOPWOOD JJ et al. Immune tolerance after long-term
enzyme-replacement therapy among patients who have mucopolysaccharidosis
I. Lancet: 2003; 361: 1608-1613.
KAKKIS ED, MUENZER J, TILLER GE et al. Enzyme-replacement therapy in muco-
polysaccharidosis I. N Engl J Med. 2001; 344: 182-188.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
834
LAMON, JM, TROJAK JE et al. Bone cysts in mucopolysaccharidosis I S (Scheie
syndrome). Johns Hopkins Med J. 1980; 146: 73-75.
MATSUI Y, KAWABATA H, NAKAYAMA M et al. Scheie syndrome (MPS-IS) presented
as bilateral trigger thumb. Pediatr Int. 2003; 45: 91-92.
MATTE U, YOGALINGAM G, BROOKS D et al. Identification and characterization of
13 new mutations in mucopolysaccharidosis type I patients. Mol Genet Metab.
2003; 78:37-43.
MUENZER J. The mucopolysaccharidoses: a heterogeneous group of disorders
with variable pediatric presentations. J Pediatr. 2004; 144: S27-34.
PRONICKA E, TYLKI-SZYMANSKA A, KWAST O et al. Carpal tunnel syndrome in chil-
dren with mucopolysaccharidoses: needs for surgical tendons and median nerve
release. J Ment Defic Res. 1988; 3:79-84.
SCHMIDT H, ULLRICH K et al. Radiological findings in patients with mucopolysac-
charidosis I H/S (Hurler-Scheie syndrome). Pediatr Radiol. 1987; 17: 409-414.
TANDON V, WILLIAMSON JB, COWIE RA, WRAITH JE. Spinal problems in mucopoly-
saccharidosis I (Hurler syndrome). J Bone Jont Surg Br. 1996; 78: 938-945.
TERLATO N, COX G. Can mucopolysaccharidosis type I disease severity be pre-
dicted based on a patients genotype? A comprehensive review of the literature.
Genet Med. 2003; 5: 286-94.
VAN HEEST AE, HOUSE J, KRIVIT W, WALKER K. Surgical treatment of carpal tun-
nel syndrome and trigger digits in children with mucopolysaccharide storage
disorders. J Hand Surg (Am). 1998; 23: 36-40.
VERRIPS A, VAN ENGELEN BG et al. Scheie syndrome presenting as myopathy.
Neuropediatrics. 2001; 32: 93-96.
WEISS GG, RITT MJPF, BOS KE. Rupture of a flexor pollicis longus tendon in
Scheies syndrome. Case report. Scand J Plast Reconstr Surg Hand Surg.
1997; 31: 275-278.
WRAITH JE, ALANI SM. Carpal tunnel syndrome in the mucopolysaccharidoses
and related disorders. Arch Dis Child. 1990; 65: 962-966.
WRAITH JE. The mucopolysaccharidoses: a clinical review and guide to mana-
gement. Arch Dis Child. 1995; 72: 263-267.
WRAITH J, CLARKE L, BECK M et al. Enzyme replacement therapy for mucopoly-
saccharidosis I: A randomized, double-blinded, placebo-controlled, multinatio-
nal study of recombinant human -L-iduronidase (laronidase). J Pediatr. 2004;
144: 581-8.
CAPTULO 18 | Enfermedades lisosomales
835
Enfermedad de Fabry
Dr. Alejandro Fainboim y Dra. Silvia Mnica Meiorn
La Enfermedad de Fabry es causada por un defecto en la enzima -galactosi-
dasa A lisosomal, con la consecuente dificultad para metabolizar lpidos con
residuo terminal -galactosil, lo que lleva a un acmulo de globotriaosilcerami-
da (gL3) en el endotelio vascular, plasma y en los lisosomas de las mayora
de las clulas.
El gen que codifica la -galactosidasa se encuentra en el cromosoma X.
La incidencia vara entre 1:40000 a 1:60000 hombres, con distribucin universal
y una alta tasa de subdiagnstico.
Al igual que otras enfermedades lisosomales, se acompaa de un espectro
fenotpico, que va de la forma clsica ms severa, sin actividad de la enzima,
hasta una forma renal o cardiaca, que conservan actividad enzimtica residual,
con comienzo ms tardo y limitado a estos rganos.
Presentacin clnica
A diferencia de otras enfermedades de depsito lisosomal, la Enfermedad de
Fabry no se asocia con retardo mental, ni con otras anormalidades fsicas gro-
seras, lo que lleva sin duda al subdiagnstico de esta entidad. Los sntomas
aparecen en la primera dcada de la vida.
El dolor agudo de miembros es a menudo el sntoma cardinal de presentacin y
tambin el ms caracterstico. Estas crisis de dolor se presentan en el 90% de los
varones y en menos del 10% de las mujeres, comenzando usualmente entre los
cinco y 15 aos de edad.
El dolor agudo de calidad urente, acompaado de parestesias y/o pinchazos,
ocurre principalmente en los dedos de manos y pies, y de all se irradia hacia
regiones proximales de los miembros, variando su duracin desde pocos minu-
tos hasta lapsos de dos a tres semanas. Las crisis dolorosas se incrementan en
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
836
frecuencia y duracin con el tiempo conduciendo a una severa discapacidad. Son
gatilladas por stress, cambios en la temperatura ambiental (tanto fro como calor),
ejercicios fsicos, ingesta de alcohol y comidas calientes.
Adems de estos episodios de dolor agudo, numerosos pacientes experimentan
desde la niez acroparestesias intermitentes, que se describen como crisis de
dolor quemante crnico, con sensacin de hormigueo en manos y pies.
A diferencia de las acroparestesias localizadas en las extremidades, el dolor arti-
cular es poco comn. Se describe una artropata caracterstica en las articula-
ciones interfalngicas distales, que consiste en limitacin de la extensin de los
dedos de la mano, asociada o no, a cambios degenerativos evidentes en el exa-
men radiolgico. Algunas veces puede observarse tumefaccin de dedos, codos
y rodillas. El mecanismo de dolor articular an no ha sido explicado en forma
satisfactoria, la ausencia de inflamacin sinovial excluye a la sinovitis como la
causa de dolor. El examen de la membrana sinovial no revela la aparicin de
infiltrado celular inflamatorio, ni de hiperplasia en la lnea basal sinovial. Sin
embargo, la presencia de clulas espumosas en las paredes vasculares (debi-
do a depsitos de gL3 en el endotelio) produce un estrechamiento de la luz vas-
cular conduciendo a isquemia secundaria. sta ltima, tiene un papel funda-
mental en la variedad de manifestaciones clnicas de la enfermedad y podra
explicar algunas otras, tales como: la necrosis asptica de la cabeza femoral y
cambios degenerativos en articulaciones interfalangicas.
Tambin la isquemia de nervios perifricos (depsito de gL3 en endotelio de vasa
nervorum o en el citoplasma de clulas nerviosas) conduce a neuralgia isqumica.
Dado que los pacientes con Enfermedad de Fabry presentan ataques o crisis
con fiebre prolongada, especialmente durante la edad peditrica, asociada a
malestar general, dolor en las extremidades y reactantes de fase aguda eleva-
dos, es habitual que se presenten a la consulta en reumatologa con la sospe-
cha de artritis reumatoidea, artritis reactivas o fiebre reumtica.
Adems de las manifestaciones musculoesquelticas, otras ms distintivas son:
- Angioqueratomas: lesiones pequeas, rojizo oscuras, sobreelevadas, distribui-
dos en regin periumbilical, inguinal, gltea, pared interna de piernas, pene,
escroto en hombres y de localizacin mamaria en las mujeres. Habitualmente
aparecen hacia la adolescencia y adultez temprana, y van aumentando progre-
sivamente con la edad (Fig. N 1 y 2).
- La hipo o anhidrosis presente en general en la infancia o adolescencia se
debera al compromiso selectivo del nervio perifrico o a la infiltracin lipdica
en los pequeos vasos que rodean las glndulas sudorparas, manifestndose
como intolerancia al calor, al fro y al ejercicio. En un 50% de los casos la pro-
duccin de lgrimas y saliva esta reducida.
- Compromiso infiltrativo de vasos mesentricos que ocasionan nusea,
vmito, diarrea, sensacin de plenitud posprandial, constipacin, dolor
abdominal recurrente, clicos y dolor agudo que puede llegar a simular
apendicitis.
- Afectacin ocular: opacidades corneales con un patrn radiado, que slo pue-
den verse con lmpara de hendidura. Adems de opacidades lenticulares
CAPTULO 18 | Enfermedades lisosomales
837
ms frecuentemente posteriores (Cataratas de Fabry). Ninguna de las lesio-
nes oculares afecta la agudeza visual (Figs. N 3 y 4).
- En la adolescencia tarda la mayora de los pacientes desarrolla proteinuria con
compromiso progresivo de la funcin tubular, culminando en insuficiencia renal
en la tercera o cuarta dcada de la vida. El sedimento de orina puede presen-
tar hematuria y lipiduria an en la niez temprana.
- El compromiso cardiovascular es variable. La mayor parte de los hombres
afectados tienen sntomas. Puede estar presente desde la niez, como por
ejemplo: la insuficiencia mitral.
- A diferencia de otras enfermedades de depsito, el compromiso inicial del SNC
es menos llamativo. Sin embargo, lesiones corticales y subcorticales en fosa
posterior y periventriculares que se observan en RMN de personas jvenes,
pueden ser confundidas con lesiones desmielinizantes o de otro origen.
- La obstruccin de la va area puede aparecer secundariamente al depsito de
lpidos.
- Se han descripto: retardo de crecimiento, pubertad demorada, ocurrencia de
cabello ralo y fino en algunas ocasiones.
Diagnstico
Se basa en una alta sospecha clnica, que toma en cuenta las manifestaciones
clnicas, la historia familiar y la actividad enzimtica de la -galactosidasa en
plasma o en leucocitos perifricos como mtodo confirmatorio. Se debe realizar
el estudio molecular buscando la secuencia del gen defectuoso. La tcnica de
recoleccin en papel de filtro y el dosaje enzimtico por espectrometra de
masas en tandem, facilita el envo y posterior procesamiento de la misma.
Tratamiento
El tratamiento sintomtico en la Enfermedad de Fabry debe privilegiar el
manejo del dolor. Este no responde a los analgsicos comunes, debiendo uti-
lizarse drogas anticonvulsivantes, como la carbamazepina o gabapentina. Es
importante evitar estmulos que puedan precipitar crisis lgicas (tales como:
stress, calor, exposicin solar sostenida, ejercicio fsico, variacin de la tem-
peratura ambiental, etc.).
Terapia de Reemplazo Enzimtico (TRE): los estudios clnicos demuestran la
remocin de gL3 en plasma, corazn, bazo y rin de todos los pacientes en un
periodo de seis meses y la prevencin de la formacin de nuevos depsitos,
mejorando los sntomas y la calidad de vida de estos pacientes.
Entre las terapias en investigacin inicial se encuentran la utilizacin de peque-
as molculas y la terapia gnica.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
838
Tabla N 1. Enfermedad de Fabry: Diagnsticos diferenciales
Enfermedad Fiebre
Reumtica Artritis
Reumatoidea
Eritromelalgia
Neurosis
Sndrome de Raynaud
Esclerosis Mltiple
Lupus
Apendicitis aguda
Prpura
Dolores de crecimiento
Sntoma
Dolor + Fiebre + VSG elevada.
Dolor + VSG elevada.
Dolor agudo en extremidades.
Dolor agudo sin causa aparente.
Dolor + sensibilidad trmica en miembros.
Eventos cerebrovasculares smil ACV.
Angioqueratomas.
Dolor abdominal severo.
Angioqueratomas.
Dolor sin causa aparente en extremidades.
CAPTULO 18 | Enfermedades lisosomales
839
Fig. N 1. Angioqueratomas en largo.
Fig. N 2. Angioqueratomas, regin periumbiliar.
Cortesa: Dr. Robert Desnick.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
840
Fig. N 3. Compromiso ocular: Vasos en salchicha.
Cortesa: Dr. Robert Desnick.
Fig. N 4. Compromiso ocular: Cornea verticillata.
Cortesa: Dr. Robert Desnick.
CAPTULO 18 | Enfermedades lisosomales
841
Lecturas recomendadas
CABELLO A. J y COLOMBO CM. Esfingolipidosis. Enfermedad de Fabry. Libro de
Errores Innatos en el Metabolismo del Nio. Editorial Universitaria: 2002; 8:
257-275.
CASSIDY J y PETTY R. Musculoskeletical manifestation of systemic diseases.
Textbook of Pediatric Rheumatology. MB Company: 2001; 726-732.
CROUZET J, BERANECK L, LE CHARPENTIER Y y ABELANET R. Fabrys disease (let-
ter). Arthritis Rheum. 1980; 23: 784.
DESNICK R y BRADY R. Fabry disease in chilhood. J Pediatrics. 2004; supl.
144: 20-25.
ENG C, GUFFON N, WILCOX W et al. Safety and efficacy of recombinant human
alpha-galactosidasa A replacement therapy in Fabrys disease. The New
England Journal of Medicine. 2001; 345: 9-16.
GREWAL R. Stroke in Fabrys disease. Journal of Neurology. 1994; 241: 153-156.
HORIUCHI H, SAITO N, KOBAYASHI S et al. Avascular necrosis of the femoral head
in patient with Fabrys disease. Arthritis Rheum. 2002; 46: 1992-1925.
LINHART A, LUBANDA J, PALECEC T et al. Cardiac manifestations in Fabrys disea-
se. J Inherit Metab Dis. 2001; 24 supl. 2: 75-83.
MOHRENSCHLAGER M, BRAUN-FALCO M, RING J y ABECK D. Fabrys disease: recog-
nition and management of cutaneous manifestations. Am J Clin Dermatol. 2003;
4(3): 189-86.
NGUYEN T, GIN T, NICHOLLS K et al. Ophtalmological manifestation of Fabrys
disease:a survey of patients at the Roya Melbourne Fabry Disease Centre. Clin
Experiment Ophtalmol. 2005 Abr., 33(2): 164-4.
PAIRA S, ROVERANO S, IRIBAS J y BARCEL H. Joint manifestations of Fabrys dise-
ase. Clin Rheumatol. 1992; 11: 562-565.
SHETH K y BERNHARD G. The arthropathy of Fabry disease. Arthritis Rheum.
1979; 22: 781-783.
WARNOCK D. Fabry disease: diagnosis and management, with emphasis on the
renal manifestations. Current Opinion in Nephrology and Hypertension. 2005,
14: 87-95.
CAPTULO 18 | Enfermedades lisosomales
843
Enfermedad de Pompe
Dr. Guillermo Isaas Drelichman
La Enfermedad de Pompe, es una rara, progresiva y fatal enfermedad gentica
neuromuscular que puede ser diagnosticada en nios y en adultos. Se la clasi-
fica dentro de las enfermedades metablicas musculares y es una enfermedad
de depsito lisosomal.
En la literatura es tambin conocida con los nombres de Enfermedad por acu-
mulacin de Glucgeno Tipo II (EAG II infantil), Glucogenosis Tipo II, o por
Deficiencia de Maltasa cida (DMA). La base fisiopatolgica de la enfermedad
es la deficiencia o disfuncin de la enzima lisosomal -glucosidasa cida (GAA)
que hidroliza el glicgeno lisosomal a glucosa. La deficiencia provoca acmulo
de glucgeno en varios tejidos, especialmente, musculoesqueltico y cardiaco.
Diferentes mutaciones han sido descriptas en el gen de la GAA, resultando de
diferentes grados y espectros de enfermedad, lo que explica lo heterogneo de
las manifestaciones clnicas de la misma.
Variantes de Enfermedad de Pompe
La Enfermedad de Pompe es un desorden extremadamente heterogneo. Los
sntomas pueden aparecer durante los primeros meses de la vida, en la adoles-
cencia o edad adulta.
Se distinguen dos formas de presentacin dependiendo de la actividad de la
enzima GAA:
1. Variante infantil (incluyendo las presentaciones clsicas y no clsicas).
2. Variante tarda (juvenil y adulto).
Variante infantil
La variante infantil presenta manifestaciones severas y fatales. Los sntomas
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
844
aparecen, generalmente, dentro de los cinco meses de la vida. Se produce un
masivo depsito de glucgeno en el corazn, hgado y en el musculoesquelti-
co, resultando una progresiva cardiomegalia, hepatomegalia y una debilidad
muscular generalizada aguda con hipotona y retardo motor. Los nios presen-
tan franco retardo en las pautas madurativas (no sostienen la cabeza, no se
sientan) y un mal progreso de peso. La muerte por falla cardiaca o respiratoria
ocurre generalmente dentro de los 12 meses de vida (Tabla N 1).
Slonim y sus colaboradores describieron un subtipo de variante infantil (varian-
te no clsica) de la Enfermedad de Pompe caracterizado por una lenta progre-
sin de la cardiomiopata con aparicin de insuficiencia respiratoria entre el ao
y los dos aos de edad. Los nios con sta subvariante pueden sobrevivir
durante los primeros aos de la vida. Tanto en la variante Infantil como en la no
clsica, la actividad de la GAA es menor al 1%.
Tabla N 1. Caractersticas de la variante infantil de la Enfermedad de Pompe
Musculoesqueltico:
- Progresiva debilidad muscular.
- Hipotona profunda.
- Macroglosia.
- Retardo motor.
- Dificultad para sostener la cabeza.
Pulmonar:
- Progresiva debilidad respiratoria. Infecciones respiratorias frecuentes.
- Muerte durante el primer ao por falla cardiorrespiratoria.
Gastrointestinal:
- Dificultad para deglutir, succionar y alimentarse.
- Hepatomegalia.
Cardiaco:
- Progresiva cardiomegalia.
- Falla cardiaca.
Variante tarda
Los sntomas pueden aparecer desde la infancia a la edad adulta, pero, ms fre-
cuentemente en la adolescencia. De acuerdo con la edad de comienzo de la
signo-sintomatologa y el nivel de actividad de la GAA, la variante tarda presen-
ta dos subvariantes:
- Juvenil: edad de comienzo de los sntomas en la adolescencia, actividad de
la GAA: 2-6%, sobrevida hasta la primera dcada de la vida.
- Tipo adulto: edad de comienzo de los sntomas despus de la segunda dca-
da de la vida, actividad de la GAA: 7-23%, sobrevida ms all de la segunda
dcada de la vida.
CAPTULO 18 | Enfermedades lisosomales
845
En la variante tarda los sntomas suelen progresar muy lentamente. Algunos pacien-
tes tienen sntomas leves con incapacidad mnima y otros presentan tal grado de
incapacidad que requieren asistencia respiratoria y slo se manejan en una silla de
ruedas. Los pacientes presentan afectacin de msculo e hgado, pero sin cardiome-
galia, por lo que tiene un mejor pronstico. Los nios presentan retraso psicomotor
(retraso en la adquisicin de las habilidades que requieren la coordinacin de la acti-
vidad muscular y mental), dificultades para caminar y para la deglucin.
Posteriormente, al igual que los adultos, debilidad muscular proximal y progresiva con
afectacin de los msculos respiratorios, que conduce irreversiblemente a una insu-
ficiencia respiratoria severa de evolucin fatal en el curso de unos 20 aos (Tabla N 2).
Tabla N 2. Caractersticas principales de la variante tarda de la Enfermedad de
Pompe
Musculoesqueltico:
- Progresiva debilidad muscular proximal, especialmente en el tronco y extremidades inferiores.
- Incapacidad de levantarse del suelo sin ayuda.
- Incapacidad para subir escalones sin ayuda.
- Retardo motor.
- Lordosis/escoliosis.
- Fatiga despus del ejercicio.
Pulmonar:
- Debilidad respiratoria progresiva.
- Infecciones respiratorias.
- Falla/insuficiencia respiratoria.
- Ortopnea.
- Apnea de sueo.
Otras:
- Somnolencia matutina.
- Dolor de cabeza matutino.
Herencia
Se hereda como un rasgo gentico autosmico recesivo. El gen de la -glucosi-
dasa cida se encuentra en el brazo largo del cromosoma 17 (17q25.2-q25.3).
En la actualidad, hay identificadas ms de 150 mutaciones del gen GAA. Ciertas
mutaciones han sido descriptas en grupos tnicos especficos: la mutacin
Arg854X se encuentra en la mayora de las variantes infantiles de los pacientes
de Taiwn y de los pacientes afroamericanos. Los portadores de Enfermedad de
Pompe son heterocigotos con una copia del gen GAA normal y otra anormal.
Estadsticamente los hijos de dos portadores pueden ser (Fig. N 1):
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
846
1. Afectados (25%).
2. Portadores asintomtico (50%).
3. No afectados (25%).
Fig. N 1. Patrones de herencia: Patrn Autosmico Recesivo
Padre `portador Madre portadora
Nios afectados: 25%
Nios sanos: 25%
Nios portadores: 50%
Epidemiologa
Debido a la baja frecuencia de la enfermedad los estudios epidemiolgicos son
limitados. Distintos estudios muestran que la frecuencia de los genotipos,
variante infantil y tarda, es de uno en 138.000 partos y uno en 57.000 partos
respectivamente. En forma global la frecuencia de la Enfermedad de Pompe es
de uno en 40.000 nacimientos aproximadamente.
La frecuencia vara en distintos grupos tnicos. As, la frecuencia ms alta de la
variedad infantil puede ser vista entre americanos y africanos (uno en 14.000),
y en chinos y taiwaneses (uno en 40.000 a uno en 50.000).
Fisiopatologa
La glucosa es almacenada dentro de clulas en forma de glicgeno especial-
mente en las clulas de msculo y el hepatocito. Cuando el organismo necesi-
ta glucosa (por ejemplo: como fuente de energa para clulas de msculo o para
mantener los niveles de glucosa en sangre), el glucgeno es hidrolizado a tra-
vs de los complejos enzimticos citoplasmticos.
Otra va de produccin de glucosa a partir del glicgeno es la lisosomal. La
enzima lisosomal GAA es responsable de metabolizar el glicgeno y transfor-
marla en glucosa.
En la Enfermedad de Pompe, este proceso est reducido debido a la deficien-
cia en la actividad de la GAA, por consiguiente, el glicgeno se acumula den-
tro de los lisosomas produciendo dao celular lisosomal. El metabolismo de
CAPTULO 18 | Enfermedades lisosomales
847
glicgeno citoplasmtico no est afectado al no ser dependiente de la GAA.
Por esa razn, los niveles de glucosa en sangre no se alteran.
El acmulo de glucgeno en los lisosomas en la variante infantil es multiorgni-
co, pero, predomina fundamentalmente en el msculo cardiaco, esqueltico y en
las clulas de hgado. En la variante tarda, la acumulacin lisosomal predomi-
na en el musculoesqueltico.
Diagnstico
Se puede confirmar el diagnstico de Enfermedad de Pompe midiendo la actividad
de la enzima GAA en distintas muestras de tejidos: medicin de la actividad de GAA
residual en tejido muscular, fibroblastos de piel y linfocitos de sangre perifrica.
- Los fibroblastos de la piel y el tejido del msculo proveen los resultados ms
confiables, indicando la actividad de GAA mnima en las variantes infantil y dife-
rente cantidad de actividad residual en los casos tardos. Dado que la biopsia de
msculo es un procedimiento invasivo, es preferible realizar la biopsia de piel.
Finalmente, la tcnica de linfocitos tiene el riesgo de la contaminacin por gra-
nulocitos pudiendo dar falsos negativos.
- En los ltimos tiempos se realiza la medicin de la actividad de GAA en man-
chas de sangre deshidratadas (papel de filtro). El mtodo es simple, econmico,
y requiere solamente de pequeas cantidades de sangre. Puede ser particular-
mente apropiado como testeo neonatal.
- El estudio molecular es importante como asesoramiento gentico. Identifica
padres y nios portadores.
- Los estudios prenatales se pueden realizar midiendo la actividad enzimtico en
clulas corinicas o a partir de las 18 semanas en lquido amnitico (Tabla N 3).
Tabla N 3. Enfermedad de Pompe. Estudios diagnsticos
Actividad enzimtica de la GAA:
- Fibroblastos de piel.
- Linfocitos.
- Biopsia de msculo.
- Sangre gruesa.
Anlisis de mutaciones:
- Estudio de portadores asintomtico.
Diagnstico prenatal:
- Biopsia de vellosidades corrinicas.
- Amniocentesis.
- Papel de filtro: testeo (screening) del recin nacido (gota gruesa).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
848
Diagnstico diferencial
Varias patologas tienen en comn alguna de la signo-sintomatologa de la
variante infantil de Enfermedad de Pompe (Tabla N 4):
Tabla N 4.
- Pacientes con enfermedades de depsito del glucgeno (GSD) tipo III y la IV presentan debilidad
muscular e hipotona.
- Pacientes con miocardiopatas y de ciertos sndromes mitocondriales pueden presentan cardio-
miopata y cardiomegalia pacientes con enfermedades de depsito del glucgeno (GSD) tipo III y
la IV presentan debilidad muscular e hipotona.
- Los pacientes con Enfermedad de Danon tienen cardiomiopata hipertrofia, miopata del muscu-
loesqueltico y anatomopatolgicamente la presencia de vacuolas en el citoplasma del musculo-
esqueltico y cardiaco. Las vacuolas contiene glucgeno. Algunos pacientes presentan retraso
mental. Una deficiencia en una protena lisosomal estructural (LAMP2) es responsable de la
Enfermedad de Danon.
- La Enfermedad de Werdnig-Hoffman presenta hipotona, atrofia de msculo. Como la Enfermedad
de Pompe, tienen dificultad de alimentacin y respirar, y tienen incrementado la susceptibilidad a
las infecciones respiratorias.
- La fibroelastosis endocrdica presenta hipertrofia cardiaca. Los sntomas comienzan como en la
Enfermedad de Pompe dentro de cuatro a 12 meses de la vida. Otros sntomas que se prestan al
diagnstico diferencial son: disnea, irritabilidad, debilidad.
- Los pacientes con deficiencia de carnitina sistmica, desorden autonmico recesivo, presentan un
defecto en el transporte de carnitina en las membranas celulares. Clnicamente presentan cardio-
miopata hipertrofia, hipoglucemias y fatiga muscular.
Varias patologas tienen en comn alguna de la signo-sintomatologa de la
variante tarda de Enfermedad de Pompe (Tabla N 5).
Tabla N 5.
- La GSD Tipo III puede presentar: hepatomegalia, retraso de crecimiento, hipoglucemias y cardio-
miopata.
- La GSD Tipo VI, presentan una deficiencia en la fosforilasa. Cursan con hepatomegalia y retraso
de crecimiento.
- La GSD Tipo V presentan calambres musculares. La CK est aumentada en el descanso y
aumenta posteriormente al ejercicio.
- Distintas enfermedades con distrofias musculares (Becker-Duchenne) presentan algunos sntomas
similares a la Enfermedad de Pompe de comienzo tardo: distrofia muscular, defecto de msculo
proximal progresivo, escoliosis progresiva y deterioro pulmonar con infecciones pulmonares a repe-
ticin. La muerte ocurre en la segunda o tercera dcada de la vida debido a falla respiratoria.
- Polimiositis puede afectar a los miembros proximales. Puede ocurrir como nica manifestacin o
en asociacin con otras enfermedades autoinmunes.
- La Artritis Reumatoide puede presentar en forma similar con la Enfermedad de Pompe sntomas
tales como: fatiga y los sntomas de musculoesquelticos.
CAPTULO 18 | Enfermedades lisosomales
849
Historia natural
La historia natural de la Enfermedad de Pompe variante infantil ha sido valora-
da a travs de poblaciones estudiadas. Investigadores del departamento de
Gentica Clnica de la Universidad de Erasmus en Rotterdam diagnosticaron 20
pacientes entre 1980 y 1988; el mismo grupo identific 133 casos reportados en
la literatura y tambin se analizaron 168 casos mundiales. En el anlisis se
demostr que:
- La mediana de la edad de los primeros sntomas fue: 1.6-2 meses.
- La mediana de la edad del diagnstico: 4.5 a 5.3 meses.
- La mediana de la edad de la muerte: 6.0 a 8.7 meses.
- La mayora de los pacientes murieron dentro del primer ao de vida.
Mortalidad en mayores de 12 meses: 76% y en mayores de 18 meses: 86%.
Slo 5% de los pacientes holandeses, 7.5% de la literatura y 22% de los casos
mundiales sobrevivieron ms all de los 12 meses.
Tratamiento
Actualmente, no existe un tratamiento aprobado para tratar a la Enfermedad de
Pompe. Sin embargo, como en muchas otras enfermedades de depsito lisoso-
mal, existe un tratamiento en investigacin llamado Terapia de Reemplazo
Enzimtico (TRE).
El abordaje teraputico del paciente con Enfermedad de Pompe debe ser multi-
disciplinario y el objetivo principal es mejorar la calidad de vida:
- El asesoramiento gentico es importante para las familias con historia de
Pompe.
- Los estudios prenatales se pueden realizar para medir la actividad enzimtica
en clulas corinicas, o a partir de las 18 semanas en lquido amnitico.
- La terapia respiratoria se convierte con el tiempo en un elemento crtico para
el control de la enfermedad, ya sea, como una ayuda mecnica para reducir o
eliminar el esfuerzo respiratorio, o en casos severos para combatir la falla res-
piratoria (mtodo de ventilacin no invasiva o mtodos invasivos).
- Los pacientes se benefician bajo tratamiento en rehabilitacin (terapia fsica
y ocupacional), para mantener el movimiento y la fuerza muscular. Deben
realizarse pruebas para determinar la tolerancia al ejercicio. Existen diver-
sos aparatos de asistencia y dispositivos ortopdicos que pueden ayudar a
deambular a los pacientes portadores de formas tardas: sillas de rueda,
ortesis, descargas.
- La terapia diettica: al presentar dificultades en la alimentacin presentan bajo
peso. Son tiles las dietas bajas en carbohidratos y ricas en protenas y ami -
nocidos. Debido a que los pacientes presentan distintos grados de reflujo, la
alimentacin con zonda puede ser til para evitar patologa respiratoria (ries-
go de aspiracin).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
850
- La terapia psicolgica es til para el paciente (variantes de comienzo tardo) y
para los miembros familiares.
Tratamiento con TRE
El impacto de la TRE sobre la sobrevida de los pacientes es el principal objeti-
vo clnico para ser analizado. Los estudios comenzaron primero en Holanda y
posteriormente en Estados Unidos. En el estudio holands se utilizo una enzi-
ma derivada de la leche de conejos transgnicos. Se trataron seis infantes y tres
pacientes con variante tarda. En el primer estudio de Estados Unidos la enzima
utilizada fue derivada de clulas del ovario de un Hamster chino. Tres pacientes
utilizaron una dosis de 5mg/kg/dosis cada semana. En un segundo estudio mul-
ticntrico y multinacional (pacientes de Estados Unidos y de Europa) se trataron
ocho infantes con rhGAA recombinante humana a una dosis de 10mg/kg/una
vez por semana. Un tercer estudio multicntrico y multinacional utiliz rhGAA
derivado de clulas del ovario de un Hamster chino incluyo a ocho infantes.
Hasta la actualidad los diferentes estudios demostraron:
1. Aumento en la sobrevida (pacientes con variante infantil sobrevivian ms all
del segundo ao).
2. Mejora marcada en el ndice de masa ventricular izquierda.
3. La mejora del sistema musculoesqueltico tuvo resultados variables: algunos
pacientes lograron disminuir el glucgeno muscular con mejora de los snto-
mas. Otros pacientes desmejoraron clnicamente y llegaron a la asistencia res-
piratoria.
4. Un nmero importante de pacientes tratados con la TRE desarrollaron anti-
cuerpos in vitro, aunque los mismos no parecen inhibir la actividad enzimtica.
5. Presentaron reacciones asociadas a la infusin generalmente de intensidad
leve, como rash cutneo, palidez, taquipnea, taquicardia, fiebre, etc.
6. Los estudios muestran que la TRE en la Enfermedad de Pompe es bien tole-
rada y continan los estudios a largo plazo.
CAPTULO 18 | Enfermedades lisosomales
851
Lecturas recomendadas
AMALFITANO A, BENGUR AR, MORSE RP et al. Recombinant human acid -gluco-
sidase enzyme therapy for infantile glycogen storage disease type II: results of
a phase I/II clinical trial. Genetics Med. 2001; 3: 132-138.
AUSEMS MGEM, TEN BERG K, KROOS MA et al. Glycogen storage disease Type
II: birth prevalence agrees with predicted genotype frequency. Community
Genet. 1999; 2: 91-96.
AUSEMS MGEM, VERBIEST J, HERMANS MMP et al. Frequency of glycogen stora-
ge disease Type II in The Netherlands: implications for diagnosis and genetic
counseling. Eur J Human Genet. 1999; 7: 713-716.
CHEN Y-T. Glycogen storage diseases and other inherited disorders of carbohy-
drate metabolism, en BRAUNWALD E et al (eds.). Harrisons Principles of Internal
Medicine. 15 ed. Nueva York: McGraw-Hill, 2001; 2281-2289.
HIRSCHHORN R y REUSER AJJ. Glycogen storage disease type II: acid -glucosi-
dase (acid maltase) deficiency, en CHILDS B et al (eds.). The Metabolic and
Molecular Bases of Inherited Disease. 8 ed. Nueva York: McGraw-Hill, 2000;
3389-3420.
MARTINIUK F, CHEN A, MACK A et al. Carrier frequency for glycogen storage dise-
ase Type II in New York and estimates of affected individuals born with the dise-
ase [letter]. Am J Med Genet. 1998; 79: 69-72.
RABEN N, PLOTZ P y BYRNE BJ. Acid -glucosidase deficiency (glycogenosis
Type II, Pompe disease). Curr Mol Med. 2002; 2: 145-166.1.
RABEN N, PLOTZ P y BYRNE BJ. Acid -glucosidase deficiency (glycogenosis type
II, Pompe disease). Curr Mol Med. 2002; 2: 145-166.
SLONIM AE, BULONE L, RITZ S et al. Identification of two subtypes of infantile acid
maltase deficiency. J Pediatr. 2000; 137: 283-285.
VAN DEN HOUT HMP, HOP W, VAN DIGGELEN OP et al. The natural course of infan-
tile Pompes disease: 20 original cases compared with 133 cases from the lite-
rature. Pediatrics. 2003; 112: 332-340.
Captulo XIX
Apndice
CAPTULO 19 | PARTE I | Seccin I
855
Parte I
Seccin I
Criterios de diagnstico para Artritis Crnicas del nio
Dr. Luis Lira Weldt y Dra. Mara Soledad Toso Loyola
Las Artritis Crnicas de la infancia constituyen la causa ms frecuente de enfer-
medad reumtica en la edad peditrica. El conocimiento de su inmunogentica,
ha podido establecer que son un grupo de enfermedades con expresiones clni-
cas distintas. Inicialmente se establecieron dos importantes sets o grupos de cri-
terios diagnsticos y de clasificacin vigentes hasta la fecha:
Artritis Reumatoidea Juvenil (ARJ)
ACR (American College of Rheumatology) ex ARA (American Rheumatism
Association) 1977
Edad de inicio Antes de los 16 aos.
Duracin mnima de la artritis Seis semanas.
Formas clnicas Sistmica.
Poliarticular.
Oligoarticular.
Presencia de factor reumatoideo Incluido.
Espondiloatropatas Excluidas.
Criterios de diagnstico para Artritis Crnica Juvenil (ACJ)
EULAR (European Ligue Against Rheumatisme) 1977
Edad de inicio Antes de los 16 aos.
Duracin mnima de la artritis Tres meses.
Formas clnicas Sistmica.
Poliarticular.
Oligoarticular.
Presencia de factor reumatoideo Excluido.
Espondiloatropatas Incluidas.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
856
En 1993 se constituy el Comit permanente de la Liga Internacional de
Asociaciones para la Reumatologa (ILAR). Su tarea inicial fue la bsqueda de
criterios de clasificacin con el objetivo de homogeneizar grupos de pacientes
con artritis, para facilitar tareas de investigacin clnica, estudios epidemiolgi-
cos y protocolos teraputicos.
Criterios de clasificacin para la Artritis Idioptica Juvenil (AIJ)
ILAR (International League of Associations for Rheumatology)
DURBAN 1997. Edmonton: 2001.2
da
revisin.
1. Artritis sistmicas.
2. Oligoartritis.
- Persistente.
- Extendida.
3. Poliartritis factor reumatoideo negativo.
4. Poliatritis factor reumatoideo positivo.
5. Artritis psoritica.
6. Artritis relacionada a entesitis.
7. Artritis indiferenciadas:
- No incluidas en estas categoras.
- Incluidas en ms de una categora.
Enfermedad
Artritis sistmica
Poliatritis FR negativo
Poliartritis FR positivo
Oligoartritis
Criterios
Artritis precedida o acompaada de
fiebre cotidiana, de una duracin de
al menos dos semanas, con al
menos uno de los siguientes sig-
nos:
1. Erupcin evanescente de piel.
2. Adenopatas.
3. Hepatoesplenomegalia.
4. Compromiso de serosas. Artritis
de cinco o ms articula- ciones
durante los primeros seis meses
de evolucin.
1. Artritis de cinco o ms articula-
ciones durante los primeros seis
meses de evolucin.
2. FR (+).
Artritis de uno a cuatro articulaciones
durante los primeros seis meses de
evolucin.
Dos tipos de evolucin:
Exclusiones
- CINCA.
- Otras enfermedades inflama-
torias recurrentes
(enfermedad peridica,
Sndrome Hiper-IgD, PFAPA).
- FR (+).
- Artritis sistmica.
- Ausencia FR.
- Artritis sistmica.
- Psoriasis familiar.
- Espondiloartropata familiar FR (+).
- Varn > seis aos HLA-B27
(+).
- Artritis sistmica.
CAPTULO 19 | PARTE I | Seccin I
857
Artritis relacionada
a entesitis
Artritis psoritica
1. Compromiso permanente: de
uno a cuatro articulaciones.
2. Artritis extendida: aumento a
ms de cinco articulaciones.
Artritis + entesitis o artritis o entesi-
tis y al menos dos de los siguien-
tes criterios:
1. Sensibilidad en sacroilacas.
2. Lumbalgia inflamatoria.
3. HLA-B27.
4. Antecedentes familiares de al
menos uno de los siguientes
cuadros:
- Uvetis anterior dolorosa, ojo
rojo o fotofobia.
- Nio mayor de seis aos.
Artritis ms psoriasis o en ausen-
cia de Psoriasis, artritis con al
menos dos de los criterios
siguientes:
1. Dactilitis.
2. Piqueteado ungueal u onicolisis.
3. Psoriasis familiar.
- Psoriasis familiar.
- Artritis sistmica.
- FR (+).
- Artritis sistmica.
Lecturas recomendadas
FINK CW y ILAR. Task force for classification criteria. A proposal for the develop-
ment of classification criteria for Idiopathic arthritides of childhood. J Rheumatol.
1995; 22: 1566-9.
PETTY RE, SOUTHWOOD TR, BAUM J et al. Revision of the proposed classification
criteria for Juvenile idiopathic arthritis: Durban 1977. J Rheumatol. 1998; 25: 10.
PETTY et al. International League of Associations for Rheumatology
Classification of Juvenile Idiopathic Arthritis: Second Revision, Edmonton,
2001. J Rheumatol. 2004; 31: 390-392.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
858
Criterios de clasificacin de Espondilatropatas
Grupo de estudio europeo de las espondilatropatas:
- Lumbalgia inflamatorio o
- Sinovitis asimtrica de predominio de extremidades inferiores y al menos uno
de los siguientes criterios:
1. Historia familiar positiva.
2. Psoriasis.
3. Colonopata inflamatoria crnica.
4. Dolor glteo a la movilizacin.
5. Entesopata.
6. Sacroiletis.
Lecturas recomendadas
DOUGADOS M, VAN DER LINDEN S, JUHLIN R et al. The European
Spondylarthopathy Study Group preliminary criteria for the classification of the
spondylarthopathy. Arthritis Rheum. 1991, 34: 1218-1227.
Criterios de clasificacin de Espondiloatropatas (AMOR B et al)
a. Signos clnicos
1. Dolor nocturno lumbar o dorsal y/o rigidez
1
matinal lumbar o dorsal.
2. Oligoartritis asimtrica.
2
3. Dolor glteo sin precisin o
1
- Dolor glteo a la movilizacin.
4. Dedo u ortejo en salchichn.
2
5. Talalgia u otra entesopata.
2
6. Iritis aguda.
2
7. Uretritis no gonoccica o cervicitis de < un
2
mes antes del inicio de la artritis.
8. Diarrea < de un mes antes de la artritis.
1
9. Presencia de psoriasis y/o balanitis y/o ente-
1
rocolopata crnica.
b. Signos radiolgicos
10. Sacroliletis (estado 2 bilateral o estado 3
2
unilateral).
c. Terreno gentico
11. Presencia de HLA-B27 y/o antecedente
3
familiar de espondiloatropata y/o Sndrome
de Reiter y/o psoriasis y/o uvetis y/o entero-
2
colopata crnica.
d. Sensibilidad al tratamiento
12. Mejora 48 horas dolor con AINES. Recada
2
despus de 48 horas de suspensin.
El diagnstico: es establecido si la suma de doce criterios es igual o superior a seis.
Lectura recomendada
AMOR B, DOUGADOS M y MIJIYAWA. Critres diagnostiques des spondylarthropa-
thies. Rev Rhum Mal Osteoartic. 1990, 57: 85-89.
CAPTULO 19 | PARTE I | Seccin I
859
Criterios diagnsticos de Espondiloartropatas de Roma (1961)
1. Dolor y rigidez lumbar de duracin superior a tres meses que no cede con reposo.
2. Dolor y rigidez de la regin torxica.
3. Disminucin de la movilidad lumbar.
4. Disminucin de la expansin torxica.
5. Antecedentes o signos de iritis.
6. Signos radiolgicos de sacroiletis bilateral.
Diagnstico de certeza: cuatro a cinco criterios clnicos, o criterio n 6 ms 1 clnico.
Lectura recomendada:
BERNSTEIN H y SINGSEN BH. Juvenile ankylosing spondylitis: Are adult criteria
appropiate?. Arthritis Rheum. 1979; 22: 593-594.
Criterios diagnsticos de Espondiloatropatas de Nueva York (1966)
Criterios clnicos:
1. Limitacin de la movilidad de columna.
2. Lumbalgia o dolor dorso-lumbar actual o pasado.
3. Expansin torxica de 0-2cm.
Criterios radiolgicos de artritis sacroilacas con cuatro estados:
1. Imagen de sospecha.
2. Desmineralizacin: erosiones leves.
3. Artritis erosiva.
4. Anquilosis.
Diagnstico de certeza: un criterio clnico + sacroiletis estado 3.
Lecturas recomendadas
BENNETT PH y WOOD PHN. Population studies of the Rheumatic Diseases.
Nueva York: Excarpta Mdica, 1968.
BERNSTEIN H y SINGSEN BH. Juvenile ankylosing spondylitis: Are adult criteria
appropiate?. Arthritis Rheum. 1979, 22: 593-594.
BREWER EJ, BASS J, BAUM J et al. Current proposet revision JRA criteria.
Arthritis Rheum. 1977, 20 (supl.): 195-199.
BURGOS-VARGAS R, PETTY RE. Juvenile ankilosyng spondylitis. Rheum Dis Clin
North Am.1992, 18: 123-142.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
860
DOUGADOS M, VAN DER LINDENS, JUHLIN R et al. The European
Spondyloarthopathy Study Group preliminary criteria for the classification of
Spondyloartropathy. Arthitis Rheum. 1991; 34 (10): 1218-1227.
EUROPEAN LIGUE AGAINST RHEUMATISM (EULAR). Bulletin 3. The Care of
Rheumatic children. Nomenclature and Classification of arthitis in children.
Basle National Zeitung AG. E Munthe, 1977; 47-50.
FINK CW y ILAR. Task force for classification criteria. A proposal for the develop-
ment of classification criteria for Idiopathic arthritides of childhood. J Rheumatol.
1995; 22: 1566-9.
KELLGREN JH, JEFFREY MR y BALL J. The epidemiology of chronic Rheumatism.
Oxford: Blackwell Scientific publications, 1963.
MOLL J y WRIGT V. New York clinical criteria for ankylosing spondylitis. Ann
Rheum Dis. 1973; 32: 354-63.
PETTY RE, SOUTHWOOD TR, BAUM J et al. Revision of the proposed classification
criteria for Juvenile idiopathic arthritis: Durban 1977. J Rheumatol. 1998; 25: 10.
861
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin II
Vasculitis
Dr. Luis Lira Weldt y Dra. Mara Soledad Toso Loyola
Nombre y definiciones de vasculitis adoptadas por la Conferencia de
Consenso sobre Nomenclatura de Vasculitis Sistmicas (Chapel Hill)
Vasculitis de vasos grandes:
- Arteritis de clulas gigantes (temporal).
- Arteritis de Takayasu.
Vasculitis de vasos de mediano tamao:
- Poliarteritis Nodosa.
- Enfermedad de Kawasaki.
Vasculitis de vasos de pequeo tamao:
- Granulomatosis de Wegener.
- Sndrome de Churg-Strauss.
- Poliangetis microscpica.
- Prpura de Schnlein-Henoch.
- Vasculitis crioglobulinmica esencial.
- Angetis leucocitoclstica cutnea.
Lectura recomendada
JENNETTE et al. Nomenclarure of systemic vasculitides: The proposal of an inter-
national consensus conference. Arthitis Rheum. 1994; 37(2): 187-92.
CRITERIOS DE CLASIFICACIN ARTERITIS DE CLULAS GIGANTES
1. Edad de comienzo igual o mayor de 50 aos.
2. Cefalea reciente.
862
CAPTULO 19 | PARTE I | Seccin II
3. Anormalidades de la arteria temporal (sensibilidad a la palpacin o disminu-
cin del pulso).
4. VSG > 50.
5. Biopsia arterial (vasculitis de predominio mononuclear o inflamacin granulo-
matosa, generalmente con clulas gigantes multinucleadas).
Diagnstico
Tres de cinco criterios presentes.
Lectura recomendada
HUNDER GG, BLACH DA, MICHEL BA et al. The American College of
Rheumatology 1990 criteria for the classification of giant cell arteritis. Arthritis
Rheum. 1990; 33: 1122-8.
CRITERIOS DE CLASIFICACIN DE ARTERITIS DE TAKAYASU (AT)
1. Edad de inicio menor de 40 aos.
2. Claudicacin de extremidades.
3. Debilidad de pulso arterial braquial.
4. Diferencia de presin arterial sistlica de ms de 10mm Hg entre los brazos.
5. Soplo en arteria subclavia o aorta abdominal.
6. Anormalidades en la arteriografa (estenosis u oclusin de la aorta, de sus bra-
zos primarios o grandes arterias de miembros superiores o inferiores, no debido
a arteriosclerosis, displasia o causas similares; cambios focales o segmentarios.
Para diagnstico se necesitan tres de los seis criterios.
Lectura recomendada
AREND WP, MICHEL BA, BLOCH DA et al. The American College of Rheumatology
1990 criteria for the classification of Takayasu Arteritis. Arthritis Rheum. 1990;
33: 1129-1134.
CRITERIOS DE CLASIFICACIN PARA GRANULOMATOSIS DE WEGENER (GW)
1. Inflamacin nasal u oral (dolor o lceras orales indoloras o lesiones purulen-
tas o sangrantes nasales).
2. Compromiso radiolgico del trax (infiltrado nodular o cavidades).
3. Sedimento urinario (microhematuria, mayor de cinco glbulos rojos por
campo o cilindros de glbulos rojos en sedimento de orina).
863
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
4. Inflamacin granulomatosa en la biopsia (lesiones en la pared arterial, peri-
vascular o rea extravascular de la arteria o arteriola).
Para la clasificacin deben estar presentes dos de los cuatro criterios.
Lectura recomendada
LEAVITT RY, FAUCI AS, BLOCH DA et al. The American College of Rheumatology
1990 criteria for the classification of Wegeners granulomathosis. Arthritis
Rheum. 1990; 33: 1101-7.
CRITERIOS DE CLASIFICACIN DE POLIARTERITIS NODOSA (PN)
1. Prdida de peso de 4kg o ms.
2. Livedo reticularis.
3. Dolor o sensibilidad testicular.
4. Mialgia, debilidad muscular o sensibilidad en las extremidades.
5. Mononeuropata o polineuropata.
6. Presin arterial diastlica mayor a 90.
7. Elevacin de la creatinina o nitrgeno ureico.
8. Virus de la hepatitis B (antgeno de superficie o anticuerpos).
9. Anormalidades de arteriografa (aneurismas u oclusiones de arterias viscerales).
10. Biopsia de vasos arteriales de mediano o pequeo calibre conteniendo PMN
(granulocitos y mononucleares presentes en la pared arterial).
Para la clasificacin deben estar presentes al menos tres de los diez criterios.
Lectura recomendada
LIGHTFOOT RW JR, MICHEL BA, BLOCH DA et al. The American College of
Rheumathology 1990 criteria for the classification of polyarteritis nodosa.
Arthritis Rheum. 1990; 33: 1088-93.
CRITERIOS DE CLASIFICACIN DE PRPURA DE SCHNLEIN-HENOCH (PSH)
1. Prpura palpable no relacionado con trombocitopenia.
2. Edad de inicio anterior a los 20 aos.
3. Angina intestinal (dolor abdominal difuso acentuado despus de las comidas,
presencia de isquemia intestinal y sangrado intestinal.
4. Biopsia con granulocitos en la pared de arteriolas y vnulas.
Para hacer el diagnstico se necesita la presencia de dos de los cuatro criterios.
864
CAPTULO 19 | PARTE I | Seccin II
Lectura recomendada
MILLS JA, MICHEL BA, BLOCH DA et al. The American college of Rheumatology
1990 criteria for the classification of Henoch-Schnlein purpura. Arthritis
Rheum. 1990; 33: 1114-21.
CRITERIOS DE CLASIFICACIN DE VASCULITIS POR HIPERSENSIBILIDAD
1. Edad de inicio mayor de 16 aos.
2. Presencia de uso de medicamentos al inicio de la enfermedad.
3. Prpura palpable.
4. Rash maculopapular.
5. Biopsia de vena y arteriola con presencia de granulocitos perivasculares o
extravasculares.
Para el diagnstico se necesita la presencia de tres de los cinco criterios.
Lectura recomendada
CALABRESE LH, MICHEL BA, BLOCH DA et al. The American college of
Rheumatology 1990 criteria for the classification of hypersensivity vasculitis.
Arthritis Rheum. 1990; 33: 1108-13 v.
CRITERIOS DE CLASIFICACIN DE SNDROME DE CHURG-STRAUSS (SCS)
1. Asma.
2. Eosinofilia mayor de 10%.
3. Neuropata (mono o poli).
4. Infiltrado pulmonar.
5. Anormalidades en los senos paranasales.
6. Biopsia: eosinofilia extravascular.
Para la clasificacin se necesitan cuatro de los seis criterios.
Lectura recomendada
MASI AT, HUNDER GG, LIE JT et al. The American college of Rheumatology 1990
criteria for the classification of Churg-Strauss syndrome (allergic granulomatosi-
sand angiitis). Arthritis Rheum. 1990; 33: 1094-100.
CRITERIOS DIAGNSTICOS ENFERMEDAD DE KAWASAKI (EK)
1. Fiebre: duracin de cinco o ms das.
2. Conjuntivitis: bilateral, bulbar no supurativa.
865
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
3. Adenopata: cervical, aguda, no purulenta > a 1.5cm.
4. Rash: polimorfo, no vesicular o costroso.
5. Cambios de los labios o mucosa oral: labios secos, rojos, verticalmente fisu-
rados, lengua aframbuesada, eritema difuso de la orofaringe.
6. Cambio de extremidades:
- Estado inicial: eritema de palmas o plantas, edema indurado de manos o
pies.
- Estado convalecencia: descamacin membranosa del pulpejo de los dedos.
Diagnstico
- Se requieren cinco de los seis criterios.
- O cuatro criterios ms aneurismas coronarios.
- En presencia de las caractersticas enumeradas en criterios cinco y seis, slo
uno de los otros tres criterios son suficientes para establecer el diagnstico.
Lectura recomendada
Japan Kawasaki. Diseare Research Committe: Diagnostic guideliness of
Kawasaki disease. 4 revised editing. Japan Red. Cross. Medical Center, Tokio,
Japan, Sep. 1984.
Lecturas recomendadas
Centers for Disease control: Multiple outbreaks of Kawasaki sindrome-United
States. MMWR 34: 33, 1985.
GROUP OF THE COMMITTEE ON RHEUMATIC FEVER. Endocarditis and Kawasaki
Disease of the Council on Cardiovascular Disease in the Young of the American
Heart Association, Guidelines for the Diagnosis of Rheumatic Fever Jones
Criteria. 1992 Update. JAMA. 1992; 2069-2073.
MILLS JA et al. The American College of Rheumatology, 1990 Criteria for the
Classification of Henoch-Schnlein Purpura. Arthritis Rheum. 1990; vol. 33, 8,
1114-1121.
TAM EM, COHEN AS, FRIES JF et al. The 1982 revised criteria for the classifica-
tion of Systemic Lupus Erithematous. Arthritis Rheum. 1982; 25: 1271.
CAPTULO 19 | PARTE I | Seccin III
867
Seccin III
Criterios diagnsticos de Fiebre Reumtica (FR)
Dr. Luis Lira Weldt y Dra. Mara Soledad Toso Loyola
Criterios Mayores
1. Carditis: generalmente se compromete endocardio, miocardio o pericardio en
diferentes grado.
Valvulitis: paciente desarrolla soplo sistlico apical de regurgitacin mitral con
o sin soplo diastlico apical leve y/o soplo basal de regurgitacin artica.
Pericarditis: clnicamente puede dar disminucin de la intensidad de los rui-
dos cardiacos y dolor al pecho. Se confirma por ecocardiograma.
2. Poliartritis:
De grandes articulaciones, migratorias, en casos no tratados, presisten alre-
dedor de 4 semanas. Bajo tratamiento con cido acetil saliclico disminuyen a
48 horas la duracin de las artritis.
3. Corea (de Sydenham): movimientos rpidos, involuntarios sin propsitos
de tronco y extremidades a menudo asociado a debilidad muscular y labi-
lidad emocional.
No se asocia a otras manifestaciones de FR por ser tarda en presentarse.
4. Eritema marginado: rash rosado, evanescente, migratorio a menudo tiene un
centro plido con mrgenes redondeados o serpiginoso, ubicados en tronco
y zona proximal de extremidades, nunca sobre la cara.
5. Ndulos subcutneos: ndulos firmes, no dolorosos ubicados sobre superficie
extensoras de ciertas articulaciones principalmente codos, rodillas, muecas,
regin occipital o sobre apfisis espinosas de vrtebras lumbares o torcicas.
Criterios Menores
Artralgia: dolor en uno o ms articulaciones, sin inflamacin. Si la artritis est
presente no debe considerarse la artralgia como criterio.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
868
Fiebre: generalmente alta y presente precozmente en FR no tratada.
Hallazgos de laboratorios:
- Elevacin reactante fase aguda: VSG o PCR.
- PR prolongado.
Evidencia de infeccin por Estreptococo Grupo A:
- Cultivo faringeo positivo.
- Aumento de las antiestreptolisina o ASO, ocurre en 80% o ms de los pacien-
tes con faringitis por estreptococo grupo A, usando tres diferentes tipos de anti-
cuerpos aumenta la deteccin de estreptococo hasta de 95%.
Diagnstico de fiebre reumtica: dos criterios mayores, o uno mayor y dos
menores, ms la evidencia de infeccin estreptoccica reciente.
Excepciones de Criterios de Jones:
- Corea.
- Carditis indolente.
Lectura recomendada
DAJANI AS, AYUOB E, BIETMANFE et al. Guideliness for the diagnostic of
Rheumatic Fever. Jones Criteria. Update 1992. Circulation. 1993; 87: 302-307.
869
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin IV
Enfermedades de Tejido Conectivo (ETC)
Dr Luis Lira Weldt y Dra. Mara Soledad Toso Loyola
CRITERIOS DIAGNSTICOS DE DERMATOMIOSITIS (DM) Y POLIMIOSITIS JUVENIL (PMJ)
1. Debilidad muscular proximal simtrica.
2. Elevacin enzimas sricas musculares, especialmente CPK tambin LDH,
aldolasa y transaminasas.
3. Alteraciones electromiogrficas:
- Potenciales de unidad motora polifsicas de baja amplitud y corta duracin.
- Fibrilaciones.
- Descargas bizarras de alta frecuencia.
- Irritabilidad de insercin.
4. Biopsia muscular alterada:
- Degeneracin.
- Necrosis.
- Inflamacin.
- Regeneracin.
- Vasculitis.
- Fibrosis.
5. Manifestaciones cutneas tpicas: erupcin eritematosa con elementos de
atrofia drmica sobre los nudillos, codos, rodillas, malolo medial, cara, cue-
llo y parte alta del dorso.
Diagnstico
Inicio antes de los 16 aos.
Polimiositis:
Definida: cuatro criterios.
Probable: tres criterios.
Posible: dos criterios.
870
CAPTULO 19 | PARTE I | Seccin IV
Dermatomiositis:
Definida: tres o cuatro criterios.
Probable: dos criterios.
Posible: un criterio.
Lectura recomendada
BOHAN A, PETER J, BOWMAN R y PEARSON C. Computer Assisted Analysis of 153
patients with Polymiositis and Dermatomyositis. Medicine. 1977; 56, 4, 255:286.
CRITERIOS DE CLASIFICACIN DE LUPUS ERITEMATOSO SISTMICO (LES)
1. Rash malar: eritema nasogeniano o en ala de mariposa, difuso aplanado o
sobreelevado, afecta zona malar y/o dorso de la nariz, puede ser unilateral y
su regresin no deja cicatriz.
2. Eritema discoide: zona sobreelevada eritematosa con queratosis escamosa y
atrofia folicular que deja cicatriz atrfica.
3. Fotosensibilidad.
4. Ulceras orales o nasales.
5. Artritis no erosiva.
6. Nefritis:
- Proteinuria persistente mayor de 0.5gr en 24 horas.
- Cilindros celulares: granulares, tubulares o mixtos, glbulos rojos, hemoglobina.
7. Serositis:
- Pleuritis.
- Pericarditis.
8. Compromiso neurolgico:
- Convulsiones.
- Psicosis.
9. Compromiso hematolgico:
- Anemia hemoltica con reticulocitosis.
- Leucopenia < de 4.000 en dos o ms ocasiones.
- Linfopenia < de 1.500 en dos o ms ocasiones.
- Trombocitopenia < 100.000 en ausencia de drogas sospechosas.
10. Alteraciones inmunolgicas:
- Clulas LE positivas.
- Anticuerpos anti DNA nativo.
- Anticuerpos anti Sm.
- VDRL falso positivo.
11. Anticuerpos antinucleares.
Criterio diagnstico
Cuatro o ms criterios de aparicin simultnea o secuencial durante cualquier
perodo de tiempo.
871
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Lectura recomendada
TAN EM, COHEN AS, FRIES JF et al. The 1982 Revised criteria for the classifica-
tion of Sytemic Lupus Erythematosus. Arttries Rheum. 1982; 25: 1271.
SNDROME ANTIFOSFOLPIDO (SAF)
Criterios clnicos
1. Trombosis vascular:
- Arterial.
- Venosa.
- Pequeos vasos.
2. Complicaciones obsttricas: prdida fetal de diez semanas o ms sin anorma-
lidades fetales aparentes. Parto prematuro debido a preeclampsia o a insufi -
ciencia placentaria antes de 34 semanas de gestacin. Tres a ms abortos
espontneos inexplicables (menos de diez semanas).
Las manifestaciones del SAF pueden ser sin condicin primaria o secundaria
a enfermedad del tejido conectivo (ejemplo: lupus).
Criterios de laboratorio
- Anti coagulante lpico: AL.
- Anti cardiolipina: aCL.
- Anti-2 glucoproteina I.
El diagnstico de SAF requiere de uno de los criterios clnicos y uno de laboratorio.
IgG e IgM aCL en ttulos positivos moderados o altos.
Debe haber una segunda muestra positiva despus de 12 semanas de la prime-
ra evaluacin.
Lectura recomendada
MIYAKIS S, ATSUMI D, BRANCH D W et al. International Consensus Statement on
An Update of the Classification Criteria for Definite Antiphospholipid Syndrome
(APS). J Thromp Haemost. 2006; 4: 295-306.
NEFROPATA LPICA (NL)
Clasificacin general modificada de la Organizacin Mundial de la Salud
(OMS)
1. Glomrulo normal.
2. Alteraciones mesangiales puras.
3. Glomerulonefritis proliferativa focal y segmentaria.
872
CAPTULO 19 | PARTE I | Seccin IV
4. Glomerulonefritis proliferativa difusa.
5. Glomerulonefritis membranosa.
6. Glomerulonefritis esclerosante avanzada.
Lectura recomendada
BERDEN, JO HM. Lupus nephritis Kidney Int. 1997; 52, 538-558.
NDICES DE ACTIVIDAD Y CRONICIDAD DE LA NEFROPATA LPICA (NL)
MOREL-MAROGER & AUSTIN
ndice de actividad (0-24)
- Hipercelularidad endocapilar (0-3).
- Infiltracin leucocitaria 0-3.
- Depsitos hialinos subendoteliales 0-3.
- Necrosis fibrinoide/cariorrexis (0-3) x 2.
- Crecientes celulares (0-3) x 2.
- Inflamacin intersticial 0-3.
ndice de cronicidad (0-12)
- Esclerosis glomerular.
- Fibrosis periglomerular.
- Crecientes fibrosos.
- Atrofia tubular.
- Fibrosis intersticial.
Lectura recomendada
AUSTIN III HA, MUENZ LR, JOYCE KM et al. Diffuse proliferative Lupus nephritis:
indentification of especific pathologic features affecting renal outcome. Kidney
Int: 1984; 25: 689-95.
ENFERMEDAD MIXTA DEL TEJIDO CONECTIVO (EMTC)
Enfermedad Mixta del Tejido Conectivo (Criterios de Alarcn-Segovia)
1. Serolgicos: ttulo anti RNP > 1/1600.
2. Clnicos (por lo menos tres):
- Sinovitis.
- Miositis.
- Fenmeno de Raynaud.
- Edema de manos.
- Acroeclerosis.
873
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Lectura recomendada
ALARCN-SEGOVIA D y CORDIEL MH. Comparison between 3 diagnostic criteria for
mixed connective tisue disease. Study of 593 patients. J Rheumatol. 1998
Mar.;16(3); 328-34.
CRITERIOS DIAGNSTICOS DE ENFERMEDAD MIXTA DEL TEJIDO CONECTIVO (EMTC)
(CRITERIOS DE KASUKAWA)
Criterios Mayores:
1. Miositis severa.
2. Compromiso pulmonar asociado a uno o varios de los elementos siguientes:
DLCO menor 70% de lo normal, hipertensin arterial pulmonar o lesin vas-
cular proliferativa en la biopsia pulmonar.
3. Sndrome de Raynaud o disminucin movilidad esofgica.
4. Dedos en palillo de tambor o esclerodactilia.
5. Anti-ENA mayor a 1/10.000 con anti RNP (+) y anti SM (-).
Criterios Menores:
1. Alopeca.
3
2. Leucopenia (glbulos blancos menor de 4000/mm ).
3. Anemia (Hb menor de 10gr/dl).
4. Compromiso pleural.
5. Pericarditis.
6. Artritis.
7. Neuropata del trigmino (V Par).
8. Eritema malar.
3
9. Trombopenia (menor a 100.000/mm ).
10. Miositis moderada.
11. Antecedente de inflamacin de extremidades.
Diagnstico de certeza: presencia de cuatro criterios mayores, sin anti SM.
Diagnstico probable: tres criterios mayores. Sin criterios de exclusin o dos cri-
terios mayores y uno menor.
Diagnstico posible: dos o tres criterios mayores. Uno mayor y tres menores sin
criterios de exclusin.
Lectura recomendada
KASUKAWUA R, TOJO T, MIYAWAKI S et al. Preliminary diagnostic criteria for classi-
fication of mixed connective tissue disease, en KASUKAWA R y SHARP GC. Mixed
connective Tissue Disease and Antinuclear Antibodies. Amsterdam, Excerpta
Medica. 1987; 41-47.
874
CAPTULO 19 | PARTE I | Seccin IV
CRITERIOS DIAGNSTICOS DE SNDROME DE SJORGREN (SS)
(GRUPO DE CONSENSO EUROPEO PARA EL ESTUDIO DEL SS)
1. Sntomas oculares: ojo seco por ms de tres meses, uso de lgrimas artificiales.
2. Sntomas orales: boca seca, aumento de volumen parotdeo, necesidad de
agua para tragar alimentos secos.
3. Signos oculares: prueba de Schirmer menor de 5mm y prueba de Rosa de
Bengala Positiva.
4. Hallazgos histopatolgicos: biopsia de glndula salival menor: foco de clulas
2
mononucleares por 4mm de tejido glandular.
5. Compromiso objetivo de glndulas salivales (cintigrafa parotdea o sialogra-
fa sialometra sin estimulacin).
6. Autoanticuerpos: presencia de anti Ro (SSA) o anti La (SSB) o AAN o FR.
Para el diagnstico se requiere la presencia de cuatro o ms criterios.
Lectura recomendada
VITALI C, BOMBARDIEN S, MOUTSOPOULOS HM et al. Assessment of the European
classification criteria for Sjogrens syndrome in a series of clinically defined
cases: results of a prospective multicentre study. The European Study Group on
Diagnostic Criteria for Sjogrens Syndrome. Ann Rheum Dis. 1996; 55: 116-121.
CRITERIOS DE CLASIFICACIN DE ESCLERODERMIA SISTMICA
Criterios Mayores:
- Esclerodermia proximal: induracin cutnea simtrica proximal a articulaciones
MCF, MTF. Los cambios pueden afectar cara, tronco y cuello, trax y abdomen.
Criterios Menores:
- Esclerodactilia.
- Prdida de sustancia al nivel pulpejos, cicatriz digital.
- Fibrosis pulmonar bibasal.
Para hacer el diagnstico se necesita un criterio mayor y dos menores.
Lecturas recomendadas
Preliminary criteria for the classification of systemic sclerosis (scleroderma).
Arthritis Rheum 1980; 23:581-90.
Subcomittee for Scleroderma Criteria of the American Rheumatism Association
Diagnostic and Therapeutic Criteria Committee. Preliminary criteria for the clas-
sification of systemic sclerosis (scleroderma). Arthritis Rheum. 1980; 23: 581-90.
875
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Lecturas recomendadas
AUSTIN III HA, MUENZ LR, JOYCE KM et al. Diffuse proliferative Lupus nephritis:
indentification of especific pathologic features affecting renal outcome. Kidney
Int. 1984; 25: 689-95.
BERDEN, JO HM. Lupus nephritis Kidney Int. 1997; 52, 538-558.
CALABRESE LH, MICHEL BA, BLOCH DA et al. The American college of
Rheumatology 1990 criteria for the classification of hypersensivity vasculitis.
Arthritis Rheum. 1990; 33: 1108-13.
HUNDER GG, BLACH DA, MICHEL BA, et al. The American College of
Rheumatology 1990 criteria for the classification of giant cell arteritis. Arthritis
Rheum. 1990; 33: 1122-8.
JENNETTE et al. Nomenclarure of systemic vasculitides : The proposal of an inter-
national consensus conference. Arthitis Rheum. 1994; 37(2): 187-92.
LEAVITT RY, FAUCI AS, BLOCH DA, et al. The American College of Rheumatology
1990 criteria for the classification of Wegeners granulomathosis. Arthritis
Rheum. 1990; 33: 1101-7.
LIGHTFOOT RW JR, MICHEL BA, BLOCH DA et al. The American College of
Rheumathology 1990 criteria for the classification of polyarteritis nodosa.
Arthritis Rheum. 1990; 33: 1088-93.
MASI AT, HUNDER GG, LIE JT et al. The American college of Rheumatology 1990
criteria for the classification of Churg-Strauss syndrome (allergic granulomatosi-
sand angiitis). Arthritis Rheum. 1990; 33: 1094-100.
MILLS JA, MICHEL BA, BLOCH DA et al. The American college of Rheumatology
1990 criteria for the classification of Henoch-Schnlein purpura. Arthritis
Rheum. 1990; 33: 1114-21.
WILSON WA et al. Internacional Consensus Statement of Preliminary
Classification for Definitive Antiphospholipid Syndrome. Arthitis and
Rheumatism. 1999; 42: 1309-1311.
WOLFE F, SMYTHE HA, YUNUS MB et al. The American College of Rheumathology
1990 criteria for the classification of fibromyalgia: report of the multicenter crite-
ria committee. Arthritis Rheum. 1990; 33: 160-72.
CAPTULO 19 | PARTE I | Seccin V
877
Seccin V
Criterios de clasificacin de Hipermovilidad Articular
Dr. Luis Lira Weldt y Dra. Mara Soledad Toso Loyola
CRITERIOS DE BEIGHTON (SCORE DE BEIGHTON)
1. Hiperextensin de los codos de ms de 10
o
.
2. Tocar en forma pasiva el antebrazo con el pulgar, teniendo la mueca en flexin.
3. Extensin pasiva de los dedos o extensin del dedo meique a ms de 90
o
(Signo de Gorling).
4. Hiperextensin de las rodillas de 10
o
.
5. Tocar el suelo con la palma de las manos al agacharse sin doblar las rodillas.
Lectura recomendada
BEIGHTON PH, SOLOMON L y SOSKOLNE CL. Articular mobility in an African popu-
lation. Ann Rheum Dis. 1973; 32: 413-18.
CRITERIOS DE BRIGHTON
Consta de criterios mayores y menores:
Criterios Mayores:
1. Un Score de Beighton de cuatro o mayor de cuatro, sobre un mximo de
nueve (tanto en la actualidad o en el pasado).
2. Artralgias de ms de tres meses de duracin en cuatro o ms articulaciones.
Criterios Menores:
1. Puntuacin de Beighton de uno, dos o tres de nueve posibles.
2. Artralgias de uno a tres articulaciones (durante ms de tres meses) o dolor de
espalda (de tres meses o ms) o espondilolisis, o espondilolisis/listesis.
3. Dislocacin/subluxacin en ms de una articulacin o en una articulacin en
ms de una ocasin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
878
4. Tres o ms lesiones en tejidos blandos (ejemplo: epicondilitis, tenosinovitis o
bursitis).
5. Hbito marfanoide (alto, delgado), relacin envergadura/altura mayor de 1.03;
relacin segmento superior/inferior menor de 0.89, aracnodactilia (Signo de
Steinberg/mueca positivo).
6. Piel anormal: estras, hiperextensibilidad, piel delgada, cicatrices papirceas.
7. Signos oculares: prpados cados o miopa o hendidura palpebral artimonglica.
8. Venas varicosas o hernias o prolapso uterino o rectal.
9. Prolapso de la vlvula mitral (diagnstico ecocardiogrfico).
Se diagnosticar sndrome de laxitud articular ante la presencia de dos criterios
mayores, o de uno mayor y dos menores o cuatro criterios menores. Dos crite-
rios menores sern suficientes cuando exista un familiar de primer grado que
inequvocamente padezca del sndrome.
Lectura recomendada
GRAHAME R. Brighton Diagnosis Criteria for the Benign Joint Hypermobility
Syndrome. Br J Rheumatol. 2000; 27: 1777-79.
CRITERIOS DE CLASIFICACIN DE FIBROMIALGIA (FM)
1. Historia de dolor difuso generalizado, de ms tres meses de evolucin.
2. Dolor en 11 de 18 puntos de palpacin digital (presionar con fuerza de 4kg):
Occipucio bilateral, dolor cervical bajo bilateral C5 y C7, trapecio bilateral,
supraespinoso bilateral, segunda costilla bilateral, epicndilo bilateral, glteo
bilateral, trocnter mayor bilateral, rodilla bilateral.
Para el diagnstico se necesita la presencia ambos criterios uno y dos.
Lectura recomendada
WOLFE F, SMYTHE HA, YUNUS MB et al. The American College of Rheumathology
1990 criteria for the classification of fibromyalgia: report of the multicenter crite-
ria committee. Arthritis Rheum. 1990; 33: 160-72.
879
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Parte II
Seccin VI
Valoraciones funcionales y calidad de vida en las
enfermedades reumticas de la infancia
Dra. Marta Miranda y Dra. Ximena Norambuena Rodrguez
En la dcada pasada, en Reumatologa Infantil se desarrollaron varios instru-
mentos para la valoracin de ndices funcionales y evaluacin de calidad de vida
relacionada con la enfermedad.
La Artritis Idioptica Juvenil (AIJ), representa la patologa ms frecuente dentro de
las afecciones reumatolgicas infantiles. Por esto, las valoraciones existentes estn
relacionadas fundamentalmente con ella. Su aplicacin en otras entidades como
lupus juvenil y dermatomiositis juvenil est actualmente en etapa de evaluacin.
Estos cuadros afectan al nio como a su familia en forma multidimensional, y
en su valoracin deben considerarse aspectos diversos como el dolor, la dis-
capacidad fsica, repercusiones psquicas, efectos adversos de la terapia y
las cargas pecuniarias que esto representa. El concepto actual son las eva-
luaciones integrales.
Debido a que la patologa reumatolgica es de baja frecuencia, ha sido funda-
mental la participacin activa de redes internacionales de investigacin como el
grupo europeo Paediatric Rheumatology International Trials Organization
(PRINTO) y el grupo norteamericano The Pediatric Rheumatology Collaborative
Study Group (PRCSG). El objetivo de ambos es promover, facilitar y conducir
investigaciones de alta calidad en enfermedades reumatolgicas peditricas.
Ambas han contribuido a generalizar conceptos que permiten un mejor anlisis,
estandarizar medidas de evaluacin y sugerir medidas legales para el manejo
de estos nios. De los logros obtenidos destacan los: Criterios Diagnsticos de
las AIJ, Criterios de Clasificacin, Criterios de Mejora (Pediatric 30), cuestio-
narios validados de anlisis funcional de enfermedad y calidad de vida como el
Childhood Health Assessment Questionnaire (CHAQ) y Child Health
Questionnaire (CHQ).
Entre otros cuestionarios de Actividad de Enfermedad y Calidad de Vida relacio-
nada a la enfermedad, validados y sugeridos por la seccin peditrica de la
American Collage of Rheumatology (ACR), figuran:
880
CAPTULO 19 | PARTE II | Seccin VI
- JUVENILE ARTRITIS FUNCTIONAL ASSESSMENT REPORT (JAFAR)
Es un cuestionario especfico para evaluar estado funcional y discapacidad en
artritis reumatoidea juvenil/artritis idioptica juvenil, de uso fcil para ser aplica-
do a padres o a nios (JAFAR-C) entre 7 a 18 aos. El recordatorio de la res-
puesta es hasta la semana previa. Consta de cuatro partes. La primera es una
escala con 23 actividades de la vida diaria que reflejan el desempeo indepen-
diente. Se cuantifica en tres grados: 0 = siempre; 1 = a veces; 2 = casi nunca.
La segunda parte se relaciona con el uso o no de ayudas o artefactos en las
actividades de la vida diaria. La tercera parte tiene que ver con la ayuda de ter-
ceros en siete categoras de actividades definidas. La cuarta parte evala el
dolor por medio de una Escala Visual Anloga (EVA) cuantitativa de 0 a 100,
donde 100 es el dolor extremo. El conteo terico va de 0 a 46 y los valores altos
significan peor funcin. Los estudios han demostrado buena confiabilidad y vali-
dez. Este formulario se encuentra disponible en el sitio Web de la ACR:
rheumatology.org/sections/pediatric
- PEDS QL MEASUREMENT MODEL FOR THE PEDIATRIC QUALITY OF LIFE INVENTORY
Es una medicin de calidad de vida relacionada a la enfermedad, cuya escala
genrica con 23 tems ha sido diseada para medir las dimensiones de salud
delineadas por la OMS. Est compuesta por cuatro escalas multidimensionales:
funcionamiento fsico, emocional, social y escolar, un resumen total de los 23
tems, adems de un resumen de la salud fsica y otro psicosocial. Dentro de los
mdulos para condiciones especficas que tiene el Peds QL est el diseado
para medir calidad de vida especfico para reumatologa peditrica. (Derechos
reservados, James W. Varni Ph D Web: Foundation 5.)
Otro instrumento de tipo genrico que se ha utilizado en diversas especialida-
des incluyendo afecciones reumatolgicas es el:
- SHORT FORM 36 Y VARIANTE PEDITRICA SF10
SF-36 Scales Measure Physical and Mental Components of Health, tambin ha
sido diseado para medir las dimensiones de salud delineadas por la OMS. Es un
formulario corto para estudios de salud, tipo genrico y multipropsito sobre la
base de 36 preguntas. Para analizar la calidad de vida en enfermedades crnicas,
evala los dominios fsico y mental a travs de ocho escalas: funcin fsica, rol fsi-
co, dolor corporal, salud general, salud mental, rol emocional, funcin social y vita-
lidad. Ha sido ampliamente validado.
El SF-10, variante peditrica, ha sido diseado para cubrir la necesidad de
mediciones rpidas y cientficamente validadas del estado de salud, en pobla-
ciones peditricas. Son cuestionarios para ser aplicados a los padres de nios
entre 5-17 aos. Consta de diez tems sobre mediciones de evaluaciones de
salud fsica y funcin psicosocial. Provee una rpida, segura y comprensiva
medicin de estado de salud que es fcil de administrar e interpretar. El SF-10
an no ha sido utilizado en gran escala en afecciones reumatolgicas infantiles.
Para su uso e interpretacin necesita del estudio QualytiMetric que requiere per-
miso para la licencia comercial.
881
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
- THE JUVENILE ARTRITIS QUALITY OF LIFE QUESTIONNAIRE (JAQQ)
Es un ndice especfico creado para evaluar calidad de vida relacionada con
artritis crnicas (artritis reumatoidea y espondiloartropatas). Aplicable para
padres y/o nios mayores de diez aos. Los estudios han demostrado su vali-
dez y sensibilidad. Evala los efectos de la enfermedad y el tratamiento a travs
de cinco escalas: motricidad gruesa, motricidad fina, aspectos psicosociales,
sntomas sistmicos y evaluacin del dolor. Para las cuatro primeras escalas
considera el recordatorio de eventos las dos semanas previas a la aplicacin del
cuestionario, para la quinta escala relacionada con el dolor, considera la mani-
festacin sufrida la semana previa.
En cada escala considera diferentes nmeros de tem: la primera con 17 pre-
guntas, la segunda con 16 variables, la tercera con 22 tems psicosociales, la
cuarta con 22 tems para los sntomas sistmicos. La quinta escala relacionada
con dolor la realiza a travs de una EVA de 0-10, siendo este ltimo el dolor
mximo. Tambin evala el dolor a travs de una secuencia cualitativa de fra-
ses que expresan dolor, desde la inexistencia, hasta el dolor extremo. En caso
de que el nio sea menor a diez aos, se aplica una EVA de cinco caritas (cari-
ta N 5 del extremo izquierdo: llorando, hasta la carita N 1: feliz, del extremo
derecho). Por ltimo, realiza una evaluacin global de bienestar estratificado
desde 1: mucho mejor, hasta 5: mucho peor. Este formulario se encuentra
disponible en el sitio Web de la ACR:
rheumatology.org/sections/pediatric
- El CMAS (Childhood Myositis Assessment Scale) es una escala para anlisis
de funcin muscular en dermato y pomiositis.
- El SLE Disease Activity Index (SLEDAI) creado para adultos ha mostrado ser
sensible a cambios de la actividad de la enfermedad cuando se aplica en nios.
- El Systemic Lupus International Collaborating Clinic/American Collage of
Rheumatology Damage index for Systemic Lupus Erythematosus (SLICC/ACR)
desarrollado para evaluar dao orgnico acumulado por LES o su terapia, tambin
ha sido utilizado en pediatra. Los tres ltimos sern tratados ms adelante.
Destacaremos otras valoraciones de gran utilidad:
- CRITERIOS DE MEJORA EN ARTRITIS JUVENIL (ACR PEDIATRIC 30)
El anlisis de respuesta clnica a ensayos clnicos en Artritis Juvenil no est
estandarizado. Se han utilizado mltiples medidas de resultado y diferentes
ensayos destacan aspectos distintos; unos tienen escasa validez y son insensi-
bles a cambios, otros son redundantes, y algunos son pobremente reproduci-
bles. Esta pobreza de estandarizacin ha llevado a ensayos ineficientes que
requieren muestras de gran tamao, con riesgo aumentado de error estadstico,
posibles sesgos, interpretaciones mltiples y ambiguas, e imposibilidad de com-
parar estudios de terapias, utilizando metaanlisis.
La confeccin de los Criterios de Mejora peditricos, fue sobre la base de los
desarrollados por la ACR para adultos, conocidos como: Outcome Measures in
Rheumatoid Arthritis Clinicals Trials (OMERAT). Actualmente estn reconocidos
por la ACR como una herramienta de valoracin de mejora de tratamiento en
882
CAPTULO 19 | PARTE II | Seccin VI
nios con AIJ, aunque varios aspectos permanecen no resueltos como su capa-
cidad discriminatoria frente a ensayos de controles versus placebo.
Definicin preliminar de Mejora en Artritis Juvenil
Se consideran un conjunto de seis variables:
1. Anlisis global: actividad enfermedad, realizada por el mdico (EVA de 10cm).
2. Anlisis global: bienestar total, realizado por los padres o el paciente (EVA
de 10cm).
3. Capacidad funcional.*
4. Nmero de articulaciones con artritis activa.
5. Nmero de articulaciones con rangos de movimiento limitados.
6. Velocidad de sedimentacin hemtica.
* Inicialmente no especificaba que herramientas utilizar, actualmente se usa el
CHAQ.
Se considera Mejora 30:
Mejora a 30% en tres variables (del total de seis) con relacin al nivel basal.
Se acepta:
- Empeoramiento del 30% de una variable del conjunto y,
- Estabilidad en las dos restantes.
En el estudio de Giannini EH y sus colaboradores, la definicin de mejora mos-
tr alta sensibilidad (100%), especificidad (85%) y valores falsos positivos y
negativos bajos.
Definicin preliminar de Reactivacin de Enfermedad en
Artritis Reumatoidea Juvenil (ARJ)
Con objeto de desarrollar criterios preliminares de Reactivacin de Enfermedad
para ARJ curso poliarticular se utilizaron los datos de un ensayo clnico aleato-
rio con Etanercept en 51 pacientes. Eran pacientes cuya terapia con drogas de
segunda lnea haba fracasado. Los mismos se incluyen en un ensayo abierto
con etanercept por 90 das y todos mejoraron. Terminada la primera etapa, se
controlaron hasta observar la reactivacin (promedio 30 das; rango: 6-126). A
continuacin se inici la segunda etapa de estudio aleatorio con placebo o eta-
nercept. Los datos de los pacientes tratados con placebo se utilizaron como
norma de criterios de reactivacin de enfermedad. Se utiliz un conjunto de seis
variables de respuestas.
883
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Conjunto de variables de respuestas para definicin de Reactivacin en ARJ
poliarticular
1. Nmero de articulaciones con artritis activa (hinchazn, con dos de los
siguientes signos de inflamacin: calor, limitacin de movimiento, sensibilidad
o dolor al movimiento).
2. Nmero de articulaciones con rango de movimientos disminuidos.
3. Anlisis de actividad de enfermedad, por el mdico (EVA de 10cm).
4. Anlisis del bienestar, por los padres (EVA de 10cm).
5. Un marcador de inflamacin de laboratorio (velocidad de sedimentacin
hemtica).
6. Anlisis de capacidad funcional (CHAQ).
Las definiciones candidatas de reactivacin, se generaron sobre la base de
empeoramiento entre 20% a 50% en las respuestas del conjunto de variables.
Empeoramiento menores al 20% se juzgaron clnicamente como poco relevante.
Se lograron 11 definiciones de reactivacin que se analizaron por propiedades de
curvas caractersticas operador-receptor y otras pruebas de diagnstico estadsti-
co. De las 11, tres eran clnicas y estadsticamente confiables:
- Empeoramiento, 40% en dos de seis variables.
Permitiendo:
- Mejora, 30% en una de las variables restantes.
(Sensibilidad: 0.85; especificidad: 0.80; Valor predictivo positivo: 0.81, Valor pre-
dictivo negativo: 0.83), (Sensibilidad: n de pacientes sin reactivacin con place-
bo/n de pacientes tratados con placebo), (n = 26).
(Especificidad: n de pacientes sin reactivacin con etanercept/n de pacientes
tratados con etanercept), (n = 25).
Valor predictivo positivo: n de pacientes con reactivacin, con placebo/n total de
pacientes con reactivacin.
Valor predictivo negativo: n de pacientes sin reactivacin, con etanercept/n total
de pacientes sin reactivacin.
Los criterios de reactivacin han sido realizados sobre la base de un pequeo
grupo de pacientes, requieren ser validarlas en grandes poblaciones.
Criterios preliminares de Remisin Clnica en AIJ
Recientemente han sido publicados los criterios de Remisin Clnica para algu-
nas formas de AIJ [oligoarticular persistente y extendida, poliarticular FR (+) y FR
(-) y forma sistmica]. Se realiz a travs de cuestionario de formacin de con-
senso como una forma de obtener una aproximacin de los criterios utilizados por
884
CAPTULO 19 | PARTE II | Seccin VI
130 reumatlogos pediatras de 34 pases, 20 de los cuales se reunieron en una
conferencia tcnica para el anlisis de los cuestionarios y consenso de respues-
tas no resueltas. La validacin retrospectiva est en desarrollo y la validacin
prospectiva deber seguir.
Criterios preliminares de Inactividad de Enfermedad
- Ausencia de fiebre, erupcin, serositis, esplenomegalia.
- No linfoadenopatas debidas a AIJ.
- No uvetis activa.
- VSG o PCR normal.
- Anlisis global de actividad de enfermedad por el mdico, el cual debiera estar
en el mejor valor posible para el instrumento utilizado.
Si se obtienen estos requisitos durante seis meses con tratamiento, se denomi-
na remisin con medicacin.
Si se obtiene estos requisitos durante 12 meses sin ningn tratamiento antireu-
mtico y antiuvetico se denomina remisin sin medicacin.
Los Criterios de Remisin Finales deberan predecir que un paciente tiene 20%
de probabilidad de recurrencia de la enfermedad dentro de los cinco aos
siguientes.
- CHILDHOOD HEALTH ASSESSMENT QUESTIONNAIRE (CHAQ)
El Childhood Health Assessment Questionnaire es un instrumento de salud
genrico. Corresponde a una modificacin del Stanford Health Assessment
Questionnaire (HAQ) creado para adultos. Para su uso en pediatra al HAQ ori-
ginal se agregaron varias preguntas de manera que haya al menos una pregun-
ta en cada rea funcional que sea relevante para nios de todas las edades de
bajo de los18 aos.
Es el principal instrumento que se utiliza en AIJ, dermatomiositis juvenil o LES
juvenil. Forma parte del conjunto de seis variables de los Criterios de Mejora y
Criterios de Reactivacin de AIJ. Ha sido traducido a diversos idiomas y adap-
tado culturalmente en diferentes pases. Ha demostrado ser una herramienta
vlida y sensible. Evala el aspecto fsico, el dolor, una visin global de la enfer-
medad y el bienestar. Es realizado por los padres o el nio cuando la edad lo
permite. Mide la habilidad funcional en 53 tems agrupados en ocho dominios
relacionados con actividades de la vida diaria: vestirse y asearse, levantarse,
comer, caminar, higiene, destreza, prensin, y otras actividades.
Cada uno de los tems dentro de una misma rea, tiene cuatro posibles catego-
ras de respuesta: sin ninguna dificultad (puntaje 0); con alguna dificultad
(puntaje 1); gran dificultad (puntaje 2), incapaz de hacerlo (puntaje 3). La cate-
gora no aplicable fue agregada en los tems en que no puede aplicarse por la
edad del nio. Las respuestas deben darse solamente en relacin con los impe-
dimentos debido a la enfermedad en la semana precedente. El puntaje ms alto
885
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
determina el puntaje en un rea determinada. En caso de requerir ayuda con
aparatos u otra persona, tiene puntaje mnimo de dos puntos para esa rea. Se
obtiene un ndice de discapacidad, que es el promedio de estas ocho reas, el
cual puede ir desde 0 a 3. A mayor puntaje, mayor es el nivel de discapacidad,
y el puntaje 0 corresponde a pacientes sin limitacin funcional. El CHAQ tam-
bin evala el malestar para desenvolverse en la vida diaria usando una EVA de
10cm para el dolor y otra similar para la evaluacin del bienestar general.
- CHILD HEALTH QUESTIONNAIRE (CHQ)
El CHQ es otro instrumento de salud genrico, diseado para pesquisar el bien-
estar fsico y psicosocial de nios de cinco aos o ms. El CHQ tambin se com-
pleta por los padres. Las respuestas deben darse en relacin con el periodo de
las cuatro semanas previas a la aplicacin del cuestionario. Mide a travs de 50
tems, los siguientes conceptos:
1. Salud global.
2. Funcionamiento fsico.
3. Problemas emocionales o limitaciones conductuales con repercusin en el
aspecto social.
4. Limitaciones fsicas con repercusin en el aspecto social.
5. Incomodidad por dolor corporal.
6. Conductas.
7. Comportamiento global.
8. Salud mental.
9. Autoestima.
10. Percepcin general de salud.
11. Cambios en salud.
12. Impacto emocional en los padres.
13. Impacto en el tiempo personal de los padres.
14. Limitaciones en las actividades familiares.
15. Cohesin familiar.
Los puntajes ms altos indican mejor salud, y las respuestas en conjunto repre-
sentan un continium.
Los puntajes para cada concepto de salud son transformados de acuerdo con
una frmula definida por los autores, quedando los resultados expresados en
una escala que va de 0 a 100, en el que el puntaje ms alto indica mejor funcio-
namiento y bienestar. El puntaje para cada concepto de salud, dentro de una
escala, slo puede ser evaluado si la mitad o ms de los tems se han respon-
dido, o la mitad ms uno en el caso de escalas con un nmero impar de tems.
Por medio de dos pasos subsecuentes se obtienen dos puntajes finales agrupa-
dos como puntaje fsico y puntaje psicosocial.
Los puntajes de CHQ se calculan usando algoritmos y un cdigo de programa-
cin creado especficamente para este cuestionario por sus autores.
Tambin ha sido adaptado a las variantes idiomticas de 32 pases incluido cua-
tro pases latinoamericanos: Argentina, Brasil, Mxico y Chile.
886
CAPTULO 19 | PARTE II | Seccin VI
Lupus Eritematoso Sistmico Juvenil (LES juvenil)
Esta patologa crnica multisistmica de carcter autoinmune se relaciona con
una disregulacin del sistema inmune con formacin de autoanticuerpos y mani-
festaciones clnicas heterogneas. Ocupa el segundo lugar entre las conectivopa-
tas infantiles. Puede presentarse en todas las edades y razas con predominio en
el sexo femenino. El 20% de los casos se diagnostica en las dos primeras dca-
das de la vida con un curso ms agresivo si se compara con la forma del adulto.
La forma juvenil debe tener sus propias evaluaciones que permitan analizar con-
sideraciones, tales como: la diversidad de sus manifestaciones clnicas, su
severidad, la seguridad y eficacia teraputica y la elevada susceptibilidad a las
infecciones. Para conocer las diversas variables involucradas, el impacto de la
enfermedad y de la terapia, se han realizado esfuerzos conjuntos de los grupos
de estudio internacionales: PRINTO, y PRCSG en un proyecto que incluy a 34
pases. Sus propsitos fueron identificar, validar y promulgar un conjunto de
parmetros para analizar resultados de enfermedad, que sern utilizados en
ensayos clnicos futuros de pacientes, tanto con lupus como dermatomiositis
juvenil. Ruperto y sus colaboradores han publicado los resultados preliminares
para ambas enfermedades que incluyen parmetros de actividad como de dao,
los cuales han sido sometidos a consenso:
- JSLE DISEASE ACTIVITY CORE SET
Es un conjunto de variables para medir actividad de enfermedad en lupus juve-
nil e incluye cinco dominios:
1. Evaluacin global por mdico (anlisis de actividad de enfermedad por Escala
de Likert/EVA 10cm).
2. Evaluacin global por los padres (anlisis del bienestar del nio por Escala de
Likert/EVA 10cm).
3. Anlisis de laboratorio inmunolgico (niveles de anticuerpos DNA doble cadena).
4. Anlisis del rin (proteinuria 24 horas, creatinina srica).
5. Cuestionario para evaluar actividad global de la enfermedad [Systemic Lupus
Erythematosus Disease Activity Index (SLEDAI)].
- JSLE DISEASE DAMAGE CORE SET
El conjunto de variables para medir dao secundario a lupus juvenil consta de
tres dominios:
1. Cuestionario para evaluar el dao global de la enfermedad por medio del ndi-
ce [Systemic Lupus Collaborating Clinics/American College of Rheumatology
Damage Index (SDI)].
2. Evaluacin global por mdico (anlisis global de dao por Escala de
Likert/EVA 10cm).
3. Crecimiento y desarrollo: talla, peso, ciclo menstrual (regular, irregular, sus-
pendido), estadio puberal de Tanner.
887
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
En una fase prospectiva se evaluaran: Systemic Lupus Activity Measure
(SLAM), European Consensus Lupus Activity Measurement (ECLAM) y SDI
(Systemic Lupus International Collaborating Clinics/American College of
Rheumatology Damage Index).
Tambin se han realizado estudios cooperativos multicntricos publicado por el
mismo autor sobre calidad de vida relacionado a salud en LES juvenil, evaluan-
do su relacin con los ndices de actividad de enfermedad, dao acumulado en
los rganos y sistemas afectados por la enfermedad.
Dermatomiositis Juvenil (DMJ)
La forma juvenil de esta enfermedad es de baja frecuencia, se caracteriza por
compromiso inflamatorio autoinmune que afecta preferentemente al sistema
musculoesqueltico y piel. Sus manifestaciones clnicas son debilidad muscular
proximal simtrica, progresiva y eritema caracterstico. En esta patologa tam-
bin se encuentran limitaciones en la evaluacin de la enfermedad. Son nece-
sarias herramientas estandarizadas internacionalmente que permitan cuantificar
parmetros de actividad de la enfermedad, ndices de calidad de vida y en par-
ticular parmetros de inflamacin muscular. Recientemente el mismo grupo de
estudio colaborativo internacional ya referido en lupus juvenil ha publicado los
resultados preliminares en dermatomiositis juvenil que incluyen parmetros de
actividad y dao, los cuales tambin han sido sometidos a consenso:
- JDM DISEASE ACTIVITY CORE SET
Para evaluar actividad de enfermedad se consideran seis dominios:
1. Evaluacin global por mdico (anlisis de actividad de enfermedad por Escala
de Likert/EVA 10cm).
2. Anlisis de fuerza muscular por medio de dos mtodos:
- Escala de anlisis de miositis infantil (CMAS).
- Test muscular manual [Manual Muscle Testing [MMT)].
3. Anlisis de laboratorio: enzimas musculares CPK, LDH, aldolasa, SGOT,
SGPT.
4. Anlisis de capacidad funcional por: cuestionario de anlisis de salud infantil
(CHAQ).
5. Evaluacin global por los padres (anlisis del bienestar del nio por Escala de
Likert/EVA 10cm).
6. Cuestionario de actividad global de enfermedad DMJ por dos mtodos:
- Score de actividad de enfermedad [Disease Activity Score (DAS)].
- Anlisis de actividad de enfermedad muscular [Myositis Disease Activity
Assessment (MDAA)].
- JDM DISEASE DAMAGE CORE SET
Los parmetros de dao en DMJ sometidos a consenso constan de cinco dominios:
888
CAPTULO 19 | PARTE II | Seccin VI
1. Evaluacin global por mdico (anlisis global de dao por Escala de
Likert/EVA 10cm).
2. Anlisis de capacidad funcional por: cuestionario de anlisis de salud infantil
(CHAQ).
3. Crecimiento y desarrollo: talla, peso, ciclo menstrual (regular, irregular, sus-
pendido) y estadio puberal de Tanner.
4. Cuestionario de dao global de enfermedad DMJ por: ndice de dao muscu-
lar [Myositis Damage Index (MDI)].
5. Anlisis de fuerza muscular por medio de: escala de anlisis de miositis infan-
til (CMAS).
La estandarizacin de parmetros de evaluacin mencionados, ha ido permi-
tiendo que se unifiquen criterios de seguimiento, as como la evaluacin de
las repercusiones sobre la calidad de vida relacionada con la salud. Ello per-
mitir una mejor comprensin del impacto de la enfermedad y la posibilidad
de prescribir terapias que puedan evaluarse sobre la base de estudios multi-
cntricos unificados.
Lecturas recomendadas
BRUNNER HI, LOVELL DJ, FINCK BK y GIANNINI EH. Preliminary definitions of dise-
ase flare in juvenile rheumatoid arthritis. J Rheumatol. 2002; 29: 1058-64.
DUFFY CM, ARSENAULT L, DUFFY KN, PAQUIN JD y STRAWCZYNSKI H. The Juvenile
Arthritis Quality of Life Questionnaire-development of a new responsive index for
juvenile arthritis and juvenile spondyloarthritides. J Rheumatol. 1997; 24(4): 738-46.
GIANNINI EH y BREWER EJ. Poor correlation between the erythrocyte sedimenta-
tion rate and clinical activity in juvenile rheumatoid arthritis. Clin Rheumatol.
1987; 6: 197-201.
GIANNINI EH, RUPERTO N, RAVELLI A et al. Preliminary definition of improvement
in juvenile arthritis. Arthritis Rheum. 1997; 40: 1202-9.
GIANNINI EH, STILLMAN CM y BREWER EJ. Measuring grip strength in children with
the Martin Vigirimeter and adapted sphygmomanometer cuff. Occup Ther J
Res. 1984; 4: 234-36.
KING KK, KORNREICH HK, BERNSTEIN Bh et al. The clinical spectrum of systemic
lupus erythematosus in childhood. Arthritis Rheum. 1977; 20: 287-94.
KLEIN-GITELMAN M, REIFF A y SILVERMAN ED. Systemic lupus erythematosus in
childhood. Rheum Dis Clin North Am. 2002; 28(3): 561-77.
889
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
LANDGRAF JM, ABETZ L y WARE JE. The CHQ Users Manual. 1 ed. Boston-
Massachusetts: The Health Institute, New England Medical Center, 1996.
MALLESON PN, FUNG MY y ROSEMBERG AM. The incidence of pediatric rheumatic
diseases:results from the Canadian Pediatric Rheumatology Association
Disease Registry. J Rheumatol. 1996; 23: 1981-87.
MEISLIN AG y ROTHFIELD NF. Systemic lupus erythematosus in childhood.
Analysis of 42 cases with comparative data on 200 adult cases followed concu-
rrently. Pediatrics. 1968; 42:37-45.
MILLER ML, LEBOVIDGE J y FELDMAN B. Health-related quality of life in children
with arthritis. Rheum Dis Clin North Am. 2002; 28: 493- 501.
MIRANDA M, TALESNIK E et al. Enfermedades Reumticas y del Tejido Conectivo
en nios de Santiago, Chile. Rev Chil Pediatra. 1996; 67(5): 200-05.
MIRANDA M. Enfermedades del tejido conectivo de la infancia. Artritis reumatoi-
dea juvenil. Reumatologa. Ed. Ars H: Valenzuela F 1995; 150-60.
MIRANDA M, RUPERTO N, TOSO MS et al. The Chilean version of the Childhood
Health Assessment Questionnaire (CHAQ) and the Child Health Questionnaire
(CHQ). Clinical and Experimental Rheumatology. 2001; 19 (supl. 23): S 35- S 39.
MURRAY KJ y PASSO MH. Functional measures in children with rheumatic disea-
ses. The Pediatr Clin North Am. 1995; 42(5): 1127-54.
RUPERTO N, BURATTI S, DUARTE-SALAZAR C et al. Health-related quality of life in juve-
nile-onset systemic lupus erythematosus and its relationship to disease activity and
damage. Arthritis Rheum (Arthritis Care & Research). 2004; 51(3): 458-64.
RUPERTO N y GIANNINI EH. Redundancy of conventional articular response varia-
bles used in juvenile chronic arthritis clinicals trials. Ann Rheum Dis. 1996; 55:
73-75.
RUPERTO N y MARTINI A. International research networks in pediatric rheumato-
logy: the PRINTO perspective. Curr Opin Rheumatol. 2004, 16: 566-570.
RUPERTO N, RAVELLI A, MURRAY KJ et al. Preliminary core sets of measures
for disease activity and damage assessment in juvenile systemic lupus ery-
thematosus and juvenile dermatomiositis. Rheumatology. (Oxford) 2003;
42(12): 1452-59.
890
CAPTULO 19 | PARTE II | Seccin VI
RUPERTO N, RAVELLI A, PISTORIO C et al. Cross-cultural adaptation and psycho-
metric evaluation of the Childhood Health Assessment Questionnaire (CHAQ)
and the Child Health Questionnaire (CHQ) in 32 countries. Review of the gene-
ral methodology. Clin Exp Rheumatol. 2001; 19 (supl. 23): S1- S9.
SINGH G, ATHREYA B, FRIES JF y GOLDSMITH DP. Measurement of health status in
children with juvenile rheumatoid arthritis. Arthritis Rheum. 1994; 37: 1761-69.
Wallace CA, RUPERTO N y GIANNINI E. Childhood Arthritis and Rheumatology
Research Alliance. Pediatric Rheumatology International Trials Organization,
Pediatric Rheumatology Collaborative Study Group. Preliminary criteria for clini-
cal remission for select categories of juvenile idiopathic arthritis. Rheumatol.
2004; 31(11): 2290-4.
Captulo XX
Casos clnicos de inters
CAPTULO 20 | Casos clnicos de inters
893
Introduccin
Dra. Graciela Espada
Este captulo ha enriquecido, sin duda, la obra en general, ya que el mismo logra
la participacin de numerosos autores: reumatlogos pediatras y reumatlogos
de adultos que tiene a su cargo el cuidado y atencin de nios con
Enfermedades Reumticas (ER) y a su vez representan una gran cantidad de
pases del continente americano.
Los objetivos planteados a los autores han sido la presentacin de casos clni-
cos que deban reunir las siguientes condiciones:
1. Casos clnicos basados en la presentacin inusual de ER comunes.
2. Casos clnicos basados en la presentacin de enfermedades inusuales que
simulan ER (ejemplo: enfermedades metablicas, infecciosas, genticas, etc.).
3. Presentacin de vietas radiolgicas.
Ustedes observarn los objetivos se han cumplido adecuada y exitosamente,
permitiendo reflejar, adems, la experiencia personal de cada autor.
CAPTULO 20 | Seccin I
895
Seccin I | ENFERMEDAD INUSUAL
Artropata neuroptica de la insensibilidad congnita al dolor
Dra. Rene Souto Gastelumendi
Caso
Se trata de una nia de 12 aos, procedente de Colonia Valdense (Colonia,
Uruguay) de buen medio socioeconmico, sin antecedentes familiares a desta-
car (no afecciones neurolgicas ni consaguinidad en los padres), producto de
primera gesta, embarazo normal, sin antecedentes perinatales patolgicos, que
present pautas de maduracin y desarrollo pondoestatural normales, inteligen-
te, con buen rendimiento escolar.
No presenta sntomas que evoquen diabetes. Presenta una analgesia generali-
zada. Por este motivo ha experimentado quemaduras y traumatismos varios.
Su historia osteoarticular est caracterizada por mltiples fracturas postraumti -
cas y artropata de rodilla:
1. Fractura de primera falange del pulgar a los dos aos (Fig. N 1).
2. Fractura de primer metatarsiano de pie izquierdo a los tres aos. Los contro-
les posteriores muestran exuberancia del callo seo y acortamiento del dedo
tres aos despus (Figs. N 2 y 3).
3. Fractura de epitrclea a los cuatro aos de edad. El control posterior muestra
el intenso proceso de hiperostosis y el tope por el callo seo que limita la
extensin a 50 (Figs. N 4 y 5).
4. Fractura-arrancamiento del calcneo por el tendn de Aquiles que ocurre a
los diez aos al dar un salto (Fig. N 6).
5. Un mes despus se instala artropata de rodilla izquierda de inicio postraum-
tico con importante proceso fluxivo y derrame.
La Rx muestra un hipocrecimiento del cndilo externo con conservacin
del espacio articular (Fig. N 7), que sometida a artrocentesis tres veces en
20 das, obtenindose cada vez, entre 60 y 80cc de lquido translcido,
amarillo, no hemorrgico. El estudio del lquido fue estril, con caracters-
ticas de tipo inflamatorio.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
896
Ante la recidiva del derrame se realiza artroscopa con biopsia. El artroscopis-
ta informa:
Se toma biopsia de varios sectores donde la sinovial se encuentra en acmulos
digitiformes con caracterstica morfolgica de AR. Existe pannus sobre el cndilo
interno y trclea. Al nivel del sector externo hay una gran cavidad condlea con
fibrocartlago en su lecho y un cuerpo condral u osteocondral que puede corres-
ponder a fractura condral o secuela de osteocondritis.
La anatoma patolgica es de una sinovitis crnica granulomatosa.
Se realiza artrotoma con extraccin de cuerpo osteocondromatoso y nueva
biopsia sinovial. Esta vez, el anatomopatlogo hace diagnstico de sinovitis cr-
nica compatible con enfermedad sistmica.
ndices biolgicos de inflamacin y factor reumatoideo negativos.
Con estos resultados, es enviada en consulta al reumatlogo. En ese momento
destacamos del examen osteoarticular:
En MMII:
- Rodilla izquierda en valgo, tumefacta, caliente, con choque rotuliano positivo,
flexin a 100, extensin conservada. Grueso roces fmorotibiales y fmoro-
rrotulianos. Bostezo interno. Signo del cajn positivo. Marcada hipotona del
cudriceps (Fig. N 8).
- Tibiotarsianas: tumefactas bilateralmente a predominio del malolo externo
izquierdo.
- Pies: retropie valgo bilateral, ensanchamiento del taln derecho, pies planos,
tendencia al pie cuadrado, dedos en garra en el lado derecho, primer dedo
del lado izquierdo telescopado (Figs. N 9 y 10).
En MMSS: agrandamiento seo del codo derecho con limitacin de la extensin.
(Fig. N 11).
El examen de coxofemorales, hombros, columna, TMXs y manos es normal.
Los controles radiogrficos actuales muestran las lesiones ya descriptas en la
rodilla, vase el marcado ensanchamiento de las epfisis seas, la tendencia al
pie cuadrado y la indemnidad de las manos.
El examen neurolgico en los pares craneanos, la fuerza, sensibilidad trmica y
protoptica fueron normales. La sensibilidad dolorosa profunda est abolida. La
reflectividad est normal, salvo el aquleo derecho abolido. El resto del examen
por sistemas es normal.
Los exmenes de laboratorio fueron normales y el factor reumatoideo negativo.
Se realiz estudio elctrico de los cuatro miembros que fue normal, as como el
estudio de los potenciales evocados somatosensitivos.
Fue realizado estudio cromosmico en el que no se detectaron alteraciones.
En resumen: estamos frente a una nia de 12 aos que no ha presentado mani-
festaciones sistmicas de ningn tipo, que presenta una analgesia generalizada
sin otras alteraciones neurolgicas, que ha presentado mltiples fracturas
seas que han consolidado con callo seo exuberante y remodelacin de las
CAPTULO 20 | Seccin I
897
superficies articulares y que ha instalado una artropata con derrame, cuerpos
osteocondromatosos intraarticulares y pannus sinovial.
Con estos datos concluimos que el diagnstico es: Indiferencia congnita al
dolor.
Se descartan otras neuropatas, el tabes y la siringomielia por la ausencia de
elementos caractersticos, as como la asimbolia al dolor causada por lesin
parietal y la esquizofrenia e histeria por el psiquismo absolutamente normal de
la nia.
Pensamos que esta nia es portadora de la artropata neuroptica de la indife-
rencia congnita al dolor por los hallazgos clnicos, radiolgicos y anatomopato-
lgicos.
1. Hallazgos clnicos:
a. Ha presentado artropatas indoloras de inicio brusco, postraumtico, fluxivas,
que han llevado a importantes deformaciones secuelares.
b. Los roces gruesos y crujidos articulares que recuerdan la sensacin de bolsa
de nueces descripta por Charcot no podra explicarse por otra causa en una
nia de 12 aos.
c. La presencia de un pie cuadrado de Charcot.
2. Lesiones radiolgicas: son absolutamente caractersticas con el marcado
ensanchamiento de las epfisis y las modificaciones de la estructura sea en
algunos sectores.
3. Lesiones sinoviales: constatadas en la artroscopa en acmulos digitiformes
con existencia de pannus invadiendo cndilo interno y trclea que impresionan
al ortopedista como caractersticas de la artritis reumatoidea, pero que pueden
encontrarse en estas artropatas y, sobre todo porque la existencia de una cavi-
dad con fibrocartlago en su lecho y de cuerpos osteocondromatosos no son
propios de la AR.
La confirmacin de una sinovitis crnica por el anatomopatlogo en este contex-
to clnico-radiolgico consolida el diagnstico de artropata neuroptica.
La rareza de la afeccin y la presentacin precoz de la artropata motivaron la
comunicacin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
898
Fig. N 1. Fractura primera falange pulgar.
Fig. N 2. Fractura primer metatarsiano.
CAPTULO 20 | Seccin I
899
Fig. N 3. Deformacin posfractura primer MTT.
Fig. N 4. Fractura de codo.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
900
Fig. N 5. Fractura de codo evolucionada.
Fig. N 6. Fractura arrancamiento de calcneo.
CAPTULO 20 | Seccin I
901
Fig. N 7. Rx rodillas: hipocrecimiento crdito esterno, rodilla izquierda.
Fig. N 8. Rodilla izquierda en valgo-hipotrofia cudriceps.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
902
Fig. N 9. Retropie valgo.
Fig. N 10. Antepie cuadrados. Dedos derechos en jarra. Primer dedo telescopedo.
CAPTULO 20 | Seccin I
903
Fig. N 11. Codo derecho:limitacin de la rotacin
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
904
Lecturas recomendadas
ABELL JM y HAYES JT. Charcot knee due to congenital insensitivity to pain. J
Bone Jt Surg. 1964; 46-A, 12.
BAXTER DW y OLZZEWSKI J. Congenital universal insensitivity to pain. Brain: 1960;
83,381-393.
BROWER AC y ALLMAN RM. Patognesis of the Neurotrophic Joint: Neurotramic
vs. Neurovascular Radiology. 1981; 139: 349-354.
BROKER AC. Osteoartropata neuroptica: Radiologa articular. 1994; Captulo
13, 231-241.
BUREAU Y, BARRIERE H, KERNAIS JP y GERRON A. Acropathies ulcromutilantes
pseudo syringomyliques non familiales des members inferieurs. A propos de 23
observations. Presse Med. 1957; 65: 2127-2132.
DARAGON A, BEURET-BLANQUART F y DESHAYES P. Un cas de syringomyelie post-
traumatiqueavec arthropaties nerveuses. Rev Rhum. 1985; 52(II): 631-633.
GOUGEON J y SEIGNON B. Osteoarthropaties nerveuses. Encycl Md Chir. Pars:
Appareil locomoteur. 1978; 14-285-A10 (4).
HUBAULT A. Ostoarthropaties nerveuses. Encycl Md. Chir. Elsevier-Pars:
Appareil Locomoteur, 1991; 14-285-A 10, 12p.
SEIGNON B, HIBON J y GOUGEON G. Acropathie ulcromutilante et artropathie du
diabete sucr.Etude radioclinique compare de deux sries de cas. Revue du
Rhumatisme. 1974; 41(5), 333-339.
SERRATRICE G. Les arthropathies indolentes des membres infrieurs. Revue du
Rhumatisme. 1991; 58 (3bis), 16-21s.
SILVERMAN FN y GILDEN JJ. Congenital insensitivity to pain, a neurologic syndro-
mewith bizarre skeletal lesions. Radiology. 1959; 72: 176-190.
CAPTULO 20 | Seccin I
905
Chronic, Infantile, Neurologic, Cutaneous and Articular
Syndrome (CINCA) - Neonatal Onset Multysistem
Inflammatory Disease (NOMID)
Dra. Claudia Goldenstein Schainberg
Caso
Se trata de una joven de 17 aos de edad con un diagnstico previo de ARJ de
comienzo sistmico tratada con cloroquina y AINES. Al momento de la evalua-
cin se pudo reconstruir una historia de exantema urticariano difuso desde los
cuatro meses de edad seguido a los 11 meses por tumefaccin de rodillas. El
cuadro reumtico evolucion con una artritis poliarticular acompaada de defor-
midad metafisiaria y epifisaria sugestiva de displasia sea, fiebre recurrente en
picos y linfadenopata.
En el examen fsico se observ severo retraso pondoestatural, frente olmpica,
macrocefalia, nariz en silla de montar y deformidad severa de rodillas con hiper-
trofia patelar, agrandamiento seo periarticular y severa contractura en flexin
en mltiples articulaciones.
Los exmenes de laboratorio demostraron: leucocitosis, incremento de los reac-
tantes de fase aguda, hipergammaglobulinemia G y E y pleocitosis en el lquido
cefalorraqudeo. En las radiografas se observ: hiperostosis patelar y metafisia-
ria en varias articulaciones.
EL diagnstico de ARJ sistmica fue cuestionado y un nuevo diagnstico de
NOMID/CINCA establecido. Se inicio tratamiento con corticoesteroides (pulso
mensual y oral diario), colchicina, gammaglobulina intravenosa y metrotexate.
Dos aos despus la paciente desarroll proteinuria y, una biopsia renal confir-
m la presencia de amiloidosis.
Discusin
Caractersticas de NOMID/CINCA:
- Nomenclatura: NOMID (Neonatal Onset Multysistem Inflammatory Disease);
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
906
CINCA (Chronic, Infantile, Neurologic, Cutaneous and Articular syndrome).
- Diagnstico diferencial:
- ARJ sistmica.
- Poliartritis alrgica.
- Fiebre Mediterrnea Familiar (FMF).
- Sndrome de Muckle-Wells (MWS).
- Sndrome de Hipergammaglobulinemia D (HIDS).
- Sndrome de Wissler-Fanconi (subsepsis alrgica).
Fig. N 1. Compromiso poliarticular de ambas manos, se observa tumefaccin de carpos, pequeas
articulaciones de mabas manos y contracturas.
Fig. N 2. Compromiso de ambas rodillas, se observa importante agrandamiento articular y con-
tracturas en flexin.
CAPTULO 20 | Seccin I
907
Enfermedad de Behet (EB)
Dra. Melba Mndez, Dr. Vctor Manuel Hernndez Gonzlez, Dra. Cecilia Coto
Hermosilla, Dra. Gloria Varela Puente y Dra. Dolores Teresa Cantera Oceguera
Caso
Paciente de nueve aos de edad, mestiza, que hace tres aos present signos
inflamatorios en tobillo izquierdo; posteriormente, aparecen lesiones mucocut-
neas ulceradas, dolorosas y sangrantes en la mucosa oral, base de la lengua,
encas, en los muslos, manos, antebrazos y codos. A ello se asocian: fiebre,
astenia, anorexia, prdida de peso y artralgias.
Hace dos aos presenta grandes lceras confluentes, profundas, intensamente
dolorosas en regin perianal; ardor y prurito ocular frecuente.
Los reactantes de la fase aguda fueron elevados en la fase de actividad. Las inves-
tigaciones inmunolgicas: ANA, ANCA, ICC, C3, C4, clulas LE y factor reumatoi-
deo fueron negativos. Se realiza estudio radiolgico contrastado del tracto digesti-
vo; estudio ocular con lmpara de hendidura y estudio anatomopatolgico por
inmunofluorescencia de las lesiones de piel y mucosas, siendo todos normales.
Evoluciona favorablemente con la prednisona, pero, recae al reducir la dosis. Se
asocia colchicina, no se logra remisin de los sntomas y continan aparecien-
do nuevas lesiones ulceradas en la mucosa oral (Figs. N 1 y 2). Se inicia tra-
tamiento con azatioprina con mejora clnica importante. Se logra reducir
esteroides a dosis bajas en das alternos. Actualmente, asintomtica.
Prueba diagnstica clave: lesiones ulceradas de piel y mucosas con evidencia
de patergia (Fig. N 3).
Dx presuntivo: Enfermedad de Behet.
Discusin
Diagnstico diferencial:
- Aftosis recidivante.
- Pnfigo.
- Sarcoma de Kaposi.
- Infeccin herptica.
- Enfermedad de Crohn.
- Enfermedad celaca (dermatitis herpetiforme).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
908
Fig. N 1. lceras confluentes en borde inferior de la lengua.
Fig. N 2. lceras profundas en mucosa yugal de labio inferior.
CAPTULO 20 | Seccin I
909
Fig. N 3. Signo de patergia.
CAPTULO 20 | Seccin I
911
Enfermedad de Churg-Strauss (ECS)
Dr. Manuel Ferrandiz Zavaler
Caso
Varn de un ao y 11 meses, con un tiempo de enfermedad de cuatro das, con
rinorrea abundante acuosa, tos, dificultad respiratoria, lesiones en cuero cabe-
lludo, elevacin de la temperatura no cuantificada.
Antecedentes: tres hospitalizaciones previas en el Instituto de Salud del Nio; a
los ocho meses, un ao y nueve meses, y un ao diez meses por bronconeu-
monia e hiperreactividad bronquial, con la presencia de infiltrados pulmonares
en las Rx de trax. Mejora con antibiticos, broncodilatadores y corticoides.
Examen clnico: T: 37.5C, FC 126x, FR: 48x, peso: 11kg.
Plido, polipneico, con aleteo nasal, tiraje intercostal, cianosis leve, lesin nodu-
lar eritematosa pustulosa en regin preauricular derecha y dos lesiones nodula-
res eritematosas en regin parietal derecha.
Trax: espiracin prolongada, sibilancias, rales crepitantes y subcrepitantes en
tercio medio de ambos campos pulmonares, submatidez en base de hemitrax
izquierdo.
3
Exmenes de laboratorio: Hto 31 y 30%; leucocitos: 30,700; 42,000; 49,800 x mm ;
eosinofilos 40%, y 65% y 75%; VSG 59 y 61mm/hora; protenas totales: 10.37,
albmina 3.7 y globulinas 6.67; PCR positivo, ltex positivo. Glucosa, urea, creati-
nina, perfil heptico, electrolitos, examen completo de orina dentro de limites nor-
males, BKs negativos, Ex. parasitolgico: uno con trichuris s. y varios negativos.
Ecografa abdominal: hepatomegalia.
Fibrobroncoscopa: traquea normal, rbol bronquial derecho e izquierdo normales.
3
Lavado broncoalveolar: 440cel/mm , linfoc: 3%, PMN 35%, Eosinfilos 2%, se
observan algunas clulas plasmticas y macrfagos reactivos, estudio parasito-
lgico negativo.
Rx senos paranasales: escaso desarrollo de senos maxilares, los cuales
estn opacos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
912
Rx trax: sombras en moteado que compacta bases a predominio izquierdo.
Biopsia de lesin de cuero cabelludo: severo infiltrado inflamatorio a predominio
perivascular con abundantes PMN, neutrfilos, histiocitos y eosinfilos, algunos
vasos capilares muestran necrosis en su pared. Polvo nuclear ++.
Evolucin: ante la sospecha de neumopata aguda recibe antibiticos y bronco-
dilatadores, pero la respuesta no es buena, por lo que se realizan los procedi-
mientos mencionados y una vez confirmado el diagnstico de Sndrome de
Churg-Strauss; iniciamos tratamiento con prednisona 1mg/kg/da. En los dos pri-
meros meses observamos mejora del estado general y radiologa, disminuyen-
do la VSG y la eosinofilia. La dosis de prednisona se disminuye progresivamen-
te. Al ao de evolucin desaparecen imgenes patolgicas de la Rx de trax y
se normalizan el resto de parmetros.
Discusin
El Sndrome de Churg-Strauss es muy raro en la edad peditrica. Los pacien-
tes, generalmente, tienen un cuadro alrgico de base, con asma que precede a
la enfermedad. El diagnstico diferencial se hace con otras vasculitis granulo-
matosas y entidades que ocasionan eosinofilia. Tambin se debe mencionar a
la sarcoidosis y aspergillosis pulmonar alrgica.
CAPTULO 20 | Seccin I
913
Enfermedad inusual en Occidente:
Fiebre Mediterrnea Familiar (FMF)
Dr. Gary Sterba
Caso
Nia de origen italiano tiene fiebres bimensuales autolimitada por das (39-
40
o
C), con linfadenomegalia cervical, desde los dos meses de edad. A los 16
meses de edad es hospitalizada por nusea, vmitos y letargia, fiebre por diez
das que no responde a antibiticos. Recibe antibiticos permanentemente y
responde a veces a esteroides. Recibe vacunacin completa y no tiene antece-
dentes familiares. Estudiada exhaustivamente, arrojando ttulos positivos para
herpes virus 1, y observndose una hiperplasia neutroflica en mdula, ganglio
hiperplsico.
A los cuatro aos evaluada por semanas de fatiga, fiebre, eritema asalmonado,
artritis en tobillo izquierdo y carpo derecho; presentando AAN positivo, CH50,
C3 y PCR elevados, biopsia de piel compatible con vasculitis leucocitoclstica.
La fiebre desaparece por seis meses.
Test diagnstico: 695R heterocigtica para FMF.
Diagnstico: Fiebre Mediterrnea Familiar (FMF).
Curso: se cambia tratamiento a colchicina 0.5mg diarios y despus de dos aos
an permanece asintomtico y sin recurrencia.
Discusin
La FMF puede confundirse con ARJ, la respuesta a la colchicina puede ayudar
en el diagnstico de esta enfermedad.
CAPTULO 20 | Seccin I
915
Lupus Neonatal (LN)
Dra. Mayra Rauseo, Dra. Ana Mara Brun, Dr. Luis Navas, Dra. Carlota Acosta
y Dra. Irama Maldonado Bastidas
Caso
Caso reportado: nio producto del quinto embarazo, nacido por cesrea, peso
4kg, quien a los 44 das de vida presenta lesiones eritematosas, lisas, anulares,
concntricas en cuero cabelludo, frente y mejillas simulando tinea facie, eritema
multiforme o anular (Figs. N 1 y 2).
Histopatologa de piel: revel capa cornea ortoquerattica compacta, epidermis
con vacuolizacin de la basal e infiltrado leucocitario perivascular y perianexial
moderado compatible con lupus eritematoso agudo. Evaluacin cardiovascular
normal. Anticuerpos SSA/Ro y SSB/La positivos. Anti dsDNA negativos. La
madre de 38 aos, curs con poliartritis en su cuarta gesta coincidiendo la
misma con aumento de volumen parotdeo, xerostomia progresiva y xeroftalmia
moderada, sin diagnstico preciso. La poliartritis remite espontneamente al
finalizar embarazo, persistiendo la parotiditis y xerostoma que se exacerba a
partir del sexto mes, de su quinta gesta.
Clnicamente present: hipertensin arterial estado I, parotiditis indolora bilate-
ral (Fig. N 3), xerostoma, y xeroftalmia corroborada por Oftalmologa.
Laboratorio: anemia y leucopenia moderadas, anticuerpos SSA/Ro y SSB/La
positivos, anti dsDNA negativos. Biopsia de glndulas salivares accesorias:
grado II (Chisholm & Mason).
Discusin
Ilustramos un caso de Lupus Neonatal (LN) cuya madre curs con manifestacio-
nes de Sndrome de Sjogren que pasaron inadvertidas durante sus dos ltimos
embarazos. Las enfermedades autoinmunes poseen alta prevalencia en muje-
res durante su edad frtil. Durante el embarazo numerosas manifestaciones
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
916
reumticas no son tomadas en cuenta, y el desarrollo de una enfermedad
materna autoinmune puede generar dao fetal mediado por determinados
anticuerpos.
El LN es una entidad poco comn, descripta por McCuiston y Schoch en 1954.
Las lesiones cutneas fueron descriptas inicialmente, pero otras manifestacio-
nes, tales como: el bloqueo cardiaco congnito, leucopenia, trombocitopenia y
anemia hemoltica forman parte del sndrome y se ha documentado la presen-
cia de anticuerpos SSA/Ro. La mitad de las madres son asintomticas y, even-
tualmente, desarrollan enfermedades autoinmunes. Se reporta un caso de un
nio con LN cuya madre presentaba sntomas de Sndrome de Sjogren sin
diagnstico previo.
Fig. N 1. Lesiones anulares, eritematodaos en cuero cabelludo y frente.
CAPTULO 20 | Seccin I
917
Fig. N 2. Lesiones anulares, concntricos en cuero cabelludo y frente.
Fig. N 3. Se observa tumefaccin parotde.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
918
Lecturas recomendadas
BOH EE. Neonatal lupus erythematosus. Clin. Dermatol. 2004; 22(2): 125-8.
BRUCATO A, CIMAZ R y STRAMBA-BADIALE M. Neonatal Lupus. Clin Rev Allergy
Inmunol. 2002; 23(3): 279-99.
BUYON JP y CLANCY RM. Neonatal Lupus Syndromes. Curr Opin Rheumatol.
2003; 15(5): 535-41.
BUYON JP y CLANCY RM. Neonatal Lupus: review of proposed pathogenesis and
clinical data from the US-based Research Registry. Autoinmunity. 2003; 36(1):
41-50.
CHISHOLM D, WATERHOUSE J y MASON D. Lymphocytic sialadenitis in the mayor
and minor glands: a correlation in postmortem subjects. J Clin Pathol. 1970; 23:
690-696.
COSTEDOAT-CHALUMEAU N, AMOURA Z, LE THI HONG D et al. Neonatal lupus
syndrome: review of the literature. Rev Med Interne. 2003; 24(10): 659-71.
LEE LA. Neonatal Lupus: Clinical features and Management. Pediatric Drugs.
2004; 6(2): 71-8.
MCCUISTON CH y SCHOCH EP Jr. Possible discoid lupus erythematosus in new-
born infant. Report of a case with subsequent development of acute systemic
lupus erythematosus in mother. Arch Dermatol. 1954, 70: 782-785.
NEIMAN AR, LEE LA, WESTON WL y BUYON JP. Cutaneous manifestation of neo-
natal lupus without heart block: characteristics of mother and children enrolled in
a national registry. J Pediatr. 2000; 137(5): 674-80.
CAPTULO 20 | Seccin I
919
Osteomielitis Crnica Multifocal Recurrente
Dra. Ruth Mara Eraso Garnica y Dra. Carmen Restrepo Gonzlez
Nia de diez aos, consulta por 11 meses de evolucin de sntomas y signos
inflamatorios locales en muslo izquierdo y, posteriormente, en regin mandibu-
lar izquierda, asociados a fiebre (39
o
C) episdica, sin respuesta a antibiticos.
Curso clnico caracterizado por remisiones y exacerbaciones espontneas.
Los exmenes de laboratorio durante la evolucin mostraron un valor mximo
de leucocitos de 11.000, neutrfilos entre 40% y 63% y eritrosedimentacin
mxima de 102mm/hora.
La radiografa de pelvis y fmur izquierdo fueron normales. Rx panormica de
mandbula: ruptura de la cortical de la rama izquierda, con reaccin peristica
local, sugestiva de osteomielitis crnica.
Pruebas diagnsticas claves.
Gammagrafa: aumento en la captacin del radiotrazador en rama izquierda del
maxilar inferior, primera costilla derecha, sacro, acetbulo y cabeza femoral
izquierdos por actividad osteoblstica multifocal anormal (Figs. N 1, 2 y 3).
Biopsia de lesin mandibular: fibrosis e infiltrado inflamatorio mixto compatible
con osteomielitis crnica. Cultivos negativos para agentes infecciosos.
Diagnstico: osteomielitis crnica multifocal reccurrente. Tratamiento con pred-
nisolona con buena respuesta clnica.
Comentario
La osteomielitis multifocal crnica recurrente es una enfermedad sea, inflama-
toria de la infancia de etiologa desconocida, cuyo principal diagnstico diferen-
cial es la osteomielitis infecciosa. Se distingue de sta entidad por su carcter
multifocal, ausencia de agente infeccioso y curso crnico recidivante.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
920
Fig. N 1. Gammagrafa sea: aumento en la captacin del radiotrazador en rama izquierda del maxi-
lar inferior, primera costilla derecha, sacro, acetbulo y cabeza femoral izquierdos.
Fig. N 2. RM cadera (sec STIR): hiperintensidad medular en regin metadiafisiaria del fmur izquier-
do, trocanter mayor y acetbulo izquierdo por edema, sin expansin ni destruccin sea.
CAPTULO 20 | Seccin I
921
Fig. N 3. TC de cuello: erosin sea del cuerpo de la mandbula en la cara anterior izquierda.
Lecturas recomendadas
GIEDION A, HOLTHUSEN W, MASEL LF y VISCHER D. Subacute and chronic symme-
tric osteomyelitis. Ann Radiol. 1972; 15: 329-342.
SCHULTZ C et al. Chronic recurrent multifocal osteomyelitis in children. Pediatr
Infect Dis J. 1999; 18: 1008-1013.
CAPTULO 20 | Seccin I
923
Quiste Dermoide
Dra. Dolores Teresa Cantera Oceguera, Dra. Melba Mndez, Dr. Vctor
Manuel Hernndez Gonzlez, Dra. Cecilia Coto Hermosilla y Dra. Gloria
Varela Puente
Caso
Paciente de 12 aos de edad, sexo masculino con antecedentes de
Meningoencefalitis viral y sndrome febril inespecfico a los dos y cuatro aos de
edad respectivamente, que motivaron cuatro punciones lumbares durante el
estudio y tratamiento de esas afecciones.
A los ocho aos comienza con crisis frecuentes de dolor en regin lumbo-sacra.
Es recibido en nuestro Servicio con diagnstico de espondiloartritis juvenil
refractario al tratamiento con AINES y Salazosulfapiridina durante un ao.
Presentaba estudios humorales negativos, HLA-B27 positivo, estudios por im-
genes no concluyentes.
Examen fsico con rigidez lumbar severa con irradiacin del dolor en territorio
radicular desde L4-S1, Test de Schober, Maniobras de Lasegue y Bragard posi-
tivas. Se confirma afectacin radicular por electromiograma (EMG).
La RMN permiti observar una imagen de trayecto longitudinal, contorno irregu-
lares en la regin posterior de canal medular, territorio L1-S1.
Diagnstico clnico por Neurociruga: tumoracin intra-canal, se indica y realiza
su excresis.
Histologa: Colesteatoma (Quiste dermoide).
Discusin
El antecedente de punciones lumbares repetidas en infantes facilita el despla-
zamiento de tejido graso con el bisel del trcar de puncin a las paredes del
canal medular y predispone la formacin de tumoraciones benignas como
Colesteatomas; su cuadro clnico representa un diagnstico diferencial en el
debut de espondiloartritis juveniles.
CAPTULO 20 | Seccin I
925
Sndrome Antifosfolipdico Catastrfico
Dr. Mauricio Alegra Mendoza
Caso
Nio de cuatro aos de edad, previamente sano, quin seis meses antes de la
consulta arroja historia de artritis de rodillas, anemia y hematuria microscpica,
por lo cual, fue tratado por el mdico general con AINES y esteroides sin ser
aclarada su etiologa. Llega a la Unidad de Emergencia con historia de una
semana de palidez progresiva, disnea, edema de miembros inferiores, artralgias
y fiebre. Al examen fsico se describe un preescolar, varn, con peso de 14.9kg,
talla 102cm, FC 160/min, FR: 52/min, Temperatura: 38.2C, edema Grado I de
miembros inferiores. Artritis de muecas, ambas rodillas, tobillo izquierdo y tam-
bin se observa livedo reticularis. Ingresa a Unidad de Cuidado Intensivos (UCI)
por insuficiencia renal aguda, soporte ventilatorio y hemodinmico.
DX: Sospecha de enfermedad autoinmune sistmica.
Inicia estudios y se obtienen exmenes de laboratorio con los siguientes resultados:
3 3 3
HB: 8.0gr/dl, leucocitos 12.300/mm , linfocitos 900/mm , plaquetas 90.000/mm
(ms de dos ocasiones), Coombs directa positiva +++. VDRL + 1:8, examen
general de orina: protenas 3+++ Hemates >100/campo, presencia de cilindros
hemticos. Creatinina srica: 1.58mg, Proteinuria en rango nefrtico. AAN +
1:160, anti DNA IFI 1:40, C3 40mg/dl, C4 9.1mgs/dl, ANCA C y P negativos.
Anticuerpos antimembrana basal glomerular: negativos.
Anticardiolipinas GPL 69 y MPL 164 (ttulos moderado a altos).
Anticoagulante lpico positivo: L1>180, L2> 180.
Crioglobulinas negativas, estudio serolgico a mltiples virus negativos.
Policultivos negativos. Prueba de Tuberculina no reactiva.
Rx de trax: infiltrado micronodular bilateral.
Se inicia tratamiento como portador de LES y probable SAF, recibe pulsos de
Metilprednisolona 30mg/kg/da por tres das, anticoagulacin y plasmafresis
con mejora parcial.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
926
Al sptimo da presenta hemorragia pulmonar y encefalopata hipertensiva que
no responden a tratamiento y fallece.
El estudio anatomopatolgico muestra mltiples infartos y edema cerebral y
hemorragia pulmonar extensos. En ambos riones hay hallazgos tpicos de
nefritis lpica clase IV OMS (Microscopia ptica) ms signos histolgicos de
Microangiopatia trombtica. Al nivel heptico pequeas reas de infartos.
Discusin
El caso nos presenta un varn de cuatro aos de edad que desarroll signos cl-
nicos de LES y una microangiopata trombtica asociada a AC antifosfolpidos.
Es importante mencionar que el LES peditrico representa entre un 15% a 17%
de todos los casos de lupus y es muy raro encontrarlo antes de los cinco aos
de edad. Por tanto, en todo nio que se presente con artritis y signos de enfer-
medad sistmica debemos, adems, pensar en sta posibilidad diagnstica y
recordar que el SAF ha sido descripto en diferentes edades, asociado a diver-
sas enfermedades autoinmunes.
Lecturas recomendadas
ASHERSON RA, CERVERA R, PIETTE JC et al. Catasthrophic anthiphospholipid syndro-
me-Clinical and Laboratory features of 50 patients. Medicine. 1998; 77: 195.
CASSIDY JT y PETTY RE. Textbook of Pediatric Rheumatology. Systemic Lupus
Erythemathosus. 4 ed. Philadelphia WB: Saunders, 2000.
HOCHBERG MC. Updating the American Collage of Rheumatology revised crite-
ria for the classification of systemic lupus erythematosu. Arthritis Rheum. 1997;
40: 1725.
CAPTULO 20 | Seccin I
927
Sarcoidosis
Dra. Dorothee Stichweh Heimrich
Caso
Paciente de dos aos, afroamericana con fiebre alta diaria, en picos, desde los
18 meses de edad acompaada de ndulos subcutneos no eritematosos, en
extremidades inferiores. Antecedentes personales: quiste branquial infectado
por Actinomices spp a los diez meses de edad.
Posteriormente, la fiebre mejor, pero, los ndulos se fueron extendiendo.
Examen fsico revel: peso y talla (P75), hepatoesplenomegalia y ndulos sub-
cutneos dolorosos, eritematosos en extremidades inferiores, superiores y cara.
Laboratorios: Hb:7.3g/dl, VSG de 107mm/hr, PCR (-), TGO 46 IU/L, TGP 37
IU/L. FR y ANA (-), Enzima Convertidora de Angiotensina (ECA): 169.
Rx trax: normal. PPD (-). Prueba de NBT: (-). La biopsia de un ndulo subcut-
neo revel paniculitis lobular supurativa sin granulomas. Posteriormente, la
paciente desarroll supuracin purulenta del quiste preexistente con biopsia
inespecfica y cultivos negativos, tenosinovitis indolora en la mueca derecha y
uvetis. Se confirm el diagnstico de sarcoidosis al observarse granulomas no
caseificantes en la biopsia del tendn de la mueca.
Discusin
La sarcoidosis de presentacin en la edad preescolar se caracteriza por la tra-
da de erupcin cutnea, uvetis y artritis sin compromiso pulmonar. El 90% de
estos pacientes acarrean una mutacin en CARD 15 (Caspase Recruitment
Domain 15). Es importante descartar otras enfermedades, especialmente las
infecciones granulomatosas antes de iniciar tratamiento supresor. La realizacin
de un examen oftalmolgico completo es fundamental en estos pacientes.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
928
Lecturas recomendadas
HAFNER R y VOGEL P. Sarcoidosis of early onset. A challenge for the pediatric
rheumatologist. Clin Exp Rheumatol. 1993; 11(6): 685-91.
FINK CW y CIMAZ R. Early onset sarcoidosis: not a benign disease. J
Rheumatol. 1997; 24(1): 174-7.
SHETTY AK y GEDALIA A. Sarcoidosis in children. Curr Probl Pediatr. 2000;
30(5):149-76.
SHETTY AK y GEDALIA A. Pediatric sarcoidosis. J Am Acad Dermatol. 2003;
48(1): 150-1.
SOTA BUSSELO I, ONATE VERGARA E, PREZ-YARZA EG et al. An Pediatr. Barcelona:
2004 Nov.; 61(5): 403-7.
YOTSUMOTO S, TAKAHASHI Y, TAKEI S et al. Early onset sarcoidosis masquerading
as juvenile rheumatoid arthritis. J Am Acad Dermatol. 2000; 43(5 Pt 2): 969-71.
CAPTULO 20 | Seccin I
929
Sarcoidosis
Dra. Mara Margarita Duarte
Caso
Se trata de una paciente de sexo femenino de cinco aos de edad, que consul-
ta por poliartritis desde los dos aos de edad.
La madre tuvo un embarazo sin complicaciones, con un adecuado control pre-
natal. El parto fue normal y la nia dada de alta a las 48 horas. A los nueve
meses de edad la madre observa lesiones cutneas nodulares, de 1 a 1,5cm de
dimetro, de color rojo violceo, en la espalda y en los brazos de la nia. No
asoci ningn sntoma sistmico y, el desarrollo pondoestatural fue normal. Se
realiz una biopsia cutnea que mostr granulomas con clulas gigantes, sin
necrosis, compatibles con sarcoidosis.
Fue tratada con corticoides por pocos meses (la madre no recuerda la dosis),
con desaparicin total de las lesiones de piel.
A los dos aos de edad, la madre refiere que la nia no quera levantarse a la
maana, lloraba al ser vestida y rechazaba la leche hasta dos o tres horas des-
pus de despertarse. Pocos das despus se percat de que ambas manos
estaban hinchadas, principalmente las pequeas articulaciones de los dedos.
Los estudios complementarios mostraron anemia, VSG acelerada, PCR muy
aumentada, FR negativo, AAN negativo y sedimento de orina normal. Recibi
corticoides y AINES con mejora parcial del cuadro.
Al examen fsico en el momento de la primera consulta, la nia presentaba artritis
franca de ambos carpos con gran limitacin de la flexoextensin, artritis en codos
con dficit de extensin de 25 aproximadamente en ambos, artritis en ambas
rodillas y pies planos con eversin y deformidad en valgo de ambos tobillos.
El examen por rganos y sistemas fue normal. No haba ninguna lesin cutnea.
Laboratorio: anemia, VSG acelerada y PCR+++. FR (-), ANA (-). Calcemia y cal-
ciuria normales. PPD de 0mm.
Examen oftalmolgico normal. Rx trax normal. TAC toracoabdominal normal.
Rx manos: pinzamiento marcado, osteopenia importante (ver Rx Fig. N 1).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
930
Discusin
La sarcoidosis infantil se presenta con frecuencia con lesiones cutneas y arti-
culares. El compromiso articular es parecido al de la artritis reumatoidea. Se
debe hacer un control oftalmolgico ante la posibilidad de uvetis anterior y pos-
terior. El 90% de estos pacientes acarrean una mutacin en la protena CARD
15 (Caspase Recruitment Domain 15).
Fig. N 1. Radiografa de ambos carpos y manos: se observa, tumefaccin de partes blandas, oste-
openia y pinzamiento articular.
CAPTULO 20 | Seccin I
931
Sinovitis Histioctica Familiar (SHF)
Dra. Claudia Goldenstein Schainberg
Caso
Se trata de dos hermanas hijas de padres cosanguneos que desarrollan hincha-
zn articular de las articulaciones interfalngicas proximales y metacarpofaln-
gicas del quinto dedo, a los cuatro y seis meses de edad respectivamente.
Adems desarrollaron contracturas de las articulaciones de la mano, rodillas,
dedos de los pies.
El examen fsico demostr: la presencia de sinovitis fra, sin dolor y contractu-
ras. El hemograma, los reactantes de fase aguda, anticuerpos antinucleares y
factor reumatoideo fueron negativos o normales.
En las radiografas se observ: osteopenia yuxtaarticular, edema de partes blan-
das con ausencia de pinzamiento articular. El lquido sinovial fue de caracters-
ticas no inflamatorio y los cultivos negativos.
La biopsia sinovial demostr: (Fig. N 1, 2 y 3)
- Inflamacin vellosa.
- Mnima necrosis focal.
- reas de hialinosis rodeadas de fibroblastos, infiltrado linfocitario focal sin pan-
nus, histiocitos y algunas clulas gigantes.
Estos hallazgos son compatibles con Sinovitis Histioctica Familiar (SHF).
Discusin
Otras causas de atropata familiar:
- Camptodactilia.
- Artrogrifosis.
- Hialinosis sistmica infantil.
- Artritis granulomatosa familiar (Sndrome de Blau).
- Sndrome de Beals-Hecht.
La autora desea enfatizar la importancia del diagnstico diferencial con ARJ. Se
debe sospechar SHF frente a pacientes que desarrollen artritis temprana, con
apariencia fra, contracturas, antecedentes familiares y falta de respuesta a
AINES. El diagnstico es histolgico.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
932
Fig. N 1. Vellosidad avascular, sobre rea de necrosis focal, con ausencia de clulas sinoviales. Se
observan infiltrados focales de linfocitos, estroma de colgeno, numerosos fibroblastos e
histiocitos (x 80).
Fig. N 2. rea de necrosis focal (estrella) rodeada de histiocitos y clulas gigantes (x 200).
CAPTULO 20 | Seccin I
933
Fig. N 3. Vellosidad sin capa de clulas sinoviales y reas focales de colgeno (x 400).
CAPTULO 20 | Seccin I
935
Sndrome de Winchester
Dra. Irama Maldonado Bastidas, Dr. Jess Rondn, Dr. Ismery Cabello
y Dra. Dania Guerra
Caso
Nio de 11 aos, progenitores consanguneos, a los tres aos present artropa-
ta dolorosa progresiva que involucr: manos, codos, hombros rodillas y pies.
Estos cambios fueron confundidos con ARJ y fue tratado con AINES y
Metotrexate, sin respuesta. Desde el primer ao manifest, cambios cutneos
caracterizados por placas induradas en cara, extremidades y dorso. A los ocho
aos incapacidad para deambular.
El examen fsico mostr: facie tosca, puente nasal deprimido, paladar ojival,
extensas placas hiperpigmentadas e induradas en mejillas, brazos, manos, pier-
nas, abdomen, dorso y glteos. Deformidades articulares con contracturas en
falanges proximales y distales de manos, pies y rodillas, acompaadas de atro-
fia muscular (Fig. N 1).
Radiologa mostr: osteopenia, osteolisis y prdida del espacio articular (Fig. N
2). Cariotipo normal y oligosacridos y polisacridos en orina, negativos.
Discusin
El Sndrome de Winchester es una enfermedad monognica autosmica recesi-
va. La artritis progresiva con deformidades presentes desde la infancia puede
confundir el diagnstico con una ARJ. Una historia clnica y examen fsico cui-
dadosos pondrn de manifiesto los hallazgos caractersticos de este sndrome
(facie tosca, osteolisis carpo-tarsal y cambios de piel). Los reumatlogos pedia-
tras deben conocer este sndrome que simula una de las enfermedades reum-
ticas frecuente en la niez.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
936
Fig. N 1. Deformidad y contractura en ambos pies.
Fig. N 2. Rx de mano: se observa osteoporosis marcada, subluxacin y ostelisis.
CAPTULO 20 | Seccin I
937
Lecturas recomendadas
DUNGER DB, DICKS-MIREAUX C, ODRISCOLL P et al. Two cases of Winchester
Syndrome: with increased urinary oligosaccharide excretion. Eur J Pediatr.
1987; 146: 615.
HOLLISTER DW, RIMOIN DL, LACHMAN RS et al. The Winchester syndrome: clini-
cal, radiographic and pathologic studies. Birth Defects. 1974; 10: 10.
IRANI A, SHAAH BN y MERCHANT RH. The Winchester syndrome: A case report.
Indian Pediatric. 1978; 15: 10.
MATTHIESEN F, FAURHOLT PEDERSEN V, HELIN P et al. Winchester syndrome.
International Orthopedics. 2001; 25: 331.
NABAI H, MEHREGAN AH, MORTEZAI A et al. Winchester syndrome: report of a
case from Iran. J Cutaneous Pathol. 1977; 4: 281.
PRAPANOCH S, JORGENSON R, LANGLAIS RP y NUMMIKOSKI PV. Winchester syndro-
me. A case report and literature review. Oral Surg Oral Med Oral Pathol. 1992;
74: 671.
WINCHESTER P, GROSSMAN H, LIM, WN y DANES BS. A new acid mucopolysacca-
ridosis with skeletal deformities simulating rheumatoid arthritis. Am J
Roentgenol. 1969; 106: 121.
CAPTULO 20 | Seccin II
939
Seccin II | PRESENTACIN INUSUAL DE UNA ENFERMEDAD COMN
Calcinosis: leche de calcio
Dra. Mayra Rauseo, Dra. Ana Mara Brun, Dra. Carlota Acosta, Lic. Yolanda
Serrano y Dra. Irama Maldonado Bastidas
Casos
Caso N 1: nio de 11 aos inicia con debilidad muscular proximal y severas
manifestaciones sistmicas. Tratado con prednisona, metotrexate y
gammaglobulina EV con mejora. Tres aos despus del diagnstico, aparecen
extensas lesiones de calcinosis en miembros, espalda y glteos que se
ulceraron con salida de material blanco pastoso (Figs. N 1 y 2). Seis meses
despus los depsitos se tornaron lquidos, con bolsas fluctuantes en glteos y
regin popltea. Ca y P sricos normales. Un lquido lechoso se obtuvo por
aspiracin con alta concentracin de cristales de hidroxiapatita y el anlisis por
absorcin atmica mostr niveles elevados de calcio y fosfato (Figs. N 3 y 4).
Caso N 2: nio de 12 aos con DMJ sin compromiso de rganos internos.
Recibi prednisona y metotrexate con mejora. Un ao despus, reas
induradas de calcinosis se evidencian en regin popltea derecha, tornndose
lquidas dos meses despus. La aspiracin mostr material lechoso fluido y el
anlisis por absorcin atmica fue similar al Caso N 1 (Fig. N 5).
Discusin
La DMJ es una miopata inflamatoria idioptica frecuentemente asociada a
calcinosis. Factores de riesgo incluyen: enfermedad activa, retardo del
tratamiento, trauma local y bajas dosis de esteroides. La severidad de la
calcinosis vara desde depsitos localizados en la dermis y fascia hasta
extensas reas de infarto con ulceracin y calcinosis universal. Numerosas
medidas teraputicas han sido propuestas con resultados controvertidos.
Colecciones de leche de calcio es una complicacin rara de la DMJ y ha sido
reportada en pocos casos. Dos pacientes con sta complicacin son descriptos.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
940
Estas observaciones muestran una nueva complicacin de calcinosis en DMJ.
Colecciones lquidas de leche de calcio slo han sido reportadas en seis pacien-
tes. Se ha postulado que son el resultado de la diseccin de planos tisulares cal-
cificados con lquido que llena formaciones de seudobursas. Nosotros, adems,
postulamos que espacios ultramicroscpicos en el tejido subcutneo con cambios
en la concentracin de aniones y Ph local promoveran cambios estructurales en el
estado fsico de la de la apatita clcica dando como resultado la leche de calcio.
Fig. N 1. Lesiones de aspecto nodular. Calcinosis subcutnea.
CAPTULO 20 | Seccin II
941
Fig. N 2. Lesiones de calcinosis en glteo, seculares con salida material blanco pastoso.
Fig. N 3. Cristales de hidrociapatito.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
942
Fig. N 4. Material aspirado de aspecto lechoso (demostr niveles elevados de calcio y fosfato).
Fig. N 5. Calciosis universalis.
CAPTULO 20 | Seccin II
943
Lecturas recomendadas
ANSELL BM. Juvenile dermatomyositis. Rev Int Rheum. 1989; 19: 75-80.
ANSELL BM. Juvenile dermatomyositis. Clin Rheum Dis. 1991; 17(4); 931-942,
BANKER QB y VICTOR M. Dermatomyositis (Systemic angiopathy). Medicine.
1996; 45:262-269.
BLANE CE, WHITE SJ, BRAUNSTEIN EM et al. Patterns of calcification in childhood
dermatomyositis. Am J Radiology. 1984; 142:379-400.
BOHAN P y PETER JB. Polymiositis and dermatomyositis. N Engl J Med. 1975;
229: 347.
BROWN AL, MURRAY JG, ROBINSON SP y ROONEY MM. Case report: Milk of calci-
um complicating juvenile dermatomyositis. Imaging features. Clin Radiol. 1996;
51(2): 147-149.
FISLER RE, LIANG MG, FUHLBRIDGE RC, YALCINDAG A y SUNDEL RP. Aggressive
management of juvenile dermatomyosistis results in improved outcome and
decreased incidence of calcinosis. J AM Acad Dermatol. 2002; 47(4): 505-11.
HESLA RB, KARSLON LK y MCCAULEY RGK. Milk of calcium fluid collection in der-
matomysitis: Ultrasound findings. Pediatric Radiology. 1990; 20: 344-346.
MUKAMEL M, HOREV G y MIMOUNI M. New insight into calcinosis of juvenile derma-
tomyositis: a study of composition and treatment. J Pediatr. 2001; 138(5): 763-766.
PACHMAN LM. Juvenile dermatomyositis. A clinical overview. Pediatric Rev.
1990; 12: 117-125.
PACHMAN LM. Inflammatory myopathy in children. Rheum Dis Clin North Am.
1994; 20: 919-942.
REED AM y LOPEZ M. Juvenile dermatomyositis: recognition and treatment.
Paediatr Drugs. 2002; 4 (5): 315-321.
SAMSON C, SOULEN RL y GURSEL E. Milk of calcium fluid collections in juvenile
dermatomyositis. MRI characteristics. Pediatr Radiol. 30(1): 28-9.
CAPTULO 20 | Seccin II
945
Dermatomiositis Juvenil (DMJ) con cardiomiopata dilatada y
trombo intracavitario
Dr. Mario Javier Moreno lvarez
Caso
Nia de ocho aos de edad que hace dos aos presenta debilidad muscular, difi-
cultad para la marcha y lesiones drmicas en cara, manos y rodillas. Tres meses
despus se agregan palpitaciones y disnea. Al examen fsico destaca debilidad
muscular a predominio proximal y lesiones drmicas tpicas en cara (rash helio-
tropo) y manos (manchas de Gotron) y taquicardia. El laboratorio revel enzimas
musculares elevadas, VSG y PCR elevadas; FAN (Hep-2) 1:160 patrn homo-
geneo, anticuerpos anticardiolipina y LAC negativos. Una Rx de trax revel car-
diomegalia (Fig. N1) y, por ecocardiograma, present una cardiomiopata dila-
tada, con compromiso severo de la funcin sistlica (FE de 27%).
Al mes, un ecocardiograma de control mostr un trombo intracavitario peque-
o (Figs. N 2 y 3). Tanto el compromiso muscular como el cardiaco respon-
dieron muy bien al tratamiento con esteroides 1mg/K/d, dosis decrecientes,
hidroxicloroquina, furosemida, digoxina, captopril, AAS y coumadn. Meses
despus calcificaciones subcutneas aparecieron en antebrazo izquierdo y en
glteos, sin mayor compromiso de su estado funcional. El control ecocardio-
grfico a los seis meses de tratamiento no evidenci trombos. Se suspendi
anticoagulantes y se dej slo AAS.
El ltimo ecocardiograma de control mostr cavidades de dimetros norma-
les, suspendindose digoxina, captopril y furosemida progresivamente. Con
enzimas musculares actualmente normales, recibe al momento slo hidroxi-
cloroquina y AAS.
Destaca la infrecuente asociacin de DMJ con cardiomiopata dilatada y trombo
intracavitario. El diagnstico y tratamiento temprano permitieron su total
recuperacin.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
946
Fig. N 1. Rx de trax: se observa cardionugalia.
Fig. N 2. Ecocardiograma: trombo intracavinario pequeo.
CAPTULO 20 | Seccin II
947
Fig. N 3. Ecocardiograma: trombo intracavitario pequeo.
CAPTULO 20 | Seccin II
949
Linfadenitis Necrotizante Histioctica (LNH)
Dr. Alex Tapia Espinoza
Caso
Paciente de 13 anos, sexo femenino, previamente sana se presenta con fiebre
prolongada, prdida de peso de un mes de evolucin. En el examen fsico se
destaca la presencia de adenopatas supraclavicular derecha e inguinal
bilateral. Los exmenes de laboratorio incluyen leucopenia (con neutropenia),
elevacin de la sedimentacin globular. El examen de mdula sea no arroj
clulas de estirpe neoplsica alguna y, los cultivos de sangre y mdula sea
fueron negativos para grmenes comunes, hongos y micobacterias.
Los AAN, anti dsDNA y anti Ro fueron positivos. La tomografa axial
computarizada de abdomen mostr prominente adenomegalia ilaca izquierda (Fig.
N 1). La biopsia de un ganglio supraclavicular confirma Linfadenitis Necrotizante
Histioctica (LNH), (Figs. N 2 y 3). La respuesta a corticoesteroides fue excelente.
Casi un ao despus la paciente desarrollo sntomas constitucionales, mialgia,
fiebre y eritema malar y su serologa era, entonces, positiva para dsDNA, anti Ro
y anti Sm confirmando el diagnstico clnico de LES.
Discusin
La LNH es una rara entidad que puede presentarse en el transcurso de otras
patologas, tales como: infecciones virales, tuberculosis, linfoma o
enfermedades del tejido conectivo. Como forma de presentacin de LES es
sumamente inusual (rara).
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
950
Fig N 1. TAC abdominal mostrando adenopata ilaca izquierda.
Fig. N 2. Biopsia ganglionar:
a. reas de necrosis en zona cortical y
paracortical.
b. Detritos kariolticos y cariorrcticos.
c. Ausencia virtual de neutrfilos.
d. Clulas mononucleares.
CAPTULO 20 | Seccin II
951
Lumbalgia en un adolescente
Dra. Claudia Saad Maglhaes y Dr. Jaime Olbrich Neto
Caso
Se trata de un paciente de 15 aos de sexo masculino con historia de ocho
meses de dolor lumbar y anterior de rodilla bilateral agravado por actividades,
tales como: correr, saltar o arrodillarse. A pesar de ello no presentaba discapa-
cidad funcional. Recibi tratamiento con AINES y terapia fsica. Un mes despus
del inicio de los sntomas, comenz con picos febriles y sudor nocturno agrava-
dos en tres oportunidades por sntomas respiratorios de tos. Cada uno de ellos
tratado con una serie de antibiticos (amoxicilina, cefalexina y eritromicina). A
pesar de esto, la fiebre continu y se agreg importante prdida de peso (des-
censo de 7kg). Debido a un antecedente de contacto positivo con un familiar
portador de TBC, se realizaron tres cultivos de esputo examen de la cicatriz de
la BCG y reaccin de PPD. Todo result negativo. El paciente realiz una con-
sulta homeoptica y recibi tratamiento con una breve remisin del sndrome
febril, seguido luego de tres meses de fiebre persistente (Fig. N 1).
El examen fsico revel un paciente en buen estado general, atltico con un exa-
men musculoesqueltico normal, excepto por dolor a la palpacin de la tubero-
sidad tibial anterior bilateralmente. La movilidad espinal era normal.
Los exmenes de laboratorio mostraron: sedimentacin globular de 70mm/hr,
PCR 8.3mg/dl, hemocultivos negativos, funcin renal y heptica normal, anti-
cuerpos antinucleares y factor reumatoideo negativos.
La radiografa de rodilla muestra fragmentacin del centro de osificacin de la
tuberosidad tibial (Fig. N 2) y la radiografa de columna lumbar muestra marcada
ostelisis del cuerpo de la cuarta vrtebra lumbar (Fig. N 3a), que se observa con
mejor detalle en la tomografa de axial computada (Fig. N 3b). La radiografa de
trax muestra infiltrados persistentes en los campos pulmonares medios (Fig. N
4). La familia se neg a obtener una biopsia sea pero igualmente se inicio trata-
miento con Isoniazida, Rifampicina y Pirazinamida. El paciente recuper peso, se
encuentra asintomtico y sin fiebre, ya por un periodo de por ocho meses.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
952
Discusin
La TBC puede ser difcil de diagnosticar y en este caso presento caractersti-
cas sugestivas de espondiloartropata. Adems, del dolor lumbar en jvenes
es comn, como lo es tambin el dolor en cara anterior de rodillas. La destruc-
cin del disco en la radiografa y los infiltrados pulmonares en el curso de una
enfermedad febril con prdida de peso y sudores nocturnos son altamente
sugestivos y sospechosos de TBC. Los tests diagnsticos son poco confia-
bles. La coexistencia de tuberculosis pulmonar y extrapulmonar se observa
slo en el 1-6% de los casos.
Fig. N 1. Patrn de fiebre diaria en picos.
Fig. N 2. Fragmentacin de la insercin distal del tendn rotuliano. Este es un hallazgo de poca
especificidad pero sugestivo de Sndrome de Osgood-Schlater. No todos estn de acuer-
do con su valor diagnstico. El engrosamiento del tendn es ms especfico, pero requie-
re tcnica para partes blandas.
CAPTULO 20 | Seccin II
953
Fig. N 3a. Ostelisis de la cuarta vrtebra lumbar y pinzamiento L3-L4.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
954
Fig. N 3b. Tomografa computada de L4.
CAPTULO 20 | Seccin II
955
Fig. N 4. Infiltrados pulmonares en campos medios.
CAPTULO 20 | Seccin II
957
Prpura de Schnlein-Henoch (PSH)
Dr. Luis Lira Weldt
Caso
Preescolar de sexo masculino de cuatro aos y seis meses, eutrfico. Sin ante-
cedentes mrbidos de importancia. Comenz con dolor abdominal de tipo cli-
co con vmitos ocasionales, afebril sin diarrea. Atendido por su mdico se rea-
liz diagnstico de gastroenteritis viral indicndose terapia sintomtica. Al cuar-
to da concurri a Servicio de Urgencia por acentuacin de las molestias. Al exa-
men fsico se constataron signos peritoneales. Hemograma y VSG normal, PCR
normal ecografa abdominal con lquido libre en peritoneo.
Diagnstico: Peritonitis apendicular. Laparotoma.
Protocolo operatorio: abundante lquido libre peritoneal seroso, asas normales,
apndice levemente congestionado en extremo distal sin signos de perforacin.
Evolucin posquirrgica satisfactoria, alta mdica a las 48 horas. Al sptimo da
de evolucin (3 postoperatorio), present prpura palpable y petequias en
muslos, glteos y pies. Leve compromiso cutneo en antebrazos y escroto.
Dolor de ambas piernas, sinovitis de rodillas y dolor abdominal difuso.
Hemograma con plaquetas normales, PCR normal, Ig A 145mg/dl, sedimento de
orina con microhematuria 8-10g rojos por campo y antiestreptolisinas muy ele-
vadas: 1040 U (rango 0-100) Dx. Prpura de Schnlein-Henoch.
Informe de biopsia de apndice: infiltracin celular con signos de inflamacin
aguda. Adherencia de PMN al nivel de la pared de vasos (Fig. N 1 y 2).
Evolucion en forma satisfactoria con corticoterapia y gastroproteccin.
Conclusin
La Prpura de Schnlein-Henoch constituye la vasculitis ms frecuente de la
infancia, evoluciona por brotes y, su inicio en numerosas oportunidades, eviden-
cia manifestaciones abdominales inespecficas para el pediatra (Prpura sin
prpura cutnea). No es infrecuente que se consulte al Servicio de Urgencia
ante la sospecha de un abdomen agudo como este caso. Cuando aparecen las
manifestaciones cutneas el cuadro es muy claro y las medidas teraputicas a
seguir son especficas para la patologa.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
958
Fig. N 1. Histologa apendicular. Vaso sanguneo mostrando adherencia neutroflica.
Fig. N 2. Tejido apendicular. Intenso infiltrado inflamatorio. Adherencia neutroflica.
959
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Seccin III | VIETA RADIOLGICA
Calcinosis severa
Dra. Mara Margarita Duarte
Caso
Las figuras N 1, 2 y 3 muestran calcinosis tumoral masiva en un paciente con
Dermatomiositis Juvenil (DMJ) de nueve aos.
Presenta en el examen enormes reas de fluctuacin fra en muslos, mscu-
los paravertebrales y brazo derecho.
Fig. N 1.
960
CAPTULO 20 | Seccin III
Fig. N 2.
Fig. N 3.
961
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Espondilodiscitis
Dr. Alejandro Mario Cuneo Etcheverry, Dr. Miguel Karsaclian, Dra. Rosario
Jurado Meizoso y Dra. Raquel Guaraglia Pintos
Nia de 12 aos con 15 das de dolor lumbar luego de traumatismo con impac-
to al nivel lumbo-sacro seguido de fiebre de hasta 39
o
C.
En la evolucin agrega impotencia funcional, con raquialgia y contractura para-
vertebral, haciendo muy dificultosa la marcha.
Examen fsico: imposibilidad relativa para la deambulacin. Intenso dolor a la
palpacin del rea lumbar y ambas fosas lumbares. Laboratorio PCR 25mg/dl,
VG 86mm en la primera hora.
962
CAPTULO 20 | Seccin III
Fig. N 1. Rx que muestra compromiso del DIV L4-L5, con pinzamiento a ese nivel.
963
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Fig. N 2. MRN, imgenes ponderadas en T2 donde se aprecia el gran edema de los cuerpos ver-
tebrales de L4 y L5, el pinzamiento discal y la alteracin de seal del disco intervertebral.
Fig. N 3. La imagen de la RMN en secuencias ponderadas en T2; se intensifica la seal al nivel del
sector posterior del cuerpo de L4, sealando la presencia de absceso y como se distien-
den los planos prevertebrales por la evasin del material hacia el plano prevertebral.
964
CAPTULO 20 | Seccin III
Fig. N 4. Iguales imgenes a las de la Fig. N 3, pero, en secuencias ponderadas en T1.
Fig. N 5. Corte axial de la RNM mostrando el absceso en el sector posterior del cuerpo vertebral.
965
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
Fig. N 6. Corte coronal de la RMN, donde se aprecia el edema en los cuerpos vertebrales, el abs-
ceso posterior y el infiltrado en los msculos psoas.
Fig. N 7. Rx de la evolucin postratamiento con antibioticoterapia e inmovilizacin con yeso, en
donde se aprecia la restitucin de la altura del disco intervertebral L4-L5 y como se mejo-
ra la estructura sea fundamentalmente al nivel del platillo inferior de L4, que se encon-
traba ms comprometido en la radiografa inicial.
ABREVIATURAS
967
Abreviaturas
AAN/ANA: Anticuerpos antinucleares.
AAS: cido acetilsaliclico.
AC: Anticuerpos.
ACJ: Artritis Crnica Juvenil.
aCL: Anticuerpos anticardiolipina.
ACR: Colegio Americano de Reumatologa/American Collage of Rheumatology.
ACV: Accidente cerebro vascular.
aFL: Anticuerpos antifosfolpidos.
AIJ: Artritis Idioptica Juvenil.
AINEs: Anti-inflamatorios no esteroideos.
AL: Anticoagulante Lpico.
ANCA: Anticuerpos anti-citoplasma de neutrfilos.
Anti ENA: Antgenos nucleares extrables/Extractable nuclear antigens.
APC: Clula presentadora de antgeno.
AR: Artritis Reumatoidea.
ARA: Asociacin Americana de Reumatologa/American Rheumatism Association.
ARJ: Artritis Reumatoidea Juvenil.
ARPE: Artritis Reactiva Postestreptocccica.
ASTOS: Antiestreptolisina O.
AT: Arteritis de Takasayu.
ATM: Articulacin temporomandibular.
AZA: Azatioprina.
BCC: Bloqueo Cardiaco Congnito.
BFs: Bifosfonatos.
BCR: Receptor del linfocito B.
c-ANCA: Anticuerpo anti-citoplasma de neutrfilo patrn citoplasmtico.
CDC: Centro de Control de Enfermedades.
CFM: Ciclofosfamida
CHAQ: Childhood Health Assessment Questionnaire.
CHQ: Childhood Health Questionnaire.
CIA: Corticoides intra-articulares.
CIC: Complejos inmunes circulantes.
CIE: Contra inmunoelectroforesis.
CINCA: Chronic, Infantile, Neurologic, Cutaneous and Articular Syndrome.
CF: ciclofosfamida.
CMAS: Escala de evaluacin de miositis infantil/Childhood Myositis Assessment Scale.
CMV: Citomegalovirus.
CMH: Complejo Mayor de Histocompatibilidad.
CPK: Creatin fosfoquinasa.
CREST: Calcinosis (C), Fenmeno de Raynaud (R), disfuncin esofgica (E), esclerodactilia (S) y
telangectasia (T).
CTLA4: Protena 4 asociada al linfocito citotxico/Cytotoxic T lymphocyte-associated protein 4.
CyA: Ciclosporina A.
COX: ciclo-oxigenasa.
DAS: Disease Activity Score.
DC: Dolores de crecimiento.
DIV: Disco intervertebral.
DLCO: Difusin monxido de carbono.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
968
DMA: Deficiencia de Maltasa cida.
DMARDs: Drogas antirreumticas modificadoras de la enfermedad.
DMID: Diabetes mellitus insulinodependiente.
DME: Dolor musculoesqueltico.
DMJ/DJM: Dermatomiositis Juvenil.
DMO: Densidad mineral sea.
DPM: Dermatopolimiositis.
DSR: Distrofia Simptico Refleja.
DXA: Absorsiometra dual de rayos x.
EAE: Encefalomielitis Alrgica Experimental.
EAJ: Espondilitis Anquilosante Juvenil.
EASN: Espondiloartropatas seronegativas.
EB: Enfermedad de Behet.
ECA: Enzima Convertidora de Angiotensina.
ECLAM: European Consensus Lupus Activity Meassurement.
ED: Espondilodiscitis.
EG: Enfermedad de Gaucher.
EK: Enfermedad de Kawasaki.
ELISA: Enzimoinmunoanlisis.
EM: Eritema Multiforme.
EMG: Electromiograma.
EMTC: Enfermedad Mixta del Tejido Conectivo.
ENA/anti ENA: Antgenos nucleares extrables/extractable nuclear antigens.
EN: Eritema Nodoso.
ER: Enfermedades Reumticas.
ESP: Esclerosis Sistmica Progresiva.
ET: Eventos trombticos.
ETC: Enfermedades del Tejido Conectivo.
EULAR: European League Against Rheumatism.
EVA: Escala Visual Anloga.
FDA: Food and Drug Administration.
FHF: Fiebre Hiberniana Familiar.
FM: Fibromialgia.
FMF: Fiebre Mediterrnea Familiar.
FMJ: Fibromialgia Juvenil.
FOD: Fiebre de origen desconocido.
FR: Fiebre Reumtica.
GAA: Glucosidasa cida.
GAG: glicosaminoglicanos.
gL3: globotriaosilceramida.
GW: Granulomatosis de Wegener.
HAQ: Standford Health Assessment Questionnaire.
HbsAg: Antgeno de superficie de la hepatitis B.
HIDS: Sndrome de Hiperinmunoglobulinemia D.
HLA: Antgeno de histocompatibilidad.
HP: Hemorragia Pulmonar.
ID: Inmunodifusin.
IFD: Articulaciones interfalngicas distales.
IFI: Inmunofluorescencia indirecta.
IFP: Articulaciones interfalngicas proximales.
Ig: Inmunoglobulina.
IgA: Inmunoglobulina A.
ILAR: Liga Internacional de Asociaciones para la Reumatologa/International League of
Associations for Rheumatology.
ABREVIATURAS
969
IRC: Insuficiencia renal crnica.
JAFAR: Juvenile Arthritis Functional Assessment Report.
JAQQ: Juvenile Arthritis Quality of Life Questionnaire.
kb: kilobases.
LCR: Lquido cefalorraqudeo.
LES: Lupus Eritematoso Sistmico.
LF: leflunomida.
LHH: Linfohistocitosis hemofagoctica.
LN: Lupus Neonatal.
LNH: Linfadenitis necrotizante histioctica.
LS: Lquido sinovial.
MA: Aciduria mevalnica.
MABI/BACM: Miosistis aguda benigna de la infancia/Benigne Acute Childhood Myositis.
MDAA: Myositis Disease Activity Assessment.
MDI: Myositis Damage Index.
MELAS: Encefalopata mitocontrial con acidosis lctica y episodios de sncope.
MIF: Macrophage migration inhibitory factor.
MK: Mevalonato kinasa.
MMF: Mofetil Micofenolato.
MMP: Metaloproteinasas matriciales.
MPS: Mucopolisacaridosis.
MPO: Mieloperoxidasa.
MTCF: Articulaciones metacarpo falgicas.
MTX: Metotrexate.
MWS: Sndrome de Muckle-Wells/Muckle-Wells Syndrome.
NET: Necrolisis Epidrmica Txica.
NIH: Instituto Nacional de la salud/National Institute of Health.
NO: Nervio ptico.
NOA: Necrosis sea avascular.
NOMID: Neonatal Onset Multysistem Inflammatory Disease.
NPS: Nail-patella syndrome.
OAH: Osteoartropata Hipertrfica.
OMCR: Osteomielitis multifocal crnica recurrente.
OMERAT: Outcome Meassures in Rheumatoid Arthritis Clinicals Trials.
OMS: Organizacin Mundial de la Salud.
ON: xido ntrico.
ONS: xido ntrico sintetasa.
PA: Poliarteritis.
PAH: Paratohormona.
PAM: Poliangetis Microscpica.
PAN: Panarteritis Nodosa.
p-ANCA: Anticuerpo anticitoplama de neutrfilo patrn perinuclear.
PCR: Reaccin en cadena de polimerasa.
PFAPA: Fiebre peridica, Estomatitis Aftosa, Faringitis y Adenitis Cervical.
PG: Pioderma gangrenoso.
PHG: Paniculitis histiocticas citofgicas.
PL: Puncin lumbar.
PMJ: Polimiositis Juvenil.
PRCSG: Pediatric Rheumatology Collaborative Study Group.
PRES: Sndrome de encefalopata occipital reversible/Posterior Reversible Encephalopathy
Sndrome.
PRINTO: Paediatric Rheumatology International Trials Organization.
PsC: Pseudotumor cerebri.
MANUAL PRCTICO DE REUMATOLOGA PEDITRICA
970
PSH: Prpura de Schnlein-Henoch.
PT: Tiempo de Protrombina.
PTT/aPTT: Tiempo parcial de tromboplastina activada.
REM: Rapid eyes movement.
RIA: Radioinmunoanlisis.
RIN: Razn Internacional Normatizada.
RNM/RMN: Resonancia nuclear magntica.
ROM: Rango de movimiento articular.
ROT: Reflejos osteotendinosos.
Rx: Rayos x.
SAA: Protena srica amiloide asociada.
SAF: Sndrome Antifosfolipdico.
SAFC: Sndrome Antifosfolipdico Catastrfico.
SAM: Sndrome de activacin macrofgica.
SAPHO: Sndrome de Sinovitis, Acn, Pustulosis, Hiperostosis, Ostetis.
SCS: Sndrome de Churg-Strauss.
SDRC: Sndromes Dolorosos Regionales Complejos.
SFP: Sndrome Febril Prolongado.
SFZ: sulfasalizina.
SHA: Sndrome de Hipermovilidad Articular.
SIDA/AIDS: Sndrome de Inmunodeficiencia Adquirida.
SLAM: Systemic Lupus Activity Meassure.
SLEDAI: Systemic Lupus Erythematosus Disease Activity Index.
SLICC: ndice de dao para LES/Systemic Lupus International collaborating Clinics-Damage Index
for SLE.
SNC: Sistema Nervioso Central.
SNPs: Single nucleotide polimorphisms.
SpA: Espondiloartropatas.
SPECT: Single Photon Emission Computed Tomography.
SS: Sndrome de Sjogren.
SSJ: Sndrome de Stevens-Johnson.
TAP: Transportadores de pptidos.
TBC: Tuberculosis.
TCC: Tomografa computada cuantitativa.
TCR: Receptor de clula T
TDT: Test de desequilibrio en la transmisin/Transmission Disequilibruim Test.
TGF-: Factor de transformacin de crecimiento /Transforming growth factor-.
TIMP: Inhibidores de metaloproteinasa.
TMS: Tromboflebitis migratoria superficial.
TNF: Factor de Necrosis Tumoral/Tumor Necrosis factor.
TNF-: Factor de Necrosis Tumoral .
TRAPS: Sndrome peridico asociado al Receptor de Factor de Necrosis Tumoral/TNF Receptor
Associated Periodic Syndrome.
TRE: Terapia de reemplazo enzimtico.
TS: Trimetoprina/Sulfametoxazol.
UCI: Unidad de Cuidado Intensivos.
VSG: Velocidad de Sedimentacin Globular.
ZN: Zielh Nielsen.
S-ar putea să vă placă și
- Manual Neuromuscular Version WebDocument72 paginiManual Neuromuscular Version WebIgnacio Wettling100% (1)
- Anestesicosl 1Document64 paginiAnestesicosl 1America Eng100% (1)
- Arritmias 5-5 PDFDocument7 paginiArritmias 5-5 PDFMarcelo UGÎncă nu există evaluări
- Aranalde - Bases Fisiopatológicas Del EAB PDFDocument21 paginiAranalde - Bases Fisiopatológicas Del EAB PDFcesar alonsoÎncă nu există evaluări
- Manejo Avanzado de Las Arritmias Cardiacas. Algoritmos Dr. Alfonso Martín Martínez, Dr. Ángel Moya Mitjans, Dr. Julián Pérez Villacastín PDFDocument28 paginiManejo Avanzado de Las Arritmias Cardiacas. Algoritmos Dr. Alfonso Martín Martínez, Dr. Ángel Moya Mitjans, Dr. Julián Pérez Villacastín PDFInocencio Fuentes JulioÎncă nu există evaluări
- Actualizacion en Ventilacion Mecanica No InvasivaDocument16 paginiActualizacion en Ventilacion Mecanica No InvasivaJohana HerreraÎncă nu există evaluări
- Anestesia otorrinolaringologíaDocument58 paginiAnestesia otorrinolaringologíakikyolÎncă nu există evaluări
- Manual Reumatologia SER PDFDocument460 paginiManual Reumatologia SER PDFVerochkana Vasquez VivancoÎncă nu există evaluări
- PAC Neonato 4 L1Document33 paginiPAC Neonato 4 L1Héktor EAÎncă nu există evaluări
- Naty 10Document17 paginiNaty 10Neonatologia German UrquidiÎncă nu există evaluări
- DEMO Ventilacion Mecanica en Neonatos y NiñosDocument16 paginiDEMO Ventilacion Mecanica en Neonatos y NiñosJorge0% (1)
- Páginas EscaneadasDocument113 paginiPáginas EscaneadasJuan HerreraÎncă nu există evaluări
- Cefaleas - 2016 - Guia ClínicaDocument87 paginiCefaleas - 2016 - Guia ClínicabajarapuntesÎncă nu există evaluări
- AbordajesDocument14 paginiAbordajesMartina Alarcon Acevedo50% (2)
- Ecografía Torácica en PediatriaDocument25 paginiEcografía Torácica en PediatriaSara AndreinaÎncă nu există evaluări
- Becker Walter OtorrinolaringologíaDocument399 paginiBecker Walter Otorrinolaringologíajacque0318Încă nu există evaluări
- Libro Aproxiación Al Paciente Crítico Parte 1Document254 paginiLibro Aproxiación Al Paciente Crítico Parte 1gina marcela valencia mezaÎncă nu există evaluări
- Casos Clinicos en Ortopedia InfantilDocument224 paginiCasos Clinicos en Ortopedia InfantilsheccidcaarpetÎncă nu există evaluări
- Libro Urgencias 2013 PDFDocument399 paginiLibro Urgencias 2013 PDFJuan jose hinojosa100% (2)
- Anestesia en El ConsultorioDocument1.152 paginiAnestesia en El ConsultorioVictor Augusto Santillan Garcia BlasquezÎncă nu există evaluări
- Urgencias NeurologicasDocument368 paginiUrgencias NeurologicasPablo Antonio AntonioÎncă nu există evaluări
- BreastfeedingDocument185 paginiBreastfeedingCatalina Katai Catadora AriasÎncă nu există evaluări
- Manual para La Implementacion Test VPH en Contexto ProgramaticoDocument148 paginiManual para La Implementacion Test VPH en Contexto ProgramaticoTélamÎncă nu există evaluări
- Índice de Los ApuntesDocument113 paginiÍndice de Los ApuntesDomenica SegarraÎncă nu există evaluări
- Guia Enarm Puebla 2021Document54 paginiGuia Enarm Puebla 2021Carlos MotaÎncă nu există evaluări
- TratadoNeumologiaPeditricaSENP SEPARDocument3 paginiTratadoNeumologiaPeditricaSENP SEPARnetocarlosÎncă nu există evaluări
- Libro Semiologia Volumen 2Document321 paginiLibro Semiologia Volumen 2Britney Shamira MaciasÎncă nu există evaluări
- PLM Presentacion de La AplicacionDocument19 paginiPLM Presentacion de La AplicacionJose Antonio RosalesÎncă nu există evaluări
- Neurologia PracticaDocument772 paginiNeurologia PracticaLinder Adrian Salas FloresÎncă nu există evaluări
- Semiología Clinica: Docente: Daniel Alexander Ortiz BarretoDocument27 paginiSemiología Clinica: Docente: Daniel Alexander Ortiz BarretoRUBY KASSANDRA SOSA FLORESÎncă nu există evaluări
- Diagnóstico Imaginologico Del ToraxDocument201 paginiDiagnóstico Imaginologico Del ToraxYury Fernando Castellano OdioÎncă nu există evaluări
- PDF Manual Historia Clinica Academica Unam CompressDocument45 paginiPDF Manual Historia Clinica Academica Unam CompressSanchez Rios HectorÎncă nu există evaluări
- Emergency - NSTEMI - En.esDocument24 paginiEmergency - NSTEMI - En.escpfredÎncă nu există evaluări
- Pac Neonato 5 l5Document149 paginiPac Neonato 5 l5MARLOM FELIX JERONIMOÎncă nu există evaluări
- 1 - Lectura Sistemática de Un ElectrocardiogramaDocument24 pagini1 - Lectura Sistemática de Un ElectrocardiogramaWival Va EarÎncă nu există evaluări
- Genoma Humano 2 EdDocument215 paginiGenoma Humano 2 EdZeptalanÎncă nu există evaluări
- Disfuncintiroideaenelpacientecrtico PDFDocument7 paginiDisfuncintiroideaenelpacientecrtico PDFMilena ArdilaÎncă nu există evaluări
- Articulo de Enfermedad DiverticularDocument11 paginiArticulo de Enfermedad DiverticularLili Juarez GutierrezÎncă nu există evaluări
- Manual Patologias PerinatalesDocument874 paginiManual Patologias PerinatalesCamila Alegria Morales100% (1)
- Guias ACORL2016Document178 paginiGuias ACORL2016David Garcia Rios100% (1)
- Diagnóstico por ImagenDocument155 paginiDiagnóstico por Imagenpetuso2207100% (3)
- Ventilator Management of Adult Patients in The Emergency Department 2020 ESPA PDFDocument20 paginiVentilator Management of Adult Patients in The Emergency Department 2020 ESPA PDFPabloVelardeÎncă nu există evaluări
- Manual de Fracturas: 5. EdiciónDocument808 paginiManual de Fracturas: 5. EdiciónLuKy Store OnlineÎncă nu există evaluări
- Atencion Del RNDocument60 paginiAtencion Del RNAnonymous Co8Xj83TxÎncă nu există evaluări
- RP PDFDocument991 paginiRP PDFtoyetzinÎncă nu există evaluări
- Manual Reumatologia Pediatric ADocument964 paginiManual Reumatologia Pediatric Aleydypineda100% (1)
- Manual Práctico de Reumatología PediátricaDocument964 paginiManual Práctico de Reumatología PediátricaAndres Eduardo Rojas OrtizÎncă nu există evaluări
- Manual Reumatologia PediátricaDocument964 paginiManual Reumatologia PediátricaOngNamoGurudevNamoÎncă nu există evaluări
- Tratado de Cuidados Intensivos PediátricosDe la EverandTratado de Cuidados Intensivos PediátricosÎncă nu există evaluări
- Guía completa sobre hipertiroidismoDocument365 paginiGuía completa sobre hipertiroidismosurgeony100% (1)
- Clínica de alteraciones congénitas en el paciente pediátrico CMA Vol. 18De la EverandClínica de alteraciones congénitas en el paciente pediátrico CMA Vol. 18Încă nu există evaluări
- Hipertiroidismo: guía completaDocument365 paginiHipertiroidismo: guía completabambi_mariaÎncă nu există evaluări
- Infectología práctica para el pediatra: Segunda ediciónDe la EverandInfectología práctica para el pediatra: Segunda ediciónEvaluare: 1 din 5 stele1/5 (1)
- Ocr-Baco Residentado Medico Ed. 2020 MYCDocument307 paginiOcr-Baco Residentado Medico Ed. 2020 MYCCamaleon1606Încă nu există evaluări
- Avances en endoscopia terapéutica del aparato digestivo CMG 2De la EverandAvances en endoscopia terapéutica del aparato digestivo CMG 2Încă nu există evaluări
- Guía Técnica de Prevención y Control del Cáncer de CérvixDocument72 paginiGuía Técnica de Prevención y Control del Cáncer de CérvixYubini CruzÎncă nu există evaluări
- Inf - Respiratorias en PediatriaDocument57 paginiInf - Respiratorias en PediatriaDiana Lizette Pereda EstradaÎncă nu există evaluări
- La LibertadDocument3 paginiLa LibertadAntonio VazquezÎncă nu există evaluări
- Colesterol MetabolismoDocument49 paginiColesterol MetabolismoAntonio VazquezÎncă nu există evaluări
- Lulio y BrunoDocument1 paginăLulio y BrunoAntonio VazquezÎncă nu există evaluări
- La Realidad en Una PalabraDocument2 paginiLa Realidad en Una PalabraAntonio VazquezÎncă nu există evaluări
- Universidad Estatal Del Valle de EcatepecDocument4 paginiUniversidad Estatal Del Valle de EcatepecAntonio VazquezÎncă nu există evaluări
- HierroDocument12 paginiHierroAntonio VazquezÎncă nu există evaluări
- Aparato Reproductor Femenino HistoDocument12 paginiAparato Reproductor Femenino HistoAntonio VazquezÎncă nu există evaluări
- La matriz extracelular: componente clave de los tejidosDocument20 paginiLa matriz extracelular: componente clave de los tejidosAntonio VazquezÎncă nu există evaluări
- Cito Histo ConstrucDocument19 paginiCito Histo ConstrucAntonio VazquezÎncă nu există evaluări
- Expo HierroDocument11 paginiExpo HierroAntonio VazquezÎncă nu există evaluări
- Minerales en La Nutrición HumanaDocument5 paginiMinerales en La Nutrición HumanaAntonio Vazquez100% (1)
- Trata Dolor GonartrosisDocument6 paginiTrata Dolor GonartrosisAntonio VazquezÎncă nu există evaluări
- Aparato Reproductor FemeninoDocument6 paginiAparato Reproductor FemeninoAntonio VazquezÎncă nu există evaluări
- Separación de Pigmentos Vegetales Mediante Cromatografía en PapelDocument5 paginiSeparación de Pigmentos Vegetales Mediante Cromatografía en PapelAntonio VazquezÎncă nu există evaluări
- Ejercicios de QuímicaDocument1 paginăEjercicios de QuímicaAntonio VazquezÎncă nu există evaluări
- Alquino, Alcano, AlquenoDocument29 paginiAlquino, Alcano, AlquenoAntonio VazquezÎncă nu există evaluări
- Gonartrosis 2Document13 paginiGonartrosis 2Antonio VazquezÎncă nu există evaluări
- El Colesterol Es Un EsterolDocument10 paginiEl Colesterol Es Un EsterolAntonio VazquezÎncă nu există evaluări
- Gonartrosis 2do CuatrDocument25 paginiGonartrosis 2do CuatrAntonio VazquezÎncă nu există evaluări
- Gonartrosis BioquímicaDocument14 paginiGonartrosis BioquímicaAntonio VazquezÎncă nu există evaluări
- MTCH y Gonartrosis08Document1 paginăMTCH y Gonartrosis08Antonio VazquezÎncă nu există evaluări
- Rodilla 08Document7 paginiRodilla 08Antonio VazquezÎncă nu există evaluări
- Histología de La Artrosis de RodillaDocument9 paginiHistología de La Artrosis de RodillaAntonio VazquezÎncă nu există evaluări
- Gonar MTCHDocument2 paginiGonar MTCHAntonio VazquezÎncă nu există evaluări
- Mediastino: anatomía y divisionesDocument21 paginiMediastino: anatomía y divisionesmariangelarivero_18Încă nu există evaluări
- Medias TinoDocument2 paginiMedias TinoAntonio VazquezÎncă nu există evaluări
- Mediastino IlustracionesDocument3 paginiMediastino IlustracionesAntonio VazquezÎncă nu există evaluări
- Anatomia AbdomenDocument103 paginiAnatomia AbdomenAntonio VazquezÎncă nu există evaluări
- Cuello, VertebrasDocument5 paginiCuello, VertebrasAntonio VazquezÎncă nu există evaluări
- AnatomiaDocument4 paginiAnatomiaAntonio VazquezÎncă nu există evaluări
- Ciclo de Vida Leche Gloria PDFDocument5 paginiCiclo de Vida Leche Gloria PDFanahi rojasramosÎncă nu există evaluări
- Cadaver Exquisito Poetas Del Mundo NingDocument5 paginiCadaver Exquisito Poetas Del Mundo NingpoetasdelmundoÎncă nu există evaluări
- Filtracion Glomerular-NefroDocument27 paginiFiltracion Glomerular-NefroAntonio MataÎncă nu există evaluări
- Prueba de La Ciudad de Las Bestias 8°Document3 paginiPrueba de La Ciudad de Las Bestias 8°Máximo ReyesÎncă nu există evaluări
- Zootecnia OvejasDocument9 paginiZootecnia OvejasMiguel Angel Berrocal VilcasÎncă nu există evaluări
- Insectario 2Document3 paginiInsectario 2Laurita Gutierrez RuizÎncă nu există evaluări
- Regla VirtuaDocument12 paginiRegla VirtuaRoy CentenoÎncă nu există evaluări
- TRIFOLIARDocument2 paginiTRIFOLIARAntonio LopezÎncă nu există evaluări
- Las Vacas de QuiviquintaDocument7 paginiLas Vacas de Quiviquintaelizabeth ruiz alamillaÎncă nu există evaluări
- Extraccion de Sangre Cerdos.Document5 paginiExtraccion de Sangre Cerdos.Bel Minda CostaÎncă nu există evaluări
- Morfofisiologia Del Sistema DigestivoDocument6 paginiMorfofisiologia Del Sistema DigestivoKaren Peña ColcasÎncă nu există evaluări
- Analisis Cefalometrico de Kim (Meaw)Document14 paginiAnalisis Cefalometrico de Kim (Meaw)David Sanchez Martinez100% (8)
- REEL-3 5ta Versión CorregidaDocument5 paginiREEL-3 5ta Versión CorregidaKarina PazÎncă nu există evaluări
- Calculín, A 20 Años de La HazañaDocument9 paginiCalculín, A 20 Años de La HazañaCabexazÎncă nu există evaluări
- Emiliano Jimenez Hernandez La Noche Del YabocDocument191 paginiEmiliano Jimenez Hernandez La Noche Del Yabocfidodido76100% (5)
- Recetas de Carnes PDFDocument18 paginiRecetas de Carnes PDFJoseidy AguilarÎncă nu există evaluări
- Informe #11 EchinococcusDocument16 paginiInforme #11 EchinococcusDilcerCernaÎncă nu există evaluări
- Caracteristicas Generales de La Lengua NahuatlDocument6 paginiCaracteristicas Generales de La Lengua NahuatlGerardo AguayoÎncă nu există evaluări
- Resumen de La Historia de La Transfusión SanguíneaDocument3 paginiResumen de La Historia de La Transfusión SanguíneaRicardo RyugamineÎncă nu există evaluări
- Programa - Hola Mi Nombre Es Octicornio!Document19 paginiPrograma - Hola Mi Nombre Es Octicornio!Claudia Caceres100% (1)
- Juegos para El Baby ShowerDocument4 paginiJuegos para El Baby ShowerStefania PaoncelloÎncă nu există evaluări
- Extracto La Historia Del Prodigioso YerzhánDocument18 paginiExtracto La Historia Del Prodigioso YerzhánalbertÎncă nu există evaluări
- Alimentos tradicionales andinos: quínua y platos típicos de BoliviaDocument22 paginiAlimentos tradicionales andinos: quínua y platos típicos de BoliviaDavid SuárezÎncă nu există evaluări
- Asma1!! PejerreyDocument37 paginiAsma1!! PejerreyOscar Calderón ZegarraÎncă nu există evaluări
- 6 pollitos recién nacidos cuento gallina huevosDocument2 pagini6 pollitos recién nacidos cuento gallina huevosLidy DiasÎncă nu există evaluări
- Tutoria Fichas 2° Grado PrimariaDocument38 paginiTutoria Fichas 2° Grado PrimariaBRUNO DíAZ "BATMAN Bca"100% (3)
- NEUMOCONIOSISDocument17 paginiNEUMOCONIOSISVanessa Alvarez MontoyaÎncă nu există evaluări
- Infografía de Los ProcesosDocument4 paginiInfografía de Los ProcesosMally Yasmin Torres SanchezÎncă nu există evaluări
- Monogrfia Del AvestruzDocument18 paginiMonogrfia Del Avestruzruben damianoÎncă nu există evaluări
- Tarea 2 U1 Barrera Barraza Victor AntonioDocument3 paginiTarea 2 U1 Barrera Barraza Victor AntonioVictor Barrera BarrazaÎncă nu există evaluări