Documente Academic
Documente Profesional
Documente Cultură
Capitulo Artros
Încărcat de
C Martin TraumatoDescriere originală:
Titlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Capitulo Artros
Încărcat de
C Martin TraumatoDrepturi de autor:
Formate disponibile
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT Temas selectos de actualizacin en Ortopedia Latinoamericana
Artroscopia
Captulo
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Artroscopia de Hombro Principios Bsicos e Indicaciones
Alfredo Moreno Garca, M. D. * Mdico Ortopedista, Servicio de Ciruga de Hombro Clnica Reina Sofa, Bogot, Colombia
La artroscopia es una herramienta de mucha ayuda en la evaluacin, el diagnstico y el tratamiento de varias patologas alrededor del hombro. Inicialmente se utiliz para realizar procedimientos diagnsticos, pero la llegada de una mejor tecnologa en cuanto material quirrgico (pinzas, cnulas, pasadores de sutura, anudadores, etc.), e implantes de diferentes tipos y materiales, con componentes de sutura ms resistentes han hecho que la artroscopia de hombro sea desde hace unos aos un procedimiento quirrgico de gran ayuda para el manejo de las diferentes patologas del hombro. Los procedimientos artroscpicos del hombro se limitaban en un principio a realizar extirpacin de cuerpos libres intraarticulares y artroscopias diagnsticas. En los aos ochenta se comenzaron a realizar otro tipo de procedimientos como decompresiones articulares, resecciones de tercio distal de clavcula y diagnsticos de
patologas intraarticulares. Hacia principios de los aos noventa se comenzaron a realizar procedimientos como reparaciones de lesiones del rodete glenoideo y suturas del manguito rotador. En la actualidad se realizan mltiples tipos de procedimientos quirrgicos del hombro por artroscopia como son suturas completas de rupturas de manguito rotador, correccin de inestabilidades (anterior, posterior, multidireccional), correccin de lesiones del labrum anteroposterior y superior (SLAP), tratamiento de las lesiones del bceps, resecciones de tercio distal de clavcula, manejo de capsulitis adhesivas y hombros rgidos, estabilizacin de luxaciones acromioclaviculares y liberaciones de nervio supraescapular. Es importante mencionar en este captulo las personas que han sido pioneras de la ciruga artroscpica de hombro en Colombia, y que gracias a ellos muchos de nosotros continuamos por ese camino, ellos son, principalmente, los doctores Luis E. Corts, Augusto Posada, Fabio Restrepo Tello y
17
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Rodrigo Lpez, todos ellos de la ciudad de Bogot; el doctor Carlos Prada W. de la ciudad de Medelln, el doctor Diego Martnez Villalba de la ciudad de Bucaramanga, y el doctor Mauricio Gutirrez de la ciudad de Cali. La SCCOT y su captulo de Artroscopia han jugado un papel muy importante en el entrenamiento de cirujanos ortopedistas en artroscopia de hombro, con la realizacin de cursos prcticos sobre cadver, siendo en la actualidad nuestro pas pionero en Latinoamrica en este tipo de cursos y ms ahora con la presencia del Centro Latinoamericano de Entrenamiento en Ciruga Mnimamente Invasiva (Clemi), proyecto que ya es una realidad, y el de mayor proyeccin en lo que se refiere a entrenamiento en tcnicas quirrgicas mnimamente invasivas. ORGANIZACIN DE LA SALA DE CIRUGA En esta parte del captulo se revisar la organizacin general de la sala de ciruga, anestesia, instrumental, equipos, lquidos de irrigacin y sistemas de capturacin de imgenes. Existen dos posiciones para realizar la artroscopia de hombro que son decbito lateral y posicin sentada o silla de playa. No se utiliza el trmino semisentada porque en realidad la persona debe quedar sentada en la mesa de ciruga con el fin de lograr una posicin adecuada para la comodidad del cirujano. Cada posicin tiene sus ventajas y desventajas, a continuacin se hablar de cada una por aparte. Independientemente de la posicin que el cirujano prefiera, se debe invertir un tiempo adecuado en la preparacin del quirfano y la colocacin del paciente con el fin de trabajar en forma cmoda y tranquila. Para la artroscopia de hombro lo ideal es utilizar anestesia general acompaada de anestesia regional (bloqueo interescalnico), esto facilita el manejo de la presin arterial manteniendo una hipotensin controlada, esto redundar en una
mejor visin del campo operatorio debido al menor sangrado, y por ende en una reduccin del tiempo quirrgico. Adems, el bloqueo interescalnico puede ayudar a controlar el dolor posoperatorio durante las primeras 24 horas. Posicin decbito lateral Esta posicin tiene la ventaja de realizar una exposicin adecuada de la parte posterior y lateral del hombro, el abordaje del aspecto anterior puede ser un poco limitado, sin llegar a ser este imposible. Tiene la ventaja de poder pasar a realizar un procedimiento abierto sin dificultad, cuando del espacio subacromial se trata. En cuanto a la articulacin glenohumeral, en caso de requerir un procedimiento abierto se tiene el inconveniente de tener que cambiar el paciente a posicin semisentada, aunque no es imposible realizarlo en posicin decbito lateral. Por ltimo, la traccin generalmente trata de llevar la articulacin del hombro en rotacin interna, lo que para las correcciones de inestabilidades podra dejar una limitacin para la rotacin externa, por la sutura de los ligamentos o plicaturas capsulares en esta posicin. Es importante tener en cuenta los siguientes detalles para asegurar en forma adecuada la posicin del paciente en posicin cmoda y segura: 1. Rollo axilar. 2. Soportes lumbares. 3. Soportes de cabeza y cuello acolchados 4. Almohada para colocar entre las piernas 5. Soporte de brazo. La colocacin y posicin del paciente ayudar a realizar una artroscopia en forma cmoda. Lo primero que debemos tener en cuenta al colocar el paciente en decbito lateral es poner el rollo axilar por debajo de
18
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
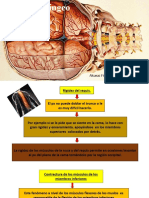
la axila contralateral, posteriormente continuamos con la fijacin de la pelvis, teniendo siempre en cuenta que el paciente quede rotado 15-20 hacia posterior, es decir, hacia el cirujano, esto con el fin de poder exponer un poco mejor los portales anteriores (figuras 1 y 2). Luego de fijada la pelvis procedemos a asegurar el brazo con la traccin, colocando siempre el soporte en la parte contralateral, es decir, si operamos un hombro izquierdo la traccin debe ir en el lado derecho de la mesa. Es muy importante, antes de envolver el brazo en el soporte de espuma, tratar de colocarlo en rotacin neutra, es decir, con el pulgar hacia arriba. El peso de la traccin no debe ser mayor a 4 kg, para evitar as lesiones neurolgicas por una excesiva traccin. Por ltimo, se deben proteger las zonas de presin de los miembros inferiores (rodillas y tobillos) con una almohada. Es fundamental revisar la posicin del cuello, este no debe quedar hiperextendido, y para ello debemos utilizar los soportes blandos de cabeza. (figura 3).
Figura 2. Vista anterior.
Figura 3. Vista panormica.
Figura 1. Vista anterior.
Figura 4. Vista posterior.
El hombro del paciente se coloca aproximadamente en 45-60 de abduccin, y 15 de flexin. Normalmente, para procedimientos sobre la cavidad glenohumeral se requiere de la abduccin mayor de 60, y para procedimientos del espacio subacromial, no se requiere de mayor abduccin.
Posicin sentada o silla de playa Esta posicin busca que el acromin quede paralelo al piso, para ello el trax de paciente debe estar en un ngulo de 70 a 80 con respecto al piso. Esto facilita la posicin de trabajo del cirujano, evitando tener que trabajar en los portales posteriores de abajo
19
Temas selectos de actualizacin en la Ortopedia Latinoamericana
hacia arriba. Una de las ventajas que puede tener este abordaje es que al necesitar convertir el procedimiento en abierto no se tiene que cambiar de posicin sobre todo en procedimientos sobre la articulacin glenohumeral (correccin de inestabilidades), ya que el abordaje de la parte anterior es mucho ms fcil. Para la posicin en silla de playa es fundamental tener una mesa que nos permita dejar libre el hombro que se va a intervenir, y que la posicin de la cabeza sea segura; adems, debemos contar con un apoyabrazos que nos permita mantener determinada posicin del brazo (rotacin externa o interna, o flexin) para algunos procedimientos como seran las reconstrucciones glenohumerales. Una de las desventajas de esta posicin es que los dispositivos y las mesas para mantener en forma adecuada el paciente en esta posicin son costosos. El paciente debe quedar en una posicin sentada, no semisentada, para lograr as que el acromin est paralelo al piso. La posicin de la cabeza no debe permitir la hiperextensin, se colocan soportes blandos de proteccin debajo de las rodillas y el codo contralateral. El autor utiliza desde hace aproximadamente 10 aos la posicin decbito lateral, no se quiere decir con ello que la posicin sentada o en silla de playa no sea adecuada. Lo importante en cada posicin es contar con los elementos necesarios para que el paciente quede en una posicin cmoda para el cirujano.
INSTRUMENTAL Para la artroscopia de hombro utilizamos generalmente un artroscopio de 4.0 mm con lente de 30. Es ideal utilizar una bomba de irrigacin para la introduccin de los lquidos, esto facilita la visualizacin y disminucin del sangrado, y evita as tener que colocar las bolsas de los lquidos en una posicin muy elevada y sin poder lograr un flujo constante y una presin regulada, como s lo logra una bomba de presin. Como en
las artroscopias de rodilla debemos tener un equipo motorizado (shaver), y un equipo de radiofrecuencia, esto ayuda a cortar y eliminar tejidos blandos y a realizar coagulacin. Debemos utilizar cnulas metlicas y plsticas de diferente dimetro (7 mm y 9 mm) que nos ayudan a realizar los procedimientos en una mejor forma.
Figura 4.
Pinzas Para la artroscopia de hombro debemos, adems de tener un set bsico de pinzas de artroscopia, contar con una serie de instrumental especial que se requiere para poder realizar procedimientos como sutura manguito rotador, correccin de inestabilidades, correccin de lesiones SLAP, tenodesis del bceps, etc. Estos instrumentos son (figuras 5, 6, 7). 1. Anudadores. 2. Pasadores de suturas con diferentes angulaciones. 3. Pinzas para sutura de tejido (Caspari, Expressew, Escorpio, Spectrum). 4. Pinza rescatadora de suturas. Gancho tipo croch. 5. Disectores romos y cortantes. 6. Cortador de suturas.
20
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
tografas y los clips de video nos ayudan a documentar las lesiones encontradas y los procedimientos realizados. Para resumir y tener en cuenta en una lista de chequeo para una artroscopia de hombro se debe contar con los siguientes elementos: 1. Torre de artroscopia que incluya monitor, cmara de video, fuente de luz, equipo de capturacin de imgenes.
Figura 5.
2. Elementos de fijacin para el paciente de acuerdo con la posicin que se utilice ya sea decbito lateral o posicin sentada. 3. Equipo motorizado (Shaver), equipo de radiofrecuencia. 4. Instrumental de pinzas especfico para artroscopia de hombro. Portales Para la localizacin de los portales es necesario invertir un tiempo prudente a fin de determinar su posicin en forma adecuada. Siempre se deben marcar las referencias seas como son los rebordes anterior y posterior del acromion, la clavcula y la coracoides, y los portales convencionales que son portales posteriores, laterales y anteriores (figuras 8 y 9), los cuales describiremos a continuacin:
Figura 6.
Figura 7.
Sin este instrumental especfico es imposible realizar procedimientos teraputicos a travs de la artroscopia de hombro. Por ltimo, una parte muy importante que se debe tener en cuenta es contar con un equipo de capturacin de imgenes. Las fo-
Figura 8. Portales principales.
21
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Figura 9. Rebordes seos.
nes glenohumerales y en la reparacin de la lesin SLAP. El portal anteromedial se utiliza para la reseccin del tercio distal de la clavcula, y el anterolateral para las reparaciones del manguito rotador. El portal anteroinferior se localiza 5 mm lateral a la apfisis de la coracoides, y el portal anterosuperior 1,5 cm lateral y 1,0 cm por encima del anteroinferior. El portal anterolateral est localizado 2-3 cm por debajo del borde anterior del acromin y paralelo a su borde lateral. El portal anteromedial se localiza 2-3 cm distal a la articulacin acromioclavicular. Nuevamente, como recomendacin, es importante localizar primero la posicin de los portales con una aguja espinal. El inicio de la inspeccin glenohumeral se puede realizar insuflando la articulacin con lquido, o en seco; se recomienda realizar la introduccin del trocar sin insuflar la articulacin. El abordaje inicial se realiza a travs del portal posterior, se realiza la incisin de piel con una aguja de bistur 15, posteriormente se pasa el trocar romo a travs del deltoides hasta localizar la cabeza humeral, luego se desliza la pinza entre la cabeza humeral y el reborde glenoideo y se perfora la cpsula articular, siempre dirigiendo el trocar hacia la coracoides. Lo primero que se debe identificar es la porcin larga del tendn del bceps, luego la glenoides y la cabeza humeral; la posicin de la glenoides puede ser paralela al piso, es decir, a las 6, o vertical de acuerdo con la preferencia del cirujano (figura 9). El orden que se sugiere para la exploraci diagnstica es el siguiente: 1. Tendn bceps. 2. Superficie articular del tendn del supraespinoso. 3. Ligamento glenohumeral superior. 4. Ligamento glenohumeral medio. 5. Intervalo rotador.
1. Portal posterior. Se localiza 2 cm inferior y medial al reborde posterior del acromin. Este portal es el que se utiliza para el ingreso a la articulacin glenohumeral, dirigiendo el trocar del artroscopio hacia la coracoides. La mayora de artroscopistas utiliza este mismo portal para el acceso al espacio subacromial, pero no se descarta la posibilidad de utilizar un segundo portal posterior para el acceso al espacio subacromial, colocndolo un poco ms lateral (5 mm) y ms superior (5 mm). 2. Portales laterales. El portal lateral principal se localiza 3 a 5 cm lateral al borde lateral del acromin y su tercio medio de anterior a posterior. Este portal se utiliza para realizar la inspeccin del espacio subacromial, para realizar bursectomas y acromioplastias. Siempre es recomendable localizar primero la posicin del portal con una aguja y despus proceder a realizar el portal con el bistur. Para algunos procedimientos, como son las suturas de manguito rotador, es necesario realizar dos portales accesorios anterolateral y posterolateral para la recuperacin de las suturas y la colocacin de los anclajes. 3. Portales anteriores. Los portales anteriores bsicos son el anteroinferior, el anterosuperior, el anterolateral y el anteromedial. Los accesos anteroinferior y anterosuperior se utilizan en las reconstruccio-
22
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
6. Tendn del subescapular. 7. Reborde glenoideo anterior. 8. Ligamento glenohumeral anteroinferior. 9. Cpsula inferior. 10. Tendn infraespinoso, zona posterior de la cabeza humeral.
Esto en cuanto a la parte intraarticular se refiere. En cuanto al espacio subacromial se deben identificar las siguientes estructuras: 1. Bursa subacromial. 2. Manguito rotador - Ligamento coracoacromial. 3. Tercio distal clavcula. Para realizar el abordaje por los portales anteriores existen dos formas, una es de fuera adentro colocando una aguja espinal en el lugar que hemos demarcado como portal anterosuperior, y visualizando la misma en la articulacin a travs del lente del artroscopio, esta tcnica es ms fcil de realizar, y mucho ms rpida que la que se ejecuta desde adentro hacia fuera, en donde a travs de la camisa del lente se pasa un trocar romo largo de posterior hacia anterior, reflejndolo en la piel del aspecto anterior, all se realiza una incisin con bistur y luego se introduce una cnula en la punta del trocar romo que se ha pasado, se va introduciendo la cnula hacia posterior hasta considerar que se encuentra intraarticular, se retira el trocar romo y se introduce la cmara para comprobar que la cnula anterior se encuentra en posicin adecuada. Con estas consideraciones bsicas de la artroscopia de hombro esperamos haber contribuido para entender en forma mucho ms fcil esta tecnologa a disposicin de los ortopedistas.
Figura 9. Tendn subescapular.
Figura 10. Tendn biceps.
23
Temas selectos de actualizacin en la Ortopedia Latinoamericana
BIBLIOGRAFA
1. Burkhart SS, Danaceau SM, Athanasiou KA. Turbulence control as a factor in improving visualization during subacromial shoulder arthroscopy. Arthroscopy 2001; 17: 209.
2. Burkhart S. The Basis of Cowboyin: There AinT a horse That cant Be Rode, There Aint a
Man That Cant Be Throwed. Visualization- Angle of Approach. Burharts View of the shoulder: A Cowboys Guide to advanced Shoulder Arthroscopy 2006; 1 (2): 4-32.
3. Ellman H. Shoulder Arthroscopy: current indications and techniques. Orthopaedics 1988; 2: 45-51. 4. Gartsman G. Basic aspects. Arthroscopy of the shoulder 2009; 2 (3): 27-48. 5. Jhonson LL. The Shoulder joint: an arthroscopy perspective of anatomy and pathology. Clin Orthop
1987; 223: 113-125.
6. Lo IK, Lind CC, Burkhart SS. Glenohumeral arthroscopy portals established using an outside-in
technique: neurovascular anatomy at risk. Arthroscopy 2004; 20 (6). py 1993; 11: 3-11.
7. Parisien JS. Artrhoscopy of the Shoulder:Basic Techniques. Techniques in therapeutics Artrhosco-
24
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Artroscopia de Mueca
Oscar Antonio Martnez Molina, M. D. * Jefe de servicio de Ortopedia y Traumatologa Hospital Central Sur de Petrleos Mexicanos Profesor titular del curso de posgrado en Ortopedia Universidad Nacional Autnoma de Mxico Coautor Ricardo Martnez Bistrain, M. D. * Medico ortopedista adscrito al servicio de Ortopedia Hospital Central Sur de Petrleos Mexicano
INTRODUCCION La artroscopia de mueca es una tcnica relativamente nueva y en auge. Que nos permite visualizar la anatoma interna de la mueca y los diferentes trastornos que se pueden encontrar, realizando una mnima agresin quirrgica. De este modo este procedimiento se ha convertido en una herramienta ms, no slo para afinar el diagnstico de las lesiones en esta rea de la extremidad superior, sino tambin para ofrecer un tratamiento menos agresivo que el realizado con las tcnicas abiertas convencionales. Aunadas a esta morbilidad reducida por el propio abordaje menor, se agregan adems la recuperacin ms rpida, y el retorno temprano a las funciones habituales. El inters en la artroscopia de la mueca, as como de la artroscopia de otras articulaciones menores de la mano, -como las que
pueden realizarse en la articulacin carpometacarpal, carpometacarpianas e incluso en las interfalangicas-, se ha derivado del xito logrado en las articulaciones mayores del sistema musculo-esqueltico: rodilla, hombro, codo, tobillo, cadera. As como en la capacidad de la Ingeniera Biomdica, que a la par del avance en la ptica y el video, han sido capaces del desarrollo de instrumental especifico para las pequeas o las mini articulaciones. Este desarrollo del que actualmente goza este procedimiento ha recorrido sin embargo un largo e histrico camino en el que incluso Watanabe est incluido ya que entre 1970 y 1972 llev a cabo una serie de procedimientos abordando pequeas articulaciones en las que incluyo 21 realizadas en la mueca, con una lente de 1,7 mm con un ngulo entre 55 y 70 grados conocido en la
25
Temas selectos de actualizacin en la Ortopedia Latinoamericana
serie de lentes desarrolladas, como artroscpio numero 24. Esta ha sido considerada como la primera experiencia reportada para esta articulacin. (1, 2, 3) La reduccin en el espacio articular, la vecindad de numerosas estructuras vulnerables: tendones, nervios, vasos. Y desde luego el pobre diseo de instrumental apropiado, relegaron al procedimiento al olvido. En 1985, Whipple y Powell llevaron a cabo una serie bien documentada de estudios en cadver, con los cuales pudieron definir un sistema coordinado de portales quirrgicos desde los cuales poder abordar los espacios radiocarpal, medio-carpal y la articulacin radio-cubital distal. El desarrollo de lentes de amplio ngulo de visin, y dimetros de 1,9 mm permitieron desarrollar tcnicas de abordaje para el diagnostico de lesiones y posteriormente con el apoyo de estos avances, el abordaje tambin quirrgico con instrumentos de motor, manuales y de radiofrecuencia que dieron pie a la posibilidad de tratar las lesiones y no solamente afinar diagnsticos. Poehling tomando en consideracin el desarrollo de la tcnica propuesta por Whipple, y corroborando con su propia experiencia la seguridad y la eficacia del procedimiento, entendiendo con dichos abordajes la anatoma normal de la articulacin desde esta visin artroscpica, se da a la tarea de definir patrones anormales, la correlacin clnica y desde luego las propuestas de tratamiento especificas para dichas anormalidades. (2, 4)
PREPARACIN Y TECNICA OPERATORIA Si bien es cierto que en la mayora de los autores revisados, el procedimiento artroscpico es llevado a cabo bajo anestesia locoregional, y sin la colocacin de isquemia; en la experiencia de nuestra practica medica, la artroscopia de mueca la realizamos bajo anestesia general con intubacin orotraqueal, y en todos los casos colocando el manguito de isquemia en el brazo del paciente con una presin media
de 200 mm. La posicin del paciente es en decbito supino, colocando el codo en una flexin de 90 y traccin de los dedos del paciente haca el techo, bien sea con dedales diseados ex profeso, o mediante la aplicacin de vendoletas de cinta adhesiva. Habitualmente utilizamos una torre de traccin vertical que nos ayuda a mantener la posicin de la mueca, a la vez que nos permite dar distraccin con lo cual podemos acceder de una forma ms sencilla a la arti-
Figura 1.
culacin. (5,6) Mediante movimientos ligeros de flexin y extensin de la mueca, y palpando las prominencias seas que dan margen tanto al radio como al cubito identificamos la interlinea articular, una vez localizada, procedemos a la infiltracin de solucin fisiolgica utilizando una aguja # 22 o un jelco # 14. Esta distensin capsular nos permite orientar el sitio en el que realizaremos el primer portal. Siempre con la recomendacin de que al introducir la camisa, esta sea guiada con el trocar romo, ya que la cercana de estructuras vecinas o del propio cartlago articular podran ser agredidas al utilizar el trocar cortante. Una vez introducida la lente, la irrigacin es mantenida a gravedad, con solucin fisiolgica; en nuestra experiencia nunca hemos requerido de la bomba
26
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
de infusin. Sin embargo algunos autores abogan por la utilizacin de esta. La lente utilizada por nosotros es de 1,2 mm y 30 de visin angular.
PORTALES ARTROSCPICOS El entendimiento de la anatoma de la mueca es indispensable para poder precisar con exactitud los abordajes, la identificacin de la patologa y consecuentemente el tratamiento correcto. Los abordajes pueden dividirse en dorsales (en su mayora) y volares. Iniciaremos con la descripcin anatmica de los compartimentos extensores ya que ser til para la identificacin relativa de los abordajes dorsales de trabajo. (7,8)
Retinculo Extensor y Correderas Dorsales del Carpo I. Primera corredera dorsal
Figura 2.
a. M. Abductor largo del Pulgar b. M. Extensor corto del Pulgar
El examen estndar de la artroscopia de mueca debe incluir la visualizacin de varias estructuras: La superficie articular del radio y el cartlago triangular. La superficie articular del escafoides, semilunar y piramidal. Los ligamentos escafolunar, lunopiramidal, radioescafocapital, radiolunar largo, radiolunar corto, radioescafolunar, ulnolunar y ulnopiramidal.
II. Segunda Corredera Dorsal a. M. Extensor Radial Largo del Carpo b. M. Extensor Radial Corto del Carpo
III. Tercera Corredera a. M. Extensor largo del Pulgar
IV. Cuarta Corredera Dorsal a. M. Extensor Comn de los Dedos b. M. extensor del ndice
V. Quinta Corredera Dorsal a. M. Extensor del Meique
VI. Sexta Corredera Dorsal a. M. Extensor Cubital del Carpo
Figura 3.
ABORDAJES DORSALES Carpo (radial) Acceso 3-4 Este abordaje recibe su nombre porque se localiza entre el 3er y 4to compartimen-
27
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Acceso 6 C Los lmites de ste abordaje son: cubital al tendn del M. Extensor Cubital del carpo, dorsal al flexor cubital del carpo y justo distal a la apfisis estiloides del cubito. Los instrumentos deben ser colocados con mucho cuidado para evitar lesiones de estructuras neurovasculares. (12,13)
Figura 4.
to extensor, la cnula debe introducirse con una angulacin volar que va desde los 10 a 30 grados como la inclinacin volar propia del radio, as mismo cubital al Tendn Extensor Largo del pulgar y radial a los tendones del M. Extensor del ndice y del M. Extensor comn de los dedos, esta relacin anatmica determinara su localizacin radial o cubital, pero para determinar la ubicacin distal se debe identificar el tubrculo de Lister, y situarse a 0.5 a 1 cm distal a este. Su lmite proximal ser el radio y su lmite distal el ligamento escafosemilunar. (9,10,11) Acceso 4-5 Este abordaje recibe su nombre porque se localiza entre el 4to y 5to compartimento extensor, la cnula debe introducirse con una angulacin volar similar a la del acceso 3-4, situarse de forma cubital al Tendn del M. Extensor del ndice y del tendn del M. Extensor comn de los dedos y radial al Extensor del Dedo Meique. Este acceso es ligeramente ms proximal por la inclinacin distal de radio. Su lmite proximal y distal es el mismo que el acceso 3-4. (9, 10, 11) Carpo (Cubital) Acceso 6 R Los lmites de ste abordaje son: radial al tendn del M. Extensor Cubital del carpo, cubital al extensor del meique, proximal a la cabeza cubital y distal al ligamento semilunar y piramidal. (12,13)
Figura 5.
Figura 6.
Medio-Carpal Acceso Medio Carpal Radial (MCR) Los lmites de ste abordaje son: radial a los tendones del M. Extensor del ndice y del M. Extensor comn de los dedos y cubital al tendn del M. Extensor Radial Corto del carpo, limite distal con el hueso grande y proximalmente con el hueso semilunar. Otro mtodo de localizacin es a 1 cm aproximadamente del acceso 3-4. (14,15)
28
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Acceso Medio Carpal Cubital (MCC) Los lmites de ste abordaje son: en el borde Cubital al compartimento del tendn de M. Extensor Comn de los dedos, a 2 cm aproximadamente del acceso MCR. Otro mtodo de localizacin es a 1 cm aproximadamente del acceso 4-5. (14,15)
ABORDAJES VOLARES Los abordaje volares son menos comunes que los acceso dorsales debido en parte a las estructuras neurovasculares existentes y a la falta de ellas a nivel dorsal, sin embargo presentan cierta ventaja sobre los portales dorsales ya que desde estos abordajes, se observan las estructuras capsulares dorsales. Es ideal para la evaluacin dorsal de ligamento radiocarpal y el aspecto volar del ligamento interseo entre el escafoides y el semilunar. Un portal medio carpal volar puede ser considerado como accesorio para visualizar los aspectos palmar del hueso grande y ganchoso en caso de necrosis avascular o fracturas osteocondrales. El portal Volar Cubital es especialmente til para revisar y desbridar la lesin palmar del ligamento lunopiramidal. (16,17)
Carpo (Radial) VR Se deber identificar el tendn Flexor Radial del Carpo a nivel del pliegue proximal de la mueca se colocar un trocar de punta roma exactamente por detrs del tendn, con esto se podr identificar la articulacin radiocarpiana entre el ligamento radio-escafo-hueso grande y largo y ligamento radio-semilunar. Estudios han demostrado que existe una zona de seguridad libre de estructuras neurovasculares que comprenden la anchura del tendn Flexor Radial del Carpo de por lo menos mas de 3 mm en todas las direcciones, la rama palmar cutnea del Nervio mediano es la ms cercana pero siempre se encuentra del lado cubital. El arco radiocarpal palmar, corresponde al borde distal del musculo pronador cuadrado que esta por lo menos a 1 cm proximal al portal VR (18,19,20,21,22)
Carpo (Cubital) VU Se identifica a lo largo del borde cubital de los tendones flexores de los dedos, en el pliegue proximal del al mueca. Se retrae de forma radial y se coloca el trocar con punta roma a travs de la articulacin radiocarpiana. La estiloides del cubito marca el punto proximal del portal VU, aproximadamente a 2 cm distal del pronador cuadrado. El portal deber estar en el mismo plano sagital que la vaina de Extensor Cubital del carpo y penetrar a travs del ligamento ulno-semilunar adyacente a la insercin radial del fibrocartlago triangular. (18,19,20) El nervio y arteria cubital se encuentran generalmente a ms de 5 mm del trocar. La rama palmar cutnea del nervio Cubital (nervio del Henl), provee fibras sensitivas a la piel en la parte distal cubital y volar del antebrazo, extendindose 3 cm distal al pliegue de la mueca. Este territorio puede extenderse radialmente por detrs del tendn largo palmar. (23) Este nervio por lo tanto puede estar en riesgo con cualquier incisin volar cubital. El aspecto volar de la articulacin radio-cubital distal puede accederse a travs del portal VU (24).
INDICACIONES La artroscopia de mueca juega un papel predominante como herramienta diagnostica de ciertos problemas articulares. Una vez establecida esta utilidad, autores como Whipple propusieron este procedimiento en tres circunstancias generales: desorden de tejidos blandos intraarticulares, fracturas intraarticulares, y muecas sintomticas con diagnsticos no confirmados. (2) En este sentido el desarrollo limitado de los estudios de apoyo en imagen -fundamentalmente radiolgicos-, hizo necesaria la utilizacin de la artroscopia con fines diagnsticos, de tal manera que cuando se llevaban a cabo artrografas, y se determinaba extravasacin de los medios de contraste, la artroscopia resultaba til para determinar la localizacin y el tamao del defecto capsular, o en otras
29
Temas selectos de actualizacin en la Ortopedia Latinoamericana
ocasiones para corroborar lesiones en los ligamentos o defectos condrales. Para los casos de inestabilidad carpal, la artroscopia resultaba un buen apoyo para determinar la integridad de las superficies articulares. Otro factor determinarte para el uso de la artroscopia como medio diagnostico era el abordaje de pacientes sensibles o alrgicos a los medios de contraste. Algunos autores abogaron por el apoyo artroscpico en el manejo de fracturas intraarticulares por medio de la cual se lograba observar la reduccin y la restauracin de las superficies articulares, evidentemente el mayor costo en este tipo de manejo ha hecho que este apoyo se reduzca a tan solo unos pocos casos en los cuales actualmente se pueden aplicar, sobre todo para llevar a cabo la limpieza de las articulaciones con el retiro de detritus o cogulos secundarios a las fracturas o al manejo quirrgico.(25) El papel actual como apoyo diagnostico se ha visto de algn modo reducido por el desarrollo de tcnicas en imagenologa mucho ms sensibles tales como la tomografa axial computarizada y sobre todo a la resonancia magntica nuclear. Actualmente las indicaciones han ido especificndose aun ms y podemos concluir en las siguientes: (25, 26, 27) 1. Artroscopia diagnstica, cuando el paciente presenta dolor, y ni la exploracin ni las pruebas de imagen son concluyentes. (25,27) 2. Tratamiento de las lesiones del fibrocartlago triangular, pudiendo realizar una reinsercin del FCT si se trata de una desinsercin perifrica o una regularizacin si se trata de una rotura central.
(25, 27, 28)
5. Apoyo para el tratamiento de patologas como pueden ser el Kiembck, fracturas de radio, Reduccin percutnea de fracturas de escafoides con artroscopia asistida para valorar la calidad de reduccin. (27, 31, 32)
Figura 7.
Figura 8.
3. Diagnostico y tratamiento de las lesiones y roturas del ligamento escafolunar.(27,28,29) 4. Tratamiento de las lesiones condrales, sinovitis y extraccin de cuerpos libres.
(27,30)
Figura 9.
30
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
BIBLIOGRAFA
1. Watanabe M. Arthroscopy of small joints. Tokyo: Igakui-Shoin, 1985:7 2. Whipple TL, Marotta J, Powell J. Techniques of wrist arthroscopy. Arthroscopy 1986; 2 (4), 244 3. Chen YC, Arthroscopy of the wrist and finger joints. Orthop Clin North Am, 1979; 10 (3): 723 4. Brown DE. Lichtman DM. The evaluation of chronic wrist pain. Orthop Clin Am 1984; 15 (2): 183 5. Ekman EF, Poehling GG. Principles of arthroscopy and wrist arthroscopy equipment. Hand Clin
1994; 10:557566. 1988; 4:126128.
6. Roth JH, Poehling GG, Whipple TL. Hand instrumentation for small joint arthroscopy. Arthroscopy 7. American Society for Surgery of the Hand. The hand: examination and diagnosis. 3rd ed. New
York: Elsevier; 1990. & Lange; 1976
8. Hoppenfeld S. Physical examination of the spine and extremities. Norwalk, Connecticut: Appleton 9. Geissler WB, Freeland AE, Weiss APC, et al. Techniques of wrist arthroscopy. J Bone Joint Surg
1999;81-A:11841197.
10. Bettinger PC, Cooney WP 3rd, Berger RA. Arthroscopic anatomy of the wrist. Orthop Clin North
Am 1995; 26:707719.
11. Botte MJ, Cooney WP, Linscheid RL. Arthroscopy of the wrist: anatomy and technique. J Hand
Surg 1989; 14-A:313316.
12. North ER, Thomas S. An anatomic guide for arthroscopic visualization of the wrist capsular
ligaments. J Hand Surg 1988; 13A:815822. 576.
13. Buterbaugh GA. Radiocarpal arthroscopy portals and normal anatomy. Hand Clin 1994; 10:567 14. Viegas SF. Midcarpal arthroscopy: anatomy and portals. Hand Clin 1994;10:577587. 15. Weiss APC, Akelman E, Lambiase R. Comparison of the findings of triple-injection cinearthrography of the wrist with those of arthroscopy. J Bone Joint Surg 1996; 78-A:348356. J Hand Surg 1997; 22A: 344349.
16. Weiss AP, Sachar K, Glowacki KA. Arthroscopic debridement alone for intercarpal ligament tears. 17. Slutsky DJ.Clinical Applications of Volar Portals in Wrist Arthroscopy. Techniques in Hand and
Upper Extremity Surgery 8(4):229238, 2004
18. Martin CH, Seiler JG 3rd, Lesesne JS. The cutaneous innervations of the palm: an anatomic study
of the ulnar and median nerves. J Hand Surg Am. 1996; 21:634638. nerve: clinical significance. J Hand Surg Am. 1996; 21:639643.
19. DaSilva MF, Moore DC, Weiss AP, et al. Anatomy of the palmar cutaneous branch of the median
31
Temas selectos de actualizacin en la Ortopedia Latinoamericana
20. Gelberman RH, Panagis JS, Taleisnik J, et al. The arterial anatomy of the human carpus. Part I: the
extraosseous vascularity. J Hand Surg Am. 1983; 8:367375.
21. Kamei K, Ide Y, Kimura T. A new free thenar flap. Plast Reconstr Surg. 1993; 92:13801384. 22. Omokawa S, Ryu J, Tang JB, et al. Vascular and neural anatomy of the thenar area of the hand: its
surgical applications. Plast Reconstr Surg. 1997; 99:116121. study. J Hand Surg Am. 1999; 24:11031108.
23. Balogh B, Valencak J, Vesely M, et al. The nerve of Henle: an anatomic and immunohistochemical 24. McCabe SJ, Kleinert JM. The nerve of Henle. J Hand Surg Am. 1990; 15:784788. 25. Monaghan B, Uses and Abuses of Wrist Arthroscopy. Techniques in Hand and Upper Extremity
Surgery. 2006 10(1):3742 Orthopedics 1989; 8: 1075
26. Bottke CA. Louis DS. Braunstein EM. Diagnosis and treatment of obscure ulnar-sided wrist pain. 27. Slutsky DJ, Nagle DJ. Wrist Arthroscopy: Current Concepts. J Hand Surg 2008; 33A: 12281244. 28. Darlis NA, Weiser RW, Sotereanos DG. Arthroscopic triangular fibrocartilage complex debridement
using radiofrequency probes. J Hand Surg Eur 2005; vol 30 (6) 638-642 approach to carpal instability. Orthop Clin North Am 1984; 15 (2): 289 paedics and Related Research. 2006: 449, pp. 262266 in Hand and Upper Extremity Surgery. 2006 10(1):813
29. Beckenbaugh RD. Accurate evaluation and management of the painful wrist following injury: an 30. Kim SJ. Arthroscopic Synovectomy in Wrists with Advanced Rheumatoid Arthritis. Clinical Ortho31. Bain G, Begg M. Arthroscopic Assessment and Classification of Kienbocks Disease. Techniques 32. Douglas M. Sammer MD, Alexander Y. Comparison of Arthroscopic and open treatment of septic
arthritis of the wrist: Surgical Technique. Journal of Bone and Joint Surg 2010; 92: 107-113
32
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Dolor Patelofemoral
Pablo Ramos, M. D. * Ortopedista Traumatlogo Hospital Metropolitano Clnica de Medicina y Artroscopia Deportiva Arteros, Quito, Ecuador.
INTRODUCCION Es importante organizar los conceptos referentes a este tpico; existe la particularidad de que un dolor anterior de rodilla (consideraremos patologa patelofemoral exclusivamente) puede estar causado por diferentes razones o patologas sobreaadidas razn por la cual el manejo del mismo es mltiple y muchas ocasiones un solo tratamiento es insuficiente para su manejo ptimo.
to-rtula baja, alargamiento-rtula alta), expansiones aponeurticas laterales (retraccin del alern externo-lateralizacin rotuliana) y componentes ligamentarios patelofemorales, (Ligamento patelofemoral medial), seos (patela (forma: clasificacin de Wrisbeg Boutinne)), femoral (trclea femoral (clasificacin de Duchann)), tibial (lateralizacin TAT, rotacin o varo/valgo). Elementos que daran la gua diagnstica, patolgica y teraputica de esta articulacin. Algunos estudios indican la importancia del conocimiento circulatorio (aumento de presin intrasea de patela), inervacin perifrica (validez o no de neurectoma perirotuliana) y traslacin o cinemtica patelofemoral (desviacin o subluxacin patelar sin patologa sea deformativa) para emitir un diagnstico correcto y por ende manejo acertado de la patologa. El grosor cartilaginoso patelar es mayor en la parte prominente (cresta) y central
Bajo esta premisa es importante conocer las diferentes patologas que se acompaan de esta sintomatologa y en especial encasillarlas segn la frecuencia de presentacin, edad, sexo y/o actividad del paciente
CONSIDERACIONES GENERALES El conocimiento de anatoma esttica y funcional del aparato extensor y sus componentes principales es primordial.
Entre los cuales estn; Musculatura cuadricipital, (vasto medialis) complejo tendinoso cuadricipital, tendn rotuliano (acortamien-
33
Temas selectos de actualizacin en la Ortopedia Latinoamericana
de la misma, que inicia su contacto con la trclea femoral a los 20 grados de flexin tomando contacto el tercio distal de patela, su contacto mximo(tercio medio y principal) a los 30-45 grados de flexin y disminuyendo su contacto a menos del 25% y en su tercio proximal, a los 90 grados, culminando el contacto en sus caras lateral y medial, en faceta proximal, cuando llegamos a 135 grados de flexin (sentadillas,cuclillas). La relacin de signos clnicos (dolor en subir, bajar, descensos, inicio de deambulacin luego de sentado) y rangos de movilidad de mayor presin son correspondientes.
EVALUACIN CLNICA El paciente refiere dolor o molestia en la cara anterior de su rodilla, que se incrementa al realizar semiflexin (cuclillas o sentadillas), subir, bajar gradas o rampas, en especial con los descensos, as como con la utilizacin de tacos altos (ya que producen carga en rodilla flexa permanente entre 10 a15 grados).
Por lo general, el dolor se incrementa con la actividad deportiva que demande semiflexin con carga (sentadillas, steps aerbicos) en especial en pacientes que reinician su actividad deportiva luego de un tiempo largo (6 meses a 2 aos) de inactividad. Existen cuadros agudos incapacitantes, que por lo general no son la regla y son muy raros en grados iniciales de dao cartilaginoso patelar (clasificacin Outherbridge: 1 a 2), Habitualmente es de presentacin crnica (de 3 meses a 1 o ms aos), razn por la que el tratamiento vara segn el grado de lesin cartilaginosa (Outherbridge grado 3 4) en que iniciamos nuestro tratamiento.
EVALUACIN Valoracin clnica: Deambulacin: observar rotacin externa de rodilla, valgo que se incrementan con la genuflexin, subluxacin visible al corregir rotacin externa, deambulacin con pie abducto, el cual compensa rotaciones de cadera o subluxaciones de rtula.
El momento de arranque o al levantarse de asientos bajos, as como el acompaamiento de estos sntomas con traquidos o sensacin de vidrio molido (cepillado rotuliano depende de lesin cartilaginosa, grado segn clasificacin Outherbridge) en cara anterior de rodilla, es muy frecuente. De igual manera, puede existir dolor en el borde externo de la rtula (hipertensin de alern externo) y/o en su cara anterior (hiperpresin rotuliana). Aunque ocasionalmente puede presentarse hidartrosis, s existe con frecuencia un aumento de grosor en rodilla afecta (habitualmente es bilateral pero existe aumento de grosor en lado dominante), claudicacin inicial a la marcha, pero no permanente. A la inspeccin, se aprecia una notoria atrofia del vasto medial comparativamente con los vientres externos del cudriceps.
Inspeccin: en bipedestacin natural (como se para el paciente normalmente, con correccin de rotacin externa del apoyo) eje del miembro inferior y localizacin de la rtula. Apoyo mono podlico: incremento o correccin de subluxacin. Flexin con carga: en pacientes con tendencia a luxacin se pide rotacin interna con lo que corroboran la inestabilidad y en rotacin externa del pie corrigen esta sensacin. En pacientes con hiperpresin rotuliana se incrementa el dolor con la flexin neutra. Decbito supino: Eje de los miembros relacin de femoropatelar en 0, 20 y 40 grados de flexin (observamos traslacin, signo de J o tracking patelar).
34
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Medicin del Angulo Q (funcional de cudriceps con relacin a TAT y centro de rtula). Cepillado rotuliano. Signo de Ogden. Signo de aprehensin. Descartar lesin asociada que nos podra confundir: como plica sinovial medial o lateral ( rara), hipertrofia de Hoffa (grasa retropatelar), sinovitis que produzca excrecencias o crecimiento importante de la misma (AR, vello nodular, gotosa), lesin meniscal externa, inestabilidad ligamentaria anterior, posterior (por compensacin de inestabilidad con flexin en 10 a 15 grados de flexin), hiperlaxitud (recurvatum), lesiones osteocondrales de compartimento externo que se presenten en cara anteroinferior de cndilo femoral o lesiones seas posteriores a fracturas (rotulianas o condilares femorales). Siempre realizar estudio comparativo de Caderas (eliminar componente rotatorio, bursitis pertrocantricas, tendinitis fascia lata), partes blandas cercanas a rodilla (bursitis epicondlea externa, signo de rozamiento entre fascia lata y epicndilo externo).
ESTUDIOS RECOMENDADOS Rx. simple:
a intercndilo femoral), Clasificacin radiolgica de Decampas (forma de intercndilo femoral anterior, pudindose encontrar 4 grados siendo el atrfico o plano el patolgico) por superposicin de bordes condilares y profundidad de intercndilo femoral anterior, indicndonos la profundidad del intercndilo femoral anterior y su relacin con la patela. Tangencial de rtula a 20 grados: siendo importante para confirmar subluxacin rotuliana o atrofia de trclea femoral anterior. Forma de rtula para su clasificacin de Boutinn.
TAC: Recomendamos en 0 y 20 grados, 0 grados con contraccin de cudriceps para confirmar tendencia a subluxacin, relacin patelofemoral, su variacin con la flexin y accin muscular. Se debe pedir que la TAC tome desde metfisis femoral hasta 1 cm distal a TAT. Pedir superposicin de la toma de TAT en su parte ms alta o prominente y la lnea epicondlea femoral para trazar los siguientes ngulos: Congruencia femoral Profundidad femoral Relacin TAT lnea de profundidad de intercndilo femoral anterior Linea de LAudryn Linea epicondilea y tangencial de cndilos posteriores, lnea perpendicular desde la parte mas profunda de trclea hasta lnea intercondlea, relacin con TAT. (Diagnstica de lateralizacin de TAT, atrofia troclear, subluxacin rotuliana). Complementario se podra solicitar reconstruccin en tridimensional, para tener una confirmacin de componentes patolgicos (displasia rotuliana, aplasia troclear,
Telerradiografa con bipedestacin: buscamos mala alineacin axial, desigualdad o mal rotaciones tanto de caderas como de rodillas. AP Con y sin apoyo mono podlico en placa grande: eje femorotibial y relacin femorotuliana (lateralidad de rtula, posicin de tuberosidad anterior de tibia).
Perfil acostado a 30 grados: altura de polo inferior de rtula en relacin con lnea de Blummensat (tangencial
35
Temas selectos de actualizacin en la Ortopedia Latinoamericana
osteofitos marginales laterales de rtula (signo de traccin retinacular lateral importante y crnica) Desplazamiento rotuliano (clasificacin de Fulkerson: relacin entre rtula e intercndilo femoral, evaluada en TAC a 0 grados)
CLASIFICACIN Existen clasificaciones que nos sirven como una gua, las mismas que recomendamos usarlas conjuntamente con los signos clnicos, radiolgicos y anatmicos.
Clasificacin de Fulkerson Clasificacin de Duchanne Clasificacin de Boutinne Nos basaremos en la clasificacin de Fulkerson para el manejo clnico y terapetico. Evitaremos las siguiente patologas ya que son de manejo y entidad individual: Luxacin (ruptura de ligamento patelofemoral medial), rtula luxable, Aplasia de trclea femoral, genu valgo severo, artrosis patelofemoral severa. Poder dar un diagnstico lo ms cercano a la patologa que enfrentamos. Realizar un esquema de tratamiento que vara segn los siguientes elementos: sexo, edad, actividad, peso corporal, tipo de actividad diaria y a futuro, predisposicin del paciente y en especial conocimiento del entorno en que se manejar nuestro paciente.
TRATAMIENTO Es importante insistir en el manejo incruento, basado en reintegracin precoz a la actividad deportiva o evitar sedentarismo para poder fortalecer los componentes musculares aductores, vasto medial, flexores de rodilla, considerndolos estabilizadores y medializadores de rtula. Evitar trabajo en semiflexin, sentadillas o carga de peso en cuclillas.
RM: Es vlida para confirmar procesos de hper perfusin en zonas de sobrecarga o en osteocondritis en desarrollo, presencia de lesiones cartilaginosas o rupturas condrales localizadas, Engrosamiento de alern externo (inexacto), rupturas de alern medial con su componente estabilizador ligamento patelofemoral medial, presente en lesiones agudas o rtulas luxables). Hipertrofia sinovial en espacio subcuadricipital, Engrosamiento y lesiones degenerativas en tendn rotuliano junto al polo inferior de rtula. Actualmente el desarrollo de RM conjuntamente con colorimetra nos da con mas exactitud la presencia de dao cartilaginoso tipo delaminacin antes de llegar a un dao importante o desarrollo de condromalacia importante (Outherbridge 3 o 4) seo. En los estudios radiolgicos es importante diferenciar signos patolgicos que nos indican patologa patelofemoral importante como son: Osteoftos marginales externos, osteofito en polo inferior de rtula (tendinitis rotuliana crnica) o en polo superior (tendinitis crnica de cuadricipital) presencia de fragmento rotuliano (mayor frecuencia en lado externo y superior) en rtula bipartita. Presencia de Geodas o quiste subcondrales, aumento de densidad sea en hueso subcondral, encara articular de rtula y fmur (lesin en beso en espejo) cuando existe un proceso pre o artrsico (deformidad importante rotuliana) en PF.
El tiempo en el cual podemos tener un resultado o en su defecto tener una decisin quirrgica est entre los 45 a 60 das. Existe el incremento habitual de la sintomatologa al realizar el proceso de fortaleci-
36
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
miento entre los das 20 a 25, en los cuales recomendamos la toma de aines o analgsicos, con la finalidad de evitar el cese de su reactivacin muscular. Recomendamos que el paciente no disminuya su fase de ejercicios, hasta los 40 a 60 das. Le indicamos que habitualmente el dolor aumenta pero existe la sensacin de mayor seguridad o de mayor estabilidad de su rodilla al momento de realizar su actividad habitual dolorosa (gradas, cuclillas, sentadillas, descensos). Signos que consideramos
positivos y nos dan la pauta para no realizar un manejo quirrgico. Predisposicin psicolgica para el manejo inicial que es el principal, fisioterapia y recuperacin muscular para lograr alineacin de los componentes extensores.
TRATAMIENTO QUIRRGICO Depende de muchas variables para su manejo ptimo. Intentaremos realizar recomendaciones para emitir unas sugerencias de manejo.
37
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Artroscopia de Codo: Tcnica e Indicaciones
Luis Alfonso Pinzn Pez, M. D. * Ortopedia y Traumatologa, Universidad del Rosario Artroscopia y ciruga de rodilla, Fundacin Universitaria de Ciencias de la Salud (FUCS) Especializacin en Traumatologa Deportiva, Centro de Traumato-Ortopedia do Esporte CETE. Escuela Paulista de Medicina. Instituto Cohen de Ortopedia, Rehabilitacin y Medicina del Deporte Mdico Ortopedista en el rea de Artroscopia y Ciruga de Hombro y Codo, Hospital de San Jos y Hospital Infantil de San Jos
INTRODUCCIN El codo fue alguna vez descrito en 1931 como imposible para ser examinado, en los primeros intentos para su evaluacin artroscpica, por el doctor Michael Burmann, padre de la artroscopia del codo en la literatura inglesa (1). Sin embargo, en los ltimos aos un nmero creciente de cirujanos ha desarrollado un inters cada vez mayor en la artroscopia de codo, para una amplia variedad de patologas, tanto en su diagnstico como para el tratamiento (2, 3). Inters que va de la mano con el desarrollo de nuevas tcnicas y novedosas tecnologas, pero estas tcnicas son complejas, la curva de aprendizaje larga y existe la posibilidad de producir lesiones vsculo-nerviosas desastrosas, por lo que su prctica debe estar ceida a unas indicaciones muy precisas, una planificacin preoperatoria adecuada, un perfecto conocimiento de la anatoma vsculonerviosa, la utilizacin de un instrumental pertinente al procedimiento y, por supuesto, una buena tcnica quirrgica que va de la mano de una
adecuado entrenamiento y una cada vez mayor experiencia, para hacer de este procedimiento una tcnica segura y reproducible (4, 5).
INDICACIONES Las indicaciones originales para la artroscopia de codo fueron de tipo diagnstico, y para la extraccin de cuerpos libres articulares (1, 2, 3, 4, 5). Las indicaciones principales para la artroscopia teraputica son la extraccin de cuerpos libres, la sinovectoma, el desbridamiento y perforaciones de superficie articular, liberacin de adherencias y la escisin de osteofitos que produzcan pinzamiento humero-cubital o olcranon-humeral (6, 7, 8, 9, 10, 11). Savoie plantea que las indicaciones para la artroscopia de codo dependen ms de la experiencia del cirujano que de las patologas en s mismas, por lo que propone cinco estadios de complejidad de las indicaciones, que se resumen en la tabla 1 (12, 13).
39
Temas selectos de actualizacin en la Ortopedia Latinoamericana
EVALUACIN PREOPERATORIA Los aspectos esenciales de la planificacin preoperatoria para indicar una artroscopia de codo son la anamnesis, la exploracin fsica y los exmenes por imgenes pertinentes a la patologa por estudiar o tratar. Un aspecto muy importante es la evaluacin previa de la estabilidad del nervio cubital, si se luxa o subluxa anteriormente, como puede suceder en el 16% de la poblacin, existiendo un riesgo elevado de lesionarlo al realizar un portal anteromedial.
La luxacin o la inestabilidad no es una contraindicacin para el procedimiento pero se requiere de una exploracin abierta y transposicin del nervio previa al procedimiento artroscpico (2, 6). La artroscopia est contraindicada en presencia de una alteracin significativa de la anatoma, ya sea de origen degenerativo o traumtico. Tambin est contraindicada en presencia de infeccin localizada como celulitis o infeccin regional (5, 6).
40
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
ANESTESIA La anestesia general es la ms comnmente utilizada. Es la ms cmoda para el paciente tanto en decbito lateral como en decbito prono, disminuye su aprehensin, permite relajacin muscular total del paciente y la inmediata evaluacin posoperatoria de las estructuras vsculo-nerviosas, todo lo cual es una desventaja de la anestesia regional (1, 2, 3, 4, 5). TCNICA QUIRRGICA Posicin La posicin del paciente en la mesa de ciruga depende de la experiencia y preferencia del cirujano y, en menor medida, de la localizacin y la naturaleza de la patologa que se va a tratar. Tres posiciones son las comnmente utilizadas: decbito supino, decbito prono y, ms recientemente, en decbito lateral.
posterior del codo y la menor posibilidad de movilizacin en flexo extensin en caso de llegara necesitarse (1). Prono Requiere una adecuada acomodacin del paciente en esta posicin con rollos abdominales, proteccin facial, para permitir en esta posicin una abduccin del hombro 90, brazo soportado con espuma o acolchado, antebrazo libre y que el codo logre mnimo una flexin de 90 (figura 1 a y b). Esta posicin fue inicialmente diseada para una ms fcil evaluacin del compartimiento posterior del codo, es una posicin estable que no requiere de un soporte especial de traccin-suspensin, por posicin y gravedad logra un desplazamiento anterior de la estructuras neurovasculares, permite convertir el procedimiento a ciruga abierta aunque una exposicin del compartimiento anterior puede requerir un reposicionamiento del paciente. Las desventajas de esta posicin tienen que ver con el acomodamiento y los cuidados de la posicin en prono (evitar reas de presin), el limitado acceso a la va area por el anestesilogo, la pobre tolerancia de la posicin por el paciente en caso de llegar a realizarse el procedimiento con anestesia regional, y la dificultad en convertirla en general en caso de que esta falle (14).
Cualquiera que sea la posicin por utilizar, esta debe permitir un total acceso al codo, lograrse una flexin de 90 para minimizar la presin intraarticular del codo y alejar las estructuras neurovasculares, permitir una extensin completa para abordar el compartimiento posterior del codo y, finalmente, que sea factible convertir el procedimiento a un procedimiento abierto si esto llega a ser necesario (1, 2, 3, 4, 5). Supino En esta posicin el hombro es abducido 90 y el codo se mantiene en flexin de 90 con un sistema de traccin o con la participacin de un ayudante que mantenga el hombro en esta posicin y estabilice la extremidad. Las ventajas de esta posicin son un fcil acceso a la va area por el anestesilogo y al compartimiento anterior del codo por el cirujano, as como un mejor entendimiento de la anatoma y fcil conversin a un procedimiento abierto de llegar a ser necesario. Las desventajas son la necesidad de un sistema de suspensin traccin, el difcil acceso al compartimiento
Figura 1a.
41
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Figura 1b.
Figura 2b.
Decbito lateral Es la posicin preferida por el autor. Evita los inconvenientes del decbito prono con todas las ventajas de esta misma posicin. El paciente se acomoda en decbito lateral sobre el lado contrario a la extremidad que va a ser examinada llevando el hombro en rotacin interna y el codo en flexin de 90 sobre un soporte en el brazo que permite una posicin estable de trabajo (figura 2a, b y c) (15).
Figura 2c.
Figura 2a.
INSTRUMENTACIN Un artroscopio estndar de 4 mm y 30 es el ms utilizado, aunque para codos pequeos o poco distensibles se debe utilizar uno de 2,7 mm e instrumental correspondiente (figura 3a). Los sistemas de cnulas plsticas lisas de dimetros variables no fenestradas (evitan la extravasacin de fluidos) (figura 3b) son necesarios para evitar repetir muchas veces el paso de trocares para la ubicacin de los portales y disminuir el riesgo de lesiones vasculares (1, 2, 3, 4, 5, 6). Las barras de Wissinger deben ser utilizadas como gua para el intercambio de portales y reubicacin de la ptica en caso de utilizarse tcnicas de adentro a fuera en la ubicacin de los mismos (switching sticks). Se deben tener disponibles piezas motorizadas como resectores,
42
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
brocas, fresas pero deben ser cuidadosamente utilizadas, al igual que sistemas de radiofrecuencia. Se puede utilizar irrigacin por gravedad o utilizar sistemas de bombas de irrigacin. La distensin articular con solucin salina en un volumen cercano a 18 cc y una aguja 18 es indispensable para el inicio del procedimiento. Son necesarios probadores, pinzas y hojas de bistur iguales a un procedimiento artroscpico de la rodilla (1, 5, 6).
paciente, la evaluacin prequirrgica del nervio cubital, la ubicacin lo ms proximal en el brazo del torniquete neumtico, es necesaria la demarcacin de los reparos anatmicos importantes en el codo: nervio cubital y su trayecto, hmero distal, olcranon y borde cubital, cpula radial y el espacio blando lateral que conforman la cpula radial, el epicndilo lateral y el borde lateral del olcranon (figura 4a, b y c), espacio por donde se proceder a realizar la distensin articular con aproximadamente 20 a 30 cc de SSN para rechazar las estructuras neurovasculares hacia anterior (figura 5 a) (1, 5, 6). Es importante realizar los portales con hoja de bistur 11 solo en piel y realizar la diseccin del tejido celular subcutneo con pinzas hemostticas pequeas (16, 17).
Figura 3a.
Figura 4a. Reparos laterales.
Figura 3b.
PRINCIPIOS Adems de la preparacin asptica de la extremidad, una estable colocacin del
Figura 4b. Reparos mediales
43
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Figura 5b. Portal lateral directo.
Figura 4c. Reparos posteriores.
PORTALES Portal lateral directo (portal medio lateral) (figura 5b). Sirve como sitio de distencin en el espacio blando del codo pasando entre el anconeo y el msculo trceps (figura 6), es un excelente portal para visualizar solo el aspecto posterior del codo: capitellum, cpula radial (figura 5c) y articulacin radio ulnar proximal. Este es un portal seguro pone solo en riesgo el nervio antebraquial cutneo posterior del cual pasa a 7 mm (1, 3, 5).
Figura 5b. Portal lateral directo.
Portal supero-medial (Portal medial proximal). Localizado 2 cm proximal al epicndilo medial y con variaciones de 2 cm anterior (Baker) (1, 2, 14), ubicacin preferida
por el autor, o de 1 cm proximal y 1 cm anterior (Lindelfeld) (18). Este portal debe realizarse con el codo en flexin de 90, pasando anterior al septum intermuscular anterior, entre la masa tendinosa flexora y pronadora sobre la cara anterior del hmero distal dirigido hacia la cpula radial. Es un excelente portal para visualizar el compartimiento anterior del codo, el capitellum. La prono-supinacin del antebrazo permite ver la excursin de la cpula radial. Puede ser utilizado como portal de trabajo visualizando a travs del compartimiento supero-lateral. Estructuras en riesgo: el nervio mediano pasa anterior a 19 mm con el codo distendido y a 12 mm sin distensin. El nervio cubital pasa a 21 mm y el nervio cutneo ante braquial medial a 6 mm (figura 7).
Figura 5a. Infiltracin articular.
44
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Figura 6. Espacio blando posterior del codo
Figura 7. Reparos anatmicos. Vista anterior del codo desde el portal superomedial o medial proximal. a. Se observa la cpula radial sealada por la punta del Shaver; b. cpula radial vista con los movimientos de prono supinacin; c Vista externa del portal superomedial.
Portal anterolateral Originalmente descrito como 3 cm distal y 1 cm anterior al epicndilo lateral (1, 3, 5), ha sufrido variaciones en su ubicacin siendo utilizado por el autor a 2 cm distal y 2 cm anterior al epicndilo lateral, en el sulco entre la cpula radial y en capitellum anteriormente (figura 8), dirigiendo el trocar hacia el centro de la articulacin a travs del extensor carpi radialis brevis y la cpsula lateral profundo al nervio radial, el cual est a una distancia entre 7 y 11 mm con el codo en flexin y la cpsula distendida (19) (figura 9), motivo por el cual este portal no se ha escogido como el portal para la evaluacin inicial del compartimiento anterior del codo (excepto por los que trabajan en decbito supino), sino el portal superomedial que est a una distancia mayor del nervio mediado y cubital, preferencia compartida por el autor (20). Superficialmente, el nervio antebraquial cutneo posterior est a 2 mm. Permite la evaluacin de todo el aspecto anteromedial del codo, coronoides, fosa coronoidea y la trclea, insercin del braquial anterior y articulacin radioulnar proximal (figura 10 a y b). Este portal puede ser realizado con la tcnica dentro-fuera avanzando el artrosco-
45
Temas selectos de actualizacin en la Ortopedia Latinoamericana
pio desde el portal superomedial o anteromedial hacia la cpula radial contra la piel, retirando el lente, dejando la camisa del artroscopio y pasando una barra o un clavo de Steinmann a travs de la misma perforando la piel con bistur e introduciendo una cnula con la barra o el clavo como gua (swicth-stick).
entre 7 a 14 mm con el codo en distensin (figura 12). Este portal muestra todo el compartimento anterior y tambin puede ser realizado con la tcnica de adentro-afuera (swicthstick) (figura 13 a y b) (1, 2, 4, 5, 18).
Figura 8.
Figura 10. Vista anterior del codo desde el portal anterolateral. a. Se observa articulacin radio ulnar proximal; b. Se observa apfisis coronoides y fosa coronoidea. Figura 9.
Portal anteromedial Localizado 2 cm distal y 2 cm anterior al epicndilo medial pasando a travs del origen comn flexor y el braquial antes de ingresar a la articulacin (figura 11). Pone en riesgo el nervio antebraquial cutneo medial que pasa subcutneo a 5 mm de este portal, el nervio cubital si este se subluxa anteriormente, y el nervio mediano que pasa
46
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
vertical sobre el compartimiento lateral (ejemplo: osteosntesis de cpula radial) (22). Permite una visualizacin de todo el compartimiento anterior (figuras 14 a, b y c).
Figuras 11 y 12. Reparos anatmicos del portal anteromedial.
Figura 13a. Vista anterior del codo desde el portal anteromedial, trclea cpula radial; b. localizacin del portal anteromedial, transiluminacin para el portal anterolateral.
Portal superolateral (Proximal lateral) Es un portal lateral alternativo muy seguro descrito a 2 cm proximal al epicndilo lateral, y que el autor utiliza 1 cm anterior (21). Est a una distancia de 1 cm del nervio radial y es el portal lateral ms utilizado por el autor si no se requiere una entrada directa menos
Portal posterolateral Este portal es realizado en cualquier ubicacin en lnea y proximal con el portal posterior directo generalmente localizado 3 cm proximal a la punta del olcranon, superior y proximal al epicndilo lateral, y
Figura 14. Portal superolateral o lateral proximal. a. Vista externa del portal; b y c. troclea y articulacin radiocapitelar.
47
Temas selectos de actualizacin en la Ortopedia Latinoamericana
lateral al borde del trceps (figura 15). Se realiza con el codo en 20 a 30 de flexin relajando la cpsula posterior y el trceps, y dirigiendo el trocar hacia la fosa olecraneana (figura 16 a y b).
de 70. Los nervios antebraquial cutneo posterior, braquial cutneo posterior y cubital pasan a un promedio de 24 mm de este portal (1, 5, 6, 21). Portal posterior directo Se realiza si un segundo portal posterior se requiere, generalmente localizado 3 cm medial al portal posterolateral penetrando
Figura 15. Localizacin del portal.
Figura 17. Vista desde el portal posterolateral arriba olcranon, abajo fosa olecraneana y gotera medial. Vista con lente de 30.
Figura 16. Vista externa portal posterolateral. a) Trocar hacia la fosa olecraneana; b) ptica en el portal.
Permite una visualizacin de todo el aspecto posterior del codo: olcranon, fosa olecraneana goteral medial y lateral (figura 17), ligamento colateral medial con un lente
Figura 18a) Ubicacin del portal posterior directo; b) Reseccin osteofito en fosa olecranena por portal posterior.
48
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
la lnea media del trceps (figura 18a). Es muy buen portal para resecar osteofitos del olcranon cuerpos libres de la gotera anteromedial y sinovectomias (figura 17b) (1, 2, 5, 6, 7, 21, 22, 23). Portal transhumeral Se realiza por fenestracin de la fosa olecraneana con broca o fresa para acceder a cuerpos libres del compartimiento anterior cuando no se puede acceder a este por los portales anteriores (figura 19) (1, 23).
inspeccin articular desde este portal y por tcnica de Swicth-Stick (figura 23) se realiza portal proximal lateral para la instrumentacin, alternando los portales para visualizacin-instrumentacin dejando cnulas plsticas lisas para no perder los portales (figuras 24 y 25). La inspeccin del portal posterior, si se requiere, es realizada a travs del portal posterolateral y, si se requiere, se hace un segundo portal posterior de trabajo. Una vez terminado el procedimiento se extrae a travs de la camisa del artroscopio todo el lquido articular, se libera el torniquete, se revisa el estado vascular de la extremidad y se cierran solo en piel los portales y se deja un vendaje compresivo. Generalmente no se requieren inmovilizaciones rgidas excepto en casos especficos. Una vez el estado de conciencia del paciente se ha recuperado se realiza una primera evaluacin del estado neurolgico de la extremidad el cual se complementa antes del alta definitiva (figura 26).
Figura 19. Portal transhumeral visto desde el portal posterolateral. Arriba olcranon abajo portal transhumeral por fenestracin de fosa olecraneana.
TCNICA OPERATORIA PREFERIDA POR EL AUTOR Con el paciente en decbito lateral, utilizacin de torniquete neumtico con irrigacin por gravedad, con lente de 4,0 mm de 30 y previo dibujo de reparos anatmicos, se realiza distensin articular con aguja 18 a travs del espacio blando posterior con 20 a 30 cc de SSN (figura 20). Se inician los portales por el portal superomedial con el codo en 90 de flexin introduciendo la aguja No. 18, 2 cm proximal y 2 cm anterior al epicndilo medial dirigida hacia la cpula radial, confirmndose su ubicacin articular por el retorno del lquido infiltrado a travs de la aguja (figura 21). Se realiza incisin solo cutnea con hoja 11, se diseca el tejido celular subcutneo con pinza mosquito y se introduce el trocar sobre la cortical anterior del hmero distal con la misma direccin, y se introduce el lente (figura 22). Se realiza
Figura 20.
Figura 21.
49
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Figura 22.
COMPLICACIONES Las complicaciones van de la mano de la experiencia del cirujano y de la complejidad del procedimiento realizado, estando alrededor del 10% de todos los procedimientos siendo las ms comunes el drenaje persistente a travs de los portales, especialmente cuando se han realizado desbridamientos amplios, parlisis transitorias del nervio radial y transitorias de nervios sensitivos subcutneos por horas y probablemente relacionadas con extravasacin del anestsico local en los portales o por trauma directo. Rigideces por inmovilizacin prolongada y, finalmente, lesiones neurolgicas permanentes las cuales son ms comunes en codos con artritis reumatoidea (1, 5, 6, 24, 25, 26).
Figura 23.
Figura 24. Figura 26. Evaluacin posoperatorio inmediata del nervio radial cubital y mediano.
Figura 25.
50
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
BIBLIOGRAFA
1. Plancher KD, Bishai SK. Basics of Elbow Arthroscopy: Setup, Portals, and Technique. Techniquesin Orthopaedics 2006; 21(4): 239-249.
2. ODriscoll SW, Morrey BF. Arthroscopy of the elbow. In: Morrey BF, ed. The Elbow and Its Disorders,
2 ed. Philadelphia: Saunders; 1993. pp. 120-130.
3. Andrews JR, Carson WG. Arthroscopy of the elbow. Arthroscopy 1985; 1: 97-10. 4. Savoie FH III, Field LD. Arthroscopy of the Elbow. New York: Churchill Livingstone; 1996. pp.
22-23.
5. Abboud JA, Ricchetti ET, Tjoumakaris F et l. Elbow arthroscopy: basic setup and portal placement.
J Am Acad Orthop Surg 2006; 14: 312-318.
6. Steinmann SP. Elbow Arthroscopy: Where Are We Now? Arthroscopy: The Journal of Arthroscopic
and Related Surgery 2007; 23 (11): 1231-1236.
7. Redden JF, Stanley DS. Arthroscopic fenestration of the olecranon fossa in the treatment of osteoarthritis of the elbow. Arthroscopy 1993; 1: 14-16. Surg Am 2005; 87: 2114-2121.
8. Steinmann SP, King GJW, Savoie FH. Arthroscopic treatment of the arthritic elbow. J Bone Joint 9. McLaughlin RE, Savoie FH, Field LD, Ramsey JR. Arthroscopictreatment of the arthritic elbow due
to primary radiocapitellararthritis. Arthroscopy 2006; 22: 63-69. 26: 692-706.
10. ODriscoll SW. Arthroscopic treatment for osteoarthritis of the elbow. Orthop Clin North Am 1995; 11. Ogilvie-Harris DJ, Schemitsch E. Arthroscopy of the elbow for removal of loose bodies. Arthroscopy 1993; 9: 5-8.
12. Pill SG, Ganley TJ, Flynn JM, Gregg JR. Osteochondritis dissecans of the capitellum: Arthroscopic-assisted treatment of large, full-thickness defects in young patients. Arthroscopy 2003; 19: 222-225. 1237-1240.
13. Savoie III FH. Guidelines to Becoming an Expert Elbow Arthroscopist. Arthroscopy, 2007; 23 (11): 14. Baker CL Jr. Normal arthroscopic anatomy of the elbow: Surgical technique with the patient prone.
In: McGinty JR, ed. Operative Arthroscopy, 2 ed. New York: Lippincott-Raven; 2005. pp. 869-876. 5: 222-224.
15. Poehling GC, Whipple TL, Sisco L et l. Elbow arthroscopy: a new technique. Arthroscopy 1989; 16. Lynch GH, Meyers JF, Whipple TL et l. Neurovascular anatomy and elbow arthroscopy: inherent
risks. Arthroscopy 1986; 2: 191-197.
17. Marshall PD, Fairclough JA, Johnson SR et l. Avoiding nerve damage during elbow arthroscopy.
I Bone Joint Surg 1993; 75B: 129-133.
18. Lindenfeld TN. Medial approach in elbow arthroscopy. Am J Sports Med 1990; 18: 413-417.
51
Temas selectos de actualizacin en la Ortopedia Latinoamericana
19. Field LD, Altchek DW, Warren RF et l. Arthroscopic anatomy of the lateral elbow: a comparison of
three portals. Arthroscopy 1994; 10: 602-607.
20. Verhaar J, van Mameren H, Brandsma A. Risks of neurovascularinjury in elbow arthroscopy:
starting anteromedially or anterolaterally? Arthroscopy 1991; 7: 287-290. of the proximal lateral portal. Arthroscopy 1995; 11: 449-457. throscopy 2006; 22: 233.e1-233.e6.
21. Stothers K, Day B, Regan WR. Arthroscopy of the elbow: anatomy, portal sites, and a description 22. Rolla PR, Surace MF, Bini A, Pilato G. Arthroscopic treatment of fractures of the radial head. Ar23. Field LD, Callaway GH, OBrien SJ et l. Arthroscopic assessment of the medial collateral complex
of the elbow. Am J Sports Med 1995; 23: 396-400.
24. Nguyen D, Proper SI, MacDermid JC, King GJW, Faber KJ. Functional outcomes of arthroscopic
capsular release of the elbow. Arthroscopy 2006; 22: 842-849. 83A: 25-34.
25. Kelly EW, Morrey BF, ODriscoll SW. Complications of elbow arthroscopy. J Bone Joint Surg 2001; 26. Papilion JD, Neff RS, Shall LM. Compression neuropathy of the radial nerve as a complication of
elbow arthroscopy: a case report and review of the literature. Arthroscopy 1988; 4: 284-286.
52
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Manejo de las Lesiones de la Esquina Posteroexterna de la Rodilla
Luis Fernando Rodrguez Muoz, M. D. * Ortopedista - Artroscopia y Ciruga de Rodilla Unidad Mdica Cecimin Universidad El Bosque - Unisanitas
La esquina posteroexterna (EPE) de la rodilla es una compleja combinacin de estructuras dinmicas y estticas. El conocimiento de la anatoma, al igual que el entendimiento de la biomecnica han tenido importantes avances en los ltimos aos, esto ha hecho que el diagnstico de las lesiones en esta zona sea cada da mayor, y surjan mltiples tcnicas propuestas para su manejo. Son mucho ms frecuentes las lesiones asociadas al ligamento cruzado anterior (LCA) o al ligamento cruzado posterior (LCP), en estos casos, el porcentaje puede ascender al 30% de todas las lesiones ligamentarias de la rodilla (1, 2).
ANATOMA En 1982 se publica la descripcin anatmica topogrfica de Seebacher et l. (3), que divide las estructuras anatmicas de la esquina posterolateral en tres planos, de superficial a profundo. Plano superfi-
cial constituido por la bandeleta iliotibial y el bceps femoris. En el Plano intermedio encontramos el retinculo lateral y los ligamentos patelofemorales, estructuras que no cumplen un papel significativo en la funcin estabilizadora de la EPE. El Plano profundo es considerado como el ms importante, constituido por la cpsula lateral y el ligamento coronario como la porcin ms profunda con comunicacin intraarticular directa, y ms posterior el complejo o esquina posterolateral, constituido por el ligamento colateral lateral, el ligamento fabelofibular, el ligamento en Y o arcuato y el tendn del poplteo. El ligamento colateral lateral es el restrictor primario esttico del varo, aunque ofrece tambin resistencia a la rotacin externa, con un punto de falla alto, alrededor de los 750N. Su lesin aislada es poco comn y se encuentra lesionado aproximadamente entre el 33 y el 50% de las lesiones de la EPE. El msculo y tendn del poplteo constituyen un restrictor dinmico por la porcin muscular, cuya principal
53
Temas selectos de actualizacin en la Ortopedia Latinoamericana
funcin es el mecanismo de desbloqueo de la rodilla para pasar de extensin completa a los primeros grados de flexin; la porcin tendinosa ofrece una resistencia esttica a la traslacin posterior, rotacin externa entre 20 y 130o, y restrictor del varo entre 0 y 90o. El ligamento poplteo-fibular es una estructura anatmica plenamente definida, que se encuentra hasta en un 90 y 110% de las disecciones anatmicas en cadveres (4). Los estudios de Veltri et l. (5, 6, 7) y Maynard et l. (8, 9) han demostrado que es una estructura de gran importancia en la funcin estabilizadora de la EPE, con un espesor promedio de 7 mm, similar al del ligamento colateral lateral y un punto de falla alto de 400N. Esta estructura que se inserta en la extremo posterior de la epfisis proximal del peron y se dirige un centmetro adelante y debajo de la insercin del colateral lateral en el epicndilo femoral lateral, constituye hoy un da un pilar en la reconstruccin de la EPE.
BIOMECNICA Gollehon et l. (7) realizaron estudios en cadveres para evaluar la contribucin de las estructuras de la EPE en la estabilidad articular. Hicieron cortes selectivos del ligamento colateral lateral (LCL), ligamento cruzado anterior (LCA) y ligamento cruzado posterior (LCP) y lo que ellos denominaron el complejo ligamentario poplteoarcuato (CLP-A) constituido por: ligamento arcuato, tendn del poplteo, ligamento fabelofibulary la porcin posterolateral de la cpsula articular. Se demostr que el LCL es un estabilizador en varo principalmente hacia los 30. De igual manera, el control rotacional externo est a cargo de la EPE entre 30 y 90, a mayor flexin, hay mayor participacin del LCP (1).
y al aplicar una fuerza sobre la tibia hacia posterior y en rotacin tibial externa tambin se incrementa la carga sobre el LCP en todos los grados de movimiento, excepto en extensin completa. En este mismo estudio, la rotacin interna no afect al LCP, pero s increment la carga sobre el LCA entre 0 y 20o de flexin. Noyes et l. (11) mostraron cmo la seccin selectiva de las estructuras de la EPE incrementa la traslacin posterior del platillo tibial a 30o de flexin, y no la afecta a 90o. Al combinarla con la seccin del LCP, esta traslacin posterior se incrementa tanto a 30 como a 90o. Laprade et l. (1) evaluaron los efectos de la seccin de las estructuras de la EPE sobre injertos de LCA. Demostraron un incremento en la carga sobre los injertos de LCA tanto en varo como en rotacin externa a 0 y 30o de flexin. La importancia de estos estudios radica en que nos han dado los elementos para la evaluacin clnica de las inestabilidades ocasionadas por lesin en las estructuras de la EPE.
MECANISMO DE LESIN Las lesiones de la EPE pueden ser ocasionadas tanto por traumas de alta energa, como por traumatismos deportivos o luxaciones de baja velocidad de la rodilla. En el trauma de alta energa, como consecuencia de accidentes en vehculo automotor o trauma autopedestre, la lesin de la EPE generalmente est asociada a una inestabilidad multidireccional, dentro del amplio espectro de las luxaciones de rodilla, generalmente combinada con la lesin completa del ligamento cruzado posterior.
Markolf et l. (10), posteriormente, demostraron que al seccionar las estructuras de la EPE el incremento en el varo y en la rotacin tibial externa ocasiona una mayor carga sobre el LCP entre 45 y 90o de flexin,
El trauma deportivo puede ocasionar entre el 40-50% de las lesiones de la EPE. El mecanismo ms frecuente en estos casos es un trauma directo anterointerno, con la rodilla apoyada en extensin y con
54
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
un componente rotacional. Puede estar asociada a la lesin del LCP o el LCA.
CUADRO CLNICO El diagnstico de las lesiones de la EPE es principalmente clnico (12). Los principales signos clnicos para el diagnstico de la lesin de la EPE son:
Cajn posterolateral Con la rodilla en flexin de 90o, posicin rotacional de la pierna neutra, se toma con las dos manos la tibia proximal y se intenta realizar un desplazamiento en rotacin externa y traslacin posterior de la tibia sobre el fmur. Es positiva teniendo en cuenta el desplazamiento aumentado comparado con la rodilla contralateral. Rotacin tibial externa Se puede evaluar con el paciente en decbito prono o en decbito supino. Algunos autores encuentran mayor sensibilidad realizando esta prueba en decbito prono. La prueba se debe realizar con flexin de la rodilla a 30 y 90o. Es positiva cuando la rotacin tibial externa excede en ms de 10 la de la rodilla normal. Si es positiva solo a 30o, y se relaciona con inestabilidad pura de la EPE, si adems es positiva a 90o se debe a una lesin combinada del ligamento cruzadoposterior (LCP) (13). Varo o bostezo externo aumentado a 30 Es una prueba que evala principalmente la integridad del ligamento colateral lateral (LCL). La lesin del LCL asociada al componente de inestabilidad rotacional ocasionado por la lesin de las estructuras ms posteriores de la EPE, nos indica la mayor severidad de la lesin y por ende de la inestabilidad. De igual manera, nos orienta en el planeamiento de una ciruga reconstructiva. Test de hiperextensin-rotacin externa (Test de Hugsthon) Se toma el grueso artejo de la extremidad lesionada entre los dedos de la mano del
examinador, se levanta la extremidad buscando una cada posterolateral de la tibia con relacin al fmur. Es una prueba que infortunadamente puede ser falsa negativa con el paciente aprehensivo, con dolor o despierto, y muchas veces solo se evidencia en el quirfano con el paciente anestesiado. Cuando es positiva en un paciente relajado, sin anestesia, nos habla tambin de una mayor severidad de la inestabilidad, con un importante compromiso rotacional. Con fines prcticos, las lesiones de la EPE las podemos dividir en aisladas y combinadas, agudas y crnicas, y subclasificarlas de acuerdo con el grado de severidad de la inestabilidad en I, II y III. Lesiones de la EPE aisladas Las lesiones aisladas de la EPE son raras, generalmente se ocasionan durante actividades deportivas, tanto recreacionales como de competicin. Hay que tener en cuenta que la lesin aislada muchas veces es asintomtica en sus fases iniciales y requiere un alto ndice de sospecha para su adecuado diagnstico. Lesiones de la EPE combinadas Lesin de la EPE y LCP Es la combinacin ms comn, en la experiencia de los autores. Los datos estadsticos en la literatura no son fciles de interpretar dada la variabilidad y mltiples patologas coexistentes en el cuadro clnico. Se pueden encontrar signos clnicos especficos que ayudan a diagnosticar la lesin del LCP asociada. El varo aumentado en extensin completa nos indica lesin del LCL con parte del complejo posterolateral y del LCP. La rotacin tibial externa aumentada en 90o de flexin de la rodilla nos sugiere la lesin asociada del LCP, al igual que el cajn posterior en rotacin tibial interna, maniobra en la que se bloquea la EPE y se evala directamente el LCP.
55
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Lesin de la EPE y LCA La lesin de la EPE se puede presentar asociada a la del LCA de dos formas clnicas; una, asociada a la lesin aguda del LCA, y otra, manifestndose como causa de la falla en la reconstruccin del LCA, por una inestabilidad residual, ocasionada por lesin de la EPE no diagnosticada previamente (4). La evaluacin clnica debe ser cuidadosa, ya que la laxitud anterior puede opacar los signos de inestabilidad rotacional posteroexterna. Se debe buscar cuidadosamente el aumento de la rotacin tibial externa a 30o, y el cajn posterolateral.
TRATAMIENTO En las lesiones agudas severas, aisladas o combinadas, se recomienda la reinsercin de las estructuras de la EPE antes de tres semanas. En las lesiones crnicas aisladas severas o combinadas se recomienda la reconstruccin de la EPE. Recomiendo la tcnica de incisiones mnimas, con un tnel transpeifisiario en el peron y un tnel femoral a nivel del epicndilo lateral. A travs de estos tneles se pasa un autoinjerto de semitendinoso-gracilis, reproduciendo el LCL y el ligamento poplteo-fibular (5, 11, 14).
BIBLIOGRAFA
1. LaPrade RF, Resig S, Wentorf F, Lewis JL. The effects of grade III posterolateral knee complex
injuries on anterior cruciate ligament graft force. A biomechanical analysis. Am J Sports Med 1999; 27: 469-75. construction: Deficiency of the posterolateral structures as a cause of graft failure. Am J Sports Med 2000; 28: 32-39. J Bone Joint Surg Am 1982; 64: 536-541,
2. Harner CD, Vogrin TM, Hoher J et l. Biomechanical anlisis of a posterior cruciata ligament re-
3. Seebacher JR, Inglis AE, Marshall JL et l. The structure of the posterolateral aspect of the knee. 4. Gollehon DL, Torzilli PA, Warren RF. The role of the posterolateral and cruciata ligaments in the
stability of the human knee. J Bone Joint Surg Am 1987 69: 233-242. 1994; 13: 615-627.
5. Veltri DM, Warren RF. Operative treatment of posterolateral instability of the knee. Clin Sports Med 6. Veltri DM, Deng XH, Torzilli PA, Maynard MJ, Warren, RF. The role of the popliteofibular ligament
in stability of the human knee. A biomechanical study. Am J Sports Med 1996; 24: 19-27. stability of the knee. Am J Sports Med 1995 23: 436-443. 311-316.
7. Veltri DM, Deng XH, Torzilli P et l. The role of the cruciata and posterolateral ligaments in the 8. Maynard MJ, Deng X, Wickiewic TL et l. The popliteofibular ligament. Am J Sports Med 1996; 24: 9. Shahane SA, Ibbotson R, Strachan R, Bickerstaff DR. The popliteofibular ligament. An anatomical
study of the posterolateral corner of the knee. J Bone Joint Surg Br 1999; 81: 636-42.
10. Markolf KL, Wascher DC, Finerman GA. Direct in vitro measurement of forces in the cruciate
ligaments. Part II: The effect of section of the posterolateral structures. J Bone Joint Surg Am 1993; 75: 387-94.
56
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
11. Noyes FR, Barber-Westin SD. Surgical restoration to treatment chronic deficiency of the posterolateral complex and cruciate ligaments of the knee joint. Am J Sports Med 1996; 24: 415-426. 12.
12. LaPrade RF, Gilbert TJ, Bollom T et l. The magnetic resonante imaging appearance of individual
structures of the posterolateral knee. A prospective study of normal knees and knees with surgically verified grade III injuries. Am J Sports Med 2000; 28: 191-199. medial and lateral tibiofemoral compartments. An in vitro sectioning study in cadaveric knees. Am J Sports Med 1993; 21: 407-14. the knee. An in vivo study. Am J Sports Med 1993; 21: 400-406.
13. Noyes FR, Stowers SF, Grood ES, Cummings J, VanGinkel LA. Posterior subluxations of the
14. Washer DC, Grauer JD, Markolf KL et l. Biceps Tendon Tenodesis for posterolateral instability of
57
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Lesiones del Ligamento Cruzado Anterior de la Rodilla. Actualizacin en el Tratamiento
Manuel Mosquera, M. D. * Ortopedista y Traumatlogo Miembro titular SCCOT Presidente Captulo de Artroscopia Mdico Ortopedista, Hospital Simn Bolvar
INTRODUCCIN La lesin del ligamento cruzado anterior de la rodilla (LCA) es comn entre deportistas, se presenta ms frecuentemente entre las edades de los 18 a los 40 aos, no es una lesin exclusiva de los deportistas de alto rendimiento y, al contrario, es comn su presentacin en deportistas recreativos. Es una lesin incapacitante, que si no es tratada adecuadamente, predispone a tener lesiones asociadas en otras estructuras de la rodilla como en los meniscos o en las superficies condrales, y aunque no hay evidencia clnica de que la insuficiencia del ligamento cruzado anterior de la rodilla produzca con el tiempo una rodilla artrsica, se ha observado que un porcentaje elevado de pacientes no tratados presentan cambios degenerativos con el tiempo. ANATOMA El LCA es una estructura intraarticular que atraviesa la rodilla insertndose proximalmente en el aspecto medial del cndilo
femoral lateral y distalmente en la espina tibial anterior. Su estructura consiste en mltiples fascculos longitudinales que cursan en forma espiral hacia abajo, semejando una forma tridimensional, en donde su insercin distal en la tibia es mucho ms ancha que la proximal en el fmur. La longitud promedio vara entre 31 a 38 milmetros (mm), su dimetro oscila entre 11 a 23 mm, y las formas de sus inserciones en el hueso se han descrito de varias maneras, siendo las ms comunes la elptica en el fmur y la oval en la tibia. El LCA ha sido dividido estructuralmente en dos haces, de acuerdo con sus inserciones en el fmur y la tibia, el haz antero-medial (am) y el haz postero-lateral (pl). El LCA es una estructura intraarticular pero extrasinovial que posee una membrana sinovial que lo envuelve y lo protege del medioambiente articular. Esta membrana sinovial est irrigada por vasos periligamentarios que se originan primariamente por la
59
Temas selectos de actualizacin en la Ortopedia Latinoamericana
arteria genicular media y secundariamente por vasos de la arteria genicular infero-lateral. El mayor aporte sanguneo al LCA proviene de la grasa adiposa y de la membrana sinovial, y muy poco aporte se recibe de las uniones osteo-ligamentarias (1). La inervacin del LCA proviene del nervio tibial. Se han encontrado diferentes tipos de mecanoreceptores incluyendo rganos de Golgi, corpsculos de Ruffini y Pacinian, y terminaciones nerviosas que conforman una sofisticada red neural con funciones aferentes (2).
FUNCIN El LCA constituye el restrictor primario del desplazamiento anterior de la tibia sobre el fmur (3), y tambin que acta como restrictor en los movimientos de varo-valgo (4), rotacin externa-interna y combinados (5).
EPIDEMIOLOGA La ruptura del LCA constituye la lesin ligamentaria ms frecuente de la rodilla (8).
Se estima que aproximadamente ocurren 95.000.000 lesiones anuales en los Estados Unidos de Norteamrica (9,10), la mayora ocasionadas por actividades deportivas, principalmente en los deportes de ski, ftbol americano y ftbol tradicional, con una presentacin 10 veces mayor que en otro tipo de actividades deportivas organizadas. Es ms frecuente en mujeres en una proporcin hasta de 9 a 1. En Colombia no hay estudios epidemiolgicos que nos muestren la incidencia de este tipo de lesin en la poblacin general o deportiva, sin embargo, es un motivo de consulta frecuente en los servicios de urgencias y en los consultorios clnicos especializados.
MECANISMO DE LESIN La mayora de las lesiones pueden ser clasificadas de contacto o directas o de no contacto o indirectas, siendo la lesin de contacto en mecanismo de valgo y rotacin externa la ms comn. El segundo mecanismo ms frecuente de lesin del LCA es de hiperextensin el cual, si es severo, puede ocasionar adems lesin del ligamento cruzado posterior (LCP) (11). El tercer mecanismo ms frecuente es un trauma directo sobre una rodilla flexionada que usualmente se presenta en accidentes de carro (12), y el cuarto mecanismo y el menos frecuente es una carga en varo en una rodilla flexionada. Este mecanismo puede producir, dependiendo de su magnitud, una lesin asociada de la esquina postero-lateral (EPL) de la rodilla.
El LCA acta sinrgicamente con otras estructuras de la rodilla como las unidades msculo-tendinosas, el menisco medial y con otros ligamentos, y en algunas circunstancias, estas estructuras complementan la accin del LCA. A estos complementadores se les ha llamado los restrictores secundarios, los cuales ayudan a compensar la articulacin, en casos de lesiones del ligamento. Esto explica por qu algunas personas pueden desarrollar muchas de sus actividades de la vida diaria y aun deportivas en ausencia del LCA (6). Funcionalmente se ha dividido al LCA en dos haces, el antero-medial y el postero-lateral, los cuales actan sinrgicamente para optimizar sus funciones restrictivas a lo largo de los movimientos de la rodilla (7). Mientras el haz anteromedial se tensa principalmente entre 60 y 90 grados de flexin, el haz posterolateral se tensa cerca a la extensin, por tanto, se considera que el haz am es el principal restrictor de los movimientos de traslacin anterior y el haz pl de los movimientos rotacionales cercanos a la extensin de la rodilla.
Las lesiones de no contacto ms frecuentes suceden sobre todo en ciertos deportes como el ski, en donde el borde interno de uno de los skis se entierra sobre
60
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
la nieve, colocando la rodilla en una fuerza sbita de valgo y rotacin externa (13) y, por ltimo, una desaceleracin repentina que produce una contraccin del cudriceps brusca, causa un desplazamiento anterior de la tibia, lesionando el LCA (14). Examen clnico Un paciente que ha tenido una lesin del LCA a menudo refiere que la rodilla se le fue o que sinti un traquido o chasquido. En la mayora de los casos se produce una hemartrosis, que produce una distensin de la rodilla con la subsiguiente limitacin para flexo-extenderla (15). Algunas veces el trauma es tan severo que se produce una luxacin de la rodilla con lesin de la cpsula articular, la que permite una extravasacin de la sangre a los tejidos extraarticulares, sin ocasionar una distensin intraarticular. El examen o prueba clnica ms sensible para detectar una lesin aguda del LCA es el test de Lachman (16) (figura 1) el cual se realiza con una flexin entre 20 y 30 grados, para permitir que los restrictores secundarios se encuentren relajados y solo se est valorando al ligamento.
sujeta el extremo proximal de la pierna, a continuacin se realiza una fuerza tratando de desplazar la tibia hacia adelante sobre el fmur.Teniendo en cuenta que hay individuos que tienen ciertos grados de laxitud en sus articulaciones sin antecedentes de trauma, es indispensable practicar esta prueba siempre en el lado contra-lateral o sano para poder tener un punto de referencia. La prueba de Lachman se grada con 0 cuando no hay desplazamiento, Grado 1+ cuando el desplazamiento es mnimo (menor de 5 mm) y al final hay un tope, Grado 2+ cuando el desplazamiento es moderado (5-10 mm) y el tope final es suave, y el Grado 3+ cuando el desplazamiento es severo y no hay tope final. Un resultado positivo con la prueba de Lachmann sugiere laxitud o ausencia del LCA pero no necesariamente significa que la inestabilidad est presente. Una prueba falsa-negativa puede resultar en casos de luxacin de un asa de balde meniscal, bloqueando el desplazamiento anterior de la tibia, o por espasmo severo de los Hamstrings, y por ltimo, por una lesin Grado III del Ligamento Colateral Medial (LCM) y la esquina Postero-medial (EPM). Una prueba falso-positiva puede ocurrir en presencia de una lesin del Ligamento Cruzado Posterior (LCP) al traer una rodilla subluxada posteriormente a una posicin reducida (17). Por anterior, se hace indispensable siempre evaluar la integridad del LCP antes de realizar esta prueba. Otro examen que se utiliza para diagnosticar la lesin del LCA es la del cajn anterior (figura 2), la cual se realiza con el paciente en decbito supino, la cadera es flexionada a 45 y la rodilla se flexiona a 90. El examinador estabiliza la extremidad apoyndose sobre el pie del paciente con el codo o el glteo y con las dos manos sujeta la cara posterior de la tibia proximal,
Figura 1.
Esta prueba se realiza con el paciente en decbito supino, una mano del examinador sujeta el extremo distal del muslo y la otra
61
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Cuando se ha instaurado una insuficiencia del LCA, adems de la prueba de Lachmann, se han descrito numerosas pruebas para diagnosticar inestabilidad antero-lateral, pruebas que buscan reproducir el signo del pivote, que no es ms que la reduccin o subluxacin del platillo tibial externo. Dentro de las pruebas ms comnmente utilizadas estn la de Macintosh (18), la de Jerk o de Huhgston (19), la prueba de Slocum (20) y, por ltimo, la de Losee (21) (figura 3). Un instrumento invaluable en el diagnstico clnico de la lesin del ligamento cruzado anterior (LCA) lo constituye el artrmetro, habiendo en el mercado diferentes tipos, siendo los ms ampliamente utilizados el Knee Laxity Tester, desarrollado por Cannon y Lamoreux, y el KT 1000, Med-Metric, desarrollado por Malcolm y Daniel (22), los cuales miden en milmetros el desplazamiento anterior de la tibia sobre el fmur teniendo como puntos de referencia la tuberosidad anterior de la tibia y la patela.
Figura 3.
Figura 2.
realizando una fuerza hacia delante de la tibia sobre el fmur, y determinando el grado de desplazamiento. Esta prueba debe realizarse tanto con en el pie en neutro para diagnosticar lesiones aisladas o en rotacin interna y externa de 15, para evaluar lesiones asociadas tanto laterales como mediales. Se grada en 0 cuando no hay desplazamiento, Grado I cuando el desplazamiento es leve (<5 mm), Grado II cuando el desplazamiento es moderado (<5-10 mm), y Grado III cuando el desplazamiento es severo (>10 mm). Una prueba falsa positiva puede ocurrir en presencia de una lesin del LCP al traer la tibia de una posicin subluxada hacia una posicin de reduccin.
De la misma manera que con el examen fsico, la medicin debe hacerse en las dos rodillas, estimndose que una diferencia mayor de 3 mm con una fuerza de 20 libras es muy sugestiva de insuficiencia del LCA en el 94% de los casos (23).
IMGENES Usualmente, las radiografas simples son normales, pero en algunas ocasiones se puede observar el signo de Segond, tambin conocido como el signo capsular lateral, que es una pequea avulsin del platillo tibial externo, asociada a un desgarro del LCA (24).
La resonancia nuclear magntica se ha convertido en el estudio no invasivo ms sensible y especficoen el diagnstico de las lesiones parciales y completas del LCA (25, 26) (figura 4a, b, c).
62
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Figura 4a, b y c.
Gracias al uso de la resonancia nuclear magntica, se han diagnosticado contusiones osteo-condrales localizadas tanto en los cndilos femorales como en los platillos tibiales, lesiones que antes no se diagnosticaban y que pueden alterar el curso de la enfermedad (27). Se estima que aproximadamente el 80% de las lesiones del LCA estn asociadas a contusiones osteo-condrales del platillo tibial externo ( 28). Algunas de estas lesiones pueden cicatrizar sin dejar ningn tipo de rastro, pero la mayora no cicatrizan dejando como secuelas lesiones osteo-condrales que condicionan, con el tiempo, fenmenos degenerativos articulares (29).
FACTORES DE RIESGO Uhorchack et l. (30), en un estudio realizado en cadetes militares, encontraron los siguientes factores de riesgo: una escotadura intercondlea femoral angosta, y la hiperlaxitud en mujeres. INDICACIONES DE TRATAMIENTO Tratamiento quirrgico Universalmente se han aceptado los siguientes criterios de tratamiento quirrgico: a) Individuo joven envuelto en actividades de trabajo pesadas o actividades deportivas recreacionales o de alto rendimiento. b) Individuo con repetidos episodios de giving way o fenmenos de pivote, a pesar de haber recibido un adecuado programa de rehabilitacin. c) Lesiones ligamentarias asociadas o meniscales, estas ltimas susceptibles de
reparacin. d) Inestabilidad recurrente con las actividades de la vida diaria (31). Existen otros criterios de tratamiento quirrgico pero no son aceptados universalmente, como son, una diferencia mayor de 7 mm de una rodilla con respecto a la normal medida con un artrmetro, episodios de inestabilidad con actividades de la vida diaria, pacientes con artrosis y con sntomas de inestabilidad diaria, y pacientes con lneas fisiarias abiertas envueltos en actividades deportivas (32). Una vez se ha seleccionado el tratamiento quirrgico, se debe definir el mejor momento para realizarlo. Hay escuelas que abogan por el tratamiento precoz, especficamente cuando hay lesiones meniscales asociadas, con el argumento de que una estabilidad temprana mejora la viabilidad de un menisco reparado; sin embargo, ha sido reportado en diferentes estudios clnicos que las reconstrucciones del LCA realizadas antes de la primera semana postrauma cursan ms frecuentemente con problemas de movilidad articular o artrofibrosis comparado con aquellos pacientes a los que se les ha practicado la reconstruccin del LCA despus de la cuarta semana (33,34). Las opciones de tratamiento quirrgico actuales son: 1. Reconstruccin total del ligamento. 2. Reconstruccin de uno de los dos haces (aumentacin) (figura 5).
63
Temas selectos de actualizacin en la Ortopedia Latinoamericana
Figura 5a. Ruptura del haz pl LCA. b. Aumentacin del Haz pl LCA.
Figura 6 a y b.
Eleccin del injerto Reemplazar el LCA usando una estructura biolgica ha sido el mtodo quirrgico ms ampliamente utilizado y que comnmente se conoce como Reconstruccin. Los injertos ms utilizados por la mayora de los cirujanos son el auto injerto de hueso-tendn-hueso (patelar) y los hamstrings (figura 6a y b). Un tercer autoinjerto que est ganando aceptacin dentro de la comunidad ortopdica es el tendn del cudriceps, que puede ser utilizado con taco seo patelar o sin taco (libre). El huesotendn-hueso (HTH) sigue siendo considerado el estndar de oro, es lo suficientemente fuerte para ser utilizado (35,36), permite obtener una fijacin de interferencia, la cual posibilita una movilidad articular en forma temprana
(37), y sus bloques seos cicatrizan en los tneles seos antes de la doceava semana (38), pero en estudios comparativos con hamstrings se ha observado que produce ms complicaciones relacionadas con dolor en la zona donante (39), crepitacin patelar (40), y debilidad muscular (41).
Muchos reportes de la literatura coinciden en que no existen mayores diferencias en cuanto a estabilidad y debilidad muscular entre estos dos tipos de injertos a corto plazo (42,43,44); sin embargo, en un meta anlisis realizado por el doctor Bernard Bach et l. (45), despus de revisar 13 estudios comparativos usando HTH y hamstrings encontraron que hay mejores resultados en cuanto a estabilidad articular y satisfaccin del paciente usando HTH que con hamstrings.
64
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
Por ltimo, es importante siempre considerar los siguientes aspectos cuando se trata de elegir un determinado tipo de injerto: 1. La fuerza del injerto, la cual debe ser igual o superior a la fuerza original del LCA (46). 2. El punto de fijacin sobre el hueso (47). 3. Todos los injertos pierden gran parte de su fuerza en las primeras semanas despus de ser implantados (48). Fijacin del injerto Hay diferentes sistemas de fijacin los cuales a nivel femoral pueden ser clasificados en tres categoras que son: 1. De compresin. 2. De suspensin. 3. De expansin. A nivel tibial los sistemas de fijacin pueden clasificarse: 1. De compresin, 2. de traccin, 3. de transfixin. En la actualidad, se usan tanto materiales metlicos como bioabsorbibles, con similares resistencias a la traccin. Los sistemas por compresin utilizan especialmente tornillos, y los sistemas de suspensin, expansin y transfixin utilizan pines lisos o roscados. La mayora de los sistemas de fijacin disponibles en el mercado son suficientes para permitir una movilidad precoz en el paciente operado. Tipo de ciruga La tcnica artroscpica permite diagnosticar y tratar patologas asociadas, establecer con mejor precisin la localizacin de los tneles y, por ltimo, realizar las fijaciones endoscpicas femorales y tibiales cuando se necesiten. En estudios realizados en cadver y en pacientes se ha observado que las tcnicas actuales de reconstruccin del LCA, denominadas transtibiales (figura a y b) ubican el orificio femoral alto en la escotadura, verticalizndolo tanto en el plano coronal como sagital, siendo excelentes para limitar el
desplazamiento anterior de la tibia sobre el fmur pero ineficaces para limitar el mismo desplazamiento cuando la rodilla ha sido forzada en movimiento de valgo-rotacin interna (49). Esta dificultad tcnica se explica en gran parte por la complejidad anatmica del LCA, la cual no es duplicada exactamente con las tcnicas de reconstruccin convencionales.
Figura 7 a y b.
Lo anterior ha motivado a diferentes investigadores (50,51) a intentar duplicar la anatoma del LCA mediante tcnicas de reconstruccin modernas que controlen mejor la rotacin y que incluyen la ciruga de un solo haz denominada 50/50 (figura 8), y las tcnicas de reconstruccin que incluyen dos haces en el fmur y uno en la tibia, dos haces en la tibia y uno en el fmur y,
65
Temas selectos de actualizacin en la Ortopedia Latinoamericana
por ltimo, dos haces en el fmur y dos en la tibia, denominada esta ltima como reconstruccin anatmica (figura 9). Todas estas tcnicas anteriores han modificado la creacin del tnel femoral a travs del tnel tibial, realizndolo a travs del portal medial o accesorio, con el argumento de que la localizacin del tnel femoral a travs del orificio tibial no reproduce con exactitud la huella plantar de uno o de los dos haces del LCA (figura 10 a y b). Por ltimo, en aquellas lesiones parciales del ligamento cruzado anterior, es decir, lesiones de uno de los dos haces, se estn realizando reconstrucciones selectivas del haz denominadas aumentaciones, con el argumento a favor de que estas tcnicas respetan el haz indemne, el cual mantiene su estructura, su irrigacin y su propiocepcin.
Figura 10 a y b.
Rehabilitacin Se considera que la rehabilitacin juega un papel muy importante en el xito final del paciente sometido a una reconstruccin del LCA. Con el mejoramiento de las tcnicas artroscpicas y de los sistemas de fijacin, los programas de rehabilitacin actuales incluyen una movilidad articular temprana, apoyo parcial progresivo inmediato, fortalecimiento muscular y reentrenamiento propioceptivo, con un retorno a la actividad deportiva entre el cuarto y sexto mes posoperatorio (52,53). Tratamiento no quirrgico El tratamiento no operatorio de las lesiones del LCA ha mostrado buenos resultados en aquellos pacientes que aceptan no participar en actividadesde alto riesgo o en deportes de contacto (54,55), sin
Figura 8.
Figura 9.
66
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
embargo, hay reportes que indican que los pacientes con insuficiencia del LCA van bien aun practicando actividades deportivas o de alto riesgo (56,57). En general, el tratamiento no operatorio est indicado en aquellos pacientes activos que no desean ciruga, y aceptan modificar su actividad fsica o deportiva, y en pacientes con baja demanda y sin sntomas de inestabilidad.
BIBLIOGRAFA
El objetivo del tratamiento no operatorio se basa en el fortalecimiento de aquellas estructuras que juegan un papel secundario o de complemento de la funcin del LCA, principalmente los msculos flexores de la rodilla o hamstrings, y los msculos abductores de la cadera. De igual manera, es de vital importancia el mejoramiento de la funcin propioceptiva de la rodilla.
1. Arnoczky SP. Anatomy of the Anterior Cruciate Ligament. Clin Orthop 1983; 172: 19-25. 2. Schutte MJ, Dabezies EJ, Zimny ML. Neural Anatomy of the Human Anterior Cruciata Ligament. J
Bone Joint Surg 1987 69A: 243-247.
3. Butler DL, Noyes FR, Grood ES. Ligamentous restraints to anterior-posterior drawer in the human
knee. J Bone Joint Surg Am 1980; 62: 259.
4. Kanamori A, Zeminski J, Rudy TW, Li G, Fu FH, Woo SL. The effect of axial tibial torque on the-
function of the anterior cruciate ligament: a biomechanical study of a simulated pivot shift test. Arthroscopy 2002; 18: 394-396. knee loading states that generate high anterior cruciate ligament forces. J Orthop Res 1995; 13: 930-932. Simon TM (eds.). The Anterior Cruciate Ligament. Current and Future Concepts. New York: Raven Press; 1993. tion of the anterior cruciate ligament using semitendinosus tendon with endobuttons: operative technique and preliminary results. Arthroscopy 1999; 15: 618-624. patient: a prospective outcome study. Am J Sports Med 1994; 22: 632-644.
5. Markolf KL, Burchfield DM, Shapiro MM, Shepard MF, Finerman GA, Slauterbeck JL. Combined
6. Daniel DM. Selecting patients for ACL surgery. In Jackson DW, Arnoczky SP, Woo SL-Y, Frank CB,
7. Muneta T, Sekiya I, Yagishita K, Ogiuchi T, Yamanoto H, Shinomiya K. Two-bundle reconstruc-
8. Daniel DM, Stone ML, Dobson BE, Fithian DC, Rossman DJ, Kaufman KR. Fate of the ACL-injured 9. Gwinn DE, Wilckens JH, McDevitt ER, Ross G, Kao TC. The relative incidence of anterior cruciate
ligament injury in men and women at the United States Naval Academy. Am J Sports Med 2000; 28: 98-102. ce of ACL tears and others injuries. J Bone joint Surg 1980; 62A: 687-695. clinical and morphological studies. J Bone Joint Surg 1974; 56A: 223-235.
10. Noyes FR, Basset RW, Grood Es, Arthroscopy in acute traumatic hemarthrosis of the Kne:inciden11. Kennedy K, Weinberg HW, Wilson AS. The anatomy and function of the ACL as determined by 12. Johnson RJ, Ettlinger CF, Shealy JE. Skier injury trends. In Skiing Trauma Safety, 7th InternationalSymposium. Philadelphia, American Society for Testing Materials; 1989. Pp. 25-31.
67
Temas selectos de actualizacin en la Ortopedia Latinoamericana
13. McConkey JP. ACL Rupture in Skiing: A New Mechanism of Injury. Am J Sports Med 1986; 14:
181-184.
14. Donaldson WF, Warren RF, Wickiewicz T. A comparison of acute anterior cruciate ligament examinations. Am J Sports Med 1992; 10:100-102. Am J Sports Med 1976; 4: 84-93.
15. Toro JS, Conrad W, Kalen V. Clinical Diagnosis of Anterior Cruciate Ligament Instability in Athletes. 16. Donaldson WF, Warren RF, Wickiewicz T. A comparison of acute anterior cruciate ligament examinations. Am J Sports Med 1992; 10: 100-102. insufficiency. Clin Orthop 1980; 147: 45-50.
17. Galway HR, Macintosh DL. The lateral Pivot Shift: A symptom and sign of anterior cruciate ligament 18. Hughston JC, Andrews JR, Cross MJ. Classifications of knee ligament instabilities: I. The MedialCompartments and Cruciate Ligaments. J Bone Joint Surg 1976; 58A: 159-172. Am J Sports Med 1977 (5): 99-105.
19. Cabaud HE, Slocum DB: The Diagnosis of Chronic Anterolateral Rotatory Instability of the Knee. 20. Losee RE, Jonson TR, Southwick WD. Anterior Subluxation of the Lateral Tibial Plateau: A
Diagnostic test and Operative Repair. Jone B Joint Surg 1978; 60A: 1015-1039. Surg 1985; 67A: 720-726.
21. Daniel DM, Malcolm LL, Losee G: Instrumental measurement of anterior laxity of the Knee. J Bone 22. Bach BRJr, Warren RF, Flynn WM. Arthrometic evaluation of CNES that have a torn anterior
cruciate ligament. J Bone Joint Surg 1990; 72A: 1299-1306. lity. Am J Sports Med 1979; 7: 27-33. Am J Sports Med 1988; 16: 29-38.
23. Woods GW, Stanley RF, Tullus HS. Lateral Capsular Sign: X ray clue to a significant knee instabi24. Jackson DW, Jennings LD, Maywood RM, Berger PE. Magnetic Resonance Imaging of the Knee. 25. Fischer SP, Fox JM, Del Pizzo, Friedmann, MJ, Zinder SJ, Ferkel RD. Accuracy of diagnosis from
magnetic resonance imaging of the knee. J Bone Joint Surg 1991; 73A: 2-10. assessment with MR imaging. Radiology 1989; 170: 823-829.
26. Mink JH, Deutsh AL. Occult cartlige and bone injuries of the knee. Detection, classification, and 27. Johnson DL, Urban WP, Caborn DNM, Vanarthos WJ, Carlson CS. Articular cartilage changes
seen with magnetic resonance imaging-detected bone bruises associated with acute anterior cruciate ligament rupture. Am J Sports Med 1998; 26: 409-414. anterior cruciate ligament rupture: six-year magnetic resonance imaging follow-up study. Am J Sports Med 1999; 27: 489-494.
28. Faber KJ, Dill JR, Amendola A, Thain L, Spouge A, Fowler PJ. Occult osteochondral lesions after
29. Uhorchak JM, Scoville CR, Williams GN, Arciero RA, St Pierre P, Taylor DC. Risk factors associated
with noncontact injury of the anterior cruciate ligament: a prospective four-year evaluation of 859 West Point cadets. Am J Sports Med 2003; 31: 831-842.
68
Sociedad Latinoamericana de Ortopedia y Traumatologa - SLAOT
30. Daniel DM, Stone ML, Dobson BE, Fithian DC, Rossman DJ, Kaufman KR. Fate of the ACL-injured
patient: a prospective outcome study. Am J Sports Med 1994; 22: 632-644. patient: a prospective outcome study. Am J Sports Med 1994; 22: 632-644.
31. Daniel DM, Stone ML, Dobson BE, Fithian DC, Rossman DJ, Kaufman KR. Fate of the ACL-injured 32. Hunter RE, Mastrangelo J, Freeman JR, Purnell ML, Jones RH. The impact of surgical timing on
postoperative motion and stability following anterior cruciate ligament reconstruction. Arthroscopy 1996; 12: 667-669. tion. Am J Sports Med 1996; 24: 350-355. 7: 910-921.
33. Majors RA, Woodfin B. Achieving full range of motion after anterior cruciate ligament reconstruc34. Butler DL. Anterior cruciate ligament: its normal response and replacement. J Orthop Res 1989; 35. Noyes FR, Butler, DL, Paulos, LE, Grood, ES. Intra-articular cruciate reconstruction. I: Perspecti-
ves on graft strength, vascularization, and immediate motion after replacement. Clin Orthop 1983; 172: 71-77. bone plug fixation in ACL reconstruction. Arthroscopy 1994; 10: 524-529,
36. Butler JC, Branch, TP, Hutton, WC. Optimal graft fixation; the effect of gap size and screw size on 37. Arnoczky SP, Warren RF, Ashloc MA. Replacement of the anterior cruciate ligament using a patellar
tendon allograft. An experimental study. J Bone and Joint Surg 1986; 68-A: 376-385.
38. Kleipool AE, van Loon T, Marti RK. Pain after use of the central third of the patellar tendon for
cruciate ligament reconstruction. 33 patients followed 2-3 years. Acta Orthop Scandinavica 1994; 65: 62-66. surgical techniques for treatment of acute ruptures of the anterior cruciate ligament. Am J Sports Med 1990; 18: 585-590. ne-patellar tendon-bone graft site morbidity. Am J Sports Med 1994; 22: 324-327.
39. Engebretsen L, Benum P, Fasting O, Molster A, Strand T. A prospective, randomized study of three
40. Rubinstein RA, Shelbourne KD, VanMeter CD, McCarroll JC, Rettig AC. Isolated autogenous bo41. Shaieb MD, Kan DM, Chang SK, Marumoto JM, Richardson AB. A prospective randomized
comparison of patellar tendon versus semitendinosus and gracilis tendon autografts for anterior cruciate ligament reconstruction. Am J Sports Med. 2002; 30: 214-220. cruciate ligament reconstruction. Am J Sports Med 2003; 31: 564-573.
42. Feller JA, Webster KE. A randomized comparison of patellar tendon and hamstring tendon anterior 43. Eriksson K, Anderberg P, Hamberg P, Olerud P, Wredmark T. There are differences in early
morbidity after ACL reconstruction when comparing patellar tendon and semitendinosus tendon graft. Scan J Med Sci Sports 2001; 11: 170-177. Tendon and Hamstring Tendon Autografts. Am J Sports Med 2003; 31: 2-11. 7: 910-921.
44. Freedman KB, DAmato MJ, Nedeff DD, Kaz A, Bach BR. A Metaanalysis Comparing Patellar 45. Butler DL. Anterior cruciate ligament: its normal response and replacement. J Orthop Res 1989;
69
Temas selectos de actualizacin en la Ortopedia Latinoamericana
46. Rodeo SA, Arnoczky SP, Torzilli PA, Hidaka C, Warren RF. Tendon-healing in a bone tunnel. A
biomechanical and histological study in the dog. J Bone and Joint Surg 1993; 75-A: 1795-1803.
47. Ballock RT, Woo SL-Y, Lyon RM, Hollis JM, Akeson WH. Use of patellar tendon autograft for
anterior cruciate ligament reconstruction in the rabbit: a long-term histologic and biomechanical study. J Orthop Res 1989; 7: 474-485.
48. Woo SL, Kanamori A, Zeminski J, Yagi M, Papageorgiou C, Fu FH. The effectiveness of reconstruction of the anterior cruciate ligament with hamstrings and patellar tendon: a cadaveric study comparing anterior tibial and rotational loads. J Bone Joint Surg Am 2002; 84: 907-914. posterolateral bundles of the ACL using hamstrings tendon grafts. Arthroscopy 2004; 20 (10). 1983; 172: 90-92.
49. Yasuda K, Kondo E, Ichiyama H, Kitamura N. Anatomic reconstruction of the anteromedial and 50. Mott HW. Semitendinosus anatomic reconstruction for cruciate ligament insufficiency. Clin Orthop 51. Shelbourne KD, Gray T. Anterior cruciate ligament reconstruction with autogenous patellar tendon
graft followed by accelerated rehabilitation. Am J Sports Med 1997; 25: 786-795. Surg 1991; 73-B (5): 833-837.
52. Barrett DS. Proprioception and function after anterior cruciate reconstruction. J. Bone and Joint 53. Bonamo JJ, Fay C, Firestone T. The conservative treatment of the anterior cruciate deficient knee.
Am J Sports Med 1990; 18: 618-623.
54. Buss DD, Min R, Skyhar M, Galinat B, Warren RF, Wickiewicz TL. Nonoperative treatment of acute
anterior cruciate ligament injuries in a selected group of patients. Am J Sports Med 1995; 23:160165. general population. J Bone Joint Surg Br 1996; 78: 446-451.
55. Casteleyn P, Handelberg F. Non-operative management of anterior cruciate ligament injuries in the 56. Roos H, Ornell M, Grdsell P, Lohmander LS, Lindstrand A. Soccer after anterior cruciate ligament
injuryan incompatible combination? A national survey of incidence and risk factors and a 7-year follow-up of 310 players. Acta Orthop Scand 1995; 66: 107-112.
70
S-ar putea să vă placă și
- Manual de Proyecciones Radiológicas LISTODocument70 paginiManual de Proyecciones Radiológicas LISTOJos' De Vizia95% (22)
- Dhs SynthesDocument56 paginiDhs SynthesC Martin Traumato0% (1)
- Apuntes de Buceo en Humos Curso Bomberos Nuevo Ingreso ValenciaDocument9 paginiApuntes de Buceo en Humos Curso Bomberos Nuevo Ingreso Valenciachotaboy23Încă nu există evaluări
- JIN SHIN JYUTSU. Síntesis Completa y Revisada PDFDocument42 paginiJIN SHIN JYUTSU. Síntesis Completa y Revisada PDFdianyvgn100% (4)
- Principios de tratamiento en fracturas de extremidadesDe la EverandPrincipios de tratamiento en fracturas de extremidadesEvaluare: 5 din 5 stele5/5 (3)
- RtrosDocument14 paginiRtrosWilmer Zapata100% (1)
- Artroscopia en El NiñoDocument12 paginiArtroscopia en El NiñodrjorgewtorresÎncă nu există evaluări
- Fracturas de Pelvis y ColumnaDocument113 paginiFracturas de Pelvis y Columnacesar_jauÎncă nu există evaluări
- Inestabilidad de Hombro - Una Revisión de Las Opciones de ManejoDocument6 paginiInestabilidad de Hombro - Una Revisión de Las Opciones de ManejoCambriaChicoÎncă nu există evaluări
- 01 Vias de AbordajeDocument51 pagini01 Vias de Abordajetobag67100% (1)
- Radiculopatia LumbarDocument8 paginiRadiculopatia LumbarAndre EstupiñanÎncă nu există evaluări
- Displasia Luxante de CaderasDocument99 paginiDisplasia Luxante de CaderasDANIEL ALEJANDROÎncă nu există evaluări
- Abordaje Terapéutico y Preventivo de Lesiones en El Fútbol Mediante Vendajes Funcionales yDocument6 paginiAbordaje Terapéutico y Preventivo de Lesiones en El Fútbol Mediante Vendajes Funcionales yFulvio MaciasÎncă nu există evaluări
- Artroscopia de Hombro CalderonDocument29 paginiArtroscopia de Hombro CalderonFernando Pérez EspinozaÎncă nu există evaluări
- 04 Artroplastia Primaria Total de CaderaDocument52 pagini04 Artroplastia Primaria Total de Caderamontserrat santiago sanchezÎncă nu există evaluări
- Inestabilidad PatelofemoralDocument15 paginiInestabilidad Patelofemoraljose manuel boteroÎncă nu există evaluări
- Proyecciones RadiologicasDocument6 paginiProyecciones RadiologicasLina Maria Velez CuervoÎncă nu există evaluări
- CompendioPatologiaColumna VertebralDocument290 paginiCompendioPatologiaColumna VertebralJose Manuel Garcia100% (1)
- Abordajes Cintura EscapularDocument67 paginiAbordajes Cintura EscapularJoaquin AntillonÎncă nu există evaluări
- Vias Aborcuo RadDocument15 paginiVias Aborcuo RadWave RunnerÎncă nu există evaluări
- Lumbalgia y LumbociaticaDocument13 paginiLumbalgia y LumbociaticaCamilo Fonseca DlrÎncă nu există evaluări
- Ortopedia Pediatrica Guias Clinicas INRDocument48 paginiOrtopedia Pediatrica Guias Clinicas INRVictor BarbosaÎncă nu există evaluări
- Diagnostico Por Imagen Tumores Oseos y OteomielitisDocument63 paginiDiagnostico Por Imagen Tumores Oseos y OteomielitisYhonny Anthonny Reyes BustamanteÎncă nu există evaluări
- MeniscopatíasDocument12 paginiMeniscopatíasCamy Gallardo100% (1)
- Planeamiento QX de Reemplazo Total de RodillaDocument25 paginiPlaneamiento QX de Reemplazo Total de RodillaJaime Anaya SierraÎncă nu există evaluări
- Deformidades Angulares Julio de PablosDocument207 paginiDeformidades Angulares Julio de PablosgaryÎncă nu există evaluări
- Abordajes de Tobillo y PieDocument126 paginiAbordajes de Tobillo y Pieljaramillo_25100% (1)
- Disfuncion PatelofemoralDocument22 paginiDisfuncion PatelofemoralAraya NicoleÎncă nu există evaluări
- Dedo en Gatillo (Trigger Finger) - OrthoInfo - AAOSDocument4 paginiDedo en Gatillo (Trigger Finger) - OrthoInfo - AAOSMelisa Agustina TobarÎncă nu există evaluări
- Artroscopía de La Rodilla BásicaDocument57 paginiArtroscopía de La Rodilla BásicaAna HurtadoÎncă nu există evaluări
- Tecnica Quirurgica Del Ligamento Cruzado AnteriorDocument7 paginiTecnica Quirurgica Del Ligamento Cruzado AnteriorLaura OrozcoÎncă nu există evaluări
- Fractura de ClavículaDocument22 paginiFractura de ClavículaChava GGÎncă nu există evaluări
- Protesis de Thompson Espanol SCECLEDocument7 paginiProtesis de Thompson Espanol SCECLEHernandez hernandezÎncă nu există evaluări
- Fracturas de TobilloDocument30 paginiFracturas de Tobillolooz(:Încă nu există evaluări
- Sindrome SubacromialDocument24 paginiSindrome SubacromialAntonio Marquez ReÎncă nu există evaluări
- Artroplastia Articular Trabajo EscritoDocument27 paginiArtroplastia Articular Trabajo EscritoLuis Alberto Cedeño SalinaÎncă nu există evaluări
- Prótesis de RodillaDocument16 paginiPrótesis de RodillaVilca Rojas ElizabethÎncă nu există evaluări
- Planificación e Instrumentación en Artroplastia Total de Rodilla DrgarciaDocument61 paginiPlanificación e Instrumentación en Artroplastia Total de Rodilla DrgarciaAlexi Garcia86% (7)
- N14, KC, Luxaciones Agudas e Inventeradas UNIBEDocument69 paginiN14, KC, Luxaciones Agudas e Inventeradas UNIBEMaxMika Global SolutionsÎncă nu există evaluări
- Biomecanica Del CartilagoDocument13 paginiBiomecanica Del CartilagoJuan Morales100% (3)
- Fracturas de Clavicula y EscapulaDocument37 paginiFracturas de Clavicula y EscapulaAsundelyM.TabataYanesÎncă nu există evaluări
- Esguince CervicalDocument53 paginiEsguince CervicalV.C. CoronelÎncă nu există evaluări
- Lesiones Traumáticas Del CarpoDocument5 paginiLesiones Traumáticas Del CarpoJose Alejandro Cobas PazÎncă nu există evaluări
- Copia de Artroplastia de HombroDocument21 paginiCopia de Artroplastia de HombroClaudia GonzalezÎncă nu există evaluări
- Guía Fractura de CaderaDocument13 paginiGuía Fractura de CaderaClaudia Bañares Barrios100% (1)
- Artroplasria Total de RodillaDocument52 paginiArtroplasria Total de RodillaREFUGIO MALPICA GAONAÎncă nu există evaluări
- Sindrome CompartamentalDocument8 paginiSindrome CompartamentalChab EloÎncă nu există evaluări
- Genu Valgo 2Document34 paginiGenu Valgo 2Jaime Anaya SierraÎncă nu există evaluări
- AA - Clavos-1Document38 paginiAA - Clavos-1VICTEROÎncă nu există evaluări
- Word Resumen TraumatologiaDocument4 paginiWord Resumen TraumatologiaJazmin CrÎncă nu există evaluări
- Resumen Clases TraumatologiaDocument54 paginiResumen Clases TraumatologiaKate CastañoÎncă nu există evaluări
- Esguince CervicalDocument6 paginiEsguince CervicalFercho YañezÎncă nu există evaluări
- Artroscopia 01Document16 paginiArtroscopia 01Jose Enrique FonsecaÎncă nu există evaluări
- Terminología OrtopédicaDocument22 paginiTerminología OrtopédicaEnrique Brisuela50% (2)
- Su00CDNDROME DOLOROSO DEL TROCANTER MAYORDocument9 paginiSu00CDNDROME DOLOROSO DEL TROCANTER MAYORMarta MontesinosÎncă nu există evaluări
- Clavo Bloqueado FemoralDocument84 paginiClavo Bloqueado FemoralCarlos Eduardo VásquezÎncă nu există evaluări
- Deformidades Angulares de Miembros Inferiores PDFDocument41 paginiDeformidades Angulares de Miembros Inferiores PDFALEXIS SILVA GARCIAÎncă nu există evaluări
- Tecnica QX Cadera Smith&NephewDocument34 paginiTecnica QX Cadera Smith&NephewmontsevÎncă nu există evaluări
- Tema Artroscopia de RodillaDocument4 paginiTema Artroscopia de RodillaAndrea León Malhue100% (1)
- ¿Cómo vivir bien con EPOC?: Beneficios y guía práctica para hacer ejercicioDe la Everand¿Cómo vivir bien con EPOC?: Beneficios y guía práctica para hacer ejercicioÎncă nu există evaluări
- Fundamentos de ortopedia y traumatologíaDe la EverandFundamentos de ortopedia y traumatologíaÎncă nu există evaluări
- Capitulo ArtrosDocument56 paginiCapitulo ArtrosLeopoldo MaizoÎncă nu există evaluări
- Trabajo Practico #1 de Fundamentos de QuirofanoDocument7 paginiTrabajo Practico #1 de Fundamentos de QuirofanoMartyn SovarsoÎncă nu există evaluări
- Documento 8. Posiciones QuirurgicasDocument14 paginiDocumento 8. Posiciones QuirurgicasJuanÎncă nu există evaluări
- Alargamiento Del Gastronemio Segun VulpiusDocument5 paginiAlargamiento Del Gastronemio Segun VulpiusC Martin TraumatoÎncă nu există evaluări
- Angulos RadiologicosDocument20 paginiAngulos RadiologicosC Martin TraumatoÎncă nu există evaluări
- Revisionde AcetabuloDocument33 paginiRevisionde AcetabuloC Martin TraumatoÎncă nu există evaluări
- Biomecanica Pie y TobilloDocument31 paginiBiomecanica Pie y TobilloC Martin Traumato100% (2)
- Comparación Del Clavo Intramedular Femoral Proximal (PFN) Versus Placa DHS para El Tratamiento de Fracturas Intertrocantéricas. Análisis ProspectivoDocument4 paginiComparación Del Clavo Intramedular Femoral Proximal (PFN) Versus Placa DHS para El Tratamiento de Fracturas Intertrocantéricas. Análisis ProspectivoC Martin TraumatoÎncă nu există evaluări
- Articulos de PieDocument120 paginiArticulos de PieC Martin TraumatoÎncă nu există evaluări
- Patologia de La Cadera en CrecimientoDocument18 paginiPatologia de La Cadera en CrecimientoC Martin TraumatoÎncă nu există evaluări
- Displasia Desarrollo CaderaDocument29 paginiDisplasia Desarrollo CaderaC Martin TraumatoÎncă nu există evaluări
- Rod Ill ADocument10 paginiRod Ill AAndres HenriquezÎncă nu există evaluări
- CaderaenfoquequirrgicoenparlisiscerebralDocument84 paginiCaderaenfoquequirrgicoenparlisiscerebralC Martin TraumatoÎncă nu există evaluări
- 10 - Luxacion Congenita de CaderaDocument44 pagini10 - Luxacion Congenita de CaderaEfrén TorresÎncă nu există evaluări
- Hemo VacDocument57 paginiHemo VacC Martin TraumatoÎncă nu există evaluări
- DDC1Document7 paginiDDC1C Martin TraumatoÎncă nu există evaluări
- Displa Sia Dedes ArrolloDocument53 paginiDispla Sia Dedes ArrolloC Martin TraumatoÎncă nu există evaluări
- Tema 19 Luxofracturas Del CarpoDocument129 paginiTema 19 Luxofracturas Del CarpoMarcel PazÎncă nu există evaluări
- Patologia de La Cadera en CrecimientoDocument18 paginiPatologia de La Cadera en CrecimientoC Martin TraumatoÎncă nu există evaluări
- Patologia de La Cadera en CrecimientoDocument18 paginiPatologia de La Cadera en CrecimientoC Martin TraumatoÎncă nu există evaluări
- Netter Cabeza y CuelloDocument86 paginiNetter Cabeza y CuelloC Martin TraumatoÎncă nu există evaluări
- Ruptura de Tendon Del BicepsDocument5 paginiRuptura de Tendon Del BicepsC Martin TraumatoÎncă nu există evaluări
- Esguince SindesmalDocument25 paginiEsguince SindesmalC Martin TraumatoÎncă nu există evaluări
- Profilaxis Cadera CochraneDocument40 paginiProfilaxis Cadera CochraneC Martin TraumatoÎncă nu există evaluări
- Hemiatroplastia de CaderaDocument7 paginiHemiatroplastia de CaderaC Martin TraumatoÎncă nu există evaluări
- Alargamiento Del Gastronemio Segun VulpiusDocument5 paginiAlargamiento Del Gastronemio Segun VulpiusC Martin TraumatoÎncă nu există evaluări
- Sistema Acetabular Trident+tritaniumDocument15 paginiSistema Acetabular Trident+tritaniumC Martin TraumatoÎncă nu există evaluări
- J.a) FLEXOR HANDDocument72 paginiJ.a) FLEXOR HANDC Martin TraumatoÎncă nu există evaluări
- Clasificacion FracturasDocument23 paginiClasificacion FracturasMaría Alejandra Arveláiz SojoÎncă nu există evaluări
- Complicaciones en La HemiartroplastiaDocument7 paginiComplicaciones en La HemiartroplastiaC Martin TraumatoÎncă nu există evaluări
- Tema 19 Luxofracturas Del CarpoDocument129 paginiTema 19 Luxofracturas Del CarpoMarcel PazÎncă nu există evaluări
- Cemento Oseo 1Document19 paginiCemento Oseo 1C Martin TraumatoÎncă nu există evaluări
- Anatomiatopografica 190918032231Document52 paginiAnatomiatopografica 190918032231antonio garridoÎncă nu există evaluări
- Postura Bípeda IdealDocument6 paginiPostura Bípeda IdealJose David Moreno GonzalezÎncă nu există evaluări
- Portafolio Reemplazos Articulares AK Medical 2022Document22 paginiPortafolio Reemplazos Articulares AK Medical 2022NAILEN ROXANA QUILINDOÎncă nu există evaluări
- Doman DelacatoDocument42 paginiDoman Delacatoarmadilloroza80% (5)
- Entrenamiento BasketDocument11 paginiEntrenamiento BasketAlejandro Alarcón PinillaÎncă nu există evaluări
- La Articulacion de La RodillaDocument13 paginiLa Articulacion de La RodillabarbaraÎncă nu există evaluări
- NeurodinamiaDocument9 paginiNeurodinamiaAna AcheverriaÎncă nu există evaluări
- GonartrosisDocument10 paginiGonartrosisGiannina SilvaÎncă nu există evaluări
- Deformidades Angulares Julio de PablosDocument207 paginiDeformidades Angulares Julio de PablosgaryÎncă nu există evaluări
- Ba Duan Jin Apuntes de ClaseDocument20 paginiBa Duan Jin Apuntes de ClaseGerman AriasÎncă nu există evaluări
- Artrosis y AcupunturaDocument30 paginiArtrosis y AcupunturaMiguel Angel Sarmiento AbarcaÎncă nu există evaluări
- Epifisiolisis y Sus CaracteristicasDocument6 paginiEpifisiolisis y Sus CaracteristicasCristian GutierrezÎncă nu există evaluări
- Pinzamiento FemoroacetabularDocument31 paginiPinzamiento FemoroacetabularJune LaVonÎncă nu există evaluări
- Antropometría Del DR Juan Carlos MazzaDocument274 paginiAntropometría Del DR Juan Carlos Mazzacarlos mario agudelo españaÎncă nu există evaluări
- SX MeningeoDocument8 paginiSX MeningeoJuan AfÎncă nu există evaluări
- Automasaje Taoísta para La Salud y LongevidadDocument7 paginiAutomasaje Taoísta para La Salud y LongevidadBárb AritaÎncă nu există evaluări
- Caso Clinico Osteonecrosis Hospital RebagliatiDocument230 paginiCaso Clinico Osteonecrosis Hospital Rebagliatimedirehab0% (1)
- Fuerza MuscularDocument99 paginiFuerza MuscularSaul RivasÎncă nu există evaluări
- Pauta de Tratamiento Paralisis CerebralDocument4 paginiPauta de Tratamiento Paralisis CerebralStefano Ignacio Valenzano Figueroa100% (1)
- Documento 26Document17 paginiDocumento 26Paula BarrionuevoÎncă nu există evaluări
- 04 Escalas Evaluacion PC GmfcsDocument9 pagini04 Escalas Evaluacion PC GmfcsCarla Constanza Acuña Beltrán100% (1)
- Anatomia 2 ResumenDocument17 paginiAnatomia 2 ResumenLisandra BerroaÎncă nu există evaluări
- Códigos de Curación CuánticaDocument60 paginiCódigos de Curación CuánticaScribdTranslationsÎncă nu există evaluări
- Deformidades Angulares Varo y ValgoDocument27 paginiDeformidades Angulares Varo y ValgoAlex Esteban Espinoza CevallosÎncă nu există evaluări
- Denticion AplomosDocument17 paginiDenticion AplomosSergio OrtegaÎncă nu există evaluări
- T2 Artrodesis Rodilla EspañolDocument16 paginiT2 Artrodesis Rodilla EspañolJorge Suarez FernandezÎncă nu există evaluări
- Protocolo Amputados RevisadoDocument70 paginiProtocolo Amputados RevisadoHoracio Andres Castillo FloresÎncă nu există evaluări