Documente Academic
Documente Profesional
Documente Cultură
Neumología Manual
Încărcat de
Jazmín BravataDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Neumología Manual
Încărcat de
Jazmín BravataDrepturi de autor:
Formate disponibile
NEUMOLOGA
NEUMOLOGA
NEUMOLOGA
NEUMOLOGA
NEUMOLOGA
DEDICATORIA
A nuestros padres, a todos nuestros compaeros de la generacin y a todos los que vendrn.
NEUMOLOGA
PROLOGO
Somos un equipo de mujeres estudiantes en medicina, creyentes fielmente en el apoyo e
impulso de nuestra hermosa carrera, y en el legado que debemos dejar a todos nuestros
compaeros, y que mejor manera que reflejndolo en un libro, un libro no es solo hojas, es
un mundo por descubrir.Es para nosotras un honor presentar este libro.
6
Los libros nos dan sabidura, ellos solos no aplacaran jams la ansiedad humana.
Los mejores libros no se han formado leyendo otros libros, sino mezclndose con la accin,
viviendo intensamente, aprendiendo en el trabajo y en el dolor, en la abnegacin y en el
desinters.
NEUMOLOGA
A G R A D E C I M I EN T O S
Al Dr. Juan Miguel Elas Echem Crdenas quien nos inspir a la realizacin de este libro, a
nuestros compaeros con quienes a lo largo del curso aprendimos no solo neumologa, si no
tambin aprender a trabajar en equipo.
7
NEUMOLOGA
INTRODUCCIN
El libro a presentar a continuacin tiene como objetivo, que el letor tenga un aprendizaje
amplio y suficiente en neumologa, y a su vez adquiera el conocimiento de la fisiologa y
patologa del aparato respiratorio, como a su vez las alteraciones que se puedan presentar en
el y por conseguiente conocer las tcnicas diagnosticas, tanto la interpretacin y valoracin
en distintas patologas y tambin las tcnicas terapueticas de correcta utilizacin.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIOportada1
NEUMOLOGA
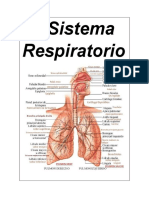
ANATOMIA DEL SISTEMA RESPIRATORIO
El aparato respiratorio proporciona el oxgeno que el cuerpo necesita y elimina el dixido de
carbono o gas carbnico que se produce en todas las clulas.
Los principales conductos y estructuras del tracto respiratorio superior son la nariz, la cavidad
nasal, la boca, la faringe, y la laringe.
El sistema respiratorio se encuentra recubierto por una membrana mucosa que segrega moco,
el cual atrapa partculas pequeas como polen o humo. Estructuras pilosas que se denominan
cilios recubren la membrana mucosa y desplazan las partculas atrapadas en el modo fuera
de la nariz.
El aire que se inhala se humedece, se calienta y se limpia mediante el tejido que recubre la
cavidad nasal.
El aparato respiratorio consta de:
-
Sistema de conduccin:
Fosas nasales,
epiglotis,
faringe,
boca,
laringe,
trquea, bronquios principales,
bronquios lobulares, bronquios
segmentarios y bronquiolos.
-
Sistema de intercambio:
Conductos y los sacos
alveolares.
10
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
NARIZ Y CAVIDAD NASAL
La nariz es la parte del tracto respiratorio superior y contiene el rgano perifrico del olfato,
incluye la cavidad nasal que est dividida en derecha e izquierda por el tabique nasal.
La pirmide nasal o nariz est conformada por dos paredes laterales que se proyectan desde
la cara y que se unen anteriormente en el dorso de la nariz. Las paredes laterales de la nariz
estn formadas por el hueso nasal y el proceso nasal del hueso maxilar superiormente, y por
cartlago y tejido fibroadiposo inferiormente. Inferiormente y entre las paredes divergentes
de la nariz, se encuentran dos orificios o narinas, separados en la lnea media por cartlago
septal.
La parte sea que forma la parte
superior de la nariz puede ser
fracturada en forma directa. La parte
cartilaginosa que se
ubica en
posicin inferior es de menor riesgo
frente a traumas
cerrados por su estructura elstica,
pero est en riesgo frente a
laceraciones y heridas a bala. La
posicin, forma y propiedades del
hueso y cartlago de la nariz
determinan considerablemente la
forma y armona de la cara y de la
funcin de la cavidad nasal.
11
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Funciones:
-
Olfaccin
Recepcin
Respiracin
Filtracin del polvo
Humidificacin del aire inspirado
Eliminacin de las secreciones procedentes de los senos paranasales y los conductos
12
lagrimales.
Su esqueleto es cartilaginoso, vara de tamao y forma debido a las diferencias entre los
cartlagos. La superficie inferior de la nariz est atravesada por dos aberturas piriformes, las
narinas que estn limitadas lateralmente por las alas de la nariz.
El interior de la nariz puede ser dividida por el septum nasal en dos cavidades, que se
extienden desde las narinas anteriormente, hasta las coanas posteriormente, continundose
desde all con la nasofaringe. Usualmente ambas cavidades son de diferente tamao.
Cada lado a su vez puede ser
dividido en el vestbulo nasal
y
la
cavidad
nasal
propiamente tal.
El vestbulo nasal es la
porcin ms anterior, limitada
lateralmente por el ala de la
nariz y medialmente por la
porcin ms anterior
septum.
del
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
El vestbulo est recubierto por epidermis que contiene vibrisas y glndulas sebceas. Este
ltimo es el nico sitio posible de origen de los furnculos nasales.
La pared medial del vestbulo nasal encierra el soporte de la estructura de la parte anterior
del septum cartilaginoso y tejido conectivo del septum, llamada columela.
13
El techo del vestbulo est formado por cartlago alar, ya que su cara medial se extiende en
la columela y su parte lateral da soporte a la pared externa del vestbulo.
As los cartlagos alares determinan la forma de la punta nasal y el grado de apertura de ella.
Es por esto que esta rea es un parte importante en la rinoplasta.
La cavidad nasal propiamente tal posee paredes laterales, mediales, techo y piso. La pared
medial, formada por el septum, es vertical, mientras que la pared lateral se inclina hacia
medial superiormente. De este modo, el piso de la cavidad nasal es ms ancho que el techo.
El techo posee las porciones frontonasal anterior, central (formada por la placa cribiforme
del hueso etmoides) y esfenoidal posterior.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Las clulas nerviosas del epitelio olfatorio se encuentran en la mucosa del techo de la cavidad
nasal, el cornete superior y la porcin ms superior del septum.
Desde all las fibras nerviosas pasan a travs de la placa cribiforme al bulbo olfatorio.
El resto de la mucosa constituye la porcin
respiratoria de la mucosa nasal.
sta se adhiere firmemente al periostio y
pericondrio subyacente,
irrigacin
y posee una rica
anastomosis
arterio-venosas,
especialmente en el cornete inferior, lo que
permite un rpido entibiamiento y humidificacin
del aire inspirado (ya que el aire inspirado viaja
mayoritariamente por el meato inferior.
El piso de la cavidad nasal est formado, desde anterior a posterior, por el proceso palatino
del hueso maxilar, la porcin horizontal del hueso palatino y el paladar blando. La pared
medial est constituda por el septum o tabique nasal, cuya porcin anterior es cartilaginosa
y la posterior es sea. El septum puede presentar desviaciones o tambin espolones.
La pared lateral de la cavidad nasal presenta tres proyecciones seas o cornetes: superior,
medio e inferior. Los cornetes superior y medio son parte del hueso etmoidal, mientras que
el cornete inferior es un hueso independiente.
Los cornetes se curvan hacia inferior y lateral determinando tres tneles en sentido anteroposterior, denominados meatos superior, medio e inferior. El meato superior es el ms
pequeo, mientras que el inferior es el mayor.
En la porcin ms anterior del meato inferior se encuentra la llegada del conducto
nasolacrimal.
14
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
En la pared lateral del meato medio se pueden apreciar varias estructuras:
la bula etmoidal, que es una proyeccin redondeada que corresponde a las celdillas
etmoidales medias
hiato semilunar, surco ubicado por debajo de la bula etmoidal
apfisis unciforme, parte del hueso etmoidal en relacin infero-medial al hiato
semilunar
Diferentes senos paranasales drenan al meato medio. El seno maxilar, a travs del
infundbulo, drena al hiato semilunar. El seno
frontal drena a la porcin ms anterior del
hiato semilunar.
Las celdillas etmoidales anteriores drenan
cerca de la bula etmoidal al meato medio,
mientras que las celdillas etmoidales medias
drenan a travs de la bula etmoidal o posterior
a ella.
El meato superior es pequeo, y a l drenan
las celdillas etmoidales posteriores.
En situacin postero-superior al cornete superior se encuentra receso esfeno-etmoidal, sitio
de drenaje del seno esfenoidal
La piel sobre la parte cartilaginosa de la nariz es ms gruesa y contiene numerosas glndulas
sebceas, la piel llega hasta el vestbulo nasal, donde contiene vibrisas que al estar hmedas
filtran las partculas de polvo existentes en el aire que entra en la cavidad nasal, la unin de
la piel y la mucosa est ms all de la zona provista de estas vibrisas.
El tabique nasal divide la nariz en dos cavidades nasales, posee una parte sea y una
cartilaginosa, blanda y mvil
15
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Los principales componentes del tabique nasal son la lmina perpendicular del etmoides, el
vmer, y el cartlago del tabique.
Las cavidades nasales tienen su
entrada anteriormente a travs
de las narinas y posteriormente
se abren en la nasofaringe por
las coanas.
La mucosa tapiza las cavidades
nasales, excepto el vestbulo
nasal, que est recubierto de
piel.
La
mucosa
nasal
est
firmemente unida al periostio y
al pericondrio de los huesos y
cartlagos de soporte de la nariz.
El aire que pasa por el rea
respiratoria
se
calienta
humedece antes de pasar a travs del resto de la va respiratoria superior hacia los
pulmones.
El rea olfatoria contiene el rgano perifrico del olfato, la accin de olfatear transporta el
aire hacia esa zona.
Las conchas o cornetes nasales superior, medio e inferior se curvan inferomedialmente y
cuelgan a modo de lamas o cortinas cortas desde la pared lateral.
16
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
La irrigacin arterial de las paredes medial y lateral de la cavidad nasal procede de cinco
vas:
-
Arteria etmoidal anterior
Arteria etmoidal posterior
Arteria esfenopalatina
Arteria palatina mayor
Rama septal de la arteria labial superior
17
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
18
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
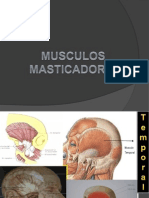
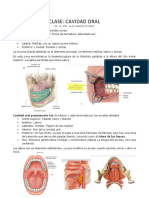
CAVIDAD BUCAL
La cavidad bucal est limitada hacia delante y hacia los lados por las arcadas
gingivodentarias, hacia arriba por la bveda palatina y hacia abajo por el piso de la boca.
19
Hacia atrs, se comunica con la faringe por un orificio circunscrito por el velo del paladar,
los pilares anteriores del velo y la base de la lengua llamado istmo de las fauces.
En la bveda palatina se pueden distinguir
dos partes: una anterior o paladar duro, y
una posterior o paladar blando.
En el paladar duro es posible encontrar en el
tercio medial y anterior, un orificio llamado
foramen incisivo, que marca el lmite del
paladar primitivo, a travs del cul pasan el
nervio y arteria esfenopalatina..
Bajo la mucosa del paladar duro a la altura del
segundo molar, un centmetro hacia medial, se
encuentra el orificio palatino mayor, en donde emergen los vasos y el nervio palatino mayor.
El borde posterior del paladar duro se contina con el paladar blando. Este ltimo es un
tabique msculo-membranoso que prolonga la bveda palatina hacia atrs y abajo, y separa
la nasofaringe de la orofaringe.
El borde posterior del paladar blando presenta en su parte media una prolongacin de 10 a
15mm de longitud, la vula, y a cada lado, dos repliegues curvilneos, uno anterior y otro
posterior, llamados pilares anteriores y posteriores del velo del paladar.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Dichos pilares contribuyen a limitar la fosa amigdalina, cuya mitad superior est ocupada por
la amgdala palatina.
La amgdala palatina est rodeada por un tejido ms denso, que forma la cpsula amigdalina.
La cara medial de la amgdala es mamelonada y tiene en su superficie la desembocadura de
20
las criptas amigdalinas.
En el piso de la boca encontramos el frenillo, que es un pliegue mucoso que une la cara dorsal
de la lengua con la mucosa del piso de la boca. A cada lado del frenillo se produce una
elevacin, el pliegue sublingual, bajo el
cual esta glndula sublingual.
Tambin destaca el orificio del conducto
submandibular o de Wharton que se abre
en la carncula o papila sublingual, a
cada lado del frenillo.
La lengua ocupa la parte media del piso
de la boca. Su cara superior est dividida
en dos partes, una anterior o bucal y otra
posterior o farngea, por un surco en
forma de V abierta hacia delante llamada
surco terminal o V lingual.
La parte farngea de la cara dorsal de la lengua
presenta pequeas prominencias dispuestas oblicuamente, que son debidas a la presencia en
la capa superficial de la mucosa de folculos cuyo conjunto constituye las papilas de la V
lingual. y el foramen caecum, que es el remanente del conducto Tirogloso. En el tercio
posterior se encuentran las amgdalas linguales.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Hay diferentes tipos de papilas linguales que se distribuyen caractersticamente en la
superficie de la lengua. Las papilas filiformes contienen aferencias tctiles, son abundantes,
rugosas, con forma de filamento y se ubican en la regin central.
Las fungiformes, son pequeas y tienen forma de hongo, se observan como manchas rojizas
a la inspeccin. Las caliciformes son las de mayor tamao y estn ubicadas por delante del
surco terminal, ellas estn rodeadas por una depresin profunda que posee abundantes clices
gustatorios.
Las foliceas estn hacia los bordes laterales y en el ser humano no estn muy desarrolladas.
Las circunvaladas, foliceas y fungiformes contienen receptores para el gusto en los calculos
gustatorios.
La inervacin motora
de la lengua procede
del
nervio
Hipogloso(XII) y del
Glosofarngeo(IX).
La sensacin del gusto
de
los
dos
tercios
anteriores es conducida
por la cuerda del tmpano,
rama del nervio Facial(VII), y
la del tercio posterior, por los nervios Glosofarngeo y Vago(X).
La sensibilidad lingual est dada por la rama lingual de la divisin mandibular del
Trigmino(V) y los nervios Glosofarngeo y Larngeo interno.
21
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
FARINGE
La faringe es un tubo muscular que comunica el aparato o sistema respiratorio con el
digestivo. La faringe es la parte que viene despus de la boca.
Esta cavidad se comunica con la nariz por dos agujeros, y tambin con el odo por otros dos
conductos (trompas de Eustaquio).
Tambin se comunica con el tubo respiratorio (trquea); pero en el momento de pasar el
alimento, este paso se cierra por medio de una vlvula, llamada epiglotis, que impide que
aquel vaya a parar al tubo respiratorio.
En la faringe se halla el
velo del paladar, que se
prolonga hacia los lados
en dos repliegues, que son
los pilares.
En
los
pilares
se
encuentran unas glndulas llamadas amgdalas, que defienden el organismo de las
infecciones.
La faringe se comunica adems con el esfago, que un tubo largo, situado a continuacin de
la faringe, que conduce el alimento al estmago.
22
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
LARINGE
La Laringe, es una estructura mvil, que forma parte de la va area, actuando normalmente
como una vlvula que impide el paso de los elementos deglutidos y cuerpos extraos hacia
el tracto respiratorio inferior.
Adems permite el mecanismo de la fonacin diseado especficamente para la produccin
de la voz. La emisin de sonidos est condicionada al movimiento de las cuerdas vocales.
Son los movimientos de los
cartlagos de la laringe los que
permiten variar el grado de
apertura entre las cuerdas y una
depresin o una elevacin de la
estructura larngea, con lo que
vara el tono de los sonidos
producidos por el paso del aire a
travs de ellos.
Esto junto a la disposicin de los
otros elementos de la cavidad
oral (labios, lengua y boca)
permite determinar los diferentes
sonidos que emitimos.
Se encuentra situada en la porcin anterior del cuello y mide aproximadamente 5 cm de
longitud, siendo ms corta y ceflica en las mujeres y especialmente en los nios.
Ella se relaciona con los cuerpos vertebrales C3-C6.
23
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Su estructura est constituida por un esqueleto cartilaginoso al cual se unen un grupo
importante de estructuras musculares y en donde la mucosa adquiere caractersticas
particulares.
El esqueleto larngeo est formado por seis cartlagos: Epiglotis, tiroides, aritenoides,
corniculados, cuneiformes y cricoides.
Cartlago tiroides: aartlago hialino que limita la laringe anterior y lateralmente. Consiste en
dos lminas cuadradas que se fusionan anteriormente en la lnea media.
Sobre el punto de fusin se encuentra la escotadura tirodea.
Estas lminas divergen hacia atrs formando un ngulo que en el hombre es de 90 y en la
mujer de 120.
Desde el borde posterior de cada lmina se proyectan dos
cuernos, uno superior y otro inferior.
El cuerno superior recibe la insercin del ligamento
tirohioideo lateral.
El cuerno inferior se dobla levemente hacia medial y
articula en su cara interna con el cartlago cricoides.
Cartlago cricoides: cartlago hialino que tiene la forma
de un anillo de sello.
Se encuentra inferior al cartlago tiroides.
Hacia anterior y lateral el anillo se adelgaza formando el
arco, pero posteriormente se expande en una lmina
gruesa y cuadrada.
En la parte superior de la unin del arco con la lmina
hacia lateral se encuentra la faceta que articula con el
cartlago tiroides.
En este mismo punto hacia superior se encuentra una segunda faceta para la articulacin con
el cartlago aritenoides.
24
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
El cartlago cricoides forma el nico anillo cartilaginoso completo del esqueleto larngeo, y
su preservacin es esencial para mantener cerrada la va area.
Epiglotis: cartlago fibroelstico con forma de hoja que se proyecta hacia arriba detrs de la
lengua y el hueso hioides.
La delgada porcin inferior se inserta a travs del ligamento tiroepigltico al ngulo entre
las lminas tiroideas, bajo la escotadura tirodea.
La ancha porcin superior se dirige hacia arriba y hacia atrs. Se conecta al hueso hioides
por el ligamento hioepigltico. Su borde superior es libre.
En su cara anterior est cubierta por mucosa que viene desde la lengua.
En la lnea media esta mucosa se eleva para formar el pliegue glosoepigltico medio y a
cada lado de la epiglotis forma los pliegues glosoepigloticos laterales, que pasan hacia la
faringe.
La depresin que se forma a cada lado del pliegue glosoepigltico medio se conoce como
Vallcula.
Desde cada lado de la epglotis la mucosa se continua como un pliegue que pasa hacia los
cartlagos aritenoides este se conoce como pliegue ariepigltico.
25
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Cartlago aritenoides: son dos cartlagos
hialinos, de forma piramidal, ubicados
sobre el borde superior de la lmina del
cartlago cricoides en el borde posterior
de la laringe.
El vrtice se curva hacia atrs y
medialmente para la articulacin con el
cartlago corniculado.
El ngulo lateral se prolonga hacia atrs y lateralmente para formar el proceso muscular en
el cual se insertan algunas fibras de msculos intrnsecos de la laringe como cricoaritenoideo
posterior y cricoaritenoideo lateral.
El ngulo anterior se prolonga hacia delante para formar el proceso vocal al que se inserta el
ligamento vocal
Cartlago Corniculado o de
Santorini: son dos cartlagos
fibroelsticos, ubicados por
encima
del
cartlago
aritenoides. Dan rigidez a los
repliegues Ariepiglticos.
Cartlago Cuneiforme o de
Wrisberg: son dos cartlagos
fibroelsticos muy pequeos
ubicados a nivel del repliegue ariepigltico, al cual tambin confieren rigidez.
Los ligamentos de la laringe pueden ser extrnsecos o intrnsecos.
26
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Ligamentos extrnsecos: son aquellos que unen los cartlagos a estructuras adyacentes a los
otros cartlagos y adems encierran la estructura larngea, en orden ceflico-caudal son:
-
Membrana tirohioidea (desde hueso hioides a escotadura tiroidea)
Ligamentos tiroepiglticos
Membrana cricotiroidea
Ligamento cricotraqueal (desde borde inferior del cricoides al primer anillo traqueal)
Ligamentos intrnsecos : son aquellos que unen los cartlagos de la laringe entre s, y juegan
un rol importante en el cierre de este rgano:
-
Membrana elstica
Membrana cuadrangular
Cono elstico
Ligamento vocal
Los msculos de la laringe son los responsables de la variedad de movimientos de ella. Estos
se clasifican en:
27
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Msculos extrnsecos: aquellos que se relacionan con
los movimientos y fijacin de la laringe.
Tienen una insercin en la laringe y otra
fuera de ella.
Grupo depresor:
Esternohioideo
Tirohioideo
Homohioideo
Grupo elevador:
Geniohioideo
Digstrico
Milohioideo
Estilohioideo
Constrictor medio e inferior de la faringe
Msculos intrnsecos: aquellos con sus dos inserciones en la laringe, responsables del
movimiento de las cuerdas vocales.
Msculo Cricotiroideo: se origina de la cara lateral del arco anterior del cartlago cricoides.
Algunas fibras se dirigen hacia arriba a la parte posterior del borde inferior de la lmina
tiroidea, y otras fibras pasan hacia atrs y lateralmente hacia el cuerno inferior del cartlago
tiroides.
28
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Es el nico msculo de la laringe que es inervado por el nervio larngeo superior, alarga y
tensa las cuerdas vocales al llevarlas a la lnea paramediana.
Msculo Cricoaritenodeo posterior: se origina de la superficie posterior de la lmina del
cricoides, las fibras pasan hacia arriba y afuera para insertarse en el proceso muscular del
cartlago aritenoides.
29
Es abductor de las cuerdas vocales. Inervado por el N. Larngeo recurrente.
Msculo Cricoaritenodeo lateral: se origina en el borde superior de la parte lateral del arco
del cartlago cricoides, sus fibras pasan
hacia atrs y arriba para insertarse en el
proceso
muscular
del
cartlago
aritenoides.
Aduce, tensa y alarga las cuerdas
vocales. Inervado por el N. Larngeo
recurrente.
Msculo Tiroaritenodeo: se origina de la
cara interna de la lmina del c. tiroides y
de la superficie externa de la membrana
cricovocal y se inserta en la superficie
anterolateral del cartlago aritenoides.
Posee dos porciones: una media (tira vocal) y una porcin lateral (tira muscular). Forma el
cuerpo de la cuerda vocal. Relaja y acorta las cuerdas vocales. Inervado por el N. Larngeo
recurrente.
Msculo interaritenoideo: Se origina en un aritenoides y sus fibras se dirigen hacia el vrtice
del otro. Aducen las cuerdas vocales y est inervado por el N. Larngeo recurrente.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Las funciones bsicas de la laringe en orden de importancia son tres:
-
Proteccin
Respiracin
Fonacin
Proteccin: es la funcin ms antigua de la laringe, acta como esfnter evitando la
entrada de cualquier cosa, excepto aire al pulmn. Para lo cul utiliza los siguientes
mecanismos:
Cierre de la apertura larngea
Cierre de la glotis
Cese de la respiracin
Reflejo de la tos
Respiracin: durante la respiracin las cuerdas vocales se abducen en forma activa,
esto contribuye a la regulacin del intercambio gaseoso con el pulmn y la
mantencin del equilibrio cido-base.
Fonacin: Los cambios en la tensin y longitud de las cuerdas vocales, ancho de la
hendidura gltica e intensidad del esfuerzo espiratorio provocan variaciones en el
tono de voz.
Este tono formado por la vibracin de las cuerdas vocales en la laringe es modificado
por los movimientos de la faringe, lengua y labios para formar el habla.
30
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
31
Los principales conductos y estructuras del tracto respiratorio inferior son la traquea y ,
dentro de los pulmones, los bronquios, los
bronquiolos y los alveolos.
En la profundidad del pulmn, cada
bronquio
se
divide
en
bronquios
secundarios y terciarios, que continan
ramificndose en vas areas mas
pequeas
que
se
denominan
bronquiolos.
Estos terminan en sacos de aire que se
denominan alveolos, los cuales, a su vez,
se unen en ramilletes para formar los
sacos alveorales.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
El intercambio gaseoso se produce en la superficie de cada alveolo mediante una red capilar
que transporta la sangre que llega a travs de las venas desde otras partes del organismo.
ARBOL TRAQUEOBRONQUIAL
32
Su inicio es en la laringe, las paredes de las vas respiratorias estn sostenidas por anillos de
cartlago hialino en forma de herradura o de C.
La va respiratoria sublaringea constituye el rbol traqueobronquial.
La trquea est situada dentro del mediastino superior y constituye el tronco del rbol.
Se bifurca a nivel del plano transverso del trax, en bronquios principales, uno para cada
pulmn, que pasan inferolateralmente para entrar en los pulmones por los hilios.
bronquio principal derecho: es ms ancho y corto, y discurre ms vertical, que el
bronquio principal izquierdo cuando pasa directamente hacia el hilio pulmonar.
bronquio principal izquierdo: discurre inferolateralmente, inferior al arco de la aorta
y anterior al esfago y la aorta torcica, para alcanzar el hilio pulmonar.
Cada bronquio principal se divide en bronquios lobulares, dos en el izquierdo y tres en el
derecho, cada uno de los cuales abastece a un lbulo del pulmn.
Cada bronquio lobular se divide en varios bronquios segmentarios que abastecen los
segmentos broncopulmonares.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Los segmentos broncopulmonares:
33
Son
las
subdivisiones ms grandes de un lbulo
Son segmentos del pulmn de forma piramidal, con sus vrtices orientados hacia la
raz del pulmn y sus bases hacia la superficie pleural
Estn separados de los segmentos adyacentes por tabiques de tejido conectivo
Estn abastecidos por un bronquio segmentario y una rama terciaria de la arteria
pulmonar.
Se denomina segn el bronquio segmentario que los abastece
Son quirrgicamente resecables.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
Ms all de los bronquios segmentarios terciarios hay de 20 a 25 generaciones de
ramificaciones, bronquiolos de conduccin, que finalmente dan lugar a los bronquiolos
terminales, los bronquiolos de conduccin ms pequeos.
Los bronquiolos carecen de cartlago en sus paredes, los bronquiolos de conduccin
transportan aire, pero no poseen glndulas ni alveolos, cada bronquiolo terminal da origen a
varias generaciones de bronquiolos respiratorios, que se caracterizan por la presencia
dispersa de evaginaciones saculares de paredes finas (alveolos) que se extienden desde la luz.
Los alveolos pulmonares constituyen la unidad estructural bsica de intercambio de gases en
el pulmn, debido a la presencia de los alveolos, los bronquiolos estn implicados tanto en
el transporte de aire como en el intercambio de gases.
Cada bronquiolo respiratorio da origen a 2-11 conductos alveolares, los conductos alveolares
son vas respiratorias alargadas, densamente revestidas de alveolos, que conducen a unos
espacios comunes, los sacos alveolares, en los cuales se abren los racimos de alveolos, se
desarrollan muchos alveolos hasta aproximadamente los 8 aos de edad, momento en que
hay aproximadamente 300 millones de alveolos.
34
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
35
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
36
Cada pulmn tiene una arteria pulmonar que lo irriga y dos venas pulmonares que drenan la
sangre procedente de el.
Las arterias pulmonares derecha e izquierda se originan del tronco pulmonar a nivel del
ngulo esternal y transportan sangre pobre en oxigeno hacia los pulmones para su
oxigenacin.
Cada arteria pulmonar se divide secundariamente en arterias lobulares; las arterias lobulares
superiores derecha e izquierda para el lbulo superior se originan las primeras, antes de entrar
en el hilio.
Las venas bronquiales drenan solo una parte de la sangre aportada a los pulmones por las
arterias bronquiales, principalmente aquella que se distribuye hacia la porcin ms proximal
de la raz de los pulmones o cerca de esta.
El resto de la sangre es drenado por las venas pulmonares, la que procede de la pleura
visceral, las regiones ms perifricas del pulmn y los componentes distales de la raz del
pulmn.
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
PULMONES
Los pulmones son los rganos vitales de la respiracin cuya funcin principal consiste en
oxigenar la sangre poniendo el aire inspirado en estrecha relacin con la sangre venosa de
los capilares pulmonares.
Los pulmones son ligeros, blandos, esponjosos, elsticos, ocupan completamente las
cavidades pulmonares y son separados el uno del otro por el mediastino.
Cada pulmn tiene:
vertice: el extremo superior romo del corazn que asciende por encima del nivel de
la 1 costilla hacia el interior de la raz del cuello, que est cubierto por pleura cervical.
base: la superficie inferior cncava del pulmn, opuesta al vrtice, que descansa y se
acomoda sobre la cpula homolateral del diafragma.
dos o tres lobulos: creados por una o dos fisuras.
tres caras: costal, mediastinica y diafragmtica.
tres bordes: anterior, inferior y posterior.
37
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
En la cara anterior, el vrtice de cada pulmn se encuentra de 2 cm a 4 cm por encima del
tercio interno de la clavcula.
El borde inferior del pulmn cruza la 6 costilla por la lnea media clavicular y la 8 por la
lnea media axilar.
En la cara posterior, el borde inferior del pulmn se sita aproximadamente a la altura de la
apfisis espinosa de T10 pero con la inspiracin, desciende.
Cada pulmn se divide en dos por una cisura oblicua; el pulmn derecho se subdivide a su
vez, por la cisura horizontal, que discurre cerca de la 4 costilla, y se une con la cisura oblicua
en la lnea media axilar, cerca de la 5 costilla, por lo que el pulmn derecho tiene lbulo
superior, medio e inferior, mientras que el pulmn izquierdo solo tiene dos lbulos; superior
e inferior.
La cara costal del pulmn es grande, lisa y convexa, est relacionada con la pleura costal,
que la separa de las costillas, los cartlagos costales y los msculos intercostales internos.
La cara mediastinica del pulmn es cncava debido a su relacin con el mediastino medio
que contiene el pericardio y el corazn.
La cara mediastinica incluye el hilio, que recibe la raz del pulmn.
La cara diafragmtica del pulmn tambin es cncava, forma la base del pulmn, que
descansa sobre la cpula del diafragma.
La concavidad es ms profunda en el pulmn derecho debido a la posicin ms alta de la
cpula derecha, que recubre el hgado.
El hilio del pulmn es un rea en forma de cua en la cara mediastinica de cada pulmn, por
lo cual las estructuras que forman la raz del pulmn entran o salen del pulmn.
Inferior a la raz del pulmn, esta continuidad entre la pleura parietal y la visceral forma el
ligamento pulmonar, que se extiende entre el pulmn y el mediastino, inmediatamente
anterior al esfago.
38
NEUMOLOGA
ANATOMIA DEL SISTEMA RESPIRATORIO
39
NEUMOLOGA
Portada 2 fisiologia
40
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
El aparato respiratorio se encarga de administrar oxgeno a los tejidos del organismo y
eliminar el anhdrido carbnico. Comienza en la boca y nariz.
Por ellas penetra el aire del
exterior y llega a la faringe o
garganta.
41
Despus atraviesa la laringe
(encargada de producir la voz).
La entrada de la laringe est
cubierta
por
un
pequeo
fragmento de tejido muscular
(epiglotis) que se cierra en el
momento
de
la
deglucin,
impidiendo as que el alimento se
introduzca
en
las
vas
respiratorias.
Despus, el aire penetra en la trquea, la cual acaba bifurcndose en dos ramas llamadas
bronquios, que conducen el aire a los pulmones.
Los bronquios se dividen sucesivamente en gran nmero de vas areas cada vez de menor
tamao que reciben el nombre de bronquiolos. Las ramas terminales son las ms finas,
teniendo tan slo 5 mm de dimetro.
En el extremo de cada bronquiolo existen docenas de cavidades llenas de aire, con forma de
diminutas burbujas que reciben el nombre de alvolos, semejantes a racimos de uvas.
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
Cada uno de los pulmones contiene millones de alvolos y cada alvolo est rodeado por una
densa malla de pequeos vasos sanguneos (capilares).
Las paredes alveolares son extremadamente finas, lo cual permite el intercambio entre el
oxgeno, que pasa de los alvolos a la sangre de los capilares, y una sustancia de desecho, el
anhdrido carbnico, que pasa de la sangre de los capilares al interior de los alvolos.
Los pulmones tienen una forma semejante a dos grandes esponjas que ocupan la mayor parte
de la cavidad torcica.
El pulmn izquierdo es ligeramente menor que el derecho porque comparte el espacio con
el corazn, en el lado izquierdo del trax.
Cada pulmn est dividido en secciones llamadas lbulos. El pulmn derecho est compuesto
por tres lbulos y el izquierdo por dos.
Los pulmones estn envueltos por una doble
capa de membrana serosa llamada pleura, que
facilita el movimiento de los pulmones en cada
inspiracin y espiracin.
Normalmente, el espacio entre las dos capas
lubricadas de la pleura es mnimo y durante los
movimientos
respiratorios
se
desplazan
fcilmente la una sobre la otra.
Los pulmones, as como el reto de los rganos del trax, se encuentran situados en una caja
sea protectora formada por el esternn, las costillas y la columna vertebral.
42
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
Los 12 pares de costillas se curvan alrededor del trax. Por la parte trasera dorsal del cuerpo,
las costillas estn unidas a la columna vertebral y por la parte delantera estn unidas al
esternn hasta el sptimo par.
El octavo, noveno y dcimo par de costillas se unen al cartlago del par inmediatamente
superior; los dos ltimos pares son ms cortos
y no se unen a la parte anterior, por lo que
reciben el nombre de costillas flotantes.
Entre las costillas se encuentran los
msculos intercostales, que colaboran con
el
movimiento
de
la
caja
torcica,
participando de ese modo en la respiracin.
El diafragma es el msculo ms importante
de la respiracin.
Est adherido a la base del esternn, a la
parte inferior de la caja torcica y a la columna
vertebral. Cuando se contrae, aumenta el tamao de la cavidad torcica y, por lo tanto, los
pulmones se expanden.
43
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
El diafragma se mueve hacia abajo cuando se contrae,
dilatando la cavidad torcica y reduciendo as la presin
en el pecho. El aire fluye rpidamente hacia el interior
de los pulmones para igualar la presin atmosfrica.
Entonces el diafragma se relaja y sube, y la cavidad
torcica se contrae, elevando la presin del aire.
El aire es expelido fuera de los pulmones por la
elasticidad natural de los mismos.
Los msculos intercostales participan en este proceso, especialmente cuando la respiracin
es profunda o rpida.
La respiracin es principalmente automtica, controlada por centros respiratorios del tronco
del encfalo que producen el impulso neuronal hacia los msculos de la respiracin.
44
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
El principal musculo de la inspiracin es el diafragma. Durante la inspiracin, el diafragma
se contrae, desciende en el trax y expande la cavidad torcica, comprimiendo el contenido
abdominal y presionando la pared del abdomen.
Los msculos de la parrilla costal tambin expanden el trax, sobre todo los escalenos, que
pasan por las vrtebras cervicales hasta las dos primeras costillas, y los msculos
intercostales paraesternales que cruzan oblicuamente desde el esternn hasta las costillas.
Cuando el trax se expande, la presin intratoracica disminuye, el aire se distribuye por el
rbol traqueobronquial hasta los alveolos, o sacos areos distales, llenando los pulmones en
expansin.
El oxgeno difunde a los capilares pulmonares contiguos cuando el dixido de carbono pasa
de la sangre a los alveolos.
Durante la espiracin, la pared del trax y los pulmones retroceden, y el diafragma se relaja
y se eleva de manera pasiva, a medida que el aire fluye hacia el exterior, el trax y el abdomen
vuelven a sus posiciones de reposo.
Durante el ejercicio y en algunas enfermedades se requiere ms trabajo para respirar y se
requiere la participacin de msculos accesorios.
45
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
Los objetivos de la respiracin son proporcionar oxgeno a los tejidos y retirar el dixido de
carbono.
Funciones principales:
Ventilacin pulmonar: flujo de entrada y salida de aire entre la atmosfera y los
alveolos pulmonares.
Perfusin pulmonar: difusin de oxgeno y dixido de carbono entre los alveolos y la
sangre.
Transporte de oxgeno y de dixido de carbono en la sangre y los lquidos corporales
hacia las clulas de los tejidos corporales y desde las mismas.
Regulacin de la ventilacin.
Los pulmones se pueden expandir y contraer de 2 maneras:
1- Mediante el movimiento hacia abajo y hacia arriba del diafragma para alargar o
acortar la cavidad torcica.
2- Mediante la elevacin y el descenso de las costillas para aumentar y reducir el
dimetro anteroposterior de la cavidad torcica.
Los msculos ms importantes que elevan la caja torcica son los intercostales externos y los
otros que contribuyen son los msculos esternocleidomastoideos que elevan el esternn, los
serratos anteriores que elevan muchas de las costillas y los escalenos que elevan las dos
primeras costillas.
Los msculos que tiran hacia debajo de la caja costal durante la espiracin son los rectos del
abdomen, que tiene el potente efecto de empujar hacia abajo las costillas inferiores al mismo
tiempo que ellos y otros msculos abdominales tambin comprimen el contenido abdominal
hacia arriba contra el diafragma, y los msculos intercostales internos.
El pulmn es una estructura elstica que se colapsa y expulsa el aire a travs de la trquea
siempre que no haya ninguna fuerza que lo mantenga insuflado.
La presin pleural (-5 cm de H2O) es la presin del lquido que est en el delgado espacio
que hay entre la pleura pulmonar y la pleura de la pared torcica.
46
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
La presin alveolar es la presin de aire que hay en el interior de los alveolos pulmonares.
La presin transpulmonar
es la diferencia de la
presin alveolar y la
presin pleural.
El surfactante o agente
tensoactivo
agente
es
un
activo
de
superficie
en
agua,
entonces reduce mucho
la tensin superficial
del agua, es secretado
por clulas epiteliales
especiales secretoras de
surfactante
clulas
epiteliales alveolares de tipo II.
La espiracin es casi totalmente pasivo producido por el retroceso elstico de los pulmones
y de la caja torcica.
La espirometria registra el movimiento del volumen del aire que entra y sale de los pulmones.
47
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
VOLUMEN CORRIENTE: volumen de aire que se inspira o se espira en casa respiracin
normal. 500 ml.
VOLUMEN DE RESERVA INSPIRATORIA: volumen adicional de aire que se puede
inspirar desde un volumen corriente normal y por encima del mismo cuando la persona
inspira con una fuerza plena. 3000 ml.
VOLUMEN DE RESERVA ESPIRATORIA: es el volumen adicional mximo de aire que
se puede espirar mediante una espiracin forzada despus del final de una espiracin a
volumen corriente normal. 1100 ml.
VOLUMEN RESIDUAL: volumen de aire que queda en los pulmones despus de la
espiracin ms forzada. 1200 ml.
CAPACIDAD INSPIRATORIA: es igual a VC + VRI. Cantidad de aire que una persona
puede inspirar. 3500 ml.
CAPACIDAD RESIDUAL FUNCIONAL: es igual al VRD + VR. Cantidad de aire que
queda en los pulmones al final de una espiracin normal 2300 ml.
CAPACIDAD VITAL: VRI + VC + VRE. Es la cantidad mxima de aire que puede expulsar
una persona desde los pulmones 4600 ml.
48
NEUMOLOGA
FISIOLOGIA DE LA RESPIRACIN
49
NEUMOLOGA
50
PORTADA3 FISIOPATO
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
DEFENSAS DEL SISTEMA RESPIRATORIO
El pulmn est constantemente expuesto a agentes patgenos que pueden llegar por las vas
areas a travs de la inhalacin de partculas, aerosoles y gases o mediante la aspiracin de
contenido bucofarngeo.
Adems, aunque con menor frecuencia, algunas pueden alcanzar el pulmn por va
hematgena o por va transtorcica.
Dependiendo de la magnitud de la exposicin, de la eficiencia de los mecanismos defensivos
y de factores de susceptibilidad individual, se pueden producir enfermedades como
infecciones, neumonitis qumicas, neumoconiosis, limitacin crnica del flujo areo,
episodios de asma, neumonitis alrgicas extrnsecas, neumonitis por drogas, neumonas
aspirativas, etc.
51
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
Los agentes patgenos pertenecen a diversas categoras:
AGENTES INFECCIOSOS: virus, bacterias, hongos, parsitos.
GASES TXICOS O IRRITANTES: humo de tabaco, anhdrido sulfuroso, ozono,
xidos nitrosos, CO, oxgeno en altas concentraciones.
SUSTANCIAS QUMICAS CANCERGENAS: humo de tabaco.
PARTCULAS INORGNICAS: asbestos, carbn, hierro, etc.
PARTCULAS ORGNICAS: plenes, esporas de hongos, enzimas.
DROGAS: utilizadas por va local (aerosoles, gotas nasales) o sistmica.
SECRECIONES: secreciones bucofarngeas, gstrica.
CUERPOS EXTRAOS: alimentos, piezas dentales, etc.
RADIACIONES: radioterapia, radiaciones ambientales.
52
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
INGRESO DE MATERIAL EXTRAO
INHALACIN DE PARTCULAS
El aparato respiratorio est en permanente contacto con aerosoles, este tiempo depende del
tamao de la partcula: aquellas mayores de 10 caen muy rpidamente, mientras que las
ms pequeas pueden mantenerse en suspensin por ms tiempo.
Las partculas se depositan en el aparato respiratorio a travs de tres mecanismos:
INERCIA: Las partculas tienden a mantener la direccin de su movimiento, por lo
cual chocan con las paredes de las vas areas . La inercia es mayor en partculas de
mayor tamao y en las que se mueve mayor velocidad. Por esta razn este fenmeno
es ms importante en las vas areas superiores, donde el aire inspirado presenta su
mxima velocidad.
SEDIMENTACIN: A pesar de que las partculas de aerosol son capaces de
mantenerse en suspensin por tiempos largos, finalmente tienden a sedimentar por
efecto de la gravedad si tienen tiempo suficiente.
A la inversa de la inercia, la sedimentacin ocurre con mayor facilidad cuando el aire
est quieto, por lo cual este mecanismo adquiere mayor importancia en las vas areas
perifricas y en los alvolos, donde la velocidad es mnima o nula.
Este mecanismo es el de mayor importancia en partculas de 0,2 a 5 y explica por
qu es conveniente mantenerse sin respirar durante 6-10 segundos despus de inhalar
un medicamento en aerosol, ya que esta pausa aumenta el depsito del frmaco en las
vas areas perifricas (bronquios y bronquiolos).
53
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
DIFUSIN: Las partculas muy pequeas se mueven al azar como consecuencia del
choque con molculas gaseosas, chocan contra las paredes alveolares y pasan hacia
la sangre capilar.
Este fenmeno slo tiene importancia para partculas de 0,1 o menos.
54
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
INHALACIN DE GASES
Los gases irritantes para las vas areas altas pueden provocar tos, estornudos, apnea, etc., lo
que generalmente determina que el individuo suspenda la inhalacin y se retire del lugar
contaminado.
La absorcin de gases txicos depende de la solubilidad del gas y de su concentracin. Los
gases muy hidrosolubles, como el anhdrido sulfuroso, pueden ser absorbidos en gran parte
en las vas areas superiores provocando sntomas defensivos (tos, estornudos), lo que limita
su llegada a los alvolos.
No obstante, esta funcin de filtro es sobrepasada si los gases estn en alta concentracin, ya
que la capacidad de remocin de gas en las vas areas altas es limitada.
En cambio, los gases poco solubles que no irritan las vas superiores, como xido nitroso y
ozono, pueden alcanzar sin dificultad el territorio alveolar donde pueden absorberse pese a
su baja solubilidad.
55
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
ASPIRACIN DE CONTENIDO BUCOFARNGEO
Normalmente aspiramos cantidades significativas de secreciones bucofarngeas durante el
sueo, lo que permite la entrada de cantidades apreciables de microorganismos a las vas
areas inferiores.
No obstante, el territorio subgltico permanece prcticamente estril debido a que los
mecanismos defensivos especficos e inespecficos son capaces de eliminar estos grmenes
sin dificultad.
En enfermedades o condiciones con alteracin de concienciaa y problemas neurolgicos que
alteren la coordinacin de la deglucin (tumores cerebrales, ciruga de base de crneo,
anestesia farngea, etc.), las cantidades aspiradas pueden ser considerablemente mayores y
sobrepasar la capacidad defensiva normal.
En otras condiciones como vmitos, reflujo gastroesofgico se agregan alimentos y
secreciones digestivas que actan mecnica y qumicamente.
56
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
ACONDICIONAMIENTO DEL AIRE
Para que los mecanismos defensivos del pulmn funcionen eficientemente es necesario que
el aire que llega a las vas areas inferiores y pulmn est caliente y hmedo.
Durante la respiracin tranquila, la nariz es capaz de calentar a 37C. Durante el ejercicio, en
cambio, por la mayor cantidad y alta velocidad del aire, las fosas nasales no alcanzan a
cumplir este cometido, el cual es completado por las vas areas ms bajas.
La falla de esta funcin puede ocurrir por respiracin bucal en diferentes trastornos nasales
y en pacientes con vas areas artificiales como tubos orofarngeo, nasotraqueales o
traqueotomas.
En ellos es importante reemplazar la funcin nasal entregando un aire filtrado, calentado y
humedecido.
57
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
DEFENSAS INESPECIFICAS
Las partculas que llegan a las vas areas inferiores son procesadas por un complejo conjunto
de mecanismos formado por defensas inespecficas y especficas, que son altamente eficaces.
Normalmente entran al aparato respiratorio aproximadamente 12.000 litros de aire diarios
que, dependiendo del lugar de residencia y de la exposicin profesional, puede contener
material slido en suspensin, es posible que se inhalen cantidades apreciables de estas
sustancias a lo largo de una vida.
La gran mayora de este material es completamente eliminada por los mecanismos de
limpieza del pulmn y vas areas.
58
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
TOS
La tos se produce por
estimulacin de los
receptores
de
irritacin ubicados en
trquea
grandes
bronquios.
Inicialmente hay una
inspiracin profunda
seguida de cierre de
la
glotis
contraccin de los
msculos
espiratorios, con lo
cual
la
presin
intraalveolar
sube
hasta ms de 136 cm H2O.
Luego se abre la glotis, expulsndose el aire violentamente.
Debido a esto, las secreciones y partculas causantes de la estimulacin de los receptores son
arrastradas por la corriente area y llevadas hasta la glotis donde son exhaladas, expectoradas
o deglutidas.
La tos puede fallar por diferentes mecanismos:
Depresin del SNC por drogas (alcohol, anestesia) o enfermedades.
Falta de fuerza de los msculos espiratorios: debilidad muscular, trastornos
neuromusculares.
Dolor torcico o abdominal en el postoperatorio torcico o abdominal, fracturas costales,
etc.
59
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
Falta de cierre de la glotis en vas areas intubadas
La tos es un importante mecanismo defensivo y, por lo tanto, es peligroso que sea
excesivamente suprimida con antitusgenos que pueden determinar retencin de secreciones.
TRANSPORTE MUCOCILIAR
La superficie de las vas areas est cubierta por secrecin seromucosa que est dispuesta en
una capa lquida, en contacto con el epitelio, y una gelatinosa, superficial, a la cual se
adhieren las partculas que se depositan en las vas areas.
Esta ltima capa se mueve hacia la glotis, como una correa transportadora, por la accin de
los cilios, que en nmero aproximado de 200 por clula baten continua y coordinadamente,
con un movimiento propulsor rpido con los cilios rgidos en el sentido del movimiento del
mucus y uno de recuperacin lento, con los cilios curvados hacia atrs.
La velocidad del mucus es mayor en la trquea (21 mm/min) y disminuye hacia distal.
Se calcula que aproximadamente un 90% del mucus producido es eliminado cada 24 horas.
La velocidad de transporte es ms lenta al aumentar la viscosidad de las secreciones y durante
el sueo.
El transporte mucociliar puede ser alterado por varios mecanismos:
CONTAMINANTES: el humo del tabaco, el SO2 (dixido de azufre) y otros
contaminantes ambientales pueden disminuirlo.
ENFERMEDADES CRNICAS: bronquitis crnica, asma, etc.
INFECCIONES AGUDAS: las infecciones virales y especialmente por micoplasma y
clamidia disminuyen el transporte por lapsos prolongados.
RESECACIN DE SECRECIONES: especialmente por el uso de vas areas artificiales
sin la adecuada humidificacin y calentamiento del aire.
ANOMALAS CONGNITAS: por fallas estructurales de los cilios (sndrome del cilio
inmvil), que determina una mayor susceptibilidad a infecciones, lo que causa
bronquiectasias.
60
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
DROGAS: existen mltiples drogas que afectan el transporte mucociliar. Lo aumentan los
beta-2 adrenrgicos, colinrgicos, teofilinas. Lo disminuyen los beta bloqueadores,
algunos anticolinrgicos, la aspirina.
SECRECIONES RESPIRATORIAS
Las secreciones respiratorias contienen mltiples constituyentes que colaboran en la
eliminacin y neutralizacin de microorganismos, partculas y sustancias patgenas.
LISOZIMA: es una enzima que acta inespecficamente contra la pared de bacterias,
especialmente Gram positivas.
INTERFERN: es un conjunto de molculas de glicoprotenas producidas por linfocitos,
polimorfonucleares, macrfagos y fibroblastos, que sirven como mediadores de actividad
antiviral, antitumoral e inmunoregulatoria. El principal estmulo es la infeccin viral, que
determina un aumento de produccin de interferones.
COMPLEMENTO: este conjunto de protenas plasmticas se activa por la va clsica (unin
antgeno-anticuerpo) o por la va alternativa. Sus productos pueden producir dao en las
membranas celulares o mediar procesos inflamatorios. Adems, los componentes de
complemento recubren microorganismos y, actuando como opsoninas, facilitan su
fagocitosis.
SURFACTANTE: adems de su accin sobre la tensin superficial, el surfactante tiene
propiedades de opsonina, con lo que facilita la fagocitosis.
FIBRONECTINA: es una glicoprotena de alto peso molecular que normalmente cubre los
receptores celulares a los cuales se adhieren bacterias, especialmente Gram negativas. Su
disminucin, producida por mltiples condiciones asociadas a mal estado general, favorece
la colonizacin por patgenos.
ANTIPROTEASAS Y ANTIOXIDANTES: en el intersticio existen mltiples enzimas
antiproteolticas y antioxidantes capaces de neutralizar e inactivar los mediadores y enzimas
liberados por fagocitos, limitando su accin. La falla congnita de una de estas enzimas
61
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
proteolticas, la alfa 1 antitripsina, es causa de una forma infrecuente de enfisema pulmonar
en gente relativamente joven.
FAGOCITOS: en el tracto respiratorio estn representados por los polimorfonucleares y los
macrfagos alveolares. Estas clulas pueden fagocitar diferentes sustancias en forma
inespecfica o despus de la opsonizacin por anticuerpos.
NEUTROFILOS (PMN): en condiciones normales la inmensa mayora de estos leucocitos
se encuentra marginada en los capilares pulmonares, mientras que slo unos pocos se ubican
en las vas areas y alvolos. Estas clulas son atradas al sitio de la inflamacin a travs de
mensajes quimiotcticos que pueden ser emitidos en forma inespecfica o por estmulos
especficos inmunes. La neutropenia causa una mayor susceptibilidad para adquirir
neumonas por bacterias y hongos.
MACRFAGOS ALVEOLARES: adems de su funcin fagoctica inespecfica, los
macrfagos son muy importantes en:
- El inicio de la respuesta inmune local, al "presentar" los antgenos a los linfocitos.
- La modulacin de la respuesta inmune
- Sirviendo como efectores de la respuesta inmune.
Los macrfagos alveolares provienen de los monocitos circulantes y pueden permanecer por
largos perodos en los alvolos, en el intersticio y en las vas areas.
Su actividad como macrfago inespecfico es menor que la de los PMN, pero su eficacia
como fagocito especfico es mayor, ya que su activacin por mecanismos inmunes les
permite eliminar microorganismos altamente resistentes, como el bacilo de Koch.
Su accin est alterada en algunas infecciones virales, y tambin en el uso de drogas como
esteroides y citotxicos.
62
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
DEFENSAS ESPECFICAS
El aparato respiratorio es uno de los primeros sistemas comprometidos en las fallas del
sistema inmune, por lo que los pacientes con inmunodepresin presentan con gran frecuencia
neumonas. Adems, el sistema inmune participa en la patogenia de mltiples enfermedades
respiratorias a travs de mecanismos de hipersensibilidad.
Las respuestas inmunes del aparato respiratorio reflejan las respuestas sistmicas y
probablemente, algunas locales.
La llegada de un alrgeno al aparato respiratorio produce una respuesta inmune localizada en
el sitio de depsito: nariz para partculas grandes, bronquios para pequeas y alvolos para
las muy pequeas.
Si la exposicin antignica es masiva y sobrepasa los sistemas locales de defensa, se produce
una reaccin sistmica.
Inmunoglobulinas: las secreciones respiratorias contienen inmunoglobulinas que actan en
forma especfica contra diferentes microorganismos por varios mecanismos:
Impidiendo su adhesin a receptores celulares.
Opsonisndolos y aglutinndolos, lo que favorece su fagocitosis.
Activando el sistema del complemento, que los destruye y/o inicia un proceso inflamatorio.
De las mltiples inmunoglobulinas, la ms importante en el aparato respiratorio parece ser la
IgA, que est presente en concentraciones mayores a las del plasma, lo que indica una
secrecin activa local.
Tambin es importante la IgE, ya que puede mediar frecuentemente en reacciones de tipo
alrgico. Inmunidad celular: en el pulmn existen diferentes tipos de linfocitos, capaces de
actuar como reguladores y como efectores de las respuestas inmunes, junto con los fagocitos.
Sus alteraciones determinan una mayor frecuencia y gravedad de infecciones por virus,
hongos, micobacterias y otros microorganismos oportunistas que son eliminados por estas
clulas.
63
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
DAO PULMONAR POR REACCIONES INMUNES
Clsicamente existen 4 tipos de dao tisular por mecanismos inmunes:
TIPO I, reaccin inmediata, en la cual un anticuerpo, generalmente IgE, se adhiere por su
fraccin Fc a los mastocitos.
Los individuos afectados, denominados atpicos, son aquellos que reaccionan produciendo
una cantidad exagerada de IgE ante alrgenos, que son estmulos habituales e inofensivos
para las personas normales.
Al ponerse en contacto el anticuerpo con su alrgeno especfico, se produce una seal que
induce la liberacin de mediadores inflamatorios presentes en los grnulos del mastocito, lo
que determina aumento de la permeabilidad vascular con edema, quimiotaxis y contraccin
del msculo liso de vas areas.
Estos efectos ocurren 5 a 15 minutos despus del contacto con el antgeno. La alergia tipo I
est involucrada en pacientes con rinitis alrgica y asma bronquial, en los cuales el alrgeno
es inhalado.
Ocasionalmente puede observarse obstruccin bronquial en pacientes con una reaccin
alrgica sistmica, generalmente al inyectar parenteralmente un medicamento que acta
como antgeno, lo que determina la liberacin de mediadores a la circulacin.
En clnica, la presencia de atopia se demuestra usualmente mediante la aplicacin de una gota
del alrgeno en solucin a la piel, que se escarifica levemente (prick test), producindose una
reaccin local de edema y eritema cuando es positiva.
TIPO II o citotxica, en la cual el alrgeno es parte de la pared de una clula, contra la cual
existen anticuerpos generalmente del tipo IgG o IgM.
Este tipo de reaccin puede ocurrir contra componentes normales de la pared celular
(autoinmunidad) o por haptenos que se unen a ella modificando su estructura antignica
(alergia). La reaccin antgeno anticuerpo suele activar la secuencia del complemento, con
el subsecuente dao tisular.
64
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
Este mecanismo inmunolgico participara en el sndrome de Goodpasture, que es una
enfermedad infrecuente caracterizada por hemorragias pulmonares y compromiso renal. Es
posible que este tipo de reaccin est involucrado tambin en otras enfermedades
pulmonares.
TIPO III o por complejos inmunes, en la cual el antgeno y el anticuerpo (IgG, IgM) estn
en solucin en los lquidos corporales y reaccionan formando complejos antgeno-anticuerpo,
los cuales activan la secuencia del complemento, iniciando un proceso inflamatorio que
afecta a los tejidos circundantes.
La reaccin se inicia corrientemente 4-6 horas despus de la exposicin al antgeno y dura
24 o ms horas. Este tipo de reaccin se observa en algunos asmticos y en enfermos con
neumonitis alrgica extrnseca.
Debido a los repetidos episodios de inflamacin con dao tisular, en pacientes con esta clase
de mecanismo se puede producir fibrosis cicatricial del tejido pulmonar comprometido y
bronquiectasias. Este tipo de reaccin podra tambin estar involucrado en la influenza A.
TIPO IV o celular, en la cual hay una reaccin no mediada por anticuerpos sino por linfocitos
y macrfagos sensibilizados, dirigida generalmente contra clulas infectadas por
microorganismos intracelulares, como micobacterias, virus, hongos y legionella, o contra
clulas neoplsicas.
Este tipo de hipersensibilidad se observa en la tuberculosis y enfermedades micticas y
probablemente participa en otras enfermedades pulmonares.
65
NEUMOLOGA
FISIOPATOLOGA DEL PULMON
66
NEUMOLOGA
PORTADA 4 : METODOS DX Y TERAPEUTICOS
67
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
Para llegar al diagnstico, terapia y teraputica adecuada para un paciente con enfermedad
de tipo respiratoria es necesario llevar acabo:
1) Procedimientos clnicos de exploracin general, en especial del aparato respiratorio
y su respectiva historia clnica..
2) Pruebas de la funcin pulmonar: espirometria, flujometria, gasometra,oximetra de
pulso,polisomnografia
3) Estudiar las curvas curvas flujo/volumen, volmenes pulmonares, distensibilidad
pulmonar,resistencia de vas areas, distribucin de la ventilacin, anlisis de gases
respiratorios, ventilacin alveolar, clculos de cortocircuitos, estudios de ejercicio,
calibracin de sistemas y manejo de mediciones hemodinmicas , valoracin
respiratoria preoperatoria.
4) Procedimientos diagnosticos y teraputicos: toracocentesis, biopsia pulmonar
percutnea aspiratuva y biopsia pleural, fibrobroncoscopia, incluyendo biopsias
bronquiales biopsias transbronquiales, lavado broncoalveolar,etc. Intubacion
endotraqueal, puncion arterial percutnea, cateterizacin venosa central, y de la
arteria pulmonar con catter baln.
5) Tcnicas de cuidados respiratorios: Oxigenoterapia, aerosolterapia, cuidado pre y
post operatorio torcico, manejo de respiradores, ventilacin mecnica y de
desconexin, fisioterapia respiratoria.
6) Procedimientos radiolgicos: Rx de Torax, TAC de Torax, Angiografias pulmonares
7) Laboratorios: Analisis
de esputo, cultivo y tincin de Gram en
expectoracin, cultivo y tincin de BAAR en expectoracin, Cultivo en
hongos de expectoracin,pruebas de Agar Citologia en expectoracin
8) Otros: broncoscopia, teraputica endobronquial toracoscopia.
68
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
HISTORIA CLINICA
La historia clnica comienza en el primer contacto entre paciente y mdico ya sea en
Urgencias, planta de hospitalizacin o en consultas externas.
La amnanesis se puede dar de dos maneras si el enfermo esta inconsciente es fundamental
estabilizarlo y si es posible, recabar de familiares o testigos qu causa motiv su estado.
Siempre es importante conocer posibles alergias y antecedentes de enfermedad, aqu es
fundamental el intentarlo.
En otras circunstancias como en planta o en consultas la anamnesis debe ser tan meticulosa
y detallada como sea posible.
La edad, profesin, adicciones, hbitos txicos, alergias, entorno y antecedentes familiares
siempre deben quedar reflejados en la historia. En cuanto a los antecedentes personales hay
pacientes que no reconocen la hipertensin arterial, diabetes, gota, dislipemias u otras como
enfermedades cuando no le dan sntomas y s salen a la luz al preguntar por su medicacin
habitual.
69
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
EXPLORACIN FISICA
La exploracin fsica consiste en la recogida mediante los sentidos de los signos y datos
objetivos patolgicos o normales que nos permiten ir configurando el cuadro clnico del
paciente. La inspeccin mediante la vista, la palpacin mediante el tacto, la auscultacin con
el odo mediante estetoscopio nos darn las claves para incluso, tener un diagnostico
definitivo. El nico sentido que no se usa actualmente es el gusto y debido a que ahora
disponemos de las exploraciones complementarias. La inspeccin nos da una serie de datos
para llegar al diagnostico como el estado general y nutricional, coloracin de piel y mucosas,
forma del trax, circulacin colateral, etc. Es adems necesario para una buena relacin con
el paciente; no es raro que comenten: el mdico no me ha mirado ni a la cara, frase que
debe desaparecer de la conversacin entre enfermo y medico. La anemia como causa de una
disnea es fcil de diagnosticar y no saben hasta qu punto puede llegar la palidez de unas
mucosas sin que esto le preocupe al paciente.
La auscultacin la exploracin fsica principal y para hacerla bien, no saben cunto ayuda a
ponerse correctamente el fonendo, usar uno de calidad y APRETARSE bien las olivas en
los odos. Debe iniciarse adems por la
auscultacin del cuello, rea cardiaca y
posteriormente y por planos a todo el
trax y en ocasiones tambin una
auscultacin abdominal nos da datos para
un enfoque diagnstico. La auscultacin
es una tcnica que se aprende con la
prctica y adems slo se reconocen bien
los distintos sonidos tras auscultar el
mayor nmero de trax sanos. En cuello
hay que buscar el estridor, en el rbol bronquial los roncus y sibilancias, en parnquima se
producen los estertores tanto secos como hmedos y los soplos tubricos en pleura los
roces o el soplo pleural
70
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
A continuacin se describe la forma de realizar el examen fsico de trax para un posible
diagnstico:
71
Inspeccin: Se debe examinar la forma del trax, el tipo de respiracin, la frecuencia
respiratoria. En cuadros de obstruccin de las vas areas se puede observar, en cada
inspiracin, una retraccin del hueco supraesternal que se conoce como tiraje;
tambin puede ocurrir una retraccin de los espacios intercostales y la lnea subcostal.
En nios con dificultad respiratoria se observa una elevacin de las alas de la nariz
que se conoce como aleteo nasal.
Palpacion: Mediante la palpacin se pueden sentir vibraciones que se generan en el
interior del trax (p.ej.: cuando el paciente habla). Se siente una discreta cosquilla en
la mano (habitualmente se usa toda la palma de la mano o el borde cubital). Se le
solicita al paciente que repita nmeros o palabras (p.ej.: treinta y tres). Conviene tener
un mtodo para recorrer y comparar los distintos sectores del trax. La sensacin
tctil que se logre depende de varios aspectos: la intensidad y las caractersticas del
ruido (p.ej.: el tono de la voz), la zona que se palpa (p.ej.: cerca de la trquea se siente
ms fuerte), el grosor de la grasa subcutnea, la integridad del tejido pulmonar, y
elementos que se interpongan entre los grandes bronquios y la pared del trax (p.ej.:
si hay aire o lquido en la cavidad pleural, la vibracin se siente dbil o ausente; si
existe una condensacin neumnica, se palpa ms claramente). Se llama frmito a
las vibraciones que se logran palpar, y que, en trminos generales, pueden tener
distinto origen: la transmisin de la voz, algunos ruidos pulmonares, el roce de pleuras
inflamadas, soplos cardacos.
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
Otro aspecto que se puede evaluar es la expansin del trax durante la inspiracin. Se apoyan
las manos en la espalda, una a cada lado, dejando el pulgar a la altura de la apfisis D10 y se
le pide al paciente que respire profundo. Ocasionalmente al apoyar las manos sobre el trax
se sienten unos crujidos que se debe a aire que ha infiltrado el tejido subcutneo, y que
habitualmente se debe a una ruptura de la pleura. Esto se conoce como enfisema subcutneo
(no debe confundirse con el enfisema pulmonar que es otra cosa).
-Percusin: Se recomienda percutir desde zonas de mayor sonoridad hacia aquellas con
sonido mate. De esta forma se delimita la base de los pulmones. La base derecha es ms alta
que la izquierda. La incursin del diafragma y el descenso de las bases pulmonares se
comprueba pidiendo al paciente que inspire profundo y aguante el aire; mediante la
percusin, se detecta que las bases se movilizan unos 4 a 6 cm. En la regin paraesternal
izquierda, entre el 3er y 5 espacio intercostal se percute un rea de matidez que corresponde
al corazn. Cuando existe una condensacin pulmonar o un derrame pleural se escucha un
sonido mate al percutir la zona comprometida. Si el paciente tiene un derrame pleural, y se
examina sentado, presenta una matidez en la base del pulmn afectado, que hacia la lnea
axilar asciende, determinando una curva parablica de convexidad superior. Si el paciente
cambia de posicin, la matidez se desplaza en la medida que el lquido no est tabicado. El
sonido mate de un derrame pleural se ha llamado tambin matidez hdrica por el carcter seco
o duro del sonido. Si existe un neumotrax, el ruido que se obtiene al percutir es de una
hipersonoridad. Si el neumotrax es a tensin, el ruido podr adquirir una tonalidad ms
timpnica y el mediastino encontrarse un poco desplazado hacia el lado opuesto. En pacientes
asmticos, que atrapan aire y tienen un trax hiperinsuflado, o en enfermos enfisematosos, la
percusin de los pulmones es sonora o hipersonora. El carcter hipersonoro se capta bastante
bien con la percusin directa. Las bases de los pulmones habitualmente estn descendidas y
la incursin de los diafragmas es limitada. La espiracin es prolongada por la dificultad para
expeler el aire. Algunos pacientes enfisematosos fruncen los labios durante la espiracin de
modo de ejercer un efecto de vlvula que mantenga la va area ms distendida.
72
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
-Auscultacin: Consiste en escuchar tres tipos de ruidos:
1) los normales que se generan con la respiracin..
2) los agregados (o adventicios) que se agregan en condiciones anormales,
3) la forma como se transmite la voz normal y la que es pronunciada en forma de susurro
o cuchicheo.
Los ruidos pulmonares se originan debido al paso de aire por las vas areas en la medida que
se generen flujos turbulentos. Esto depende de la velocidad del flujo y de condiciones que
impiden un flujo laminar, como ocurre en la laringe y la bifurcacin de los bronquios
mayores, lobares y segmentarios. A medida que los bronquios se dividen, el rea de seccin
va aumentando, y como consecuencia, la velocidad del flujo disminuye. Cerca de los alvolos
el flujo es laminar y no genera ruidos.
De acuerdo a diferentes estudios, los ruidos que se auscultan en la superficie de la pared
torcica se generan en los bronquios mayores, principalmente lobares y segmentarios. Los
ruidos que llegan a la periferia son de baja frecuencia ya que el pulmn sirve de filtro para
los sonidos de alta frecuencia. Aparentemente los ruidos que se generan en la laringe no
llegan a auscultarse en la pared torcica.
Conviene tener un orden para auscultar los pulmones de modo de cubrir todos los sectores,
sin olvidar de auscultar debajo de las axilas. Se van comparando sectores homlogos para
descubrir diferencias entre un lado y el otro. A veces ocurre una cierta dificultad para saber
si los ruidos estn aumentados a un lado, o disminuidos al otro. Para desplazar las escpulas
hacia los lados se le pide al paciente que cruce los brazos por delante. El examen se puede
efectuar estando el paciente de pie, sentado o acostado, pero sentndolo al momento de
examinar la espalda. Al examinar al paciente acostado se hacen ms notorias las sibilancias
y en la mujer la interferencia de las mamas es menor.
73
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
Habitualmente se ausculta con la membrana del estetoscopio. Se le solicita al paciente que
respire por la boca, efectuando inspiraciones lentas y de mayor profundidad que lo normal.
Esto puede llevar a una hiperventilacin y alcalosis respiratoria y el paciente sentir mareos o
parestesias, por lo que, a ratos, conviene dejarlo descansar. En pacientes varones con muchos
vellos se pueden generar ruidos agregados por esta condicin. Si llegara a interferir, se puede
recurrir a presionar ms con el estetoscopio, o mojar los vellos, o auscultar al paciente sobre
una camiseta o camisa delgada. Nunca debe auscultarse a travs de ropa ms gruesa.
A continuacin se presentan los ruidos que se pueden auscultar en el examen de los
pulmones.
Ruidos respiratorios normales.
o Ruido traqueal: es el sonido normal que se genera a nivel de la trquea. Se
ausculta durante toda la inspiracin y la espiracin. Se escucha al aplicar el
estetoscopio sobre la trquea en el cuello.
o Ruido traqueobronquial: es parecido al ruido traqueal, pero menos intenso.
Se ausculta por delante, a nivel del primer y segundo espacio intercostal y,
por detrs, en la regin interescapular.
o Murmullo pulmonar: es un ruido de baja frecuencia e intensidad, y
corresponde al sonido que logra llegar a la pared torcica, generado en los
bronquios mayores, despus del filtro que ejerce el pulmn. Se ausculta
durante toda la inspiracin y la primera mitad de la espiracin sobre gran parte
de la proyeccin de los pulmones en la superficie torcica.
o Transmisin de la voz: corresponde a lo que se ausculta en la superficie del
trax de palabras que pronuncia el paciente (p.ej.: treinta y tres). Por el efecto
de filtro de las altas frecuencias que ejerce el parnquima pulmonar,
normalmente no se logran distinguir las diferentes vocales.
74
NEUMOLOGA
- METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
-
Ruidos agregados o adventicios.
o Crepitaciones: son ruidos discontinuos, cortos, numerosos, de poca
intensidad, que ocurren generalmente durante la inspiracin y que son
similares al ruido que se produce al frotar el pelo entre los dedos cerca de una
oreja. Tienen relacin con la apertura, durante la inspiracin, de pequeas vas
areas que estaban colapsadas. Con frecuencia, se escuchan hacia el final de
la inspiracin, que es el momento de mxima expansin torcica y de mayor
presin negativa intrapleural. Esto ocurre, por ejemplo, al comienzo de
muchas neumonas. Tambin se pueden escuchar en condiciones normales en
personas que ventilan poco las bases pulmonares; por ejemplo, en ancianos
que estn tendidos y respiran en forma superficial, sin suspiros.
o Frotes pleurales: son ruidos discontinuos, que se producen por el frote de las
superficies pleurales inflamadas, cubiertas de exudado. El sonido sera
parecido al roce de dos cueros. Si se desarrolla derrame pleural, este ruido no
es posible por la separacin de las pleuras.
o Sibilancias: son ruidos continuos, de alta frecuencia, como silbidos,
generalmente mltiples. Se producen cuando existe obstruccin de las vas
areas. Son frecuentes de escuchar en pacientes asmticos descompensados.
Son ms frecuentes cuando los enfermos estn acostados. Los mismos
pacientes muchas veces los escuchan. Losroncus se producen en situaciones
similares, pero son de baja frecuencia y suenan como ronquidos;
frecuentemente reflejan la presencia de secreciones en los bronquios. Pueden
generar vibraciones palpables en la pared torcica (frmitos).
o Cornaje o estridor: es un ruido de alta frecuencia que se debe a una
obstruccin de la va area superior, a nivel de la laringe o la trquea, y que
se escucha desde la distancia. Se ha comparado con el ruido de un cuerno
dentro del cual se sopla.
75
NEUMOLOGA
- METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
o Estertor traqueal: ruido hmedo que se escucha a distancia en pacientes con
secreciones en la va respiratoria alta; frecuente de encontrar en personas
comprometidas de conciencia.
o Respiracin ruidosa: es la condicin en la cual la respiracin, que en
condiciones normales es silenciosa, se vuelve ruidosa y se escucha desde
alguna distancia. Este tipo de respiracin es frecuente de encontrar en
pacientes con obstruccin bronquial
-
76
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
Los datos ms frecuentes que obtenemos en la exploracin del paciente con patologa
respiratoria son:
77
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
ESPIROMETRA
Consiste en la medicin de los flujos espiratorios desde CPT hasta Volumen Residual
durante una espiracin forzada mxima.
78
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
La prueba se realiza con el paciente de pies o sentado,
con o sin una pinza nasal. El operador conecta al
paciente con el espirmetro mediante una boquilla y
le solicita que respire tranquilamente durante unos
pocos ciclos. Luego solicita al paciente que haga una
inspiracin mxima, seguida inmediatamente de una
espiracin mxima. Con esta maniobra se obtiene una
curva, en la cual se miden tres ndices de uso clnico
habitual.
Este estudio se utiliza en nios mayores de 5 aos. El espirmetro est formado por dos
piezas: una boquilla y un tubo que se conecta a una mquina, que registra y muestra los
resultados.
La espirometra indica si los pulmones estn funcionando correctamente. Se utiliza para
ayudar a diagnosticar y monitorear las enfermedades que afectan a los pulmones y
dificultan la respiracin, como el asma y la fibrosis qustica. Tambin puede utilizarse para
lo siguiente:
Determinar la causa de la falta de aire, la tos o la sibilancia
monitorear el tratamiento de problemas respiratorios
evaluar el funcionamiento de los pulmones antes de una ciruga
79
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
FLUJOMETRIA
Mide el FEM (Flujo Espiratorio Mximo) que es la mayor cantidad de aire que se pueda sacar
de las va areas en un gran esfuerzo.
El flujmetro es un dispositivo porttil, simple y econmico que proporciona una medicin
simple
cuantitativa
de
la
obstruccin
de
las
vas
areas.
La flujometra mide el FEM (Flujo Espiratorio Mximo) que es la mayor cantidad de aire
que se pueda sacar de las va areas en un gran esfuerzo.
La flujometria permite evaluar:
La
respuesta
al
Respuesta
tratamiento
al
durante
una
crisis
aguda.
tratamiento
crnico.
Detectar el deterioro asintomtico de la funcin respiratoria, antes de que se vuelva ms
grave.
Identificar factores desencadenantes como por ejemplo el ejercicio.
El FEM debe ser medido dos veces al da, una vez al levantarse y otra vez en la noche,
siempre a la misma hora y antes de aplicarse el medicamento.
Para
que
el
paciente
pueda
monitorear
su
asma
en
el
hogar,
se
ha
diseado un sistema de lectura del FEM similar al de un semforo; Este sistema lo clasifica
en 3 diferentes zonas o colores que se establecen de acuerdo al valor previsto por su mdico
e individualizado para cada paciente
Zona verde: FEM del 80 al 100 % del previsto.
El
paciente
no
presenta
sntomas,
mantenindose
con
actividad
sueo tranquilo. Este estado es donde se debe mantener todos los das.
normal
80
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
Zona amarilla: FEM del 50 al 80% del valor previsto.
En
este
actividad
caso,
el
restringida,
paciente
sueo
presenta
tranquilo.
sntomas
Se
debern
como
tomar
tos,
sibilancias,
acciones
para
81
mejorar el control. Significa que existe algo que esta descontrolando al paciente.
Zona roja: FEM menor al 50% del valor previsto.
En
este
caso,
existe
tos
al
paciente
tiene
dificultad
para
respirar,
caminar y/o hablar. El paciente esta ante una crisis de asma, es una emergencia y requiere
atencin mdica.
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
GASOMETRIA
El trmino gasometra significa medicin de gases en un fluido cualquiera.
En medicina, se puede realizar una gasometra en cualquiera lquido biolgico, pero donde
mayor rentabilidad diagnstica tiene es en la sangre, pudindose realizar en sangre venosa
perifrica, sangre venosa central y sangre arterial.
La gasometra sirve para evaluar el estado del equilibrio cido-base y para conocer la
situacin de la funcin respiratoria. En ocasiones, puede servir para valorar el estado
hemodinmico, utilizndose la saturacin venosa de oxgeno en sangre venosa central.
La gasometra se realiza mediante un analizador de gases, que mide directamente los
siguientes parmetros: pH, se expresa en unidades absolutas; presin parcial de CO2 (PCO2),
se expresa en mmHg; presin parcial de O2 (PO2), se expresa en mmHg. A partir de estos
parmetros, se calcula el bicarbonato sdico (HCO3), que se expresa en mEq/l. Tambin se
pueden calcular otros parmetros, entre los que destacan el exceso de bases (EB) y la
saturacin de oxgeno (SO2). Las mediciones de estos parmetros en sangre arterial se
expresa con la notacin a; los de sangre venosa perifrica con una v, y los de sangre
venosa mixta con v.
Para la valoracin de la funcin respiratoria los cuatro parmetros fundamentales en sangre
arterial son los siguientes:
pH: Mide la resultante global de la situacin del equilibrio cido-base. En s mismo,
no es un parmetro de valoracin de la funcin respiratoria. Su inters reside en que
nos habla del tiempo de las alteraciones respiratorias, no de las alteraciones
respiratorias propiamente dichas, es decir, nos habla de si un proceso respiratorio es
agudo o crnico, o de cuando un proceso crnico se agudiza.
PaCO2: mide la presin parcial de dixido de carbono en sangre arterial. Se trata de
un parmetro de gran importancia diagnstica, pues tiene estrecha relacin con una
parte de la respiracin: la ventilacin (relacin directa con la eliminacin de CO2).
82
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
As, cuando existe una PaCO2 baja significa que existe una hiperventilacin, y al
contrario, cuando existe una PaCO2 elevada significa una hipoventilacin.
PaO2: mide la presin parcial de oxgeno en sangre arterial. Parmetro, as mismo,
de gran utilidad, ya que evala la otra parte de la respiracin: la oxigenacin
(captacin de oxgeno del aire atmosfrico). Una PaO2 baja significa que existe
hipoxemia y una PaO2 elevada, una hiperoxia.
HCO3: y mide la situacin del componente bsico del equilibrio cidobase. Tampoco
mide ningn aspecto de la funcin respiratoria, sino que nos habla de si un proceso
es agudo o crnico.
Valores Normales:
83
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
OXIMETRIA DE PULSO
La oximetra de pulso (SpO2 ) es la estimacin de la saturacin arterial de oxgeno (SaO2)
en forma no invasiva, usando dos emisores de luz y un receptor colocados a travs de un
lecho capilar pulstil.
La oximetra de pulso usa un aparato llamado oxmetro de pulso para medir los niveles de
oxgeno en la sangre. La mayora de los oxmetros producen una lectura llamada
fotopletismgrafo, que registra los niveles de oxgeno en la sangre de los pacientes, el
volumen sanguneo y el ritmo cardaco. El oxmetro de pulso generalmente est sujeto al
dedo o lbulo de la oreja del paciente en una parte translcida del cuerpo. El valor del oxgeno
sanguneo se da como un porcentaje. Los niveles normales son de 95 a 100 por ciento.
La oximetra de pulso generalmente se usa en los hospitales, especialmente en aquellos casos
en los que los niveles de oxgeno de un paciente pueden ser inestables. En pacientes con
problemas de oxigenacin (enfermedad, durante una ciruga, trauma severo) el aparato es
una herramienta vital de evaluacin. Tambin se usa en estudios de personas con problemas
cardacos, desrdenes pulmonares y apnea de sueo.
84
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
TORACOCENTESIS
La toracocentesis o puncin pleural es una prueba que se realiza con la finalidad de
extraer lquido de la cavidad pleural, tanto con fines diagnsticos (toracocentesis
diagnstica) como teraputicos (toracocentesis teraputica).
La puncin pleural se realiza atravesando la pared torcica hasta llegar a la cavidad
pleural y por eso se considera una puncin transtorcica.
Es una tcnica con una alta rentabilidad diagnstica, aportando informacin til en el
90% de los pacientes. Cuando se utiliza con fines teraputicos tiene por objetivo
disminuir la dificultad respiratoria que le ocasiona al paciente un derrame pleural
cuantioso.
El objetivo de la toracocentesis diagnstica es el conocimiento del tipo de clulas (anlisis
citolgico), la composicin del lquido (anlisis bioqumico) los grmenes (anlisis
microbiolgico), que tienen gran importancia para el diagnstico.
Se requieren 50-100 ml de lquido pleural para realizar los siguientes estudios,
individualizando siempre en cada paciente, segn la sospecha clnica: Cultivos para
bacterias (aerobias y anaerobias), micobacterias y hongos Citologa Protenas, LDH,
glucosa y amilasa Hemoglobina, hematocrito y recuento de clulas rojas Leucocitos y
recuento diferencial Concentracin de lpidos (colesterol) Determinacin de pH Las
principales indicaciones son: Derrames de causa desconocida de evolucin trpida.
Insuficiencia cardiaca con derrame unilateral acompaado de dolor torcico y fiebre.
Neumona con derrame no resuelto con tratamiento mdico. Cirrosis heptica con
derrame sospechoso de infeccin.
85
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
TORACOCENTESIS
Su objetivo es aliviar los sntomas del paciente y permitir que el pulmn comprimido por
el lquido se expanda. Por ejemplo, en casos como la insuficiencia cardiaca, renal
heptica, si el derrame es masivo y est ocasionando dificultad respiratoria. Tambin est
indicada la realizacin de toracocentesis seriadas en derrames de etiologa maligna como
tratamiento paliativo para aliviar la sintomatologa del paciente. Estos derrames son
recidivantes y la toracocentesis se han de ir repitiendo secuencialmente.
No presenta grandes dificultades y tiene una buena rentabilidad tanto diagnstica como
teraputica. El mayor riesgo es la produccin de un neumotrax y tambin puede haber
hemorragias aunque no suelen ser importantes.
86
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
BIOPSIA PULMONAR PERCUTANEA
Es un mtodo para extraer un fragmento de tejido pulmonar para su anlisis.
Si se hace a travs de la pared del trax, se denomina biopsia pulmonar transtorcica.
Normalmente, este procedimiento tarda de 30 a 60 minutos.
La biopsia se hace de la siguiente manera:
Se
puede
una
utilizar
tomografa
computarizada
una
radiografa
torcica con el fin de
identificar el punto
preciso
para
la
biopsia.
Se
puede
aplicar
sedante y anestsico
al paciente para una
mejor toma.
Igualmente, se puede practicar una biopsia pulmonar por puncin durante
una broncoscopia o unamediastinoscopia.
Se introduce la aguja para la biopsia.
Se hace una pequea incisin en la piel.
Se introduce la aguja de biopsia en el tejido anormal, el tumor o el tejido pulmonar.
Se extrae una pequea muestra de tejido con la aguja.
Se retira la aguja. Se aplica presin en el sitio. Una vez que el sangrado se haya
detenido, se coloca un vendaje.
Se toma una radiografa del trax inmediatamente despus de la biopsia.
87
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
La muestra de la biopsia se enva a un laboratorio. El anlisis por lo regular tarda
unos cuantos das.
Antes y despus de realizar una biopsia pulmonar por puncin, se puede llevar a cabo una
radiografa o una tomografa computarizada del trax.
Una biopsia pulmonar por puncin se hace cuando se presenta una anomala cerca de la
superficie del pulmn, en el pulmn en s mismo o en la pared torcica. Con mucha
frecuencia, se hace para descartar cncer. La biopsia generalmente se lleva a cabo despus
de que aparecen anomalas en una radiografa o en una tomografa computarizada del trax.
En un examen normal, los tejidos son normales y no hay cncer ni proliferacin de bacterias,
virus u hongos si se realiza un cultivo.
Interpretacin de los resultados anormales:
Infeccin pulmonar viral, bacteriana o mictica
Clulas cancerosas (cncer pulmonar, mesotelioma)
Neumona
88
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
BIOPSIA PLEURAL
Es un procedimiento para extraer una muestra del tejido que recubre los pulmones y el
interior de la pared torcica con el fin de verificar la presencia de enfermedad o infeccin.
89
La biopsia pleural se realiza por lo general para determinar la causa de una acumulacin de
lquido alrededor del pulmn (derrame pleural persistente) u otra anomala de la membrana
pleural. Con la biopsia pleural, se puede diagnosticar tuberculosis, cncer y otras
enfermedades.
Este examen no necesariamente tiene que hacerse en un hospital; se puede llevar a cabo en
una clnica o un consultorio mdico.
La persona debe estar sentada para la biopsia. El mdico limpia la piel en el sitio del
procedimiento y aplica un anestsico local a travs de sta dentro del revestimiento de los
pulmones y la pared torcica (membrana pleural).
El mdico inserta una aguja hueca ms
grande a travs de la piel dentro de la
cavidad torcica y luego la rota.
En diversos momentos durante el
procedimiento, a la persona se le pide
que cante, tararee o diga "eee". Esto
ayuda a evitar que el aire entre a la
cavidad torcica, lo cual puede causar
una atelectasia pulmonar ( neumotrax).
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
El mdico retira la aguja para tomar muestras de tejido. Generalmente se toman tres muestras
para biopsia. Cuando se haya completado el procedimiento, se coloca un vendaje sobre el
sitio de la biopsia.
Se harn exmenes de sangre antes de la biopsia y tambin se puede tomar una radiografa
de trax. La persona debe firmar las autorizaciones.
Los tejidos pleurales tienen apariencia normal, sin signos de inflamacin, infeccin o cncer.
Los resultados anormales pueden revelar cncer, tuberculosis, una enfermedad viral, una
enfermedad mictica, una enfermedad parasitaria o una enfermedad vascular del colgeno.
Otras afecciones bajo las cuales se puede realizar el examen son, entre otras:
Tumor pleural metastsico
Cncer pulmonar primario
90
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
FIBROBRONCOSCOPIA
La fibrobroncoscopa (FBC) es un procedimiento endoscpico que permite visualizar la va
area por dentro, tomar biopsias o realizar tratamientos locales.
91
La FBC es de gran utilidad en el estudio y tratamiento de las enfermedades respiratorias.
Sus principales indicaciones son:
Antecedentes de sangramiento de va area
Estudio y tratamiento de tumores pulmonares
Estudio de enfermedades infecciosas pulmonares
Control de pacientes trasplantados pulmonares
Terapias endobronquiales: prtesis (stent) y lser
Sospecha de aspiracin de cuerpo extrao
Se aplica anestesia local por la nariz para adormecer la zona, luego se introduce el endoscopio
por la fosa nasal y se avanza, pasando por las cuerdas vocales, por lo que es muy importante
que el paciente no intente hablar. Se anestesia la trquea y los bronquios y se revisa la va
area. Si procede, se realiza biopsia
y cultivos.
Durante todo el examen se
monitoriza la oxigenacin. Una
vez concluido el procedimiento,
el paciente es trasladado a una
sala de recuperacin de anestesia
para verificar efectos indeseados.
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
INTUBACION ENDOTRAQUEAL
La intubacin es una tcnica
que consiste en introducir un
tubo a travs de la nariz o la
boca del paciente hasta llegar
a la trquea, con el fin de
mantener la va area abierta
y poder asistirle en el proceso
de ventilacin.
Se utiliza en pacientes con
insuficiencia respiratoria de
diversa etiologa, obstruccin
de la va area o depresin
respiratoria.
Los pacientes peditricos, dado que estn en etapa de crecimiento y cambio anatomofisiolgico, tienen una serie de caractersticas especiales que hacen necesaria una valoracin
especfica de cada nio antes de proceder a la intubacin. Dependiendo de sus caractersticas
variarn los materiales a elegir y el modo en que va a realizarse el procedimiento.
Los nios intubados precisan una serie de cuidados durante y despus de la intubacin con
el fin de lograr una adecuada ventilacin, evitar extubaciones accidentales y lesiones en la
va area.
El objetivo de este procedimiento es mantener la va area permeable, estableciendo una va
segura de comunicacin y entrada de aire externo hasta la traquea. Para esto, el extremo distal
del tubo debe quedar aproximadamente a 1-2 cms de la carina, de modo que el aire pueda
llegar adecuadamente a ambos bronquios.
92
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
Indicaciones de una intubacin endotraqueal:
Obstruccin
meconio,
de
la
va
area
superior
(cuerpo
extrao,
aspiracin
de
traumatismos, secreciones...)
Ausencia de reflejos protectores de la va area (depresin respiratoria producida por
anestesia, traumatismo craneoenceflico...)
Necesidad de aplicar ventilacin mecnica con presin positiva
(prematuridad
entre 25-28 semanas, por dficit de desarrollar alveolar y del sufactante, patologas
como
bronquiolitis, enfermedades neuromusculares
La intubacin endotraqueal, sea cual sea la va de acceso, es el mtodo ms eficaz para
mantener abierta la va area, y adems, asegura una adecuada ventilacin y aporte de
oxgeno al paciente, disminuye el riesgo de distensin gstrica y aspiracin pulmonar,
permite administrar algunos frmacos durante la reanimacin cardiopulmonar (mientras
se consigue una va venosa), facilita la aspiracin de secreciones y si fuera necesario,
aplicar presin positiva al final de la espiracin (PEEP). Adems, durante la reanimacin
cardiopulmonar, facilita la sincronizacin entre masaje cardiaco y ventilacin.
Contraindicaciones de la intubacin endotraqueal:
Inflamaciones agudas de la va area (epiglotitis, laringitis...)
Estmago lleno (por aumento del riesgo de aspiracin)
Tumores de faringe o supraglticos
Asma
93
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
OXIGENOTERAPIA
Se define como oxigenoterapia al uso del oxgeno con fines teraputicos.
El oxgeno para uso medicinal debe prescribirse fundamentado en una razn vlida y administrarse
en forma correcta y segura.
La hipoxemia (hipoxia-hipxica) se define como la disminucin de la presin arterial de oxgeno
(PaO2< 60 mHg) y de la saturacin de la Hemoglobina en sangre arterial (< 93%).
La hipoxia se define como la disminucin de la disponibilidad de oxgeno en los tejidos. Puede existir
hipoxia sin que necesariamente exista hipoxemia.
Si bien el suministro de oxgeno suplementario tiene como objetivo prevenir hipoxemia (hipoxia
hipxica : paO2 < 60 mmHg), as como tratar y prevenir los sntomas (incremento del trabajo
cardiorespiratorio, irritabilidad y depresin del SNC, cianosis) y las complicaciones de la misma
(hipoxia, acidosis metablica, etc.), es necesario que la oxigenoterapia se complemente con
estrategias adicionales, ya que una baja disponibilidad de oxgeno (DO2) a los tejidos (hipoxia) puede
tener distintas etiologas, ya que esta no depende nicamente del suministro suplementario de
oxgeno, depende tambin de la ventilacin, de la concentracin y saturacin de la hemoglobina y
del gasto cardiaco.
94
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
VENTILACION MECANICA
La ventilacin mecnica tiene como fin sustituir de forma artificial la funcin del
sistema respiratorio cuando fracasa.
La alta incidencia y la gravedad de la insuficiencia respiratoria hacen que el personal
sanitario, mdicos y enfermeros, deba conocer los fundamentos del soporte
ventilatorio.
Existen ventiladores de presin y de volumen.
Todos los ventiladores cuentan con microprocesadores incorporados, los cuales
permiten una manipulacin casi total del ciclo respiratorio.
95
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
VENTILACION MECANICA
La clasificacin actual considera no el ventilador sino el tipo de soporte
ventilatorio, y si ste es aplicado durante la inspiracin, la espiracin, o todo el
ciclo respiratorio. El mayor detalle en la nomenclatura actual se aplica a la fase
inspiratoria, por ser entonces cuando ocurre la mayor parte del trabajo respiratorio.
La ventilacin mecnica es muy usada en Unidades de Cuidados Intensivos, en las
que se encuentran la ventilacin controlada por volumen (VCV): iniciado por
tiempo o presin, limitado por volumen, ciclado por volumen o tiempo; la
ventilacin controlada por presin (VCP): iniciado por tiempo o presin, limitado
por presin, ciclado por presin o tiempo; y la presin de soporte (PS o presin
asistida): iniciado y limitado por presin, ciclado por flujo .La gran mayora de los
modos ventilatorios pueden ser derivados de estos modos bsicos.
96
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
RADIOGRAFIA DE TORAX
La radiografa posteroanterior
(PA)
de
trax,
conocida
mejor
como
la
Telerradiografa de Trax
(TTx) es el examen de
diagnstico ms comnmente
realizado.
Una
generalmente
examen
de
utilizado
para
TTx
el
es
primer
imgenes
ayudar
diagnosticar ante un cuadro sintomtico de las vas areas respiratorias. Los mdicos
utilizan el examen para ayudar a diagnosticar o controlar el tratamiento de enfermedades
tales como: Neumona, insuficiencia cardiaca u otros problemas cardacos, enfisema,
cncer de pulmn y otras enfermedades clnicas. El Radilogo, un mdico
especficamente capacitado para supervisar e interpretar los exmenes de radiologa,
analizar las imgenes y enviar un informe firmado al mdico remitente o de atencin
primaria, quien compartir con el paciente los resultados. En una emergencia, los
resultados de una Radiografa de Trax pueden estar disponibles de manera casi
inmediata para la revisin por parte del mdico.
La Radiografa de Trax preoperatoria de rutina no est justificada en la poblacin
definida precedentemente; sin embargo, puede ser aconsejable en los pacientes que
figuran en una de las siguientes categoras:
1. Los pacientes que han llegado recientemente de una zona de endemia tuberculosa y sin
control radiolgico desde hace un ao.
2. Los pacientes discapacitados o, de manera general, aqullos en los que no es posible
apreciar clnicamente la funcin cardiaca o respiratorio.
97
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
TOMOGRAFIA AXIAL COMPUTARIZADA DE TORAX
La TC desempea un papel fundamental en la evaluacin de pacientes con patologa torcica,
ya que este mtodo tiene la posibilidad de medir densidades en un sistema de unidades
llamado Hounsfield (UH). El detalle de la anatoma torcica en el plano axial es posible
gracias a que las imgenes no se superponen, como ocurre con los estudios simples.
Asimismo, la facilidad para medir densidades nos ofrece la ventaja de poder ver detalles,
como las calcificaciones, al igual que los coeficientes de atenuacin que ayudan a diferenciar
procesos benignos de los procesos malignos. El uso de medio de contraste intravenoso
permite la evaluacin de la separacin de lesiones mediastinales vasculares y no vasculares
y la identificacin de invasin vascular por tumores. La valoracin de los ganglios
mediastinales por TC ha sido motivo de controversia, ya que no existe un criterio uniforme
para la evaluacin del tamao de las estructuras ganglionares, ya que algunos autores refieren
que 10 mm es un tamao de referencia y otros, que 20 mm tienen una sensibilidad y
especificidad mayor. En esto existe gran controversia. Pienso que un valor de 15 mm como
lmite mayor del dimetro transverso largo puede catalogar como patolgico un ganglio
mediastinal. Sin embargo, existe la
posibilidad de que haya ganglios
mediastinales ms grandes que pueden
estar dados por procesos de tipo
granulomatoso. La TC tambin puede
ser til en la evaluacin de las
estructuras vasculares pulmonares, de
las
estructuras mediastinales,
del
pericardio y de la vena cava superior.
98
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
ANGIOGRAFIA PULMONAR
La angiografa pulmonar es una radiografa que utiliza un tinte especial y una cmara
(fluoroscopia) para tomar imgenes del flujo sanguneo en los vasos sanguneos de los
pulmones.
Durante una angiografa, se coloca un tubo delgado, llamado catter, en un vaso sanguneo
femoral de la ingle o justo por encima del codo: vena braquial. El catter es guiado a la zona
que debe estudiarse. Luego, se inyecta un tinte de yodo) en el vaso sanguneo para hacer que
la zona se vea de manera ntida en las imgenes radiogrficas. Las imgenes de la angiografa
pueden presentarse en placas de radiografas regulares o pueden guardarse como imgenes
digitales en una computadora.
La angiografa pulmonar se usa para evaluar las arterias que van a los pulmones (arterias
pulmonares) y los vasos sanguneos en los pulmones. Tambin puede detectar el
estrechamiento o la obstruccin de un vaso sanguneo que reduce o detiene el flujo de sangre,
como en un tromboembolismo pulmonar.
99
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
BRONCOSCOPIA
Es un examen para visualizar las
vas
areas
enfermedad
examen
diagnosticar
pulmonar.
se
puede
Este
utilizar
igualmente
durante
tratamiento
de
el
algunas
afecciones pulmonares.
El examen puede emplearse
para evaluar casi cualquier
enfermedad
en
la
medicina
pulmonar, como:
Eosinofilia pulmonar aguda (sndrome de Loeffler)
Neumona por aspiracin
Atelectasia
Adenoma bronquial
Neumona por CMV (Citomegalovirus)
Paracoccidioidomicosis pulmonar crnica
Criptococosis
Tuberculosis diseminada (infecciosa)
Histoplasmosis pulmonar crnica
100
NEUMOLOGA
Cncer metastsico al pulmn
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
BRONCOSCOPIA
Neumona con absceso pulmonar
Actinomicosis pulmonar
Aspergiloma pulmonar (micetoma)
Aspergilosis pulmonar (de tipo invasivo)
Histiocitosis pulmonar X (granuloma eosinoflico)
Nocardiosis pulmonar
Tuberculosis pulmonar
Sarcoidosis
Obstruccin de la vena cava superior
La broncoscopia tambin se recomienda si el paciente esta expectorando sangre.Un
broncoscopio es un dispositivo utilizado para observar el interior de los pulmones y
puede ser flexible o rgido. El flexible es un tubo de menos de media pulgada de
dimetro y alrededor de dos pies de largo (61 cm) y es el que se utiliza con ms
frecuencia.
El broncoscopio se pasa a travs de la boca o la nariz, la trquea y luego a los pulmones.
Pasarlo por la nariz es una buena forma de examinar las vas respiratorias altas. El
mtodo a travs de la boca le permite al mdico utilizar un broncoscopio ms grande.
Un broncoscopio rgido requiere anestesia general. Si se utiliza un broncoscopio
flexible, no es necesario anestesiar al paciente..
101
NEUMOLOGA
METODOS DIAGNOSTICOS Y TERAPEUTICOS EN
NEUMOLOGIA
BRONCOSCOPIA
Significado Normal:
Se encuentran clulas y secreciones normales y no se observan sustancias extraas ni
obstrucciones.
Significado de los resultados anormales:
Anomala en la pared bronquial
Vasos tubulares dilatados
Aumento de tamao de las glndulas o ganglios linfticos
Sangrado (hemorragia) excesivo
Infecciones por bacterias, virus, hongos, parsitos o tuberculosis
Ramificacin bronquial irregular
Cncer pulmonar
Estrechamiento (estenosis) de la trquea
Edema (inflamacin)
Tumor
Ulceracin
102
NEUMOLOGA
Portada bronquitis aguda
103
NEUMOLOGA
BRONQUITIS AGUDA
DEFINICION
La bronquitis aguda es una infeccin del tracto respiratorio manifestada por tos, con o sin
produccin de esputo, por al menos 3 semanas de evolucin
La bronquitis es una inflamacin aguda de la mucosa que reviste todo el rbol bronquial.
Puede ser de corta duracin, denominada bronquitis aguda.
GENERALIDADES
El caso de la bronquitis aguda generalmente viene despus de una infeccin de tipo
respiratorio. Impacta primordialmente en la nariz, senos paranasales y garganta, para luego
extenderse a los pulmones. Existen casos en que el individuo adquiere una infeccin
bacteriana secundaria en sus vas respiratorias.
La bronquitis aguda presenta mayor tendencia en individuos que:
- Fuman - Tienen una enfermedad cardaca o pulmonar subyacente
-Se encuentran en un extremo del rango de edad, es decir, ancianos, bebs y nios
.Con el paso del tiempo, si la afeccin se agrava, el sujeto tiene cada vez mayores
complicaciones para respirar correctamente, caminar o llevar a cabo actividades fsicas,
pudiendo llegar a necesitar oxgeno suplementario en forma regular.
Un factor determinante que causa bronquitis crnica es el humo del cigarrillo, tanto para
fumadores como para aquellos expuestos pasivamente. Adems del cigarrillo existen otros
elementos que influyen y agravan los cuadros de bronquitis:
- Contaminacin del aire - Oficios como la extraccin de carbn, trabajo en fbricas textiles,
manipulacin de granos, etc.
- Infecciones y alergias
104
NEUMOLOGA
BRONQUITIS AGUDA
EPIDEMIOLOGIA
El 5% de los norteamericanos presenta un episodio de bronquitis por ao, y ms de 90% de
las personas afectadas reciben atencin mdica, lo que representa ms de 10.000.000 de
visitas anuales. La incidencia aproximada es de 4 por 1000 habitantes, y la mayora se
desarrolla en personas sanas, con un costo anual aproximado de 300 millones de dlares. La
presente gua est enfocada a los pacientes que no tienen comorbilidad (enfermedad
pulmonar obstructiva crnica, insuficiencia cardiaca o inmunosupresin).
ETIOLOGIA
Las causas de bronquitis aguda en la mayora de los casos (90%) son de etiologa no
bacteriana.
Los virus ms frecuentes de bronquitis aguda son los asociados a infeccin del tracto
respiratorio inferior como influenza A, influenza B, parainfluenza 3 y virus sincitial
respiratorio; as como tambin los que producen infeccin del tracto respiratorio superior
como coronavirus, adenovirus y rinovirus. El 5% a 10% de las causas de bronquitis aguda
son debido a agentes bacterianos como Bordetella pertusis, Mycoplasma pneumoniae y C
pneumoniae.
Las causas son sobretodo agentes infecciosos diversos asociados a cambios nocivos de
temperatura, especialmente enfriamientos.
Agentes infecciosos que predominan: son:
Neumococo
Estreptococo,
Estafilococo,
Virus de la gripe, adenovirus.
105
NEUMOLOGA
BRONQUITIS AGUDA
Agentes de predisposicin: agentes irritantes qumicos (tabaco, vapores de cloro, bromo,
cido ntrico, gases de guerra, anestesia por el ter, la respiracin de polvo u la alergia.
Traumas mecnicos en el caso de las intubaciones junto con la aspiracin de los vapores
irritantes de los anestsicos, el oxgeno puro.
FISIOPATOLOGA
Primariamente el epitelio se enrojece, se descama y la cavidad bronquial se llena de moco,
por hipersecrecin hidrorreicamucosa de las clulas calicilares, tras unos das
aproximadamente de 2 a 4 das de hiperemia congestiva con sequedad de la mucosa
bronquial. La pared fibrocartilaginosa no se altera en las bronquitis agudas simples o
superficiales, pero si en las profundas broncoectasiantes, que generalmente curan con defecto
y se convierten en crnicas.
La bronquitis aguda se puede dividir en dos fases:
1.Inoculacin directa del epitelio trqueobronquial por un virus o por un agente fsicoqumico, polvo o alergeno, que lleva a la liberacin de citoquinas y clulas inflamatorias.
Esta fase se caracteriza por fiebre, malestar general y dolor osteoarticular. Su duracin es
de uno a cinco das, segn el germen causal.
2.Hipersensibilidad del rbol trqueo-bronquial. La manifestacin principal es la tos,
acompaada o no de flemas y sibilancias. La duracin usual es de tres das, pero depende
de la integridad del rbol-traqueo bronquial y de la hipersensibilidad propia de cada
individuo. El volumen espiratorio forzado en el primer segundo (VEF1seg) disminuye
transitoriamente. La infeccin bacteriana, por lo general, es producto de una infeccin viral
previa.
106
NEUMOLOGA
BRONQUITIS AGUDA
SINTOMAS
La inflamacin bronquial aguda es un sndrome caracterizado por tos seca y luego productora
de expectoracin, con roncos y sibilancias a la auscultacin, que es muy frecuente, sobre todo
en los nios, ancianos y adultos fumadores. Suele desarrollarse a consecuencia de un catarro
descendente de las vas areas altas, y entonces se acompaa de traquetis
Tambin puede presentar:
Dificultad respiratoria agravada por actividad o esfuerzo
Tos que produce moco. En caso de que sea mucosa de color verde amarillento es
altamente probable que el individuo presente una infeccin bacteriana
Molestia en el pecho
Puede presentar fiebre baja
Fatiga
Sibilancia
En casos de bronquitis aguda puede darse que una vez resuelta se experimente una tos seca
y molesta que contina por algunas semanas.
107
NEUMOLOGA
BRONQUITIS AGUDA
TIPOS DE BRONQUITIS AGUDA
BRONCOALVEOLITIS DEL LACTANTE O FORMA CAPILAR DIFUSA:
compete primariamente al pediatra, presenta sofocacin y cianosis asfcticas rpidas,
evoluciona en 1 a 4 das y de no ser tratadas de la mejor manera, presentan
complicaciones.
LARINGOTRAQUEITIS AGUDA MALIGNA DE CHEVALIER JACKSON:
afecta sobre todo a nios de 1 a 4 aos, con gran edema de glotis, trquea y bronquios
y grave peligro de muerte por hipersecrecin sofocante de los bronquios y formacin
de falsas membranas en la laringe.
FORMAS SEGMENTARIAS: son las inflamaciones aisladas de los bronquios de un
segmento pulmonar.
108
NEUMOLOGA
BRONQUITIS AGUDA
DIAGNOSTICO
Realizar exmenes de la funcin pulmonar
1. Escuchar estertores (sonidos anormales en los pulmones) y otros sonidos anormales
relacionados con la respiracin.
2. Analizar muestras de esputo para chequear la presencia de inflamacin o infeccin
bacteriana
3. Radiografa de trax
4. Una oximetra de pulso
5. Una forma exacta, pero invasiva y dolorosa, es la gasometra arterial.
Los estudios microbiolgicos (cultivo viral, pruebas serolgicas y anlisis de esputo), en
pacientes con bronquitis aguda, aslan el agente etiolgico entre un 16% a 40%. Por lo tanto
no se recomienda su realizacin. La radiografa de trax en pacientes con bronquitis aguda
est indicada ante la sospecha de neumona y en ausencia de los siguientes criterios:
taquicardia (>100 latidos/minuto), taquipnea (>24 respiraciones por minuto), fiebre (>38C)
y datos de consolidacin, egofona y frmito.
DIAGNOSTICO DIFERENCAL
La bronquitis se considera crnica cuando la tos y expectoracin duran ms de tres meses
durante dos aos consecutivos. La bronquitis aguda solo es una enfermedad seria en las
personas dbiles, ancianas, enfermas del corazn, cifoescolioticas y cuando preexisten
padecimientos pulmonares de su otra naturaleza.
109
NEUMOLOGA
BRONQUITIS AGUDA
TRATAMIENTO
La enfermedad tiene tendencia a curar por s sola, en general basta proteger al enfermo contra
el frio, evitar que fume, procurar que respire aire no demasiado seco y caliente que aumenta
las tos irritativa.
La tetraciclina y la ampicilina a dosis de 2g/da suelen ser suficientes, debindose evitar en
lo posible los preparados que contengan cloranfenicol por su accin toxica sobre la medula.
El tratamiento se prolongara durante 5 a 15 das, o hasta desaparecer
1. Antibitico: Entre el 65 y 80% de los pacientes con bronquitis aguda reciben
antibitico a pesar de que la evidencia cientfica ha demostrado que son poco
efectivos debido a que la etiologa principal es viral y no mejora el curso de la
enfermedad. Por lo tanto, el uso de antibiticos no est justificado y no debe ser
ofrecido.
2.
Broncodilatadores: No se recomienda el uso de broncodilatadores 2-agonistas en el
tratamiento de bronquitis aguda. Excepto en pacientes adultos que cursen con
sibilancias y tos, los broncodilatadores -agonista pueden ser de utilidad.
3.
Antitusgenos: Los agentes supresores de la tos habitualmente son utilizados en el
manejo de la bronquitis aguda. Si bien pueden proporcionar una mejora sintomtica,
pero no acortan el curso de la enfermedad. En pacientes con bronquitis aguda los
antitusgenos son ocasionalmente tiles y pueden ser ofrecidos como tratamiento a
corto plazo para aliviar los sntomas de la tos.
4. Mucolticos: En pacientes con bronquitis aguda no se recomienda el uso de agentes
mucolticos para el manejo de la tos.
Otras recomendaciones Dentro del manejo sintomtico primario debe considerarse: Dejar
de fumar y evitar ambientes donde se fume, buena hidratacin e incremento de la humeda,
limitar la diseminacin de la infeccin viral (lavado de manos).
110
NEUMOLOGA
Separador bronquitis crnica
111
NEUMOLOGA
BRONQUITIS CRONICA
CONCEPTO
Se denomina bronquitis crnica a la condicin clnica caracterizada por la presencia de tos
con expectoracin en la mayora de los das por ms de tres meses al ao, por dos o ms aos
consecutivos y que estos sntomas no
sean atribuibles a otra enfermedad
como asma bronquial, descarga nasal
posterior,
reflujo
gastroesofagico,
bronquiectasias,
tuberculosis
pulmonar,
insuficiencia
silicosis,
cardaca izquierda,, etc.
En consecuencia este diagnstico
exige dos condiciones:
a) Una positiva: hipersecrecin bronquial con tos y expectoracin crnicas.
b) Otra negativa: exclusin de otras causas de hipersecrecin crnica.
El diagnstico y control de esta situacin corresponde bsicamente al clnico general.
ETIOLOGIA
En la gran mayora de los casos la bronquitis crnica es causada por el tabaco. Con menor
frecuencia se observa hipersecrecin crnica en relacin con exposicin a partculas
irritantes, especialmente en ambientes laborales o por contaminacin intradomiciliaria por
combustin de biomasa, existiendo tambin casos sin una causa claramente definible. No se
ha demostrado que la polucin ambiental tenga algn rol en la patogenia de esta condicin,
pero si est claro que contribuye a aumentar sus molestias. Las infecciones que
frecuentemente se agregan son complicaciones de la bronquitis crnica y no su causa.
112
NEUMOLOGA
BRONQUITIS CRONICA
PATOGENIA
La anatoma patolgica se caracteriza por una hipertrofia e hiperplasia de las glndulas
mucosas, que se puede medir por el incremento de la proporcin que stas ocupan en el
espesor de la pared bronquial, o ndice de Reid. No obstante, la correlacin de este ndice con
la produccin de expectoracin no es perfecta y se observan tanto falsos positivos como
falsos negativos. Adems, se observan elementos inflamatorios leves en el restp de la mucosa
bronqujial
Aproximadamente un 15% de los fumadores presenta bronquitis crnica; una fraccin similar
de stos desarrolla elementos obstructivos crnicos ligados a una combinacin de enfisema
y bronquiolitis crnica obstructiva, que veremos ms adelante con el nombre de enfermedad
pulmonar obstructiva crnica (EPOC). Esta asociacin hizo plantear hace algn tiempo la
existencia de una relacin causa-efecto o secuencia obligada entre bronquitis crnica y
EPOC. Estudios recientes con seguimiento de fumadores, con y sin bronquitis crnica,
durante 15 aos, han demostrado similar incidencia de EPOC en ambos grupos, o sea, no es
necesaria una bronquitis crnica previa para desarrollar EPOC. En consecuencia, la frecuente
asociacin de bronquitis crnica y EPOC slo se debe a que ambas condiciones tienen como
agente comn el tabaco, dependiendo el desarrollo de una u otra o de ambas de la
susceptibilidad individual.
113
NEUMOLOGA
BRONQUITIS CRONICA
CLINICA
La principal molestia que manifiestan estos enfermos, y de quienes los rodean, es la presencia
de tos y expectoracin persistentes. La intensidad de los sntomas vara desde tos ocasional
con expectoracin escasa, preferentemente matinal, a tos casi permanente con abundante
produccin de expectoracin mucosa. Es corriente que los pacientes minimicen sus sntomas
y consideren que la "tos del fumador" es un acompaante "normal" de su adiccin,
conceptos que el mdico debe corregir.
El examen fsico puede ser negativo o pueden encontrarse roncus diseminados y algunas
crepitaciones basales. La radiografa de trax debe ser, por definicin, normal, ya que una
alteracin de sta obliga a descartar que la hipersecrecin bronquial se deba a otra condicin
patolgica. La espirometra es por definicin normal. Si existen indicadores de obstruccin
bronquial difusa lo ms probable es que exista concomitancia de EPOC.
Los enfermos con bronquitis crnica desarrollan infecciones respiratorias bacterianas agudas
con mayor frecuencia debido a la disfuncin del aparato mucociliar , cambios en la calidad
de las secreciones y en los receptores celulares de adherencia de la mucosa bronquial que
favorecen la colonizacin por grmenes patgenos, especialmente neumococo, Hemophilus.
influenzae y Moraxela catarrhalis. Estas alteraciones se manifiestan por una mayor
incidencia de episodios de bronquitis aguda purulenta y de neumonas por estos
microorganismos. Por otra parte, la velocidad de curacin de estas infecciones est retardada,
tambin debido a las fallas de los mecanismos defensivos que colaboran en la curacin y
reparacin de las lesiones. Por estas razones, los sujetos con bronquitis crnica pierden una
cantidad apreciable de horas de trabajo al ao y su calidad de vida desmejora.
Es importante tener presente que la existencia de bronquitis crnica significa que ha existido
una exposicin tabquica importante, con el consiguiente obligacin de investigar los dems
riesgos del tabaco.
114
NEUMOLOGA
BRONQUITIS CRONICA
TIPOS
Clasificacin y tipos clnicos de
bronquitis crnicas
1. Bronquitis crnica simple
2. Bronquitis
crnica
mucopurolenta
3. Bronquitis
crnica
obstructiva
A continuacin se presenta cada una de
ellas:
1. BRONQUITIS CRONICA SIMPLE
La expectoracin no suele estar infectada , es mucosa y son escasos o faltan los fenmenos
obstructivos. El esputo es incoloro, como saliva o clara de huevo. Es productiva de moco
mas o menos espeso, en general no muy abundante,vtreo y muy adherente. Los pacientes
tosen por la maana y lo expectoran con dificultad, emitiendo en total unos 5-10 esputos. En
verano les desaparece la tos y la vuelven a mostrar en invierno al enfriarse, tras catarros
vricos de las vas altas. Esta forma mucosa de bronquitis crnica es la que ofrecen de forma
residual en verano los bronqutico crnicos supurados, cuya expectoracin purulenta muy
infectada es abolida por los antibiticos, al eliminar estos, la sobreinfeccin masiva
bacteriana, y entran los pacientes en una fase de intervalo no supurada. La transcion de una
a otra es fcil; los agentes (haemophilus influenzae, neumococos, estreptococos, neisseria,
pseudomonas auroginosa). De la bronquitis mucosa no son muy virulentos, y se limitan a
determinar la irrritacion mucosa bronquial sin supuracin. El esputo carece por ello de
neutrfilos polinucleares y ofrece solo moco con escasos eosinofilos (-20%).
115
NEUMOLOGA
BRONQUITIS CRONICA
Es un esputo de secresion y no de inflamacin preofundo de la mucosa. Salvo la hiperplasia
glandular, acinosa,mucosa del corion, y el exceso de celuas mucosas en el epitelio, no existen
lesiones mayores, siempre y cuando el proceso no profundice, y sus grmenes, sobre todo el
haemophilus y los neumococos, no invandan incluso el peribronquio. La bronquitis crnica
simple es muy comn entre fumadores y seria la bronquitis tabquica mas corriente. Una
forma extrema, muy rara, de bronquitis mucosa, seria llamada de antiguo: bronquitis pituitosa
o mucosa pura (o flemorreica, o vidrorreca mucosa) durante la cual eliminndose grandes
cantidades de un esputo fluido, mucoso y espumoso, semjante al del edema pulmonar, pero
del que digiere por tener menos albumina (lo que se comprueba, tratando con ferroxianuro
potsico, el filtrado del esputo precipitado con acido actico).un paciente del aennec
expectoraba al dia, tres litros de una expectoracin incolora, transparente, filante, espumosa
y parecida a la clara del huevo batida con agua.
Con frecuencia la tos y la disnea sobrevienen con accesos, en parte con el cuadro del asma,
motivo por el cual se ha creido que es una forma especial de asma secretora (Asma humeda).
En algunos casos, intervendran influencias, nerviosas hipercrinicas, (nervio vago) . la
autopsia no demuestra lesiones que expliquen este cuadro. Los bronquios no ofrecen lesiones
inflamatoria y si solo una hiperplasia adenomatosa de sus clulas calciformes mucosa, el
esputo carece de grmenes. La broncoscopia en vida no halla datos inflamatorias, sino solo
la hipersecresion mucosa, que segn un clnico francs, convierte a la exploracin en una
especie de pesca submarina.
116
NEUMOLOGA
BRONQUITIS CRONICA
2.
BRONQUITIS CRONICA MUCOPURULENTA
Es la ms conocida de las bronquitis crnicas, el esputo es purulento o moco purulente rico
en germedes, sobre todo haemophilus influenzae, neumococos y neiserieso micrococos, estos
ltimos como aprofitos asociados, no existen eosionofilus y en cambio abundan , los
polinucleares neutrfilos alterados, bastantes pacientes en verano. Ofrecen la forma mucosa
no infectada y en los inviernos ,tras las gripes, pasan a la forma supurada recurrente en
muchos casos no hay disnea hasta que el proceso avanca y deteriora el sistema bronco
alveolar y existe enfisema controlobulillar a acenntroacinar asociado. En general , sus
pacientes, son poco disneicos, y muy expectoradores,con escasas sibilancias y muchos mas
roncus, y estertores burbujosos gruesos. En todo caso de bronquis crnica purulenta o
mucopurulenta, de aspecto perimitivo es necesario radiografia los senos y muy probable de
una afeccion sinusual como causa de su pronisuidad. La exppectoracionn pedue llegar a q lt
y medio , e incluso sin que exista bronquiectasias; las bronquitis crnica siporatvas con
abunfante expeectoracion se llaha en una pisicon intermedias entre las bronquitis crnica
poco secretantes y las bronquiectasias. La broncorrea abundante no es simpre inicio de
bronquioceptasias; mas que de dilataciones bronquiales, depende de la eficasa del epitelo
muco sobreaadida del mimo y esto puede ocurrir sin dilataciones
117
NEUMOLOGA
BRONQUITIS CRONICA
3)BRONQUITIS CRONICA OBSTRUCTIVA
La bronquitis obstructiva crnica provoca un estrechamiento (= obstruccin) de las vas
respiratorias (bronquios). Forma parte del grupo de enfermedades que constituyen
el EPOC(enfermedad pulmonar obstructiva crnica). El EPOC no es una enfermedad
independiente, sino que designa a diversas enfermedades pulmonares que presentan una
sintomatologa parecida. Adems de la bronquitis obstructiva crnica, a este grupo pertenece
el enfisema pulmonar (que es una hiperinsuflacin pulmonar patolgica). A pesar de que
las enfermedades de las vas respiratorias agrupadas bajo la designacin EPOC se pueden
prevenir, su incidencia ha aumentado de forma muy significativa en las ltimas dcadas,
actualmente es la cuarta causa de muerte a nivel internacional.
La bronquitis obstructiva crnica se manifiesta, sobre todo, mediante los siguientes sntomas:
Expectoracin
Tos
Dificultad respiratoria
118
NEUMOLOGA
BRONQUITIS CRONICA
TRATAMIENTO
La medida fundamental es la cesacin del consumo de tabaco que, como ya se ha
enfatizado,
es una indicacin que todo mdico debe estar preparado para entregar
adecuadamente. Esta sola medida es generalmente seguida de una franca reduccin de los
sntomas. Aunque la mayora de las infecciones bronquiales sobreagregadas se deben a virus,
es frecuente la sobreinfeccin bacteriana lo que hace planteable el uso de antibiticos como
amoxicilina o macrlidos, que cubren los microorganismos ms frecuentes. La evidencia en
relacin a la eficacia de este tratamiento es conflictiva, ya que demostrar la etiologa
bacteriana en presencia de colonizacin no es fcil. En general, se recomienda restringir los
antibiticos a los casos con expectoracin francamente purulenta, alteraciones del estado
general o hemograma sugerente. Esta conducta se basa en el riesgo demostrado de crear
resistencias bacterianas por sobre-utilizacin de antibiticos.
119
NEUMOLOGA
BRONQUITIS AGUDA VS CRONICA
120
NEUMOLOGA
SEPARADOR NEUMONIA
121
NEUMOLOGA
NEUMONIA Y SUS TIPOS
Infeccin o inflamacin aguda del parnquima pulmonar que se asocia a manifestaciones
sistmicas y se acompaa de infiltrados de origen inflamatorio en la radiografa de trax.
La neumona es la principal
causa infecciosa de muerte
infantil
en
el
mundo,
122
responsable del 15 % de todas
las defunciones de menores de
5 aos.
La neumona puede estar
causada por virus, bacterias u
hongos.
La
neumona
prevenirse
puede
mediante
inmunizacin, una alimentacin adecuada y mediante el control de factores ambientales.
La neumona causada por bacterias puede tratarse con antibiticos, pero slo un tercio de los
nios que padecen neumona reciben los
antibiticos que necesitan.
La neumona es un tipo de infeccin
respiratoria aguda que afecta a los pulmones.
stos estn formados por pequeos sacos,
llamados alvolos, que en las personas sanas
se llenan de aire al respirar.
Los alvolos de los enfermos de neumona estn
llenos de pus y lquido, lo que hace dolorosa la respiracin y limita la absorcin de oxgeno.
NEUMOLOGA
NEUMONIA Y SUS TIPOS
La neumona es la principal causa individual de mortalidad infantil en todo el mundo. Se
calcula que la neumona mat a unos 935 000 nios menores de 5 aos en el 2013, lo
quesupone el 15% de todas las defunciones de nios menores de 5 aos en todo el mundo.
La neumona afecta a nios y a familias de todo el mundo, pero su prevalencia es mayor en
el frica subsahariana y Asia meridional.
123
Pueden estar protegidos mediante intervenciones sencillas y tratados con medicacin y
cuidados de costo bajo y tecnologa sencilla.
CAUSAS
Diversos agentes infecciosos virus, bacterias y hongos causan neumona, siendo los ms
comunes los siguientes:
Streptococcus pneumoniae: la
causa ms comn de neumona
bacteriana en nios
Haemophilus
influenzae
de
tipo b (Hib): la segunda causa
ms
comn
de
neumona
bacteriana
El virus sincitial respiratorio es
la causa ms frecuente de
neumoma vrica.
Pneumocystis jiroveci es una
causa importante de neumona en nios menores de seis meses con VIH/SIDA, responsable
de al menos uno de cada cuatro fallecimientos de lactantes seropositivos al VIH.
NEUMOLOGA
NEUMONIA Y SUS TIPOS
TRANSMISIN
La neumona puede propagarse por diversas vas. Los virus y bacterias presentes
comnmente en la nariz o garganta de los nios, pueden infectar los pulmones al inhalarse.
Tambin pueden propagarse por va area,
en gotas producidas en tos o estornudos.
Adems, la neumona puede propagarse
por medio de la sangre, sobre todo en el
parto y en el perodo inmediatamente
posterior.
Se necesita investigar ms sobre los
diversos agentes patgenos que causan la
neumona
sobre
sus
modos
de
transmisin, ya que esta informacin es
fundamental para el tratamiento y la prevencin de la enfermedad.
124
NEUMOLOGA
NEUMONIA Y SUS TIPOS
FORMAS DE PRESENTACIN
Los sntomas de la neumona vrica y los de la bacteriana son
similares, si bien los de la neumona vrica pueden ser ms
numerosos que los de la bacteriana.
125
En menores de 5 aos con tos y/o dificultad para respirar,
acompaadas o no de fiebre, la neumona se diagnostica por la
presencia de taquipnea (respiracin rpida) o tiraje subcostal
(depresin o retraccin de la parte inferior del trax durante la
inspiracin, cuando en las personas sanas el trax se produce
una expansin).
Las sibilancias son ms
frecuentes en las infecciones vricas.
Los lactantes con afectacin muy grave pueden
ser incapaces de comer o beber, y pueden
presentar prdida de consciencia, hipotermia y
convulsiones.
Las personas que tienen mayor probabilidad de
tener neumona complicada abarcan:
Adultos mayores o nios muy pequeos,
personas cuyo sistema inmunitario no trabaja
bien y personas con otros problemas mdicos
serios, como diabetes o cirrosis del hgado
NEUMOLOGA
NEUMONIA Y SUS TIPOS
FACTORES DE RIESGO
La mayora de los nios sanos pueden combatir la infeccin mediante sus defensas naturales,
pero
los
nios
inmunodeprimidos
presentan un
riesgo
de
126
mayor
contraer
neumona.
El sistema inmunitario
del
nio
debilitarse
puede
por
malnutricin
desnutricin,
sobre
todo en lactantes no
alimentados
exclusivamente con leche materna.
La presencia previa de enfermedades como sarampin o infecciones de VIH asintomticas
tambin aumentan el riesgo de que un nio contraiga neumona.
Los factores ambientales siguientes
tambin
aumentan
la
susceptibilidad de los nios a la
neumona: la contaminacin del
aire interior ocasionada por el uso
de
biomasa
(como
lea
excrementos) como combustible
para cocinar o calentar el hogar,
vivir en hogares hacinados y el
consumo de tabaco por los padres.
NEUMOLOGA
NEUMONIA Y SUS TIPOS
Los factores de riesgo que aumentan las probabilidades de contraer neumona abarcan:
Enfermedad pulmonar crnica (EPOC, bronquiectasia, fibrosis qustica).
Fumar cigarrillos.
127
Demencia, accidente cerebrovascular, lesin cerebral, parlisis cerebral u otros
trastornos cerebrales.
-
Problemas del sistema inmunitario (durante un tratamiento para el cncer o debido a
VIH/SIDA o trasplante de rganos)
Otras enfermedades graves, tales como cardiopata, cirrosis heptica o diabetes
mellitus.
Ciruga o traumatismo reciente.
Ciruga para tratar cncer de la boca, la garganta o el cuello.
NEUMOLOGA
NEUMONIA Y SUS TIPOS
TRATAMIENTO
El tratamiento intrahospitalaria consiste en: lquidos y antibiticos por va intravenosa,
oxigenoterapia y tratamientos respiratorios.
No todos los pacientes son hospitalizados, solo los que cuenten con los siguientes requisitos:
-
Tiene otro problema de salud
serio.
Tiene sntomas graves.
Es incapaz de cuidar de s mismo
en casa o es incapaz de comer o
beber.
Es mayor de 65 aos.
Ha estado tomando antibiticos
en casa y no est mejorando.
Al tomar antibiticos:
-
No pasar por alto ninguna dosis. Tomar el medicamento hasta que se acabe, aun
cuando haya mejora.
No tomar antitusgenos ni medicamentos para el resfriado a menos que el mdico lo
autorice. La tos ayuda al cuerpo a librarse de la flema de los pulmones.
Respirar aire caliente y hmedo ayuda a aflojar el moco pegajoso que puede hacerlo sentir
como si se estuviera ahogando. Estas medidas pueden ayudar:
-
Pngase un pedazo de tela caliente y hmeda sobre nariz y boca sin hacer presin.
Llene un humidificador con agua caliente e inhale el vapor caliente.
Tome un par de respiraciones profundas dos o tres veces cada hora. Las respiraciones
profundas le ayudarn a abrir los pulmones.
128
NEUMOLOGA
NEUMONIA Y SUS TIPOS
-
Dese golpecitos suavemente en el pecho unas cuantas veces al da, mientras est
acostado con la cabeza ms baja que el pecho. Esto le ayuda a sacar la flema de los
pulmones para que usted la pueda expectorar.
Tome bastantes lquidos (en tanto su mdico lo autorice):
129
-
Tomar agua, jugo o t claro.
Tomar al menos de 6 a 10 tazas por da.
-
No tomar alcohol.
Descanse mucho cuando se vaya a su casa.
Si tiene problemas para dormir por la noche,
haga siestas durante el da
La neumona causada por bacterias puede
tratarse con antibiticos.
El antibitico de eleccin es la amoxicilina
en comprimidos dispersables.
La mayora de los casos de neumona requieren
antibiticos por va oral los cuales suelen recetarse en centros de salud.
Estos casos tambin pueden ser diagnosticados y tratados con antibiticos orales baratos a
nivel comunitario por los trabajadores de salud comunitarios capacitados.
Se recomienda la hospitalizacin de los lactantes de dos meses o menos, as como de los
casos muy graves.
NEUMOLOGA
NEUMONIA Y SUS TIPOS
130
PREVENCIN
La prevencin de la neumona infantil es un componente fundamental de toda estrategia para
reducir la mortalidad infantil. La inmunizacin contra la Hib, neumococos, sarampin y tos
ferina es la forma ms eficaz de prevenir la neumona.
Una nutricin adecuada es clave para mejorar las defensas naturales del nio, comenzando
con la alimentacin exclusiva con leche materna durante los seis primeros meses de vida;
adems de prevenir eficazmente la neumona, reduce la duracin de la enfermedad.
Tambin puede reducirse el nmero de nios que contraen neumona corrigiendo factores
ambientales como la contaminacin del aire interior (por ejemplo, proporcionando cocinas
de interior limpias a precios asequibles) y fomentando una higiene correcta en hogares
hacinados.
A los nios infectados con el VIH se les administra el antibitico cotrimoxazol diariamente
para reducir el riesgo de que contraigan neumona.
Proteccin de los nios de la neumona, entre otras cosas promoviendo la lactancia natural
exclusiva y el hbito de lavarse las manos y reduciendo la contaminacin del aire en
interiores;
Prevencin de la neumona mediante la vacunacin;
NEUMOLOGA
NEUMONIA Y SUS TIPOS
Tratamiento de la neumona, sobre todo procurando que todos los nios enfermos tengan
acceso a una atencin sanitaria correcta (dispensada por un agente de salud comunitario o
bien en un centro de salud cuando la afeccin revista gravedad) y reciban los antibiticos y
el oxgeno que necesitan para sanar.
El diagnstico de la neumona es clnico y se caracteriza por la presencia de fiebre, tos que
puede ser productiva con expectoracin purulenta y la presencia de nuevos infiltrados en la
radiografa de trax.
Puede acompaarse de otros sntomas sistmicos ms en relacin con la respuesta
inflamatoria inmune generalizada que por la misma patologa, sin embargo es importante
establecer dentro del interrogatorio las caractersticas de la tos y del esputo (en especial si
presenta hemoptisis), la presencia de disnea, fiebre, presencia de dolor torcico y alteraciones
del estado de conciencia.
El examen fsico debe ser completo buscando establecer la presencia de taquipnea (FR>30
por minuto), taquicardia (FC> 90 por minuto), presencia de hipotensin (presin sistlica
131
NEUMOLOGA
NEUMONIA Y SUS TIPOS
<90 mm Hg y diastlica <60 mm Hg), compromiso extrapulmonar (meningitis, pericarditis,
artritis) y evaluacin del estado de conciencia.
FACTORES DE RIESGO:
Edad > 65 aos.
Enfermedades crnicas debilitantes (comorbilidad)
EPOC
Insuficiencia cardiaca.
Cirrosis heptica.
Insuficiencia renal crnica.
Diabetes mellitus.
Alcoholismo.
Inmunosupresin (incluyendo VIH+ con diagnstico de SIDA)
Falta de respuesta a un tratamiento antibitico emprico correcto. (Pasadas 48-72
horas)
Presencia de cavitaciones en Rx de trax.
Procedencia de ancianatos.
Presentacin inicial muy grave.
EXMENES PARACLNICOS
- Radiografa de trax.
- Gram y cultivo de esputo.
- Hemocultivos (#2).
- Cuadro hemtico, VSG.
- PCR.
- Electrolitos (Na, K)
- Gases arteriales.
132
NEUMOLOGA
NEUMONIA Y SUS TIPOS
CRITERIOS DE MEJORA:
- Desaparicin de la fiebre
- Disminucin de la leucocitosis
- Mejora de la oxigenacin
- Mejora del estado de conciencia
- Disminucin de la PCR
TRATAMIENTO
Amoxacilina 1 gm VO cada 8 horas
Eritromicina 600 mg VO cada 6 horas
Claritromicina 500 mg VO cada 12 horas.
Ampicilina sulbactam 1.5 gm IV cada 6 horas.
Cefuroxime 750 mg IV cada 8 horas
Claritromicina 500 mg IV cada 12 horas
Ampicilina sulbactam 1.5 gm IV cada 6 horas.
Cefuroxime 750 mg IV cada 8 horas
Ceftriaxona 1 gm IV cada 24 horas
Adicionar claritomicina 500 mg IV cada 12 horaS
Cefepime 2 gm IV cada 8 horas
Piperacilina tazobactam 4.5 gm IV cada 6 horas
CLASIFICACION
En funcin del agente causal:
neumoccica (streptococcus pneumoniae) Gram +
neumona estafiloccica (staphylococcus aureus). Gram +
Neumona por Klebsiella, Gram
Neumona por Legionella, Gram
133
NEUMOLOGA
NEUMONIA Y SUS TIPOS
Por la afectacin anatomopatolgica:
Neumona alveolar o lobar: afecta
mltiples
alvolos,
encuentran
llenos
que
de
se
exudado
pudiendo incluso comprometer un
lbulo
completo;
Esta
es
134
la
presentacin tpica de la neumona
neumococica
(Streptococcus
pneumoniae).
Neumona multifocal o bronconeumona: afecta a los alveolos y a los bronquiolos
adyacentes; la afectacin suele ser segmentaria mltiple, pero es raro que afecte a un
lbulo completo. Suele manifestarse de este modo la neumona por Gram negativos
y por staphylococcus aureus
Neumona intersticial: como su
nombre lo dice afecta la zona del
intersticio, respetando la luz bronquial y
alveolar.
Suele
ser
la
forma
de
manifestacin de virus y otros grmenes
atpicos, aunque en ocasiones pueden
producirla bacterias comunes.
Neumona necrotizante o absceso pulmonar: algunos grmenes pueden producir
necrosis en el parnquima pulmonar, que radiolgicamente aparecen como zonas
hiperlucentes.
NEUMOLOGA
NEUMONIA Y SUS TIPOS
135
En funcin de la reaccin del husped:
Neumona supurada: empiema (acumulacin de
pus en el espacio pleural) y
abseso (lesin
pulmonar en forma de calidad llena de pus)
Neumona fibrinosa: La neumona fibrinosa,
tambin llamada neumona lobular, es una
inflamacin pulmonar, en la cual se produce una
abundancia del exudado en fibrina, causada por
infeccin.
Ataca a los individuos jvenes y tiene un curso de
siete a diez das
NEUMOLOGA
NEUMONIA Y SUS TIPOS
En funcin del tipo de husped:
Neumona en paciente inmunocompetente.
Neumona en paciente inmunodeprimido.
Esta diferenciacin puede determinar un espectro etiolgico totalmente diferente; el tipo de
inmunodepresin, su intensidad y su duracin influyen en las principales etiologas a
considerar y en el diagnstico diferencial, pronostico, manejo diagnstico y teraputico
aconsejable.
En funcin del mbito de adquisicin:
Adquiridas en la comunidad (o extrahospitalarias). Infeccin de los pulmones
provocada por una gran variedad de microorganismos adquiridos fuera del hospital,
que causa la inflamacin del parnquima pulmonar y de los espacios alveolares. Esta
tipo de neumona se adquiere en la poblacin en general y se desarrolla en una persona
no hospitalizada o en los pacientes hospitalizados que presentan esta infeccin aguda
en las 24 a 48 horas siguientes a su internacin.
Neumonas
hospitalarias
nosocomiales.
Presentan
o
mayor
mortalidad que la neumona adquirida
en
la
comunidad
mortalidad
porque
(tiene
la
mayor
adquieren
pacientes hospitalizados que tienen un
sistema inmune debilitado y por tanto
tienen ms riesgo de morir).
Ocurre a las 48 horas o ms despus de la admisin hospitalaria.
136
NEUMOLOGA
NEUMONIA Y SUS TIPOS
Generalmente, al curarse la neumona o la bronconeumona, el exudado de los alveolos y
bronquios es resorbido y los tejidos enfermos recobran la normalidad y vuelven a contener
aire en el intervalo mximo de un mes.
Pero la resorcin de dicho exudado puede fallar en
casos excepcionales, en los cuales brota tejido
conjuntivo nuevo de los alveolos y tejidos
peribronquiales.
La parte afecta adquiere entonces color y resistencia
de carne y forma la llamada carnificacin o
condensacin crnica del pulmon o neumona
crnica.
Es una neumona de resolucin retardada toda aquella que tarda mas de cuatro semanas en
reabsorberse. Mas tarde la retraccin (induracin) del tejido conjuntivo excesivamente
formado reduce sus focos, y a menudo, a consecuencia de la traccin excntrica ejercida
sobre los bronquios vecinos, ocasiona dilataciones bronquiectasicas.
Cualquier forma de neumona puede motivar induracin crnica; la originan con especial
frecuencia las bronconeumonas no apercibidas en el curso del sarampin y de la tos ferina,
quedando tras estas infecciones no pocas bronquiectasias.
En los adultos, despus de la gripe, no es raro el cuadro de neumona crnica, en forma de
procesos de condensacin muy torpidos, pero acaban por curar, o bien dejan secuelas
persistentes como las citadas.
Es caracterstico que despus del proceso neumotico agudo, cuando este cura mal, persisten
la matidez, el soplo bronquial o los estertores, y que la fiebre solo desaparezca poco a poco
en el curso de muchas semanas.
La tos que persiste, con frecuencia largo tiempo y aumenta su intensidad mas tarde con el
desarrollo de las bronquiectasias, es signo de paso a la cronicidad. A consecuencia de la
retraccin pulmonar, la matidez cardiaca se desvia y el diafragma se eleva hacia el lado
enfermo.
137
NEUMOLOGA
Portada ASMA
138
NEUMOLOGA
ASMA BRONQUIAL
139
El asma se define como una enfermedad inflamatoria crnica de las vas
respiratorias que se caracteriza por un aumento de la respuesta del rbol traqueo bronquial a
mltiples estmulos. Fisiolgicamente, el asma se manifiesta por estrechamiento
generalizado de las vas respiratorias, que puede sanar de forma espontnea o con
tratamiento, y clnicamente por paroxismos de disnea, tos y sibilancias. Es una enfermedad
episdica, en la que las exacerbaciones agudas se intercalan con perodos asintomticos.
Normalmente, la mayor parte de las crisis son de corta duracin, desde unos minutos a horas,
y despus de ellas el paciente se recupera completamente desde el punto de vista clnico. Sin
embargo, puede haber una fase en la que el paciente sufra todos los das cierto grado de
NEUMOLOGA
ASMA BRONQUIAL
obstruccin de las vas respiratorias. Esta fase puede ser leve, con episodios agudos
superpuestos o sin ellos, o mucho ms grave, con intensa obstruccin que persiste durante
das o semanas, una situacin conocida como estado asmtico. En circunstancias
infrecuentes, los episodios agudos pueden tener un desenlace fatal.
PREVALENCIA Y ETIOLOGIA
El asma es una enfermedad muy frecuente que tiene un impacto social inmenso.
Su prevalencia est aumentando en muchas partes del mundo, pero no est claro que esto se
deba a un incremento real de su incidencia o, simplemente, al hecho de que est aumentando
el tamao de la poblacin global. Se estima que afecta a proporciones de 4 a 5% de la
poblacin de Estados Unidos. Los datos de los Centers for Disease Control and Prevention
sugieren que sufrieron ataques agudos de esta enfermedad 10 a 11 millones de personas en
ese pas en 1998, que tuvieron como consecuencia 13.9 millones de consultas de pacientes
externos, dos millones de solicitudes de asistencia urgente y 423 000 hospitalizaciones, con
un coste total de ms de 6 000 millones de dlares.
El impacto de la enfermedad parece golpear con mayor fuerza a las minoras y a los habitantes
afroestadounidenses e hispanos del interior de las ciudades.
El asma bronquial ocurre a todas las edades, pero lo hace de manera predominante al
principio de la vida. Cerca de la mitad de los casos se inician antes de los 10 aos de edad, y
otra tercera parte lo hacen antes de los 40 aos.
Durante la infancia la tasa preponderante entre varones y mujeres es de 2:1, pero las
frecuencias por gnero se igualan a los 30 aos. Desde un punto de vista etiolgico, el asma
es una enfermedad heterognea, y contribuyen a su iniciacin y continuacin factores
genticos (atpicos) y ambientales como virus, exposiciones ocupacionales y alergenos.
La atopia es el nico gran factor de riesgo para el desarrollo del asma. El asma alrgica con
frecuencia se asocia a un antecedente personal, familiar (o ambos) de enfermedades alrgicas,
140
NEUMOLOGA
ASMA BRONQUIAL
como rinitis, urticaria y eccema; con reacciones cutneas positivas de roncha y eritema; con
la inyeccin intradrmica de extractos de antgenos areos; con incremento de las
concentraciones sricas de IgE; y/o con reaccin positiva a las pruebas de estimulacin
mediante la inhalacin del antgeno especfico.
Una proporcin significativa de la poblacin asmtica no tiene antecedentes personales o
familiares de alergias, pruebas cutneas negativas y concentraciones sricas normales de IgE
y, por tanto, no puede clasificarse segn mecanismos inmunolgicos definidos actualmente.
Esta forma se denomina idiosincrsica o no atpica. Muchos pacientes no encajan
perfectamente en las categoras antedichas, sino que corresponden a un grupo mixto, con
caractersticas de ambas. En general, los pacientes en los que la enfermedad comienza a
edades tempranas tienden a tener un componente alrgico ms fuerte, en tanto que aqullos
en los que el asma aparece despus tienden a presentar causas no alrgicas o mixtas.
PATOGNESIS
El asma es resultado de un estado persistente de inflamacin subaguda de las vas
respiratorias. Incluso en pacientes asintomticos, las vas respiratorias pueden encontrarse
edematosas e infiltradas por leucocitos eosinfilos y neutrfilos y linfocitos, con incremento
o no del contenido de colgena de la membrana basal epitelial. De manera global, existe un
incremento generalizado de la celularidad acompaado de aumento de la densidad capilar.
Puede haber tambin hipertrofia glandular y denudacin del epitelio. Estos cambios pueden
persistir a pesar del tratamiento, y a menudo no se relacionan con la gravedad de la
enfermedad.
Los aspectos clnicos y fisiolgicos del asma son consecuencias de una interaccin entre las
clulas inflamatorias residentes e infiltrativas y de mediadores inflamatorios y citocinas en
el epitelio de superficie de las vas respiratorias. Las clulas que parecen desempear partes
importantes en la enfermedadinflamatoria son mastocitos, eosinfilos, linfocitos y clulas
141
NEUMOLOGA
ASMA BRONQUIAL
epiteliales de las vas respiratorias. Estn menos bien definidas las funciones que tienen en
ella neutrfilos, macrfagos y otras clulas constituyentes de las vas respiratorias.
Cada uno de los tipos principales de clulas parecen contribuir con mediadores y citocinas
que inician y amplifican tanto la inflamacin aguda como los cambios patolgicos a largo
plazo que se han descrito. Los mediadores descargados producen una reaccin inflamatoria
intensa e inmediata que consiste en broncoconstriccin, congestin vascular, formacin de
edema, aumento de la produccin de moco y transporte mucociliar trastornado. A este suceso
local intenso puede seguir uno ms crnico. Otros factores quimiotcticos que se elaboran
(factores quimiotcticos de la anafilaxis y leucotrieno B4 de eosinfilos y neutrfilos) hacen
llegar tambin eosinfilos, plaquetas y leucocitos
polimorfonucleares al sitio de la reaccin. El epitelio de las vas respiratorias es tanto el
blanco de la cascada inflamatoria como un aspecto contribuyente a sta. Este tejido amplifica
la broncoconstriccin a la vez que promueve la vasodilatacin mediante descarga de los
compuestos.
El eosinfilo parece desempear una parte importante en el componente
infiltrativo. La interleucina 5 (IL-5) estimula la descarga de estas clulas hacia la circulacin
y extiende su supervivencia. Una vez activadas, son una fuente de leucotrienos en
abundancia, y las protenas granulares descargadas por ellas (protena bsica mayor y
protena catinica eosinfila) y los radicales libres del oxgeno son capaces de destruir al
epitelio respiratorio, que a continuacin se esfacela en la luz bronquial en forma de cuerpos
de Creola. Adems de producir prdida de las funciones de barrera y secretora, esta lesin
desencadena la produccin de citocinas quimiotcticas, que a su vez incrementan la
inflamacin.
En teora puede dejar expuestas tambin las terminaciones nerviosas, iniciando de esta
manera la actividad de las vas inflamatorias neurgenas. Este fenmeno, a su vez, podra
convertir a un suceso local primario en una reaccin generalizada por un mecanismo reflejo.
Aunque un elemento importante en estos casos es la inflamacin, se est revalorando la
funcin que desempea el eosinfilo en el establecimiento y la conservacin de la
142
NEUMOLOGA
ASMA BRONQUIAL
hiperreactividad de las vas respiratorias. Los estudios en los que se emplean anticuerpos
contra la IL-5 demuestran una disociacin entre los sucesos inflamatorios y fisiolgicos
despus del desafo con antgenos as como eosinofilia de la sangre y el esputo.
143
Al parecer los linfocitos T tambin son
importantes en la respuesta inflamatoria. Las
clulas TH2 activadas estn presentes en
grandes cantidades en las vas respiratorias
asmticas y producen citocinas, como IL-4, que
inician la respuesta inmunitaria humoral (IgE).
Tambin elaboran IL-5 con efecto sobre los
eosinfilos. Los informes coinciden en que el
asma
puede
estar
relacionada
con
un
desequilibrio entre las respuestas inmunitarias
TH1 y TH2, pero las conclusiones an no son
firmes.
CONSIDERACIONES GENTICAS
Aunque hay pocas dudas de que el asma tiene un intenso componente familiar, la
identificacin de los mecanismos genticos subyacentes ha demostrado ser una tarea difcil
por mltiples razones, entre las que se encuentran aspectos tan fundamentales como la falta
de consenso general sobre la definicin de la enfermedad, la incapacidad para definir un
nico fenotipo, los patrones no mendelianos de herencia, y la falta de conocimientos sobre la
forma en que los factores ambientales modifican la expresin gentica. Los anlisis
sistemticos de familias buscando un gen candidato a ser el responsable de la enfermedad
NEUMOLOGA
ASMA BRONQUIAL
han arrojado mltiples regiones cromosmicas que se relacionan con la atopia, el aumento
de la concentracin de IgE y la hiperreactividad de la va respiratoria.
Las evidencias de relacin gentica entre las concentraciones elevadas de IgE en suero y la
atopia se han encontrado en los cromosomas 5q, 11q y 12q de una serie de poblaciones
entresacadas de todo el mundo. Las regiones del genoma que tienen relacin gentica con la
hiperreactividad bronquial caractersticamente tambin estn relacionadas con las
concentraciones elevadas de IgE srica total.
Existen excelentes genes candidatos como responsables de alteraciones especficas del asma
dentro de las regiones identificadas en los estudios de ligamiento. Por ejemplo, el cromosoma
5q contiene grupos de citocinas, entre las que se encuentran IL-4, IL-5, IL-9 e IL-13. Otras
regiones del cromosoma 5q contienen tambin los receptores beta-adrenrgicos y los
receptores de glucocorticoides. El cromosoma 6p contiene regiones que son importantes para
la presentacin de antgenos y la mediacin de la respuesta inflamatoria. El cromosoma 12q
contiene dos genes que podran influir en la atopia y la hiperreactividad de la va area,
incluida la sintasa de xido ntrico.
ESTMULOS QUE INDUCEN ASMA
Los estmulos que incrementan la reactividad de las vas respiratorias e inducen los episodios
agudos de asma se pueden agrupar en siete categoras principales: alergnicos,
farmacolgicos, ambientales, laborales, infecciosos, relacionados con el ejercicio y
emocionales.
ALERGENOS
El asma alrgica depende de una respuesta de la IgE controlada por los linfocitos T y B y
activada por la interaccin del antgeno con molculas de IgE unidas a las clulas cebadas.
El epitelio de la va area y la submucosa contienen clulas dendrticas que capturan y
procesan los antgenos. Despus de captar un inmungeno estas clulas migran a los ganglios
linfticos locales, donde presentan este material a los receptores de los linfocitos T. En un
144
NEUMOLOGA
ASMA BRONQUIAL
contexto gentico adecuado, la interaccin del antgeno con una clula T virgen TH0 en
presencia de IL-4 produce la diferenciacin de la clula al subtipo TH2. Este proceso no slo
contribuye a facilitar la inflamacin que se produce en el asma, sino que tambin hace que
los linfocitos B cambien su produccin de anticuerpos de IgG e IgM a inmunoglobulina E.
145
Una vez que la han sintetizado y descargado las clulas B, la IgE circula en la sangre hasta
que se fija a receptores de alta afinidad sobre los mastocitos y a receptores de baja afinidad
sobre los basfilos. La mayor parte de los alrgenos que provocan asma se encuentran en el
aire y para inducir un estado de hipersensibilidad tienen que abundar durante perodos
considerables. Sin embargo, una vez ocurrida la sensibilizacin, el paciente puede mostrar
una extrema reactividad, de tal forma que cantidades diminutas del antgeno producen
exacerbaciones significativas de la enfermedad. Los mecanismos inmunitarios parecen estar
relacionados etiolgicamente con la aparicin de asma en el 25 a 35% de todos los casos y
quiz contribuyen a ella en otra tercera parte.
Se han sugerido prevalencias mayores, pero es difcil saber cmo se deben interpretar los
datos debido a que hay muchos factores de confusin. El asma alrgica suele ser estacional
y se observa con ms frecuencia en los nios y los adultos jvenes. Una forma no estacional
NEUMOLOGA
ASMA BRONQUIAL
puede aparecer en relacin con plumas, caspa de animales, caros del polvo, mohos y otros
antgenos presentes de forma constante en el ambiente. La exposicin al antgeno
normalmente produce una respuesta inmediata con la instauracin de la obstruccin de las
vas respiratorias en unos minutos y la resolucin posterior. En el 30 a 50% de los pacientes
existe una segunda onda de broncoconstriccin, la denominada reaccin tarda, que aparece
6 a 10 h despus. En una minora, slo se produce la reaccin tarda. Antiguamente, se
pensaba que la reaccin tarda era esencial para la aparicin de la hiperreactividad de la va
respiratoria que sigue a la exposicin al antgeno. Ahora se sabe que ste no es el caso.
El mecanismo mediante el cual la inhalacin del antgeno provoca un episodio agudo de asma
depende en parte de las interacciones antgeno-anticuerpo en la superficie de las clulas
cebadas pulmonares, con la consiguiente generacin y secrecin de mediadores de la
hipersensibilidad inmediata. Actualmente, se propone que las partculas antignicas muy
pequeas atraviesan las defensas del pulmn y entran en contacto con las clulas cebadas que
estn entrelazadas con el epitelio en la superficie luminal de las vas respiratorias centrales.
La posterior elaboracin de los mediadores y las citocinas produce la secuencia indicada
previamente.
ESTMULOS FARMACOLGICOS
Los frmacos que se asocian ms a menudo con los episodios agudos de asma son la aspirina,
los colorantes como la tartrazina, los antagonistas betaadrenrgicos y algunos compuestos
sulfurosos. Conviene reconocer el estrechamiento bronquial inducido por los medicamentos
porque, si aparece, suele asociarse a una morbilidad considerable. Adems, la toma de
aspirina (u otros antiinflamatorios no esteroideos) o de antagonistas beta-adrenrgicos se ha
seguido a veces por la muerte. El sndrome tpico de sensibilidad a la aspirina afecta
principalmente a los adultos, aunque tambin se observa en los nios.
Este problema suele comenzar con una rinitis vasomotora persistente que se sigue de
rinosinusitis hiperplsica con plipos nasales. Luego, aparece progresivamente el asma. Las
personas afectadas presentan normalmente congestin nasal y ocular incluso con dosis muy
146
NEUMOLOGA
ASMA BRONQUIAL
pequeas de aspirina, y episodios agudos, a menudo graves, de obstruccin de las vas
respiratorias.
La prevalencia de la sensibilidad a la aspirina entre los asmticos vara de unos estudios a
otros, pero muchos autores piensan que el 10% es una cifra razonable. Existe una importante
reactividad cruzada entre la aspirina y otros antiinflamatorios no esteroideos, que inhiben la
sintasa de prostaglandina G/H 1 (ciclooxigenasa tipo 1). Son especialmente importantes en
este sentido la indometacina, el fenoprofeno, el naproxn, el zomepiraco sdico, el ibuprofn,
el cido mefenmico y la fenilbutazona. Por otra parte, el paracetamol (acetaminofn), el
salicilato sdico, el salicilato de colina, la salicilamida y el propoxifeno se toleran bien.
Tambin suscita controversia la frecuencia exacta de reacciones cruzadas entre la tartrazina
y otros colorantes en las personas asmticas sensibles a la aspirina, pero una vez ms, el 10%
es la cifra generalmente aceptada. Sin embargo, esta complicacin peculiar del asma sensible
a la aspirina es particularmente insidiosa, en el sentido de que la tartrazina y otros colorantes
potencialmente nocivos estn muy presentes en el ambiente y pueden ingerirse de forma
inadvertida por los pacientes sensibles.
Se puede desensibilizar a los pacientes con sensibilidad a la aspirina mediante la
administracin diaria del frmaco. Tras este tipo de tratamiento tambin aparece tolerancia
cruzada a los agentes antiinflamatorios no esteroideos. El mecanismo mediante el cual la
aspirina y otros frmacos producen broncoespasmo parece ser una hiperexcrecin crnica de
cisteinil leucotrieno, que activa las clulas cebadas. La reaccin adversa a la aspirina puede
inhibirse mediante la utilizacin de bloqueadores de la sntesis de leucotrienos o de
antagonistas de los receptores.
Los antagonistas beta-adrenrgicos producen regularmente obstruccin de las vas
respiratorias en los asmticos y tambin en otras personas con hiperreactividad de las vas
respiratorias, por lo cual deben evitarse en estos pacientes. Incluso los agentes 1 selectivos
tienen esta facultad, sobre todo en dosis altas. De hecho, su aplicacin tpica ocular para el
tratamiento del glaucoma se ha asociado a un empeoramiento del asma.
147
NEUMOLOGA
ASMA BRONQUIAL
Los compuestos sulfurosos, como el metabisulfito potsico, los bisulfitos potsico y sdico,
el sulfito sdico y el dixido de azufre, que se utilizan mucho en la industria alimentaria y
farmacutica como desinfectantes y conservadores, tambin pueden producir obstruccin
aguda de las vas respiratorias en los pacientes sensibles. La exposicin se suele producir por
ingestin de alimentos o bebidas que contienen estos compuestos, por ejemplo, ensaladas,
fruta fresca, patatas, marisco y vino. Se ha descrito una exacerbacin del asma tras el empleo
de soluciones oftlmicas con sulfitos e inyecciones intravenosas de glucocorticoides y con la
inhalacin de algunas soluciones broncodilatadoras. Se desconocen la incidencia y el
mecanismo de accin de este fenmeno.
Cuando se sospeche, se puede confirmar el diagnstico mediante la estimulacin oral o con
inhalaciones.
CONTAMINANTES AMBIENTALES Y DEL AIRE
Las causas ambientales del asma suelen estar en relacin con las condiciones climticas que
favorecen la concentracin de contaminantes y antgenos atmosfricos. Estas circunstancias
tienden a producirse en reas urbanas industrializadas o densamente pobladas, y suelen
asociarse con inversiones trmicas y otras situaciones en las que existen masas areas
estancadas. En estas situaciones, aunque la poblacin general puede presentar sntomas
respiratorios, los pacientes con asma y otras enfermedades respiratorias tienden a afectarse
ms gravemente.
Entre los diversos contaminantes areos se sabe que tienen este efecto el ozono, el dixido
de nitrgeno y el dixido de azufre. Todos ejercen los mayores efectos durante los perodos
de intensa ventilacin. En algunas regiones de Norteamrica, las concentraciones
estacionales de los antgenos transmitidos por el aire, como el polen, aumentan hasta producir
epidemias ocasionales con ingresos hospitalarios por asma y un incremento de la tasa de
mortalidad.
Estas
complicaciones
mejoran
administrando
de
modo
medicamentos antiinflamatorios antes de que empiece la estacin alrgica.
profilctico
148
NEUMOLOGA
ASMA BRONQUIAL
FACTORES LABORALES
El asma relacionada con la profesin es un problema sanitario importante y se ha descrito
una obstruccin aguda y crnica de las vas respiratorias tras la exposicin a un gran nmero
de compuestos utilizados en muchos tipos de procesos industriales. En general, los agentes
se pueden clasificar en compuestos de alto peso molecular, que se cree inducen asma por
mecanismos inmunolgicos, y los que son de bajo peso molecular, que sirven como haptinas
o que pueden descargar sustancias broncoconstrictoras. Los compuestos de alto peso
molecular que tienen importancia son la madera y los polvos vegetales (p. ej., de roble,
granos, harinas, semillas de ricino, granos verdes de caf, mako, goma de acacia, goma de
Karaya, caucho y goma de tragacanto), ciertos agentes farmacuticos (p. ej., antibiticos,
piperazina y cimetidina), enzimas biolgicas (p. ej., detergentes de lavandera, enzimas
pancreticas y Bacillus subtilis) y polvos de animales e insectos, sueros y secreciones (p. ej.,
animales de laboratorio, pollos, cangrejos, camarones, ostiones, moscas, abejas y polillas).
Los compuestos de bajo peso molecular que producen problemas son sales metlicas (p. ej.,
de platino, cromo, vanadio y nquel) y sustancias qumicas industriales y plsticos (p. ej.,
diisocianato de tolueno, anhdrido del cido ftlico, anhdrido trimeltico, persulfatos,
etilenodiamina, p-fenilenodiamina, cedro rojo occidental, azidrocarbonamida y diversos
colorantes). El formaldehdo y el formaldehdo ureico se encuentran tambin en este grupo.
Es importante reconocer que puede ocurrir tambin exposicin a sustancias qumicas
sensibilizantes, en particular las empleadas en pinturas, solventes y plsticos, durante las
actividades de placer y no relacionadas con el trabajo.
Si el agente laboral provoca una reaccin inmunolgica inmediata o doble, la evolucin es
similar a la que se produce con las exposiciones a otros antgenos.
Sin embargo, con frecuencia los pacientes tienen una evolucin cclica caracterstica. Se
encuentran bien cuando llegan al trabajo y los sntomas aparecen hacia el final de la jornada,
avanzan despus de abandonar el lugar de trabajo y disminuyen posteriormente. Los perodos
sin trabajo, como los fines de semana y las vacaciones, se acompaan de remisiones. A
menudo hay compaeros que tienen los mismos sntomas.
149
NEUMOLOGA
ASMA BRONQUIAL
INFECCIONES
Las infecciones respiratorias son los estmulos que con ms frecuencia provocan las
exacerbaciones agudas del asma. Los principales factores etiolgicos son los virus
respiratorios y no las bacterias o la alergia a los microorganismos. En los nios pequeos, los
agentes infecciosos ms importantes son el virus sincitial respiratorio y el virus de la
parainfluenza. En los nios mayores y en los adultos predominan los rinovirus y el virus de
la gripe. La simple colonizacin del rbol traqueobronquial es insuficiente para provocar los
episodios agudos de broncoespasmo, y las crisis de asma slo aparecen cuando hay o ha
habido sntomas de infeccin respiratoria. Las infecciones vricas pueden desestabilizar el
asma de forma activa y crnica, y quiz son los nicos estmulos que pueden provocar
sntomas constantes durante semanas.
El mecanismo por el que los virus inducen las crisis de asma podra relacionarse con la
sntesis de citosinas derivadas de las clulas T que refuerzan la infiltracin de las clulas
inflamatorias en las vas respiratorias ya sensibilizadas.
EJERCICIO
El ejercicio es uno de los desencadenantes ms frecuentes de los episodios agudos de asma.
Este estmulo difiere de otros factores naturales como los antgenos, las infecciones vricas y
los contaminantes del aire en que no deja ninguna secuela a largo plazo ni modifica la
reactividad de la va respiratoria.
Tpicamente los ataques siguen al ejercicio y no ocurren durante ste. Las variables de
importancia crtica de las que depende la gravedad de la obstruccin de las vas respiratorias
despus del esfuerzo son los niveles de ventilacin logrados y la temperatura y la humedad
del aire inspirado. Cuanto ms elevada la ventilacin y ms bajo el contenido de calor del
aire, ms intensa la reaccin.
A la inversa, en una tarea determinada la inhalacin de aire fro intensifica de manera notable
la reaccin, en tanto que el aire tibio y hmedo la embota o incluso la elimina. Por este
motivo, las actividades como el hockey y el patinaje sobre hielo as como el esqu a campo
150
NEUMOLOGA
ASMA BRONQUIAL
traviesa (ventilacin acelerada con inhalacin de aire fro) son ms provocadoras que nadar
en una piscina cubierta (ventilacin relativamente lenta con inhalacin de aire hmedo). El
mecanismo por medio del cual el ejercicio produce obstruccin de las vas respiratorias
podra estar relacionado con hiperemia producida de manera trmica y fuga capilar en las
paredes de estas vas.
151
TENSIN EMOCIONAL
Ciertos factores psicolgicos pueden empeorar o mejorar el asma. Los cambios del calibre
de las vas respiratorias parecen estar mediados por la modificacin de la actividad vagal
eferente, pero pueden tambin desempear un papel las endorfinas. El grado de participacin
de los factores psicolgicos en la induccin y/o continuacin de una determinada
exacerbacin aguda no est establecido, pero probablemente vara de unos pacientes a otros,
y en el mismo paciente de un episodio a otro.
ANATOMA PATOLGICA
En un paciente que muere en una crisis asmtica, el hallazgo ms caracterstico en la biopsia
de los pulmones es su gran hiperdistensin y la ausencia de colapso cuando se abren las
cavidades pleurales. Al cortar los pulmones aparecen numerosos tapones gelatinosos de
exudado en la mayor parte de las ramificaciones bronquiales, hasta los bronquiolos
terminales. El estudio histolgico muestra una hipertrofia del msculo liso bronquial, una
hiperplasia de los vasos mucosos y submucosos, un edema de la mucosa, una denudacin del
epitelio de superficie, un marcado engrosamiento de la membrana basal e infiltrados
eosinfilos en la pared bronquial. No existe ninguna de las lesiones bien conocidas del
enfisema destructor.
FISIOPATOLOGA
El dato fisiopatolgico caracterstico del asma es la reduccin del dimetro de las vas
respiratorias por la contraccin del msculo liso, la congestin vascular, el edema de la pared
bronquial y la presencia de secreciones firmes y espesas. El resultado final es un incremento
NEUMOLOGA
ASMA BRONQUIAL
de la resistencia de las vas respiratorias, una disminucin de los volmenes espiratorios
forzados y de la velocidad del flujo, una hiperinsuflacin pulmonar y del trax, un aumento
del trabajo de la respiracin, alteraciones de la funcin de los msculos respiratorios, cambios
de
la retraccin elstica,
distribucin
anormal
de la ventilacin y del
flujo
sanguneo
pulmonar
con
desequilibrios de sus
relaciones, y alteracin
de los gases arteriales.
Por tanto, aunque el
asma
se
considera
fundamentalmente una
enfermedad de las vas
respiratorias,
durante
las crisis agudas, se
alteran casi todos los
aspectos de la funcin
pulmonar.
Adems, en los pacientes muy sintomticos, a menudo existen signos electrocardiogrficos
de hipertrofia del ventrculo derecho y puede haber hipertensin pulmonar. Cuando un
paciente se presenta para tratamiento, su volumen espiratorio forzado en 1 s FEV1) o su tasa
de flujo espiratorio mximo (PEFR) sern tpicamente menores de 40% de lo esperado.
Cuando se mantienen las alteraciones de la mecnica de la respiracin, la retencin
concurrente de aire es muy importante. En los pacientes agudos, el volumen residual se suele
acercar al 400% del normal y est duplicada la capacidad funcional residual.
152
NEUMOLOGA
ASMA BRONQUIAL
La hipoxia es un dato constante durante las exacerbaciones agudas, pero es poco frecuente la
insuficiencia ventilatoria franca, que acontece en el 10 a 15% de los pacientes que acuden
buscando tratamiento. La mayora de los asmticos tiene hipocapnia y alcalosis respiratoria.
En los pacientes con enfermedad aguda, el hallazgo de una presin arterial de dixido de
carbono normal tiende a vincularse con niveles bastante acentuados de obstruccin y, por
consiguiente, cuando se encuentra este dato en un paciente sintomtico, debe considerarse un
signo de insuficiencia respiratoria inminente y tratarse como tal. De la misma forma, la
presencia de acidosis metablica en un cuadro de asma aguda indica una obstruccin grave.
La cianosis es un signo muy tardo. Tratar de juzgar el estado de la ventilacin de un paciente
agudo basndose slo en los datos clnicos es extremadamente arriesgado y no se debe
confiar en ellos con mucha facilidad.
Por lo tanto, si se sospecha una hipoventilacin alveolar hay que medir las presiones de los
gases en la sangre arterial.
MANIFESTACIONES CLNICAS
Los sntomas del asma consisten en la trada de disnea, tos y sibilancias, siendo esta ltima
considerada como la condicin sine qua non. En su forma ms tpica, el asma es una
enfermedad episdica y coexisten los tres sntomas. Al inicio del ataque, los pacientes
experimentan sensacin de constriccin en el trax, a menudo con tos no productiva.
La respiracin se hace ruda y audible y aparecen sibilancias en ambas fases de la respiracin,
la espiracin se prolonga y con frecuencia aparecen taquicardia, taquipnea y leve hipertensin
sistlica. Los
pulmones se hiperdistienden rpidamente y aumenta el dimetro anteroposterior del trax. Si
la crisis es grave o prolongada, puede haber una prdida de los sonidos pulmonares
adventicios y las sibilancias adquieren un tono agudo.
153
NEUMOLOGA
ASMA BRONQUIAL
Adems, se hace visible la actividad de los msculos accesorios y con frecuencia se instaura
un pulso paradjico. Estos dos signos han mostrado un gran valor como indicadores de la
gravedad de la obstruccin. En presencia de alguno de ellos, la funcin pulmonar tiende a
estar ms deteriorada que si faltan. Es importante observar que la aparicin de un pulso
paradjico depende de la generacin de grandes presiones negativas intratorcicas. As, si el
paciente respira superficialmente, este signo y/o el uso de los msculos accesorios pueden
faltar incluso en presencia de una obstruccin bastante grave.
Los otros signos y sntomas del asma slo reflejan de modo imperfecto las alteraciones
fisiolgicas existentes. De hecho, si se confa en la ausencia de sntomas subjetivos, o incluso
de las sibilancias, como momento para detener el tratamiento de un ataque agudo, puede
ignorarse una importante enfermedad residual.
La finalizacin de un episodio suele estar determinada por tos productiva de esputo espeso y
filamentoso, que con frecuencia tiene la forma cilndrica de las vas respiratorias distales
(espirales de Curschmann) y que cuando se examina al microscopio suele mostrar eosinfilos
y cristales de Charcot-Leyden. En situaciones extremas, las sibilancias disminuyen de forma
considerable o incluso desaparecen por completo, la tos se vuelve extremadamente ineficaz
y el paciente comienza a tener una respiracin entrecortada. Estos hallazgos corresponden a
la existencia de tapones mucosos difusos con riesgo de sofocacin. Puede ser necesaria la
asistencia con ventilacin mecnica. En las crisis asmticas ocasionalmente se producen
atelectasias debidas a las secreciones condensadas. Son poco frecuentes otras complicaciones
como neumotrax espontneo o neumomediastino.
Es menos caracterstico que un paciente con asma sufra episodios intermitentes de tos no
productiva o disnea de esfuerzo. Al contrario que otros asmticos, cuando estos pacientes
son examinados durante los perodos sintomticos tienden a presentar ruidos respiratorios
normales, pero pueden tener sibilancias tras varias espiraciones forzadas y/o pueden mostrar
alteraciones de la dinmica ventilatoria cuando se someten a pruebas funcionales. En
154
NEUMOLOGA
ASMA BRONQUIAL
ausencia de estos dos signos, puede ser necesaria una prueba de provocacin bronquial para
realizar el diagnstico.
Diagnstico diferencial
La distincin entre el asma y otras enfermedades que cursan con disnea y sibilancias no suele
ser difcil, sobre todo cuando se observa al paciente en un episodio agudo. Son muy
caractersticos los signos fsicos y los sntomas referidos previamente, as como los
antecedentes de crisis peridicas. Un dato complementario de importancia es la existencia de
antecedentes familiares o personales de enfermedades alrgicas, como eccema, rinitis o
urticaria. Una caracterstica extremadamente comn del asma es el hecho de despertarse por
la noche con disnea y/o sibilancias. De hecho, este fenmeno es tan frecuente que su ausencia
hace dudar del diagnstico.
La obstruccin de las vas respiratorias superiores por un tumor o edema larngeo puede
confundirse en ocasiones con el asma. Normalmente, estos pacientes presentan estridor y los
ruidos respiratorios estridentes se localizan sobre la trquea.
Suelen faltar las sibilancias difusas en ambos campos pulmonares. Sin embargo, la
diferenciacin a veces resulta difcil, necesitndose para ello la laringoscopia indirecta o la
broncoscopia. En pacientes con disfuncin de glotis se han descrito sntomas anlogos al
asma. Estas personas cierran la glotis durante la inspiracin y la espiracin, y tienen episodios
de obstruccin grave de las vas respiratorias. En algunas ocasiones presentan retencin de
dixido de carbono; sin embargo, al contrario que en el asma, la presin arterial de oxgeno
est conservada adecuadamente y el gradiente alveoloarterial para el oxgeno se estrecha
durante el episodio y no se ampla, como ocurre en la obstruccin de las vas respiratorias
inferiores. Para establecer el diagnstico de disfuncin gltica hay que examinar la glotis
cuando el paciente est sintomtico. Una exploracin normal en este momento descarta el
diagnstico; no lo excluye la exploracin normal durante los perodos asintomticos.
155
NEUMOLOGA
ASMA BRONQUIAL
Las sibilancias persistentes localizadas en una zona del trax asociadas con paroxismos de
tos indican una lesin endobronquial, como aspiracin de un cuerpo extrao, neoplasias o
estenosis bronquial.
Los signos y sntomas de insuficiencia ventricular izquierda aguda en ocasiones pueden
simular asma, pero el hallazgo de estertores hmedos basales, ritmo de galope, esputo teido
de sangre y otros signos de insuficiencia cardaca permite establecer el diagnstico correcto.
Los episodios repetidos de broncoespasmo pueden producirse en los tumores carcinoides, las
embolias pulmonares recurrentes y la bronquitis crnica.
En las bronquitis crnicas no hay perodos realmente asintomticos y se suelen obtener unos
antecedentes de tos y expectoracin crnicos sobre los que se superponen los episodios
agudos de sibilancias. Las embolias recurrentes pueden ser muy difciles de distinguir del
asma. A menudo, estos pacientes presentan episodios de disnea, sobre todo durante el
ejercicio, y a veces tienen sibilancias. Quiz los estudios pulmonares no sean diagnsticos a
causa de las anormalidades de la relacin entre ventilacin y perfusin caractersticas del
asma, y resulte necesaria la angiografa pulmonar para establecer el diagnstico correcto.
Las neumonas eosinfilas suelen acompaarse de sntomas asmticos, al igual que diversos
tipos de neumonas qumicas y las exposiciones a insecticidas y frmacos colinrgicos. A
veces, el broncoespasmo puede ser una manifestacin de una vasculitis sistmica con
afeccin pulmonar.
DIAGNSTICO
El diagnstico de asma se establece demostrando una obstruccin reversible de las vas
respiratorias. La reversibilidad se define tradicionalmente como un incremento del 15% o
ms del FEV1 tras dos inhalaciones de un agonista betaadrenrgico. Cuando la espirometra
inicial es normal, el diagnstico puede hacerse mostrando una hiperreactividad de la va
respiratoria a la estimulacin con histamina, metacolina o hiperventilacin isocpnica de aire
156
NEUMOLOGA
ASMA BRONQUIAL
fro. Una vez confirmado el diagnstico, el curso de la enfermedad y la eficacia del
tratamiento pueden seguirse midiendo las tasas de flujo mximo espiratorio (PEFR) en casa
y/ o el FEV1 en el laboratorio. Mediante pruebas cutneas, pueden demostrarse reacciones
positivas de roncha y eritema a diversos alergenos, pero estos hallazgos no guardan relacin
necesariamente con los acontecimientos pulmonares. La eosinofilia en el esputo y en la
sangre, as como las determinaciones de IgE sricas son tambin tiles, pero no especficas
del asma.
Las radiografas de trax que muestran hiperinsuflacin tampoco resultan diagnsticas.
TRATAMIENTO
La medida ms eficaz para tratar el asma alrgica es la eliminacin del agente o agentes
causales del ambiente de un individuo alrgico. La desensibilizacin o la inmunoterapia con
extractos del presunto alrgeno tienen un gran predicamento, pero los estudios controlados
son limitados y no han demostrado que sean muy eficaces.
TRATAMIENTO FARMACOLGICO
Los agentes disponibles para el tratamiento del asma se pueden clasificar en dos categoras
generales: frmacos que inhiben la contraccin del msculo liso, por ejemplo, los llamados
"frmacos de alivio rpido" (agonistas beta-adrenrgicos, metilxantinas y anticolinrgicos) y
los agentes que impiden o corrigen la inflamacin, es decir, las "medicaciones de control a
largo plazo.
ESTIMULANTES ADRENRGICOS
Los frmacos de esta categora son las catecolaminas, los resorcinoles y las saligeninas. Estos
agentes son anlogos y producen una dilatacin de las vas respiratorias mediante la
estimulacin de los receptores beta-adrenrgicos y la activacin de las protenas G, con la
consiguiente formacin de monofosfato de adenosina (adenosine monophosphate, AMP)
cclico. Tambin disminuyen la liberacin de mediadores y mejoran el transporte mucociliar.
Las catecolaminas (adrenalina, isoproterenol e isoetarina) son de accin breve (30 a 90 min)
157
NEUMOLOGA
ASMA BRONQUIAL
y tienen eficacia solamente cuando se administran por inhalacin o por va parenteral. Su
empleo ha sido superado por los agonistas 2 selectivos de accin ms prolongada terbutalina,
fenoterol (un resorcinol) y albuterol (una saligenina). Los resorcinoles y las saligeninas son
altamente selectivos para las vas respiratorias, y estn virtualmente desprovistos de efectos
cardacos importantes, salvo a grandes dosis.
158
Su efecto adverso principal es el temblor. Son activos por todas las vas de administracin y
de duracin relativamente prolongada (4 a 6 h). La inhalacin es la va preferida porque
permite la broncodilatacin mxima con los menores efectos adversos. Para tratar las crisis
de asma grave la administracin intravenosa no ofrece ventaja alguna sobre la va de
inhalacin.
Se dispone de compuestos de accin muy prolongada (salmeterol y formoterol) que ofrecen
efectos sostenidos durante 9 a 12 h. Tienen utilidad particular para el asma nocturna y la
inducida por el ejercicio.
No se recomienda el salmeterol para el tratamiento de las crisis agudas por la iniciacin
relativamente lenta de su accin (casi 30 min), ni debe considerarse agente de rescate para
interrumpir la sintomatologa. Por aadidura, su vida media prolongada significa que la
administracin de dosis adicional puede producir efectos adversos acumulativos. An no se
han establecido con claridad los lmites para el empleo del formoterol.
Algunos investigadores consideran en la actualidad a estos agentes medicaciones de control
a largo plazo, posiblemente a causa de
sus actividades antiinflamatorias. An es necesario dilucidar por completo la importancia
clnica de este aspecto de su farmacologa.
METILXANTINAS
La teofilina y sus diversas sales son broncodilatadores de potencia media con propiedades
antiinflamatorias dudosas. Las concentraciones plasmticas teraputicas de la teofilina se
encuentran entre 5 y 15 g/ml.
NEUMOLOGA
ASMA BRONQUIAL
La dosis requerida para lograr el efecto deseado vara con amplitud de un paciente a otro a
causa de las diferencias en su metabolismo. La depuracin de este frmaco disminuye con el
paso de la edad y con el empleo concurrente de otros frmacos como eritromicina y otros
antibiticos macrlidos, antibiticos del grupo de las quinolonas, y troleandomicina,
alopurinol, cimetidina y propranolol. Se incrementa con el consumo de cigarrillos,
marihuana, fenobarbital, fenilhidantona y cualquier otro medicamento capaz de inducir a las
enzimas microsmicas hepticas. Se dispone de compuestos de teofilina de accin
prolongada para el tratamiento de sostn, que suelen administrarse una o dos veces al da. La
dosis se ajusta de conformidad con la reaccin clnica con la ayuda de la medicin de sus
concentraciones sricas. La administracin de una sola dosis por la tarde reduce los sntomas
nocturnos y ayuda a conservar al paciente libre de molestias durante el da. Sin embargo, las
metilxantinas pueden trastornar el ciclo del sueo. En la actualidad se consideran frmacos
de segunda lnea, y como tales rara vez se recurre a ellas en situaciones agudas y con muy
poca frecuencia en las crnicas. Son mnimas las ruebas de beneficios adicionales cuando se
emplean con dosis ptimas de agentes beta-adrenrgicos. Algunos dato
disponibles sugieren que las metilxantinas pueden disminuir la inflamacin, pero como
sucede con los agonistas 2 de accin prolongada, el efecto no es importante y sigue sin
definirse su impacto clnico. De todas maneras, algunos investigadores versados en la materia
colocan en la actualidad a estas medicaciones dentro de la clase de "agentes controladores".
Los efectos adversos ms frecuentes son nerviosismo, nuseas, vmitos, anorexia y cefalea.
A concentraciones plasmticas >30 g/ml existe el riesgo de que produzcan convulsiones y
arritmias cardacas.
ANTICOLINRGICOS
Se ha observado que los agentes anticolinrgicos como el bromuro de ipratropio son eficaces
y a la vez no producen efectos adversos. Pueden producir beneficios particulares a los
pacientes que experimentan enfermedad cardaca coexistente, en los que es peligroso el
empleo de metilxantinas y estimulantes betaadrenrgicos. Las desventajas principales de los
anticolinrgicos consisten en su lentitud para actuar (pueden requerirse 60 a 90 min para que
se logre con ellos la broncodilatacin mxima) y tienen potencia modesta nada ms.
159
NEUMOLOGA
ASMA BRONQUIAL
Frmacos para control a largo plazo
GLUCOCORTICOIDES
Los glucocorticoides son los frmacos antiinflamatorios ms potentes y ms eficaces. Los
esteroides, por va general u oral, aportan los mayores beneficios en la enfermedad aguda
con obstruccin grave de las vas respiratorias que no remite o incluso empeora a pesar del
tratamiento broncodilatador ptimo e intensivo, y en la enfermedad crnica cuando fracasa
un tratamiento previamente ptimo y se producen recurrencias frecuentes de sntomas de
gravedad progresiva. En el control a largo plazo del asma se utilizan glucocorticoides
inhalados. Los glucocorticoides no son broncodilatadores y la dosis ms idnea en las crisis
est sujeta a controversia. En Estados Unidos la dosis inicial recomendada es de 120 a 180
mg de metilprednisolona por va intravenosa cada 6 h. Como el tratamiento intravenoso y el
oral dan un mismo resultado, tambin puede aplicarse prednisona, en dosis de 60 mg cada 6
h. Existe la impresin clnica de que las dosis ms bajas son igualmente eficaces, aunque no
se ha podido confirmar por el momento. En el Reino Unido y en otros pases, el asma aguda
se trata con dosis de prednisolona entre 30 y 40 mg, una vez al da, tanto dentro como fuera
del hospital. Hay que insistir en que los efectos de los
glucocorticoides en los episodios agudos no son inmediatos y pueden no aparecer hasta 6 h
o ms desde la administracin inicial. Por consiguiente, durante este intervalo es necesario
continuar con el tratamiento broncodilatador enrgico.
Algunos investigadores consideran que deben administrarse glucocorticoides a todos los
pacientes graves en el momento de la presentacin a causa de su retraso prolongado para
producir el efecto mximo. Aunque este argumento parece acertado en cierta medida, a
menudo no se necesitan estas medicaciones; los sntomas de cerca de 80% de los pacientes
atendidos en los servicios de urgencias se resuelven rpidamente con agonistas beta inhalados
nada ms.
Suele ser fcil y rpido identificar a quienes necesitan esteroides al medirles la PEFR.
Independientemente del rgimen teraputico elegido, es importante percatarse de que la
reduccin rpida de la posologa de los esteroides tiene con frecuencia como consecuencia
160
NEUMOLOGA
ASMA BRONQUIAL
obstruccin recurrente. La mayora de los investigadores recomiendan reducir la dosis a la
mitad cada tercero a quinto das, durante un plazo de 10 a 12 das, despus de una crisis
aguda. El frmaco puede interrumpirse de inmediato ms all de este punto. En las
situaciones en las que parece necesario el tratamiento sostenido con esteroides, debe
instituirse un programa alternativo para volver mnimos los efectos adversos. Esto es de
importancia particular en nios, puesto que la administracin continua de glucocorticoides a
ellos interrumpe su crecimiento. No deben emplearse bajo este criterio preparados de accin
prolongada, como dexametasona, puesto que niegan la finalidad de los protocolos de
administracin en das alternos al producir supresin prolongada del eje de hipfisis y
suprarrenal. La disponibilidad de los agentes inhalados ha eliminado la necesidad de esta
forma de tratamiento.
GLUCOCORTICOIDES INHALADOS
Estos frmacos estn indicados para los pacientes que experimentan sntomas persistentes.
Estos frmacos comparten la
capacidad de controlar la inflamacin, facilitar la prevencin de los sntomas a largo plazo,
reducir la necesidad de administrar glucocorticoides orales, volver mnimas las recurrencias
agudas y prevenir las hospitalizaciones.
No existen dosis fijas de esteroides inhalados que sean tiles en todos los pacientes. Las
necesidades dependen de la respuesta de cada paciente y de las crisis y mejoras, junto con
la progresin de la enfermedad. En general, cuanto peor es el estado del paciente, mayores
son las dosis de glucocorticoides inhalados necesarias para controlar la situacin. Sin
embargo, una vez que se ha controlado, es posible mantener la remisin de los sntomas con
dosis tan pequeas como una o dos inhalaciones al da. Los esteroides inhalados pueden
tardar hasta una semana o ms en producir mejora; en consecuencia, en las situaciones que
se deterioran rpidamente es mejor emplear preparados orales y empezar los frmacos
inhalados cuando se estn bajando las dosis de aqullos.
161
NEUMOLOGA
ASMA BRONQUIAL
En circunstancias menos apremiantes, las dosis se pueden aumentar hasta dos a 2.5 veces las
dosis de inicio recomendadas. Los efectos secundarios aumentan en proporcin al producto
dosis-tiempo. Adems de la carraspera y la disfona, se ha descrito que la mayor absorcin
general que acompaa a las dosis ms altas de esteroides inhalados producen supresin
suprarrenal, formacin de cataratas, disminucin del crecimiento en los nios, interferencia
con el metabolismo seo y prpura. Al igual que con los agentes orales, no debe confiarse en
que la supresin de la inflamacin per se produzca resultados ptimos. Es esencial mantener
los broncodilatadores beta-adrenrgicos o las metilxantinas mientras la situacin del paciente
siga siendo inestable. La combinacin de un agonista beta de accin prolongada y un
esteroide inhalado parece particularmente eficaz para los pacientes que experimentan una
enfermedad leve a moderada.
MEDICACIONES COMBINADAS
Cada vez es ms frecuente la combinacin de un esteroide inhalado y un agonista 2 de accin
prolongada. La nica combinacin de esta clase disponible en Estados Unidos en la
actualidad es la de fluticasona con salmeterol. Se estn sometiendo a prueba otras
combinaciones, pero an no se encuentran disponibles. Hay pocas dudas de que las
combinaciones de agentes agregan un grado importante de comodidad a la asistencia del
asma crnica. Tienden a funcionar mejor en los pacientes con enfermedad ms leve. Se ha
sugerido que la combinacin ofrece mejor actividad farmacolgica que los frmacos
administrados de manera individual.
FRMACOS ESTABILIZADORES DE LAS CLULAS CEBADAS
El cromoglicato (cromoln) sdico y el nedocromilo sdico no modifican el tono de la va
respiratoria. Sus principales efectos teraputicos comprenden la inhibicin de la
desgranulacin de los mastocitos, que evita la liberacin de los mediadores qumicos de la
anafilaxis.
162
NEUMOLOGA
ASMA BRONQUIAL
El cromoglicato sdico y el nedocromilo, como los esteroides inhalados, mejoran la funcin
pulmonar, reduciendo los sntomas y la reactividad de las vas respiratorias inferiores en los
asmticos. Son ms eficaces en los pacientes atpicos con exacerbacin estacional de su
enfermedad o que experimentan estimulacin perenne de sus vas respiratorias. Para producir
sus efectos, se precisa a menudo un ensayo teraputico de dos inhalaciones cuatro veces al
da durante cuatro a seis semanas. A diferencia de los esteroides, el nedocromilo y el
cromoglicato sdico, cuando se administran de forma profilctica, bloquean los efectos
obstructivos agudos de la exposicin a antgeno y a los productos qumicos industriales, el
ejercicio y el aire fro. En el caso del antgeno se inhibe tambin la respuesta tarda. Por tanto,
un paciente que tiene una exposicin intermitente a los estmulos antignicos o no antignicos
que provocan episodios agudos de asma no precisa usar continuamente estos frmacos, sino
que basta con tomar el medicamento 15 a 20 min antes del contacto con el factor
desencadenante para protegerse.
MODIFICADORES DE LOS LEUCOTRIENOS
Como ya se ha mencionado, los cisteinil leucotrienos (LTC4, LTD4 y LTE4) producen
muchos de los elementos esenciales del asma, y se han desarrollado frmacos que reducen la
sntesis de todos los leucotrienos inhibiendo a la 5- lipooxigenasa (5-LO), la enzima
implicada en su produccin, o antagonizan competitivamente la fraccin principal (LTD4).
En Estados Unidos, el nico inhibidor de la 5-LO disponible es el zileutn. Es un
broncodilatador modesto que reduce la morbilidad del asma, protege frente al asma inducida
por el ejercicio y disminuye los sntomas nocturnos, aunque tiene una eficacia limitada contra
los alergenos. Puede elevar las enzimas hepticas y tiene importantes interacciones con otros
frmacos que se metabolizan en el hgado. Los antagonistas de los receptores LTD4
(zafirlukast y montelukast) tienen perfiles toxicolgicos y teraputicos similares a los del
zileutn, pero son de larga duracin y permiten utilizar pautas de una o dos tomas al da.
Esta clase de frmacos no parece ser eficaz de manera uniforme en todos los pacientes
asmticos. Aunque no se dispone de cifras, la mayora de los expertos sita el nmero de
respuestas positivas en menos del 50%. Por el momento no hay forma de determinar
163
NEUMOLOGA
ASMA BRONQUIAL
prospectivamente cul es el que beneficiar a cada paciente, por lo que se necesitan estudios
prospectivos. En todo caso, si el tratamiento no es beneficioso despus de un mes, se debe
suspender. La administracin de bloqueadores del leucotrieno ha permitido descubrir la
presencia de sndrome de Churg-Strauss.
OTROS FRMACOS
Se ha sugerido que los pacientes dependientes de los esteroides pueden beneficiarse del uso
de frmacos inmunodepresores como metotrexato, sales de oro o colquicina. Los efectos de
estos frmacos sobre la dosis de esteroides y la actividad de la enfermedad son mnimos, y
los efectos secundarios, considerables. Los opiceos, los sedantes y los tranquilizantes deben
evitarse absolutamente en las crisis agudas de los pacientes asmticos porque el riesgo de
depresin de la ventilacin alveolar es alto, y se han descrito paros respiratorios poco despus
de su empleo. Es cierto que la mayora de los pacientes estn angustiados y asustados, pero
la experiencia demuestra que se les puede calmar tambin con la presencia y la atencin del
mdico. Los bloqueadores beta-adrenrgicos y los agonistas parasimpticos estn
contraindicados ya que pueden producir un deterioro notable de la funcin pulmonar.
Los expectorantes y los mucolticos han gozado de gran fama en el pasado, pero no aaden
ningn beneficio significativo al tratamiento de las fases agudas y crnicas de la enfermedad.
Tambin se ha preconizado la administracin intravenosa de lquidos en el tratamiento del
asma aguda. Hay pocos datos que demuestren que acelere la recuperacin. El uso de
broncodilatadores atpicos, como el sulfato de magnesio por va intravenosa para combatir
las crisis asmticas, no se ha consagrado an en la prctica clnica debido a la controversia
que suscita su eficacia.
INSTRUCCIONES ESPECIALES
El tratamiento de los pacientes con asma y otras enfermedades asociadas, como la cardiopata
o el embarazo, no difiere sustancialmente de lo sealado con anterioridad. El instrumento
principal es el tratamiento inhalado con frmacos selectivos 2 y antiinflamatorios. Las dosis
164
NEUMOLOGA
ASMA BRONQUIAL
de adrenrgicos administradas deben ser las ms bajas posibles para conseguir los efectos
teraputicos deseados.
ESQUEMA DEL TRATAMIENTO
SITUACIONES DE URGENCIA
La forma ms eficaz de tratar los episodios agudos de asma es una estrategia sistemtica
basada en el empleo agresivo de frmacos simpaticomimticos y el seguimiento continuo de
los ndices clave de mejora. Ya no es aceptable basar las decisiones en el empirismo y la
valoracin subjetiva. La piedra angular de gran parte de las combinaciones es la
administracin de mltiples dosis inhaladas de un simpaticomimtico de accin corta, como
el albuterol. Estos frmacos proporcionan tres o cuatro veces ms alivio que la aminofilina
intravenosa. Los anticolinrgicos no son los frmacos de primera lnea, a causa del comienzo
de accin ms o menos lento (casi 30 a 40 min) y a que son broncodilatadores relativamente
modestos. En situaciones de urgencia los agonistas 2 se pueden administrar cada 20 min en
forma de dos a tres inhalaciones con un nebulizador de mano. La dosis acumulada ptima de
albuterol parece estar entre los 5 y 10 mg. No importa cmo se inhalen los agonistas
adrenrgicos. El tratamiento con albuterol administrado mediante nebulizador de chorro,
inhalador de dosis medidas o inhalador de polvo seco ofrece la misma resolucin en las
situaciones agudas cuando las dosis son equivalentes. Se ha empleado tambin la
nebulizacin continua de agonistas 2, pero no est claro que esta modalidad sea mejor que
otras formas de tratamiento. Puede aadirse ipratropio al rgimen con la finalidad de acelerar
la resolucin.
Los beneficios para la funcin pulmonar son pequeos, pero segn los resultados de algunos
estudios ha disminuido la necesidad de ingresar a los pacientes en el hospital. No existen
reglas que permitan decidir con firmeza y prontitud qu pacientes deben ingresarse.
165
NEUMOLOGA
ASMA BRONQUIAL
Los episodios agudos de asma bronquial representan una de las urgencias respiratorias ms
frecuentes en la prctica de la medicina, y es esencial que el mdico reconozca aquellos
episodios de obstruccin de la va respiratoria con riesgo vital y qu nivel de cuidados precisa
cada paciente. Esto puede lograrse con facilidad valorando unos parmetros clnicos
especiales, junto con medidas del flujo espiratorio y del intercambio gaseoso. La presencia
de pulso paradjico, la utilizacin de la musculatura accesoria y la hiperinsuflacin acentuada
del trax indican una obstruccin grave, y si estos sntomas no remiten en un plazo corto
despus de un tratamiento radical, es obligada una vigilancia objetiva del paciente con
mediciones de los gases en sangre arterial y la tasa de flujo espiratorio mximo (PEFR) o el
FEV1. Aunque a menudo se registran las frecuencias del pulso y la respiracin, no existen
relaciones entre estas variables y la gravedad de la obstruccin o los resultados del
tratamiento.
Normalmente, los pacientes ms afectados son los que requieren un tratamiento ms
duradero. Si la PEFR o el FEV1 son iguales o inferiores al 20% del predicho en el momento
de la presentacin y no se duplican en la hora siguiente a la administracin del tratamiento
mencionado, es probable que el paciente requiera un tratamiento largo que incluya
glucocorticoides, antes de que la obstruccin desaparezca. Este grupo supone
aproximadamente un 20% de todos los enfermos atendidos de urgencia y casi siempre pasan
tres a cuatro das en el hospital antes de que remitan los sntomas. En estos pacientes, si los
signos clnicos del pulso paradjico y el uso de la musculatura accesoria disminuyen, y/o la
PEFR aumenta, no es necesario modificar los medicamentos ni su posologa. Lo nico
necesario es continuar vigilando al paciente. Sin embargo, si la PEFR disminuye ms de un
20% con relacin al valor terico o la magnitud del pulso paradjico aumenta, se requieren
determinaciones seriadas de los gases sanguneos, as como reconsiderar las modalidades
teraputicas empleadas. Si el paciente tiene hipocapnia, se puede continuar algn tiempo ms
con los tratamientos actuales. Por otra parte, si la PaCO2 est en los lmites normales o alta,
el paciente debe vigilarse en una unidad de cuidados intensivos, y se debe intensificar el
tratamiento para corregir o detener la insuficiencia respiratoria.
166
NEUMOLOGA
ASMA BRONQUIAL
El tratamiento con 70 a 80% de helio (en balance con oxgeno) puede ser beneficioso en los
pacientes que tienen obstruccin grave de vas respiratorias.
La mezcla de gases mencionada reduce la resistencia de estas vas y mejora el efecto de los
broncodilatadores administrados en aerosol. Debe considerarse la conveniencia de esta forma
de tratamiento en los pacientes en los que la obstruccin y el intercambio de gases empeoran
a pesar del tratamiento enrgico. Sin embargo, no se cuenta con estudios en gran escala en
los que se compare este criterio con otras modalidades teraputicas. No se han estandarizado
los criterios para la intubacin y el apoyo ventilatorio. Deben ser mdicos con la mayor
experiencia en la asistencia de los pacientes asmticos gravemente enfermos quienes tomen
la decisin de emplear este tipo de tratamiento.
TRATAMIENTO CRNICO
La finalidad del tratamiento crnico es lograr un paciente asintomtico estable con la mejor
funcin pulmonar posible y el mnimo de medicacin. Las recomendaciones especficas de
las guas de referencia establecidas por consenso persiguen promover un estado de salud que
tenga las siguientes caractersticas:
1) sntomas crnicos diurnos o nocturnos mnimos o ausentes,
2) exacerbaciones mnimas o ausentes
3) no estn limitadas las actividades
4) no hay ausencias escolares o laborales
5) se conserva la funcin pulmonar normal o casi normal
6) es mnimo el empleo de agentes agonistas 2 de accin breve (menos de una vez al
da, menos de una lata al mes)
7) reacciones adversas a las medicaciones mnimas o ausentes.
Una etapa primaria es educar a los pacientes para que funcionen como participantes de su
propio tratamiento. Es necesario valorar la gravedad de la enfermedad y vigilarla con
mediciones objetivas de la funcin pulmonar. Deben evitarse o controlarse los factores
167
NEUMOLOGA
ASMA BRONQUIAL
desencadenantes del asma, y se harn todos los planes necesarios tanto para la asistencia
crnica como para el tratamiento de las exacerbaciones. Es indispensable la vigilancia del
paciente con regularidad.
En general, el criterio ms simple es el
que funciona mejor. Los sntomas
infrecuentes (etapa 1) requieren slo el
empleo de un agente simpaticomimtico
inhalado "segn se requiera". Cuando la
enfermedad empeora hasta un estado
persistente
(etapa
2),
segn
lo
manifiestan los despertares nocturnos y
los sntomas durante el da, debern
aadirse
al
tratamiento
esteroides
inhalados, agentes estabilizantes de los
mastocitos,
modificadores
del
leucotrieno o alguna combinacin de estos frmacos. Pueden utilizarse tambin
metilxantinas. Si los sntomas no se abaten (etapa 3), podr aumentarse la dosis de los
esteroides inhalados. No se ha establecido an un lmite superior, pero los efectos adversos
de los glucocorticoides empiezan a manifestarse con ms frecuencia cuando la dosis excede
a 2.0 mg/kg/da. Las quejas de asma persistente se pueden tratar con glucocorticoides
inhalados a dosis bajas a medias y agonistas 2 inhalados de accin prolongada. Los
tratamientos alternativos consisten en modificadores del leucotrieno o teofilina de liberacin
sostenida. En los pacientes con sntomas recurrentes o perennes y funcin pulmonar inestable
(etapa 4), el tratamiento preferido consiste en glucocorticoides inhalados a dosis elevadas as
como agonistas 2 inhalados de accin prolongada administrados tambin por inhalacin. Si
resultare necesario, se aaden al rgimen glucocorticoides por va oral en una sola dosis al
da. Los sntomas agudos se tratan con medicaciones de rescate de accin breve como
albuterol aisladamente o combinacin con un agente parasimpaticoltico.
168
NEUMOLOGA
ASMA BRONQUIAL
Una vez logrado el control y que ste se ha sostenido durante varias semanas, deber
efectuarse una reduccin progresiva de la posologa, empezando con el frmaco ms txico,
a fin de identificar la cantidad mnima de medicacin para conservar al paciente en buenas
condiciones. Durante este proceso debe vigilarse el PEFR, y los ajustes de la medicacin se
basarn en los cambios objetivos de la funcin pulmonar as como en los sntomas del
paciente. Las recomendaciones para el ajuste decreciente de la posologa consisten en que el
tratamiento se revise cada uno a seis meses. En muchos casos se pueden emplear perodos
ms breves. Los autores han encontrado que es razonable el perodo de dos a cuatro semanas.
Se requieren valoraciones ms frecuentes cuando se est desestabilizando el asma del
paciente. Es importante lograr el control con la mxima prontitud posible, y acto seguido ir
reducindolo progresivamente hasta la dosis mnima de medicacin necesaria para conservar
el control. Si hay dificultades para lograr esta finalidad, deber considerarse la conveniencia
de enviar al paciente a un especialista en asma. Antes de incrementar el tratamiento, un
componente esencial de la asistencia es revisar la tcnica de inhalacin que practica el
paciente, su adherencia a las recomendaciones teraputicas y el control ambiental.
PRONSTICO Y EVOLUCIN CLNICA
La tasa de mortalidad por asma es pequea. Las cifras ms recientes de Estados Unidos
indican menos de 6 000 defunciones anuales en una poblacin de cerca de 10 millones de
pacientes en riesgo. Las tasas de defunciones, sin embargo, parecen incrementarse en el
interior de las ciudades en las que es limitada la disponibilidad de asistencia mdica.
Aun as, slo estn en riesgo de sufrir un acontecimiento indeseable 0.09 a 0.25% de los
individuos asmticos que ingresan en el hospital.
La informacin sobre la evolucin clnica del asma sugiere un buen pronstico, sobre todo
en aqullos en los que la enfermedad es leve y aparece en la niez. El nmero de nios que
siguen teniendo asma siete a 10 aos despus del diagnstico inicial vara entre 26 y 78%,
169
NEUMOLOGA
ASMA BRONQUIAL
con un promedio del 46%; sin embargo, el porcentaje que contina teniendo una enfermedad
grave es relativamente bajo (6 a 19%).
Aunque existen comunicaciones de casos de pacientes con asma que presentan alteraciones
irreversibles de la funcin pulmonar, esos enfermos tienen con frecuencia estmulos
asociados, como el consumo de cigarrillos, que podran justificar estos hallazgos. Incluso sin
tratamiento, el asma leve no evoluciona a grave con el tiempo. El curso clnico se caracteriza
ms bien por exacerbaciones y remisiones. Algunos estudios sugieren que se dan remisiones
espontneas en el 20% de los que presentan la enfermedad siendo adultos, y que cabe esperar
que el 40% ms o menos mejoren, con ataques menos frecuentes y graves, al ir hacindose
mayores.
170
NEUMOLOGA
171
Portada TUBERCULOSIS
NEUMOLOGA
TUBERCULOSIS
DEFINICIN
La tuberculosis, una de las enfermedades ms antiguas que afectan al ser humano, es causada
por bacterias pertenecientes al complejo de Mycobacterium tuberculosis. Esta enfermedad
suele asentar en los pulmones, pero en 33% de los casos afecta a otros rganos. Si se trata
correctamente, la tuberculosis debida a cepas sensibles a ciertos frmacos se cura
prcticamente en todos los casos, pero sin
tratamiento ms de la mitad de los enfermos pueden
morir en un plazo de cinco aos. El contagio suele
ocurrir por va area, a travs de las gotitas que
expulsan los pacientes con tuberculosis pulmonar
contagiosa.
AGENTE CAUSAL
Las micobacterias pertenecen a la familia Mycobacteriaceae y al orden Actinomycetales. De
las especies patgenas que forman parte del complejo de M. tuberculosis, el agente ms
importante y frecuente de enfermedad en seres humanos es M. tuberculosis. El complejo
incluye M. bovis (el bacilo de la tuberculosis bovina, que alguna vez fue causa importante de
la enfermedad transmitida por leche no pasteurizada y que en la actualidad origina un
pequeo porcentaje de casos en pases en desarrollo); M. africanus (aislado de pacientes en
las regiones occidental, central y oriental de frica); M. microti (el "bacilo de los roedores",
que es un microorganismo menos virulento y poco comn) y M. canettii (microorganismo
aislado slo en raras ocasiones, en pacientes africanos). Mycobacterium tuberculosis es una
bacteria aerobia fina, no esporgena, cilndrica, que mide 0.5 por 3 m. Las micobacterias,
incluida la cepa mencionada, suelen no captar el colorante de Gram (son neutras). Sin
embargo,
172
NEUMOLOGA
TUBERCULOSIS
una vez teidos, los bacilos no pueden cambiar de color con el alcohol ni los cidos, una
propiedad que los caracteriza como bacilos acidorresistentes. Esa resistencia a la coloracin
se debe principalmente a que estos microorganismos tienen en la pared celular gran cantidad
de cidos miclicos, de cidos grasos de cadena larga y enlaces cruzados, y de otros lpidos.
Hay otros microorganismos distintos de las micobacterias que son tambin acidoresistentes,
como las especies de Nocardia y Rhodococcus, Legionella micdadei, y los protozoarios
Isospora y Cryptosporidium. En la pared celular de las micobacterias, los lpidos (p. ej., los
cidos miclicos) estn unidos a los arabinogalactanos y a los peptidoglucanos subyacentes.
Esta estructura es responsable de la escassima permeabilidad de la pared celular y, por tanto,
de la ineficacia que muestran contra este microorganismo la mayor parte de los antibiticos.
Otra molcula que forma parte de la pared de las micobacterias, el lipoarabinomanan,
interviene en la patogenia de la interaccin agente patgeno-hospedador y favorece la
supervivencia de M. tuberculosis en el interior de los macrfagos. Entre las distintas protenas
caractersticas de M. tuberculosis se encuentran las del derivado protenico purificado
(purified protein derivative, PPD) de la tuberculina, un precipitado de molculas sin
especificidad de especie que se obtiene
por
filtracin
de
los
extractos
concentrados de los cultivos en caldo
esterilizados por el calor. La secuencia
completa del genoma de M. tuberculosis
comprende alrededor de 4 000 genes y
contiene gran cantidad de guanina-mscitosina. Una gran proporcin de los genes
se dedican a producir enzimas que
intervienen en el metabolismo de la pared
celular.
173
NEUMOLOGA
TUBERCULOSIS
EPIDEMIOLOGA
En el ao 2001 se inform a la Organizacin Mundial de la Salud (OMS) de ms de 3.8
millones de casos nuevos de tuberculosis que incluyeron todas las formas (pulmonar y
extrapulmonar), y 90% de este total provenan de pases en desarrollo. Sin embargo, ante el
bajo nivel de deteccin y los informes incompletos, los casos registrados representan slo
una fraccin del total. Se ha calculado que en 2001 se produ-jeron en el mundo 8.5 millones
de casos nuevos de la enfermedad, 95% de los cuales surgieron en pases en desarrollo de
Asia (cinco millones), frica (dos millones), Oriente Medio (0.6 millones) y Amrica Latina
(0.4 millones). Tambin se ha estimado que en el ao 2000 se produjeron 1.8 millones de
fallecimientos por tuberculosis, 98% de los cuales se produjeron en pases en desarrollo. La
incidencia estimada de tuberculosis (por 100 000 personas) y el nmero de fallecimientos
causados por sta en 2001.
174
NEUMOLOGA
TUBERCULOSIS
Despus del aumento en la frecuencia observado a fines del decenio de 1980, el nmero de
casos ha disminuido en los ltimos aos en algunos pases industrializados, incluido Estados
Unidos. Los incrementos en esas fechas dependieron en gran medida de la inmigracin de
personas de pases en los que existe alta prevalencia de la enfermedad, infeccin por VIH,
problemas sociales como pobreza, indigencia, consumo de drogas y desorganizacin de los
servicios antituberculosos. En Estados Unidos, al entrar en vigor programas ms rigurosos,
la disminucin se reanud en 1993. En 2002, los Centers for Disease Control and Pre-vention
(CDC) recibieron notificacin de 15 075 casos de tuberculosis (5.2 casos por 100 000
habitantes), lo que representa una disminucin de 43% respecto de la cifra mxima de 1992.
En Estados Unidos la tuberculosis es poco frecuente entre los jvenes adultos de origen
europeo, que slo rara vez han estado expuestos durante los ltimos decenios a la infeccin
por M. tuberculosis. En cambio, debido al alto riesgo que existi tiempo atrs, la prevalencia
de la infeccin tuberculosa es bastante alta entre los ancianos de origen caucsico, quienes
siguen estando ms expuestos a padecer una tuberculosis activa. En Estados Unidos, la
tuberculosis es tambin una enfermedad propia de adultos jvenes infectados por el VIH, de
inmigrantes, o de una poblacin indigente/marginada. Del mismo modo, la tuberculosis ha
reaparecido en Europa causando un importante problema de salud pblica, debido ante todo
a los casos registrados en inmigrantes procedentes de pases con una gran prevalencia de la
enfermedad. Las tendencias recientes de la enfermedad en pases en desarrollo denotan
estabilidad, casi sin disminucin de la frecuencia, con dos excepciones. En primer lugar, en
los pases africanos del sur del Sahara la epidemia cada vez ms amplia de infeccin por VIH
ha hecho que se duplique y aun se triplique el nmero de casos de tuberculosis registrados
en los ltimos 15 aos. En segundo lugar, en pases de la antigua Unin Sovitica y en
Rumania el nmero de casos ha mostrado un aumento al doble o triple en los ltimos 10 aos,
principalmente a causa del deterioro de la situacin socioeconmica y de la infraestructura
asistencial.
175
NEUMOLOGA
TUBERCULOSIS
DE LA EXPOSICIN A LA INFECCIN
M. tuberculosis se transmite casi siempre desde un paciente con tuberculosis pulmonar
contagiosa a otras per-sonas por medio de las gotitas respiratorias que la tos, el estornudo o
la fonacin convierten en un aerosol. Estas gotas diminutas se secan pronto; las menores (<10
m de dimetro) pueden permanecer suspendidas en el aire durante horas y alcanzar las vas
respiratorias terminales al ser inhaladas. Con cada golpe de tos se pueden expulsar nada
menos que 3 000 gotitas contagiosas. Las dems vas de contagio del bacilo tuberculoso,
como la piel o la placenta, son raras y no tienen significacin epidemiolgica. Las
probabilidades de entrar en contacto con un caso de tuberculosis, la duracin e intimidad de
ese contacto, el grado de contagiosidad y el ambiente que se comparte con la persona enferma
son, todos ellos, factores importantes para la transmisin. En varios estudios sobre la
intimidad de los contactos se ha demostrado claramente que los pacientes tuberculosos cuyos
esputos contienen AFB visibles con el microscopio son los que ms influyen en la
propagacin de la infeccin. Estos pacientes suelen padecer una tuberculosis pulmonar
cavitaria, o una tuberculosis de las vas respiratorias (tuberculosis endobronquial o larngea)
y eliminan esputos que contienen nada menos que 105 AFB/ml. Los pacientes tuberculosos
con frotis del esputo negativo y cultivo positivo son menos contagiosos, y los enfermos con
tuberculosis pulmonar y extrapulmonar con cultivos negativos carecen prcticamente de
contagiosidad. La ausencia frecuente de cavidades en personas con infeccin por VIH puede
aminorar su infecciosidad. Uno de los factores ms importantes para la transmisin de los
bacilos tuberculosos es el apiamiento en espacios mal ventilados, porque intensifica el
contacto con el enfermo. En resumen, el riesgo de adquirir la infeccin tuberculosa depende
principalmente de factores exgenos. Debido al retraso en acudir al mdico y en diagnosticar
la enfermedad, se calcula que cada caso AFBpositivo habr contagiado a 20 personas antes
de que haya podido ser diagnosticado en localidades con gran prevalencia de la enfermedad.
DE LA INFECCIN A LA ENFERMEDAD
A diferencia de lo que ocurre con el riesgo de adquirir la infeccin por M. tuberculosis, el
riesgo de enfermar despus de infectarse depende ante todo de factores endgenos, como la
predisposicin natural a la enfermedad y la eficacia funcional de la inmunidad celular. Las
manifestaciones clnicas que aparecen inmediatamente despus de la infeccin se denominan
176
NEUMOLOGA
TUBERCULOSIS
tuberculosis primaria y se observan con frecuencia en los nios de hasta cuatro aos de edad.
Esta forma puede ser grave y generalizada, pero no suele ser contagiosa. Cuando la infeccin
se adquiere a edades ms tardas hay mayor probabilidad de que el sistema inmunitario la
contenga, por lo menos temporalmente. La mayora de los individuos infectados que acaban
enfermando de tuberculosis lo hace en el primero o segundo ao despus de la infeccin. Sin
embargo, pueden quedar bacilos en estado latente durante aos antes de que se reactiven y
produzcan la tuberculosis secundaria (o posprimaria), que suele ser contagiosa. En conjunto,
se calcula que alrededor de 10% de las personas infectadas acabar padeciendo una
tuberculosis activa. Sin embargo, el riesgo aumenta en grado considerable entre personas con
infeccin por VIH. La reinfeccin de una persona anteriormente infectada, que
probablemente es algo frecuente en las regiones con tasas altas de transmisin de la
tuberculosis, puede contribuir tambin al desarrollo de la enfermedad. La tipificacin
molecular y la comparacin de las cepas de M. tuberculosis sugieren que incluso 33% de los
casos de tuberculosis activa del centro de las ciudades de Estados Unidos se debe a contagios
recientes ms que a la reactivacin de infecciones latentes. Otro factor importante que influye
en el riesgo de enfermar despus de la infeccin es la edad. Entre las personas infectadas, la
incidencia de la tuberculosis es mxima al final de la adolescencia y comienzos de la edad
adulta; las razones de esto no se conocen bien. En las mujeres se observa una incidencia
mxima entre los 25 y 34 aos de edad. En este grupo de edad, la incidencia es mayor en las
mujeres que en los varones, pero a edades ms avanzadas ocurre lo contrario. El riesgo de
enfermar puede ser mayor en los ancianos debido posiblemente al deterioro de la inmunidad
y a la coexistencia de otras enfermedades. El factor de riesgo ms importante es sin duda la
infeccin simultnea por el VIH, que suprime la inmunidad celular. El riesgo de que una
infeccin latente por M. tuberculosis se convierta en un proceso activo depende directamente
del grado de inmunodepresin del paciente. En un estudio de personas PPD-positivas
infectadas por el VIH ese riesgo oscil entre 2.6 y 13.3 casos por 100 personas y ao,
dependiendo del nmero de clulas CD4+.
177
NEUMOLOGA
TUBERCULOSIS
178
EVOLUCIN NATURAL DE LA ENFERMEDAD
Los estudios que se realizaron en varios pases antes de la introduccin de la quimioterapia
demostraron claramente que la tuberculosis no tratada suele ser letal. Alrededor de 33% de
los pacientes falleca en el primer ao tras el diagnstico, y la mitad en los cinco aos
posteriores al mismo. Los pacientes con frotis del esputo positivo tuvieron un mortalidad a
los cinco aos de 65%. Alrededor de 60% de quienes sobrevivan a los cinco aos consigui
una remisin espontnea, pero los dems seguan expulsando bacilos tuberculosos. Si los
pacientes se someten a quimioterapia eficaz, oportuna y adecuada, tienen gran posibilidad de
curar. Sin embargo, el uso inapropiado de antifmicos, a pesar de que disminuye la cifra de
mortalidad, tambin origina un gran nmero de casos infecciosos crnicos, a menudo con
bacilos farmacorresistentes.
PATOGENIA E INMUNIDAD
La interaccin de M. tuberculosis con el hospedador humano comienza cuando las gotitas
infecciosas de los pacientes contagiosos son inhaladas por alguna persona. La mayor parte
de los bacilos quedan atrapados en las vas respiratorias superiores y son expulsados por el
barrido ciliar de las clulas de la mucosa, pero una parte de ellos, por lo general menos de
NEUMOLOGA
TUBERCULOSIS
10%, llegan hasta los alvolos. All son englobados inespecficamente por los macrfagos
alveolares. Esta invasin de los macrfagos por las micobacterias puede deberse en parte a
la unin del C2a a la pared celular bacteriana, seguida de la opsonizacin de las bacterias por
el C3b y de su reconocimiento por los macrfagos. El equilibrio entre la actividad bactericida
del macrfago y la virulencia del bacilo (esta ltima ligada parcialmente a la riqueza en
lpidos de la pared celular y a su cpsula glucolipdica, sustancias ambas que confieren a la
bacteria su resistencia al complemento y a los radicales libres del fagocito) es el que
determina los fenmenos que siguen a la fagocitosis. Se conocen varios genes que, segn se
supone, confieren virulencia a M.
tuberculosis. El gen katG codifica la
catalasa, una enzima pro tectora
frente a las agresiones oxidativas; el
rpoV es el principal factor sigma que
inicia la transcripcin de varios
genes. Los defectos de estos dos
genes provocan la prdida de la
virulencia. Tambin contribuye a la
virulencia el gen erp, que codifica
una protena necesaria para la
multiplicacin del microorganismo.
Los brotes de tuberculosis surgidos
entre 1994 y 1996 en Tennessee y
Kentucky son ejemplo de la forma en que la infeccin por cepas virulentas incrementa la
transmisin, y con ello los ndices de enfermedad. Se han detectado cepas de la familia del
genotipo Beijing/W en brotes surgidos en diversos sitios y circunstancias en el mundo, y se
han acompaado de cifras altas de mortalidad y de resistencia a frmacos.
Hay varias observaciones que indican que los factores genticos desempean un papel
esencial en la resistencia natural (sin intervencin de la inmunidad) a la infeccin por M.
tuberculosis. As lo sugiere el distinto grado de sensibilidad a la tuberculosis que muestran
las distintas poblaciones. En los ratones, un gen llamado Nramp1 (protena 1 de los
179
NEUMOLOGA
TUBERCULOSIS
macrfagos vinculada a la resistencia tiene un papel regulador de la resistencia/ sensibilidad
a las micobacterias. NRAMP1, homlogo humano clonado del cromosoma 2q, puede ser un
elemento determinante en la predisposicin a tuberculosis, segn se deduce de estudios
realizados de frica occidental.
En la primera fase de interaccin entre el hospedador y la bacteria puede ocurrir que los
macrfagos con bacilos englobados inhiban su multiplicacin gracias a la produccin de
enzimas proteolticas y citocinas, o que los bacilos comiencen a multiplicarse. Si se produce
esto ltimo, su proliferacin acaba por matar y lisar a los macrfagos. Los monocitos no
activados que llegan a la lesin vehiculados por la sangre y atrados por varios factores
quimiotcticos fagocitan a los bacilos que fueron liberados por los macrfagos lisados. Estas
primeras etapas de la infeccin suelen ser asintomticas.
Unas dos a cuatro semanas despus de la infeccin se producen dos nuevas respuestas del
hospedador frente a M. tuberculosis: una que es lesiva para los tejidos y otra que induce la
activacin de los macrfagos. La respuesta de lesin hstica se debe a la reaccin de
hipersensibilidad retardada a diversos antgenos bacilares y destruye los macrfagos no
activados que albergan a los bacilos en fase de multiplicacin. La reaccin de activacin de
los macrfagos es un fenmeno mediado por clulas que activa los macrfagos y les confiere
la capacidad de destruir y digerir a los bacilos tuberculosos. Estas dos clases de respuesta
pueden inhibir el crecimiento de las micobacterias, pero el equilibrio entre ambas determinar
la forma de tuberculosis que ulteriormente se desarrollar.
Cuando se adquiere la inmunidad especfica y se acumulan muchos macrfagos activados en
el sitio de la lesin primaria aparecen las lesiones granulomatosas (tubrculos). Estas lesiones
estn formadas por linfocitos y macrfagos activados, como las clulas epitelioides y las
clulas gigantes. Al principio, la respuesta denominada lesin hstica que acaba de producirse
es el nico cambio capaz de contrarrestar la prolifera-cin de las micobacterias dentro de los
macrfagos. Esta respuesta, que est mediada por varios productos bacterianos, no slo
destruye a los macrfagos, sino que tambin causa una necrosis slida precoz en el centro
del tubrculo. Los bacilos pueden seguir vivos, pero su proliferacin queda inhibida en este
ambiente necrtico debido a la escasa tensin de oxgeno y al pH bajo. En este momento,
algunas lesiones pueden curar por fibrosis y calcificacin, mientras que otras siguen
180
NEUMOLOGA
TUBERCULOSIS
evolucionando. La inmunidad celular en esta primera fase es esencial. En la mayora de las
personas infectadas los macrfagos locales se activan cuando los antgenos bacilares
procesados por los macrfagos estimulan los linfocitos T para que liberen diversas linfocinas.
Estas clulas activadas se acumulan rodeando la lesin y neutralizan eficazmente los bacilos
tuberculosos sin provocar nuevas destrucciones hsticas. En el centro de la lesin, el material
necrtico se asemeja al queso blando (necrosis caseosa), fenmeno tambin observado en
otras enfermedades, como las neoplasias. Aunque se produzca la curacin hay bacilos viables
que permanecen en estado latente dentro de los macrfagos o del material necrtico durante
aos o incluso durante toda la vida del paciente. Estas lesiones "curadas" del parnquima
pulmonar y de los ganglios hiliares pueden calcificarse ms adelante. En una minora de
casos, la respuesta de activacin de los macrfagos es dbil y la proliferacin micobacteriana
slo puede ser inhibida si se intensifica la reaccin de DTH, que provoca destruccin hstica.
En ese caso, la lesin tiende a aumentar de tamao y a extenderse cada vez ms al tejido
circundante. En el centro de la lesin, el material caseoso se licua. Se produce entonces la
invasin y destruccin de las paredes bronquiales y de los vasos sanguneos, seguido de la
formacin de cavidades. El material caseoso licuado, abundante en bacilos, se expulsa a
travs de los bronquios. Dentro de las cavernas, los bacilos se multiplican y propagan por las
vas respiratorias y se expulsan con la expectoracin.
En las primeras fases de la infeccin muchos macrfagos transportan a los bacilos hasta los
ganglios linfticos regionales, desde donde se difunden ampliamente a muchos rganos y
tejidos. Las lesiones resultantes pueden evolucionar de la misma forma que las pulmonares,
aunque gran parte tiene tendencia a curar. En los nios pequeos, con escasa inmunidad
natural, la diseminacin hematgena puede acabar en una tuberculosis miliar letal o en una
meningitis tuberculosa. La inmunidad celular confiere una proteccin parcial frente a M.
tuberculosis, mientras que la inmunidad humoral no tiene un claro papel protector. Hay dos
clases de clulas que son esenciales: los macrfagos que fagocitan directamente a los bacilos
tuberculosos y las clulas T (principalmente linfocitos CD4+) que ejercen un papel protector
gracias a la produccin de linfocinas, en particular interfern gamma (IFN- ). Despus de la
infeccin por M. tuberculosis, los macrfagos alveolares segregan varias citocinas:
interleucina (IL) 1, que contribuye a la aparicin de fiebre; IL-6 contribuye a la
181
NEUMOLOGA
TUBERCULOSIS
hiperglobulinemia, y el factor de necrosis tumoral alfa (tumor necrosis factor, TNF- ), que
favorece la destruccin de las micobacterias, la formacin de granulomas, y varios efectos
generales, como la fiebre y el adelgazamiento. Los macrfagos tambin son esenciales para
procesar y presentar los antgenos a los linfocitos T; el resultado es una proliferacin de los
linfocitos CD4+, que son fundamentales para la defensa del hospedador. Los defectos
cualitativos y cuantitativos de las clulas CD4+ explican la incapacidad de los sujetos
infectados por el VIH para detener la proliferacin de las micobacterias. Los linfocitos CD4+
reactivos generan citocinas de tipo TH1 y participan en la destruccin (restringida por el
complejo de histocompatibilidad mayor [major histocompatibility complex, MHC] de la
clase II) de las clulas infectadas por M. tuberculosis. Las clulas CD4+ TH1 producen
interfern gamma e IL-2, que estimulan la inmunidad celular. Las clulas TH2 generan IL4, IL-5 e IL-10 y favorecen la inmunidad humoral. La interrelacin de estas diversas citocinas
y su regulacin cruzada determinan la respuesta del hospedador. No est totalmente aclarada
la utilidad de las citocinas en la destruccin intracelular de las micobacterias. El IFN- puede
inducir la liberacin de xido ntrico y el TNF- tambin parece ser importante. Observaciones
realizadas en ratones transgnicos sugieren que otros subgrupos de clulas T (en particular
CD8+)
restringidos
molculas
por
otras
presentadoras
de
antgenos que contienen la subunidad
de microglobulina 2, pudieran tener
gran importancia. Los lpidos han
sido incluidos en el reconocimiento
micobacteriano
por
el
sistema
inmunitario innato, y finalmente se
ha demostrado que las lipoprotenas
son seales de desencadenamiento
potente a travs de receptores de tipo
Toll. Por ltimo, es probable que en
la proteccin intervenga un subgrupo
de linfocitos T des-cubierto recientemente, capaz de reconocer los elementos lipdicos del
182
NEUMOLOGA
TUBERCULOSIS
bacilo que presentan las molculas CD1. Mycobacterium tuberculosis posee varias protenas
que actan como antgenos.
Algunas se encuentran en el citoplasma y la pared celular; otras se segregan. Estas ltimas
tienen ms importancia como estimulantes de la reaccin de los linfocitos T, como lo
sugieren los experimentos que han demostrado la aparicin de inmunidad protectora en los
animales despus de inmunizarlos con micobacterias vivas secretoras de la protena. Entre
los antgenos dotados de un posible papel protector se encuentra el antgeno de 30 kDa (u
85B) y el ESAT-6. Probablemente, la inmunidad protectora es el resultado de la capacidad
de reaccin frente a muchos antgenos micobacterianos distintos. Coincidiendo con la
aparicin de la inmunidad, surge la DTH a M. tuberculosis. Esta reactividad sirve de base a
la prueba cutnea del PPD que, hoy en da, es la nica prueba fidedigna que detecta la
infeccin por M. tuberculosis en las personas sin sntomas. Los mecanismos celulares
responsables de la reaccin a la PPD guardan relacin principalmente con los linfocitos
CD4+ antes sensibilizados, que son atrados hacia la regin cutnea donde se realiza la
prueba. All proliferan y producen sus citocinas.
Aunque la DTH se vincula con la inmunidad protectora (las personas PPD positivas son
menos sensibles a una nueva infeccin por M. tuberculosis que las personas PPD-negativas),
en modo alguno confiere un papel protector ante una reactivacin. De hecho, algunos casos
de tuberculosis activa conllevan reacciones intensamente positivas a la prueba cutnea con
derivado protenico purificado.
MANIFESTACIONES CLNICAS
La tuberculosis suele dividirse en pulmonar y extrapulmonar. Antes de que se conociera la
infeccin por el VIH, ms de 80% de todos los casos de tuberculosis se localizaban en los
pulmones. Sin embargo, hasta dos tercios de los pacientes infectados por el VIH y que
enferman de tuberculosis pueden padecer una enfermedad tuberculosa pulmonar y
extrapulmonar, o slo extrapulmonar.
183
NEUMOLOGA
TUBERCULOSIS
TUBERCULOSIS PULMONAR
La tuberculosis pulmonar puede ser primaria o posprimaria (secundaria).
TUBERCULOSIS PRIMARIA
La tuberculosis pulmonar primaria es la que aparece consecutivamente a la infeccin inicial
por el bacilo tuberculoso. En las regiones con gran prevalencia de la tuberculosis, esta forma
suele afectar a los nios y a menudo se localiza en los campos medios e inferiores de los
pulmones. Despus de la infeccin suele aparecer una lesin perifrica que conlleva
adenopatas hiliares o paratraqueales que pueden pasar inadvertidas en la radiografa de trax.
En la mayor parte de los casos, la lesin cura espontneamente y ms tarde puede descubrirse
por un pequeo ndulo calcificado (lesin de Ghon).
En los nios y en las personas inmunodeprimidas, como en los casos de desnutricin o de
infeccin por el VIH, la tuberculosis pulmonar primaria puede agravarse rpidamente y
producir
manifestaciones
clnicas. La lesin inicial se
agranda y puede evolucionar
de distintas maneras. Una
manifestacin frecuente es el
derrame pleural, que se debe a
la penetracin en el espacio
pleural
de
procedentes
los
de
bacilos
un
foco
subpleural adyacente. En los
casos
graves,
la
lesin
primaria aumenta pronto de tamao, se necrosa en su parte central, y forma pronto una
cavidad (tuberculosis primaria progresiva). En los nios pequeos, la tuberculosis casi
siempre conlleva adenopatas hiliares o mediastnicas que aparecen tras la propagacin de
los bacilos desde el parnquima pulmonar a los vasos linfticos. Los ganglios afectados y
agrandados pueden comprimir los bronquios, obstruyndolos y produciendo seguidamente
un colapso segmentario o lobular. Si la obstruccin es parcial puede aparecer un enfisema
184
NEUMOLOGA
TUBERCULOSIS
obstructivo posiblemente seguido de la formacin de bronquiectasias. La diseminacin
hematgena, un acontecimiento frecuente y muchas veces asintomtico, puede ser la
manifestacin ms grave de la infeccin primaria por M. tuberculosis. Los bacilos pasan
desde la lesin pulmonar o los ganglios linfticos al torrente sanguneo y con ello se
diseminan por varios rganos, donde producen lesiones granulomatosas. Aunque la curacin
es frecuente, las personas inmunodeprimidas (p. ej., las infectadas por el VIH), a veces sufren
una tuberculosis miliar, una meningitis tuberculosa, o lo uno y lo otro.
TUBERCULOSIS POSPRIMARIA
Llamada tambin tuberculosis secundaria, de reactivacin, o de tipo adulto, la forma
posprimaria se debe a la reactivacin endgena de una infeccin tuberculosa latente, y suele
localizarse en los segmentos apicales y posteriores de los lbulos superiores, donde la gran
concentracin de oxgeno favorece el
crecimiento
de
las
micobacterias.
Tambin suelen afectarse los segmentos
superiores de los lbulos inferiores. El
grado de afeccin parenquimatosa vara
mucho, desde pequeos infiltrados hasta
un proceso cavitario extenso. Al formarse
las cavernas, su contenido necrtico y
licuado
acaba
pasando
las
vas
respiratorias, dando lugar a lesiones
parenquimatosas satlites que tambin
pueden acabar cavitndose. Cuando,
debido a la confluencia de varias lesiones,
se afecta masivamente un segmento o lbulo pulmonar, el resultado es una neumona
tuberculosa. Si bien se seala que hasta 33% de los pacientes con tuberculosis pulmonar
grave fallece pocas semanas o meses despus del comienzo, otros experimentan un proceso
de remisin espontnea o siguen una evolucin crnica cada vez ms debilitante
("consuncin"). En esas circunstancias, algunas lesiones pulmonares se vuelven fibrosas y
185
NEUMOLOGA
TUBERCULOSIS
ms tarde pueden calcificarse, pero las cavidades persisten en otras zonas de los pulmones.
Los individuos que padecen estas formas crnicas siguen expulsando bacilos tuberculosos al
exterior. La mayora de los pacientes responde al tratamiento con desaparicin de la fiebre,
disminucin de la tos, aumento de peso y mejora y bienestar general en varias semanas. En
las primeras fases evolutivas de la enfermedad las manifestaciones clnicas suelen ser
inespecficas e insidiosas, consistiendo ante todo en fiebre y sudores nocturnos, prdida de
peso, anorexia, malestar general y debilidad. Sin embargo, casi siempre acaba apareciendo
tos (que al principio puede ser seca y despus se acompaa de expectoracin purulenta). Con
frecuencia se advierten estras de sangre en el esputo. A veces aparece una hemoptisis masiva
ocasionada por la erosin de un vaso por completo permeable situado en la pared de una
caverna, o bien consecutivamente a la rotura de un vaso dilatado en una caverna (aneurisma
de Rasmussen) o a la formacin de un aspergiloma en una caverna antigua. En los pacientes
con lesiones parenquimatosas subpleurales a veces existe dolor precordial de tipo pleurtico,
pero tambin puede deberse a la sobrecarga muscular causada por la tos persistente. Las
formas extensas de la enfermedad pueden producir disnea y, en ocasiones, sndrome de
insuficiencia respiratoria aguda del adulto (adult respiratory distress syndrome, ARDS).
Los signos fsicos son poco tiles en la tuberculosis pulmonar. Muchos pacientes no tienen
cambios detectables en la exploracin del trax; en otros se oyen estertores inspiratorios en
las zonas afectadas, especialmente despus de toser. En ocasiones pueden orse roncus
originados por la obstruccin parcial de los bronquios, y el clsico soplo anfrico en las zonas
con cavernas grandes. Entre los sntomas generales estn la fiebre, a menudo ligero e
intermitente, y la consuncin. En
algn caso aparecen palidez y
acropaquias.
Los
datos
hematolgicos ms frecuentes son
anemia
ligera
leucocitosis.
Tambin se ha descrito hiponatremia
debida al sndrome de secrecin
inapropiada
antidiurtica.
de
hormona
186
NEUMOLOGA
TUBERCULOSIS
TUBERCULOSIS EXTRAPULMONAR
Fuera del pulmn, los sitios donde con mayor frecuencia se localiza la tuberculosis son, por
orden de frecuencia: ganglios linfticos, pleura, aparato genitourinario, huesos y
articulaciones, meninges y peritoneo. Pero prcticamente todos los rganos y aparatos
pueden resultar afectados. Dada la diseminacin hematgena en los individuos infectados
por el VIH, la tuberculosis extrapulmonar es ms frecuente hoy en da que tiempo atrs.
TUBERCULOSIS GANGLIONAR (ADENITIS TUBERCULOSA)
La variedad ms frecuente de tuberculosis extrapulmonar, que se observa en ms de 25% de
los casos, es la forma ganglionar, que afecta ante todo a los pacientes infectados por el VIH.
En Estados Unidos, los nios y las mujeres (ante todo si no son de origen caucsico) parecen
particularmente vulnerables. La linfadenitis tuberculosa, que en la actualidad es producida
con mayor frecuencia por M. tuberculosis, alguna vez fue causada esencialmente por M.
bovis. El ataque ganglionar tuberculoso tiene como manifestacin inicial la hinchazn
indolora de los ganglios linfticos, con gran frecuencia los cervicales y supraclaviculares
(trastorno conocido con el nombre de escrfula). Al comienzo del proceso los ganglios suelen
ser pequeos, pero despus pueden inflamarse y formar fstulas por donde se expulsa el
material caseoso. En general, los sntomas generales se observan slo en pacientes con
infeccin por VIH, lo que a veces concurre con lesiones pulmonares. El diagnstico se
confirma realizando una puncin-aspiracin con aguja fina o una biopsia quirrgica. Se
descubren AFB hasta en un 50% de los casos, los cultivos son positivos en un 70 a 80% y el
examen histolgico revela lesiones granulomatosas, salvo en los pacientes infectados por el
VIH, que no suelen tener granulomas. El diagnstico diferencial hay que realizarlo con
diversos procesos infecciosos y con las enfermedades neoplsicas, como los linfomas o las
metstasis de un carcinoma.
187
NEUMOLOGA
TUBERCULOSIS
TUBERCULOSIS PLEURAL
Las lesiones de la pleura son frecuentes en la tuberculosis primaria y se deben a la penetracin
de algunos bacilos tuberculosos en el espacio pleural. Segn la capacidad de reaccin del
hos-pedador el derrame puede ser escaso o pasar inadvertido y desaparecer espontneamente,
o ser lo bastante profuso como para producir sntomas como fiebre, dolor precordial de tipo
pleurtico y disnea. En la exploracin fsica se encuentran los signos de un derrame pleural:
matidez con la percusin y abolicin del murmullo vesicular. La radiografa de trax revela
el derrame, y en cerca de 33% de los casos tambin se ve la lesin parenquimatosa.
El lquido es de color pajizo y a veces hemorrgico; es un exudado cuya concentracin de
protenas es >50% de la del suero, la glucosa es normal o baja, el pH suele ser <7.2 y por lo
comn contiene de 500 a 2 500 leucocitos/ l. Al principio pueden predominar los neutrfilos,
pero ms adelante es frecuente encontrar mononucleares. No suele haber clulas
mesoteliales. Slo en raras ocasiones son visibles los AFB en una extensin directa, pero los
cultivos en busca de M. tuberculosis pueden ser positivos hasta en 33% de los casos. Para
establecer el diagnstico suele necesitarse una
biopsia pleural con aguja donde se encuentran
granulomas y cuyo cultivo resulta positivo hasta
en un 70% de los casos. Esta forma de
tuberculosis pleural responde
quimioterapia
espontneamente.
La
bien a
la
puederesolverse
utilidad
de
los
glucocorticoides es tema de controversia.
El empiema tuberculoso es una complicacin
menos frecuente de la tuberculosis pulmonar.
Suele deberse a la rotura de una caverna con
paso de abundantes microorganismos al espacio pleural, o a la formacin de una fstula
broncopleural a partir de una lesin pulmonar. En la radiografa de trax puede aparecer un
pioneumotrax con un nivel aire-lquido. El derrame es espeso y purulento, muy rico en
linfocitos, y es frecuente que el examen microscpico de un frotis del derrame en busca de
AFB sea positivo, lo mismo que el cultivo del lquido pleural.
188
NEUMOLOGA
TUBERCULOSIS
Por lo general se necesita un drenaje quirrgico como complemento de la quimioterapia. El
empiema tuberculoso puede producir fibrosis pleural intensa acompaada de insuficiencia
respiratoria restrictiva.
TUBERCULOSIS DE LAS VAS RESPIRATORIAS SUPERIORES
Estas formas de tuberculosis casi siempre son una complicacin de la tuberculosis pulmonar
cavitaria avanzada y pueden afectar a la laringe, la faringe y la epiglotis. Los sntomas
consisten en ronquera y disfagia, adems de tos y expectoracin crnicas. Los signos
dependen de la localizacin, pudiendo verse lceras en la laringoscopia. El esputo suele
contener AFB, pero a veces se necesita biopsia para confirmar el diagnstico. El cncer puede
causar manifestaciones parecidas, pero no suele producir dolores.
TUBERCULOSIS GENITOURINARIA
La tuberculosis genitourinaria representa alrededor de 15% de todos los casos de tuberculosis
extrapulmonar, puede afectar a cualquier tramo del aparato genitourinario, y suele deberse a
la siembra hematgena que sigue a la infeccin primaria. Produce sntomas
predominantemente locales, siendo ms frecuentes la polaquiuria, la disuria, la hematuria y
el dolor en la fosa renal. Sin embargo, hay pacientes asintomticos en los que la enfermedad
slo se descubre despus de producirse graves lesiones destructivas de los riones. En un
90% de los casos el anlisis de orina es anormal, existiendo piuria y hematuria. El signo de
piuria con cultivos negativos en una orina cida debe hacer sospechar una tuberculosis. La
pielografa intravenosa ayuda a establecer el diagnstico: son signos sospechosos la
presencia de calcificaciones y de estrecheces ureterales. Se obtiene un diagnstico seguro en
cerca de 90% de los casos cultivando tres muestras de la primera orina de la maana. Las
estrecheces ureterales intensas pueden producir hidronefrosis y lesiones renales. La
tuberculosis genital se diagnostica con mayor frecuencia en las mujeres que en los varones.
En las mujeres afecta a las trompas de Falopio y al endometrio, pudiendo causar esterilidad,
dolores plvicos y trastornos menstruales. Para establecer el diagnstico se necesitan biopsias
o el cultivo de muestras obtenidas por dilatacin y legrado. En los varones, la tuberculosis
afecta preferentemente al epiddimo, donde indu-ce la formacin de una tumoracin
189
NEUMOLOGA
TUBERCULOSIS
ligeramente dolorosa que puede abrirse y drenar a travs de una fstula; tambin puede haber
orquitis y prostatitis. En casi 50% de los casos de tuberculosis genitourinaria hay tambin
lesiones de las vas urinarias. La tuberculosis genitourinaria responde bien a la quimioterapia.
TUBERCULOSIS OSTEOARTICULAR
En Estados Unidos, la tuberculosis de huesos y articulaciones es responsable de casi 10% de
los casos de enfermedad extrapulmonar. La patogenia de la tuberculosis osteoarticular guarda
relacin con la reactivacin de focos hematgenos o con una diseminacin procedente de los
ganglios linfticos paravertebrales prximos. Las articulaciones que soportan el peso
(columna, caderas y rodillas, por este orden) son las que ms se afectan. La tuberculosis
vertebral (enfermedad de Pott o espondilitis tuberculosa; suele afectar a dos o ms cuerpos
vertebrales adyacentes. En los nios, la
columna dorsal alta es la localizacin ms
frecuente de la tuberculosis vertebral, pero
en los adultos se afectan ms la regin dorsal
baja y las vrtebras lumbares superiores.
Desde
el
ngulo
superoanterior
inferoanterior del cuerpo vertebral la lesin
alcanza al cuerpo vertebral inmediato y
destruye tambin el disco intervertebral. En
fases avanzadas del proceso, el colapso de
los cuerpos vertebrales provoca una cifosis o giba. Tambin se puede formar un absceso
"fro" paravertebral. Cuando este absceso est a la altura de la parte superior de la columna
puede deslizarse por la pared del trax formando una masa; cuando se forma en la parte baja
de la columna puede llegar a los ligamentos inguinales o manifestarse como un absceso del
psoas. La tomografa computadorizada (computed tomography, CT) o la resonancia
magntica (magnetic resonance imaging, MRI) son capaces de descubrir esta lesin
caracterstica y permiten sospechar su causa, aunque hay que hacer el diagnstico diferencial
con otras infecciones y con los tumores. La puncin-aspiracin del absceso o una biopsia
sea ayudan a confirmar la causa tuberculosa, lo mismo que los cultivos, que suelen ser , y
190
NEUMOLOGA
TUBERCULOSIS
los datos histolgicos, que a menudo lo son tambin. Una complicacin catastrfica de la
enfermedad de Pott es la parapleja, que suele deberse a un absceso o a una lesin que
comprime la mdula espinal. La paraparesia debida a un gran absceso es una urgencia mdica
que obliga al drenaje inmediato. La tuberculosis de la cadera produce dolor y cojera; la
tuberculosis de la rodilla provoca dolor e hinchazn, a veces despus de un traumatismo. Si
no se diagnostican estos procesos, las articulaciones pueden quedar destruidas. La
tuberculosis sea responde a la quimioterapia, pero los casos graves exigen la intervencin
quirrgica.
MENINGITIS TUBERCULOSA Y TUBERCULOMA
La tuberculosis del sistema nervioso central representa cerca de 5% de los casos de
tuberculosis extrapulmonar. Es ms frecuente en los nios pequeos, pero tambin afecta a
los adultos, en particular a los infectados por el VIH. La meningitis tuberculosa se debe a una
diseminacin hematgena de la lesin pulmonar primaria o posprimaria, o a la rotura de un
tubrculo subependimario en el espacio subaracnoideo. En ms de 50% de los casos en la
radiografa de trax se observan signos de una antigua lesin tuberculosa pulmonar o un
patrn miliar. La enfermedad puede manifestarse en forma sutil por cefalalgia y trastornos
mentales, o de forma aguda con confusin mental, letargo, alteracin de la sensoria rigidez
de nuca. La enfermedad suele evolucionar en una a dos semanas, un curso ms prolongado
que el de la meningitis bacteriana. Un signo frecuente es la paresia de algunos pares craneales
(en especial los oculomotores), y la afeccin de las arterias cerebrales puede producir zonas
de isquemia focal. Muchas veces hay hidrocefalia. La puncin lumbar resulta esencial para
establecer el diagnstico. En general, el anlisis del lquido cefaloraqudeo (LCR) muestra
un recuento alto de leucocitos (al principio con predominio de neutrfilos y ms tarde de
linfocitos), una cantidad de protenas de 1 a 8 g/L (100 a 800 mg/100 ml), y una concentracin
baja de la glucosa; sin embargo, cualquiera de estos parmetros puede estar dentro de los
lmites normales. Slo en un 20% de los casos en los frotis del sedimento del LCR se
encuentran AFB directamente, pero las punciones lumbares repetidas elevan esa cifra. El
cultivo del LCR permite establecer el diagnstico hasta en un 80% de los casos. Los estudios
de imagen (CT y MRI) pueden demostrar hidrocefalia y refuerzo anormal de las cisternas
191
NEUMOLOGA
TUBERCULOSIS
basales o del epndimo. Si no se diagnostica, la meningitis tuberculosa es sistemticamente
mortal; sin embargo, este proceso responde a la quimioterapia, si bien se registran secuelas
neu-rolgicas en un 25% de los casos tratados, la mayor parte de ellas originadas por demoras
en el diagnstico. Los ensayos clnicos han demostrado que el aumento de presin y las
alteraciones del LCR se normalizan con bastante ms rapidez en los pacientes que reciben
glucocorticoides como tratamiento coadyuvante. La administracin de glucocorticoides
como frmacos complementarios (p. ej., dexametasona, incluso 12 mg/da durante cuatro a
seis semanas) aumenta la probabilidad de supervivencia y aminora la frecuencia de secuelas
neurolgicas.
TUBERCULOSIS DIGESTIVA
Cualquier tramo del tubo digestivo
puede resultar afectado por la
tuberculosis al intervenir diversos
mecanismos: deglucin de los
esputos
con
la
consiguiente
siembra
directa,
diseminacin
hematgena, o bien, infrecuente en
la actualidad, la ingestin de la
leche
de
vacas
enfermas
de
tuberculosis bovina. Los sitios que
con mayor frecuencia se afectan
son el leon terminal y el ciego. Los
signos de comienzo habituales son
dolor abdominal, parecido a veces
al de la apendicitis; diarrea;
obstruccin; hematoquezia y una tumoracin palpable en el abdomen.
Tambin suele haber fiebre, prdida de peso y sudores nocturnos. Al afectar a la pared
intestinal y formarse lceras y fstulas, esta forma de tuberculosis puede confundirse con la
enfermedad de Crohn. La presencia de fstulas anales obliga a descartar inmediatamente una
192
NEUMOLOGA
TUBERCULOSIS
tuberculosis rectal. Como la mayor parte de las veces es necesaria la intervencin quirrgica,
el diagnstico se puede confirmar realizando un estudio histolgico y cultivando las muestras
obtenidas en el acto operatorio.
La peritonitis tuberculosa aparece despus de una siembra directa de bacilos tuberculosos
procedentes de los rganos intraabdominales o de unos ganglios linfticos rotos, o bien a
causa de una siembra hematgena. La peritonitis tuberculosa debe sospecharse en presencia
de dolores abdominales inespecficos, fiebre y ascitis. El diagnstico se complica si coexiste
una cirrosis En la peritonitis tuberculosa, la paracentesis da salida a un lquido exudativo,
rico en protenas y con leucocitosis, donde abundan los linfocitos, aunque en ocasiones
predominan los neutrfilos. Pocas veces se descubren AFB en los frotis y los cultivos; el
cultivo de un gran volumen de lquido asctico puede aumentar el nmero de casos positivos,
pero muchas veces se necesita una biopsia peritoneal para confirmar el diagnstico.
TUBERCULOSIS PERICRDICA (PERICARDITIS TUBERCULOSA)
Bien por extensin directa desde un foco
primario situado en el pericardio, por
reactivacin de un foco latente o por la
rotura de un ganglio linftico contiguo,
la tuberculosis pericrdica muchas veces
ha sido una enfermedad propia de los
ancianos
en
los
pases
con
una
prevalencia escasa de la tuberculosis,
pero se observa con frecuencia en los
pacientes infectados por el VIH. En
algunas series, las tasas de mortalidad
llegan hasta 40%. El comienzo puede ser
subagudo,
pero
tambin
puede
manifestarse de forma aguda con fiebre,
dolor
sordo
retroesternal
roce
pericrdico. En muchos casos acaba apareciendo un derrame que, en ltimo trmino, puede
193
NEUMOLOGA
TUBERCULOSIS
causar los sntomas y signos cardiovasculares de un taponamiento Cardaca. Cuando en la
radiografa de trax se detecta un derrame hay que sospechar una posible tuberculosis,
siempre que el paciente pertenezca a una poblacin de alto riesgo para esta enfermedad
(personas infectadas por el VIH o procedentes de pases de prevalencia alta), cuando existan
pruebas de haber padecido anteriormente una tuberculosis de otros rganos, o si la
ecocardiografa muestra filamentos espesos que atraviesan el espacio pericrdico. El
diagnstico resulta ms sencillo si se efecta una pericardiocentesis bajo control
ecocardiogrfico. El lquido pericrdico debe ser enviado para realizar anlisis bioqumicos
y un estudio citolgico y microbiolgico. El derrame es un exudado rico en
leucocitos, con predominio de los mononucleares; tambin es frecuente el derrame
hemorrgico. El cultivo del lquido en cerca de 30% de los casos descubre a M. tuberculosis,
pero la biopsia aumenta el nmero de positividades. Los niveles altos de adenosina
desaminasa e IFN- pueden tambin sugerir un origen tuberculoso. Sin tratamiento, la
tuberculosis pericrdica suele ser letal. Incluso con tratamiento, pueden aparecer
complicaciones, como pericarditis constrictiva crnica con engrosamiento del pericardio,
fibrosis y a veces calcificacin pericrdica, que a veces se detecta en una radiografa de trax.
Un ciclo de corticoterapia (p. ej., prednisona, 20 a 60 mg/da hasta por seis semanas) es til
para tratar la enfermedad aguda, aplacar los derrames, facilitar la recuperacin hemodinmica
y con ello disminuirla tasa de mortalidad. Sin embargo, al parecer este tratamiento no
modifica la evolucin, que culmina en pericarditis constrictiva crnica.
TUBERCULOSIS MILIAR O DISEMINADA
La tuberculosis miliar consiste en una siembra hematgena de bacilos tuberculosos. En los
nios suele deberse a una infeccin primaria reciente, pero en los adultos puede ser
secundaria tanto a una infeccin reciente como a la reactivacin de focos diseminados
antiguos. Las lesiones suelen consistir en granulomas amarillentos de 1 o 2 mm de dimetro
que son similares a las semillas de mijo. Las manifestaciones clnicas son inespecficas y
variadas, dependiendo de la localizacin predominante. En la mayor parte de los casos los
primeros sntomas son fiebre, sudores nocturnos, anorexia, debilidad y prdida de peso. A
veces hay tos y otros sntomas respiratorios originados por la participacin pulmonar, y
194
NEUMOLOGA
TUBERCULOSIS
tambin puede haber molestias abdominales. En la exploracin fsica se encuentran
hepatomegalia, esplenomegalia y adenopatas. En un 30% de los casosel examen ocular
puede descubrir tubrculos en las coroides que son patognomnicos de la tuberculosis miliar.
Hay meningismo en menos de 10% de los casos.
Es necesario sospechar siempre este proceso para diagnosticar la tuberculosis miliar. A
menudo, en la radiografa de trax se observa un dibujo reticulonodular miliar (ms
fcilmente visible en las radiografas poco penetradas), pero en las primeras fases del proceso
y en los pacientes infectados por el VIH quiz no se encuentre ninguna alteracin radiogrfica
precoz. Otros signos radiolgicos consisten en infiltrados extensos; infiltracin intersticial,
ante todo en los pacientes infectados por el VIH, y derrames pleurales. El frotis del esputo es
negativo en un 80% de los casos. Puede haber varias alteraciones hemticas, como anemia
con leucopenia, leucocitosis por neutrfilos y reacciones leucemoides, as como policitemia.
Se han descrito casos de coagulacin intravascular diseminada. En los pacientes con afeccin
heptica intensa hay niveles altos de la fosfatasa alcalina y de otras pruebas funcionales
hepticas. La prueba del PPD puede ser negativa hasta en cerca de 50% de los casos, pero
durante la quimioterapia antituberculosa puede recuperarse la reactividad. Lo ms probable
es que el lavado broncoalveolar y la biopsia transbronquial confirman bacteriolgicamente
el diagnstico; adems, en muchos pacientes se encuentran granulomas en las muestras de
biopsia del hgado o de la mdula sea. Si no se diagnostica, la tuberculosis miliar es mortal;
pero si el tratamiento es correcto se consigue la curacin. Una forma poco frecuente de
presentarse la enfermedad en los ancianos es la tuberculosis miliar crptica, que tiene una
evolucin crnica caracterizada por febrcula intermitente, anemia y, en ltimo trmino,
afeccin menngea que precede a la muerte. Muy rara vez se observa tambin una forma
septicmica aguda, la tuberculosis miliar arreactiva, que se debe a una diseminacin
hematgena masiva de bacilos tuberculosos. En esta forma, que lleva pronto a la muerte, es
frecuente la pancitopenia. En la necropsia se descubren mltiples lesiones necrticas pero sin
la formacin de granulomas ("arreactivas").
FORMAS EXTRAPULMONARES MENOS FRECUENTES
La tuberculosis puede producir coriorretinitis, uvetis, panoftalma y conjuntivitis flictenular
dolorosa por reaccin de hipersensibilidad. La otitis tuberculosa es rara y produce sordera,
195
NEUMOLOGA
TUBERCULOSIS
otorrea y perforacin del tmpano. La tuberculosis nasofarngea puede confundirse con la
granulomatosis de Wegener. Las manifestaciones cutneas de la tuberculosis comprenden la
infeccin primaria debida a inoculacin directa, abscesos, lceras crnicas, escrofulodermia,
lupus vulgar, lesiones miliares y eritema nudoso. La tuberculosis suprarrenal es un signo de
enfermedad avanzada que provoca sntomas de insuficiencia suprarrenal. Por ltimo, la
tuberculosis congnita consiste en la infeccin del feto por el paso de los bacilos tuberculosos
a travs de la placenta o por la deglucin de lquido amnitico contaminado. Es una
enfermedad rara que afecta al hgado, el bazo, los ganglios linfticos y otros rganos.
TUBERCULOSIS AUNADA A VIH
La tuberculosis es una enfermedad oportunista importante en personas con infeccin por VIH
en todo el mundo. En algunos pases de frica, la frecuencia de infeccin por dicho virus en
tuberculosos puede llegar a ser de 70 a 80% en algunos ncleos urbanos. Cuando una persona
con infeccin por VIH adquiere una infeccin por M. tuberculosis que se corrobora por
cutirreacciones, el riesgo anual de que desarrolle tuberculosis activa es de 3 a 15 por ciento.
La tuberculosis aparece en cualquier fase de la infeccin por VIH, y el cuadro inicial vara
segn el estadio de la enfermedad. Cuando slo hay deterioro parcial de la inmunidad
mediada por clulas, la tuberculosis pulmonar aparece con sus caractersticas tpicas que
incluyen infiltrados y cavidades en los lbulos superiores, sin linfadenopata notable ni
derrame pleural. En etapas tardas de la infeccin por VIH es ms frecuente observar un perfil
similar a tuberculosis primaria con infiltrados intersticiales o miliares difusos, escasa o nula
cavitacin y linfadenopata intratorcica. En forma global la frecuencia de positividad en
frotis de esputo puede ser menor entre tuberculosos con infeccin por VIH, que en quienes
no tienen la infeccin; de este modo, el diagnstico de tuberculosis puede ser
extraordinariamente difcil, en particular ante la presencia de muy diversos trastornos
pulmonares vinculados con VIH, que remedan tuberculosis. La tuberculosis extrapulmonar
es frecuente en personas con infeccin por VIH. En algunas series de casos la presencia de
esta enfermedad, sola o junto con alguna neumopata, fue corroborada en 40 a 60% de todos
los casos en sujetos que tambin tenan infeccin por VIH. Las formas ms frecuentes son la
linftica, la diseminada, la pleural y la pericrdica. Tambin son comunes la micobacteriemia
196
NEUMOLOGA
TUBERCULOSIS
y la meningitis, particularmente en la fase avanzada de la infeccin por el virus de la
inmunodeficiencia humana. El diagnstico de tuberculosis en las personas con infeccin por
VIH puede ser difcil, no slo por la mayor frecuencia de negatividad en los frotis de esputo
(de hasta 40% en casos de afeccin pulmonar demostrada por cultivo), sino tambin por los
signos radiogrficos atpicos, la ausencia de granulomas clsicos en las etapas tardas, y los
resultados negativos en las cutirreacciones con PPD. Los retrasos del tratamiento pueden
tener consecuencias desastrosas.
DIAGNSTICO
Lo
esencial
para
diagnosticar
la
tuberculosis
es
mantener siempre un
alto ndice de sospecha
sobre esta enfermedad.
El diagnstico no es
difcil en los pacientes
de
alto
riesgo,
por
en
un
sin
hogar
presenta
los
ejemplo,
alcohlico
que
sntomas habituales y
una radiografa de trax con las lesiones tpicas de infiltrados y cavernas en los lbulos
superiores. En cambio, el proceso puede pasar inadvertido en un anciano que habita en una
residencia o centro de atencin, o en un adolescente que presenta un infiltrado focal.
Muchas veces el diagnstico se sospecha cuando se encuentra una radiografa de trax
anormal en un paciente que se est estudiando a causa de unos sntomas respiratorios. Si no
hay ningn otro proceso o complicacin que favorezca la inmunodepresin, en la radiografa
de trax pueden encontrarse los signos caractersticos: infiltrados y cavernas de los lbulos
197
NEUMOLOGA
TUBERCULOSIS
Superiores. Cuanto ms tiempo transcurre entre el comienzo de los sn tomas y el diagnstico,
ms probable es el dato de una forma cavitaria de la enfermedad. En cambio, los pacientes
inmunodeprimidos, como los infectados por el VIH, pueden tener signos "atpicos" en la
radiografa de trax, por ejemplo, infiltrados en los campos inferiores sin formacin de
cavernas.
198
EXAMEN MICROSCPICO DE LOS AFB
Muchas veces el diagnstico se plantea por vez primera ante el dato de AFB en un frotis
realizado con una muestra de esputo o de tejido (p. ej., la biopsia de un ganglio linftico)
obtenido con fines diagnsticos. Los laboratorios ms modernos que analizan muchas
muestras
utilizan
la
tincin de
auramina-rodamina y el microsco pio
de fluorescencia. El mtodo ms
clsico, como es el examen con
microscopio
ptico
de
muestras
teidas con los colorantes de fucsina
bsica de Kinyoun o de Ziehl-Neelsen
es apropiado, pero exige ms tiempo.
Cuando se sospecha una tuberculosis
pulmonar, el paciente debe recoger
tres
muestras
preferentemente
de
por
esputos,
la
maana
temprano, y enviarlas al laboratorio para realizar un frotis en busca de AFB y un cultivo
microbiolgico. Si se ha obtenido una muestra de tejido, resulta esencial que la parte
destinada al cultivo no se recoja en formaldehdo. El empleo del microscopio ptico para
investigar AFB en la orina o el lquido de lavado gstrico tiene limi-taciones, porque esos
lquidos contienen micobacterias comensales que pueden dar lugar a resultados positivos
falsos.
NEUMOLOGA
TUBERCULOSIS
CULTIVO DE LAS MICOBACTERIAS
El
diagnstico
aislamiento
definitivo
depende
identificacin
de
del
M.
Tuberculosis en una muestra con valor
diagnstico (casi siempre el espu to de un
paciente con tos productiva). Las muestras
pueden inocularse en algn medio con huevo
o agar e incubarse a 37C con CO2 al 5%.
Como la mayor parte de las especies
demicobacterias, incluido M. tuberculosis,
crecen lentamente, pueden necesitarse de cuatro a ocho semanas antes de que pueda
detectarse el crecimiento. Aunque es posible identificar supuestamente a M. tuberculosis
basndose en el tiempo que tarda en crecer y en la forma y pigmentacin de las colonias,
clsicamente se han usado varias pruebas bioqumicas para identificar la especie aislada en
el cultivo para micobacterias. En los laboratorios actuales, los mtodos tradicionales de
aislamiento en medios slidos y de identificacin de especies mediante pruebas bioqumicas
han sido sustituidos por el uso de medios lquidos para el aislamiento y, para la identificacin
de especie, por el uso de sondas de cidos nucleicos o cromatografa de lquidos a alta presin
para la valoracin de cidos miclicos. Estos mtodos nuevos han reducido entre dos y tres
semanas el lapso necesario para la confirmacin bacteriolgica.
AMPLIFICACIN DE CIDO NUCLEICO
En este mtodo se aplican sistemas analticos basados en la amplificacin del cido nucleico
de micobacterias. Estos sistemas proporcionan el diagnstico de tuberculosis incluso en cuestin de horas. Sin embargo, se emplean poco, por su escasa sensibilidad (menor que la del
cultivo, pero mayor que la del estudio microscpico de frotis en busca de AFB) y por su alto
coste.
199
NEUMOLOGA
TUBERCULOSIS
TRATAMIENTO
Los dos objetivos principales del tratamiento antifmico son interrumpir la transmisin de la
tuberculosis combatiendo la infeccin en los enfermos (de modo que no infecten a otros) y
evitar las complicaciones y la muerte curando a los que ya tiene la enfermedad. El tratamiento
farmacolgico de la tuberculosis pudo iniciarse cuando se descubri la estreptomicina, a
mediados de 1940. Los ensayos clnicos aleatorizados indicaron claramente que la
administracin de estreptomicina a los pacientes con tuberculosis crnica disminua la
mortalidad y en la mayor parte de los casos lograba la curacin. Sin embargo, esta
monoterapia iba seguida muchas veces de la aparicin de resistencia a la estreptomicina y
del consiguiente fracaso teraputico. Tras el descubrimiento del cido paraaminosaliclico y
de la isoniazida, se estableci el axioma de que para curar la tuberculosis era necesario
administrar simultneamente dos frmacos, como mnimo, a los que fuera sensible
elmicroorganismo. Ms tarde, los primeros ensayos clnicos demostraron que era preciso un
tratamiento de larga duracin (es decir, de 12 a 24 meses) para evitar las recidivas.
Con la introduccin de la rifampicina a comienzos de 1970 se inici la poca de una
quimioterapia eficaz de breve duracin (<12 meses). El descubrimiento de que la
pirazinamida, utilizada por primera vez en 1950, aumentaba la potencia de las pautas de
isoniazida-rifampicina dio paso al ciclo teraputico habitual de seis meses con estos tres
frmacos.
200
NEUMOLOGA
TUBERCULOSIS
PREVENCIN
La mejor forma de evitar la tuberculosis es, con mucho, diagnosticar a la brevedad los casos
infecciosos e instaurar el tratamiento apropiado hasta lograr la curacin. Otras estrategias
consisten en la vacunacin con BCG y el tratamiento de la infeccin tuberculosa latente en
los individuos muy proclives a avanzar hasta la enfermedad activa.
201
VACUNACIN CON BCG
La BCG se obtuvo de una cepa atenuada de M. bovis y se administr por primera vez al ser
humano en 1921. Ahora existen muchas vacunas BCG en todo el mundo, obtenidas todas
ellas de la cepa original, pero cuya eficacia es variable. En realidad, segn se desprende de
los ensayos aleatorizados controlados con placebo, se calcula que su eficacia oscila entre 0 y
80%. En los recientes estudios de observacin (estudios de casos y testigos, de cohortes
antiguas y de seccin de la muestra) se ha encontrado una gama igualmente amplia de eficacia
en las regiones donde los lactantes son vacunados al nacer. Estos estudios tambin han
demostrado que, con la vacunacin, los lactantes y los nios pequeos quedan muy
protegidos frente a las formas relativamente graves de la tuberculosis, como la meningitis
tuberculosa y la tuberculosis miliar. La vacuna BCG es innocua y rara vez causa
complicaciones graves. La respuesta hstica local comienza dos o tres semanas despus de la
vacunacin, con formacin de cicatrices y curacin en un plazo de tres meses. En 1 a 10%
de las personas vacunadas aparecen efectos secundarios; el ms frecuente una lcera en el
sitio de la vacunacin y una adenitis regional. Las cepas de las vacuna han producido
osteomielitis casi una vez por cada milln de dosis, aproximadamente. La infeccin
diseminada y la muerte debida a la BCG han ocurrido en uno a 10 casos por cada 10 millones
de dosis administradas, aunque estos problemas han afectado casi exclusivamente a las
personas con dficit inmunitarios, como los nios con el sndrome de inmunodeficiencia
combinada grave o los adultos infectados por el VIH. Tras la vacunacin con BCG aparece
positividad a la prueba del PPD, que tiende a desvanecerse con el tiempo. La positividad o el
tamao de las reacciones cutneas a la PPD que se observan despus de la vacunacin no
permiten prever el grado de proteccin conseguida. En los pases con gran prevalencia de
tuberculosis se aconseja la vacunacin sistemtica con BCG al nacer. Pero en Estados
NEUMOLOGA
TUBERCULOSIS
Unidos, dado el escaso riesgo de transmisin de la tuberculosis y al carcter inseguro de la
proteccin conferida por la BCG, nunca se ha recomendado su empleo generalizado. Los
CDC han aconsejado que los adultos y los nios infectados por el VIH no se vacunen con
BCG, aunque la OMS ha recomendado que los nios asintomticos infectados por el VIH
que habitan en zonas de endemia tuberculosa sean vacunados con el bacilo de CalmetteGurin.
202
NEUMOLOGA
203
Portada abseso pulmoanr
NEUMOLOGA
ABCESO PULMONAR
CONCEPTO
El absceso de pulmn es una coleccin supurada consiguiente de una zona necrtica del
parnquima pulmonar, generalmente de causa infecciosa.
Este material purulento habitualmente encuentra salida a travs del rbol bronquial, por lo
que se origina una cavidad y un nivel hidroareo en su interior visible en la radiologa de
trax.
La neumona necrotizante se utiliza para describir aquellos casos en que existen mltiples
reas de necrosis o cavitaciones de pequeo tamao en el interior de una condensacin
extensa. Se diferencia del absceso de pulmn en el tamao y en el nmero de cavidades que
presenta la lesin.
El absceso es una lesin nica, mayor de 2 cm de dimetro y evolucionada; en cambio cuando
las cavidades son mltiples y menores de 2 cm de dimetro se habla de neumona
necrotizante.
Ambas entidades son formas clnicas evolutivas de un mismo proceso patolgico, que
comparten una misma etiologa y patogenia, englobndose dentro del grupo de las
supuraciones broncopulmonares. Por otra parte, diferentes autores han propuesto el trmino
para estos procesos de infeccin pleuropulmonar por anaerobios , debido a que los principales
agentes etiolgicos causantes son los microorganismos anaerobios. Esta entidad agrupa a
distintos cuadros clnico-patolgicos (neumona necrotizante, absceso de pulmn y
empiema). Hemos de tener en cuenta que la necrosis y posterior cavitacin pueden ocurrir
tambin en otras infecciones pulmonares producidas por microorganismos no anaerobios y
que no todas las infecciones anaerbicas originan necrosis. La morbimortalidad de las
supuraciones broncopulmonares ha disminuido en las ltimas dcadas debido a la aparicin
de nuevos antibiticos y adems se ha producido una mejora en la calidad y esperanza de
vida de los pacientes afectados por esta patologa. A ello han contribuido los avances en el
campo de la imagen o de la microbiologa que han repercutido en el diagnstico de esta
entidad. Pero pese a esto, la morbimortalidad contina siendo importante en pacientes
ancianos, mal nutridos y fundamentalmente en los inmunodeprimidos.
204
NEUMOLOGA
ABCESO PULMONAR
Los abscesos de pulmn pueden ser clasificados en primarios o secundarios dependiendo de
la presencia o ausencia de enfermedades subyacentes. Los abscesos secundarios estn
asociados con neoplasias pulmonares, inmunosupresin e infecciones extrapulmonares o
sepsis. Los primarios ocurren cuando no se da ninguna de estas situaciones anteriores.
Aunque clsicamente el mayor nmero de abscesos de pulmn eran primarios, en la
actualidad, esta situacin ha cambiado, con predominio de los secundarios.
205
NEUMOLOGA
ABCESO PULMONAR
ETIOPATOGENIA DE ABSCESO DE PULMON
La incidencia de absceso de pulmn es difcil de determinar dadas las dificultades de la toma
de muestras y de las tcnicas microbiolgicas a realizar en este grupo de pacientes.
La aspiracin de contenido de las vas areas superiores es el mecanismo patognico ms
frecuente.
En condiciones fisiolgicas se producen micro aspiraciones de saliva durante el sueo, o
secreciones farngeas, que normalmente son eliminadas a travs de la tos o de la accin ciliar
o de los macrfagos alveolares. Esto no genera, por s mismo, el desarrollo de una infeccin
pulmonar. Para el desarrollo de absceso de pulmn se necesita la concordancia de otras
circunstancias. Es necesario que la concentracin de bacterias en el material aspirado sea
elevada y que los mecanismos de defensa estn alterados. En estas circunstancias, la
infeccin pulmonar condiciona distintos cambios histolgicos que inicialmente se
manifiestan como una neumonitis, posteriormente se desarrollarn cavitaciones que acabarn
confluyendo en cavidad mayor que se denomina absceso.
206
NEUMOLOGA
ABCESO PULMONAR
Diversos factores predisponen al desarrollo del absceso pulmonar al aumentar la intensidad
y la frecuencia de la aspiracin o favorecer la colonizacin bacteriana en las secreciones
orofarngeas o ambas circunstancias.
Estos factores son la alteracin del nivel de conciencia (intoxicacin etlica, accidente
cerebrovascular agudo, drogadiccin, frmacos depresores del sistema nervioso central,
anestesia general, convulsiones u otras enfermedades neurolgicas); las enfermedades
periodontales y de las vas areas superiores (caries dental, gingivitis, sinusitis);
enfermedades esofgicas que cursan con disfagia o la instrumentalizacin de las barreras
anatmicas (intubacin, broncoscopa, traqueotoma).
Por otra parte la presencia de necrosis de tejido o con mala perfusin (carcinoma de pulmn,
cuerpo extrao, bronquiectasias) facilita la proliferacin de bacterias anaerobias. Aparte de
la aspiracin, otros mecanismos implicados seran la siembra pulmonar hematgena de
microorganismos procedentes de otros focos infecciosos como la endocarditis tricuspdea o
las supuraciones abdominales, la tromboflebitis, la osteomielitis, los abortos spticos y los
catteres intravenosos.
En estas circunstancias se pueden producir mbolos spticos que dan lugar a mltiples
infiltrados pulmonares cavitados, bilaterales de pequeo tamao. Tambin se ha descrito la
extensin a travs del diafragma de las bacterias procedentes de un absceso subfrnico.
La bacteriologa del absceso de pulmn est influenciada por su mecanismo etiopatognico.
La infeccin por estos grmenes rara vez es monomicrobiana sino polimicrobiana. En
general, se trata de infecciones mixtas en las que participan varios microrganismos
anaerobios y aerobios de la flora orofarngea.
En un concepto ms sencillo; en el absceso de pulmn, las secreciones provenientes de la
cavidad oral o del estmago, son aspiradas durante un episodio de inconciencia o depresin
del sensorio, arrastrando una diversa cantidad de microorganismos (flora mixta con
predominio de anaerobios). Normalmente, el material aspirado es manejado en forma
efectiva por la accin ciliar, la tos y los macrfagos alveolares. Si estos mecanismos locales
de defensa no son efectivos se desarrolla la infeccin.
207
NEUMOLOGA
ABCESO PULMONAR
El aspirado llega comnmente a los segmentos posteriores de los lbulos superiores y a los
segmentos superiores de los lbulos inferiores y dentro de las 24-48 horas del episodio de
broncoaspiracin, comienza a desarrollarse el absceso, favorecido por el bajo PH y bajo
potencial de oxido-reduccin local que facilita la multiplicacin de bacterias anaerobias,
tanto Gram positivas como Peptoestreptococos o gram negativos como Prevotella,
Fusobacterias y Bacteroides Fragilis
La incidencia de absceso de pulmn es difcil de determinar dadas las dificultades de la toma
de muestras y de las tcnicas microbiolgicas a realizar en este grupo de pacientes. La
aspiracin de contenido de las vas areas superiores es el mecanismo patognico ms
frecuente. En condiciones fisiolgicas se producen microaspiraciones de saliva durante el
sueo, o secreciones farngeas, que normalmente son eliminadas a travs de la tos o de la
accin ciliar o de los macrfagos alveolares. Esto no genera, por s mismo, el desarrollo de
una infeccin pulmonar.
Para el desarrollo de absceso de pulmn se necesita la concordancia de otras circunstancias.
Es necesario que la concentracin de bacterias en el material aspirado sea elevada y que los
mecanismos de defensa estn alterados. En estas circunstancias, la infeccin pulmonar
condiciona distintos cambios histolgicos que inicialmente se manifiestan como una
neumonitis, posteriormente se desarrollarn cavitaciones que acabarn confluyendo en
cavidad mayor que se denomina absceso. Por otra parte, diversos factores predisponen al
desarrollo del absceso pulmonar al aumentar la intensidad y la frecuencia de la aspiracin o
favorecer la colonizacin bacteriana en las secreciones orofarngeas o ambas circunstancias.
Estos factores son la alteracin del nivel de conciencia (intoxicacin etlica, accidente
cerebrovascular agudo, drogadiccin, frmacos depresores del sistema nervioso central,
anestesia general, convulsiones u otras enfermedades neurolgicas); las enfermedades
periodontales y de las vas areas superiores (caries dental, gingivitis, sinusitis);
enfermedades esofgicas que cursan con disfagia o la instrumentalizacin de las barreras
anatmicas (intubacin, broncoscopia, traqueotoma).
208
NEUMOLOGA
ABCESO PULMONAR
Por otra parte la presencia de necrosis de tejido o con mala perfusin (carcinoma de pulmn,
cuerpo extrao, bronquiectasias) facilita la proliferacin de bacterias anaerobias. Aparte de
la aspiracin, otros mecanismos implicados seran la siembra pulmonar hematgena de
microorganismos procedentes de otros focos infecciosos como la endocarditis tricuspidea o
las supuraciones abdominales, la tromboflebitis, la osteomielitis, los abortos spticos y los
catteres intravenosos. En estas circunstancias se pueden producir mbolos spticos que dan
lugar a mltiples infiltrados pulmonares cavitados, bilaterales de pequeo tamao. Tambin
se ha descrito la extensin a travs del diafragma de las bacterias procedentes de un absceso
subfrnico. La bacteriologa del absceso de pulmn est influenciada por su mecanismo
etiopatognico. La infeccin por estos grmenes rara vez es monomicrobiana sino
polimicrobiana. En general,
se trata de infecciones
mixtas en las que participan
varios
microrganismos
anaerobios y aerobios de la
flora orofarngea. Cuando
se
adquieren
en
la
comunidad y no existe una
enfermedad de base u otro
factor
coadyuvante
predisponga
que
la
colonizacin por bacilos
gramnegativos,
los
microrganismos
responsables
son
anaerobios en el 95% de los
casos.
209
NEUMOLOGA
ABCESO PULMONAR
En esta situacin la aspiracin es el principal factor de riesgo, encontrndose Bacteroides
melanogenicus asaccharolyticus, B. oralis, Fusobacterium nucleatum, Bacteroides fragilis,
cocos y estreptococos microaerfilos, etc. Si se han adquirido en el hospital, deben tenerse
en cuenta los posibles cambios de la flora orofarngea, con predominio de los bacilos
gramnegativos no anaerobios, como K. pneumoniae, Enterobacter sp., Serratia sp., P.
aeruginosa, E. coli y, con menor frecuencia, Proteus.
En los casos en que el absceso pulmonar es secundario a una neoplasia pulmonar hay un
mayor nmero de bacterias aerobias, preferentemente de enterobacterias, y esto mismo
ocurre en los abscesos pulmonares que presentan los pacientes inmunodeprimidos, en los que
el porcentaje de bacterias aerobias es superior al de las bacterias anaerobias.
MANIFESTACIONES CLINICAS DE SOSPECHA
El cuadro clnico del absceso pulmonar suele ser variado, pudiendo aparecer como un
proceso agudo similar a una neumona bacteriana o con una clnica ms solapada, con
semanas o incluso meses de afectacin general, astenia, anorexia, fiebre y expectoracin
purulenta que puede simular al producido por una tuberculosis o una neoplasia pulmonar.
Los factores que predisponen a la aspiracin suelen estar presentes en la mayora de los
enfermos. Adems, suelen ser pacientes varones de edad media entre los 40 y 60 aos, con
mala higiene bucal, con presencia de caries o con antecedentes de embolismo, malnutricin,
enfermedades neurolgicas o problemas socioeconmicos. La elevacin trmica suele estar
presente en el 70-80% de los casos, y raramente pasa de los 38 C. Suele haber tambin
sudoracin y tos con expectoracin purulenta. A los 7-14 das de la infeccin del parnquima
pulmonar suele aparecer la cavitacin (fig. 1) pudiendo incrementarse la expectoracin.
Cuando el material expectorado es de mal olor (alrededor del 50% de los casos) suele
asociarse a una infeccin por anaerobios, aunque su ausencia no la excluye. Puede haber
tambin expectoracin hemoptoica hasta en el 25% de los casos y dolor pleurtico en cerca
de la mitad de los pacientes.
210
NEUMOLOGA
ABCESO PULMONAR
COMPLICACIONES
Las complicaciones del AP pueden ser pleuropulmonares y extrapulmonares. Las primeras
se deben a la supuracin masiva del pulmn, empiemas, pioneumtorax, fstula bronquial,
mediastinitis, hemoptisis. Las complicaciones extrapulmonares son: septicopiemia, abscesos
cerebrales,
abscesos
esplnicos,
endocarditis,
amiloidosis
artritis.
En la evolucin clnica del absceso pulmonar se describen cuatro complicaciones: a)
extensin pleural con formacin de empiema; b) diseminacin broncgena por rotura del
absceso, con invasin bilateral e insuficiencia respiratoria grave, c) metstasis spticas
cerebrales, complicacin excepcional hoy en da, y d) hemoptisis masiva.
DIAGNOSTICO Y SINTOMATOLOGIA
Los pacientes con absceso de pulmn son diagnosticados en base a la presentacin clnica y
a la presencia en una radiografa de trax o en la TAC torcica de una cavidad intrapulmonar
con un nivel aire-lquido dentro.
La sintomatologa del absceso pulmonar generalmente tiene una fase inicial con gran
toxiinfeccin que mejora con la vmica y toma un curso insidioso que vara de das a semanas
antes de ser diagnosticado (en promedio tres semanas). Cursa con fiebre, anorexia, prdida
de peso y tos con expectoracin abundante, purulenta y ftida. La fetidez del esputo, que es
patognomnica de la infeccin por anaerobios, se debe principalmente a aminas
voltiles, cidos grasos de cadena corta y cidos orgnicos que son producidos por estos
microorganismos.
Ocasionalmente
el
paciente
puede
presentar
dolor
pleural
hemoptisis.
211
NEUMOLOGA
ABCESO PULMONAR
En la exploracin fsica del trax presenta sndrome de condensacin pulmonar con soplo
cavitario. Se pueden encontrar en el examen general signos de malnutricin y dedos en palillo
de tambor.
El comienzo de la sintomatologa puede ser agudo o insidioso. Los sntomas ms precoces
suelen ser los de una neumona, es decir, malestar general, anorexia, tos productiva, sudacin
y fiebre. Excepto que el absceso est completamente encapsulado, el esputo es purulento y,
con frecuencia, hemoptoico. La presencia de olor ptrido (olor ftido y penetrante a menudo
percibido incluso a cierta distancia del enfermo) es tpica de las infecciones por bacterias
anaerobias y, por lo tanto, simplifica la eleccin del antibitico. En el 30-50 % de los
pacientes, el esputo es ptrido, pero alrededor del 40 % de los enfermos con abscesos
pulmonares por anaerobios no presentan expectoracin con olor ptrido, por lo que su
ausencia no excluye el diagnstico. Puede haber un estado de gran postracin y fiebre de
hasta 39,4 C o incluso superior. Cuando existe dolor torcico suele sealar la presencia de
afectacin pleural.
Entre los signos de la exploracin fsica destacan la demostracin de una pequea zona de
matidez a la percusin, que seala el proceso de consolidacin neumnica localizada, y, en
general, abolicin del murmullo vesicular, ms que broncofona, a la auscultacin. A veces
se auscultan estertores hmedos finos o medios. En las cavidades de gran tamao (raras con
antibioterapia) pueden auscultarse timpanismo y un soplo anfrico.
Un absceso puede permanecer asintomtico hasta que produce perforacin bronquial y el
enfermo expectora, en pocas horas o varios das, gran cantidad de esputo purulento, ftido o
no. El esputo puede contener incluso tejido pulmonar gangrenoso. Estos enfermos suelen
presentar fiebre, anorexia y debilidad muscular generalizada, pero estos sntomas pueden ser
mnimos, sobre todo si la enfermedad est muy localizada.
Es posible diagnosticar un absceso de pulmn basndose solamente en tales sntomas y en
los hallazgos realizados durante un examen clnico. Sin embargo, el mdico sospecha
realmente un absceso de pulmn cuando los sntomas semejantes a la neumona se presentan
212
NEUMOLOGA
ABCESO PULMONAR
en individuos que tienen determinados problemas, como un trastorno del sistema nervioso o
un problema de abuso de alcohol o de drogas o un episodio reciente de prdida de consciencia
por cualquier motivo.
Las manifestaciones dependen de las condiciones del paciente y del agente causal,
Inicialmente los signos y los sntomas son los de una neumona, como fiebre, tos, debilidad
y anorexia.
Posteriormente sigue un estado de postracin con fiebre muy alta y dolor pleurtico que es
ms intenso sobre el lado de la lesin pulmonar. En los nios los abscesos que se desarrollan
como una complicacin de neumona se presentan ms comnmente en el invierno. La
prdida de peso y la anemia pueden desarrollarse cuando el tratamiento adecuado no ha sido
iniciado despus de dos semanas de iniciada la enfermedad. Los ruidos pulmonares pueden
disminuir de intensidad si los bronquios asociados con la lesin estn obstruidos. La ruptura
de los abscesos a la pleura ocurre en un tercio de los casos lo que ocasiona un empiema o un
pioneumotrax, especialmente si el agente causal es el estafilococo. Un rea de neumona
necrotizante, inicialmente localizada a un segmento pulmonar o lbulo, puede diseminarse
rpidamente y comprometer todo el pulmn.
Un nmero de lesiones no infecciosas pueden confundirse con abscesos. El curso clnico
durante el desarrollo y curacin de la lesin pulmonar localizada o diseminada puede ser til
para hacer el diagnstico diferencial.
La evolucin del absceso pulmonar es usualmente lenta; generalmente estn conectados a un
segmento adyacente del rbol bronquial.
Una lesin pulmonar que puede ser confundida fcilmente con el absceso es el neumatocele
grande y nico; la diferencia es el escaso fluido y la ausencia de pus en el neumatocele; ellos
son secundarios a neumona por estafilococo o por virus, y aunque la mayora de los casos
son benignos pueden producir neumotrax a tensin; tambin pueden ser originados por
aspiracin de keroseno o despus de un trauma. Los abscesos pulmonares pueden permanecer
como lesiones qusticas por mucho tiempo.
213
NEUMOLOGA
ABCESO PULMONAR
Los quistes broncognicos estn cubiertos por epitelio y contienen fluido que pueden estar
infectados o no. Los quistes a tensin pueden ser desarrollados durante una neumona
necrotizante; ellos no son verdaderos abscesos y usualmente desaparecen despus de la
resolucin del proceso neumnico; en el examen radiolgico el quiste tiene una pared delgada
similar a la de un absceso, pero no est rodeado por un rea de neumona.
214
Las radiografas de trax revelan habitualmente el absceso de pulmn. Practicadas en una
fase temprana de la enfermedad pueden mostrar una consolidacin segmentara o lobular que
en ocasiones se hace globulosa a medida que el pus la distiende. Tras su rotura en un
bronquio, la radiografa muestra una cavidad con un nivel hidroareo. Si las radiografas de
trax sugieren la existencia de una lesin subyacente o la presentacin es atpica, la TAC
puede permitir una mejor definicin anatmica. Sin embargo, cuando una radiografa slo
sugiere un absceso, se necesita habitualmente una exploracin de trax con una tomografa
computadorizada
(TC).
Los
cultivos
de
esputo
pueden
ayudar
identificar
el microorganismo que causa el absceso.
Los bronquios o los vasos sanguneos de gran calibre pueden aparecer como crestas o surcos
en la pared de la cavidad. La erosin de los vasos sanguneos puede provocar una hemorragia
grave. En ocasiones, los mbolos spticos migran a travs de las venas pulmonares hacia la
circulacin arterial superior e inician un absceso cerebral secundario. Las bronquiectasias y
la amiloidosis son otras complicaciones tardas, aunque raras, de los abscesos pulmonares.
La Tomografa computarizada permite hacer la diferenciacin entre el absceso pulmonar y
el empiema tabicado o los quistes broncognicos. En ocasiones es necesaria la aspiracin
transtorcica para aclarar el diagnstico.
El esputo debe examinarse mediante tincin y cultivo para bacterias, hongos y micobacterias.
La atribucin de la enfermedad a grmenes anaerobios suele requerir la obtencin de una
muestra mediante aspiracin transtraqueal o transtorcica o fibrobroncoscopia con un cepillo
protegido y cultivos cuantitativos. El esputo expectorado no es adecuado para efectuar este
diagnstico, pues la boca contiene normalmente microorganismos anaerobios que
contaminan la muestra durante su paso por las vas areas superiores.
NEUMOLOGA
ABCESO PULMONAR
Los procedimientos invasivos deberan reservarse para los casos que muestran una
presentacin atpica. Una vez iniciado el tratamiento con antibiticos, no existe un mtodo
fiable para obtener especmenes adecuados.
La broncoscopia no es necesaria si la respuesta al tratamiento antibitico es adecuada y si no
hay razn para sospechar la existencia de un cuerpo extrao o de un tumor. Si estas causas
pueden descartarse y existe una respuesta clnica satisfactoria, la broncoscopia habitualmente
puede diferirse.
Las lesiones que simulan un absceso pulmonar incluyen: carcinoma broncgeno cavitado,
bronquiectasias, empiema secundario a una fstula broncopleural, tbc, coccidioidomicosis y
otras infecciones pulmonares micticas, bulla o quiste areo pulmonar infectado, secuestro
pulmonar, ndulo silictico con necrosis central, absceso subfrnico o heptico (amebiano o
hidatdico) con perforacin a un bronquio y granulomatosis de Wegener. La exploracin
fsica repetida y las tcnicas descritas permitirn diferenciar habitualmente estos cuadros del
absceso pulmonar simple.
Las complicaciones ms frecuentes son: la progresin a un estadio crnico, empiema,
hemoptisis
masiva,
absceso
cerebral
"metasttico"
fstula
broncopleural.
Con el estudio clnico completo se puede sospechar si existen antecedentes de
broncoaspiracin, comportamiento insidioso y, sobre todo, cuando hay fetidez en la
expectoracin, la que est presente en un porcentaje alto de pacientes.
En la historia clnica es muy importante resaltar las enfermedades previas y la sospecha de
aspiracin.
Debido a la contaminacin bucofarngea, cultivar el esputo del paciente para aislar los
grmenes causantes no es demasiado til.
El anlisis de sangre es de escaso valor diagnstico. Sin embargo, la determinacin de
algunos parmetros en la sangre es importante para controlar la evolucin clnica y la
respuesta al tratamiento. Los hemocultivos suelen tener una baja rentabilidad.
215
NEUMOLOGA
ABCESO PULMONAR
El absceso pulmonar puede presentarse como:
1. Proceso subagudo:
2. Sndrome constitucional (cansancio junto a prdida de peso y de apetito)
Fiebre
no
elevada
Tos
Expectoracin
productiva
abundante
ftida
Hemoptisis (expulsin de sangre con la tos), este sntoma no es frecuente
3. Cuadro agudo:
Fiebre
Escalofros
Dolor torcico
La mayora de los pacientes refiere un cuadro de dos ms semanas de duracin, con fiebre
no muy alta y tos con expectoracin abundante, que en ms del 50% de los casos es
maloliente.
Hay malestar general con prdida de peso y en los casos muy avanzados pueden existir
acropaquias (lesiones seas en las falanges dstales).
Hemograma: Hay leucocitosis que en la etapa inicial puede llegar a 20-30 x 109, con
predomino de polimorfonucleares, es frecuente la desviacin a la izquierda. En el AP crnico
puede existir anemia.
Eritrosedimentacin: Se encuentra acelerada.
Otros estudios de la bioqumica sangunea: Pueden poner en evidencia diabetes mellitus o
alteraciones hepticas por alcoholismo o mal nutricin.
Hemocultivos: La mayor parte de las veces son negativos, pues la forma de adquisicin de la
enfermedad es la broncgena y no hay por lo tanto bacteriemia. Pueden ser positivos en
pacientes con infeccin por Staphylococcus Aureus y bacilos gramnegativos de diseminacin
hematgena.
216
NEUMOLOGA
ABCESO PULMONAR
Estudios microbiolgicos: El esputo no es muy confiables en el AP pues los grmenes que
ocasionan la enfermedad son los propios de la orofaringe y crea, por supuesto, la duda
diagnostica. No obstante debe practicarse la coloracin de Gram y el cultivo del esputo, tanto
para grmenes aerobios como anaerobios.
Los mtodos invasivos para obtener la muestra de las secreciones como la puncin
transtraqueal y la transtorcica, aunque son mucho ms fiables que el esputo tradicional
porque eluden la flora orofaringea, tienen el inconveniente de las complicaciones que pueden
presentarse, adems de estar contraindicados en determinadas situaciones, no son por tanto
procedimientos
rutinarios.
La
broncoscopia
con
fibra
ptica
es
tambin
un procedimiento invasivo, su utilidad en esta afeccin est dada porque es el mtodo ms
confiable para obtener la muestra de las secreciones, permite adems el lavado y cepillado
bronquial importante para el estudio microbiolgico. Aunque no deja de ser til para
identificar obstrucciones bronquiales y tomar biopsia, la broncoscopia no es diagnstica de
AP, lo que junto a su invasividad limita su indicacin a los casos con mala evolucin o en
los que se sospecha un tumor condicionante.
RADIOLOGIA
La radiografa de trax es fundamental en el
diagnstico y muestra habitualmente un
infiltrado parenquimatoso con una cavidad de
paredes gruesas, con un nivel hidroareo y
con un dimetro superior a los 2 cm (fig. 2).
Sin embargo los hallazgos radiolgicos son
variables, dependiendo de la fase evolutiva
en la que se halle el proceso.
217
NEUMOLOGA
ABCESO PULMONAR
Si se ha producido por un mecanismo aspirativo esta lesin se encontrar fundamentalmente
en los segmentos gravitacionales del pulmn, aunque hay que tener en cuenta la postura del
paciente en el momento de la aspiracin lo que puede producir lesiones en segmentos no
gravitacionales.
El absceso de pulmn se localiza, sobre todo, en los segmentos posteriores de ambos lbulos
superiores y en los segmentos superiores de ambos lbulos inferiores, afectando ms
frecuentemente al pulmn derecho que al izquierdo. El lbulo medio y la lngula raramente
estn afectados. Si la lesin se localiza en segmentos anteriores obligan a considerar la
existencia de otras enfermedades, como las neoplasias.
La TAC torcica muestra el absceso de pulmn con una forma irregular, con una pared
gruesa, no uniforme, sin estar claramente delimitado con el parnquima pulmonar
DIAGNOSTICO MICROBIOLOGICO
Para conseguir el diagnstico microbiolgico de un absceso pulmonar, en el que los
microorganismos anaerobios desempean un papel importante, se requiere un esfuerzo
apreciable. Ello se debe a que los mtodos microbiolgicos estndares (tincin de Gram y
cultivo de esputos) son de escaso valor diagnstico. Adems, no vale cualquier tipo de
muestra respiratoria. El esputo no es una muestra vlida, aunque sirve para descartar
tuberculosis, que es una causa muy importante de cavitacin pulmonar. Es aconsejable
recoger esputos seriados en todos los casos para realizar tincin de Ziehl Neelsen y cultivos
de micobacterias. Los hemocultivos tienen un rendimiento muy bajo. Cuando existe derrame
pleural asociado debe realizarse una toracocentesis diagnstica.
Para conseguir una buena rentabilidad habra que emplear una tcnica invasiva que evite la
contaminacin en las vas areas superiores y en la orofaringe, que es fundamentalmente
anaerobia.
218
NEUMOLOGA
ABCESO PULMONAR
Entre estas tcnicas se encuentran la puncin trastorcica aspirativa (PTTA) o la
broncoscopia con catter telescopado (CT). La PTTA muestra una alta especificidad, cercana
al 100%, con una sensibilidad entre el 50 y el 70%9,10. Por otra parte, tambin permite
realizar estudios citolgicos para descartar un carcinoma de pulmn subyacente. Las
complicaciones de esta tcnica son poco frecuentes, siendo fundamentalmente la hemoptisis
y el neumotrax. La CT es ms sensible, pero menos especfica que la PTTA y tiene la ventaja
de que permite descartar la presencia de una obstruccin bronquial, especialmente de un
carcinoma broncognico.
MEDIDAS TERAPUTICAS, INDICACIONES
Y CRITERIOS DE RESPUESTA
Como ocurre en otras infecciones del tracto respiratorio inferior, en la mayora de los casos
se instaura un tratamiento antibitico en funcin de los grmenes aislados o de forma
emprica basndose en los que se sospechen como causantes de la infeccin.
El tratamiento antibitico debe tener en cuenta el lugar de adquisicin de la infeccin y la
presencia de resistencias a la penicilina y debe ser prolongado, para evitar recidivas.
Se han conseguido buenos resultados empleando amoxicilina-cido clavulnico, de forma
secuencial, primero intravenosa y luego oral. Como alternativa pueden
utilizarse algunas quinolonas.
219
NEUMOLOGA
ABCESO PULMONAR
DIVISION DE LOS ABSCESOS PULMONARES
Separamos los abscesos del pulmn en tres grupos:
a) Abscesos a pigenos. b) Abscesos ptridos. c) Abscesos esclerosos (pio-esclerosis de
Coquelet)
Esta clasificacin esquemtica persigue no slo fines didcticos sino, principalmente,
facilitar la comprensin de la teraputica. No ignoramos las mltiples variedades de las
formas clnicas de los abscesos del pulmn y las formas de pasaje que establecen un nexo
que lleva insensiblemente de una a la otra, pero en cada una de las formas que establecemos,
existen caracteres dominantes suficientemente vigorosos como para permitir diferenciar
estos sub-grupos especiales.
ABSCESOS A PIOGENOS
Se caracterizan por la ausencia inicial de fetidez en la expectoracin, por ser monomicrobianos, o mejor an a predominio de un microbio (neuma, estrepto, entero-cocos, etc.)
por su evolucin espontnea hacia la curacin o con el auxilio del tratamiento mdico.
Habitualmente se subdividen los abscesos a pigenos en tres categoras:
1) Sptico-piohmicos. 20) Neumnicos. 3) Bronconeumnicos. 10) Spfico-piohmicos.
- El proceso que los origina es doble; por una parte, infarto creado por una obliteracin
vascular, mediante un mbolo sptico y, por otra parte, proceso inflamatorio desencadenado
por el germen que aqul vehiculaba. La precisin bacteriolgica, tan difcil en los abscesos
de pulmn, salvo cuando una puncin exploradora trae pus antes de la vmica y, por
consiguiente, de la inoculacin secundaria por la septicidad del arbol brnquico, est, en esta
variedad, establecida por los hemocultivos que suministran datos exactos sobre la
individualidad bacteriolgica.
220
NEUMOLOGA
ABCESO PULMONAR
Desde el punto de vista clnico son habitualmente bilaterales, de pequeo volmen, mltiples,
carecen de sntomas cavitarios y simulan pequeos focos de bronconeumonia; predominan
signos de infeccin generalizada e importante, con curva trmica oscilante. Los sntomas
funcionales y estetacsticos pulmonares son discretos: Tos escasa, ligera cianosis, disnea,
expectoracin purulenta fraccionada.
El pronstico de estos abscesos est condicionado, en gran parte, por el pronstico de la
septicemia originaria: se comprende, sin dificultad, que no es posible comparar el porvenir
de un absceso que sobreviene en el curso de una endocarditis maligna, con el de una
foruculosis, por ejemplo. 2) Absceso neumnico.- Contrariamente a lo que acontece en la
hepatizacin gris de la neumonia, en los abscesos existe una destruccin de los tabiques
alveolares e inter-lobulillares, constituyndose una coleccin purulenta enquistada. Pese a la
frecuencia con que se establece el diagnstico de neumonia, esta afeccin es ciertamente ms
rara de lo que podra suponerse y los abscesos post-neumnicos son una eventualidad
excepcional en la evolucin de la enfermedad. Habitualmente nicos, estos abscesos tienen
el volumen de una nuez, llegando hasta el de una naranja; contienen el pus cremoso, de tintes
verdes, e inodoro, que se encuentra en las supuraciones neumocccicas. Debe ser
diferenciado de las pleuresas enquistadas que determina el neumococo, por ser en stas el
mayor dimetro de la sombra radiolgica de asiento claramente extra-pulmonar. Otro
sntoma evolutivo que permite la diferenciacin, es que la vmica es precoz en el absceso,
del sexto al doceavo da, mientras que en la pleuresa es mucho ms tarda. La curacin
espontnea, trs la vmica, es la terminacin normal; esta cura es radical, sin recidivas.
Pueden ser, sin embargo. Alguna vez mortales, pero en estos casos es a deficiencias de orden
general que debe incriminarse esta gravedad (alcoholismo, diabetes, afecciones cardacas,
etc.), factores todos contra los cuales nada puede la ciruga.
221
NEUMOLOGA
ABCESO PULMONAR
222
NEUMOLOGA
ABCESO PULMONAR
TRATAMIENTO ANTIBIOTICO Y QUIRURGICO
La teraputica debe orientarse hacia la realizacin de un tratamiento general: estimulantes,
oxigenoterapia, alimentacin dinamgena y cuando sobrevenga la vmica, facilitar el
desage, utilizando el drenaje postural.
ABSCESOS BRONCONEUMONICOS. - Sus agentes son los pigenos banales
(estreptococo, estafilococo, enterococo, etc.). Consecutivos a una bronro-alveolitis aguda,
estn centrados por un bronquio, son de pequeo volumen y pueden ser mltiples. Cuando
son de origen estreptocccico, se acompaan, con gran frecuencia, de pleuresa purulenta,
que se hace dominante en el complejo mrbido; es la curva de la expectoracin, que debe
trazarse en toda afeccin pulmonar de manera sistemtica, lo que permite su diagnstico. Es
interesante resaltar que, an dada la gravedad de las afecciones estreptocccicas, es notable
la frecuencia con que SB curan cuando asientan en el pulmn. Evolucin. - Los abscesos a
pigenos raramente evolucionan hacia la cronicidad. Curan despus de la vmica en un 80 $
de los casos, aproximadamente. Esta forma, que nunca es ftida en sus etapas iniciales,
raramente requiere un tratamiento quirrgico, cuando no se complica. La evolucin subaguda, la tendencia extensiva, la falta de progresividad en la desaparicin de las sombras
radiolgicas, se deben a una infeccin sobreagregada secundariamente; en estas condiciones
puede aparecer tardamente la fetidez, que es insidiosa moderada, intermitente y caprichosa;
esta evolucin se hace de preferencia en pulmones que tienen antiguas lesiones esclerosas.
Cuando tal evolucin aparezca, debe ser encarada, sin dilacin, la necesidad de un
tratamiento quirrgico.
TRATAMIENTO EN LOS ABSCESOS A PIOGENOS. - Las tres modalidades que
acabamos de describir (piohmicos, neumnicos y bronconeumnicos) raramente exigen
tratamiento quirrgico: en tal circunstancia se realizar lo que expondremos en otro lugar.
223
NEUMOLOGA
ABCESO PULMONAR
Tratamiento mdico. - Estos medios son suficientes para conducir a la curacin, con regular
progresividad, a los abscesos a pigenos, slo por excepcin pueden ser insuficientes, pero
mismo as son tiles siempre, puesto que preparan al enfermo para ser operado exitosamente.
Con frecuencia y en determinadas condiciones, es la nica solucin lgica y aconsejable,
porqu ninguna intervencin quirrgica sera oportuna, por ejemplo: cuando se trate de focos
mltiples unilaterales, supuraciones bilaterales, cuando sobrevienen en sujetos adinmicos,
etc. En la teraputica mdica de los abscesos pulmonares pueden emplearse: sueros y
vacunas, medicamentos y procedimientos mecnicos. A) Sueros y vacunas. - Pueden ser
usados con la intencin de ejercer una accin especfica o bien para realizar teraputica por
el shock, a la manera de la proteinoterapia. No nos ha sido posible constatar, sin lugar a
dudas, una eficiencia real de estos agentes tan en boga. Las auto-vacunas constituyen el
mtodo de eleccin, cuando se usan estos medicamentos. BI Tratamiento medicamentoso. Perseguir desarrollar una accin untiinfecciosa. Es dudoso que tengan eficacia autntica los
balsmicos suministrados en pocin y es de escasa magnitud la accin desodorizante de la
tintura de ajo, hiposulfitos, etc. En las infecciones estreptocccicas se obtienen buenos
resultados con los diversos preparados comerciales de sulfanilamida. Tres medicamentes se
utilizan habitualmente en la teraputica de los abscesos de pulmn: la emetina, lus
inyecciones endovenosas de alcohol y las de benzoato de sodio. La emetima debe ser
empleada obligatoriamente cuando existanantecedentes disentricos o la sintomatologa
clnica induzca a sospechar la etiologa amibiana (expectoracin muco-sanguinolenta sin
remisiones, hepatomegalia, lesiones predominando en la base derecha). Como se han
conseguido mejoras con este medicamento en abscesos no amibianos, se comprende que su
eficacia no servir como test para afirmar el diagnstico etiolgico. Se inyectar en seis a
diez das Ogr.60, intercalando dos inyecciones de novarsenobenzol de Ogr.30. Benzoterapia.
- Este viejo medicamento, tan usado en las pociones expectorantes, ha adquirido despus de
los trabajos de Goldkorn un remozamiento, en lo que respecta a su va de administracin, que
permite el uso de cantidades elevadas de medicamento. Segn el mdico polaco esta droga
tiene una accin frmaco-dinmica sobre el tejido pulmonar y brnquico al ser eliminada por
estos parnquimas. Su accin se manifiesta en las neumopatas a predominancia exudativa.
224
NEUMOLOGA
ABCESO PULMONAR
La va endovenosa refuerza notablemente su eficiencia, evitando las alteraciones del
producto en el largo trayecto digestivo de !as pociones. Goldkorn establece tres hechos
importantes: a) Benignidad del mtodo, siempre que se usen soluciones pursimas y se
inyecte lentamente, no ocurriendo as os fenmenos de deslumbramiento y vrtigo, tan
desagradables; b) Disminucin notable en la cantidad de expectoracin mediante su empleo
y, c) Las dosis eficaces son superiores a dos gramos diarios y deben determinar sensaciones
gustativas y olfativas sui-gneris intensas, as como tambin sensaciones de calor en el pecho
y en la cara. Se inicia el tratamiento inyectando 20 CC. de la solucin al 10 :/;, aumentando
la dosis diaria hasta que sobrevengan las sensaciones que acabamos de describir; es preferible
usar la solucin al !O :4,, porqu la solucin al 20 ,i, determina rpidamente lesiones de
venitis medicamentosa. Este tratamiento se proseguir durante 10 a 15 das, llegando hasta
dosis de 40 a 50 CC. Diarias.
TRATAMIENTO ANTIBIOTICO
Los antibiticos con accin frente a las bacterias anaerobias ms utilizados en el tratamiento
de estas entidades han sido penicilina G, metronidazol y clindamicina. Es conocido, que
aunque durante muchos aos la penicilina fue el antibitico de eleccin en estos pacientes,
diferentes estudios mostraron que la clindamicina era ms eficaz, fundamentalmente debido
al mayor espectro frente a grmenes anaerobios. El tratamiento antibitico debe realizarse
teniendo en cuenta distintos aspectos. En primer lugar, el lugar de ad quisicin de la
infeccin, ya que si se ha adquirido dentro del hospital, adems de grmenes anaerobios, se
aislarn bacterias gram negativas aerobios y/o Staphylococcus aureus. Adems hemos de
tener en cuenta la resistencia a la penicilina que presentan los ms importantes organismos
anaerobios causantes de absceso de pulmn y que se relaciona a la produccin de betalactamasa. Por ello se recomienda, como tratamiento emprico de eleccin para estos
procesos, la asociacin de una aminopenicilina con un inhibidor de las betalactamasas. Otro
hecho de inters es que la bacteriologa de estos procesos est continuamente cambiando.
225
NEUMOLOGA
ABCESO PULMONAR
Se han conseguido muy buenos resultados empleando amoxicilina-cido clavulnico, en
dosis de 2 g de amoxicilina con 200 mg de cido clavulnico cada 8 horas, con la formulacin
intravenosa y con 1 g de amoxicilina y 125 mg de cido clavulnico cada 8 horas con la
formulacin oral. Debe emplearse de forma secuencial, primero intravenosa y luego oral. La
va intravenosa puede utilizarse durante el tiempo necesario para que desaparezca la fiebre y
se observen datos de mejora clnico radiolgico. Posteriormente debe continuarse por va
oral por tiempo variable que va a depender de la evolucin radiolgica de la lesin cavitaria
entre 4 y 8 semanas. Una alternativa a este tratamiento podra ser la nueva fluorquinolona,
moxifloxacino, que adems de ser muy eficaz frente a las bacterias aerobias, es tambin
activa frente a los anaerobios. Otra alternativa podra ser el empleo de clindamicina asociada
o no a una cefalosporina de tercera generacin, en funcin de la sospecha de bacterias
aerobias. En los casos graves, o en los que se sospeche la participacin de bacterias aerobias
gramnegativas debe asociarse una cefalosporina de tercera generacin u otros antibiticos
derivados de la penicilina (carbenicilina, piperazilina-tazobactan) o incluso monobactmicos
como imipenen que son activos frente a la prctica totalidad de los anaerobios y gran parte
de los aerobios que se encuentran en estas infecciones. Las infecciones estafiloccicas deben
tratarse con penicilinas resistentes a las penicilinasas.
TRATAMIENTO QUIRURGICO
El tratamiento quirrgico en estos momentos es excepcional, ya que cerca del 80-90% de los
casos evolucionan favorablemente con el tratamiento antibitico y en aquellos casos con
mala evolucin, otro procedimiento teraputico empleado en los ltimos aos en los abscesos
de gran tamao ha sido el drenaje percutneo con tubos de pequeo calibre bajo control
fluoroscpico o de TAC. En la mayora de los casos se obtuvo una rpida reduccin del
tamao del absceso sin complicaciones importantes.
226
NEUMOLOGA
ABCESO PULMONAR
Su utilizacin debe quedar reservada para aquellos de gran tamao en los que persista el
estado sptico y/o muestren crecimiento de la cavidad o de pus contenido a pesar del
tratamiento antibitico apropiado o para aquellos otros con colecciones extensas en los que
exista la duda diagnstica de si son parenquimatosos o pleurales. Segn las distintas series
esto puede ocurrir entre el 11 y el 21% de los abscesos pulmonares. Administrando el
tratamiento antibitico adecuado, iniciado precozmente y con la duracin suficiente, la
evolucin Enfermedades que cursan con cavitacin pulmonar Enfermedades infecciosas
Tuberculosis Bulla infectada Aspergilosis invasiva Actinomicosis Nocardiosis Vasculitis
pulmonares Neoplasias Cncer de pulmn Metstasis pulmonares Cuerpo extrao Infarto
pulmonar Quiste hidatdico Quiste broncognico Secuestro pulmonar es favorable. Con todo,
la mortalidad puede llegar a alcanzar el 5% en el caso de los abscesos pulmonar primarios,
siendo ms elevada, con cifras que pueden llegar a alcanzar el 40 y 50% en el caso de los
pacientes inmunodeprimidos.
PRONSTICO
El pronstico es variable y depende del tipo de proceso patolgico que predisponga para su
aparicin, de las causas predisponentes, de las enfermedades concomitantes y de los
microorganismos implicados.
Factores de mal pronstico son la adquisicin nosocomial, el tamao de la cavidad o las
cavidades mltiples, las alteraciones inmunolgicas y la presencia de obstruccin bronquial.
La mortalidad es significativamente ms elevada en los casos de infecciones por
Staphylococcusaureus, y Klebsiella pneumoniae y particularmente Pseudomonas aeruginosa.
227
NEUMOLOGA
Separador: bronquiectasias
228
NEUMOLOGA
BRONQUIECTASIAS
CONCEPTO
Las bronquiectasias (BQ) son dilataciones anormales e irreversibles de los bronquios con
alteracin del epitelio ciliar. No son una enfermedad en s mismas, sino el resultado final de
enfermedades diferentes que tienen puntos de manejo en comn. Sin embargo, clsicamente
se han diferenciado en BQ debidas a fibrosis qustica (FQ) y BQ no FQ. Las primeras afectan
a una poblacin homognea de pacientes en quienes la afectacin respiratoria es el principal
factor predictor de mortalidad, el control se realiza en unidades especializadas, la
investigacin e inters comerciales han sido mayores, y se dispone de conferencias de
consenso que facilitan su manejo.
229
NEUMOLOGA
BRONQUIECTASIAS
No obstante, slo representan un pequeo porcentaje del total de BQ. Por el contrario, las
BQ no FQ afectan a una poblacin heterognea de pacientes y tienen etiologas muy
diferentes, incluidas las de causa no conocida, cada una con sus propias caractersticas; el
control se realiza con frecuencia en unidades no especializadas; la investigacin y el inters
comercial han sido muy inferiores, y no se dispone de conferencias de consenso que faciliten
su manejo. La prevalencia no se conoce y probablemente vara en diferentes poblaciones; en
EE.UU. se ha estimado una prevalencia de 53 casos por 100.000 adultos, con un coste anual
medio por paciente de 13.244 dlares, ligeramente superior al de los pacientes con
enfermedad pulmonar obstructiva crnica, y el 25% de ellos son responsables del 80% del
coste total. Sea cual sea la etiologa, los pacientes con BQ son susceptibles de contraer
infecciones bronquiales y desarrollar una respuesta inflamatoria que favorece la progresin
de la lesin pulmonar. Dado que es una afeccin crnica y progresiva, es importante
establecer las estrategias de manejo ms efectivas para aplicarlas lo antes posible. La
ausencia de una normativa sobre BQ en general y el hecho de que las guas actuales de BQ
no FQ no reflejen las necesidades de tratamiento de estos pacientes han motivado la
elaboracin de la presente normativa. El objetivo es mejorar, facilitar y unificar el manejo de
los pacientes con BQ. Las recomendaciones se han establecido con el sistema GRADE. En
los aspectos en que la evidencia cientfica es insuficiente se han incluido las recomendaciones
acordadas por consenso de los autores.
ANATOMA PATOLOGICA
Las bronquiectasias afectan a los bronquios cartilaginosos segmentarios y subsegmentarios.
Mayoritariamente se localizan en el lbulo inferior, en la lngula y en el lbulo medio.
MACROSCOPIA:
Los
bronquios
aparecen
mucopurulentas y tapones de moco en su interior.
dilatados
con
secreciones
230
NEUMOLOGA
BRONQUIECTASIAS
MICROSCOPIA: La pared bronquial esta infiltrada con clulas inflamatorias, los
elementos que la componen estn destruidos y reemplazados por tejido fibroso y la
superficie epitelial se encuentra ulcerada, con prdida de las clulas ciliadas.
Las reas adyacentes se encuentran inflamadas y fibrosadas lo que puede llegar a destruir los
tabiques alveolares y formar zonas enfisematosas. Las arterias bronquiales estn dilatadas y
se anastomosan con las arterias pulmonares, lo que predispone al sangrado.
FISIOPATOLOGIA
La bronquiectasia es principalmente una enfermedad de los bronquios y de los
bronquiolos que implica un crculo vicioso entre la infeccin transmural y la
liberacin de mediadores de la inflamacin.
Esta enfermedad est relacionada con las secreciones y los microbios irritantes
retenidos que causan obstruccin y dao de la va area, y con la infeccin
recurrente.
Est modificada la dinmica de las vas areas y del transporte mucociliar.
El debilitamiento de la pared de los bronquios provoca que estas se colapsen
durante la espiracin disminuyendo as el flujo areo y favoreciendo la
retencin de secreciones ms espesas que aumentan la obstruccin.
231
NEUMOLOGA
BRONQUIECTASIAS
La disminucin de la ventilacin en los alvolos dependientes de los bronquios
daados y las anastomosis entre las circulaciones bronquial y pulmonar
desencadenan un desequilibrio en la
relacin ventilacin perfusin e hipoxemia secundaria.
CLASIFICACION DE LAS BRONQUIECTASIAS
Bronquiectasias cilndricas o tubulares:
Los bronquios tienen contornos regulares, dimetro distal algo dilatado y la luz bronquial se
halla ocluida por tapones mucosos. Se caracterizan por la dilatacin aislada de las vas areas
y es visto a veces como un efecto residual de la neumona.
Bronquiectasias varicosas:
Se caracteriza por la presencia de vas areas ms dilatadas y con contornos irregulares por
la presencia de constricciones fibrosas localizadas, irregular como un rosario. El nombre se
debe a su apariencia similar al de las venas varicosas.
Bronquiectasias qusticas o seculares:
Estos sacos se encuentran llenos de moco. Se caracterizan por la dilatacin progresiva hacia
la periferia de las vas areas, que terminan en grandes quistes, sacos, o como racimos de
uvas (este hallazgo es siempre indicativo de la forma ms severa de bronquiectasia)
232
NEUMOLOGA
BRONQUIECTASIAS
233
NEUMOLOGA
BRONQUIECTASIAS
234
NEUMOLOGA
BRONQUIECTASIAS
CAUSAS DE LAS BRONQUIECTASIAS
Obstruccin bronquial:
Inhalacin de cuerpo extrao
Tumores endobronquiales
Compresin extrnseca: adenopatas, aneurismas.
Bronquitis crnica
Lesiones por inhalacin o aspiracin:
Aspiracin de contenido gstrico
Inhalacin de txicos
Enfermedades hereditarias o congenitas:
Fibrosis qustica : todos los pacientes con fibrosis
qustica tienen mutaciones en ambos
alelos de CFTR.
Trastornos de la motilidad ciliar: Discinesia ciliar
Inmunodeficiencias humorales: Las personas con sndromes de inmunodeficiencia humoral
de IgG, IgM, y IgA estn en riesgo de padecer infecciones senopulmonares supurativas
recurrentes
y bronquiectasias.
235
NEUMOLOGA
BRONQUIECTASIAS
CUADRO CLINICO
SINTOMAS Y HALLAZGOS FISICOS
Virtualmente todos los pacientes con bronquiectasias
tienen tos y produccin crnica de esputo. El esputo se
describe
de
formas
diversas
como
mucoide,
mucopurulento, grueso, tenaz, o viscoso.
El esputo con trazos de sangre o la hemoptisis copiosa
pueden resultar del dao corrosivo de las vas areas
causado por una infeccin aguda. La disnea y la
agitacin ocurren en el 75 por ciento de los pacientes.
El dolor de pecho (Pleural) ocurre en el 50 por ciento de
los pacientes y refleja la presencia de vas areas perifricas dilatadas o neumonitis adyacente
a la superficie de la pleural visceral.
En el examen fsico del pecho se escuchan sonidos agregados a los que normalmente se
auscultaran, tales como rales, roncus ,
estridores, incluyendo crujidos, sibilancias.
La enfermedad con la que mayoritariamente se la confunde es con la enfermedad obstructiva
crnica (EPOC).
Cuando la hemoptisis es mayor a 600 ml por da se encuentra en riesgo la vida del paciente.
Las bronquiectasias en las mujeres pueden actuar de forma ms virulenta. Las
bronquiectasias no causadas por la fibrosis qustica son ms comunes en las mujeres.
236
NEUMOLOGA
BRONQUIECTASIAS
DIAGNOSTICO
El espectro clnico es muy variado. Suelen cursar con infecciones respiratorias de repeticin
y entre estos episodios los pacientes pueden permanecer asintomticos o presentar
expectoracin crnica, que puede ser mucosa, mucopurulenta o purulenta. Deben
sospecharse especialmente si no hay exposicin tabquica. Pueden cursar con expectoracin
hemoptoica o hemoptisis recidivante, clnica de hiperreactividad bronquial, disnea segn el
grado de afectacin de la funcin pulmonar, dolor torcico de carcter pleurtico por
afectacin de la pleura visceral, astenia y prdida de peso. Pueden asociarse a sinusitis, en
especial las debidas a FQ, discinesia ciliar primaria, inmunodeficiencias primarias, sndrome
de Young, sndrome de las uas amarillas o panbronquiolitis difusa. La exploracin
respiratoria puede ser normal o puede haber estertores crepitantes, roncus y/o sibilancias. En
la enfermedad avanzada los pacientes pueden presentar acropaquas, caquexia, signos de
insuficiencia respiratoria o cor pulmonale. El diagnstico se realiza por tomografa
computarizada (TC) de alta resolucin sin contraste, con cortes de 1 mm a intervalos de 10
mm, en inspiracin mxima. (Recomendacin consistente. Calidad de evidencia alta.) La TC
permite adems valorar la extensin y morfologa de las BQ (cilndricas, varicosas o
qusticas). Los criterios diagnsticos de BQ por TAC son: a) signos directos, tales como
dilatacin bronquial con una relacin broncoarterial mayor de 1-1,5 (signo de anillo de sello),
falta de afilamiento de los bronquios y visualizacin de bronquios a 1 cm de la pleura, y b)
signos indirectos, como engrosamiento de la pared bronquial, prdida de volumen lobular,
patrn en mosaico, ndulos en rbol en brote y tapones de moco. La TC puede asimismo
indicar
la
etiologa
en
casos
de
malformaciones
congnitas,
situs
inversus,
traqueobroncomegalia, obstruccin bronquial o enfisema por dficit de alfa-1-antitripsina.
Las BQ debidas a tuberculosis predominan en los campos superiores, y en la aspergilosis
broncopulmonar alrgica (ABPA) son centrales. La presencia de mltiples ndulos pequeos
asociados, de predominio en la lngula y lbulo medio, indica infeccin por micobacterias no
tuberculosas (MNT). Diagnstico etiolgico Las etiologas de las BQ se muestran en la tabla
II. Su frecuencia ha cambiado con el tiempo en los pases desarrollados.
237
NEUMOLOGA
BRONQUIECTASIAS
Mientras que las causas postinfecciosas han disminuido, las producidas por enfermedades
subyacentes que predisponen a la infeccin y a la inflamacin bronquial se han incrementado.
Todava hay un porcentaje considerable de pacientes en los que se desconoce la causa (un
26-53% segn las series). Una historia clnica detallada y la realizacin de una TC permiten
en muchos casos sospechar la causa e indicar las pruebas diagnsticas necesarias. Es muy
importante la bsqueda sistemtica de la etiologa, especialmente de las tributarias de un
tratamiento especfico, ya que tiene importantes implicaciones clnicas en el manejo y en el
pronstico. Las causas que siempre hay que descartar ante unas BQ de etiologa no conocida
son las siguientes: inmunodeficiencias con dficit de produccin de anticuerpos, reflujo
gastroesofgico, ABPA, infeccin por micobacterias, FQ, discinesia ciliar primaria y dficit
de alfa-1-antitripsina. (Recomendacin consistente. Calidad de evidencia alta.)
Diagnstico de agudizacin La agudizacin la definimos como la presentacin de forma
aguda y mantenida de cambios en las caractersticas del esputo (incremento del volumen, la
consistencia, la purulencia o hemoptisis), y/o aumento de la disnea no debidos a otras causas.
Puede acompaarse de incremento de la tos, fiebre, astenia, mal estado general, anorexia,
prdida de peso, dolor torcico pleurtico, cambios en la exploracin respiratoria, alteraciones
en la radiografa de trax indicativas de infeccin, deterioro de la funcin respiratoria o
incremento de los marcadores sistmicos de inflamacin. La agudizacin puede asociarse a
cambios en la densidad bacteriana de la flora colonizadora o a la adquisicin de un
microorganismo nuevo. Se considera agudizacin grave cuando cursa con taquipnea,
insuficiencia respiratoria aguda, insuficiencia respiratoria crnica agudizada, deterioro
significativo de la saturacin de oxgeno o de la funcin respiratoria, hipercapnia, fiebre de
ms de 38 C, hemoptisis, inestabilidad hemodinmica y/o deterioro del estado cognitivo.
Diagnstico de colonizacin, infeccin e inflamacin bronquiales Las BQ son un nicho
ecolgico ideal para la colonizacin por diferentes microorganismos, ya que la alteracin del
sistema mucociliar dificulta la eliminacin de las secreciones y facilita el sobrecrecimiento
bacteriano.
238
NEUMOLOGA
BRONQUIECTASIAS
En general, las bacterias que colonizan la mucosa respiratoria son menos virulentas que las
que producen enfermedad invasiva y no se adhieren al epitelio bronquial, pero tienen la
capacidad de desarrollar mecanismos que facilitan su persistencia al entorpecer la accin de
los mecanismos de defensa y de los antimicrobianos (formacin de biopelculas,
hipermutabilidad, formacin de cpsula, etc.). El desarrollo de las bacterias se produce en la
superficie de la mucosa respiratoria sin invadir los tejidos adyacentes, lo que da lugar a un
proceso de patogenia pasiva. El elevado inculo bacteriano que normalmente se alcanza y
el proceso crnico de colonizacin son capaces de provocar un efecto inflamatorio sin
necesidad de que se produzca una agresin directa. La diferenciacin entre colonizacin e
infeccin es complicada, y es preferible referirse a la persistencia bacteriana como
colonizacin patgena. Sin embargo, desde el punto de vista clnico se podran diferenciar
varias situaciones: 1. Colonizacin bronquial: presencia de una poblacin bacteriana que no
induce una respuesta inflamatoria con repercusin clnica, a excepcin de expectoracin
mucosa. Puede ser Inicial: primer cultivo positivo en fase estable de un microorganismo no
aislado en cultivos peridicos previos. Intermitente: cultivos positivos y negativos para un
mismo microorganismo, con al menos un mes de diferencia, en pacientes que no estn
recibiendo antibitico contra el mismo.
En general refleja una colonizacin crnica con bajos valores cuantitativos, no siempre
detectables en el cultivo de esputo. Crnica: 3 o ms cultivos consecutivos positivos para un
mismo microorganismo en un perodo de 6 meses, en muestras separadas entre s por al
menos un mes. 2. Infeccin bronquial crnica: presencia de poblacin bacteriana que induce
una respuesta inflamatoria que se manifiesta clnicamente con expectoracin purulenta
persistente. Puede acompaarse de infecciones respiratorias de repeticin y afectacin
sistmica, con febrcula, astenia y/o prdida de peso.
239
NEUMOLOGA
BRONQUIECTASIAS
El diagnstico de colonizacin y de infeccin bronquial crnica se realiza con la clnica y el
cultivo
microbiolgico
de
las
secreciones
respiratorias.
240
La determinacin de anticuerpos anti-Pseudomonas puede ayudar a detectar la colonizacin
crnica por este microorganismo, especialmente en pacientes peditricos con BQFQ, pero no
aporta ventajas sobre los cultivos bacteriolgicos. 3. Inflamacin bronquial: reaccin
bronquial inespecfica frente a la infeccin bacteriana con el objetivo de eliminar el
microorganismo. Cuando no se consigue su eliminacin, la inflamacin se cronifica, se
produce una gran acumulacin de leucocitos, que son los responsables de las secreciones
purulentas, y se asocia con la progresin del dao pulmonar. La respuesta inflamatoria puede
ser slo local o tambin sistmica.
La primera puede verificarse por el color del esputo: el blanco (mucoso) contiene escaso
nmero de clulas inflamatorias; el verde plido o amarillo (mucopurulento), una cantidad
moderada, y el verde (purulento), una gran cantidad. La determinacin de mediadores
inflamatorios en las secreciones respiratorias no se realiza de forma sistemtica.
NEUMOLOGA
BRONQUIECTASIAS
La inflamacin sistmica puede medirse mediante el recuento de leucocitos y neutrfilos, la
velocidad de sedimentacin globular, la protena C reactiva y la inmunoglobulina A
.
PRONOSTICO
241
Las BQ son una afeccin crnica, irreversible y progresiva. El pronstico depende de la
enfermedad subyacente, la extensin de las lesiones, la repercusin en la funcin respiratoria
y la gravedad de las agudizaciones. La infeccin bronquial crnica, especialmente por
Pseudomonas, las agudizaciones graves y la inflamacin sistmica se asocian con progresin
de la enfermedad. El diagnstico precoz de BQ, el diagnstico y tratamiento precoces de su
etiologa, el tratamiento adecuado de la infeccin bronquial crnica, los controles clnicos
programados y las medidas preventivas pueden retrasar la progresin de la enfermedad y
mejorar la supervivencia. La atencin mdica y de enfermera de estos pacientes debera
realizarse en unidades especializadas en casos de BQ con una etiologa susceptible de
tratamiento especfico, con infeccin bronquial crnica y/o con agudizaciones repetidas. Los
aspectos que hay que considerar y controlar para valorar la gravedad e iniciar intervenciones
precoces que minimicen la morbimortalidad son: La etiologa. Hay que considerar si persiste
la causa que las ha producido, si sta recibe el tratamiento adecuado y qu repercusin tienen
las BQ en la enfermedad de base. En este sentido, la evolucin de las BQ es la principal causa
de morbimortalidad en la FQ y en pacientes con inmunodeficiencias, por lo que su
tratamiento y control debe ser ms agresivo. La clnica. Es recomendable efectuar controles
cada 1- 6 meses dependiendo de la morbilidad, gravedad y progresin. Deben comprobarse
el color y volumen del esputo en fase estable (cuanto ms mucoso sea, menor es la
inflamacin; el nmero y la gravedad de las agudizaciones (un mayor nmero de
agudizaciones graves se asocia con un mayor descenso de la funcin pulmonar); el grado de
disnea; los sntomas y signos de hiperreactividad bronquial; la frecuencia e intensidad de las
hemoptisis; la afectacin sistmica (astenia, prdida de peso, febrcula persistente) y la
exploracin cardiorrespiratoria. La colonizacin-infeccin bronquial. Se recomienda realizar
un cultivo de esputo con antibiograma en cada visita y en las agudizaciones.
NEUMOLOGA
BRONQUIECTASIAS
Los microorganismos que colonizan con mayor frecuencia son Haemophilus influenzae no
tipificable y Pseudomonas aeruginosa. Staphylococcus aureus es ms frecuente en la FQ y
en casos de ABPA; cuando se asla en otros pacientes, es recomendable revaluarlos para
descartar estas etiologas. La deteccin precoz de Pseudomonas es muy importante para
intentar erradicarla, ya que una vez establecida es muy difcil de eliminar. Se recomienda
instaurar medidas para prevenir la transmisin de infeccin por microorganismos
multirresistentes entre pacientes. El aislamiento de MNT se est incrementando, por lo que
es recomendable su investigacin anual de forma sistemtica y siempre que haya un deterioro
clnico no justificado. La colonizacin fngica puede darse en etapas avanzadas de la
enfermedad sin tener un efecto patgeno en la mayora de las ocasiones, excepto en el caso
de Aspergillus fumigatus, que puede producir ABPA; es aconsejable su investigacin anual.
La afectacin de la funcin respiratoria. Es aconsejable el estudio, como mnimo anual, de la
funcin pulmonar con espirometra y prueba broncodilatadora, y en cada visita, la medida de
la saturacin de oxihemoglobina. La gasometra arterial y una prueba de esfuerzo (prueba de
la marcha de 6 min) deben valorarse dependiendo de la afectacin de la funcin pulmonar.
En pacientes con riesgo de deterioro acelerado es recomendable efectuar una espirometra en
cada control clnico. La obstruccin al flujo areo de carcter progresivo es el hallazgo
predominante y se relaciona con el engrosamiento de la pared bronquial. El volumen
espiratorio forzado en el primer segundo (FEV1) es el factor predictor de mortalidad ms
importante. El grado de afectacin de la funcin pulmonar es mayor en los pacientes con
infeccin crnica por Pseudomonas y con mayor inflamacin sistmica, pero el deterioro
progresivo disminuye si se tratan de manera adecuada La inflamacin sistmica. Se
recomienda realizar un anlisis de sangre anual con marcadores de inflamacin sistmica
(hemograma, velocidad de sedimentacin globular, protena C reactiva, inmunoglobulina A)
y par- metros nutricionales, especialmente en los pacientes con infeccin bronquial crnica.
Otros parmetros especficos se solicitarn en funcin de la sospecha clnica (p. ej.,
inmunoglobulina E especfica por sospecha de ABPA).
242
NEUMOLOGA
BRONQUIECTASIAS
El dao estructural. La TC de alta resolucin es ms sensible que las pruebas de funcin
respiratoria en la deteccin de la alteracin pulmonar y de su progresin. Su uso repetido
debe valorarse en funcin de la informacin que puede aportar y la exposicin a la radiacin.
Se recomienda efectuarla cada 2 aos en los pacientes con mayor riesgo de progresin, y
siempre que aparezcan nuevas lesiones en la radiografa de trax. Esta ltima se recomienda
en casos de sospecha de complicaciones pulmonares agudas (hemoptisis, neumona,
neumotrax, etc.). La valoracin nutricional. Debe formar parte del manejo de las BQ, dado
el riesgo de desnutricin. Puede realizarse por diferentes mtodos en funcin de la
disponibilidad del centro. Son indispensables en cada consulta y/o ingreso: peso, ndice de
masa corporal (IMC) y prdida de peso en relacin con el tiempo. El IMC mnimo que se
recomienda alcanzar y mantener es de 22 kg/m2 en mujeres y 23 kg/m2 en varones. Un IMC
inferior a 18,5 kg/m2 y/o prdidas de peso superiores al 5% en 2 meses o al 10% en 6 meses
deben considerarse criterio absoluto de desnutricin. Es recomendable realizar anualmente
una valoracin detallada de la dieta habitual (encuesta diettica de 3 das), albmina (al
menos anualmente y en ingresos) y prealbmina (sobre todo en pacientes ingresados o con
agudizacin para valorar la eficacia del tratamiento nutricional). Para una valoracin
nutricional ms completa, en pacientes desnutridos o con riesgo de desnutricin se
recomienda la evaluacin en una unidad de nutricin y diettica. La calidad de vida. La
aplicacin de cuestionarios validados (St. Georges Respiratory Questionnaire) permite
valorar la percepcin de gravedad que tiene el paciente, en la cual los factores que ms
influyen son la disnea, el FEV1 y el volumen de esputo
243
NEUMOLOGA
BRONQUIECTASIAS
TRATAMIENTO
El objetivo es mejorar la clnica y prevenir la progresin de la enfermedad.
Tratamiento de la etiologa
244
Se realizar siempre que se haya identificado la etiologa y sea posible, especialmente en
casos de dficit de produccin de anticuerpos, ABPA5 , reflujo gastroesofgico , obstruccin
bronquial, infeccin por micobacterias, dficit de alfa-1-antitripsina, FQ1, enfermedades
asociadas (enfermedad inflamatoria intestinal, autoinmunitarias, panbronquiolitis, entre
otras). (Recomendacin consistente. Calidad de evidencia alta.) Tratamiento de la
agudizacin Los antibiticos, facilitar la eliminacin de las secreciones y el tratamiento del
broncoespasmo asociado constituyen la base del tratamiento de las agudizaciones. La
eleccin del antibitico depende de la presencia o no de una colonizacin o infeccin
bronquial crnica conocida. En el primer caso hay que adecuar el antibi- tico a los
microorganismos previamente aislados; en el segundo, debe iniciarse un antibitico
emprico. Siempre debe tenerse en cuenta el riesgo de colonizacin por P. aeruginosa
(antibioterapia u hospitalizacin reciente, enfermedad grave, aislamientos previos de
Pseudomonas). El antibitico debe modificarse dependiendo del microorganismo aislado en
el cultivo de esputo durante la agudizacin y su antibiograma. Hay que usar antibiticos con
alto grado de penetracin en las secreciones respiratorias, a dosis elevadas, y administrarlos
hasta que el esputo deje de ser purulento, con un mnimo de 10 das, y en casos de infeccin
por Pseudomonas, durante 14-21 das. El lugar y la va de administracin dependen de la
gravedad de la agudizacin y de la presencia de infeccin bronquial crnica previa por
microorganismos
multirresistentes.
Las
agudizaciones
leves
pueden
tratarse
ambulatoriamente por va oral. La va intravenosa se utilizar en casos de agudizaciones
graves, infeccin bronquial crnica por microorganismos resistentes a los antibiticos por
va oral, falta de respuesta al antibitico oral y en agudizaciones por Pseudomonas en
pacientes con FQ cuando no se haya aislado con anterioridad.
NEUMOLOGA
BRONQUIECTASIAS
Puede administrarse en el hospital o en el domicilio dependiendo del estado del paciente y
de los recursos disponibles, siempre con supervisin apropiada. En casos de agudizaciones
moderadas-graves por Pseudomonas se recomienda utilizar 2 antibiticos por va intravenosa
(generalmente un betalactmico y un aminoglucsi-do). Es mejor administrar los
aminoglucsidos en una sola dosis32. Aadir un antibitico por va inhalada al tratamiento
antibitico oral o intravenoso no ha demostrado aportar beneficios clnicos.
No existe evidencia para indicar tratamiento antibitico, excepto en el caso del primer
aislamiento de Pseudomonas en BQ debidas a FQ, con el objetivo de erradicarla para retrasar
la colonizacin crnica. Se recomienda la administracin de ciprofloxacino oral junto a un
antibitico inhalado (tobramicina o colistimetato de sodio) durante 3 semanas y continuar
con el inhalado de 3 a 12 meses, o bien 2 antibiticos intravenosos durante 14-21 das y
continuar con el inhalado tambin de 3 a 12 meses. (Recomendacin consistente. Calidad de
evidencia moderada.) Aunque no hay estudios en otras etiologas, es recomendable
administrar ciprofloxacino oral durante 3 semanas y, si no se consigue la erradicacin, aplicar
la misma pauta que en la FQ. Con el aislamiento de otros microorganismos se recomienda
efectuar una valoracin individualizada. (Recomendacin consistente. Calidad de evidencia
baja.) Colonizacin bronquial intermitente o crnica. Se debe considerar el tratamiento
antibitico prolongado ante cualquiera de las siguientes situaciones: agudizaciones repetidas,
recadas tempranas, ingresos hospitalarios, deterioro de la funcin pulmonar o colonizacin
crnica por Pseudomonas, con las mismas pautas que en la infeccin bronquial crnica.
(Recomendacin consistente. Calidad de evidencia baja.) Infeccin bronquial crnica. El
tratamiento se basa en la administracin prolongada de antibitico y en facilitar el drenaje de
secreciones. El objetivo es romper el crculo vicioso de infeccin-inflamacin reduciendo
tanto la carga bacteriana como la respuesta inflamatoria y, con ello, el volumen y la
purulencia del esputo, el nmero y la gravedad de las agudizaciones, as como el deterioro
de la funcin pulmonar. La eleccin del antibitico depende del microorganismo causante de
la infeccin y de su antibiograma. La pauta y el tiempo de administracin dependen del
control de la infeccin, que se verifica con la obtencin y el mantenimiento de un esputo lo
ms mucoso posible y la disminucin de las agudizaciones.
245
NEUMOLOGA
BRONQUIECTASIAS
La va de administracin puede ser oral o inhalada. Esta ltima se recomienda en caso de no
respuesta clnica con el antibitico oral o de efectos secundarios con el mismo, en la infeccin
por Pseudomonas o en la infeccin por microorganismos resistentes a los antibiticos por va
oral. Los antibiticos disponibles por va inhalada son el colistimetato de sodio y la
tobramicina sin aditivos; si se precisara utilizar otros antibiticos, puede considerarse el uso
de las preparaciones intravenosas, que deben ser lo ms isotnicas posibles y sin aditivos37
(amoxicilina, ceftacidima, aztreonam), aunque hay pocos estudios que demuestren su
eficacia. Dado que la tobramicina sin aditivos se administra en perodos intermitentes de 28
das28, hay que valorar si los pacientes con infeccin bronquial de difcil control pueden
requerir otro antibitico, oral o inhalado, durante los perodos de descanso. Los antibiticos
inhalados deben administrarse con nebulizadores especficos para este fin. Pueden producir
broncoespasmo, aumento de la disnea o molestias torcicas que deben controlarse. Son
recomendables la administracin de un broncodilatador de accin rpida y el drenaje de
secreciones antes de su administracin. Los aminoglucsidos deberan evitarse en pacientes
con hipoacusia o insuficiencia renal.
Tratamiento de la inflamacin bronquial:
El tratamiento prolongado con corticoides orales o ibuprofeno no est recomendado por los
efectos secundarios. Macrlidos. Son efectivos en el tratamiento de la panbronquiolitis difusa
y disminuyen el nmero de agudizaciones en las BQ de otras etiologas. Su efecto
probablemente se debe a su accin moduladora de la respuesta inflamatoria y a la capacidad
de interferir con la formacin de biopelculas. Se recomienda su administracin en la
infeccin bronquial crnica por Pseudomona o por otros microorganismos con control clnico
difcil a pesar de un tratamiento adecuado. El frmaco con el que se dispone de mayor
experiencia es la acitromicina a dosis de 250 a 500 mg en funcin del peso, 3 das por semana
durante perodos de 3 a 6 meses. No se han realizado estudios que demuestren su eficacia y
seguridad en tratamientos de ms de 12 meses de duracin. La pauta ptima (duracin, dosis,
periodicidad) todava debe establecerse.
246
NEUMOLOGA
BRONQUIECTASIAS
Es recomendable el control de la funcin heptica en las primeras semanas del tratamiento
y a intervalos regulares de 6 meses, as como la investigacin de MNT en secreciones
respiratorias antes de iniciar el tratamiento y cada 6 meses. Los pacientes en que se aslen
MNT no deberan recibir monoterapia con macrlidos.
247
Corticoides inhalados.
Estn indicados especialmente en pacientes con clnica de hiperreactividad bronquial. Han
demostrado ser eficaces en aqullos con mayor volumen de esputo, si bien no se recomienda
su uso sistemtico sin que se objetive un efecto beneficioso en cada caso individual.
Tratamiento de la hiperreactividad bronquial
Se utilizarn broncodilatadores y corticoides inhalados. Los broncodilatadores tambin
mejoran la movilidad ciliar y facilitan el aclaramiento de secreciones. Se recomienda la
administracin de broncodilatadores de accin rpida antes de la realizacin de fisioterapia
y de la aerosolterapia antibitica.
Tratamiento nutricional
Debe ofrecerse consejo diettico individualizado lo antes posible con el objetivo de mejorar
la ingesta cal- rica, sobre todo en pacientes con enfermedad grave o mayor riesgo de
desnutricin. Se recomienda aadir suplementos orales en personas con IMC menor de 20
kg/m2, o bien mayor de 20 kg/m2 si estn perdiendo peso de forma aguda (especialmente en
las agudizaciones e ingresos). Se utilizarn frmulas polimricas e hipercalricas, sobre todo
si se requiere restriccin de lquidos. En situaciones de alto estrs metablico (valores de
albmina < 3 g/dl) es recomendable que sean, adems, hiperproteicas. El empleo de frmulas
altas en grasas no debe ser la norma. En caso de diabetes concomitante, las frmulas con alto
contenido en cidos grasos monoinsaturados mejoran el control metablico.
NEUMOLOGA
BRONQUIECTASIAS
Rehabilitacin respiratoria.
Mucolticos Los pacientes deben entrar en programas de rehabilitacin respiratoria dirigidos
por profesionales especializados, con el objetivo de facilitar la eliminacin de secreciones y
mejorar tanto la tolerancia fsica como la calidad de vida relacionada con la salud. Tanto en
el nivel ambulatorio como en el hospitalario hay que aplicar medidas efectivas para evitar las
infecciones cruzadas, adems de mantener una oxigenacin adecuada en pacientes con
enfermedad moderada-grave.
Fisioterapia respiratoria.
Se recomienda en pacientes con hipersecrecin bronquial ( 30 ml/da), de una a 3 veces al
da, despus del tratamiento broncodilatador y previa a los antibiticos inhalados3 . Incluye
varias tcnicas que pueden combinarse (tabla V), sin que haya evidencia de cul es la ms
efectiva. La eleccin depender de la edad del paciente y de su capacidad para realizar la
tcnica. Se recomiendan las tcnicas autoadministradas para facilitar el cumplimiento a largo
plazo. (Recomendaciones consistentes. Calidad de evidencia baja.) Ejercicio. El ejercicio
fsico aerbico (caminar, correr, ciclismo o natacin) mejora la tolerancia fsica y la calidad
de vida relacionada con la salud. Se recomienda a todos los pacientes practicar ejercicio de
moderado a intenso durante 30 min al da, de 3 a 4 veces por semana, o, en su defecto, una
actividad fsica moderada todos los das, adems de las tcnicas de fisioterapia
Mucolticos. La bromhexina o el manitol pueden facilitar la eliminacin de secreciones. La
solucin salina hipertnica nebulizada y la desoxirribonucleasa pueden reducir las
agudizaciones en la FQ con afectacin pulmonar leve o moderada.
En otras etiologas la desoxirribonucleasa no se ha demostrado efectiva; sin embargo,
mantener una buena hidratacin y la solucin salina hipertnica nebulizada pueden ser
beneficiosos. Tratamiento de las complicaciones Hemoptisis.
248
NEUMOLOGA
BRONQUIECTASIAS
Generalmente se produce en una agudizacin. Requiere, adems de las medidas habituales,
administrar antibitico intravenoso, evitar frmacos inhalados y la fisioterapia, al menos
durante las primeras 24-48 h. La embolizacin de las arterias bronquiales patolgicas de la
zona de la hemorragia es el tratamiento de eleccin. La ciruga slo est indicada cuando hay
riesgo vital y el origen de la hemorragia est bien localizado, sin que pueda controlarse la
hemoptisis con las medidas anteriores.
Amiloidosis. La inflamacin crnica incrementa la produccin heptica de amiloide A, un
reactante de fase aguda, que es degradado por macrfagos circulantes en fragmentos que se
depositan en los tejidos. El diagnstico se realiza por biopsia del rgano afectado. El anlisis
de orina sirve de cribado, ya que el 95% de los pacientes tiene proteinuria. El tratamiento es
el del rgano afectado y el de la infeccin-inflamacin crnica. (Recomendacin consistente.
Calidad de evidencia moderada.) Insuficiencia respiratoria. Requiere oxgeno y ventilacin
mecnica no invasiva en caso de acidosis respiratoria aguda o crnica. Las indicaciones de
valoracin de trasplante pulmonar son: FEV1 inferior al 30% o prdida rpida de la funcin
pulmonar en pacientes con afectacin grave, insuficiencia respiratoria crnica, hipercapnia,
hipertensin pulmonar, agudizaciones o complicaciones graves frecuentes. La colonizacin
por microorganismos multirresistentes es una contraindicacin relativa. Ciruga Es el nico
tratamiento curativo en caso de BQ localizadas que causen problemas de manejo clnico,
siempre que se descarten las enfermedades subyacentes que favorecen su aparicin. Est
indicada con intencin paliativa en casos de hemoptisis grave con embolizacin inefectiva,
o de zonas abscesificadas no curables con tratamiento antibitico. (Recomendacin
consistente. Calidad de evidencia baja.) Criterios de ingreso hospitalario Se considerar el
ingreso en caso de: agudizaciones graves, falta de mejora con tratamiento ambulatorio,
necesidad de tratamiento intravenoso, deterioro progresivo de la funcin pulmonar, prdida
de peso progresiva no controlada, comorbilidad, carencia de apoyo social, hemoptisis
moderadas-graves u otras complicaciones. Los criterios de ingreso en unidades de cuidados
intensivos son los mismos que en otras enfermedades respiratorias. Se recomienda aplicar
medidas preventivas para evitar las infecciones cruzadas.
249
NEUMOLOGA
SEPARADOR ABSCESO HEPATICO COMP A TORAX
250
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
ABSCESO HEPTICO AMEBIANO
1.- Qu es el absceso heptico amebiano?
El absceso heptico amebiano es una acumulacin de pus (restos celulares y Parsitos) que
se localiza en el hgado, en la mayora de los casos en el lbulo derecho. El hgado es el
rgano fuera del intestino que se afecta con ms frecuencia en la amebiasis, y el absceso es
la complicacin ms importante.
2.- Qu tan frecuente es este padecimiento?
Cerca del 10% de la poblacin mundial se encuentra infectada por Entamoeba histolytica
(parsito que causa la amebiasis intestinal y el absceso). Hay mayor nmero de personas
afectadas en las zonas tropicales y en reas con condiciones sanitarias deficientes.
El absceso como complicacin de la amebiasis intestinal (la forma ms comn de la
enfermedad) se presenta menos del 1% de los pacientes.
3.- Quin tiene ms riesgo de padecer la enfermedad?
Existe mayor riesgo en el gnero masculino en una proporcin de 10 hombres afectados por
1 mujer (segn algunos textos). No se sabe por qu es ms comn en este gnero; se piensa
que la ingesta de alcohol (ms de 150 g al da) altera la funcin de las clulas del hgado y
pudiera alterar su sistema inmunolgico (defensas).
251
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
Ocurre con mayor frecuencia entre los veinte y cincuenta aos. En el mundo, los pases en
donde ms se reportan casos son Mxico e India. Otros factores de riesgo son: la desnutricin,
la edad avanzada, el embarazo, el uso de medicamentos como esteroides, el cncer, o las
defensas bajas por infeccin por VIH o alguna otra causa.
252
4.- Cmo se transmite esta enfermedad?
La infeccin se adquiere al ingerir los quistes de Entamoeba histolytica(ameba), los quistes
llegan al cuerpo a travs del agua, vegetales o comida contaminada con heces, resisten la
degradacin en el estmago (por los cidos que secreta dicho rgano) y pasan al intestino
delgado donde ocurre la liberacin de los trofozotos (forma adulta de la ameba);stos pasan
al intestino grueso, desde donde se produce la invasin. Cuando este parsito se encuentra en
la pared intestinal, puede erosionar la capa muscular, mucosa y serosa (componentes
normales del intestino) pudiendo ocasionar peritonitis o una fstula del intestino hacia la piel.
Por la erosin de los vasos sanguneos de la pared intestinal, las amebas alcanzan la
circulacin portal (vasos sanguneos que llevan la sangre al hgado) y se establecen en el
dicho rgano.
Existen personas que pueden tener al parsito en su cuerpo pero sin causarles ninguna
enfermedad, dichos individuos son llamados portadores o vectores, y estos al defecar pueden
tener quistes de la Entamoeba, que pudiera infectar a otros individuos si: la persona portadora
no lava sus manos despus de ir al bao y tiene contacto con alimentos que van a ingerir otras
personas, o bien si defecan al aire libre, la materia fecal suele secarse y esparcirse dentro de
los componentes del polvo, pudiendo caer en alimentos o en el agua.
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
An no se sabe a ciencia cierta porque existen portadores sin que presenten ninguna
sintomatologa, sin embargo se sabe que cualquier individuo que no tenga un buen estado
nutricional o un nivel adecuado de higiene, y que sus defensas estn bajas puede padecer
amebiasis en su forma intestinal o bien formar un absceso en el hgado.
5.- Qu sntomas tienen las personas que padecen un absceso heptico
amebiano?
Los pacientes pueden o no tener sntomas de infeccin intestinal (diarrea, clicos) y pueden
cursar solo con fiebre, malestar general, sudoracin escalofros, perdida del apetito, perdida
de peso, color amarillento de la piel y las escleras (parte blanca de los ojos). En casos
avanzados se acompaa de dolor abdominal muy intenso en la regin localizada
inmediatamente por debajo de las costillas del lado derecho, dicho dolor puede ser continuo
o punzante.
Debido a que los abscesos causados por este parsito pueden ser muy grandes, pueden llegar
a crear problemas pulmonares asociados. Ya que el hgado se encentra en estrecho contacto
con el pulmn derecho, a veces el absceso se rompe y drena su material purulento al pulmn,
y se caracteriza porque los pacientes inician con tos en accesos y escupen abundante material
de caf se describe como achocolatado.
253
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
6.- Cmo sabemos si existe o no este problema?
Ante un paciente con los sntomas anteriores que acude a una unidad hospitalaria, el mdico
se vera obligado segn su criterio y datos en la historia clnica y exploracin fsica del sujeto
a realizar ciertos exmenes como el las pruebas de funcin heptica, serologa para ameba y
biometra hemtica (estas pruebas se realizan con una muestra de sangre y dan parmetros
sugerentes del padecimiento).
Adems existen otros estudios ms especficos como lo es el ultrasonido abdominal, o la
tomografa computada de abdomen donde se puede observar el hgado, su forma y si existe
o no alguna imagen compatible con un absceso.
Imagen circular hipodensa sugerente de absceso.
Densidad normal del tejido heptico
Estomago, con medio de contraste.
Tomografa computada de abdomen con medio de contraste donde se observa
una imagen muy grande con menor densidad que el tejido heptico normal
correspondiente a un absceso heptico amebiano.
7.- Qu tan grave es esta enfermedad y cual es el pronstico del que la
padece?
La enfermedad se puede dividir en aguda, con menos de 10 das de sintomatologa, y crnica
con ms de 11 das de evolucin sintomtica. La respuesta al manejo es similar tanto en la
forma aguda como en la crnica.
254
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
Las complicaciones del absceso son sobreinfeccin (que el absceso tambin se llene de
bacterias a parte de las amebas causales), aumento de tamao del absceso y ruptura hacia
rganos vecinos. Dos tercios de las rupturas se hacen a la cavidad peritoneal y el tercio
restante a la cavidad torcica.
255
En la mayora de los casos se registra una mejora clnica rpida luego del inicio del
tratamiento: desaparicin de la fiebre, y el dolor. En las pruebas de sangre se van a observar
una disminucin de los glbulos blancos (que en un inicio estn muy aumentados) as como
normalizacin de las pruebas de funcin heptica.
En los estudios de imgenes, la cicatrizacin demora entre 3 y 9 meses, por lo cual no es
necesario realizar estudios seriados a menos de que el paciente no mejore
.
La mayora de los pacientes cursan hacia la mejora paulatinamente sin embargo existe un
grupo de pacientes que tienen un mal pronostico estos son los que tienen mltiples abscesos,
un volumen del absceso mayor a 500 mililitros, datos de falla heptica. As como pacientes
desnutridos o diabticos que pueden tener mayor nmero de complicaciones y su estado
tiende a agravarse en algunos casos.
8.- Cual es el tratamiento en estos pacientes?
Los pacientes que tengan sntomas y datos clnicos de este padecimiento tienen que ser
hospitalizados, el manejo es con medicamentos por va intravenosa especficos para eliminar
la ameba, si el absceso es mayor en la tomografa o ultrasonido a 5 cm. se puede sugerir
segn el caso el drenaje quirrgico del mismo.
El tratamiento se ajusta de acuerdo a la evolucin y otras enfermedades concomitantes que
pudiera tener el enfermo.
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
9.- Qu podemos hacer para prevenir esta enfermedad?
No existen frmacos para prevenir la amebiasis. Las medidas de control deben ser el
adecuado lavado de manos despus de la ir al bao, el control adecuado de excretas y el
control del suministro de agua potable. Los quistes son resistentes al cloro, por lo que se
recomienda la desinfeccin con yodo de los vegetales, tratar as mismo de no consumir
alimentos en la va pblica y hervir el agua que se va a consumir por lo menos 10 minutos.
El hgado es el rgano extraintestinal que se afecta con ms frecuencia en la amebiasis y el
abscesoes la complicacin ms importante.
256
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
EPIDEMIOLOGA
Cerca del 10% de la poblacin mundial se encuentra infectada por Entamoeba histolytica.
Hay mayor prevalencia en las zonas tropicales y en reas con condiciones sanitarias
deficientes. Aparece en menos del 1% de los pacientes con amebiasis intestinal, y es ms
frecuente en el gnero masculino en una proporcin 10:1 con respecto al femenino. No se
sabe por qu es ms comn en este gnero; se piensa que la ingesta de alcohol (ms de 150
g al da) altera la funcin de las clulas de Kupffer y la respuesta inmunolgica celular y
humoral. Ocurre con mayor frecuencia entre la tercera y quinta dcadas de la vida. En el
mundo, los pases en donde ms se reportan casos son Mjico e India.
FISIOPATOLOGA
La infeccin se adquiere al ingerir los quistes de Entamoeba histolytica por va fecal-oral. El
humano es el principal reservorio, y la mayor fuente de infeccin son los portadores crnicos
o asintomticos. Los quistes llegan al cuerpo a travs del agua, vegetales o comida
contaminada con heces, resisten la degradacin en el estmago y pasan al intestino delgado
donde ocurre la liberacin de los trofozotos; stos pasan al intestino grueso, desde donde se
produce la invasin. Cuando la E histolytica se encuentra en la pared intestinal, puede
erosionar la muscularis mucosa y perforar la serosa, lo que origina peritonitis o una fstula
entero-cutnea. Por la erosin de los vasos sanguneos de la pared intestinal, las amebas
alcanzan la circulacin portal y se establecen en el hgado. La forma infectante heptica es el
trofozoto. La localizacin ms frecuente es el lbulo derecho, donde, por lo general, se
presenta como un absceso nico. En el examen histolgico se evidencia una lesin focal que
puede llegar a ocupar todo el lbulo derecho, con material espeso, de color marrn oscuro e
inodoro (a menos que presente sobreinfeccin bacteriana) que corresponde a tejido heptico
necrosado y mezclado con sangre.
257
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
DIAGNSTICO CUADRO CLNICO
Con frecuencia existe el antecedente de amebiasis intestinal o diarrea y slo en una tercera
parte se encuentra Entamoeba histolytica en las heces en el momento del diagnstico. La
sintomatologa puede aparecer en forma insidiosa o abrupta. Los sntomas ms importantes
son dolor en el cuadrante superior derecho, fiebre (38- 39C), malestar general, astenia,
adinamia y tos no productiva. El dolor puede ser sordo y constante o agudo y punzante,
aumenta con la respiracin y la tos y se puede propagar al hombro derecho cuando hay
compromiso diafragmtico. En el examen fsico se encuentra hepatomegalia dolorosa y dolor
puntual a la palpacin intercostal o subcostal. No es frecuente la aparicin de ictericia. Puede
existir distensin abdominal con irritacin peritoneal. En el examen pulmonar se puede
encontrar disminucin del murmullo vesicular en la base derecha o signos de derrame pleural.
Los ruidos cardacos son normales, excepto por taquicardia, a menos que exista compromiso
pericrdico. Puede haber leucocitosis con desviacin a la izquierda, anemia con hematocrito
menor de 35%. Las pruebas hepticas pueden estar alteradas, por ejemplo la albmina, el
tiempo de protrombina, la fosfatasa alcalina, la AST y las bilirrubinas, aunque estas
alteraciones son ms frecuentes en el absceso pigeno. La enfermedad se puede dividir en
aguda, con menos de 10 das de sintomatologa, y crnica con ms de dos semanas de
evolucin sintomtica. La respuesta al manejo es similar tanto en la forma aguda como en la
crnica. Las complicaciones del absceso son sobreinfeccin, aumento de tamao del rgano
y ruptura hacia rganos vecinos. Si la ruptura se produce hacia el diafragma y la cavidad
pleural, ocasiona empiema y fstulas; si es hacia el pericardio ocasiona pericarditis,
especialmente si el absceso se encuentra en el lbulo izquierdo. Dos tercios de las rupturas
se hacen a la cavidad peritoneal y el tercio restante a la cavidad torcica. Las amebas pueden
alcanzar la circulacin mayor y distribuirse por va hematgena a cualquier rgano. Si hay
compresin sobre el rbol biliar, se observa ictericia obstructiva.
258
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
AYUDAS DIAGNSTICAS
Las pruebas serolgicas son positivas en ms de 90% de los casos, especialmente la
hemoaglutinacin indirecta. Son tiles tambin la tcnica de ELISA y PCR (reaccin en
cadena de la polimerasa) que facilita la identificacin de ADN de la E. histolytica patgena.
Las limitaciones de estas pruebas son la demora en la entrega de resultados y la imposibilidad
de diferenciar entre infeccin actual o estado de portador. La ecografa, la tomografa axial
computadorizada (TAC) y la resonancia nuclear magntica (RMN) permiten localizar y
delimitar el absceso con bastante precisin; en general tienen una sensibilidad para absceso
heptico amebiano superior al 95%. El primer examen que se debe realizar es la ecografa,
debido a su menor costo, facilidad de acceso y carcter no invasor.
PARA MANEJO DE URGENCIAS
La TAC es especialmente til para detectar lesiones pequeas. Si se hace con medio de
contraste intravenoso es posible establecer el diagnstico diferencial con quiste heptico,
hemangioma o tumor slido. Las desventajas de la TAC son el costo y la necesidad de medio
de contraste que puede inducir reacciones alrgicas o falla renal. La RMN es considerada la
prueba ms sensible para evidenciar lesiones hepticas; sin embargo, no permite diferenciar
entre un absceso amebiano y uno pigeno. Sus desventajas, en nuestro pas, son la difcil
accesibilidad y el alto costo. La radiografa de trax es anormal en aproximadamente 50% de
los pacientes por reaccin inflamatoria en el lbulo inferior derecho pulmonar. Las imgenes
de medicina nuclear con Tecnecio-99 sirven para diferenciar el absceso amibiano del
pigeno, ya que en el primero la lesin aparece fra o hipocaptante porque no contiene
leucocitos en su interior, y en el segundo aparece caliente, es decir que capta el istopo por
los leucocitos que se encuentran en la cavidad del absceso.
259
NEUMOLOGA
ABSCESO HEPATICO COMPLICADO A TORAX
DIAGNSTICO DIFERENCIAL
Debe hacerse diagnstico diferencial con piocolecistitis (piocolecisto), absceso hep- tico
pigeno, absceso subfrnico, quiste hidat- dico infectado, hepatitis viral o alcohlica,
apendicitis, pancreatitis. Tambin deben excluirse enfermedades pulmonares como
neumona, derrame pleural, tromboembolismo pulmonar y enfermedades malignas como
carcinoma hepatocelular, linfoma o enfermedad metastsica del hgado.
TRATAMIENTO
El tratamiento del absceso heptico amebiano no complicado incluye medicamentos
amebicidas y, en casos seleccionados, aspiracin percutnea o drenaje abierto del absceso.
El medicamento de eleccin es el metronidazol, que resuelve el 90% de los abscesos
hepticos amebianos no complicados. No se debe administrar a mujeres en el primer trimestre
de embarazo por sus efectos teratgenos se- alados en animales experimentales. Se debe
prescribir metronidazol 750 mg tres veces al da por diez das; la mejora clnica se evidencia
luego de tres das de tratamiento. Los efectos secundarios incluyen nuseas, cefalea, sabor
metlico, vmito, diarrea, insomnio, exantema y, ms raramente, convulsiones; tambin
ataxia y neuropata perifrica. Si luego de cinco das el paciente no ha respondido o no tolera
el metronidazol, se puede sustituir o adicionar cloroquina base. Luego de terminar el
tratamiento con metronidazol se debe administrar furoato de diloxanida en dosis de 500 mg
tres veces al da por 20 das, agente que acta a nivel luminal; si no se utiliza este
medicamento, existe el riesgo de recada en 10% de los casos. Sus efectos secundarios son
nuseas, vmito, diarrea y flatulencia. Se han usado otros amebicidas como tinidazol, y
dihidroemetina. Si el absceso es de gran tamao y no mejora en 72 horas, debe efectuarse
aspiracin percutnea guiada por TAC o ecografa.
260
NEUMOLOGA
PORTADA SELLO DE AGUA
261
NEUMOLOGA
SELLO DE AGUA
INTRODUCCION
La
cavidad
torcica
compartimentos,
uno
tiene
tres
para
cada
pulmn y el mediastino.
Los pulmones estn cubiertos por las
pleuras.
El espacio pleural que existe entre las
dos pleuras contiene una pequea
cantidad de liquido lubricante que
permite el movimiento, sin fricciones,
de
los
pulmones
durante
la
respiracin.
Dentro de la cavidad torcica existe presin intrapleural negativa para mantener los pulmones
expandidos.
Hipcrates fue el primero en considerar el drenaje del espacio pleural cuando describi la
incisin, cauterizacin y los tubos de metal para drenar los empiemas.
A mediados del siglo XIX, Hunter desarroll una aguja hipodrmica que poda ser insertada
en el espacio pleural para utilizarse como drenaje.En 1872 Playfair coloc un tubo para
drenaje en un sello bajo el agua y Hewitt describi el drenaje cerrado del empiema.En 1917
este procedimiento cobr gran aceptacin como parte del tratamiento de los empiemas en la
epidemia de influenza.Lilienthal en 1922 report el uso de drenajes en el cuidado
postoperatorio de las cirugas torcicas.
262
NEUMOLOGA
SELLO DE AGUA
CONCEPTO
Es un sistema de drenaje con sello bajo agua, que se conecta a un catter tubo o sonda de
toracotoma, para extraer el aire o el liquido fuera del espacio pleural, evitando su retorno.
Para ello se utilizan tres mecanismos: la presin espiratoria positiva, la gravedad y la
aspiracin.
Existen varios tipos de drenajes, pero todos se basan en el tradicional sistema de las tres
botellas, donde cada una de ellas tiene una funcin distinta.
SISTEMA DE UNA BOTELLA
La misma botella cumple las funciones de recogida del
drenaje y sello de agua. Se conecta a la sonda torcica
a travs de un tubo largo que se sumerge unos 2 cm. en
el agua. El otro tubo, ms corto funciona como
respiradero para igualar la presin del frasco y de la
atmsfera.
SISTEMA DE DOS BOTELLAS
La primera botella se utiliza para la recoleccin del
drenaje. La segunda se utiliza para el sellado del
sistema, sumergiendo el tubo 2cm en el agua. El sello
acta como una vlvula en un solo sentido,
permitiendo la salida del aire o l liquido del trax,
pero no volver a l. El agua de esta botella debe
fluctuar con la inspiracin (se eleva) y con la
espiracin (desciende) produciendo una especie de
marea. Si no hay fluctuacin puede significar que la
sonda esta obstruida.
263
NEUMOLOGA
SELLO DE AGUA
SISTEMA DE TRES BOTELLAS
La primera botella sirve para recolectar el
drenaje procedente del tubo y del trax del
paciente. La segunda, sirve como sello de
agua. La tercera botella sirve para controlar
la presin de aspiracin a travs del tubo que
est sumergido, como mximo, 20 cm en el
agua y que est conectado al aspirador. Al
aplicar presin de aspiracin se produce
burbujeo en el agua de la botella. La presin
de aspiracin aumenta o disminuye al
sumergir ms o menos el tubo (15 - 20 cm de agua), pero no al aumentar el burbujeo. Las
tres botellas estn conectadas entre ellas por tubos.
Hoy en da, en los hospitales para
ahorrar tiempo y riesgo de rotura de
botellas se utilizan unidades de
drenaje desechables comercializadas
como, el sistema Argyle de cuatro
cmaras (dos de sello de agua) o el
Thora-Drain III de tres cmaras, pero
la de recoleccin es reemplazable.
Actualmente el ms utilizado es el
sistema
Pleur-evac Se trata de un sistema de drenaje de tres cmaras con sello de agua y aspiracin.
Todo ello integrado en una maleta de plstico duro y transparente de donde sale el tubo de
conexin al catter torcico. Es un equipo desechable, basado en el sistema de drenaje de las
tres botellas
264
NEUMOLOGA
SELLO DE AGUA
PROPSITO
Drenar el aire, sangre, pus o liquido del espacio pleural
Restablecer la presin negativa de la cavidad pleural
Reexpandir el pulmn colapsado
INDICACIONES
Las indicaciones ms comunes para la aplicacin de una sonda pleural y sello de agua son:
Neumotrax espontneo o traumtico. Es la entrada de aire a la cavidad pleural provocada
por cualquier solucin de continuidad de la pleura parietal o visceral que ocasiona una
comunicacin de ste espacio con la atmsfera.
Neumotrax a tensin. Ocurre cuando la lesin del parnquima pulmonar permite que entre
aire (pero no su salida) al espacio pleural, esto causa que la presin intratorcica aumente y
causa compresin del pulmn contralateral y disminucin del retorno venoso. Puede ser
causa de choque obstructivo extracardiaco.
Hemotrax. Es la acumulacin de sangre o lquido serohemtico en el espacio pleural,
causado por lesin pulmonar, de pared torcica o de los grandes vasos.
Empiema. Es la acumulacin de lquido purulento en el espacio pleural.
Quilotrax. Es el escape de lquido linftico del conducto torcico. En stos casos el lquido
del derrame es de caractersticas lechosas. Es relativamente comn despus de
traumatismos y en ocasiones se presenta despus de ciruga de trax, Suele ser unilateral.
Despus de ciruga de trax. En donde se abre la pleura.
265
NEUMOLOGA
SELLO DE AGUA
266
EVALUACION INTEGRAL DEL
PACIENTE
Como todas las operaciones de trax, una
sonda de pleurostoma puede originar
cierta incapacidad respiratoria debido a
dolor, por lo que se requiere una vigilancia
estrecha del paciente durante y posterior al
procedimiento.El primer encuentro con el
paciente es el paso ms importante de la valoracin.Si el tiempo lo permite se realiza una
historia clnica cuidadosa en donde se buscan antecedentes personales patolgicos como
hipertensin arterial sistmica, diabetes mellitus, EPOC, cardiopatas etc.Es importante
valorar edad del paciente, estado nutricional, medicamentos que toma como esteroides,
inmunosupresores, antihipertensivos, hipoglucemiantes orales, inotrpicos como digoxna,
diurticos etc.Se requieren exmenes de laboratorio y gabinete bsicos, biometra hemtica,
tiempos de coagulacin, qumica sangunea, y de ser posible un electrocardiograma.
Generalmente la radiografa posteroanterior de trax se ha obtenido antes del procedimiento.
NEUMOLOGA
SELLO DE AGUA
PROCEDIMIENTO
EQUIPO
Solucin antisptica (isodine).
Xilocana al 1%.
Catter torcico o sonda de pleurostoma No. 16 a 20 Fr., 28 a 32 Fr y 36 Fr.
Gasas.
Cinta adhesiva de una pulgada.
Mesa de instrumentos.
Campos quirrgicos (4) , gorro, bata, guantes y cubre bocas estriles.
Instrumentos quirrgicos: Mango de bisturi ( hojas No. 10 y 11).
Portagujas
Pinzas de diseccin con y sin dientes
Pinzas Kelly(4)
Pinza de Rochester
Pinza de anillos
Tijeras Mayo rectas
Tijeras curvas Metzenbaum
Separadores de Farabeuf
Flanera
Suturas: seda 0 1.
Jeringa de 10 ml.
Agujas del 20 y 25
Sello de agua o sistema de dos o tres frascos los frascos deben llevar tapones de goma
con 2 o 3 orificios segn el caso y tubos de vidrio para los mismo.
Agua estril para los frascos.
Sistema de succin de pared o de bomba elctrica.
267
NEUMOLOGA
SELLO DE AGUA
TCNICA
Colocar al paciente en posicin decbito dorsal.
En la exploracin fsica orientada por palpacin identificar el quinto espacio intercostal a la
altura de la lnea axilar anterior
Vestirse con la ropa estril (gorro, cubrebocas, bata, guantes).
Asepsia y antisepsia del hemitrax (isodine).
Medir la sonda de pleurostoma en el cuerpo del paciente antes de introducirla.
Preparar y cubrir la zona con los campos quirgicos.
Con xilocana al 1 % se procede a anestesiar la zona iniciando con un botn en la piel
infiltrando con aguja No. 25 y posteriormente se infiltra el rea entera con aguja No. 20. Es
importante infiltrar el periostio posterior y la pleura. Infiltrar tambin a nivel del sexto espacio
intercostal.
A nivel del sexto espacio intercostal realizar una incisin horizontal de 1.5 cm (la incisin
depender del calibre de la sonda) llegando al tejido celular subcutneo.
Con la pinza Kelly se abre un trayecto subcutneo desde la incisin realizada en el sexto
espacio intercostal hasta el quinto espacio intercostal que es por donde entrar la sonda al
espacio pleural. Al penetrar el espacio pleural se escucha la salida de aire, es entonces cuando
se puede dilatar el trayecto subcutneo abriendo la pinza.
Se introduce el dedo por el trayecto y se palpa el pulmn para garantizar la localizacin de la
cavidad pleural y que no haya adherencias, si existen se disecaran con el dedo.
Colocar la pinza de Kelly en el extremo distal de la sonda de pleurostoma y en el extremo
proximal se coloca una pinza de anillos (o una pinza ms pequea segn sea el caso); se
procede a introducirla por el trayecto subcutneo hasta llegar dentro de la cavidad pleural a
nivel del quinto espacio intercostal.
Abrir las pinzas y retirarlas teniendo cuidado de que la sonda permanezca dentro de la cavidad
pleural.
Asegurar la sonda con sutura tipo jareta (con seda).
Conectar la sonda de pleurostoma al sistema de sello de agua y retirar las pinzas kelly.
Se coloca un vendaje (gasa o parche) y fijar la sonda con cinta adhesiva.
Confirmar la posicin de la sonda mediante radiografa de trax.
268
NEUMOLOGA
SELLO DE AGUA
269
NEUMOLOGA
SELLO DE AGUA
270
NEUMOLOGA
SELLO DE AGUA
CUIDADOS GENERALES.
Para disminuir el riesgo de infeccin usar tubos, frascos y agua estriles.
No inclinar ni elevar los frascos por encima del nivel del trax ya que el flujo de
lquido del sello se dirigir hacia el espacio pleural.
Mantener los tubos de goma del drenaje lo ms recto posible (evitar que se enrollen).
Asegurarse que el paciente o cualquier otra persona, no se apoye sobre el tubo de
drenaje.
Asegurarse que los frascos estn bien tapados y que no haya escapes en las
conexiones.
Si no hay burbujeo en el frasco C (3er frasco) asegrese que todas las conexiones
estn bien ajustadas.
Revise que los tubos no se encuentren con cogulos que puedan obstruir el sistema
de aspiracin.
Vace frecuentemente los frascos de drenaje, antes de que se llenen y dejen de
funcionar.
Cada vez que se necesite desconectar los tubos de los frascos, para mover al paciente
o para vaciar algn frasco, se deben pinzar los tubos.
Evitar daar el paquete neurovascular, por lo que la incisin se realiza por encima del
borde superior de la sexta costilla.
Se debe pinzar la sonda de toracostoma de 12a 24 h, antes de quitarla, verificar fuga
persistente.
Al retirar la sonda el paciente debe exhalar y realizar maniobra de Valsalva
Al retirar la sonda de pleurostoma, de preferencia, se debe contar con un ayudante
para que jale y cierre de inmediato la jareta y no haya entrada de aire al espacio
pleural.En las primeras 24 horas despus de que se retir la sonda, se debe tomar
una radiografa de trax para verificar que no haya aire o lquido.
271
NEUMOLOGA
SELLO DE AGUA
COMPLICACIONES.
Las complicaciones generalmente se deben a la colocacin de la sonda de pleurostoma de
manera anmala, entre stas se encuentran:
Reaccin alrgica al anestsico
Salida accidental de la sonda o desconexin del sistema de sello de agua
Dao del nervio intercostal (Neuralgia o neuritis)
Sangrado constante a nivel del sitio quirrgico por dao de estructuras vasculares
(arteria o nervio intercostal)
Laceracin diafragmtica
Perforacin pulmonar
Laceracin del hgado
Perforacin de estmago
Laceracin esplnica
Infeccin del espacio pleural
Otras complicaciones pueden deberse a la evacuacin incompleta del espacio pleural debido
a obstruccin de la sonda secundaria a:
Coagulacin
Doblez de la sonda
Elevacin del nivel de agua en el sello de agua
272
NEUMOLOGA
SELLO DE AGUA
PROBLEMAS DE LOS CATETERES TORACICOS
Burbujeo de aire en la cmara de sello:
Drenaje de un neumotrax o fuga en el sistema
No hay fluctuacin en la cmara de sello de agua.
Obstruccin del tubo de drenaje.
Drenaje hemtico superior a 100cc/ h.
Indica hemorragia activa.
Crepitacin alrededor del apsito.
Posible enfisema subcutneo, por mala introduccin del tubo torcico
273
NEUMOLOGA
SELLO DE AGUA
TRATAMIENTO DE LAS COMPLICACIONES
En caso de laceracin visceral el tratamiento es quirrgico. Una radiografa de abdomen nos
puede mostrar una colocacin ectpica de la sonda.
La reaccin alrgica al anestsico se puede controlar inicialmente retirando el anestsico y
mediante el uso de antihistamnicos de primera generacin tipo difenhidramina, porque su
tiempo de accin es rpido, esto es en caso de que la reaccin no sea grave como la aparicin
de urticaria. Cuando la reaccin alrgica es grave con aparacicin de choque anafilctico
(hipotensin, urticaria, broncospasmo) se debe utilizar metilprednisolona IV con dosis de 57 mg/kg de peso, seguido de una dosis de sostn de 2 mg/kg de peso cada 6 horas hasta que
se normalice el estado general del paciente.
La neuritis postraumtica se puede controlar con medicamentos como carbamezepina va oral
de 200 mg iniciar con esquema de 1 tableta cada 8 horas,si se produce cefalea y sedacin se
puede disminuir la dosis a comprimido c/8 horas. Si no responde se puede utilizar un
medicamento antidepresivo (tricclico o inhibidor de la recaptura de serotonina)
En caso de que el empiema no remita mediante el uso de antibiticos y drenaje, es probable
que se encuentre tabicado, y as est indicado el uso de un fibrinoltico tipo estreptoquinasa
aplicado directamente hacia el espacio pleural (siempre y cuando no haya sangrado en alguna
zona ni problemas de coagulacin ni cualquier otra contraindicacin propia del manejo de
stos medicamentos).
Si existe un sangrado constante por el sitio de incisin quirrgica puede tratarse de lesin
vascular de los elementos intercostales y en caso de no ceder el sangrado con compresin
puede requerirse de ligadura del vaso sangrante.
Las complicaciones por errores tcnicos se debern corregir de acuerdo a lo ocurrido.
(angulacin, desconexin accidental de la sonda etc.)
274
NEUMOLOGA
SELLO DE AGUA
275
NEUMOLOGA
PORTADA TABAQUISMO
276
NEUMOLOGA
TABAQUISMO
INTRODUCCION
El tabaquismo es un freno al desarrollo, reduce la salud y productividad de sus vctimas, pues
sus efectos nocivos se expresan en el periodo ms productivo de la vida. Las acciones para
evitar estos daos a la salud, deben reforzarse, debemos prevenir que los nios inicien el
consumo del tabaco en forma temprana y ayudar a los que ya fuman para que dejen de
hacerlo, as como, crear espacios libres del humo de tabaco para proteger a los no fumadores.
En la actualidad el tabaquismo provoca 5 millones de muertes por ao, est previsto que se
dupliquen entre 2010 y 2020 de 5 a 10 millones anuales. El tabaco ocasiona un 8.8% de las
muertes mundiales y un 4.2% de los casos de invalidez. Ms de 700 millones de nios en el
mundo se encuentran expuestos al humo del tabaco en sus hogares
277
NEUMOLOGA
TABAQUISMO
EPIDEMIOLOGA
Segn la OMS existen en el mundo ms de 1.100 millones de fumadores, lo que representa
aproximadamente un tercio de la poblacin mayor de 15 aos3. Por sexos un 47% de los
varones y un 11% de las mujeres con este rango de edad consumen una media de 14
cigarrillos/da, lo que supone un total de 5.827 billones de cigarrillos al ao. Segn el ltimo
informe del Banco Mundial, el 74% de todos los cigarrillos se consumen en los pases con
ingresos medios y bajos. Globalmente, las mayores prevalencias de consumo se alcanzan en
Europa y Asia central, mientras que las ms bajas se encuentran en el Africa subsahariana.
Tanto para varones, como para mujeres, el segmento de edad en la que fuma una mayor
proporcin de individuos es el comprendido entre los 30 y 49 aos.
Los patrones de consumo son diferentes segn sexo y edad. Segn esta encuesta, en los
hombres el porcentaje de fumadores fue del 44,8%, mientras que en mujeres se situ en el
27,2%. Si comparamos estos datos con la encuesta del ao 1987, podemos observar que el
consumo de tabaco en hombres ha descendido sensiblemente (del 55 al 44,8%), mientras que
ha aumentado en las mujeres (del 23 al 27,2%). Este aumento se ha producido sobre todo por
la incorporacin de nuevas fumadoras jvenes a esta adiccin, lo que traer consecuencias
sanitarias importantes en los prximos aos. Por grupos de edad el porcentaje de poblacin
fumadora ms alto se observa en el grupo de 25 a 44 aos (52,3%), seguido por el grupo de
16 a 24 aos (39,7%)
278
NEUMOLOGA
TABAQUISMO
DEFINICION
El fumar (inhalar y exhalar los humos producidos al quemar el tabaco), conduce a una
intoxicacin crnica denominada tabaquismo.
El tabaquismo es una adiccin provocada por el consumo de tabaco, fundamentalmente
asociada a uno de sus componentes activos, la nicotina, que acta sobre el sistema nervioso
central. Pero no solo la nicotina constituye un claro peligro para el fumador. Otros
componentes como el alquitrn, el cianuro o el monxido de carbono, por citar algunos,
representan un evidente riesgo para la salud y que, a lo largo del tiempo, estn detrs de
muchas enfermedades que puede terminar padeciendo el afectado.
A da de hoy, el tabaquismo puede considerarse como la mayor epidemia que padece la
humanidad y la primera causa de muerte prematura en el mundo, segn la OMS. Solo en
Estados Unidos se estima que mueren 300.000 personas cada ao, mientras que en Espaa la
cifra ronda los 50.000
279
NEUMOLOGA
TABAQUISMO
CAUSAS DEL TABAQUISMO
En realidad las causas de esta adiccin tienen mucho que ver con las ideas preconcebidas que
se han vendido desde los medios de comunicacin, entre los que destacan el cine o la
publicidad. Los inicios de la mayora de fumadores suelen tener condicionantes sociales;
reconocimiento, aceptacin, transgresin de las prohibiciones, etc. Posteriormente pueden
encontrarse otros motivos de carcter psicolgico, tales como el placer que produce fumar,
as como la sensacin de relajacin y concentracin. Tambin se le pueden atribuir ciertas
propiedades teraputicas, como antidepresivo o para calmar la ansiedad.
Estos supuestos beneficios, sin embargo, tienen un precio demasiado alto, tal y como se ha
podido constatar en las graves consecuencias que produce su consumo continuado; un
consumo que crea una fuerte dependencia, tanto fsica como psicolgica y que produce el
conocido sndrome de abstinencia cuando se intenta dejar de fumar, con una sintomatologa
que va de la ansiedad, la irritabilidad, dolor de cabeza, a un mayor apetito.
CONSECUENCIAS DEL TABAQUISMO
La incidencia del tabaco en la salud es tan amplia como grave. Uno de los riesgos ms
conocidos es el de padecer cncer de pulmn. Se estima que un 90% de estos casos guardan
una relacin directa con el tabaco. Igualmente se le asocia con otros muchos tipos de cncer,
como el de esfogo, de faringe, de pncreas, de estmago, de hgado o de cuello uterino,
asociado muchas veces con el virus del papiloma humano.
280
NEUMOLOGA
TABAQUISMO
Las enfermedades del aparato
circulatorio, como la hipertensin,
la
insuficiencia
cardaca
la aterosclerosis, tambin son muy
comunes entre los fumadores. La
nicotina
es
un
potente
vasoconstrictor; su accin provoca
la disminucin del grosor de las
arterias
vasos
coronarios,
aumentando el ritmo cardiaco y,
por
consiguiente,
la
presin
arterial.
El corazn es otro de los grandes damnificados, siendo mucho ms frecuentes los infartos en
personas fumadoras que en el resto de la poblacin.
El aparato digestivo, con enfermedades como la lcera o la gastritis, es otro de los rganos
en peligro. La impotencia o la prdida del deseo sexual tambin estn asociadas al
tabaquismo. La vista, los dientes o el odo estn igualmente expuestos a sufrir deterioro a
causa del tabaco.
La osteoporosis, la bronquitis, las enfermedades renales, la esclerosis mltiple o el enfisema
pulmonar son otras enfermedades en las que el fumador est ms expuesto a padecer.
281
NEUMOLOGA
TABAQUISMO
ENFERMEDADES MS COMUNES ASOCIADAS AL TABAQUISMO
ENFISEMA
Destruye progresivamente los pulmones haciendo tan difcil la respiracin que hasta un
simple paseo se hace imposible. El tabaco es el principal factor causal de las enfermedades
respiratorias. Ms del 90% de los casos de bronquitis se deben al consumo de este producto.
CNCER DE PULMN
Lo causa el alquitrn y la nicotina que contiene el humo.
ENFERMEDADES CARDIOVASCULARES
Las causa la nicotina y el monxido de carbono de los cigarrillos. El sobrecargado corazn
de los fumadores tiene que hacer un sobreesfuerzo para realizar las actividades diarias. Las
enfermedades cardiovasculares roban nuestra energa y hacen la respiracin muy difcil.
CNCER FARNGEO Y LARNGEO
El tabaco es el causante del 90% de los cnceres de laringe; se originan en las cuerdas vocales,
las estructuras que generan el habla. Sus sntomas caractersticos incluyen tos, hemoptisis y
disfona que ocurre a menudo en las primeras etapas de la enfermedad y que en la mayor
parte de los casos pueden tratarse con ciruga, combinada a menudo con radiacin. El riesgo
a desarrollar esta enfermedad es 10 veces superior entre las personas fumadoras y 8 veces
superior en el caso de las mujeres y es similar para quienes fuman puros o pipa. Otro factor
que aumenta la posibilidad de desarrollar esta enfermedad es el alcohol. Asociado al tabaco,
el aumento del riesgo es de 75%. El alcohol funciona como disolvente de las sustancias
contenidas en el tabaco aumentando as su potencial cancergeno.
CNCER DEL ESFAGO
Los tumores malignos del esfago, en forma predominante, son los carcinomas escamosos.
Estos cnceres aparecen en la membrana superficial y causan sntomas de obstruccin del
esfago y dolor retroesternal. El tabaco es el responsable de casi 80% de los cnceres del
esfago, enfermedad ms frecuente en los hombres. El tabaco asociado al alcohol aumenta
de 25% a 50% las posibilidades de aparicin del cncer de esfago. Se considera que la
mortalidad por esta neoplasia es 1.3 a 11 veces mayor en los fumadores.
282
NEUMOLOGA
TABAQUISMO
CNCER DEL ESTMAGO
Hay estudios que atribuyen al tabaco 20% de los casos de este tipo de cncer. El tabaco es
tambin un importante factor en la aparicin de la lcera pptica. Se ha atribuido la razn de
ello a una alteracin del equilibrio entre las 15 secreciones cidas y alcalinas que perturban
la motilidad pilrica, provocando reflujo gastroduodenal y en ocasiones lcera gstrica.
CNCER DEL PNCREAS
Los fumadores tienen el doble de posibilidades de sufrir esta enfermedad que los no
fumadores. Las personas que fuman ms de 40 cigarrillos al da poseen un riesgo 5 veces
superior que quienes no fuman. Abandonada la adiccin a los 10 15 aos, la incidencia se
equipara a la de no fumadores. Hay tambin otros factores que influyen en el cncer del
pncreas, como son la dieta y el consumo de caf y alcohol.
CNCER DE LA VEJIGA Y EL RIN
Se atribuye al tabaco casi 50% de las muertes debidas a los cnceres de la vejiga y del rin
en los hombres. En las mujeres, la proporcin es de 37% para el cncer de la vejiga y de 12%
para el rin. El riesgo de padecer estos cnceres es de 2 a 3 veces superior para los
fumadores, con independencia de su sexo.
LEUCEMIAS
Las leucemias tienen estrecha relacin con los efectos del benceno, polonio y radn.
OTRAS ENFERMEDADES.
Fumar ms de 25 cigarrillos al da duplica el riesgo de padecer diabetes no insulinodependiente. Adems, los diabticos fumadores tienen un mayor riesgo de desarrollar
enfermedad arteriosclertica, nefroplasta diabtica y resistencia a la insulina. El tabaco
disminuye la secrecin de hormonas tiroideas y bloquea su accin. De hecho, la oftalmopata
de Graves es 7 veces ms frecuente entre fumadores y cursa de forma ms grave. Fumar
tambin produce una disminucin de la densidad sea y aumenta el riesgo de fracturas. La
mujer fumadora presenta una menopausia precoz y, el hombre, un deterioro del
funcionamiento sexual, impotencia y alteracin en la formacin del esperma.
283
NEUMOLOGA
TABAQUISMO
La estomatitis por nicotina, la enfermedad periodontal, caries, halitosis, leucoplasia y
disminucin del olfato y del gusto, son otras consecuencias del consumo de tabaco
EFECTOS AADIDOS EN LAS MUJERES
El tabaco ejerce un efecto multiplicador de las enfermedades coronarias en las
fumadoras que toman anticonceptivos.
Adelanto de la menopausia y la osteoporosis.
Sequedad cutnea, acelerando la aparicin de arrugas prematuramente.
El consumo de tabaco durante la gestacin condicionar la vida de su futuro hijo.
TABAQUISMO PASIVO
La exposicin involuntaria al humo ambiental del tabaco (tabaquismo pasivo) es un serio
problema de salud pblica. Esta exposicin supone un riesgo considerable por la morbi
mortalidad que genera en la poblacin no fumadora. El impacto que el humo del tabaco tiene
sobre la mortalidad humana es dos veces mayor que el impacto producido por el conjunto de
todos los contaminantes ambientales reconocidos como txicos y que son objeto de control.
As, esta poblacin tiene un riesgo mayor de padecer cncer de pulmn, enfermedades
respiratorias y cardiovasculares. La poblacin infantil es ms susceptible a la exposicin del
humo ambiental del tabaco y sufren con ms frecuencia de neumonas y bronquitis, reduccin
de la funcin respiratoria, asma y otitis. Los crecientes indicios del riesgo sanitario planteado
por el consumo pasivo han motivado que muchos pases prohban fumar en zonas pblicas.
Esto constituye pasos importantes para proteger a las personas no fumadoras contra el peligro
del humo de segunda mano, sin embargo, esto no es suficiente ya que casi la mitad de los
nios del mundo estn expuestos al humo del tabaco, la mayora de ellos en el hogar. Para
garantizar el derecho de los nios a crecer en un entorno libre de humo, los ndices de
consumo adulto deben reducirse, sobre todo entre los progenitores.
284
NEUMOLOGA
TABAQUISMO
POR QU SE FUMA?
Fumar no slo es "un hbito", tambin es una drogadiccin, ya que el hecho de fumar tabaco
cumple con todos los criterios que definen al consumo de una sustancia como tal:
Existencia de tolerancia
Dependencia
Sndrome de abstinencia en ausencia de la misma
Comportamiento compulsivo
El mximo responsable de la dependencia es la nicotina, sustancia con un gran poder de
adiccin similar al de otras drogas como la herona o cocana.
La forma de dependencia que genera el hbito de fumar es:
Dependencia fsica, provocada directamente por la nicotina y es la
responsable del sndrome de abstinencia.
Dependencia psicolgica, el hbito de fumar se ha convertido en una
compaa en todo tipo de situaciones, despus de las comidas, con el caf, al
hablar por telfono, etc. y parece imposible cambiar esta relacin.
Dependencia social el fumar sigue siendo un acto social, se hace en grupos,
en ciertas reuniones de ocio, tras cenas con los amigos, y sobre todo sigue
siendo un hbito que distingue a ciertos grupos de adolescentes dndoles un
valor social de rebelda y de madurez malentendidos.
285
NEUMOLOGA
TABAQUISMO
POR QU DEJAR DE FUMAR?
Lo principal es que el consumo de tabaco constituye la principal causa de enfermedad
evitable y de mortalidad prevenible en los pases desarrollados. En un 19% de los casos de
mortalidad es el tabaco la causa de su prevencin.
En el tabaco se han encontrado mltiples sustancias que en gran parte son perjudiciales para
la salud. Entre ellas, destacan por sus efectos nocivos:
Los alquitranes (benzopirenos y nitrosaminas) responsables del 30 % de todos los
tipos de cncer (vejiga, rin, pncreas, estmago,etc.), y del 90% del cncer de
pulmn.
El monxido de carbono que es el causante de ms del 15% de las enfermedades
cardiovasculares.
La nicotina que produce la dependencia fsica.
Adems el tabaco es el causante del 80% de la mortalidad por procesos pulmonares crnicos.
286
NEUMOLOGA
287
Separador epoc
NEUMOLOGA
EPOC
ENFERMEDAD PULMONAR OBSTRUCTIVA CRONICA
INTRODUCCION
288
Es una enfermedad progresiva que causa dificultad para respirar. La palabra "progresiva"
indica que la enfermedad empeora con el tiempo.
La EPOC puede causar tos con produccin de grandes cantidades de mucosidad (una
sustancia pegajosa), sibilancias (silbidos o chillidos al respirar), falta de aliento, presin en
el pecho y otros sntomas.
La principal causa de la EPOC es el hbito de fumar. La exposicin a largo plazo a otros
irritantes de los pulmones como el aire contaminado, los vapores qumicos o el polvo tambin
puede contribuir a la EPOC.
DEFINICION
La enfermedad pulmonar obstructiva crnica, conocida con las siglas EPOC consiste en la
obstruccin persistente de las vas respiratorias y puede aparecer en forma de dos trastornos
diferentes: el enfisema y la bronquitis crnica
NEUMOLOGA
EPOC
ENFISEMA: Estn daados los saquitos alveolares, por lo que el intercambio entre
el oxgeno del aire y el anhdrido carbnico (CO2) transportado por la sangre para ser
eliminado no puede realizarse correctamente. Se manifiesta con dificultad para
respirar, especialmente durante el ejercicio, y tos.
La principal causa de enfisema es el hbito de fumar. Si todava no hay enfisema, dejar de
fumar puede evitar su aparicin. Si ya existe un grado de enfisema, dejar de fumar frena su
evolucin y mejora los sntomas.
BRONQUITIS: Es una enfermedad en la que los conductos que llevan el aire desde
el exterior hacia los pulmones (los bronquios) estn inflamados y con las paredes
engrosadas obstruyendo el paso del aire. Adems, estos bronquios inflamados
producen mayor cantidad de moco que los bronquios normales, aumentando la
obstruccin al paso de aire.
El principal sntoma de la bronquitis
es la tos. La bronquitis puede ser
aguda o crnica: La bronquitis
aguda no suele durar ms de 10 das,
aunque la tos puede persistir durante
algunas
semanas.
Generalmente
est causada por una infeccin,
vrica o bacteriana. La bronquitis
aguda puede aparecer con mayor
frecuencia si estamos en contacto
con ciertos factores predisponentes,
como el humo del tabaco, la polucin ambiental o cualquier irritante pulmonar.
289
NEUMOLOGA
EPOC
Cuando los bronquios estn constantemente irritados puede aparecer bronquitis crnica, una
enfermedad ms seria y progresiva que se manifiesta principalmente por tos de larga
duracin. La principal causa de bronquitis crnica es el hbito de fumar.
Cuando una persona tiene bronquitis crnica est ms expuesta a infectarse con virus o
bacterias.
ETIOLOGIA
Sobre el 90% de los casos se debe al tabaquismo, pero tambin puede producirse por otros
agentes, como contaminantes laborales o domsticos (humo de carbn, lea, etc). El humo
de segunda mano a que se exponen no fumadores que conviviven o trabajan con fumadores
tiene un rol etiologico, si bien menos intenso. La polucin ambiental tendra un rol importante
en las exacerbacin de sntomas, pero no se ha demostrado que sea un factor etiolgico
significativo. Es importante tener presente que todos estos agentes se suman, constituyendo
una carga total que es la que en ltimo trmino determina la magnitud de la agresin.
El hecho de que slo un 10 a 15 % de los fumadores desarrollen limitacin del flujo areo y
que personas con una misma magnitud de riesgo presenten muy diferente nivel de dao,
permite suponer la existencia de diferentes grados de susceptibilidad individual. Estudios de
prevalencia familiar sugieren que esta caracterstica es, al menos en parte, genticamente
determinada. Hasta ahora este mecanismo se ha objetivado con precisin slo para el caso de
la deficiencia de alfa antitripsina, que veremos ms adelante.
Adems de los agentes bsicos mencionados, se ha demostrado la asociacin de factores
secundarios que podran actuar incrementando la actividad del agente agresor o
disminuyendo la capacidad defensiva del organismo. Entre estos cabe mencionar el bajo nivel
socioeconmico, bajo peso al nacer , desnutricin e infecciones respiratorias de la infancia,
etc. Por la frecuente concomitancia e interrelaciones resulta difcil cuantificar la significacin
individual de los factores de riesgo secundarios, pero al planificar y evaluar acciones
preventivas stos deben deben tenerse presentes.
290
NEUMOLOGA
EPOC
EPIDEMIOLOGIA
La EPOC es una condicin de alta prevalencia debido al elevado nmero de fumadores en la
poblacin mundial, que se calcula del orden de mil millones de personas. La informacin
sobre este aspecto es incompleta porque resulta difcil sumar o comparar resultados de
estudios realizados con mtodos y criterios diagnsticos diversos.
La informacin ms amplia, que es la de de EEUU, revela que la EPOC afecta a entre el 4 y
6% de los hombres y el 1 a 3% de las mujeres, lo que da una prevalencia de alrededor de 2
millones de pacientes en ese pas. El gasto en tratamientos y por ausentismo laboral de 68
das promedio al ao significa un costo econmico sobre 30.000 millones de dlares anuales.
Como causa de invalidez, la EPOC ocupa el segundo lugar despus de las enfermedades
cardiovasculares y es actualmente la cuarta causa de muerte, despus de las enfermedades
cardiovasculares, el cncer y los accidentes vasculares enceflicos. Adems, la EPOC es la
nica de las enfermedades crnicas frecuentes cuya tasa de prevalencia y mortalidad ha
aumentado en los ltimos 25 aos constituyendo, paradojalmente, la enfermedad prevenible
de mayor morbimortalidad del mundo. Por razones no precisadas las mujeres son mas
susceptibles al dao del tabaco.
Recientemente se ha obtenido informacin fidedigna de la prevalencia de EPOC en Santiago
de Chile a travs del Proyecto Latinoamericano para la Investigacin de la Enfermedad
Obstructiva Pulmonar (PLATINO). Esta investigacin se ha aplicado a poblacin de 40 o
ms aos en 5 grandes ciudades latinoamericanas con idnticos criterios, mtodos e
instrumental. Se encontr que un 16,9% de estos sujetos presentaba una relacin VEF1 /CVF
bajo 0,7 en la espirometra post broncodilatador. Una evaluacin clnica y la repeticin de
espirometra de estos individuos, realizadas en nuestro Departamento, comprob que el 60%
de ellos eran efectivamente casos de EPOC , siendo el resto espirometras defectuosas, asmas,
secuelas de Tbc, etc. Aplicado este porcentaje a la poblacin estudiada, da una prevalencia
de 9% que, proyectada al pas, significara que en Chile.sobre 400.000 personas mayores de
40 aos son portadoras de algn grado de EPOC .
291
NEUMOLOGA
EPOC
CAUSAS
La enfermedad pulmonar obstructiva crnica (EPOC) es la ms comn de las enfermedades
crnicas de pulmn en todo el mundo. Millones de personas padecen EPOC, que es la
segunda causa, despus de las enfermedades cardiacas, de incapacitacin laboral. Los
principales afectados por la enfermedad son las personas expuestas a los dos factores externos
que contribuyen en mayor medida a su desarrollo: fumar y trabajar en ambientes
contaminados.
La enfermedad es ms frecuente entre los hombres que entre las mujeres y tiene mayor
mortalidad entre los varones. La mortalidad entre las personas que padecen la enfermedad es
tambin mayor en pacientes de raza blanca y entre los obreros, que entre los trabajadores
administrativos.
La EPOC tambin aparece muy frecuentemente en algunas familias, hecho que hace pensar
actualmente se est estudiando-que podra existir una tendencia gentica (hereditaria). Fumar
La causa ms importante de la enfermedad pulmonar obstructiva crnica es, sin duda alguna,
el tabaco. Con el paso de los aos, la funcin pulmonar se pierde ms rpidamente entre los
fumadores. Un dato relevante es que entre el 10 por ciento y el 15 por ciento de las personas
que fuman desarrollan la enfermedad. Los fumadores de cigarrillos son las que ms
posibilidades tienen de contraerla, seguidas de los fumadores de pipa y cigarros.
Dado que el riesgo que entraa el tabaco es muy grande, la mejor manera de curarse en salud
es no fumar. Tambin se ha demostrado que los hijos de padres fumadores padecen muchas
ms enfermedades respiratorias que los de padres no fumadores: estos nios se convierten en
fumadores pasivos y estn predispuestos a padecer bronquitis crnica de adultos. La polucin
atmosfrica La polucin atmosfrica es decir, el incremento de partculas y gases anmalos
en la atmsfera- tambin entraa riesgos.
El monxido de carbono y el xido de sulfuro procedentes de la combustin de gasolina, los
hidrocarburos de los automviles o el ozono, por citar unos ejemplos, producen irritacin de
las vas respiratorias y dificultan el transporte del oxgeno por el cuerpo.
292
NEUMOLOGA
EPOC
La bronquitis crnica, de hecho, es dos veces ms frecuente en las zonas industriales y en
las grandes ciudades que en el campo. Este factor, combinado con el anterior, el tabaco, es la
causa principal de la mayor parte de casos de enfermedad pulmonar obstructiva crnica
293
NEUMOLOGA
EPOC
ANATOMIA PATOLOGICA
Las alteraciones histopatolgicas que conducen a la limitacin del flujo espiratorio de la
EPOC estn constituidas por una mezcla variable de inflamacin y remodelacin de las vas
areas perifricas y de enfisema pulmonar.
COMPONENTE DE LAS VIAS AEREAS
El compromiso de las vas areas perifricas menores de 2 mm de dimetro ha sido
demostrada incluso en necropsias de fumadores jovenes, asintomticos respiratorios,
fallecidos por otras causas. Cuando la intensidad de este dao llega a un cierto nivel y
extensin se exteriorizan los fenmenos obstructivos que caracterizan a la EPOC. Por
comprometer preponderantemente a los bronquolos esta alteracin se designa como
bronquiolitis crnica obstructiva y se caracteriza por mltiples factores que se combinan en
diferentes formas en los distintos casos:
Inflamacin de la mucosa con engrosamiento por edema e infiltracin celular, con la
consecuente reduccin del lumen bronquiolar. Esta inflamacin est constituida
bsicamente por neutrfilos y linfocitos CD8 que , a diferencia de la observada en el
asma que se caracteriza por eosinfilos y linfocitos CD4, responde escasa o
nulamente a los corticoides. Los mecanismos moleculares involucrados en este
proceso (mediadores, citoquinas, proteasas, molculas de adhesin, etc.) son
actualmente objeto de intensa investigacin en busca de antagonistas que puedan
bloquear la perpetuacin de la inflamacin y sus consecuencias.
Metaplasia e hiperplasia de las clulas caliciformes, con produccin de tapones
mucosos que aumentan la obstruccin bronquiolar.
Fibrosis cicatrizal y remodelacin que, en un intento reparativo, estrechan, deforman
y obliteran los bronquolos
Acmulos de macrfagos que estaran ligados a la remocin de material particulado
del humo del cigarrillo.
294
NEUMOLOGA
EPOC
Acmulos linfticos, que tendran una participacin activa en la perpetuacin de la
inflamacin de los bronquolos a travs de la liberacin de mediadores
A estos factores estructurales se agregan grados variables de broncoespasmo
provocados por los mediadores liberados en la inflamacin o por polutantes externos,
lo que explica la parte variable de la obstruccin clnica y espiromtrica que presentan
estos pacientes
COMPONENTE ALVEOLAR
El enfisema pulmonar se define como el aumento de tamao de los espacios areos ms all
del bronquolo terminal, con destruccin de tejido alveolar.
Esta destruccin irreversible de la trama elstica del pulmn conduce a la limitacin del flujo
areo por dos mecanismos:
disminucin de la fuerza de retraccin elstica del pulmn, que es la impulsora de la
espiracin en reposo.
ruptura de los anclajes de fibras elsticas del parnquima a las paredes bronquiolares
que, por traccin radial, mantienen abiertos los bronquolos carentes de cartlago.
El mecanismo patognico bsico del enfisema es un desbalance entre proteasas y
antiproteasas a nivel pulmonar. Normalmente a nivel bronquiolar y alveolar se concentran
neutrfilos y macrfagos que liberan enzimas proteolticas contra las noxas inhaladas, pero
tambin que son capaces de destruir la elastina pulmonar. Esta accin de las enzimas es
normalmente contrarrestada por antiproteasas producidas por el organismo que son sus
inhibidoras naturales. El lavado broncoalveolar y estudios histolgicos en fumadores
demuestran que el cigarrillo provoca a nivel de los bronquolos respiratorios una acumulacin
masiva de neutrfilos y macrfagos que liberaran proteasas en cantidades que sobrepasan la
capacidad inhibitoria normal, con la consiguiente destruccin tisular.
295
NEUMOLOGA
EPOC
Los pacientes con dficit gentico de la principal de estos inhibidores, la alfa-1-antitripsina,
desarrollan enfisema pulmonar a temprana edad, incluso aunque no fumen.
Se describen tres tipos principales de enfisema:
Centroacinar: se asocia a la inflamacin de los bronquolos respiratorios, por lo que
destruye la porcin central del acino. Se encuentra principalmente ligado al
tabaquismo.
Panacinar: compromete de partida la totalidad del acino y se observa especialmente
en relacin con el dficit de antitripsina
Enfisema paraseptal: la destruccin compromete los alvolos ms distales que estn
en contacto con los septos interlobulillares.
Aun cuando en algunos enfermos predomina una de estas formas de enfisema, en la mayora
existen grados variables de superposicin.
Recientemente, la tomografa axial computarizada (TAC) ha permitido detectar fases
tempranas del enfisema aportando informacin sobre la historia natural de la EPOC, y se ha
podido precisar la distribucin topogrfica de las reas enfisematosas y de las reas normales,
informacin que es fundamental para tomar decisiones en la ciruga reduccional del enfisema.
El componente bronquiolar y el componente alveolar de la EPOC no tienen necesariamente
un grado de desarrollo paralelo, y la magnitud de la bronquitis crnica, frecuentemente
concomitante en los bronquios mayores, tampoco guarda relacin estricta con el desarrollo
de estas alteraciones.
Desde etapas tempranas las arteriolas pulmonares muestran engrosamiento de la ntima
seguido de aumento de fibras musculares, infiltracin inflamatoria y finalmente fibrosis. La
hipertensin arterial pulmonar asociada a estos cambios, slo se hace evidente en etapas
avanzadas de la enfermedad.
296
NEUMOLOGA
EPOC
FISIOPATOLOGIA
La alteracin funcional que caracteriza a la EPOC es la limitacin crnica del flujo areo
determinada por:
Factores irreversibles: son los preponderantes y ms especficos de la EPOC
o
Remodelacin de las vas areas perifricas con reduccin del lumen, que
sera la responsable de gran parte del trastorno.
Reduccin de la fuerza de retraccin elstica del pulmn, propulsora de la
espiracin, por destruccin de las fibras elsticas por el enfisema. Este factor,
adems, conduce al aumento esttico del volumen residual.
Colapso espiratorio de los bronquolos por destruccin de las ligaduras
alveolares que normalmente ejercen una traccin radial que los mantienen
abiertos.
Factores modificables espontnea o teraputicamente.
o
Broncoespasmo debido a la liberacin de mediadores por la inflamacin e
inhalacin de irritantes.
Edema e infiltracin inflamatoria de la mucosa especialmente marcados en
las exacerbaciones infecciosas. Los cambios por mejora de este factor son
lentos y pueden demorar semanas o meses en completarse.
Tapones mucocelulares en la va area pequea.
297
NEUMOLOGA
EPOC
Por
las
Compromiso muscular respiratorio y esqueltico .
complejas
interacciones entre las
alteraciones estructurales
descritas no es posible
diferenciar clnicamente
su magnitud relativa a
travs
de
pruebas
funcionales.
.
EVALUACION DE LA
FUNCION PULMONAR EN LA EPOC
Las alteraciones funcionales ms importantes son:
a. La limitacin del flujo espiratorio, que se evala con la medicin del VEF1 en la
espirometra.
b. La hiperinflacin pulmonar dinmica con aumento de la capacidad residual, que
puede evaluarse indirecta y fcilmente a travs de la reduccin de la capacidad
inspiratoria en la espirometra.
c. La alteracin del intercambio gaseoso, evaluable mediante la medicin de los gases
arteriales.
298
NEUMOLOGA
EPOC
LIMITACIN DEL FLUJO AREO
El indicador ms accesible y mejor estandarizado para la demostracin y evaluacin de la
limitacin del flujo areo es la reduccin espiromtrica del VEF1. La magnitud del
VEF1 aisladamente tiene la limitacin de que tambin disminuye en trastornos restrictivos y,
dado que los valores tericos son promedios con una amplia dispersin, es posible que las
reducciones iniciales pasen inadvertidas en personas cuyos valores, antes de fumar, estaban
en los percentiles superiores. De aqu la utilidad de realizar en los fumadores una espirometra
lo ms temprano posible para conocer su nivel basal personal y no tener que operar ms tarde
con valores tericos promedio. Como solucin a las limitaciones del VEF1 se recurre a la
relacin VEF1/CVF que disminuye si hay obstruccin y se mantiene o aumenta si hay
restriccin, . Convencionalmente se diagnostica que hay obstruccin si la relacin est por
debajo de 70% despus de la administracin de broncodilatador. .Hay que tener presentes
que algunas personas sanas jovenes la relacin es bastante mas alta que 70% y que en
mayores de 70 aos sanos puede observarse una relacin algo bajo 70%, lo que exige que
este ndice se analice siempre en relacin a la condicin clnica y edad del sujeto para evitar
falsos negarivos en los primeros y falsos positivos en los segundos.
Adems el VEF1 es el indicador mas utilizado para la etapificacin funcional de la EPOC y
su control peridico permite evaluar la velocidad de su declinacin, lo que tiene un valor
pronstico importante. .Por razones que veremos ms adelante , su relacin con los sientomas
del paciente son dbiles
299
NEUMOLOGA
EPOC
HIPERINFLACIN PULMONAR DINMICA
La medicin pletismogrfica de los volmenes pulmonares permite evaluar con exactitud
este aspecto, pero su disponibilidad para uso clnico es limitada . Dado que en estos pacientes
la capacidad pulmonar total no cambia agudamente durante el ejercicio, el aumento de
capacidad residual funcional por hiperinflacin dinmica conduce necesariamente a una
disminucin de la capacidad inspiratoria (CI), medible en la mayor parte de los espirmetros
actuales. La CI en reposo ha demostrado ser un buen predictor de la capacidad de ejercicio y
de mortalidad en EPOC.
GASES ARTERIALES
Los gases arteriales en la EPOC suelen mantenerse normales en las etapas leves y moderadas
de la enfermedad, por lo que las guas clnicas recomiendan su medicin slo cuando el
VEF1 es inferior a 50%. Segn nuestra experiencia un nivel de corte de 60% es ms sensible
para detectar alteraciones iniciales. El trastorno ms precoz es el aumento de la P A-aO2 por
efecto de trastornos
; mas adelante aparece hipoxemia progresiva y finalmente retencin
de CO2 , primero en las descompensaciones y luego en las etapas estables avanzadas de la
enfermedad.
La indemnidad inicial de los gases en sangre arterial se explica por la eficacia de mecanismos
regulatorios como la vasoconstriccin arteriolar, que mantienen la relacin
a lo normal a pesar de las alteraciones regionales de ventilacin alveolar.
ms cercana
300
NEUMOLOGA
EPOC
ETAPA DE RIESGO
El desarrollo de la EPOC empieza con el consumo regular de cigarrillos, generalmente
iniciado antes de los 20 aos y, con mucho menor frecuencia, con la exposicin domstica o
laboral a partculas o gases irritantes. Esto significa que se debe preguntar sobre tabaco en
forma sistemtica, aun cuando no existan molestias respiratorias, sin olvidar los riesgos
laborales y domesticos que se suman al tabaco o, incluso, pueden ser factor causal nico . En
estudios de nuestro Departamente hemos encontrado que slo un 68% de mdicos
acadmicos y un 44% de mdicos del nivel primario preguntan rutinariamente por el
consumo de tabaco. Estudios internacionales arrojan resultados similares .
Adems de estos factores inhalatorios contribuyen a la posibilidad de EPOC los problemas
respiratorios de importancia en la infancia y la existencia de familiares con EPOC
Constatado que existe un riesgo significativo, aunque no existan sntomas, conviene hacer en
los fumadores una espirometra, ojal entre los 25 a 30 aos cuando la probabilidad de dao
significativo es aun baja, con el objeto de contar con los valores normales propios del
paciente y as evitar que, por la gran dispersin de los valores de referencia, los daos
funcionales iniciales queden ocultos bajo el informe de "dentro de lmites normales".
Obviamente debe explicarse y enfatizarse al paciente la importancia de conservar los
resultados del examen. Esta conducta esta en aparente contradiccin con la gua de las
Sociedades Americana de Trax y Europea de Enfermedades Respiratorias que estipula que
no debe hacerse espirometra si no hay sntomas, basados en que no existe evidencia que la
deteccin precoz del dao tenga un tratamiento eficaz, aunque hay algunos estudios sobre
intervenciones eficaces. No siendo esto ltimo el objetivo del examen, sino contar con
valores de referencia personales, mantenemos nuestra indicacin.
301
NEUMOLOGA
EPOC
En el caso de riesgos laborales es recomendable hace una espirometria al ingreso para evitar
que se expongan personas con alteraciones previas y para detectar en controles posteriores el
desarrollo de dao
En esta etapa es tambin til hacer una radiografa de trax que sirva de base para evaluar
lesiones que pudieran aparecer en futuras radiografas, ya que la comparacin con un examen
anterior permite decidir si una lesin en la radiografa actual es una secuela preexistente o
una patologa agregada, como podra ser una neoplasia, tambin derivada del tabaquismo
DESARROLLO DE DAO
En necropsias de fumadores menores de 40 aos muertos por otras causas han demostrado
alteraciones histolgicas asintomticas y lesiones similares se han descrito en piezas
quirrgicas de fumadores operados por lesiones localizadas. Estos ltimos fueron sometidos
a pruebas funcionales antes de la operacin y se constato que a pesar de no haber compromiso
espiromtrico, pruebas mas sensibles revelaban areas de cierre espiratorio precoz de vias
areas con hiperinflacion
DECLINACIN ASINTOMTICA DEL VEF1
Es importante tener presente que la reduccin del VEF1 en la espirometra es detectable slo
cuando ya hay un dao avanzado , porque el examen es poco sensible para las lesiones de las
pequeas vas reas . Una cada superior a 30-40 ml al ao en espirometras sucesivas
identifica a los fumadores susceptibles que estn desarrollando una EPOC, aun en ausencia
de sntomas y aunque el VEF1 an no haya cado bajo el nivel mnimo normal. Las
velocidades de declinacin son muy variables y, contrariamente a lo que se crea antes, son
ms aceleradas en las etapas tempranas.
Esta fase de la enfermedad, que sera la ideal para convencer al fumador de dejar el tabaco,
solo es detectada cuando existe la actitud sistemtica, que se discute, de hacer espirometra
en todos los pacientes con exposicin a riesgo Demostrar al paciente que l ya tiene un dao
resulta ser, en algunos casos, un buen argumento para que abandone el cigarrillo.
302
NEUMOLOGA
EPOC
En este aspecto hay estudios contradictorios probablemente ligados a diferencias en la
calidad de la consejera.
Adems, en esta etapa es la mas adecuada para informar al paciente de su posible futuro,
explicarle la importancia de contar con mecanismos compensatorio para un eventual dao a
travs mantener una actividad diaria adecuada para mantener un musculatura general y
respiratoria en buenas condiciones y conservar una estado nutritivo normal que evite tanto la
la carga excesiva de la obesidad como la atrofia muscular de la desnutricin.
Dado que la cantidad fumada y la edad en que aparece el dao son muy variables, no existe
certidumbre sobre la periodicidad con que deben repetirse las espirometras siguientes , pero
parece razonable hacerlo cada 2 a 4 aos .
ETAPA SINTOMTICA
La progresin silenciosa de la enfermedad termina con la aparicin de sntomas y signos que
el paciente tiende a minimizar en defensa de su tabaquismo.Slo cuando stos se han
prolongado o aumentado considerablemente consulta o es llevado al mdico.
El examen fsico suele alterarse tarda y poco especficamente con sibilancias, atenuacin de
murmullo pulmonar y signos de hiperinflacin
TOS Y EXPECTORACIN
Estos sntomas no son propios de la EPOC sino de la bronquitis crnica, frecuentemente
asociada (alrededor de 60%,) ya que es tambin consecuencia del tabaco. Su presencia es un
claro indicador de que ha existido una exposicin significativa a riesgo inhalatorio, por lo
que se justifica la evaluacin funcional peridica de quienes los presentan.. Conviene s,
insistir en que la falta de tos y expectoracin no descarta en absoluto una EPOC.
303
NEUMOLOGA
EPOC
La presencia de sntomas derivados del tabaco aporta un indicador de dao personal que el
mdico debe aprovechar para convencer al paciente de que deje de fumar. A pesar del
escepticismo imperante, el consejo mdico apropiado es el mtodo ms eficiente a nivel
poblacional para lograr este objetivo: su costo no es de ms de tres minutos de una consulta
y, si bien su eficacia es baja (3-5% de cesaciones estables de ms de un ao), su aplicacin
sistemtica en los millones de consultas en que se puede aplicar obtiene un nmero global de
cesaciones al que ningn otro mtodo ha logrado acercarse. El efecto es mayor cuando
familiares, enfermeras y kinesilogos se involucran en el problema
DISNEA
Es frecuente es que el paciente consulte por primera vez, entre los 40 y 60 aos, cuando
presenta disnea de esfuerzos progresiva que interfiere en sus actividades usuales en un grado
que ya no le es posible ignorar. Ocasionalmente es una infeccin respiratoria la que
exterioriza la existencia de una funcin pulmonar limitada. En todo caso, aunque sea leve, la
disnea debe ser investigada a fondo. Para su evaluacin es importante tener presentes algunos
puntos:
La terminologa usada para interrogar debe ser familiar para el paciente (falta de aire,
ahogos, dificultad para respirar, etc.) y se debe diferenciar claramente del cansancio
muscular de las extremidades inferiores. Generalmente el fumador evita reconocer
que el cigarrillo lo daa y atribuye sus molestias a la edad, a la falta de ejercicio, al
sobrepeso o al smog. Es conveniente destacar que por la sola edad no se produce
disnea al caminar. Muchas veces el fumador no ha notado la disnea porque ha
reducido inconscientemente sus actividades, por lo cual debe preguntarse
sistemticamente por stas y compararlas con las que desarrollaba un par de aos
antes. Reconocida la disnea debe establecerse detalladamente su relacin con
actividades de la vida diaria, y el impacto en la calidad de vida, informacin que debe
verificarse cada vez que sea necesario monitorizar el tratamientoy la evolucin. La
escala modificada de disnea del Medical Research Council del Reino Unido (MMRC)
es simple pero permite evaluar con suficiente objetividad la intensidad de la disnea y
304
NEUMOLOGA
EPOC
sus cambios con las intervenciones teraputicas. Se ha demostrado que la magnitud de la
disnea es un predictor de mortalidad en EPOC superior al VEF1. Debe interrogarse sobre la
existencia previa o actual de paroxismos de disnea que obliguen a considerar el diagnstico
diferencial con un asma en etapa irreversible.
El compromiso de la musculatura por mediadores qumicos que pasan del pulmn a
la sangre es un componente muy precoz de la EPOC y su grado determina
significativamente el grado de disnea. Mas adelante la inactividad y desnutricin de
los pacientes agrava su compromiso. Por otra parte el desarrollo de una buena
musculatura por rehabilitacin, actividad diaria y correcta nutricin pueden atenuar
importantemente la disnea
Si hay tos y expectoracin lo mas probable es que se deba a una bronquitis crnica
asociada o a una exacerbacin infecciosa, siendo importante verificar si las
secreciones son purulentas, por sus implicaciones teraputicas. Si bien en estas
condiciones puede haber expectoracin hemoptoica, su presencia obliga a estudiar la
posibilidad de cncer bronquial, tambin ligado al tabaquismo, especialmente si hay
EPOC.
EXAMEN FSICO PULMONAR
En las etapas iniciales, el examen fsico suele ser normal. A medida que progresa la
enfermedad hacia etapas mas avanzadas aparecen sibilancias, disminucin del murmullo
pulmonar y signos de hiperinsuflacin pulmonar, tales como costillas horizontales, aumento
del dimetro anteroposterior del trax, hipersonoridad, apagamiento de los ruidos cardacos
y, en casos avanzados , signo de Hoover.
Algunos pacientes espiran con los labios entrecerrados porque han constatado que esta
maniobra alivia su disnea .Esto se debera a que una presin positiva espiratoria alta dentro
de las vas areas evita su colapso espiratoriopor la disminucin de la traccin elstica,
secundaria al enfisema.
305
NEUMOLOGA
EPOC
EFECTOS SISTMICOS Y COMORBILIDADES
Mltiples estudios han demostrado que en la EPOC la extensa e intensa inflamacin del
pulmn se acompaa de paso de mltiples mediadores inflamatorios desde el pulmn a la
circulacin. Estos producen efectos sistmicos y facilitan y agravan las comorbilidades, a
cuya gnesis tambin contribuyen la edad y el tabaco.. Los pacientes con EPOC presentan el
doble de comorbilidades que los sujetos no fumadores de la misma edad.
Las patologas mas significativas en la EPOC son:
Compromiso muscular: adems de la atrofia por reduccin de la actividad fsica a causa de
la disnea, los msculos esquelticos sufren tambin alteraciones bioqumicas e histolgicas
por efecto de los mediadores circulantes, por desnutricin, por hipoxemia, por uso de
corticoides,etc.. El compromiso muscular es, en parte muy importante, el responsable de la
mala tolerancia al ejercicio de estos pacientes, por lo cual es mandatorio evaluar tanto la
musculatura de las extremidades como la respiratoria. El uso de la musculatura auxiliar y la
adopcin de posiciones que fijan la cintura escapular indican que el aumento del trabajo
respiratorio ha rebasado la capacidad de los msculos respiratorios principales La taquipnea
extrema, la respiracin paradjica y la alternancia son signos que obligan a actuar
rpidamente porque traducen fatiga muscular .
Estado nutricional: la fecuencia de bajo de peso aumenta con la progrfesion de la EPOC,
llegano en los pacientes graves a un 20 a 30 %, lo que resulta muy importante porque conduce
a una disminucin de la masa muscular respiratoria y esqueltica. Su grado es, con
frecuencia, mayor que el atribuible a la reduccin de ingesta del paciente y no se corrige con
el slo incremento de sta, debiendo acompaarse de ejercicio. Esto se debera las
alteraciones bioqumicas y metablicas de los msculos ligadas a los mediadores circulantes.
La desnutricin significa, adems un dficit inmunitario que facilita las infecciones causantes
de exacerbaciones. Por otra parte, el exceso de peso, significa mayor carga para los esfuerzos
fsicos, de manera que la conservacin de un peso normal es imperativa.
306
NEUMOLOGA
EPOC
Compromiso cardiovascular: la frecuencia de enfermedad coronaria, arritmias e
insuficiencia cardiaca izquierda es ms alta en los pacientes con EPOC que en la poblacin
general y en fumadores de la misma edad sin EPOC . Se ha demostrado una asociacin entre
limitaciones espiromtricas y cardiopatas aunque no exista EPOC, y existen evidencias de
que los mediadores inflamatorios circulantes tambin daan al corazn. La evaluacin
cardiovascular del paciente debe ser cuidadosa porque ambos sistemas son afectados por la
edad y el tabaco, tienen sntomas en comn y compensan mutuamente sus deficiencias.
Osteopenia y osteoporosis: la prevalencia de estas alteraciones mucho mayor en pacientes
con EPOC que en fumadores sin EPOC o sujetos de la misma edad, lo que sugiere que opera
un mecanismo sistmico.
Cncer bronquial: : es causa frecuente de muerte en estos pacientes en los cuales la
frecuencia de cncer es 3 a 4 ms alta que en fumadores de la misma edad y similar consumo
de tabaco.
Adems de estas enfermedades asociadas a la EPOC y tabaco, otras enfermedades como
apnea del sueo, hipertensin arterial, diabetes, etc., son concomitancias que se agravan
mutuamente. Es imprescindible detectar estas condiciones cualquiera sea su patogenia, ya
que deterioran la calidad de vida del paciente y exigen un tratamiento especfico.
En su larga y progresiva evolucin la EPOC tiene adems de los efectos biolgicos
mencionados sino que hay otras serias consecuencias sobre su vida: problemas laborales,
recreativos, sociales , angustia . depresin . etc, que se deben ser considerados para ser
mejorados, atenuados o compensados. Si no se logra ninguno de estos beneficios por lo
menos el paciente siente que el mdico tiene inters por su persona, loecontribuye a una
mejor relacin mdico-paciente.
307
NEUMOLOGA
EPOC
EXAMENES AUXILIARES
RADIOGRAFA DE TRAX
El examen radiogrfico es indispensable para el correcto control de la EPOC. Su objetivo
principal es descartar otras condiciones pulmonares o cardacas que puedan producir un
cuadro similar, as como otras enfermedades ligadas al tabaquismo, como el cncer
bronquial. En cuanto a la EPOC misma, la radiografa de traxpuede ser normal hasta etapas
bastante avanzadas de la enfermedad, de manera que su sensibilidad es baja. Es corriente que
los pacientes interpreten una radiografa normal como prueba de que el cigarrillo no los ha
afectado, error que el mdico debe prever y corregir enfticamente.
Las alteraciones son tardas y corresponden a signos de hiperinsuflacin pulmonar tales como
aplanamiento de los diafragmas cuya cpula deciende mas abajo del arco anterior de la sexta
costilla, horizontabilidad de las costillas y aumento del espacio areo retroesternal
308
NEUMOLOGA
EPOC
Radiografa de trax posteroanterior y lateral en la hiperinsuflacin pulmonar.
Se observa un aumento del dimetro longitudinal del trax, con aplanamiento
del diafragma. El corazn adopta un aspecto alargado, "en gota". Tambin se
puede apreciar hipertranslucencia y un aumento del aire entre esternn y aorta
en la radiografa lateral. Adems existe habitualmente una disposicin ms
horizontal de las costillas, no incluida en el diagrama.
Es necesario tener presente que los signos de hiperinsuflacin pulmonar no son exclusivos
de EPOC, ya que se presentan tambin en el asma bronquial y en algunas bronquiolitis.
La destruccin del parnquima pulmonar, caracterstica del enfisema, se traduce tardamente
por elongacin de los vasos pulmonares con disminucin de su nmero y ramificaciones.
Esta alteracin puede objetivarse muy precoz y claramente en la TAC, pero su uso rutinario
en clnica no se ha impuesto, salvo que se plantee alguna otra forma de bronquiolitis
obstructiva o se est considerando ciruga reductora de volumen del pulmn, problemas que
competen a especialistas.
El compromiso radiogrfico es frecuentemente ms acentuado en algunas zonas,
comprometindose de preferencia los lbulos inferiores en el enfisema panlobulillar y los
superiores en el centrolobulillar. En casos con hipertensin pulmonar hay dilatacin de las
arterias pulmonares mayores, que rpidamente disminuyen de calibre hacia la periferia. El
ventrculo derecho puede verse aumentado de tamao en los casos con sobrecarga del
corazn derecho. La TAC permite detectar mas precozmente el dao alveolar
309
NEUMOLOGA
EPOC
ESPIROMETRA
Si bien es un examen no invasivo y razonablemente accesible, existe una marcada
subutilizacin a nivel mundial . Por ser un procedimiento marcadamente operador
dependiente es fundamental asegurarse metdicamente que el examen ser realizado por
personal debidamente preparado.
Adems de ser indispensable para objetivar la existencia de limitacin del flujo areo la
espirometra tambin permite evaluar su grado de reversibilidad despues de la inebulizacion
de un broncodilatador Para evaluar positivamente este aspecto no debe considerarse slo el
aumento de VEF1 sino que tambin la mejora los indicadores de reduccin de hiperinflacin
dinmica como la CVF y la CI. Con mucha frecuencia el broncodilatador dilata las vias
areas permitiendo que los pulmones se desinflen , pero al reducirse el volumen pulmonar
las vias areas vuelven a reducir su dimetro y el VEF1 no cambia o lo hace limitadamente a
pesar que se ha producido una significativa mejora funcional y disminucin de disnea
(Captulo 14). En un estudio en nuestro Departamento en pacientes con EPOC indudable,
dos tercios respondieron slo con cambios de otros volmenes sin que aumentara el VEF 1..
Aparte del rol diagnstico la espirometra se usa tambin para calificar la gravedad de la
enfermedad de acuerdo a las normas internacionales en uso (Tabla 36-1). Esta clasificacin
fue diseada para ser usada en estudios poblacionales o calificara los pacientes incluidos en
estudios de investigacin. No sustituye al juicio clnico en pacientes individuales debido a la
baja relacin del VEF1 con los sntomas determinantes de la calidad de vida del paciente.
Hay casos extremos de pacientes con espirometra francamente alterada que no se quejan de
disnea, probablemente por contar con mecanismos compensatorios ptimos
Actualmente tiene amplio uso una calificacin multifactorial llamada BODE, sigla de sus
componentes en ingles: Body mass index, bronchial Obstruction, Dyspnea y Exercise
capacity.
310
NEUMOLOGA
EPOC
Su aplicacin solo exige calcular el ndice de masa corporal como evaluador de nutricin;
medir el VEF1 para objetivar el grado de la obstruccin bronquial; calificar la disnea con la
escala MMRC y objetivar la capacidad de ejercicio con la prueba de caminata de 6 minutos.
En cada indicador se diferencian varios grados que tienen un determinado puntaje . cuya
suma califica el grado de compromiso global del paciente, siendo 10 el mximo de gravedad.
Necesita pocos recursos y su relacin con la calidad de vida y mortalidad es alta. Al final del
capitulo se anota el acceso a un programae en Internet para su calculo
La repeticin peridica de la espirometra es fundamental para objetivar los cambios clnicos
de la enfermedad, evaluar los efectos del tratamiento y decidir la oportunidad para su
derivacin a centros especializados. El grado de reversibilidad no tiene valor pronostico en
relacin a los resultados que pueden esperarse con el tratamiento.
Como pronostico de evolucin se ha observado que una espirometria alterada a los 30 aos
es de mal pronstico y una espirometra normal a los 40 indica que que es poco probable que
el paciente alcance la etapas ms avanzadas.
Si no tiene acceso a espirometra puede usarse la medicin del PEF para seleccionar los casos
francamente alterados para mandarlos a centros mejor equipados.
GASES ARTERIALES
Como ya se explic, la medicin de gases en sangre arterial est indicada en los pacientes
con VEF1 inferior a 60% del terico o cuando hay cualquier elemento que haga sospechar la
posibilidad de hipoxemia. En controles en que no sea necesario conocer la P aCO2 puede
recurrirse a medidores transcutneos de saturacin arterial de oxgeno.
CALIDAD DE VIDA
A travs de la anamnesis es posible formarse una idea de la calidad de vida del paciente y su
evolucin con el tratamiento indicado. Para objetivar este aspecto en trabajos de
investigacin existen cuestionarios bastante exactos pero complejos.
311
NEUMOLOGA
EPOC
En clnica es til el cuestionario simplificado CAP al que se puede acceder en el vnculo
anotado al final del captulo
ETAPA DE INSUFICIENCIA RESPIRATORIA
La hipoxemia que en un comienzo aparece slo durante el ejercicio o en las reagudizaciones,
termina por hacerse permanente y, en etapas avanzadas, puede agregarse retencin de CO2.
Esta ltima no se presenta en igual forma en todos los pacientes y no siempre guarda relacin
con el grado o tipo de dao pulmonar. Este hecho se ha explicado, en parte, por diferencias,
probablemente genticas, en la sensibilidad al CO2 de los centros respiratorios entre
diferentes sujetos. Si los centros son muy sensibles al incremento de CO 2, secundario a la
obstruccin bronquial difusa, la ventilacin alveolar se mantendr normal o aumentar ,
aunque ello signifique un gran aumento del trabajo respiratorio, con la consiguiente disnea.
En cambio, con una sensibilidad baja, el alza de P aCO2 no provoca aumento de estmulos
ventilatorios establecindose una hipoventilacin alveolar crnica. Independientemente de lo
anterior, cuando disminuye la reserva muscular inspiratoria por debilidad o fatiga muscular
respiratoria, tambin se produce hipoventilacin con hipercarbia.
Por razones no identificadas, slo en algunos casos se desarrolla poliglobulia, debida a
estimulacin de la produccin de eritropoyetina por la hipoxemia.
En los casos ms avanzados pueden aparecer signos indicadores insuficiencia respiratoria
como cianosis, compromiso sensorial, quemosis, asterixis, etc., cuya presencia es
significativa, pero cuya ausencia no permite descartar la anormalidad de gases arteriales.
HIPERTENSIN ARTERIAL PULMONAR Y CORAZN PULMONAR
La hipoxemia crnica produce hipertensin pulmonar por vasoconstriccin arteriolar, a la
que se suma remodelacin y restriccin anatmica del lecho vascular pulmonar por el
enfisema. La persistencia de estas alteraciones conduce al desarrollo de corazn pulmonar
crnico.
312
NEUMOLOGA
EPOC
El compromiso cardiocirculatorio es tardo y de mal pronstico y su deteccin clnica no es
siempre fcil. La ingurgitacin yugular resulta difcil de evaluar por las fuertes oscilaciones
de la presin intratorcica y el pulmn sobreinsuflado dificulta la auscultacin de un segundo
ruido pulmonar anormal o la palpacin del ventrculo derecho aumentado de tamao. El
edema de extremidades inferiores es fcil de identificar, pero es tardo, y la hepatomegalia
puede ser simulada por el descenso heptico por aplanamiento diafragmtico.
El ECG puede mostrar signos de sobrecarga derecha, y la radiologa, aumento de tamao de
las arterias a nivel central con adelgazamiento hacia la periferia.
La hipertensin pulmonar se observa a veces en pacientes cuya hipoxemia no parece
justificarla, debiendo en estos casos descartarse la posibilidad de hipoxemia nocturna por
hipoventilacin o apneas durante el sueo.
TRATAMIENTOS
El tratamiento es distinto en pacientes que padecen obstruccin respiratoria leve que en los
que tienen una obstruccin moderada o grave. Por eso, es obligado consultar con el mdico
y seguir con regularidad los consejos que los profesionales de la salud indiquen, de acuerdo
elementos principales: cnula, cilindros de oxgeno y mascarilla (aparte de los cilindros, el
oxgeno tambin puede suministrarse en otro tipo de contenedor, denominado concentrador
de oxgeno, o en una botella si se halla en estado lquido). La cnula es un tubo que se conecta
al contenedor de suministro o cilindro, y que en determinado punto se bifurca para poder
introducirlo en ambas fosas nasales. La mascarilla, por su parte, es a la vez una alternativa y
un complemento; al suministrar el oxgeno de forma indirecta, irradindolo a la zona
nasobucal, las fosas nasales no se irritan tanto, por lo que muchos pacientes emplean la cnula
durante el da y la mascarilla durante la noche.
Otra modalidad de aplicacin del oxgeno es la terapia transtraqueal, que requiere la insercin
permanente de un catter en la trquea. Este sistema puede necesitar, adems, de la
instalacin de un humidificador (sobre todo si el flujo de oxgeno es superior a 4 l/min. Como
medidas de seguridad, las ms importantes son no fumar en la habitacin dnde est instalado
313
NEUMOLOGA
EPOC
el equipo de oxigenoterapia ni, por supuesto, instalarlo en un lugar donde hayan fuentes de
calor u objetos inflamables; los contenedores de oxgeno o la botella de lquido deben estar
correctamente fijados (en el primer caso) y boca abajo, colgada del soporte (en el segundo)
TRATAMIENTO EN LA ETAPA ESTABLE.
Como se trata de un tratamiento complejo de duracin indefinida es indispensable que el
paciente sea informado adecuadmente de su pronostico y comprenda la necesidad de
mantener la continuidad de los controles y tratamientos que le sern indicados. En general es
conveniente adoptar una relacion de alianza terapeutica , no siendo conveniente una actitud
punitiva o demasiado autoritaria por parte del mdico
El factor precio de los medicamentos debe considerarse siempre como relacion costo/efecto
ya que un remedio mas costoso puede resultar mas conveniente si evita complicaciones que,
a la larga significan mucho mayor gasto.
Aunque nos centraremos en la terapia dirigida a la EPOC es fundamental tener presente que
nuestro objetivo final es mejorar la calidad de vida de una persona con EPOC y que, para ello
debemos disminuir los sntomas mediante medicamentos y desarrollo de mecanismos
compensatorios, enfrentar las comorbilidades y tratar de solucionar los problemas psquicos
y sociales asociados a una enfermedad crnica invalidante
CESACIN DEL CONSUMO DE TABACO
En todo paciente con EPOC debe insistirse en la cesacin del tabaquismo, ya que es el
determinante de la generacin y progresin de la enfermedad. Aun en las etapas avanzadas
su cesacin contribuye a prolongar y mejorar la calidad de vida del paciente disminuyendo,
entre otros efectos, la declinacin del VEF1 como tambin la frecuencia de las
exacerbaciones, probablemente debido a la mejora de los mecanismos defensivos
deteriorados por el tabaco.
314
NEUMOLOGA
EPOC
Mientras mas tempranamente se suspenda el cigarrillo mejores sern los efectos obtenidos.
Detalles del tratamiento estan en el capitulo 27. Si hay otrosirritanres laborales o domsticos
debe buscarse la manera de evuitarlos y no es prudnte hacer ejercicios en los dias de lta
poloucin ambiental
MANTENER O RECUPERAR E ESTADO NUTRICIONAL NORMAL.
La desnutricin significa disminucin de la masa muscular necesaria para poder enfrentar el
mayor trabajo respiratorio de la EPOC . La correccin de la inadecuada ingesta debe ir
acompaada de ejercicio para lograr buenos efectos. La obesidad significa una carga que
exige mayor ventilacin
BRONCODILATADORES
Los broncodilatadores inhalatorios constituyen la medicacin ms usada en el tratamiento de
la EPOC ya que modifican el componente reversible de la limitacin del flujo espiratorio.
Aunque los cambios medidos con el VEF1 sean limitados, es necesario recordar que la
disminucin de la hiperinflacin pulmonar conduce a un alivio sintomtico que, aunque sea
modesto, para estos pacientes es muy significativo. En la evaluacin del efecto de un
tratamiento es importante tener presente que las mejoras funcionales son metas intermedias
para lograr los objetivos finales que son el alivio de los sntomas , la mejora de la calidad de
vida del paciente y aminorar la progresion del enfermedad
En los pacientes que presentan sntomas ocasionales usualmente se indican broncodilatadores
inhalatorios de accin corta (salbutamol o ipratropio), pero existe informacin de que la
broncodilatacin mantenida con frmacos de larga accin tiene efectos ms favorables sobre
la calidad de vida de los pacientes y, posiblemente, sobre su evolucin. Por su mucho mayor
costo se necesitan ms estudios para la generalizacin de su uso en esta etapa.
315
NEUMOLOGA
EPOC
En los pacientes con sntomas persistentes el mejor control se logra con beta-2 adrenrgicos
o parasimpaticolticos de accin prolongada (salmeterol, formoterol , tiotropio , indacaterol,
etc.) administrados regularmente, usndose broncodilatadores de corta accin como
medicacin de rescate ante emergencias.
El anticolinrgico tiotropio ha demostrado ser eficaz y tiene la ventaja de que se administra
como polvo inhalado cada 24 horas, lo que facilita la inhalacin y la adhesin del paciente al
tratamiento. Se ha demostrado que disminuye las exacerbaciones con lo que mejora la calidad
de vida y mejora los resultados de la rehabilitacin . Su asociacin con un beta 2 de accin
prolongada tiene accin sinrgica. Recientemente se dispone de un dispositivo que suministra
una nube muy fina del medicamnte que impacta menos en la faringe y, por lo tanto, llega en
mayor cantidad a las vias aereas contraidas.
Si un broncodilatador no da buenos resultados es preferible combinarlo con otro difrenete
que aumentar sus dosis, ya que esto disminuye la posibilidad de efectos adversos.Si el
paciente necesita usar betabloqueadores cardio-selectivos por problemas cardiacos se ha
demostrado que estos no agravan la obstruccin bronquial.
Todo lo dicho anteriormente supone que el paciente domina totalmente la tcnicas inhalatoria
(Capitulo 58B) lo que, desgraciadamente, esta lejos de ser efectivo. Esto significa que:
- El tratante debe dominar la tcnica. lo que tampoco es siempre efectivo, de manera de poder
ensear adecuadamente al paciente. En su defecto puede organizarse un sistemae a cargo de
una a una enfermera o un kinesiologo
-Controlar peridicamente que el paciente maneje bien el procedimiento. No es raro que, con
el tiempo. el enfermo decuide detalles o introduzca modificaciones propias
TEOFILINA.
Otro medicamento disponible es la teofilina, que produce en algunos pacientes un alivio
sintomtico mayor que el que cabra esperar por su moderado efecto broncodilatador.
316
NEUMOLOGA
EPOC
Ello probablemente se debe, en parte, a su administracin por va oral, que le permitira llegar
por va sangunea en una concentracin adecuada a las vas areas ms perifricas,
disminuyendo la hiperinflacin pulmonar. Se ha invocado, adems, una accin sobre los
msculos respiratorios, un efecto intropo sobre el miocardio y una accin diurtica, pero
ninguno de estos factores explica satisfactoriamente el alivio sintomtico. Por sus efectos
txicos su uso es limitado y se prefiere usar en bajas dosis como medicamento de segunda
lnea asociado a otros broncodilatadores. Es importante tener presente que los niveles
sanguineos se elevan si se usa concomitantemente macrolidos
CORTICOIDES INHALATORIOS
Aunque los corticoides no disminuyen significativamente la inflamacin propia de la EPOC
y no existen evidencias concluyentes de que modifiquen el deterioro progresivo del VEF1, se
ha comunicado su administracin, especialmente si se asocian a beta-adrenrgicos de accin
prolongada
conducen
una
reduccin
de
la
frecuencia
de
exacerbaciones,
independientemente del nivel del VEF1. Por su costo, la recomendacin es utilizarlos por un
perodo de prueba de 6 a 12 meses, y si no se observa disminucin de las exacerbaciones, o
se producen efectos colaterales, deben suspenderse.
Los corticoides sistmicos deben evitarse al mximo porque sus riesgos superan por mucho
a sus limitados beneficios, Se exepta de esta indicacin a las exacerbaciones, como se ver
ms adelante.
Por una extrapolacin de los excelentes efectos de los corticoides sobre el asma, en la prctica
general los corticoides son sobreutilizados, indicndose en casos leves o moderados de
EPOC, en los cuales no existe evidencia de beneficio. Por la gravedad de los pacientes en
quienes tienen indicacin, los corticoides inhalados corresponden ms bien al manejo
especializado.
317
NEUMOLOGA
EPOC
FLUIDIFICACIN DE SECRECIONES
La mejor forma de lograr secreciones fluidas es manteniendo una buena hidratacin. Los
mecanismos de accin de los expectorantes no han sido totalmente esclarecidos y
demostrados, pero algunos pacientes obtienen alivio con ellos, probablemente por una
posible accin antiinflamatoria.
REHABILITACIN Y ACTIVIDAD DIARIA.
La rehabilitacin pulmonar se define como un programa multidisciplinario de diseo
personalizado destinado a optimizar el desempeo fsico y social y la autonoma del paciente.
Se ha demostrado que disminuye la disnea, aumenta la tolerancia al ejercicio, mejora la
calidad de vida, disminuye las exacerbaciones y reduce el impacto psicolgico de la
limitacin e invalidez, sin producir cambios en la funcin pulmonar. Por su limitada
disponibilidad actualmente se aplica especialmente en los pacientes que persisten
sintomticos a pesar de recibir terapia farmacolgica ptima, en los que se logra una
disminucin marcada de la tolerancia al ejercicio y estn restringidos en sus actividades,
independientemente del compromiso espiromtrico y de la edad. Existen , sin embargo,
observaciones que justificaran su aplicacin en etapas mas precoces si hay accesibilidad .
Si bien un programa de rehabilitacin integral requiere cubrir mltiples aspectos como
educacin, entrenamiento fsico, adaptacin psicosocial, intervencin conductual y apoyo
nutricional, la piedra angular es el ejercicio fsico, ya que sin ese componente no se logran
los beneficios mencionados. Adems, estos pacientes con frecuencia limitan su actividad
fsica exageradamente por temor a la disnea, con la consiguiente atrofia muscular y
desentrenamiento, Esto crea un crculo vicioso, ya que el desacondicionamiento muscular
aumenta el costo de oxgeno de cualquier actividad fsica y acenta la disnea. Por esta razn
es fundamental estimular a los pacientes a mantener el mximo posible de actividad fsica
diaria desde las etapas iniciales de su enfermedad y entre y despues de
rehabilitacin.
las sesiones de
318
NEUMOLOGA
EPOC
Es tambin conveniente entrenar las extremidades superiores, ya que su uso en actividades
diarias muchas veces produce disnea por interferencia en el funcionamiento de los msculos
respiratorios auxiliares que se insertan en la cintura escapular. Es tambin posible ensear a
los pacientes a realizar sus actividades con mayor eficiencia mecnica.
TRATAMIENTO DE INFECCIONES
Aunque las vas respiratorias de estos pacientes se encuentran frecuentemente colonizadas
por neumococos, hemfilos y moraxelas el uso de antibiticos profilcticos no ha dado
resultados satisfactorios porque las dosis eficaces son altas y, aun as, solo cubren algunos
grmenes, sin impedir las infecciones virales.
Existe una vacuna contra las cepas ms frecuentes de neumococo, que ha demostrado eficacia
para reducir la incidencia de neumonas graves por este germen en poblaciones de riesgo,
especialmente sobre los 65 aos de edad. Su proteccin durara 5 aos.
Por el alto riesgo que significa la influenza en estos pacientes, debe administrarse cada ao
la vacuna correspondiente a las cepas responsables de los ltimos brotes de influenza
ocurridos en el hemisferio norte, que suelen preceder a los de nuestro pas.
CONTROL DE IRRITANTES INHALATORIOS
Si bien parecera razonable indicar a estos pacientes cambiar su residencia a reas de baja
contaminacin ambiental, la medida es usualmente de difcil aplicacin y su efecto no ha
sido adecuadamente evaluado. En cambio, lo que s resulta factible es controlar la
contaminacin intradomicilaria que a menudo es tanto o ms alta que la ambiental. Factores
importantes de polucin domstica son los otros fumadores, el uso de combustibles como
lea, gas y kerosn, estufas y cocinas defectuosas, falta de ventilacin, etc.
319
NEUMOLOGA
EPOC
OXIGENOTERAPIA
La oxigenoterapia por 16-24 horas diarias es, hasta la fecha, la nica medida que, adems de
la cesacin del tabaquismo, es claramente capaz de prolongar la sobrevida en EPOC. Se ha
demostrado que tambin aumenta la tolerancia al ejercicio y la capacidad cognitiva de los
pacientes hipoxmicos. La indicacin de O2 permanente requiere comprobar que el enfermo
en etapa establemantiene una hipoxemia con una PaO2 menor de 55 mmHg en reposo despus
de 1 mes de terapia ptima. Se trata de conseguir una SaO2 sobre 90% en reposo, en ejercicio
y durante el sueo. Si el O2 es indicado a raz de una exacerbacin, debe controlarse su
necesidad a los 30 y 90 das despus de iniciada la oxigenoterapia. En pacientes con
poliglobulia y/o corazn pulmonar crnico, la oxigenoterapia se indica si la P aO2 es de 59
mmHg o menos. La mayor sobrevida se explicara por la supresin de la vasoconstriccin
arteriolar debida a la hipoxia alveolar, con lo que disminuye la hipertensin pulmonar y el
desarrollo del corazn pulmonar. Tambin actuara a nivel del corazn disminuyendo el
dao hipoxmico. La indicacin de oxigeno en pacientes que slo tienen hipoxemia en
ejercicio o durante el sueo todava est en discusin, pero se justificaraen aquellos pacientes
muy disneicos en los cuales la administracin de O 2 mejora su tolerancia para realizar las
actividades de la vida diaria. Por aplicarse en enfermos avanzados este recurso corresponde
a especialistas
NOMBRES ALTERNATIVOS
EPOC; Enfermedad pulmonar obstructiva crnica
Enfermedad obstructiva crnica de las vas respiratorias; Enfisema; Bronquitis crnica;
Bronquitis de tipo crnico
320
NEUMOLOGA
321
PORTADA CANCER DE PULMON
NEUMOLOGA
CANCER DE PULMON
NEOPLASIAS DE PULMN
En Estados Unidos, cada ao se diagnostica carcinoma pulmonar primario en 93 000 varones
y 80 000 mujeres, de los cuales 86% fallecen durante los cinco aos siguientes al diagnstico.
Esto convierte al carcinoma pulmonar en la principal causa de muerte por cncer, tanto en
varones como en mujeres. La edad de frecuencia mxima de cncer pulmonar est entre los
55 y los 65 aos. El cncer pulmonar representa 28% de todas las muertes por cncer (32%
en varones, 25% en mujeres). Los esfuerzos por lograr la interrupcin del tabaquismo,
comenzados hace 30 aos, han reducido la mortalidad por cncer pulmonar ajustada a la edad
en varones (alrededor de 70 por 100 000 de poblacin masculina); sin embargo,
lamentablemente, la cifra sigue aumentando en mujeres (cerca de 35 por 100 000 mujeres de
poblacin). La tasa de supervivencia global a cinco aos en pacientes con cncer pulmonar
(14%) casi se ha duplicado en los ltimos 30 aos. Esa mejora se debe a adelantos en el
tratamiento con modalidades combinadas que incluyen ciruga, radioterapia y quimioterapia.
En consecuencia, el carcinoma pulmonar primario es un problema importante de salud, con
un pronstico en general desfavorable.
322
NEUMOLOGA
CANCER DE PULMON
ANATOMA PATOLGICA
El trmino cncer de pulmn se utiliza para los tumores que surgen en el epitelio respiratorio
(bronquios, bronquolos y alveolos). Los mesoteliomas, linfomas y tumores del estroma
(sarcomas) son distintos del cncer pulmonar epitelial.
Segn la clasificacin de la Organizacin Mundial de la Salud existen cuatro tipos celulares
principales que suponen 88% de las neoplasias pulmonares primarias; se trata del carcinoma
de clulas escamosas o epidermoide, el carcinoma microctico (tambin denominado de
clulas de avena), el adenocarcinoma (incluido el broncoalveolar) y el carcinoma de clulas
grandes (tambin denominado anaplsico de clulas grandes). El resto son los carcinomas
indiferenciados, los carcinoides, los tumores de las glndulas bronquiales (entre ellos los
carcinomas adenoides qusticos y los tumores mucoepidermoides) y tipos tumorales ms
raros. Los diversos tipos celulares tienen evoluciones naturales y respuestas al tratamiento
diferentes, por lo cual el primer paso para un tratamiento apropiado es un diagnstico
histolgico correcto realizado por un anatomopatlogo experto. En los ltimos 25 aos, y por
razones desconocidas, el adenocarcinoma ha sustituido al carcinoma escamoso como el
subtipo histolgico ms frecuente.
Se toman decisiones teraputicas importantes segn si el tumor se clasifica histolgicamente
como microctico o como una de las variedades no microcticas (que comprenden el
carcinoma escamoso, el adenocarcinoma, el carcinoma de clulas grandes, el carcinoma
broncoalveolar y los tumores mixtos de las formas anteriores)
En general, los carcinomas microcticos ya estn diseminados fuera de los lmites en los que
se podra realizar la ciruga de intencin curativa en el momento de la presentacin, y se
tratan principalmente con quimioterapia aunada o no a radioterapia. Por lo contrario, en los
cnceres no microcticos que no se han diseminado en el momento de la presentacin se
323
NEUMOLOGA
CANCER DE PULMON
debera considerar un tratamiento curativo con ciruga o radioterapia. La respuesta de los
cnceres no microcticos a la quimioterapia es menos importante que en los casos de cncer
pulmonar microctico.
El 90% de los pacientes con cncer de pulmn de cualquier tipo histolgico fuma cigarrillos
de forma activa o ha fumado en el pasado. En la actualidad, cerca de 50% de los 171 900
casos nuevos de cncer de pulmn se producen en ex fumadores. Con el xito creciente de la
lucha contra el tabaco, este nmero aumentar y estos ex fumadores sern candidatos
importantes para los intentos futuros de diagnstico precoz y quimioprofilaxis. El
adenocarcinoma es, con diferencia, la forma ms frecuente de cncer de pulmn que aparece
en las personas que nunca han fumado, en las mujeres y en los pacientes jvenes (menos de
45 aos de edad). Sin embargo, en los no fumadores en los que un adenocarcinoma afecta al
pulmn, se debe considerar la posibilidad de otras localizaciones primarias. Los carcinomas
escamosos y microcticos se suelen presentar como tumoraciones centrales con crecimiento
endobronquial, mientras que los adenocarcinomas y los cnceres de clulas grandes tienden
a presentarse en forma de ndulos o tumoraciones perifricos, a menudo con afeccin pleural.
Los carcinomas escamosos y los de clulas grandes cavitan en cerca de 10 a 20% de los
casos. El carcinoma en particular, una forma especial de adenocarcinoma que surge de las
vas respiratorias perifricas, puede presentarse como un tumor nico, como ndulos
mltiples difusos o en forma de infiltrados de lmites imprecisos.
ETIOLOGA
La inmensa mayora de los cnceres de pulmn se deben a sustancias cancergenas y
promotores tumorales inhalados al fumar cigarrillos. La prevalencia del hbito de fumar en
Estados Unidos es de 28% en los varones y de 25% en las mujeres de 18 aos de edad o ms;
38% de los universitarios consumen cigarrillos. Globalmente, el riesgo relativo de padecer
cncer de pulmn se eleva unas 13 veces en los fumadores activos y 1.5 veces por la
exposicin pasiva al humo de tabaco a largo plazo.
324
NEUMOLOGA
CANCER DE PULMON
La enfermedad pulmonar obstructiva crnica, que tambin guarda relacin con el consumo
de cigarrillos, aumenta an ms el riesgo de cncer de pulmn. Existe una relacin
dosisrespuesta entre la tasa de mortalidad por cncer y la cantidad total de cigarrillos fumados
(expresada frecuentemente en la forma del producto "paquetes diariosaos"), de forma que
325
el riesgo se incrementa unas 60 a 70 veces en el caso de un hombre que fuma dos paquetes
diarios durante 20 aos, cuando se compara con un no fumador. Por lo contrario, la
probabilidad de sufrir un cncer de pulmn disminuye con el abandono del hbito de fumar
pero puede no volver nunca al nivel de los no fumadores. El aumento de la tasa de cncer de
pulmn en las mujeres tambin se vincula con el aumento del consumo de cigarrillos.
Para una misma exposicin, las mujeres presentan un riesgo relativo mayor que los varones
(aproximadamente, 1.5 veces mayor), y la aparicin de cncer de pulmn en las personas que
nunca han fumado es ms probable en las mujeres que en los hombres.
NEUMOLOGA
CANCER DE PULMON
Esta diferencia entre los sexos se debe probablemente a una mayor susceptibilidad a los
productos cancergenos del tabaco en las mujeres.
Son obligados, como medida preventiva, los esfuerzos para conseguir que las personas dejen
de fumar. Sin embargo, el abandono del hbito de fumar es extremadamente difcil puesto
que representa una poderosa adiccin a la nicotina En la adiccin al tabaquismo intervienen
elementos biolgicos y psicosociales. Se cuenta con diversos mtodos para ayudar a los
fumadores motivados a abandonar su hbito, los cuales incluyen asesoramiento, teraputica
conductual, restitucin de la nicotina (goma de mascar, parche, atomizador sublingual,
inhalador) y antidepresores (bupropin). Sin embargo, estos mtodos tienen xito en slo 20
a 25% de los individuos a un ao. El prevenir que las personas comiencen a fumar es ms
eficaz, un esfuerzo que debe orientarse a los nios.
Diversos estudios de gentica molecular han mostrado que las clulas del cncer de pulmn
han adquirido cierto nmero de lesiones genticas, que comprenden la activacin de
oncogenes dominantes y la inactivacin de genes supresores de tumores u oncogenes
recesivos. De hecho, es posible que las clulas cancerosas pulmonares deban acumular un
gran nmero de estas lesiones. En lo que respecta a los oncogenes dominantes, estas lesiones
comprenden mutaciones puntuales en las regiones codificantes de la familia de oncogenes
ras (en especial el gen K-ras en el adenocarcinoma pulmonar); la amplificacin, el
reordenamiento o la prdida de control de la transcripcin de la familia de oncogenes myc
(c-, N- y L-myc); en los cnceres no microcticos se encuentran alteraciones en c-myc,
mientras que en el carcinoma microctico pulmonar se detectan alteraciones en todos los
miembros de la familia myc; e hiperexpresin de los genes bcl-2, Her-2/neu, y del gen de la
telomerasa. Las mutaciones tumorales de los genes ras conllevan mal pronstico en el
carcinoma pulmonar no microctico, mientras que en el cncer microctico la amplificacin
tumoral de c-myc conlleva un pronstico desfavorable.
326
NEUMOLOGA
CANCER DE PULMON
En el caso de los oncogenes recesivos (genes supresores de tumor), ocurre prdida de alelos
en las regiones cromosmicas 1p, 1q, 3p12-13, 3p14 (gen FHIT), 3p21 (gen RASSF1A),
3p24-25 (gen RAR ), 4p, 4q, 5q, 8p, 9p (grupo de genes p16/CDKN2, p15, p14ARF), 11p13,
11p15, 13q14 (gen del retinoblastoma rb), 16q y 17p13 (gen p53), al igual que en otros sitios.
Parece haber varios oncogenes recesivos probables en el cromosoma 3p e implicados en casi
todos los cnceres pulmonares; estos oncogenes pueden estar afectados precozmente en las
lesiones preneoplsicas. Existen mutaciones tanto del gen p53 como del rb en ms de 90%
de los cnceres pulmonares microcticos, mientras que el p53 est mutado en ms de 50% y
el rb en 20% de los cnceres de pulmn no microcticos. El p16/CDKN2 est alterado en
cerca de 10% de los cnceres microcticos pulmonares y en ms de 50% de los no
microcticos. Los genes rb y p16/CDKN2 forman parte de la misma va reguladora del ciclo
celular, de G1 a S.
En la mayora de los cnceres pulmonares parece necesario que uno u otro de estos elementos
haya mutado o que su expresin est abolida (p. ej., por hipermetilacin del promotor). La
metilacin del promotor adquirido en el tumor es el mtodo ms frecuente para inactivar los
genes supresores de tumor en el cncer pulmonar (>10 de estos genes suelen ser afectados).
Estos cambios en la metilacin inhiben la expresin gnica y pueden detectarse en las clulas
tumorales, las lesiones preneoplsicas y el DNA en el esputo. Su deteccin puede mejorar el
diagnstico temprano y la ulterior vigilancia de la enfermedad.
Las lesiones preneoplsicas que se encuentran en el epitelio respiratorio de los pacientes con
cncer de pulmn y en los fumadores incluyen hiperplasia, displasia (progresivamente ms
grave) y el carcinoma in situ. Los acontecimientos ms precoces son la prdida del alelo 3p
(hiperplasia), seguida de la prdida del alelo 9p (p16/CDKN2) (hiperplasia); por lo comn
slo se encuentran alteraciones de 17p (p53) y despus mutaciones de ras en el carcinoma in
situ y en el cncer infiltrante.
327
NEUMOLOGA
CANCER DE PULMON
Por tanto, se pueden detectar alteraciones moleculares que implican la prdida de alelos y la
alteracin de microsatlites en las lesiones preneoplsicas ms tempranas y posiblemente
incluso antes de que sean identificables alteraciones histolgicas. Son necesarios ensayos
clnicos sobre el diagnstico precoz para demostrar la utilidad de estos marcadores
moleculares en la identificacin del cncer pulmonar incipiente y en el seguimiento del
tratamiento y la quimioprofilaxis.
El gran nmero de lesiones genticas y epigenticas demuestra que el cncer de pulmn, al
igual que otros tumores malignos epiteliales frecuentes, es un proceso en mltiples etapas
que probablemente implica tanto a sustancias cancergenas como a promotores tumorales. La
prevencin puede dirigirse hacia ambos procesos. Las clulas cancerosas pulmonares
producen muy diversas hormonas peptdicas y expresan receptores de estas hormonas que,
de este modo, pueden actuar estimulando el crecimiento de la clula tumoral de forma
"autocrina". En el humo de tabaco se forman derivados de la nicotina muy cancergenos.
Las clulas de cncer pulmonar de todos los tipos histolgicos (y aqullas de las cuales
derivan) expresan receptores nicotnicos de la acetilcolina. La nicotina activa las vas de
sealizacin en las clulas tumorales y normales que bloquean la apoptosis. Por consiguiente,
la nicotina por s misma podra intervenir directamente en la patogenia del cncer pulmonar.
Aunque el cncer de pulmn no posee un patrn de herencia claro de tipo mendeliano, existen
varias indicaciones respecto a la existencia de una posible asociacin familiar. Las
mutaciones heredadas de los genes rb (pacientes con retinoblastomas que viven hasta la edad
adulta) y p53 (sndrome de Li-Fraumeni) pueden causar cncer de pulmn. Los familiares en
primer grado de los pacientes con cncer de pulmn tienen un exceso de riesgo de dos a tres
veces de cncer pulmonar o de otros cnceres, muchos de los cuales no estn relacionados
con el hbito de fumar. Determinados alelos del sistema enzimtico P450 (que metaboliza
carcingenos) o genotipos de fragilidad cromosmica (sensibilidad a mutgeno) se
relacionan con el desarrollo de cncer pulmonar.
328
NEUMOLOGA
CANCER DE PULMON
El empleo de estos polimorfismos para identificar a personas con muy alto riesgo de
desarrollar cncer pulmonar sera de utilidad para la deteccin temprana y los esfuerzos de
prevencin.
MANIFESTACIONES CLNICAS
El cncer de pulmn da lugar a signos y sntomas producidos por el crecimiento local del
tumor, la invasin o la obstruccin de estructuras adyacentes, el crecimiento en los ganglios
regionales por diseminacin linftica, el crecimiento en lugares distantes tras la diseminacin
hematgena, y los efectos remotos de los productos sintetizados por el tumor (sndrome
paraneoplsico).
Aunque entre 5 y 15% de los pacientes se detectan en fase asintomtica, normalmente por la
realizacin de una radiografa de trax de rutina, la inmensa mayora de los pacientes se
presentan con algn signo o sntoma.
329
NEUMOLOGA
CANCER DE PULMON
El crecimiento central o endobronquial del tumor primario puede producir tos, hemoptisis,
sibilancias y estridor, disnea o neumonitis posobstructiva (fiebre y tos productiva).
El crecimiento perifrico del tumor primario puede dar lugar a dolor por afeccin pleural o
de la pared torcica, tos, disnea de origen restrictivo y sntomas de absceso pulmonar por
cavitacin del tumor. La diseminacin regional del tumor en el trax (por crecimiento
contiguo o por metstasis en los ganglios linfticos regionales) puede dar lugar a obstruccin
traqueal, compresin del esfago con disfagia, parlisis del nervio larngeo recurrente con
ronquera, parlisis del nervio frnico con elevacin del hemidiafragma y disnea, as como
parlisis de los nervios simpticos con sndrome de Horner (enoftalma, ptosis, miosis y
anhidrosis homolateral).
El derrame pleural maligno a menudo causa disnea. El sndrome de Pancoast (o tumor del
surco superior) es consecuencia de la extensin local de un tumor (por lo comn
epidermoide) que crece en el vrtice pulmonar afectando al octavo nervio cervical y al
primero y segundo torcicos, con dolor en el hombro que, de forma caracterstica, tiene una
irradiacin por el territorio cubital del brazo, a menudo con destruccin radiolgica de la
primera y segunda costillas. Es frecuente la coexistencia de los sndromes de Horner y de
Pancoast. Otros problemas en relacin con la diseminacin regional son el sndrome de la
vena cava superior por la obstruccin vascular; la extensin pericrdica y cardaca con
taponamiento, arritmia o insuficiencia cardaca; la obstruccin linftica con el consiguiente
derrame pleural; y la diseminacin linfangtica por los pulmones con hipoxemia y disnea.
Adems, el carcinoma en particular se puede diseminar por va transbronquial, lo que produce
crecimiento tumoral sobre mltiples superficies alveolares con deterioro de la transferencia
de oxgeno, insuficiencia respiratoria, disnea, hipoxemia y produccin de esputo.
330
NEUMOLOGA
CANCER DE PULMON
Se detectan metstasis extratorcicas en la necropsia en ms de 50% de los pacientes con
carcinoma escamoso, en 80% de los pacientes con adenocarcinoma y carcinoma de clulas
grandes, y en ms de 95% de los
pacientes
con
carcinoma
microctico. Las metstasis por
cncer pulmonar pueden aparecer
en casi todos los sistemas y
rganos. Son problemas clnicos
frecuentes en relacin con el
cncer pulmonar metastsico la
presencia de metstasis cerebrales
con
dficit
neurolgicos;
metstasis seas que provocan
dolor y fracturas patolgicas;
invasin de la mdula sea con
citopenias o leucoeritroblastosis;
metstasis hepticas que causan
disfuncin bioqumica heptica,
obstruccin biliar y dolor; metstasis ganglionares linfticas en la regin supraclavicular y
ocasionalmente en la axila y la ingle; y sndrome de compresin medular por metstasis
epidurales u seas. Las metstasis suprarrenales son frecuentes, pero no se suelen acompaar
de una insuficiencia
supra-renal.
Los sndromes paraneoplsicos son frecuentes en los pacientes con cncer de pulmn y
pueden ser el signo de presentacin o el primer signo de recidiva.
Adems, los sndromes paraneoplsicos pueden simular una enfermedad metastsica y, si no
se detectan, inducir a aplicar un tratamiento paliativo apropiado en lugar de uno curativo.
331
NEUMOLOGA
CANCER DE PULMON
A menudo, el sndrome paraneoplsico puede aliviarse tratando con xito el tumor. En
algunos casos se conoce la fisiopatologa del sndrome paraneoplsico, en particular cuando
el tumor segrega una hormona con actividad biolgica. Sin embargo, en muchos casos se
desconoce la fisiopatologa. Los sntomas sistmicos de anorexia, caquexia, prdida de peso
(que se observa en 30% de los pacientes), fiebre y supresin de la inmunidad, son sndromes
paraneoplsicos de causa desconocida. En 12% de los pacientes se detectan sndromes
endocrinos, entre ellos la hipercalcemia y la hipofosfatemia a causa de la produccin ectpica
de hormona paratiroidea (parathyroid hormone, PTH) o de pptidos relacionados con la PTH
por los tumores epidermoides, la hiponatremia con sndrome de secrecin inapropiada de
hormona antidiurtica o posiblemente de factor natriurtico auricular por el carcinoma
microctico, y la secrecin ectpica de hormona adrenocorticotrpica (adrenocorticotropic
hormone, ACTH) tambin por el carcinoma microctico. La secrecin de ACTH suele tener
como resultado alteraciones electrolticas adicionales, en particular hipocaliemia, ms que
las alteraciones del hbito corporal que se producen en el sndrome de Cushing debido a
adenoma hipofisario.
Los sndromes esquelticos y del tejido conectivo son las acropaquias en 30% de los casos
(por lo comn en los carcinomas no macrocticos) y la osteoartropata pulmonar hipertrfica
en 1 a 10% de los casos (normalmente adenocarcinomas) con periostitis y acropaquias que
provocan dolor, sensibilidad con la palpacin y tumefaccin en los huesos afectados, con
gammagrafa sea positiva. Slo en 1% de los pacientes se detectan sndromes neurolgicomiopticos, pero son muy llamativos y comprenden el sndrome miastnico de EatonLambert y la ceguera retiniana con el carcinoma microctico pulmonar, mientras que en todos
los tipos de cncer de pulmn se encuentran neuropatas perifricas, degeneracin cerebelosa
subaguda, degeneracin cortical y polimiositis.
332
NEUMOLOGA
CANCER DE PULMON
Muchos de ellos los producen las respuestas autoinmunitarias, como el desarrollo de
anticuerpos contra el canal del calcio con apertura de voltaje en el sndrome de EatonLambert. Se producen alteraciones de la coagulacin, trombosis u otras manifestaciones
hematolgicas en 1 a 8% de los pacientes, entre ellas la tromboflebitis venosa migratoria
(sndrome de Trousseau); endocarditis trombtica no bacteriana (marntica) con embolias
arteriales; coagulacin intravascular diseminada con hemorragia; anemia; granulocitosis, y
leucoeritroblastosis. La enfermedad trombtica que complica un proceso maligno suele ser
un signo de mal pronstico. Las manifestaciones cutneas como la dermatomiositis y la
acantosis nigricans son infrecuentes ( 1%), al igual que las manifestaciones renales de
sndrome nefrtico o glomerulonefritis ( 1%).
DIAGNSTICO Y ESTADIFICACIN
DIAGNSTICO PRECOZ
La deteccin sistemtica en personas asintomticas de alto riesgo (varones de ms de 45 aos
de edad que fuman 40 cigarrillos diarios o ms) mediante citologa de esputo y radiografas
de trax no ha permitido incrementar la supervivencia. Aunque 90% de los pacientes con
cncer de pulmn detectado mediante pruebas de deteccin sistemtica permanece
asintomtico, no se han observado diferencias en las tasas de supervivencia entre los grupos
estudiados mediante pruebas de deteccin sistemtica y los grupos no estudiados con estas
pruebas. Las mujeres no se han estudiado como grupo independiente.
La tomografa computadorizada (computed tomography, CT) espiral pulmonar
con dosis bajas puede ser ms sensible, en particular en lo que se refiere a las lesiones
perifricas.
No obstante, las tasas de resultados positivos falsos (el 25% presenta alteraciones y slo 10%
de ellas son cnceres) son altas, y todava no se ha demostrado el beneficio sobre la
supervivencia de estas pruebas de deteccin.
333
NEUMOLOGA
CANCER DE PULMON
DIAGNSTICO HISTOLGICO DEL CNCER PULMONAR
Una vez que los signos, los sntomas o los estudios de deteccin sistemtica sugieren la
existencia de cncer pulmonar, es necesario establecer el diagnstico histolgico. El tejido
tumoral se puede obtener mediante una biopsia bronquial o transbronquial en el transcurso
de la fibrobroncoscopia; por biopsia ganglionar a travs de una mediastinoscopia; a partir de
una muestra quirrgica en el momento de la reseccin quirrgica definitiva; por biopsia
percutnea de una adenopata, una tumoracin de tejidos blandos, una lesin osteoltica, la
mdula sea o una lesin pleural; mediante puncin-aspiracin con aguja fina dirigida por
tomografa computadorizada (CT) de masas tumorales torcicas o extratorcicas; o a partir
de un bloque celular apropiado obtenido de un derrame pleural maligno. En la inmensa
mayora de los casos, el anatomopatlogo debe ser capaz de establecer de forma definitiva
un diagnstico de tumor maligno de origen epitelial y realizar la diferenciacin clave entre
cncer microctico y no microctico.
ESTADIFICACIN DE LOS PACIENTES CON CNCER
PULMONAR
La clasificacin del cncer pulmonar consta de dos partes; la primera, verificar su ubicacin
(estadio anatmico) y la segunda, valorar la capacidad del paciente para soportar los diversos
tratamientos antineoplsicos (estadio fisiolgico). En un paciente con cncer de pulmn no
microctico es crucial conocer si el tumor podra ser resecado mediante un procedimiento
quirrgico convencional como una lobectoma o una neumonectoma (valoracin de la
resecabilidad), que depende de la ubicacin anatmica del tumor, y tambin si el paciente
podra tolerar un procedimiento quirrgico de este tipo.
334
NEUMOLOGA
CANCER DE PULMON
CNCER PULMONAR NO MICROCTICO
El sistema TNM International Staging System se debe utilizar en los casos de cncer
pulmonar no microctico, en particular cuando se prepara a los pacientes para intentar la
curacin mediante ciruga o radioterapia. Los diversos factores de T (tamao tumoral), N
(afeccin de ganglios linfticos regionales) y M (presencia o ausencia de metstasis a
distancia) se agrupan en diferentes estadios. En el momento de la presentacin, cerca de 33%
de los pacientes padece una enfermedad lo bastante confinada como para realizar un intento
curativo mediante ciruga o radioterapia (pacientes en estadios I o II y algunos en estadio
IIIA), un tercio presenta metstasis a distancia (estadio IV), y el tercio restante presenta
enfermedad local o regional que podr ser susceptible o no de un intento curativo. Esta
clasificacin en estadios ofrece informacin pronstica til.
CNCER PULMONAR MICROCTICO
Para la clasificacin se utiliza un sistema simple de dos estadios, segn el cual, se define
como carcinoma microctico limitado (que se observa en cerca de 30% de todos los pacientes
con cncer microctico) a aquel confinado a un hemitrax y a los ganglios linfticos
regionales (incluidos mediastnicos, hiliares contralaterales y supraclaviculares por lo general
ipsolaterales), mientras que la enfermedad que excede estos lmites se define como carcinoma
microctico avanzado (observado en cerca de 70% de todos los pacientes). En esta
clasificacin en estadios se utilizan estudios clnicos como la exploracin fsica, radiografas,
CT, gammagrafa sea y el examen de la mdula sea. En parte, la definicin de tumor
limitado se refiere a la probabilidad de que el tumor diagnosticado se pueda incluir en un
campo de radiacin tolerable. Por tanto, los ganglios linfticos supraclaviculares
contralaterales, la afeccin del nervio larngeo recurrente y la obstruccin de la vena cava
superior pueden formar parte de una enfermedad limitada. Sin embargo, el taponamiento
cardaco, el derrame pleural maligno y la afeccin parenquimatosa pulmonar bilateral por lo
general se valoran como tumor avanzado porque los rganos incluidos en un campo de
radioterapia curativa no toleran de manera segura las dosis de sta.
335
NEUMOLOGA
CANCER DE PULMON
PROCEDIMIENTOS GENERALES DE ESTADIFICACIN
En todos los pacientes con cncer de pulmn se debe realizar una anamnesis y exploracin
fsica completas, evaluando todos los restantes problemas mdicos y determinando la
situacin funcional y la prdida de peso, as como la CT torcica y abdominal con contraste.
La tomografa con emisin de positrones (positron emission tomography, PET) tiene
sensibilidad para detectar tanto la enfermedad intratorcica como la metastsica. La
tomografa de emisin de positrones es til para evaluar el mediastino y los ganglios
pulmonares solitarios. Un valor de captacin estandarizada (standardized uptake value, SUV)
>2.5 es muy sospechoso de cncer. Se pueden ver resultados negativos falsos en diabetes,
tumores de crecimiento lento como carcinoma broncoalveolar, infecciones concomitantes
como tuberculosis y en lesiones <1 cm. El examen broncoscpico con fibra ptica permite
obtener material para exa-men histopatolgico e informacin sobre el tamao del tumor, su
ubicacin, su grado de obstruccin bronquial (es decir, permite valorar la resecabilidad) y la
recurrencia.
Resulta muy til compararlas con radiografas antiguas. En el diagnstico de extensin
preoperatorio del cncer pulmonar no microctico es til la CT con el fin de detectar
adenopatas mediastnicas y extensin pleural o afeccin abdominal oculta (p. ej., en el
hgado y las glndulas suprarrenales), as como para la planificacin de la radioterapia de
intencin curativa. Sin embargo, la afeccin de los ganglios linfticos mediastnicos debe
documentarse histolgicamente, siempre que el resultado pueda influir en las decisiones
teraputicas. Por tanto, la toma de muestras de los ganglios linfticos mediante
mediastinoscopia o toracotoma para establecer la presencia o ausencia de afeccin
ganglionar N2 o N3 tiene una importancia clave cuando se considera aceptar o rechazar una
estrategia quirrgica curativa en los pacientes con cncer pulmonar no microctico en
estadios clnicos I, II o III. Se ha desarrollado una nomenclatura estndar para referirse a la
localizacin de los ganglios linfticos afectados por cncer.
336
NEUMOLOGA
CANCER DE PULMON
De forma anloga, a
menos
que
las
alteraciones
detectadas en la CT
sean inequvocas, se
debe confirmar la
malignidad de las
lesiones
abdominales
sospechosas
mediante
procedimientos
como la puncinaspiracin con aguja
fina,
si en caso
contrario el paciente
fuera
apto
para
tratamiento
curativo.
cncer
En
el
pulmonar
microctico, la CT
es
til
para
planificar la radioterapia torcica y evaluar la respuesta a la quimioterapia y a la radioterapia.
En el seguimiento de los pacientes tras la ciruga o la radioterapia (procedimientos que
ddificultan la interpretacin de las radiografas de trax convencionales) la CT puede
proporcionar datos fiables de recidiva tumoral.
Si los signos o sntomas sugieren afeccin de un rgano por el tumor, se realizan tcnicas de
diagnstico por imagen con CT craneal o gammagrafa sea, as como radiografas de
cualquier lesin sea sospechosa.
337
NEUMOLOGA
CANCER DE PULMON
Se debe realizar una biopsia de cualquier lesin accesible sospechosa de cncer si las
decisiones teraputicas van a estar influidas por el diagnstico histolgico.
En los pacientes que presentan una tumoracin en la radiografa de trax o CT sin
contraindicacin manifiesta para una estrategia curativa mediante ciruga o radioterapia tras
la evaluacin inicial, es necesario investigar el mediastino. Los criterios varan segn los
centros y pueden consistir en realizar una CT del trax y mediastinoscopia (para tumores
situados en el lado derecho) o una mediastinotoma lateral (en las lesiones del lado izquierdo)
en todos los pacientes, o bien proceder directamente a la toracotoma para establecer el
estadio en el mediastino. En los pacientes que presentan enfermedad limitada al trax pero
no resecable, y que por ello son aptos para quimioterapia neocoadyuvante ms ciruga o a
radioterapia curativa aunada o no a quimioterapia, se realizan otras pruebas segn est
indicado para evaluar sntomas especficos. En los pacientes que presentan cncer no
microctico no susceptible de curacin se realizan todos los procedimientos generales de
valoracin del estadio, ms una fibrobroncoscopia, si est indicada para evaluar hemoptisis,
obstruccin o neumonitis, as como una toracocentesis con citologa del lquido (y drenaje
con tubo torcico si procede) cuando existe derrame. Como norma, el dato radiogrfico de
una lesin aislada (como una glndula suprarrenal agrandada) necesita la confirmacin de su
naturaleza maligna mediante puncin-aspiracin con aguja fina antes de rechazar un intento
curativo.
338
NEUMOLOGA
CANCER DE PULMON
ESTADIFICACIN DEL CNCER PULMONAR MICROCTICO
El estudio preteraputico de extensin en los pacientes con cncer pulmonar microctico
documentado comprende la valoracin general inicial del cncer de pulmn con CT torcica
y abdominal (debido a la alta frecuencia de afeccin heptica y suprarrenal), as como una
fibrobroncoscopia con lavados y muestras de biopsia para medir la extensin del tumor antes
del tratamiento; la CT craneal, ya que 10% de los pacientes tienen metstasis; la biopsia y
aspiracin de mdula sea, puesto que 20 a 30% de los pacientes tienen tumor en la mdula
sea; y la gammagrafa (sea) si los sntomas u otros datos sugieren afeccin de estos
rganos. Las CT torcica y abdominal son muy tiles para evaluar al paciente y para el
seguimiento de la respuesta tumoral al tratamiento, al igual que las CT de trax para la
planificacin de los campos de irradiacin en el trax.
Cuando aparecen signos o sntomas de compresin medular espinal o leptomeningitis en
cualquier momento de la evolucin de los pacientes con cncer de pulmn de cualquier tipo
histolgico, se realizan una CT o una resonancia magntica (magnetic resonance imaging,
MRI) y un examen de la citologa del lquido cefalorraqudeo para definir la necesidad de
tratamiento local en el lugar de la compresin (por lo comn con radioterapia) y de
quimioterapia intratecal (usualmente con metotrexato) si se detectan clulas malignas.
Adems, se realiza una CT o MRI craneal buscando metstasis cerebrales, que se acompaan
con frecuencia de metstasis medulares o leptomenngeas.
VALORACIN DE LA RESECABILIDAD Y LA OPERABILIDAD
En los pacientes con cncer pulmonar no microctico son contraindicaciones mayores para la
ciruga curativa o la administracin de radioterapia sola las siguientes: metstasis
extratorcicas; sndrome de la vena cava superior; parlisis de cuerda vocal y, en la mayor
parte de los casos, del nervio frnico; derrame pleural maligno; taponamiento cardaco; tumor
situado a menos de 2 cm de la carina (no curable mediante ciruga, pero potencialmente
curable con radioterapia); metstasis en el pulmn contralateral; tumor endobronquial
bilateral (potencialmente curable mediante radioterapia); metstasis en los ganglios linfticos
339
NEUMOLOGA
CANCER DE PULMON
supraclaviculares; metstasis ganglionares en el mediastino contralateral (potencialmente
curable con radioterapia); y afeccin del tronco principal de la arteria pulmonar. Aunque lo
habitual es que el cncer pulmonar microctico sea una enfermedad irresecable, si todos los
datos restantes sugieren que es posible la reseccin (ms frecuente en las lesiones perifricas)
debe considerarse esta opcin.
VALORACIN DEL ESTADIO FISIOLGICO
Los pacientes con cncer de pulmn con frecuencia sufren problemas cardiopulmonares y de
otro tipo en relacin con una enfermedad pulmonar obstructiva, as como otras enfermedades.
Para mejorar su situacin preoperatoria es necesario abordar los problemas corregibles (p.
ej., anemia, trastornos hidroelectrolticos, infecciones y arritmias), que abandonen el tabaco
e instaurar una fisioterapia respiratoria adecuada. Debido a que no siempre es posible
pronosticar hasta antes del momento de la intervencin quirrgica si ser necesaria una
lobectoma o neumonectoma, una modalidad conservadora es limitar la ciruga de reseccin
a los pacientes que podran tolerar una neumonectoma. Adems, una situacin de
imposibilidad para caminar o bien un infarto del miocardio en los tres meses anteriores son
contraindicaciones de la ciruga torcica, debido a que 20% de los pacientes morirn de
reinfarto, mientras que un infarto en los seis meses precedentes es una contraindicacin
relativa. Otras contraindicaciones relevantes son arritmias importantes no controladas, un
FEV1 (volumen espiratorio forzado en 1 s [forced espiratory volume in 1 s]) <1 L, retencin
de CO2 (PCO2 en reposo >45 mmHg), DLCO <40% e hipertensin pulmonar grave. La
recomendacin de ciruga cuando el FEV1 es de 1.1 a 2.0 L o <80% de lo previsto requiere
una consideracin cuidadosa, mientras que un FEV1 >2.5 L o ms de 80% de lo previsto, por
lo general hace posible una neumonectoma. En pacientes que padecen funcin pulmonar
limtrofe pero con tumor resecable, pueden incluirse en la evaluacin fisiolgica pruebas
cardiopulmonares de ejercicio, que permitirn hacer una estimacin del consumo mximo de
oxgeno (VmxO2). Un VmxO2 <15 ml/ kg/min seala un alto riesgo de complicaciones
posoperatorias.
340
NEUMOLOGA
CANCER DE PULMON
TRATAMIENTO
Incluso despus de establecido el diagnstico, se debe intentar que los pacientes abandonen
el tabaco. Quienes lo hacen tienen un pronstico mejor que los que continan fumando.
CNCER PULMONAR NO MICROCTICO: ENFERMEDAD
CIRCUNSCRITA
Ciruga
En los pacientes con cncer pulmonar no microctico en los estadios IA, IB, IIA y
IIB que pueden tolerar la intervencin quirrgica, el tratamiento ms apropiado es la
reseccin pulmonar. En casos de etapa IIIA en los que son favorables la edad, la funcin
cardiopulmonar y las caractersticas anatmicas del paciente, es de utilidad un criterio
multidisciplinario (que implica medicina pulmonar, ciruga torcica, oncologa mdica y
radioterapia). La quimioterapia neocoadyuvante, aunada o no a radioterapia, puede reducir
la masa tumoral local, tratar las micrometstasis y volver ms segura la reseccin quirrgica
y ms eficaz en algunos pacientes. Si es posible la reseccin completa, la supervivencia a
cinco aos en la enfermedad en etapa N1 es de casi 50%, en tanto que es de cerca de 20% en
la enfermedad en etapa N2. Sin embargo, slo 20% de los casos de tumores en etapa N2 son
tcnicamente resecables, y a menudo se descubre que se encuentran en etapa N2 nicamente
durante la toracotoma. La intervencin quirrgica para los tumores en etapa N2 es el aspecto
ms controvertido en el tratamiento quirrgico del cncer pulmonar. Los pacientes con
tumores en etapa N2 pueden clasificarse en dos tipos:
1) con enfermedad "mnima" (afeccin de slo un ganglio, con focos microscpicos que
por lo general se descubren en la toracotoma o en la mediastinoscopia.
2) Enfermedad voluminosa "avanzada", que es ms comn y clnicamente evidente en
la tomografa computadorizada y descubierta antes de la intervencin quirrgica.
341
NEUMOLOGA
CANCER DE PULMON
Los pacientes con ganglios mediastnicos positivos contralaterales o bilaterales (N3),
afeccin ganglionar extracapsular o ganglios fijos, no se consideran aptos para reseccin.
Entre los mtodos que hacen posible la reseccin estn reseccin de la pared torcica para
tratar la extensin directa de tumor, neumonectoma con manguito traqueal y lobectoma con
manguito para las lesiones que se encuentran cerca de la carina. La quimioterapia
neocoadyuvante (preoperatoria) tiene tasas de respuesta de 50 a 60% y hace que la
enfermedad no resecable se vuelva resecable en muchos pacientes que responden. La ciruga
torcica videoasistida (video-assisted thoracic surgery, Vats) a travs de una toracoscopia no
suele utilizarse para la reseccin curativa del cncer pulmonar, pero es til en las lesiones
perifricas de pacientes con funcin pulmonar deficiente. Se ha recomendado esta ltima
modalidad para reducir las alteraciones posoperatorias de la funcin pulmonar, el dolor, la
duracin de la hospitalizacin y el tiempo de recuperacin.
Sin embargo, estudios aleatorizados con grupo testigo no han confirmado las ventajas. La
toracotoma abierta sigue siendo el mtodo quirrgico preferente para la reseccin curativa
del cncer pulmonar. Se puede utilizar la ciruga torcica videoasistida con fines de
diagnstico para examinar la superficie de la cavidad pleural y obtener muestras para biopsia
de ganglios pulmonares perifricos o ganglios mediastnicos accesibles; su principal
aplicacin teraputica est en la reseccin de ndulos pulmonares perifricos.
La magnitud de la reseccin es un problema de criterio quirrgico que se fundamenta en los
datos obtenidos durante la exploracin. En general, una reseccin conservadora que
comprende todo el tumor conocido consigue tasas de supervivencia iguales a las logradas
mediante procedimientos ms amplios; sin embargo, la lobectoma es superior a la reseccin
en cua en lo que se refiere a la disminucin de la tasa de recidiva local. Por tanto, se prefiere
la lobectoma a la neumonectoma y a la reseccin en cua, mientras que la reseccin en cua
y la segmentectoma (posiblemente mediante VATS) se reservan para los pacientes con
escasa reserva pulmonar y lesiones pequeas perifricas. Cerca de 40% de todos los pacientes
con cncer de pulmn son intervenidos mediante toracotoma.
342
NEUMOLOGA
CANCER DE PULMON
De ellos, en 75% se efecta reseccin definitiva, slo 12% se exploran para evaluar la
extensin de la enfermedad, y en 12% se realiza un procedimiento paliativo dejando sin
extirpar parte de la lesin tumoral conocida.
Cerca de 30% de todos los pacientes tratados con reseccin de intencin curativa sobrevive
cinco aos, y 15% a 10 aos. La mortalidad hospitalaria a los 30 das tras la reseccin
pulmonar en los centros importantes es tambin muy similar, y se cifra en un 3% para la
lobectoma
en
6%
para
la
neumonectoma. Por tanto, la mayora
de los pacientes en los que se
considera haber realizado al principio
una reseccin "curativa" termina por
fallecer debido a una enfermedad
metastsica (por lo general dentro de
los cinco aos siguientes
ala
intervencin quirrgica).
TRATAMIENTO DE LOS CARCINOMAS OCULTOS Y EN ESTADIO
0
En la situacin infrecuente en la que se detectan clulas malignas en un esputo o en una
muestra de lavado bronquial pero la radiografa de trax tiene un aspecto normal (estadio
tumoral TX), la lesin debe localizarse. En ms de 90% de los casos se puede detectar
mediante una exploracin meticulosa del rbol bronquial con fibrobroncoscopia bajo
anestesia general y la obtencin seriada de cepillados y muestras de biopsia. A menudo, se
encuentra en estos pacientes carcinoma in situ o lesiones multicntricas.
343
NEUMOLOGA
CANCER DE PULMON
Las recomendaciones actuales son realizar la reseccin quirrgica ms conservadora,
permitiendo la extirpacin del cncer y la conservacin del parnquima pulmonar, incluso
cuando los bordes bronquiales son positivos para carcinoma in situ. La supervivencia global
a los cinco aos de estos cnceres ocultos es cercana a 60%. Est indicado seguir de cerca a
estos pacientes, porque la incidencia de aparicin ulterior de cnceres pulmonares
primarios es alta (alrededor de 5% por paciente y ao). Un mtodo novedoso para el
tratamiento de los carcinomas in situ o multicntricos utiliza la hematoporfirina administrada
por va sistmica (que permite localizar los tumores y los sensibiliza a la luz) seguida de
fototerapia broncoscpica.
NDULO PULMONAR SOLITARIO
Cuando un paciente presenta un ndulo pulmonar solitario asintomtico (definido como una
densidad radiolgica completamente rodeada de pulmn con ventilacin normal, de bordes
circunscritos, de cualquier configuracin, por lo general de 1 a 6 cm de dimetro mayor), se
debe tomar la decisin de extirpar el ndulo o realizar seguimiento. Alrededor de 35% de
todas estas lesiones son malignas en el adulto, siendo una gran parte cnceres primarios de
pulmn; no obstante, menos de 1% son malignas en los pacientes no fumadores de menos de
35 aos de edad. Se realiza una anamnesis completa, que incluya los antecedentes de
consumo de tabaco, exploracin fsica, anlisis habituales, fibrobroncoscopia y estudio de
radiografas y CT de trax antiguas. La PET es til para la deteccin de tumores mayores de
1 cm de dimetro. Si no se obtiene de forma inmediata un diagnstico, los siguientes factores
de riesgo abogaran en favor de proceder a la reseccin para establecer un diagnstico
histolgico:
antecedentes de tabaquismo: edad de 35 aos o ms;
lesin relativamente grande
ausencia de calcificacin
presencia de sntomas torcicos
atelectasia
neumonitis o adenopata asociada
344
NEUMOLOGA
CANCER DE PULMON
En la actualidad, slo dos criterios radiogrficos predicen de forma fiable la naturaleza
benigna de un ndulo pulmonar solitario: la ausencia de crecimiento a lo largo de un perodo
superior a dos aos y ciertos patrones caractersticos de calcificacin. La calcificacin por s
sola no excluye malignidad; sin embargo, las calcificaciones en forma de un ncleo central
denso, la presencia de mltiples focos punteados, la calcificacin en "ojo de buey"
(granuloma) o en "palomitas de maz" (hamartoma) son muy sugerentes de que se trata de
una lesin benigna.
Cuando no se cuenta con radiografas antiguas y no se observan estos patrones caractersticos
de calcificacin, es razonable el siguiente mtodo: en los pacientes no fumadores de menos
de 35 aos de edad se pueden realizar CT de trax seriadas cada tres meses durante un ao y
despus anualmente. En caso de encontrar cualquier crecimiento relevante, es necesario un
diagnstico histolgico.
En los pacientes de ms de 35 aos de edad y en todos los pacientes con antecedentes de
tabaquismo, se debe realizar un diagnstico histolgico. La muestra para diagnstico
histolgico puede obtenerse en el momento de la reseccin del ndulo o, cuando se trate de
un paciente de alto riesgo quirrgico, a travs de VATS o de biopsia transtorcica con aguja
fina. En algunos centros se utiliza preoperatoriamente la aspiracin con aguja fina en todas
estas lesiones; sin embargo, suele ser necesaria la extirpacin de todas las lesiones positivas
y confirmar por histologa (en una muestra obtenida por reseccin) la mayor parte de los
casos de datos citolgicos negativos. Aunque se ha hecho mucho por ahorrar una operacin
a los pacientes, la alta probabilidad de encontrar un tumor maligno (en particular en los
fumadores de ms de 35 aos de edad) y las excelentes posibilidades de curacin quirrgica
cuando el tumor es pequeo, sugieren la idoneidad de un tratamiento radical de estas lesiones.
Se est investigando la aplicacin de la CT espiral con dosis bajas a grupos de poblacin de
riesgo alto.
345
NEUMOLOGA
CANCER DE PULMON
Esta prueba permite identificar un gran nmero de ndulos pulmonares asintomticos que
requieren evaluacin. Alrededor de 23% de los pacientes con riesgo alto estudiados mediante
esta prueba presenta alguna anomala, y cerca de 12% de las anomalas detectadas
representan cncer de pulmn. El American College of Radiology ha desarrollado una
calificacin de las lesiones detectadas mediante tomografa computadorizada y las ha
designado como "benignas", "indeterminadas" o "anormales".
Las lesiones >1 cm de dimetro suelen extirparse; las que tienen 1 cm se someten a
evaluacin de vigilancia para establecer si presentan cambio, a intervalos de tres a seis meses.
RADIOTERAPIA DE INTENCIN
CURATIVA
En los pacientes en estadio III, as como en aqullos
en estadio I o II que rechazan la intervencin
quirrgica o que no parecen aptos para la reseccin
pulmonar por razones de carcter mdico, debe
valorarse la aplicacin de radioterapia con intencin
curativa. La decisin de administrar radioterapia
potencialmente curativa en dosis altas se fundamenta
en la extensin de la enfermedad y en el volumen del
trax que requiere irradiacin. En general, no se consideran aptos para este tipo de
radioterapia curativa a los pacientes con metstasis a distancia, ganglios linfticos
supraclaviculares positivos, derrame pleural o afeccin cardaca. La supervivencia media de
los pacientes con cncer pulmonar no microctico y resecable limitado al trax sometidos a
radioterapia primaria con intencin curativa es inferior a un ao. Sin embargo, 6% de estos
pacientes estn vivos a los cinco aos y curan con radioterapia sola. Adems de su capacidad
curativa, la radioterapia, al controlar el tumor primario, puede aumentar la calidad de vida y
la supervivencia en los pacientes no curados.
346
NEUMOLOGA
CANCER DE PULMON
El tratamiento implica por lo general dosis de 55 a 60 Gy en el plano medio; el principal
motivo de preocupacin es la cantidad de parnquima pulmonar y de otros rganos torcicos
incluida en el volumen irradiado, como la mdula espinal, el corazn y el esfago. En
ocasiones, cuando existe una enfermedad pulmonar subyacente importante se requiere
encontrar un trmino medio en el plan de tratamiento, debido al efecto perjudicial de la
radiacin en la funcin pulmonar.
El desarrollo de neumonitis por radiacin es proporcional a la dosis de irradiacin y al
volumen de pulmn incluido el campo irradiado. El sndrome clnico completo (disnea, fiebre
y un infiltrado radiogrfico correspondiente al campo tratado) se observa en 5% de los casos.
Durante el tratamiento se produce esofagitis aguda por radiacin, pero suele resolverse por
s sola; es necesario evitar la lesin de la mdula espinal mediante una planificacin
cuidadosa del tratamiento. La radioterapia acelerada hiperfraccionada continua implica la
aplicacin de 36 tratamientos de 1.5 Gy tres veces al da durante 12 das consecutivos, hasta
una dosis total de 54 Gy. La tcnica de CHART ha permitido aumentar la tasa de
supervivencia a los dos aos desde 20 a 29%, aunque con una mayor incidencia de esofagitis.
La braquiterapia (radioterapia local suministrada colocando "semillas" radiactivas en un
catter en el lecho tumoral) es una manera de administrar una dosis local alta preservando el
tejido normal circundante.
TERAPUTICA DE COMBINACIN CON FINES CURATIVOS
Despus de una reseccin aparentemente completa, la radioterapia coadyuvante no mejora la
supervivencia y puede ser nociva en pacientes con enfermedad en etapas N0 y N1.
Los carcinomas del surco pulmonar superior que producen sndrome de Pancoast se tratan
por lo general mediante radioterapia combinada con ciruga.
347
NEUMOLOGA
CANCER DE PULMON
En estos pacientes se deberan realizar los procedimientos de estadificacin preoperatoria
acostumbrados, como la mediastinoscopia, CT y PET, para evaluar la extensin tumoral, as
como una exploracin neurolgica (y a veces estudios de la velocidad de conduccin
nerviosa) para documentar los datos neurolgicos. En ocasiones no se realiza un diagnstico
histolgico, pero la combinacin de la localizacin del tumor y la distribucin del dolor
permite una exactitud diagnstica de cncer superior a 90%. Si la mediastinoscopia es
negativa, se pueden utilizar dos modalidades curativas en el tratamiento del tumor con
sndrome de Pancoast. En la primera, se administra en la zona radioterapia preoperatoria (30
Gy en 10 sesiones de tratamiento), seguida de una reseccin en bloque del tumor y de la
pared torcica afectada tres a seis semanas ms tarde. A los tres aos se han descrito tasas de
supervivencia de 40% en los carcinomas escamosos y de 20% en los adenocarcinomas y
carcinomas de clulas grandes. Otra modalidad consiste en la administracin de radioterapia
exclusivamente en dosis curativas con un fraccionamiento normalizado, que permite obtener
tasas de supervivencia similares a las del tratamiento de combinacin. La quimioterapia con
etopsido y cisplatino ms radioterapia en la zona produce altas tasas de resecabilidad
tumoral y una supervivencia a cuatro aos >50 por ciento.
Se ha realizado un metaanlisis de los beneficios de la quimioterapia en los pacientes con
cncer pulmonar no microctico utilizando datos actualizados procedentes de 9 387 pacientes
tomados de 52 ensayos clnicos aleatorizados, tanto publicados como sin publicar, siendo la
supervivencia el principal parmetro medido. Los regmenes con cisplatino fueron bastante
ms eficaces que la ausencia de tratamiento. Los ensayos clnicos con pacientes en estadio
precoz de la enfermedad en los que se compar la ciruga con la ciruga ms quimioterapia
arrojaron un cociente de riesgo de 0.87 (reduccin del riesgo de muerte a los cinco aos de
13%) en favor de la quimioterapia. Los intervalos de confianza de estos datos son amplios.
Estudios aleatorizados que estn en marcha parecen mostrar beneficio de la quimioterapia
coadyuvante contra la enfermedad en etapas I y II.
348
NEUMOLOGA
CANCER DE PULMON
Los beneficios de mayor importancia clnica se obtienen cuando se aade la quimioterapia a
la radioterapia en la enfermedad localmente avanzada (estadio IIIB y algunos casos en estadio
IIIA), y cuando se administra la quimioterapia preoperatoriamente como tratamiento
neocoadyuvante en el estadio IIIA. La quimioterapia neocoadyuvante prequirrgica se utiliza
con frecuencia en los casos en estadio IIIA. La teraputica combinada prequirrgica, seguida
de reseccin quirrgica, ha mostrado resultados preliminares promisorios. Todava no se ha
definido si la ciruga aade algn tipo de beneficio cuando se realiza tras la quimioterapia.
Despus de exponer adecuadamente al paciente cul es el cociente riesgo/beneficio de la
administracin de quimioterapia, este tratamiento se puede aplicar en un contexto asistencial.
En los casos de enfermedad en estadio IIIA, son posibles opciones teraputicas la reseccin
seguida de radioterapia y quimioterapia posquirrgicas en los casos N2, la quimioterapia
neocoadyuvante seguida de reseccin quirrgica, y la quimiorradioterapia neocoadyuvante
seguida de reseccin. En los casos en estadios IIIB y IIIA con tumor de gran tamao, la
quimioterapia neocoadyuvante (dos a tres ciclos de una combinacin basada en el cisplatino)
seguida de la radioterapia torcica (60 Gy) ha mejorado la supervivencia media desde 10 a
14 meses, y la tasa de supervivencia a los cinco aos desde 7 a 17%, en comparacin con los
resultados obtenidos al administrar nicamente radioterapia. Se est investigando la
administracin de radioterapia y quimioterapia de manera simultnea; han aumentado los
cuadros de mielotoxicosis y de esofagitis, pero todava no se ha demostrado una mayor
supervivencia.
Tambin son necesarios ensayos clnicos aleatorizados para evaluar la utilidad, tanto en el
contexto coadyuvante como en el neocoadyuvante, de los nuevos agentes con actividad frente
al cncer pulmonar no microctico, entre los cuales se encuentran los taxanos (paclitaxel y
docetaxel), la vinorrelbina, la gemcitabina y las camptotecinas (topotecn e
irinotecn).
349
NEUMOLOGA
CANCER DE PULMON
CNCER PULMONAR NO MICROCTICO DISEMINADO
Hasta 70% de los pacientes con cncer pulmonar no microctico irresecable tienen mal
pronstico. Se observan medias de supervivencia de 34, 25, 17, ocho y cuatro semanas en los
pacientes cuya clase funcional es 0 (asintomticos), 1 (sintomticos, completamente
ambulantes), 2 (en cama menos de 50% del tiempo), 3 (en cama ms de 50% del tiempo) y
4 (en cama todo el tiempo), respectivamente. En el tratamiento mdico convencional, la
utilizacin sensata de los medicamentos contra el dolor, y el empleo apropiado de la
radioterapia, as como la quimioterapia ambulatoria, son la piedra angular del tratamiento.
En general, los pacientes cuyo tumor primario causa sntomas como obstruccin
bronquial con neumonitis, hemoptisis u obstruccin de la va respiratoria superior o de la
vena cava superior deben recibir radioterapia para el tumor primario. El argumento en favor
del tratamiento profilctico del paciente asintomtico es evitar la aparicin de sntomas
torcicos importantes. Por lo general se administra un ciclo de tratamiento de 30 a 40 Gy a
lo largo de dos a cuatro semanas sobre el tumor. Las frecuencias de alivio de los sntomas
intratorcicos por la radioterapia son: hemoptisis, 84%; sndrome de la vena cava superior,
80%; disnea, 60%; tos, 60%; atelectasia, 23%; y parlisis de cuerdas vocales, 6%. Otros
sntomas de enfermedad metastsica tratados con radioterapia son el taponamiento cardaco
(que se trata con pericardiocentesis y radioterapia en la totalidad de la silueta cardaca), las
metstasis seas dolorosas (con alivio en 66% de los casos), la compresin cerebral o medular
y la afeccin del plexo braquial. Por lo general cuando existen metstasis cerebrales o
compresin medular, se administra tambin dexametasona (en dosis de 25 a 100 mg/da
repartidos en cuatro tomas), disminuyendo rpidamente la dosis hasta la ms baja que alivie
los sntomas.
Es frecuente que se detecten metstasis cerebrales como localizacin aislada de recidiva en
los pacientes con adenocarcinoma pulmonar controlado por lo dems mediante ciruga o
radioterapia. Sin embargo, no se ha demostrado el valor de la irradiacin craneal profilctica
o de la realizacin de CT craneal en los pacientes asintomticos.
350
NEUMOLOGA
CANCER DE PULMON
Los derrames pleurales son frecuentes y por lo general se tratan con toracocentesis. Si
recidivan y son sintomticos, se utiliza drenaje mediante tubo torcico con administracin de
un agente esclerosante como doxiciclina intrapleural. En primer lugar se vaca por completo
la cavidad torcica. Se instila lidocana al 1% (15 ml), seguida de 50 ml de suero salino
normal. Despus se disuelven 10 g de talco estril en 100 ml de suero salino normal,
inyectando la solucin a travs del tubo torcico. Se ocluye el tubo durante 4 h si el paciente
lo tolera, movilizando al paciente en distintas posiciones para distribuir el agente
esclerosante. El tubo torcico se retira 24 a 48 h ms tarde, una vez que el drenaje ha
disminuido llamativamente (por lo general hasta menos de 100 ml/24 h). La VATS se ha
utilizado para drenar y tratar grandes derrames malignos. Un catter pleurex a permanencia
equivale a una sonda torcica de drenaje y es mejor tolerado por el paciente. Es difcil el
tratamiento convencional de las lesiones endobronquiales sintomticas que recidivan despus
de la operacin o la radioterapia, o que se desarrollan en los pacientes cuya funcin pulmonar
est gravemente alterada. El tratamiento con lser de neodimio-YAG (itrio-aluminiogranate
[ytrium-aluminum-garnet]) administrado a travs de un fibrobroncoscopio flexible (por lo
general bajo anestesia general), puede paliar los sntomas en 80 a 90% de los pacientes,
incluso cuando el tumor ha recidivado despus de la radioterapia. Otras medidas que pueden
lograr el alivio de la obstruccin tumoral de las vas respiratorias son una radioterapia local
administrada
mediante
braquiterapia,
teraputica
fotodinmica
con
un
agente
fotosensibilizante y las endoprtesis bronquiales.
Quimioterapia
La utilizacin de la quimioterapia en el cncer pulmonar no microctico requiere una toma
de decisiones cuidadosa que sopese los beneficios potenciales y la toxicidad. Sin embargo,
se pueden obtener beneficios discretos en cuanto a supervivencia (de uno a dos meses), la
paliacin de los sntomas y mejora de la calidad de vida con la quimioterapia combinada.
351
NEUMOLOGA
CANCER DE PULMON
352
En ensayos clnicos aleatorizados en los que se ha comparado el tratamiento de apoyo con
este tratamiento ms la quimioterapia en casos de enfermedad avanzada se ha estimado un
cociente de riesgo de 0.73 (disminucin de 27% en el riesgo de muerte al cabo de un ao) en
favor de la inclusin de la quimioterapia. El anlisis econmico demuestra que la
quimioterapia es una medida paliativa con una buena rentabilidad. En 20 a 30% de los
pacientes presenta una respuesta objetiva del tumor a la quimioterapia combinada; sin
embargo, esta respuesta es completa en menos de 5% de los casos. El promedio de
supervivencia de pacientes expuestos a quimioterapia es de nueve a 10 meses, y la tasa de
supervivencia a un ao es de 40%. Por tanto, en los pacientes con cncer pulmonar no
microctico que desean quimioterapia es razonable administrar este tratamiento si el paciente
est en condiciones plenas de caminar, no ha recibido quimioterapia previa, y es capaz de
comprender y aceptar los beneficios y efectos txicos potenciales de este tipo de tratamiento.
La quimioterapia debe incluir uno de los protocolos normalizados publicados, como
paclitaxel ms cisplatino o vinorrelbina ms cisplatino. Los antiemticos ms recientes han
hecho tolerable el tratamiento de manera ambulatoria. Los frmacos nuevos con actividad
demostrada contra el cncer pulmonar no microctico son docetaxel, irinotecn y
gemcitabina. El docetaxel mejora el tiempo de supervivencia en casos de recidiva tras la
quimioterapia inicial. Por otra parte, estn en evaluacin agentes nuevos dirigidos a
receptores del factor de crecimiento y a la angiognesis, as como a las vas de sealacin.
NEUMOLOGA
CANCER DE PULMON
El gefitinib (Iressa) inhibe el receptor a EGF y tiene actividad antitumoral. En ensayos
clnicos se estn investigando las combinaciones ptimas de agentes.
CNCER PULMONAR MICROCTICO
La supervivencia media de los pacientes con cncer pulmonar microctico no tratado es slo
de seis a 17 semanas, mientras que en los pacientes tratados con quimioterapia combinada
esta cifra es de 40 a 70 semanas. Por tanto, la quimioterapia con o sin radioterapia o ciruga
puede prolongar la vida en estos pacientes. El objetivo del tratamiento es lograr una regresin
clnica completa del tumor documentada por la repeticin de los procedimientos realizados
al principio para establecer el estadio y que resultaron positivos. La respuesta inicial,
determinada a las seis a 12 semanas desde el comienzo del tratamiento, predice tanto la
supervivencia media como la supervivencia a largo plazo, y la probabilidad de curacin. Los
pacientes que logran una regresin clnica completa sobreviven ms tiempo que aqullos que
slo experimentan una regresin parcial que, a su vez, sobreviven ms que aqullos que no
muestran respuesta. Para la supervivencia a largo plazo (ms de tres aos) es necesaria una
respuesta completa.
Despus de la valoracin inicial de la extensin, se clasifica a los pacientes como portadores
de un tumor limitado o extenso y como fisiolgicamente capaces o incapaces de tolerar la
quimioterapia combinada o el tratamiento de quimioterapia y radioterapia. La mortalidad
global con quimioterapia combinada inicial, incluso en estos pacientes seleccionados, es de
1 al 5%, comparable con la tasa de mortalidad operatoria de la reseccin pulmonar. Este tipo
de tratamiento debe reservarse a los pacientes en condiciones de caminar, sin antecedentes
de quimioterapia o radioterapia, sin ms problemas mdicos importantes, y con funcin
cardaca, heptica, renal y de mdula sea adecuadas. La Po2 arterial con aire ambiente debe
superar los 6.6 kPa (50 mmHg), y no debe haber retencin de CO2. En los pacientes con
limitaciones en cualquiera de estos aspectos es necesario modificar el tratamiento combinado
inicial o la quimioterapia para evitar una toxicidad excesiva.
353
NEUMOLOGA
CANCER DE PULMON
En todos los pacientes estos tratamientos deben ir acompaados de un apoyo apropiado
contra las complicaciones infecciosas y hemorrgicas, y otras complicaciones mdicas.
Quimioterapia
La combinacin ms utilizada es etopsido ms cisplatino o carboplatino, administrados cada
tres semanas de forma ambulatoria y en cuatro a seis ciclos.
Otro rgimen eficaz est constituido por etopsido, cisplatino y paclitaxel o la combinacin
de irinotecn y etopsido, que confiere una mayor mediana de supervivencia pero es ms
txica que la de etopsido y cisplatino. Son esenciales un tratamiento de apoyo apropiado
(tratamiento antiemtico, administracin de lquido y emboladas de suero salino con
cisplatino, vigilancia de los recuentos sanguneos y de la bioqumica sangunea, vigilancia
de signos de sangrado o infeccin y, si es necesario, administracin de eritropoyetina y de
factor estimulante de colonias), as como ajustar la quimioterapia segn los recuentos de
granulocitos mnimos. La quimioterapia combinada inicial puede provocar una
granulocitopenia entre moderada e intensa (p. ej., recuentos de granulocitos <500 a 1 500/ l)
y trombocitopenia (recuentos plaquetarios <50 000 a 100 000/ l). Despus de los cuatro a
seis ciclos iniciales se debe volver a establecer el estadio para comprobar si el paciente ha
entrado en remisin clnica completa, lo cual viene indicado por la desaparicin total de todas
las lesiones clnicamente evidentes y de los sndromes paraneoplsicos, en una remisin
parcial, o si ha habido ausencia de respuesta o avance tumoral (que se observa en 10 a 20%
de los pacientes). En los pacientes que responden se suspende entonces la quimioterapia. No
se ha demostrado que tenga valor una quimioterapia ms prolongada. Los pacientes cuyos
tumores progresan o no responden deben recibir un rgimen de quimioterapia nuevo o en
fase experimental. El topotecn solo o combinado con paclitaxel es activo en tal tratamiento
de segunda lnea. Se ha demostrado que el etopsido oral en monoterapia produce un
beneficio clnico en el tratamiento inicial de los pacientes ancianos o con una situacin muy
mala.
354
NEUMOLOGA
CANCER DE PULMON
Radioterapia
Se debe administrar radioterapia en todo el cerebro en dosis altas (40 Gy) a los pacientes con
metstasis cerebrales documentadas. Se puede administrar irradiacin craneal profilctica
(prophylactic cranial irradiation, PCI) a aquellos pacientes con respuestas completas, puesto
que disminuye en grado relevante el desarrollo de metstasis cerebrales (que se observan en
60 a 80% de los pacientes que sobreviven dos aos o ms y que no reciben esta irradiacin
profilctica), aunque el efecto beneficioso sobre la supervivencia es pequeo (5%). Debido
a que algunos estudios indican la existencia de posibles dficit en la capacidad cognoscitiva
que podran estar relacionados con la PCI, es necesario estudiar ms detenidamente la calidad
de vida a largo plazo tras la PCI. Debe informarse al paciente de los riesgos y beneficios. En
caso de lesiones sintomticas progresivas en el trax o en otras localizaciones crticas, si estas
zonas no han recibido todava radioterapia, se puede administrar este tipo de tratamiento en
dosis completas (p. ej., 40 Gy en la masa tumoral torcica).
Tratamiento combinado
La mayora de los pacientes con carcinoma microctico pulmonar en estadio limitado deben
recibir teraputica de modalidad combinada con etopsido ms cisplatino (o algn otro
rgimen con cisplatino) y radioterapia torcica simultnea que abarca sitios de enfermedad
confirmada en el trax. Existen efectos txicos agudos y crnicos con la quimiorradioterapia,
ante todo cuando se administran simultneamente. Sin embargo, la radioterapia en el trax
junto con la quimioterapia reduce la tasa de recidiva local y mejora la supervivencia. Se
deben seleccionar los pacientes (enfermedad limitada y una clase funcional de cero a uno con
buena funcin pulmonar inicial) de forma que sea posible administrar la radioterapia en dosis
completas sin sacrificar demasiada funcin pulmonar. En algunos estudios se ha demostrado
que el fraccionamiento de la radioterapia en dos dosis diarias produce una toxicidad menor
y aumenta la supervivencia en comparacin con los tratamientos de aplicacin en una sola
dosis diaria.
355
NEUMOLOGA
CANCER DE PULMON
En el caso de enfermedad extensa, no se suele propugnar la radioterapia en el trax. Sin
embargo, en los pacientes en situacin favorable (p. ej., aqullos con una clase funcional de
cero a uno, buena funcin pulmonar y slo un lugar de diseminacin), se puede considerar el
aadir la radioterapia torcica a la quimioterapia. En pacientes que se encuentran en remisin
completa inducida por quimioterapia, la radioterapia parece aumentar la supervivencia. En
todos los casos, si la quimioterapia es insuficiente para aliviar los sntomas del tumor local,
puede aadirse un rgimen de radioterapia.
Se han descrito tasas de curacin de 20 a 30% en los pacientes con enfermedad limitada y de
1 a 5% en aqullos con enfermedad extendida. En conjunto, cerca de 50% de los pacientes
con enfermedad limitada y 30% de aqullos con enfermedad extendida entran en remisin
completa, y de 90 a 95% de todos los pacientes experimentan una respuesta completa o
parcial. Estas respuestas elevan la supervivencia media hasta 10 a 12meses en los pacientes
con enfermedad extendida y hasta 14 a 18 meses en la enfermedad limitada, a diferencia de
los dos a cuatro meses que sobreviven los pacientes no tratados.
Adems, la mayora de los pacientes experimentan alivio de los sntomas relacionados con
el tumor y mejora del estado funcional. Sin embargo, la conservacin de una buena situacin
en un paciente que recibe quimioterapia ambulatoria requiere criterio y destreza por parte del
onclogo mdico que administra la quimioterapia para evitar una toxicidad indebida
secundaria al tratamiento. Slo en el contexto de un protocolo clnico aprobado se deberan
administrar los nuevos tratamientos como, por ejemplo, nuevas combinaciones de frmacos,
un tratamiento inicial muy intensivo o una teraputica de "reinduccin" con autotrasplante
de mdula sea, y formas novedosas de combinar la quimioterapia, la radioterapia y la
ciruga.
356
NEUMOLOGA
CANCER DE PULMON
Aunque no se recomienda de forma sistemtica la reseccin quirrgica en el cncer pulmonar
microctico, ocasionalmente algunos pacientes con este tipo de cncer cumplen los criterios
habituales de resecabilidad (enfermedad en estadio I o II con ganglios mediastnicos
negativos). Adems, en algunos pacientes este diagnstico histolgico slo se establece
despus de revisar la pieza de extirpacin quirrgica. Se han sealado tasas altas de curacin
(superiores a 25%) en este tipo de pacientes si se utiliza quimioterapia coadyuvante.
PREVENCIN DEL CNCER DE PULMN
Probablemente, impedir que los nios se inicien en el consumo de cigarrillos y ayudar a los
adultos jvenes a que dejen de fumar constituye la medida preventiva ms eficaz para el
cncer de pulmn. Los programas para la interrupcin en el hbito de fumar tienen xito en
5 a 20% de los voluntarios; esta baja eficacia se debe a la naturaleza de la adiccin a la
nicotina.
La quimioprevencin es un mtodo experimental propuesto para reducir el riesgo de cncer
pulmonar. Sin embargo, hasta la fecha no se ha demostrado beneficio de estas medidas, y en
la actualidad por lo menos dos agentes de quimioprevencin putativos, la vitamina E y el
caroteno beta, en realidad aumentan el riesgo de cncer pulmonar en fumadores inveterados.
NEOPLASIAS PULMONARES BENIGNAS
Entre las neoplasias pulmonares benignas, que representan <5% de todos los tumores
primarios, destacan adenomas bronquiales y hamartomas (90% de tales lesiones), as como
un grupo de neoplasias benignas muy raras (tumores epiteliales como los papilomas
bronquiales, los plipos fibroepiteliales; tumores mesenquimatosos como condromas,
fibromas, lipomas, hemangiomas, leiomiomas, seudolinfomas; tumores de origen mixto
como teratomas, y otras enfermedades, como endometriosis). El diagnstico y el tratamiento
primario (ciruga) son bsicamente idnticos en todas estas neoplasias. Se pueden presentar
en forma de tumoraciones centrales que provocan obstruccin de la va respiratoria, tos,
hemoptisis y neumonitis.
357
NEUMOLOGA
CANCER DE PULMON
Las masas pueden ser visibles o no en las radiografas, pero en general son accesibles a la
fibrobroncoscopia. Otras veces se pueden presentar sin sntomas, en forma de ndulos
pulmonares solitarios y, por tanto, su estudio formar parte de la evaluacin de un ndulo
pulmonar solitario. En todos los casos, la amplitud de la ciruga debe establecerse en el
momento de la intervencin, y normalmente se realiza un procedimiento conservador con la
reconstruccin adecuada.
ADENOMAS BRONQUIALES
Los adenomas bronquiales (el 80% de los cuales son centrales) son lesiones endobronquiales
de crecimiento lento; representan 50% de todas las neoplasias pulmonares benignas. Entre
80 y 90% son carcinoides, 10 a 15% tumores adenoqusticos (o cilindromas) y 2 a 3%
tumores mucoepidermoides. Los adenomas aparecen en pacientes de 15 a 60 aos de edad
(edad promedio de 45 aos) en forma de lesiones endobronquiales que a menudo producen
sntomas durante varios aos. Los pacientes pueden tener una tos crnica, hemoptisis
recurrente u obstruccin con atelectasia, colapso lobar, o neumonitis y formacin de
abscesos. Los carcinoides bronquiales, que por lo general tienen una evolucin benigna, y
los cnceres pulmonares microcticos, de gran malignidad, expresan un fenotipo
neuroendocrino. Los carcinoides, al igual que los carcinomas microcticos pulmonares,
pueden segregar otras hormonas como la ACTH o la arginina-vasopresina y, por tanto,
pueden producir sndromes paraneoplsicos que se resuelven con la reseccin. En raras
ocasiones, las metstasis de carcinoides bronquiales (por lo general hepticas) producen el
sndrome carcinoide, con rubefaccin cutnea, broncoconstriccin, diarrea y lesiones
valvulares cardacas, mientras que esto no ocurre con el cncer microctico pulmonar.
Ocasionalmente, los anatomopatlogos pueden encontrar dificultades para diferenciar los
carcinoides de los cnceres pulmonares microcticos. Los tumores carcinoides con aspecto
histolgico inusitadamente agresivo (denominados carcinoides atpicos) dan lugar a
metstasis en 70% de los casos en los ganglios linfticos regionales, el hgado o el hueso, en
comparacin con la tasa de 5% de metstasis en los carcinoides de histologa tpica.
358
NEUMOLOGA
CANCER DE PULMON
Los adenomas bronquiales de todos los tipos, por su localizacin endobronquial a menudo
central, suelen ser visibles mediante la fibrobroncoscopia, y es por este procedimiento como
se obtiene tejido para el diagnstico histolgico. Debido a que estn muy vascularizados,
pueden sangrar profusamente tras la biopsia broncoscpica, y es preciso estar preparados
para afrontar este problema. Es necesario tratar los adenomas bronquiales como
potencialmente malignos, de manera que se requiere su extirpacin, no slo para aliviar los
sntomas, sino tambin porque pueden ser localmente invasores, establecer metstasis y
producir sndromes paraneoplsicos. El tratamiento primario de todos los tipos de adenomas
bronquiales es la extirpacin quirrgica. La extensin de la ciruga se determina en el
momento de la intervencin, que debe ser lo ms conservadora posible. A menudo, basta la
broncotoma con extirpacin local, reseccin en manguito, reseccin segmentaria o
lobectoma. La supervivencia a los cinco aos despus de la reseccin es de 95%, y
disminuye a 70% si existe afeccin de los ganglios regionales. No est claro el tratamiento
de los carcinoides pulmonares metastsicos, puesto que pueden ser de evolucin indolente,
creciendo lentamente a lo largo de muchos aos, o comportarse de una forma anloga al
carcinoma pulmonar microctico. Es necesario evaluar el ritmo de crecimiento y la histologa
del proceso en cada paciente, para establecer si son necesarias, y cundo, la quimioterapia o
la radioterapia.
HAMARTOMAS
La incidencia mxima de los hamartomas pulmonares se produce a los 60 aos de edad, y
son ms frecuentes en los varones. Histolgicamente contienen componentes normales del
tejido pulmonar (msculo liso y colgena) de forma desorganizada. Suelen ser perifricos,
clnicamente silenciosos (asintomticos) y de comportamiento benigno. A menos que los
datos radiogrficos sean patognomnicos de hamartoma, con calcificaciones en "palomitas
de maz", ser necesaria su extirpacin para el diagnstico, en especial si se trata de un
paciente fumador. La VATS puede reducir las complicaciones quirrgicas.
359
NEUMOLOGA
CANCER DE PULMON
METSTASIS PULMONARES
El pulmn es un lugar frecuente de metstasis de tumores primarios extrapulmonares. Por lo
general, esta forma de enfermedad metastsica se considera incurable. Sin embargo, es
preciso considerar dos situaciones especiales. La primera de ellas es la observacin de una
sombra pulmonar solitaria en la radiografa de trax en un paciente portador de una neoplasia
extrapulmonar. Esta sombra puede representar una metstasis o un nuevo tumor maligno
pulmonar primario. Debido a que la evolucin natural del cncer de pulmn es peor que la
de la mayor parte de los otros tumores primarios, en un paciente con un tumor extratorcico
diagnosticado es til enfocar el diagnstico de un ndulo pulmonar nico como si se tratara
de un cncer pulmonar primario, en especial si se trata de un fumador mayor de 35 aos. Esto
implica una valoracin diagnstica activa en busca del cncer en otras localizaciones y, en
caso de no encontrarlo, la reseccin quirrgica del ndulo. La segunda es que en algunos
casos es posible extirpar con intencin curativa mltiples ndulos pulmonares. Se suele
recomendar esta tctica si despus de una valoracin cuidadosa del estadio se encuentra que:
1) el paciente puede tolerar la reseccin pulmonar que se contempla
2) el tumor primario ha sido tratado de forma definitiva y con xito (ausencia de
enfermedad por ms de un ao)
3) todas las metstasis conocidas quedan incluidas en la reseccin pulmonar prevista
La clave es la seleccin y el estudio de los pacientes con el fin de excluir a aqullos con
tumores primarios no controlados y con metstasis extrapulmonares. Entre los tumores
primarios en los que se ha tenido xito realizando resecciones de metstasis pulmonares
figuran el osteosarcoma y los sarcomas de partes blandas; los tumores de colon, recto, tero,
cuello uterino y del cuerpo uterino; el cncer de cabeza y cuello, mama, testculo y glndula
salival; el melanoma; y los tumores de vejiga y rin. Se han registrado tasas de
supervivencia de 20 a 30% a los cinco aos en pacientes cuidadosamente seleccionados, y
los resultados ms espectaculares se han obtenido en los sarcomas ostegenos, en los cuales
la reseccin de metstasis pulmonares (que en ocasiones requiere varias toracotomas) se est
convirtiendo en un mtodo de tratamiento curativo habitual.
360
NEUMOLOGA
361
Separador cor pulmonale
NEUMOLOGA
COR PULMONALE
Cor pulmonale, viene del latn cor o cordis que significa corazn, y pulmonale que significa
pulmonar. El cor pulmonale se define como un aumento de tamao del ventrculo derecho
secundario a alteraciones del pulmn, del trax y la ventilacin o la circulacin pulmonares.
A veces provoca insuficiencia ventricular derecha y una elevacin de la presin telediastlica
transmural del ventrculo derecho.
FISIOPATOLOGA
El volumen sistlico del ventrculo derecho, como el del izquierdo, est regulado por su
precarga, contractilidad y poscarga. Como el ventrculo derecho es un reservorio distensible
bastante fino, pueden observarse variaciones agudas del retorno venoso (p. ej., aumento con
la inspiracin y disminucin con la espiracin) con una variacin escasa de la presin
transmural del ventrculo derecho. Sin embargo, la capacidad del ventrculo derecho para
aumentar su presin sistlica es limitada. En condiciones normales, la poscarga del ventrculo
derecho, estrechamente relacionada con la presin arterial pulmonar, es baja. La presin en
la arteria pulmonar normalmente se eleva cuando la sangre se desplaza al trax al comienzo
del ejercicio, al adoptar la posicin de decbito o con el fro, ansiedad o dolor.
362
NEUMOLOGA
COR PULMONALE
Una presin de impulsin de tan slo 5 cmH2O entre la arteria pulmonar (15 cmH2O) y la
aurcula izquierda (10 cmH2O) en condiciones normales impulsa todo el gasto cardaco de
unos 5 L/min en reposo a travs de los pulmones, y slo se precisa un ligero incremento de
la presin para aumentar el flujo a travs del lecho capilar pulmonar hasta 25 L/min durante
el ejercicio.
363
La gravedad del aumento de tamao del ventrculo derecho en el cor pulmonale depende de
la magnitud del incremento de la poscarga. Cuando la resistencia vascular pulmonar est
aumentada y es relativamente constante, como en las lesiones vasculares o parenquimatosas
graves de los pulmones, durante el ejercicio fsico se produce una elevacin del gasto
cardaco que puede aumentar considerablemente la presin en la arteria pulmonar. La
poscarga del ventrculo derecho aumenta con la hiperinsuflacin pulmonar, como ocurre en
la neuropata obstructiva crnica (chronic obstructive lung disease, COLD), porque los
capilares alveolares se encuentran comprimidos y los vasos pulmonares estn alargados. La
poscarga del ventrculo derecho puede aumentar tambin cuando el volumen pulmonar
disminuye tras una reseccin pulmonar amplia, as como en las enfermedades pulmonares
restrictivas, donde los vasos pulmonares estn comprimidos y distorsionados. La poscarga
del ventrculo derecho aumenta con la vasoconstriccin pulmonar inducida por hipoxia o
acidosis, causas importantes de hipertensin pulmonar.
Las principales causas de elevacin de la poscarga del ventrculo derecho, la cual causa el
cor pulmonale son las enfermedades vasculares o parenquimatosas de los pulmones.
ENFERMEDADES VASCULARES PULMONARES
En estos trastornos, la poscarga del ventrculo derecho est aumentada como consecuencia
de la restriccin del flujo sanguneo pulmonar. En el cor pulmonale secundario a una
enfermedad vascular pulmonar, la hipertensin pulmonar es habitualmente ms grave que en
las enfermedades parenquimatosas pulmonares.
NEUMOLOGA
COR PULMONALE
El cor pulmonale crnico como consecuencia de una enfermedad vascular pulmonar puede
ser consecuencia de embolias pulmonares repetidas, vasculitis pulmonar, vasoconstriccin
pulmonar por grandes alturas, cardiopatas congnitas con cortocircuito de izquierda a
derecha, as como de enfermedad venooclusiva pulmonar. Cuando se desconoce la causa de
la elevacin de la resistencia vascular pulmonar, el trastorno se denomina hipertensin
pulmonar primaria.
COR PULMONALE DEBIDO A EMBOLIAS PULMONARES
Este trastorno se asocia a dos sndromes diferentes.
Cor pulmonale agudo
Se calcula que en Estados Unidos mueren anualmente unas 50 000 personas como
consecuencia de enfermedad vascular pulmonar emblica.
Probablemente, la mitad fallece en la primera hora por insuficiencia cardaca derecha aguda
a causa de las embolias masivas o mltiples. La liberacin repentina y masiva de mbolos
causa una situacin de bajo gasto debida a incapacidad del ventrculo derecho para generar
la presin necesaria para impulsar la sangre a travs del lecho pulmonar afectado de forma
aguda. La depresin del gasto cardaco puede deberse tambin a una embolia de tamao
moderado si la circulacin pulmonar estaba muy afectada por una enfermedad vascular o
parenquimatosa pulmonares preexistentes. El ventrculo derecho comienza a fallar cuando la
presin sistlica se ve obligada a duplicarse bruscamente, es decir, supera los 50 mmHg.
La insuficiencia ventricular derecha aguda secundaria a embolia pulmonar se sospecha por
el antecedente de disnea intensa y colapso cardiovascular de comienzo brusco en un paciente
con trombosis venosa o predispuesto a ella.
364
NEUMOLOGA
COR PULMONALE
MANIFESTACIONES CLNICAS
La insuficiencia ventricular derecha aguda causa palidez, diaforesis, hipotensin y pulso
rpido y dbil. Las venas del cuello estn distendidas y con frecuencia muestran ondas v
prominentes de insuficiencia tricuspdea. El hgado puede ser pulstil, estar aumentado de
tamao y doloroso a la palpacin. El soplo sistlico de la insuficiencia tricuspdea en el borde
esternal puede ir acompaado de un galope presistlico (S4). Los gases arteriales con
frecuencia muestran una Pao2 reducida por desequilibrio ventilacin/perfusin y una PaCO2
baja por hiperventilacin.
TRATAMIENTO
El aumento de la precarga del ventrculo derecho se puede lograr mediante una expansin
cuidadosa de la volemia, que ayuda a mantener el gasto cardaco en el cor pulmonale agudo.
Si la vasoconstriccin pulmonar hipxica propicia la hipertensin pulmonar, la inhalacin de
O2 al 100% reduce la poscarga ventricular derecha.
COR PULMONALE CRNICO SECUNDARIO A ENFERMEDAD
VASCULAR PULMONAR
A diferencia de lo que ocurre en la tromboembolia aguda masiva, cuando la elevacin de la
resistencia vascular pulmonar y la hipertrofia del ventrculo derecho se producen de modo
gradual, pueden generarse altas presiones vasculares pulmonares, que a veces incluso se
acercan a los niveles arteriales sistmicos. El cor pulmonale crnico puede ser causado por
mbolos recurrentes de tamao medio que no se disuelven, sino que se organizan y causan
una hipertensin pulmonar tromboemblica crnica. Las partculas inyectadas por el
consumo de drogas por va intravenosa, los parsitos o el tejido tumoral que embolizan el
lecho vascular pulmonar pueden causar tambin hipertensin pulmonar persistente. El cor
pulmonale crnico puede obedecer tambin a hipertensin pulmonar primaria o a cualquier
365
NEUMOLOGA
vasculitis crnica difusa, como la asociada a colagenopatas que a veces afecta al lecho
vascular pulmonar, en especial el sndrome CREST.
Manifestaciones clnicas
La disnea y taquipnea son rasgos caractersticos de la hipertensin pulmonar por vasculopata
pulmonar. Pueden resultar molestas incluso durante el ejercicio ligero y no se alivian
sentndose erguido. Otra molestia frecuente es la tos no productiva. Puede haber dolor en la
parte anterior del trax, por dilatacin aguda de la raz de la arteria pulmonar o a isquemia
del ventrculo derecho. La elevacin de la presin venosa sistmica puede causar
hepatomegalia y edema maleolar.
En ocasiones existe cianosis por hipoxemia arterial y bajo gasto cardaco. Es posible que se
perciba el choque de punta del ventrculo derecho a lo largo del borde esternal izquierdo o
en el epigastrio, y en la parte alta del lado izquierdo del esternn se puede or un chasquido
de expulsin pulmonar de tono agudo. El segundo componente (pulmonar) del segundo tono
cardaco est intensificado y puede palparse; a veces hay desdoblamiento fijo y estrecho del
segundo ruido y un galope ventricular derecho protodiastlico (S3) que aumenta con la
inspiracin. Con frecuencia se ausculta un soplo sistlico de insuficiencia tricuspdea, que
aumenta con la inspiracin; en algunos casos se oye tambin un soplo diastlico de
insuficiencia pulmonar. En el pulso venoso yugular se ven ondas a (y a veces tambin v)
prominentes. El comienzo de la insuficiencia ventricular derecha se refleja en el aumento de
la presin venosa, la aparicin de ondas v mayores asociadas a un empeoramiento de la
insuficiencia tricuspdea, el reflujo hepatoyugular y un ritmo de galope por tercero y cuarto
ruidos. Estos datos de la exploracin en casos de insuficiencia ventricular derecha pueden
desaparecer con rapidez cuando la presin arterial pulmonar se reduce bruscamente con el
alivio de la hipoxemia.
366
NEUMOLOGA
COR PULMONALE
ESTUDIOS DE LABORATORIO
En la radiografa se ve un aumento de tamao del tronco pulmonar y de los vasos hiliares,
as como de la rama descendente de la arteria pulmonar derecha. Para confirmar el
diagnstico de enfermedad vascular pulmonar emblica son tiles las gammagrafas
pulmonares de ventilacin y perfusin, y la flebografa sistmica, que muestra una trombosis
venosa profunda de los miembros inferiores. En presencia de hipertensin pulmonar grave,
el electrocardiograma (ECG) muestra una onda P pulmonar, desviacin del eje a la derecha
e hipertrofia del ventrculo derecho.
La ecocardiografa permite medir el espesor de la pared del ventrculo derecho y muestra el
crecimiento de la cavidad del ventrculo derecho en relacin con el izquierdo. El tabique
interventricular puede estar desplazado hacia la izquierda y se desplaza de manera paradjica
con el ciclo cardaco. La presin sistlica de la arteria pulmonar y del ventrculo derecho
pueden calcularse midiendo el reflujo tricuspdeo mximo y el reflujo pulmonar mediante
ecografa con Doppler.
La resonancia magntica resulta til para medir la masa del ventrculo derecho, espesor de la
pared, volumen de la cavidad y la fraccin de expulsin.
El cateterismo cardaco permite una medicin precisa de las presiones vasculares
pulmonares, un clculo de la resistencia vascular pulmonar, y la respuesta de stas al oxgeno
y a los vasodilatadores. A veces el cateterismo ayuda a descartar cardiopatas congnitas y
enfermedades del hemicardio izquierdo entre pacientes con cor pulmonale, aparte de permitir
la angiografa pulmonar para confirmar la naturaleza de la obstruccin vascular. Las
mediciones de la presin y del flujo vasculares pulmonares durante el esfuerzo revelan, en
ocasiones, aumentos anmalos de la presin sistlica y diastlica de la arteria pulmonar o de
la presin diastlica del ventrculo derecho, o bien una respuesta insuficiente del gasto
cardaco.
367
NEUMOLOGA
COR PULMONALE
La biopsia pulmonar puede ser til para demostrar vasculitis en ciertos tipos de enfermedad
vascular pulmonar, como colagenopatas, artritis reumatoide y granulomatosis de Wegener.
ENFERMEDADES PARENQUIMATOSAS PULMONARES
Las enfermedades pulmonares obstructivas y restrictivas pueden causar cor pulmonale, con
mayor frecuencia las primeras. En estos trastornos habitualmente slo hay elevaciones
discretas de la presin arterial pulmonar. El desarrollo de cor pulmonale empeora el
pronstico de los pacientes con enfermedad respiratoria, no slo porque no se puede corregir
la insuficiencia ventricular derecha, sino porque refleja la gravedad del trastorno pulmonar.
TRATAMIENTO
La infeccin respiratoria aguda, que suele desencadenar la insuficiencia ventricular derecha,
exige un tratamiento inmediato y eficaz. La hipoxia alveolar en reposo y durante el ejercicio
y el sueo precisa correccin mediante una mejora de la ventilacin alveolar (alivio de la
obstruccin respiratoria y aumento prudente de la concentracin de oxgeno en el aire
inspirado). El tratamiento a largo plazo con O2 resulta til para los pacientes con COLD
grave y reduce la presin arterial pulmonar y la resistencia vascular pulmonar. Los
broncodilatadores y antibiticos reducen la obstruccin del flujo respiratorio y los diurticos
alivian el edema. Los diurticos del asa deben utilizarse con precaucin, ya que pueden
causar alcalosis metablica que inhibe el estmulo de la respiracin. Se recomiendan los
digitlicos en presencia de insuficiencia ventricular derecha manifiesta, y se sopesarn las
flebotomas de poca cuanta si el hematcrito supera el 55 a 60%. En dichos momentos se
valora la inhalacin de xido ntrico y la infusin de prostaciclina como medidas para reducir
la hipertensin pulmonar.
368
NEUMOLOGA
COR PULMONALE
369
NEUMOLOGA
370
Separador tromboembolia p
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
PREDISPOSICIN A LA EMBOLIA PULMONAR
Diversos factores adquiridos y genticos contribuyen a la probabilidad de que ocurra
tromboembolia venosa. Las predisposiciones adquiridas incluyen viajes areos prolongados,
obesidad, tabaquismo de cigarrillos, empleo de anticonceptivos orales, embarazo, restitucin
hormonal posmenopusica, intervenciones quirrgicas, traumatismos y problemas mdicos
como sndrome de anticuerpos antifosfolpidos, cncer, hipertensin arterial general y
neuropata obstructiva crnica.
La trombofilia contribuye de manera notable al riesgo de trombosis venosa, a menudo como
consecuencia de un factor de riesgo hereditario en combinacin con predisposicin adquirida.
Las dos mutaciones genticas autosmicas dominantes ms frecuentes son la del factor V de
Leiden y la del gen de la protrombina. Slo una minora de los pacientes con tromboembolia
venosa tienen factores genticos predisponentes identificables.
Algunos de los que los tienen jams desarrollarn signos clnicos de trastornos de la
coagulacin.
371
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
FISIOPATOLOGA EMBOLIZACIN
Cuando los trombos venosos son desalojados de su lugar de formacin, embolizan la
circulacin arterial pulmonar o, paradjicamente, la circulacin arterial a travs de una
persistencia del agujero oval o de un defecto de tabicacin auricular. Alrededor de la mitad
de los pacientes con trombosis de vena plvica o trombosis venosa profunda proximal de la
pierna tienen tromboembolia pulmonar, que suele ser asintomtica. Las trombosis aisladas
de la vena de la pantorrilla plantean un riesgo menor, pero son la fuente ms comn de
embolia paradjica. A causa del
aumento del empleo de catteres
venosos centrales permanentes
para la hiperalimentacin y la
quimioterapia, al igual que de la
instalacin ms frecuente de
marcapasos
desfibriladores
cardacos internos permanentes,
la
trombosis
extremidad
venosa
superior
de
se
la
est
convirtiendo en un problema ms
frecuente. Estos trombos pueden
desprenderse del mismo modo y
producir tromboembolia pulmonar.
372
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
FISIOLOGA
La embolia pulmonar puede tener los siguientes efectos:
Aumento de la resistencia vascular pulmonar debida a la obstruccin vascular o a los
agentes neurohumorales, incluida la serotonina.
Alteracin del intercambio gaseoso debido al aumento del espacio muerto alveolar
por obstruccin, hipoxemia como consecuencia de hipoventilacin alveolar en el
pulmn no obstruido, desviacin derecha-izquierda y transferencia alterada de
monxido de carbono debida a la prdida de la superficie de intercambio gaseoso.
Hiperventilacin alveolar debida a la estimulacin refleja de los receptores de
irritacin.
Aumento de la resistencia de las vas respiratorias por constriccin de vas
respiratorias distalmente a los bronquios.
Distensibilidad pulmonar reducida por un edema pulmonar, una hemorragia
pulmonar o la prdida de tensoactivo.
DISFUNCIN VENTRICULAR DERECHA
La insuficiencia progresiva del corazn derecho suele ser la causa de muerte por PE. En el
International Cooperative Pulmonary Embolism Registry (ICOPER), la presencia de
disfuncin ventricular derecha en la ecocardiografa basal de los pacientes con PE se asoci
a una duplicacin del ndice de mortalidad a los tres meses. Al aumentar la resistencia
vascular pulmonar sube la tensin de la pared ventricular derecha y perpeta ms la dilatacin
y la disfuncin ventricular derecha. En consecuencia, el tabique interventricular est abultado
hacia el ventrculo izquierdo normal y le comprime. El aumento de la tensin de la pared
ventricular derecha tambin comprime a la arteria coronaria derecha y puede precipitar la
isquemia miocrdica y el infarto ventricular derecho. El defecto de llenado del ventrculo
izquierdo puede llevar a una cada del gasto ventricular izquierdo y la presin arterial general,
provocando isquemia miocrdica, debida a la perfusin comprometida de la arteria coronaria.
Finalmente puede producirse un colapso circulatorio y la muerte.
373
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
DIAGNSTICO
La situacin clnica, en la que se incluyen los factores de riesgo como antecedentes familiares
y personales de tromboembolia venosa, pueden ser sugerentes de PE. Los sistemas de
puntuacin clnica semicuantitativa, como el Sistema de puntuacin diagnstica de Wells,
estn empezando a reemplazar a las estimaciones "gestalt" de las probabilidades clnicas
El sistema de puntuacin de Wells tiene un mximo de 12.5 puntos. Si la puntuacin obtenida
es 4 puntos, la posibilidad de PE ser de 8% nada ms.
374
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
SNDROMES CLNICOS
Los pacientes con PE masiva presentan hipotensin arterial general y suelen tener
tromboembolia anatmicamente extensa. La terapia primaria con tromblisis o
embolectoma proporciona la mayor posibilidad de supervivencia. Los pacientes con PE
moderada a grande en la ecocardiografa presentan una hipocinesia ventricular derecha pero
una presin arterial sistmica normal. El tratamiento ptimo es motivo de controversias; estos
pacientes pueden beneficiarse con la tromblisis o la embolectoma ms que con la
anticoagulacin administrada aisladamente. Quienes experimentan PE pequea a moderada
tienen funcin cardaca y presin arterial general normales. Tienen buen pronstico con
cualquier clase de anticoagulacin adecuada. La presencia de infarto pulmonar suele indicar
una PE pequea, pero que es particularmente dolorosa porque se alberga en la periferia, cerca
de las ramificaciones nerviosas pleurales sensitivas. Sin embargo, pueden ocurrir de manera
concomitante PE centrales de mayor tamao con el infarto pulmonar perifrico.
La embolia pulmonar no trombtica puede pasar inadvertida. Entre las posibles causas se
incluye la embolia grasa despus de traumatismo contuso y las fracturas de los huesos largos,
el embolismo tumoral o el gaseoso. Los adictos a drogas intravenosas pueden inyectarse una
amplia gama de sustancias como pelo, talco o algodn. La embolia de lquido amnitico se
produce cuando la membrana fetal tiene prdidas o se rasga en el borde placentario. El edema
pulmonar observado en este sndrome probablemente se debe a las prdidas de los capilares
alveolares.
SNTOMAS Y SIGNOS
La disnea es el sntoma ms frecuente de la PE y la taquipnea el signo ms frecuente. Mientras
la disnea, el sncope, la hipotensin o la cianosis indican una PE masiva, el dolor pleurtico,
la tos o la hemoptisis suelen indicar una embolia pequea situada distalmente cerca de la
pleura. En la exploracin fsica, las personas jvenes y que antes estaban sanas slo parecen
ansiosas pero por lo dems estn muy bien, incluso con una PE anatmicamente grande.
Quiz experimenten nada ms disnea con el esfuerzo moderado.
375
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Suelen carecer de los signos "clsicos" como
taquicardia, fiebre de grado bajo, distensin
de las venas del cuello o un componente
pulmonar intensificado como segundo ruido
cardaco. En ocasiones sobreviene bradicardia
paradjica.
En los pacientes ms viejos que se quejan de
molestias torcicas vagas, el diagnstico de
PE puede no ser aparente excepto cuando
existan signos de insuficiencia cardaca
derecha. Desgraciadamente, dado que los
sndromes isqumicos coronarios agudos son
tan comunes, puede pasar inadvertida la
posibilidad de una PE potencialmente fatal y
los pacientes son dados de alta del hospital
despus de excluir el infarto de miocardio con
determinaciones
seriadas
de
enzimas
cardacas y electrocardiograma.
DIAGNSTICO DIFERENCIAL
El diagnstico diferencial de la PE es amplio, aunque la PE se conoce como la "gran
enmascaradora", a menudo otras enfermedades simulan una PE. Por ejemplo, cuando
supuestamente se confirma un diagnstico propuesto de PE con una combinacin de disnea,
dolor torcico y gammagrafa pulmonar anormal, 12 horas despus podra ser evidente el
diagnstico correcto de neumona, cuando aparece un infiltrado en la radiografa, se produce
el primer esputo purulento y aparecen fiebre alta y escalofros.
376
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Algunos pacientes tienen una PE y otra enfermedad coexistentecomo una neumona o una
insuficiencia cardaca. En esas circunstancias no se producir la mejora clnica a pesar del
tratamiento mdico estndar de la enfermedad concomitante. Esta situacin puede servir de
clave clnica para la posible coexistencia de tromboembolia pulmonar.
377
TCNICAS DIAGNSTICAS SIN IMAGEN
Suelen ser menos caras, pero tambin menos especficas que las que utilizan imgenes.
Pruebas sanguneas
La concentracin de dmero D medido mediante prueba de inmunoadsorbente ligado a
enzimas (enzyme-linked immunosorbent assay, ELISA) est elevada (>500 ng/ml) en ms
del 90% de los pacientes con PE, lo que refleja la rotura de la fibrina por la plasmina e indica
una tromblisis endgena (aunque clnicamente ineficaz). Sin embargo, la prueba del dmero
D no es especfica y, por este motivo, carece de utilidad para los pacientes que se encuentran
hospitalizados de antemano. Estas concentraciones se incrementan en los pacientes que
sufren infarto del miocardio, septicemia o cualquier enfermedad sistmica grave. La prueba
ELISA para la medicin del dmero D plasmtico tiene un valor de prediccin altamente
negativo y puede utilizarse para ayudar a descartar la presencia de PE. En una valoracin
prospectiva efectuada a un ao, el Departamento de urgencias del Brigham and Women's
Hospital orden efectuar el estudio ELISA de este dmero a los 1 106 pacientes en los que se
sospechaba este trastorno. Funcion como excelente prueba de investigacin, con una
sensibilidad de 96.4% y un valor de prediccin negativo de 99.6 por ciento.
Los datos de la Prospective Investigation of Pulmonary Embolism Diagnosis (PIOPED)
indican que, al parecer en contra de las enseanzas clsicas, las pruebas de los gases
sanguneos arteriales carecen de utilidad diagnstica en caso de PE, incluso aunque
disminuyen con frecuencia los niveles tanto de PO2 como de PCO2. Entre los pacientes
sospechosos de PE, ni la PO2 arterial, ni los clculos del gradiente de oxgeno alveolararterial
pueden diferenciar de modo fiable o detectar a los pacientes con PE real en la angiografa.
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Electrocardiograma
Las anomalas clsicas incluyen taquicardia sinusal; fibrilacin o aleteo auricular de nueva
presentacin; y una onda S en la derivacin I, una onda Q en la derivacin III y una onda T
invertida en la derivacin III.
378
Frecuentemente el eje QRS es superior a 90. La inversin de la onda T en las derivaciones
V1 a V4, quiz el cambio ms comn pero menos conocido, refleja una tensin ventricular
derecha.
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
TCNICAS DE IMAGEN NO INVASORAS
Radiografa de trax
Una radiografa de trax normal o casi normal en un paciente disneico sugiere una PE. Las
anomalas bien establecidas incluyen oligoemia focal (signo de Westermark), una densidad
perifrica en forma de cua encima del diafragma (joroba de Hampton) o una arteria
pulmonar descendente derecha de mayor tamao (signo de Palla).
Ecografa venosa
La trombosis venosa profunda (DVT) confirmada puede ser un aspecto relacionado de
utilidad de la PE. La ecografa del sistema venoso profundo se basa en la prdida de la
compresibilidad venosa como criterio primario para establecer este diagnstico. Cerca de la
mitad de los pacientes que experimentan PE no tienen pruebas de imgenes de este trastorno,
probablemente porque el cogulo ha embolizado de antemano al pulmn o se encuentra en
las venas plvicas, en las que la ecografa suele ser un estudio inadecuado.
379
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Por este motivo, la investigacin de la PE debe proseguir si es elevada la sospecha clnica
de su ocurrencia a pesar del estudio ultrasnico con resultados normales.
Tomografa computadorizada del trax
La tomografa computadorizada (computed tomography, CT) de trax con material de
contraste intravenoso (por lo general 100 ml administrados a una velocidad de 3 a 4 ml/s por
una vena del antebrazo) est sobrepasando a la gammagrafa pulmonar como el principal
mtodo de imgenes para el diagnstico de PE. La CT de trax permite diagnosticar con
eficacia la PE central de gran tamao.
Los aparatos de CT ms modernos permiten efectuar rebanadas mltiples de 1 mm de espesor
del trax durante una sola contencin del aliento de 12 a 15 s, y permiten identificar trombos
de localizacin perifrica en ramas de quinto orden. En los pacientes que no padecen PE, las
imgenes del parnquima pulmonar permiten establecer diagnsticos alternativos no
manifiestos en las radiografas de trax que explican los sntomas y signos de presentacin,
como neumona, enfisema, fibrosis pulmonar, lesiones pulmonares que ocupan espacio y
trastornos patolgicos de la aorta.
380
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Imagen de tomografa computadorizada del trax que pone de manifiesto una tromboembolia
pulmonar bilateral en "silla de montar". Las flechas indican esta configuracin.
Gammagrafa pulmonar
Se inyectan por va intravenosa pequeos agregados de partculas de albmina marcadas con
un radionclido emisor gamma, que quedan atrapadas en el lecho capilar pulmonar. Un
defecto de la gammagrafa de perfusin indica flujo de sangre ausente o reducido, debido
posiblemente a una PE. La gammagrafa de ventilacin, obtenida con gases radiomarcados
inhalados, como xenn o kriptn, mejora la especificidad de la gammagrafa de perfusin.
La gammagrafa de ventilacin alterada indica un pulmn anmalo no ventilado y as
proporciona una explicacin posible de los defectos de perfusin distinta de la PE aguda. Se
define como gammagrafa de gran probabilidad de PE la que tiene ms de dos defectos
segmentarios de perfusin en presencia de ventilacin normal
Estas tres imgenes de perfusin pulmonar pueden ilustrar los defectos segmentarios
mltiples de perfusin en los dos campos pulmonares.
381
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
La gammagrafa de ventilacin, que es normal, no se muestra. La desigualdad notable entre
ventilacin normal y perfusin anormal, hace que esta imagen sea de alta probabilidad de
PE. LPO, oblicua posterior izquierda; POST, posterior; RPO, oblicua posterior derecha.
El diagnstico de PE es muy improbable en los pacientes con gammagrafas normales o casi
normales pero, en cambio, la seguridad es de alrededor del 90% en los pacientes con
gammagrafas de alta probabilidad. Por desgracia, menos de la mitad de los pacientes con PE
confirmada radiogrficamente tiene una gammagrafa de alta probabilidad. Es importante
destacar que hasta el 40% de los pacientes con sospecha clnica de PE elevada y
gammagrafas de "baja probabilidad" tiene PE en la angiografa.
Resonancia magntica (MR) (imgenes intensificadas con contraste)
En la angiografa de resonancia magntica (magnetic resonance, MR) pulmonar se emplea el
agente de contraste gadolinio, que a diferencia del agente yodado que se utiliza para la CT,
no es nefrotxico. El riesgo de que ocurra una reaccin alrgica al gadolinio es muy bajo, y
no se utiliza radiacin ionizante en este estudio. Cuando se compara con el estudio de CT de
primera generacin del trax sus resultados son semejantes. La MR permite valorar tambin
la funcin del ventrculo derecho, lo que la vuelve promisoria como prueba nica tanto para
el diagnstico de la PE como para valorar su efecto hemodinmico.
Ecocardiografa
Ms de la mitad de los pacientes con PE tendrn ecocardiogramas normales. De todas
maneras, esta prueba de imgenes ayuda a la seleccin rpida de los pacientes sumamente
graves en los que es probable este problema clnico. La ecocardiografa de cabecera suele
permitir la distincin, dentro de buenos lmites de seguridad, de las enfermedades que tienen
un tratamiento radicalmente diferente al de la PE, entre ellas infarto agudo de miocardio,
taponamiento pericrdico, diseccinde la aorta y PE complicada con insuficiencia cardaca
congestiva.
382
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Parece especfico de esta ltima el signo de McConnell, que consiste en hipocinesia de la
pared libre del ventrculo derecho con movilidad normal de la porcin apical de este
ventrculo. La identificacin de disfuncin ventricular derecha a causa de PE ayuda a
estratificar el riesgo, delinear el pronstico y planear el tratamiento ptimo.
MODALIDADES DIAGNSTICAS INVASIVAS
Angiografa pulmonar
La angiografa pulmonar selectiva es el examen ms especfico del que se dispone para
establecer el diagnstico definitivo de PE y puede detectar mbolos de tan slo 1 a 2 mm. El
diagnstico definitivo de PE depende de la visualizacin de un defecto de llenado
intraluminal en ms de una proyeccin. Los signos secundarios de PE son la oclusin brusca
("corte") de los vasos; la oligoemia o avascularidad segmentarias; una fase arterial
prolongada con llenado lento; o vasos tortuosos con estrechamiento perifrico. La CT del
trax est reemplazando a la angiografa pulmonar diagnstica porque es menos invasiva.
En la era actual de CT de trax intensificada con contraste, la angiografa pulmonar se reserva
para 1) pacientes con estudios de CT inadecuados desde el punto de vista tcnico, 2) casos
de estudios efectuados con equipos viejos que no permitieron identificar las arterias
pulmonares de cuarto y quinto orden y 3) pacientes que se sometern a intervenciones como
embolectoma con catter o tromblisis dirigida por un dispositivo de esta clase.
Flebografa con contraste
La ecografa venosa ha reemplazado virtualmente a la flebografa con contraste, que es
costosa e incmoda y que, en ocasiones, se acompaa de alergia al material de contraste o
flebitis por este agente.
Enfoque diagnstico integrado
Es aconsejable un diagnstico integrado para enfocar el estudio de una PE.
383
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
La estrategia combina la probabilidad clnica de la PE con los resultados de pruebas no
invasoras, especialmente de dmero D mediante ELISA, ecografa venosa y CT torcica o
gammagrafa pulmonar, para determinar si est aconsejada la angiografa pulmonar.
TRATAMIENTO
Tratamiento primario frente a secundario
El tratamiento primario consiste en disolver el cogulo con tromblisis o extraer el mbolo
por embolectoma. La anticoagulacin con heparina y warfarina o la colocacin de un filtro
en la vena cava inferior constituyen la prevencin secundaria de una PE recurrente ms que
el tratamiento primario.
Estratificacin del riesgo
La estratificacin del riesgo es de importancia crucial para disear la estrategia del
tratamiento. Identificarn a los pacientes de alto riesgo los trastornos como inestabilidad
hemodinmica, disfuncin del ventrculo derecho o elevacin de la concentracin de
troponina a causa de microinfarto del ventrculo derecho.
El tratamiento primario debe reservarse para los pacientes con un riesgo elevado de que la
evolucin clnica sea desfavorable. Cuando la funcin ventricular derecha sigue siendo
normal, se obtienen buenos resultados clnicos con la anticoagulacin exclusivamente
Tratamiento complementario
Entre las medidas auxiliares importantes se incluye el alivio del dolor (en particular con
antiinflamatorios no esteroideos), los suplementos de oxgeno y el apoyo psicolgico. Con
dobutamina (un agonista adrenrgico beta con efectos inotrpicos positivos y vasodilatadores
pulmonares) puede tratarse con xito la insuficiencia cardaca derecha y el choque
cardigeno.
384
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
La carga de volumen se emprender con precaucin debido a que el aumento de dilatacin
ventricular puede conducir a reducciones aun mayores del gasto ventricular izquierdo.
Heparina
La heparina se une a la antitrombina III y acelera su actividad. La antitrombina III es una
enzima que inhibe los factores de coagulacin de trombina (factor IIa), Xa, IXa, XIa y XIIa.
De ese modo, la heparina impide la formacin adicional de trombos y permite que los
mecanismos fibrinolticos endgenos lisen el cogulo que ya se ha formado. Despus de
cinco a siete das de heparina, el trombo residual empieza a estabilizarse en el endotelio de
la arteria o vena pulmonar.
Sin embargo, la heparina no disuelve directamente el trombo ya existente.
GUAS DE REFERENCIA DE CONSENSO MODIFICADAS PARA EL
TRATAMIENTO DE LA EMBOLIA PULMONAR PUBLICADAS POR
EL AMERICAN COLLEGE OF CHEST PHYSICIANS
1. Tratar la DVT y la PE con concentraciones teraputicas de heparina no fraccionada
por va intravenosa, heparina subcutnea ajustada o heparina de peso molecular bajo
durante cinco das por lo menos, y sobreponer esta medicacin con tratamiento
anticoagulante por va oral durante al menos cuatro o cinco das adicionales.
Considerar la conveniencia de un ciclo ms prolongado de heparina, de unos 10 das,
para
la
PE
la
DVT
iliofemoral
grave.
2. En la mayora de los pacientes, pueden iniciarse la administracin de heparina y la
anticoagulacin oral de manera conjunta, con interrupcin de la primera a los cinco
o seis das si el ndice internacional normalizado (international normalized ratio, INR)
ha
sido
teraputica
durante
dos
das
consecutivos.
385
NEUMOLOGA
3. Tratar a los pacientes con factores de riesgo reversibles o limitados por el tiempo
durante tres meses por lo menos. Quienes han experimentado una primera DVT
idioptica deben tratarse por tiempo indefinido. Un rgimen de eficacia comprobada
consiste en administrar warfarina a posologa dirigida a la obtencin de un INR de
2.0 a 3.0 durante seis meses, a lo que sigue warfarina a menor intensidad dirigida para
obtener
un
INR
de
1.5
2.0.
4. El empleo de agentes trombolticos sigue siendo altamente individualizado, y los
clnicos deben tener cierta flexibilidad cuando utilizan estos agentes. Los mejores
candidatos son los individuos que experimentan PE acompaada de inestabilidad
hemodinmica
as como
los
que
sufren trombosis
iliofemoral
masiva.
5. Se recomienda la instalacin de filtro en vena cava inferior cuando existe alguna
contraindicacin para dar tratamiento anticoagulante o ste fracasa, para la embolia
recurrente crnica con hipertensin pulmonar, y con la embolectoma o la
endarterectoma pulmonares concurrentes.
386
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
HEPARINAS DE BAJO PESO MOLECULAR
Estos fragmentos de heparina no fraccionada tienen menos capacidad de ligarse a las
protenas plasmticas y las clulas endoteliales y en consecuencia mayor biodisponibilidad,
una relacin dosis-respuesta ms fiable y una vida media (semivida) ms prolongada que la
heparina no fraccionada. No son necesarios el control de laboratorio o los ajustes de la dosis
a no ser que el paciente sea muy obeso o tenga insuficiencia renal. Por lo tanto, las heparinas
de bajo peso molecular son mucho ms cmodas que la heparina no fraccionada. Un
metaanlisis de ms de 3 500 pacientes con DVT aguda demostr que los pacientes tratados
con heparina de bajo peso molecular tenan una reduccin media del 29% en la mortalidad y
las hemorragias importantes comparados con el grupo de heparina no fraccionada.
Dosificacin
Para la heparina no fraccionada, se administra de ordinario un bolo de 5 000 a 10 000 U
seguido de una aplicacin continua de1 000 a 1 500 U/h. Un tiempo parcial de tromboplastina
activada que sea como mnimo el doble que el valor de control debe proporcionar un nivel
teraputico de heparina. Los nomogramas basados en el peso del paciente pueden ayudar a
ajustar la velocidad de administracin de la heparina. El nomograma ms en boga recurre a
una dosis rpida inicial de 80 U/ kg, seguida de una velocidad de administracin inicial de
18 U/kg/hora.
La enoxaparina ha recibido autorizacin de la U.S. Food and DrugAdministration (FDA)
tanto para la profilaxis como para el tratamiento de los pacientes que llegan a la asistencia
primariamente con un cuadro de DVT acompaado o no de PE concomitante (pero
sintomtica en este ltimo caso). La dosis que se prefiere es de 1 mg/kg dos veces al da. Un
rgimen alternativo de respaldo para los pacientes que slo pueden recibir una inyeccin al
da consiste en 1.5 mg/kg cada 24 h. La FDA ha aprobado a la dalteparina para la profilaxis
de la tromboembolia venosa, pero no para su tratamiento.
387
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Complicaciones
El efecto adverso ms importante de la heparina es la hemorragia. En las hemorragias
potencialmente fatales o intracraneales puede administrarse sulfato de protamina. La
trombocitopenia y la osteopenia asociadas a la heparina son mucho ms frecuentes con las
heparinas de bajo peso molecular que con la no fraccionada. La trombosis que se debe a
trombocitopenia inducida por heparina debe tratarse con un inhibidor directo de la trombina:
argatrobn para los pacientes que experimentan insuficiencia renal o hirudina para quienes
sufren insuficiencia heptica. Son frecuentes las elevaciones de las concentraciones de
transaminasas relacionadas con la administracin de heparina, pero rara vez se acompaan
de toxicidad clnica.
WARFARINA
Este antagonista de la vitamina K evita la activacin por carboxilacin gamma de los factores
de coagulacin II, VII, IX y X. El efecto completo de la warfarina suele necesitar cinco das,
aunque el tiempo de protrombina usado como control se eleva ms rpidamente. Cuando se
inicia la warfarina durante un estado trombtico activo, las concentraciones de protenas C y
S descienden y se crea un potencial trombgeno. Superponiendo heparina y warfarina durante
cinco das puede contrarrestarse el efecto procoagulante de la warfarina sin oposicin. De
ese modo, la heparina acta como un "puente" hasta que se consigue todo el efecto
anticoagulante de la warfarina.
Dosificacin
En un adulto de talla media suele empezarse por una dosis de 5 mg de warfarina.
En los pacientes jvenes obesos o de gran tamao pueden utilizarse dosis de 7.5 o 10 mg.
Los pacientes mal nutridos o que hayan recibido tratamientos prolongados de antibiticos
probablemente son deficitarios en vitamina K y deben recibir dosis iniciales de warfarina
menores, como 2.5 mg.
388
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
Una mutacin gentica rara retrasa el metabolismo de la warfarina, y produce como
consecuencia necesidad de una cantidad mucho menor de este frmaco, 1 a 2 mg/da, para
lograr el efecto teraputico deseado. El tiempo de protrombina se estandariza con el INR, lo
que permite valorar el efecto anticoagulante de la warfarina.
El INR deseado suele ser de 2.5, con lmites de 2.0 a 3.0.
Complicaciones
Como con la heparina, la complicacin ms comn e importante vinculada con la
administracin de warfarina es la hemorragia. Las que sean potencialmente fatales pueden
tratarse con crioprecipitado de plasma fresco congelado (habitualmente 2 U) para conseguir
la hemostasia inmediata. El factor VIIa recombinante es un agente teraputico novedoso
eficaz para las hemorragias que ponen en peligro la vida tras la administracin de warfarina
en exceso. Puede administrarse vitamina K para las hemorragias menos graves, o cuando es
excesivamente elevado el INR en ausencia de hemorragia. Facilitar el restablecimiento de
la dosis uniforme de warfarina la correccin del INR excesivo interrumpiendo
provisionalmente la administracin de este frmaco con prescripcin de una dosis baja de
vitamina K, por ejemplo, 2.5 miligramos.
La necrosis cutnea inducida por la warfarina es una complicacin infrecuente que puede
relacionarse con la reduccin de protena C inducida por la warfarina.Suele asociarse a la
administracin de una dosis inicial alta de warfarina durante un estado trombtico agudo, en
el que se retira la heparina.
Durante el embarazo, debe evitarse la warfarina por su posible embriopata, ms comn con
la exposicin entre la sexta y duodcima semanas de gestacin. Sin embargo, las mujeres
pueden tomar warfarina tras el parto y amamantar sin problemas. Puede administrarse
tambin warfarina con buena seguridad durante el segundo trimestre.
389
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
DURACIN DE LA ANTICOAGULACIN
Los pacientes con PE despus de intervencin quirrgica o traumatismo tienen de ordinario
una tasa baja de recurrencias despus de recibir anticoagulacin durante seis meses. En
contraste, entre los individuos que experimentan PE "idioptica" latasa de recurrencias es
sorpresivamente elevada despus de interrumpirles la anticoagulacin.
El estudio PREVENT establece la necesidad de anticoagulacin con warfarina durante seis
meses, buscar un INR de 2.0 a 3.0 seguido por una duracin indefinida de la anticoagulacin
con warfarina a baja intensidad, con un INR buscado de 1.5 a 2.0.
Filtros de vena cava inferior
Las dos principales indicaciones para la instalacin de un filtro en vena cava inferior son: 1)
hemorragia activa que impide la anticoagulacin, y 2) trombosis venosa recurrente a pesar
de la anticoagulacin intensiva. La prevencin de la PE recurrente en pacientes con
insuficiencia cardaca derecha que no son candidatos a la tromblisis, o la profilaxis en
pacientes de riesgo extremadamente alto, son indicaciones "ms blandas" que se utilizan con
menos frecuencia en la actualidad.
El propio filtro puede fallar al permitir el paso de cogulos de tamao pequeo a intermedio,
porque se producen grandes trombos que embolizan las arterias pulmonares por las venas
colaterales que se desarrollan. Una complicacin ms frecuente es la trombosis de la vena
cava con tumefaccin notable de ambas extremidades inferiores. De manera paradjica, al
ofrecer un nido para la formacin de cogulo, los filtros duplican la tasa de DVT durante los
dos aos que siguen a su instalacin.
390
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
TROMBLISIS
El tratamiento tromboltico invierte rpidamente con buenos resultados la insuficiencia
cardaca derecha y reduce las tasas de mortalidad y de PE recurrente. Por lo general la
tromblisis: 1) disuelve gran parte del trombo arterial pulmonar obstructivo; 2) evita la
liberacin continua de serotonina y otros factores neurohumorales que, de otro modo, podran
exacerbar la hipertensin pulmonar, y 3) disuelve buena parte del origen de los trombos en
las venas plvicas o profundas de la pierna, reduciendo as la probabilidad de PE recurrente.
El rgimen tromboltico preferido es 100 mg de activador del plasmingeno hstico (tissue
plasminogen activator, tPA) recombinante administrado en forma de aplicacin intravenosa
perifrica continua durante 2 h. Los pacientes parecen responder a la tromblisis hasta 14
das despus de ocurrida la PE. MAPPET-3 (Management Strategy and Prognosis of
Pulmonary Embolism Trial) es el estudio de distribucin al azar de mayor tamao sobre la
tromblisis (con empleo de 100 mg de tPA ms anticoagulacin en comparacin con
tratamiento anticoagulante
nada ms); se reclutaron 247 pacientes que experimentaban PE estable desde el punto de
vista hemodinmico. Se requiri intensificacin del tratamiento (incluso administracin de
agentes presores o intubacin) en 24% de los sujetos que reciban anticoagulacin nada ms
en contraste con 12% de los que recibieron activador de plasmingeno hstico.
Entre las contraindicaciones de la tromblisis se incluyen la enfermedad
intracraneal, la ciruga reciente o el traumatismo. Hay alrededor de 1 a 2% de riesgo de
hemorragias intracraneales. La mejor manera de minimizar el riesgo de hemorragia es
seleccionar cuidadosamente a los pacientes en relacin con las contraindicaciones de la
tromblisis.
EMBOLECTOMA
El riesgo de hemorragia intracraneal cuando se efecta tromblisis ha desencadenado la
revaloracin de la embolectoma quirrgica para la PE aguda.
391
NEUMOLOGA
TROMBOEMBOLIA PULMONAR
En el Brigham and Women's Hospital, se operaron 29 pacientes con PE aguda dentro de un
perodo de 25 meses, y tuvieron una tasa de supervivencia de 89%.
Esta tasa elevada de supervivencia se puede atribuir a mejoras en la tcnica quirrgica,
diagnstico y seleccin inicial rpidos y seleccin cuidadosa de cada caso. Una posible
alternativa a la embolectoma quirrgica abierta es la embolectoma mediante catter.
TROMBOENDARTERECTOMA PULMONAR
Los pacientes que presentan hipertensin pulmonar debida a una PE anterior pueden
presentar disnea en reposo o con un ejercicio mnimo. Debe considerarse la
tromboendarterectoma para esos casos que, cuando tiene xito, reducir notablemente, y a
veces curar, la hipertensin pulmonar.
PREVENCIN
La profilaxis contra la PE es de importancia capital porque la tromboembolia venosa es difcil
de identificar y plantea una carga mdica y econmica excesiva.
Las medidas mecnicas y farmacolgicas suelen tener buenos resultados para prevenir esta
complicacin (cuadro 244-3). Los pacientes en alto riesgo pueden recibir modalidades
mecnicas y farmacolgicas combinadas. Medias de compresin graduadas y dispositivos
de compresin neumtica pueden complementar a la administracin de minidosis de
heparina no fraccionada (5 000 U por va subcutnea dos o, de preferencia, tres veces al
da), heparina de bajo peso molecular, un pentasacrido o warfarina. Los sistemas de
recordatorio computadorizados pueden incrementar el empleo de los cuidados preventivos
por estos pacientes. Quienes se han sometido a restitucin total de cadera, restitucin total
de rodilla o una operacin por cncer se beneficiarn con la profilaxis farmacolgica
extendida durante cuatro a seis semanas en total, de manera particular con heparina de bajo
peso molecular.
392
NEUMOLOGA
393
PORTADA NEUMOPATIAS
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
INTRODUCCIN
El intersticio pulmonar est formado por la membrana basal de las clulas endoteliales y
epiteliales (fusionadas en las porciones ms delgadas), fibras de colgeno, tejido elstico,
fibroblastos, y algunas clulas mononucleares. Muchas de las entidades de este grupo son de
causa y patogenia desconocidas; algunas tienen un componente intra-alveolar adems de
intersticial, y hay superposicin frecuente en las caractersticas histolgicas entre las
diferentes enfermedades. Sin embargo, la presencia de signos clnicos, sntomas, alteraciones
radiogrficas y cambios fisiopatolgicos similares justifica su consideracin como un solo
grupo. Aunque las alteraciones de la pared torcica, tambin pueden producir enfermedad
restrictiva, este anlisis se concentrar en las causas parenquimatosas.
Los sntomas y signos importantes de las neumopatas restrictivas se pueden inferir a partir
de los cambios morfolgicos. El dato fundamental de estos trastornos es la reduccin de la
distensibilidad (es decir, es necesaria ms presin para expandir los pulmones porque son
rgidos), que a su vez precisa un aumento del esfuerzo respiratorio (disnea).
Adems, la lesin del epitelio alveolar y de la vasculatura intersticial produce alteraciones
del cociente ventilacin-perfusin, lo que produce hipoxia.
Las radiografas de trax muestran infiltracin difusa por ndulos pequeos, lneas
irregulares. Al progresar la enfermedad, los pacientes pueden presentar insuficiencia
respiratoria, con frecuencia asociada a hipertensin pulmonar y cor pulmonale. Las
enfermedades infiltrativas difusas se clasifican como sndromes c1inicopatolgicos
DEFINICIN
Las enfermedades pulmonares intersticiales difusas (EPID) constituyen un grupo muy
heterogneo de entidades que afectan predominantemente a las estructuras alveolo
intersticiales, a las vas respiratorias y a la vasculatura pulmonar y que presentan
manifestaciones comunes en la clnica, radiologa y funcin respiratoria.
394
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
Trastorno caracterizados principalmente por la afectacin difusa y habitualmente crnica del
tejido conectivo pulmonar, principalmente el intersticio ms perifrico y delicado de las
paredes alveolares.
ETIOLOGA
Los factores etiolgicos involucrados en la EPID son muy variados actualmente se conocen
ms de 150 causas diferentes de EPID, pero slo es posible establecer el diagnstico
etiolgico en aproximadamente el 30-40% de los casos. Existen factores ambientales o
exgenos (exposicin a sustancias orgnicas, maderas, metales, agentes infecciosos como los
virus, frmacos, etc.) que estn involucrados en la patognesis de la enfermedad, sin olvidar
tambin factores endgenos como el reflujo gastroesofgico, la autoinmunidad, etc. Sin
embargo, en la mayora de estas enfermedades desconocemos su etiologa como ocurre con
las NII.
PATOGENIA
En la actualidad se cree que independientemente del tipo de enfermedad intersticial y de la
causa especfica, la manifestacin comn ms temprana de la mayora de las enfermedades
intersticiales es la alveolitis, es decir, la acumulacin de clulas inflamatorias y clulas
efectoras inmunitarias dentro de los tabiques y los espacios alveolares. Si la lesin es leve y
autolimitada, se produce la resolucin con restauracin de la arquitectura normal. Sin
embargo, cuando persiste el agente lesivo, las interacciones celulares que implican a
linfocitos, macrfagos y neutrfilos producen lesin parenquimatosa, proliferacin de
fibroblastos y fibrosis intersticial progresiva.
La activacin de los macrfagos pulmonares es un episodio fundamental en la patogenia de
la fibrosis intersticial. Los macrfagos activados segregan quimiotrrayentes (p. ej., IL-8 y
leucotrieno B4 ) que reclutan y activa un neutrfilos. Los mediadores solubles (oxidantes,
proteasas) liberados desde los macrfagos y los neutrfilos reclutados lesionan las clulas
epiteliales alveolares y degradan el tejido conectivo. Los macrfagos alveolares tambin
segregan mltiples factores ( fibrgenos , como el factor de crecimiento de los fibroblastos,
395
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
El factor de crecimiento y transformacin B (TGF-B) Y el factor de crecimiento derivado de
las plaquetas, que pueden atraer fibroblastos adems de estimular su proliferacin, poniendo
en marcha de esta manera una respuesta de reparacin. Actualmente se piensa que las clulas
epiteliales alveolares no son simplemente objetivos pasivos en este proceso.
La destruccin de los neumocitos de tipo I con frecuencia se acompaa de proliferacin de
los neumocitos de tipo II. Estas clulas segregan factores quimiotcticos (p. ej., protena
quimiotctica de los macrfagos 1) que atraen ms macrfagos al entorno alveolar. Adems,
pueden contribuir a la fibrosis mediante la secrecin del factor de crecimiento derivado de
las plaquetas y otras citosinas fibrgenas como el TGF-B. Se estn desarrollando frmacos
para inhibir la fibrosis inducida por el TGF-B.
DAO ALVEOLAR DIFUSO.
El agente causal, conocido o desconocido, llega a la pared alveolar por va inhalatoria o por
va sangunea. En contacto con el tejido pulmonar, produce un dao en sus clulas
parenquimatosas
en
el
estroma,
cuya
extensin
intensidad
es
muy
variable. Ordinariamente pueden presentarse las alteraciones que siguen.
REACCION INFLAMATORIA
La lesin inicial es seguida de una fase reactiva de variada intensidad y naturaleza. Aparecen
clulas inflamatorias, que infiltran el intersticio y pueden ocupar el alvolo, provenientes de
la transformacin y activacin de clulas tisulares (histiocitos, plasmocitos, linfocitos) y de
la atraccin quimiotctica de clulas circulantes (neutrfilos, eosinfilos, linfocitos, etc.). El
fenmeno inflamatorio puede ser autolimitado o seguir progresando, por persistencia del
agente causal o por efecto de las enzimas y los mediadores liberados por las propias clulas
inflamatorias, que incrementan el dao alveolar. Esta nueva destruccin provoca mayor
reaccin inflamatoria, originando un crculo vicioso que explica la progresin observada en
muchos casos despus de que la noxa causal habra dejado de actuar. En algunos casos el
tejido pulmonar inicialmente alterado puede no ser reconocido por el organismo y
comportarse como un antgeno que provoca la formacin de auto-anticuerpos que aumentan
396
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
el dao y mantienen la inflamacin. La multiplicidad de agentes causales, vas de contacto y
diferencias individuales de reactividad explica la amplia gama de variantes que pueden
presentarse. El carcter difuso del proceso puede deberse tanto a que la noxa afecta de partida
a todo o a la mayor parte del pulmn como a la suma de focos sucesivos. El primer
mecanismo conduce a lesiones histolgicas homogneas, mientras que el segundo lleva a la
coexistencia de zonas normales con otras en diferentes etapas de reaccin y reparacin. La
evolucin temporal de los procesos descritos puede tambin variar ampliamente desde
formas agudas, que en semanas mejoran, se detienen o llevan a la muerte, a formas crnicas
de hasta 15 o ms aos de evolucin, con todas las formas intermedias posibles.
ACTIVACION FIBROBLASTICA
La proliferacin y activacin fibroblstica aparece en algunos casos como una consecuencia
de la inflamacin y en otros sera un fenmeno primario con focos fibroblsticos,
independientemente del grado previo de inflamacin. En ambos casos el resultado es una
fibrosis progresiva. Los efectos de este fenmeno son tambin variados: cuando la membrana
basal del epitelio alveolar queda relativamente indemne, se puede producir una reparacin
que puede ser ntegra o con dao funcional de nula o leve expresin clnica. En el otro
extremo, si la fibrosis es intensa y extensa los neumocitos tipo II proliferados engloban
clulas y detritus intraalveolares y los incorporan a los tabiques alveolares, con lo que la
arquitectura resulta fuertemente distorsionada.
397
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
398
ANATOMIA PATOLGICA
Se han descrito algunos patrones histolgicos definidos, pero, por no ser exclusivos o
especficos de una sola entidad clnico-patolgica, no siempre permiten por s solos
fundamentar el diagnstico final. Este slo puede plantearse a partir del anlisis conjunto de
la histologa con los datos aportados por el clnico y por el radilogo, siendo obvio que la
visin morfolgica aislada de una biopsia, a pesar de su alto valor, no puede decir si existen
factores causales clnicamente identificables o se trata de una forma idioptica o criptognica;
si la enfermedad est confinada al pulmn o es parte de una enfermedad sistmica y cul es
la distribucin y extensin de las lesiones en ambos pulmones.
Los diferentes patrones incluyen combinaciones variables de:
Efectos directos de la lesin, representados por dao del epitelio alveolar o
alteraciones de la pared capilar. Cuando el agente causal es microbiano o particulado,
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
puede constatarse su presencia en el examen histolgico o se pueden detectar embolias
cruricas, agregados plaquetarios, lpidos, etc. Usualmente los procesos reaccionales ocultan
esta fase inicial de la afeccin.
Inflamacin que se desarrolla preponderantemente en el intersticio, pero pueden
extenderse a los espacios alveolares y comprometer bronquolos y vasos pulmonares.
Los tipos de clulas inflamatorias varan segn la entidad patolgica y pueden
disponerse en forma difusa o formar granulomas. Usualmente hay edema y en algunas
pueden encontrarse membranas hialinas formadas por exudados proteinceos y
fibrina.
Proliferacin fibroblstica que puede ser consecuencia de la inflamacin previa o
presentarse como focos fibroblasticos con escasa inflamacin. En ambos casos se
asiste a grados variables de fibrosis que, en los casos extremos oblitera espacios
alveolares y tracciona las paredes de los bronquolos, con formacin de cavidades
qusticas. Este conjunto constituye la etapa terminal, llamada panal de abejas, con
prdida total de la capacidad funcional. Entre ambos extremos es posible encontrar
todo tipo de combinaciones intermedias.
Diversos grados de hiperplasia e hipertrofia de fibras musculares lisas.
FISIOPATOLOGIA
No existe un cuadro fisiopatolgico nico, pero hay algunos elementos comunes
suficientemente frecuentes como para delinear una fisonoma bsica caracterstica. Variando
de acuerdo a la extensin, duracin e intensidad de la afeccin, las principales alteraciones
funcionales producidas por la infiltracin intersticial difusa son:
Disminucin de la distensibilidad pulmonar: debida tanto a un aumento de la rigidez del
intersticio como a la obliteracin de alvolos. La necesidad de generar mayores presiones
negativas para ventilar el pulmn significa un aumento del trabajo respiratorio, que explica
la disnea de estos pacientes. Adems, hay un aumento de reflejos propioceptivos que se
traduce por taquipnea con reduccin del volumen corriente. Las alteraciones de la
399
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
distensibilidad tambin determinan una restriccin, frecuentemente progresiva, de los
volmenes pulmonares, con relacin VEF1 /CVF normal o aumentada. Generalmente no hay
elementos obstructivos, pero en algunas afecciones se comprometen tambin los bronquios
finos. La tos se debera tambin a la mayor rigidez con estimulacin de receptores
propioceptivos.
400
Hipoxemia: se debe a mltiples mecanismos. Por una parte las reas menos distensibles
reciben menos ventilacin, con disminucin regional de la relacin
/Q que es la alteracin
preponderante. Por otra, reas obliteradas, colapsadas o con relleno alveolar actan como
cortocircuitos y, finalmente, existen trastornos de difusin debido a la interposicin de
infiltrado inflamatorio y/o fibrosis entre alvolos y capilares. En la medida que estas
alteraciones se extienden, se produce primero un aumento de la diferencia alvolo-arterial
de O2 en ejercicio y luego en reposo, apareciendo ms adelante hipoxemia. Por la alta
difusibilidad del CO2 y la eficacia de la hiperventilacin compensatoria para su remocin, la
retencin de este gas solo se presenta en etapas terminales.
Hipertensin pulmonar y corazn pulmonar, que se desarrollan por compromiso
anatmico de los vasos pulmonares y por vasoconstriccin hipoxmica. Se exteriorizan
primero en ejercicio para establecerse en reposo en los casos extensos y avanzados.
CLNICA
La enfermedad sugerente de compromiso alveolar infiltrativo difuso est constituido por tres
elementos bsicos:
Disnea de esfuerzos, generalmente progresiva con o sin tos seca.
Compromiso radiogrfico retculo-nodular difuso, con o sin elementos de relleno
alveolar
Limitacin ventilatoria restrictiva, con hipoxemia que se acenta o aparece en
ejercicio
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
En etapas iniciales, algunas de estas alteraciones pueden no estar presentes. La disnea es
primero de grandes esfuerzos, avanzando paulatinamente para presentarse con esfuerzos cada
vez menores, hasta llegar finalmente a ser de reposo. En las formas agudas la progresin
puede ser extremadamente rpida, mientras que en las formas crnicas es lenta, aunque puede
presentar agravaciones espontneas bruscas. Es habitual que, debido a la estimulacin de
receptores en el parnquima rgido, la disnea se acompae de tos seca irritativa que puede
llegar a ser extremadamente molesta.
Aunque la radiografa de trax puede ser normal en fases tempranas, la imagen ms frecuente
y sugerente es la de tipo retculo-nodular, con grados variables de relleno alveolar y reduccin
del volumen pulmonar. La tomografa axial computarizada (TAC) es considerablemente ms
sensible que la radiografa y con alguna frecuencia sus imgenes son suficientemente
especficas como para sugerir a un radilogo experto alguna etiologa o entidad definida
En la espirometra se observa caractersticamente una limitacin restrictiva, aunque
inicialmente puede estar "dentro de lmites normales" debido al amplio rango de stos. En
los gases arteriales, lo ms precoz es el aumento de la diferencia alvolo arterial detectable
primero en ejercicio y, ms adelante, la cada de la PaO2. La medicin de estas alteraciones,
junto a la prueba de caminata en 6 minutos, es especialmente importante para controlar la
evolucin de la enfermedad y el efecto del tratamiento. La capacidad de difusin es otro
ndice importante para el diagnstico y control del tratamiento especializado.
Otras manifestaciones clnicas que pueden estar presentes, sin que formen parte obligada de
la enfermedad, son las, crepitaciones finas de final de inspiracin, especialmente en las partes
dependientes del pulmn, y el dedo hipocrtico, que es ms frecuente en la fibrosis pulmonar
idioptica.
401
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
CLASIFICACON DE NEUMOPATIA INTERSTICIAL
402
ENFERMEDADES FIBROSANTES
FIBROSIS IDIOPTICA PULMONAR
La fibrosis idioptica pulmonar (F1P), tambin conocida como alveolitis fibrosante
criptgena, se refiere a un trastorno pulmonar de etiologa desconocida que se caracteriza,
histolgicamente, por fibrosis intersticial difusa, que en casos avanzados produce hipoxemia
grave y cianosis. Se desconoce el agente que precipita la alveolitis recurrente en la FIP. Los
varones se afectan con ms frecuencia que las mujeres, y alrededor de dos tercios de los
pacientes son mayores de 60 aos de edad en el momento del diagnstico. El patrn
histolgico de fibrosis se denomina neumona intersticial usual (NJU ), y es necesario para
el diagnstico de FIP. Sin embargo, se debe poner de relieve que se pueden observar
hallazgos anatomopatolgicos similares en el pulmn en entidades bien definidas como la
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
asbestosis, las enfermedades del colgeno vascular y otras diversas enfermedades. Por lo
tanto, se deben descartar causas conocidas antes de utilizar el denominativo de (idioptica).
403
ETIOLOGA
La etiologa de la FPI es desconocida aunque se piensa que sea consecuencia de la interaccin
de factores ambientales en individuos genticamente predispuestos. Entre los factores
ambientales relacionados con la FPI, cabe destacar el hbito tabquico, la exposicin a polvos
de madera y determinados metales y algunos virus (virus de la hepatitis C, adenovirus y virus
Epstein-Barr). Se ha postulado que el reflujo gastroesofgico (RGE) podra constituir un
factor de riesgo para el desarrollo de FPI debido a que ms del 80% de los pacientes con FPI
presentan RGE.
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
PATOGENIA
La caracterstica esencial de la FPI es la proliferacin de fibroblastos y la acumulacin
anormal de molculas de la matriz extracelular, especialmente fibras colgenas. Las teoras
fisiopatolgicas aceptadas en el pasado sostenan que un agente causal desconocido
producira una inflamacin crnica del parnquima pulmonar que llevara con el tiempo al
desarrollo de fibrosis. Sin embargo, durante dcadas se han administrado dosis altas de
frmacos antiinflamatorios (corticoides) e inmunosupresores sin observarse los beneficios
esperables. Estudios recientes consideran que la inflamacin constituye un fenmeno
secundario. Las nuevas hiptesis fisiopatolgicas consideran que el acontecimiento principal
en el desarrollo de la FPI es la lesin celular del epitelio alveolar, que estimula el desarrollo
de la fibrosis.
Se han implicado numerosas citocinas en el desarrollo de fibrosis pulmonar. Entre ellas cabe
destacar el factor beta de transformacin de crecimiento (TGF-), el factor de necrosis
tumoral alfa (TNF-), la interleucina I, el factor de crecimiento derivado de plaquetas
(PDGF) y, ms recientemente, el factor de crecimiento del endotelio vascular (VEGF)(8-10).
La liberacin en exceso de estas citocinas proinflamatorias con capacidad fibrogentica
conduce a la activacin de focos fibroblsticos y la subsiguiente fibrosis pulmonar. El papel
de la endotelina I en la patogenia de la FPI ha sido demostrado tanto in vitro como in vivo.
Adems de su potente efecto vasoconstrictor, la endotelina I estimula la proliferacin de
fibroblastos y miofibroblastos, clulas claves en la formacin de colgeno y matriz
extracelular. Las concentraciones de endotelina I estn elevadas en un gran nmero de
enfermedades como la hipertensin arterial pulmonar, las enfermedades del colgeno y la
fibrosis pulmonar. La oxidacin/reduccin es otro factor implicado en la patognesis de la
FPI. La marcada alteracin del epitelio alveolar que se produce en la FPI se debe en parte a
la liberacin de radicales libres (oxidantes) por las clulas inflamatorias. En efecto, la FPI se
caracteriza por un estrs oxidativo excesivo en el tracto respiratorio inferior. Adems de este
aumento de la oxidacin, en la FPI existe un dficit de glutatin (L-gamma-glutamyl-Lcysteinyl-glycine, GSH) el mayor componente del sistema de defensa antioxidante del
pulmn humano.
404
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
EVOLUCIN CLNICA.
El inicio de la enfermedad suele ser insidioso, siendo la disnea de esfuerzo el sntoma
cardinal. El paciente lo suele atribuir a la edad o no estar en forma. Por lo general, la
disnea es lentamente progresiva, mayor de 3- 6 meses de duracin, lo que hace que el enfermo
acuda al mdico despus de semanas o meses de iniciado el proceso patolgico. Esto conlleva
un retraso diagnstico en la mayora de los casos. El otro sntoma destacado que refieren la
mayora de los pacientes es una tos seca, irritativa y molesta, que no suele mejorar tras la
toma de frmacos antitusgenos. En algunas ocasiones puede acompaarse de un cuadro
pseudogripal con fatiga, prdida de peso y dolores musculares y articulares. La presencia de
sntomas sistmicos ms especficos debe hacer sospechar diagnsticos alternativos. Entre
los hallazgos ms destacados en la exploracin fsica se encuentran los estertores crepitantes
tipo velcro, teleinspiratorios y de predominio bibasal, presentes en ms del 80% de los
casos y las acropaquias o dedos en palillo de tambor en el 20-50% de los casos. A medida
que la enfermedad progresa suelen aparecer signos de insuficiencia cardiaca derecha y de
hipertensin pulmonar (cianosis, edemas, refuerzo del 2 tono cardiaco, hepatomegalia e
ingurgitacin yugular).
DIAGNTICO
RADIOLOGA
La radiografa de trax convencional (RT) muestra tpicamente un patrn intersticial o
infiltrados reticulonodulares de distribucin bibasal y perifrica (subpleural). La mayora de
los pacientes presentan una RT anormal en el momento del diagnstico. En ocasiones, cuando
se revisa de forma retrospectiva RT antiguas de pacientes con FPI, se observa que ya
presentaban opacidades reticulares bibasales incluso antes de la aparicin de sntomas. Los
infiltrados alveolares son raros y deben sugerir un diagnstico alternativo como neumona
organizada criptogentica (NOC) o neumona intersticial descamativa (NID). La afectacin
pleural y las adenopatas no son hallazgos comunes en la FPI. A pesar de sus limitaciones, la
RT sigue teniendo utilidad en la evaluacin inicial y en el seguimiento.
405
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
Ante un deterioro clnico del paciente, puede poner de manifiesto un empeoramiento
radiolgico o identificar complicaciones como infecciones o tumores sobreaadidos.
La tomografa axial computarizada de alta resolucin (TACAR) se ha convertido en la prueba
de imagen fundamental al ser una tcnica ms sensible y especfica que la radiologa
convencional. Los hallazgos caractersticos de la FPI en la TACAR de trax consisten en
imgenes reticulares, engrosamientos de septos, bronquiectasias por traccin e imgenes en
panal de abejas de distribucin bibasal y subpleural. Estas alteraciones caractersticas se
consideran criterio diagnstico. La sensibilidad diagnstica de esta tcnica en la FPI oscila
en torno al 90%. El patrn en vidrio deslustrado suele ser mnimo o estar ausente. La
presencia de reas extensas de vidrio deslustrado debe sugerir otro diagnstico,
particularmente la NID, la NOC, la NINE o la neumonitis por hipersensibilidad (NH). reas
extensas de panalizacin son propias de la FPI, siendo raras en otras neumopatas
intersticiales. Cuando no estn presentes los hallazgos radiolgicos caractersticos de la FPI,
puede resultar indistinguible de la NINE. As, en el 20-25% de los pacientes con FPI, los
hallazgos radiolgicos son similares a los de la forma fibrtica de la NINE. La extensin de
las alteraciones de la TACAR de trax se correlaciona con las alteraciones funcionales
respiratorias, en especial con la capacidad vital forzada (CVF) y la capacidad de difusin del
monxido de carbono (DLCO)
406
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
EXPLORACIN FUNCIONAL RESPIRATORIA
Las pruebas funcionales respiratorias (PFR) tienen como objetivo fundamental cuantificar la
afectacin fisiopatolgica, orientar el pronstico, controlar la evolucin de la enfermedad y
monitorizar la respuesta al tratamiento. Las PFR son inespecficas desde un punto de vista
etiolgico. Las alteraciones funcionales tpicas de la FPI consisten en un patrn ventilatorio
restrictivo con disminucin de los vol- menes pulmonares tanto dinmicos como est- ticos
(capacidad vital, CVF y capacidad pulmonar total). En pacientes fumadores con enfisema
asociado los volmenes pulmonares pueden ser normales o estar aumentados. La DLCO est
disminuida y la DLCO corregida con el volumen alveolar (KCO) suele estar normal o
levemente disminuida. La gasometra arterial basal es normal en las fases iniciales de la
enfermedad. La hipoxemia puede aparecer durante el esfuerzo y en reposo, en las fases
avanzadas de la enfermedad. El gradiente alveolo-arterial de oxgeno tiende a incrementarse
a medida que progresa la enfermedad. La prueba de la marcha de los 6 minutos es til para
valorar la capacidad respiratoria durante el ejercicio y la evolucin de la enfermedad. Cuando
la CVF es menor del 50% del valor predicho y la DLCO cae por debajo del 45% del valor
predicho, suelen incrementarse las resistencias vasculares y cabe esperar hipertensin
pulmonar y cor pulmonale crnico.
LAVADO BRONCOALVEOLAR
El lavado broncoalveolar (LBA) realizado a travs de la fibrobroncoscopia es una tcnica
sencilla y til en el diagnstico de las EPID. En la FPI, las alteraciones del LBA no se
consideran diagnsticas por s solas. En el recuento celular del LBA suele existir un exceso
de neutrfilos asociado a un incremento leve o moderado de eosinfilos. La linfocitosis no
es tpica de la FPI y, cuando es mayor de un 20%, debe sugerir un diagnstico alternativo
como la NINE, NH, NOC o sarcoidosis. Del mismo modo, un incremento excesivo de los
eosinfilos (mayor del 20% del total de clulas) deber hacer sospechar una enfermedad
eosinoflica pulmonar.
407
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
BIOPSIA PULMONAR
La biopsia pulmonar quirrgica, ya sea por videotoracoscopia o por minitoracotoma, se
considera el mtodo definitivo en el diagnstico de la FPI. Se recomienda obtener muestras
de ms de un lbulo pulmonar. La rentabilidad de la biopsia pulmonar es muy alta, siendo la
mayora de los casos correctamente diagnosticados tras su realizacin.
408
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
TRATAMIENTO
409
PRONSTICO
Dentro de las neumopatas intersticiales idiopticas, la FPI es la de peor pronstico.
Estimaban una supervivencia de un 50% a los 5 aos y de un 25% a los 8 aos. El 57% de
los pacientes tratados con corticoides manifestaba una mejora subjetiva de su disnea y, en
un 17%, se constat una mejora objetiva adicional dcadas de los 70, 80 y 90 ha puesto de
manifiesto que incluan un grupo heterogneo de pacientes con patologa intersticial
pulmonar diferente a la FPI/NIU, con mejor pronstico y mejor respuesta al tratamiento
corticoideo, tales como la NINE, la NID, la NH o la EPID asociada a las enfermedades del
tejido conectivo. Desgraciadamente hoy da sabemos que la FPI es una enfermedad
progresiva y letal, con un pronstico infausto y que conduce a la muerte del paciente en la
mayora de los casos. En trabajos recientes, la supervivencia media estimada desde el
diagnstico de los pacientes con FPI es inferior a 3 aos, significativamente peor que en otros
subgrupos de neumopatas intersticiales crnicas.
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
NEUMONA INTERSTICIAL
INESPECFICA.
Corresponde al 14-36% de las fibrosis pulmonares
diagnosticadas
antes
de
considerarse
separadamente de la FPI. Hasta un 60% de los
casos son idiopticos, mientras que tambin puede
estar asociada fundamentalmente a algunas
conectivopatas como la esclerosis sistmica o la
dermatomiositis, y a otros procesos como la
alveolitis alrgica extrnseca, ciertos frmacos, la
infeccin por VIH, y antecedente de Sndrome del Distrs Respiratorio Agudo (SDRA). La
aparicin de la enfermedad puede ser insidiosa o subaguda, con tos y disnea de esfuerzo. La
mitad de los pacientes presentan sntomas sistmicos, tales como astenia, fiebre, disminucin
de peso y hasta un tercio de ellos acropaquias. El lavado broncoalveolar (LBA) es variable
y no resulta diagnstico, mostrando una linfocitosis en la mitad de los casos y un cociente
CD4/CD8 disminuido. Las pruebas de funcin respiratoria son normales en el 14% de los
pacientes, observndose un patrn espiromtrico restrictivo puro en la prctica totalidad del
resto.
La radiografa de trax y la Tomografa Axial Computarizada de Alta Resolucin (TACAR)
ambas pruebas, tambin inespecficas y no diagnsticas muestran generalmente una
ausencia de panalizacin, predominando las imgenes de opacidades en vidrio deslustrado,
generalmente bilaterales, con una distribucin subpleural y asociadas a prdida de volumen
de los lbulos inferiores. Tambin pueden estar presentes imgenes reticulares, de
distribucin simtrica y basal. En ocasiones, los hallazgos de la TACAR pueder ser
indistinguibles de los de la FPI. El diagnstico de esta entidad ha de incluir la realizacin de
una biopsia pulmonar, que a menudo muestra a nivel microscpico que las lesiones se
encuentran en un mismo estadio. Si la biopsia objetiva reas de neumona intersticial usual
se clasificar como fibrosis intersticial idioptica. En algunos casos se han observado lesiones
de NIU y de NINE en un mismo paciente, lo que ha sugerido a algunos autores la
410
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
consideracin de la NINE como una lesin precursora de la NIU. Segn los Hallazgos
anatomopatolgicos, se distinguen tres grupos de NINE: grupo I: predominio de inflamacin;
grupo II: grado de inflamacin y fibrosis similar; y grupo III: predominio de fibrosis. Un gran
nmero de pacientes, sobre todo los que tienen la forma inflamatoria-celular, responden al
tratamiento con corticoides, que constituyen el pilar del tratamiento. El Consenso ERS/ATS
recomienda la utilizacin de prednisona o equivalente, por va oral a la dosis de 1mg/kg de
peso/da (mximo, 80 mg), durante al menos 1 mes, que se disminuir a razn de 10 mg cada
15 das, hasta alcanzar la dosis de 20 mg/da. Esta dosis se mantendr 2 semanas y
posteriormente se disminuir de forma progresiva hasta 5-10 mg/da a das alternos, que se
mantendrn hasta la resolucin/estabilizacin clnica-radiolgica-funcional respiratoria. En
los casos de ausencia de respuesta a los glucocorticoides, se puede considerar la adicin de
azatioprina, a las mismas dosis estndar que las utilizadas en la FPI (2-3 mg/kg peso/da,
alcanzando una dosis mxima de 150 mg/da). El pronstico en su conjunto es mejor que el
de la fibrosis pulmonar idioptica. La supervivencia a los 10 aos en las formas celulares
alcanza el 100%. La forma fibrosante tiene una supervivencia a los 5 y 10 aos del 90 y 35%,
respectivamente, frente al 43 y 15% de la FPI, dependiendo de las series consultadas.
NEUMONA ORGANIZADA CRIPTOGENTICA (NOC)
Su principal caracterstica anatomopatolgica, como su nombre indica, es el de una neumona
organizada, en la que no siempre est presente la bronquiolitis obliterante, motivo por el que
han de abandonarse definiciones previas como bronquiolitis obliterante con neumona
organizada (BONO). Puede ser idioptica o asociada a conectivopatas, infecciones,
frmacos, radioterapia, etc. Aunque en algunos casos el inicio es agudo con insuficiencia
respiratoria grave, generalmente el inicio de la enfermedad suele ser subagudo, con tos,
disnea progresiva y, a menudo, con fiebre. Este hecho puede motivar su confusin con
infecciones respiratorias. Tambin puede estar presente cierto grado de astenia y moderada
prdida de peso. En general, evoluciona en semanas o meses, y su pronstico es favorable.
Las pruebas de funcin respiratoria tienen un patrn restrictivo de leve a moderado. En los
casos tpicos la radiografa de trax y la TACAR evidencian opacidades nodulares mltiples
unilaterales-bilaterales, o bien consolidacin de espacios
411
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
areos de distribucin subpleural o peribronquiolar, de predominio basal, que
caractersticamente pueden migrar o recidivar. En otras ocasiones hay una imagen nica ms
o menos nodular, e incluso hay pacientes con un patrn infiltrativo con pequeas opacidades
alveolares. En el LBA hay linfocitosis marcada del 20 al 40% con disminucin del cociente
CD4/CD8, a veces con neutrofilia y/o eosinofilia (menor del 25%). El diagnstico exige por
lo tanto un cuadro clnico-radiolgico compatible y la demostracin histolgica de neumona
organizada en las muestras biopsia pulmonar, bien transbronquial o quirrgica, con los
hallazgos del LBA que orientan a esta entidad. El cuadro morfolgico es el de una reparacin
tisular inespecfica con ocupacin de espacios areos distales por yemas de tejido
fibroinflamatorio laxo que se extiende de un alvolo a otro a travs de los poros de Kohn y
Lambert, ocasionando una distribucin de la afectacin parcheada en torno a pequeas vas
areas. Deben buscarse microabscesos de eosinfilos y microgranulomas para descartar una
neumona eosinfila y una neumonitis por hipersensibilidad, respectivamente. La evolucin
es buena, con respuesta rpida a los corticoides en el 80% de los pacientes, aunque la recidiva
es habitual al disminuir la dosis entre 50-60% de los pacientes presentan recidivas de la
enfermedad, habitualmente 6-12 meses despus del inicio del tratamiento cuando la dosis de
glucocorticoides suele ser 10 mg. Las recidivas no alteran el pronstico, y algunos casos
pueden evolucionar a fibrosis. En aquellos casos en los que no exista respuesta al tratamiento,
o bien exista la necesidad de un tratamiento prolongado con glucocorticoides, podra aadirse
azatioprina, a las mismas dosis que las utilizadas en la FPI, aunque no existen evidencias
suficientes sobre la eficacia de este frmaco en la NOC.
412
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
NEUMOCONIOSIS
Neumoconiosis es un trmino que se acu originalmente para describir la reaccin pulmonar
no neoplsica a la inhalacin de polvos minerales. El trmino se ha ampliado para incluir
enfermedades inducidas por partculas orgnicas adems de inorgnicas, y algunos expertos
tambin consideran que las enfermedades pulmonares no neoplsicas inducidas por humos y
vapores qumicos son neumoconiosis. Las neumoconiosis por polvo mineral (las tres ms
frecuentes se deben a la exposicin al polvo de carbn, slice y amianto) casi siempre se
producen por la exposicin en el lugar de trabajo.
Sin embargo, el aumento del riesgo de cncer como consecuencia de la exposicin al amianto
se extiende a los familiares de las personas que trabajan con amianto y a otras expuestas a
ste fu era del lugar de trabajo.
PATOGENIA
La reaccin del pulmn a los polvos minera les depende de muchas variables, como el
tamao, la forma, la solubilidad y la reactividad de las partculas. Por ejemplo, es poco
probable que las partculas mayores de 5 a 1 O um alcancen las vas areas distales, mientras
que las partculas menores de 0,5 um tienden a actuar como gases y entrar y salir de los
alvolos, con frecuencia sin un depsito ni una lesin sustancial.
Las partculas que miden de 1 a 5 um son las ms peligrosas porque se alojan en las
bifurcaciones de las vas areas distales. El polvo de carbn es relativamente inerte, y se
deben depositar en los pulmones cantidades grandes antes de que se pueda detectar
clnicamente. La slice, el amianto y el berilio son ms reactivos que el polvo de carbn, y
producen reacciones fibrticas a concentraciones menores. La mayor parte del polvo
inhalado queda atrapado en la capa mucosa y se elimina rpidamente del pulmn por el
movimiento ciliar. Sin embargo, algunas de las partculas quedan impactadas en las
bifurcaciones de los conductos alveolares, donde los macrfagos acumulan y captan las
partculas at rapadas mediante endocitosis. El macrfago alveolar pulmonar es un elemento
celular fundamental en el inicio y la perpetuacin de la lesin y la fibrosis pulmonar.
413
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
Las partculas ms reactivas activan los macrfagos para que liberen diversos productos que
median una respuesta inflamatoria e inician la proliferacin de los fibroblastos y el de psito
de colgeno.
Algunas de las patculas inhaladas pueden llegar a los linfticos por drenaje directo o dentro
de los macrfagos migratorios, y de esta manera inician una respuesta inmunitaria frente a
los componentes de las partculas y/o las protenas propias que son modificadas por las
partculas. Esto, a su vez, produce amplificacin y extensin de la reaccin local. El humo
de tabaco empeora los efectos de todos los polvos minerales inhalados, ms en el caso del
amianto que con cualquier otra partcula.
ENFERMEDADES GRANULOMATOSAS
SARCOIDOSIS
Aunque la sarcoidosis se considera aqu como ejemplo de una neumopata restrictiva, es
importante recordar que la sarcoidosis es una enfermedad multisistmica de etiologa
desconocida que se caracteriza por granulomas no caseificantes en muchos tejidos y rganos.
Otras enfermedades, como las infecciones micobacrerianas y fngicas, y la beriliosis, a veces
producen tambin granulomas no caseificantes por lo tanto, el diagnstico histolgico de
sarcoidosis es un diagnstico de exclusin. Aunque la afectacin rnultisistmica de la
sarcoidosis se puede manifiesta con muchos cuadros clnicos, en la mayora de los casos la
principal manifestacin inicial es la linfadenopata hiliar bilateral, la afectacin pulmonar o
ambas, visible en las radiografas de trax. La afectacin cutnea y ocular se produce en,
aproximadamente, el 25% de los casos cada una de ellas, y en ocasiones puede ser la
manifestacin inicial de la enfermedad.
414
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
EPIDEMIOLOGA
La sarcoidosis aparece en todo el mundo, y afecta ambos sexos y a todas las razas y edades.
Sin embargo, las siguientes:
Hay una predileccin constante por adultos menores de 40 aos de edad.
Se ha observado una elevada incidencia en poblaciones danesas y suecas, y en afroameri
canos estadounidenses (en los que la frecuencia de afectacin es 10 veces mayor que
en caucsicos estadounidenses).
La sarcoidosis es una de las pocas enfermedades pulmonares con mayor prevalencia en no
fumadores.
ETIOLOGA Y PATOGENIA
Aunque an no se conoce la etiologa de la sarcoidosis, varias lneas de datos indican que es
una enfermedad en la que hay un trastorno de la regulacin inmunitaria en personas
predispuestas genticamente que estn expuestas a algunos agentes ambientales.
Hay varias alteraciones inmunitarias en la sarcoidosis que indican la aparicin de una
respuesta celular frente a un antgeno no identificado. El proceso est dirigido por los
linfocitos
T cooperadores CD4+. Estas al te raciones incluyen:
Acumulacin intraalveolar e intersticial de linfocitos THl CD4+.
Expansin oligoclonal de subconjuntos de linfocitos T, que se determina por el anlisis de
la reorganizacin del receptor de los linfocitos T.
Aumento de las citocinas T H1 derivadas de los linfocitos T, como lL-2 e IFN-y, que
producen expansin de los linfocitos T y activacin de los macrfagos, respectivamente.
Aumento de varias citocinas en el entorno local (IL- S, TNF, protena inflamatoria de los
macrfagos ) que favorecen el reclutamiento de ms linfocitos T y monocitos y contribuyen
a la formacin de los granulomas.
Anergia a los antgenos de las pruebas cutneas habituales como Gandida o el derivado
proteico purificado (PPD), que se puede deber al reclutamiento pulmonar de linfocitos T
CD4+, con la consiguiente deplecin perifrica.
415
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
Hipergammaglobulinemia policlonal, que es otra manifestacin de la alteracin de la
regulacin de los linfocitos TH'
Las influencias genticas en pacientes con
sarcoidosis
vienen
indicadas
por
la
agrupacin familiar y racial de casos y su
asociacin a algunos genotipos del antgeno
leucoctico humano (HLA) (p. ej., HLA-Al de
clase 1 y HLA-B8).
Por ltimo se han propuesto varios posibles
antgenos como agentes desencadenantes de
la sarcoidosis (p. ej., virus, micobacterias, Borrelia, polen), pero hasta la fecha no hay ningn
dato inequvoco que indique que la sarcoidosis est producida por un agente infeccioso.
EVOLUCIN CLNICA
En muchos pacientes la enfermedad es totalmente asintomtica y se descubre en las
radiografas de trax sistemticas como una adenopata hiliar bilateral o un hallazgo casual
en la autopsia. En otros, las manifestaciones iniciales pueden ser linfadenopata perifrica,
lesiones cutneas, afectacin ocular, esplenomegalia o hepatomegalia. En aproximadamente
dos tercios de los casos sintomticos se produce aparicin gradual de sntomas respiratorios
(dificultad respiratoria, tos seca o molestia subesternal inespecfica) o sntomas y signos
constitucionales (fiebre, astenia, prdida de peso, anorexia, sudores nocturnos). Debido a las
caractersticas clnicas variables y no diagnsticas, con frecuencia se recurre a una biopsia
pulmonar o de los ganglios linfticos.
La sarcoidosis tiene una evolucin impredecible que se caracteriza por cronicidad progresiva
o por perodos de actividad intercalados con remisiones. stas pueden ser espontneas O
estar inducidas por el tratamiento con corticoides y con frecuencia son permanentes. En con
junto, entre el 65 y el 70% de los pacientes afectados se recupera con manifestaciones
residuales mnimas o nulas. El 20% presenta disfuncin pulmonar o deterioro visual
permanente. Del 10 a115% restante, la mayora muere por fibrosis pulmonar progresiva y
cor pulmonale.
416
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
ALVEOLITIS ALRGICA EXTRNSECA
La alveolitis alrgica extrnseca (AAE), tambin conocida como neumonitis por
hipersensibilidad (NH), es una enfermedad intersticial difusa granulomatosa ocasionada por
la inhalacin de una amplia variedad de productos orgnicos de procedencia muy diversa y
casi siempre tiene un origen ocupacional En base a estas premisas se clasifican en tres formas
clnicas: aguda, subaguda y crnica. La forma aguda se caracteriza por la aparicin de los
sntomas pocas horas despus de haber tenido contacto con una concentracin alta de
antgenos en un paciente previamente sensibilizado. La forma subaguda se debe a una
exposicin continua o intermitente a una baja concentracin del antgeno. La forma crnica
se debe a un contacto persistente o recurrente con el antgeno a muy baja concentracin y se
diferencia de la forma subaguda por la presencia de fibrosis. Se han propuesto otras
clasificaciones pero, dada la gran variabilidad de presentaciones y de curso, ninguna
clasificacin ha sido del todo satisfactoria.
EPIDEMIOLOGA
No conocemos con exactitud la prevalencia ni la incidencia de las neumonitis por
hipersensibilidad debido a que existen pocos estudios poblacionales y a la falta de consenso
en los criterios diagnsticos utilizados en estos estudios. En base a estos estudios se sabe que
existen mltiples factores que van a influir en la prevalencia de esta entidad, adems de la
intensidad y duracin del contacto con el antgeno responsable, entre los que destacamos: el
tipo de trabajo, rea geogrfica, el clima, la estacin del ao, las costumbres locales y el
hbito de fumar. Otro dato a tener en cuenta es que en muchas ocasiones los casos de AAE
de intensidad leve o subclnica a menudo son infradiagnosticados y confundidos con
infecciones virales o asma. El pulmn del granjero (PG) y la enfermedad del pulmn de
cuidador de aves (PCA) son posiblemente las AAE mejor conocidas y ms frecuentes.
417
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
ETIOLOGA
La AAE tiene una clara relacin con la exposicin del paciente a un antgeno que en personas
susceptibles desencadena una reaccin inmune anormal que da origen a la enfermedad. Existe
una clara relacin con determinados tipos de trabajos y aficiones. El origen ms frecuente
del Ag son las protenas sricas, excrementos, paja, cereales, maderas, alimentos, pieles, etc.
En resumen, protenas de procedencia animal y vegetal, microorganismos (hongos, bacterias
y protozoos), as como los productos orgnicos de bajo peso molecular. En la actualidad se
conocen multitud de agentes responsables de desencadenar este cuadro y es frecuente que se
vayan aadiendo nuevos agentes a la lista conforme avanza el tiempo. Las poblaciones con
mayor exposicin y por lo tanto riesgo de desarrollar una AAE son: los granjeros, profesiones
que tienen contacto con aguas contaminadas, sistemas de ventilacin, cuidadores de aves,
veterinarios, procesado y carga de cereales, industria textil y de plsticos.
PATOGENIA
Para que se produzca la reaccin inmunolgica las partculas tienen que depositarse en los
bronquiolos terminales y alveolos. Slo las partculas de un tamao inferior a 5 micras van a
ser capaces de alcanzar estas regiones y la intensidad del estmulo inmunolgico depender
del nmero de partculas que se inhalen. El nmero de partculas inhaladas estar
determinado por la concentracin ambiental de partculas en la atmsfera y la duracin de la
exposicin. Algunos autores defienden que ha de existir un umbral mnimo de exposicin
para que exista una respuesta inmune, desencadenndose una sensibilizacin previa antes del
desarrollo de los sntomas y signos de la enfermedad. No obstante ha de tenerse en cuenta
que la sensibilizacin frente a un antgeno no siempre se acompaa de la aparicin de
sntomas. En la patognesis de esta enfermedad se han implicado dos mecanismos de
hipersensibilidad segn la clasificacin de Coombs y Gell. El tipo III, mediado por la
formacin de inmunocomplejos antgeno-anticuerpo, sobre todo del tipo IgG. Estos
inmunocomplejos van a intervenir en la activacin del complemento. La respuesta de
anticuerpos no es suficiente para causar la enfermedad y se requiere tambin una respuesta
citotxica de linfocitos CD8+. El segundo mecanismo implicado es el tipo IV o mediado
418
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
por clulas con predominio de linfocitos, sobre todo del tipo Th1, que es responsable de la
alveolitis linfocitaria y de la formacin de granulomas. En las primeras 48 horas existe un
predominio de neutrfilos (alveolitis neutroflica) que posteriormente pasar a ser
linfocitaria. Al estudiar el fenotipo de los linfocitos encontramos que, si bien la proporcin
de CD4+ y CD8+ est aumentada, el nmero de CD8+ es mayor que el de CD4+, siendo el
cociente CD4/CD8 menor de uno. En la personas sensibilizadas pero asintomticas tambin
se observa en el lavado broncoalveolar una alveolitis linfocitaria con predominio de CD8+,
pero el porcentaje de CD4+ es menor en este grupo y la respuesta in vitro frente a antgenos
especficos es menor comparado con los pacientes que s desarrollan la enfermedad. Un
recuento elevado de neutrfilos (pasadas las primeras 48 horas) y de CD4+ en el lavado se
ha relacionado con un mayor riesgo de desarrollar fibrosis pulmonar. Otras clulas
implicadas son los macrfagos, mastocitos, linfocitos citotxicos y las clulas gigantes
multinucleadas. Las citocinas y quimiocinas proinflamatorias activan los macrfagos
alveolares, aumentan el nmero de linfocitos, sobre todo del tipo CD8+, estimulan el
desarrollo de granulomas y en ocasiones de fibrosis pulmonar. El interfern gamma (IFN-)
es esencial para el desarrollo de la alveolitis y la interleucina 10 (IL-10) parece que modula
la gravedad de la enfermedad. El factor de necrosis tumoral alfa (TNF-) y el factor
transformador del crecimiento beta (TGF-) se han relacionado con el desarrollo de fibrosis
pulmonar en la fase crnica de la enfermedad.
419
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
El nmero total de mastocitos tambin est aumentado y suelen aparecer degranulados. Se
ha sugerido que un recuento mayor del 3% es particularmente sugestivo de AAE. Se ha
relacionado el reclutamiento de estas clulas con la intensidad de la linfocitosis, el infiltrado
intersticial y el deterioro de la funcin pulmonar. Tambin se han descrito alteraciones en la
composicin del surfactante pulmonar con aumento de la protena A y de la interaccin de
los componentes del surfactante con los macrfagos alveolares estimulando la alveolitis. En
sujetos sensibilizados la aparicin de AAE puede verse precipitada por reacciones
inflamatorias inespecficas, como infecciones virales o bacterianas, lo que explica que ciertos
sujetos puedan desarrollar la enfermedad despus de un largo perodo de contacto con el
antgeno, en los que ha existido un equilibrio entre el sistema inmune y el agente causal sin
la presencia de sntomas. No todos los individuos expuestos desarrollan la enfermedad,
pudiendo existir cierta predisposicin gentica; sin embargo, estas investigaciones no han
sido aclaratorias.
En pacientes diagnosticados de AAE tipo estival se ha encontrado una prevalencia aumentada
de HLA-DQw3. Se han descrito formas familiares de AAE, sin embargo las investigaciones
genticas realizadas han fallado a la hora de confirmar la existencia de factores hereditarios
para la AAE. Otros estudios no han encontrado asociacin entre el tipo de HLA y el tipo de
AAE.
ANATOMA PATOLGICA
Las AAE son a menudo difciles de diagnosticar ya que las manifestaciones clnicas no son
especficas y los hallazgos radiolgicos e histolgicos pueden parecerse al de otras
enfermedades intersticiales difusas o que afecten a la pequea va area. Las alteraciones
tisulares que podemos observar en la AAE estar en funcin de que se trate de un cuadro
agudo, subagudo o crnico. Si bien esta clasificacin es de ayuda, los pacientes a menudo
comparten hallazgos con frecuencia subagudos y crnicos. La reaccin inflamatoria en la
AAE afecta a los alveolos, los bronquiolos terminales e intersticio pulmonar. En la fase aguda
de la enfermedad predomina el infiltrado de neutrfilos en bronquiolos y alveolos y puede
verse un patrn de dao alveolar difuso con uniformidad temporal de las lesiones. En la fase
subaguda los hallazgos anatomopatolgicos clsicos se caracterizan por una
420
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
alveolitis y bronquiolitis con formacin de granulomas. Es caracterstica la presencia de un
infiltrado intersticial linfocitario con distribucin focal y peribronquiolar. Tambin existe un
aumento del nmero de otras clulas inflamatorias como histiocitos, PMN y clulas
plasmticas. El acmulo de clulas inflamatorias a este nivel se ha relacionado en un
porcentaje significativo de pacientes con una disminucin del calibre de los bronquiolos
dando lugar a una bronquiloitis obliterante asociada a neumona organizada. En el espacio
alveolar existe un infiltrado con caractersticas similares, con predominio de linfocitos y en
las ocasiones, que se desarrolla la bronquiolitis es caracterstico un aumento del nmero de
macrfagos espumosos. Otro hallazgo caracterstico de esta enfermedad es la existencia de
granulomas de pequeo tamao formados por histiocitos y/o clulas gigantes multinucleadas.
Suelen estar peor definidos que en otras enfermedades granulomatosas como la sarcoidosis
y no tienen necrosis central como los granulomas de la tuberculosis. En algunos pacientes
con AAE se pueden detectar otros tipos de patrones intersticiales del tipo de neumona
intersticial no especfica o neumona intersticial usual. De hecho estos patrones son ms
frecuentes en las formas crnicas de la enfermedad siendo menos frecuente el hallazgo de
bronquiolitis obliterante con neumona organizada.
MANIFESTACIONES CLNICAS
La AAE se comporta como un sndrome clnico complejo que vara en su presentacin inicial
y evolucin clnica. Como ya hemos mencionado antes se han hecho varios intentos de
clasificar las AAE; por su sencillez, hemos seguido el modelo clsico. No se conocen con
exactitud los factores que determinan la presentacin clnica inicial y el curso de la
enfermedad pero es probable que estn implicadas las caractersticas de la exposicin, las
caractersticas del antgeno y los factores moduladores que controlan la respuesta inmune del
individuo. La forma de presentacin aguda de la AAE es la ms fcil de reconocer por la
estrecha relacin temporal de exposicin al antgeno y aparicin de los sntomas. Se
caracteriza por la aparicin de los sntomas a las pocas horas despus de haber tenido contacto
con una concentracin alta de antgenos en un paciente previamente sensibilizado. El
paciente comienza con tos seca, disnea progresiva, opresin torcica, fiebre y escalofros. En
la exploracin fsica destaca un aumento de la frecuencia cardiaca y respiratoria; en la
421
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
auscultacin pulmonar suelen apreciarse estertores crepitantes difusos y es raro or sibilantes.
Estos sntomas alcanzan su mxima expresin entre las 6 y 24 horas del contacto y se
resuelven en pocos das si cesa el contacto con el antgeno responsable. La resolucin clnica
y la radiolgica completa pueden durar varias semanas. Suelen confundirse con una infeccin
viral o bacteriana. Los sntomas suelen reaparecer si se produce una nueva exposicin al
antgeno. La forma de presentacin subaguda es ms insidiosa, la disnea se manifiesta
progresivamente a lo largo de semanas o meses. La exposicin al antgeno suele ser de mayor
duracin y frecuencia pero de menor intensidad. Los sntomas ms habituales adems de la
disnea son la tos productiva, febrcula, astenia, anorexia, prdida de peso y malestar general.
Existe un aumento de la frecuencia respiratoria, estertores crepitantes difusos en la
auscultacin pulmonar. La resolucin del cuadro lleva ms tiempo que la forma aguda. La
forma crnica puede ser consecuencia de la evolucin de la forma aguda/subaguda de la
enfermedad o bien se puede llegar a ella sin necesidad de presentar formas agudas de la
misma. Se caracteriza por presentar tos, disnea progresiva hasta hacerse de reposo y un
cuadro constitucional con ausencia de fiebre. Las acropaquias suelen ser infrecuentes si bien
en algunas series de PCA se han descrito hasta en un 50% de los afectados. Presencia de
crepitantes a la auscultacin pulmonar. Selman propuso una clasificacin que enfatiza la
naturaleza dinmica de la enfermedad y permite ver la evolucin de los diferentes patrones
clnicos en el tiempo. Se divide tambin en tres patrones clnicos: agudo progresivo, agudo
intermitente no progresivo y enfermedad recurrente no aguda. La forma aguda progresiva
experimenta los sntomas despus de la exposicin al antgeno y stos progresan conforme
tienen nuevos contactos, el paciente reconoce el origen y para la exposicin. La forma aguda
intermitente no progresiva tiene los sntomas de la forma clsica aguda pero de menor
intensidad. Muchos de estos sujetos siguen expuestos al antgeno y paradjicamente los
sntomas son menos graves en las exposiciones sucesivas con el resultado de un cuadro
clnico de larga evolucin que se estabiliza sin deterioro clnico ni de la funcin pulmonar
durante aos. En la enfermedad recurrente no aguda los sntomas son de naturaleza
inespecfica, crnicos y la ausencia de una relacin temporal con la exposicin al antgeno
puede conducir a un retraso en el diagnstico. Esta forma equivale a la forma crnica clsica
de la enfermedad.
422
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
DIAGNSTICO
La AAE es a menudo difcil de diagnosticar porque las manifestaciones clnicas no son
especficas y los patrones radiolgicos, funcionales e histolgicos, pueden simular otras
enfermedades intersticiales difusas. El diagnstico de las AAE se debe basar en la anamnesis
exhaustiva, con evidencia de exposicin pasada o presente a un antgeno y establecer la
relacin de los sntomas y la exposicin al antgeno . Existen una serie de datos clnicos,
radiolgicos, funcionales, inmunolgicos y citohistolgicos que la pueden sugerir, si bien no
son patognomnicos de AAE .
Pruebas de laboratorio Los hallazgos de laboratorio no son especficos en ninguna de las
formas de presentacin. En la forma aguda suele haber leucocitosis, aumento de la VSG, la
PCR y de la LDH. Existe un aumento de la fraccin gamma en el proteinograma y de todas
las inmunoglobulinas a excepcin de la IgE. La deteccin de precipitinas sricas o de
anticuerpos especficos (IgG) frente al ant- geno mediante tcnicas de difusin simple o
ELISA tiene una relevancia clnica cuestionable pues sirven como marcador de exposicin,
pero carecen de especificidad como para tener valor diagnstico por estar tambin presentes
en aproximadamente la mitad de los sujetos expuestos asintomticos. La preparacin de los
antgenos utilizados no est estandarizada o puede existir un error en la identificacin de los
mismos y por ello un informe negativo no excluye la enfermedad. Se han utilizado pruebas
cutneas de tipo inmediato y retardado para detectar sensibilidad a los antgenos sospechosos
pero en la actualidad no se consideran tiles en el diagnstico pues su especificidad es baja
debido a que los extractos de agentes que se han utilizado producen reacciones inespecficas
que no quiere decir que el sujeto est sensibilizado al antgeno.
423
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
424
NEUMOLOGA
NEUMOPATAS INTERSTICIALES
425
TRATAMIENTO
Lo ms importante del tratamiento es el diagnstico precoz y evitar el contacto con el
antgeno responsable, ya sea evitando la exposicin mediante medidas de proteccin personal
o eliminando el antgeno del medio laboral cuando sea posible. Se han utilizado
desinfectantes para eliminar el antgeno del medio; la utilizacin de mascarillas homologadas
con filtros tambin pueden ser de utilidad, as como modernizar las tcnicas agrcolas con
mtodos de secado de la paja para evitar la humedad. Es importante la educacin del personal,
informarles de los factores de riesgo y ensearles a detectar precozmente los sntomas, as
como adoptar las medidas para evitar el contacto En las formas agudas, muy sintomticas y/o
con deterioro progresivo de las pruebas de funcin pulmonar, se ha indicado el uso de
corticoesteroides sistmicos. El esquema teraputico es similar al utilizado en otras EPID al
usar una pauta de 1 mg/kg/da durante un periodo de 4 semanas seguido de una reduccin
gradual hasta alcanzar una dosis de mantenimiento de 10-15 mg/da hasta que el paciente se
haya curado o bien no haya una respuesta objetivable al tratamiento. El nico ensayo clnico
aleatorizado, doble ciego, controlado con placebo, muestra una resolucin algo ms rpida
de algunas anormalidades radiolgicas y de las pruebas de funcin pulmonar.
PRONSTICO
El pronstico de la enfermedad suele estar relacionado con la forma de presentacin. Una
exposicin constante, prolongada y de baja intensidad tiene un peor pronstico que la
exposicin intermitente y a altas concentraciones ya que esta ltima se diagnostica antes.
NEUMOLOGA
PORTADA PATOLOGIA PLEURAL TUMORAL
426
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
INTRODUCCIN
El derrame pleural neoplsico (DPN) es un problema clnico comn en pacientes portadores
de enfermedades malignas, encontrndose en series postmortem hasta en un 15% de los
pacientes. Se diagnostica mediante el hallazgo de clulas neoplsicas en el lquido pleural o
en la pleura misma a travs de anlisis citolgico o biopsia pleural. En algunos casos una
enfermedad maligna est asociada con un derrame pleural, pero no es posible demostrar la
existencia de clulas neoplsicas malignas en lquido o tejido pleural. Son stos los llamados
derrames paramalignos, donde no hay invasin pleural y los mecanismos involucrados
corresponden a efectos locales del tumor, repercusiones sistmicas del mismo y a las
consecuencias de algunas terapias. La cavidad pleural tiene normalmente una cantidad de
lquido escasa que posibilita el deslizamiento de las pleuras parietal y visceral durante los
movimientos respiratorios. Este lquido pleural est en constante movimiento determinando
un flujo de uno a dos litros al da desde la pleura parietal a la visceral. Se ha estimado que el
flujo del lquido que entra al espacio pleural corresponde a 0.01 ml/kg por hora. El
movimiento del lquido que se encuentra en este espacio, est determinado por la relacin
que existe entre la presin hidrosttica y onctica a cada lado de la membrana que delimita
la cavidad, por la permeabilidad de sta a fluidos y macromolculas y por la eficiencia del
drenaje linftico. Si consideramos que la presin hidrosttica en la pleura parietal es de 30
cm de H2O y la presin del espacio pleural es de 5 cm de H2O encontraremos que existe
un gradiente positivo de 35 cm H2 O a favor del flujo de lquido desde los capilares parietales
hacia el espacio pleural. Por otro lado, la presin onctica del plasma es de 34 cm de agua y
la del lquido pleural de 5 cm H2 O, lo que da un gradiente de 29 cm a favor de la salida de
lquido desde el espacio pleural. Por lo tanto la gradiente neta es de 6 cm H2O a favor del
movimiento de lquido desde los capilares parietales hacia la pleura.
De estos factores se desprenden los posibles mecanismos causantes de un derrame pleural:
1. Aumento de la presin hidrosttica
2. Disminucin de la presin onctica
427
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
3. Disminucin de la presin intrapleural
4. Obstruccin al drenaje linftico
5. Aumento de la permeabilidad capilar.
Considerando la gran produccin y absorcin de lquido (1 a 2 litros por da), es fcil entender
por qu la alteracin de alguno de estos factores provoca en corto tiempo un derrame pleural
de gran magnitud.
ETIOPATOGENIA DEL DERRAME PLEURAL METASTSICO
Prcticamente todas las neoplasias malignas pueden involucrar a la pleura. Sin embargo, las
principales causas incluyen al cncer pulmonar que constituye aproximadamente un tercio
de todos los DPN. En segundo lugar est el cncer de mama y luego los linfomas Hodgkin y
no Hodgkin en conjunto. Segn algunos autores existen importantes diferencias por sexo,
siendo en mujeres las principales causas el carcinoma mamario, neoplasias del tracto genital
femenino y en tercer lugar el cncer pulmonar. En varones se considera como causa principal
las neoplasias pulmonares, linfomas y leucemias y cnceres del tracto gastrointestinal en ese
mismo orden. En estudios postmortem
se ha encontrado, que las metstasis
pleurales tienen su origen en embolias
tumorales a la pleura visceral y que
secundariamente se compromete la
pleura
parietal.
involucrados
son
Otros
mecanismos
invasin
tumoral
directa, metstasis va hematgena a
pleura parietal y compromiso pleural va
linftica.
428
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Un tumor maligno puede causar un DPN por compromiso directo interfiriendo con el flujo
normal entre la pleura parietal y los linfonodos mediastnicos o en forma indirecta a travs
de los cambios inflamatorios locales en respuesta a la invasin tumoral, con el consiguiente
aumento de la permeabilidad capilar. En estos casos estaran involucrados radicales de
oxgeno, metabolitos del cido araquidnico, proteasas, linfocitos y complejos inmunes.
FISIOPATOLOGIA
El derrame pleural en un paciente con cncer puede ser:
Paraneoplsico
Es decir relacionado pero no producido por el tumor caso en el cual es causado por :
Obstruccin linftica.
Obstruccin bronquial con neumona o atelectasia y atrapamiento del pulmn.
Neoplsico
Por progresin de la enfermedad, donde generalmente el tumor es un caso avanzado y el
derrame se produce por:
Interferencia del drenaje linftico entre la pleura parietal y los ganglios mediasti-nales.
429
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
No es proporcional la extensin del compromiso metastsico con el derrame pleural. Por
ejemplo un sarcoma que compromete la pleura no presenta gran derrame debido a que
generalmente no produce metstasis linfticas1,2,3,4,5.
430
CUADRO CLNICO
El DPN puede aparecer durante el estudio diagnstico y el tratamiento de una enfermedad
neoplsica maligna preexistente o ser la primera manifestacin de ella y a travs de su estudio
llevar al diagnstico de la localizacin primaria. En ambos casos el examen clnico orientar
a un sndrome de ocupacin pleural de cuanta variable. El sntoma ms frecuente en los
pacientes con un extenso DPN es la disnea, presente en ms de la mitad de los casos. Esta se
produce por disminucin de la compliance de la pared torcica, disminucin del volumen
pulmonar ipsilateral y desviacin contralateral del mediastino. Otro sntoma comn es el
dolor torcico, especialmente en mesoteliomas y es tpicamente descrito como sordo y
apagado ms que pleurtico. Adems, por lo avanzado de la enfermedad primaria muchos de
estos pacientes presentan sntomas generales ominosos como baja de peso o caquexia,
astenia, anorexia.
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
ESTUDIO POR IMGENES
1. Radiografa de trax. Es el estudio diagnstico bsico en un paciente con un sndrome de
ocupacin pleural y habitualmente permite confirmar los hallazgos de la clnica. En general
la mayora de los portadores de un DPN tienen cierto grado de disnea o dificultad respiratoria,
lo cual se traduce en un velamiento de cuanta variable del hemitrax involucrado, en un
rango de 500 a 2000 ml. Aunque slo el 10% de los pacientes tienen un derrame pleural
masivo, las neoplasias malignas son la causa ms frecuente de este tipo de derrame, definido
ste como aquel que ocupa todo el hemitrax afectado. El derrame pleural asociado a cncer
pulmonar, es generalmente del mismo lado de la
lesin. En el caso de otros primarios no parece
existir esta tendencia y la ocupacin pleural
es frecuentemente bilateral. Por esta razn
este hallazgo radiogrfico con una silueta
cardaca normal orientar hacia una patologa
neoplsica maligna. Lo mismo ocurre cuando
existe una gran ocupacin pleural sin
desviacin contralateral del mediastino, lo
que se explicara ante la existencia de un
carcinoma del bronquio fuente ipsilateral con
atelectasia, fijacin del mediastino por
compromiso de los linfonodos, mesotelioma
maligno o infiltracin tumoral extensa del pulmn.
2. Tomografa axial computada de trax.
La tomografa de trax en pacientes con neoplasias malignas puede diagnosticar derrames
pleurales previamente no reconocidos. Adems entrega importante informacin respecto del
compromiso nodal mediastnico, enfermedad de parnquima pulmonar y demuestra
metstasis pleurales, pulmonares y a distancia.
431
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Con este examen es posible adems ver las placas pleurales que sugieren exposicin a
asbesto, antecedente clave en la sospecha de mesotelioma maligno.
432
3. Ultrasonografa de trax. Es til especialmente en la evaluacin de lesiones pleurales y
corrobora la existencia de un derrame pleural en pacientes con una neoplasia maligna.
Adems gua la toracocentesis diagnstica cuando el derrame es pequeo o est loculado,
evitando de esta forma eventuales complicaciones.
4. Resonancia nuclear magntica De utilidad limitada en los DPN, puesto que no tiene
ventajas sustanciales sobre la TAC siendo de mucho mayor costo. Podra ayudar en la
evaluacin del compromiso tumoral de la pared torcica.
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
5. Tomografa de emisin de positrones. No existe mucha informacin sobre su utilidad en
el DPN, aunque se ha reportado buen rendimiento en la evaluacin de la extensin de la
enfermedad en el mesotelioma maligno.
433
TORACOCENTESIS DIAGNSTICA
Debiera considerarse la posibilidad de un DPN y realizarse una toracocentesis en cualquier
individuo con un derrame unilateral o bilateral con silueta cardaca normal en la radiografa
de trax. De hecho, no hay contraindicaciones
absolutas para la toracocentesis diagnstica.
Slo algunas contraindicaciones relativas
como por ejemplo un derrame pleural muy
pequeo (menos de 1 cm), coagulopata,
tratamiento anticoagulante y ventilacin
mecnica. Sin embargo, existen algunas
circunstancias particulares como pacientes
con creatininemia alta (mayor de 6.0 mg/dl)
que tienen un considerable riesgo
sangrado.
Si
bien
existen
de
escasas
contraindicaciones, el procedimiento no est exento de complicaciones tales como
neumotrax, hemorragia, infeccin pleural y lesin de bazo e hgado, todas ellas poco
frecuentes. El lquido pleural obtenido por toracocentesis confirma el diagnstico de derrame
pleural neoplsico a travs del anlisis citolgico de ste, siendo uno de los mtodos
definitivos para realizar el diagnstico. El rendimiento de este examen depende de algunos
factores como extensin de la enfermedad y naturaleza del primario. Esto explica variaciones
en los distintos reportes que van desde 60 a 90%. La toracocentesis puede ser guiada por
TAC o ultrasonido y con esto aumentar el rendimiento diagnstico sobre el 90%.
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
La mayora de los DPN corresponden a exudados, aunque existe tambin un pequeo grupo
de transudados. Respecto al aspecto, aunque los cnceres son una causa comn de derrames
hemorrgicos, al menos la mitad de los DPN no lo son macroscpicamente.
Los pacientes portadores de un derrame pleural neoplsico viven en promedio menos de 4
meses y presentan en su evolucin sntomas que deterioran su calidad de vida. Considerando
que la sobrevida desde el momento del diagnstico es limitada, opciones de tratamiento
paliativo como instalacin de un tubo pleural, pleurodesis o toracoscopa son consideradas
slo en pacientes con una expectativa de vida razonablemente prolongada. En ese sentido,
los estudios han tratado de identificar cules son esos pacientes, correlacionando sobrevida
con variables como pH de lquido pleural, niveles de glucosa y extensin de la enfermedad
pleural vista durante la toracoscopa. Los resultados han mostrado que aquellos pacientes que
tienen un pH de 7.3 o menos, no sobreviven ms de dos meses, en cambio aquellos con pH
mayor a 7.3 sobreviven en promedio diez meses. Otros autores establecen este lmite en 7.29
. Este es un tpico controversial, ya que tambin se ha reportado que no hay relacin entre
pH del lquido pleural y sobrevida de pacientes con DPN10. En cuanto al nivel de glucosa se
ha encontrado que cuando ste es menor de 60 mg/dl la sobrevida no sobrepasa los 2 meses.
La explicacin a esta baja concentracin de glucosa estara dada por un incremento de la
masa tumoral en el espacio pleural, lo que se traducira en una disminucin del paso de
glucosa a la cavidad. Un estudio prospectivo que analiz como variables predictivas de
sobrevida en pacientes con DPN la escala de Karnofsky, pH pleural, concentracin de
glucosa y extensin del compromiso pleural, encontr que slo la escala de Karnofsky fue
predictiva de sobrevida y que en aquellos en que fue mayor a 70 pareca muy razonable
realizar procedimientos como toracoscopa y pleurodesis para manejo de su derrame pleural
neoplsico. Otro grupo de investigacin encontr que el pH bajo en el lquido pleural no era
factor predictor de sobrevida y adems un mal predictor de falla de la pleurodesis. Un nivel
elevado de amilasas en el lquido pleural, en ausencia de ruptura esofgica, es muy sugerente
de derrame maligno, siendo lo ms frecuente un adenocarcinoma de pulmn. El nivel de CEA
sobre 10 ng/ml en el lquido pleural, tiene una alta especificidad (90%) pero una baja
sensibilidad (menos del 40%).
434
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Se han propuesto otros procedimientos como tcnicas inmunohistoqumicas con anticuerpos
monoclonales y anlisis cromosomal pero por su relativa baja sensibilidad especificidad, no
son considerados en el diagnstico definitivo. De todo lo anterior se desprende que el estudio
citolgico es el mejor mtodo para establecer el diagnstico de DPN.
Biopsia pleural cerrada. Se refiere a aquella realizada en forma percutnea. Procedimiento
de sensibilidad menor que la citologa en DPN, con un rendimiento comunicado de entre 40
y 75% en el diagnstico, segn las distintas series. Esto mejora cuando el compromiso pleural
es visible a la TAC, ya que la biopsia puede ser guiada por imagen tomogrfica. El relativo
bajo rendimiento de la biopsia pleural cerrada se debe a varios factores, que incluyen
enfermedad en estados ms tempranos de la enfermedad con mnimo compromiso pleural,
distribucin del tumor en reas no muestreadas por la biopsia inexperiencia del operador. Sin
embargo, existe un porcentaje no despreciable que alcanza hasta el 12% de pacientes con
DPN que son diagnosticados con biopsia pleural cerrada cuando el lquido pleural fue
negativo para clulas neoplsicas. Toracoscopa mdica. Procedimiento menos invasivo y
ms barato que la toracoscopa quirrgica o VATS (video assisted thoracic surgery). Permite
la visualizacin directa de toda la cavidad pleural y toma de muestras para biopsia. La tcnica
es similar a la instalacin de un tubo de trax, se realiza en un pabelln de endoscopia bajo
anestesia local y/o sedacin. Puede adicionarse un monitor para demostraciones y docencia,
permitiendo adems una adecuada documentacin. En los centros en que se realiza debe
existir libre acceso a ciruga de trax. La sensibilidad de la toracoscopa mdica es de 95% y
el porcentaje de falsos negativos se debe a muestra insuficiente de tejido, lo que est en
estrecha relacin con la experiencia del operador. No hay diferencia significativa en la
sensibilidad del procedimiento en las distintas enfermedades neoplsicas que producen
derrames pleurales. Broncoscopa. El rendimiento en cuanto a diagnstico de y la
broncoscopa es bajo, por lo que no es de uso rutinario. Sin embargo es til cuando se
sospechan lesiones endobronquiales porque aparece hemoptisis, atelectasias o grandes
derrames sin desviacin contralateral del mediastino. Tambin debera ser usado para excluir
obstruccin bronquial en pacientes que sern sometidos a pleurodesis y as favorecer la
expansin pulmonar y el xito del procedimiento.
435
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Biopsia quirrgica: Abierta y por Videotoracoscopa. Existen dos alternativas de llevarla a
cabo: una biopsia por toracotoma o a travs de una VATS. Requieren de anestesia general y
en el caso de la videotoracoscopa, colapso del pulmn ipsilateral. En principio, la biopsia
por VATS tiene la ventaja de ser menos invasiva y combinar procedimiento diagnstico y
teraputico. Sin e embargo, est contraindicada en pacientes que no toleran el colapso
pulmonar ipsilateral (por ejemplo pacientes en ventilacin mecnica, neumonectoma
contralateral previa), paciente con muchas adherencias en espacio pleural que imposibilite
insercin de trcares sin riesgo alto de complicaciones. En estos pacientes estara indicada la
biopsia abierta que a pesar de ser ms invasiva, sera ms segura. Otra de las ventajas de la
VATS es que permite una buena visualizacin de toda la cavidad pleural, dirigir la biopsia,
liberar adherencias y loculaciones y al mismo tiempo realizar la pleurodesis.
TRATAMIENTO
El diagnstico de DPN implica una enfermedad maligna avanzada y, por lo tanto, todas las
terapias consideradas sern paliativas, siendo necesaria para esto una evaluacin de la
sintomatologa, del estado general y funcional del paciente y las expectativas de sobrevida.
La principal indicacin de tratamiento es la disnea y el grado de sta depende del volumen
del derrame y de la condicin previa de pulmn y pleura.
Toracocentesis teraputica.
Debe ser realizada en todo paciente con disnea, portador de un DPN. De esta forma se
consigue el alivio sintomtico, posibilita una evaluacin del impacto del procedimiento sobre
la funcin respiratoria y el tiempo de recurrencia. As, en pacientes con gran compromiso de
la funcin respiratoria ser perentorio instaurar medidas teraputicas a la brevedad, de las
cuales el primer paso es la toracocentesis evacuadora. De hecho, pacientes con enfermedad
muy avanzada, pobre performance status y bajo pH pleural, pueden ser tratados
sintomticamente con toracocentesis evacuadoras peridicas y as evitar su hospitalizacin y
procedimientos ms agresivos y de mayor morbilidad. Adems, en los grandes derrames
pleurales la evacuacin debe ser cuidadosa y en etapas para evitar el edema pulmonar ex
vacuo que agregara otro factor de deterioro de la funcin respiratoria.
436
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
El volumen que puede ser extrado de la cavidad pleural en forma segura es desconocido. Se
ha propuesto el monitoreo de la presin intrapleural durante el procedimiento, de tal forma
que mientras sta no descienda de 20 cm de H2 O es posible seguir la evacuacin. Sin
embargo, la mayora de los clnicos no miden la presin intrapleural durante el procedimiento
recomendando extraer 1 a 1.5 litros e interrumpir si aparece disnea, dolor torcico o tos.
Especial cuidado debe existir en aquellos pacientes que con un gran derrame pleural no tienen
desviacin contralateral del mediastino, ya que son susceptibles de disminucin brusca de la
presin intrapleural, en ellos debe realizarse monitoreo de la presin intrapleural o extraer
pequeos volmenes (300 cc).
Pleurodesis qumica. Es una terapia paliativa aceptada para derrame pleural neoplsico
sintomtico y recurrente. Son variados los agentes qumicos que han sido utilizados para
producir pleurodesis existiendo hasta ahora severas dificultades para evaluar la eficacia de
cada uno de ellos. Algunos estudios incluyen un pequeo nmero de pacientes, empleando
distintas tcnicas, diferentes criterios al catalogar exitoso el procedimiento y seguimiento de
duracin variable. A esto se agregan las dificultades que plantea el manejo de pacientes con
una enfermedad terminal, con sobrevida tan corta como un mes, haciendo muy difcil la
comparacin de las distintas series. Sin embargo, hay principios bsicos que debiera cumplir
un agente esclerosante para lograr la pleurodesis, stos son: 1. Altamente efectivo 2. Libre
de efectos adversos 3. De bajo costo 4. De fcil disponibilidad Son causas frecuentes de DPN
cncer de mama, de pulmn, mesoteliomas, linfomas malignos, carcinoma de ovario,
sarcoma o cnceres de tracto genitourinario o gastrointestinal. Estos pacientes sufren a
menudo una serie de sntomas respiratorios que atentan contra su calidad de vida, por lo que
requieren de tratamientos paliativos. Se ha usado para esto una serie de alternativas como
quimioterapia, radioterapia, pleurectoma, toracocentesis repetidas e instilacin de agentes
esclerosantes intrapleurales. Las toracocentesis repetidas, tiles en algunos pacientes, estn
lejos de ser la terapia ideal, puesto que un DPN demora en promedio cuatro das en
reproducirse y el 98% est recidivado a los 30 das3 . Adems aumenta la posibilidad de
complicaciones como son hemotrax, neumotrax, empiema pleural y loculacin del lquido
pleural, lo que dificulta su manejo posterior.
437
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Se ha demostrado que la pleurectoma es un buen mtodo para el control de derrame maligno,
llegando a un resultado exitoso hasta en el 99% de los casos. Sin embargo, tiene una alta
morbimortalidad. Martini y cols han reportado un 10% de mortalidad y 25% de morbilidad.
La pleurodesis parece tener la menor morbilidad, mortalidad y menos efectos colaterales,
mientras que efectivamente previene la recurrencia del derrame. Una de las dificultades que
plantea la pleurodesis es la distribucin uniforme del agente esclerosante en la cavidad
pleural. Se ha sugerido que la rotacin del paciente luego de la administracin del agente
ayudara a una mejor distribucin de ste, la desventaja es que acarrea distintos grados de
disconfort para el paciente. Adems estudios realizados con radioistopos han mostrado que
no existe mejor distribucin al realizar estos cambios de posicin, en aquellos pacientes que
tienen una cavidad pleural normal14. En el caso de los derrames multiloculados se ha usado
estreptokinasa para lograr el drenaje completo con buenos resultados.
Catter pleural. Tradicionalmente el manejo de un DPN se ha hecho a travs de drenaje con
un tubo pleural e instilacin de un agente esclerosante. Una interesante alternativa en el
manejo paliativo de los pacientes con un DPN son los catteres intrapleurales. Esta tcnica
ha demostrado una tasa de xito superior al 85% y est especialmente indicada en pacientes
con un pulmn cautivo por compromiso neoplsico. Es un procedimiento sencillo, realizado
con anestesia local, cuya tcnica es similar a la de la toracocentesis, se realiza con tcnica de
Seldinger y puede ser guiada por ultrasonido, fluoroscopa o TAC. El catter queda instalado
en la cavidad pleural y conectado a sello de agua o a un sistema recolector cerrado, a travs
de l puede ser evacuado todo el derrame y realizar una pleurodesis 21; por otro parte, el
catter puede quedar intrapleural y el enfermo ser enviado a domicilio y slo concurrir dos o
tres veces por semana a evacuar su DPN hasta que se pueda realizar una pleurodesis con talco
ambulatoria, obtenindose una mejora sintomtica significativa y con escasas
complicaciones mayores.
438
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
MESOTELIOMA PLEURAL
El mesotelioma pleural es uno de los cuatro tipos de mesotelioma y es responsable por el 75
por ciento de los diagnsticos de las enfermedades relacionadas a la exposicin al asbesto.
La enfermedad se desarrolla en la pleura, la membrana protectora de los pulmones que puede
ser atribuida directamente a una fuerte o consecuente exposicin ocupacional o inhalacin
de fibras de asbesto.
439
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Una vez que estas fibras son inhaladas, migran directamente a la membrana pleural, en donde
se alojan. El cuerpo de la persona expuesta al asbesto tiene dificultades para deshacerse de
las fibras que parecen agujas. Con el pasar de los aos, las fibras que se alojan van irritando
la pleural y como consecuencia esto causa irritacin y cicatrices crnicas que en algunos
casos pueden llegar a causar mesotelioma pleural. En el caso de este tipo de cncer, el asbesto
penetra directamente en las clulas pleurales. Si estas clulas son cancergenas, se multiplican
de manera incontrolable y se forman tumores.
a expectativa de vida de un paciente que padece de esta enfermedad es entre 4 a 18 meses y
el 80 por ciento de las personas que contraen mesotelioma pleural son hombres de la tercera
edad que han tenido exposicin al asbesto en sus trabajos y con un cierto periodo de tiempo
en el que la enfermedad tard en aparecer. Los primeros sntomas que presenta un paciente
son tos y respiracin corta. Esto es causado principalmente por la capacidad reducida de los
pulmones y la retencin de lquido a los lados de la pleura.
ANATOMA Y FUNCIN DE LA PLEURA
440
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
El revestimiento de la pleura est compuesto por dos capas que proveen proteccin y soporte
a los pulmones y otras estructuras vitales como el pecho. Adicionalmente este produce
fluidos lubricantes para la cavidad entre las dos capas y as poder ayudar la expansin y
contraccin de los pulmones cuando respiramos. La capa externa es la pleura parietal y
bordea la cavidad torcica, mientras que la capa interna tambin conocida como la capa
visceral recubre los pulmones.
No es descomunal que las dos capas de la pleura se vean afectadas por el cncer.
Generalmente el mesotelioma pleural se desarrolla en una capa de la pleura y rpidamente
invade localidades cercanas como el diafragma, las pareces del pecho o el pulmn. Si el
cncer llega a alcanzar los ndulos linfticos, puede llegar a hacer metstasis o esparcirse a
distintos lugares del cuerpo.
SNTOMAS ASOCIADOS AL MESOTELIOMA PLEURAL
Alguien que ha sido afectado por el
mesotelioma
pleural
puede
presentar uno o varios sntomas
relacionados a la presencia de
tumores o al engrosamiento de la
membrana
pleural.
Desafortunadamente, la mayora de
los sntomas asocia
dos a la
enfermedad no aparecen hasta que
el cncer este en sus etapas finales
estado III o IV. El engrosamiento
puede causar una efusin pleural,
esto es una acumulacin de lquido
en el espacio entre las capas de la
pleura.
441
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Este fluido pone presin a los pulmones y resulta en un dolor en el pecho y la discapacidad
de respirar de manera natural. Estas complicaciones se dan debido a una serie de factores que
incluyen:
1.Tos continua y seca
2.Tos con sangrado (hemoptisis)
3.Respiracin corta
4.Dolor en el rea de las costillas o en la parte baja de la espalda
5.Respiracin dolorosa
6.Desarrollo de bultos debajo de la piel en la zona del pecho
7.Dificultad para respirar
8.Sudado nocturno o fiebre
9.Prdida de peso inexplicable
10.Fatiga
DIAGNSTICO DEL MESOTELIOMA PLEURAL
Al igual que muchas otras enfermedades, el cncer de mesotelioma pleural puede ser difcil
de diagnosticar. Los sntomas salen a relucir mucho despus de que la primera exposicin
tomo lugar. Adicionalmente, por el hecho de que muchas otras condiciones respiratorias
causan sntomas similares, el mesotelioma pleural puede llegar a confundirse con una
enfermedad mucho menos severa como influenza o neumona. Todo esto se une a que es
bastante difcil para los expertos definir la diferencia entre este tipo de cncer y el
adenocarcinoma, un tipo comn de cncer de pulmn.
442
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
DIAGNSTICO DE ESCANEO
Los rayos X o un CT Scan son usados
normalmente
para
diagnosticar
mesotelioma pleural.
Un diagnstico
de mesotelioma
pleural puede ser hecho basado en los
sntomas
adicionalmente
del
paciente,
este
se
puede
confirmar haciendo exmenes que
diagnostiquen
la
presencia
del
cncer. Para garantizar la mejor
opcin para tratar al paciente y su salud en general, un diagnostico en las etapas iniciales es
crucial. Despus de una historia mdica y ocupacional en conjunto con exmenes fsicos, los
pacientes se someten a exmenes de escaneo para determinar tumores cancergenos. Un
examen de rayos X puede revelar una efusin pleural y en algunos casos la presencia de
masas ajojadas en la pleura, sin embargo, un CT scan provee al doctor con las imgenes que
normalmente revelan una exposicin al asbesto.
Gracias a la introduccin del PET scan in los aos 60, los doctores pueden tener la facilidad
de distinguir entre un cncer de mesotelioma benigno y uno maligno. Adicionalmente, un
PET scan puede detectar signos de que un tumor con mesotelioma se est expandiendo hacia
los ndulos linfticos, algo que el CT scan puede no detectar, algo que puede ser muy
beneficioso para determinar el estado de la enfermedad. Una combinacin que prometa
bastante, conocida como el escaneo PET- CT, emergi en el ao 2000 y muchos de los
expertos en la materia aseguran que esta tcnica ayudar a predecir con ms claridad si el
paciente va a reaccionar de una mejor manera a la quimioterapia o al PET y CT scan aplicados
por separado. Sin embargo, muchos estudios se tienen que llevar a cabo para poder hacer de
esto algo oficial.
443
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
CITOLOGAS Y BIOPSIAS
Las citologias y las biopsias ayudan a
diagnosticar
el
mesotelioma
con
mayor precisin.
Mientras que el avance tecnolgico en
los procesos de escaneo ha contribuido
a un diagnstico ms preciso, procesos
un poco ms invasivos se deben de
hacer para hacer un diagnstico oficial
de
mesotelioma.
Uno
de
estos
procesos es la toracentesis en el cual una
aguja es insertada en los pulmones para recolectar lquido pleural. Haciendo un anlisis
citolgico para inspeccionar las muestras de clulas, los doctores buscan por marcadores
biolgicos que indiquen la presencia de un cncer, ejemplos de estos marcadores son la
membrana antgena epitelial, calretinina y un WT1. Doctores especializados pueden hacer
un anlisis citolgico para diagnosticar el cncer de mesotelioma que en el 80% de los casos
es acertado.
En algunas ocasiones, los resultados quedan inconclusos o simplemente no hay presencia de
lquido pleural. En estos casos los doctores prefieren hacer biopsias de los tejidos de la pleura.
Tintes de color son aadidos a la muestra para as poder ayudar a los doctores visualizar las
estructuras celulares. Un tipo de biopsia que se usa frecuentemente es la aspiracin de tiroides
con aguja fina aunque muchos otros doctores han aplicado de toracoscopa y han recibido
resultados mucho ms favorables. Una biopsia toracoscopca produce un resultado que en el
98 por ciento de los pacientes. La actual regla de oro en que para diagnosticar mesotelioma
pleural, se tiene que hacer un examen de celular tenidas dentro de un microscopio de electrn.
Si la serie de exmenes y biopsias pueden confirmar la presencia de mesotelioma, los
doctores puedes empezar a trabajar en un plan en basado en resultados.
444
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
TRATAMIENTO DE MESOTELIOMA PLEURAL
Histricamente, doctores han tratado el cncer de mesotelioma pleural con ciruga,
quimioterapia o terapia de radiacin. Dependiendo de qu tan avanzada este la enfermedad
en el paciente, estos tratamientos pueden ser curativos o paliativos. Mientras que no muchos
pacientes son diagnosticados suficientemente temprano para ser tratados con ciruga curativa,
muchos tratamientos paliativos existen que pueden aliviar mucho de los sntomas, mejorar la
calidad de vida y aumentar significativamente la expectativa de vida. Existen investigaciones
que estn evaluando una variedad de tratamientos alternativos como la inmunoterapia o la
terapia de genes, los cuales pueden convertirse en una terapia comn para pacientes con
mesotelioma una vez sean perfeccionadas.
Ciruga
La ciruga contina siendo un tratamiento primario para pacientes con mesotelioma pleural.
Uno de los procedimientos ms comunes es la pleurectoma/ decorticacin, en la que la meta
de la operacin es remover el tumor afectando la pleura. Un tratamiento ms agresivo es la
pneumonectoma extra-pleural, esta trata de remover de una manera segura el pulmn entero,
el diafragma y el pericardio. Slo una pequea fraccin de los pacientes tiene una funcin
adecuada de sus pulmones para calificar para un tratamiento tan agresivo como este.
Quimioterapia
Una
de
las
terapias
paliativas
ms
comunes
es
laquimioterapia en la que el uso de uno o ms frmacos tratan
de eliminar las clulas infectadas de cncer and reducir el
tamao de los tumores. Mientras que un reciente estudio ha
demostrado que los pacientes responden mejor a la
quimioterapia, los resultados han sido poco favorables. Slo
entre un 15 y un 20 por ciento de los pacientes con mesotelioma
notan una reduccin significativa del tumor despus de que la
terapia es aplicada.
445
NEUMOLOGA
PATOLOGIA PLEURAL TUMORAL
Sin embargo, muchos estudios clnicos combinan la quimioterapia con un tratamiento que ha
demostrado bastante potencial. Un multi-centro de estudio de fase 3, encontr que una
combinacin de pemetrexed y cisplatino prolonga la media de supervivencia en unos 2.8
meses omparado solo la terapia en la que solo se una el cisplatino. 41 por ciento de los
pacientes que se han tratado con un rgimen de pemetrexed y cisplatino han experimentado
una reduccin del tumor de al menos 50 por ciento. Mientras que la combinacin de frmacos
usada para la quimioterapia que cura la mesotelioma pleura an no ha sido hallada, este es el
objetivo principal de un sinfn de investigadores envueltos en experimentos clnicos.
446
NEUMOLOGA
447
SEPARADOR PATO PLEURAL NO TUMORAL
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
INTRODUCCIN
La patologa pleural es un problema clnico frecuente en el curso del fallo
respiratorio agudo y a menudo aparece en la evolucin de los enfermos ingresados
en las Unidades de Cuidados Intensivos y Urgencias.
Una clasificacin general de la patologa pleural est marcada por:
1. Derrames Pleurales
2. Hemotrax
3. Quilotrax
4. Neumotrax
1. Derrames pleurales (DP)
Es la acumulacin patolgica de lquido en el espacio pleural; es el resultado de un
desequilibrio entre la formacin y la reabsorcin de lquido a este nivel. La mayora
de las veces se produce por enfermedad pleural o pulmonar, pero es una
manifestacin frecuente de enfermedades sistmicas.
Para Sahn existen seis mecanismos
responsables de la acumulacin de
lquido en el espacio pleural:
448
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
1. Aumento de las presiones hidrostticas: Aunque hace algunos aos se pens que
podran producirse derrames pleurales a partir de elevaciones de la presin venosa
sistmica, en la actualidad parece demostrado que este mecanismo solo tiene
importancia cuando se elevan las presiones capilares en la circulacin pulmonar.
2. Descenso de la presin onctica en la microcirculacin: Este fenmeno es poco
habitual como causa de DP importante, debido a la gran reserva que posee la
circulacin linftica, que es capaz de reabsorber hasta 30 veces el volumen normal
de Lquido Pleural (LP) formado diariamente.
3. Descenso de la presin en el espacio pleural (o lo que es lo mismo, aumento de
la presin negativa): Este fenmeno ocurrira casi de forma exclusiva en presencia
de atelectasia pulmonar masiva, y parece dudoso que por s solo provoque una gran
acumulacin de LP, si no existe otro problema sobreaadido.
4. Aumento de la permeabilidad en la microcirculacin: Este es un mecanismo
obvio, sobre todo cuando la pleura est directamente implicada en el proceso
patolgico (exudado). El aumento de permeabilidad podra iniciarse a travs de la
formacin de anafilotoxinas producidas a partir de inmunocomplejos fagocitados
por los polinucleares y macrfagos en el espacio pleural.
5. Deterioro del drenaje linftico: A la luz de lo que se ha expuesto sobre el
protagonismo del sistema linftico, en la actualidad parece claro que ste es uno de
los principales mecanismos responsables de la persistencia de derrame en la pleura.
El bloqueo linftico puede producirse en la misma zona subpleural, o en el
mediastino, y en ambos casos la reabsorcin de lquido se ver seriamente
comprometida.
6. Llegada de lquido desde el espacio peritoneal: De forma casi invariable esto se
produce a travs de pequeas comunicaciones transdiafragmticas. Este parece ser
el mecanismo habitual de produccin de DP en presencia de ascitis y tambin en
enfermedades pancreticas.
449
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Un problema distinto es el absceso subfrnico
que podra originar DP sin necesidad de que
existiera una solucin de continuidad en el
diafragma. El mecanismo se debera a la
produccin de citocinas por un mesotelio
pleural irritado a causa del proceso purulento
vecino y explicara la presencia de un exudado
pleural no purulento, coexistiendo con un
absceso localizado al otro lado del diafragma.
La presencia de DP produce disminucin de la
capacidad residual funcional, de la capacidad pulmonar total y de la capacidad vital
forzada, dando lugar a un trastorno restrictivo. Tambin se produce un descenso de
las presiones inspiratorias mximas por la afectacin del diafragma. Puede haber
incremento del gradiente alveolo-arterial de O2 y disminucin de la PaO2. Estos
cambios fisiopatolgicos dependen del tamao del DP y de la causa subyacente.
Tcnicas de diagnstico en el derrame pleural
Clnica y Exploracin fsica
Los sntomas de un paciente con DP son en gran medida los dependientes del
proceso subyacente causante del mismo. Los sntomas estn relacionados con el
grado de inflamacin de la pleura, del compromiso de la mecnica pulmonar y de
las alteraciones del intercambio de gases. Suele manifestarse como:
- Dolor pleurtico
- Tos no productiva
- Disnea
450
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Como slo la pleura parietal tiene fibras dolorosas, el dolor implica afectacin de la
pleura parietal. Normalmente el dolor coincide con el rea pleural afectada. A veces
puede ser referido al abdomen debido a que los nervios intercostales tambin
inervan al abdomen. Cuando est afectada la parte central de la pleura diafragmtica
el dolor es referido al hombro del mismo lado por la inervacin que recibe del nervio
frnico.
La tos no productiva podra estar relacionada con la inflamacin pleural o con la
compresin de los bronquios por el DP, que irritara las paredes bronquiales y
estimulara el reflejo de la tos.
La disnea es debida a que el DP se comporta como un proceso ocupante de espacio,
produciendo una reduccin de los volmenes pulmonares y a veces del gasto
cardaco (cuando el DP es muy grande). Aunque, no siempre el grado de disnea est
en relacin con el tamao del derrame. En la exploracin fsica podemos encontrar
menor movilidad del hemitrax afecto, matidez a la percusin, disminucin de las
vibraciones vocales y roce pleural.
Diagnstico
Las tcnicas de
imagen son
fundamentales a la hora del
diagnstico de la patologa pleural.
Radiografa de trax: permite
detectar derrames muy pequeos
de
hasta
100
cc
adoptando
diferentes posiciones como el
decbito lateral. Cuando el DP est
libre se aprecia la lnea de
Damoiseau; puede verse un nivel
hidroareo
en
presencia
de
hidroneumotrax o lobulaciones en presencia de derrames tabicados o empiemas.
En ocasiones es necesario recurrir a la ecografa para localizar un DP.
451
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Tomografa axial computada (TAC): til para diferenciar las lesiones
parenquimatosas de las pleurales; da informacin sobre las caractersticas de la
pleura (engrosamiento, etc.); permite localizar colecciones pleurales de alta
densidad y da informacin sobre el pulmn subyacente.
Toracocentesis: mediante esta tcnica se obtiene LP para estudio o puede evacuarse
con fines teraputicos. Es una tcnica sencilla y poco agresiva. Consiste, una vez
localizado el DP, en pinchar a travs del espacio intercostal por el borde superior de
la costilla inferior. Se administra anestesia local mediante la aguja de puncin
(normalmente una aguja intramuscular) y se accede al espacio pleural obteniendo
LP que se procesar para:
- Estudio bioqumico
- Citolgico
- Microbiolgico
- Determinacin del pH
La muestra debe obtenerse y transportarse en condiciones anaerobias para el
procesamiento microbiolgico y determinacin de pH.
Biopsia pleural: puede hacerse de tres formas:
- Biopsia pleural ciega
- Toracoscopa
- Toracotoma
Clasificacin etiolgica de exudados y trasudados
Las posibilidades etiolgicas son mltiples y aunque algunas de ellas son frecuentes
y fciles de diagnosticar, otras exigen tcnicas diagnsticas complejas,
alcanzndose el diagnstico de certeza slo en el 75-80% de los casos.
Criterios de separacin entre exudados y trasudados
452
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Los derrames pleurales se dividen en trasudados y exudados; es decir los que no
tienen afectacin directa de la pleura (trasudados) y los que si la tienen (exudados).
Los trasudados son derrames pleurales sin afectacin directa de la pleura. Se
producen por:
- Aumento de la presin hidrosttica capilar de los capilares de la pleura
- Disminucin de la presin onctica plasmtica
- Dificultad del drenaje linftico pulmonar, como sucede en las atelectasias
pulmonares.
Los exudados son los que tienen afectacin directa de la pleura y se producen por:
- Aumento de la permeabilidad de los capilares
- Disminucin del aclaramiento linftico.
Mediante el anlisis del LP se pueden separar prcticamente todos los exudados de
los trasudados. Esta consideracin es de vital importancia para el mdico, teniendo
menos trascendencia para el kinesilogo, por lo que se excluir de su anlisis.
Tipos de derrames
a. Derrames pleurales infecciosos (primera causa)
Derrame Pleural Tuberculoso
- Derrames Pleurales Secundarios a Infecciones por Hongos, Parsitos y Virus
b. Derrames posteriores a embolismo pulmonar
c. Derrames pleurales posteriores a ciruga
- Ciruga Abdominal
o Absceso Subfrnico
- Sndrome de Injuria postcardaca
- Trasplante Heptico
- Trasplante Pulmonar
453
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
d. Derrames pleurales en las enfermedades gastrointestinales
- Enfermedad Pancretica
- Esclerosis de Varices Esofgicas
- Perforacin Esofgica
- Absceso Heptico y Esplnico
e. Derrame pleural neoplsico (segunda causa)
f. Derrame pleural en las enfermedades del colgeno
- Artritis Reumatoide
- Lupus Eritematoso Sistmico
g. Otras causas de derrame pleural
- Derrames Pleurales iatrognicos
o Derrame Pleural tras la colocacin de Catteres Venosos Centrales
o Derrame Pleural tras la colocacin de Sondas Finas de Alimentacin Enteral
o Derrame Pleural tras la realizacin de una Aortografa Translumbar
- Enfermedad Pericrdica
- Uremia
- Pulmn Atrapado
454
NEUMOLOGA
NEUMOTRAX
a. Neumotrax espontneo
Es la presencia de aire dentro de la
cavidad pleural. Las formas de
llegar el aire a la cavidad pleural
son:
455
- Espontnea: cuando no hay un
antecedente de traumatismo u otra
causa conocida.
- Traumtica: como consecuencia
directa
indirecta
de
un
traumatismo abierto o cerrado.
- Iatrognica: cuando se produce como consecuencia de una maniobra diagnsticoteraputica.
El Neumotrax espontneo primario (NEP) o idioptico es el resultado de la ruptura
del parnquima pulmonar y de la pleura visceral. Suele ser un "bleb" o pequea
bulla subpleural, raramente mayor de 1-2 cm de
dimetro y que se encuentra en el pex del
pulmn. La causa de la formacin de los blebs es
atribuida a la diseccin por el aire desde un
alvolo roto, a travs del tejido intersticial, hacia
la capa fibrosa de la pleura visceral donde se
acumula en forma de quiste.
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Durante muchos aos, se ha considerado errneamente que el esfuerzo fsico podra
desencadenar la produccin del NE, a pesar de mltiples observaciones sealando
lo contrario; como han descrito otros autores, el comienzo de los sntomas tiene un
ritmo circadiano y est relacionado con la inactividad fsica. La relacin con la
meteorologa, se ha subestimado hasta que se demostr que una cada de presin de
al menos 10 milibares en 24 horas aumentaba significativamente el nmero de
admisiones por NE. La ruptura del tejido pulmonar sera debida a una presin
intrapulmonar ms elevada en una regin del pulmn comparada con otras regiones
pulmonares y con el espacio intrapleural. Esto es posible solo si el gas intrapulmonar
no encontrara una salida a travs de las vas areas o de la circulacin. As pues, la
presin en la regin intrapulmonar cerrada, no podra descender, sobre todo cuando
la presin atmosfrica disminuyera. Tambin se ha encontrado un descenso de la
perfusin pulmonar a nivel del pex en la fase aguda del NE, que inicialmente se
atribuy a la obstruccin. En ocasiones se ha invocado la existencia de un origen
congnito de estos quistes, al menos en algunos casos de incidencia familiar. Hay
una incidencia entre el 66% y 90% de fumadores entre los pacientes con NE; esto
sugiere que el tabaco podra ser un factor de riesgo para el desarrollo de un NE,
posiblemente a travs de un mecanismo obstructivo. Hay otros factores que pueden
empeorar este mecanismo: factores intraluminares (inflamacin, granulacin,
cogulo de sangre, tumor, acmulo de exudado, moco o meconio), factores
parietales (engrosamiento de la pared bronquial debido al tabaco, inflamacin,
partculas de drogas administradas por va intravenosa o inhalada) y factores
peribronquiales como son neumopata intersticial o fibrosis pulmonar. Otra teora
es que los alvolos bullosos se romperan hacia el interior del parnquima pulmonar
pasando el aire por los espacios conectivos perivasculares al mediastino y de aqu,
por ruptura de la pleura mediastnica, a la cavidad pleural libre. Aunque en los NE
de los adultos es raro observar la presencia de enfisema mediastnico; sin embargo,
esta teora explicara de donde proviene el aire de la cmara de neumotrax, cuando
no se encuentra lesin alguna que pueda considerarse como el origen de la fuga.
456
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
La principal consecuencia fisiolgica del neumotrax es el descenso de la capacidad
vital y de la PaO2, debida al shunt anatmico y al efecto shunt por diferencias en la
V/Q. Si el paciente tiene una buena situacin fisiolgica previa, este descenso no
modifica su situacin generalmente, pero si tiene una funcin pulmonar
previamente deteriorada, puede entrar en insuficiencia respiratoria con
hipoventilacin alveolar y acidosis respiratoria.
La forma habitual de presentacin del Neumotrax es con dolor torcico profundo,
opresivo, que se exacerba con los movimientos respiratorios, disnea y tos seca
irritativa. Otras formas de presentacin menos frecuentes son: forma asintomtica
en el 1-2% de NE. Forma atenuada, con sintomatologa escasa (sobre todo en los
jvenes con buena reserva respiratoria) y Neumotrax a tensin que describiremos
aparte.
Existen dos grupos clnicos de NE:
1) pacientes jvenes, con buena reserva funcional respiratoria, sin patologa
pulmonar difusa, con una sintomatologa escasa o nula (salvo si es un N a tensin)
y que son consecuencia en el 85-95% de los casos de la ruptura de bullas o blebs
apicales. Es lo que se ha llamado NE Primario o Idiomtico
2) pacientes de edad avanzada, afectos de bronconeumopatas crnicas y difusas,
fundamentalmente del tipo del enfisema, con reserva funcional respiratoria escasa
que presentan clnica con disnea, con frecuente cianosis, aunque la fuga sea pequea
y el neumotrax no muy grande, que correspondera a los llamados NE Secundarios.
En la exploracin fsica se encuentra abolicin de vibraciones vocales, timpanismo
en la percusin y abolicin o disminucin del murmullo vesicular. Es importante la
bsqueda de signos de sufrimiento cardiocirculatorio o grave alteracin de la
funcin respiratoria como taquicardia, hipotensin arterial, cianosis o sudor fro. La
principal herramienta para el diagnstico es la radiografa de trax y el dato
fundamental es el colapso pulmonar. Una radiografa de trax en espiracin puede
ayudar a poner de manifiesto pequeos neumotrax.
457
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Hay ocasiones en que el neumotrax no produce colapso total del pulmn, sino por
reas, ya que ste se encuentra fijo a la pared costal por adherencias pleurales,
dndose en estos casos neumotrax parciales. La cuantificacin del N, se hace
estimando la cantidad de pulmn colapsado, basndose en la regla de que ste es
proporcional al cubo del radio. El N bilateral simultneo es raro, pero puede ser muy
grave, con colapso de ambos pulmones y su frecuencia oscila de un 2,5-4,5%. En
un 10-20% se acompaa de derrame pleural que suele ser de pequea cuanta. Poco
frecuentemente, se produce un hemoneumotrax. La hemorragia se debe a ruptura
de una brida neumoparietal muy vascularizada o por desgarro del parnquima
pulmonar en la zona de implantacin de una de estas bridas. La gravedad del cuadro
depende de la cuanta de la hemorragia, ya que los vasos de la brida sangran a
presin sistmica. Es importante identificarlo por el riesgo potencial para el
paciente.
Tras un Neumotrax, la evolucin puede ser:
a) Rpidamente favorable: es lo ms frecuente en el NE de los jvenes. El aire se
reabsorbe a un ritmo de un 1,25% diario y suele resolverse en 2-6 semanas. No
quedan secuelas funcionales ni radiogrficas, pero no se crean adherencias
pleurales, lo que expone a las recidivas.
b) Evolucin grave: puede llevar a la muerte por insuficiencia cardio-respiratoria.
c) Paso a la cronicidad por fuga area persistente: el pulmn no se reexpande
apareciendo un derrame pleural; las pleuras se engruesan apareciendo paquipleuritis
y fibrotrax impidiendo la reexpansin pulmonar. Debido a la existencia de fstula
broncopleural puede supurar y dar lugar a un empiema produciendo una atelectasia
pulmonar irrecuperable con bronquiectasias y/o absceso pulmonar en la zona
colapsada. Si a partir del 11-12 da de colocacin de un drenaje pleural
correctamente efectuado persiste la fuga area y no hay reexpansin pulmonar
completa, el Neumotrax ha pasado a la cronicidad.
458
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Una vez resuelto el N, existe el riesgo de que se repita en un futuro. Esto va a
depender al menos de dos factores: presencia o no de lesiones pulmonares y
tratamiento seguido en el episodio actual. Pueden producirse episodios
contralaterales con una frecuencia del 15-18%. Las complicaciones inmediatas ms
frecuentes del NE son el enfisema subcutneo y/o mediastnico y la supuracin
pleuropulmonar. La mortalidad del N, casi siempre es en pacientes con NES, cuya
enfermedad de base es la EPOC y de edad avanzada; oscila desde un 6% en
pacientes con enfisema hasta un 0.32 y un 2% en una serie de pacientes mayores de
70 aos.
La finalidad del tratamiento en cualquier tipo de N es la resolucin de los sntomas
mediante la evacuacin del aire del espacio pleural y conseguir la reexpansin del
pulmn; en los casos de NE se pretende tambin evitar las recidivas. Entre los
factores que influyen en las opciones teraputicas figuran, el tamao del
neumotrax, los sntomas clnicos, las posibilidades tcnicas, la morbilidad
comprobada de cualquier procedimiento a adoptar y si tal procedimiento influye en
la recidiva. Aunque el N puede resolverse espontneamente con el tiempo, esta
conducta expectante es apropiada slo en un nmero muy reducido de pacientes con
rpido acceso a la asistencia mdica. La aspiracin simple, con una cnula de tipo
intravenoso, una llave de tres pasos y una jeringa puede tratar de forma satisfactoria
hasta el 70% de los NEP, pero no influye en las recidivas. La mayor parte de
neumlogos y cirujanos, se inclinan por el drenaje torcico permanente conectado
a un sistema cerrado subacutico. El tubo debe colocarse con la punta dirigida hacia
el vrtice, que es donde se acumula el aire. Aunque clsicamente se han utilizado
tubos de grueso calibre (20-40 F), no es necesario que el tamao del tubo sea
excesivamente grande; en un estudio comparativo de dos tipos de drenaje de
pequeo calibre, los resultados que se obtuvieron con ambos tipos fueron similares
a los obtenidos con un tubo de grueso calibre, sin complicaciones como la
obstruccin del catter.
459
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
No es necesario conectar el drenaje a aspiracin inicialmente, si se hace, debe ser
tras varias horas desde la insercin del tubo y preferentemente tras haber
administrado oxgeno al paciente, con vistas a evitar el edema ex vacuo. Una vez
evacuado el aire, reexpandido el pulmn y cuando se ha comprobado la ausencia de
fuga area persistente o fstula broncopleural, puede retirarse el drenaje tras 24 horas
de permanecer pinzado sin evidencia de neumotrax. Con este tipo de tratamiento,
la tasa de recidivas es similar a la del reposo.
Por esto ltimo y aprovechando la insercin de un drenaje torcico permanente,
puede realizarse una pleurodesis qumica a travs del mismo drenaje que evitar las
recidivas posteriores. Las sustancias utilizadas actualmente para producir
pleurodesis son talco y tetraciclina (o minociclina
Todos los autores parecen estar de acuerdo en que ante un hemoneumotrax con
hemorragia grave, neumotrax bilateral, ausencia de reexpansin pulmonar,
persistencia de fuga area entre 5 y 10 das o recidiva, est indicado el tratamiento
quirrgico. La toracotoma con reseccin de bullas y pleurodesis mecnica resuelve
el problema de forma inmediata y evita las recidivas. En la serie de Deslauriers 87
tras practicar una pleurectoma transaxilar, la tasa de recurrencia en un perodo de
seguimiento medio de 4,5 aos fue de 0.6%. Debido a que los pacientes con NEP
raramente fallecen por su neumotrax y el 50% no tienen nuevas recurrencias, la
toracotoma est indicada tras el primer episodio, slo si hay una fuga area
persistente o hay ausencia de reexpansin pulmonar.
460
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
b. Neumotrax a tensin o hipertensivo
Se considera Neumotrax a tensin cuando la presin intrapleural excede a la
presin atmosfrica en la espiracin. Se produce cuando una rotura en la pleura
provoca un mecanismo valvular de una sola direccin que se abre en la inspiracin
permitiendo el paso de aire y se cierra en
la espiracin. En la inspiracin, por la
accin de los msculos respiratorios, la
presin pleural se hace negativa y el aire
sale desde los alvolos al espacio pleural.
Durante la espiracin, con los msculos
respiratorios relajados, la presin pleural
se hace positiva. Esto debe ir acompaado
del
mecanismo
valvular
antes
mencionado, puesto que si no el aire
pasara desde el espacio pleural a los
alvolos.
Como
el
aire
se
sigue
acumulando en el espacio pleural, el pulmn homolateral se comprime y el
hemidiafragma se desplaza hacia abajo, el mediastino se desplaza hacia el lado
contralateral y comprime el pulmn contralateral y el corazn. Estos cambios
comprometen la ventilacin dando lugar a una importante hipoxemia 88, debida a
grandes shunts a travs del pulmn colapsado, seguido de hipercapnia y acidosis
respiratoria, probablemente por hipoxia cerebral, adems hay dificultad en el
retorno venoso por la presin pleural positiva que conlleva un descenso en el gasto
cardaco.
Es ms frecuente en pacientes sometidos a ventilacin mecnica con presin
positiva al final de la espiracin o tras resucitacin cardiopulmonar. En los pacientes
conscientes se manifiesta por intenso dolor que llega a hacerse sincopal con disnea
extraordinariamente intensa, taquipnea, taquicardia, sudoracin, cianosis y tos.
461
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Los pacientes pueden tener ingurgitacin yugular que puede estar enmascarada si
hay deplecin de volumen (sobre todo en traumatizados). En pacientes bajo
ventilacin mecnica es ms difcil el diagnstico porque el paciente suele estar
sedado y paralizado, puede sospecharse si las presiones pico en la va area
aumentan bruscamente. Tambin debe
sospecharse en pacientes que han sido
resucitados y que tienen dificultades para
ventilarse
estn
en
disociacin
electromecnica.
En el Neumotrax a tensin, el pulmn no
mantiene
su
forma,
sino
que
est
convertido en una masa informe aplastada
contra el mediastino a lo largo de la
columna;
con
desplazamiento
del
mediastino al otro lado e inversin del
hemidiafragma. Cuando se produce sobre pulmn distrfico, afecto de neumopata
difusa, o cuando el pulmn se encuentra insuflado por bullas areas en su intersticio
o presenta extensas adherencias pleuropulmonares, los signos del Neumotrax a
tensin no estn presentes en su totalidad: el pulmn puede no colapsarse por
completo pero s que existe desviacin mediastnica y descenso del diafragma y con
frecuencia se acompaa de enfisema subcutneo.
El Neumotrax a tensin es una emergencia y ante su sospecha debe iniciarse la
administracin de oxgeno de forma inmediata y proceder a equilibrar las presiones
sin esperar la confirmacin radiogrfica. Para ello se inserta una aguja de calibre
grueso en el 2 espacio intercostal y linea medioclavicular, la salida de aire confirma
el diagnstico y debe dejarse abierta a la atmsfera hasta que se coloque un tubo de
toracostoma permanente conectado a un sistema cerrado subacutico.
462
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
c.
463
Neumotrax asociado a ventilacin mecnica
El Neumotrax es una complicacin potencialmente letal de la ventilacin
mecnica. Su frecuencia oscila entre un 3-5% de pacientes que son ventilados con
presin positiva. El mecanismo implicado en la gnesis del aire extraalveolar est
basado en las teoras de Macklin, que considera que el sitio de ruptura alveolar est
localizado en el alvolo y la envoltura bronquiolo-vascular. Cuando la presin
intraalveolar est aumentada o la presin del intersticio perivascular est
disminuida, se produce un gradiente que
puede hacer que se rompan los alvolos
adyacentes. Al romperse, entra aire en el
espacio perivascular dando lugar a enfisema
intersticial. Como en el mediastino la presin
media es ms baja que en el parnquima
pulmonar perifrico, el aire disecciona de
forma proximal a lo largo de las cubiertas
broncovasculares
hacia
el
hilio
el
mediastino; una vez en el mediastino, el aire
NEUMOLOGA
se descomprime hacia las zonas de menor resistencia, tejido subcutneo,
retroperitoneo, o peritoneo. Si la presin mediastnica aumenta bruscamente, o la
descompresin por estas vas no es suficiente, la pleura mediastnica se rompe,
464
dando lugar a neumotrax.
Hay algunas situaciones que aumentan la incidencia de Neumotrax durante la
ventilacin mecnica:
- Sndrome de Distrs Respiratorio Agudo (SDRA)
- Neumona por aspiracin
- Neumona necrotizante
- EPOC
- Fibrosis pulmonar
- Asma
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Cuando aparece, el paciente se presenta taquipneico, disneico y puede luchar con el
ventilador. Debe sospecharse cuando aparezca alguna de las siguientes situaciones
en un paciente sometido a ventilacin mecnica:
1) Cambio clnico brusco en un paciente (aparicin de hipotensin o shock,
incremento brusco o progresivo de las presiones pico en las vas areas, lucha con
el ventilador);
2) Alteraciones radiogrficas (relativa hipertransparencia de un pulmn o parte del
mismo, aumento de volumen de un hemotrax, comparado con radiografas previas;
3) Desplazamiento caudal del hemidiafragma y/o del ngulo costodiafragmtico
lateral).
Los signos radiogrficos de neumotrax en un paciente en posicin supina difieren
de los que se ven habitualmente en pacientes en bipedestacin. El aire no se acumula
en los vrtices sino que lo hace en otras localizaciones. La ms frecuente es cuando
el aire se acumula anteromedialmente, por encima del hilio delimita estructuras
vasculares del mediastino superior como son aorta ascendente, cava superior o
zigos, si es por debajo del hilio seala el borde cardiaco izquierdo y si es en el lado
derecho puede introducirse en la cisura menor. Ante cualquiera de estos signos hay
que hacer una radiografa en posicin erecta y si esto no es posible debe hacerse un
TAC, puesto que hasta el 30% de los neumotrax en estos pacientes pasa
desapercibida en la radiografa torcica.
465
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
d. Neumotrax traumtico
Es el Neumotrax que ocurre como
resultado de un traumatismo abierto o
cerrado.
abiertos,
Pueden
clasificarse
cerrados,
como
tensin
hemoneumotrax. Los Neumotrax a
tensin, abiertos y hemotrax masivos son
urgencias que amenazan la vida del
paciente y que necesitan ser reconocidas y
tratados inmediatamente. El mecanismo es
variable, puede deberse a entrada directa
de aire desde el exterior a la cavidad pleural, o a travs de una herida penetrante.
Otro mecanismo es la lesin directa de la pleura visceral, que permite la salida de
aire desde los alvolos.
El paciente con Neumotrax abierto tiene una sintomatologa variable que depende
del tamao de la herida torcica y de la presencia o ausencia de lesin pulmonar
concomitante. Si la herida torcica es de mayor dimetro que la trquea (3-4 cm), el
aire tiende a entrar por la zona de menor resistencia y no llega aire a los pulmones.
El diagnstico se hace por examen fsico. La conducta inmediata debe ser colocar
una gasa con vaselina que cubra la herida y un vendaje que fije la gasa en tres de
sus cuatro caras, de esta forma se previene un neumotrax a tensin, ya que permite
salir el aire pero no entrar. Una vez se ha colocado un drenaje torcico, se cierra la
herida por completo.
En los casos de traumatismo cerrado, las fracturas de costillas acompaantes,
pueden lesionar la pleura visceral o bien la hiperpresin alveolar secundaria a la
compresin brusca torcica puede dar lugar a la ruptura de los alvolos y a la salida
de aire perivascular. Los sntomas son variables y dependen del tamao del
neumotrax y de la coexistencia de otras lesiones.
466
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
En el contexto de un paciente politraumatizado, el neumotrax puede pasar
desapercibido en las primeras horas, por lo que hay que reevaluar al paciente ante
cualquier signo sugestivo de Neumotrax.
En general, el tratamiento se encuadra en la situacin general del paciente, que con
frecuencia es un politraumatizado. El drenaje debe realizarse con un tubo de
toracostoma de un dimetro suficiente que permita valorar la presencia de
hemotrax acompaante o la presencia de fuga area. Ante la presencia de fuga
area o neumotrax a tensin, hay que descartar la existencia de fractura de trquea
o bronquios principales.
e. Neumotrax iatrognico
Es el que se produce como consecuencia de procedimientos diagnsticoteraputicos. El uso cada vez ms frecuente de tcnicas agresivas y la mayor
supervivencia de enfermos con graves patologas, hace que sea una etiologa tan
importante casi como el NE. Los procedimientos diagnstico- teraputicos ms
relacionados con esta complicacin son:
- Puncin aspirado transtorcica en el 24% de los casos
- Cateterismo de la vena subclavia 22%
- Toracocentesis 19%
- Biopsia transbronquial 10%
- Biopsia pleural 8%
467
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Las manifestaciones clnicas
dependen de
la situacin
global y funcional previa del
enfermo. En general suele
manifestarse por un grado
variable de disnea y dolor
torcico en pacientes con
buena situacin previa y por
deterioro de la insuficiencia
respiratoria
en
pacientes
ventilados.
El tratamiento no contempla la
prevencin de las recidivas y
va encaminado a restaurar la
funcin y aliviar las molestias
lo ms rpida y menos traumticamente posible. Los pacientes que no estn en
ventilacin mecnica, pueden tratarse con reposo (cuando estn asintomticos),
utilizar una aspiracin simple con aguja o evacuarlo mediante la colocacin de
drenajes de pequeo calibre.
468
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
HEMOTRAX
El hemotrax se define como la presencia de sangre en el espacio pleural. El trmino
hemotrax est reservado para los casos en los cuales el hematcrito del lquido
pleural es al menos un 50% del hematcrito de la sangre perifrica. Cuando en una
toracocentesis diagnstica se obtiene lquido hemtico, debemos considerar la
medicin de su hematcrito. Desde un punto de vista etiolgico, los hemotrax los
podemos clasificar en traumticos, no
traumticos
espontneos
iatrognicos.
Hemotrax
traumtico
La
sangre
puede llegar al espacio pleural por
lesin de la pared torcica, diafragma,
parnquima
sanguneos
pulmonar,
o
desde
vasos
estructuras
mediastnicas. Cuando la sangre se
acumula en el espacio pleural, sta
tiende a coagularse rpidamente, como
resultado
de
los
movimientos
producidos por el corazn y los pulmones. Finalmente, el hemotrax termina por
locularse y tabicarse con rapidez. Ante cualquier traumatismo, bien sea cerrado o
abierto, se debe sospechar la presencia de un hemotrax. En algunos enfermos no
se detecta su presencia en las primeras horas tras el traumatismo, pero resulta
recomendable realizar una radiografa de trax inicial, a ser posible, en posicin de
pie o sentado en la cama, y un seguimiento radiolgico durante las 24 horas despus
de haber sufrido el trauma. Si el impacto ha sido muy intenso y la situacin del
paciente lo permite, la realizacin de un TAC podr aportar importante informacin
de posibles lesiones asociadas.
469
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
De acuerdo a la extensin radiolgica el hemotrax puede clasificarse en tres
grados: 1. El nivel del hemotrax se encuentra por debajo del cuarto arco costal
anterior. 2. El nivel se encuentra entre el cuarto y segundo arco costal anterior. 3.
El nivel est por encima del segundo arco costal anterior. Esta clasificacin es
utilizada como gua por algunos autores para decidir la conducta teraputica: drenaje
con tubo pleural en hemotrax de primer grado, toracotoma en aquellos de tercer
grado y en aquellos de segundo grado se puede comenzar con drenaje torcico y,
eventualmente, toracotoma de acuerdo a la evolucin clnica del paciente. Los
pacientes con hemotrax traumtico deben ser tratados lo antes posible con drenaje
torcico. Esto permite una completa evacuacin de la sangre del espacio pleural,
cuantificar las prdidas, que disminuya la incidencia posterior de empiema, realizar
autotransfusin del material obtenido y la rpida evacuacin de la sangre del espacio
pleural evitando un fibrotrax. Aproximadamente 20% de los pacientes con
hemotrax requiere toracotoma. La toracotoma inmediata est indicada en: heridas
penetrantes con la sospecha o constatacin de lesiones viscerales graves y en
pacientes con hemorragia pleural persistente. No existe un criterio preciso en cuanto
a la cantidad del sangrado para considerar la toracotoma, debiendo evaluarse cada
caso en particular, pero un sangrado inicial de 1.000 ml o de ms de 200 ml/hora,
debe hacer pensar en una toracotoma. Las complicaciones ms frecuentes de un
hemotrax son la retencin de cogulos en la cavidad pleural, el empiema pleural,
el derrame pleural persistente y el fibrotrax. Hemotorax yatrognico Cuando un
paciente ingresado presenta un derrame pleural hemtico, se debe considerar el
origen yatrognico. La causa ms frecuente de hemotrax yatrognico es la
perforacin de una vena central o arteria por la insercin percutnea de un catter.
De igual manera, un hemotrax yatrognico puede ocurrir tras una puncin o biopsia
pleural, puncin pulmonar percutnea, biopsias transbronquiales o el manejo
endoscpico para tratar las varices esofgicas. El tratamiento ser similar al
hemotrax traumtico asociado al tratamiento de las lesiones yatrognicas
detectadas. Hemotrax no traumtico
470
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Los hemotrax no traumticos son poco frecuentes. La causa ms comn son las
metstasis pleurales, mientras que la segunda causa ms frecuente es la
complicacin del tratamiento anticoagulante por embolia pulmonar o patologa
cardiaca. El hemotrax espontneo puede ocurrir como resultado de la ruptura
anormal de un vaso sanguneo intratorcico, como un aneurisma de aorta, aneurisma
de arteria pulmonar, un ductus arterioso o una coartacin de aorta. En algunos
pacientes
la
causa
permanece
desconocida a pesar de la toracotoma
exploradora.
EMPIEMA
Un porcentaje muy elevado de procesos
pulmonares bacterianos cursan con
derrame
pleural
Frecuentemente
estos
asociado.
derrames
se
resuelven con tratamiento antibitico,
pero en ocasiones es necesaria la
colocacin de un drenaje torcico, la
aplicacin
de
fibrinolticos
intrapleurales o proceder a la limpieza
de tabicaciones y adherencias por toracoscopia o toracotoma asociada a
decorticacin. Se define como empiema la presencia en la cavidad pleural de
material purulento o el crecimiento bacteriano en el cultivo de lquido pleural. Desde
un punto de vista etiolgico, la mitad de los empiemas tienen su origen en derrames
paraneumnicos evolucionados, definindose como derrame paraneumnico o
metaneumnico el secundario a una infeccin bacteriana del pulmn.
Aproximadamente el 25% se producen tras procedimientos quirrgicos y el otro
25% son debidos a patologa esofgica, patologa subdiafragmtica, traumatismos,
etc.
471
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
La progresin de un derrame paraneumnico no complicado a un empiema
organizado se produce en pocos das desde el inicio del proceso. Clsicamente se
han diferenciado 3 fases: Una primera fase exudativa en la que la pleura segrega
lquido pleural estril en el contexto del proceso inflamatorio, el pH suele ser
superior a 7,30, la glucosa > 60 mg/ml y la LDH < 500 u/dl. Si este derrame no se
trata adecuadamente o la evolucin es mala pasaremos a la siguiente fase,
denominada fibrinopurulenta, donde ya podemos encontrar microorganismos en el
l- quido y abundantes clulas inflamatorias.
QUILOTRAX
Es el acmulo de quilo en la cavidad pleural, generalmente por ruptura del conducto
torcico o de algn afluente. El quilo proviene de la absorcin intestinal de los
cidos grasos de cadena larga, de aqu van a la cisterna quilosa desde donde son
transportados por el conducto torcico que asciende cruzando el hiato artico del
diafragma a nivel de la superficie anterior del cuerpo vertebral, entre la aorta y la
vena cigos en el mediastino posterior. A nivel de la 5-7 vrtebra dorsal cruza a la
izquierda de la columna y desemboca en la base del cuello en la subclavia izquierda.
El quilo tiene la misma composicin electroltica que el suero, alto contenido de
linfocitos y de grasas que vara segn la ingesta de las mismas. Por ello su aspecto
puede variar desde turbio a francamente lechoso. El quilo tiene poder bacteriosttico
y no es irritante de las superficies pleurales. La mayor complicacin por la prdida
de quilo en el espacio pleural es la malnutricin y la linfopenia que se produce
debido a las prdidas continuadas. La causa ms frecuente de quilotrax en el 50%
de los casos es neoplsica y el 75% de las mismas son linfomas. La segunda causa
son los traumatismos espontneos o quirrgicos (en ciruga cardiovascular, por su
proximidad a los grandes vasos, ciruga del esfago, simpatectoma torcica y
disecciones extensas del cuello). Tambin puede verse en casos de obstruccin de
vena cava superior o subclavia tras su canalizacin por catteres empleados en la
nutricin parenteral.
472
NEUMOLOGA
PATOLOGIA PLEURAL NO TUMORAL
Los traumatismos no quirrgicos pueden ser heridas penetrantes en trax o bruscas
hiperextensiones de la columna, fractura de vrtebras o aplastamientos. Un 15% de
los quilotrax se consideran idiopticos, aunque antes hay que descartar la
existencia de una neoplasia. El diagnstico es bastante fcil debido al aspecto
lechoso del LP que solo puede simular un lquido purulento, pero en este caso es
debido a los leucocitos y por lo tanto tras centrifugarlo se aclara, mientras que el del
quilotrax no se aclara porque se debe al contenido en grasas. A veces no tiene este
aspecto tpico, sobre todo en postoperados hasta que no se restablece la alimentacin
pudiendo ser serofibrinoso o serohemtico.
El tratamiento va encaminado a mantener una buena nutricin y minimizar la
formacin de quilo. En los casos de quilotrax traumtico se prefiere una actitud
conservadora encaminada a aliviar la sintomatologa respiratoria mediante la
colocacin de un drenaje torcico que permita la reexpansin del pulmn y la
posible snfisis pleural. En los casos de quilotrax no traumtico, casi siempre
debidos a neoplasias, el enfermo debe evaluarse de forma individual, puesto que en
los casos de linfoma la radioterapia y quimioterapia pueden ser eficaces.
473
NEUMOLOGA
474
NEUMOLOGA
BIBLIOGRAFIA
SEMIOLOGIA MEDICA I. MARCELO ALVAREZ II.
EDITORIAL PANAMERICANA S.A.C.F. ABRIL 2003.
MEDICINA INTERNA TOMO I. P. FARRERAS VALENTI.
EDITORIAL MARIN S.A 1976.
BATES GUIA DE EXPLORACION FISICA E HISTORIA CLINICA. LYNN S.
BICKLEY, 11 EDICION . EDITORIAL LWW.
ANATOMIA CON ORIENTACION CLINICA. KEITH L. MOORE. ARTHUR F.
DALLEY. ANNE M. R. AGUR. 6 EDICION. EDITORIAL LWW.
DIAGNOSTICO CLINICO Y TRATAMIENTO. LAWRENCE M. TIERNEY, JR.
STEPHEN J. MCPHEE MAXINE A. PAPADAKIS. EDICION 32. 1997. EDITORIAL EL
MANUAL MODERNOS S.S DE C.V.
TRATADO DE FISIOLOGIA MEDICA. GUYTON & HALL. EDICION 11.
PROPEDEUTICA CLINICA Y SEMIOLOGIA MEDICA, RAIMUNDO LLANIO
NAVARRO, GABRIEL PERDOMO GONZALEZ. TOMO2
HARRISON PRINCIPIOS DE MEDICINA INTERNA, 16 EDICICON
DENIS L. KASPER, EUGENE BRAURWALD, ANTHONY S. FAUCI STEPHEN L.
HAUSER, DAN LONGO, J LARRY JAMESON, KURT J. ISSELBACHER.
KUMAR, ABBAS, FAUSTO/ PATOLOGA HUMANA DE ROBBINS 8 EDICIN/
EDITORIAL ELSEVIER SAUNDERS.
475
NEUMOLOGA
SHOEMAKER/ TRATADO DE MEDICINA CRTICA Y TERAPIA INTENSIVA/ 4TA
EDICIN/ EDIORIAL PANAMERICANA.
CARLOS HERNANDO MORALES URIBE,JORGE GIRALDO RAMREZ/ CIRUGIA
TRAUMA/ EDITORIAL UNIVERSIDAD DE ANTIOQUIA
476
TUMORS AND TUMOR-LIKE CONDITIONS OF THE LUNG AND PLEURA ESCRITO
POR CESAR A. MORAN,SAUL SUSTER
GUIAS DE PRACTICA CLINICA http://www.cenetec.salud.gob.mx/
"TRASTORNOS CARDIOVASCULARES" SERIE MOSBY DE ENFERMERA
MADRID 1995
WWW.FACMED.UNAM.MX/SMS/TEMAS/2009/09_SEP_2K9.PDF
MANUAL DE PREVENCIN Y TRATAMIENTO DEL TABAQUISMO M. BARRUECO
FERRERO M.A. HERNNDEZ MEZQUITA M. TORRECILLA GARCA
GOLD: GLOBAL STRATEGY FOR THE DIAGNOSIS, MANAGEMENT, AND
PREVENTION
OF
COPD
UA ESPECIALIZADA DE INFORMACIN ACTUALIZADA SOBRE EPOC
STANDARDS FOR THE DIAGNOSIS AND MANAGEMENT OF PATIENTS WITH
COPD
AMERICAN THORACIC SOCIETY & EUROPEAN RESPIRATORY SOCIETY, GUA
ESPECIALIZADA
http://www.ersj.org.uk/content/23/6/932.full
KUMAR, ABBAS, FAUSTO/ Patologa humana de Robbins 8 edicin/ editorial
ELSEVIER SAUNDERS. Pgina 508-519.
ANCOCHEA BERMDEZ JULIO, DE MIGUEL DEZ JAVIER /Monografas
NEUMOMADRID RESPIRATORIO VOLUMEN XII / 2008 Enfermedades pulmonares
intersticiales difusas.
NEUMOLOGA
Neumopata intersticial definicin-9120 mc3 PDF
Ruiz MA, Xaubet A, Ancochea J. Enfermedades intersticiales. En: Casan P, Garcia Ro F,
Gea J, eds. Fisiologa y Biologa Respiratorias. Madrid: 2007; p. 417-42.
PROTOCOLOS DE VIGILANCIA SANITARIA ESPECFICA NEUMONITIS POR
HIPERSENSIBILIDAD O ALVEOLITIS ALRGICA EXTRNSECA.
477
S-ar putea să vă placă și
- Anatomia y Fisiologia de La Nariz y OidoDocument4 paginiAnatomia y Fisiologia de La Nariz y OidoConsuelo CieloÎncă nu există evaluări
- Resumen Sistema RespiratorioDocument30 paginiResumen Sistema RespiratorioNahomi ToledoÎncă nu există evaluări
- Bienvenidos A La Clase #12 de Sistema RespiratorioDocument33 paginiBienvenidos A La Clase #12 de Sistema RespiratorioJesica MachadoÎncă nu există evaluări
- Expo NarizDocument68 paginiExpo Narizgustavo83053282Încă nu există evaluări
- Anatomia de La NarizDocument24 paginiAnatomia de La NarizAbigail Andrades MonsalveÎncă nu există evaluări
- El Sistema RespiratorioDocument44 paginiEl Sistema RespiratorioElio RodriguezÎncă nu există evaluări
- Anatomía Del Sistena RespiratorioDocument15 paginiAnatomía Del Sistena RespiratorioEDGAR JESUS REYES PERALTAÎncă nu există evaluări
- Anatomia de NarizDocument70 paginiAnatomia de NarizMaria Estela Mercado MartinezÎncă nu există evaluări
- Sistema Respiratorio..Document12 paginiSistema Respiratorio..Victoria FloresÎncă nu există evaluări
- Región Nasal y OídoDocument15 paginiRegión Nasal y Oídoapi-3837311100% (2)
- Cuestionario de GerenciaDocument28 paginiCuestionario de GerenciasoniaÎncă nu există evaluări
- Anatomia Del Sistema RespiratorioDocument13 paginiAnatomia Del Sistema RespiratorioYeni Faustinos GutierrezÎncă nu există evaluări
- Anatomía de Nariz y Senos Paranasales NATALISDocument6 paginiAnatomía de Nariz y Senos Paranasales NATALISEdilfredo valdes alvearÎncă nu există evaluări
- Sistema Respiratorio, Traquea, Bronquios, AlveolosDocument30 paginiSistema Respiratorio, Traquea, Bronquios, AlveolosJuan Jose Hernandez MattosÎncă nu există evaluări
- Resumen Sistema RespiratorioDocument26 paginiResumen Sistema RespiratorioMario Pena RaspaÎncă nu există evaluări
- Estructuras Que Forman El Sistema RespiratorioDocument12 paginiEstructuras Que Forman El Sistema RespiratorioRosbelis HarrisÎncă nu există evaluări
- Orl - 4 - Nariz y Senos Paranasales (Anatomia Fisiologia y Exploraciones)Document18 paginiOrl - 4 - Nariz y Senos Paranasales (Anatomia Fisiologia y Exploraciones)Yalvanis MalaveÎncă nu există evaluări
- Sistema RespiratorioDocument27 paginiSistema RespiratorioitzelÎncă nu există evaluări
- 6 Apunte Cavidad NasalDocument3 pagini6 Apunte Cavidad NasalJaviera RodríguezÎncă nu există evaluări
- Asignación de AnatomíaDocument10 paginiAsignación de AnatomíaSamuel Gustavo Arambide Quispe100% (1)
- Informe Grupo 3. Patologia General Nasal - Rinitis PDFDocument35 paginiInforme Grupo 3. Patologia General Nasal - Rinitis PDFSalomé GrandaÎncă nu există evaluări
- MonoDocument24 paginiMonochemo1030100% (1)
- Via Aerea Superior e Inferior LMFDocument15 paginiVia Aerea Superior e Inferior LMFbelenÎncă nu există evaluări
- Principios de Ventilación MecanicaDocument63 paginiPrincipios de Ventilación Mecanicaangelito1985Încă nu există evaluări
- 1 Anatomia de La NarizDocument8 pagini1 Anatomia de La NarizKLEIDY ANNAIS FIGUEROA QUISPEÎncă nu există evaluări
- Anatomia de La Nariz y Senos ParanasalesDocument46 paginiAnatomia de La Nariz y Senos ParanasalesGiannini BunburyÎncă nu există evaluări
- Nariz y senos paranasalesDocument11 paginiNariz y senos paranasalesminaÎncă nu există evaluări
- Nariz Propiamente DichaDocument3 paginiNariz Propiamente DichaPerla FelizÎncă nu există evaluări
- Sistema Respiratorio, Oxinometro y EspirometroDocument19 paginiSistema Respiratorio, Oxinometro y EspirometroYair MeraÎncă nu există evaluări
- Sistema RespiratorioDocument5 paginiSistema RespiratorioBeatriz TenorioÎncă nu există evaluări
- Anatomía y Fisiología Nasal, Paranasal, Faringe, Laringe, Oído. Principales Antibióticos en ORL (3) - 1Document26 paginiAnatomía y Fisiología Nasal, Paranasal, Faringe, Laringe, Oído. Principales Antibióticos en ORL (3) - 1Anthony AguilarÎncă nu există evaluări
- Anatomía NasalDocument3 paginiAnatomía NasalJeannette KenaiÎncă nu există evaluări
- Aparato RespiratorioDocument38 paginiAparato RespiratorioNidiaÎncă nu există evaluări
- Sistema Respiratorio SuperiorDocument43 paginiSistema Respiratorio SuperiorESPERANZA TOBAR OLIVAÎncă nu există evaluări
- Copia de Guia de Anatomia 7.2Document17 paginiCopia de Guia de Anatomia 7.2dkmxrx2z8mÎncă nu există evaluări
- Anatomia y Patologías Más Comunes Del Sistema Respiratorio - AedDocument132 paginiAnatomia y Patologías Más Comunes Del Sistema Respiratorio - AedAna Paula TorresÎncă nu există evaluări
- Resumen Anatomia Nariz, Senos Paranasales, Boca, FaringeDocument10 paginiResumen Anatomia Nariz, Senos Paranasales, Boca, FaringeJohan LozanoÎncă nu există evaluări
- Diferencias Respiratorias Entre Adultos y NiñosDocument15 paginiDiferencias Respiratorias Entre Adultos y NiñosCesar Felipe Meza PerezÎncă nu există evaluări
- Guia Sistema RespiratorioDocument83 paginiGuia Sistema RespiratorioYesica OrozcoÎncă nu există evaluări
- Vias Respiratorias InvestigaciónDocument34 paginiVias Respiratorias InvestigaciónFrida HernandezÎncă nu există evaluări
- Respiración y Patología PulmonarDocument172 paginiRespiración y Patología PulmonarAnalia SantiagoÎncă nu există evaluări
- Aparato Respiratorio.Document19 paginiAparato Respiratorio.Gerson MartínezÎncă nu există evaluări
- Informe Sistema RespiratorioDocument27 paginiInforme Sistema RespiratorioMaria Victoria Añez FernandezÎncă nu există evaluări
- OtorrinolaringologiaDocument129 paginiOtorrinolaringologiaManuel Alexis Viviescas GonzalezÎncă nu există evaluări
- 07063sistema RespiratorioDocument26 pagini07063sistema RespiratorioIvan LamasÎncă nu există evaluări
- aNATOMIA OTORRINODocument15 paginiaNATOMIA OTORRINOPAOLA ROCIO BUENROSTRO VARGASÎncă nu există evaluări
- Anatomia de La NarizDocument7 paginiAnatomia de La NarizKarla Patishtán MoralesÎncă nu există evaluări
- Vias Respiratorias Sup. 2022-02Document40 paginiVias Respiratorias Sup. 2022-02Luisa GalvanÎncă nu există evaluări
- ASDASDASDSDADocument15 paginiASDASDASDSDACaesar ArreazaÎncă nu există evaluări
- Anatomía del sistema respiratorioDocument86 paginiAnatomía del sistema respiratorioLuchi BrondoÎncă nu există evaluări
- MFH Iv - Ao 06Document43 paginiMFH Iv - Ao 06JzUs PeñaÎncă nu există evaluări
- La NarizDocument5 paginiLa NarizAketza DazaÎncă nu există evaluări
- Respiración y narizDocument51 paginiRespiración y narizKari ReyesÎncă nu există evaluări
- Anatomia Del Sistema RespiratorioDocument7 paginiAnatomia Del Sistema Respiratoriojose montillaÎncă nu există evaluări
- Tema 11 Ap Respiratorio ResumenDocument14 paginiTema 11 Ap Respiratorio Resumenlaura.r.martinez1Încă nu există evaluări
- 04-Cuestionario Respiratorio 1Document7 pagini04-Cuestionario Respiratorio 1Betz KeisukeÎncă nu există evaluări
- Alergias y asma. Diferentes tipos de alergias y cómo combatirlas eficazmenteDe la EverandAlergias y asma. Diferentes tipos de alergias y cómo combatirlas eficazmenteÎncă nu există evaluări
- Inhala y exhala: Conoce tus pulmonesDe la EverandInhala y exhala: Conoce tus pulmonesEvaluare: 3.5 din 5 stele3.5/5 (3)
- Anatomía de la cavidad bucal para prótesis removiblesDocument7 paginiAnatomía de la cavidad bucal para prótesis removiblesJoseph SandovalÎncă nu există evaluări
- Musculos MasticadoresDocument35 paginiMusculos MasticadoresDanytaÎncă nu există evaluări
- Cavidad OralDocument4 paginiCavidad OralIsabellaÎncă nu există evaluări
- Como Cuantificar Las Funciones y La Postura en La Consulta de Ortodoncia Parte1Document16 paginiComo Cuantificar Las Funciones y La Postura en La Consulta de Ortodoncia Parte1Milton David Rios SerratoÎncă nu există evaluări
- Apuntes de AnatomíaDocument26 paginiApuntes de AnatomíaAgos MoralesÎncă nu există evaluări
- Frenectomía LingualDocument7 paginiFrenectomía LingualBlok Mgno100% (1)
- La LenguaDocument43 paginiLa Lenguapelupelu18Încă nu există evaluări
- Nervio Hipogloso LenguaDocument29 paginiNervio Hipogloso Lenguahugopaz349Încă nu există evaluări
- Anatomía Humana I: Cabeza y CuelloDocument37 paginiAnatomía Humana I: Cabeza y CuelloKeila MonteroÎncă nu există evaluări
- Diagnostico Por La Lengua by Zhong Yi Jiao Yan ShiDocument70 paginiDiagnostico Por La Lengua by Zhong Yi Jiao Yan ShiMarce Fernández NúñezÎncă nu există evaluări
- Actividades para Trabajar El Lenguaje OralDocument5 paginiActividades para Trabajar El Lenguaje OralMel CartagenaÎncă nu există evaluări
- Cuadernillo Actividades Nivel FonológicoDocument11 paginiCuadernillo Actividades Nivel Fonológiconatalia jara100% (1)
- Glosario GLDocument6 paginiGlosario GLkarulkeÎncă nu există evaluări
- Clase Cavidad OralDocument18 paginiClase Cavidad Oralfelipe moraÎncă nu există evaluări
- Informe Pares CranealesDocument2 paginiInforme Pares CranealesNargy GaravitoÎncă nu există evaluări
- Modelos de Estudio-Anatomia Del DesdentadoDocument7 paginiModelos de Estudio-Anatomia Del DesdentadoAna elizabeth garcia salinasÎncă nu există evaluări
- Temario Completo Asignatura de NecropsiasDocument303 paginiTemario Completo Asignatura de NecropsiasALBERTO GALLEGOÎncă nu există evaluări
- Plan de intervención para mejorar la degluciónDocument1 paginăPlan de intervención para mejorar la degluciónSariss EstefaÎncă nu există evaluări
- 2º Reparto - Anatomia TopograficaDocument25 pagini2º Reparto - Anatomia TopograficaFelipe ZúñigaÎncă nu există evaluări
- Frenillo Lingual SeminarioDocument16 paginiFrenillo Lingual Seminariosol9917Încă nu există evaluări
- Evaluación clínica de la degluciónDocument6 paginiEvaluación clínica de la degluciónrocioÎncă nu există evaluări
- Técnicas de cambio de posición de cabeza para mejorar la vozDocument54 paginiTécnicas de cambio de posición de cabeza para mejorar la vozNaty Vilches Lagos100% (1)
- Alteraciones de La LenguaDocument3 paginiAlteraciones de La LenguaAlex Drago BermudezÎncă nu există evaluări
- Amigdalectomia1 110518220240 Phpapp02Document41 paginiAmigdalectomia1 110518220240 Phpapp02Missuky Jashimoto100% (1)
- Músculos de La LenguaDocument6 paginiMúsculos de La LenguaLizbeth Zambrano AlavaÎncă nu există evaluări
- Trampa Lingual Pag 65 en AdelanteDocument11 paginiTrampa Lingual Pag 65 en AdelantePixy Dixy Cecia100% (2)
- Embriologia Aparato FaringeoDocument141 paginiEmbriologia Aparato FaringeoMendoza García José GustavoÎncă nu există evaluări
- Canal Renmai: trayecto y puntos claveDocument21 paginiCanal Renmai: trayecto y puntos claveomkara7777777Încă nu există evaluări
- Examen NeurologicoDocument73 paginiExamen NeurologicoJulio cesar Prieto GutierrezÎncă nu există evaluări
- 3 Estructuras Superficiales de La Cabeza - BocaDocument10 pagini3 Estructuras Superficiales de La Cabeza - BocaSebastian HerreraÎncă nu există evaluări