Documente Academic
Documente Profesional
Documente Cultură
Dermato Arce
Încărcat de
ngueadoumDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Dermato Arce
Încărcat de
ngueadoumDrepturi de autor:
Formate disponibile
Dpartement de mdecine communautaire,
de premier recours et des urgences
Service de mdecine de premier recours
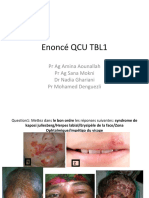
DERMATOLOGIE
ACNE VERRUES CUTANEES MYCOSES
C.Lanier1, F. Poffet2
1
Service de mdecine de premier recours, HUG
2
Service de dermatologie, HUG
Juillet 2013
LES POINTS RETENIR
A. ACNE
Le type de traitement de lacn dpend de la svrit de celle-ci et de la
souffrance du patient
Les rtinodes topiques sont le traitement de base de toutes les formes dacn et
sont galement utiliss comme traitement de maintenance
Un traitement combin permet une action synergique sur les diffrents lments
de la pathognse de lacn et diminue les rsistances bactriennes
B. VERRUES CUTANEES
La rgression spontane est habituelle pour les verrues cutanes (jusqu 2 ans
aprs apparition)
Lindication au traitement dpendra des douleurs, des limitations fonctionnelles,
du risque de transformation maligne, de la gne cosmtique, du risque de
dissmination et de lge des verrues
Lacide salicylique et la cryothrapie semblent tre les traitements les plus
efficaces
C. MYCOSES
Pour tous les types de mycoses, il est indispensable de confirmer le diagnostic
par une analyse de squames
Un traitement topique antifongique est en gnral suffisant pour les diffrents
types de mycose
Un traitement systmique est indiqu lors des atteintes de la matrice ou du lit
ungual dans lonychomycose
Une prsentation clinique atypique ou une rsistance au traitement doit faire
recherche un trouble de limmunit sous-jacent
Dermatologie HUG DMCPRU Service de mdecine de premier recours - 2013
A. ACNE
1. INTRODUCTION
Les glandes sbaces sont des glandes scrtion holocrine annexes aux poils. Elles
sont particulirement denses dans les rgions sborrhiques du visage (front, nez, joues)
et du tronc (rgions mdiothoraciques et paules). Ces glandes sont sous contrle hor-
monal: la testostrone libre et les andrognes surrnaliens en majeure partie.
Le terme acn dsigne les lsions folliculaires qui surviennent majoritairement
ladolescence et qui sont lies la sborrhe et la formation de comdons.
Cest une maladie frquente affectant 90% des adolescents des degrs de svrit
variables. Elle commence aux approches de la pubert et se manifeste plus tardivement
chez les garons vers lge de 12-13 ans. Lvolution est spontanment rgressive dans
la majorit des cas (20 ans chez les hommes et 22-25 ans chez les femmes).i
La pathogense de lacn repose sur 4 mcanismes:ii
hyperproduction de sebum
desquamation anormale de lpithlium folliculaire (hyperkratose folliculaire)
prolifration de Propionibacterium acnes
raction inflammatoire
2. CLASSIFICATION ET MANIFESTATIONS CLINIQUES
Sur le plan clinique, on distingue plusieurs formes dont les plus frquentes sont les sui-
vantes (tableau 1) :
Acn rtentionnelle ou comdonienne: prdominance de comdons ouverts et
ferms
Acn papulo-pustuleuse : prdominance de lsions inflammatoires
Acn nodulokystique (risque de cicatrices)
Acn conglobata : acn inflammatoire importante avec prsence de nodules et
dabcs voluant secondairement vers le dveloppement de trajets fistuleux
menant des cicatrices atrophiques ou hypertrophiques rsiduelles
Lacn fulminante est une forme rare dacn svre dapparition aigu qui se rencontre
prfrentiellement chez les jeunes hommes de 13-16 ans. Elle se caractrise par des
lsions cutanes suppuratives, inflammatoires et hmorragiques, un tat fbrile et des
douleurs articulaires arthritiques et ncessite un traitement systmique.iii,iv
Le syndrome SAPHO (synovite, acn, pustulose palmo-plantaire, hyperostose et ostite)
est un trouble rare qui ncessite galement un traitement systmique.v
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Les lsions lmentaires La sborrhe Toucher gras et aspect huileux
Les lsions rtentionnelles Les comdons Points noirs/petits bouchons corns de 1-
ouverts 3mm dans les orifices des follicules pileux
Les comdons Petites levures blanches (points blancs) de
ferms (micro- 2-3 mm sigeant dans les mmes localisa-
kystes) tions ; mlange de sbum, kratine mlangs
des colonies bactriennes
Les lsions inflammatoires Les papules Lsions inflammatoires dun diamtre inf.
10mm
Les pustules Papules contenu purulent jaune
Les nodules Lsions inflammatoires de grande taille
voluant souvent en abcs, rupture ou
formation de cicatrices
Les tats cicatriciels -Cicatrice en pic glace = profonde:
impression de peau pique par un instrument
pointu
-Cicatrice en cratre = superficielle:
dpression ronde et large
-Chlodes
Tableau 1 : prsentations cliniques de lacn
On distingue plusieurs degrs de gravit de lacn dont dpendra le traitement entre-
prendre (tableau 2).3
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Gravit Clinique Traitement
Lgre : acn rtentionnelle Surtout comdons < 10 Rtinodes topiques
papules/pustules
Modre : acn papulopustu- Comdons (10-40) Rtinodes topiques et
leuse Papules et pustules (10-40) peroxyde de benzoyle ou
vt lgre atteinte du tronc AB topique
Moyenne : acn papulopustu- Comdons (40-100) Rtinodes topiques ou
leuse avec rares Papules et pustules (40-100) peroxyde de benzoyle et AB
nodules et atteinte du tronc Nodules (0-5) oral ou chez femme progesta-
Atteinte du tronc tif action antiandrognique
Grave : acn Multiples nodules et kystes (>5) Isotrtinone
nodulokystique, acn Multiples comdons, papules et
conglobata, acn dvolution pustules
cicatricielle Atteinte svre du tronc
Tableau 2 : degrs de gravit de lacn
3. DIAGNOSTIC ET DIAGNOSTIC DIFFERENTIEL
Le diagnostic est essentiellement clinique (cf manifestations cliniques).
Le diagnostic diffrentiel doit se faire selon la localisation, notamment pour le visage :
la rosace
la dermatite priorale
la pseudofolliculite de la barbe
Et pour le tronc :
les folliculites
la lucite estivale bnigne
lacn mdicamenteuse (p.ex glucostrodes, phenytoin, lithium, isoniazid,
cyclosporin, vitamines B2, B6 et B12) ou hormonale.2
Chez les femmes prsentant des signes de virilisation (rgles irrgulires, hirsutisme,
alopcie andrognique) et une acn rsistante au traitement topique ou systmique ou
rcidivante aprs larrt dun rtinode oral ou celles souffrant dune acn fulminante, un
hyperandrognisme doit tre recherch : syndrome des ovaires polykystiques, syndrome
adrnognital, tumeurs de lovaire ou de la corticosurrnale, tiologie iatrogne.
Lacn iatrogne peut tre observ, entre autre, avec une contraception par mini pilule
sans oestrogne, un implant sous-cutan ou un strilet hormonolibrateur. La production
sbace est stimule par les andrognes, les anti-andrognes et les oestrognes dimi-
nuent la production de sbum.
4. PRISE EN CHARGE
Le type de traitement adopter dpend de limportance de lacn et de la souffrance du
patient (tableau 2).vi
4.1 Principes gnraux
Traitement combin : action synergique sur diffrents lments de la pathogense
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Dure : prescrire et prendre le traitement suffisamment longtemps (2-3 mois) avant
de changer de stratgie (un microcomdon prend en effet 8 semaines avant de
maturer); vrifier la compliance thrapeutique
En cas dchec thrapeutique (3-4 mois de traitement) : vrifier la compliance
thrapeutique et envisager de rfrer le patient un dermatologue
- Une information suffisante est fournir aux patients pour leur permettre de se
prendre en charge.
- Lacn nest pas un problme dhygine
- Il na jamais t prouv que des aliments tels que le chocolat, les noix ou le salami
provoquent ou aggravent lacn
- Le traitement topique vise davantage prvenir de nouvelles lsions que de faire
disparatre les efflorescences dj prsentes une application par zone risque
est donc recommande et non pas une application limite uniquement aux lsions
dj prsentes
- Les papules et pustules ne doivent pas tre manipules au vue du risque de
cicatrices et dextension des lsions.
4.2 Traitement local
Traiter lhypersborrhe par des savons normaux ou mdicaux (Lubex,
Procoutol)
Traiter les comdons avec un agent kratolytique (rtinode topique/BP)
Rduire la colonisation bactrienne et linflammation par un dsinfectant/antibiotique
local
Agents keratolytiques
Rtinodes topiques
(Retin-A, Roaccutan, Differin, Tasmaderm)
Les rtinodes topiques agissent surtout titre prventif et thrapeutique sur la l-
sion primaire de lacn, le comdon. Ils doivent tre utiliss dans toutes les formes
dacn. Leffet thrapeutique maximal est atteint aprs 12 semaines
Leurs mcanismes daction sont les suivants :
- Correction des ractions pathologiques dans les kratinocytes folliculaires en
ralentissant la desquamation de lpithlium folliculaire
- Activit antiinflammatoire (via linhibition des TLR-2)
- Augmentation de la pntration dautres mdicaments topiques et diminution de
lhyperpigmentation postinflammatoire
Il existe quelques rgles pour son application:
- Pas chez la femme enceinte
- Ne pas prendre de supplments en vitamine A
- Cest un traitement photosensibilisant donc viter les expositions prolonges en
plein soleil et utiliser une protection solaire efficace ; ne pas sexposer au soleil
entre 10h et 15h ; ne pas effectuer de sances de bronzage artificiel
- En raison dun effet irritant possible chez certains patients, un espacement de la
frquence dapplication peut tre recommand aux malades (1 jour sur 2)
A noter que lacn peut persister plusieurs annes et quun traitement de main-
tenance peut galement tre propos avec des rtinoides topiques au long
cours plus ou moins associs du peroxyde de benzoyle selon la gravit.vii viii
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Anti infectieux
Peroxyde de benzoyle (Lubexyl, Benzac)
Cest un anti-infectieux aspcifique qui est trs efficace contre le Propionibacterium
acnes. Parmi les effets secondaires, on note des irritations de la peau et des ecz-
mas de contact ainsi quun blanchissement des textiles et des cheveux. Lirritation
de la peau peut tre prvenue en appliquant une concentration plus basse ou en
prescrivant un traitement intermittent (1 jour sur 2).
Antibiotiques locaux
Ces antibiotiques locaux, clindamycine (Dalacin T) ou rythromycine (Eryaknen),
ont une efficacit comparable celle du peroxyde de benzoyle. Linconvnient dune
monothrapie antibotique est lapparition de rsistances. La combinaison de peroxy-
de de benzoyle et dantibiotiques locaux diminue la frquence des rsistances. Une
monothrapie ne devrait jamais excder 3 ou 4 semaines. Si la dure du traitement
dpasse 4 semaines, il est recommand dintroduire un traitement combin.
Acide azlaque
Lacide azlaque (Skinoren) a un effet antiprolifratif sur Propionibacterium acnes
et ralentit la desquamation de lpithlium folliculaire. Il a donc un effet anti-
comdogne et anti-inflammatoire. Il peut tre utilis en alternative ou en association
avec les rtinodes ou les antibiotiques.
Un traitement combin, associant peroxyde de benzoyle et Adapalne, un driv de
lacide naphtoque dactivit type rtinode (Epiduo) ou peroxyde de benzoyle et
clindamycine (Duac) permet damliorer ladhsion thrapeutique.
En pratique :
Le soir
Le matin
1. laver le visage avec un savon tout fait 1. laver le visage avec un savon normal ou
normal ou mdical pour enlever le sebum mdical de mme faon que le matin
2. appliquer un dsinfectant (ex Procoutol) 2. appliquer un dsinfectant
3. rincer 3. rincer et scher
4. appliquer le produit actif de prfrence 4. appliquer le produit actif Rtinode (Roac-
lantibiotique topique (ex Dalacin lotion) cutane gel, Diffrine crme)
Tableau 3 : utilisation pratique du traitement topique de lacn
4.3 Traitement systmique
Lindication au traitement oral dpend de la gravit de lacn et de la rpercussion sur la
qualit de vie du patient. Les formes dacn autres que lacn comdonienne peuvent
tre traites par voie orale, surtout sil y a un risque de cicatrices.
Antibiotiques oraux
En labsence damlioration sous traitement topique et/ou pour lacn moyenne
grave, il est possible de prescrire des antibiotiques oraux. Nanmoins, en raison de
rsistances toujours plus frquentes, une association avec du peroxyde de benzoyle
est recommande. Il est judicieux dajouter un rtinode topique car les comdons
sont les prcurseurs de lacn inflammatoire. Il ne faut jamais donner dassociations
antibiotiques systmiques et topiques.
Voici quelques principes de base lors de la prescription dantibiotiques systmiques
dans lacn :
- Commencer avec une dose plutt forte
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
- Ne juger de leffet quaprs 6 semaines au moins
- Effet maximum 3 mois
- Arrt du traitement aprs gurison des lsions inflammatoires (dure jusqu 4
mois)
- Si absence damlioration aprs 6 semaines, changer de traitement
- Si traitement oral > 2 mois, associer du peroxyde de benzoyle pour diminuer les
rsistances
- Si rechute, prfrer lantibiotique dj donn
- Si traitement de longue dure, risque de complications par folliculite germes
GRAM ngatif (pustules prinasales et priorales sur fond sborrhique).
- Le traitement de ces acns surinfectes par desGram est linterruption de
lantibiotique oral et si ncessaire un rtinode oral.
Les antibiotiques systmiques disponibles en Suisse sont les suivants (tableau 3): la
doxycycline et la lymecycline sont prfrs en raison de leurs effets indsirables plus
tnus et de leur lipophilie.
Mdicament Posologie Effets indsirables EB
M
Doxycycline 50-100mg 1-2x/j Phototoxicit B
Lymecycline(Tetralysal) 300mg 1x/j Phototoxicit, tr. digestifs B
Minocycline(Minocine- 50-100mg 1-2x/j Hyperpigmentation, vertiges, mala- B
Acn) dies auto-immunes
Erythromycine 0.5 et 1 gr/jour Idem lymecycline B
Tableau 4 : antibiotiques oraux contre lacn (EBM = evidence based medicine)
Hormonothrapie
Contraceptifs oraux combins action antiandrognique tels que : Diane-35, Fminac
35, Minerva, Belara, Yasmin, Cilest ou Gracial.
En cas dhyperandrognisme et de virilisation, lactate de cyprotrone 2-100mg (anta-
goniste des andrognes : Diane-35, Fminac 35 ou Minerva: 2mg ; Androcur-10 : 10
mg ;androcur : 50mg) ou la spironolactone sont indiqus. Cependant, ces traitements
relvent du spcialiste et ne sont pas prescrire en premire intention. Cest pourquoi
nous ne les dvelopperons pas davantage. A noter quavant le dbut de tels traitements,
un test de grossesse doit tre ngatif et une contraception efficace suivie.
Rtinodes oraux
Ce traitement est du ressort des dermatologues et est rserv aux formes graves dacn.
Il est contre-indiqu chez la femme en ge de procrer moins que toutes les conditions
dun programme de prvention de la grossesse soient remplies.
B. VERRUES CUTANEES
1. INTRODUCTION
Les verrues cutanes sont de petites excroissances de la peau induites par un virus du
type papillomavirus humains (HPV en anglais). Les types 1, 2, 4 sont lorigine de la
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
plupart des atteintes cutanes.ix On distingue grossirement les HPV cutans et mu-
queux et les HPV haut risque et bas risque oncogne. Dans cette stratgie, nous al-
lons traiter des verrues cutanes seulement.
La frquence des verrues cutanes est value 7-10% de la population gnrale.2 Le
picde frquence est lev entre les ges de 10 et 14 ans, les enfants scolariss et les
jeunesadultes reprsentant le principal rservoir de virus des verrues vulgaires.x
La transmission se fait par contact direct de personne personne ou indirectement par
des fomites (surfaces, matires ou objets contamins par le micro-organisme et suscep-
tibles de contaminer dautres objets, des animaux ou des personnes).
2. CLASSIFICATION ET MANIFESTATIONS CLINIQUES
Les verrues plantaires sont gnralement localises sur les zones dappui (talon, ttes
mtatarsiennes, orteils et avant-pied). Les trois formes cliniques les plus frquentes sont
rsumes dans le tableau 5.2
Forme Description et volution
Myrmcie Description : La plus frquente (HPV 1). Verrue endophytique, profonde et
(HPV1) douloureuse, en gnral unique, caractrise par une lsion discode cir-
conscrite par un pais anneau kratosique recouvrant partiellement la r-
gion centrale dont la surface kratosique est piquete de points noirtres.
Diagnostic diffrentiel : callosit plantaire douloureuse,
cicatrice fibreuse, granulome corps tranger, mlanome verruqueux.
Evolution : variable : mois annes avec une rgression
spontane de 30 50% en 6 mois.
Verrues en Description : verrues superficielles (HPV2), non douloureuses, multiples et
mosaque confluentes en un placard kratosique.
(plantai- Diagnostic diffrentiel : la kratolyse ponctue ou la
res/palmaires kratodermie circonscrite.
superf.) Evolution : des rgressions spontanes interviennent prcocement chez
lenfant
Verrues vul- Description : exophytiques, localises sur la farce dorsale
gaires des des mains et des doigts, saillies charnues kratosiques,
mains parfois sillonnes de crevasses la surface. Le nombre est
variable (qqs plusieurs dizaines) et les lsions parfois
confluentes. Les verrues priunguales et sous-unguales
sont souvent douloureuses si situes sous le bord libre distal ou latral,
dcollant de son lit la tablette unguale. Elles peuvent tre multiples et
confluentes autour de longle.
Diagnostic diffrentiel : maladie de Bowen digital, tuberculose verruqueuse,
angiofibromes priunguaux de la sclrose tubreuse, exostose ou tumeur
sous ungale, et devant une lsion isole : une kratose sborrhique ou
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
un kratoacanthome.
Evolution : rgression spontane possible
Tableau 5 : Formes cliniques principales des verrues cutanes
3. DIAGNOSTIC
Le diagnostic est avant tout clinique. Lexamen histologique et structural permet un dia-
gnostic tiologique en cas de doute.
3.1 Diagnostic diffrentiel
Les verrues cutanes peuvent tre confondues avec une kratose sborrhique, un cal,
le lichen plan, un naevus pidermique, un molluscum contagiosum et finalement un car-
cinome spinocellulaire ou une kratose actinique (cf tableau 5).2
4. PRISE EN CHARGE
Principes gnraux
La rgression spontane est habituelle mais les rcidives (dues la persistance
du virus dans lpiderme sain) sont frquentes. Il est souvent utile de conseiller
aux patients de ne pas manipuler les lsions pour viter lauto- et lhtro
inoculation.
De plus, il nexiste aucun traitement efficace 100% et les recommandations sont
variables. Lindication au traitement dpendra des douleurs, des limitations
fonctionnelles, du risque de transformation maligne, de la gne cosmtique, du
risque de dissmination et de lge des verrues : abstention thrapeutique
possible chez les verrues de moins de 2 ans car rgressions spontanes
frquentes.
Le but du traitement est de dtruire lpiderme infect par des mthodes de
destruction chimiques (agents topiques), physiques ou immunologiques,
adapter en fonction de lge du patient, au type clinique et la localisation des
lsions (tableau 5).xi
Pour le mdecin gnraliste, il sagira essentiellement des traitements
kratolytiques et corrosifs, les autres modalits thrapeutiques requrant de
lexprience et une infrastructure particulire. Lefficacit la plus importante
semble tre obtenue avec lassociation entre lacide salicylique et la
cryothrapie.xii
A noter que lhomopathie, et la gurison distance nont pas dmontr une
efficacit plus leve que le placebo.11
Il est galement recommand de porter des sandales autour des piscines et des
douches publiques pour prvenir les verrues.
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Destruction tissulaire par agents chimiques
Kratolytiques
Corrosifs
Cytostatiques
Destruction par agents physiques
Cryothrapie
Curettage
Electrocoagulation
Chirurgie
Laser-CO2
Laser couleur
Thrapie photo-dynamique
Immuno-modulation
Interfron-alpha
Dinitrochlorobenzole (DNCB)
Cimtidine
Antiviral
Cidofovir
Tableau 6: mthodes de traitement anti-verrues
4.1 Destruction chimique
Kratolytiques et corrosifs
Lacide salicylique est lagent kratolytique le plus utilis, dans la vaseline (1 15%) ou
un collodion. Il est important de dcaper si la verrue est hyperkratosique. Locclusion
pour les lsions plantaires augmente la pntration. La concentration ne semble pas
jouer un rle dterminant. La gurison est obtenue dans 73% des cas vs 48% sous pla-
cebo.11
Lacide salicylique a donc t clairement dmontr comme suprieur au placebo dans
une rcente mta-analyse mais les donnes tant insuffisantes pour tirer des conclusions
en ce qui concerne lefficacit des autres thrapies.xiii
Les acides de vitamine A (rtinodes) sont aussi kratolytiques et leur application est
recommande lors de verrues planes malgr labsence dtude spcifique pour cette in-
dication.13
Les kratolytiques sont souvent utiliss en association avec dautres substances corrosi-
ves ou cytostatiques (tableau 6):11
Nom Indica- Principes Mode Contre- Catgo- Allaite Temp
tion actifs dapplication indications rie pour laite- s
la gros- ment guri-
sesse son
Clabin Verrues 15% ac. Applic 2-3x/j, Visage, il, ? ? 6-12
crme vul- salicylique ter muqueuse, sem.
gaires 15% rsor- la peau ramol- gnital,
cine lie peau lse,
5% ac. tous les jours nourissons,
lactique aprs 3-4 j. petits enfants
cave si di-
abte
Duo- Verrues 17% ac. Applic. 1x/j au Visage, il, Permis Permis
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
film vul- lactique pinceau, jus- muqueuse, mais mais
solution gaires 17% ac. quj gnital, pas pas
salicylique 4x intervalles d'tudes d'tud
5% podo- de minutes es
phyllotoxine
Verra- Verrues 10% ac. Application 2- il, C Non 3-6
Med vul- Salicylique 3x/jour muqueuse, sem.
solution gaires 1% trti- quotidienne- dermatose
none ment aigue, peau
blesse
Ver- Verrues 1% ac. Applic. 2-3x/j il, D Non 6
rumal vul- salicylique quotidienne- muqueuse, sem.
solution gaires 0.5% 5-FU ment matrices des
ongles, nou-
rissons
Waru- Verrues 7.5% ac. Applic. 2-3x/j, Blessures - -
zol vul- salicylique quotidienne- ouvertes,
solution gaires 6% ac. ment, verrues
actique ter aprs 4-5 cheve-
2.8% ac. jours lues,petits
lactique enfants
Tableau 7 : exemples d'agents kratolytiques et associations
Cytostatiques
Comme dcrit prcdemment, ces substances sont plus de domaine du spcialiste. Elles
ne sont donc que brivement dcrites ci-dessous :
- Podophylline et podophyllotoxine (Condyline, Warix): rsine naturelle extraite de
plantes, contenant des agents anti-mitotiques. L'indication concerne
essentiellement les condylomes acumins avec un taux de gurison de 85% aprs
trois cycles de traitement. Ces substances sont contre-indiques durant la
grossesse et leur utilisation ncessite une contraception jusqu' 4 semaines aprs
l'arrt du traitement.xiv
- 5-fluorouracile : antagoniste de la pyrimidine inhibant la synthse dADN utilis en
association avec l'acide salicylique (Verrumal, cf tableau 6).xv
- Blomycine en injection intralsionnelles ( laiguille, au dermojet ou en
multipuncture) a t utilise avec succs pour le traitement de verrues cutanes et
de condylomes rcalcitrants. Injections intralsionnelles la dose de 1-2 mg par
injection, ventuellement rptes aprs 4 semaines, sans dpasser la dose
cumulative de 5 mg. Le taux de gurison est de 80% aprs 2 injections.xvi
4.2 Destruction physique
Cryothrapie par azote liquide : elle dcolle la verrue de son socle conjonctif. Cest
le traitement de choix pour les verrues vulgaires mme si les donnes scientifiques
nont pas clairement montr de supriorit sur lacide salicylique.13 Cette mthode a
comme inconvnients dtre douloureuse surtout pour les verrues palmaires, pri et
sous-unguales. Les effets secondaires concernent surtout les dystrophies
unguales.
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
lectrocoagulation +/-excision chirurgicale (curetage) sous anesthsie locale :pour
les myrmcies plantaires qui sont facilement nucles, les verrues filiformes ou les
condylomes acumins. Il existe un risque cicatriciel.
Laser CO2 : pour les verrues plantaires et ano-gnitales.
Laser puls 585 nm : ncrose ischmique de la lsion, coagulant les vaisseaux
sous-jacents.
Photothrapie dynamique : ac. 5-aminolvulinique.
C. MYCOSES
1. INTRODUCTION ET CLASSIFICATION
Ce sont des infections superficielles, semi-profondes ou profondes, causes par des
champignons microscopiques. La plupart de ces champignons sont inoffensifs.2
On distingue trois groupes : les dermatophytes, les levures et les moisissures (tableau 9).
Nous ne parlerons ici que des deux premiers groupes.
Groupe Caractristiques
Dermatophytes
Champignons filamenteux qui se reproduisent par
spores.
Dits kratinophiles car ils se dveloppent
principalement dans la couche corne et les phan-
res.
Levures
Genre Candida et Malassezia (Pityrosporum)
Forme arrondie ; se reproduisent par bourgeonne-
ment ou forment des pseudofilaments.
Affinit pour les muqueuses, peau et phanres.
Autres : cryptococcus neoformans, trichosporon
asahii.
Moisissures
Souvent retrouves dans des infections mixtes.
Contaminants non pathognes mais parfois
responsables donychomycoses souvent resistan-
tes au traitement et de mycoses invasives profon-
des chez les patients immunosupprims (Aspergil-
lus, Aternaria, Fusarium, etc.).xvii
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Tableau 8 : types de mycoses
2. DIAGNOSTIC
Pour toutes les mycoses, il est indispensable de confirmer le diagnostic par une analyse
des squames.2
Le diagnostic se fait par la mise en vidence des squames rcoltes par grattage la
curette ou la lame. A lexamen direct, le matriel rcolt doit tre rendu transparent par
laction de la potasse caustique (KOH dilue 10-40%) ou par celle de sulfure de sodium
10% en solution hydroalcoolique pour tre examine au microscope.
Pour la culture, le matriel (les squames) peut tre ensemenc sur un milieu de culture
dit de
Sabouraud (glucose, peptone, glose et squames). Les colonies se dveloppent en
quelques jours quelques semaines et sont identifies sur la base de leur aspect ma-
croscopique et microscopique.
3. PRISE EN CHARGE
Nous dcrivons ici quelques principes gnraux applicables toutes les mycoses. Le
traitement spcifique des diffrentes sortes de mycoses est dcrit par la suite.
Dune faon gnrale, le traitement des mycoses cutanes comporte trois mesures gn-
rales :
viction des circonstances de contamination, de la colonisation ou de la
prolifration mycosique
traitement local (topique)
traitement systmique selon le type de mycose et sa localisation
Il nest de plus pas recommand de prescrire empiriquement un traitement topique com-
binant un antifongique et des corticostrodes et ceci pour plusieurs raisons :2
exacerbation des lsions dermatophytiques
le traitement au long cours et les effets secondaires des corticostrodes peuvent
tre vits
le traitement combin est plus cher
C1. DERMATOPHYTOSES
1. INTRODUCTION
Il existe plusieurs sous-groupes principaux : trichophyton, epidermophyton et microspo-
rum
On distingue les formes suivantes selon leur transmission :
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Dermatophytes transmission anthropophile, responsables de la contamination
interhumaine. Les sources dinfection sont : tapis de sport, sols des douches, des
piscines et des vestiaires collectifs.
Dermatophytes transmission zoophile : contracts partir de rservoirs
animaux
(coloniss ou infects)
Dermatophytes transmission gophile (rservoir = terre et vecteur = animal)
2. CLASSIFICATION
Les dermatophytes peuvent attaquer la peau, les ongles et les cheveux et peuvent donc
galement tre classifis selon leur localisation (tableau 10).17 La dermatophytose du cuir
chevelu tant quasi exclusivement prsente dans la population pdiatrique (sauf dans
des cas dimmunosuppression), celle-ci ne sera pas aborde dans ce document. A noter
que le traitement topique est inefficace dans la dermatophytose du cuir chevelu et quun
traitement systmique est ncessaire (griseofulvin, terbinafine ou itraconazole) tout
comme le traitement de lanimal de compagnie ( M.canis le plus souvent).
Dermatophyto- Dermatophyto- Dermatophyto- Dermatophyto- Dermatophy-
se du cuir che- se de la peau se des grands se des mains et tose unguales
velu (tinea capi- glabre (tinea plis (tinea cru- des pieds (onychomy-
tis) corporis) ris) cose)
M. Canis (Euro- Il existe > 30 Types de derma- Types de derma- Types : T. ru-
pe), T. tonsu- dermatophytes tophytes : T. tophytes : T. brum et T. men-
rans( Amrique responsables de rubrum (plis de pedis, T. Ru- tagrophytes,
du Nord), T. ce genre de laine et avant- brum, T. mento- interdigitale en
schoenleinii dermatophytose, pied), E. flocco- grophystes, E. gnral
(responsable du zoophiles, an- sum (plis de Floccosum
favus endmique thropophiles ou laine), T. interdi-
au Nigria, en gophiles. M. gitale (avant-
Iran et en Chi- canis et T. ru- pied).
ne).xviii brum sont les
plus frquents.
Tableau 9 : classification des dermatophytoses
3. MANIFESTATIONS CLINIQUES
Les modes de transmission, les facteurs favorisants, les manifestations cliniques sont
prsents ci-dessous sous la forme de tableaux et par type de dermatophytose.
A noter quen cas de prsentation atypique ou de mauvaise rponse au traitement, il
convient de rechercher un problme immunologique sous-jacent.2 17
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Dermatophytose de la peau glabre (tinea corporis)
Transmission/ Facteurs favori- Clinique
sants
Contact peau peau (enfants, Atteinte du
sport), avec animal (chat, chien, tronc et des
cochon dinde) ou depuis un pied bras, plus
dathlte. Les patients immunod- rarement les
prims (p.ex diabte ou HIV) ont un membres B
risque augment. infrieurs.
Les lsions com-
mencent par une
macule rythma-
teuse, prurigineu-
A
se, centre
squameux, bord
vsiculopapuleux
et extension
centrifuge, parfois
en cocarde (A).
La confluence
de plusieurs
lsions donne
naissance un
aspect polycy-
clique (B).
Au cours de
lvolution, le
centre de la
lsion a ten-
dance plir et
peut prendre
une teinte
bistre.
Tableau 10 : manifestations cliniques de la dermatophytose de la peau glabre
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Dermatophytose des grands plis (tinea cruris)
Transmission/ Facteurs Clinique
favorisants
Contamination par contact localisation : plis inguinaux, scrotum, parfois unilatrale, plus sou-
interhumain direct ou par vent symtrique commence sur la face interne des cuisses par
partage de vte- une ou plusieurs macules rythmatosquameuses, vsiculeuses
ments/lingerie, en bordure, confluant pour donner un aspect circin, du pli ingui-
souvent inoculation partir nal jusqu la cuisse et dbordant parfois dans le pli interfessier.
dun pied dathlte. Progressivement le centre plit pour prendre une couleur bistre et
Les patients obses, diab- la bordure garde un aspect inflammatoire et exsudatif.
tiques ou immunodprims
ont un risque augment.
Tableau 11 : manifestations cliniques de la dermatophytose des grands plis
Dermatophytose des mains et des pieds
Transmission/ Facteurs Clinique
favorisants
Exceptionnelle chez lenfant, Pieds> mains ; plis interdigitaux (surtout 4me) avec extension
plus frquente chez lhomme la vote plantaire
que chez la femme. Lsions : initialement par intertrigo exsudatif ou simplement
Les troubles circulatoires et le squameux, souvent avec rhagades au fond des plis entre et sous
port de chaussures imper- les orteils, soit par un placard rythmatovsiculeux plantaire,
mables augmentent le ris- parfois bulleux, confluant avec dautres placard.
que.
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Selon lpaisseur de
la couche corne, les
vsicules sont plus
ou moins visibles.
Elles schent ou
srodent, laissant
nu une surface en-
toure dune colleret-
te corne.
Le prurit est exacer-
b par la transpira-
tion et le contact de
leau. Parfois, il existe seulement une sensation de brlures.
Tableau 12 : manifestations cliniques de la dermatophytose des mains et des pieds
Dermatophytose unguale (onychomycose)
Transmission/ Facteurs Clinique
favorisants
Onychodystrophie prexis- Forme distale sous-unguale (la plus frquente) (photo A) : dbut
tante (mcanique, psoria- sur le bord libre ou les bords latraux de longle par une tache blan-
sis) chtre qui stale progressivement. La lame unguale perd sa
Anomalies de la trophicit transparence et son brillant et devient peu peu polychrome.
locale (insuffisance artriel- Epaississement du lit ungual avec aspect friable, surface irrguli-
le, diabte) re et strie.
Intertrigo mycotique (pied Forme proximale sous-unguale (photo B) : plus rare et souvent
dathlte) chez immunosupprims.
Transpiration, vtements, Forme blanche superficielle (photo C): envahissement de la face
hygine dorsale de longle avec aspect rugueux
Age > 50 ans
Gntique (immunit cellu-
laire)
Natation
Photo A Photo B Photo C
Tableau 13 : manifestations cliniques de la dermatophytose unguale
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
4. DIAGNOSTIC ET PRISE EN CHARGE
Les mthodes diagnostiques, le diagnostic diffrentiel et la prise en charge des diffren-
tes dermatophytoses sont galement prsents sous forme de tableaux et par type de
dermatophytose.
Dermatophytose de la peau glabre (tinea corporis)
Diagnostic Diagnostic diffrentiel Traitement
Filaments mycliens et Eczma nummulaire, Traitement topique : Un traitement
parfois athroconidies Pityriasis ros de Gibert, imidazol topique ou de terbinafine en
lexamen direct prlev sur psoriasis, lupus, granulo- crme 1-2x/j, 2 cm autour de la lsion
la bordure de la lsion acti- me annulaire. et sur la lsion, pendant une dure de
ve. 2 4 semaines.
Culture pas indispensable.
Traitement systmique : indiqu en
cas dchec du traitement topique, en
cas de lsions profuses ou chez les
patients immunosupprims. La terbi-
nafine (Lamisil), le fluconazole (Di-
flucan) et litraconazole (Sporanox)
sont defficacit gale et suprieure
la grisofulvine.xix
Attention : un traitement topique
base de corticostrodes peut modifier
la prsentation
clinique typique et entraner une alter-
nance dextension de linfection versus
rmission apparente (tinea incognita).
Tableau 14 : diagnostic et prise en charge de la dermatophytose de la peau glabre
Dermatophytose des grands plis (tinea cruris)
Diagnostic Diagnostic Traitement
diffrentiel
La culture permet de Psoriasis invers, Le traitement topique : est en gnral suffisant :
confirmer le diagnos- rythrasma, dermati- p.ex. Terbinafine topique 1x/jour pendant 1-2
tic. te sborrhique, semaines (Prfrer les poudres aux excipients
Il est recommand de intertrigo candidosi- gras qui favorisent la macration au niveau des
prlever les squames que. plis).
sur la bordure active La macration peut tre diminue par
de la lsion laide lapplication dAgNO3 0.5% 1 fois/jour sur des
dune curette/lame compresses suivie de rinage et schage minu-
tranchante (cupule en tieux de la zone traite. Attention tache dfiniti-
plastique) vement lmail de la salle de bain.
Par ailleurs, lapplication de talk prvient les r-
currences.
Mesures de prvention: viter les bains chauds et
les vtements serrs et mettre des sous-
vtements de coton.
Tableau 15 : diagnostic et prise en charge de la dermatophytose des grands plis
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Dermatophytose des mains et des pieds
Diagnostic Diagnostic diffren- Traitement
tiel
Lhistoire et le ta- Dysidrose non myco- Le traitement base dallylamines (terbinafine)
bleau clinique sont sique, intertrigo bac- amne un taux de gurison lgrement plus levs
caractristiques trien, psoriasis (si que le traitement base dazols. En revanche, la
mais un prlve- hyperkratosique), Nystatine nest pas efficace.xx
ment permet moisissures Scytali- Lapplication de lantifongique topique doit tre
dexclure dautres dium gnreuse et dpasser de 2-3 cm les limites
atteintes (cf dia- dimidiatium et S. cliniques des lsions. Le traitement doit tre
gnostic diffrentiel) hyalinum. conduit pendant 4 semaines de manire gnrale
mais une semaine en cas datteinte interdigitale
seule peut suffire.
En outre, la macration peut tre diminue par
lapplication de bandes humides dactate
daluminium 20 min 2-3x/j.
De mme, lapplication de talk ou dautres poudres
desschantes prvient les rcurrences. On peut
traiter lintrieur des chaussures avec des poudres
antifongiques.
Pour le traitement des formes chroniques, rsistan-
tes ou tendues, il est propos dessayer la
terbinafine 250mg 1x/j ou Itraconazole 200mg 1x/j
ou la griseofulvine 250mg 3x/j ou pour une dure
de 14 jours.xxi
Les mesures prventives incluent : viter de porter
des chaussures occlusives, application de poudre
antifongique titre prophylactique, douches anti-
mycosiques aux endroits risque (piscine).
Tableau 16 : diagnostic et prise en charge de la dermatophytose des mains et des pieds
Dermatophytose unguale (onychomycose)
Diagnostic Diagnostic diffrentiel Traitement
Examen direct et la culture Psoriasis des ongles, pelade, Indication traitement topique :
systmatiques en cas de lichen plan ungual, onychodys- patients risque (diabte, immu-
traitement systmique trophie mdicamenteuse, nosuppression,) risque
(longue dure, cot, effets onychopathie bactrienne ulcre/cellulite, atteinte du dos de
secondaires).xxii (pseudomonas, pyocyanine), la tablette unguale.xxv
onychodystrophie Indication traitement systmi-
Prlvement :gratter mcanique/onychogryphose, que : atteinte de la matrice ou du
longle avec une curette et eczema atopique, syndrome lit ungual.
de rcolter les dbris dans xanthonychique. Indication traitement combin :
un petit bocal. formes svres et tendues et
A noter que seulement 40% des lors dun paississement > 4mm
onychopathies sont dues une de la tablette unguale.
onychomycose chez la Traitement topique :
personne ge!xxiv Les solutions filmognes conte-
nant de lamorolfine (Loceryl 1
fois/semaine) ou du ciclopirox
(Mycoster vernis ou Ciclopoli
1 fois/jour) sont des formulations
galniques particulirement
Filaments mycliens adaptes longle.
et arthroconidies visuali- La prparation bifona-
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
ss au microscope. zole-ure permet
dobtenir une kratino-
lyse chimique et un
effet antifongique. Elle
est trs utile dans les
variantes hyperkrato-
siques.
Le taux de rcidive est plus im-
portant quavec le traitement sys-
A noter que les onycho- tmique.
mycoses des doigts sont Traitement systmique :
souvent dues aux levures Les mdicaments des classes
(Candida albicans). xxiii allylamines (terbinafine) et azols
(itraconazole) sont des
molcules prsentant un profil
defficacit et deffets secondaires
semblables. Le taux de
gurison peut atteindre 80%. La
terbinafine est cependant moins
onreuse que le traitement
continu ditraconazole et provo-
que moins dinteractions mdi-
camenteuses.25
Les posologies recommandes
sont les suivantes :
- Terbinafine (Lamisil) cp 250
mg/j pendant 12 sem (orteils)/ 6
sem (mains)
- Itraconazole (Sporanox) cp
100mg 2x/j pendant 12 semaines
Un contrle des tests hpatiques
est prvoir avant de dbuter le
traitement.
La dure du traitement peut aller
de 2 6 mois. Les rcidives sont
frquentes et souvent
dues la persistance
darthroconidies dans longle.
Tableau 17 : diagnostic et prise en charge de la dermatophytose unguale
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Granulome de Majocchi :
Les dermatophytoses sont gnralement limites lpiderme mais peuvent rarement
atteindre le derme et le tissu sous-cutan, o un abcs se forme, et crer le granulome
de Majocchi (cf photo). Le diagnostic se fait par biopsie et le traitement comprend un anti-
fongique per os (terbinafine).xxvi
Photo : granulome de Majocchi
C2. LEVURES
C2.1. CANDIDOSES
1. INTRODUCTION
Ces champignons, en gnral C. albicans, (tropicalis et
krusei plus rarement impliqus) sont
des endosaprophytes du tube digestif. Ils peuvent de-
venir pathognes en cas de grossesse,
diabte, immunosuppression ou de manire iatrogne :
administration de mdicaments tels que les hormones,
corticostrodes, antibiotiques et immunodpresseurs.
Nous naborderons ici que lintertrigo candidosique.
2. MANIFESTATIONS CLINIQUES
Les facteurs favorisants sont lobsit, la
macration et le manque dhygine.
Le mcanisme de transmission est une auto-inoculation partir du rservoir du
systme digestif, parfois vaginal.
Lvolution est souvent chronique et rcidivante.
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
La localisation est diverse: creux axillaire, plis sous-mammaires, inguinaux, inter- et
sousfessiers, interdigitaux des mains et le plus souvent des pieds (photo).
Laspect des lsions comprend :
Eruption rythmatopustuleuse, rapidement suintante, formant un placard rouge
sombre peu infiltr, bord festonn, bien limit, marqu par une collerette corne
blanchtre.
Le fond du pli est le sige dune rhagade recouverte dun enduit blanchtre ftide.
Des pustules satellites se dveloppent en dehors du placard primitif.
Prurit/sensation de brlure variables.
Extension gnitale frquente si dbut inguinal.
3. DIAGNOSTIC
Souvent le diagnostic est pos cliniquement sur la base des lsions observes. Cepen-
dant, le matriel rcolt (couvillon) peut tre examin au microscope aprs application
du KOH dilu 10-40% et envoy en culture, en cas de doute.
Le diagnostic est pos par lexamen microscopique (prsence de levures) et la culture
(se dveloppant en 24-48h).
Le diagnostic diffrentiel comprend, entre autre, lintertrigo bactrien (+ suintante), la
dermatophytose (dont seul la bordure est active), lerythrasma (beaucoup moins inflam-
matoire) et le psoriasis invers ou la dermatite sborrhique.
4. PRISE EN CHARGE
Elle comprend :
Une amlioration des causes favorisantes : viter la macration, nettoyage rgulier
des plis, contrle du diabte, perte de poids.
Un traitement topique base de nystatine (polynes), dazols (econazole),
dallylamines (terbinafine) ou de ciclopirox: 2x/jour jusqu disparition des lsions
puis application 2x/semaine pour prvenir les rcidives. Certaines donnes
suggrent une meilleure efficacit du ciclopirox (Ciclocutan) qui possde
galement une activit bactriostatique anti gram+ et gram- vu les co-infections
frquentes.xxvii
Application dagents desschants : poudres antimycotiques telles que miconazole,
nystatine ; solution daluminium ; violet de gentiane, permanganate de potassium,
ventuellement talc mais pas au niveau gnital.
Le traitement systmique est rarement ncessaire et indiqu en cas dinfection
svre ou rsistante ou en cas de sites multiples. Le taux de gurison est de 80
100%. Les agents thrapeutiques suivants peuvent tre donns pour une dure de 2
6 semaines:
Fluconazole 50-100mg 1x/j ou 150mg 1x/semaine
Itraconazole 200mg 2x/j
Ketoconazole 200mg 1x/j
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
La griseofulvine nest pas efficace et laction antimycotique cutane de la terbinafine
par voie orale est incertaine.
C2.2. MALASSEZIOSES (PITYROSPORES)
Nous aborderons ici le pytyriasis versicolor et la dermatite sborrhique de faon spare
et sous la forme de deux tableaux.2
1. PITYRIASIS VERSICOLOR
Le pityriasis versicolor est une levures du genre Malassezia prenant une forme filamen-
teuse.
Cette affection est frquente chez les jeunes adultes et est peu contagieuse. Les facteurs
favorisants sont la transpiration ou les affections chroniques dbilitantes.
Manifestations clini- Diagnostic Diagnostic diffren- Prise en
ques tiel charge
Lsions :petites macu- Le grattage la curette Pytiriasis ros de Le traitement
les prifolliculaires mousse fait se dtacher des Gibert (mdaillons consiste en
finement squames en lambeaux su- rythmatosqua- lapplication de
squameuses, perficiels. meux et ovalaires), spray, crme,
stendant en priph- Au microscope, on voit des dermatite sborrhi- shampooing
rie, pouvant squames parasits que mdiothoraci- contenant des
confluer entre elles par de courts filaments my- que, vitiligo pour les drivs
pour former des pla- cliens, des petits lsions achromiques, imidazols pen-
cards tendus. Cou- amas de levures ovalaires. pityriasis alba dont dant trois se-
leur allant du jaune au La culture croit en 4-5 j. les lsions squa- maines.
brun avec 28. meuses sont mal Econazole
un rythme incons- limites. (Pevaryl)
tant et discret. Ktoconazol
Localisation : tronc et e (Nizoral)
racine des membres
suprieurs, occasion- En cas de l-
nellement tte, cou et sions trs ten-
membres. dues ou multir-
cidivantes la
prise orale de
ktoconazole et
ditraconazole
est prescrite et
doit tre pour-
suivi jusqu la
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
gurison clini-
que mycologi-
que.
Les rcidives
sont frquentes
aprs traite-
ment.
Tableau 18 : clinique, diagnostic et prise en charge du pityriasis versicolor
2. DERMATITE SEBORRHEIQUE
La cause de la dermatite sborrhique nest pas clairement dfinie mais elle est
associe une croissance de champignons cutans et les Malassezia sp semblent jouer
un rle central. Les facteurs favorisants sont la saison hivernale, les priodes de stress,
les changements hormonaux ou diffrentes maladies.
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
Manifestations cliniques Diagnostic Prise en charge
Localisation :Touche les rgions Il ny pas de test dia- Phase aigu :
cutanes riches en sebum au niveau gnostique spcifique. Shampooing anti-
du cuir chevelu, des oreilles, de la Le diagnostic se pose sborrhique : pyrithione de
face, des sourcils et du tronc. sur la base de zinc (Squamed) ou sulfure
Lsion : Desquamation non inflam- lanamnse et de de selenium :
matoire du cuir chevelu et la prsen- lexamen physique. mouiller les cheveux leau,
ce dun rythme et une appliquer le shampooing et
extension de la maladie en dehors faire mousser, laisser agir
du cuir chevelu. pendant
3-5 minutes et rincer abon-
damment les cheveux et ce :
1x/j pendant 5 jours conscu-
tifs
Shampooing antifongique:
mouiller les cheveux leau,
appliquer le shampooing et
faire
mousser, laisser agir pendant
3-5 minutes et rincer abon-
damment les cheveux et ce :
1x/j pendant 5 jours conscu-
tifs
Association possible avec un
traitement topique
dhydrocortisone 1% pour diminuer
les dmangeaisons.
Prvention des rcidives : traite-
ment combin (anti-sborrhique
et antifongique) souhaitable - 1x/j
pendant 3 jours
Tableau 19: clinique, diagnostic et prise en charge de la dermatite sborrhique
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
REFERENCES
Les photos ont t tires de Google images : http://www.google.ch/imghp?hl=fr&tab=wi
i
. Stathakis V, Kilkenny M, Marks R. Descriptive epidemiology of acne vulgaris in the-
community. Australas J Dermatol 1997;38(3):115-23.
ii
. Saurat JH, Lachapelle JM, Lipsker D, Thomas L. Dermatologie et infections sexuelle-
ment
transmissibles. 5me dition ed. Issy-les-Moulineaux Cedex: Elsevier Masson SAS,
2009.
iii. James WD. Clinical practice. Acne. N Engl J Med 2005;352(14):1463-72.
iv. Pedrazzetti P, Harms M. Acn vulgaire. Forum Med Suisse 2001;27:704-08.
v
. Suei Y, Taguchi A, Tanimoto K, et al. Case report. synovitis, acne, pustulosis,
hyperostosis and osteitis (SAPHO) syndrome. Dentomaxillofac Radiol 1996; 25:287.
vi. Arnold AW, Itin P. Traitement de l'acn juvnile. Forum Med Suisse 2006;6:576-82.
vii
. Thiboutot D, Gollnick H, Bettoli V, et al. New insights into the management of acne: an
update from the Global Alliance to Improve Outcomes in Acne group. J Am Acad
Dermatol 2009; 60:S1.
viii
. Poulin Y, Sanchez NP, Bucko A, et al. A 6-month maintenance therapy with adapalene-
benzoyl peroxide gel prevents relapse and continuously improves efficacy among
patients with severe acne vulgaris: results of a randomized controlled trial. Br J
Dermatol 2011; 164:1376.
ix. Gibbs S, Harvey I, Sterling J, Stark R. Local treatments for cutaneous warts: systemat-
ic
review. BMJ 2002;325(7362):461.
x. Clifton MM, Johnson SM, Roberson PK, Kincannon J, Horn TD. Immunotherapy for
recalcitrant warts in children using intralesional mumps or Candida antigens. Pediatr
Dermatol 2003;20(3):268-71.
xi
. Streit M, Braathen LR, Perroud HM. Le traitement des verrues. Forum Med Suisse
2001;34.
xii
. Kwok CS, Holland R, Gibbs S. Efficacy of topical treatments for cutaneous warts: a
meta-analysis and pooled analysis of randomized controlled trials. Br J Dermatol. 2011
Aug;165(2):233-46
xiii
. Kwok CS, Gibbs S, Bennett C, et al. Topical treatments for cutaneous warts. Cochrane
Database Syst Rev 2012; 9:CD001781.
xiv . Wang B, Wang B, Shao Y. [A primary clinical trial of genital warts treated with do-
mestic
highly purified podophyllotoxin]. Zhongguo Yi Xue Ke Xue Yuan Xue Bao
1994;16(2):122-5.
xv. Senff H, Reinel D, Matthies C, Witts D. Topical 5-fluorouracil solution in the treatment
of
warts--clinical experience and percutaneous absorption. Br J Dermatol
1988;118(3):409-14.
xvi. Vanhooteghem O, Song M. [Role of intralesional administration of bleomycin in the
treatment of warts]. Ann Dermatol Venereol 1996;123(1):53-8.
xvii
. www.uptodate.com
xviii
. Ilkit M. Favus of the scalp: an overview and update. Mycopathologia 2010; 170:143.
xix
. Bonifaz A, Saul A. Comparative study between terbinafine 1% emulsion-gel versus
ketoconazole 2% cream in tinea cruris and tinea corporis. Eur J Dermatol
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
2000;10(2):107-9.
xx
. Crawford F, Hollis S. Topical treatments for fungal infections of the skin and nails of
the
foot. Cochrane Database Syst Rev 2007(3):CD001434.
xxi
. Bell-Syer SE, Hart R, Crawford F, Torgerson DJ, Tyrrell W, Russell I. Oral treatments
for
fungal infections of the skin of the foot. Cochrane Database Syst Rev
2002(2):CD003584.
xxii
. Hainer BL. Dermatophyte infections. Am Fam Physician 2003;67(1):101-8.
xxiii
. Romano C, Gianni C, Difonzo EM. Retrospective study of onychomycosis in Italy:
1985-2000. Mycoses 2005; 48:42.
xxiv
. Gupta AK. Onychomycosis in the elderly. Drugs Aging 2000;16(6):397-407.
xxv
. Elewski BE. Onychomycosis. Treatment, quality of life, and economic issues. Am J
Clin Dermatol 2000;1(1):19-26
xxvi
. Gill M, Sachdeva B, Gill PS, et al. Majocchi's granuloma of the face in an
immunocompetent patient. J Dermatol 2007; 34:702.
xxvii
. Phillips, RM, Rosen T. Topical antifungal agents. In: Comprehensive Dermatologic
Drug Therapy, Wolverton SE (Ed), W.B Saunders, Philadelphia 2001. p.497
Date de la premire dition : dcembre 2010 par N. Junod Perron, A.M. Thielen
Pour tout renseignement, commentaire ou question: marie-christine.cansell@hcuge.ch
Dermatologie 2013 HUG DMCPRU Service de mdecine de premier recours
S-ar putea să vă placă și
- Commentrdiger Proposition de Service PDFDocument17 paginiCommentrdiger Proposition de Service PDFngueadoumÎncă nu există evaluări
- Composition Physico-Chimique de Lhuile DoliveDocument15 paginiComposition Physico-Chimique de Lhuile Dolivengueadoum100% (1)
- Etapes Et Coûts Culture Bananier PlantainDocument7 paginiEtapes Et Coûts Culture Bananier Plantainngueadoum86% (7)
- 210 - TD Parc de VéhiculesDocument5 pagini210 - TD Parc de VéhiculesngueadoumÎncă nu există evaluări
- PMB13 Oeil RougeDocument37 paginiPMB13 Oeil RougengueadoumÎncă nu există evaluări
- Bvm9w-CMIO Medecine Interne Et Oeil Uveites Sclerites Ce Que Doit Savoir L Interniste Decembre SNFMI 2013Document45 paginiBvm9w-CMIO Medecine Interne Et Oeil Uveites Sclerites Ce Que Doit Savoir L Interniste Decembre SNFMI 2013ngueadoumÎncă nu există evaluări
- Oeil Rouge Approche Clinique 2010 1Document52 paginiOeil Rouge Approche Clinique 2010 1ngueadoumÎncă nu există evaluări
- Guide EntreprendreDocument28 paginiGuide Entreprendrengueadoum100% (2)
- Ba - Micra M FRDocument60 paginiBa - Micra M FRngueadoumÎncă nu există evaluări
- Extracteur Huile ArachidesDocument2 paginiExtracteur Huile ArachidesngueadoumÎncă nu există evaluări
- PTF Pour Le Raccordement Hta Dune Install Prod EolienneDocument14 paginiPTF Pour Le Raccordement Hta Dune Install Prod EoliennengueadoumÎncă nu există evaluări
- 6 - Economie de SantéDocument4 pagini6 - Economie de SantéKha Led100% (1)
- Recette Naturelle Contre La VaricocèleDocument5 paginiRecette Naturelle Contre La VaricocèleCedricÎncă nu există evaluări
- Grille Management Gps STDocument16 paginiGrille Management Gps STfidel AGUIDISSOUÎncă nu există evaluări
- Strategie AsthmeDocument13 paginiStrategie AsthmeEliezer YoungÎncă nu există evaluări
- Imagerie Des Tumeurs Malignes Primitives BronchopumonairesDocument18 paginiImagerie Des Tumeurs Malignes Primitives BronchopumonairesGhost ProÎncă nu există evaluări
- Abrege-Hge-Cd - 2015 - Chap29 - Item302 - Ue9 - Tumeurs de L'oesophageDocument9 paginiAbrege-Hge-Cd - 2015 - Chap29 - Item302 - Ue9 - Tumeurs de L'oesophagewooden latexÎncă nu există evaluări
- Remerciement 2Document12 paginiRemerciement 2Ikram MecÎncă nu există evaluări
- 10.la SplénomégalieDocument32 pagini10.la Splénomégalieyves100% (1)
- La CommunicationDocument36 paginiLa CommunicationrachidÎncă nu există evaluări
- Cours Suivi PostnatalDocument35 paginiCours Suivi PostnatalBerthe TchifamÎncă nu există evaluări
- 06 Financement Systeme Sante ChaoucheDocument13 pagini06 Financement Systeme Sante ChaouchedrissechoÎncă nu există evaluări
- Toxocarose 1 3em 12Document6 paginiToxocarose 1 3em 12MACON824Încă nu există evaluări
- Hyper Prolactin EmieDocument24 paginiHyper Prolactin EmieWalid MesliÎncă nu există evaluări
- Crise - D'asthme Prise en Charge PDFDocument0 paginiCrise - D'asthme Prise en Charge PDFjuniorebindaÎncă nu există evaluări
- PROJET AnimationDocument9 paginiPROJET AnimationInès 28Încă nu există evaluări
- Note Explicative Titre de Séjour SantéDocument2 paginiNote Explicative Titre de Séjour Santérautierp6Încă nu există evaluări
- Acupuncture TraditionnelleDocument6 paginiAcupuncture Traditionnellejihem MotteÎncă nu există evaluări
- Questionnaire PersonnaliséDocument7 paginiQuestionnaire PersonnaliséOmar DriraÎncă nu există evaluări
- Enoncé QCU TBL1 17sep2021Document24 paginiEnoncé QCU TBL1 17sep2021Azza LakhalÎncă nu există evaluări
- Module 8 Champs D Applications Du Magne Tisme Les Maladies PhysiquesDocument61 paginiModule 8 Champs D Applications Du Magne Tisme Les Maladies PhysiquesnathaliebariseleÎncă nu există evaluări
- Staphylococcus InfectionDocument19 paginiStaphylococcus InfectionImane AbÎncă nu există evaluări
- David Frawley - La Santé Par L'ayurvéda PDFDocument271 paginiDavid Frawley - La Santé Par L'ayurvéda PDFSimon Hacheme100% (2)
- Guide Traitement Pharmacologique TDAHDocument1 paginăGuide Traitement Pharmacologique TDAHsara harvey vachonÎncă nu există evaluări
- سمات الشخصية لدى المرضى السيكوسوماتيينDocument12 paginiسمات الشخصية لدى المرضى السيكوسوماتيينHouda NourÎncă nu există evaluări
- Module 02 - Réglementation SécuritéDocument39 paginiModule 02 - Réglementation SécuritéTarik GhassÎncă nu există evaluări
- Gestion de SaludDocument1 paginăGestion de Saluddavidvilla0104Încă nu există evaluări
- 1.1.13ecrit Cours ThrombosesDocument11 pagini1.1.13ecrit Cours Thrombosesmalick SemourÎncă nu există evaluări
- Med 5an16 Rhumato SpondylarthritesDocument76 paginiMed 5an16 Rhumato Spondylarthritesimene BahriÎncă nu există evaluări
- Liste Des 400 Médicaments Cancérigènes 2014Document20 paginiListe Des 400 Médicaments Cancérigènes 2014Maxime GardesÎncă nu există evaluări
- Examen Clinique 2012Document54 paginiExamen Clinique 2012nidartsÎncă nu există evaluări