Documente Academic
Documente Profesional
Documente Cultură
Ordenes Medicas
Încărcat de
Rita Ramirez de Marin50%(2)50% au considerat acest document util (2 voturi)
398 vizualizări7 pagini1) La paciente se encuentra en puerperio inmediato de un parto fisiológico eutócico a término. Sus signos vitales son estables y se decidió trasladarla a piso debido a su buena evolución.
2) El documento describe el tratamiento para una paciente que será sometida a una histerectomía, incluyendo dieta absoluta, administración de antibióticos y otros medicamentos, exámenes de laboratorio, preparación quirúrgica y control de signos vitales.
3) Se detall
Descriere originală:
Jj
Drepturi de autor
© © All Rights Reserved
Formate disponibile
DOC, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest document1) La paciente se encuentra en puerperio inmediato de un parto fisiológico eutócico a término. Sus signos vitales son estables y se decidió trasladarla a piso debido a su buena evolución.
2) El documento describe el tratamiento para una paciente que será sometida a una histerectomía, incluyendo dieta absoluta, administración de antibióticos y otros medicamentos, exámenes de laboratorio, preparación quirúrgica y control de signos vitales.
3) Se detall
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOC, PDF, TXT sau citiți online pe Scribd
50%(2)50% au considerat acest document util (2 voturi)
398 vizualizări7 paginiOrdenes Medicas
Încărcat de
Rita Ramirez de Marin1) La paciente se encuentra en puerperio inmediato de un parto fisiológico eutócico a término. Sus signos vitales son estables y se decidió trasladarla a piso debido a su buena evolución.
2) El documento describe el tratamiento para una paciente que será sometida a una histerectomía, incluyendo dieta absoluta, administración de antibióticos y otros medicamentos, exámenes de laboratorio, preparación quirúrgica y control de signos vitales.
3) Se detall
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOC, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 7
Ordenes Medicas 1) Amenaza de parto pre-termino.
Idx. 2) Vaginosis mixta.
1) Emb. 21 Sem.+ 3 días x FUR. Tto. Intra hospitalario.
2) Emb. 22 Sem. x Eco. 1) Hospitalizar por obstetricia.
3) Aro. 3.1 Infección del trato urinario. 2) Dieta absoluta.
3.2 Vaginosis. 3) Hp – 500cc Sol. de Dextrosa al 5% + 6 ampollas de
3.3 Multiparidad. Duvadilan (10 mg) E/V 14 gotas por minuto.
Tto. Intra hospitalario. 4) Buscapina - (Antiespasmódico – Analgésico) 1 amp.
1) Hospitalizar por obstetricia. (20 mg) E/V Stat.
2) Dieta completa. 5) Profenid - (Aine, Ketoprofeno) 1 amp. (150 mg) E/V
3) Unasyn - 1.5gr E/V cada 8/h. SOS dolor.
4) Omeprazol - 1 amp. (40 mg) E/V O.D. 6) Ranitidina - 1 amp. (50 mg) E/V Stat.
5) Flamibar - 1 amp. ( ) E/V cada 8/h. 7) Metrovax - (Metodinazol) 1 ovulo (500 mg) vía vaginal
6) Dipirona – 1 amp. (500 mg/2 ml) E/V si fiebre^ 38 ºC. O.D. 9 pm.
7) Maternavit – 1 tab. V/O (O.D.) 4 pm. 8) Betagen – (Betametazona, Esteroide) (maduración
8) Acido Folico – 1 tab. V/O (O.D.) 10 am. pulmonar) 1 amp. (12 mg) I/M O.D. por 2 días.
9) Genurin – 200 mg. 1 comprimido cada 8/h V/O 9) Ecosonografia – Eco Obstétrico.
(Antiespasmódico, Analgésico). 10) Uroanalisis (OF).
10) Vitamina C – 500 mg. 1 tab. V/O 9 am. 11) Control de signos vitales.
11) Laboratorio – HC, Uro cultivo (O.F.). 12) Avisar eventualidad.
12) Control de signos vitales.
13) Avisar Eventualidad.
Tto. De alta medica. M.C: Cs. Us. Ds.
1) Unasyn – 375 mg (Ampicilina + Sulbatan) (500 mg, 750 Idx. 1) Puerperio fisiológico de parto eutócico.
mg) 1 tab. Cada 12/h. por 7 días Tto. Sala de parto.
2) Duvadilan (10 mg) (Tocolitico, Antiespasmódico, 1) Hospitalizar por obstetricia.
Analgésico) 1 tab. Cada 8/h por 7 días. 2) Dieta completa.
3) Genurin – (200 mg.) (Antiespasmódico, antiséptico, 3) Hp – Sol fisiológica 0,9% 500cc E/V pasar en 6/h.
Vías urinarias) 1 tab. Cada 8/h por 7 días 4) Unasyn - 1.5gr E/V cada 8/h.
4) Acido Fólico – 1 tab. V/O (O.D.) 10 am. 5) Ranitidina - 1 amp. (50 mg) E/V cada 12/h.
5) Vitamina C – 500 mg. 1 tab. V/O 9 am. 6) Methergin – 1 amp. 0,2 mg/1 ml. E/V cada 8/h. por 3
6) Maternavit – 1 tab. V/O (O.D.) 4 pm. dosis previa toma T.A. menor 140/90 mmHg.
7) Buscapina – (500 mg) (Antiespasmódico) 1 tab. Cada 7) Vigilar sangrado genital.
8/h por 3 días. 8) Aseo genital 3/V día.
9) Di ambulación precoz asistida.
10) Lab. HC, glicemia, TPT, TP, uro análisis, VDRL, VIH,
grupo sanguíneo.
11) Control de signos vitales.
12) Avisar eventualidad.
Puerperio inmediato. M.C: Ausencia de dolor pélvico.
1) Trasladar a piso. Idx. 1) Emb. 39 Sem. Por FUR.
2) Dieta completa. 2) ARO. 2.1 Cesaría anterior.
3) Duvadilan 1 amp. 10 mg. E/V cada 8/h. 2.2 No trabajo de parto.
(Tocolitico, Antiespasmódico). Tto. Intra hospitalario.
4) Voltaren 1 Sup. 50 mg. V/R cada 8/h. 1) Hospitalizar por obstetricia.
5) Profenid 1 amp. 150 mg E/V cada 8/h. 2) Dieta completa. Luego 7 pm. Absoluta.
6) Provamicina (Toxoplasmosis) 1 tab. V/O cada 8/h. 3) Hp – Sol fisiológica 0,9% 500cc E/V a razón de 21 gotas
7) Atamel 1 tab. V/O O.D. por minuto.
8) Eco obstétrico OF. 4) Cefalotina (Cefalosporina 1ª generación). 1 gr E/V 7
9) Laboratorio HC, HIV, VDRL, Uro análisis. am. O 1 hora antes de la intervención quirúrgica.
10) Posición en decúbito lateral izquierdo. 5) Ranitidina - 1 amp. (50 mg) E/V Stat.
11) Monitoreo materno fetal. 13) Profenid - (Aine, Ketoprofeno) 1 amp. (150 mg) E/V
12) Control de signos vitales. cada 8/h SOS dolor.
13) Avisar eventualidad. 6) Laboratorio HC, HIV, VDRL, Uro análisis, tipiaje, TP, TPT.
7) Posición en decúbito lateral izquierdo.
8) Solicitud de intervención quirúrgica.
9) Preparar para quirófano 7 am.
10) Monitoreo materno fetal.
11) Control de signos vitales.
12) Avisar eventualidad.
Posparto inmediato de cesaría segmentaria. M.C: Cs. Us. Ds.
1) Trasladar a piso. Idx. 1) Emb. 41 Sem.+ 1 dia FUR.
2) Dieta absoluta por 6 horas. 2) Trabajo de parto.
3) Cefalotina (Cefalosporina 1ª generación). 1 gr E/V cada Nota de atención de parto.
6/h. 1) Ingreso a sala de parto.
4) Hp – Sol fisiológica 0,9% 500cc E/V cada 6/h. 2) No episiotomía. *episiotomía.
Hp – 500cc dextrosa glucofisiologica cada 6/h a razón 3) Atención al R/N, quien lloro y respiro al nacer
de 21 gotas por minuto. espontáneamente, * con circular de cordón, *sin
5) Ranitidina - 1 amp. (50 mg) E/V cada 12/h. circular de cordón, *con doble circular de cordón,
6) Methergin – 1 amp. 0,2 mg/1 ml. E/V cada 8/h. por 3 *liquido amniótico fluido y claro, *liquido amniótico
dosis. meco nial con o sin grumos.
7) Dolomax 1 amp. (100 mg)E/V cada 8/h. 4) APGAR. 7/8 – 8/9 al 1er y 5to respiro.
8) Primperan 1 amp 10 mg/ 2 ml E/V cada 6/h SOS 5) Alumbramiento espontaneo.
vomito. 6) Se cumple 1 amp. De Methergin previa valoración de
9) No levantar la cabeza en 6 horas. tensión arterial.
10) Control de signos vitales. 7) Asepsia final.
11) Cura de la herida. 8) Acto terminado sin complicaciones.
12) Di ambulación precoz asistida.
13) Control de sangrado genital.
14) Avisar eventualidad.
Nota de traslado. Histerectomía.
Paciente en puerperio inmediato de parto fisiológico, eutócico Tto. Intra hospitalario.
simple a termino, quien se encuentra en estables condiciones 1) Hospitalizar por obstetricia.
clínicas, afebril , hidratada, cardiopulmonar estable, buen globo 2) Dieta completa. Luego 7 pm. Absoluta.
de seguridad de pinard. 3) Hp – Sol fisiológica 0,9% 500cc E/V a razón de 21 gotas
Loquios. por minuto.
Cuánticos, moderados y no fétido. 4) Unasyn 1 amp. 1.5 gr. E/V 6 am. Stat.
En vista de evolución satisfactoria se decide traslado a piso. 5) Ranitidina 1 amp. 50 mg. E/V 6 am Stat.
6) Primperan 1 amp. 10 mg. E/V Stat.
7) Laboratorio HC, TPT, TP.
8) Enema Fllit 9 pm. Hoy.
9) Ducha vaginal 6 am. Stat.
10) Solicitud de intervención quirúrgica OF.
11) Preparación para pabellón 7 am.
12) Solicitud de concentrado Globular.
13) Control de signos vitales.
14) Avisar eventualidad.
Nota. Si presenta T.A^ Captopril tab. V/O
Resto igual.
Si no mejora omitir Captopril.
Loxartan 50 mg 1 tab V/O Stat resto igual.
Para cesaría segmentaria. Posoperatorio inmediato (HISTERECTOMIA).
1) Hospitalizar por obstetricia. 1) Trasladar a piso al incorporarse.
2) Dieta completa. Luego 7 pm. Absoluta. 2) Dieta absoluta por 10 horas.
3) Hp – Sol fisiológica 0,9% 500cc E/V a razón de 21 gotas 3) Hp – Sol fisiológica 0,9% 500cc E/V cada 6/h.
por minuto. 4) Cefalotina (Cefalosporina 1ª generación). 1 gr E/V cada
4) Cefalotina (Cefalosporina 1ª generación). 1 gr E/V 7 6/h.
am. O 1 hora antes de la intervención quirúrgica. 5) Ranitidina 1 amp. 50 mg. E/V cada 12/h.
5) Ranitidina - 1 amp. (50 mg) E/V Stat. 6) Methergin – 1 amp. 0,2 mg/1 ml. E/V cada 8/h. por 3
6) Primperan 1 amp. 10 mg. E/V Stat. dosis.
7) Profenid - (Aine, Ketoprofeno) 1 amp. (150 mg) E/V 7) Dolomax 1 amp. (100 mg)E/V cada 8/h.
cada 8/h SOS dolor. 8) Bral 1 amp. 500 mg/ 2 ml. Cada 6/h.
8) Laboratorio HC, HIV, VDRL, Uro análisis, tipiaje, TP, TPT. 9) Primperan 1 amp. 10 mg. E/V cada 8/h.
9) Posición en decúbito lateral izquierdo. 10) No levantar la cabeza en 6 horas.
10) Solicitud de intervención quirúrgica OF. 11) Control de signos vitales.
11) Preparación para pabellón 7 am. 12) Cura de la herida.
12) Monitoreo materno fetal. 13) Di ambulación precoz.
13) Control de signos vitales. 14) Avisar eventualidad.
14) Avisar eventualidad.
Pre – Eclampsia grave. Operaciones.
M.C. Control de T.A. Nota R/N.
Idx. 1) Emb. 32 Sem + 1 dia por FUR. 1) Liquido amniótico fluido.
2) ARO. Pre - eclampsia grave 160/100. 2) Liquido amniótico claro con grumos.
1) Hospitalizar por obstetricia. 3) Liquido amniótico meconial espeso.
2) Dieta absoluta 12 horas antes de la cirugía. Ordenes Medicas (R/N, P/N).
3) Hp – 500cc sol. Ringer Lactato E/V Stat. 1) Trasladar al lado de la madre.
4) Hp – 500cc sol. Dextrosa al 5% + 6 gr. De Sulfato 2) Lactancia materna a tolerancia.
de Magnesio 22cc a razón de 28 gotas por 3) Vitamina K 0,1cc IM. Stat.
minuto. 4) Cura Umbilical. TID.
5) Nifedipina (Inhibidor de Canales de Calcio) 10 mg 5) Gentalin 1 gota en cada ojo Stat.
V/O cada 8/h. 6) Avisar anormalidades a residente de pediatría.
6) Adalat (5 mg) S/L SOS T.A.S^ 160/140. 7) Resto a juicio del servicio.
7) Monitoreo materno fetal estricto.
8) Control de líquidos ingeridos y eliminados.
9) Control de la T.A. cada 2/h.
10) Control de signos vitales.
11) Laboratorio HC, Glicemia, Urea, Creatinina, Uro
análisis, TP, TPT, TGO, TGP, LDH, Proteínas totales
y fraccionadas.
12) Avisar eventualidad.
Recién nacido Nota. Nota de abdomen.
Se trata de R/N vivo F o M a termino, producto de madre de 35 Ruidos hidroaereos presentes, globoso, por útero grávido,
años, IV G, IIP, IA, obtenido por parto eutócico simple quien ocupado por un feto único, longitudinal, izquierdo, cefálico,
respiro y lloro al nacer. movimientos fetales presentes, FCF. 136 por minuto, con
APGAR. 7/9 en el 1er y 5to minuto respectivamente, líquido dinámica uterina de; ____________
meconial espeso PAN 3.250 Kg TAN 50 cm sin complicaciones. Genitales externos normo configurados con o sin secreción.
Idx. 1) RNAT – vivo que AEG. Tacto vaginal, cuello centralizado lateral, permeable un dedo,
2) SFA. Sufrimiento fetal agudo. pelvis promontorio inaccesible ángulo amplio sacro excavado
Examen físico. espinas iliacas no prominente maniobra mesurable de Pinard (+)
Paciente que se observa en buenas condiciones clínicas estables, tacto en impresión de Muller.
afebril, hidratada, Respiratorio, tórax simétrico, normo Idx.1) Emb. 40 Sem + 5 dias por FUR.
expansible, Cardiovascular ruidos cardiacos rítmicos, sin soplos, 2) Emb. 40 Sem por Eco.
Abdomen, Batracoide, cordón umbilical con tres elementos 3) ARO. 3.1 Desproporción céfalo pélvico.
vasculares, Genitales, normo configurados, Extremidades, 3.2 No trabajo de parto.
simétricas sin alteraciones, Neurológico, reflejos propios del R/N,
llanto fuerte activo.
Indicaciones para legrado. Amenaza de aborto + Vaginosis.
(Embrión muerto retenido). 1) Emb. 28 Sem. Por FUR.
1) Hospitalizar en sala de parto. 2) Vaginosis.
2) Dieta blanda hasta 9 pm. Luego absoluta. Tto.
3) Hp – 500cc de Ringer Lactato E/V cada 8/h a 21 gotas 1) Progendo, 100 mg. Progesterona micro silada 1 cap
por minuto a partir de las 9 pm. cada 12/h por 10 días.
4) Unasyn 1 amp. 1.5 gr. E/V cada 8/h. 2) Buscapina, 1 tab. Cada 8/h por 10 días.
5) Profenid 1 amp. 150 mg E/V cada 8/h. 3) Cotrimazol, 100.000U. Ovulo, 1 ovulo I/V en la noche
6) Ranitidina 1 amp. 50 mg E/V cada 12/h. por 6 días.
7) Laboratorio HC, Uro análisis; TP, TPT, Fibrinógeno, VIH, 4) Maternavit, 1 cap. 9am.
VDRL. 5) Acido fólico 1 tab. 10 am.
8) Ecosonograma (C). 6) Reposo absoluto, físico, sexual, psicológico.
9) Tallo laminario intracervical (C).
10) Vigilar sangrado.
11) Reposo absoluto.
12) Control de signos vitales.
13) Avisar eventualidad.
Anemia Severa. Tto. Infección Urinaria.
1) Hospitalizar por obstetricia. 1) Embarazo 12 Sem.
2) Hp – Ringer Lactato 500cc cada 8/h 28 gotas por 2) Leucocitaria 35.
minuto. Tto.
3) Cosmofer, 1 amp. (Hierro) E/V OD por 7 días. 1) Unasyn 375 mg 1 tab. Cada 12/h por 10 días.
4) Fergamic Folic 1 tab OD. 2) Progendo 1 tab cada 8/h por 7 días.
5) Profenid 1 amp 150 mg. Cada 8/h E/V. 3) Genurin 200 mg. 1 tab cada 8/h por 10 dias.
6) Primperan 1 amp. 10 mg E/V cada 8/h SOS vomito. 4) Vitamina C 500 mg 1 tab OD por 10 días.
7) Laboratorio, HC, Uro análisis, TP, TPT, VIH, VDRL. II.
8) Control de signos vitales. 1) Sulamp 375 mg. Cada 8/h por 10 días.
9) Enviar orden de solicitud de transfusión. 2) Genurin 200 mg. Cada 5/h por 10 días.
10) Vigilar sangrado genital. 3) Vitamina C 500 mg. OD.
11) Avisar anormalidad.
12) Comentario.
Pendiente aplicar concentrado globular.
Test para calcular tamaño fetal. Hoja de Egreso.
Índice de Schrart. IPS: Sala de parto.
60 – 65 = Niño normal. Egreso de servicio de ginecología.
Menor de 60 = Niño pequeño: u Oligoamnios. M.C: Sangrado vaginal.
Mayor de 60 = Niño grande. Se trata de paciente femenina de 34 años de edad natural y
Polihidramnio macrosomico. procedente de Tariba, quien consulta por IEA desde hace 5 meses
Ejemplo: de evolución por sangrado vaginal abundante
Circunferencia abdominal + Altura uterina concomitantemente con dolor en hemi abdomen inferior de
2 moderada intensidad además dispaneuria por lo que se ingresa
109 + 38 = 147 = 73 Feto grande. para tratamiento.
2 Diagnostico de ingreso:
Hiperplasia endometrial sintomática.
Evolución intra hospitalaria:
Se recibe paciente por servicio de sala de parto para realizar
(Legrado) uterino y biopsia hiperplasica endometrial sintomática.
Hoja de realizar cesaría. Evolución intra hospitalaria.
Nombre:________________________ Paciente ingresa a sala de parto previa valoración del
Ingreso al servicio de ginecología. Dr.________________________ para realizar cesaría segmentaria
MI: Programada para realizar cesaría. por:
EA: Se trata de paciente de 24 años IG, P, A. Natural procedente 1) Emb. De 38 Sem. + 4 días por FUR.
de___________________ quien se le programa cesaría por Dr. Por vía alta se le realiza cesaría segmentaria posterior se ingresa a
________ para resolver por vía alta por lo que previa valoración piso y en revista con el Dr. ________________ se decide dar alta
se decide su ingreso. medica en vista de mejoría medica.
1) Emb. De 38 Sem. + 4 días por FUR. Tto. Medico lo que recibió.
2) Emb. De 38 Sem. Por eco. Tto. Quirúrgico Cesaría.
3) ARO: 3.1 Oligoamnios.
3.2 No trabajo de parto.
Los sangramientos se agrupan en: Aborto: Es la interrupción de la gestación en las primeras 20
1) Sangramiento d la primera mitad de la gestación: semanas o la expulsión del producto de la concepción que pesa
Aborto, embarazo ectópico y enfermedad menos d 500 gramos.
trofoblastica. Aborto precoz: Es la interrupción del embarazo hasta las 10
2) Sangramiento de la segunda mitad de la gestación:1) semanas.
Placenta previa, 2) desprendimiento prematuro de la Aborto tardío: Aquella que ocurre desde a semana 11 hasta la 20.
placenta normoinserta,3) otros menos frecuentes: Muerte fetal precoz: Cuando esta se produce antes de las 21
vasa previa, rotura del seno marginal de la placenta. semanas.
3) Sangramiento de posparto inmediato, relacionado Muerte fetal intermedia: La que tiene lugar entre las 21 y 27
con el alumbramiento o del pos alumbramiento y semanas.
puerperio: 1) atonía uterina, 2) retención total o Muerte fetal tardía: La que ocurre a partir de las 28 semanas.
parcial de la placenta, 3) laceraciones del canal genital Aborto Ovular: Si se presenta durante el primer o segundo mes
o del útero por instrumentaciones y otras maniobras de la gestación.
obstétricas. Aborto Embrionario: Al que sobrevive a los 2 o 3 meses.
Aborto Fetal: Aquel que acontece después del cuarto mes del
embarazo.
Aborto Habitual: El que se produce 3 veces consecutivas o mas.
Nomenclatura de trastornos menstruales: 5) Criptomenorrea: No hay salida de la sangre menstrual
Las menstruaciones pueden alterarse en su ritmo, duración y al exterior a causa de la presencia de un obstáculo, ya
cantidad, lo cual puede ocurrir por defecto o por exceso. se encuentre a nivel del cuello, de la vagina o del
Alteraciones por defecto: himen.
1) Amenorrea: Falta completa de la menstruación por Las alteraciones por exceso:
más de tres meses. Llamamos frecuentemente 1) Proiomenorrea: El intervalo en que se presenta la
“atraso menstrual” a la ausencia de la menstruación regla es menor que 21 días.
de días o pocas semanas, cuando aun no llega el 2) Polimenorrea: La pérdida sanguínea dura más de 7
criterio de amenorrea. días sin aumentar la cantidad de sangre diaria.
2) Opsomenorrea: La menstruación tiende a espaciarse y 3) Hipermenorrea: La pérdida es muy abundante,
se presenta mas allá de los 35 días. aunque el número de días de duración sea el habitual.
3) Oligomenorrea: La menstruación se presenta a un 4) Metrorragia: El sangramiento uterino es irregular, no
ritmo normal, pero solo 1 o 2 días y a veces menos de relacionado con el ciclo menstrual.
un dia completo. Dismenorrea: este constituye un síndrome que aparece en
4) Hipomenorrea: La cantidad de sangrado es poca, relación con la menstruación y cuyo síntoma principal es el dolor.
aunque el número de días de duración sea normal.
S-ar putea să vă placă și
- Ordenes MedicasDocument13 paginiOrdenes MedicasFranklin Bido100% (1)
- Protocolo de Órdenes de Ginecologia y ObstetriciaDocument10 paginiProtocolo de Órdenes de Ginecologia y ObstetriciaJohana Contreras100% (2)
- ¿Cómo Redactar Órdenes Médicas?Document3 pagini¿Cómo Redactar Órdenes Médicas?José M. Aquino100% (1)
- Obstetricia IndicacionesDocument22 paginiObstetricia Indicacionesdanielagonzalezt5100% (1)
- Ginecología ÓrdenesDocument3 paginiGinecología ÓrdenesgalindomdÎncă nu există evaluări
- Ordenes de PediatriaDocument16 paginiOrdenes de PediatriaRita Ramirez de MarinÎncă nu există evaluări
- Ordenes Medicas en Medicina InternaDocument12 paginiOrdenes Medicas en Medicina InternaERIKA33% (3)
- Ordenes MedicasDocument42 paginiOrdenes MedicasMiguel BangueroÎncă nu există evaluări
- 2 Guía Farmacológica (PARTE 1) AaDocument32 pagini2 Guía Farmacológica (PARTE 1) AaEliasGuzman100% (1)
- Ordenes MedicasDocument17 paginiOrdenes Medicasdiego andres echavarria rendonÎncă nu există evaluări
- Ordenes Medica PediatriaDocument3 paginiOrdenes Medica PediatriaDioser AvilaÎncă nu există evaluări
- Ordenes Médicas PediatríaDocument6 paginiOrdenes Médicas PediatríaAndrea Parada100% (2)
- NOTAS AHR .OdtDocument41 paginiNOTAS AHR .OdtAlfonso Herrera MedicoÎncă nu există evaluări
- Ordenes MedicasDocument1 paginăOrdenes MedicasIsack Soto MedinaÎncă nu există evaluări
- Ordenes MedicasDocument4 paginiOrdenes MedicasMonica Martinez100% (1)
- Indicaciones MédicasDocument1 paginăIndicaciones MédicasErik NuñoÎncă nu există evaluări
- Ordenes Médica Urgencias PDFDocument22 paginiOrdenes Médica Urgencias PDFdcmotta100% (1)
- Protocolos de Cirugia2Document62 paginiProtocolos de Cirugia2Mery GómezÎncă nu există evaluări
- Toaz - Info Ordenes Medicas Pediatria PRDocument6 paginiToaz - Info Ordenes Medicas Pediatria PRFransheska RomeroÎncă nu există evaluări
- MANEJOSDocument22 paginiMANEJOSRicardo PazÎncă nu există evaluări
- Dosis PermitidaDocument2 paginiDosis PermitidaGaby CruzÎncă nu există evaluări
- Protocolos IvssDocument83 paginiProtocolos IvssAngelo SarmientoÎncă nu există evaluări
- Parto EutocicoDocument2 paginiParto EutocicoAldo Arturo Dzul Sosa100% (2)
- Nota de Ingreso y Pase A Piso GinecoDocument2 paginiNota de Ingreso y Pase A Piso GinecoNestor lorenzoÎncă nu există evaluări
- Gineco y PediatriaDocument7 paginiGineco y PediatriacamiladuquetÎncă nu există evaluări
- Menejos MedicosDocument24 paginiMenejos Medicosfrancy montañoÎncă nu există evaluări
- Guia GO ArregladaDocument10 paginiGuia GO ArregladaBarfer´s Music100% (1)
- Obstetricia - ApuntesDocument6 paginiObstetricia - ApuntesRough Cibernus97% (31)
- Ordenes MedicasDocument7 paginiOrdenes Medicasjose NavasÎncă nu există evaluări
- Medicamentos 2Document18 paginiMedicamentos 2Maryuris ParraÎncă nu există evaluări
- Protocolo de Ordenes Médicas Urgencias Pediátricas (Reparado)Document108 paginiProtocolo de Ordenes Médicas Urgencias Pediátricas (Reparado)CARLOS STEVEN ROBLES BOLIVAR100% (1)
- Indicaciones Cirugia General 12-02-2022Document15 paginiIndicaciones Cirugia General 12-02-2022Ana CrisTina BusTosÎncă nu există evaluări
- Nota Evolución Frida 21 Sep 8amDocument2 paginiNota Evolución Frida 21 Sep 8amAndrea ClaudieÎncă nu există evaluări
- Manejo UrgenciasDocument41 paginiManejo UrgenciasEdilberto Castro ParraÎncă nu există evaluări
- Farmaco BB Dosis (1) ..Document3 paginiFarmaco BB Dosis (1) ..babyliaÎncă nu există evaluări
- Nota PostquirúrgicaDocument2 paginiNota PostquirúrgicaDario Xavier ArámburoÎncă nu există evaluări
- Historia Clinica ImprimirDocument5 paginiHistoria Clinica ImprimirEdith Paredes CerpaÎncă nu există evaluări
- Resumen Control Del EmbarazoDocument31 paginiResumen Control Del EmbarazoClau Ramos RodríguezÎncă nu există evaluări
- Formato Historia Clinica Ginecología y ObstetriciaDocument2 paginiFormato Historia Clinica Ginecología y ObstetriciaMAURICIO MARÍN OSPINA100% (1)
- Nota Post Parto Formatos Ginecobstetricia1Document1 paginăNota Post Parto Formatos Ginecobstetricia1Ivan Ochoa100% (1)
- Resumen Urgencias Pediatria Ordenes Medicas DosisDocument48 paginiResumen Urgencias Pediatria Ordenes Medicas DosisDiana Betancur MÎncă nu există evaluări
- Patologias Mas FrecuentesDocument74 paginiPatologias Mas FrecuentesmaicolÎncă nu există evaluări
- Calculo de Liquidos y ElectrolitosDocument2 paginiCalculo de Liquidos y ElectrolitosDany HP100% (1)
- Eunacom Preparacion ObstetriciaDocument22 paginiEunacom Preparacion Obstetriciavictorurrutiar100% (1)
- Ecografia de Las Masas RenalesDocument18 paginiEcografia de Las Masas RenalesAntonio Romero Chumpitaz100% (2)
- Liquidos y Electrolitos en PediatriaDocument6 paginiLiquidos y Electrolitos en Pediatriamgonzalez_29100% (1)
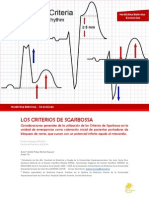
- Sgarbossa CriteriosDocument5 paginiSgarbossa CriteriosBibiana Mendoza RosasÎncă nu există evaluări
- Evolucion Medica 2Document12 paginiEvolucion Medica 2José Luis AñorgaÎncă nu există evaluări
- 2011 Discusiones Diagnósticas PediatríaDocument14 pagini2011 Discusiones Diagnósticas PediatríaFranco GualdronÎncă nu există evaluări
- Dosis PediátricasDocument2 paginiDosis Pediátricaswww.pacourgencias.blogspot.com/100% (3)
- Guía para La Confección de La Historia Clínica Pediátrica (Cuba)Document4 paginiGuía para La Confección de La Historia Clínica Pediátrica (Cuba)Brenda Ortiz80% (5)
- Carpeta R1 Nuevos 2020Document10 paginiCarpeta R1 Nuevos 2020Melissa Aragon BarriosÎncă nu există evaluări
- Ordenes Medicas de Aro y MaternidadDocument4 paginiOrdenes Medicas de Aro y MaternidadMariaclara Nava RoaÎncă nu există evaluări
- Protocolo Covid-19 Caja Nacional de Salud (2019)Document4 paginiProtocolo Covid-19 Caja Nacional de Salud (2019)Xabier AlconzÎncă nu există evaluări
- Historia, Ordenes, NotasDocument11 paginiHistoria, Ordenes, NotasMariangel Sanchez RomeroÎncă nu există evaluări
- Protocolo de Tratamiento COVID !) CNS HOSPITAL OBRERO N8Document4 paginiProtocolo de Tratamiento COVID !) CNS HOSPITAL OBRERO N8Benjamin F. Sandi VigabrielÎncă nu există evaluări
- Ordenes Medicas Gine 268178 Downloadable 5187229Document32 paginiOrdenes Medicas Gine 268178 Downloadable 5187229Diana Carmona HernándezÎncă nu există evaluări
- NullDocument5 paginiNullYoselin GutierrezÎncă nu există evaluări
- Protocolo de Órdenes de Ginecologia y ObstetriciaDocument8 paginiProtocolo de Órdenes de Ginecologia y ObstetriciaJohana ContrerasÎncă nu există evaluări
- Colina: Dr. AcetilDocument13 paginiColina: Dr. AcetilJorge OtoyaÎncă nu există evaluări
- Plan de Charla EducativaDocument8 paginiPlan de Charla EducativaJasmin GabrielaÎncă nu există evaluări
- Ensayo AbortoDocument3 paginiEnsayo AbortoOscar Zuloeta BravoÎncă nu există evaluări
- Aborto en UruguayDocument29 paginiAborto en UruguayChristian IrigarayÎncă nu există evaluări
- Resumen de Derecho Penal Especial - ZaffaroniDocument51 paginiResumen de Derecho Penal Especial - ZaffaroniMario Diaz50% (2)
- Quinto MandamientoDocument3 paginiQuinto MandamientoLuis GabrielÎncă nu există evaluări
- Etica en ObstetriciaDocument4 paginiEtica en ObstetriciaCarlosAguilarQuirogaÎncă nu există evaluări
- Aborto SepticoDocument4 paginiAborto SepticoVirginia Alejandra Silva NietoÎncă nu există evaluări
- Glosario de Terminos Sobre SexualidadDocument64 paginiGlosario de Terminos Sobre SexualidadAlessandro RodriguesÎncă nu există evaluări
- El AbortoDocument4 paginiEl AbortoMiraculous AlejandraÎncă nu există evaluări
- Los Cambios en El Proyecto de Vida de La Adolescente EmbarazadaDocument13 paginiLos Cambios en El Proyecto de Vida de La Adolescente EmbarazadaHERNANDO WILCHES (Periodista Deportivo)Încă nu există evaluări
- Contra El AbortoDocument1 paginăContra El AbortodariaÎncă nu există evaluări
- Nueva Red de Clinicas de La Positiva .Document10 paginiNueva Red de Clinicas de La Positiva .Eduardo BolañosÎncă nu există evaluări
- MARCO TEORICO 10 de JunioDocument3 paginiMARCO TEORICO 10 de JunioMariana ValleÎncă nu există evaluări
- PAE - ABORTO TardioDocument30 paginiPAE - ABORTO TardioSondeoÎncă nu există evaluări
- Mujeres, Aborto, Inmigración y El Discurso Político, Médico y Religioso en Cataluña, España - BAGOASDocument29 paginiMujeres, Aborto, Inmigración y El Discurso Político, Médico y Religioso en Cataluña, España - BAGOASMara Martinez MorantÎncă nu există evaluări
- Taller No.5 Texto ArgumentativoDocument2 paginiTaller No.5 Texto ArgumentativoOscar Alfonso Diaz Cruz67% (3)
- Semana 4 - TA1 - Ensayo (Parte 1) - Grupo 3Document5 paginiSemana 4 - TA1 - Ensayo (Parte 1) - Grupo 3mendoza22278uuuuuÎncă nu există evaluări
- Diccionario TécnicoDocument137 paginiDiccionario TécnicoAndrØs Pärdw§kyÎncă nu există evaluări
- El Aborto - InvestiDocument5 paginiEl Aborto - InvestiFreddy Silva AciñaÎncă nu există evaluări
- Trabajo Final de BioeticaDocument13 paginiTrabajo Final de BioeticaMartin MataÎncă nu există evaluări
- 1660841709439manualDocument34 pagini1660841709439manualEL POWER DE LOS EMPRENDEDORES Claudia MaldonadoÎncă nu există evaluări
- Articulo de Opinión Del Aborto (PERU)Document6 paginiArticulo de Opinión Del Aborto (PERU)Gian CapuñayÎncă nu există evaluări
- Prueba de Lenguaje Adaptada para Alumnos Con NEEDocument6 paginiPrueba de Lenguaje Adaptada para Alumnos Con NEEamaritaliliÎncă nu există evaluări
- Persona y Acto Jurídico - Hernán Troncoso LarrondeDocument151 paginiPersona y Acto Jurídico - Hernán Troncoso Larrondedaniela valenzuelaÎncă nu există evaluări
- Escobar Centeno, Alisson Pamela.Document74 paginiEscobar Centeno, Alisson Pamela.Abg. Luis PaspuelÎncă nu există evaluări
- Aborto - CPNDocument16 paginiAborto - CPNJuyber Mollinedo QuintoÎncă nu există evaluări
- De La Miel A Los Implantes PDFDocument228 paginiDe La Miel A Los Implantes PDFMakarena PobleteÎncă nu există evaluări
- El Juicio de Dios Sobre Los CananeosDocument8 paginiEl Juicio de Dios Sobre Los CananeosEliana GonzalezÎncă nu există evaluări
- BANQUEODocument23 paginiBANQUEOKAREN PAOLA BERMEJO ESCOBARÎncă nu există evaluări