Documente Academic
Documente Profesional
Documente Cultură
BIOGRAFIAS
Încărcat de
Ernesto Medina MartinezDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
BIOGRAFIAS
Încărcat de
Ernesto Medina MartinezDrepturi de autor:
Formate disponibile
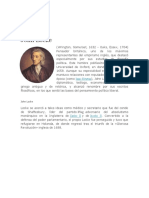
Virginia Henderson
“Me di cuenta de que si iba a hablar de Enfermería, tenía que
decir al público lector lo que yo consideraba que era la
Enfermería”
Virginia Henderson
1. Aspectos biográficos
Virginia Henderson nació en 1897 en Kansas City, Missouri, y
muere en marzo de 1996. Como tantas otras enfermeras de su
tiempo, su interés por la Enfermería tiene lugar durante la primera
Guerra Mundial. En 1918 ingresó en la Army School of Nursing de Washington D.C, donde se graduó
en 1921 y aceptó el puesto de enfermera de plantilla en el Henry Street Visiting Nurse Service de
Nueva York (1).
Su carrera docente se inicia en 1922, cuando empieza a dar clases de enfermería en Norfolk Protestant
Hospital de Virginia. Entra en el Teacher College de la Universidad de Columbia, donde se licencia
como profesora y en cuya estancia revisa la cuarta edición del Principies and Practice of Nursing, de
Bertha Hamer, después de la muerte de ésta. La quinta edición del texto fue publicada en 1955 y
contenía la propia definición de Enfermería de Henderson (1).
En 1929 trabajó como supervisora docente en las clínicas del Strong Memorial Hospital de Rochester,
Nueva York, y en 1953 ingresa a la prestigiosa Universidad de Yale, donde desarrolla sus principales
colaboraciones en la investigación de enfermería y donde permaneció activa como asociada emérita
de investigación hasta la década los 80.
Además de la ya mencionada con Hamer, su obra más conocida es The Nature of Nursing (1966), en
la que identifica las fuentes de influencia durante sus primeros años de enfermería. Su gran inspiradora
y de quien adquirió su educación básica en enfermería fue de Annie W. Goodrich, que era decana de
la Army School of Nursing. Cuando Henderson era estudiante en el Teachers College de la Universidad
de Columbia, aprendió de su profesora de fisiología, Caroline Stackpole, la importancia de mantener
un equilibrio fisiológico. Mientras que las lecciones de microbiología de Jean Broadhurst, hicieron mella
en la importancia que Henderson otorga a la higiene y la asepsia
Biografía
Dorothea Orem nació en los Estados Unidos el 15 de julio de 1914,
específicamente en Baltimore, Maryland. De su padre se conoce que fue
constructor y que disfrutaba de la pesca. De su madre se sabe que era una
mujer dedicada al hogar y que aprovechaba su tiempo libre para dedicarlo
a la lectura. Dorothea fue la menor de dos hermanas. El 22 de junio de 2007
falleció en Savannah, Giorgia, Estados Unidos, a la edad de 92 años. Dejó
como legado una productiva carrera en el área de la salud, no solo desde el
punto de vista de la práctica, sino en materia intelectual.
Estudios
Orem realizó su escolaridad con las Hijas de la Caridad de San Vicente de Paúl. Después continuó su
formación con las Hermanas de la Caridad en el Providence Hospital de Washington D.C.Ahí se le
otorgó un diploma en enfermería a la temprana edad de 16 años. Más tarde, en la Universidad Católica
de América recibió el título de Ciencias en Educación de Enfermería, y en el año 1946 realizó un máster
en la misma área.
Vida profesional
Dorothea Orem se desenvolvió profesionalmente en distintas áreas del oficio de enfermería. Sus
primeras experiencias se efectuaron en una diversidad de ámbitos tanto en el Providence Hospital
Washington DC como en el Hospital de San Juan, Lowell, Massachusetts. Entre los roles
desempeñados en estos centros de asistencia destacan: enfermería en el área quirúrgica, experiencia
como enfermera privada tanto en hospitales como a domicilio, integrante del equipo de cuidados
hospitalarios en servicios médicos pediátricos y de adultos, y supervisora nocturna en la sección de
urgencias. Todas estas prácticas fueron llevadas a cabo por esta profesional bajo la divisa de la
entrega y la excelencia.
Nueva etapa laboral
Luego de haber consolidado su formación a nivel de educación superior, Orem obtuvo una abundante
experiencia. Fue entonces cuando enfiló sus propósitos en función de las áreas de la enseñanza, la
investigación y la administración. Dictó las cátedras de Ciencias Biológicas y Enfermería desde 1939
hasta 1941. Estuvo a cargo de la dirección de la Escuela de Enfermería del Providence Hospital en
Detroit, Michigan, durante 10 años. Así mismo, se desempeñó como profesora asistente y adjunta en
la Universidad Católica de América. Incluso llegó a ejercer funciones en el Decanato de la Escuela de
Enfermería de la universidad arriba mencionada entre los años 1965 y 1966. Luego se desempeñó
como asesora y consultora de instituciones tales como el Consejo de Salud del estado de Indiana, la
Oficina de Educación de Estados Unidos, y el Departamento de Salud, Educación y Bienestar Social.
También trabajó en el Centro de Experimentación y Desarrollo de la enfermería del Hospital Jhons
Hopkins y en la Dirección de Enfermería de Wilmer Clinic.
Biografía de Martha Rogers - Quién fue
Martha Elizabeth Rogers fue una enfermera estadounidense que
pasaría a la posteridad y lograría convertirse en una referente en la
materia como consecuencia no solamente de su labor profesional
en el campo sino también por sus estudios, investigaciones y
formulaciones teóricas que serían sin dudas fundamentales para
delinear un modelo de trabajo que no se propone actuar
exclusivamente en la curación sino también en la prevención y en
la contención de los pacientes, contemplando siempre al entorno.
Nació en dallas, un 12 de mayo del año 1914 y fallece en el año
1994, a los 79 años.
Estudió medicina un tiempo pero la presión que sufrió a causa de la
idea que prevalecía en aquellos tiempos que la misma no era una
profesión adecuada para una mujer la llevó a abandonar los estudios y tomar otro camino, la
enfermería, labor no menos relevante, por cierto, en lo que al cuidado de la salud humana refiere.
Tras culminar los estudios se diploma como enfermera en la escuela de Enfermería del Knoxville
General Hospital.
Desarrolló a la par de su quehacer profesional una intensa actividad como docente y como
investigadora.
BIOGRAFIA
Marjory Gordon
Ir a la navegaciónIr a la búsqueda
Margory Gordon
Información personal
Nombre de nacimiento Marjory Gordon
Nacimiento 20 de mayo de 1911
Fallecimiento 29 de abril de 2015
Boston
Nacionalidad estadounidense
Educación
Educada en Universidad de la Ciudad de
Nueva York
Información profesional
Ocupación Enfermera, teórica, escritora, profesora
Empleador
Universidad de Boston Ver y modificar los datos en Wikidata
Obras notables Daughter of Strangers
Nursing Diagnosis
Manual of Nursing Diagnosis
Título Doctora en Enfermería
[editar datos en Wikidata]
Marjory Gordon fue una teórica y profesora estadounidense, que creó una teoría de valoración de
enfermería conocida como patrones funcionales de salud de Gordon (Gordon's functional health
patterns). fue líder internacional en esta área de conocimiento en enfermería.
Fue la primera presidenta de la NANDA.1 Ha sido miembro de la Academia Americana de
Enfermería desde 1977 y fue nombrada como una «Leyenda Viviente» por la misma organización en
2009.2
La doctora Gordon fue profesora emérita de enfermería en el Boston College, en Chestnut Hill,
Massachusetts. fue exalumna de la Escuela de Enfermería del Hospital Monte Sinaí. Obtuvo su
licenciatura y máster en el Hunter College de la Universidad de la Ciudad de Nueva York, y su
doctorado en el Boston College.
Falleció el 29 de abril de 2015 en la ciudad de Boston, Massachusetts
PIRAMIDE DE MASLOW
La pirámide de Maslow es una teoría de motivación que trata de explicar qué impulsa la conducta
humana. La pirámide consta de cinco niveles que están ordenados jerárquicamente según las
necesidades humanas que atraviesan todas las personas.
En el nivel más bajo de la pirámide se encuentran nuestras necesidades más básicas, como
alimentarse o respirar. Cuando satisfacemos esas necesidades básicas, estamos rellenando la base
de la pirámide, y solo al cubrir esas necesidades podemos subir al siguiente nivel, donde se encuentran
las necesidades superiores.
El nombre de la pirámide se debe a su autor, el psicólogo humanista norteamericano Abraham Maslow
(1908-1970), que en la primera mitad del siglo XX formuló en su obra “Una teoría sobre la motivación
humana” (A Theory of Human Motivation) la teoría de la pirámide de Maslow, una de las teorías de
motivación más conocidas.
La teoría de la pirámide de las necesidades de Maslow explica de forma visual el comportamiento
humano según nuestras necesidades. En la base de la pirámide aparecen nuestras necesidades
fisiológicas, que todos los humanos necesitamos cubrir en primera instancia. Una vez cubiertas estas
necesidades, buscamos satisfacer nuestras necesidades inmediatamente superiores, pero no se
puede llegar a un escalón superior si no hemos cubierto antes los inferiores, o lo que es lo mismo,
según vamos satisfaciendo nuestras necesidades más básicas, desarrollamos necesidades y deseos
más elevados.
Los 5 niveles de la pirámide de Maslow son los siguientes:Píramide-necesidades-Maslow
Necesidades básicas o fisiológicas: Son las únicas inherentes en toda persona, básicas para la
supervivencia del individuo. Respirar, alimentarse, hidratarse, vestirse, sexo, etc.
Necesidades de seguridad: Se busca crear y mantener una situación de orden y seguridad en la vida.
Una seguridad física (salud), económica (ingresos), necesidad de vivienda, etc.
Necesidades sociales: Implican el sentimiento de pertenencia a un grupo social, familia, amigos,
pareja, compañeros del trabajo, etc.
Necesidades de estima o reconocimiento: Son las necesidades de reconocimiento como la confianza,
la independencia personal, la reputación o las metas financieras.
Necesidades de autorrealización: Este quinto nivel y el más alto solo puede ser satisfecho una vez
todas las demás necesidades han sido suficientemente alcanzadas. Es la sensación de haber llegado
al éxito personal.
Esta teoría es muy utilizada actualmente. Uno de los campos donde más se analiza y estudia la
pirámide de Maslow es en el marketing. Las empresas adecuan su producto, su mensaje y su
comunicación al escalón de necesidad que creen que pueden cubrir y satisfacer.
NORMAS DE BIOSEGURIDAD DEL PERSONAL DE ENFERMERÍA EN UNA INSTITUCIÓN HOSPITALARIA BIOSAFETY
STANDARDS OF NURSING STAFF IN A HOSPITAL Marcela Padilla-Languré1 *, Julio Alfredo García-Puga1 , Rosa Elena
Salazar-Ruibal1 , María Olga Quintana-Zavala1 , Rosa María Tinajero González1 , Claudia Figueroa Ibarra1 , María Jesús
Yesenia Acuna-Ruiz1 , Georgina Xochiquetzal Moreno-Saac2 1 Universidad de Sonora, Unidad Regional Centro, División
de Ciencias Biológicas y de la Salud, Departamento de Enfermería, Bvld. Luis Encinas S/N, Colonia Centro, C.P. 83000,
Hermosillo, Sonora. 2 Departamento de Enfermería/Hospital General de Nogales, Sonora. Dr. Francisco Arreola no. 1277
Col Moderna. *Autor para correspondencia: Marcela Padilla Languré Correo electrónico: marcela.padilla@unison.mx
Recibido: 05 de octubre de 2015 Aceptado: 25 de enero de 2016 RESUMEN El objetivo de la investigación fue determinar
la aplicación de normas de bioseguridad del personal de enfermería del servicio de urgencias de un hospital público de
segundo nivel de atención de una ciudad del noroeste de México. Metodología: diseño descriptivo, transversal. La
recolección de datos fue en el periodo 2014-2015 con un instrumento estructurado exprofeso. La muestra incluyó 45
enfermeras, selección por conveniencia. Los resultados mostraron que 73% son mujeres, 58% tiene entre 20 a 30 años, el
resto está entre los 36 a 50 años, media de 31 años; 24% son licenciados en enfermería, 69% técnicos y 7% personal
auxiliar en enfermería. 31% tiene de 2 a 5 años de antigüedad. En conocimiento sobre riesgo biológico 75% conoce la
normatividad de bioseguridad, 89% refiere uso de medidas de bioseguridad, 31% siempre usa guantes en los
procedimientos, 9% utiliza mascarilla, 2% utiliza gafas, y 29% usa ropa de trabajo, 2% nunca reencapucha las agujas
después del uso. Conclusión: existen riesgos laborales para el personal de enfermería en el servicio de urgencias, por
contacto con agentes de tipo biológico. El personal de enfermería desconoce la normatividad existente para ser aplicada
en su trabajo profesional. Palabras clave: Riesgos laborales; personal de enfermería; normas; seguridad.
RESUMEN El objetivo de esta investigación fue determinar la implementación de los estándares de bioseguridad del personal de
enfermería en el departamento de emergencias de un hospital de atención pública de segundo nivel de una ciudad en el noroeste de
México. Metodología: diseño descriptivo, corte transversal. La recolección de datos se realizó en el período 2014-2015 con un
instrumento estructurado. La muestra estuvo constituida por 45 enfermeras, seleccionadas por conveniencia. Resultados: 73% son
mujeres, 58% tienen entre 20-30 años de edad, el resto es entre 36-50 años, con un promedio de 31 años; El 24% tiene un título de
enfermería, el 69% personal técnico y el 7% auxiliar de enfermería. El 31% tiene entre 2 y 5 años de experiencia laboral en la
institución. En el conocimiento del riesgo biológico, el 75% conoce los estándares de bioseguridad, el 89% informó haber usado
medidas de bioseguridad, el 31% siempre usa guantes en los procedimientos, el uso de la mascarilla 9%, 2% gafas y el 29% ropa de
trabajo, el 2% nunca coloca la tapa de la aguja después de su uso. Conclusión: Hay riesgos laborales para las enfermeras en el
departamento de emergencias, por el contacto con estos agentes biológicos. Las enfermeras desconocen las regulaciones existentes
que deben aplicarse en su trabajo diario. Palabras clave: riesgos laborales; personal de enfermería; reglas; seguridad
INTRODUCCIÓN Estudios en el área de salud y seguridad en el trabajo a nivel mundial, demuestran que la exposición
laboral a infecciones agudas o crónicas, causadas por diversos agentes, especialmente virus, hongos y bacterias, en áreas
como urgencias, quirófanos, entre otros, son factores de riesgo para la salud del trabajador y de la comunidad. La
bioseguridad es una calidad y garantía en el que la vida esté libre de daño, peligros y riesgos; son un conjunto de medidas
y normas preventivas, destinadas a mantener el control de factores de riesgo laborales procedentes de agentes biológicos,
físicos o químicos, logrando la prevención de impactos nocivos frente a riesgos propios de su actividad diaria, asegurando
que el desarrollo o producto final de ciertos procedimientos no atenten contra la seguridad de los trabajadores de la salud
y el medio ambiente (Ardila y Muñoz, 2008). El personal de enfermería está expuesto a diferentes riesgos biológicos por
el contacto directo o indirecto, permanente o temporal, con material orgánico proveniente de la atención al paciente,
como lo son fluidos corporales, sangre, secreciones, tejidos o manipulación de material o instrumentos contaminados.
También es, quien en la gran mayoría de los casos se encarga del manejo, envase y desecho de dichos contaminantes
biológicos (Arias et al., 2013). Según datos de la Organización Internacional del Trabajo (OIT, 2005) el número de
accidentes y enfermedades relacionados con el trabajo, que anualmente cobra más de 2 millones de vidas, parece estar
aumentando debido a la rápida industrialización de algunos países. Más aún, una nueva evaluación de los accidentes y las
enfermedades profesionales indica que el riesgo de contraer una enfermedad profesional se ha convertido en el peligro
más frecuente al que se enfrentan los trabajadores en sus empleos. Estas en- Padilla-Languré et al: Biotecnia / XVIII (E2):
29-33 (2016) 30 Volumen XVIII, (E2) fermedades causan anualmente unos 1,7 millones de muertes relacionadas con el
trabajo y superan a los accidentes mortales en una proporción de cuatro a uno. Entre los trabajadores de los servicios de
salud, las enfermeras tienen el porcentaje más alto de lesiones por pinchazo de aguja. La probabilidad que una única
herida ocasione una enfermedad es de 3 a 5 veces por 1,000 para VIH, 300 veces por 1,000 para la Hepatitis B, y de 20 a
50 veces por 1,000 para la Hepatitis C (OIT, 2007). Los riesgos laborales de tipo biológico son los más frecuentes entre el
personal de enfermería, ya que son quienes están en contacto directo con el usuario y material infecto – contagioso.
Asimismo, los servicios de urgencia de los hospitales otorgan una atención inmediata y oportuna al usuario que llega en
situación crítica, que en la mayoría de los casos acude sin un diagnóstico de ingreso (Pérez y Yadira, 2012). Dadas las
circunstancias, se prioriza la atención al usuario, la mayoría de las veces sin la práctica de medidas de seguridad en el
manejo de los residuos peligrosos biológico – infecciosos (RPBI). Actualmente, existe un sentido de vigilancia acerca de lo
que el personal de salud debe conocer y practicar para protegerse y de este modo minimizar o evitar los riesgos de
contaminación en el lugar donde se desempeña. Siendo por ende primordial que dicho personal conozca y utilice de
manera adecuada las normas de bioseguridad, a fin de resguardar su integridad física y proteger de igual manera a los
pacientes que atiende (Becerra y Calojero, 2010). Debido a lo antes mencionado, el propósito de esta investigación es
determinar la aplicación de normas de bioseguridad del personal de enfermería del servicio de urgencias de un hospital
público de segundo nivel de atención de una ciudad del noroeste de México. MATERIALES Y MÉTODOS Esta investigación
es de tipo descriptiva y transversal. Se llevó a cabo en un año, de febrero 2014 a febrero 2015, en el área de urgencias en
una unidad de segundo nivel de los servicios del Sector Salud en el estado de Sonora. La población total se constituyó por
88 enfermeras; con una muestra de 45 enfermeras que laboran en turnos matutino, vespertino, nocturnos y jornada
acumulada diurna y especial. Para la etapa de recolección de datos se utilizó la técnica de aplicación de encuesta. El
muestreo fue no probabilístico por conveniencia. Para el propósito de este trabajo se consideraron los siguientes criterios:
ser enfermera (os) adscritas al área de urgencias, género indistinto, personal fijo de base federal o estatal, antigüedad
laboral de dos años y realizar procedimientos de tipo invasivo que incluyeran manejo de sangre y otros fluidos corporales.
Procedimiento de recolección de la información Para llevar a cabo el trabajo de investigación se obtuvo el consentimiento
por parte de las autoridades de la unidad. Se utilizó un cuestionario elaborado exprofeso, con la finalidad de receptar
información sobre datos sociodemográficos, conocimiento sobre riesgos biológicos y prácticas realizadas por el personal
de enfermería en la sala de urgencias. Se aplicó una prueba piloto con 15 enfermeras, posteriormente se hicieron las
correcciones a los items 1, 2 y 15, y se integró el instrumento el cual consta de 27 preguntas, de las cuales una pregunta
es abierta, cinco son dicotómicas, 21 preguntas pluricotómicas, 16 de ellas corresponden a conocimiento sobre
bioseguridad y 11 a las prácticas realizadas. El cuestionario fue aplicado en el aula de enseñanza de la unidad, en los
horarios establecidos por el personal de cada turno, primeramente se informó sobre la investigación a realizar, se firmó
del consentimiento informado para proceder al llenado de la encuesta, en un tiempo de 40 minutos. Plan de análisis de
los resultados: Para el análisis descriptivo de la información se utilizó el programa Excel 2013 Windows. La representación
de los datos obtenidos es presentada en tablas simples de distribución de gráficas y el análisis de los resultados se realizó
a través de frecuencias y porcentajes. Consideraciones éticas. Al realizar el estudio se consideraron los aspectos éticos
señalados en el Reglamento de la Ley General de Salud en materia de investigación, (SS, 1984) donde se incluye el
anonimato de las personas y confidencialidad de la información proporcionada por estos mismos, derecho a la
información con respecto al estudio y a retirarse en el momento que lo deseen. En ese sentido, a las personas que
participaron se les explicó el objetivo del estudio y cuál sería su participación. RESULTADOS Y DISCUSIÓN Con respecto a
los datos sociodemográficos de las 45 enfermeras participantes, 73% son del sexo femenino mientras que el masculino
solo representa un 27% (Tabla 1), la predominancia del sexo femenino en la muestra de estudio podría deberse a que
tradicionalmente la carrera de enfermería se ha considerado propia de las mujeres. En lo que se refiere al nivel académico,
24% cuenta con licenciatura en enfermería, 69% es personal de nivel técnico y el 7% es personal auxiliar. Lo anterior
pudiera incidir en el nivel de aplicación de las normas de bioseguridad, ya que el 73%, según los resultados no conoce la
normatividad en la prevención de riesgos laborales. Sexo Frecuencia % Masculino 12 27% Femenino 33 73% Total 45 100%
Tabla 1. Sexo del personal de enfermería. Table 1. Sex of nurse staff. Padilla-Languré et al: Normas de bioseguridad del
personal de enfermería / XVIII (E2): 29-33 (2016) 31 Volumen XVIII, (E2) El 58% del personal encuestado tiene una edad
entre los 20 a 30 años, el resto se encuentra en edades de 36 a 50 años con una media de edad de 31 años, donde se
refleja una muestra mayormente joven. Este factor va directamente relacionado con la variable de antigüedad en la
institución, pues la muestra se concentra en el período de 2 a 5 años en el trabajo. En cuanto a conocimiento se encontró
que 69% no conoce la normatividad en la prevención de riesgos laborales, existe discordancia entre lo reportado en la
información recolectada, en donde el personal de enfermería expresa no conocer las normatividades pero aplican algunas
medidas de prevención, aun cuando no consideran importante las medidas de prevención estándar, ya que 75% del
personal refiere aplicar la normatividad en bioseguridad, y el 25% no la aplica porque no la considera significativa para
contribuir a su autocuidado. Esto en semejanza con los resultados encontrados por Betancourt. et al. (2009). En cuyo
estudio el 87% del personal de enfermería conoce acerca de la universalidad en las medidas de prevención de accidentes
y 13% no la conocen. El 79% conoce la utilización de los métodos de barreras en la realización de los procedimientos y en
el 21% de la población estudiada se encuentran los individuos que no conocen sobre el tema. Alzua. et al. (2014) refieren
en su estudio que la persona que tiene mayor contacto con los RPBI en un hospital, en un 88% es el personal de enfermería,
53% de este personal reportó que son los residuos punzocortantes y las gasas a los que más expuestos se encuentran. En
los resultados de nuestro estudio 80% de las personas encuestadas dijeron que sangre y saliva son los fluidos corporales
con los que tienen más contacto y son los que transmiten infecciones en su ambiente de trabajo, el 20% restante contestó
que la sangre es el fluido corporal que fundamentalmente transmite infecciones por diferentes vías. El accidente laboral
biológico es especialmente con material punzocortante que ha tenido contacto con material biológico en forma de
pinchazo y salpicadura. Del personal encuestado el 82% dijo que modificaría sus actitudes hacia medidas preventivas de
acuerdo al resultado serológico del paciente, mientras que el 18% restante contestó que no haría ninguna modificación lo
que denota déficit de conocimiento en relación a las medidas de seguridad y su aplicación por parte del personal. Gutiérrez
(2009) encontró que el objeto que causó accidentes laborales fue material contaminado y agujas, la ocurrencia de estos
accidentes fueron la salpicadura de fluidos y la manipulación de desechos, el tipo de líquido corporal con mayor exposición
fue la sangre; por otra parte los resultados obtenido por Maia (2009) mostraron que el tipo de accidente laboral más
frecuente es la herida punzante en un 22,5%, seguida por las heridas cortantes 15%, por contacto con sangre 10%. Lo que
refleja que la formación profesional supone un tipo de enseñanza clave en el desarrollo laboral de los enfermeros que
ostentan, a su vez, el índice más elevado de accidentes y enfermedades profesionales. Dado que su principal actividad
consiste en el tratamiento y el cuidado de los pacientes, los problemas de salud laboral más importantes que sufren estos
trabajadores provienen, precisamente, del contacto físico y emocional que establecen con ellos. En cuanto al
reencapuchado de agujas después de su uso el 49% siempre lo realiza, 27% a veces lo hace, 22% casi siempre reencapucha
y solo el 2% nunca lo hace aun cuando en la NOM 087 menciona que los materiales punzocortantes deberán depositarse
en un recipiente especial para punzocortantes, de polipropileno color rojo, con un contenido de metales pesados de no
más de una parte por millón ( < 1 ppm) además de que el 84% del personal ha recibido información sobre medidas para
evitar una lesión con objetos punzocortantes, 53% ha recibido instrucciones precisas sobre el modo de actuación en caso
de un accidente percutáneo y el 47% restante refiere no tener instrucción alguna. Así mismo la OMS indica que los
incidentes laborales más frecuentes son los accidentes que ocurren con el personal de salud, un tercio de todas las lesiones
se presentan en el personal de enfermería debido al uso inadecuado de las medidas de bioseguridad, además estima que
la carga global de enfermedades por exposición ocupacional entre el personal de salud corresponde en un 40% a las
infecciones por Hepatitis B y C y un 2.5% de las infecciones por VIH (Alarcón y Rubinos, 2012). Entre las enfermedades
prevenibles por vacunación 48% refirió que la aplicación de la vacuna para prevenir la influenza es necesaria para el
personal de enfermería se encuentre protegido; el 39% mencionó que la vacuna de la Hepatitis B y Hepatitis A, un 13%
dijo que la vacuna del tétanos. A este respecto la situación previa del trabajador sanitario según Almela. et al. (2012), el
21% no estaban vacunados frente al virus de Hepatitis B. En este estudio el 49% del personal de enfermería considera de
mayor importancia tener inmunización en los cuatro tipos de Hepatitis, seguido con el mismo porcentaje el VIH/SIDA y
Virus Influenza Gripe con el 23% cada uno y por último con un 6% Brucelosis; el 100% de la población estudiada considera
de importante la aplicación de vacunas, pero en el estudio se destaca que el 60% se encuentra vacunado y solo el 44% se
aplicado dosis de refuerzos. Es importante que el personal administrativo de las unidades de salud establezca políticas y
protocolos de vacunación para inmunizar al personal, ya que las enfermedades que pueden adquirirse en el área laboral
son costosas y perjudiciales ofreciendo con esto la garantía de costo efectividad, según la OIT (2011), informa que
alrededor de 337 millones de personas son víctimas de accidentes y enfermedades laborales cada año algunas prevenibles
por vacunación (Alarcón y Rubinos, 2012). En tanto a las técnicas de barrera aplicadas 89% del personal utiliza medidas
de seguridad durante su trabajo; el 11% no utilizan ninguna medida de seguridad mientras trabaja o lo hace a veces. A
pesar de ser los guantes el equipo de barrera más utilizado, aún existe un porcentaje de trabajadores que no lo emplea
como medida habitual. Un 31% siempre los utiliza; 42% casi siempre usa guantes; el 25% a Padilla-Languré et al: Biotecnia
/ XVIII (E2): 29-33 (2016) 32 Volumen XVIII, (E2) veces los usa y un 2% contestó que nunca utiliza guantes. De los que lo
hacen 46% se cambia de guantes entre paciente y paciente; 29%, cuando hay contacto con superficies y con fluidos; 18%
solo cuando tiene contacto con fluidos y un 7% cuando tiene contacto con superficies. En contraste con lo reportado por
Maia (2009), en cuanto a las medidas de prevención o los dispositivos de protección individual, reportó que el 100%
usaban mascarilla en su actividad laboral, 70% admitió utilizar guantes, un 30% no los utiliza y el 100% no utilizan lentes
protectores. En uso de mascarilla el 9% siempre la usa, casi siempre 31%, el 56% a veces la utiliza, y nunca la usa el 4%. De
estos 49% hace cambio entre pacientes y paciente, 51% la utiliza con varios pacientes. En relación con la utilización de
gafas: solo el 2% las usa, 13% a veces, 85% nunca hace uso de ellas. El 29% siempre usa bata/ropa de trabajo, 13% casi
siempre, 36% a veces y 22% nunca la utiliza. En ausencia de medidas preventivas específicas, se originan riesgos para la
seguridad y la salud de los trabajadores que realiza procedimientos de intervención (Tabla 2). CONCLUSIONES Se puede
evidenciar que las situaciones que se presentan el área laboral del servicio de urgencias son alto riesgo de contaminación
por agentes de tipo biológico para el personal de enfermería el cual aún desconoce la normatividad existente para ser
aplicada en su trabajo diario. Lo que representa un alto riesgo laboral que pudiera repercutir en un futuro en su calidad
de vida. REFERENCIAS Ardila, A.M., Muñoz A. 2008. Bioseguridad con Énfasis en Contaminantes Biológicos en Trabajadores
de la Salud. Recuperado el 11 de junio de 2015 de http:// www.scielosp.org/scielo.php?script=sci_arttext&pid =S1413-
81232009000600020. Alzua, V., Andrea, F., Cuevas, L., Lugo, G. y Narváez, H. 2014. Manejo de residuos peligrosos
biológico-infecciosos por personal de enfermería del Hospital General de Iguala Guerrero. Recuperado de
http://cenid.org.mx/ctes_2015/ memorias/index.php/ctes/article/view/5. Arias, Y., Bautista, L., Cuevas, M., Delgado, C.,
Hernández, Z., Mojica, I. y Sanguino, F. 2013. Nivel de Conocimiento y Aplicación de las Medidas de Bioseguridad del
Personal de Enfermería. Recuperado el 11 de junio de 2015 de dialnet. unirioja.es/descarga/articulo/4698254.pdf. Almela
R., Arencibia M., Calle J., Delgado J., Pérez G., Delgado C., García I., Granados L. y Navarro J. 2012. Exposición Cutáneo
Mucosa a Sangre o Material Biológico en Trabajadores Sanitarios. Recuperado el 11 de junio de 2015 de http://
www.researchgate.net/publication/258113116_Esposicin_ cutneo-mucosa_a_sangre_o_material_biologico_en_
trabajadores_sanitarios. Alarcón, Ma.D. y Rubinos, S.C. 2012. Conocimiento y prácticas en la prevención de riesgos
biológicos de las enfermeras. Lic. Universidad Católica Santo Toribio de Mogrovejo. Chiclayo. Becerra, N. y Calojero, E.
2010. Aplicación de las normas de bioseguridad de los profesionales de enfermería. Lic. Universidad del Oriente. Ciudad
Bolívar, Venezuela. Recuperado el 11 de marzo del 2015 de http://ri.biblioteca.
udo.edu.ve/bitstream/123456789/2198/1/15%20Tesis.%20 QY9%20B389.pdf Betancourt, A., Hernández, K., Juan, D.,
Miraldo, M. y Silva, L. 2009. Conocimiento y aplicación de las normas de bioseguridad en la prevención de accidentes por
exposición a sangre y fluidos corporales en el personal de enfermería. Tesis de licenciatura. Universidad de la Republica,
Montevideo, Uruguay. DOF. 2002. Norma Oficial Mexicana. NOM-087-ECOL-SSA1-2002. Protección ambiental - Salud
ambiental - Residuos peligrosos biológico-infecciosos - Clasificación y especificaciones de manejo. Recuperado el 11 de
marzo del 2015 de http:// www.salud.gob.mx/unidades/cdi/nom/087ecolssa.html. Gutiérrez, R., 2009. Riesgos Biológicos
Laborales en el Ejercicio de la Profesión de Enfermería. Recuperado el 11 de junio de 2015 de http://cdigital.uv.mx. Ley
General Para la Prevención y Gestión Integral de los Residuos, (2003) Ultima Reforma DOF 22-05-2006. Recuperado el 11
de junio de 2015 de http://www.aguascalientes.gob. mx/PROESPA/pdf/LEY%20GENERAL%20PARA%20LA%20
PREVENCI%C3%93N%20Y%20GESTI%C3%93N%20 INTEGRAL%20DE%LOS%20RESIDUOS.pdf. Maia, N. 2009. Accidentes
laborales tipo biológico en el personal de enfermería, emergencia adultos Hospital Dr. Raúl Leoni Otero. Tesis de
licenciatura. Universidad de Oriente, Ciudad Bolívar, Venezuela. OIT, 2011. Recuperado el 21 de marzo del 2015 de
http://www. un.org/org/spanish/new/fullstorynew.asp?NewID=20818 Organización Internacional del Trabajo. 2007.
enfermería labora en ambiente peligrosos. Día internacional de la enfermera. Recuperado el 21 de marzo del 2015 de
http://www.ilo. org/global/about-the-ilo/newsroom/news/WCMS_082615/ lang--es/index.htm. Organización Mundial
de la Salud. 2005. Comunicado conjunto OMS/Oficina Internacional del Trabajo (OIT). Recuperado el 23 de marzo del 2015
de www.who.int/mediacentre/news/ releases/2005/pr18/es/index.html. Organización Mundial de la Salud. 2010.
Entornos Laborables Saludables. Fundamentos y Modelos de la OMS. Recuperado el 12 de junio de 2015 de
http://www.who.int/occupational_ health/evelyn_hwp_spanish.pdf. Tabla 2. Medidas de protección realizadas por el
personal de Enfermería. Table 2. Protection measures carried out by the nursing staff. Frecuencia de uso Siempre Casi
siempre A veces Nunca Guantes. 31% 25% 42% 2% Mascarilla. 9% 31% 53% 7% Gafas. 2% 0% 13% 85% Bata – ropa de
trabajo. 29% 13% 36% 22% Re-encapuchado de agujas. 49% 22% 27% 2% Padilla-Languré et al: Normas de bioseguridad
del personal de enfermería / XVIII (E2): 29-33 (2016) 33 Volumen XVIII, (E2) Pérez, C, Yadira. 2012 Riesgos a la Salud en
Trabajadores del Servicio de Urgencias por Manipulación de Residuos Peligrosos Biológico Infecciosos. Recuperado el 11
de junio de 2015 de http://www. enmh.ipn.mx/posgradoinvestigacion/documents/tesismsosh/
perezcamposmosquedayadiraalejandra.pdf. Secretaria de Salud. 2003. Guía para el manejo de los residuos peligrosos
biológicos infecciosos en unidades de salud. Recuperado el 21 de marzo del 2015 de http://www.
promocion.salud.gob.mx/dgps/descargas1/influenza/mat/ Guia_manejo_de_residuos_biologicos.pdf S
http://biotecnia.unison.mx/index.php/biotecnia/article/viewFile/225/182
S-ar putea să vă placă și
- Ámbito de la práctica profesional de enfermería en LatinoaméricaDe la EverandÁmbito de la práctica profesional de enfermería en LatinoaméricaEvaluare: 5 din 5 stele5/5 (1)
- El Cuidado De Enfermería a La Mujer; Cuerpo, Cáncer, Mastectomía Y Sus Significados.De la EverandEl Cuidado De Enfermería a La Mujer; Cuerpo, Cáncer, Mastectomía Y Sus Significados.Încă nu există evaluări
- Virginia HendersonDocument5 paginiVirginia HendersonViviana Ca BÎncă nu există evaluări
- Marjory GordonDocument17 paginiMarjory GordonPakish Ortiz100% (1)
- Teóricas Principales de Enfermería A Lo Largo de La HistoriaDocument54 paginiTeóricas Principales de Enfermería A Lo Largo de La HistoriaoliviaclatoÎncă nu există evaluări
- Winifried LoganDocument2 paginiWinifried LoganEmilse LopezÎncă nu există evaluări
- Teoristas de Enfermería Segun Nivel de Prevencion 2015 PDFDocument88 paginiTeoristas de Enfermería Segun Nivel de Prevencion 2015 PDFImpresiones SFSÎncă nu există evaluări
- Marjorie Gordon (Autoguardado)Document9 paginiMarjorie Gordon (Autoguardado)Jaqui Garcia100% (1)
- La Enfermeria PediatricaDocument19 paginiLa Enfermeria PediatricaNaomi LópezÎncă nu există evaluări
- Presentación1 Orem Power PointDocument47 paginiPresentación1 Orem Power Pointkris coglyÎncă nu există evaluări
- Virginia HendersonDocument23 paginiVirginia Hendersonmajofuto100% (2)
- Marjory GordonDocument13 paginiMarjory GordonJulieta Castañeda Glez0% (1)
- Dorothea OremDocument16 paginiDorothea Oremisabo100% (2)
- Ensayo HildegardDocument9 paginiEnsayo HildegardLorena Torres100% (2)
- Modelo de Cuidados de Enfermeria - AntecDocument31 paginiModelo de Cuidados de Enfermeria - AntecMaria Asuncion Vicente Ruiz50% (2)
- 18 Libro Roper - LoganDocument116 pagini18 Libro Roper - LoganMaryeth MoraÎncă nu există evaluări
- Virginia HerdensonDocument25 paginiVirginia HerdensonCharito TorresÎncă nu există evaluări
- ROPERDocument8 paginiROPERFanny galindo silvaÎncă nu există evaluări
- Helen EricksonDocument5 paginiHelen EricksonKarina Massiel Velazco CahuanaÎncă nu există evaluări
- ENSAYO DEL Proceso de Atención EnfermeríaDocument2 paginiENSAYO DEL Proceso de Atención Enfermeríaanahi100% (1)
- Dorotea OremDocument23 paginiDorotea OremCarlos SanchezÎncă nu există evaluări
- La Importacia Del Cuidado de EnfermeriaDocument3 paginiLa Importacia Del Cuidado de EnfermeriaMary L.Încă nu există evaluări
- Teóricas de La EnfermeríaDocument27 paginiTeóricas de La EnfermeríaYesenia Elizabeth Raymundo GonzalezÎncă nu există evaluări
- Ejemplo Plan de Alta de EnfermeríaDocument13 paginiEjemplo Plan de Alta de EnfermeríaAnonymous Z60HdrMv97Încă nu există evaluări
- Hildegard PeplauDocument8 paginiHildegard PeplauHernando Lozano0% (1)
- Proceso Enfermero de CesáreaDocument46 paginiProceso Enfermero de CesáreaNataly Grandeppieno R100% (1)
- Modelosyteoria RosmarieDocument10 paginiModelosyteoria RosmarieBriceño Sanchez Dora100% (1)
- ResumenPráctica Histórica y Contemporánea de La EnfermeríaDocument7 paginiResumenPráctica Histórica y Contemporánea de La EnfermeríaNicol Paola Aguilar ZarateÎncă nu există evaluări
- Dorothea OremDocument20 paginiDorothea OremWinny Carreño LeónÎncă nu există evaluări
- Teoría Del Autocuidado Dorothea OremDocument12 paginiTeoría Del Autocuidado Dorothea OremAngela Yesenia Agudelo JaramilloÎncă nu există evaluări
- Teorías de Déficit de Autocuidado - Dorothea OremDocument19 paginiTeorías de Déficit de Autocuidado - Dorothea OremJose Antonio RosalesÎncă nu există evaluări
- Ejemplo Pae DM IiDocument49 paginiEjemplo Pae DM IiLeslie MonserratÎncă nu există evaluări
- Teoria de RoyDocument16 paginiTeoria de RoyRoxy Escobar0% (1)
- Cuidado HumanizadoDocument8 paginiCuidado HumanizadoMeylin MendocillaÎncă nu există evaluări
- Registros Clicos de Enfermeria IDocument8 paginiRegistros Clicos de Enfermeria Ienrique torresÎncă nu există evaluări
- Modelos y Teorias de EnfermeriaDocument40 paginiModelos y Teorias de Enfermeriajose gutierrezÎncă nu există evaluări
- Proceso Enfermero - LizethDocument29 paginiProceso Enfermero - LizethRamace100% (1)
- Orem, Teoría Del Déficit de AutocuidadoDocument12 paginiOrem, Teoría Del Déficit de AutocuidadoVidal Angel LilianaÎncă nu există evaluări
- Hildegard PeplauDocument2 paginiHildegard PeplauEstela CarrascoÎncă nu există evaluări
- Marjory GordonDocument10 paginiMarjory GordonyessYess LeSuaÎncă nu există evaluări
- Marjory GordonDocument13 paginiMarjory GordonEstefania Quintero Diaz50% (2)
- Callista RoyDocument4 paginiCallista RoyRené BochÎncă nu există evaluări
- Expo Sociedad y SaludDocument27 paginiExpo Sociedad y SaludCandyMarÎncă nu există evaluări
- Resumen de Los Modelos y TeoriasDocument36 paginiResumen de Los Modelos y Teoriasanthony david arias herreraÎncă nu există evaluări
- Clase 04 - 2 Florence Nigthingale-1Document27 paginiClase 04 - 2 Florence Nigthingale-1GRACIELA GEORGINA TALAVERA JIMENEZÎncă nu există evaluări
- Evolución de La EnfermeríaDocument30 paginiEvolución de La EnfermeríaJohn CarlosÎncă nu există evaluări
- Ensayo ParadigmaDocument7 paginiEnsayo ParadigmaAdiel CancheÎncă nu există evaluări
- Interrelaciones Nanda - Noc - NicDocument72 paginiInterrelaciones Nanda - Noc - NicVicky Barzola RamosÎncă nu există evaluări
- Florence NightingaleDocument21 paginiFlorence NightingaleMynor Q. Gonzalez67% (3)
- Hildegard PeplauDocument20 paginiHildegard PeplauKatherine ASÎncă nu există evaluări
- Dorothea OremDocument17 paginiDorothea OremMonica Ximena Garay MendezÎncă nu există evaluări
- Historia de La EnfermeriaDocument20 paginiHistoria de La EnfermeriaMA TCÎncă nu există evaluări
- Enfermeria - Autocuidado de OremDocument22 paginiEnfermeria - Autocuidado de OremSa'ra Chuñe Alvarado100% (1)
- PAE EnfermeríaDocument44 paginiPAE EnfermeríaMiguel Lopez Castillo100% (1)
- Nola PenderDocument8 paginiNola Pendercristian angel yactayo borja100% (1)
- Historia Natural de La Enfermedad y Niveles deDocument13 paginiHistoria Natural de La Enfermedad y Niveles dedannapolindara100% (2)
- Teorías Y Modelos Conceptuales de EnfermeríaDocument19 paginiTeorías Y Modelos Conceptuales de EnfermeríaVicente Jr PadillaÎncă nu există evaluări
- Escuela de Necesidades en EnfermeriaDocument11 paginiEscuela de Necesidades en Enfermeriaasis100% (2)
- Modelos de EnfermeríaDocument20 paginiModelos de EnfermeríaVicente Jr PadillaÎncă nu există evaluări
- Dorothea OremDocument6 paginiDorothea OremClaribeth CedanoÎncă nu există evaluări
- Qué Fue La IlustraciónDocument1 paginăQué Fue La IlustraciónErnesto Medina MartinezÎncă nu există evaluări
- Paises HolandaDocument1 paginăPaises HolandaErnesto Medina MartinezÎncă nu există evaluări
- Revolucion Francesa IiDocument1 paginăRevolucion Francesa IiErnesto Medina MartinezÎncă nu există evaluări
- DERECHO - Programa Conceptual de DerechoDocument1 paginăDERECHO - Programa Conceptual de DerechoErnesto Medina MartinezÎncă nu există evaluări
- Originales Del BasquetbolDocument2 paginiOriginales Del BasquetbolandreitaÎncă nu există evaluări
- La Madurez Sexual y La Respuesta Sexual enDocument48 paginiLa Madurez Sexual y La Respuesta Sexual enErnesto Medina MartinezÎncă nu există evaluări
- No He MuertoDocument2 paginiNo He MuertoErnesto Medina MartinezÎncă nu există evaluări
- La Segunda Guerra Mundial y El HolocaustoDocument14 paginiLa Segunda Guerra Mundial y El HolocaustoErnesto Medina MartinezÎncă nu există evaluări
- Instituto de Educación Media Superior Del DFDocument6 paginiInstituto de Educación Media Superior Del DFErnesto Medina MartinezÎncă nu există evaluări
- Instituto de Educación Media Superior Del DF Plantel Tlalpan I "Francisco J. Múgica"Document11 paginiInstituto de Educación Media Superior Del DF Plantel Tlalpan I "Francisco J. Múgica"Ernesto Medina MartinezÎncă nu există evaluări
- Instituto de Educación Media Superior Del DF Plantel Tlalpan I "Francisco J. Múgica"Document6 paginiInstituto de Educación Media Superior Del DF Plantel Tlalpan I "Francisco J. Múgica"Ernesto Medina MartinezÎncă nu există evaluări
- Ernesto Medina Martinez MEME650929BG5 37898: Secretaría de Planeación Y Finanzas Del Gobierno Del Estado de PueblaDocument1 paginăErnesto Medina Martinez MEME650929BG5 37898: Secretaría de Planeación Y Finanzas Del Gobierno Del Estado de PueblaErnesto Medina MartinezÎncă nu există evaluări
- Ciudad de México en La Era PrehispánicaDocument2 paginiCiudad de México en La Era PrehispánicaErnesto Medina MartinezÎncă nu există evaluări
- Expo QuimicaDocument24 paginiExpo QuimicaErnesto Medina MartinezÎncă nu există evaluări
- COMPUTODocument6 paginiCOMPUTOErnesto Medina MartinezÎncă nu există evaluări
- AlacaldiasDocument8 paginiAlacaldiasErnesto Medina MartinezÎncă nu există evaluări
- El PulpoDocument1 paginăEl PulpoErnesto Medina MartinezÎncă nu există evaluări
- Ins-10 EditableDocument4 paginiIns-10 EditableErnesto Medina MartinezÎncă nu există evaluări
- SequíaDocument10 paginiSequíaErnesto Medina MartinezÎncă nu există evaluări
- CONTRATO DE ARRENDAMIENTO DE LOCAL COMERCIAL Celebrado La Ciudad de MéxicoDocument3 paginiCONTRATO DE ARRENDAMIENTO DE LOCAL COMERCIAL Celebrado La Ciudad de MéxicoErnesto Medina MartinezÎncă nu există evaluări
- Examen General de OrinaDocument5 paginiExamen General de OrinaErnesto Medina MartinezÎncă nu există evaluări
- Animales en ExtincionDocument2 paginiAnimales en ExtincionErnesto Medina MartinezÎncă nu există evaluări
- Tenis JordanDocument14 paginiTenis JordanErnesto Medina MartinezÎncă nu există evaluări
- Azteca 55Document1 paginăAzteca 55Ernesto Medina MartinezÎncă nu există evaluări
- FisicoculturismoDocument11 paginiFisicoculturismoErnesto Medina MartinezÎncă nu există evaluări
- Qué Es Un VolcánDocument3 paginiQué Es Un VolcánErnesto Medina MartinezÎncă nu există evaluări
- ELECTROLITOSDocument13 paginiELECTROLITOSErnesto Medina MartinezÎncă nu există evaluări
- BIOGRAFIAS John Locke VOLTAREIDocument4 paginiBIOGRAFIAS John Locke VOLTAREIErnesto Medina MartinezÎncă nu există evaluări
- El AguaDocument4 paginiEl AguaErnesto Medina MartinezÎncă nu există evaluări
- Que Es Cultura de Paz Como Principio de VidaDocument1 paginăQue Es Cultura de Paz Como Principio de VidaErnesto Medina MartinezÎncă nu există evaluări
- NTC4403Document9 paginiNTC4403LUIS FERNANDO MUÑOZ DE ARCOSÎncă nu există evaluări
- Unidad III Equipo 6Document10 paginiUnidad III Equipo 6Andry-6193Încă nu există evaluări
- Power Point Taller de AutoestimaDocument21 paginiPower Point Taller de AutoestimaGianfranco Garcia75% (4)
- Concepto Médico de Aptitud Laboral: Fecha Impresión: 02/01/2022 09:53:32 AmDocument2 paginiConcepto Médico de Aptitud Laboral: Fecha Impresión: 02/01/2022 09:53:32 AmSergio HernándezÎncă nu există evaluări
- Tema 2. La ActitudDocument25 paginiTema 2. La ActitudMarinuchi BrophyÎncă nu există evaluări
- Los 10 Mandamientos de La Minería Responsable - Agustín Bravo GaxiolaDocument6 paginiLos 10 Mandamientos de La Minería Responsable - Agustín Bravo GaxiolaAgustín Bravo GaxiolaÎncă nu există evaluări
- Investigación Científica - Cascara de BananoDocument2 paginiInvestigación Científica - Cascara de BananoGustavo GarciaÎncă nu există evaluări
- Metodo de DiagnosticoDocument16 paginiMetodo de Diagnosticojavier ruizÎncă nu există evaluări
- Taxonomía y TaxonesDocument16 paginiTaxonomía y TaxonesLluvisz PrudencioÎncă nu există evaluări
- Cálculo Eléctrico en Las Redes de Distribución EléctricaDocument10 paginiCálculo Eléctrico en Las Redes de Distribución EléctricaAlex Cruz Porcel100% (1)
- 04 Eu A4 Aquarea Smart Cloud 17 050916-Ensp-1610111-R1Document2 pagini04 Eu A4 Aquarea Smart Cloud 17 050916-Ensp-1610111-R1Pilar SanchezÎncă nu există evaluări
- GincanaDocument3 paginiGincanaEstefanía Riveros PÎncă nu există evaluări
- Permetrina 2Document2 paginiPermetrina 2lmolinares59Încă nu există evaluări
- Qué Es El Método CuantitativoDocument10 paginiQué Es El Método Cuantitativoluis perezÎncă nu există evaluări
- Circuitos RectificadoresDocument7 paginiCircuitos Rectificadoresfrancisco martinezÎncă nu există evaluări
- Actividad de Aprendizaje #01 - CS - 5toDocument4 paginiActividad de Aprendizaje #01 - CS - 5toBrendita CoaguilaÎncă nu există evaluări
- Ev. Formativa #3, Tecnología 7° BásicoDocument5 paginiEv. Formativa #3, Tecnología 7° BásicoMaría Pilar SotoÎncă nu există evaluări
- Método de ChowDocument183 paginiMétodo de ChowsapweroÎncă nu există evaluări
- Hable Sobre Las Reglas Básicas de Ortografía de Las Letras Que Presentan Mayor DificultadDocument4 paginiHable Sobre Las Reglas Básicas de Ortografía de Las Letras Que Presentan Mayor DificultadDenzel Johan Martínez Herrera0% (1)
- 6.6 El Procedimiento de ComprasDocument29 pagini6.6 El Procedimiento de ComprasGerry FieldsÎncă nu există evaluări
- Tercera Entrega Del Proyecto de Aula - Alpina-1 PDFDocument18 paginiTercera Entrega Del Proyecto de Aula - Alpina-1 PDFZulenyJhoanaHernandezHernandez100% (1)
- Nuevo Isuzu D Max 2024 Trabajo Doble Cab 1.9L 4x4Document1 paginăNuevo Isuzu D Max 2024 Trabajo Doble Cab 1.9L 4x4Natan Arreaga100% (1)
- Cuestionario Libro Segundo Curso de Derecho RomanoDocument4 paginiCuestionario Libro Segundo Curso de Derecho RomanocristianÎncă nu există evaluări
- Didactica Del Vocabulario en La Eso Estudio Empirico 0Document545 paginiDidactica Del Vocabulario en La Eso Estudio Empirico 0DulceminimineÎncă nu există evaluări
- A Veinte Anos de La Teoria Del Cambio ConceptualDocument4 paginiA Veinte Anos de La Teoria Del Cambio ConceptualLilita Barrientos JaraÎncă nu există evaluări
- Listo Acerca Del Padre en Las NeurosisDocument4 paginiListo Acerca Del Padre en Las NeurosisNELSON DANIELÎncă nu există evaluări
- Plan de Mantenimiento RetroexcavadoraDocument15 paginiPlan de Mantenimiento RetroexcavadoraMiguel PasteneÎncă nu există evaluări
- Aplicaciones de Las Rocas en La Ingeniería Civil..Document26 paginiAplicaciones de Las Rocas en La Ingeniería Civil..Iris MitchelÎncă nu există evaluări
- Ensayo de Placa de CargaDocument15 paginiEnsayo de Placa de CargaAnonymous 7LTu7jrÎncă nu există evaluări
- Pakalnis Libro AmarilloDocument29 paginiPakalnis Libro AmarilloHans Valenzuela Velarde100% (1)