Documente Academic
Documente Profesional
Documente Cultură
Emh Jeje Sex0 An4l
Încărcat de
Franco GualdronTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Emh Jeje Sex0 An4l
Încărcat de
Franco GualdronDrepturi de autor:
Formate disponibile
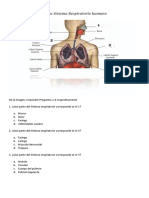
Síndrome de dificultad respiratoria
¿Qué es el síndrome de dificultad respiratoria (SDR)?
El síndrome de dificultad respiratoria, que solía llamarse enfermedad de la membrana hialina,
es uno de los problemas más comunes de bebés prematuros. Puede hacer que los bebés
necesiten oxígeno extra y ayuda para respirar. El curso de una enfermedad con el síndrome de
dificultad respiratoria depende del tamaño y la edad gestacional del bebé, la gravedad de la
enfermedad, la presencia de una infección, si el bebé tiene una ductus arteriosus evidente
(una afección cardíaca), y si el bebé necesita asistencia mecánica para respirar. El síndrome de
dificultad respiratoria normalmente empeora alrededor de las primeras 48 a 72 horas, luego
mejora con tratamiento.
¿Cuál es la causa de síndrome de dificultad respiratoria?
El síndrome de dificultad respiratoria ocurre cuando no hay suficiente de una sustancia
llamada surfactante en los pulmones. El surfactante es un líquido producido por los pulmones
que mantiene las vías respiratorias (llamadas alvéolos) abiertas, haciendo posible que los
bebés respiren el aire luego del parto. Comienza a producirse en el feto alrededor de la
semana 26 de embarazo.
Cuando no hay suficiente surfactante, los pequeños alvéolos colapsan con cada respiración. A
medida que los alvéolos colapsan, las células dañadas se acumulan en las vías respiratorias y
afectan aún más la capacidad respiratoria. El bebé hace más y más esfuerzo para respirar,
intentando volver a inflar las vías respiratorias colapsadas.
A medida que la función de los pulmones del bebé disminuye, se toma menos oxígeno y se
acumula más dióxido de carbono en la sangre. Esto provoca un aumento de ácido en la sangre
llamado acidosis, una enfermedad que puede afectar otros órganos del cuerpo. Sin
tratamiento, el bebé se agota al intentar respirar y eventualmente deja de hacerlo. Un
respirador mecánico (respirador artificial) debe realizar el trabajo de respirar en su lugar.
¿A quién afecta el síndrome de dificultad respiratoria?
El síndrome de dificultad respiratoria más frecuentemente ocurre en bebés nacidos antes de
las 28 semanas de gestación. Algunos bebés prematuros desarrollan un síndrome de dificultad
respiratoria tan grave como para necesitar un respirador mecánico (respirador artificial).
Cuanto más prematuro es el bebé, mayor es el riesgo y más grave es el síndrome de dificultad
respiratoria.
Aunque la mayoría de los bebés con síndrome de dificultad respiratoria son prematuros, otros
factores pueden influir en las posibilidades de desarrollar la enfermedad. Estos incluyen lo
siguiente:
bebés blancos o de sexo masculino;
nacimiento anterior de un bebé con síndrome de dificultad respiratoria;
parto por cesárea;
asfixia perinatal;
estrés por frío (una afección que suprime la producción de surfactante);
infección perinatal;
nacimientos múltiples (los bebés de nacimientos múltiples son generalmente
prematuros);
niños de madres diabéticas (demasiada insulina en el sistema del bebé debido a una
diabetes de la madre puede retardar la producción de surfactante);
bebés con ductus arteriosus evidente.
¿Cuáles son los síntomas del síndrome de dificultad respiratoria?
Los siguientes son los síntomas más comunes del síndrome de dificultad respiratoria. Sin
embargo, cada bebé puede experimentar los síntomas de manera diferente. Los síntomas
pueden incluir:
dificultad respiratoria al momento del nacimiento que empeora de manera progresiva;
cianosis (color azul);
ensanchamiento de los orificios nasales;
taquipnea (respiración rápida);
sonidos roncos con la respiración;
retracción del pecho (jalando las costillas y esternón durante la respiración).
Los síntomas de síndrome de dificultad respiratoria normalmente alcanzan su punto máximo el
tercer día, y pueden solucionarse rápidamente cuando el bebé comienza a tener diuresis
(excretar exceso de agua en orina). Cuando un bebé mejora comienza a necesitar menos
oxígeno y asistencia mecánica para respirar.
Los síntomas de síndrome de dificultad respiratoria pueden ser similares a los de otras
afecciones o problemas médicos. Siempre consulte al médico de su bebé para obtener un
diagnóstico.
¿Cómo se diagnostica el síndrome de dificultad respiratoria?
El síndrome de dificultad respiratoria normalmente se diagnostica por una combinación de
evaluaciones que incluyen lo siguiente:
Apariencia, color y esfuerzo al respirar (indican la necesidad de oxígeno del bebé).
Radiografía torácica de los pulmones. La radiografía es energía electromagnética
utilizada para generar imágenes de huesos y órganos internos en una placa
radiográfica.
Gases en sangre (exámenes para medir nivel de oxígeno, dióxido de carbono y ácido
en sangre arterial). Estos normalmente muestran cantidades reducidas de oxígeno y
mayores cantidades de dióxido de carbono.
Ecocardiografía. Algunas veces se utiliza para descartar problemas cardíacos que
pueden causar síntomas similares al síndrome de dificultad respiratoria. El
ecocardiograma es un tipo de ultrasonido que chequea específicamente la estructura y
función del corazón.
Tratamiento para síndrome de dificultad respiratoria
El médico de su hijo determinará el tratamiento específico para el síndrome de dificultad
respiratoria según lo siguiente:
la edad gestacional de su bebé, salud general e historia clínica;
la magnitud de la afección;
la tolerancia de su bebé a determinados medicamentos, procedimientos o terapias;
las expectativas respecto de la evolución de la afección;
su opinión o preferencia.
El tratamiento para síndrome de dificultad respiratoria puede incluir:
Colocar un tubo endotraqueal (ET) en la tráquea del bebé.
Máquina para respirar (para realizar el trabajo de respirar por el bebé).
Oxígeno suplementario (cantidades extra de oxígeno).
Presión positiva continua en las vías respiratorias ("CPAP", por sus siglas en inglés).
Una máquina para respirar que empuja un flujo continuo de aire u oxígeno hacia las
vías respiratorias para ayudar a mantener las pequeñas vías aéreas en los pulmones
abiertas.
Reemplazo del surfactante por surfactante artificial. Esto es muy efectivo si se
comienza en las primeras seis horas posteriores al nacimiento. Se ha probado que el
reemplazo del surfactante reduce la gravedad del síndrome de dificultad respiratoria.
Se administra el surfactante como tratamiento profiláctico (preventivo) para algunos
bebés con un gran riesgo de tener el síndrome de dificultad respiratoria. Para otros, se
utiliza como un método de "rescate". El surfactante es un líquido que se administra
mediante el tubo ET (tubo de respiración). Normalmente se administran varias dosis.
Medicamentos (para ayudar a sedar y aliviar el dolor en bebés durante el tratamiento).
Complicaciones del síndrome de dificultad respiratoria
Los bebés con síndrome de dificultad respiratoria algunas veces desarrollan complicaciones de
la enfermedad o problemas como efectos secundarios del tratamiento. Como en cualquier
enfermedad, los casos más graves normalmente tienen mayores riesgos de complicaciones.
Algunas complicaciones asociadas con el síndrome de dificultad respiratoria incluyen lo
siguiente:
El aire se escapa de los tejidos de los pulmones, como por ejemplo:
o Pneumomediastino. El aire se escapa hacia el mediastino (el espacio en la
cavidad torácica detrás del esternón y entre los dos sacos pleurales que
contienen los pulmones).
o Pneumotórax. El aire se escapa hacia el espacio entre la pared del tórax y los
tejidos externos de los pulmones.
o Pneumopericardio. El aire se escapa hacia el saco alrededor del corazón.
o Enfisema pulmonar intersticial (EPI). El aire se escapa y queda atrapado entre
los alvéolos, los pequeños sacos de aire de los pulmones.
Enfermedad pulmonar crónica, algunas veces llamada displasia broncopulmonar.
Prevención de síndrome de dificultad respiratoria
Prevenir un nacimiento prematuro es la forma principal de prevenir el síndrome de dificultad
respiratoria. Cuando no se puede evitar un nacimiento prematuro, se ha probado que
administrar medicamentos a la madre llamados corticosteroides antes del parto disminuye
marcadamente el riesgo y severidad del síndrome de dificultad respiratoria en el bebé. Los
esteroides normalmente se administran a las mujeres entre las semanas 24 y 34 de gestación
que corren riesgo de un parto prematuro. Sin embargo, si el parto es muy rápido o inesperado,
puede que no haya tiempo para administrar esteroides o puede que no comiencen a hacer
efecto.
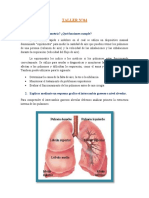
Surfactante pulmonar
El surfactante pulmonar es un complejo de lípidos y proteínas capaz de reducir
significativamente la tensión superficial dentro de los alvéolos pulmonares evitando que estos
colapsen durante la espiración. Este complejo lipoproteico es producido por los neumocitos
tipo II de los alvéolos y en su composición tiene:
80% de fosfolípidos ,
12% de proteínas,
8% de lípidos neutros.
El fosfolípido predominante es la dipalmitoilfosfatidilcolina (DPPC), aunque también
hay fosfatidilcolina, fosfatidilglicerol y fosfatidilinositol. La DPPC por sí sola ya tiene las
propiedades para reducir la tensión superficial alveolar pero requiere de la presencia de las
proteínas y de los otros lípidos del surfactante para facilitar su adsorción en la interfase aire-
líquido.
dipalmitoilfosfatidilcolina
Para que se produzca el intercambio gaseoso, las paredes de los alvéolos pulmonares deben
ser muy delgadas. La DPPC mantiene la integridad alveolar actuando como surfactante y
reduciendo la tensión superficial del medio acuoso desde 0,07 N/m hasta 0,01 N/m; así se
consigue que los alvéolos no se colapsen pese a la delgadez de sus paredes. La función
pulmonar normal depende, por tanto, del aporte constante de DPPC. La síntesis y la secreción
natural de DPPC no comienzan hasta los 7 u 8 meses de gestación; hasta este momento, el
pulmón fetal sintetiza fundamentalmente esfingomielina . La ausencia o los niveles muy
bajos de DPCC en un recién nacido determinan que éste no pueda llenar sus pulmones con
aire; esto produce el síndrome de estrés respiratorio en un 50% de los recién nacidos
prematuros. Este síndrome puede ser causa de muerte u origen de trastornos derivados; para
contrarrestarlo se utiliza la terapia con surfactante exógeno.
Las apoproteínas del surfactante son cuatro: SP-A, SP-B, SP-C y SP-D; la -A (26-38 kDa) y la -D
(43 kDa) son hidrófilas, la -B y la -C son pequeñas e hidrófobas. Las proteínas SP-A y -D
participan en la defensa contra patógenos inhalados; además, la SP-A regula la formación de la
monocapa del surfactante. Las proteínas hidrófobas, -B y -C, son necesarias para mejorar la
extensión de los fosfolípidos del surfactante en los espacios aéreos. Mutaciones en la SP-B o
en el transportador de lípidos ABCA3 ("ATP-binding cassette, subfamily A, member 3") tienen
manifestaciones clínicas similares a las del síndrome de estrés respiratorio pero sin que sea
efectiva la terapia de reemplazamiento del surfactante
S-ar putea să vă placă și
- Autoevaluacion Respondida de Cirugia GeneralDocument12 paginiAutoevaluacion Respondida de Cirugia GeneralFranco Gualdron100% (1)
- Anatomía Taller Grupal - PulmonesDocument6 paginiAnatomía Taller Grupal - PulmonesMirka MontielÎncă nu există evaluări
- Original Cuestionario Patologia Radiologica I - Unidad 2. Tarea 2 - Parcial 1Document14 paginiOriginal Cuestionario Patologia Radiologica I - Unidad 2. Tarea 2 - Parcial 1adriana ibarra torresÎncă nu există evaluări
- Hoja de Guardias UcsDocument2 paginiHoja de Guardias UcsFranco GualdronÎncă nu există evaluări
- Cronograma de Realización de La Inducción Del SCE.Document2 paginiCronograma de Realización de La Inducción Del SCE.Franco GualdronÎncă nu există evaluări
- Esquema de Guardias AbrilDocument1 paginăEsquema de Guardias AbrilFranco GualdronÎncă nu există evaluări
- EJERCICIOS Ruffini y Coeficientes IndeterminadosDocument1 paginăEJERCICIOS Ruffini y Coeficientes IndeterminadosFranco GualdronÎncă nu există evaluări
- EJERCICIOS DE CÓNICAS Elipse, Hipérbola y Parábola+Document1 paginăEJERCICIOS DE CÓNICAS Elipse, Hipérbola y Parábola+Franco GualdronÎncă nu există evaluări
- EKG2 Componentes Del EKGDocument42 paginiEKG2 Componentes Del EKGFranco GualdronÎncă nu există evaluări
- PNFMIC Semana 12 Orientac Estudi y Profesores ASIC 13 Al 18 JulioDocument69 paginiPNFMIC Semana 12 Orientac Estudi y Profesores ASIC 13 Al 18 JulioFranco GualdronÎncă nu există evaluări
- PNFMIC Semana 14 Orientac Estudi y Profesores ASIC 27 Julio Al 1 de AgostoDocument73 paginiPNFMIC Semana 14 Orientac Estudi y Profesores ASIC 27 Julio Al 1 de AgostoFranco GualdronÎncă nu există evaluări
- PNFMIC Semana 13 Orientac Estudi y Profesores ASIC 20 Al 25 JulioDocument76 paginiPNFMIC Semana 13 Orientac Estudi y Profesores ASIC 20 Al 25 JulioFranco GualdronÎncă nu există evaluări
- PNFMIC Semana 9. Orientac Estudi y Prof ASIC Del 22 Al 27 JunioDocument67 paginiPNFMIC Semana 9. Orientac Estudi y Prof ASIC Del 22 Al 27 JunioFranco GualdronÎncă nu există evaluări
- PNFMIC Semana 10 Orientac Estudi y Profesores ASICDocument64 paginiPNFMIC Semana 10 Orientac Estudi y Profesores ASICFranco GualdronÎncă nu există evaluări
- Lactante MenorDocument47 paginiLactante MenorNicol Brillith Adriano MarceloÎncă nu există evaluări
- Sesion de Aprendizaje 03 CtaDocument7 paginiSesion de Aprendizaje 03 CtaCielito RomeroÎncă nu există evaluări
- Funciones Del Sistema RespiratorioDocument14 paginiFunciones Del Sistema Respiratorioincognito 578Încă nu există evaluări
- INFORME Sistema RespiratorioDocument5 paginiINFORME Sistema Respiratoriodaniel advinculaÎncă nu există evaluări
- Pulmón y ColagenopatíasDocument56 paginiPulmón y ColagenopatíasMiguel Angel Guerrero100% (1)
- Aranceles Practicas Medicas Dic22Document24 paginiAranceles Practicas Medicas Dic22Melany camila AntonucciÎncă nu există evaluări
- Segmentación BronquialDocument1 paginăSegmentación BronquialKatiAriasÎncă nu există evaluări
- ORATORIADocument43 paginiORATORIAKarenVictoriaRTÎncă nu există evaluări
- Necropsi en PorcinoDocument30 paginiNecropsi en PorcinoRafael Peiro LópezÎncă nu există evaluări
- ProtocolosDocument20 paginiProtocolosmaria medinaÎncă nu există evaluări
- Curso de NatacionDocument21 paginiCurso de NatacionRychard TextexÎncă nu există evaluări
- Ejercicios de RespiraciónDocument1 paginăEjercicios de Respiraciónkarina VillanuevaÎncă nu există evaluări
- RECOMENDACIONES InmaDocument3 paginiRECOMENDACIONES InmaManoli Zabala CasadoÎncă nu există evaluări
- Pleura y PulmonesDocument9 paginiPleura y PulmonesJosue Fernando Flores MerlosÎncă nu există evaluări
- PruebaDocument4 paginiPruebaMaria Ines Astudillo ParraÎncă nu există evaluări
- NEUMONÍA AnatDocument6 paginiNEUMONÍA AnatCarolina García MelchorÎncă nu există evaluări
- Trabajo Practico Sistema RespiratorioDocument14 paginiTrabajo Practico Sistema RespiratorioAnalía Cristadulaquis100% (1)
- Vasos SanguineosDocument9 paginiVasos SanguineosGabriela Paladines GallegosÎncă nu există evaluări
- Ciclo CardiacoDocument56 paginiCiclo CardiacoCamilo HenaoÎncă nu există evaluări
- Circulacion FetalDocument5 paginiCirculacion Fetalmaria correaÎncă nu există evaluări
- Toracotimia de Emergencias Trabajo FinalDocument12 paginiToracotimia de Emergencias Trabajo FinalManu Padilla100% (4)
- Quien Quiere Ser Millonario PARA PQuinto BásicoDocument27 paginiQuien Quiere Ser Millonario PARA PQuinto Básicolinda3322Încă nu există evaluări
- Preguntas NeumologíaDocument24 paginiPreguntas NeumologíaVale Sciaraffia91% (11)
- Alteraciones de La Función RespiratoriaDocument50 paginiAlteraciones de La Función RespiratoriaJonathan Martinez MaldonadoÎncă nu există evaluări
- Historia Natural. DR. A. E. Brehm. Tomo 3-Aves.1882Document645 paginiHistoria Natural. DR. A. E. Brehm. Tomo 3-Aves.1882seguridadyambiente641Încă nu există evaluări
- Repaso Evaluación Santillana Ciencias Naturales 5Document12 paginiRepaso Evaluación Santillana Ciencias Naturales 5yosiÎncă nu există evaluări
- Fisiología Taller N°4Document9 paginiFisiología Taller N°4Grecia AlvarezÎncă nu există evaluări
- 11.-Clase 11 Imagenologia Torax y CGVDocument36 pagini11.-Clase 11 Imagenologia Torax y CGVAlessandro RaphaelÎncă nu există evaluări