Documente Academic
Documente Profesional
Documente Cultură
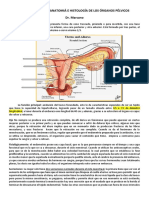
Anatomía Uterina
Încărcat de
Lucía del ValleTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Anatomía Uterina
Încărcat de
Lucía del ValleDrepturi de autor:
Formate disponibile
Anatomía uterina
Diplomado virtual - Ultrasonido pélvico y transvaginal
Embriología uterina
(Tomado de sterility and fertility)
A las cinco (5) semanas de gestación las gónadas son indistinguibles en los
dos sexos y los tractos genitales aún no están formados.
El cromosoma Y contiene un segmento de 14 Kb o gen SRY (sex determening
region of the Y), este gen codifica el TDF (testis determining factor) el cual hace
que se produzcan órganos masculinos.
Los cromosomas femeninos se conforman por dos cromosomas x y la
ausencia de Y.
Hay estrecha relación con el aparato urinario
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 1 de 41
Deriva de cuatro fuentes
*Mesodermo intermedio
*Células germinativas primordiales
*Epitelio Celómico o mesotelio
*Mesénquima subyacente
Mesodermo intermedio
(Tomado de Langman, Embriología Médica)
Los aparatos urinario y genital se desarrollan a partir de estructuras pares
llamadas gononefrotomos, del mesodermo intermedio.
De ahí solo los mesonefros intervienen en el desarrollo de estructuras del
sistema genital.
El mesodermo recubierto de epitelio Celómico, hace protrusión en la cavidad
Celómica del embrión formando las crestas urogenitales que posteriormente
se dividen en crestas gonadales mediales y urinarias laterales.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 2 de 41
Cuando el embrión se dobla horizontalmente en la semana 4, el mesodermo
intermedio se desplaza ventral y pierde la conexión con los somitas, forma una
masa a cada lado de la aorta o cordillera urogenital de donde se originan los
dos sistemas.
La parte urogenital da origen al cordón nefrógeno.
La parte gonadal al sistema genital.
Epitelio Celómico
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 3 de 41
(Tomado de Lagman, Embriología con orientación clínica )
En el mesonefros hay una estructura tubular paralela en sentido longitudinal
al eje mayor del gononefrótomo llamado el conducto de WOLF.
Una invaginación del epitelio Celómico sobre el borde lateral de cada cresta
gonadal, da origen al conducto para mesonéfrico de MULLER.
Estos dos pares de conductos constituyen los esbozos de los genitales
internos.
En el sexo femenino ante la ausencia de hormona antimulleriana, los
conductos paramesonéfricos de Müller forman las tubas uterina, el útero y el
tercio superior de la vaginal.
Los conductos de Wolff degeneran por falta de andrógenos, mientras que los
conductos de Müller regresan en el feto masculino por la acción de la
hormona antimulleriana.
Anatomía uterina
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 4 de 41
(Tomado de A.D.A.M. Anatomia Interactiva)
El útero es un órgano muscular cubierto en parte por el peritoneo.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 5 de 41
(Tomado de Radiology 2005; 235:124-131)
Situado en la cavidad pélvica entre vagina y recto; la mayor parte posterior
está recubierta por peritoneo y su porción inferior limita con el fondo de saco
posterior; en la cara anterior limita con la vejiga.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 6 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Es piriforme y aplanado y consta de dos partes desiguales, una porción
superior triangular llamada cuerpo, una porción inferior cilíndrica o fusiforme,
llamado cuello.
La cara anterior del cuerpo es casi plana, pero la cara posterior es claramente
convexa.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 7 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Las trompas de Falopio se inician en los cuernos del útero, en la unión del
borde superior con el lateral, el borde superior convexo comprendido entre los
puntos de inserción de las trompas recibe el nombre de fundus o fondo
uterino.
Los bordes laterales se extienden desde los cuernos hasta el suelo pélvico.
Lateralmente por debajo de la inserción de las trompas no está cubierto
directamente por el peritoneo sino que recibe la inserción de los ligamentos
anchos.
El útero es sumamente variable en cuanto a forma y tamaño según la edad y
número de partos, en las niñas mide de 2,5 a 3 cm de longitud, en las adultas
nulíparas mide de 5,5 a 8 cm de longitud y en las multíparas mide de 9 a 9,5
cm.
Los úteros de las nulíparas presentan diferencias considerables en peso, ya
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 8 de 41
que oscilan en las primeras entre 45 y 70 gramos y en las últimas de 80 gramos
o algo más.
La relación entre la longitud del cuerpo y la del cuello varía ampliamente.
Posición y dirección uterina
Siempre se ha dado la discusión de la estática uterina. El útero es un órgano
móvil, por lo que su posición está sometida a numerosas variaciones tanto
fisiológicas como patológicas.
La dirección del cuerpo y cuello uterino no están situados de manera que uno
constituye la prolongación del otro, el eje del cuerpo y el eje del cuello forman
un ángulo abierto hacia delante en la dirección de la sínfisis púbica y cuya
abertura normal es de 140 a 170 grados. El punto de reunión del cuerpo y el
cuello, está situado en la parte inferior del istmo, y se considera el punto
central del útero. No es el centro geométrico del órgano, puesto que el cuerpo
uterino está situado encima del, sino el punto más fijo del útero y, el centro
aproximado de los ejes de movimiento uterino.
El útero esta pues, flexionado hacia delante, está en anteflexión. Esta curvatura
existe ya en el embrión: los conductos de Wollf y Muller describen en esta
época un arco de concavidad anterior.
Múltiples circunstancias patológicas pueden modificar el ángulo que forma el
cuerpo con el cuello uterino. Se les da el nombre de flexiones. La exageración
de la antecurvatura constituye la anteflexión.
Según que el ángulo formado por el cuerpo y el cuello se abra hacia atrás o
hacia afuera se habla de retroflexión o lateroflexión.
Situación y dirección del útero en relación con la pelvis ósea
La situación del útero se define por la porción de su punto central, que
corresponde al encuentro del cuerpo y el cuello, esta normalmente situado
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 9 de 41
casi en el centro de la excavación pélvica. En efecto, está situado en el eje de la
pelvis representado por la línea umbilicococigea, según la cual se efectúa el
descenso del feto en el curso del parto.
Este punto está situado por delante de un plano frontal que pasa por las
espinas ciáticas, en una línea vertical que car por detrás del centro del perineo.
El punto central del útero puede estar situado delante, detrás o lateral con
relación a su situación ordinaria, es lo que denomina anteroposición,
retroposición o lateroposición del útero. La lateroposición también tiene el
nombre de posición paramedia derecha o paramedia izquierda.
(Tomado de Netter, Atlas de Anatomía Humana)
Longitud del cuerpo y del cuello uterino
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 10 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
En las niñas pequeñas el cuerpo tiene la mitad de la longitud del cuello.
En las nulíparas jóvenes ambos tienen más o menos la misma longitud; en las
multíparas se invierte la relación y el cuello solo es algo mayor que la tercera
parte de la longitud total del útero.
La mayor parte del útero consiste en tejido muscular y las paredes anterior y
posterior están casi en contacto de ahí que la cavidad existente se reduzca a
una simple hendidura.
El cuello uterino es fusiforme con el orificio cervical interno y externo, en el
corte frontal la cavidad del cuerpo uterino es triangular y la del cuello es
fusiforme. Después de los partos la forma triangular se hace menos acentuada
debido a que los bordes se hacen cóncavos en lugar de convexos.
En la menopausia el útero se atrofia con atrofia del miometrio y de
endometrio.
El istmo en el embarazo contribuye a la formación del segmento inferior.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 11 de 41
El cuello es la porción del útero por debajo del istmo y del orificio cervical
interno. En la cara interior del útero su límite superior está más o menos en el
punto donde el peritoneo se dobla y se dirige a la vejiga.
La inserción de la vagina lo divide en las porciones supra vaginal y vaginal, la
pared posterior de la porción supra vaginal está cubierta por el peritoneo,
mientras que sus caras laterales y anterior están en contacto con el tejido
conjuntivo de los ligamentos anchos y de la vejiga. La porción vaginal del
cuello hace prominencia en la vagina y su extremo inferior constituye el
orificio cervical externo.
El orificio cervical externo tiene un aspecto variable: en la nulípara es una
pequeña obertura oval regular. Tiene la consistencia del cartílago nasal,
después del parto, el orificio se convierte en una hendidura transversa que
divide al cuello en los llamados labio anterior y posterior: cuando el cuello ha
sufrido una alteración durante el parto puede tener un aspecto irregular,
nodular o estrellado.
El cuello uterino está compuesto por tejido conjuntivo, con algunas fibras
musculares lisas, muchos vasos y tejido elástico.
Cuerpo uterino
La pared del cuerpo uterino consta de tres capas:
Serosa
Muscular
Endometrio
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 12 de 41
Serosa
La serosa o peritoneo es una membrana que cubre el útero, fuerte y resistente,
y hace parte de toda la estructura que tapiza las paredes de la cavidad
abdominal y forma pliegues (los mesos, los epiplones y los ligamentos) que
envuelven, total o parcialmente, gran parte de las vísceras situadas en esa
cavidad.
Está en contacto, por un lado, con la cara interna de la cavidad abdominal y,
por el otro, con la cara externa de los órganos. Este doble contacto es posible
gracias al aspecto característico del peritoneo de ser una membrana serosa de
dos capas u hojas.
La capa exterior, llamada peritoneo parietal, está adherida a la pared
abdominal y la capa interior, peritoneo visceral, envuelve el útero.
El espacio entre ambas capas se denomina cavidad peritoneal; y contiene una
pequeña cantidad de fluido lubricante (alrededor de 50 ml) que permite a
ambas capas deslizarse entre sí y facilitar el movimiento de las vísceras.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 13 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Esta cavidad peritoneal está abierta en la mujer al nivel del pabellón de la
trompa de Falopio y del ovario.
La mayor parte de los órganos abdominales están adheridos a la pared
abdominal por el mesenterio, que es una parte del peritoneo a través de la
cual los órganos son alimentados por los vasos sanguíneos, linfáticos y
nervios.
Las estructuras del abdomen están clasificadas como intra peritoneales y extra
peritoneales, dependiendo de si están cubiertas de peritoneo visceral o no lo
están y tienen mesenterio.
Miometrio
El miometrio es la capa muscular intermedia (formada por músculo liso), entre
la serosa peritoneal y la mucosa glandular (endometrio), que constituye el
grueso del espesor de la pared del cuerpo uterino.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 14 de 41
Fundamental en la contracción del útero en el trabajo de parto. Se caracteriza
por ser el tejido más flexible del cuerpo humano, pues es capaz de estirarse lo
suficiente como para permitir el crecimiento y desarrollo del embrión durante
el embarazo; volviendo tras el parto a su tamaño normal.
Endometrio
(Tomado de Netter, Atlas de Anatomía Humana)
El endometrio es la mucosa que recubre el interior del útero y consiste en un
epitelio simple prismático con o sin cilios, glándulas y un estroma rico en
tejido conjuntivo y altamente vascularizado. Su función es la de alojar al cigoto
o blastocisto después de la fecundación, permitiendo su implantación. Es el
lugar donde se desarrolla la placenta y presenta alteraciones cíclicas en sus
glándulas y vasos sanguíneos durante el ciclo menstrual en preparación para
la implantación del embrión.
Durante el ciclo menstrual se han descrito por los anatomofisiologos dos fases
primordialmente:
La fase proliferativa o folicular
La fase secretora o luteinizante
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 15 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Fase folicular
(Tomado de Netter, Atlas de Anatomía Humana)
Durante la fase proliferativa o folicular (día 4 al 14) el endometrio prolifera
como consecuencia de la secreción de estrógeno.
La fase folicular concluye con la ovulación.
* Días 4 a 14: endometrio de la fase estrogénica (proliferativo). EL estrógeno
estimula la proliferación glandular.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 16 de 41
Fase proliferativa temprana (4-7 días): endometrio bajo, corresponde a la
basal reepitelizada. Escasas glándulas, rectas, de lumen estrecho.
Epitelio bajo, núcleos ovalados, estroma laxo.
Fase proliferativa media (8-10 días): endometrio más alto glándulas más
largas (mayor que el grosor del endometrio: leve tortuosidad), células
glandulares cilíndricas más altas, mitosis en glándulas y estroma, edema
del estroma, células del estroma más grandes.
Fase proliferativa tardía (11-14 días): mayor tortuosidad de glándulas,
células epiteliales más altas, con pseudo estratificación de núcleos.
Núcleos alargados (en cigarro), hipercromáticos. Estroma sin edema,
densamente celular.
* Día 14 ó 15: ovulación
Fase secretora
(Tomado de Netter, Atlas de Anatomía Humana)
Durante la fase secretora o luteinizante (día 14 al 28) el endometrio se
diferencia bajo la influencia de la progesterona, siendo éste el período de
mayor recepción para el blastocito, en especial desde el día 20 y 23.
* Días 15 ó 16 a 28: endometrio de la fase progestativa (secretor). Los cambios
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 17 de 41
secretores se producen por la acción de la progesterona y el cuerpo lúteo
Día 15: sin cambios. Se necesitan 36 horas para que la progesterona
produzca cambios morfológicos.
Día 16: al menos el 50% de las glándulas con vacuolas infra nucleares en
las células epiteliales.
Día 17: el 100% de las glándulas con vacuolas infra nucleares. Núcleos
ordenados en una fila, desplazados hacia tercio medio de la media por
la as vacuolas.
Día 18: vacuolas infra nucleares y supra nucleares. Escasas mitosis.
Día 19: núcleos retornados hacia la base, redondeados, vesiculosos, en
una fila. Escasas vacuolas. Ausencia de mitosis.
Día 20: comienzo de secreción al lumen, células con despenachamiento
apical.
Día 21: máxima secreción libre en el lumen. Edema incipiente del
estroma.
Día 22: máximo edema del estroma. Agrandamiento de las células del
estroma, aún fusadas.
Día 23: arteriolas prominentes (crecen 5 veces en longitud y el
endometrio, 2 veces en espesor: enrollamiento de arteriolas). Redondea
miento y aumento de tamaño de células del estroma alrededor de
arteriolas.
Día 24: celulas del estroma se transforman en células pre deciduales
(aumento del citoplasma, eosinófilo, núcleos redondeados, vesiculosos)
alrededor de arteriolas. Se reconocen células del estroma con nucleo
hipercromático, irregular y citoplasma con gránulos (granulocitos
endometriales).
Día 25: transformación predecidual focal en la superficie (compacta
inicial: discontinua).
Día 26: compacta continua. Primeros signos de retracción del
endometrio (por inicio de involución del cuerpo lúteo).
Día 27: retracción del endometrio: colapso de glándulas, bordes
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 18 de 41
glandulares internos en dientes de serrucho.
Día 28: desintegración del retículo del estroma: disgregación del
estroma. Descamación del endometrio. Aparición de detritus en
lúmenes glandulares.
Irrigación uterina
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 19 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
La irrigación uterina procede de las arterias uterinas y ováricas.
La arteria uterina rama de la hipogástrica, en su tronco anterior, luego de
descender un corto estrecho penetra en la base del ligamento ancho, cruza el
uréter por encima y continua hacia el borde lateral del útero.
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 20 de 41
Antes de llegar la porción supra vaginal del cuello se divide en dos ramas, la
cérvico vaginal que es la menor, riega lo porción inferior del cuello y la porción
superior de la vagina.
(Tomado de Netter, Atlas de Anatomía Humana)
La rama principal tuerce hacia arriba y sigue a lo largo del borde uterino en
forma de vaso sinuoso, una de cuyas ramas, irriga la porción superior del
cuello y numerosas ramificaciones más pequeñas penetran en el cuerpo
uterino, antes de llegar a la trompa se divide en tres ramas terminales: la
fúndica, la tubárica y la ovárica. La ovárica se anastomosa con la rama
terminal de la arteria ovárica; la tubárica que pasa por el mesosalpinx riega la
trompa y la rama fúndica se distribuye por la porción superior del útero.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 21 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Luego del ligamento ancho la arteria uterina llega al útero a la altura del
orificio interno, a 2 cm del borde uterino cruza por encima del uréter, la
proximidad de la uterina al uréter tiene gran importancia quirúrgica.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 22 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
La arteria ovárica es rama de la aorta que penetra en el ligamento ancho por el
ligamento infundíbulo pélvico, al llegar al hilio ovárico, da ramas pequeñas
que penetran en el ovario, mientras que el tronco principal atraviesa el
ligamento ancho en toda su longitud y continua hasta la porción superior del
borde uterino donde se anastomosa con la rama ovárica de la arteria uterina.
Existen numerosas anastomosis entre los vasos de ambos lados del útero.
Cuando el útero se contrae, las venas se colapsan, pero en la pared uterina
hay senos venosos, que se unen en las venas arqueadas y forman la vena
uterina que desemboca en la vena hipogástrica y esta a su vez en la vena iliaca
primitiva.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 23 de 41
La sangre del ovario y parte superior del ligamento ancho, forman el gran
plexo pampiniforme, cuyos vasos terminan en l vena ovárica. La vena ovárica
derecha desemboca en la cava y la izquierda en la vena renal izquierda.
Inervación uterina
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 24 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 25 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
La inervación procede del sistema simpático proveniente del sistema
cerebroespinal y parasimpático.
La inervación parasimpática uterina está representado en cada lado por el
nervio pélvico que consta de unas cuantas fibras procedentes de los nervios
sacros 2, 3 y 4, y confluyen en el ganglio cervical de Frankenhauser.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 26 de 41
Sistema simpático
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 27 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
El sistema simpático entra en la pelvis a través del plexo hipogástrico que se
origina del plexo aórtico inmediatamente por debajo del promontorio del
sacro.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 28 de 41
Después de descender por ambos lagos, también penetra en el plexo útero
vaginal de Frankenhauser, que está formado por ganglios de diversos tamaños
, pero en especial por una gran placa ganglionar situada a ambos lados del
cuello uterino inmediatamente por encima del fondo de saco posterior,
delante del recto.
Las ramas de estos plexos inervan el útero, la vejiga y la porción superior de la
vagina y consta de fibras mielínicas y amielínicas. Algunas fibras finalizan en
terminaciones libres entres las fibras musculares, mientras que otras
acompañan las arterias hasta el endometrio.
Tanto los nervios simpáticos como los parasimpáticos contienen fibras
motoras y sensitivas, las fibras simpáticas ocasionan contracción muscular y
vasoconstricción.
Sistema parasimpático
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 29 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Las fibras parasimpáticas inhiben la contracción y producen vasodilatación.
Como el plexo de Frankenhauser deriva de ambos sistemas, ejerce ciertas
funciones de ambos componentes del sistema nervioso autónomo.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 30 de 41
La inervación de las vísceras pélvicas es de máximo interés clínico ya que es
posible aliviar de manera permanente muchos estados dolorosos de la pelvis
mediante resección del plexo hipogástrico, los nervios dorsales XI y XII
transportan fibras sensitivas del útero que trasmiten el dolor de las
contracciones uterinas al sistema nervioso central. Las fibras sensitivas del
cuello uterino y la porción superior del canal del parto pasan por los nervios
pélvicos al II, III, y IV nervios sacros y las de la porción inferior del canal de
parto pasan por los nervios ilio inguinal y pudendo. Las fibras motoras del
útero abandonan la médula espinal a nivel de la VII y VIII vertebras dorsales.
Esta separación de los niveles motor y sensitivo permite el empleo de la
anestesia caudal y de la raquídea durante el parto.
Drenaje linfático
Los vasos linfáticos procedentes del útero drenan a los ganglios distribuidos
ala largo de las arterias iliacas internas y externas con sus ramas relacionadas
Los linfáticos del útero, proceden como las venas, de las tres túnicas, mucosa,
muscular y serosa, que entran en la constitución del órgano. Esos troncos se
dirigen hacia la superficie exterior del útero y forman una red externa llamada
red periuterina, que tiene dos partes, una rodea el cuerpo y la otra
corresponde al cuello.
La red eferente del cuerpo procede de las dos caras , bordes y base, convergen
a los ángulos laterales y dan origen a tres grupos, los superiores, anteriores y
laterales.
Los linfáticos superiores, constituyen el grupo principal, se dirigen de adentro
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 31 de 41
afuera, avanzan desde su origen hasta el ligamento ancho siguiendo el
trayecto de las uteroovaricas, al llegar a la pared lateral de la pelvis se inclinan
hacia arriba , asciendan al abdomen y , finalmente , a la altura de las
extremidad inferior de los riñones, desembocan en los ganglios yuxtaorticos y
preaorticos. Al pasar por delante del hilio del ovario, los linfáticos superiores
del útero encuentran linfáticos ováricos, que a partir de ese momento, siguen
exactamente el mismo trayecto transversal primero y ascendente después, en
toda su porción pélvica, los linfáticos uterinos y los linfáticos ováricos, aunque
yuxtapuestos y siguiendo unos a lado de otros, conservan recíprocamente su
independencia. Más arriba, a nivel de la quinta lumbar, se anastomosraina
entre sí, o se fusionarían a la manera delas venas para llevar su linfa en
conductos comunes.
Los linfáticos anteriores, o del ligamento redondo, poco numerosos y muy
delgados, siguen el mismo trayecto de las venas homónimas, partiendo de los
ángulos del útero, se dirigen , con el ligamento redondo, hacia el orificio
interno del conducto inguinal, atraviesan este conducto en toda su extensión,
llegan a la cara anterior del muslo y desembocan en los ganglios inguinales
superficiales, en uno de los ganglios del grupo superointerno.
Los linfaticos laterales se separan del útero a nivel de su borde lateral, por
consiguiente un poco por debajo de los procedentes, a partir del origen siguen
una orientación transversal, avanzan por el tercio superior del ligamento
ancho, llegan a la pared lateral de la pelvis y desembocan en uno de los
ganglios medios dela cadena iliaca externa.
Los eferentes del cuello rodeen de la red que rodea el segmento inferior de
útero o cuello. Convergen hacia las partes posterolaterales del cuello y allí se
reparten en tres grupos, que son perfectamente distintos en su traueco y
terminación.
El primero se dirigen trasversalmente hacia fuera, pasando por delante dela
uretral después se doblan hacia arriba, se elevan a lo largo del pared lateral
dela pelvis, cruzan la arteria umbilical y terminan en los ganglios medios y
superiores de la cadena iliaca externa.
El segundo grupo se unen a los vasos uterinos, cuya dirección siguen, surcan
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 32 de 41
la base del ligamento ancho, se doblan luego hacia arriba y ateras , alcanzan la
pared lateral de la pelvis y van a desembocar en dos otros ganglios situados
en el ángulo de bifurcación de la arerina iliaca primitiva, estos son los ganglios
medios y superiores de la cadena iliaca hipogástrica.
El tercer grupo sale de la cara posterior del cuello. Van atrás y arriba siguiendo
una dirección sagital, pasan por los lados del recto, llegan a la cara anterior del
sacro y terminan en los ganglios presacros los otros más largos en los ganglios
situados en el ángulo de bifurcación de la aorta, los ganglios del promontorio.
!La corriente principal linfática del útero terminan en el grupo ganglionar
situado en la bifurcación de la iliaca interna y la iliaca externa, en particular en
un ganglio situado debajo de la vena iliaca externa, a lo largo del nervio
obturador, termina la corriente principal uterina. Es el primer relevo que
conduce la linfa hacia los ganglios yuxtaaorticos.
La corriente accesoria sigue, por una pare, el fondo dela pelvis y sube hacia el
promontorio para terminar en los ganglio pre y yusxta aórticos, por otra parte,
una segunda corriente accesoria sigue el borde superior del ligamento ancho
y sube hacia los ganglios lumbares.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 33 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 34 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
Medios de soporte del útero
Con una vista desde el fondo uterino, se observó el útero que levanta el
peritoneo en la línea media, entre la cúpula vesical por delante y el relieve del
recto por detrás, del relieve útero se observan salir algunos pliegues
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 35 de 41
peritoneales algunos laterales que corresponden a los ligamentos anchos, dos
anteriores los ligamentos redondos y dos posteriores los ligamentos
uterosacros.
Estos ligamentos son una pequeña parte de los medios de fijación uterinos,
pues son laxos, comparados con los fibrosos que llevan a unir el útero con las
paredes pélvicas.
Se pueden clasificar en tres grupos:
los ligamentos del útero y las conexiones del útero con el peritoneo,
sistema de fijación del cuello y de la cúpula vaginal a las paredes
pélvicas,
sistema de sostén formado por el elevador y los músculos de perineo.
Los ligamentos del útero
El peritoneo no puede ser considerado como un agente eficaz de fijación para
el útero. La serosa es delgada en exceso, se estira con demasiada facilidad; no
fija el útero ni a las paredes pélvicas de las que desciende ni a los órganos
próximos, sobre los que se refleja.
Ligamentos anchos
Las hojas peritoneales, que han tapizado la cara anterior y posterior del
cuerpo uterino , se adhieren una a otra en el borde externo del órgano y
forman un tabique dispuesto en sentido frontal que se dirige afuera hacia la
pared pélvica lateral. Legadas a esta pared, estas hojas peritoneales se
continúan con el peritoneo parietal. El conjunto forma con el cuerpo uterino
un vasto tabique transversal que divide el peritoneo pélvico de la mujer en dos
compartimentos: uno anterior o vesical y oro posterior o rectal. Estos
ligamentos forman al útero una especie de meso que rodea igualmente las
trompas y sirve de inserción a los ovarios. Este meso , desde el punto de vista
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 36 de 41
de anatomía general, es comparable con el mesenterio y contiene en efecto ,
los vasos y los nervios que desde las paredes pélvicas se dirigen hacia el
aparato genital.
El cotenido del ligamento ancho en su parte superior contiene la trompa , los
ligamentos útero y tubo ovárico y las ramificaciones de la arteria tubo ovárica.
En el meso salpinx existe también restos embrionarios o paraooforos, órgano
de Rosenmuller y a veces islotes de tejido ovárico y hasta capsulas
suprarrenales accesorias. Es importante recordar estos restos histológicos
contenidos en el ligamento ancho, pues pueden ser el punto de partida de
neopalsias. Al contrario de las trompas , los ovarios no están contenidos en
ligamentos anchos, pues las dos hojas peritoneales del mesoovario se
detienen en el hilio del órgano en la llamada línea de farre.
La parte inferior o base del ligamento ancho, contiene la arteria uterina, el
uréter y vasos venosos y linfáticos muy numerosos, así como las ramas
anteriores del ganglio hipogástrico.
Ligamentos redondos
Los ligamentos redondos salen de la pate anterior del cuerpo uterino y se
dirigen hacia adelante , afuera y muy ligeramente hacia arriba. Cruzan la parte
anterior del estrecho superior, cuando los vasos iliacos externos van a
desaparecer por debajo del arco crural, y llegan a la pared abdominal anterior
por el orifico profundo del conducto inguinal. Aquí cambian de dirección,
acodándose en el arco de los vasos epigástricos, y recorren el conducto
inguinal oblicuamente hacia abajo y adentro para emerger por su orificio
externo y perderse en el tejido celuloadiposos de los labios mayores y del
monte de venus.
La longitud es de 12 a 15 cm, esta dotado de extensibilidad y la tracción lo
alarga uno o dos sistemas, con una resistencia considerable y diámetro de 2 a
5 mm.
Es el representante del gubernaculum testis, por eso ocupa en el conducto
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 37 de 41
inguinal el lugar ocupado en el hombre.
En su interior se encuentra la arteria del ligamento redondo, constituida por la
anastomosis de una rama de la epigástrica con un ramo de la arterai uterina,
es rama de la funicular, nacida a su vez de la epigástrica, está situada en el
interior del ligamento y no en su superficie.
Algunas de las venas nacidas del rico plexo periuterino, van por la superficie
del ligamento redondo y las otras por su espesor. Se anastomosan
frecuentemente entre sí en el curso de su trayecto, formando así un verdadero
plexo. Una de esas venas drenan en la epigástrica o en la iliaca externa, las
otras penetran en el conducto inguinal, lo recorren en toda su extensión y se
mezclan con las venas de la pared abdominal y de los labios mayores, y vienen
a terminar en lla femoral. Los linfáticos del ligamento redondo, terminan en
los ganglios iliacos o en los ganglios dela región inguinal. Los elementos
nerviosos proceden, por una parte, de los plexos uterinos y por otra de los
abdominogenitales y del genitocrural.
Ligamentos uterosacros
Van de la cara posterior del cuello o del ismto y se dirigen a la pared pélvica
rodeando los lados del recto, también llamados ligamentos posteriores o
repliegues del Douglas.
Nacen de la cara posterior del cuello uterino, uno a la derecha y otro a la
izquierda de la línea medial, rodean las partes laterales del recto y se pierden
en las primeras vertebras sacras.
Tiene en su parte interna el ganglio hipogástrico, su arteria rama de la arteria
hemorroidal media, y gran parte del componente nervioso que tiene utilidad
clínica en el manejo del dolor pélvico crónico.
Segundo grupo del cuello y la cúpula a las paredes pélvicas
Son el sistema principal de soporte uterino.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 38 de 41
Un sistema transversal situado en la base del ligamento ancho y que va del
útero a las paredes pélvicas laterales, es el parametrio de Virchow, el
ligamento transverso de Mackenroth.
Un sistema longitudinal anteroposterior que corresponde alas aponeurosis
sacrorecto vaginales nacen en el sacro, por dentro delos agujeros sacros
segundo y tercero. De dirección sagital forman el esqueleto delos ligamentos
uterosacros; luego continúan hasta el pubis, formando los ligamentos
vesicouterinos y los ligamentos pubovesicales.
Tercer grupo del sistema del sostén
El útero y la cúpula vaginal descansan sobre un doble suelo muscular formado
de arriba abajo por los elevadores del ano y luego por los músculos del
perineo, estos grupos musculares no tienen inserción directa en el útero, sino
que, insinuándose por debajo del , se aseguran a la parte inferior dela pelvis
un cierre sólido.
No tienen gran importancia en el soporte uterino.
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 39 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 40 de 41
(Tomado de Netter, Atlas de Anatomía Humana)
© Todos los derechos reservados Diplomado virtual - Ultrasonido Pélvico y Transvaginal
Pontificia Universidad Javeriana Cali Diseño gráfico: Javevirtual - Plantilla: HTML5 UP
http://proyectos.javerianacali.edu.co/cursos_virtuales/educon/ultrasonido_pelvico_transvaginal/multimedia/M1U2_anatomia_uterina/ 24-09-19 20A37
Página 41 de 41
S-ar putea să vă placă și
- Embarazo, parto y lactancia del bebéDe la EverandEmbarazo, parto y lactancia del bebéÎncă nu există evaluări
- Anatomía UterinaDocument2 paginiAnatomía UterinaMARIA JOSE CRISTANCHO ZULETAÎncă nu există evaluări
- Aparato reproductor femenino y blenorragiaDocument22 paginiAparato reproductor femenino y blenorragiaYadira JayaÎncă nu există evaluări
- Alteraciones del seno urogenitalDocument10 paginiAlteraciones del seno urogenitalfiorellaÎncă nu există evaluări
- Sistema RepDocument11 paginiSistema RepJuventino LozadaÎncă nu există evaluări
- Ecografia Ginecologica MetodoDocument162 paginiEcografia Ginecologica Metodojessica moscosoÎncă nu există evaluări
- SESION #02 Aparato Repoductor FemeninoDocument33 paginiSESION #02 Aparato Repoductor FemeninoJosimar YarlequeÎncă nu există evaluări
- Anatomía Sistema Reproductor Femenino - Cristhian Carvajal MeryDocument11 paginiAnatomía Sistema Reproductor Femenino - Cristhian Carvajal MeryadamÎncă nu există evaluări
- Embriologia HumanaDocument127 paginiEmbriologia HumanaEsteban santamaria ovalleÎncă nu există evaluări
- Documento Completo.pdf PDFADocument33 paginiDocumento Completo.pdf PDFAmedvet71kÎncă nu există evaluări
- Aparato Reproductor FemeninoDocument8 paginiAparato Reproductor FemeninoIngrid Noemí Tehozol MartínezÎncă nu există evaluări
- Citología Cervico VaginalDocument35 paginiCitología Cervico VaginalZarela Sanchez GarciaÎncă nu există evaluări
- Modulo GinecologíaDocument131 paginiModulo GinecologíaDeyvid Vistin0% (1)
- Embriologia y Anatomia Del Aparato Reproductor FemeninoDocument3 paginiEmbriologia y Anatomia Del Aparato Reproductor FemeninoMiguel Correa CotuáÎncă nu există evaluări
- Morfofisiología Del Aparato Genital FemeninoDocument37 paginiMorfofisiología Del Aparato Genital Femeninocamaleon_of_steelÎncă nu există evaluări
- INTRODUCCIÓNDocument20 paginiINTRODUCCIÓNLEGUIA GAHUANA LUZ MARIAÎncă nu există evaluări
- APARATO REPRODUCTOR EN HEMBRAS (1) Semana 5Document13 paginiAPARATO REPRODUCTOR EN HEMBRAS (1) Semana 5ddiazc231Încă nu există evaluări
- Embriologia, Organos Reproductores y GametogenesisDocument16 paginiEmbriologia, Organos Reproductores y Gametogenesisrespana31018823Încă nu există evaluări
- Gineco-Primera-Parte. UBADocument43 paginiGineco-Primera-Parte. UBAAnabela GataniÎncă nu există evaluări
- Apa Repro Mascu 5taDocument4 paginiApa Repro Mascu 5taJoel Chile GomezÎncă nu există evaluări
- Aparato genital femenino-AnatomiaDocument10 paginiAparato genital femenino-Anatomiacatumachado2001Încă nu există evaluări
- Anatomía del aparato genital femeninoDocument20 paginiAnatomía del aparato genital femeninoJosué Israel QuinteroÎncă nu există evaluări
- GenitourinarioDocument53 paginiGenitourinarioMarìa RosalesÎncă nu există evaluări
- ABORTODocument20 paginiABORTOVero CriolloÎncă nu există evaluări
- 2.aparato Reproductor Femenino BovinoDocument10 pagini2.aparato Reproductor Femenino Bovinodiamela nuñezÎncă nu există evaluări
- Ginecologia ClinicasDocument188 paginiGinecologia ClinicasSergio Rodriguez100% (1)
- Anatomía Del Sistema Reproductor FemeninoDocument53 paginiAnatomía Del Sistema Reproductor FemeninoPaola PilcoÎncă nu există evaluări
- Sistema Urinario DiaposDocument185 paginiSistema Urinario DiaposNicole RodriguezÎncă nu există evaluări
- Embriologia de Los BovinosDocument14 paginiEmbriologia de Los BovinosYaquelin Estefani Misari Ortega100% (4)
- Sistema Reproductor Femenino AnaDocument16 paginiSistema Reproductor Femenino AnaJORDAN SEBASTIAN BARRETO BERREZUETAÎncă nu există evaluări
- TRABAJO MIS MARLENYDocument16 paginiTRABAJO MIS MARLENYCinthia Esthefany Pusma CalderonÎncă nu există evaluări
- Anatomia y Fisiologia Del Sistema Reproductor FemeninoDocument17 paginiAnatomia y Fisiologia Del Sistema Reproductor FemeninoLía LópezÎncă nu există evaluări
- Aparato Reproductor Femenino-3Document50 paginiAparato Reproductor Femenino-3dikasanchez05Încă nu există evaluări
- Informe Sindrome Intersexual FemeninoDocument8 paginiInforme Sindrome Intersexual FemeninoJordy AriasÎncă nu există evaluări
- Aparato Reproductor FemeninoDocument20 paginiAparato Reproductor FemeninoJuan Luis77% (22)
- Aparato Reproductor FemeninoDocument13 paginiAparato Reproductor FemeninoCristian Carlos Damian CalleÎncă nu există evaluări
- Embriologia Del Aparato Genital Femenino: Dra Hilda GuerreroortizDocument15 paginiEmbriologia Del Aparato Genital Femenino: Dra Hilda GuerreroortizNoelia ACÎncă nu există evaluări
- EmbriologiaDocument16 paginiEmbriologiaFernanda Ortiz ArellanoÎncă nu există evaluări
- Ginecología - Tema 1, Anatomiá e Histología de Los Órganos PélvicosDocument8 paginiGinecología - Tema 1, Anatomiá e Histología de Los Órganos PélvicosGgr AsociadosÎncă nu există evaluări
- Embriología y Anatomía Del Aparato Genital FemeninoDocument23 paginiEmbriología y Anatomía Del Aparato Genital FemeninoAlec TravelyanÎncă nu există evaluări
- Reproductor Femenino y MasculinoDocument46 paginiReproductor Femenino y MasculinoJazminÎncă nu există evaluări
- Cuestionario II EmbriologiaDocument11 paginiCuestionario II EmbriologiaAnahis CardenasÎncă nu există evaluări
- Manual de La Clinica de Deteccion Temprana ColposDocument99 paginiManual de La Clinica de Deteccion Temprana ColposGOTTTEUFELÎncă nu există evaluări
- Resolución de Problemas 16Document2 paginiResolución de Problemas 16fabiana javivaÎncă nu există evaluări
- Sistema reproductor femenino: órganos, funciones y desarrollo embrionarioDocument19 paginiSistema reproductor femenino: órganos, funciones y desarrollo embrionarioDiannys LopezÎncă nu există evaluări
- Ginecologia DR - Fabian ZambranoDocument69 paginiGinecologia DR - Fabian ZambranoYlia Zambrano100% (1)
- Embriologia e Histologia Del Sistema ReproductorDocument47 paginiEmbriologia e Histologia Del Sistema ReproductorDaniela AlvaradoÎncă nu există evaluări
- Sistema Reproductor Hembra VeterinariaDocument14 paginiSistema Reproductor Hembra VeterinariaC CriniganÎncă nu există evaluări
- Pepanotas Fusionadas Con Libro y Cto XDDocument105 paginiPepanotas Fusionadas Con Libro y Cto XDPrisla RalooÎncă nu există evaluări
- Bioquímica 3Document10 paginiBioquímica 3yoi1008Încă nu există evaluări
- Anatomía y Fisiología Reproductiva FemeninaDocument43 paginiAnatomía y Fisiología Reproductiva FemeninaLuis David VillanuevaÎncă nu există evaluări
- 1er Parcial de GinecoDocument16 pagini1er Parcial de GinecoDiego IraolaÎncă nu există evaluări
- Anatomía y Fisiología Del Sistema ReproductorDocument21 paginiAnatomía y Fisiología Del Sistema ReproductorRoxana TamaniÎncă nu există evaluări
- Aparato Reproductor FemeninoDocument6 paginiAparato Reproductor FemeninoMariaR.AlonzoÎncă nu există evaluări
- Embriologia y Anatomia Aparato Reproductor Femenino y Mama UpaoDocument65 paginiEmbriologia y Anatomia Aparato Reproductor Femenino y Mama Upaofernando cruz diosesÎncă nu există evaluări
- Emba RazoDocument29 paginiEmba RazoKeylaKaSantanaÎncă nu există evaluări
- Anatomia y Fisiologia Del Sistema Reproductor FemeninoDocument13 paginiAnatomia y Fisiologia Del Sistema Reproductor FemeninoMarcklee1100% (1)
- Biologia Meosis y MitosisDocument8 paginiBiologia Meosis y MitosisjimenaÎncă nu există evaluări
- Embriología Del Sistema UrinarioDocument20 paginiEmbriología Del Sistema UrinarioPaola NogueraÎncă nu există evaluări
- REGISTRO DE NOMBRES Y APELLIDOS DE MENOS DEDocument354 paginiREGISTRO DE NOMBRES Y APELLIDOS DE MENOS DELucía del ValleÎncă nu există evaluări
- Apunte MamaDocument14 paginiApunte MamaLucía del ValleÎncă nu există evaluări
- Casos Sindrome HipertensivoDocument2 paginiCasos Sindrome HipertensivoLucía del ValleÎncă nu există evaluări
- Casos Sindrome HipertensivoDocument2 paginiCasos Sindrome HipertensivoLucía del ValleÎncă nu există evaluări
- PersonalidadDocument134 paginiPersonalidadLucía del Valle100% (1)
- 420-2014-03!28!13 Lesiones de Los Nervios PerifericosDocument16 pagini420-2014-03!28!13 Lesiones de Los Nervios PerifericosTelmo Ricardo MolinaÎncă nu există evaluări
- Farmacocinetica 110311002421 Phpapp02Document11 paginiFarmacocinetica 110311002421 Phpapp02Alejandro Mera ResabalaÎncă nu există evaluări
- Noche Junto Al Mar Versión Final Oficial JajaDocument6 paginiNoche Junto Al Mar Versión Final Oficial JajalirioquetzallliÎncă nu există evaluări
- Apuntes Tema 5 - Hemoglobina y MioglobinaDocument15 paginiApuntes Tema 5 - Hemoglobina y MioglobinaChristian García TorresÎncă nu există evaluări
- Importancia de Los TraumatismosDocument13 paginiImportancia de Los TraumatismosCarlos Mario GrauÎncă nu există evaluări
- HistologíaDocument23 paginiHistologíaximenaÎncă nu există evaluări
- Armu RoxDocument4 paginiArmu RoxMarvin GarciaÎncă nu există evaluări
- Soporte FtaDocument4 paginiSoporte FtaYutzarai AzuajeÎncă nu există evaluări
- Clases NeurologíaDocument86 paginiClases NeurologíaStefano Camilo Vaccaro MezaÎncă nu există evaluări
- Que Influencia Tienen Las Fases de La Luna PDFDocument3 paginiQue Influencia Tienen Las Fases de La Luna PDFDavid Ben YosefÎncă nu există evaluări
- Sistemarespiratorioam 150328194811 Conversion Gate01 PDFDocument21 paginiSistemarespiratorioam 150328194811 Conversion Gate01 PDFEDGAR PILCO VELAÎncă nu există evaluări
- Trabajo Práctico de Ciencias Naturales PARA SEGUNDO FinalDocument4 paginiTrabajo Práctico de Ciencias Naturales PARA SEGUNDO Finalsaracohen19Încă nu există evaluări
- Sistema RespiratorioDocument10 paginiSistema RespiratorioAngie Pérez RamosÎncă nu există evaluări
- Quiroga Horacio para Noche de InsomnioDocument3 paginiQuiroga Horacio para Noche de InsomniorvergarafisherÎncă nu există evaluări
- 2 - LOS OCHO PRINCIPIOS - 2010 - BenentiDocument4 pagini2 - LOS OCHO PRINCIPIOS - 2010 - BenentiAngel MalzoneÎncă nu există evaluări
- Abordajes en La Fosa Ilíaca DerechaDocument4 paginiAbordajes en La Fosa Ilíaca DerechaFernanda Rodríguez Razo100% (1)
- 08.-Histología Conformación Histológica Renal IDocument48 pagini08.-Histología Conformación Histológica Renal IAna Luisa Guevara PrietoÎncă nu există evaluări
- Cavidades Del TroncoDocument45 paginiCavidades Del TroncoEudo VelsquezÎncă nu există evaluări
- Mapa Conceptual RHJODocument2 paginiMapa Conceptual RHJOOz HdzÎncă nu există evaluări
- Sentencia Por Muerte de Un PacienteDocument61 paginiSentencia Por Muerte de Un PacienteSitio AndinoÎncă nu există evaluări
- Entrenamiento Con Cargas de Mateo GarraldaDocument6 paginiEntrenamiento Con Cargas de Mateo GarraldaDomingosSerranoÎncă nu există evaluări
- Reacción Inflamatoria y FebrilDocument28 paginiReacción Inflamatoria y FebrilEstefania HernandezÎncă nu există evaluări
- Re:Zero (21 30)Document179 paginiRe:Zero (21 30)Arturo Zafruz DiosavotÎncă nu există evaluări
- El Penalty de PanenkaDocument10 paginiEl Penalty de PanenkaManuel Jorques PuigÎncă nu există evaluări
- Metabolismo de LipidosDocument28 paginiMetabolismo de Lipidosvilchezdylan90Încă nu există evaluări
- Laboratorio FarmacoDocument50 paginiLaboratorio FarmacoGaby DazaÎncă nu există evaluări
- Analisis Organoleptico P#1 QUIMDocument14 paginiAnalisis Organoleptico P#1 QUIMrosalindaÎncă nu există evaluări
- Qué es la menstruación? Guía completaDocument2 paginiQué es la menstruación? Guía completaNoeldi RamosÎncă nu există evaluări
- Tesis de Carmen rm-2017Document37 paginiTesis de Carmen rm-2017Aldair Gomez JanampaÎncă nu există evaluări
- El Cuerpo Habla (Spanish Editio - Javier LilloDocument267 paginiEl Cuerpo Habla (Spanish Editio - Javier Lilloredondit089% (28)