Documente Academic
Documente Profesional
Documente Cultură
Hormonas Sexuales
Încărcat de
LeodanRiojasHuaman0 evaluări0% au considerat acest document util (0 voturi)
152 vizualizări49 paginiEl documento describe el sistema endocrino y los órganos reproductores masculinos y femeninos. Explica que los ovarios y testículos producen hormonas como estrógenos, progesterona y testosterona, las cuales controlan funciones corporales como la reproducción y el desarrollo de características sexuales. También describe los ciclos ovulatorio y uterino en mujeres.
Descriere originală:
Hormonas Sexuales
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPT, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentEl documento describe el sistema endocrino y los órganos reproductores masculinos y femeninos. Explica que los ovarios y testículos producen hormonas como estrógenos, progesterona y testosterona, las cuales controlan funciones corporales como la reproducción y el desarrollo de características sexuales. También describe los ciclos ovulatorio y uterino en mujeres.
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
152 vizualizări49 paginiHormonas Sexuales
Încărcat de
LeodanRiojasHuamanEl documento describe el sistema endocrino y los órganos reproductores masculinos y femeninos. Explica que los ovarios y testículos producen hormonas como estrógenos, progesterona y testosterona, las cuales controlan funciones corporales como la reproducción y el desarrollo de características sexuales. También describe los ciclos ovulatorio y uterino en mujeres.
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 49
Manuel Núñez Vásquez
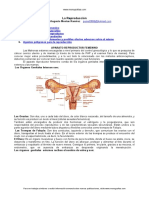
El sistema endocrino es el conjunto de órganos y tejidos del organismo
que liberan un tipo de sustancias llamado hormonas.
Los ovarios están localizados a ambos lados del
útero, debajo del orificio de las trompas de
Falopio (son los tubos que se extienden desde el
útero hasta los ovarios). Además de contener los
óvulos necesarios para la reproducción, los
ovarios producen estrógenos y progesterona.
Los testículos están localizados en una bolsa
fuera del cuerpo. Los testículos producen
testosterona y esperma.
Las hormonas son sustancias químicas
producidas por el cuerpo que controlan
numerosas funciones corporales.
Son mensajeros químicos que, por lo general,
alcanzan a todas las células del organismo,
mediante la circulación sanguínea.
No crean funciones nuevas, sólo modifican las ya
existentes.
Se encuentran en la sangre en bajas
concentraciones y producen potentes efectos.
• El hipotálamo excreta la hormona liberadora de las
gonadotropinas (GnRH, Gonadotropin-Releasing Hormone).
• La hormona liberadora de gonadotropinas: GnRH estimula
la hipófisis para secretar la hormona LH y la FSH, las que a
su vez envían una señal a los folículos en los ovarios para
que se desarrollen (FSH) y para que maduren/ovulen (LH).
Una feto, tendrá aprox. 7
millones de folículos
primordiales (óvulos); al nacer
sólo quedará 1 millón de ellos;
al llegar a la menarquia sólo
quedan 400, 000; de los cuales
1 cada mes se prepara para
recibir al espermatozoide;
siendo en total 400 ciclos ;
para desaparecer a los 46 años
aprox., fecha en que llega la
menopausia
CICLO OVÁRICO
Fase folicular
Consiste en el desarrollo de los folículos
primordiales hasta folículos maduros o de Graaf.
Se produce principalmente por la acción de la
FSH.
Tras la fase temprana proliferativa de
crecimiento, que dura unos días, la masa de
células de la granulosa secreta un líquido folicular
que contiene una gran cantidad de estrógeno.
Ovulación
Proceso que se inicia con la ruptura del folículo
De Graaf, para luego liberar el óvulo.
Ocurre por lo general en el día 14 en un ciclo de
28 días.
La hormona LH es necesaria para el crecimiento
final de folículo y para la ovulación. La ovulación
también se debe al aumento de progesterona.
Fase luteínica
Después de la ovulación, las células granulosas del folículo
que quedan (cuerpo lúteo o amarillo) producen grandes
cantidades de progesterona y estrógenos en menor cantidad.
Las células de la teca forman principalmente los andrógenos
androstendiona y testosterona. Sin embargo, la mayor parte
de estas hormonas son convertidas en hormonas femeninas
por las células de la granulosa.
CICLO UTERINO
Fase menstrual
Se caracteriza por el desprendimiento del endometrio
funcional y la expulsión de sangre, líquido tisular, moco y
células epiteliales.
Esta fase es debida a la disminución de estrógenos y
progesterona. Especialmente de progesterona.
Fase proliferativa
Por acción de los estrógenos se triplica el espesor
del endometrio para recibir el óvulo fecundado.
Fase secretora.
Se producen cambios para recibir el óvulo fecundado.
Fase isquémica
Se produce por la disminución de hormonas (principalmente
progesterona).
Cesa el riego sanguíneo local, ocasionando necrosis, lo que
produce la exfoliación del endometrio.
Hormona folículo estimulante (FSH)
En la mujer, estimula la maduración folicular y la
ovogénesis. También estimula la secreción de
estrógenos en las células foliculares.
En el varón, estimula la producción de
espermatozoides por los testículos
(espermatogénesis)
Hormona luteinizante (LH)
Mujer
Necesaria para el crecimiento folicular final y la ovulación.
Junto a la FSH estimula la secreción de estrógenos por las
células ováricas y produce la liberación del ovocito secundario
por el ovario (ovulación).
Estimula la formación del cuerpo lúteo y la secreción de
progesterona.
Varón
Estimula el desarrollo de las células
de Leydig
Estimula la secreción de testosterona.
En el plasma de la mujer sólo hay cantidades
significativas de tres estrógenos: 17 β-estradiol,
estrona y estriol.
La secreción principal ocurre en las células de la
granulosa de los folículos ováricos, el cuerpo
amarillo y la placenta.
En el hígado, el estradiol, la estrona y el estriol se
convierten en conjugados glucorónidos y sulfato.
Todos estos compuestos se excretan en la orina
junto con otros metabolitos.
La principal acción de los estrógenos es provocar
la proliferación y el crecimiento de los tejidos de
los órganos sexuales y de otros tejidos
relacionados con la reproducción.
Los estrógenos facilitan el crecimiento de los
folículos ováricos y aumentan la movilidad de las
trompas de Falopio.
Los estrógenos son las “hormonas feminizantes”.
Durante la niñez, sólo se excretan ínfimas
cantidades de estrógenos, pero en la pubertad, la
cantidad de estrógenos secretados aumenta 20
veces o más.
Los estrógenos inician el crecimiento de las mamas y
del aparato productor de leche. Son también
responsables del crecimiento y del aspecto externo
característicos de la mama femenina madura. Son la
causa de la pigmentación de las aréolas.
Los estrógenos producen un aumento de la actividad
osteoblástica.
Tras la menopausia, casi no se secretan estrógenos
por los ovarios.
OSTEOCLÁSTICA. Destrucción células óseas viejas
OSTEOBLÁSTICA. Producción de nuevas células
Los estrógenos provocan un aumento del
depósito de grasa en los tejidos subcutáneos y en
las nalgas y los muslos (característicos de la
figura femenina).
El estrógeno disminuye la secreción de FSH. En
algunas circunstancias inhiben la secreción de LH
(retroalimentación negativa); en otras,
aumentan la secreción de LH (retroalimentación
positiva).
El principal progestágeno es la progesterona. Junto
a esta hormona se secretan pequeñas cantidades de
otro progestágeno, la 17 α-hidroxiprogesterona,
que tiene esencialmente los mismos efectos.
Es una hormona que secretan el cuerpo amarillo,
la placenta y –en pequeñas cantidades- el
folículo.
En la glándula mamaria, la progesterona
estimula es desarrollo de lóbulos y alvéolos.
En pocos minutos tras la secreción, casi toda la
progesterona se degrada a otros sustancias que
carecen de efecto progestágeno.
En la mujer normal no embarazada, sólo se
secreta progesterona en cantidades significativas
en la segunda mitad de cada ciclo ovárico,
cuando es producida por el cuerpo lúteo.
Durante la primera mitad del ciclo ovárico sólo
aparecen en el plasma ínfimas cantidades,
secretadas, aproximadamente a partes iguales,
por los ovarios y las cortezas suprarrenales.
La función más importante de la progesterona es
promover alteraciones secretoras en el endometrio
uterino durante la segunda mitad del ciclo sexual
femenino mensual, preparando así el útero para
la implantación del óvulo fecundando.
HORMONA GONADOTROPINA CORIÓNICA
Los andrógenos son hormonas sexuales
masculinas y son la testosterona, la
dihidrotestosterona y la androstendiona.
La función principal es la de estimular el
desarrollo de los caracteres masculinos.
Los andrógenos, básicamente la testosterona,
son segregados por los testículos, pero también
por los ovarios en la mujer y por la corteza
suprarrenal.
Se forma en las células intesticiales de Leydig
Inexistentes en los testículos durante la niñez.
Numerosas recién nacido varón durante los primeros
meses de vida y en el varón adulto en cualquier
momento después de la pubertad
El hipotálamo, a través de la hormona GnRH,
estimula a la adenohipófisis para que esta
secrete FSH y LH.
La FSH actúa sobre las células de Sertoli, las cuales
favorecen la espermatogenesis y elaboran la
hormona inhibina, que actúa sobre la adenohipófisis
bloqueando la secreción de FSH.
La LH estimula a las células intersticiales o de Leydig,
para que elaboren la hormona testosterona que a su
vez actuará sobre las células de Sertoli.
Las mujeres también secretan pequeñas
cantidades de testosterona.
La testosterona comienza a ser elaborada por los
testículos fetales aproximadamente en la 7ª
semana de vida embrionaria.
Durante la infancia hay poca secreción de
testosterona pero a partir de la pubertad las
células de Leydig comienzan a sintetizar mayor
cantidad de testosterona, dando lugar a la
aparición de los caracteres sexuales secundarios
masculinos.
Favorece la espermatogénesis
Permite el crecimiento y el desarrollo de los
órganos genitales masculinos.
Contribuye con la conducta sexual masculina y el
impulso sexual hacia las mujeres, puesto que
permite el desarrollo del interés por el sexo
opuesto.
Permite la aparición de los caracteres sexuales
secundarios masculinos.
caracteres sexuales secundarios:
Hace crecer el vello sobre el pubis, en la cara, en el
pecho, etc.
Disminuye el crecimiento del pelo en la parte superior
de la cabeza.
Cambia la voz.
Aumenta el espesor de la piel en todo el cuerpo y
aumenta la dureza de los tejidos subcutáneos.
Aumenta la tasa de secreción de algunas, y quizá de
todas, las glándulas sebáceas de la cara, pues ésta
hipersecreción puede provocar acné.
PLAN. Documento donde se describen las
actividades a realizar para lograr un objetivo
PROGRAMA. Documento dode se describen las
actividades, pero con fechas.
PRESUPUESTO. Documento donde se
describen las actividades, pero con los costos.
S-ar putea să vă placă și
- Cardiopatias CongenitasDocument41 paginiCardiopatias CongenitasLeodanRiojasHuamanÎncă nu există evaluări
- Tratamiento de EdasDocument10 paginiTratamiento de EdasLeodanRiojasHuaman100% (2)
- Esclerosis Multiple PDF 2018Document41 paginiEsclerosis Multiple PDF 2018Flor FurmanÎncă nu există evaluări
- HormonasDocument2 paginiHormonasMaggi Barrios100% (2)
- Fisiopatologia SuprarrenalDocument29 paginiFisiopatologia SuprarrenalFernando Martín Arce AlvaÎncă nu există evaluări
- RinitisDocument15 paginiRinitisNubia Cristina Caparroso RamosÎncă nu există evaluări
- Artritis ReumatoideDocument33 paginiArtritis ReumatoideLeodanRiojasHuamanÎncă nu există evaluări
- Fisiologia Del EstresDocument7 paginiFisiologia Del EstresAnahiza Torres Iturrieta100% (1)
- Eje Hipotálamo Hipófisis TestículoDocument31 paginiEje Hipotálamo Hipófisis TestículoChristian Ballena Rojas0% (1)
- HormonasDocument9 paginiHormonasDedad08Încă nu există evaluări
- Metabolismo de Los LípidosDocument16 paginiMetabolismo de Los LípidosHEALTH CARE AMBULANCIAS S.A.S.Încă nu există evaluări
- Fisiología Del Sistema EndocrinoDocument96 paginiFisiología Del Sistema EndocrinoUSMP FN ARCHIVOSÎncă nu există evaluări
- Metabolismo Intermediario y Su RegulaciónDocument8 paginiMetabolismo Intermediario y Su RegulaciónRobinson JoseÎncă nu există evaluări
- Diapositivas de Terapeutica de Cancer Grupo 6Document26 paginiDiapositivas de Terapeutica de Cancer Grupo 6LeodanRiojasHuaman100% (1)
- Dislipidemia ExposicionDocument10 paginiDislipidemia ExposicionMonica Ospina100% (1)
- Glandulas Suprarrenales y PatologiasDocument38 paginiGlandulas Suprarrenales y PatologiasElsi ZarazuaÎncă nu există evaluări
- Síndrome de CushingDocument27 paginiSíndrome de CushingAlexandra Michaelis D Break100% (1)
- InflamaciónDocument9 paginiInflamaciónIGNACIO SALVADOR FERNANDEZ GIRONÎncă nu există evaluări
- Eje HipotalamoDocument20 paginiEje HipotalamoJhon M. PérezÎncă nu există evaluări
- Estrógenos y ProgesteronaDocument6 paginiEstrógenos y ProgesteronaLorena Vera UbillúsÎncă nu există evaluări
- HIPOFISISDocument39 paginiHIPOFISISjoha1710Încă nu există evaluări
- Resolución Guía de Repaso Sistema EndocrinoDocument20 paginiResolución Guía de Repaso Sistema EndocrinoViviana Natalia GonzalezÎncă nu există evaluări
- Hormonas Corticosuprarrenales (Fisiologia)Document7 paginiHormonas Corticosuprarrenales (Fisiologia)Ivanir Da Silva PereiraÎncă nu există evaluări
- CortisolDocument9 paginiCortisolronai100% (1)
- EndocrinologiaDocument2 paginiEndocrinologiaSamuel Price100% (1)
- Relaciones Agente HuespedDocument30 paginiRelaciones Agente HuespedDalia Castillo Corona0% (1)
- AdenohipofisisDocument5 paginiAdenohipofisisximenaÎncă nu există evaluări
- Ciencias 7basico Evaluacion Semana34Document4 paginiCiencias 7basico Evaluacion Semana34Sandra Morales GuerraÎncă nu există evaluări
- Tálamo e HipotálamoDocument13 paginiTálamo e HipotálamoVeimar Cordova100% (1)
- Homonas SexualesDocument20 paginiHomonas SexualesMario Geronimo PerezÎncă nu există evaluări
- Ejes HormonalesDocument17 paginiEjes HormonalesKevin SantanderÎncă nu există evaluări
- Enfermedades de Sistema DigestivoDocument10 paginiEnfermedades de Sistema DigestivoNoemiÎncă nu există evaluări
- PRURITODocument38 paginiPRURITOGermanCondoriAguilarÎncă nu există evaluări
- Resumen HormonasDocument4 paginiResumen HormonasYiss ZárateÎncă nu există evaluări
- Corteza y Medula Suprarrenal ClaseDocument19 paginiCorteza y Medula Suprarrenal ClaseVini GallegosÎncă nu există evaluări
- IncretinasDocument15 paginiIncretinasMr31fantomÎncă nu există evaluări
- Enfermedades Del Sistema DigestivoDocument13 paginiEnfermedades Del Sistema DigestivoGerson PerezÎncă nu există evaluări
- Definicion de AlgasDocument34 paginiDefinicion de AlgasCharito Aliaga CajaÎncă nu există evaluări
- Sintesis Hepatica de TriglicéridosDocument1 paginăSintesis Hepatica de TriglicéridosMelanyÎncă nu există evaluări
- Sistema Endocrino ExpoDocument13 paginiSistema Endocrino ExpoCecilia Torres AcuñaÎncă nu există evaluări
- Insulina GlucagonDocument24 paginiInsulina GlucagonAugusto Polo Casale Lara0% (1)
- Prolactina PDFDocument12 paginiProlactina PDFrebecafgrÎncă nu există evaluări
- Glándula HipófisisDocument4 paginiGlándula HipófisisalelambertiÎncă nu există evaluări
- Síndrome de Ovario PoliquísticoDocument38 paginiSíndrome de Ovario PoliquísticoPierePreciadoCumpaÎncă nu există evaluări
- El Sistema Nervioso AutónomoDocument18 paginiEl Sistema Nervioso AutónomoWendyZavalaGilÎncă nu există evaluări
- Anatomia y Fisiologia Del Sistema EndocrinoDocument75 paginiAnatomia y Fisiologia Del Sistema EndocrinoCYria Morales100% (1)
- InmunologíaDocument48 paginiInmunologíaOdonto AhijadesÎncă nu există evaluări
- AnovulacionDocument18 paginiAnovulacionMailyn Guerrero PardoÎncă nu există evaluări
- TestosteronaDocument2 paginiTestosteronaalbertmichaelÎncă nu există evaluări
- Trastornos de CoagulaciónDocument44 paginiTrastornos de CoagulaciónAntoniaCornetero730Încă nu există evaluări
- Altamirano Segundo ParcialDocument46 paginiAltamirano Segundo Parcialadriana paliz0% (1)
- RECEPTORESDocument5 paginiRECEPTORESMaryen Gallardo ovandoÎncă nu există evaluări
- Fisiologia Sistema RenalDocument107 paginiFisiologia Sistema RenalJesus Enrique Riera SanchezÎncă nu există evaluări
- Sistema EndocrinoDocument52 paginiSistema EndocrinoLara100% (1)
- 2019 HormonasDocument14 pagini2019 HormonasQuimica Turno TardeÎncă nu există evaluări
- Testosterona, DHT: Química, Metabolismo, Transporte y ExcreciónDocument10 paginiTestosterona, DHT: Química, Metabolismo, Transporte y ExcreciónJulieth PachecoÎncă nu există evaluări
- Fisiologia Del Sistema EndocrinoDocument41 paginiFisiologia Del Sistema EndocrinoElsyAlegríaÎncă nu există evaluări
- PsicodermatosisDocument16 paginiPsicodermatosisEvarista BeautyÎncă nu există evaluări
- DragadicciónDocument28 paginiDragadicciónRebecaÎncă nu există evaluări
- Bases Moleculares Del Cáncer... Javier Rosas BahamondeDocument9 paginiBases Moleculares Del Cáncer... Javier Rosas BahamondeFernandoDuran22Încă nu există evaluări
- Hormona de CrecimientoDocument9 paginiHormona de CrecimientoJohany Sánchez GuillénÎncă nu există evaluări
- MiosinaDocument16 paginiMiosinaThe_Angel_Of_DeathÎncă nu există evaluări
- Funciones Fisiolgicas de La Hormona de CrecimientoDocument90 paginiFunciones Fisiolgicas de La Hormona de CrecimientoMauro BedoyaÎncă nu există evaluări
- 12 - HormonasDocument26 pagini12 - HormonasmariajoseÎncă nu există evaluări
- Función Del PáncreasDocument6 paginiFunción Del PáncreasMynor QuixtánÎncă nu există evaluări
- Sist. ReproductorDocument36 paginiSist. Reproductorcamilabaez228Încă nu există evaluări
- Bio CinesiologiaDocument16 paginiBio CinesiologiaLeodanRiojasHuamanÎncă nu există evaluări
- Epidemilogia HospitalariaDocument14 paginiEpidemilogia HospitalariaLeodanRiojasHuamanÎncă nu există evaluări
- Fiebre de Origen DesconocidoDocument24 paginiFiebre de Origen DesconocidoLeodanRiojasHuamanÎncă nu există evaluări
- Enterococo y Resistencia A Los AntimicrobianosDocument42 paginiEnterococo y Resistencia A Los AntimicrobianosLeodanRiojasHuamanÎncă nu există evaluări
- Urgencias DentalesDocument12 paginiUrgencias DentalesLeodanRiojasHuamanÎncă nu există evaluări
- Curvas EpidemiologicasDocument31 paginiCurvas EpidemiologicasLeodanRiojasHuaman100% (1)
- 18 BiohuertosDocument29 pagini18 BiohuertosLeodanRiojasHuamanÎncă nu există evaluări
- Enfermedad Diarreica AgudaDocument20 paginiEnfermedad Diarreica AgudaLeodanRiojasHuamanÎncă nu există evaluări
- 7 Agentes ComunalesDocument18 pagini7 Agentes ComunalesLeodanRiojasHuamanÎncă nu există evaluări
- 19 Vigilancia Comunal2013Document15 pagini19 Vigilancia Comunal2013LeodanRiojasHuaman100% (1)
- Ventilacion MecanicaDocument49 paginiVentilacion MecanicaLeodanRiojasHuamanÎncă nu există evaluări
- EDASDocument7 paginiEDASLeodanRiojasHuamanÎncă nu există evaluări
- La FamiliaDocument24 paginiLa FamiliaLeodanRiojasHuamanÎncă nu există evaluări
- Talla BajaDocument7 paginiTalla BajaLeodanRiojasHuamanÎncă nu există evaluări
- Calendario 2011 Pawert PointDocument2 paginiCalendario 2011 Pawert PointLeodanRiojasHuamanÎncă nu există evaluări
- Situacion TBC 2011 DiresaDocument41 paginiSituacion TBC 2011 DiresaLeodanRiojasHuamanÎncă nu există evaluări
- Convulsiones Del NeonatoDocument15 paginiConvulsiones Del NeonatoLeodanRiojasHuamanÎncă nu există evaluări
- CPN CarlosDocument31 paginiCPN CarlosLeodanRiojasHuamanÎncă nu există evaluări
- Convulsiones Del NeonatoDocument15 paginiConvulsiones Del NeonatoLeodanRiojasHuamanÎncă nu există evaluări
- CPN CarlosDocument31 paginiCPN CarlosLeodanRiojasHuamanÎncă nu există evaluări
- Seminario de GripeDocument15 paginiSeminario de GripeLeodanRiojasHuamanÎncă nu există evaluări
- CPN CarlosDocument11 paginiCPN CarlosLeodanRiojasHuamanÎncă nu există evaluări
- Atención Integrada A Las Enfermedades Prevalentes de La InfanciaDocument21 paginiAtención Integrada A Las Enfermedades Prevalentes de La InfanciaLeodanRiojasHuamanÎncă nu există evaluări
- 009 - Sindrome Bronquial ObstructivoDocument57 pagini009 - Sindrome Bronquial ObstructivoLeodanRiojasHuamanÎncă nu există evaluări
- Anemia Set 08Document49 paginiAnemia Set 08LeodanRiojasHuamanÎncă nu există evaluări
- Equilibrio Acido Base y AGADocument33 paginiEquilibrio Acido Base y AGALeodanRiojasHuamanÎncă nu există evaluări
- Evaluación Diagnóstica Ciencias 8voDocument5 paginiEvaluación Diagnóstica Ciencias 8voMarcela Paz Cerda SilvaÎncă nu există evaluări
- CLASE 4 Radiologia 2Document196 paginiCLASE 4 Radiologia 2axel lopezÎncă nu există evaluări
- Consider PDFDocument5 paginiConsider PDFMery Huamani TaipeÎncă nu există evaluări
- Dinámica Folicular y Momento de La Ovulación en Cerdas Púberes y Pluríparas PosdesteteDocument10 paginiDinámica Folicular y Momento de La Ovulación en Cerdas Púberes y Pluríparas PosdesteteYainaIvanovaÎncă nu există evaluări
- Fisisologia Reproductiva Del ConejoDocument8 paginiFisisologia Reproductiva Del ConejoDANIELA UNTUÑAÎncă nu există evaluări
- Resumen SexualidadDocument29 paginiResumen SexualidadMauricio SoteloÎncă nu există evaluări
- Sincronizacion de EstrosDocument14 paginiSincronizacion de EstrosVenezuelaGanadera.com100% (1)
- Patologia BOLIVIA UNIVALLEDocument36 paginiPatologia BOLIVIA UNIVALLEGeraldinne P LobatónÎncă nu există evaluări
- Pool de ChoicesDocument784 paginiPool de ChoicesFlorenciaCuccareseÎncă nu există evaluări
- Histologia TrabajoDocument38 paginiHistologia Trabajonatalya coronelÎncă nu există evaluări
- Abiologia TP 11Document3 paginiAbiologia TP 11agustina ortizÎncă nu există evaluări
- Ciclo MenstrualDocument48 paginiCiclo Menstrualjaneth nacarino sanchezÎncă nu există evaluări
- 6 BASICO-guia de Reforzamiento 2 Semana de JunioDocument5 pagini6 BASICO-guia de Reforzamiento 2 Semana de JunioElizabeth RivasÎncă nu există evaluări
- Capitulo 1 - Fisiologia y EndocrinologiaDocument26 paginiCapitulo 1 - Fisiologia y EndocrinologiaJuan Carlos Lucín AlarcónÎncă nu există evaluări
- La Reproduccion HumanaDocument6 paginiLa Reproduccion Humanaedmundo sanchez quisanaÎncă nu există evaluări
- Ciclo Ovárico y MenstrualDocument11 paginiCiclo Ovárico y MenstrualConstanza GonzalezÎncă nu există evaluări
- FERTILIZACIONDocument9 paginiFERTILIZACIONPaola MichaelÎncă nu există evaluări
- Cuadro Comparativo Entre Ovogenesis y EspermatogenesisDocument5 paginiCuadro Comparativo Entre Ovogenesis y Espermatogenesisgavio_ta26100% (1)
- Acetato de MedroxiprogesteronaDocument4 paginiAcetato de MedroxiprogesteronaMichel RomeroÎncă nu există evaluări
- FEMENINODocument9 paginiFEMENINOValentinaÎncă nu există evaluări
- 2019 Evaluacion 9Document3 pagini2019 Evaluacion 9Alejandro MartinezÎncă nu există evaluări
- Hormonas Sexuales Femeninas 11Document12 paginiHormonas Sexuales Femeninas 11Edith RamosÎncă nu există evaluări
- Eje Hipotalamo Hipofisis Ovario FINAL2Document28 paginiEje Hipotalamo Hipofisis Ovario FINAL2Mario Ricardo Ruiz BurgaÎncă nu există evaluări
- CUESTIONARIODocument10 paginiCUESTIONARIOValeriaÎncă nu există evaluări
- Fases Del Ciclo MenstralDocument4 paginiFases Del Ciclo MenstralJosefina Yolanda100% (1)
- Origen y Desarrollo Del Embarazo-Crecimiento FetalDocument85 paginiOrigen y Desarrollo Del Embarazo-Crecimiento Fetalcatedrade culturacientificaÎncă nu există evaluări
- Espermatogénesis y Ciclo MenstrualDocument2 paginiEspermatogénesis y Ciclo MenstrualTobías EzequielÎncă nu există evaluări