Documente Academic
Documente Profesional
Documente Cultură
Edema Agudo de Pulmón
Încărcat de
laura0 evaluări0% au considerat acest document util (0 voturi)
537 vizualizări10 paginiPresentación edema agudo de pulmón
Titlu original
edema agudo de pulmón
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPTX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentPresentación edema agudo de pulmón
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
537 vizualizări10 paginiEdema Agudo de Pulmón
Încărcat de
lauraPresentación edema agudo de pulmón
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 10
EDEMA AGUDO DE PULMÓN
• Síndrome producido por la acumulación de
líquido en el intersticio pulmonar y/o alveolos
impidiendo la normal oxigenación de la sangre
y ocasionando hipoxia tisular.
• Existen dos tipos de edema pulmonar: edema
agudo de pulmón de causa cardiogénica, y
edema de pulmón no cardiogénico (también
conocido como síndrome de distrés
respiratorio agudo (SDRA)
Edema agudo de pulmón de Edema pulmonar no
causa cardiogénica (EPC) cardiogénico (EPNC)
• Es una forma aguda de • Es una entidad heterogénea
insuficiencia cardiaca (IC) que agrupa condiciones que
aguda izquierda en la que, se caracterizan por el
debido al aumento brusco aumento de la
de la presión de la aurícula
izquierda y de los capilares permeabilidad de la barrera
pulmonares, se produce endotelial vascular (sin
acumulación de líquido en existir disfunción cardiaca)
el espacio intersticial y los existiendo múltiples
alvéolos pulmonares, etiologías y dando como
desarrollándose como síndrome resultante el
consecuencia, una SDRA.
insuficiencia respiratoria
aguda.
ETIOLOGÍA
EAP cardiogénico. EAP no cardiogénico.
Los principales mecanismos que lo provocan son:
• Infarto agudo de miocardio • Aumento de la presión de la arteria pulmonar
(IAM). • Lesión de capilares por estrés o alteraciones
inflamatorias de la membrana.
• Cardiopatía hipertensiva Las principales etiologías son:
crónica descompensada. • -Edema ex-vacuo. Complicación tras
• Valvulopatía mitral y/o toracocentesis evacuadora o colocación de tubo
de drenaje endotorácico.
aórtica. • Edema pulmonar postobstructivo. Principalmente
tras episodios de laringoespasmo, postintubación
• Otros: miocardiopatía, o aspiración de cuerpo extraño.
taquiarritmia o • hasta
bradiarritmia severa o • Edema pulmonar secundário a tromboembolismo
• pulmonar masivo.
taponamiento cardiaco.
• Edema pulmonar por drogas.
Cuadro clínico
• Aparato cardiovascular: Taquicardia, dolor anginoso, presencia de tercer
ruido y ritmo de galope, soplos, pulso alternante, hipotensión y shock. Hay
un grupo de pacientes que pueden estar hipertensos y el Edema Agudo
del Pulmón es expresión de una emergencia hipertensiva.
• Aparato respiratorio: En la fase de edema intersticial pueden aparecer
sibilantes, después aparecen crepitantes inicialmente bibasales y después
se extienden al tercio medio y superior denominados en “marea
montante”.
• Por congestión pulmonar: Disnea y taquipnea, cianosis central, tos con
expectoración rosada, crepitantes y respiración estertorosa.
• Por hipoperfusión periférica: Diaforesis, piel pálida y fría, moteado
reticular, oliguria, intranquilidad, somnolencia, estado confusional.
PRUEBAS DIAGNOSTICAS
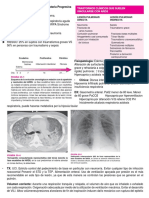
• Radiografía simple de tórax
• Electrocardiograma: tiene utilidad para la
identificación de la etiología y del factor
desencadenante.
• Deben buscarse signos sugestivos de lesión
coronaria aguda, evaluar las alteraciones del
segmento ST o aparición de onda Q en las fases
más avanzadas.
• Gasometría arterial: se suele observar una
insuficiencia respiratoria aguda hipoxémica que
en fases más avanzadas puede llegar a ser
hipercápnica.
• Pruebas de laboratorio
• Ecocardiografía transtorácica: para la evaluación de la
función del miocardio así como valvular.
• Cateterismo cardiaco derecho: No se suele realizar de
rutina aunque es el “gold standar” para determinar la
causa del edema agudo de pulmón mediante la
determinación de la presión capilar pulmonar (PCP).
Una PCP mayor de 18 mmHg indica edema pulmonar
cardiogénico o por sobrecarga de volumen.
S-ar putea să vă placă și
- BRONQUITIS AGUDA TimDocument41 paginiBRONQUITIS AGUDA TimmdpolishÎncă nu există evaluări
- HIPERTENSION PULMONAR: CAUSAS, SINTOMAS Y DIAGNOSTICODocument41 paginiHIPERTENSION PULMONAR: CAUSAS, SINTOMAS Y DIAGNOSTICOSaid Cuéllar ValenciaÎncă nu există evaluări
- Fisiología de RespiratorioDocument53 paginiFisiología de RespiratorioAlejandra castro100% (1)
- Sindrome PiramidalDocument20 paginiSindrome PiramidalJuan C. Salazar PajaresÎncă nu există evaluări
- Edema Agudo de Pulmon FisiopatologiaDocument6 paginiEdema Agudo de Pulmon Fisiopatologiabania mamaniÎncă nu există evaluări
- NEUMOTÓRAXDocument2 paginiNEUMOTÓRAXNieves VargasÎncă nu există evaluări
- Síndrome de Insuficiencia Respiratoria AgudaDocument55 paginiSíndrome de Insuficiencia Respiratoria AgudaSaraXi VázquezÎncă nu există evaluări
- Edema Agudo de PulmonDocument20 paginiEdema Agudo de PulmonFRANCISCOÎncă nu există evaluări
- Edema PulmonarDocument17 paginiEdema PulmonarGenessisDazaMendozaÎncă nu există evaluări
- Teoria de Monro-KellieDocument3 paginiTeoria de Monro-KellieMaría Fernanda Morales100% (1)
- Síndrome Coronario Agudo (Semiología Clínica)Document29 paginiSíndrome Coronario Agudo (Semiología Clínica)Anii Nájera Acosta100% (3)
- Anatomia de La Via AereaDocument26 paginiAnatomia de La Via AereaOsnaider Andrés Cuello TorresÎncă nu există evaluări
- Semiología RespiratoriaDocument72 paginiSemiología Respiratoriaeduardohosmil100% (3)
- Fibrosis PulmonarDocument24 paginiFibrosis PulmonarAmir Llontop Sernaque100% (1)
- Derrame PleuralDocument52 paginiDerrame Pleuralwww.pacourgencias.blogspot.com/100% (1)
- Absceso PulmonarDocument31 paginiAbsceso PulmonarMay Seven100% (1)
- Derrame PleuralDocument19 paginiDerrame PleuralMichael Cevallos BriceñoÎncă nu există evaluări
- Fisiologia Del Equilibrio Acido-Base-Clase1Document27 paginiFisiologia Del Equilibrio Acido-Base-Clase1Gabii Barazarte0% (1)
- FICHA SEMIOLOGICA - Taponamiento CardiacoDocument1 paginăFICHA SEMIOLOGICA - Taponamiento CardiacoAnonymous rXebxAq4P9100% (1)
- Taquicardias SupraventricularesDocument45 paginiTaquicardias SupraventricularesCardio FciÎncă nu există evaluări
- Cáncer de PulmónDocument31 paginiCáncer de PulmónjoseipinÎncă nu există evaluări
- SDRA (Sindrome de Distres Respiratorio Agudo) UNPRGDocument36 paginiSDRA (Sindrome de Distres Respiratorio Agudo) UNPRGJesus GomezÎncă nu există evaluări
- Absceso PulmonarDocument20 paginiAbsceso PulmonarGaby FrancoÎncă nu există evaluări
- Infarto PulmonarDocument15 paginiInfarto PulmonarGustavo ParedesÎncă nu există evaluări
- Fisiopatología Del ShockDocument75 paginiFisiopatología Del Shockmedicinalinf50% (2)
- Enfermedades de La PleuraDocument74 paginiEnfermedades de La PleuraHardva100% (1)
- Sindrome Coronario Agudo PDFDocument16 paginiSindrome Coronario Agudo PDFCarlosAlejandroAntioGonzalesÎncă nu există evaluări
- Síndrome Insuficiencia Respiratoria AgudaDocument3 paginiSíndrome Insuficiencia Respiratoria AgudaEsther HernándezÎncă nu există evaluări
- CianosisDocument9 paginiCianosisJessica DiazÎncă nu există evaluări
- Neumonia Cap 7Document9 paginiNeumonia Cap 7Valeria Arauz SubiagaÎncă nu există evaluări
- Fibrosis PulmonarDocument9 paginiFibrosis PulmonarFrancisco AlcántarannnhÎncă nu există evaluări
- Sindrome DisneicoDocument5 paginiSindrome DisneicoLuis YasmaniÎncă nu există evaluări
- Seminario Sindrome BronquialesDocument51 paginiSeminario Sindrome Bronquialesdania100% (2)
- El Ciclo CardiacoDocument25 paginiEl Ciclo CardiacoRocio Lucas100% (1)
- Asma BronquialDocument27 paginiAsma BronquialJose Ałonzo100% (1)
- Hipertensión pulmonar: diagnóstico y tratamientoDocument51 paginiHipertensión pulmonar: diagnóstico y tratamientoElenita O-ValenciaÎncă nu există evaluări
- Trauma MusculoesqueleticoDocument116 paginiTrauma MusculoesqueleticoCarlos Velarde Diaz100% (1)
- MARCO TEORICO ElectroDocument11 paginiMARCO TEORICO ElectroMelissa SuarezÎncă nu există evaluări
- Insuficiencia Respiratoria Aguda, Cronica y Cronica AgudizadaDocument6 paginiInsuficiencia Respiratoria Aguda, Cronica y Cronica AgudizadaJesús Sánchez Castro.Încă nu există evaluări
- Semiologia Aparato RespiratorioDocument52 paginiSemiologia Aparato RespiratorioRominaColinetÎncă nu există evaluări
- Shock: clasificación y abordajeDocument56 paginiShock: clasificación y abordajeKaren Alejandra Urrego100% (1)
- Clese Torax ParietalDocument158 paginiClese Torax ParietalCarlos Daniel Morales Rossell100% (1)
- La Ley de FrankDocument3 paginiLa Ley de Frankjackcisneros100% (1)
- Caso Clinico Edema PulmonDocument28 paginiCaso Clinico Edema PulmonPepe JidpÎncă nu există evaluări
- Angina de pecho: causas, síntomas y tratamientoDocument19 paginiAngina de pecho: causas, síntomas y tratamientoCristhian André100% (1)
- Fisiologia PulmonarDocument80 paginiFisiologia PulmonarFernando Agip GuzmánÎncă nu există evaluări
- Examen PulmonarDocument5 paginiExamen PulmonarJessica AlegríaÎncă nu există evaluări
- Sindrome de Condensacion PulmonarDocument18 paginiSindrome de Condensacion PulmonarJorge Luis Griego HerreraÎncă nu există evaluări
- SHOCK CARDIOGÉNICO ListoDocument27 paginiSHOCK CARDIOGÉNICO ListoAnn Torrs86% (7)
- Insuficiencia Respiratoria ResumenDocument11 paginiInsuficiencia Respiratoria ResumenFelipe Ignacio Morales RoaÎncă nu există evaluări
- Semiologia CardiovascularDocument350 paginiSemiologia CardiovascularMayerly Basurto Astudillo33% (3)
- LOXOSCELISMO - Guía de Infección e InmunidadDocument2 paginiLOXOSCELISMO - Guía de Infección e InmunidadRay F. HTÎncă nu există evaluări
- Semiologia Sistema Cardiovascular PDFDocument1 paginăSemiologia Sistema Cardiovascular PDFEdward Rojas Valencia100% (1)
- Semiologia RespiratoriaDocument20 paginiSemiologia Respiratoriajeanp_86Încă nu există evaluări
- Sindrome de Condensación PulmonarDocument7 paginiSindrome de Condensación PulmonarBrian D'GuillintaÎncă nu există evaluări
- CardiopatiaDocument17 paginiCardiopatiaJhonnyy Ramirez Man100% (1)
- Ippa PDFDocument48 paginiIppa PDFKatia Roxana Quispe CondoriÎncă nu există evaluări
- Edema Pulmonar 3Document30 paginiEdema Pulmonar 3Alejandra HernándezÎncă nu există evaluări
- Edema Pulmonar y Tromboembolismo PulmonarDocument6 paginiEdema Pulmonar y Tromboembolismo PulmonarM Valentina MartinezÎncă nu există evaluări
- Edema PulmonarDocument5 paginiEdema PulmonarRENÉ CUEVA GAXIOLAÎncă nu există evaluări
- Práctica de CorazónDocument2 paginiPráctica de CorazónAndre Isa :oÎncă nu există evaluări
- Ciclo cardiaco y asa presión-volumenDocument3 paginiCiclo cardiaco y asa presión-volumenJosebeth RisquezÎncă nu există evaluări
- Estructura y funciones del corazón humanoDocument8 paginiEstructura y funciones del corazón humanomargarissa5973Încă nu există evaluări
- Abordajes Vasculares2Document92 paginiAbordajes Vasculares2oskiviÎncă nu există evaluări
- Infarto agudo de miocardio: definición, factores de riesgo y tratamientoDocument25 paginiInfarto agudo de miocardio: definición, factores de riesgo y tratamientoSteph ValenciaÎncă nu există evaluări
- Ejercicios Grupo 4 - Ana Maria Camacho CornejoDocument34 paginiEjercicios Grupo 4 - Ana Maria Camacho CornejoYerson LopezÎncă nu există evaluări
- Subxifoide y SupraexternalDocument6 paginiSubxifoide y Supraexternalapi-335423777Încă nu există evaluări
- La irrigación del encéfalo y la duramadreDocument2 paginiLa irrigación del encéfalo y la duramadreDAICY EDITH LEDEZMA PEREZÎncă nu există evaluări
- 2 - El CorazónDocument39 pagini2 - El CorazónGordo LloronÎncă nu există evaluări
- Ciencias Auxiliares de La AnatomiaDocument2 paginiCiencias Auxiliares de La AnatomiaKoyoc May Paola MarianaÎncă nu există evaluări
- Hemorragia Subaracnoidea y AneurismasDocument28 paginiHemorragia Subaracnoidea y AneurismasYormy GuzmanÎncă nu există evaluări
- Partes Del CorazonDocument8 paginiPartes Del CorazonMARCO ZENILÎncă nu există evaluări
- Sistema Circulatoro-Maquinas Simples y Compuestas. Talleres 10-12Document25 paginiSistema Circulatoro-Maquinas Simples y Compuestas. Talleres 10-12Nancy Esther Caro AguilarÎncă nu există evaluări
- ACV: Causas, Tipos, Síntomas y Tratamiento del Accidente CerebrovascularDocument13 paginiACV: Causas, Tipos, Síntomas y Tratamiento del Accidente CerebrovascularLina Cardenas FloresÎncă nu există evaluări
- Accidente CerebrovascularDocument16 paginiAccidente CerebrovascularGustavo CabanasÎncă nu există evaluări
- Isquemia IntestinalDocument35 paginiIsquemia IntestinalJulie SinghÎncă nu există evaluări
- Protocolos CMR BásicosDocument19 paginiProtocolos CMR BásicosSamLimonesÎncă nu există evaluări
- Doppler TranscranealDocument44 paginiDoppler TranscranealOrnelys OrtizÎncă nu există evaluări
- Acv IsquémicoDocument13 paginiAcv Isquémicoelvengador destudiantesÎncă nu există evaluări
- Cardiologia - 23.02.2021Document3 paginiCardiologia - 23.02.2021Valentina HoyosÎncă nu există evaluări
- Simulacro Esplacno AnatomíaDocument11 paginiSimulacro Esplacno AnatomíaAnitha RojasÎncă nu există evaluări
- Hipertensión Arterial: Carolayn Morales Isabel Narvaez Maria Belen Narvaez Anita Ordoñez 4° EDocument27 paginiHipertensión Arterial: Carolayn Morales Isabel Narvaez Maria Belen Narvaez Anita Ordoñez 4° ECarolayn Morales PintoÎncă nu există evaluări
- Arterias Del EncéfaloDocument2 paginiArterias Del EncéfaloSasha Quim SantanaÎncă nu există evaluări
- Informe de Practica 1Document4 paginiInforme de Practica 1Dhan aliagaÎncă nu există evaluări
- Calse HTPDocument27 paginiCalse HTPStefy GasteneguyÎncă nu există evaluări
- Patología Sistémica Veterinaria - CardiologíaDocument20 paginiPatología Sistémica Veterinaria - CardiologíaFaty RodríguezÎncă nu există evaluări
- Act Tema7Document12 paginiAct Tema7cristinaÎncă nu există evaluări
- OSBORN - Angiografia Cerebral PDFDocument442 paginiOSBORN - Angiografia Cerebral PDFMario Alejandro Heras Teran85% (20)
- Mapa de MorfologíaDocument1 paginăMapa de MorfologíaCristy RomeroÎncă nu există evaluări
- Arterias Ilíacas-Luis Fernando TorresDocument13 paginiArterias Ilíacas-Luis Fernando TorresLuis Fernando TorresÎncă nu există evaluări