Documente Academic
Documente Profesional
Documente Cultură
Hemorragia Intraventricular
Încărcat de
Ronald MH0 evaluări0% au considerat acest document util (0 voturi)
62 vizualizări29 paginiEste documento describe la hemorragia intraventricular (IVH) en recién nacidos prematuros. Señala que la IVH es más común en neonatos con menor edad gestacional y peso al nacer, y suele ocurrir en los primeros días después del nacimiento. Explica los factores de riesgo, mecanismos, clasificaciones, síntomas, diagnóstico y tratamiento de la IVH. El objetivo es prevenir la aparición y progresión de esta afección para reducir sus posibles efectos en el desarrollo neurológico
Descriere originală:
Titlu original
hemorragia intraventricular.pptx
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPTX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentEste documento describe la hemorragia intraventricular (IVH) en recién nacidos prematuros. Señala que la IVH es más común en neonatos con menor edad gestacional y peso al nacer, y suele ocurrir en los primeros días después del nacimiento. Explica los factores de riesgo, mecanismos, clasificaciones, síntomas, diagnóstico y tratamiento de la IVH. El objetivo es prevenir la aparición y progresión de esta afección para reducir sus posibles efectos en el desarrollo neurológico
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
62 vizualizări29 paginiHemorragia Intraventricular
Încărcat de
Ronald MHEste documento describe la hemorragia intraventricular (IVH) en recién nacidos prematuros. Señala que la IVH es más común en neonatos con menor edad gestacional y peso al nacer, y suele ocurrir en los primeros días después del nacimiento. Explica los factores de riesgo, mecanismos, clasificaciones, síntomas, diagnóstico y tratamiento de la IVH. El objetivo es prevenir la aparición y progresión de esta afección para reducir sus posibles efectos en el desarrollo neurológico
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 29
MR2 PED CARLOS LLENQUE FERNANDEZ
Hemorragia más frecuente en el periodo neonatal.
Pretérmino.
<34 sem y <1500 25-30%
Más frecuente menor edad gestacional.
Momento de aparición precoz.
1° día post natal 50%
2° día post natal 25%
3° día post natal 15%
Posterior al 4° día excepcional.
Prenatal.
Legido A, Valencia I, Katsetos CD. (2006) Accidentes
vasculares encefálicos en neonatos pretérmino. Rev.
Neurol. 42: 23-38.
La importancia de la lesión radica en la repercusión
que tendrá en el desarrollo neurológico del niño. Sin
embargo, a día de hoy, no es posible predecirla con
exactitud.
PATOLOGIA
90% matriz germinal.
Plexo coroideo.
Cabañas F, Pellicer A. Protocolos de la asociación
española de pediatría: protocolos de Neonatología.
Lesión cerebral en el niño prematuro.
MATRIZ GERMINAL proliferación glial y neuronal
en el cerebro en desarrollo.
Tejido subependimario adyacente a los ventrículos
laterales, en la cabeza del núcleo caudado, muy
vascularizado y de consistencia gelatinosa.
Estructura transitoria del cerebro fetal que involuciona
hasta desaparecer hacia las 32-34 semanas.
Debilidad intrínseca de la vascularización.
Extensión hasta el interior del ventrículo e incluso al
parénquima.
clasificación de Papile:
Grado I: hemorragia localizada en la matriz germinal
subependimaria.
Grado II: hemorragia intraventricular sin dilatación de
los ventrículos.
Grado III: hemorragia intraventricular con dilatación
del ventrículo.
Grado IV: hemorragia intraparenquimatosa asociada.
volpe
Grado I hemorragia de la matriz germinal sin
hemorragia intraventricular o mínima (menor del 10%
del volumen ventricular).
Grado II hemorragia menor del 50% del área
ventricular.
Grado III más del 50% del área ventricular y con
dilatación del ventrículo.
Grado IV afectación periventricular no sería
realmente un grado.
FACTORES DE RIESGO
Edad gestacional.
Bajo peso.
Baja puntuación del test de Apgar.
Acidosis.
Asfixia neonatal.
Ertan et al, 2006
Factores intravasculares, como son las variaciones del
volumen y del flujo vascular cerebral, a su vez favorecidas
por la alteración de la autorregulación cerebrovascular
propia del cerebro del niño prematuro. Estas variaciones
ocurren en situaciones como: la hipercarbia, la alta
concentración de oxígeno inspirado, la ventilación
mecánica, las expansiones de volemia, la hipotensión, el
empleo de drogas vasoactivas, la anemia, la hipoglucemia o
la hipoxia-isquemia (Cabañas y Pellicer, 2008; Legido et al,
2006). El incremento de la presión venosa cerebral que
ocurre en el trabajo de parto y en la rotación lateral de la
cabeza también supone mayor riesgo de hemorragia.
-Factores vasculares, en relación con la anatomía de
los capilares de la matriz germinal: fragilidad capilar,
alto requerimiento metabólico y su localización en una
zona vascular limítrofe entre las arterias talámica y
estriadas. Además, los vasos se encuentran afectados
en la hipoxia-isquemia, la corioamnionitis y la sepsis.
Factores extravasculares: Incluyen el tono vascular
deficiente y el aumento de la actividad fibrinolítica,
que ocurren en situaciones como deshidratación y
sepsis con coagulación intravascular diseminada.
CLINICA
En general, la hemorragia intraventricular es
asintomática y el diagnóstico se hace en las ecografías
de rutina. Las manifestaciones clínicas y neurológicas
agudas ocurren cuando existe un sangrado masivo o un
infarto hemorrágico periventricular (Cabañas y
Pellicer, 2008 y 2012). En este caso se puede producir
shock, acidosis metabólica, hipotensión, anemia y
sintomatología neurológica como convulsiones.
VOLPE
Deterioro catastrófico: los síntomas se presentan de
manera aguda en las primeras 12-24 horas de vida.
Aparece estupor o coma, alteraciones
cardiorrespiratorias, convulsiones tónicas
generalizadas, postura de descerebración, pupilas
dilatadas fijas no reactivas y cuadriparesia flácida.
Además, se acompaña de descenso del hematocrito,
abombamiento de la fontanela anterior, hipotensión,
bradicardia, distermia, acidosis metabólica y
alteraciones hidroelectrolíticas y de la glucosa.
Síndrome saltatorio o forma intermitente o con
progresión lenta: más sutil. Alteración del nivel de
conciencia, disminución de los movimientos
espontáneos y provocados, hipotonía y alteraciones de
los movimientos oculares. Los signos clínicos
desaparecen temporalmente para volver a reaparecer.
Síndrome silencioso: Es asintomático. Ocurre en el
50% de los casos (Antoniuk y da Silva, 2000). El signo
suele ser la caída del hematocrito.
DIAGNOSTICO
1.- Sospecha clínica. Debe sospecharse en todo recién
nacido prematuro.
2.- Punción lumbar. Suele hacerse para descartar
meningitis, encontrando, si existe hemorragia:
hematíes elevados, hiperproteinemia, xantocromía y
disminución de los niveles de glucosa.
3.- Neuroimagen:
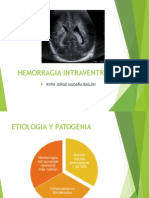
Ecografía: es el procedimiento de elección, al ser accesible,
no invasiva y realizarse en la sala
hemorragia_intraventricular.jpg de neonatología. En la fase
aguda se visualiza como una imagen hiperecogénica,
debido a la formación de fibrina, y posteriormente
evoluciona a formación de quistes que aparecen
hipoecogénicos en la ecografía.
TC: más exacta pero de más difícil acceso y con mayor
radiación.
RM: es particularmente útil en la demostración de la
afectación parenquimatosa en el infarto hemorrágico
periventricular.
4. Electroencefalograma: muestra la presencia de
ondas rolándicas positivas asociadas a la HMG-HIV,
pero no es útil para su diagnóstico en fase no
complicada. Como factor pronóstico en la HMG-HIV,
se asocia frecuentemente a lesión parenquimatosa
cerebral.
TRATAMIENTO
Prevención y tratamiento de complicaciones.
- Intervención prenatal e intraparto:
Fundamentalmente la prevención del parto prematuro. Cuando éste se prevea
posible es necesario el traslado de la madre a un centro terciario donde el
recién nacido pueda ser atendido con los medios necesarios. La administración
de tocolíticos, aunque no pueda frenar la progresión del parto, puede ayudar a
que de tiempo a actuar a los corticoides.
La administración de corticoides a la madre tiene efecto beneficioso
disminuyendo la HMG, no sólo por su efecto en la maduración pulmonar sino
también por una acción directa en el sistema nervioso central estimulando su
madurez (Antoniuk y da Silva, 2000; Nazar, 2003). Los corticoides inhiben la
síntesis del factor vascular de crecimiento endotelial y previenen directamente
la pérdida de la barrera hematoencefálica.
En cuanto a la vía del parto, el parto vaginal, así como el parto prolongado
(mayor de 12 horas) y el trabajo de parto antes de una cesárea, también se han
relacionado con mayor incidencia de HMG/HIV (Cabañas y Pellicer, 2012). Esto
ocurre por el aumento de la presión venosa cerebral que ocurre cuando se
produce deformidad del cráneo en estas situaciones.
- Intervención posnatal.
Dado que la HMG/HIV, como se ha comentado, ocurre de manera muy precoz, los esfuerzos, además de ir
encaminados a evitar su aparición, deben ir dirigidos a evitar su progresión, hecho que ocurre en el 10-40% de los
pacientes con HMG/HIV (Cabañas y Pellicer, 2008 y 2012).
Realizar un adecuado soporte respiratorio, con administración de surfactante si está indicado. Evitar la hipoxia y la
hiper o hipocapnia. Se ha relacionado la ventilación de alta frecuencia con una mayor incidencia de HMG/HIV y con
mayor riesgo de producir inestabilidad hemodinámica, aunque no hay datos aleatorizados que aporten datos
concluyentes (Cabañas y Pellicer, 2008).
Soporte hemodinámico evitando fluctuaciones de tensión arterial. Procurar la manipulación cuidadosa del recién
nacido prematuro, realizar un adecuado manejo respiratorio, y emplear con prudencia los fármacos vasoactivos y el
volumen de líquidos.
Tratar la anemia y las alteraciones de la coagulación.
El tratamiento con indometacina para el cierre farmacológico del ductus arterioso persistente se ha visto que reduce la
incidencia de HMG-HIV grave. El mecanismo es tanto por el cierre del ductus, como por su efecto reduciendo el flujo
sanguíneo cerebral y la producción de radicales libres, con lo que disminuiría la permeabilidad de los vasos de la matriz
germinal, además de un posible efecto beneficioso sobre la maduración de los mismos. Sin embargo, su uso profiláctico
no se considera ya que no se ha demostrado en ensayos que el desarrollo neurológico a largo plazo de los niños tratados
con indometacina sea mejor. Además, puede tener efectos adversos derivados de la disminución de flujo, como la
isquemia, y por la inhibición de la agregación plaquetaria. Por otro lado, la indometacina ha dejado de suministrarse en
nuestro país para esta indicación, habiendo sido sustituida por ibuprofeno. Y el ibuprofeno no se ha visto que tenga el
mismo efecto que la indometacina en la disminución de incidencia de HIV.
La sedación con fenobarbital estabiliza la tensión arterial y protege frente a radicales libres pero no reduce el riesgo de
HMG-HIV y aumenta la necesidad de ventilación mecánica. Además, podría tener efectos negativos por inhibición de
la agregación plaquetaria y reducción del flujo sanguíneo cerebral con riesgo de isquemia.
hemorragia intraventricular (IVH) es la más común de
las hemorragias intracraneales neonatales.
La frecuencia de IVH fue del 22 por ciento. En un 55
por ciento de los casos fue clasificada como severa
(grado III y IV). Los factores de riesgo asociados
fueron: bajo peso al nacer (OR 6.83), intubación
orotraqueal (OR 8.45), uso de infusión de derivados
sanguineos (OR 4.39), enfermedad de membrana
hialina (OR 2.91), uso de bicarbonato (OR 3.43) y uso
de dopamina (OR 3.21).
S-ar putea să vă placă și
- Uso del Cannabis en la epilepsia refractaria infantilDe la EverandUso del Cannabis en la epilepsia refractaria infantilÎncă nu există evaluări
- Hemorragia de La Matriz GerminalDocument18 paginiHemorragia de La Matriz GerminalAlberto Arroyo MejiaÎncă nu există evaluări
- Enfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3De la EverandEnfermedades sistémicas en el consultorio odontológico: Conocimientos básicos odontológicos, #3Evaluare: 5 din 5 stele5/5 (1)
- Hemorragia de La Matriz GerminalDocument9 paginiHemorragia de La Matriz GerminalJosé Ramón Velasco RubioÎncă nu există evaluări
- 8 - HemorragiaIntracraneanaPDocument70 pagini8 - HemorragiaIntracraneanaPeric ortigozaÎncă nu există evaluări
- Presentación HIVDocument22 paginiPresentación HIVYUDY GISSETH BRAVO HERNANDEZÎncă nu există evaluări
- POLICITEMIADocument5 paginiPOLICITEMIALOANY MARCELA MEDINA MEJIAÎncă nu există evaluări
- HIDROCEFALIADocument10 paginiHIDROCEFALIAciroanayaÎncă nu există evaluări
- HEMORRAGIADocument12 paginiHEMORRAGIAJunior GuerraÎncă nu există evaluări
- Hemorragia Intraventricular Del Neonato Prematuro Egresado de La Unidad de Cuidados IntermediosDocument11 paginiHemorragia Intraventricular Del Neonato Prematuro Egresado de La Unidad de Cuidados IntermediosmaryÎncă nu există evaluări
- Hemorragia IntraventricularDocument20 paginiHemorragia IntraventricularMarco Antonio Bautista RamirezÎncă nu există evaluări
- Hemorragía IntraventricularDocument40 paginiHemorragía IntraventricularJorge MBÎncă nu există evaluări
- Caso Clinico Hemorragia Intraventricular y Leucomalacia Periventricular JSDocument14 paginiCaso Clinico Hemorragia Intraventricular y Leucomalacia Periventricular JSRoyer UchuyaÎncă nu există evaluări
- Guia de Practica Clinica de HidrocefaliaDocument51 paginiGuia de Practica Clinica de HidrocefaliaLuis NovoaÎncă nu există evaluări
- Hemorragía Craneal L en El Recién Nacido A TérminoDocument8 paginiHemorragía Craneal L en El Recién Nacido A TérminoAnais AlvaradoÎncă nu există evaluări
- Hipertencion en La EmbarazadaDocument9 paginiHipertencion en La EmbarazadaAlejandro AponteÎncă nu există evaluări
- Tarea 1Document6 paginiTarea 1Lady IzaÎncă nu există evaluări
- Hemorragia Intraventricular PDFDocument8 paginiHemorragia Intraventricular PDFAlejandro FrancoÎncă nu există evaluări
- Hemorragia Intraventricular Del Neonato PrematuroDocument9 paginiHemorragia Intraventricular Del Neonato PrematuroAlexia LlamasÎncă nu există evaluări
- Resumen CerebralDocument74 paginiResumen CerebralEstrellita NoveloÎncă nu există evaluări
- Hemorragia IntraventricularDocument50 paginiHemorragia IntraventricularMelissa Carrasquilla100% (1)
- Hemorragia Intraventricular Del Recién NacidoDocument19 paginiHemorragia Intraventricular Del Recién NacidoLiliana OrtizÎncă nu există evaluări
- Incompatibilidad RH EmbarazoDocument6 paginiIncompatibilidad RH EmbarazoBonilla Maria0% (1)
- Seguimiento Del Paciente Con MielomeningoceleDocument32 paginiSeguimiento Del Paciente Con MielomeningoceleDanay Contreras MezaÎncă nu există evaluări
- Eritroblastosis Fetal Fes ZaragozaDocument8 paginiEritroblastosis Fetal Fes ZaragozaLaura GlezÎncă nu există evaluări
- CAPÍTULO 103 - Hemorragia IntracranealDocument12 paginiCAPÍTULO 103 - Hemorragia IntracranealMaria Emilia Menendez100% (1)
- Tema 12Document86 paginiTema 12Joel ScottÎncă nu există evaluări
- Trabajo de Incompatibilidad de RHDocument26 paginiTrabajo de Incompatibilidad de RHDeidy Añez0% (1)
- THAEDocument13 paginiTHAEginna zamacaÎncă nu există evaluări
- Perfusión Tisular InefectivaDocument150 paginiPerfusión Tisular Inefectivashirley katherine0% (1)
- Isoinmunización MaternaDocument8 paginiIsoinmunización MaternaalefpizarnikÎncă nu există evaluări
- Guia de Practica Clinica Convulsiones Neonatales - 2010Document15 paginiGuia de Practica Clinica Convulsiones Neonatales - 2010Sofia Alcalntara RuizÎncă nu există evaluări
- Artículo Original: Arch. Med. Urgen. MexDocument6 paginiArtículo Original: Arch. Med. Urgen. Mexomar gonzalezÎncă nu există evaluări
- PREMATUREZDocument10 paginiPREMATUREZJuliana AgueroÎncă nu există evaluări
- Trastornos Hipertensivos Del Embarazo-JbDocument21 paginiTrastornos Hipertensivos Del Embarazo-JbAlejandro AponteÎncă nu există evaluări
- Asfixia NeonatalDocument18 paginiAsfixia NeonatalCielo FernándezÎncă nu există evaluări
- 248GRRDocument10 pagini248GRRalexbyfofy1Încă nu există evaluări
- Hidrops FetalDocument4 paginiHidrops FetalXimena Acero100% (2)
- Hemorragia Cerebral 1 PDFDocument4 paginiHemorragia Cerebral 1 PDFBiiancaRodriguezÎncă nu există evaluări
- PolihidramniosDocument11 paginiPolihidramniosLalyMendezGuerraÎncă nu există evaluări
- Policitemia NeonatalDocument6 paginiPolicitemia NeonatalIsrael Velástegui VillaÎncă nu există evaluări
- PaeDocument20 paginiPaeVeronica DenisÎncă nu există evaluări
- 10.pediatria 12-04-2021. Polcite, Anemia TraumaDocument31 pagini10.pediatria 12-04-2021. Polcite, Anemia TraumaBri CTÎncă nu există evaluări
- Birth Asphyxia - StatPearls - NCBI BookshelfDocument4 paginiBirth Asphyxia - StatPearls - NCBI BookshelfCandy RevolloÎncă nu există evaluări
- Ensayo PreaclampciaDocument9 paginiEnsayo PreaclampciaJose Jacinto Magaña KaamalÎncă nu există evaluări
- Sindrome de Hipertensión IntracraneanaDocument42 paginiSindrome de Hipertensión Intracraneanajhpg13Încă nu există evaluări
- Lectura Clase 3Document71 paginiLectura Clase 3ricardoÎncă nu există evaluări
- Policitemia NeonatalDocument20 paginiPolicitemia NeonatalMarco LojaÎncă nu există evaluări
- Hidrops No Inmune1 EspañolDocument17 paginiHidrops No Inmune1 EspañolPatricia RodriguezÎncă nu există evaluări
- Pae de Infectologia TerminadoDocument9 paginiPae de Infectologia TerminadoRominaÎncă nu există evaluări
- Encefalopatia Hipoxico IsquemicaDocument16 paginiEncefalopatia Hipoxico IsquemicaVictor Hernandez100% (1)
- Asfixia Perinatal PDFDocument19 paginiAsfixia Perinatal PDFjulia_madeÎncă nu există evaluări
- Hemorragia IntraventricularDocument22 paginiHemorragia IntraventricularCharles Edwar Padilla GálvezÎncă nu există evaluări
- POLICITEMIADocument3 paginiPOLICITEMIAAnayely PabloÎncă nu există evaluări
- POLICITEMIADocument3 paginiPOLICITEMIAAnayely PabloÎncă nu există evaluări
- POLICITEMIADocument3 paginiPOLICITEMIAAnayely PabloÎncă nu există evaluări
- Sindrome de HELLP, REVISIÓN DE ARTICULOS Y CASOS CLINICOSDocument9 paginiSindrome de HELLP, REVISIÓN DE ARTICULOS Y CASOS CLINICOSLorena GonzalezÎncă nu există evaluări
- DPPNIDocument31 paginiDPPNICristina Niño GuerreroÎncă nu există evaluări
- Manejo Anestésico Del Síndrome HellpDocument9 paginiManejo Anestésico Del Síndrome HellpEva Garcia MartinezÎncă nu există evaluări
- Shock Séptico en PediatríaDocument29 paginiShock Séptico en PediatríaChristian Esteban Pérez PulgarÎncă nu există evaluări
- Informe de Cuidados en Enfermería, Revisión de Su Situación ActualDocument10 paginiInforme de Cuidados en Enfermería, Revisión de Su Situación Actualcquiñones_43Încă nu există evaluări
- MicosisDocument11 paginiMicosisMassiel AlzamoraÎncă nu există evaluări
- Julio Eslava - Emo - Preventis - 02.03.19Document19 paginiJulio Eslava - Emo - Preventis - 02.03.19Anonymous ldjhGfVÎncă nu există evaluări
- Examen Clínico Sistema Nervioso SemiologiaDocument70 paginiExamen Clínico Sistema Nervioso Semiologiafederico ferreyraÎncă nu există evaluări
- A08v24n4 PDFDocument4 paginiA08v24n4 PDFMarjorie Agui CamposÎncă nu există evaluări
- Monografía Técnicas de Radiología Aplicables en Odontología - UDABOL ODONTOLOGÍADocument22 paginiMonografía Técnicas de Radiología Aplicables en Odontología - UDABOL ODONTOLOGÍAAlex OvandoÎncă nu există evaluări
- GlomerulonefritisDocument23 paginiGlomerulonefritisNamiMonkeyÎncă nu există evaluări
- WOBENZYMDocument3 paginiWOBENZYMcbrs100% (1)
- Codigo RojoDocument16 paginiCodigo RojoYameiris VegaÎncă nu există evaluări
- 38.-Cuidados Post MortemDocument4 pagini38.-Cuidados Post MortemMelanie AnnelÎncă nu există evaluări
- Gastritis ExponerDocument14 paginiGastritis ExponerKarina Mamani RomeroÎncă nu există evaluări
- Caso ClinicoDocument16 paginiCaso ClinicoJoaquinÎncă nu există evaluări
- Catarata y LenteDocument31 paginiCatarata y LentequirolillaÎncă nu există evaluări
- TEC y TRM Básico Dra. Larrachea F.Document76 paginiTEC y TRM Básico Dra. Larrachea F.Dorita CristinaÎncă nu există evaluări
- Aspectos Generales de La Entrevista de DevolucionDocument2 paginiAspectos Generales de La Entrevista de DevolucionSil Blue100% (2)
- Glaucoma OficialDocument6 paginiGlaucoma OficialAndres Shapiro TarantoÎncă nu există evaluări
- Historia Natural (Reparado)Document33 paginiHistoria Natural (Reparado)Yonatan Alexis Resendiz Lopez71% (7)
- FibromialgiaDocument17 paginiFibromialgiaYenyBlueÎncă nu există evaluări
- Sindrome de HellpDocument4 paginiSindrome de HellpJosue Ivan Aragon100% (1)
- DX Diferencial MeningitisDocument10 paginiDX Diferencial MeningitisalexcaztÎncă nu există evaluări
- Transporte de PacientesDocument26 paginiTransporte de Pacientessh3yminÎncă nu există evaluări
- Principios Quirurgicos.Document3 paginiPrincipios Quirurgicos.Alexa Yameli PÎncă nu există evaluări
- Tac y RM de AbdomenDocument42 paginiTac y RM de Abdomentuquito tuquinÎncă nu există evaluări
- Modelo Multimodal de LazarusDocument5 paginiModelo Multimodal de LazarusEstrellaQC100% (1)
- Glosario Psiquiatría 1Document3 paginiGlosario Psiquiatría 1Erikita Coello VeraÎncă nu există evaluări
- ForunculosisDocument13 paginiForunculosisBlanquis BonniÎncă nu există evaluări
- Pruebas Del EstomagoDocument2 paginiPruebas Del EstomagoAleska VegaÎncă nu există evaluări
- Sindrome Guillain BarreDocument8 paginiSindrome Guillain BarreNataly Jara OñateÎncă nu există evaluări
- Santacruz de TenerifeDocument146 paginiSantacruz de TenerifethoralÎncă nu există evaluări
- Guia TuberculosisDocument43 paginiGuia TuberculosisPao DuranÎncă nu există evaluări