Documente Academic
Documente Profesional
Documente Cultură
Fileshare - Ro - Embrio 1
Încărcat de
Ruxandra Dosuleanu0 evaluări0% au considerat acest document util (0 voturi)
175 vizualizări83 paginiTitlu original
fileshare.ro_embrio 1
Drepturi de autor
© Attribution Non-Commercial (BY-NC)
Formate disponibile
PPT, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Attribution Non-Commercial (BY-NC)
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
175 vizualizări83 paginiFileshare - Ro - Embrio 1
Încărcat de
Ruxandra DosuleanuDrepturi de autor:
Attribution Non-Commercial (BY-NC)
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 83
EMBRIOLOGIE GENERALĂ
Anatomia dezvoltării se ocupă cu apariţa şi
dezvoltarea organismului uman, fiind un proces
complex care cuprinde: filogenia (filogeneza), adică
apariţia şi evoluţia istorică a omului prin procesul de
hominizare şi ontogenia (ontogeneza), care cuprinde
toate transformările organismului uman de la
fecundaţie şi până la moarte.
Embriologia este ştiinţa biologică, parte a
ontogenezei, care studiază dezvoltarea fiinţei vii de la
originea ei, adică din momentul formării zigotului şi
până la realizarea unui produs viabil şi expulzarea lui
din organismul matern.
Modul și cursul reproducerii
Reproducerea sau înmulțirea este sexuată sau gametică, datorită
diferențierii sexuale a organelor genitale
Viviparitatea caracterizează modul de reproducere la mamifere,
deoarece dezvoltarea zigotului are loc în întregime în uterul
matern
Reproducerea este dependentă de modificările reproductive care
au loc în organele genitale feminine(cycli genitales femini),
pentru pregătirea sarcinii și sarcină și în cele masculine(cycli
genitales masculini)
Gametogeneza, ciclul fundamental reproductiv, cuprinde
procesele de formare și maturare ale celulelor sexuale în cursul
ovogenezei și spermatogenezei
Modul și cursul reproducerii
Fertilizarea(fecundația) are loc prin însămânțare
internă, spermiile fiind introduse în tractul
genital feminin prin actul copulării(copulațio),
sau prin însămânțare artificială
Ontogeneza cuprinde toate transformările care
au loc în organism de la fecundație și până la
sfârșitul existenței sale, având o perioadă
prenatală, obiect de studiu al embrilogiei și o
perioadă postnatală
Ciclul ontogenetic prenatal
Perioada gestațională și vârsta conceptului
Etapele perioadei prenatale
Perioada gestațională și vârsta
conceptului
Timpul de gestație are durata de 40 de
săptămâni sau 280 de zile, și este calculată de
la data ultimei perioade menstruale și până la
ziua nașterii
Vârsta conceptului are o durată de 38 de
săptămâni sau 266 de zile și se socotește de la
fecundație și până la naștere
Etapa perioadei prenatele
Perioada preembrionară cuprinde primele 3
săptămâni după fertilizare
Săptămâna I Fertilizarea oului, zigot
Fisiune, Morulă
Blastocit unilaminar
Săptămâna II Blastocit bilaminar
Săptămâna III Blastocit trilaminar
Etapele perioadei prenatale
Perioada embrionară corespunde săptămânilor
3-8, are următoarele etape :
- perioada tubului neural
- periaoada branhială timpurie și ultimă
- perioada mugurilor membrelor(timpurie și
ultimă)
- periaoada buzei segmentare
GAMETOGENEZA
(Gametogenesis)
CICLUL REPRODUCTIV MASCULIN
(Cyclus genitalis masculinus)
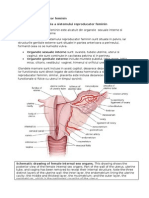
CICLURILE REPRODUCTIVE FEMININE
(Cycli genitales feminini)-Ciclul ovarian
Ciclurile reproductive feminine
Ciclul ovarian
Ciclul menstrual
Ciclul sarcinii
Ciclul mamar
Ciclul ovarian
Începe la pubertate și durează până la menopauză, are o
ritmicitate lunară
Este reglat de neurohormonii hipofizotropi hipotalamici și
gonadoliberine și hormoni gonodotropici ai
adenohipofizei(FSH, LH)
Fazele ciclului ovarian și durata acestora la un ciclu menstrual
de 28 zile sunt :
Faza ovogenetică Gametogeneză
Faza foliculară Zilele 1-13
Ovulația Ziua 14
Faza corpului galben Zilele 15-25
Faza de involuție Zilele 26-28
Faza foliculară
La naștere, ovarele conțin aproximativ 400000 de
foliculi promordiali, formați dintr-un ovocit
primar, înconjurat de un singur strat de celule
foliculare epiteliale(numite celule granuloase)
După o perioadă de latență, doar 300-400 de
foliculi primordiali se vor maturiza(de la
pubertate la menopauză)
Maturizarea are loc prin trei stadii succesive,
desfășurându-se concomitent cu faza ovogenetică
Foliculul primar
Evoluează din foliculul primordial sub acțiunea FSH
Are formă sferoidală plină(stadiu folicular preantral) format de
un ovocit primar înconjurat de celule granuloase proliferative
devenite multistratificat dispuse
Celulele granuloase secretă un material amorf polizaharidic, care
formează în jurul ovocitului o mebrană refractilă semipermeabilă
cu capacități de transport activ, numită zona pelucida
Deși activați mai mulți foliculi primordiali(5-15), doar unul va
ajunge folicul primar(folicul dominant) cu excepția sarcinilor
gemelare dizigotice. Restul foliculilor vor involua devenind
atrezici(folliculus atreticus)
Foliculul secundar
Foliculul secundar devine cavitar prin confluența micilor spații formate în
interior(stadiu antral). Cavitatea excentrică formează antrul folicular și
conține un lichid gelatinos, glicoproteine și rezerve de estrogeni(liquor
follicularis)
Ovocitul primar este mai voluminos, se află excentric într-o grămadă de
celule granuloase, formând în interiorul foliculului o proeminență
excentrică(cumulus oophorus)
Celulele granuloase adiacente ovocitului sunt dispuse radiar în jurul
acestuia sub formă de coroană(corona radiata)
Stroma ovarului se diferențiază în două teci foliculare :
- teaca internă formată din celule secretorii(endocrinocite tecale) ce
sintetizează estrogenii
- teaca externă este densă fibroconjunctivă
Foliculul terțiar matur
Foliculul terțiar(folicul Graaf) corespunde
stadiului folicular preovulator
Are dimensiuni mari(15-25 mm), antrul folicular
este larg, cu cantitate crescută de lichid folicular
Ovocitul primar devine secundar, trecând prin
prima sa diviziune miotică
În stratul celulelor tecale se inițiază luteinizarea și
producerea progesteronului
Ciclul ovarian
Ovulația
Pe suprafața foliculului terțiar apare o arie avasculară,
numită stigmă foliculară, locul de rupere a tecilor foliculare
Ovulația este procesul de expulzare a ovocitului secundar,
împreună cu lichidul folicular din foliculul matur, lunar
eliminându-sealternativ câte un ovocit din cele două
ovare(ovulație uniovulară)
Ovulația are loc sub influența factorilor locali și
extragonadali ca : creșterea LH, creșterea presiunii
intrafoliculare, acțiunea dehiscentă a enzimelor
proteolitice, secreție de prostaglandine, vasodilatație locală
Ovulația
Ovulul ovulat este format din ovocitul
secundar aflat după prima diviziune meiotică,
împreună cu cuvertura protectivă(zona
pellucida, corona radiata), desprins de pe
cumulus oophorus și devine liber
Faza luteală
Foliculul rezidual dehiscent, prin procesul de
luteinizare se transformă în corp galben(corpus
luteum)
Celulele granuloase acumulează luteină(pigment
lipidic galben) și devin celule luteale secretante de
progesteron
Celulele tecii interne contribuie la formarea corpului
galben și la secreția altor steroizi decât progesteronul
Procesul de luteinizare și formare a corpului galben are
loc sub acțiunea hormonului LH
Faza luteală
În cazul fertilizării ovocitului, corpul galben
persistă, continuă să crească ocupând aproape
jumătate din suprafața ovarului, și devine corp
galben de gestație sub efectul gonadotropinei
corionice, secretat de trofoblastul embrionului
în dezvoltare. Secretă progesteron până la
sfârșitul lunii a 4-a protejând sarcina până la
stabilirea secreției placentare de progesteron
Faza de involuție
Dacă nu are loc fertilizarea, corpul galben
involuează și încetează secreția de
progesteron(corpus luteum menstruationis)
Corpul luteal de menstruație suferă o acțiune
luteolitică și regresează în cicatrice fibrotică,
denumită corp albicios(corpus albicans)
Se declanșează o nouă fază de maturare
foliculară
Ciclul menstrual
Endometrul sub influența hormonilor ovarieni,
începând de la pubertate și până la menopauză
este pregătit pentru implantarea ovulului
fertilizat
Modificările endometrului sunt ciclice, cu o
durată de aproximativ 28 de zile, desfășurate
în patru faze
Faza foliculară Zilele 5-14
Faza luteală Zilele 15-27
Faza ischemică Ziua 28
Faza menstruală Zilele 0-4
Faza foliculară
Denumită și faza proliferativă, începe la
sfârțitul fazei menstruale precedente, sub
influența estrogenilor foliculari, și durează până
ce foliculul ovarian ajunge în stadiul de
preovulație
Stratul superficial al endometrului se reface din
stratul bazal profund, nedescuamat și crește în
grosime de la 1 la 5 mm, datorită proliferării și
alungirii glandelor endometriale
Faza luteală
Numită fază secretorie, sau pregestațională începe
după ovulație sub influența progesteronului produs de
corpul galben, având o durată de aproximativ 13 zile
Endometrul crește în grosime la 7 mm, glandele
endometriale se arborizează, lumenul lor conține
secreții, iar în celulele epiteliale se acumulează
glicogen
Arterele endometrului, numite artere spiralate sunt
lungi helicoidale, dispuse paralel cu glandele
Faza ischemică
Faza premenstruală începe cu o zi înaintea
menstruației dacă ovocitul nu a fost fertilizat și
corpul galben regresează
Staza sanguină și vasoconstricția determină
ischemia stratului funcțional endometrial,
acesta este pregătit astfel pentru descuamare
Faza menstruală
Stratul funcțional superficial cu modificări
degenerative al endometrului se descuamează,
eliminându-se cu sângerare concomitentă,
hemoragie denumită menstruație
Din ziua a 4-a a faxei menstruale începe
regenerarea endometrului din stratul bazal
proliferativ, și o nouă fază foliculară
Ciclul menstrual
Ciclul sarcinii
Sarcina este periaoada vieții materne caracterizată prin purtarea
conceptului de la fecundația ovulului și până la naștere
Perioada gestației cuprinde două etape :
1. Periaoada tubară, etapa de trecere a conceptului prin trompa uterină,
în medie 3 zile
2. Perioada uterină, timpul petrecut de concept în cavitatea uterină. Are
trei faze :
- faza de preimplantare, corespunde zilelor 4-5 de la fecundație,
conceptul aflându-se liber în cavitatea uterină
- faza de implantare, în zilele 6-8 de la fecundație, conceptul se fixează
în interstițiul mucoasei cavității uterine
- faza placentară, caracterizată prin formarea și prezența placentei
Ciclul mamar
Glanda mamară inactivă devine funcțională în sarcină și lactație
Faza proliferativă, constă în proliferarea și alungirea acinilor și
canalelor glandulare, sub influența estrogenilor ovarieni
Faza colostrală începe în a doua perioadă a sarcinii și durează câteva
zile după naștere, produsul secreției este colostrul
Faza lactiferă se caracterizează prin dilatare sacciformă a acinilor
glandulari și secreție de lapte indusă de prolactină
După perioada de lactație glanda regresează și revine la faza inactivă
Faza de involuție este strofierea epiteliului glandular mamar, după
menopauză
Gametogeneza
Este procesul de formare și maturizare a celulelor sexuale
sau germinale prin ciclul spermatogenetic și ovogeneză
Gametogeneza conservă la generețiile succesive formula
cromozomială specifică cariotipului uman de 46 de
cromozomi, alcătuiți din 44 de autosomi și 2
gonosomi(gonosomul X feminin și gonosomul Y masculin).
Sexul feminin 44+XX, sexul masculin 44+XY
Meioza este diviziunea indirectă specifică celulelor sexuale
ce determină reducerea formulei cromozomiale diploide(46)
la formula haploidă(23), diploidia restabilindu-se în zigotul
format
Meioza
Meioza se desfășoară în două faze succesive de
maturație :
Diviziunea meiotică primară sau diviziune reducțională
Diviziunea meiotică secundară sau egală
Consecințele meiozei sunt :
- reducerea cromozomilor la formula haploidă
- o nouă combinație genetică în cromozomii haploizi
- stabilirea gonosomului în gameți(ovocitul gonozom
X, spermiile gonosom X sau Y)
Diviziunea meiotică primară
Are o profază lungă, subdivizată în 5 faze ce se
caracterizează prin :
Sinteză crescută de ADN și duplicarea(replicarea)
cromozomilor în cîte două cromatide
Cromozomii omologi se unesc prin conjugare, formând
cromozomi bivalenți cu garnitură cromozomială tetraploidă(4
cromatide=92 cromozomi), suficientă pentru formarea în
total a 4 gameți haploizi
Cromozomii bivalenți devin aderenți, formând chiasme prin
care au loc schimburi reciproce de gene pentru recombinații
în formule genetice ale gameților haploizi
Diviziunea meiotică primară
În anafază, spre fiecare pol celular se
deplasează un număr haploid de cromozomi,
rezultând din fiecare gametocit
diploid(primar), doi gameți
haploizi(secundari).
În spermatogeneză rezultă doi spermatociți
secundari, în ovogeneză un ovocit secundar și
primul globul polar
Diviziunea meiotică secundară
Se desfășoară asemănător unei mitoze
obișnuite, menținând formula haploidă și în
celulele sexuale nou formate
În ciclul spermiogenic, meioza secundară are
loc imediat după prima diviziune meiotică
În ciclul ovogenetiv, meioza secundară devine
completă numai în cazul fertilizării ovulului
ovulat
Ciclul spermatogenetic
Precursorii celulari ai ciclului sunt endoblaști cu
origine în peretele sacului vitelin și migrați în
săptămânile 3-5 în creasta gonadală
În creasta gonadală celulele sunt denumite celule
germinale primordiale, care prin proliferare
devin spermatogonii
Spermatogoniile sunt celule sferice de talie
mijlocie, prezente într-un număr mare în gonada
masculină embrionară
Ciclul spermatogenic
Ciclul spermatogenic are 2 faze :
- spermatogeneza, transformarea
spermatogoniilor în spermatocite(I și II), apoi
spermatide, prin mitoze și meioze
- spermiogeneza, transformarea spermatidelor
în spermatozoizi(spermii), fără diviziuni
celulare, prin citodiferențiere
Spermatogeneza
Spermatogoniile înainte de pubertate(începând din
viața fetală) sunt prezente în stare de repaus. La
pubertate se multiplică prin mitoze(faza de
multiplicare), multiplicarea lor continuând toată viața.
Spermatogoniile A formează celule de rezervă ale
ciclului, din care vor rezulta spermatogoniile B
Spermatogoniile B formate prin diviziunile mitotice
ale spermatogoniilor A vor crește fără a se divide(fază
de creștere), devenind spermatocite primare.
Spermatogeneza
Spermatocitul primar are formula cromozomială
diploidă, trece printr-o profază de 21 zile și prin
diviziune meiotică primară reducțională vor rezulta 2
spermatociți secundari haploizi.
Spermatocitul secundar prezintă formula
cromozomială haploidă de 22 autosomi și un gonosom
X sau gonosom Y(heterogameție masculină). Prin
meioza secundară egală va rezulta spermatida
În spermatogeneză, dintr-un spermatocit primar se
formează 2 spermatociți secundari și 4 spermatide
Spermiogeneza
Se desfășoară fără diviziuni celulare, prin citodiferențiere
Spermatida, celulă rotundă și imobilă se va converti în
spermatozoid, celulă fuziformă, flagelată, mobilă
- nucleul spermatidei devine condensat și alungit,
configurând capul spermiei
- Complexul Golgi devine acrozomul spermiei
- Mitocondriile formează o teacă spiralată la baza flagelului
cu rol energetic în cinetica flagelară
- Din centriolul spermatidei va rezulta flagelul spermiei
CICLUL REPRODUCTIV
MASCULIN
Ovogeneza
Celule primordiale migrate din peretele sacului vitelin în creasta
gonadală, în perioada fetală timpurie proliferează devenind
ovogonii
Ovogoniile sunt înconjurate de foliculi corticali primordiali ai
ovarului fetal devenite ovocite primare
Ovocitele primare în perioada fetală ating un număr de câteva
milioane. Prenatal numărul lor scade sub un milion într-un ovar,
iar la pubertate rămân 400000, restul degenerează
Ovocitele primare, cu formulă cromozomială diploidă încep
profaza meiozei I la naștere și rămân în această fază până la
pubertate, deoarece celulele foliculare secretă un hormon
inhibitor al maturației ovocitare.
Ovogeneza
Într-un ciclu menstrual, între pubertate și menopauză deobicei un singur ovocit
primar va continua diviziunea meiotică primară. Majoritatea ovocitelor primare
rămân în foliculii ovarieni până la climacteriu în profaza meiozei I, apoi
degenerează.
Ovogeneza
Ovocitul primar termină divizunea meiotică primară înaintea
ovulației rezultând:
Ovocitul secundar (ovocytus secundarius) cu formula cromozomială
haploidă (22 + X) și cu întreaga cantitate de citoplasmă a ovocitului
primar.
Primul globul polar (corpus polare primum) sau polocitul I, de talie
mică, fără citoplasmă, iar nucleul cu garnitura cromozomială haploidă.
Ovocitul secundar expulzat prin ovulație (ovul ovulat) se află
înaintea diviziunii meiotice secundare. Meioza II devine
completă numai în cazul fertilizării, în ovulul fertilizat,
rezultând și nu al doilea globul polar (corpus polare
secundum), sau polocitul II.
Ovogeneza
Fazele ciclului ovarian (faza ovogenetică și cea foliculară)
sunt concomitente, sub următorul raport:
Foliculii primari și secundari conțin ovocitele primare în
profaza meiozei I
Foliculul terțiar matur conține ovocitul secundar și primul
globul polar, diviziunea meiotică fiind încheiată.
În ovulație, ovulul ovulat se află la începutul meiozei II
care se termină în ovulul fertilizat.
În ovogeneză dintr-un singur ovocit primar se dezvoltă un
singur ovul matur și 2 (3) globuli polari.
Spermatozoidul
Este celulă flagelată, cu lungimea de 50-60 microni,
formată din cap, gât și flagel.
Capul, de formă eliptică (elicoidală) este format din
nucleu cu garnitura cromozomială haploidă (22 + X
sau 22 + Y) și acrozom (acrosoma) sau
“perforatorium”, coif în porțiunea apicală, cu
conțoinut de enzime proteolitice.
Gâtul este segmentul scurt, de legătură (pars
conjugens), între cap și coadă, cu rol de articulație
între acestea.
Spermatozoidul
Coada sau flagelul (flagellum) are 40-50 microni și trei
părți.
Parte intermediară, conține un filament axial
(axonema sau filamentum axiale) în jurul căruia se
dispune o teacă mitocondrială în spirală, avănd rol
energetic în cinetica cozii.
Partea principală, cea mai lungă, porțiune a
flagelului conține axonema învelită în teacă fibroasă.
Partea terminală a cozii este formată de axonoma
descoperită (fără teacă fibroasă).
Spermatozoidul
Spermia devine mobilă în ductul deferent, făcând
mișcări rotatorii contra curent, cu o viteză de
deplasare de 2-3 mm pe minut în tractul genital
feminin.
Durata de viață a spermiilor este de câteva
săptămâni în testicul; în tractul genital feminin
1-2 zile. Temperatura peste 28 grade C și mediul
acid (secreția vaginală are pH=4) diminuă viața
spermiilor.
CICLUL REPRODUCTIV
MASCULIN
Ovulul
Cea mai mare celulă a corpului uman care are
diamentrul de 150 microni, este ovocitul
secundar matur, format:
Nucleu rotund aflat central sau excentric, cu
formulă cromozomială haploidă (22 + X).
Ovoplasmă, formată din citoplasma propriu-zisă și
deuteroplasmă, sau citoplasmă nutritivă (vitellus,
lecit), în cantitare mică (ovul oligolecital).
Ovolema, membrană celulară plasmatică.
Ovulul
Ovulul matur în foliculul terțiar și cel ovulat (ovum ovulatum)
are următoarele învelișuri:
Ovolema,
Zona pellucida în jurul membranei plasmatice produs al
celulelor foliculare,
Corona radiata, învelișul extern de celule foliculare din
cumulus oophorus.
Spațiul perivitelin este situat între ovolemă și zona pellucida și
conține primul (la ovulul fertilizat) și al doilea globul polar.
Ovulul
In perioada reproductivă a femeii din numărul de
400.000 ovocite primare doar 400 ajung la maturitate,
celelalte degenerează (devin atretice). Ocazional un
folicul ovarian poate conține 2-3 ovocite primare.
Ovulul ovulat rămâne viabil în tractul genital feminin
și capabil pentru fertilizare aproximativ 24 de ore.
Maturizarea ovulului și ovulația poate fi inhibată prin
contracepție hormonală (inhibarea secreției LH).
Fertilizația
Este procesul de pătrundere și unire a spermiei cu ovulul și
formarea zigotului (zygota).
Fertilizația are loc în treimea laterală a tubei uterine unde sunt
transportate spermiile și ovulul.
Spermiile din vagin ajung în tuba uterină în căteva zeci de
minute, prin motilitate flagelară și contracțiile peristaltice
ale uterului și tubei.
Ovulul ovulat este dirijat din cavitatea peritoneală în tuba
uterină prin acțiunea ciliară a fimbriilor tubare. Rămâne
fecundabil aproximativ 24 de ore, apoi degenereză.
Fertilizația
Fertilizația la om este monospermică (monospermia)
realizăndu-se de o singură spermie. Extrem de rară
este dispermia prin penetrarea simultană a două
spermii în ovul (embrion cu 69 cromozomi)
Fertilizația
Fertilizația are următoarele cursuri:
1) Prin însămânțare internă naturală (prin copulație),
2) Prin însămânțare artificială (în sterilitate) spermiile prelevate
sunt inoculate în tractul genital feminin, fecundația
realizându-se in vivo.
3) Fertilizare in vitro, ovocitul prelevat este fertilizat cu spermiile
recoltate în condiții de laborator și ținut în mediu de cultură
până la termen.
4) Superfecundația (superfecundatio) constă în fecundația
simultană
a mai multor ovule ovulate, rezultând mai mulți zigoți și
sarcină gemelară multiplă (ex. dizigotică).
Penetrația spermiei
Penetrația prin corona radiata, prima fază a fertilizării
are loc prin disperzarea celulelor coroanei radiate la
locul de fixare a spermiei fertilizante, sub acțiunea
hialuronidazei acrosomiale.
Penetrația prin zona pellucida, a doua fază a fertilizării,
are loc prin activitatea proteolitică (zona lizina).
Fuziunea membranelor plasmatice ale spermiei și
ovulului, este a treia fază a fertilizării. Spermia
pătrunde în citoplasma ovulului împreună cu coada,
care apoi se detașează și degenerează.
Reacția ovulului la penetrație
1) Membrana plasmatică sub influența unei enzime acrosomiale
(neuraminidaza) va forma o barieră impermeabilă
(membrana de fertilizație) pentur celelalte spermii, ale căror
penetrații astfel sunt blocate.
2) Ovocitur secundar imediat după penetrația spermiei va
finaliza meioza secundară, devenind ovul matur și rezultând
al doilea globul polar care se va dispune în spațiul perivitelin
împreună cu primul.
3) Se declanșează o activitate metabolică intensă, necesară
pentru evenimentele consecutive fertilizării.
Consecințele fertilizării
1) Nucleul spermiei și cel al ovulului, denumiți pronucleul
masculin și pronucleul feminin se unesc (singamie sau
amfimixie) și va rezulta singurul nucleu diploid al zigotului.
2) Pronucleii (ambii haploizi) își dedublează (replică)
cantitatea de ADN și după unire vor reface numărul diploid
de cromozomi în nucleul zigotului, care se organizează
pentru diviziunile mitotice următoare.
3) Se stabilește sexul cromozomial sau genetic, sperma
fecundată (X sau Y) avănd rol determinant. Sexul feminin
are formula 44+X, iar sexul masculin formula 44+Y.
Consecințele fertilizării
4) Se transmit caracterele ereditare și un potențial de
recombinație genetică nouă (genotipul) prin
materialul genetic patern și matern al zigotului.
5) Se formează ovulul fertilizat (ovum fertilizatum)
alcătuit din:
• Pronucleul masculin și pronucleul feminin.
• Globulul polar (polocitul) I și II.
• Centriolul spermiei (din gâtul acestuia) devenit
centriol al ovulului pentru fusul de diviziune al
zigotului.
Consecințele fertilizării
6) Fertilizația inițiează formarea zigotului și
declanșează procesul de fisiune al acestuia.
7) Zigotul (zygota) sau “oul” este ovulul fertilizat
împrejmuit de zona pellucida, avănd un nucleu
diploid (nucleus zygoticus), format din fuziunea
(conjugarea) pronucleilor și diametre care nu
depășesc pe cele ale ovulului. Particulele zigotului
sunt reorganizate cu potențialități distincte
(polaritate).
FERTILIZAŢIA
Fenomenul de contopire a celor doi pronuclei se numeşte
singamie sau amfimixie. Astfel oul fertilizat se transformă în
zigot (Zygota) prin fenomenul de zigoză (Zygosis).
S-ar putea să vă placă și
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- Aparatul Genital FemininDocument5 paginiAparatul Genital FemininTaceaÎncă nu există evaluări
- Fiziologia Ciclului EstralDocument11 paginiFiziologia Ciclului EstralIoana PandurÎncă nu există evaluări
- Subiecte RezolvateDocument16 paginiSubiecte RezolvateNarcisa LazărÎncă nu există evaluări
- PSICOLOGIA ȘI DISTURBAREA COPIILOR LA VÂRSTĂ EVOLUTIVĂ: ce sunt și cum funcționeazăDe la EverandPSICOLOGIA ȘI DISTURBAREA COPIILOR LA VÂRSTĂ EVOLUTIVĂ: ce sunt și cum funcționeazăEvaluare: 5 din 5 stele5/5 (1)
- Aparatul Reproducător FemininDocument9 paginiAparatul Reproducător FemininDanÎncă nu există evaluări
- EmbriologieDocument3 paginiEmbriologieSzakál Timea-BlankaÎncă nu există evaluări
- Gametogeneza: Unele Celule Germinale Sunt Sechestrate De-A Lungul Căii de Migrare Şi Pot Forma Tumori (De Ex. Teratoame)Document64 paginiGametogeneza: Unele Celule Germinale Sunt Sechestrate De-A Lungul Căii de Migrare Şi Pot Forma Tumori (De Ex. Teratoame)Delia ElenaÎncă nu există evaluări
- Fizeologia Org - GenitDocument22 paginiFizeologia Org - GenitAlex BelinschiiÎncă nu există evaluări
- Partea IDocument15 paginiPartea ILorena mihaliÎncă nu există evaluări
- Curs 2 EmbriologieDocument8 paginiCurs 2 EmbriologieIustin Stefan CanteaÎncă nu există evaluări
- Curs EmbriologieDocument41 paginiCurs Embriologiecorneliaana100% (2)
- EMBRIOLOGIE Curs 1Document4 paginiEMBRIOLOGIE Curs 1Elena Toc100% (1)
- OVOGENEZADocument3 paginiOVOGENEZAAnca NegrilaÎncă nu există evaluări
- AnatomieDocument6 paginiAnatomieEcaterina BeldieÎncă nu există evaluări
- Embriologie Si Genetica UmanaDocument18 paginiEmbriologie Si Genetica Umanalilkillah100% (2)
- Curs Anatomie 2Document7 paginiCurs Anatomie 2Andreea DraghiciÎncă nu există evaluări
- Curs 2 Anatomie EmbriologieDocument6 paginiCurs 2 Anatomie EmbriologieAndreea DraghiciÎncă nu există evaluări
- Fiziologia Sistemului ReproducatorDocument15 paginiFiziologia Sistemului ReproducatornicolaeÎncă nu există evaluări
- Female Reproductive SystemDocument58 paginiFemale Reproductive SystemSamuel BodoarcaÎncă nu există evaluări
- Gon AdeleDocument11 paginiGon AdeleK1llaM0njaroÎncă nu există evaluări
- Embriologie 21.11.2023Document6 paginiEmbriologie 21.11.2023Andreea Mihaela CiobanuÎncă nu există evaluări
- Ciclul OvarianDocument3 paginiCiclul OvarianMariana VidaicuÎncă nu există evaluări
- Obstetrica - GinuskaDocument29 paginiObstetrica - GinuskaFlorinÎncă nu există evaluări
- Anatomia Si Fiziologia Aparatului Genital FemininDocument8 paginiAnatomia Si Fiziologia Aparatului Genital FemininMelinda BaloghÎncă nu există evaluări
- Georgiana DumitruDocument46 paginiGeorgiana DumitruGeorgiana DÎncă nu există evaluări
- LP 1, An 1 Sem IDocument62 paginiLP 1, An 1 Sem IRaducu StefanÎncă nu există evaluări
- AnatomieDocument18 paginiAnatomieMohammad Al-SbaihÎncă nu există evaluări
- Aparatul Reproducator FemininDocument12 paginiAparatul Reproducator FemininBeatrice AvramÎncă nu există evaluări
- Celula Sexuala Feminina...Document3 paginiCelula Sexuala Feminina...Hribanas Madalina StefanaÎncă nu există evaluări
- Curs 1 MGDocument20 paginiCurs 1 MGAnna DianaÎncă nu există evaluări
- Reglarea Ciclului Menstrual. Dereglările Acestuia, SUA, DismenoreeaDocument66 paginiReglarea Ciclului Menstrual. Dereglările Acestuia, SUA, DismenoreeaAnişoara FrunzeÎncă nu există evaluări
- Curs 1 Embriologie PDFDocument32 paginiCurs 1 Embriologie PDFConstantin CornelÎncă nu există evaluări
- Aparatul ReproducătorDocument6 paginiAparatul ReproducătorLuminita GhileÎncă nu există evaluări
- Fiziologia Genito MamaraDocument5 paginiFiziologia Genito MamaraAlinaMateiÎncă nu există evaluări
- Gineco FecundatieDocument5 paginiGineco Fecundatiegeorgi07clÎncă nu există evaluări
- Nursing Comunitar Mama Si Copilul - MamaDocument106 paginiNursing Comunitar Mama Si Copilul - MamaCorina HrişcencoÎncă nu există evaluări
- Obs FizDocument39 paginiObs FizRoxana VerdeataÎncă nu există evaluări
- 1.3 Ciclul MenstrualDocument6 pagini1.3 Ciclul MenstrualKattyXDÎncă nu există evaluări
- Curs 6 Aparat Genital Feminin Martie 2020Document6 paginiCurs 6 Aparat Genital Feminin Martie 2020Delia CristeaÎncă nu există evaluări
- Embriologie Și GeneticaDocument6 paginiEmbriologie Și GeneticaCătălina MariaÎncă nu există evaluări
- Curs 8 FiziologieDocument7 paginiCurs 8 FiziologieAlexa MacoveiÎncă nu există evaluări
- Curs 2embriogenezaDocument9 paginiCurs 2embriogenezaLucia TrascaÎncă nu există evaluări
- Sistemul ReproducatorDocument13 paginiSistemul ReproducatorGabriela PetreÎncă nu există evaluări
- 1.curs Gametogeneza Fecundatie LungDocument33 pagini1.curs Gametogeneza Fecundatie LungValentin DÎncă nu există evaluări
- Lucrare GeneticaDocument4 paginiLucrare GeneticaRadu GaliceanuÎncă nu există evaluări
- Functia Dubla A OvaruluiDocument6 paginiFunctia Dubla A OvaruluiClaume70Încă nu există evaluări
- C1 - Celulele SexualeDocument16 paginiC1 - Celulele SexualeDaniel PasnicuÎncă nu există evaluări
- Embriologie - Si GeneticaDocument6 paginiEmbriologie - Si GeneticaTorok E. TiborÎncă nu există evaluări
- Rezumat Embriologie Si GeneticăDocument5 paginiRezumat Embriologie Si GeneticăIna NechiforÎncă nu există evaluări
- Celulele SexualeDocument2 paginiCelulele SexualeAlina Alina100% (1)
- OVOGENEZADocument18 paginiOVOGENEZAprofesorembriologieÎncă nu există evaluări
- LP 1 Embriologie (Integral)Document74 paginiLP 1 Embriologie (Integral)Maria IordacheÎncă nu există evaluări
- Notiuni Generale de EmbriologieDocument16 paginiNotiuni Generale de EmbriologieDanaÎncă nu există evaluări
- Referat BiologieDocument18 paginiReferat BiologiedaianaelenazahariaÎncă nu există evaluări
- Obstetrica FiziologicaDocument53 paginiObstetrica FiziologicaStan Lidia AlinaÎncă nu există evaluări
- Obstetrica FiziologicaDocument53 paginiObstetrica FiziologicaKruppa Adrian GabrielÎncă nu există evaluări