Documente Academic
Documente Profesional
Documente Cultură
Scurt Istoric Al Afectiunii
Încărcat de
Nico Dobrean0 evaluări0% au considerat acest document util (0 voturi)
18 vizualizări2 paginiTitlu original
Scurt istoric al afectiunii
Drepturi de autor
© © All Rights Reserved
Formate disponibile
DOCX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
18 vizualizări2 paginiScurt Istoric Al Afectiunii
Încărcat de
Nico DobreanDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 2
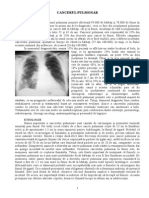
SCURT ISTORIC AL AFECȚIUNII
Cancerul bronhopulmonar (CBP) a devenit la sfârşitul secolului XX
una din principalele cauze mondiale de deces, cauză care însă, poate fi
prevenită.
CBP este o tumoră de extremă gravitate, în care semnele clinice apar
tardiv, cu evoluţie asimptomatică în majoritatea cazurilor (7/8 din cazuri).
Mai puţin de 1/3 din cazuri se găsesc la diagnostic într-o etapă terapeutică
utilă, media de supravieţuire este de 6-18 luni şi doar aproximativ 20% din
pacienţi trăiesc mai mult de 1 an. În momentul diagnosticului, 55% dintre
pacienţi se prezintă cu metastaze, circa 30% cu boală avansată loco-regional
şi doar 15% în stadii localizate. În ceea ce priveşte supravieţuirea la 5 ani,
pentru pacienţii cu stadii localizate ale bolii aceasta este de numai 48%,
coborând dramatic la 18% pentru cei cu boală avansată loco-regional şi fiind
practic nulă pentru cei cu boală metastatică.
Rata de supravieţuire la 5 ani pentru toate stadiile este de 15%,
observându-se o creştere faţă de cea din anii ’60 (8%), creştere datorată
progreselor în prevenţie şi tratament. Dar rata de supravieţuire la 5 ani, la
pacienţii în stadiul I, este de aproximativ 70%, respectiv 90% în stadiul IA.
Pacienţii cu rată crescută de supravieţuire sunt cei diagnosticaţi în stadii
precoce, rezecabile, fapt ce indică necesitatea diagnosticului în astfel de
stadii, preclinice şi detecţia, ca şi tratarea, leziunilor preneoplazice.
CBP este mai frecvent la bărbaţi decât la femei, cu un raport B/F de 2-
6/1, raport care tinde să scadă. De asemenea, CBP este mai frecvent în
mediul urban faţă de mediul rural. Vârsta medie la diagnostic este de 50 de
ani la bărbaţi şi peste 60 de ani la femei.
În timp ce principala cauză a CBP este bine cunoscută (fumatul), alte
cauze acţionează sinergic cu aceasta în creşterea riscului (radonul, expunerile
ocupaţionale, poluarea, dieta).
Date noi susţin rolul determinanţilor genetici în riscul de apariţie al
CBP. În timp ce epidemiologia “tradiţională” a stabilit carcinogenitatea
fumului de ţigară, epidemiologia moleculară încearcă să caracterizeze
secvenţa modificărilor moleculare şi celulare care apar pe măsură ce celulele
non-maligne se transformă în celule maligne şi să definească factorii care
determină susceptibilitatea la fumul de ţigară. Biomarkerii expunerii, doza,
susceptibilitatea şi leziunile genetice permit investigaţiilor epidemiologice să
definească căile specifice carcinogenezei umane.
Factorii etiologici în cancerul bronhopulmonar sunt evidenţiaţi în
schema de mai jos.
Fig.1 Factori etiologici in cancerul bronhopulmonar
Din cauza multitudinii de forme histologice şi a necesităţii de a corela
un anumit tip histologic cu un anumit prognostic, Organizaţia Mondială a
Sănătăţii, în 2004, a revizuit clasificarea histologică a tumorilor pulmonare
maligne din 1999. Datorită prognosticului, evoluţiei şi tratamentului diferite,
CBP se clasifică în două grupe majore, cu importanţă clinică practică:
- non small cell carcinoma (NSCLC = carcinomul fără celule mici),
care cuprinde carcinomul scuamos, adenocarcinomul, carcinomul cu celule
mari;
- small cell carcinoma (SCLC = carcinomul cu celule mici).
S-ar putea să vă placă și
- Text LicentaDocument73 paginiText LicentaDavid MariusÎncă nu există evaluări
- Cancerul Bronhopulmonar-ActualitatiDocument64 paginiCancerul Bronhopulmonar-ActualitatiBaran Mihai100% (1)
- Cancerul PulmonarDocument4 paginiCancerul PulmonarLenuta GheorghitaÎncă nu există evaluări
- Cancerul Pulmonar Cu Celule Non Mici2VDocument216 paginiCancerul Pulmonar Cu Celule Non Mici2Vcristina.mazaroaieÎncă nu există evaluări
- Curs 4 Medicină Internă AMG 2 - Cancerul BronhopulmonarDocument12 paginiCurs 4 Medicină Internă AMG 2 - Cancerul BronhopulmonarbubuÎncă nu există evaluări
- Lucrare de LicentaDocument34 paginiLucrare de LicentaIelciuIoanaÎncă nu există evaluări
- Cancerul Hepatic PrimitivDocument14 paginiCancerul Hepatic Primitivviorel79Încă nu există evaluări
- Oncologie EsseyDocument4 paginiOncologie EsseyAngelo SebastianÎncă nu există evaluări
- Cancerul de Col UterinDocument47 paginiCancerul de Col UterinLidia Sanda75% (4)
- Colocviu PracticaDocument68 paginiColocviu PracticaMihaela MelissaÎncă nu există evaluări
- Curs OncologieDocument47 paginiCurs OncologiePanait Andra50% (2)
- CancerDocument5 paginiCancerpisimiau07Încă nu există evaluări
- Articol 2022Document5 paginiArticol 2022Sorina PopÎncă nu există evaluări
- Curs - Neoplasm - Pulmonar - Aspecte Clinico Biologice În Neoplasmul Bronhopulmonar 1 BunDocument50 paginiCurs - Neoplasm - Pulmonar - Aspecte Clinico Biologice În Neoplasmul Bronhopulmonar 1 BunDaniel-Florin ManoleÎncă nu există evaluări
- Cursul 7 Chirurgie Toracică Și Nursing SpecificDocument10 paginiCursul 7 Chirurgie Toracică Și Nursing SpecificBlueÎncă nu există evaluări
- Subiecte de OncologieDocument10 paginiSubiecte de OncologieRamona MihaelaÎncă nu există evaluări
- Cancer GeneralitățiDocument11 paginiCancer GeneralitățideniÎncă nu există evaluări
- CURS 6.1-Factori de Prognostic in Oncologie DR Cornelia NitipirDocument31 paginiCURS 6.1-Factori de Prognostic in Oncologie DR Cornelia NitipirSanzianaGoga100% (1)
- Introducere Continut ConcluziDocument33 paginiIntroducere Continut ConcluziLavi CebucÎncă nu există evaluări
- Principii de ScreeningDocument35 paginiPrincipii de ScreeningcorosancristianÎncă nu există evaluări
- ONCOLOGIEDocument4 paginiONCOLOGIEOanaÎncă nu există evaluări
- Cancerul Mamar - Ghid ESMO Diagnostic - TratamDocument10 paginiCancerul Mamar - Ghid ESMO Diagnostic - TratamcapbunÎncă nu există evaluări
- Neoplasmul PulmonarDocument93 paginiNeoplasmul Pulmonargeorgemihail100% (3)
- Analiza Situatie Cancer 2022Document21 paginiAnaliza Situatie Cancer 2022Oana StoicaÎncă nu există evaluări
- Cancerul Ca Problemă Medico SocialăDocument15 paginiCancerul Ca Problemă Medico SocialăArina GainaÎncă nu există evaluări
- Nu Este Nici o Noutate Faptul Ca Patologia Cancerului Reprezinta o Cauza Principala de Morbiditate Si MortalitateDocument1 paginăNu Este Nici o Noutate Faptul Ca Patologia Cancerului Reprezinta o Cauza Principala de Morbiditate Si MortalitateCristian Ionut NastasaÎncă nu există evaluări
- Evolutia Cancerului - OdtDocument5 paginiEvolutia Cancerului - OdtIULIA-MĂDĂLINA MIHAIÎncă nu există evaluări
- Oncologie Generala Miron 2016 PDFDocument420 paginiOncologie Generala Miron 2016 PDFMaria Ramos100% (2)
- Onco - Sub Rez 2021-1Document14 paginiOnco - Sub Rez 2021-1Andreia-Bianca-Elena PascariÎncă nu există evaluări
- Factorii de Prognostic in CancerDocument11 paginiFactorii de Prognostic in CancerNeacsu Tudorel100% (2)
- Cancerul PulmonarDocument7 paginiCancerul PulmonarAurelia Cristina DumitruÎncă nu există evaluări
- Ghid de Tratament Al Carcinoamelor Colorectale: Ghiduri TerapeuticeDocument12 paginiGhid de Tratament Al Carcinoamelor Colorectale: Ghiduri TerapeuticeHoria MineaÎncă nu există evaluări
- Actualităţi Terapeutice Şi Prognostice În Cancerul Colo-RectalDocument34 paginiActualităţi Terapeutice Şi Prognostice În Cancerul Colo-RectalAlexandra DianaÎncă nu există evaluări
- Cancerul Hepatic PrimarDocument18 paginiCancerul Hepatic PrimarVadim BarbarasaÎncă nu există evaluări
- ANALIZA SITUATIE CANCER 2022 FinalDocument21 paginiANALIZA SITUATIE CANCER 2022 FinalPromovarea Sănătății VasluiÎncă nu există evaluări
- 4 Cancerele Bronho PulmonareDocument50 pagini4 Cancerele Bronho PulmonarecristinitulescuÎncă nu există evaluări
- Epidemiologia Bolilor CroniceDocument27 paginiEpidemiologia Bolilor CroniceHaz Adiana100% (1)
- AngiocolDocument18 paginiAngiocolElisabeta IoanaÎncă nu există evaluări
- Tactici de Tratament in Cancerul Recidivant Al Vezicii UrinareDocument50 paginiTactici de Tratament in Cancerul Recidivant Al Vezicii UrinareCornel UrsuÎncă nu există evaluări
- Cancer Col UterinDocument19 paginiCancer Col UterinMihai SimonaÎncă nu există evaluări
- Curs 3,4,5 Definitia Oncologiei. Epidemiologia Cancerului. PrincipiiDocument107 paginiCurs 3,4,5 Definitia Oncologiei. Epidemiologia Cancerului. PrincipiiMaria RotarÎncă nu există evaluări
- Carte Oncologie Generala Lucian Miron PDFDocument310 paginiCarte Oncologie Generala Lucian Miron PDFCristinaÎncă nu există evaluări
- Referat Sanatate PublicaDocument3 paginiReferat Sanatate PublicaPredoi MiticaÎncă nu există evaluări
- Suport CURS ONCODocument248 paginiSuport CURS ONCOAlexandra Nica100% (1)
- Manaila - Neli - Georgiana - Template - CercetareDocument4 paginiManaila - Neli - Georgiana - Template - CercetareNelly-Georgiana MănăilăÎncă nu există evaluări
- Prevenirea cancerului. 10 reguli obligatorii pentru sănătate și viață lungăDe la EverandPrevenirea cancerului. 10 reguli obligatorii pentru sănătate și viață lungăÎncă nu există evaluări
- Strategii naturiste împotriva canceruluiDe la EverandStrategii naturiste împotriva canceruluiEvaluare: 5 din 5 stele5/5 (2)
- Depresia: Când Tristețea Devine PatologicăDe la EverandDepresia: Când Tristețea Devine PatologicăEvaluare: 5 din 5 stele5/5 (1)
- Terapia genică pentru sănătate și longevitate. Cum schimbăm predispoziția genetică pentru anumite boli cu ajutorul dietei și a stilului de viațăDe la EverandTerapia genică pentru sănătate și longevitate. Cum schimbăm predispoziția genetică pentru anumite boli cu ajutorul dietei și a stilului de viațăÎncă nu există evaluări
- De ce ne imbolnavim: Cum sa combati cauza ascunsa a majoritatii bolilor croniceDe la EverandDe ce ne imbolnavim: Cum sa combati cauza ascunsa a majoritatii bolilor croniceÎncă nu există evaluări
- Alimentatia Pentru Prevenirea si Combaterea Cancerului - Dietele si Meniurile Unui SupravietuitorDe la EverandAlimentatia Pentru Prevenirea si Combaterea Cancerului - Dietele si Meniurile Unui SupravietuitorEvaluare: 5 din 5 stele5/5 (2)
- Vindecat!: Puterea sistemului imunitar si legatura minte-corpDe la EverandVindecat!: Puterea sistemului imunitar si legatura minte-corpÎncă nu există evaluări
- Cauzele morții în practica medicală: Ghid de tanatogeneză în boala COVID-19De la EverandCauzele morții în practica medicală: Ghid de tanatogeneză în boala COVID-19Evaluare: 5 din 5 stele5/5 (1)
- Terapia Gerson. Cel mai eficient program de nutriție pentru prevenirea și tratarea cancerului și a altor boli graveDe la EverandTerapia Gerson. Cel mai eficient program de nutriție pentru prevenirea și tratarea cancerului și a altor boli graveEvaluare: 5 din 5 stele5/5 (1)
- Cap IIDocument15 paginiCap IINico DobreanÎncă nu există evaluări
- Motivatia LucrariiDocument2 paginiMotivatia LucrariiNico DobreanÎncă nu există evaluări
- Cap IDocument9 paginiCap INico DobreanÎncă nu există evaluări
- Cap IIIDocument18 paginiCap IIINico DobreanÎncă nu există evaluări
- Cap IIDocument16 paginiCap IINico DobreanÎncă nu există evaluări
- Cap IIDocument16 paginiCap IINico DobreanÎncă nu există evaluări
- Curs 7 - NursingDocument6 paginiCurs 7 - NursingNico DobreanÎncă nu există evaluări
- Capitolul 5Document50 paginiCapitolul 5Nico DobreanÎncă nu există evaluări
- Curs 5 - IgienaDocument5 paginiCurs 5 - IgienaNico DobreanÎncă nu există evaluări