Documente Academic
Documente Profesional
Documente Cultură
Intestinul Subtire
Încărcat de
Denis Lorena PuscasTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Intestinul Subtire
Încărcat de
Denis Lorena PuscasDrepturi de autor:
Formate disponibile
Intestinul Subtire
-se intinde de la pilor la valva ileo-cecala; -cuprinde segmentele: duoden, jejun si ileon; -peretele cuprinde 3 straturi: -stratul extern reprezentat de seroasa; -stratul mijlociu alcatuit din fibre musculare netede dispuse in 2 straturi: longitudinal spre exterior si transversal spre interior; intre ele se afla plexul mienteric Auerbach, coordonand activitatea motorie a intestinului subtire; -stratul intern, alcatuit din submucoasa si mucoasa; in submucoasa se afla plexul submucos al lui Meissner, coordonand activitatea motorie a intestinului subtire; -mucoasa prezinta 3 straturi: musculara mucoasei, lamina proprie si epiteliul de suprafata; -musculara mucoasei: alcatuita din fibre musculare netede dispuse longitudinal din a caror contractie se formeaza pliuri (faluri) ale mucoasei; -lamina proprie: contine capilare, anumiti neuroni ale sistemului nervos enteric, celule imune; -epiteliul de suprafata: rol in transportul si absorbtia alimentelor;
Mucoasa intestinala:
-suprafata de 250-300 m2 datorita prezentei valvelor conivente si a vilozitatilor intestinale, caracteristice intestinului subtire; -valvele conivente sunt pliuri semicirculare cu o densitate crescuta in duodenul terminal si portiunea incipienta a jejun-ileonului; -vilozitatile intestinale sunt prelungiri digitiforme ale mucoasei prezente atat pe valvele conivente cat si intre ele; -au lungime de 0,5-1 mm si contin in axul lor central toate retelele (venoasa, arteriala, limfatica, nervoasa); -au rol in absorbtia intestinala; -se intalnesc 2 tipuri de glande: -glandele lui Lieberkuhn (apar ca niste adancituri in vilozitatile intestinale, de aceea sunt numite criptele lui Lieberkuhn), se intalnesc pe toata
suprafata intestinului subtire, au o structura tubulara, ajungand pana la lamina proprie, au rol secretor, elaborand sucul intestinal; -glandele lui Brunner se gasesc la nivelul pilorului si la prima portiune a duodenului pana la nivelul ampulei lui Watter, secretand mucusul intestinal din compozitia sucului intestinal;
Epiteliul de suprafata:
-alcatuit din 5 tipuri de celule: -enterocite: -celule cu margine in perie, avand numerosi microvili, microvilii continand foarte multe enzime => enterocitele sunt specializate in absorbtia principiilor alimentare; -celule caliciforme: -secreta mucusul; -celule imune (M): -se gasesc numai la nivelul epiteliului din dreptul placilor Payer (noduli limfoizi agregati- favorizeaza trecerea limfoizilor din lumen in tesutul limfoid, favorizand sinteza de anticorpi igAS ); -celulele Paneth: -baza criptelor lui Lieberkuhn, avand dublu rol -secretor -secreta un bactericid ,criptidina (cu actiune antibacteriana); -fagocitar: -formeaza flora intestinala; -celule stem nediferentiate: -la baza criptelor lui Lieberkuhn, se diferentiaza spre enterocite, celule caliciforme si celule Paneth;
Sucul intestinal:
-se mai numeste suc enteric; -produsul de secretie al intestinului subtire; -se secreta intr-un volum de 2-3l/zi; -este in general incolor, cu exceptia ultimei portiuni, unde este tulbure (datorita leucocitelor, bacteriilor, celulelor epiteliale descuamate); -pH alcalin (7-8,3); -compozitia: apa si reziduu uscat alcatuit din substante anorganice (NaCl, NaHCO3) si substante organice (enzime, mucus); -secreta enzime pentru toate principiile alimentare: -enzime proteolitice din sucul intestinal (proteaze intestinale):
-aminopeptidaza: -exopeptidaza (taie din lantul polipeptidic un aminoacid cu grupare NH2 terminala) -di si tripeptidazele: -scindeaza di si tripeptide la stadiul de aminoacizi; -enterokinaza: -eliberata de mucoasa intestinala, sub actiunea colecistokininei si a sarurilor biliare, activeaza tripsinogenul la tripsina, lipsa acesteia produce malnutritie proteica; -nucleazele: -scindeaza acizii nucleici la nucleotide; -nucleotidazele: -scindeaza nucleotidele la nucleozide; -nucleozidazele: -scindeaza nucleozidele la baze azotate (purinice sau pirimidinice) si pentoze (riboza sau dezoxiriboza); -enzime lipolitice: -lipaza: -scindeaza la AGL, monogliceride si glicerol; -enzime glicolitice (amilolitice): -amilaza intestinala: -activata de ionii de Cl, scindeaza amidonul preparat dar si cel crud la stadiul de maltoza; -alfa dextrinazele: -scindeaza dextrinele la glucoza; -maltaza: -scindeaza maltoza la stadiul de glucoza; -zaharaza: -scindeaza zaharoza la o molecula de glucoza si una de fructoza; -lactaza: -scindeaza lactoza la o molecula de glucoza si una de galactoza; -deficitul congenital la lactaza, se manifesta prin intoleranta la lapte (nu pot consuma lapte, dar pot consuma iaurt); -mucus: -produs de glandele Brunner; -vascos, pH alcalin; -rol de protectie a mucoasei duodenale de chimul gastric acid, reglarea secretiei se face prin mecanism nervos (pSy stimuleaza secretia de mucus, Sy o inhiba => lasa duodenul neprotejat, favorizand aparitia ulcerului duodenal);
Ficatul
-glanda anexa a tubului digestiv; -cel mai voluminos viscer (1500 g); -structura si functie complexa;
Functiile ficatului: 1) Functia de rezervor sangvin:
- In vasele hepatice, in conditii fiziologice se depoziteaza un volum de 450 ml de sange, aceasta cantitate creste in conditii patologice pana la 1000 ml (ficat de staza - insuficienta cardiaca staza retrograda, se evidentiaza la examenul obiectiv al pacientului prin hepatomegalie la examen obiectiv);
2) Functia de filtrare si purificare a sangelui:
- Se realizeaza prin celulele Kupffer care sunt macroface hepatice cu intensa capacitate fagocitara (fagociteaza de la particule coloidale, la bacterii si toxine microbiene ajunse in ficat din intestin pe cale portala ori de cate ori exista leziuni ale mucoasei intestinale);
3) Functie antitoxica:
- In ficat se inactiveaza substante toxice, medicamente, droguri, hormoni (insulina, glucagon, aldosteron, cortizol, testosteron, estrogeni, hormoni tiroidieni); - Potenteaza activitatea unor medicamente (in ficat, prednisonul, medicament glicocorticoid, se transforma in prednisolon);
4) Functie metabolica:
- Intervine in metabolismul glucidelor, lipidelor si proteinelor; - Metabolismul glucidelor: -are un rol important in mentinerea glicemiei (valoare normala: 80-100 mg %) prin urmatoarele procese: 1) Glicogenogeneza: sinteza de glicogen din glucoza; 2) Glicogenoliza: scindarea glicogenului la glucoza urmata de mobilizarea ei in circulatie; 3) Gluconeogeneza: sinteza de glucide din produsi neglucidici (aminoacizi, glicerol, acid lactic); - Metabolismul proteinelor: 1) Catabolizeaza aminoacizii in exces prin: dezaminare, decarboxilare si transaminare; 2) Intervine prin functia lui ureogenetica (sinteza de uree din amoniacul rezultat fie din dezaminare fie absorbit intestinal); 3) Sinteza de aminoacizi neesentiali, enzime si inhibitori ai unor enzime : -transaminaze, lactat dehidrogenaza, glutamat dehidrogenaza, pseudocolinesteraza serica, creatinfosfokinaza
si gamma-GT (gamma-glutamil transferaza scade doar dupa 28 de zile de abstinenta etanolica); -alfa 1 antitripsina (inhibitor enzimatic); 4) Sinteza de factori ai coagularii: -cu exceptia factorului VIII; 5) Proteine endogene: -albumine, globuline, fibrinogen; Metabolismul lipidelor: 1) In ficat se sintetizeaza trigliceride, lipoproteine, fosfolipide si colesterol; -trigliceridele se sintetizeaza in ficat ori de cate ori este depasita capacitatea glucozei de a se depozita sub forma de glicogen; -trigliceridele se depoziteaza in ficat, si sunt scindate sub actiunea lipazei sub forma de acizi grasi liberi si glicerol; -lipoproteinele sunt particulele alcatuite din trigliceride, fosfolipide, colesterol si proteine; -in functie de densitatea lor separata prin ultracentrifugare sunt de 3 tipuri: VLDL, LDL, HDL; -VLDL : transporta trigliceridele la tesutul adipos si alte tesuturi; -LDL: transporta colesterolul la tesuturi, au efect aterogen (arteroscleroza); -HDL: preiau colesterolul la tesuturi si-l duc la ficat, avand efect anti-aterogen; (valoarea colesterolului : 180-200 mg%) -colesterolul sangvin are 2 surse: din alimente (exogen), din ficat si alte tesuturi (endogen); -fosfolipidele: lecitina, cefalina, sfingomielina, avand multe roluri: solubilizarea colesterolului, intra in structura membranelor biologice, etc. 2) Rol in procesul de cetogeneza; -cale de metabolizare a acizilor grasi specifica ficatului care se intalneste in urmatoarele situatii: diabet zaharat, inanitie, perturbari ale ciclului Krebs; -calea prin care acizii grasi sunt transformati in corpi cetonici, lansati in circulatie, metabolizati in diverse tesuturi (miocard, muschi scheletic, uneori si-n celula nervoasa);
3) Rol in beta-oxidarea acizilor grasi (CO2, H2O, energie); 4) Indeparteaza chilomicronii care rezulta din absorbtia intestinala a lipidelor;
5) Functia de depozit a ficatului:
- pe langa glucoza si trigliceride, ficatul mai poate depozita vitamine: A,D,K,B6,B12,PP, acid folic; A; mai poate depozita minerale : Cu, Fe; transforma carotenul in prezenta hormonilor tiroidieni, in vitamina
- vitamina D3 (cholecalciferol) sintetizata in piele, sub actiunea razelor ultra-violete si inactiva din punct de vedere metabolic, se transforma in ficat, pe urma in rinichi in metaboliti sai activi, cu rol in absorbtia intestinala a Ca2+;
6) Functie hematopoetica;
- formarea elementelor figurate rosii si albe, a sangelui; - la batrani, rol in distructia hematiilor imbatranite;
7) Rol endocrin; - prin somatomedina C (polipeptid sintetizat in ficat dar si in alte
tesuturi) ce mediaza efectele metabolice si mutagene ale STH-ului; - 15% din eritropoetina circulanta se sintetizeaza in ficat (stimuleaza eritropoeza = procesul de formare a eritrocitelor);
8) Rol excretor;
- prin bila se excreta pigmenti biliari toxice, medicamente, metale grele, droguri, hormoni, initiali inactivati;
9) Rol secretor = bila; 10) Rol in termoreglare;
- face parte din organele nucleului central al organismului cu rol in termogeneza (productia de caldura);
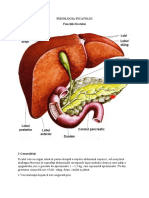
Bila: -produs de secretie intrahepatica, care se acumuleaza in perioadele
interdigestve in vezica biliara, unde se concentreaza, de aici eliminandu-se prin canalul cistic si coledoc in perioadele digestive, in a 2-a portiune a duodenului;
-NU CONTINE ENZIME! Singura enzima care se excreta prin bila este fosfataza alcalina, dar nu este proprie bilei; -secretia prin bila este continua, si depinde de tipul de alimente ingerate; -zilnic se secreta 500 ml de bila, dar capacitatea vezicii biliare este de 50-70 ml, prin urmare, vezica biliara poate inmagazina bila eliberata de ficat in aproximativ 12 ore, ca urmare a proceselor de reabsorbtie a unor ioni (Na+, Cl-, HCO3-) dar si a apei; nu se reabsorb sarurile de calciu, si de asemeni se concentreaza ceilalti constituenti ai bilei (constituentii organici: colesterol, lecitina, saruri biliare, bilirubuina); - bila hepatica are proprietati fizico-chimice si compozitie total diferita de bila veziculara: - culoare galben-aurie, clara, izotona cu plasma, pH alcalin = 8-8,6; datorita secretiei de bicarbonat in canalicului; -bila veziculara: -verde-bruna, tulbure (datorita sarurilor de Ca2+ si a celulelor descuamate), pH mai putin alcalin= 7-7.6; -compozitia bilei: apa, reziduu uscat, care contine saruri anorganice (cloruri, fosfati, bicarbonati de Na) si saruri organice (acizi si saruri biliare, pigmenti biliari, colesterol si lecitina);
Acizii biliari:
-produsi de secretie exocrina ai ficatului; -sunt de 2 tipuri: primari si secundari; -acizii biliari primari: - sunt de 2 tipuri: acidul colic, si acidul chenodezoxicolic; - se sintetizeaza in hepatocit, iar sinteza lor porneste de la colesterol (colesterol------> acizi biliari primari, catalizat la prima reactie de o enzima, 7alfa-hidroxilaza (se gaseste in reticulul endoplasmic neted din hepatocit); - se combina cu 2 aminoacizi, fie cu glicina, fie cu taurina si formeaza acizii biliari primari conjugati care sunt acidul glicocolic sau acidul taurocolic; acestia se elimina la polul biliar al hepatocitului in canaliculele biliar, prin transport activ primar cu pompa de saruri biliare ATP dependenta; -in bila hepatica din canaliculele biliare, acizii biliari primari conjugati pot ramane ca atare sub forma ionica (de anion) sau se pot combina cu Na+ sau K+ si formeaza sarurile biliare ; prin urmare sarurile biliare sunt glicocolati sau taurocolati de Na+ sau K+;
-acizii biliari conjugati si sarurile biliare ajung in intestin unde: a) cea mai mare parte a lor se absorb in ileonul terminal prin 2 mecanisme de transport: transport pasiv prin difuziune simpla impreuna cu lipidele (o mica parte, fiindca cea mai mare parte a lor se absorb prin transport activ secundar, impreuna cu ionul de Na+); b) acizii biliari primari care au scapat absorbtiei in ileonul terminal ajung in colon, unde sub actiunea bacteriilor anaerobe, sufera un proces de deconjugare si dehidroxilare si se formeaza acizii biliari secundari; -acizii biliari secundari: -acidul dezoxicolic, acidul litocolic; -cea mai mare parte a lor se absorb in colon prin transport activ secundar cu ionul de Na+ si o mica parte a lor se excreta prin fecale (se pierd 0.5g acizi biliari/zi); -pierderile sunt compensate de sinteza in ficat din colesterol; -prin urmare, acizii biliari primari conjugati, sarurile biliare si acizii biliari secundari se absorb in proportie 90-95% in intestin, ajungand pe cale portala in ficat, sunt recaptati la polul sinusal al hepatocitului prin transport activ secundar cu ionul de sodiu; -acizii biliari primari si secundari se reconjuga cu glicocolul sau cu taurina, dupa care din nou se secreta activ la polul biliar al hepatocitului => un circuit al acizilor biliari, numit circuitul hepato-entero-hepatic; Proprietatile sarurilor biliare: 1) Actiune de tip detergent: -proprietati tensioactive, scade tensiunea superficiala a lipidelor si le fragmenteaza in particule mici, suspendate intr-o solutie apoasa => emulsioneaza grasimile, favorizand astfel actiunea lipazei pancreatice; 2) Rol in transportul si absorbtia intestinala a acizilor grasi si monogliceridelor cu care formeaza micelii mixte; 3) Rol in absorbtia intestinala a vitaminelor liposolubile si al colesterolului; 4) Rol in efectul coleretic: - stimuleaza secretia biliara;
S-ar putea să vă placă și
- KetoFast: combină puterea postului intermitent cu dieta ketogenicăDe la EverandKetoFast: combină puterea postului intermitent cu dieta ketogenicăEvaluare: 4 din 5 stele4/5 (1)
- Metabolismul LipidelorDocument12 paginiMetabolismul LipidelorAndreea Iacob Ioana75% (4)
- Anatomia FicatuluiDocument5 paginiAnatomia FicatuluiDragomir Adriana100% (1)
- Digestia IntestinalaDocument3 paginiDigestia IntestinalaAlina Mihai100% (1)
- Glandele Anexe Ale Tubului DigestivDocument8 paginiGlandele Anexe Ale Tubului Digestivktylaura100% (1)
- InsulinaDocument6 paginiInsulinaMara BălanÎncă nu există evaluări
- Enzimele BiochimieDocument11 paginiEnzimele Biochimieungabi67% (3)
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- Fiziologia FicatuluiDocument69 paginiFiziologia FicatuluiVârstă AlinaÎncă nu există evaluări
- Organele Anexe Ale Sistemului Digestiv MihDocument27 paginiOrganele Anexe Ale Sistemului Digestiv MihMuresan Radoi Mihaela-Diana100% (4)
- Digestia IntestinalăDocument28 paginiDigestia IntestinalăitsmeirinaÎncă nu există evaluări
- Curs 2Document89 paginiCurs 2입은입은Încă nu există evaluări
- Fiziologia Și Funcțiile Ficatului 2020Document11 paginiFiziologia Și Funcțiile Ficatului 2020RoxanaÎncă nu există evaluări
- Curs 1 - PATOLOGIA HEPATICADocument65 paginiCurs 1 - PATOLOGIA HEPATICAIoanaVioletaDraguÎncă nu există evaluări
- Biochimia DigestieiDocument6 paginiBiochimia DigestieiReka OrbanÎncă nu există evaluări
- C4 Tipuri de Metabolism. Modificari Ale Metabolismului OsosDocument9 paginiC4 Tipuri de Metabolism. Modificari Ale Metabolismului OsosBella MirabellaÎncă nu există evaluări
- Diabetul Zaharat La Câine Şi PisicăDocument15 paginiDiabetul Zaharat La Câine Şi PisicăGrădinariu Viorel100% (2)
- Digestia Si Respiratia La MamifereDocument5 paginiDigestia Si Respiratia La MamifereAndreeaDincaDÎncă nu există evaluări
- Digestie Si AbsorbtieDocument7 paginiDigestie Si Absorbtieakronis93Încă nu există evaluări
- Biologie 11 ADocument6 paginiBiologie 11 Aandrei scorneaÎncă nu există evaluări
- Ce Se Întâmplă Cu Hrana Odată Introdusă În Cavitatea BucalăDocument6 paginiCe Se Întâmplă Cu Hrana Odată Introdusă În Cavitatea BucalăiulcsikaÎncă nu există evaluări
- 2018-2019 - Curs 5 FicatDocument56 pagini2018-2019 - Curs 5 FicatXerox medÎncă nu există evaluări
- IcterDocument27 paginiIcterVladHortolomei100% (2)
- Sistemul DigestivDocument6 paginiSistemul DigestivAnastasia EremiaÎncă nu există evaluări
- Digestia XIDocument7 paginiDigestia XINarcis TudorÎncă nu există evaluări
- 23 MetabolismDocument7 pagini23 MetabolismGheteu MarielaÎncă nu există evaluări
- AntidiabeticeDocument24 paginiAntidiabeticeKhalid Labadi100% (1)
- AP. DigestivDocument7 paginiAP. Digestivchris_ty_an7256Încă nu există evaluări
- Curs 11 - Sem II MedicinaDocument42 paginiCurs 11 - Sem II MedicinaAlina MadalinaÎncă nu există evaluări
- Aparat Digestiv IIIDocument49 paginiAparat Digestiv IIICristina CiobotariuÎncă nu există evaluări
- Cap. 9 - Sistemul RespiratorDocument38 paginiCap. 9 - Sistemul RespiratorAlbert PetreÎncă nu există evaluări
- Note de Curs - Glande Anexe Digestive (2020)Document6 paginiNote de Curs - Glande Anexe Digestive (2020)Marius StancuÎncă nu există evaluări
- Ingrijirea Pacientului Cu Ciroza Hepatica AADocument11 paginiIngrijirea Pacientului Cu Ciroza Hepatica AAmihaela100% (1)
- Ficatul Si Caile BiliareDocument17 paginiFicatul Si Caile BiliareAlex ŞirianÎncă nu există evaluări
- MetabolismulDocument10 paginiMetabolismulGeorge MihailaÎncă nu există evaluări
- Sistemul Digestiv La OmDocument5 paginiSistemul Digestiv La OmIulianaCovaliuÎncă nu există evaluări
- Digestia Şi Absorbţia SintezeDocument14 paginiDigestia Şi Absorbţia SintezeManuela ConcioiuÎncă nu există evaluări
- Andrici Marius CosminDocument14 paginiAndrici Marius CosminLacramioara AndriciÎncă nu există evaluări
- 35 MetabolsmulDocument10 pagini35 Metabolsmulcosmin pesteÎncă nu există evaluări
- 17 Digestie 2Document12 pagini17 Digestie 2Ionescu BeatriceÎncă nu există evaluări
- Curs 2 HormoniDocument62 paginiCurs 2 HormoniTYAÎncă nu există evaluări
- Anatomia TDDocument13 paginiAnatomia TDTanasa-LucaClaudiaIulianaÎncă nu există evaluări
- Curs I - Generalitati Si SimptomatologieDocument13 paginiCurs I - Generalitati Si SimptomatologieElena VinatoruÎncă nu există evaluări
- Secretia Pancreatica+bilaDocument42 paginiSecretia Pancreatica+bilaAndrone CameliaÎncă nu există evaluări
- Curs 2 HormoniDocument21 paginiCurs 2 Hormonimara_barbuÎncă nu există evaluări
- MetabolismulDocument5 paginiMetabolismuliarsu gipulqÎncă nu există evaluări
- Pancreasul Endocrin CompletareDocument4 paginiPancreasul Endocrin CompletarenarcigiorgiÎncă nu există evaluări
- C8 Aparatul Digestiv 1Document35 paginiC8 Aparatul Digestiv 1Diana DomuncoÎncă nu există evaluări
- 17 Digestie 2Document14 pagini17 Digestie 2Dana Iulia MoraruÎncă nu există evaluări
- Histologie Tub Digestiv IIDocument8 paginiHistologie Tub Digestiv IIktylauraÎncă nu există evaluări
- MetabolismulDocument80 paginiMetabolismulAbabiiAureliaÎncă nu există evaluări
- Transformari Ale Alimentelor, Absorbtia IntestinalaDocument21 paginiTransformari Ale Alimentelor, Absorbtia IntestinalaOanna0% (1)
- Secretia de Acid GastricDocument9 paginiSecretia de Acid GastricIrina ItuÎncă nu există evaluări
- Metabolismul Termoreglarea-58221Document81 paginiMetabolismul Termoreglarea-58221Dumitru SirghiÎncă nu există evaluări
- Superintestinul: Un plan de patru săptămâni pentru reprogramarea microbiomului, refacerea sănătății și pierderea în greutateDe la EverandSuperintestinul: Un plan de patru săptămâni pentru reprogramarea microbiomului, refacerea sănătății și pierderea în greutateÎncă nu există evaluări
- Fit Generation: Primul Manual De Fitness Din RomaniaDe la EverandFit Generation: Primul Manual De Fitness Din RomaniaEvaluare: 4 din 5 stele4/5 (8)
- Osteoporoza de PostmenopauzaDocument10 paginiOsteoporoza de Postmenopauzamarius_george_stefanÎncă nu există evaluări
- Pigmentii BiliariDocument8 paginiPigmentii BiliariDenis Lorena Puscas100% (3)
- Pigmentii BiliariDocument8 paginiPigmentii BiliariDenis Lorena Puscas100% (3)
- Intestinul SubtireDocument8 paginiIntestinul SubtireDenis Lorena PuscasÎncă nu există evaluări