Documente Academic
Documente Profesional
Documente Cultură
2.2. Acuitatea Vizuala (Visual Acuity, VA)
Încărcat de
Daria Stratan-MaslovTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
2.2. Acuitatea Vizuala (Visual Acuity, VA)
Încărcat de
Daria Stratan-MaslovDrepturi de autor:
Formate disponibile
2.2.1.
Acuitatea vizuală - AV ( Visual Acuity, VA )
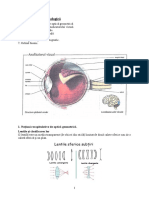
Acuitatea vizuală- capacitatea rezolutivă al analizatorului vizual
( realizabilă maximal ) sau capacitatea de a distinge cele mai mici
detalii ale unui obiect vizualizat, cum ar fi al optotipului. Acuitatea
vizuala al pacientului depinde de claritatea imaginii retinale, conducerea
căilor vizuale, la fel și de activitatea centrului vizual, amplasat în centrul
cortical al creierului din lobul occipital.
Acuitatea vizuală- este mărime, invers proporțională unghiului de
vedere, care se măsoară în minute ( ' ), prin care ochiul are capacitatea
de a percepe separat două puncte situate la o anumită distanță una de
cealaltă. În mod normal, ochiul uman este capabil să perceapă separat
obiecte, distanța unghiulară între care nu este mai mică de 1 '(un minut =
1/60 grade). În mediu, AV variază de la 1,0 până la 1,3, care după
optotipul lui Snellen corespunde unei acuități vizuale de la 6/6 până la
6/4 (măsurat în metri) sau de la 20/20 până la 20/15 (măsurat în funți, 1
funt = 30 cm, respectiv, 20 funți: 20*30 = 60 m).
Acuitatea vizuală poate varia în dependență de regiunea retinei, unde se
proiectează imaginea obiectului. Claritatea vederii este asigurată de
celule cu conuri, astfel cea mai mare AV va fi în fosa centrală a retinei
(fovea), unde este cea mai mare concentrație a acestor celule. La
periferia retinei, celule cu conuri sunt mai puține, ceea ce determină ca
AV să devină mai mică.
La fel AV depinde de gradul de luminozitate din cabinetul
optometristului, de contrastul, claritatea, culorile și tipurile de optotipuri
propuse pacientului. În diferite țări sunt utilizate tabeluri, care folosesc
diferite unități de măsură acuității vizuale. Mai jos sunt enumerate astfel
de tabele (vezi tabelul 1).
Tabel 1 pagina 25
La privirea în depărtare, la infinit (pe linia orizontală, la lună sau la
stele), razele de lumină, care pătrund în ochi sunt paralele. Dacă astfel de
raze, traversând sistemul optic al ochiului, se focusează pe retină intr-un
singur punct (condițiile emetropiei), atunci mușchiul ciliar se relaxează
și acomodație nu are loc. Astfel de stare corespunde infinitului optic.
În timpul fixării privirii la un obiect apropiat, razele de lumină nu vor
mai pătrunde paralel în ochi, ci sub un unghi divergent, astfel va avea
loc spasm acomodativ. Respectiv, cu cât mai departe se va afla pacientul
de optotip, cu atât mai relaxată va fi acomodarea, și rezultatele vor fi mai
precise. Determinarea AV are loc în cabinet, unde nu este posibilitate de
a situa optotipul la o distanță infinită, pentru ca acomodarea să se
mențină într-o stare total relaxată. Ce distanță între pacient și optotip se
consideră optimală pentru verificarea acuității vizuale și studierea
refracției?
Sarcina de bază în situația dată reprezintă simularea infinitului optic. În
practica internațională, infinitul optic este determinat de o distanță de 20
funți, sau 6 m (însă chiar și la această distanță, acomodarea va fi
implicată într-un volum nesimnificativ 0,16 D (1/6 = 0,1666 D)).
La fixarea vizuală a obiectului, situat la 6 m și mai mult de la ochi, adică
într-un infinit optic, va lipsi reacția sistemului binocular la un stimul
vizual, iată de ce este mai corect de verificat acuitatea vizuală la această
distanță.
La schimbarea privirii de la un obiect îndepărtat la unul din apropiere
sau la o distanță intermediară, sistemul binocular va fi nevoit să se
adapteze la modificarea distanței către obiectul fixat. Inevitabil va avea
loc reacția sistemului binocular - acomodație, convergență, mioză,
intorsie, forie, etc. Cu cât este mai aproape obiectul fixat , cu atât mai
puternică va fi acomodarea ( mai detaliat despre acest fenomen este
expus în capitolul ,, Examinarea sistemului binocular’’).
O să analizăm câteva exemple:
a) la distanța de 40 cm (0,4 m) stimulul acomodativ este egal cu 2,5D (1 :
0,4 = 2,5);
b) la distanța de 1 m stimulul acomodativ este egal cu 1,0D (1 : 1 = 1.0);
c) la distanța de 2 m stimulul acomodativ este egal cu 0,5D (1 : 2 = 0,5);
d) la distanța de 3 m stimulul acomodativ este egal cu 0,33D (1 : 3 = 0,33);
e) la distanța de 4 m stimulul acomodativ este egal cu 0,25D (1 : 4 = 0,25);
f) la distanța de 5 m stimulul acomodativ este egal cu 0,2D (1 : 5 = 0,2);
g) la distanța de 6 m stimulul acomodativ este egal cu 0,16D (1 :6 = 0,16);
În setul de lentile pentru corecție, cea mai mică diferență dintre lentile
este de 0,25D, respectiv cea mai mică treaptă in refracție este 0,25. La
distanța de 6 m, stimulul acomodativ va fi mai mic decât cea mai mică
treaptă ( 1: 6 = 0,16D din acomodație). În așa mod, 6 m în experiența
internațională se consideră acea distanță de măsurare a AV la depărtare,
la care stimulul acomodativ nu va conduce la o reacție binoculară
( acomodare și convergență asociată ei). În Rusia, distanța de 5 m la fel
permite solicitarea acomodației într-o măsură mai mică 0,25 (1 : 5 =
0,2D), însă această distanță provoacă astenopie acomodativă mai intensă
ca distanța de 6 m. Snellen în timpul creării optotipului său a măsurat
unghiurile dintre rîndurile tabelului în așa fel, ca să corespundă distanței
de 6 m, din care cauză anume la această distanță se examinează AV în
toată lumea.
Întreaga înălțime al optotipului, care se află la distanța de 6 m de la
pacient, formează 5’ (5 minute unghiulare), adică ochiul uman vede
optotipul sub acest unghi. Optotipul E este alcătuiut din 5 detalii: 3
rânduri negre și 2 rânduri albe ( intervalul între rândurile negre ). Fiecare
din aceste 5 elemente identice al optotipului se proiectează în ochiul
uman sub un unghi de 1’ (1 minut unghiular). Razele de lumină, care
converg de la optotip spre ochiul uman, cad pe 12 celule cu conuri de pe
retină, formând astfel imaginea pe retină – imagine retinală.
Imaginea 2 pag. 27
Pata galbenă din centrul retinei (fovea) asigură cea mai mare AV,
datorită celei mai mari concentrații de celule fotosensibile din această
zonă. Spre periferia foveei (excentric) această concentrație scade,
determinând scăderea acuității vizuale.
Tabelul 2 pag 27
Standardul internațional unui tabelului pentru determinarea AV este
bazat pe sistemul LogMar, astfel micșorarea în dimensiune al rândurilor
de sus în jos are loc prin interemdiul unui algoritm stabilit (1,25 log
unit). Spre deosebire alte tabele pentru determinarea AV, acest tabel mai
conține alte 5 optotipuri. Distanța dintre optotipuri in rând și distanța
dintre rânduri corespunde unui logaritm, strict reglementată si
echivalente în toate rândurile optotipului. Din această cauză orice literă
din orice rând al tabelului corespunde unui unghi egal, și unei acuități
vizuale de (0,02). Optotipul dat ne permite să determinăm corect AV,
(chiar și până la sutimi), și să stabilim modificările AV, fie spre pozitiv
sau negativ, ceea ce este foarte important în evaluarea în dinamică a
stării pacienților cu distrofii retiniene, diabet zaharat, etc.
2.2.2. Acuitatea vizuală în apropiere
Tabeluripentru determinarea AV la apropiere sunt folosite de-a lungul
mai multor secole. Cele mai cunoscute teste pentru apropiere sunt –
testul Jaeger, autorul căruia l-a publicat pentru prima dată în anul 1856
în Vena, la fel ca și testul Snellen, propus de autor în anul 1862. În
ambele tabele este utilizată o anumită mărime corespunzătoare unei AV
concrete. Mai târziu, unitatea de măsură a AV la apropiere după Snellen
a fost denumită M-unit.
În Marea Britanie și alte țări anglofone se folosește unitate de măsură,
care poartă denumirea de NPoint. Dimensiunea literelor în textul N1
Point corespunde mărimii unui anumit font tipografic și este egal cu
1/72 inch ( 0,353 mm).
Majoritatea tabelelor pentru vederea la aproape se deosebesc de tabele
pentru vederea la distanță prin: dimensiunea optotipului în tabelul pentru
apropiere nu corespunde unui astfel de optotip din tabelul pentru
distanță. Și acuitatea vizuală pentru distanță, egală cu 1,0, se deosebește
de acuitatea vizuală 1,0 pentru apropiere.
În continuare o să analizăm cele mai cunoscute modele de examinare a
AV pentru apropiere din lume.
Modelul Jaeger. Acest model de examinare își are rădăcinile de la
industria poligrafică din Vena, unde tipărirea textelor era posibilă sub
formă 20 de fonturi. Textele, alcătuite din optotipuri de diferite mărimi,
sunt desemnate cu prima literă din numele autorului – J1, J2, J3 etc.
Dimensiunea optotipurilor, la fel ca și distanța dintre optotipuri intr-un
rând nu sunt standardizate.
Modelul N ( N point system charts, NPoint ). Acest model este utilizat
pe larg în Marea Britanie și alte țări anglofone. În tabelul NPoint
mărimea optotipului constituie 1/75 inch (0,353 mm). Însă această
regulă nu se atribuie la toate optotipurile din modelul N. De exemplu,
mărimea optotipului în fontul N5 este echivalentă cu 5/107 (1/44 cm).
Optotipurile cu mărimile mai mici sunt calculate utilizând coeficientul
0,68.
Dacă N se dublează, aceasta înseamnă că și mărimea optotipului se
dublează, de exemplu, mărimea optotipului de N10 este mai mare de
două ori ca N5.
În Marea Britanie, la baza modelului N a stat dimensiunea fontului din
cărți, ziare, prospecte pentru medicamente, etc., posedând o anumită
denumire, adică maărimea optotipurilor depinde de dimensiunea fontului
tipografic, utilizat în Marea Britanie.
Modelul Snellen pentru determinarea AV la apropiere. În tabelul
dat, mărimea optotipului corespunde cu 1/17 din mărimea optotipului
din tabelul pentru distanță, pentru aceeași acuitate vizuală. Astfel de
tabel pentru determinarea AV la apropiere trebuie să fie poziționat la 35
cm de la ochi. Dacă nu este respectată această distanță de 35 cm, atunci
datele obținute vor fi incorecte. În timpul de azi, peste hotare, tabelul lui
Snellen practic nu este utilizat. În Rusia, analogul tabelului lui Snellen
este tabelul pentru apropiere Golovin-Sivțev, la utilizarea căruia trebuie
de indicat la ce distanță s-a determinat AV pentru apropiere.
Desenul 3 pagina 29 (Scopul studiului. Determinarea acuității vizuale la
pacient.)
Procedura examinării. Are loc examinarea acuității vizuale la distanță
și la apropiere, monocular și binocular, fără corecție și cu corecție. În
primul rând, este nevoie de determinat AV al pacientului la distanță fără
corecție monocular și binocular, după care urmează corecție monocular
și binocular. Întotdeauna trebuie de început examinarea ochiului cu
vederea mai slabă, ca să nu îi dăm posibilitatea pacientului de a memora
optotipurile.
Etapele examinării:
1. Pacientul se uită în depărtare, la tabel, pentru determinarea AV fără
corecție.
2. Astupați cu ocluzor ochiul stâng al pacientului.
3. Rugați pacientul să citească cele mai mici optotipuri, pe care este capabil
să le vadă:
a) nu este necesar de a citi toate rândurile, începând de la cel mai mășcat
rând;
b) dacă pacientul a citit, de exemplu, rândul 0,7 și spune că nu vede
optotipurile mai mici, atunci trebuie să rugăm pacientul ca să
deslușească sau ghiceasca optotipurile din rândul de mai jos. Dacă
pacientul este capabil ,,să ghicească’’ optotipul, înseamnă că la pacient
AV este mai mare, care corespunde rândului ,,ghicit’’.
4. Scopul optometristului – este de a determina, care dintre cele mai mici
optotipuri pacientul le poate desluși, dar nu optotipurile pe care le poate
citi clar:
a) dacă pacientul a citit rândul 0,7 și încă 2 optotipuri din rândul 0,8, atunci
AV se poate scrie ca 0,7+2;
b) dacă pacientul a citit rândul 0,9, dar a greșit un optotip, atunci AV este
egală cu 0,9-1.
5. Determinați AV al ochiului stâng, astupând cu ocluzor ochiul drept
(repetați punctele 3-4).
6. Luați ocluzorul și determinați AV al ambilor ochi simultan.
7. După examinarea AV fără corecție determinați AV cu o corecție
obișnuită. Trebuie de cerut ca pacientul să-și pună ochelarii, dacă acesta
îi are, și sa repetăm procesul de determinare a AV la ochiul drept, apoi la
acel stâng, după care binocular (punctele 2-6).
Recomandarea autorului
Eu întotdeauna lucrez cu optotipuri în formă de cifre, deoarece aceasta
permite ca pacientul să poată desluși cifre ,,complicate’’, așa ca 8,9,6,
și cifre ,,ușoare’’, așa ca 4 și 7.
Inelele Landolt sunt optoripuri complicate, deoarece atunci când le
utilizăm, datele despre AV obținute sunt mai negative, decât la
utilizarea cifrelor sau literelor; mai mult decât atât, la utilizarea lor se
consumă mai mult timp.
Rezultate prevăzute. Bazându-ne pe datele unei AV necorijate la
depărtare, noi putem estima gradul unei ametropii la pacient. În acest
caz, ne vom orienta după regula lui Swaine.
Regula lui Swaine presupune: AV scade cu 1 rând în sens descrescător
(1/1, 1/2, 1/3, 1/4, etc.) la fiecare 0,25D al componetului sferic într-un
ochi ametrop.
Tablita 3 pag 31
Și invers, dacă știm gradul ametropiei unui ochi, putem presupune ce
AV poate sa corespundă acestui grad.
Tablita 4 pag 31
8. După ce am determinat AV al pacientului pentru distanță, noi apreciem
AV la apropiere fără corecție și cu corecție, utilizând un tabel pentru
apropiere. Testul pentru apropiere trebuie să fie efectuat la distanța
obișnuită de lucru al pacientului. Această distanță ne este cunoscută din
anamneza culeasă anterior.
Tabelul 5 pag 32
Dacă se utilizează tabelul Golovin-Sivtsev pentru apropiere sau alt tabel
de origine rusă, atunci nu trebuie să uităm că mărimea optotipurilor,
calitatea și contrastul fontului, albeața foii, suprafața strălucitoare, etc.
vor diferenția în diferite tabele și în diferite saloane.
Trebuie de indicat în cartela pacientului AV la distanță și la
apropiere.
Desenul 4 pag 33
2.6. Amplitudinea acomodației ( Amplitude of Accomodation )
Acomodarea, Acc ( din lat.- accommodation – adaptare ) – este
procesul de mărire de către ochi a puterii sale optice cu scopul de a
asigura claritatea imaginii poiectate pe retina, la trecerea vederii de la un
obiect distanțat la unul de aproape.
În diferite țări, sunt folosiți diferiți termeni pentru a indica
caracteristicile cantitative ale acestui proces. În literatura engleză se
utilizează termenul ,, amplitudinea acomodației’’, în Rusia se practică
termenul ,, volum acomodativ total’’. Ambii termeni pot fi considerați
sinonime, deoarece pocesul calculării, indiferent de denumirea sa, se
petrece analogic, exclusiv în condiții monoculare.
La fiecare din noi pe parcursul vieții amplitudinea acomodației scade,
dar la fiecare persoană acest lucru se întâmplă individual, la cineva mai
încet, la alții mai repede. La doi pacienți de aceeași vârstă, amplitudinea
acomodației la momentul examinării poate fi diferită. Din această cauză,
este nevoie de calculat amplitudinea acomodației de fiecare dată când
determinăm refracția la pacient.
Scopul investigației. Determinarea amplitudinii acomodației.
Etapele investigației. Există câteva metode de determinare a
amplitudinii acomodației. Mai jos sunt descrise două metode, care sunt
cel mai bine cunoscute.
2.6.1. Metodă cu testul ce se apropie ( Push Up method )
1. Testul se efectuează monocular, pacientul fiind corijat pentru vederea
la depărtare.
2. Ținta în testul dat – este un optotip accentuat, care stă mai separat, cu
1-2 dimensiuni mai mare ca optotipul, care corespunde cele mai bune
acuități vizuale pentru vederea la aproape. Trebuie de utilizat optotipul,
care provoacă forțarea acomodației, adică aceasta trebuie să fie țintă
acomodativă.
3. Astupați cu ocluzorul ochiul stâng al pacientului.
4. Poziționați o riglă sau o bandă centimetrică elastică pe marginea
externă a fantei palpebrale a pacientului.
5. Pacientul privește la țintă, care trebuie de ținut la nivelul ochiului la o
distanță mai mare.
6. Apropiați ținta spre ochiul deschis, până când pacientul nu o să mai
vadă clar ținta.
7. În timpul ce apropiați ținta spre podul nasului, este nevoie să întrebați
permanent pacientul: ,, Se vede clar sau nu?’’, și să așteptați răspunsul.
Viteza de apropiere spre pacient a țintei trebuie să rămână aceeași pe
parcursul întregului drum de-a lungul riglei, fără a micșora viteza de
apropiere spre pacient.
8. Când ați obținut neclaritatea imaginii, măsurați distanța în cm de la
acest punct până la marginea externă a fantei palpebrale. Această
distanță va corespunde celui mai apropiat punct acomodativ ( cel mai
apropiat punct al unei vederi clare ). În acest moment, pupila pacientului
începe să se dilate, ceea ce servește pentru specialist ca metodă de
control.
9. Începeți să îndepărtați ținta de pacient până la momentul când el iarăși
nu o să vadă clar ținta. Marcați această distanță și comparați-o cu acea
distanță, care a fost obținută la apropierea țintei de ochiul pacientului.
Aceste rezultate nu trebuie să difere între ele cu mai mult de 1-2 cm.
10. Rezultatul în cm ( distanța până la punctul cel mai apropiat al unei
vederi clare ) trebuie de convertit in dioptrii, împărțind 100 la distanța în
cm obținută. Rezultatul obținut va indica amplitudinea acomodației în
dioptrii.
11. Măsurați amplitudinea acomodației la ochiul stâng ( repetați punctele
4-10 ), astupând cu ocluzorul ochiul drept al pacientului.
2.6.2.Metoda cu testul static sau metoda cu folosirea lentilelor
,,minus’’ până la aplicarea testului cu lentila ,,+1’’ (Minus lens to
blur)
Testul dat se utilizează pentru calcularea amplitudinii acomodației la
pacienți fără presbiopie.
Etapele investigației:
1. Testul se petrece monocular, în timp ce pacientul este corijat pentru
vederea la depărtare.
2. Investigația se efectuează cu ajutorul unui foropter.
3. Ca țintă în acest test servește – un optotip mai accentuat și care stă
separat de restul, mărimea căruia este mai mare cu 1 – 2 rânduri decât
optotipul care dă cea mai mare acuitate vizuală pentru vederea la
apropiere.
4. Poziționați ținta la distanța de 40 cm de la pacient.
5. Astupați cu ocluzorul ochiul stâng al pacientului.
6. Convingeți-vă că optotipul fixat cu ochiul se vede clar.
7. Adăugați lentile ,,minus’’ ( peste fiecare 5 – 10 secunde ) cu intervalul
de 0,25D, până ce vedere cititul de aproape va deveni imposibil.
8. La rezultatul lentilei ,,minus’’ obținute, se adaugă +2,5D ( amplitudinea
acomodației, care trebuie folosită pentru a fixa ținta, la distanța de 40 cm
) pentru a primi rezultatul amplitudinii acomodației la pacientul dat.
9. Dacă la începutul investigației pacientul nu poate citi optotipul care este
mai mare cu 1-2 rânduri, decât permite acuitatea sa vizuală maximă la
vederea de aproape, aceasta înseamnă că amplitudinea acomodației la
pacient nu este îndeajuns, și este mai mică decât de 2,5D. În cazul dat
este nevoie de:
a) a adăuga lentile ,,plus’’ ( peste fiecare 5 – 10 secunde ) cu intervalul de
0,25D până la momentul când cititul de aproape va deveni imposibil.
b) de la +2,5D trebuie de micșorat puterea dioptrică și în rezultat vom
obține amplitudinea acomodației la pacient.
10. Calculați amplitudinea acomodației la ochiul stâng ( repetați
punctele 4 -9 ), astupând cu ocluzorul ochiul drept.
Formula calculării amplitudinii acomodației cu utilizarea metodei unui
test static :
Amplitudinea acomodației = +2,5D – (puterea lentilei optice
adăugate)
Trebuie de indicat în cartela pacientului: rezultatele amplitudii
acomodației ( în dioptrii ) la ochiul drept și stâng.
Mai jos este reprezentată modalitatea de scriere a amplitudinii
acomodației la ochiul drept și stâng ( la pacient fără presbiopie ):
Desenul 16 pag 46
Rezultatele așteptate. Diferența dintre rezultatele obținute dintre ochiul
drept și stâng nu trebuie să depășească 1,0D.
În timpul examinării acomodației este nevoie ca să ne orientăm după
amplitudinea acomodației, care există la un grup de persoane de aceeași
vârstă. Peste hotare, în acest scop sunt utilizate rezultatele a câtorva din
lucrările științifice:
1. Formula Hofstetter , propusă de autor în anul 1950, conform căreia:
a) Amplitudinea acomodației minimă presupuse se calculează după
formula: 15 – ( 0,25 * vârsta în ani );
b) Amplitudinea acomodației medie presupuse se calculează după formula:
18,5 – ( 0,30 * vârsta în ani );
c) Amplitudinea acomodației maximă presupuse se calculează după
formula: 25 – ( 0,40 * vârsta în ani );
Exemplu. Pacientul are 40 de ani. Amplitudinea acomodației minimă
presupuse: 15 – ( 0,25 * 40 ) = 15 – 10 = 5,0D.
2. Tabelul Donders
Tabelul 6 pagina 47
Recomandările autorului
Procedeul de calculare al amplitudinii acomodației trebuie efectuată
numai după o corecție prealabilă pentru vederea la distanță, după
determinarea balansului binocular. Neprivind la faptul că aceste test se
consideră ca test preliminar, de obicei el se efectuează după
determinarea refracției ( după determinarea balansului binocular, dar
înainte de a determina addidația ).
S-ar putea să vă placă și
- Viscozitatea Lichidelor BiologiceDocument1 paginăViscozitatea Lichidelor Biologicefloryana_90Încă nu există evaluări
- Urgente NeurologiceDocument3 paginiUrgente NeurologicePetronela MineataÎncă nu există evaluări
- Morfopat IDocument115 paginiMorfopat IAndreea OanaÎncă nu există evaluări
- Patologia CorneeiDocument4 paginiPatologia CorneeiPatricia PopaÎncă nu există evaluări
- Teste Fiziologie CMDocument57 paginiTeste Fiziologie CMVictor GrigorievÎncă nu există evaluări
- ExoftalmiaDocument41 paginiExoftalmiaDaria Stratan-Maslov100% (1)
- Acuitatea VizualaDocument6 paginiAcuitatea VizualaTiToÎncă nu există evaluări
- Determinarea Acuitatii VizualeDocument13 paginiDeterminarea Acuitatii VizualeManolachi StelaÎncă nu există evaluări
- 2 Functia VederiiDocument21 pagini2 Functia VederiiIoana SendrucÎncă nu există evaluări
- Receptor IDocument5 paginiReceptor IAncuta VijanÎncă nu există evaluări
- Examenul-Segmentului-Anterior ModificatDocument14 paginiExamenul-Segmentului-Anterior ModificatCosminÎncă nu există evaluări
- Nervul Oculomotor Particularitati Anatomo-FiziologiceDocument12 paginiNervul Oculomotor Particularitati Anatomo-FiziologiceMihaela GarabajiuÎncă nu există evaluări
- Ulcer Cornean Prezentare CazDocument5 paginiUlcer Cornean Prezentare Cazangel_deeaÎncă nu există evaluări
- 5 Explorarea Analizatorilor - Analizatorul VizualDocument71 pagini5 Explorarea Analizatorilor - Analizatorul VizualGeorgiana TrifanÎncă nu există evaluări
- Determinarea Acuității VizualeDocument7 paginiDeterminarea Acuității VizualeEllagEszÎncă nu există evaluări
- Patologia RetineiDocument16 paginiPatologia RetineiAlexandra TudoracheÎncă nu există evaluări
- Campul VizualDocument4 paginiCampul VizualValeriu SibiiÎncă nu există evaluări
- BiochimieDocument12 paginiBiochimieLiliana ScobioalaÎncă nu există evaluări
- 3.3. Tipurile Refracției CliniceDocument7 pagini3.3. Tipurile Refracției CliniceDaria Stratan-MaslovÎncă nu există evaluări
- Patologia ConjunctiveiDocument55 paginiPatologia ConjunctiveiIoanaÎncă nu există evaluări
- Elemente de Optica BiologicaDocument9 paginiElemente de Optica BiologicaIulia PopÎncă nu există evaluări
- Examinarea PupilelorDocument3 paginiExaminarea PupilelorAbalaesei Vlad FlorianÎncă nu există evaluări
- Subiect 5 - Genetica Grupelor Sanguine in Sistemul ABODocument10 paginiSubiect 5 - Genetica Grupelor Sanguine in Sistemul ABOEnache Cristina100% (1)
- Semiologia Vasculara - ROMDocument50 paginiSemiologia Vasculara - ROMDaniela Guțu100% (1)
- Teste NeurologieDocument18 paginiTeste NeurologieПОЛИТИКА ТВÎncă nu există evaluări
- Curs VirusologieDocument4 paginiCurs VirusologieirinagrosuÎncă nu există evaluări
- Semiologia Aparatului RenalDocument23 paginiSemiologia Aparatului Renalmarachirica2094Încă nu există evaluări
- Aparatul DioptricDocument2 paginiAparatul DioptricLidia VlaseÎncă nu există evaluări
- Tema4 MDocument6 paginiTema4 MDonica VictoriaÎncă nu există evaluări
- Studiul LentilelorDocument8 paginiStudiul LentilelorAnonymous AmjSN7Încă nu există evaluări
- LP 3 MicrobiDocument33 paginiLP 3 MicrobiDaniela PopaÎncă nu există evaluări
- Formule BiofizicaDocument4 paginiFormule BiofizicaMihai HondruÎncă nu există evaluări
- NefronDocument2 paginiNefronCristina Coşulă100% (1)
- Analizatorul VizualDocument11 paginiAnalizatorul VizualIrina AndreeaÎncă nu există evaluări
- TesteDocument25 paginiTesteCristina NeghinaÎncă nu există evaluări
- Hipnotice PDFDocument20 paginiHipnotice PDFconstantinÎncă nu există evaluări
- Lucrări Practice FiziologieDocument16 paginiLucrări Practice FiziologieCarp TheodorÎncă nu există evaluări
- Tema 2vizualDocument11 paginiTema 2vizualIrina LavricÎncă nu există evaluări
- 10.patologia Nervului OpticDocument25 pagini10.patologia Nervului OpticClaudiaAlexandruÎncă nu există evaluări
- Antiinflamatoare NesteroidieneDocument2 paginiAntiinflamatoare NesteroidienePapp Szodorai BeátaÎncă nu există evaluări
- Clasificarea Viciilor de RefractieDocument6 paginiClasificarea Viciilor de RefractiegubitzaÎncă nu există evaluări
- Elemente de Biofizica Analizorului VizualDocument10 paginiElemente de Biofizica Analizorului VizualMadalina PitropÎncă nu există evaluări
- Corespondenta Retiniana AnormalaDocument5 paginiCorespondenta Retiniana AnormalaOana PaladeÎncă nu există evaluări
- ST AnatomiaDocument7 paginiST AnatomiaDaniela Joian CracanÎncă nu există evaluări
- Powerpoint ConunctivitaDocument20 paginiPowerpoint ConunctivitaAde KsÎncă nu există evaluări
- Biofizica Receptiei AuditiveDocument18 paginiBiofizica Receptiei AuditiveIoana Mihaela SerbanÎncă nu există evaluări
- Curs 8 - Elemente de Optica BiologicaDocument14 paginiCurs 8 - Elemente de Optica BiologicaAdrian Savastita100% (1)
- Nervul OpticDocument2 paginiNervul OpticAlberto1974Încă nu există evaluări
- Referat Morfologia Sistemului StomatognatDocument8 paginiReferat Morfologia Sistemului StomatognatCrystyan Crysty Cojocaru100% (1)
- Familia VibrionaceaeDocument57 paginiFamilia VibrionaceaeMaricica BoțocÎncă nu există evaluări
- Anatomia Globului Ocular - Curs 1Document30 paginiAnatomia Globului Ocular - Curs 1Xbiliboi Biliboi100% (3)
- Maladia EalesDocument8 paginiMaladia Ealesghitza80Încă nu există evaluări
- RetinaDocument26 paginiRetinaiubimeuÎncă nu există evaluări
- Acuitatea VizualaDocument26 paginiAcuitatea VizualaAngela MoiseevaÎncă nu există evaluări
- Refractometria SubiectivăDocument36 paginiRefractometria SubiectivăAbalaesei Vlad Florian100% (4)
- Examinarea Acuităţii VizualeDocument27 paginiExaminarea Acuităţii VizualeIulia Gonța100% (1)
- Fav C4Document20 paginiFav C4Ioana TomaÎncă nu există evaluări
- Acuitate VizualaDocument11 paginiAcuitate VizualahoragatzyÎncă nu există evaluări
- 1 ExaminareafunctieivizualeDocument28 pagini1 ExaminareafunctieivizualeCorina PopaÎncă nu există evaluări
- Examenul Acuitatii VizualeDocument2 paginiExamenul Acuitatii VizualeStefan Paun100% (1)
- Determinarea Acuitatii VizualeDocument3 paginiDeterminarea Acuitatii VizualeAndreea StoicaÎncă nu există evaluări
- Metode Imagistice de Diagnostic În Patologiile Oculo CerebraleDocument41 paginiMetode Imagistice de Diagnostic În Patologiile Oculo CerebraleDaria Stratan-MaslovÎncă nu există evaluări
- Curricula ModificatDocument25 paginiCurricula ModificatDaria Stratan-MaslovÎncă nu există evaluări
- Sf. Treime Lista Nr. 21 Din 17.05.2022 CataractaDocument24 paginiSf. Treime Lista Nr. 21 Din 17.05.2022 CataractaDaria Stratan-MaslovÎncă nu există evaluări
- Auto Refract Okera To Me TriaDocument36 paginiAuto Refract Okera To Me TriaDaria Stratan-MaslovÎncă nu există evaluări
- 1.anatomia Nervului OpticDocument73 pagini1.anatomia Nervului OpticDaria Stratan-MaslovÎncă nu există evaluări
- Blefaritele Clasificare, Diagnostic Si TratamentDocument34 paginiBlefaritele Clasificare, Diagnostic Si TratamentDaria Stratan-MaslovÎncă nu există evaluări
- 2.3. Testul Cu Ocluzorul Pinhole (Pinhole Test)Document2 pagini2.3. Testul Cu Ocluzorul Pinhole (Pinhole Test)Daria Stratan-MaslovÎncă nu există evaluări
- 3.5. AnizometropieDocument2 pagini3.5. AnizometropieDaria Stratan-MaslovÎncă nu există evaluări
- 3.4. AstigmatismDocument13 pagini3.4. AstigmatismDaria Stratan-MaslovÎncă nu există evaluări
- 3.3. Tipurile Refracției CliniceDocument7 pagini3.3. Tipurile Refracției CliniceDaria Stratan-MaslovÎncă nu există evaluări