Documente Academic
Documente Profesional
Documente Cultură
Anatomie Si Embriologie Anul I II
Încărcat de
Elisa BulaiDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Anatomie Si Embriologie Anul I II
Încărcat de
Elisa BulaiDrepturi de autor:
Formate disponibile
Anatomie i Embriologie
CURSUL 1
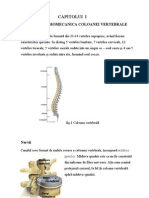
COLOANA VERTEBRAL
COLOANA VERTEBRAL N NTREGIME Dimensiuni Lungimea coloanei vertebrale este n medie de 73 cm la brbat i 63 cm la femeie, reprezentnd astfel 40% din lungimea total a corpului Limea maxim a coloanei vertebrale este la baza sacrului unde msoar !! cm "e aici merge descrescnd att n #os, ct i n sus Diame !u" sagi a" maxim este la nivelul ultimelor vertebre lombare unde atinge 7 cm, apoi descrete att n sus ct i n #os Cu!#u!i $oloana vertebral nu este rectilinie, ci prezint dou feluri de curburi % n plan sagital n plan frontal 1. Curburile n plan sagital (antero-posterior) &unt orientate fie cu conve'itatea nainte cnd se numesc lordoze, fie cu conve'itatea napoi cnd se numesc cifoze $oloana vertebral prezint 4 curburi % 1) curbura $e!%i$a" cu conve'itatea nainte(lordoza) 2) curbura &!a$a" cu conve'itatea napoi(cifoza) 3) curbura "&m#a! cu conve'itatea nainte (lordoza) 4) curbura sa$!&$&$$igian cu conve'itatea napoi (cifoza) *n timpul vieii intrauterine coloana vertebral prezint o singur curbur cu conve'itatea napoi +a nou-nscut coloana vertebral prezint un ung,i lombosacral ce separ cifoza cervicotoracal de cea sacrococcigian +ordoza cervical apare n lunile 3-. i este rezultatul ridicrii capului de ctre sugar
7
Adrian BEZNEA
+ordoza lombar apare n #urul vrstei de / ani i se datoreaz sta0iunii verticale i locomo0iei Cu!#u!i"e sagi a"e sun '&#(n'i e )n $u!su" %ieii* +* Curburile n plan frontal (transversal) &unt mai pu0in pronun0ate ca cele n plan sagital *n mod obinuit ntlnim% 1) curbura cervical cu conve'itatea la stnga1 2) curbura toracal cu conve'itatea la dreapta 3) curbura lombar cu conve'itatea la stnga $urbura toracal este primar, fiind determinat de trac0iunea muc,ilor mai dezvolta0i la membrul superior drept 1 celelalte dou curburi sunt compensatorii, avnd scopul de a restabili ec,ilibrul corporal +a stngaci, curburile frontale sunt ndreptate n sens invers C&n,&!maia ex e!i&a! $oloana vertebral considerat n totalitatea ei prezint% ,aa an e!i&a! ,aa -&s e!i&a! '&u ,ee "a e!a"e 1* Faa anterioar este format de o coloan cilindric, rezultat din suprapunerea corpurilor vertebrelor +* Faa posterioar prezint pe linia median procesele spinoase, care formeaz mpreun $!eas a s-ina"* 2rocesele spinoase se pot e'plora cu mult uurin0, mai ales n timpul flectrii trunc,iului +a limita dintre coloana cervical i toracal se vizualizeaz foarte net procesul spinos al vertebrei $7 (vertebra proeminent)1 pornind de la acest proces spinos, se poate numerota fiecare vertebr *n continuarea proceselor spinoase se e'ploreaz creasta sacral median, iar n plica interfesier se pot palpa coarnele sacrale, coarnele coccigelui i ,iatul sacral "e fiecare parte a crestei spinale se gsesc an0uri profunde, numite an0uri vertebrale 1ele adpostesc muc,i ce ac0ioneaz asupra coloanei vertebrale 3. Feele laterale prezint % vrful proceselor transversare, pediculii vertebrali, gurile intervertebrale i por0iunile laterale ale corpilor vertebrali 3rful procesului transversar al atlasului poate fi palpat imediat sub procesul mastoidian
4
Anatomie i Embriologie
Cana"u" %e! e#!a" 5ste format prin suprapunerea gurilor vertebrale $analul vertebral se continu n sus cu cavitatea neurocraniului, iar n #os se desc,ide prin ,iatul sacral $analul vertebral urmrete toate infle'iunile coloanei vertebrale "iametrele canalului vertebral variaz 1 ele sunt mai mari n regiunea cervical i lombar, n raport cu mobilitatea mai mare a coloanei vertebrale n aceste regiuni *n regiunea toracal, unde mobilitatea coloanei vertebrale este mai redus, diametrele canalului vertebral sunt mai mici IM.ORTAN/A 0UNC/IONAL A COLOANEI VERTEBRALE $oloana vertebral este caracteristic vertebratelor i ndeplinete trei roluri ma#ore% 1* .!& e$ia m'u%ei *n canalul vertebral se gsete mduva spinrii nvelit de meninge 6olul protector al coloanei vertebrale este evident, anterior fiind format de puternicele corpuri vertebrale,iar posterior de arcurile vertebrale suprapuse 7neori, fracturile coloanei vertebrale pot interesa mduva sau (i) meningele +* R&"u" s a i$ *n ortostatism (sta0iunea vertical) coloana vertebrala reprezint un a' solid ce sus0ine capul, trunc,iul i membrele superioare1 ea transmite apoi greutatea la pelvis i la membrele inferioare "ezvoltarea mare a vertebrelor lombare se e'plic prin greutatea pe care trebuie s o sus0in $urburile sagitale ale coloanei vertebrale au ca rezultat mrirea rezisten0ei $oloana vertebrala poate prezenta i curburi patologice, ca urmare a e'agerrii curburilor normale% Cifoza patolologic se caracterizeaz prin accentuarea conve'it0ii posterioare Lordoza patologic se caracterizeaz prin accentuarea conve'it0ii anterioare colioza const in e'agerarea curburilor n plan frontal
8
Adrian BEZNEA
$urburile patologice ale coloanei vertebrale pot fi% ereditare sau dob!ndite "ezvoltarea i func0ionarea unor viscere pot fi influen0ate n sens negativ de ctre curburile patologice ale coloanei vertebrale
1* R&"u" #i&me$ani$ $oloana vertebrala este antrenat n micri numeroase i ample1 gra0ie acestora, corpul are o mare mobilitate DE2VOLTAREA COLOANEI VERTEBRALE 9ezenc,imul sclerotomial migreaz n sptmna a 4-a spre linia median, ncon#urnd notocordul i tubul neural care s-a format napoia lui :cest mezenc,im pstreaz dispozi0ia segmentar a somitelor din care pornete1 ntre segmente se gsesc arterele intersegmentare &egmentele caudale ale sclerotoamelor se densific prin con0inut celular, deosebindu-se de segmentele craniale, care rmn mai pu0in dense +a formarea $&!-u!i"&! %e! e#!a"e -!e$a! i"agin&ase particip un segment mai dens i unul mai pu0in dens din dou sclerotoame succesive1 ntre partea dens i partea mai pu0in dens a aceluiai sclerotom se formeaz 'is$u" in e!%e! e#!a", care nc,ide n el resturi din notocord ;ormarea intersegmentar a vertebrelor definitive permite mus$u"a u!ii care se dezvolt din miotoame s rmn segmentar i s se insere pe dou vertebre succesive <ot secundar acestei evolu0ii, %ase"e, ini0ial intersegmentare, a#ung la nivelul mi#locului corpului vertebrelor Ne!%ii !a3i'ieni (spinali) pstreaz pozi0ia lor segmentar primar, formndu-se la nivelul discurilor intervertebrale1ieirea lor din canalul ra,idian se face prin gurile intervertebrale sau interpedunculare "up stadiul -!e$a! i"agin&s, n sptmna a 7-a ncepe $&n'!i,i$a!ea prin doi centri care apar n corpul vertebrei i prin cte unul n fiecare #umtate a arcului vertebral, care se formeaz ncon#urnd tubul neural $ei patru centri alctuiesc %e! e#!a $a! i"agin&as, care n sptmna a 8-a i ncepe osificarea
!0
Anatomie i Embriologie
0&!ma!ea $&"&anei %e! e#!a"e 4 e a-e5
:
B.
$
&ptmn a =3 a de dezvoltare $ondensarea i proliferarea sclerotomului caudal se produce n #umtatea cranial a sclerotomului cranial ;ormarea corpului vertebral precartilaginos
!!
Adrian BEZNEA
CURSUL +
CAVIT/ILE SEROASE ALE TRUNC6IULUI
GENERALIT/I >rganele interne sunt adpostite,cea mai mare parte, n cavit0ile seroase ale trunc,iului $avit0ile seroase ale trunc,iului sunt% cavitatea pericardic cavitatea pleural cavitatea peritoneal cavitatea vaginal a testiculului derivat din cavitatea peritoneal :ceste cavit0i seroase se dezvolt din celomul intraembrionar* 0ORMAREA CAVIT/ILOR SEROASE "ezvoltarea celomului intraembrionar i a cavit0ilor seroase ce deriv din el este legat de evolu0ia mezodermului *n sptmna a 3-a de via0 intrauterin, din linia primitiv se diferen0iaz mezodermul intraembrionar, care este cea de a treia foi0 a discului embrionar, dispus ntre ectoderm i endoderm >dat cu formarea sa el se organizeaz, alctuind mezodermul paraaxial, intermediar, i lateral. "ezodermul paraa#ial situat de o parte i de alta a notocordului, se segmenteaz n direc0ie cranio-caudal, formnd somitele sau segmentele mezodermului "ezodermul intermediar d natere cordoanelor nefrogene (fig /!) "ezodermul lateral$ nesegmentat n totalitate, se continu cranial cu mezodermul nesegmentat cefalic, iar marginile discului embrionar cu mezoblastul e'traembrionar "ezodermul cefalic fuzioneaz pe linia median cu cel de partea opus, cranial de lama precordal, viitoarea membran orofaringian *n aceast regiune se diferen0iaz mezodermul cardiogen* *n stadiul presomitic al dezvoltrii, prin confluen0a unor vezicule cptuite cu celule mezoteliale
!/
Anatomie i Embriologie
numite vezicule celomice precefalice aprute n mezenc,im, ia natere prima sc,i0 a cavit0ii pericardice (primordium pericardii)
0&!ma!ea me7&'e!mu"ui in e!me'ia!
: sec0iune transvers prin embrionul de !8 zile ? sec0iune transvers prin embrionul de /0 zile
"ezodermul cefalic fuzioneaz pe linia median cu cel de partea opus, cranial de lama precordal, viitoarea membran orofaringian *n aceast regiune se diferen0iaz mezodermul cardiogen* *n stadiul presomitic al dezvoltrii, prin confluen0a unor vezicule cptuite cu celule mezoteliale numite vezicule celomice precefalice aprute n mezenc,im, ia natere prima sc,i0 a cavit0ii pericardice (primordium pericardii) >dat cu formarea somitelor, mezodermul lateral ncepe s se cliveze cranio-caudal n cele dou lame numite somato i splanchnopleura.
Se$iune !ans%e!s -!in em#!i&n8 )n 'i%e!se e a-e 'e 'e7%&" a!e5
: ? $ $avitatea intraembrionar comunic liber cu cavitatea e'traembrionar $omunicare aproape ncetat +a sfritul sptmnii 4 mezodermul spla,nic este continuu cu cel somatic, i cavit0ile sunt complet nc,ise
!3
Adrian BEZNEA
omatopleura sau lama parietal a mezodermului lateral se dispune sub ectoderm iar splanc,nopleura sau lama visceral rmne ataat de endoderm *ntre aceste dou lame se sc,i0eaz de o parte i de alta celomul intraembrionar primitiv, care n partea cranial comunic bilateral cu cavitatea pericardic primitiv, care este situat median Cavitatea pericardic primitiv ncepe s se formeze cranial de viitoarea membran orofaringian 9ai trziu, prin creterea rapid a veziculelor cerebrale cu sc,i0area e'tremit0ii cefalice i creterea pronun0at n lungime a peretelui dorsal al corpului embrionar, se produce fle'iunea cranio-caudal a acestuia cu concavitatea ventral $orpul embrionului ia forma literei $ cu conve'itatea dorsal <ubul cardiac primitiv i cavitatea pericardic format n #urul su, i sc,imb pozi0ia, basculeaz, situndu-se caudal de stomodeum n partea ventral a regiunii bra,iale, respectiv a faringelui, unde formeaz umfltura cardiac (proeminenia cordis). "orso-lateral, cavitatea pericardic primitiv comunic n acest stadiu cu canalele pleuroperitoneale dezvoltate progresiv de o parte i de alta a tubului intestinal primitiv i a mezenterului su dorsal i ventral +a embrionul de /,. mm lungime, celomul intraembrionar comunic bilateral, n partea caudal a canalelor pleurale, cu celomul e#traembrionar* :cesta s-a format n sptmna a /-a de via0 intrauterin n mezoblastul e'traembrionar 2rin creterea amniosului i formarea pere0ilor antero-laterali ai trunc,iului,cavitatea celomului e'traembrionar se reduce treptat i dispare "in el rmne o mic por0iune la nivelul cordonului umbilical numit celom umbilical (caeloma umbilicale) *ntre sptmnile 6-!0 de via0 intrauterin, n celomul umbilical ,erniaz temporar ansele intestinului mi%lociu (mesenteron), formnd &ernia sau omfalocelul umbilical fiziologic* *n sptmna a !0-a, dup repozi0ia anselor n cavitatea abdominal, celomul umbilical dispare n totalitate n cordonul umbilical +a embrionul cu /0 de somite (de apro' 3 mm),din perele ventral al intestinului anterior8 caudal de pungile bra,iale, ia natere mugurele laringotra,eal (tubus laringotra,ealis) "in umfltura caudal a mugurelui laringotra,eal se dezvolt mugurii pulmonari, care cresc e'tensiv n mezenc,imul ncon#urtor din viitorul mediastin i n canalele pleurale Celomul intraembrionar primitiv sau cavitatea pericardopleuroperitoneal se va septa, dnd natere n stadiile ulterioare cavit0ilor seroase definitive ale trunc,iului &eptarea celomului se realizeaz prin formarea diafragmei$ care va despr0i cavitile pleurale i pericardic din torace de cavitatea peritoneal
!4
Anatomie i Embriologie
9embranele pleuropericardice vor contribui la separarea $a%i i"&! -"eu!a"e de cea -e!i$a!'i$* ;ormarea diafragmei este un proces comple' la care particip septum trasvers, membranele pleuroperitoneale, mezenterul dorsal primitiv (mezoesofag) i par0ial somatopleura peretelui dorso-lateral al trunc,iului (fig / 3 )
De7%&" a!ea 'ia,!agmu"ui Ca%i a ea %agina" a es i$u"u"ui deriv i ea embriologic din celomul intraembrionar 5a ncepe s se formeze n luna a 3-a intrauterin ca un diverticul al peritoneului parietal numit procesul vaginal al peritoneului$ n viitoarea regiune ing,inal *n cursul acestei luni, procesul vaginal strbate canalul ing,inal, a#ungnd pn la orificiul su superficial *n luna a 7-a el a#unge n scrot, pregtind astfel calea de coborre a testiculului (descensus testis) +a se'ul feminin procesul vaginal nu depete orificiul superficial al canalului ing,inal, iar la sfritul lunii a 3-a ncepe s involueze i se nc,ide $analul peritoneovaginal prin care ini0ial cavitatea peritoneal comunic cu cavitatea vaginal a testiculului, involueaz dup natere i se nc,ide, partea din scrot devenind cavitate scrotal* *n cazurile n care canalul peritoneovaginal nu se oblitereaz, prin el se produc &erniile ing&inale congenitale* 2rin involu0ia sa incomplet, pot rmne la nivelul funiculului spermatic mici vestigii diverticulare din care iau natere c,iste ale funiculului spermatic la brbat sau forma0iuni c,istice ing,inale la femeie(c,iste ale canalului @ucA)
!.
Adrian BEZNEA
DE2VOLTAREA A.ARATULUI RES.IRATOR* ORGANOGENE2A $ile respiratorii inferioare i plmnii se dezvolt din endodermul peretelui anterior al proenteronului sau intestinului anterior 6egiunea peretelui al intestinului din care se va diferen0ia aparatul respirator, este situat median sub al 4-lea arc bran,ial i poart numele de c!mp sau arie pulmonar* +a acest nivel apare mai nti un an0, numit 'an laringotra&eal sau 'an pulmonar, care prin evaginare n direc0ia anterioar ia form diverticular i apare la embrionul de trei sptmni (3 mm lungime) $aptul superior al acestui diverticul corespunde viitoarei guri a esofagului "iverticulul este mai umflat la e'tremitatea inferioar
Em#!i&n 'e a-!&xima i% +9 'e 7i"e8 $u !e"aii"e 'in !e 'i%e! i$u"u" !es-i!a &!8 inim8 s &ma$ :i ,i$a :cest diverticul crete repede i prin formarea de #os n sus a unui sept frontal, numit septul tra&eoesofagian8 se separ progresiv de peretele anterior al viitorului esofag "in acest mugure diverticular iau natere de sus n #os% laringele1 tra,eea1 bron,iile i plmnii1 mucoasa acestor organe1 epiteliul alveolar
!6
Anatomie i Embriologie
E a-e )n 'e7%&" a!ea !a3eei :i -"m(ni"&!
: . sptmni ? 6 sptmni $ 4 sptmni
$elelalte forma0iuni din structura lor se dezvolt din mezenc,imul regional &c,eletul, muc,ii, vasele i nervii laringelui se dezvolt din arcurile bran&iale* C&n'!&gene7a prin care din mezenc,im se vor forma inelele cartilaginoase incomplete ale tra,eei i bron,iilor, ncepe n sptmna a 4a i progreseaz de sus n #os *n sptmna a .-a se diferen0iaz primele mioblaste ale mu'c&iului tra&eal* Mugu!ii -u"m&na!i primari apar timpuriu i la nceput sunt asimetrici
Se$iune !ans%e!s -!in mugu!ii -"eu!a"i a! (n' ,a"'u" -"eu!&-e!i$a!'i$ $a!e 'i%i'e -&!iunea &!a$i$ a $a%i ii $&!-u"ui )n $a%i a e -"eu!a" :i -e!i$a!'i$
!7
Adrian BEZNEA
9ugurele pulmonar drept este pu0in mai mare dect cel stng la embrionul de . mm 9ugurele pulmonar drept crete mai pronun0at n direc0ie infero-lateral, iar cel stng mai mult n direc0ie orizontal "in mugurii pulmonari primari iau natere mugurii lobari, trei n dreapta i doi n stnga :cetia cresc e'tensiv n mezenc,imul din viitorul mediastin i proemin tot mai mult n $ana"e"e -"eu!a"e*
T!ans,&!ma!ea $ana"u"ui -e!i$a!'i&-e!i &nea" )n $a%i a e -"eu!a" :i ,&!ma!ea mem#!ane"&! -"eu!&-e!i$a!'i$e *n interiorul mugurilor lobari ramifica0ia epitelial bron,opulmonar se continu dicotomic pn la natere cnd se formeaz !4 genera0ii de ramifica0ii, iar dup natere procesul continu pn cnd ramifica0iile a#ung la /. genera0ii *n cursul organogenezei plmnul fetal strbate !ei s a'ii% pseudoglandular canalicular alveolar. *n stadiul pseudoglandular se individualizeaz mugurii lobari i bro,iile *n stadiul canalicular se formeaz bron,iolele respiratorii *n stadiul alveolar apar canalele alveolare i alveolele
!4
Anatomie i Embriologie
De7%&" a!ea 3is &"&gi$ :i ,un$i&na" a -"m(ni"&!
A* -e!i&a'a $ana"i$u"a! 'u!ea7 'in s- m(na 1; -(n )n +;< B* -e!i&a'a sa$u"ui e!mina" )n$e-e "a s,(!:i u" $e"ei 'e4a ; :i )n$e-u u" $e"ei 'e4a =4a "uni*
9ezenc,imul din #ur se continu ini0ial cu cel al esofagului i stomacului, formnd plmnului un fel de mezou% mezopneumonium *n ceea ce privete forma e'terioar, se sc,i0eaz mai nti baza plmnilor datorit faptului c sunt mpini n sus de ficat i de diafragm 3rful ncepe s se individualizeze n luna a 3-a :spectul glandular al plmnului se datoreaz faptului c n via0a intrauterin el nu este func0ional, fiind strbtut de o mic cantitate de snge, care prin canalul arterial trece n cea mai mare parte n aort :lveolele sunt deplin formate din luna a 7-a "up prima respira0ie plmnul este destins de aer, lund forma i consisten0a specifice ANOMALII DE DE2VOLTARE A .LM>NILOR :u fost descrise cazuri e'trem de rare de agene7ie pulmonar A-"a7ii"e i 3i-&-"a7ii"e pulmonare apar prin dezvoltare insuficient, global sau par0ial :nomaliile 'e 'i%i7iune i 'e sime !ie ale bron,iilor, destul de frecvente, pot crea dificult0i att n e'plorarea, ct i n c,irurgia plmnului
!8
Adrian BEZNEA
:u fost descrise i cazuri de e'isten0 a unor lobi izola0i de arborele tra,eobronic, fr comunicare aerian, fr func0ie respiratorie, numi0i sec,estra0ii i dispui n special intralobular An&ma"ii"e !a3eii sunt legate de anomaliile esofagiene, din cauza originii lor comune "ezvoltarea defectuoas a septului easofago-tra,eal n cea de a 4-a sptmn, poate s duc la o a !e7ie es&,agian izolat (cazuri foarte rare), asociat de cele mai multe ori cu o fistul tra,eal 0is u"a es&,ag&4 !a3ea" poate fi dubl (mai rar) sau unic, format de segmentul caudal sau poststenotic1 uneori comunicarea anormal se constituie ntre esofag i una din bron,iile principale, mai frecvent cea stng :ceste defecte apar cu o frecven0 de apro'imativ ! la /000 de nateri i pot beneficia de tratament c,irurgical
Va!ie i 'e ,is u"e es&4 !a3ea"e :i a !e7ii es&,agiene
/0
Anatomie i Embriologie
CA.ITOLUL 1
INIMA ?I .ERICARDUL
ORGANOGENE2A "ezvoltarea cordului, organul central al aparatului cardiovascular, ncepe nc la embrionul de !,. mm, la sfritul sptmnii a ===-a $ircula0ia sngelui la embrionul uman apare n stadiul de 7 somite, respectiv n sptmna a =3-a de via0 intrauterin "e timpuriu, la nivelul e'tremit0ii cefalice, anterior de placa neural i lama procordal (viitoarea membran bucofaringian), n regiunea numit a!ie $a!'i&gen, se diferen0iaz din mezenc,im primele celule angioformatoare :cestea vor forma un -"ex %as$u"a! en'& e"ia" n strns rela0ie cu splanc,nopleura, din care iau natere dou tuburi endoteliale, unul stng i altul drept "atorit fle'iunii laterolaterale a discului embrionar, cele dou tuburi se apropie median tot mai mult i, treptat, fuzioneaz unul cu altul n direc0ie cranio-caudal &e formeaz astfel u#u" $a!'ia$ -!imi i% uni$, stratul su endotelial devenind endocardul cordului definitiv (fig 4 ! ) $oncomitent, se formeaz $a%i a ea -e!i$a!'i$* <ubul cardiac este suspendat de pericard prin me7&$a!'u" '&!sa" ;ormarea i accentuarea fle'iunii cranio-caudale a corpului embrionar determin bascularea cu !400 n #urul unui a' transversal a primordiului pericardului i cordului $a urmare, acestea se vor situa anterior de intestinul anterior i superior de sacul vitelin i septul transvers unde formeaz um," u!a $a!'ia$ (proeminen0a cordis)
/!
Adrian BEZNEA
Se$iune !ans%e!s -!in em#!i&n8 )n 'i%e!se e a-e 'e 'e7%&" a!e8 a! (n' ,&!ma!ea unui uni$ u# $a!'ia$ 'in $e"e '&u -!im&!'ii >dat cu aceste procese, celulele mezenc,imale din s-"an$3n&-"eu! se dispun ca o manta n #urul tubului endocardic "in ele se vor diferen0ia celulele musculare ale mi&$a!'u"ui i celulele me7& e"ia"e a"e e-i$a!'u"ui* <impuriu, mezocardul dorsal dispare, iar tubul cardiac rmne legat de pericard doar la e'tremit0i, n rest fiind liber n cavitatea pericardic <ubul cardiac are un capt a! e!ia", cefalic i altul %en&s, caudal *ntre e'tremit0i se diferen0iaz dilata0iile, separate la e'terior de an0uri "ilata0ia dinspre captul arterial poart numele de #u"#u" -!imi i% a" $&!'u"ui (bulbus cordis primitivus), dup care urmeaz %en !i$u"u" -!imi i% (ventriculus primitivus) i a !iu" -!imi i% (atrium primitivus) n care se desc,ide sinusu" %en&s (sinus venosus) care are dou coarne (cornua sinus), unul stng i altul drept $omunicarea dintre atriul primitiv i i ventricul se numete $ana" a !i&%en !i$u"a! (canalis atrioventricularis) "e men0ionat c ini0ial atriul primitiv i coarnele sinusului venos sunt e'trapericardice, ele fiind ulterior ncorporate n cavitatea pericardic ?ulbul cordului se continu cranial cu sa$u" a&! i$ sau cu a&! e"e %en !a"e din care pleac succesiv arcurile arteriale aortice sau a! e!e"e #!an$3ia"e, care dup ce strbat antero-posterior arcurile branc,iale se desc,id n a&! e"e '&!sa"e +a e'tremitatea opus n fiecare corn al sinusului venos, se desc,id cte o %en %i e"in8 %ena &m#i"i$a" :i %ena
//
Anatomie i Embriologie
$a!'ina" $&mun (ductul lui $ubier) format prin fuziunea venei precardinale cu vena postcardinal de aceeai parte *n etapa care urmeaz, cordul primordial (cor primordiale) nu se dezvolt uniform, ci bulbul cordului i ventriculul prezint un ritm mai rapid de cretere n lungime fa0 de celelalte cavit0i ale sale $a urmare, el nu mai rmne rectiliniu, ci se curbeaz, mai nti lund forma literei B7C cu concavitatea anterior i la dreapta, iar apoi forma literei B&C cordul sigmoid (cor sigmoideum) cu atriul situat posterior de ventricul &c,imbrile de pozi0ie ale cavit0ilor cordului se continu i n dezvoltarea ulterioar, pn cnd se a#unge la forma sa definitiv $oncomitent, cordul i pericardul coboar n regiunea cervical spre torace D (descensus cordis) D i tot acum are loc procesul de septare a cavit0ilor primitive ale cordului Se- a!ea $&!'u"ui &epararea sngelui venos de cel arterial la nivelul cordului, s-a realizat treptat n filogenez +a -e: i8 inima rmne ca un tub mic cu pr0i mai dilatate dispuse succesiv +a am,i#ieni, atriul primitiv se septeaz n dou cavit0i 7n atriu primete sngele circula0iei sistemice i altul sngele o'igenat din plmni 3entriculul, camera de e'pulzie a cordului, rmne unic $a urmare, septarea la aceste vertebrate este incomplet, sngele fiind amestecat +a !e- i"e, separarea se e'tinde i la ventriculi "ar, cu e'cep0ia crocodililor, la care septul intraventricular este aproape complet, la celelalte reptile sngele se amestec n mare parte +a vertebratele cu snge cald, -s!i8 mami,e!e8 la care metabolismul mai intens cere un sistem circulator mai eficient, separarea ntre inima venoas i cea arterial dup natere este complet Se- a!ea a !iu"ui -!imi i% :i s&a! a sinusu"ui %en&s +a nivelul canalului atrioventricular, care are pozi0ie transversal, apar prin proliferarea celulelor endocardice dou proeminen0e D pernu0e endocardice D una ventral i alta dorsal, denumite n @omenclatura 5mbriologic =nterna0ional D tuber endocardiale atrioventriculare 2rin fuziunea lor ia natere se- u" in e!me'ia! (septum intermedium), care mparte canalul atrioventricular ntr-un &s iu a !i&%en !i$u"a! '!e- i altul s (ng* $oncomitent cu acest proces, pe tavanul atriului primitiv se dezvolt se- u" -!im (septum primum) care crete descendent spre a fuziona cu septul intermediar "ar, precednd aceast fuziune, ntre
/3
Adrian BEZNEA
marginea septului prim i septul intermediar se delimiteaz un orificiu numit ,&!amen -!imum *nainte ca foramen primum s dispar prin obliterare, n partea central a septului prim, prin proces de resorb0ie, se formeaz un alt orificiu numit ,&!amen se$un'um 2rin acest orificiu atriul drept este n comunicare cu atriul strng <ot acum, de pe tavanul atriului drept se dezvolt se- u" se$un' (septum secundum) care crete descendent i tinde s oblitereze foramen secundum &eptul secund nu a#unge ns s fuzioneze cu septul intermediar 9arginea sa liber delimiteaz cu marginea liber a pr0ii inferioare a septului prin orificiul de comunicare dintre atrii, numit ,&!men &%a"e* 9arginea liber a pr0ii inferioare a septului prim ndeplinete rol de valv la nivelul de foramen ovale 5l mpiedic trecerea sngelui din atriul stng n cel drept, permi0nd doar trecerea n sens invers *n acest fel, o parte a sngelui din atriul drept trece n atriul stng i mai departe n circula0ia general (sistemic), ocolind astfel circula0ia mic sau pulmonar, cci dup cum se tie pn la natere plmnul fetal nu ndeplinete func0ii de ,ematoz "up natere, n mod normal, foramen ovale se nc,ide i ntreg sngele venos din atriul drept trece n ventriculul drept i de aici la plmn pentru ,ematoz *nc,iderea se realizeaz prin fuziunea septului prim cu cel secund "atorit creterii presiunii n atriul stng, septul prim este mpins ctre cel secund, realiznd astfel fuziunea i separarea complet a celor dou atrii 9arginea septului secund devine "im#u" ,&sei &%a"e (limbus fossae ovalis) >dat cu sc,imbarea pozi0iei atriului primitiv, se sc,imb i pozi0ia sinusu"ui %en&s a" inimii* "e asemenea, cornul drept al sinusului venos crete mai rapid dect cel stng :ceste din urm, prin obliterarea pr0ii terminale a venei viteline stngi i a venei ombilicale stngi, primete o cantitate mai mic de snge *n final, cornul stng al sinusului venos devine sinus $&!&na!, cea mai mare ven a inimii, care colecteaz sngele venos din pere0ii cordului <reptat, sinusul venos i cornul su drept care crete rapid vor fi ncorporate n atriul drept Os iu" sin&a !ia", ini0ial n pozi0ie transversal, devine vertical 5l are form oval i este mrginit de o %a"%u" %en&as '!ea- i alta s (ng* 2rin fuziunea e'tremit0ilor craniale ale acestor valvule venoase, se formeaz se- um s-u!ium "up ncorporarea sinusului venos n atriul drept, septum spurium devine $!eas e!mina" (crista terminalis) a atriului drept, marcnd n interior limita dintre partea sinusal i atriul drept propriu-zis, creia la suprafa0 i corespunde :anu" e!mina"(sulcus terminalis) <otodat, %a"%u"a s (ng a
/4
Anatomie i Embriologie
ostiului sinoatrial involueaz i dispare, iar %a"%u"a '!ea- va da natere %a"%u"ei %enei $a%e in,e!i&a!e (5ustac,io) i %a"%u"ei sinusu"ui $&!&na! a" inimii (<,ebesius) *n a !iu" s (ng se desc,ide %ena -u"m&na! care are patru afluen0i venoi mari *n cursul dezvoltrii, vena pulmonar va fi ncorporat n peretele atriului stng, iar cei patru afluen0i ai si a#ung s se desc,id n atriu, formnd cele dou %ene -u"m&na!e '!e- e i '&u %ene -u"m&na!e s (ngi (fig 4 / )
S a'iu" ,ina" 'e 'e7%&" a!e a" %ene"&! ma!i 2artea peretelui atriului stng dintre vrsarea venelor pulmonare stngi i drepte provine din peretele venei pulmonare i nu din cel al atriului primitiv <otodat, la nivelul atriului drept i stng se dezvolt cte un diverticul care devine au!i$u" '!e- i au!i$u" s (ng (urec,iue) Se- a!ea %en !i$u"u"ui -!imi i% :i s&a! a #u"#u"ui $&!'u"ui &eptarea ventriculului primitiv se realizeaz prin formarea se- u"ui in e!%en !i$u"a! (septum interventriculare) :ceasta apare n sptmna a =3-a pe planeul ventriculului primitiv 5l crete ascendent ctre perni0ele sau tuberculii endocardici care prin fuziune au format septul intermediar 3entriculul n acest stadiu nu este septat complet *ntre marginea semiinelar liber a se- u"ui mus$u"a! i perni0ele endocardice, se delimiteaz &!i,i$iu" in e!%en !i$u"a! (foramen interventriculare)
/.
Adrian BEZNEA
Se$iune ,!&n a" -!in inima em#!i&nu"ui 'e 1@ 'e 7i"e8 $u ,&!amenu" in e!%en !i$u"a! -!ima!8 :i $&muni$a!ea a !iu"ui s (ng $u %en !i$u"u" s (ng -!imi i% :cest orificiu se va nc,ide odat cu formarea -!ii mem#!an&ase (pars membranacea) a septului interventricular care rezult din fuziunea se- u"ui s-i!a" #u"#a! cu septul intermediar >dat cu septarea ventriculilor din partea pro'imal a #u"#u"ui $&!'u"ui, care se septeaz prin apari0ia septului spiral aorticopulmonar, se formeaz i se ncorporeaz n ventriculul drept definitiv $&nu" a! e!ia" (conus arteriosus) sau infundibulum *n partea stng din el ia natere %es i#u"ui a&! i$* 2artea distal a bulbului cordului poart numele de !un$3i a! e!ia" (truncus arteriosus) care, prin formarea se- u"ui s-i!a" a&! i$&-u"m&na! va da natere pr0ii pro'imale a aortei i trunc,iului pulmonar (truncus pulmonaris) "up individualizarea ostiilor atrioventriculare, prin formarea septului intermediar, din mezenc,im se diferen0iaz valvele !i$us-i' i mi !a" sau dicuspid, legate prin corda#e tendinoase de muc,ii papilari la
/6
Anatomie i Embriologie
nivelul ostiilor arteriale prin septarea trunc,iului arterial de ctre septul aorticopulmonar, se formeaz %a"%u"e"e semi"una!e -u"m&na!e, una anterioar i dou posterioare i %a"%u"e"e semi"una!e a&! i$e, dou anterioare i una posterioar /esu u" n&'a" al inimii, format din n&'u" sin&a !ia", n&'u" a !i&%en !i$u"a!, ,as$i$u"u" sau !un$3iu" a !i&%en !i$u"a! D cu crusdexter i crussinister, precum i !eeaua .u!AinBe, se dezvolt prin diferen0ierea local a celulelor muc,iului cardiac 5l este aezat sub andocard i ncepe s bat ritmic din sptmna a =3-a
Se$iune ,!&n a" -!in inima em#!i&nu"ui 'e 19 'e 7i"e
/7
Adrian BEZNEA
CURSUL C
ANOMALIILE CONGENITALE ALE INIMII &e produc n timpul cardiogenezei i formrii vaselor mari, apro'imativ ntre a /0-a i a .0-a zi a dezvoltrii intrauterine, perioad n care pot fi tulburate fenomenele delicate ale embriogenezei aparatului cardiovascular &e pot produce defecte de incorporare a inimii, avnd drept rezultat defecte de pozi0ie1 se poate produce o dezvoltare incomplet sau fuzionarea unor pr0i care sunt de obicei distincte1 se pot resorbi pr0i care n mod normal trebuie s rmn (defecte septale)1 pot s apar vase ntrun loc anormal, rmn vase care trebuie s se oblitereze sau dispar vase care trebuie s rmn $um diversele mecanisme embriogenetice, pu0in cunoscute n intimitatea lor, au loc simultan, apar destul de frecvent anomalii comple'e, adevrate sindroame malformative :nomaliile aparatului cardiovascular reprezint apro'imativ /% din totalul bolilor cardiace i 30% din totalul malforma0iilor pe aparate i sisteme $auzele anomaliilor aparatului cardiovascular nu se cunosc cu certitudine &e tie astzi c rubeola contractat de mam n primele dou luni i #umtate de sarcin produce anomalii ale aparatului cardiovascular ntr-o propor0ie de !0%, iar diabetul prin0ilor n propor0ie de /,.% +a animale, oareci i obolani, s-au ob0inut anomalii ale aparatului cardiovascular prin administrare de albastru tripan, prin avitaminoza :, prin raze ionizante, prin ,ipo'ie1 aceste rezultate nun pot fi e'trapolate la om dect cu pruden0 @u se cunosc nc factori genetici care produc anomalii ale aparatului cardiovascular, iar n situa0ia n care e'ist anomalii cardiovasculare la mai mul0i membri ai aceleiai familii, nu se cunoate mecanismul de transmitere "atorit progreselor tiin0ei, ma#oritatea acestor animalii beneficiaz astzi de tratament c,irurgical An&ma"ii"e $!&m&7&mi"&! se asociaz cu cardiopatiile congenitale% ntr-o propor0ie de 30-40% trizomia /!, .0% trizomia !3-!. i 40% trizomia !4 *n ceea ce privete ordinea frecven0ei, pe primele locuri apar defectele de septare i apoi persisten0a canalului arterial An&ma"ii"e 'e -&7iie a"e inimii sunt defecte de ncorporare, incompatibile cu via0a (e'emplu, e'ocardia) sau compatibile cu via0a (ca situs inversus asociat cu cel visceral, cnd anomalia se petrece foarte devreme, n timpul segmentrii, sau izolat ca n de'tropozi0ia cordis
/4
Anatomie i Embriologie
primaria) De,e$ e a"e mig!!ii aeaz inima n regiunea cervical, toracic superioar (inima n pictur), abdominal, lombar sau n hemitoracele drept (de'tropozi0ia primar, asociat de cele mai multe ori i cu alte anomalii) An&ma"ii"e 'e %as$u"a!i7aie a"e inimii intereseaz n special dezvoltarea arterelor coronare% lipsa unei coroane, originea ei nalt, din aort sau din pulmonar An&ma"ii"e sis emu"ui ex$i &$&n'u$ &! sunt mult mai rare An&ma"ii"e 'e se- a!e a"e inimii, constituite n sptmnile 4, . i 6 se prezint solitare sau sunt asociate cu alte defecte ale inimii, constituind anomalii cardiace comple'e De,e$ e"e 'e se- a !ia" ("&:) mbrac mai multe aspecte, dup vrsta la care a aprut defectul Inima !i"&$u"a! (uniatrial, biventricular) este consecin0a nedezvoltrii n totalitate a septului interatrial, cu persisten0a atriului unic, stare normal n sptmna a 4-a intrauterin .e!sis ena "ui &s ium -!imum, normal n sptmna a .-a, se prezint ca un orificiu situat deasupra valvulelor, tricuspid i mitral, prin care trece sngele din atriul drept n cel stng .e!sis ena "ui &s ium se$un'um (persisten0a orificiului ?otallo) apare ca un orificiu larg n mi#locul septului1 acest defect este constituit probabil la sfritul sptmnii a .-a i nceputul celei de-a 6-a, fie printr-o resorbie exagerat a septului prim, fie prin dezvoltare insuficient a septului secund n$3i'e!ea -!ema u! a &!i,i$iu"ui in e!a !ia" n cursul vie0ii intrauterine aduce dup sine o ,ipertrofie a inimii drepte (atriu i ventricul) i moartea n primele momente dup natere "ei n primele 6 luni dup natere septum primum i secundum fuzioneaz complet, comunicarea interatrial va rmne la /0-/.% din adul0ii normali ca un orificiu permeabil pentru sond1 aceasta ns nu antreneaz unt cardiac i nu se consider anomalie De,e$ u" 'e se- a !ia" asociat cu s en&7a mi !a" este cunoscut sub numele de sin'!&mu" Lu em#a$3e! cu unt stnga-dreapta 2rin absen0a contopirii plicilor endocardice din strmtoarea atrioventricular persist un ostium atrioventricular comun, numit canal atrioventricular comun1 anomalia este asociat cu comunicare interatrial i interventricular An&ma"ii"e 'e se- %en !i$u"a! DDSVE sunt defecte ale peretelui interventricular aprute n sptmna a 6-a, prin agenezia por0iunii membranoase a septului, mei frecvent, sau a por0iunii sale musculare, putnd s mearg pn la absen0a total a septului interventricular 6areori se ntlnete aspectul de %en !i$u" uni$, neseptat% inima trilocular, biatrial i univetricular1 malforma0ia este cianogen
/8
Adrian BEZNEA
De,e$ "&$a"i7a "a ni%e"u" -&!iunii mem#!an&ase a se- u"ui in e!%en !i$u"a! "efectele septale atriale sau ventriculare se asociaz uneori n sindroame constante, binecunoscute, care beneficiaz de tratament c,irurgical B&a"a E#s ein este un sindrom care apare mai rar, avnd ca semn principal dezvoltarea anormal a valvulei tricuspide, care este atrezic i mai #oc implantat :ceast malforma0ie este o boal cianogen i se asociaz cu% comunicarea interatrial; comunicarea interventricular; atrofia ventriculului drept; hipertrofia ventriculului stng. &unt si alte sindroame cianogene corelate cu circula0ia pulmonar redus "in aceast categorie fac parte an&ma"ii"e #u"#u"ui a! e!ia"8 asociate cu comunicare interventriular An&ma"ia #u"#u"ui a! e!ia" se produce n timpul sptmnii a 6-a, prin septarea lui incomplet1 din el rmne o por0iune aortico-pulmonar comun, numit B !un$3i a! e!ia" $&munC, prin care se golesc ambele ventricule
30
Anatomie i Embriologie
.e!sis ena !un$3iu"ui a! e!ia"* A! e!a -u"m&na! ):i a!e &!iginea )n !un$3iu" $&mun Te !a"&gia 0a""& se produce prin diviziunea inegal a bulbului arterial, care determin% stenoza arterei pulmonare1 deplasarea spre dreapta a aortei (Baorta clareC)1 defect de sept interventricular i, n consecin0, ,ipertrofia ventriculului drept
: 3edere de suprafa0 ? $ele patru componente ale defectului 3!
Te !a"&gia 0a""&
Adrian BEZNEA
T!i"&gia 0a""& cuprinde% stenoza pulmonar; hipertrofia ventriculului drept; comunicare interatrial. 2rin coborrea nespiralat a septului arterial se poate realiza transpunerea invers a orificiilor arteriale (ale aortei i ale arterei pulmonare), anomalie numit !ans-&7iia %ase"&! ma!i1 este asocial cu comunicarea interventricular n por0iunea membranoas a septului
T!ans-&7iia %ase"&! ma!i An&ma"ii"e %a"%u"e"&! semi"una!e 9ai cunoscut este s en&7a %a"%u"e"&! a! e!ei -u"m&na!e 2entru a fi compatibil cu via0a, stenoza complet este asociat cu persisten0a comunicrii interatriale, prin care sngele trece din inima dreapt n inima stng i cu persisten0a canalului arterial *n caz de a !e7ie a %a"%u"e"&! a&! i$e cu fuziunea lor complet, aorta, ventriculul stng i atriul stng sunt atrofiate1 coe'ist un canal arterial larg "efectul apare prin insuficienta absorb0ie a mezenc,inului valvular n timpul formrii valvulelor An&ma"ii"e a! e!e"&! ma!i 7na din cele mai frecvente anomalii vasculare este -e!sis ena $ana"u"ui a! e!ia" *n mod normal, obliterarea lui se realizeaz prin proliferarea intimei, dup luna a ===-a de via0 intrauterin1 persisten0a lui poate fi solitar sau asociat cu alte anomalii C&a!$ aia a&! ei, sau strmtarea accentuat a lumenului aortic, se realizeaz prin neobinuita proliferare a intimei, secundar unei anomalii a tunicii medii a aortei $oarcta0ia poate s fie situat nainte sau dup desc,iderea canalului arterial, amnunt important n c,irurgie
3/
Anatomie i Embriologie
C&a!$ aie 'e a&!
: ?
tipul preductal tipul postductal
6i-&-"a7ia a&! ei (aorta angusta) apare foarte rar A!$u" a&! i$ 'u#"u se formeaz prin persisten0a arcului aortic drept1 rezult astfel un inel aortic n #urul viscerelor gtului, inel vascular care poate determina tulburri prin compresiune A#sena $(!Bei a&! i$e, prin obliterarea anormal a arcului arterial =3 stng este nso0it de persisten0a unui larg canal arterial, care suplinete local aorta *n aceste cazuri, arterele carotide sunt singurele ramuri ale aortei ascendente An&ma"ii"e a!$u"ui a&! i$ IV pot fi ntovrite de anomalii de origine ale arterelor subclaviculare i carotide Va!iaii"e a&! ei 'es$en'en e sunt destul de frecvente, n special n regiunea renal, unde arterele regionale provin din arterele mezonefrosului An&ma"ii"e %ene"&! &istemul cav, avnd o dezvoltare comple' i complicat, este sediul unor anomalii variate, dar foarte bine compensate &unt cunoscute mai ales unele din ele, ntlnite mai frecvent A#sena %enei $a%e in,e!i&a!e este suplinit prin marea ven azigos i este asociat cu vrsarea direct n atriul drept a venelor ,epatice Vena $a% in,e!i&a! 'u#" n segmentul ei inferior apare prin persisten0a venei sacrocardinale stngi Du#"a %en $a% su-e!i&a! este consecin0a persisten0ei venei cardinale craniale stngi, cu absen0a trunc,iului venos bra,iocefalic stng &e formeaz astfel vena cav superioar stng, care se desc,ide prin sinusul coronar n atriul drept
33
Adrian BEZNEA
&unt cazuri n care persist numai vena cav superioar stng i sngele din dreapta este deviat n stnga prin trunc,iul venos bra,iocefalic i prin vena azigos stng &e poate ntmpla ca venele pulmonare s nu se desc,id toate n atriu, uneori c,iar nici una, ele devenind tributare unei vene cave superioare stngi anormal prezent, venei azigos sau trunc,iului bra,iocefalic stng :lteori poate persista sistemul venei cardinale stngi, cu desc,iderea venei ,emiazigos n sinusul coronar &-a observat i o 'e7%&" a!e 'e,e$ u&as a %enei $a%e in,e!i&a!e n regiunea prerenal, compensat prin dezvoltarea sistemului vascular azigos
34
Anatomie i Embriologie
CURSUL 9
MEDIASTINUL
Me'ias inu", o alt regiune de importan0 vital a cavit0ii toracice, ocup partea median, dintre cei doi pulmoni, a acestei cavit0i 5l este turtit lateral i se ntinde mult antero-posterior dar n special n nl0ime, fund un culoar anatomic de trecere att n perioada fetal, ct i la adult +a embrion, gtul, viitorul torace i abdomenul, comunic larg ntre ele 7lterior, formarea organelor cervicotoracice i alungirea corpului embrionului, implic o migrare general n sens craniocaudal :stfel se e'plic de ce unele organe (cordul, diafragma) au sursa de inerva0ie i uneori de vasculariza0ie la nivelul gatului +a sfritul lunii a 3-a intrauterine, mediastinul apare complet constituit, umplut cu mezenc,im, i se ntinde antero-posterior ntre stern i coloana vertebral, iar superoinferior, de la baza gtului la diafragm Limi a su-e!i&a! a me'ias inu"ui corespunde planului aperturii superioare Limi a "ui in,e!i&a!a este reprezentat de partea central a fe0ei superioare a diafragmei *n cele /E3 anterioare diafragma este aproape orizontal *n !E3 posterioar diafragma coboar oblic spre coloana lombar, ceea ce alungete vertical mediastinul pn la limita inferioar a coloanei toracice n"imea me'ias inu"ui n partea lui anterioar este mai mica i corespunde nl0imii sternului ntre recesurile pleurale costomediastinale La e!a"8 mediastinul este limitat de pleurele mediastinale :cestea se muleaz strns pe organele mediastinului ntre care tind s se insinueze i astfel nu au o dispozi0ie paralela ntre ele *n ceea ce privete g!&simea me'ias inu"ui, acesta crete ctre partea inferioar unde se afla cordul 5a rmne mic posterior de cord, unde mediastinul prezint o zon de grosime mi#locie Limi a an e!i&a!a a mediastinului difer la adult de cea de la nounscut a adult distan0a dintre cele dou recesuri pleurale costomediastinale este foarte ngust n por0iunea mi#locie a sternului, iar superior i inferior de acesta, se delimiteaz cte o arie triung,iular care
3.
Adrian BEZNEA
corespunde timusului i respectiv cordului a copil, cordul are raport mai redus cu peretele anterior toracic, fiind acoperit de timus care este foarte dezvoltat i coboar pn la nivelul ventriculului drept *n acest fel recesurile costomediastinale sunt deprtate lateral, mai ales n partea superioar, limitnd ntre ele o arie triung,iular cu baza superioar, ntins din dreptul cordului pn la manubriul sternal a nou!nscutul care nu a respirat, limita ntre pleura mediastinal i cea costal este mai deprtat de stern, deoarece pulmonii nc nu s-au e'tins n toat cavitatea pleural 2rimele respira0ii modific aceste raporturi &ternul se deprteaz de coloan, iar recesurile pleurale i marginale anterioare ale pulmonilor se apropie de linia median 5'pansiunea pulmonilor se realizeaz la nceput n partea inferioar, dar n cursul primei sptmni prin aerarea i a pr0ilor superioare ei se insinueaz ntre timus i peretele toracic &pa0iul ocupat de timus a#unge n acest fel mai ngust dar mai adnc antero-posterior "up o luna, situa0ia devine asemntoare celei de la adult, iar ntre cele doua triung,iuri libere, recesurile pleurale se apropie att de mult nct n unele cazuri se depesc unul pe altul 9ediastinul nu este nici o cavitate i nici un sept, ci o !egiune %is$e!a" ocupat de organe strns legate ntre ele, care realizeaz un tot *n el se gsesc% cordul cu pericardul i vasele mari1 partea toracic a canalului alimentar1 partea mi#locie si inferioar a arborelui respirator e'trapulmonar1 timusul1 o re0ea vascular limfatic comple' presrat cu sta0ii ganglionare1 trunc,iurile nervoase1 0esut con#unctiv mediastinal :cest 0esut umple spa0iile dintre organe sub forma i grosimi variabile, asigurndu-le acestora o anumit independen0 anatomofunc0ional Tex u!a 3is &"&gi$ este realizat de% fibroblaste1 adipocite1 substan0 fundamental1 fibre colagene i elastice, cu densitate, suple0e, permeabilitate si la'itate variabil n func0ie de specia animal, de individ si de regiunea considerat :cest 0esut con#unctiv nu este inert 5l nu are doar rolul de a umple golurile, ci are elemente active receptive la influen0e mecanice, clinice, neurovegetative, ,ormonale etc
36
Anatomie i Embriologie
&tructura =ui este fi' i rigid n #urul inimii, a trunc,iurilor arteriale i a tra,eii, care sunt puncte de spri#in solide 5a este mai pu0in ferm i mai labil n #urul vaselor venoase i limfatice, a esofagului i a nervilor $a 7&n 'e !e7is en se admit% ligamentul sternopericardic1 teaca con#unctiv periesofagotra,eal care este totui neomogen i discontinu1 ligamentul interpleural care unete fundurile de sac pleurale interazFgoesofagian i interaorticoesofagian sub forma unei condensri n plan frontal1 densificrile perivasculare1 celelalte ligamente pericardice etc 2&ne"e 'e ma!e su-"ee sunt locul n care de altfel se produc ,erniile mediastinale i se gsesc n pr0ile antero-superioare (posterior de manubriu) i respectiv postero-inferioare (posterior de cord) ale mediastinului *n mediastin se descriu dou forma0iuni adipoase bine constituite, reprezentate de $&!-u" a'i-&s !e !&s e!na" i s-aiu" su#$a!'ia$* ;aptul c n pneumomediastin aerul ptrunde n tot mediastinul, dovedete inconsisten0a sau caracterul incomplet, discontinuu, al diverselor septuri care sunt larg permeabile la aer si apar lipsite de semnifica0ie func0ional :a cum s-a descris, mediastinul nu este un spa0iu nc,is, ci comunic cu regiunile vecine Su-e!i&!8 lipsa limitelor anatomice face ca unele procese patologice cervicale s poat migra sau s se poat e'tinde n mediastin sau invers (e' gua toracic) In,e!i&!8 diafragma prezint la nivelul ei numeroase orificii care permit legtura cu cavitatea abdominal La e!a"8 an0urile costale situate prin defini0ie posterior i n afara limitelor teoretice nu ar trebui ataate spa0iului visceral medio-toracic, dar absen0a limitelor nete cu partea posterioar a mediastinului, precum si interac0iunile patologice care se ntlnesc n mod obinuit ntre aceste zone contigui, determin n practic s fie incluse n mediastin "e asemenea, )n 3i"8 0esutul mediastinal se continu fr limit cu 0esutul intersti0ial peribronic i pulmonar aa nct stabilirea unei demarca0ii nu poate fi dect conven0ional 2atologia acestei regiuni impune ca pe de o parte cele dou bron,ii principale cu toat originea e'trapulmonar s nu fie ataate mediastinului, ci sistemului respirator de care sunt indisociabile patologic $ancerele bronice sunt considerate astfel
37
Adrian BEZNEA
afec0iuni pulmonare care doar n mod secundar invadeaz i n mediastin 2e de alta parte ganglionii limfatici din ,il pn la ganglionii interbronici trebuie considera0i ca apar0innd mediastinului deoarece patologia lor nu poate fi disociat de aceea a ganglionilor situa0i n plin mediastin "in punct de vedere func0ional, mediastinul realizeaz un tot cruia i se atribuie un rol de% ec,ilibrare1 amortizare1 izolare a elementelor pe care le con0ine1 n ,emodinamica circula0iei venoase de ntoarcere, precum i alte roluri dintre care unele ipotetice *n ceea ce privete primul rol, trebuie men0ionat c mediastinul prin intermediul pleurelor sufer varia0iile manometrice i cinetice ale ciclului respirator 5l i mrete volumul n inspira0ie odat cu cutia toracic, deformrile respiratorii fiind absorbite n special la nivelul celor dou zone slabe *n el se transmit impulsurile sistolodiastolice ale masei cardioaortice sau modificrile din timpul degluti0iei +a toate aceste solicitri el opune o rezisten0 plastic legat de structura sa anatomic 6ezult astfel o adaptare semiactiv-semipasiv la modificrile de form, pozi0ie i presiune, prin care organele mediastinale sunt sustrase influen0ei ritmice a micrilor respiratorii, avnd asigurat i independen0a motorie reciproc necesar bunei lor func0ionri 9ediastinul #oac deci un rol de% amortizor1 lubrifiant1 izolant, asigurnd un ec,ilibru static i dinamic ntre cele doua ,emitorace &itua0ia lui median se pstreaz nu doar n caz de simetrie a presiunilor din cele dou cavit0i pleurale, ci i n caz de pneumotora' unilateral, prin func0ia sa regulatoare proprie 2resiunea n interiorul mediastinului este egal cu cea atmosferic *ntoarcerea venoas este favorizat de aspira0ia diastolic a cordului i de aspira0ia toracic n inspira0ie (vis G fronte) fapt mai evident la cei cu mediastin suplu la care e'ist o aritmie cardiac legat de respira0ie *mpr0irea mediastinului s-a fcut dup criterii anatomice diferite, anatomoc,irurgicale, radiologice etc , dar toate acestea nu sunt dect conven0ionale deoarece nu au substrat anatomic evident cu toate c prezint o real importan0 practic
34
Anatomie i Embriologie
n sens %e! i$a" s-a descris un mediastin superior i altul inferior cu limita la nivelul planului orizontal care trece prin partea superioar a arcului aortic, fie la cel prin bifurca0ia tra,eii n sens a! e!&4-&s e!i&! s-a descris un mediastin anterior i altul posterior, separat printr-un plan frontal tangent la fa0a anterioar a bifurca0iei tra,eii 2artea anterioar care n acest caz cuprinde /E3 din mediastin este sub-mpr0it fie n dou eta#e (inferior cardiac i superior), fie n trei (inferior cardiac, mi#lociu al marilor vase i superior timic) *n sfrit, sunt autori care descriu o lo# mediastinal mi#locie limitat de un plan pre- i altul retro-tra,eobronic, n care lateral este nglobat ,ilul *mpr0irea anatomo-radiologic n 8 cmpuri prin dou planuri orizontale i dou frontale este, de asemenea, conven0ional, dar este util n practic, pentru localizarea mai uoara a unui proces patologic la nivelul mediastinului @omenclatura =nterna0ional recunoate o parte superioar, mediastinul superior, i inferior de acesta, mediastinul anterior, mi#lociu i posterior Me'ias inu" su-e!i&! (mediastinum superius) se ntinde de la planul aperturii toracice pn la planul care trece prin ung,iul sternal i fa0a inferioar a corpului vertebrei <4, fiind mrginit anterior de manubriul sternal, posterior de primele 4 vertebre toracice, iar lateral de pleurele mediastinale *n mediastinul superior sunt cuprinse% originile muc,ilor sterno,ioidieni i sternotiroidieni1 partea inferioar a muc,ilor lungi ai gtului1 arcul aortic cu vasele care pleac din el (trunc,iul bra,iocefalic, artera carotid comun stnga i artera subclavie stnga)1 venele bra,iocefalice i partea superioar a venei cave superioare1 vena intercostal superioar stnga1 nervii vagi, cardiaci, frenici, laringeu recurent stng1 tra,eea1 esofagul1 ductul toracic1 resturile timusului1 ganglionii limfatici (paratra,eali, mediastinali anteriori i o parte din cei tra,eobronsici) Me'ias inu" an e!i&! (mediastinum anterius) este cuprins ntre corpul sternului i pericard *ntre ung,iul sternal i perec,ea a 4-a de cartila#e costale el este foarte ngust datorit apropierii celor dou recesuri pleurale costomediastinale care la copil pot fi c,iar suprapuse unul altuia *n 0esutul con#unctiv la' care umple mediastinul anterior se gsesc%
38
Adrian BEZNEA
ligamentele sternopericardice1 /-3 ganglioni limfatici1 mici ramuri mediastinale ale arterei toracice interne Me'ias inu" miB"&$iu (mediastinum medium) cuprinde% inima cu pericardul1 aorta ascendent1 partea intrapericardic a venei cave superioare1 partea terminal a venei azFgos1 bifurca0ia tra,eii cu cele dou bron,ii principale1 trunc,iul pulmonar cu arterele pulmonare dreapta i stnga1 venele pulmonare drepte i stngi1 nervii frenici1 o parte a ple'ului cardiac1 c0iva ganglioni limfatici tra,eobronici Me'ias inu" -&s e!i&! (mediastinum posterius) are ca limit anterioar bifurca0ia tra,eii, venele pulmonare, pericardul i partea posterioar a diafragmei, care este mult nclinat inferior n aceast treime posterioar "ispozi0ia diafragmei face ca nl0imea mediastinului posterior s corespund la toat ntinderea ultimelor vertebre toracice *n mediastinul posterior se gsesc% esofagul1 aorta descendent toracic1 venele azFgos i ,emiazFgos1 canalul toracic1 nervii vagi i splanc,nici1 ganglionii limfatici mediastinali posteriori
40
Anatomie i Embriologie
CURSUL ;
ABDOMENUL ?I .ELVISUL
:bdomenul i pelvisul formeaz partea mi#locie i inferioar a trunc,iului 2ere0ii lor delimiteaz n interior cavit0ile viscerale, abdominal i pelvin +imitele de suprafa0 ale abdomenului i ale pelvisului nu corespund ns limitelor interioare ale cavit0ii abdominale i pelvine :cest fapt este determinat de trecerea omului la pozi0ia vertical sau ortostatic 2ere0ii abdomenului i pelvisului mpreun cu cei ai toracelui sunt pere0i ai trunc,iului i din punct de vedere func0ional ei se integreaz unitar n aparatul de sus0inere i micare D aparatul locomotor ;*1* LIMITELE ABDOMENULUI ?I ALE .ELVISULUI imita de suprafa dintre abdomen "i torace este mai #os situat dect limita interioar dintre cavitatea toracic i cea abdominal 5a ncepe de la vrful apofizei a H==-a, e'tremitatea anterioar a H=-a, arcul costal cartilaginos (arcus costalis) denumit clinic rebordul coastei, ntlnindu-se cu cea din partea opus la baza procesului 'ifoid *n interior, datorit formei i pozi0iei diafragmei, cavitatea abdominal proemin adnc n torace Dia,!agma este un muc,i inspirator care formeaz ntre cavitatea toracic i abdominal un perete musculoaponevrotic mobil *n timpul e'pira0iei, cupola diafragmatic dreapt a#unge cu conve'itatea ei ma'im la nl0imea spa0iului al =3-lea intercostal pe linia medioclavicular *n inspira0ie, diafragma coboar, la dreapta a#ungnd pe linia medioclavicular, la marginea superioar a cartila#ului coastei a 3=-a, iar la stnga pn n dreptul spa0iului 3= intercostal $entrul tendinos al diafragmei, cu partea sa pericardic D pu0in nclinat spre stnga, se proiecteaz n e'pira0ie pe corpul vertebrei <!0, iar n inspira0ie la marginea inferioar a vertebrei <!! imita de suprafa dintre abdomen "i pelvis nu se suprapune nici ea celei interioare 5a pornete de la un reper format de vrful apofizei
4!
Adrian BEZNEA
spinoase a vertebrei +., urmnd de o parte i de alta crestele iliace, plicile ing,inale, tuberculul pubic i marginea superioar a simfizei pubiene 2rin trecerea la pozi0ia vertical, aripile iliace care circumscriu pelvisul mare (pelvis ma#or) au fost ncorporate n pere0ii abdomenului, iar limita inferioar a cavit0ii abdominale este reprezentat de strmtoarea superioar a pelvisului (apertura pelvis superior) :ripile iliace dublate la interior de muc,iul iliac i medial de muc,iul psoas, devin suprafe0e de spri#in pentru organele abdominale :cest proces este consecin0a trac0iunii muc,ilor e'tensori ai coapsei asupra osului iliac i a ntregului pelvis osos, cruia i-au mrit ndeosebi diametrul transversal :a se e'plic la om proeminen0a sub tegument a crestelor iliace i apari0ia feselor, regiuni i ele caracteristice pentru om .e"%isu" este )n$3is in,e!i&! de un alt perete mobil reprezentat de diafragma pelvian, format de muc,iul ridictor anal i muc,iul coccigian, sub care se afl regiunile perineului .e!eii mus$u"&a-&ne%!& i$i ai a#'&menu"ui se ntind ntre un cadru osos superior, mobil, format de apertura toracic inferioar i un cadru osos inferior, fi', format de limita superioar a pelvisului osos $ele dou inele osoase sunt solidarizate ntre ele posterior i median de un stlp mobil reprezentat de coloana vertebral lombar, a crei conve'itate proemin n abdomen +ordoza coloanei lombare este ma'im la +3, regiune n care cavitatea abdominal este i cea mai ngust n direc0ia sagital "e men0ionat c, de mrimea celor dou inele osoase, de nl0imea coloanei lombare i mrimea lordozei acesteia depinde n mare msur forma abdomenului ;*+* 0ORMA ABDOMENULUI ?I .ELVISULUI ;orma abdomenului este variabil cu vrsta, sexul, tipul constituional i se modific n diverse stri patologice ;actorii care determin aceast variabilitate pot fi generali i locali La n&u4ns$u abdomenul este mai voluminos n por0iunea supraombilical :ceast form este determinat de o baz larg a toracelui, datorit dimensiunilor mari ale ficatului la nou-nscut i de faptul c pelvisul la acesta este strmt 2elvisul strmt condi0ioneaz i pozi0ia vezicii urinare, care la nou-nscut este un organ mai mult abdominal dect pelvin $ircumferin0a abdomenului reprezint la nounscut, n medie, .6% din lungimea corpului La a'u"i forma abdomenului difer n condi0ii normale, dup se'
4/
Anatomie i Embriologie
La #!#ai normostenici abdomenul este cvasicilindric i turtit antero-posterior "istan0a dintre procesul 'ifoid i simfiza pubian reprezint n medie /0% din lungimea corpului, iar perimetrul abdomenului (talia) circa 4.% din lungime *n compara0ie cu normostenicii, la astenici (longilinii) abdomenul este mai ngust, cu ung,iul infrasternal ascu0it La picnici (brevilini, ,iperstenici) abdomenul se prezint mai larg i mai voluminos, cu ung,iul infrasternal mare, obtuz La ,emei abdomenul are dimensiuni mai mari n por0iune infraombilical :ceast form este condi0ionat de l0imea mai mare pelvisului prin creterea diametrului transvers i de faptul c baza toracelui este mai redus dimensional +a femei distan0a dintre procesul rifoid i simfiza pubian este mai mare de /0% din lungimea corpului, iar ombilicul este situat mai sus :bdomenul la femei este mai nalt prin faptul c sternul este mai scurt, iar coloana vertebral lombar este mai lung, comparativ cu a brbatului <alia reprezint, n condi0ii normal, circa 4/% din lungimea corpului "up sarcini repetate, forma abdomenului se sc,imb prin scderea tonusului muscular, depunerea de grsime n por0iunea infraombilical i prin creterea n nl0ime a pelvisului #$n senium%, coloana vertebral scade n lungime, iar apertura toracic inferioar i strmtoarea superioar a pelvisului se micoreaz :ceste modificri se nso0esc de scderea tonusului musculaturii abdominale, determinnd ptozele viscerale, frecvent ntlnite la btrni, nso0ite de modificri de form a abdomenului i pelvisului a* 0&!ma a#'&menu"ui este diferit n -&7iia %e! i$a" a corpului i n 'e$u#i us* *n -&7iia %e! i$a"8 datorit accenturii curburilor coloanei vertebrale, ndeosebi a lordozei lombare i a nclina0iei pelvisului, abdomenul este mpovrat i proemin anterior n por0iunea subombilical &tudii prin model fi'at au artat c datorit lordozei coloanei lombare, cea mai ngust regiune a cavit0ii abdominale este n dreptul vertebrei +3 i ombilicului 2rin micorarea lordozei lombare, cum se ntmpl n sarcin, uterul ctig spa0iu n abdomen *n 'e$u#i us '&!sa"8 curburile coloanei i nclina0ia pelvisului se micoreaz, iar viscerele se deplaseaz lateral pe coloana vertebral *n aceste condi0ii, abdomenul nu mai proemin anterior *n 'e$u#i us "a e!a" drept sau stng, abdomenul devine asimetric #* ;orma abdomenului se modific n $&n'iii ,i7i&"&gi$e -a! i$u"a!e, cum este de e'emplu sa!$ina% n "uni"e IV4V de sarcin uterul ascensioneaz n abdomen1 odat cu creterea de volum a uterului se reduce treptat lordoza coloanei lombare i crete capacitatea cavit0ii abdominale1 n "una a V4a fundul uterului a#unge n dreptul ombilicului1
43
Adrian BEZNEA
n "una a VII4a la #umtatea distan0ei dintre ombilic i procesul 'ifoid1 n "una a VIII4a i #umtate a#unge la procesul 'ifoid1 fundul uterului coboar n ultimele sptmni ale "unii a IF4a la /-3 laturi de deget sub 'ifoid $* ;orma abdomenului este dependent n mare msur de $&ninu u" su, respectiv de mrimea viscerelor parenc,imatoase i de gradul de umplere al viscerelor cavitare, de cantitatea de 0esut adipos etc '* ;orma i volumul abdomenului se modific n s !i -a &"&gi$e* *n $&n !a$ u!a a#'&mina" din peritonite i colicile abdominale de cauze diferite, bolnavii iau pozi0ia n coco de puc :ceast pozi0ie determin tergerea lordozei lombare, micorarea nclina0iei pelvisului cu ctigarea de spa0iu pentru viscere i concomitent scderea tonusului peretelui i a presiunii abdominale, fapt care diminu stimulii dureroi porni0i din peritoneu ;recvent se ntlnesc modificri ale formei normale a abdomenului n a,e$iuni"e &s&ase ale coloanei vertebrale, toracelui i pelvisului osos, precum i ale membrelor inferioare, ca de e'emplu n cifoze, spondiloze, lordoze, morbul &ott, n bazinele viciate de cauze diverse, n coxalgie "i luxaia congenital de "old etc 'lte cauze 0in de pere0ii musculoaponevrotici ai abdomenului, ca de e'emplu n herniile inghinale, herniile liniei albe, n eventraii "i evisceraii sau sunt determinate de afec0iuni generale i ale organelor intra-abdominale cum sunt% adipozitatea, strile ca"ectice, ascita (abdomenul de batracian), contractura abdominal, meteorismul, visceroptoza D n scderea tonusului musculaturii abdominale, tumorile intra!abdominale sau pelvine a
;*1* REGIUNILE ABDOMENULUI (regiones abdominis) 2rin !egiuni"e a#'&menu"ui se n0eleg regiunile conven0ionale de suprafa0 ale pere0ilor antero-laterali ai abdomenului, foarte importante n practica medical, deoarece fa0 de aceste regiuni se raporteaz aezarea normal i proiec0ia la suprafa0 a organelor intra-abdominale +a regiunile abdomenului se refer n cea mai mare parte semnele subiective i ndeosebi e'amenul obiectiv al abdomenului la bolnavi i tot el a#ut la formarea diagnosticului de sediu (e'emplu, tumora epigastric, ,ernie ombilical, ,ernie ing,inal a ) :ceste regiuni sunt n numr de nou i sunt delimitate dup cum vom arta mai #os *ntre linia de proiec0ie a diafragmei n partea superioar i arcurile cartilaginoase ale coastelor (rebordurile costale) inferior, completate de
44
Anatomie i Embriologie
orizontala care unete e'tremitatea ventral a coapselor H, se delimiteaz e aBu" su-e!i&! sau &!a$&4a#'&mina" al peretelui abdominal, mpr0it n trei regiuni% "edian - ntre cele dou reborduri costale se gsete !egiunea e-igas !i$ (regio epigastrica), de form triung,iular cu vrful la procesul 'ifoid i baza n #os, format de orizontal Lateral D de o parte i de alta se afl !egiunea 3i-&$&n'!u"ui '!e(regio ,Fpocondriaca de'tra) i !egiunea 3i-&$&n'!u"ui s (ng (regio ,Fpocondriaca sinistra) *ntre limita inferioar a eta#ului superior i orizontal, care unete spinele iliace antero-superioare, se delimiteaz e aBu" miB"&$iu al peretelui abdominal, mpr0it de cele dou verticale ce merg de la tuberculul pubic la rebordul costal (liniile pararectale) n trei regiuni 6egiunea ombilical (regio ombilicalis) numit i regiune mezogastric, este situat median incluznd ntre limitele ei cicatricea ombilical, iar de o parte i de alta lateral de ea, se gsesc dou regiuni abdominale laterale, stng i dreapt (regio lateralis de'tra et sinistra) numite clasic ,"an$u" '!e- i ,"an$u" s (ng* E aBu" in,e!i&! al peretelui abdominal, cuprins ntre limita inferioar a eta#ului precedent i inferior, linia plicii ing,inale, ce corespunde ligamentului ing,inal, tuberculului pubic i marginea superioar a simfizei pubiene, este mpr0it de cele dou verticale dintre tuberculul pubic i e'tremitatea anterioar a coastei a 3-a n cele trei regiuni 9edian se afl !egiunea -u#i$ (regio pubica) clasic numit i !egiune 3i-&gas !i$, iar lateral !egiunea ing3ina" '!ea- i s (ng (regio ing,inalis de'tra et sinistra), ce corespund ,&se"&! i"ia$e '!ea- a i s (nga* 9en0ionm c eta#ul superior al peretelui abdominal incluznd regiunea epigastric, ,ipocondrul drept i stng corespunde n general e aBu"ui su-!a$&"i$ (su-!ame7&$&"i$ al cavit0ii peritoneale) 5ta#ul mi#lociu i inferior corespund la rndul lor e aBu"ui in,!a$&"i$ Din,!ame7&$&"i$E al cavit0ii peritoneale (vezi cavitatea peritoneal) ;*C* CAVITATEA ABDOMINAL ?I .ELVIN (cavum abdominis et cavum pelvis) 2rin $a%i a ea a#'&mina" i $a%i a ea -e"%in se n0elege spa0iul cuprins ntre pere0ii osteomusculari ai abdomenului i pelvisului 5le adpostesc viscerele abdominale i pelvine &-a artat c prin trecerea la
4.
Adrian BEZNEA
ortostatism i prin creterea diametrului transvers al pelvisului sub ac0iunea muc,ilor e'tensori ai coapselor pe bazin, pelvisul mare (pelvis ma#or) a fost ncorporat n pere0ii abdomenului, fosele iliace interne devenind elemente de sus0inere ale organelor abdominale $a urmare, cavitatea abdominal se ntinde inferior pn la strmtoarea superioar a pelvisului (apertura pelvis superior) prin care comunic larg cu $a%i a ea -e"%in numit i ex$a%aia -e"%ian sau $ana" -e"%ian8 care nu este altceva dect $a%i a ea -e"%isu"ui mi$ (pelvis minor) $omunicarea larg dintre cele dou cavit0i, continuarea direct a peritoneului i n multe situa0ii patologia lor comun, a determinat pe unii autori s le descrie mpreun sub denumirea de cavitatea abdominopelvin, cuprins ntre diafragm i diafragma pelvin $avitatea abdominal i pelvin cuprinde dou mari compartimente, respectiv $a%i a ea -e!i &nea" i s-aiu" ex !a-e!i &nea"* Ca%i a ea -e!i &nea" (cavum peritonei) reprezint spa0iul virtual dintre foi0ele% parietal, visceral i mezenterial a peritoneului +a se'ul masculin ea este nc,is ermetic, n timp ce la femei comunic prin ostiul abdominal al tubei uterine cu e'teriorul :ceast comunicare ar e'plica posibilitatea propagrii unor infec0ii de la e'terior ctre peritoneul pelvin (prin vagin, uter i tuba uterin) $avitatea peritoneal este cea mai mare cavitate seroas a peritoneului i se dezvolt din celomul intraembrionar 5a adpostete Borganele peritonealeC nvelite n foi0a visceral a peritoneului "e aceea, denumirea de BviscereC sau Borgane intraperitonealeC este mai pu0in e'act >rganele peritoneale cu corec0iunea de mai sus BintraperitonealeC 0in n cea mai mare parte de tubul digestiv abdominal i glandele sale ane'e, care se dezvolt din tubul intestinal primitiv, precum i unele organe genitale (uter, tube uterine) i urinare (vezica urinar) situate n pelvis $avitatea peritoneal este mpr0it de $&"&nu" !ans%e!s i me7&$&"&nu" !ans%e!s ntr-un e aB a#'&mina" su-e!i&! (glandular) sau e aBu" su-!ame7&$&"i$8 numit i -a! ea su-!a$&"i$ (pars supracolica) a cavit0ii peritoneale, iar subcolonul transvers i mezocolunul su se gsete e aBu" a#'&mina" in,e!i&! (intestinal), numit i e aBu" in,!ame7&$&"i$ sau -a! ea in,!a$&"i$ (pars infracolica) a cavit0ii peritoneale E aBu" in,!ame7&$&"i$ este submpr0it la rndul su de ctre me7en e! a crui rdcin merge de la fle'ura duodenu#e#unal pn la ung,iul ilsocolic n% spaiul mezentericocolic drept (firida colic dreapt) i spaiul mezentericocolic st!ng (firida colic stng) S-aiu" me7en e!i$&$&"i$ '!e- este delimitat de% mezenter,
46
Anatomie i Embriologie
colonul ascendent, colonul i mezocolonul transvers (cele dou treimi drepte) S-aiu" me7en e!i$&$&"i$ s (ng este cuprins ntre% mezenter, colonul i mezocolunul transvers (treimea stng) i colonul descendent, iar prin strmtoarea superioar a pelvisului comunic larg cu aceasta *ntre colonul ascendent i peretele lateral al cavit0ii abdominale se gsete :anu" -a!a$&"i$ (sulcul paracolicus) '!e- * :cesta a#unge superior pn la ligamentul frenocolic drept, iar inferior se continu spre pelvis *ntre colonul descendent i peretele lateral se afl :anu" -a!a$&"i$ (sulcus paracolicus) s (ng8 care lateral de mezoul colonului sigmoid se continu i el spre strmtoarea superioar a pelvisului &uperior, acest spa0iu a#unge pn la ligamentul franocolic stng <oate aceste spa0ii nu au fost omologate n @ : , dar prezint importan0 clinic *ntre peritoneul parietal i pere0ii osteomusculari ai cavit0ii abdominale i pelvine se gsete alt spa0iu visceral mare, numit s-aiu" ex !a-e!i &nea"* <opografic, acesta este mpr0it n% 1. spa0iul retroperitoneal* 2. spa0iul subperitoneal sau pelvi subperitoneal* 3. spa0iul preperitoneal. $ele trei compartimente ale spa0iului e'traperitoneal comunic ntre ele dup cum urmeaz% spa0iul retroperitoneal, mai precis, 0esutul con#unctiv la' i adipos din acest spa0iu se continu superior prin orificiile diafragmei cu 0esutul con#unctiv la' din mediastin i inferior cu cel din spa0iul subperitoneal :cesta din urm se continu anterior i superior cu spa0iul preperitoneal Iesutul con#unctiv la' din spa0iul retroperitoneal formeaz ,as$ia su#-e!i &nea" (fascia subperitonealis), clasic numit i ,as$ia u!&geni a"* $u e'cep0ia spa0iului retroperitoneal, celelalte nu sunt omologate n @ : @oi le descriem ns, deoarece au importan0 n practica medical $ontinuitatea dintre ele e'plic, de e'emplu, posibilit0ile de difuziune a colec0iilor purulente <otodat, ele a#ut la o mai bun n0elegere a topografiei viscerelor abdominale i pelvine 1* S-aiu" !e !&-e!i &nea" (spatium retroperitoneale) este cuprins ntre peretele posterior al abdomenului i peritoneul parietal posterior *n acest spa0iu se afl organele primitiv retroperitoneale( rinic,ii i glandele suprarenale, ureterele, aorta i vena cav inferioar cu ramurile lor viscerale i parietale,
47
Adrian BEZNEA
ganglionii limfatici, simpaticul laterovertebral, ple'urile nervoase autonome <ot n acest spa0iu se gsesc organele secundar retroperitoneale, cum sunt% ultimele trei pr0i ale duodenului, capul i corpul pancreasului, colonul ascendent, colonul descendent +* S-aiu" su#-e!i &nea" sau spa0iul -e"%i su#-e!i &nea" este delimitat superior de peritoneul parietal pelvin i inferior, de diagrama pelvin (format de muc,iul ridictor anal i muc,iul coccigian) i diafragma urogenital *n el se gsesc organele ex !a-e!i &nea"e sau su#-e!i &nea"e cum sunt% prostata, o parte a vezicii urinare, o parte a rectului, o parte din colul uterin i vagin, ureterele pelvine, ductul deferent, vase sanguine i limfatice, nervii i ple'urile nervoase autonome pelvine <oate acestea sunt cuprinse n masa de 0esut con#unctiv la' i adipos, care formeaz -a!a$is ium8 -a!ame !ium8 -a!a$&"-ium i -a!a-!&$ ium* 1* S-aiu" -!e-e!i &nea" este delimitat posterior de peritoneul parietal anterior i fascia vezical, iar anterior de fascia transversalis i celelalte straturi ale peretelui abdominal anterior =nferior, el se continu cu s-aiu" !e !&-u#ian (spatium retropubicum, spatium prevesicale sau cavum )etzii), care a#unge pn la colul vezicii urinare i ligamentele puboprostatice &uperior, spa0iul preperitoneal se ntinde pn la ombilic, iar lateral pn la plicile laterale umbilicale mediale, formate prin obliterarea dup natere a arterelor umbilicale 2e linia median sub peritoneu se afl plica umbilical median, format din urac (urac,us) D un cordon fibros rezultat din obliterarea ductului alantoidian Iesutul con#unctiv la' din spa0iul preperitoneal se continu prin spa0iul retropubian (revezical sau 6etzius) cu cel din spa0iul subperitoneal, din #urul organelor pelvine sau cele care formeaz mezangiile vaselor din pelvis
44
Anatomie i Embriologie
;*9* .RESIUNEA ABDOMINAL ?I .O2I/IA ORGANELOR 2ozi0ia anatomic a organelor situate n cavit0ile viscerale ale trunc,iului, toracica abdominal i pelvin, este determinat att de forma0iunile anatomice care leag aceste organe de pere0ii cavit0ilor n care se afl sau ntre ele, ct i de presiunile e'istente n aceste cavit0i i de ec,ilibrul dintre aceste presiuni >rganele nu sunt fi'ate rigid n regiunile n care se gsesc, ci prezint diferite grade de mobilitate, n concordan0 cu structura lor i cu func0iile pe care le ndeplinesc :cest fapt e'plic, de altfel, modificarea par0ial a pozi0iei organelor n func0ie de pozi0ia n care se e'amineaz bolnavul i care poate da natere la erori, privind mrimea i proiec0ia la suprafa0 a acestora, n semiotica medical i c,irurgical <recerea omului la ortostatism a influen0at n mare msur situsul visceral (aezarea anatomic a organelor n cavit0ile trunc,iului) <otodat, pozi0ia vertical i gravita0ia au sc,imbat la om gradul de mpovrare al pere0ilor trunc,iului n compara0ia cu patrupedele *ndeosebi, este important mpovrarea pere0ilor musculoaponevrotici antero-laterali ai abdomenului, care prin contrac0ia lor tonic sau fazic determin i sc,imb valorile presiunii intraabdominale i pelvine *n aceste condi0ii, presiunea ma'im se e'ercit asupra eta#ului inferior al peretelui antero-lateral al abdomenului, ceea ce e'plic la om frecven0a crescut a ,erniilor ing,inale, eventra0iilor i eviscera0iilor, dizectazia muc,ilor drep0i abdominali etc *n determinismul acestor afec0iuni, la mpovrarea crescut D prin gravita0ie, se adaug i al0i factori condi0iona0i tot de trecerea la ortostatism, cum sunt te'turile aponevrotice ale peretelui abdominal n regiunile ing,inale :ceast structur aponevrotic nlocuiete pe cea muscular de la patrupede 5a a luat natere ca urmare a creterii diametrului transvers al pelvisului, sub influen0a trac0iunii muc,ilor e'tensori ai coapsei pe bazin, care a ridicat inser0ia muc,ilor la0i ai abdomenului, ndeosebi a muc,iului oblic intern i muc,iului transvers al abdomenului +a patrupede aceti muc,i aveau originea pe marginea ventral a co'alului, n timp ce la om se ridic pe creasta iliac i n treimea lateral a ligamentului ing,inal :ceti factori au determinat i traiectul canalului ing,inal la om, cu inelul (orificiul) superficial, medial i cel profund lateral
48
Adrian BEZNEA
+a patrupede cele dou inele se suprapun n a'ul ventrodorsal al peretelui, se privesc n oglind, ceea ce determin i scurtarea traiectului ing,inal *ntre presiunile abdominal i pelvin D pozitive D i presiunea negativ din torace, e'ist o legtur indisolubil, n sensul c ele se influen0eaz reciproc *ntre cele dou presiuni e'ist un ec,ilibru care se sc,imb n trecerea de la pozi0ia vertical la decubitus 2resiunea abdominal i pelvin este determinat de urmtorii factori% $&n !a$ia &ni$ :i ,a7i$ a muc,ilor peretelui antero-lateral a abdomenului i #ocul contrac0ie-rela'are a diafragmei i diafragmei pelvine1 ,&!a 'e as-i!aie &!a$i$, aceasta a#ungnd n aspira0ie n spa0iul subfrenic drept i stng la circa / Ag1 -!esiunea a m&s,e!i$ ce comprim peretele musculoaponevrotic1 g!a'u" 'e um-"e!e a &!gane"&! $a%i a!e din abdomen i pelvis1 )n$3i'e!ea e!me i$ a $a%i ii a#'&mina"e :i -e"%ine :cestor factori li se opune presiunea determinat de% for0a de gravita0ie (egal cu greutatea viscerelor)1 scderea presiunii negative din torace n inspira0ie i al0i factori de mai mic importan0 n condi0ii normale (de e'emplu, scderea tonusului peretelui abdominal sau factori la distan0 ca desc,iderea glotei etc ) "in cele de mai sus, rezult c n pozi0ia vertical, n a'ul longitudinal, e'ist un gradient al presiunii abdominale i pelvine ntre diafragma pelvin i di diafragm, care se micoreaz de #os n sus i c numai n func0ie de modificarea celor dou categorii de factori se poate n0elege dinamica normal i patologic a pere0ilor abdomenului i pelvisului i consecin0ele asupra pozi0iei i func0iilor viscerale *n sensul datelor e'puse, de e'emplu, se poate e'plica faptul c ficatul, organ parenc,imatos foarte greu de circa !.00 g, situat n partea superioar a pr0ii peritoneale i men0ine pozi0ia normal nu numai prin legturile peritoneale pe care le are cu pere0ii cavit0ii abdominale i cu organele nvecinate, ci i gra0ie for0ei de aspira0ie toracic e'ercitat asupra spa0iului subfrenic i a presiunii intraabdominale sczut n aceast regiune &e pot da numeroase alte e'emple <otodat, contrac0ia muc,ilor anterolaterali ai abdomenului, sus0inut de contrac0ia diafragmei i diafragmei pelvine, nc,iderea glotei,
.0
Anatomie i Embriologie
e'plic n mare parte mecanismele de golire a organelor cavitare cum sunt mecanismul defeca0iei, mic0iunii sau al naterii cu e'pulzia ftului din uter "in #ocul acestui sistem unitar toracoabdominal de ec,ilibru presional se n0elege, de asemenea, c modificarea pozi0iei unui organ atrage sc,imbri n pozi0ia organelor nvecinate *n acelai mod se e'plic sc,imbarea de topic abdominal n rela'area patologic a diafragmei, cnd cupola rela'at dreapt sau stng a diafragmei mult mpins n torace deplaseaz n partea opus inima, pericardul i plmnul
.!
Adrian BEZNEA
CURSUL =
A.ARATUL DIGESTIV
DE2VOLTAREA TUBULUI DIGESTIV ?I A ME2OURILOR "ezvoltarea tubului digestiv abdominal este strns legat de formarea colonului intraembrionar i de dezvoltarea peritoneului, ndeosebi a mezourilor 5a e'plic modul n care organele tubului digestiv dobndesc pozi0ia anatomic definitiv n cavitatea abdominal i pelvin, precum i abaterile de la normal, respectiv malpozi0iile i malforma0iile organelor digestive abdominale i pelvine +a vie0uitoarele mult inferioare (nevertebrate) tubul digestiv ndeplinete nu numai func0ia de nutri0ie, ci i alte func0ii, pentru care la animalele evoluate se dezvolt organe i aparate speciale +a peti, el ndeplinete pe lng func0iile de nutri0ie i func0ii respiratorii, prelund din apa de ,ran o'igenul <recerea la via0a terestr i sc,imbarea felului de ,ran determin separarea func0iilor digestive de cele respiratorii, fapt reflectat ontogenetic n originea endodermal a aparatului digestiv i respirator 7n alt e'emplu se ntlnete la viermi, la care epiteliul intestinal gzduiete i celulele se'uale, care sunt eliminate la e'terior tot prin tubul intestinal (oule de parazi0i) >ntogenetic, aceasta ar e'plica originea endodermal a celulelor germinale primordiale la om *n ontogenez, la om, de timpuriu, odat cu rotun#irea transversal a scutului embrionar (tempus scuti embrFonici) i sc,i0area pere0ilor antero-laterali ai trunc,iului, en'&'e!mu"ui tavanului sacului vitelin secundar, se transform pe linia median - ventral de notocord D n :an in es ina"* $oncomitent, are loc i o cretere rapid n lungime, prin care an0ul intestinal se transform la e'tremitatea cranial i caudal n u# in es ina"* :ceasta este situat n planul medio-sagital, paralel cu notocondrul i comunic ventral larg, n partea mi#locie, cu sa$u" %i e"in*
./
Anatomie i Embriologie
Se$iune !ans%e!s -!in em#!i&n )n 'i%e!se e a-e 'e e%&"uie +a captul cranial, tubul intestinal este nc,is de mem#!ana #u$&,a!ingian sau mem#!ana s &ma &,a!ingian (membrana stomatop,aringealis D n @omina 5mbrFologica), care l desparte de s &ma &'aeum sau $a%i a ea #u$a" -!imi i%* $audal, n aceast etap, membrana cloacal l separa de proctodaeum, viitorul canal anal *n evolu0ia ulterioar, partea cranial i caudal a tubului intestinal crete mai repede dect partea mi#locie, care bate oarecum pasul pe loc n acest stadiu, tubului intestinal i se disting trei pr0i% in es inu" an e!i&! sau -!&4en e!&n< in es inu" miB"&$iu sau mesen e!&n< in es inu" -&s e!i&! sau terminal, numit n @omina 5mbrFologica D me en e!&n* *n cursul organogenezei, din in es inu" an e!i&! iau natere% faringele, esofagul i aparatul respirator, stomacul i duodenul, pn sub diverticulul ,epatic, mugurele pancreatic ventral i dorsal
.3
Adrian BEZNEA
E a-e 'i,e!i e 'e 'e7%&" a!e a"e 'i%e! i$u"u"ui !es-i!a &! :i es&,agu"ui
: la sfritul sptmnii === ? i $ n timpul sptmnii =3
"in intestinul mi#lociu se formeaz% restul duodenului, ansa ombilical din care deriv% o #e#unul, o ileonul, o cecul, o colonul ascendent i cele dou treimi drepte ale colonului transvers =ntestinul posterior va da natere% treimii stngi a colonului transvers, colonului descendent, colonului sigmoid, rectului :ceste segmente ale tubului digestiv ncep s se sc,i0eze nc din sptmna a =3-a de via0 "e remarcat c la sfritul sptmnii a ===-a, ncepe s se resoarb membrana bucofaringian, stabilindu-se comunicarea cu cavitatea bucal 9embrana cloacal se resoarbe mult mai trziu, n luna a ===-a <ubul intestinal este legat sagital de peretele posterior al trunc,iului prin me7en e!u" $&mun '&!sa"8 format din splanchnopleura dreapt i stng, dup ce a nvelit intestinul "e men0ionat, c att timp ct din tubul digestiv nu s-au individualizat organele sale definitive i el se afl n plan mediosagital, mezenterele sunt cuprinse n no0iunea de me7en e! $&mun D
.4
Anatomie i Embriologie
Bmezenterium communeC 7lterior, cnd diferen0ierea tubului digestiv ncepe, din me7en e!u" $&mun '&!sa" (posterior) se individualizeaz% mezoesofagul, mezogastrul dorsal, mezoduodenul, mezenterul ansei ombilicale, mezocolonul, mezorectul
Se$iune !ans%e!s -!in em#!i&nu" 'e s- m(na IV8 $u s-aii"e in e!$e"u"a!e 'in me7&gas !u" '&!sa" 5'ist i un me7en e! %en !a" care leag tubul intestinal de peretele anterior al trunc,iului, dar acesta se ntinde numai pn sub diverticulul ,epatic, fiind reprezentat de mezogastrul i mezoduodenul ventral. =nferior de aceasta din urm, cele dou #umt0i ale celomului intraembrionar comunic ntre ele 2rin mezenterul dorsal, tubul intestinal primete vasele de snge i nervii <runc,iul coeliac este afectat intestinului anterior, artera mezenteric superioar irig intestinul mi#lociu, iar mezenterica inferioar, intestinul posterior *n dezvoltarea ulterioar, se remarc dou elemente importante% 1* creterea inegal n lungime i n grosime a diverselor pr0i ale tubului intestinal1 +* faptul c diferen0ierea structural a elementelor peretelui ncepe cranial i se continu progresiv n direc0ie caudal
..
Adrian BEZNEA
5piteliul mucoasei (tunica mucoas) i glandele sunt de natur endodermal, n timp ce toate celelalte straturi provin din mezenc,inul splanc,npleurei (tela submucoasa, tunica muscularis, tunica serosa) Es&,agu" urmeaz dup intestinul bran,ial sau cefalic (faringe) i ini0ial este foarte scurt "in partea sa anterioar, la captul cranial, se individualizeaz tubul laringotra,eal cu mugurii pulmonari 5l crete rapid n lungime n luna a ==-a :ceast cretere a esofagului este de mare important pentru pozi0ia definitiv a stomacului +a natere are lungimea de !0 cm i captul su caudal se proiecteaz pe vertebra a H-a toracic 5piteliul mucoasei este ini0ial unistratificat prismatic, dar prin multiplicare devine pluristratificat, putnd obstrua n totalitate lumenul 7lterior, n el apar vacuole care conflueaz, nct n luna a ===-a lumenul prezint un calibru mult mrit 2erturbri ale acestui proces pot da natere la atrezii sau stenoze esofagiene *n luna a 3=-a, epiteliul se aseamn cu cel de la adult Jlandele esofagiene se formeaz la sfritul lunii a ===-a i se dezvolt foarte lent, partea lor secretorie fiind situat n submucoas ;ibrele circulare se formeaz n luna a ==-a, cele longitudinale n lunile ===-=3, iar musculatura mucoasei la sfritul lunii a =3-a @u se tie foarte clar de ce n treimea superioar musculatura este striat i n rest neted > ipotez sus0ine c fibrele striate provin din regiunea bran,ial S &ma$u" se prezint la sfritul sptmnii a =3-a ca o dilata0ie fuziform a tubului intestinal i este situat n planul medio-sagital =ni0ial, el are o pozi0ie nalt, n regiunea cervical, ceea ce i permite contactul direct cu nervul vag care l inerveaz i este inclus n mezenc,imul septului transvers, din care se va forma i mezogastrul ventral *n sptmnile =33== stomacul este mpins de cord i plmni spre partea inferioar a toracelui *n dezvoltarea ulterioar, el i sc,imb forma i pozi0ia sagital :ceste modificri sunt consecin0a ritmului diferit de cretere al diverselor pr0i ale peretelui gastric i a dezvoltrii organelor nvecinate, ndeosebi a ficatului 9arginea posterioar a organului crete mai rapid dect cea anterioar1 de aceea, ea se curbeaz i se deplaseaz ctre stnga *n acest fel se diferen0iaz marea curbur a stomacului i, superior, dilata0ia ce formeaz formi'ul gastric 9arginea anterioar crete mult mai lent 5a formeaz curbura mic a stomacului :celeai deosebiri se remarc n creterea mezogastrului dorsal, care este rapid i a mezogastrului ventral, lent :pari0ia i dezvoltarea ficatului n septul transvers i n mezogastrul ventral, fi'eaz pilorul n mezogastrul ventral <otodat, creterea de volum a ficatului influen0eaz pozi0ia definitiv a stomacului i esofagului $a urmare, fa0a stng a stomacului devine anterioar, iar cea dreapt posterioar, proces prin care crete ca ntindere i bursa omental
.6
Anatomie i Embriologie
<otodat, cardia se deplaseaz la stnga, iar pilorul la dreapta coloanei vertebrale $urbura mare privete la stnga i n #os, iar curbura mic la dreapta i n sus, ctre ficat :ceast pozi0ie permite un mai mare grad de umplere a stomacului i crete mobilitatea organului, favoriznd micrile de evacuare *n acest sens, forma i pozi0ia stomacului sunt e'presia adaptrii sale func0ionale 5piteliul gastric ini0ial multistratificat, devine ulterior unistratificat Jlandele principale preced ca apari0ie glandele pilorice ;ermen0ii proteolitici apar n sucul gastric n luna a =3-a, iar digestia proteinelor este posibil din luna a 3=-a ;ibrele musculare circulare apar n sptmna a 3==-a, cele longitudinale n luna a ===-a, musculara mucoasei n luna a =3-a i ultimele care apar sunt fibrele oblice In es inu" miB"&$iu (mesenteron) sau ansa &m#i"i$a" se deosebete de celelalte pr0i ale tubului intestinal prin ritmul rapid cu care crete n lungime =ni0ial, ntre stomac i originea ansei ombilicale se mai formeaz o mic ans a crei conve'itate este orientat spre dreapta, numit ansa 'u&'ena" 5a se formeaz datorit faptului c ritmul de cretere a intestinului la acest nivel este mai mare dect ritmul de cretere a coloanei vertebrale "in aceast ans se va dezvolta duodenul, ficatul, cu cile biliare e'tra,epatice i pancreasul 9ezenterul dorsal al ansei duodenale sau mezoduodenul se caracterizeaz prin aceea c este foarte ngroat la baz 5l cuprinde ntr-un pedicul gros vasele viteline sau omfalomezenterice, mezenterica superioar i mugurele pancreatic, fapt pentru care K 3ogt l-a numit Bpediculul vasculopancreaticC *n dezvoltarea ulterioar, datorit creterii n lungime a duodenului i dezvoltrii pronun0ate a lobului drept ,epatic, fle'ura duodeno#e#unal se deplaseaz pe sub pediculul vasculopancreatic de la dreapta la stnga, a#ungnd sub vasele mezenterice superioare i la stnga coloanei vertebrale >dat cu acestea, se sc,imb i pozi0ia ansei umbilicale :nsa umbilical are un bra0 descendent i altul ascendent inferior +a cretetul ansei D locul unde bra0ul descendent se continu cu cel ascendent se afl canalul vitelin (caulis vitellinus) sau canalul omfaloenteric, care leag ansa ombilical cu sacul vitelin *n dezvoltarea ulterioar, el se nc,ide i dispare *n 3% din cazuri poate ns persista un mic diverticul din canalul vitelin (vestigium caulis vitellini), ce se desc,ide n ileon la circa 70-40 cm de valvula ileocecal, numit i diverticulul 9acAel :cesta poate prezenta o patologie proprie% inflama0ii ale diverticulului D ulcere ale diverticulului, ocluzii intestinale prin aderen0e cu organele vecine B!au" as$en'en al ansei ombilicale se continu cu intestinul posterior la nivelul fle'urii primare a colonului, situat la nceput n lan
.7
Adrian BEZNEA
medio-sagital 5a reprezint viitoarea fle'ur stng sau lienal a colonului *n dezvoltarea ulterioar, #!au" 'es$en'en al ansei ncepe s creasc mult mai repede n lungime dect bra0ul ascendent "in bra0ul ascendent va lua natere% BeBunu" i cea mai mare parte a i"e&nu"ui* "in bra0ul descedent se va forma% u" ima -&!iune D=@4G@ $mE a i"e&nu"ui8 $e$u"8 $&"&nu" as$en'en :i '&u !eimi -!&xima"e sau '!e- e a"e $&"&nu"ui !ans%e!s* "atorit creterii pronun0ate n lungime a bra0ului #e#unoileal (descendent) al ansei umbilicale, a creterii n volum a ficatului, pe de o parte, ct i volumului relativ redus al cavit0ii abdominale, pe de alt parte, se produc o serie de sc,imbri de pozi0ie ale ansei umbilicale i odat cu ea i a celorlalte pr0i ale tubului digestiv abdominal :ceste sc,imbri de pozi0ie au fost descrise la sfritul secolului trecut de c,irurgul francez ;redet sub denumirea de Brotaia intestinului)8 care s-ar realiza n sens contrar acelor de ceasornic, n patru faze, nsumnd n final /70 0 :'ul rota0iei ar fi reprezentat de artera mezenteric superioar
Em#!i&n )n im-u" $e"ei 'e4a ;4a s- m(ni8 $u ,"uxu" a! e!ia" $ !e mem#!e :i in es in < ,&!ma!ea :i !& aia ansei in es ina"e -!imi i%e
.4
Anatomie i Embriologie
2roblema a fost reluat i aprofundat ntre !8//-!8/4 de ctre 2ernAopf K 3ogt a demonstrat c duodenul ia parte i el la aa-numita Brota0ieC a ansei ombilicale (!83!), contrar ideii sus0inut de mult vreme c, n momentul cnd ncepe rota0ia ansei, fle'ura duodeno#e#unal ar fi de#a fi'at, ea constituind i a'ul rota0iei 5l arat c fle'ura duodeno#e#unal nu este punctul fi', ci n acelai timp punctul micat i mictor, i c sc,imbrile de pozi0ie fac n #urul pediculului masiv de 0esut con#unctiv vasculopancreatic, descris mai sus ;le'ura duodeno#e#unal, crescnd pe sub acest pedicul spre stnga, ntlnete mezoul fle'urii primare a colonului pe care l mpinge n sus, la stnga i ctre peretele posterior al abdomenului, unde ulterior mezoul colonului descendent va forma fascia descris de <oldt, n stnga 3ogt a mpr0it i mezenterul dorsal n trei por0iuni% mezogastrul dorsal, pediculul vasculopancreatic mezoul cadrului colic primar $ontribu0ia lui 2ernAopf n acest domeniu este important, deoarece e'plic amnun0it pozi0ia definitiv a pr0ilor componente ale tubului digestiv abdominal, formarea mezourilor i procesele de coalescen0 peritoneale sc,ematizate n patru etape sau faze .!ima ,a7 este realizat cnd embrionul msoar circa !. mm *n acest stadiu, stomacul are pozi0ia sc,imbat, mezogastrul dorsal care cuprinde splina i o parte a pancreasului este orientat spre stnga, ca i marginea posterioar a stomacului, viitoarea mare curbur a stomacului &e sc,i0eaz acum bursa omental "uodenul prezint o conve'itate mic, iar ansa intestinal se afl n plan orizontal 5a ptrunde n ,ernia umbilical :ceast etap corespunde fazei = a lui ;redet n ,a7a a II4a8 embrionul are circa 3/ mm "uodenul trece acum din planul transversal (orizontal) n plan frontal iar bra0ul descendent sau #e#unoileal al ansei umbilicale formeaz prin cretere n lungime, mici anse n ,ernia umbilical =ntestinul terminal este mpins spre stnga *n aceast faz se produce coalescen0a ntre mezenter i mezoduoden i se formeaz rdcina secundat a mezenterului, de forma literei B7C cu desc,idere ctre stnga 5a este situat n potcoava duodenal &egmentul superior al rdcinii secundare a mezenterului l formeaz rdcina mezocolonului, iar segmentul inferior, rdcina mezenterului propriu-zis 0a7a a III4a8 cnd embrionul are 60 mm lungime se caracterizeaz prin pozi0ia anselor din hernia umbilical n cavitatea peritoneal "iverticulul cecal i partea pro'imal a colonului se afl n dreapta, sub ficat, deasupra anselor #e#unale i ileale n partea dreapt &e sc,i0eaz fle'ura stng sau ileal a colonului i omentul mare
.8
Adrian BEZNEA
n ,a7a a IV4a8 diverticulul cecal se deplaseaz ctre fosa iliac dreapt, ctigndu-i pozi0ia definitiv >dat cu aceasta se formeaz i fle'ura dreapt a colonului, cadrul colic lund aspectul definitiv <ot n aceast faz se formeaz i fascia de coalescen *oldt, n dreapta <rziu, dup ce s-a produs fuzionarea mezocolonului ascendent (fascia *oldt dreapt) i a mezoduodenului (fascia *reitz), ia natere zona de coalescen0 triung,iular ce se ntinde de la fle'ura duodeno#e#unal pn n fosa iliac dreapt $a urmare, se stabilete rdcina ter0iar sau definitiv a mezenterului <otodat, partea inframezocolic a duodenului descendent i partea orizontal a duodenului devin pentru a doua oar retroperitoneale, formnd ceea ce se numete Bpars tecta duodeniC 2ropriu-zis se poate afirma c n nici o etap a dezvoltrii tubului digestiv abdominal nu e'ist rota0ie &uccint, sc,imbrile de pozi0ie care au loc pn la dobndirea pozi0iei definitive sunt determinate de factorii aminti0i mai sus% creterea inegal a bra0elor ansei, volumul redus la un moment dat al cavit0ii abdominale, dezvoltarea ficatului D preponderent a lobului drept i desigur faptul c ntreaga dezvoltare este imprimat genetic $reterea accelerat n lungime a bra0ului #e#unoileal al ansei ntr-o cavitate abdominal de volum redus, determin ,ernierea ntre sptmnile 3= i H a celei mai mari pr0i a ansei n afara cavit0ii abdominale, respectiv n celomul umbilical (coeloma umbilicale), rm"i a celomului extraembrionar.
60
Anatomie i Embriologie
6e!nie!e &m#i"i$a" a anse"&! in es ina"e "a em#!i&nu" 'e a-!&xima i% G s- m(ni *n ,ernia umbilical fiziologic procesul de cretere continu, iar volumul i el redus al sacului ,erniar determin formarea de noi convulute #e#unoileale, uor de observat la microscop n acest stadiu 7lterior, datorit creterii volumului cavit0ii abdominale, ndeosebi a diametrului sagital i a scurtturii pediculului vascular vitelin are loc repozi0ia anselor 2rimele intr ansele #e#unale care se aeaz la stnga ansei mediane 7rmeaz ansele ileale ce se dispun la dreapta i ultimul reintr colonul, mpiedicat s intre mai repede de ctre diverticulul cecal $olonul cu cecul la dreapta, situat sub,epatic, rmne deasupra pac,etului de anse #e#unoileale, iar mezoul colonului trece transversal peste partea descendent a duodenului *n acest stadiu, ficatul, de volum mare, mpinge mult n #os spre fosa iliac cecul, care se afl n continuarea direct a colonului transvers >dat cu creterea n lungime a trunc,iului, ncepe s se sc,i0eze colonul ascendent, iar la locul de continuare cu colonul transvers se sc,i0eaz fle'ura dreapt sau ,epatic a colonului 2rin coalescen0a mezocolonului ascendent cu peritoneul parietal se formeaz fascia lui <oldt > fascie asemntoare se formeaz i n stnga prin mpingerea colonului descendent i mezoul su de ctre ansele intestinale spre peretele posterior al abdomenului $olonul transvers i sigmoid i pstreaz mezoul A-en'i$e"e %e!mi,&!m se dezvolt din partea caudal a cecului care regreseaz, micorndu-i calibrul :bia dup natere, prin creterea descendent i lateral a fundului cecal, apare evident separarea ntre cec i apendice Ce"e '&u !eimi $!ania"e D'!e- eE ale colonului transvers iau natere din bra0ul ileocolic al ansei umbilicale, iar !eimea $au'a" s (ng din intestinul posterior, cu care are strnse rela0ii vasculare i nervoase +imita dintre cele dou pr0i ale colonului transvers, cunoscut i sub denumirea de -un$ u" Cann&n4B&e3m8 reprezint locul unde se termin teritoriul de inerva0ie al vagului i ncepe cel al nervilor splanc,nici pelvini
6!
Adrian BEZNEA
CURSUL G
DE2VOLTAREA TUBULUI DIGESTIV ?I A ME2OURILOR D$&n inua!eE In es inu" -&s e!i&! sau me en e!&n4u" este situat ini0ial n planul medio-sagital, dar datorit creterii mari n lungime i formrii anselor #unoileale, unele pr0i ale sale sunt mpinse spre stnga i ctre peretele posterior al abdomenului i silite s formeze coalescen0e, stabilind astfel pozi0ia cadrului colic definitiv "oar rectul rmne n planul medio-sagital "in intestinul posterior iau natere% treime caudal (stng) a colonului transvers, colonul descendent, colonul sigmoid, partea pelvin a rectului $tre sfritul perioadei de via0 fetal, colonul sigmoid i rectul cresc mai mult n lungime dect restul intestinului posterior, fapt pentru care la natere formeaz cte o ans "up natere, ritmul de cretere a rectului scade, iar colonul sigmoid formeaz i n stadiul definitiv ansa n form de B&C i i pstreaz totodat mezoul (mezosigmoidul) Mega$&"&nu" :i '&"i$&$&"&nu" sigm&i'8 precum i mega!e$ u" sunt malforma0ii prin cretere n e'ces a calibrului i lungimii acestor organe D&"i$&$&"&nu" $&ngeni a" const n alungirea segmentar sau n totalitatea colonului Mega$&"&nu" $&ngeni a" se caracterizeaz prin dilata0ia pronun0at i ngroarea peretelui colic n totalitate sau numai a unor pr0i ale colonului, cel mai frecvent al colonului sigmoid 9egacolonul congenital produs prin aplazia ple'ului mienteric poart i numele de boala lui 6i!s$3-!ung "eseori, cele dou afec0iuni se nso0esc i se numesc megadolicocolon .a! ea -e!inea" a !e$ u"ui se dezvolt din cloac, prin septarea ei de ctre septul urorectal, ntr-un compartiment anterior sau sinusul urogenital i altul posterior, rectul.
6/
Anatomie i Embriologie
Re"aia )n !e in es inu" e!mina" :i $"&a$ "a s,(!:i u" s- m(nii 9 2artea inferioar a canalului anal i anusul ia natere din invagina0ia ectodermului numit -!&$ &'eum* :ceast invagina0ie se formeaz sub ac0iunea inductoare a tubului intestinal endodermic, respectiv a e'tremit0ii caudale a intestinului posterior +imita dintre epiteliul de origine en'&'e!ma"8 cilindric i e$ &'e!ma"8 pavimentos, este situat mai caudal, deci nu corespunde strict limitei dintre cele dou origini 5a se afl n regiunea columnelor i sinusurilor rectale, unde epiteliul cilindric de origine endodermal se intric cu epiteliul de origine ectodermal *n general, se poate spune c partea de origine endodermal a rectului este vascularizat de a! e!a me7en e!i$ in,e!i&a! care irig i celelalte pr0i ale intestinului posterior 2artea de origine e$ &'e!ma" este irigat de ramurile a! e!ei 3i-&gas !i$e* "iferen0ele de calibru dintre pr0ile tubului digestiv derivate din intestinul posterior ncep a se stabili n luna a cincea intrauterin "iferen0ierea straturilor peretelui tubului digestiv se realizeaz n succesiunea cranio-caudal cu e'cep0ia rectului, care precede celelalte pr0i 5piteliul mucoasei, ca i la esofag, trece n luna a doua printr-un proces intens de multiplicare celular, ndeosebi la nivelul duodenului i colonului, nct poate obstrua lumenul 2rin proces de vacuolizare, lumenul apare n luna a treia *n cazuri anormale, pot persista atrezii i stenoze ale duodenului, #e#unoileonului sau ale unor por0iuni ale colonului Vi"&7i i"e in es ina"e apar n luna a treia, mai nti n duoden i ulterior n #e#un, ileon i la nivelul colonului $tre sfritul vie0ii fetale, ele
63
Adrian BEZNEA
dispar la nivelul colonului, rmnnd doar vrful vilozit0ilor din care se reepitelizeaz mucoasa colic 3ariabilitatea structural a diverselor sectoare ale tubului digestiv este evident a n a doua #umtate a vie0ii intrauterine *n luna a doua i a treia se dezvolt musculatura circular, n luna a treia apar fibrele longitudinale, iar n luna a patra musculatura mucoasei 2rimele micri peristaltice s-au observat n sptmnile !!-!/ <ripsina i al0i fermen0i proteolitici au fost pui n eviden0 n intestin n luna a cincea $on0inutul intestinului n ultima parte a vie0ii intrauterine este format dintr-o mas negricioas cu tent verzuie, numit meconiu 5l rezult din lic,idul amniotic ng,i0it, din bil i alte secre0ii intestinale i este eliminat n totalitate din tubul digestiv la /-4 zile dup natere Bu!sa &men a" (bursa omentalis) este o dependin0 a cavit0ii peritoneale situat posterior de stomac i omentul mic 5a se formeaz n strns rela0ie cu evolu0ia mezogastrului dorsal i se mrete ca ntindere prin sc,imbarea pozi0iei stomacului "ezvoltarea bursei omentale ncepe nc de la embrionul de 3 mm, la care ntre o prelungire mezenc,imal caudal a mugurilor pulmonari, numita -"i$a -a!ame7en e!i$, i um," u!a gas !i$ apare un an0 numit !e$esu" -neum&en e!i$ (recessus pneumato-entericus) *n stnga, acest reces dispare foarte repede ."i$a -a!ame7en e!i$ dreapt crete ns n direc0ia caudal, nglobnd n ea ficatul (viitorul lob caudal) 5a va delimita mpreun cu stomacul !e$esu" 3e-a &en e!i$8 care se continu cranial cu !e$esu" -neum&en e!i$* Re$esu" 3e-a &en e!i$ reprezint viitorul vestibul al bursei omentale i este mrginit la dreapta de ligamentul venei cave inferioare (ligamentul ,epatocav) sau mezo,epar, iar la stnga de mezogastrul dorsal propriu-zis *n partea inferioar, ntre mugurele pancreatic i tubul intestinal se afl !e$esu" -an$!ea i$&4en e!i$* 2rin dezvoltarea se- u"ui !ans%e!s i formarea muc,iului difragm, !e$esu" -neum&en e!i$ se va separa de cel ,epatoenteric i ia numele de #u!sa in,!a$a!'ia$* :ceasta dispare la om n mediastinul posterior, rareori putnd persista un spa0iu de /-3 cm ntre esofag i diafragm +a unele vertebrate (reptile) bursa infracardiac persist ca a treia cavitate pleural i adpostete "&#u" in,!a$a!'ia$ al plmnului drept De7%&" a!ea s &ma$u"ui cu formarea marii curburi i creterea mezogastrului dorsal duc la sc,imbarea pozi0iei stomacului, fa0 de stng, devenind anterioar, iar cea dreapt posterioar 2rin aceasta, bursa omental se adncete tot mai mult spre stnga <otodat, prin creterea pronun0at spre sfritul lunii a doua a me7&gas !u"ui '&!sa", se formeaz
64
Anatomie i Embriologie
&men u" ma!e (epiplonul mare) :cesta se va ntinde ca un or0 peste colonul transvers i ansele intestinului sub0ire i cuprinde ini0ial ntre foi0ele sale !e$esu" &men a" al bursei omentale 7lterior, prin coalescen0a foi0elor i fuziunea omentului cu colonul transvers, recesul omental dispare, iar partea din mezogastrul dorsal dintre marea curbur a stomacului i colonul transvers va forma "igamen u" gas !&$&"i$* *n stadiul definitiv, ntre acest ligament, stomac i colonul transvers se delimiteaz !e$esu" in,e!i&! &men a" (recessus inferior omentalis) al bursei omentale *ntre ligamentul gastrolienal i cel lienorenal sau renolienal (lig lienorenale) se afl !e$esu" "iena" (recessus linenalis) al bursei omentale, iar ntre vena cav inferioar i esofag, !e$esu" su-e!i&! &men a" (recessus superior omentalis) 2rin dezvoltarea ficatului n septul transvers i n mezogastrul ventral, din mezogastrul ventral se vor forma% omentul mic, ligamentul falciform al ficatului (mezo,epaticul ventral), ligamentul coronar i ligamentele triung,iulare, drept i stng 2osterior de omentul mic i inferior de lobul caudat al ficatului se afl %es i#u"u" #u!sei &men a"e* =ntrarea n vestibul este format de ,&!amen e-i-"&i$um D3ia us4u" Hins"&IE mrginit% superior de lobul caudat al ficatului, inferior de prima por0iune a duodenului i de pancreas, anterior de pediculul ,epatic i posterior de vena cav inferioar 0&!amen #u!sae &men a"is sau orificiul propriu-zis al bursei omentale, mrginit an e!i&! de mica curbur a stomacului, iar -&s e!i&! de plicile gastropancreatice (plicae gastropancreaticae) sau ligamentul profund al stomacului (descris de <,oma =onescu) n care se afl artera gastric stng i artera ,epatic, nu a fost omologat n @ : ?ursa omental (bursa omentalis) propriu-zis este situat posterior de stomac i prezint recesurile sau prelungirile descrise mai sus &uccint s-au prezentat sc,imbrile i mecanismele prin care organele canalului alimentar abdominal i ctig pozi0ia normal n cavitatea abdominal 2ozi0ia normal a organelor n cavit0ile viscerale poart numele de si us s&"i us8 iar opus este no0iunea de si us in%e!sus* 2rin si us in%e!sus se n0eleg abaterile de la normal privind pozi0ia sau aezarea definitiv a organelor n cavit0ile viscerale toracice, ct i cele abdominale *n aceast situa0ie, dou treimi ale cordului i vrful inimii se
6.
Adrian BEZNEA
afl la dreapta, ficatul este situat n ,ipocondrul stng, splina n cel drept, cecul i apendicele n fosa iliac stng etc *n si us in%e!sus -a!ia" sunt interesate numai viscerele toracice (si us in%e!sus &!a$i$) sau numai cele abdominale% si us in%e!sus a#'&mina"* > ipotez care tinde s e'plice cauzele determinante ale sc,imbrilor de pozi0ie visceral, sus0ine c n mod normal ar e'ista factori determinan0i ai formei i pozi0iei care ac0ioneaz fa0 de planul simetriei bilaterale n #umtatea stng (antimerul stng) i n #umtatea dreapt (antimerul drept) al corpului *n mod normal au ac0iune predominant factorii din #umtatea stng (antimerul stng) $nd devin predominan0i factorii din #umtatea dreapt D total sau par0ial, s-ar produce un situs inversus total sau par0ial 2ozi0iile inverse din situs inversus au fost numite i malrota0ii :lte %i$ii 'e -&7iie sunt reprezentate de -e!sis ena me7en e!u"ui $&mun i de aa-numitele !& aii in$&m-"e e sau &-!i!i )n !& aia ansei &m#i"i$a"e* n -e!sis ena me7en e!u"ui $&mun8 tubul intestinal are o pozi0ie embrionar, n sensul c att ansele #e#unoileale, ct i ansa colic (cec, colon ascendent, dou treimi craniale ale colonului transvers) atrn mpreun de mezenterul comun, i prin aceasta de peretele posterior al abdomenului pe linia medio-sagital $ecul i colonul ascendent sunt n aceast situa0ie libere n cavitatea peritoneal, iar fle'ura colic stng lipsete :dmi0nd cele patru faze ale rota0iei clasice a intestinului, J <LndurF (!86.) descrie i clasific o serie de sc,imbri de pozi0ie ale intestinului determinate de oprirea rota0iei ansei ombilicale D oprirea rota0iei dup 800, ntre 800 i !400 i ntre !400 i /700 2rima categorie (oprirea dup rota0ia de 800) cuprinde cele mai frecvente cazuri 5a se caracterizeaz prin situarea la dreapta a tuturor anselor #e#unoileale i a flu'urii duodeno#e#unale, colonul aflndu-se n #umtatea stng 7ltimele anse ileale sunt situate sub lobul drept ,epatic, iar n pediculul vascular artera mezenteric superioar se afl anterior i la dreapta venei n &-!i!ea !& aiei )n !e J@@ :i 1G@@8 fle'ura stng a colonului i colonul descendent sunt n pozi0ie normal, iar fle'ura duodeno#e#unal se afl n stnga vertebrei a /-a lombare $olonul drept situat ventral i mobil are mezou comun cu #e#unoileonul >prirea ntre 800 i !400 se caracterizeaz prin pozi0ia normal a fle'urii colice stngi i a colonului descendent ;le'ura duodeno#e#unal este situat n stnga lui +/ $olonul drept ns este situat ventral i mobil, avnd mezou comun cu #e#unoileonul
66
Anatomie i Embriologie
n &-!i!ea !& aiei )n !e 1G@@ :i +=@@ pozi0ia intestinului este aproape normal, dar este mai pu0in evident coalescen0a derivatelor ansei colice drepte $ecul i prima parte a colonului ascendent sunt frecvent mobile 5'ist an&ma"ii 'e -&7iie $a!e nu sun "ega e 'e a:a4numi a !& aie a in es inu"ui* "intre acestea fac parte% $e$u" )n -&7iie )na" (uneori sub,epatic), $&"&nu" !ans%e!s !e !&-e!i &nea" (prin mezocolon scurt sau lipsa mezocolonului transvers) i $&"&nu" 'es$en'en )n -&7iie me'ian* 2e lng malforma0iile congenitale i abaterile de la pozi0ia normal descrise mai sus, se ntlnesc la nivelul tubului digestiv i alte malforma0ii pe care le trecem n revist pentru importan0a lor clinic +a sugar i nou-nscut este frecvent s en&7a 3i-e! !&,i$ a -i"&!u"ui 9ai rar ntlnit este obstruc0ia lumenului prin prezen0a unei 'ia,!agme -!e-i"&!i$e *n ceea ce privete $ana"u" %i e"in8 pe lng diverticulul 9ecAel se pot ntlni $3is e %i e"ine sau en e!&$3is &ame, produse prin fibrozarea i nc,iderea canalului vitelin la captul intestinal i parietal i persisten0a unei dilata0ii c,istice n partea mi#locie :lteori, canalul vitelin poate persista sub forma unei ,is u"e %i e"ine sau &m,a"&en e!i$e, cu traiect fistulos ntre ileon i cicatricea ombilical Om,a"&$e"u" $&ngeni a" este malforma0ia caracterizat prin lipsa repozi0iei anselor n cavitatea abdominal i prezen0a la natere a ,erniei ombilicale *n atreziile i stenozele tubului digestiv se adaug a !e7ia !e$ a"8 produs prin lipsa de dezvoltare a ampulei rectale sau a proctodeumului Im-e!,&!aia ana" este mult mai frecvent i se caracterizeaz prin persisten0a la natere a membranei anale, care nc,ide n stadiile ini0iale, caudal, rectul :lte malforma0ii sunt reprezentate de ,is u"e !e$ &%agina"e8 !e$ &%e7i$a"e i !e$ &u!e !a"e care nso0esc de cele mai multe ori imperfora0ia anal STRUCTURA .ERETELUI TUBULUI DIGESTIV 2eretele tubului digestiv, adaptat func0iilor de 'iges ie, a#s&!#ie i ex-u"7a!e a !e7i'uu!i"&! a"imen a!e, prezint din punctul de vedere al alctuirii sale o structur unitar, dar cu unele particularit0i pentru fiecare segment al su 5l este format pe toat ntinderea tubului digestiv din patru straturi% mu$&as, su#mu$&as, mus$u"a! i a'%en i$e sau se!&as pentru pr0ile nvelite de peritoneu *n filogenez, diferen0ierea acestor straturi se realizeaz treptat +a nevertebratele inferioare peretele intestinal este format dintr-un singur strat
67
Adrian BEZNEA
celular reprezentat de e-i e"iu" 'iges i% $elulele sale, pe lng func0iile digestive, prezint $i"i %i#!a i"i la unele specii, iar la altele la baza celulelor se afl prelungiri cu -!&-!ie i $&n !a$ i"e* +a ane"i'e apare s !a u" me7&'e!ma" din care se diferen0iaz uni$a mus$u"a! i su#mu$&asa* <unica muscular prezint nc de pe acum fibre circulare i longitudinale, iar la e'terior se dispune uni$a se!&as* +a vertebrate apare "amina -!&-!ia (corionul mucoasei) i ncepnd cu petii n partea profund a mucoasei se dezvolt mus$u"a!a mu$&asei +a psri i mamifere, fibre musculare din musculara mucoasei ptrund i n vilozit0ile intestinale +a grosimea peretelui se remarc acum, evident, cele dou straturi specializate func0ional% s !a u" se$!e &! i de a#s&!#ie8 n contact cu alimentele reprezentat de mu$&as i s !a u" $u ,un$ii m& &!ii, format din uni$a mus$u"a! cu rol n progresiunea con0inutului i, totodat, n evacuarea reziduurilor alimentare din intestin *ntre aceste dou straturi se situeaz su#mu$&asa, cu re0eaua %as$u"&ne!%&as, iar la e'terior, favoriznd alunecarea, uni$a se!&as* ;ibrele colagene din submucoas se spiraleaz n lungul intestinului, ptrunznd din submucoas n lamina propria D la interior i pn n subseroas la e'terior I* Tuni$a mu$&as (tunica mucosa) nvelete suprafa0a intern a tubului digestiv $a urmare a solicitrilor mecanice ale bolului alimentar, ea este format dintr-un e-i e"iu -a%imen &s s !a i,i$a la nivelul cavit0ii bucale, faringelui i al esofagului, adaptat func0iei de transport *n sc,imb, de la cardia i pn la canalul anal, fiind adaptat mai ales pentru func0iile de secre0ie i absorb0ie, ea este format dintr-un e-i e"iu $i"in'!i$ unis !a i,i$a :ne'at mucoasei, de-a lungul tubului digestiv se afl un comple' a-a!a g"an'u"a!, format din glande uni- sau pluricelulare 9acroscopic, aspectul mucoasei difer de la un organ la altul, ea prezentnd plici de diverse forme "ar, gra0ie unei pturi foarte sub0iri de 0esut muscular din constitu0ia ei, respectiv mus$u"a!a mu$&asei (muscularis mucosae), ea prezint n acelai timp o mare plasticitate II* Su#mu$&asa (tela submucosa), stratul dintre mucoas i muscular, este format din 0esut con#unctiv la', n care se afl o bogat re0ea vascular i un -"ex ne!%&s su#mu$&s (9eissner) +a nivelul duodenului, submucoasa con0ine i glande care ptrund din mucoas pn n acest strat III* Mus$u"a!a (tunica muscularis), stratul care asigur dinamica peretelui tubului digestiv, este format din 0esut muscular striat cu contrac0ii voluntare, la nivelul pere0ilor cavit0ii bucale, faringelui i #umt0ii craniale a esofagului *n restul tubului digestiv ea este alctuit
64
Anatomie i Embriologie
din 0esut muscular neted $a organizare, fibrele tunicii musculare sunt dispuse n dou straturi% unul in e!n, format din fibrele circulare i altul ex e!n, format din fibre longitudinale care la nivelul intestinului gros se nmnunc,eaz n benzi longitudinale denumite enii* +a nivelul stomacului se mai afl i un a" !ei"ea s !a 8 format din ,i#!e"e &#"i$e, situate nuntrul celor circulare, imediat dup submucoas *n anumite zone, ,i#!e"e $i!$u"a!e formeaz s,in$ e!e ana &mi$e care se deosebesc de sfincterele func0ionale situate n alte regiuni ale tubului intestinal, fr condensri evidente de fibre circulare, dar observabile radiologic *n muscular se afl -"exu" ne!%&s mien e!i$ DAue!#a$3E* IV* A'%en i$ea (tunica adventitia), format din 0esut con#unctiv la' condensat n #urul peretelui, formeaz cel de-al patrulea strat al faringelui, esofagului i a pr0ii inferioare a rectului +a toate celelalte segmente ale tubului digestiv stratul e'terior este format de tunica seroas (tunica serosa) care nu este altceva dect foi0a visceral a seroasei peritoneale <unica seroas este alctuit dintr-un strat mezotelial, format din 0esut con#unctiv dens ;unc0ional, pe lng faptul c favorizeaz micrile (alunecarea), tunica seroas are rol de absorb0ie i c,iar secretor ;unc0iile comple'e ale tubului digestiv mai au ca substrat o bogat re0ea vascular sanguin i limfatic, precum i o inerva0ie adecvat, care se vor descrie la fiecare organ
68
Adrian BEZNEA
CURSUL J
ANOMALIILE A.ARATULUI DIGESTIV *n general, anomaliile aparatului digestiv se produc% prin dezvoltare n ex$es prin dezvoltare 'e,i$i a!8 prin &-!i!ea dezvoltrii unor segmente, prin a:e7a!e 'e,e$ u&as survenit n timpul micrilor de rota0ie, cu sau fr defecte de coalescen0, sau prin 'e,e$ e 3is &gene i$e* 2rin ex$es 'e 'e7%&" a!e pot aprea duplicaii locale ale tubului digestiv, care se pot prezenta ca un simplu diverticul sau ca o veritabil dedublare1 aceste anomalii sunt localizate predominant pe marginea mezenteric a intestinului <ot n aceast categorie intr i diverticulul "ec+el$ cu localizare pe marginea liber, la 60 - 40 cm de valvula ileocecal 2rin 'e,i$iena -!&$esu"ui 'e 'e7%&" a!e pot s apar agenezii$ aplazii sau atrezii$ realiznd tablouri clinice diferite i punnd uneori probleme dificile de tratament c,irurgical An&ma"ii"e 'e -&7iie se datoreaz mai ales unor defecte de rota0ie asociate cu defecte de coalescen0, realiznd tabloul clinic al Baccidentelor legate de prezenta mezenterului comunM, dominat mai ales de volvulus .e! u!#!i a"e 3is &gene7ei8 ca ultim etap de dezvoltare, se pot prezenta sub diverse aspecte% boala ,irsc&prung sau anomalia ple'urilor nervoase intramurale, mucoviscidoza$ care atunci cnd atinge glandele intestinale realizeaz tabloul ileusului meconial$ iar cnd atinge pancreasul realizeaz boala fibro-c&istic congenital* aceast boal poate afecta i glandele bronice +a nivelul esofagului se pot ntlni atrezii esofagiene8 care se asociaz n 40-80% din cazuri cu fistule tra&eo-esofagiene. :ceast anomalie are ca mecanism embriogenetic formarea mugurelui pulmonar, iar ca moment embriogenetic unirea marginilor an0ului laringo-tra,eal i formarea septului tra,eo-esofagian, ambele concomitente cu tunelizarea esofagului :treziile esofagiene, defecte de tunelizare asociate sau nu cu fistula tra,eo-esofagian, se prezint sub trei aspecte% absen0a congenital a esofagului, atrezie fr fistula i atrezie cu fistula tra,eo-esofagian superioar, inferioar sau dubl
70
Anatomie i Embriologie
Va!iaii a"e a !e7iei es&,agiene :i4sau ,is u"ei !a3e&4es&,agiene )n &!'inea ,!e$%enei 'e a-a!iie5
: ? $ " 5 80% 4% 4% !% !%
S en&7e"e $&ngeni a"e es&,agiene ngusteaz lumenul esofagului, ca urmare a unui defect al dezvoltrii sale, dar ngustarea poate fi i consecin0a unei compresiuni datorate dezvoltrii anormale a arterei subclaviculare drepte tenoza piloric congenital$ prin hipertrofia i hiperplazia stratului muscular circular, de trei ori mai frecvent la bie0i dect la fete, se prezint ca o tumoret cu duritate cartilaginoas, n regiunea pilorului, respectnd mucoasa i seroasa regiunii @u se cunoate cauza precis a acestei afec0iuni1 se pare c n producerea ei intervin factori ereditari, care perturb ,istogeneza local a musculaturii pilorice -treziile i stenozele duodenale se produc n timpul recanalizrii acestui segment al tubului digestiv "ezvoltarea n e'ces a duodenului se
7!
Adrian BEZNEA
poate manifesta fie prin formarea unor diverticuli de mrimea unei alune sau nuci, prezen0i totdeauna pe concavitatea lui, fie prin dedublarea duodenului. KeBun&4i"e&nu" poate fi sediul unor agenezii (absen0a complet a unui segment intestinal, incompatibil cu via0a), unor aplazii (ngustare cu diferite grade de permeabilitate) sau unor atrezii cu impermeabilitatea lumenului, realiznd stenoze care au drept consecin0 dilatarea segmentului supraiacent i ngustarea celui subiacent1 acestea reprezint substratul morfologic al ocluziilor intestinale 5'cesul de dezvoltare poate prezenta diverse grade, de la un simplu diverticul pe marginea mezenteric a intestinului, pn la o adevrat duplica0ie
0&!me"e $e"e mai ,!e$%en e 'e a !e7ie in es ina" :i s en&7e
: .0% ? i $ /0% " .%
Ves igii a"e $ana"u"ui %i e"in sau vitelointestinal pot persista uneori i pot mbrca diferite forme
Re"i$%a e a"e 'u$ u"ui %i e"in
7/
Anatomie i Embriologie
.iverticulul "ec+el se ntlnete n rndul popula0iei ntr-o propor0ie de /%, are o form apendicular i este situat la apro'imativ 40 cm de valvula ileocecal, pe marginea liber a intestinului :lteori, are o form de canal permeabil care leag ileonul de ombilic i realizeaz o fistul entero-ombilical /bliterarea lumenului acestui canal duce la persisten0a unui cordon fibros ntre ileon i ombilic, iar obliterarea par0ial poate determina formarea de chisturi sau fistule oarbe pe traiect. 9ucoasa acestor forma0iuni poate fi de tip intestinal, cu insule de mucoas gastric sau de 0esut pancreatic -nomaliile de poziie ale intestinului subire 'i gros reprezint defecte ale rota0iei intestinale i sunt aspecte ale unei dezvoltri ntrerupte, n mod normal trectoare 2entru c,irurgi aceste defecte realizeaz sindromul Bmezenterului comunM1 el are ca semn principal perturbarea tranzitului intestinal A#sena $&m-"e a !& aiei este foarte rar O-!i!ea !& aiei "a J@L pstreaz mezenterul n plan orizontal, cu intestinul sub0ire la dreapta a'ului mezenteric, iar cecul i colonul ascendent la stnga :nomalia se numete nonrota0ie1 n mod obinuit nu mai are loc coalescen0a, care o poate complica O-!i!ea !& aiei "a 1G@L oprete mezenterul n plan median, acesta acoperind ansele intestinale, dispuse ma#oritar la dreapta $ecul apare anterior duodenului :ceast form se nso0ete de fenomene secundare de coalescen0 i ofer condi0ii favorabile pentru volvulus i ,ernii interne R& aii"e in%e!se sau ma"!& aii"e pot fi e'plicate prin inversarea ordinii de revenire a intestinului n abdomen1 colonul reintr primul, devine retroduodenal i se stenozeaz prin acolare I"eusu" me$&nia" este o afec0iune datorat prezen0ei de mucus, anormal de vscos, amestecat cu meconiu, care produce o obstruc0ie intestinal localizat mai frecvent n ileon :ceast afec0iune prenatal antreneaz o distensie i ,ipertrofie a ansei afectate, meconiul fiind foarte consistent i aderent de mucoas =leusul meconial apare n boala fibroc,istic a pancreasului (mucoviscidoza) &e pare c $e$u" i a-en'i$e"e )n -&7iie )na" 8 sub,epatic sau prerenal, poate s apar la copii ntr-o propor0ie de 4 - .% An&ma"ii a"e a-en'i$e"ui8 ca atrezia i dedublarea, au fost semnalate e'trem de rar B&a"a 6i!s$3s-!ung sau mega$&"&nu" $&ngeni a" este o boal genetic i afecteaz ,istogeneza celulelor nervoase parasimpatice din ple'urile intramurale ale intestinului gros1 absen0a lor coincide cu lipsa de peristaltism a unui segment intestinal, de obicei ntre anus i sigmoid, ceea
73
Adrian BEZNEA
ce determin formarea megacolonului clasic &e consider astzi c e'ist forme lungi, scurte i ultrascurte, #u'taanale, dup dimensiunea segmentului interesat An&ma"ii"e an&!e$ a"e8 prezente ntr-o propor0ie de apro'imativ un caz la 3000 de nateri, apar n urma tulburrilor de la nivelul mezenc,imului e'tremit0ii caudale a embrionului, produse precoce sau mai tardiv1 ele pot realiza diverse aspecte :stfel, n anomaliile anorectale superficiale, care intereseaz n special canalul anal, acesta poate fi acoperit de membrana anal (cazul imperfora0iei membranoase) i asociat sau nu cu o fistul *n ectopia anal, desc,iderea ampulei rectale se face printr-un traiect fistulos, afunc0ional, pe rafeul median al perineului, napoia vulvei sau burselor, sau c,iar la nivelul lor :nusul ectopic este considerat ca un defect al septului urorectal *n stenoza anal congenital, anusul se formeaz normal, dar se desc,ide la e'terior printr-un orificiu microscopic, insuficient -nomaliile anorectale profunde se produc n timpul diviziunii cavit0ii cloacale i mbrac diverse forme% agenezia anorectal (n care segmentul atrezic intereseaz anusul, canalul anal i o parte din rect1 se poate asocia cu fistula vezical sau uretral la bie0i i fistula vaginal la fete), atrezia rectal pur i persisten0a cloacei, prezent numai la fete *n aceast ultima anomalie, vezica urinar, vaginul i rectul se desc,id ntr-o cavitate unic -nomaliile de dezvoltare a peretelui abdominal pot fi uneori asociate cu anomalii ale tubului digestiv :stfel, ansele intestinale, uneori i alte viscere, ,erniaz prin ombilicul lrgit, nvelite ntr-o pung format din peritoneu i sacul amniotic, pe care se inser cordonul ombilical1 vasele ombilicale erpuiesc ntre cele doua foi0e :cest tip de ,ernie se numete omfalocel sau exomfalos. Nernierea con0inutului abdominal prin alt parte a peretelui dect inelul ombilical se numete celosomie; n acest caz cordonul ombilical este inserat la locul lui -nomaliile ficatului sunt relativ pu0ine i se refer la delimitarea e'terioar a lobilor, fr consecin0e practice deosebite ;icatul poate fi ectopic, n ,erniile diafragmatice i n celosomii -nomaliile cilor biliare intra- i e#tra&epatice pot s apar drept consecin0 a unei anomalii n procesul de canalizare, care urmeaz n mod normal dup faza de proliferare epitelial a mugurilor formatori :ceasta greeal n dezvoltare poate surveni pe orice segment de canal biliar intrasau e'tra,epatic, producnd de obicei o stenoz cu dilatarea segmentului supraiacent
74
Anatomie i Embriologie
-trezia veziculei biliare este un defect de permeabilizare i se poate asocia cu atrezia cilor biliare e#tra&epatice. ;oarte rar a fost semnalat dedublarea veziculei biliare. :nomaliile cilor biliare e'tra,epatice pot s apar fr interesarea veziculei biliare% agenezia canalului cistic8 n care vezicula biliar se desc,ide direct n canalul coledoc, atrezia canalului coledoc$ lungimea lui e'agerat i e'isten0a unor canale biliare accesorii, ntre vezicula biliar i ficat 7nele din aceste anomalii sunt BmuteM din punctul de vedere al simptomatologiei i sunt descoperite ntmpltor1 altele ns au o simptomatologie precis "in categoria anomaliilor cilor biliare e'tra,epatice cu simptomatologie precis fac parte% dilataiile congenitale ale veziculei biliare$ care pot interesa partea superioar, inferioar sau toat vezicula biliar, diverticulul congenital al canalului &epato-coledoc$ care ia nf0iarea unui c,ist pediculat, i coledocelul sau dilataia prii terminale a coledocului n lumenul duodenal :ceste anomalii, foarte rare, par s fie aspecte ale ,istogenezei aberante a cilor biliare +a nivelul -an$!easu"ui pot e'ista anomalii prin dezvoltarea i ntlnirea anormal a mugurilor pancreatici% pancreasul inelar$ care ngusteaz lumenul duodenului, cu repercusiunile cunoscute1 esutul pancreatic ectopic poate s apar oriunde n mucoasa digestiv, de la esofag pn la diverticulul 9ecAel 2rezen0a de 0esut pancreatic ectopic poate s fie consecin0a unei greeli de induc0ie epiteliomezenc,imal, aprut n timpul dezvoltrii tubului digestiv
7.
Adrian BEZNEA
CURSUL 1@
A.ARATULUI URINAR
DE2VOLTAREA RINIC6IULUI ?I URETERULUI :paratul urinar se dezvolt aproape n ntregime din me7&'e!m* 9aterialul nefrogen provine din me7&'e!mu" in e!me'ia! situat ntre me7&'e!mu" -a!aaxia"8 s&mi i$ i "ama "a e!a"< el se ntinde cranio-caudal n dreptul somitelor 7-3., ntre regiunea cervical inferioar i regiunea sacral :cest material se segmenteaz, ca i mezodermul paraa'ial, n regiunile cervicala i toracic, formnd nefrotoame, i rmne nesegmentat n partea lui caudal lombosacral, unde formeaz o mas nesegmentat, numit #"as emu" me ane,!&gen*
Se$iune !ans%e!s -!in em#!i&n )n 'i%e!se e a-e 'e 'e7%&" a!e a"e u#u"ui ne,!e i$5 : - /! zile1 ? - /. zile *n dezvoltarea rinic,iului se succed !ei e a-e, cu trei forme morfologice% primele dou sunt pasagere - -!&ne,!&su" i me7&ne,!&su"8 ultima este permanent - me ane,!&su" sau !ini$3iu" 'e,ini i%*
76
Anatomie i Embriologie
Re"aii"e 'in !e me7&'e!mu" in e!me'ia! :i -!&ne,!&s8 me7&ne,!&s :i me ane,!&s .!&ne,!&su" func0ioneaz numai la unii peti inferiori i la amfibii, n via0a embrionar, iar me7&ne,!&su" prezint aspecte de func0ionare intrauterin la unele mamifere (obolan, pisic) i reprezint rinic,iul definitiv la unii peti i unele psri .!&ne,!&su"8 la om, este format din aglomerri celulare, fr lumen, care se altur, se tubulizeaz i edific apro'imativ . perec,i de u#i -!&ne,!& i$i n dreptul somitelor .-!0 5i se dezvolt dorsal, se ndoaie caudal i e'tremit0ile acestea dorsocaudale, unite, formeaz cte un u# $&"e$ &! -!ima! sau pronefrotic de fiecare parte :ceti tubi colectori primari se ndreapt caudal spre cloac, unde se vor desc,ide +a om se pare c n pronefros, la captul distal al tubilor, nu se dezvolt glomeruli i el nu este func0ional <ubii pronefrotici respect metameria 5i dispar pn la sfritul primei luni de via0 embrionar, ncepnd cu cei craniali Me7&ne,!&su" sau rinic,iul mi#lociu ncepe s se dezvolte la sfritul primei luni, din materialul nefrogen aezat n continuarea pronefrosului (somitele !!-30)1 primii tubi mai pstreaz metameria pronefrosului, dar structura lor se complic prin formarea unei dilatri la captul medial, care devine $a-su"a B&Iman* :ceasta primete n
77
Adrian BEZNEA
concavitatea ei g,emul vascular (glomerulul) format din arboriza0ia unei ramuri arteriale venite din aorta descendent Tu#ii me7&ne,!& i$i se alungesc, devin sinuoi i se desc,id n $ana"u" $&"e$ &! -!&ne,!& i$8 care din acest moment devine $ana" me7&ne,!& i$8 numit i $ana"u" H&",,* Tu#ii me7&ne,!& i$i8 dezvolta0i n regiunea cranial, cte unul din fiecare nefrotom, ncep s regreseze craniocaudal nc din sptmna a 4-a *n regiunea toraco-lombar apar mai mul0i tubi dintr-un nefrotom1 ei se alungesc i se diferen0iaz ntr-un segment lateral i un segment medial Tu#ii me7&ne,!& i$i ating ma'imum de dezvoltare la om n luna a =l-a, cnd ansamblul lor mpreun cu 0esutul con#unctiv i vasele formeaz mezonefrosul sau corpii Kolff, ca dou proeminen0e simetrice n cavitatea celomic de o parte i de alta a coloanei vertebrale *n regiunea medial a corpilor Kolff, spre aort, se dispun g"&me!u"ii me7&ne,!& i$i8 iar lateral u#ii i 'u$ u" me7&ne,!& i$ sau canalul Kolff 9ezonefrosul se ntinde n dreptul unui numr de apro'imativ !4 somite, sfrind la somita /4 (+4) 2e fa0a anteromedial a mezonefrosului epiteliul celomic prolifereaz i formeaz o ngroare uor proeminent, numit $!eas a geni a", ntins n dreptul unui numr de apro'imativ !. somite 9ezonefrosul regreseaz cranio-caudal1 n timp ce tubii de la captul cranial involueaz, la captul caudal se formeaz al0i tubi noi, aa nct niciodat nu sunt prezen0i to0i tubii care-l compun +a sfritul lunii a =3-a mezonefrosul nu mai e'ist ca organ1 rmn din el numai pr0ile epigenitale, care particip la formarea gonadelor +a ,&!ma!ea g&na'ei mas$u"ine particip un numr de !0-!/ tubi mezonefrotici din por0iunea mi#locie, epigenital, care intr n legtur cu rete testis. :ceti tubi devin canalele eferente, care se desc,id n canalul Kolff, viitorul canal deferent, i ei formeaz prima por0iune, ini0ial dreapta, a epididimului 2or0iunea superioar a mezonefrosului persist uneori ca rest embrionar, format din cteva canalicule mezonefrotice i din partea corespunztoare a canalelor Kolff, denumit apendix epidid+mis. "in tubii mezonefrotici situa0i sub gonad pot s rmn resturi embrionare, constituind paradidimul (paradid+mis); acestea se palpeaz ntre canalul deferent i polul inferior al testiculului +igamentele mezonefrosului vor deveni ligamentele gonadelor i ele persist sau nu, n func0ie de se'ul embrionului *n afar de formarea canalelor deferente, rolul cel mai important al canalului mezonefrotic (Kolff) este de a induce formarea mezonefrosului i a metanefrosului 5ste un inductor puternic% n culturi de 0esuturi embrionare determin formarea tubilor mezonefrotici, c,iar i n alt tip de mezenc,im dect cel nefrogen
74
Anatomie i Embriologie
+a om nu s-au gsit dovezi de func0ionare a mezonefrosului1 cilindrii ,ialini eviden0ia0i n tubii mezonefrosului au fost interpreta0i ca un aspect al degenerrii, care se produce n mod normal n acest organ, la sfritul lunii a =l-a Me ane,!&su" sau !ini$3iu" 'e,ini i% se formeaz din mezodermul nefrogen nesegmentat din regiunea lombosacral (somitele /8-3.), care constituie blastemul metanefrogen *n dezvoltarea acestei forme renale, cea mai evoluat i cea mai comple', intervine material mezodermic din dou surse% din materialul nesegmentat al #"as emu"ui me ane,!&gen8 din care se construiete partea secretoare a rinic,iului i din ramifica0iile unui mugure al canalului Kolff, numit mugu!e u!e e!a"8 din care se edific partea lui e'cretoare *n sptmna a 4-a embrionar, din regiunea caudal a ductului mezonefrotic pornete un mugure canaliculat care, crescnd, se ndeprteaz de acest duct, se ndreapt cranial i se bifurc n apropierea blastemului metanefrogen1 mugurele devine ureter 2rima bifurca0ie constituie #a7ine u" -!ima!8 iar cele dou ramuri ale sale ptrund n blastemul metanefrogen, care le nvelete ca o scufie ;iecare ramur se divide din nou i prin diviziuni succesive se va a#unge la tubi de ordinul !4-!., care ptrund din ce n ce mai adnc n masa metanefrogen care i acoper n mod egal :ceast bogat ramifica0ie nu se pstreaz n forma ei ini0ial1 n timp ce ramifica0ia periferic va continua n blastem, partea ini0ial, format din tubi de ordinul !, /, 3, 4 i ., este nglobat n bazinetul primitiv, formnd $a"i$e"e ma!i i mi$i* 6amifica0iile periferice cele mai mici dau tubii drep0i i tubii colectori (sistemul e'cretor intrarenal), care vor face legtura cu ne,!&nii dezvolta0i din blastemul metanefrogen (partea secretoare a rinic,iului) ?lastemul metanefrogen n contact cu tubii colectori evolueaz, ca i materialul mezonefrogen, dispunndu-se n grmezi celulare, care se transform n %e7i$u"e* :ceste vezicule se dezvolt i formeaz la o e'tremitate $a-su"e B&Iman8 care recepteaz glomerulii vasculari, iar cealalt e'tremitate se alungete mult i se diferen0iaz, formnd u#ii $&n &!i -!&xima"i8 anse"e 6en"e i u#ii $&n &!i 'is a"i8 care se desc,id n u#ii $&"e$ &!i* *n felul acesta, din veziculele renale se dezvolt ne,!&nii8 unit0ile morfofunc0ionale ale rinic,iului, n numr de apro'imativ 3 milioane > parte din ei dispar, prin regresiune, n timpul procesului de absorb0ie a tubilor de ordinul /, 3, 4, i ., deci n timpul formarii calicelor 6mn permanen0i i func0ionali apro'imativ un milion de nefroni pentru fiecare rinic,i @efrogeneza continu i dup natere, un scurt timp
78
Adrian BEZNEA
&e crede c func0ia secretoare a rinic,iului ncepe in luna a =3-a a dezvoltrii intrauterine, dar condi0iile circulatorii din acest timp i e'isten0a placentei ca organ epurator fac ca func0ia renal s nu fie solicitat &ecre0ia este redus i probabil absorbit n lic,idul amniotic *n dezvoltarea rinic,iului men0ionm topica lui deosebit la embrion, ft i nou-nscut, ca o consecin0 a micrii de as$ensiune !ena" imprimat de creterea mugurelui ureteral i a creterii e'tremit0ii caudale, care i micoreaz curbura alungindu-se
As$ensi&na!e !ena" :spectul e'terior al rinic,iului fetal este lobat, avnd apro'imativ 4-!4 lobi +obii corespund piramidelor, care se proiecteaz n arii corticale delimitate de an0uri Oan0urile se terg dup natere, n prima copilrie, suprafa0a rinic,iului f i in d neted la adult
40
Anatomie i Embriologie
CURSUL 11
DE2VOLTAREA A.ARATULUI URINAR D$&n inua!eE DE2VOLTAREA CILOR URINARE IN0ERIOARE Ve7i$a u!ina! i u!e !a sunt n strns legtura cu evolu0ia segmentului anterior al cloacei numit sinusu" u!&geni a"< el se separ complet de sinusul anorectal, ncepnd cu sptmna a 4-a i pn n sptmna a 7-a Cana"e"e me7&ne,!& i$e ($ana"e"e H&",,) se desc,id pe fa0a posterioar a sinusu"ui u!&geni a" i l mpart n dou por0iuni% una su-e!i&a!8 -&!iunea u!ina! a sinusului, n continuare cu alantoida, i alta in,e!i&a! sau -&!iunea geni a" a sinusului "in por0iunea superioar a sinusului urogenital, care se continu fr o limita precis cu alantoida, va lua natere cea mai mare parte a vezicii urinare* .&!iunea geni a" a sinusului urogenital a fost submpr0it i ea ntr-un segmen su-e!i&!8 %e! i$a" sau -e"%ian8 i un segmen in,e!i&!8 &!i7&n a" sau ,a"i$* "ezvoltarea acestor segmente este diferit la cele dou se'e, fiind legat de dezvoltarea organelor genitale 2or0iunea din canalele mezonefrotice cuprins ntre emergen0a mugurelui ureteral i desc,iderea lui n sinusu" u!&geni a" se dilat i formeaz dou -!&eminene sau $&a!ne pe fa0a posterioar a sinusului1 n fiecare corn se desc,id, alturi, $ana"u" me7&ne,!& i$ DH&",,E i u!e e!u"* 2rin dezvoltarea peretelui posterior al sinusului, n sptmna a 7-a, cele dou proeminen0e vor fi ncorporate i orificiile ureterelor se dispun n afara canalelor Kolff *n timpul sptmnii a 4-a, orificiile ureterale se deprteaz mai mult de canalele Kolff, care rmn fi'e, i se dispun lateral i superior fa0 de ele "ezvoltarea ulterioar a sinusului urogenital determin desc,iderea ureterelor n vezica urinar i a canalelor Kolff, n uretr% por0iunea din peretele vezicii urinare dintre aceste orificii devine !ig&nu" %e7i$a"8 de origine mezodermic 5piteliul trigonului va fi nlocuit curnd de epiteliul de origine endodermic al ntregii vezici urinare, care se formeaz din por0iunea urinar (endodermic) a sinusului urogenital +a nivelul mu$&asei !ig&na"e pot s rmn insu"e e-i e"ia"e 'e i- %agina" (mezodermic) 2relungirea superioar a alantoidei n cordonul ombilical regreseaz i se transform ntr-un cordon fibros denumit u!a$a sau "igamen u" &m#i"i$a" me'ian8 care se ntinde de la vrful vezicii urinare la ombilic
4!
Adrian BEZNEA
La ,emeie8 u!e !a8 scurt i mai larg, se dezvolt n ntregime din segmentul urinar al sinusului urogenital1 ea se desc,ide n vestibulul vaginal, derivat din segmentul pelvian al sinusului La #!#a 8 u!e !a8 format din mai multe por0iuni, se dezvolt mai comple' 2or0iunea ei cuprins ntre vezic i desc,iderea canalelor Kolff, adic por0iunea prostatic superioar, se dezvolt ca i uretra feminin, din segmentul urinar al sinusului urogenital 2artea inferioar a u!e !ei -!&s a i$e8 mpreun cu u!e !a mem#!an&as8 se dezvolt din segmentul pelvian al por0iunii genitale a sinusului U!e !a s-&ngi&as se dezvolt din por0iunea falic a sinusului urogenital ANOMALIILE A.ARATULUI URINAR 5le pot interesa rinic,iul, cile e'cretoare sau ambele componente i sunt interpretate azi ca tulburri de induc0ie ntre ureterul primar, ca inductor, i blastemul metanefrogen, ca sistem competent -nomalii ale rinic&ilor 'i ureterelor. Agene7ia !ena" este o anomalie grav uni- sau bilateral, prezent n propor0ie de apro'imativ ! la ! .00 de cazuri +a fe0ii de se' feminin ea este nso0it de lipsa de dezvoltare a cilor genitale feminine, provenite din partea unit a canalelor 9uller :genezia bilateral nu este compatibil cu via0a A-"a7ia i 3i-&-"a7ia !ena" sunt anomalii caracterizate printr-o dezvoltare incomplet *n aplazia renal nu e'ist pelvis (bazinet), nu e'ist pedicul renal, ureterele sunt slab dezvoltate i fr lumen, dovedind oprirea precoce n dezvoltare1 parenc,imul renal este alctuit din structuri tubulare de tip fetal (cu epiteliu cilindric) incluse ntr-o mas de 0esut fibros amestecat cu fibre musculare netede 6inic,iul este complet afunc0ional $auza aplaziei este absen0a procesului de induc0ie ntre mugurele ureteral i 0esutul metanefrogen Rini$3iu" 3i-&-"a7i$ este mai mic de volum, cu numr redus de lobi (de obicei 3-6, n loc de 4-!4)1 prezint o zon cortical i una medular, cu glomeruli i tubi normal dezvolta0i :re func0ie secretoare, dar urina este mult redus $auza ,ipoplaziei este o insuficient divizare a mugurelui ureteral ;ormarea !ini$3iu"ui -&"i$3is i$ este e'plicat, clasic, prin lipsa de unire ntre segmentul secretor al rinic,iului i cel e'cretor, primul dilatndu-se i formnd c,isturi n zona cortical, att de numeroase uneori nct parenc,imul renal devine insuficient func0ional *n ultima vreme aceast e'plica0ie a fost nlocuit cu alta, care consider c anomalia atinge
4/
Anatomie i Embriologie
n special sistemul secretor, insuficient indus, care dezvolta tubi dilata0i sau atrezici1 alteori c,isturile rezult dintr-o ,iperplazie a tubilor colectori 2rezenta unui $3is s&"i a! este, de asemenea, semnalat, dar mai rar 6i'!&ne,!&7a $&ngeni a" const din dilatarea bazinetului i calicelor n dauna corte'ului renal "e obicei apare n urma unui obstacol pe ureter, n pozi0ie nalt (stenoza sau cudura la #onc0iunea pieloureteral, vas aberant, anomalie n dezvoltarea diverticulului ureteral) Rini$3iu" e$ &-i$ reprezint o anomalie de migrare *n mod normal, n ascensiunea sa relativ, rinic,iul a#unge din pozi0ia sacral, initial, n pozi0ie toraco-lombar, prin creterea n lungime a e'tremit0ii caudale a trunc,iului *n timpul acestei miscri, unul sau amndoi rinic,ii pot fi opri0i de pragul arterelor ombilicale, cu origine n arterele iliace, aprnd astfel situa0i n vecintatea lor, cu pedicul vascular la acelai nivel i cu ureter scurt &e pare c piedica mecanic #oaca rol secundar, mai pu0in important dect momentul embriogenetic al induc0iei Rini$3iu" )n -& $&a% apare ca o semilun cu concavitatea n sus, rezultnd din unirea polilor inferiori, apropia0i probabil n cursul trecerii lor printre arterele ombilicale1 ureterele se dispun pe fa0a ventral :nomalia se prezint ca un defect de migrare $nd cei doi rinic,i se unesc prin ambii poli formeaz o mas renal de form inelara D Brinic,iul n inelM
: 6inic,i unic pelvin, cu pozi0ia glandei suprarenale pe partea afectat ? 6inic,i unic, Bn potcoavC
43
Adrian BEZNEA
U!e e!u" 'u#"u sau #i,i' provine din diviziunea precoce a mugurelui ureteral $nd blastemul se grupeaz izolat n #urul celor dou uretere, apar doi rinic,i de aceeai parte, fiecare cu ureterul su 7nul dintre rinic,i poate rmne n pozi0ie #oas, datorit unui ureter mai scurt 9ai rar, ureterul se poate desc,ide n cile genitale la femeie1 la brbat se poate desc,ide n vezicula seminal, uretr, rect > dilatare a ureterului este posibil1 ea se asociaz cu o total lips de mobilitate, realiznd megaureterul 9ai este posibil i e'isten0a unui orificiu ureteral atrezic, la nivelul implantrii n vezic i a unui traiect ureteral retrocav -nomalii ale vezicii urinare. Ex !&,ia %e7i$ii u!ina!e este de trei ori mai frecvent la bie0i dect la fete i se traduce prin e'teriorizarea la nivelul peretelui abdominal a fe0ei mucoase a peretelui posterior al vezicii +a brba0i se asociaz cu epispadias i criptor,idie +a femei clitorisul este bifid +a ambele se'e e'ist o separare a oaselor pubiene la nivelul simfizei $auza acestei anomalii este o greeal n dezvoltarea mezenc,imului regiunii cloacale i n formarea tuberculului cloacal 5l se formeaz la mi#locul membranei cloacale, i nu n regiunea ei cranial, cum ar fi normal $nd se produce resorb0ia membranei cloacale, vezica este denudat i desc,is anterior Agene7ia %e7i$a" este e'trem de rar i asociat cu alte anomalii grave 2oate proveni din nedezvoltarea sinusului urogenital i atunci ureterele se desc,id direct ntr-o por0iune dilatat a uretrei1 moartea survine prin infec0ie urinar 6i-&-"a7ia %e7i$a"8 e'trem de rar i ea1 se asociaz cu una sau mai multe anomalii incompatibile cu via0a Ve7i$a u!ina! 'u#"8 complet sau incomplet, prin septare longitudinal sau frontal, are o etiologie necunoscut i este legat, probabil, de tendin0a de duplicare a cloacei Di%e! i$u"ii %e7i$a"i apar e'trem de rar1 cam .% din totalul diverticulilor A#sena sau a !e7ia u!e !ei aduce dup sine o dilatare a vezicii, care comprim arterele ombilicale, tulburnd circula0ia ombilical 2ot e'ista fistule vezico-rectale "e asemenea, sunt semnalate s !i$ u!i $&ngeni a"e a"e u!e !ei8 localizate mai ales la orificiul e'tern i duplica0ii ale uretrei 0is u"e a"e u!a$ei pot persista cnd ea i pstreaz lumenul1 n acest caz, urina se scurge prin ombilic *n alte cazuri pot e'ista $3is u!i pe traiectul uracei, de obicei mucoase, care i trdeaz prezenta mai trziu
44
Anatomie i Embriologie
: ? $
;istula uracal $,ist de urac &inus uracal
4.
Adrian BEZNEA
CURSUL 1+
DE2VOLTAREA A.ARATULUI GENITAL DSISTEMULUI DE RE.RODUCEREE
GLANDELE8 CILE GENITALE ?I ORGANELE GENITALE EFTERNE 2n la sfritul sptmnii a 6-a, glandele se'uale embrionare nu prezint deosebiri morfologice la cele dou se'e, dei se'ul este determinat nc din momentul fecunda0iei1 este perioada indiferen0 *n sptmna a 4-a, pe fa0a anterolateral a mezonefrosului apare o ridictur numit creasta genital, datorit unei ngrori a epiteliului celomic i unei condensri mezenc,imale subiacente, ntre <6 i &/ :cest epiteliu celomic ngroat, de la nivelul crestei genitale, a fost numit e-i e"iu" ge!mina i% Ha"'eMe!*
Re"aia 'in !e $!eas a geni a" :i me7&ne,!&s8 $u "&$aia 'u$ u"ui me7&ne,!e i$ C!eas a geni a" va fi colonizat n sptmna a .-a de gonocitele primare, care au fost eviden0iate la om nc din a /!-a zi, dispuse ntre endoblastul i splan,nopleura din regiunea vitelinoalantoidian G&n&$i e"e -!ima!e sunt celule mari, cu citoplasma granuloas, bogat n lipide, cu un idiozom con0innd doi centrioli i elemente golgiene :ceste celule se deplaseaz prin micri ameboidale i, trecnd lateral de tubul
46
Anatomie i Embriologie
digestiv, a#ung n mezenterul dorsal i de acolo ptrund n crestele genitale, repartizndu-se n e-i e"iu" $e"&mi$ i n me7en$3imu" su#ia$en * E-i e"iu" $e"&mi$ reac0ioneaz prolifernd n profunzime i formnd cordoane se'uale primare, separate de travee mezenc,imatoase 7nii autori consider c aceste cordoane se'uale primare sunt formate din me7en$3imu" me7&ne,!& i$ su#ia$en crestei genitale Jonocitele invadeaz cordoanele se'uale i se nmul0esc :ceste $&!'&ane sexua"e -!ima!e se anastomozeaz n re0ea cu u#ii $&n &!i me7&ne,!& i$i8 stabilind astfel prima cone'iune urogenital sau &!ganu" Mi3a"$&%i$7*
Du$ u" geni a" s- m(na ;
: ? se' masculin se' feminin
Tes i$u"u"* +a nceputul sptmnii a 7-a, cnd apare diferen0ierea gonadelor masculine, cordoanele se'uale primitive prolifereaz, se anastomozeaz i devin testiculare1 ele se separ de epiteliul celomic printrun strat de 0esut con#unctiv :cest strat de 0esut con#unctiv va forma albugineea i din ea pornesc septuri con#unctive, care vor ptrunde n gland, izolnd lobuli *n profunzime, cordoanele testiculare intr n legtur cu u#ii '!e-i i rete testis$ forma0i anterior din $&nexiuni"e u!&geni a"e D&!ganu" Mi3a"$&%i$7E* *n luna a =3-a cordoanele testiculare iau form de ans i se continu cu tubii drep0i prin capetele anselor :nsele iau aspect sinuos si devin u#i $&n &!i semina"i8 care rmn sub forma de cordoane pline pn la pubertate, cnd capt lumen i devin func0ionali 0ete testis se continu cu u#ii se$!e &!i me7&ne,!& i$i8 care devin canale eferente i se desc,id n canalul Kolff, n regiunea
47
Adrian BEZNEA
epididimar $ordoanele testiculare sunt formate din dou linii celulare% g&n&$i e"e8 care se vor transforma n luna a 3-a de via0 intrauterin n s-e!ma &g&nii8 formnd "inia semina"8 i $e"u"e 'e &!igine $e"&mi$8 care se vor transforma n $e"u"e Se! &"i8 formnd "inia nu !i i%* *ncepnd cu luna a =ll-a de via0a intrauterin, din mezenc,imul intragonadic pericordonal se diferen0iaz $e"u"e"e in e!s iia"e8 care dup o evolu0ie comple' a#ung s formeze celulele g"an'ei in e!s iia"e LeM'ig8 cu func0ia endocrin1 sunt foarte rare la natere O%a!u"* "ezvoltarea ovarului ncepe mai trziu dect a testiculului i are cteva aspecte particulare 2rima genera0ie de cordoane se'uale, numite $&!'&ane me'u"a!e8 aprute n etapa indiferent, se adncesc in interiorul glandei, detandu-se de celom1 ele se fragmenteaz i regreseaz, n acelai timp, mpreuna cu cone'iunile lor urogenitale $ordoanele medulare vor fi nlocuite de 0esut con#unctiv bogat vascularizat, care va constitui zona medular a ovarului
: "uct genital la femeie, la sfritul lunii == ? "uctele genitale dup coborrea ovarului
"in organul 9i,alcovicz poate s rmn un rest embrionar, rete ovarii$ n regiunea ,ilului ovarian "in epiteliul celomic, care i pstreaz nc puterea de proliferare, se formeaz a doua genera0ie de cordoane numite $&! i$a"e ($&!'&ane"e Va"en in4.,"Nge!) :ceste cordoane con0in gonocite transformate n &%&g&nii8 care se vor multiplica n continuare *n luna a =3-a, prin
44
Anatomie i Embriologie
fragmentarea cordoanelor corticale, apar grupri celulare, con0innd fiecare cte o ovogonie 2n n luna a 3==-a &%&g&nii"e se transform n &%&$i e -!ima!e8 ncon#urate de $e"u"e ,&"i$u"a!e provenite din epiteliul celomic, acest ansamblu constituind ,&"i$u"ii -!im&!'ia"i* 2n la natere, ovocitele primare ncep prima diviziune a meiozei i rmn n s a'iu" 'e -!&,a7 (status ,uiescens) pn n momentul &%u"aiei8 care ncepe la pubertate ;oliculii primari sunt n numr de !00 000 D 400 000 la natere, dispui n zona cortical a ovarului 5piteliul crestei genitale se atrofiaz i formeaz )n%e"i:u" ex e!n a" &%a!u"ui* Ci"e geni a"e* $ile genitale se dezvolt din dou perec,i de canale prezente la ambele se'e n perioada nediferen0iat a dezvoltrii gonadelor% $ana"e"e H&",, si $ana"e"e MN""e!* 5le vor evolua diferit, dup diferen0ierea se'ual a ftului Cana"e"e H&",,8 sau 'u$ e"e me7&ne,!& i$e8 apar n sptmna a 4a de via0 intrauterin, ca ducte colectoare ale tubilor pronefrotici i mezonefrotici i nainte de vrsarea lor n cloac dau mugurii ureterali Cana"e"e MN""e! apar ceva mai trziu dect canalele Kolff, prin invaginarea epiteliului celomic, lateral de canalele Kolff 5le se desc,id n celom la nl0imea pronefrosului involuat i au fost considerate c,iar ca tubi pronefrotici persisten0i :ceste canale coboar spre cloac i se desc,id n ea, ntre canalele Kolff pe care le ncrucieaz pe parcurs 2artea caudal a canalelor 9Pller este alturat i proemin n sinusul urogenital, formnd u#e!$u"u" MN""e!* Cile genitale masculine se dezvolt din canalele Kolff i din cone'iunile acestora cu gonadele i cu calea urinar :stfel, por0iunea cea mai cranial a canalului Kolff regreseaz, participnd la formarea 3i'a i'ei -e'i$u"a e* *n dreptul gonadei, canalul Kolff formeaz e-i'i'imu"8 ini0ial drept i apoi foarte sinuos, datorita creterii sale importante n lungime *n aceast por0iune se desc,id canalele eferente, care dreneaz rete testis$ u#ii '!e-i i tu#ii semini,e!i8 dup pubertate &ub epididim, canalul Kolff formeaz $ana"u" 'e,e!en 8 care spre captul distal d o evaginare, viitoarea %e7i$u" semina"* 5l devine acum $ana" eBa$u"a &r i se desc,ide n uretra prostatic, de o parte i de alta a u !i$u"ei* "e la acest nivel, calea genital masculin este comun cu calea urinar i se continu pn la e'terior ca u!e !* +a brbat canalele 9Pller regreseaz i dispar la nceputul lunii a =ll-a 7neori, din por0iunea cranial persist 3i'a i'a sesi" (apendix testis), la polul superior al testiculului 5'tremitatea lor caudal rmne cu numele
48
Adrian BEZNEA
de u !i$u" -!&s a i$8 prezent ntotdeauna pe fa0a posterioar a sinusului urogenital, ntre orificiile canalelor e#aculatoare Cile genitale feminine se dezvolt n cea mai mare parte din canalele 9Pller "in prima lor por0iune, cuprins ntre orificiul celomic i ncruciarea cu canelele Kolff, ini0ial vertical i apoi orizontal, se dezvolt u#e"e u e!ine D !&m-e"eE* *n por0iunea a /-a, dup ncruciare, canalele 9Pller fuzioneaz de #os n sus, n sptmna a 4-a 2eretele median, comun, dispare la sfritul lunii a =ll-a "in aceast por0iune unit a canalelor 9Pller, numit $ana" u e!&4%agina"8 se dezvolt e-i e"iu" mu$&asei u e!ine i o parte din e-i e"iu" %agina"* 2artea cea mai distal a canalului utero-vaginal, nc,is, proemin pe peretele posterior al sinusului urogenital, formnd u#e!$u"u" MN""e!* *n aceast regiune, peretele sinusului urogenital se ngroa i formeaz mpreun cu tuberculul 9Pller "ama e-i e"ia" %agina"* <unelizarea lamei vaginale prelungete canalul utero-vaginal i formeaz %aginu"* "atorit colaborrii tuberculului 9Pller si a sinusului urogenital la formarea lamei epiteliale, epiteliul vaginal ar avea dubl origine, me7&'e!mi$ i en'&'e!mi$* $u privire la aceast problem au fost emise i sus0inute multe teorii contradictorii 2ermeabilizarea vaginului este complet spre luna a 3-a, cnd se formeaz i ,un'u!i"e 'e sa$ %agina"e* *ntre vagin i vestibulul vaginal rmne mem#!ana 3imena"* Mus$u"a u!a u e!in8 mi&me !u"8 provine din mezenc,imul aflat n #urul canalelor 9Pller contopite *n #urul vaginului, mezenc,imul formeaz o musculatur mai pu0in dezvoltat *n mod normal canalele Kolff regreseaz i dispar la embrionii de se' feminin 2ot rmne resturi ale acestor canale (e'emplu% ,idatida pediculat ataat trompelor uterine din partea cea mai cranial a canalelor Kolff) *n dreptul ovarului poate s rmn un rest din canalul Kolff, care mpreun cu tubii mezonefrotici formeaz e-&&,&!&nu" sau &!ganu" R&senmN""e!* <ubii mezonefrotici persisten0i n por0iunea subgonadic formeaz -a!&&,&!&n* 2artea caudal a canalelor Kolff poate persista sub aspectul unor cordoane fibroase, dispuse lateral de vagin, care pot degenera c,istic, numite $ana"e"e Ga! ne!* O!gane"e geni a"e ex e!ne parcurg i ele, n timpul vie0ii intrauterine, cele dou etape de dezvoltare% e a-a ne'i,e!enia i e a-a 'i,e!enie!ii sexua"e8 dup luna a ===-a, cnd se poate recunoate se'ul dup morfologia organelor genitale e'terne
80
Anatomie i Embriologie
*n timpul sptmnii a 3-a, mezenc,imul regiunii caudale formeaz n #urul membranei cloacale dou ridicturi discrete, acoperite de epiblast, care merg s se ntlneasc ventral 6idicturile se numesc -"i$i $"&a$a"e8 iar e'tremitatea lor ventral se numete u#e!$u" geni a"* *n sptmna a 6a, cnd se face separarea cloacei prin evolu0ia se- u"ui u!&!e$ a"8 sau a -in enu"ui -e!inea"8 -"i$i"e $"&a$a"e se subdivid n% -"i$i ana"e8 dispuse n #urul membranei anale, i -"i$i u!e !a"e n #urul membranei urogenitale *n sptmna a 7-a, lateral de plicile uretrale apare alt perec,e de proeminen0e, cu aceeai direc0ie, formnd -"i$i"e geni a"e* <oate aceste forma0iuni vor evolua diferit la cele dou se'e +a ,eii 'e sex mas$u"in8 ncepnd cu sptmna a !!-a, tuberculul genital crete simultan cu plicile uretrale :cestea mrginesc segmentul falic al sinusului urogenital i, crescnd mpreun cu tuberculul genital, formeaz -enisu"* &egmentul falic al sinusului se prelungete pe fa0a inferioar a penisului, determinnd an0ul urogenital n care endoblastul se ngroa i devine "ama u!e !a"* $tre sfritul lunii a =ll-a, plicile uretrale ncon#ur an0ul urogenital i se unesc, ca o punte, delimitnd u!e !a -enian Ds-&ngi&asE8 al crui epiteliu se va forma din lama uretral Oan0ul urogenital nu a#unge dect pn la originea glandului, care se dezvolt din tuberculul genital U!e !a #a"ani$ se formeaz n luna a =3-a, prin evolu0ia, la e'tremitatea penisului, a unui cordon epitelial plin, care devine canal, dnd meatul uretral definitiv, la nivelul glandului C&!-u" s-&ngi&s i $&!-ii $a%e!n&:i se formeaz din me7en$3imu" -e!iu!e !a"* 2licile genitale cresc n direc0ia caudal i se unesc, formnd s$!& u"* 6afeul median al scrotului i cel al penisului dovedesc originea lor simetric La ,emeie8 dezvoltarea este mai simpl i modificrile sunt mai mici <uberculul genital crete mai pu0in i formeaz $"i &!isu"8 iar plicile uretrale rmn separate i devin "a#ii"e mi$i* 5le delimiteaz %es i#u"u" %agina"8 provenit din an0ul urogenital, unde se desc,id u!e !a i %aginu"* 2licile genitale cresc i devin "a#ii"e ma!i* &tructurile erectile se supraadaug, dezvoltndu-se tot din mezenc,im
8!
Adrian BEZNEA
Cu!su" 11
DE2VOLTAREA A.ARATULUI GENITAL DSISTEMULUI DE RE.RODUCEREE D$&n inua!eE
MIGRAREA GONADELOR SI 0ORMAREA ME2OURILOR Tes i$u"u" i &%a!u" i sc,imb pozi0ia n timpul dezvoltrii, a#ungnd la un nivel topografic inferior celui ini0ial :cest fenomen comple' a fost numit 'es$ensus i, dei cauzele lui nu sunt complet elucidate, fenomenul a fost destul de bine studiat 7n rol important n descinderea testiculului revine g&na'& !&,ine"&!8 3&!m&ni"&! an'!&geni8 precum i $!e: e!ii inega"e a 'i,e!i e"&! segmen e a"e $&!-u"ui< nu este negli#abil nici rolul factorilor locali Jonadele preiau ligamentele mezonefrosului, n timpul regresiunii acestuia Ligamen u" ex !emi ii $e,a"i$e a me7&ne,!&su"ui8 numit "igamen 'ia,!agma i$8 este pstrat numai de gonada feminin i devine "igamen u" sus-ens&! a" &%a!u"ui (sau "igamen u" "&m#&&%a!ian) i "igamen u" u#&&%a!ian* Ligamen u" in,e!i&! a" me7&ne,!&su"ui8 numit i "igamen ing3ina"8 datorit inser0iei n viitoarea regiune ing,inal, se continua pn n plicile genitale1 el este preluat de ambele gonade, sub numele de gubernaculum. :cest ligament intervine n migrarea gonadelor i persist la fe0ii de se' masculin ea gubernaculum testis$ iar la cei de se' feminin ca ligament utero-ovarian i ligament rotund al uterului. 9ezoul corpului Kolff, care leag mezonefrosul de peretele posterior al trunc,iului, se sub0iaz n timpul regresiunii acestuia i se ataeaz mezoului cordonului urogenital, format de canalele Kolff i 9Pller de fiecare parte "in mezoul cordonului urogenital se formeaz n bazin me7&sa"-inxu" i me7&%a!ium8 ambele componente ale "igamen e"&! "a!gi D"a eE* :ceste ligamente se completeaz medial, n por0iunea unit a canalelor 9Pller, i formeaz un se- ,!&n a"8 care mparte pelvisul n dou lo#i% !e$ &geni a" i geni &%e7i$a"* 2artea decliv a lo#ii posterioare se reduce prin coalescen0 i pe acest traiect pot rmne c,isturi n mezenc,imul dintre rect i vagin, la femeie, i ntre rect i prostat, la brbat
8/
Anatomie i Embriologie
C&#&!(!ea es i$u"u"ui ncepe spre sfritul lunii a =ll-a i se termin n luna a =H-a, cnd testiculul a#unge n scrot, din pozi0ia primitiv lombar
: ? $ "
*n timpul lunii a-==-a +a mi#locul lunii a-===-a +una a-3==-a +a scurt timp dup natere
C&#&!(!ea es i$u"a!
"oi factori locali colaboreaz la aceast micare% primul, 'i%e! i$u"u" %agina" a" $a%i ii $e"&mi$e8 care se aeaz naintea gonadei i coboar mpreun cu aceasta prin peretele abdominal, a#ungnd n scrot1 al doilea, "igamen u" ing3ina" sau gubernaculum testis$ a crui ac0iune este mult discutat <esticulul atinge orificiul profund al canalului ing,inal spre luna a 3l-a, traverseaz canalul n timpul lunii a 3==-a i a#unge n pozi0ie definitiv n luna a =H-a "iverticulul vaginal formeaz n scrot $a%i a ea %agina"8 iar tunelul de legtur cu cavitatea peritoneal formeaz $ana"u" -e!i &ne&4%agina"* :cest canal regreseaz n mod normal i se transform ntr-un cordon fibros, la natere sau pu0in timp dup aceea :normal, el poate s persiste, nlesnind ,ernii ing,inale congenitale asociate deseori cu defecte de migrare, c,isturi ale cordonului spermatic sau ,idrocel comunicant 1ubernaculum testis devine "igamen u" s$!& a"*
83
Adrian BEZNEA
Mi:$a!ea 'e $&#&!(!e a g&na'ei ,eminine este mai redus1 ea se limiteaz numai la cavitatea peritoneal (descensul abdominal), cobornd pu0in sub marginea superioar a micului bazin 2e traiectul canalului peritoneo-vaginal, la femeie, pot s apar $3is u!i a"e $ana"u"ui DNN$AE8 asemntoare cu cele ale cordonului spermatic la brba0i "up luna a =ll-a, ovarul i trompa uterin ncep o micare de bascul, care aduce ovarul n pozi0ia definitiv ANOMALIILE A.ARATULUI GENITAL ANOMALIILE A.ARATULUI GENITAL MASCULIN -nomaliile testiculului pot fi de dezvoltare i de poziie An&ma"ii"e 'e 'e7%&" a!e pot interesa num!u"8 realiznd an&!3ismu" sau a#sena es i$u"u"ui i sin&!3ismu" sau ,u7iunea $e"&! '&u g&na'e ntr-o mas mic n interiorul scrotului sau n abdomen $a anomalii de numr n e'ces este semnalat -&"i&!3ismu"8 cu testicule supranumerare, mai frecvent n stnga An&ma"ii"e 'e s !u$ u! sunt 3i-&-"a7ia i a !&,ia $&ngeni a" a unui testicul $nd ,ipoplazia intereseaz ambele testicule, ea este secundar unei tulburri endocrine An&ma"ii"e 'e -&7iie se refer la es i$u"u" $&#&!( i ne$&#&!( * "in prima categorie citm $!i- &!3i'ia8 sau oprirea ntr-un punct pe traiectul normal al drumului de coborre, i e$ &-ia sau aezarea testiculului n alt loc dect pe drumul lui normal An&ma"ii"e es i$u"u"ui 'es$ins sunt in%e!siuni"e i !e !&%e!siuni"e< sunt rare, unilaterale i nu produc tulburri -nomaliile organelor genitale e#terne masculine sunt frecvente E-is-a'iasu" sim-"u sau asociat cu ex !&,ia %e7i$a" const n absen0a peretelui superior al uretrei i poate fi $&m-"e sau in$&m-"e *
84
Anatomie i Embriologie
E-is-a'is $u ex !&,ie 'e %e7i$ u!ina!* Mu$&asa u!ina! ex-us 6i-&s-a'iasu" este un defect congenital al uretrei, ea terminnduse ventral i posterior de desc,iderea normal &e pare c vrsta mamei are importan0 n inciden0a anomaliei "up locul orificiului de desc,idere a uretrei, ,ipospadiasul poate fi% balanic, penian, penoscrotal "i perineal.
6i-&s-a'ias 5 %a!ia e "&$aii 'e 'es$3i'e!e a &!i,i$iu"ui u!e !a"
8.
Adrian BEZNEA
0im&7a $&ngeni a" este o anomalie caracterizat prin contractura prepu0ului, deasupra glandului, care mpiedic descrcarea normal a urinei1 ea se poate asocia cu o stenoza a meatului uretral ANOMALIILE A.ARATULUI GENITAL 0EMININ A#sena i 'e'u#"a!ea $&ngeni a" a &%a!u"ui sunt foarte rare 0u7iunea i "&#a!ea &%a!e"&! au fost citate n literatur &e mai pot ntlni e$ &-ii &%a!iene8 ca abateri ale micrii de coborre i um&!i $&ngeni a"e, cunoscute ca $3is u!i 'e!m&i'e i e!a &ame* C&m#ina!ea esu u"ui &%a!ian $u $e" es i$u"a! apare n glandele numite &%& es is8 ca e'presie gonadic a ,ermafroditismului adevrat -nomaliile cilor genitale apar ca defecte de fuziune total sau par0ial a canalelor 9Pller, ca atrezii totale sau par0iale ale segmentelor terminale ale unuia sau ale ambelor canale 9Pller sau ca defecte de resorb0ie a peretelui median comun, cu fuziunea acestor canale :stfel, pot s apar% u e!u" 'u#"u8 #i$&!n8 'i'e",8 se- a 8 uni$&!n8 asociate sau nu cu anomalii ale vaginului
.!in$i-a"e"e an&ma"ii a"e u e!u"ui :i %aginu"ui8 $au7a e 'e -e!sis ena se- u"ui u e!in
86
Anatomie i Embriologie
"e asemenea, vaginul poate s fie% 'u#"u8 a !&,i$ sau se- a 8 aceste anomalii aprnd deseori combinate cu cele ale uterului A#sena %aginu"ui se -&a e as&$ia $u ma",&!maii !ena"e* Vaginu" 3i-&-"a7i$ este constant n ,ermafroditismul feminin i n unele cazuri de pseudo,ermafroditism masculin /rganele genitale e#terne pot fi i ele sediul unor anomalii congenitale% fisura congenital a clitorisului, fuziunea labiilor mici (sinec,ia vulvei), ,ipospadiasul feminin i epispadiasul feminin ANOMALII SEFUALE DE ORIGINE GENETIC A#e!aii"e $!&m&7&mi"&! sexua"i sau ale g&n&7&mi"&! pot fi transmise prin unul din cei doi game0i sau pot s apar n primele momente ale diviziunii oului *n urma fecunda0iei unui gamet anormal cu unul normal pot s apar disgenezii gonadice de tipul HHQ (sin'!&m O"ine,e" e!) cu fenotip masculin i disgenezie testicular sau o digenezie de tip H> ( sin'!&m Tu!ne!), cu fenotip feminin i agene7ie &%a!ian* An&ma"ii"e $!&m&7&mi"&! sexua"i8 care apar n primele momente ale diviziunii oului, realizeaz sin'!&mu" 3e!ma,!&'i ismu"ui a'e%!a , cu cariotip n mozaic, avnd cel mai frecvent formula HQEHH sau HQEH>, dar pot s e'iste i combina0ii de trei sau patru linii celulare 2rezen0a genelor de masculinizare din cromozomul Q e'plic gradul diferit de diferen0iere a organelor genitale e'terne An&ma"ii"e sexua"e 'e &!igine 3&!m&na" se e'prim prin ntreptrunderea caracterelor se'uale primare i secundare, realiznd aspectul unui -seu'&3e!ma,!&'i ism datorat n acest caz unei anomalii de secre0ie androgenic .seu'&3e!ma,!&'i ismu" mas$u"in apare prin secre0ia insuficient de ,ormon androgen, la un embrion cu cariotip normal HQ *n ,&!ma g!a% a acestui sindrom rmn %es igii a"e $ana"e"&! MN""e!5 %agin !u'imen a! i u e!, a" u!i 'e $ana"e 'e,e!en e n&!ma"e i es i$u"i e$ &-i$i* >rganele genitale e'terne sunt de tip feminin1 se'ul adevrat se descoper abia la pubertate
87
Adrian BEZNEA
*n ,&!me"e mai u:&a!e de -seu'&3e!ma,!&'i ism mas$u"in se pstreaz fenotipul masculin, iar organele genitale e'terne prezint u:&a!e an&ma"ii5 -enis mi$8 3i-&s-a'ias8 s$!& %u"%i,&!m* .seu'&3e!ma,!&'i ismu" ,eminin apare prin masculinizarea unui ft feminin cu ovare normale i cariotip HH $analele 9Pller se dezvolt normal i persist alturi de &!gane"e geni a"e ex e!ne an&!ma"e5 $"i &!is -eni,&!m8 en'ina "a )n$3i'e!e a sinusu"ui u!&geni a" :i 'e uni!e a "a#ii"&! ma!i* 2e lng originea endogen a anomaliei, datorit secre0iei androgenice e'agerate a corticosuprarenalei fetale, -seu'&4 3e!ma,!&'i ismu" ,eminin poate s apar i ca urmare a a'minis !!ii exage!a e 'e -!&ges a i%e 'e sin e7 sau ana#&"i7an e con0innd androgeni gravidei, fapt dovedit si e'perimental
84
Anatomie i Embriologie
CURSUL 1C
.ERINEUL
GENERALIT/I Regiunea -e!inea" sau perineul n sens larg, anatomic, este constituit de ansamblul pr0ilor moi care nc,id n #os e'cava0ia pelvian 2erineul cuprinde fascii, muc,i, vase i nervi proprii, i este strbtut de conducte apar0innd aparatelor urogenital i digestiv ?og0ia acestor elemente i confer o mare comple'itate i o deosebit importan0 practic "atorita faptului c regiunii perineale i sunt ane'ate organele genitale e'terne, este necesar s o descriem separat la brbat i la femeie 0&!m :i si uaie* +a suprafa0a e'terioar a corpului, forma perineului difer dup atitudinea subiectului pe care l e'aminm +a subiectul cu coapsele apropiate, n adduc0ie, perineul se prezint sub forma unui an0, situat adnc ntre fetele mediale ale celor dou coapse i ntins de la coccige la simfiza pubian "ac subiectul e aezat n pozi0ia taliei - ca n clinic sau la disec0ie adic culcat pe spate, avnd coapsele n abduc0ie i fle'ate pe abdomen, an0ul de mai sus se desc,ide i regiunea perineal se prezint sub forma unui romb cu a'ul mare orientat sagital *n acest caz, rombul perineal prezint patru ung,iuri, patru margini i doua a'e Ung3iu!i"e sunt% anterior, format de ligamentul pubian arcuat al simfizei pubiene1 posterior, format de vrful coccigelui1 doua ung,iuri laterale, date de tuberozit0ile isc,iadice Ma!gini"e sunt reprezentate% cele anterioare prin ramurile isc,iopubiene, iar cele posterioare prin ligamentele sacrotuberale Axe"e sunt% una mare, orientat n sens medio-sagital, unete simfiza pubian cu vrful coccigelui1 cealalt mic are o direc0ie transversal i unete cele doua tuberozit0i isc,iadice Limi e* +a suprafa0a corpului, perineul se delimiteaz astfel% lateral ! cele doua plice genitofemurale i marginile inferioare ale muc,ilor glutei mari1 anterior ! ligamentul pubian arcuat al simifizei pubiene, iar posterior ! vrful coccigelui *n profunzime, perineul se ntinde pn la fascia pelvian parietal, care acoper muc,ii ridictori anali i coccigieni :cest plan musculo-fascial separa bazinul de regiunea perineal >dat cu aceast
88
Adrian BEZNEA
regiune vom studia i spa0iul pelvisubperitoneal, cuprins ntre peritoneu i planul musculofascial al ridictorilor anali :cest spa0iu, dei face parte topografic din bazin - dup cum arat i numele su - are ns strnse rela0ii cu organele genitale i cu perineul, nct studiul lui n acest capitol dobndete o #ustificare clinic i didactic 9en0ionm, n fine, c linia biisc,iadic mparte perineul n dou por0iuni, fiecare de form triung,iular, care se altur prin bazele lor <riung,iul anterior, se numete perineul anterior sau regiunea urogenital, iar triung,iul posterior poart numele de perineul posterior, sau regiunea anal - dup organele care le strbat N& im-&! an -!i%in' n&men$"a u!a* :m vzut c prin perineu n sens larg, anatomic, n0elegem ansamblul pr0ilor moi care nc,id n #os e'cava0ia pelvian &pre deosebire de aceast accep0iune, c,irurgii n0eleg prin ,,perineuM doar por0iunea perineului anatomic cuprins ntre anus i baza scrotului 2erineul este o regiune foarte complicat 3om face nti o prezentare descriptiv a elementelor sale constitutive, dup care va urma prezentarea topografic a regiunii $a o completare, vom studia spa0iul pelvisubperitoneal .RE2ENTARE DESCRI.TIV 2erineul este constituit dintr-o serie de muc,i stria0i, o serie de fascii, vase i nervi Mu:$3ii -e!ineu"ui (9usculi perinei) :ceti muc,i se impart n trei grupe% !) muc,ii planeului pelvian1 /) muc,ii perineului anterior i 3) muc,ii perineului posterior *nainte de descrierea muc,ilor propriu-zii, e necesar s prezentam dou forma0iuni caracteristice perineului% centrul tendinos i ligamentul anococcigian Cen !u" en'in&s (-entrum tendineum perinei) numit de c,irurgi corpul perineului, este o forma0iune musculo-fibroas, constituit prin ntlnirea tuturor fasciilor i prin intricarea fibrelor musculare i tendinoase ale celor mai mul0i muc,i ai perineului (este Brandez-vousM-ul muc,ilor i fasciilor perineului) "up ridicarea pielii, el apare ca un rafeu D rafeul anobulbar - ntins de la orificiul anal la bulbul penisului1 n profunzime, centrul tendinos se ntinde pn la ridictorii anali
!00
Anatomie i Embriologie
$,irurgii, care n drumul lor spre prostat trebuie sa-l sec0ioneze, l cunosc ca un nucleu musculo-fibros rezistent, de culoare roiatic ce B0ip sub cu0itC Ligamen u" an&$&$$igian ( igamentum anococc+geum) este o forma0iune fibroas liniar, ntins de la coccige la anus Mu:$3ii -"an:eu"ui -e"%ian 1* Mu:$3iu" !i'i$ &! ana" (.usculus levator ani) este un muc,i perec,e, lat i sub0ire, de form romboidal $ei doi muc,i coboar oblic de pe pere0ii laterali ai e'cava0iei pelviene spre canalul anal Inse!ii* >riginea ridictorului se face de-a lungul unei linii uor curbe, cu concavitatea n sus, care pornete de pe fa0a posterioar a simfizei pubiene, trece peste fascia obturatorului intern i a#unge la spina isc,iadic ;ibrele sale coboar oblic, n #os, napoi i medial, pentru a se termina pe fe0ele laterale ale prostatei i rectului, pe centrul tendinos i pe ligamentul anococcigian >riginea sa pe fascia obturatorului se face la nivelul unei forma0iuni fiibroase, ngroate, numit arcul tendinos al mu"chiului ridictor anal ('rcus tendineus musculi levatoris ani). :rcada pleac imediat de sub orificiul canalului obturator i a#unge pn la spina isc,iadic 9uc,iul e constituit din dou por0iuni distincte% una pubian i alta iliac &oriunea pubian este cea mai puternic i cea mai important 2ornete de pe fa0a posterioar a ramurii inferioare a pubelui i de pe arcul tendinos (intrarea n canalul obturator rmne deasupra inser0iei muc,iului, deci n bazin) "e aici fibrele se ndreapt napoi i pu0in n #os i medial 7nele coboar pe fe0ele laterale ale prostatei i ale canalului anal, spre centrul tendinos1 altele ocolesc fa0a posterioar a rectului i se continu cu cele similare din partea opus formnd anse napoia rectului (aceste anse men0in curbura perineal a rectului) &e gsesc apoi fibre care coboar amestecate cu fibrele proprii, longitudinale, ale rectului *n fine, ultimele fibre se inser pe coccis i pe ligamentul anococcigian .&!iunea -u#ian are fibrele orientate n general anteroposterior, de la pube spre coccige :ceast por0iune este artificial mpr0it n trei pr0i incomplet separate ntre ele% mu:$3iu" !i'i$ &! a" -!&s a ei< mu:$3iu" -u#&!e$ a" :i mu:$3iu" -u#&$&$$igian*
!0!
Adrian BEZNEA
;ibrele sale cele mai mediale trec napoia i pe dedesubtul prostatei, ptrund n centrul tendinos, i constituie mu'c&iul ridictor al prostatei (.. levator prostatae). +ateral de acesta este dispus mu'c&iul puborectal (.. puborectalis), componenta cea mai puternic a por0iunii pubiene ;ibrele acestuia merg napoi, trecnd pe fe0ele laterale ale prostatei i ale canalului anal1 ncon#oar apoi fa0a posterioar a rectului i se continu cu fibrele similare ale muc,iului din partea opus ;ormeaz n acest fel o ans ca un 7 desc,is anterior, care determin curbura perineal a rectului ;ibrele inferioare ale muc,iului puborectal se amesteca cu fibrele longitudinale netede ale rectului 9ai lateral se afl fibrele pubococcingianului (.. pubococc+geus) care merg s se insere pe ligamentul anococcigian i pe coccis (pe margini i pe vrf) .&!iunea i"ia$ sau mu:$3iu" i"i&$&$$igian (9 iliococcFgeus) are originea pe spina isc,iadic i pe partea posterioar a arcului tendinos al ridictorului &e inser pe coccis i pe ligamentul anococcigian 5l e de obicei sub0ire i poate fi nlocuit par0ial cu o lam fibroas Ri'i$ &!u" ana" e acoperit pe cele doua fe0e ale sale de cte o fascie 0as$ia su-e!i&a! a 'ia,!agmei -e"%iene (/ascia diaphragmatis pelvis superior) tapeteaz fa0a sa pelvian, iar ,as$ia in,e!i&a! a 'ia,!agmei -e"%iene (/ascia diaphragmatis pelvis inferior) acoper fa0a sa perineal "in cele spuse, reiese c direc0ia fibrelor ridictorului este oblic nu numai dinainte napoi, ci i de sus n #os, astfel c cei doi muc,i formeaz o plnie cu vrful n #os 3om vedea c plnia va fi completat napoi prin cei doi muc,i coccigieni *nainte ns, plnia prezint o despictur, mrginit de cele dou por0iuni pubiene ale ridictorilor (muc,ii ridictori ai prostatei) i de simfiza pubian 5ste &iatul urogenital$ prin care trec uretra i prostata Ra-&! u!i"e !i'i$ &!i"&! sunt uor de n0eles /aa superioar sau pelvian rspunde spa0iului pelvissubperitoneal, vezicii urinare, prostatei i rectului /aa inferioar sau perineal particip la formarea peretelui medial al fosei isc,iorectale .arginea sa lateral rspunde liniei de inser0ie a muc,iului .arginea medial delimiteaz ,iatul urogenital i rspunde uretrei, prostatei, rectului, precum i centrului tendinos i ligamentului anococcigian .arginea posterioar se nvecineaz cu muc,iul coccigian A$iune* 9uc,iul ridictor anal are o ac0iune global, care este cu mult mai important dect ac0iunea fiecrei por0iuni n parte $ei doi muc,i formeaz mpreuna cu cei doi coccigieni, diafragma pelvian
!0/
Anatomie i Embriologie
(0iaphragma pelvis) care sus0ine organele pelviene i le men0ine n pozi0ia lor normal 5ste o func0iune deosebit de important pentru economia ntregului organism 6idictorul i men0ine un tonus constant activ, c,iar i n timpul somnului $ontrac0ia diafragmei pelviene contribuie la creterea presiunii intraabdominale $reterea acestei presiuni prin ac0iunea celorlal0i pere0i musculoi ai abdomenului duce la contrac0ia refle' a planeului pelvian, care se opune deplasrii for0ate spre e'terior a viscerelor din bazin 2rin slbirea lui se produce prolapsul rectal i urogenital (prolaps R cdere, coborre) =n afara func0iunilor artate mai sus, muc,iul mai particip la comprimarea organelor pelviene (n mic0iune, defeca0ie) n natere, mpreun cu muc,ii anterolaterali ai abdomenului i diafragma abdominal Ri'i$ &!u" -!&s a ei duce glanda n sus i nainte, ridicnd i centrul tendinos, 2uborectalul completeaz ac0iunea sfincterelor anale ;asciculele lui care formeaz anse retrorectale, contractndu-se, apropie peretele posterior de cei anterior al rectului i n felul acesta se opun progresiunii bolului fecal spre canalul anal *n timpul defecrii, muc,iul se rela'eaz i uureaz astfel ac0iunea muc,ilor anterolaterali ai abdomenului, a diafragmei i musculaturii intestinale ;ibrele lui descendente, care se amestec cu cele proprii ale rectului, ridic, trag n sus canalul anal naintea bolului fecal care coboar $nd puborectalul e contractat, lumenul rectului ia aspectul unei fisuri transversale i prin tactul rectal se poate sim0i proeminen0a determinat de el pe peretele posterior al rectului =nser0iile ridictorului pe centrul tendinos ridic perineul n timpul defeca0iei i al naterii .u#&$&$$igianu" i is$3i&$&$$igianu" ridic coccigele i prin el planeul pelvian1 ac0iunea e destul de slab Ine!%aie* 6idictorul are o dubl inerva0ie 2rin fa0a sa pelvian primete cteva filete din ramurile ventrale ale nervilor sacra0i trei i patru (&3,4) 2or0iunea anterioar a muc,iului, mai ales puborectalul, primete o ramur din nervul ruinos1 aceasta se desprinde din ruinos n fosa isc,iorectal i abordeaz muc,iul pe fa0a lui perineal +* Mu:$3iu" $&$$igian (.. cocc+geus) este o lam triung,iular musculo-tendinoas situat napoia ridictorului anal, pe care adesea l continu 2rin vrf se prinde pe spina isc,iadic (fa0a ei medial) i pe ligamentul sacrospinos1 de aici merge lrgindu-se, pentru a se insera prin baz pe marginile coccigelui i a sacrului (ultima vertebr) =napoia coccigianului se gsete muc,iul piriform1 ntre ei se delimiteaz orificiul infrapiriform
!03
Adrian BEZNEA
9uc,iul coccigian este perforat de al cincilea nerv sacrat i de nervul coccigian1 ambii trec pe fa0a lui ventral $oocigianul particip la formarea planeului pelvian 5l trage coccigele nainte dup ce acesta a fost dus napoi n timpul defeca0iei sau al naterii :c0iunea lui e slab 5ste inervat din nervul al patrulea sacral Mu:$3ii -e!ineu"ui an e!i&! 9uc,ii perineului anterior sunt n numr de cinci% isc,iocavernosul, bulbospongiosul, transversul superficial, transversul profund i sfincterul striat al uretrei 1* Mu:$3iu" is$3i&$a%e!n&s (.. ischiocavernosus) este o lam muscular alungit, de forma unei #umt0i de cilindru, care nvelete rdcina corpului cavernos Inse!ii* 9uc,iul i ia originea, pe fa0a medial a tuberozit0ii isc,iadice i a ramurii isc,iopubiene ;ibrele lui nvelesc par0ial rdcina corpului cavernos i apoi se fi'eaz pe fa0a lateral sau pe cea dorsal a corpului cavernos, printr-o lam aponevrotic ce se continu cu albuginea 7neori e'ist un fascicul detaat al muc,iului, care trece pe fa0a dorsal a penisului, unindu-se cu cel din partea opus (fasciculul Nouston) A$iunea* =sc,iocavernosul contribuie la men0inerea erec0iei1 el comprim rdcina corpului cavernos i prin aceasta gonete sngele spre corpul penisului ;asciculul dorsal poate comprima vena dorsal profund a penisului i prin aceasta ar opri ntoarcerea sngelui i deci ar avea un oarecare rol n erec0ie +* Mu:$3iu" #u"#&s-&ngi&s (.. bulbospongiosus). &e admite i termenul alternativ, muschiul bulbocavernos (.. bulbocavernosus). 5ste un muc,i perec,e care nvelete ca o #umtate de cilindru bulbul penisului :bia separa0i pe linia median de un rafeu tendinos, cei doi muc,i par fuziona0i ntr-un singur corp muscular impar Inse!ii* *i ia originea pe centrul tendinos al perineului i pe rafeul median de pe fa0a inferioar a bulbului penisului "e aici, ocolete fa0a lateral a acestuia i se fi'eaz pe fascia inferioar a diafragmei urogenitale i pe fa0a dorsal a penisului 9uc,iul se mparte n trei grupe de fibre( cele posterioare formeaz o ptur sub0ire ce se fi'eaz pe fascia inferioar a diafragmei urogenitale1 cele mi1locii sau uretrale nvelesc bulbul penisului i se prind pe fa0a dorsal
!04
Anatomie i Embriologie
a albugineei corpului spongios1 cele anterioare sau peniene ncon#oar fa0a lateral a corpului cavernos i se inser pe albugineea acestuia 7neori o parte a acestor fibre trimit o e'pansiune tendinoas care se unete cu cea din partea opus i acoper astfel ca o c,ing vasele dorsale profunde ale penisului (se numete tot muc,iul lui Nouston) A$iune* 9uc,iul se contract la sfritul mic0iunii, eliminnd ultimele picturi de urin 5l se contract ritmic n timpul e#aculrii, contribuind la propulsarea spermei prin uretra ?ulbospongiosul particip i la erec0ie prin fibrele mi#locii care comprima 0esutul erectil al bulbului, iar cele anterioare comprim corpii cavernoi i vena dorsal profund a penisului 1* Mu:$3iu" !ans%e!s su-e!,i$ia" a" -e!ineu"ui (.. transversus perinei supeficialis) - este o fie muscular ngust i inconstant Inse!ii* 2leac de pe fa0a medial a tuberozit0ii isc,iadice, merge transversal i se mpletete n centrul tendinos A$iune* $ontrac0ia simultan a celor doi transveri superficiali pune n tensiune i fi'eaz centrul tendinos C* Mu:$3iu" !ans%e!s -!&,un' a" -e!ineu"ui (.. transversus perinei profundus) este un muc,i perec,e Inse!ii* 9uc,iul se prinde pe fa0a medial a ramurii isc,iopubiene1 de acolo se ndreapt nuntru, terminndu-se pe centrul tendinos al perineului i pe un rafeu median situat ntre cei doi muc,i Ra-&! u!i* 9uc,iul face parte din diafragma urogenital i e strbtut de numeroase vene *n el sunt cuprinse glandele bulbouretrale *naintea lui, n acelai plan, se gsete muc,iul sfincter al uretrei A$iune* <ransversul profund are o valoare func0ional, prin faptul ca el consolideaz diafragma urogenital, pune n tensiune centrul tendinos i prin aceasta particip la sus0inerea organelor pelviene 9uc,iul particip i la erec0ie 5l e strbtut de numeroase vene care i au originea n organele erectile $ontrac0ia muc,iului comprim venele i n felul acesta se produce o staz necesar erec0iei 5l comprim glandele bulbouretrale aflate n grosimea lui, e'pulzndu-le con0inutul $omprima, de asemenea, uretra membranoas, contribuind la propulsarea urinei i a spermei 9* Mu:$3iu" s,in$ e! a" u!e !ei (.. sphincter uretrae) este format din fibre striate i nu trebuie confundat cu sfincterul neted (acesta din urma a fost descris la vezica urinar i la uretr) &ubliniem ca el nvelete prostata i por0iunea membranoas a uretrei, pe cnd sfincterul neted e situat n interiorul prostatei, n #urul por0iunii prostatice a uretrei
!0.
Adrian BEZNEA
Inse!ii D 'is-&7iie ana &mi$* &fincterul striat al uretrei se ntinde de la diafragma urogenitala pn la colul vezicii urinare = se descriu doua por0iuni% a) +a nivelul uretrei membranoase formeaz un inel complet n #urul acesteia (por0iunea membranoas)1 b) 9ai sus, la nivelul prostatei (por0iunea prostatic) muc,iul se rupe n dou semi-inele - unul preprostatic, cellalt retroprostatic *n timp ce fibrele retroprostatice dispar repede, cele pre-prostatice se ntind mult n sus pn la colul vezicii urinare &fincterul uretrei se confund napoi cu muc,iul transvers profund, motiv pentru care unii autori i descriu mpreun, ca pe un singur muc,i1 nainte ader de ligamentul transvers al perineului A$iune* &fincterul uretrei are trei func0iuni, deopotriv de importante% a) o func0ie urinar1 b) o func0ie genital i c) o func0ie mecanic, de fi'are a uretrei Funcia urinara2 el nc,ide uretra $nd sfincterul neted i-a epuizat capacitatea ocluziv, intervine sfincterul striat al uretrei care oprete n mod voluntar mic0iunea Funcia genital2 const n e'pulzarea cu putere a spermei spre por0iunea sub#acent a uretrei Funcia de fi#are a uretrei e realizat prin aderen0a muc,iului la pube prin intermediul ligamentului transvers al perineului i prin continuitatea sa cu transversul profund &fincterul uretrei poate fi puternic contractat, formnd un spasm, care s mpiedice cateterismul uretral sau s simuleze o strictur a uretrei Ine!%aie* <o0i cei cinci muc,i descrii anterior sunt inerva0i de nervii perineali, ramuri ale nervului ruinos (&/,3,4 ) Mu:$3ii -e!ineu"ui -&s e!i&! *n aceast regiune gsim un singur muc,i S,in$ e!u" ex e!n a" anusu"ui (.. sphincter ani externus) este un muc,i striat, voluntar, de form ovalar, destul de bine dezvoltat 5l msoar apro'imativ 4-!0 cm lungime, 3 cm nl0ime i ! cm grosime Inse!ii* &fincterul e'tern al anusului are originea pe ligamentul anococcigian "e aici, fibrele lui descriu dou #umt0i de elips care ncon#oar anusul i canalul anal, apoi se termin pe centrul tendinos 9uc,iul este format din trei poriuni incomplet separate%
!06
Anatomie i Embriologie
&oriunea subcutanat (&ars subcutanea) ! se fi'eaz% posterior, pe ligamentul anococcigian1 anterior, pe centrul tendinos :der la dermul pielii din regiunea anal &oriunea superficial (&ars superficialis) alctuiete partea principal a muc,iului i i ia originea pe vrful coccigelui i pe ligamentul anococcigian "e aici pornesc dou fii musculare l0ite care trec pe fe0ele laterale ale canalului anal i se termin pe centrul tendinos :coper sfincterul intern (neted) al anusului &oriunea profund (&ars profunda) formeaz un inel complet n #urul canalului anal i se intric anterior cu ceilal0i muc,i ai centrului tendinos :coper por0iunea superioar a sfincterului intern al anusului ;ibrele sale cele mai profunde se ntreptrund cu cele ale muc,iului puborectal A$iune* &fincterul e'tern al anusului se afla ntr-o stare de contrac0ie tonic i, neavnd un muc,i antagonist, el 0ine nc,is anusul i canalul anal "atorit contrac0iei lui, canalul anal are aspectul unei despicturi nguste 5l intervine n mod voluntar, adic activ, cnd trebuie s se opun contrac0iei muc,ilor abdominali i a musculaturii netede a rectului &inergiti ai sfincterului e'tern sunt ridictorii anali (por0iunea puborectal) i gluteii mari 7neori sfincterul e'tern poate fi paralizat (prin leziuni ale mduvei spinrii) avnd drept consecin0 incontinena de materii fecale. :lteori, dimpotriv se pot instala contracturi spastice, dureroase, numite tenesme. Ine!%aie* 9uc,iul primete o ramur din al patrulea nerv sacrat i filete provenite din nervii rectali inferiori (&/,3) ramuri din nervul ruinos Mu:$3iu" !e$ &u!e !a" (.. rectourethralis) este format dintr-un mnunc,i de fibre musculare netede, care se ntind de la rect la por0iunea membranoas a uretrei, deasupra centrului tendinos Semni,i$a!ea m&!,&"&gi$* 9uc,ii perineului au doua origini diferite% ! 9uc,ii ridictori anali i coccigieni deriv din aparatul caudal al mamiferelor, la care ac0ioneaz asupra cozii1 ei au valoarea unor muc,i vertebrali <o0i ceilal0i muc,i provin din sfincterul primar cloacal >dat cu separarea cloacei n sinusul urogenital i canalul anorectal, se produce i o sub-diviziune a sfincterului ntr-o por0iune ventral, din care deriv muc,ii perineului anterior i o por0iune posterioar din care provine sfincterul anal e'tern 0as$ii"e -e!ineu"ui
!07
Adrian BEZNEA
*n structura perineului descriem trei fascii% superficial, mi1locie "i profund. *n terminologia francez i romneasc tradi0ional, aceste fascii sunt numite aponevrozele perineului 1* 0as$ia -e!inea" su-e!,i$ia" (/ascia1 perinei superficialis) este o forma0iune subcutanat care acoper integral planurile sub#acente ale regiunii urogenitale 5a are o form triung,iular i ocup spa0iul delimitat de ramurile isc,iopubiene 2rin marginile sale laterale, fascia se inser pe aceste ramuri ?aza se unete - la marginea posterioar a muc,iului transvers profund cu fascia inferioar a diafragmei urogenitale 3rful se continu cu fascia profund a penisului i cu fascia superficial a muc,ilor abdominali 2rocesele patologice se pot propaga de la perineu, deasupra sau dedesubtul acestei fascii, la penis sau la regiunea inferioar a peretelui abdominal +* 0as$ia -e!inea"a miB"&$ie (neomologat n 2.'.) este o forma0iune con#unctiv rezistent i comple' &tructura, dispozi0ia comple', discu0iile n legtur cu semnifica0ia ei morfologic, au fcut ca n prezentarea ei s e'iste o serie de variante ;ascia mi#locie are o form triung,iular i e situat ntre ramurile isc,iopubiene 5a e format din doua foi0e, ambele inserate pe aceste ramuri 0&ia in,e!i&a! (/ascia diaphragmatis urogenitalis. inferior), numit adesea i membrana perineului (.embrana perinei), este groas i rezistent "e ea ader intim bulbul penisului i rdcinile corpilor cavernoi, fascia contribuind prin aceasta la fi'area corpilor erectili 0&ia su-e!i&a! (/ascia diaphragmatis urogenitalis superior) este mult mai sub0ire $ele doua foi0e se unesc ntre ele att n partea anterioar, ct i n cea posterioar 2osterior, ele fuzioneaz la marginea posterioar a transversului profund i ader apoi la centrul tendinos 5le se unesc i n partea anterioar, naintea uretrei, constituind o forma0iune fibroas, ngroat i rezistent, numit "igamen u" !ans%e!s a" -e!ineu"ui ( igamentum transversum perinei). *ntre acesta i ligamentul arcuat pubian se delimiteaz o fant, prin care trece vena dorsal profund a penisului $ele doua foi0e ale fasciei mi#locii sunt strbtute pe linia median de uretra membranoas *n afar de uretra, fascia mi#locie prezint o serie de orificii pentru trecerea vaselor i nervilor organelor genitale &pa0iul delimitat ntre foi0a superioar i foi0a inferioar a fasciei mi#locii se numete s-aiu" -!&,un' a" -e!ineu"ui (3patium perinei profundum), n care gsim muc,ii transvers profund i por0iunea inferioar a sfincterului uretrei $omple'ul format din fascia perineal mi#locie i cei
!04
Anatomie i Embriologie
doi muc,i cuprini ntre foi0ele ei, constituie 'ia,!agma u!&geni a" (0iaphragma urogenitale). 1* 0as$ia -e"%ian -a!ie a" (/ascia pelvis parietalis) ! separ din punct de vedere topografic regiunea perineal de cavitatea pelvian, motiv pentru care n terminologia tradi0ional romneasc este cunoscut i sub numele de fascia endopelvian sau fascia perineal profund. 5a este o parte component a con#unctivului pelvian, pe care l vom studia odat cu prezentarea spa0iului pelvisubperitoneal ;ascia pelvian parietal este o pnz fibroas continu, care cptuete fa0a superioar a muc,ilor planeului pelvian i por0iunea pere0ilor e'cava0iei pelviene situat deasupra inser0iei acestor muc,i 6eamintim dispozi0ia acestora 2e pr0ile laterale ale e'cava0iei se gsesc obturatorii interni, iar n partea posterioar - piriformii 5i sunt muc,i parietali, ies din pelvis i se inser pe tro,anterul mare 6idictorii anali au originea pe obturatorii interni i coboar medial, iar coccigienii se gsesc ntre piriformi i ridictori ;ascia pelvian parietal rezult din unirea fasciilor proprii ale tuturor muc,ilor aminti0i i reprezint continuarea n bazin - la nivelul liniei terminale D a fasciei transversalis abdominale i a fasciei iliace 2or0iunile componente, corespunznd fiecrui muc,i, ader la pere0ii osoi n vecintatea imediat a originii muc,iului respectiv *n felul acesta se formeaz lo#i osteofibroase, care nu permit migrarea unor colec0ii (e' puroi) n lo#ile vecine > men0iune aparte merita ,as$ia &# u!a &!u"ui in e!n (/ascia obturatoria). 5a prezint o forma0iune fibroas numita arcul tendinos al ridictorului anal, care o mparte n dou por0iuni 2or0iunea de deasupra arcului, este mai dens i particip la tapetarea peretelui e'cava0iei ;ace deci parte din fascia pelvian parietal 2or0iunea de dedesubtul arcului intr n constitu0ia peretelui lateral al fosei isc,iorectale (din perineul posterior) 2or0iunea fasciei pelviene parietale corespunztoare ridictorului anal nu este alta dect fascia superioar a diafragmei pelviene 5a prezint o ngroare fibroas numit arcul tendinos al fasciei pelviene ('rcus tendineus fasciae pelvis), care ncepe napoia simfizei pubiene, se ncovoaie peste muc,iul ridictor anal i a#unge pn la spina isc,iadic :rcul rspunde unei linii la nivelul creia vasele i nervii viscerali se desprind de pe peretele pelvian1 aici 0esutul con#unctiv pelvian ader puternic la fascia parietal (:ten0ie, nu trebuie confundat cu arcul tendinos al muc,iului ridictor analS) 0as$ia -e"%ian -a!ie a" prezint '&ua ,ee (superioar i inferioar) i '&u ma!gini (lateral i medial)
!08
Adrian BEZNEA
0aa su-e!i&a! privete spre peritoneul pelvian, mpreun cu care delimiteaz spa0iul pelvisubperitoneal 3ine n raport cu vasele mari ale pelvisului 0aa in,e!i&a! tapeteaz muc,ii aminti0i mai sus i vine n raport cu ple'urile mari nervoase (sacrat i coccigian) Ma!ginea "a e!a" reprezint linia de fi'are a fasciei pelviene parietale i rspunde dinainte napoi% ramurii superioare a pubelui1 trece pe sub orificiul canalului obturator1 urc apoi pn la nivelul liniei arcuate unde fuzioneaz cu fascia iliac1 trece deasupra marii incizuri insc,iadice i a#unge la fa0a anterioar a sacrului Ma!ginea me'ia" rspunde dinainte napoi% prostatei (aici coboar dea lungul ridictorului anal pn la diafragma urogenital)1 apoi centrului tendinos, rectului (unde se prinde pe fe0ele laterale ale acestuia), ligamentului anococcigian i n sfrit sacrului 9uc,iul ridictor anal este acoperit pe fa0a lui inferioar (din fosa isc,iorectal) de ,as$ia in,e!i&a! a 'ia,!agmei -e"%iene (/ascia diaphragmatis pelvis inferior).
.RE2ENTAREA TO.OGRA0IC "up cum am artat la nceputul acestui capitol, din punct de vedere topografic !egiunea -e!inea" ()egio perinealis) se mparte n regiunea anal i regiunea urogenital &epara0ia dintre aceste dou regiuni o face "inia #iis$3ia'i$* "in studiul descriptiv al perineului a reieit c, datorit muc,ilor ane'a0i organelor urinare, genitale, rectului, el are un important rol n mic0iune, coit i defeca0ie "ar perineul are i un alt rol, tot att de important% el sus0ine organele pelviene &tudiul topografic al regiunii perineale ne arat c n structura ei se gsesc dou diafragme% diafragma pelvian, format de ridictorii anali i coccigieni, i diafragma urogenital, format de fascia perineal mi#locie mpreun cu muc,ii transvers profund i sfincter al uretrei Dia,!agma -e"%ian are forma unei plnii, situat deasupra ntregii regiuni perineale *n partea sa anterioar se gsete 3ia u" u!&geni a"8 o fanta alungit ovalar, care constituie o zon slab a ei Niatul urogenital e acoperit de -"a$a !iung3iu"a! a 'ia,!agmei u!&geni a"e* :ceasta e mai superficial i se gsete numai n regiunea urogenital (perineul anterior) *ntre marginea posterioar a diafragmei urogenitale i peretele anterior al rectului rmne i aici o fisur, un alt punct slab :cesta va fi nc,is de centrul tendinos situat pe un plan i mai superficial 6olul forma0iunilor
!!0
Anatomie i Embriologie
amintite n sus0inerea organelor pelviene, este mult mai important la femeie Regiunea ana"a ()egio analis) Regiunea ana" sau -e!ineu" -&s e!i&! este situat napoia liniei biisc,iadice +inia e uor de reperat prin palparea tuberozit0ilor isc,iadice *ntruct regiunea are form triung,iular, vrful acesteia orientat posterior corespunde gropi0ei coccigiene (/oveola cocc+gea). 0&!m ex e!i&a!8 ex-"&!a!e* *n sta0iune vertical, perineul posterior e ascuns n adncimea unui an0 antero-posterior denumit crena (despictur) ani sau an0ul interfesier, delimitat de cele doua fese (@ates sau $lunes) 2erineul posterior poate fi e'aminat n pozi0ia genu-pectoral a subiectului, prin ndeprtarea feselor 5l se poate e'plora n ntregime aeznd pacientul n pozi0ia taliei *n centru se vede anusul, situat ntre dou regiuni bombate (care corespund foselor isc,iorectale) A,e$iuni"e -e!ineu"ui -&s e!i&! sunt foarte numeroase *n special trebuie sa notm% flegmoanele isc,iorectale care deformeaz regiunea1 leziunile sifilitice, leziunile canceroase, leziunile tuberculoase, ce intereseaz mai cu seama periferia anusului, tumorile (,emoroizi, cancer) S !a ig!a,ie* "ispozi0ia elementelor perineului posterior apare clar pe o sec0iune frontal dus prin rect 2e linia median se vede rectul, iar pe pr0ile laterale cei doi ridictori anali cu direc0ia lor caracteristic, descendent oblic de sus n #os i dinafar nuntru 6idictorul pleac de pe fascia obturatorului intern i se termin la sfincterul anal e'tern <oate organele aflate deasupra ridictorilor fac parte topografic din bazin1 toate cele care se gsesc sub ei, fac parte din perineul posterior 1* ."anu!i"e su-e!,i$ia"e sunt% aE .ie"ea groas, mobil n regiunea gluteal (fesier), se sub0iaz i ader la planurile sub#acente pe msur ce se apropie de anus #E /esu u" $e"u"a! su#$u ana se continu cu corpul adipos al fosei isc,iorectale 7nii autori descriu o fascie superficial, care se continu cu cea similar din perineul anterior +* 0&se"e is$3i&!e$ a"e (/osa ischiorectalis) sunt dou spa0ii largi, separate de rect, care ocup aproape tot perineul posterior ;iecare fos are o form apro'imativ piramidal i prezint% Ba7a8 reprezentata de planurile superficiale
!!!
Adrian BEZNEA
.e!e e"e "a e!a" D format de ctre isc,ion i muc,iul obturator intern acoperit de fascia sa *n aceasta fascie se afla canalul ru"inos 'lcoc4 (-analis pudendalis) prin care cltoresc vasele ruinoase interne i nervul ruinos .e!e e"e me'ia" D format de ctre ridictorul anal i sfincterul anal e'tern 6eamintim ca aceasta fa0a a ridictorului e acoperit de fascia inferioar a diafragmei pelviene (/ascia diaphragmatis pelvis inferior). V(!,u" se gsete la unirea peretelui medial cu cel lateral .!e"ungi!i* ;osa isc,iorectal trimite o prelungire care se insinueaz pe deasupra diafragmei urogenitale n perineul anterior 9ai are o prelungire sub muc,iul gluteu mare n perineul posterior C&ninu *n fosa isc,iorectal se gsete corpul adipos (-orpus adiposum fossae ischiorectalis), o mas voluminoas, areolar, de grsime, compartimentat prin tracturi con#unctive *n aceast grsime se gsesc importante vase i nervi A! e!a !u:in&as intern e situat pe peretele lateral, n $ana"u" !u:in&s, i va trebui evitat n incizarea flegmoanelor fosei "in ea pleac artera rectal inferioar pentru rect i artera perineal pentru perineul anterior Vene"e nso0esc arterele omonime% sunt venele rectale inferioare care se vars n vena ruinoas intern Lim,a i$e"e nso0esc vasele sanguine i se anastomozeaz cu cele ale organelor i regiunilor nvecinate Ne!%ii provin din nervul ruinos D din el pleac nervii rectali inferiori la rect, sfincterul anal i piele Im-&! ana -!a$ i$ a ,&sei is$3i&!e$ a"e si prin ea a perineului posterior, decurge din faptul c deseori aici se pot dezvolta flegmoane. :cestea pot bomba la piele sau n rect, pe unde pot fi desc,ise c,irurgical 7neori ele perforeaz muc,iul ridictor i se desc,id n spa0iul pelvisubperitoneal ;legmoanele desc,ise n mod spontan pot lsa fistule n urma lor ;istulele mai pot fi consecin0a unei leziuni anale marginale <raiectul fistulelor isc,iorectale este e'trasfincterian, al celor anale intra-sfincterian Regiunea u!&geni a" ()egio urogenitalis) 6egiunea urogenital, numit curent perineul anterior, se gsete naintea liniei biisc,iadice 0&!ma ex e!i&a!8 ex-"&!a!e &e face n pozi0ia clinic, a taliei 2e linia median se gsete o proeminen0 alungit, bulbul penisului, ce se continu anterior cu penisul i care poate fi palpat prin intermediul planurilor superficiale "e la anus pleac !a,eu" -e!ineu"ui ()aphe perinei) o
!!/
Anatomie i Embriologie
linie pigmentata, brun, care trecnd peste bulbul penisului se continu pe scrot +ateral se pot palpa ramurile isc,iopubiene *n partea anterioar, regiunea urogenital e ocupat de organele genitale e'terne (scrotul, penisul) 2erineul anterior este foarte deseori modificat, fie prin leziuni cutanate, fie ale organelor pe care le con0ine S !a ig!a,ia -e!ineu"ui an e!i&! e mult mai comple' dect a celui posterior i se poate eviden0ia foarte bine printr-o sec0iune frontal i aici avem un organ central, median, prostata, care e strbtut de uretr "e o parte i de alta se vd cei doi ridictori anali, cobornd n plnie ctre diafragma urogenital *n plan transversal, sub prostat, se afl diafragma urogenital *ntre diafragma urogenital i fascia perineal superficial se gsete o lo#, destul de bine nc,is, care con0ine rdcinile corpilor erectili% e "&Ba -enian* *ntre fascia perineal superficial i piele avem planul subcutanat "easupra diafragmei urogenitale, dar lateral i dedesubtul ridictorilor, se gsete de fiecare parte, prelungirea anterioar a fosei isc,iorectale 2rin ridictori, am a#uns la 'ia,!agma -e"%ian care constituie ultimul plan al regiunii urogenitale 9ergnd de la suprafa0 spre profunzime, se succed deci% 5. pielea "i esutul subcutanat; 6. lo1a penian; 7. diafragma urogenital; 8. prelungirea anterioar a fosei ischiorectale; 9. diafragma pelviana. 1* .ie"ea :i esu u" $e"u"a! su#$u ana a) .ie"ea e sub0ire, pigmentat i presrat cu fire de pr1 ea se continu cu pielea scrotului 2e linia median prezint rafeul perineului b) /esu u" $e"u"a! su#$u ana 8 adesea bogat n grsime, se continu cu cel din regiunile nvecinate *n el se gsesc fibrele netede, palide, ale dartosului perineal Iesutul celular poate fi infiltrat (serozitate, urina) i s deformeze regiunea Vase"e sunt% arterele i venele scrotale posterioare1 limfaticele se duc la nodurile ing,inale 3ervii provin din nervul ruinos +* L&Ba -enian sau s-aiu" su-e!,i$ia" a" -e!ineu"ui (3patium perinei superficiale) e cuprins ntre fascia perineal superficial i fascia inferioar a diafragmei urogenitale. C&ninu u" "&Bii este format din% cei trei corpi erectili, i anume% rdcinile corpului cavernos (pe pr0ile laterale) i bulbul penisului (pe linia median) ;iecrui corp erectil i este ane'at un muc,i% isc,iocavernoii i bulbospongioii <ot n lo#a penian se gsete muc,iul transvers superficial
!!3
Adrian BEZNEA
$ei trei muc,i din aceeai parte delimiteaz triung,iul isc,iobulbar sau #al taliei:, pentru c pe aici se aborda vezica urinar L&Ba -enian este bine nc,is pe pr0ile laterale, unde fasciile perineale adera strns de ramurile isc,iopubiene 5a e mai slab nc,is n partea anterioar i cea posterioar :nterior, lo#a comunic cu spa0iul celular la' al fasciei superficial peniene 2osterior, fascia superficial ader slab la diafragma urogenital :a se e'plic de ce infiltratele inflamatorii i edemele se pot propaga att de uor, fie la penis, fie n fosa isc,iorectal *n partea posterioar a lo#ii, intre e'tremitatea posterioar a bulbului penisului i fa0a anterioar a rectului se gsete centrul tendinos al penisului, asupra importan0ei cruia am insistat la nceputul studiului perineului ;asele "i nervii lo1ii peniene sunt arterele i venele bulbului penisului, nso0ite de ramuri ale nervilor perineali (din nervul ruinos) 1* Dia,!agma u!&geni a" (0iaphragma urogenitale) este un adevrat sc,elet musculo-fibros, rigid i rezistent, care servete la sus0inerea uretrei i a prostatei 5a e format din fascia perineal mi#locie cu cele doua foi0e ale ei ntre care se gsesc% muc,ii transvers profund i sfincterul uretrei, uretra membranoas, glandele bulbouretrale, vasele ruinoase interne i nervul dorsal al penisului C* .!e"ungi!i"e an e!i&a!e a"e ,&se"&! is$3i&!e$ a"e sunt doi diverticuli simetrici care ptrund adnc n perineul anterior, pn n vecintatea simfizei pubiene ;iecare prelungire are trei pere0i% a) peretele lateral, e format de obturatorul intern1 b) peretele medial, e format de ridictorul anal1 c) peretele inferior e format de diafragma urogenital *n prelungiri se gsete grsime, dependin0 a corpului grsos al fosei isc,iorectale 9* Dia,!agma -e"%iana (0iaphragma pelvis) ! este format aici numai de cei doi ridictori, acoperi0i pe fiecare fa0 de cte o fascie (fascia superioar, respectiv fascia inferioar a diafragmei pelviene) "easupra fasciei superioare se gsete s-aiu" -e"%isu#-e!i &nea"* S-aiu" -e"%isu#-e!i &nea" *ntre pere0ii cavit0ii abdomino-pelviene i lama parietal a peritoneului se delimiteaz s-aiu" ex !a-e!i &nea"* 5l este umplut de s !a u" su#se!&s (*ela subserosa), o ptur de 0esut con#unctivo-adipos prin care seroasa ader de pere0i *n bazin spa0iul ia o dezvoltare foarte mare i poart numele de s-aiu" -e"%isu-e!i &nea" (3patium pelvis subperitoneale). 5l este cuprins ntre planeul pelvian i peritoneu :cesta coboar de pe pere0ii e'cava0iei pelviene i la o distan0 destul de mare de planeu se reflect peste organele pelviene :ceste organe, nirate dinainte-napoi,
!!4
Anatomie i Embriologie
sunt urmtoarele% vezica urinar, organele genitale (prostata, veziculele seminale, ductele deferente) i ampula rectal *ntre aceste organe pe de o parte, pere0ii e'cava0iei i peritoneu pe de alt parte, se gsete un 0esut con#unctiv celulo-adipos foarte abundent 5ste ,as$ia -e"%isu"ui (/ascia pelvis), 0esutul con#unctiv pelvisubperitoneal sau con#unctivul pelvian subseros *n mod obinuit, prin fascii se n0eleg nite manoane fibroase care nvelesc muc,ii 5le nvelesc att fiecare muc,i, ct i diferite grupe musculare 2e lng acest fel de forma0iuni laminare, @omenclatura :natomic mai atribuie termenul de #/ascia: "i unor mase de 0esut con#unctiv celulo-adipos de grosime i abunden0 variabile, care umplu spa0iile dintre diferite organe 5ste i cazul pentru 0as$ia -e"%is* "escrierea fasciei pelvisului, a con#unctivului pelvian subseros, ct i terminologia folosit, ridic numeroase dificult0i i difer de la un autor la altul 0as$ia -e"%ian se divide n trei componente% ,as$ia -a!ie a", ,as$ia %is$e!a" i esu u" $&nBun$ i% "ax care umple spa0iile dintre diferitele organe i pere0i 0as$ia -e"%ian -a!ie a" (/ascia pelvis parietalis) ne este cunoscut de la descrierea fasciilor perineului "up cum s-a artat acolo, ea este o lam fibroas continu, care cptuete suprafa0a interioar a bazinului mic (topografic) i rezult din fuziunea fasciilor muc,ilor parietali endopelvieni (obturatori i piriformi) i a diafragmei pelviene (ridictori anali i coccigieni) ;ascia se continu i pe fe0ele pelviene ale sacrului, coccigelui i a simfizei pubiene 0as$ia -e"%ian %is$e!a" (/ascia pelvis visceralis) mbrac organele intrapelviene, mai ales vezica urinar, prostata, veziculele seminale, rectul, sub forma unor teci proprii :ceste teci se formeaz n #urul organelor cavitare supuse unor modificri de form succesive, continue, (umpleregolire) i rezult din condensarea i consolidarea 0esutului con#unctiv supus unor solicitri func0ionale permanente, alternante, de tensiunerela'are &e formeaz astfel cte o fascie vezical, rectal, periprostatic +a nivelul unde organele pelviene strbat planeul pelvian, fascia parietal se reflect i se continu cu cea visceral <oate spa0iile rmase libere ntre diferitele viscere, precum i ntre viscere i pere0ii pelvieni, sunt ocupate de un 0esut con#unctiv celular foarte abundent :cesta se condenseaz de-a lungul vaselor i a nervilor intrapelvieni, con0ine numeroase fibre musculare netede i formeaz o serie de lame fibrovasculare $elulele musculare ader de pere0ii sub0iri ai
!!.
Adrian BEZNEA
venelor pelviene largi, uneori ple'iforme 2rin contrac0ia lor, ac0ioneaz asupra venelor i prin aceasta au un important rol n circula0ia sngelui +amele compartimenteaz spa0iul pelvisubperitoneal n spa0ii secundare ocupate de un simplu 0esut con#unctiv la' de umplutur :cest 0esut se continu cu 0esutul con#unctiv e'traperitoneal (pre- i retroperitoneal) &e n0elege c o colec0ie purulent din spa0iul pelvisubperitoneal (destul de frecvent), se poate propaga la pere0ii abdominali, cuprinznd spa0iile respective "e asemenea, se poate in#ecta aer prin fes, la nivelul orificiului isc,iadic mare, n spa0iul pelvisubperitoneal :erul difuzeaz n spa0iul retroperitoneal i permite vizualizarea pe filmul radiologic a unor organe din aceasta regiune (rinic,i, glande suprarenale) 2rocesul se numete retropneumoperitoneu /esu u" $&nBun$ i% "ax al spa0iului pelvisubperitoneal se continu la nivelul orificiilor isc,iadice (mare i mic) cu cel similar din regiunea gluteal, iar prin canalul obturator cu cel din regiunea obturatoare $olec0iile purulente plecate din bazin se pot astfel propaga la fes sau la coaps Lame"e ,i#!&4%as$u"a!e - despr0itorile spa0iului pelvisubperitoneal - sunt n numr de cinci. "ou sunt orientate n plan sagital% lamele sacrorectogenitopubiene. :ltele trei sunt dispuse n plan frontal% 5) aripioarele rectului; 6) septul rectovezicoprostatic; 7) fascia ombilicoprevezical. "ispozi0ia lamelor este n mare msur determinat de traiectul vaselor :rterele iliace interne sau ,ipogastrice, care rspund pere0ilor laterali ai e'cava0iei pelviene, au o direc0ie sagital, fiind continuate napoi prin arterele sacrate laterale i nainte prin arterele obturatoare 5le determin dispozi0ia lamelor sacrorectogenitopubiene, numite i tecile ,ipogastricelor Lame"e s$!&!e$ &geni &-u#iene pleac de pe sacru (medial de gurile sacrate), merg nainte de-a lungul viscerelor (rect, prostat), se fi'eaz pe fe0ele lor laterale, i se inser pe oasele pubiene *n partea posterioar, pe laturile rectului i mai ales ale prostatei, unde particip la delimitarea spa0iului periprostatic, aceste lame sunt bine eviden0iate *n partea anterioar lamele sunt mai slab reprezentate, sunt ns compensate prin prezen0a ligamentelor puboprostatice (la femeie vor fi ligamentele pubovezicale) *n sus, lama sacrorectogenitopubian a#unge pn la peritoneu1 n #os, se fi'eaz de planeul pelvian de-a lungul arcului tendinos al fasciei pelvisului ('rcus tendineus fasciae pelvis), care a fost descris la fasciile perineului "in a! e!a i"ia$ in e!n se desprind urmtoarele trei ramuri, care se ndreapt n plan frontal spre viscerele bazinului% artera rectal mi1locie,
!!6
Anatomie i Embriologie
artera vezical inferioara i artera ombilical. +amele despr0itoare determinate de ele sunt% aripioarele rectului, septul rectovezicoprostatic i fascia ombilicoprevezical A!i-i&a!e"e !e$ u"ui se organizeaz pe traiectul arterelor rectale mi#locii1 ele se ndreapt de la lamele sacrorectogenitopubiene spre fe0ele laterale ale ampulei rectale i se fi'eaz pe fascia rectal *ntre rect napoi, vezica urinar i prostat nainte, se interpune puternicul se- !e$ &%e7i$&-!&s a i$ sau ,as$ia -!&s a &4-e!i &nea"a Den&n%i""ie!s* *n structura lui se mpletesc i fibrele provenite din fasciile rectal, vezical i periprostatic &eptul are o form patrulater 9arginea lui superioar se prinde pe peritoneul e'cava0iei rectovezicale1 baza lrgit ader la diafragma urogenital i la centrul tendinos1 marginile laterale rspund lamelor sacrorectogenitopubiene 2artea superioar a despr0itoarei rectovezicoprostatice rspunde napoi rectului, nainte fundului vezicii urinare i veziculelor seminale T ea constituie se- u" !e$ &%e7i$a" (3eptum rectovesicale). 2artea inferioar a despr0itoarei se insinueaz ntre rect i prostat i constituie septul recto prostatic Se- u" !e$ &%e7i$&-!&s a i$ con0ine vase sanguine (vezicale inferioare, deferen0iale) 5l este ns o fascie de coalescen0 care provine din fuziunea celor dou lame peritoneale ale e'cava0iei rectovezicale primare +a embrion, acest fund de sac coboar pn la diafragma urogenital 9ai trziu, cele doua foi0e ale fundului de sac se altur n partea inferioar i fuzioneaz, dnd natere septului rectovezicoprostatic (sau fasciei prostatoperitoneale) 2artea superioar a fundului de sac peritoneal primar va deveni e'cava0ia rectovezical a adultului 0as$ia &m#i"i$&-!e%e7i$a" se organizeaz pe traiectul arterelor ombilicale i a ramurilor lor D vezicalele superioare : fost descris la raporturile vezicii urinare S-aii"e se$un'a!e rezult din compartimentarea spa0iului pelvisubperitoneal de ctre lamele fibrovasculare pe care le-am descris &unt urmtoarele ase spa0ii( 1* S-aii"e "a e!&!e$ a"e8 -e!e$3e, sunt determinate ntre muc,ii ridictori anali, coccigieni, piriformi lateral, i lama sacrorectogenitopubian D medial :cest spa0iu e bogat n vase i n trunc,iuri nervoase importante, de unde recomandarea dat c,irurgilor sa nu ptrund n el "e aceea, n interven0iile pe rect cnd trebuie s se rezece sacrul, acesta e sec0ionat medial de gurile sacrate, adic medial de inser0ia lamelor sacrorectogenitopubiene i deci i a zonei periculoase laterorectale +* S-aiu" !e !&!e$ a"8 bine dezvoltat1 este situat ntre sacru, napoi rect i aripioarele sale nainte1 pe pr0ile laterale este limitat de lamele
!!7
Adrian BEZNEA
sacrorectogenitopubiene *n sus se continua cu spa0iul prevertebral1 n #os e nc,is prin aderen0ele fasciei rectului la muc,ii ridictori anali i la fascia pelvin parietal 1* S-aiu" -!e!e$ a", mrginit ntre rect cu aripioarele sale i septul rectovezicoprostatic, este slab dezvoltat 5ste nc,is n #os de muc,ii rectovezical i rectouretral i n sus de peritoneu C* S-aiu" !e !&%e7i$a" este foarte slab reprezentat, fiind cuprins ntre vezica urinar nainte, veziculele seminale i ductele deferente napoi *n sus e acoperit de peritoneu, iar n #os e nc,is de aderen0a veziculelor seminale =a baza prostatei 9* S-aiu" -!e%e7i$a" a fost studiat la raporturile vezicii urinare i prezint o mare importan0 clinic 5l e cuprins ntre fascia transversalis i fascia ombilicoprevezical :cest spa0iu se ntinde pn la ombilic, deci se gsete att n abdomen, ct i n bazin *n abdomen el e foarte ngust, fiind redus la o simpl fisur1 n bazin e larg i bine dezvoltat :ici are forma unei potcoave, a crui concavitate mbr0ieaz vezica Iesutul celular din acest spa0iu se continu cu cel din regiunile ing,inal i femural =mportan0a practic a acestor spa0ii de con#unctiv la' este considerabil > inflama0ie sau un flegmon se poate localiza la un singur compartiment (flegmon principal), sau poate cuprinde ntreg 0esutul con#unctiv pelvisubperitoneal (celulit difuz.).
!!4
S-ar putea să vă placă și
- 8 Organe de SimtDocument5 pagini8 Organe de SimtzennmotoÎncă nu există evaluări
- Ross Cap. 16Document80 paginiRoss Cap. 16Oana SerbanaÎncă nu există evaluări
- Farmacologie Curs 4Document9 paginiFarmacologie Curs 4ayamechanÎncă nu există evaluări
- Curs 1Document61 paginiCurs 1Gabriel LacatusuÎncă nu există evaluări
- CURS 10 Anatomie TopograficaDocument4 paginiCURS 10 Anatomie TopograficaDanielaOnofreiÎncă nu există evaluări
- BiofizicaDocument19 paginiBiofizicaSimona DiaconuÎncă nu există evaluări
- Biocel 2016Document20 paginiBiocel 2016Siera GieroneÎncă nu există evaluări
- 3.transportul TransmembranarDocument7 pagini3.transportul TransmembranarAndreeaÎncă nu există evaluări
- Osteologie Si MiologieDocument107 paginiOsteologie Si MiologieDiaconu FlorinÎncă nu există evaluări
- Lame BiocelDocument9 paginiLame BiocelMihnea ParaschivÎncă nu există evaluări
- Grile AnatoDocument7 paginiGrile AnatoMariana SandorÎncă nu există evaluări
- Curs 3 Trunchiul CerebralDocument68 paginiCurs 3 Trunchiul CerebralPetrica Taranu100% (2)
- Test Membrul InfDocument10 paginiTest Membrul InfDaniela DarabanÎncă nu există evaluări
- Anatomie Topografica Subiecte RezolvateDocument63 paginiAnatomie Topografica Subiecte RezolvatePaula AndreeaÎncă nu există evaluări
- LP6 Sem2 Burcin PDFDocument4 paginiLP6 Sem2 Burcin PDFVeronica GrosuÎncă nu există evaluări
- Fiz A2S2 C02 Rinichiul 2Document35 paginiFiz A2S2 C02 Rinichiul 2Dana PopaÎncă nu există evaluări
- Poluarea MediuluiDocument4 paginiPoluarea Mediuluicobraregala21Încă nu există evaluări
- Ţesutul Epitelial Glandular (Secretor)Document36 paginiŢesutul Epitelial Glandular (Secretor)Andra AgheorghieseiÎncă nu există evaluări
- Fiziologie CelularaDocument3 paginiFiziologie Celularadi_ianaÎncă nu există evaluări
- Testiculul Şi EpididimulDocument18 paginiTesticulul Şi EpididimulMada SchmittÎncă nu există evaluări
- Neuroanatomie SubDocument51 paginiNeuroanatomie SubDaDa1593Încă nu există evaluări
- 2017 MG Histologie LP StudentiDocument32 pagini2017 MG Histologie LP StudentiBianca VornicuÎncă nu există evaluări
- Regiunea NucalaDocument4 paginiRegiunea NucalaFlavius Ion NicolaeÎncă nu există evaluări
- Anato - Subiectul 1 Sem IIDocument59 paginiAnato - Subiectul 1 Sem IIBianca AndreeaÎncă nu există evaluări
- Anatomia Topografica A Organelor IntrapelvineDocument59 paginiAnatomia Topografica A Organelor IntrapelvineLuis FisherÎncă nu există evaluări
- Fosa InfratemporalaDocument1 paginăFosa InfratemporalaMatthew HayesÎncă nu există evaluări
- Imunologie Lp1-2 Date Generale Si Reactia de AglutinareDocument65 paginiImunologie Lp1-2 Date Generale Si Reactia de AglutinareAndreea Sorina CranganÎncă nu există evaluări
- 31.Lp AnatomieDocument1 pagină31.Lp AnatomieAna Andreea PancuÎncă nu există evaluări
- Anat. Funcţ. SNA (Vegetativ) 2018Document130 paginiAnat. Funcţ. SNA (Vegetativ) 2018AndreeaÎncă nu există evaluări
- #Micro Sem 1 Subiecte RezolvateDocument34 pagini#Micro Sem 1 Subiecte RezolvateRadu DimulescuÎncă nu există evaluări
- EpitelialDocument9 paginiEpitelialAndraÎncă nu există evaluări
- Plexul Celiac Sau Plexul SolarDocument4 paginiPlexul Celiac Sau Plexul SolarJack RowÎncă nu există evaluări
- ExobazaDocument5 paginiExobazaRadu NegruÎncă nu există evaluări
- CURS1 (Imunit. + Ag)Document59 paginiCURS1 (Imunit. + Ag)Angelo BarbuÎncă nu există evaluări
- Histologie Examen Curs Sem IIDocument2 paginiHistologie Examen Curs Sem IIAlina TrofimÎncă nu există evaluări
- Ross Cap.20Document44 paginiRoss Cap.20Oana SerbanaÎncă nu există evaluări
- Curs 13: OvareleDocument11 paginiCurs 13: OvareleamymarkÎncă nu există evaluări
- Peretele AbdominalDocument7 paginiPeretele Abdominallaurisca937660Încă nu există evaluări
- Nerv Peronier Fibular ComunDocument7 paginiNerv Peronier Fibular ComunMadalina DelicoteÎncă nu există evaluări
- Curs 2 SNCDocument14 paginiCurs 2 SNCDraghici Ana-MariaÎncă nu există evaluări
- Curs 2 Maduva SpinariiDocument34 paginiCurs 2 Maduva SpinariiIrinaMafteiÎncă nu există evaluări
- Subiecte Anatomie Sem2Document108 paginiSubiecte Anatomie Sem2ClaudiaGheorghe100% (1)
- HipofizaDocument53 paginiHipofizaAlexandra Istrate100% (1)
- Anatomie Curs 1Document12 paginiAnatomie Curs 1Anda PurnavelÎncă nu există evaluări
- III. 13. Uretra FemininaDocument1 paginăIII. 13. Uretra FemininaDiaconu IustinÎncă nu există evaluări
- Subiecte AnatomieDocument13 paginiSubiecte AnatomieFlory FllÎncă nu există evaluări
- Curs - Spatiile PerivisceraleDocument10 paginiCurs - Spatiile Perivisceraleoana_asaftei100% (1)
- Grile Istorie CompletDocument23 paginiGrile Istorie CompletMihaiRadoiÎncă nu există evaluări
- Membrana CelularaDocument12 paginiMembrana CelularageorgepanciuÎncă nu există evaluări
- AnelorDocument264 paginiAnelorOtilia NechiforÎncă nu există evaluări
- Topografica RezolvatDocument70 paginiTopografica RezolvatVoda Ionela CristinaÎncă nu există evaluări
- Semiologia Chirurgicala A Abdomenului Cit1Document27 paginiSemiologia Chirurgicala A Abdomenului Cit1Carmen MariaÎncă nu există evaluări
- Anatomie Si Embriologie Anul I MEDICINA Note de Curs SemDocument112 paginiAnatomie Si Embriologie Anul I MEDICINA Note de Curs SemCriss Criss CrissÎncă nu există evaluări
- Anatomie Si Embriologie - Anul I - Note de Curs - UMF GalatiDocument111 paginiAnatomie Si Embriologie - Anul I - Note de Curs - UMF GalatiElena Bianca Basalic100% (1)
- Amg CursDocument109 paginiAmg CursPinky ExusÎncă nu există evaluări
- Anatomie Si Embriologie Anul I MEDICINA Note de Curs SemDocument118 paginiAnatomie Si Embriologie Anul I MEDICINA Note de Curs SemSimona OsMan80% (5)
- Anatomie Si Embriologie Note de CursDocument106 paginiAnatomie Si Embriologie Note de CursSilviu MihailÎncă nu există evaluări
- Anatomie LPDocument42 paginiAnatomie LPDaniela VaduvaÎncă nu există evaluări
- Anatomia Coloanei VertebraleDocument53 paginiAnatomia Coloanei VertebraleTony Onisii100% (3)
- Coloana Vertebrală Este Formată Din 33Document62 paginiColoana Vertebrală Este Formată Din 33Ulmeanu Daniramo100% (2)
- Mastocitoza Prezentare DR Rusu PaulaDocument37 paginiMastocitoza Prezentare DR Rusu PaulaElisa BulaiÎncă nu există evaluări
- LP.3 Analgezice Antipiretice-AntiinflamatoareDocument24 paginiLP.3 Analgezice Antipiretice-AntiinflamatoareElisa Bulai100% (1)
- Mastocitoza Prezentare DR Rusu PaulaDocument37 paginiMastocitoza Prezentare DR Rusu PaulaElisa BulaiÎncă nu există evaluări
- Atlas HistologieDocument256 paginiAtlas Histologiealbert_ciprian_1100% (1)
- Trichinella SpiralisDocument4 paginiTrichinella SpiralisElisa BulaiÎncă nu există evaluări
- Super DoctorDocument81 paginiSuper DoctorElisa BulaiÎncă nu există evaluări
- Curs 1 Farmacologie Generala p1Document54 paginiCurs 1 Farmacologie Generala p1Elisa BulaiÎncă nu există evaluări
- Rectocolita UlceroasaDocument5 paginiRectocolita UlceroasaAdriana ErikaÎncă nu există evaluări