Documente Academic
Documente Profesional
Documente Cultură
Teratoma Nefroblastoma
Încărcat de
zsoltbarachirped0 evaluări0% au considerat acest document util (0 voturi)
7 vizualizări25 paginiDrepturi de autor
© © All Rights Reserved
Formate disponibile
PPTX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
7 vizualizări25 paginiTeratoma Nefroblastoma
Încărcat de
zsoltbarachirpedDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 25
Șef. lucr. Dr. Derzsi Zoltán PhD.
UMF Târgu Mureș, Disciplina de Chirurgie și Ortopedie Pediatrică
Teratomul
Generalități
• Tumori formate din țesuturi diferite (celule stem multi- sau
tutipotențiale) din toate foițele (ecto-, mezo-, endoderm) pe parcursul
ezvoltării embrionului;
• Pot fi benigne (90%) sau maligne (10%);
• După localizare pot fi:
• sacrococcigiene →;
• ovariale;
• testiculare;
• mediastinale;
• retroperitoneale;
Generalități
• Au forme, mărimi, culori și de consistență diferită;
• Pot fi solide sau chistice (conțin mai rar celule carcinomatoase);
• Calcificări frecvente mai ales in cazul tumorilor benigne;
• Țesuturi mai frecvente:
• epiderm;
• țesut glial;
• mucoasa din tractul respirator sau digestiv;
• țesut conjunctival;
• cartilaj;
• țesut adipos;
• țesut osos;
• păr;
• dinți;
Teratoame sacrococcigiene
• Se dezvoltă pe partea anterioară a
osului coccis și se pot situa în linia
mediană în regiunea sacroccigieană
sau ușor lateralizat în țesuturile
gluteale, in micul bazin sau in
cavitatea abdominala
(retroperitoneal);
• Pot fi: intrapelvice (presacrale) sau
extrapelvice (mai frecvent); acestea
din urmă pot crește la dimensiuni
voluminoase – câteodată pot sta în
calea nașterii pe cale vaginală;
Teratoame sacrococcigiene
• Orificiul anal antepoziționat;
• Teratoamele mai mici intrapelvice – presacrate – cresc în direcția
retroperitoneului cauzând simptome compresive (constipație sau
dysurie;
• Au potențial de malignizare mai ales în cazul copiilor mai mari;
Teratoame sacrococcigiene
• Majoritatea cazurilor se
diagnostichează chiar după naștere;
• Indiciu clinic: asimetria regiunii
gluteale;
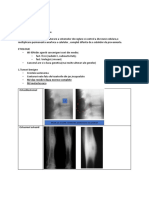
• RTG: se pot observa depunerile de
calciu intratumorale și/sau destrucția
coccisului (prognostic rău);
Teratoame sacrococcigiene
• Diagnostice diferențiale:
• mielomeningocel;
• dubluri rectale;
• tumori neurogene;
• limfoame;
• hemangioame;
• Tratament: rezecție chirurgicală cât mai precocee;
• în cazul tumorilor maligne se recomanda chimioterapie adjuvantă;
Teratoame sacrococcigiene
• Prognostic: bun în cazul teratoamelor benigne; rău în cazul celor
maligne – ȘI cu tratament combinat (chirurgie + chimioterapie);
Nefroblastomul – tumoara
Willms
Nefroblastomul – tumoara Willms
• A doua cea mai frecventă tumoară malignă
abdominală la copii;
• Provine din celulele stem multipotențiale din
țesutul renal la embrioni;
• O tumoară cu creștere accelerată – în
majoritatea cazurilor când se descoperă,
greutatea tumorilor variază între 100-5000 g
(!);
Nefroblastomul – tumoara Willms
• Este delimitată de la țesuturile învecinate de către o lamă fină de
țesut fibros (pseudocapsulă);
• Aproape întotdeauna se pot observa arii de necroză intratumorale;
• Aspectul microscopic este foarte variată: pot exista concomitent
componente epiteliale, blastomatoase și sarcomatoase;
• bazat pe aspectul histologic putem diferenția tipuri favorabile și nefavoraile
(în cazul în care există aplazie prognosticul scade);
Nefroblastomul – tumoara Willms
• Cel mai frecvent la copii între 2-3 ani;
• În 2/3-din cazuri pacienții nu prezintă simptome;
• Tumoarea este deseori descoperită de părinți ex.
când se face baie;
• Tumoara nu depășește linia mediană;
Nefroblastomul – tumoara Willms
• Simptomele:
• dureri abdominale: hemoragii intratumorale, tensiunea capsulei renale,
compresiuni exterioare;
• febră: necroză, hemoragii intratumorale;
• hematurie: afectare v. renală sau pielonală;
• creștere de tensiune arterială: ischemia rinichiului afectat;
• anemie, scădere ponderală, inapetență, apatie: extinderea procesului tumoral
malign;
• deseori în momentul diagnosticării: se observă și metastaze: plămâni, oase,
hepatice, cav. pelviană, nodul limfatici, etc.;
Nefroblastomul – tumoara Willms
• Cea mai importantă • Tratament: rezecție
metodă de diagnostic este chirurgicală + radio-/
urografie intravenoasă chimioterapie;
augmentată de
echografie, angiografie,
CT;
S-ar putea să vă placă și
- Referat Chist OvarianDocument4 paginiReferat Chist OvarianHoroba Florin100% (1)
- Cap.7. Teratom Sacrococcigian. Anomalii TegumentareDocument6 paginiCap.7. Teratom Sacrococcigian. Anomalii TegumentareSimona HosuÎncă nu există evaluări
- Curs 8 Tumorile OvarieneDocument83 paginiCurs 8 Tumorile OvarieneDr Diana Enachescu100% (4)
- Tumorile Solide Ale CopiluluiDocument200 paginiTumorile Solide Ale CopiluluiPopa MihaiÎncă nu există evaluări
- Curs 12 Tumorile OsoaseDocument174 paginiCurs 12 Tumorile OsoaseCorina HrişcencoÎncă nu există evaluări
- Semiologie Chirurgicala Subiecte Sem IIDocument19 paginiSemiologie Chirurgicala Subiecte Sem IIburbeaa100% (1)
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- 22.tumora WilmsDocument7 pagini22.tumora WilmsGeorgiana IorgaÎncă nu există evaluări
- Cap 7 Teratom Sacrococcigian Anomalii TegumentareDocument6 paginiCap 7 Teratom Sacrococcigian Anomalii TegumentareCarciuc DragosÎncă nu există evaluări
- 13 RetroperitoneuDocument90 pagini13 RetroperitoneuOana Pop100% (1)
- Curs 8 Tumori Cutanate BenigneDocument25 paginiCurs 8 Tumori Cutanate BenigneMIHAELA NAIANA PÎRVUÎncă nu există evaluări
- Neoplazia 1Document25 paginiNeoplazia 1Leonard D100% (1)
- Tumorile PenieneDocument15 paginiTumorile PenienemmmÎncă nu există evaluări
- Patologia Chirurgicală A SânuluiDocument131 paginiPatologia Chirurgicală A SânuluiLil L100% (1)
- Curs Patologie DigestivaDocument81 paginiCurs Patologie DigestivaAndreea KatyÎncă nu există evaluări
- Curs 9 - Tumori Ale Tesuturilor Epiteliale, Melanocitare, DisembrioplaziceDocument216 paginiCurs 9 - Tumori Ale Tesuturilor Epiteliale, Melanocitare, DisembrioplaziceElenaMacariÎncă nu există evaluări
- 2tumorile TesticulareDocument41 pagini2tumorile Testiculareayannapui100% (1)
- Tumori RetroperitonealeDocument9 paginiTumori RetroperitonealeSimona HosuÎncă nu există evaluări
- LP 7 - Patologia Aparatului Genital Masculin Si A Sistemului LimfoidDocument42 paginiLP 7 - Patologia Aparatului Genital Masculin Si A Sistemului LimfoidMihnea Stroescu100% (1)
- Tumorile OvarieneDocument82 paginiTumorile OvarieneClim TudorÎncă nu există evaluări
- Renal, Ap. Genital Masculin Si FemininDocument65 paginiRenal, Ap. Genital Masculin Si FemininViorica StoianÎncă nu există evaluări
- Cancerul OvarianDocument13 paginiCancerul Ovarianazahamara6142Încă nu există evaluări
- Cavitate Uterin-ÂDocument39 paginiCavitate Uterin-ÂCălin Câmpianu100% (1)
- Teratoamele SacrococigieneDocument12 paginiTeratoamele SacrococigieneADINA_1221Încă nu există evaluări
- Tumorile Abdomino-PelvineDocument16 paginiTumorile Abdomino-PelvineStana-Zamfir Stefania LacramioaraÎncă nu există evaluări
- Tumori BenigneDocument8 paginiTumori BenigneAliwi Omar100% (1)
- Tumori BenigneDocument36 paginiTumori BenigneAnda Madalina ZahariaÎncă nu există evaluări
- Chir SanDocument13 paginiChir SanAntonioÎncă nu există evaluări
- Tumorile VasculareDocument21 paginiTumorile VasculareFeliciaCroitoruÎncă nu există evaluări
- Curs Patologia GL Mamare Si A Aparatului Genital FemininDocument148 paginiCurs Patologia GL Mamare Si A Aparatului Genital FemininAlexandra Tuvene100% (1)
- 19 - Fibromatoza Si Malformatiile UterineDocument8 pagini19 - Fibromatoza Si Malformatiile UterineClaudia PenaruÎncă nu există evaluări
- Semio Chirurgicala 1Document8 paginiSemio Chirurgicala 1mutasem_87Încă nu există evaluări
- Aparatul Genital FemininDocument38 paginiAparatul Genital FemininMed_X_Stud_33Încă nu există evaluări
- Tumori BenigneDocument18 paginiTumori BenigneCristina VÎncă nu există evaluări
- Cursul 9 - Morfopatologia Tumorilor Epiteliale Benigne Și MaligneDocument9 paginiCursul 9 - Morfopatologia Tumorilor Epiteliale Benigne Și MaligneNarcisa LazărÎncă nu există evaluări
- Tumorile TesticulareDocument10 paginiTumorile TesticulareRuxandra BatailaÎncă nu există evaluări
- Patologia Chirurgicală A Glandei Mamare: 1. Anomalii Şi Vicii de Conformaţie Ale Glandei MamareDocument17 paginiPatologia Chirurgicală A Glandei Mamare: 1. Anomalii Şi Vicii de Conformaţie Ale Glandei MamareGrupa 44 - Razvan RoscaÎncă nu există evaluări
- C 11 - Intestin Subtire Si MezenterDocument66 paginiC 11 - Intestin Subtire Si MezenterrdinuÎncă nu există evaluări
- Patologia Tiroidiana Si NervoasaDocument84 paginiPatologia Tiroidiana Si NervoasaChoi DongYiÎncă nu există evaluări
- Tumori Maligne 2Document95 paginiTumori Maligne 2Puiu Andreea MariaÎncă nu există evaluări
- LP10 Patologia Ap Genital FemininDocument58 paginiLP10 Patologia Ap Genital FemininAnca KynkÎncă nu există evaluări
- Subiecte Rezolvate OrtopedieDocument21 paginiSubiecte Rezolvate OrtopedieCarp TheodorÎncă nu există evaluări
- ! Genital FemininDocument148 pagini! Genital FemininMaria PatituÎncă nu există evaluări
- Chisturi Si Tumori Benigne Ale Partilor Moi Orale Si Cervico-FacialeDocument43 paginiChisturi Si Tumori Benigne Ale Partilor Moi Orale Si Cervico-Facialeandramanea26541100% (2)
- 15 San BenignDocument39 pagini15 San BenignAlexandra BataniÎncă nu există evaluări
- Wilms. TN. Varicocel - Anomalii de Ap GenitalDocument8 paginiWilms. TN. Varicocel - Anomalii de Ap GenitalAndreea ŞtefănescuÎncă nu există evaluări
- Endometrioza, Adenomioza Și Leziuni Precanceroase Ale ColuluiDocument9 paginiEndometrioza, Adenomioza Și Leziuni Precanceroase Ale ColuluiSelina IsaÎncă nu există evaluări
- S 70 Gineco Si PelvisDocument4 paginiS 70 Gineco Si PelvisamatyÎncă nu există evaluări
- Ecg in 10 Zile David FerryDocument38 paginiEcg in 10 Zile David FerryRares MunteanuÎncă nu există evaluări
- Tumori OsoaseDocument17 paginiTumori OsoaseAsk ObcÎncă nu există evaluări
- 2 - DistrofiiDocument147 pagini2 - Distrofiimina minaÎncă nu există evaluări
- Fibroma Toza Uter in ADocument7 paginiFibroma Toza Uter in AHaz AdianaÎncă nu există evaluări
- Curs6 - Reabilitare Orala - MD - 6Document55 paginiCurs6 - Reabilitare Orala - MD - 6Aslim KuhnawardÎncă nu există evaluări
- Tumorile Sistemului ApudDocument13 paginiTumorile Sistemului ApudCristina GvÎncă nu există evaluări
- 4.patologia Aparatului Genital FemininDocument43 pagini4.patologia Aparatului Genital FemininElisa SirghiÎncă nu există evaluări
- 24.tumori PleuraleDocument28 pagini24.tumori PleuraleBasandica BogdanÎncă nu există evaluări
- 7.tumori OsoaseDocument19 pagini7.tumori OsoaseMeditații UMFÎncă nu există evaluări
- 75-80 FinalDocument5 pagini75-80 FinalTudorBodrugÎncă nu există evaluări
- Prevenirea cancerului. 10 reguli obligatorii pentru sănătate și viață lungăDe la EverandPrevenirea cancerului. 10 reguli obligatorii pentru sănătate și viață lungăÎncă nu există evaluări