Documente Academic
Documente Profesional
Documente Cultură
Curs 3 MI Cardio (Aritmii, Valvulopatii, Endocardite, Pericardita)
Încărcat de
andreeasperiatu0 evaluări0% au considerat acest document util (0 voturi)
46 vizualizări39 paginiCurs 3 MI Cardio (Aritmii, Valvulopatii, Endocardite, Pericardita)
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPT, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentCurs 3 MI Cardio (Aritmii, Valvulopatii, Endocardite, Pericardita)
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
46 vizualizări39 paginiCurs 3 MI Cardio (Aritmii, Valvulopatii, Endocardite, Pericardita)
Încărcat de
andreeasperiatuCurs 3 MI Cardio (Aritmii, Valvulopatii, Endocardite, Pericardita)
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 39
1
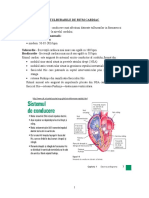
ARITMII I TULBURRI DE CONDUCERE
Ritm sinusal (RS) normal = 60-100 bpm; frecvene cardiace
< (bradicardie): tineri, atlei, n timpul somnului, iar frecvene
> (tahicardie sinusal): efort fizic, stri de boal sau stri
emoionale;
Tulburrile de ritm pot fi cauzate de anomalii ale generrii
impulsurilor i/sau de afectarea conducerii acestora;
Bradiaritmiile sunt consecina scderii funciei intrinseci de
pacemaker, sau apariiei unor blocuri de conducere, mai ales la
nivelul NAV sau al sistemului Hiss-Purkinje;
Majoritatea tahiaritmiilor sunt cauzate de reintrare, unele sunt
consecina creterii automatismului normal sau prezenei unor
focare de automatism anormal;
*Reintrarea = propagarea circular a unui impuls prin dou ci
interconectate avnd caracteristici de conducere i perioade
refractare diferite.
2
Exist 3 condiii care favorizeaz reintrarea:
Diminuarea refractaritii tisulare (ex. prin stimulare simpatic);
Prelungirea cii de conducere (hipertrofie sau prezena unor ci
de conducere anormale);
Scderea vitezei de conducere a impulsurilor (ischemie).
Semne i simptome:
pot fi asimptomatice sau pot produce palpitaii (senzaii de oprire
a inimii/percepia unor contracii cardiace puternice);
manifestri asociate cu tulburri hemodinamice (dispnee,
disconfort toracic, presincop, sincop) sau stop cardiac;
prin palparea pulsurilor i prin auscultaie cardiac se poate
determina frecvena ventricular i regularitatea sau
neregularitatea ritmului cardiac;
examinarea undelor de puls venos jugular ajut la diagnosticarea
BAV i tahiaritmiilor atriale.
3
Diagnostic
Anamneza i examenul fizic ajut la identificarea aritmiilor i
sugereaz etiologii posibile;
ECG cu 12 derivaii sau traseu de ritm (preferabil cnd
simptomatologia este prezent pentru a stabili raportul dintre
simptomatologie i ritm):
- se msoar intervalele i se identific neregularitile subtile;
- frecvena activrii atriale, frecvena i regularitatea activrii
ventriculare i relaia ntre acestea;
- impulsurile activatoare neregulate sunt clasificate n
neregulariti regulate sau neregulariti neregulate (cnd nu
poate fi identificat niciun tipar);
- prezena complexelor QRS nguste (<0,12 sec) indic originea
supraventricular a aritmiilor, iar complexele QRS largi (0,12
sec) indic origine ventricular a impulsurilor sau un ritm
supraventricular asociat cu tulburri de conducere
intraventricular.
4
Tratament (I)
Aritmiile asimptomatice, fr riscuri asociate severe, nu necesit
tratament;
Aritmiile simptomatice pot necesita tratament, QoL;
Aritmiile potenial fatale impun administrarea terapiei adecvate;
Medicamente antiaritmice: 4 clase + Digoxina i Adenozina:
Clasa I = blocantele canalelor de Na: viteza de conducere prin
esuturile cu canale rapide (miocardul atrial i ventricular de
lucru); 3 subgrupe n funcie de efectul cinetic la nivelul
canalelor de Na: IB-cinetic rapid, IC-cinetic lent, IA-cinetic
intermediar;
Clasa II = -blocante: automatismul, reduc viteza de conducere
i prelungesc perioadele refractare la nivelul esuturilor cu canale
lente (NSA i NAV);
5
Tratament (II)
Clasa III = blocante ale canalelor de K: prelungesc durata
potenialului de aciune i refractaritatea att n esuturile cu
canale lente ct i n cele cu canale rapide; determin
capacitii de transmitere a impulsurilor cu frecven nalt la
nivelul tuturor esuturilor cardiace, fr a afecta semnificativ
viteza de conducere;
Clasa IV = blocante nondihidropiridinice ale canalelor de Ca:
atenueaz potenialele de aciune dependente de ionii de Ca,
formate n esuturile cu canale lente; automatismul, viteza
de conducere i prelungesc refractaritatea;
Digoxina: prelungete conducerea atrio-ventricular i
perioada refractar a NAV;
Adenozina: ncetinete sau blocheaz conducerea nodal.
6
Tratament (III)
Dispozitive i proceduri:
Cardioversia-defibrilarea cu curent continuu (CC): aplicarea
transtoracic a unui oc cu CC suficient de puternic ce
depolarizeaz ntregul miocard, astfel nct inima devine
temporar refractar la depolarizri repetate, iar ulterior
pacemaker-ul intrinsec cel mai rapid (de obicei NSA) preia
controlul ritmului cardiac;
Stimulatoarele (pacemakere): detecteaz evenimentele electrice
i rspund la nevoie prin aplicarea de stimuli electrici la
nivelul cordului, derivaiile stimulatorului fiind plasate prin
toracotomie sau transvenos;
Cardiovertorul-defibrilatorul implantabil (ICD): realizeaz
cardioversie sau defibrilaie cardiac atunci cnd detecteaz
TV sau FV, se implanteaz subcutanat sau sub muchiul
pectoral, iar electrozii se introduc transvenos/ uneori prin
toracotomie;
7
Tratament (IV)
Ablaia cu radiofrecven (RF): dac o aritmie depinde de o
cale specific sau de un focar anume de stimulare, regiunile
implicate pot fi distruse folosind energie electric cu voltaj
sczut i frecven nalt aplicat prin intermediul unui
electrod introdus local prin cateterizare; aceast energie
produce nclzirea i necroza esutului miocardic pe o
suprafa <1cm i pn la 1cm n profunzime;
Intervenia chirurgical: extirparea unui focar de tahiaritmie;
mai puin necesar datorit noilor tehnici de ablaie cu RF;
indicat cnd aritmia este refractar la ablaia cu RF, sau cnd
exist o alt indicaie pentru tratamentul chirurgical (FiA care
necesit nlocuire sau reparare valvular; TV care necesit
revascularizare sau rezecie a unui anevrism ventricular stng).
8
Disfuncia nodului sinusal
Include bradicardie sinusal nefiziologic, bradicardie care
alterneaz cu tahiaritmii atriale, oprirea nodului sinusal i
blocul sinoatrial;
Afecteaz n principal vrstnicii, mai ales cei cu alte boli
cardiace sau diabet; cauze frecvente: fibroza idiopatic a NSA,
medicamente, boli ischemice, inflamatorii/infiltrative;
Oprirea sinusal = ntreruperea temporar a activitii nodului
sinusal; ECG: dispariia undelor P cteva secunde sau minute,
cu pauz ce conduce la ritm de scpare prin intrarea n aciune
a unui pacemaker inferior (atrial sau joncional), cu meninerea
frecvenei i funcionalitii cardiace;
Blocul sinoatrial = depolarizarea normal a NSA, dar este
afectat conducerea impulsurilor ctre esutul atrial:
BSA grd 1: transmiterea impulsurilor se realizeaz mai lent, iar
aspectul ECG este normal;
BSA grd 2 tip I (Wenckebach): conducerea impulsurilor se
realizeaz cu vitez progresiv < i la un moment dat nceteaz;
9
ECG: treptat a intervalului PP i la un moment dat absena
unei unde P, urmat de o pauz cu durata < dect suma a dou
intervale PP;
BSA grd 2 tip II: conducerea impulsurilor este blocat la un
moment dat brusc, fr a ncetini n prealabil, iar consecina este
apariia unei pauze care reprezint un multiplu al intervalului PP
(de obicei dublul acestui interval);
BSA grd 3: conducerea este complet blocat, undele P sunt
absente, ceea ce confer aspectul de oprire sinusal.
Muli pacieni sunt asimptomatici; puls lent i neregulat -
sugestiv pentru diagnostic; unii pacieni prezint FiA, astfel
nct disfuncia sinusal subiacent se manifest numai dup
conversia la RS;
Diagnostic: ECG, Holter ECG;
Tratament: montarea unui stimulator fiziologic atrial sau atrial
i ventricular medicamente antiaritmice (AA) pentru
prevenirea tahiaritmiilor paroxistice ce apar dup montarea
stimulatorului.
10
Ritmuri ectopice supraventriculare
* Multe sunt asimptomatice i nu necesit tratament
Extrasistolele atriale = contracii atriale premature; pot aprea
la persoane fr afeciuni cardiace, cu sau fr aciunea unor
factori precipitani (cafea, ceai, alcool, pseudoefedrin), sau pot
fi o manifestare a unei boli cardio-pulmonare; ocazional
cauzeaz palpitaii; diagnosticul se stabilete prin ECG.
Btile atriale de scpare = impulsuri atriale generate dup
pauze sinusale lungi, sau n caz de oprire sinusal.
Pacemakerul atrial migrant (ritmul atrial multifocal) = ritm
neregulat cauzat de descrcarea aleatorie a multiple focare
atriale ectopice; frecvena cardiac 100bpm; la pacienii cu
afeciuni pulmonare asociate cu hipoxie, acidoz; ECG:
morfologia undelor P variaz de la o btaie la alta i pot fi
identificate cel puin 3 aspecte distincte ale undelor P.
Tahicardia atrial multifocal: are aceleai caracteristici cu
ritmul atrial multifocal, cu excepia frecvenei cardiace, care
este > 100bpm.
11
Tahicardia atrial = ritm regulat cauzat de activarea rapid i
consecvent a atriilor pornind de la un focar atrial unic de
automatism;
frecvena cardiac este cuprins de obicei ntre 150-200bpm;
mecanismele care stau la baza acestui ritm sunt automatismul
atrial crescut i reintrarea atrial;
este cea mai rar form de tahicardie supraventricular (5%);
apare la pacienii cu o afeciune cardiac structural, alte cauze
fiind iritaia atrial (pericardit), medicamente (digoxina), alcool,
inhalare de gaze toxice;
diagnosticul se stabilete prin ECG;
tratament: eliminarea cauzelor i reducerea frecvenei ventriculare
prin administrarea unui -blocant sau a unui blocant al canalelor
de Ca, cardioversie cu CC, ablaie cu RF a focarului ectopic.
12
Blocul atrioventricular
= ntreruperea parial sau complet a transmiterii impulsurilor de la
atrii la ventriculi; diagnosticul se stabilete prin ECG;
cauze frecvente: fibroza i scleroza idiopatic a sistemului de
conducere (50%), boala cardiac ischemic (40%), medicamente,
valvulopatii;
BAV grd 1: toate undele P normale sunt urmate de complexe QRS,
dar intervalul PR este mai lung dect n mod normal (>0,2 sec);
poate fi fiziologic la pacienii tineri cu tonus vagal , atleii bine
antrenai; este ntotdeauna asimptomatic i nu necesit tratament;
BAV grd 2 Mobitz I: intervalul PR crete progresiv la fiecare
btaie pn cnd un impuls atrial nu mai este condus ctre
ventriculi, iar complexul QRS corespunztor nu se formeaz;
poate fi fiziologic la pacienii tineri i mai atletici; tratamentul
const n montarea unui stimulator i este necesar dect dac
blocul produce bradicardie simptomatic, iar cauzele tranzitorii
sau reversibile au fost excluse;
13
BAV grd 2 tip Mobitz II: intervalul PR rmne constant,
impulsurile atriale sunt blocate intermitent la nivelul NAV, iar
complexele QRS corespunztoare sunt absente, de obicei
conform unui ciclu repetitiv de 3 impulsuri conduse i unul
blocat (bloc 3:1) sau 4 impulsuri conduse i unul blocat (bloc
4:1); este o form de bloc ntotdeauna patologic, pacienii pot fi
asimptomatici sau prezint ameeal, presincop/sincop, exist
riscul apariiei BAV complet, simptomatic; necesit montarea
unui stimulator;
BAV nalt de grd 2: fiecare al doilea impuls atrial este blocat;
BAV grd 3: blocul cardiac este complet, ntre atrii i ventriculi
nu exist comunicare electric, iar ntre undele P i complexele
QRS nu exist niciun raport (disociaie AV); funcia cardiac
este meninut prin aciunea unui ritm de scpare joncional sau
a unui pacemaker ventricular, iar riscul de sincop asociat cu
asistola i moarte subit este mai mare dac ritmul de scpare
are origine inferioar; majoritatea pacienilor necesit montarea
unui stimulator;
14
Fibrilaia atrial
= ritm atrial neregulat rapid; atriile nu se contract, iar sistemul de
conducere AV este bombardat de numeroi stimuli electrici, fapt ce
determin transmiterea neregulat a impulsurilor i apariia unei
frecvene ventriculare neregulate;
Cauze frecvente: HTA, CMP, valvulopatii mitrale i tricuspidiene,
hipertiroidismul, consumul excesiv de alcool;
Deseori asimptomatic, pacienii pot prezenta palpitaii, disconfort
toracic vag sau semne de IC, semne i simptome de AVC acut
/leziuni ale altor organe produse secundar unor embolii sistemice,
puls complet neregulat;
Diagnosticul se stabilete prin ECG: absena undelor P, unde f de
fibrilaie prezente ntre complexele QRS (neregulate ca frecven i
morfologie), ondulaiile liniei bazale, frecvena >300/min,
variabilitate a intervalului RR;
15
Ecografia cardiac: identificarea unor eventuale anomalii cardiace
structurale/ a factorilor care cresc suplimentar riscul de AVC;
trombii atriali se formeaz de obicei n auricule i sunt mai bine
detectai prin ecografie transesofagian;
Tratament:
controlul frecvenei ventriculare (<80bpm n repaus): blocante ale
NAV (AA cls II, IV), ablaie cu RF a NAV pentru a produce un
bloc cardiac complet cu montarea ulterioar a unui stimulator;
controlul ritmului cardiac: AA cls II, IA, IC, III, cardioversie
sincron (iniial 100 jouli, apoi 200 i 360 jouli dac este necesar);
prevenirea trombembolismului: n momentul cardioversiei i
ulterior pe termen lung la majoritatea pacienilor; warfarina,
aspirina, iar n caz de CI absolute- auriculul stng poate fi ligaturat
chirurgical sau nchis folosind un dispozitiv introdus prin
cateterizare.
16
Flutterul atrial
= ritm atrial regulat rapid cauzat de activitatea unui circuit de
reintrare atrial, localizat de obicei la nivelul AD; atriile se
depolarizeaz cu o frecven de 250-350/min, NAV nu poate
transmite impulsurile cu aceast frecven, doar jumtate
dintre ele ajungnd la nivelul ventriculilor (bloc 2:1), astfel
nct frecvena ventricular este aproximativ 150bpm;
Simptomele depind de frecvena ventricular i de natura bolii
cardiace de baz: <120bpm i regulat probabilitatea de
apariie a simptomelor este minim, frecvene mai nalte i
conducere AV variabil palpitaii, debitului cardiac
(disconfort toracic, dispnee, slbiciune, sincop);
Diagnosticul se stabilete prin ECG: activitate atrial continu
i regulat, cu aspect de ferstru (cel mai evident n DII, DIII
i aVF); masajul sinusului carotidian accentueaz BAV i
expune mai bine undele de flutter.
17
Tratament:
controlul frecvenei ventriculare: conversie electric folosind
cardioversie sincron sau stimulare cu frecven nalt;
controlul ritmului cardiac: AA cls II, IV; la pacienii selectai
se poate folosi un sistem de stimulare cu rol antitahicardic (ca
alternativ la tratamentul cronic cu AA), sau proceduri ablative
prin care circuitul de reintrare atrial care st la baza flutterului
este ntrerupt;
prevenirea trombembolismului: flutterul atrial cronic sau
recurent necesit tratament pe termen lung cu warfarin
(urmrindu-se meninerea unui INR ntre 2 i 3) sau aspirin.
18
Tahicardii supraventriculare prin reintrare:
Sindromul Wolf-Parkinson-White
= cea mai frecvent form de TSV, cu etiologie de obicei idiopatic,
dar apare cu frecven mai mare la pacienii cu CMH sau de alt
tip, transpoziie de mari vase;
Conducerea anterograd se realizeaz att pe calea accesorie ct
i prin sistemul de conducere normal; calea accesorie fiind mai
rapid, depolarizeaz o parte din miocardul ventricular mai
devreme, astfel nct pe ECG intervalul PR apare mai scurt i
complexul QRS debuteaz printr-o und precoce cu amplitudine
redus (unda delta); unda delta prelungete durata complexului
QRS la >0,10sec, ns aspectul ECG general (cu excepia undei
delta), este de obicei normal;
Tahicardiile din sdr. WPW pot debuta sau se pot transforma n
FiA, situaie ce reprezint o urgen medical, deoarece pot
determina apariia fibrilaiei vetriculare (FV).
19
Majoritatea pacienilor sunt diagnosticai la vrst tnr sau
medie, prezint episoade de palpitaii regulate, cu debut i oprire
brusc asociate adeseori cu dispnee, disconfort toracic, ameeal,
cu durata ntre cteva secunde sau ore (rareori>12 ore); ex. fizic
srac: frecvena cardiac ntre 160-240bpm;
Diagnosticul se stabilete prin ECG: tahicardie cu ritm regulat,
morfologia undelor P variaz, prezena undei delta, complexele
QRS sunt nguste (dac nu coexist bloc de ramur/ 2 ci
accesorii);
Tratament: multe episoade se opresc spontan;
manevre de stimulare vagal: manevraValsalva, masaj unilateral
al sinusului carotidian, ingestia de ap foarte rece;
complexe QRS nguste: medicamente care blocheaz NAV
(Adenozina), blocarea conducerii prin NAV pentru o btaie,
ntrerupe ciclul de reintrare;
complexe QRS largi: AA cls IA/III, cardioversia sincron, ablaie
cu RF folosind un cateter introdus transvenos.
20
Blocurile de ramur i blocurile fasciculare
Blocurile de ramur = ntreruperea parial sau complet a
conducerii impulsurilor de la nivelul unei ramuri a fasciculului
His;
Blocurile fasciculare = ntreruperea conducerii impulsurilor la
nivelul unui fascicul al ramurii stngi (anterior sau posterior);
Pot fi cauzate de multe boli cardiace, inclusiv degenerare
intrinsec, fr o alt afeciune cardiac asociat;
BRD: poate aprea la persoane aparent normale, uneori n caz
de IM anterior (leziune extins), tranzitoriu poate aprea dup
embolism pulmonar;
BRS: este asociat cu o afeciune cardiac structural, face
imposibil diagnosticarea ECG a IM;
HBSA: prelungirea uoar a intervalului QRS (<120msec) i
devierea n plan frontal a axei QRS (devierea axei la stnga);
21
HBSP: deviere n plan frontal a axei QRS >120;
hemiblocurile pot coexista cu alte tulburri de conducere: bloc
bifascicular (BRD+HBSA/P), bloc trifascicular (BRD+HBS
alternant A/P sau BRD alternant cu BRS);
prezena blocului bi/trifascicular dup infarct indic existena
unor leziuni miocardice excesive;
blocurile bifasciculare nu necesit tratament dect dac se
asociaz cu bloc intermitent de grd 2 sau 3;
blocul trifascicular impune stimulare imediat, iar ulterior
montarea unui stimulator permanent;
Tulburri nespecifice de conducere intraventricular: complexul
QRS este prelungit (>120msec), dar aspectul QRS nu este tipic
pentru BRS sau BRD, ntrzierea conducerii realizndu-se distal
de fibrele Purkinje; nu este necesar niciun tratament specific.
22
Extrasistolele ventriculare
= contracii ventriculare premature, impulsuri ventriculare unice
produse prin reintrare ventricular sau generate de un focar
ventricular ectopic de automatism;
Pot aprea la ntmplare sau la intervale previzibile: la fiecare a 2-
a (bigeminism) sau a 3-a (trigeminism) btaie;
Frecvente la persoanele sntoase i la pacienii cu boli cardiace;
factori stimulani: anxietate, stres, consum de alcool, cafein;
Percepute ca oprire temporar a cordului, ESV n sine nu este
resimit, ci mai degrab este perceput pauza compensatorie care
i urmeaz; bigeminism- simptome uoare de tulburri
hemodinamice (frecvena sinusal este practic redus la jumtate);
Diagnosticul se stabilete prin ECG: complex QRS larg
neprecedat de und P i urmat n mod tipic de o pauz
compensatorie complet;
Tratament: evitarea factorilor declanatori evideni/ -blocante
dac simptomele sunt greu de suportat; PTCA/ bypass coronarian.
23
Tahicardia ventricular
= prezena a 3 bti ventriculare cu frecven 120bpm;
Majoritatea pacienilor au o boal cardiac sever (antecedente de
IM/CMP), la apariia TV contribuind tulburrile electrolitice (hK i
hMg), acidoza, hipoxemia, RA ale medicamentelor;
Poate fi monomorf/polimorf, susinut/nesusinut;
Degenereaz adeseori n fibrilaie ventricular, cu apariia stopului
cardiac;
Poate fi asimptomatic (TV cu durat scurt/frecven sczut); TV
susinut este aproape ntotdeauna simptomatic (palpitaii,
manifestri de insuficien hemodinamic sau MSC);
Diagnosticul se stabilete prin ECG: activitatea disociat a undelor
P, prezena btilor de fuziune/de captur, devierea axei QRS n
plan frontal ntre -90 i -180;
24
Orice tahicardie cu complexe QRS largi (QRS0,12sec) ar trebui
considerat TV pn la proba contrarie; ! dg cu TSV condus cu
bloc de ramur/pe o cale accesorie, deoarece medicamentele
indicate n cazul TSV (AA cls IV) administrate n cazul TV pot
conduce la colaps hemodinamic i deces;
Tratament: depinde de simptomatologie i de durata TV;
hTA: cardioversie sincron cu CC, folosind energii 100 jouli;
TV susinut stabil: AA cls IB, IA/ cardioversie;
TV nesusinut: nu necesit tratament imediat (AA cls IB, IA)
dect dac episoadele sunt suficient de frecvente sau de lungi
pentru a produce simptome;
pe termen lung obiectivul principal este prevenirea morii subite:
montarea unui cardiovertor-defibrilator implantabil (ICD) n
absena unei cauze tranzitorii sau reversibile;
ICD+ episoade frecvente de TV: AA cls IA, IB, IC, II, III sau
ablaia cu RF ori chirurgical a substratului anatomic aritmogen.
25
Fibrilaia ventricular
= ritmul la prezentare pentru ~70% din pacienii cu stop cardiac,
reprezentnd evenimentul terminal n multe boli;
cauzat de prezena a multiple circuite electrice de reintrare;
ECG: ondulaii foarte rapide cu frecven neregulat i aspect
variabil;
Majoritatea pacienilor cu FV au o boal cardiac (CMP
ischemic, CMH/D), riscul de FV n orice boal fiind crescut de
tulburrile electrolitice, acidoz, hipoxemie sau ischemie;
Tratament: resuscitare cardio-pulmonar, inclusiv defibrilare
(rata de succes pentru defibrilarea imediat - n primele 3 min-
este de ~95% cu condiia s nu existe o IC preexistent - rata de
succes ~30%);
pacienii cu FV fr cauz reversibil/tranzitorie au risc crescut
de recuren a FV i de MSC: montare ICDAA pentru
reducerea frecvenei episoadelor ulterioare de TV i FV.
26
VALVULOPATII
Orice valv cardiac poate fi afectat de stenoz sau insuficien,
ce conduc la modificri hemodinamice nainte de apariia
simptomelor;
Tratamentul depinde de severitatea bolii:
valvuloplastie prin cateterism: comisurotomie cu balon,
valvotomie;
intervenie chirurgical: comisurotomie chirurgical, reparare sau
nlocuire valvular;
proteze valvulare biologice: origine porcin, folosite la pacienii
>65ani i la pacienii mai tineri cu speran de via <10ani, nu
necesit anticoagulare;
proteze valvulare mecanice: construite din metal, folosite la
pacienii <65ani i la pacienii mai n vrst cu speran lung de
via, necesit tratament anticoagulant indefinit (meninerea INR
ntre 2,5-3,5 pentru prevenia trombembolismului) i
administrare de antibiotice nainte de anumite proceduri
medicale/stomatologice (pentru prevenia endocarditei).
27
Insuficiena Aortic
= nchiderea incomplet a VAo, cu apariia unui flux retrograd din
Ao n VS n timpul diastolei;
Cauze: degenerare valvular idiopatic, febr reumatic,
endocardit, degenerare mixomatoas, bicuspidie Ao
congenital, aortit sifilitic, boli de esut
conjunctiv/reumatologice;
Simptome: dispnee de efort, ortopnee, DPN, palpitaii, dureri
toracice;
Semne: presiunii pulsului, prezena unui suflu holodiastolic;
Diagnostic: examen fizic, ecografie cardiac Doppler; ECG
(tulburri de repolarizare HVS), radiografie toracic
(cardiomegalie);
Tratament: nlocuirea VAo i uneori administrarea de
medicamente vasodilatatoare; angiografie coronarian nainte
de intervenia chirurgical.
28
Stenoza Aortic
= ngustarea VAo, cu obstrucia fluxului sanguin care trece din VS
n Ao n timpul sistolei;
Cauze: bicuspidie valvular congenital, scleroz i calcificare
degenerativ idiopatic, febr reumatic;
SAo progresiv netratat conduce n final la triada clasic:
sincop, angin i dispnee de efort; n final ajungndu-se la IC i
aritmii;
Semne: puls carotidian cu amplitudine mic i cretere lent,
prezena unui suflu sistolic de ejecie cu caracter crescendo-
decrescendo;
Diagnostic: examen fizic i ecografie cardiac Doppler, ECG
(HVS), radiografie toracic (calcificri ale foielor valvulare
aortice, semne de IC);
Tratament: SAo asimptomatic nu necesit n general niciun
tratament, SAo progresiv/simptomatic necesit protezare
valvular.
29
Insuficiena Mitral
= nchiderea incomplet a VMt, ce determin apariia n timpul
sistolei a unui flux sanguin ntre VS i AS;
Cauze: prolapsul de VMt (deplasarea foielor valvulare mitrale n
AS n timpul sistolei), disfuncia ischemic a muchilor papilari,
febra reumatic, dilataia inelului Mt secundar disfunciei
sistolice i dilataiei VS;
Complicaii: IC progresiv, aritmii, endocardit;
Simptome i semne: palpitaii, dispnee, suflu holosistolic apical;
Diagnostic: examen fizic i ecografie cardiac Doppler, ECG
(dilataie AS, HVS), radiografie toracic (dilataie de AS i VS);
Tratament: IMt uoar asimptomatic necesit doar monitorizare,
IMt progresiv/simptomatic impune repararea/nlocuirea VMt;
Prognosticul depinde de funcia VS i de severitatea i durata
IMt.
30
Stenoza Mitral
= ngustarea orificiului mitral, care mpiedic trecerea sngelui din
AS n VS;
Cauze: febra reumatic (cea mai frecvent), IMt congenital,
endocardita bacterian, LES, PR;
Complicaii: HTP, FiA, trombembolismul;
Simptome: cele produse de IC (dispnee de efort, ortopnee, DPN,
oboseal), palpitaii, hemoptizii;
Semne: clacment de deschidere i suflu diastolic cu tonalitate
joas decrescendo-crescendo;
Diagnostic: examen fizic i ecografie cardiac Doppler, ecografie
transesofagian (trombi n AS), ECG (dilataie AS), radiografie
toracic (dilataia auriculului stng);
Tratament medical: diuretice, -blocante, blocante ale canalelor
de Ca, anticoagulante;
Tratament chirurgical (formele mai severe de boal): valvotomie
cu balon, comisurotomie sau nlocuire valvular.
31
Insuficiena Pulmonar
= nchiderea incomplet a VP, care determin trecerea sngelui
din AP n VD n timpul diastolei;
Cauze: HTP (cea mai frecvent), endocardita infecioas,
afectarea valvular cardiac congenital;
Simptome: de obicei asimptomatic, unii pacieni dezvolt
semne i simptome de IC indus de disfuncia VD;
Semne: suflu diastolic decrescendo;
Diagnostic: ecografie cardiac Doppler, ECG (HVS),
radiografie toracic (HVS+HTP);
Tratament: tratarea cauzei subiacente, nlocuirea VP dac apar
semne i simptome de IC indus de disfuncia VD.
32
Stenoza Pulmonar
= ngustarea orificiului VP, ce cauzeaz obstrucia fluxului sanguin
din VD n AP n timpul sistolei;
Cauze: de obicei este congenital, la aduli- sindromul
carcinoid;
Simptome: majoritatea copiilor pot fi asimptomatici timp de ani
i este posibil s nu se prezinte la medic pn la vrsta adult:
simptome asemntoare SAo- sincop, angin, dispnee;
Semne: efecte ale HVD- und a jugular proeminent, palparea
impulsului puternic al VD i perceperea unui freamt sistolic
parasternal stng n spaiul 2 intercostal;
Diagnostic: ecografie cardiac Doppler, ECG (N/HVD/BRD);
Tratament: valvuloplastie cu balon.
33
Insuficiena Tricuspidian
= nchiderea incomplet a VT, care determin curgerea sngelui din
VD n AD n timpul sistolei;
Cauze: dilataia VD (cea mai frecvent), HTP, IC indus de
disfuncia VD i obstrucia tractului de ejecie pulmonar;
Simptome i semne: de obicei asimptomatici, unii pacieni
prezint pulsaii la nivelul gtului, suflu holosistolic i
insuficien ventricular sau FiA induse de disfuncia VD;
Diagnostic: examen fizic, ecografie cardiac Doppler, ECG (de
obicei normal, n cazurile avansate - dilataie AD, HVD/FiA),
radiografie toracic (N/mrirea AD i a siluetei VD/revrsat
pleural);
Tratament: de obicei IT este benign i nu necesit tratament, dar
unii pacieni necesit anuloplastie (inelul VT este suturat de un
inel prostetic sau i se reduce circumferina), reparare/ nlocuire
valvular sau excizie valvular.
34
Stenoza Tricuspidian
= ngustarea orificiului tricuspidian, care blocheaz fluxul sanguin din
AD n VD;
Cauze: febra reumatic (aproape toate cazurile de ST), n cele mai
multe cazuri se asociaz cu IT i/sau boal Mt (de obicei SMt);
Simptome: disconfort cu caracter de fasciculaii resimit la nivelul
gtului, oboseal, tegumente reci i disconfort abdominal la nivelul
cadranului superior drept;
Semne: pulsaii jugulare proeminente, suflu sistolic a crui
intensitate crete n timpul inspiraiei n spaiul 4 intercostal la
marginea stng a sternului;
Diagnostic: ecografie cardiac Doppler, ECG (dilataie AD
disproporional fa de HVD), radiografie toracic (dilataia VCS
i a AD = mrirea marginii cardiace drepte);
Tratament: de obicei ST este benign i nu necesit tratament
specific, dar pacienii simptomatici pot necesita tratament
chirurgical (valvotomie cu balon, reparare/nlocuire valvular).
35
ENDOCARDITE:
Endocardita infecioas
= infecia endocardului cauzat de obicei de bacterii (frecvent
streptococi/stafilococi) sau fungi; pentru apariia ei sunt necesari
2 factori: existena unei anomalii a endocardului i prezena de
microorganisme n torentul circulator (bacteriemie);
Poate aprea la orice vrst, prevalena la este dubl fa de ,
risc maxim la cei care folosesc droguri i.v. i la imunodeprimai;
Clinic: febr, apariia de sufluri cardiace, peteii, anemie,
fenomene embolice i prezena de vegetaii endocardice (pot
conduce la insuficien/stenoz valvular, abces miocardic sau
anevrism micotic);
Diagnostic: identificarea microorganismelor n snge i ecografie
cardiac ( transesofagian: suspiciune de endocardit la pacienii
cu proteze valvulare);
Tratament: administrare prelungit de ageni antimicrobieni
intervenie chirurgical (debridare, reparare/nlocuire valvular).
36
Endocardita neinfecioas
= formarea de trombi sterili (alctuii numai din plachete i fibrin)
la nivelul valvelor cardiace i endocardului adiacent, ca rspuns
la traumatisme, depuneri de complexe imune circulante,
vasculit, sau stri de hipercoagulabilitate;
Vegetaiile n sine sunt asimptomatice, manifestrile clinice
sunt consecina emboliilor i depind de organul afectat (creier,
rinichi, splin); uneori apar febr i sufluri cardiace;
Diagnostic: ecografie cardiac (vegetaii valvulare) i rezultate
negative la hemoculturi; examinarea fragmentelor de vegetaii
obinute dup embolectomie;
Tratament: anticoagulare (heparin/warfarin), atunci cnd este
posibil tratarea bolilor predispozante.
37
PERICARDITA
= inflamaia pericardului, adeseori cu acumulare de fluid;
Poate fi cauzat de multe boli (infecii, IM, traumatisme, tumori,
afeciuni metabolice), dar adeseori este idiopatic;
Acut (instalat rapid, declaneaz o reacie inflamatorie) sau
cronic (durata >6luni, instalat mai lent, caracteristica principal
fiind efuziunea pericardic);
*Efuziunea pericardic = acumularea de fluid n pericard, fluidul
poate fi seros, sero-sanguinolent, snge, puroi sau limf;
*Tamponada cardiac = acumularea unui volum mare de lichid
pericardic ce mpiedic umplerea cardiac adecvat, cu scderea
consecutiv a debitului cardiac i uneori evoluie spre stare de oc
i deces;
*Pericardita constrictiv = consecina ngrorii marcate a
pericardului prin fibroz local cauzat de un proces inflamator.
38
Simptome: durere sau senzaie de constricie toracic, agravat n
general de respiraia profund;
Semne: frectura pericardic, zgomote cardiace atenuate,
congestie venoas periferic (edeme periferice, distensia venelor
gtului, hepatomegalie);
Diagnostic: simptome, prezena unei frecturi pericardice,
modificri ECG i dovezi (Rx/ECG) de acumulare de fluid la
nivelul pericardului;
ECG: complexe QRS hipovoltate, anomalii ale segmentelor ST i
ale undelor T, alternan electric (amplitudinea undelor P, QRS i
T crete i scade de la o btaie la alta);
Radiografie toracic: mrirea siluetei cardiace, calcificri
pericardice;
Ecografie cardiac: detectarea fluidului pericardic i a tulburrilor
de umplere cardiac.
39
alte investigaii: CT/RMN (identific ngrorile >5mm ale
pericardului), cateterizare cardiac (diagnostic i cuantific
modificrile hemodinamice anormale din pericardita constrictiv),
biopsie din esutul pericardic sau aspirarea de fluid pericardic;
Tratament: depinde de cauz;
ntreruperea medicamentelor ce ar putea cauza pericardita:
anticoagulante, fenitoina, procainamida;
controlul durerii: analgezice, AINS, corticosteroizi;
tamponad cardiac: pericardiocentez imediat;
infecii: antimicrobiene specifice drenaj;
traumatisme: intervenie chirurgical pentru repararea leziunii i
evacuarea sngelui din pericard;
efuziuni simptomatice recurente/persistente: pericardiotomie cu
balon, crearea chirurgical a unei ferestre pericardice, sau
introducerea n cavitatea pericardic a unor medicamente
sclerozante.
S-ar putea să vă placă și
- Tulburarile de Ritm CardiacDocument7 paginiTulburarile de Ritm CardiacBrezoi Oana100% (1)
- 6.discutarea StandardelorDocument5 pagini6.discutarea StandardelorJANOS F.100% (1)
- Diagnosticul Diferential in Aritmii-26929 PDFDocument103 paginiDiagnosticul Diferential in Aritmii-26929 PDFАндрей Кирьяк100% (1)
- C6 - Encefalopatia HipertensivaDocument14 paginiC6 - Encefalopatia HipertensivaCristian FlorinÎncă nu există evaluări
- UMF - SemiologieDocument160 paginiUMF - SemiologieIoana Andreea CroitorÎncă nu există evaluări
- 13 Piciorul DiabeticDocument19 pagini13 Piciorul DiabeticRişco GrigoreÎncă nu există evaluări
- Curs 11 - Sincopa, MS, Resuscitarea CRDocument78 paginiCurs 11 - Sincopa, MS, Resuscitarea CRMihaela GabrielaÎncă nu există evaluări
- Resuscitare Cardio-Respiratorie Suport CursDocument12 paginiResuscitare Cardio-Respiratorie Suport CursAurelia Papa100% (1)
- Caiet de Stagiu Al Medicului Rezident Pediatru Anul 1Document20 paginiCaiet de Stagiu Al Medicului Rezident Pediatru Anul 1MatenÎncă nu există evaluări
- Rezion: Evaluări de Rutină Stare GeneralăDocument3 paginiRezion: Evaluări de Rutină Stare GeneralărobertÎncă nu există evaluări
- Resuscitarea CardiopulmonaraDocument149 paginiResuscitarea CardiopulmonaraValentin DuranÎncă nu există evaluări
- BronhografiaDocument5 paginiBronhografiaVieru BertaÎncă nu există evaluări
- Curs Tulburari de Ritm AsistentiDocument81 paginiCurs Tulburari de Ritm AsistentiAdrian AB100% (2)
- Malformatii Congenitale de CordDocument62 paginiMalformatii Congenitale de CordLoredana Elena UngureanuÎncă nu există evaluări
- Accidentul Ischemic TranzitorDocument19 paginiAccidentul Ischemic TranzitorDorin Toplicean100% (1)
- Curs 2 Medicina Legala Dr. FulgaDocument1 paginăCurs 2 Medicina Legala Dr. FulgaCostina DrutaÎncă nu există evaluări
- VertijulDocument21 paginiVertijulLucian VieruÎncă nu există evaluări
- Anestezie Cursul 3Document4 paginiAnestezie Cursul 3Sălceanu MariusÎncă nu există evaluări
- ÄNGRIJIREA BOLNAVILOR CU Traheobronsita Pneumonii BpocDocument9 paginiÄNGRIJIREA BOLNAVILOR CU Traheobronsita Pneumonii BpoctetodoraÎncă nu există evaluări
- Dispnee Acuta ModifiedDocument41 paginiDispnee Acuta ModifiedAlexÎncă nu există evaluări
- Aritmiile PrezentareDocument85 paginiAritmiile PrezentareAndriana Gruzinschi100% (2)
- Durerea Toracica La VarstniciDocument93 paginiDurerea Toracica La VarstniciVlad VladÎncă nu există evaluări
- HiponatremiaDocument22 paginiHiponatremiaStoleri GeorgeÎncă nu există evaluări
- OAMMR-Ghid de NursingDocument154 paginiOAMMR-Ghid de NursingAlexandra Martinas EncutaÎncă nu există evaluări
- C4 - Tulburarile de GandireDocument33 paginiC4 - Tulburarile de GandireDriana EnacheÎncă nu există evaluări
- Semiologia Vaselor SanguineDocument4 paginiSemiologia Vaselor SanguinepatrimayaÎncă nu există evaluări
- 45 - Tulburari de Ritm Si de Conducere PDFDocument32 pagini45 - Tulburari de Ritm Si de Conducere PDFIoana Diaconu100% (1)
- Dispnee AcutaDocument45 paginiDispnee AcutaPELERINUL78Încă nu există evaluări
- Tratamentul ImaDocument40 paginiTratamentul ImamarianmanutaÎncă nu există evaluări
- PediatrieDocument22 paginiPediatrieRamona FlorinaÎncă nu există evaluări
- Sindromul de DeshidratareDocument53 paginiSindromul de Deshidratarepatricia haiducÎncă nu există evaluări
- Curs Aritmii 2019Document70 paginiCurs Aritmii 2019Sandu AlexandraÎncă nu există evaluări
- Pneumonii NosocomialeDocument25 paginiPneumonii NosocomialepsalminaÎncă nu există evaluări
- ParkinsonDocument29 paginiParkinsonMonica-Andreia SonticaÎncă nu există evaluări
- GHID Metodologic de Implementare A Programului National de Prevenire, Supraveghere Si Control Al Tuberculozei 2015 - 15424 - 18333Document123 paginiGHID Metodologic de Implementare A Programului National de Prevenire, Supraveghere Si Control Al Tuberculozei 2015 - 15424 - 18333Beatrice PrecupanuÎncă nu există evaluări
- Accidentul Vascular CerebralDocument5 paginiAccidentul Vascular CerebralTudor TudorgÎncă nu există evaluări
- AritmiiDocument56 paginiAritmiiȘtefan VagnerÎncă nu există evaluări
- Cazuri Clinice NefroDocument48 paginiCazuri Clinice NefrotrofincrisÎncă nu există evaluări
- Oug 144Document7 paginiOug 144AndreiLiaÎncă nu există evaluări
- ClasificarinDocument12 paginiClasificarinPetru GanganÎncă nu există evaluări
- Malformaţiile Congenitale Ale Capului Şi Coloanei Vertebrale UltimaDocument129 paginiMalformaţiile Congenitale Ale Capului Şi Coloanei Vertebrale UltimaCamy Kmy0% (1)
- DisectieDocument52 paginiDisectieCamelia IribitaÎncă nu există evaluări
- Cursul NR 3 Chirurgie CardiovascularăDocument10 paginiCursul NR 3 Chirurgie Cardiovascularăkanzia198451660% (1)
- PUNCTIIDocument6 paginiPUNCTIIMarian IliescuÎncă nu există evaluări
- EPI - 1.1 - Formele de Manifestare Ale Procesului EpidemiologicDocument39 paginiEPI - 1.1 - Formele de Manifestare Ale Procesului EpidemiologicCamelia BigeaÎncă nu există evaluări
- Fibrilatie Atriala Si FlutterDocument6 paginiFibrilatie Atriala Si FlutterPaula VargaÎncă nu există evaluări
- Soc AnafilacticDocument2 paginiSoc AnafilacticDan Minculescu100% (1)
- PLEUREZII Clasificare, Tablou ClinicDocument5 paginiPLEUREZII Clasificare, Tablou ClinicPogor Cristina ElenaÎncă nu există evaluări
- Îndrumător de Stagiu Clinic În Chirurgie Și Ortopedie Pediatrică (2002) PDFDocument63 paginiÎndrumător de Stagiu Clinic În Chirurgie Și Ortopedie Pediatrică (2002) PDFWinnetou101Încă nu există evaluări
- Explorarea Functionala A Aparatului RespiratorDocument16 paginiExplorarea Functionala A Aparatului RespiratorNicolita Elena0% (1)
- Pierderea DR de Libera Practica AMGDocument8 paginiPierderea DR de Libera Practica AMGVioleta IulianaÎncă nu există evaluări
- Abdomenul Acut ChirurgicalDocument11 paginiAbdomenul Acut ChirurgicalPad MariusÎncă nu există evaluări
- Subiecte Rezolvate Corect URGENTEDocument148 paginiSubiecte Rezolvate Corect URGENTEEchipa MarsilianÎncă nu există evaluări
- Aritmii 2022Document60 paginiAritmii 2022Astrid RaeÎncă nu există evaluări
- SEMIO - Tulb de RitmDocument15 paginiSEMIO - Tulb de RitmVlad SmithÎncă nu există evaluări
- TahiaritmiileDocument9 paginiTahiaritmiileEugen GavriliucÎncă nu există evaluări
- Tulburari de Ritm Si de ConducereDocument22 paginiTulburari de Ritm Si de Conducerekristinush91Încă nu există evaluări
- Tulburari de Ritm CursDocument7 paginiTulburari de Ritm CursMarin CostiÎncă nu există evaluări
- Aritmii 2018Document126 paginiAritmii 2018Larisa Caliman OncuÎncă nu există evaluări
- Curs 4 (Tulburari de Ritm Si de Conducere) I STDocument48 paginiCurs 4 (Tulburari de Ritm Si de Conducere) I STSquizzy TimeÎncă nu există evaluări