Documente Academic
Documente Profesional
Documente Cultură
Reabilitare Reumatologie Corectat
Încărcat de
Iana Taragan0 evaluări0% au considerat acest document util (0 voturi)
69 vizualizări77 paginiTitlu original
reabilitare reumatologie corectat
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPTX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
69 vizualizări77 paginiReabilitare Reumatologie Corectat
Încărcat de
Iana TaraganDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 77
REABILITAREA în
reumatologie
Conf. Dr. IOAN ONAC
UMF Iuliu Hațieganu CLUJ-NAPOCA
Introducere
Afecțiunile reumatismale produc tulburări funcționale
musculoligamentare și articulare progresive, cu
agravare și generare de handicap.
Reabilitarea în poliartrita reumatoida
Poliartrita reumatoidă = cea mai complexă formă de patologie
reumatismală inflamatorie cronică cu afectare sistemică, mai ales
dacă nu se aplică un tratament corespunzător de la debut, cu
potențial evolutiv, cu cele mai grave și redutabile deformări
articulare, cu disfuncționalități și important potențial de
dizabilitate sau chiar handicap grav.
Reușita în tratament:
în poliartrită nu se poate face profilaxia primară a bolii ci, doar
profilaxia complicațiilor și deformărilor bolii.
precocitatea tratamentului, înaintea instalării unor modificări
tisulare importante.
tratamentul corect.
Reabilitarea în poliartrita reumatoida
Poliartrita reumatoidă afectează în special articulațiile
sinoviale atât periferice cât și vertebrale, caracterul de
simetricitate fiind important, motiv pentru care
inflamația articulară simetrică este unul din cele șapte
criterii de diagnostic pozitiv ARA (American
Rheumatism Association) revizuite în 1987.
Procesul inflamator afectează structurile articulare dar și
extra articulare, respectiv sinoviala, generând sinovita
hipertrofică, ulterior panusul articular, cu hidartroză,
leziuni cartilaginoase și apoi osoase articulare cu apariția
eroziunilor, geodelor și deformările articulare inerente.
Reabilitarea în poliartrita reumatoida
Poliartrita reumatoidă are caracter sistemic și afectează
multiple organe, crescând complexitatea bolii, prin leziuni
cadiovasculare, pleuropulmonare, hepatice, renale,
neurologice, oculare, cutanate, etc.
Prevalența bolii este 1% și crește cu vîrsta.
Boala debutează la tineri, frecvent în decadele 3-5, fără a fi
obligatoriu, afectează de 2-3 ori mai frecvent femeile, proporția
se inversează cu vârsta, boala are certă agregare familiară și se
însoțește de prezența antigenelor de histocompatibilitate
(HLA-DR4 sau mai probabil prezența epitopului comun,
respectiv a ,,epitopului reumatoid,, din secvenționalitatea
aminoacizilor între cordonul 67 și 74 din genomul propriu)
Reabilitarea în poliartrita reumatoida
60-65% debut insidios, 15-20% acut sau subacut,
uneori cu debut oligoarticular sau pauciarticular, cu
afectare articulară de tip inflamator (durere și redoare
articulară matinală, tumefiere și căldură locală,
modificări funcționale importante datorită evoluției
cronice spre eroziuni, deformări, anchiloze).
10% dintre bolnavi au o ușoară și tranzitorie
poliartrită, 10% au progresie inevitabilă spre degradare
iar 80% au creșteri și descreșteri ale simptomatologiei.
Reabilitarea în poliartrita reumatoida
mâna reumatoidă este o problemă medicală redutabilă,
care dă și cele mai importante modificări disfuncționale
la acești pacienți, ducând în formele grav evolutive
inclusiv la pierderea posibilității de autoservire.
tumefierile fusiforme ale articulațiilor interfalangiene
proximale, hipotrofiile musculaturii interosoase,
tumefieri articulare metacarpofalangiene și
radiocarpiene, ,,mână în spate de cămilă,,, deviația
cubitală a degetelor, degetele în gât de lebădă, în
butonieră, policele în Z, mâna în labă de cârtiță.
Reabilitarea în poliartrita reumatoida
,,piciorul reumatoid,,, cu ,,degetul în ciocan,,, deformație care modifică
important mersul.
afectează cotul (redoarea pe flexie, bursita periolecraniană, nodulii
reumatoizi periolecranieni), umărul (bursita subacromială, afectarea
calotei rotatorilor umărului, redoare articulară),șoldul (mai rar
afectat, dar, coxita reumatoidă odată apărută are o severitate mare și
evoluție nefavorabilă), genunchele (frecvent afectat, cu hidartroză
marcată, rezistentă la tratament, cu hipotrofii musculare, redoare
precoce cu tendința de fixare a genunchiului în flexie, modificarea
importantă și progresivă a mersului), articulația temporomandibulară
(dificultăți la masticație și închiderea gurii),coloana vertebrală
cervicală ( cu afectarea articulației atlanto-axoidiene cu posibilitate de
subluxație la acest nivel și risc de tetrapareză spastică progresivă).
Diagnostic pozitiv în poliartrita reumatoida
2010 ACR- EULAR au elaborat noi criterii pentru diagnosticul PR,
orientate pe facilitarea diagnosticului precoce pentru a putea iniția
rapid terapia cu DMARD, situație care permite remisia totală în
anumite condiții.
Noile criterii includ testarea ACPA (anticorpilor anti peptidă
citrulinată), descoperirea cărora a revoluționat diagnosticul PR.
Azi: Ac anti peptidă citrulinată ciclică (anti-CCP cu mai multe
versiuni pentru CCP, de generație 1, 2 și 3, ultima cu două variante),
Ac anti vimentină citrulinată modificată/mutantă (anti-MCV).
Sensibilitatea testelor pentru PR între 51 și 92% iar specificitatea
între 72 și 98%.
Pot totuși să existe diferențe semnificative în acuratețe mai ales la
formele de debut.
Diagnostic funcțional în poliartrita reumatoidă
Diagnosticul funcțional al PR este important, de el depinzând
prognosticul pe baza căruia pacientul va putea sau nu să-și desfășoare
activitatea familiară, socioprofesională sau chiar autoservirea.
Clasificarea anatomico-radiologică :
Stadiul I, precoce, aspect radiologic normal +/- osteoporoză.
Stadiul II, moderat, osteoporoză vizibilă radiologic +/- deteriorarea
cartilajului articular, distrucții osoase, atrofii musculare, redori
articulare, tenosinovite, noduli reumatoizi, fără deformări articulare.
Stadiul III, sever, modificările din stadiul anterior la care se adaugă
deviația cubitală a degetelor, hiperextensia degetelor, deformări
articulare cu subluxații, atrofie musculară pronunțată și extinsă.
Stadiul IV, terminal, criteriile din stadiul III la care se adaugă fibroza
articulară și anchiloze.
Diagnostic funcțional în poliartrita reumatoidă
Clasificarea clinico-funcțională (Steinbrocker):
Clasa I, capabil de orice activitate, bolnavul desfășoară
activitate fizică normală, poate efectua normal toate
activitățile zilnice.
Clasa II, restricție moderată, activitățile zilnice pot fi
efectuate, dar cu durere și cu reducerea mobilității articulare.
Clasa III, restricție marcată, bolnavul are capacitate de auto
îngrijire și unele ocupații nesolicitante.
Clasa IV, bolnavul este imobilizat la pat sau în scaun cu
rotile, posibil puțină autoîngrijire sau nu poate să se
autoîngrijească.
Diagnostic funcțional în poliartrita reumatoidă
Date clinico funcționale suplimentare:
Evaluarea analitică (reprezintă testarea mobilității articulare
activă/pasivă); Evaluarea forței musculare (se efectuiază prin testing
muscular, dar atenție că mulți contraindică rezistența împotriva mișcării
în poliartrită); Evaluarea globală a funcției mâinii (evaluiază prizele și
pensele cu manșetă, dinamometru, etc.); Evaluarea ADL (activites of
daily living) (cuprinde evaluarea autoîngrijirii, îngrijirii copiilor,
activității casnice, activității lucrative și celei de relaxare); Evaluarea
locuinței (permite posibilitatea de a se face recomandări pacientului în
cea ce privește conservarea energiei, simplificarea activităților și
protejarea articulațiilor împotriva stresului mecanic); Evaluarea
activităților profesionale (se face prin observarea modului cum pacientul
își va desfășura aceste activități în condiții reale sau simulate).
Reabilitarea în poliartrita reumatoidă
Obiectivele tratamentului de reabilitare
1) Reducerea inflamației și durerii, a redorilor articulare.
2) Menținerea și îmbunătățirea ariei de mișcare, prezervarea funcției,
protejarea articulațiilor susceptibile, creșterea forței și rezistenței
musculare.
3) Prevenirea deformărilor articulare, utilizarea articulațiilor și
musculaturii în mod eficient și în siguranță, limitarea dizabilității.
4) Controlul greutății corporale și menținerea nutriției adecvate.
Un bun rezultat în tratamentul de reabilitare impune un pacient bine
informat și cooperant, compliant la tratamentul prescris, un medic
corect informat care să conducă tratamentul aplicat, o echipă de
terapeuți instruiți în reabilitare bine pregătiți, precum și o bună
colaborare cu alte specialități medicochirurgicale.
Reabilitarea în poliartrita reumatoidă
Mijloacele tratamentului de reabilitare sânt :
1) Regimul igienodietetic, de viață, odihna și repausul articular.
2) Tratamentul medicamentos.
3) Exercițiile fizice și terapia fizicală.
4) Educația și alte tehnici de tratament.
5) Tratamentul chirurgical.
Echipa de reabilitare este complexă și cuprinde pe lângă pacient și familia
acestuia medicul specialist de medicină de reabilitare, asistenta medicală,
farmacistul, nutriționistul, educatorul pacientului, terapeutul ocupațional,
fizioterapeutul, asistentul social, psiholog/psihiatru, consilierul vocațional și
profesional.
În cazul unor forme clinice cu evoluție gravă echipa se va complecta cu medic
reumatolog sau internist, ortoped, chirurg plastician, ingineri și specialiști în
orteze și proteze, dispozitive medicale, etc.
Regimul igienodietetic, de viață, odihna și
repausul articular,
Alimentația cuprinde toate principiile alimentare în mod echilibrat,
cu unele particularități.
Proteinele trebuie să fie prezente zilnic în alimentație, în cantitate
normală, având în vedere faptul că poliartrita reumatoidă poate
debuta cu fatigabilitate, anorexie, pierdere în greutate, aceste
manifestări clinice fiind estompate de alimentație corectă. Restricția
proteică se va face doar la pacienții cu hiperuricemie sau
hiperazotemie și insuficiență renală.
Proporția glucidelor în cantități echilibrate în alimentația acestor
bolnavi, restricțiile de glucide fiind necesare doar la pacienții care
urmează tratamente prelungite sau cu doze mari de cortizonice.
Consumul de lipide are aceleași norme ca pentru pacienții fără
poliartrită.
Regimul igienodietetic, de viață, odihna și
repausul articular
Pacienții necesită un regim de viață echilibrat, cu păstrarea cât mai mult posibil
a capacității funcționale articulare, inclusiv a capacității de muncă.
Cursul patologiei variază, semne de prognostic mai puțin favorabil fiind
prezența nodulilor reumatoizi, factor reumatoid la titru înalt, concentrație
crescută a factorului reumatoid și viteză de sedimentare a hematiilor mare.
La toate categoriile de bolnavi se recomandă cât mai multă mișcare, repausul
articular complect fiind însoțit de apariția redorilor și hipotrofiilor musculare,
motiv pentru care el se rezervă doar formelor acute de boală, pe perioadă cât
mai scurtă, chiar și în aceste situații fiind posibilă autoservirea.
Durata mobilizării zilnice și intensitatea efortului vor fi limitate de apariția
durerii.
Odihna și repausul articular sânt importante la pacienții cu poliartrită, durata
sa zilnică, postura articulară precum și modalitatea de repaus fiind
individualizate.
Regimul igienodietetic, de viață, odihna și
repausul articular
Odihna are zece ore zilnic, sfătuind bolnavul să nu devină inactiv, cu excepția celor
care au forme de artrite poliarticulare, cu modificarea stării generale, fatigabilitate, la
care se recomandă intercalarea unor perioade de odihnă suplimentar în orarul zilnic,
cu durată variabilă (1-2 ore), până la ameliorarea acuzelor articulare.
Formele ușoare de boală nu impun aceste perioade de odihnă, bolnavul fiind ajutat să
desfășoare o activitate cât mai aproape de normal, pe cât posibil. Perioade scurte de
repaus pot fi benefice în ameliorarea durerii.
În particularizarea programului de odihnă se va ține cont de efectele benefice și cele
dăunătoare ale odihnei.
Efectele benefice ale odihnei sânt: reduce durerea și inflamația articulară, scade
metabolismul articular, reduce distrucția de cartilaj articular și colagen, fiind astfel
adjuvant al terapiei antiinflamatoare.
Efectele dăunătoare ale odihnei sânt: efecte psihologice negative, depresie, anxietate,
dependență, atrofie musculară, decondiționare, decondiționare posturală,
predispune la tromboze venoase profunde, generează un raport negativ
Calciu/nitrogen, crește tendința la formarea contracturilor.
Regimul igienodietetic, de viață, odihna și
repausul articular
Repausul se face cu păstrarea poziției funcționale articulare,
spontan sau prin folosirea unor poziții facilitatoare ori
dispozitive ajutătoare (orteze, atele, etc.). Se va evita repausul
în poziții nefuncționale prelungite (flexia șoldului sau
genunchiului, extensie cot, flexia plantară tibiotarsiană, etc.),
redorile articulare în aceste poziții fiind generatore de
handicap și disfuncționalitate. În acest sens se vor recomanda
posturi de repaus în decubit ventral pentru a preveni flexumul
de șold sau genunche ori utilizarea de orteze pentru radiocarp
și mână, cot, tibiotars și picior.
Ortezele se pot aplica continu sau intermitent (ex. nocturn
pentru mână pentru prevenția deviației cubitale a degetelor).
Tratamentul medicamentos
Cel mai important tratament în poliartrita reumatoidă.
Două categorii importante:
SMARD (symptom modifyng antirheumatic drugs), în
care sânt incluse medicamentele antiinflamatorii
nonsteroidiene (AINS) și după unii autori corticoizii.
DMARD (disease-modifying antirheumatic drugs), care
includ metotrexatul, azathioprina, ciclofosfamida,
leflunomidul, D-penicilamida, sulfasalazina,
antimalaricele de sinteză, sărurile de aur, terapia
biologică.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Alături de tratamentul medicamentos în PR, tratamentul
fizical, kinetoterapia și terapia ocupațională reprezintă tehnici
de bază în reabilitarea acestor pacienți.
Tratamentul fiziokinetoterapeutic, singurele mijloace de terapie
care sînt în măsură să mențină, să corecteze sau să creeze noi
posibilități de utilizare articulară și musculoligamentară la
pacienții cu dizabilități în PR.
Echipa de reabilitare va fi coordonată de medicul specialist de
medicină de reabilitare, care are o gamă largă de resurse fizicale,
kinetoterapeutice, ale terapiei ocupaționale, balneoterapiei,
psihoterapiei, etc., care îi stau la îndemână, fiind în măsură să
conducă și să coordoneze tratamentul instituit.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Obiectivele reabilitării:
menținerea și refacerea amplitudinii de mișcare articulare,
prevenirea deformărilor articulare;
limitarea dizabilității;
protejarea articulațiilor susceptibile a se modifica funcțional;
scăderea durerii și redorii articulare;
utilizarea articulațiilor și musculaturii eficient și în siguranță;
creșterea tonusului și forței musculare pe anumite grupe
musculare;
creșterea rezistenței globale a pacientului cu PR;
controlul greutății corporale și menținerea unei nutriții adecvate.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Mijloacele de reabilitare:
Exercițiile fizice și de terapie ocupațională,
Măsuri educaționale necesare,
Alte tehnici utile în tratament (terapia fizicală,
termoterapia, crioterapia, hidroterapia, cură balneară
recuperatorie, biofeedback, acupunctura, orteze,
mănuși de presiune, etc.).
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Exercițiile fizice și terapia ocupațională ocupă
locul cel mai important în tratamentul de reabilitare a
pacienților cu PR.
Se impune selecția mușchilor ce trebuie fortificați, nu
toate grupele musculare se tratează la fel.
Important de reținut faptul că în PR pentru fortificare
musculară ne vom focaliza pe abductorii umărului,
extensorii șoldului și genunchiului, pentru a preveni
cele mai invalidante modificări care se pot instala pe
aceste articulații.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Exercițiile utile sânt:
exercițiile pasive (mențin amplitudinea de mișcare),
active asistate (cresc amplitudinea de mișcare),
active (mențin amplitudinea de mișcare și îmbunătățesc anduranța
musculară),
cele restrictive (cresc forța),
exerciții de întindere,
de reeducare,
de coordonare,
de relaxare,
de posturare,
respirațiile profunde.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Sânt preferate exercițiile izometrice (10 repetări) pe
mușchi selecționați, ca extensorii șoldului, cvadriceps sau
mușchiul deltoid.
Apariția durerii, edemului sau redorii impune modificarea
programului kinetic sau oprirea sa pe 24 ore.
La contraindicații la exercițiile izometrice (cardiopatie
ischemică, mari hipertensivi), se pot utiliza exercițiile
izotonice cu rezistență minimă, utilizarea lor fiind făcută
cu prudență, mai ales la acei bolnavi care au prezente
deformări și distrucții articulare și, care au riscul agravării
lor.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Efectuarea exercițiilor sub apă crește anduranța, iar
adăugarea căldurii sau frigului (rece sau crioterapie)
de la caz la caz, înainte de exercițiu, poate fi utilă.
Evoluția pacientului trebuie urmărită atent, instalarea
redorilor impunând imediat includerea exercițiilor de
întindere (stretching), exerciții care deși sânt
dureroase la început, pe termen lung combat redoarea
și ameliorează contractura musculară.
Exercițiile trebuie făcute regulat și ele nu pot fi
substituite de activitatea de muncă.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Terapia ocupațională:
Toate tipurile de activități ocupaționale trebuie să fie nonrezistive, să
asigure mobilizarea articulară pe toată amplitudinea de mișcare a
articulației respective și să asigure creșterea rezistenței musculare.
Efectuarea unor exerciții rezistive poate să accentuieze deformațiile și
dezaxările articulare, accentuând în timp dizabilitatea acestor
bolnavi;
Efectuarea unor mobilizări parțiale pe arcul de mișcare articulară
afectată ar duce la pierderea definitivă a segmentului de mișcare
nemobilizat;
Refacerea rezistenței musculare este importantă, în general bolnavii
cu PR având rezistența la efort mult diminuată, oboseala musculară și
articulară intervenind mult mai repede decât la pacienții sănătoși.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Programul = individual și va cuprinde activități lucrative,
recreative și de tip ADL, fiind obligator să fie interesante și
atractive pentru bolnav.
Nu se vor prescrie pacienților activități ocupaționale care să
genereze contracții musculare statice, prelungite, pentru că pot
accentua deformările mâinii și genera subluxații, mai ales la
pacienții care prezintă modificări de tip sinovitic activ la
nivelul mâinii, la care se pot asocia atele sau orteze de
stabilizare articulară, etc., care previn aceste deformări.
Se asociază în cursul terapiei ocupaționale pauze repetate,
scurte de repaus articular sau exerciții de streching a
musculaturii intrinseci a mâinii.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Alegerea tipului de activitate recreativă sau lucrativă se face după modificarea prezentată
de pacient, faza evolutivă, tipul de mișcare pe care doresc să o dezvolt.
Efectuarea ADL, cuprinde activități de autoângrijire și casnice deosebit de importante. Se
fac până la limita durerii și oboselii, cu creșterea complexității și duratei activității
progresiv, în funcție de creșterea amplitudinii de mișcare și a rezistenței fizice.
Important prescrierea, utilizarea și antrenarea bolnavului cu dizabilități la nivelul mâinii
a unor echipamente și dispozitive de asistență ca, instrumente special concepute și
mânere adaptate, dispozitive speciale pentru fixarea vaselor sau paharelor, dispozitive
pentru îmbrăcare, încălțare, robinete adaptate cu mânere lungi, etc., toate construite din
materiale ușoare pentru a putea fi ușor manevrate.
Pe cât posibil se va stimula folosirea cât mai mult posibil a unghiurilor și mobilității
articulare maxime și nu utilizarea excesivă a dispozitivelor facilitatorii și de asistență.
Nu se vor efectua activități ocupaționale gen modelat plastelină sau argilă, strângerea
unei mingi de cauciuc între degete pentru că se favorizează deviația cubitală a degetelor,
subluxația MCF, deplasarea tendoanelor extensorii.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Terapia fizicală.
Stimulările electrice (joasa frecvență, interferențialii,
TENS); proceduri nontermale (laser, unde scurte
pulsatile, ultrasunet); proceduri termale (aplicațiile de
căldură, infraroșii, microunde, unde scurte continue
sau pulsate, ultrasunete, parafină); alte proceduri
(biofeedback, crioterapia și ultravioletele), = mijloace
terapeutice utile, cu strictă individualizare.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Electroterapia din joasa și medie frecvență, inclusiv
TENS, se utilizează în tratamentul PR, în formele de
boală stabilizate, cele care îndeplinesc criteriile de
remisiune ale bolii, oricum la cazurile fără forme de
activitate a bolii (VSH < 40 mmHg/oră, lipsa durerii și
inflamației 6 luni sau criteriile de remisie ACR-EULAR).
În caz contrar, utilizarea acestor proceduri terapeutice
este în măsură să inducă procese clinice de reactivare a
bolii, reacutizare care poate să determine puseu evolutiv,
cu evoluție nefavorabilă și agravarea stării clinice și
eroziunilor articulare.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Efectele terapeutice pe care se mizează sânt locale (analgezice,
vasodilatatorii și trofice, miorelaxante) sau generale de tip
sedativ asupra sistemului nervos central.
Procedurile nontermale (laser, unde scurte pulsatile
(DIAPULSE), ultrasunet (formula atermă = aplicațiile cu
emisie discontinuă)) se utilizează și ele în aceleași condiții.
Procedurile termale, cu căldură locală (infraroșii, băi
contrastante, pachete hidrocalorice, fluidoterapia, wrilpool,
băi fierbinți, băi de parafină, pături electrice și perne
încălzitoare) sau căldură profundă (unde scurte, microunde,
ultrasunete), constituie o bună modalitate de tratament în PR.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Nu s-au stabilit până acum care sânt procedurile de încălzire de
elecție, alegerea pacientului fiind importantă.
Încălzirea profundă (endotermia) se utilizează rar dar, sânt
pacienți care remarcă rezultate terapeutice benefice.
Crioterapia, (0 – 40C), are efecte benefice, unele similare cu
termoterapia (analgezie pe procese acute-subacute, efect
antispastic, crioterapia fiind o modalitate eficientă în tratamentul
articulațiilor și părților moi afectate acut) iar altele esențial opuse
(metabolice și locale). Scopul acestor aplicații este cel de
analgezie, metabolic, antispastic, miorelaxant, antiinflamator.
Mijloacele sânt aplicații de gheață, apa rece, masajul cu gheață,
refrigerare prin evaporare (Kelen).
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Hidroterapia , pentru că imersiunea în apă va permite o mișcare mult
mai ușoară. Scade stresul fizic pe articulațiile de încărcare.
S-au dovedit eficiente de asemenea utilizarea mănușilor de presiune
în gradient, care reduc edemațierea degetelor.
Obiectivele procedurilor de hidroterapie sânt sedativ, mecanic,
senzorial, iar procedurile sânt băile contrastante, dușurile, bazinele
terapeutice, wrilpool, tanc Hubbard, etc.
Cura balneară se indică în formele stabilizate de boală, cu probe
biologice normale, fără semne de activitate a bolii, în stațiuni
balneare cu climat sedativ, cu monitorizare medicală, în stațiuni ca
Băile Felix, 1 Mai, iar la cei cu stări după intervenții ortopedico
chirurgicale Băile Felix, 1 Mai și Eforie Nord. Formele active de boală
sau cele avansate nu beneficiază de cură balneară.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Educația și alte tehnici de tratament:
Descrise de Randall L. Braddom ca educație și automanagement și, promovate
de Asociațiile de pacienți din America de Nord, sânt programe care se
efectuiază fie de către alți pacienți, fie de către furnizorii de asistență medicală.
Ele s-au dovedit benefice în cea ce privește reducerea durerii, ameliorarea
funcțională, creșterea gradului de satisfacție a pacienților.
Utilizate corect aceste programe reduc costurile către furnizorii de asistență
medicală și unele costuri asociate, frecvente la bolnavii cu poliartrită.
Cele mai bune rezultate le oferă programele bazate pe învățarea activă în
grupuri de pacienți perechi care oferă soluții în rezolvarea problemelor și
creșterii autoeficacității.
Aceste programe oferă exerciții, mijloace de stimulare și ajutătoare, dar le
prezintă date despre boală și prognosticul său, eficacitatea tratamentelor în
poliartrita reumatoidă, efectele adverse ale tratamentelor medicamentoase,etc.
Exercițiile fizice și terapia fizicală în
reabilitarea PR
Tratamentul chirurgical. La sinovite și colecții articulare importante,
care nu remit sub tratamentele clasice, deformări articulare mari,
rupturi de tendoane, distrucții importante ale spațiilor articulare și
pierderea semnificativă a funcționalității articulare.
Intervențiile chirurgicale care se practică sânt: sinovectomia la sinovită
și panus important, realinierea degetelor prin transpoziții de tendoane
și ligamente, rezecții ale capetelor metatarsienelor pentru realinierea
degetelor de la picioare, osteotomiile de corecție la nivelul tibiei, pentru
corectarea genului var sau valg, protezele de șold, genunche, umăr și cot
(ultimele cu rezultate mai puțin bune), implanturi funcționale la
nivelul degetelor, artrodeză mai frecvent la nivelul tibiotarsului și
piciorului sau la alte articulații în cazul în care nu se poate monta o
proteză.
Managementul non-farmacologic al bolii artrozice. Gonartroza.
Conf. Dr. IOAN ONAC
UMF Iuliu Hațieganu CLUJ-NAPOCA
TABLOUL CLINIC
asimptomatică mult timp
debutul este lent, insidios
frecvent când pacientul se prezintă la medic, tabloul clinic
este deja constituit, iar multe modificări sunt ireversibile
TABLOUL CLINIC
SIMPTOME
Durerea articulara
Redoarea articulara < 30’
Reducerea mobilitatii
Impotenta functionala de diferite grade
Durerea articulara din artroza
este principala cauză de durere cronică la vârstnici
are intensitate variabilă, în funcţie de pragul individual, dar
şi de localizare (şoldul doare cel mai tare, mâinile cel mai
puţin)
este meteorodependentă (frigul, umezeala o accentuează)
clasic, apare şi se intensifică la efort şi se ameliorează în
repaus
30% din bolnavi au şi dureri nocturne sau de repaus
nu există o corelaţie între intensitatea durerii şi severitatea
modificărilor radiologice
TABLOUL CLINIC
SEMNE CLINICE
Sensibilitate la palpare
Marire de volum (deformare articulară)
Tumefactie de parti moi
Cracmente articulare
Limitatea mișcarilor active si pasive
Deformari si anchiloze (valg, var, flexum)
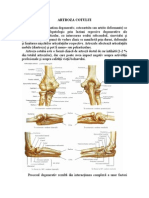
GONARTROZA
Pot fi interesate toate cele trei articulaţii:
• tibio-femurală medială (cel mai frecvent)
• femuro-patelară
• tibio-femurală laterală (cel mai rar).
Apare de obicei în două situaţii clinice:
• după traumatisme sau meniscectomie (mai ales la bărbaţi)
• femei obeze după menopauză
Clinic:
• dureri accentuate de mers, coborâtul/urcatul scărilor, eventual tumefacţii cu
prezenţă de exsudat (ca urmare a unei sinovite medii)
• atrofii musculare în timp, ca urmare a unei imobilizări îndelungate, musculatura
periarticulară se atrofiază.
• deformări când modificările degenerative se produc inegal între zona medială şi
cea laterală, apar deformări (genu varus în 80% din cazuri şi genu valgus în 20%)
GONARTROZA
GONARTROZA
GONARTROZA
GONARTROZA
GONARTROZA
Introducere
Principalele mijloace de tratament în BA :
1. Tratamentul medicamentos.
2. Preparatele injectabile intraarticulare.
3. Intervențiile de ortezare.
4. Terapia fizical kinetică.
IMPORTANT: Tratamentul farmacologic (1,2) are rol
în reducerea durerii și mai puțin în scăderea
dizabilității.
Obiectivele tratamentului de recuperare
fizical kinetic
IMPORTANT: Exercițiile fizice sânt mijloace de elecție în
ameliorarea dizabilității și invalidității.
1. Prevenirea redorilor, păstrarea/ameliorarea mobilității
articulare.
2. Prevenirea hipotoniilor/hipotrofiilor musculare, creșterea
forței și rezistenței musculare.
3. Menținerea/corectarea mersului prin înbunătățirea
propriocepției și echilibrului.
4. Asigurarea protecției articulare și reducerea degradării
articulare.
Mijloacele tratamentului de recuperare
fizical kinetic
Exercițiile fizice (exerciții de stretching, exerciții pentru
creșterea forței musculare, exerciții de tip aerobic,
tehnici de facilitare neuromusculară proprioceptivă).
Hidrogimnastica.
Electroterapia.
Termoterapia.
Masajul medical.
Ortezele.
Cura balneo-climaterică.
1.Prevenirea redorilor, păstrarea/ameliorarea
mobilității articulare.
REDOAREA = Una din redutabilele sechele ale BA = afecțiune
comună.
Exemple:
Coxartroza se însoțește de limitarea rotației interne iar mai tardiv
limitarea abducției și flexiei.
Gonartroza limitarea extensiei apoi a flexiei.
Artroza mâinii de tip Heberden limitarea mișcărilor determină
modificarea ADL-urilor și abilității motorii fine.
!Important: Hipotrofiile musculare=dezavantaj biomecanic pentru
refacerea forței musculare, recomandarea fiind ca programul
kinetic să înceapă precoce, înaintea instalării hipotrofiilor
musculare.
Tratamentul fizical kinetic al redorilor
articulare ale genunchiului
Important unghiurile funcționale pentru o bună
funcționalitate:
70 grade pentru mers pe teren plat;
83 grade pentru urcat scări;
93 grade pentru ridicat de pe scaun;
extensia genunchiului obligatorie la 180 grade pentru
toate aceste activități.
Tratamentul fizical kinetic al redorilor
articulare ale genunchiului și șoldului
Programul kinetic începe cu mobilizări articulare
ușoare, adaptate amplitudinii de mișcare pe fiecare
segment, program care previne agravarea redorii.
Exercițiile de stretching (întindere) se aplică la
pacienții cu redori existente, cu exerciții lente, precise
și susținute.
Întinderea maximă se menține 20-40 secunde sau mai
mult, apoi se relaxează și se repetă.
Important: Nu se fac exerciții bruște, sacadate și
balistice care exacerbează artroza.
Tratamentul fizical kinetic al redorilor
articulare ale genunchiului și șoldului
Medicul de reabilitare stabilește grupele musculare
țintă în programul de stretching.
Foarte important pentru genunche și șold este
întinderea cvadricepsului și a mușchilor ischiocrurali.
Pacientul va fi instruit corect, ajutat și ghidat de un
terapeut calificat și va continua programul de
tratament la domiciliu.
Tratamentul fizical kinetic al redorilor
articulare în artroza mâinilor
Afectează în special articulațiile IFD (noduli Heberden).
Consecință: modificarea ADL și abilitățile motorii fine.
Începem cu un program de mobilizări articulare ușoare
adaptat amplitudinii de mișcare a fiecărui segment.
Se practică întinderi maximale posibile cu menținerea în
tensiune 20-40 secunde, apoi se relaxează și se repetă.
Se continuă la domiciliu.
2.Refacerea hipotoniilor/hipotrofiilor musculare, creșterea forței și rezistenței
musculare
Important: E dovedit că scăderea forței musculare =
corelație directă cu limitarea funcțională.
Reducerea forței cvadricepsului la pac. cu gonartroză este
un predictor de dizabilitate mai puternic decît durerea,
modificări radiologice sau alte schimbări.
Studii recente au demonstrat că reducerea forței
cvadricepsului precede gonartroza și nu este consecința sa.
Forța sa normală=protecție antiartrozică.
Extensorii genunchiului estompează șocurile la nivelul
genunchiului în faza de decelerare a mersului la contactul
călcâiului cu solul.
Refacerea hipotoniilor/hipotrofiilor musculare,
creșterea forței și rezistenței musculare
Studii actuale demonstrează că refacerea forței
cvadricepsului are rol în combaterea durerii, reducerea
invalidității sau ambele.
Exerciții de creștere a forței musculare:
- Exerciții cu lanț kinetic închis (extremitatea distală a
membrului este fixată la sol în poziție ghemuită).
- Exerciții cu lanț kinetic deschis (segmentul distal este liber
și se face extensia membrului inferior din poziția șezând
sau înclinat).
- Eficiente sânt cele în lanț kinetic închis pentru că mimează
mișcările necesare activității zilnice.
Refacerea hipotoniilor/hipotrofiilor musculare,
creșterea forței și rezistenței musculare
Clasificarea exercițiilor de creștere a forței musculare:
Izometrice; Izotonice; Izokinetice.
Exercițiile izometrice: Se utilizează la pacienții ce nu
tolerează mișcarea datorită inflamației și durerii.
Contracțiile izometrice se învață ușor, cresc rapid forța
dar scad amplitudinea de mișcare.
Refacerea hipotoniilor/hipotrofiilor musculare,
creșterea forței și rezistenței musculare
Exercițiile izotonice maximizează forța fiind efectuate
împotriva unei forțe sau rezistențe exterioare;
Se fac concentric sau excentric producând scurtarea
sau alungirea mușchiului.
Contracțiile excentrice sânt mai solicitante dar au
eficiență mai mare în creșterea forței musculare.
Refacerea hipotoniilor/hipotrofiilor musculare,
creșterea forței și rezistenței musculare
Exercițiile izokinetice au viteză constantă de mișcare pe
tot traiectul, iar rezistența poate să varieze.
Sânt rar folosite pentru că necesită echipamente speciale
și au o corelare incertă a activității funcționale.
Rezumat : Exercițiile izotonice în special cele cu lanț
kinetic închis sânt cele mai benefice la pacienții
artrozici. Exercițiile izometrice se practică la pacienții cu
articulații dureroase cu progresiune spre ex. izotonice ce
vor combina ex. în lanț kinetic deschis și închis.
3.Menținerea/corectarea mersului prin
înbunătățirea propriocepției și echilibrului.
Important: propriocepția are un rol foarte mare în
realizarea corectă a mersului prin utilizarea echilibrată și
proporțională a tuturor mușchilor implicați în mișcare.
O propriocepție modificată va avea un răspuns muscular
modificat, care se va extinde la nivelul întregului membru ,
cu modificarea globală a sprijinului/mersului la nivelul
segmentului afectat.
Consecința este suprasolicitarea structurilor articulare
prin mișcări repetitive modificate cu progresiunea artrozei
și a simptomelor asociate (durere, inflamație, etc.).
Menținerea/corectarea mersului prin
înbunătățirea propriocepției și echilibrului.
Metoda optimă de refacere a propriocepției și
echilibrului articular/muscular este discutată.
Studii actuale susțin eficiența programelor kinetice de
tip aerobic și cele de creștere a forței musculare,
ultimele cu scopul unei mai bune stabilități posturale,
măsuri care vor permite o mai bună evoluție a artrozei.
Nu toate studiile susțin efectul amintit.
4.Asigurarea protecției articulare și
reducerea degradării articulare.
Obiectivul final al tuturor programelor kinetice va fi
protecția articulară, care va asigura o bună evoluție a
artrozei.
Condiția necesară și obligatorie pentru o bună protecție
articulară este o mobilitate articulară refăcută, o forță și
rezistență musculară normală cu propriocepția și
echilibrul muscular refăcut.
Efectul va fi maximizarea amplitudinii de mișcare și
stabilității articulare, reducerea suprasolicitării articulare,
reducerea activităților fizice nepotrivite-suprasolicitante,
cu capacitate funcțională normală.
Asigurarea protecției articulare și reducerea
degradării articulare. Contribuția ortezelor
Rolul ortezei în artroză este de a imobiliza parțial
articulația și a scădea intensitatea durerii prin
modificarea forțelor biomecanice.
Mecanismul reducerii durerii este reducerea forței de
contracție musculară necesară stabilizării articulației
și reducerea forței de presiune os pe os prin
schimbarea liniilor de forță mecanică aplicate pe
articulație.
Asigurarea protecției articulare și reducerea
degradării articulare. Contribuția ortezelor
Important-Pacientul va fi instruit de medic cum să
utilizeze orteza și va fi prevenit că aceasta nu vindecă
artroza ci doar ameliorează simptomatologia clinică,
corectează sau chiar va împiedica noi deformații.
Exemplu de utilizarea ortezei de genunche: Cea mai
frecventă formă de artroză de genunche este artroza
unicompartimentală a compartimentului medial al
genunchilui, consecință a forței de compresiune în
valg, în timpul mersului normal .
Asigurarea protecției articulare și reducerea
degradării articulare. Contribuția ortezelor
Important o orteză eficientă de genunche trebuie să reducă
forța de compresiune datorată deformării în var (rolul
stresului mecanic în mecanismul durerii).
Tipul de orteză este o orteză de descărcare (proteză tip valgus
care descarcă compartimentul medial al genunchiului).
Rezultatele studiilor arată: reducerea durerii pe Scara Analog
Vizuală; reducerea unghiului tibiofemural; creșterea forței
musculare la nivelul cvadricepsului; ameliorarea unghiurilor
intercondiliene măsurat fluoroscopic; ameliorarea scorului
clinic al genunchiului; creșterea densității minerale osoase în
condilul tibial lateral.
Asigurarea protecției articulare și reducerea degradării
articulare. Contribuția suporturilor plantare
Alte dispozitive medicale pentru reducerea solicitării
compartimentului medial sau lateral al genunchiului:
Suporturile plantare.
Efecte: scad durerea în artroza compartimentului
medial; axul mecanic al membrului inferior are poziție
verticală; unghiul calcaneal se corectează în poziția
valgus.
Se reduce solicitarea suprafeței articulare mediale;
modifică kinetica genunchiului; reduc deviația în var și
solicitarea compartimentului medial.
Asigurarea protecției articulare și reducerea
degradării articulare. Alte dispozitive medicale.
Infiltrațiile cu substanțe vâscoelastice: sânt absorbanți
artificiali ai șocului mecanic, cu reducerea tensiunii
asupra articulației proximale.
Impulsurile din mers produc între 25 și 100 cicluri/sec.
care pot produce degradarea cartilajului articular.
Absorbanții naturali ai șocurilor sînt: structurile
piciorului, meniscul genunchiului, discul și corpul
vertebral.
Asigurarea protecției articulare și reducerea degradării
articulare. Infiltrația cu substanțe vâscoelastice.
Solicitarea îndelungată prin forțele variabile și
dinamice datorită absorbției și disipării șocului produs
la atacul solului cu călcîiul poate duce la o degenerare
a cartilajului articular și artroză.
Studiile arată reducerea intensității undelor de șoc cu
42% (inf. cu subst. VE) prelungind viața cartilajului.
Utilizarea suporturilor plantare vîscoelastice
îmbunătățește simptomatologia clinică cu 78%.
Asigurarea protecției articulare și reducerea
degradării articulare. Orteza pentru patelă.
Artroza femuro-patelară însoțește artoza
femurotibială medială.
Rolul ortezei pentru patelă este de a reduce
compresiunea produsă de rotulă și prevenirea
instabilității laterale excesive a rotulei.
Orteza se complectează cu benzi elastice infrapatelare.
Puncția medială și infiltrația intraarticulară pot
ameliora simptomatologia clinică (reduc cu 25%
durerea genunchiului).
Concluzii – Managementul ortotic în
artrozele membrului inferior
Valoroase pentru:
- reducerea durerii acute.
- recâștigarea funcționalității.
- asigurarea conservării energiei.
- protecția articulației.
- întârzierea degenerării.
Important: Performanța ortezei crește prin folosirea
concomitentă a produselor farmacologice, injecții
intraarticulare și kinetoterapie.
Tratamentul fizical în boala artrozică
- Electroterapie.
- Ultrasunetul.
TENS.
Biostimulare laser.
Unde scurte.
Termoterapie
Împachetare cu parafină/nămol.
Hidrogimnastică.
Masajul medical.
Cura balneo-climatică în boala artrozică
Cure balneare: profilactice, terapeutice și de recuperare.
Stațiuni balneoclimatice:
- Stațiuni cu ape termale oligominerale (Băile Felix, Băile 1 Mai, Geoagiu
Băi, Moneasa).
- Stațiuni cu ape termale sulfuroase (Băile Herculane, Mangalia,
Călimănești-Cozia).
- Stațiuni cu ape sulfuroase cu diferite compoziții (Băile Govora, Pucioasa,
Nicolina-Iași, Sărata-Monteoru).
- Stațiuni cu ape sărate concentrate mediu (Litoral, Lacu-Sărat, Amara).
- Stațiuni cu ape sărate cu concentrație mare (Sovata, Ocna Șugatag,
Slănic Prahova, Ocna Sibiului).
- Stațiuni cu nămoluri terapeutice (Techirghiol, Eforie Nord, Mangalia,
Sovata, Amara, Vatra Dornei).
Concluzii
1. Tratamentul fizical kinetic reprezintă singura formă
de terapie care crește performanța funcțională
articulară și musculară, ameliorează dizabilitatea și
invaliditatea în BA.
2. Programele de tratament kinetic sânt cele mai
importante mijloace de tratament în BA.
3. Cel mai eficient tratament kinetic este cel instituit
precoce, înaintea instalării hipotrofiilor musculare.
Concluzii
4. Cele mai valoroase exerciții kinetice sânt cele
izotonice, în lanț kinetic închis, excentrice.
5. Foarte important în BA este păstrarea unghiului
funcțional util.
6. În caz de durere începem cu exerciții izometrice, apoi
progresăm spre cele izotonice în lanț kinetic deschis
apoi închis.
7. Ortezele, suporturile plantare și lubrefianții articulari
cresc eficiența terapiei.
Concluzii
8. Tratamentele fizicale și cura balneoclimatică cresc
eficiența programelor de reabilitare și îmbunătățesc
calitatea vieții pacientului cu boală artrozică.
9. Utilizarea precoce și corectă a tratamentelor fizical
kinetice previne degradarea articulară și necesitatea
tratamentelor chirurgicale în BA, păstrează mersul și
autonomia pacientului artrozic.
VA MULȚUMESC
Free Powerpoint Templates
S-ar putea să vă placă și
- 16 Copy of Artrita Idiopatica Juvenila 2Document67 pagini16 Copy of Artrita Idiopatica Juvenila 2Dorina BoldÎncă nu există evaluări
- Scleroza Multipla Curs BunDocument3 paginiScleroza Multipla Curs BunSNÎncă nu există evaluări
- Tendinita Mansonului RotatorilorDocument3 paginiTendinita Mansonului RotatorilorTania PetronelaÎncă nu există evaluări
- Gabriela Dogaru-CarteDocument67 paginiGabriela Dogaru-CarteAlin IonutÎncă nu există evaluări
- Curs 11 C - PomirleanuDocument61 paginiCurs 11 C - PomirleanugabrielaÎncă nu există evaluări
- Artrita ReactivaDocument47 paginiArtrita Reactivaecaterina_d100% (3)
- PR Curs1Document69 paginiPR Curs1Alexandra Cojocaru100% (1)
- C4 GeriatrieDocument71 paginiC4 GeriatrieIonut Alexandru100% (1)
- 3.boala Artrozica GeneralitatiDocument69 pagini3.boala Artrozica GeneralitatiIrina BordeianuÎncă nu există evaluări
- ARTROZE de La ReumatologieDocument7 paginiARTROZE de La ReumatologieEmilia Doina BogdeaÎncă nu există evaluări
- Curs 11 Geriatrie FmamDocument40 paginiCurs 11 Geriatrie FmamMonica Stan100% (1)
- AND2 Prezentare CazDocument7 paginiAND2 Prezentare CazIonut-Octavian FreceaÎncă nu există evaluări
- Artroza CotDocument8 paginiArtroza CotLaura E. PopaÎncă nu există evaluări
- Sechelele Osoase PosttraumaticeDocument12 paginiSechelele Osoase PosttraumaticeDanielaÎncă nu există evaluări
- Poliartrita Reumatoida.Document16 paginiPoliartrita Reumatoida.Maria Valentina PatrutÎncă nu există evaluări
- Contributii La Studiul Evaluarii Clinico-Functionale Si Recuperarii La Pacientul Cu Scleroza MultiplaDocument14 paginiContributii La Studiul Evaluarii Clinico-Functionale Si Recuperarii La Pacientul Cu Scleroza MultiplaCiprian VrancianuÎncă nu există evaluări
- S62 - Recuperarea VarstnicilorDocument5 paginiS62 - Recuperarea VarstnicilorCristina Biciusca100% (1)
- Tematica Grad Principal KTDocument4 paginiTematica Grad Principal KTctinpaulaÎncă nu există evaluări
- Partea IIIDocument74 paginiPartea IIINicu Tanase-RaduÎncă nu există evaluări
- Poliartrita ReumatoidaDocument15 paginiPoliartrita ReumatoidadeniÎncă nu există evaluări
- Artrita Cronica JuvenilaDocument6 paginiArtrita Cronica JuvenilaandreeadaoÎncă nu există evaluări
- Artrita Psoriazica Word 2021Document6 paginiArtrita Psoriazica Word 2021Oana Maria PopÎncă nu există evaluări
- EvaluareDocument11 paginiEvaluareElena Daniela BurcăÎncă nu există evaluări
- Protocol Post-Op Artroplastie de GenunchiDocument8 paginiProtocol Post-Op Artroplastie de GenunchiGrigoras VictorÎncă nu există evaluări
- 53.gonartroza - DR - Sova RaresDocument77 pagini53.gonartroza - DR - Sova Raresgeorge tatuliciÎncă nu există evaluări
- Scleroza MultiplaDocument26 paginiScleroza MultiplaCretu NicoletaÎncă nu există evaluări
- Evaluarea in Reabilitarea MedicalaDocument47 paginiEvaluarea in Reabilitarea MedicalaAnonymous elq7jZiSÎncă nu există evaluări
- SpondilitaDocument6 paginiSpondilitaNicu Tanase-RaduÎncă nu există evaluări
- Mana Si Articulatia Pumnului Posttraumat-1Document26 paginiMana Si Articulatia Pumnului Posttraumat-1Adriana BanicaÎncă nu există evaluări
- AlgoneurodisrofiaDocument21 paginiAlgoneurodisrofiaJohnny Corday100% (1)
- Artrida ReumatoidaDocument50 paginiArtrida ReumatoidaPinzaru CristianÎncă nu există evaluări
- Curs 1 C - Pomirleanu PDFDocument50 paginiCurs 1 C - Pomirleanu PDFBeatrice TomaÎncă nu există evaluări
- Kinetoterapia Post Accidentele Vasculare Cerebrale (Avc) : Recuperare Si FiziokinetoterapieDocument12 paginiKinetoterapia Post Accidentele Vasculare Cerebrale (Avc) : Recuperare Si FiziokinetoterapieMihaela GhinețÎncă nu există evaluări
- ArtropatiiDocument37 paginiArtropatiiAida X-edÎncă nu există evaluări
- LP 6 Evaluare Echilibru,,adl, SensibilitateDocument25 paginiLP 6 Evaluare Echilibru,,adl, SensibilitateSimona MunteanuÎncă nu există evaluări
- Cox Art RozaDocument10 paginiCox Art RozaalexcargosaÎncă nu există evaluări
- FNPDocument7 paginiFNPvoo16Încă nu există evaluări
- Boala Lobstein - Boala Oaselor de SticlăDocument7 paginiBoala Lobstein - Boala Oaselor de SticlăEmerly Richards100% (1)
- Utilizarea Terapiei Ocupaționale În Tratamentul Persoanelor Diagnosticate Cu Scleroză Multiplă - Catrina Ionela ClaudiaDocument10 paginiUtilizarea Terapiei Ocupaționale În Tratamentul Persoanelor Diagnosticate Cu Scleroză Multiplă - Catrina Ionela ClaudiaIonella CllaudiaÎncă nu există evaluări
- Tematica Licenta BFT 2014-2015Document3 paginiTematica Licenta BFT 2014-2015Georgiana Flavia GavrilaÎncă nu există evaluări
- 5c7fa48625692recuperare Medicina Fizica Si Balneologie Academic FinalDocument20 pagini5c7fa48625692recuperare Medicina Fizica Si Balneologie Academic FinalFlorina DobraÎncă nu există evaluări
- ArtrozeleDocument35 paginiArtrozelecronoss21Încă nu există evaluări
- Ana 1Document10 paginiAna 1Ioana Si Mihai PopescuÎncă nu există evaluări
- MIOZITELEDocument4 paginiMIOZITELECosmin IsdrailaÎncă nu există evaluări
- Curs 5 C - Pomirleanu PDFDocument41 paginiCurs 5 C - Pomirleanu PDFGabriel MarianÎncă nu există evaluări
- Finalele Subiecte ErgofizioDocument24 paginiFinalele Subiecte ErgofizioIoana Si Mihai PopescuÎncă nu există evaluări
- ArtrozaDocument38 paginiArtrozaCosmina Ioana PopuțoaiaÎncă nu există evaluări
- Semio Sem 1 - 7. Semiologia ArticulatiilorDocument13 paginiSemio Sem 1 - 7. Semiologia Articulatiiloraassff1Încă nu există evaluări
- Rezumat Teza Ilie SlicaruDocument48 paginiRezumat Teza Ilie SlicaruNinaÎncă nu există evaluări
- Anamneza Si Examenul Clinic General Al Bolnavului Cu Patologie ReumatismalaDocument11 paginiAnamneza Si Examenul Clinic General Al Bolnavului Cu Patologie ReumatismalaAdriana PrecupÎncă nu există evaluări
- Semiologia ArticularăDocument47 paginiSemiologia ArticularăamymarkÎncă nu există evaluări
- Fractura Si TratamentDocument6 paginiFractura Si TratamentElena IftimiÎncă nu există evaluări
- Curs 5 Ingrijiri PaliativeDocument47 paginiCurs 5 Ingrijiri PaliativeFlorina Ionela Toader100% (1)
- Scleroza MultiplaìDocument122 paginiScleroza MultiplaìAlex Cristian IonutÎncă nu există evaluări
- Curs - Manifestari Reumatismale in Alte Boli - 2020Document139 paginiCurs - Manifestari Reumatismale in Alte Boli - 2020Stefan AlexandruÎncă nu există evaluări
- Ingrijirea Pacientului Cu Poliartrita ReumatoidaDocument7 paginiIngrijirea Pacientului Cu Poliartrita ReumatoidaAlexandra Dtc100% (1)
- Ingrijirea Bolnavului Cu Poliartrita ReumatoidaDocument8 paginiIngrijirea Bolnavului Cu Poliartrita Reumatoidakanzia19845166Încă nu există evaluări
- Curs 12 Poliartrita ReumatoidăDocument5 paginiCurs 12 Poliartrita Reumatoidăana mariaÎncă nu există evaluări
- Poliartrita Reumatoida P.D.IDocument11 paginiPoliartrita Reumatoida P.D.IDaniel AlbuÎncă nu există evaluări
- Cap 1 Coxartroza PDFDocument20 paginiCap 1 Coxartroza PDFFlorentina MocanuÎncă nu există evaluări
- Curs 3 ClimatologieDocument13 paginiCurs 3 ClimatologieIana TaraganÎncă nu există evaluări
- Curs AVC+parkinsonDocument13 paginiCurs AVC+parkinsonIana TaraganÎncă nu există evaluări
- Curs 2 Factori Fizici ArtificialiDocument22 paginiCurs 2 Factori Fizici ArtificialiIana TaraganÎncă nu există evaluări
- Radiologie Curs 3 AP LocomotorDocument133 paginiRadiologie Curs 3 AP LocomotorIana TaraganÎncă nu există evaluări