Documente Academic
Documente Profesional
Documente Cultură
VII - Vestibular
Încărcat de
Diana Zețu0 evaluări0% au considerat acest document util (0 voturi)
7 vizualizări18 paginiTitlu original
VII.-Vestibular
Drepturi de autor
© © All Rights Reserved
Formate disponibile
DOCX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
7 vizualizări18 paginiVII - Vestibular
Încărcat de
Diana ZețuDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 18
TRUNCHIUL CEREBRAL. NERVII CRANIENI.
VII. Nervul vestibulocohlear. Sistemul vestibular.
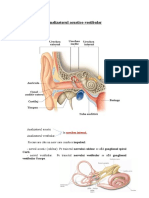
Nervul vestibulocohlear sau al optulea nerv cranian conține două
componente separate: nervul cohlear, care realizează funcția auditivă sau acustică și nervul
vestibular, care asigură echilibrul sau balansarea și orientarea corpului în lumea
îconjurătoare. Receptorii senzitivi ai nervului vestibulocohlear sunt situați în arii speciale pe
pereții interni ai labirintului membranos. Labirintul membranos reprezintă o structură
tubulară fină umplută cu conținut lichid (endolimfă) aflată în interiorul unui sistem de
tuneluri conectate între ele din interiorul părții pietroase a osului temporal. Tunelurile se
referă la labirintul osos.
VII.1. Date anatomice-fiziologice despre sistemul vestibular.
Câteva mecanisme sunt responsabile de menținerea posturei de echilibru și pentru
înțelegerea poziției corpului în relație cu mediul înconjurător. Impulsurile ce vin în
permanență de la ochi, labirinturi, mușchi și articulații ne informează despre poziția diferitor
părți ale corpului. Drept răspuns la aceste impulsuri sunt exercitate mișcări adaptive necesare
pentru menținerea echilibrului. În mod normal noi nu conștientizăm aceste ajustări deoarece
ele în cea mai mare parte sunt operate la nivel de reflexe.
Cele mai importante impulsuri aferente ale sistemului vestibular sunt următoarele:
1. Impulsurile vizuale de la retină și posibil cele prorpioreceptive de la mușchii
oculari, ceia ce ne permite să judecăm despre distanța obiectelor în raport cu corpul. Această
informație este coordonată cu informația venită de la labirinturi și de la gât (vezi mai jos)
pentru a stabiliza privirea în timpul mișcărilor capului și a corpului.
2. Impulsurile de la labirinturi, saculă și utriculă.
3.Impulsurile de la proprioreceptorii articulațiilor și mușchilor. Impulsurile venite de
la nivel cervical au o importanță deosebită în stabilirea relației dintre poziția capului și restul
corpului.
Organele senzitive enumerate mai sus sunt conectate la cerebel și anumiți nuclei și căi
conductorii din trunchiul cerebral, în particular la nucleii vestibulari și prin intermediul
faciculului longitudinal medial la nucleii oculomotori. Aceste structuri cerebeloase și ale
trunchiului cerebral sunt coordonatori importanți ai informației senzitive prevăzuți pentru
ajustarea posturii și menținerea echilibrului. Ele constituie baza sistemului numit
„mecanismele constanței spațiale” prin intermediul cărora percepția personală (schema
corporală) și a mediului ambiant (schema mediului înconjurător) sunt ajustate reciproc.
Invers, o eventuală maladie, care întrerupe aceste mecanisme neurale poate genera vertijul și
dezechilibrul. Interdependența acestor două scheme (personală și ambiantă) se pune pe
seama faptului că diverse organe senzitive – retinal, labirintic și proprioreceptiv – sunt de
obicei activate simultan la o oarecare mișcare a corpului. Prin intermediul procesului de
învățare noi ajungem să vedem obiectele staționând atunci când noi ne mișcăm și obiectele
mișcându-se atunci când noi staționăm sau ne mișcăm. Uneori, anume atunci când informația
noastră senzitivă este incompletă, greșim în înțelejerea cine se mișcă – obiectele
încojurătoare sau propriul nostru corp. Un exemplu bine cunoscut este senzația iluzorie de
mișcare a trenului staționând în care ne aflăm, atunci când trenul vecin se deplasează. În
acest cadru de referință, orientarea corpului în raport cu mediul înconjurător depinde de
menținerea relației preexistente dintre schema corporală și schema mediului ambiant; în
rezultat dezorientarea în spațiu sau dezechilibrarea intervin atunci când această inter-relație
se tulbură.
Aparatul vestibular este compus din untriculă, saculă și trei canale semicirculare.
Celulele ciliare (transductorii senzitivi) sunt situate în epiteliul senzorial plasat pe creasta din
terminațiunile dilatate (ampulele) canalelor semicirculare, numite cristae ampullaris, și în
utriculă și saculă, în ariile numite maculae acusticae.
Celulele ciliare ale maculelor sunt acoperite de membrana otolitică sau otolit, care
conține milioane de particule fine de calciu carbonat – otoconiile, dispuse pe suprafața ei sau
implantate în porțiunea ei superioară. Funcția principală a utriculei și saculei constă în
detectarea poziției capului și mișcărilor linare a lui în raport cu forța de gravitate. Celulele
senzoriale ale cristelor sunt acoperite de o substanță gelatinoasă sub formă de catarg, numită
cupula. Canalele semicirulare labirintice realizează transducția mișcărilor angulare a capului.
Deoarece cupula nu conține otoconii ea nu răspunde la acțiunea forței de gravitație. Odată ce
capul se deplasează inerția cauzează rămânerea în urmă a endolimfei din interiorul canalului
ceia ce exercită presiune asupra cupulei. Ca urmare stereocilii celulelor ciliare din
componența ampulei se flectează modificând proprietățile electrice ale celulelor ciliare.
Acționând în comun, celulele ciliare trimit spre encefal semnale codificate depsre mișcările
capului în toate trei planuri ale spațiului.
Deoarece macula din saculă și utriculă răspunde la acțiunea gravității, în anumite
circumstanțe spațiale, sub apă, aparate de zbor funcția lor este compromisă sever. În absența
informației vizuale piloții sunt învâțați să se bizuie în aparatele de zbor pe indicațiile
instrumentelor de măsurare dar nu pe propriile senzații generate de structurile vestibulare,
care în asemenea situații pot da greș.
În timp ce capul se mișcă acțiunea gravității asupra membranei otolitice o face să
rămână în urmă. Acest fenomen provoacă deflecția stereocililor celulelor ciliare, ceia ce la
rândul său mecanic deschide canalele ionice situate în imediata vecinătate a vârfurilor ciliare
(vezi în continuare Potențialul de Acțiune în Neuronii Senzitivi). În dependență de direcția de
deflecție celulele devin depolarizate sau hiperpolarizate, ceia ce rezultă în creșterea sau
reducerea eliberării transmițătorului de la baza celulei și respectiv în creșterea sau reducerea
generării potențialului de acțiune în neuronii senzitivi primari.
Potențialul de acțiune în Neuronii Senzitivi
Transducția, ceia ce înseamnă conversia energiei din formă mecanică în formă
electrică, este îndeplinită de către celulele ciliare. Celulele ciliare sunt celule de origine
epitelială care au formă de gărăfi sau coloane. Un mănunchi compus din 20-300 stereocilii se
proiectează de pe suprafața apicală a fiecărei din aceste celule. Cilii variază în lungime și
sunt aranjați în ordine de la cel mai scurt spre cel mai lung. O proteină filamentoasă –
conexiunea de vârf – conectează vârful ciliumului cu ciliumul mai lung din imediata
vecinătate. Porțile mecanice ale canalelor ionice sunt inserate în membrana ciliară, în
apropierea locului de fixare a conexiunilor de vârf. Deflecția stereociliilor spre cel mai lung
dintre ele rezultă în deschiderea unui număr mai mare de canale ionice. Compoziția
endolimfei, în care sterocilii sunt scufundați, se deosebește de alte lichide extracelulare
printr-o concentrație înaltă de ion K+ și încărcătură pozitivă. În așa mod, în timpul
deschiderei mecanice a canalelor ionice, ionii de K+ trec din mediul extracelular în celulă,
provocând depolarizarea.
Celulele ciliare depozitează la baza lor sub formă de vezicule sinaptice un
neurotransmițător excitator, posibil acidul glutamic, care este eliberat în mod tonic. Rata de
eliberare a lui crește sau descrește în dependență de închiderea – deschiderea canalelor ionice
și respectiv de depolarizarea și hiperpolarizarea membranei lor. Neurotransmițătorul eliberat
conectează cu receptorii de pe extremitățile perfierice (dendrite) ale celulelor senzitive
primare. Modificările în eliberarea de neurotransmițător cauzează modificări
corespunzătoare în intensitatea impulsului bioelectric neuronal spre trunchiul cerebral.
Encefalul interpretă creșterea sau reducerea traficului impulsului nervos drept creștere sau
reducere a incitației vestibulare.
Celulele ciliare din componența maculei sunt orientate în toate direcțiile posibile.
Mișcarea într-o anumită direcție excită unele celule ciliare, inhibă altele și are o acțiune
minoră asupra celorlalte. Macula din utriculă este orintată în plan orizontal, iar cea din saculă
– în plan vertical. Accelerația capului în orice direcție deviază cel puțin câțiva cili din
componența acestor structuri. Ca rezultat din maculă și saculă sunt generate semnale
complexe codificate spre encefal despre mișcarea capului.
Neurotransmițătorul eliberat de celulele ciliare din maculă și ampulă prin dendrita
primului neuron senzitiv ajung la corpul lui care formează ganglionul vestibular (ganglionul
Scarpa). Axonii protoneuronilor senzitivi din ganglionul Scarpa formează nervul vestibular
care, împreună cu nervul acustic călătorește prin meatul acustic intern, străbate unghiul
pontocerebelos şi pătrunde în trunchiul cerebral prin şanţul bulboptotuberanţial, terminându-
se la nivelul nucleilor vestibulari.
Fibrele vestibulare ale nervului opt se termină în patru nuclei vestibulari: superior
(Bechterew), lateral (Deiters), medial (trunghiular, Schwalbe) și inferior (spinal sau
descendent, Roller).
Nucleii vestibulari integrează semnalele parvenite de la aparatul vestibular cu
informația senzitivă trimisă de măduva spinării, cerebel și sistemul vizual, realizând astfel
coordonarea mișcărilor globilor oculari și ai mușchilor scheletali.
Impulsurile provenite predominant din canalele semicirculare, dar la fel și din
organele otolitice se proiectează pe nucleii superior și medial, care la rândul său trimit
semnalele în fasciculul medial longidudinal (FML) contralateral ascendent pentru a coordona
mișcările capului și globilor oculari prin intermediul nucleilor nervilor cranieni III, IV și VI.
Nucleul medial formează și o proiecție substanțială bilaterală orientată caudal spre porțiunea
cervicală a măduvei spinării prin FLM descendent pentru a coordona poziția capului și a
mișcărilor gâtului.
Impulsurile venite din organele otolitice, dar și din canalele semicirculare se
proiectează pe:
- nucleul lateral (Deiters), care la rândul său se proiectează ipsilateral spre regiunea cervicală
a măduvei spinării, predominant în componența tractului vestibulospinal lateral (vezi mai
jos) pentru a coordona răspunsul postural la acțiunea gravitației;
- nucleul descendent (inferior) care conectează bilateral cu porțiunea cervicală a măduvei
spinării prin intermediul FML descendent și cu porțiunea vestibulară a cerebelului și alți
nuclei vestibulari.
Suplimentar, unele din fibre din canalele semicirculare se proiectează direct pe cerebel
prin intermediul corpului juxtarestiform terminându-se în lobul floculonodular și cortexul
vermian adiacent (aceste structuri ale cerebelului au fost denumite „vestibulocerebel”).
Fibrele eferente din această porțiune a cortexului cerebelos, efectuând o buclă se proiectează
pe nucleii vestibulari ipsilaterali și pe nucleul fastigial; fibrele de pe nucleul fastigial se
proiectează înapoi pe nucleii vestibulari contralaterali, la fel prin intermediul corpului
juxtarestiform. În așa mod fiecare parte a cerebelului exercită influență asupra nucleilor
vestibulari din ambele părți.
Toți nucleii vestibulari trimit un număr mic de axoni prin intermediul talamusului spre
cortexul somatosenzitiv (în special spre regiunile din șanțul intraparietal și circumvoluția
silviană superioară), pentru aprecierea conștientizată a echilibrului și poziției capului. La
maimuțe, aceste proiecții sunt aproape exclusiv contralaterale, terminându-se în apropiere de
„aria feței” a cortexului somatosenzoriu primar (aria 2 Brodmann). Leziunile în insula
posterioară dereglează sensul verticalității, orientarea corpului și mișcările. La oameni nu s-a
stabilit totalmente dacă nucleii vestibulari se proiectează pe talamus; mulți anatomiști indică
că nu există asemenea conexiuni directe.
Aceste date scurte redau câteva noțiuni despre complexitatea organizării anatomice și
funcționale a sistemului vestibular (pentru o discuție completă vezi monografiile lui Brodal
și a lui Baloh & Honrubia). Luând în considerație proximitatea elementelor cohleare și
vestibulare este clar de ce funcțiile acustice și vestibulare frecvent sunt afectate împreună în
cadrul unor boli, cu toate că ele pot fi lezionate și în mod separat.
VII.2. Examinarea nervului vestibular.
Testele Funcției Labirintice.
Cel mai simplu test al funcției labirintice constă din scuturarea simplă a capului
pacientului într-o parte și în alta cu intenția de a provoca simptomele ce simulează amețeala
și pentru a observa gradul de instabilitate posturală în timpul efectuării manevrei respective.
Căderea și o intensificare marcantă a amețelei este aproape întotdeauna o indicație despre o
afectare labirintică. La fel poate fi evocat și nistagmusul ceia ce reflectă instabilitatea
vestibulară.
Cel mai informativ este testul „impulsului rapid al capului”, realizarea căruia constă în
faptul că pacientul fixează privirea pe un obiect, iar examinatorul îi rotește rapid cu mâinile
capul cu 100 de la poziția inițială observându-i ochii (preventiv pacientului i se explică esența
testului, rugându-l să relaxeze gâtul). În mod normal ochii vor aluneca de pe ținta privită,
urmând o sacadă rapidă de reluare a poziției inițiale. O eventuală instabilitate oculară se va
manifesta prin mișcarea de către pacient a capului spre partea labirintului afectat. Halmagui
consideră acest test drept cel mai sigur dintre testele de control a reflexelor vestibulo-oculare
utilizate la patul pacientului.
Manevrele destinate evocării vertijului pozițional prin schimbarea rapidă a poziției din
șezândă în supinată cu capul rotit pe o parte provoacă apariția vertijului în anumite condiții,
dar urmăresc scopul detectării așa-numitului vertij pozițional benign, care este descris în
continuare.
Proba Romberg: bolnavul este invitat să stea în poziţie verticală, cu picioarele alipite.
După ce se constată că îşi poate menţine această poziţie, pacientul este invitat să închidă
ochii. În mod normal pacientul nu oscilează. În sindromul vestibular, corpul deviază într-o
anumită direcţie, care este aceeaşi, ori de câte ori efectuăm proba. În acest caz proba
Romberg este pozitivă, şi anume „cu caracter sistematizat”, spre deosebire de proba
Romberg din tabesul dorsal sau din afecţiunile care lezează căile sensibilităţilor
proprioreceptive, în care căderea este nesistematizată, survenind de fiecare dată în altă
direcţie. Proba Romberg din sindromul vestibular se mai caracterizează prin faptul că
devierea corpului nu survine imediat după închiderea ochilor, cum se întâmplă în tabes sau în
afectările căilor proprioreceptive, ci după o perioadă de 10-20 secunde, perioadă denumită
„timp de latenţă”. Relativ la proba Romberg mai menţionăm că modificarea de poziţie a
capului poate influenţa sensul deviaţiei. În cazurile de limită se poate examina, cu aceeaşi
semnificaţie, şi proba Romberg sensibilizată: bolnavul este solicitat să stea în ortostatism cu
un picior înaintea celuilalt, sau pe un singur picior şi apoi să-şi închidă ochii. În această
poziţie baza de susţinere fiind micşorată, devierea se poate valida mai uşor, dar tot
sistematizat cu timp de latenţă.
Proba Bárány: pacientul este invitat să se aşeze pe un scaun, cu spatele bine rezemat
şi să întindă înainte şi paralel braţele. Examinatorul se aşează în faţa bolnavului, marcând
poziţia degetelor indicatoare ale acestuia cu propriile sale degete, fixate în prelungirea celor
ale pacientului, fără însă a le atinge. După închiderea ochilor, se menţine poziţia braţelor. În
sindroamele vestibulare se observă o deviere tonică a braţelor, de obicei spre partea bolnavă,
prin acţiunea fasciculului vestibulospinal.
Proba Babinski-Weil. Pacientul este solicitat să meargă câte 5 paşi înainte şi înapoi
(fără să se întoarcă), cu ochii închişi. În suferinţele vestibulare, bolnavul deviază (în mersul
înainte de partea labirintului lezat iar înapoi, de partea opusă), astfel încât liniile mişcărilor a
7-8 excursii realizează o fromă de stea, motiv pentru care această probă se mai numeşte şi
„proba mersului în stea”.
Testul Caloric al Nervului Vestibular. Integritatea nervului vestibular și a organelor
din sistemul lui poate fi apreciată folosind testul de stimulare calorică. Acest test nu face
parte din testele de rutină efectuate la patul pacientului, dar se realizează atunci când se
suspectă implicarea nervului vestibular într-un eventual proces patologic. Testul caloric
include irigarea canalului auditiv extern cu apă caldă și rece. Pacientul stă culcat cu capul pe
suport la 300 de nivelul orizontal. Asemenea poziție plasează canalele semicirculare în
poziție predominat verticală, ceea ce le face a fi maximal sensibile la stimulare termică.
Canalul auditiv extern se irigă cu apă de 300 C timp de 30 secunde. În condiții normale, ochii
deviază tonic spre partea irigată, după ce urmează nistagmusul direcționat în partea opusă.
Nistagmusul apare după o perioadă de latență de aproximativ 20 secunde și persistă timp de
1.5 – 2 minute. Aceași procedură se repetă după aproximativ 5 minute, folosindu-se apă
caldă de 440 C (70C mai puțin și mai mult de temperatura corpului). Când se folosește apă
caldă, nistagmusul este direcționat spre urechea irigată. Aceste rezultate pot fi analizate în
sumar utilizând mnemonic COWS, Cold Opposite Warm Same (Rece Opusă Cald Aceeași).
La pacienții deosebit de sensibili se provoacă greața și alte simptome de activitate reflectorie
vagală.
Irigația simultană a ambelor canale cu apă rece cauzează o deviație tonică în jos a
ochilor cu nistagmus orientat în sus (componenta rapidă). Irigația bilaterală cu apă caldă
produce o mișcare tonică orientată în sus și nistagmus în direcție inversă. Testarea calorică
dă un răspuns cert referitor la reacția organelor vestibulare periferice, compară răspunsurile
de la ambele urechi, indicând care din ele este paretică. Înregistrarea mișcărilor globilor
oculari în timpul realizării acestor teste, după cum a fost descris mai sus, permite
cuantificarea răspunsurilor obținute. Stimularea galvanică a labirintelor nu oferă careva
avantaje particulare față de stimularea calorică.
Stimularea vestibulară (labirintică) poate la fel fi produsă prin rotația pacientului în
fotoliul Bárány sau în orice alt tip de fotoliu pe pivot. În timpul rotației ochii pacientului sunt
închiși voluntar sau acoperiți cu o bandă sau defocusați cu ajutorul lentilelor Frenzel pentru a
evita efectul nistagmusului optocinetic.
Electronistagmografia (ENG) reprezintă o metodă mult mai exactă în detectarea
tulburărilor funcției labirintice deoarece permite înregistrarea fină a mișcărilor oculare fără
fixare vizuală. ENG este de obicei cuplată cu stimularea calorică sau cu dispozitive moderne
pentru testare de rotație care efectuează un control exact al vitezei, accelerației și amploarei
rotației, mai mult decât permite un fotoliu Bárány tradițional.
Modificarea tonusului muşchilor oculomotori dă naştere unui simptom caracteristic
suferinţei aparatului vestibular, şi anume nistagmusului. Examenul clinic pentru constatarea
nistagmusului se face invitând pacientul să urmărească cu ochii (capul stând nemişcat)
degetul examinatorului, care se deplasează încet spre stânga, spre dreapta, în sus şi în jos.
Ochii nu vor fi deplasaţi în poziţie extremă laterală, fiind menţinuţi la aproximativ 45-50 0.
Prin nistagmus se înţelege o mişcare involuntară, ritmică, sincronă şi în aceeaşi direcţie a
globilor oculari. Mişcarea are două componente: o componentă lentă, tonică, care constituie
elementul vestibular al mişcării şi una rapidă, clonică, ce reprezintă reacţia de readucere a
globilor oculari la poziţia normală. Componenta rapidă este mai uşor observabilă; ea a fost
denumită bătaia nistagmusului şi defineşte sensul acestuia. După direcţia în care bate
nistagmusul poate fi orizontal, vertical sau rotator (în sens orar sau antiorar).
Topografia leziunii după tipul nistagmusului:
- orizontal: punte;
- vertical: pedunculi;
- rotator: bulb (nucleul Roller);
- orizonto-girator: leziune nucleară difuză;
- multiplu: leziune bilaterală a nucleilor sau a bandeletei longitudinale posterioare.
Nistagmusul vestibular trebuie diferenţiat de nistagmusul paralitic (care are excursii
mari, este neregulat şi nu are o componentă rapidă şi una lentă, deplasările oculare fiind nişte
mişcări pendulare), de nistagmusul de fixaţie (care apare în privirea laterală extremă) şi de
nistagmusul optokinetic.
Sindroame vestibulare
Localizarea leziunii aparatului vestibular în labirint, pe căile de conducere sau în
nucleii vestibulari din bulb, determină apariţia unor complexe simptomatice diferite,
cunoscute sub denumirile de sindrom vestibular de tip periferic şi sindrom vestibular de tip
central.
I. Sindrom vestibular de tip periferic, numit şi sindromul vestibular armonios. Apare
în leziunile labirintului şi ale nervului vestibular şi constă din: a) vertij intens, care survine
paroxistic, în crize de mare intensitate, este generat uneori de mişcările capului şi poate
constitui uneori unicul simptom al sindromului; b) deviaţii tonice ale braţelor, trunchiului şi
capului, toate în aceeaşi direcţie, care se pun în evidenţă prin probele descrise; c) nistagmus
orizontal cu bătaia controlaterală devierilor; d) simptome asociate din partea analizatorului
auditiv (acufene şi hipoacuzie); e) tulburări vegetative accentuate (greţuri, vărsături,
transpiraţie, paloare intensă etc.). Sindromul se numeşte „armonios”, deoarece există o
sistematizare a simptomelor în legătură cu labirintul afectat, devierile tonice fiind toate în
aceeaşi direcţie, şi anume de partea labirintului lezat (bătaia nistagmusului fiind spre partea
opusă). Sindromul apare în procesele inflamatorii ale urechii interne şi medii, în leziuni ale
nervului vestibular, în sindroamele de unghi pontocerebelos, în fracturi ale stâncii
temporalului, în tulburări de circulaţie ale arterei auditive interne (teritoriul vertebrobazilar)
etc.
II. Sindromul vestibular central sau disarmonic apare în leziunile trunchiului
cerebral care afectează şi nucleii cerebrali şi constă din: a) vertij de intensitate mică, uneori
continuu; adesea acest simptom lipseşte; b) nistagmus, deseori în ambele direcţii, adică se
constată bătaia spre dreapta la privire spre dreapta şi bătaia spre stânga la privire spre stânga
(nistagmus schimbător de sens), nistagmus vertical, girator sau chiar nistagmus disjunctiv; c)
deviere tonică a corpului, cu timp de latenţă dar nesistematizat; d) alte simptome de leziune a
trunchiului cerebral, pe lângă cele vestibulare. Sindromul se numeşte „disarmonic”, deoarece
nu există o sistematizare a simptomatologiei, devierile tonice în toate direcţiile şi
nistagmusul polimorf fiind determinate de lezarea inegală a nucleilor vestibulari din ambele
părţi, precum şi de afectarea diverselor conexiuni ale nucleilor vestibulari, ceea ce face ca
tabloul clinic al suferinţei vestibulare să fie nesistematizat şi adesea incomplet. Sindromul
vestibular disarmonic apare mai frecvent în scleroza în plăci, în diverse afecţiuni infecţioase,
vasculare sau tumorale ale trunchiului cerebral, în intoxicaţii acute (cu alcool, nicotină) etc.
VII.2. Amețeala și vertijul.
Diagnosticul maladiei care cauzează acuzele de amețeală necesită a fi analizat corect – întâi
natura dereglării funcției și apoi localizarea anatomică a ei. Nicăeri abordul clasic în
stabilirea diagnosticului neurologic nu are o importanță mai mare decât în cazul pacientului
al cărui acuză principală este amețeala.
Termenul amețeală este utilizat de pacient pentru un șir întreg de experiențe sensorii
diferite – senzației de rotație sau vertij la fel cât și a disbalanței non-rotatorii, slăbiciunii,
stării de rău, instabilității, buimăcelii. Încețoșarea privirii, simțul de irealitate, sincopa și
chiar petit mal sau alte fenomene convulsive pot fi numite „amețeală de scurtă durată”. De
aici, un interogatoriu structurat și concis al pacientului în determinarea sensului cu care
folosește el acest termen constituie primul pas în examenul clinic. Medicul trebuie în mod
sigur să determine dacă simptomele au calitățile specifice de vertij – ceia ce se referă la toate
iluziile subiective și obiective de mișcare sau poziționare – sau dacă ele pot fi categorizate ca
o amețeală în cap sau pseudovertij non-rotator. Distincția dintre aceste două grupuri de
simptome este prezentată după o scurtă discuție asupra factorilor implicați în menținerea
echilibrului. Colectarea atentă a anamnesticului și examenul obiectiv de obicei constituie
baza de distincție dintre vertijul adevărat și amețeala avută de un pacient anxios și alte tipuri
de pseudovertij. Identificarea vertijului nu este dificilă atunci când pacientul constată că
obiectele mediului ambiant se rotesc în jur sau se mișcă ritimic într-o direcție sau că capul și
corpul se întorc brusc. Distincția dintre ele câte o dată se face pe baza faptului că pacientul în
vertijul subiectiv acuză senzația de mișcare a corpului, iar în cel obiectiv – senzația iluzorie
de mișcare a obiectelor din jur. Frecvent, însă, pacientul nu este atât de explicit. Senzațiile
pot fi descrise ca mișcări ale corpului, de obicei ale capului încolo - încoace, în sus – în jos
sau senzații de parcă se ridică și se mișcă pe valuri o corabie. O altă variantă – podeaua și
pereții se înclină sau coboară sau se ridică. În timpul mersului pacientul se simte instabil și
deviază într-o parte sau de parcă este înclinat sau împins spre sol într-o parte sau în alta
(înclinație statică), de parcă ar fi atras de un magnet puternic. Acest simț de impuls (mișcare
bruscă și momentană) sau de „impulsie” (pornire involuntară cu caracter imperios) este o
particularitate caracteristică vertijului. Oscilopsia, mișcarea iluzorie a mediului înconjurător,
este un alt efect al perturbării funcției vestibulare, în special când este indusă de mișcarea
capului. Pacienții cu spirit de observație într-adevăr menționează această mișcare ritmică a
mediului înconjurător cauzată de nistagmus.
Pseudovertijul.
Este nevoie a diferenția vertijul adevărat de simptomele de amețeală și alte tipuri de
pseudovertij. Pacientul care acuză doar amețeală la o interogare mai exactă va descrie
senzațiile sale drept balansare, vuiet în cap, senzație de parcă înoată sau mai rar - simțul de
incertitudine sau dezechilibru, „mers prin aer”, slăbiciune sau alte senzații neobișnuite în
cap. Aceste senzații ale pacientului sunt în special frecvente în stările de anxietate sau atacuri
de panică (nevroză anxioasă, isterie și depresie). Într-o măsură oarecare aceste senzații sunt
reproduse prin hiperventilație și atunci pot fi desemnate în concurență cu diferite grade de
teamă, palpitație, sufocare, frison și transpirație. Constelația de simptome non-vertiginoase
este aleatoriu atribuită la vertij „fobic”, „funcțional” sau „psihogen”. Fiecare clinicist
cunoaște multe asemenea cazuri. În cazuistica bogată a lui Brandt vertijul fobic a fost a doua
cauză după frecvență de adresare în clinica specializată de vertij după vertijul pozițional
benign (vezi ma jos). El atribuie maladia către anxietate și panică, dar o consideră și drept
entitate aparte, ameliorarea fiind posibilă printr-o explicație insistentă și calmare. Suntem de
acord cu Furman și Jacobs că termenul amețeală psihiatrică, în cazul când este utilizat, ar
trebui să fie atribuit doar la amețeala care se manifestă ca o parte componentă a unui sindrom
psihiatric cunoscut, mai ales în maladie anxioasă. Ni se pare eronată desemnarea
simptomelor non-vertiginoase în baza circumstanțelor în care ele se manifestă („sindromul
de supermarchet”, „sindromul de dezorientare a motoristului”, „vertijul postural fobic”,
„neuroză de stradă”, etc.), dar în același timp acest fapt subliniează natura psihogenă a lor.
Furman și Jacobs explică amețeala psihiatrică printr-un grad minor de disfuncție vestibulară,
noi însă nu avem dovezi de disfuncție labirintică adevărată la toți acești pacienți.
Tulburările oculomotorii așa ca oftalmoplegia cu debut brusc pot fi o sursă de
dezorientare spațială și senzație de vertij de scurtă durată, greață ușoară și stupefiere. Aceste
simptome sunt maximal exprimate atunci când pacientul privește în direcția de acțiune a
mușchiului paralizat; sunt determinate de recepția de conflict a două imagini vizuale. Unele
persoane pot avea asemenea simptome pentru o perioadă scurtă de timp atunci când se
acomodează la ochelari bifocali.
Într-un simptom special, numit fenomenul Tullio un sunet puternic, sau mai rar
căscatul produc o senzație scurtă de vertij sau de rotație a mediului înconjurător. La unii
pacienți cu acest simptom lipsește sau este subțiat acoperișul osos al canalului semicircular
superior (se diagnostică la o examinare CT cu secțiune fină). Ocazional acest simptom a fost
descris și la pacienții cu boala Ménière.
Alte simptome pseudovertiginoase sunt puțin definite. În stările anemice severe, în
particular în anemia feriprivă și în stenoza de aortă fatigabilitatea și apatia ușor evocate pot
fi însoțite de amețeală, cauzate în particular de schimbarea poziției și de efort. În cazul
pacientului emfizematos efortul fizic poate fi asociat de slăbiciune și senzații cefalice
speciale, iar paroxismele violente de tusă pot conduce la amețeală și chiar leșin (sincopa
tusivă) pe motiv de dereglare a returnării sângelui venos spre inimă. Amețeala care însoțește
frecvent hipertensiunea prezintă dificultăți de evaluare; câteodată este o manifestare de
anxietale sau rezultă din circulația cerebrală instabilă. Amețeala posturală este o altă situație
în care reflexele vasomotorii instabile determină circulația sanguină cerebrală respectivă;
este o manifestare frecventă la persoanele cu hipotensiune ortostatică primară și la cei care
administrează medicamente antihipertensive, la fel cât și la pacienții cu polineuropatie cu
component vegetativ. Aceste persoane atunci când brusc se ridică din poziție culcată sau
șezândă au un tip de amețeală de balansare, încețoșare a vederii și pete în fața ochilor care
durează câteva secunde. Pacientul se străduie să stea nemișcat și se sprijină de un obiect din
vecinătate. Ocazional în acest timp se poate dezvolta o sincopă. Hipoglicemia cauzează o
altă formă de pseudovertij, definită ca senzație de foame și manifestată prin tremurat,
transpirație și alte dereglări vegetative. Intoxicațiile cu droguri, în special cu alcool, sedative
și anticonvulsante sunt însoțite de amețeală non-specifică, iar în fazele de intoxicație
avansată – vertij adevărat.
În activitatea practică de obicei nu este dificil a diferenția aceste tipuri de pseudovertij
de vertijul adevărat, deoarece nu sunt însoțite de simțul de rotație, impulsiune, mișcări în sus
– în jos, oscilopsie și alte dereglări de mișcare. La fel lipsesc și alte manifestări ce însoțesc
vertijul adevărat - și anume grețurile, vomele, tinitusul și surditatea, stupefierea, precum și
ameliorarea după o ședere sau poziționare culcată în liniște.
Cauzele Neuroligice și Otologice ale Vertijului
Faptul că vertijul poate constitui aura unui acces epileptic susține postulatul, că acest
simptom poate avea origine cerebrocorticală. Întradevăr stimularea electrică a cortexului
cerebral la un pacient non-anesteziat, în zona posterolaterală a lobului temporal sau a lobului
parietal inferior adiacent, poate evoca un vertij intens.
Epilepsia vertiginoasă de acest tip necesită a fi diferențiată de accesul vestibulogenic,
în care descărcările vestibulare excesive servesc drept stimul de evocare a accesului. Ultimul
este o formă rară de epilepsie reflexă, în care testele de inducere a vertijului pot provoca
accesul.
Afirmația precum că migrena poate fi cauză a vertijului a fost mult discutată. Câțiva
clinicieni cu autoritate prezintă mai multe exemple de observație a amețelii și vertijului în
cadrul migrenei cu aură, dar din prezentările lor nu este completamente clar dacă ele se
referă la migrena bazilară, de obicei la copii (vertijul migrenos) sau la episoadele de
dezechilibru sau vertij ușor în anumite situații prezente la migrenoși, ceia ce este mult mai
tipic în observațiile făcute de noi. Un studiu de proporții mari realizat de Neuhauser și
colegii a depistat că de la 7 până la 9 procente de pacienți aveau simptome convențional
migrenoase în timpul sau până la atacul vertiginos și la jumătate din aceștea vertijul regulat
se asocia cu migrena. Aceste cifre sunt mai mari desigur decât cele observate în activitatea
practică, dar se pare că prezintă dovezi precum că migrena poate fi cauza vertijului.
Leziunile cerebelului produc vertijul în dependență de care structuri ale lui sunt
implicate în procesul patologic. Procele distructive de dimensiuni mari ale emisferelor
cerebeloase și vermisului așa cum ar fi hemoragia cerebeloasă uneori provoacă vertijul, iar
uneori – nu. Totuși, ictusul în teritoriul ramurii mediale a arterei cerebeloase posterioare
inferioare (ramură care se scindează distal de ramurile trunchiului cerebral și din acest motiv
nu implică porțiunea laterală a trunchiului cerebral) poate cauza vertijul și voma intense,
care nu pot fi diferențiate de afectarea labirintului. În două studii morfologice de asemenea
cazuri a fost identificată o zonă largă de infarctizare extinsă spre linia mediană cu implicare a
lobului floculonodular (Duncan și al). Căderea în aceste cazuri era spre partea lezată;
nistagmusul era prezent la privire în ambele părți, dar totuși mai evident la privire spre
infarct. Aceste date au fost confirmate prin Computer Tomografie (CT) și Rezonanță
Magnetică Nucleară (RMN) (Amarenco et al). Afectarea labirintică, pe de altă parte,
cauzează nistagmus predominant unilateral, direcționat în partea opusă labirintului afectat și
cu deviere sau cădere spre partea implicată – adică direcția nistagmusului este opusă direcției
de cădere și hipermetrie (degetul arătător al pacientului aflat cu ochii închiși trece peste ținta
determinată, manifestare inițial descrisă de Bárány). În debutul unui atac de vertij, atunci
când mersul și calitatea nistagmusului nu pot fi apreciate, este necesar a exclude un infarct
sau hemoragie cerebeloasă prin metode neuroimagistice.
Biemond și DeJong au descris un fel de nistagmus și vertij care își au originea la
nivelul rădăcinilor medulare cervicale superioare și în mușchii și ligamentele pe care le
inervează (așa-numitul vertij cervical). Spasmul mușchilor cervicali, traumatismul gâtului și
iritația rădăcinilor senzitive cervicale superioare se consideră că produc o iritare asimetrică
spinovestibulară, ceia ce la rândul său se manifestă prin nistagmus, vertij de durată și
dezechilibru. Vertijul cervical a fost atribuit în baza unor dovezi mai puțin fondate
insuficienței circulatorii în teritoriul vertebro-bazilar. Toole și Tucker au demonstrat pe
cadavre reducerea fluxului sanguin prin aceste vase la rotația și hiperextensia capului.
„Vertijului cervical” sau cel puțin o asemenea interpretare a lui, rămâne a fi o întrebare
deschisă. Cu toate acestea, trebuie să recunoaștem că există un contingent de pacienți cu
distonie cervicală care descriu ceva asemănător cu vertijul, ceia ce poate vorbi despre o
corelație existentă între proprioreceptorii cervicali și vertij.
În sumar, cu toate că leziunile cortexului cerebral, a ochilor și posibil a mușchilor
cervicali pot provoca vertijul, ele nu sunt surse obișnuite ale acestui simptom, iar vertijul în
cazuri rare este manifestarea dominantă a acestor maladii. Pentru toate situațiile de ordin
practic vertijul indică o dereglare a funcției a organelor vestibulare periferice, a
compartimentului vestibular al nervului opt sau a nucleilor vestibulari din trunchiul cerebral
și a conexiunilor lor imediate, inclusiv și a cerebelului inferior. Problema clinică se va
rezolva de la sine la determinarea porțiunii aparatului labirintic-vestibular primar implicat.
De obicei această decizie poate fi făcută în baza aprecierei formei atacului vertiginos,
caracterul simptomelor și semnelor prezente, testelor funcției labirintice. Acestea din urmă
sunt descrise în continuare, după ce sunt prezentate cele mai frecvente sindroame labirintice-
vestibulare.
Maladia Ménière și alte forme de Vertij Labirintic
Afecțiunea labirintului este cea mai frecventă cauză a vertijului adevărat. Varianta clasică,
maladia Ménière, se caracterizează prin atacuri recurente de vertij asociate cu tinnitus
fluctuant și surditate. Unul sau altul din ultimele două simptome, mai rar ambele, pot fi
absente în decursul primului atac de vertij, dar numaidecât se manifestă odată cu progresia
maladiei, precum crește și severitatea atacurilor acute. Maladia Ménière afectează ambele
sexe în mod egal și debutează de cele mai dese ori în decada a cincea a vieții, cu toate că
poate să se înceapă și mai devreme și mai târziu. Cazurile de maladie Ménière sunt de obicei
sporadice, dar au fost descrise și formele ereditare transmise în ambele moduri – autosom
dominant și recesiv. Modificarea patologică principală constă în creșterea volumului de
endolimfă și extensiunea sistemului endolimfatic (hidropsul endolimfatic). Se speculează
asupra faptului că atacurile paroxismale de vertij sunt cauzate de ruperea labirintului
membranos și scurgerea endolimfei bogate în potasiu în perilimfă, ceia ce are efect paralitic
asupra fibrelor nervului vestibular și conduce la degenerarea celulelor ciliate auditive fine.
În maladia Ménière tipică atacurile de vertij sunt abrupte și durează de la câteva
minute până la o oră și mai mult. Vertijul este de neconfundat sub formă de vârtej sau rotator
și de obicei atât de sever încât pacientul nu poate sta sau merge. Grețurile și vomele de
diferită expresie, tinnitusul de tonalitate joasă, senzația de urechi înfundate și reducerea
acuității auditive sunt practic întotdeauna asociate. Nistagmusul este prezent în decursul
atacului acut; este de tip orizontal, de obicei cu element rotator componenta lentă fiind
direcționată spre urechea afectată. La încercarea de a atinge cu degetul ținta cu ochii închiși
degetul trece peste ea, la fel e prezentă și tendința de a cădea spre urechea afectată. Pacientul
preferă să stea culcat cu urechea afectată poziționată cât mai sus și nu este dispus să
privească spre partea sănătoasă, ceia ce îi exagerează nistagmusul și grețurile. Odată cu
reducerea atacului auzul se îmbunătățește, scade senzația de înfundare a urechii; în atacurile
următoare, însă are loc reducerea progresivă a acuității auditive.
Atacurile variază considerabil după frecvență și severitate. Pot avea loc recurențe de
câteva ori pe săptămână pentru multe săptămâni la rând sau pot interveni remisiuni cu durată
de câțiva ani. Frecvent atacurile repetate pot lăsa un statut cronic ușor exprimat de
dezechilibru și o ezitare de mișcare rapidă a capului sau de rotație rapidă a lui. În cazurile
ușoare ale maladiei pacientul poate să insiste mai mult asupra acuzelor de disconfort și
dificultate de concetrare, decât de vertij și poate din acest motiv să fie considerat nevrotic.
Simptomele de anxietate sunt frecvente la pacienții cu boala Ménière, în special la cei care
suferă de atacuri frecvente.
După cum s-a menționat anterior o proporție mică de pacienți cu maladia Ménière
prezintă atacuri brutale cu căderi violente. Aceste episoade au fost etichetate cu un termen
neobișnuit „catastrofa otolitică a lui Tumarkin”, care le-a atribuit, cu dovezi modeste,
deformării otolitice ale utriculei și saculei. Pacienții descriu o senzație particulară de
împingere sau izbire către sol, fără nici un semn de avertizare sau înainte de cădere –
senzația mișcare sau înclinare a mediului înconjurător. Conștiența nu se pierde, iar vertijul și
acompaniementele sale nu fac parte din atacul de cădere, cu toate că unii pacienți devin
conștienți de aceste simptome după cădere. Atacurile pot interveni mai devreme sau mai
târziu pe parcursul evoluției maladiei. În mod obișnuit câteva atacuri survin în decurs de un
an sau mai puțin, apoi are loc o remisiune spontană. Atacul inițial necesită a fi diferențiat de
alte tipuri de atacuri de cădere, dar apariția ulterioară a atacurilor tipice de vertij ale bolii
Ménière cu surditate și tinnitus clarifică diagnosticul.
Pierderea auzului în maladia Ménière de obicei precede primul atac de vertij, dar se
poate avea loc și mai târziu. Surditatea episodică, fără vertij a fost denumită sindromul
cohlear Ménière. După cum deja a fost menționat odată cu atacurile recurente are loc
pierderea unilaterală în salturi a auzului (în majoritatea seriilor numai în 10 procente cazuri
sunt implicate ambele urechi, Baloh, însă, aduce date apropiate de 30 procente cazuri). La
începutul bolii surditatea implică doar tonurile joase, iar severitatea ei fluctuează; de fapt
recepționarea tonurilor mai joase de 500 Hz are loc mult mai devreme, dar această pierdere
nu este deranjantă pentru pacient. Diagnosticul rămâne incert până când nu se realizează
audiometria cu praguri tonale fluctuante pure. Mai târziu fluctuațiile încetează și surditatea
se extinde asupra tonurilor înalte. Capacitatea de a distinge vorbirea este păstrată. Atacurile
de vertij de obicei încetează când pierderea auzului este completă, durata acestui fenomen în
timp fiind de luni și mai mult. Audiometria constată tipul sensoroneural de surditate cu
depresia echivalentă a conducerii aeriene și osoase. Dacă surditatea nu este completă în
urechea afectată poate fi depistat și fenomenul de recrutare a zgomotelor.
Tratamentul. În timpul unui atac acut de boală Ménière repausul la pat este cel mai
efectiv tratament, din momentul când pacientul de obicei își găsește o poziție când vertijul
este minimal.
Agenții antihistaminici cyclizina (Marezine, Valoid, Nausicalm) 50 mg/8h, meclizina
(Bonine, Antivert) sau scopolamina transdermală sunt folositoare în majoritatea cazurilor
raportate. Promethazina (Phenergan) este un supresant vestibular efectiv, la fel și
trimethobenzamida (Tigan) administrată în supozitorii a câte 200 mg reduc greața și voma.
Deja de mulți ani în tratamentul maladiei Ménière se folosește dieta cu reducere de sare de
bucătărie în combinație cu ammonium chloride și diuretici, eficiența acestui regim nefiind
vre-odată stabilită. Același lucru se referă și la agenții deshidratanți ca glycerolul per os și
recent foarte populari – blocatorii canalelor de calciu. Medicația cu efect sedativ ușor poate
ajuta pacientului anxios în perioada dintre atacuri.
Dacă atacurile sunt foarte frecvente și invalidante ameliorarea permanentă poate fi
obținută prin măsuri terapeutice. Destrucția labirintului se ia în considerație la pacienții cu
manifestări strict unilaterale și cu pierderea completă sau aproape completă a auzului. La
pacienții cu manifestări bilaterale sau reducere semnificativă a auzului poate fi utilizată
secționarea porțiunii vestibulare a nervului cranian opt. Șuntarea endolimfatică-
subarahnoidiană este intervenția de preferință a unor chirurgi, pe când alții utilizează
destrucția selectivă a vestibulului prin acțiune criogenă sau injectare transtimpanică de
gentamicină. Decompresia vasculară a nervului cranian opt, după cum propune Janetta
rămâne a fi o măsură controversată și posibil se potrivește în cazurile de vertij persistent și
invalidant, dar inexplicabil, după cum se va discuta în continuare, dar nu și în tratamentul
maladiei Ménière clasice. Decizia de a întreprinde măsuri chirurgicale trebuie temperată de
faptul, că majoritatea pacienților de vârstă medie suferă o stabilizare spontană în câțiva ani.
Vertijul Pozițional Benign.
Această tulburare a funcției labirintice este mai frecventă decât maladia Ménière și deși nu
are aceleași insinuări pe termen lung un atac acut poate fi destul de invalidant. Se
caracterizează prin vertij paroxismal și nistagmus care intervin doar când capul ia o poziție
anumită, în special la culcare în jos și rostogolire în pat, aplecare înainte și îndreptare în sus,
înclinare înapoi.
De cele mai dese ori pacientul comunica că paroxismul de vertij începe la miezul
nopții sau dimineața devreme, posibil pe motiv de modificare a poziției în timpul somnului,
producând o rostogolirea rapidă a unei urechi sau la intenția de a se ridica din pat. Brandt
preferă adjectivele descriptive așa ca vertij pozițional sau de poziție, cu toate că simptomele
sunt induse nu de o poziție specială a capului, dar numai de o schimbare rapidă a poziției
capului. Această maladie a fost descrisă pentru prima dată de către Bárány, dar Dix și
Hallpike au accentuat caracterul ei benign, fiind responsabili de caracterizarea ei ulterioară,
în special a mișcărilor poziționale discrete care o pot provoca. Episoadele individuale
durează mai puțin decât un minut, dar pot să recidiveze periodic în decurs de câteva zile sau
câteva luni, mai rar – ani. De regulă examenul clinic nu detectă anormalități ale auzului sau
alte leziuni marcante ale urechii sau altceva suplimentar. O descriere exhaustivă a acestei
stări a fost făcută de Furman și Cass.
Diagnosticul maladiei în cauză se face la patul pacientului prin mișcarea rapidă a lui
din poziție șezândă în poziție culcată cu capul înclinat la 30 – 40 de grade de-asupra
capătului suportului și la 30 – 45 de grade pe o parte, după cum în original a fost descris de
către Dix și Hallpike. După o latență de câteva secunde această manevră provoacă un
paroxism de vertij; pacientul se poate speria și se apucă de medic sau de suport sau se
străduie să se așeze. Atunci când vertijul se manifestă urechea bolnavă este cea orientată în
jos. Noi nu putem respinge afirmația făcută de von Brevern și colegii săi precum că labirintul
drept este mai des responsabil de maladie. Vertijul este însoțit de oscilopsie și nistagmus,
predominant torsional cu componenta rapidă orientată de la urechea afectată (dependentă)
(Baloh et al). Vertijul și nistagmusul durează nu mai mult de 30-40 secunde, în mediu nu mai
mult de 15 secunde. Schimbarea poziției din culcată în șezândă modifică direcția vertijului
și a nistagmusului (nistagmus modificat de poziție) și este posibil cel mai cert fapt care
dovedește că vertijul își ia originea din labirint. La repetarea manevrei vertijul și nistagmusul
devin mai puțin exprimate, iar după trei-patru repetări nu se mai provoacă (se notează cu
termenul de „istovire”); se pot reproduce în severitatea lor originală numai după o perioadă
anumită de repaus. Manevra de mișcare a capului cu mâinile nu provoacă întotdeauna
vertijul și nistagmusul la pacienții a căror diagnostic de vertij pozițional benign este
confirmat de anamnestic; de altfel Froehling și colaboratorii nu insistă asupra obligativității
acestui fapt.
Asemenea atacuri de vertij pot să apară și să continuie ani la rând, în special la
vârstnici, fără necesitatea instituirii unui tratament special. Pe de altă parte sunt foarte rare
cazurile de vertij pozițional de așa severitate încât să fie nevoie de tratament chirurgical.
Baloh și colegii săi în studiul de 240 de cazuri de vertij pozițional benign au constatat că la
17% maladia a debutat după un traumatism cerebral, iar la 15% - după o presupusă
neurolabirintită virală. Semnificația acestor evenimente premărgătoare nu este clară, în
măsura în care ele nu corelează cu simptomele clinice și evoluția maladiei otologice. Este
necesar a menționa că schimbarea bruscă a poziției, în special a capului poate induce vertijul
și nistagmusul sau crește severitatea expresiei lor la pacienții cu toate tipurile de maladii
vestibulare-labirintice, inclusiv în boala Ménière, accidentul vascular vertebro-bazilar,
traumatisme și tumori de fosă craniană posterioară. Cu toate acestea, dacă paroxismul are
caracteristici speciale, menționate mai sus, și anume provocarea la schimbarea poziției
capului, latența de debut, durata scurtă, reversibilitatea direcției nistagmusului la așezare,
istovirea la repetarea testului și prezența simptomelor subiective de stresare sau recurența
după luni sau ani fără alte careva simptome – numai atunci se poate lua în considerație tipul
lor de „paroxisme benigne”.
Schuknecht în premieră a presupus că vertijul pozițional benign este cauzat de
cupulolithiasis, în care cristalele otolitice se desprind și se atașează desinestătător de cupula
canalului semicircular posterior. Acum este acceptat pe larg că resturile posibil detașate de la
otoliți formează un cheag liber plutitor în endolimfa canalului (canalolithiasis) și gravitează
spre partea cea mai mult dependentă a canalului în timpul schimbării poziției capului (vezi
Brandt et al).
Se consideră că chiagul joacă rolul unei pompe inducănd forțe de împingere-tragere
asupra cupulei și dezlănțuind atacul de vertij. În baza acestui mecanism prezumtiv a fost
elaborată manevra de repoziționare a canalului (Semont et al; Epley) astfel încât cheagul
fluctuant să părăsească canalul semicircular și să intre în vestibulum, unde nu poate induce
un curent oarecare în decursul accelerației angulare.
Tratamentul. Prima parte a manevrei Epley de repoziționare a canalului este identică
manevrei de diagnostic Hallpike: pacientul este poziționat cu capul poziționat suspendat, la
început cu o ureche în jos și capul rotit, apoi cu altă ureche, pentru a determina partea
responsabilă de apariția simptomelor. Apoi pacientului cu capul suspendat în poziția care
provoacă simptomele i se aplică rotații ale capului în trei pași, fiecare la aproximativ 20
secunde: (1) capul este rotit la 45 – 60 grade spre urechea opusă; (2) pacientul este dat pe
partea sa iar capul rotit adițional la 45 grade, până când nu devine paralel cu solul; (3) capul
mai este rotit încă o dată până când aprope că atinge podeaua. Noi insistăm asupra realizării
ultimului pas, care câte o dată este omis de neurologi. După 20 de secunde pacientul este
reîntors în poziție verticală și trebuie să rămână în poziție de cel puțin 45 grade verticalitate
următoarele 24 de ore (recomandăm somnul pe câteva perne). Frecvent doar o singură
secvență este suficientă pentru a rezolva vertijul pozițional. În cazurile refractare colegii
otorinolaringologi aplică un dispozitiv mare de vibrație pe osul temporal în timpul realizării
manvrei Epley, după ce episoadele încetează; se presupune că în așa mod are loc mobilizarea
cristalelor ceia ce facilitează expulzarea lor din utriculă. Este important a repeta că la unii
pacienți cu vertij pozițional el nu este benign și nu este paroxismal. Janetta și colegii săi au
descris un grup de pacienți la care simptomele de vertij și dezechilibru erau apropae
permanente (chiar și în poziție verticală) și invalidizante fiind rebele la tratament de
poziționare și alte medicații (vertijul pozițional invalidizant). Ei atribuie această maladie
compresiei rădăcinii nervului cranian opt de către un vas sanguin adiacent și au raportat
îmbunătățirea stării pacienților după intervenția chirurgicală de decompresie.
Vestibulopatia Bilaterală Toxică și Idiopatică.
Efectul ototoxic frecvent și serios al antibioticilor aminoglicozidice asupra ambelor grupe de
celule ciliate – cohleare (cu pierderea auzului) și frecvent independent – ale labirintului
vestibular a fost deja menționat. O expunere de lungă durată la acești agenți poate provoca o
vestibulopatie bilaterală, fără vertij. În schimb are tendința de a se manifesta prin
dezechilibru asociat cu oscilopsie. Aceste simptome sunt în special deranjante atunci când
pacientul se deplasează. Frecvent dezechilibrul nu este descoperit până când pacientul în
regim de pat nu începe să meargă. Mai puțin cunoscută este vestibulopatia lent
progresivă de cauză nedeterminată. Această maladie atacă în mod egal bărbații și femeile
debutând în vârsta adultă medie sau înaintată. Anormalitatea principală este instabilitatea la
mers care se amplifică în întuneric sau cu ochii închiși și oscilopsia care intervine la
mișcarea capului și este în special menționată la mers. Vertijul și pierderea auzului sunt
absente, precum și alte manifestări neurologice. Deficitul vestibular bilateral poate fi
documentat prin testare calorică și de rotație. Baloh și colegii săi în studiul care a cuprins 22
de pacienți cu vestibulopatie idiopatică bilaterală de acest tip au remarcat că o proporție
semnificativă (9 din 22 cazuri) au avut un istoric precedent cu episoade prelungite de vertij
compatibile cu diagnosticul de neuronită vestibulară bilaterală secvențială.
Neuronită Vestibulară (Labirintita).
Acesta a fost termenul original folosit de Dix și Hallpike pentru a distinge dereglarea funcției
vestibulare, caracterizată clinic printr-un atac paroxismal unic și de lungă durată de vertij cu
absența remarcabilă a tinnitusului și surdității. Entitatea nozologică este, însă, mai mult o
nebuloasă, după cum indică majoritatea discuțiilor.
Maladia apare la tineri și la adulți de vârstă medie (copii și vârstnicii la fel pot fi afectați),
fără o preferință pentru unul din sexe. Pacientul de obicei prezintă un istoric de o infecție
respiratorie predecesoare de tip non-specific, dar nu este clar dacă acest fapt prezintă un
rechizit de diagnostic. De obicei începutul vertijului este destul de brutal, cu toate că unii
pacienți descriu o perioadă prodromală de câteva ore sau zile în decursul cărora ei simt
„capul greu” sau „deconectarea echilibrului”. Persistența simptomelor pentru o zi și mai mult
diferențiază acest proces de maladia Ménière. Vertijul de regulă este sever și este asociat de
greață, vomă și necesitatea de a rămâne imobilizat.
Nistagmusul (componenta rapidă) și direcția de deviere a corpului este opusă, în timp
ce căderea și testul past-point sunt manifeste de aceiași parte cu leziunea. La unii pacienți
răspunsul caloric este anormal bilateral iar la unii vertijul poate recidiva, afectând aceiași
ureche sau cea opusă. Funcția auditivă este normală. Examenul determină pareza vestibulară
de aceiași parte, de exemplu absența sau diminuarea răspunsului la stimularea calorică a
canalului semicircular orizontal. Dacă pacientul tolerează mișcările ușoare ale capului,
testele descrise mai sus – testul rapid de impulsionare a capului al lui Halmagyi și Cremer
este cea mai bună măsură de demonstrare a absenței funcționării unuia din canalele
semicirculare laterale.
Cu toate că simptomele pot fi invalidante pentru o perioadă scurtă de timp, neuronita
vestibulară este o maladie benignă. Vertijul sever și simptomele asociate se reduc în decurs
de câteva zile, dar o ușoară expresie a acestor simptome, care se fac mai pronunțate la
mișcarea rapidă a capului pot persista pentru câteva săptămâni sau luni. Răspunsurile
calorice la fel se normalizează treptat. La unii pacienți s-au înregistrat recurențe cu luni sau
ani mai târziu.
Porțiunea căilor vestibulare primar afectată în această maladie se consideră a fi partea
superioară a trunchiului nervului vestibular, în componența căruia au fost observate
modificări degenerative de către Schuknecht și Kitamura. Mai devreme Dix și Hallpike au
conchis că leziunea este situată mai central de labirint, penru că auzul este păstrat și funcția
vestibulară de obicei se normalizează. Ei au utilizat termenul neuronită vestibulară din cauza
incertitudinii localizăii mai exacte în cadrul căilor de conducere vestibulare periferice. Cauza
nu este cunoscută, dar majoritatea autorilor o atribuie unei infecții virale în analogie cu
paralizia Bell, periodic fiind raportate cazuri de investigare prin RMN în care are loc
captarea de gadolinium de către nervul opt sau a labirintul membranos. Având nevoie de date
etiologice mai exacte mulți neurologi preferă termenul de neuropatie vestibulară sau neurită
sau vestibulopatie periferică unilaterală. Se pare că multe din stările patologice descrise cu
termenii vertij epidemic, labirintită epidemică și labirintită acută sau neurolabirintită se
referă la unul și același proces. Aceste denumiri multiple atestă faptul că distincția dintre
neuronită vestibulară și neurolabirintită nu a fost clarificată niciodată; unii otolaringologi
folosesc termenul labirintită pentru desemnarea neuronitei vestibulare cu pierdere ușoară sau
moderată a acuității auditive. Bineînțeles herpesul zoster oticus cauzează acest sindrom (la
fel după cum se afectează nervul șapte); este caracteristic pentru sindromul Ramsay Hunt.
În faza acută pot fi de folos medicamentele antihistaminice, phenegranul,
clonazepamul și scopolamina. În analiza efectuată de Baloh se recomandă exercițiile
vestibulare (2003). Un studiu efectuat a demonstrat o restabilire mai rapidă prin utilizare de
methylprednisolon 100 mg per os în decurs de mai mult de 3 săptămâni; valcyclovirul nu a
demonstrat un efect similar (Strupp et al).
Alte Cauze ale Vertijului Originar din Nervul Vestibular.
Vertijul se poate instala în maladiile care implică nervul opt în osul pietros sau la nivelul
unghiului pontocerebelos. În afară de neuronita vestibulară, discutată mai sus două din cele
mai frecvente cauze ale vertijului originare din nervul opt sunt probabil neurinomul acustic și
iritația sau compresia lui vasculară de o ramură mică a arterei bazilare. Frecvența
sindromului de compresie vasculară (vezi mai sus) în calitate de cauză a vertijului
nediferențiat nu este cunoscută. În ceia ce privește neurinomul acustic vertijul rar este
simptomul inițial; evoluția obișnuită este surditatea inițial pentru tonurile înalte, urmată după
câteva luni sau ani mai târziu de un dezechilibru cronic ușor mai degrabă decât un vertij cu
răspunsuri calorice deteriorate și mai apoi, în caz că nu este însoțită de implicare a altor nervi
cranieni (nervul șapte, cinci și zece), ataxia ipsilaterală a extremităților și cefalee. Variațiile
în evoluția simptomelor sunt frecvente și probabil multe din neurinoamele acustice
descoperite în procesul de evaluare a vertijului sunt întâmplătoare; de exemplu 1 procent din
populația generală sunt purtători de tumori mici. În diagnosticul de neurinom de acustic
examenele suplimentare cele mai importante sunt RMN și PEA de trunchi cerebral.
Infarctul labirintic poate fi parte componentă a sindromului vascular cerebral la
ocluzia arterei cerebeloase inferioare anterioare (AICA). În cazul complet al acestui sindrom
e prezentă surditatea, ataxia cerebeloasă și câteodată „tinnitusul țipător”. La fel a fost descris
sindromul clinic de origine necunoscută care constă dintr-un singur atac brusc de vertij
sever, greață și vomă fără tinnitus sau pierdere de auz dar cu pierderea permanentă a funcției
labirintului de o singură parte. S-a emis părerea că acest sindrom este cauzat de ocluzia
ramurii labirintice a arterei auditive interne, dovezi anatomice ale acestei ipoteze nu au fost
obținute. Hemoragia labirintică a fost demonstrată la unii din acești pacienți; alte cazuri au
fost referite în mod speculativ infecțiilor virale.
O formă particulară de vertij paroxismal se manifestă în vârsta copilărească. Atacurile
intervin în stare de sănătate deplină, au un debut brusc și o durată scurtă. Paloarea,
transpirația și imobilitatea sunt cele mai importante manifestări; ocazional pot interveni
voma și nistagmusul. N-au fost observate careva relații cu postura sau mișcarea. Atacurile au
recurențe dar tind să înceteze spontan după o perioadă de câteva luni sau ani. Prezența
anormalității este demonstrată prin teste calorice, care arată deteriorarea sau pierderea
funcției vestibulare bilateral sau unilateral, frecvent persistente, care după câteva atacuri
încetează. Funcția cohleară este deteriorată. Baza patologică a acestei maladii nu a fost
determinată și sugestia privitoare la conexiunea ei cu migrena nu este convingătoare. Cazul
special al migrenei de arteră bazilară este discutat mai jos.
Cogan a descris un sindrom rar la adulții tineri la care keratita non-sifilitică
interstițială este asociată cu vertij, tinnitus, nistagmus și surditate rapid progresivă.
Pronosticul pentru vedere este favorabil, dar surditatea și pierderea funcției vestibulare sunt
de obicei permanente. Cauza și patogenia acestui sindrom nu sunt cunoscute, cu toate că
aproape o jumătate din pacienți mai târziu dezvoltă o insuficiență aortică sau o vasculită
sistemică asemănătoare cu polyarteritis nodosa. Aceste complicații vasculare s-au dovedit a
fi fatale în 7 din 78 cazuri analizate de Vollertsen și colegii săi.
Există multe alte cazuri de vertij aural, precum și labirintite purulente care complică
mastoiditele sau meningitele; labirintitele seroase cauzate de infecțiile urechii medii;
„labirintita toxică” cauzată de intoxicașii cu alcool, quinină sau salicilate; răul de mișcare;
hemoragia în urechea internă. Bárány a fost primul care a atras atenția asupra nistagmusului
și vertijului pozițional, care se intensifică cu ochii închiși și se manifestă la un anumit nivel
de intoxicație cu alcool și durează câteva ore. Vertijul indus de alcool durează mai mult
decât atacul vertiginos din boala Ménière, în timp ce celelalte simptome (cu excepția
tinnitusului) sunt similare.
Vertijul cu diferite grade de expresie a nistagmusului spontan sau pozițional și răspuns
vestibular redus este o complicație frecventă a traumatismului cranian. Vertijul, frecevent
non-rotator de tip înainte-înapoi, poate interveni după comoția cerebrală sau traumatismul de
tipul loviturii de bici, fără impact asupra capului. Brandt a atribuit acest sindrom desfacerii
sau dislocării otoconiilor din otoliți. Vertijul în asemnea circumstanțe de obicei se rezolvă în
câteva zile sau săptămâni și rar este asociat cu dereglările auzului – spre deosebire de vertijul
care apare după fracturile osului temporal. Amețeala este la fel o plângere frecventă ca parte
componentă a instabilității nervoase post-traumatice, dar de obicei este o manifestare
subiectivă și nu un vertij adevărat.
Otorinolaringologii sunt familiarizați cu sindromul rezultat din fistula de perilimfă
după o leziune traumatică. Trauma poate fi minoră, chiar și la o tuse forțată, strănut sau
ascensiune; unele cazuri sunt cauzate de infecția cronică a urechii sau colesteatom. Dacă
membrana timpanică este ruptă vertijul și nistagmusul pot fi induse de presiunea din canalul
aerian extern.
Vertijul Originar din Trunchiul Cerebral.
S-au făcut comentarii referitoare la apariția vertijului și a nistagmusului în leziunile din
porțiunea superioară și inferioară a trunchiului cerebral. În asemenea cazuri sunt implicați
nucleii vestibulari și conexiunile lor. Funcția auzului este aproape întotdeauna păstrată,
deoarece fibrele vestibulare și cohleare se despart îndată după ce intră în trunchiul cerebral la
joncțiunea dintre el și punte. Vertijul originar din trunchiul cerebral la fel cât și greața, voma,
nistagmusul și dezechilibrul asociate la el sunt în general mai de lungă durată, dar mai puțin
severe decât în leziunile labirintice, cu toate că pot fi și excepții. Totuși în leziunile de
trunchi cerebral este frecvent posibil nistagmusul sever exprimat fără măcar o mică aluzie de
vertij, ceia ce nu se întâmplă în afecțiunile labirintice. Nistagmusul de origine trunculară
poate fi uni- sau bidirecționat, pur orizontal vertical sau rotator intensificându-se la tendința
de a fixa privirea. În contrast, nistagmusul de origine labirintică este unidirecțional, de obicei
cu component rotator, testul past-pointing și căderea sunt în direcția componentei lente;
nistagmusul pur vertical nu are loc, nistagmusul pur orizontal, fără component rotator nu este
specific. Mai mult decât atât, nistagmusul labirintic se inhibă la fixarea privirii și iși schimbă
direcția la schimbarea poziției capului; nistagmusul de origine truncală în genere nu posedă
asemenea proprietăți. Oricare dintre aceste tipuri se poate intensifica la poziționare sau
mișcare, dar acest lucru este mai accentuat în leziunile labirintice. Localizarea centrală a
vertijului este confirmată prin detectarea semnelor de implicare a altor structuri din
componența trunchiului cerebral (nervi cranieni, căi sensorii și motorii, etc.). Modul de
debut, durata și alte manifestări din tabloul clinic depind de natura maladiei, care poate fi
vasculară, demielinizantă sau neoplazică.
Vertijul este un simptom proeminent al atacului ischemic și al infarctului de trunchi
cerebral în teritoriul areterelor vertebrobazilare, în particular sindromul Wallenberg de
infarct trunchiular lateral. Pe de altă parte vertijul în calitate de unică manifestare a
patologiei trunchiului cerebral este rară. În cazul când simptomele de leziune a trunchiului
cerebral se instalează în câteva zile vertijul are origine aurală și aproape întotdeauna se poate
exclude originea vasculară a procesului patologic. Acest lucru este valabil pentru scleroza
multiplă care poate fi cauza vertijului persistent la adolescent și adultul tânăr. Vertijul de
origine cerebeloasă este excepțional în calitate de unică manifestare a infarctului sau
hemoragiei cerebeloase. O ipoteză atribuie vertijul cerebelos infarctelor mici sau compresiei
bulbului lateral, dar aceste nu par a fi necesare. Nistagmusul și ataxia mersului (devierea sau
propulsarea pe o parte) care însoțesc leziunile cerebeloase acute sunt de aceiași parte (de
partea leziunii), în timp ce în vestibulopatiile acute nistagmusul are bătaie în direcție opusă
leziunii și propulsia este la fel spre partea afectată.
Aparenta relație dintre migrenă și vertij a fost menționată mai înainte. Aceasta se
referă la migrena simplă în care vertijul posibil reprezintă aura. În plus, atacurile de vertij
urmate de o cefalee unilaterală intensă și frecvent suboccipitală și vomă sunt manifestări
tipice ale migrenei de arteră bazilară. Simptomele vizuale prodromale se manifestă prin
fotopsii care ocupă întreg câmpul vizual. Testele cohleare și vestibulare realizate între
acesele de cefalee la acești pacienți sunt normale. Relația dintre această formă de migrenă și
suferința arterelor vertebrală și bazilară este obscură.
În final este necesar a menționa sindromul vestibulocerebelos familial cu debut în
copilărie și la adultul tânăr și se caracterizează de episoade recurente de vertij și dereglări de
echilibru. Diplopia și disartria complică unele accese, care par a fi precipitate de
suprasolicitare fizică și emoțională. Atacurile repetate sunt urmate de o ataxie ușoară și
persistentă, în special a trunchiului corpului. Această maladie pentru prima dată a fost
descrisă de Famer și Mustian iar mai recent de Baloh și Winder, care au scos în evidență
faptul că ambele manifestări – vertijul episodic și ataxia se reduc semnificativ sau dispar la
administrare de acetazolamid. Acest proces în cea mai mare măsură este legat de sindromul
congenital atactic acetazolamidic descris în capitolul 5. Forma kinesogenică, adică evocată
de activitate are o manifestare similară.
În sumar, tipul de nistagmus, instabilitatea globilor oculari în timpul testului de
pulsionare a capului și alte particularități ale examenului neurologic permit a face distincția
dintre cazurile de vertij central și periferic. Asocierea pierderii de auz este în favoarea cauzei
vestibulare a vertijului.
BIBLIOGRAFIE SELECTIVĂ
1. Gavriliuc M. Examenul Neurologic. Sirius 2012.
2. Nieuwenhuys R, Voogd J, Huijzen C van. The human Central Nervous System. Springer-
Verlag, (4th edition) 2008.
3. Popoviciu L, Așgian B. Bazele semiologice ale practicii neurologice și neurochirugicale.
București, Editura Medicală, 1991.
4. Ropper A, Samuels M, Klein J. Adams and Victor's Principles of Neurology 10th Edition
Mc-Graw Hill 2014.
5. Swaiman KF, Ferriero DM, Ashwal MD, Schor NF. Swaiman's Pediatric neurology.
Principles and practice. Elsevier (5th edition) 2012. 6. Wilson-Pauwels L, Akesson EJ,
Stewart PA, Spacey SD. Cranial nerves in health and disease. BC Decker Inc 2002.
7. Нервные болезни. Учебник для студентов стоматологических факультетов
медицинских вузов. Москва: "Медицина", 1997.
S-ar putea să vă placă și
- Sindromul VestibularDocument5 paginiSindromul VestibularVoineta GheorghiuÎncă nu există evaluări
- Aparatul VestibularDocument19 paginiAparatul VestibularRaluca MosoiaÎncă nu există evaluări
- 5 CerebelulDocument12 pagini5 CerebelulAna Maria MateiÎncă nu există evaluări
- Curs-4-AnatomieDocument4 paginiCurs-4-AnatomiedhfgÎncă nu există evaluări
- Kinetoterapia in Afecțiunile NeurologiceDocument20 paginiKinetoterapia in Afecțiunile NeurologiceFlorin-Adrian BoranescuÎncă nu există evaluări
- CerebelulDocument20 paginiCerebelulLili Bujor100% (1)
- Analizatorul VestibularDocument4 paginiAnalizatorul VestibularDaniela MariaÎncă nu există evaluări
- NEUROPSIHOLOGIEDocument3 paginiNEUROPSIHOLOGIEMaria Mădălina100% (1)
- Analizatorul Acustico-2014Document15 paginiAnalizatorul Acustico-2014Alex DanÎncă nu există evaluări
- TelencefalDocument33 paginiTelencefaldiana_iuliana_13Încă nu există evaluări
- Analizatorul Acustico VestibularDocument7 paginiAnalizatorul Acustico VestibularZoeÎncă nu există evaluări
- Cerebelul ReferatDocument10 paginiCerebelul ReferatTraian DeleanuÎncă nu există evaluări
- Maduva SpinariiDocument8 paginiMaduva SpinariiAnca MihalcescuÎncă nu există evaluări
- Analizatorul VestibularDocument11 paginiAnalizatorul VestibularvladÎncă nu există evaluări
- Analizatorul VestibularDocument4 paginiAnalizatorul VestibularCarmenAndaÎncă nu există evaluări
- Acustico VestibularDocument43 paginiAcustico Vestibulardaniela_corina5Încă nu există evaluări
- CEREBELULDocument5 paginiCEREBELULCatalina ValentinaÎncă nu există evaluări
- SN, Maduva SpinariiDocument36 paginiSN, Maduva Spinariilucateodoralin100% (2)
- CerebelulDocument5 paginiCerebelulAnca Manolache100% (1)
- Corpul OmenescDocument45 paginiCorpul Omenescclaudiafrunza207830Încă nu există evaluări
- CerebelulDocument54 paginiCerebelulEstera Trandafir100% (1)
- Curs 4Document5 paginiCurs 4edy bnju6hujÎncă nu există evaluări
- Analizatori UrecheaDocument9 paginiAnalizatori UrecheaIoana PloconÎncă nu există evaluări
- Sistemul NervosDocument8 paginiSistemul NervosCristina TăbârcăÎncă nu există evaluări
- Str. NeuronuluiDocument7 paginiStr. NeuronuluiLehaci Adelina100% (1)
- Functiile Cerebelului CerebelulDocument5 paginiFunctiile Cerebelului CerebelulCarmen OeruÎncă nu există evaluări
- FiziologieDocument31 paginiFiziologieBenzari MarinaÎncă nu există evaluări
- LucrareDocument114 paginiLucrareTudor PlatonÎncă nu există evaluări
- Curs.10,11,12 Anatomie-Sist - NervosDocument18 paginiCurs.10,11,12 Anatomie-Sist - NervosAlexandru GiubegaÎncă nu există evaluări
- VIII - AuditivDocument21 paginiVIII - AuditivDiana ZețuÎncă nu există evaluări
- Sistemul Nervos 6Document4 paginiSistemul Nervos 6Leonard D100% (1)
- Sistemul NervosDocument20 paginiSistemul NervosAlina AsaftiÎncă nu există evaluări
- Nursing NeurologieDocument48 paginiNursing NeurologieSimona Buşta100% (1)
- Curs 5Document4 paginiCurs 5Alexandra TițaÎncă nu există evaluări
- Biologie XI Vol 2Document3 paginiBiologie XI Vol 2Bilan TudorÎncă nu există evaluări
- Anatomie Curs 22 NouDocument6 paginiAnatomie Curs 22 NouAndreea StefaniaÎncă nu există evaluări
- Carte SavaDocument286 paginiCarte SavaDenisa NeaguÎncă nu există evaluări
- Anatomie Curs 7Document11 paginiAnatomie Curs 7Ionela Marinela BadescuÎncă nu există evaluări
- Proiect Biologie 11.04.2022Document47 paginiProiect Biologie 11.04.2022denisa padeanuÎncă nu există evaluări
- Analizatorul VizualDocument8 paginiAnalizatorul VizualDankmeisterÎncă nu există evaluări
- CerebelulDocument12 paginiCerebelulLily AnnaÎncă nu există evaluări
- Curs - 6 - Tesutul NervosDocument11 paginiCurs - 6 - Tesutul NervosCalin CristianÎncă nu există evaluări
- Controlul MotorDocument36 paginiControlul MotorElena RaduÎncă nu există evaluări
- Creierul Si Maduva Spinarii Formeaza Unitatea Centrala Care Prelucreaza ImpulsurileDocument8 paginiCreierul Si Maduva Spinarii Formeaza Unitatea Centrala Care Prelucreaza ImpulsurileOctavian PopoviciÎncă nu există evaluări
- Curs 1-2 FNP MastDocument17 paginiCurs 1-2 FNP MastSorina OanaÎncă nu există evaluări
- CerebelulDocument24 paginiCerebelulAndreea StanÎncă nu există evaluări
- Oto C1Document94 paginiOto C1andraÎncă nu există evaluări
- WWW - Referat.ro-Referat Sistemul Nervos - Docca372Document7 paginiWWW - Referat.ro-Referat Sistemul Nervos - Docca372Ady CrisanÎncă nu există evaluări
- Analizatorul AcusticoDocument15 paginiAnalizatorul AcusticoOana Stefania PintiliiÎncă nu există evaluări
- 10 Analizatorul Acustico VestibularDocument6 pagini10 Analizatorul Acustico VestibularRadu Andrei CătinasÎncă nu există evaluări
- CerebelulDocument11 paginiCerebelulCorina Stângă-GrasuÎncă nu există evaluări
- BioDocument5 paginiBioJamal KazmouzÎncă nu există evaluări
- Analizatorul VestibularDocument2 paginiAnalizatorul VestibularCipriana CiubotariuÎncă nu există evaluări
- Neurologie Curs 1 15Document146 paginiNeurologie Curs 1 15raluk_nightÎncă nu există evaluări
- Sistemul NervosDocument38 paginiSistemul NervosRalucaAlinaÎncă nu există evaluări
- Pareza FacialaDocument61 paginiPareza FacialaMarius Adrian Birca50% (2)
- Presentation 5 1Document13 paginiPresentation 5 1aless francescoÎncă nu există evaluări
- Sistemul NervosDocument17 paginiSistemul NervosGabriela Petre100% (9)
- Fit Generation: Primul Manual De Fitness Din RomaniaDe la EverandFit Generation: Primul Manual De Fitness Din RomaniaEvaluare: 4 din 5 stele4/5 (8)
- Ai grija de viata, de tine, de ceilalti si de naturaDe la EverandAi grija de viata, de tine, de ceilalti si de naturaÎncă nu există evaluări
- VIII - AuditivDocument21 paginiVIII - AuditivDiana ZețuÎncă nu există evaluări
- IV. Oculomotori 1Document21 paginiIV. Oculomotori 1Diana ZețuÎncă nu există evaluări
- IV. Oculomotori 1Document21 paginiIV. Oculomotori 1Diana ZețuÎncă nu există evaluări
- Mio Relax An TeleDocument11 paginiMio Relax An TeleDiana ZețuÎncă nu există evaluări
- II - OlfactivDocument15 paginiII - OlfactivDiana Zețu100% (1)
- Cazuri Clinice Cardiomiopatii - 17605Document1 paginăCazuri Clinice Cardiomiopatii - 17605Diana ZețuÎncă nu există evaluări
- Coarctația de Aortă: Elaborat De: Zețu Diana M1613Document24 paginiCoarctația de Aortă: Elaborat De: Zețu Diana M1613Diana ZețuÎncă nu există evaluări