Documente Academic
Documente Profesional
Documente Cultură
Curs 3 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem II
Încărcat de
Iasmina Maria0 evaluări0% au considerat acest document util (0 voturi)
2 vizualizări35 paginiTitlu original
Curs 3_Urgentele Chirurgicale La Copilul 0-3 Ani_AM_Anul IV_Sem II
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
2 vizualizări35 paginiCurs 3 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem II
Încărcat de
Iasmina MariaDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 35
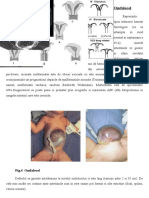
Malformaţiile anorectale ocupă ca frecvenţă primul loc
în cadrul malformaţiilor tubului digestiv, marea lor
majoritate prezentându - se de la naştere cu un sindrom
ocluziv.
Clasificare. în funcţie de originea embriologică,
malformaţiile anorectale se pot clasifica în două mari
grupe:
1. Malformaţiile anusului şi ale rectului perineal, cu sau
fără comunicare între rect şi tractul urogenital, care
alcătuiesc grupul malformaţiilor înalte.
2. Ageneziile anusului sau ale joncţiunii dintre canalul
anal şi rectul perineal, cu sau fără deschidere anormală a
rectului, care alcătuiesc grupul malformaţiilor joase.
Acceptând termenul de atrezie pentru a desemna
obliterarea unui lumen preexistent şi termenul de agenezie
pentru desemnarea unei lipse sau a unei dezvoltări
incomplete, Pesamosca a propus următoarea clasificare
studiată şi verificată pe aproximativ 1500 de cazuri:
(1) Malformaţii anale:
A. Imperforaţie anală simplă;
B. Stenoză anală prin diafragm;
C. Agenezie anală;
D. Agenezie anală asociată cu o deschidere anormală a
rectului:
a) la băieţi:
--la nivelul perineului;
--la nivelul scrotului;
--la nivelul penisului;
--la nivelul uretrei bulbare.
b) la fete:
--la nivelul perineului;
--la nivelul vestibulului;
--la nivelul vaginului, în treimea inferioară.
E) Anusul ectopic.
(2) Malformaţii rectale:
A. Aplazia rectală;
B. Atrezia rectală:
--stenoza prin diafragm incomplet;
--difragm complet;
--atrezie cordonală.
(3) Malformaţii anorectale:
A. Agenezie anorectală;
B. Agenezie anorectală asociată cu deschidere anormală
a rectului:
a) la băieţi:
--în vezică;
--în uretra prostatică;
b) la fete:
--în vezică;
--în cloacă;
--în vagin, în cele două treimi superioare.
(4) Fistule congenitale:
A. Rectovestibulare;
B. Rectovaginale.
(5) Duplicaţii de rect:
A. Cu deschidere anormală în perineu;
B. Cu deschidere anormală în vestibul;
C. Cu deschidere anormală în vagin.
Etiologie Incidenţa malformaţiilor variază între 1:3000 şi
1: 5000 de naşteri. Distribuţia pe sexe este aproximativ
egală.
Nu se poate vorbi deocamdată de o incidenţă familială,
dar există şi observaţii izolate în care este semnalat mai
frecvent aspectul familial.
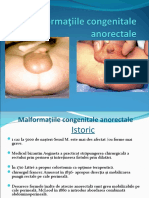
Examenul clinic. Simpla inspecţie a perineului permite
încă de la naştere stabilirea diagnosticului, exceptând
malformaţiile rectale şi unele stenoze anale în care orificiul
anal poate apărea normal la exterior. In aceste cazuri, mai
rare, este obligatoriu tuşeul rectal.
In afara constatării lipsei orificiului anal, prin examenul
clinic se obţin informaţii asupra asocierii ageneziei anale
sau rectale cu o deschidere anormală a rectului, ori la
perineu, ori în vulvă sau vagin, ori în căile urinare. Uneori
aceste malformaţii se pot deduce din cauza eliminării de
meconiu prin vagin sau uretră.
Aspectul perineului poate orienta diagnosticul. Astfel, în
prezenţa unui perineu cu şanţul inferior normal, cu un
sfincter extern care se conturează uşor la excitaţia mecanică
a tegumentelor perineului, diagnosticul este orientat către
o malformaţie joasă.
Când perineul este îngust, cu ischioanele foarte
apropiate, când musculatura atrofiată dă un aspect plat
perineului, tegumentele trecând de pe o fesă pe alta fără
denivelări, iar existenţa sfincterului extern este uşor sau
deloc schiţată, ne gândim la o malformaţie înaltă.
Ori de câte ori bănuim existenţa unei comunicări cu
tractul uro-genital, dacă nu apare meconiu macroscopic în
urină, efectuarea unui examen de urină poate contribui la
elucidarea diagnosticului, prezenţa celulelor cornoase fiind
dovadă a trecerii meconiului în căile urinare.
Examenul clinic permite, de asemenea, depistarea
malformaţiilor asociate.
Examenul radiologic este obligatoriu.
Mai întâi se practică o radiografie pe gol care cuprinde
întreg organismul nou-născutului. Acest examen poate
furniza date despre malformaţiile vertebrale, despre starea
aparatului respirator, despre aspectul cordului sau despre
gradul de ocluzie.
Pentru aprecierea distanţei care separă fundul de sac
rectal de tegumentele perineului se practică o radiografie
după tehnica Wangesteen-Rice. Se aşează un reper metalic
pe locul unde ar fi trebuit să existe orificiul anal şi se
practică o radiografie de profil, aşezând nou-născutul cu
capul în jos. Distanţa care separă fundul de sac rectal de
reperul metalic ne dă indicaţii în privinţa tipului de
malformaţie; dacă această distanţă este sub 1,5-2 cm,
malformaţia este considerată joasă; dacă această distanţă
depăşeşte 2 cm, malformaţia este considerată înaltă.
Pentru a evita unele erori ce pot surveni din cauza plasării
reperului metalic, Stephens raportează fundul de sac rectal
la o linie care uneşte pubele cu ultima vertebră sacrală -
linia pubococcigiană - iar Santulli ia ca reper linia
biischiatică.
Dată fiind frecvenţa asocierii malformaţiilor anorectale cu
malformaţiile aparatului urinar, este obligatorie efectuarea
urografiei şi a cistografiei micţionale.
Tratamentul este chirurgical.
Invaginaţia intestinală constituie o urgenţă clasică de
chirurgie pediatrică, în special pentru sugarul de 3-9 luni.
Tratamentul aplicat precoce, în primele ore de la debut,
înseamnă vindecarea aproape sigură a copilului, în timp ce
întârzierea în stabilirea diagnosticului duce la creşterea
mortalităţii.
Din punctul de vedere al simptomatologiei şi evoluţiei
trebuie să se facă de la început deosebirea între invaginaţia
acută a sugarului şi cea a copilului mic (formă clinică de
departe cel mai frecvent întâlnită) şi invaginaţia subacută
sau cronică a copilului mare (formă mai rară şi mai greu de
diagnosticat).
Prin invaginaţie intestinală se înţelege pătrunderea unei
porţiuni de intestin în intestinul subiacent, având drept
urmare un întreg cortegiu de tulburări caracteristice
ocluziei intestinale.
Cele mai frecvente invaginaţii pornesc din regiunea
ileocecală şi se observă la sugar, mai ales între lunile a 4-a şi
a 12-a de viaţă.
Prezenţa unor factori favorizanţi, cum ar fi anumite
afecţiuni intestinale - diaree, dizenterie - sau schimbarea
alimentaţiei, pot tulbura dinamica peristalticii intestinale,
determinând invaginaţia.
Anatomie patologică şi fiziopatologie.
O tumora de invaginaţie este compusă din ansa care se
invaginează, intestinul care o primeşte şi segmentul de
legătură, format prin răsturnarea fie a intestinului receptor
(invaginaţie prin răsturnare), fie a intestinului invaginat
(invaginaţie prin prolaps).
1. Invaginaţia cu punct de plecare în zona ileocecală este
cel mai des întâlnită. în această categorie între două tipuri
de invaginaţie: ileocecală şi ileocolică.
în invaginaţia ileocecală valvula Bauhin formează capul fix
al invaginaţiei care, pătrunzând în colonul ascendent,
răstoarnă după el peretele cecului şi apoi pe acela al
colonului. Este invaginaţia prin răsturnare şi permite o
progresiune lungă a tumorii de invaginaţie.
In invaginaţia ileocolică, valvula Bauhin formează un inel
fix, prin care trece ileonul care se invaginează. Este o
invaginaţie prin prolabare, inelul pe care îl formează
valvula nepermiţând pregresiunea tumorii.
2. Invaginaţiile cu punct de plecare ileal pornesc adesea de
la un obstacol; diverticul Meckel, o tumoare de intestin. De
obicei se produc prin răsturnare.
3. Invaginaţiile cu punct de plecare pe colon pot fi
asemănătoare celor ileoileale prin răsturnare, cu cap de
invaginaţie fix şi inel mobil.
4. Invaginaţiile cu punct de plecare pe apendicele
invaginat sau pe diverticulul Meckel invaginat.
Indiferent de punctul de plecare, progresiunea
invaginaţiei se poate face prin răsturnare sau prin prolaps.
Simptomatologie.
La sugar, triada simptomatică - dureri abdominale,
vărsături, şi sângerare prin anus - permite stabilirea cu
relativă uşurinţă a diagnosticului. Această asociere
simptomatică prezintă un mare dezavantaj, pentru că
sângerarea poate să apară după 10-12 ore de la debut, sau
chiar a 2-a zi, fapt care întârzie foarte mult diagnosticul.
De aceea, diagnosticul trebuie stabilit pe baza caracterelor
particulare pe care le au în invaginaţie, durerea şi
vărsăturile.
Durerea, simptom cardinal, este întâlnită în imensa
majoritate a cazurilor. Este o durere paroxistixă,
apărând brusc, în plină sănătate aparentă; copilul
începe să ţipe, îşi îndoaie coapsele pe abdomen, se
ghemuieşte, îşi agită braţele, strânge pumnii, nu-şi
găseşte astâmpăr; strigătul copilului este neobişnuit,
faciesul este palid, exprimând intensitatea durerii.
După o serie de paroxisme, care durează câteva
minute, copilul se linişteşte. Uneori, rămâne anormal
de liniştit. După o perioadă care durează între 10 şi 30
de minute, urmează o nouă criză dureroasă de
intensitate egală sau crescută.
Alternarea crizelor dureroase cu perioade de acalmie
este caracteristică pentru invaginaţia acută a sugarului.
Vărsăturile apar într-o proporţie asemănătoare cu durerile.
Pot apărea o dată cu prima criză dureroasă, dar sunt mult
mai rare. La început alimentare, vărsăturile devin apoi
bilioase. Absenţa lor în orele care urmează debutului nu
justifică infirmarea diagnosticului de invaginaţie
intestinală.
Un semn foarte important îl constituie refuzarea
biberonului, a sânului sau a linguriţei cu ceai, cunoscut sub
numele de semnul biberonului.
Sângerarea poate să apară precoce în invaginaţiile prin
prolaps care se strangulează mai repede, însă de obicei se
exteriorizează prin anus după 4-8 ore sau chiar mai mult.
De aceea, sângerarea trebuie căutată şi anume prin tact
rectal.
Sângerarea anală este variabilă ca aspect; scaun
sanghinolent, scaun striat cu sânge, emisiuni de sânge roşu
curat, de serozităţi brun-roşietice, asemănătoare cu apa în
care s-a spălat carnea proaspătă, mucozităţi sanghinolente.
Tumora de invaginaţie poate fi simţită la palparea
abdominală, făcută cu blândeţe, între crizele
dureroase. De formă alungită, uneori încurbată către
ombilic, elastică sau păstoasă, relativ mobilă,
schimbându-şi poziţia uneori între două examinări
succesive, tumoarea trebuie căutată la debut în flancul
drept, sub ficat, apoi în epigastru, ceva mai sus de
ombilic şi în fine paraombilical stâng.
Când capul de invaginaţie a parcurs tot cadrul colic, el
poate fi simţit prin tuşeu rectal, având caractere
asemănătoare unui col uterin.
Semnul Dance, al fosei iliace goale, este datorat emigrării
cecului o dată cu progresiunea invaginaţiei; în locul lui
rămân numai anse de intestin subţire, uşor mobilizabile,
astfel încât se percepe senzaţia unei fose iliace goale.
Semnele generale nu au nimic caracteristic.
Tuseul rectal este obligatoriu, permiţând de multe ori
evidenţierea tumorii de invaginaţie.
Examenul radiologic este obligatoriu în invaginaţia
intestinală. Clisma baritată, făcută în scop diagnostic,
constituie uneori primul timp al clismei terapeutice.
Unele semne radiologice sunt numai de prezurapţie;
imaginea de amputaţie, dată de bariul care se opreşte la un
nivel oarecare al colonului, după o linie aproximativ
sinuoasă, constituie un semn de alarmă.
Imaginile radiologice caracteristice se datoresc opririi
bariului la nivelul capului de invaginaţie, căruia îi
delimitează conturul prin pătrunderea substanţei de
contrast în spaţiul care rămâne intre tumoarea de
invaginaţie şi intestinul receptor.
Există două pagini caracteristice: imaginea în cupă sau
în semilună, care arată capul de invaginaţie văzut din
profil şi imaginea în cocardă, când capul de invaginaţie este
văzut din faţă, apărând sub forma a două cercuri
concentrice - unul periferic, mai opac, şi altul central, mai
clar.
Când imaginile sunt luate dintr o poziţie oblică, apar sub
formă de elipsă, de imagini lacunare, în cleşte de crab.
Invaginaţiile ileoileale scapă diagnosticului radiologie,
de aceea un examen radiologie negativ nu înlătură
diagnosticul de invaginaţie intestinală.
Diagnosticul diferenţial
1. Enterocolita acută dizent eriformă determină cele mai
frecvente erori de diagnostic. în enterocolita însă, debutul
este mai puţin brutal, durerile sunt mai puţin violente şi nu
se găseşte o tumora abdominală.
Pentru elucidarea diagnosticului este necesară clisma
baritată.
2. Ulceraţia unui diverticul Meckel poate provoca
dureri sau hemoragii, dar în caz de perforaţie,
hemoragiile precedă durerile şi vărsăturile.
3. Apendicita acută la sugar poate duce la confuzii de
diagnostic. Intervenţia chirurgicală pentru abdomen
acut, atunci când decelează un apendice normal,
obligă operatorul să controleze ultima ansă ileală.
• 4. Purpura abdominală poate debuta cu dureri,
vărsături, melenă, dar se asociază tumefierea şi
durerile articulare ca şi petele purpurice.
Forme clinice. Forma clinică în cazul sugarului a fost
descrisă mai sus.
Invaginaţia intestinală a copilului mare cunoaşte mai
multe forme: forma tumorală, forma pseudoapendiculară,
forma dureroasă recidivantă şi forma acută.
1. Forma tumorală debutează cu colici abdominale mai
mult sau mai puţin violente, intermitente, urmate apoi de
tulburări digestive. Suferinţa poate dura mai multe zile sau
chiar săptămâni, iar la examenul obiectiv se poate
descoperi, uneori întâmplător, o tumoare elastică, mobilă,
de obicei nedureroasă, care îşi poate schimba aspectul de la
o zi la alta. Uneori tumoarea poate să dispară (tumoarea
fantomă). Am dat denumirea de formă tumorală acestui tip
de invaginaţie al cărui aspect clinic este de tumoare
abdominală - de intestin sau de mezenter - dintre
simptome nefiind prezente decât durerea neearacteristică
şi formaţiunea tumorală.
2. Forma pseudoapendicidară prezintă dureri
abdominale, vărsături şi modificări de tranzit, semne
care se pot întâlni frecvent şi înapendicită.
Colicile sunt însă mai puternice, fără să se
însoţească însă de febră, de leucocitoză şi de parare
musculară, fără modificări ale stării generale.
Localizarea durerii este mai sus decât în apendicită şi
poate orienta diagnosticul şi la nevoie poate impune
efectuarea unei irigoscopii.
3. Forma dureroasă recidivantă este o formă cronică în
care simptomele se reduc numai la dureri care apar în crize
repetate, la. distanţăde câteva zile, putând dura 2-3 luni,
fără să-şi asocieze sângerare sau oprirea tranzitului.
4. Forma acută este asemănătoare cu cea întâlnită la
sugar.
Prognostic. Invaginaţia intestinală reprezintă una dintre
urgenţele
majore din chirurgia pediatrică. Rezultatele sunt cu atât
mai bune. cu cât timpul scurs de la debut până la instalarea
tratamentului este mai redus.
La ameliorarea prognosticului, pe lângă diagnosticul
precoce, au contribuit şi posibilităţile moderne de
reanimare şi anestezie, precum şi îmbunătăţirea tehnicii
operatorii.
Tratament. Pentru invaginaţiile intestinale există două
posibilităţi de tratament: clisma baritată şi tratamentul
chirurgical. înaintea aplicării oricăreia dintre ele, copilul
trebuie reanimat ca orice bolnav în ocluzie, apoi necesită
reechilibrare hidroelectrolitică, administrare de sânge şi
antibiotice, aspiraţie gastroduodenală.
S-ar putea să vă placă și
- Atrezia EsofagianaDocument27 paginiAtrezia EsofagianaAlina DimaÎncă nu există evaluări
- Curs 3 REZIDENTI Patologia de Canal Peritoneo-VaginalDocument83 paginiCurs 3 REZIDENTI Patologia de Canal Peritoneo-VaginalAlexandra NechiforÎncă nu există evaluări
- Sarcina ExtrauterinaDocument62 paginiSarcina ExtrauterinaAndreea CiubotaruÎncă nu există evaluări
- Invaginatia PrezentareDocument8 paginiInvaginatia PrezentareadrianaÎncă nu există evaluări
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- Viata psihica a mamei: Un continuu si uneori primejdios proces de devenireDe la EverandViata psihica a mamei: Un continuu si uneori primejdios proces de devenireÎncă nu există evaluări
- Patologia Sist DigestivDocument65 paginiPatologia Sist DigestivTomuz RuxandaÎncă nu există evaluări
- Malformatiile Congenitale BronhopulmonareDocument114 paginiMalformatiile Congenitale BronhopulmonareAdriana NeculaÎncă nu există evaluări
- ChirurgieDocument15 paginiChirurgieCatalina ChescuÎncă nu există evaluări
- Anomalii Abdomenale FetaleDocument30 paginiAnomalii Abdomenale FetaleIna BanacuÎncă nu există evaluări
- Patologia Canalului PeritoneoDocument10 paginiPatologia Canalului PeritoneoAdriana NeculaÎncă nu există evaluări
- ChirurgieDocument15 paginiChirurgieCatalina ChescuÎncă nu există evaluări
- Apendicita - Doc MergedDocument380 paginiApendicita - Doc MergedAriana SabauÎncă nu există evaluări
- Chirurgia Pediatrică A Intestinului Gros Și RegiuniiDocument39 paginiChirurgia Pediatrică A Intestinului Gros Și RegiuniiMircea JunbeiÎncă nu există evaluări
- An2 Sem1Document21 paginiAn2 Sem1RaniaÎncă nu există evaluări
- Sarcina EctopicaDocument14 paginiSarcina Ectopicavitiulea87Încă nu există evaluări
- Patologia Diafragmei Si EsofaguluiDocument6 paginiPatologia Diafragmei Si EsofaguluichicabonitaÎncă nu există evaluări
- Malformatii Congenitale Ale Colonului, Megacolon, Ano-RectaleDocument6 paginiMalformatii Congenitale Ale Colonului, Megacolon, Ano-RectaleAmarițaÎncă nu există evaluări
- Sarcina EctopicaDocument37 paginiSarcina EctopicaMonica CabaÎncă nu există evaluări
- Completari Examen EmbrioDocument31 paginiCompletari Examen EmbrioAnonymous VECoBcRSÎncă nu există evaluări
- Herniile InghinaleDocument24 paginiHerniile InghinaleAndra Marcu0% (1)
- Invaginatia IntestinalaDocument14 paginiInvaginatia IntestinalachicabonitaÎncă nu există evaluări
- EmbrioDocument13 paginiEmbriocrumer1Încă nu există evaluări
- Malformaţiile Congenitale AnorectaleDocument33 paginiMalformaţiile Congenitale AnorectaleCalin ComaniciÎncă nu există evaluări
- 7.patologie Digestiva NeonatalaDocument31 pagini7.patologie Digestiva NeonatalaRoxana PoraicuÎncă nu există evaluări
- Ocluzia Intestinală JoasăDocument19 paginiOcluzia Intestinală JoasăNatalia NÎncă nu există evaluări
- Subiecte Chirurgie PediatricăDocument9 paginiSubiecte Chirurgie PediatricăIoanaÎncă nu există evaluări
- Chirurgie PediatricaDocument6 paginiChirurgie PediatricaIonașcu SimonaÎncă nu există evaluări
- Malformaţiile Congenitale Obstructive DuodenaleDocument27 paginiMalformaţiile Congenitale Obstructive DuodenaleLaura RiscuÎncă nu există evaluări
- Afectiunile Intestinului Gros Si Regiunii AnorectaleDocument33 paginiAfectiunile Intestinului Gros Si Regiunii Anorectalesajin luminitaÎncă nu există evaluări
- Ocluzia IntestinalăDocument42 paginiOcluzia IntestinalăBagmanean AsotÎncă nu există evaluări
- Curs Urgente InghinoscrotaleDocument5 paginiCurs Urgente Inghinoscrotaledanel_alinelÎncă nu există evaluări
- Hernia Inghinala - Evolutie, Complicatii TratamentDocument4 paginiHernia Inghinala - Evolutie, Complicatii TratamentGeorgeT27Încă nu există evaluări
- Apendicita AcutaDocument10 paginiApendicita AcutashoegalsammyÎncă nu există evaluări
- Invaginatia IntestinalaDocument22 paginiInvaginatia IntestinalaformoliciÎncă nu există evaluări
- Megacolonul CongenitalDocument39 paginiMegacolonul Congenitalmaria_murgoiuÎncă nu există evaluări
- Patologia Canalului Peritoneo-VaginalDocument40 paginiPatologia Canalului Peritoneo-VaginalanamariabotÎncă nu există evaluări
- Sarcina ReferatDocument6 paginiSarcina ReferatmalcomÎncă nu există evaluări
- Apendicita AcutaDocument14 paginiApendicita AcutaMedic De GardaÎncă nu există evaluări
- Atresia AniDocument25 paginiAtresia AniAlmarchiano SandiÎncă nu există evaluări
- 8.ulcerul Simptomatic Duodenal in Malrotatia DuodenalaDocument18 pagini8.ulcerul Simptomatic Duodenal in Malrotatia DuodenalaDorina CereteuÎncă nu există evaluări
- Toteanu - Cristina Herniile Complicate Si Rar IntalniteDocument14 paginiToteanu - Cristina Herniile Complicate Si Rar IntalniteTOTEANU CRISTINAÎncă nu există evaluări
- Apendicita Acută. Clasificare, Tabloul Clinic, Diagnosticul, Tratamentul. PDFDocument89 paginiApendicita Acută. Clasificare, Tabloul Clinic, Diagnosticul, Tratamentul. PDFM CarpÎncă nu există evaluări
- Vicii de Rotaţie, Malformatii Obstructieve Intestin SubtireDocument38 paginiVicii de Rotaţie, Malformatii Obstructieve Intestin Subtiremedeeamedeea100% (1)
- Distocii MaternaleDocument35 paginiDistocii Maternaleprenume numeÎncă nu există evaluări
- Anomalii Congenitale Ale ColuluiDocument3 paginiAnomalii Congenitale Ale ColuluiHe LenaÎncă nu există evaluări
- Tulburari de Statica PelvinaDocument8 paginiTulburari de Statica PelvinaNicoleta Popa-Fotea100% (1)
- Sarcina EctopicaDocument12 paginiSarcina EctopicaDanielaBetivu100% (1)
- Curs 2 Urgente DigestiveDocument104 paginiCurs 2 Urgente DigestiveCiprianTeodorulÎncă nu există evaluări
- Embriologie LP 1Document4 paginiEmbriologie LP 1Elena DanielaÎncă nu există evaluări
- Atrezie EsofagDocument37 paginiAtrezie Esofagmariejyx100% (1)
- Apendicita Curs 9Document6 paginiApendicita Curs 9Rodica BadeaÎncă nu există evaluări
- Patologia AbdomenuluiDocument24 paginiPatologia AbdomenuluijaneeydiaÎncă nu există evaluări
- Bilet NRDocument40 paginiBilet NRCorina MunteanuÎncă nu există evaluări
- Afectiuni Ale Peretelui Abdominal AnteriorDocument8 paginiAfectiuni Ale Peretelui Abdominal AnteriorDan StanciuÎncă nu există evaluări
- Superintestinul: Un plan de patru săptămâni pentru reprogramarea microbiomului, refacerea sănătății și pierderea în greutateDe la EverandSuperintestinul: Un plan de patru săptămâni pentru reprogramarea microbiomului, refacerea sănătății și pierderea în greutateÎncă nu există evaluări
- Curs 5 BPOCDocument8 paginiCurs 5 BPOCIasmina MariaÎncă nu există evaluări
- Curs 4 Pneumonia ComunitaraDocument6 paginiCurs 4 Pneumonia ComunitaraIasmina MariaÎncă nu există evaluări
- Curs 7 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem IIDocument33 paginiCurs 7 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem IIIasmina MariaÎncă nu există evaluări
- Curs 8 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem IIDocument17 paginiCurs 8 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem IIIasmina MariaÎncă nu există evaluări
- Curs 2 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem IIDocument30 paginiCurs 2 - Urgentele Chirurgicale La Copilul 0-3 Ani - AM - Anul IV - Sem IIIasmina MariaÎncă nu există evaluări
- Ordin 1101 2016 003 PDFDocument30 paginiOrdin 1101 2016 003 PDFMadalina AndronoviciÎncă nu există evaluări
- Ordin MS Nr. 1226 2012 Norme Deseuri MedicaleDocument45 paginiOrdin MS Nr. 1226 2012 Norme Deseuri MedicaleOvidiu NeculauÎncă nu există evaluări
- Noua Lege OammrDocument35 paginiNoua Lege OammrValy DanyÎncă nu există evaluări