Documente Academic
Documente Profesional
Documente Cultură
Caile de Diseminare Ale Cancerului de Colon Si Clasificarea Anatomo-Patologica Macro Si Microscopica
Încărcat de
DrCalin0 evaluări0% au considerat acest document util (0 voturi)
148 vizualizări13 paginiTitlu original
caile de diseminare ale cancerului de colon si clasificarea anatomo-patologica macro si microscopica
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPTX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
148 vizualizări13 paginiCaile de Diseminare Ale Cancerului de Colon Si Clasificarea Anatomo-Patologica Macro Si Microscopica
Încărcat de
DrCalinDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPTX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 13
Caile de diseminare ale cancerelor
de colon si clasificarea anatomo-
patologica macro si microscopica.
In ceea ce priveste cancerul colonic exista mai multe cai de diseminare a celulelor neoplazice
1. Extensia directa:
Se poate face pe toate axele, in sens longitudinal sau transversal, in suprafata sau in
profunzime. Invazia in profunzime afecteaza mucoasa, submucoasa, musculara si seroasa, pe care
o poate depasii, invadand grasimea pericolonica, peritoneul sau structurile invecinate. In cazul
tumorilor localizate pe partea retroperitoneala a colonului, ele vor invada structurile de pe peretele
posterior al abdomenului (duoden, ureter, rinichi, muschiul psoas sau iliac); iar cele situate pe
peretele anterior vor penetra in intestinul subtire, stomac sau organele pelvine.
Daca invazia tumorala se face in sens longitudinal, trebuie avut in calcul ca ea depaseste
limita macroscopica a tumorii cu 10 cm; invazia circumferentiala poate determina stenoze, mai
frecvent la nivelul sigmoidului.
2.Diseminarea pe cale limfatica:
Reprezinta calea cea mai frecventa de extindere, ea cuprinzand succesiv reteaua
intraparietala, apoi ganglionii epicolici, paracolici, intermediari si regionali. Studiile au aratat ca in
aproximativ o treime din cazuri, nodulii limfatici nu sunt parcursi succesiv, inavzia „sarind” peste
grupele din apropierea colonului si ajungand la nivelul nodulilor intermediari si centrali. Daca
tumora este situata la nivelul unghiului splenic pot fi interesati ganglionii pancretico-splenici.
Exista si situatii cand pot exista metastaze la distanta fara prinderea ganglionilor loco-regionali.
3.Diseminarea hematogena (venoasa):
Este rezultatul penetrarii tumorale a venelor colice, cu antrenarea celulelor
tumorale in sangele venos, de aici, pe calea venei porte, ele ajung in teritoriul
hepatic, iar pe calea venelor lombare si vertebrale la nivelul plamanilor.
Depasirea filtrului hepatic sau pulmonar determina diseminarea celulelor in orice
organ.
Prezenta celulelor neoplazice in sange reprezinta un factor de prognostic grav.
4.Diseminarea intraluminala:
In timpul unor manevre endoscopice sau intraoperatorii, celulele neoplazice
se pot detasa si pot migra oriunde pe suprafata mucoasei, mai ales in zonele
lezate anterior( leziunile sangerande ale mucoasei). Desi acest tip de diseminare
este rar, totusi este necesara protectia intraoperatorie, folosind diferite solutii
(hipocloritul de sodiu).
5. Metastazarea peritoneala:
In cazul depasirii seroasei, celulele neoplazice se pot
exfolia de pe suprafata tumorii si se pot implanta oriunde in
cavitatea peritoneala, mai frecvent in fundul de sac Douglas
– infiltratia neoplazica Blumer, in marele
epiploon – epiploita neoplazica, sau ovare – tumorile
Krukenberg.
Metastazele peritoneale apar sub forma unor noduli discreti
albiciosi, ce in timp pot prinde epiploonul, diseminand in
toata cavitatea peritoneala – carcinomatoza peritoneala, cu
aparitia ascitei carcinomatoase.
World Health Organisation (WHO) imparte tumorile, in functie de tipul
histologic al leziunei canceroase, in:
Adenocarcinom in situ/ displazie severa;
Adenocarcinom;
Adenocarcinom mucinos (coloid);
Carcinom cu celule cu aspect de inel cu pecete;
Carcinom cu celule scuamoase (epidermoid);
Carcinom adenoscuamos;
Carcinom cu celule mici;
Carcinom medular;
Carcinom nediferentiat;
Carcinom papilar.
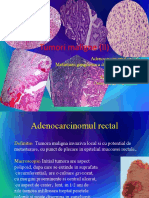
Adenocarcinomul este o tumora epiteliala maligna derivata din epiteliul glandular al organelor
parenchimatoase si din epiteliul unistratificat al mucoaselor ce tapeteaza organele cavitare (ex:
stomac, colon si rect, cai biliare, uter).
Adenocarcinomul de colon/rect este o tumora epiteliala maligna cu punct
de plecare in epiteliul unistratificat al colonului/rectului, ce infiltreaza
mucoasa, submucoasa (distruge musculara mucoasei - foto), musculara
proprie, putind depasi seroasa. Este constituita din tubi tumorali (deformati,
cu epiteliu pluristratificat, cu atipii si mitoze), separati printr-o stroma
conjunctiva redusa
In ceea ce priveste progosticul se stie ca un prognostic foarte defavorabil
il au carcinomul cu celule mici si cel cu celule cu aspect de inel cu pecete,
In afara tumorilor de origine epiteliala, la nivelul colonului se pot intalnii
si o serie de alte tumori cu origini variate:
Limfoame;
Tumori ale tesutului muscular neted;
Deasemenea se pot intalni si tumori secundare (metastaze ale altor organe
sau tesuturi) cu urmatoarele puncte de plecare:
Cancer de san;
Cancer gastric;
Melanom malign;
Leucemie.
Din punct de vedere al configuratiei si aspectului macroscopic,
tumorile de colon si rect se clasifica in:
Tumori exofitice (vegetative);
Tumori endofitice (ulcerative);
Tumori difuz infiltrative (linita plastica);
Tumori anulare (stenozante).
1.Tumori exofitice:
Sunt leziuni de tip proliferativ ce proiemina in lumenul intestinal,
tumorile vegetative au aspect lobulat, cu lobuli de diverse marimi.
Se subimpart in tumori sesile si pediculate. In practica se observa o
suprapunere a acestor tipuri tumorale si uneori prezenta ulceratiilor
pe suprafata tumorala. Acest tip de tumori este localizat mai
frecvent la nivelul cecului si al colonului ascendent.
2.Tumori endofitice:
Au aspectul tipic de ulceratie maligna: margini reliefate,
neregulate, frecvent cu baza necrotica. Leziunea, circulara
sau ovalara, are tendinta sa infiltreze peretele colonic, cu risc
crescut de perforatie; acest tip tumoral putand sa depaseasca
un sfert din circumferinta lumenului colonic.
3.Tumori difuz infiltrative:
Sunt cea mai rara forma tumorala a colonului, limita plastica
infiltrand peretele colonic pe cel putin 5-8 cm, avand un
aspect similar linitei plastice gastrice ce lasa mucoasa intacta.
4.Tumorile stenozante:
Sunt leziuni circulare, cu extindere de cativa centimetrii
pe axul longitudinal al colonului, avand o puternica
tendinta la ulcerare. Leziunile cu un grad mai avansat de
extindere se intalnesc la nivelul rectului, iar cele cu
dimensiuni mai mici la nivelul colonului transvers si
sigmoid. Complicatia majora a acestui tip tumoral este
ocluzia, ce survine in majoritatea cazurilor.
Din punct de vedere al prognosticului, tumorile exofitice
si linita plastica au o evolutie defavorabila.
Broders (1925) propune un sistem cu patru grade de diferenţiere: bine
diferenţiat, moderat diferenţiat, slab diferenţiat şi nediferenţiat (anaplastic).
Dukes (1940) şi Grinnell (1939) folosesc un sistem propriu cu patru grade de
diferenţiere, după cum urmează:
- gradul I: asemănător unui adenom, cu proliferare epitelială activă,
componenta malignă întrerupe muscularis mucosae;
- gradul II: celulele tumorale maligne sunt mult mai înţesate, dar păstrează încă
modelul glandular, cu pereţii glandelor formate din unul sau două straturi
groase, cu nudei profunzi şi rare mitoze neregulate;
- gradul III: celulele sunt aşezate în cercuri neregulate, pe două sau trei rânduri
în profunzime, cu frecvente mitoze, nu respectă structura glandulară;
- tumorile coloide sau mucinoase: variază ca grad de diferenţiere, dar au ca
trăsături comune producerea abundentă de mucină ce ocupă cel puţin 60% din
volumul tumoral.
In afara gradului histologic al tumorii, alte aspecte microscopice
au importanţă privind prognosticul: - aspectul marginilor tumorii:
cancerele cu margini bine sau numai parţial circumscrise au un
prognostic mai bun decât cele cu margini slab definite, unde
celulele canceroase infiltrează ţesutul normal din jur;
- infiltratele inflamatorii şi limfocitele intratumorale: tumorile care
au la periferie infiltrat inflamator şi limfocite metastazează mai
puţin decât cele la care lipsesc aceste manifestări.
Acest infiltrat pare să fie un indicator al răspunsului imun
antitumoral al bolnavilor, fiind mai important din punct de vedere
prognostic decât gradul de diferenţiere celulară.
S-ar putea să vă placă și
- Tumori MaligneDocument17 paginiTumori MaligneAliwi Omar100% (1)
- Referat Tumorile IsDocument6 paginiReferat Tumorile IsRoxy MiretÎncă nu există evaluări
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- S5 PDFDocument9 paginiS5 PDFDorinaBunciucÎncă nu există evaluări
- Tumori Epit BenigneDocument7 paginiTumori Epit BenigneSimona BuzatuÎncă nu există evaluări
- Tumori Maligne 2017-2018Document66 paginiTumori Maligne 2017-2018bonniedelricoÎncă nu există evaluări
- LP 8 PATOLOGIE Genital FemininDocument5 paginiLP 8 PATOLOGIE Genital FemininBianca TomeciÎncă nu există evaluări
- Cancerul OvarianDocument13 paginiCancerul Ovarianazahamara6142Încă nu există evaluări
- Tumori AP Enital MasculinDocument11 paginiTumori AP Enital Masculindoc bucÎncă nu există evaluări
- Tumori Maligne 2Document95 paginiTumori Maligne 2Puiu Andreea MariaÎncă nu există evaluări
- Cancerul GastricDocument42 paginiCancerul GastricEliza StanescuÎncă nu există evaluări
- Tumori Maligne IIDocument31 paginiTumori Maligne IICosmin-Vladut DruganÎncă nu există evaluări
- CURS TumorileDocument52 paginiCURS Tumorilepaul877100% (1)
- Tumor I Malign eDocument182 paginiTumor I Malign eMaria StancuÎncă nu există evaluări
- Oncologie 5Document8 paginiOncologie 5constantin mariaÎncă nu există evaluări
- Curs Anatomie Patologica - TUMORIDocument6 paginiCurs Anatomie Patologica - TUMORIIepuricaHaÎncă nu există evaluări
- 15 Tumorile 1Document4 pagini15 Tumorile 1coco dorinÎncă nu există evaluări
- Tumori BenigneDocument28 paginiTumori BenignePuiu Andreea MariaÎncă nu există evaluări
- Tumori MaligneDocument144 paginiTumori MalignePopa Nicolea MirelaÎncă nu există evaluări
- LP 11 - Tumori Maligne 2Document30 paginiLP 11 - Tumori Maligne 2Vladimir IlieÎncă nu există evaluări
- Tumori Maligne 1Document90 paginiTumori Maligne 1Puiu Andreea MariaÎncă nu există evaluări
- Tumorile Benigne Ale Stomacului Si DuodenuluiDocument27 paginiTumorile Benigne Ale Stomacului Si Duodenuluielyyyza100% (1)
- Patologia Esofagului Și Stomacului 1502197971Document6 paginiPatologia Esofagului Și Stomacului 1502197971Gavriliuc NicoletaÎncă nu există evaluări
- Cancerul RectalDocument6 paginiCancerul RectalElena Gaiu100% (1)
- Tumorile Vezicii UrinareDocument11 paginiTumorile Vezicii UrinareDragomir IsabellaÎncă nu există evaluări
- 5.tumorile, Aspecte Generale. Tumorile Epiteliale, Mezenchimale Și Ale Țesutului Melanoformator.Document88 pagini5.tumorile, Aspecte Generale. Tumorile Epiteliale, Mezenchimale Și Ale Țesutului Melanoformator.Corina CorynaÎncă nu există evaluări
- Tumori BenigneDocument8 paginiTumori BenigneAliwi Omar100% (1)
- Semio Chirurgicala 1Document8 paginiSemio Chirurgicala 1mutasem_87Încă nu există evaluări
- Tumorin BenigneDocument84 paginiTumorin BenignePopa Nicolea MirelaÎncă nu există evaluări
- ONCOLOGIEDocument23 paginiONCOLOGIECristian Alexandru IonÎncă nu există evaluări
- INTRODUCEREDocument41 paginiINTRODUCEREEric PopaÎncă nu există evaluări
- Tumori BenigneDocument153 paginiTumori BenigneFilis MsfÎncă nu există evaluări
- Morfologia NeoplasmelorDocument93 paginiMorfologia Neoplasmelorkarar.hasan2000Încă nu există evaluări
- Morfopatologia Tumorilor Maligne Şi A Leziunilor PreneoplaziceDocument10 paginiMorfopatologia Tumorilor Maligne Şi A Leziunilor PreneoplazicetanyajorstadÎncă nu există evaluări
- CURS 9 - Formatiuni Tumorale (I)Document6 paginiCURS 9 - Formatiuni Tumorale (I)lllÎncă nu există evaluări
- MorfopatDocument15 paginiMorfopatAlexandra StuparuÎncă nu există evaluări
- Curs 8Document56 paginiCurs 8Gegea Iulia MariaÎncă nu există evaluări
- Tumorile VezicaleDocument8 paginiTumorile VezicaleRuxandra Bataila0% (1)
- Tumori Maligne 14Document6 paginiTumori Maligne 14Daniel GrigoroiuÎncă nu există evaluări
- TUMORILE C 6Document32 paginiTUMORILE C 6dblsÎncă nu există evaluări
- Cancerul de ColonDocument35 paginiCancerul de ColonDiana AndronicÎncă nu există evaluări
- Conditii Premaligne in Cancerul de SanDocument5 paginiConditii Premaligne in Cancerul de SanTiberiu Bogdan GheldiuÎncă nu există evaluări
- Curs TumoriDocument16 paginiCurs TumoriJamesLockwodÎncă nu există evaluări
- Cancer RectDocument4 paginiCancer Rectcelena8100% (1)
- 7.CURS Procesul TumoralDocument7 pagini7.CURS Procesul TumoralAlina HaidăuÎncă nu există evaluări
- T. Benigne SânDocument5 paginiT. Benigne SânLucian PopescuÎncă nu există evaluări
- TumoriDocument33 paginiTumoriIulia Maria CălinÎncă nu există evaluări
- Carcinom ScuamocelularDocument1 paginăCarcinom ScuamocelularEduard ButuzaÎncă nu există evaluări
- Colon Neo BiDocument14 paginiColon Neo BiIonela EneÎncă nu există evaluări
- Tumori MaligneDocument4 paginiTumori MaligneCheles DanielÎncă nu există evaluări
- HistologieDocument26 paginiHistologieIulya BraghesÎncă nu există evaluări
- 11 AMG Curs GenitalDocument67 pagini11 AMG Curs GenitalRoxana ApreuteseiÎncă nu există evaluări
- Boala TumoralaDocument9 paginiBoala TumoralaRalucaAdrianaÎncă nu există evaluări
- Tumorile CBPDocument21 paginiTumorile CBPSporici Alexandra100% (1)
- Lp8 Tumori BenigneDocument56 paginiLp8 Tumori BenigneAndreea ChivescuÎncă nu există evaluări
- 11 Tumori Epiteliale Fără Localizare Specifică Tumorile Benigne Și Maligne Ale Ţesuturilor Moi - 27570Document123 pagini11 Tumori Epiteliale Fără Localizare Specifică Tumorile Benigne Și Maligne Ale Ţesuturilor Moi - 27570Virgil ManoleÎncă nu există evaluări
- Boala HodgkinDocument10 paginiBoala HodgkinCatalina CroitoruÎncă nu există evaluări
- Iacob - Chistadenom OvarianDocument38 paginiIacob - Chistadenom OvarianMada Iacob100% (1)