Documente Academic
Documente Profesional
Documente Cultură
Histiocitoza
Încărcat de
Ema Croitoru0 evaluări0% au considerat acest document util (0 voturi)
510 vizualizări6 paginiTitlu original
histiocitoza
Drepturi de autor
© © All Rights Reserved
Formate disponibile
DOCX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
510 vizualizări6 paginiHistiocitoza
Încărcat de
Ema CroitoruDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 6
HISTIOCITOZA LANGERHANS
Definiție, cadru nosologic
Histiocitoza Langerhans este afecțiune rară, heterogenă , diversele forme clinice având în
comun o proliferare a unor celule fenotipic similare celulelor prezentatoare de antigen de la
nivelul epidermului. Manifestările clinice variază de la forme benigne, autolimitate până la
forme diseminate, agresive, care pot cauza decesul.
În 1953 Lichtenstein a reunit sub termenul de Histiocitoza X, formele de boală descrise
anterior (la sfârșitul secolului XIX) de către Paul Langerhans, Alfred Hand și Letterer și Siwe
sub forma de prezentări de caz. Acesta a fost un moment culminant după aproximativ 10 ani
de observații făcute de cercetătorii mai sus menționați, care au observat că leziunile
patognomonice din aceste forme clinice care par diferite sunt reprezentate de proliferarea unor
celule cu aceeași morfologie. Termenul X era sugestiv pentru faptul că nu se cunoștea exact
originea celulelor Langerhans, fiind inițial considerată a fi la nivelul epidermei. Douăzeci de
ani mai târziu au fost descoperite granulele Birbeck, prin microscopie electronică, în
citoplasma celulelor Langerhans și au fost considerate semnul patognomonic al bolii, iar la
acest moment boala a fost redenumită Histiocitoza Langerhans. În prezent se știe că celulele
Langerhans sunt celule prezentatoare de antigen primare la nivelul pielii, că se regăsesc și la
nivelul uroteliului și epiteliului respirator și că pot deriva din precursori atât limfoizi cât și
mieloizi. Ele fac parte din marea clasǎ a celulelor prezentatoare de antigen cunoscute sub
numele de celule dendritice datoritǎ morfologiei « dendrite-like » pe care o prezintǎ când sunt
activate. Cele mai multe studii au descris celulele Langerhans ca fiind într-un blocaj al
maturării, însă alte studii au pus în evidență markeri ai celulelor dendritice mature DC-LAMP
şi CD83. Celulele Langerhans sunt intrinsec patologice în Histiocitoza Langerhans, ele
prezentând anomalii nu numai ale markerilor intracelulari şi de suprafață, dar şi ale producției
de citokine şi prezentare a antigenelor față de celulele Langerhans normale. Înafara celulelor
Langerhans patologice, în leziunea din Histiocitoza Langerhans sunt prezente mai multe tipuri
de celule: limfocite T, macrofage, limfocite T, eozinofile și celule gigante multinucleate.
Epidemiologie
Majoritatea studiilor efectuate raportează o incidență anuală de 4-5,4/1milion, totuși, în unele
studii aceasta poate varia de la 2 până la 10 cazuri/1milion. În Statele Unite ale Americii se
înregistrează în jur de 1200 de cazuri noi pe an. Un studiu efectuat în 2008 în Suedia
raportează incidența cea mai crescută de 8 cazuri/1 milion de locuitori pe an, iar în Franța un
studiu efectuat pe o perioadă de 4 ani, în care au fost incluşi 251 de pacienţi, a raportat o
incidenţă de 4.6 cazuri/1 milion de copii sub 15 ani. În Anglia studiile au raportat o incidenţă
de 2.6 cazuri/1 milion de copii.
Etiopatogenie
De-a lungul ultimelor decenii a existat o controversă în legătură cu natura imunologică sau
neoplazică a acestei afecțiuni și care încă nu are un raspuns definitiv. Din punct de vedere
immunologic celulele lezionale exprimă CD1a dar și molecule costimulatoare ale celulelor T
precum și citokine inflamatorii creând o așa-zisă “furtună a citokinelor ’(Geismann et al,
2001). Toate aceste date au venit în sprijinul teoriei imunologice în ceea ce privește patogenia
histiocitozei.
Ipoteza alternativă a fost de proliferare neoplazică susținută de urmatoarele:
demonstrarea clonalității,
demonstrarea expresiei p53 în mod frecventîin celulele Langerhans
aneuploidie
scurtarea telomerelor
blocajul maturativ al celulelor Langerhans
au fost descrise agregări familiale (rar)
Cercetări recente (Badalian-Very - 2010) au pus in evidență, prin secvențiere
genică, prezența mutațiilor somatice ale genei ce codează protein-kinaza BRAF
la pacienții cu Histiocitoza Langerhans. BRAF este o kinază centrală in calea
de activare RAS/RAF/MEK/ERK, care este implicată în mod esențial în
numeroase funcții celulare, inclusiv proliferare și migrare și prezintă frecvent
mutații implicate în neoplazii. Aceste descoperiri susțin, de asemeni ipoteza
patogeniei neoplazice a acestei afecțiuni.
În mod istoric histiocitoza a fost clasificată în 3 forme clinice;
1. Forma acută diseminată Abt-Letterer-Siwe, caracterizată prin erupție cutanată
generalizată și afectare organică multiplă întalnită, de obicei la copiii cu vârsta
până în 2 ani; din punct de vedere clinic ȋntrunește un aspect de « leucemie acutǎ »
prin atingerea morfo funcţionalǎ a multiplelor organe şi sisteme : piele, os, scalp,
ganglioni limfatici, ficat, splinǎ, pulmon, tub digestiv, mǎduvǎ hematopoieticǎ,
sistem nervos central, Simptomele sunt variate, aici ȋntȃlnindu-se simptome
generale : scǎdere ȋn greutate, agitaţie, anorexie, febrǎ, cȃt şi simptome specifice
de organe : adeno-hepatosplenomegalia, insuficienţa respiratorie (tuse, dispnee,
cianozǎ), sindromul de malabsorbţie, anemia, complicaţiile infecţioase, purpura,
peteşiile ȋnsoţite de alte tulburǎri, ale coagulǎrii, lizele osoase multiple, convulsii
şi alte semne neurologice, etc. Dat fiind vȃrsta şi afectarea polivisceralǎ,
prognosticul este ȋntunecat.
2. Forma diseminată cronică Hand-Schuller-Christian- poate apare la copilul de
vârstǎ intermediarǎ, mare, adult, adolescent și este caracterizată clinic prin triada:
leziuni ale oaselor membranoase, diabet insipid și exoftalmie. Ca manifestări se
ȋnregistreazǎ protruzie ocularǎ uni- sau bilateralǎ, poliurie, polidipsie, deshidratare
la deprivarea de apǎ; osmolaritatea și densitatea urinarǎ scǎzutǎ, aspectul
radiologic de lize multiple ale calotei craniene, precum şi modificǎri de structurǎ
ale șeii turcice completeazǎ tabloul biologic şi radiologic.
3. Forma localizată – granulom eozinofil, care poate fi unifocal (o singură leziune
litică) sau multifocal (leziuni litice cu multiple localizări la nivelul scheletului).
Există încă o formă descrisă în literatură numită Histiocitoza cutanată Hashimoto-Pritzker sau
congenitală: apare la nou-născut și se vindecă spontan în câteva luni.
În prezent clasificarea acceptată de Histiocyte Society și OMS împarte histiocitozele
în:
A) “Single-system disease “ (forma localizată) – reprezentată de afectarea unui singur
situs, care poate fi os sau piele
B)”Multisystem disease “ (forma diseminată) care afectează mai multe organe sau este
reprezentată de granuloame eozinofile polifocale.
Definirea implicării organelor a căror afectare este considerată a da un prognostic
prost; este obligatoriu ca înaintea începerii tratamentului pacientul să fie încadrat în
categoria de risc corectă și astfel să primească terapia adaptată. Aceste organe sunt :
ficatul splină și măduva hematogenă.
Manifestările clinice sunt variate și prezintă urmatoarea frecvență (Poplack):
• Schelet ......................................................................... 80%
• Piele .............................................................................60%
• Organe limfatice (splină, ficat, ganglioni limfatici) ….. 33%
• Măduva hematopoetică ................................................30%
• Plamâni............................................................................25 %
• Orbite .............................................................................25%
• Cavitate bucala și dinți ................................................... 20%
• Ureche medie și mastoidă.............................................. 20%
• Sistem nervos central : - diabet insipid ...........................15%
-hidrocefalie, paralizii nervoase ...5%
• Aparat digestiv ....................................................................5%
Osul este organul cel mai fecvent implicat iar localizările principale sunt la nivelul
craniului și pelvisului, coastelor. Granulomul eozinofil poate prezenta regresie
spontană în cazul unei singure leziuni. La examenul radiologic se pune în evidenț o
leziune litică sau scleroză marginală și reacție periosteală.
Diversele localizări pot da variate manifestări clinice: infiltrația orbitei-exoftalmie ,
infiltrația osului temporal-otită cronică, mastoidită, infiltrația mandibulară –pierderea
dinților, leziuni vertebrale-semne neurologice ,scolioză.
Afectarea cutanată se prezintă sub forma unui exantem seboreic maculo-papular, uneori
acoperit de cruste, leziuni peteșiale, ucerații bucale ,genitale și perianale, are aspect
asemănător cu dermatita seboreică, însă biopsia de piele confirmă diagnosticul.
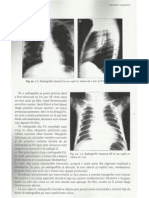
Afectarea pulmonară este adeasea asimptomatică, ulterior bolnavul prezintă dispnee, tuse,
cianoză, pneumotorax sau pleurezie, este întalnită în special în forma diseminată, aspectul
radiologic fiind de infiltrat interstițial reticulo-nodular.
Afectarea ganglionară: adenopatii generalizate.
Afectare hepatică este reprezentată de hepatomegalie, cu sau fără creșterea serică a
enzimelor, sunt afectați parametrii coagulării - fibrinogen scăzut,timp de protrombină
prelungit; icterul poate fi prezent.
Afectare splenică – splenomegalie; dă prognostic nefavorabil.
Afectare endocrină: diabet insipid: 10-30% , ADH scăzut; hipotrofie staturală.
SNC: poate fi de 2 tipuri: cerebrală și meningeală, iar infiltrarea tijei pituitare se poate însoți
de convulsii, sindrom cerebelos cu ataxie și spasticitate, hipertensiune intracraniană sau se
prezintă sub forma unei deteriorări neurologice progresive.
Afectare hematogenă – prin infiltrarea măduvei hematogene: pancitopenie.
Afectare gastrointestinală: malabsorbție, pierdere proteică.
Investigații paraclinice
Bilanțul complet înainte de începerea tratamentului include obligatoriu:
-Examen clinic completat cu examenul ORL și stomatologic;
-Examen de laborator minimal (hemoleucograma, funcția hepatică, funcția renală,
testele inflamatorii, osmolaritatea sanguină și urinară)
-Examen imagistic: radiografie de schelet, de torace și ecografie abdominală.
În cazul unei afectări multiorganice sunt necesare:
-Aspiratul medular (medulograma) cu identificarea celulelor Langerhans. Se efectuează pe
baza unei suspiciuni de infiltrare a acesteia în cazul prezenței citopeniei pe frotiul sanguin
periferic
-Lavaj bronchoalveolar,
-CT toracic,
-RMN cerebral în caz de atingere hipofizară.
Diagnostic pozitiv
Pentru diagnostic este necesară efectuarea unei biopsii a leziunii cu analiza morfopatologică a
fragmentului. În cazul aspectului sugestiv al celularității fragmentului bioptic, se efectuează
studii imunohistochimice diagnosticul pozitiv de Histiocitoză Langerhans fiind stabilit prin
evidențierea exprimării CD1a de către celulele Langerhans și a langerinei care certifică
existența granulelor Birbeck, nemaifiind necesară analiza piesei în microscopia electronică.
De asemeni, prin studiile imunohistochimice se evidențiază și prezența proteinei S100, care
este caracteristică celulelor Langerhans.
Diagnosticul diferențial al granulomului eozinofil se face cu alte leziuni osteolitice :
chist osos solitar
tuberculozǎ osoasǎ
tumori osoase - maligne (sarcom Ewing) sau benigne - hemangiom , osteom osteoid
osteomielita
aspecte litice rare din rahitismele vitamino D resistente
Diagnosticul diferențial al formelor diseminate
- septicemii
- leucemii acute
- mononucleoza infecțioasă
- neuroblastom
- limfoame
- purpura trombocitopenică
- boli de stocaj
- aplazii medulare
- reacții alergice
Diagnosticul diferențial al erupției cutanate
- eczema seboreicǎ
- tinea capitis
- alte histiocitoze papulo-necrotice decȃt cea Langerhans
Complicații și sechele
Sechelele ortopedice — ȋn formele osoase uni sau multifocale:
vertebra planǎ
cifoscolioza
deformǎri osoase
tulburari funcționale sau estetice
anomalii ale articulaţiilor dentare
pierderea dinţilor
scurtarea unui membru comparativ cu celǎlalt
Alte sechele — ȋn formele pluriviscerale:
sechelele endocrine (diabetul insipid)
ȋntȃrziere ȋn creştere, deficit ȋn dezvoltarea pubertarǎ
sechelele senzoriale (hipoacuzie, strabism)
sechelele neurologice (ataxie cerebeloasǎ sau sechele psihomotorii)
sechelele pulmonare (fibroza pulmonarǎ)
sechelele hepatice
sechele cutanate - cicatrici, atrofii
Tratamentul
Protocoalele internaționale și în mod special cele stabilite de Histiocyte Society (LCH) sunt
folosite în prezent pentru tratamentul histiocitozei Langerhans.
Protocolul LCH-IV cuprinde stratificarea bolnavilor pe grupe de risc în funcție de care există
tratamente standardizate care se aplică pacienților in funcție de încadrarea lor după bilanțul
pre-tratament.
Conform acestui protocol pacienții se împart în 2 grupe de risc și există o stratificare a
tratamentului pe 5 paliere în funcție de tipul de terapie și de urmărire pe care o necesită
fiecare formă de boala.
Există o terapie de inițiere și o terapie de continuare, o terapie de salvare pentru pacienții care
nu răspund la tratament, de asemeni există un palier în care sunt stipulate cu claritate criteriile
de eligibilitate pentru transplant de celule-stem și modul în care trebuie pregătiți pacienții în
vederea efectuării acestei proceduri. Tot acest protocol prevede și o atitudine de urmărire, fără
tratament, a pacienților cu leziuni unifocale și atitudinea de urmărire a pacienților după ce au
terminat tratamentul.
Tratamentul chimioterapic se împarte în:
-tratament de primă linie,
-tratament de a IIa linie,
-tratament de salvare
- transplant.
Tratamentul chimioterapic are de 2 faze: de inițiere și de continuare (sau menținere).
Tratamentul de inițiere durează 6 săptămâni și se poate repeta dacă pacientul prezintă boala
staționară sau evolutivă. Acest tratament constă în administrarea de Vinblastină și
corticoterapie iar la tratamentul de menținere se adaugă și Mercaptopurina.
Dacă pacienții nu răspund la tratamentul de primă linie se trece la tratamentul de linia a II-a.
În cadrul acestui tratament se folosesc chimioterapicele de primă linie, la care se adaugă în
funcție de brațul de terapie în care este încadrat pacientul, Citarabina, Indometacinul și
Metotrexatul.
Terapia de salvare, pentru pacienții care prezintă boala refractară la chimioterapie, constă în
administrarea unei combinații de Citarabină cu 2-Clorodeoxiadenozină.
Pacienții care sunt candidați pentru transplantul de celule stem sunt cei care prezintă
implicarea organelor „risc” și care nu răspund la terapia de primă linie sau la cea de salvare.
Pe tot parcursul tratamentului pacienții pot avea nevoie de tratament suportiv: perfuzii de
rehidratare, transfuzii sanguine, antibioprofilaxie, protector gastric, factor de creștere
granulocitar.
Evoluția bolii poate fi favorabilă cu remisiune de lungă durată, în special în formele localizate
sau poate fi grevată de lipsa de răspuns la tratament, multiple recăderi, iar în final se poate
solda cu exitus.
Bibliografie
1. Arico M. et. al. - Lack of bone lesions at diagnosis is associated with inferior
outcome in multisystem langerhans cell histiocytosis of childhood, British Journal
of Haematology, 2015, 169, 241–248
2. Badalian-Very G. Et al. - Recent advances in the understanding of Langerhans cell
histiocytosis - 2011 Blackwell Publishing Ltd, British Journal of Haematology,
156, 163–172
3. Marie-Luise Berres, Miriam Merad and Carl E. Allen - Progress in understanding
the pathogenesis of Langerhans cell histiocytosis: back to Histiocytosis X?, British
Journal of Haematology, 2015, 169, 3–13
4. Egeler RM. Et al. - Langerhans cell histiocytosis is a neoplasm and consequently
its recurrence is a relapse, Pediatr Blood Cancer 2016;63: 1704–1712
5. Haupt R. et al. - Langerhans Cell Histiocytosis (LCH): Guidelines for Diagnosis,
Clinical Work-Up,
and Treatment for Patients Till the Age of 18 Years, Pediatr Blood Cancer 2013; 60:175–
184
6. Lanzkowsky's Manual of Pediatric Hematology and Oncology, 6th Edition, 4th
edition, San Diego, San Diego Academic Press, 2016
7. Miron I, Mic tratat de hemato-oncologie pediatrică, , Editura Gr. T. Popa UMF Iaşi,
2014, ISBN 978-606-544-286-3
8. Nathan and Oski‟s Hematology of Infancy and Childhood, 8th ed, Elsevier Sounders,
2015
9. Nelson Textbook of Pediatrics, 20 th edition,2016 Saunders Elsevier: 457-508
10. Pizzo P.A., Poplack D.G. (eds.): Principles and Practice of Peditriac Oncology, , J.B.,
Lippincott Co., Philadelphia, , 7th Ed , 2015
11. Tansanu I., sub redacţia, Boli hematologice şi oncologice pediatrice pag. 309-334;
336-355, Pediatrie vol.I, Curs Universitatea de Medicină şi Farmacie Iaşi, Chişinău,
1995
12. Ţurcanu L., Şerban M, Hematologie pediatrică, Bucureşti: Editura Centrală
Industrială de Medicamente şi Cosmetice, 1986
13. Egeler RM - THE LANGERHANS CELL HISTIOCYTOSIS X FILES REVEALED,
British Journal of Haematology, 2002, 116, 3-9
S-ar putea să vă placă și
- Ghid Emotional Pierderea Separarea Si Transformarea Relatiilor SignedDocument70 paginiGhid Emotional Pierderea Separarea Si Transformarea Relatiilor SignedEma CroitoruÎncă nu există evaluări
- Supra-Specializari Si Competente MedicaleDocument15 paginiSupra-Specializari Si Competente MedicaleManuela Lidia Pitis MorosanuÎncă nu există evaluări
- Examen ClinicDocument4 paginiExamen ClinicMb100% (1)
- Ralurile PulmonareDocument5 paginiRalurile PulmonareAndreea FilaretaÎncă nu există evaluări
- EcoCardiografia - Sectiuni StandardDocument12 paginiEcoCardiografia - Sectiuni StandardJas100% (1)
- Vaccinarea BCGDocument10 paginiVaccinarea BCGalice munteanuÎncă nu există evaluări
- Biopsia Cu Ac Fin in Neoplasmul Mamar PDFDocument67 paginiBiopsia Cu Ac Fin in Neoplasmul Mamar PDFAnaSoareÎncă nu există evaluări
- TUDORACHE Cernea ObstetricaDocument482 paginiTUDORACHE Cernea Obstetricanicolaecernea100% (1)
- Hipocalcemia Neonatala - Suport de Curs Neonatologie Umf IasiDocument213 paginiHipocalcemia Neonatala - Suport de Curs Neonatologie Umf IasiElena GheorghițăÎncă nu există evaluări
- PATOLOGIE PLEURALA MihaescuDocument99 paginiPATOLOGIE PLEURALA MihaescuIoana Andreea DaramusÎncă nu există evaluări
- Pneumologie PDFDocument25 paginiPneumologie PDFCristina ChiruÎncă nu există evaluări
- Introducere. Definitie. IstoricDocument28 paginiIntroducere. Definitie. IstoricPopescu OanaÎncă nu există evaluări
- Print Out PDFDocument13 paginiPrint Out PDFEma CroitoruÎncă nu există evaluări
- Carte Final Print DR Aprodu 108 Ex Pe NuveraDocument244 paginiCarte Final Print DR Aprodu 108 Ex Pe NuveraMihaila AdrianaÎncă nu există evaluări
- Darabont Us Aa 22.09.16Document42 paginiDarabont Us Aa 22.09.16Mugur AdrianÎncă nu există evaluări
- Gastroenterologie Note de Curs Elias PDFDocument182 paginiGastroenterologie Note de Curs Elias PDFOana Enache100% (1)
- Fundamentele Radiologiei ToraciceDocument2 paginiFundamentele Radiologiei Toraciceana2693Încă nu există evaluări
- Particularitatile Diagnosticului Si TratamentuluiDocument54 paginiParticularitatile Diagnosticului Si TratamentuluiDina LongwinterÎncă nu există evaluări
- Rolul USG În Sarcina Gemelară PDFDocument20 paginiRolul USG În Sarcina Gemelară PDFmrgeorge131Încă nu există evaluări
- Listă Semne ExplicateDocument6 paginiListă Semne ExplicateAndreea PetreaÎncă nu există evaluări
- Subiecte Chirurgie Pediatrica Grigore AlexandrescuDocument30 paginiSubiecte Chirurgie Pediatrica Grigore AlexandrescuAlex VÎncă nu există evaluări
- Radiopediatrie Curs Studenti RadiologieDocument28 paginiRadiopediatrie Curs Studenti RadiologieSmooky SmookyaÎncă nu există evaluări
- Prezentare Caz 1 TBDocument7 paginiPrezentare Caz 1 TBLily OzunuÎncă nu există evaluări
- Urgente (Radiologie)Document128 paginiUrgente (Radiologie)HeddaToddÎncă nu există evaluări
- EKG Normal La CopilDocument32 paginiEKG Normal La CopilAbrudan Gabriel100% (1)
- 10 Polisomnografia Si Poligrafia CardiorespiratorieDocument40 pagini10 Polisomnografia Si Poligrafia CardiorespiratorieBianca AndreiaÎncă nu există evaluări
- SclerodermieDocument116 paginiSclerodermieLiviuAvram100% (1)
- Drenajul Venos Pulmonar Total AberantDocument5 paginiDrenajul Venos Pulmonar Total AberantEliza MoiseÎncă nu există evaluări
- Prezentare Caz Pediatrie 2011 PDFDocument9 paginiPrezentare Caz Pediatrie 2011 PDFrazvan032006Încă nu există evaluări
- Sindrom MediastinalDocument79 paginiSindrom MediastinalGabriela NeacsuÎncă nu există evaluări
- Ultrasonografie. Principii. GeneralitatiDocument17 paginiUltrasonografie. Principii. Generalitaticod220Încă nu există evaluări
- Lupus Eritematos SistemicDocument66 paginiLupus Eritematos SistemicИрина ПопушойÎncă nu există evaluări
- Arterele MembrelorDocument25 paginiArterele MembrelorCristi BorceaÎncă nu există evaluări
- SarcoidozaDocument40 paginiSarcoidozaAlecsandra MunteanuÎncă nu există evaluări
- Comisii Licenta Diploma FinalDocument7 paginiComisii Licenta Diploma FinalAlexandra NechiforÎncă nu există evaluări
- Patolchirped - Margini EgaleDocument265 paginiPatolchirped - Margini Egalemadalina8100% (1)
- Cerere LicentaDocument2 paginiCerere LicentaAlexandra GtÎncă nu există evaluări
- Cap. 6 - Lupusul Eritematos Sistemic Si Nefropatia LupicaDocument31 paginiCap. 6 - Lupusul Eritematos Sistemic Si Nefropatia Lupicadudutzz90Încă nu există evaluări
- Ultimele Punctaje Pe Specialitati 2018Document16 paginiUltimele Punctaje Pe Specialitati 2018Alina Lazar100% (1)
- Cheiloschizis. PalatoschizisDocument3 paginiCheiloschizis. PalatoschizisElena Veronica ToaderÎncă nu există evaluări
- Îndrumător de Stagiu Clinic În Chirurgie Și Ortopedie Pediatrică (2002) PDFDocument63 paginiÎndrumător de Stagiu Clinic În Chirurgie Și Ortopedie Pediatrică (2002) PDFWinnetou101Încă nu există evaluări
- Sindrom ParenchimatosDocument61 paginiSindrom ParenchimatosElena123Încă nu există evaluări
- Prof. Univ - DR - Egidia Miftode Tranzitia de La Terapia Antimicrobiana Intravenoasa La Cea OralaDocument21 paginiProf. Univ - DR - Egidia Miftode Tranzitia de La Terapia Antimicrobiana Intravenoasa La Cea OralapaulÎncă nu există evaluări
- Timus - Radiologie PediatricaDocument28 paginiTimus - Radiologie PediatricaAndreea Nechita100% (1)
- 1 Fiziopatologie Astm BronsicDocument1 pagină1 Fiziopatologie Astm BronsicIrina AdrianaÎncă nu există evaluări
- 16, Infectia Acuta ExtensivaDocument5 pagini16, Infectia Acuta ExtensivaGeorgiana CerneavschiÎncă nu există evaluări
- FiziopatDocument8 paginiFiziopatwonder_childÎncă nu există evaluări
- Curs Investigatii in PediatrieDocument51 paginiCurs Investigatii in PediatrieTiberiu-o CodrinÎncă nu există evaluări
- Caz Clinic - Nefropatia LupicăDocument40 paginiCaz Clinic - Nefropatia LupicăDan NechitaÎncă nu există evaluări
- Radiologie Si ImagisticaDocument10 paginiRadiologie Si Imagisticadoina tofanescuÎncă nu există evaluări
- GHID Metodologic de Implementare A Programului National de Prevenire, Supraveghere Si Control Al Tuberculozei 2015 - 15424 - 18333Document123 paginiGHID Metodologic de Implementare A Programului National de Prevenire, Supraveghere Si Control Al Tuberculozei 2015 - 15424 - 18333Beatrice PrecupanuÎncă nu există evaluări
- Tuberculoza Asociata SarciniiDocument13 paginiTuberculoza Asociata SarciniiClaudia IulianaÎncă nu există evaluări
- Examen Obiectiv Aparat CardiovascularDocument9 paginiExamen Obiectiv Aparat Cardiovascularlll100% (1)
- Morgan and Mikhail's Clinical Anesthesiology-5th (0686-0705) .EnDocument20 paginiMorgan and Mikhail's Clinical Anesthesiology-5th (0686-0705) .Enhasan diabÎncă nu există evaluări
- Afectiunile OsteoarticulareDocument2 paginiAfectiunile Osteoarticulareionica964Încă nu există evaluări
- 5 Leziuni Elementare REDocument19 pagini5 Leziuni Elementare REUsurelu CatalinÎncă nu există evaluări
- Oftalmo Subiecte LP 2 1 1Document12 paginiOftalmo Subiecte LP 2 1 1Diana BuleuÎncă nu există evaluări
- C6 Boli Autoimune Ale Ţesutului Conjunctiv (Lupus Eritematos, Sclerodermii, Dermatomiozită)Document20 paginiC6 Boli Autoimune Ale Ţesutului Conjunctiv (Lupus Eritematos, Sclerodermii, Dermatomiozită)Shams Numan ElshantiÎncă nu există evaluări
- Lupus EritematosDocument9 paginiLupus EritematosTudorÎncă nu există evaluări
- Lichen Sclerosus Al Organelor Genitale Masculine PDFDocument8 paginiLichen Sclerosus Al Organelor Genitale Masculine PDFMarius CatalinÎncă nu există evaluări
- Col Age NozeDocument31 paginiCol Age NozevladhdÎncă nu există evaluări
- Leucemia LimfoblasticăDocument7 paginiLeucemia LimfoblasticălorelaiexitusÎncă nu există evaluări
- Curs Genetica An Gonosom Ind CarDocument34 paginiCurs Genetica An Gonosom Ind CarEma CroitoruÎncă nu există evaluări
- Program DermatoFocus in Psoriazis 23 MartieDocument1 paginăProgram DermatoFocus in Psoriazis 23 MartieEma CroitoruÎncă nu există evaluări
- Situatii Particulare in Consimțământul InformatDocument5 paginiSituatii Particulare in Consimțământul InformatEma CroitoruÎncă nu există evaluări
- (QTB (TBQTWS) : Buletin de RezultateDocument2 pagini(QTB (TBQTWS) : Buletin de RezultateEma CroitoruÎncă nu există evaluări
- NeuroblastomulDocument11 paginiNeuroblastomulEma CroitoruÎncă nu există evaluări
- TBC PulmonarDocument33 paginiTBC PulmonarEma CroitoruÎncă nu există evaluări
- Adeverinta Tip Icc 2021Document2 paginiAdeverinta Tip Icc 2021Ema CroitoruÎncă nu există evaluări
- An 2020 2021 Atestat La Data 2021 05 13Document16 paginiAn 2020 2021 Atestat La Data 2021 05 13Ema CroitoruÎncă nu există evaluări
- Pubertatea PrecoceDocument9 paginiPubertatea PrecoceEma CroitoruÎncă nu există evaluări
- 2017 Curs 14 Farmacologie Clinica Rezidentiat Legislatie Si Organizare PDFDocument2 pagini2017 Curs 14 Farmacologie Clinica Rezidentiat Legislatie Si Organizare PDFEma CroitoruÎncă nu există evaluări