Documente Academic
Documente Profesional
Documente Cultură
F
Încărcat de
Marius Vasile0 evaluări0% au considerat acest document util (0 voturi)
3 vizualizări3 paginiDrepturi de autor
© © All Rights Reserved
Formate disponibile
DOCX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
3 vizualizări3 paginiF
Încărcat de
Marius VasileDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 3
lichidul solidificat din faţa cristalinului împiedică vederea.
Vechii egipteni cunosc
noţiunea de cataractă din secolul al XVII-lea î.Hr.
Lesnier şi alţii au încercat să combată concepţia de mai sus, susţinând că,
prin cataractă, se înţelege opacifîerea cristalinului şi nu formarea unei membrane.
în 1705, Brisseau demonstrează ştiinţific, pentru prima dată, opacifierea
substanţei cristalinului, constatând cataracta propriu-zisă ca îmbolnăvire a
cristalinului şi având la bază un proces de coagulare care duce la formarea
opacităţii.
Presupunerile lui Brisseau au însemnat începutul cercetărilor care au dus la
dezvoltarea cunoştinţelor despre cristalin şi cataractă. Ca urmare a studiilor
efectuate, s-au constatat următoarele: cristalinul este un factor important în
refracţia oculară; prin cristalin se realizează acomodarea; este înconjurat de o
capsulă fără structură, iar sub artera anterioară a capsulei se situează epiteliul
cristalinului; fibrele cristalinului sunt foarte sensibile la tulburările nutritive şi la
traumatisme; aceste tulburări cauzează reducerea sau chiar pierderea transparenţei
cristalinului: se poate opacifia capsula, cortexul, nucleul sau tot cristalinul.
Denumirea de cataractă a fost acceptată în limbajul medical şi se foloseşte şi
astăzi.
Cauzele formării cataractei nu sunt încă suficient elucidate.
Exista mai multe teorii. Potrivit unor presupuneri, toxinele celulare care se
acumulează în organismul vârstnicilor, în primul rând, lezează cristalinul. După
părerea altora însă, opacifierea este cauzată de absenţa substanţelor necesare
întreţinerii metabolismului cristalinian. Unii caută sediul leziunii în structura
cristalinului susţinând că procesul de sclerozare nu se desfăşoară uniform, nucleul
se sclerozează mai rapid, părţile periferice se relaxează, ceea ce produce
destrămări în ţesutul cristalinului şi duce la descompunerea fibrelor.
Vogt este de părere că opacifîerea cristalinului este un simptom de
îmbătrânire tisulară, ca şi încărunţirea părului. Desigur, această îmbătrânire se
referă doar la suprafaţa cristalinului, astfel explicându-se de ce unii sunt afectaţi
mai curând iar alţii mai târziu de această boala. Cataracta, spun alţii, este
consecinţa efectului luminos.
Când apare cataracta? Cunoaştem, mai multe tipuri ale cataractei, care pot fi
clasificate după formă, vârstă şi grad de dezvoltare. Cataracta poate exista şi la
nou-născut, dacă, de exemplu, mama a avut rujeolă în primele luni ale sarcinii,
deci este bine ca gravida să se ferească de contactarea unei boli contagioase.
Sunt cunoscute şi cataractele congenitale familiare, care apar cumulativ la o
generaţie, sau succesiv la mai multe generaţii.
Cataracta congenitală poate fi parţială, pe o parte circumscrisă a
cristalinului şi nu se extinde pe parcursul vieţii.
Cea mai cunoscută formă de cataractă este cea senilă.
Apare, de obicei, în jurul vârstei de 60 ani; între 40-45 de ani o întâlnim
mai rar. Forma care se instalează la o vârstă mai înaintată, la 80-90 ani, din punct
de vedere clinic nu este identică cu aceea care poartă denumirea de cataractă
senilă. La unele familii întâlnim cataracta senilă ereditară. Este caracteristic faptul
ca la bunici cataracta apare la 60-70 ani, la copiii lor la 55, iar la
nepoţii lor deja la 40-50 de ani. Se remarcă, deci, aşa-zisul fenomen de
anticipaţie, adică la generaţiile care se succed cataracta apare din ce în ce mai
devreme.
După vârsta de 70 de ani, urme incipiente ale cataractei se prezintă la
90% din populaţie. Aceste urme se observă doar după dilatarea pupilei
uneori, pe lângă opacifierile evidente, vederea rămâne relativ bună, alteori,
pe lângă opacifieri de mici dimensiuni, vederea devine practic nefolosibilă.
Scăderea vederii este, de obicei, lentă, treptată. Ar fi o greşeală ca toate
scăderile de vedere să fie considerate un început de cataractă, pentru ca, la
vârstnici, cauzele pot fi şi altele, în general, cataracta senilă este bilaterală însă
ea nu apare în acelaşi timp la ambii ochi.
Uneori, opacitatea apărută în cortexul cristalinului ajunge în câteva luni
în faza totală a formării cataractei, pe când opacităţile din nucleu ating doar peste
ani de zile această fază. Alteori, la vârstnici, opacifierea cristalinului începe în
nucleu, în acest caz, bolnavul vede mai bine, iar la lumină pupila îngustată este
acoperită de nucleul cristalinului opacifiat.
Un alt simptom este apariţia temporară a miopiei, deoarece cristalinul
înmagazinează mai multă apă şi, în urma acestui fapt, se tumefiază. Prezbitul,
care până acum citea cu ochelari, afirmă fericit că nu-i mai foloseşte, dar i-a
slăbit vederea pentru depărtare. Bucuria este de scurtă durata deoarece, peste
câteva săptămâni sau luni, atât vederea de aproape cât şi cea pentru distanţă vor
slăbi din cauza cataractei.
În faza de tumefiere, a formării cataractei, apare uneori glaucomul cu
unghi închis prin cristalin intumescent, cu durere şi congestia ochiului. Odată
cu opacifîerea cristalinului, cu "maturizarea" cataractei, vederea slăbeşte iar în
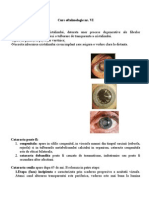
locul culorii negre a pupilei, apare cea alb-cenuşie.
Dacă are loc opacifierea completă a cristalinului, vederea practic
încetează. Este bine să ştim că, în toate cazurile în care sensibilitatea la lumină
există, orice cataractă senilă se poate opera cu succes.
Sensibilitatea la lumină este bună dacă bolnavul percepe lumina unei
lumânări într-o cameră obscură, la o distanţă de 5 m., iar de la l m. stabileşte
cu exactitate direcţia ei. Accentuarea opacifîerii substanţei cristalinului duce
la pierderea apei, îi scade volumul, suprafaţa prezintă denivelări. Daca acest
cristalin rămâne şi pe mai departe în ochi, substanţa sa corticală se lichefiază,
iar nucleul, acum de culoare maronie, se scufundă în partea lichefiată, aceasta
se numeşte "cataractă hipermatură". Ea poate fi cauza unei inflamaţii în ochi.
Este indicat să se intervină prin operaţie înainte de instalarea acestei faze. Stadiul
de hipermaturitate se formează însă, doar la 8-10 ani după opacifierea totală a
cristalinului neoperat la vreme.
Cataracta senilă constituie forma cea mai frecventă dintre tulburările de
transparenţă ale cristalinului. Ea apare, în general, după vârsta de 60 ani şi are
o evoluţie progresivă spre opacifiere completă a cristalinului. Boala este
bilaterală. Se disting 3 forme clinice:
1. corticală (opacifierile încep în scoarţă).
S-ar putea să vă placă și
- Fiicele tatalui, fiii mamei Cai de iesire din complexele paterne si materneDe la EverandFiicele tatalui, fiii mamei Cai de iesire din complexele paterne si materneEvaluare: 5 din 5 stele5/5 (1)
- Piata Fast FoodDocument11 paginiPiata Fast FoodGeorge Crusitu100% (1)
- Piata Fast FoodDocument11 paginiPiata Fast FoodGeorge Crusitu100% (1)
- Vizualiarea - Cheia care deschide ușa SuccesuluiDe la EverandVizualiarea - Cheia care deschide ușa SuccesuluiEvaluare: 5 din 5 stele5/5 (7)
- Dezlipirea Posterioara de Corp VitrosDocument10 paginiDezlipirea Posterioara de Corp VitrosMonica JitaruÎncă nu există evaluări
- CATARACTADocument61 paginiCATARACTAfASfsdFSADÎncă nu există evaluări
- Afectiuni Oculare Tratament NaturistDocument9 paginiAfectiuni Oculare Tratament NaturistSoftMan0% (1)
- Cataract ADocument6 paginiCataract AMaria RaduÎncă nu există evaluări
- Cataract ADocument17 paginiCataract AMaria RaduÎncă nu există evaluări
- Cataract ADocument18 paginiCataract AMaria RaduÎncă nu există evaluări
- CataractaDocument10 paginiCataractayo4nutzÎncă nu există evaluări
- CATARACTADocument3 paginiCATARACTAnick70Încă nu există evaluări
- CataractaDocument3 paginiCataractaWiskizzNylÎncă nu există evaluări
- Cataracta LectieDocument6 paginiCataracta LectieSilvia Georgiana MaziluÎncă nu există evaluări
- CataractaDocument16 paginiCataractaLavinia JabaÎncă nu există evaluări
- Curs Patologie 12Document12 paginiCurs Patologie 12Morad ImadÎncă nu există evaluări
- Cristalinul - CataractaDocument8 paginiCristalinul - CataractaIon CotonețÎncă nu există evaluări
- Ochiul CataractaDocument15 paginiOchiul CataractaAnonymous TtSz1rfcNÎncă nu există evaluări
- Corectarea Vederii Fara OchelariDocument198 paginiCorectarea Vederii Fara OchelariUn Mix Bun Entertain100% (8)
- Corpi Straini Intraoculari Si KeratoconusulDocument5 paginiCorpi Straini Intraoculari Si KeratoconusulTania VesaÎncă nu există evaluări
- CATARACTADocument9 paginiCATARACTAMihaela StancioiuÎncă nu există evaluări
- CATARACTA ReferatDocument5 paginiCATARACTA ReferatcriÎncă nu există evaluări
- Cataracta Curs MedicinaDocument12 paginiCataracta Curs MedicinaGeorge BusuricÎncă nu există evaluări
- 1.PATOLOGIA CRISTALINULUI LIMBA ROMANA OkDocument17 pagini1.PATOLOGIA CRISTALINULUI LIMBA ROMANA OkAlex MihaiÎncă nu există evaluări
- Despre Retina Si Boli OculareDocument6 paginiDespre Retina Si Boli OculareAndrei GiurgincaÎncă nu există evaluări
- CristalinulDocument5 paginiCristalinulRazvan TodorÎncă nu există evaluări
- Examinarea CristalinuluiDocument3 paginiExaminarea CristalinuluiMarius VasileÎncă nu există evaluări
- CristalinulDocument26 paginiCristalinullucasÎncă nu există evaluări
- Defectele Vederii G AndreeaDocument13 paginiDefectele Vederii G AndreeaAndreea GorceaÎncă nu există evaluări
- Oftalmologie Curs6 - Patologia Cristalinului Si A RetineiDocument29 paginiOftalmologie Curs6 - Patologia Cristalinului Si A Retineisymohsn100% (2)
- Proiect Cu CataractaDocument8 paginiProiect Cu CataractaSorin DamaschinÎncă nu există evaluări
- CataractaDocument11 paginiCataractaClauCristeaÎncă nu există evaluări
- Afectiunile OchiuluiDocument7 paginiAfectiunile OchiuluishiphrahÎncă nu există evaluări
- Kerato RomanaDocument27 paginiKerato RomanaDraghici ValentinÎncă nu există evaluări
- CataractaDocument9 paginiCataractaDedu GaboneÎncă nu există evaluări
- Analizatorul VizualDocument11 paginiAnalizatorul VizualIrina AndreeaÎncă nu există evaluări
- Defecte Ale VederiiDocument16 paginiDefecte Ale Vederiiastroiu8Încă nu există evaluări
- CRISTALINULDocument8 paginiCRISTALINULGozman-Pop RamonaÎncă nu există evaluări
- Cataract ADocument21 paginiCataract ADelia DimaÎncă nu există evaluări
- Proiect Oftalmologie AMGDocument19 paginiProiect Oftalmologie AMGpastinaÎncă nu există evaluări
- Boli Ale OchiuluiDocument15 paginiBoli Ale OchiuluiANA MARIA ȘTEFANÎncă nu există evaluări
- Vederea StereoscopicaDocument7 paginiVederea StereoscopicarobocapadyÎncă nu există evaluări
- OftalmologieDocument8 paginiOftalmologieLaura StoicaÎncă nu există evaluări
- Suport de Curs OftalmologieDocument4 paginiSuport de Curs OftalmologieRodica NeaguÎncă nu există evaluări
- Defectele de VedereDocument15 paginiDefectele de Vedere?ANG?U DANIELAÎncă nu există evaluări
- Anatomia Și Funcțiile CristalinuluiDocument53 paginiAnatomia Și Funcțiile CristalinuluiGrecinschiiZinaidaÎncă nu există evaluări
- CecitateaDocument11 paginiCecitateakdobroÎncă nu există evaluări
- Prinde-i inainte de a cadea Noi abordari in tratamentul prabusirii psihiceDe la EverandPrinde-i inainte de a cadea Noi abordari in tratamentul prabusirii psihiceEvaluare: 5 din 5 stele5/5 (2)
- National Geographic - De ce? Prima mea carte de intrebariDe la EverandNational Geographic - De ce? Prima mea carte de intrebariÎncă nu există evaluări
- Parinti de nota 10 80 de solutii pentru a va creste cu brio copiiiDe la EverandParinti de nota 10 80 de solutii pentru a va creste cu brio copiiiÎncă nu există evaluări
- Timpul viitor: De ce este utila anxietatea (in ciuda faptului ca e neplacuta)De la EverandTimpul viitor: De ce este utila anxietatea (in ciuda faptului ca e neplacuta)Încă nu există evaluări
- Obiceiuri Și Nutriție Împotriva ChelieDe la EverandObiceiuri Și Nutriție Împotriva ChelieEvaluare: 2 din 5 stele2/5 (1)
- Nevoia de A EliminaDocument2 paginiNevoia de A EliminaMarius VasileÎncă nu există evaluări
- TRTRTDocument2 paginiTRTRTMarius VasileÎncă nu există evaluări
- Planul de Ingrijire NursingDocument2 paginiPlanul de Ingrijire NursingMarius VasileÎncă nu există evaluări
- WqewqeewqwqewqeDocument1 paginăWqewqeewqwqewqeMarius VasileÎncă nu există evaluări
- Nevoia de A Bea Si A MancaDocument1 paginăNevoia de A Bea Si A MancaMarius VasileÎncă nu există evaluări
- WqewqewqewqewqeDocument2 paginiWqewqewqewqewqeMarius VasileÎncă nu există evaluări
- Dieta AlimentaraDocument4 paginiDieta AlimentaraMarius VasileÎncă nu există evaluări
- Nucleul Oculomotor Extern Inervează Numai Muşchiul Drept ExternDocument2 paginiNucleul Oculomotor Extern Inervează Numai Muşchiul Drept ExternMarius VasileÎncă nu există evaluări
- Date GeneraleDocument1 paginăDate GeneraleMarius VasileÎncă nu există evaluări
- Vascularizaţia Nervului OpticDocument4 paginiVascularizaţia Nervului OpticMarius VasileÎncă nu există evaluări
- Segmentul Central Sau Cerebral Al Analizatorului Vizual: Vascularizaţia Globului OcularDocument1 paginăSegmentul Central Sau Cerebral Al Analizatorului Vizual: Vascularizaţia Globului OcularMarius VasileÎncă nu există evaluări
- Prezentare 8Document11 paginiPrezentare 8Marius VasileÎncă nu există evaluări
- Examinarea CristalinuluiDocument3 paginiExaminarea CristalinuluiMarius VasileÎncă nu există evaluări
- Microsoft Word Document NouDocument2 paginiMicrosoft Word Document NouMarius VasileÎncă nu există evaluări
- Dieta Ionut GabrielDocument2 paginiDieta Ionut GabrielMarius VasileÎncă nu există evaluări
- Retete SalateDocument6 paginiRetete SalateMarius VasileÎncă nu există evaluări
- Dieta Ionut GabrielDocument2 paginiDieta Ionut GabrielMarius VasileÎncă nu există evaluări
- Dieta AlimentaraDocument4 paginiDieta AlimentaraMarius VasileÎncă nu există evaluări
- De Clara TieDocument1 paginăDe Clara TieMarius VasileÎncă nu există evaluări
- Ex 2 La RomanaDocument3 paginiEx 2 La RomanaMarius VasileÎncă nu există evaluări
- GRASUDocument3 paginiGRASUMarius VasileÎncă nu există evaluări
- Diabetul ZaharatDocument8 paginiDiabetul ZaharatSirbu DanielaÎncă nu există evaluări
- Ind Agrem - Criterii de EvaluareDocument2 paginiInd Agrem - Criterii de EvaluareMarius VasileÎncă nu există evaluări
- Industria Agrementului Iif, Ifr-Criterii de Evaluare Ptr. ReexaminariDocument2 paginiIndustria Agrementului Iif, Ifr-Criterii de Evaluare Ptr. ReexaminariMarius VasileÎncă nu există evaluări
- Formulare Inscriere La Examenul de Licenta 2021Document6 paginiFormulare Inscriere La Examenul de Licenta 2021Marius Vasile0% (1)
- Ind Agrem - Criterii de EvaluareDocument2 paginiInd Agrem - Criterii de EvaluareMarius VasileÎncă nu există evaluări
- Ind Agrem - Criterii de EvaluareDocument2 paginiInd Agrem - Criterii de EvaluareMarius VasileÎncă nu există evaluări