Documente Academic
Documente Profesional
Documente Cultură
Anato Sem 2 Curs
Încărcat de
Ana-Maria IlieTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Anato Sem 2 Curs
Încărcat de
Ana-Maria IlieDrepturi de autor:
Formate disponibile
Embriologia aparatului respirator Etapele organogenezei aparatului respirator Exista 2 mari etape, ambele in primele 6 luni de viata intrauterina:
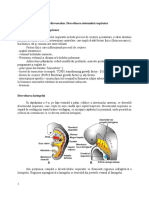
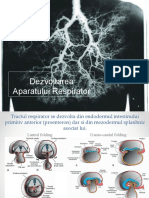
Din sapt 4-16 = perioada in care se diferentiaza sistemul bronhic, adica bronhiile si bronhiolele cu mentiunea ca se diferentiaza in special bronhiile. Din 16-24 sapt in care se dif plenar/in totalitate bronhiolele respriratorii La embrionul de 3 mm care echivaleaza ca mom de viata sapt a 3-a + jum a 4-a apare prima schita a aparatului respirator ca un sant situat pe fata interna a intestinului cefalic / anterior, deci un sant cu dispozitie cranio-caudala/longitudinala situat de la nivelul arcului 4 branhial pana la septul transvers. In sapt a 5-a de viata intrauterina acest sant se adanceste si devine sant laringo-traheal. Tot in sapt 5 la exterior in dreptul santului apare un diverticul / proeminenta tot longitudinala cu capatul caudal rotunjit. In sapt 6, acest sant proemina mai ales in partea lui caudala, se adanceste si diverticulul este flancat de catre 2 plici (una stanga si alta dreapta) care prin adancirea santului intern, plicile ajung sa se uneasca. Procesul de alipire a plicilor incepe dinspre portiunea caudala spre port craniala si se realizeaza cu exceptia pctului cranial. Din sapt 6-7 se realiz diverticulul laringo-traheal / bronsic, care la embrionul de 4mm , in extremitatea lui caudala diverticulul se bifide, rezultand astfel primordiul epiteliului bronsic care va captusi arborele bronsic care va fi reprez de 2 muguri bronsici care reprez schita viitoarelor bronhii principale. Dezvoltarea traheei si bronhiilor La embrionul de 4 mm, mugurele primitiv se bifurca in cele 2 bronhii dreapta si stanga cu mentiunea ca bronhia dreapta la inceput are o directie aproape verticala, cea stanga fiind in colateral. La embrionul de 5 mm segmentul cuprins intre locul de bifurcare si locul de origine (unde isi pastreaza legatura cu
intestinul primitiv) se alungeste si devine trahee. Ulterior in luna a 5-a (sapt 20), epiteliul acestui tub traheo bronsic incepe sa se diferentieze si pe langa epiteliul de captusire se formeaza epiteliul secretor / glandular. Apar astfel glandele traheale si glandele bronsice. In paralel incepand din sapt 18 20, la exteriorul epiteliul de captusire incep sa se diferentieze din mezenchim (derivat din mezoderm) incep sa se diferentieze inelele semicartilaginoase si primele miocite bronsice. La embrionul de 7 mm, bronhiile primare incep sa se ramifice: Bronhia dreapta da 2 ramuri colaterale: o Una superioara de dimensiuni mici pt lobul pulmonar superior (drept) o O alta ramura colaterala, mijlocie pt lobul pulmonar mijlociu. Extremitatea caudala a bronhiei primitive drepte va deveni lobul inferior al plamanului drept. Bronhia primitiva stanga da o singura ramura colaterala, care va deveni lob superior stang. Extremitatea ei caudala va forma bronhia secundara inferioara pt lobul inferior al plamanului stang.
Dezvoltarea plamanilor La embrionul de 8-9 mm, mugurii bronhici incep sa se divida dihotomic (specifica speciei umane) luand nastere asa numitii muguri bronhici secundari, care continua sa se ramifice de mai multe ori, diviziunile intamplandu-se in plin tesut mezenchimal care face parte din mezocardul dorsal (=structura mezodermala situata la nivelul cavitatii celomice, viitorul trunchi al fatului, in portiunea ei craniala, deasupra septului transvers). Treptat, prin aceste diviziuni dihotomice, mezenchimul mezocardului dorsal ajunge sa imbrace bronhiolele/mugurii separati dihotomic si este impins spre partea laterala si caudala a cavitatii celomice, unde exista canalele pleuro-peritoneale (=spatii de comunicare intre cavitatea celomica craniala de
deasupra septului transvers si cav celomica caudala de sub septul transvers). Mezenchimul mugurilor bronsici va fi impins chiar in lumenul canalelor pleuro-peritoneale. De fiecare parte a liniei mediane, in lumenul fiecarui canal pleuro-peritoneal, aceste ramificatii / muguri bronsici impreuna cu mezenchimul lor alcatuiesc cate o proeminenta ovalara (stanga +dreapta) in lumenul canalelor pleuro-peritoneale situate latero-dorsal. Proeminentele acestea se numesc proeminente pulmonare (=schita viitorului fiecarui plaman). Obs: sunt 2 proeminente in fiecare canal pleuro-peritoneal si pe masura ce aceste formatiuni cresc, canalele pleuroperitoneale se alungesc, septul transvers va fi obligat sa coboare si in paralel, septul transvers se diferentiaza total si separa total cavitatea celomica/a trunchiului in viitoarea cavitate toracica craniala rsp abdominala caudala. Canalele pleuro-peritoneale devin canale pleuro-pericardice. Prin dezvoltarea acestor 2 promeninte pulmonare, canalele pleuro-pericardice devin cavitati pleurale. Plamanii sunt extrapleurali, lichidul pleural = intrapleural. Epiteliul bronsic ce imbraca peretii canalelor va forma cele 2 foite ale seroasei pleurale: Plica epiteliala, epiteliul care imbraca proeminenta pulmonara va deveni pleura viscerala, care acopera intim Plica epiteliala, epiteliul care captuseste chiar peretii canalelor pleurale (stang + drept) va deveni foita parietala. IN sapt 22 intre arborii bronsici ai fiecarei ramificatii bronsice dihotomizate apar limite de separatie ce delimiteaza lobul pulmonar: In dreapta apar 2 limite de separare care dau nastere la 3 lobi In stanga apare o limita de separare care va da nastere la 2 lobi. Pe fata mediana a proem pulmonare drepte, devenita deja plaman drept apare asa num lob azygos. El se dezvolta ca o proeminenta excesiva a celei de-a 2 bronhii ventrale drepte. Lobul azygos persista in viata intrauterina, este redus ca
dimensiuni si este situat intre pericard si diafragma. La patrupede, el persista, la om insa spre sfarsitul perioadei fetale dispare, deoarece datorita viitoarei pozitii verticale, cordul se sprijina pe diafragm (repauzeaza pe diafragm) si apasa pe acest lob azygos, care dispare. Obs: Pana la nastere, bronhia secundara de fiecare parte (stanga+dreapta) da circa 18 generatii de ramuri (se dihotomizeaza), dar ramificatia dihotomica continua pana la varsta de 7 ani, mom pana la care se mai formeaza inca 6 generatii de ramuri. In total = 24 de generatii. Obs: In perioara fetala extremitatile terminale / capetele ramificatiilor bronsice se vor diferentia in saci alveolari / alveole separati intre ei prin spatii care vor fi ocupate de retea capilara rezultata din ramificatia concomitenta a aortelor dorsale si ventrale. Acolo unde vasele capilare vin in contact cu peretele alveolar, deci nu se interpune intre ele mezenchimul, epiteliul acesta alveolar dispare, de devine discontinuu. Mezenchimul ce inveleste ramificatiile bronsice va forma stroma pulmonara. El este intr-o dezvoltare maxima (abundent) + atinge un apogeu de dezvoltare in sapt a 12 (luna 3), dupa care scade, se reduce, in luna 6 de v intrauterina apare ca o lama mezenchimatoasa subtire intre sacii alveolari. Din luna a 6-a formandu-se plexurile capilare, alveolele fetale devin viabile. Este motivul pt care pana in luna 6, fatul = neviabil in conditii extrauterine si eliminarea lui accidentala constituie avort. In luna a 7/8 eliminarea lui = nastere prematura. Plamanii continua sa se dezvolte si destind / maresc cavitatile pleurale, care se dezvolta si anterior de cord, pe care il separa de cutia toracica. Concomitent, incepand cu luna a 7-a, se diferentiaza timusul, care ocupa trigonul toracic superior dintre plaman si peretele toracic anterior. In paralel incepand cu sapt6 se dezvolta si cavitatea pericardica, a.i. in spatiul supramediastinal (deasupra septului transvers) iau nastere 3 cavitati inchise virtual: 2 pleurale 1 bronhiala
De asemenea, cele 2 cavitati pleurale circumscriu plamanii in timp ce mezenchimul dintre pleurele mediastinale va edifica vasele mari (artere, vene, vase limfatice) care se vor gasi in spatiul interpulmonar denumit mediastin. Intre sapt a 6-a si luna a 6-a de viata intrauterina, plamanul este o masa glandulara de tip acinos, ce atarna de capatul terminal al bronhiilor. In aceasta perioada, plamanul sufera modificari de forma datorita a 2 procese: Pe de-o parte alveolele pulmonare si capilarele care le inconjura devin extensibile (vor avea foite mezenchimale elastice) Pediculul pulmonar (= alcatuit din elementele care intra si ies din plaman) + bronhiile principale + vasele mari ale mediastinului = inextensibile Dezvoltarea vascularizatiei pulmonare Alveolele si capilarele pulmonare trebuiesc mentinute la periferia plamanului, fiindca aici este zona cea mai dilatabila (cu capacitatea cea mai mare de extensie/dezvoltare) ceea ce determina alungirea continua a bronhiilor si dihotomizarea lor. In paralel se alungesc si vasele mari. Fiecare alveola isi pastreaza epiteliul respirator care are rolul de a multiplica sistemul lobulilor prin proces de proliferare/dezvoltare, lucru care se intampla pana la varsta de 7 ani. Exceptie: acele alveole in care reteaua capilara este in contact direct/intim cu alveola. Aici epiteliul este discontinuu. Vascularizarea proemintele pulmonare primitive este asigurata de ramuri din aorta dorsala. In sapt 5 apare o anastomoza din arcul aortic 4 care va deveni schita viitoarei artere pulmonare. La inceput aceasta artera pulmonara are o directie descendenta de-o parte si de alta a traheei. In sapt 6-7 in mom in care cordul coboara odata cu septul transvers, aceste 2 artere pulmonare se scurteaza si devin orizontale. In sapt 6 venele pulmonare se pun in contact cu atriul stang, legatura dintre atriul stang si aceste vene o face
mezocardul venos. Concomitent, tot din sapt 6, din mezenchimul pulmonar incep sa se diferentieze vasele nutritive ale plamanului (arterele si venele bronsice). Vasele limfatice patrund in plaman in luna 2 si ajung in tesutul pleural in lunile 3 si 4.
Modificarile ce apar dupa nastere / postpartum la nivelul aparatului respirator Inainte de nastere plamanii sunt plini cu lichid amniotic si in perioada ultima fetala (lunile 7-8-9) parenchimul pulmonar este dens, are un aspect glandular si este redus ca volum, neocupand toata cavitatea pleurala. El este situat doar in pozitie ventro-caudala. Daca s-ar face proba docimaziei (=testarea parenchimului pulmonar intr-un vas cu apa), proba ar fi pozitiva, deoarece fatul nu a respirat niciodata, deci s-a nascut mort. In primele 4 zile dupa nastere, lichidul amniotic este absorbit, el trece in capilarele alveolare si aerul patrunde treptat in alveole a.i. pulmonii se destind si vor ocupa toata cavitatea pleurala. In conditiile acestea proba docimaziei ar fi negativa, adica plamanul al pluti la suprafata apei. Fatul se naste viu si moare dupa ce a respirat macar o singura data. In primele zile de viata mai ales partea sterno-costala se umple cu aer, apoi partea diafragmatica / caudala, urmeaza cam in ziua a 3-a varful plamanii, apoi marginile dorsale/partea periferica dorsala si ultima este partea profunda a plamanului care se umple cu aer. Obs: la prematuri, deoarece alveolele sunt incomplet dezvoltate, hematoza (=schimbul de gaze intre alveole si capilare) este asigurata de conductele terminale care suplinesc / inlocuiesc satisfacator functia alveolara. Anomalii in dezvoltarea aparatului respirator 1. Traheea se poate deschide in segmentul esofagian inferior, iar capatul ei terminal se infunda, are aspect
cecal. Lucrul acesta se datoreaza incompletei separari a traheei de intestinul primitiv anterior. Atrezia traheala (nedezvoltarea traheei) Deformari ale traheei 2. Plamani Atrezia totala pulmonara (nedezv niciunui plaman) / atrezia partiala datorita lipsei de dezvoltare a esofagului. Variatii ale numarului de lobi pulmonari, cea mai deasa anomalie intalnita = prezenta unui al 3-lea lob la plamanul stang = lob cardiac. Anomalii de pozitie situs inversus pulmonar care face parte fie dintr-un situs inversus toracic/situs inversus total (abdominal) Dezvoltarea diafragmei Diafragma = un organ specific omului si caracteristic mamiferelor. Embriologic are 4 origini: Septul transvers, din care se formeaza partea ventrala a diafragmei si centrul tendinos. Membranele pleuro-peritoneale, la data aparitiei acestora, ele = niste structuri intinse, asezate in sens sagital, cu un capat pe septul transvers (in partea ventrala) si cu celalalt capat pe peretele dorsal al trunchiului, acest ultim capat al membranei se num pilierul lui Uskov. Dezvoltarea ficatului si dezvoltarea peretelui trunchiului in sens transversal (stanga-dreapta), aceste 2 procese fac ca membranele pleuro-peritoneale din pozitie antero-posterioara sa devina membrane laterale (capata o pozitie frontala). Ele vor delimita orificiile pleuro-peritoneale. Presiunea exercitata de dezvoltarea plamanilor creste pe de-o parte, pe de alta parte dezvoltarea ficatului sub septul transvers, aceste 2 procese fac ca aceste membrane fac ca aceste membrane pleuro-peritoneale sa obtureze / astupe comunicarea dintre cavitatea toracica si cavitatea peritoneala/abdominala.
Obtureaza canalele pleuro-peritoneale si devin canale pleuro-pericardice. Mezenchimul care da nastere la plicile posterioare mediane. Acest mezenchim va forma pilierii/stalpii diafragmatici stang + drept. Mezenchimul parietal al peretelui toraco-abdominal ventral care participa atat la edificarea muschilor drepti abdominali cat si la edificarea diafragmei. In sapt 6-7 cand diafragma incepe sa se diferentieze din septul transvers, ea este situata intr-o pozitie inalta, craniala, in dreptul somitei cervicala C1, in timp ce odata cu dezvoltarea plamanilor si a cordului, concomitent cu coborarea septului transvers, diafragma se va aseza in pozitia ei finala in dreptul somitei lombare L1. Ca malformatii, anomalii ale dezvoltarii diafragmei, cea mai intalnita = lipsa inchiderii canalelor pleuro-peritoneale prin needificarea membranelor. Consecinta: apar herniile diafragmatice congenitale, mai ales pe partea stanga. A 2-a malformatie: desi complet, tesutul diafragmatic poate sa fie slab dezvoltat / deficitar, si datorita presiunii intraabdominale mari, dupa inchiderea peretelui ventral, poate sa duca la aparitia de diverticule intratoracice ale diafragmei. Dezvoltarea aparatului cardio-vascular Origini.Momente importante Mezodermul extraembrionar si intraembrionar. Sapt 3+4 cand incepe angiogeneza (angios=gr. Vas) in splanhnopleura sacului epitelial. Tot in sapt 3-4 se prod mezodermul cardiogen (mezodermul cardio-hepatodiafragmatic): inima, septul transvers, ficatul. Tot acum se prod bascularea placii cefalice, ceea ce face ca mezodermul cardiogen care initiaza era cranial/ventral de membrana bucofaringiana, se plaseaza caudal de membr bucofaringiana. La sf sapt 4 se formeaza tubul cardiac.
Zilele 21-23 cand apar primele batai ale tubului cardiac care sunt neregulate, fiindca in aceste zile se diferentiaza un tesut specific care se autoexcita. Obs: in organism exista doar 2 structuri cu capacitate de autoexcitatie: tesutul viitor cardiac excitoconductor, neuroni din centrul respirator principal bulbar CRPB cu rol inspirator. Urm moment e reprez in sapt 4-8 cand au loc 3 procese imp: 1. Tubul cardiac trece prin 3 stadii: a. primul stadiu stadiul tubular (tub circular in sens cranio-caudal), b. al doilea stadiu-de inima sigmoida, c. al 3-lea stadiu de inima septata. 2. Formarea arcurilor arteriale aortice mai multe aorte/arcuri aortice si formarea vaselor intraembrionare. 3. Dezvoltarea vaselor de la nivelul membrelor (palete craniale si caudale) Urmatoarea perioada este cea din sapt 8-10 cand incepe sa se dezvolte sistemul limfatic, ca o cale derivativa a circulatiei venoase. Urm moment este nasterea cu mari modificari. 1. Intreruperea circulatiei ombilicale. 2. Se inchide orificiul interatrial (dintre cele 2 camere atriale) 3. Intreruperea circulatiei prin canalul arterial Botalo 4. Debuteaza circulatia pulmonara functionala = mica circulatie = legatura dintre inima si plamani Un alt mom imp = dupa nastere lunile 5-8 cand se formeaza globulele rosii = hematiile si globulele albe = leucocitele bine diferentiate intre ele. Obs: hematiile se form ca eritrocite, procesul denum eritropoeza. Eritrocitele = nucleate si fara hemoglobina=celule afunctionale. La 7-10 dupa formare devin functionale, devin anucleate Obs: din mezenchimul extraembrionar se formeaza inima. Obs: din mezenchimul sacului vitelin, care este tot extraembrionar se form vasele viteline.
Obs: din mezenchimul situat in jurul alantoidei = perialantoidian, se formeaza vasele ombilicale. Obs: din mezenchimul chorionic se vor forma vasele vilozitatilor choriale (cele care vor intra in structura placentei. Obs: din mezenchimul intraembrionar=mezenchim visceral si parietal (splachnopleural/visceral si parietal/somatopleural) se vor forma peretii arterelor, venelor si vaselor limfatice. Dezvoltarea inimii Primordiul cardiac se formeaza din mezenchimul visceral extraembrionar, denumit si mezodermul cardiogen, mai corect mezodermul cardio-hepato-diafragmatic. Dupa inchiderea corpului embrionar, prin dubla plicaturare acest mezoderm CHD se sit caudal de membrana bucofaringian. Din sapt 4 se formeaza de-o parte si de alta a liniei mediane 2 tuburi mezoteliale, care la sf sapt 4 se apropie unul de celalalt in sens cranio-caudal, se unesc pe linia mediana si formeaza un singur tub care initial va prezenta median un sept denumit septul primitiv ce dispare f rapid in 2-3 zile. Ia nastere astfel un tub mezotelial, care va forma endocardul (foita interna a inimii) care captuseste tubul cardiac. Mezodermul splahnic din jur va forma epicardul=foita care va acoperi inima = foita viscerala a pericardului seros. In timp ce mezodermul somatic, va forma foita parietala a pericardului seros si o parte din pericardul fibros. (vezi desen) In sapt 5 din cavitatea celomica primitiva (limitat de cele 2 foite ale pericardului seros viscerala si parietala) se diferentiaza cavitatea pericardica. Obs: mezodermul splahnic/visceral se cont cu cel somatic/parietal pe fata dorsala a inimii tubulare formand un sept care leaga inima tubulara / tubul cardiac de intestinul primitiv anterior. In sapt 6, acest sept cardio-enteric = mezou cardiac dorsal se resoarbe. In sapt 7, mezenchimul situat ventral de tubul cardiac se resoarbe si el, dar nu inainte de a diferentia partial in vasele ce
vor lega tubul cardiac / viitoarea inima de viscerele cavitatii celomice. Asa se face ca la sf sapt 6, tubul cardiac este ancorat doar prin interm vaselor de organele din jur. Inima evolueaza in 3 stadii de diferentiere: 1. Stadiul tubular se form la inceputul sapt 4 ca un tub cranio-caudal scurt pe linia mediana. La sf sapt 4, acest tub incepe sa prez o serie de dilatatii (nu mai este uniform, devine neregulat): sinusul venos, atriul primitiv, ambele dilatatii fiind situate spre caudal, apoi dilatatia ventriculara care este situata la mijloc si in fine bulbul inimii/dilatatia bulbara care este situata cranial. Aceste dilatatii sunt separate intre ele prin strangulari/ingustari ale tubului. 2. Inima sigmoidiforma apare la sf sapt 4 si se caracterizeaza prin modificari ale formei inimii: a. Sinusul venos se separa permanent de atriu a.i. dilatatia cea mai caudala a inimii, adica sinusul venos capata 2 prelungiri denumite coarne sinusale: cornul sinusal drept si cornul sinusal stang, a.i. in aceste coarne (in sinusul venos) se vor deschide cele 2 vene viteline care vin de la sacul vitelin si cele 2 vene ombilicale care vin de la placenta. La inceputul sapt 5 in coarnele acestui sinus venos se deschid venele cardiale comune care aduc sangele din intreg corpul embrionar. Obs: in sinusul venos se deschid 2 vene viteline, 2 vene ombilicale si 2 vene cardinale comune. b. Sinusul venos se separa total de atriul primitiv printr-o strangulare denumita sino-atriala careia ii corespunde in interior orificiul sino-atrial. Cu timpul aceasta strangulare / orificiu se va micsora si calibrul orificiului sino-atrial se micsoreaza. c. Atriul primitiv este separat de ventriculul primitiv prin stramtoarea atrio-ventriculara. In urm 2 zile (sapt 4-5) atriul primitiv se dezv mult mai rapid decat ventriculul cardiac si se plaseaza cranial de
acesta din urma, fiind separat de el prin stramtoarea atrio-ventriculara. d. Intre bulbul cardiac si ventriculul cardiac se adanceste un sant, santul bulbo-ventricular= santul Haller, caruia in interior ii corespunde orificiul bulboventricular. e. Ventriculul cardiac creste si el in dimensiuni, ascensionand partial alaturi de bulbul cardiac care este obligat sa se alungeasca spre caudal. Obs: bulbul inimii=dilatatia sit la extremitatea craniala, se va continua tot spre cranial cu trunchiul arterial prin care sangele este eliminat/evacuat din inima. Obs: la nivelul orificiilor de trecere dintre dilatatiile tubului cardiac (orificiul bulbo-ventricular, orificiul atrio-ventricular si orificiul sino-atrial), endocardul se ingroasa si form asa numitele pernite endocardice din care se va forma aparatul valvular al inimii rsp valvulele atrio-ventriculare, valvele sigmoidiene (atrii-artere) , valvulele lui Thebesius care se gaseste la niv sinusului coronar/venos al inimii si valvula venei cave superioare. Obs: sangele patrunde in tubul cardiac prin acest sistem venos (venele viteline, venele ombilicale si venele cardiale comune) => va merge in sinusul venos=>atriul comun care se va septa=>ventriculul cardiac=>bulbul cardiac => trunchiul arterial. Concluzia: odata cu aparitia dilatarilor si strangularilor, in aceasta a 2-a etapa (etapa sigmoidiforma) inima capata forma literei sigma (s italic). Bulbul inimii si ventriculul care se va forma la dreapta lui, se alungesc. Se alungesc spre caudal, deci coboara si ventral. Si devin astfel sinuosi. In timp ce atriul si sinusul venos se vor deplasa dorsal si cranial, spre posterior si superior. Atriul si sinusul venos se deplaseaza dorsal si cranial datorita diferentierii septului transvers si separarii cavitatii celomice primitive in cavitate toracica si cavitate
abdomino-pelvina. In aceasta faza sigmoidiforma, inima este voluminoasa si determina formarea proeminentei cardiace, care pulseaza, proemina, bombeaza pe fata ventrala a trunchiului embrionului. Cranial de ea, se gaseste arcul mandibular/arcul intai branhial (arcurile branhiale edifica toate structurile gatului). Materialul mezenchimal din jurul tubului cardiac (care va forma endocardul) este antrenat si se organizeaza pe de-o parte in pericard, pe de alta parte se organizeaza caudal de cord/inima in septul transvers, care participa la edificarea diafragmei. Asa se face ca alungirea/coborarea tubului cardiac si se roteste determinand astfel subimpartirea cavitatii celomice in cavitate peritoneala, situata caudal de septul transvers si cavitate pericardica situata cranial si ventral de septul transvers cu mentiunea ca dorsal de ea/cranial se va gasi cavitatea pleurala. 3. Etapa de inima septata = etapa care se desfasoara in sapt 5-8 si consta in 4 procese: a. Definitivarea formei exterioare a inimii. b. Formarea septelor celor 4 cavitati ale inimii (2 atrii + 2 ventricule) si concomitent aparatul valvular. c. Diferentierea miocardului (intre endocard si epicard) d. Are loc procesul de descindere/coborare a inimii din regiunea cervicala/ de sub arcul intai mandibular in regiunea toracica, pe septul transvers, pe diafragm, pastrandu-se legaturile de inervatie vegetativa simpatica cervicala. e. Tot in aceasta etapa apare santul coronar care delimiteaza la suprafata atriil de ventricule. (cor= lat. Inima) f. Apare santul interatrial care marcheaza in profunzime (in miocard) diferentierea septului interatrial, cel care va separa la incepul incomplet atriul primitiv in 2 compartimente, stang si drept.
g. Apare santul interventricular, la locul de formare a septului interventricular, care si el separa incomplet ventriculul cardiac in 2 cavitati, stanga si dreapta. Comunica intre ele prin orificiul Panitzza. Sep ventriculara se face din viata intrauterina. h. In aceasta faza, inima sufera miscarea de rotatie, a.i. atrile trec cranial si ventriculele trec caudal de atrii. i. Tot pana sapt 8-a se septeaza incomplet atriile, ventriculele si trunchiul arterial, el va edifica ulterior trunchiul arterial pulmonar si aortic. Mecanismele generale ale formarii septelor si valvulelor inimii Sunt cunoscute 3 mecanisme diferite: 1. Endocardul de origine mezodermala viscerala extraembrionara din tubul cardiac. La nivelul comunicarilor primitive dintre dilatatiile acestuia se diferentiaza prin proliferare in pernitele endocardice. 2. Al 2-lea mecanism este det de modificarile hemodinamice particulare intracardiace care determina variatii ale presiunii sangelui in tranzitul sau dinspre sinusul venos spre bulbul cardiac, modificari care det variatii ale p si care induc dilatari particulare specifice ale celor 4 compartimente de baza al trunchiului cardiac (bulbului cardiac, ventriculul, atriul, sinusul venos). 3. Al 3-lea mecanism = reprez de diferentierea mezocardului cardiac spre o structura specifica denumita gelatina cardiaca, care = mezenchim bine diferentiat si care pana in sapt 8 incepe sa se vacuolizeze ( sa capete compartimente). => formarea aparatului valvular atrioventricular alaturi de pernitele endocardice.
Dezvoltarea sinusului venos
Sinusul venos pana in sapt 8 are un aspect bifid (tip pereche) formand coarnele sinusului stang si drept care = partea transversala comuna a sinusului in care se deschid 3 perechi de vene, cate o vena din cele 3 tipuri de fiecare parte: - o vena vitelina stanga+ una dreapta situata aproape de linia mediana, deci sunt mediale - o vena ombilicala stanga si dreapta sit lateral de vena vitelina - o vena cardiaca/cardiala comuna stanga + dreapta, sit lateral de precedenta Comunicarea dintre sinusul venos si atriul este larga, in sapt 9 partea stanga a sinusului venos involueaza, se dezv f putin, in timp ce compensatoriu, partea dreapta a sinusului venos se dezvolta preponderent. Aceasta evolutie diferentiata este cauzata de fluxul sangvin venos mult mai abundent spre dreapta decat spre partea stanga. Consecinta: cornul venos stang se atrofiaza, determinand obliterarea venei ombilicale stang in sapt 4, a venei viteline stangi in sapt 5 si a venei cardiale comune in sapt 10. Asa se face ca din partea stanga a sinusului venos persista doar 2 mici vene (la niv cordului definitiv): v oblica atriul stang si sinusul coronar in care vor drena cele 2 vv coronare stanga si dreapta. Aceasta este evolutia cornului stang al sinusului venos. Cornul drept al sinusului venos si venele aferente lui Se largesc mult si el / cornul drept va pastra legatura cu atriul primitiv. Asa se face ca cornul drept al sinusului venos prin dezvoltarea rapida a atriului va fi inglobat in partea dreapta a atriului drept, const portiunea neteda a atriului drept, situata la stanga crestei terminale. Orificiul sino-atrial se diferentiaza in 2 valvule sinoatriale, una dreapta si alta stanga. In sapt 6 cele 2 valvule sinoatriale dintre cornul drept si atriul primitiv fuzioneaza intre ele si formeaza septul scurium / septul fals situat la dreapta septului prim si acest sept scurium fals are o existenta trecatoare. Din valvula venoasa dreapta se vor diferentia valvula venei cave inf (valvula lui Eustachio) si valvula sinusului coronar
Septarea arcului primitiv. Formarea celor 2 cavitati atriale stanga si dreapta. Aceasta septare se desf in 3 etape, in urma carora se va forma septul interatrial definitiv. 1. Etapa: formarea septului prim, care apare in sapt 5 ca o lama endocardica/a tubului cardiac, de aspect semilunar si ia nastere pe peretele postero-superior al atriului primitiv. Acest sept prim se dezvolta spre caudal si se uneste cu cele 2 pernite endocardice anterioara si posterioara la niv orif atrio-ventricular. Septul prim imparte canalul atrial si aceste pernite in: orificiul si valvula atrio-ventriculara dreapta (tricuspida) pe de-o parte si orificiul si valvula atrio-ventriculara stanga. Consecinta: septul prim separa atriul primitiv in atriul drept si atriul stang dar incomplet, deoarece nu ajunge / nu atinge peretele antero-inferior al atriului primitiv. In sapt 7 acest orificiu se inchide repede, insa nu inainte de aparitia cvasi-concomitenta a unui alt orificiu care este situat in portiunea postero-superioara a cavitatii. 2. Etapa: etapa formarii septului secund. Septul secund este de asemenea o lama endocardica, semicirculara ce apare in sapt 7 pe peretele antero-superior al atriului primitiv la dreapta precedentului (septul prim). Septul secund va creste, se va dezvolta spre postero-inferior si se aplica peste orificiul septului prim. Septul secund este incomplet, ca si precedentul, in 1/3 lui inferioara, unde prezinta gaura ovala a lui Botallo. Obs: orificiul secund care este situata in partea postero-inferioara a atriului primitiv si gaura ovala a lui Botallo nu se gasesc la acelasi nivel. Ca urmare, gaura ovala a lui Botallo are in dreptul lui septul prim. In timp ce orificiul secund prezinta in dreptul lui o dedublare a septului secund. 3. Etapa: in care se formeaza un al 3-lea sept, septul fals, septul scurium. Se form prin fuziunea craniala a celor 2 foite/valvule endocardice, dr si st de la niv orificiului sinoatrial. In sapt 7-8 caudal, valvula dreapta a septului fals se alipeste cu septul secund si va da nastere la 3 elemente:
a. Creasta terminala descr de Leonardo da Vinci, este o ingrosare liniara de pe peretele post al arcului drept. Ea separa partea neteda a atriului drept care deriva din cornul drept al atriului venos de partea denivelata care deriva din A primitiv). b. Valvula venei cave inf Eustachio c. Valvula sinusului coronar Thebesius Atriul drept creste puternic in sapt 6-8, inglobeaza cornul drept al sinusului venos si implicit inglobeaza si septul fals. Obs: portiunea cea mai craniala si cea mai dorsala din cornul drept al sinusului venos nu este inglobata in totalitate in atriul drept si va edifica sinusul coronar si vena oblica a A drept=v lui Marshal. Consec: A dr va fi format in cea mai mare parte a lui din sinusul venos inglobat si doar o mica parte din peretele sau (A definitiv) va fi format pe seama A primitiv. Limita dintre cele 2 portiuni o face crista terminalis. Segmentul atrial derivat din atriul primitiv este prevazut cu muschii pectinati (dinti de pieptane) si este o portiune mica. In rest peretii atriului drept sunt netezi si se numesc pereti sinusali (deriva din cornul drept al sinusului venos). Atriul stang Emite un mugure din care se va dezv v pulmonara, care se bifide a.i. in sapt 8 A st prez 2 vv pulmonare. La sf sapt 8 si inceputul sapt 9 si cele 2 vv pulmonare se bifid. In sapt 9 A st creste rapid si inglobeaza treptat, intai primele ramificatii ale vv pulmonare. Ulterior va ingloba si ultimele ramificatii ale v pulmonare, a.i. cele 4 vv pulmonare rezultate prin dubla bifidare, se vor deschide independent, separat in atriul stang. Ca atare, cea mai mare parte a atriului stang se formeaza prin inglobarea venelor pulmonare. Concl: din A primitiv se form o mica parte din peretele A dr + auriculul drept. In A st, din A primitiv se form doar auriculul stang (auricul=urechiusa)/urechiusa stanga, care este format din perete conjunctiv. Septarea ventriculului
De pe peretele posterior al ventriculului primitiv porneste o lama endocardica denumita sept interventricular. In sapt 5-6, ea este invadata de mioblasti si devine sept muscular, care in aprox 72 h atinge peretele anterior al ventriculului primitiv, impartindu-l in 2 compartimente, ventriculul stang si drept cu mentiunea ca el creste dinspre caudal spre cranial fara sa atinga canalul atrio-ventricular, a.i. va ramane un orificiu interventricular, deci compartimentarea este incompleta = orificiul lui Panitza. Acest orificiu se inchide f rapid la sf sapt 7inceputul sapt 8, din acele pernite atrio-ventriculare apare o structura membranoasa si aceasta va inchide complet ventriculul primitiv. Consec=> chiar si in viata intrauterina si postpartum, septul interventricular are 2 portiuni: Partea cea mai craniala = membranoasa, este o mica portiune = 7-10% din suprafata Partea caudala 90-93% este musculara, septul interventricular se va contracta. Septarea trunchiului arterial Bulbul inimii este partial inglobata in ventriculul drept, exceptand portiunea ei caudala, care prin inflexiunea tubului cardiac va deveni portiune craniala si va constitui conul arterial, care este la baza ventriculului drept definitiv. Ce ramane din bulbul inimii devine trunchi arterial si in acesta apar 2 creste endocardice longitudinale, care in sapt 4-5 cresc, se dezvolta, se unesc si formeaza septul aortico-pulmonar / septul spiral, care va compartimenta intr-un segm stang la origine, care va deveni aorta ascendenta. Consec. acestui sept spiral: cele 2 vase se incruciseaza la origine. Ulterior, dupa sapt 8, portiunea inf a trunchiului arterei pulmonare se situeaza inainte aortei ascendente, portiunea mijlocie se pozitioneaza la stanga aortei si portiunea lui superioara se va aseza posterior de aorta. La nivelul orificiului bulbo-ventricular, pernitele endocardice fuzioneaza cu acest sept aortico-pulmonar, dupa cum urmeaza: dintre cele 4 perinitie: una ant, alta post, 2 laterale, doar pernitele laterale fuzioneaza direct cu septul
spiral si acesta le divide in 2 jumatati o jumatate anterioara, care va apartine trunchiului arterei pulmonare si o jumatate posterioara care va apartine aortei ascendente. Astfel iau nastere 6 perinite, dand nastere la 6 valvule semilunare = valvule in cuib de randunica = valvulele arteriale. Din cele 6, 3, una anterioara si 2 post vor apartine trunchiului arterial pulmonar. Celelalte 3 , adica una posterioara si 2 anterioare vor apartine arterei aorte. Rolul acestor valvule consta in inchiderea comunicarii arterio-ventriculare (dintre artere si ventricul: artera pulmonara ventr dr, artera aorta ventr st) la sf sistolei ventriculare si inceputul diastolei ventriculare. Va da nastere la zgomotul 2 al inimii = zgomotul diastolic. Diferentierea miocardului(peretele de mijloc al inimii) La inima fetala, peretele cardiac e format din 3 straturi: endocardul de origine mezenchimala Toate cavitatile viscerale / ale organelor cavitale deriva din epiteliu. Exc. endocardul care deriva din mezenchim. Miocardul = peretele cel mai gros. Epicardul = pericardul seros intern. In jurul endocardului mezenchimal, mezenchimul se organizeaza formand miocardul. Intre cei 2 pereti se organizeaza gelatina cardiaca tot de origine mezenchimala. Cu timpul, dupa sapt 7-8, aceasta gelatina se transforma in tesut conjunctiv subendocardic (sub endocard + in contact cu miocardul). Se diferentiaza in 2 directii: pe de-o parte va da nastere la intregul aparat valvular al inimii (valvule atrio-ventriculare, valvule semilunare, valvula lui Thebesius de la sinusul coronarian si valvula venei cave inf), pe de alta parte, a 2-a directie, formeaza asa num schelet fibros al inimii = 2 inele conjunctivo-fibroase, la nivelul carora isi vor avea originea si insertia muschiul atrial si ventricular. Miocardul la inceput are un aspect spongios, buretos, ulterior devine compact cu exceptia portiunii care este in contact cu endocardul, care va constitui la nivelul ventriculelor
trabeculele carnoase ale valvulelor, ale cordajelor tendionase, la nivelul atriilor va constitui muschii pectinati. Obs: aceste trabecule carnoase se fibrozeaza rapid spre orificiul atrioventricular si va constitui corzile tendinoase. In timp ce extremitatea opusa acestor trabecule carnoase, isi pastreaza aspectul muscular si va constituii muschii papilari: 3 la niv ventr dr 2 la niv ventr st Rolul acestor muschi papilari + corzile tendinoase functioneaza cu rol de balama, adica inchid orificiile atrio-ventriculare la inceputul sistolei ventriculare, marcand inceputul sistolei ventriculare 2 zgomot al inimii. La inceputul diferentiierii m cardiac / miocardului = unic. Prin dif scheletului fibros, musculatura atriala se separa total de cea ventriculara. Persista o singura legatura, realizata prin fibre musculare cardiace/miocardice, care nu se maturizeaza, nu capata caractere contractile, isi pastreaza caracterul embrionar de la origine (din sapt 3-4), adica capacitatea de autoexcitatie, devenind tesut cardiac embrionar/ tesut excitoconductor/ nodal. El asigura automatismul contractiilor miocardului diferentiat. Automatism = capacitate de contractie independenta. Inca din sapt 4, moment in care inca nici n-au sosit fibre nervoase la inima, cand inima inca nici nu s-a pus in contact cu sistemul nervos vegetativ, ea se contracta ritmic 65 contractii/min, in jurul sapt 5-6, iar in perioada perinatala (inainte + dupa nastere), inima are un ritm de 130-140 contractii/min. Obs: exceptand acest tesut excitoconductor, care-si pastreaza caracterul embrionar, o parte din muschiul atrial drept isi pastreaza capacitatea de conductibilitate, nu si de excitabilitate. Consec: muschiul atrial drept constituie cale de propagare a excitatiilor embrionare. Miocardul contractil / matur al atriului drept pastreaza caractere functionale embrionare (capacitate de conductibilitate) a.i. stimulii plecati de la nodulul sino-atrial ajung la nodulul atrio-ventricular sunt condusi prin miocardul
atriului drept. Consec => sistola atriala precede sistola ventriculara. Tesutul excitoconductor ventricular/embrionar se pozitioneaza in miocardul profund exact sub endocard. Consec => primele fibre miocardice ventriculare excitate/contractate sunt cele subendocardice si ultimele sunt cele superficiale, subepicardice. Reteaua excitoconductorie este intramiocardica si subendocardica. Dezvoltarea arterelor Primele elemente vasculare apar in sapt 3 = insule angioformatoare. Ele conflueaza si formeaza retele vasculare, care vor diferentia arterele si venele. Factorul care diferentiaza retelele vasculare in cele 2 tipuri, arteriale si venoase este sensul circulatiei sangvine din aceste vase: vasele prin care sangele pleaca de la inima (sens cardiofug), acele vase = artere. Vasele prin care sangele soseste la inima (sens cardioped), acele vase = venele. Inca din sapt 4-5, vasele astfel formate sunt perechi si simetrice. Pt ca ulterior, la sf sapt 5 ele sa fie modelate si devin asimetrice. Remodelarea Trunchiul arterial este subdivizat prin septul spiral aorticopulmonar in aorta ascendenta si trunchiul arterei pulmonare. Acest trunchi arterial se va cont cu 2 aorte ventrale si 2 aorte dorsale. Obs: aortele ventrale, cea din stanga si cea din dreapta sunt unite cu aortele dorsale (cea din st si cea din dr): aorta dorsala st e unita cu cea ventrala st si idem dreapta,formand 6 perechi de arcuri aortice/arcuri faringiene. Aceste aorte sunt notate cu cifre romane I-VI dinspre cranial spre caudal. Cele 2 aorte dorsale flancheaza notocordul, ele fuzioneaza dupa un scurt traiect, formand o singura aorta dorsala, care strabate trunchiul dinspre cranial-caudal, terminandu-se cu 2 artere caudale (partea caudala a aortelor dorsale inca nefuzionate).
Obs: pana in sapt 6-7 , regiunea sacro-coccigiana/partea caudala a notocordului este f lunga, a.i. vertebrele coccigiene pot sa ajunga la un nr de 7-9. Din sapt 7 are loc un proces de resorbtie /autolizare a portiunii caudale a CV, a.i. vor ramane doar 4-5 vertebre coccigiene si o data cu aceasta resorbtie se resorb si cele 2 artere caudale nefuzionate. Ele sunt inlocuite cu o prelungire a aortei dorsale unice denum. artera sacrala medie. Obs: din aceasta aorta dorsala se desprind 3 grupe de artere, perechi: artere ventrale artere intersegmentare = artere parietale artere segmentare laterale / viscerale Arterele ventrale = reprez de perechile de artere viteline din care se vor forma definitiv trunchiul celiac . Tot de aici mai deriva artera mezenterica superioara, care va iriga duodemul, intestinul subtire fix si mobil, cecul, colonul ascendent si 2/3 drepte din colonul transvers. Mai deriva mezenterica inf care iriga 1/3stanga a colonului transvers, colon descendent, sigomid, cranial din rect. Arterele ombilicale duc sangele la placenta. Partea terminala / ventrala a aortei dorsale da nastere la: arterele iliace comune : iliaca ext + int Obs: caudal aorta dorsala se trifurca in: 2 artere iliace comune sacrala medie Arterele intersegmentare / parietale = 30 perechi. Ele fiecare se vor bifide in ramuri dorsale si ramuri ventrale. Ramurile dorsale vor deveni arterele vertebrale. Ramurile ventrale dau nastere la arterele intercostale posterioare, 4-5 artere lombare si o parte din artera subclavie, denumita si artera intersegmentara a 7-a. Arterele segmentare laterale / viscerale
= 20 perechi. Ele se diferentiaza odata cu mezonefrosul = acea portiune intermediara din mezoderm care va edifica cea mai mare parte din aparatul renal. Mezonefrosul involueaza in per de dif (sapt 8-10), deodata cu el involueaza cea mai mare parte a arterelor segmentare laterale, ramanand doar 4 perechi: 2 artere frenice inf subdiafragmatice 2 artere suprarenale medii 2 artere renale 2 artere gonadale testiculare rsp ovariene. Aceste artere sunt ramuri din aorta. Evolutia arcurilor aortice In sapt 4 exista 2 aorte ventrale, 2 aorte dorsale si 6 arcuri aortice care le unesc. In sapt 4-7, aceste arcuri aortice sufera modificari profunde: a. arcurile aortice I,II,V se resorb b. arcul aortic III da nastere la artera carotida comuna. Aceasta se cont cu artera carotida interna, care se formeaza din aorta dorsala sit deasupra arcului III. Artera carotida interna patrunde in craniul neural, se anastomozeaza cu ramuri din artera bazilara si contribuie la formarea cercului arterial al creierului = poligonul arterial al lui Willis, sit la baza creierului. c. din aortele ventrale se formeaza artera carotida externa. Dupa ce se diferentiaza, se pune in contact cu arterele ce se dezvolta / deriva din mezenchimul arcurilor branhiale I si II. Adica acestea vor deveni ramuri are carotidei externe + sunt 3 mari ramuri colaterale: artera tiroidiana sup artera linguala a maxilara d. Segmentul arcului aortic ventral din dreapta situat intre perechea a 4-a si a 5-a, formeaza trunchiul arterial brahio-cefalic. e. Din arcul aortic IV de partea dreapta se formeaza a subclavie dreapta
f. Din arcul aortic IV de partea stanga se formeaza arcul aortic definitiv, care se va pune in contact cu aorta dorsala stanga, inainte ca ea sa se alipeasca de aorta dorsala dreapta. => aorta descendenta g. Din segmentul medial al arcurilor aortice VI se formeaza arterele pulmonare dreapta si stanga, care se vor alipi la trunchiul arterial pulmonar. h. Segmentul lateral al aceluiasi arc VI din dreapta se resoarbe. i. Segmentul lateral al arcului VI din stanga formeaza ductul arterial / canalul arterial al lui Botalo, care creeaza o comunicare tranzitorie (in perioada fetale) intre artera pulmonara stanga si arcul aortic. Obs: anastomoza dintre aortele dorsale determina formarea arterei subclavii drepte, ca vas independent al crosei aorte. Consec => din arcul aortic se desprind 3 ramuri: trunchiul arterial brahio-cefalic artera carotida comuna stanga subclavia stanga Trunchiul arterial brahio-cefalic va da nastere la subclavia dreapta si artera carotida comuna dreapta. La nivelul insulelor angio-formatoare din dreptul mugurilor membrelor se formeaza plexurile capilare, din care la inceput se formeaza cate o artera axilara pt fiecare membru. Din acestea se vor dezvolta retelele arteriale ale MS. La MI, a axilara devine a ischiadica si strabate MI care se termina cu plexul arterial al piciorului (arcurile plantare). Concomitent, din a iliaca comuna se formeaza iliaca externa, apoi a femurala, in timp ce a ischiadica se resoarbe, ramanand din ea doar un segm terminal, din care deriva a gluteala / fesiera inf. Dezvoltarea venelor Se formeaza tot din insulele angioformatoare si dpdv functional, aceste vene = de 2 mari categorii:
unele care fac legatura dintre fat si membranele fetale = venele viteline si ombilicale a 2-a categorie: venele care asigura circulatia de reintoarcere a sangelui din corpul fetal: vv precardiale (de dinaintea inimii), vv postcardiale (de dupa inima), vv pulmonare, sinusul coronar al inimii. Majoritatea venelor se varsa in sinusul venos al inimii, dar odata cu diferentierea fetala se formeaza in primul rand ficatul, care se dif f rapid si creste in dim a.i. el ocupa cea mai mare parte din cav abd si se interpune intre sistemul venos al fatului si sinusul venos al inimii. Venele viteline = vv perechi, pornesc din peretii sacului vitelin si din peretii tubului intestinal primitiv, strabat septul transvers si patrund in sinusul venos al inimii (in partea lui mediala). Dezvoltarea ficatului intrerupe legatura directa dintre aceste vene si inima (sinusul venos) si determina diferentierea separata a segmentelor acestor vv viteline in raport cu ficatul: 1. segm subhepatic al venelor viteline va devine vena porta hepatica 2. segm intrahepatic al venelor viteline va deveni capilarele sinusoide hepatice 3. segm suprahepatic al venelor viteline va deveni vv hepatice/suprahepatice Se pastreaza si o legatura directa intre segm subhepatic si seg suprahepatic al venelor viteline, care scurtcircuiteaza ficatul, acest segm se num ductul venos al lui Arantius, care in viata extrauterina se va oblitera si va deveni lig. Venele vitelin in segm lor suprahepatic => vv hepatice, la inceput se varsa direct in sinusul venos al inimii, dar ulterior prin organizarea v cave inf, acest segm se va varsa direct in v cava inf => atriu drept. Vv ombilicale = sit in cordonul ombilical. Pleaca de la placenta, se deschid in sinusul venos al inimii, lateral de venele viteline si aduc sange cu substante nutritive si O2 pt embrion.
Dupa diferentierea ficatului, cele 2 vv ombilicale se pun in contact/ se deschid in sistemul capilar intrahepatic derivat din segm intrahepatic al venelor viteline. Consec=> o parte din aceste vv obiilicale dintre ficat si inima se va resorbi, pastrandu-se legatura doar prin ductul venos al lui Arantio. Vv cardiace ( vv care aduc sangele la cord) In raport cu inima, acestea se numesc: vv precardiale vv postcardiale VV precardiale = sit cranial de inima, ele se transforma definitiv abia prin sapt a 9-a. = 2 dreapta + stanga. La sf sapt 9, se unesc cu cele 2 vv postcardiale dr+ stg si creeaza 2 canale stg si dr denum canale venoase ale lui Cuvier. Ele se deschid in sinusul venos / in inima. Partea craniala a canalului Cuvier se pune in contact cu insulele angioformatoare craniale, care vor da nastere la venele profunde ale creierului + sinusurile venoase ale durei mater. In sapt 8 se organizeaza o anastomoza intre v precardiala stanga si v postcardiala stg, care va edifica v brahiocefalica stanga. Obs: din v precardiala dreapta sa organizeaza v cava sup Obs: din insulele sanguine angioformatoare cerebrale / craniale se organizeaza venele jugulare interna, externa, anterioara. Vv postcardiale in cea mai mare parte a lor se atrofiaza impr cu mezonefrosul. Din el se form plexuri venoase care vor edifica vv iliace comune, v azygos si v hemiazygos. Vv pulmonare Prolifereaza din atriul primitiv stang, la inceput ca o singura vena, apoi aceasta se bifurca, dupa care fiecare ramura de bifurcatie se bifurca a 2-a oara, ulterior prin cresterea in volum a atriului stang sunt inglobate aceste ramificatii, a.i . in el se vor deschide separat, independent 4 vv pulmonare. Sinusul coronar al inimii
Venele inimii/vv coronare dreneaza intr-un vas colector comun = sinusul venos al inimii, care se deschide printr-un orificiu separat in atriul drept cu exc unor mici vene, care dreneaza sangele din atriul drept direct in acesta, existand astfel intre 4-8 venule atriale drepte care se deschid in atriul drept. Concl: in A drept se deschid: v cava sup v cava inf sinusul coronar cu valva lui Thebesius ( in care se varsa venele coronare st + dr) 4-8 venule mici ale atriului drept. orificiul atrio-ventricular drept Circulatia fetala si modificarile ei dupa nastere Circ fetala se realiz prin interm vaselor fetale: 2 vv ombilicale 1 artera ombilicala care fac legatura intre ficatul fetal si sangele matern. Aceasta legatura se face prin interm placentei(sange oxigenat). Obs: dupa nastere, v ombilicala stanga se atrofiaza cu mentiunea ca cea dreapta se atrofiaza cu 10-14 zile inainte de nastere. V ombilicala stanga patrunde in ficatul fetal, unde sangele este transportat prin ductul venos al lui Arantius/canalul hepato-cardiac si prin capilarele sinusoide hepatice. Acestea se deschid in venele hepatice/suprahepatice=> apoi in vena cava inf => in atriul drept al cordului septat. Asa se face ca in v cava inf se amesteca sangele venit prin v ombilicala (de la mama) cu sangele venit de la tubul digestiv fetal venit prin vena porta(sange neoxigenat). In plus in atriul drept se varsa si v cava sup si sinusul venos coronar (sange neoxigenat). Din atriul drept sangele merge atat in ventriculul drept, dar merge si spre atriul stang prin orificiul interatrial al lui Botallo, fiindca presiunea in atriul drept e mai mare decat in stangul. Dupa nastere
Se instaleaza respiratia pulmonara, ceea ce face ca circulatia dintre plamani si inima sa se instituie plenar ca o a 2-a circulatie: mica circulatie/circulatia pulmonara. A 2-a modificare care se prod imd dupa nastere: incetarea circulatiei feto-placentare prin sectionarea si ligaturarea cordonului ombilical, inclusiv a vaselor ombilicale. Consec acestei duble modificari: scaderea presiunii in atriul drept datorita scaderii cantitatii de sange primit de acesta si cresterea presiunii in atriul stang datorita cresterii cantitatii de sange vehiculat prin pulmon. => se prod urm modif morfologica: septul prim se aplica/se lipeste pe septul secund si astfel orificiul interatrial al lui Botallo se inchide. Vv ombilicale si ductul venos al lui Arantius se oblitereaza, se fibrozeaza, a.i. v ombilicala dreapta de la ombilic spre ficat devine lig rotund al ficatului, iar ductul lui Arantius va deveni lig venos al lui Arantius, prezent in santul longitudinal stang al ficatului. Arterele ombilicale se obliterezeaza/se fibrozeaza dar nu in totalitate, ci cu exceptia regiunii initiale a lor adica locul de origine in artera hipogastrica/ iliaca interna unde raman permeabile pe o distanta de pana la 4-5 cm, ci din aceasta portiune se vor detasa arterele vezicale superioare/arterele supravezicale. In rest ele vor deveni ligamentele ombilicale, pe fata profunda a peretelui abdominal antero-lateral de la ombilic spre infero-lateral/regiunea inghinala. Canalul arterial al lui Botallo ( facea comunicarea dintre artera pulmonara stanga si crosa aortei), se oblitereaza devenind ligamentul arterial. In urma acestor modif morfologice se realiz mica circulatie/circ pulmonara ca incepe in ventriculul drept si se termina in atriul stang prin cele 4 vv pulmonare, realizandu-se schimbul gazos de la nivel pulmonar asa numitul proces de hematoza (procesul prin care se preda CO2 alveolelor si se preia O2). O2 si CO2 in sange nu sunt in stare gazoasa . O alta modificare: cresterea masei musculare cardiace, deoarece efortul mecanic al cordului se mareste in dublu sens: pe de-o parte, el va trebui sa impinga sangele in corpul nou-
nascutului, pe de alta parte trebuie sa impinga sangele spre plamani, asta face ca cele 2 circulatii sistemica rsp pulmonara sa fie separate si mai face ca inima stanga (atriul + ventr stg) aferente marii circulatii sa fie separate in totalitate de inima dreapta, aferenta micii circulatii. Inima stg oxigenata si inima dreapta neoxigenata. Formarea sistemului limfatic Acesta se dezvolta independent de sistemul circulator sanguin, originea este comuna insa = in mezenchim, din tesutul limfoblastic. El dezvolta/genereaza aceste plexuri cu peretii mezoteliali, care se unesc si formeaza sacii limfatici. Acestia vor constitui punctul de plecare pt capilarele limfatice (capilare inchise). Morfologic ele au aspect de deget de manusa. Acesti saci limfatici si plexurile aferente se organizeaza in jurul venelor. Sacii limfatici sunt in nr de 8 cei mai importanti: 3 perechi 2 saci neperechi Cei perechi sunt 2 saci jugulari, apar in sapt 6 de viata intrauterina, se organizeaza in jurul venelor jugulare interne, 2 saci subclaviculari, in jurul venelor subclavii stanga si dreapta si 2 saci iliaci, in jurul vv iliace comune. Se mai formeaza un sac retroperitoneal (posterior de peritoneul parietal posterior) langa glandele suprarenale si ultimul sac = cisterna chilului (chillos = gr. limfa)/ cisterna descrisa de Pecquet. Aceasta cisterna a chilului constituie originea ductului limfatic care se organizeaza la stanga CV. Obs: de-a lungul aortei se organizeaza saci limfatici mici care conflueaza si formeaza 2 canale toracice perechi: unul la stanga aortei, care are calibrul cel mai mare 2-3 mm si in sapt 9 da nastere la canalul toracic/ductul toracic ce se uneste cu cisterna Chilli la dreapta coloanei se formeaza marele canal limfatic drept Ductul toracic va prelua limfa retroperitoneala, abdominala de la: - ambele MI,
- de la hemitoracele stang de la MS stang - de la jumatatea stanga a capului si gatului In timp ce marele canal limfatic drept (care e mai mic decat stangul) preia limfa numai de la: hemitoracele drept, MS drept jumatatea dreapta a capulu si gatului Concomitent cu dezagregareasacilor limfatici, in jurul acestora se organizeaza primordiile nodulilor limfatici derivati din mezenchim. Acesti noduli limfatici sunt colonizati de limfoblaste si limfocite din 2 surse: din timus, unde timoblastele devenite timocite invadeaza ganglionii limfatici si vor diferentia in limfocite T, care vor produce IgG(anticorpi) din bursa lui Fabrizius = o structura care se dezvolta in intestinul primitiv mijlociu (ansa ombilicala), din care se dezvolta limfocitele B (burso-dependente), care edifica restul Ig-urilor. In jurul acestor noduli limfatici se formeaza vasele limfatice care se pun in contact cu nodurile limfatice si vor constitui vasele aferente ale nodulilor limfatici. Tesutul conjunctiv din jurul nodulilor se organizeaza in capsula de invelis a acestora. In interiorul nodulului, tesutul mezenchimal formeaza sinusul central al nodulului din care va pleca vasul eferent, a.i. nodulii au vase aferente si eferente.
Dezvoltarea splinei Splina (lat. lien) se dezv in sapt 5 ca organ limfoid. Apare dintr-un conglomerat mezenchimal situat inferior de mezogastrul dorsal. Vine in raport cu marele epiploon (omentul mare) / sortul epiploic = structura conjunctivo-adipoasa care se interpune intre peretele abdominal antero-lateral si ansele intestinale. Splina se deplaseaza din mezogastrul dorsal spre stanga si il divide/imparte pe acesta in 2 ligamente: lig gastro-splenic / gastro-lienal va fixa fata viscerala a splinei / fata chillara la marea curbura a stomacului
lig freno-lienal / freno-splenic va fixa splina la fata inf a diafragmei Forma definitiva a splinei se vede in sapt 12 de viata intrauterina, iar in perioada dintre a 8-16 sapt, splina incepe sa produca, si anume produce eritrocite, viitoarele hematii si limfocite. De aceea splina este un organ hematopoetic = eritro+limfopoetic. Tesutul mezenchimal din vecinatatea splinei se organizeaza si formeaza capsula splinei (splina=un organ parenchimatos) din care se formeaza trabeculele ce impart parenchimul in lobuli splenici. Obs: in capsula acestui organ se diferentiaza slabe mioblaste, care se transforma in miocite netede si care se vor contracta. Anomaliile sistemului cardio-vascular Aceste anomalii sunt de mai multe categorii si cu gravitati diferite. 1. Defectul septal interatrial prezent in orficiul arterial al lui Botallo: septul prim nu se lipeste de septul secund. Este des intalnita, duce la persistenta gaurii ovale, jumatatea dreapta se hipertrofiaza dat faptului ca o mica parte din atriul stang in loc sa se duca in ventriculul stang, merge spre atriul drept si de aici in ventriculul drept, ceea ce face ca inima dreapta sa fie mai solicitata. Aceasta comunicare este compatibila cu viata, necianogena (nu det cianoza/invinetirea extremitatilor), indivizii putand sa aiba o viata cvasinormala. 2. Comunicarea interventriculara orificiul lui Panitza. Intereseaza mai intai port membranoasa a septului interventricular. De regula, comunicarea interventriculara este insotita de neseptarea trunchiului arterial (inca o comunicare intre aorta si pulmonara). Si aceasta afectiune este compatibila cu viata, este mai rara, dar ambele sunt tratabile chirurgical 3. Lipsa totala a septului interventricular face ca inima sa aiba 3 camere (trilobulara: 2 atrii si un ventricul comun) care cateodata poate sa fie insotita chiar si de lipsa totala
a septului interatrial (inima bilobulara): un atriu si un ventricul comun. Ambele aceste anomalii sunt incompatibile cu viata. 4. Anomalii cardiace in care se asociaza mai multe defecte concomitente: a. Trilogia Fallot = reprez de stenoza pulmonara valvulara. Stenoza = incapacitate de deschidere completa a orificiului arterei pulmonare. Urmata de hipertrofia ventriculului drept. A 3-a modif= comunicarea interatriala = persistena orificiului lui Botallo. b. Tetralogia Fallot = reprez de defectul septal interventricular = orif lui Panitza = persistent, de dextropozitia aortei (aorta=orientata la dreapta) si stenoza infundibulara dreapta ( stenozarea infundibulului/auriculului drept de la niv atriului rsp) c. Pentalogia Fallot = tetralogia + persistenta comunicarii interatriale. Aceste 3 anomalii sunt cianogene, dar sunt corectabile chirurgical. 5. Anomaliile valvulelor cardiace = relativ frecvente. ex. stenoza valvulara. Cea mai frecv = stenoza mitrala, care determina insuf cardiaca stanga. De asemenea insuficientele valvulare, mai des ca anomalii dobandite decat congenitale, adica incapacitatea orificiului acestuia de a se inchide in timpul sistolei ventriculare stangi si drepte. O alta anomalie=ectopia cardiaca, care este reprez de lipsa de deschidere a inimii, ce nu ajunge, nu coboara in mediastin, pe diafragm. Este incompatibila cu viata. O alta anomalie=ectocardia = exteriorizarea inimii, iesirea la exterior, deoarece peretele toracic nu se inchide. Atat ectopia cat si ectocardia sunt incompatibile cu viata. O alta anomalie=dextrocardia: varful cordului este orientat la dreapta datorita unui situs inversus cardiac ( ce e in stanga e in dreapta si invers), dar de regula acest situs inversus cardiac face parte dintr-un situs inversus toracicus, si mai rar poate fi
un situs inversus abdominal. Aceasta anomalie este compatibila cu viata. 6. Anomalii ale vaselor legate de cord Anomalii ale arterelor mari / ale venelor Insotesc de regula anomaliile inimii. a. orientarea spre dreapta a atriului aortic b. persistenta celor 2 artere aorte dorsale / ventrale c. coarctatia aortei = ingustarea istmului arcului aortei. Coarctatia este insotita de anevrismul aortic care duce la ruperea aortei. Aceasta determina moartea aproape instantanee. d. V cava sup dubla cu dispozitie atipica a v cave inf si cu persistena trunchiului venos pulmonar unic ( nu se bifide). De regula aceste anomalii sunt tratabile chirurgical. e. Persistena celor 2 canale toracice din viata intrauterina determina dedublarea ductului toracic. DEZVOLTAREA TUBULUI DIGESTIV Originea embrionara a tubului digestiv Tubul digestiv este derivat din endoderm. Din endoderm se dezvolta mucoasa tubului digestiv, partea care comunica cu exteriorul si ca un derivat mucoasa aparatului respirator, mai precis din endoderm se dezvolta epiteliul mucoasei. De asemenea restul structurilor tubului digestiv deriva din mezoderm si anume din splanchnopleura: chorionul mucoasei, sub mucoasa = submucoasa, musculara, adventicea. Tubul intestinal primitiv care incepe cu membrana bucofaringiana, cranial pana la membrana cloacala, are 3 portiuni: 1. Intestinul anterior = proenteronul 2. Intestinul mijlociu = mezenteron / ansa ombilicala, are forma de ansa/bucla, are un brat superior care coboara, un brat inf care urca cu mentiunea ca la unirea celor 2 brate 3. Int posterior = metenteron care se deschide in cloaca in care se deschid: a. alantoida b. canalul Wolf
Obs: alantoida participa la formarea vezicii urinare Din proenteron se dezvolta: 1. Mucoasa esofagului (epiteliul mucoasei) 2. Mucoasa intregului aparat respirator inclusiv al alveolelor pulmonare 3. Mucoasa gastrica 4. Mucoasa duodenului D1 si a jum sup/craniale a lui D2(port supramezochorica a duodenului). 5. Ficatul si caile biliare intra- + extrahepatice apar din mugurele hepatocistic. 6. Pancreasul deriva tot din intestinul anterior pe seama a 2 muguri pancreatici ventral si dorsal Din ansa ombilicala/mezenteron se formeaza: 1. Mucoasa portiunii caudale a lui D2, mucoasa D3 si D4 2. Mucoasa jejunului 3. Mucoasa ilionului 4. Mucoasa cecului 5. apendicelui vermiform/vermicular 6. Mucoasa colonului ascendent 7. Mucoasa celor 2/3 drepte ale colonului transvers pana la punctul/inelul lui Cannon Bohem Obs: pana la unirea celor 2/3 drepte cu cea stanga ajunge nervul vag X. Vagul va inerva int. ant si mijl. Din metenteron/int terminal se dezvolta: 1. Mucoasa 1/3 stangi a colonului transvers 2. Mucoasa colonului descendent 3. Mucoasa colonului sigmoid 4. Mucoasa rectului exc 1/3 terminala a rectului de origine ectodermala Obs: tubul intestinal primitiv este inchis la extremitatea craniala de membrana orofaringiana / bucofaringiana/ stomatofaringiana, care dispare / se resoarbe in sapt 3-4. Caudal tubul intestinal primitiv e inchis de membr cloacala care dispare in sapt 11-12.
Obs: tubul intestinal primitiv = legat de peretele dorsal al trunchiului, de un mezou/ligament comun dorsal care se intinde pe toate cele 3 segmente ale intestinului primitiv: proenteron, mezenteron, metenteron. In mezoul dorsal comun se dezv structurile care vor vasculariza intestinul primitiv: pt proenteron se dezv trunchiul celiac ( se imp in hepatica comuna, gastrica stanga, artera lienala) vascularizeaza structurile digestive supramezocolice la niv mezenteronului se dezv artera mezenterica sup care va vasculariza D2, D3, D4, jejunul, ileonul, cecul, apendicele, 2/3 desc din colonul transvers. metenteronul se dezv a mezenterica inf care va vasculariza 1/3 stg a colonului transvers, descendentul, sigmoidul si rectul Obs: intestinul primitiv anterior / proenteronul=legat de peretele anterior printr-un mezou ventral. Obs: duodenul provenind atat din mezenteron si din proenteron va avea vascularizatie din 2 surse: ramuri din trunchiul celiac care iriga proenteronul, artera retroduodenala, artera supraduodenala, ambele fiind ramuri din artera gastroduodenala, aceasta la randul ei este ramura din hepatica comuna, care la randul ei este ramura din trunchiul celiac. ramuri duodeno-pancreatice inferioare din mezenterica superioara, cea care vascularizeaza ansa ombilicala / mezenteronul. Dezvoltarea esofagului Se dezvolta din proenteron. La varsta de 4 sapt a embrionului, la nivelul peretelui ventral al proenteronului apare diverticulul respirator = mugure pulmonar care va fi separat de proenteron printr-un sept traheo-bronsic. Initial, esofagul este scurt, el reprez partea incipienta a proenteronului, dar cu timpul, dupa sapt 4 are loc coborarea cordului, concomitent cu dezvoltarea septului transvers, se
alungeste si diverticulul respirator, dar se alungeste si esofagul. In paralel cu evolutia foitei endodermale (proenteronului) din mezodermul splanhnic situat in jurul acestuia se dezvolta tunica musculara a esofagului, care in primele 2/3 este formata din fibre musculare striate si va fi inervata de nervul vag (aferent arcurilor branhiale III,IV,V). 1/3 caudala are fibre musculare netede si va fi inervata de plexul splahnic. Odata cu dezvoltarea tunicii musculare se dezvolta si plexul nervos mienteric Auerbach (mio=muschi, enteros=intestin) care va determina contractia acestei tunici. Intre tunica musculara si tunica mucoasa, in tunica submucoasa, se dezvolta un al 2-lea plex nervos, plexul submucos al lui Meissner. Plexul submucos Meissner se dezvolta tardiv spre sapt 10-12. Consec: fibrele musculare incep sa se contracte, deci esofagul are parte de peristaltica.
Dezvoltarea stomacului Stomacul apare concomitent cu dezvoltarea esofagului, in a 4-a sapt de dezvoltare, la inceput ca o dilatatie fuziforma (alungita) a proenteronului, situata caudal de esofag. In sapt 5-6 aceasta dilatatie se modifica datorita ritmurilor diferite de dezvoltare a peretilor stomacului in stransa legatura cu dezvoltarea organelor din jur. Schimbarile de pozitie ale stomacului se explica printr-o dubla rotatie a acestuia: o rotatie in sens antero-posterior o rotatie in jurul axei longitudinale In sapt 6 are loc o rotatie dextrogira (in sensul acelor de ceasornic) in urma careia fata laterala stanga a ficatului devine fata anterioara, in timp ce fata laterala dreapta va deveni fata posterioara. Concomitent, nervul vag stang care initial va inerva fata stanga a stomacului se va distribui peretelui anterior gastric, in timp ce nervul vag drept va inerva fata posterioara a stomacului. Obs: datorita dezvoltarii peretelui abdominal antero-lateral (inchiderii peretelui abdominal antero-lateral) care se inchide incepand cu sapt 10, capacitatea / posibilitatea de dezvoltare a
peretelui anterior al stomacului este limitata, astfel se dezvolta mai ales peretele posterior, determinand aparitia curburilor: marea curbura pe partea stanga mica curbura pe partea dreapta In sapt 4-5, orificiile cranial si caudal ale stomacului sunt inca pe linia mediana, dar prin rotatia antero-posterioara a stomacului, orificiul caudal / portiunea pilorica se deplaseaza catre dreapta si ascendent, mai precis sub ficat (in contact cu fata viscerala a ficatului). Portiunea cefalica/cardiala se deplaseaza catre stanga si usor descendent, sub diafragma/septul transvers. Se realizeaza astfel directia axei finale a stomacului, dinspre stanga superior spre dreapta inferior. Obs: rotatia stomacului antreneaza si rotatia mezourilor, prin care stomacul este legat la peretii trunchiului: mezo-gastrul/mezoul dorsal cel ventral 1. rotatia in jurul axei longitudinale determina tractiunea mezogastrului dorsal catre stanga Mezogastrul dorsal se alipeste la peretele posterior si se creeaza un spatiu intre acesta si stomac (fata posterioara a stomacului), spatiu denumit bursa omentala / mica cavitate peritoneala retro-gastrica. 2. aceeasi rotatie tractioneaza mezogastrul ventral la dreapta, a.i. mugurii care apar in aceste foite/ligamente/mezouri (hepatic rsp lienal/splenic) se vor dezvolta si vor genera viscerele amintite. Consec: si splina care se pozitioneaza la stanga stomcului, si ficatul care se pozitioneaza la dreapta, raman organe intraperitoneale, doar ca ficatul care se dezvolta foarte mult (ficatul ocupa 55-60 % din spatiul abdominal). Ficatul se va alipi de pertele posterior al trunchiului si de diafragm, luand nastere pars afixa a ficatului, adica portiunea extraperitoneala. Splina se pozitioneaza anterior de rinichiul stang, de care ramane fixat prin ligamentul spleno-renal / reno-lienal, iar de stomac se fixeaza prin lig gastro-splenic/gastro-lienal.
3. Odata cu pozitionarea finala a mezogastrului dorsal (din care se dezv splina), in el ajunge prin extensie/crestere coada pancreasului care fuzioneaza cu peretele dorsal al trunchiului si astfel ea va ramane in afara cavitatii peritoneale, retroperitoneala. In timp ce odata cu dezvoltarea ansei duodenale, caudal de stomac, pe moment/temporar (pt 6 sapt), restul pancreasului ramane intraperitonela, dupa care si el va deveni organ secundar retroperitoneal ca si duodenul. 4. Prin rotatia stomacului si dezvoltarea concomitenta in mezogastrul ventral a ficatului, legatura ligamentara dintre stomac si ficat devine micul epiploon/omentul mic, in timp ce legatura dintre ficat si peretele anterior al abdomenului devine ligament falciform, in grosimea caruia se gaseste vena ombilicala stanga, care si ea se va oblitera postpartum si va deveni lig rotund al ficatului. Evolutia duodenului Se formeaza caudal de stomac din: 1. partea terminala a intestinului anterior 2. portiunea cefalica a intestinului mijlociu (intestinul mijlociu = ansa ombilicala) Jonctiunea dintre cele 2 parti, componente ale duodenului se realizeaza distal de mugurele hepatic. Odata cu rotatia stomacului la dreapta si dezvoltarea acestei anse duodenale, ea capata forma literei C convex spre anterior pe linia mediana, ce se va roti si ea la 90 spre dreapta odata cu stomacul. Consec: 1. in concavitatea acestei anse duodenale, din 2 muguri(ventral si dorsal) se formeaza pancreasul 2. atat duodenul cat si capul pancreasului vin in contact direct cu peretele dorsal al trunchiului si foita dreapta/partea dreapta a mezoduodenului dorsal fuzioneaza la peritoneul parietal posterior si devine fascie de coalescenta (alipire/fuzionare) duodeno-pancreatica descrisa de Treitz. Ea se va gasi retro-duodeno-pancreatic.
Foita stanga a acestui mezoduoden va deveni ea insasi peritoneu parietal posterior, a.i. duodenul si pancreasul din organe primitiv intraperitoneale, devin organe secundare retroperitoneale. Obs: legatura dintre stomac si duoden, adica dintre portiunea pilorica a stomacului si partea incipienta a duodenului, ramane intraperitoneala. Aceasta portiune num bulbul duodenal, ea reprez jumatatea stanga/intiala a duodenului subhepatic si aceasta portiune este legata de ficat prin lig duodeno-hepatic / pars vasculoza a micului epiploon. [Unde sunt ligamente = organe intraperitoneale, unde nu sunt extraperitoneale(maj retroperitoneale)]. Restul duodenului impr cu capul si corpul pancreasului devin organe secundare retroperitoneale. In luna 2 (sapt 8) lumenul duodenului (partea lui centrala) este obliterat, astupat, prin proliferarea celulelor parietale. In sapt 9-10, lumenul se repermeabilizeaza si se face comunicare larga cu restul ansei ombilicale/ intestinului mijlociu. Obs: deoarece proenteronul / intestinul primitiv anterior este vascularizat de artera celiaca, in timp ce intestinul mijlociu (mezenteronul) este vascularizat de artera mezenterica superioara, duodenul va fi irigat din ambele surse. Artera celiaca prin dezvoltarea organelor supramezocolice, artera celiaca se va trifurca in: artera gastrica stanga artera hepatica comuna, care va iriga ficatul si duodenul supramezochoric D1 si jum sup a lui D2 artera lienala/splenica artera celiaca devine trunchi celiac Duodenul inframezocolic = jum inf a lui D2,D3, D4, va fi vascularizat de ramuri pancreatico-duodenale din mezenterica superioara. Obs: datorita evolutiei embriologice complexe a ansei ombilicale/a mezenteronului, artera mezenterica superioara (care iriga intestinul mijlociu) va avea 3 categorii de ramuri: rr duodeno-pancreatice
rr jejuno-ileale rr colice Obs: prin dezvoltarea concomitenta a colonului transvers, ca organ intraperitoneal, si a jejun-ileonului, tot ca organ intraperitoneal, se formeaza 2 mezouri mari: mezocolonul transvers, care fixeaza colonul transvers la peretele parietal posterior, are directie oblic, ascendent spre stanga. mezenterul, sub forma unui evantai, cu directie oblica dinspre lateral superior stanga spre lateral inferior dreapta. Mezocolonul transvers prez 2 foite: o foita peritoneala superioara o foita peritoneala inferioara Mezenterul va prezenta: o foita laterala stanga alta laterala dreapta Duodenul 1 si jumatatea sup a lui D2 sunt invelite de foita peritoneala parietala superioara a mezocolonului transvers, in timp ce jumatatea inferioara a lui D2, D3, D4 = duodenul inframezocolic este invelit atat de foita parietala mezocolica inferioara cat si de foita latero-superioara dreapta a mezenterului, de 2 foite peritoneale. De aceea, aceasta portiune a duodenului = pars tecta a duodenului = duodenul inframezocolic.
Dezvoltarea ficatului si a veziculei biliare Dezv ficatului In sapt 3 de viata intrauterina, embrionul de 2,5 mm in mezenterul ventral a proenteronului in partea caudala a acestuia (aproape de ansa ombilicala, mezenteron) apare un diverticul = diverticulul hepatocistic. El se form prin proliferarea placii hepatice si apare din peretele ventral al duodenului supramezocolic, acest diverticul dezvoltandu-se patrunde in septul transvers (viit parte ventrala a diafragmei).
Septul transvers isi va modifica pozitia prin dezvoltare, ceea ce face ca acest diverticul sa se pozitioneze posterior/dorsal de septul transvers. In sapt 4 diverticulul se imparte in 2 segmente: intr-un mugure hepatic va forma ficatul + canalele hepatice (caile biliare intrahepatice) mugure cistic => vezica biliara si canalul cistic Mugurele hepatic Continua sa prolifereze si va da nastere la cordoanele celulare (cordoanele lui Remak). La inceput aceste cordoane sunt pline. Ele patrund in mezenchimul septului transvers si sunt inconjurate/invelite de capilarele septului transvers care vor deveni capilare sinusoide = capilare cu pereti incompleti care lasa/dau nastere la lacune vasculare interstitiale / intercelulare. Exista o ipoteza potrivit careia vv viteline din portiunea intrahepatica prolifereaza, se multiplica si contribuie si ele la diferentierea acestor capilare sinusoide. Aceste vv viteline au 3 segm/ 3 portiuni in raport cu viitorul ficat (mugurele hepatic): o port suprahepatica care se va indrepta catre cord o port interhepatica o port subhepatica evolueaza diferentiat Prin anastomoze vitelo-viteline se va forma v porta. Port interhepatica se pune in contact cu capilarele sinusoide. Se pare ca hepatocitele odata diferentiate au un efect inductor intre vv viteline intrahepatice si legatura acestora cu capilarele sinusoide. Din sapt 4-5 de viata intrauterina, capilarele sinusoide vor conecta/lega portiunea subhepatica a vv viteline care a devenit v porta cu portiunea suprahepatica, care va deveni v hepatica / suprahepatica. Sistemul aferent venos(v porta) si sistemul venos eferent (v hepatica) sunt la distanta unul de celalalt. Intrahepatic v porta va ramifica in vv, rr interlobulare. In timp ce v hepatica se va ramifica tot intrahepatic in vv centrolobulare. In sapt 5-6, in ficat exista:
cordoane celulare Remak ramificatii intrahepatice ale venei porte= rr interlobulare vene centrolobulare=rr ale v hepatice (eferente) capilare sinusoide In sapt 6, capilarele sinusoide pt a lega venele centrolobulare cu care incepe sistemul eferent cu ramurile interlobulare ale venei porte (care const sis aferent) fragmenteaza coloanele hepatocitare, determinand aparitia unor retele celulare trabeculare care se reorienteaza/reorganizeaza intr-un sistem de tip radiant in jurul fiecarei vene centrolobulare. Aceste ramificatii radiante constituie originea venelor hepatice/suprahepatice. In perioada fetala venele centrolobulare se bifid si in jurul lor se organizeaza aceste cordoane/siruri celulare radiale, organizandu-se ceea ce se cunoaste sub denumirea de lobul hepatic. Lobul hepatic este format: este centrat de v centrolobulara in jurul careia, in toate directiile se organizeaza cordoanele celulare hepatocitare in jurul carora se organizeaza capilarele sinusoide, care reprez partea terminala a sistemului aferent venos hepatic si in acelasi timp partea incipienta a sistemului eferent. Procesul de crestere a nrului globulelor hepatice face ca la embrionul de 7,5mm ficatul sa aiba deja 2 lobi. La embrionul de 11,6 mm = 6 lobi. La nastere = 500.000 de lobuli. Dpdv al derivatelor embrionare, mugurele hepatic deriva din endoderm. Capsula hepatica (capsula fibroasa=capsula lui Glisson) deriva din mezenchimul septului transvers (mezoderm). Tot din acest mezenchim deriva tot tesutul conjunctiv intrahepatic ca si celulele sistemului reticulohistiocitar = celulele lui Kupfer, care au rol de aparare. Ele se gasesc in capilarele sinusoide si sunt producatoare de macrofage = celule ale imunitatii speciale. Caile biliare intrahepatice
Apar la sf sapt 8 din mezenchimul situat de-a lungul ramificatiilor venei porte. La nivelul lobului hepatic apar mai intai canalele biliare intralobulare prin tunelizarea cord-oanelor lui Remak. Dupa sapt 8 aceste canale capata lumen. Hepatocitele capata canalicule biliare intralobulare delimitate chiar de hepatocite (=> ele nu au pereti proprii), ele se unesc la extremitatile lobulilor si acolo dreneaza / varsa in caile biliare interlobulare care capata pereti noi. Formarea ligamentelor ficatului Ligamentele ficatului = derivate din mezogastrul ventral 1. Lig coronar In sapt 4 apar diverticuli peritoneali care sepata mugurele hepatic / masa hepatica de portiunea diafragmatica a septului transvers. Separarea rsp se produce in totalitatea mugurelui hepatic cu o singura exceptie, mai putin partea posterioara, dorsala a acestui mugure, port dorsala ramanand lipita de septul transvers, unita cu diafragma, va const aria nuda a ficatului / pars afixa, care este marginita de mezenchimul seroasei peritoneale, care se diferentiaza in lig coronar. => lig coronar circumscrie si delimiteaza pars afixa/aria nuda, port retroperitoneala a ficatului. 2. Ligamentele triunghiulare Iau nastere la extremitatile stanga si dreapta ale marginii posterioare a ficatului, unde cele 2 foite ale lig coronar fuzioneaza=>lig triunghiulare stang+drept. 3. Lig falciform Prin cresterea masei hepatice, ea se apropie de peretele ventral al abdomenului. Din septul transvers, ceea ce ramane intre ficat si peretele ventral al abdomenului se va reflecta / va trece de pe peretele ventral pe fata inferioara a diafragmului. Ca urmare, in dreptul ficatului apare o plica seroasa = lig falciform, in marginea libera a caruia se va gasi lig rotund al ficatului obtinut prin obliterarea v ombilicale drepte. 4. Omentul mic = micul epiploon = lig eso-gastroduodeno-hepatic = cel mai mare lig al ficatului
Legatura dintre stomac si septul transvers se alungeste / se subtiaza prin coborarea stomacului. Aceasta legatura devine mezogastrul ventral, intre foitele caruia se dezvolta mugurele hepatic (ficatul). Consec: mezenchimul/tesutul mezodermal al septului transvers situat pe de-o parte intre ficat si esofag, stomac si duoden pe de alta parte, acest mezenchim va deveni o membrana ce formeaza omentul mic. Pe marginea libera a acestuia se gaseste pediculul hepatic=elementele care intra+ies din ficat. Va constitui pars vasculoza/port duodenohepatica, cea mai caudala a omentului mic. Ca atare, se considera ca acest ligament impr cu lig falciform se dezv din mezogastrul ventral, care la randul lui se dezv afara din mezenchimul septului transvers. Obs: prin formarea venei porte se mai formeaza 2 ligamente: lig rotund al ficatului + lig venos al lui Arantius. Se formeaza prin obturarea canalului venos. Formarea lobilor hepatici si functionarea ficatului intraembrionar Pana in sapt 12, ficatul reprez 10% din vol organismului. Pana in sapt 12 cei 2 lobi hepatici, drept + stang = aprox egali. In sapt 6 apare schita lobului caudat, intre mezogastrul ventral si v cava inferioara. In sapt 7 din lobul stang hepatic apare o formatiune parenchimatoasa care va deveni lobul patrat al ficatului. Neaparitia acestui al 4-lea lob determina prezenta veziculei biliare impr cu v ombilicala stanga obliterata, devenita ligament rotund sa ocupe acelasi sant sagital pe fata viscerala a ficatului. Odata cu sapt 11-12 cand se incheie procesul de reintrare a anselor intestinale (cand dispare hernia ombilicala fiziologica), aceste anse exercita o presiune lenta asupa lobului stang, ceea ce determina atrofierea lenta a lobului stang, care devine mult mai mic decat cel drept. La nastere, ficatul ocupa aprox 30-35% din cavitatea abdominala, in unele situatii poate ajunge chiar si pana la 45%. Intraembrionar / in perioada embrio-fetala, ficatul are 2 functii:
functia hematopoetica ( de formare a elementelor figurate a sangelui = etritropoeza + limfopoeza. Hematiile se formeaza prin pierederea nucleului si incarcarea cu hemoglobina a eritrocitelor.) In sapt a 10-a, dezvoltarea ficatului = explicata prin functia hemato-poetica. In aceasta sapt sa form insule/cuiburi de celule proliferative, care se diferentiaza din mezenchimul septului transvers. Aceste celule produc hematii, eritrocite, leucocite. Insulele se dispun intre celulele hepatice si peretii vaselor. Pe functia hematopoetica incepe sa regreseze cam prin luna 7 de viata intrauterina a.i. la nastere mai exista doar cateva insule mici hematopoetice, iar functia hematopoetica a ficatului dispare. Obs: reaparitia acestei functii hemato-poetice la adult = un semn de hepatopatie, de stare patologica a ficatului. functia exocrina a ficatului = reprez de functia de secretie a bilei. Functia incepe in sapt 12. Pigmentii biliari care dau culoare bilei = eliberati in sapt 13-16. Bila in compozitia ei completa apare abia dupa luna 5. Anomalii in dezvoltarea ficatului 1. Ectopia toracica hepatica = ficat situat supradiafragmatic In aceasta situatie, ficatul este in hemitoracele drept = reprez de nedezvoltarea corecta a hemidiafragmului drept. 2. Atrofii lobare cel mai des intalnite la cei 2 lobi mari: drept/stang 3. Lobuli hepatici accesori iau nastere pe fata viscerala a ficatului, unde se formeaza pungi parenchimatoase hepatice, care se pot desprin de pe fata interioara a ficatului. 4. Ficat polilobar = cu mai mult de 4 lobi. = ficatul cu fisuri multiple, anormale, care fisuri nu se retrag, nu dispar datorita nedezvoltarii corecte a celor 2 lobi stang + drept. 5. Persistena lobului lui Riedel atunci cand exista apare ca o prelungire a lobului drept, in mod normal el apare in lunile 3 +4 de viata intrauterina, dar prin dezvoltarea lobului drept este inglobat in acesta si atunci la nastere, lobului lui Riedel
dispare. Daca ficatul nu se dezv normal, lobul lui Riedel isi pastreaza individualitatea, = al 5-lea lob Formarea veziculei biliare = vezicula Felea si a cailor biliare intra- + extrahepatice La embrionul de 5 mm = sapt 4 apare un al 2-lea mugure, mugurele cistic prin diviziunea diverticulului hepato-cistic. In sapt 5, mugurele incepe sa aiba lumen, se tunelizeaza. In sapt 8 prin proliferare celulara, lumenul atat al veziculei biliare cat si a canalului cistic de drenaj este obturat, fiind o obturare incompleta. In sapt 12 se diferentiaza peretii veziculei biliare. In sapt 16-18 apar glandele acestor pereti si astfel tunelizarea este realizata. Caile biliare extrahepatice De la originea diverticulului hepatocistic pana la bifurcatia celor 2 muguri hepatic si cistic, partea din ansa duodenala se alungeste ( din peretele ventral al acesteia) se alungeste si va deveni canal cistic. El se va pune in contact cu canalul hepatic comun, care vine de la ficat si impr vor const canalul coledoc. In sapt 7 se dif sfincterul ampulei hepato-pancreatice Oddi, el deriva din mezenchim odata cu diferentierea musculaturii duodenului si orificiul Oddi reprez deschiderea in D2 / prerenal/descendent comuna pt canalul hepatic principal descr de Wirsung si coledoc. Anomalii in dezv veziculei biliare si a cailor biliare extrahepatice 1. Lipsa veziculei biliare. Cauza:agenezia mugurelui hepato-cistic, el nu se bifurca. 2. Lipsa canalului cistic, atunci vezica biliara se deschide direct in canalul hepato-coledoc 3. Vezicula biliara dubla prin dedublarea mugurelui cistic. Dedublarea poate fi incompleta, rezultand o vezicula biliara cu un sept interior, o vezicula biliara cu 2
compartimente/poate fi completa si atunci = 2 vezicule biliare. 4. Diverticul al veziculei biliare = o prelungire colaterala prin nedezv musculaturii acestuia. 5. Canal cistic f lung. In aceasta situatie, el se va uni cu hepaticul comun aproape de duoden. =>canal coledoc scurt/chiar absent 6. Canal hepatic accesor. Exista un canal din parenchimul hepatic ce se deschide direct in vezicula biliara. 7. Atrezia veziculei biliare produsa prin neresorbtia epiteliului=>vezicula biliara = afunctionala. 8. Atrezia cailor biliare extrehepatice poate duce la lipsa drenajului bilei in duoden. 9. Stenoza canalului coledoc prin hipertrofierea in anumite zone a musculaturii acestuia. Dezvoltarea venei porte si anomalii in dezvoltarea acesteia Venele viteline in drumul lor spre sinusul venos al cordului traverseaza ficatul + septul transvers. In sapt 4, aceasta portiune intrahepatica a venelor viteline comunica cu capilarele sinusoide. Concomitent cu atrofierea cornului stang al sinusului venos al inimii se atrofiaza si vena vitelina stanga. Ca atare, sangele venos al ficatului va fi preluat doar de vena vitelina dreapta care reprez viitorul segment hepatic al venei cave inferioare. La embrionul de 5 mm, aceasta v suprahepatica/ v hepatica comuna situata intre ficat si sinusul venos al inimii, se va ramificain 2-3 vv suprahepatice, a.i. tot in acest moment apar 3 anastomoze intre venele viteline intra- si perihepatice si venele vecine: o anastomoza craniala intrahepatica si preintestinala o alta mijlocie extrahepatica si retrointestinala alta caudala extrahepatica si preintestinala Obs: din prima anastomoza, cea craniala, se formeaza un canal venos care va drena sangele venos direct in vena hepatica comuna=canalul venos al lui Arantius.
Odata cu formarea duodenului si cu procesul de rotatie/coalescenta/alipirea acestuia (formarea fasciei lui Reintz) se definitiveaza si raporturile venei viteline prehepatice (viitoarea vena porta) cu duodenul.Aceasta vena va avea 3 segm in raport cu duodenul: o port lig gastro-duodeno-hepatic situata retroduodenal, in spatele lui D1 o port mai jos situata, port retropancreatica o a 3-a port = un mic segm terminal, situata la unirii capului cu corpul pancreasului. La nivelul acestui segm terminal se unesc vena lienala / splenica cu vena mezenterica superioara In sapt 9-10 in v splenica dreneaza si v mezenterica inferioara. Se formeaza astfel 2 vv de origine a venei porte: trunchiul mezenterico-splenic / mezenterico-lienal v mezenterica superioara Evolutia venelor ombilicale si a circulatiei hepatice. Anomalii Odata cu cresterea mugurelui hepatic, acesta va incorpora si o parte din venele ombilicale. V ombilicala stanga in grosimea ficatului se anastomozeaza cu anastomoza vitelo-vitelina superioara (dintre cele 2 vv viteline st+dr) drenand sangele hepatic direct spre v hepatica comuna. V ombilicala dreapta se oblitereaza partial si va det aparitia grupului venos Arantius. La natere prin ligaturarea si sectionarea cordonului ombilical, ductul venos devine lig venos, iar v ombilicala stanga devine lig rotund al ficatului. In ceea ce priveste evolutia circulatiei hepatice, se descriu 3 etape ale acestei circulatii hepatice fetale: 1. Etapa in care se formeaza v porta, cand circulatia se realizeaza doar prin capilarele sinusoide (doar intrahepatic) 2. Etapa in care cantitatea principala de sange oxigenat este adusa de v ombilicala catre ficat de la placenta, aceasta cantitate = mare => p sanguina=mare + necesita si aparitia canalului venos al lui Arantius.
3. Etapa postnatala in care circulatia hepatica se realiz prin ramurile venei porte si capilarele sinusoide. Anomalii: persistenta canalului venos al lui Arantius care poate duce la o insuficienta irigatie hepatica mai rar stenoze ale v porte fiindca v porta are o tunica musculara subtire Dezvoltarea ansei ombilicale/a mezenteronului Acest mezenteron prezinta 2 brate: un brat superior descendent un brat inferior ascendent La locul de unire a acestor 2 brate se insera canalul vitelin care face legatura temporar intre ansa ombilicala/intestinul mijlociu si sacul vitelin secundar. Din ansa ombilicala se dezvolta mai multe segmente : intestinul subtire mobil cecul si apendicele vermiform colonul ascendent 2/3 drept din colonul transvers pana la punctul lui CannonBoheme Forma segmentelor definitive ca si formarea fasciilor de coalescenta se datoreaza modificarilor de lungime, de pozitie si de calibru ale ansei ombilicale. Chirurgul francez Fredet a emis teoria rotatiei intestinale odata cu inchiderea peretelui abdominal antero-laterale/odata cu disparitia acelei hernii ombilicale fiziologice. Conform acestei teorii, rotatia ansei ombilicale/ a mezenteronului se executa in sensul invers acelor de ceasornic, adica de la dreapta la stanga, in jurul arterei mezenterice superioare. In realitate este vorba despre o falsa rotatie, ci este vorba despre o inegalitate/un decalaj de crestere a celor 2 brate superior/descendent + inferior/ascendent ale ansei ombilicale in favoarea bratului superior care creste f mult, coboara in dauna bratului inferior care urca. La acest proces de decalare se adauga 3 factori: 1. Spatiul mic al cavitatii abdominale in acel moment
2. Dezvoltarea f mare, masiva a ficatului in special lobul drept al ficatului 3. Prezenta mezonefrosului = o proeminenta mezenchimala situata pe peretele posterior al cavitatii abdominale din care va diferentia cea mai mare parte a aparatului renal/rinchii care reduce volulmul cavitatii abdominale. 4. Factorii genetici ereditari. Procesul de decalare Bratul superior creste rapid si se formeaza volute/circumvolute, viitoare anse si datorita greutatii lor (fortei gravitationale) vor cadea si se vor plasa caudal/ inferior de bratul inferior care devine acum brat orizontal (era ascendent) datorita insertiei canalului vitelin. Procesul de formare a volutelor debuteaza in sapt 5-6, mom in care peretele antero-lateral inca nu s-a format, a.i. volutele care cresc in nr nu mai incap in cavitatea abdominala si in sapt 10 parasesc aceasta cavitate si patrund in cordonul ombilical, dilata cordonul ombilical la insertia lui la nivelul fatului. Se produce astfel hernia ombilicala fiziologica. Pana in sapt 10 are loc marirea cavitatii abdominale prin 3 procese: 1. Prin alungirea peretilor trunchiului 2. Prin micsorarea ritmului de dezvoltare a ficatului 3. Prin disparitia mezonefrosului odata cu diferentierea rinichilor. Incepand cu sapt 10 volutele reintra in cavitatea abdominala. Primele care intra = volutele care apartin jejunului. Odata reintrate, ele se dispun orizontal, dupa care reintra volutele ileale (cele caudale ale bratului superior) care se dispun vertical. Bratul inferior al ansei ombilicale era la origine ascendent, dar odata cu dezv bratului superior devine orizontal/transvers. Poarta pe el o dilatatie vecina cu canalul vitelin care = primordiul cecului (=chior) infundat. Se alungeste spre stanga constituind cele 2/3 drepte ale colonului transvers, incearca sa se alungeasca si spre dreapta dar intalneste peretele lateral drept al abdomenului, motiv pt care isi schimba directia si coboara spre fosa iliaca dreapta, constituind un cot, asa num
genunchi drept al colonului si formand astfel colonul ascendent, care se formeaza de sus in jos. Toate aceste segmente, cecul, infundatura, 2/3 drepte ale colonului transvers si cotul = mobile, au mezouri: mezocec, mezocolon transvers, mezocolon ascendent. Mezocolonul ascendent datorita presiunii anselor intestinale, a volutelor care s-au dezvoltat asupra lui, acest colon ascendent este dezvoltat, alipit de peretele posterior al cavitatii abdominale. Asa se face ca foita dreapta a acestui mezocolon ascendent se alipeste de peretele posterior al abdomenului si devine fascie de coalescenta numita Toldt I. Consec: colonul ascendent devine organ secundar retroperitoneal. In ceea ce priveste colonul transvers, mezoul lui nu participa la aceasta coalescenta a.i. devine mezocolon transvers si asigura acestuia mobilitatea. Dezvoltarea structurilor intestinului subtire In luna 3 apare submucoasa si tot atunci apar vilozitatile intestinale, structuri specifice jejun-ileonului in deget de manusa si glandele intestinale descrise de Lieberkuhn. In luna 4 se formeaza musculara mucoasei care va determina plierea mucoasei intestinale. Tot acum apar glandele duodenale Bruenner specifice duodenului, acestea strabat muscularis mucosae si ajung in submucoasa. In luna 5 se formeaza foliculii intestinali, acei foliculi solitari ca si foliculii conglomerati denumiti placile lui Peyer, mai numerosi in ileonul terminal. Acesti foliculi = producatori de Ig B (burso-dependente) provenite din bursa lui Fabrizius. In luna 7 apare valvulele colivente care maresc suprafata de absorbtie a intestinului. In sapt 7 apar fibrele musculare circulare ale intestinului. In sapt 11 apar si fibre longitudinale. In luna 3 apar plexurile nervoase: mienteric Auerbach in tunica musculara intestinala, plexul nervos submucos Meissner. Aceste 2 plexuri nervoase contin in special gglioni nervosi intramurali, mai ales parasimpatici.
In sapt 11 se formeaza de asemenea valvula cecala descrisa de Bauhin care definitiveaza comunicarea dintre IS si IG (intestinul subtire si intestinul gros).
Dezvoltarea cecului In sapt 6 de dezv intrauterina, imd inf/caudal de ficat coboara acest segm al ansei ombilicale pana in dreptul vert L5. In sapt 7-8, datorita dezvoltarii accentuate a jejun-ileonului se produce procesul invers (proces de ascensiune) pana la nivelul vert L3, mai precis in dreptul crestei iliace. Este pozitia pe care o are incepand cu sapt 10-11, pozitie aproape definitiva in perioada fetala. Partea distala a cecului nu se dezvolta, isi pastreaza aspectul embrionar, si va deveni apendice vermiform cu dimensiuni reduse care isi mentine pozitia costanta in copilarie. Dupa perioada copilariei, datorita modificarilor continui de presiune, apendicele isi modifica pozitia: luand orice pozitie posibila in sensul invers al acelor ceasornicului. Cel mai adesea in 26-34 % din cazuri acest apendice se gaseste in pozitia orei 7 (infero-lateral dreapta). Structurile histologice ale apendicelui incep sa se dezv in luna 3 cand apare submucoasa. Musculatura mucoasei apare in luna 4 si tot in luna 4 apare stratul muscular al cecului. In luna 5 apar foliculii limfatici = placi ale lui Payer care sunt f numeroase, de aceea apendicele = num amigdala abdominala. Produce IgM de tip B (deriva din bursa lui Fabrizius). Metenteronul Se deschide in cloaca. Din metenteron se va dezvolta: 1. 1/3 stanga a colonului transvers 2. Colonul descendent 3. Colonul sigmoid 4. Cea mai mare parte in rect: ampula rectala (3/4 din rect) si partea superioara a canalului anal.
Obs: colonul ascendent si colonul descendent in viata intrauterina prezinta cate un mezou: mezocolonul ascendent si mezocolonul descendent => sunt organe libere in cavitatea abdominala. Dupa sapt 6-8 cand se dezv jejun-ileonul aceste anse vor crea p asupra celor 2 organe (colon asc + desc) a.i. foita stanga a mezocolonului desc se alipeste de peretele posterior rezultand fascia de coalescenta Toldt. Colonul desc devine organ secundar retroperitoneal. Colonul sigmoid isi pastreaza mezoul (isi pastreaza caracterul de organ mobil)=> nu part la coalescenta. La nastere sigmoidul=scurt, prezentand doar un segm iliac in fosa iliaca stanga. Abia dupa nastere cand N-N incepe sa se alimenteze exogen, abia atunci sufera un proces de coborare si se formeaza al 2-lea segm: segmentul pelvin. Partea terminala/ caudala a sigmoidului incepe sa stocheze materii fecale odata cu dezvoltarea sfincterelor rectale (intern neted si extern striat). Partea caudala=>ampula rectala Dezvoltarea structurilor intestinului gros In luna 3 (sapt 12) apar submucoasa si glandele intestinale Lieberkuehn. In luna 4 (sapt 16) apar musculara mucoasei si vilozitati la nivelul intestinului gros(colonului) dar acestea dispar in luna 8. In luna 5 (sapt 20 ) apar foliculii limfatici solitari cu aspect insular. In sapt 11 apar fibrele musculare longitudinale. In sapt 7 apar fibrele musculare circulare, la inceput discontinui, ulterior devin segmente circulare inelare. In sapt 12 apar plexurile nervoase intrinseci : plexul submucos Meissner si plexul mienteric al lui Auerbach. Obs: fibrele longitudinale formeaza tenii: I. care apare este tenia mezocolica luna 3 care la colonul transvers se dispune posterior. La colonul asc si desc =postero-mediala II. + III. Tenia omentala si tenia libera apar in luna 4.
Tenia omentala = situata la colonul transvers antero-superior (= in dreptul omentului mare / marele epiploon/sortul epiploic). Aceeasi tenie e in poz postero-laterala la colonul asc si desc. Tenia libera la colonul transvers = inf. La asc si desc este situata anterior. Dezvoltarea cloacai = un receptacul comun pt: canalul alantoidian intestinul terminal canalul lui Wolff din care la om se form conductele excretorii urinare. Inferior, cloaca este inchisa de o membrana didermica (cu str endo-ectodermala) denumita membrana cloacala. In sapt 6, in peretele superior al cloacei incepe sa se diferentieze o masa mezenchimala care va da nastere la un sept = septul uro-rectal, care evolueaza descendent si va atinge membrana cloacala, a.i. acest sept va compartimenta cloaca in 2 spatii: 1. compartim anterior = sinus uro-genital se vor dezv org uro-genitale excretorii 2. compartim post= canal ano-rectal In sapt 9 septul mezenchimal atinge membrana cloacala si o separa in 2 membrane: ant : membrana uro-genitala (inchide sinusul uro-genital) post: membrana anala care va inchide compartimentul anorectal. Ambele membrane sunt didermice. Obs: in luna 3 cele 2 membrane se vor resorbi. Incepand din luna 3 septul uro-genital se ingroasa, ingrosarea va evolua spre perineu (diafragma pelvina) cu: un compartim ant = diafragma uro-genitala diferita la cele 2 sexe si post: diafragma anala, comuna ambelor sexe. In vecinatatea membranei cloacale, mezodermul plecat din sept impinge caudal ectodermul. Prin impigere se exteriorizeaza si
devine protodeum. In partea de sus ramane membrana anala care in sapt 12 se resoarbe. Consec: din invaginatia protodermala sit distal in membrana protodermala => partea terminala a canalului anal, formand 1/3 distala a canalului anal ( de origine ecto-dermala). In timp ce 2/3 craniale/superioare ale canalului anal, ca si ampula rectala deriva din metenteron / endoderm. Linia de separare dintre cele 2/3 sup ale canalului anal (endoderm) si ectoderm, 1/3 inf se num linia pectinata. Anatomic, mucoasa rectului e total diferita. Sup de linia pectinata, mucoasa are structura de tip intestinala (endodermala) = un epiteliu simplu monostratificat cu celule inalte, columnare. Inf/caudal de linia pectinata= un epiteliu pavimentos stratificat tip ectodermal, moale/ nekeratinizat. Obs: este o mare deosebire in ceea ce priv vascularizatia rectului. Deasupra liniei pectinate prov din metenteron, vascularizatia este data de a rectala superioara, ramura din mezenterica inferioara (=sursa metenteronului). In timp ce in partea inferioara, sub linia pectinata, exista: a iliaca medie, r din iliaca interna / hipogastrica a rectala inf, r din a rusinoasa interna, r din a iliaca interna/hipogastrica. Exista dif si la vasc venoasa: sup de linia pectinata = v rectala sup, dreneaza in v mezenterica inf, care dreneaza in trunchiul mezentericolienal, care la randul lui participa la formarea venei porte. inf de linia pectinata, cele 2 vv rectale, medie si inferioara dreneaza in v iliaca interna care dreneaza in v iliaca comuna, care se duce in v cava inferioara. Consec: la niv rectului exista o importanta anastomoza portocava. Dif limfatice: deasupra liniei pectinate, limfa dreneaza in ggl sacrali si iliaci interni, acestia dreneaza mai departe in ggl lomboaortici si inter-aortico-cavi si acestia se duc in cisterna
Chilli, cisterna lui Pecquet = originea marelui canal limfatic drept. Inf de linie in ggl limf inghinali superficiali. Diferenta patologica: deasupra liniei pectinate se creeaza hemoroizii interni/secundari = simptomatici, cauzati de hipertensiunea portala. inferior liniei se form hemoroizii externi / primari. Tubul digestiv contine un lichid pastos = meconium = negruinchis verzui. Contine secretii hepatice, secretiile organelor intestinale si epitelii descuamate de la nivelul intestinului. In luna 4, meconiumul umple tot jejun-ileonul (int subtire mobil) si ajunge pana la orificiul ilio-cecal. In luna 5, meconiumul invagineaza si colonul, a.i. la sf lunii 5, lichidul pastos ajunge in rect. Meconiumul se elimina spontan in primele 3-4 zile postpartum. Anomalii ale tubului digestiv 1. Diverticulul lui Mecket apare pe traiectul ileonului terminal la circa 60-80 cm proximal de valvula ileo-cecala a lui Bauhin. Inflamarea acestui diverticul=diverticulita, duce la erori de diagnostic, se confunda cu apendicita. Diverticulul lui Mecket = o prelungire a ductului vitelin. 2. Fistule in regiunea ombilicala se form prin pastrarea partiala/neobturarea totala a lumenului canalului vitelin. Prin aceste fistule se elimina la exterior continutul jejunoileal. 3. Chisturi vitelin ombilicale = enterochistoame se formeaza cand canalul vitelin isi pastreaza lumenul, se dilata in zona rsp si apoi se inchisteaza. 4. Hernia ombilicala = omphfalocel. In mod normal ansele ileo-jejunale herniaza in luna 7, reintra in cav peritoneala in sapt 12. Daca peretele abdominal nu se dezv complet se pastreaza aceasta hernie ombilicala congenitala. 5. Eventratia viscerala se form prin nedezv peretelui anterior abdominal, ansele ombilicale fiind invelite doar de
peritoneu. Aceasta eventratie este insotita de extrogenia/ eliminarea vezicii urinare la exterior. 6. Prezenta diverticulilor la nivele diferite ale tubului digestiv. 7. Segmente duble apar mai ales la nivelul colonului, cel mai des, dublul colon ascendent, mai rar transvers, descendent, sigmoid. 8. Volvulus (=incurcatura de mate) se datoreaza neformarii fasciilor de coalescenta Toldt I, Toldt II. Ca atare, toate segm tubului digestiv = mobile, prez mezouri si atunci se rasucesc unul peste celalalt. Consec: apar tulburari ale tranzitului intestinal, fenomene de ocluzie cu oprirea defecatiei si aparitia refluxului gastro-esofagian (continului se elimina prin voma continua). 9. Situs inversus total / partial. Cand este total = toracoabdominal, cand e partial = exclusiv abdominal. De ex. duodenul la stanga, colonul asc/cecul la stanga, stomacul curbura mica=stanga, curbura mica=dreapta, splina la dreapta, ficatul la stanga. 10. Anomalii cecale: a. agenezie cecala b. cecul situat sub ficat = cec ascendent/inalt c. cec in pelvis d. megacec e. cec mobil prezinta mezocec 11. Dorico-colon = dezv exagerata in lungime a diferitelor segmentele ale colonului 12. Megacolon = dezv diferitelor segm in diametru. 13. Megadorico-colon = crestere in lungime+calibru 14. Megadorico-colon congenital / aganglionar = boala lui Hirschprung = data de nedezv/nedif plexului mienteric Auerbach, ca atare, nedezvoltandu-se, musculatura nu se contracta si colonul se dilata si in lungime si in diametru, datorita faptului ca continul colic nu se elimina normal. Persoana rsp sufera de constipatie cronica. Anomalii cauzate de septarea anormala a cloacei
1. Fistule La B rectul se poate deschide in vezica urinara (fistula recto-vezicala), in uretra (fistula recto-uretrala), pe fata inf a penisului (fistula recto-peniana) si la niv scrotului (fistula recto-scrotala) La F rectul se poate deschide in vagin (fistula rectovaginala) sau se poate deschide in vestibulul vaginal = partea de intrare a vaginului = fistula recto-vestibulara. 2. Imperforatia anala membrana anala nu se resoarbe. 3. Atrezia rectala dezv anormala a canalului ano-rectal. Rectul nu comunica cu exteriorul. 4. Deschiderea vezicii urinare si a rectului intr-o cavitate comuna in cloaca primitiva, printr-un defect de septare a cloacei. Este mai frecv la F.
Dezvoltarea pancreasului si anomaliile acestuia In sapt 4 , la embrionul de 3-4 mm, in partea caudala a proenteronului (a primei port a intestinului anterior), pe peretele lui posterior, deasupra mugurelui hepato-cistic, apare un prim mugur=mugurele pancreatic dorsal = MPD => se dezv in mezenterul dorsal. Concomitent, la jonctiunea mugurelui hepato-cistic se dezv un al 2-lea mugure pancreatic = mugurele pancreatic ventral MPV => se va dezv in mezenterul ventral. MPD-ul creste mai rapid decat MPV si datorita dezvoltarii mai rapid a curburii gastrice stangi. In sapt 6, el are aspect de nodul si structura epiteliala compacta. Ulterior se alungeste cranio-dorsal si invadeaza / patrunde in mezogastrul dorsal.
La sf sapt 6 MPV-ul datorita cresterii inegale a peretilor ansei duodenale se roteste in jurul duodenului 2 / prerenal/descendent si ia contact cu MPD-ul. Fiecare mugure pancreatic D+V are cate un canal, canalul MPV datorita originii in apropierea mugurelui hepato-cistic se va uni cu canalul coledoc, a.i. va da nastere la canalul pancreatic pricipal Wirsung. La sf sapt 7 cei 2 muguri pancreatici fuzioneaza si datorita rotatiei ansei duodenale, cei 2 muguri ajung in pozitie definitiva, adica la stanga duodenului 2/desc/prerenal, a.i. din MPD se formeaza: 1. partea sup a capului pancreasului 2. corpul 3. coada pancreasului Din MPV se vor forma: 1. partea inf a capului pancreasului 2. procesul funginal Intre canalele celor 2 muguri se creeaza o anastomoza, a.i. pana la urma canalul MPD-ului devenit canal pancreatic accesor descris de Santorini, canalul MPD-ului se va deschide in canalul pancreatic principal al MPV-ului Wirsung. Sunt situatii in care canalul Santorini se deschide separat in duodenul 2 la nivelul papilei mici 2 cm cranial deasupra papilei duodenale mari. La sf sapt 8 aceasta deschidere a canalului pancreatic principal Wirsung comuna cu coledocul se dezv prin aparitia sfincterului Oddi care regleaza in contractie relaxare comunicarea intre coledoc si canalul principal Tot in sapt 8 apar acinii pancreatici secretori, la inceput identici la nivelul capului, corpului si cozii pancreasului.
In sapt 12 acinii pancreatici ai cozii se separa si vor da nastere la insulele lui Langerhans, care sunt cele mai numeroase la niv cozii , vor const pancreasul endocrin, secretand la inceput insulina. In sapt 20 isi face aparitia in sucul pancreatic prima enzima = tripsina sub forma de tripsinogen.
Anomalii in dezvoltarea pancreasului 1. Pancreas aberant reprez de tesut pancreatic accesor in peretii stomacului, mai rar in peretii intestinului 2. Pancreas inelar = cauzat de faptul ca MPV-ul se bifurca in 2lobi si fiecare lob sufera un proces de rotatie separata, diferita, inconjurand D2-ul, unindu-se formeaza pancreasul inelar. Consec: pancreasul inelar va obtura duodenul. =>stenoza+obturare completa a duodenului 3. MPV poate migra impr cu cel hepatic si se pot dezvolta la nivelul intestinului subtire cel mai adesea la nivelul jejunului (=IS superior).
Anomaliile splinei 1. Fuzionarea incompleta a lobilor primari 2. Spline accesorii La sf lunii 2 de v intrauterina splina se individualizeaza prin separarea mezogastrului dorsal de restul ligamentelor. Splina ramane invelita in peritoneu si va fragmenta acest mezogastru dorsal in care incepe sa se diferentieze, intr-un lig gastro-lienal care fixeaza splina de marea curbura gastrica si un lig reno-lienal care va fixa lobul stang. In cel din urma coada pancreasului(care ramane mobila) este inclusa si vasele lienale de asemenea.
O parte din mezenchimul lienal disemineaza(se imprastie) in lig gastro-lienal si asta determina fuzionarea incompleta, nealipirea lobilor lienali. O alta parte din mezenchim migreaza in lig reno-lienal si asta va det aparitia splinelor accesorii: mici conglomerate de cativa mm in nr de 3-4-5 cel mai des. In perioada intrauterina, splina are functie hematopoetica, functie care ulterior este preluata de maduva osoasa rosie.
Dezvoltarea embriologica a aparatului urinar
Dezvoltarea aparatului urinar si momente importante In aparatul renal vom intalni structuri din toate cele 3 foite embrionare. Cea mai mare parte a parenchimului = din mezoderm. Din endoderm se form mucoasa cailor urinare terminale: uretra, o parte din mucoasa vezicii urinare. Din endoderm se dezv cea mai mare parte din mucoasa vezicii urinare si partial uretra. Ca momente importante, in sapt 3 apare prima schita de aparat urinar cand mezodermul intermediar incepe sa se segmenteze in nefrotoame. In sapt 4, la inceputul ei se structureaza prima schita de aparat urinar = pronefros. La sf sapt 4, pronefrosul dispare si apare o a 2-a schita, mai evoluata functional = mezonefros. La inceputul sapt 5, mezonefrosul involueaza si apare a 3a etapa, se formeaza metanefrosul, este cel care va evolua spre rinichiul definitiv. In sapt 11-12-13 incepe formarea urinei. Obs: concomitent cu diferentierea aparatului urinar (cu aparitia metanefrosului) se dezvolta si aparatul genital a.i. unele organe genitale definitive isi au originea chiar in
structura embrionara a aparatului urinar. De aceea exista o interconexiune fundamentala intre cele 2 aparate. Pronefrosul si mezonefrosul = considerate aparate urinare tranzitorii si vor fi inlocuite de metanefros, organ urinar definitiv. La om, resorbtia mezonefrosului nu este totala, ci o parte din structurile lui se transforma in organe genitale definitive. Cele 3 organe urinare, pronefrosul, mezonefrosul, metanefrosul, sunt dispuse in regiuni diferite dinspre cranial spre caudal, continuandu-se unul cu celalalt. Astfel, pronefrosul atunci cand apare, la incep sapt 4 apare in dreptul somitelor 7-14 (cervico-toracal). Mezonefrosul apare in dreptul somitelor 14-26 (mai caudal decat precedentul). Metanefrosul apare in dreptul somitelor 27-28. In timp ce pronefrosul, mezonefrosul involueaza succesiv, raman suprapuneri intre ele. Din sf sapt 4, incep sapt 5, metanefrosul evolueaza in toata perioada embriofetala (280 zile, 10 luni lunare), aceasta evolutie continua si dupa nastere, pana se formeaza rinichiul definitiv.
Pronefrosul La om = schitat rudimentar, intre somitele 7-14, ceea ce daca am raporta la CV definitiva ar coresp pana la vert C6C7. De aceea mai este numit rinichiul cervical. La om acest rinichi cervical nu este functional. Se formeaza din foita mezodermala intermediara, de-o parte si de alta a somitelor 7-14(=mezoderm paraxial) si se segmenteaza in aprox 7 tubi pronefrotici. Fiecare tub pronefrotic are o extremitate mediala care pleaca din somita coresp, iar cea latero-dorsala se incurbeaza spre dorsal si caudal. La o oarecare distanta, aceste extremitati laterale, incurbate se cont cu cea subiacenta. Extremitatea mediala pastreaza legatura cu
cavitatea celomica primitiva. In paralel in sapt 4, arterele aorte dorsale se formeaza lateral de acesti tubi pronefrotici si se capilarizeaza la nivelul extremitatilor acestora laterale, constituind glomerul renal primitiv. La nevertebrate, filtreaza sangele din aortele dorsale. La vertebratele inferioare, aceasta plasma filtrata este directionata caudal si se varsa in ductul pronefrotic si mai departe ajunge in cloaca. La om, pronefrosul = afunctional.
Mezonefrosul Sf sapt 4, intre somitele 14-26, mai caudal, coresp vert toraco-lombare T3-L4, se formeaza asa num rinichi toracal/mezonefrosul. La om este functional temporar. Mezonefrosul se form tot prin segmentarea mai caudala a mezodermului intermediar (=lateral de mezodermul paraxial). Mezonefrosul=mult mai extins decat pronefrosul, ceea ce inseamna ca tubii mezonefrotici sunt mult mai multi prin aprox 2-3 tubi mezonefrotici pt o somita (intre 28-46 tubi). Extremitatea mediala a tubilor mezonefrotici se desprinde de somita (la pronefros pastra legatura de somita), in timp ce extremitatea laterala a tubilor mezonefrotici va fi la fel de curbata, extremitatile toate se vor uni unele cu altele, si dau nastere la cate un tub mezonefrotic Wolf, unul pe stanga si altul pe dreapta. Tuburile mezonefrotice pereche sunt situate in portiunea dorso-laterala a trunchiului si continua caudal tubul pronefrotic si se vor deschide in cloaca. De asemenea, in paralel cu formarea tubului mezonefrotic, acesti tubi segmentari mezonefrotici cresc in lungime, devin sinuoase, capatand forma literei sigma. Extremitatea mediala se desprinde de somita, capata aspectul unei cupe, concava
spre medial, formand schita unei capsule gromerulare descrisa de Malpighi. (vezi caiet) In dreptul acestei cupe, capilarele care vascularizeaza cresc in dimensiuni, se aglomereaza si formeaza schita unui glomerul renal Malpighi. Capsula respectiva impr cu glomerulul vor const corpusculul mezonefrotic renal, o unitate secretorie functionala, care filtreaza urina, in timp ce tubul acesta mezonefrotic, impreuna cu corpusculul mezonefrotic vor const un nefron mezonefrotic. La om, urina mezonefrotica e in cantitate f redusa, ea se filtreaza in glo La om, urina mezonefrotica e in cantitate f redusa, ea se filtreaza in glomerul intre peretii dublii ai capsulei si merge prin tubul mezonefrotic in ductul lui Wolf si mai departe in cloaca si aici se amesteca cu lichidul amniotic. Mezonefrosul astfel structurat se num corpul lui Wolf, atinge maxima dezvoltare in sapt 7, proemina atat la suprafata corpului cat si in profunzime. In profunzime (in partea dorsala), mezonefrosul va induce formarea crestei genitale stanga si dreapta, care este primordiul/ schita viit ap genital. Creasta genitala (pereche) = longitudinala, stanga + dreapta, are un segment lateral urinar, si altul medial gonadal, sexual. Segmentul lateral contine tubii uriniferi si ductul mezonefrotic al lui Wolf, in timp ce segmentul gonadal va forma glanda sexuala (ovarul / testiculul). Anterior + lateral fata de ductul mezonefrotic Wolf, in sapt 6 se formeaza din epiteliul cavitatii celomice un alt duct, paralel cu ductul mezonefrotic Wolf = ductul paramezonefrotic descr de Mueller, din care vor rezulta organele genitale feminine in totalitate, cam 95%. La B are o contributie minora in evolutia aparatului urinar.
Metanefrosul / rinichiul definitiv Are o origine dubla, atat din mugurele ureteral, cat si din mezenchimul metanefrogen. Cele 2 structuri se organizeaza in dreptul somitelor 27-28 adica in dreptul vert L5-S1. Mugurele ureteral prolifereaza din ductul mezonefrotic Wolf inainte ca acesta sa se termine in cloaca si patrunde in masa metanefrica din regiunea lombo-sacrala. Din aceste structuri se formeaza caile excretorii urinare definitive, in timp ce din masa metanefrogena se va forma rinichiul definitiv = nefronul. Ureterul creste, extremitatea lui craniala se dilata si duce la formarea pelvisului renal, care va uni rinichiul cu viitoarea vezica dupa ce cloaca = segmentata de septul reno-vezical. Masa metanefrotica se segmenteaza dand nastere la zeci de mii, apoi sute de mii de nefroni ce vor fi inclusi in structura ei. Incepand cu sapt 8, se schiteaza nefronii definitivi, care vor avea in compozitia lor corpusculi renali Malpighi, tubii uriniferi (proximal, ansa lui Henle), tubul contort distal. Fiecare dintre ei se va deschide intr-un tub colector alaturi de alti 3-4 tubi nefrotici vecini. Abia in sapt 12, functia renala = posibila (filtrarea), insa are importanta functionala minora, singura cale de filtrare fiind placenta. In paralel tubul paramezonefrotic se deschide in sinusul uro-genital primitiv (viit vezica) impr cu tubii mezonefrotici (Muller+ Wolf). In sapt 8, in sinusul uro-genital se deschid 2 tubi mezonefrotici + 2 tubi paramezonefrotici. Tot in sinusul urogenital, temporar se deschide si alantoida. Cranial de patrunderea acestuia in ductul lui Wolf se dilata, in timp ce alantoida se atrofiaza in cea mai mare parte, formand lig ombilical median / urac. Asa se face ca din canalul vezicoureteral, fostul sinus, fosta parte componenta a cloacai, se va forma vezica urinara in cea mai mare parte si uretra.
Formarea vezicii urinare si a uretrei Vezica urinara se form prin urm 2 mec: - varful si corpul vezicii urinare (vezica are forma unei pare cu vf in jos) deriva din canalul vezico-ureteral. De aceea este captusit de endodermul cloacal. - trigonul vezical (=partea din peretele vezical cuprinsa intre orificiile ureterale si orificiul uretral) si fundul vezicii urinare se formeaza prin inglobarea ductului mezonefrotic Wolf in canalul vezico-uretral (in sinusul uro-genital) si dilatarea acestuia. Uretra la F = un organ f scurt = 7-10 cm, se form din canalul vezico-ureteral. Uretra la B are o evolutie mai complexa: A. un mic segment al portiunii prostatice de la colul vezicii (vf parei) (prostata=sub vezica si inconjura uretra) pana la baza prostatei se formeaza din canalul vezico-ureteral. B. restul portiunii prostatice a uretrei + portiunea membranoasa/diafragmatica ( = port care strabate diafragma uro-genitala (=diafragma care inchide pelvisul inferior)) + port bulbara (=o mica port dilatata) + uretra spongioasa/peniana deriva din sinusul uro-genital definitiv. C. restul uretrei, cea mai mare parte a uretrei spongioase / peniene se formeaza odata cu organele genitale externe, fiindca uretra la B este organ comun aparatelor urinar si genital.
Anomalii in dezvoltarea aparatului urinar 1. Agenezia renala unilaterala = compatibila cu viata, bilaterala = incompatibila cu viata 2. Rinichi supranumerali
3. Rinichi pelvini (rinichi coborati sub creasta iliaca) unilateral + bilateral 4. Rinichi infantili pastreaza forma cilindrica/lobulara si in aceasta situatie, hilul rinichiului= pe fata ventrala 5. Rinichiul in potcoava se datoreaza sudarii extremitatilor caudale a celor 2 rinichi, fiind insotit de obicei de oprirea in ascensiune a rinichilor 6. Rinichiul polichistic se datoreaza lipsei de racordare, de unire a tubilor colectori cu cei secretori care deriva din masa metanefrogenica. In conditiile acestea urina se acumuleaza in tubii uriniferi intrarenali, det dilatarea cailor urinare in special a calicelor mici. 7. Duplicatia ureterului poate fi unilaterala/bilaterala, de regula aceste situatii= insotite de rinichi supranumerali, rinichi mici. 8. Extrofia vezicii urinare = exteriorizarea vezicii urinare datorita neinchiderii peretelui anterior abdominal subombilical. 9. Persistenta uracei = nesegmentarea uracei in sinusul urogenital si rect. Este insotita de fistule urinare la peretele abdominal subombilical. 10. Chistul uracal = persistena partiala a canalului alantoidian / uracei, care poate evolua sub forma unei tumori benigne, pe peretele abd antero-lateral, median, subombilical, dar profund. 11. Defecte ale peretilor despartitori de la nivelul cloacei vor det formarea fistulelor care sunt f variate: a. recto-vezicale b. recto-uretrale c. vezico-uterine B d. vezico-vaginale F
Toate aceste fistule au consecinte destul de grave: de regula se suprainfecteaza. (urina = aseptica pana la niv vezicii urinare) Al 2-lea motiv: complexe psihice.
STRUCTURA TUBULUI DIGESTIV Peretii organelor tubului digestiv au o structura tipica formata de la interior spre exterior, de regula din 4 tunici: o tunica mucoasa submucoasa = tesut conjuctiv vasculo-nervos = hilul tubului digestiv. Plexul submucos Meissner tunica musculara- prez o struct de inervatie proprie. Plexul mienteric Auerbach
tunica adventice/advenitite, care poate fi tesut conjunctiv fibros la organele digestive retroperitoneale; sau tesut conjunctiv lax cand organul este invelit de peritoneu.
Structura esofagului = ca si cea a faringelui si a mucoasei bucale, un epiteliu, pavimentos (celule plate) pluristratificat si nekeratinizat. = epiteliu de tranzitie, nu are rol absorbant. Esofagul indepl functia de transport al alimentelor, nu are rol in digestie. In acest epiteliu gasim doar un singur tip de glande = glande mucoase, a caror structura ajunge in submucoasa. Aceste glande mucogene sunt mai dense la niv esofagului cervical si sunt mai putin dense la nivelul esofagului terminal/abdominal. La niv esofagului abdominal, epiteliul mucoasei prezinta din loc in loc mici insule de mucoasa cilindrica monostratificata gastrica = de tip absorbant, chiar si glande gastrice. Este un epiteliu care prez un chorion f bine reprezentat.=> Mucoasa esofagului abd este rosiatica. Prezenta glandelor gastrice la acest nivel poate fi punctul de plecare al tumorilor esofagiene. Trecerea de la mucoasa de tip pavimentos la mucoasa de tip gastric se face treptat de-a lungul unei linii dintate marcata de culoare rosu-aprins. Submucoasa esofagului contine reteaua vasculara, plexul autonom, vegetativ (nervos) submucos descris de Meissner si va contine partea secretorie a glandelor esofagiene. Tesutul conjunctiv din submucoasa= bogat reprez. Musculara are particularitati de organ: in 1/3 sup a esofagului, musculara este striata, iar 2/3 inf sunt netede. Stratul longitudinal al muscularei este extern, stratul circular = intern si mai gros. Stratul longitudinal prin contractie largeste lumenul esofagian, in timp ce circularul il
ingusteaza. Fibrele longitudinale au traiect descendent si helicoidal Adventitia = prezenta ca tunica seroasa numai pe fata ant a esofagului abd, in timp ce pe fata post exista tesut conjunctiv retro-peritoneal.
Structura stomacului Stomacul in calitate de organ digestiv, dar si singurul organ de depozit al alimentelor are o structura aparte, total diferita de restul tubului digestiv. Tunica mucoasa prezinta la o inspectie macroscopica plici gastrice, majoritatea cu directie longitudinala la nivelul corpului gastric si cu directie transversala la nivelul antrului si canalului piloric. Dintre cele longitudinale, 2 plici = cele mai constante, de-a lungul micii curburi, cunoscute clasic sub denumirea de Magenstrasse = soseaua gastrica = zona pe unde lichidele ajunse in stomac iau direct calea pilorului catre duoden. Imaingea microscopica a mucoasei: prezinta intre plici mici zone marginite de santuri= arii gastrice, la nivelul carora se gasesc mici concavitati denumite foveole/cripte gastrice, unde se deschid canalele excretorii ale glandelor din mucoasa si submucoasa gastrica. Delimitarile acestor arii = date de plici viloase = creste de dimensiuni reduse. Ca structura, epiteliul mucoasei gastrice = de tip cilindric ( cu suprafata cea mai mare si volumul cel mai mic)/columnar=prismatic=mai alungit de la cardie pana la pilor. Celulele acestui epiteliu gastric secreta mucus gastric care contine un acid mucoitim sulfuric, hidrati de C, proteine care ii determina/ii da o reactie neutra. Rolul mucusului = de protectie a mucoasei gastrice impotriva agentilor externi (mecanici), agenti externi termici si protectie impotriva factorilor endogeni = importiva HCl.
Aparatul secretor al mucoasei contine in mod special glandele gastrice = glande proprii stomacului si glande pilorice = glande speciale doar in canalul piloric. Glandele gastrice= glande tubuloase si se impart in: glande cardiale glande ale corpului si fornixului gastric Glandele cardiale = glande mari cu latime pana la 10 mm, tubuloase si multiramificate. Glandele corpului si fornixului gastric = mai putin ramificate, dar mult mai multe ca nr = 100 glande/mm 2. Fiecare dintre aceste glande contine o parte secretorie = celule principale care secreta pepsinogenul si mai contine celule parietale, parte nesecretorie = celule oxintice, mari, cu mitocondrii voluminoase, cu rol de protectie. Obs: aceste celule oxintice parietale mari mai au un rol la stomac: secreta factorul intrinsec Kessen care are rol in absorbtie vit B12. Glandele pilorice = tot tubuloase, mai scurte si se ramifica in partea profunda a mucoasei. Secreta si mucus, dar secreta si gastrina = celule G cu rol in stimularea hormonala a secretiei gastrice.
Curs de la Ioana
Vascularizatia si inervatia esofagului abdominal Ramuri esofagiene = rr specifice acestui organ din: a gastrica stanga, a subfrenica/infradiafragmatica, a gastrice scurte.
Aceste 3 surse dau rr concomitent si pt esofagul abd, si pt cardia si pt fornixul gastric. Gastrica stanga da de la niv crosei sale 1-4 aa ascendente. Ele pleaca de regula dintr-o singura sursa = a cardiotuberozitara/ cardio-esofagiana. Ele se distribuie fetei post si flancului drept al esofagului. Aa gastrice stangi, odata obliterate pot determina necroza esofagului abdominal. Aa gastrice scurte contribuie la irigatia fetei post a esofagului si fornixului gastric. Venele esofagiene abd dreneaza in 2 directii: in VCI prin sis azygos prin v gastrica stang in sis port Aici se realiz o imp anastomoza porto-cava, care constituie in acelasi timp loc de varice esofagiene in caz de hipertensiune portala. Venele esofagiene la nivelul submucoasei esofagului au dispozitie specifica = dispozitie in palisada si constituie vene care din loc in loc au perete incomplet. Din reteaua din submucoasa pleaca vv colectoare care dreneaza: sup in plexul venos superficial al esofagului si inf in v gastrica stanga / coronara gastrica. Limfa Constituie 2 retele cu ochiurile orientate longitudinal. Dreneaza in ggl limfatici gastrici stangi => ggl celiaci => ductus limfaticus. Inervatia Esofagul in general ca orice viscer are inervatie:
senzitiva: receptoare efectorie: in cazul lor = secretorie pt glandele esofagiene si motorie pt musculatura Este asig dpdv simpatic de coarnele laterale T5-T6, iar parasimpatic de n vag X, atat trunchiul vagal anterior cat si cel posterior. Se formeaza un plex previsceral esofagian din vagul drept prep trunchi vagal post, din vagul stang preponderent trunchi vagal anterior. Inervatia parasimpatica= stimulatorie pt musculatura si glande, in timp ce inervatia simpatica este preponderent vaso-motorie.
Vascularizatia si inervatia stomacului Vasc Stomacul are o vascularizatie complexa, bogata adaptata functiilor sale. Ramurile care iriga stomacul sunt ramuri directe si indirecte ale trunchiului celiac. Toate aceste ramuri formeaza 2 cercuri arteriale: cercul arterial al micii curburi format de rr din aa gastrica stanga + gastrica dreapta = pilorica cercul arterial al marii curburi aa gastro-epiploice st + dr Ramurile acestea arteriale = insotite de vv omonime si de ggl limfatici. A gastrica stanga = coronara gastrica (clasic), fiindca are forma de arc de cerc = r din tr celiac in cele mai frecv cazuri 2,5-4,5 % din cazuri deriva si din aorta abd 11,5 % din cazuri = dublata de o gastrica stanga accesorie
Topografic, prez 3 port: I. port retro-peritoneala unde are un traiect asc pe per post al abd, aici ridica o plica peritoneala = plica gastropancratica, descrisa de Toma Ionescu pt I data sub denum de lig profund al stomacului. Aceasta plica impr cu plica hepato-pancreatica ridicata de a hepatica comuna delim orif lui His/orif bursei omentale crosa cu cav inf = port intraperitoneala desc de-a lungul micii curburi. port intraperitoneala, la niv crosei emite rr intraesofagiene, in timp ce din a 3a port se emit 2 rr: ant + post
II. III.
Aceste rr ant + post, rar se anast cu rr similare din a gastrica dreapta. Cel mai des rr se anast intre ele cand au ajuns in submucoasa = intraparietal.
A gastrica dreapta = a pilorica = mai mica decat cea stanga = r a hepaticei proprii, mai rar din hepatica dreapta Daca e emisa din hepatica = intraperitoneala in totalitate Se bifide terminal in r ant+ post, dar da colaterale care se anast f bogat cu rr retro-duodenale. Inainte de a se bifide terminal da o a supraduodenala a a gastrice drepte, care iriga jum stanga a DI = a supraduodeanala = bulbul duodenal.
A gastro-epiploica dreapta = r terminala din a gastro-duodenala , care impr cu hep proprie= rr terminale din hep comuna Aceasta a merge de-a lungul marii curburi la 1 cm distanta intre cele 2 foite ale lig gastro-epiploic. Se anast cu gastro-
epiploica st din a lienala, dand 2 categorii de rr: rr gastrice, ascendente si rr epiploice descendente, care iriga omentul mare. Una dintre adceste rr epiploice e mai voluminoasa = a epiploica dreapta, care are traiect descendent si care in baza omentului mare = marele epiploon se anast cu a epiploica stanga, formand anastomoza lui Barkow. (vezi caiet) Marele epiploon = struct cea mai vascularizata care se interpune inrte per abd si ansele jejuno-ileale. Dat acestei bogate vasc, cel adipoase ale marelui epiploon se mobilizeaza f usor.
A gastro-epiploica stanga = r a arterei splenice/lienale. Are traiect ascendent, la origine patrunde intre foitele lig gastro-lienal si se anast in 90 % din cazuri cu gastro-epiploica dreapta. Da rr colaterale(rar): gastrice scurte pt fornixul gastric, rr gastrice + epiploice . Poate sa dea si o a polara inf pt splina si rr pt coada pancreasului.
Aa gastrice scurte (breves) = aa fundice = rr terminale din a lienala in nr de 4-6 rr, care pe langa fornixul gastric vasc si esofagul abd.
Vv stomacului Urmeaza traiectul arterelor. Exista v gastrica stanga, care de regula = posterior de a gastrica stanga, in 60 % din cazuri
= v care se varsa direct in v porta. Mai rar se varsa in v hepatica comuna. V gastrica dreapta insoteste a si se varsa de regula in a mezenterica sup/in v porta. A nu se confunda cu v prepilorica descrisa de Mayo, care marcheaza macro-scopic limita dintre stomac si duoden. V gastro-epiploica dreapta dreneaza sangele venos din port oriz a stomacului si din marele epiploon si se varsa de regula in v mezenterica sup, mai rar in v lienala. V gastro-epiploica stanga se varsa in v lienala. Obs: cele 2 vv gastro-epiploice = caile de vehiculare a adipocitelor in sistemul circulator. Vv gastrice scurte se varsa normal in venele splenice, inainte de a forma v lienala. Dintre acestea, una este mai mare = v cardio-tuberozitara post, ea se poate varsa direct in v lienala. Vv gastrice scurte contribuie la formarea v lienale.
Limfa = ff bogata. La stomac = 3 retele limfatice: in mucoasa, in submucoasa, in subseroasa. Din subseroasa, drenajul se face in relee ganglionare. O cale imp de drenaj = cea gastro-esofagiana, catre ggl periesofagieni => ggl hilari stangi = ggl hilari pulmonari stangi => grupul ggl supraclavicular stang. Aceasta cale reprez una din caile de metastazare precoce in cancerul gastric = adenopatia ganglionara supraclaviculara stanga = semnul lui Troisier. Alta cale de drenaj: din submucoasa => ggl limf stangi de-a lungul micii curburi=> la niv cardiei = > grupul ganglionilor limf celiaci=>ductul limfatic. A 3-a cale: catre ggl limfatici hepatici. Acestia dreneaza catre gastro-epiploicii dr=>tr celiac.
Toata limfa stransa in trunchiul celiac dreneaza in cisterna Chly/chilului = cisterna lui Pequet, care sta la orig ductului limf stg.
Inerv stomac Inerv efectorie parasimpatica prov din tr vagal ant + post. Cea simpatica din plexul celiac. Tr vagal ant da rr gastrice ant in nr de 4-10 si se cont cu o r mai mare de-a lungul micii curburi denum nervul principal ant al micii curburi. Din acest n principal se emit si rr hepatice. Tr vagal post da rr gastrice in nr de 1- 15 post: una este mai mare si form marele nerv gastric posterior (n post al micii curburi). Mai da o multitudine de rr celiace. Inerv efectorie simpatica a stomacului postganglionara, pleaca din tr celiac, unde ajung fibrele simpatice prin nn splanchnici (=fibre simpatice preganglionare care trec prin ggl paravertebrali simpatici fara a face sinapsa, fac sinapsa in ggl celiaci= anast memorabile ale lui Wrisberg). Inerv simpatica det la niv stomacului atat inhibitia secretiei cat si a motilitatii gastrice.
Vascularizatia si inervatia duodenului/IS fix = diferita in portiunea supramezocolica (pt DI si jum sup DII) care deriva din int primitiv ant si inframezocolica care deriva din ansa ombilicala=int prim mijl. Prima parte = irigata de aa de calibru mic, care in general rr acesteia vor pleca din trunchiul celiac, dar exista 3 surse arteriale:
1. A supraduodenala descrisa de Wilki = o r de calibru mare, constanta din gastro-duodenala. Vascularizeaza 2/3 ant si 1/3 post din duodenul supramezocolic. 2. Aa supraduodenale superioare = a pancreatico-duodenale superioare. = de asemenea constante. = una ant, alta post. Cea ant = r din gastro-epiploica dreapta=r din hepatica comuna, care are intai un traiect retro-duodenal, la limita dintre duodenul mobil si fix si apoi patrunde in peretele anterior, irigand 1/3 ramasa din per ant. Se anast cu o r pancreatico-duodenala inferioara din mezenterica sup si astfel impreuna dau nastere la o arcada vasculara pancreatico-duodenala anterioara, care vascularizeaza deci solidar D supramezocolic cu capul pancreasului. 3. A retroduodenala ia nastere din gastro-duodenala. Are un traiect retro-pancreatic si va iriga restul de 2/3 post a D supramezocolic, anastomozandu-se cu o pancreaticoduodenala inf + post, tot din mezenterica superioara, irigand solidar D supramezocolic cu capul pancreasului, dar posterior. Vasc arteriala a D inframezocolic = data de aa pancreatico-duodenale inf: ant + post= rr din mezenterica sup. Si ele vascularizeaza solidar D inframezocolic cu capul pancreasului.
Vv duodenului = vv pancreatico-duodenale ant + post: sup + inf, tributare cel mai des venei mezenterice sup, dar mai rar pot sa se verse si direct in v porta. Obs: se remarca intre toate aceste vv: v prepilorica descr de Mayo = o anast intre venele supra si subpilorice, situata pe fata ant a pilorului, la jonctiunea gastro-duodenala.
Limfa Dreneaza diferit: pt peretele ant al D: in ggl sit pe fata ant a capului pancr=>ggl de-a lungul a gastro-duodenale => ggl hepatici => ggl celiaci=> cisterna lui Pequet. pt per post al D: in ggl limf mezenterici sup.
Inervatia = simpatica + parasimpatica, atat din plexul celiac pt port supraduodenala, cat si din plexul mezenteric sup = plex previsceral. Se descriu de regula 3-4 nn duodenali specifici acestui organ. Toti nervii se vor ramifica in plexurile submucos Meissner si mienteric Auerbach.
Vascularizatia jejun-ileonului = IS mobil Jejun-ileonul impr cu cecul, colonul asc si 2/3 drepte din colonul transvers pana la punctul lui Cohem-Bohem au vascularizatie arteriala solidara comuna din a mezenterica sup, dat faptului ca deriva din ansa mijlocie.
A mezenterica sup = r colaterala din aorta abdominala, in dreptul marginii superioare al lui L2 de pe fata ant a acestei aorte la 1,5-2 cm sub originea tr celiac. Acestei a mez sup i se descriu 3 port: 1. retro-pancreatica 2. pre-duodenala
3. intramezenterica 1. Port retro-pancr = port retro-peritoneala. Raporturi: la dr: v mez sup la st: v mez inf post: v cava inf + v renala stanga 2. Port retro-duodenala Iese de sub pancr, trece ant de procesul mucinat al pancr, si ant de D III, dupa care se cont cu a 3-a port intramezenterica, unde tot la dreapta ei, permanent se pastreaza v mezenterica sup, ant = emergenta arterei colice medii (tot din a mez sup) si post= v primei anse jejunale. 3. In mezenter, are un traiect curb, concav lateral dreapta si se termina in unghiul ileo-colic. Rr a mez sup da rr dr +st. Rr drepte: a pancreatico-duodenala inf, a colica medie, a colica dreapta, cea mai jos situata = tr ileo-colic considerat de anatomistii clasici r terminala a mez sup. A colica medie trece ant de capul pancr si iriga mezocolonul transvers, dand o r st+ una dr. A colica dreapta are traiect retroperitoneal spre colonul ascendent si da o r ascendenta si o r desc. R asc din colica dreapta se anast cu r dr din colica medie si vor iriga impr colonul asc si flexura colica dreapta.
R desc din colica dreapta se anast cu o r colica din trunchiul ileo-colic, irigand colonul asc in 1/3 lui inf. Trunchiul/A ileo-colica strabate radacina mezenterului si se indreapta spre jonctiunea ileo-colica, unde de regula da 5 rr: 1. o ramura ileala recurenta, slab reprez, subtire, contribuie la irigatia ultimilor 60-80 cm din ileonul terminal, care = zona cea mai slab vascularizata (caucivasculara) din jejunileon. Se anast cu ultima r ileala din mez sup, fara sa formeze arcade. 2. r cecala ant 3. r cecala post 4. r apendiculara 5. r colica
Ramurile colaterale stangi ale mezentericii sup: a jejunale+ ileale. = in nr f variabil, care prin anastomoze si ramificatii bogate formeaza arcade arteriale de 1 / mai multe ordine. Nr acestor artere jejunal si ileale= variabil intre 8-17 dupa unii autori, dupa altii intre 9 -24. Prima a jejunala = dest primei ansei jejunale dar si lui D IV = D latero-aortic. Se anast cu pancr duodenala inf. Restul aa jejuno-ileale in mezenter se bifurca si se anast intre ele, formand arcade de ord 2 + 3. Exc: ultimele rr ileale care nu formeaza arcade si ca atare vor constitui aria avasculara / paucivasculara descrisa de Treitz. Obs: ultima arcada care se form din aa jejuno-ileale din mezenter = in apropierea marginii fixe mezenterice a jejun-
ileonului = arcada marginala descr de Dwingt, din care pornesc scurte vase, artere, recte, care nu se anastomozeaza intre ele, se termina prin inosculatie. => infarct mezenteric =>ischemie=> necroza a terit vasc.
Vasc venoasa V mezenterica sup dreneaza sangele venos cu substante absorbite pe o lungime de peste 6 m din IS si IG. Orig v mez sup se suprapune modului de terminare a a mez sup. Prez o rad dreapta + alta stanga. Radacina dr aduna cateva vv din ileonul terminal si se varsa la dreapta in v ileo-colica, iar la stanga se uneste cu radacina stanga, care = prima v ileala mare. Cele 2 rad dr+st conflueaza in dreptul arcadei marginale a lui Dwingt. Afluentii v mez sup: vv colice, care se varsa pe flancul dr al venei vv jejunale + ileale care vin pe flancul stang Venele colice sunt si ele: v colica dr = cea m bine reprez, v ileo-colica similara trunchiului ileocolic arterial= constante. Afluentii reprez de vv jejuno-ileale = in nr f variabil, venele ileale = in nr de 1-9, se anast intre ele, in timp ce cele jejunale sunt in nr de 5-8. Cele ileale au un calibru de 2-3 mm, cele jejunale au un calibru intre 5-6 mm. Ele se unesc intre ele si formeaza arcade venoase, dand o mare capacitate de drenaj sangelui venos catre v mez sup.
Limfa jejun-ileonului
Incepe cu vasele chilifere (=vase limfatice) centrale la niv vilozitatilor, care se varsa intr-un plex venos mucos. De aici pleaca vase limfatice care dreneaza in stratul submucos. Se form 2 retele limf: o ret musc in tunica musculara, si una in tunica submucoasa. Odata iesite din j-i, vasele colectoare merg in vasele dr si se varsa in ggl limf de-a lungul arcadei marginale Dwingt. => ggl mez mijl => ggl mez centrali => tr intestinal => cisterna Chilli.
Inerv: Simp + parasimp provin amandoua din plexul mez sup. Vin fibre simp din ggl celiaci, fibre directe prin n splahnic mic si fibre parasim din tr vagal post. De-a lungul arterelor exista plexuri nervoase periarteriale care se indreapta spre musc neteda si glandele j-i. Parasimpaticul va stimula motilitatea, peristaltica si secretia glandulara, in timp ce simpaticul are efecte inhibitorii. IS / jejun-ileonul are inerv senzitiva/receptorie care isi are orig in rad toracale T1-T10.
Vascularizatia si inerv IG
S-ar putea să vă placă și
- Fit Generation: Primul Manual De Fitness Din RomaniaDe la EverandFit Generation: Primul Manual De Fitness Din RomaniaEvaluare: 4 din 5 stele4/5 (8)
- Dezvoltarea Sistemului RespiratorDocument3 paginiDezvoltarea Sistemului RespiratorOan 'CeaÎncă nu există evaluări
- Formarea Si Dezvoltarea Aparatului Respirator La Embrionul UmanDocument3 paginiFormarea Si Dezvoltarea Aparatului Respirator La Embrionul UmanMarin ClaudiuÎncă nu există evaluări
- Anatomie ComprimatDocument59 paginiAnatomie ComprimatOtiliaMariaÎncă nu există evaluări
- Anatomie Curs IDocument5 paginiAnatomie Curs ISabina CiubotariuÎncă nu există evaluări
- PlamaniiDocument11 paginiPlamaniiLavinia0% (1)
- Embrio LP1Document7 paginiEmbrio LP1VASILICA-ALEXANDRA GAVRILESCUÎncă nu există evaluări
- Subiecte I HarsoDocument17 paginiSubiecte I Harsocnajesrnasiferf100% (2)
- PLAMÂNIIDocument12 paginiPLAMÂNIIBulbasa Bogdan100% (2)
- Anatomie Cap Si GatDocument19 paginiAnatomie Cap Si GatAmy RuizÎncă nu există evaluări
- Pleura 0Document16 paginiPleura 0Mihaela VadanaÎncă nu există evaluări
- Curs 2Document22 paginiCurs 2Malina IoanaÎncă nu există evaluări
- Embrio Sem IIDocument14 paginiEmbrio Sem IIElla EluskaÎncă nu există evaluări
- PLAMANIIDocument11 paginiPLAMANIICristiana PascuÎncă nu există evaluări
- Anatomia CapuluiDocument2 paginiAnatomia CapuluiAndrei ChiritaÎncă nu există evaluări
- Subiecte Examen Anato Sem IIDocument4 paginiSubiecte Examen Anato Sem IIValentin DanÎncă nu există evaluări
- AnatoDocument2 paginiAnatoAlex MirceaÎncă nu există evaluări
- Septarea Ventriculului PrimitivDocument5 paginiSeptarea Ventriculului PrimitivVioleta NitaÎncă nu există evaluări
- Curs 12Document3 paginiCurs 12ASOCIAȚIA PENTRU PROMOVAREA VALORILOR AUTENTICE BUZĂUÎncă nu există evaluări
- Dezvoltarea Sistemului RespiratorDocument34 paginiDezvoltarea Sistemului RespiratorTeofil100% (2)
- Evolutia Celomului IntraembrionarDocument4 paginiEvolutia Celomului IntraembrionarAna Maria BaleaÎncă nu există evaluări
- Anatomie Curs An I Sem IiDocument25 paginiAnatomie Curs An I Sem IiDavid MoskuÎncă nu există evaluări
- EmbriologieDocument4 paginiEmbriologieMario AndreiÎncă nu există evaluări
- EmbrioDocument13 paginiEmbrioSimonaÎncă nu există evaluări
- Notiuni de Anatomie Si Fiziologie A Aparatului RespiratorDocument18 paginiNotiuni de Anatomie Si Fiziologie A Aparatului RespiratorMihalcuVasy100% (1)
- Ingrijirea Pacientilor Cu Cancer PulmonarDocument53 paginiIngrijirea Pacientilor Cu Cancer PulmonarVladutz GeorgianÎncă nu există evaluări
- Laringele Este Organ Al Fonatiei Dar Si Al CASDocument1 paginăLaringele Este Organ Al Fonatiei Dar Si Al CASelena_cucu22Încă nu există evaluări
- PlamanulDocument11 paginiPlamanulStefan GosavÎncă nu există evaluări
- Subiecte Rezolvate AnatoDocument16 paginiSubiecte Rezolvate Anatocrilala23Încă nu există evaluări
- PlamaniiDocument4 paginiPlamaniivasilepop100% (1)
- Curs GenDocument18 paginiCurs GentransfermanangementÎncă nu există evaluări
- Sinteza EmbriologieDocument5 paginiSinteza EmbriologieAnonymous 9i0oA5YaÎncă nu există evaluări
- Dezvoltarea Cavitatilor Seroase: Dezvolarea Si Evolutia Mezodermului IntraembrionarDocument29 paginiDezvoltarea Cavitatilor Seroase: Dezvolarea Si Evolutia Mezodermului Intraembrionarromanas25Încă nu există evaluări
- Curs 1 RO-dezv Ap RespiratorDocument43 paginiCurs 1 RO-dezv Ap RespiratorVASILICA-ALEXANDRA GAVRILESCUÎncă nu există evaluări
- Anatomie Curs 5Document3 paginiAnatomie Curs 5AlexÎncă nu există evaluări
- Anatomie Curs An I Sem IiDocument28 paginiAnatomie Curs An I Sem IiDavid MoskuÎncă nu există evaluări
- Ecogragia Morfologica TR - IIDocument39 paginiEcogragia Morfologica TR - IIElena SpinuÎncă nu există evaluări
- Lucrare de Diploma CorinaDocument81 paginiLucrare de Diploma CorinaMiha Miha100% (2)
- Neurulatia Hipofiza, Timus, ParatiroideDocument2 paginiNeurulatia Hipofiza, Timus, ParatiroideXFMLXÎncă nu există evaluări
- Anexele FetaleDocument5 paginiAnexele FetaleAna Maria BaleaÎncă nu există evaluări
- Perioada EmbrionaraDocument2 paginiPerioada EmbrionaraReihan Sadîk100% (1)
- Pleura 2.keyDocument19 paginiPleura 2.keySimonaÎncă nu există evaluări
- Îngrijirea Pacientului Cu Pneumonie FINALDocument36 paginiÎngrijirea Pacientului Cu Pneumonie FINALIulia LupascuÎncă nu există evaluări
- Curs 1 EmbriologieDocument5 paginiCurs 1 EmbriologieMoxx MonicaÎncă nu există evaluări
- Evaluarea Aparatului RespiratorDocument14 paginiEvaluarea Aparatului RespiratorLaszlo PeterÎncă nu există evaluări
- Curs 1Document5 paginiCurs 1Diaconu IustinÎncă nu există evaluări
- Anatomie 2Document4 paginiAnatomie 2Ana MariaÎncă nu există evaluări
- Arborele Traheo-BronsicDocument24 paginiArborele Traheo-BronsicAna-Maria ChiriacÎncă nu există evaluări
- Curs 9 Anatomie Si BiomecanicaDocument6 paginiCurs 9 Anatomie Si BiomecanicaAlxalx Alex100% (1)
- Embriologie 2Document16 paginiEmbriologie 2Luana Andreea Chivu100% (1)
- Dezvoltarea Tubului DigestivDocument5 paginiDezvoltarea Tubului DigestivIonut Valentin StanciuÎncă nu există evaluări
- ANATOMIE 3 Mai 2022Document3 paginiANATOMIE 3 Mai 2022Adriana PopescuÎncă nu există evaluări
- Anato Sem IIDocument37 paginiAnato Sem IIAdina Mitroi100% (1)
- Nursing in Pneumonia Pneumococica La CopilDocument118 paginiNursing in Pneumonia Pneumococica La CopilAlex Dee100% (5)
- Proiectia Topografica A ViscerelorDocument11 paginiProiectia Topografica A ViscerelorIonica LunguÎncă nu există evaluări
- Microcirculația sanguină: Următoarea generație de asistență socialăDe la EverandMicrocirculația sanguină: Următoarea generație de asistență socialăÎncă nu există evaluări
- Iluzie sau realitate? (Reflecții și fantezii despre misterul vieții și comunicarea temporală)De la EverandIluzie sau realitate? (Reflecții și fantezii despre misterul vieții și comunicarea temporală)Evaluare: 3.5 din 5 stele3.5/5 (2)
- File alese din istoria cardiologiei romanestiDe la EverandFile alese din istoria cardiologiei romanestiÎncă nu există evaluări
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- Carte ORL Finala Fara ReclameDocument310 paginiCarte ORL Finala Fara ReclameAna-Maria IlieÎncă nu există evaluări
- Protocol Terapeutic in EpistaxisDocument2 paginiProtocol Terapeutic in EpistaxisAna-Maria IlieÎncă nu există evaluări
- Tipuri de FACIESDocument4 paginiTipuri de FACIESAna-Maria IlieÎncă nu există evaluări
- Buletine Analize Med InternaDocument5 paginiBuletine Analize Med InternaElena ElenaaÎncă nu există evaluări
- Accidente TransfuzionaleDocument36 paginiAccidente TransfuzionaleLucica Fanel-Ioan PopÎncă nu există evaluări
- LP Rinologie III 1Document23 paginiLP Rinologie III 1Ana-Maria IlieÎncă nu există evaluări
- Lucrari Practice ORL III Patologie Rino SinusalaDocument24 paginiLucrari Practice ORL III Patologie Rino SinusalaAna-Maria IlieÎncă nu există evaluări
- Curs Farma Clinica Si Farmacovigilenta-1Document208 paginiCurs Farma Clinica Si Farmacovigilenta-1Adrian CucÎncă nu există evaluări
- Cromatina SexualaDocument4 paginiCromatina SexualaAna-Maria IlieÎncă nu există evaluări