Documente Academic
Documente Profesional
Documente Cultură
CHP S
Încărcat de
DaDa DtmTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
CHP S
Încărcat de
DaDa DtmDrepturi de autor:
Formate disponibile
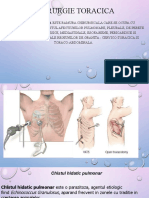
1. Chistul hidatic pulmonar 2. Pleurezia purulenta netuberculoasa 3.
Abcesul pulmonar
1. CHP
Chistul hidatic sau echinococoza este o boal parazitar cunoscut nc de pe vremea lui Hipocrate i este determinat de dezvoltarea tumoral vezicular a larvei Taenia echinoccocus granulosus, parazit din clasa cestodelor cu existen parazitar dubl. Pentru prima dat termenul de chist hidatic a fost utilizat de Rudolphi n 1808. Boala este endemic n rile mari cresctoare de ovine i caprine: Australia, Noua Zeeland, America de Sud, n Nordul Africii (Algeria, Maroc, Tunisia) i n Peninsula Balcanic. n ara noastr incidena este de 5 cazuri la 100000 locuitori. Boala hidatic se transmite pe cale digestiv, prin alimente infestate cu ou de Taenia echinococcus. Principala localizare a chistului hidatic este reprezentat de ficat n proporie de 50-60%, a doua localizare fiind reprezentat de plmn n procent de 30-40%. Epidemiologie
Speciile genului Echinoccocus : Tenia Echinoccocus granulosus - T E multilocularis T E oligarthus T E vogeli
Distributia geografica a hidatidozei
Alcatuire chist cu echinococus granulosus : - endochist : membrana proligera(prezinta micropori care permit comunicarea intre chist si parenchimul pulminar) , nisip hidatic , vezicule fiice - ectochist : cuticula - perichist adventice (condensare scleroasa a parenchimului pulmonar)
In cazul echinoccocus multilocularis , membrana proligera nu este acoperita de capsula Semne si simptome :
De cele mai multe ori pacientul este asimptomatic sau prezinta simptomatologie nespecifica, descoperirea afectiunii find incidentala. Simptome: tuse, expectoratie, durere, dispnee, hemoptizie, febra, reactii alergice. Hemoptizia, ca si subfebrilitatea pot atrage atentia asupra iminentei ruptrurii chistului. In faza necomplicata , examenul obirectiv al toracelui: matitate sau submatitate la percutie, diminuarea murmurului vezicular si prezenta de raluri bronsice la auscultatie. Cand chistul hidatic s-a rupt si s-a infectat simptomatologia devine polimorfa: - expectorarea unei mari cantitati de lichid cu gust salciu, limpede, sau fragmente de membrana hidatica (vomica hidatica) - daca evacuarea este brutala, se poate instala insuficienta respiratorie acuta prin inundarea arborelui traheo-bronsic si socul anafilactic - daca chistul se rupe in cavitatea pleurala, simptomele pot fi mai putin dramatice: tuse seaca, dispnee la efort, febra. Se instaleaza pneumotoraxul, care este de o gravitate extrema daca este cu supapa, sau piopneumotoraxul, in care semnele clinice ale supuratiei sunt pe primul plan. In functie de numarul chisturilor si de simptomatologie se pot intalni : Chist hidatic unic
Dublu unilateral Dublu bilateral Multiplu diseminat Asociat unui chist hidatic hepatic Cu fistule diafragmatice Examinari paraclinice Examenul radiologic toracic este cea mai importanta examinare. Aspectul clasic al chistului necomplicat, ce apare in peste 70% din cazuri, este opacitatea rotunda sau ovalara, net delimitata, cu contur subtire, cu structura omogena si intensitate subcostala, vizualizata pe radiografia de fata si profil. In restul cazurilor imaginea este mai rau delimitata, poate avea forme variabile, conturul imaginii poaste fi gros si neregulat, cu structura neomogena, punand probleme de diagnostic diferential. Examenul radioscopic poate releva variatii in diametrul chistului, in functie de fazele respiratiei. In chistul complicat, imaginile radiologice sunt polimorfe: aspectul de de semiluna la polul superior al opacitatii (semnaleaza iminenta rupturii), aspectul de membrana ondulanta, aspectul de abces pulmonar, sau mai rar aspectul pseudotumoral (prin incarcerarea membranei hidatice cu evacuarea in intregime a membranei). Cand ruptura se produce in cavitatea pleurala, se pot observa imaginile caracteristice pentru pneumotorax sau hidropneumotorax. Examenul computer-tomograf (sau examenul RMN) stabileste cu precizie structura lichidiana a opacitatii radiologice si absenta adenopatiilor mediastinale. Poate evidentia mai bine membrana retentionata. Echografia toracica este utila pentru evidentierea chistelor cu topografie pulmonara
periferica sau pleurala, ca si a celor de dom hepatic. Bronhoscopia este rar utilizata in diagnosticul chistului hidatic. Este utila in formele pseudotumorale. Investigatiile de laborator : eozinofilia sanguine si IDR Cassoni (pot fi in limite normale, iar valorile crescute nu sunt specifice hidatidozei pulmonare). Alte determinari imunologice: hemaglutinarea indirecta, testele de imunofluorescenta si mai ales testului ELISA, care pare a avea cea mai mare specificitate si sensibilitate. Principalele afectiuni de DDX : tuberculoza, aspergilomul, abcesul pulmonar, neoplasmul pulmonar Complicatii : ruptura chistului : in bronhii , intrapleural ; fistulizarea ; calcificarea ; socul anafilactic Tratament Data fiind evolutia chistului hidatic spre complicatii grave, cu potential letal, tratamentul se impune. Acesta este complex, medico-chirurgical. Tratamentul chirurgical trebuie sa fie conduita de electie. Tratamentul medical este indicat : - in chistul hidatic de dimensiuni reduse (sub 3 cm) si cu pereti subtiri - in cazurile in care tratamentul chirurgical este contraindicat (tare asociate grave, varsta inaintata) - asociat tratamentului chirurgical (postoperator) Se utilizeaza paraziticide din clasa benzimidazolilor, de tipul Mebendazole sau Albendazole, ultimul fiind mai bine tolerat si cu efecte secundare reduse. Autorii chinezi raporteaza rezultate bune cu Praziquantel. Tratamentul chirurgical are 2 scopuri : - evacuarea hidatidei si - tratarea cavitatii restante intrapulmonare Evacuarea hidatidei se poate face prin extirparea intacta a chistului, sau prin punctia
sa (inactivarea parazitului cu alcool absolut sau solutie salina hipertona si aspirarea lichidului) si extragerea membranei hidatice. Rezolvarea cavitatii restante se poate face si ea in mai multe maniere, in functie de dimensiunea chistului si topografia sa. Exista procedee chirurgicale ce desfiinteaza cavitatea prin capitonaj, sau care o lasa deschisa dupa sutura fistulelor bronsice. Alte procedee recomanda drenajul separat al cavitatii perichistice si al celei pleurale. Interventiile de exereza pulmonara de tipul lobectomiei se efectueaza doar in anumite cazuri : - chiste gigante ce videaza un lob - chiste multiple - echinococoza alveolara - chistele cu supuratii ireversibile parenchimatoase. Exist dou mari categorii de intervenii chirurgicale n chistul hidatic pulmonar: conservatoare i radicale. Se prefera rezolvarea hidatidei prin puncia chistului, inactivare cu alcool 98, evacuare rapid pe ac gros a coninutului parazitar, urmat de pneumotomie i extragerea membranei proligere cu pensa en coeur, procedeul Dor, care const n desfiinarea cavitii perichistice prin burse succesive (metoda capitonajului), dup sutura fistulelor bronice. Alte procedee : procedeul Posadas Crpinian, care const n excizia marginilor perichistului pn la limita de esut sntos lsndu-se restul cavitii s dreneze n spaiul pleural procedeul Geroulanos, care presupune drenajul concomitent al cavitii perichistice i dublu drenaj aspirativ al cavitii pleurale chistectomie ideal, extrgndu-se un chist hidatic intact, fr puncionarea prealabil a acestuia Rezecia pulmonar este o metod de rezerv n tratamentul chirurgical al chistului hidatic pulmonar i este indicat n chisturi hidatice mari ce videaz lobul respectiv (mrime mai mare de 50% din lob), fistule bronice mari, supuraii pulmonare adiacente n chistul hidatic pulmonar bilateral este indicat sternotomia median, cu rezolvarea ambelor chisturi ntr-o singur edin operatorie, iar la pacienii cu chist hidatic pulmonar drept i chist hidatic de dom hepatic, este indicat abordul transdiafragmatic al chistului hepatic
Ca tratament adjuvant, se utilizeaza postoperator Albendazol - 800mg/zi, n trei cure de 28 de zile cu pauz de 14 zile ntre ele, pentru a nltura eventualele recidive i diseminri secundare.
Imagini
2. Pleurezia purulenta netuberculoasa Pleurezia purulenta - Empiem pleural Pleurezia purulenta sau empiemul pleural consta din acumularea de puroi la nivelul cavitatii pleurale. Poate cuprinde tot spatiul pleural-pleurezie purulenta generalizata sau ocupa o zona limitata din aceasta-empiemul localizat pleural.
Cele mai multe pleurezii purulente sunt asociate frecvent cu pleurezia parapneumonica. Exista trei stadii ale bolii: exudativa, fibropurulenta si de organizare. In faza exudativa se acumuleaza puroiul. Este urmata de stadiul fibrinopurulent in care se creeaza pungi de puroi, iar in faza de organizare sclerozarea spatiului pleural poate conduce la incarcerarea plaminului.
Importanta clinica a pleureziilor purulente variaza de la manifestari accidentale ale bolilor cardiovasculare pina la bolile maligne sau inflamatorii simptomatice. Simptomele pleureziilor purulente pot varia ca intensitate. Simptomele tipice cuprind tusea, febra, durerea toracica, transpiratiile si scurtarea respiratiilor. Hipocratismul digital poate fi prezent in cazurile de natura cronica. Se detecteaza la percutie reducerea zgomotelor pulmonare de partea afectata a toracelui. Alte instrumete diagnostice cuprind hemoleucograma, radiografia toracica, scanarea CT si echografia. Diagnosticul este confirmat prin toracocenteza, aspirarea de puroi franc sau fluid tulbure din spatiul pleural. Fluidul pleural prezinta tipic leucocitoza, organisme infectioase, lacticdehidrogenaza crescuta si pH-acid. Tratamentul definitiv pentru pleurezia purulenta necesita drenajul fluidului pleural infectat. Se va insera un tub toracic prin ghidaj echografic. Antibioticele intravenoase sunt importante. Poate fi necesare debridarea chirurgicala a spatiului pleural prin tehnici toracoscopice, dar daca boala este cronica poate fi necesara o toracotomie limitata pentru a drena complet lichidul si a inlatura exudatul purulent de pe plamin si peretele toracic. Ocazional o toracotomie totala, decorticare si pleurectomie sunt necesare. Rar unele portiuni din plamin necesita rezectie. Tuburile toracice au tendinta de a se infunda. Pentru a combate aceasta problema se plaseaza tuburi largi cu gauri sau mai multe tuburi. Blocarea tuburilor poate conduce la acumularea de puroi si agravarea tabloului clinic, insuficienta de organ si chiar deces. Anatomia pleurala: Seroasa pleurala tapeteaza plaminul, coastele si spatiile intercostale, diafragmul si organele mediastinale. In mod normal nu exista spatiu real intre pleura viscerala si pleura parietala, acesta fiind virtual. Spatiul virtual devine real in acumularile aeriene, sanguine, lichidiene septice si lichidiene asepticepleurezii benigne sau maligne. Pleureziile purulente pot fi netuberculoase, tuberculoase sau mixte.
Fiziopatologia pleureziei purulente: Pleureziile sunt un element comun la pacientii cu pneumonie. Peste 45% dintre pacientii cu pneumonie bacteriana si 60% dintre cei cu pneumonie pneumococica dezvolta pleurezie parapneumonica. In timp ce tratamentul antibiotic duce la rezolutie la majoritatea pacientilor unii dezvolta o reactie fibrinoasa cu prezenta puroiului franc in cele mai severe cazuri.
Pleurezia purulenta este impartita in 3 categorii mari in functie de caracteristicele lichidului, care reflecta severitatea si istoricul natural al pleureziei.
Pleurezia parapneumonica necomplicata: este forma exudativa, predominant neutrofilica reflectind pasajul crescut al fluidului interstitial ca rezultat al inflamatiei asociate cu pneumonia. Fluidul poate fi tulbure sau chiar clar fara niciun organism la coloratia Gram sau cultura. Se rezolva cu tratament antibiotic adecvat al pneumoniei. Pleureziile parapneumonice complicate: Acestea apar ca rezultat al invaziei bacteriene in spatiul pleural conducind la cresterea numarului de neutrofile, scaderea glicopleuriei, acidoza pleurala si cresterea dehidrogenazei lactice. Aceste pleurezii sunt sterile de obicei deoarece bacteria este curatata rapid di spatiul pleural. Fluidul este tulbure si este clasificata drept complicata deoarece necesita drenaj pentru rezolutie. Empiemul toracic: Acesta se dezvolta ca acumulare de puroi franc in spatiul pleural. Studiile de laborator indica ca este necesar fluid pleural preexistent pentru dezvoltarea unui empiem deoarece empiemul nu este observat dupa inocularea directa intr-un spatiul pleural uscat. Puroiul este vazut dupa toracenteza sau orice procedura de drenaj a spatiului pleural si este caracterizat drept gros, viscos si opac.
Empiemul apare mai ales in cadrul pneumoniei bacteriene. Aproximativ 20-60% dintre toate cazurile de pneumonie sunt asociate cu pleurezia parapneumonica. Cu terapie antibiotica adecvata, pleureziile parapneumonice se remit cel mai adesea fara complicatii si au o importanta clinica mica. Totusi unele pleurezii nu se rezolva-acestea fiind denumite pleurezii complicate. Infectia si raspunsul inflamator rezultate pot determina formarea de benzi adezive. Fluidul infectat devine puroi loculat in spatiul pleural.
Empiemul mai poate rezulta si prin alte cauze decit pneumonia bacteriana. Orice proces care introduce patogeni in spatiul pleural poate conduce la empiem. Unele dintre aceste cauze sunt urmatoarele: -trauma toracica in 1-5% din cazuri -ruptura unui abces pulmnar in spatiul pulmonar -extensia unei infectii non-pleurale (mediastinite, infectii abdominale) -fisura esofagiana -contaminarea in timpul unei operatii toracice -un cateter toracic-care reprezinta nidus pentru infectie.
Virtual orice tip de pneumonie (bacteiana, virala, atipica) poate fi asociata cu pleurezia parapneumonica. Totusi incidenta relativ a pleureziilor parapneumonice variaza in functie de organism. Pneumonia virala si Mycoplasma pneumonie determina pleurezii mici la 20% dintre pacienti. Pentru empiemul toracic pneumonia bacteriana este cauza in 70%. Mai mult empiemul este o complicatie a operatiilor anterioare care numara 30% din cauze. Trauma poate fi complicata de asemeni prin suprainfectia spatiului pleural. In absenta traumei sau a operatiilor organismul infectant se poate extinde prin singe sau alte organe la spatiul pleural. Acestea se pot dezvolta din abcese subdiafragmatice, ruptura de esofag, mediastinita, osteomielita, pericardita, colangita si diverticulita.
Bacteriologie:
Caracteristicile bacteriologice ale pleureziilor parapneumonice positive la cultura s-au modificat in timp. Inainte de era antibiotica, Streptococus pneumoniae era cel mai frecvent. S.pneumoniae si Staphylococcus aureus numarau aproximativ 70% dintre culturile gram-pozitive. Astazi, organismele aerobe sunt izolate usor mai frecvent decit cele anaerobe. Streptococcus milleri a devenit de asemeni foarte comun. Klebsilla, Pseudomonas si Haemophilus sunt 3 dintre cele mai izolate organisme gramnegative aerobe. Bacteroides si Peptostreptococus sunt 2 dintre cele mai izolate organisme anaerobe. Astazi empiemul este mai ales asociat cu pneumonia de aspiratie cu flora mixta continind bacterii aerobe si anaerobe. Organismul cel mai izolat in empiemul toracic care complica operatiile anterioare este S.aureus. Mortalitatea asociata empiemului este legata de insuficienta respiratorie si sepsisul sistemic care apare cind sistemul imun nu raspunde adecvat iar antibioticele nu controleaza infectia. Drenajul se efectueaza pentru a inlatura colectia si a ameliora prognosticul. Interventia adecvata depinde de severitatea bolii si variaza de la drenajul minim invaziv pe cateter pina la decorticare chirurgicala deschisa. Interventiile precoce scad rata de mortalitate asociata cu empiemul. Diagnosticul prompt, tratmentul si terapia adecvata a empiemului sunt cruciale.
Factori de risc:
Factorii de risc in dezvoltarea empiemului cuprind virsta (copii si persoanele in virsta), debilitatea, pneumonia care necesita spitalizare si bolile comorbide cum este bronsiectazia, artrita reumatoida, alcoolismul, diabetul si boala de reflux gastroesofagian.
Stadiile de dezvoltare a empiemului:
Stadiul 1 exudativ: Inflamatia pleurala prin continuitate de la o infectie de vecinatate determina cresterea permeabilitatii pleurei si colectarea unei mici cantitati de lichid. In acest stadiu pleurezia este mica si tratabila doar prin toracenteza, contine neutrofile, nivel al Ph-ului si glucozei normale si este frecvent sterila. Stadiul 2-fibrinopurulent: Este caracterizat de invazia microorganismelor in spatiul pleural, inflamatia progresiva si invazia semnificativa a polimorfonuclearelor. Cresterea depozitarii de fibrin determina de asemenea loculatia spatiului pleural. Inflamatia este caracterizata de diminuarea progresiva in fluidul pleural a glucozei si Ph-ului si cresterea proteinelor si a lactat dehidrogenazei-LH. Stadiul 3-de organizare: Se formeaza un strat pleural prin resorbtia fluidului si este asociat cu proliferarea fibroblastelor care poate determina incarcerarea parenchimului. Empiemul este definit de prezenta puroiului intrapleural si reprezinta o pleurezie parapneumonica avansata.
Clasificarea pleureziilor parapneumonice in functie de caracteristicele fluidului: Pleureziile parapneumonice necomplicate: acestea sunt exudative, predominant cu neutrofile reflectind pasajul crescut de fluid interstitial ca rezultat al inflamatiei associate cu pneumonia. Fluidul poate fi usor tulbure sau chiar clar, fara nici un organism observat la coloratia Gram sau cultura. Se rezolva cu tratament antibiotic adecvat al pneumoniei. Pleureziile parapneumonice complicate: acestea apar ca rezultat al invaziei bacteriene in spatiul pleural conducind la cresterea numarului de neutrofile, scaderea nivelului de glucoza, acidoza pleurala si LDH ridicat. Aceste pleurezii unt sterile deoarece bacteriile sunt curatate rapid din spatiul pleural. Fluidul este tipic tulbure si este clasificata drept complicata deoarece necesita drenaj pentru rezolutie. Empiemul toracic: se dezvolta prin acumularea de puroi franc in spatiul pleural. Studiile de laborator indica necesitatea fluidului pleural preexistent pentru dezvoltarea unui empiem deoarece empiemul nu este observant dupa inocularea directa intr-un spatiul pleural uscat. Puroiul se observa dupa toracenteza sau alta procedura de drenaj a spatiului pleural si este in general caracterizat ca fiind gros, viscos si opac. Semne si simptome
Pleureziile sunt un element comun la pacientii cu pneumonie. Peste 40% dintre pacientii cu pneumonie bacteriana si 60% dintre pacientii cu pneumonie streptococica dezvolta pleurezie parapneumonica. In timp ce tratamentul cu antibiotic conduce la rezolutie la majoritatea pacientilor, unii pacienti dezvolta o reactie mai fibrinoasa u prezenta de puroi franc in cazurile cele mai severe. Acesta este empiemul.
Nu se observa o predispozitie pentru virsta in empiem, desi virsta inaintata si comorbiditatile cresc riscul de pneumonie si de empiem. Se stie si ca exista diferente intre empiemul la adulti si cel la copii. Cea mai importanta diferenta cuprinde dezvoltarea empiemului la copii anterior sanatosi si raspunsul slab al copiilor la terapia cu trombolitice si drenajul chirurgical fata de adulti.
Manifestarile clinice ale pleureziilor parapneumonice si empiemului depind in mare de infectia aeroba sau anaeroba a pacientului. Infectiile aerobe sunt mai acute ca debut cu simptome febrile acute, in timp ce infectiile anaerobe pot fi indolente in evolutie iar simptomele pot fi nespecifice cu febra mica. Daca febra persista peste 48 de ore dupa initierea tratamentului antibiotic se va suspecta o pleurezie parapneumonica complicata sau un empiem.
Simptomatologia in empiemul aerob bacterian: -prezentarea clinica a pacientilor cu pneumonie bacteriana aeroba este similar cu cel al pneumoniei bacteriene -prezinta febra acuta cu durere toracica, productie de sputa si leucocitoza -pleurezia parapneumonica complicate este sugerata de prezenta unei febre peste 48 de ore de la initierea terapiei antibiotice.
Simptomatologia empiemului anaerobic: -pacientii prezinta boala subacuta -au simptome de peste 7 zile -aproximativ 60% dintre pacienti au scazut in greutate -anemia este de asemeni frecventa -cel mai multi pacienti au o igiena orala deficitara, sunt alcoolici sau au factori care ii predispun la aspiratie recurenta.
Examen fizic: Cei mai multi pacienti sunt febrile cu tahipnee si tahicardie, frecvent aparind toxici si indeplinind criteriile pentru sindromul de raspuns inflamator sistemic. Semnele de pleurezie cuprind: -scaderea sau absenta zgomotelor respiratorii -matitate la percutie -scaderea freamatului tactil -evidentierea tensiunii si a deplasarii traheale contralaterale posibile in pleureziile mari.
Evolutia bolii: Rata de mortalitate variaza in empiem de la 11-50%. Diferenta mare este datorata in parte datelor limitate, ratele de mortalitate fiind mari la momentul diagnosticului, antibioterapia si drenajul nefiind inca disponibile. Alti factori care complica boala cuprind comorbiditatile cardiac si respiratorii, statusul imunosupresiv asociat cu medicatia HIV si virsta. Diagnostic Radiografia toracica de profil arata de obicei prezenta unei cantitati semnificative de lichid pleural. Daca nu se observa diafragmul pe intreaga sa lungime, unghiurile costofrenice posterioare sunt opace sau se observa un menisc lateral, se va obtine o radiografie bilaterala de decubitus. Se observa lichid pleural liber ca o umbra lineara densa intre peretele toracic si plamin. Daca distanta lichidului pleural masoara peste 10 mm fata de perete toracic este prezent fluid suficient pentru a efectua o toracenteza diagnostica.
Echografia poate fi folosita pentru a localiza fluidul pentru toracenteza. Fluidul apare inchis sau negru la echografie. Se va masura grosimea lichidului. Puroiul este mai dens si are mai multe umbre. Uneori benzile fibrinoase potfi vazute plutind in lichid. Alte structuri precum diafragmul si parenchimul pulmonar pot aduce informatii asupra plasarii acului pentru toracenteza. Pleurezia loculata este dificil de localizat la examen fizic dar poate fi identificata echografic.
Scanarea CT a toracelui cu contrat delineaza suprafata pleurala si loculatiile fluidului. Ajuta la detectarea anomaliilor cailor respiratorii si ale parenchimului cum este obstructia endobronsica sau prezenta de abcese pulmonare.
Empiemul tipic este lenticular. Se pot demonstra pleureziile atipice de-a lungul mediastinului, pleura ingrosata, loculatiile in scizuri, septari sau bulele de gaz. Bulele de gaz in spatiul pleural sugereaza un empiem in contextul clinic adecvat.
Rezonanta magnetica este rar folosita in imagistica empiemului si a pleurezilor avind un grad de diagnostic al empiemului moderat. Poate fi utila pentru evaluarea ingrosarii membranei pleurale cind administrarea de material de contrast este contraindicata.
Diagnosticul diferential se face cu urmatoarele afectiuni: abces pulmonar gigant, chist aerian supurat, chist hidatic corticalizat, cancer pulmonar excavat, supuratii pulmonare difuze, mezotelioame difuze, hernii si eventratii diafragmatice, tumori mediastinale, pericardite, mediastinite, diverticul esofagian, chist hidatic, hemotorax, chilotorax, hidaticotorax. Tratament Tratamentul pleureziilor parapneumonice se adreseaza controlului infectii si implica frecvent drenajul fluidului plural si reexpansionarea plaminului afectat.
Terapia antibiotica: Selectarea terapiei antibiotice adecvate se bazeaza pe coloratia Gram si cultura lichidului pleural, tousi deoarece un numar mare de pacienti au primit deja antibiotic la momentul toracentezei este necesara o selectie empirica a celor mai indicate antibiotice. Aceasta se face in functie de cei mai comuni patogeni care determina pneumonia la virsta data a pacientului si zona geografica. Cind se identifica organismul se practica modificarea antibioticului in functie de sensibilitate. Pacientii cu empiem trebuie sa primeasca o durata mai lunga de timp antibiotice similar cu pneumonia necrotizanta, dar raspunsul la terapie determina durata tratamentului. Pacientul primeste 10-14 zile antibiotic intravenoase si pina cind nu mai este febril, nu necesita suplimentarea oxigenului si raspunde la terapie. Continuarea antibioticelor orale poate fi recomandata pentru inca 1-3 saptamini dupa ameliorare dar nu este indicata pentru infectii mai putin complicate. Se folosesc cefalosporine de a doua generatie: cefuroximul cu acoperire buna pe majoritatea organismelor stafilococice si streptococice, agentii cei mai comuni cauzativi, fiind astfel primul antibiotic selectat. In situatiile in care aspiratia sau infectia anaeroba este cauza pneumoniei se foloseste clindamicina. Vancomicina poate fi considerata cind se supecteaza sau confirma S.aureus meticilin-rezistent.
Drenajul terapeutic:
Cea mai controversata optiune terapeutica este identificarea pacientilor care necesita drenaj pleural si selectarea interventiei de drenaj adecvate. Nici un studiu clinic nu a contestat eficient tratamentul antibiotic fara drenaj fata de actualele tehnici de drenaj. Toracenteza diagnostica si drenajul pe tub sunt terapii eficiente in peste 50% dintre pacienti. Drenajul prompt a unei pleurezii libere previne dezvoltarea de loculatii si strat fibrinos. Inlaturarea tubului cind plaminul s-a reexpansionat si incetarea drenajului sunt urmatorii pasi. Daca fluidul nu este liber se efectueaza alte teste imagistice pentru a define mai bine afectarea spatiului pleural.
Fibrinoliza pleurala: Numeoase studii au documentat eficacitatea fibrinoliticelor intrapleurale pentru a trata tuburile de toracostomie blocate, a creste drenajul in pleureziile multiloculate si a liza adeziunile, totusi primele studii raporteaza folosirea urokinazei, inainte de 1998 si a activatorului tisular al plasminogenului cel mai frecvent tratament fibrinolitic actual. Folosirea tPA este bine tolerata, eficienta si mai ieftina decit chirurgia.
Terapia chirurgicala: Pentru pleureziile parapneumonice necomplicate interventia chirurgicala este rar indicata, totusi pleureziile multiloculate, persistente, simptomatice pentru care terapia initiala a fost intirziata vor necesita mai mult decit interventie conservatoare.
Toracotomia: Literatura chirurgicala sustine folosirea toracotomiei in inlaturarea stratului fibrinos pleural si in liza adeziunilor, daca pacientul nu raspunde prompt la tratment. Morbiditatea de lunga durata este redusa de acest abord mai agresiv dar mai scump si morbiditate de scurta durata mai ridicata. Acest regim de tratament este foarte eficient cu rata de succes de 95% la pacientii cu pleurezii fibrinopurulente. Ramine tratamentul de electie al empiemului avansat.
Chirurgia video-asistata toracoscopica-VATS: S-a dovedit a fi o metoda eficienta si mai putin invaziva pentru procedura de decorticare limitata. Debridarea toracoscopica imita atent toracotomia deschisa si drenajul. Inlaturarea mecanica a materialului purulent si ruperea adeziunilor poate fi usor atinsa prin aceasta cale. VATS determina ameliorarea mai rapida a simptomelor, eliberarea rapida din spital si semnificativ mai putin discomfort si morbiditate. In ciuda beneficiilor, un mic procent dintre pacienti vor progresa si necesita toracotomie.
Drenajul prin toracotomie: Este abordul definitiv cu eliberare mecanica a stratului pleural fibrinos si liza adeziunilor. Studiile de decorticare si debridare arata eficacitate de 95% pentru empiemul in stadiul fibrinopurulent.
Rezectia de coasta si drenajul deschis al spatiului pleural: Drenajul deschi al spatiului plural poate fi folosit cind drenajul inchis pe tub al infectiei este inadecvat iar pacientul nu raspunde la agentii trombolitici intrapleurali. Aceasta procedura este recomandata doar cind pacientul este prea bolnav pentru a tolera decorticarea. Rezectia a 1-3 coaste de deasupra cavitatii empiemului si introducerea unui tub larg in cavitate care va drena intr-o punga de colostoma reprezinta pasii procedurii. Acesti pacienti au o plaga toracica deschisa pentru o perioada lunga de timp. Timpul de vindecare este mai lung fata de decorticare.
Prognostic: Cei mai multi pacienti se recupereaza dar mortalitatea ramine aproximativ 10%. Terapia antibiotica adecvata si drenajul precoce al fluidului pleural sunt cruciale pentru recuperare. Aproximativ 25% dintre pacienti necesita interventie chirurgicala, incluzind decorticare si drenaj deschis.
3.Abcesul pulmonar
Definitie Abcesul pulmonar reprezinta o forma specifica de inflamare a parenchimului pulmonar, caracterizata prin prezenta de spatii cavitare pline cu puroi. In cazul unor acumulari purulente numeroase (mai mici de 2 cm) se vorbeste de "pneumonie necrozanta".
Etiologie Abcesul pulmonar apare cel mai frecvent datorita infectiilor bacteriene, a infarctelor pulmonare, a bolilor maligne, a proceselor degenerative din silicoza, dar si in urma unei bronsiectazii. Cele mai multe abcese pulmonare sunt determinate de bacterii anaerobe (care traiesc doar fara aer). Igiena orala deficitara si parodontoza pot duce la inflamarea parenchimului pulmonar, deoarece cantitatile mici de saliva cu continut bacterian suprasolicita capacitatea plamanilor de a contracara infectiile. Mult mai rar, abcesul pulmonar poate sa apara ca urmare a diseminarii bacteriilor pe cale sangvina intro tromboflebita infectata sau in endocardita bacteriana (infectia valvelor cardiace).
Manifestari clinice Tabloul clinic al abcesului pulmonar poate evolua intr-un interval de cateva saptamani (cel mai frecvent) sau, dimpotriva, poate sa dubuteze brusc. Simptomele initiale sunt similare celor din pneumonie: bolnavii se simt obositi, epuizati, fara pofta de mancare, au frisoane cu febra inalta, iar tusea se insoteste de o expectoratie purulenta. Aceasta sputa are adesea un miros dezagreabil si poate contine urme de sange (hemoptizie). Bolnavul si apartinatorii sesizeaza la el un miros neplacut al gurii (halena). In plus pot sa apara dureri precordiale dependente de miscarile respiratorii, care indica inflamarea suplimentara a pleurei. Simptomatologia variaza in evolutia bolii si se poate chiar ameliora in faze cu febra nesemnificativa si tuse moderata. In cazul in care abcesul pulmonar evolueaza incet si insidios bolnavul observa semnele de boala care apar in orice patologie infectioasa: oboseala, stare de epuizare, scaderea puternica in greutate, transpiratii nocturne abundente si febra in timpul zilei. Aceste simptome impun consultarea de urgenta a medicului.
Diagnostic Pentru diagnosticarea corecta a oricarei boli medicul va face initial anamneza, care rezuma istoricul bolilor de care a suferit pacientul si simptomele pe care le manifesta in momentul prezentarii la medic. In cazul tuturor bolilor pulmonare este foarte importanta identificarea fumatului ca factor de risc. Anamneza este urmata de un examen clinic (palpare, percutie si auscultatie), de o radiografie a cutiei toracice. Examenul radiologic evidentiaza de obicei prezenta unui abces pulmonar. Daca abcesul pulmonar nu este vizibil la radiografie, se poate face o computertomografie (procedura radiologica pe sectiuni ale corpului), care ofera date suplimentare si exacte privind localizarea , extensia si eventual si alta patologie asociata. Pentru aprecierea gradului de extindere a inflamatiei si pentru evaluarea functiei respiratorii se fac recoltari din sange. Examenul bacteriologic al sputei expectorate evidentiaza prezenta agentului patogen responsabil de formarea abcesului pulmonar. In functie de evolutia bolii se pot recomanda investigatii suplimentare Pentru a exclude posibilitatea de confuzie datorita simptomelor similare in multe boli pulmonare, se poate face o bronhoscopie pentru vizualizarea plamanilor. Bronhoscopia consta in introducerea unui tub flexibil, subtire, numit bronhoscop, in caile respiratorii, pe cale orala sau pe nas. La extremitatea bronhoscopului este atasata o camera de filmat minuscula care permite vizualizarea din interior a cailor aeriene. Se pot atasa sumplimentar intrumente medicale pentru prelevarea unei probe de tesut sau pentru inteparea si drenarea abcesului. Daca abcesul se afla la suprafata parenchimului pulmonar, adica in apropierea peretelui toracic, continutul sau poate fi golit si in exterior, prin introducerea transcutana a unui tub subtire pana la nivelul cavitatii cu abces. Prin intermediul acestui tub se va realiza drenarea colectiei purulente.
Tratament Tratarea abcesului pulmonar se face de regula in spital, cu antibiotice, care initial se administreaza in perfuzie. Odata ce tabloul clinic se amelioreaza, febra scade, starea generala se imbunatateste iar valorile inflamatorii scad in sange, administrarea antibioticelor se poate continua acasa, sub forma de tablete. Tratamentul trebuie continuat pana la cedarea tuturor simptomelor si disparitia oricarui indiciu de abces la radiografia pulmonara de control. Tratamentul dureaza de obicei cateva saptamani pana la cateva luni. Tratamentul etiologic poate fi completat de preparate adminsitrate pe cale inhalatorie, cu actiune mucolitica si expectoranta. In cazul in care procesul inflamatoriu a afectat si pleura, provocand dureri considerabile in timpul respiratiei, se recomanda administrarea de medicamente antialgice.
Pentru eliminarea puroiului se poate institui un drenaj transcutanat pana in cavitatea cu abces. In cazul in care un canal bronsic este obstruat de o tumora sau de un corp strain, se impune indepartarea corpului strain prin bronhoscopie. Aceeasi tehnica poate fi utilizata in cazul unui abces care nu raspunde la tratamentul cu antibiotice. Daca metodele amintite nu dau rezultate, ultima alternativa terapeutica ramane interventia chirurgicala de indepartare a segmentului pulmonar inflamat. Totusi, tratamentul cu antibiotice ar trebui sa fie suficient daca organismul are un sistem imunitar bun. Prognostic Daca abcesul pulmonar nu este tratat corespunzator sau apare la o persoana cu imunodepresie sau cancer pulmonar, riscul de deces este foarte mare. In 30 % din cazuri in urma tratamentului ramane totusi un rest de cavitate cu puroi, care se poate constitui in punctul de plecare pentru un nou abces sau o pneumonie cronica.
S-ar putea să vă placă și
- Lucrare Arad PleurezieDocument78 paginiLucrare Arad PleurezieLaura Cireașă100% (2)
- PleureziiDocument4 paginiPleureziiAlexa XenukÎncă nu există evaluări
- ChilotoraxulDocument6 paginiChilotoraxulBasandica BogdanÎncă nu există evaluări
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- CHPDocument7 paginiCHPEditii Regionale Ziarul LuminaÎncă nu există evaluări
- 1CHPDocument22 pagini1CHPKarla DanaÎncă nu există evaluări
- Chisturi PulmonareDocument12 paginiChisturi PulmonareMarina TurculetÎncă nu există evaluări
- Chist HidaticDocument10 paginiChist HidaticSosoiIoanaÎncă nu există evaluări
- Chistul Hidatic PulmonarDocument3 paginiChistul Hidatic PulmonarAnonymous rHUQNdrOT6Încă nu există evaluări
- Chistul Hidatic Pulmonar Chiriac Bianca G4 An IIDocument13 paginiChistul Hidatic Pulmonar Chiriac Bianca G4 An IIChiriac BiancaÎncă nu există evaluări
- Chist Hidatic PulmonarDocument11 paginiChist Hidatic PulmonarTeut AlexandrinaÎncă nu există evaluări
- Ingrijirea Bolnavului Pe AfectiuniDocument29 paginiIngrijirea Bolnavului Pe Afectiunipop_lucica_sb1687100% (1)
- Pleurezia InchistataDocument25 paginiPleurezia InchistataDaDa DtmÎncă nu există evaluări
- 6.afectinile Pleuro-Pulmonare NesupurativeDocument60 pagini6.afectinile Pleuro-Pulmonare NesupurativeNatalia CaramanÎncă nu există evaluări
- AMG2 S2 C1 - ChirurgieDocument3 paginiAMG2 S2 C1 - ChirurgieAndrei Sidorof100% (1)
- Chist Hidatic PulmonarDocument3 paginiChist Hidatic PulmonarCosmin AlexaÎncă nu există evaluări
- Chirurgie ToracicăDocument4 paginiChirurgie ToracicăIonella LostunÎncă nu există evaluări
- Pleurezie PurulentaDocument3 paginiPleurezie PurulentaCristian Gîlcă100% (1)
- Chirurgie Toracica Si CardiovascularaDocument11 paginiChirurgie Toracica Si CardiovascularaCârlig Alexandra50% (2)
- Chistul Hidatic PulmonarDocument13 paginiChistul Hidatic PulmonarMaria Steliana CârlanÎncă nu există evaluări
- 24 Patologia Chirurgicala PleuropulmonaraDocument161 pagini24 Patologia Chirurgicala Pleuropulmonaraancutza_varga1024100% (3)
- Chisturile PulmonareDocument7 paginiChisturile PulmonareStefanÎncă nu există evaluări
- AMG AN II Chirurgie II - Curs 1Document9 paginiAMG AN II Chirurgie II - Curs 1larisa6miticaÎncă nu există evaluări
- PleureziileDocument22 paginiPleureziileAndrei LereniuÎncă nu există evaluări
- Pleurezii PPTDocument179 paginiPleurezii PPTChiuta MariusÎncă nu există evaluări
- Chirurgie ToracicăDocument281 paginiChirurgie ToracicăChiriac BiancaÎncă nu există evaluări
- Bolile PleureiDocument10 paginiBolile PleureiAdrianÎncă nu există evaluări
- TRATAT DE PNEUMOLOGIE PENTRU MEDICII REZIDENTI Pages 13Document7 paginiTRATAT DE PNEUMOLOGIE PENTRU MEDICII REZIDENTI Pages 13Flavian MirceaÎncă nu există evaluări
- HOT Pleurite RominDocument108 paginiHOT Pleurite Rominmohammed_24Încă nu există evaluări
- C14 - Chistul Hidatic Si PleureziileDocument6 paginiC14 - Chistul Hidatic Si PleureziileCristiana IliescuÎncă nu există evaluări
- Cursul 3Document51 paginiCursul 3Diana_anca6Încă nu există evaluări
- Abces PulmonarDocument7 paginiAbces PulmonarMari Floares RizeaÎncă nu există evaluări
- Semnele Si Simptomele Afectiunilor Aparatului RespiratorDocument8 paginiSemnele Si Simptomele Afectiunilor Aparatului RespiratorAhnur HaiÎncă nu există evaluări
- CAPITOLUL II Abces PulmonarDocument8 paginiCAPITOLUL II Abces PulmonarCristinaÎncă nu există evaluări
- Chistul Hidatic PulmonarDocument4 paginiChistul Hidatic PulmonarIulia VladÎncă nu există evaluări
- Chistul Hidatic Pulmonar. Dr. Mariana UngurDocument29 paginiChistul Hidatic Pulmonar. Dr. Mariana UngurMariana Ungur100% (2)
- Abcesul PulmonarDocument8 paginiAbcesul PulmonarOprita Cristescu AlinaÎncă nu există evaluări
- Chistul Hidatic PulmonarDocument12 paginiChistul Hidatic PulmonarMarga BranÎncă nu există evaluări
- Pleurezia PurulentaDocument9 paginiPleurezia PurulentaJeffrey JohnsonÎncă nu există evaluări
- Pleureziile NetuberculoaseDocument15 paginiPleureziile NetuberculoaseDaniela ChelaruÎncă nu există evaluări
- Chirurgie ToracicaDocument54 paginiChirurgie ToracicaOctavian RotaruÎncă nu există evaluări
- 8 ChirurgieDocument57 pagini8 ChirurgieSava DenisaÎncă nu există evaluări
- Boli PleuraDocument24 paginiBoli PleuraOana Rosca100% (1)
- Semne Si SimptomeDocument37 paginiSemne Si SimptomeScribdÎncă nu există evaluări
- Pleureziile PurulenteDocument13 paginiPleureziile PurulentePeter DoditaÎncă nu există evaluări
- Sindroamele PleuraleDocument7 paginiSindroamele PleuraleStanca AlexandruÎncă nu există evaluări
- Curs 5-Pleureziile NetuberculoaseDocument12 paginiCurs 5-Pleureziile NetuberculoaseAndreea-Gabriela IonicaÎncă nu există evaluări
- PROIECT Nursing AMG 2Document18 paginiPROIECT Nursing AMG 2Maria Daniela Miclăuș100% (1)
- Pleurezia TuberculoasăDocument25 paginiPleurezia TuberculoasăNicoleta TopalaÎncă nu există evaluări
- Pneumoniile Copilului, Tusea La CopilDocument14 paginiPneumoniile Copilului, Tusea La CopilMariaGabrielaGogeaÎncă nu există evaluări
- PleureziileDocument12 paginiPleureziileAnca TurcuțiuÎncă nu există evaluări
- Medicina Medicina Romana MI Pneumologie Curs 14a PleureziiDocument22 paginiMedicina Medicina Romana MI Pneumologie Curs 14a PleureziiDan LihoacăÎncă nu există evaluări
- Empiemul Pulmonar Si Pneumotorax - NotiteDocument10 paginiEmpiemul Pulmonar Si Pneumotorax - NotiteJeni CrÎncă nu există evaluări
- 02 HFFHHDocument19 pagini02 HFFHHGrupa 44 - Razvan RoscaÎncă nu există evaluări
- Cauzele morții în practica medicală: Ghid de tanatogeneză în boala COVID-19De la EverandCauzele morții în practica medicală: Ghid de tanatogeneză în boala COVID-19Evaluare: 5 din 5 stele5/5 (1)
- Sapte Decenii de Medicina: Amintirile unui Medic GeriatruDe la EverandSapte Decenii de Medicina: Amintirile unui Medic GeriatruEvaluare: 5 din 5 stele5/5 (4)
- Cum functioneaza lumea cu adevarat: Ghidul unui om de stiinta pentru trecutul, prezentul si viitorul omeniriiDe la EverandCum functioneaza lumea cu adevarat: Ghidul unui om de stiinta pentru trecutul, prezentul si viitorul omeniriiÎncă nu există evaluări