Documente Academic
Documente Profesional
Documente Cultură
Fiziologia Parodontiului s1 A Gingiei
Încărcat de
roxanao33Titlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Fiziologia Parodontiului s1 A Gingiei
Încărcat de
roxanao33Drepturi de autor:
Formate disponibile
FIZIOLOGIA PARODONTIULUI S1 A GINGIEI
Parodontiul este unitatea functionala a tesuturilor de sustinere a dintelui in alveola si care permite transmiterea solicitarilor mecanice la care este supus dintele spre osul alveolar si maxilar subiacent.. Structura si arhitectura parodontiului este dirijata de fortele care pornesc de la dinti incepand din timpul eruptiei si se continua apoi in perioada functionala a aparatului masticator. Prin restructurarea si adaptarea continua a parodontiului in timpul vietii se asigura mentinerea unui echilibru functional intre tesuturile parodontale.
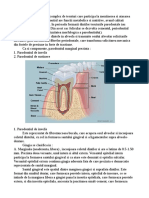
Parodontiul cuprinde:
tesuturile de fixare si sustinere reprezentate de cement, os alveolar, desmodontiu;
tesuturile de invelis reprezentate de mucoasa gingivala.
1. Cementul
Cementul este considerat o varianta de tesut osos secretat de celulele membranei periodontale (cementoblaste). Acopera radacina dintelui de la colet la apex, este puternic calcificat. Functiile cementului: ofera insertie pentru fibrele ligamentului desmo-dontal, protejeaza radacina dintelui fata de stressurile anormale, mentine un spatiu periodontal constant prin depunerea permanenta de cement ce compenseaza liza osoasa (vezi 3.4.4.).
2.
Osul alveolar
Osul alveolar se mai numeste si os dentar datorita rapoartelor anatomice filogenetice si ontogenetice pe care le are cu dintele. Este format din tesut spongios osos delimitat vestibular si oral de catre o corticala. Contine lojele alveolare ce adapostesc si sprijina radacinile dintilor, lojele sunt separate prin septuri interdentare. Pe suprafata alveolei (lamina dura) se insera ligamentul periodontal. Lamina dura este perforata de orificii ce asigura trecerea vaselor nutritive, limfatice si a nervilor. Osul alveolar este intr-o continua remaniere: osteoblastele produc matricea organica a osului alveolar
care apoi se calcifica, iar osteoclastele participa la rezorbtia osului. Intre dinte si osul alveolar se gaseste fisura periodontala de aproximativ 0,22-0,25 mm, ce asigura mobilitatea fiziologica a dintelui.
3.
Desmodontiu
Cuprinde tesutul conjunctiv din fisura periodontala reprezentat de:
fascicole ligamentare din fibre de colagen ce leaga dintele de os realizand adevaratele ligamente alveolo-dentare (fibrele Sharpey). Unele fascicule se pierd in grosimea mucoasei gingivale sau papilare (fibre marginale sau cemento-papilare); altele trec de la cementul unui dinte la altul, pe deasupra septurilor alveolare (fibre transseptale sau cementoceinentare); altele trec de la cement la peretele alveolar (cementoalveolare sau ligamentul alveolodentar).
formatiuni vasculare ce formeaza numeroase plexuri. Vasele au rol nutritiv dar si rol functional-mecanic. fibroblasti ce participa la neoformarea fibrelor ligamentare si a substantei fundamentale; nervi si lichid intertisular. Toate acestea asigura un 'hamac' pentru dinte. Rolurile desmodontiului: prin fibrele Sharpey asigura fixarea dintelui in alveola; transmite fortele ocluzale la os prin grupul fibrelor oblice si astfel fortele
de presiune se transforma in forte de tractiune asupra cementului si osului alveolar (fig. 8); actioneaza ca o frana hidraulica: o parte din fortele ocluzale sunt anihilate prin sistemul hidraulic asigurat de lichidul intertisular si vasele sanguine din regiune. In apropierea apexului capilarele prezinta dilatari (glomeruli) cu rol de amortizare a presiunilor dentare. Prin reteaua nervoasa vegetativa bogata din jurul dilatarilor vasculare se asigura reglarea automata si pe cale nervoasa a fluxului sanguin local.
4. Mucoasa gingivala
Mucoasa gingivala acopera procesul alveolar, adera intim de periost, protejeaza radacina dintelui si tesuturile de sustinere, este moale, elastica, este bine vascularizata si inervata. La copil si la edentatul total, aceasta mucoasa este con-tinua si adera intim de periostul subjacent, care ii da aspectul de fixitate. In timpul eruptiei dintilor temporari si permanenti, acesta bandeleta fibromucoasa este perforata circular, luand forma unui stativ in care sunt asezate coroanele dentare.
Se descriu trei portiuni ale mucoasei gingivale:
gingia aderenta acopera cementul si osul alveolar de care se fixeaza prin
fascicole fibroase gingivo-periostale si gingivo-cementare;
gingia marginala (gingia libera) reprezinta portiunea din gingie ce
inconjoara dintele la colet,jealizand un adevarat 'guler' elastic datorita sistemului de fibre de colagen. In fundul de sac gingival se secreta lichidul santului gingival bogat in enzime si substante antimicrobiene (lizozim, IgA secretorie). Continutul si compozitia lichidului santului gingival variaza in functie de starea de sanatate a parodontiului;
-gingia interdentara cuprinde mucoasa gingivala intre doi dinti vecini. Cu varsta apar modificari histologice si functionale ale gingiei: atrofie gingivala, procese de keratinizare, scade consumul de oxigen si activitatea metabolica.
Mucoasa gingivala se continua cu restul mucoasei bucale printr-o zona de tranzitie, denumita mucoasa alveolara. Epiteliul acestei zone este subtire, corionul este sarac in papile, iar stratul
subinucos este bogat in tesut conjunctiv lax si in vase, ceea ce confera caracterul mobil al acestei formatii. Numai in regiunea palatinala, mucoasa alveolara este ferma, fixa, deoarece la aceasta zona adera intim de periost.
Vascularizatia parodontiului este asigurata de arterele gingivale pentru mandibula si pentru maxilar. Arterele gingivale asigura o bogata irigatie a desmodontiului inainte de a patrunde in canalul radicular. Inervatia este asigurata de nervii dentali, ramuri din trigemen.
Functiile parodontiului si gingiei:
mentin si fixeaza dintele in alveola (fibrele Sharpey); gingia marginala asigura protectia spatiului periodontal unde se gaseste
ligamentul desmodontal; vasele ce provin din osul alveolar si gingie hranesc ligamentul desmodontal. ligamentul asigura stimularea fiziologica a metabolismului osului alveo-
lar prin transformarea fortelor de presiune ocluzala in forte de tractiune. Dintii suporta variate forte mecanice in timpul masticatiei, vorbirii, deglutitiei si aceste stressuri se transmit osului alveolar pe calea ligamentului periodontal. Fibrele principale ale ligamentului au un anumit grad de laxitate, preluand fortele masticatorii printr-un mecanism vascoelastic. Componentele macromoleculare din matricea extracelulara a tesutului conjunctiv sunt hidrofilice si leaga apa, realizand o 'perna de apa' prin care presiunile din ligament se transmit la osul alveolar. Ligamentul este mentinut intr-o stare continua de intindere (tensiune). prin inervatia bogata parodontiul este punctul de plecare a numeroase
reflexe de reglare a pozitiei mandibulei. Sensibilitatea parodontiului si mucoasei gingivale prin releul (circuitul) reflexelor parodonto-musculare, gingivo-musculare si respectiv gingivo-parodonto-musculare descrise de Rubinov, comanda intreruperea contractiei musculare in functie de densitatea, duritatea alimentului si experienta acumulata de subject, presiunile masticatorii neatingand intensitati dureroase, in conditii normale;
tesutul periodontal participa la generarea fortei necesara eruptiei dintilor; celulele macrofage, fibroblastii, cementoblastele si osteoblastele care
sunt raspandite in intreg parodontiul asigura acestuia functia de aparare si refacere. Tesutul conjuntiv al parodontiului este constant reanoit printr-un turnover Pasiv si printr-un proces numit remodelare (care apare cand se produce alterarea functionala a ligamentului). Cele doua procese sunt continue si practic inseparabile. Rata turnoverului colagenului din ligamentul periodontal este mai mare decat in alte tesuturi conjunctive iar fibroblastii si matricea extracelulara sunt in permanenta reamplasati. Folosind aminoacizi marcati radioactivi s-a aratat ca sinteza colagenului si reorganizarea sa are loc in tot cuprinsul ligamentului, in timpul miscarii dintilor.
Cand presiunile exercitate asupra dintelui determina miscarea lui, osul este resorbit de pe suprafata unde se exercita presiunea si este depus pe suprafata unde se exercita tensiunea. Deci, se activeaza osteoclastele la locul presiunii si osteoblastele la locul tensiunii (fig. 8).
Boala parodontala este consecinta tulburarilor locale a metabolismului tesuturilor de sustinere a dintelui in alveola, cauzata de modificari genetice, endocrine, nutritionale, metabolice, acido-bazice, etc. Gingia sufera leziuni mecanice prin contactul cu alimentele iar osul alveolar este continuu stressat in procesul de masticatie. Aceste efecte traumatizante necesita o permanenta anihilare pentru a preveni leziunile parodontiului. Dar si masajul insuficient al tesuturilor parodontiului, datorat dietei relativ moale a omului modern, poate produce parodontopatie.
spre boala parodontala
Modificat recent in ziua de Sambata, 14 Decembrie 2013 16:59 Scris de Dr Cosmin Marian Circu Afisari: 1023 parodontoza-inflamatie-gingivalaBoala parodontala are o istorie tot atat de lunga cat si a omului insusi si este responsabila pentru mai mult de 80% dintre dintii pierduti dupa varsta de 35 ani. Boala parodontala se mai numeste si paradontoza si este o infectie cronica ce incet si progresiv afecteaza parodontiul. Parodontiul este tesutul ce leaga dintii de osul maxilarelor. Exista o legatura certa intre parodontoza si mai multe probleme grave de sanatate, cum ar fii bolile cardiovasculare, diabet, bolile respiratorii. Principala cauza pentru boala parodontala raman bacteriile ce se gasesc in placa
bacteriana. Tesuturile parodontale sunt gingia si osul care sustin dintele prin intermediul ligamentului alveolo-dentar.
Ce este placa bacteriana?
In cavitatea bucala exista o flora bacteriana saprofita. Pentru ca aceasta sa cauzeze boala parodontala trebuie sa stagneze in jurul papilei gingivale si mai ales interdentar prin formarea placii bacteriene dentare. Placa bacteriana incepe sa se acumuleze pe dinte in zona gingiei iar atunci cand nu este indepartata, ea poate provoca boala parodontala.
Boala parodontala este o notiune generala care indica modificari patologice ale parodontiului. Parodontiul este complexul morfologic si functional care asigura fixarea dintelui in osul maxilar, constituit din desmodontiu (ligamentul alveolo dentar), osul alveolar, gingie si cementul radicular. Desmodontiul este aparatul ligamentar dento alveolar, format din fibre ligamentare cu directii diferite care leaga cementul radicular de corticala interna a alveolei si de gingie.
Din punct de vedere topografic desmodontiul cuprinde doua zone: 1) parodontiul marginal format din gingie, cement, os, ligament alveolo-dentar a carui imbolnavire este acuta si cronica. El se imparte in parodontiu de invelis format din fibromucoasa gingivala cu ligamente supraalveolare si parodontiu de sustinere care indeplineste rolul de echilibrare a fortelor de masticatie; 2) parodontiu apical.
Ce determina boala parodontala?
Microorganismele
Se considera ca toti factorii care influenteaza etiopatogenia si evolutia bolii parodontale sunt favorizanti sau predispozanti, dar nu constituie cauza bolii. Factorul cauzal este factorul microbian. Se poate afirma ca factorul determinant este raspunsul imun al organismului. Boala parodontala este rezultatul interactiunii dintre bacteriile din placa bacteriana si raspunsul imun al gazdei, terenul.
Rolul sistemului imunitar in fiziopatologia paradontozei
Boala parodontala are o evolutie ce depinde nu numai de agresivitatea si specificitatea bacteriilor, dar si de modul cum va raspunde organismul la atacul microbilor, existand o interactiune intre microorganismele cavitatii orale si raspuns imun al organismului.
Influenta afectiunii sistemice
Cavitatea bucala face parte din organism si nu poate fi separata de acesta. Aici se intalnesc toate semnele care pot sa ne orienteze spre un diagnostic general. Clasicul gest al medicului "deschide gura si arata limba'' cu care se incepea examenul bolnavului, nu isi va pierde niciodata din importanta "intrucat mucoasa bucala este oglinda starii de sanatate a organismului''.
Ce mai ajuta la producerea bolii parodontale?
Factorii generali sunt factorii care influenteaza reactivitatea generala, favorizand imbolnavirea pacientului: -factori genetici (predispozitia constitutioanala); -factori metabolici (diabet); -factori hormonali (endocrinopatii); -afectiuni ale tesutului conjunctiv; -afectiuni ale sistenului nervos central; -factori imunitari: scaderea capacitatii de aparare sau reactivitate autoimuna; -factori externi (intoxicatii); -stari carentiale (hipovitaminoze).
Factorii locali sunt factori de iritatie pentru parodontiu si pot fi cauzali, ex.: placa bacteriana, si favorizanti: tartrul dentar, trauma ocluzala, carii dentare, edentatia, anomalii dento maxilare, obiceiuri vicioase, factori iatrogeni.
Care sunt posibilitatile de tratament pentru boala parodontala?
Boala parodontala are un tratament ce necesita o individualizare maxima, raportat la statusul general si parodontal al pacientului. Tratamentul pentru boala parodontala trebuie inceput cat mai devreme, necesita instituirea precoce si continuarea pana la vindecare. Vindecarea nu inseamna doar cicatrizare ci si regenerare iar daca tratamentul este bine condus se poate produce realipirea gingiei pe suprafetele radacinii dintelui. Aceasta se intampla doar in stadiile incipiente ale bolii.
Starea de ,,vindecat'' inseamna starea de ,,sanatos'', ceea ce inseamna disparitia inflamatiei in cazul gingivitei sau disparitia inflamatiei si reaplicarea gingiei pe dinte in cazul parodontozei. Planul de tratament cuprinde 4 obiective principale, care trebuie comunicate pacientului si cu care acesta sa fie de acord: 1. Tratamentul leziunilor partilor moi - vizeaza eliminarea inflamatiei, suprimarea pungilor parodontale si a factorilor cauzali de iritatie locala. De o deosebita importanta este instruirea pacientului in scopul insusirii procedurilor pentru asigurarea unui control eficent al placii dentare; 2. Tratament de reechilibrare functionala care consta in slefuirea selectiva, restabilirea arcadelor dentare ( prin refacerea morfofunctionala corecta a arcadelor dentare), redresarea ortodontica; 3. Tratamentul sistemic vizeaza controlul bolilor genetice; 4. Tratamentul de mentinere va fii instituit in toate cazurile prin controale periodice, esalonate in functie de starea locala si generala a pacientului, de abilitatea acestuia la intretinerea unei igiene riguroase buco-dentare, la tendinta de carii si la depozite tartrice.
Modalitati de prevenire pentru boala parodontala
Masurile de prevenire pentru boala parodontala sunt masuri de igiena bucala. Aceste masuri sunt folosite pentru evitarea declansarii bolii, stoparea evolutiei si recidivelor. Prevenirea are ca scop: -reducerea placii bacteriene prin actiunea substantelor chimice; -igiena bucala impiedica dezvoltarea complexului bacterian considerat agent cauzal pentru boala parodontala; -detartrajul este o actiune terapeutica de prevenire, dar si curativa.
Tartrul constituie suportul placii bacteriene dar si un factor de iritatie, de intretinere a inflamatiei. Tratamentul cu antiseptice si antibiotice reduce virulenta microbiotei din placa bacteriana, scade biofilmul de pe suprafata dintelui si prin acesta reduce inflamatia instalata sau in curs de instalare.
Boala parodontala are un tratamentul ce se orienteaza tot mai mult spre preventia bolii, prin masuri de asistenta sociala, educatie sanitara, medicina sociala si mai putin spre terapia curativa.
Vezi toate sursele: bibliografie
Inflamatie a parodontiului
O parodontita este provocata de actiunea nefasta a placii dentare si a tartrului, care contin numerosi germeni, asupra tesuturilor de sustinere a dintelui (gingie, os alveolar, cement). Ea se traduce printr-o gingie rosie si umflata care sangereaza la cel mai mic contact, indeosebi in cursul periajului dintilor. Parodontitele cronice, foarte frecvente, afecteaza de obicei adultul in jur de 30 de ani. Evolutia lor este foarte lenta.
tratamentul debuteaza printr-un detartraj-polizaj al radacinilor, cu scopul de a incetini procesul de depunere a tartrului. Este indispensabila practicarea unui periaj corect al dintilor, ceea ce permite eliminarea regulata a placii dentare. Cateva luni mai tarziu, se procedeaza la o evaluare a starii tesuturilor si, daca este cazul, la o acoperire a structurilor distruse (grefe de gingie, acoperirea leziunilor osoase cu ajutorul coralului, hidroxiapatitei fosfatilor tricalcici etc.).
S-ar putea să vă placă și
- Parodontologie T1-4Document17 paginiParodontologie T1-4Andrei GrumezaÎncă nu există evaluări
- Document PDFDocument98 paginiDocument PDFDorina DorinaÎncă nu există evaluări
- Schema Tipuri Anestezii Utilizate in StomatologieDocument2 paginiSchema Tipuri Anestezii Utilizate in StomatologieP.Marius-DanielÎncă nu există evaluări
- Curs 7 Crosete - 2021-2022Document83 paginiCurs 7 Crosete - 2021-2022Cetina AdelinÎncă nu există evaluări
- Curs 4 - Mijloace Auxiliare de Igiena Orala-1aDocument48 paginiCurs 4 - Mijloace Auxiliare de Igiena Orala-1aBartha NoémiÎncă nu există evaluări
- Tema 11 Chisturi Odontogene BabinDocument48 paginiTema 11 Chisturi Odontogene BabinFeliciaÎncă nu există evaluări
- Curs 3 Elemente Componente Ale Protezei ScheletateDocument34 paginiCurs 3 Elemente Componente Ale Protezei ScheletateZgherea Mihai100% (1)
- Anestezia La Arcada InferioaraDocument2 paginiAnestezia La Arcada InferioaraDiana LopotencuÎncă nu există evaluări
- Curs Iii-Iv TD 2014Document75 paginiCurs Iii-Iv TD 2014Ionut ChicinasÎncă nu există evaluări
- Alegerea Dintilor Artificiali AnterioriDocument14 paginiAlegerea Dintilor Artificiali AnterioriJennifer Gilmore100% (3)
- LP 3 EsteticaDocument7 paginiLP 3 EsteticaMalina MafteiÎncă nu există evaluări
- Leziuni Odontale CoronareDocument19 paginiLeziuni Odontale CoronareElvirka SpijavcaÎncă nu există evaluări
- Diagnostic Oro-Dentar An IIIDocument2 paginiDiagnostic Oro-Dentar An IIILUÎncă nu există evaluări
- CURS Tehnologia Protezei Unidentare Si Conjuncte PluraleDocument74 paginiCURS Tehnologia Protezei Unidentare Si Conjuncte PluraleOvidiu SchifirnetÎncă nu există evaluări
- Elaborare Metodica Nr.11.sem2.Document13 paginiElaborare Metodica Nr.11.sem2.Cătălina Lozan- LozovanÎncă nu există evaluări
- Dinţi! Artificiali-12335Document43 paginiDinţi! Artificiali-12335Corina CaragaceanÎncă nu există evaluări
- Etapele Clinico Tehnice in Realizarea Puntilor Dentare Intreg TurnateDocument11 paginiEtapele Clinico Tehnice in Realizarea Puntilor Dentare Intreg TurnateNicu OjovanÎncă nu există evaluări
- Metalo CeramicaDocument53 paginiMetalo CeramicaTiberiu AninoiuÎncă nu există evaluări
- Meniţi: 1. Particularitatile Anatomo-Morfologice Ale Maxilarului SuperiorDocument4 paginiMeniţi: 1. Particularitatile Anatomo-Morfologice Ale Maxilarului SuperiorCristian TurcanÎncă nu există evaluări
- Radiodiagnosticul Chisturilor Maxilare Si Al Partilor Moi Cervico-FacialeDocument49 paginiRadiodiagnosticul Chisturilor Maxilare Si Al Partilor Moi Cervico-FacialeMădălina ConstantinÎncă nu există evaluări
- 1 (1) - Aparatul Dento-MaxilarDocument16 pagini1 (1) - Aparatul Dento-Maxilarbianca900518100% (1)
- Campul ProteticDocument2 paginiCampul ProteticAlex MireaÎncă nu există evaluări
- Clasificarea Cavitatilor Dupa BlackDocument1 paginăClasificarea Cavitatilor Dupa BlackSaleh AlsadiÎncă nu există evaluări
- LP AmalgamDocument12 paginiLP AmalgamIrina Panciu StefanÎncă nu există evaluări
- Protetica Maxilo FacialaDocument5 paginiProtetica Maxilo FacialaOlicika GraciovÎncă nu există evaluări
- Sinusul MaxilarDocument4 paginiSinusul MaxilarGeorgiana IlincaÎncă nu există evaluări
- Fiziologia DeglutitieiDocument6 paginiFiziologia DeglutitieiValentina BaciuÎncă nu există evaluări
- 10.curs 10 Etapele Clicice Ale PPFDocument14 pagini10.curs 10 Etapele Clicice Ale PPFMirunaBurceaÎncă nu există evaluări
- Curs 3.indicaţiile Şi Contraindicaţiile Tratamentului Edentaţiei Parţiale Prin Mijloace ConjuncteDocument7 paginiCurs 3.indicaţiile Şi Contraindicaţiile Tratamentului Edentaţiei Parţiale Prin Mijloace ConjuncteMadalina HoțuÎncă nu există evaluări
- Prezentare 2Document16 paginiPrezentare 2miauÎncă nu există evaluări
- Punti DentareDocument6 paginiPunti DentareRazvan CamenÎncă nu există evaluări
- Proteza Partiala Mobilizabila ScheletataDocument28 paginiProteza Partiala Mobilizabila ScheletataSorina MariaÎncă nu există evaluări
- Tema 6 ProtezeDocument7 paginiTema 6 ProtezeIrina RaileanÎncă nu există evaluări
- Protectia Bontului DentarDocument4 paginiProtectia Bontului DentarTotomir EcaterinaÎncă nu există evaluări
- Eruptia DentaraDocument55 paginiEruptia DentaraStefan Ciprian NechiforÎncă nu există evaluări
- Materie TPDocument47 paginiMaterie TPAndreea DorusÎncă nu există evaluări
- PPA - Curs 2Document21 paginiPPA - Curs 2AnaMariaBobes100% (1)
- Elaborarea Metodica NR 11 Bors Daniela547357883Document9 paginiElaborarea Metodica NR 11 Bors Daniela547357883Lilia Lilia100% (1)
- Elemente Componente Ale Protezei Parțiale Mobilizabile TermoplasticeDocument8 paginiElemente Componente Ale Protezei Parțiale Mobilizabile TermoplasticeCarmenÎncă nu există evaluări
- Endo ColocviuDocument89 paginiEndo ColocviuMădălina SoltanÎncă nu există evaluări
- C 3 Amprenta ModelDocument6 paginiC 3 Amprenta ModelCristina DuncaÎncă nu există evaluări
- Proteza ScheletataDocument2 paginiProteza ScheletataKeyser SozeÎncă nu există evaluări
- Curs 2Document53 paginiCurs 2Verginia ShuganiÎncă nu există evaluări
- 4.4.ocluzia Dentara Tipurile EiDocument33 pagini4.4.ocluzia Dentara Tipurile EiAdela GabrielaÎncă nu există evaluări
- Imobilizarea DintilorDocument2 paginiImobilizarea DintilorSimona Belu0% (1)
- Radiologie Curs 6Document38 paginiRadiologie Curs 6Tacu AndreiÎncă nu există evaluări
- Organul Dentar Sau OdontonulDocument12 paginiOrganul Dentar Sau OdontonulSorin PopoviciÎncă nu există evaluări
- Elaborarea Metodica NR 1Document10 paginiElaborarea Metodica NR 1jek_HÎncă nu există evaluări
- Punti DentareDocument17 paginiPunti DentareMihneaÎncă nu există evaluări
- EsteticaDocument29 paginiEsteticaGeorgian CalimanÎncă nu există evaluări
- SondareaDocument22 paginiSondareaCiutac ŞtefanÎncă nu există evaluări
- Conectori-Principali ScheletataDocument40 paginiConectori-Principali ScheletataalyssaÎncă nu există evaluări
- Subiecte Examen Practic !!!Document36 paginiSubiecte Examen Practic !!!DumitritaÎncă nu există evaluări
- Cursul 9 Proba MachetelorDocument151 paginiCursul 9 Proba MachetelorCristian ParaianuÎncă nu există evaluări
- CURS 4 Prezentare EsteticaDocument20 paginiCURS 4 Prezentare EsteticaRazvan DiaconescuÎncă nu există evaluări
- Curs 3 ParodontologieDocument5 paginiCurs 3 Parodontologiealiss_aetÎncă nu există evaluări
- Curs 3 ParodontologieDocument5 paginiCurs 3 Parodontologiealiss_aetÎncă nu există evaluări
- Morfologia Functionala A ParadontuluiDocument3 paginiMorfologia Functionala A ParadontuluiIonut NeguriciÎncă nu există evaluări
- Curs 2Document13 paginiCurs 2Ciprian IspasÎncă nu există evaluări
- Parodontiul RefDocument3 paginiParodontiul RefDragos FloreaÎncă nu există evaluări
- Naoki AibaDocument18 paginiNaoki Aibaroxanao33Încă nu există evaluări
- MEMORIU Tehnic PDFDocument11 paginiMEMORIU Tehnic PDFroxanao33Încă nu există evaluări
- BucovinaDocument5 paginiBucovinaroxanao33Încă nu există evaluări
- Variante Tehnologice de Protezare În Situaţii Particulare de Edentaţie 2Document53 paginiVariante Tehnologice de Protezare În Situaţii Particulare de Edentaţie 2roxanao33Încă nu există evaluări
- Curs 6 ParadontologieDocument2 paginiCurs 6 Paradontologieroxanao33Încă nu există evaluări
- Gingivite Si Parodontite Cursul 3Document4 paginiGingivite Si Parodontite Cursul 3roxanao33Încă nu există evaluări
- Curs 1 ParodontologieDocument3 paginiCurs 1 Parodontologieroxanao33Încă nu există evaluări
- Curs 5 ParodontologieDocument2 paginiCurs 5 Parodontologieroxanao33Încă nu există evaluări
- Curs 2-ParadontologieDocument3 paginiCurs 2-Paradontologieroxanao33Încă nu există evaluări
- Vitapan 3D-MasterDocument12 paginiVitapan 3D-Masterroxanao33Încă nu există evaluări
- Tehnologie DentaraDocument10 paginiTehnologie Dentararoxanao33Încă nu există evaluări
- Radiologie Imag Medicala 609 1220Document67 paginiRadiologie Imag Medicala 609 1220roxanao33Încă nu există evaluări