Documente Academic
Documente Profesional
Documente Cultură
Radioterapia in Cancerul de Laringe
Radioterapia in Cancerul de Laringe
Încărcat de
Mădălina Pinciuc0 evaluări0% au considerat acest document util (0 voturi)
130 vizualizări30 paginiTotl Despre Radioterapia in Cancerul de Laringe si Efectele Acesteia
Drepturi de autor
© © All Rights Reserved
Formate disponibile
DOCX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentTotl Despre Radioterapia in Cancerul de Laringe si Efectele Acesteia
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
130 vizualizări30 paginiRadioterapia in Cancerul de Laringe
Radioterapia in Cancerul de Laringe
Încărcat de
Mădălina PinciucTotl Despre Radioterapia in Cancerul de Laringe si Efectele Acesteia
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 30
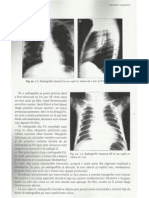
RADIOTERAPIA IN CANCERUL DE LARINGE
Radioterapia oncologica utilizeaza radiatiile ionizante
(fotonicE) sau corpusculare (electroni, neutroni, protonI) in
scopul distrugerii celulelor neoplazice prin lezare directa
sau indirecta (radioliza apei cu formarea de radicali liberi
peroxidici toxicI).
Descoperirea razelor X de catre Rentgen in noiembrie
1885 si a radiumului, de catre Pierre si Marie Curie in 1898
a reprezentat primul pas in radioterapia cancerului de
laringe. Pentru prima data radioterapia a fost folosita ca
metoda terapeutica in cancerul de laringe in septembrie
1902, cand William Scheppegrel a prezentat comunicarea
sa privind folosirea razelor X in tratamentul unui pacient
care prezenta cancer de laringe cu fixare de coarda vocala.
La inceputurile terapiei anticanceroase prin iradiere se
foloseau aparate de joasa energie (50-100KV), radiatia
fiind absorbita in principal de catre tesuturile din suprafata
si neavand capacitate de a actiona in mod eficient pe
zonele situate in interiorul corpului, precum caile aero-
digestive superioare.
Coolidge a inventat tubul catodic cald care a permis
construirea de aparate de iradiere capabile sa lucreze la
energii mai inalte (200-450KV). Metoda a fost introdusa
de Coutard in 1919 si a fost aplicata de acesta din 1920
pana in 1926, in cadrul Fundatiei Curie, in tratamentul
pacientilor cu carcinoame ale epiteliului pavimentos
amigdalian, ale laringelui si hipofaringelui.
In 1938 Beclasse a publicat studiul sau privind folosirea
roentgenogramei in diagnosticul si delimitarea extensiei
tumorilor laringiene si hipofaringiene. In 1949 acesta a
introdus doua concepte fundamentale in radioterapia
tumorala: o tehnica de prevenire a mucitei si a
descuamarilor tegumentare dupa mai multe saptamani de
radioterapie si conceptul ca leziunile tumorale mai extinse
necesita doze mai mari pentru obtinerea unui control
adecvat.
Cobaltul radioactiv 60 a fost produs pentru prima data in
1941. El poate sa asigure o energie de 1,2 milioane de
volti, cu o perioada de injumatatire de 5,3 ani si a fost
introdus in tratamentul bolii canceroase in 1951.
In cancerul de laringe, radioterapia se foloseste in scop
curativ, profilactic sau paleativ. Actiunea sa este loco-
regionala ea putandu-se adresa atat tumorii cat si
eventualelor diseminari ganglionare satelite. Principala
metoda radioterapeutica folosita in cancerul de laringe este
radioterapia externa transcutanata, cu radiatii de mare
energie, fiind folosite razele gamma de Cobalt 60. Acestea
prezinta o serie de avantaje in iradierea teritoriului
laringian si a ariilor ganglionare satelite:
. Subdozeaza planul cutanat, spre deosebire de razele X de
joasa energie (200KV) la care maximum de absorbtie se
realizeaza in suprafata;
. randamentul in profunzime este suficient, dat fiind ca este
de 55% la 10cm de la tegument;
. realizeaza o iradiere corecta a ganglionilor cervicali
deoarece randamentul este de 100% la 0,5cm de la
tegument.
In situatia in care zona de iradiere este situata in apropierea
unor structuri care nu suporta doze mari de radiatie (in
particular maduva spinarii, a carei iradiere excesiva poate
declansa mielite radicE) din care cauza, in zonele adiacente
maduvei spinarii nu trebuie depasiti 45 Gy, dupa atingerea
acestui prag, pentru completarea iradierii campurilor
cervicale posterioare, recurgem la o alta tehnica de
iradiere, facand apel la electronii proveniti din acceleratorii
lineari cu electroni de 6-10 MeV. Proprietatile balistice ale
acestor electroni fac ca absorbtia lor sa fie selectiva,
realizandu-se numai pe o profunzime de cativa cm, dincolo
de care nu se mai produce nici un fel de iradiere.
Inaintea inceperii radioterapiei trebuie stabilit volumul de
iradiat si doza de iradiere. Volumul de iradiat (volumul
tintA) cuprinde tumora si extensiile sale locale, zonele care
prezinta un risc ridicat de invazie tumorala ca si ariile
ganglionare de drenaj limfatic ale etajului laringian
respectiv.
Doza administrata este in functie de tipul de radioterapie
folosit. Desi fizicienii masoara doza de radiatie prin nivelul
de ionizare pe care il produce in aer, din punct de vedere
clinic importanta este doza de radiatie absorbita de catre
tesuturi.
In radiologia oncologica doza este exprimata ca fiind
cantitatea de energie absorbita de unitatea de masa a
materialului absorbant, purtand termenul traditional de
,,rad" si reprezentand 100 ergi absorbiti pe gram.
Masurarea dozei de radiatie absorbita este dificila si greu
de realizat in practica si de aceea doza de radiatie absorbita
sau ,,rad" reprezinta o valoare derivata, un Rentgen de
expunere aeriana fiind aproximativ egal cu 0.95cGy doza
absorbita in tesuturi.
In ultimii 15 ani rad-ul a fost inlocuit cu Gray-ul(GY).
1Gy = 1Joule/Kg = 100 rad = 100 cGy
In cancerul de laringe radioterapia are trei tipuri majore de
indicatii:
1. In cazul leziunilor limitate, asa zisele ,,early carcinoma",
constituie o alternativa la chirurgie, permitand o conservare
perfecta a functiei;
2. In cazul rezolvarii chirurgicale a cancerului de laringe,
in postoperator ea reprezinta, adesea, un tratament
complementar, indispensabil, in scopul asigurarii unui bun
control local;
3. In caz de leziuni cu mare extensie locala, inoperabile, ea
reprezinta principala arma terapeutica.
1.Radioterapia ca alternativa la chirurgie:
Este utilizata in cazul leziunilor limitate in care atat
chirurgia cat si radioterapia dau rezultate comparabile.
Alegerea depinde, in ultima instanta, de rezultatul
functional oferit de fiecare dintre tehnici, de dorinta
pacientului si nu in ultimul rand, de experienta si
obisnuinta echipei medicale.
Dinereo si Kaylie (1999) au efectuat o ampla ancheta
privind pozitia de principiu asupra managementului
stadiilor incipiente de cancer laringian in randul membrilor
Academiei Americane de ORL, trimitand chestionare celor
3000 de membri ai Academiei si au primit 1000 de
raspunsuri care au fost prelucrate statistic. Pentru tumorile
glotice hemilaringectomia a fost recomandata de 37,1%,
iradierea de 8,1%, laringectomia totala de 1,9%, iar
recurgerea la decizia pacientului care a fost corect informat
in 50,4% din cazuri.
Pentru tumorile supraglotice, laringectomia supraglotica a
fost preferata de 41,6% din respondenti, iradierea a fost
preferata de 5,3%, laringectomia totala de 1,9%, iar 48,3%
din respondenti au optat pentru explicarea optiunilor de
tratament pacientului, el fiind singurul care va lua decizia
privind metoda terapeutica.
Studiul a demonstrat ca filosofia terapeutica variaza in
functie de pozitia medicului in sistemul sanitar (medicii de
cabinet si cei din zonele suburbane sau rurale sustin, mai
degraba, radioterapia, pe cand in randul medicilor de spital
si in mediul urban exista o tendinta mai exprimata de a
recurge la terapia chirurgicalA). De asemenea optiunea
este diferita in functie de faptul daca medicul este oncolog,
radioterapeut sau chirurg.
Optiunea medicului s-a dovedit a fi influentata de
vechimea in specialitate. Specialistii tineri sunt in mult mai
mare masura partizanii explicarii optiunilor posibile, cu
luarea deciziei de catre pacient, fata de specialistii mai
varstnici care sunt mult mai inclinati sa recomande ei
tratamentul definitiv, fie acesta iradierea definitiva sau
interventia chirurgicala. Indicatia clasica a radioterapiei ca
alternativa la chirurgie o reprezinta carcinomul corzilor
vocate T1-T2, fara interesarea comisurii anterioare si care
beneficiaza de o iradiere extrem de localizata a ,,cutiei
laringiene", situatie in care rezultatele carcinologice si
functionale sunt foarte bune. In aceste cazuri de ,, early
carcinoma" radioterapia si chirurgia dau rezultate
asemanatoare in ceea ce priveste aspectul functional si rata
de supravietuire a pacientilor, alegerea depinzand in ultima
instanta de traditia medicala locala, posibilitatile tehnice si
alegerea pacientului.
Cu toate acestea Lesnicar, intr-o statistica pe 10 ani, a
Institutului Oncologic din Liubliana, care analizeaza un
numar de 267 de pacienti cu ,, early carcinoma" care au
fost supusi chirurgiei laringiene partiale, a evidentiat,
comparand acest lot cu pacienti cu aceeasi situatie
carcinologica dar care au fost tratati prin radioterapie, ca
desi rezultatele privind supravietuirea pacientilor au fost
asemanatoare, in lotul care a fost tratat cu radioterapie 11%
din pacienti au necesitat ulterior laringectomie totala ca
terapie de salvare, in timp ce in grupul cu interventii
chirurgicale conservatoare, laringectomia totala de salvare
a fost necesara numai in 3% din cazuri.
De asemenea o serie de autori considera drept indicatie
pentru radioterapie, ca tratament de prima intentie,
leziunile supraglotice reduse, superficiale, exofitice, N0
sau cu prezenta unui singur ganglion prezentand axul
maxim de 2cm sau sub aceste dimensiuni ca si leziunile
subglotice T1-T2.
Doza totala administrata este de 65 - 70 Gy.
2.Radioterapia postoperatorie:
Factorii de risc pentru esecul local al actului chirurgical
sunt bine precizati: invazia limitei de rezectie si
metastazele ganglionare, in special cele cu ruptura
ganglionara. Faptul ca iradierea postoperatorie poate
reduce acest risc este, actualmente, bine stabilit, chiar daca
exista putine studii randomizate care sa evalueze in mod
real valoarea iradierii complementare postoperatorii.
Actul operator trebuie sa preceada cu 5 - 6 saptamani
radioterapia.
Din punct de vedere strict teoretic, radioterapia
preoperatorie ar fi mai eficace, dat fiind ca tumora se
gaseste pe loc, bine vascularizata si deci, mai
radiosensibila, dar interventia dupa radioterapie este
intotdeauna grevata de mari riscuri chirurgicale. Ori de
cate ori, din motive independente de noi (optiunea
bolnavului, orientarea retelei oncologicE), secventialitatea
chirurgie- radioterapie s-a inversat, am constatat cateva
lucruri:
Dificultate tehnica in actul chirurgical - decolari dificile
in spatii de clivaj necomplezente;
Sangerari mai mari intraoperator - vasodilatatie la
interval scurt de timp post cobalt (1-2 saptamani - 2 lunI);
Dimpotriva, tesuturi fibroase si paucivasculare cu
sangerari reduse intraoperator, la un interval mai mare de
timp post cobalt (6luni - 1 aN), dar cu vindecari dificile;
Acces dificil in lojile marilor vase pentru
limfadenectomie - acestea sunt transformate in aderente
conjunctivo-vasculo-musculare, aproape inatacabile;
De asemenea evolutia postoperatorie este, in aceste
situatii, indelungata (spitalizari lungi, costuri ridicatE),
suferinta indelungata din cauza unor vindecari dificile si
penibile, cu necroze, sfaceluri, supuratii, fistule faringo-
cutanate, pierderi mari de substanta care necesita plastii cu
tesuturi de la distanta;
Dozele difera in functie de diferitele situatii concrete. Pe
volumele tinta, in exereza completa sau pentru ariile
ganglionare tratate in scop profilactic si care din punct de
vedere histo-patologic s-au dovedit indemne, daca totusi ne
decidem pentru efectuarea unei radioterapii, o doza de
45Gy este suficienta.
Desi controlul loco-regional in cancerul de laringe este, in
general, superior, in situatia in care actul chirurgical este
urmat de radioterapie postoperatorie, dezvoltarea tehnicilor
de chirurgie partiala, tratamentul chirurgical sistematic al
ariilor ganglionare, utilizarea chimioterapiei au dus, in
opinia unui foarte mare numar de autori, la limitarea
indicatiei radioterapiei de completare, numai la cazurile in
care se constata adenopatii multiple si/sau rupturi ale
capsulei ganglionare.
In situatia recurgerii la chirurgia endoscopica sau la
chirurgia partiala, pe cale externa, radioterapia nu trebuie
utilizata pentru a masca o eroare de indicatie sau o eroare
de tehnica chirurgicala, pe care, de regula, radioterapia nu
o poate indrepta, in plus, impiedicand un tratament adecvat
in situatia producerii unui esec loco-regional.
Pe ariile ganglionare cu prezenta de metastaze, dar fara
ruptura capsulara, sunt necesare doze de 50 - 55 Gy.
In caz de ruptura capsulara doza se majoreaza la 65 Gy.
In cazul unei rezectii incomplete se impune o doza de 65 -
70 Gy, pe marginile chirurgicale pozitive.
3.Radioterapia formelor inoperabile:
Se adreseaza pacientilor cu cancere T3-T4. Tratamentul
standard este reprezentat de radioterapia clasica.
Rezultatele sunt nesatisfacatoare, cu un grad de
supravietuire de 15 -30% la 5 ani. Mortalitatea este data de
esecurile loco-regionale si de metastaze, dar si de aparitia
unor neoplasme secundare si de decese intercurente,
datorate unor alte afectiuni decat boala de baza.
1. Fractionarea clasica
Fractionarea dozei se face clasic administrand 1,8 - 2 Gy
pe fractiune, cate o fractiune pe zi, 5 fractiuni pe
saptamana, etalarea realizandu-se intr-o perioada de 6-7
saptamani, in functie de doza administrata.
In ultimul deceniu s-au elaborat protocoale de modificare a
schemei clasice de fractionare a dozei administrate, cu
scopul de a obtine un efect tumoricid crescut, reducand in
acelasi timp toxicitatea imediata si tardiva, datorate
procesului de iradiere.
S-a observat ca, in timp ce tesuturile tumorale (ca si
tegumentul si mucoaselE) dezvolta un raspuns imediat la
administrarea de radiatii, alte tesuturi normale (maduva
spinarii, creierul, osul si cartilajuL) dezvolta un raspuns
mai tardiv datorita ratei de proliferare celulara mai reduse.
Tesuturile cu rata de proliferare celulara mai redusa sunt
afectate mai mult de volumul si numarul fractiunilor
administrate decat de durata tratamentului, motiv pentru
care, toxicitatea secundara care intereseaza aceste tesuturi
poate fi redusa prin scaderea marimii dozei administrate pe
fractiune. Pe baza acestor observatii s-a introdus tehnica
iradierii cu hiperfractionare.
2. Hiperfractionarea:
Foloseste fractiuni mai mici (150 - 120 cGY) comparativ
cu fractionarile clasice (180-200 cGY);
Se administreaza 2 pana la 3 fractiuni pe zi (de obicei 2
la interval de 6 orE);
Doza totala este mai ridicata (7400-8100 cGY) decat in
cazul fractionarii conventionale (7000 cGY);
Durata tratamentului este aceeasi ca in cazul fractionarii
conventionale.
Hiperfractionarea imbunatateste efectul terapeutic prin
surprinderea a cat mai multor celule tumorale in faza de
radiosensibilitate crescuta datorita fractiunilor multiple
administrate in cursul unei zile, realizand in acelasi timp o
protectie crescuta a tesuturilor normale cu raspuns tardiv la
iradiere, datorita scaderii dozei de radiatie pe fractiune.
Scaderea dozei pe fractiune permite, astfel, o relativa
protectie a tesuturilor sanatoase in raport cu tesuturile
tumorale ca si posibilitatea de a creste doza totala.
3. Fractionarea accelerata:
Se bazeaza pe conceptia conform careia scurtarea duratei
de tratament reduce capacitatile de repopulare accentuata a
clonogenilor tumorali ce se manifesta la 3-5 saptamani de
la inceperea radioterapiei cu fractionarea conventionala.
Fowler si Lindstrom, pe baza analizei retrospective a
datelor clinice a mai multor trialuri, arata ca prelungirea
radioterapiei in cancerul de laringe cu o saptamana, fara
nici o crestere a dozei de radiatie, poate duce la o pierdere
medie a controlului local cu 12% (intre 3% si 25%).
Studiile de laborator asupra timpului de dublare potentiala
a proliferarii tumorale in cancerele epiteliului scuamos de
cap si gat, realizate in vivo dupa injectarea unor doze
trasoare de Bromodeoxyuridina inaintea biopsierii, au
aratat valori medii ale timpului de dublare potentiala a
proliferarii de 5,5 zile.
Caracteristicile tehnicii de fractionare accelerata:
. Marimea fractiilor este similara cu cea a fractionarii
conventionale (180 -200 cGY);
. Se administreaza 2 pana la 3 fractiuni pe zi;
. Doza totala este similara cu cea folosita in fractionarea
conventionala;
. Durata totala a tratamentului este mult mai redusa in
comparatie cu durata tehnicii de fractionare conventionala.
4. Hipofractionarea:
Consta in administrarea unor doze ridicate de radiatii pe
fractiune, in situatia in care numai una sau doua fractiuni
sunt administrate saptamanal (600 cGy de doua ori pe
saptamana sau 800 cGy odata pe saptamanA) cu scopul de
a surclasa capacitatea reparativa a tumori, crescand
capacitatea distructiva pe fractiune.
Caracteristicile tehnicii de hipofractionare:
Marimea mare a fractiunilor (600 - 800 cGY)
comparativ cu fractionarea
conventionala (180 - 200 cGY);
Fractiunile sunt administrate la interval de zile;
Doza totala este mai redusa (2100 cGy - 3200 cGY)
decat in cazul
fractionarii conventionale (7000 cGY);
Durata totala a tratamentului este mult mai scurta
comparativ cu
fractionarea conventionala.
Reprezentand achizitii terapeutice recente, este dificil a se
face o apreciere asupra impactului acestor modificari de
tehnica radioterapica in privinta controlului tumorilor si a
efectelor toxice acute si tardive.
Doua studii de analiza generala a datelor din literatura,
unul american, iar celalalt european s-au ocupat de
valoarea terapeutica a iradierii in hiperfractionare.
Concluziile lor, desi s-au bazat pe aceleasi lucrari, sunt
contrare . Analiza americana a folosit tehnica meta-analizei
cu regruparea pacientilor (2350 de cazurI) si calculul lui ,,
ods ratio", dar pe baza exclusiv a datelor publicate si nu pe
seama observatiilor personale, ceea ce reduce din valoarea
aprecierii statistice. Autorii americani ajung la concluzia ca
tehnica de iradiere hiperfractionata aduce un aport
semnificativ in privinta supravietuirii si a controlului local,
in conditiile in care toxicitatea tardiva nu este semnificativ
crescuta. Studiul european a considerat, ca principal
criteriu de apreciere, indexul terapeutic, respectiv raportul
eficacitate/ toxicitate tardiva. Autorii neaga orice beneficiu
al utilizarii tehnicii respective. Trei din cele sase studii
analizate nu au prezentat date suficiente privind sechelele
iradierii si nu au fost luate in consideratie (spre deosebire
de autorii americanI), iar celelalte trei studii au demonstrat
un beneficiu moderat al hiperfractionarii, in conditiile unei
cresteri semnificative a sechelelor, astfel spus, absenta
oricarui castig terapeutic.
Doua studii au abordat pentru cancerul de laringe, pe loturi
semnificative, rezultatele tratamentelor de iradiere
accelerata-hipofractionare.
Studiul E.O.R.T.C. (Horiot, Bontemp, 1997) s-a adresat
leziunilor T2, T3, T4 si a comparat iradierea clasica (75
Gy/ 35 fractiuni/ 7 saptamanI) cu o radioterapie accelerata
(72 Gy/ 45 fractiuni/ 5 saptamanI). Nivelul de control local
s-a ameliorat semnificativ in cazul radioterapiei accelerate
ca si supravietuirea specifica, dar rata supravietuirii globale
a fost aceeasi pentru ambele loturi, in jur de 30% la 5 ani.
Beneficiul a fost maxim in leziunile T4, cu pretul cresterii
accentuate a complicatiilor acute si tardive ale radioterapiei
(7 decese din 112 pacienti prin toxicitate tardivA).
Protocolul C.H.A.R.T. (Dische si Saunders, 1997) consta
in realizarea unei iradieri rapide, intr-o perioada de timp
redusa (54 Gy/36 fractiuni/ 12 zilE) si a fost comparat cu o
tehnica de iradiere conventionala (66 Gy/ 33 fractiuni/7
saptamanI). Protocolul a evidentiat rezultatele pozitive sub
aspectul controlului local si al supravietuirii la pacientii
tineri, cu tumori de laringe evoluate in conditiile unor
complicatii tardive mai putin severe decat cele observate in
protocolul E.O.R.T.C.
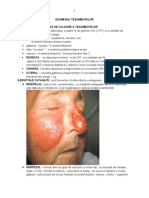
Efectele adverse ale radioterapiei tumorilor laringiene
Radioterapia este grevata de aparitia unor efecte adverse
acute si cronice ca urmare a actiunii radiatiilor asupra
tesuturilor normale cervicale.
Tulburarile acute se instaleaza incepand cu a treia
saptamana de tratament si dispar, in general, la 6 saptamani
de la incetarea tratamentului.in cursul iradierii se observa
prezenta radioepitelitei, tulburari ale gustului si prezenta in
diverse grade a radiomucitei: eritem, false membrane
dispuse punctiform, false membrane confluente, edem,
mucoasa hemoragica. Reactiile imediate ale mucoasei sunt
deosebit de intense in situatia in care se administreaza
radiochimioterapie concomitenta sau in caz de administrare
de radioterapie accelerata.
Urmeaza o faza subacuta care dureaza in jur de 6 luni.
Mucoasa este albicioasa, subtire, cu prezenta de rare
teleangiectazii, fiind prezente de asemenea focare de
necroza a mucoasei.
De asemenea in perioada acuta este prezenta senzatia de
uscaciune a mucoasei bucale, ca urmare a iradierii unei
parti din glandele salivare cu instalarea unei hiposialii,
mergand pana la asialie.
Slis a fost primul care, in 1924, a atras atentia asupra
consecintelor salivare ale iradierii, care au un impact
extrem de negativ asupra starii de nutritie.
Prevenirea posibilelor leziuni dentare prin terapia cu fluor
trebuie facuta pe tot parcursul ulterior al vietii. Asialia este
responsabila de pierderea peliculei de lubrifiere care isi
aduce partea sa de contributie la alunecarea alimentelor pe
mucoase. Asialia depinde de dispunerea campurilor de
iradiere si de doza administrata.
In situatia instalarii asialiei nu dispunem la ora actuala de
nici un tratament eficace al acestei stari patologice.
Tot in cadrul efectelor adverse acute se incadreaza si
limfedemul temporar laringian si care persista de la cateva
luni la un an. Limfadenectomia creste gradul de limfedem
pe partea interventiei. Continuarea fumatului contribuie la
persistenta edemului si la senzatia de uscaciune a
laringelui.
Circa 50% din pacienti prezinta, in cursul perioadei acute,
senzatia de nod in gat datorita edemului moderat al
aritenoizilor si a zonei postcricoidiene, senzatie ce poate fi
asociata de pacient cu ideea de recidiva, de revenire a bolii.
Administrarea de corticoizi (DexametazonA) poate fi
folositoare in reducerea edemului glotic.
Manifestarile cronice corespund sechelelor si
complicatiilor tratamentului. Ele survin la doua luni dupa
tratament, sunt evolutive si cateodata au aparitie tardiva, la
ani si chiar zeci de ani dupa iradiere (mielitele si leziunile
de endarterita de la nivelul vaselor marI).
Sechelele sunt reprezentate prin fibroza si ischemie care
determina edeme si scleroze subcutanate si musculare.
Complicatiile sunt reprezentate de necroza (mucoasa,
cartilaginoasa, osoasA) ca si de neuropatiile periferice.
Sechelele si complicatiile vor determina, in functie de
situatiile concrete, o multitudine de tablouri clinice, in
general bine cunoscute si frecvent intalnite de catre
medicul oto-rino-laringolog.
In ultimii ani au intrat in atentie o serie de elemente de
patologie care apar ca urmare a efectelor secundare ale
radioterapiei.
Unul din efectele secundare imediate ale radioterapiei, ale
carei frecventa si rasunet asupra economiei orgaismului au
fost subestimate pana acum, este reprezentat de refluxul
patologic gastro-esofagian si faringo-laringian.
Radioterapia duce la aparitia patologiei respective sau, in
cazul in care aceasta este preexistenta, cum se intampla
adesea la pacientii cu cancere ale cailor aero-digestive
superioare, la accentuarea acestei stari morbide.
In mod normal, un individ poseda multiple mecanisme care
previn refluxul gastro-esofagian si leziunile consecutive ale
mucoaselor. Cea mai importanta bariera in calea refluxului
este reprezentata de tonusul sfincterelor esofagiene inferior
si superior. De asemenea un important rol de protectie il
joaca rezistenta epiteliului esofagian ca si mecanismele de
eliminare a aciditatii esofagiane. Mecanismul de eliminare
a aciditatii esofagiene, cu rol de combatere a refluxului
esofagian, se realizeaza in doua etape:
1) Intr-o prima etapa, una sau doua perioade de peristaltism
esofagian golesc virtual tot acidul din esofag, ramanand un
rezidiu minim care intretine un pH scazut;
2) In a doua etapa pH-ul acid realizat de prezenta rezidiului
minim este neutralizat prin inghitirea salivei. Capacitatea
salivei de a neutraliza acidul este data, in principal, de
bicarbonat. Radioterapia influenteaza secretia salivara si
compromite astfel unul din mecanismele de aparare
impotriva refluxului esofagian, prin xerostomia datorata
insuficientei secretorii si excretorii a glandelor salivare. S-a
evidentiat o relatie directa intre refluxul gastro-esofagian si
unele complicatii post-iradiere ca fistula faringo-cutanata
si insuficientarespiratorie pulmonara.
Refluxul gastro-esofagian si faringo-laringian contribuie la
aparitia mucositei extensive, in cursul iradierii.
La pacientul ce urmeaza a fi iradiat trebuie investigata
eventuala prezenta a refluxului gastro-esofagian si faringo-
laringian si in cazul prezentei acestora, trebuie administrata
terapie antireflux in cursul radioterapiei.
Un alt element de patologie care a intrat in atentia
medicilor oto-rino-laringologi si care este rezultatul
manifestarilor cronice adverse ale radioterapiei, este
reprezentat de tulburarile de deglutitie.
Tulburarile de deglutitie aparute dupa
iradierea cervicala au fost semnalate prima data de Lazarus
(in 1996) care prezinta 9 cazuri. De atunci, aceasta
problema a fost dezbatuta, pe larg, de Katz (1999), Chih-
Hsiu (2000) si Smith (2000). Acestia au ajuns la concluzia
unanima ca iradierea si in special iradierea ca tratament de
prima intentie, cu doze ridicate, determina frecvent
un handicap major in ceea ce priveste deglutitia, la doi ani
de la tratamentul initial.
Marandas, pe un numar de 21 de cazuri de cancer de
laringe, dintre care 7 au fost tratate exclusiv prin
radioterapie externa, iar 12 au beneficiat de chirurgie
partiala, a studiat calitatea deglutitiei la doi ani de la
tratament.
Autorul a folosit o scara de evaluare mergand de la 1 la 10
(1 reprezentand alimentatia normala, iar 10 alimentatia
lichidA) ca si posibilitatea acestor pacienti de a merge la
restaurant. Rezultatele au fost urmatoarele:
Modalitatea detratament Nr.cazuri Evaluarea deglutitiei
Posibilitatea de a mergela restaurant
Tratament prin radioterapie
Chimioterapie
7
5
43%
Chirurgie partiala
12
1
84%
Dificultatile alimentare la acesti pacienti sunt adesea puse
in legatura cu hiposialia.
Modificarile salivei sunt incriminate ca determinand
restrictia alimentara pentru alimentele de o anumita
consistenta si cu obligatia umidificarii bolului alimentar in
cursul administrarii mesei.
Studiul lui Rhodus, care analizeaza disfagia in trei etiologii
diferite de disfunctie a glandelor salivare (sindrom Sjgren
primitiv, sindrom Sjgren secundar si xerostomia
postradicA), pune in evidenta o alungire a timpului
faringian si o diminuare a numarului de deglutitii realizate
in intervalul de zece secunde, in comparatie cu un lot
martor. Rezultatele demonstreaza consecintele diminuarii
calitatii prepararii bolului alimentar asupra tranzitului
faringian.
Dar absenta normalizarii acestor parametrii, dupa absorbtia
de lichide, presupune participarea altor anomalii (in afara
modificarilor salivarE) in geneza tulburarilor de deglutitie.
Lazarus, studiind video-fluorografic deglutitia la noua
pacienti post-iradiere, a evidentiat urmatoarele mecanisme
care conduc la perturbarea procesului de deglutitie:
. reculul insuficient al bazei limbii;
. reducerea ascensionarii laringiene;
. diminuarea ocluziei laringiene;
. diminuarea deschiderii muschiului crico-faringian.
Mai multe mecanisme etiopatogenice au fost observate in
complicatiile care stau la originea tulburarilor de
deglutitie: ocluziile arteriale, fibroza postradica si
modificarile mucoaselor.
Leziunile postradice ale nervilor periferici de la nivelul
regiunii cervico-faciale sunt recunoscute ca fiind la
originea complicatiilor majore ale deglutitiei. Frecventa lor
este estimata de Leroux-Robert la 2-4%. Ele sunt adesea
bilaterale, intereseaza cel mai des perechea a XII-a de nervi
cranieni, dar pot interesa mai multe perechi de nervi
cranieni, ca: XI, X, IX si V. Intervalul de aparitie dupa
radioterapie este invers proportional cu doza de radiatie
primita, putand fi de ordinul anilor si chiar al zecilor de
ani.
Neuropatiile postradice reprezinta un diagnostic de
eliminare, dupa ce a fost mai intai infirmata recidiva
tumorala, recidiva ganglionara sau metastatica ca si a doua
localizare a unui cancer.
Obstructiile arteriale sunt mai rar puse in discutie. In fapt,
ele stau la originea necrozei tisulare putand, in functie de
localizarea lor, sa induca sau sa favorizeze tulburarile de
deglutitie.
Fibroza postradica face parte din sechelele trofice obisnuite
ale radioterapiei. Ea se traduce prin scleroza cervicala,
cutanata, mucoasa si musculara care conduce la diminuarea
elasticitatii tesuturilor, putand explica astfel diminuarea
posibilitatilor dinamice ale regiunii iradiate.
De asemenea, cateodata, radioterapia induce constituirea
stenozelor hipofaringiene si/sau de gura de esofag.
Mecanismele etiopatogenice ale tulburarilor de deglutitie
nu par a fi univoce. Asocierea diferitelor mecanisme
contribuie la gravitatea tulburarilor, cu predominenta
leziunilor neurologice. Prezenta neuropatiilor este,
probabil, subestimata datorita reputatiei de radiorezistenta
a trunchiurilor nervoase, sclerozei cutaneo-musculare care
este, in general, foarte evidenta si atrage in primul rand
atentia, dificultatii explorarii electromiografice a unor
teritorii de nervi cranieni, in special la nivelul faringelui ca
si atingerea predominenta a ramificatiilor nervoase, in
raport cu trunchiurile mari.
Iradierea postoperatorie ridica, fara indoiala, coeficientul
de siguranta oncologica, dar pretul platit, sub aspectul
toxicitatii acute si cronice a iradierii, este, de multe ori,
extrem de ridicat.
Problema se pune cu deosebita acuitate in cazul iradierii
postchirurgicale, in laringectomiile partiale si
reconstructive in care compromisul intre functional si
relativa siguranta oncologica implica, in mod obligatoriu,
decizia de echipa a medicului chirurg oncolog si a
radioterapeutului, decizie ce trebuie individualizata in
functie de multiple variabile ale fiecarui caz in parte.
Am analizat un lot de 62 de laringectomii operate in anul
2001 (41 laringectomii totale si 21 laringectomii partiale si
reconstructivE) care au beneficiat de radioterapie
complementara. Lotul a fost tinut sub observatie pe
parcursul unui an.
Laringectomii totale - 41 Laringectomii partiale si
reconstructive - 21
+ limfadenectomie laterocervicala bilaterala Laringectomie
orizontala supraglotica 3
+ limfadenectomie laterocervicala bilaterala
Laringectomie orizonto-verticala 1
Hemilaringectomie + epiglotoplastie 1
Laringectomie frontala anterioara + epiglotoplastie 1
Laringectomie frontolaterala si cordectomii 15
La cele 41 de laringectomii totale urmate de radioterapie
am constatat urmatoarele:
. 20 de pacienti au prezentat leziuni marcate de radiomucita
si radioepitelita, cu edeme hipofaringiene, cu disfagie
accentuata pentru solide si moderata pentru lichide, intre
sedintele 10 -20;
. un pacient a necesitat intreruperea iradierii din cauza
deschiderii unei fistule faringo-cutanate in ziua 18;
. o fistula faringo-cutanata aparuta la 2 saptamani de la
terminarea iradierii la un alt pacient;
. un pacient a dezvoltat o stenoza la nivelul faringostomei,
in cursul iradierii, care a necesitat esofagoscopie si bujiraj
(manevra riscantA);
. un pacient a prezentat, la 6 luni de la terminarea terapiei,
o rigiditate a coloanei cervicale, cu limitarea miscarilor
capului si a umerilor, acestia fiind fixati datorita unei
sclerozari a structurilor cervicale restante si, de asemenea,
un sindrom disfagic marcat.
In cazul celor 21 de laringectomii partiale si reconstructive
s-au constatat urmatoarele:
. 6 din cele 15 laringectomii fronto-laterale si cordectomii
au prezentat edeme ale bontului laringian cu tulburari de
respiratie si de deglutitie care au necesitat antibioterapie si
corticoterapie si care au fost reversibile;
. laringectomia orizonto-verticala a prezentat, in cursul
iradierii un sindrom disfagic total care a necesitat
gastrostoma la jumatatea dozei; la 6 luni dupa radioterapie
a prezentat un sfacel cu hemoragie masiva la eliminarea
acestuia. Biopsiile de control au fost negative;
. hemilaringectomia cu epiglotoplastie - la 90 de zile dupa
radioterapie a prezentat necroza si sfacel ale bontului
laringian si abces prelaringian care s-a soldat cu o fistula
laringocutanata persistenta. Biopsiile de control au fost
negative.
Din cele 41 de laringectomii totale un numar de 6 (14%) au
prezentat diverse complicatii postiradiere care au necesitat
ingrijiri suplimentare.
Din 21 de laringectomii partiale si reconstructive un numar
de 6 (28%) au prezentat o evolutie postiradiere dificila, dar
reversibila, fara consecinte nefaste asupra actului
chirurgical. 4 bolnavi (19%) au prezentat insa complicatii
si sechele cu prognostic functional extrem de rezervat,
dezamagind speranta de conservare a functiei organului.
Analiza datelor din literatura ultimilor ani arata ca in
chirurgia laringiana partiala si reconstructiva, in dilema
optiunii intre functional si siguranta oncologica, tendinta
este de a pune pe primul plan functionalul. Astfel,
majoritatea autorilor par a fi ajuns la un consens ca: in caz
de chirurgie conservatoare iradierea neo-laringelui restant
trebuie evitata.
De asemenea nu se recurge la radioterapie postoperatorie
dupa chirurgia partiala verticala a cancerului planului
glotic.
Intr-o trecere in revista a tendintelor moderne in radioterpia
postoperatorie dupa chirurgie conservatoare, Bensadoun
(1995) subliniaza ca aceasta nu ar trebui administrata decat
in caz de rezectie tumorala incompleta si/sau invadare
ganglionara cu ruptura capsulara. Mai mult chiar, exereza
insuficienta la nivelul situsului tumorii primitive ar trebui
sa ne orienteze mai degraba catre o completare a exerezei
chirurgicale, ale carei modalitati de realizare sunt in functie
de tipul primei interventii.
Actualmente, tendinta este de a nu se recurge la iradiere in
caz de metastaze ganglionare unice fara ruptura capsulara,
cu scopul de a pastra in rezerva radioterapia pentru
tratamentul unei eventuale a doua localizari neoplazice
(care apare la 6-7% din cazurI) si de a limita la maxim
sechelele tratamentului.
Suarez si Rodrigo (1994) prezinta un lot de 193 cancere
supraglotice carora li s-a practicat laringectomie orizontala
supraglotica cu limfadenectomie.
Desi cancerul supraglotic este reputat a fi limfofil,
radioterapia a fost administrata numai la 48,7% din
pacienti, in urma evaluarii histopatologice , in conditiile
prezentei de metastaze ganglionare, interesare tumorala a
limitei chirurgicale ca si in cazul tumorilor voluminoase.
Incidenta recurentei locale a fost de 8,2%, iar a recurentei
ganglionare de 12,9%, rezultatele nefiind statistic
influentate de radioterapia postoperatorie.
O problema care nu a fost discutata in literatura, dar care ar
putea sa aibe un impact real in ceea ce priveste evolutia
bolii canceroase postiradiere o reprezinta efectul iradierii
asupra cartilajelor osificate ale scheletului laringian si, in
particular, a cartilajului tiroid, iradierea ducand la cresterea
numarului de osteoclaste care joaca un rol de promotor al
invaziei canceroase a cartilajului osificat dupa cum si
inducerea inflamatiei la acest nivel si a focarelor de
radionecroza a scheletului laringian reprezinta factori de
favorizare a invaziei neoplazice.
In situatia in care radioterapia postoperatorie nu
sterilizeaza in totalitate posibilele focare neoplazice
restante ea favorizeaza, prin efectele sale secundare,
extensia procesului canceros.
De asemenea trebuie luata in considerare scaderea
accentuata si de lunga durata a mecanismelor de aparare
imuna induse de radioterapie.
Radioterapia cancerului de laringe ca tratament de prima
intentie
A. Carcinoamele glotice:
Carcinoamele malpighiene ale corzilor vocale T1a si T1b
ca si T2a sunt considerate radiocurabile cu pretul unei
iradieri externe limitate numai la laringe, fara a mai fi
necesar sa se faca iradierea ganglionilor cervicali, aceste
tumori fiind putin limfofile in situatia cand este atins
numai planul glotic (metastazele ganglionare sunt practic
absente in T1 si au o frecventa de 2-7% in T2).
Considerandu-se ca rezultatele carcinologice obtinute sunt
comparabile, aceste leziuni pot fi tratate fie prin
radioterapie, fie prin chirurgie verticala sau prin tratament
chirurgical transoral cu laser CO2.
Radioterapia presupune costuri ridicate asemanatoare cu
ale chirurgiei verticale , durata lunga de tratament, efecte
secundare tinand de toxicitatea acuta si cronica a
radioterapiei. Singurul avantaj al radioterapiei il reprezinta
calitatea vocii cu 50% mai buna decat in cazul chirurgiei
verticale.
Chirurgia transorala cu laser CO2 presupune o durata
scurta de tratament cu spitalizare minima; este mult mai
putin costisitoare, reprezinta un tratament local care poate
fi repetat la nevoie, urmarirea postoperatorie este usoara si
nu in ultimul rand, in urma aplicarii ei, se obtine aceeasi
calitate a vocii ca dupa radioterapie.
Chirurgiei verticale i se reproseaza slaba calitate a vocii
postoperator dar, dupa cum au aratat Scola si Vega in
1997, datorita recidivelor mult mai frecvente in caz de
radioterapie (30,9% radioterapie fata de numai 10,8%
postchirurgiE) care necesita chirurgie de salvare, rata finala
de pastrare a vocii este mult mai mare in caz de chirurgie
partiala verticala (84,9%) fata de radioterapie (75,2%).
Personal, suntem adeptii metodelor chirurgicale de
rezolvare a acestui tip de tumora. Chirurgia transorala cu
laser CO2, in conditiile in care se respecta riguros
indicatiile acesteia, da rezultate excelente in cazul
carcinoamelor in situ si in leziunile T1 situate in treimea
medie a corzii vocale.
De altfel datele din literatura confirma superioritatea
chirurgiei in controlul local primar. Kaisser si Sessions, pe
un lot de cancere cordale T1a, in care 271 au fost rezolvate
chirurgical si 102 au beneficiat de radioterapie, gaseste un
indice de recidiva de 34,4% pentru radioterapie si de numai
16,9% dupa chirurgie.
Tendinta unui mai bun control local prin rezolvarea
chirurgicala fata de radioterapie este si mai evidenta in
cazul leziunilor T2 de coarda vocala. Olmi si Fallai (1994)
prezinta un lot de 127 de pacienti, tratati chirurgical si un
numar de 67 carora li s-a aplicat radioterapie. Controlul
local la 5ani a fost de 82% pentru cazurile rezolvate
chirurgical si de numai 63% in caz de radioterapie.
Supravietuirea la 5 ani fara semne de boala a fost de 91%
in caz de rezolvare chirurgicala si de numai 73% in caz de
radioterapie.
De fapt, T2 reprezinta un grup heterogen de tumori a caror
evolutie este influentata de zonele de extindere
extracordale ca si de numarul acestor zone.
Brunin si Rodriguez au studiat zonele de extindere
neoplazica in situatia tumorilor T2 si au gasit extindere in
ventricolulul Morgagni in 79% din cazuri, comisura
anterioara in 68% din cazuri, falsa coarda vocala 48% si
epiglota in 18% din cazuri. Numai 10% au prezentat
extensie in subglota. Cancerul cordal T2b, cu imobilitate a
corzii vocale, reprezinta, in opinia noastra, o indicatie de
laringectomie totala. Conform datelor din literatura
(Bridger si Smee, 1994), in situatia in care s-a recurs la
radioterapie, numai 38% din pacienti prezentau absenta
recurentei la un interval de 5 ani. Supravietuirea la 5 ani a
fost de 90% in situatia rezolvarii chirurgicale si de 69% in
caz de radioterapie, la 33% din supravietuitori fiind
necesara o laringectomie totala de salvare. Personal,
folosim, in caz de esec al radioterapiei, ca procedeu
chirurgical de salvare - laringectomia totala. In situatiile in
care in acest scop a fost folosita chirurgia verticala,
complicatiile au fost frecvente si importante. Steel a studiat
16 serii, prezentate in literatura, care cuprindeau un numar
de 259 de pacienti carora li s-a practicat hemilaringectomie
de salvare. Dintre acestia 8% au prezentat disfagie, 11%
decanulare intarziata sau stenoza laringiana, 19% infectii
majore sau fistule, iar in 19% din cazuri a fost nevoie de
totalizarea laringectomiei pentru recurenta sau laringe
incompetent.
B. Carcinoamele supraglotice:
Carcinoamele malpighine supraglotice au, in general, un
prognostic mai rezervat, asemanator cu cel al cancerelor
faringiene. Reprezinta tumori extrem de limfofile, riscul
metastazelor ganglionare fiind ridicat la aceasta categorie
de tumori: 15% pentru T1, 20% pentru T2, 35% pentru T3
si 75% pentru T4, riscul crescand cand, din punct de
vedere histopatologic, avem de a face cu o tumora slab
diferentiata. Valoarea tratamentului radioterapic, de prima
intentie, este inferioara tratamentului chirurgical
conservator, sub raportul sigurantei oncologice, dar
superioara sub aspectul rezultatelor functionale. Volumul
tumoral joaca un rol preponderent in indicatia terapeutica.
Pentru leziunile T2 supraglotice, un volum tumoral de
peste 4 cm3 este predictiv sub aspectul riscului de recidiva
locala, indiferent de doza de radiatie administrata. Din
aceasta cauza radioterapia, ca tratament de prima intentie,
este limitata la leziunile superficiale sau burjonate ale
margelei si a fetei laringiene a epiglotei.
Tarnovski (1997) subliniaza rolul oxigenarii tisulare in
raspunsul la radioterapie al tumorilor epiteliului scuamos
supraglotic. Intr-un studiu ce se adreseaza unui numar de
847 de tumori supraglotice, s-a putut stabili o corelatie
directa intre nivelul de hemoglobina din cursul
tratamentului si de la sfarsitul lui si controlul tumoral local.
Impactul oxigenului asupra tratamentului radioterapic al
cancerelor scuamoase ale tractului aero-digestiv superior a
fost demonstrat inca din anii 1950 de catre Grey si
colaboratorii. Radiatiile depind de oxigen pentru a putea
crea radicali liberi ai oxigenului care sa duca la distrugerea
ADN-ului (una din cele doua cai de actiune ale radiatiilor
asupra celulelor tumoralE) si in acest fel, la moartea celulei
neoplazice.
In cazul radioterapiei exclusive, dozele administrate la
nivelul tumorii primitive si al ariilor ganglionare invadate
sunt de 65-70 Gy cu fractionare si etalare clasica sau doze
de 70-80 Gy in regim de hiperfractionare (2 doze zilnice de
1,25-2 Gy pe zi, timp de 5 zile pe saptamanA).
Volumul tinta ganglionar este tratat prin aceleasi porti de
intrare pana la doza de toleranta medulara (45 GY) si apoi
cu electroni de energie inalta pana la atingerea dozei totale
prescrise. Pe principala serie nord-americana controlul
local al cancerelor supraglotice, obtinut exclusiv prin
iradiere, a fost de 76%.
Spirano si Ferrario (1999), pe un lot de 100 cancere
supraglotice tratate exclusiv prin radioterapie, au raportat o
supravietuire la 5 ani, fara boala, de 76,4%. 31 de pacienti
au prezentat o persistenta sau o recidiva a maladiei: 23
pentru T, 3 pentru N, iar 5 simultan pentru T si N. 18 din
cei 23 de pacienti prezentand recidiva pentru T, au fost
supusi chirurgiei de salvare care a constat in laringectomie
totala si a fost incununata de succes in 15 cazuri. Un singur
pacient din cei 3 cu recidiva pentru N a fost operat, dar fara
succes. Trei din cei cinci pacienti cu recidiva pentru T si N,
tratati chirurgical prin laringectomie totala si
limfadenectomie, au decedat.
Patru pacienti au prezentat metastaze (toate pulmonarE), in
timp ce 6 pacienti au prezentat o a doua tumora primitiva.
Lotul care a beneficiat de radioterapie hiperfractionata, cu
reducerea timpului global de tratament la 50 de zile, a avut
o evolutie mult mai favorabila comparativ cu lotul cu
fractionare si etalare clasica, supravietuirea fiind de peste
80%, valori similare cu cele obtinute prin chirurgie.
Hansen si Overgaard (1994), studiind un numar de peste
200 de pacienti cu cancer supraglotic care au fost tratati
prin iradiere, in Danemarca, folosind ca tratament primar
radioterapia, au evidentiat ca fiind cei mai importanti
factori prognostici:
. durata tratamentului (cu cat aceasta este mai scurta cu atat
controlul loco-regional si durata de supravietuire sunt mai
bunE);
. starea ganglionilor limfatici (statusul N fiind mult mai
semnificativ decat incadrarea T a tumorii si stadialitatea
afectiunii sub aspectul prognosticului acesteiA).
Reiradierea in caz de recidiva tumorala sau a doua
localizare in teritoriul iradiat
Recidivele locoregionale in cazul cancerului de laringe,
prealabil iradiat, pun dificile probleme terapeutice deseori
cu prognostic redutabil.
Chirurgia de salvare, care constituie abordul de electie, nu
este intotdeauna realizabila datorita extensiei tumorale si a
starii generale a pacientului.
Chirurgia a facut in ultimii 20 de ani progrese remarcabile,
in special prin aparitia lambourilor, a microchirurgiei si a
noilor tehnici de reconstructie. Supravietuirea specifica la 5
ani variaza, in situatia recurgerii la chirurgia de salvare,
intre 10 si 63%, in functie de locul aparitiei recidivei.
Supravietuirea globala la 5 ani se situeaza intre 39 si 57%
in functie de tipul recidivei si de intervalul dintre primul
tratament si momentul aparitiei recidivei. In situatia
imposibilitatii recurgerii la chirurgia de salvare,
tratamentul standard este reprezentat de chimioterapia
paleativa, in conditiile in care pacientul nu mai poate fi
considerat vindecabil.
Monochimioterapia da o rata de raspuns intre 10 si 41%,
cu o mediana a supravietuirii ce nu depaseste 6 luni.
Polichimioterapia duce la o crestere a ratei de raspuns
tumoral, dar nu are nici un efect in ceea ce priveste rata de
supravietuire.
Ca urmare a rezultatelor deplorabile ale chimioterapiei
paleative, s-a incercat in ultimii ani recurgerea la reiradiere
pe cale transcutanata asociata sau nu cu chimioterapia.
Modalitatile de iradiere variaza in functie de diferitele
protocoale utilizate, dar respecta intotdeauna o serie de
criterii: limitarea iradierii la tumora macroscopica, cu o
limita de siguranta de 1,5-2 cm, administrarea unei doze de
sub 50 Gy in regiunile adiacente maduvei spinarii ca si
abtinerea de la iradiere a zonelor ganglionare neinvadate.
Dupa datele din literatura, raspunsul complet se obtine in
60-67% din cazuri, cu o rata de raspuns partial de 7-27%.
Controlul local este obtinut in 15-37% din cazuri, cu o
supravietuire la 5 ani ce se situeaza intre 17-20%. Aceste
rezultate sunt insa grevate de riscul ridicat al complicatiilor
severe induse de demersul terapeutic care se situeaza intre
9 si 37%.
Factorii prognostici ai controlului local sunt reprezentati de
doza administrata, care ar trebui sa fie in mod ideal de 60
Gy, intervalul dintre primul tratament si tratamentul prin
reiradiere al recidivei, care trebuie sa fie de peste un an (in
mod ideal de 2 anI). Prognosticul reiradierii unei a doua
localizari neoplazice este mult mai favorabil decat in cazul
reiradierii unei recidive. Prognosticul complicatiilor este in
relatie directa cu volumul tinta al reiradierii.
In scopul obtinerii unei eficacitatii crescute se poate folosi
radiochimioterapia concomitenta cu modificarea
fractionarii dozelor de radioterapie in scopul scaderii
toxicitatii actului terapeutic. Dintre diferitele protocoale
utilizate, cel mai eficace sub aspectul rezultatului
terapeutic si al reducerii efectelor secundare, s-a dovedit a
fi protocolul Vokes (ChicagO) care utilizeaza reiradierea
cu faza de repaus (split coursE).
Este vorba de o iradiere cu o fractionare de 2 Gy/zi, pe
parcursul a 5 zile (10 GY), urmata de 9 zile de repaos.
Ciclul este reluat de 6 ori pentru a se atinge o doza
cumulata de 60 Gy (12 saptamani de tratamenT).
Chimioterapia asociata este reprezentata de 5-F.U. (5-
fluoro-uraciL) administrat in bolus, 300-800 mg/m2/zi,
timp de 5 zile, asociata cu hidroxiuree 1,5-2 g/zi, per os
timp de 5 zile.
Intr-o serie de 169 de pacienti ai institutului Gustave-
Roussy pe care s-a facut analiza mai multor protocoale de
iradiere, protocolul Vokes a asigurat 11% supravietuitori
de lunga durata, in conditiile in care reiradierea, in absenta
chimioterapiei asociate, a dat o supravietuire de lunga
durata de 3%, iar in lotul de reiradiere cu polichimioterapie
(5 F.U. - Mitomycina - CisplatiN) nu a existat nici un
supravietuitor de lunga durata, cu ajutorul protocolului
Vokes realizandu-se o mediana a supravietuirii de 20 de
luni.
S-ar putea să vă placă și
- Echipamentele FiscaleDocument12 paginiEchipamentele FiscaleMădălina Pinciuc50% (2)
- Ingrijiri in ChirurgieDocument3 paginiIngrijiri in ChirurgieMădălina Pinciuc100% (1)
- Metastazarea Cancerului LaringianDocument10 paginiMetastazarea Cancerului LaringianMădălina Pinciuc100% (1)
- Examenul de Specialitate ORLDocument9 paginiExamenul de Specialitate ORLbogdan21tÎncă nu există evaluări
- Radiologie Imagistica MedicalaDocument2 paginiRadiologie Imagistica MedicalaCosmina Alina Moscu100% (2)
- Curs Imagistica Medicala PDFDocument245 paginiCurs Imagistica Medicala PDFMihaela TataruÎncă nu există evaluări
- Referat Oncologie AHDocument16 paginiReferat Oncologie AHAndreea KaeyaÎncă nu există evaluări
- RadioterapiaDocument55 paginiRadioterapiaElena Bivol80% (5)
- Metastazarea Cancerului LaringianDocument10 paginiMetastazarea Cancerului LaringianMădălina Pinciuc100% (1)
- Introduce Re in Radiologie Si Imagistica MedicalaDocument56 paginiIntroduce Re in Radiologie Si Imagistica Medicalasynoida100% (2)
- Radiodiagnosticul ClinicDocument21 paginiRadiodiagnosticul ClinicMuresan Vlad100% (1)
- Agenti de ContrastDocument16 paginiAgenti de ContrastAndra Raluca Coste100% (1)
- Curs RadioprotectieDocument26 paginiCurs RadioprotectieCamelia Oros100% (1)
- Curs 5 - RadioterapiaDocument54 paginiCurs 5 - RadioterapiaAdelina ConstantinÎncă nu există evaluări
- Farmacie VeterinaraDocument3 paginiFarmacie VeterinaraDan CameliaÎncă nu există evaluări
- RadioterapieDocument61 paginiRadioterapiePopescu GeorgeÎncă nu există evaluări
- Radiologie TBCDocument5 paginiRadiologie TBCOana DamianÎncă nu există evaluări
- LP - 03 - 2016 - Explorarea Sindromului Febril Dureros - WORD PDFDocument9 paginiLP - 03 - 2016 - Explorarea Sindromului Febril Dureros - WORD PDFDaiiÎncă nu există evaluări
- Particularitățile Investigațiilor Imagistice Pediatrie ROM PDFDocument27 paginiParticularitățile Investigațiilor Imagistice Pediatrie ROM PDFAnna StolearencoÎncă nu există evaluări
- Referat RadiofarmacieDocument12 paginiReferat Radiofarmaciemarian_ale1992Încă nu există evaluări
- Curs 1si 2Document37 paginiCurs 1si 2GbyLvÎncă nu există evaluări
- Principiile Radioterapiei A Lu' XBDocument42 paginiPrincipiile Radioterapiei A Lu' XBNatalia Buinoiu100% (1)
- TEMA 6 DOZIMETRIE Si RADIOPROTECTIEDocument11 paginiTEMA 6 DOZIMETRIE Si RADIOPROTECTIESalladinÎncă nu există evaluări
- 2017 - File Din Istoria Urologiei Romanesti - Capitol CF2Document15 pagini2017 - File Din Istoria Urologiei Romanesti - Capitol CF2Patrascu CristiÎncă nu există evaluări
- Afectiuni ORLDocument106 paginiAfectiuni ORLandra stoica100% (1)
- Cancerul Zonei Pancreatoduodenale (ZPD) Introducere, Prezentare Generală: ZPD Înmănunchiază Următoarele Organe Şi StructuriDocument37 paginiCancerul Zonei Pancreatoduodenale (ZPD) Introducere, Prezentare Generală: ZPD Înmănunchiază Următoarele Organe Şi StructuriMARIANAÎncă nu există evaluări
- Anamneza BpocDocument67 paginiAnamneza BpocAna DumitruÎncă nu există evaluări
- Curs 9 RadioterapiaDocument2 paginiCurs 9 RadioterapiaIulia Vasilica GirosanÎncă nu există evaluări
- Semiologia Aparatului Respirator 3Document8 paginiSemiologia Aparatului Respirator 3Mihaela VasilicăÎncă nu există evaluări
- GrileDocument23 paginiGrileCosman AndradaÎncă nu există evaluări
- Fizica Radiatiilor Ionizante Utilizate in RadiodiagnosticDocument12 paginiFizica Radiatiilor Ionizante Utilizate in RadiodiagnosticVarariu StelianÎncă nu există evaluări
- 13 - Radioterapie PaliativăDocument5 pagini13 - Radioterapie PaliativăEvelyn BodaÎncă nu există evaluări
- Substante de ContrastDocument7 paginiSubstante de ContrastLucian Husdup100% (3)
- Ecocardiografia TranstoracicaDocument5 paginiEcocardiografia TranstoracicaAdina TîrnoveanuÎncă nu există evaluări
- Oncologie 3Document106 paginiOncologie 3alexxsaruÎncă nu există evaluări
- Esofag Curs1 - 1Document154 paginiEsofag Curs1 - 1Ana Diana MihaiÎncă nu există evaluări
- Inform Consim IrigografieDocument3 paginiInform Consim IrigografieEmelina DumeÎncă nu există evaluări
- Radioactivitate Lab Seminar SM Im 3Document32 paginiRadioactivitate Lab Seminar SM Im 3XeniaÎncă nu există evaluări
- Protectia Radiologica in RadioterapieDocument89 paginiProtectia Radiologica in RadioterapieNicoleta BodrugÎncă nu există evaluări
- Timus - Radiologie PediatricaDocument28 paginiTimus - Radiologie PediatricaAndreea Nechita100% (1)
- Medicatia Antiagreganta Si AnticoagulantaDocument5 paginiMedicatia Antiagreganta Si AnticoagulantaFlorentina GeorgianaÎncă nu există evaluări
- Tratat de OncologieDocument5 paginiTratat de OncologieSinziiana SuhareanuÎncă nu există evaluări
- Curs 1 Medicina de DezastreDocument22 paginiCurs 1 Medicina de DezastreAlex Bobita100% (3)
- Curs 12Document71 paginiCurs 12Oana DrăganÎncă nu există evaluări
- Istoria Imagisticii MedicaleDocument4 paginiIstoria Imagisticii MedicaleAnca AfroditaÎncă nu există evaluări
- Ghid Practic Pentru Asistenta Instrumentara ChirurgieDocument27 paginiGhid Practic Pentru Asistenta Instrumentara ChirurgieLaura Frincu100% (1)
- Cancer Prostata Rezistent La CastrareDocument96 paginiCancer Prostata Rezistent La CastrareCristian TomaÎncă nu există evaluări
- Urgente de MediuDocument12 paginiUrgente de MediuCastiga VenitÎncă nu există evaluări
- Cursmn1 PDFDocument16 paginiCursmn1 PDFIon GaidarjiÎncă nu există evaluări
- Manual BiPAPDocument85 paginiManual BiPAPAlina AlinaÎncă nu există evaluări
- RADIOLOGIE 2017 Bibliografia Şi Tematica Examen Grad PrincipalDocument4 paginiRADIOLOGIE 2017 Bibliografia Şi Tematica Examen Grad PrincipalRazwan AdrianakosÎncă nu există evaluări
- Ghid OncologieDocument51 paginiGhid Oncologiegeorgemihail100% (1)
- Scintigrafia Hepato-Biliara Rotari VladislavDocument5 paginiScintigrafia Hepato-Biliara Rotari VladislavTimcu AlyoshaÎncă nu există evaluări
- Medicatia AnticoagulantaDocument20 paginiMedicatia AnticoagulantaMedicinaGenerala100% (1)
- ToxidroameDocument169 paginiToxidroameMihaela VadanaÎncă nu există evaluări
- Protectia in Radiodiagnostic Si RadioterapieDocument4 paginiProtectia in Radiodiagnostic Si RadioterapieAlexandru BushÎncă nu există evaluări
- RadioterapiaDocument24 paginiRadioterapiaFlorin Udriste100% (1)
- BRAHITERAPIADocument4 paginiBRAHITERAPIASavuDanielFÎncă nu există evaluări
- Principii de Chirurgie Oncologică În OrlDocument10 paginiPrincipii de Chirurgie Oncologică În OrlVenter CiprianÎncă nu există evaluări
- Curs Oncologie de La AMGDocument10 paginiCurs Oncologie de La AMGciobanu marius0% (1)
- Ablatia TumoralaDocument7 paginiAblatia TumoralaIoana PiscanÎncă nu există evaluări
- Oncologie 8 RadioterapiaDocument9 paginiOncologie 8 RadioterapiaMar Mar100% (1)
- Utilajul, Principiile, Aspectele TehniceDocument15 paginiUtilajul, Principiile, Aspectele TehniceTataroiElenaÎncă nu există evaluări
- Prajitura JaponezaDocument3 paginiPrajitura JaponezaMădălina PinciucÎncă nu există evaluări
- Parazitoze IntestinaleDocument2 paginiParazitoze IntestinaleMădălina Pinciuc100% (1)
- Prajitura Cu NucaDocument1 paginăPrajitura Cu NucaMădălina PinciucÎncă nu există evaluări
- Bibliografie Asistent Medical Generalist 2015Document1 paginăBibliografie Asistent Medical Generalist 2015Mădălina PinciucÎncă nu există evaluări
- AVC IschemicDocument23 paginiAVC IschemicMădălina PinciucÎncă nu există evaluări
- Prajitura MarlenkaDocument4 paginiPrajitura MarlenkaMădălina PinciucÎncă nu există evaluări
- Curs 2 Insuficienta Respiratorie AcutaDocument10 paginiCurs 2 Insuficienta Respiratorie AcutaIoana CopăceanuÎncă nu există evaluări
- NefrologieDocument4 paginiNefrologieMădălina PinciucÎncă nu există evaluări
- Raspunderea DisciplinaraDocument4 paginiRaspunderea DisciplinaraMădălina PinciucÎncă nu există evaluări
- Totul Despre Radioterapia in Cancerul de LaringeDocument30 paginiTotul Despre Radioterapia in Cancerul de LaringeMădălina PinciucÎncă nu există evaluări
- Curs - 4 - 2010 Amg-SemiobiologieDocument5 paginiCurs - 4 - 2010 Amg-SemiobiologieMădălina PinciucÎncă nu există evaluări
- Curs 4 Rolurile ManageruluiDocument7 paginiCurs 4 Rolurile ManageruluiMădălina PinciucÎncă nu există evaluări