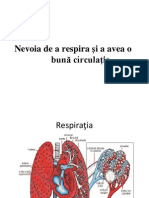
Documente Academic
Documente Profesional
Documente Cultură
Boli Contagioase
Încărcat de
Andreea Luca0 evaluări0% au considerat acest document util (0 voturi)
89 vizualizări63 paginibolile contagioase
Titlu original
Boli contagioase
Drepturi de autor
© © All Rights Reserved
Formate disponibile
DOCX, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentbolile contagioase
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
89 vizualizări63 paginiBoli Contagioase
Încărcat de
Andreea Lucabolile contagioase
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca DOCX, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 63
Rujeola este o infectie virala extrem de contagioasa.
Rujeola este cauzata
de virusul rujeolic, un virus din familia paramixovirusuri. Acest grup de
virusuri cauzeaza in general afectiuni respiratorii. Rujeola se transmite
atunci cand o persoana infectata tuseste sau stranuta.
Virusul se raspandeste cel mai adesea in perioada de incubatie a bolii,
atunci cand pacientul nu stie ca este bolnav si nu prezinta nici un simptom.
Bolnavul este contagios cu 4 zile inainte ca eruptia cutanata tipica sa apara
si inca 4 zile dupa aceea.
Cuprins articol
1. Generalitati
2. Simptome
3. Investigatii
4. Tratament - Generalitati
5. Profilaxie
6. Tratament ambulatoriu
7. Consultul de specialitate
Simptome
Sus
Simptomatologia se dezvolta de obicei in 8-12 zile de la expunerea la virus. Cu
toate acestea, perioada de incubatie (perioada de timp scursa intre momentul
infectarii si momentul aparitiei primelor simptome) se poate intinde pe un interval
cuprins intre 7 si 18 zile.
Simptomele initiale includ:
- febra (38C sau mai mare)
- rinoree (scurgerea de secretii de la nivelul nasului), stranut
- senzatia de gat uscat, tuse persistenta
- cresterea in volum a ganglionilor latero-cervicali
- diaree
- oboseala, inapetenta (pierderea poftei de mancare)
- uneori poate apare si o lacrimare discreta.
Aceasta simptomatologie se intinde pe o perioada cuprinsa intre 3 si 5 zile. Spre
sfarsitul acestei faze, apare o eruptie sub forma unor puncte rosii cu un centru mic
de culoare gri, denumita si semnul Koplik, si care apare pe mucoasa bucala.
Eruptia dispare in aproximativ 18 ore si in locul ei apare eruptia tipica de
rujeola:
- apare mai intai la nivelul fetei si in spatele urechilor, pentru a se raspandi apoi pe
intreg corpul
- este insotita de obicei de febra pana la 40C sau mai mult, dar care scade in
urmatoarele 2 zile
- eruptia dureaza aproximativ 5 zile si poate fi insotita de o senzatie usoara de
mancarime
- eruptia dispare in aceeasi ordine in care a aparut
- dupa disparitia eruptiei, pe locul respectiv, pielea poate avea o tenta maronie,
decolorata care dispare treptat.
Bolnavul este contagios cu 4 zile inainte de aparitia eruptiei cutanate tipice si inca
4 zile dupa aceea.
Investigatii
Sus
Rujeola este cel mai frecvent diagnosticata prin istoricul de expunere la virus,
prezenta eruptiei caracteristice, a febrei peste 38 grade C pentru mai mult de 3 zile,
la care se adauga si alte semne cum ar fi inflamatia la nivelul ochilor sau congestia
toracica. La nevoie, se pot efectua teste sangvine (testul cu anticorpi
imunofluorescenti sau testul ELISA) pentru a confirma diagnosticul si a elimina
alte boli care pot da simptomatologie asemanatoare. Se pot face teste si din
secretiile nazale sau din gat (culturi virale) pentru a demonstra existenta
virusului. Radiografiile toracice se pot efectua daca medicul suspecteaza
o pneumonie.
Tratament - Generalitati
Sus
In cazurile fara complicatii, rujeola este tratata prin repaus la pat si ingrijire la
domiciliu. Tratamentul la domiciliu include medicamente ce nu au nevoie de
prescriptie medicala si care au efect antipiretic (scad febra) si antialgic (scad
durerea), asa cum este ibuprofenul sau alte medicamente din aceeasi clasa, precum
acetaminofenul (paracetamol). Aspirina este contraindicata la persoanele sub 20 de
ani datorita legaturii sale cu aparitia unei afectiuni mai rare dar foarte grava,
denumita sindromul Reye (afectare cerebrala si hepatica grava, ce are ca si cauza
consumului de aspirina). Nu se folosesc antibiotice in tratamentul rujeolei decat
daca apar complicatii bacteriene, cum ar fi pneumonia sau infectii ale urechii. In
timpul bolii poate scadea concentratia de vitamina A din organism, ceea ce duce la
aparitia sindromului de uscaciune a ochilor (xeroftalmie) si uneori orbire. Deficitul
de vitamina A creste si riscul decesului datorita complicatiilor, mai ales la copiii
sub 2 ani.
Suplimente de vitamina A se recomanda pentru:
- copii intre 6 luni si 2 ani, care sunt spitalizati datorita aparitiei complicatiilor
- copii cu rujeola, care au un sistem imunitar deficitar sau carente de vitamina A
- toti copiii cu rujeola care provin din comunitati sau zone in care deficitul de
vitamina A este recunoscut a fi o problema de sanatate, mai ales in tarile in curs de
dezvoltare sau zonele izolate.
Profilaxie
Sus
Vaccinarea impotriva rujeolei este o metoda eficienta de
prevenire a bolii. De obicei se foloseste un vaccin triplu (vaccinul
ROR rujeola, oreion, rubeola) care confera protectie pentru rujeola,
oreon (parotidita epidemica) si rubeola. Studii recente au aratat
ca vaccinul nu produce reactii alergice la copiii care sunt alergici la
proteinele din ou. Vaccinul are efect asupra bolii daca se
administreaza in primele 72 de ore de la contactul initial cu
virusul. Alta metoda profilactica este reprezentata de
administrarea de imunoglobuline (IG). O astfel de injectie cu
imunoglobuline poate preveni sau scurta boala. Copiii sub un an,
femeile insarcinate si persoanele cu sistem imun deficitar, au
indicatia cea mai mare de administrare de imunoglobuline
specifice, daca sunt expusi la virusul rujeolei.
Tratament ambulatoriu
Sus
Odihna prelungita la domiciliu este de obicei cel mai bun tratament pentru rujeola.
Daca boala s-a instalat deja, se recomanda:
- consumul crescut de lichide: daca pacientul are febra si consumul de lichide nu
este adecvat, exista riscul de aparitie al deshidratarii
- administrarea de medicamente fara prescriptie medicala, antialgice sau
antitermice ca ibuprofenul siparacetamolul; aspirina este contraindicata la
persoanele sub 20 de ani datorita legaturii sale cu aparitia unei afectiuni mai rare
dar foarte grava, denumita sindromul Reye
- ochii trebuie menajati si odihniti, prin evitarea privitului la televizor pentru mult
timp si asigurarea unei lumini de intensitate mai mica in camera
- evitarea contactului cu persoane care nu au avut boala si nici nu au fost vaccinati;
bolnavul este contagios cu 4 zile inainte ca eruptia cutanata tipica sa apara si inca 4
zile dupa aceea.
Copiii bolnavi de rujeola nu trebuie sa mearga la scoala cel putin 4 zile dupa
aparitia eruptiei iar daca copilul nu se simte prea bine, poate lipsi si mai mult.
Consultul de specialitate
Sus
Medicul trebuie chemat atunci cand copilul:
- devine confuz sau greu de trezit
- are febra persistenta de peste 10 zile: atunci cand febra persista peste 3-4 zile
dupa debutul eruptiei cutanate, trebuie evaluat pentru a determina eventualele
complicatii cum ar fi infectiile urechii sau pneumonia
- are diaree cu durata de peste 2 saptamani sau apar semne de deshidratare
- are dureri de cap puternice sau prezinta dureri la nivelul gatului si o redoare
(scaderea mobilitatii articulatiilor) a acestuia
- pare ca se simte mai bine, insa simptomatologia reapare dupa cateva zile.
Persoanele bolnave de rujeola, adulti sau copii, care nu au fost consultate de medic
trebuie sa anunte Departamentul de Sanatate Publica local, pentru ca medicii de
aici sunt obligati sa inregistreze toate cazurile de boala.
Rubeola, numita si pojar german sau pojarul de 3 zile, este o boala produsa
de virusul rubeolic.
Rubeola este de obicei o boala blanda care nu produce probleme pe
termen lung.
Cuprins articol
1. Generalitati
2. Cauze
3. Simptome
4. Investigatii
5. Tratament medical
6. Tratament ambulatoriu
7. Profilaxie
Cauze
Sus
Virusul rubeolic se raspandeste de cele mai multe ori prin picaturi de fluid de la
nivelul membranelor mucoase care contin virusul. O persoana infectata poate
raspandi virusul prin picaturile de fluid din timpul tusei, stranutului, vorbirii sau
prin mancare sau bauturi la comun. Se poate produce infectarea si prin contactul cu
o suprafata contaminata de picaturi de fluid, iar apoi atingerea zonelor ochilor,
nasului sau gurii fara spalarea pe maini in prealabil. Mai putin obisnuit, se poate
produce contaminarea si prin contactul cu sange infectat, la nivelul unor leziuni ale
pielii sau mainilor daca nu se spala zonele afectate imediat.
Simptome
Sus
Simptomele tipice de rubeola sunt:
- un rash (exantem) minor
- edem si sensibilitate la palparea ganglionilor (mai ales cei aflati retroauricular, in
spatele urechilor si occipital, partea posterioara a capului)
-febra moderata.
Uneori pot sa apara, mai ales la adolescente sau femeile tinere, dureri articulare
(artrita), mai ales la nivelul articulatiilor mici ale mainilor. Durerile articulare (mai
frecvente la femei) pot sa dureze mai mult de o luna pana dispar. Marirea
ganglionilor din zona gatului este comuna multor boli virale; in cazul rubeolei,
ganglionii cel mai frecvent afectati sunt cei localizati retroauricular si cei
occipitali; gradul in care acestia se maresc si sensibilitarea acestora este
patognomonica (specifica) rubeolei
Uneori rash-ul cutanat este singurul simptom de rubeola care pare la copiii
mici.Copiii mai mari si adolescentii pot prezenta si febra, dureri oculare, dureri in
gat si o stare de rau general; poate sau nu sa apara rash-ul.
Simptomele de rubeola, in special durerea si edemul de la nivelul articulatiilor,
sunt mai frecvente la adulti decat la copiii.
Rash-ul tegumentar specific rubeolei este minor, debuteaza la nivelul fetei si se
extinde la nivelul gatului si toracelui (pieptului) si apoi pe tot corpul. La inceput
poate sa aiba un aspect de eritem (roseata) difuz, apoi devine eritem punctiform cu
leziuni maculare neconfluante. Este de asemenea intalnita si o forma de rubeola
fara rash cutanat. Chiar daca nu apare rash-ul tot exista contagiozitatea bolii.
Poate sa apara ca o complicatie a rubeolei, infectia la nivelul creierului (encefalita).
Este o complicatie rara dar foarte serioasa. Unul din cinci bolnavi ce fac encefalita
decedeaza.
Infectia fatului cu virusul rubeolic in primul trimestru este un risc pentru avort
spontan, moarte fetala si defecte congenitale ale fatului. Mai mult de 90% din fetii
infectati in primele 11 saptamani de sarcina dezvolta sindrom rubeolic congenital.
Acest sindrom poate provoca defecte congenitale severe. Tulburarile de auz sunt
cele mai frecvente, desi cataracta,glaucomul sialte probleme oculare, defecte de
cord, afectiuni cerebrale, retard mintal si psihic (oprirea cresterii) si boli osoase pot
de asemenea sa apara.
Alte boli si afectiuni virale pot provoca simptome si rash similar celui din rubeola.
Din aceste motive, rubeola poate fi confudata cu:
-forme usoare de scarlatina, o boala care apare cel mai frecvet la copiii intre 2 si 10
ani, care au avut cu putin timp in urma angina (gat rosu)
-pojar, care se mai numeste si rujeola sau pojarul rosu
-boala a cincea (parvovirusurile B19), o boala contagioasa si de obicei o forma
usoara de afectiune virala care apare la copii
-varicela, o boala usoara virala care afecteaza copiii mici; debuteaza de obicei cu
febra mare 39.4 C pana la 40.6 C care dureaza 2-3 zile
-mononucleoza infectioasa, boala virala produsa de virusul Epstein Barr in cele
mai multe cazuri; mononucleoza apare cel mai frecvent la adultii tineri intre 15 si
24 de ani
-reactii alergice la medicamente
-unele infectii gastrice sau intestinale (gastrointestinale) cum ar fi gastrita.
Investigatii
Sus
Prin examinarea sangelui la un bolnav cu rubeola se identifica anticorpii anti virus
rubeolic. Aceste informatii pot ajuta medicul sa identifice daca:
-este o infectie recenta produsa de virusul rubeolic
-este o imunizare anterioara prin vaccinare sau daca boala a existat in antecedente.
Uneori se face o cultura virala, care poate sa identifice daca infectia curenta este
produsa de virusul rubeolic. In orice caz, rezultatele se obtin in cateva saptamani.
Rubeola la copii si adulti
Daca copiii sau adultii nu au fost imunizati si se suspecteaza rubeola, se vor face
teste ale sangelui care sa identifice anticorpii si sa se confirme diagnosticul. Se
poate pune diagnosticul si fara examinarea sangelui, daca se cunoaste ca in
antecedente nu a existat boala. Acest lucru se intampla cand exista simptome
specifice de boala sau a existat contact cu o persoana cu diagnostic confirmat de
rubeola.
Rubeola la femeile gravide
Ca parte a examinarilor de rutina prenatale, se determina si daca a existat
imunizare pentru rubeola. Daca a existat expunere la rubeola si nu s-a produs
imunizarea la boala, se recomanda injectarea de imunoglobuline
(Ig).Imunoglobulinele nu previn infectarea cu virusul rubeolic, dar pot reduce
simptomele si pot sa scada riscul de aparitie a defectelor congenitale. Aceasta
examinare a sangelui va fi repetata la 2-3 saptamani. Daca rezultatele sunt
negative, se va repeta testul din nou dupa 6 saptamani de la expunerea initiala,
pentru a se asigura absenta infectivitatii.
Rubeola la nou-nascuti
Un copil nascut cu defecte congenitale care sugereaza infectia cu rubeola, va fi
examinat imediat pentru a se determina daca rubeola a fost cauza. Diagnosticul se
pune la nou-nascut prin examinarea fizica si istoricul medical al mamei, inclusiv
ingrijirea prenatala. Daca se pune diagnosticul de sindrom rubeolic congenital, se
previne transmiterea bolii si la ceilalti copii din spital.
In unele tari se testeaza toti nou-nascutii pentru defecte de auz, cel mai frecvent
defect care se asociaza rubeolei. Daca se identifica acest defect se vor face mai
multe investigatii, pentru a se cunoaste daca este vorba de rubeola. Acest lucru este
de ajutor medicilor, daca este nevoie sa caute si alte defecte congenitale si semne
de rubeola congenitala la copil.
Tratament medical
Sus
Tratamentul rubeolei se bazeaza pe tratarea simptomelor specifice, cum ar fi
consum crescut de lichide pentru a se preveni deshidratarea si de asemenea se
recomanda repausul. Acetaminofenul (paracetamol) se poate administra la copiii
sau adultii care prezinta febra. Nu se administreaza aspirina nici unui bolnav cu
varsta mai mica de 20 de ani datorita corelatiei dintre aceasta si sindromul Reye.
Daca copilul se naste cu rubeola, se iau masuri de izolare a copilului fata de alte
persoane susceptibile la boala. Se va tine copilul la domiciliu, se va face o igiena
adecvata si o imbaiere cu grija. Acestea fiind cele mai importante mijloace de
controlare a bolii.
Se vor lua masuri suplimentare fata de femeile insarcinate. Femeile insarcinate
care lucreaza cu copii, vor minimaliza contactul direct cu acestia, evitand
expunerea la saliva sau puparea copiilor pe gura. Un copil nascut cu rubeola este
contagios timp de un an.
Tratamentul la gravide
Femeile care vor sa devina gravide si care sunt nesigure de imunizarea lor la
rubeola, se vor vaccina cu cel putin o luna inainte de sarcina. Chiar daca se face
imunizarea in primul trimestru de sarcina, riscul la fat este destul de scazut. Cel
mai important lucru este ingrijirea prenatala.
Femeile gravide si susceptibile la boala (neimunizate), trebuie sa se adreseze
medicului specialist. Se va recomanda administrarea unei injectii cu
imunoglobuline (Ig) daca a existat expunerea la virus. Imunoglobulinele nu previn
infectia rubeolica, dar pot diminua simptomele de rubeola si poate sa scada riscul
de defecte la fat. In orice caz, imunoglobulinele nu elimina riscul de aparitie al
unui defect congenital datorat sindromului de rubeola congenitala; au existat cazuri
de aparitie a sindromului de rubeola congenitala la copiii nascuti din mame la care
s-au administrat imunoglobuline.
Femeile gravide nu sunt imunizate cu virus activ (viu), administrat sub forma
obisnuita de vaccin MMR.
Femeile gravide care au fost infectate cu virusul rubeolic in primul trimestru de
sarcina, se vor adresa medicului specialist pentru a se examina riscul de aparitie a
sindromului rubeolic congenital si ce optiuni au la dispozitie.
Pot sa apara probleme la fat datorita infectarii mamei in timpul primului trimestru
de sarcina cu virus rubeolic. Tratamentul variaza in functie de caz si daca exista
sau nu defecte la fat.
Tratament ambulatoriu
Sus
Tratamentul la domiciliu al rubeolei se bazeaza pe administrarea de multe lichide
si cat mai mult repaus. Se poate administra acetaminofen, cum este paracetamolul
pentru febra si starea generala de rau. Nu se administreaza aspirina la persoanele cu
varsta mai mica de 20 de ani datorita asocierii aspirinei cu sindromul Reye.
Exista riscul contactarii rubeolei daca nu a existat o imunizare anterioara sau daca
nu s-a produs boala in antecedente. Din acest motiv persoanele bolnave de rubeola
trebuie sa evite contactul cu persoanele susceptibile la boala.
Copiii, adolescentii si adultii cu rubeola nu trebuie sa se prezinte la gradinita,
scoala, loc de munca sau sa se afle in contact cu alte persoane, in special femei
gravide, timp de 7 zile dupa aparitia rash-ului cutanat.
Profilaxie
Sus
Exista imunizarea pentru evitarea aparitiei rubeolei. Se administreaza in
combinatie un vaccin pentru pojar, oreion si rubeola, sub forma unei singure
administrari numit MMR. Exista doua doze de vaccin care este injectat la distanta
de cel putin 4 saptamani. Prima doza se administreaza la varsta de 12-15 saptamani
si cea de-a doua la varsta de 4-6 ani si nu mai tarziu de 11-12 ani.
Se adminstreaza vaccinul MMR la adolescenti si adulti in situatiile urmatoare:
-persoanele nascute dupa 1956 care nu au fost vaccinate cu vaccinul MMR
-la cadrele medicale
-la studentii sau persoanele care circula international si care nu au dovezi de
imunizare sau o imunitate pentru rubeola.
La femeile care doresc sa devina insarcinate si nu sunt sigure daca sunt imunizate
pentru rubeola, se vor face teste de sange pentru a se determina imunitatea sau
susceptibilitatea la boala. In unele tari se fac examinari obligatorii ale sangelui
inainte de casatorie, pentru a se determina imunitatea la rubeola. Daca nu exista
imunizarea, se va administra vaccinul si se va astepta cel putin o luna inainte de
conceptia unui copil. Chiar daca exista imunizare in timpul primei perioade a
sarcinii, riscul pentru fat este destul de scazut. Cel mai important lucru este
ingrijirea prenatala.
Multi parinti sunt ingrijorati daca vaccinul MMR poate cauza autism. Studii
efectuate in Europa, Canada sau Statele Unite au aratat ca nu exista nici o legatura
intre vaccinul MMR si autism.
Oreionul este o infectie virala contagioasa care determina cresterea in
volum, dureroasa a glandelor parotide (glande salivare situate intre ureche
si mandibula).
Oreionul este transmis atunci cand o persoana infectata tuseste sau
stranuta si de asemenea prin contactul cu obiecte recent contaminate cum
ar fi servetele, batiste, pahare sau prin maini murdare.
Cuprins articol
1. Generalitati
2. Simptome
3. Investigatii
4. Tratament - Generalitati
5. Tratament ambulatoriu
6. Profilaxie
Simptome
Sus
Virusul care produce oreionul patrunde in corp prin nas sau gat. Simptomele apar
atunci cand virusul se multiplica si se raspandeste in creier si invelisurile lui,
glande salivare (de obicei glandele parotide), pancreas, testicule ovare si alte zone
ale corpului si cuprind:
- cresterea in volum, dureroasa, a uneia sau ambelor glande parotide; unul sau
ambii obraji pot fi umflati, aproximativ 30-40% din cei infectati prezinta acest
simptom care e considerat de catre multi un semn caracteristic pentru boala desi el
poate aparea si in alte afectiuni
- febra cuprinsa intre 38-40 grade C
- cefalee (dureri de cap), durere la nivelul urechii, senzatie de gat uscat si durere la
inghitire sau deschiderea gurii
- durere resimtita atunci cand se consuma mancaruri sau bauturi acre cum ar fi
sucuri sau citrice
- oboseala cu dureri musculare sau articulare
- lipsa poftei de mancare si varsaturi.
Aproximativ o treime din cei infectati nu au nici unul din aceste simptome, mai
ales copiii sub 2 ani. Persoanele infectate pot raspandi virusul aproximativ 7-9 zile
dupa ce simptomele apar. Perioada de incubatie (perioada dintre momentul
infectarii si momentul aparitiei simptomelor) este de obicei de 16-18 zile desi
poate fi si peste 25 de zile. In timpul evolutiei bolii pot apare complicatii ale caror
simptome sunt redoarea cefei (rigiditatea cefei) sau cefalee severa (indica
meningita), testicule crescute in volum, sensibile si dureroase (indica orhita
afectarea testicului), dureri abdominale difuze ce pot indica o pancreatita sau
inflamatie a ovarului.
Investigatii
Sus
Oreionul este frecvent diagnosticat prin istoricul de expunere la boala si simptome
cum sunt glandele parotide umflate si sensibile. Daca este nevoie se poate efectua
un test din sange care poate confirma diagnosticul. Acest test masoara nivelul de
anticorpi pe care corpul i-a produs impotriva virusului care produce boala. Acesta
poate fi identificat prin cultura virala dintr-o proba de urina, saliva sau lichid
cefalorahidian obtinut prin punctie lombara.
Tratament - Generalitati
Sus
In cazurile fara complicatii oreionul este tratat prin repaos la pat si ingrijire la
domiciliu. Tratamentul la domiciliu cuprinde medicamente ce pot fi cumparate fara
reteta si sunt folosite pentru a reduce febra si durerea.Paracetamolul sau alte
antiinflamatoare nonsteroidiene (Advil, Motrin, Aleve) sunt frecvent folosite. Nu
se administreaza aspirina la persoanele mai tinere de 20 de ani pentru ca poate
provoca o boala rara dar grava, numitasindromul Reye. Aparitia complicatiilor
necesita internarea in spital. Atunci cand apar complicatii cum sunt
orhita,meningita, pancreatita sunt tratate cu medicamente antialgice (care reduc
durerea). Folosirea altor medicamente, cum este interferonul pentru orhita severa
este in stadiu experimental. Nu se folosesc antibiotice.
Tratament ambulatoriu
Sus
Copiii cu oreion nu trebuie sa mearga la gradinita, scoala sau alte locuri publice
timp de 9 zile de la debutul bolii (cresterea in dimensiuni a glandelor parotide) sau
3 zile dupa ce dimensiunea glandelor a revenit la normal. Nu este necesar ca
pacientul sa fie separat de familie deoarece de obicei restul familiei a fost deja
expusa. Pentru durerea de cap se administreaza paracetamol, nu se administreaza
aspirina la persoanele mai tinere de 20 de ani pentru ca poate provoca o boala rara
dar grava, numita sindromul Reye.
Daca cresterea in volum a glandei provoaca durere se aplica gheata sau comprese
calde (se alege metoda care convine mai mult bolnavului). Intre piele si compresa
rece sau calda se pune un prosop subtire pentru a proteja pielea. Aceste comprese
se mentin 20 de minute. Pe testiculele inflamate se poate aplica o compresa rece
intermitenta sau se poate incerca o metoda gentila de sustinere. Este recomandat
suptul de batoane de inghetata, gheata sau acadele inghetate. Hrana trebuie sa fie
de consistenta redusa pentru a nu fi nevoie de mestecare. Alimentele si lichidele
acre trebuie evitate. Din cauza infectiei, glandele salivare sunt foarte sensibile si
poate fi dificila inghitirea alimentelor. Cazurile noi de oreion trebuie raportate de
catre medic.
Profilaxie
Sus
Vaccinul impotriva oreionului face parte din triplul vaccin ROR care mai cuprinde
vaccinul antirubeola si antirujeola. Beneficiile acestui vaccin depasesc cu mult
riscurile sale. Pana nu de mult se credea ca acest vaccin produceautism (boala in
care copilul are deficiente majore de comunicare, fiind izolat intr-o lume a sa), dar
studii recente au demonstrat ca nu exista un asemenea risc. De asemenea riscul de
reactii alergice asociate cu vaccinul antioreion este extrem de scazut. Daca se va
efectua o calatorie intr-o tara in care oreionul este raspandit, este bine sa se verifice
statusul imunitar al individului (daca persoana respectiva are anticorpi protectori
impotriva virusului care produce oreionul).
Difteria este o boala bacteriana acuta care poate infecta organismul pe cale
respiratorie (difteria respiratorie) ce poate fi contactata pe cale aeriana in
cazul in care virusul ramane cantonat in organism in zona nasului sau a
amigdalelor sau pe cale cutanata. Destul de frecvent intalnita in trecut,
difteria se manifesta destul de rar in tarile in curs de dezvoltare in ziua de
astazi.
Cuprins articol
1. Ce este difteria?
2. Cum se transmite difteria?
3. Care sunt simptomele difteriei?
4. Tratament
5. Modalitati de prevenire
Cum se transmite difteria?
Sus
Bacteria care produce afectiunea poate intra in organism prin intermediul nasului
sau al cavitatii bucale, dar si prin rani sau alte discontinuitati de la nivelul pielii.
Aceasta se transmite de la o persoana la alta prin secretii respiratorii sau prin
inhalarea de picaturi care contin bacterii specifice difteriei ca urmarea a tusei,
stranutului sau rasului unei persoane infectate. Dupa expunerea la bacterie,
dureaza, de obicei, 2-4 zile pentru ca simptomele sa se dezvolte.
Care sunt simptomele difteriei?
Sus
In cazul difteriei se intalnesc foarte multe simptome, iar fiecare individ poate avea
manifestari diferite.
Printre acestea se enumera:
Difteria respiratorie - bacteria care declanseaza difteria se multiplica, de cele
mai multe ori, la nivelul gatului, iar rezultatul este difteria respiratorie. In acest caz
se va forma o membrana care va acoperi gatul si amigdalele, cauzand dureri acute
in gat.
Alte simptome comune difteriei respiratorii pot include:
- dificultati de respiratie;
- raguseala;
- inflamatia glandelor limfatice;
- frecventa cardiaca crescuta;
- stridor (sunet strident care apare in momentul inspiratiei);
- drenaj nazal;
- inflamatie a cerului gurii;
- durere in gat;
- febra usoara;
- stare generala de rau.
Bolnavul poate muri prin asfixiere atunci cand membrana impiedica procesul
normal al respiratiei. Alte complicatii ale difteriei respiratorii sunt cauzate de
toxina difterica eliberata in sange care determina insuficienta cardiaca.
Difteria cutanata - acest tip al bolii este de cele mai multe ori mai usoara, iar
simptomele pot include pete galbene sau rani pe piele (similare cu cele intalnite in
impetigo). Manifestarile difteriei pot semana cu cele ale altor afectiuni medicale.
Intotdeauna se va consulta medicul pentru stabilirea unui diagnostic.
Tratament
Sus
Tratamentul specific pentru difterie va fi stabilit de medic in functie de:
- starea generale de sanatate a pacientului si a istoricului medical al acestuia;
- evolutia bolii;
- toleranta fata de anumite medicamente, proceduri sau terapii;
- asteptarile legate de cursul afectiunii;
- opiniile si preferintele pacientului.
Inainte de a se elibera in sange toxine, penicilina este medicamentul de electie,
eficienta in tratarea difteriei respiratorii. Alaturi de aceasta se poate administra o
antitoxina, in cazul in care se suspecteaza prezenta afectiunii.
Modalitati de prevenire
Sus
Specialistii recomanda vaccinarea copiilor sub cinci ani, contra difteriei. Vaccinul
combinat DTP protejeaza impotriva a trei boli: difterie, tetanos si pertussis.
Primele trei vaccinuri se vor face la doua, patru si sase luni. Intre 15 si 18 luni se
va face si al patrulea, iar ultima doza va fi administrata inainte ca un copil sa
inceapa scoala. In jurul varstei de 11-12 ani se va mai face inca o imunizare prin
vaccinare contra difteriei, iar rapelul in cazul adultilor se va lua in considerare din
zece in zece ani. Totusi, inainte de a lua orice decizie in acest sens, trebuie sa se
ceara sfatul, medicului de familie.
Tusea convulsiva, cunoscuta si sub denumirea de pertussis, este o boala
acuta foarte contagioasa a tractului respirator. Aceasta este cauzata de
bacteria Bordetella pertussis. Bacteria se transmite la alte persoane prin
picaturile contaminate de tuse, prin aer sau prin contactul apropiat cu
persoana afectata. Bacteria se ataseaza la celulele care captusesc caile
repiratorii unde se multiplica.
Pertussis este cunoscuta ca un tip de tuse necontrolabila, care
ingreuneaza respiratia. Dupa accesele de tuse, bolnavul simte nevoia sa
respire adanc, iar rezultatul este un suierat.
Conditia poate fi fatala pentru copiii cu varsta sub un an. Adultii pot
dezvolta tuse convulsiva, intrucat imunitatea lor, rezultata in urma vaccinarii,
posibil sa fi fost dezactivata de-a lungul timpului.
Cuprins articol
1. Generalitati
2. Simptome
3. Diagnostic
4. Posibile complicatii
5. Tratament
6. Profilaxie
Simptome
Sus
Tusea convulsiva urmeaza un tipar.
- Stadiul de debut (faza catarala) - La inceput apare durerea in gat sau o tuse
usoara, uscata. In aceasta etapa apare starea generala de rau a organismului si o
febra usoara. Poate fi prezenta rinoreea.
In cateva zile, tusea devine productiva si este insotita de sputa, dar inca are
aspectul uneia obisnuite. In etapa catarala, care dureaza intre una-doua saptamani,
persoana infectata are simptome caracteristice unei infectii respiratorii superioare,
inclusiv:
rinoree
stranut
febra usoara
tuse usoara similara cu cea din timpul unei raceli.
- Etapa principala a tusei - cea numita paroxistica sau de stare - Dupa 10-14 zile
de la debutul bolii, tusea se agraveaza si devine paroxistica. Acest lucru inseamna
ca tusea se intensifica si poate deveni chiar si sufocanta. In timpul unui episod de
tuse, bolnavul tuseste fara oprire.
De multe ori, fata i se inroseste si corpul i se tensioneaza. In cele din urma apare
efortul disperat de a respira, fapt ce poate duce la sunetul specific tusei convulsive
(acesta insa, se manifesta doar la jumatate dintre cazurile la care este prezenta tusea
convulsiva).
Unii copii se pot opri din respirat la sfarsitul unui episod de tuse si fata lor isi poate
schimba culoarea (rosu intens sau albastru) pentru scurt timp. De aceea, tusea
convulsiva pare mai grava decat este in realitate, in jumatate dintre cazuri. Fiecare
episod de tuse dureaza intre 1-2 minute. Pot sa apara insa mai multe episoade, care
vor persista perioade mai indelungate. Posibil sa apara starea de greata si
chiar varsaturile, la sfarsitul unui episod de tuse.
Numarul episoadelor de tuse convulsiva variaza de la caz la caz. Este posibil sa
aveti doar cateva episoade in fiecare zi. Insa unii oameni pot avea chiar si pana la
100 de accese de tuse, zilnic. Media este de circa 12-15 crize de tuse pe zi. Intre
episoadele de tuse, bolnavul se va simti mai bine. Simptomele din prima etapa
dispar in faza paroxistica. Totusi, tusea persistenta poate fi stresanta si obositoare.
Aceasta etapa poate dura intre 2 saptamani si 3 luni.
- Etapa de convalescenta - Este caracterizata prin diminuarea acceselor de tuse si
diminuarea severitatii tusei.
Tusea convulsiva poate fi stresanta, din cauza acceselor persistente de tuse. Totusi,
in majoritatea cazurilor simptomele sunt destul de blande, fara sa existe
complicatii.
Diagnostic
Sus
Cand o persoana are simptome tipice de tuse convulsiva, diagnosticul se poate
stabili pe baza istoricului clinic. Totusi boala, simptomele si gravitatea acesteia pot
varia de la un individ la altul. In cazurile in care diagnosticul nu este sigur sau un
medic doreste confirmarea suplimentara a diagnosticului, se pot efectua teste de
laborator.
Cultura secretiilor nazale pentru depistarea bacteriei bordetella pertussis poate
sustine diagnosticul. Un alt test este reactia in lant a plimerazei, test care poate
identifica materialul genetic al bacteriilor din secretiile nazale.
Posibile complicatii
Sus
Cei mai multi dintre oamenii care sufera de tuse convulsiva se vindeca in totalitate,
dar unii pot dezvolta complicatii. Complicatiile sunt intalnite cel mai frecvent la
copiii cu varsta sub sase luni. Printre acestea se numara:
- pneumonia - infectia pulmonara - alte bacterii pot infecta cu
usurinta plamanii daca aveti tuse convulsiva si, poate sa apara pneumonia cauzata
de infectii secundare. Pneumonia este caracterizata de temperatura ridicata,
respiratie rapida si dificultati de respiratie intre accesele de tuse.
- presiunea cauzata de tusea severa poate cauza rareori spargerea vaselor de sange,
sangerari nazale, sange in tuse sau vanatai ale pielii. Cresterea presiunii din timpul
unei crize de tuse, care se poate forma la nivelul abdomenului, poate provoca
hernie.
- rareori, posibil sa apara leziuni ale creierului.
Tratament
Sus
Bacteria care provoaca tusea convulsiva poate fi distrusa de antibiotice. Totusi,
atunci cand au inceput accesele de tuse, tratamentul cu antibiotice va ameliora
destul de putin cursul bolii.
Tratamentul cu antibiotice este recomandat pentru orice persoana care a avut boala
cu o durata de trei-patru saptamani si se poate face cu azitromicina, claritromicina,
eritromicina, trimetropim si sulfametoxazol. Antibioticele vor fi utilizate in primele
saptamani de manifestare a bolii. Dupa cinci zile cu tratament medicamentos,
bolnavul nu mai este contagios. Fara antibiotice, perioada de contagiune se poate
prelungi pana la trei saptamani, de cand au debutat accesele de tuse.
Masuri generale de tratament si ingrijire a bolnavului cu tuse convulsiva includ:
un mediu relaxant si confortabil
indepartarea mucusului si varsaturilor din timpul crizelor de tuse, pentru a se
impiedica inhalarea acestora de catre copil
evitarea complicatiilor, cum ar fi pneumonia (care ar trebui tratata cu antibiotice)
hranirea si hidratarea suficienta a copilului bolnav.
Profilaxie
Sus
Prevenirea tusei convulsive se face prin vaccinul DTaP, care este inclus
in vaccinurile din schema obligatorie de vaccinari ale copilariei. Se vor face in
acest scop cinci vaccinuri, la varsta de: 2 luni, 4 luni, 6 luni, 15-18 luni si 4-6 ani.
Vaccinul trebuie administrat apoi, la fiecare 10 ani.
In timpul unui focar de tuse convulsiva, copiii cu varsta sub 7 ani neimunizati, nu
ar trebui sa mearga la scoala sau in societate si ar trebui sa fie izolati de persoanele
suspecte ca ar fi infectate. Izolarea va dura timp de 14 zile pana la ultimul caz
raportat.
Scarlatina
boala infectioasa contagioasa, actualmente rara, cauzata de difuzarea in organism a
toxinelor secretate destreptococul de grup A.
Scarlatina afecteaza aproape exclusiv copiii. Ea se transmite prin inhalarea
picaturilor de saliva emise de un subiect infectat cu streptococul de grup A.
Toxiinfectia se dezvolta plecand de la un focar purulent cu localizare
faringoamigdaliana (angina) .
simptome si semne - boala se declara brusc, dupa o perioada de incubatie de
aproximativ 4 zile, sub forma uneifebre ridicate (39"C), a unei umflaturi dureroase
la nivelul ganglionilor gatului si a unei angine eritematoase (cu inrosirea
gatlejului). toxina secretata de streptococ difuzeaza in organism si declanseaza
o eruptie cutanata la doua zile dupa aparitia anginei. Bolnavul
ramane contagios atata vreme cat dureaza angina. eruptia cutanata, ori exantemul,
se traduce printr-o multitudine de puncte rosii; eruptia mucoasa, ori exantemul, se
caracterizeaza printr-o depunere alba, care acopera limba si lasa locul, in a 5-a zi
de evolutie, unei roseti stacojii cu granulatie zisa zmeurata. Dupa aproximativ o
saptamana, febra scade, exantemul dispare si este inlocuit cu o descuamare cu coji
fine a corpului; palmele si plantele picioarelor se descuameaza in lambouri.
complicatii - Acestea sunt cele ale anginelor cu streptococ netratate: nefrita
(inflamatia rinichilor) si reumatismul articular acut si subacut.
tratament - scarlatina este tratata prin administrarea
de antibiotice (penicilina, eritromicina) si prin odihna.
Prevenire - Este posibil sa fie cautat streptococul, in mai multe randuri, la
persoanele care au fost in contact cu un bolnav atins de scarlatina pentru a le trata
preventiv. Nu exista un vaccin impotriva scarlatinei; o persoana care a fost atinsa
de scarlatina dobandeste o imunitate durabila fata de aceasta boala.
Gripa este o boala infectioasa acuta a cailor respiratorii, foarte
contagioasa, cauzata de virusul gripal A sau B, care apare in izbucniri
epidemice de severitate variata, aproape in fiecare iarna. Perioada in care
apare cu o frecventa crescuta infectia gripala este noiembrie-martie.
Infectia gripala poate afecta orice persoana, insa riscul de a dezvolta forme
clinice mai severe si de aparitie a complicatiilor este mai mare la copii,
batrani si persoane cu imunodeficiente sau boli cronice. Acestora le este
recomandata vaccinarea antigripala. Deoarece virusul gripal se gaseste sub
o mare varietate de subtipuri si tulpini, care se modifica de la an la an, chiar
si persoanele vaccinate pot face gripa, dar severitatea bolii va fi mai
usoara.
Cuprins articol
1. Generalitati
2. Mod de transmitere
3. Simptome
4. Tratament
Mod de transmitere
Sus
Transmiterea este respiratorie, de la o persoana la alta, prin picaturile de saliva
eliminate prin tuse, stranut, vorbire. Contagiozitatea este de 1-2 zile inainte si 4-5
zile dupa debutul bolii. Bolnavii cu forme atipice de boala sunt de asemenea
contagiosi. Rezervorul de virus pot fi si unele animale, pentru tipul A de virus.
Varful incidentei este situat in perioada noiembrie-martie.
Simptome
Sus
Perioada de incubatie este de 2 zile. Severitatea bolii depinde de expunerea
anterioara la tipurile de virus inrudite. Adesea gripa este confundata cu virozele
banale (guturaiul), foarte frecvente la copil, mai ales in sezonul rece. Debutul este
brusc, uneori brutal, cu frisoane, febra 39-40 grade C, dureri musculare, dureri de
cap intense, oboseala, dureri la nivelul globilor oculari (caracteristice pentru gripa),
catar nazal (cu senzatie de nas infundat) tuse uscata, inapetenta (lipsa poftei de
mancare), greata, varsaturi, chiar diaree.
Complicatiile respiratorii influenteaza evolutia si prognosticul, mai ales cand apar
la copii cu boli cronice sau la sugarii distrofici, rahitici. Pneumoniile gripale pot fi
primare sau secundare, prin suprainfectie bacteriana. Alte complicatii sunt:
cardiovasculare (miocardita), nervoase (encefalita, meningita), sindromul Reye.
Copiii sub 24 de luni necesita spitalizare datorita riscului crescut de a dezvolta
complicatii. In perioada de convalescenta este crescuta receptivitatea pentru infectii
bacteriene.
Tratament
Sus
Tratamentul este simptomatic si igieno-dietetic:
- repaus la pat, in camera aerisita (nu supraincalzita)
- consum crescut de lichide: ceai, compot, suc de fructe, supa, care pot fi caldute
(dar nu fierbinti)
- vitamina C (sub forma de tablete sau siropuri)
- combaterea febrei cu antitermice, care in functie de varsta pot fi siropuri,
supozitoare, comprimate
- combaterea tusei cu antitusive etc.
Administrarea de antibiotice se face doar in caz de suprainfectie bacteriana.
Masurile preventive in perioada de epidemie sunt foarte importante: evitarea
aglomeratiilor, a vizitelor, aplicarea unor norme elementare de igiena (folosirea
batistei cand tusim sau stranutam). Un mijloc eficace este imunizarea activa prin
vaccinare antigripala a copiilor si batranilor, mai ales a celor cu risc crescut pentru
complicatii asociate.
Poliomielita (paralizia infantila) este infectia cauzata de un virus, virusul
poliomielitic, care se transmite pe cale fecal-orala sau respiratorie si
invadeaza sistemul nervos central, putand determina paralizii flasce la nivelul
membrelor uneori ireversibile, fiind o boalainvalidanta.
Cu toate ca in multe cazuri infectia este asimptomatica sau produce doar
forme usoare, exista si cazuri foarte grave, in care prin afectarea centrilor
bulbari sau cerebrali poate determina paralizia muschilor respiratori si
deces.
Este o boala epidemica si contagioasa, afectand mai ales copiii sub varsta
de 5 ani, singura metoda de prevenire recomandata fiind vaccinarea
antipoliomielitica.
Cuprins articol
1. Generalitati
2. Mod de transmitere
3. Simptome
4. Tratament
Mod de transmitere
Sus
Transmiterea este fecal-orala, prin ingerarea alimentelor sau a apei contaminate cu
materii fecale (in care virusul e prezent timp indelungat), sau aeriana, prin picaturi
(virusul fiind prezent in secretiile nazo-faringiene). Riscul transmiterii virusului
este foarte mare pe durata celor 7-10 zile care preced si care urmeaza aparitiei
primelorsimptome de boala. Persoanele cu infectii inaparente si purtatorii sanatosi
de virus pot de asemenea sa transmita boala.
Simptome
Sus
Persoana infectata nu prezinta intotdeauna simptome. In unele cazuri simptomele
sunt pseudo-gripale: febra,angina (durere de gat), tulburari digestive, dureri de cap,
dureri abdominale. Uneori pacientul acuza redoare de ceafasau dureri la nivelul
membrelor inferioare. Cea mai grava forma a bolii este paralizia poliomielitica.
Durerile musculare sunt foarte intense, paralizia instalandu-se in decursul primei
saptamani. Paralizia poate afecta unul sau ambele membre inferioare sau
superioare, cat si musculatura toracelui. Vindecarea este mai mult sau mai putin
completa, in functie de caz.
Tratament
Sus
Aproximativ 1% dintre copii sunt afectati de paralizie. Dintre acestia peste 1% sunt
afectati pe viata post-poliomielita. Daca sunt afectati muschii respiratori, in absenta
respiratiei artificiale, poate surveni decesul.
Nu exista tratament, dar intr-o oarecare masura se pot ameliora simptomele.
Bolnavul poate avea uneori nevoie derespiratie artificiala.
Profilaxie
Metoda de prevenire recomandata copiilor este vaccinarea cu vaccin
antipoliomielitic. Sunt disponibile doua feluri de vaccin contra poliomielitei:
- un vaccin cu germeni viu-atenuati, Sabin, care se administreaza pe cale orala
- un vaccin cu germeni omorati, Salk, cu administrare injectabila.
In Romania, vacinarea antipoliomielitica face parte din Programul National de
vaccinari obligatorii.
Toxiinfectie alimentara
infectie digestiva contractata prin ingestia de alimente contaminate cu
diferite bacterii si cu toxinele lor.
Cauze - toxiinfectiile alimentare survin de cele mai multe ori in colectivitate.
Alimentul in cauza este in principal oul, ori un preparat care contine oua (produse
de patiserie, inghetata), sau produsele lactate facute din lapte crud sau insuficient
fiert, mezelurile si molustele. Germenii responsabili de cele mai multe ori sunt
salmonellele zise minore (salmonella enteritidis), mai rar shigellele,
Campylobacter, clostridium perfringens si yersinia.
Se intampla ca infectia sa fie provocata de alimente contaminate cu enterotoxina
(toxina care actioneaza asupraintestinului) unui stafilococ, de cele mai multe ori
plecand de la o leziune cutanata a mainii (panaritiu) bucatarului.
Simptome si tratament - Simptomele care survin la aproximativ 10 ore dupa
ingestie, constau intr-o febra, dureri abdominale, o diaree si o oboseala care pot
dura cateva zile. Evolutia este de cele mai multe ori rapid benigna si boala dispare
de la sine.
O toxiinfectie alimentara nu necesita decat o rehidratare, iar in unele
cazuri medicamente antispasmodice si intarzietoare ale tranzitului,
uneori antiseptice intestinale. Subiectilor imunodeprimati li se pot
prescrie antibiotice, ca si copiilor si batranilor.
Prevenire - Aceasta consta in controlul filierei productiei de oua, precum si in
respectarea regulilor de igiena, a conditiilor de preparare, conservare si distribuire
a alimentelor si in controlul acestora.
Dizenteria este o infectie intestinala, care se manifesta
prin diaree si crampeabdominale. Pacientii care sufera de dizenterie, dar
care manifesta simptome usoare de diaree si stari de greata nu au nevoie de
consultatie medicala de urgenta, deoarece de cele mai multe ori afectiunea
de vindeca de la sine in cateva zile.
De cele mai multe ori, tratamentul medicamentos nu este necesar;
consumul de lichide este foarte important pentru inlocuirea fluidelor
pierdute din cauza diareei. Dizenteria este o boala a carei prezenta trebuie
raportata autoritatilor locale.
Cuprins articol
1. Generalitati
2. Tipuri de dizenterie
3. Simptome
4. Cauze
5. Diagnosticarea
6. Tratament
7. Complicatii
8. Prevenire
9. Sfaturi pentru calatorie
Tipuri de dizenterie
Sus
Exista doua tipuri principale de dizenterie:
dizenterie bacilara - cauzata de o bacterie numita shigella;
dizenteria amibiana (amibiaza) - este cauzata de un parazit unicelular numit
entamoeba histolitica. Se gaseste in mod special in zonele tropicale, astfel ca acest
tip de dizenterie se intalneste numai in anumite zone geografice.
De regula, ambele tipuri de dizenterie apar ca urmare a nerespectarii conditiilor de
igiena; deseori, oamenii se infecteaza prin consumul alimentelor. Dizenteria
amibica este mai grava decat dizenteria bacilara si in anumite cazuri poate fi fatala
daca nu este tratata la timp.
Simptome
Sus
Majoritatea pacientilor care sufera de dizenterie manifesta numai simptome usoare
care dispar in cateva zile.
Dizenteria bacilara - simptomele se manifesta dupa 1-3 zile de la infectare si pot
persista pana la 7 zile. Pacientul se confrunta cu dureri usoare de
stomac, diaree (fara sange sau mucus in scaun); la inceput, diareea este cantitativa,
dar scade in urmatoarele zile. In unele situatii, crizele sunt insotite de dureri.
Cazurile severe includ:
- diaree apoasa care contine sange sau mucus;
- greata si varsaturi;
- dureri abdominale severe;
- febra.
Dizenteria amibiana - acest tip de dizenterie se intalneste in principal in zonele
tropicale. De obicei, nu provoaca niciun simptom timp de 2-4 saptamani sau chiar
luni. Contactul direct cu fecalele bolnavului si igiena precara sunt principalele
mijloace prin care se transmite boala. Simptomele dizenteriei amibiene includ:
- diaree apoasa cu sange, mucus sau puroi;
- greturi si varsaturi;
- dureri abdominale;
- febra si frisoane.
Prezenta sangelui in diaree este justificata prin atacul amibei asupra peretilor
intestinului gros care provoaca ulceratii care pot sangera. Simptomele se pot
manifesta de la cateva zile la cateva saptamani. Fara tratament, chiar daca
simptomele dispar, amiba continua sa traiasca in interiorul intestinelor timp
indelungat (luni sau chiar ani; in aceasta perioada infectia poate fi transa si altor
persoane si simptomele pot reveni.
Cauze
Sus
Dizenteria bacilara
Este cauzata de o bacterie shigella. Exista patru tipuri de shigella:
shigella sonnei;
shigella flexneri;
shigella boydii;
shigella dysenteriae - infectie produce simptome severe.
Bacteria shigella se raspandeste din cauza igienei precare, iar cele mai multe cazuri
se transmit in interiorul aceleiasi familii si in locurile unde oamenii intra in contact
direct unul cu altul (gradinite, scoli, baze militare, centre de zi, etc.). Perioada de
contagiune este intre una si patru saptamani dupa ce persoana a fost deja infectata.
Dizenteria se raspandeste prin intermediul produselor alimentare care au fost
contaminate; cel mai probabil acest lucru se intampla in tarile cu o salubritate
inadecvata, in cazul in care aprovizionarea cu apa si canalizarea nu sunt adecvate.
Dizenteria severa este frecventa in tarile aflate in curs de dezvoltare.
Dizenteria amibiana
Este cauzata de o amiba (parazit unicelular) numit entamoeba histolitica. Cand
parazitii, care se afla in intestinul unei persoane infectate, sunt pregatiti sa
paraseasca organismul, acestia se grupeaza si formeaza un invelis care ii protejeaza
- chistul. Daca standardele de igiena sunt scazute, fecalele care contin chistul pot
contamina mediul incojurator (hrana, apa). Chistul patrunde in corpul persoanei si
ajunge in stomac; amiba din interiorul chistului sunt protejati chiar si de aciditatea
gastrica. De aici, chistul va ajunge in intestine, iar in cazul in care se va sparge,
parazitii vor fi liberi sa provoace infectia. De asemenea, odata ce se ataseaza
peretilor intestinali, acestia pot cauza abcese si ulceratii. Dizenteria cu amiba se
poate transmite sexual prin contactul gura-anus.
Diagnosticarea
Sus
Daca o persoana se confrunta cu diaree care contine sange sau mucus trebuie sa se
adreseze medicului de familie. Depistarea bolii se va face prin analizarea unui
esantion de scaun pentru a se stabili daca acesta contine bacterii sau amibe care ar
putea declansa dizenteria.
Alte investigatii
Medicul specialist poate solicita si alte investigatii, cum ar fi analizele de
sange, ecografia, endoscopia - pentru a se depista eventualele consecinte ale bolii
(abces la ficat, etc.).
Tratament
Sus
De regula, dizenteria dispare fara tratament dupa cateva zile; cu toate acestea este
important sa se inlocuiasca lichidele pierdute prin diaree pentru a
evita deshidratarea. Se recomanda consumul de apa, sucuri naturale din fructe sau
bauturi izotonice. In cazurile severe, hidratarea se va face in spital, cu ajutorul unei
perfuzii intravenoase.
Medicatie
Medicul curant poate prescrie un antibiotic, numit metronidazol, si va indica si
perioada necesara de tratament. Dupa finalizarea tratamentului cu antibiotice,
medicul poate prescrie cateva tablete de diloxanid furoat - un medicament care
distruge orice parazit ramas.
Deoarece majoritatea cazurilor de dizenterie se vindeca intr-o perioada scurta de
timp, antibioticele sunt folosite doar in cazul in care boala nu trece de la sine, si
pentru a preveni raspandirea afectiunii la alte persoane.
Complicatii
Sus
Sugarii si copiii cu dizenterie se pot deshidrata rapid; din aceasta cauza dizenteria
piate fi o afectiune fatala pentru acestia.
Abcesul ficatului - in cazuri rare, dizenteria amibiana se poate raspandi de la
intestin prin fluxul sanguin si in alte parti ale corpului. Acest lucru se intampla cel
mai frecvent la nivelul ficatului. Boala se mai numeste si abces hepatic amibian.
Simptomele sunt:
- febra si slabiciune;
- umflarea stomacului;
- durere in partea superioara, dreapta a abdomenului;
- tuse;
- greata
- icter;
- pierderea poftei de mancare;
- scadere in greutate.
Prevenire
Sus
Dizenteria este raspandita ca urmare a igienei precare. Pentru minimalizarea
riscului de imbolavire trebuie:
- sa va spalati pe maini cu apa si sapun dupa folosirea toaletei, dar si in mod
regulat pe parcursul zilei, mai ales daca ati intrat in contact direct cu o persoana
infectata;
- sa va spalati pe maini inainte sa sa gatiti sau sa mancati diverse alimente. Aceeasi
atentie trebuie sa o acordati daca hraniti copii sau persoane in varsta;
- sa nu folositi prosopul in comun cu alte persoane;
- sa spalati rufele unei persoane infectate la o temperatura inalta.
Sfaturi pentru calatorie
Sus
Igiena si salubritatea adecvata sunt o provocare pentru persoanele care traiesc in
conditii precare din tarile in curs de dezvoltare, unde accesul la apa curata si
dezinfectata se face cu dificultate.
Daca veti calatori intr-o tara in care riscul de contaminare cu amiba este ridicat,
urmatoarele sfaturi va pot ajuta sa preveniti infectia:
- nu beti apa din surse nesigure, cu exceptia faptului in care ati fiert apa cel putin
timp de 10 minute. Alternative potrivite sunt apa imbuteliata sau carbogazoasa,
bauturi din cutii sau sticle sigilate. O alta modalitate prin care apa devine potabila
este filtrarea printr-un filtru de un micron absolut si dizolvarea de iod in apa
filtrata.
- nu consumati apa din fantanile publice, evitati chiar sa va clatiti gura cu aceasta si
nu puneti gheata in bauturile consumate, intrucat aceasta poate proveni din apa
contaminata cu amiba.
- nu mancati fructe sau legume proaspete care nu pot fi curatate de coaja.
- evitati consumul de produse lactate (branza, lapte, etc.) care nu au fost
pasteurizate.
- nu cumparati bautura de la vanzatorii ambulanti (cu exceptia celor din sticle
corespunzator sigilate).
Febra tifoida este o afectiune acuta ce apare in urma contactarii
bacteriilorSalmonella typhi sau Salmonella paratyphi, cea din urma
provocand forma severa a bolii.
Agentul patogen se regaseste in apa contaminata sau in hrana si se
transmite prin consumul lichidelor si a alimentelor contaminate, ca apoi sa
se raspandeasca de la bolnavi catre persoanele sanatoase.
Febra tifoida este caracteristica anumitor zone ale lumii, precum Mexicul,
America de Sud, India, Pakistan sau Egipt, epidemia fiind alimentata de
conditiile insalubre de viata si nerespectarea normelor elementare de
igiena. La nivel international, febra tifoida afecteaza peste 21 de milioane
de oameni anual, iar circa 200.000 dintre acestia mor din cauza infectiei.
Cuprins articol
1. Generalitati
2. Cauze
3. Simptome
4. Diagnostic
5. Tratament
6. Prevenire
Cauze
Sus
Cauza principala a febrei tifoide este consumul alimentelor si al bauturilor infectate
cu bacteria Salmonella typhi sau Salmonella paratyphi. Alte cauze pot fi contactul
direct cu materiile fecale in care se regasesc bacteriile de acest tip, care pot sa
supravietuiasca pana la patru saptamani in afara unei gazde.
Aproximativ 3%-5% din oameni devin purtatori ai bacteriei, dupa ce traverseaza
faza acuta a febrei tifoide. Altii experimenteaza simptome usoare ale bolii, lasand-
o nediagnosticata si ramanand contagiosi pe termen lung, fiind sursa imbolnavirii
celor din jur ani la randul.
Simptome
Sus
Perioada de incubatie a bacteriei ce produce febra tifoida este, de regula, intre 1 si
2 saptamani, iar durata bolii este de 3-4 saptamani. Simptomele principale tipice
infectiei sunt
- lipsa apetitului alimentar
- durerile de cap
- dureri generalizate
- febra de peste 40 de grade Celsius
- stare de letargie
- diaree
Congestia pieptului apare in cazul multor bolnavi, precum si durerile abdominale si
disconfortul stomacal. Febra este constanta in cazul bolii, imbunatatirile
constatandu-se abia in cea de-a treia sau a patra saptamana de tratament, in cazul
lipsei complicatiilor.
Aproximativ 10% din blonavi prezinta simptome recurente, dupa ameliorarea
simptomelor in decursul a doua-trei saptamani. Recidiva este deseori intalnita in
cazul bolnavilor care urmeaza un tratament cu antibiotice.
Diagnostic
Sus
In urma ingestiei alimentelor sau a lichidelor contaminate cu bacteria care
provoaca febra tifoida, Salmonella invadeaza intestinul subtire si afecteaza
temporar fluxul sanguin. Apoi, bacteria este purtata de catre celulele albe ale
sangelui catre ficat, splina si maduva osoasa, unde se multiplica si patrunde din
nou in componenta sangelui. In acest punct, apar starile febrile si primele
simptome ale infectiei.
Bacteria invadeaza apoi vezica biliara, intregul sistem biliar si tesutul limfatic al
bilei, gasind un mediu propice pentru multiplicare. De aici, trece in tractul
intestinal si ajunge in materiile fecale. O mostra a scaunelor pacientului poate fi
definitorie pentru depistarea prezentei bacteriei Salmonella in corp. Daca
rezultatele coproculturii raman neclare, se efectueaza teste de sange pentru
confirmarea diagnosticului.
Tratament
Sus
In general, tratamentul febrei tifoide implica administrarea antibioticelor care
omoara bacteria Salmonella. Inainte de descoperirea acestor substante letale pentru
bacteria in cauza, rata mortalitatii in cazul febrei tifoide era de peste 20%. Decesul
survenea pe fondul infectiei dezvoltate in corp, a pneumoniei, hemoragiei
intestinale sau perforatiilor intestinale provocate de parazit.
Din fericire, cu ajutorul antibioticelor si al ingrijirii suportive, rata mortalitatii a
scazut in prezent la 1%-2%. In conditiile administrarii unui tratament antibiotic
corespunzator, se inregistreaza o ameliorare a starii de sanatate in circa o
saptamana sau doua, recuperarea totala survenind in aproximativ 10 zile.
Chloramphenicolul este primul antibiotic folosit pentru tratarea febrei tifoide, insa
din pricina efectelor sale secundare destul de grave, substanta a fost inlocuita cu
alte antibiotice mai eficiente. De altfel, alegerea medicamentelor prescrise poate sa
varieze in functie de regiunea geografica, tulpinile bacteriei Salmonella typhi si
Salmonella paratyphi avand o rezistenta mai mare la anumite antibiotice in unele
zone ale lumii, precum America de Sud.
Pacientii cu o forma cronica a bolii (doar 3%-5% ajung in acest stadiu) pot avea
nevoie de tratament prelungit pe o perioada lunga de timp cu antibiotic. De
asemenea, inlaturarea vezicii biliare, punctul de origine al infectiei, poate fi o
forma de tratament.
Prevenire
Sus
Prevenirea febrei tifoide este posibila prin vaccinare, recomandata in special
persoanelor care calatoresc sau locuiesc in regiuni cu risc crescut de imbolnavire.
Vaccinul isi va face efectul daca este administrat cu 1-2 saptamani inainte de
calatorie. De asemenea, doua masuri esentiale de evitare a imbolnavirii sunt
- Evitarea alimentelor si a bauturilor de provenienta nesigura.
- Respectarea normelor de igiena corporala si curatare a hranei inainte de consum.
Astfel, cateva masuri preventive in cazul febrei tifoide pot fi
- Consumul apei imbuteliate sau fierberea apei de la robinet timp de 1 minut
inainte de a fi bauta (apa carbonatata este mai sigura decat cea plata).
- Comandarea de bauturi la restaurant care sa nu contina gheata, intrucat nu puteti
cunoaste provenienta apei din care ea este preparata.
- Evitarea consumului de inghetata din suc de fructe sau a bauturilor cu gheata
aromatizata, cata vreme apa cu care au fost preparate ar fi putut fi contaminata.
- Gatirea alimentelor de origine animala la temperaturi inalte, prin fierbere sau
coacere.
- Spalarea corespunzatoare a legumelor si fructelor inainte de consum.
- Evitarea consumului cojii fructelor si legumelor proaspete.
- Refuzul cumpararii hranei si a bauturilor de la vanzatori ambulanti, care ar putea
sa prepare si sa depoziteze marfa in conditii insalubre. In acest fel, se evita si alte
tipuri de imbolnaviri, precum toxiinfectia alimentara, hepatita A, holera, dizenterie
etc.
Ce este Hepatita A?
Hepatita A este o infectie a ficatului cauzata de un virus de tip ARN care este
transmis prin ingerarea alimentelor si a apei contaminate. Spre deosebire de virusii
hepatici B si C, hepatita A nu determina o infectie cronica asupra ficatului. Acesta
este primul virus hepatic descoperit si este cunoscut ca fiind cea mai frecventa
cauza de inflamatie hepatica.
Perioada de incubatie
Virusul hepatic A are o perioada de incubatie ce variaza intre 15 si 45 de zile (in
medie 25 de zile). Prima faza, simultana cu debutul acestei afectiuni hepatice,
este caracterizata de simptome nespecifice precum oboseala, stare de slabiciune,
anorexie, greata, varsaturi, durere abdominala si, mai rar, febra urmata de dureri de
cap, eruptii cutanate si diaree. Dupa 1-2 saptamani de la debutul bolii hepatice, se
poate instala si icterul.
In cele doua saptamani ce preced aparitia icterului, gradul de contagiune este cel
mai ridicat, intrucat concentratia de virusi este maxima (aceasta scade dupa
instalarea icterului). Copiii pot raspandi virusul hepatic A perioade mai lungi de
timp decat adultii, cei mici fiind contagiosi pana la 10 saptamani dupa debutul
clinic al hepatitei A.
Simptome
Prezenta simptomelor in infectia cu virus hepatic A depinde de varsta pacientilor.
In cazul copiilor sub 6 ani, 70% dintre infectii sunt asimptomatice; in mod normal,
incterul nu asociaza boala. Acest procent nu se mentine in cazul copiilor de peste 6
ani, in cazul carora infectia de obicei este asociata cu simptome, icterul instalandu-
se la peste 70% din pacienti.
In cele mai multe cazuri, simptomele dureaza mai putin de 2 luni, dar exista un
procent de 10%-15% dintre persoanele infectate cu virusul hepatic A care a
experimentat o boala prelungita si recidivanta, dar care nu a depasit totusi 6 luni.
Virusul devine inactiv la temperaturi mai mari de 85C, insa in conditii normale de
mediu, virusul hepatic A poate supravietui in afara corpului uman si cateva luni.
Daca cineva a fost infectat cu virusul hepatic A in trecut, nu se mai poate infecta
inca o data si nici nu il poate transmite altora. O data ce organismul se vindeca de
hepatita A, dezvolta anticorpi care il pot proteja de viitoare infectii cu acelasi virus
hepatic.
Transmitere Hepatita A
Virusul hepatic A poate fi gasit in materiile fecale ale unei persoane infectate cu
acest virus. Este trasmis prin contactul cu aceste materii fecale infectate si din
acestea poate trece cu usurinta in mancare si apa, si prin ingerare, in organismul
uman.
Cele mai frecvente cai de transmitere a hepatitei A sunt:
ingerarea alimentelor si a apei ce au intrat in contact cu materii fecale
infectate;
omiterea procesului de spalare a mainilor dupa utilizarea toaletei;
utilizarea instrumentelor de mancat/baut folosite in prealabil de o
persoana infectata;
sexul neprotejat (de orice forma inclusiv oral si anal)
Exista cateva grupuri care sunt prezinta un risc ridicat de a contacta hepatita A:
copii care traiesc in comunitati precum crese, gradinite etc.;
adulti care traiesc in conditii aglomerate si nesanitare;
vizitatori ai tarilor cu prevalenta ridicata de hepatita A;
persoanele active sexual;
si, de asemenea, exista situatii care favorizeaza trasmiterea virusului hepatic A:
dezastrele naturale precum inundatii, cutremure etc. cand apa potabila
poate fi cu usurinta contaminata cu virusul hepatic A.
Tratament
Nu exista tratament specific pentru hepatita A. Totusi, tratamentul recomandat
cel mai frecvent este odihna in pat. Este de asemenea dezirabil sa se bea multe
lichide, in special daca apar diaree si varsaturi. O alta masura ce trebuie luata este
evitarea alcoolului.
Desi nu exista tratament medial dupa debutul hepatitei A, exista posibilitatea de a
diminua unele simptome (precum durerea si greata) prin utilizarea unor
medicamente prescrise de un medic.
Prevenirea infectiei cu virusul hepatic A
Cea mai buna metoda de aparare impotriva hepatitei A este vaccinarea. Peste 99%
dintre persoanele vaccinate dezvolta imunitate impotriva acestui virus hepatic, prin
urmare, chiar daca vor fi intra in contact cu acesta, nu vor fi infectati.
O alta metoda de a preveni infectarea cu virusul hepatic A este injectarea cu
imuno-globulina (denumita si gamma-globulina). Protectia oferita de aceasta
injectie nu este permanenta, ci este valabila doar pentru os curta perioada de timp.
Imuno-globulina este un preparat care contine un nivel ridicat de anticorpi ai
virusului hepatic A si se administreaza de regula persoanelor expuse la virus.
Pentru efect maxim, ar trebui administrata in termen de maxim doua saptamani de
la expunere, dar este eficient si daca este administrat intre 2 si 6 saptamani de la
posibila expunere la virusul hepatic A.
A treia metoda de prevenirea imbolnavirii datorate hepatitei A este mai putin
eficienta decat primele doua si se refera la o igiena personala riguroasa si un stil de
viata sanatos. Cateva masuri in aceasta directie trebuie adoptate:
spalarea mainilor cu apa si sapun dupa fiecare utilizare a baii, inainte si
dupa prepararea si mancarea alimentelor sau dupa schimbarea scutecelor;
evitarea mancarurilor insuficient gatite (fierte, coapte, prajite)
protejarea in timpul contactelor sexuale (de orice tip)
Hepatita B - Informatii Generale
Ce este Hepatita B
Perioada de incubatie pentru VHB
Simptome Hepatita B
Transmiterea Hepatitei B
Tratament Hepatita B
Prevenire Hepatita B
Ce este hepatita B?
Hepatita B este o infectie a ficatului cauzata de un virus de tip
ADN care este transmis sange sau derivati ai sangelui contaminat
in timpul transfuziilor, prin contact sexual cu o persoana
infectata, prin utilizarea unor ace sau instrumente similare
contaminate. Spre deosebire de virusul hepatic A, virusul B poate
cauza atat o forma acuta de hepatita, cat si una cronica. Hepatita
B este cea mai frecventa afectiune cronica din lume.
Infectia acuta cu hepatita B
In faza acuta a hepatitei B, inflamatia evolueaza rapid si dureaza
o perioada scurta de timp (de obicei, o recuperare totala poate
aparea in maxim cateva luni). In aproximativ 6 luni, cea mai
mare parte a adultilor care sufera de hepatita B acuta se vor
vindeca si vor dezvolta anticorpi care ii vor proteja de o noua
infectare pentru toata viata.
Hepatita cronica B apare atunci cand ficatul esueaza recuperarea
totala dupa forma activa a hepatitei si poate evolua multi ani fara
a genera simptome. Statisticile arata ca in cazul adultilor, peste
85% dintre adultii si 10% dintre copiii afectati de hepatita acuta B
se vor reface complet, devenind imuni la o potentiala viitoare
infectie.
Teste de laborator:
valorile transaminazelor sunt foarte ridicate;
AgHBs este pozitiv;
Viremie foarte mare (1000000000-1000000000 virioni/ml)
Infectia cronica cu Hepatita B
Majoritatea copiilor infectati cu virusul hepatic B vor dezvolta
forma cronica a hepatitei B. Riscul cronicizarii depinde de varsta
la care acestia sunt infectati. Mai mult de 90% dintre nou-nascutii
infectati, 50% dintre copiii si 5% dintre adultii infectati cu virusul
hepatic B vor dezvolta hepatita cronica.
Hepatita B cronica cunoaste 4 faze:
1. Faza de toleran imun (replicativ) caracterizata de valori
normale ale transaminazelor (TGP si TGO), antigen HBs pozitic si
de o viremie ridicata. La persoanele infectate in copilarie, aceasta
faza poate dura intre 15 si 30 de ani.
2. Faza de clearance imun (imunoreactiv, hepatit cronic) cel
mai frecvent intalnita, poate dura ani de zile. Este caracterizata
de transaminaze ridicate, AgHBe pozitiv si replicare virala inalta.
3. Faza de replicare viral joas (purttor inactiv de VHB) se
caracterizeaza prin prezenta AgHBs, prin absenta AgHBe, viremie
nedetectabila sau foarte joasa si valori normale ale
transaminazelor.
4. Faza de reactivare este caracterizata prin valori ridicate ale
transaminazelor, de replicare virala si de o posibila reaparitie a
AgHBe. Aceasta faza poate fi spontana sau se poate datora unor
mutatii sau unor coinfectii virale.
Hepatita B o scurta istorie
Desi hepatita este cunoscuta de secole, nimeni nu a stiut care e
cauza pana in anii 40, cand doctorii au inceput sa suspecteze ca
responsabil pentru aceasta afectiune hepatica era un virus
transportat prin sangele uman. Primul pas in descoperirea
virusului hepatic B a fost facut in 1963 cand Dr. Baruch Blumberg
si colegii sai au identificat o proteina (antigenul Australia) care
a avut o reactie neobisnuita la anticorpii pacientilor care fusesera
supusi la transfuzii de sange. Asocierea antigenului si infectia
hepatica a fost facuta 3 ani mai tarziu, iar specialistii au inteles ca
pentru a reduce riscul infectiei cu hepatita B trebuie sa testeze
sangele inainte de transfuzii.
Hepatita B perioada de incubatie
Virusul hepatic B are o perioada de incubatie cuprinsa intre 45 si
160 de zile (in medie 100 de zile). De obicei, simptomele apar
la 30-180 de zile de la expunerea la virusul hepatic B, dar trebuie
spus ca jumatate din persoanele infectate cu acest virus nu vor
prezenta nici un semn de infectie. Faza acuta a hepatitei B
genereaza un set de simptome, acest fapt insa nu este valabil in
cazul infectiei cronice, care, cel mai frecvent, este asimptomatica.
Persoanele care sufera de hepatita acuta B pot experimenta
simptome de gripa accentuate de greata, anorexie, indispozitie
fizica si oboseala, durere in zona ficatului si icter. Simptomele
hepatitei acute dureaza, in medie, intre 1-3 luni.
In aceasta perioada, persoana infectata este foarte contagioasa.
Virusul nu este foarte rezistent in mediu normal se considera ca
apa fierbinte utilizata in masina de spalat in mod normal este
capabila sa omoare virusul de pe haine, si de asemenea
detergentul de vase si apa calda ii vor elimina pe cei de pe
tacamuri.
Hepatita B simptome
In faza acuta, hepatita B genereaza simptome de o severitate ce
variaza de la una minima, asimptomatica pana la manifestari
fatale. Statisticile sugereaza ca peste o treime din persoanele
infectate nu prezinta simptome, la acestia infectia considerandu-
se tacuta.
O alta treime a persoanelor infectate cu virusul hepatic B prezinta
simptome similare cu cele generate de o gripa: slabiciune fizica,
dureri, cefalee, febra, lipsa poftei de mancare, diaree, icter,
greata si varsaturi.
O a treia parte a persoanelor infectate vor prezenta simptome
mai severe, care se vor manifesta perioade mai lungi de timp. Pe
langa simptomele asemanatoare celor provocate de gripa, mai
pot aparea dureri abdominale puternice si icter accentuat. Icterul
apare ca si consecinta a faptului ca ficatul se afla in incapacitate
de a elimina bilirubina (un pigment care, in parametri mai ridicati
decat cei normali, cauzeaza ingalbenirea pielii si a albului ochilor)
din sange.
Hepatita B transmitere
Infectia cu hepatita B apare cand sange infectat intra in
organismul unei persoane neinfectate. Este de asemenea
transmis prin sex neprotejat (fara prezervativ) si, foarte frecvent,
de la o mama infectata la copil in timpul nasterii.
Exista cateva grupuri care sunt prezinta un risc ridicat de a
contacta hepatita B:
persoane cu parteneri sexuali multipli sau diagnosticate cu
boli cu transmitere sexuala;
copii nascuti din mame infectate;
personal al spitalelor sau pacienti internati pe perioada lungi
in spitale;
persoane care au contact prelungit cu persoane infectate
(familii, prieteni);
receptori ai transfuziilor de sange;
utilizatori ale drogurilor injectate;
persoane care lucreaza in sau sunt incarcerate in inchisori;
persoane ale caror sange ar fi putut intra in contact cu saliva
unei persoane infectate cu virusul hepatic B;
persoane care calatoresc in tari cu prevalenta ridicata de
hepatita B;
pacienti dializati;
Hepatita B tratament
Evolutia naturala a hepatitei cronice B este catre ciroza hepatica
si cancer, prin urmare, principalul scop al tratamentului este de a
stopa aceasta evolutie, eradicarea virusului fiind un tel foarte
dificil de obtinut. Pe termen scurt, tratamentul se orienteaza catre
obtinerea urmatoarelor:
inhibitia replicarii virale;
normalizarea valorilor transaminazelor;
seroconversia AgHBe si aparitia Ac anti HBe;
incetinirea/regresia fibroze.
In prezent, in Romania se folosesc in tratarea infectiei cu virus
hepatic B:
A) medicamente cu efect antiviral si imunomodulator:
A.1. IFN (interferon) standard
Schema de tratament:
5-10MU de trei ori pe saptamana timp de 6-12 luni
A.2. IFN (interferon) pegilat
Este mai eficient decat interferonul standard.
Schema de tratament pentru infectie cu AgHBe negativ:
180 g pe saptamana timp de 48 de saptamani
Reactii adverse ale tratamentului cu interferon:
Nonsevere Severe
Anorexie, vrsturi, diaree,
dureri abdominale
Tiroidit, hipotiroidie,
hipertiroidie
lips de concentrare,
insomnie, instabilitate psihica
Depresie, suicid, delir,
psihoze
Tuse, dispnee de efort,
faringit
Tulburari cardiace
Eruptii cutanate, prurit,
inflamatie la locul injectiei
Psoriazis, lichen plan,
vitiligo
Anemie, leucopenie,
trombocitopenie
Epilepsie, neuropatie,
polimiozit
B) medicamente cu efect antiviral
B.1. Lamivudina
administrata oral, este tolerata destul de bine de catre pacienti;
Schema de tratament:
100mg la 24h, timp de 52 de saptamani;
Rezultate ce se pot obtine:
AgHBe pozitiv:
In cazul pacientilor cu AgHBe pozitiv, seroconversia HBe la un an
de zile este de 15%. Aceasta creste la 30% in cazul tratamentului
ce dureaza 3 ani si la 50% la cel de 5 ani. Administrarea
prelungita (intre 2 si 5 ani) creste atat rata seroconversiei, cat si
efectul antifibrotic. La oprirea tratamentului, seroconversia se
mentine la jumatate din pacienti peste 3 ani.
AgHBe negativ:
La pacientii cu AgHBe negativ, raspunsul durabil dupa oprirea
tratamentului este de 10%, 90% dintre ei recidivand.
Efecte adverse ale tratamentului cu lamivudina:
oboseala, cefalee, ameteli;
eruptii cutanate;
greata, disconfort abdominal, diaree.
B.2 Adefovir
Schema de tratament:
Doza este de10 mg/zi, insa durata optima nu este bine definita,
tratamentul fiind necesar de regula, cel putin un an. Dupa
incetarea lui, beneficiile se pierd.
Efecte adverse:
cefalee, astenie, ameteli;
inapetenta;
simptome asemanatoare gripei;
dureri abdominale, greata, diaree;
B.3. Entecavir
Schema de tratament:
Doza este de 0,5mg/zi in cazul in care este prima optiune de
tratament si de 1mg/zi in cazul tratamentului virusilor rezistenti
la lamivudina.
Este eficient in incetarea replicarii virale, in negativarea AgHBe si
in scaderea valorilor transaminazelor.
Hepatita B - preventie
Vaccinarea impotriva hepatitei B este cea mai eficienta metoda
impotriva infectarii cu acest virus hepatic. Vaccinul este disponibil
din 1982 si preintampina infectarea cu virusul hepatic B si a
celorlalte infectii aseciate cu acesta. Persoanele care se
vaccineaza sunt protejate atat impotriva formelor acute de
hepatita B, cat si a consecintelor mai grave pe care forma cronica
le poate genera: ciroza sau cancerul hepatic. Vaccinul impotriva
hepatitei B produce niveluri eficiente de anticorpi impotriva
virusului hepatic B la majoritatea acultilor, copiilor si nou-
nascutilor. Schema de vaccinare cel mai frecvent utilizata este de
3 injectii intramusculare administrate astfel: prima doza, a doua
doza la o luna de la cea precedenta, si a cea de a treia doza la 6
luna de la prima. Vaccinul antihepatic este foarte bine tolerat de
majoritatea persoanelor, inclusiv nou-nascuti, copii si femei
insarcinate sau care alapteaza. Exista exceptii foarte rare de
alergii severe la unul din componentele vaccinului.
Studiile recente indica faptul ca memoria imunologica ramane
intacta pentru o perioada de cel putin 25 de ani si confera
protectia impotriva imbolnavirii de hepatita B chiar daca numarul
anticorpilor scade sub limita detectabila.
Alte cai de prevenire:
utilizarea corespunzatoare a prezervativelor de fiecare data
cand faceti sex cu un partener instabil;
administrarea imunoglobulinei antihepatita B (HBIG) nou-
nascutilor din mame infectate si vaccinarea acestora la 12
ore dupa nastere;
evitarea drogurilor injectate (a acelor sau a seringilor
folosite);
evitarea utilizarii de catre mai multe persoane are unor
intrumente care ar putea avea sange pe ele: aparate de ras,
periute de dinti etc.;
evitarea efectuarii de tatuaje sau piercinguri in locatii
dubioase, care nu prezinta incredere.
Hepatita C - Informatii Generale
Ce este Hepatita C
Perioada de incubatie pentru VHC
Simptome Hepatita C
Transmiterea Hepatitei C
Tratament Hepatita C
Prevenire Hepatita C
Ce este Hepatita C?
Hepatita C este o afectiune a ficatului cauzata de un virus de tip
ARN ce este transmis in principal prin sange in timpul transuziilor,
al utilizarii drogurilor injectate si uneori prin contact sexual
neprotejat. Exista 6 tipuri de genotipuri ale virusului hepatic C
identificati pana in prezent, cel mai frecvent fiind genotipul 1.
Virusul hepatic C poate cauza atat forma acuta, cat si pe cea
cronica a hepatitei, si e cea mai frecventa forma de hepatita dupa
cele A si B. Spre deosebire de virusul hepatic B, virusul C produce
afectiune cronica intr-un procent mult mai mare: 80% dintre
adultii infectati cu virusul hepatic C vor produce o afectiune
cronica (comparativ cu doar 5-10% dintre cei infectati cu virusul
B).
Forma acuta a hepatitei C se refera la primele 6 luni de la
infectarea cu VHC. Interesant este ca mai putin de o treime dintre
pacientii infectati experimenteaza simptome nespecifice precum
inapetenta, oboseala, durere abdominala, icter si simptome
pseudo-gripale, simptome care rareori conduc la o diagnosticare
corecta cu hepatita C. Persistenta VHC pe o perioada mai lunga
de 6 luni, implica o afectiune hepatica cronica. Ca si faza acuta,
faza cronica este de asemenea asimptomatica, boala fiind de cele
mai multe ori descoperita accidental.
Statisticile releva faptul ca peste 80% dintre persoanele infectate
cu virus hepatic C vor dezvolta hepatita cronica. Dintre acestia,
daca afectiunea ramane netratata, aproximativ o treime vor
dezvolta ciroza hepatica in mai putin de 20 de ani de la infectare,
o alta treime vor progresa catre ciroza in aproximativ 30 de ani
de la infectarea cu virusul hepatic C, si la o ultima treime
progresia spre ciroza este atat de lenta, incat este putin probabil
sa dezvolte aceasta afectiune in timpul vietii.
Hepatita C o scurta istorie
Desi virusul hepatic C a ramas neidentificat pana in 1988,
existenta lui a fost remarcata inca din 1974 cand un grup de
cercetatori a demonstrat ca cele mai frecvente hepatite ce aparea
dupa transfuzii era cauzate de un non A non B virus hepatic
(NANBH). In ciuda eforturilor sustinute, virusul nu a putut fi
identificat timp de peste un deceniu, primul articol despre virusul
hepatic C aparand in 1989.
Hepatita C - perioada de incubatie si de contagiune
Virusul hepatic C are o perioada de incubatie ce variaza intre 14
si 180 de zile (mediu 45 de zile). Majoritatea persoanelor
infectate cu virusul hepatic C nu manifesta nici un fel de
simptome, iar putinii care totusi prezinta simptome, sunt rareori
diagnosticati cu hepatita C. Acest fapt se intampla din cauza ca
simptomele ce apar anorexie, oboseala, durere abdominala,
icter, iritatii cutanate, manifestari pseudo-gripale sunt de obicei
asociate cu alte afectiuni. Persoanele care sufera de hepatita C
cronica prezinta un risc mai ridicat de evolutie catre ciroza si
cancer hepatic.
Hepatita C simptome
Ca si hepatita B, infectia hepatica cu virus C nu prezinta de obicei
simptome specifice. Foarte putini pacienti manifesta simptome
pseudo-gripale asociate cu pierderea in greutate, oboseala, dureri
musculate, iritabilitate, greata, anorexie si icter in faza activa a
hepatitei C (aceasta apare intre 2-26 saptamani de la infectare).
Simptomatologia specifica (ce apare in hepatita C cronica)
presupune:
hepatomegalie
splenomegalie
stelue vasculare
ginecomastie
Hepatita C transmitere
Hepatita C apare atunci cand sange infectat cu virusul hepatic C
intra in organismul unei persoane nesanatoase. De asemenea,
poate aparea ca urmare a contactelor sexuale neprotejate (fara o
bariera din latex), si de asemenea, mai rar, de la mama infectata
catre copil in timpul nasterii.
Exista cateva grupuri care sunt prezinta un risc ridicat de a
contacta hepatita C:
persoane care au suferit transfuzii de sange sau
transplanturi de organe;
persoane afectate de hemofilie (peste 60% din cazuri)
utilizatori ai drogurilor injectate;
personal al spitalelor;
copii nascuti din mame infectate cu virusul hepatic C;
familii ale persoanelor infectate;
persoane cu parteneri sexuali multipli;
adepti ai tatuajelor si a piercingurilor numeroase.
Hepatita C tratament
Tratamentul afectiunii hepatice C are ca scop primar vindecarea
adica eradicarea completa a viruslui, si implicit, cresterea calitatii
vietii. Obiectivul secundar este de a opri evolutia catre ciroza si
cancer hepatic, acolo unde vindecarea nu este posibila.
Tratamentul cuprinde trei aspecte:
1. regimul sunt recomandate evitarea alcoolului si curele cu
vitamina E;
2. vaccinarea impotriva virusului hepatic A, a virusului hepatic B
si, anual, impotriva gripei, intrucat suprainfectia cu acestea pot
cauza complicatii fatale;
3. medicatia antivirala:
o interferon
Schema de tratament:
durata este de 48 de saptamani, putand varia in functie de
rezultate
A. PEG alfa-2a (Pegasys 40KD)
doza este independenta de greutatea corporala - 180
g/sptmn
B. PEG alfa-2b (PegIntron 12KD)
doza este dependenta de greutatea corporala,
administrandu-se 1,5 g /kg corp/sptmn
C. Interferon standard
doza este de 3MU x 3/saptamana
Reactii adverse ale tratamentului cu interferon:
Nonsevere Severe
Anorexie, vrsturi, diaree, Tiroidit, hipotiroidie,
dureri abdominale hipertiroidie
lips de concentrare,
insomnie, instabilitate psihica
Depresie, suicid, delir,
psihoze
Tuse, dispnee de efort,
faringit
Tulburari cardiace
Eruptii cutanate, prurit,
inflamatie la locul injectiei
Psoriazis, lichen plan,
vitiligo
Anemie, leucopenie,
trombocitopenie
Epilepsie, neuropa tie,
polimiozit
o ribavirina prescrisa numai impreuna cu interferon
Schema de tratament:
doza este dependenta de greutatea corporala
o greutate mai mica de 65 kg doza este de 800 mg/zi
o greutate cuprinsa intre 65-85 kg doza este de 1000
mg/zi
o greutate mai mare de 85 kg doza recomandata este
de 1200 mg/zi;
durata biterapiei depinde de evolutie, in mod normal durand
48 de saptamani. Tratamentul poate continua sau poate fi
oprit in functie de raspuns.
Efecte adverse ale tratamentului cu ribavirina:
nonsevere: tuse, dispnee de effort, insomnie, eruptie
cutanata, prurit;
severe: anemie hemolitica, teratogenicitate;
Hepatita C prevenire
Nu exita vaccin impotriva virusului hepatic C. De vreme ce acest
virus hepatic este raspandit in special prin sange, singura metoda
de a preveni imbolvanirea este aplicarea unor masuri riguroase
de igiena personala si de sanatate, in general:
evitarea drogurilor injectabile, a acelor sau a seringilor
folosite;
evitarea utilizarii de catre mai multe persoane are unor
intrumente care ar putea avea sange infectat cu virusul
hepatic C pe ele: aparate de ras, periute de dinti etc.;
evitarea efectuarii de tatuaje sau piercinguri in locatii
dubioase, care nu prezinta incredere.
utilizarea corecta a prezervativelor de cate ori facem sex cu
un partener instabil;
Rabia: simptome, diagnostic, tratament si vaccin
De obicei, virusul rabic se raspandeste in sistemul nervos al animalului si
ajunge pana la creier
Fapte
Virusul rabic e unul din cei mai cunoscuti virusi. Din fericire, prin
vaccinare activa si programe de eradicare, s-au inregistrat doar 3 cazuri
de rabie la om in Statele Unite in 2006, desi 45.000 de oameni au fost
expusi la virus si au necesitat vaccinare si injectii cu anticorpi. Cu toate
acestea, in alte parti ale lumii, cazurile de infectie cu virusul rabic sunt
mult mai multe, iar numarul de decese survenite, mult mai mare. Pe plan
mondial o persoana moare de rabie la fiecare 10 minute.
Cine este in pericol?
Oamenii care lucreaza in vecinatatea sau au contacte cu lumea salbatica.
Medicii veterinari si turistii se afla la cel mai inalt nivel de risc sa fie
contaminati. Din fericire, exista un vaccin disponibil pentru a proteja pe
cei aflati in pericol foarte mare. Animalele domestice care vin in contact
cu lumea salbatica si nu sunt vaccinate se afla la un nivel mai mare de
risc sa fie contaminate. Desi riscul de a veni in contact cu virusul este
foarte scazut, el totusi exista. Datorita deplasarii transportatorilor exista
intotdeauna un risc de infectie.
Transmiterea bolii
Transmiterea bolii se intampla aproape intotdeauna ca rezultat al
faptului ca un animal infectat musca unul neinfectat de virus. Sconcsii,
ratonii, vulpile, coiotii si liliecii sunt animalele care au sansele cele mai
mari sa transmita virusul. S-au inregistrat cateva cazuri de infectie care
au rezultat din raspandirea de substante infectioase in pesterile unde
locuieste un numar mare de lilieci infectati. Virusul rabic nu traieste
foarte mult independent de gazda si ramane viabil in corpul unui animal
infectat pentru mai putin de 24 de ore. Virusul rabiei este raspandit in
grade ridicate in saliva. Cu toate acestea, faptul de a fi infectat cu
virusul rabic nu inseamna neaparat ca animalul muscat (sau omul) va fi
infectat. S-a speculat ca numai in jur de 15% din oamenii expusi vor
contracta boala. Oamenii, pisicile si cainii sunt doar susceptibili de boala
intr-o oarecare masura.
Simptome
Dupa intrarea in contact cu virusul, animalul infectat poate parcurge una
sau mai multe etape. In cazul celor mai multe animale, virusul se va
raspandi prin nervii animalului infectat pana la creier. Virusul se misca
relativ incet si timpul mediu de incubatie de la expunere pana la
afectarea creierului este intre 3 si 8 saptamani la caini, intre 2 si 6
saptamani la pisici si intre 3 si 6 saptamani la oameni. Cu toate acestea,
s-au inregistrat perioade lungi de incubatie - 6 saptamani la caini si 12
saptamani la oameni. Dupa ce virusul ajunge la creier, se indreapta apoi
catre glandele salivare unde se va putea imprastia printr-o muscatura.
Dupa ce virusul ajunge la creier animalul va trece prin una, doua sau prin
toate cele trei etape diferite.
Faza incipienta
Prima este faza incipienta si dureaza de obicei 2-3 zile la caini.
Aprehensiune, nervozitate, anxietate, izolare si febra pot fi intalnite.
Animalele prietenoase pot deveni timide si irascibile si pot avea apucaturi
neasteptate, in timp ce animalele agresive pot deveni afectuoase si
docile. Majoritatea animalelor vor linge constant locul muscaturii. La
pisici, faza incipienta dureaza numai 1-2 zile si ele de obicei manifesta
mai multe junghiuri de febra si un comportament mai schimbator decat
cainii.
Faza turbarii
De la faza incipienta, animalele pot intra in faza turbarii; pisicile sunt
predispuse sa dezvolte aceasta stare. Faza turbarii dureaza la caini de
obicei 1-7 zile. Animalele devin nelinistite si irascibile si raspund in mai
mare masura la stimuli auditivi si vizuali. Pe masura ce devin mai
nelinistite, ele incep sa hoinareasca si sa devina si mai agresive. In custi,
cainii pot musca si ataca ingraditurile. Animalele vor deveni
dezorientate, pot deveni tepene si chiar pot muri.
Faza paralitica (muta)
Animalele pot intra in faza paralitica, fie dupa etapa incipienta, fie dupa
cea a turbarii. Faza paralitica se dezvolta de obicei intre 2-4 zile dupa
aparitia primelor semne. Nervii care afecteaza capul si gatul sunt primii
implicati si animalele pot incepe sa saliveze ca urmare a incapacitatii de
a inghiti. Respiratia chinuita si falca deschisa pot aparea ca urmare a
faptului ca diafragma si nervii faciali devin treptat paralizati. Animalele
pot scoate sunete inabusite si multi proprietari cred ca se afla ceva in
gatul animalului. Animalul va slabi si nu va mai putea respira si va muri.
Diagnostic
Metoda curenta de diagnosticare a rabiei la animale este de a supune
creierul examinarii microscopice. Unele tehnici noi de testare folosind
mostre de piele si/sau sange sunt studiate si folosite in cateva cercetari
care promit sa devina un nou mod de testare a oamenilor si animalelor
care ar putea fi expuse. Ele nu sunt folosite in mod obisnuit in momentul
de fata.
Tratament
Nu exista tratament. Odata ce boala se dezvolta la oameni, moartea e
aproape sigura. Numai cativa oameni au supravietuit rabiei dupa o
ingrijire medicala foarte intensa. S-au inregistrat si cateva cazuri de caini
supravietuind infectiei, dar ele sunt foarte rare.
Vaccinare si prevenire
Vaccinarea este cea mai buna metoda de a preveni infectia si animalele
vaccinate in mod corespunzator au foarte putine sanse de a contracta
boala. In timp ce vaccinul impotriva rabiei la caini este obligatoriu pentru
toate statele, se estimeaza ca pana la jumatate din toti cainii nu sunt
vaccinati. Unele comunitati cer ca si pisicile sa fie vaccinate, ceea ce
este foarte important, de vreme ce cazurile de infectie la pisici sunt mai
multe decat cele la caini. Se estimeaza ca mai putin de 10% din numarul
de pisici beneficiaza de vaccinare, fapt care determina o mai mare
incidenta a virusului rabic la pisici. Conventia standard de vaccinare este
de a vaccina pisicile si cainii la trei sau patru luni si apoi din nou la un an.
Un an mai tarziu, se recomanda vaccinarea o data la trei ani. Acest din
urma vaccin a fost testat si s-a dovedit a fi destul de eficient. Cateva
comitate, state sau veterinari individuali cer vaccinarea anuala sau odata
la doi ani din motive care necesita un studiu mai amanuntit.
Exista o serie de vaccinuri care pot fi folosite pentru a vaccina oameni cu
risc ridicat de infectie. Sunt si cateva vaccinuri disponibile pentru
animalele mari. Chestiunea vaccinarii animalelor exotice este una
obisnuita. Nu sunt vaccinuri aprobate pentru cele mai multe animale
exotice (cu exceptia dihorului). Cu toate acestea, vaccinul canin este
folosit pentru anumite specii pentru a oferi protectie intr-o oarecare
masura. Vaccinarea animalelor exotice sau a hibrizilor (de lupi), ar trebui
tratata individual in colaborare cu veterinarul local si cu autoritatile de
sanatate publica. Nu se recomanda niciodata intretinerea unor animale
salbatice precum sconcsul sau ratonul care prezinta mare risc de a fi
purtatoare de virus.
Expunerea animalelor de companie
Orice animal de companie care este muscat sau zgariat, fie de un
mamifer salbatic carnivor, fie de un liliac care nu este disponibil pentru
testare, ar trebui considerat ca fiind expus la virusul rabic. Autoritatile
de sanatate publica recomanda ca pisicile, cainii si dihorii nevaccinati,
expusi unui animal turbat, sa fie imediat eutanasiati. Daca proprietarul
nu doreste ca acest lucru sa fie facut, animalul ar trebui izolat pentru 6
saptamani si sa fie vaccinat cu o luna inainte sa i se dea drumul. In cazul
animalelor cu vaccinurile expirate e nevoie sa se faca o evaluare in
functie de fiecare caz in parte. Cainii si pisicile care sunt in prezent
vaccinate sunt tinute sub observatie timp de 45 de zile.
Expunerea umana
Daca un animal musca un om, animalul fie va fi pus in carantina, fie va fi
pus sub observatie pentru o perioada de cel putin zece zile pentru a fi
siguri ca nu este infectat cu virusul rabic. Chiar daca animalul a fost
vaccinat sau nu in mod frecvent, comunitatea in care locuiti va dicta
conditiile carantinei. Oamenii care sunt expusi unui animal turbat pot
primi vaccinuri dupa expunere si o injectie cu globulina (anticorp) pentru
a-i proteja impotriva infestarii. Orice persoana muscata de un animal ar
trebui sa spele bine rana cu sapun si apa si sa ceara imediat asistenta
medicala.
Concluzii
Toate animalele cu sange cald risca sa contracteze virusul rabic. Cu toate
acestea, unele specii sunt mult mai rezistente decat altele. Transmiterea
virusului se face aproape intotdeauna prin muscatura de la un animal
turbat. Exista o diversitate de simptome diferite si odata contractat acest
virus nu exista niciun remediu, iar moartea este aproape intotdeauna
episodul final. Boala poate fi prevenita foarte bine prin vaccinare. In timp
ce cazurile de infectie la oameni sunt destul de rare, riscul contractarii
virusului si efectele bolii fac esentiale luarea unor masuri de precautie in
ceea ce priveste animalele salbatice si vaccinarea in cazul animalelor
domestice.
Referinte: Drs. Foster & Smith
Tetanosul
Generalitati
Sus
Tetanosul este o intoxicatie acuta a sistemului nervos
central produsa de toxina bacilului sporulat gram-
pozitiv anaerob Clostridium tetani; este o boala infecto-
contagioasa tratata in cadrul serviciilor de boli
infectioase, rolul chirurgului fiind acela de a preveni
producerea infectiei (in cazul plagilor cu risc tetanigen),
iar odata infectia aparuta, de a trata poarta de intrare.
Cuprins articol
1. Generalitati
2. Etiologie
3. Etiopatogenie
4. Factorii de risc
5. Simptome
6. Tratament
7. Evolutie
Etiologie
Sus
Bacilul tetanic este un germene teluric (e gasit cel mai frecvent sub forma de spori
in pamant, mai ales in zonele fertilizate cu balegar); poate exista si in intestinul
gros si chiar subtire al oamenilor si animalelor, de unde este eliminat odata cu
materiile fecale. Aceasta explica posibilul tetanos postoperator si posibila aparitie
la bolnavi ce au suferit in urma cu multi ani rani de razboi, inmagazinand in
cicatrice spori de bacil tetanic, cu eliberarea acestora in cursul interventiilor
chirurgicale recente si trecere in forma vegetativa.
Etiopatogenie
Sus
Bacilul ramane cantonat la poarta de intrare unde se multiplica si elibereaza
neurotoxine care ajung in circulatie; acestea difuzeaza electiv de-a lungul
trunchiurilor nervoase si se fixeaza pe placa neuromusculara si pe
receptoriineuronilor din centrii nervosi producand initial hiporeflectivitatea
nervilor periferici si apoi hiperexcitabilitatea maduvei si a trunchiului cerebral.
Odata fixata pe celula nervoasa, toxina nu mai poate fi inlaturata.
Factorii de risc
Sus
O serie de situatii favorizeaza dezvoltarea acestui germene:
- plagi (anfractuoase, delabrante, muscate, contaminate cu pamant);
- intepaturi, arsuri, degeraturi, fracturi deschise;
- avorturi septice (instrumente nesterilizate - tetanos postabortum);
- catgut insuficient sterilizat (tetanos chirurgical; posibil si tetanos neonatolium, in
cazul contaminarii bontului ombilical);
- la care se adauga prezenta tarelor organice sau a starilor de imunodeficienta.
Simptome
Sus
Debut (dupa 3-20 zile de incubatie): apare durere surda, senzatie de arsura,
sensibilitate la frig si parestezii la nivelul unei plagi aparent vindecate sau pe cale
de vindecare (plaga necicatrizata devine uscata, cu oprire a granularii), urmate de
fibrilatii musculare si chiar contracturi ale grupurilor musculare perilezionale
(fenomene usor atenuate la unii indivizi in cazul existentei unei profilaxii
antitetanice insuficiente).
Perioada de stare propriu-zisa se caracterizeaza prin disfagie, iritabilitate, urmate
rapid de hiperreflexivitate si aparitiea contracturilor musculare indolore ce pot
produce rupturi musculare sau chiar fracturi osoase si sunt insotite de pierdere
ponderala marcata prin consum mare de energie si imposibilitatea alimentatiei:
- contractura muschilor maseteri si pterigoidieni produce trismusul;
- contractura musculaturii fetei produce faciesul sardonic cu imobilitate, sprancene
ridicate, risus sardonicus;
- contracturile generalizate produc atitudini particulare cunoscute sub numele de
emprostotonus, opistotonus, ortotonus sau pleurostotonus;
- constienta bolnavului ramane prezenta, dar spasme ale glotei sau ale muschilor
respiratori pot duce la crize de asfixie prin apnee si deces.
Exceptand leucocitoza, datele paraclinice sunt neconcludente.
Tratament
Sus
Tratamentul poate fi de doua tipuri.
Tratamentul profilactic, urmareste 2 directii:
- tratament chirurgical corect al plagilor potential tetanigene
- asigurarea imunizarii antitetanice a populatiei.
Tratamentul curativ:
- toaleta corespunzatoare si lasare deschisa a plagii
- la care se adauga imunizarea activa si/sau pasiva (in functie de starea de
imunitate prezenta stabilita printr-oanamneza riguroasa)
- antibioticoterapie (penicilina G in doze mari timp de 7-10 zile)
- reechilibrare hidroelectrolitica si metabolica.
La toate acestea se adauga izolarea bolnavului la pat in camere ferite de orice
agenti excitanti, cu administrare desedative, relaxante musculare, eventual
oxigenoterapie hiperbara.
Evolutie
Sus
Mortalitatea declarata in cazul acestei boli este de 40% pe plan mondial, afectand
cu precadere tinerii si varstnicii. Evolutia este cu atat mai grava cu cat plagile
contaminate sunt situate la cap, fata sau gat. In cazul supravietuirii, vindecarea este
completa.
HIV
Generalitati
Sus
Vezi galerie foto
Virusul HIV ataca anumite tipuri de globule albe
(limfocitele T CD4+) care fac parte din sistemul
imunitar. Pe masura ce sistemul imunitar incepe sa
slabeasca, globulele albe devin incapabile sa opuna
rezistenta impotriva bolilor si de a lupta impotriva
germenilor. Germenii care in mod normal ar fi rapid
neutralizati, raman in organism si se inmultesc.
SIDA nu este cauzata de virusul HIV insusi, ca in cazul unei boli virale obisnuite,
ci se datoreaza incapacitatii sistemului imunitar de a lupta impotriva infectiilor. In
termeni medicali, o serie sau un grup de simptome si afectiuni ce tind sa actioneze
impreuna poarta numele de sindrom. De aici si denumirea bolii de SIDA,
adicaSindromul Imunodeficientei Dobandite.
Cuprins articol
1. Generalitati
2. Originea virusului HIV
3. Mecanism fiziopatogenic
4. Simptome
5. Mod de transmitere
6. Tratament
7. Profilaxie
Originea virusului HIV
Sus
Primele cazuri de SIDA au fost diagnosticate in mod oficial in SUA. In anul 1981,
in functie de modul de raspandire si alti factori, medicii au dedus ca boala nou-
aparuta era cauzata de un germen minuscul, un tip de virus. Prin 1983, oamenii de
stiinta din SUA si Franta au descoperit, independent, virusi despre care se credea
ca provoaca SIDA. Francezii au denumit virusul descoperit Virusul Asociat al
Limfoadenopatiei sau VAL, deoarece cauzeaza adenomegalie (cresterea in
dimensiuni a nodulilor limfatici din organism). Cercetatorii americani au dat
virusului descoperit numele de Virusul Limfatic Celular Uman III sau HTLV III,
datorita modului in care acesta ataca celulele corpului. Dupa mai multe controverse
privind numirea virusilor si echipa de cercetatori care ii identificase prima data,
virusii s-au dovedit a fi aproape identici.
In final, acestia au fost denumiti HIV, adica Virusul Imunodeficientei Umane.
Majoritatea cercetatorilor cred ca virusul isi are originea in cimpanzeii si
maimutele din Africa. Virusii asemanatori cu HIV, denumiti VIP (Virusii
Imunodeficientei Primatelor) sunt caracteristici maimutelor. Se crede ca HIV ar fi
evoluat din acesti virusi, in urma experimentelor cu sange si organe de maimute
sau a ceremoniilor traditionale ce implica sacrificiul acestora.
Analizele genetice si cercetarile asupra raspandirii HIV-ului arata ca virusul are
sub 100 de ani, dar peste 20. Probabil a aparut intr-un grup restrans de persoane
dintr-o zona indepartata, cu multi ani in urma si s-a raspandit odata cu
intensificarea calatoriilor.
Mecanism fiziopatogenic
Sus
Numeroase cercetari au fost intreprinse pentru a se afla cum afecteaza virusul HIV
sistemul imunitar, insa, pana la mijlocul anilor 90, nu au fost descoperite toate
detaliile. Ceea ce se stie este ca virusul ataca unele tipuri de celule din organism.
Printre acestea sunt globulele albe din sange, denumite limfocite si alte celule ale
sistemului imunitar care in mod normal ajuta organismul sa se apere impotriva
virusilor, bacteriilor si altor germeni.
De obicei, cand un anumit tip de germen patrunde in organism, sistemul imunitar
creaza molecule speciale impotriva acestuia, numiti anticorpi. Anticorpii plutesc in
sange si in lichidele corpului si se lipesc de germeni sau ii distrug, facandu-i
inofensivi.
Intr-o anumita masura, la fel se intampla si atunci cand HIV patrunde in organism.
Sistemul imunitar produce anticorpi impotriva virusului.
In acest stadiu, o analiza a sangelui sau a unui lichid din corp poate demonstra daca
o persoana are HIV. Testul nu detecteaza virusul propriu-zis, ci anticorpii
impotriva acestuia. Daca anticorpii sunt prezenti, testul este pozitiv, indicand
prezenta virusilor. Intre timp, virusii adormiti se ascund si se modifica
permanent in interiorul celulelor corpului, neatinsi de anticorpi. Dupa un timp,
virusul HIV incepe sa se multiplice din nou, iar primele simptome fizice de SIDA
incep sa apara.
Din cand in cand apar pareri conform carora virusul HIV nu provoaca SIDA. Se
spune ca virusul este prezent doar la persoanele care au SIDA si chiar ca unele
cauze necunoscute declanseaza atat HIV cat si SIDA. Cu toate acestea, majoritatea
oamenilor de stiinta si medicilor considera ca HIV este cauza SIDA.
Cercetarile intensive incepute in anii 80 au facut din HIV unul din cel mai studiat
virus cunoscut pana in prezent. Cercetatorii au descoperit structura detaliata a
acestuia si au trasat o harta a genelor sale. Ei au ajuns la concluzia ca exista mai
multe tipuri de virus HIV, nu doar unul. Acestia se modifica continuu, facand
dificila producerea de vaccinuri.
Organismele persoanelor afectate de aceasta boala nu mai pot lupta impotriva
germenilor; de cele mai multe ori boala iese invingatoare din aceasta lupta crunta.
Retrovirusurile si HIV
Virusurile sunt cele mai simple forme de viata. Multe boli, cum ar
fi pojarul, oreionul, racelile si gripa sunt provocate de virusi. Un virus tipic
prezinta o portiune centrala sau miez construita din ADNacid dezoxiribonucleic.
Acest acid stabileste genele unui viruscodurile chimice necesare construirii mai
multor virusi identici cu el. Miezul de ADN este acoperit de un invelis asemanator
cu un mozaic, format din diverse molecule de proteine.
Cu toate acestea, un virus nu se poate multiplica singur, ci are nevoie de o celula
vie, cum ar fi o celula din corp, care sa-i fie gazda. Virusul patrunde in celula
gazda, adauga genele sale celor ale gazdei si determina mecanismul chimic al
celulei sa fabrice sute de mii de copii ale sale. Apoi, acesti virusi ies din celula-
gazda, o distrug si sunt pregatiti sa infecteze si alte celule.
HIV este un virus neobisnuit, apartinand unui grup de virusi denumiti retrovirusi.
Acestia nu contin ADN, in schimb prezinta ARN. In interiorul celulei-gazda,
ARN-ul este mai intai transformat in ADN, iar apoi acest ADN este folosit drept
cod pentru inmultirea virusurilor.
Simptome
Sus
Virusul HIV este neobisnuit deoarece principalele efecte ale acestuia nu se simt o
perioada de timp, cuprinsa in general intre 5-10 ani dupa ce a patruns in organism.
Cand o persoana este infectata cu HIV, virusul se multiplica rapid. El poate fi
detectat in sange si in lichidul cefalorahidian. Persoana in cauza poate sa nu fie
afectata in aceasta faza sau poate avea unele simptome asemanatoare cu cele ale
gripei, cum ar fi curgerea nasului si febra, eruptie pe piele, adenopatie axilara
sau dureri de cap frecvente. Aceste simptome vor fi adesea atribuite unei raceli.
Aceste simptome si nivelurile ridicate ale virusului HIV in organism dispar de
obicei dupa cateva saptamani, cand persoana infectata se simte bine din nou.
Virusul este prezent, dar inactiv. Persoana respectiva poate transmite inconstient
virusul si altora. Pana la urma, probabil dupa multi ani, HIV se reactiveaza si
incepe sa se multiplice din nou. Acum este momentul cand apare SIDA. Afte
bucale si leucoplazia paroasa apar adesea pe limba bolnavului de SIDA.
Aftele bucale apar sub forma unor pete albe pe limba; leucoplazia consta in niste
bube albe de-a lungul limbii. In acest stadiu, sistemul imunitar incepe sa lupte, iar
numarul globulelor albe din sange incepe sa scada.
In unele cazuri treptat sau in altele dupa doar cateva saptamani, incep sa se
dezvolte diverse boli. Acestea pot fi infectii ale pielii si ale mucoaselor.
Corpul poate ceda in fata unor infectii,
ca pneumonia si tuberculoza sau meningita sau encefalita. Astfel de inflamatii pot
cauza confuzie sau probleme mentale (inclusiv dementa). Pot aparea de asemenea
tulburari de vedere, diaree sau probleme digestive si rani cu sangerari excesive.
Alte boli ce pot sa apara sunt: diferite forme de cancer, ca sarcomul Kaposi, care
provoaca leziuni ale pielii. Dupa cateva saptamani sau luni, bolnavul intra in
ultimele faze ale bolii, deoarece afectiunile variate coplesesc organismul.
Mod de transmitere
Sus
In comparatie cu alte virusuri, HIV se transmite relativ dificil. El nu poate
supravietui in afara organismului, departe de caldura si lichide si, prin urmare, nu
se gaseste in aer. Aceasta inseamna ca oamenii nu se pot infecta inspirandu-l. In
conditii normale HIV nu poate fi contactat prin tuse, stranut, insecte, ca muste si
tantari sau prin folosirea colectiva a prosoapelor, tacamurilor sau a altor obiecte.
HIV se poate transmite prin trei cai principale, fiecare implicand schimbul de
sange sau de lichide din organism. Oamenii pot contacta virusul atunci cand
sangele sau un lichid (de exemplu sperma) din corpul unei persoane infectate intra
in contact cu propriul lor sange sau lichide in interiorul organismelor lor.
O cale de transmitere a virusului HIV este prin contact sexual. Acesta include atat
relatiile heterosexuale cat si pe cele homosexuale. Virusul este transmis de la un
partener la celalalt prin intermediul lichidelor din corp.
A doua cale prin care se transmite HIV este cea transplacentara de la mama
infectata la copilul aflat inca in uter. Virusul poate patrunde in sangele copilului
inainte ca acesta sa se nasca, cand se dezvolta in uter sau in timpul nasterii.
A treia cale de contactare a virusului este prin sange sau prin lichidele corpului,
de obicei prin injectare. Inainte ca sangele sa fie testat pentru HIV, unele persoane
au donat sange. Unii dintre ce care au primit sangele contaminat au fost infectati.
In prezent, sangele donat este examinat cu atentie, in scopul prevenirii raspandirii
virusului HIV printransfuzii. Virusul poate fi transmis si prin refolosirea unui ac
hipodermic nesterilizat sau a unei seringi nesterile, deja folosita de o persoana
infectata.
Tratament
Sus
Pe masura ce medicii si pacientii au castigat experienta legata de boala, s-au
inregistrat imbunatatiri in ingrijirea pacientilor si tratarea bolilor si afectiunilor
provocate de SIDA. De exemplu, unele tipuri de pneumonii declansate de SIDA
pot fi tratate cu medicamente antibiotice si antivirale. Inflamatiile pielii, cauzate de
sarcomul Kaposi sunt remediate prin radioterapie (radiatii sau tratament cu raze
X).
Dar in prezent nu se cunoaste un tratament curativ impotriva SIDA si nici un
tratament eficient pe termen lung. De asemenea, nu exista vaccin (imunizare)
pentru a impiedica evolutia si raspandirea virusului HIV, cum exista impotriva
poliomelitei, pojarului si altor boli similare. In ciuda eforturilor continue de cautare
de medicamente si vaccinuri anti-SIDA si a succeselor ocazionale, progresele s-au
dovedit a fi lente si dificile.
Deoarece virusurile traiesc si se inmultesc in interiorul celulelor-gazda, acestia sunt
tinte greu de atins. Exista putine medicamente antivirale eficiente, in comparatie
cu multele antibiotice care omoara bacteriile. Medicamentul zidovudina (AZT)
incetineste evolutia SIDA la unele persoane. Insa poate avea efecte secundare
neplacute sau grave: greturi, varsaturi, stari de slabiciune, iar in unele cazuri poate
deteriora maduva osoasa. Unii pacienti nu pot sau prefera sa nu ia acest
medicament.
O alta metoda stiintifica este impiedicarea virusului HIV de a se fixa pe suprafata
celulei-gazda. Punctele de atasare dintre virus si celulele corpului sunt bine
percepute. Oamenii de stiinta incearca sa creeze un medicament care sa intervina in
procesul de legare dintre virus si celula sau sa-l blocheze si spera totodata ca acesta
va omori si virusul in acelasi timp.
Profilaxie
Sus
Multe zvonuri s-au vehiculat cand SIDA a fost prima data recunoscuta ca boala. In
prezent se stie ca oricine poate fi infectat cu HIV. Tanar sau batran, homosexual
sau heterosexual, alb sau negru, barbat sau femeie - virusul poate afecta pe oricine,
in functie de circumstante. Important este daca o persoana este implicata in asa-
numitele "activitati cu grad ridicat de risc". Aceste activitati includ folosirea
de droguri injectabile cu ace nesterile si schimbarea frecventa a partenerilor sexuali
sau sexul neprotejat (fara folosirea prezervativului).
Oricine poate reduce riscul de a se infecta cu HIV prin evitarea activitatilor
mentionate. Aceasta inseamna evitarea drogurilor si sex protejat. Protectia consta
in folosirea prezervativului si limitarea numarului de parteneri sexuali. Este
importanta cunoasterea detaliata a trecutului sexual al partenerului, deoarece de la
infectia cu HIV pot trece ani de zile pana la declansarea bolii SIDA. In acest
interval de timp, persoana infectata cu HIV poate parea sanatoasa si poate sa nu
stie ca poarta virusul, fiind insa capabila sa-l transmita si altora. HIV se poate afla
si in saliva, dar se crede ca nu poate fi transmis prin sarut.
Cu siguranta, SIDA este o amenintare grava a sanatatii oamenilor. Conform
estimarilor, la inceputul anilor 90 peste 10 milioane de persoane aveau HIV.
Organizatia Mondiala a Sanatatii arata ca acest numar a ajuns la 40 de milioane in
2000. In SUA, in 1991, o persoana cu SIDA murea la fiecare 12 minute.
Aproape toate tarile lumii sunt afectate de aceasta boala, desi HIV se gaseste cu
precadere in anumite zone, cum ar fi America de Nord, Caraibe, Africa Centrala si
Asia de Sud-est. Deoarece majoritatea persoanelor infectate cu HIV vor avea SIDA
si nu vor supravietui, aceasta este o pierdere enorma de vieti si resurse umane. In
timp ce oamenii de stiinta continua sa caute un tratament, singurul mod de aparare
este schimbarea obiceiurilor personale, evitand activitatile cu nivel ridicat de risc.
Campanii pentru incurajarea sexului protejat au fost lansate in lumea intreaga.
Infectii nozocomiale - infectii dobandite in cursul spitalizarii
Generalitati
Sus
Infectia nozocomiala este infectia dobandita de pacient
in cursul spitalizarii pentru o alta afectiune
(contaminarea bacteriana anterioara internarii cu
manifestare clinica intraspitaliceasca nu reprezinta o
infectie nosocomiala), cel mai adesea manifestata clinic
pe parcursul internarii actuale, dar posibil si dupa
externare. Rata acestor infectii in patologia infectioasa
generala este de 5-20% (incidenta maxima, de 28-30%,
in serviciile de reanimare), fiind responsabile de 70%
din decesele inregistrate in serviciile de chirurgie generala.
Infectia nozocomiala determina consecinte importante atat in plan medical, cat si
in plan economic (sanitar si nu numai): infectii respiratorii grave la cei intubati mai
multe zile, complicatii postoperatoarii tardive (peritonite postoperatorii
tardive, abcese intraperitoneale, granuloame de corp strain, etc.), posibile
interventii chirurgicale ulterioare, prelungire a duratei de spitalizare, incapacitate
temporara, prelungita sau definitiva de munca, etc.
Cuprins articol
1. Generalitati
2. Simptome
3. Tratament
4. Profilaxie
Simptome
Sus
Se manifesta prin:
- infectii urinare - ascendente - uretrite, cistite pina la pielonefrite si diseminare
hematogena care determinasepticemii;
- infectii ale pielii si partilor moi - frecvent la bolnavii imobilizati indelung apar
escare sacrate ce se suprainfecteaza;
- infectii peritoneale postoperatorii: peritonite postoperatorii (dupa interventii
chirurgicale digestive, vasculare, urologice, ginecologice) sau peritonite ce survin
dupa o spitalizare indelungata (pe fondul unei pancreatite, ischemii digestive cu
perforatii, unui ulcer de stress, etc.); semne mai putin evidente in cazul bolnavilor
gravi decat in cazul peritonitelor extraspitalicesti, datorita medicatiei simptomatice
analgetice pe care o primesc bolnavii in spital;
- pneumopatii nosocomiale - mai ales la pacientii intubati la care se mai asociaza si
o imunitate deprimata;
- infectii secundare unor dispozitive prostetice (intravasculare, parietale, etc.).
Tratament
Sus
Tratamentul presupune in primul rind respectare riguroasa a principiilor de asepsie
si antisepsie, antibioticoterapie rationala, utilizare de compartimente (sali
operatorii, sali de pansamente si instrumentar, saloane, etc.) total separate pentru
pacientii septici si aseptici, asigurarea circuitelor corespunzatoare (rufe murdare,
rufe curate, vizitatori, personal medical, alimente, etc.), respectarea principiilor
de igiena individuala si colectiva, schimbareaantibioticelor folosite la fiecare 3 luni
(pentru a impiedica selectarea unei flore rezistente agresive), antibioterapie tintita,
etc.
Profilaxie
Sus
Tratamentul profilactic presupune in primul rind respectare riguroasa a principiilor
de asepsie si antisepsie, antibioticoterapie rationala, utilizare de compartimente
(sali operatorii, sali de pansamente si instrumentar, saloane, etc.) total separate
pentru pacientii septici si aseptici, asigurarea circuitelor corespunzatoare (rufe
murdare, rufe curate, vizitatori, personal medical, alimente, etc.), respectarea
principiilor de igiena individuala si colectiva, schimbarea antibioticelor folosite la
fiecare 3 luni (pentru a impiedica selectarea unei flore rezistente agresive),
antibioterapie tintita etc.
S-ar putea să vă placă și
- Nevoia de A Respira Și A Avea oDocument30 paginiNevoia de A Respira Și A Avea olavinia_dobrescu_1Încă nu există evaluări
- LARINGITADocument21 paginiLARINGITAVasile Eduard RoșuÎncă nu există evaluări
- Fisa AmigdalitaDocument10 paginiFisa AmigdalitaBerlinschi DinuÎncă nu există evaluări
- Îngrijiri de Urgenţă Acordate În Hemoragiile ExterneDocument19 paginiÎngrijiri de Urgenţă Acordate În Hemoragiile ExterneAlexandra AleÎncă nu există evaluări
- Corpi StrainiDocument8 paginiCorpi StrainiTheodor TricketÎncă nu există evaluări
- Fisa de Lucru - ResuscitareaDocument2 paginiFisa de Lucru - ResuscitareaAndrada Anca100% (1)
- Sinuzita 2Document3 paginiSinuzita 2Ramona Ioana BatranuÎncă nu există evaluări
- PneumonieDocument7 paginiPneumonieCreatzaMadalinaÎncă nu există evaluări
- Profilaxia Infectiilor ChirurgicaleDocument50 paginiProfilaxia Infectiilor ChirurgicaleCCCAXA100% (1)
- Astmul Bronsic PrezentareDocument14 paginiAstmul Bronsic Prezentaremirele pavaloaia50% (2)
- Astmul BronsicDocument9 paginiAstmul BronsicxalecsiaÎncă nu există evaluări
- Ingrijirea Bolnavului Cu Viroza RespiratorieDocument17 paginiIngrijirea Bolnavului Cu Viroza RespiratorieBocu PatriciaÎncă nu există evaluări
- Bronsita AcutaDocument1 paginăBronsita AcutaMelania MelaÎncă nu există evaluări
- C9 - Inecul. EclampsiaDocument13 paginiC9 - Inecul. EclampsiaCatalina KatyÎncă nu există evaluări
- Corpi Straini IntraoculariDocument8 paginiCorpi Straini IntraoculariRalu Ratiu100% (1)
- IACRSDocument6 paginiIACRSMihaela AlistarÎncă nu există evaluări
- Pneumonia Pneumococica Pneumonia StafilococicaDocument29 paginiPneumonia Pneumococica Pneumonia StafilococicaGeorgyana CroitoruÎncă nu există evaluări
- Școala Sanitară Postliceală FDocument34 paginiȘcoala Sanitară Postliceală FAlina Stefan100% (1)
- Igiena SarciniiDocument8 paginiIgiena Sarciniilovedamon2009Încă nu există evaluări
- Exemple ItemiDocument10 paginiExemple ItemiAndrei IonitaÎncă nu există evaluări
- Montarea CateteruluiDocument6 paginiMontarea CateteruluiSoporan Mirela100% (1)
- Curs Pediatrie ConstantaDocument371 paginiCurs Pediatrie Constantadcn100% (1)
- Tusea Cronica A CopiluluiDocument15 paginiTusea Cronica A CopiluluiPELERINUL78Încă nu există evaluări
- Curs Semiologie Aparat CardiovascularDocument6 paginiCurs Semiologie Aparat CardiovascularAdrianÎncă nu există evaluări
- Sifilis DermatologieDocument4 paginiSifilis DermatologieElena Ganea100% (1)
- AnexitaDocument2 paginiAnexitaCusnir VioletaÎncă nu există evaluări
- Stricturi de UretraDocument13 paginiStricturi de UretraAlina Elena TudoracheÎncă nu există evaluări
- Proiect Informatica Medicala-MeningitaDocument43 paginiProiect Informatica Medicala-MeningitaDelia Mihuț67% (3)
- ÎNGRIJIREA PACIENTULUI Cu Tentativă de Suicid Negru Chiriac Georgiana AlexandraDocument83 paginiÎNGRIJIREA PACIENTULUI Cu Tentativă de Suicid Negru Chiriac Georgiana AlexandraMarius NiticaÎncă nu există evaluări
- LUCRARE DE DIPLOMǍ-pielonefritaDocument88 paginiLUCRARE DE DIPLOMǍ-pielonefritaGabriela TeodorescuÎncă nu există evaluări
- PneumoniileDocument15 paginiPneumoniileAncaElenaGrigorasÎncă nu există evaluări
- Administrarea Medicamentelor Pe Cale ParenteralaDocument14 paginiAdministrarea Medicamentelor Pe Cale ParenteralaAna-Maria PatruÎncă nu există evaluări
- Nefrologie - Dr. - Litiaza Renală - Curs 4Document22 paginiNefrologie - Dr. - Litiaza Renală - Curs 4Elena ChiscopÎncă nu există evaluări
- REFERAT Ginecologie VAGINDocument2 paginiREFERAT Ginecologie VAGINandreeaÎncă nu există evaluări
- Referat BiofizicaDocument9 paginiReferat BiofizicaAdina VioÎncă nu există evaluări
- Afectiuni Ale LaringeluiDocument63 paginiAfectiuni Ale LaringeluiAlexandra ElenaÎncă nu există evaluări
- EclampsiaDocument32 paginiEclampsiaCostel GutuÎncă nu există evaluări
- VCNDocument71 paginiVCNCarmen JurcoaneÎncă nu există evaluări
- Tulburările de Ritm CardiacDocument8 paginiTulburările de Ritm CardiacAcasandrei MagdaÎncă nu există evaluări
- Glandele-Suprarenale PatologieDocument32 paginiGlandele-Suprarenale PatologieVadimMorariÎncă nu există evaluări
- Laringita AcutaDocument63 paginiLaringita AcutaSimonaÎncă nu există evaluări
- Fractura FEMUR (Roman (Mircea) Elena Mihaela)Document7 paginiFractura FEMUR (Roman (Mircea) Elena Mihaela)Ruxandra RaduÎncă nu există evaluări
- Abcesele Cutanate La CopiiDocument17 paginiAbcesele Cutanate La CopiiAdrian Tampei100% (1)
- 1 Virusologie AmgDocument36 pagini1 Virusologie AmgAdelina MăriuţaÎncă nu există evaluări
- New Microsoft Word DocumentDocument149 paginiNew Microsoft Word Documentvallyy2003Încă nu există evaluări
- VaricelaDocument7 paginiVaricelaCristina TrofimovÎncă nu există evaluări
- Bronsita Si PneumoniaDocument30 paginiBronsita Si PneumoniaMarina GrigorievÎncă nu există evaluări
- Infectii Acute de Cai Respiratorii Superioare - Curs PediatrieDocument12 paginiInfectii Acute de Cai Respiratorii Superioare - Curs PediatrieDomnica CampuÎncă nu există evaluări
- Anemii HemoliticeDocument49 paginiAnemii HemoliticeCiprian VisanÎncă nu există evaluări
- Principalele Semne Generale Ale Bolilor InfectioaseDocument2 paginiPrincipalele Semne Generale Ale Bolilor InfectioaseAndreea ChituÎncă nu există evaluări
- Introducere in Nursing - Istoria NursinguluiDocument22 paginiIntroducere in Nursing - Istoria Nursinguluiionela slabutu100% (1)
- Studiu de Caz - EpilepsieDocument3 paginiStudiu de Caz - EpilepsieBaciu Doina100% (1)
- Igiena - Amg IDocument5 paginiIgiena - Amg IMonika IlunaÎncă nu există evaluări
- Ingrijirea Copilului Cu BronhopneumonieDocument70 paginiIngrijirea Copilului Cu BronhopneumonieAna-Maria Bejenaru100% (1)
- PREZENTARE DE CAZ-Fractură PertrohanterianăDocument11 paginiPREZENTARE DE CAZ-Fractură PertrohanterianăElena LupuÎncă nu există evaluări
- Curs 8 Infectii Perinatale PediatrieDocument98 paginiCurs 8 Infectii Perinatale PediatrieLison Gia0% (1)
- Termeni MedicaliDocument5 paginiTermeni MedicaliGeorgiana VasilkÎncă nu există evaluări
- Referat Cu Plan de Nursing RujeolaDocument4 paginiReferat Cu Plan de Nursing Rujeolagigelfrone1275% (4)
- Virusul RujeoleiDocument4 paginiVirusul RujeoleiSăvescu EmaÎncă nu există evaluări
- Curs Boli Infectioase Rubeola Si RujeolaDocument5 paginiCurs Boli Infectioase Rubeola Si RujeolaTeodor R. GindacÎncă nu există evaluări
- Expunere de Motive - Legea BonelorDocument1 paginăExpunere de Motive - Legea BonelorAndreea LucaÎncă nu există evaluări
- Proiect PenicilinaDocument6 paginiProiect PenicilinaAndreea LucaÎncă nu există evaluări
- Boli MetaboliceDocument35 paginiBoli MetaboliceAndreea Luca100% (5)
- Proiect PenicilinaDocument6 paginiProiect PenicilinaAndreea LucaÎncă nu există evaluări
- Program CuratenieDocument2 paginiProgram CuratenieAndreea LucaÎncă nu există evaluări
- Proiect PenicilinaDocument6 paginiProiect PenicilinaAndreea LucaÎncă nu există evaluări
- InterventiiDocument4 paginiInterventiiAndreea LucaÎncă nu există evaluări
- Copilaria Si Stilurile de ViataDocument1 paginăCopilaria Si Stilurile de ViataFlavius JosephÎncă nu există evaluări
- Marturii Ale Consumatorilor de DroguriDocument4 paginiMarturii Ale Consumatorilor de DroguriAndreea LucaÎncă nu există evaluări
- Stilul de ViataDocument18 paginiStilul de ViataAndreea LucaÎncă nu există evaluări
- Copilaria Si Stilurile de ViataDocument1 paginăCopilaria Si Stilurile de ViataFlavius JosephÎncă nu există evaluări
- Articole Copii Supradotati (Recovered)Document4 paginiArticole Copii Supradotati (Recovered)Andreea LucaÎncă nu există evaluări
- Integrarea Copiilor Cu Deficienţe Mintale În Învăţământul de MasăDocument3 paginiIntegrarea Copiilor Cu Deficienţe Mintale În Învăţământul de MasăAndreea LucaÎncă nu există evaluări
- Integrarea Copiilor Cu Deficienţe Mintale În Învăţământul de MasăDocument3 paginiIntegrarea Copiilor Cu Deficienţe Mintale În Învăţământul de MasăAndreea LucaÎncă nu există evaluări
- Consideratii Generale Privind Piata MunciiDocument5 paginiConsideratii Generale Privind Piata MunciiAndreea LucaÎncă nu există evaluări
- Vechiul Cod CivilDocument6 paginiVechiul Cod CivilAndreea LucaÎncă nu există evaluări
- Schema Tablei - Familia CA Grup SocialDocument1 paginăSchema Tablei - Familia CA Grup SocialAndreea LucaÎncă nu există evaluări
- Deficiente de AuzDocument6 paginiDeficiente de AuzAndreea LucaÎncă nu există evaluări
- As A Persoanelor DevianteDocument7 paginiAs A Persoanelor DevianteAndreea LucaÎncă nu există evaluări