Documente Academic
Documente Profesional
Documente Cultură
Astmul Bronşic Protocol
Astmul Bronşic Protocol
Încărcat de
Oana StefanTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Astmul Bronşic Protocol
Astmul Bronşic Protocol
Încărcat de
Oana StefanDrepturi de autor:
Formate disponibile
ASTMUL BRONIC - PROTOCOL
Definiie: boal inflamatorie cronic a cilor aeriene; la indivizii susceptibili,
inflamaia cronic asociat cu hiperreactivitatea cilor aeriene determin:
1. episoade recurente de wheezing
2. dificultate n respiraie, sete de aer, dispnee expiratorie.
3. tuse n special nocturn i/sau dimineaa la trezire.
4. dureri tracice/ presiune toracica
Aceste episoade asociaz obstrucia variabil a CA, reversibil spontan sau cu tratament
Etiopatogenie
a) HRB (hiperreactivitatea bronic postviral) rspuns exagerat bronhoconstrictor la o
varietate de stimuli
- se poate msura prin teste de provocare (histamin, metacolin) sau la stimuli
nefarmacologici: hiperventilaia cu aer rece; exerciiul fizic etc.
- variabilitatea PEF (dimineaa i seara) este indicator al HRB, severitii sau
controlului neadecvat al astmului bronic.
b) Obstrucia CA determin limitarea fluxurilor aeriene prin:
1) bronhoconstricie acut
2) edem al CA
3) hipersecreie de mucus
4) remodelarea de CA
Factorii care influeneaz dezvoltarea i expresia astmului.
Factori genetici multiple gene implicate n patogeneza astmului, determin:
a) atopia (prod. de IgE specific alergeni)
b) HRB
c) Prezenta mediatorilor inflamaiei (citokine, chemokine, fct. cretere)
- n prima decad de via pred. sex masculin
- la adolosceni pred. sex feminin
- obezitate frecven
- debut pubertate precoce influeneaz dezvoltarea AB
Factori de mediu
- alergeni (acarieni, pisic, cine, alte animale cu blan, psri, mucegaiuri,
polenuri)
- poluare
- vremea (schimbri brute de temperatur, cea, umezeal, frigul umiditatea )
- fumatul pasiv/activ
- infecii predominant virale (RSV,Adenovirusuri, Influenza V, Parainfluenza
V, Rhinovirus)
Ali factori de risc
- medicamente blocante, AINS
- efort fizic intens
Diagnosticul se bazeaz pe :
a) anamnez
b) examen clinic
c) laborator; paraclinic
d) probe funcionale respiratorii
a)
- episoade recurente de wheesing, tuse, dificulti de respiraie, dureri toracice
care apar dup: expunere la diferiti alergeni, schimbri de vreme, infecii
virale, efort fizic, fumat activ/pasiv, stres pozitiv (rs) sau negativ (plns).
istoric familial pozitiv pentru atopie, astm.
antecedente personale patologice pozitive pentru atopie, (dermatit atopic,
rinit, urticarii, alergie la proteina laptelui de vac).
sugerez diagnosticul rspunsul bun la tratamentul bronhodilatator i
antiinflamator al simptomelor descrise mai sus.
b) Examen clinic pulmonar normal- n lipsa exarcerbrilor
Putem intalni:
Prezenta de eczeme sau dermatit; piele uscat,
Cearcne albstrii
Conjuctive hiperemice
Obstrucie nazal cvasipermananent; strnut, prurit nazal
CRIZA DE ASTM
consecin a unei exacerbri a AB
apare nopatea sau dimineaa devreme
poate dura 1-3 ore
cedeaz spontan sau cu tratament bronhodilatator +/- antiinflamator
Examen clinic
Tuse spastic, umed,uneori in accese emetizante,costrictie/ presiune
toracica(copii mari)
Wheezing, dispnee expiratorie
Hipersonoritate pulmonar, rar submatitate/matitate (traduc existena teritoriilor
atelectatice); limitarea ampliaii costale
Tiraj intercostal /suprasternal/subcostal
Tahipnee, bti de aripi nazale
Expir. prelungit; raluri bronice, raluri subcrepitante
STAREA DE RAU ASTMATIC
- criz sever, prelungit de astm, rezistent la terapia uzual cu
bronhodilatatoare
- iniial: tuse seac frecvent, ortopnee (copil mare), tiraj ic, sc, inspir scurt,
bti de aripi nazale, expir prelungit, raluri bronice diseminate, raluri
subcrepitante fine , tahicardie
- ulterior: tuse rar, respiraii superficiale, rare, murmur vezicular diminuat
pana la silenium respirator; fr raluri( torace blocat in expir ),cianoza
- bradicardie tendina la colaps
- puls paradoxal
c) Laborator/paraclinic (pentru diagnostic pozitiv i diferenial)
hemograma - normal
+/- eozinofilie (alergie)
+/- modificarea NL, FL n infecii bacteriene, virale
sindrom inflamator : VSH, Fibrinogen, PCR
- nu se fac de rutin, doar cnd bnuim prezena unei infecii bacteriene.
Gaze sanguine / echilibru AB
Hipoxemie, PO2 , hipercapnie PCO2 , acidoza metabolica
IgE totale
crescute/normale (nu exclud diagnosticul)
IgE specifice (Paneluri de alergeni respiratori, alimentari )
Skin prick tests se testeaz grupuri de alergeni n funcie de vrsta
pacientului, antecedentele alergice, sezon
-se fac n clinici de specialitate de personal bine instruit
- rezultatul depinde de tipul de alergeni, vrsta pacientului, folosirea recent de
antihistaminice sau cortizon, cooperarea pacientului, experiena personalului.
- un rezultat pozitiv se asociaz diagnosticului de astm; un rezultat negativ nu
exclude prezena astmului.
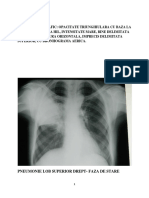
Rx torace nu se face de rutin
- este obligatorie la prima vizit
- se face n exacerbri febrile la care bnuim prezena unei condensri
pulmonare, aspiratie de corp strain, complicatii-accidente mecanice
Pot fi prezente:
- hipertransparenta ,hiperinflaie, diafragme coborte ,coaste orizontalizate
- zone de atelectaz
- aspect de pneumonie interstiial
NB Rx important pentru a exclude TBC pulmonar, aspiraie de corp strin;
cardiomegalie (wheezing recurent la sugar!), malformatii pulmonare(chist
bronhogen)
IDR la 5UPPD pentru diagnostic TBC pulmonar
Testul sudorii exclude FKP la sugarul cu wheezing recurent (broniolit
recurent)
Phmetrie esofagian cu impedanta,tranzit baritat- exclude RGE
Bronhoscopie pt a exclude: TBC pulmonar, FKP, aspiraie de corp strin
Examen sput eozinofilie (AB), bK
- FKP (prezen germeni n culturi,ex stafilococ,pseudomonas )
Concentraia NO n aerul expirat - n timpul exacerbrilor, poate fi indicator
al inflamatiei cronice ( nu de rutin, scop cercetare).
Ecografie cardiac MCC sugar (wheezing recurent)
CT scan torace FKP; anomalii de CA,malformatii pulmonare, vasculare.
d) Examenul funciei pulmonare
- sugar copil mic: Bodypletismographie (nu de rutin)
- copii 3-5 ani - PEF (debit expirator maxim instantaneu de vrf)
- se msoar cu peakflowmeter
- valori de 80% din valorile normale pentru vrst i talie, indic obstrucia
prezent (se judeca in functie de colaborarea copilului)
- la copii mari variabilitatea PEF (dimineaa / seara) este un indicator al
controlului astmului sub tratament.
- copiii mai mari de 5-6 ani spirometrie msoar mai muli parametri, importani: PEF i
VEMS (volum expirator maxim pe secund); FVC (volum maxim de aer expirat forat dup
realizarea unui inspir maxim); FEV1 (volum aer expirat n prima secund FVC), FEF 25%75%
- VEMS , PEF, FEV1= obstrucie
- FVC = restricie
NB: n AB este caracteristic obstrucia; poate fi reprezentat i restricia.
SITUAII POSIBILE
a) - istoric sugestiv de astm + valori spirometrice de tip bronhoobstructiv.
- se efectueaz test de bronhodilataie administrare de bronhodilatator cu aciune de scurt
durat (ventolin) - se obine reversibilitatea semnificativ FEV1> 12%.
- nu se obine reversibilitatea nu exclude diagnosticul de astm.
NB - multe studii arat c la copii reversibilitatea se obine mai greu ca la aduli (valorile
FEV1 sunt apropiate de valorile normale)
b) istoric sugestiv de astm + valori spirometrice normale
- impun test de provocare (efort standardizat, histamin, metacolin) - nu se recomand i nu
se face de rutin.
- dup excluderea altor diagnostice, se impune tratament bronhodilatator i antiinflamator
rspunsul terapeutic ne ajut n stabilirea diagnosticului
NB la sugar i copilul mic - anamneza i rspunsul la tratament au foarte mare
importan n stabilirea diagnosticului.
Grade de severitate n AB
I AB intermitent (VEMS>80%, variabilitate PEF <20%)
II AB uor persistent (VEMS>80%, variabilitate PEF =20-30%)
III AB moderat persistent (VEMS=60-80%, variabilitate PEF >30%)
IV AB sever persistent (VEMS<60%, variabilitate PEF >30%)
TRATAMENTUL IN AB
A) Tratamentul crizei de astm - medicaie cu aciune rapid care determin remisiunea crizei
(quick relievers)
B) Tratamentul de fond - previne declanarea crizelor; se administreaz pe termen lung
(controllers, long term preventive); se face in functie de treapta de severitate,conform
indicatiilor ghidurilor terapeutice;se monitorizeaza,se decide trecerea la o treapta inferioara
dupa 3 luni de obtinere a controlului sau la o treapta superioara daca acesta nu se obtine (dupa
ce se evalueaza daca a inteles administrarea tratamentului,se face corect,doze/ spacer
adecvat, exista factori care ar putea determina simptomatologia...sau se reiau in discutie alte
comorbiditati / diagnostic diferential extins).
CINE SE INTERNEAZ:
1) copil cunoscut cu diagnostic de astm
- simptamatologie sever, nu cedeaz dup administrarea de bronhodilatatoare cu aciune de
scurt durat (la domiciliu sau la spital)
- copil cunoscut cu o form moderat sever de astm, care a mai necesitat internri, a fost
resucitat etc.
- prezena pneumoniei (condensare pulmonar), a diareei severe (vars scaune diareice, nu
are aport per os)
- sugari, copii< 2 ani,semne de insuficienta respiratorie cu SpO2 ,lipsa de aport,varsaturi
2) Copil nediagnosticat cu astm, dar cu istoric sugestiv de astm; nu are la domiciliu aparat de
aerosoli, spacer i nici medicaie specific; simptomatologia prezent necesit supraveghere
i tratament sistemic.
NB CRIZA DE AB - necesit tratament prompt
- 2 agoniti cu aciune scurt
- glucocorticoizi p.o sau i.v
- oxigen umidificat - la pacieni cu hipoxemie
- methylxantine - dac nu rspund la tratamentul cu 2 agoniti i glucocorticoizi sistemici
(dac pacientul se afl deja n tratament cu theophiline retard necesit msurarea nivelului
seric al teofilinei)
- adrenalin s.c - n prezena anafilaxiei sau angioedemului.
Nu se recomand:
- sedative (efect deprimant pe centrii respiratori)
- mucolitice (nrutesc tusea prin exsudat bronic i agrvarea obstr.)
- fizioterapie, tapotaj toracic
- antibiotice (dac nu are pneumonie bacterian sau alt infecie asociata)
- antitusive (codein, dextrometorphan au aciune prohistaminic, agravand obstr. br.)
Monitorizarea raspunsului la tratament:
- evaluarea simptomelor
- evaluare examen clinic pulmonar, probe functionale respiratorii
- saturaie oxigen
- gaze sanguine / echilibru AB
- AV, TA
TRATAMENT CRIZA DE AB
1. Oxigen umidificat - pentru meninerea sat O2 >95%
2. 2 agoniti cu aciune de scurt durat
- albuterol (salbutamol, ventolin) - sol nebulizare 0,5% (5mg/ml)
- doz: 0,05-0,15 mg/kg
- se repet la 20-30 min, 3 nebulizri (n criz sever)
- se fac la 4-6 h.
Salbutamol MDI, 100mcg/puf 2 pufx3, la 20 min apoi la 6 h (n funcie de rspuns)
3. Corticosteroizi (i.v, po)
- se introduc dac nu exist rspuns dup nebulizrile cu salbutamol
Metilprednisolon: 2mg/kg/iv prima doz, apoi 2 mg/kg/zi repartizai la 6 h
(flac de 40 mg,125mg si 250 mg )
Sau
- HSHC 10-20mg/kg/zi iv, la 6 h (fiole 25 mg/5 ml)
Sau
Dexametazon 0,5-0,8 mg/kg/zi iv, la 6-8h (fiole 8 mg/2ml)
Sau
Predinson 2 mg/kgc/zi, po, la 6-8 h (tb: 5mg) dup toleran
Rspuns incomplet sau nu rspunde:
4. Anticolinergice (ipratopromium bromide) nebulizri 0,25-0,5 mg/doz
- se poate asocia n nebulizare cu soluia de salbutamol (eficien crescut)
Methylxantine IV - aminophilin
- 6 mg/kg iv lent n bolus (ncrcare) n aprox. 20 min apoi infuzie continu
nn = 0,2 mg/kg/h
6 sptmni- 6l = 0,5 mg /kg/h
1-9 ani =1-1,2 mg/kg/h
9-12 = ani 0,9 mg /kg/h
>12 ani = 0,5 mg/kg/h
Sau doza total zilnic importan n 4-6 doze
NB
Dac copilul primea anterior theophiline retard necesit efectuarea teophilinemiei
Monitorizare cardiac
Rspuns incomplet sau nu rspunde ATI
5) 2 agoniti cu ac. scurt (therbutaline, brycanyl)
- administrare sc, im, iv
- intubaie + ventilaie mecanic
TRATAMENTUL DE FOND AL AB
- se stabilete de ctre medicul specialist, n funcie de:
- vrsta copilului, istoricul
- frecvena simptomelor
- forma de severitate a AB
- cuprinde mai multe clase de medicamente
- corticosteroizi inhalatori (ICS) - standardul de aur al tratamentului AB
persist
- 2 agoniti cu aciuni de lung durat (LABA),de obicei combinati cu CSI
- inhibitorii de leucotriene (LTRA)
- theophilin retard (asoc ICS+/- LTRA)
- cromolyn sodium (<2ani)
- anticorpi anti IgE(>6ani) OMALIZUMAB (forme severe)
- corticosteroizi po, cur scurt, 7 zile( forme severe )
COMPLICAIILE CRIZEI DE ASTM BRONIC /ASTM BRONSICInsuficien respiratorie acut (PaO2 < 50mmHg PaO2 > 50mmHg
Pneumotorax
Pneumomediastin
Atelectazii
Deshidratare prin aport insuficient i pierderi crescute (perspiraie insensibil)
Cord pulmonar acut / cronic
Broniectazii
Insuficien respiratorie cronic (AB sever persistent, cu remodelare bronic i rspuns slab
la terapia bronhodilatatoare)
S-ar putea să vă placă și
- Prezentare de Caz ClinicDocument4 paginiPrezentare de Caz ClinicOana StefanÎncă nu există evaluări
- PROTOCOL NR 2 STOP Cardiorespirator 2023Document13 paginiPROTOCOL NR 2 STOP Cardiorespirator 2023LucraiDe100% (1)
- Protocol Terapeutic in TEPDocument11 paginiProtocol Terapeutic in TEPLaviniaMeranÎncă nu există evaluări
- Kineto in AstmDocument94 paginiKineto in AstmLa UraÎncă nu există evaluări
- AugmentinDocument15 paginiAugmentinvalentinanlÎncă nu există evaluări
- Supuratiile BronhopulmonareDocument27 paginiSupuratiile BronhopulmonareAdrian BuzasÎncă nu există evaluări
- Astmul Si Fenotipul de Astm Alergic PDFDocument20 paginiAstmul Si Fenotipul de Astm Alergic PDFDanielaÎncă nu există evaluări
- Malformatii Bronho-Pulmonare CongenitaleDocument18 paginiMalformatii Bronho-Pulmonare CongenitaleEllagEszÎncă nu există evaluări
- Prezentare de CazDocument16 paginiPrezentare de CazveronicaÎncă nu există evaluări
- Explorarea Functionala PulmonaraDocument66 paginiExplorarea Functionala PulmonaraAndreea MihalacheÎncă nu există evaluări
- Prezentare Caz OVERLAP SDR 1Document30 paginiPrezentare Caz OVERLAP SDR 1Alexandru MarcuÎncă nu există evaluări
- Pielonefrita Acuta Urgemed OkDocument39 paginiPielonefrita Acuta Urgemed OkGabriela CernitchiÎncă nu există evaluări
- Prezentare de Caz Medicina MunciiDocument7 paginiPrezentare de Caz Medicina MunciiAndrei BuzutÎncă nu există evaluări
- Antibiotice - Mecanisme de Actiune Si Rezistenta LaDocument81 paginiAntibiotice - Mecanisme de Actiune Si Rezistenta LaMiruna Ispas80% (5)
- MastoiditaDocument6 paginiMastoiditaValentin-MarianaPopaÎncă nu există evaluări
- Tuberculoza SecundaraDocument36 paginiTuberculoza SecundaraClaudiuÎncă nu există evaluări
- Tetralogia FallotDocument19 paginiTetralogia FallotVlada SpatarÎncă nu există evaluări
- Traheobronsita Acuta Si BronsiectaziileDocument29 paginiTraheobronsita Acuta Si BronsiectaziileMARANNAAÎncă nu există evaluări
- Prezentare de Caz RespiratorDocument30 paginiPrezentare de Caz RespiratorIulia OlimpiaÎncă nu există evaluări
- Model Subiecte OralDocument24 paginiModel Subiecte OralAly AlexandraÎncă nu există evaluări
- NOU Cristina PREZENTARE CAZ FIBROZA PULMONARADocument5 paginiNOU Cristina PREZENTARE CAZ FIBROZA PULMONARACornel Dumitru100% (1)
- 6 PneumoniiDocument43 pagini6 Pneumoniicarmen_bute7337Încă nu există evaluări
- Insuficienta CardiacaDocument9 paginiInsuficienta CardiacaAndrei AndreeviciÎncă nu există evaluări
- Prezentare CazDocument23 paginiPrezentare CazRoxana PascalÎncă nu există evaluări
- Prezentare Caz Astm - AsdDocument7 paginiPrezentare Caz Astm - AsdRamona BÎncă nu există evaluări
- Vasculite PulmonareDocument4 paginiVasculite PulmonareDaniel-Florin Manole100% (1)
- Boala Trombembolică Venoasă (Patologia Venoasa Si TEP) : Dr. Corina GrigoreDocument16 paginiBoala Trombembolică Venoasă (Patologia Venoasa Si TEP) : Dr. Corina GrigoreElena GologanÎncă nu există evaluări
- CURS 11 + 12 - Patologia Chirurgicala A TiroideiDocument31 paginiCURS 11 + 12 - Patologia Chirurgicala A TiroideiOana StefanÎncă nu există evaluări
- LP 8 Caz Clinic Abces PulmonarDocument17 paginiLP 8 Caz Clinic Abces Pulmonarmed cursuriÎncă nu există evaluări
- Brosiolita & AstmDocument43 paginiBrosiolita & AstmTomoni Stefan100% (1)
- Anexa - Ordin - Ghid de Profilaxie Antibiotica in Chirurgie - 863 - 1718Document24 paginiAnexa - Ordin - Ghid de Profilaxie Antibiotica in Chirurgie - 863 - 1718Adrian SavastitaÎncă nu există evaluări
- Astm Andreea PrezDocument8 paginiAstm Andreea PrezCornel Dumitru100% (1)
- Genul MycobacteriumDocument5 paginiGenul MycobacteriumLilliana SmetaniucÎncă nu există evaluări
- PROTOCOL NR 3 IM STEMI 2023Document26 paginiPROTOCOL NR 3 IM STEMI 2023LucraiDeÎncă nu există evaluări
- Curs Astm Bronsic CAROLINA-NEGReiDocument101 paginiCurs Astm Bronsic CAROLINA-NEGReiGeorge IonutÎncă nu există evaluări
- Curs 17 Sindroame MediastinaleDocument78 paginiCurs 17 Sindroame MediastinaleSerban ElenaÎncă nu există evaluări
- Boli Pulmonare RareDocument12 paginiBoli Pulmonare RareDaniel-Florin Manole100% (1)
- C3-Ap RespDocument94 paginiC3-Ap RespMaria-MagdalenaTudorache100% (1)
- Aspecte Clinico-Radiologice de TB Pulmonara - ScurtatDocument46 paginiAspecte Clinico-Radiologice de TB Pulmonara - Scurtatdinu_maria95Încă nu există evaluări
- Astm BronsicDocument12 paginiAstm BronsicNicolae TsybyrnaÎncă nu există evaluări
- Curs IV ASTMUL BRONSIC PDFDocument11 paginiCurs IV ASTMUL BRONSIC PDFIris Druț-PerianÎncă nu există evaluări
- 3 Diagnosticul Astmului BronsicDocument3 pagini3 Diagnosticul Astmului BronsicIrina AdrianaÎncă nu există evaluări
- Asociere TB-diabet ZaharatDocument3 paginiAsociere TB-diabet ZaharatIrina AdrianaÎncă nu există evaluări
- PEDI - AndreiDocument66 paginiPEDI - AndreiBianca AndreeaÎncă nu există evaluări
- Pleuriziille - UstianDocument126 paginiPleuriziille - UstianAlexei RobuÎncă nu există evaluări
- Prof. Univ - DR - Egidia Miftode Tranzitia de La Terapia Antimicrobiana Intravenoasa La Cea OralaDocument21 paginiProf. Univ - DR - Egidia Miftode Tranzitia de La Terapia Antimicrobiana Intravenoasa La Cea OralapaulÎncă nu există evaluări
- Prezentare Caz BPOC 1Document6 paginiPrezentare Caz BPOC 1CrinaÎncă nu există evaluări
- BisinozaDocument15 paginiBisinozaandrei0891100% (1)
- 8 Tegumente Si Mucoase Fisa de LucruDocument4 pagini8 Tegumente Si Mucoase Fisa de LucruAdelleBordeaÎncă nu există evaluări
- Boli Pulmonare InterstitialeDocument12 paginiBoli Pulmonare InterstitialeCORYNEBACTERIUM100% (1)
- Curs 8 Fav Amg An IiDocument14 paginiCurs 8 Fav Amg An IiBetina BlejeruÎncă nu există evaluări
- MastoiditaDocument22 paginiMastoiditaTudor OstopoviciÎncă nu există evaluări
- Prezentare Caz Clinic PediatrieDocument17 paginiPrezentare Caz Clinic PediatrieDoina 3133Încă nu există evaluări
- Patologia Canalului PeritoneovaginalDocument19 paginiPatologia Canalului Peritoneovaginallleticia87100% (2)
- Coarctatia de AortaDocument25 paginiCoarctatia de AortaDoina 3133Încă nu există evaluări
- Introducere in Bolile InfectioseDocument13 paginiIntroducere in Bolile InfectioseDr Diana Enachescu100% (1)
- Curs 4 - BronsiectaziiDocument21 paginiCurs 4 - BronsiectaziiAlina Elena TudoracheÎncă nu există evaluări
- RX Studenti PlamanDocument39 paginiRX Studenti PlamanIrina AdrianaÎncă nu există evaluări
- Malformatiile Congenitale Cardiace, Tetrada FallotDocument13 paginiMalformatiile Congenitale Cardiace, Tetrada FallotDiana VodaÎncă nu există evaluări
- Afectiuni Perinatale Nou NascutiDocument15 paginiAfectiuni Perinatale Nou NascutibharghatÎncă nu există evaluări
- Laringotraheobronsita AcutaDocument1 paginăLaringotraheobronsita AcutabebitoasaÎncă nu există evaluări
- Prezentare de Caz ChirurgicalDocument5 paginiPrezentare de Caz ChirurgicalAndreea NistorÎncă nu există evaluări
- Prezentare Astm Bronsic AlinaDocument5 paginiPrezentare Astm Bronsic AlinaLily OzunuÎncă nu există evaluări
- Criterii de Diagnostic Pentru GutaDocument1 paginăCriterii de Diagnostic Pentru GutaOana StefanÎncă nu există evaluări
- Celula CanceroasaDocument3 paginiCelula CanceroasaOana StefanÎncă nu există evaluări
- Histologie - Subiecte - Semestrul 2Document3 paginiHistologie - Subiecte - Semestrul 2olaruionutadrian100% (1)
- Curs LP FarmacoDocument3 paginiCurs LP FarmacoOana StefanÎncă nu există evaluări
- AnovaDocument4 paginiAnovaOana StefanÎncă nu există evaluări
- HEMODINAMICADocument144 paginiHEMODINAMICAOana Stefan100% (1)
- Digestia Glucidelor (Curs 8)Document8 paginiDigestia Glucidelor (Curs 8)Oana StefanÎncă nu există evaluări