0 evaluări0% au considerat acest document util (0 voturi)
46 vizualizări59 paginiDintele MD PDF
Încărcat de
Jowan YassinDrepturi de autor
© © All Rights Reserved
Respectăm cu strictețe drepturile privind conținutul. Dacă suspectați că acesta este conținutul dumneavoastră, reclamați-l aici.
Formate disponibile
Descărcați ca PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
46 vizualizări59 paginiDintele MD PDF
Încărcat de
Jowan YassinDrepturi de autor
© © All Rights Reserved
Respectăm cu strictețe drepturile privind conținutul. Dacă suspectați că acesta este conținutul dumneavoastră, reclamați-l aici.
Formate disponibile
Descărcați ca PDF, TXT sau citiți online pe Scribd
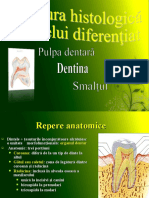
DINTELE
Pulpa dentară, Dentina, Smalțul
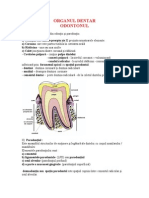
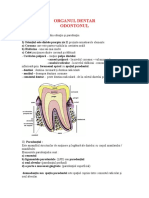
Organul dentar sau odontonul, cuprinde dintele cu
țesuturile lui specifice: smalțul, dentina, pulpa dentară și
parodonțiul.
Parodonțiul reprezintă totalitatea elementelor de
susținere și legătură dintre dinte și maxilar: cementul,
periodontul, osul alveolar și gingia.
Dintele este format din trei regiuni:
• coroana, este partea externă, vizibilă în cavitatea orală,
care depășește marginea alveolară; are forme diferite
după tipul dintelui și culoare alb-gălbuie;
• rădăcina, este partea internă, prin care dintele se fixează
în maxilare, situată în alveola dentară; are formă conică
și se termină cu un vârf, apex, care prezintă un orificiu
prin care pătrund vase și nervi;
Secțiune longitudinală prin dinte șlefuit. [Link]; 2.gâtul sau
coletul dintelui; 3.rădăcina, [Link]țul: [Link]țiile Retzius, [Link]
Schregar; [Link]:c canalicule dentinare; 6. cement:[Link], e.
acelular; [Link] pulpară; [Link] radicular.
• gâtul sau coletul este zona de trecere dintre
coroană și rădăcină, marcată prin inserția
mucoasei gingivale pe dinte.
În porțiunea centrală a coroanei există o cavitate,
camera pulpară, care se continuă la nivelul
rădăcinilor cu canalele dentare (pulpare sau
radiculare). Acestea se deschid prin intermediul
orificiilor radiculare la nivelul apexului, realizând
astfel comunicarea cu țesuturile moi adiacente.
Camera pulpară este delimitată de un țesut dur
atât la nivelul coroanei, cât și la nivelul rădăcinii,
numit dentină. Dentina coronară este acoperită
de un țesut și mai dur, smlațul, care o izolează
de mediul extern. Dentina radiculară este
acoperită de cement.
Secțiune longitudinală prin dinte decalcificat. [Link]; 2. gingia:a epiteliu
stratificat pavimentos; 3. gâtul sau coletul dintelui; [Link] dentară: b.
odontoblaste; [Link] de sânge; 5. dentina; [Link]; 7.rădăcina; [Link]; 9.
desmodont; [Link] dentară.
Secțiune transversală prin dinte și parodonțiu. [Link];
[Link]; [Link] alveolar, [Link]; [Link] stratificat
pavimentos necheratinizat al gingiei; [Link]; [Link] dentară.
PULPA DENTARĂ
Pulpa dentară este un țesut conjunctiv bine vascularizat și inervat
situat în camera pulpară și canalele radiculare. La nivelul apexului
prin orificiile dentare comunică cu țesutul conjunctiv periodontal.
Din punct de vedere topografic și morfologic prezintă trei zone:
• pulpa coronară
• pulpa radiculară
• pulpa apicală.
Structura histologică a pulpei. Pulpa dentară este formată dintr-
un țesut conjunctiv tânăr, alcătuit din: substanță fundamentală, fibre
și celule. La nivelul ei se delimitează 4 zone:
• zona odontoblastelor, situată la periferia pulpei;
• zona subodontoblastică Weil, mai bine reprezentată la nivelul pulpei
coronare;
• zona bogată celular, cu număr mare de celule, mai bine
reprezentată la nivelul coroanei;
• zona centrală a pulpei dentare caracterizată prin prezența vaselor și
nervilor.
• Substanța fundamentală este abundentă în pulpa tânără; este
hialină, gelatinoasă, transparentă și slab colorabilă cu coloranți
bazici. Este bogată în glicozaminoglicani, proteoglicani,
glicoproteine (fibronectina și tenascina cu proprietăți adezive) și
apă.
• Fibrele sunt reprezentate de fibre reticulinice. Cu vârsta ele
devin mai numeroase și sunt înlocuite de fibre colagene, care sunt
mai bine reprezentate în pulpa apicală. În pulpa adultă fibrele sunt în
principal de colagen tip I și III.
La periferia pulpei fibrele sunt mai abundente și formează stratul
fibrelor Korff. Fibrele Korff se dispun în jurul odontoblastelor
constituind membrana pulpo-dentinală.
La nivelul pulpei dentare există și fibre oxitalan.
• Celulele prezente în pulpa dentară sunt: odontoblastele,
fibroblastele, celule mezenchimale, macrofagele, celule sanguine.
• Fibroblastele sunt cele mai numeroase celule din pulpa dentară. Au formă
neregulată cu numeroase prelungiri care se unesc și formează o rețea cu
ochiuri înguste în pulpa tânără și mai largi în pulpa bătrână.
Fibroblastele sunt mai numeroase în centrul pulpei coronare unde
formează zona bogată. La periferia pulpei dentare sunt mai rare și mai mari.
Prelungirile lor formează împreună cu cele ale odontoblastelor cu care se
anastomozează, o rețea numită stratul subodontoblastic Weil.
Rolul fibroblastelor este de a forma și menține substanța fundamentală și
componenta fibrilară a pulpei dentare.
• Macrofagele sunt localizate mai ales în centrul pulpei dentare în
vecinătatea vaselor sanguine. Conțin un număr mare de lizozomi; rolul lor
este de a îndepărta celulele degradate.
• Celulele mezenchimale sunt celulele din care se dezvoltă
componentele pulpei dentare. Din ele se diferențiază odontoblastele sau
fibroblastele. Se întâlnesc în centrul pulpei dentare, în zona bogată, în
apropierea vaselor sanguine. Numărul lor scade în pulpa dentară matură,
determinând scăderea potențialului regenerator al pulpei.
• Celulele sanguine migrate sunt reprezentate de frecvente limfocite T,
rare limbocite B iar plasmocitele, hematiile și granulocitele sunt situate difuz
în pulpa dentară.
Odontoblastele sau dentinoblastele sunt celule situate la periferia dentinei și
specializate în formarea dentinei.
Aspectul și numărul lor diferă în raport cu topografia, vârsta și stadiul funcțional de
secreție. Inițial odontoblastele au formă cilindrică și se dispun pe un singur rând. Pe
măsură ce depun dentina iar pulpa se retractă prin micșorarea camerei pulpare,
devin mai mici iar la nivelul coroanei se dispun pe mai multe rânduri. La nivelul
rădăcinii sunt mai mici, se dispun pe un singur rând, sunt foarte dese și au nucleu
picnotic.
Odontoblastele sunt celule mari, aproximativ 30 microni diametrul, cilindrice, cu
numeroase prelungiri, nucleu ovalar, eucrom cu nucleoli și citoplasmă slab bazofilă
La nivelul coroanei odontoblastele sunt mai mari decât la nivelul rădăcinii.
La microscopul electronic se observă:
• între odontoblaste există joncțiuni de solidarizare de tipul zonulei ocludens.
• citoplasma conține reticul endoplasmatic bine dezvoltat și numeroase mitocondrii;
complexul Golgi și granulele secretorii sunt situate la polul apical extern. Scăderea
numărului organitelor citoplasmatice reflectă scăderea activității lor;
• fiecare celulă prezintă la polul apical, extern, spre dentină, o prelungire filiformă cu
traiect sinuos numită fibra Tomes. Fibrele Tomes pătrund în dentină în canaliculele
dentinare, unde emit colaterale, din anastomozarea cărora se formează o rețea
intradentinară. Ele se întind până la joncțiunile dentină-smalț respectiv dentină-
cement. Fibrele Tomes sunt formate din citoplasmă și membrană celulară. La nivelul
lor se găsesc puține organite, numeroase microfibrile și microtubuli, vezicule de
pinocitoză;
• la polul bazal, intern, pulpar, odontoblastele emit alte prelungiri, mai scurte și
ramificate care se anastomozează cu prelungirile fibroblastelor în stratul Weil.
• Odontoblast-schemă;[Link];2. predentina; 3. dentina
peritubulară; [Link] dentinar, [Link] Tomes; [Link] Golgi;
[Link] de secreție; 8. fibră nervoasă.
Vascularizația pulpei dentare
Pulpa dentară este abundent vascularizată. Vasele sanguine intră în pulpa
dentară și ies prin orificiul dentar al apexului. O arteriolă pătrunde prin apex
împreună cu formațiuni nervoase (senzitive și simpatice).
Arteriolele ocupă o poziție centrală în pulpă, dau ramuri mici în zona
radiculară până în zona subodontoblastică iar când ajung în pulpa coronară
se ramifică și formează o rețea capilară extinsă în zona subodontoblastică.
Capilarele din patul capilar sunt fenestrate, favorizând schimburile
nutritive La nivelul pulpei coronare există numeroase anastomoze arterio-
venoase.
Venele continuă rețeua capilară asigurând circulația de întoarcere.
Diametrul lor este comparabil cu al arteriolelor.
Sistemul arterial pulpar este tip terminal, neexistând o cale de derivație
care să favorizeze irigația țesutului în cazul obliterării arteiolei pulpare, fapt
ce duce în aceste cazuri la necroză.
Rețeaua limfatică a pulpei începe prin capilare fine în zona
subodontoblastică. Acestea se unesc spre apex în 1-2 vase limfatice mai
mari și părăsesc rădăcina prin orificiul apical.
Inervația pulpei dentare
Pulpa dentară este bogat inervată. Fibrele nervoase intră în pulpa dentară
prin orificiul apical alături de vasele sanguine. Fibrele nervoase care
pătrund în pulpă sunt din trigemen și ramuri simpatice din ganglionul
cervical superior. Fiecare fascicul conține axoni mielinizați și nemielinizați.
DENTINA
Dentina este un țesut dur, puternic mineralizat, dispus în jurul
camerei pulpare și al canalelor radiculare, constituind suport pentru
smalț și cement. Are origine mezenchimală și este primul țesut dur
care ia naștere, ca rezultat al activității odontoblastelor. Are culoare
alb-gălbuie.
Dentina matură este alcătuită din:
• aproximativ 70% componentă anorganică, în special fosfat tricalcic
cristalizat sub forma cristalelor de hidroxiapatită; 20% componentă
organică reprezentată de colagen I și cantități reduse de colagen tip
III, V și proteine noncolagene.
Odontoblastele pot produce pentru perioade scurte de timp
amelogenine, proteine situate în matricea dentinei cu rol de control
în depunerea și distribuția cristalelor de minerale.
În predentină predomină proteoglicanii, care au rolul de a preveni
mineralizarea prematură a matricei organice. Dentin sialoproteina și
dentin fosfoproteina sunt în concentrație mare în dentină și au rolul
de a supraveghea depunerea minerală;
• 10% apă adsorbită pe suprafața părții minerale sau în interstițiul
dintre cristale.
În dintele uman se recunosc trei tipuri de dentină: primară, secundară și terțiară
sau reparatorie, în funcție de momentul formării și de caracteristicile
histologice ale țesutului.
Dentina primară înconjoară camera pulpară. Este formată din două
componente:
• dentina manta;
• dentina circumpulpară.
Dentina primară se formează până în momentul erupției dentare. După ce
dinții devin funcționali, începe producerea dentinei secundare.
Dentina manta este prima structură sintetizată de odontoblastele diferențiate.
Se depune în vecinătatea joncțiunii dentină-smalț și are o grosime de
aproximativ 150 microni. Are traiect festonat și asigură o legătură strânsă cu
smalțul. Joncțiunea cement-dentină este rectilinie și slab marcată.
Zona de trecere între dentina manta și dentina circumpulpală se numește
dentină interglobulară, și este o zonă de slabă mineralizare.
Dentina secundară se secretă după formarea rădăcinii, într-un ritm mult
mai lent. Are structură tubulară, mai puțin ordonată, canaliculele dentinare
în cea mai mare parte continuându-se cu cele din dentina primară.
• Raportul între componenta organică și minerală este același cu cel din
dentina primară. Dentina secundară se depune în jurul pulpei dentare,
inegal, și în cantitate mai mare la nivelul vârfului camerei pulpare ceea ce
determină modificări ale formei și dimensiunilor camerei pulpare.
• Canaliculele dentinare din dentina secundară se calcifică mai repede
decât cele din dentina primară ceea ce duce la scăderea permeabilității
dentinei.
• Dentina terțiară, reactivă sau reparatorie este produsă
când apar carii sau traumatisme mecanice ale pulpei
dentare, pentru a proteja pulpa dentară. Este produsă
doar de celulele care sunt afectate de diferiți stimuli,
formându-se limitat (spre deosebire de dentina primară
și secundară).
Cantitatea și arhitectura dentinei terțiare este în funcție de
intensitatea și durata stimulului care inițiază răspunsul
celulelor. Cu cât stimulul este mai puternic, cu atât se va
depune mai rapid dentina terțiară, iar strucuta ei este
mai haotică.
• Predentina este dentina nemineralizată, dispusă în
jurul camerei pulpare în contact cu odontoblastele din
pulpă; are grosime variabilă, între 10 și 47 microni. Pe
preparatele colorate cu hematoxilină-eozină se
colorează mai puțin intens decât dentina mineralizată
Strucuta histologică a dentinei
Dentina este formată din:
• canalicule dentinare;
• substanță intercanaliculară (matricea dentinei).
Canaliculele dentinare au dispoziție radiară, se dispun de la suprafața pulpară
până la joncțiunea dentină-smalț în coroană, unde au direcție oblică și
longitudinală și până la joncțiunea dentină-cement în rădăcină unde au
direcție orizontală.
Canaliculele primare se anastomozează prin canaliculele secundare
alcătuind o rețea canaliculară care permite difuziunea substanțelor nutritive
în dentină.
Canaliculele dentinare au traiect sinuos în formă de „S” cu o curbură
primară cu convexitatea spre rădăcină și o curbură secundară, cu
convexitatea spre coroană, care dă canaliculului aspect spiralat..
Numărul canaliculelor dentinare este mai mare în dentina coronară, la
premolari și molari.
Calibrul unui canalicul este de 3-5 microni, descrește spre suprafața
dentinei și este foarte redus în vecinătatea joncțiunii dentină-smalț.
În interiorul canaliculilor se găsesc:
• fibrele Tomes;
• limfă dentară (fluid dentinal);
• fibre nervoase amielinice.
Fibrele Tomes nu ocupă în întregime canaliculele, ci există în jurul lor un spațiu
foarte mic care conține un gel de mucopolizaharide, favorabil proceselor de
difuziune.
În jurul canaliculelor există fibre colagene subțiri care formează o teacă
peritubulară. Unii autorii descriu în jurul canaliculelor un strat subțire de
predentină numită teaca Neumann.
Degenereșcența sau moartea odontoblastelor concomitentă cu a
prelungirilor lor, cauzează apariția în dentină a unor „zone moarte” lipsite de
sensibilitate și de canaliculi.
Substanța intercanaliculară sau matricea dentinei este alcătuită din:
• substanță fundamentală amorfă, bazofilă, cu o componentă organică
bogată în glicozaminoglicani, proteine și o componentă minerală sub formă
de cristale de hidroxiapatită;
• sistem de fibre de colagen orientate în direcții diferite.
Biochimic componenta majoră a matricei este condroitin 4-sulfat, existând
un aport mărit de proteoglicani sulfatați în timpul mineralizării dentinei.
Fibrele colagene au orientare diferită și sunt reprezentate de:
• fibrele Korff, provin din pulpă, au traiect spiralat și sunt paralele cu
prelungirile Tomes; la limita pulpă-dentină, aceste fibre formează o
rețea densă în jurul odontoblastelor, constituind membrana pulpo-
dentinală;
• fibrele Ebner, au dispoziție concentrică, paralelă cu suprafața
dentinei și perpendiculare pe prelungirile Tomes.
Substanța fundamentală și fibrele constituie predentina, care prin
impregnare cu săruri minerale se transformă în dentină.
Componenta minerală este reprezentată de microcristale de
hidroxiapatită. Acestea sunt mai dense în zonele hipermineralizate
pericanaliculare.
• Procesul de mineralizare începe de la periferie spre centru,
astfel că în jurul pulpei dentare există o zonă de dentină
nemineralizată, predentina sau dentinoidul.
Mineralizarea cuprinde numai substanța fundamentală; fibrele de
colagen și prelungirile Tomes rămân necalcificate.
Mineralizarea substanței fundamentale are loc în două moduri:
• liniar, caracterizat prin depunerea cristalelor paralel și în contact cu fibrele;
• globular, când cristalele se orientează în jurul unui punct central, fără
legătură cu fibrele matricei, formând agregate sferice numite calcosferite.
Acestea confluează iar între ele pot să rămână spații insuficient sau deloc
calcificate, de forme și mărimi variate. În dentina coronară aceste spații sunt
mai mari și se numesc spații interglobulare Czemark; în dentina radiculară
aceste spații sunt mici, dispuse pe mai multe rânduri formând un strat cu
aspect granulos, stratul granulos Tomes.
Procesul de mineralizare al dentinei are loc ritmic, în etape succesive,
determinând apariția de zone cu slabă mineralizare, care apar pe secțiuni
transversale ca linii concentrice cu camera pulpară, numite liniile de contur
Owen (colorate mai intens decât restul dentinei cu coloranți bazici).
• Dentina este elaborată tot timpul vieții. Producerea ei este inegală și
continuă, având ca urmare micșorarea camerei pulpare.
• Joncțiunea dentină-smalț este ondulată, în zig-zag. Pe secțiuni demineralizate unde
smalțul este îndepărtat se poate observa aspectul ondulat al acestei zone;
Joncțiunea dentină-cement are aspect liniar și se realizează prin intermediul unui
strat hialin foarte subțire.
Modificări legate de vârstă
• Depunerea continuă de dentină determină la bătrâni îngustarea sau chiar
obliterarea canaliculelor dentinare. Îngustarea canaliculilor se produce prin
depunerea dentinei în interiorul canaliculilor,
• Dentina scleroasă este termenul care definește obstruarea canaliculelor
dentinare cu material calcificat.
• Nutriția dentinei. Dentina nu are vascularizație proprie deși este o varietate de țesut
conjunctiv. Nutriția se realizează prin lichidul seros-limfa dentară, conținut în
canaliculele dentinare, care permite difuziunea substanțelor nutritive dinspre pulpă
spre dentină. Cu vârsta permeabilitatea scade, datorită calcificării progresive a
canaliculelor.
Sensibilitatea dentinei.
Dentina are sensibilitate proprie generată de procese iritative fizice, chimice sau
microbiene. Se consideră că funcția de receptori este îndeplinită de fibrele Tomes
care conduc stimulii spre corpul odontoblastelor, apoi spre plexul nervos peri și
subodontoblastic.
Unele cercetări demonstrează prezența de fibre nervoase amielinice în canalele
dentinare; studii de microscopie electronică evidențiază terminații nervoase în intim
contact cu suprafața odontoblastelor, asemănătoare sinapselor.
Se consideră că există trei mecanisme care pot explica sensibilitatea dentinei:
• dentina conține terminații nervoase care răspund la stimuli;
• odontoblastele reprezintă receptori datorită legăturilor pe care le au cu fibrele
nervoase care formează plexul subodontoblastic. Sunt atât celule receptoare cât și
de transmitere a stimulilor nervoși.
• mișcările fluidului din canaliculele dentinare.
Joncțiunea dentină-smalț; [Link] dentinar; [Link]
smalțului; [Link] adamantine; [Link]ță
intercanaliculară
SMALȚUL
Smalțul, adamantina sau emailul, învelește dentina coronară și
realizează schimburile cu mediul extern. Are duritate mare și este
lipsit de celule și prelungiri celulare.
Este mai gros la nivelul suprafețelor ocluzale și se subțiază spre
coletul dintelui.
Originea smalțului este epitelială, celulele care formează smalțul sunt
adamantoblastele (ameloblastele) care dispar în momentul erupției
dentare, astfel samalțul nu se poate reface.
Smalțul este translucid, dintele având culoare variabilă, gri-alb
sau galben deschis. Acest lucru este explicat prin grosimea variabilă
a smalțului, maximă la nivelul suprafețelor ocluzale și minimă la
nivelul liniei cervicale.
Smalțul este cel mai dur țesut al organismului, cu 96% substanțe
minerale (cristale de hidroxiapatită): fosfați, carbonați, fluoruri de
calciu, fosfați de magneziu, fluor, fier, potasiu; 2,3% apă și 1,7%
substanțe organice (ca proteine de tipul cheratinei, aminoacizi).
Din punct de vedere histologic smalțul este format din două
componente:
• prismele adamantine;
• substanța interprismatică.
Ambele componente sunt alcătuite dintr-o matrice organică în
care se depun săruri minerale în proporție variabilă sub formă de
microcristale.
Prismele adamantine sunt considerate unitățile morfologice ale
smalțului, ele fiind produsul activității adamantoblastelor.
Au fost descrise pe secțiuni transversale prin smalț, unde apar
ca penta sau hexagonale sau prin compresiuni reciproce pot să
apară forme modificate: ovale, formă de rachetă sau gaură de cheie.
Ulterior s-a dovedit că prismele de smalț nu se încadrează într-
o formă perfect geometrică, având formă asemănătoare unui cilindru
format din cristale de hidroxiapatită cu axul lung orientat în cea mai
mare parte, paralel cu axul lung al prismei, numite baghete
cilindrice, solidarizate prin substanță interbaghetară.
Prisme adamantine (de smalț), secțiune
transversală.
Prismele adamantine parcurg toată grosimea smalțului de la
joncțiunea dentină-smalț până la suprafață, având o lungime de
aproximativ 2mm și o grosime de 3-5 microni.
Sunt situate perpendicular pe suprafața dentinei, având orientare
- orizontală în regiunea coletului,
- apoi oblică,
- devenind verticală către vârful coroanei.
Traiectul prismelor este sinuos în partea internă și rectiliniu spre
suprafață, ceea ce conferă smalțului o mare rezistență la presiunile
din timpul masticației.
În secțiune longitudinală prin dinte, se observă pe suprafața smalțului,
în cele două treimi interne, striații rectilinii și încurbate,
perpendiculare pe suprafața dintelui. Aceste striații privite în lumină
polarizată apar ca o alternanță de discuri clare și întunecate,
cunoscute sub denumirea de benzile lui Hunter-Schreger.
Cristalele de hidroxiapatită se dispun cap la cap, pe lungimea prismei și
în contact cu fibrilele.
Mineralizarea prismelor se petrece ritmic, astfel că fiecare prismă are
striații transversale mai slab mineralizate dispuse la intervale de 3-5
microni.
Aceste striații reflectă activitatea ritmică a adamantoblastelor.
La periferia fiecărei prisme există o zonă mai slab mineralizată, teaca
prismei, care este metacromatică, fiind formată din substanță
organică nemineralizată, cu reacție intens pozitivă pentru fosfataza
alcalină și grupările sulfhidril.
Substanța interprismatică are rol de solidarizare a prismelor. Are o
matrice organică mai bazofilă decât prismele și mai puțin
mineralizată (de aceea este mai ușor atacată de acizi).
Cristalele de hidroxiapatită sunt orientate în direcții diferite.
În structura substanței interprismatice există spații de slabă
mineralizare: smocuri, lamele, fisuri denumite astfel după forma
lor.
• Smocurile sau tufele sunt formațiuni cu aspect de evantai, care pornesc de
la joncțiunea smalț-dentină, străbat smalțul fără a ajunge la suprafața
dintelui.
• Lamelele sunt defecte cu aspect de foițe slab mineralizate; apar în
smalțul pe cale de maturație a dintelui neerupt, cuprinzând înreaga grosime
a smalțului, unele pătrund chiar în dentină.
• Fisurile apar cânnd presiunea asupra smalțului în formare
depășește o anumită limită.
Toate aceste zone reprezintă locuri de retenție pentru alimente, focare de
infecție și fermentație, favorizând dezvoltarea cariilor dentare.
Smalțul prezintă o succesiune de striații paralele între ele și cu suprafața
dintelui, concentrice față de cavitatea pulpară, striațiile Retzius, bine vizibile
pe secțiuni transversale prin coroană.
Ele marchează depunerea treptată a straturilor de matrice în timpul
formării smalțului de către adamantoblaste și reflectă mineralizarea sa
ritmică.
Striațiile Retzius reprezintă de asemenea locuri de rezistență minoră,
constituind zone de localizare pentru carii.
Liniile Retzius determină pe suprafața smalțului ondulații sub forma unor
jgheaburi mai puțin adânci, numite perikymatii, care au traseu orizontal,
circumferențial.
La dinții temporari, între smalțul embrionar și cel postnatal se interpune
o zonă mai puțin mineralizată și mai bogată în substanțe organice,
numită linia neonatală a lui Orban.
• Limita dintre smalț-dentină este reprezentată de o membrană
ondulată de aceeași structură cu substanța interprismatică,
membrana Huxley, care dă rezistența dintelui la solicitările
mecanice.
• Înainte ca smalțul să se formeze, unele procese odontoblastice în
dezvoltare se extind în stratul ameloblastic iar atunci când începe
formarea smalțului rămân prinse formând fusurile smalțului.
• În toată perioada dezvoltării dintelui, smalțul este protejat de un
înveliș numit epiteliu dentar redus, cuticula smalțului sau membrana
Nasmith, transparentă, elastică, de aproximativ 0,5-1,5 microni
grosime.
• Posteruptiv, cuticula rămâne atașată gingiei și este înlocuită cu un
înveliș secundar, reprezentat de o peliculă proteică fină formată de
proteine salivare, în care se localizează și flora cavității orale.
Cuticula smalțului participă la realizarea joncțiunii dento-gingivale.
Matricea organică a smalțului este formată din proteine noncolagene, enzime
și proteine ale smalțului.
• Dintre proteinele smalțului, amelogeninele reprezintă majoritatea
(90%), restul fiind reprezentate de enamelina, ameloblastina și tuftelina
(nonamelogenine).
Componenta minerală este reprezentată de cristale de hidroxiapatită,
strâns împachetate, cu 60-70nm lățime și 25-30nm grosime. Lungimea
cristalelor se întinde pe întreaga grosime a stratului de smalț.
• Smalțul aprismatic poate să apară la suprafața dinților temporari și la dinții
permanenți, în zona gingivală, în proporție de 70%. La examenul
microscopic în lumină polarizată, apare ca o bandă întunecată.
PARODONȚIUL
Parodonțiul reprezintă totalitatea țesuturilor de susținere și legătură dintre
dinte și maxilar, care asigură fixarea, articularea și capacitatea funcțională a
dintelui. Împreună cu dintele propriu-zis, parodonțiul formează unitatea
morfo-funcțională, organul denar sau odontonul.
Componentele parodonțiului sunt:
- cementul,
- desmodontul (periodontul),
- osul alveolar și
- gingia.
Din punct de vedere topografic și funcțional, parodonțiul are două zone:
parodonțiul marginal (gingia) și de susținere (periodontul, osul alveolar și
cementul radicular).
CEMENTUL
Cementul este un țesut dur care învelește dentina radiculară. Este o
varietate de țesut conjunctiv, asemănător osului, avascular, cu origine
mezenchimatoasă.
În jurul coletului este mai subțire și se îngroașe spre apex. Are acțiune
protectoare asupra dintelui, servește ca bază de inserție a ligamentelor
dentare și participă la schimburile nutritive dintre dinte și componentele
parodonțiului; compensează scurtarea dintelui datorită abraziunii ocluzale,
prin permanentă formare de cement.
Există două tipuri de cement: celular și acelular, în funcție de prezența
sau absența celulelor și în funcție de originea fibrelor colagene.
La nivelul coletului joncțiunea cement-smalț poate avea
aspecte diferite:
• cementul acoperă smalțul (60%);
• cementul este acoperit de smalț;
• cementul și smalțul se găsesc cap la cap la 30% din
cazuri;
• se termină la distanță, lăsând o parte de dentină
neacoperită (10%) favorizând cariile dentare.
Joncțiunea cement-dentină este netedă, pe secțiune
apare liniară.
Cementul are culoare gălbuie, conține 45-50% săruri
minerale, în special cristale de hidroxiapatită;
componenta organică 50-55%, este reprezentată de
colagen și matrice proteică noncolagenă. Colagenul de
tip I este componenta predominantă
Structura histologică a cementului
Ca orice țesut conjnctiv este alcătuit din substanță fundamentală,
fibre conjunctive și celule.
• Substanța fundamentală este impregnată cu săruri minerale.
Fibrele conjunctive sunt de colagen. Celulele sunt: cementoblaste,
cementocite și cementodistrugătoare, cementoclastele.
• Cementul acelular sau fibrilar este format din substanță
fundamentală calcificată în care sunt incluse fibrele colagene,
orientate paralel cu suprafața dentinei.
• Cementul celular este bogat în celule, cementocite.
Dentina radiculară este acoperită pe fața externă cu un strat subțire de
cement acelular a cărui grosime crește progresiv de la colet (20-30
microni) la apex (150 microni).
Peste cementul acelular se depune prin apoziție, mai ales la nivelul
regiunii apicale, cement celular de grosime variabilă.
• Cementoblastele formează cementul; sunt situate printre fasciculele
ligamentare periodontale. Datorită localizării lor se consideră că fac
parte din celulele desmodontului.
Când se formează cement acelular, cementoblastele se retrag și rămân
în afara matricei pe care au elaborat-o.
Când formează cementul celular, cementoblastele rămân în
matricea cementului, secretată de ele, incluse în lacune,
cementoplaste și devin cementocite.
• Cementocitele au formă stelată, cu prelungiri incluse în
canalicule care comunică cu cele învecinate: spre dentină comunică
cu canaliculele dentinare iar la extremitatea opusă se deschid în
spațiul periodontal, asigurând schimburile nutritive între parodonțiu,
dentină și pulpă
Fibrele colagene din matricea cementului sunt de două
tipuri după originea lor:
• extrinseci, sunt fibre conjunctive ligamentare
periodontale incorporate în cement și produse de
fibroblastele din periodont;
- sunt numite fibre Sharpey și au traiect perpendicular
pe fibrele colagene ale cementului;
- predomină în cementul acelular și sunt complet
mineralizate.
- în cementul celular o parte sunt complet calcificate,
altele numai parțial;
• intrinseci, formate în urma activității cementoblastelor;
predomină în cementul celular.
Nutriția cementului. În condiții fiziologice cementul nu
este vascularizat, nutriția realizându-se prin difuziunea
substanțelor nutritive de-a lungul fibrelor colagene și a
prelungirilor cementoplastelor, dinspre spațiul
periodontal spre cement și dentină.
DESMODONTUL
Desmodontul sau periodontul reprezintă legătura
articulară dintre cementul radicular și osul alveolar care
fixează dintele în maxilar; mai este numit și spațiu
alveolodentar sau periodontal.
Structurile spațiului periodontal realizează o articulație între
dinte și osul alveolar, datorită căreia mișcările dintelui
sunt posibile dar limitate.
Elementele constitutive ale spațiului periodontal sunt:
• ligamentele dentare;
• țesutul conjunctiv interligamentar.
Ligamentele dentare sunt formate din fascicule groase de
fibre de colagen, orientate în direcții diferite, determinate
de forțele mecanice care se exercită asupra dintelui.
• Fasciculele ligamentare se fixează prin fibre
Scharpey pe de o parte în cement iar cu cealaltă parte în
compacta osului alveolar, sau în alt țesut (ca în corionul
gingiei sau cementul unui dinte învecinat).
În raport cu localizarea și cu locul de inserție al fibrelor, se
disting două grupe de fascicule ligamentare:
• ligamentele crestei alveolare;
• ligamentele alveolodentare.
Ligamentele crestei alveolare sunt localizate
predominant în corionul gingival și sunt reprezentate de:
• -fibre cemento-gingivale, care se inseră de cement
imediat sub joncțiunea smalț-cement și se ramifică în
evantai în corionul gingival;
• -fibre circulare, reprezentate de un grup redus de
fibre care înconjoară gâtul dintelui, având rolul de a fixa
gingia liberă de dinte; ele interferează cu alte grupe de
fibre;
• -fibre alveolo gingivale, care se răspândesc din
periostul crestei alveolare în corionul gingiei libere;
• -fibre trasseptale, care se întind între cementul a doi
dinți învecinați, traversând corionul gingival deasupra
crestei alveolare
Ligamentele alveolodentare, numite și principale, au orientări diferite:
oblice, orizontale, apicale, interadiculare-verticale.
• Fasciculele oblice sunt majoritare; ele sunt orientate de la
alveolă la cement, în direcție apicală, de sus în jos; Fibrele oblice
din apropierea coletului și apexului au o direcție inversă, de la
cement la alveolă și se opun deplasării verticale a dintelui.
• Fasciculele orizontale se opun mișcării de rotație și lateralitate
a dintelui.
• Fasciculele apicale, radiază de la cement în jurul apexului
rădăcinii, spre os, formând baza cavității alveolare.
• Fasciculele interadiculare verticale se găsesc numai la nivelul
dinților multiradiculari, se întind între cement și fundul cavității
alveolare și formează septul interradicular
Toate fibrele alveolodentare au un capăt inclus în cement și altul în osul
alveolar.
Țesutul conjunctiv interligamentar este reprezentat de țesut conjunctiv lax,
situat în spațiul dintre fasciculele ligamentare și alcătuit din substanță
fundamentală redusă, fibre și celule.
• Substanța fundamentală conține glicoproteine, glicolipide,
glicosaminoglicani (în special dermatan sulfat) și 70% apă, compoziție care
favorizează rezistența la presiune a periodontului.
• Fibrele elastice sunt puține și însoțesc de obicei vasele. Mai frecvent
se găsesc două forme imature de elastină sub formă de fibre oxitalan și
elaunină.
Fibrele oxitalan acționează antagonist cu fibrele colagene.
Celulele țesutului conjunctiv interligamentar sunt reprezentate de
fibroblaste și fibrocite (care sintetizează fibrele de colagen și
oxitalan), histiocite, mastocite, celule care participă la procesul de
formare și resorbție a osului alveolar și cementului (osteoblaste,
osteoclaste, cementoblaste și cementoclaste).
• Celulele nediferențiate, mezenchimale (care se diferențiază în
fibroblaste, cementoblaste, osteoblaste) sunt situate în jurul vaselor
sanguine.
Vascularizația desmodontului este bogată, fiind asigurată
de vase care vin din osul alveolar și gingie.
Inervația este bogată; fibrele nervoase provin din nervii
alveolari superiori și inferiori și sunt mielinice și
amielinice. Inervația receptoare este reprezentată de
treminații nervoase libere și incapsulate, răspândite de-a
lungul ligamentelor alveolo-dentare.
GINGIA
Mucoasa gingivală sau gingia, component al parodonțiului, este o
modificare adaptativă a mucoasei orale, masticatorii, care acoperă
osul alveolar și coletul dinților, unde formează un inel cu rol de fixare
a dintelui în osul maxilar.
Zona de trecere între mucoasa orală și dinte se numește joncțiune
dento-gingivală.
Între gingie și suprafața dintelui există un spațiu de aproximativ 0,5-
3mm adâncime și o lărgime de 1,8 mm, cu aspect de fund de sac,
sacul gingivo-dentar.
La acest nivel se găsește o cantitate minimă de lichid în condiții
normale (care se filtrează dinspre corion prin epiteliul cervicular) cu
rol de curățare a șanțului, având proprietăți antibacteriene.
Conține celule descuamate, polinucleare, limfocite; crește
cantitatea de lichid în procesele inflamatorii
Macroscopic, gingia are culoare roz, cu variații individuale, consistență
fermă, elastică. Suprafața este granulară (când este netedă și
strălucitoare are semnificația unui edem inflamator subiacent).
Din punct de vedere topografic și funcțional gingia prezintă trei
zone: gingia liberă (marginea liberă), gingia aderentă și gingia
interdentară.
• Gingia liberă sau marginală acoperă coletul dinților pe fețele
vestibulară și orală, iar lateral se continuă cu gingia interdentară.
Gingia liberă se întinde de la marginea gingivală până la
joncțiunea cement-smalț.
Mucoasa gingivală a marginii libere prezintă doi versanți:
extern și intern, care se unesc în formă de lamă de cuțit.
Gingia liberă formează peretele extern și intern al șanțului gingival.
Șanțul gingival (gingivo-dentar) este o depresiune în formă de V,
situat în jurul coletului dentar.
Gingia liberă este reprezentată de o mucoasă formată din epiteliu și corion, în
care se găsesc trei tipuri de epiteliu:
• epiteliul versantului extern, (epiteliu oral) acoperă fețele orale și vestibulare.
Este un epiteliu pavimentos stratificat keratinizat, cu 4 straturi de celule:
bazal-germinativ, spinos, granulos și cornos, formate din keratinocite în
diferite stadii de diferențiere, melanocite, celule Langerhans și celule
Merkel.
• epiteliul versantului intern numit și epiteliu sulcular sau cervicular este
pavimentos stratificat necheratinizat; celulele au citoplasmă redusă cu
numeroase organite;
• epiteliul joncțional, situat la baza șanțului gingival; are structură particulară,
fiind format din 3-4 rânduri de celule epiteliale mari; Este un epiteliu imatur
cu celule care prezintă numeroase organite citoplasmatice, spații
intercelulare largi, și fără semne de diferențiere (cum ar fi formarea
cheratinei).
Corionul este dens cu numeroase celule de tip inflamator. Această
inflamație are un dublu rol, pe de o parte în apărarea locală, pe de altă
parte influențează structura epiteliului de acoperire. La nivelul corionului se
inseră ligamentele alveolo-gingivale, cemento-gingivale, circulare.
• Gingia aderentă este continuarea gingiei libere, atașată
de os sau cementul radicular, acoperind versantele
vestibulare și orale ale osului alveolar. Are consistență
fermă, elastică, și înălțime variabilă, mai mare la nivelul
dinților frontali și mai mică la cei laterali
• Epiteliul mucoasei aderente este stratificat
pavimentos necheratinizat dispus pe un corion
reprezentat de un țesut conjunctiv dens în care se
fixează fibre gingivo-periostale și gingivo-cementare.
• Gingia interdentară este situată în spațiile
interdentare, acoperă septul osos interdentar. Forma ei
depinde de raportul dintre dinți: în regiunile anterioare
are forma unei piramide triunghiulare, în timp ce în
regiunea molară este mai turtită în direcție oro-linguală
Vascularizația gingiei. Gingia este foarte bine vascularizată, de vase
arteriale provenite din trei zone:
- arterele
-vase din periodont;
-vase dinspre osul alveolar (artere alveolare).
.
Vasele limfatice abundente în corionul gingival, drenează limfa
în ganglionii limfatici regionali.
Inervația gingiei este asigurată de fibre nervoase senzitive (din nervii
labiali, bucali, palatinali).
OSUL ALVEOLAR
Osul alveolar se formează odată cu dezvoltarea dintelui, sub
forma unor septe osoase între mugurii dentari. Treptat osul alveolar
este inclus în corpul maxilarelor, încât la adult este în continuare cu
maxilarele. Alveolele dentare ating dezvoltarea completă numai
atunci când erupția dentară s-a terminat, deoarece dintele în erupție
antrenează dezvoltarea pereților alveolari.
Structura histologică a osului alveolar. Osul alveolar constituie
peretele alveolei dentare în care este inclusă în mod normal
rădăcina dintelui până în vecinătatea coletului.
În structura osului alveolar se descriu două fețe, internă-
alveolară și externă-gingivală, formate din os compact, numite și
compacta sau tăblia osoasă externă și internă. Cele două fețe se
unesc la marginile alveolelor dentare.
Între cele două componente se intercalează în unele regiuni os
spongios-spongioasa alveolară, mai bine reprezentată la premolari
și molari.
Compacta internă are aspect neregulat, datorită inserției
ligamentelor alveolodentare, vaselor și terminațiilor
nervoase care o străbat, având aspect de lamă ciuruită.
Compacta externă este netedă, acoperită de periost peste
care se dispune mucoasa gingivală.
Spongioasa alveolară este alcătuită din țesut osos
spongios, care se continuă în profunzimea alveolelor
fără o limită precisă, cu țesutul spongios al maxilarelor.
Traveele osoase delimitează areole de diferite forme și
mărimi, izolate sau intercomunicante.
Areolele, la copil sunt pline cu măduvă roșie hematogenă,
care treptat se transformă în măduvă galbenă la adult și
vârstici, cu excepția regiunii celui de al III-lea molar unde
persistă ca măduvă roșie hematogenă. În areolele
osoase se pot găsi și resturi epiteliale Malassez.
Vascularizația osului alveolar
• Vasele sanguine provin din spațiul periodontal.
• Osul alveolar, ca și celelalte oase este supus toată viața proceselor
de remaniere prin permanentă osteosinteză și osteoliză. Aceste
procese se realizează prin activitatea osteoblastelor și
osteoclastelor.
• Duritatea și rezistența mai mică a osului alveolar la compresiuni,
față de cement, face posibilă corectarea viciilor de articulare a
dinților, prin aparate ortodontice.
S-ar putea să vă placă și
- Studiul Individual Functiile Pulpei DentareÎncă nu există evaluăriStudiul Individual Functiile Pulpei Dentare23 pagini
- CURS 1 - 2 Morfofiziologia Pulpei DentareÎncă nu există evaluăriCURS 1 - 2 Morfofiziologia Pulpei Dentare30 pagini
- Lp7, Pulpa Dentarappt 241202 165048Încă nu există evaluăriLp7, Pulpa Dentarappt 241202 16504826 pagini
- Curs 8 MD, Structura Histologică A Dintelui DiferenţiatÎncă nu există evaluăriCurs 8 MD, Structura Histologică A Dintelui Diferenţiat117 pagini
- PULPA DENTARĂ-Roman Alexandru-Vlad (Grupa III)Încă nu există evaluăriPULPA DENTARĂ-Roman Alexandru-Vlad (Grupa III)24 pagini
- Elaborarea 16.structura Și Funcțiile Pulpei DentareÎncă nu există evaluăriElaborarea 16.structura Și Funcțiile Pulpei Dentare5 pagini
- Subiecte Complete Partial An 3 Semestrul 2Încă nu există evaluăriSubiecte Complete Partial An 3 Semestrul 261 pagini
- Pulpitele Etiologia Si Patogenia Pulpitelor.Încă nu există evaluăriPulpitele Etiologia Si Patogenia Pulpitelor.7 pagini
- Curs 7structura Și Funcțiile Pulpei DentareÎncă nu există evaluăriCurs 7structura Și Funcțiile Pulpei Dentare18 pagini
- I. - Biologia Pulpar Și PeriapicalăÎncă nu există evaluăriI. - Biologia Pulpar Și Periapicală11 pagini
- 23 33 Terapia Examen Raspuns Stomatologie Anul 2 PDFÎncă nu există evaluări23 33 Terapia Examen Raspuns Stomatologie Anul 2 PDF20 pagini
- Morfologia Functionala A Adm (b5 Jis 18,2x25,7cm)Încă nu există evaluăriMorfologia Functionala A Adm (b5 Jis 18,2x25,7cm)118 pagini
- Tehnici de Anestezie Loco-RegionalaÎncă nu există evaluăriTehnici de Anestezie Loco-Regionala34 pagini
- Determinism Caractere Şi Variabilitate EreditaraÎncă nu există evaluăriDeterminism Caractere Şi Variabilitate Ereditara27 pagini
- Curs 1: Boala: Etapele de Evolutie Ale Bolilor 1. Perioada de IncubatieÎncă nu există evaluăriCurs 1: Boala: Etapele de Evolutie Ale Bolilor 1. Perioada de Incubatie60 pagini