Documente Academic
Documente Profesional
Documente Cultură
Curs 9 - Cancer Bronhopulmonar
Încărcat de
gabrielaonlineDrepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Curs 9 - Cancer Bronhopulmonar
Încărcat de
gabrielaonlineDrepturi de autor:
Formate disponibile
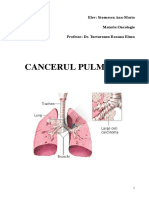
CANCERUL
BRONHO-
PULMONAR
EPIDEMIOLOGIE
Cea mai frecvent cauz de cancer i cu mortalitatea cea mai
crescut.
Date statistice n SUA:
a afectat n 2007, 114 760 brbai i 98 620 de femei;
29% din totalul deceselor prin cancer (31% la brbai i 26% la femei).
Ca efect al eforturilor de reducere a fumatului incidena este n uoar
scdere la brbai (~ 70%ooo), dar crete la femei (~ 35 %ooo).
86% dintre bolnavi decedeaz n primii 5 ani de la diagnostic.
Are cea mai mare inciden ntre 55-65 de ani.
Rata de supravieuire la 5 ani (15%) s-a dublat n ultimii 30 de ani ca
urmare a progreselor nregistrate de mijloacele terapeutice.
Incidena n Romnia:
35-64 de ani: 67%oooo (primul loc)
> 65 de ani: 164%oooo (dup cancerul gastric)
35 64 de ani: 11%oooo (dup sn, col, stomac)
> 65 de ani: 36%oooo (dup stomac, sn)
Mortalitatea n Romnia: 1 din 3 decese provocate de cancer n rndul
i 1 din 4 decese n cazul
ANATOMIE PATOLOGIC
CANCER BRONHO-PULMONAR (CBP) termen rezervat
tumorilor ce iau natere din epiteliul respirator (bronii, broniole,
alveole).
4 TIPURI HISTOLOGICE MAJORE
epidermoid sau scuamos,
cu celule mici (n boabe de ovz),
adenocarcinomul (inclusiv bronhioloalveolarul),
cu celule mari (sau cu celule mari anaplastic).
ALTE TIPURI DE CBP EPITELIALE:
carcinoamele nedifereniate,
carcinoidele,
tumorile glandelor bronice,
tipurile histologice rare.
Mezotelioamele, limfoamele, tumorile conjunctive (sarcoamele) sunt tipuri
histologice distincte.
CLASIFICARE TERAPEUTIC:
cancerul cu celule mici (microcelular, small, CMC);
celelalte forme de cancer (non-microcelular, non-small, CNMC).
Diferene CMC CNMC
Histologice
citoplasm puin, nuclei mici
hipercromatici cu cromatina fin
i nucleoli neclari
citoplasm abundent, nuclei
pleomorfici cu cromatin dispus
grosolan, nucleoli proemineni, i
arhitectur glandular sau scuamoas
Proprieti
endocrine
produce hormoni peptidici
specifici: ACTH, arginin-
vasopresina, factorul natriuretic
i gastrin-releasing peptidul
lipsesc
Genetice
mutaie de tip RB - 90%
anomalii ale p16 - 10%
niciodat mutaii de tip KRAS i
EGFR
mutaie de tip RB - 20%
modificrile de tip p16 - 50%,
mutaiile KRAS n 30% i mutaiile
EGFR n ~ 70%
Ambele tipuri prezint o frecven ridicat a mutaiilor de tip p53, deleia
alelelor 3p, exprimarea telomerazei i promovarea metilrii tumorale
ctigate la nivelul a multiple gene.
Terapeutice
i
prognostice
Diseminat de la prezentare,
chirurgia nu este curativ, numai
PCT RT conduce la
prelungirea duratei de
supravieuire.
De regul localizat n momentul
diagnosticului, astfel nct poate fi tratat
curativ fie chirurgical, fie cu RT. Rolul
PCT este de paliaie a simptomelor.
ANATOMIE PATOLOGIC. Observaii
speciale.
Forma histologic de CNMC nu este un factor prognostic important.
85% dintre bolnavi sunt fumtori cureni sau foti fumtori. Toate tipurile
histologice se datoreaz fumatului.
Cea mai frecvent form histologic de cancer ntlnit la femei, la
tineri (< 40 de ani) i la nefumtori este adenocarcinomul.
Localizare:
epidermoidul i cancerul cu celule mici - centro-pulmonar i dezvoltare
endobronic;
adenocarcinomul i cancerul cu celule mari - n general periferic i
invadeaz frecvent pleura.
Epidermoidul i carcinomul cu celule mari caviteaz n 10-20% dintre
situaii.
Carcinomul bronhioloalveolar, form de adenocarcinom, ia natere n
cile aeriene periferice i se poate prezenta foarte diferit: fie ca un
nodul unic, fie ca o leziune multinodular, difuz sau ca un infiltrat de
intensitate redus.
ETIOLOGIE. Fumatul.
Date epidemiologice, SUA:
28% dintre brbai i 25% dintre femei
38% dintre elevii de liceu
n Romnia, 36% din populaia > 15 ani fumeaz.
Riscul este > de 13 ori la fumtorii activi i de 1,5 ori la cei expui n
mod pasiv la fumul de tutun
Rata deceselor este legat de numrul total de igarete fumate, > de
60-70 de ori la fumtorii a dou pachete/zi timp de 20 de ani fa de
nefumtori.
Incidena CBP | la cei care au abandonat fumatul, dar nu revine
niciodat la nivelul pe care l au nefumtorii.
Femeile fumtoare prezint un risc pentru CBP > de 1,5 ori dect
brbaii fumtori, deoarece au o susceptibilitate mai mare la
carcinogenii din tutun dect brbaii.
Abandonarea fumatului este dificil datorit dependenei de nicotin.
Mai eficient este s fie prevenit populaia s nu nceap s fumeze.
FACTORII GENETICI.
Activarea oncogenelor dominante.
mutaii punctiforme la nivelul oncogenelor din familia RAS (n
special KRAS din adenocarcinom); asociate cu un prognostic
rezervat n CNMC;
mutaii oncogenice la nivelul domeniului tirozin-kinazei (TK) al
receptorului pentru factorul de cretere epidermal (EGFR)
gsite n adenocarcinoamele nefumtorilor;
amplificarea, rearanjarea i/sau pierderea controlului
transcripional al oncogenelor din familia myc; asociat unui
prognostic sever n CMC;
supraexprimarea genelor unor proteine antiapoptotice;
supraexprimarea i a altor membri ai familiei EGFR;
activarea exprimrii genei telomerazei n 90% din CBP.
FACTORII GENETICI. Inactivarea
oncogenelor tumorale supresoare sau recesive.
Se produce:
fie printr-o mutaie inactivatoare la nivelul uneia dintre alele (ex:
la nivelul genelor supresoare p53 i RB-retinoblastoma),
fie printr-o inactivare a promovrii ADN-metilrii (fapt observat n
cazul genelor tumorale supresoare p16 i RAS), care este apoi
cuplat cu pierderea unei alte alele parentale.
Se pot ntlni precoce n cazul leziunilor preneoplazice i chiar
nainte ca modificrile histologice de carcinom s apar, astfel:
Unele oncogene recesive de pe cromozomul 3p sunt implicate n
aproape toate formele de CBP i n leziunile preneoplazice
(hiperplazia, displazia i carcinomul in situ) generate de fumat.
Anomaliile p53 i mutaiile la nivelul oncogenei RAS se ntlnesc
numai la nivelul carcinomului in situ i cancerelor invazive.
Cromozomul 9p prezint anomalii n 10% dintre CMC i n > 50%
CNMC.
FACTORII GENETICI.
Creterea tumoral autocrin.
CBP, la fel ca i alte tumori maligne epiteliale,
produce:
carcinogene
promotori tumorali.
Hormonii peptidici pe care i produce i pentru care
exprim receptori, pot aciona n sensul stimulrii
creterii tumorale (autocrin).
Celule tumorale, indiferent de tipul histologic
exprim receptori pentru nicotin. Nicotina previne
apoptoza celulelor tumorale. Astfel ea poate fi
implicat n mod direct n patogeneza CBP, att ca
mutagen ct i ca promotor tumoral.
FACTORII GENETICI.
Predispoziia motenit pentru CBP.
Dei nu s-a demonstrat o modalitate clar de
transmisie de tip mendelian, unele fapte sugereaz o
potenial asociere familial.
Pot dezvolta CBP:
persoanele cu mutaii motenite de tip RB (bolnavi cu
retinoblastoame) i p53 (sindrom Li-Fraumeni);
rudele de gradul I ale pacienilor cu CBP au un risc pentru
CBP sau alte cancere > de 2-3 ori, multe dintre aceste
cancere nefiind legate de starea de fumtor sau nefumtor;
o gen neidentificat nc de la nivelul regiunii cromozomiale
6q23 are o frecven nalt n familiile cu risc mare pentru
CBP indiferent de tipul histologic;
unele alele ale sistemului enzimatic P450 (care metabolizeaz
carcinogenii) sunt asociate cu apariia CBP.
FACTORII GENETICI.
Terapia genetic.
GEFITINIB sau ERLOTINIB - droguri care inhib
mutaiile oncogenice la nivelul domeniului tirozin-kinazei
(TK) al receptorului pentru factorul de cretere
epidermal (EGFR). Acest tip de mutaie este mai
frecvent ntlnit la femei, n Asia de Est, la nefumtori,
la bolnavii cu adenocarcinom i carcinom broniolo-
alveolar.
BEVACIZUMAB - un anticorp monoclonal pentru
factorul vasculo-endotelial de cretere (VEGF). Acesta
este ades supraexprimat n CBP i ca urmare creterea
densitii microvascularizaiei pulmonare coreleaz cu
un prognostic rezervat. Bevacizumabul are un efect
antitumoral semnificativ atunci cnd este folosit
mpreun cu chimioterapia.
FACTORII GENETICI. Profilul molecular,
factor prognostic al supravieuirii i
rspunsului terapeutic.
Studii n desfurare:
CBP poate fi tipat molecular n momentul
diagnosticului pentru a avea informaii n ceea ce
privete supravieuirea i rspunsul la agenii
antitumorali. Este posibil ca aceste studii s permit
n viitor tratamentul ajustat la caracteristicile
tumorale ale fiecrui pacient.
Prin spectroscopie de mas s-a identificat un patern
proteic unic n serul pacienilor, patern ce ar putea
permite diagnosticul precoce i pe baza cruia s-ar ar
putea estima sensibilitatea sau rezistena la droguri.
ETIOLOGIE. Expunerea profesional
i factorii de mediu.
Expunere profesional (15% din CBP):
substane: azbestul, arsenicul, cromul, nichelul, hidrocarburile
polinucleare aromatice, uleiurile abrazive, fibrele minerale;
ocupaii: turntorii, izolatorii, muncitorii de la cuptoarele de cocs,
sudorii;
ramuri industriale: de prelucrarea azbestului i a metalelor
neferoase, extracia uraniului, munca n antierele navale.
Majoritatea cancerelor diagnosticate la muncitorii din industriile
considerate cu risc pot fi prevenite dac este eliminat fumatul.
Poluarea atmosferic (5% din CBP):
5 poluani majori: monoxidul de carbon, bioxidul de sulf,
hidrocarburile, poluarea cu particule i oxizii de azot;
5 surse majore: transporturile, industria, nclzirea, generarea de
electricitate i eliminarea deeurilor.
ETIOLOGIE. Dieta.
Vitamina A din morcovi, verdeuri, fructe i legume galbene,
lapte - efect protectiv prin abilitatea sa de a controla diferenierea
i proliferarea celular.
Vitamina E - antioxidant lipido-solubil care inhib formarea
nitrozaminelor i carcinogeneza i mpiedic extensia
distrugerilor oxidative la nivelul epiteliului pulmonar la animale.
Vitamina C - efect protectiv prin abilitatea sa de a ndeprta
radicalii liberi i de a proteja mpotriva peroxidrii lipidelor.
Seleniul face parte din situsul activ al glutation-peroxidazei, o
enzim care previne peroxidarea lipidelor.
Oxidarea produilor de colesterol este cunoscut ca mutagenic
i carcinogenic. n plus, o diet bogat n grsimi poate s
favorizeze apariia tumorilor pulmonare prin scderea capacitii
normale de a distruge precoce celulele canceroase.
MANIFESTRI CLINICE.
Dezvoltarea local a tumorii.
tumori centrale tuse, hemoptizie, respiraie
dificil i stridor, dispnee, pneumonii obstructive
tumori periferice junghi prin invazie pleural
sau a peretelui toracic, tuse, dispnee de tip
restrictiv, simptome de abces pulmonar ce apar
ca urmare a abcedrii tumorii
MANIFESTRI CLINICE.
Extensia regional a tumorii la nivelul toracelui.
obstrucie traheal
compresie esofagian cu disfagie
paralizia nervului recurent cu
disfonie
paralizia nervului frenic cu
ascensiunea hemidiafragmului i
dispnee
paralizia nervului simpatic cu
sindrom Horner
sindromul Pancoast (tumor de
vrf):
extensia tumorii spre apexul
pulmonar, afectnd plexul brahial
(rdcinile T1 i C8)
dureri la nivelul umerilor cu iradiere
caracteristic ulnar
ades cu leziuni osteolitice la nivelul
primelor dou coaste
uneori coexist cu sindromul Horner
sindrom de ven cav superioar
prin obstrucie vascular
extensia la nivelul cordului
tamponad cardiac, aritmie,
insuficien cardiac
obstrucie limfatic revrsat
pleural
diseminare limfangitic pulmonar
hipoxemie, dispnee
carcinomul bronhiolo-alveolar se
poate extinde transbronic afectnd
multiple alveole afectarea
schimburilor gazoase, insuficien
respiratorie, dispnee, hipoxemie i
hiperproducie de sput
MANIFESTRI CLINICE.
Metastazele la distan prin diseminare hematogen.
La autopsie prezint metastaze extratoracice:
> 50% dintre bolnavii cu carcinom epidermoid
80% dintre cei cu adenocarcinom i cancer cu celule mari
> 95% dintre cei cu cancer cu celule mici
Virtual, CBP poate metastaza n orice organ. Localizrile cele mai
frecvente:
creierul deficite neurologice
oasele dureri i fracturi patologice
mduva osoas citopenii i leucoeritroblastoz
ficat disfuncii hepatice biochimice, obstrucie biliar, durere
adenopatii supraclaviculare i ocazional axilare i inghinale
sindromul de compresie medular prin metastaze epidurale i medulare
metastazele adrenale sunt comune dar produc rar insuficien adrenal
MANIFESTRI CLINICE.
Sindroamele paraneoplazice (1).
Etiologie necunoscut: anorexie, caexie, scdere ponderal,
febr, supresia imunitii;
Sindroame endocrine 12% dintre bolnavi:
hormon paratiroidian (PTH) sau precursori peptidici
hipercalcemie, hipofosfatemie;
hormon antidiuretic (ADH) sau factor natriuretic hiponatremie;
hormon adrenocorticotrop (ACTH) tulburri la nivelul
echilibrului electrolitic (hipopotasemie), sd. Cushing
Sindroame ale esutului conjunctiv i osos:
hipocratismul digital n 30% din cazuri (de regul CNMC),
osteoartropatia pulmonar hipertrofic n 1-10% din cazuri
(adenocarcinoame).
MANIFESTRI CLINICE.
Sindroamele paraneoplazice (2).
Sindromul neurologic-miopatic rar, 1% din cazuri, dar dramatic, incluznd:
sindromul miastenic Eaton-Lambert i pierderea vederii secundar afectrii retinei
neuropatie periferic
degenerescena subacut cerebeloas
degenerescena cortical
polimiozita
Manifestri hematologice, la 1- 8% dintre bolnavi:
tromboflebitele venoase migratorii (sindromul Trousseau)
endocardita trombotic non-bacterian
CID cu hemoragie
anemia
granulocitoza
leucoeritroblastoza
Manifestri cutanate rare, s 1%:
dermatomiozita
acanthosis nigricans
Manifestri renale - rare, s 1%:
sindromul nefrotic
glomerulonefritele
DIAGNOSTIC I STADIALIZARE.
Stabilirea diagnosticului anatomo-patologic.
biopsie bronic sau transbronic n cursul
fibrobronhoscopiei
biopsie ganglionar prin mediastinoscopie
piesa operatorie de rezecie chirurgical
biopsie percutan dintr-un ganglion afectat, leziuni
litice osoase, mduv sau leziuni pleurale
aspiraie cu ac fin din masele tumorale toracice sau
extratoracice sub ghidaj CT
bloc celular adecvat obinut dintr-o pleurezie
malign
DIAGNOSTIC I STADIALIZARE
Stadializarea const n dou pri:
stadializarea anatomic (determinarea topografiei i
extensiei tumorii)
stadializarea fiziologic (precizarea capacitii pacientului
de a suporta diferite forme de tratament antitumoral).
Pentru pacienii cu tumori non-microcelulare:
rezecabilitatea (dac tumora poate fi nlturat n
ntregime prin proceduri chirurgicale standard cum ar fi
lobectomia i pneumonectomia) depinde de stadializarea
anatomic a tumorii,
operabilitatea (dac pacientul poate tolera procedura
chirurgical) depinde de funciile cardio-pulmonare ale
bolnavului.
Sistemul de stadializare internaional a CNMC (TNM)
Stadiul
IA
IB
IIA
IIB
IIIA
IIIB
IV
Descriere TNM
T1 N0 M0
T2 N0 M0
T1 N1 M0
T2 N1 M0,
T3 N0 M0
T3 N1 M0,
T1-2-3 N2M0
T4 N0-1-2 M0,
T1-2-3-4 N3 M0
Orice T orice
N M1
Descrierea categoriei T (tumor)
T0: T nedetectabil
Tx: T primar ce nu poate fi evideniat radiologic, bronhoscopic, dar cu prezena
celulelor neoplazice n sput sau n lavajul bronic
Tis: T in situ
T1: T s 3 cm n diametru, nconjurat de plmn sau pleur visceral, a crei invazie
proximal nu depete bronia lobar (nu afecteaz broniile primitive)
T2: T ce prezint oricare din urmtoarele caracteristici: > 3 cm n diametru;
invadeaz broniile primitive, la cel puin 2 cm de caren; invadeaz pleura visceral;
asociat cu atelectazie sau pneumonie obstructiv care se extinde ctre regiunea
hilar, dar nu cuprinde ntrgul plmn
T3: T de orice dimensiune ce invadeaz peretele toracic, inclusiv sindromul
Pancoast-Tobias, pleura mediastinal, pericardul parietal, diafragmul; T n broniile
principale care se gsete la mai puin de 2 cm de caren dar fr afectarea acesteia;
atelectazie a ntregului plmn
T4: Tumor de orice dimensiune ce invadeaz mediastinul, cordul i vasele mari,
traheea, esofagul, corpurile vertebrale, carena; tumor asociat cu revrsat pericardic
i/sau pleural; prezena nodulilor pulmonari satelii n acelai lob cu tumora primar
Descrierea categoriei N (adenopatie)
Nx - N regional nu poate fi evaluat
N0 - N regional absent;
N1 N peribronic i/sau hilar n ggl. de aceeai parte, sau N intrapulmonar
prin extensia direct a tumorii primare
N2 - N de aceeai parte, mediastinale i/sau subcarinale
N3 - N controlaterale mediastinale i/sau hilare, n ggl. scalenici sau
supraclaviculari, ipsilateral sau controlateral
Descrierea categoriei M
(metastaz)
Mx - nu poate fi precizat
prezena M la distan
M0 absena M
M1 M prezente
CARCINOMUL CU CELULE MICI
Pentru stadializare se utilizeaz un sistem cu dou stadii a cror
definire este legat de extensia unui cmp de iradiere tolerabil.
Boal limitat (30% din cazuri),
boala se limiteaz la un hemitorace i la ganglionii regionali
(incluzndu-i pe cei mediastinali, hilari contralaterali i de regul
supraclaviculari de aceeai parte);
pot fi incluse i adenopatiile supraclaviculare contralaterale, invazia
nervului recurent i obstrucia venei cave superioare.
Boal extins (70% din cazuri)
boala depete limitele descrise mai sus;
se includ tamponada cardiac, pleurezia malign secundar,
determinrile parenchimatoase bilaterale, deoarece aceste organe
nu pot s tolereze n siguran doze curative de radioterapie.
Proceduri de stadializare preterapeutice generale
Anamnez complet i examen fizic
Evaluarea tuturor celorlalte probleme medicale coexistente, a statusului de
performan (0,1,2,3,4) i a greutii corporale (istoric de scdere ponderal)
Hemoleucogram complet, incluznd determinarea trombocitelor
Msurarea electroliilor serici, glucozei, calciului i fosforului
Teste funcionale hepatice i renale
Teste cutanate pentru tuberculoz
Examen radiologic pulmonar
CT toracic i abdominal cu substan de contrast
Fibrobronhoscopia cu lavaj, brosaj i biopsia leziunilor suspecte dac nu exist
contraindicaii medicale sau pacientul nu se afl ntr-un stadiu prea avansat de boal
CT sau RMN cerebral i scintigram osoas dac exist semne clinice sugestive
pentru prezena metastazelor n aceste organe
Radiografii osoase dac exist suspiciunea clinic de metastaze osoase
Examinare cu bariu dac exist simptome esofagiene
Studii funcionale pulmonare i msurarea gazelor arteriale dac exist semne sau
simptome de insuficien respiratorie
Electrocardiograma
Biopsarea leziunilor accesibile suspecte de cancer dac diagnosticul histologic nu a
fost precizat nc sau dac tratamentul sau decizia de stadializare se bazeaz pe
faptul c o leziune este sau nu canceroas.
Evaluarea statusului de performan
0 - asimptomatici
1 - simptomatici, dar cu mobilitatea n
ntregime pstrat
2 - la pat < 50% din timp
3 - la pat > 50% din timp
4 - imobilizai complet la pat
Proceduri de stadializare preterapeutice pentru pacienii cu
forme de CNMC fr contraindicaii pentru chirurgia curativ
sau RT PCT
Toate procedurile indicate precedente, plus urmtoarele:
Tomografia cu emisie de pozitroni (PET) pentru evaluarea
mediastinului i detectarea metastazelor
Teste pulmonare funcionale i msurarea gazelor arteriale
Teste cardiopulmonare de efort dac statusul de performan sau
testele funcionale pulmonare sunt la limit
Teste de coagulare
CT sau RMN cerebral dac exist simptome sugestive
Dac este planificat o intervenie chirurgical curativ: evaluare
chirurgical a mediastinului prin mediastinoscopie sau toracotomie
pentru a stabili ncadrarea N2 sau N3 la pacienii considerai n
stadiile clinice I, II, sau III
Dac bolnavul are un risc chirurgical sczut sau este candidat
pentru radioterapie curativ: biopsie prin aspiraie transtoracic cu
ac fin sau biopsie transbronic din leziunile periferice dac proba
recoltat de rutin prin fibroscopie a fost negativ
Proceduri de stadializare preterapeutice pentru
bolnavii cu CMC sau forme avansate de CNMC
Pentru a proba un CMC se indic toate procedurile generale, plus urmtoarele:
CT sau RMN cerebral (10% dintre bolnavi au metastaze)
Aspiraie i biopsie medular (dac tabloul sngelui periferic nu este normal)
20-30% dintre bolnavi au determinri medulare
Pentru bolnavii cu cancere non-microcelulare avansate, nerezecabile, sau cu
histologie necunoscut, se indic toate procedurile generale, plus urmtoarele:
Fibrobronhoscopie pentru a evalua hemoptizia, obstrucia, pneumonia sau a
preciza forma histologic de cancer
Biopsarea leziunilor accesibile suspecte ca maligne pentru a obine un
diagnostic histologic sau a preciza dac terapia ar trebui modificat n funcie de
rezultatul acestor biopsii
Biopsie transtoracic cu ac fin sau biopsie transbronic din leziunile periferice
dac fibrobronhoscopia este negativ i nu exist nici o alt prob pentru
diagnosticul histologic
Toracentez diagnostic (examinare citologic) i terapeutic (drenaj pe tub)
dac este prezent pleurezia
Contraindicaiile anatomice ale chirurgiei i
RT curative la pacienii cu CNMC
M extratoracice
M n plmnul contralateral
sindromul de ven cav superioar
extensia tumoral la arterele pulmonare principale
paraliziile de corzi vocale i de nerv frenic
pleureziile maligne
tamponada cardiac
M la nivelul ggl. supraclaviculari
M n ggl. mediastinali contralaterali (potenial curabile prin RT)
T situate la < de 2 cm de caren (incurabile chirurgical, dar potenial
curabile prin RT)
tumori endobronice bilaterale (potenial curabile prin RT)
Contraindicaiile fiziologice ale chirurgiei
curative la pacienii cu CNMC
infarct miocardic n ultimele 3 luni
un infarct n ultimele 6 luni este numai o relativ
contraindicaie
aritmiile majore necontrolate
capacitatea respiratorie maxim < 40% din valoarea
prezis
VEMS < 1 l. O valoare cuprins ntre 1-2,4 l reclam
o judecat atent, n timp ce VEMS > 2,5 l de regul
permite pneumonectomia.
retenie de CO2 (mai serioas dect hipoxemia)
hipertensiune pulmonar sever
TRATAMENTUL CARCINOAMELOR
OCULTE I N STADIUL 0
Carcinoamele oculte = identificarea celulelor maligne n
sput sau n lavajul bronic, dar cu radiografie normal.
Diagnostic - examinare fibrobronhoscopic sub
anestezie general i efectuarea de lavaje i biopsii
seriate.
Tratament:
tipul de rezecie chirurgical cea mai conservativ,
pentru leziunile multicentrice - administrarea de hematoporfirin
(care localizeaz tumorile i le sensibilizeaz la lumin) urmat
de fototerapie bronhoscopic.
Prognostic - supravieuirea la 5 ani este de aprox. 60%.
TRATAMENT. Nodul pulmonar solitar.
opacitate omogen, bine delimitat, nconjurat de parenchim
pulmonar normal, cu diametrul de 1-6 cm;
aprox. 35% dintre aceste leziuni sunt maligne, cele mai multe dintre
ele fiind CBP primitive;
la nefumtorii < 35 ani numai < 1% sunt maligne;
argumente n favoarea toracotomiei exploratorii:
fumtor, > 35 ani,
leziune relativ mare, fr calcificri,
cu simptome pulmonare,
leziuni asociate (atelectazie, pneumonie, adenopatie),
creterea leziunilor la examene rg. repetate, PET pozitiv.
numai dou criterii radiologice sunt sugestive pentru benignitate:
leziunea nu crete n dimensiuni pe o perioad > 2 ani,
prezena calcificrilor.
dac nu exist un examen rg. mai vechi i calcificrile sunt absente:
bolnavii nefumtori < 35 de ani vor fi examinai CT la fiecare 3 luni timp
de un an i apoi anual;
pentru pacienii > 35 de ani i fumtorii indiferent de vrst se impune
precizarea imediat a histologiei.
CNMC stadiul I II (T1-2N0-1M0).
Tratament chirurgical.
De elecie pentru stadiile IA, IB, IIA i IIB dac pot tolera operaia.
Lobectomia
prezervare anatomic i funcional mai important, tolerabilitate mai mare;
mortalitate post-operatorie 3%, se poate practica i peste 70 de ani;
rezultate mai slabe n prezena invaziei ganglionilor hilari.
Pneumonectomia
Indicaii infiltraia bronhiei primitive sau extensia transscizural a tumorii;
se poate asocia cu: limfadenectomie mediastinal extins, rezecii parietale,
diafragmatice, rezecii i reconstrucii traheale i ale marilor vase (n special vena
cav superioar);
mortalitate post-operatorie 6%, chiar mai mare peste 70 de ani.
Segmentectomia - numai n stadiul I (T1N0M0), are o mortalitate post-
operatorie de 2-5% i o rat a recurenelor locale de 25%.
Rezecia atipic (wedge resection)
pentru noduli mai mici de 2 cm, cu topografie periferic, care nu intereseaz
scizura i nu au expresie bronic;
la bolnavii vrstnici cu rezerve pulmonare limitate;
rat a recurenelor locale > 25%.
CNMC stadiul I i II. RT cu intenie curativ.
Indicaii: stadiile I i II, care refuz intervenia chirurgical sau
care prezint contraindicaii pentru aceasta.
RT poate s creasc calitatea vieii i durata de supravieuire
prin controlul tumorii primare i previne simptomele legate de
recurena local.
Efecte secundare:
deteriorarea funciilor pulmonare,
pneumonita de iradiere (dispnee, febr, infiltrate radiologice),
esofagita acut,
afectarea mduvei osoase.
Doza uzual administrat cu intenie curativ - 60-64 Gy.
Doza paleativ toracic - 30-45 Gy.
Indicaiiile brahiterapiei
stadiile I i II inoperabile din punct de vedere medical,
tumori reziduale dup tratament,
cnd tumora se dovedete intraoperator a fi nerezecabil.
PCT i RT adjuvant pentru CNMC
stadiile I-II.
Bolnavii cu stadiul IA nu au nevoie de niciun alt
tratament dect cel chirurgical.
PCT adjuvant nu se recomand de rutin n stadiul
IB, ratele de reducere a mortalitii n studii
randomizate ce au utilizat carboplatin i paclitaxel
nefiind semnificative statistic.
PCT adjuvant se recomand actual, pacienilor din
stadiile IIA i IIB, cu status bun de performan, dei
efectele benefice sunt modeste.
Dup rezecia complet curativ n stadiile precoce,
RT adjuvant nu mbuntete rata de
supravieuire.
TUMORA PANCOAST-TOBIAS
Este tratat de regul cu combinaia chirurgie + RT.
Stadializare corect n preoperator: mediastinoscopie,
CT toracic, PET i un examen neurologic.
Dac mediastinoscopia preoperatorie este negativ,
se aplic un tratament cu viz curativ, n ciuda
aparentei naturi invazive locale.
Cele mai bune rezultate au fost raportate utiliznd:
preoperator: RT (30 Gy n 10 aplicaii) i PCT cu cisplatin i
etoposid,
urmat de rezecia n bloc a tumorii i a peretelui toracic
afectat la 3-6 sptmni dup.
Supravieuirea la 2 ani a fost de 70% pentru pacienii
cu rezecie complet.
CNMC cu T3N0 (stadiul IIB)
Subgrupul de bolnavi ncadrai ca T3N0 (ce nu se
prezint ca tumor de tip Pancoast) au fost
considerai iniial ca stadiul III de boal. Avnd ns
un istoric diferit de boal, precum i strategii
terapeutice diferite dect stadiul III N2, ei sunt
considerai acum ca stadiul IIB.
Pentru pacienii cu invazia peretelui toracic se
practic rezecia coastelor afectate, odat cu
ndeprtarea tumorii. Peretele toracic se reface cu
musculatur toracic sau cu plas Marlex i
metilmetacrilat.
Rata de supravieuire la 5 ani este de 35-50% i se
recomand de rutin chimioterapie adjuvant.
CNMC stadiul III A (T1-3N1-2M0) i IIIB
(T1-4N0-3M0)
Pentru stadiul IIIA se va ine seama de vrsta pacientului, funcia cardio-
pulmonar i extensia lezional.
Controverse privind chirurgia pentru N2:
rezecie chirurgical cu disecie complet a ganglionilor mediastinali i PCT
neoadjuvant pentru stadiul IIIA cu afectarea minim N2;
luarea n consideraie a RT adjuvante.
Bolnavii cu N3, diseminare ganglionar extracapsular i ganglioni fixai nu sunt
eligibili pentru rezecie.
Opiunile de terapie combinat pentru stadiul IIIA:
rezecie + RT i PCT adjuvant,
PCT neoadjuvant + rezecie,
RT (45 Gy) +PCT neoadjuvant (dou cicluri de cisplatin i etoposid) + rezecie.
Stadiul IIIB sau IIIA cu tumori voluminoase
PCT neoadjuvant (2-3 cicluri bazate pe combinaii cu cisplatin) urmat de RT (60 Gy).
PCT neoadjuvant n stadiul IIIB (T4N0 sau T4N1), pentru conversia la operabilitate .
Administrarea simultan a RT i PCT: mielotoxicitatea i esofagitele sunt n
numr mai mare, la un beneficiu nc neprecizat.
CNMC forma diseminat (M1).
Tratament simptomatic.
Prognostic rezervat, cu o durat medie de supravieuire la cei netratai
de 4-6 luni.
Beneficiaz de
terapie medical simptomatic,
terapia durerii,
RT cu indicaii adecvate,
PCT.
Revrsatele pleurale se trateaz cu toracentez, drenaj pe tub i ageni
sclerozani (talc, bleomicin, tetraciclin).
Leziunile simptomatice endobronice dup chirurgie sau RT, sau care
se dezvolt la bolnavii cu funcie pulmonar alterat, beneficiaz de:
laserterapie administrat cu ajutorul bronhoscopului flexibil,
RT local eliberat prin brahiterapie,
terapie fotodinamic folosind ageni fotosensibilizani,
stenturi endobronice care pot ameliora obstrucia indus de tumor.
CNMC forma diseminat. RT
paleativ.
Indicaii:
pentru ameliorarea simptomelor intratoracice:
obstrucia bronic cu pneumonie, atelectazie, hemoptizie, tuse, dispnee,
sindrom de ven cav superioar,
paralizia corzilor vocale,
afectarea plexului brahial.
tamponada cardiac (tratat cu pericardiocentez i RT cardiac),
metastazele osoase dureroase,
compresia intracranian i medular.
30-40 Gy pe parcursul a 2-4 sptmni.
n M cerebrale i n compresia cardiac, pentru ameliorarea
simptomelor - dexametazona, 25-100 mg/zi.
M cerebrale izolate la pacienii cu adenocarcinom sunt de regul
tratate cu RT iar n cazurile atent selectate sunt rezecate chirurgical.
Amelioreaz calitatea vieii i supravieuirea, la pacienii nou
diagnosticai cu CNMC stadiul IV, n special la acei pacieni cu
un status bun de performan.
Asocierea a dou droguri (dublet):
cisplatinul sau carboplatinul, plus
un taxan (paclitaxelul sau docetaxelul), gemcitabina sau un
alcaloid din vinca, precum vinorelbina.
Efecte secundare:
greurile,
cderea prului,
mielosupresia.
Docetaxelul i pemetrexedul sunt droguri de linia a II-a care se
pot utiliza la pacienii la care se nregistreaz progresia bolii sub
tratament cu droguri de linia I i care au nc un status bun de
performan.
CNMC forma diseminat. Chimioterapie.
Bevacizumabul (Avastin)
anticorp monoclonal pentru VEGF;
indicaii: CNMC, diferit de tipul histologic cu celule predominant
scuamoase (datorit sngerrilor importante la nivelul leziunii),
avansat, inoperabil, metastic sau recurent, n asociere cu PCT cu
sruri de platin;
efecte secundare: sngerarea, hipertensiunea, proteinuria i
sngerarea la locul leziunii;
contraindicaii: pacienii cu M cerebrale, hemoptizii, defecte ale
hemostazei, cei care necesit tratament anticoagulant.
Erlotinibul (Terceva) i Gefitinibul (Iressa)
inhibitor oral de EGFR-kinaz;
n terapia secundar i teriar a CNMC;
efecte secundare: acneea cutanat i diareea.
CNMC forma diseminat. Terapia
genic.
CMC, date statistice
CMC este sensibil la chimioterapie.
Forme limitate de boal:
rat nalt de rspuns - 60-80%,
remisiune complet - 10-30% dintre bolnavi,
supravieuirea medie - 18 luni fa de numai 4 luni pentru bolnavii
netratai, supravieuirea pe termen lung (> 3 ani) - 30-40%.
Forme extinse de boal:
rata de rspuns - 50%,
aproape ntotdeauna rspunsul este numai parial,
supravieuirea medie - 9 luni, < 5% dintre acetia supravieuiesc
la 2 ani.
Dei rspunsul iniial este bun, cei mai muli dintre pacienii cu
CMC recad, probabil datorit apariiei rezistenei la
chimioterapie.
CMC. Chimioterapie.
Combinaia cel mai frecvent indicat este etoposid + cisplatin
(sau carboplatin) la fiecare 3 sptmni, 4-6 cicluri.
Msuri suplimentare:
tratament suportiv adecvat
terapie antiemetic,
administrarea cisplatinului mpreun cu soluii saline,
monitorizarea parametrilor hematologici i biochimici din snge,
monitorizarea semnelor de sngerare i infecie,
administrarea hematopoietinei;
ajustarea dozelor de PCT n funcie de numrul cel mai sczut al
granulocitelor.
Prognosticul pacienilor care recad este rezervat.
Pacienii pot s intre n studii clinice care testeaz noi droguri.
CMC forma limitat
Modaliti de terapie combinat.
Asocierea dintre PCT i RT este mai eficient dar efectele
secundare (esofagite i cu toxicitate medular) sunt mai
frecvente.
Iradiere paleativ.
RT n doz mare (40Gy) cranian la pacieni cu M cerebrale.
RT cerebral profilactic bolnavilor aflai n remisiune complet,
deoarece previne apariia M.
RT (40 Gy) n cazul leziunilor simptomatice, progresive, la nivelul
toracelui sau n alte arii care nu au mai fost anterior iradiate.
Chirurgia. Dei nu este de regul recomandat, ocazional se pot
ntlni i forme rezecabile (stadiul limitat fr ganglioni
mediastinali). Aceti pacieni au o rat nalt de curabilitate
(peste 25%) dac se folosete i PCT adjuvant.
PROFILAXIE
Cea mai eficient metod profilactic este
determinarea copiilor s nu se apuce de fumat.
Programele privind abandonarea fumatului au
succes la 5-20% dintre voluntari; rata este sczut
datorit dependenei date de nicotin.
Nu exist nc strategii de chemoprevenie care s
se fi dovedit eficiente, numai studii experimentale.
Cel puin doi ageni considerai a interveni n
chemoprevenie, vitamina E i |-carotenul, nu i-au
dovedit eficiena n prevenirea CBP la marii
fumtori.
TUMORI PULMONARE METASTATICE
Opacitate solitar unic la un bolnav cunoscut cu un
neoplasm extratoracic - poate reprezenta fie o M, fie un al
doilea CBP primitiv. Dac n urma investigaiilor nu se mai
gsesc i alte determinri maligne, nodulul unic este rezecabil.
Rezecia metastazelor pulmonare multiple cu intenie
curativ.
se recomand dac:
pacientul poate tolera rezecia pulmonar propus,
tumora primitiv a fost tratat definitiv i cu succes,
toate M depistate pot fi nlturate prin rezecia pulmonar proiectat.
tumori primitive ale cror M pulmonare au fost tratate astfel:
sarcoame osteogenice i de esuturi moi,
tumori ale colonului, rectului, de corp i de col uterin,
cancere la nivelul capului i gtului, snului, testiculelor i glandelor
salivare,
melanoame,
tumori renale i de vezic urinar.
TUMORI PULMONARE BENIGNE
< 5% dintre tumorile primare.
Forme histologice:
adenomul bronic i hamartomul (90% dintre toate aceste tumori)
grup de tumori foarte rare
tumori epiteliale precum papiloamele bronice, polipii fibroepiteliali;
tumori mezenchimale precum condroamele, fibroamele, lipoamele,
hemangioamele, leiomioamele, pseudolimfoamele;
tumori de origine mixt precum teratoamele;
alte boli precum endometrioza.
Diagnosticul:
prezentare:
mase centrale ce produc obstrucie aerian, tuse, hemoptizie i
pneumonii
nodul pulmonar solitar, asimptomatic;
pot s fie sau nu vizibile radiologic, dar de regul sunt accesibile
fibrobronhoscopiei.
Tratamentul este chirurgical conservator, cu tehnici de reconstrucie.
ADENOAMELE BRONICE
Leziuni endobronice, cu cretere lent, 80% centrale; reprezint
50% dintre toate neoplasmele pulmonare benigne.
Aproape 80-90% sunt carcinoide, 10-15% tumori adenochistice
(sau cilindroame) i 2-3% tumori mucoepidermoide.
Pacieni cu vrste ntre 15-60 de ani (medie 45 de ani).
Simptomatologie: tuse cronic, hemoptizii recurente, obstrucie
cu atelectazie, pneumonie sau formarea de abcese.
Vizualizate prin fibrobronhoscopie i biopsate n acest mod.
Potenial maligne deoarece au invazivitate local, pot recidiva,
metastaza i produce sindroame paraneoplazice.
Se trateaz prin excizie chirurgical, ct mai conservatoare
posibil.
Supravieuirea la 5 ani dup rezecie este de 95% scznd la
70% pentru bolnavii cu metastaze regionale ganglionare.
Carcinoidele i alte tumori neuroendocrine
pulmonare
Tumorile neuroendocrine includ
carcinoidul tipic,
carcinoidul atipic,
cancerul neuroendocrin cu celule mari,
CMC.
Carcinoidele i CMC pot secreta unii hormoni (ACTH, AVP) producnd
sindroame paraneoplazice ce se remit dup rezecie.
Metastazele carcinoide bronice (cel mai frecvent cu punct de plecare hepatic)
pot produce sindromul carcinoid: erupie cutanat, bronhoconstricie, diaree i
leziuni cardiace valvulare, pe care CMC nu l produce.
Tumorile carcinoide cu forme histologice agresive (carcinoidele atipice),
metastazeaz n 70% din cazuri la nivelul ganglionilor regionali, ficatului, sau
mduvei osoase, comparativ cu o rat de metastazare de numai 5% pentru
carcinoidele tipice.
Cancerul neuroendocrin cu celule mari are un prognostic semnificativ mai
rezervat dect cel al pacienilor cu carcinoide atipice i formele clasice de
carcinom pulmonar cu celule mari.
Supravieuirea la 5 ani este de 21% pentru bolnavii cu cancer neuroendocrin cu
celule mari, 65% pentru carcinoidul atipic i 90% pentru carcinoidul tipic.
HAMARTOAMELE
Incidena cea mai mare n jurul vrstei de 60 de ani,
> la brbai dect la femei.
Histologic conine componente tisulare pulmonare
normale (muchi neted i colagen) dispuse ns
dezorganizat.
Diagnostic
clinic: de regul tumori periferice, asimptomatice, cu
evoluie benign;
radiologic: aspect patognomonic cu calcificri n boabe de
porumb.
Tratament rezecie chirurgical sau prin VATS.
S-ar putea să vă placă și
- Sistemul Nervos 1Document3 paginiSistemul Nervos 1Leonard D100% (4)
- RUSSU Cancer Corp Uterin 2016Document47 paginiRUSSU Cancer Corp Uterin 2016Alex Dițoiu100% (1)
- Text LicentaDocument73 paginiText LicentaDavid MariusÎncă nu există evaluări
- Anatomia Aparatului Genital FemininDocument49 paginiAnatomia Aparatului Genital FemininAnca Annca100% (5)
- Cancer MamarDocument18 paginiCancer MamarNela Popa100% (1)
- Cancerul Bronho-PulmonarDocument26 paginiCancerul Bronho-PulmonarAnaStoenescu100% (2)
- Istoria MedicineiDocument19 paginiIstoria Medicineideedeeutza14Încă nu există evaluări
- Cancerul EndometrialDocument29 paginiCancerul EndometrialCostea RotaruÎncă nu există evaluări
- Cancer RectDocument4 paginiCancer Rectcelena8100% (1)
- 10 Curs Studenti - Tumori Bronho-Pulmonare 2014Document89 pagini10 Curs Studenti - Tumori Bronho-Pulmonare 2014Anonymous 4iR5k6pub5Încă nu există evaluări
- Stomac Cancer GastricDocument22 paginiStomac Cancer GastricCistelican Simona LilianaÎncă nu există evaluări
- Proiect MihaelaDocument67 paginiProiect MihaelaDinu AncaÎncă nu există evaluări
- OncologieDocument20 paginiOncologieCosmina Nicoleta OpricaÎncă nu există evaluări
- Apendicita AcutaDocument14 paginiApendicita Acutagabrielaonline100% (2)
- Apendicita AcutaDocument14 paginiApendicita Acutagabrielaonline100% (2)
- Intradermoreactia La PPD - Idr La PPDDocument13 paginiIntradermoreactia La PPD - Idr La PPDLarisa RarincaÎncă nu există evaluări
- Prevenirea Cancerului de Col UterinDocument8 paginiPrevenirea Cancerului de Col UterinTina VladoiuÎncă nu există evaluări
- Cancerul Bronhopulmonar PDFDocument15 paginiCancerul Bronhopulmonar PDFGeorgianna Stan100% (1)
- Cancerul ColorectalDocument20 paginiCancerul ColorectalBogdan TRANDAFIRÎncă nu există evaluări
- Nursing in Oncologie - Cursul Nr. ViDocument11 paginiNursing in Oncologie - Cursul Nr. ViAna-Maria Ianchiş100% (1)
- CANCERUL BronhopulmonarDocument7 paginiCANCERUL Bronhopulmonargeronimo_geoÎncă nu există evaluări
- Cancerul Bronhopulmonar-ActualitatiDocument64 paginiCancerul Bronhopulmonar-ActualitatiBaran Mihai100% (1)
- 5.cancerul BronhopulmonarDocument26 pagini5.cancerul BronhopulmonarKrissÎncă nu există evaluări
- C.cancerul de PancreasDocument31 paginiC.cancerul de PancreasRobert Troncea100% (1)
- Cancerul OvarianDocument5 paginiCancerul OvarianMephesi TiaÎncă nu există evaluări
- Diagnosticul Şi Stadializarea CanceruluiDocument31 paginiDiagnosticul Şi Stadializarea CanceruluiCristina Anca RobuÎncă nu există evaluări
- Cancerul de SanDocument3 paginiCancerul de SanZaharia AnaÎncă nu există evaluări
- I OncologieDocument96 paginiI OncologieHedes Despina MariaÎncă nu există evaluări
- 4 Cancerul GastricDocument29 pagini4 Cancerul Gastricirynka19Încă nu există evaluări
- 7 CancerDocument54 pagini7 Cancerenstein22Încă nu există evaluări
- Cancer PulmonarDocument18 paginiCancer PulmonarAndries cristinaÎncă nu există evaluări
- Ghid Diagnostic Cancer Col UterinDocument13 paginiGhid Diagnostic Cancer Col UterinkizuatoÎncă nu există evaluări
- Adm CitostaticeDocument2 paginiAdm CitostaticeAnonymous TtiPjCFEQÎncă nu există evaluări
- Oncologie - c5 Cancer de ColonDocument3 paginiOncologie - c5 Cancer de ColonCherry SmileÎncă nu există evaluări
- Biopsia PDFDocument6 paginiBiopsia PDFAdelina MunteanÎncă nu există evaluări
- Tumori Pulmonare 2Document35 paginiTumori Pulmonare 2salyÎncă nu există evaluări
- HHCDocument66 paginiHHCVasileLaurianÎncă nu există evaluări
- 10.cancerele Ginecologice - Curs AsistentiDocument18 pagini10.cancerele Ginecologice - Curs AsistentiLana LoÎncă nu există evaluări
- Curs 4 Medicină Internă AMG 2 - Cancerul BronhopulmonarDocument12 paginiCurs 4 Medicină Internă AMG 2 - Cancerul BronhopulmonarbubuÎncă nu există evaluări
- Cancerul PulmonarDocument21 paginiCancerul PulmonarPop Robert100% (1)
- Cancerul BronnhopulmonarDocument15 paginiCancerul Bronnhopulmonarvadimlalac1Încă nu există evaluări
- Cancerul de PancreasDocument12 paginiCancerul de PancreasIoana HoriaÎncă nu există evaluări
- LicentaDocument23 paginiLicentaCrysis21100% (1)
- Oncologie 1Document98 paginiOncologie 1alexxsaruÎncă nu există evaluări
- Oncologie NormDocument41 paginiOncologie NormPătîrnichi ConstantinÎncă nu există evaluări
- Preventie Si Depistare in CancerDocument44 paginiPreventie Si Depistare in Cancerralu_5Încă nu există evaluări
- Cancerul PancreaticDocument91 paginiCancerul PancreaticPaola ClaudiaÎncă nu există evaluări
- Cancerul Bronhopulmonar (Îngrijirea Pacientului Cu Carcinom Bronhopulmonar) - Pagina de NursingDocument6 paginiCancerul Bronhopulmonar (Îngrijirea Pacientului Cu Carcinom Bronhopulmonar) - Pagina de NursingCornel MarinÎncă nu există evaluări
- LP7 - Cancerul Bronho-PulmonarDocument10 paginiLP7 - Cancerul Bronho-PulmonarLantoş Filip FernandoÎncă nu există evaluări
- Cancerul MamarDocument18 paginiCancerul MamarMarius Mihail BențaÎncă nu există evaluări
- Cancerul VezicalDocument36 paginiCancerul VezicalfhhfhhhdhdÎncă nu există evaluări
- Factorii de Risc in CancerDocument9 paginiFactorii de Risc in CancerLorenaÎncă nu există evaluări
- ICTERULDocument54 paginiICTERULElena StefanÎncă nu există evaluări
- Onco 1Document30 paginiOnco 1Adela PașcÎncă nu există evaluări
- 5555 Cancer Colon 55Document142 pagini5555 Cancer Colon 55Alinuch Matei100% (1)
- Bolile Chirurgicale Ale EsofaguluiDocument10 paginiBolile Chirurgicale Ale EsofaguluiUrsache SimonaÎncă nu există evaluări
- Chirurgie AbdominalaDocument21 paginiChirurgie AbdominalaSimion Sorin100% (1)
- Cancerul de Prostata - Suport de Curs - Amg IiiDocument12 paginiCancerul de Prostata - Suport de Curs - Amg IiiAnghelÎncă nu există evaluări
- Cancerul de Col UterinDocument27 paginiCancerul de Col UterinsufletutÎncă nu există evaluări
- Cancerul La San 1Document81 paginiCancerul La San 1grigorescucristinaÎncă nu există evaluări
- Cancerul de EndometruDocument31 paginiCancerul de EndometruManuela DancăÎncă nu există evaluări
- Administrarea CitostaticelorDocument5 paginiAdministrarea CitostaticelorIoana CraciunÎncă nu există evaluări
- Ingrijirea Preoperatorie Si Postoperatorie A Bolnavului Cu Cancer GastricDocument81 paginiIngrijirea Preoperatorie Si Postoperatorie A Bolnavului Cu Cancer GastricCatrintas MariusÎncă nu există evaluări
- 74 - Determinarile Secundare Cu PPNDocument5 pagini74 - Determinarile Secundare Cu PPNAdrian PetrosÎncă nu există evaluări
- Factori - Predispozanti - Cancer - La CopiiDocument63 paginiFactori - Predispozanti - Cancer - La CopiiElena StirbuÎncă nu există evaluări
- CANCERDocument26 paginiCANCERAlexandra ZotoiuÎncă nu există evaluări
- HOLERADocument2 paginiHOLERAgabrielaonlineÎncă nu există evaluări
- Al Ergo LogieDocument4 paginiAl Ergo LogiegabrielaonlineÎncă nu există evaluări
- ComunicareaDocument19 paginiComunicareagabrielaonlineÎncă nu există evaluări
- Examenul Radio Logic Al Cordului Si Vaselor MariDocument7 paginiExamenul Radio Logic Al Cordului Si Vaselor MarigabrielaonlineÎncă nu există evaluări