Documente Academic
Documente Profesional
Documente Cultură
Prematuritatea Si
Încărcat de
АнастасияПлешко0 evaluări0% au considerat acest document util (0 voturi)
5 vizualizări17 paginiTitlu original
prematuritatea_si_dismaturitate-medtorrents.com
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPT, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
5 vizualizări17 paginiPrematuritatea Si
Încărcat de
АнастасияПлешкоDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 17
PREMATURITATEA ŞI
DISMATURITATE
Conf. Dr. Lucia Slăvescu
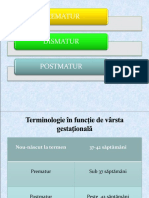
Se preferă azi, în locul vechii definiţii care denumea
prematurul oricare nou-născut cu o greutate mai mică de
2500 g la naştere, cea care se referă la vârsta
gestaţională, adică este prematur oricare nou-născut
înainte de a 38-a săptămână de sarcină.
După greutatea la naştere prematuritatea este de 3
grade:
Gradul I= 2500-2000 g
Gradul II= 2000-1500 g
Gradul III= 1500-1000 g, la care se adaugă în ultima vreme
şi “viabilii” sub 1000 g, în condiţiile unei reanimări şi
îngrijiri corespunzătoare.
Dimpotrivă, este considerat postmatur oricare nou-
născut după a 42-a săptămână de sarcină.
Dismaturul este nou-născutul la termen, dar cu greutate
mică, corespunzătoare prematurului.
Etiologie:
Cauzele prematurităţii sunt variate şi multe dintre
acestea încă necunoscute.
Printre cele care ne sunt cunoscute se pot distinge 4
grupe:
1. Unele sunt de origine fetală:
Malformaţii congenitale;
Hidramnios.
2. Altele sunt de origine maternă:
Placenta praevia;
Ruptura prematură de membrane;
Malformaţii uterine;
Disfuncţie cervico-istmică;
Boli ale mamei, de ex. tuberculoza, boala mitrală, etc.
3. Altele sunt condiţiile socio-economice:
Sarcină nelegitimă sau nedorită;
Muncă obositoare.
4. Ultimele cauze sunt date de indicaţiile
terapeutice, pentru evitarea unor mari riscuri, dacă
sarcina ar fi dusă la termen. Exemplu:
Incompatibilitate de Rh, formă gravă;
Diabetul zaharat matern decompensat, etc.
Fiziopatologie:
Imaturitatea prematurului este netă la nivelul
tuturor marilor funcţii, uneori existând chiar modificări
structurale. Astfel:
Respiraţia este rapidă, superficială, neregulată. La
prematurul de grad mare această disfuncţie respiratorie
duce la o hematoză incompletă şi frecvent la cianoză, care
poate fi permanentă sau cu ocazia periodelor de apnee.
Există frecvent atelectazie, mai mult sau mai puţin
extinsă.
Frecvenţa bătăilor cordului este rapidă, în mod obişnuit
în jur de 160 bătăi/minut, extrasistolele nu sunt
excepţionale.
Temperatura corpului este joasă, în mod spontan;
aceasta coboară în primele zile de viaţă la 350C sau
mai puţin, pentru ca să crească foarte lent spre
temperatura normală a 6-7-a zi de viaţă. Accesele
hipotermice provocate de mediul ambiant agravează
evoluţia prematurului, fiind necesară îngrijirea acestuia
în incubatoare cu temperatură reglabilă. De precizat
aici că prematurul este foarte sensibil la
căldură !
Există o disfuncţia gastrointestinală, peristaltismul
intestinal este malreglat, de unde frecvenţa
vărsăturilor, cu posibilităţi de aspirare şi de instalare a
stărilor subocluzive.
Imaturitatea hepatică explică importanţa şi frecvenţa
icterelor prin deficit al procesului de
glicuronoconjugare hepatică, la fel ca şi deficitul
accentuat în protrombină şi proconvertină.
Imaturitatea renală este globală, “exteriorizată” prin
defectul de concentrare, făcând deficilă eliminarea
deşeurilor osmotice, explicând frecvenţa edemelor şi a
dificultăţilor de luptă împotriva acidozei.
Imaturitate vasculară este mai bine dovedită la
nivelul vaselor retiniene. Sub influenţa unei oxigenări
prea susţinute, se produce o vasoconstricţie a vaselor
retiniene, responsabilă de o retinopatie foarte gravă,
denumită fibroplazia retrolentală, care duce la cecitate.
Imaturitatea neurologică se traduce prin:
1. Tulburări ale tonusului muscular: hipertonie
sau hipotonie;
2. Reflexele arhaice prezente doar la nou.născut,
sunt absente sau abia schiţate, incomplete (reflexul
Moro sau de îmbrăţişare, reflexul de apucare-agăţare,
reflexul de păşire; destul de frecvent lipseşte reflexul
de sucţiune).
Imaturitatea imunologică explică frecvenţa şi
gravitatea infecţiilor la nou-născutul prematur.
Perturbările metabolice sunt mult mai frecvente
decât la nou-născutul la termen: hipocalcemia,
hipomagneziemia, hipoglicemia, acidoza metabolică
sau mixtă.
Măsuri de asistenţă a prematurului:
1. Prematurul va fi plasat, imediat după naştere
într-un incubator a cărui temperatură de 34-350C
trebuie reglată în aşa fel încât temperatura rectală a
prematurului să fie menţinută între 36-370C. Există
actualmente incubatoare care permit un reglaj automat.
Atmosfera în incubator trebuie să fie umedă !
Dacă prematurul nu poate rămâne în locul unde
s-a produs naşterea el va fi transportat într-o secţie de
nou-născuţi sau în clinica de puericultură într-un
incubator portabil, a cărui temperatură va fi însă
verificată.
2. Supravegherea respiratorie va fi făcută cu
multă atenţie şi se va înregistra la intervale regulate
frecvenţa respiratorie, existenţa sau nu a tirajului, a
unui geamăt respirator, apariţia unei cianoze sau a
periodelor de apnee, toate acestea sugerând o detresă
respiratorie la debut.
3. Oxigenoterapia va fi efectuată cu cea mai mare
prudenţă şi se recomandă ca să nu depăşească o
concentraţie mai mare de 40% în incubator.
În cazurile grave, în care concentraţia de oxigen
se dovedeşte insuficientă din cauza unei detrese
respiratorii, se poate creşte concentraţia de oxigen, cu
condiţia controlului PaO2 în sângele arterial, ştiind că o
creştere a acesteia peste 150 mmHg produce o
depresie a centrului respirator bulbar.
Trebuie reţinut că orice ameliorare rapidă a
funcţiei respiratorii sub o concentraţie pre înaltă de
oxigen face să crească riscul major al fibroplaziei
retrolentale.
Lupta contra infecţiei
Izolarea prematurului, asepsia strictă, limitarea
manipulării acestuia chiar de către personalul medico-
sanitar bine instruit, sunt reguli de cea mai mare
importanţă.
Dacă există:
1. Circumstanţe obstetricale, cum sunt:
febră la mamă înainte de naştere;
ruptură precoce de membrane;
naştere dificilă,
sau
2. Circumstanţe postnatale de tipul:
reanimare;
intubaţie;
cateterism ombilical,
sau
3. Aspect clinic anormal al prematurului,
vor fi efectuate prelevări bacteriologice din: urină,
piele, ombilic, meconiu, secreţie nazală, secreţie
faringiană, hemoculturi, aspirat de lichid gastric, LCR.
În cazurile cu mare risc infecţios sau deja cu
infecţie, se va proceda la antibioterapie cu spectru larg
de tip Ampicilină sau Cefalosporină, în cazuri grave
asociindu-se un aminozid de tipul Kanamicinei sau
Gentamicinei.
Alimentaţia prematurului
Alimentaţia va fi precoce, pentru a evita
instalarea metabolismului de inaniţie, recomandându-
se prima alimentaţie după 3 ore de la naştere.
În prima zi se va da soluţie glucoză 10%.
În a doua zi se va administra un amestec în părţi
egale de soluţie de glucoză 10% cu lapte de mamă.
Din a treia zi se va de doar lapte de mamă.
Cum însă frecvent sucţiunea nu este posibilă, se
va recurge la gavaj prin sondă gastrică.
Dacă din diverse motive alimentaţia per orală nu
este posibilă, se va instala o perfuzie de 60 ml/kg/zi
(glucoză 10% - 6 g/kg/zi; Aminosteril sau Aminofuzin 20
ml/kg/zi, cu aport electrolitic de sodiu şi potasiu 1
mEq/kg/zi, calciu şi magneziu 2 mEq/kg/zi)
ideal per os este laptele de mamă. Dacă acesta
lipseşte se va da Humana-0, AL 110, NAN .
Numărul meselor pe zi va fi de 8-10 sub 1500 g
greutate, de 7 între 1500-2500 g.
Cantitatea administrată pe zi va fi în funcţie de
curba ponderală.
Caracteristici ale patologiei prematurului
Manifestări precoce:
Detresa respiratorie neo-natală prin boala
membranelor hialine, aspirare de lichid amniotic,
anestezie puternică la mamă, respectiv la făt;
Manifestări neurologice datorate hemoragiilor
meningelui şi mai ales hemoragiilor ventriculare;
Manifestări infecţioase: septicemii, meningite, infecţii
pulmonare;
Ictere intense prin imaturitate hepatică, mai corect
disfuncţie hepatocelulară.
Manifestări tardive:
Mortalitatea globală a prematurilor este de 18%,
dar aceasta variază considerabil în funcţie de gradul
prematurităţii.
După criteriul ponderal, mortalitatea este
următoarea:
greutatea sub 1000 g 75%
între 1000-1200 g 40%
între 1200-1500 g 30%
între 1500-1800 g 15%
peste 1800 g 10 %
Dacă îngrijirea prematurului este corectă,
dezvoltarea staturo-ponderală este rapidă, astfel încât,
până la vârsta de 1 an, aceştia pot “ajunge” pe cei
născuţi la termen.
În ceea ce priveşte dezvoltarea intelectuală,
peste 60% din prematurii ajunşi la vârstă şcolară vor
face parte dintr-o clasă normală pentru vârsta
respectivă.
În general, coeficientul intelectual este bun, abia
8,5% din prematurii de 1500 g la naştere, de exemplu,
au un coeficient inferior la 75.
S-ar putea să vă placă și
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- Superintestinul: Un plan de patru săptămâni pentru reprogramarea microbiomului, refacerea sănătății și pierderea în greutateDe la EverandSuperintestinul: Un plan de patru săptămâni pentru reprogramarea microbiomului, refacerea sănătății și pierderea în greutateÎncă nu există evaluări
- Puericultura, PediatrieDocument15 paginiPuericultura, PediatrieMatza Marina100% (1)
- Curs Studenti1 Silvia StoicescuDocument88 paginiCurs Studenti1 Silvia StoicescuMaria PastoruÎncă nu există evaluări
- Moartea Antenatala A Fatului UltimaDocument35 paginiMoartea Antenatala A Fatului UltimagvfhgÎncă nu există evaluări
- Algoritme de Ventilatie MecanicaDocument13 paginiAlgoritme de Ventilatie Mecanicamishu_iuhasÎncă nu există evaluări
- Curs Neonatologie PT StudentiDocument86 paginiCurs Neonatologie PT Studentiandrei11xÎncă nu există evaluări
- Incidente Fiziologice La NouDocument3 paginiIncidente Fiziologice La NouRose-Marie Ardeleanu100% (1)
- Ghid Pediatrie-NeonatologieDocument145 paginiGhid Pediatrie-Neonatologiedolceale8380% (5)
- Referat Nou-Nascutul PrematurDocument4 paginiReferat Nou-Nascutul PrematurLuminita Turca100% (4)
- Curs 3 Prematurul Dismatur PostmaturDocument81 paginiCurs 3 Prematurul Dismatur PostmaturMohammed ArarÎncă nu există evaluări
- Curs NeonatologiDocument143 paginiCurs NeonatologiNatalia CaraÎncă nu există evaluări
- Nasterea PrematuraDocument65 paginiNasterea PrematuraCristian SimidreanuÎncă nu există evaluări
- Dismatur PostmaturDocument11 paginiDismatur Postmaturandreea100% (1)
- GestozeleDocument41 paginiGestozeleMc Coral100% (3)
- Curs Nou-NascutDocument192 paginiCurs Nou-NascutDiana Mihaela Badescu100% (1)
- Vol 1 PDFDocument518 paginiVol 1 PDFFranceska LtkÎncă nu există evaluări
- HERNIA Diafragmatică CongenitalăDocument8 paginiHERNIA Diafragmatică CongenitalăVictor EremiaÎncă nu există evaluări
- Burnusus - Modificari FiziologiceDocument29 paginiBurnusus - Modificari Fiziologicegvfhg100% (1)
- NeonatologieDocument5 paginiNeonatologieMirela MitroiÎncă nu există evaluări
- Dismaturitatea - Simptome, Diagnostic Si Tratament Prematur: DR - Ciurea RujitaDocument47 paginiDismaturitatea - Simptome, Diagnostic Si Tratament Prematur: DR - Ciurea RujitaIliescu DenisaÎncă nu există evaluări
- Curs Neonatologie ReleasedDocument143 paginiCurs Neonatologie ReleasedNicoleta NicolaeÎncă nu există evaluări
- 8 Nasterea Prematura. Sarcina PrelungitaDocument16 pagini8 Nasterea Prematura. Sarcina PrelungitatheocvirthÎncă nu există evaluări
- Licenta Aspecte Actuale in Patologia PrematuruluiDocument71 paginiLicenta Aspecte Actuale in Patologia PrematuruluiVlad BezărăuÎncă nu există evaluări
- C3 Prematur + RciuDocument61 paginiC3 Prematur + RciuOana RoscaÎncă nu există evaluări
- Managementul Pacienților Și Gravidelor Cu Urgențe Cardio-RespiratoriiDocument8 paginiManagementul Pacienților Și Gravidelor Cu Urgențe Cardio-RespiratoriiIana EchimencoÎncă nu există evaluări
- Ingrijirea PrematurilorDocument12 paginiIngrijirea PrematurilorTania VesaÎncă nu există evaluări
- Referat La ObstetricaDocument7 paginiReferat La ObstetricaCristina Teodora HordeiÎncă nu există evaluări
- Îngrijirea Copilului PrematurDocument8 paginiÎngrijirea Copilului PrematurManuela Ciortan0% (1)
- Nasterea PrematuraDocument22 paginiNasterea PrematuraAndrei FrincuÎncă nu există evaluări
- Bolile nu apar chiar din senin: Impactul evenimentelor negative asupra sănătății noastreDe la EverandBolile nu apar chiar din senin: Impactul evenimentelor negative asupra sănătății noastreÎncă nu există evaluări
- Nastere Prematură Sarcina Supramatur.Document15 paginiNastere Prematură Sarcina Supramatur.Iulian Alexeev100% (2)
- Bolile GeneticeDocument77 paginiBolile GeneticeNatalia Donos100% (1)
- PrematuritateaDocument21 paginiPrematuritateaOlesea Morari Cusnir100% (1)
- Curs 3 Prematurul Dismatur PostmaturDocument47 paginiCurs 3 Prematurul Dismatur PostmaturAdelina Vătafu100% (1)
- Ingrijirea PrematuruluiDocument16 paginiIngrijirea Prematuruluidgraty100% (1)
- PREMATURULDocument20 paginiPREMATURULtzucalexa100% (1)
- Prematurul, Dismaturul - PostmaturulDocument16 paginiPrematurul, Dismaturul - PostmaturulAlexandru Ionut PopistașÎncă nu există evaluări
- Cap.05 - Patologia Materna Asociata SarciniiDocument40 paginiCap.05 - Patologia Materna Asociata Sarciniialexandrumascan100% (2)
- Curs Nursing in PediatrieDocument3 paginiCurs Nursing in PediatrieAlin OprisanÎncă nu există evaluări
- Puericultură, Pediatrie Și Nursing SpecificDocument139 paginiPuericultură, Pediatrie Și Nursing Specificgadriana73Încă nu există evaluări
- Curs 3 N N La Termen Prematurul Dismatur PostmaturDocument73 paginiCurs 3 N N La Termen Prematurul Dismatur PostmaturCathyÎncă nu există evaluări
- 1.neonatologie Falup (11 Files Merged)Document429 pagini1.neonatologie Falup (11 Files Merged)Claudiu SufleaÎncă nu există evaluări
- 3.notiuni de Chirurgie PediatricaDocument7 pagini3.notiuni de Chirurgie PediatricarobertÎncă nu există evaluări
- Curs 14Document5 paginiCurs 14B.L.C.SÎncă nu există evaluări
- ToateDocument56 paginiToateMihaela Shiman100% (1)
- Crizele NNDocument3 paginiCrizele NNCristina CorojaÎncă nu există evaluări
- Rolul Asistentului Medical in Ingrijirea NouDocument3 paginiRolul Asistentului Medical in Ingrijirea NouIoana Lavinia NastaseÎncă nu există evaluări
- SUPORT TEORETIC Nasterea Prems. Supramaturatn. IntirziatDocument14 paginiSUPORT TEORETIC Nasterea Prems. Supramaturatn. Intirziatmaria SalavariÎncă nu există evaluări
- Curs 3 - Nasterea Prematura. Sarcina Prelungita. Sarcina MultiplaDocument7 paginiCurs 3 - Nasterea Prematura. Sarcina Prelungita. Sarcina MultiplaMirunaBurceaÎncă nu există evaluări
- Nastere Prematură Sarcina SupramaturaDocument17 paginiNastere Prematură Sarcina SupramaturaЛивия ЖосанÎncă nu există evaluări
- Moartea Fetala in UteroDocument14 paginiMoartea Fetala in UteroMirabela Mihaela PeticăÎncă nu există evaluări
- Examinarea Pentru Cursanti3262798782153985549Document40 paginiExaminarea Pentru Cursanti3262798782153985549Mak PussÎncă nu există evaluări
- Gestozele TardiveDocument4 paginiGestozele Tardiveanatomia100% (1)
- Ruptura Pretravaliu de MembraneDocument15 paginiRuptura Pretravaliu de MembraneAlina Codreanu100% (1)
- Pediatrie nr.2Document80 paginiPediatrie nr.2Mariana VîrtosuÎncă nu există evaluări
- 1 Decolarea Prematura de Placenta Normal Inserata 2020-1Document20 pagini1 Decolarea Prematura de Placenta Normal Inserata 2020-1Adina ChiricaÎncă nu există evaluări
- Subiecte Și Conspecte Ginecologie 1Document78 paginiSubiecte Și Conspecte Ginecologie 1YasminaBÎncă nu există evaluări
- TacheDocument6 paginiTacheAndreea VladÎncă nu există evaluări
- IcterDocument5 paginiIcterVioleta DeeÎncă nu există evaluări
- Prematur RciuDocument77 paginiPrematur RciuLuiza RadulescuÎncă nu există evaluări
- Incompatibilitatea de RH Si GrupDocument9 paginiIncompatibilitatea de RH Si Grupralucast88Încă nu există evaluări
- PCN 203 Pneumonia Nosocomiala La Adult 2019 Revazut 1Document37 paginiPCN 203 Pneumonia Nosocomiala La Adult 2019 Revazut 1АнастасияПлешкоÎncă nu există evaluări
- SoculDocument53 paginiSoculMarina DomencoÎncă nu există evaluări
- Incompatibilitatea de RH Si GrupDocument9 paginiIncompatibilitatea de RH Si Grupralucast88Încă nu există evaluări
- Standarde Clinice În AnestezieDocument27 paginiStandarde Clinice În AnestezieAlbert OnutaÎncă nu există evaluări
- PCN 420 Insuficienta Corticosuprarenala FinalDocument36 paginiPCN 420 Insuficienta Corticosuprarenala FinalАнастасияПлешкоÎncă nu există evaluări
- EcocordDocument14 paginiEcocordАнастасияПлешкоÎncă nu există evaluări
- PCN 253 Managementul Hemoragiilor Severe La Pacientul Somatic 2Document52 paginiPCN 253 Managementul Hemoragiilor Severe La Pacientul Somatic 2АнастасияПлешкоÎncă nu există evaluări
- Curs 2 Insuf Resp 2-NewDocument33 paginiCurs 2 Insuf Resp 2-NewlupÎncă nu există evaluări
- Curs 2 Insuf Resp 2Document39 paginiCurs 2 Insuf Resp 2antonio20002001Încă nu există evaluări
- Sindromul Intraabdominal Si CompartimentDocument16 paginiSindromul Intraabdominal Si CompartimentnicupaunÎncă nu există evaluări
- Incompatibilitatea de RH Si GrupDocument9 paginiIncompatibilitatea de RH Si Grupralucast88Încă nu există evaluări
- Elena Copaciu Socul SepticDocument75 paginiElena Copaciu Socul SepticPop AnamariaÎncă nu există evaluări
- Aritmii CardiaceDocument8 paginiAritmii CardiaceАнастасияПлешкоÎncă nu există evaluări
- Curs Neonatologie ReleasedDocument143 paginiCurs Neonatologie ReleasedАнастасияПлешкоÎncă nu există evaluări
- Fisa Pacientului Boli Infectioase La CopiiDocument13 paginiFisa Pacientului Boli Infectioase La CopiiАнастасияПлешкоÎncă nu există evaluări
- F Ftiz 4 MDocument10 paginiF Ftiz 4 MАнастасияПлешкоÎncă nu există evaluări
- Medicina-Interna Subiecte Exam Stat 2019Document9 paginiMedicina-Interna Subiecte Exam Stat 2019АнастасияПлешкоÎncă nu există evaluări
- Boli Prof RaspunsDocument42 paginiBoli Prof RaspunsIaros OlgaÎncă nu există evaluări
- Lista Temelor Şi Testelor Ex - Stat Pediatrie 2017Document1 paginăLista Temelor Şi Testelor Ex - Stat Pediatrie 2017Corina MoldovanÎncă nu există evaluări
- Curs Neonatologie ReleasedDocument143 paginiCurs Neonatologie ReleasedАнастасияПлешкоÎncă nu există evaluări
- Infectii Ale Crs Si Cri Released By-Medtorrents - CoDocument171 paginiInfectii Ale Crs Si Cri Released By-Medtorrents - CoАнастасияПлешкоÎncă nu există evaluări
- Lista Temelor Şi Testelor Ex - Stat Pediatrie 2017Document1 paginăLista Temelor Şi Testelor Ex - Stat Pediatrie 2017Corina MoldovanÎncă nu există evaluări
- Raspunsuri La Examenul de Stat-Modulul Chirurgie NDocument118 paginiRaspunsuri La Examenul de Stat-Modulul Chirurgie NDaniela IstratiÎncă nu există evaluări