Documente Academic
Documente Profesional
Documente Cultură
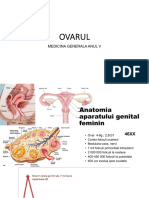
Fiziologia Aparatului Genital
Fiziologia Aparatului Genital
Încărcat de
Alina Iuliana VrabieTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Fiziologia Aparatului Genital
Fiziologia Aparatului Genital
Încărcat de
Alina Iuliana VrabieDrepturi de autor:
Formate disponibile
NOIUNI DE FIZIOLOGIA REPRODUCERII
Capitolul 2
NOIUNI DE FIZIOLOGIA REPRODUCERII
A.
B.
C.
D.
NOIUNI DE ANATOMIE I FIZIOLOGIE A AHIPOTALAMUSULUI I HIPOFIZEI
DEZVOLTAREA APARTULUI REPRODUCTOR
FIZIOLOGIA REPRODUCERII LA FEMEIE
NOIUNI LEGATE DE SPERMATOGENEZ, MATURARE I TRANSPORTUL
SPERMATOZOIZILOR
E. MATURAREA I TRANSPORTUL OVULULUI, FERTILIZAREA I IMPLANTAREA
A. NOIUNI DE ANATOMIE I FIZIOLOGIE A HIPOTALAMUSULUI I HIPOFIZEI
Reglarea neuroendocrin a reproducerii este asigurat de HIPOTALAMUS
1.
HIPOTALAMUSUL
se gsete la baza creierului, n spatele chiasmei optice i dedesubtul talamusului, formnd o
parte din baza ventricolului III:
baza hipotalamusului = tuber cinereum
n partea central tuber cinereum formeaz tulpina hipofizar ( tulpina infundibular )
la originea tulpinei hipofizare eminena median, bogat n vase capilare i terminaii nervoase =
locul de colectare i transfer a semnalelor chimice venite de la hipotalamus n circulaia hipofizar
hipotalamusul constituit din esut neural ce se formeaz prin aglomerarea unor celule mari, cu
nuclei distinci, unii dintre ei bine delimitai
zona lateral conine fascicolul cerebral medial care conecteaz nucleii hipotalamici cu restul
creierului
n plus pe lng informaiile venite pe cale nervoas, la nivelul hipotalamusului sosesc i informaii
chimice transportate de snge i lichid cefalo-rahidian care regleaz o serie de funcii homeostatice:
temperatura
presiunea osmotic
nivelele hormonale
nivelul glucozei
nucleii ce intervin n reproducere sunt:
aria preoptic
zona anterioar a hipotalamusului
nucleul arcuat
eminena median = cale comun final de integrare a stimulilor neurali i umorali
generai de centrele superioare ale SNC.
CIRCULAIA PORT
calea vascular de legtur ntre hipotalamus i hipofiz
arterele provin bilateral din arterele carotide plex capilar primar care scald eminena median i
pedunculul hipofizar
din plexul capilar primar trunchiuri venoase porte ce se ndreapt n
17
CURS DE OBSTETRIC I GINECOLOGIE
jos i ptrund n hipofiza anterioar plex capilar secundar vene hipofizare sinus cavernos
caracteristic capilarelor circulaiei porte hipofizare = FENESTRAII ce permit ptrunderea n
circulaia sangvin a moleculelor cu dimensiuni relativ mari.
s-a demonstrat c n circulaia port hipofizar exist i un curent sangvin retrograd, care permite
hormonilor hipofizei anterioare s ajung la nucleii hipotalamici i s exercite reglarea propriei secreii prin
feed-back
hipotalamusul este sursa peptidelor care stimuleaz sau inhib eliberarea hormonilor de ctre
hipofiza anterioar
principala zon hipotalamic ce sintetizeaz GnRH poriunea bazal. Axonii se ntind din
nucleul arcuat pn n eminena median = zon cunoscut ca tractul tubero-infundibular
eliberarea GnRH influenat de amine biogene: dopamin, epinefrin, norepirefrin sintetizate de
clulele nervoase ale trunchiului cerebral, axonii acestor celule trecnd prin fascicolul cerebral medial.
secreia de gonadotrofine hipofizare este pulsatil, aceasta necesitnd o secreie pulsatil a GnRH
la nivelul hipotalamic
modul de eliberare pulsatil a GnRH prezint variabilitate individual dar n general:
n faza folicular timpurie 1 pulsaie/90 min n cea tardiv 1 pulsaie/ 60 min
dup ovulaie frecvena scade la 1 pulsaie/ 360 min
2. HIPOFIZA - situat dedesuptul hipotalamusului i chiasmei optice, n interiorul eii turceti, la
baza craniului -alctuit din doi lobi:
anterior = adenohipofiza
reunii printr-o mic zon = pars intermedia
posterior = neurohipofiza
Celule cromofile
Acidofile
1. Somatotrope GH
2. Lactotrope PRL
Celule cromofobe
1. Corticotrope ACTH
Bazofile
1. Tireotrope TSH
2. Gonadotrope LH, FSH
a. HIPOFIZA ANTERIOAR
18
NOIUNI DE FIZIOLOGIA REPRODUCERII
conine dou mari grupe de celule:
cromofile
cromofobe
toi hormonii hipofizei anterioare sunt hormoni proteici
Funciile hormonilor hipofizei anterioare
Hormonul de cretere (GH) - regleaz creterea i dezvoltarea
- regleaz metabolismul intermediar
Prolactina (PRL) secretat de celulele lactotrope n principal, sub controlul inhibitor al hipotalamusului
(prin PIF- astzi identificat n mare parte cu dopamina)
- rol n dezvoltarea snilor, n proliferarea ductelor i alveolelor mamale
- rol n cretere (asemntor GH)
Hormon de stimulare a tiroidei (tireotropina)
- reglatorul major al eliberrii tiroxinei i triiodtironinei tiroidiene
Gonadotrofinele (LH i FSH) = glicoproteine
- aciune asupra gonadelor
- sinteza i eliberarea lor sub influena secreiei pulsatile de GnRH hipotalamic
- reglarea sintezei prin feed-back de ctre hormonii secretai de gonade
Adenocorticotrofina (ACTH)
- secreie reglat de CRH hipotalamic
- funcia: reglarea produciei de corticosteroizi de ctre corticala suprarenal i ntr-o anumit
msur i a secreiei de androgeni suprarenalieni
Hormonul melanocito-stimulant (MSH)
- funcie puin neleas n acest moment
- rol n pigmentarea tegumentelor prin stimularea produciei de melanin de ctre melanocite
b) HIPOFIZA POSTERIOAR
extensie a bazei encefalului, constnd n terminaiile axonice ale celulelor localizate n
hipotalamus, n principal n nucleii paraventricular i supraoptic
cei doi hormoni principali sintetizai:
oxitocina
vasopresina
fiecare din aceti doi hormoni - asociat unei proteine transportoare = neurofizin
exist patru ci secretorii majore ale neuronilor din nucleii paraventricular i supraoptic
direct n circulaia periferic prin hipofiza posterioar
direct n circulaia port hipofizar prin prelungirile acestor neuroni de la nivelul
eminenei mediane.
lichidul celaforahidian prin ventriculul III
prin prelungirile acestor neuroni la nivelul trunchiului cerebral i mduvei spinrii
rolul celor doi hormoni sunt:
oxitocina stimulant al contractilitii miometriale
- ejecia secreiei lactate postpartum
vasopresina (hormonul antidiuretic ADH)
-meninerea homeostaziei apei
-controleaz permeabilitatea la ap a tubilor colectori ai nefronului
19
CURS DE OBSTETRIC I GINECOLOGIE
B. DEZVOLTAREA APARATULUI REPRODUCTOR
1.
Determinarea sexual
sexul masculin sau feminin al produsului de concepie este determinat genetic n momentul
fertilizrii, cnd oocitul este fertilizat de spermatozoidul care conine un cromozom X sau Y
cromozomul Y conine o gen care contribuie la diferenierea gonadei primitive a embrionului n
testicul
intervalul 1A al braului scurt al cromozomului Y conine factorul de determinare al testiculului
(TDF)
genele care controleaz diferenerea ovarelor localizate pe ambele brae ale cromozomului X
diferenierea gonadei primitive n ovar normal doar n prezena a doi cromozomi X intaci
la embrionul de sex masculin organizarea testiculelor ncepe n jurul celei de-a 45-a zi de
gestaie, spre deosebire de diferenierea ovarelor care ncepe doar n jurul lunii a III-a.
2. Diferenierea gonadelor
n sptmnile 4-5 de via embrionar se formeaz crestele genitale ( = ngrori ale epiteliului
celomic) identice la ambele sexe
gonada primitiv se formeaz ntre sptmna a 5-a i a 7-a de via embrionar din celule
germinale nedifereniate ce migreaz prin micri ameboide din sacul embrionar n zona crestelor genitale.
a) Testiculele
n prezena determinanilor pentru sexul masculin, o parte din celulele crestei genitale, prin
proliferare, formeaz cordoane ce radiaz de la nivelul hilului viitorului testicul, formnd celulele Sertoli ale
tubilor testiculari
Celulele dintre cordoane prin proliferare celulele interstiiale Leydig
Testiculul pe cale de difereniere ncepe s produc hormoni masculini: testosteron,
dehidroepiandrosteron i substana de inhibare mullerian (MIS)
Testosteronul i derivatul su activ dihidrotestosteronul stimuleaz diferenierea organelor
sexuale masculine accesorii
Testiculul n faza de dezvoltare complet este compus din: tubi seminiferi (cu rol de a produce
spermatozoizii) converg la baza testiculului, reunindu-se n 4-10 grupuri ce duc la rete testis (o reea de
canale subiri) dreneaz n ductele eferente capul epididimului
Acest sistem de tuburi rol n depozitarea i maturarea spermatozoizilor.
b) Ovarele
n absena determinanilor masculini, partea cortical a gonadei primitive va forma ovarul
Celulele granuloase, derivate din proliferarea celulelor epiteliului celomic migreaz i
nconjurnd celulele germinale, formnd foliculii primordiali
Fiecare folicul primordial const dintr-un oocit nconjurat de un singur strat de celule granuloase
Tot n aceast etap (ncepnd din a 13-14 sptmn de via embrionar ) tot prin proliferarea
celulelor epiteliului celomic iau natere celule tecale care sunt principalele celule productoare de hormoni
ai stromei ovarului
Celulele tecale sunt separate de stratul de celule granuloase ce nconjoar foliculul printr-o
membran bazal
20
NOIUNI DE FIZIOLOGIA REPRODUCERII
Numrul maxim de foliculi primordiali n sptmna 20-a = 6-7 milioane proces de atrezie
n momentul naterii: 1-2 milioane la pubertate 300.000 400.000 din care n cursul vieii fertile a femeii
(de la menarh la menopauz) doar 300-400 vor ajunge la ovulaie
Oocitul din foliculul primordial este oprit n profaza primei sale diviziuni meiotice pn fie
sufer procesul de atrezie fie i reia procesul meiotic cu puin timp nainte de ovulaie
Ovarul la natere este alctuit din:
Corticala conine epiteliul germinal
stroma cu celule tecale, celule contractile i esut de egtur
complexele foliculare ovocite nconjurate de celule granuloase
- rol esenial n ovogenez i producia hormonilor steroizi
Medulara - rol n schimburile de substane nutritive i metabolii
3. Diferenierea ductelor genitale
21
CURS DE OBSTETRIC I GINECOLOGIE
n a 7-a sptmn de gestaie, embrionul are gonada primordial, cele dou ducte Muller i
Wolff i sinusul uro-genital
La sexul masculin canalele Wolff vor forma: epididimul, vasele deferente, veziculele seminale i
canalele ejeculatoare
La sexul feminin canalele Muller vor forma: uterul, trompele i partea superioar a vaginului
Dac la sexul masculin, diferenierea canalelor Wolff este activ, necesitnd prezena
testosteronului, a 5 reductazei (ce transform testosteronul n forma activ dihidrotesto-steron) i a
receptorilor pentru androgeni, la sexul feminin, dezvoltarea aparatului genital are loc n mod pasiv, prin
absena androgenilor i a substanei de inhibare mullerian (MIS) secretat de celulele Sertolii ale
testiculului fetal.
4. Organele genitale externe
pn n spt. a 8-a identice la ambele sexe
prezint pliuri labio-scrotale, lateral de pliurile parauretrale, de fiecare parte a
sinusului uro-genital
la embrionul feminin pliurile parauretrale rmn separate labiile mici
pliurile labio-scrotale rmn separate labiile mari
la embrionul masculin pliurile parauretrale fuzioneaz corpul spongios ce nconjoar
uretra penian
pliurile labio- scrotale fuzioneaz scrotul
diferenierea organelor genitale proces activ la sexul masculin i pasiv la sexul feminin
22
NOIUNI DE FIZIOLOGIA REPRODUCERII
5. Funciile gonadelor
producerea de hormoni - care determin i apoi menin caracterele sexuale
furnizeaz celule germinale (gametogeneza)
6. Steroizii gonadici
se produc n:
celulele Leydig - din testicule
celulele tecale i granuloase din ovare
celule luteale din corpul luteal
trei tipuri principale de hormoni gonadali
estrogenii
progesteronul
androgenii
toi steroizii au un schelet comun de colestan
a) Biosinteza steroizilor
n ovar substratul de baz colesterolul
- sinteza pornete de la lipoproteinele cu densitate joas (LDL) din circulaie
- LDL se leag de receptori membranari specializai trec n celule ( prin vezicule
endocite)
- veziculele fuzioneaz cu lizozomii unde prin proteaze i esteraze se degradeaz
lipoproteinele colesterol neesterificat i aminoacizi
- n mitocondrii colesterolul convertit n pregnenolon,- utilizat apoi pentru sinteza celor
trei categorii de steroizi gonadali.
n testicul colesterolul este sintetizat de novo din acetat, fie este extras din colesterolul circulant,
n principal sub form de LDL colesterol
b )Transportul steroizilor
23
CURS DE OBSTETRIC I GINECOLOGIE
legai de proteine transportoare = globulin = globulin transportoare a hormonilor sexuali
(SH BG) i de albumina seric
c) Receptorii pentru steroizi
efectele biologice ale steroizilor se exercit prin legare de receptori specifici n celulele int
ultimele cercetri atest c receptorii pentru steroizi sunt localizai n nucleele celulelor int
hormonul steroid se leag de receptor i i exercit aciunea prin influenarea transcripiei de
ADN reglnd sinteza de proteine
produsele proteice ale aciunii hormonale specifice pot fi enzime, proteine structurale sau chiar
receptori de steroizi
n prezent explicarea produciei de steroizi de ctre foliculul n dezvoltare se bazeaz pe teoria
2 celule, 2 gonadotrofine:
- celulele granuloase pot sintetiza estrogeni din colesterol
- celulele tecii interne, sub influena LH sintetizeaz steroizi androgeni de tip C19 (androstendion i
testosteron) difuzeaz prin membrana bazal ptrund n celulele granuloase sub influena FSH i a
induciei sistemului de aromataze, aromatizeaz inelul A al steroizilor compui estrogenici (estron i
estradiol).
24
NOIUNI DE FIZIOLOGIA REPRODUCERII
d). Estrogenii
2 estrogeni clasici - estrona (E1)
- estradiolul 17(E2)
produi - direct de gonad
- prin conversie periferic din precursori androgenici prin aromatizare (de ex. n adipocit)
cel de-al 3-lea estrogen - estriolul apare ca urmare a conversiei ireversibile din estron
rol - n meninerea i funcionarea fiziologic a organelor de reproducere
- n dezvoltarea sexual
efecte asupra hipotalamusului i hipofizei
reglatoriu
nivele fiziologice menin axul hipotalamio-hipofizar ntr-un mod de operare ciclic
asupra ovarului stimuleaz proliferarea celulelor granuloase
stimularea creterii foliculului
asupra esuturilor genitale inducerea endometrului proliferativ la nivel uterin
determin producia maxim de mucus cervical la mijlocul
ciclului menstrual
menine o mucoas vaginal sntoas prin maturarea
epiteliului vaginal
asupra esuturilor extragenitale dezvoltarea caracterelor sexuale secundare (de
ex.dezvoltarea snilor la pubertate)
inducia sintezei proteice (globulina transportoare a
hormonilor sexuali i substratul reninei)
meninerea structurii osoase i prevenirea
osteoporozei
25
CURS DE OBSTETRIC I GINECOLOGIE
e). Progesteronul
produs n principal n ovar de celulele luteale i n cantiti mici de celulele granuloase n
perioada imediat anterioar vrfului de LH
rol esenial n inducerea modificrilor secretorii ale endometrului
n meninerea sarcinii
dezvoltarea snului
creterea osoas
mecanisme imune
termoreglare (creterea temperaturii bazale dup ovulaie)
producia maxim la 7-8 zile dup ovulaie
f). Androgenii
produs de celulele Leydig din testicul
i ovarul secret prin celulele tecale compui androgenici C19: testosteron i androstendion
26
NOIUNI DE FIZIOLOGIA REPRODUCERII
efecte la brbat necesari pentru iniierea i meninerea spermatogenezei n tubii seminiferi
stimuleaz creterea nlimii corporale
stimuleaz dezvoltarea musculaturii
inducerea caracterelor sexuale secundare (creterea pilozitii, ngroarea
vocii)
maturarea organelor sexuale
influenarea libidoului
determin comportament agresiv
la femeie nivelele n exces ale androgenilor circulani mimeaz efectele fiziologice la
brbat sindromul de virilizare.
C. FIZIOLOGIA REPRODUCERII LA FEMEIE
1.Ciclul menstrual este dependent de interaciunea SNC hipotalamus hipofiz ovar.
- MENSTRUAIA = rezultatul stimulrii hormonale ciclice a dezvoltrii endometrului
- apare cu 14 2 zile dup ovulaie (dac nu apare o sarcin)
- la fiecare ciclu, intervalul post ovulator este constant i este reglat de corpul luteal.
- intervalul de timp ntre menstruaie i ovulaie
variabil
dezvoltarea endometrului- proliferarea- determinat de creterea cantitii de estrogen
- la nceputul fiecrui ciclu menstrual- un grup de foliculi ating stadiul de dezvoltare n care pot
rspunde stimulrii FSH
- n mod normal numai un folicul se dezvolt pn la maturitate complet i ovulaie, ceilali
regreseaz prin procesul de atrezie
- la sfritul unui ciclu menstrual i nceputul altui ciclu nivelele de FSH mari
- FSH-ul stimuleaz dezvoltarea foliculului i acionnd pe celulele granuloase stimuleaz producia
de estrogen
- la rndul su estrogenii cresc receptorii pt. FSH ai celulelor granuloase creterea nivelului
estrogenilor
- nivelele crescute de FSH iniiaz producerea receptorilor pt. LH ai celulelor tecale creterea
rspunsului la LH prin secreie de androgeni care la nivelul celulelor granuloase sub influena FSH
estrogeni.
27
CURS DE OBSTETRIC I GINECOLOGIE
- creterea brusc a estrogenului circulant feed back pozitiv eliberare de cantiti crescute de
gonadotrofine la nivelul hipotalamo-hipofizar (respectiv stimuleaz eliberarea pulsatil a GnRH care induce
creterea de LH i FSH)
- creterea brusc a LH- ului determin creterea concentraiei de progesteron ce se asociaz
ovulaiei i formrii corpului luteal
- creterea de LH este iniiat n momentul n care nivelele de estradiol sunt cele mai mari i este
precedat cu aproximativ 12 ore, de o mic cretere a nivelului de progesteron
- nivelul de LH se menine n platou pentru aproximativ 14 ore, apoi scade timp de 20 ore
- n timpul acestui platou, la aproximativ 36 ore dup creterea de LH nivelul concentraiei de
progesteron va crete rapid
- date indirecte sugereaz c ovulaia apare la 34-35 ore dup vrful de LH i cu 1-2 ore naintea
creterii progesteronului
- creterea FSH de la mijlocul ciclului nu are un rol fiziologic identificat
28
NOIUNI DE FIZIOLOGIA REPRODUCERII
2. Formarea corpului luteal
CORPUL LUTEAL
organ endocrin ce se formeaz dup ovulaie
are o via de aprox. 14 zile, cu activitate maxim la 7-8 zile dup vrful de LH
produce progesteron, acesta atingnd un maxim la 8 zile dup vrful de LH
inhib dezvoltarea unor noi foliculi
dispariia = luteoliza ncepe cu 2-4 zile nainte de apariia menstruaiei- mecanism
necunoscut
3. Modificrile endometrului
ENDOMETRUL alctuit din glande i strom, ambele aflate sub influena modificrilor
hormonale din timpul ciclului menstrual
imediat dup menstruaie
- endometru subire, fragil, cu grosime 3 mm
- glandele drepte, cu lumen ngust i epiteliu columnar
- stroma dens fr infiltrat limfocitar
pn la ovulaie
- sub influena estrogenilor- endometrul se ngroae
- proliferarea celulelor indicat de prezena mitozelor
- celulele ce mrginesc glandele devin nalte, nucleii se aglomereaz dnd impresia unui
epiteliu pseudostratificat
- stroma = dens, fr a fi edematoas
dup ovulaie
- modificrile endometrului= progresive
- n faza luteal timpurie (1-2 zile dup ovulaie) la baza celulelor epiteliului glandular apar
vacuole
- pe msur ce faza luteal progreseaz, endometrul se ngroa, glandele devin sinuoase,
saculare, umplute cu secreii
- stroma devine edematoas
- au loc modificri la nivelul vaselor sanguine arterele se rsucesc i ajung pn n
apropierea suprafeei libere a mucoasei endometriale
- toate aceste modificri pregtesc implantarea embrionului (ziua 7-8-a postovulator)- dac a
avut loc concepia.
29
CURS DE OBSTETRIC I GINECOLOGIE
imediat nainte menstruaiei
- are loc o pierdere a fluidului stromal
- endometrul se infiltreaz cu leucocite
- are loc o extravazare intraglandular de snge
- este mpiedecat astfel aportul de snge ctre endometru necroz i exfoliere apariia
menstruaiei
4. Modificrile vaginale
vaginul cptuit de un epiteliu scuamos stratificat
n faza proliferativ a ciclului creterea progresiv a numrului celulelor superficiale = celule
mari, poliedrice cu citoplasm acidofil i nuclei mici, picnotici cu maxim de
dezvoltare preovulator
5. Modificrile colului uterin
Colul uterin - acoperit de componente glandulare ce se modific pe parcursul ciclului menstrual
Sub influena estrogenilor -secreiile- mai abundente i clare, receptive pt. spermatozoizi
Dup ovulaie, sub influena progesteronului, colul se strmteaz, iar mucusul secretat devine
gros i greu penetrabil
Modificrile pot fi evaluate prin cercetarea elasticitii i cristalizrii mucusului cervical
Mucusul preovulator normal
- poate fi ntins ca un fir elastic ntre lam i lamel sau ntre
braele unei pense
- uscat pe lam de microscop cristalizeaz sub form de
ferig
Mucusul postovulator - se ntinde mai puin
- cristalizare n form de ferig mai slab
Contraceptivele orale pe baz de progestagene modific mucusul cervical n sensul mucusului n
faza postovulatorie a ciclului, interfernd cu transportul spermatozoizilor
6. Modificrile snilor
glandele sufer modificri histologice caracteristice
n faza luteal - modificri glandulare
30
NOIUNI DE FIZIOLOGIA REPRODUCERII
- edem glandular i periglandular poate provoca durere (mastalgie) i o senzaie
de greutate
7. Modificri ale termoreglrii
creterea nivelului de progesteron = efect termogenic prin aciune asupra centrului
termoreglrii din hipotalamus
nregistrarea temperaturii bazale (imediat dup trezire), n mod normal relev o schimbare
brusc ce corespunde intrrii n activitate a corpului luteal
dac temperatura se manine ridicat peste 18 zile de la momentul creterii brute - se poate
afirma cu destul certitudine c a aprut o sarcin
creterea temperaturii bazale depinde de momentul ovulaiei modificarea temperaturii bazale =
indicator al faptului c ovulaia a avut loc i nu ca un indicator al momentului n care aceasta va surveni
D. SPERMATOGENEZA, MATURAREA I TRANSPORTUL SPERMATOZOIZILOR
producia de spermatozoizi = proces continuu, iniiat la pubertate i continuat pn la senescen
spermatozoizii produi n testicule apoi transportai i depozitai n structurile reproductoare
accesorii pn n momentul eliberrii lor prin ejaculare
o seciune transversal prin testiculul matur prezint n interiorul tubilor seminiferi celule
germinale n diferite stadii de dezvoltare (celule ce provin din epiteliul spermatogenetic delimitat de
membrana bazal a tubilor seminiferi)
celulele interstiiale Leydig - secret testosteronul
- localizate printre tubii seminiferi
celulele Sertoli - localizate n imediata apropiere a celulelor germinale din tubii seminiferi
- se afl pe membrana bazal a tubilor, ptrund n lumen, ramificndu-se printre
variatele tipuri de celule germinale
- rol
n eliberarea spermatozoizilor n lumenul tubilor seminiferi
constituie o barier ce separ lumenul de zonele tubilor seminiferi n
care se produc spermatozoizii
produc o protein de legare a androgenilor
compoziia fluidului din tubii seminiferi diferit de sngele testicular,
plasm i limf
mai puine proteine
de 3 ori mai mult potasiu
nu conine glucoz
acidul glutamic i aspartic n cantiti mai mari
membrana bazal mpiedic trecerea proteinelor n tubii seminiferi (protecie fa de anticorpii
serici)
asigur difuziunea liber a testosteronului
31
CURS DE OBSTETRIC I GINECOLOGIE
1.
Spermatogeneza
secvena prin care spermatogonia nedifereniat cu 46 cromozomi (numr diploid, 2N) este
transformat n spermatozoid cu numai 23 de cromozomi (numr naploid, N)
n tubii seminiferi spermatogonii prin mitoze spermatocite
la pubertate - spermatocitele primare prin meioz spermatocite secundare (cu nr. haploid de
cromozomi diviziune nereducional spermatide proces de maturare n spermatozoizi
cu toate c diviziunea nuclear este complet ncepnd cu spermatocitele primare pn la
spermatide, cea citoplasmatic (citokineza) este incomplet (elementele spermatice rmnnd unite prin
puni citoplasmatice).
SPERMIOGENEZA include evenimentele ce duc la diferenierea final a spermatidei timpurii n
spermatozoidul final
- acest proces include formarea acrozomuluielongarea i condensarea nucleului spermatic
formarea cozii spermatozoidului (a flagelului)
32
NOIUNI DE FIZIOLOGIA REPRODUCERII
- ciclul spermatogenic de la celula primordial la spermatozoid dureaz la om 53 zile
- n interiorul tubilor seminiferi celulele spermatice sunt n diferite faze ale spermatogenezei
SPERMATOZOIDUL = celul nalt difereniat destinat ndeplinirii funciei reproductive
- prezint 3 pri
capul
zona intermediar
coada
- toate prile- unite de o membran continu, ce difer dup poriune
- membrana ce acoper partea anterioar a capului are capacitatea de a se destrma (procesul de
reacie acrozomal) ceea ce constituie o etap de pregtire pentru penetrarea zonei pellucida, ce nvelete oul
CAPUL SPERMATOZOIDULUI
- cea mai mare parte ocupat de nucleul celular ce conine n principal ADN i o protamin (=
protein de baz, bogat n arginin i cistein)
33
CURS DE OBSTETRIC I GINECOLOGIE
- regiunea anterioar- acoperit de acrozom (= compartiment limitat al membranei care acoper cele
2/3 anterioare ale suprafeei nucleului)
- acrozomul conine un material cu densitate electronic relativ joas, ce cuprinde enzime precum:
hialuronidaza, acrozina (asemntoare tripsinei) i alte proteze (ce probabil sunt implicate n penetrarea
spermatozoidului prin zona pellucida)
COADA SPERMATOZOIDULUI
- structur tipic de nou plus dou filamente (caracteristic flagelilor mobili)
- acestea nconjurate n jumtatea anterioar de nou fibre mai groase ce se asociaz cu coloanele
de susinere care se ntind pn la placa bazal a capului
- prezint 2 poriuni poriunea intermediar apropiat de gt i alctuit din 8-10 segmente de spiral
poriunea distal
- alctuit din fibre axiale ce sunt nconjurate de o teac
fibroas ce se ntinde pn n apropiere de vrful cozii, acolo unde fibrele centrale sunt nconjurate doar de
membrana plasmatic
2. Eliberarea spermatozoizilor
celulele sertoli joac un rol esenial
spermatidele sunt trecute de-a lungul epiteliului celulelor sertoli
apoi i continu ascensiunea spre suprafaa celulelor i sunt n final expulzate, lsnd n urm
civa globuli ce conin excesul de citoplasm
aceast micare ctre lumenul tubilor seminiferi se datoreaz contraciilor citoplasmatice de la
nivelul apex-ului celulelor sertoli
ntre spermatozoizi i celulele sertoli nu exist conexiuni anatomice
ntre celulele Sertoli adiacente exist totui jonciuni specializate care creeaz o barier ce
mparte epiteliul ntr-o component bazal i una luminal.
compartimentul bazal conine stadiile iniiale ale structurii spermatice: spermatogonii i
spermatocite timpurii
compartimentul luminal conine spermatozoizi n stadiul de dezvoltare meiotic i
postmeiotic
34
NOIUNI DE FIZIOLOGIA REPRODUCERII
3. Controlul endocrin al spermatogenezei
esutul de legtur ntre tubii seminiferi conine celule Leydig ce produc testosteron
sinteza de testosteron- sub influena LH-ului, care la brbat este cunoscut i ca hormon de
stimulare a celulelor interstiiale
ntre eliberarea de LH din hipofiz i producia de testosteron exist reciprocitate; la fel ca ntre
producia de testosteron i desfurarea normal a spermatogenezei
FSH- ul nu este esenial pentru producerea de spermatozoizi, dar acioneaz asupra celulelor
Sertoli, stimulnd sinteza proteic i producia de proteine transportoare de androgeni
inhibina produs de celulele sertoli inhib producia de FSH la nivel hipofizar
35
CURS DE OBSTETRIC I GINECOLOGIE
4. Transportul extratesticular al spermatozoizilor
tubii seminiferi converg n rete tertis unit de epididim prin vasele aferente (8-12 tubi)
epididimul - canal unic ncolcit n jurul propriei axe
- mprit n 3 zone: capul, corpul i coada
coada epididimului se continu cu vasul deferent care n final se unete cu canalul veziculei
seminale i formeaz canalul ejaculator comun n periferia prostatei
rolul epididimului stocarea spermatozoizilor
n maturarea post- testicular a spermatozoizilor (modificri ale membranei
acrozomale)
celulele epididimului prezint activiti de absorbie i de secreie
transportul prin vasele eferente- facilitat de aciunea cililor i activitatea contractil a pereilor
transportul prin capul i corpul epididimului datorat unor contracii spontane, regulate
trecerea prin epididim dureaz 8-14 zile
numrul de spermatozoizi n regiunea iniial a epididimului- relativ mic, concentraia crescnd
pe msura absorbiei fluidelor de ctre epiteliul epididimului
la nivelul capului epididimului spermatozoizii sunt fie imobili fie prezint micri anormale care
fac ca progresia lor s fie circular
pe msur ce trec prin epididim spermatozoizii i dezvolt capacitatea de a progresa
unidirecional i totodat sufer modificri importante ale membranei plasmatice i ale structurii acrozomale
dar care nu sunt similare cu cele de la spermatozoizii umani maturi
5. Transportul spermatozoizilor n vagin
prin actul sexual sau prin inseminare artificial se depune n fornixul vaginal posterior din
apropierea colului sau n col, un ejaculat care conine pn la 200-500 milioane de spermatozoizi
sperma uman coaguleaz imediat dup ejaculare, proteina de coagulare fiind produs n
veziculele seminale
n 5-20 minute sub aciunea unei enzime fibrinolitice secretate de prostat apare lichefierea care
elibereaz spermatozoizii
vaginul nu ofer un mediu favorabil spermatozoizilor datorit aciditii sale, care i deterioreaz
rapid (n 2-6 ore devin imobili)
pentru a ptrunde n uter, spermatozoizii eliberai din sperma coagulat trebuie s vin n contact
ct mai repede cu mucusul cervical
36
NOIUNI DE FIZIOLOGIA REPRODUCERII
6. Interaciunea spermatozoizi- mucus cervical
colul uterin i reacia sa au mai multe caracteristici i funcii importante pentru transportul
spermatozoizilor
receptivitate la penetrarea spermatozoizilor n perioada de mijloc a ciclului, cu eficien
sczut n celelalte momente
protejarea spermatozoizilor de mediul vaginal agresiv
asigurarea de factori nutritivi suplimentari pentru necesitile energetice ale
spermatozoizilor
filtrarea spermatozoizilor anormali
funcia de rezervor de spermatozoizi i, posibil intervine i n procesul de capacitaie al
spermatozoizilor
canalul cervical i mucusul cervical prezint modificri ciclice reglate de hormonii ovarieni i
care influeneaz trecerea spermatozoizilor
nainte de ovulaie orificiul cervical extern devine mai larg ( 3 mm la ovulaie)
cantitatea de mucus secretat n criptele cervicale crete de la 2-60 mg/ 24
ore la 700 mg/ 24 ore
vscozitatea i celularitatea mucusului scad
ph- ul crete
elasticitatea i cristalizarea n form de ferig sporesc
dup ovulaie, sub influena progesteronului
activitatea secretorie a colului scade
mucusul devine gros, opac
elasticitatea i cristalizarea sub form de ferig scad
mucusul cervical- format din benzi de mucin (micelii), care n faza ovulatorie sunt
aranjate paralel, favoriznd intrarea spermatozoizilor n uter i criptele cervicale (unde sunt
depozitai) aceasta datorit modului de deplasare unidirecionale a spermatozoizilor
n celelalte faze ale ciclului menstrual miceliile formeaz o reea, prin care spermatozoizii nu pot
progresa n mod eficient
migrarea spermatozoizilor prin canalul cervical se datoreaz n principal motilitii lor intrinseci,
viteza nefiind influenat de mucusul cervical
37
CURS DE OBSTETRIC I GINECOLOGIE
7. Transportul spermatozoizilor prin uter i trompele uterine
prin uter - se datoreaz
motilitii intrinseci a spermatozoizilor (mai puin)
contractilitii tractului genital
micrile ciliare de la nivelul suprafeei endometrului
la 10-24 ore dup ptrunderea spermatozoizilor n cavitatea uterin, apare un mare numr de
leucocite care nltur excesul de spermatozoizi prin fagocitoz
jonciunea utero- tubar se pare c acioneaz ca o barier selectiv, mpiedicnd ptrunderea
spermatozoizilor imobili
studii efectuate au demonstrat c spermatozoizii pot parcurge distana de la nivelul orificiului
extern al colului pn la captul distal al trompei n mai puin de 5 minute.
au fost observai spermatozoizi mobili n poriunea ampular a trompei i n abdomen pn la 85
de ore dup contactul sexual
s-a sugerat faptul c istmul trompei funcioneaz ca un rezervor de spermatozoizi i c numai
civa spermatozoizi trec prin trompele uterine pn la locul fertilizrii
8. Capacitaia = procesul prin care spermatozoizii dobndesc capacitatea de penetrare prin diferitele
nveliuri ale oocitului n timpul fertilizrii
= faza final n maturarea spermatozoizilor
are loc n tractul genital feminin, ca etap pregtitoare a fertilizrii procesul implic ieirea
spermatozoizilor din componentele plasmei spermatice dobndite n timpul ejaculrii i din nveliurile carei nconjoar pe parcursul transportului lor prin tractul genital masculin dinaintea ejaculrii
timpul necesar capacitaiei = 1 or la om
procesul de capacitaie este asociat i cu o hiperreactivare a motilitii spermatozoizilor, ceea ce
faciliteaz penetrarea
acest proces este o condiie esenial pentru pierderea membranei acrozomale - reacie
acrozomal ce determin eliberarea enzimelor proteolitice importante din timpul penetrrii
spermatozoizilor.
CONCLUZIE
Din momentul formrii sale iniiale, la nivelul testiculului, pe parcursul transportului i odificrilor
din tractul genital feminin, spermatozoidul trece prin schimbri continue:
modificri prin expunerea la sistemul de transport din tractul reproductor masculin
n timpul ejaculrii expunerea la un alt mediu, cel al plasmei seminale
n tractul genital feminin- n contact cu medii diferite pe msura traversrii vaginului,
colului, uterului i trompelor uterine
Un singur spermatozoid supravieuiete i atinge punctul n care are loc fertilizarea ceilali
probabil mor i sunt fagocitai
A. MATURAREA I TRANSPORTUL OVULULUI, FERTILIZAREA I IMPLANTAREA
1. Celula germinal feminin OVULUL
la embrionul de sex feminin- pe msura diferenierii ovarului primitiv celulele germinale se
replic i se difereniaz n oogonii i oocite primare
38
NOIUNI DE FIZIOLOGIA REPRODUCERII
n luna a V-a de via embrionar- populaia celulelor germinative atinge maximum de ovocite =
6-7 milioane
- Oocitele unele ncep s formeze foliculi primordiali
altele rmn nedifereniate
aceste celule germinale sunt oprite n dezvoltare n etapa trzie a profazei primei diviziuni
meiotice, timp de muli ani pn la apariia ovulaiei
ovulul rmne inactiv pn la aproximativ 36 de ore nainte de ovulaie
nucleul ovulului este mare i rotund, fiind descris ca vezicular
cu puin timp nainte de ovulaie, n asociere cu creterea brusc de LH de la mijlocul ciclului, se
completeaz prima diviziune meiotic
procesul este asociat cu eliberarea unei vezicule citoplasmatice, fr organite, numit primul
globul polar
globulul polar este mpins afar din oocit i conine cromozomii care sunt exclui
a doua diviziune meiotic care duce la formarea celui de-al doilea globul polar asemntor ca
dimensiuni cu primul, este complet doar n situaia n care ovulul este penetrat de spermatozoid
n momentul fertilizrii ovulul va avea 23 de cromozomi (numr haploid= N)
n momentul ovulaiei ovulul are un diametru de 150- 200 microni
ovulul prezint un nveli proteic (grosime de circa 20 microni) = zona pellucida
n jurul ovulului un strat de celule foliculare = cumulus oophorus
celulele foliculare cele mai apropiate de zona pellucida sunt aranjate radiar = corona radiata ;
trimind proiecii n i prin zona pellucida, stabilind contacte citoplasmatice cu membrana ovulului
(membrana vitelin)
n aceast etap oocitul este pregtit pentru fertilizare
2. Structura trompei uterine
dup ce a fost eliberat de ovar, ovulul este preluat de trompa uterin
trompa uterin ndeplinete cteva funcii eseniale n reproducere:
este responsabil de transferarea n lumen a ovulului dup ce acesta a fost eliberat prin
ruperea foliculului
ofer un mediu favorabil temporar att pentru ovul ct i pentru spermatozoid
este locul n care are loc fertilizarea
ofer mediul n care oul se dezvolt, trecnd prin mai multe diviziuni celulare
este responsabil de transferarea n uter a oului fertilizat aflat n diviziune, dup un
interval de 3 zile
structura trompei este adaptat pentru ndeplinirea funciilor sale
la captul distal- fimbria = o prelungire delicat sub form de deget, fiind cptuit cu cili care
se mic n direcia lumenului tubar, direcionnd i mpingnd fluidele i orice particule coninute de ele n
direcia cavitii uterine
astfel ovulul recent eliberat, nconjurat de celulele din cumulus vine n contact direct cu cilii
fimbriei care l direcioneaz nspre lumenul tubar
o prelungire distinct a fimbriei, ce i are originea n ostiumul tubar fimbria ovarian sau
muchiul de atracie tubar sau ligamentul tubo-ovarian conine elemente musculare ce se contract n timpul
ovulaiei alinierea ostiumului tubar cu suprafaa ovarian, uurnd mecanismul de preluare a ovulului
cilii fimbriei au capacitatea de regenerare ciclic, sub influen estrogenic
39
CURS DE OBSTETRIC I GINECOLOGIE
regenerarea ciclic i regresia cililor n concordan cu funcia de transport a ovulului n zona
din lumenul tubar unde are loc fertilizarea
captarea ovulului se realizeaz i prin curentul fluidului care este prezent n mod normal n
lumenul tubar, curent generat de micarea cililor tubari.
3. Transportul ovulului n interiorul trompei
musculatura ce nconjoar trompa uterin poate avea rol n transportul oocitului n interiorul
lumenului tubar.
contractilitatea tubar influenat de:
concentraia estrogenilor (scderea acesteia creterea contractilitii)
concentraia de prostaglandine (n special PGF2 ) ( acesteia contractilitii
4. Reinerea ovulului
oocitul este reinut temporar la nivelul trompei, n apropierea jonciunii dintre ampul i istmul
tubar
la 3 zile dup ovulaie el este eliberat n cavitatea uterin
la jonciunea utero- tubar, trompa este conjurat de 3 nveliuri musculare interconectate
Aceste nveliuri prezint un rspuns de intensitate variat la aciunea prostaglandinelor
n general se crede c elementele musculare ale poriunii intralumenale a trompei uterine
constituie un sfincter funcional.
5. Secreiile tubare creaz un mediu favorabil spermatozoidului, ovulului i procesului de
fertilizare.
Elementele secretorii ale mucoasei tubare sufer modificri pe parcursul ciclului menstrual
tubar
la nceputul ciclului celulele secretorii puine i relativ inactive
pe msura apropierii momentului ovulaiei , sub influena estrogenilor celulele devin
nalte i columnare, depind celulele ciliate, descrcndu-i secreiile n lumenul
6. Fertilizarea
trebuie precedat de o maturare corespunztoare a gameilor feminini i masculini, aa cum am
amintit-o deja
La femei - maturarea ovulului are loc pe parcursul metafazei celei de-a doua diviziuni meiotice,
care are loc n foliculul ovarian
40
NOIUNI DE FIZIOLOGIA REPRODUCERII
- la eliberarea din ovar ovulul este gata pentru procesul final de maturare care are
loc n asociere cu fertilizarea
La brbat - spermatozoizii eliberai din testicul i-au completat deja procesul meiotic i
trec apoi prin procesul de capacitaie ce are loc n tractul reproductor feminin
- procesul de fertilizare ncepe n momentul n care spermatozoizii capacitai intr n
contact cu ovulul i nveliul su celular
- spermatozoizii nainte de a ajunge la oocit trebuie s penetreze nveliurile celulare:
cumulus oophorus, corona radiata i zona pellucida
Diviziune de maturare I
Diviziune de maturare II
Complet n foliculul preovulator
Diviziune
1 ovocit primar + 1 globul polar
(complet n momentul ovulaiei)
Complet numai n momentul
penetrrii de ctre spermatozoid
Ovocit secundar + 2 globuli
primari
Nu exist situaie similar
Diviziune
2 spermatocite primare de
dimensiuni egale
Nu exist situaie similar
Diviziunea urmeaz rapid
4 spermatide
4 spermatozoizi
Cumulus oophorus - celulele sunt cuprinse ntr-o matrice lipicioas bogat n acid hialuronic
41
CURS DE OBSTETRIC I GINECOLOGIE
- Acrozomul localizat pe capul spermatozoizilor conine hialuronidaza, enzim
ce are capacitatea de a depolimeriza acidul hialuronic i care poate fi eliberat prin membrana acrozomal
extern, nainte ca aceasta s fie destrmat anatomic
- procesul de dispersie este completat de aciunea cililor trompei uterine
Corona radiata
- celule cu aranjare mult mai dens
- ataarea celulelor unele de altele devine mai slab sub aciunea ionilor
bicarbonatai coninui n fluidul tubar
- unii au sugerat posibilitatea existenei unei alte enzime acrozomale care s
faciliteze dispersia celulelor
Zona pellucida
- nveli proteic
- penetrarea lui = rezultatul eliberrii unei enzime tripsin - like de la
nivelul membranei acrozomale interne - acrozina
- Spermatozoidul capacitat, fertilizant se leag de suprafaa zonei pellucida, dup care sufer o
modificare reacia acrozomal- modificare indus de proteinele specifice coninute de zona pllucida
implicnd n final ruperea membranei spermatice i a membranei acrozomale externe cu eliberarea
coninutului acrozomal bogat n enzime.
- s-a sugerat c acrozina, din care o parte continu s fie prezent pe membrana acrozomal intern,
pe msur ce spermatozoidul tunelizeaz zona, are rolul de a o dizolva
- tuneliznd zona pellucida spermatozoidul ptrunde n spaiul perivitelin apoi se ataeaz de
membrana ovulului care conine o substan specific bindina care acioneaz ca un receptor de
spermatozoid
- dup ataare- apar modificri electrice rapide la nivelul suprafeei membranei care mpiedic
penetrarea altor spermatozoizi (polispermia)
- pe msura penetrrii spermatozoidului sunt eliberate granule corticale = particule intracelulare
localizate la periferia citoplasmei ce conin enzime proteolitice care pot opri, de asemenea, ataarea de
membrana ovulului a unor spermatozoizi suplimentari
- modificrile electrice preced eliberarea granulelor corticale care altereaz membrana ovulului prin
mecanisme enzimatice
- spermatozoidul, att capul ct i coada, sunt apoi ncorporate n citoplasma oocitului, completnd
procesul de penetrare
- n momentul n care capul spermatozoidului ptrunde n ooplasm, materialul su cromozomial este
strns pliat
- pe msur ce sub influena citoplasmei, cromozomii se desfoar- capul spermatozoidului este
transformat ntr-un pronucleu masculin (cu numr haploid de cromozomi- nconjurat de o membran
distinct n care se afl citoplasm clar i un numr de
nucleoli).
- nucleul oocitului formeaz un pronucleu feminin
- amndoi pronuclei cresc n volum, migreaz spre centru i se unesc
- prin unirea pronucleului feminin cu cel masculin, celula conine din nou un numr diploid de
cromozomi:
- apare prima diviziune mitotic care va cliva oul n stadiul de 2 celule
- produsul de concepie ptrunde n cavitatea uterin n aproximativ a 3-a zi de dezvoltare n stadiul
de 8-16 celule (morul)
- n urmtoarele 2-3 zile se va transforma n blastocist
7. Implantarea
n zilele anterioare ovulaiei, sub influen estrogenic- proliferarea endometrului, celulele
prezentnd activiti mitotice marcate
dup ovulaie sub influena combinat a estrogenului i progesteronului (produs n cantiti n
cretere de corpul luteal) stroma i glandele endometriale prezint caracteristici secretorii, n timp produii
de secreie fiind eliberai n lumenul uterin
dezvoltarea embrionului n blastocist continu timp de 3-4 zile n fluidul uterin
42
NOIUNI DE FIZIOLOGIA REPRODUCERII
Blastocistul- constituit dintr-o cavitate plin cu fluid, nconjurat de un strat de celule
trofoblastice, la periferie existnd un agregat de celule = mas celular intern din care se va dezvolta ftul
la periferie trofoblastul va forma placenta
pn n acest stadiu de dezvoltare blastocistul este nconjurat de zona pellucida
ntr-o faz urmtoare n aceast zon pellucida se formeaz o deschiztur prin care este eliberat
blastocistul, ncepnd procesul de implantare
iniial procesul de implantare implic aderena esutului trofoblastic adiacent masei celulare
interne la epiteliul endometrului
apoi trofoblastul ncepe s invadeze esutul endometrial i n 3-5 zile ntregul embrion este
scufundat n stroma endometrial, sub epiteliul uterin
n zilele 14-21 dup fertilizare structurile trofoblastice de la periferia blastocistului seamn
cu vilozitile placentei mature, iar zona masei celulare interne ncepe s se organizeze n viitorul embrion.
Succesiunea evenimentelor din momentul ovulaiei pn la cel al implantrii poate fi rezumat astfel:
1. Oul eliberat prin ovulaie- transportat n ampula tubar prin aciunea cililor celulelor ce cptuesc
fimbria i poriunea distal a trompei
2. Are loc penetrarea spermatozoizilor n ampul, n urmtoarele 12 ore formndu-se pronucleii
feminin i masculin
43
CURS DE OBSTETRIC I GINECOLOGIE
3. La 38 de ore dup penetrarea spermatozoidului apare prima diviziune de clivaj
4. 4-7. La sfritul celei de-a 3-a zi, prin clivaje succesive morul (8-16 celule) ce ptrunde n
uter unde plutete liber 3-4 zile, interval n care i continu dezvoltarea
5. 8. Se dezvolt blastocistul compus din mas celular intern i un strat de celule trofoblastice
6.
9. n ziua 5-6 celulele trofoblastice din zona masei celulare interne prolifereazconul
de ataare, acesta fiind orientat spre epiteliul uterin i ncepe invazia endometrului
7.
10. Ziua a 14-a implantarea este complet, embrionul fiind cuprins n esutul
endometrial.
44
S-ar putea să vă placă și
- AMG - Proba OralaDocument81 paginiAMG - Proba OralaDrenea Bogdan100% (12)
- AMG - Proba OralaDocument81 paginiAMG - Proba OralaDrenea Bogdan100% (12)
- Sarcina .GemelaraDocument27 paginiSarcina .GemelaraAnghel LaviniaÎncă nu există evaluări
- Sarcina ExtrauterinaDocument38 paginiSarcina ExtrauterinaAndreea CiubotaruÎncă nu există evaluări
- Distocia UmerilorDocument8 paginiDistocia UmerilorelenaÎncă nu există evaluări
- 10-Nasterea Patologica-12Document32 pagini10-Nasterea Patologica-12Daniel PredaÎncă nu există evaluări
- Fibrom UterinDocument108 paginiFibrom UterinicekrinaÎncă nu există evaluări
- Protocol - Nasterea in Prezentatie PelvianaDocument5 paginiProtocol - Nasterea in Prezentatie PelvianaZorin SvetlanaÎncă nu există evaluări
- Model Lucrare LicentaDocument132 paginiModel Lucrare LicentaAdrian Dumitrache50% (2)
- Curs 1-Gonadostatul FemininDocument15 paginiCurs 1-Gonadostatul FemininRaluca BolboaseÎncă nu există evaluări
- Bibliografie Si Tematica PT Examen AmgDocument12 paginiBibliografie Si Tematica PT Examen AmgBarany EniÎncă nu există evaluări
- Ginecologie Subiecte ExamenDocument57 paginiGinecologie Subiecte ExamenBuboiu Alexandru100% (1)
- Anatomia Aparatului Genital FemininDocument48 paginiAnatomia Aparatului Genital Femininvasisebiandrei19Încă nu există evaluări
- Uter CicatricialDocument3 paginiUter Cicatricialanyron09Încă nu există evaluări
- Notiuni de Fiziologia Reproducerii UmaneDocument15 paginiNotiuni de Fiziologia Reproducerii UmaneCamyrCamyrÎncă nu există evaluări
- Obstetrică Şi GinecologieDocument65 paginiObstetrică Şi GinecologieNatalia BarcariÎncă nu există evaluări
- Cuplul SterilDocument12 paginiCuplul SterilAla Grițcan-BîtcaÎncă nu există evaluări
- Lauza Cu Operatie Cezariana Si Lauzia PatologicaDocument3 paginiLauza Cu Operatie Cezariana Si Lauzia PatologicaIlas BeniaminÎncă nu există evaluări
- Monitorizarea Fetala DR Ceausu IulianaDocument3 paginiMonitorizarea Fetala DR Ceausu IulianaIonut GuzganuÎncă nu există evaluări
- Patologia Aparatului Genital FemininDocument16 paginiPatologia Aparatului Genital FemininLala LandaÎncă nu există evaluări
- Hemoragii Uterine AnormaleDocument8 paginiHemoragii Uterine AnormaleSorin BÎncă nu există evaluări
- Ginecologie ObstetricaDocument4 paginiGinecologie ObstetricaCami SrnÎncă nu există evaluări
- Burnusus - Modificari FiziologiceDocument29 paginiBurnusus - Modificari Fiziologicegvfhg100% (1)
- Licenta CezarianaDocument42 paginiLicenta CezarianaRalu Raluk100% (1)
- Sarcina EctopicaDocument38 paginiSarcina EctopicaUngureanu GabrielaÎncă nu există evaluări
- C9 Sarcina Ectopica - Mola.coriocarcinomDocument3 paginiC9 Sarcina Ectopica - Mola.coriocarcinomAndreea KatyÎncă nu există evaluări
- CAZ CLINIC NR.1 SterilitateDocument23 paginiCAZ CLINIC NR.1 SterilitateBanuCostyÎncă nu există evaluări
- Anato Onco GL MamaraDocument21 paginiAnato Onco GL MamaraAndreea CostacheÎncă nu există evaluări
- Anatomia Organe Genitale FeminineDocument24 paginiAnatomia Organe Genitale FeminineDiana Popescu100% (1)
- Fatul La Termen Din Punct de Vedere ObstetricalDocument27 paginiFatul La Termen Din Punct de Vedere ObstetricalRaluca StoianÎncă nu există evaluări
- Ruptura UterinaDocument5 paginiRuptura Uterinaandreea_georgianaaaÎncă nu există evaluări
- Canalul Moale ObstetricalDocument15 paginiCanalul Moale ObstetricalPetrisor Vulpe100% (1)
- LicentaDocument66 paginiLicentaDan Mihai100% (1)
- Curs 8 ObstetricaDocument5 paginiCurs 8 ObstetricaTeodora-Valeria Tolan100% (1)
- Îngrijirea Prematurului. Aspecte Speciale La Sala de Naştere. Îngrijiri Speciale Ale PR Ematurului EchilibratDocument8 paginiÎngrijirea Prematurului. Aspecte Speciale La Sala de Naştere. Îngrijiri Speciale Ale PR Ematurului EchilibratAlexandraÎncă nu există evaluări
- Nasterea Distocica - Particularitati de Ingrijire A Pacientei Cu Operatie CezarianaDocument137 paginiNasterea Distocica - Particularitati de Ingrijire A Pacientei Cu Operatie CezarianaAnonymous HHtPRdzÎncă nu există evaluări
- Cancerul La San 1Document81 paginiCancerul La San 1grigorescucristinaÎncă nu există evaluări
- Fibromul UterinDocument54 paginiFibromul UterinLaurentiu Ciobanu100% (1)
- LicentaDocument15 paginiLicentaIvan Claudia IoanaÎncă nu există evaluări
- Notiuni de Anatomie A Aparatului Genital FemininDocument37 paginiNotiuni de Anatomie A Aparatului Genital FemininSimona Claudia RaducuÎncă nu există evaluări
- Infecţiile PuerperaleDocument41 paginiInfecţiile PuerperaleConstantin Olesea50% (2)
- Ingrijirea Pacientelor Cu Endometrita AcutaDocument45 paginiIngrijirea Pacientelor Cu Endometrita AcutamadalinaÎncă nu există evaluări
- Läuzia FiziologicaDocument56 paginiLäuzia FiziologicaNistor Marian100% (3)
- Boli Asociate SarciniiDocument53 paginiBoli Asociate SarciniiAdelinaArghireÎncă nu există evaluări
- Aparatul Genital FemDocument41 paginiAparatul Genital FemMarius SionÎncă nu există evaluări
- Lucrare Licenta - Mihaela Comanescu Final 3Document110 paginiLucrare Licenta - Mihaela Comanescu Final 3ghermanmonica100% (1)
- Cancerul de Col UterinDocument47 paginiCancerul de Col Uterinsarov_marius_iulianÎncă nu există evaluări
- Fibrom Uterin PrezDocument8 paginiFibrom Uterin PrezCiuflesti TurcanÎncă nu există evaluări
- Sarcina ExtrauterinaDocument20 paginiSarcina ExtrauterinaLili FilipoaiaÎncă nu există evaluări
- Cancer OvarianDocument14 paginiCancer OvarianGabriela DiaconuÎncă nu există evaluări
- Mobilul FetalDocument7 paginiMobilul FetalPetrache MarianÎncă nu există evaluări
- Sterilitatea ConjugalaDocument24 paginiSterilitatea ConjugalaGeorgiana Talasman100% (1)
- Curs ChirurgieDocument27 paginiCurs ChirurgieherklulÎncă nu există evaluări
- Gineco Vol 2Document290 paginiGineco Vol 2Mara HincuÎncă nu există evaluări
- Curs 2 ObstetricaDocument5 paginiCurs 2 ObstetricaALINAÎncă nu există evaluări
- Capitolul 7 Patologia OvarianaDocument16 paginiCapitolul 7 Patologia OvarianaGabriela Bulgaru100% (1)
- Curs 9. Ovar1 PDFDocument92 paginiCurs 9. Ovar1 PDFAntohi PaulaÎncă nu există evaluări
- Ovar1 StudDocument89 paginiOvar1 StudAndreea RalucaÎncă nu există evaluări
- Capitol HipofizaDocument26 paginiCapitol HipofizaZamfir Catalin100% (1)
- Curs 23Document5 paginiCurs 23AdelinaArghireÎncă nu există evaluări
- Axa HipotalamoDocument10 paginiAxa HipotalamoAnca Elena SavuÎncă nu există evaluări
- OGDocument27 paginiOGVeronica BurdujaÎncă nu există evaluări
- Reglarea Hormonala A Ciclului MenstrualDocument7 paginiReglarea Hormonala A Ciclului Menstrualmarian_chivuÎncă nu există evaluări
- Referat Cercetare NursingDocument5 paginiReferat Cercetare NursingBarany EniÎncă nu există evaluări
- Curs 10 - Aparatul Genital FemininDocument60 paginiCurs 10 - Aparatul Genital FemininBarany EniÎncă nu există evaluări
- Modificari in SarcinaDocument16 paginiModificari in SarcinaBarany EniÎncă nu există evaluări
- Sinteza Amg Examen FinalDocument33 paginiSinteza Amg Examen FinalBarany EniÎncă nu există evaluări
- LactatiaDocument11 paginiLactatiaBarany EniÎncă nu există evaluări
- ObstetricaDocument48 paginiObstetricaBarany EniÎncă nu există evaluări
- Unele Boli InfectioaseDocument97 paginiUnele Boli InfectioaseBarany EniÎncă nu există evaluări
- Ingrijirile Nou NascutuluiDocument10 paginiIngrijirile Nou NascutuluiBarany EniÎncă nu există evaluări