Insuficienţa cardiacă
Este un sindrom clinic şi funcţional care semnifică incapacitatea cordului de a asigura un debit
sanguin adecvat necesităţilor organismului.
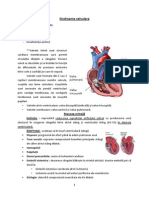
Inima este formata dintr-un perete muscular (miocardul) care delimiteaza o cavitate interioara al
carei volum depinde de puterea de strangere (contractie) a muschiului dar si de capacitatea de de
reumplere (relaxare-distensibilitate, elasticitate). Contractia muschiului genereaza presiune in
interiorul cavitatii si astfel pompeaza sangele inspre artere. Directia de curgere a sangelui in inima
este impusa de existenta unor supape(valvele) care in conditii normale lasa sangele sa curga intr-o
singura directie.
Inima functioneaza in doua faze care se succed si se repeta pe toata durata vietii : faza de
umplere (diastola)- in care inima aspira,preia sangele oxigenat din plamani, urmata de faza de
golire (sistola), in care inima se contracta si pompeaza sangele, acumulat anterior, catre artere.
La fiecare bataie, inima pompeaza in artere un anumit volum de sange. Inmultind acest volum cu
numarul de batai pe minut (pulsul) rezulta debitul cardiac, adica volumul de sange pompat de
inima intr-un minut catre tot organismul.
Deci, determinanti majori ai performantei cardiace sunt reprezentati, in mare, de puterea de
contractie, capacitatea de umplere, numarul de contractii/min, integritatea valvelor (inchiderea
etansa-deschiderea completa).
Printre cauzele insuficienței cardiace se numără:
Boala coronariană (cardiopatia ischemică) – cea mai frecventă boală cardiovasculară.
Aceasta este reprezentată de ateroscleroza (depunerea plăcilor de grăsimi) formată la
nivelul arterelor coronare care irigă inima. Boala produce ischemie la nivelul cordului,
adică acesta este privat de sânge oxigenat pentru o perioadă de timp. În cazurile grave,
poate surveni un infarct de miocard.
Infarctul de miocard – reprezentat de necroza (moartea) unei părți a inimii. Deoarece o
parte a inimii nu mai funcționează, organul va fi suprasolicitat.
Hipertensiunea arterială – această afecțiune supune inima unui efort suplimentar, ceea ce în
timp duce la slăbirea acesteia.
Cardiomiopatie – leziuni ale mușchiului cardiac provocate de infecții, alte boli cardiace,
consum cronic de alcool sau droguri, dar și de unele medicamente.
Defecte ale valvelor inimii – valvele inimii au rol de supapă. Dacă acestea nu funcționează
corect, sângele se poate reîntoarce în inimă.
Malformații congenitale – defecte structurale.
Miocardita – inflamație a miocardului.
Aritmii – bătăile prea rapide suprasolicită mușchiul cardiac.
Afecțiuni tiroidiene
Diabetul zaharat
HIV-ul
Unele medicamente pentru diabet, antiaritmice, anestezice, antiinflamatoare și multe altele.
Consumul cronic de alcool
Fumatul – afectează circulația sangvină (îngroașă sângele).
Obezitatea – este asociată cu problemele cardiovasculare.
Simptomele insuficienței cardiace
Semnele insuficienței cardiace pot fi diferite de la un pacient la altul, în funcție de gravitatea bolii:
1
� Stare generală de oboseală și slăbiciune
Palpitații (tremur la nivelul pieptului) sau bătăi neregulate ale inimii (prea lente sau prea
rapide)
Edemul membrelor inferioare (din cauza întoarcerii lichidului)
Edemul abdomenului (ascită)
Intoleranță la efort (pacientul obosește repede în timpul activității fizice)
Dificultăți de respirație în timpul efortului fizic
Creșterea în greutate (din cauza retenției de lichide)
Tuse
Lipsa apetitului
Dureri sau amorțeli ale membrelor în timpul efortului fizic
Amețeli
Leșin
Respirație scurtă
Durere în piept
Simptomele severe (spre exemplu, o durere toracică care depășește 10 minute și nu se ameliorează
la repaus sau pierderea stării de conștiență) trebuie să trimită pacientul direct la urgențe. În cazul
insuficienței cardiace, există un risc crescut de infarct de miocard și accident vascular cerebral.
Poate fi de mai multe feluri:
Insuficienţa cardiacă stângă reprezintă incapacitatea cordului stâng de a asigura un debit
sistemic normal , în timp ce cordul drept lucrează aproape normal.
Acest dezechilibru antrenează următoarele:
creşterea presiunii diastolice în VS
creşterea presiunii în AS
stază venoasă în Mica Circulaţie
Staza venoasă din mica circulaţie are 3 consecinţe:
Hipertensiunea din sectorul capilar pulmonar face k presiunea hidrostatică să depăşească
presiunea oncotică capilară ducând la apariţia edemului pulmonar acut.
Arteriolele capilare îşi reduc calibrul pentru protejarea patului capilar cianoza centrală.
Creşterea rezistenţei în mica circulaţie duce la apariţia HTA pulmonară numită
postcapilară.
Simptomatologie- IVS se datorează stazei venoase pulmonare având ca elemente principale
dispneea şi cianoza. Dispneea de efort este rapid progresivă cu evoluţie spre astm cardiac şi
edem pulmonar acut. Cianoza este de tip central. Tusea însoţeşte accesele de dispnee
paroxistică sau apare o dată cu dispneea din efortul fizic. Expectoraţia este spumată, rozată.
În urma scăderii debitului sanguin arterial apare fatigabilitate musculară şi uneori crize
anginoase prin reducerea perfuzării coronare.
Semne obiective de IVS:
Mărirea cordului cu şoc apexian deplasat în jos şi la stânga cu semnele cardiopatiei
care a generat IVS.
Galopul VS protodiastolic , semnul caracteristic
Suflul sistolic de insuficienţă mitrală funcţională care dispare sau diminuă după
tratament
Tahicardie sau tahiartitmie
Accentuarea şi dedublarea zgomotului 2 la pulmonară, semne de HTA pulmonară.
La bazele plămânilor apar raluri subcrepitante.
Explorări paraclinice:
2
� EKG confirmă HVS
RgX –semne de stază în circulaţia pulmonară, HVS
Echo apreciază mărirea cavităţilor cardiace
Cauzele de IcardS:
Creşterea rezistenţei periferice
Supraîncărcare diastolică a VS
Deteriorări miocardice
Insuficienţa cardiacă dreaptă reprezintă creşterea presiunii telediastolice a VD care se
percută în amante determinând hipertensiune în AD, vena cavă superioară şi inferioară şi în
sistemul venos periferic. Hipertensiunea venoasă sistemică este responsabilă de staza venoasă
viscerală (ficat, rinichi), şi de staza din ţesuturile periferice.
Manifestări clinice:
Cianoză de tip periferic generalizat apărută prin încetinirea vitezei în marea circulaţie şi a
creşterii desaturării în O2. Cianoza este rece şi predomină la extremităţi.
Hepatomegalie de stază uniformă
Turgescenţa venelor jugulare-semn de supraîncărcare şi hipertensiune venoasă.
Ascita- semn de stază portală
Edemul iniţial intermitent apoi permanent
Hidrotorax drept
Hidropericard
Dureri abdominale
Stază renală + stază venoasă cerebrală
La examenul cordului avem VD mărit cu Hartzer + , galop ventricular, tahicardie, accentuarea
zgomotului 2 la pulmonară.
La explorări:
EKG –HVD
RgX –mărirea cordului drept
Cauzele ICD:
Boli toraco-pleuro-pulmonare
Valvulopatii cord drept
Cardiopatie congenitală cu şunt stânga drepta
Insuficienţa cardiacă globală reuneşte tabloul celor 2 de mai sus fiind prezente atât fenomene
de stază venoasă pulmonară.
Tabloul clinic este de insuficienţă cardiacă dreaptă , iar dacă s-a instalat după insuficienţa
cardiacă stângă , dispneea diminuă. Uneori se poate instala de la început cu simptomatologia
ambelor componente , cauzele fiind miocardice.
Clinic + radiologic avem cord global mărit, timp de circulaţie braţ –limbă care este normal 10-
15 sec , este mărit.
Debutul insuficienţei cardiace de natura bolii cauzale. În majoritatea cazurilor instalarea este
lentă progresivă ca în valvulopatii. Printre cele mai frecvente cauze de insuficienţă cardiacă
avem : eforturi fizice îndelungate, obezitate, tulburări endocrine, anemia, hipoxia.
Insuficienţa cardiacă hipodiastolică se referă la un defect al umplerii cardiace datorat unei
cauze pericardice (pericardita constrictivă, tamponada cardiacă), sau miocardice , sau tahi-
artitmii cu frecvenţă ridicată.
3
� Tipuri de angina
Reprezintă forma de debut şi cea mai frecvent întâlnită în cardiopatia ischemică. Ea este un
sindrom clinic manifestat prin durere precordială sau retrosternală, cu durată de la 2-15 minute,
care se ameliorează la repaus sau la administrarea de nitroglicerină sublingual, cauzată de
reducerea fluxului sangvin care aprovizionează mușchiul cardiac. Angina este un simptom
al bolii coronariene și se poate manifesta atât la femei, cât și la bărbați.
Este descrisă de majoritatea pacienților ca o senzație de presiune, greutate sau tensiune în piept.
Mulți dintre cei care au resimțit angina pectorala au descris senzația ca pe o gheară în piept.
Durerea in piept ar putea fi angina daca:
Se simte ca o stransoare, surda sau apasare – desi unele persoane (in special, femeile) pot
sa aiba o durere ascutita
Se raspandeste/radiaza catre bratul stang, gat, mandibula sau spate
Este declansata de efort fizic sau de stres
Se opreste dupa cateva minute de repaus
Alte simptome
Angina poate, de asemenea, sa determine
Lipsa de aer
Senzatie de rau (greata)
Durere sub piept sau in burta – similara indigestiei
Senzatia de oboseala extrema
Unele persoane prezinta aceste simptome fara o durere in piept evidenta.
Urmatorii factori cresc riscul de boala coronariana si angina pectorala:
Consumul de tutun. Fumatul si expunerea pe termen lung la fum dauneaza peretii interiori
ai arterelor, incluzand arterele inimii, permit depuneri de colesterol si blocheaza fluxul de
sange;
Diabetul. Diabetul este incapacitatea organismului de a produce suficienta insulina sau de
a raspunde corect la insulina. Acesta creste riscul de boala coronariana, ceea ce duce la angina
pectorala si la infarct miocardic prin accelerarea aterosclerozei si cresterea nivelului de
colesterol;
Tensiune arteriala crescuta. Hipertensiunea arteriala dauneaza arterele;
Niveluri ridicate de colesterol sau trigliceride din sange. Colesterolul este o parte
importanta a depozitelor care pot ingusta arterele in intregul corp. Un nivel ridicat de
trigliceride, un tip de grasimi din sange este, de asemenea, nedorit;
Antecedente familiale de boli de inima;
Varsta. Barbatii in varsta de peste 45 de ani si femeile in varsta de peste 55 de ani prezinta
un risc mai mare;
Lipsa de exercitiu fizic. Un stil de viata inactiv contribuie la aparitia colesterolului ridicat, a
hipertensiunii arteriale, a diabetului de tip 2 si a obezitatii;
4
� Obezitatea. Obezitatea ridica riscul de angina si de boli de inima, deoarece este asociata cu
niveluri ridicate de colesterol din sange, hipertensiune arteriala si diabet;
Stresul.
FORMELE CLINICE:
1. DE NOVO- apare pentru prima data la efort (prima manifestare).
2. DE EFORT- angina pectorala se declanseaza de la un efort fizic. Durerea sau disconfortul
in piept apare atunci cand muschiul inimii munceste din greu, de regula in timpul unui efort
fizic, cand persoana se suprasolicita sau cand urca scari, cand face exercitii fizice. De
obicei, angina pectorala nu dureaza mult timp, 5 minute sau chiar mai [Link] 4 subclase:
I- apare la efort intens, prelungit, rapid, II- apare la mersul rapid, urcatul rapid al scărilor,
mersul pe o distanţă mai mare de 500m, III- apare la mersul normal , urcatul scărilor
normal, mersul normal mai mic de 500m, IV- apare la repaus.
3. AGRAVATĂ- Durerea in piept care poate sa apara in episoadele de angina pectorala poate
face ca unele activitati normale, cum ar fi mersul pe jos, sa devina inconfortabile. Chiar si
asa, cea mai periculoasa complicatia este un atac de cord, numit si infarct miocardic. Are
caracter de durată
4. NOCTURNĂ- apare noaptea
5. DE REPAUS- Sunt situatii cand angina pectorala apare in momentele de repaus, iar aceasta
poate fi angina instabila (numita de pacienti si preinfarct). Durerea sau disconfortul
adeseori apare in timp ce persoana se odihneste, doarme sau face un efort fizic foarte mic.
Durerea in piept apare ca o surpriza si poate dura mai mult decat angina pectorala stabila.
In acest caz, angina pectorala instabila poate duce la un atac de cord. Durerea sau
disconfortul in piept de obicei apare in timp ce persoana se afla in repaus si in timpul noptii
sau la primele ore ale diminetii; in acest caz, durerea in piept este severa. Apare în boala
coronariană
6. POST/PRE INFARCT
PRINZ METAL- produsă de spasmul coronarian care apare al repaus şi nocturn, durerile
sunt puternice si cedează la tratamentul prescris de medicul cardiolog