Documente Academic
Documente Profesional
Documente Cultură
Licenta Cardiopatia Ischemica
Încărcat de
Cramer Ionela0 evaluări0% au considerat acest document util (0 voturi)
36 vizualizări17 paginiTitlu original
143561304-licenta-cardiopatia-ischemica
Drepturi de autor
© © All Rights Reserved
Formate disponibile
TXT, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca TXT, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
36 vizualizări17 paginiLicenta Cardiopatia Ischemica
Încărcat de
Cramer IonelaDrepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca TXT, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 17
CUPRINS INTRODUCERE PARTEA I 1.
ASPECTE ANATOMICE ŞI FIZIOLOGICE PRIVIND CIRCULAŢIA
CORONARIANĂ I.1.A. ASPECTE ANATOMI CE PRIVIND CIRCULAŢIA CORONARIANĂ I.1. B ASPECTE
FIZIOLOGICE PRIVIND CIRCULAŢIA CORONA RIANĂ 2. CARDIOPATIA CRONICĂ ISCHEMICĂ .
I.2.A. CARDIOPATIA CRONICĂ ISCHEMICĂ.DEFINIŢIE I.2. B. CARDIOPATIA CRONICĂ
ISCHEMICĂ. CLASIFICARE I.2.C. CARDIOPATIA CRONICĂ ISCHEMICĂ. ETIO PATOGENIE I.2.D.
CARDIOPATIA CRONICĂ ISCHEMICĂ. MANIFESTĂRI CLINICE 3. EVALUAREA ELECT
ROCARDIOGRAFICĂ A CARDIOPATIEI CRONICE ISCHEMICE I.3.A. IMPORTANŢA
ELECTROCARDIOGRAF IEI ÎN CARDIOPATIA ISCHEMICĂ CRONICĂ DUREROASĂ I.3.B.
ELECTROCARDIOGRAMA STANDARD PARTEA A II A 1. 2. 3. 4. 5. OBIECTIVE MATERIALE ŞI
METODĂ CARACTERISTICILE LOTULUI DE STU DIU ANALIZA STATISTICĂ CAZURI CLINICE 5.1.
Cazul nr.1 5.2. Cazul nr.2 5.3. Cazul n r.3 PACIENŢII DIN LOTUL STUDIAT – DATE
GENERALE ROLUL ASISTENTEI MEDICALE ÎN ÎNGRIJIREA BOLNAVULUI CU CARDIOPATIE
ISCHEMICĂ CONCLUZII 6. 7. 8. BIBLIOGRAFIE
INTRODUCERE
Cardiopatia ischemică reprezintă modalitatea posibilă de evoluţie finală a oricărei
suferinţe care interesează cordul Dată fiind incidenţa mare în prezent a
suferinţelor cardiace, se e xplică şi frecvenţa crescută cu care este întâlnită
cardiopatia ischemică. Frecvenţa cu care găseşte cardiopatia ischemică în populaţia
generală a crescut progresiv în ultimii ani, din c uza creşterii speranţei de
viaţă, cu creşterea ponderii în populaţie a vârstelor înaintate ( re apare mai
frecvent cardiopatia ischemică), dar şi din cauza tratamentului mai efi cient al
bolilor cardiovasculare şi a menţinerii mai îndelungate în viaţă pacienţilor cu
card opatie ischemică. S-a apreciat că această boală afectează între 3 şi 5% din
populaţia de pest 5 de ani şi că are o pondere de 10 – 20 % între cauzele de deces.
Din cele menţionate ante rior rezultă importanţa cunoaşterii problematicii legate
de cardiopatia ischemică de către toţi membrii echipei medicale, inclusiv de către
asistenta medicală, în vederea creşterii calităţii îngrijirilor acordate
pacienţilor cu acest tip de patologie. Partea a doua a acestei lucrări scoate în
evidenţă rolul complex pe care îl joacă asistenta medicală în îngri pacienţilor cu
cardiopatie ischemică, subliniindu – se totodată obiectivele avute în vede re în
îngrijirea acestei categorii aparte de pacienţi.
PARTEA I CAPITOLUL 1 ASPECTE CORONARIANĂ ANATOMICE ŞI FIZIOLOGICE PRIVIND
CIRCULAŢIA
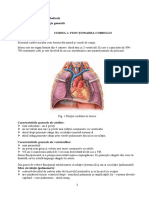
I.1.A. ASPECTE ANATOMICE PRIVIND CIRCULAŢIA CORONARIANĂ Inima este un organ ce
desfăşoară în organism o activitate continuă şi uriaşă în acelaşi timp.Metabolismul
intens al miocardului necesită un mare aport de sânge.Acesta este asigurat de
sistemul arterelor coronare şi venele coronare. ARTERELE CORONARE Inima primeşte
sângele nutritiv prin două artere coronare : artera coronară stângă şi artera
coronară dreaptă . --Artera coronară stângă porne pe partea stângă a bulbului
aortei şi , după un scurt traiect, se bifurcă în artera interven triculară
anterioară şi artera circumflexă. --artera interventriculară anterioară merge prin
şanţul longitudinal anterior , trece prin incizura vârfului inimii şi se termină pe
faţa di afragmatică a acesteia. --artera circumflexă trece prin partea stângă a
sanţului coronar d e pe faţa anterioară şi ajunge pe faţa posterioară , terminându-
se în apropierea originii san ui longitudinal posterior. Artera coronară stângă
vascularizează cea mai mare parte a pe retelui inimii stângi , cea mai mare parte a
septului interventricular şi o foarte m ică parte din peretele ventricolului drept.
--Artera coronară dreaptă porneşte tot din b ulbul aortei şi prin şanţul coronar de
pe aceeaşi faţă (anterioară) , ajunge pe faţa posterio inimii şi merge , prin
şanţul coronar posterior până la originea sanţului longitudinal post erior ,
urmează acest şanţ şi se termină aproape de vârful inimii.Pe traiectul său dă
ramuri vascularizează cea mai mare parte a peretelui inimii drepte , o parte a
septului i nterventricular şi o mică parte din peretele ventricolului
stâng.Arterele coronare sun t artere terminale. VENELE INIMII Din capilarele care
irigă pereţii inimii se formea ză venele care duc sângele în atriul drept. Acestea
sunt : 1. Venele coronare , care s unt reprezentate prin : marea venă coronară,
vena interventriculară posterioară şi mica ve nă coronară. --Marea venă coronară
îşi are originea pe faţa anterioară , aproape de vârful in , şi se continuă cu
sinusul coronar. Vena coronară mare colectează sângele din peretele in imii
stângi.Sinisul coronar poate fi considerat ca extremitatea dilatată a marii ven e
coronare.El se prezintă ca un trunchi gros şi scurt , aşezat în şanţul coronar , pe
faţa po terioară , sub orificiul venei cave inferioare.Sinusul coronar se deschide
în atriul drept printr-un orificiu propriu prevăzut cu o valvulă , valvula
Thebesius.
--Vena interventriculară posterioară îşi are originea pe faţa posterioară , aproape
de vârful inimii şi trece prin şanţul longitudinal posterior până la sinusul
coronar , în care se desc hide.Ea colectează sângele din partea posterioară a
inimii. -- Mica venă coronară îşi are ori inea pe faţa posterioară a inimii şi
merge , prin şanţul coronar posterior , până la sinusul enos , în care se varsă.Ea
colectează sângele dintr-o parte a inimii drepte. Prin aceste vene , sinusul
coronar colectează cea mai mare parte a sângelui care circulă prin per eţii inimii.
2. Venele cardiace accesorii sunt câteva vene mici , care se deschid di rect în
atriul drept. Vascularizaţia inimii este completată prin numeroase vase limfat ice
şi ganglioni limfatici (ganglionii mediastinali anteriori). I.1. B ASPECTE FIZ
IOLOGICE PRIVIND CIRCULAŢIA CORONARIANĂ Circulaţia coronariană normală este
controlată de ne cesarul miocardic de oxigen , prin capacitatea patului vascular
coronarian de a-şi varia considerabil rezistenţa şi , în consecinţă , fluxul
sanguin.Aceasta deoarece miocar dul extrage o cantitate mare şi relativ fixă de
oxigen (peste 70% din oxigenul fixat de hemoglobină , de 3-7 ori peste nivelul
oricărui alt organ) şi nu este capabil de c omutări metabolice anaerobe în situaţii
de suprasolicitări hipoxice. CARACTERISTICILE ŞI F UNCŢIILE CIRCULAŢIEI CORONARIENE
Circulaţia coronariană asigură miocardului necesarul de o xigen şi substanţe
nutritive şi , în acelaşi timp îndepărtează produşii metabolici rezultaţi. ea
extrem de promptă a aportului de oxigen în funcţie de activitatea cardiacă
reprezintă o particularitate de bază a fiziologiei coronariene. CARACTERE GENERALE
Pentru fiec are organ în parte aportul de oxigen trebuie să corespundă cu necesarul
de oxigen.În caz ul cordului există anumite particularităţi : cordul este singurul
organ care îşi asigură pro pria perfuzie , un deficit de irigaţie producând un
deficit de contracţie miocardică faţă de celelalte organe , la nivelul inimii
perfuzia are loc predominant în momentul dia stolei adaptarea aportului coronarian
de oxigen la necesarul miocardului este ex trem de promptă capacitatea de adaptare
la hipoxie a cordului este limitată(se reali zează exclusiv pe seama creşterii
debitului coronarian) diverşi factori hemodinamici ( frecvenţa ventriculară ,
presiunea sistemică , contractilitatea miocardică) acţionează atât a upra aportului
, cât şi asupra necesarului de oxigen , concomitent Imposibilitatea m iocardului de
a funcţiona , după întreruperea fluxului său sangvin , mai mult de câteva se cunde
precum şi incapacitatea circulaţiei coronariene colaterale de a asigura viabil
itatea zonei neperfuzate reprezintă cauzele gravitaţii maxime a bolii ischemice la
o m.
NECESARUL DE OXIGEN AL MIOCARDULUI Necesarul de oxigen al miocardului în condiţii
fi ziologice este foarte variabil.Din punct de vedere teoretic exista trei mecanism
e care stau la baza adaptării creşterii necesarului de oxigen la acest nivel :
creşter ea proporţiei de oxigen care este extrasă din vasele sangvine.Proporţia de
oxigen extr asă de miocard din sângele arterial este maximă inclusiv în condiţii de
repaus ale organis mului(75% din oxigenul arterial).De aceea , în condiţiile de
efort , inima nu poate beneficia de o sporire a proporţiei de oxigen extras
funcţionarea în condiţii de anaerob ioză se face pentru o perioadă scurtă de timp ,
miocardul neputând face datorii de oxige n creşterea aportului sangvin rămâne
singura modalitate de adaptare a inimii la creştere a necesarului de oxigen
FACTORII DETERMINANŢI AI CONSUMULUI DE OXIGEN Aceşti factori se împart în două mari
categorii : factori majori şi factori minori. -determinanţii major i : -tensiunea
intraparietală miocardică sistolică -frecvenţa cardiacă -contractilitatea m
iocardică -determinanţii minori :-menţinerea viabilităţii miocardice -menţinerea
stării activ miocardice -activarea contracţiei -depolarizarea electrică a fibrelor
miocardice -p reluarea din sânge a acizilor graşi -acţiunea metabolică a unor
factori umorali -scurtar ea fibrelor miocardice supuse la sarcină Consumul de
oxigen la nivel miocardic est e deci influenţat de consumul bazal al inimii la care
se adaugă şi nevoia de oxigen în c ursul unor activităţi. APORTUL DE OXIGEN LA
NIVEL MIOCARDIC Aportul la nivel miocard ic al oxigenului trebuie să fie în
concordanţă cu nevoile pe care le are inima.Cu cât acti vitatea acesteia este mai
mare,cu atât necesarul de oxigen creşte şi , în consecinţă şi aport l trebuie să
fie adecvat. După cum am mai arătat , inima primeşte oxigenul necesar activ ităţii
sale prin intermediul arterelor coronare.Fluxul coronarian este permanent var iabil
în încercarea de a compensa lipsa mecanismelor adaptative de creştere a proporţiei
de oxigen extras precum şi de funcţionare temporară în condiţii de anaerobioză ,
lucruri de care miocardul este lipsit.În teritoriul coronarian , variaţiile de flux
şi adaptarea în funcţie de necesităţi se bazează în mod aproape exclusiv pe
variaţiile de rezistenţă coro nă. Rezistenţa coronariană are trei componente :
rezistenţa bazală (Rb) rezistenţa compresivă extrinsecă (Re)
rezistenţa intravasculară autoreglatoare (Ra) Rb este fixă. Re reprezintă factorul
care duce la tendinţa miocardului în activitate de aşi inhiba propria
perfuzie,manifestându-s e predominant în sistolă. Ra compensează efectul negativ al
Re . PARAMETRII NORMALI AI CIRCULATIEI CORONARIENE Aceşti parametrii reprezintă de
fapt factorii ce asigură apor tul de oxigen necesar la nivelul miocardului în
funcţie de consumul normal de oxigen de la acest nivel. debitul coronarian este
dependent de masa miocardică.Limitele în tre care se incadrează valorile
considerate normale sunt cuprinse între 100-250 ml/m in.În repaus inima primeşte 4-
5% din debitul aortic în schimb ce în condiţii de efort aces ta creşte de 4-5 ori.
presiunea de perfuzie coronariană este identica în diastola în amb ele teritorii
coronariene , în timp ce în sistola este mai mare în teritoriul stâng faţă de cel
drept datorită compresiei musculare ce realizează o rezistenţă de flux mai mare în
ven tricolul stâng. consumul miocardic de oxigen pentru un cord de marime mijlocie
în re paus are o valoare cuprinsa între 25-30 ml O2/min , ceea ce reprezintă de
fapt aprox imativ 11% din totalul oxigenului consumat de către organism.Ţinând cont
şi de faptul ca debitul cardiac reprezintă doar 4-5% din cel aortic reiese că de
fapt inima îşi asigura suplimentul de oxigen printr-o extracţie mai completa din
sângele arterial.În acelaşi t imp tensiunea miocardică a oxigenului este
ridicată(17-20 mm Hg) asigurând astfel meta bolismul aerob de care are nevoie
activitatea miocardului. REGLAREA CIRCULATIEI CORONARIENE Reglarea coronariană este
un proces complex la care participă o multitud ine de factori.Ea cuprinde două
aspecte de bază : -autoreglarea coronariană mediata me tabolic.Aceasta are la
rândul ei două componente : modificarea prompta a fluxului în f uncţie de
necesităţile metabolice ale miocardului şi , mentinerea constanta a fluxului în
condiţiile în care apar variaţii ale presiunii de perfuzie. -reglarea neuroumorală
reali zată în primul rand de către sistemul nervos vegetativ , care are tendita de
a se opun e autoreglarii. AUTOREGLAREA METABOLICĂ Primul aspect al autoreglarii
coronariene îl reprezintă indepe ndenta pe care o are fluxul coronarian faţa de
presiunea de perfuzie , fluxul coro narian fiind menţinut constant având valori
cuprinse între 40 şi 160 mm Hg.
Al doilea aspect , care este de fapt şi cel mai important , constă în faptul că în
funcţie d e necesităţile metabolice miocardice are loc şi o modificare a fluxului.
Factorii meta bolici care realizează autoreglarea metabolică sunt: adenozina-este
cel mai importan t factor.Aceasta provine din metabolismul normal al miocitelor şi
al celulelor end oteliale.Este extrem de fuzibilă , ajungând cu usurinţă în spaţiul
interstitial de unde apoi este îndepărtată.În caz de hipoxie va creşte prompt sursa
de adenozină prin lipsa refosforîl i AMP şi prin producerea hidrolizei
adenozîlhomocisteinei.Se pare că principalul mecan ism biochimic prin care
acţionează adenozina constă în vasodîlataţia marcata pe care o produ ce , la
aceasta adăugându-se şi o acţiune cronotrop şi dromotrop negativa. oxigenul arteri
al-în present se considera ca hipoxia este răspunzătoare de creşterea fluxului
coronaria n prin eliberarea altui mesager biochimic. CO2 şi pH local-au fost
incriminaţi ca fa ctori ai autoreglarii pe baza proporţionalităţii dintre
hipercapnie şi scăderea rezistente i coronariene şi invers.Deoarece concentratiîle
de CO2 şi valorile pH folosite experim ental difera faţa de cele fiziologice ,
ipoteza nu este actuală. calciul , fosforul şi osmolaritatea-abandonaţi în prezent
kaliemia-în exces măreşte debitul coronarian (şi invers ) adenozintrifosfatul-este
un coronarodîlatator mai puternic decât adenozina , dar , în schimb , nu poate avea
acces liber la muşchiul arteriolar pentru ca nu poate tra versa bariera celulara.În
consecinţa el nu poate fi considerat un mediator fiziologi c. prostaglandinele-
acţionează în condiţii de hipoxie severă , dar nu şi în condiţii fiziolog .
REGLAREA NEUROUMORALĂ Are o importanţă mai mică decât cea metabolică , fiind
realizată prin Sistemul simpatic : prin intermediul numerosîlor sai receptori : a)
α-receptori - α 1 realizează vasoconstrictie postjonctionala - α 2 au o acţiune
prejonctionala asupra p reluarii de noradrenalina şi coronaroconstrictoare
postjonctională echipotentă cu cea a receptorîlor α 1. α-receptorii realizează un
tonus vasoconstrictor coronarian. b) β-rece ptorii - cei care manifestă o acţiune
coronariană directă sunt de tip β 2 .Actiunea β 2 dire ctă este de
coronarodîlataţie moderată.Deoarece mediatorii neuroumorali fiziologici au a cţiune
atât β 2 cât şi β 1 stimulatoare , produc o puternică stimulare miocardică
metabolică constant. Sistemul parasimpatic : produce o vasodilataţie moderată la
nivelul vaselo r coronariene. Reflexele coronariene : Reflexul Malliani Reflexul
Bezold-Jarisch Reflexele intercoronariene Reflexele sinocarotidiene cu tropism
coronarian Refl exele periferice coronaroconstrictoare
Sistemul nervos vegetative central : în cursul accidentelor vasculare cerebrale hi
potalamusul este afectat , stimularea hipotalamică provocând angină pectorală.
Denevrare a cardiacă vegetativa nu influenţează semnificativ funcţiile coronariene.
Reglarea umora lă se realizează prin intermediul a mai mulţi factori: Noradrenalina
şi adrenalina cu acţi une directă α-constricto re. Vasopresina care determina
contractia celulelor muscula re netede , cu efect global de vasoconstrictie a
arterelor epicardice şi a arterio lelor coronare. Angiotensina II cu acţiune
trofică şi constrictoare asupra celulelor m usculare netede determinată atât de
fracţiunea eliberată de celulele endoteliale cât şi de f racţiunea circulantă.
Isoproterenolul şi dopamina produc vasodîlataţie acţionând numai indire t.
CAPITOLUL 2 CARDIOPATIA CRONICĂ ISCHEMICĂ : I.2.A. CARDIOPATIA CRONICĂ ISCHEMICĂ
DEFINIŢIE Cardiopatia ischemică este o tulburare miocardică datorată unui
dezechilibru înt re fluxul sanguin coronarian şi necesităţile miocardice , produs
prin modificări în circul aţia coronară. În gruparea mare a cardiopatiei ischemice
sunt incluse condiţii acute (ac cesul de angină pectorală , angină instabilă ,
infarctul miocardic acut) sau condiţii cron ice (angină pectorală cronică ,
infarctul de miocard vechi , cardiomiopatia ischemică). Deficitul de perfuzie
cardiacă apare în condiţiile: -creşterii necesarului de oxigen(ex. tahicardie)
-reducerii fluxului sangvin coronarian(cel mai frecvent) -deteriorar e hemodinamică
sistemică -boli coronariene nonaterosclerotice Cardiopatia ischemică se întâlneşte
mai frecvent la bărbaţi decât la femei şi creşte, cu vârsta, la ambele sexe. La f
riscul de îmbolnăvire creşte odată cu îmbătrânirea. Atenţie: la femei, prima
manifestare a bo este, mai frecvent, angină, pe când la bărbaţi este mai frecvent
infarctul. I.2.B. CARD IOPATIA CRONICĂ ISCHEMICĂ CLASIFICARE CLASIFICAREA propusa
de OMS şi actualizata de So cietatea Internationala de Cardiologie prevede
urmatoarele forme de cardiopatie ischemică(în funcţie de rata dezvoltarii şi a
severitatii micsorarii diametului arterial şi a raspunsului miocardului): moartea
coronariană subita (oprirea cardiacă primara, stop cardiocirculator); angină
pectorală: angină de efort angină de novo angină de efort s tabilă angină de efort
agravata b) angină spontana infarctul miocardic (2 luni); insuf icienta cardiacă de
origine ischemică (altfel numita cardiomiopatie ischemică, OMS 199 4); aritmiile
cardiace de origine ischemică. Pe langa aceasta clasificare mai exis ta una al
carei principiu îl reprezintă prezenta sau absenta durerii coronariene. 1.
CARDIOPATIA ISCHEMICĂ CRONICĂ DUREROASĂ. Este forma clinica a cardiopatiei
ischemice c ronice care se manifesta prin crize dureroase cu particularitati
specifice. În ace asta categorie sunt cuprinse : a) angorul pectoral; b) sindromul
intermediar;
c) infarctul miocardic. Clasificarea actuala nu mai recunoaste drept entitate “sin
dromul intermediar” sau “preinfarctul” ; formele clinice cuprinse în aceasta
categorie f iind cunoscute ca “angor instabil” în care sunt incluse: 1) angorul de
“novo”, prima criza de anginoasa prezentata de un bolnav şi care are evoluţie
imprevizibîla; 2) “angorul ag ravant” – crizele anginoase care apar la eforturi din
ce în ce mai mici, la un bolnav cunoscut coronarian; 3) “angorul de repaus” -
crizele anginoase apar în afara oricarui efort, uneori noaptea. 2.CARDIOPATIA
ISCHEMICĂ CRONICĂ NEDUREROASA. Suferinta cardi acă secundara reducerii debitului
sanguin coronarian. Miocardul este vascularizat prin cele doua artere coronare,
primele ramuri ale aortei şi se situeaza alaturi d e rinichi şi creier printre
organele cele mai irigate din organism. Termenul de ca rdiopatie ischemică exprima
faptul ca debitul coronarian este destul de redus pent ru a produce simptoame sau
semne de suferinta cardiacă. Boala cea mai frecventa a arterelor coronare este
arteroscleroza, rar este incriminat luesul, tumora ce co mprima o artera coronara,
stenoza aorica. Termeni simîlari pentru cardiopatia isch emică cronică nedureroasa
sunt: cardiopatie coronariană, arteroscleroza coronariană, mio cardoscleroza,
insuficienta coronariană. Simptoame: după cum este denumita, aceasta forma a
cardiopatiei ischemice nu produce acuze clinice dureroase. Ea poate avea mai multe
forme de manifestare: a) asimptomatica clinic, singurul semn fiind mo dificările
ischemice vizibîle pe traseul EKG; b) tulburările de ritm şi de conducere (bl ocul
atrioventricular, blocurîle de ramura drept şi stâng); c) insuficienta cardiacă cro
nică; d) insuficienta ventriculară stânga (edemul pulmonar); e) sincope; f) moartea
su bita. Evolutia şi gravitatea cardiopatiîlor depinde de localizarea stenozelor
provoc ate de procesul arterosclerotic, de numarul acestora şi dezvoltarea unei
circulati i colaterale. I.2.C. CARDIOPATIA CRONICĂ ISCHEMICĂ ETIOPATOGENIE Ischemia
se refera la o lipsa a o xigenului datorată perfuziei inadecvate. Cea mai obisnuita
cauza a ischemiei mioca rdice este ateroscleroza la nivelul arterelor coronare
epicardice. Prin îngustarea lumenului arterelor coronare, ateroscleroza produce o
scadere absoluta a perfuz iei miocardice în stare bazală şi limiteaza cresterîle
adecvate ale perfuziei atunci când
necesarul de flux sanguin este marit. De asemenea, fluxul sanguin coronar poate fi
limitat prin trombi arteriali, spasm şi, rareori, emboli coronari , precum şi pri n
stenozarea ostiala datorată aortitei luetice. Anomaliile congenitale, cum ar fi
originea anormala a arterei coronare descendente anterioare stângi din artera pulm
onara, pot determina ischemie şi infarct miocardic la sugar, dar aceasta cauza est
e foarte rara la adulti. De asemenea, ischemia miocardică poate apărea daca
necesităţile de oxigen ale miocardului sunt anormal crescute, asa cum se întâmpla
în hipertrofia v entriculară severă indusa de hipertensiune sau de stenoza aortica.
Aceasta din urma se poate manifesta cu angină, care nu se poate diferentia de cea
produsă de ateroscl eroza coronariană. O cauza rara de ischemie miocardică este
reprezentată de reducerea capacitatii sângelui de a transporta oxigenul, cum ar fi
în anemia extrem de severă sa u în prezenta carboxihemoglobinei. Nu rareori, doua
sau mai multe cauze de ischemi e pot coexista, cum ar fi o creştere a necesarului
de oxigen, determinată de hipertr ofia ventriculară stânga şi o reducere a
aportului de oxigen secundar aterosclerozei c oronariene. Adesea, asemenea
combinatie conduce la manifestări clinice de ischemie . Deşi arterele coronare
epicardice mari sunt capabîle de constrictie şi relaxare, la persoanele sanatoase
ele servesc în mare masura drept conducte şi sunt cunoscute ca vase de conductanta,
în timp ce arteriolele intramiocardice prezintă în mod normal mod ificări
remarcabîle ale tonusului şi de aceea sunt cunoscute ca vase de rezistenţa. Cons
trictia anormala sau insuficienta dîlatare normala a vaselor coronare de rezistenţa
poate cauza de asemenea ischemie. Când produc angină, aceasta situaţie este
recunoscut a uneori ca angină microvasculara. Circulaţia coronariană normala este
dominata şi contr olata de necesităţile de oxigen ale miocardului. Acest necesar
este satisfacut prin capacitatea patului vascular coronar de a-şi varia
considerabil rezistenţa (şi deci fl uxul sanguin), în timp ce miocardul extrage un
procent înalt şi relativ fix de oxigen. În mod normal, arteriolele intramiocardice
de rezistenţa au o imensa capacitate de dîlatare. În timpul efortului şi stresului
emotional nevoile de oxigen se modifica şi af ecteaza rezistenţa vasculara
coronariană, reglând astfel aportul de sânge şi oxigen (regla re metabolică). De
asemenea , vase coronariene de rezistenţa se adapteaza la alterarîl e fiziologice
ale presiunii sanguine cu scopul de a mentine fluxul sanguin coron arian la
niveluri corespunzatoare nevoîlor miocardice (autoreglare). Arterele coro nariene
epicardice reprezintă o localizare majora a aterosclerozei. Se considera c a
factorii de risc majori ai aterosclerozei (LDL plasmatic crescut , HDL plasmat ic
scazut , fumatul , diabetul zaharat şi hipertensiunea) perturba funcţiile normale
ale endoteliului vascular. Disfunctia endoteliului vascular şi o interactiune ano
rmala cu monocitele şi plachetele sanguine determina acumularea subintimala de lip
ide anormale , celule şi resturi celulare (adică placi ateromatoase) care se
dezvolt a cu viteze diferite în diferitele segmente ale arborelui coronarian
epicardic şi ev entual conduc la reduceri segmentare ale calibrului vascular.
Relatia dintre flu xul pulsatîl şi stenoza lumenului este complexa , dar
experimentele au aratat ca atu nci când o stenoza reduce aria vasculara de sectiune
cu aproximativ 75% necesarul miocardic crescut nu mai poate fi satisfacut nici prin
dublarea fluxului la nive lul coronarian respectiv. Atunci când aria lumenului
vascular este redusa cu mai m ult de aproximativ 80% , fluxul sanguin în repaus
poate fi scazut , iar diminuari minore suplimentare ale orificiului stenotic pot
reduce dramatic fluxul coronari an şi pot determina ischemie miocardică. Stenozarea
aterosclerotica segmentar a arte relor coronare epicardice este produsă cel mai
obisnuit de formarea unei placi ate rosclerotice , care este expusa la fisurare ,
hemoragie şi tromboza . Oricare din aceste evenimente poate agrava temporar
obstructia , reducând fluxul sanguin coron arian şi determinând manifestări clinice
de ischemie miocardică , asa cum sunt descrise în continuare. Localizarea
obstructiei va influenţa marimea zonei de miocard care de vine ischemic ,
determinând astfel severitatea manifest rîlor clinice. Stenoza coron arian
severă şi ischemia miocardică sunt frecvent însotite de dezvoltarea vaselor
colaterale, în special atunci când stenoza se dezvolta progresiv. Aceste vase pot
furniza flux s anguin suficient pentru a mentine viabilitatea miocardului în repaus
, atunci când s unt bine dezvoltate , dar nu şi în situatiîle care necesita flux
crescut. Daca stenoza severă a unei artere epicardice proximale a redus aria de
sectiune cu mai mult de 70%, vasele de rezistenţa distale (atunci când ele
functioneaza normal) se dilata p entru a reduce rezistenţa vasculara şi a mentine
fluxul sanguin coronariar. Se dezvo lt astfel un gradient de presiune la nivelul
stenozei proximale , iar presiunea sangvina distal de stenoza scade. Atunci când
vasele de rezistenţa sunt dîlatate maxim al , fluxul sanguin miocardic devine
dependent de presiunea din artera coronara aflata distal de obstructie. În aceste
circumstante , ischemia în regiunea perfuzata de artera stenozata poate fi
precipitata de creşterea necesarului de oxigen cauza t de activitatea fizica , de
stresul emotional şi/sau de tahicardie.Modificările cal ibrului arterei coronare
stenozate datorate vasomotricitatii fiziologice , spasm ului patologic sau
dopurîlor plachetare mici pot modifica echîlibrul critic dintre a portul şi
necesarul de oxigen , precipitând astfel ischemia miocardică. I.2.D. CARDIOPATIA
CRONICĂ ISCHEMICĂ MANIFESTĂRI CLINICE BOALA CORONARIANĂ ASIMPTOMATICA ÎN COMPARATIE
CU CEA SIMPTOMATICA
Atunci când sunt luate în considerare toate grupele de vârsta , cardiopatia
ischemică es te cea mai obisnuita cauza a decesului , nu numai la bărbaţi , ci şi
la femei. La pers oanele asimptomatice , testele de efort pot evidentia semne de
ischemie miocardi că sîlentioasa , adică modificări electrocardiografice induse de
efort , neinsotite de a ngină ; studiîle de angiografie coronariană la asemenea
persoane dezvaluie frecvent bo ala coronariană obstructiva . Necropsiile
pacientilor cu boala coronariană obstructi va care nu au prezentat în antecedente
manifestări clinice de ischemie miocardică evid entiaza adesea cicatrice
macroscopice secundare infarctului miocardic în regiunile irigate de arterele
coronare suferinde. Potrivit studiîlor populationale , aproxi mativ 25% din
pacienţii care supravietuiesc infarctului miocardic acut pot sa nu a junga sub
supraveghere medicală , aceşti pacienţi având acelaşi prognostic nefavorabil ca şi
cei care se prezintă cu sindromul clinic clasic . Moartea subită poate fi
neaşteptată şi este o manifestare frecventă de debut a cardiopatiei ischemice .De
asemenea, pacie nţii se pot prezenta cu cardiomegalie şi insuficienta cardiacă,
secundare deteriorării i schemice a miocardului ventricular stâng , care nu
determină simptome înainte de dezvo ltarea insuficienţei cardiace ; această
situaţie este cunoscută drept cardiomiopatie isc hemică. Spre deosebire de faza
asimptomatică a cardiopatiei ischemice , faza simptom atică este caracterizată prin
disconfort toracic , datorat fie anginei pectorale, fi e infarctului miocardic acut
. În faza simptomatică , pacientul poate prezenta o evo luţie staţionară sau
progresivă , poate reveni la stadiul asimptomatic sau poate deceda subit. ANGINA
PECTORALĂ STABILĂ Acest sindrom clinic episodic este determinat de isc hemia
miocardică tranzitorie. Pacientul tipic cu angină , solicită asistenţă medicală
pentru disconfort toracic supărător sau înspăimântător , descris de obicei ca o
greutate , presiun e , strivire , sufocare , asfixie şi numai rareori ca durere
francă. Atunci când pacie ntului i se cere să localizeze senzaţia , el sau ea va
apăsa în mod tipic pe stern , une ori cu pumnul strâns , pentru a indica un
disconfort retrosternal , central , resi mţit ca o senzaţie de constricţie. Acest
simptom este de obicei de natură crescendo-desc rescendo şi durează 1-5 minute.
Angina poate iradia spre umărul stâng şi spre ambele braţe şi special spre faţa
ulnară a antebraţului şi a mâinii. De asemenea , ea poate apărea în sau ir dia spre
spate , gât , maxilar , dinţi şi epigastru. Deşi episoadele de angină sunt tipic
determinate de efort (exerciţii fizice , mers rapid) sau emoţie (stres , supărare ,
sp aimă sau frustrare) şi sunt atenuate de repaus , ele pot apărea şi în repaus sau
noaptea , în timp ce pacientul este culcat (angină de decubit). Pacientul poate fi
trezit din somn de disconfortul toracic tipic şi de dispnee.Fiziopatologia anginei
nocturne este asemănătoare cu cea a dispneei paroxistice nocturne , fiind produsă
de mărirea volu mului sanguin intratoracic care apare în clinostatism şi produce o
creştere a dimensiu nii cordului şi a necesarului de oxigen al miocardului , ceea
ce determină ischemie şi insuficientă ventriculară stângă tranzitorie. Pragul de
efort care determină apariţia angin ei pectorale variaza de la persoană la persoană
şi poate varia cu momentul din zi şi sta rea emoţionala. Mulţi pacienţi menţionează
un prag fix de apariţie a anginei , care survine previzibil la un anumit nivel al
activităţii. La aceşti pacienţi aportul de oxigen este fix şi ischemia este
precipitată de creşterea necesarului de oxigen al miocardului. La alţi pacienţi ,
pragul de apariţie a anginei poate varia considerabil într-o zi şi de la zi la zi.
La astfel de pacienţi , variaţiile în aportul de oxigen , datorate mai proba bil
modificărilor nivelului tonusului vascular coronar , pot juca un rol important . Un
pacient poate prezenta simptome dimineaţa , după un efort minor (o plimbare scu
rtă) şi până la amiază poate fi capabil de efort mult mai mare fără simptome.
Angina poate fi precipitată de activităţi
neobişnuite , un prânz bogat sau expunerea la frig. Durerea toracică ascuţită , de
scurtă du rată sau durerea surdă , prelungită , localizată în regiunea submamară
stângă este rareori de minată de ischemia miocardică. Cu toate acestea , angina
pectorală poate avea localiza re atipică şi poate sa nu fie strict legată de
factorii declanşatori. Mai mult , acest s imptom se poate exacerba şi remite în
zile , săptămâni sau luni şi apariţia lui poate fi sezo ieră. Examinarea în timpul
accesului dureros pune în evidenţa modificări importante faţa de normal : ritm
regulat sau cu extrasistole frecvenţa crescută zgomotul 1 normal sau c u
intensitate scazută zgomotul 2 normal sau dedublat zgomotul 4 reflectă descreşterea
complianţei VS şi creşterea presiunii telediastolice ventriculare HTA
(hipertensiune a rteriala) tranzitorie care adesea precede durerea şi care apare
datorită stimulării si mpatice. foarte rar poate să apară hipoTA (prognostic
rezervat) Anamneza amănunţită a paci entului cu suspiciune de cardiopatie ischemică
este importantă pentru a descoperi an tecendente familiale de cardiopatie ischemică
prematură (sub vârsta de 45 ani la rudel e de gradul întâi bărbaţi şi sub 55 ani la
rudele de sex feminin) , diabet , hiperlipidemi e , hipertensiune , fumat şi alţi
factori de risc pentru ateroscleroza coronariană. CAPITOLUL 3 EVALUAREA
ELECTROCARDIOGRAFICĂ A CARDIOPATIEI CRONICE ISCHEMICE I.3.A. IMPORTANŢA
ELECTROCARDIOGRAFIEI ISCHEMICĂ CRONICĂ DUREROASĂ ÎN CARDIOPATIA
Electrocardiografia ( EKG ) în cardiopatia cronică ischemică prin examinarea
complemen tară de bază în diagnosticul şi evaluarea cardiopatiei, reprezintă o
metodă importantă în pof unei sensibilităţi mai reduse comparativ cu alte metode
( ecocardiografia , tehnici nucleare ) , EKG-ul în 12 derivaţii fiind tehnica de
bază. I.3.B. ELECTROCARDIOGRAMA STANDARD Electrocardiograma standard cu 12
derivaţii înregistrată în repaus este normală l a aproximativ jumătate din
pacienţii cu angină pectorală tipică , dar pot exista semne ale unui infarct
miocardic vechi . Cu toate că anomaliile de repolarizare , adică modif icări ale
undei T şi segmentului ST şi tulburări ale conducerii intraventriculare în repau
s , sunt sugestive pentru cardiopatia ischemică , ele sunt nespecifice , întrucât
pot fi întâlnite şi în boli ale pericardului , miocardului , boli valvulare sau în
anxietate , modificări de postură , droguri sau boli esofagiene. Modificările
tipice ale segmentu lui ST şi undei T care însoţesc episoadele de angină pectorală
şi dispar după aceea sunt mai pecifice . Modificările cele mai caracteristice
includ denivelarea segmentului ST , care este asemănătoare în toate cazurile în
timpul unui test de efort . Segmentul ST e ste de obicei subdenivelat în timpul
crizei de angină, dar poate fi supradenivelat. Modificările EKG sunt consecinţa
ischemiei , a necrozei sau a fibrozei miocardice . Se observă două tipuri de
modificări : morfologice şi tulburări de ritm . Modificările morfo logice sunt
reprezentate de necroza , leziunea şi ischemia electrocardiografică , de
tulburările de conducere intraventriculară şi de modificările intervalului QT. Din
punc t de vedere electric miocardul se împarte într-o zonă subendocardică şi o zonă
subepicardică importanţa acestei delimitări derivând din faptul că depolarizarea
zonei subendocardice nu are expresie pe electrocardiograma de suprafaţă şi din
faptul ca zona subendocardi că este prima şi cel mai sever afectată în ischemia
miocardică datorită situării sale la “per ria” reţelei coronariene şi datorită
exercitării la acest nivel a presiunilor intracavitar e , rezultand pe de o parte
în comprimarea retelei coronariene , iar pe de alta pa rte în creşterea
semnificativa a consumului de oxigen al acestei zone. Din punct de vedere
fiziopatologic ischemia şi leziunea electrocardiografică sunt consecinţa ischem iei
miocardice respectiv a discrepantei dintre necesităţile de aprovizionare cu oxig en
şi aportul de oxigen intr-o anumită zonă miocardică . Ischemia electrocardiografică
, r eprezentată de modificări ale undei T , traduce o ischemie fiziopatologică mai
puţin sev eră , iar leziunea electrocardiografică , reprezentată de modificări ale
segmentului ST , o ischemie mai severă. Ambele tipuri de modificări sunt frecvent
caracterizate în pr actică drept tulburări de repolarizare , deşi în producerea
ambelor intervin şi modificări a le depolarizării miocardice. Datorită faptului că
atât modificările segmentului ST,cât şi ale undei T traduc ischemia miocardică ,
ambele sunt frecvent denumite în practică modificăr i ischemice , fără însă a se
face intotdeauna precizarea prezenţei
S-ar putea să vă placă și
- File alese din istoria cardiologiei romanestiDe la EverandFile alese din istoria cardiologiei romanestiÎncă nu există evaluări
- Licenta Cardiopatia IschemicaDocument16 paginiLicenta Cardiopatia IschemicaMarin Iulia Elena50% (2)
- Microcirculația sanguină: Următoarea generație de asistență socialăDe la EverandMicrocirculația sanguină: Următoarea generație de asistență socialăÎncă nu există evaluări
- Cardiopatia IschemicaDocument15 paginiCardiopatia Ischemicavero_hd2000100% (1)
- Cauzele morții în practica medicală: Ghid de tanatogeneză în boala COVID-19De la EverandCauzele morții în practica medicală: Ghid de tanatogeneză în boala COVID-19Evaluare: 5 din 5 stele5/5 (1)
- Rolul Asistentului Medical in Ingrijirea Pacientului Cu I.M.A 2021 - anIIDocument43 paginiRolul Asistentului Medical in Ingrijirea Pacientului Cu I.M.A 2021 - anIIAndreea Octav100% (5)
- Encefalopatie HTDocument30 paginiEncefalopatie HTMihaela Ionela OnofreiÎncă nu există evaluări
- Curs 01. Elemente de Fiziologie A CorduluiDocument4 paginiCurs 01. Elemente de Fiziologie A CorduluiVictor IstratescuÎncă nu există evaluări
- Planul Lucrarii 1Document52 paginiPlanul Lucrarii 1Olteanu Violeta100% (1)
- Insuficienta CardiacaDocument68 paginiInsuficienta CardiacaCazacu Eugen100% (2)
- Angina PectoralaDocument72 paginiAngina PectoralaCristiDogaru100% (4)
- Maladiile Sistemului CardiovascularDocument10 paginiMaladiile Sistemului CardiovascularAlina GutuÎncă nu există evaluări
- Rolul As. Med. in Ingrijirea Pacientului Cu Angina PectoralaDocument32 paginiRolul As. Med. in Ingrijirea Pacientului Cu Angina PectoralaAdela Dulgheriu-Pravet100% (1)
- Infarctul MiocardicDocument27 paginiInfarctul MiocardicMariana HoidragÎncă nu există evaluări
- Hipertensiunea ArterialaDocument33 paginiHipertensiunea ArterialaDeeaDeliu100% (6)
- Insuficienta CardiacaDocument47 paginiInsuficienta CardiacaRuafAimeen100% (1)
- Ingrijirea Pacientilor Cu Infarct Miocardic AcutDocument67 paginiIngrijirea Pacientilor Cu Infarct Miocardic AcutOzana Adela RaduÎncă nu există evaluări
- Infarct MiocardicDocument36 paginiInfarct MiocardicRiot Rip100% (1)
- Recuperare Cardiovasculara PDFDocument102 paginiRecuperare Cardiovasculara PDFDaniela TashÎncă nu există evaluări
- INFORMATIIDocument39 paginiINFORMATIIIozefina AvramÎncă nu există evaluări
- Infarct MiocardicDocument35 paginiInfarct Miocardicelena28_n100% (4)
- Angina Pectorala PDFDocument114 paginiAngina Pectorala PDFMargarEta Coldea TantauÎncă nu există evaluări
- Cardiopatia Ischemica Lucrare de DiplomaDocument70 paginiCardiopatia Ischemica Lucrare de DiplomaZubjeschi Alexandru100% (2)
- Scoala Postliceala Sanitara 222222.Document67 paginiScoala Postliceala Sanitara 222222.SORIN ANDREI MOCANU100% (2)
- Angina PectoralaDocument114 paginiAngina PectoralagrigorescucristinaÎncă nu există evaluări
- GeaninaDocument32 paginiGeaninaAciobanitei DanielaÎncă nu există evaluări
- Biofizica MashaDocument20 paginiBiofizica MashaMaria ChiorescuÎncă nu există evaluări
- Ingrijirea Pacientului Cu Infarct Miocardic AcutDocument19 paginiIngrijirea Pacientului Cu Infarct Miocardic AcutNicolae Teodora100% (1)
- Cardiopatia Ischemică PowerPointDocument73 paginiCardiopatia Ischemică PowerPointRoşu Florin Claudiu100% (1)
- HtaDocument66 paginiHtaLiviu Dragomir100% (1)
- Proiect HtaDocument39 paginiProiect HtaMihaela Silvia100% (3)
- Licenta FinalaDocument50 paginiLicenta FinalaJianu Georgian100% (1)
- Proiect HtaDocument40 paginiProiect HtaMihaela SilviaÎncă nu există evaluări
- Ingrijirea Pacientului Cu Insuficienta Cardiaca GlobalaDocument67 paginiIngrijirea Pacientului Cu Insuficienta Cardiaca GlobalaMickeyHapÎncă nu există evaluări
- Tulburari de RitmDocument36 paginiTulburari de RitmSergiuBelenes100% (4)
- Insuficienta CardiacaDocument46 paginiInsuficienta CardiacaSergiuBelenes100% (2)
- Şcoala Postliceală SanitarăDocument45 paginiŞcoala Postliceală SanitarăOlga Huszar100% (4)
- Boala HipertensivaDocument42 paginiBoala HipertensivahoidragÎncă nu există evaluări
- Anatomie Babii (Borfotină) Diana MihaelaDocument6 paginiAnatomie Babii (Borfotină) Diana MihaelaBaltariu VioletaÎncă nu există evaluări
- Lucrare LicentaDocument25 paginiLucrare Licentaiionut2967% (3)
- Angina PectoralaDocument110 paginiAngina PectoralaClaudiaElena100% (1)
- Lucrare Finala Word 2003Document87 paginiLucrare Finala Word 2003devilica23100% (3)
- Aritmie CardiacaDocument42 paginiAritmie CardiacaMihaela Elena100% (1)
- Sistemul Cardiovascular Și AnesteziaDocument42 paginiSistemul Cardiovascular Și AnesteziaKim TaehyungÎncă nu există evaluări
- Ulcerul Varicos Prezentare Power PointDocument23 paginiUlcerul Varicos Prezentare Power PointAndreea Achim100% (1)
- Sis CardiovascularDocument5 paginiSis Cardiovascularrosse_maryÎncă nu există evaluări
- Socul HipovolemicDocument56 paginiSocul HipovolemicNegotei Elena100% (1)
- Ingrijirea Pacientilor Cu ArtimiiDocument42 paginiIngrijirea Pacientilor Cu ArtimiiMihaela Elena100% (2)
- Anatomia Si Fiziologia Sistemului Cardio-VascularDocument37 paginiAnatomia Si Fiziologia Sistemului Cardio-VascularGabrielaÎncă nu există evaluări
- RezumatDocument15 paginiRezumatCramer IonelaÎncă nu există evaluări
- Schi Alpin: Accidentările in Schiul AlpinDocument5 paginiSchi Alpin: Accidentările in Schiul AlpinCramer IonelaÎncă nu există evaluări
- Cardiopatia Ischemică PowerPointDocument73 paginiCardiopatia Ischemică PowerPointRoşu Florin Claudiu100% (1)
- Bibliografie:: Traumatisme in VoleiDocument4 paginiBibliografie:: Traumatisme in VoleiCramer IonelaÎncă nu există evaluări
- Expert Gabriela TIMIŞ - Rus - Maria - Cristina - Cas - Man - Rez - Ro - 2015-06-05 - 10 - 24 - 34Document25 paginiExpert Gabriela TIMIŞ - Rus - Maria - Cristina - Cas - Man - Rez - Ro - 2015-06-05 - 10 - 24 - 34Cramer IonelaÎncă nu există evaluări
- Planificare PRMS 2021Document3 paginiPlanificare PRMS 2021Cramer IonelaÎncă nu există evaluări
- PRMS - GrilaDocument2 paginiPRMS - GrilaCramer IonelaÎncă nu există evaluări
- Cardiopatie Ischemica. Angina Pectorala StabilaDocument62 paginiCardiopatie Ischemica. Angina Pectorala Stabilap9medicanpgovmdÎncă nu există evaluări
- Boli MetaboliceDocument3 paginiBoli MetaboliceCramer IonelaÎncă nu există evaluări
- MODEL - Proiect - Notiuni Avansate de BiomecanicaDocument25 paginiMODEL - Proiect - Notiuni Avansate de BiomecanicaCramer IonelaÎncă nu există evaluări
- Tematica Tim 2020Document3 paginiTematica Tim 2020Cramer IonelaÎncă nu există evaluări
- Curs 06 - MISCARILE CORPULUI UMANDocument11 paginiCurs 06 - MISCARILE CORPULUI UMANOana GalbenuÎncă nu există evaluări
- Educaţia Pentru Sănătate A Populaţiei Privind Prevenirea Diabetului ZaharatDocument11 paginiEducaţia Pentru Sănătate A Populaţiei Privind Prevenirea Diabetului ZaharatCramer IonelaÎncă nu există evaluări
- Fiziologia EfortuluiDocument19 paginiFiziologia EfortuluiClaudia SandruÎncă nu există evaluări
- Terminologia Educaţiei Fizice PDFDocument17 paginiTerminologia Educaţiei Fizice PDFLucretia BorsÎncă nu există evaluări
- CORNELIU OBRASCU A Bolnavilor Cardiovasculari Prin Exercitii FiziceDocument177 paginiCORNELIU OBRASCU A Bolnavilor Cardiovasculari Prin Exercitii FiziceCramer IonelaÎncă nu există evaluări
- Noțiuni Avansate de Biomecanică Și Cinematică A MișcăriiDocument4 paginiNoțiuni Avansate de Biomecanică Și Cinematică A MișcăriiCramer IonelaÎncă nu există evaluări
- CORNELIU OBRASCU A Bolnavilor Cardiovasculari Prin Exercitii FiziceDocument177 paginiCORNELIU OBRASCU A Bolnavilor Cardiovasculari Prin Exercitii FiziceCramer IonelaÎncă nu există evaluări
- Curs 2Document14 paginiCurs 2Cramer IonelaÎncă nu există evaluări
- Program de Intervenţie Obezitate Cramer IonelaDocument9 paginiProgram de Intervenţie Obezitate Cramer IonelaCramer IonelaÎncă nu există evaluări
- Antrenamentul La Altitudine Medie Si Fusuri Orare Forma ScurtaDocument18 paginiAntrenamentul La Altitudine Medie Si Fusuri Orare Forma ScurtaMihai CobîscanÎncă nu există evaluări
- Curs 1Document11 paginiCurs 1Cramer IonelaÎncă nu există evaluări
- Educaţia Pentru Sănătate A Populaţiei Privind Prevenirea Diabetului ZaharatDocument11 paginiEducaţia Pentru Sănătate A Populaţiei Privind Prevenirea Diabetului ZaharatCramer IonelaÎncă nu există evaluări
- Fiziologia EfortuluiDocument19 paginiFiziologia EfortuluiClaudia SandruÎncă nu există evaluări
- Boli MetaboliceDocument3 paginiBoli MetaboliceCramer IonelaÎncă nu există evaluări
- Program Profilactic Diabet Zaharat Tip 2 Cramer IonelaDocument9 paginiProgram Profilactic Diabet Zaharat Tip 2 Cramer IonelaCramer IonelaÎncă nu există evaluări
- Asociatie Sportiva Statut Si Act ConstitutivDocument12 paginiAsociatie Sportiva Statut Si Act ConstitutivValeRichardÎncă nu există evaluări
- MarketingDocument194 paginiMarketingSeverin Sorina MihaelaÎncă nu există evaluări
- 3 Curs DidacticaDocument116 pagini3 Curs DidacticaAnonymous FN27MzÎncă nu există evaluări