Documente Academic
Documente Profesional
Documente Cultură
Cancerele Pielii
Încărcat de
andrei vladTitlu original
Drepturi de autor
Formate disponibile
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentDrepturi de autor:
Formate disponibile
Cancerele Pielii
Încărcat de
andrei vladDrepturi de autor:
Formate disponibile
CANCERUL PIELII
Epidemiologie
Cancerele cutanate (incluzand si carcinoamele bazocelulare) sunt cea mai frecventa forma de
cancer in populatia alba si reprezinta 1/3 din cancerele diagnosticate in intreaga lume, dar sunt
responsabile pentru mai putin de 0.1% din decesele prin cancer.
Incidenta cancerelor de piele a crescut de 3-4 ori in ultimele decade si se afla in
continua crestere, in contextul cresterii duratei de viata, a imbatranirii populatiei si a
comportamentului legat de expunerea la soare
Cele mai frecvente cancere cutanate sunt:
- carcinomul bazocelular, ce reprezinta 75% din cazurile de cancer cutanat
- carcinomul spinocelular, ce reprezinta 20% din cazurile de cancer cutanat
Melanomul malign are o frecventa de circa 2% (dar este responsabil de 2% din
decese)
Cel mai agresiv cancer cutanat este si cel mai rar, carcinomul cu celule Merkel,
tumora cu diferentiere neuroendocrina (sub 0.1%)
Incidenta carcinoamelor cutanate creste cu 3-6% in medie anual in Europa
Riscul de a dezvolta un carcinom bazocelular pe durata vietii este de 30%, iar riscul de
a dezvolta un carcinom spinocelular variaza intre 7-11%
Apar de obicei dupa 60 de ani, pe zonele expuse la soare
Sunt infiltrative local - chirurgie
- radioterapie
Prognosticul este foarte bun, iar mortalitatea nu depaseste 1%
Prognosticul depinde de forma biologica, iar metastazele sunt exceptionale
Varsta: frecventa creste cu varsta, deoarece riscul este cumulat proportional cu varsta,
cu numarul de expuneri la soare si cu intensitatea
Expunerea intensa la soare in copilarie si arsurile solare sunt foarte nocive
Se localizeaza pe zonele expuse - cap, gat, trunchi dorsal la barbati
- membre inferioare la femei
Pielea este cel mai mare organ al corpului uman
Embriologic, pielea deriva din - neuroectoderm
- mezoderm
si este formata din 3 straturi - epiderm
- derm
- hipoderm
Cancerele pielii pot proveni din - diverse tipuri celulare
- structuri ale acestor straturi
Expunerea pielii la factorii de mediu prezinta o importanta particulara, deoarece o
mare varietate de carcinogeni interfera direct cu componentele genetice ale structurilor
pielii, conducand la un numar crescut de cancere cutanate.
Cancerele pielii se clasifica in - neoplazii cutanate non-melanice (NCNM)
- melanoame
Neoplaziile cutanate non-melanice se dezvolta din keratinocite si astfel sunt excluse tumorile
glandelor anexe pielo-sebacee si alte tumori rare (dermatofibroame, tumori Merkel, MTS
cutanate).
Factori de risc/Etiologie
Factorii de risc pentru aparitia tumorilor cutanate non-melanice (NCNM) sunt:
1. Expunerea la raze UV (expunerea cronica neprotejata la soare): este principalul
factor major de risc
Expunerea intensa in copilarie si arsurile solare: factor carcinogen dovedit.
Tumorile cutanate non-melanice apar adeseori spontan, in zonele cu expunere
prelungita la soare si neacoperite de imbracaminte (90% din cazuri).
- Aproximativ 70% apar la nivelul capului si gatului (marginea urechii sau buza de jos
sunt in mod special vulnerabile), apoi pe maini, umeri, brate sau spate.
- Pot sa apara si in regiunea anogenitala sau periungheal, fiind in acest caz incriminata
etiologia virusala (HPV) cu transmitere sexuala.
Incidenta este de 50 de ori mai mare la populatia alba (caucaziana) fata de populatia de
culoare. De asemenea, fenotipul cu pielea alba, ochi albastri si par blond sau roscat,
cei care fac mai usor arsuri la expunerea la soare sunt mai predispusi.
2. Expunerea la radiatii ionizante (radiatii X)
Radiatiile X sunt responsabile pentru aparitia cancerelor cutanate non-melanice la
lucratorii in minele de uraniu sau aparitia celui de al doilea cancer la pacientii
vindecati care au fost anterior radiotratati pentru anumite cancere.
3. Fumatul, ca si fototerapia combinata cu psoralen sunt incriminati de asemenea ca
factori de risc.
4. Imunosupresia (HIV, corticoterapia cronica cu corticoizi)
Tratamentul cronic cu imunosupresoare dupa transplantul de organe creste riscul de
60-250 de ori de a dezvolta SCC decat in populatia generala.
5. Plagi cronice si cicatriceale: pot degenera in carcinoame spinocelulare.
6. Inflamatii cronice
SCC pot deriva din ulcere cronice, cicatrici, arsuri, drenaj cronic de la osteomielita,
sinusuri (fose nazale).
7. Infectii
a. Epidermodisplazia veruciforma
- Cauzata de HPV tipurile 5 si 8: SCC in situ in combinatie cu expunerea la soare.
b. SCC zonele genitale
- Puternic asociate cu HPV serotipurile 16 si 18
- Infectia cu transmitere sexuala creste riscul de SCC
- Carcinomul verucos: tumora Buschke-Lowenstein: creste lent, asociata cu HPV 6
si 11.
c. SCC periunghial: HPV tip 16
- Virusul papiloma uman (HPV):
- Tipurile 5 si 8: carcinoame spinocelulare (CSC) cutanate in situ si invazive
- Tipurile 16 si 18 (transmitere sexuala): CSC genitale si anale
8. Expunerea la compusi organici cu arsenic:
Predispune la dezvoltarea bolii Bowen, BCC cu localizari multiple, SCC si este
asociata cu incidenta crescuta de carcinom intestinal.
9. Factori ereditari
a. Sindromul GORLIN (sindromul nevilor bazocelulari)
- caracterizat prin mutatii ale genei PTCH1: duce la activarea caii Hedgehog de
transmitere a semnalului, implicata in aparitia de carcinoame bazocelulare multiple.
- BCC nevus
- localizare: leziuni la nivelul fetei, bratelor, trunchiului in adolescenta tardiva (18-
20 ani)
- pacientii bolnavi au macrocefalie, fruntea bombata, coaste bifide, chisturi osoase,
leziune palmo-plantara, hiposcolioza, spina bifida, metacarpiene scurte,
hiporesponsivitate la PTH, meduloblastoame, fibroame ovariene.
b. Xeroderma pigmentosum (care comporta un deficit de reparare a leziunilor
ADN)=>> multigenica, transmitere AR
- Poarta riscul de a dezvolta - atat cancere non-melanice
- cat si melanom inca din copilarie
- Homozigotii au sensibilitate mare/severa a pielii si a ochilor la razele solare;
pistruiati.
- Tulburari oculare: keratita, irita (iritatia, inflamatia irisului), opacifierea corneei,
melanom coroidal + multi pistrui
- Frecvent si tulburari neurologice: sincope, tulburari mentale si de comunicare sau
de limbaj
a. Albinismul oculocutanat
- Se caracterizeaza prin descresterea pigmentarii pielii si favorizeaza aparitia
carcinoamelor cutanate.
RUV si fenotipul I: nu se pigmenteaza, arsuri frecvente
II: arsuri frecvente, dar se pigmenteaza lejer
III: arsuri din cand in cand, se pigmenteaza mereu
IV: nu se arde, se pigmenteaza mereu (mediteranean)
V: rasa galbena/asiatic (metis)
VI: negru
10. Oncogene amplificate si mutate: H-RAS, K-RAS, N-RAS, c-myc etc.; gene
supresoare-p53 (50-100%).
Diagnostic
Diagnosticul este clinic si implica examinarea pielii in totalitate, inclusiv a
- scalpului, urechilor, palmelor, plantelor, pielii interdigitale
- leziunilor solare, cicatricilor, zonelor de eritem cronic, telangiectaziilor
Biopsia cutanata a leziunilor suspecte este obligatorie:
- excizionala (tumori mici)
- incizionala (tumori mari)
Biopsia superficiala (scalpul) se poate utiliza in leziuni ulcero-nodulare, chistice.
Caracteristici generale:
diagnostic precoce (clinic) posibil, examen histologic simplu;
aspect clinic: papula sau placard neregulat, nodul cutanat, polip sau papilom;
ulceratie si hemoragie posibila;
frecvent in ariile de expunere solara cronica;
evolutie lenta, progresiva, cu simptomatologie absenta sau modesta;
metastazare - rara in formele bazocelulare (CBC)
- mai frecventa in cele spinocelulare (CSC).
In cazul suspiciunii invaziei ganglionilor regionali sau MTS: investigatii imagistice
suplimentare
Evaluarea statusului pacientului: examene de laborator
Simptomatologie
Simptome locale: prezenta tumorii poate fi evaluata direct: localizare, dimensiune,
aspect: nodular, ulcerat
Poate fi insotita de edem, eritem, prurit, suprainfectii, necroza, durere.
Forme clinice ale CBC - nodular ulcerat
- infiltrativa
- superficial
- forma morfeica: cicatrice fibroasa, indurata
- keratozic, sesil, exofitic
- Netratate, ulceratiile din CBC pot progresa si ajung la forma mutilanta, numita ULCUS
RODENS
- MTS la distanta sunt extrem de rare.
Istoria naturala
1. Carcinomul bazocelular: cel mai comun cancer uman
- Se dezvolta din celulele stratului bazal, se extinde progresiv la derm si epiderm si
ulcereaza
- Evolutia este lenta, cu prognostic bun
- Metastazeaza foarte rar (0.1%).
2. Carcinomul spinocelular: apare ca papule, placi/noduli hiperkeratozici
- Metastazeaza mai frecvent decat CBC in ganglioni, plaman
- Apare de obicei la nivelul leziunilor precanceroase (keratoza actinica 60% din
cazuri)
3. Angiosarcom
- Comportament agresiv
- Metastazeaza precoce (plaman, ficat)
4. Dermatofibrosarcom (tumora mai mare de 2 cm): tumora rara a pielii si a tesutului
subcutanat
- Comportament mai putin agresiv decat angiosarcoamele
- Recidiva dupa excizie, MTS in ganglioni, plaman rar.
- Tratament: rezectie chirurgicala sau Imatinib (neoadjuvanta sau in recidiva)
5. Carcinom cu celule Merkel
- Agresiv, mai mult de 70 de ani, crestere rapida, MTS ganglionare.
6. Boala Bowen
- Cancer intraepitelial (in situ).
- Se transforma in carcinom scuamocelular
- Leziuni multiple, inclusiv la nivelul mucoaselor (vagin, penis).
* Leziuni precanceroase pentru CSC 1. Keratoza actinica
2. Boala Bowen.
Clasificare histologica
1. Carcinom bazocelular
2. Carcinom spinocelular
3. Sarcom - angiosarcom
- dermatofibrosarcom
- sarcom Kaposi
4. Carcinom Merkel
5. Limfom
6. Keratoza actinica
=>> Leziuni precursoare pentru CSC
7. Boala Bowen
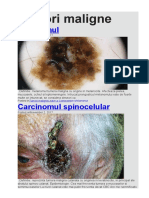
CARCINOMUL BAZOCELULAR (CBC)
Tumora maligna cea mai frecventa a pielii (75-84%).
Apare la varstele avansate, cu istoric de expunere solara, la radiatii, arsenic, ulcer
cronic, osteomielita; pot surveni si la tineri.
Leziune solitara pe pielea expusa la soare, cu crestere lenta.
Poate sangera sau ulcera, o leziune care nu se vindeca.
Pe fata, urechi, nas, dar si pe mucoase (vagin, penis, scrot).
In faza initiala: mica papula translucida, aparent denivelata, cu telangiectazii fine, cu
crestere lenta si progresiva.
In fazele avansate se pot distinge unele subtipuri clinice:
a. Forma nodular-ulcerata (45%): cap si gat uzual
- Piele lucioasa, de culoare roz, papula translucida cu margini perlate, rotunjite,
telangiectazii.
- Unele leziuni sunt pigmentate ca melanoamele.
- Invadeaza in suprafata si in profunzime osul si cartilajul.
- Ulceratie frecventa („ulcus rodens”).
b. Forma infiltrativa (8-10%)
c. Forma superficiala (35%)
- Afecteaza frecvent trunchiul, uneori multifocala
- Leziuni solzoase cu arii de culoare maronie (neagra, eventual cu noduli
tumorali).
d. Forma morfeica sau sclerodermiforma (9%)
- Obisnuit afecteaza fata; prezinta rata de recidiva cea mai crescuta dupa
tratament
- Aspect de cicatrice fibroasa
e. Alte forme: tipul - keratozic (cap, gat)
- sesil (trunchi inferior)
- exofitic (uneori gigant)
- chistic
Diagnostic: TNM nu se utilizeaza, pentru ca CBC au rate foarte scazute de extensie la
distanta. De obicei, biopsia cutanata pune diagnosticul.
CARCINOMUL SPINOCELULAR (EPIDERMOID, SCUAMOCELULAR)
Mai frecvent la varstnici
Leziuni precursoare - keratoza solara
- keratoza arsenicala
- radiodermita cronica
- leziuni papilare premaligne viral induse (HPV).
Sedii frecvent afectate: spatele, fata, gatul.
Leziuni unice/multiple.
Initial: leziune papuloasa/nodulara, de culoare rosie-roz, fina, neregulata, cu margini
ridicate, keratoza superficiala, uneori ulcerata; aspect de nodul cutanat ferm, indurat
sau infiltrativ.
Fazele avansate: placard sau nodul de dimensiuni variabile, frecvent neregulat, cu
crusta keratozica sau ulcerat + ADP regionale.
Sunt de 4 ori mai frecvente decat CBC.
Pot avea evolutie rapida, agresiva si pot metastaza in ganglioni + plaman
Apar rar pe pielea sanatoasa.
Keratoza actinica (AK)
= Leziuni benigne, nu invadeaza dermul
Papule roz, rosii, maro, cu suprafata hiperkeratozica (solzi) pe zonele expuse la soare
Eritroplazia lui Queyrat (SCC in situ pe glandul penisului la barbatii necircumcisi +/-HIV+):
papula verucoasa.
Durere, prurit, sangereaza usor.
Clinic greu de distins intre ADK, SCC, leziuni inflamatorii: necesita biopsie
Invazia dermului diferentiaza SCC invaziv de SCC in situ
TRATAMENTUL TUMORILOR CUTANATE LOCALIZATE
Scopul tratametului = eliminarea leziunii, cu consecinte functionale si cosmetice cat mai
reduse.
1. Tratament chirurgical
= Principala modalitate de tratament pentru CBC si CSC in situ/invaziv
a. Chirurgia micrografica Mohs
- Procedura Mohs este o tehnica chirurgicala progresiva care permite excizia
treptata a tumorii, pana ce se obtin margini de rezectie negative
- Pentru leziuni cu risc inalt, cancere recurente, cancere primare cu caracteristici
patologice agresive sau in localizari anatomice care necesita prezervarea tesutului
b. Excizia chirurgicala, cu margini de siguranta de
- 4-6 mm pentru tumorile mai mici de 2 cm
- 10 mm pentru tumorile mari si cele recidivate
c. Chiuretaj si electrodesicatie in tumorile cu risc scazut
d. Criochirurgia cu nitrogen lichid pentru pacientii debilitati, cu tumori bine
delimitate.
Disectia ganglionara nu este necesara, doar in cazurile cu invazie ganglionara.
In cazul existentei unor adenopatii (situatie mai frecvent intalnita in carcinoamele
scuamoase), acestea vor fi confirmate prin aspiratie cu ac fin sau biopsiate si daca
ganglionii sunt interesati se va practica limfadenectomie electiva, urmata de
radioterapie
2. Radioterapia - in cazul in care tumora nu poate fi excizata
- postchirurgical, pentru cresterea controlului local, in leziunile high
risk
- recidive, daca nu se poate reinterveni
- tumori mari, la care pacientul nu doreste interventie chirurgicala.
- Este indicata ca substitut al chirurgiei la pacientii care ar necesita o chirurgie extensiva,
mutilanta si ale caror tumori sunt situate in localizari dificil de operat.
Radioterapia exclusiva va trebui evitata la pacientii mai tineri de 40-50 de ani, din
cauza riscului de tumori secundare radio-induse, daca tumorile sunt situate la
extremitati sau nas si daca tumora a recidivat dupa radioterapia anterioara.
Radioterapia nu trebuie utilizata ca metoda exclusiva de tratament in carcinoamele
scuamoase cu risc crescut, dar este recomandata ca terapie adjuvanta dupa chirurgie la
pacientii avand un carcinom scuamos cutanat cu invazie microscopica perineurala,
invazie musculara sau a periostului, din cauza riscului mare de recidiva locala sau
ganglionara.
Cu electroni si fotoni.
Margini mai mici de 3 cm, in DT 50-56 Gy/ 2-2.5 Gy fr
Paliativ: 8Gy/1 fr
Efecte adverse acute si cronice - dermatita postradica
- atrofie epidermica
- telangiectazie
- alterarea pigmentarii
- necroza postradica intarziata
- alopecie
- malignitati cutanate secundare.
RT - Este utilizata frecvent pe localizarile tumorale cap+gat.
- Cu grija utilizata la extremitati, din cauza edemului crescut si a vascularizatiei
slabe.
3. Imunoterapia
4. Metode dermatologice - electrocoagularea
- criochirurgia
5. Terapia topica cu - 5 FU
- Imiquimod
- Leziuni cu risc scazut si contraindicatii la chirurgie/RT
6. Terapia cu laser
TRATAMENTUL CARCINOAMELOR BAZOCELULARE
1. Terapia topica
IMIQUIMOD 5% crema sau fluorouracil crema: pot fi utilizate in conjunctie cu
terapia locala chirurgicala, la pacientii in varsta la care marginile de rezectie sunt
pozitive si pacientul doreste sa evite o reinterventie sau aceasta este mutilanta, ori
atunci cand boala recidiveaza dupa electrodesicatie sau chiuretaj, in zone care au o
vindecare problematica dupa chirurgie sau ca pretratament inainte de chirurgia
micrografica Mohs
- Efect mai redus decat al RT.
- Rezervat pentru leziuni premaligne, superficiale.
Imiquimod - Activeaza receptori toll-like intracelulari, cu raspuns imun topic.
- Aprobat de FDA pentru CBC superficial (mai putin de 2 cm): trunchi,
gat, extremitati si pentru leziunile premaligne AK
- Se poate utiliza postoperator, pentru scaderea recurentei.
Efecte adverse - eritem, durere, edem, ulceratie, sangerari
- greata, sindrom flu-like, mialgii, febra, frison.
Doza: 1 aplicatie/zi, 5zile/saptamana, 6-12 saptamani.
5 FU - Aprobat de FDA pentru leziuni premaligne si CBC superficiale, AK
- Topic x2/zi, 3-6 saptamani.
2. Boala local avansata inoperabila/diseminata
VISMODEGIB = inhibitor selectiv al caii Hedgehog, prin inactivarea receptorului de
suprafata SMO (Smoothened), care a fost inregistrat initial pe baza unui studiu de faza
II cu 99 de pacienti, al carui obiectiv principal a fost rata de raspuns si care a fost
confirmat ulterior in conditii real life, prin studiul STEVIE.
Este indicat pentru tratamentul pacientilor adulti avand un:
Carcinom bazocelular metastazat simptomatic (RR 30.3%).
CBC avansat local, inadecvat pentru interventie chirurgicala sau RT (RR
42.9 %).
Doza: 150 mg/zi, p.o.
Efecte adverse - spasm muscular, alopecie, disgeuzie, apetit scazut, greutate scazuta
- fatigabilitate, diaree, hiponatremie
SONIDEGIB = medicament similar, care confera RR de 15% in boala MTS si 43%
in cazurile local avansate inoperabile (studiul de faza II BOLT) si este indicat, in
mod similar, in tratamentul pacientilor adulti cu CBC avansat local, care nu poate fi
tratat chirurgical/prin RT
- In absenta acestora, CHT pe baza de platina poate fi utilizata in aceste cazuri, pe baza
experientei clinice anterioare, dar in absenta unor studii clinice randomizate care sa sustina
acest demers.
Combinatiile utilizate sunt PF Cisplatin 75 mg/m2 + 5 FU 350 mg/m2 +1-4 q3w,
similar schemei utilizate in tumorile ORL sau combinatia Cisplatin 75
mg/m2+Doxorubicina 50 mg/m2 q3w.
CEMIPLIMAB (inhibitor PD-1 autorizat initial in carcinoamele cutanate scuamoase),
prezentat la ESMO 2020, cu RR 31%, care se mentine la 12 luni la 85% dintre
pacientii avand un CBC local avansat, care au progresat sau nu au tolerat terapia
standard cu inhibitori hedgehog.
CARCINOAMELE SPINOCELULARE
1. Terapia locala - Fluorouracil crema
- Imiquimod 5%
- Diclofenac gel
- Terapie fotodinamica.
- Poate fi luata in considerare la pacientii cu leziuni multiple.
2. Boala diseminata sau local avansata inoperabila
- Recent, CEMIPLIMAB (inhibitor al punctelor de control imun de tip anti-PD-1) a
fost utilizat in monoterapie pentru tratamentul pacientilor adulti avand un carcinom
scuamos cutanat metastatic sau avansat local, care nu sunt candidati pentru rezectie
curativa sau RT curativa.
Cemiplimab a ameliorat RR si supravietuirea fara progresia bolii, comparativ cu loturi
istorice de pacienti
RR in boala metastatica in studiile de faza II a fost de 46.1%, cu 16.1%
remisiuni complete.
Dupa 24 de luni, raspunsul obiectiv s-a mentinut la 69.4% dintre pacientii cu
remisiune.
o In derulare: trial de faza III: rolul Cemiplimabului ca terapie adjuvanta vs. placebo, dupa
incheierea RT adjuvante, la pacienti operati radical high risk.
o In absenta imunoterapiei, combinatiile pe baza de platina, in asociere cu fluorouracil,
similar schemei de tratament din carcinoamele scuamoase ale capului si gatului sau in
asociere cu Doxorubicina sunt recomandate la pacientii cu status de performanta bun,
fara comorbiditati importante.
o Pembrolizumab
o Trial clinic
Factori de prognostic
I. Tumora - Forma histologica: CSC risc crescut de MTS
- Localizare: pleoapa, mucoasa: limiteaza tehnicile chirurgicale, RT (buza,
urechi)
- MTS, ggl
- Invazie perineurala, limfovasculara
- Dimensiunea tumorii
II. Pacient: varsta, comorbiditati, status clinic, status imun.
III.Tratament: margini de rezectie.
Follow-up
Protectie solara (creme, haine)
Autoexaminare lunara
Examen clinic periodic la 3 luni in primii 2 ani, apoi la 6 luni
Recidivele apar mai ales in primii 2 ani, pe pielea expusa la soare.
36% dezvolta un al doilea CBC in primii 5 ani.
S-ar putea să vă placă și
- Prevenirea cancerului. 10 reguli obligatorii pentru sănătate și viață lungăDe la EverandPrevenirea cancerului. 10 reguli obligatorii pentru sănătate și viață lungăÎncă nu există evaluări
- Dana Galieta Minca - SPM - 2005 - Carte CompletaDocument259 paginiDana Galieta Minca - SPM - 2005 - Carte Completamiliindianu100% (2)
- Tumori Maligne CutanateDocument13 paginiTumori Maligne CutanateMariaÎncă nu există evaluări
- TESTE FIziologieDocument175 paginiTESTE FIziologieBoris Toma82% (11)
- Cancer PieleDocument18 paginiCancer PieleMaria Cristina100% (1)
- Metabolismul Bazal Si GeneralDocument6 paginiMetabolismul Bazal Si GeneralMaricica VascautanÎncă nu există evaluări
- MetabolismulDocument46 paginiMetabolismulmary6kaÎncă nu există evaluări
- MetabolismulDocument46 paginiMetabolismulmary6kaÎncă nu există evaluări
- 10 Tumori Cutanate PDFDocument152 pagini10 Tumori Cutanate PDFIon Ungureanu100% (1)
- Licenta Carol DavilaDocument59 paginiLicenta Carol DavilaSampalean Septimiu100% (2)
- Curss 13 Tumori Melanocitare MaligneDocument106 paginiCurss 13 Tumori Melanocitare MaligneIonutPorohÎncă nu există evaluări
- Carcinoamele BazocelulareDocument10 paginiCarcinoamele BazocelulareSpataru Virgil100% (1)
- Tumori MaligneDocument17 paginiTumori MaligneAliwi Omar100% (1)
- Elemente de Oncologie Parti MoiDocument128 paginiElemente de Oncologie Parti MoiBianca DinescuÎncă nu există evaluări
- Tumori CutanateDocument20 paginiTumori CutanateAndreea RheaÎncă nu există evaluări
- Cancerul CutanatDocument9 paginiCancerul CutanatDan CotrutaÎncă nu există evaluări
- Tumori MelanocitareDocument121 paginiTumori MelanocitareAga_tthaÎncă nu există evaluări
- Tumori MaligneDocument6 paginiTumori MalignegongutzÎncă nu există evaluări
- C 10 Tumori CutanateDocument29 paginiC 10 Tumori CutanateCela PohribÎncă nu există evaluări
- Melanomul Malign PDFDocument18 paginiMelanomul Malign PDFdanilacezaraalinaÎncă nu există evaluări
- MELANOMDocument32 paginiMELANOMBlair WaldorfÎncă nu există evaluări
- Tumori CutanateDocument20 paginiTumori CutanateAndreea Rhea100% (1)
- Melanomul MalignDocument58 paginiMelanomul MalignAlexandra TeodorescuÎncă nu există evaluări
- Tumori CutanateDocument29 paginiTumori CutanateAlexandra MadalinaÎncă nu există evaluări
- Lez Precanceroase. CancereDocument62 paginiLez Precanceroase. CancereIuly ManacÎncă nu există evaluări
- Lp9 Planul de Ingrijire in Tumorile Cutanate MaligneDocument28 paginiLp9 Planul de Ingrijire in Tumorile Cutanate MaligneSebï PopÎncă nu există evaluări
- Curs 7 - Lez PrecanceroaseDocument9 paginiCurs 7 - Lez PrecanceroaseAndrada MariaÎncă nu există evaluări
- Curs 11 Leziuni PrecanceroaseDocument7 paginiCurs 11 Leziuni PrecanceroaseGianina YlnÎncă nu există evaluări
- Curs 7Document50 paginiCurs 7Cezara PanainteÎncă nu există evaluări
- Tumori Cutaneo MucoaseDocument45 paginiTumori Cutaneo MucoaseMartinica IasminaÎncă nu există evaluări
- 5 Formatiuni Tumorale Cutanate Si de Parti MoiDocument68 pagini5 Formatiuni Tumorale Cutanate Si de Parti MoiMarta DumitracheÎncă nu există evaluări
- Proiect Dermato Dinulescu AlexandraDocument7 paginiProiect Dermato Dinulescu AlexandraAlexandra DINULESCUÎncă nu există evaluări
- Curs TumoriDocument210 paginiCurs TumoriZorin Svetlana100% (1)
- 13 Curs Melanomul CBC CSCDocument100 pagini13 Curs Melanomul CBC CSCCarp TheodorÎncă nu există evaluări
- 36 - Cancerul PieliiDocument8 pagini36 - Cancerul PieliiAdrian PetrosÎncă nu există evaluări
- Cancer Cutanat Ro.10537698377265790877864148610Document39 paginiCancer Cutanat Ro.10537698377265790877864148610Adina PlescaÎncă nu există evaluări
- TUMORI CUTANATE Si de Parti MoiDocument95 paginiTUMORI CUTANATE Si de Parti MoiDamian CojocaruÎncă nu există evaluări
- Curs 8 - Tumori MaligneDocument42 paginiCurs 8 - Tumori MaligneAlexandra DobriţaÎncă nu există evaluări
- Tumori MaligneDocument10 paginiTumori MaligneMarinescu Mihaela EnicaÎncă nu există evaluări
- Ginecologie An 3Document41 paginiGinecologie An 3nutescu.alexÎncă nu există evaluări
- Elemente de Oncologie A Tegumentului Si Partilor MoiDocument21 paginiElemente de Oncologie A Tegumentului Si Partilor MoiIoana Monica MarinescuÎncă nu există evaluări
- Cursul 12 GST Tumori Benigne NMSC DERMATOSCOPIE FINALDocument102 paginiCursul 12 GST Tumori Benigne NMSC DERMATOSCOPIE FINALVisan Andreea Mihaela Ramona100% (1)
- Tumori maligne 14Document6 paginiTumori maligne 14Daniel GrigoroiuÎncă nu există evaluări
- CarcinoameDocument9 paginiCarcinoameAndrei MavrodineanuÎncă nu există evaluări
- Prelegere Cancerul Pielii Partea IDocument31 paginiPrelegere Cancerul Pielii Partea IIon ImihteevÎncă nu există evaluări
- ELEMENTE DE ONCOLOGIE PARTI MOI CursDocument70 paginiELEMENTE DE ONCOLOGIE PARTI MOI CursIrina GabrielleÎncă nu există evaluări
- CURS MEDICINA NUMARUL 10.docx DermatoDocument6 paginiCURS MEDICINA NUMARUL 10.docx DermatoDorin IonutÎncă nu există evaluări
- CURS 2 Veruci Si CondiloameDocument5 paginiCURS 2 Veruci Si CondiloameCamelia Maria100% (2)
- Curs 6 Tumori CutanateDocument11 paginiCurs 6 Tumori CutanateRares Cardas100% (1)
- Tumori Maligne 1Document90 paginiTumori Maligne 1Puiu Andreea MariaÎncă nu există evaluări
- Tumori MaligneDocument144 paginiTumori MalignePopa Nicolea MirelaÎncă nu există evaluări
- Curs - Patologie TumoralaDocument86 paginiCurs - Patologie TumoralaMoise EduardÎncă nu există evaluări
- Tumorile Pielii PDFDocument15 paginiTumorile Pielii PDFIrina MirzaÎncă nu există evaluări
- Curs 6 Tumori CutanateDocument11 paginiCurs 6 Tumori CutanateLavinia PopaÎncă nu există evaluări
- Tumor I Malign eDocument182 paginiTumor I Malign eMaria StancuÎncă nu există evaluări
- Infectiile Virale Cutaneo-MucoaseDocument16 paginiInfectiile Virale Cutaneo-MucoaseAnnaMincaÎncă nu există evaluări
- Cancere PieleDocument15 paginiCancere PieleGheorgheÎncă nu există evaluări
- Viroze CutanateDocument8 paginiViroze CutanateAlexandru DramÎncă nu există evaluări
- Curss 13 Carcinom BazocelularDocument83 paginiCurss 13 Carcinom BazocelularAncuta Raluca Tiperciuc100% (1)
- Curs 3.1 PDFDocument74 paginiCurs 3.1 PDFBeatrice AlexandraÎncă nu există evaluări
- 37 - Melanomul MalignDocument19 pagini37 - Melanomul MalignAdrian PetrosÎncă nu există evaluări
- Tumori Benigne Şi MaligneDocument41 paginiTumori Benigne Şi MaligneTeodora Puscau100% (1)
- ConfiguratieDocument1 paginăConfiguratieandrei vladÎncă nu există evaluări
- Sistem Endocrin Hormoni ReceptoriDocument25 paginiSistem Endocrin Hormoni ReceptoriTempulAmeÎncă nu există evaluări
- Tematica Onco Med PDFDocument10 paginiTematica Onco Med PDFStirÎncă nu există evaluări
- PARATIROIDEDocument69 paginiPARATIROIDEpearlie2012Încă nu există evaluări
- Cancer Pulmonar NSCLC AvansatDocument12 paginiCancer Pulmonar NSCLC AvansatAndreea Mare100% (1)
- Tesut MuscularDocument35 paginiTesut Muscularandrei vladÎncă nu există evaluări
- Tulburari de Crestere Si Dezvoltare Curs 4endocrinoDocument4 paginiTulburari de Crestere Si Dezvoltare Curs 4endocrinoandrei vladÎncă nu există evaluări
- Tesuturi Excitabile IIIDocument5 paginiTesuturi Excitabile IIINirca VadimÎncă nu există evaluări
- 01.1 Carcinoamele Rinofaringelui PDFDocument4 pagini01.1 Carcinoamele Rinofaringelui PDFStirÎncă nu există evaluări
- Carcinomul Scuamocelular Al Capului Si Gatului PDFDocument3 paginiCarcinomul Scuamocelular Al Capului Si Gatului PDFGergely HollóÎncă nu există evaluări
- Inima 1Document52 paginiInima 1Dobre CristinaÎncă nu există evaluări
- Membrana 03.09 IIDocument25 paginiMembrana 03.09 IIandrei vladÎncă nu există evaluări
- Tesuturi Excitabile IIDocument5 paginiTesuturi Excitabile IILupu AndreeaÎncă nu există evaluări
- Membrana 03.09 IIDocument25 paginiMembrana 03.09 IIAla Malii-SolcociÎncă nu există evaluări
- Transfuzie Şi Perfuzie În AtiDocument58 paginiTransfuzie Şi Perfuzie În AtiDaniela ICÎncă nu există evaluări
- Metabolizmul IDocument6 paginiMetabolizmul IMalvina BurdujanÎncă nu există evaluări
- Tesuturi Excitabile IDocument5 paginiTesuturi Excitabile IIonMaximciucÎncă nu există evaluări
- 03.3.3 6 4 Rectal PDFDocument6 pagini03.3.3 6 4 Rectal PDFCasty CastyliaÎncă nu există evaluări
- Cancerul de Colon Primar PDFDocument9 paginiCancerul de Colon Primar PDFGergely HollóÎncă nu există evaluări
- 03.3.4 6 6 Advanced ColorectalDocument6 pagini03.3.4 6 6 Advanced Colorectalandrei vladÎncă nu există evaluări
- Cancerul de Colon Primar PDFDocument9 paginiCancerul de Colon Primar PDFGergely HollóÎncă nu există evaluări
- Curs 3 Diagnostic Sindroame Paraneoplazice Markeri TumoraliDocument48 paginiCurs 3 Diagnostic Sindroame Paraneoplazice Markeri Tumoraliandrei vladÎncă nu există evaluări
- Cancerul de Colon Primar PDFDocument9 paginiCancerul de Colon Primar PDFGergely HollóÎncă nu există evaluări
- 03.3.4 6 6 Advanced ColorectalDocument6 pagini03.3.4 6 6 Advanced Colorectalandrei vladÎncă nu există evaluări
- Curs 6 Terapii Noi in OncologieDocument59 paginiCurs 6 Terapii Noi in Oncologieandrei vladÎncă nu există evaluări