Documente Academic
Documente Profesional
Documente Cultură
Diagnosticul Clinic Si Paraclinic Al Sarcinii
Încărcat de
Abby Malvinschivesk0 evaluări0% au considerat acest document util (0 voturi)
87 vizualizări19 paginiAnul 6
Drepturi de autor
© © All Rights Reserved
Formate disponibile
PPT, PDF, TXT sau citiți online pe Scribd
Partajați acest document
Partajați sau inserați document
Vi se pare util acest document?
Este necorespunzător acest conținut?
Raportați acest documentAnul 6
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
0 evaluări0% au considerat acest document util (0 voturi)
87 vizualizări19 paginiDiagnosticul Clinic Si Paraclinic Al Sarcinii
Încărcat de
Abby MalvinschiveskAnul 6
Drepturi de autor:
© All Rights Reserved
Formate disponibile
Descărcați ca PPT, PDF, TXT sau citiți online pe Scribd
Sunteți pe pagina 1din 19
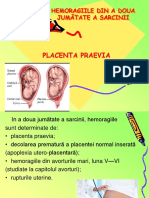
Decolarea prematură de
placentă normal inserată
Prof. Univ. Dr. Dorin Grigoraș
DPPNI
= separarea completă sau parțială a
placentei de zona sa de implatare înaintea
nașterii
complică 0,3-1% din nașteri
cea mai frecventă cauză de sângerare
uterină în trimestrul II și III de sarcină
Factori de risc
Vârsta maternă înaintată : femei > 40 ani
Multiparitatea
Hipertensiunea maternă (HTAIS sau pre-existentă sarcinii) : este afecțiunea
cel mai frecvent implicată în apariția DPPNI
Ruperea prematură a membranelor și corioamniotita
Trombofiliile
Traumatismul matern (accident, violența fizică)
Tumorile uterine : de obicei cele cu localizare la nivelul de implantare al
placentei
Malformații uterine
Antecedente de DPPNI
Fumatul, consumul de droguri (cocaina)
Decompresiunea bruscă a uterului prin amniocenteză, polihidramnios după
ruperea membranelor, sarcina multiplă după expulzia primului făt
Versiunea cefalică externă
Clasificare
În funcție de localizarea decolării
a) retroplacentară – între placentă și miometru
b) subcorionică (marginală) – între placentă și
membrane
c) subamniotică (preplacentară) – între placentă și
cavitatea amniotică, fără semnificație clinică
În funcție de severitatea decolării
a) ușoară : decolarea a 1-3 cotiledoane, fără răsunet
clinic
b) medie : decolarea a > 50% cotiledoane, cu
semnificație clinică
c) severă (apoplexia utero-placentară) – formă
severă cu leziuni placentare, uterine și
periuterine
Patogenie
Evenimentul inițial este o hemoragie în decidua bazală
Cauze multiple ce depind de etiologia DPPNI (spasmul arteriolar,
creșterea presiunii venoase, ruptură vasculară, tromboză)
Apare o zonă de decolare cu formarea unei colecții hematice
(hematom retroplacentar)
Hematomul se extinde lateral, mărind decolarea, si crescându-și
volumul prin ruptura altor vase
Dacă decolarea ajunge la nivelul orificiului cervical, sângele se va
exterioriza prin vagin
Dacă decolarea nu ajunge la nivelul OC, hematomul va rămâne
sechestrat retroplacentar, mărindu-se în continuare în volum cu
infiltrarea miometrului
-> factor iritativ -> apariția contractilității, inițial cu normotonie, apoi cu
hipertonie
Faza finală cu apariția șocului și a tulburărilor de coagulare
Anatomie patologică
Aspectul macroscopic depinde de severitatea decolării și de
intervalul între debutul acesteia și naștere
În majoritatea cazurilor, hemoragia determină apariția unui
hematom de dimensiuni variabile, circumscris pe suprafața maternă
a placentei
În cazurile severe, infiltrarea hematică a miometrului determină
colorarea albăstruie a suprafeței uterului, care devine echimotic,
dur (uter Couvelaire)
Sufuziunile hematice pot interesa și structurile periuterine
Manifestări clinice
depind de gradul decolării
formele ușoare, decolare minimă
◦ Fără răsunet clinic
◦ Dg după delivrare
tablou clinic clasic – debut brusc
◦ Sângerare vaginală : sânge negricios, necoagulabil, severitatea ei se
corelează rar cu gradul decolării
◦ Durere abdominală : intensă și se datorează atât iritației produse
de sângele extravazat cât și contracțiilor uterine
◦ Contracții uterine : > 50% dintre gravide se prezintă în travaliu
activ
semne generale : agitație, anxietate, paloare, tahicardie, puls
filiform, hipotensiune
reducerea sau absența mișcărilor fetale
Manifestări clinice
Examen obiectiv
◦ uter dur (uter de lemn), sensibil la palpare hiperton
cu contracții frecvente
◦ tușeu vaginal - segment inferior dur, destins,
membrane în tensiune sau dacă sunt rupte,
exteriorizarea de lichid amniotic sangvinolent sau
meconial
Clasificare Sher
În funcție de gravitatea manifestărilor, 3 grade de severitate (clasificare Sher) :
Gradul I – 48% din cazuri
diagnostic retrospectiv după delivrența placentei.
fara hemoragie sau hemoragie usoara
uter usor sensibil
puls si tensiune arteriala materna normale
fara coagulopatie, fara suferinta fetala
Gradul II – 27% din cazuri
fara hemoragie sau hemoragie moderata
sensibilitate uterina moderata/severa cu posibilie contractii tetanice
tahicardie materna cu posibile scaderi tensionale in ortostatism
suferinta fetala
scaderea fibrinogenului (50-250 mg/dl)
Gradul III – 27% din cazuri
fara hemoragie sau hemoragie severa
contractii tetanice
soc matern
scaderea fibrinogenului (< 150 mg/dl)
coagulopatie
moarte fetala
III a : fără CID
III b : cu CID
Diagnostic paraclinic
Ecografia
◦ exclude placentei praevia
◦ evidențiază prezența și extensia hematomului retroplacentar
(imagine hiper/isoecogenă)
◦ estimează volumul hematomului (util în aprecierea prognosticului
fetal)
◦ evaluează viabilitatea fetală
◦ examinarea Doppler evidențiază lipsa circulației la nivelul
hematomului
Diagnostic paraclinic
Teste de laborator : hemoleucogramă,
probele de coagulare.
Testul Kleihauer-Betke : evaluează prezența
hematiilor fetale în circulația maternă.
Necesara in cazul pacientelor cu
incompatibilitate Rh
Testul non-stress (cardiotocograma) :
evidențiază suferință fetală (bradicardie,
decelerații tardive, variabilitate redusă) sau
absența activității cardiace fetale și
hipertonia și hipercontractilitatea uterină.
Diagnostic diferențial
Placenta praevia – cel mai important
diagnostic diferențial în prezența unei
sângerări vaginale.
Ruptura uterină
Travaliu hipekinetic
Hidramnions acut
Chist ovarian torsionat
Hemoragia intraperitoneală
Patologie neobstetricală : apendicita acută,
colecistita acută, peritonita
Complicații
materne
◦ Soc hipovolemic
◦ CID
◦ Necroză tubulară acută și insuficiența renală acută
◦ Hemoragia post-partum
◦ deces : mortalitate maternă de 1%
fetale
◦ anemie fetală
◦ deces : mortalitate fetală de 12 %.
◦ în cazul DPPNI minore cronice : RCIU, risc de
malformații congenitale
Coagularea intravasculară
diseminată
apare cel mai frecvent în DPPNI severă cu făt
neaviabil
severitatea tulburărilor de coagulare depind de
gradul hemoragiei și de cantitatea de
tromboplastină tisulară ce trece în circulația
maternă de la locul injuriei placentare
patogenie :
◦ injuria placentară duce la eliberarea de
tromboplastină și la activarea cascadei coagulării
◦ în lipsa unei intervenții terapeutice are loc consumul
rapid ai factorilor de coagulare și a trombocitelor ->
tulburări de hemostază și trombocitopenie
Coagularea intravasculară
diseminată
Dg:
◦ semne de DPPNI
◦ hemoragie la nivelul gingiilor, tractului urogenital,
rectului, plagilor, puncțiilor venoase
◦ modificari ale timpilor de coagulare (aPPT ↑, INR ↑),
trombocitopenie, fibrinogen ↓
Management:
◦ Transfuzii, plasma congelată, crioprecipitat, fibrinogen,
masă trombocitară
◦ esențial – nașterea, duce la rezolvarea coagulopatiei
Atitudine terapeutică
Expectativa
◦ decolare ușoară, la sarcinile sub 34 săptâmâni în care
starea mamei și a fătului este stabilă
◦ obligatorie monitorizarea atentă a parametrilor vitali
ai mamei și surprinderea precoce a semnelor de
agravare a decolării și a suferinței fetale
◦ ecografii în serie pentru evaluarea creșterii fetale și
ale dimensiunilor hematomului
◦ se administrează
corticoterapie pentru maturarea pumonară fetală
tocolitice – Nifedipin (risc de agravare a decolării)
◦ stabilirea momentului declanșării nașterii depinde de
gradul sângerării și de starea fătului
Atitudine terapeutică
Tratamentul șocului și a tulburărilor de
coagulare
◦ majoritatea cazurilor de DPPNI sunt
diagnosticate în faza acută
◦ oxigen, soluții cristaloide, masă eritrocitară, masă
trombocitară, plasmă, crioprecipitat
◦ monitorizare materno-fetală continuă
◦ ruperea artificială a membranelor reduce
presiunea intrauterină, extravazarea hematică în
miometru și trecerea tromboplastinei în circulația
maternă
◦ este contraindicată heparina pentru tratamentul
CID asociat DPPNI
Atitudine terapeutică
Nașterea imediată
◦ alegerea modalității nașterii depinde de
severitatea decolării și de viabilitatea fetală
a)naștere pe cale vaginală
făt mort cu stare maternă bună
făt viu, cu stare generală bună
decolare ușoară, medie
monitorizare fetală continuă
RAM, ocitocice, prostaglandine – declanșarea și stimularea
travaliului
Atitudine terapeutică
b) Operație cezariană
◦ indicații :
făt viabil cu semne de sufetință fetală acută
hemoragie importantă (cu făt viu sau mort)
CID (cu făt viu sau mort)
◦ după stabilizarea stării materne
◦ în cazul unei hemoragii necontrolabila sau a
atoniei uterine se recomandă histerectomia
de necesitate
S-ar putea să vă placă și
- Dieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivDe la EverandDieta pentru zile senine II: De la durere la echilibru spiritual, psihologic, nutritivEvaluare: 5 din 5 stele5/5 (1)
- Placenta Jos InserataDocument32 paginiPlacenta Jos InserataClaudia IulianaÎncă nu există evaluări
- 04 Hemoragii in Ultimul Trimestru de SarcinaDocument7 pagini04 Hemoragii in Ultimul Trimestru de SarcinaNastea Iulia100% (1)
- Curs 3.2 Hemoragiile Din Trimestrul 2 de SarcinaDocument39 paginiCurs 3.2 Hemoragiile Din Trimestrul 2 de SarcinaCristina DiaconuÎncă nu există evaluări
- Hemoragiile Din A Doua Jumatate A Sarcinii. Placenta Jos Inserata. Abruptio Placentae. Ruptura Uterina.Document39 paginiHemoragiile Din A Doua Jumatate A Sarcinii. Placenta Jos Inserata. Abruptio Placentae. Ruptura Uterina.ralu_5Încă nu există evaluări
- Hemoragiile În SarcinăDocument44 paginiHemoragiile În SarcinăNicanor Gîscă71% (7)
- Curs OG - Placenta PraeviaDocument15 paginiCurs OG - Placenta PraeviaEnache Armand IustinianÎncă nu există evaluări
- Hemoragii AntepartumDocument15 paginiHemoragii Antepartumcorina ionÎncă nu există evaluări
- Hemoragiile in Sarcina PrecoceDocument33 paginiHemoragiile in Sarcina Precocesmolit100% (2)
- Curs 08 PDFDocument49 paginiCurs 08 PDFVali MocanuÎncă nu există evaluări
- Decolarea Prematura de Placenta Normal InserataDocument28 paginiDecolarea Prematura de Placenta Normal InserataNelly-Georgiana Mănăilă100% (1)
- Hemoragiile ObstetricieneDocument34 paginiHemoragiile ObstetricienehumanÎncă nu există evaluări
- Hemoragiile in Trimestral 2 Si 3Document40 paginiHemoragiile in Trimestral 2 Si 3Irene TÎncă nu există evaluări
- Placenta Praevia - DppniDocument34 paginiPlacenta Praevia - Dppniymary211976100% (5)
- 18 - Partea - II - Hemoragiile Din Trim IDocument24 pagini18 - Partea - II - Hemoragiile Din Trim IYasminaBÎncă nu există evaluări
- Placenta Jos InseratăDocument7 paginiPlacenta Jos InseratăDenis SpagaÎncă nu există evaluări
- Curs 4 Placenta PraeviaDocument12 paginiCurs 4 Placenta PraeviaGabor IoanÎncă nu există evaluări
- Hemoragiile În Timpul NașteriiDocument19 paginiHemoragiile În Timpul NașteriiMelnic CristinaÎncă nu există evaluări
- Hemoragiile in ObstetricaDocument33 paginiHemoragiile in ObstetricaElena TudorescuÎncă nu există evaluări
- Hemoragiile in ObstetricaDocument99 paginiHemoragiile in ObstetricaMc CoralÎncă nu există evaluări
- SeuDocument53 paginiSeuGxg QuuÎncă nu există evaluări
- 18 Decolarea Prematura de Placenta Normal InserataDocument20 pagini18 Decolarea Prematura de Placenta Normal InserataRaluca HabaÎncă nu există evaluări
- Boala Trofoblastica GestationalaDocument23 paginiBoala Trofoblastica Gestationalapstefania2011gmail.com PopescuÎncă nu există evaluări
- Practic GinecoDocument10 paginiPractic Ginecovlad.tudoracheÎncă nu există evaluări
- Perioada A Iii-A A NaşteriiDocument27 paginiPerioada A Iii-A A NaşteriiNistor MarianÎncă nu există evaluări
- Sarcina de Trim 1Document7 paginiSarcina de Trim 1DanaHautaÎncă nu există evaluări
- Curs 8 Hemoragiile În A 2-A Perioadă A SarciniiDocument80 paginiCurs 8 Hemoragiile În A 2-A Perioadă A SarciniiCosmina MatiocÎncă nu există evaluări
- 19 DppniDocument34 pagini19 DppniEunectes-Deschauenseei Chordatea Boa100% (1)
- Curs GinecologieDocument8 paginiCurs GinecologieDamarys Adelina DamianÎncă nu există evaluări
- FD - Hemoragii Din SarcinaDocument3 paginiFD - Hemoragii Din SarcinaDaniela Maria AsaveiÎncă nu există evaluări
- Curs 7 - HTA Gestationala. Patologia Lichidului Amniotic Si A Anexelor FetaleDocument102 paginiCurs 7 - HTA Gestationala. Patologia Lichidului Amniotic Si A Anexelor FetaleAlecsandru MarinescuÎncă nu există evaluări
- Placenta PraeviaDocument41 paginiPlacenta PraeviaMc CoralÎncă nu există evaluări
- Hemoragiile in ObstetricaDocument29 paginiHemoragiile in ObstetricaAlina CheradiÎncă nu există evaluări
- C Hemoragia Vaginala in Perioada TardivaDocument19 paginiC Hemoragia Vaginala in Perioada TardivaAngelina OrlovscaiaÎncă nu există evaluări
- Hemor Tardive 2017Document51 paginiHemor Tardive 2017AndrianÎncă nu există evaluări
- 19 Hemoragiile Din Trim IIDocument89 pagini19 Hemoragiile Din Trim IIDora Pop100% (1)
- Curs 5 ApoplexiaDocument12 paginiCurs 5 ApoplexiaDaniela PotîrnacheÎncă nu există evaluări
- Profilaxia HemoraigiilorDocument42 paginiProfilaxia HemoraigiilorASMR IRINA RELAX STORYÎncă nu există evaluări
- 1 Decolarea Prematura de Placenta Normal Inserata 2020-1Document20 pagini1 Decolarea Prematura de Placenta Normal Inserata 2020-1Adina ChiricaÎncă nu există evaluări
- Hemoragiile Din T2 - PL Praevia, Abruptio, Ruptura UterinaDocument86 paginiHemoragiile Din T2 - PL Praevia, Abruptio, Ruptura UterinaRaluca Elena100% (1)
- 3.9 Hemoragii AntepartumDocument27 pagini3.9 Hemoragii AntepartumMihaiBobutacÎncă nu există evaluări
- Patologia Placentei SC 06 PPT Handout 2005Document285 paginiPatologia Placentei SC 06 PPT Handout 2005Dumitru Brînza100% (1)
- Abruptio Placentae. Apoplexia Utero-Placentară. Decolarea Prematură de Placentă Normal InseratăDocument22 paginiAbruptio Placentae. Apoplexia Utero-Placentară. Decolarea Prematură de Placentă Normal InseratăAna-MariaDavidÎncă nu există evaluări
- Boala Trofoblastica Gestationala in ObstetricaDocument21 paginiBoala Trofoblastica Gestationala in ObstetricalavineluÎncă nu există evaluări
- Curs 1 Complicatiile SarciniiDocument11 paginiCurs 1 Complicatiile SarciniiELISABETA CRISTINA POPAÎncă nu există evaluări
- Izoimunizare RHDocument28 paginiIzoimunizare RHClaudia IulianaÎncă nu există evaluări
- CezarianaDocument9 paginiCezarianaIoana ElenaÎncă nu există evaluări
- Sarcina EctopicaDocument20 paginiSarcina EctopicaIulia SudituÎncă nu există evaluări
- DPPNIDocument23 paginiDPPNIBerbeceÎncă nu există evaluări
- Hemoragiile Din Prima Jumatate A SarciniiDocument44 paginiHemoragiile Din Prima Jumatate A SarciniiAndrada Popescu100% (1)
- Placenta PraeviaDocument15 paginiPlacenta PraeviaMihaela Togan100% (1)
- C8 HemoragiileDocument8 paginiC8 HemoragiileMaria MaryÎncă nu există evaluări
- 7-8. Hemoragii in Trimestrul IIIDocument68 pagini7-8. Hemoragii in Trimestrul IIIAndra BuruianaÎncă nu există evaluări
- Placenta PreviaDocument25 paginiPlacenta PreviaIonescu SarahÎncă nu există evaluări
- Nașterea PrematuraDocument40 paginiNașterea Prematuranilac83100% (2)
- Șocul Hemoragic În ObstetricăDocument20 paginiȘocul Hemoragic În ObstetricăMisaVarticÎncă nu există evaluări
- BTMDocument38 paginiBTMAlina DănescuÎncă nu există evaluări
- Preeclampsia LucrareDocument8 paginiPreeclampsia Lucrarebebisu0212Încă nu există evaluări
- Infecții GinecologiceDocument15 paginiInfecții GinecologiceJelihovschi IonÎncă nu există evaluări
- Infecții Cu Transmitere SexualăDocument36 paginiInfecții Cu Transmitere SexualăJelihovschi IonÎncă nu există evaluări
- Tulburările SânilorDocument21 paginiTulburările SânilorJelihovschi IonÎncă nu există evaluări
- 3.tulburari MenstrualeDocument44 pagini3.tulburari MenstrualeAbby Malvinschivesk100% (1)
- Tulburările Vulvei Și VaginuluiDocument6 paginiTulburările Vulvei Și Vaginuluilucretia_lucretia_27Încă nu există evaluări
- Neoplasme GinecologiceDocument40 paginiNeoplasme GinecologiceAbby Malvinschivesk100% (1)
- Afecțiuni Inflamatorii Ale PieliiDocument31 paginiAfecțiuni Inflamatorii Ale Pieliilucretia_lucretia_27Încă nu există evaluări
- Studii de CercetareDocument7 paginiStudii de Cercetarelucretia_lucretia_27Încă nu există evaluări
- Fiziologia MenstruațieiDocument27 paginiFiziologia MenstruațieiIsabela Adela Ionita100% (1)
- EticDocument18 paginiEticlucretia_lucretia_27Încă nu există evaluări
- Biostatistic ÉDocument24 paginiBiostatistic ÉNecula Gabriela CioaraÎncă nu există evaluări
- Semne Cardinale in OBGYDocument100 paginiSemne Cardinale in OBGYAbby Malvinschivesk100% (1)
- ContraceptiaDocument9 paginiContraceptiaAbby Malvinschivesk100% (1)
- NeoplasmeDocument20 paginiNeoplasmelucretia_lucretia_27Încă nu există evaluări
- Cancerul UterinDocument98 paginiCancerul UterinOrbán Roxana ŞtefanÎncă nu există evaluări
- Chirurgie PlasticDocument9 paginiChirurgie Plasticlucretia_lucretia_27Încă nu există evaluări
- InfecțiiDocument51 paginiInfecțiilucretia_lucretia_27100% (1)
- 23.16 Foaie Observatie Clinica PediatrieDocument108 pagini23.16 Foaie Observatie Clinica PediatrieMadalina BulboacaÎncă nu există evaluări
- Rezidentiat Volum 1Document568 paginiRezidentiat Volum 1Claudia Toma100% (9)
- Rezidentiat Vol 2Document381 paginiRezidentiat Vol 2Madalina Luca100% (2)
- Pelviana, TransversalaDocument108 paginiPelviana, TransversalaAbby Malvinschivesk100% (3)
- Asistenta La Nastere in Prezentatia PelvianaDocument32 paginiAsistenta La Nastere in Prezentatia PelvianaVasso TsoniotiÎncă nu există evaluări
- CURS 3 - Modificari Generale in SarcinaDocument55 paginiCURS 3 - Modificari Generale in SarcinaBitereAdrianÎncă nu există evaluări
- Afecțiuni BuloaseDocument11 paginiAfecțiuni Buloaselucretia_lucretia_27Încă nu există evaluări
- Complic Per III-IVDocument101 paginiComplic Per III-IVAbby MalvinschiveskÎncă nu există evaluări
- C20Document6 paginiC20Abby MalvinschiveskÎncă nu există evaluări
- Explorari Moderne OgDocument43 paginiExplorari Moderne OgVasso Tsonioti100% (1)
- LEHUZIA FIZIOLOGICA CursDocument20 paginiLEHUZIA FIZIOLOGICA CurskoxÎncă nu există evaluări
- Displaziile CervicaleDocument37 paginiDisplaziile CervicaleAbby MalvinschiveskÎncă nu există evaluări
- Curs 21Document5 paginiCurs 21Abby MalvinschiveskÎncă nu există evaluări